МКБ-10 код Q25.0 | Открытый артериальный проток
ICD-10
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
ATC
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
DDD
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
Q25.0 — Открытый артериальный проток
Препараты нозологической группы Q25. 0
0
Педеа® | Раствор для в/в введения рег. №: ЛСР-008162/08 Дата перерегистрации: 26.07.17 | Произведено: MERCKLE (Германия) |
Клинические протоколы МЗ РК — Общество интервенционных кардиологов и эндоваскулярных хирургов Казахстана
МКБ-10: Другие формы стенокардии (I20. 8)
8)
Раздел медицины: Кардиология
МКБ-10: Нестабильная стенокардия (I20.0), Острый инфаркт миокарда неуточненный (I21.9), Острый субэндокардиальный инфаркт миокарда (I21.4)
Раздел медицины: Кардиология
МКБ-10: Врожденные аномалии [пороки развития] системы кровообращения (Q20-Q28), Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек (I13), Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек (I12), Гипертензивная болезнь сердца [гипертоническая болезнь сердца с преимущественным поражением сердца] (I11), Дефект межжелудочковой перегородки (Q21.0), Дефект предсердно-желудочковой перегородки (Q21.2), Дефект предсердной перегородки (Q21.1), Дилатационная кардиомиопатия (I42.0), Другая гипертрофическая кардиомиопатия (I42.2), Другая рестриктивная кардиомиопатия (I42.5), Другие врожденные аномалии крупных артерий (Q25. 8), Другие формы стенокардии (I20.8), Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов (I42.7), Наличие сердечных и сосудистых имплантатов и трансплантатов (Z95), Нестабильная стенокардия (I20.0), Обструктивная гипертрофическая кардиомиопатия (I42.1), Острый инфаркт миокарда (I21), Открытый артериальный проток (Q25.0), Повторный инфаркт миокарда (I22), Поражения нескольких клапанов (I08), Ревматические болезни аортального клапана (I06), Ревматические болезни митрального клапана (I05), Ревматические болезни трехстворчатого клапана (I07), Стенокардия с документально подтвержденным спазмом (I20.1), Эндокардиальный фиброэластоз (I42.4), Эндомиокардиальная (ЭОЗИНОФИЛЬНАЯ), Эссенциальная [первичная] гипертензия (I10)
8), Другие формы стенокардии (I20.8), Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов (I42.7), Наличие сердечных и сосудистых имплантатов и трансплантатов (Z95), Нестабильная стенокардия (I20.0), Обструктивная гипертрофическая кардиомиопатия (I42.1), Острый инфаркт миокарда (I21), Открытый артериальный проток (Q25.0), Повторный инфаркт миокарда (I22), Поражения нескольких клапанов (I08), Ревматические болезни аортального клапана (I06), Ревматические болезни митрального клапана (I05), Ревматические болезни трехстворчатого клапана (I07), Стенокардия с документально подтвержденным спазмом (I20.1), Эндокардиальный фиброэластоз (I42.4), Эндомиокардиальная (ЭОЗИНОФИЛЬНАЯ), Эссенциальная [первичная] гипертензия (I10)
Раздел медицины: Медицинская реабилитация
МКБ-10: Атеросклеротическая болезнь сердца (I25.1), Бессимптомная ишемия миокарда (I25.6), Болезнь митрального клапана неуточненная (I05. 9), Другие формы стенокардии (I20.8), Другие формы хронической ишемической болезни сердца (I25.8), Нестабильная стенокардия (I20.0), Перенесенный в прошлом инфаркт миокарда (I25.2), Поражения нескольких клапанов (I08), Ревматические болезни аортального клапана (I06), Ревматические болезни митрального клапана (I05), Ревматические болезни трехстворчатого клапана (I07), Стенокардия неуточненная (I20.9)
9), Другие формы стенокардии (I20.8), Другие формы хронической ишемической болезни сердца (I25.8), Нестабильная стенокардия (I20.0), Перенесенный в прошлом инфаркт миокарда (I25.2), Поражения нескольких клапанов (I08), Ревматические болезни аортального клапана (I06), Ревматические болезни митрального клапана (I05), Ревматические болезни трехстворчатого клапана (I07), Стенокардия неуточненная (I20.9)
Раздел медицины: Кардиохирургия
МКБ-10: Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек (I13), Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек (I12), Гипертензивная болезнь сердца [гипертоническая болезнь сердца с преимущественным поражением сердца] (I11), Дефект межжелудочковой перегородки (Q21.0), Дефект предсердной перегородки (Q21.1), Дилатационная кардиомиопатия (I42.0), Другая гипертрофическая кардиомиопатия (I42.2), Другая рестриктивная кардиомиопатия (I42.5), Другие врожденные аномалии крупных артерий (Q25. 8), Другие множественные болезни клапанов (I08.8), Другие формы стенокардии (I20.8), Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов (I42.7), Миокардит при болезнях, классифицированных в других рубриках (I41*), Множественное поражение клапанов неуточненное (I08.9), Наличие сердечных и сосудистых имплантатов и трансплантатов (Z95), Нестабильная стенокардия (I20.0), Обструктивная гипертрофическая кардиомиопатия (I42.1), Острый инфаркт миокарда (I21), Открытый артериальный проток (Q25.0), Первичная легочная гипертензия (I27.0), Перикардит при болезнях, классифицированных в других рубриках (I32*), Повторный инфаркт миокарда (I22), Ревматические болезни аортального клапана (I06), Ревматические болезни митрального клапана (I05), Ревматические болезни трехстворчатого клапана (I07), Сочетанное поражение митрального и аортального клапанов (I08.0), Сочетанные поражения аортального и трехстворчатого клапанов (I08.2), Сочетанные поражения митрального и трехстворчатого клапанов (I08.
8), Другие множественные болезни клапанов (I08.8), Другие формы стенокардии (I20.8), Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов (I42.7), Миокардит при болезнях, классифицированных в других рубриках (I41*), Множественное поражение клапанов неуточненное (I08.9), Наличие сердечных и сосудистых имплантатов и трансплантатов (Z95), Нестабильная стенокардия (I20.0), Обструктивная гипертрофическая кардиомиопатия (I42.1), Острый инфаркт миокарда (I21), Открытый артериальный проток (Q25.0), Первичная легочная гипертензия (I27.0), Перикардит при болезнях, классифицированных в других рубриках (I32*), Повторный инфаркт миокарда (I22), Ревматические болезни аортального клапана (I06), Ревматические болезни митрального клапана (I05), Ревматические болезни трехстворчатого клапана (I07), Сочетанное поражение митрального и аортального клапанов (I08.0), Сочетанные поражения аортального и трехстворчатого клапанов (I08.2), Сочетанные поражения митрального и трехстворчатого клапанов (I08. 1), Стенокардия с документально подтвержденным спазмом (I20.1), Эндокардиальный фиброэластоз (I42.4), Эндомиокардиальная (ЭОЗИНОФИЛЬНАЯ), Эссенциальная [первичная] гипертензия (I10)
1), Стенокардия с документально подтвержденным спазмом (I20.1), Эндокардиальный фиброэластоз (I42.4), Эндомиокардиальная (ЭОЗИНОФИЛЬНАЯ), Эссенциальная [первичная] гипертензия (I10)
Раздел медицины: Медицинская реабилитация
МКБ-10: Врожденные аномалии [пороки развития] системы кровообращения (Q20-Q28), Другие болезни сердца (I30-I52), Ишемическая болезнь сердца (I20-I25), Хронические ревматические болезни сердца (I05-I09)
Раздел медицины: Кардиохирургия
Оренбургская областная клиническая больница
Мы рады приветствовать вас на страницах официального сайта нашей больницы!
Государственное автономное учреждение здравоохранения «Оренбургская областная клиническая больница» (ГАУЗ «ООКБ») свыше 140 лет занимает лидирующее место в здравоохранении области. Благодаря деятельности сотрудников нашего учреждения и бережному отношению к традициям, заложенным нашими предшественниками, мы продолжаем повышать качество и эффективность медицинской помощи. Мощная материально-техническая база, высокий кадровый потенциал, использование эффективных методов диагностики и лечения дают возможность оказывать специализированную, в том числе высокотехнологичную медицинскую помощь населению Оренбургской области и других регионов.
Мощная материально-техническая база, высокий кадровый потенциал, использование эффективных методов диагностики и лечения дают возможность оказывать специализированную, в том числе высокотехнологичную медицинскую помощь населению Оренбургской области и других регионов.
Мощность стационара 933 койки. С 2007 года ГАУЗ «ООКБ» входит в перечень учреждений, оказывающих высокотехнологичную медицинскую помощь по федеральным квотам. С 10 января 2013 в нашей больнице работает региональный сосудистый центр на 120 коек, а 1 января 2014 года на базе нефрологического отделения начал работать областной нефрологический центр.
Мощность консультативной поликлиники 600 посещений в смену, приём ведется по 28 специальностям.
Ежегодно в стационарных отделениях больницы лечатся свыше 24 тысяч пациентов.
Кроме того, ежедневно с выездом на места автомобильным и санитарно-авиационным транспортом специалистами отделения экстренной консультативной медицинской помощи оказывается экстренная помощь при осложнённых заболеваниях, травмах, при необходимости производятся оперативные вмешательства.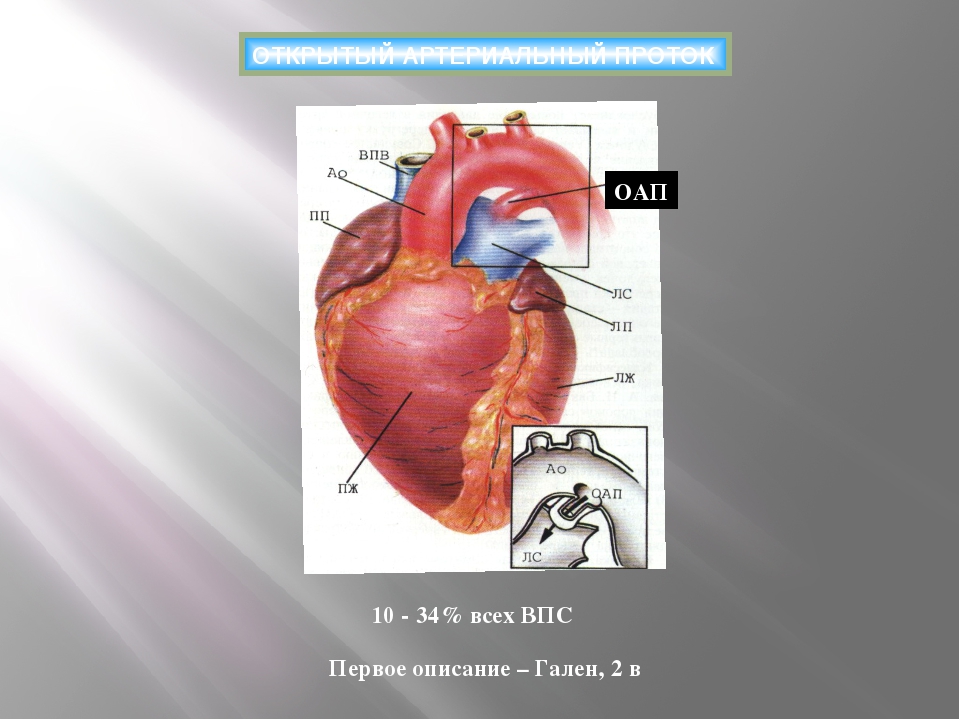
Из 404 врачей, работающих в больнице, 4 имеют учёную степень доктора медицинских наук, 33 являются кандидатами медицинских наук, высшая квалификационная категория у 159 врачей. Из 719 средних медицинских работников — у 249 высшая квалификационная категории, 26 медицинских сестёр имеют высшее сестринское образование. 7 врачей нашей больницы носят почётное звание «Заслуженный врач Российской Федерации», 6 – почётное звание «Заслуженный работник здравоохранения Российской Федерации». Нагрудным знаком «Отличник здравоохранения» награждены 31 врач и 6 средних медицинских работников. Почётную грамоту Министерства здравоохранения Российской Федерации имеют 32, почётную грамоту Министерства здравоохранения Оренбургской области – 94 работника больницы.
Совместная работа областной клинической больницы и Оренбургского государственного медицинского университета (института, академии) по подготовке медицинских кадров высшего звена имеет более чем 70-летнюю историю. В настоящее время на нашей базе работают пять кафедр ГБОУ ВПО «Оренбургский государственный медицинский университет».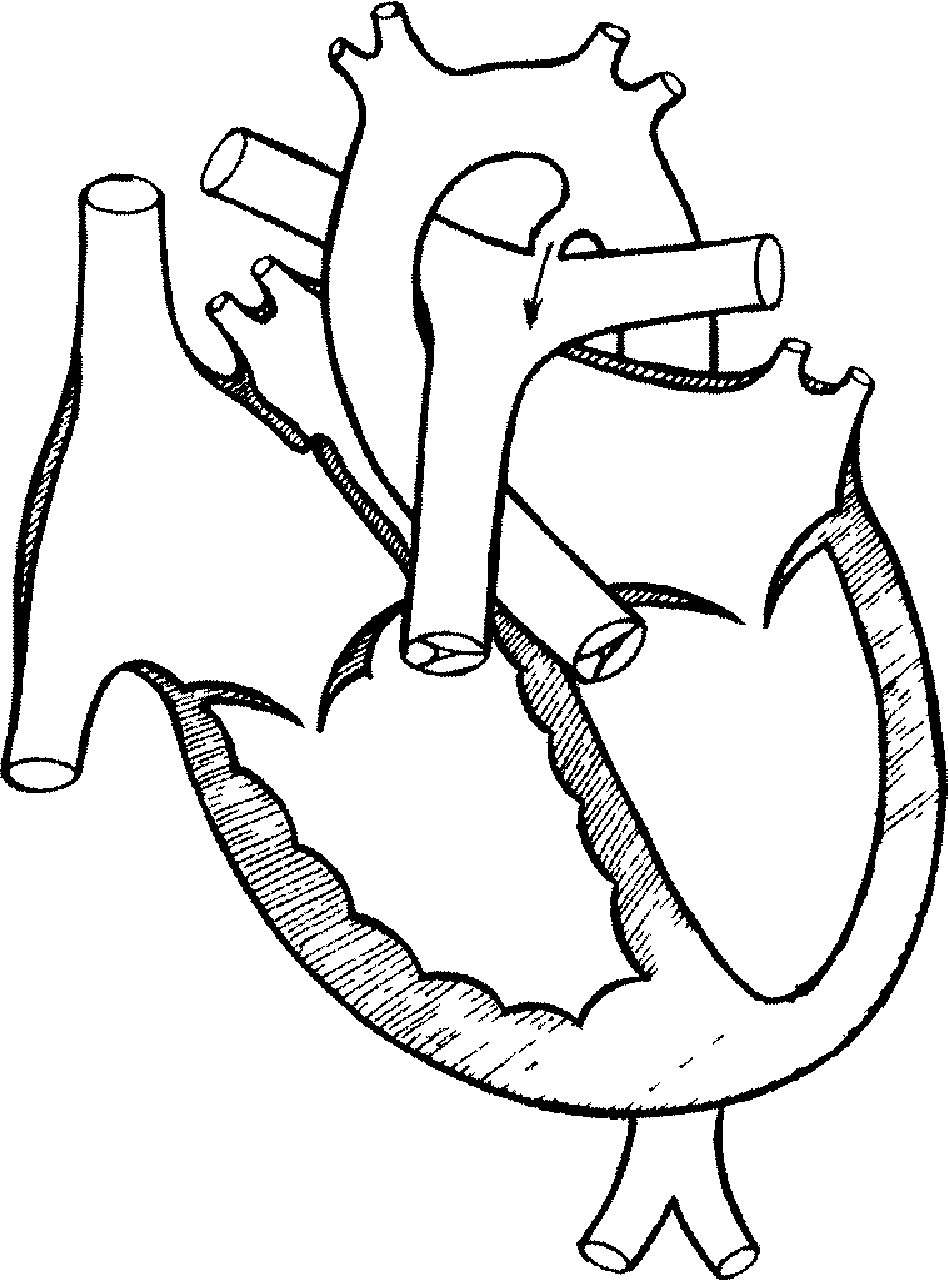
Для подготовки кадров среднего звена на базе учреждения функционируют вечернее отделение и отделение последипломной подготовки специалистов со средним медицинским и фармацевтическим образованием областного медицинского колледжа.
Наше учреждение имеет лицензию на все осуществляемые виды медицинской деятельности, в том числе на работы и услуги при оказании высокотехнологичной медицинской помощи по 14 специальностям.
Мы надеемся, что наш сайт не только поможет вам найти необходимую информацию, но и оставит у вас самые приятные впечатления.
|
Главный врач
ГАУЗ «Оренбургская областная клиническая больница»
|
|
|
|
|
|
А.
|
Q20-Q28 Врожденные аномалии [пороки развития] системы кровообращения
Q20 Врожденные аномалии [пороки развития] сердечных камер и соединений
- Q20.0 Общий артериальный ствол
- Q20.1 Удвоение выходного отверстия правого желудочка
- Q20.2 Удвоение выходного отверстия левого желудочка
- Q20.3 Дискордантное желудочково-артериальное соединение
- Q20.4 Удвоение входного отверстия желудочка
- Q20.5 Дискордантное предсердно-желудочковое соединение
- Q20.6 Изомерия ушка предсердия
- Q20.8 Другие врожденные аномалии сердечных камер и соединений
- Q20.9 Врожденная аномалия сердечных камер и соединений неуточненная
Q21 Врожденные аномалии [пороки развития] сердечной перегородки
- Q21.0 Дефект межжелудочковой перегородки
- Q21.
 1 Дефект предсердной перегородки
1 Дефект предсердной перегородки - Q21.2 Дефект предсердно-желудочковой перегородки
- Q21.3 Тетрада Фалло
- Q21.4 Дефектперегородки между аортой и легочной артерией
- Q21.8 Другие врожденные аномалии сердечной перегородки
- Q21.9 Врожденная аномалия сердечной перегородки неуточненная
Q22 Врожденные аномалии [пороки развития] легочного и трехстворчатого клапанов
- Q22.0 Атрезия клапана легочной артерии
- Q22.1 Врожденный стеноз клапана легочной артерии
- Q22.2 Врожденная недостаточность клапана легочной артерии
- Q22.3 Другие врожденные пороки клапана легочной артерии
- Q22.4 Врожденный стеноз трехстворчатого клапана
- Q22.5 Аномалия Эбштейна
- Q22.6 Синдром правосторонней гипоплазии сердца
- Q22.8 Другие врожденные аномалии трехстворчатого клапана
- Q22.
 9 Врожденная аномалия трехстворчатого клапана неуточненная
9 Врожденная аномалия трехстворчатого клапана неуточненная
Q23 Врожденные аномалии [пороки развития] аортального и митрального клапанов
- Q23.0 Врожденный стеноз аортального клапана
- Q23.1 Врожденная недостаточность аортального клапана
- Q23.2 Врожденный митральный стеноз
- Q23.3 Врожденная митральная недостаточность
- Q23.4 Синдром левосторонней гипоплазии сердца
- Q23.8 Другие врожденные аномалии аортального и митрального клапанов
- Q23.9 Врожденная аномалия аортального и митрального клапанов неуточненная
Q24 Другие врожденные аномалии [пороки развития] сердца
- Q24.0 Декстрокардия
- Q24.1 Левокардия
- Q24.2 Трехпредсердное сердце
- Q24.3 Воронкообразный стеноз клапана легочной артерии
- Q24.4 Врожденный субаортальный стеноз
- Q24.
 5 Аномалия развития коронарных сосудов
5 Аномалия развития коронарных сосудов - Q24.6 Врожденная сердечная блокада
- Q24.8 Другие уточненные врожденные аномалии сердца
- Q24.9 Врожденный порок сердца неуточненный
Q25 Врожденные аномалии [пороки развития] крупных артерий
- Q25.0 Открытый артериальный проток
- Q25.1 Коарктация аорты
- Q25.2 Атрезия аорты
- Q25.3 Стеноз аорты
- Q25.4 Другие врожденные аномалии аорты
- Q25.5 Атрезия легочной артерии
- Q25.6 Стеноз легочной артерии
- Q25.7 Другие врожденные аномалии легочной артерии
- Q25.8 Другие врожденные аномалии крупных артерий
- Q25.9 Врожденная аномалия крупных артерий неуточненная
Q26 Врожденные аномалии [пороки развития] крупных вен
- Q26.0 Врожденный стеноз полой вены
- Q26.
 1 Сохранение левой верхней полой вены
1 Сохранение левой верхней полой вены - Q26.2 Тотальная аномалия соединения легочных вен
- Q26.3 Частичная аномалия соединения легочных вен
- Q26.4 Аномалия соединения легочных вен неуточненная
- Q26.5 Аномалия соединения портальной вены
- Q26.6 Портальная венозно-печеночно-артериальная фистула
- Q26.8 Другие врожденные аномалии крупных вен
- Q26.9 Порок развития крупной вены неуточненный
Q27 Другие врожденные аномалии [пороки развития] системы периферических сосудов
- Q27.0 Врожденное отсутствие и гипоплазия пупочной артерии
- Q27.1 Врожденный стеноз почечной артерии
- Q27.2 Другие пороки развития почечной артерии
- Q27.3 Периферический артериовенозный порок развития
- Q27.4 Врожденная флебэктазия
- Q27.8 Другие уточненные врожденные аномалии системы периферических сосудов
- Q27.
 9 Врожденная аномалия системы периферических сосудов неуточненная
9 Врожденная аномалия системы периферических сосудов неуточненная
Q28 Другие врожденные аномалии [пороки развития] системы кровообращения
- Q28.0 Артериовенозная аномалия развития прецеребральных сосудов
- Q28.1 Другие пороки развития прецеребральных сосудов
- Q28.2 Артериовенозный порок развития церебральных сосудов
- Q28.3 Другие пороки развития церебральных сосудов
- Q28.8 Другие уточненные врожденные аномалии системы кровообращения
- Q28.9 Врожденная аномалия системы кровообращения неуточненная
Открытый артериальный проток — Вики
Откры́тый артериа́льный прото́к (ОАП) — врождённый порок сердца, при котором артериальный проток новорождённого не зарастает после рождения. Ранние симптомы встречаются редко, но в первый год жизни могут наблюдать усиление работы дыхания и плохой набор веса. С возрастом, ОАП может привести к остановки сердца, при отсутствии коррекционной терапии.
Этиология
Открытый артериальный проток может быть идиопатическим (то есть без установления причины) или вторичным по отношению к другим состояниям. К предрасполагающим факторам относят:
Закрытие артериального протока в норме
У развивающегося плода, артериальный проток соединяет лёгочную артерию и аорту, что позволяет снабжать наполненные жидкостью сжатых лёгкие плода оксигеннированной кровью из правого желудочка. В период внутриутробного развития, этот шунт защищает правый желудочек от перегрузок из-за высокого сопротивления в лёгких. Внутриутробное закрытие этого протока может привести правожелудочковой недостаточности.
Когда новорождённых делает своё первое дыхание, лёгкие расправляются и сопротивление сосудов лёгких уменьшается. После рождения лёгкие высвобождают брадикинин, который сокращает гладкие мышцы стенок артериального протока и уменьшает кровоток через него. Артериальный проток обычно сужается и полностью зарастает в теченни 15-20 часов жизни, но не более 2-8 недель. Основной стимул закрытия протока — увеличение содержание кислорода в крови новорождённых. Выделение материнских циркулирующих простагландинов также способствует закрытию протока. Рубец из фиброзных остатков артериального протока называют артериальной связкой, которая остаётся в нормальном сердце взрослого человека.
Основной стимул закрытия протока — увеличение содержание кислорода в крови новорождённых. Выделение материнских циркулирующих простагландинов также способствует закрытию протока. Рубец из фиброзных остатков артериального протока называют артериальной связкой, которая остаётся в нормальном сердце взрослого человека.
Клиническая картина
Общие симптомы:
Прогноз
Без лечения заболевание может прогрессировать из белого порока (со сбросом слева-направо) в синий порок (со сбросом справа-налево).
Дополнительные изобрвжения
Открытый артериальный проток
Примечания
Mosalli R, AlFaleh K, Paes B. Role of prophylactic surgical ligation of patent ductus arteriosus in extremely low birth weight infants: Systematic review and implications for clinical practice. Ann Pediatr Card 2009;2:120-6. Available from: http://www.annalspc.com/text.asp?2009/2/2/120/58313
| « Назад АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ 26.10.2015 12:00 Артериальные гипертензии повышенное артериальное давление — одно из состояний, относящихся во всем мире к так называемым “болезням века”, “болезням цивилизации”. Масштабы этой неинфекционной эпидемии впечатляющи! Около 20-25% всего взрослого человечества практически каждый 4-5-й взрослый на земном шаре имеет повышенное артериальное давление АД, то есть страдает той или иной формой артериальной гипертензии АГ, причем чаще всего болеют наиболее работоспособные люди в возрасте 30-60 лет. К сожалению, АГ является одним из наиболее распространенных заболеваний и в Украине. В 1996 году только зарегистрировано более 5 млн. людей с АГ. Ежегодно при обращении в лечебно-профилактические учреждения АГ впервые выявляется примерно у 430 тысяч пациентов! Результаты эпидемиологических исследований показывают, что в Украине реальное число людей с повышенным артериальным давлением АД составляет примерно 13 млн.человек примерно у половины из них регистрируется пограничный уровень АД. Схематически основные гуморальные прессорные и депрессорные системы, регулирующие уровень АД, можно представить в виде своеобразных весов. Среди депрессорных факторов важнейшее значение имеет система вазодилататорных простагландинов, калликреин-кининовая система и предсердный натрий-уретический фактор. Простагландины /название связано с простатой, в которой они впервые были обнаружены — циклические ненасыщенные жирные кислоты, обладающие вазодилатирующим эффектом. Действие их противоположно эффектам ренин-ангиотензин-альдостероновой системы. В ответ на увеличение концентрации ангиотензина II почками выделяется простагландин Е2, который вызывает дилатацию почечных и других артерий, артериол и венул, уменьшают действие катехоламинов, вазопрессина и ангиотензина, снижают общее периферическое сопротивление сосудов ОПС. КЛАССИФИКАЦИИ АГ Приведенная выше классификация пока еще не нашла распространения и, по-видимому, только еще будет обсуждаться специалистами в нашей стране. Обязательные исследования проводятся всем больным с повышенным АД, вспомогательные — при подозрении на симптоматическую вторичную АГ, то есть гипертензию, являющуюся одним из симптомов самостоятельного конкретного заболевания. Симптоматические гипертензии встречаются примерно в 5-10% всех случаев АГ. Их существование можно заподозрить при стойком высоком АД диастолическое АД обычно выше 110 мм рт.ст., резистентном к лечению, при быстропрогрессирующей или злокачественной АГ, особенно у молодых /до 30-летнего возраста/, быстром прогрессировании АГ после 50 лет, при усугублении АГ, первоначально поддававшейся лечению, при отсутствии АГ в семейном анамнезе, соответствующих данных физикального осбледования. |
Патентный артериальный проток (КПК) | Американская кардиологическая ассоциация
Что это?
Незакрытое отверстие в аорте.
Перед рождением ребенка кровь плода не должна попадать в легкие для насыщения кислородом. Артериальный проток — это отверстие, через которое кровь не попадает в легкие. Однако, когда ребенок рождается, кровь должна получать кислород в легких, и это отверстие должно закрываться. Если артериальный проток все еще открыт (или открыт), кровь может пропустить этот необходимый этап циркуляции.Открытое отверстие называется открытым артериальным протоком.
Дополнительная информация для родителей детей с КПК
Что вызывает это?
Артериальный проток — это нормальная артерия плода, соединяющая основную артерию тела (аорту) и главную артерию легкого (легочную артерию). Проток позволяет крови отводиться от легких до рождения.
Каждый ребенок рождается с артериальным протоком. После родов отверстие больше не нужно, и оно обычно сужается и закрывается в течение первых нескольких дней.
Иногда проток не закрывается после рождения. Отсутствие закрытия протока часто встречается у недоношенных детей, но редко у доношенных детей. У большинства детей причина КПК неизвестна. У некоторых детей наряду с КПК могут быть и другие пороки сердца.
Как это влияет на сердце?
Обычно левая сторона сердца перекачивает кровь только к телу, а правая сторона только перекачивает кровь к легким. У ребенка с ОАП лишняя кровь перекачивается из артерии тела (аорты) в легочные (легочные) артерии.Если ОАП большой, дополнительная кровь, закачиваемая в легочные артерии, заставляет сердце и легкие работать тяжелее, и легкие могут быть перегружены.
Как КПК влияет на моего ребенка?
Если КПК маленький, он не вызовет симптомов, потому что сердце и легкие не должны работать интенсивнее. Единственным отклонением от нормы может быть характерный шум (шум, слышимый с помощью стетоскопа).
Если КПК большой, ребенок может дышать быстрее и тяжелее, чем обычно. У младенцев могут быть проблемы с кормлением и нормальным ростом.Симптомы могут проявиться только через несколько недель после рождения. В кровеносных сосудах легких может возникнуть высокое давление, потому что туда перекачивается больше крови, чем обычно. Со временем это может привести к необратимому повреждению кровеносных сосудов легких.
Что можно сделать с КПК?
Если ОАП (проток) маленький, это не заставляет сердце и легкие работать тяжелее. Хирургия и другие виды лечения могут не понадобиться. Маленькие КПК часто закрываются сами по себе в течение первых нескольких месяцев жизни.
У большинства детей КПК можно закрыть, вставив катетеры (длинные тонкие трубки) в кровеносные сосуды на ноге, чтобы добраться до сердца и КПК, а катетер или другое устройство можно ввести через катетеры в КПК, как заглушку.На рисунке ниже слева показан один из примеров использования катетеризации для закрытия протока. Если необходимо хирургическое вмешательство, делается разрез на левой стороне груди между ребрами. Проток закрывают путем завязывания его швом (нитевидным материалом) или путем постоянного размещения небольшого металлического зажима вокруг протока, чтобы сжать его. Если других пороков сердца нет, кровообращение у ребенка восстанавливается. У недоношенных новорожденных лекарство часто помогает закрыть проток. После первых нескольких недель жизни лекарства для закрытия протока перестают работать, и может потребоваться операция.
Чем может заниматься мой ребенок?
Если КПК маленький, или если он был закрыт катетеризацией или хирургическим вмешательством, вашему ребенку могут не потребоваться какие-либо особые меры предосторожности в отношении физической активности и он сможет участвовать в обычных занятиях без повышенного риска.
Что касается последующего наблюдения в будущем, в зависимости от типа закрытия КПК детский кардиолог вашего ребенка может периодически осматривать его, чтобы искать необычные проблемы. Долгосрочная перспектива отличная, и обычно не требуются никакие лекарства, дополнительная операция или катетеризация.
Идентификационный лист врожденного порока сердца
Дополнительная информация для взрослых с КПК
Что вызывает это?
Артериальный проток — это нормальная артерия плода, соединяющая основную артерию тела (аорту) и главную артерию легкого (легочную артерию). Проток позволяет крови отводиться от легких до рождения.
Каждый ребенок рождается с артериальным протоком. После рождения отверстие больше не нужно, и обычно оно сужается и закрывается в течение первых нескольких дней жизни.
Иногда проток не закрывается после рождения. Невозможность закрытия протока часто встречается у недоношенных детей, но редко у доношенных детей, и причина обычно не известна. У некоторых пациентов наряду с КПК могут быть и другие пороки сердца.
Как это влияет на сердце?
Обычно левая сторона сердца перекачивает кровь только к телу, а правая сторона только перекачивает кровь к легким. У человека с ОАП лишняя кровь перекачивается из артерии тела (аорты) в легкие (легочные) артерии.Если ОАП большой, дополнительная кровь, закачиваемая в легочные артерии, заставляет сердце и легкие работать тяжелее, и легкие могут быть перегружены.
Как на меня влияет КПК?
Если КПК маленький, он не вызовет симптомов или проблем, потому что кровоток и давление в сердце и легких существенно не изменятся по сравнению с нормальными. Единственным отклонением от нормы может быть характерный шум (шум, слышимый с помощью стетоскопа), иногда называемый «машинным» шумом.
Если КПК большой, одышка может быть связана с нарушением функции сердца или проблемами, связанными с высоким давлением в легких.В сосудах легких может возникнуть высокое давление, потому что туда перекачивается больше крови, чем обычно. Со временем это может вызвать необратимое повреждение кровеносных сосудов легких (легочная гипертензия).
Что делать, если дефект все еще присутствует? Стоит ли его ремонтировать в зрелом возрасте?
Если КПК маленький, его не нужно закрывать, потому что это не заставляет сердце и легкие работать тяжелее.
У пациентов с ОАП среднего или большого размера могут развиться проблемы, связанные с усилением кровотока в легких.У этих пациентов может быть улучшение, если КПК закрыт. Закрытие КПК теперь обычно можно выполнить путем размещения катетерной спирали или введения другого устройства для устранения аномального обмена данными (так называемая интервенционная или терапевтическая катетеризация (PDF)).
Хирургия может быть лучшим вариантом лечения для некоторых пациентов. Хирургу не нужно открывать сердце, чтобы исправить КПК. На левой стороне груди между ребрами делается разрез. КПК закрывается путем завязывания его швом (нитевидным материалом) или путем постоянного размещения небольшого металлического зажима вокруг КПК, чтобы сжать его.Иногда у взрослых используется хирургический пластырь. Если нет другого порока сердца, это восстанавливает нормальное кровообращение.
Если у меня еще есть КПК, что я могу делать?
Если КПК маленький или если КПК был закрыт катетеризацией или хирургическим вмешательством, вам могут не потребоваться какие-либо особые ограничения, и вы сможете участвовать в обычных занятиях без повышенного риска.
Пациентам с умеренным или большим ОАП и пациентам с легочной гипертензией может потребоваться ограничение активности.Им следует обсудить это со своим кардиологом.
Текущее обслуживание
Что мне понадобится в будущем?
В зависимости от типа закрытия КПК ваш кардиолог может периодически осматривать его, чтобы искать необычные проблемы. Долгосрочная перспектива отличная, и обычно не требуются никакие лекарства, дополнительная операция или катетеризация.
Медицинское наблюдение
Пациентам с маленьким КПК необходимо периодическое наблюдение у кардиолога. Пациенты с успешно закрытым КПК редко нуждаются в длительном кардиологическом наблюдении, если нет других сердечных заболеваний.Лишь в редких случаях им нужно будет принимать лекарства после хирургического вмешательства или закрытия устройства. При необходимости ваш кардиолог может контролировать вас с помощью неинвазивных тестов.
Ограничения деятельности
Большинство пациентов с маленьким неповрежденным КПК или восстановленным КПК не нуждаются в каких-либо специальных мерах предосторожности и могут заниматься обычной деятельностью без повышенного риска. После операции или закрытия катетера ваш кардиолог может посоветовать некоторые ограничения вашей физической активности на короткое время, даже если легочной гипертензии нет.
Ограничение физических упражнений рекомендуется пациентам с легочной гипертензией, связанной с КПК.
Профилактика эндокардита
Профилактика эндокардита обычно не требуется более чем через шесть месяцев после закрытия КПК. Тем не менее, профилактика эндокардита рекомендуется пациентам с ОАП с эндокардитом в анамнезе, пациентам с тканевым протезом клапана, а также для неоперированных ОАП с легочной гипертензией и цианозом. См. Раздел об эндокардите для получения дополнительной информации.
Беременность
Если нет легочной гипертензии или признаков сердечной недостаточности, беременность у пациенток с КПК является низким риском.
Вам понадобится дополнительная операция?
После закрытия КПК маловероятно, что потребуется дополнительная операция. В редких случаях у пациента может быть остаточное отверстие. Потребуется ли его закрывать, зависит от его размера.
Версия МКБ-10: 2016
Справка по расширенному поиску
Расширенный поиск позволяет выполнять поиск по выбранным свойствам классификации.Ты
возможность поиска по всем свойствам или только по выбранному подмножеству
Во-первых, вам нужно
введите ключевые слова в поле Search Text , затем проверьте
свойства, которые вы хотите включить в поиск.
Система будет искать ключевые слова в свойствах, которые
вы проверили и оценили результаты аналогично поисковой системе
Результаты будут отображены на панели результатов поиска.Если поисковый запрос дает более 200 результатов, то только 200 лучших будут
отображается.
Если вы укажете более одного ключевого слова, система будет
поиск предметов, в которых есть все ключевые слова.
Подстановочные знаки:
Вы также можете использовать подстановочный знак *. см. примеры ниже.
Оператор ИЛИ : Возможны результаты, которые
либо то, либо другое ключевое слово.См. Пример 4.
Примеры:
1. Поисковый текст: диабет {находит все слова «диабет» в
поля поиска}
2. Поиск по тексту: diabet * {находит все слова, начинающиеся с
«диабет»}
3. Поиск по тексту: diabet * mellitus {находит все слова, в которых есть
начинается с «диабет» и также содержит слово «сахарный диабет»}
4.Текст для поиска: tubercul * (легкое ИЛИ гортань) {находит все слова, в которых есть
начинается с «туберкулеза» и затем включает в себя легкое ИЛИ гортань
Результаты поиска
После поиска результаты отображаются в правом нижнем углу экрана.
Здесь в программе перечислены названия категорий МКБ, в которых выполняется поиск.
ключевые слова найдены.
Нажав на любой результат, вы попадете в эту категорию
Вы можете закрыть окно расширенного поиска, щелкнув X в верхнем левом углу окна.
Размер панели результатов поиска можно изменить, перетащив горизонтальную линию над ней
Патентный артериальный проток | Детская больница CS Mott
Что такое открытый артериальный проток?
Открытый артериальный проток (ОАП) возникает, когда кровеносный сосуд в норме, когда ребенок в утробе матери не закрывается после рождения ребенка. Причина проблемы неизвестна, и она поражает одного из 2000 новорожденных ежегодно. Это чаще встречается у девочек и гораздо чаще у недоношенных детей.Это может произойти у детей с нормальным сердцем и обычно возникает в связи со сложными пороками сердца, такими как синдром гипоплазии левых отделов сердца, транспозиция магистральных артерий, коарктация аорты и атрезия легких. Информация на этой странице в первую очередь относится к пациентам с открытым артериальным протоком и здоровым сердцем.
Пока ребенок находится в утробе матери, мать снабжает его кислородом, а легкие ребенка наполняются жидкостью. Кровоток в это время обходит легкие через кровеносный сосуд, соединяющий легочную артерию (1) с аортой (2).Этот кровеносный сосуд называется артериальным протоком (3). Когда он остается открытым после рождения, он называется открытым артериальным протоком. У большинства младенцев он остается открытым в течение короткого периода времени после рождения, но 90% закрывается к 8-недельному возрасту. Большинство остальных закроются в течение первого года жизни.
Пока ребенок находится в утробе матери, жидкость в легких вызывает высокое давление, поэтому кровь, попадающая в легочную артерию, идет по пути наименьшего сопротивления, минуя легкие и вытекает в аорту через артериальный проток.После рождения легкие наполняются кислородом, поэтому давление в легких и легочной артерии снижается. При этом зажимается пуповина и давление в аорте увеличивается. В результате давление в легочной артерии ниже, чем давление в аорте, поэтому часть крови в аорте течет через проток обратно в легкие. Это приводит к дополнительному притоку крови к легким. Если проток небольшой, дополнительный кровоток минимален, но если проток большой, может быть большое количество крови, возвращающееся в легкие, что приведет к значительному увеличению нагрузки на сердце.
Как эта проблема влияет на здоровье моего ребенка?
Эффекты открытого артериального протока в значительной степени зависят от размера протока. Младенцы, рожденные очень недоношенными, более чувствительны к внелегочному кровотоку, поэтому у них больше шансов иметь сердечные симптомы. Если дополнительный кровоток слишком сильно нагружает сердце, развиваются симптомы застойной сердечной недостаточности. Это не редкость у недоношенных детей, но довольно редко у доношенных детей или детей старшего возраста. Симптомы застойной сердечной недостаточности включают учащенное дыхание, проблемы с кормлением, медленное увеличение веса, низкий уровень энергии и холодное липкое потоотделение.
Если ОАП остается большим, со временем дополнительный кровоток повреждает легочные артерии, и они становятся жесткими и утолщенными. Это состояние, называемое заболеванием легочных сосудов, представляет собой очень серьезную проблему, от которой в настоящее время не существует эффективного лечения.
Дети с открытым артериальным протоком также подвержены повышенному риску развития подострого бактериального эндокардита (ВБЭ). Это инфекция сердца, вызванная бактериями в кровотоке. Это может произойти после стоматологической или другой медицинской процедуры, но обычно его можно предотвратить с помощью дозы антибиотика перед процедурой.Дети с маленькими КПК подвергаются даже большему риску СБЭ, чем дети с большими КПК. По этой причине многие врачи рекомендуют закрывать даже небольшие КПК.
Рекомендации по упражнениям: рекомендации по упражнениям лучше всего делать врачом пациента, чтобы все соответствующие факторы могли быть учтены при принятии решения. В общем, ограничения физических упражнений для пациентов с открытым артериальным протоком не требуются, и дети могут участвовать в соревновательной и активной спортивной деятельности.
Как диагностируется эта проблема?
Клинические данные: Большинство детей с КПК не имеют сердечных симптомов.Если проток большого размера, могут развиться симптомы застойной сердечной недостаточности. Застойная сердечная недостаточность может развиться в любое время, но чаще проявляется в течение первых 2–3 месяцев жизни. Симптомы включают учащенное дыхание, плохое питание, медленный рост и холодное липкое потоотделение.
Физические данные: Шум в сердце часто является единственным признаком того, что у ребенка есть КПК. Если у ребенка застойная сердечная недостаточность, он не прибавит в весе, частота сердечных сокращений и частота дыхания будут выше, чем обычно, и увеличится печень.
Медицинские анализы: Медицинские анализы, которые предоставляют полезную информацию, включают электрокардиограмму, тест на сатурацию кислорода и рентген грудной клетки. Диагноз подтверждается эхокардиограммой.
Как лечится проблема?
Как описано ранее, маленькие КПК не вызывают симптомов, поэтому обычно лечение (кроме профилактики SBE) не требуется. У многих детей в течение первого года жизни происходит самопроизвольное закрытие протока. Если у ребенка развивается застойная сердечная недостаточность, могут быть назначены лекарства, в том числе дигоксин и / или диуретики.Эти лекарства часто контролируют симптомы до тех пор, пока ребенок не станет больше, а КПК не станет меньше или полностью не закроется.
Если открытый проток не закрывается самопроизвольно к одному или двум годам, или если есть симптомы застойной сердечной недостаточности, которые не контролируются лекарствами, рекомендуется закрытие дефекта. Также может быть рекомендовано закрытие очень маленького или «тихого» открытого артериального протока для снижения риска бактериального эндокардита. Варианты лечения включают закрытие через катетеризацию сердца или хирургическое закрытие.Лекарство под названием индометацин часто используется для закрытия протока у недоношенных детей.
Транскатетерное закрытие открытого артериального протока: Транскатетерное закрытие открытого артериального протока оказалось отличным вариантом лечения детей с открытым артериальным протоком. Впервые описанная в 1967 году, эта процедура выполняется в лаборатории катетеризации сердца с применением седативных средств, не требующих вмешательства, и позволяет избежать хирургического вмешательства. Во время процедуры катетеры (тонкие пластиковые трубки) вводятся в крупные кровеносные сосуды ног и осторожно направляются к сердцу.Эти катетеры используются для размещения небольших металлических спиралей внутри протока. Спирали препятствуют току крови по сосуду, отчасти за счет стимуляции образования тромба в этом месте. Эта процедура дает отличный результат у большинства пациентов. Осложнения возникают редко и включают кровотечение, инфекцию и раннее смещение спирали. Если катушка смещается, ее обычно можно извлечь во время процедуры и переставить или заменить катушкой большего размера. Процедура проводится в амбулаторных условиях, и дети могут возобновить все виды деятельности в течение 48 часов.
Хирургическое закрытие открытого артериального протока: Хирургические результаты также отличные. Хирургическое вмешательство является предпочтительным методом лечения большого ОАП и / или если закрытие требуется в младенчестве. Это делается через небольшой разрез между ребрами с левой стороны. Проток идентифицируется и либо перевязан, либо разделен. Хирургические осложнения возникают редко и включают охриплость голоса или паралич диафрагмы, инфекцию, кровотечение и скопление жидкости вокруг легких. Большинство детей уходят домой через два-три дня после операции.
Клиники
Уход и услуги для пациентов с этой проблемой предоставляются в клиниках врожденного сердца, интервенционной кардиологии и сердечно-сосудистой хирургии при Медицинском центре Мичиганского университета в Анн-Арборе.
Каковы перспективы для детей с этой проблемой?
Перспективы для этих пациентов превосходны, если лечение начато достаточно быстро, чтобы предотвратить обструктивную болезнь легочных сосудов. Возможные отдаленные осложнения включают коарктацию (сужение аорты) или рецидив сосуда, хотя обе проблемы возникают крайне редко.
Список литературы
Ллойд Т.Р., Феддерли Р., Мендельсон А.М. и др. Транскатетерная окклюзия открытого артериального протока. Тираж 1993: 88; 1412-1420.
Mullins CE & Pagotto L. Открытый артериальный проток. В Garson A, Bricker J, Fisher D & Neish S (Eds), Наука и практика детской кардиологии. Уильямс и Уилкинс: Балтимор, Мэриленд, 1181–1197.
Парк МК. Поражения шунта слева направо. В детской кардиологии для практиков. Ежегодник Мосби: Сент-Луис, Миссури, 1996, 142–145.
Shim D и Beekman RH. Чрескатетерное ведение открытого артериального протока. Педиатр Кардиол 1998: 19; 67-71.
Автор: S. LeRoy RN, MSN
Отзыв написан сентябрь 2012 г.
Патентный артериальный проток | Бостонская детская больница
Что такое открытый артериальный проток?
Открытый артериальный проток — врожденное заболевание сердца, при котором имеется постоянная связь между легочной артерией и аортой.Это заставляет кровь смешиваться между двумя артериями и заставляет сердце и легкие работать тяжелее.
Открытый проток — шестой по частоте врожденный порок сердца. Это происходит у 5-10 процентов всех детей, рожденных с врожденными пороками сердца. Открытый проток у девочек встречается в два раза чаще, чем у мальчиков.
Почти все дети рождаются с небольшим соединением легочной артерии и аорты, которое называется артериальным протоком. Во время беременности это отверстие необходимо, чтобы богатая кислородом (красная) кровь могла пройти через легкие ребенка и поступить в организм.В большинстве случаев артериальный проток закрывается естественным путем после рождения.
У детей с открытым протоком артериальный проток остается открытым (проходимым). Это позволяет богатой кислородом (красной) крови смешиваться с бедной кислородом (синей) кровью и заставляет легкие и сердце обрабатывать большее количество крови, чем обычно.
Насколько хорошо сосуды легких могут компенсировать это, зависит от размера открытого протока и от того, сколько крови из аорты может пройти через него. Дополнительный кровоток может вызвать повышение давления в кровеносных сосудах легких — состояние, называемое легочной гипертензией.Чем больше объем крови, поступающей в легкие, тем больше вероятность повреждения легких и сердца.
Кроме того, поскольку кровь перекачивается под высоким давлением через открытый проток, слизистая оболочка легочной артерии может раздражаться и воспаляться. Бактерии в кровотоке могут легко заразить эту травмированную область, вызывая серьезное заболевание, известное как бактериальный эндокардит.
Избыточная кровь, поступающая в легкие через открытый проток, увеличивает нагрузку на сердце и может привести к сердечной недостаточности.
Как мы заботимся об открытом артериальном протоке
Наш подход к лечению открытого протока в Кардиологическом центре Бостонской детской больницы — это тщательно скоординированный подход нескольких специалистов. Мы предлагаем лечение, включая медикаментозную терапию, малоинвазивные катетерные вмешательства и малоинвазивные хирургические решения.
Наши области инноваций в области открытого артериального протока
Boston Children’s является местом проведения самой интенсивной в стране программы клинических и фундаментальных исследований, посвященной заболеваниям сердца у детей.Мировой лидер в открытии новых направлений «трансляционных исследований», наша исследовательская группа сосредоточена на том, чтобы как можно быстрее донести до пациентов лабораторные достижения.
Boston Children’s является пионером в области интервенционной катетеризации многих типов врожденных пороков сердца, включая открытый артериальный проток. Во многих случаях это устраняет необходимость в операции на открытом сердце, уменьшая боль, снижая вероятность заражения и сокращая время восстановления.
% PDF-1.3
%
1183 0 объект
>
эндобдж
xref
1183 76
0000000016 00000 н.
0000002845 00000 н.
0000002949 00000 н.
0000002987 00000 н.
0000003449 00000 п.
0000003590 00000 н.
0000003731 00000 н.
0000003872 00000 н.
0000004013 00000 н.
0000004152 00000 п.
0000004289 00000 п.
0000004429 00000 н.
0000004569 00000 н.
0000004708 00000 н.
0000004848 00000 н.
0000004988 00000 н.
0000005127 00000 н.
0000005267 00000 н.
0000005406 00000 н.
0000005546 00000 н.
0000005686 00000 н.
0000005826 00000 н.
0000005964 00000 н.
0000006103 00000 п.
0000006244 00000 н.
0000006386 00000 п.
0000006524 00000 н.
0000006666 00000 н.
0000006808 00000 н.
0000006946 00000 н.
0000007092 00000 п.
0000007242 00000 н.
0000007393 00000 н.
0000007620 00000 н.
0000008224 00000 н.
0000008980 00000 н.
0000009156 00000 н.
0000009545 00000 н.
0000010283 00000 п.
0000010465 00000 п.
0000010873 00000 п.
0000011376 00000 п.
0000011852 00000 п.
0000011931 00000 п.
0000012231 00000 п.
0000012455 00000 п.
0000012865 00000 п.
0000013090 00000 н.
0000013391 00000 п.
0000013473 00000 п.
0000016008 00000 п.
0000018498 00000 п.
0000020874 00000 п.
0000021310 00000 п.
0000021728 00000 п.
0000022098 00000 п.
0000024722 00000 п.
0000027266 00000 н.
0000029402 00000 п.
0000029617 00000 п.
0000029828 00000 н.
0000032024 00000 п.
0000033838 00000 п.
0000037808 00000 п.
0000042180 00000 п.
0000046743 00000 п.
0000047382 00000 п.
0000049596 00000 п.
0000049994 00000 н.
0000054098 00000 п.
0000056942 00000 п.
0000057301 00000 п.
0000108177 00000 н.
0000108218 00000 п.
0000155404 00000 н.
0000001816 00000 н.
трейлер
] >>
startxref
0
%% EOF
1258 0 объект
> поток
xb«d«o«`abf @
Боковая киста шеи mkb 10.Опухоли шеи врожденные доброкачественные
МКБ 10. КЛАСС XVII. Врожденные аномалии [пороки развития], деформации и хромосомные нарушения
(Q00-Q99)
Исключено: врожденные нарушения обмена веществ ( E70 — E90 )
Этот класс содержит следующие блоки:
Q00 — Qen пороки развития нервной системы
Q10 — Q18 Врожденные аномалии глаза, уха, лица и шеи
Q20 — Q28 Врожденные аномалии системы кровообращения
Q30 — Q34 Врожденные аномалии дыхательная система
Q35 — Q37 Расщелина губы и неба [расщелина губы и неба]
Q38 — Q45 Другие врожденные аномалии пищеварительной системы
Q50 — Q56 Врожденные аномалии половых органов Врожденные аномалии половых органов Q60 — Q64 Врожденные аномалии мочевыделительной системы
Q65 — Q79 9026 9 Врожденные аномалии и деформации опорно-двигательного аппарата
Q80 — Q89 Другие врожденные аномалии
Q90 — Q99 Хромосомные аномалии, не классифицированные в других
Врожденные аномалии нервной системы (Q00-Q07)
Q00 Анэнцефалия и подобные пороки развития
Q00.0 Анэнцефалия. Ацефалия. Акрания. Амиеленцефалия. Гемианэнцефалия. Hemicephaly
Q00.1 Craniorachishisis
Q00.2 Inencephaly
Q01 энцефалоцеле
Включает: encephalomyelocele
hydroencephalocele
hydromeningocele черепной
менингоцеле церебральный
meningoencephalocele Q61.9 )
Q01.0 Фронтальная энцефалоцеле
Q01.1 Носовое энцефалоцеле
Q01.2 Затылочный энцефалоцеле
Q01.8 Энцефалоцеле других областей
Q01.9 Энцефалоцеле неуточненное
Q02 Микроцефалия
Гидромикроцефалия
Врожденный микроэнцефалон
-Q0268-синдром Грубера
hydrocephalus
Включает: гидроцефалию новорожденного
Q07.0 )
гидроцефалию:
приобретенная ( G91 . -)
вызванная врожденным токсоплазмозом ( P37.1 )
в сочетании с расщелиной позвоночника ( Q05.0 — Q05.4 )
Q03.0 Врожденный дефект сильвиевого водопровода
Водоснабжение Сильвиева:
аномалия
врожденная непроходимость Q0265
.1 Атрезия дыр Мажанди и Луска. Синдром Денди-Уокера
Q03.8 Другая врожденная гидроцефалия
Q03.9 Врожденная гидроцефалия неуточненная
Q04 Другие врожденные пороки развития головного мозга
Исключено: циклопия ( Q87.0 )
макроцефалия ( Q75.3 )
Q04.0 Врожденная аномалия мозолистого тела. Агенезия мозолистого тела
Q04.1 Аринэнцефалия
Q04.2 Голопрозэнцефалия
Q04.3 Другие редукционные деформации головного мозга
Отсутствие)
Агенезия)
Аплазия 65) Гипоплазия головного мозга
Гидранэнцефалия. Лизэнцефалия. Микрогирия. Пахигия
Исключено: врожденная аномалия мозолистого тела ( Q04.0 )
Q04.4 Септооптическая дисплазия
Q04.5 Мегаленцефалия
Q04.6 Врожденные кисты головного мозга. Порэнцефалия. Шизэнцефалия
Исключено: приобретенная порэнцефальная киста ( G93.0 )
Q04.8 Другие уточненные врожденные аномалии головного мозга. Макрогирия
Q04.9 Неуточненная врожденная аномалия головного мозга
Врожденная (ые):
аномалия)
деформация)
заболевание или травма) головного мозга БДУ
множественные аномалии)
Q05 Spina bifida [неполное закрытие спинномозгового канала]
Включает: гидроменингоцеле (спинальное)
менингоцеле (спинальное)
менингомиелоцеле
миелоцеле
миеломенингоцеле
рахишис
спина бифида (аперта) (кистозный)
сирингомиелоцеле
2 Синдром Хирингоцеле 9020 )
Spina bifida occulta ( Q 76,0
)
Q05.0 Spina bifida в шейном отделе позвоночника с гидроцефалией
Q05.1 Spina bifida в грудной области с гидроцефалией
Spina bifid:
спинной) bifida в поясничной области с гидроцефалией. Расщелина пояснично-крестцового отдела позвоночника с гидроцефалией
Q05.3 Расщелина позвоночника в крестцовом отделе с гидроцефалией
Q05.4 Spina bifida с гидроцефалией неуточненная
Q05.5 Spina bifida в шейном отделе позвоночника без гидроцефалии
Q05.6 Spina bifida в грудном отделе без гидроцефалии
Spina bifid:
2. 7 Spina bifida в поясничном отделе позвоночника без гидроцефалии. Lumbosacral spina bifida БДУ
Q05.8 Spina bifida в крестцовой области БДУ
Q05.9 Spina bifida неуточненная
Q06 Другие врожденные аномалии спинного мозга
Q06.0 Amielia
Q06.1 Гипоплазия и дисплазия спинного мозга. Ателомиелия. Миелателла. Миелодисплазия спинного мозга
Q06.2 Диастематомиелия
Q06.3 Другие пороки развития конского хвоста
Q06.4 Гидромиелия. Hydroanut
Q06.8 Другие уточненные пороки развития спинного мозга
Q06.9 Врожденная аномалия спинного мозга неуточненная
Врожденная (ые):
аномалия)
деформация) спинного мозга или мозговых оболочек
заболевание или травма) БДУ
Q07 Другие врожденные пороки нервной системы
Исключено: [Райли-Дей] семейная дезавтономия ( G90.1 )
нейрофиброматоз (незлокачественный) ( Q85.0 )
Q07.0 Синдром Арнольда Киари
Q07.8 Другие уточненные пороки развития нервной системы. Агенезия нервов. Смещение плечевого сплетения
Синдром дрожи челюсти. Синдром Маркуса Ганна
Q07.9 Порок развития нервной системы неуточненный
Врожденный (ые):
аномалия)
деформация) нервной системы БДУ
болезнь или поражение)
Врожденные аномалии [пороки развития] глаз, ушей, лица и шеи (Q10-Q18)
Q35 — Q37 )
врожденная аномалия:
шейный отдел спинного мозга ( Q05.0 , Q05.5 , Q67.5 , Q76.0 — Q76.4 )
гортань ( Q31 . -)
губ NKD ( Q38.0 )
нос ( Q30 . -)
паращитовидная железа ( Q89.2 )
щитовидная железа ( Q89.2 )
Q10 Врожденные пороки развития века, слезного аппарата и орбиты
Исключено: криптофтальм (a):
NOS (a):
NOS Q11.2 )
синдром ( Q87.0 )
Q10.0 Врожденный птоз
Q10.1 Врожденный эктропион
Q10.2 Врожденный энтропион
Q10.3 Другие пороки развития века. Ablefaria
Отсутствие или агенезия:
ресниц
век
Дополнительно:
век
глазная мышца
Врожденный блефарофимоз. Колобома века. Врожденная аномалия века БДУ
Q10.4 Отсутствие или агенезия слезного аппарата. Отсутствие слезного отверстия
Q10.5 Врожденный стеноз и стриктура слезного протока
Q10.6 Другие пороки развития слезного аппарата. Врожденная аномалия слезного аппарата БДУ
Q10.7 Порок развития глазницы
Q11 Анофтальм, микрофтальм и макрофтальм
Q11.0 Киста глазного яблока
Q11.1 Другой тип анофтальмоза Q11.2 Микрофтальм. Криптофтальм БДУ.Дисплазия глаза. Гипоплазия глаза. Рудициальный глаз
Исключено: синдром криптофтальма ( Q87.0 )
Q11.3 Макрофтальм
Исключено: макрофтальм с врожденной глаукомой ( Q15.0 )
69
Q12 Врожденные пороки развития хрусталика Q12.0 902 902 900 Врожденная катаракта
Q12.1 Врожденное смещение хрусталика
Q12.2 Колобома хрусталика
Q12.3 Врожденная афакия
Q12.4 Spherophakia
Q12.8 Другие врожденные дефекты хрусталика
Q12.9 Врожденный дефект хрусталика неуточненный
Q13 Врожденные пороки развития переднего сегмента глаза
Q13.0 Колобома радужной оболочки. Колобома NOS
Q13.1 Отсутствие радужки. Аниридия
Q13.2 Другие пороки развития радужной оболочки. Анизокория бывает врожденной. Атрезия зрачка. Врожденная аномалия радужной оболочки БДУ
Corectopia
Q13.3 Врожденное помутнение роговицы
Q13.4 Другие пороки развития роговицы. Врожденная аномалия роговицы БДУ. Микрокорнея. Аномалия Петра
Q13.5 Голубая склера
Q13.8 Другие врожденные аномалии переднего отрезка глаза. Аномалия Ригера
Q13.9 Врожденный порок развития переднего отрезка глаза неуточненный
Q14 Врожденный порок развития заднего отрезка глаза
Q14.0 Врожденная аномалия стекловидного тела. Врожденное помутнение стекловидного тела
Q14.1 Врожденная аномалия сетчатки. Врожденная аневризма сетчатки
Q14.2 Врожденная аномалия головки зрительного нерва. Колобома головки зрительного нерва
Q14.3 Врожденная аномалия сосудистой оболочки глаза
Q14.8 Другие врожденные аномалии заднего отрезка глаза. Колобома глазного дна
Q14.9 Врожденная аномалия заднего сегмента глаза неуточненная
Q15 Другие врожденные пороки развития глаза
Исключено: врожденный нистагм ( H55 )
глазной альбинизм ( E70.3 )
пигментный ретинит ( h45,5 )
Q15.0 Врожденная глаукома. Буфтальм. Глаукома новорожденного. Гидрофтальм. Врожденный кератоглобус
Макрофтальм с врожденной глаукомой. Megalocornea
Q15.8 Другие уточненные пороки развития глаза
Q15.9 Врожденная аномалия глаза, неуточненная
аномалия)
деформация) глаза БДУ
Q16 Врожденные пороки развития уха, вызывающие нарушение слуха
Исключены: ( Н90 .-)
Q16.0 Врожденное отсутствие ушной раковины
Q16.1 Врожденное отсутствие, атрезия и стриктура наружного слухового прохода
Артезия или стриктура костной части канала
Q16.2 Отсутствие евстахиевой трубы
Q16.3 Врожденная аномалия слуховых косточек. Сращение слуховых косточек
Q16.4 Другие врожденные аномалии среднего уха. Врожденный порок среднего уха БДУ
Q16.5 Врожденная аномалия внутреннего уха
Порок развития:
перепончатый лабиринт
Кортиев орган
Q16.9 Врожденная аномалия уха неуточненная, вызывающая нарушение слуха. Врожденное отсутствие уха БДУ
Q17 Другие врожденные аномалии уха
Исключено: преаурикулярный синус ( Q18.1 )
Q17.0 Дополнительная ушная раковина. Добавочный козелок. Полиотия. Преаурикулярный отросток или полип
Дополнительно:
ухо
мочка
Q17.1 Макротия
Q17.2 Микротия
Q17.3 Другая аномалия уха. Заостренное ухо
Q17.4 Неправильно расположенное ухо. Низко посаженные уши
Исключено: шейная раковина ( Q18.2 )
Q17.5 Выступающее ухо. Вислоухое ухо
Q17.8 Другие уточненные пороки развития уха. Врожденное отсутствие мочки уха
Q17.9 Порок развития уха неуточненный. Врожденная аномалия уха БДУ
Q18 Другие врожденные аномалии лица и шеи
Исключено: расщелина губы и неба ( Q35 — Q37 )
состояний, отнесенных к товарным позициям Q67.0 — Q67.4
врожденные аномалии скуловой и лицевой костей ( Q75 . -)
циклопия ( Q87.0 )
зубочелюстные аномалии (включая неправильный прикус) ( K07 . -)
лицевые синдромы ( Q87.0 )
сохраненный щитовидно-язычный проток ( Q89.2 )
Q18.0 Синус, свищ и киста жаберной щели. Жаберный зачаток
Q18.1 Преаурикулярный синус и киста
Свищ:
врожденная ушная раковина
шейно-ушная раковина
Q18.2 Другие пороки развития жаберной щели. Аномалия развития жаберной щели БДУ. Шейная раковина. Отоцефалия
Q18.3 Крыловидная шейка. Pterygium colli
Q 18,4
Макростомия
Q18.5 Микростомия
Q18.6 Макрохейлия. Врожденная гипертрофия губы
Q18.7 Microheilia
Q18.8 Другие уточненные пороки развития лица и шеи
Медиальный отдел:
киста)
свищ) лица и шеи
синус)
Q18.9 Порок развития лица и шеи неуточненный. Врожденная аномалия лица и шеи БДУ
Врожденные аномалии [пороки развития] системы кровообращения (Q20-Q28)
Q20 Врожденные аномалии [пороки развития] камер и суставов сердца
Q89.3 )
Q89.3 )
Q20.0 Общий артериальный ствол. Свободный артериальный ствол
Q20.1 Удвоение выхода правого желудочка.Синдром Тауссига-Бинга
Q20.2 Удвоение выхода левого желудочка
Q20.3 Дискордантное соединение желудочковой артерии
Декстротранспозиция аорты. Транспозиция крупных сосудов (полная)
Q20.4 Удвоение входного отверстия желудочка. Общий желудочек. Трехкамерное двухпредсердное сердце
Один желудочек
Q20.5 Дискордантное предсердно-желудочковое соединение. Исправленная транспозиция
Левая транспозиция. Желудочковая инверсия
Q20.6 Изомерия ушка предсердия. Изомерия ушка предсердия с аспленией или полиспленией
Q20.8 Другие врожденные аномалии камер и суставов сердца
Q20.9 Врожденная аномалия сердечных камер и суставов неуточненная
Q21 Врожденная аномалия сердечной перегородки
: приобретенный дефект межжелудочковой перегородки ( I51.0 )
Q21.0 Дефект межжелудочковой перегородки
Q21.1 Дефект межпредсердной перегородки. Дефект коронарного синуса
Неинфицированный или сохранившийся:
овальное отверстие
вторичное отверстие (тип II)
Дефект венозного синуса
Q21.2 Дефект атриовентрикулярной перегородки. Общий атриовентрикулярный канал
Эндокардиальный дефект в основании сердца. Первичный дефект открытия межпредсердной перегородки (тип II)
Q21.3 Тетрада Фалло. Дефект межжелудочковой перегородки со стенозом легочной артерии или артерии, правым положением аорты и гипертрофией правого желудочка.
Q21.4 Дефект перегородки между аортой и легочной артерией
Дефект перегородки аорты. Аорто-легочно-артериальное окно
Q21.8 Другие врожденные аномалии сердечной перегородки. Синдром Эйзенменгера. Пентада Фалло
Q21.9 Врожденная аномалия сердечной перегородки неуточненная. Дефект перегородки (сердца) БДУ
Q22 Врожденные аномалии легочного и трехстворчатого клапанов
Q22.0 Атрезия легочного клапана
Q22.1 Врожденный стеноз клапана легочной артерии
Q22.2 Врожденная недостаточность клапана легочной артерии. Врожденная регургитация клапана легочного предсердия
Q22.3 Другие врожденные аномалии легочного клапана. Врожденная аномалия легочного клапана БДУ
Q22.4 Врожденный стеноз трехстворчатого клапана. Атрезия трехстворчатого клапана
Q22.5 Аномалия Эбштейна
Q22.6 Синдром правосторонней гипоплазии сердца
Q22.8 Другие врожденные аномалии трехстворчатого клапана
Q22.9 Врожденная аномалия трехстворчатого клапана неуточненная
Q23 Врожденные аномалии аортального и митрального клапанов
Q23.0 Врожденный стеноз аортального клапана
аортальный стеноз
атрезия
стеноз
Исключено: врожденный субаортальный стеноз ( Q24.4 )
стеноз при синдроме левосторонней гипоплазии сердца ( Q23.4 )
Q23.1 Врожденная недостаточность аортального клапана. Двустворчатый аортальный клапан
Врожденная аортальная недостаточность
Q23.2 Врожденный митральный стеноз. Врожденная митральная атрезия
Q23.3 Врожденная митральная регургитация
Q23.4 Синдром левой гипоплазии сердца
Атрезия или тяжелая гипоплазия отверстия или клапана аорты с гипоплазией восходящей внутренней части аорты развитие левого желудочка (при стенозе или атрезии митрального клапана).
Q23.8 Другие врожденные аномалии аортального и митрального клапанов
Q23.9 Врожденная аномалия аортального и митрального клапанов неуточненная
Q24 Другие врожденные пороки развития сердца
Исключено: эндокардиальный фиброэластоз
68 )
Q24.0 Декстрокардия
Исключено: декстрокардия с инверсией локализации ( Q89.3 )
изомерия ушка предсердия (с аспленией или полиспленией) ( Q20.6 )
зеркальное расположение предсердий с инверсией локализации ( Q89.3 )
Q24.1 Левокардия
Q24.2 Три предсердия сердца
Q24.3 Воронкообразный стеноз легочного клапана
Q24 .4 Врожденный субаортальный стеноз
Q24.5 Аномалия развития коронарных сосудов. Врожденная коронарная (артериальная) аневризма
Q24.6 Врожденная блокада сердца
Q24.8 Другие уточненные врожденные пороки сердца
Врожденные:
дивертикул левого желудочка
тиски:
миокард
перикард
неправильное положение сердца.Болезнь Уля
Q24.9 Врожденный порок сердца неуточненный
Врожденный:
аномалия)
порок сердца БДУ
Q25 Врожденные пороки развития крупных артерий
Q25.0 Открытый артериальный проток. Открытый ботальный проток. Сохранившийся артериальный проток
Q25.1 Коарктация аорты. Коарктация аорты (продукт) (постдуктальный)
Q25.2 Атрезия аорты
Q25.3 Стеноз аорты. Надклапанный стеноз аорты
Исключено: врожденный стеноз аорты ( Q23.0 )
Q25.4 Другие врожденные пороки развития аорты
Отсутствие)
Аплазия)
Врожденная 🙂 аорта
аневризма)
расширение)
Аневризма синуса Вальсальвы (разрыв)
Двойное кольцо дуги аорты
дуги аорты [сосудистое кольцо аорты] гипоплазия
Сохранение:
витков дуги аорты
правой дуги аорты
Исключено: гипоплазия аорты при синдроме левосторонней гипоплазии сердца ( Q23.4 )
Q25.5 Атрезия легочной артерии
Q25.6 Стеноз легочной артерии
Q25.7 Другие врожденные аномалии легочной артерии. Аберрантная легочная артерия
Агенезия)
Аневризма)
Аномалия) легочной артерии
Гипоплазия)
Легочная артериовенозная аневризма
Q25.8 Другие врожденные пороки развития крупных артерий
5 Врожденные пороки развития крупных артерий
925.9 Q26 Врожденные аномалии крупных вен
Q26.0 Врожденный стеноз полой вены. Врожденный стеноз полой вены (нижней) (верхней)
Q26.1 Сохранение левой верхней полой вены
Q26.2 Полная аномалия соединения легочных вен
Q26.3 Частичная аномалия соединение легочных вен
Q26.4 Неуточненная аномалия соединения легочных вен
Q26.5 Аномалия соединения воротной вены
Q26.6 Портальный венозно-гепато-артериальный свищ
Q26.8 Другие врожденные аномалии крупных вен. Отсутствие полой вены (нижней) (верхней)
Непарная нижняя полая вена на всем протяжении. Сохранение левой задней главной вены
Синдром кривизны турецкого сабля
Q26.9 Неуточненный порок развития большой вены. Аномалия полой вены (нижняя) (верхняя) БДУ
Q27 Другие врожденные аномалии периферической сосудистой системы
Исключено: аномалии:
церебральных и прецеребральных сосудов ( Q28.0 — Q28.3 )
коронарные сосуды ( Q24.5 )
легочная артерия ( Q25.5 — Q25.7 )
врожденная аневризма сетчатки ( Q14.1 )
гемангиома и лимфангиома ( D18 . -)
Q27.0 Врожденное отсутствие и гипоплазия пупочной артерии. Одиночная пупочная артерия
Q27.1 Врожденный стеноз почечной артерии
Q27.2 Другие пороки развития почечной артерии. Врожденная аномалия почечной артерии БДУ
Множественные почечные артерии
Q27.3 Периферическая артериовенозная мальформация. Артериовенозная аневризма
Исключено: приобретенная артериовенозная аневризма ( I77.0 )
Q27.4 Врожденная флебэктазия
Q27.8 Другие уточненные врожденные аномалии периферической сосудистой системы. Аберрантная подключичная артерия
Отсутствие)
Атрезия) артерии или вены NEC
Врожденные (ые):
аневризма (периферическая)
сужение артерии
варикозное расширение вен
Q27.9 Врожденная аномалия периферической сосудистой системы неуточненная. Аномалия артерии или вены БДУ
Q28 Другие врожденные аномалии системы кровообращения
Исключено: врожденная аневризма:
БДУ ( Q27,8 )
коронарный ( Q24,5 )
периферический ( Q27,8 ) легочная ( Q25.7 )
сетчатка ( Q14.1 )
разорванная:
церебральная артериовенозная мальформация ( I60.8 )
аномалия прецеребральных сосудов ( I72 .-)
Q28.0 Артериовенозная аномалия в развитии прецеребральных сосудов
Венозная артериовенозная прецеребральная аневризма (без разрыва)
Q28.1 Другие прецеребральные сосудистые аномалии
Врожденная аномалия прецеребральных сосудов
аневризма (неразорвавшаяся)
Q28.2 Артериовенозная мальформация сосудов головного мозга. Артериовенозная мальформация головного мозга БДУ
Врожденная артериовенозная церебральная аневризма (без разрыва)
Q28.3 Другие пороки развития сосудов головного мозга
Врожденные:
аневризма головного мозга (неразорвавшаяся)
аномалия сосудов головного мозга БДУ
Q28.8 Другие уточненные пороки развития кровеносной системы
Врожденная аневризма указанной локализации NEC
Врожденная аномалия системы кровообращения неуточненная
Врожденные аномалии [пороки развития] органов дыхания (Q30-Q34)
Q30 Врожденные пороки развития носа
Исключено: врожденное искривление носовой перегородки ( Q67.4 )
Q30.0 Атрезия хоана
Атрезия) носовых ходов (передняя часть)
Врожденный стеноз) (задняя часть)
Q30.1 Агенезия и недоразвитие носа. Врожденное отсутствие носа
Q30.2 Треснувший, запавший, раздвоенный нос
Q30.3 Врожденная перфорация носовой перегородки
Q30.8 Другие врожденные аномалии носа. Дополнительный нос. Врожденная аномалия стенки носовой пазухи
Q30.9 Врожденный порок носа неуточненный
Q31 Врожденные пороки развития гортани
Q31.0 Перепонка гортани
Перепонка гортани:
БДУ
на уровне самого голоса
под реальным голосовым аппаратом
Q31.1 Q31.1 Q31.1
Врожденный стеноз гортани под собственно голосовым аппаратом
Q31.2 Гипоплазия гортани
Q31.3 Ларингоцеле
Q31.4 Врожденный стридор гортани.Врожденный стридор (гортань) БДУ
Q31.8 Другие врожденные пороки гортани
Отсутствие перстневидного хряща, надгортанника,
Агенезия) собственно голосового аппарата, горы атрезии) тантана или щитовидного хряща
Щитовидный хрящ . Врожденный стеноз НЭК гортани. Надгортанник
Расщелина заднего перстневидного хряща
Q31.9 Врожденная аномалия гортани неуточненная
Q32 Врожденная аномалия трахеи и бронхов
Исключено: врожденные бронхоэктазы ( Q33.4 )
Q32.0 Врожденная трахеомаляция
Q32.1 Другие пороки развития трахеи. Аномалия трахеального хряща. Атрезия трахеи
Врожденная (th) (th):
расширение)
аномалия) стеноз трахеи
)
трахеоцеле
Q32.2 Врожденная бронхомаляция
Q32.3 Врожденный бронхиальный стеноз Другие врожденные аномалии 5 Q32265 бронхи
Отсутствие)
Агенезия)
Атрезия) бронхи
Врожденная аномалия (БДУ)
Дивертикул)
Q33 Врожденные аномалии легкого
Q33.0 Врожденная киста легкого
Врожденная:
клеточное легкое
заболевание легких:
кистозное
поликистозное
Исключено: приобретенное или неуточненное кистозное заболевание легких ( J98.4 )
Q33.1 Дополнительная доля легкого
Q33. 2 Секвестрация легкого
Q33.3 Агенезия легкого. Отсутствие легкого (доли)
Q33.4 Врожденные бронхоэктазы
Q33.5 Внематочная ткань в легком
Q33.6 Гипоплазия и дисплазия легкого
Исключено: гипоплазия легких, связанная с недоношенностью. (0 )
Q33.8 Другие врожденные аномалии легких
Q33.9 Врожденная аномалия легкого неуточненная
Q34 Другие врожденные аномалии дыхательной системы
Q34.0 Плевральная аномалия
68 Q34.1 Врожденная киста средостения
Q34.8 Другие уточненные врожденные аномалии дыхательной системы. Атрезия носоглотки
Q34.9 Врожденная аномалия дыхательной системы неуточненная
Врожденная:
отсутствие)
аномалия БДУ) органов дыхания
РАЗДЕЛЕНИЕ ГУБ И НЕБО [ЗАЙЦЕВЫЕ ГУБЫ И РОТ ВОЛКА] )
Исключено: синдром Робина ( Q87.0 )
Q35 Расщелина неба [волчья пасть]
Включает: расщелину неба
расщелину неба
Исключено: расщелина неба и губы ( Q37 . -)
Q35.0 Расщелина неба двусторонняя
Q35 .1 Расщелина твердого неба односторонняя. Расщепление твердого неба БДУ
Q35.2 Расщелина мягкого неба двусторонняя
Q35.3 Расщелина мягкого неба односторонняя. Расщепление мягкого неба БДУ
Q35.4 Расщелина твердого и мягкого неба двусторонняя
Q35.5 Расщелина твердого и мягкого неба односторонняя. Расщепление твердого и мягкого неба БДУ
Q35.6 Срединная расщелина неба
Q35.7 Расщелина язычка
Q35.8 Расщелина неба [волчья пасть] неуточненная, двусторонняя
Q35.9 Расщелина неба [расщелина неба] ], неуточненная, односторонняя. Пасть волка БДУ
Q36 Заячья губа [заячья губа]
Включает: заячью губу
заячью губу
labium leporinum
Исключено: заячья губа и нёбо ( Q37 .-)
Q36.0 Расщелина губы двусторонняя
Q36.1 Расщелина губы срединная
Q36.9 Расщелина губы односторонняя. Расщелина губы БДУ
Q37 Расщелина неба и губы [расщелина неба с расщелиной губы]
Q37.0 Расщелина неба и губы двусторонние
Q37.1 Расщелина твердого неба и губы односторонняя. Расщепление твердого неба и губы БДУ
Q37.2 Расщелина неба и губы, двусторонняя
Q37.3 Расщелина мягкого неба и губы односторонняя.Расщелина мягкого неба и губы БДУ
Q37.4 Расщелина твердого и мягкого неба и губы двусторонняя
Q37.5 Расщелина твердого и мягкого неба и губы односторонняя. Расщепление твердого и мягкого неба и губы БДУ
Q37.8 Двусторонняя расщелина неба и губы неуточненные
Q37.9 Расщелина неба и губы неуточненные. Расщелина неба с расщелиной губы NOS
ДРУГИЕ ВРОЖДЕННЫЕ АНОМАЛИИ ПИЩЕВАРИТЕЛЬНЫХ ОРГАНОВ (Q38-Q45)
Q38 Другие врожденные аномалии языка, рта и глотки
Исключено: макростомия ( Q18.4 )
микростомия ( Q18.5 )
Q38.0 Врожденные пороки развития губ, не классифицированные в других рубриках
Врожденные:
- свищ губы
- порок развития губы БДУ
Синдром Ван дер Вуда
Исключено: заячья губа ( Q36 . -)
с волчьей пастью ( Q37 . -)
macroheilia ( Q18.6 )
microheilia ( Q18.7 )
Q38.1 Анкилоглоссия. Укорочение уздечки языка
Q38.2 Макроглоссия
Q38.3 Другие врожденные пороки развития языка. Аглоссия. Разделенный язык
Врожденный:
колючка)
трещина) языка
аномалия БДУ)
Гипоглоссия. Гипоплазия языка. Микроглоссия
Q38.4 Врожденные пороки развития слюнных желез и протоков
Отсутствие)
Принадлежность) слюнная железа (и) или проток
Атрезия)
Врожденный свищ слюнной железы
Q38.5 Врожденная порок развития неба не классифицированный в других рубриках
Отсутствие язычка.Врожденная аномалия неба БДУ. Высокое небо
Исключено: расщелина неба ( Q35 . -)
с расщелиной губы ( Q37 . -)
Q38.6 Другие пороки развития рта. Врожденный порок рта БДУ
Q38.7 Глоточный карман. Дивертикул глотки
Исключено: синдром глоточного кармана ( D82.1 )
Q38.8 Другие пороки развития глотки. Врожденный порок глотки БДУ
Q39 Врожденный порок развития пищевода
Q39.0 Атрезия пищевода без свища. Атрезия пищевода БДУ
Q39.1 Атрезия пищевода с трахео-пищеводным свищом. Атрезия пищевода с бронхиально-пищеводным свищом
Q39.2 Врожденный трахео-пищеводный свищ без атрезии. Врожденный трахеопищеводный свищ БДУ
Q39.3 Врожденный стеноз и стриктура пищевода
Q39.4 Пищеводная мембрана
Q39.5 Врожденное увеличение пищевода
Q39.6 Дивертикул пищевода. Пищеводный краман
Q39.8 Другие врожденные пороки развития пищевода
Отсутствие)
Врожденное смещение) пищевода
Удвоение)
Q39.9 Неуточненные врожденные пороки развития пищевода 900 Другие пороки пищеварения
Q40.0 Врожденный гипертрофический стеноз привратника
Врожденный (th) (дефект) или недоразвитие:
компрессия)
гипертрофия)
спазм) привратника
стеноз)
стриктура)
Q40.1 Врожденная грыжа пищеводного отверстия диафрагмы. Смещение кардии через пищеводное отверстие диафрагмы
Исключено: врожденная диафрагмальная грыжа ( Q79.0 )
Q40.2 Другие уточненные пороки развития желудка
Врожденные (ые):
кардиоспазм
смещение желудка
дивертикул
песочные часы желудка
Удвоение желудка. Мегалогастрия. Микрогастрия
Q40.3 Порок развития желудка неуточненный
Q40.8 Другие уточненные пороки развития верхних отделов пищеварительного тракта
Q40.9 Пороки развития верхних отделов пищеварительного тракта неуточненные
Врожденные:
аномалия) БДУ верхнего пищеварительного тракта
деформация) тракта
Q41 Врожденное отсутствие, атрезия и стеноз тонкой кишки
Включает: Врожденную закупорку, непроходимость и стриктуру тонкой кишки или кишечника NOS
Исключено: кишечная непроходимость меконием ( E84.1 )
Q41.0 Врожденное отсутствие, атрезия и стеноз двенадцатиперстной кишки
Q41.1 Врожденное отсутствие, атрезия и стеноз тощей кишки. Синдром кожуры яблок. Инфекция тощей кишки
Q41.2 Врожденное отсутствие, атрезия и стеноз подвздошной кишки
Q41.8 Врожденное отсутствие, атрезия и стеноз других уточненных частей тонкой кишки
Q41.9 Врожденное отсутствие, атрезия и стеноз неуточненной части тонкой кишки
Врожденное отсутствие, атрезия и стеноз кишечника БДУ
Q42 Врожденное отсутствие, атрезия и стеноз толстой кишки
Включает: врожденную закупорку, непроходимость и стриктуру толстой кишки
Q42.0 Врожденное отсутствие, атрезия и стеноз прямой кишки со свищом
Q42.1 Врожденное отсутствие, атрезия и стеноз прямой кишки без свища. Инфекция прямой кишки
Q42.2 Врожденное отсутствие, атрезия и стеноз заднего прохода со свищом
Q42.3 Врожденное отсутствие, атрезия и стеноз заднего прохода без свища. Увеличение заднего прохода
Q42.8 Врожденное отсутствие, атрезия и стеноз других отделов толстой кишки
Q42.9 Врожденное отсутствие, атрезия и стеноз толстой кишки, неуточненной части
Q43 Другие врожденные пороки развития кишечника
Q43.0 Дивертикул Меккеля
Сохранившийся:
Пупочный брыжеечный проток
желточный канал Q43.1ch болезнь. Аганглионоз. Врожденный (аганглиозный) мегаколон
Q43.2 Другие врожденные функциональные аномалии толстой кишки. Врожденное увеличение толстой кишки
Q43.3 Врожденные аномалии фиксации кишечника
Врожденные спайки [тяжи]:
патологический сальник
брюшина
Мембрана Джексона. Неправильное вращение ободочной кишки
Поворот:
недостаточный)
неполный) слепая и ободочная кишка
незавершенный)
Общая брыжейка
Q43.4 Удвоение кишечника
Q43.5 Внематочный задний проход
Q43.6 Врожденный свищ прямой кишки и анус
Исключено: врожденный свищ:
ректовагинальный ( Q52.2 )
уретроректальный ( Q64.7 )
пилонидальный свищ или синус ( L05 . -)
с отсутствием, атрезией и стенозом прямой кишки и ануса ( Q42.0 , Q42.2 )
Q43.7 Сохранившаяся выгребная яма. Клоака NOS
Q43.8 Другие уточненные врожденные аномалии кишечника
Врожденные:
синдром слепой кишки
дивертикул толстой кишки
дивертикул кишечника
Долихоколон. Мегалоапендикс. Мегалодуоденум. Microcolon
Транспозиция:
отросток
толстая кишка
кишечник
Q43.9 Врожденная аномалия кишечника неуточненная
Q44 Врожденные аномалии желчного пузыря, желчных протоков и печени
Q44.0 Агенезия, аплазия и гипоплазия желчного пузыря. Врожденное отсутствие желчного пузыря
Q44.1 Другие врожденные пороки развития желчного пузыря
Врожденные пороки развития желчного пузыря БДУ. Внутрипеченочный желчный пузырь
Q44.2 Атрезия желчных протоков
Q44.3 Врожденный стеноз и стриктура желчных протоков
Q44.4 Киста желчного протока
Q44.5 Другие врожденные аномалии желчных протоков. Добавочный печеночный проток. Врожденная аномалия желчного протока БДУ
Удвоение:
желчного протока
пузырного протока
Q44.6 Кистозная болезнь печени. Фиброзно-кистозная болезнь печени
Q44.7 Другие врожденные аномалии печени. Добавочная печень. Синдром Алагилля
Врожденный:
отсутствие печени
гепапомегалия
аномалия печени БДУ
Q45 Другие врожденные пороки пищеварительной системы
Исключено: врожденный:
диафрагмальная грыжа ( Q79.0 )
грыжа пищеводного отверстия диафрагмы ( Q40.1 )
Q45.0 Агенезия, аплазия и гипоплазия поджелудочной железы. Врожденное отсутствие поджелудочной железы
Q45.1 Кольцо поджелудочной железы
Q45.2 Врожденная киста поджелудочной железы
Q45.3 Другие врожденные пороки развития поджелудочной железы и протока поджелудочной железы
Добавочная поджелудочная железа. Порок развития поджелудочной железы или протока поджелудочной железы БДУ
Исключено: сахарный диабет:
врожденный ( E10 .-)
новорожденных ( P70.2 )
цистофиброз поджелудочной железы ( E84 . -)
Q45.8 Другие уточненные врожденные пороки развития пищеварительной системы
Отсутствие (полное) (частичное) пищеварительного тракта БДУ
Удвоение)
Неправильное положение) пищеварительной системы NOS
врожденный)
{LANG-fde1cdcf4533197d24cd14c2950c86b8!} {LANG-935d175b3344ea3b74bc4c76b1526e3f!}
Врожденные:
аномалия)
{LANG-6f5bc0bc083b1426eb8c43cc8e9!}
{! LANG-1b7157317387f334a4a5b5aaad65aa25}
{LANG-c91b08a51cc6e09046f73f64a0a6ca05} {LANG-69dec69d53c7a32f998dea1b7b0d1bf8} )
{LANG-418a26045dbea85189ee120a9a9ce983} Q90 -!!!!!!!! Q99 )
{LANG-eade61eb7a06e1aab055a4798d7047e8} { ! LANG-69dec69d53c7a32f998dea1b7b0d1bf8!} )
{! LANG-95240f48b4619c73ef59a47a720ee5de!}
{! LANG-0d69ec711b49521ec1 458ee!} {! LANG-8715f1ff19adac02bd05302f8fae461c!}
{! LANG-16b344b1ff07139f88931cf59ba13606!} {! LANG-097893fc78b5f3f73c7ed9ed9e67a-!)
{! LANG-7f1ef632836f22ac0108296f75ea408b} {! LANG-6aa59cfc9297e0b065d94dc487148ab2}
{! LANG-01f6b1a319dd65da07d5a88818bad23f} {! LANG-31d334a5c1238d8115325f1a7ed66103}
{! LANG-8fc4ec0b32a7fcc8341dca4d293a6a26} {лэнгмю 8935a61b6a2b0da53599f3cc07d8f25a!}
{! LANG-cfff103e5281848ff32386e9226fb6ba!} {
! LANG-6290ee4c2566491d1a1709fa2ab0696a!} {! LANG-cfff92fdf2b6eda0ae13ea42ef1ae726!} {
! LANG-32102eca2862e6aaa03c5dca96d589f8!} {! LANG-5e71c2627d4625907e55b21dad121f11!}
{! лэнгмю 89de31671a8c1ad99906e7bb01544ca1!}
{! LANG-e278c6e
fcdde666f666546d68ea!}
{! LANG-e77b69417be2aac1b89cb6f284d6422b!}
{! LANG-2c56c9085dd6b8be82459940b0862d0b!}
{! LANG-063dc82b53dc3aa7953828bad3a9cf43!} {! LANG-396289ef6ccd95b907d85868c2425a57!}
Отсутствие)
{! LANG-a9b8ba17699bde874e8060fdb93dfb40!}
{! LANG-1e3156df369ba9de11509ba614235210!}
{! LANG-0 15a9895bf4651d2d07d839d1e4ffcc5!}
{! LANG-5903dfba418adaf2bb9ef1d62004dc88!}
{! LANG-ce43150d7160f701995ce51d
{! LANG-44391ca6b80131b278f128a7540!} {! LANG-adeba7f04cb5230fe8bccf453bc047c0!}
{ ! LANG-27e0cb2b2d9834ef456b04d254320a73!} {! LANG-742434237f191a1bd2984b6606ac9194!}
{! LANG-749358eaded25707b72284c4801b2c44!} {! LANG-2858d73f08cbf1a3d94cb9655b114a62!}
{! LANG-0cce9db72838c198a172a970c968d246!} {! LANG-961712872d32b45c039a9756fb75b1ec!}
{! LANG-fbe3dab9d4c2a2bdbf10f026d1d9138b!} {! LANG-b981440de14164bdac6b831823f9d30e!}
{! LANG-77650cc358988d1dd15e3db1d1459b7b!} {! LANG-2fe29393ef327187dcd09cf1a15b77e8!}
{! LANG-1aa97b72eb1f6ab2aec4474216a7d355!} {! LANG-946c8561d9dd3a623ed1eb0d3ef3c16e!}
{! LANG-88f230a25c03634b634596d316de3be7!} {! LANG-2b9c 14b38be6023b82cea0eea7e868be!}
{! LANG-3a0c0eeb8a22cc2ab9bbdeb13d8cd9e9!} {! LANG-dd228f0ef40bb07aa954aa20c8f0479a!}
{! LANG-937f4c4bdaae561
dd65a08fcd71!}
{! LANG-b7faa151d01f5e301f0a8fe6c5e5a8af!} {! LANG-6b8954edcb0b06e0bee
3c5eaea6!}
{ ! LANG-29acb79827c8c8afdd09c7c010f71736!} {! LANG-097eaf01a3e2d2fb63b1020571f4dfde!}
{! LANG-464f37017d092c79827653a38898544802cd9!2 {! ЛАНГ-f0530ba930a44725bf13804e18a35d11!} {
! ЛАНГ-ccde099140b4305655800c963f1e5295!} Q43.7 )
{! ЛАНГ-49b32d8fc03aeb4ce98687ac5b0380b1!} {! ЛАНГ-162e78d0e922c69bbe6040a02fd3264c!} {
! ЛАНГ-8eb2f365184fbfb4769e4c7e8db2baf3!} {! LANG-7cef966198000817ea8dfcd601e6d47b!}
{! LANG-89de31671a8c1ad99906e7bb01544ca1!}
{! LANG-332df70b8cd3d9837d771c6f091!}
{! LANG-ce73049a0c9daa9d40ea561e7941b8ed!}
{! LANG-b12693fda5fe618471cba7b8a6a0ffbd!} {! LANG-44f86624a9c4d6caf775efa2572b0ffa!}
{! ЛАНГ-c60d77052a65d70011fea09c90fa23f4!} {ЛАНГ-bb9d825e7d5bdbf77da1831c1ff21218!}
{ЛАНГ-d952f8aaa24a6307799cfe6089a2e42f!} {ЛАНГ-2b0ffef71c6a694fcd5f14bbd5df276f!}
Врожденное:
отсутствие)
{ЛАНГ-931cb03b221ca8b9356cbf6c45f864de!}
аномалия БДУ)
{! LANG-a78fc8e26a4ec5d0cc7532167806374d!} {! LANG-a5be3e16f44b91c3f4ebd46ae8b18715!}
{! LANG-5cb77e994d600e7123b212217378d79c!} {! LANG-20fea78f688b23f48cb8a504c994e072!}
{! LANG-d5de7d35d1f1d67a92bd6e589a26ca0a!}
{! LANG-0bfda46a8d7e6ee6df5443d23f4601d6!} {! LANG-9604eca85828b2f5b391d9671e1624f7!}
{! LANG-bf42bcf2774e62e0d31717b5619207e6 !} {! LANG-fb1373810eb235fd153e24efa03!} {
! LANG-9ddb3b52255d86fadc641847233cd527!} {! LANG-72ec44ed1d2ab4ebf98a3017d678185a!} {
! LANG-1527
71ab511c1baa52ccf996e62!} {! LANG-c46
975fd19e57134f3b8fa36cc8!} {
! лэнгмю f3562506cb98d8fa03925a02a616d972!}
{! LANG-5970f03e90a49ffef8e79839f2628ea4!} {! LANG-ad164d0a9e239c3ec81c075a41209513!} )
{! LANG-9dceeda9c2ceb9eeae6ff58d10ac3803!} {! LANG-d3995f0c6d13be0a728ef32dd8773272!}
{! LANG-33347b73f913ed981635957528bb50ef!}
{ ! LANG-f88603e597e193e951a34c18ea5243f3!}
{! LANG-295288e818679ca19e71a4827e815aa1!}
{! LANG-12270aee4873ade7a2a405e678ad174d!} {! LANG-8bb7287204965fa1804ec3b64db9739e!}
{! LANG-cec3391b05fe
65ddf0532c94a36!} {! LANG-7bcfdcdb8b5431d1d7fe45f74729b7c1!}
{! LANG-c56beec79ec7d73f1f370d94773746f6!} {! LANG-d648daab05994d94bf163b9f157e8c23! }
{! LANG-be1497bd42ce4d95591e4abbac4e2402!} {! LANG-0c2e73a6a24d2c39cf76bb538d19a4bd!}
{! LANG-46730a3176b50a44d1a5584b4e5b3724!} {! LANG-f13d804027cd6302304125006aec537f!}
{! LANG-7e3e1b72b5e5633191f318056cb84d94!} {! LANG-2b5b240732869f9684cd520dd10f1e05 !} {
! LANG-9cb19aa66241cf6c7acb1ca176968056!} {
! LANG-b45e66f78c3cc0446e5b8f33cd7a5785!} {! LANG-1fd033debda1f28e65fa6262caef2771!} )
{! LANG-1d4b45ed25df8826ebdfcae97b4a3590!} {! LANG-8adf414016f3d060a69fca9df6023230!} .-)
{! LANG-cdac03e0aba516540edac555a906b196} {LANG-7e148d966f267528cbc2d5f026b03e82!}
{LANG-4e6cef9b78279a7b37c2c31dd1f38757!}
{{LANG-c47e024bd9f9e20ea0625f97aa801b21!} {LANG-d755bd6103cb4284e6bfe90d2c3b36b7!}! LANG-2fafcc28d4bd8ee25975dc08ac082725!}
{! LANG-8222695349f57e6f897b328299ec1218!}
{! LANG-b543c11547f2d2508ec21e561a89cc61!} {! LANG-28c3dfe36efccbf5c612b7c5e3549d6d!}
{! LANG-ff8554cc3c4f993d7f6d11d2ae49bb6c!} {! LANG-2e1bba86a87847353605ec21d713ac8b!}
{! LANG-2180523fd34c4ad5c55772e7ee278152!}
{! LANG-bc6c9dd2328985790fe1a
634450!}
{! LANG-f5888569037b8e853d80231a4a1d5a00!}
{! LANG-4e79a63a7cb9f7d97337016ddbe!}
{! LANG-85b20e815e09c450bae2bec59c5fe34c!} {! LANG-4276568198506b2858828b5051b8056b!}
{! LANG-65f189d651bf7612b60734e64c6bace5!} {! LANG-268fc7ad21ece1fd5d3bb9c83d72ed59!}
{! LAN G-9b2f6a691dc70c1fed739b30f8cc0922}
{LANG-a63607d2a1f8ac85a00b8dc9aca2f9cc} {LANG-e8db4947f7c52ec5b38ade58ec70992b}
{LANG-9d2191c2221b49ac57b8dcc59fe0414f} {LANG-d3b1d43a07565fcbce5330984cadd736}
Врожденные:!!!!!!!!
аномалия)
{лэнгмю d3482812dfc364b2f1124cadbce6b53c!} {
! LANG-d664c1f0aa0581c
966d86b08d5d!} {
! LANG-63b27bfe74464fdd35d9a2054d5ecc1b!}
{! LANG-d0a230f5b3376253f0ecbed07fa1f2dd!} {! LANG-8d024435a2d60a2ee8e7f5ac5e87e16c!} .-)
{LANG-4dff21421dc88e862106d70c3dd0ec17!} {LANG-69dec69d53c7a32f998dea1b7b0d1bf8!} )
{LANG-36e3da5d967fa37ebe6fd5e57aa16fee!} {LANG-097893fc78b5f3f73c3e67a7d7edd678!} — Q99 )
{LANG-c85a505dcc87ee4a5d7240ee8a75c89c !} {! LANG-1fbf5d5109d9be89c27d59b20de57636!}
{! LANG-e441fd48396a17bd29c99e56553addf4!}
{! LANG-a61f8ed07ad14ffa1f2f2f8c0c0b877f!} {! LANG-d117e794811d008bfe57be1936c8c089!}
{! LANG-98aef5558ab6e03522ecd21abc000be7!}
{! LANG-2d0d3b160299b1c1627ec98a27d9145d !} {! LANG-dc3708ee47468292eb2938d6388343fd!}
{! LANG-cfb7f80bea010c07beaeeb2efd8cbdcd!}
{! LANG-9ed7ae97b091f
df0752490b1f09!} {! LANG-e03d8334a9bbc9eb08eec93e906f87ba!}
{! LANG-de9a1cd95befd97e0867ca5a4c9714de!} {! LANG-e83ae61735f454cb07e57b179acd9da5 !}
{! LANG-f3b59bdfbe964c7cbed63b8eef459797!}
{! LANG-c3cab6dbe1098863a13ea a091ea2c0b9!}
{! LANG-aeb5ab3540f1b151b0e9e0f25eeb4bb9!}
{! LANG-6cda5080a577744eedf9c3fa20eb0094!}
{! LANG-462b3e7e69bfd792c714252a07107bc9!}
{! LANG-0de4b4639f2025d1ad06f1a9a86eaf13!}
{! LANG-6eca2eddfb541b6bbadef05542bcfca9!} {! LANG -aec14f218e883a93fe16d0083d9a3c51!} {
! LANG-a924b09ea7539404c8d51824267d1950!} {! LANG-2ab04906ab9d3cce3fb5191c672023b3!} {
! LANG-dae4889d30874afa8c8b030374cc96d8!} {! LANG-51bf80ff4da35cc93ac10ec9a07251e1!} {
! LANG-748a5f6b3da5805c85fb1c24bac918c3!} {! LANG-4fb7cce34ac48666ff5132def9c79f9d!}
{! LANG-79ff02660391b3db4c32217feb478e97!} {! LANG-ebe324ac3d0fb311ae74c71e3ad3bf71!}
{! LANG-d9ca8f32122420cf381a69386c6fe62e!} {! LANG-225674f5a4a891f447d3ac3326bfb2b0!}
{! LANG-33acd7e029773b8ae0b3273870155736!} { ! LANG-97791eb808547aab4953c5509b4325e7!}
{! LANG-d241de8edd2fd8ba6489788ce4db01 b9!}
{! LANG-21ef142d795358da33accda1ef0003a7!} {! LANG-fc4b8e00e2401eddb1336879e9d262d3!} )
{! LANG-134c4179d9cafd72d02f2155c986a8c0!} {! LANG-33acd7e029773b8ae0b3273870155736!} )
{! LANG-91b9bf8bded6b9976c38285c93ecda2f!} {! LANG-
4c422b7e506d2f3d780cbb5519b!}
{! LANG-a08f9da859385c56d80fdb42dadc881f!} {! LANG-9aac8d264e3242f7e526b890a7eae326!}
{! LANG-f2c6b0376f2583842a8d8a4a7d4c9d72!} {! LANG-61da0a7e06802936a486d57e68d5585c!}
{! LANG-21da00acf8ff0face4e0d70004c1265f! } {! LANG-5a210517c16e606cff6aa0eee0575203!}
{! LANG-f3c34cfad74379c6d0cbde009bba53a9!} {! LANG-d817e16fb72cf6d4fa1a8c2a8a0e8141!}
{! LANG-84aa5950d7b89c729f3b4c4244c4c545!} {! LANG-01a584def6f4c777df82e860c96af4f7!}
{! LANG-6d9f38bac933d0dc8e98e9e18d351cde !} {! LANG-b8f6b212b08cc74725f6cb84b832125b!}
{! LANG-f31696fe22326dd9fc7cb013462b8f 44!}
{! LANG-86f996f4cc0ca23f21b91a5ffc65104c!}
{! LANG-8ceb675c7edb153004f622e332c0f6a6!}
Q61.9 {! LANG-65dfdab8df101997c1d8bafae42f47de!} {
! LANG-f9a4346fc55c053e2334dc9e607ac7f5!}
{! LANG-fe22a76ce01b2cd54a6af03f5e0!} {! LANG-9929ab381eb81cd81d29826a821855ff!} {
! LANG-cfd2cd4cab29369e2522af96e47b94c0!} {! Лэнгмю 13ffda02d20fff5b
2d12b2d3ff6!}
{! LANG-7e57cda79e037ab57f3d8ee22e03d4be!}
{! LANG-ee758f8bdfaa7a340bf5837cdd63e86f!}
{! LANG-3bcb742fb4f2c07162fe255eb97f9f96!}
{! LANG-77371df8255133c6d7b2655e2f85c67c!}
{! LANG-f5242dd19a91c3a984696c8c24042c12!}
{! LANG-9028a88d3988416004e059eaf424830b !} {! LANG-a2c2a462700f91bdf7ec128645c
!} {
! LANG-8b976d26cc427c041b1749cb943a00ff!} {! LANG-e32e4e257e6ffd3802c23475b64!} {
! LANG-047b073ac3269afe291b8fd69b112973!} {! LANG-4e1345ac215e72afcd5d063e49b12dcb!} {
! лэнгмю cf386f28d53777eeb65594b5c17b6c23!} {! LANG-e9ecb7751fbc14a6425fb7e619900ea3!}
{! LANG-1abef2 6c29a33aa829ee3b41208fca4f!}
{! LANG-db041356f37937c7a64f39391f23a65a!} {
! LANG-2dea53910ad8116182be4ee51df7553c!} {! LANG-d73f7eb621dc208551b1fab62b80ea44!}
{! LANG-2b2acb137236b0fe241b820cd5231bb2!}
{! LANG-e24d3790cc12c08e95e533c6e845af23!} {
! Лэнгмю ae6726ad42b08cbfffcb57360510fb4b!} {! LANG-7cd646070234fc1b6bfe4c84f01dfc7d!}
{! LANG-6532636fcc812dfd7b7ad08ec6464cf8!} {! LANG-3da4b5e11a20af7f1889d3d2c3fc1988!}
{! LANG-04ce7b6c51b3cc6428326ccf40064bf1!}
{! LANG-4e
a1accfcfee051f3076c8ef589!} {! LANG -a5353d871bfbb0c377974ba96046c936!} .-!)
{! LANG-e1023960755b668f3de25e3fd8be95b9} {! LANG-c51ecf6b853a1e26355594b16b7e88d2}
{! LANG-755077e22b736ede7329babaead34284} {! LANG-13450b44082953302bc096f1a6fb2d52}
{! LANG-ef4208249dde66eb1e7e58d33fd23c29} {LANG -f10ed76b24521fcdb5f1a26a1a99605f!} {
! LANG-5e39d706b8c4f856e57c6850546d7abd!} {! LANG-a63247d1f4bcadba847968a4e0e!} {
! LANG-3ba978607fd3d56f2513faeba62!} {! LANG-d1027bc421015538985e5dafdc8bc72a!} {
! LANG-fa66b0b2f0b062d68f16fe308c3c59cd!} {! LANG-009d4c1815ffe3589837db8677559d7c!}
{! LANG-8f0610bbf70fe62c9b8257525332f30a!}
{! LANG-ad164d0a9e239c3ec81c075a41209513!} {! LANG-4b49d937cc740de0
fd4133a596b!}
{! LANG-a27cd383628f3c7c53536226a0d523e3!} {! LANG-8adf414016f3d060a69fca9df6023230!} .-!)
{! LANG-9ba8527574f1858ca89a5661726a2fef} {! LANG-77ff5f9cb2a2ec8a9ba96cad962d1d91}
{! LANG-444be01838b91fb278fde3ace0b7d74e} {! LANG-a927f472db4397e611092f3f5bb677e7}
{! LANG-c7351ababc5871494cf68bda333901cd} {лэнгмю bc4f2a94bf5df4626988f0b5b4e4f7be}
Врожденные:!
{LANG-a22780bb9b922fa462fa006c1e64ad34}
{LANG-c876c5b2af3b27fed0c8938e9a84766d}
{LANG-ee758f8bdfaa7a340bf5837cdd63e86f}
{LANG-cd12a39a8b202a6518ffaee98b35be00}
{LANG-c5d9c7ce52bb66fb36764fb4611}
{!!!!!!! ! LANG-87223000e1c34177d97d81cc52146dd8!} {! LANG-9c803b4b166b4376536cc5a19d174d14!}
{! LANG-
4ef45ed8be352dc92b59a68daef!}
{! LANG-8688c5d507a608505edae4e009dc25df!} {! LANG-8f99387ef7dbb585abd9eb13b3493d8d!}
{! LANG-c9b72e5f80c7c3b46a642fbf26bdae4f!} { ! LANG-f60e9fde119dad704dc96bfbbbc8dcb3!}
Q64.7 {ЛАНГ-74d77a22b843f56d76780a382a5adf76!}
{ЛАНГ-e7d8daa408c86dcad62193ab50d7c327!}
{ЛАНГ-a72f988f0
4bd4c7de6e5a4ecd0e!}
{LANG-3937ace2b461baa0039d97ce5d3dde17!}
Врожденные (ы) (ы): {! ЛАНГ-e8734b2fd442097e0b3a4b8d0a2967af}
{! LANG-df334d72b024aa5bc386391cc0de3ece!}
{! LANG-28d99037ae87787d8dbc1a872b5828e8!}
{! LANG-9b9f340d8af62ec42a777523756c1f00!}
{! LANG-ca318eff0b61c84be112899f9611e397!}
{! LANG-d15c87f854ae7c1a2a4677f23c5813b0!}
{! LANG-b582e51b3ae81c3a3920e2770af74f89!}
Удвоение : {! LANG-b3be5502aef3017bb7fd18f6bda76f38}
{! LANG-d15c87f854ae7c1a2a4677f23c5813b0}
{LANG-57e26520e409e6954ebfa4f6cf5!} {LANG-365667b25116d7883d95cfa6a40cdef2!}
{LANG-e9dda4b0a0ea0b4abc77673480f0c9d7 {LANG-f8a65545d20a9f5
a9ec4ee31518!}! }
Врожденная: аномалия
)
{! LANG-584be5124cca249db2c271351aa3aa0d!}
{! LANG-e60c85 a4034e8481d268781f1f436f7c!}
{! LANG-5de57725a6e5a5100cf60058a24f8057!}
{! LANG-d2bf59ee288440fc4fe989ab4591d087!} {! LANG-bbc8cdbbfbb61949549212eb2c2b7df5!} )
{! LANG-b46ab7cfae8be76563ba110d80ae801e!} {! LANG-b05ab5ace96903de9818a1b1327!}
{! LANG-998c736ae609309a3e65aa3c3ce586d2!} {! LANG-3ebd4778d1c39c3550e1cdd21a48e5bc!}
{! LANG-
78e73d674d75375c1d856529b6b!} {! LANG-7e65dc59fe24813971c3c6a079d2cadb!}
{! LANG-aa6b7a35a81e1e16d88589771a2e88df!} {! LANG-5834f91d29bece5160b0c4a617ed4f7d!}
{! LANG-857d6d8c58849756f996419778431623!} {! LANG-df8c2f604acc328429dc277d0ab!}
{! LANG-b8a37c97d53ba15862235562d85c6013!} {! LANG-917bdcb3c34ccd4e6c9ce567f51c0e6e!}
{! LANG-cb4978d437fc8355056e1870227488e3!} {! LANG-f89a5e6a44e8bcc25e69fde953b053ac! }
{! LANG-2d58df431693c0011d2b491f17d2f03f!} {! LANG-c5568d04ac38c1f59c47e180b67a44ef!}
{! LANG-cc020ebeda0d4e36e9621eefac7b822f!}
{! LANG-e6c2116256da4196549aef09013b4026!}
{! LANG-b23a970aa554b5948278685ec307f74f!}
{! LANG-6ac8c4b2c9836a64500a0e69ccc7fb36!}
{! LANG-f812d34b5f803823859a5ea0ce7787c4!} {! LANG -a2b2d30c5b14afa01d74c3cb2c1cdcab!}
{! LANG-d755ba069564f19855627c05dbc939e4!}
{! LANG-03ef24566d83ae15f887f8bf910d9!-)
{LANG-d33d909f30d8bd609ba6af53126b2cbb!} {LANG-c8d4257ed277d4e
36c1c343385c!} )
{LANG-a56820325afff526c1ea814d69413da0!} {LANG-9ab3c02be6f1c9cc04cf0adf85132c4a!} )
{{LANG-de488fcfba3ce4304781a235b839a960!} ! LANG-dd4170f0fa40c041e0d40f12154b42fb!}
{! LANG-8651817cf2b8ea5a70e90dc59d0e2302!} {! LANG-d05f2617b0af260c7a5a67addf3b7fc9!}
{! LANG-04d7c1400967b94ae705af76f8dee13e!} {! LANG-378644f62c9b
e7614516931c3b0!}
{! LANG-64af7b6dadc406a71641f03b5aa38c7a!} {! LANG-2c80e14ce4ac5caa0ae1a103a7afb2d5!}
{! LANG-8aab95e9eff6124f4e7af53b7fc!} {! LANG-2fbc16660e5c41b5693bf6ec2fff831e!}
{! LANG-eb9e722196c1d06d10fc6a7ca8785028!} {! LANG-7e67a74572f167d8b120f4d798628f27!}
{! LANG-0296db8a420b19a
c9c729611685!}
{! LANG-9146efd63d77c8264c444afb214
!}
{! LANG-30971d86357fd03e2c2ed32451ca840f!}
{! L ANG-19f1d8840917e000c900a8fc84c6e4ab!}
{! LANG-f3ff332e391d203457e556a75ef09af8!} {! LANG-1bab80566699df07952bab546 Q2.7
{! LANG-1b4c2eb3770d0512c462be7ed2a!}
{! LANG-1ae3a934ecd8103a24fe13e72f8ed75b!} {! LANG-4ac6b00741feee80ebee6a038001ce0e!}
{! LANG-fcb7b962ed6c9faa648437e4a2c!}
NOS
{! LANG-5b1cbddfeba5d61f0ccabd8c29996969!}
{! LANG-89db4abe698bdadde95e287c95c57af3! }
{! LANG-0e43653da16cf65f5fd9992e5c020d6d!} {! LANG-96bea0a281279327e9e831311eb!}
{! LANG-740163a2ed9a1bab6dd65700ed012adb!}
{! LANG-26f1571555ba54244413505472f0cdda!} {! LANG-6f75f12593a0c5626229d9e7ec914bd5!} {! LANG-5fb587c9a8ab6418de824c2024f55d0d !} {! LANG-33acd7e029773b8ae0b3273870155736!} )
{! LANG-a98c7ffd1ba4b7acef49cb6ec188494f!} {! LANG-62a59
b072c0b598fc3321cbe1d8!}
{! LANG-b4ce3b5794b83d0cd882849672a7ba84!} {! LANG-7b2206b0e4e2e3e72eeb43edc7d0d5ab!}
{ ! LANG-61a58c98e4bec973ca6aad94aca2fcd2!} {! LANG-9f74fe8af61fea9bc36c7a003e4b862f!} 902 65 {! LANG-0931fa6a8aff4ac03178ca1071b58cba!} {! LANG-1d1ff2971c9330f28b4fab6b1fbcc4e3!}
Q67.4 {! LANG-fe680a94fcd1233d2f8030fc52cd6f7b!}
{! LANG-998c39fa0a7611ab7e366cc8e2bb5c02!}
{! LANG-0438c5a73c1245ee913ef56431d2902d882f02f02f02f02f07f07f07f02d8d07f02f02f02f07f07d2d08f02 -)
{LANG-9c4cdbd7a8c2bbcaa514b150f1062dba!} {LANG-871d951aada71194f7367861c34f51ab!} )
Q67.5 {LANG-33b5c7fbaa5e4ae68ba4460cfb7cc1e6!}
NOS {LANG-835fc428181e7fa8e94fb50610b4b19b {LANG-b1ca5011027519c71f8511423ab79132!}! }
{! LANG-116d16d60f4acef354680c9a842c4705!} {! LANG-73b7a4cafffbcf34a9b4b754ddf18c1e!} )
{! LANG-9f9858514fbeec904c5202ea0dfe3939!} {! LANG-24dfe5c4e1bbb497e02c09caaa7!} )
{! LANG-f2b79e4402881a89f7ec00a8da691b1c!} {! LANG -683911a3541970902eb5aa52f544ac48!} {
! LANG-f2009d69c3b1d6ae6fd87eb44cac6b75!} {! LANG-9d2b32367753740290db52301bc!} {
! LANG-c4a56cb0cd022307b5cd83cb89f25fd7!} {! LANG-b1185ec6e1c7b70e2a72ee111191dd74!} {
! LANG-9bd94c51f7f711f37f77d5dd30d8f3b6!} {
! LANG-5b32ff0a129ad9e9f9c46e100eef49bb!} {! LANG-f3fa4d06b89d056042cc2d058e71b448!} – {! LANG-1a231bf9512bba c1ac69c9aa89d5ebe3!} )
{! LANG-1c5fca83fd9680a0647116f0b40e2990!} {! LANG-708d9b4b1f90d
a752f89dfd5597!}
{! LANG-4e61689774387ca12c8b3aedbaf0d373!} {! LANG-5bf2f0f6f427339e9ac8bc25ad241d9d!}
{! LANG-05c36ac81237d16e42b5444c070cf457!}
Врожденные {LANG-89e3bbcbb34b43
94f70f046caf7!} {LANG-606b249db5b6572bb7255252c200eff4!}: {! LANG-1fddcb59a192f8f4bdff6437c8231578} {! LANG-e079666dd7e9be956ff7cd17f61a0957}!
{! LANG-54e0872177db342ceded54aaa89b9fd8}
{LANG-f60b5e25cfaad15060c1ac3cc3741dac! }
{! LANG-cae651874343d5970eb62359274!} {! LANG-2d58df431693c0011d2b491f17d2f03f!} )
{! LANG-3fdea11f89bab97cd3575de2bfda6bdc!} {! LANG-965011ec76efd97ffa7b38c9a65a556b!} {
! LANG-82c66452703b1fe3b603bef8630305e1!} {! лэнгмю e5638aa81727b5c4b69a7073999ce547!}
{! LANG-b6cdf57d8bcf09877a8ba06aedd!} {! LANG-7 e602b0f27155e111aaa4833866f3006!}
{! LANG-0d2b6d9b3767958b0eb1a0fe42cc87f7!}
{! LANG-be1edda8dc3c4e34d567349038bccac5!}
{! LANG-1408209186acbe90dd836ff5b257db64!}
{! LANG-d17077bb0bf11b066b64a15bb2c804e2!}
{! LANG-0c4820612623338e3be50af3b5337cee!}
{! LANG-8dd688db9157b428bae9bfda0dd74764! }
{! LANG-9d26573ecb2474b6dae08647d73df050!}
{! LANG-d17077bb0bf11b066b64a15bb2c804e2!}
{! LANG-f490ebafee8a34e60696817ab0c4ec3f!}
{! LANG-86d4c89bd56b277729ceab8c8728601c!}
{! LANG-1e3b780a10e0d83d0b2744053312c0ec!} {! LANG-1de1eae3024d225b34c2ed948c7f7c69 !} {
! LANG-4b316bfa042ebe136bbd8b!} {! LANG-30c69cb35e
5af18584e06c49b1f!} {
! LANG-a8d98f88517e50dc1097981f81bd33ae!} {! LANG-ef8a13d85b9112a2b470bce4eb902c5a!} {
! LANG-6d62c992a3b4fc2372d645fbf59d230c!} {! лэнгмю 8a84ccb2d32626fae1dbcefe3ed84cec!}
{! LANG-8
d47ce0aba0d53be7bdf1c0 51ac!}
{! LANG-45ba59310b88be814f334f45430e0ea9!} {! LANG-0e335a6da56ecd364786959be32b7cdb!}
{! LANG-3979794811a7a2bf48af453daf43d56c!} {! LANG-f5fc2dad6792e049c489cb6c4bc5c01a!}
{! LANG-4a7ade3dcb19b9533704b92a5922f3a4!} {! LANG-83360693dfc5be0575a4c775b96f9234!}
{! LANG-0f0ef3b3c7ac57f0e86f068cb67b1617!} {! LANG-b91a3245d0f6cbd996075d9fc4e9aa69!}
{! LANG-3e1a22bbfd5c26c62c82495b897aab8b!} {! LANG-e0ce5bce4d1051a0e7f63c106f605261!}
{! LANG-c6f9a04d38d492a8c73789b01780843d!} { ! LANG-fa4a4fd9c39f71fd4272733e7979833c!}
{! LANG-7e5c664920ddf55042c5483fdb71b4cd!}
{! LANG-8f976f42ba2d653aa9dbc4a2dc99163f!} {! LANG-c7a11c89ff8b88b4fa05640cf28adfea!}
{! LANG-04a7dec57aa19703b0566913dfcddb93!} {! LANG-cc31772e50d36f08c8157ad868c58138!}
{! LANG-7e4d8da6f8d7790fc82ba8598cadd22c!} {! LANG-bab6a522aa8ce2701315933c8 09f20a2!}
{! LANG-f64aea12a5b305500d1308256fd0baab!} {! LANG-baedaaafa7fe3d1ef89bbdb5e7e98789!}
{! LANG-bff28a4322b51724f35305d9bcdfbf9c!} {! LANG-b09fe
b23996887e7201379e7da1!}
{! LANG-5fce4e87837f33878e4ffb8d31a3a642!} {! LANG -d6c19729068de626989dc1c781d!} {
! LANG-9a901d4327bc03b2f8f5cf82762c53be!} {! LANG-714da56cb18bf10c145f9045cb84c3d5!} {
! LANG-88369df2f5628bcdc04644b448a98553!} {! LANG-2d5217fb08c48ff312bb1790bcdc965d!} {
! LANG-512c7bf084da0a663b93cd34406f5371!} {! LANG-998edf56001a1ce9d4c9a8105503f568!}
{! LANG-9ca69a1ff5c849874f246ac3eed1502c!}
{! LANG-fb4d991d376c13e2955f447c8d43876b!} {! LANG-5d4eba6358e58188932bfd6fce5dff86!}
{! LANG-0639f666f77b0df8182a0559f39fb0d4!} {! LANG-686a620fe1ecc98ea8ed7a0
df25!}
{! LANG-add7bca1f8516e46dc46bcb6f973a609!} {! LANG-28d8b6f39c64adfac312d44e2db2 d64e!}
{! LANG-9e377e7cae7f28c08d9e
950996a!} {! LANG-de189a7ab8d3424c97546e20494eb114!}
{! LANG-00f2f780e8559c01adebc738fc021afa!} {! LANG-62dd6201ac8623a37ca43ef4888!}
{! LANG-7779652b4db77ea2e88b7ec84445e33d!} {! LANG -bae48971a61b429873abfd721bd9820e!} {
! LANG-049cb614edd8b4349a04c2b72db51e7d!} {! LANG-7a5f1e5515984fe75a8a89c0abe2a274!} {
! LANG-7241259c349f2ec6fa141be22b158602!} {! LANG-929a3e2c7d53b0ca7ea881745893dcd1!} {
! LANG-beb435aab38c53c64cc564b3bb166bcd!} {! LANG-9d581cc5f95792d5efa400f12140d60d!}
{! LANG-cba88383281fc069a6cc0d033f2108a0!} {! LANG-2c7bb1c69adcb327719fc4bfc7202ffe!}
{! LANG-419c6b359e64aebd1535548402b4c1d3!}
{! LANG-a7530ba2f9a0274606e8970b4ddb8273!} {! LANG-181d0eb0cf8d779d232baaa8afdf2bce!}
{! LANG-a1145fe5ab581e7a8ac22060e6e80c9b!} {! LANG-f8acaa16cd4ea777768524ff160c42a 9!}
{! LANG-1c3226cd5d937ab3e6946cdfe485b2ed!} {! LANG-40a4468a3addc0610a44970ab1854f25!}
{! LANG-58a441677
{! LANG-27375d6e4d48bd58cf69bc6e32ae92b3!}
{! LANG-20ffecd6cca89498e5b33960a06972c9!}
{! LANG-06051e457671d8dbefe514b179bb7183 !}
{! LANG-b9f58d1812f3637e66e016a6ee61e39b!}
{! LANG-c15f389cde1d0beb2b4d0eccaa96b0e7!}
{! LANG-
9ec59a9c3685e6e652ec-
9ec59a9c9c3605e6e6e6e07e08e08e07e07e07e08e6e6e6ec59a9c9c8e6e08-)
{LANG-819272b8e44b12173c14dd9ef7e4ba74!} {LANG-f3fa4d06b89d056042cc2d058e71b448!} — {! LANG-1a231bf9512bbac1ac69c9aa89d5ebe3} )
{! LANG-45aa6a68540b556e246d9607e35a789b} {LANG-3fdf996d06f3c7d289741546ed2948d1!} . -!)
{! LANG-6c69c70e475441b24a2da38108b4bfbf} {! LANG-10fc5cce4a8bcb80f903ca77b922e505}
{! LANG-774862c5f9cf9e4b0967847736152716}
{! LANG-dbec84f2b1c20ceb1678
1e1451c}
{! LANG-0df8b0baf7f4cd477eff4dfe7bd2ff2f}
{лэнгмю f37ac4407ca907a58ffb8247f0651083!} {! LANG-11683b4c68ddbfc3ca4eee9f834be9aa!}
{! LANG-5cf98ec9bd6dbbbed19a55ca7aeb739b!}
{! LANG-0addea0ba871011b971e0b81903f5a7d!}
{! LANG-9c5e1e7f
fbc53b9f3bf9ffc5c35!}
{! LANG-ca21ac9fed4c60c0fd0fe6b67569953a!}
{! LANG-94f3932a67246b79cff816d51bf7e594! }
{! ЛАНГ-ff97f727871eee27452d6d09858c8d5c!} {
! ЛАНГ-431aaf5a2728ee1062f5e93af77f4212!} {
! ЛАНГ-b04f52fa0e026ce9e8adda777ac!} {! ЛАНГ-89e3bbcbb34b43
94f70f046caf7!} )
{! ЛАНГ-2a99b6a935fc253438f8d9cbef1510de!} Q 68.2
)
{LANG-07c52219ae6453629fa4f5acfa347cdd!} {LANG-6152f7a75d033658dd41fa634bd9c21b!} )
{LANG-c92de4fd32248d834d799a6c84443af0!} {LANG-37e1c9b0cb057ed9a1ce240dcea3ec13!}
Врожденные:
{! LANG-675c2663
394b3b52f1b31161feb!}
{ ! LANG-3b5bececbd0972360fcff1064df4d355!}
{! LANG-c81c72e66197caaf71
edaa81f07!}
{! LANG-86202342cd98eeff8bdfcfdc8dc4f1d3!}
{! LANG-20e9fc698968e6d05bbf3ef5ccb0df99!} {! LANG-2d58df431693c0011d2b491f17d2f03f!} )
{! LANG-92fee943a0a6c84b48e9b9cd312f04d8!} {! LANG-4c6fa787af9d7a58d7a715f2ecb29206!}
{! LANG-3d245551f2c563af45a90b336fe0f324!} {! LANG-adac85f33035c950423086d5a4d!}
{! LANG-58b092b45cdea0be96ba59e5e0fc65cc!} {! LANG-545af55aab977feeee8468b9f4f983c3!}
{! LANG-4b93c00844fbed25155bf1274cf1385a!}
{! LANG-8272daa845fda67131860ec8fbf6c9ce!} Q18 .-)
{! LANG-bb99a920fc1d0b5da3d8a1b59658c1bc!} {! LANG-6f75f12593a0c5626229d9e7ec914bd5!} {! LANG-c6415b51483e9b68452
602
902
-)
-)
{LANG-cb84d628f8ada7067604799f71837819!} {LANG-a98c7ffd1ba4b7acef49cb6ec188494f!} — Q67.4 )
{LANG-6bc59afbd462a5ae809c8c875d614ec9!}
{LANG-d775895a8bd17fb2e82f6e096e502a83!} Q00.0 )
{ ! LANG-0ed98cde1d57c7fa234ab396f48f5395!} {! LANG-8334bacd4749bec432e479fe986a6877!} .-)
{! LANG-3daf2ff99d5f41cd7397a9a33a41be19!} {! LANG-cab4d714f4e9b750f1ec283827b5c2b7!} . -)
{LANG-c47f09b13c33eee99d8a554adcd046a9!} {LANG-eae8b4cedd46a71b7e93d3a761a5286b!} )
{LANG-f13c06ebc98ed5f6afbc6cf6cadb2141!} {LANG-a2aeaee23c1d79ae2021042bbc9d79c0!}
{LANG-c107dba51c3b6db1158d0c2984e95d67!} {! LANG-a1db6ed1291bac1039b3be8f586f92c3!}
{! LANG-a5ba911c710d1f8ded817b203de6e4fe!} {! LANG-aafe88bd9e069c4272978238fbc88ebe 3 {! LANG-b73be11cef5bc7d75d31a1a778d4f6ca!}
{! LANG-4c1f3bb443ab4b51013b1b6a42c7850c!} {! LANG-aa72f2cc1bfb16bd08dc3c0e389a7b6b!}
{! LANG-6e4b4727520aafa2e7cf369350d74354!} {! LANG-34a0d6d0dfaab1158f84a980b5f29846!}
{! LANG-0cb59f2e6b406e4226e12b045b16deb0 !} {! LANG-275759637235dcf10729bb29abf79b46!}
{! LANG-5bc1a37921d7680360ff11d590aef59a!}
{! LANG-5e0a683c44b7c45bd165724f589!} {! LANG-007ba2ebdc24e0b474f8266d8318938c!}
{! LANG-5a659a78873e22184d7e70913e9d811d!}
{! LANG-60409ba632c6262ee05d65a6687d047a! }
{! LANG-4f6c613b61ae2e8c7cbd9499daaaba7e!}
{! LANG-b8c4aee0f4d7ba2781288b41bb0da422!}
{! LANG-4d6b721926f969b59e03f4df45 – {! LANG-c4a56cb0cd022307b5cd83cb89f25fd7!} )
Q 76,0
{! LANG-9dfdaee844dac246c5a06b94df085724!}
{! LANG-85a697c889f466447ef36c1f8556c301!} {! LANG-d31a5e560a88bb50f5d9d0ea6def416. -)
{! LANG-5326c82709f0c19a71332812799fc011!} Q 05
. -!)
{! LANG-be166c7f45b624a0b2ce70ce5bb2adba} {! LANG-70d0552ad034a5fe1661270aea4edd7a}
{! LANG-9e1c878da9f22822edcd7e6c36f616f8} {! LANG-6cfd7e579bda9b31dce3ba6d3c5e9f88}
{! LANG-79a0d21f141e0a89b90b56515e8} {LANG-d237855b0748bc5c9622cec0ba8679e0 !} )
{! LANG-a75fdde040281519b4e653329b027f3c!} {! LANG-22ec8e5e04f9ce27c20782541ad24fcd!} )
{! LANG-24dfe5c4e1bbb497e02c09caaa7!} {! LANG-c1cdd9e6df390d0d26d60c
77306!}
Q76.4 {! LANG-f4404a2f522f0223adf7315b24b08c66!}
{! LANG-18d62aed4fcb163d8f875ede1ba5f26d!}
{! LANG-2e25f94e8bfba9a33566f2acb00ded5d!}
{! LANG-f6b8399485552ab4d3cacbc42d42c9e6!}
{! LANG-367bcef19d889eeffc9a57fe6701e521!}
{! LANG-023cfcc94984ffbc55eddd790a7091de!}
{! LANG-495c3c1d045ab94e645f87b96b1d1428!}
{! LANG-95ae5150190e0d950aa1e07b2d633b1f!}
{! LANG-6acedd9d4d18bf040fe9c09735b5d815!}
{! LANG-f192dc10be993c3056b4806828a!}
{! LANG-cc7cffc01b496fdfb31c15103a8022fa!}
{! LANG-eefabda97fda6aae22d89b631f7!}
{! LANG-1e12eaf4002f7892e5d627521e1b068f}
{LANG-d88cc40c301e8f65842fbe7f82df7565} {LANG-28b0962ac0713e4ea1e17d323e8077dd}
{LANG-80f09587738e431da1648e6acb874bdd} {LANG-4e56e988648517a7afc1b60cd9921d1b}
{LANG-1ac8629fddfa5e8011e66c5fb299ea22}
Врожденные!!!!!!!!!!:
{! LANG-a8a7dff5f38b6b932efc78916a11afc0!}
{! LANG-87527b1d29f3ccb432a2f55 bc629ef47!}
{! LANG-2be0dec746fcf4a3f88a0dff6c011d01!}
{! LANG-5633800b5406515b2afd8f0c97ed503a!} {! LANG-cf5b46c92e1596911b012482fe20bffc!} )
{! LANG-8849a463fa496a75fc28680a77062615!} {! LANG-28d0260faa9b190c73f21255a76d4e51!}
{! LANG-1f50145aa59a777358107d0d1e739170!} {! LANG-4ce3981a06cad4fc74cf8fc0fb2ea42d!}
{! LANG-5d0a3af575102898b9e04088b9c4c7d9!} {! LANG-cb448e4e547d8c3ab94784050b2a11b9!}
{! LANG-181058a1bf9ae5e4b340d55e20ce46f2!}
{! LANG-9f05036678b2bf733069c4fa00b8e8cc!} { ! LANG-56303832
45707e0c2ea89f10c6a} -!!!!!!!!! {LANG-9ad6bce6860d2a5e636511db3ff6cdec} )
{LANG-28d5c2c9639486abb72c4d30c67f0e8c} {LANG-529ac49bb0824b23e82ae4955e3}
{LANG-43a30df3c0266c0f9cc877ced016a9a6} {лэнгмю 439b294b09ad225bad240aed4fa!}
{! LANG-cf5b46c92e1596911b012482fe20bffc!} {! LANG-d8a5985f2f9e2b9e 0220c1746c1bf7ad!}
{! LANG-9ad229ae608950c644b516d1f5074ca4!} {! LANG-5da8587cae2f992fac9ccc7db223ce86!}
{! LANG-d7320e133d9db73a3644d35628269f78!} {! LANG-65f21
9a29dcc725ed35bc6fcba6!}
{! LANG-d771f06db4c7ba4dd3c71bd74e98656f!} {! LANG -85ed2a3cdd922ea9a9601346e3c9b208!}
{! LANG-1c7e1d7bbe265edde89d4815fe7!} {! LANG-c48beeddeab1c76085edd22ce7a06b30!} {
! LANG-cd39a2d8de82dcc49a821896b8946e70!} {! LANG-d75baaa5fd5d3a221732a2e08786ade5!} {
! LANG-a98dd9f3829d642c1307049af698cbbb!} { ! LANG-22223b11d7f6e280feb4cd574f845de1!}
{! LANG-264b7b619b19d510fd0aa82610778209!} {! LANG-d13bcc78c1adf4038f5173ca05ff30c0!}
{! LANG-81f5dd7befd8d39106b486346ec06967!}
{! LANG-764323b24a4fb2c41d03630cb26491ea!} {! LANG-79fd888bb1debb27628fccb5488275f3!}
{! LANG-1bd23939a4d40ab405b7466f9435aeb4!} {! LANG-c880bffd9c029 5d06f561c5cbc5dd449!}
{! LANG-0e160a340e771e52fb17
3bc8534!} {! LANG-ea9c488c0202070e0787863bccfc3037!}
{! LANG-c4015334aa71bb29c629fea0211d0d4d!} {! LANG-4d8ab4e209dcb99a32096d90fa9ddbdb!}
{! LANG-a4b2824611848c5edcd9b050695410f3!} {! LANG -b6fe779e6f710fbcdd12d01b4a5951f1!} {
! LANG-c1
59656e2479edef1cf1e6c1888!} {! LANG-345768b442027eaca11bd68ce6f3e60a!} {
! LANG-e1e654473a52e9dbddaebe599dc
!} {! LANG-5dbd9f70366f3e321c3877d462109e7a!} {
! LANG-601c4e038396cf29041db4b4c77d8d76!} {! LANG-0b5c602b247c542
e43cf815dd6b!}
{! LANG-4873b3200f0a10760130bc188b4b3f32!} {! LANG-4230c3e
58bb99f46ab1da356e72!}
{! LANG-95662842eb2fb555e25d4e360a929b03!}
{! LANG-0bf7ff6bf7034108616ae18f2bcd28d8!} {! LANG-1c5fca83fd9680a0647116f0b40e2990!} )
Q79.0 {! LANG-d00f4e589c0758c016537015a678cc22!}
{! LANG-7e43d3c6e72662da4e1c920c96d7d234!} Q40.1 )
{! LANG-32741fd5d6ef5b2698b9cc8bd394f2a0!} {! LANG-9d22a5bc440d6a15e65620e
8dc2!} {
! LANG-4728b4b8bd4ca13ceece5f95bbe55969!} {! LANG-3b19c76b233bf0cbc92be1652dba0380!}
{! LANG-803ce9957f516c9594dade3e1c629b11!} {! LANG-d9f8de33596efa5b846bcbdc1b526ed193!} -!)
{! LANG-4766548b2cfd3a888e80383d4eefd60b} {! LANG-57ada986bfd28fc504a2136ebc8e6da4}
{! LANG-d507109cbe848d465aa146adc4353b67} {! LANG-071979a6c6fcb47bf9b05fbcb631bddc}
{! LANG-f918ade0ba6678a43aa70177155ad45b} {лэнгмю 318f44bf0b335d53905a410c69d4b787!}
{! LANG-803ce9957f516c9594dade3e1c629b11!} {! LANG-d9f8de33596efa5b846bcbdc1b5ed193!} .-!)
{! LANG-102b73f82ece9334e755da612a00a625} {! LANG-5973e0f6782b083eed4f8d2a6588aa2c}
{! LANG-9db666800ccc1fa76246cddbcba21887} {! LANG-f2cc6ac597b60203fc5750319d6f2cd0}
{! LANG-734cdd6a946c903b5783432bca4d8f56}
{LANG-ccc455854eeab7cf6e6b2f4ab1976a74 !}
{! LANG-6fd1a1563f143885a67e2dce65b7016d!}
{! LANG-7b48aa45d045f5ec4c20fd5470a2976b!}
{! LANG-cfaffcbe2f40f4f1ff682872b97d6537!}
{! LANG-97c971a51002e0eeb22e9652940bd3f0!}
{! LANG-857d06088285272eeaa1f1959c5!}
{! LANG-bbc9310a053fff0e03134a0291e1f9bc!}
{LANG-db33503447ef7e70c65709b698aa4d2c!}
{LANG-b4a8539431e26a2d8a34bf0a07eeb96b!} {LANG-5be149e2f60ae0b099944b8eec95335f!}
Врожденные:
аномалия NOS)
{LANG-ffeabf52c82be17187cefd3
0eda!}
{LANG-31b53d56be74bde7ed1bd036549adf16!}
{! LANG-626ae21aca7487116acb0f4db5efe924!}
{! LANG-a3ba98cfce46a422d0fdd09d4ab 186a5!} {! LANG-495fe191df717fc4a4815f1b5e600d8f!} )
{! LANG-24804df321b7f34f6143eba871576fe7!} {! LANG-b0b7b8b77a980e9ed72c2cc6fd3e442a!}
{! LANG-e3f017b6a3251c93be5c8e6d0e5705d3!} {! LANG-ff5e5bad90a4771e23d9c2f477f424f2!}
{! LANG-0612c6990aabec92dc1d049f35c46974!} {! LANG-9e3cb625f40c04d87e4191b837261bf3!}
{! LANG-744da152dc648c0919f85dbd36c6dee1!} {! LANG-438cf68dacc8b938e80858713c3d301d!}
{! LANG-632b76f53ef9a8fa5ee70f31863c2bab!} {! LANG-a420bbef2ec1df4f848e8a71e68a29a9!}
{! LANG-728f6514abfe8273a502c66b88ee872b!} {! LANG-bea55eeb40cd83ac4683bf3b6040279c!}
{! LANG-7a38f9d04581f66d0afa79827f91b27c!} {! LANG-730dffdb8c122cff75e83ce16dc4473b!}
{! LANG-a69deb70b531b10c2d994fd7980adb15!}
{! LANG-031ce348b00be93d415848293cf2b732 !} {! LANG-f8b3b70e467922bb7ec3233826bf3768!}
{! LANG-ae760b654a26840c711a4b 61cefc271c!} {! LANG-b1c49d05cd3c9909be38ff601668bad1!} )
{! LANG-8fba66c14a5842fb07f19e664153946d!} {! LANG-1358ba1786120531189f312bdb469069!}
{! LANG-00fb8a9ca33a635dde9cf5bb38ccac8c!} {! LANG-357520c60ea52872172dc025cee!}
{ ! LANG-c29c99658089f93d89c080c699dd97b0!} {! LANG-0deb27a2e4f8808018f32ccc48338319!}
{! LANG-e9f373074511e3aa8484be454649f5d5!} {! LANG-4ea2a5abd84146963eb364bcc3f17864!}
{! LANG-109446c93d0a9434e64650151d237c65!}
{! LANG-ff98dd10ff74e64387a5b7f8cff04c73!} {! LANG-2371870ef2801119c1d9324c32fe5086!} )
{! LANG-f594db853c47af3c66293d5d5e389215!} {! LANG-41a88bd42846f05d9faebe228e1993c8!-)
{LANG-50e11ad4e6c3f0cd2de3b94aea92d9f3!} {LANG-f4988038c02
12eec809f77ae6f5!} )
{LANG-3d532eb57cc5a3
105d8c417ca2b!} {LANG-33eb85adfc7c94dba287071b9926ca4c!}
{LANG-8d98a879a200d120237022d2c4f88c71!} {! LANG-5741b9f23e42468
cd3d89a45ce6!} {
! LANG-652754e33736e7999ccc113327d07b01!} {! LANG-65a1f59cb318b111dd4e1724db6274d1!}
{! LANG-a7dd12c14cd98da08aceea99f10687bd!} {! LANG-313bed3bfa167e96bbacdf296ff376ef!} )
Q 82.3
{! LANG-989df6c8207c067458e3a51e7bfb2a85!}
Q 82,4
{! LANG-1a29564ca8ab1f1f2c1c8e80416f2382!}
{! LANG-1c7e1d7bbe265edde89d4815fe7!} )
{! LANG-23ef81bfe5548cd26ddb8f2f1c06a79e!} {! LANG-5aa058c67052bce1c97c747887b96eff!}
{! LANG-ca97b50708e526160652afd35ec0b495!}
{! LANG-c1a5a89425dab867bd71d57cb022e978 !}
{! LANG-1a69365f0ca18c28158641ae97b66c0d!}
{! LANG-424358292cc7f127f4bc1c0d590d770c!}
{! LANG-4156b71a2931ed7116242ba1f59d8d0a!}
{! LANG-df06311bd7e7659034f2682c46d4e4a3!}
{! LANG-e5f6f5c0ebd433e3a7b2de150fefb165!}
{! LANG-b04fa82d3eb84c9745ca5c1b452!} {! LANG-217dfa88edf6ad542312b20d487a03c2!} )
{! LANG-85af82b71db90cb71ce4c625f9358ed9!} {! LANG-cfd85964a0795aae3640f683c374c2d8!} )
{! LANG-9d391c14e7d5d7669c8ff04b6178552c!}
NOS ( {! LANG-87795b32248f15ca3d1ed4d00dd01347!} .-)
{! LANG-6705c62265747f2
{! LANG-224aff1b94e145fb652408d1! -)
{! LANG-93d552de6d936f975e2a1e5a758499aa!} {! LANG-87795b32248f15ca3d1ed4d00dd01347!} . -)
{! LANG-3c07e68ef0805b1436f312ab45ab1dec} {LANG-3282f4a2693a1a8f2de818c04754edd5!} )
)
{{LANG-a3864c37209a44750503d9648a25c8d9!} {LANG-3282f4a2693a1a8f2de818c04754edd5!} {LANG-bf56ed5e0beaae9b09e4c167843dd445!}! LANG-8a66b49f566f62013aa2ca8359201af5!}
{! LANG-3e7ece3da9bd05b77e4317f74798fe7d!}
{! LANG-41b6797315c7cd2caaf8a78f6f064488!}
{! LANG-a3ac3db7b71cc38ac1add82af3c2accc!}
{! LANG-ea27312ee3cf2af07b9ba784f6b82e25!} {! LANG-102b73f82ece9334e755da612a00a625!} )
{ ! LANG-cd4b15b121e66d17032737bc817!} {! LANG-141b05b1a59ccf4180c3a0e8768a2580!}
{! LANG-5d2fd0ca167a49f093d2b48597d38a58!}
{! LANG-583262997213d5b683057cdee281981c!} {! LANG-9db666800ccc1fa76246cddbcba21887!} )
{! LANG-f02e88acd2b83eff6cf566cecc355b78 !} {! LANG-82f6bbb988b93c100f1383fcf5f7e50a!}
{! LANG-8a7874b1a79ad485e2df574b5a842b 17!} {! LANG-a6c670a5974e98396dd4533535c!}
{! LANG-ba8e
4a4117be513b9a9b4644652!} {! LANG-c59156b022966b011a75e754074db9d8!}
{! LANG-88ae8d4965f0ef19e2bbf42ea0add89c!} {! LANG-e09f569bd9541a90c2ccbff6819daf70!}
{! LANG -f98bc4bc0c4ae8388ba03a1bdc97c190!} {! LANG-29078ccf112d671d99ef7d5a4fba4253!} {
! LANG-24b150bd676088d1b2847ee746ee3bc9!} {! LANG-7080a7f560725e4f3e39c2cb0c4aa252!} {
! LANG-1a7acf07faab6a608e7d38352c250e5b!}
{! LANG-d4f84f73a1dd6acd0502cbfd80e326af!} { ! LANG-7b4c12aace25bebd2684c80a0fab74df!}
{! LANG-0956afada2a0ea81b8bfe39bc5b0ebdd!} {! LANG-e0c2bec6933d9b8488ef367c9fb84b59!}
{! LANG-6e60876f4c220965b8940fe781f!}
{! LANG-537042484d84f79a650ac24b93fce15b!} {! LANG-9d0e97d00f4cb3cec7a588929f99bbb9!} )
{! LANG-72af2cb6438fab9a745a9ea76c530588!} {! LANG-a8883b6ba71468bbf98d9a58909c887e!} 902 65 {! LANG-e9e75045c7e51a54352df25d976cd4d0!}
{! LANG-5408a6ff99e3921ccc94ca539485f530!}
{! LANG-a48b1029c0c95475acdca148d86f7b66!}
{! LANG-c5cf552784138225f5b441d6b9a71ea8!}
{! LANG-074d61a29c27acd49b08a9eb9f7256f3!} {! LANG-9ef4b1e901e631c1520f07514ec0e9f5!}
{! LANG-febc72585115bf25491b758687017bb2!} {! LANG-6152f7a75d033658dd41fa634bd9c21b!} )
{! LANG-7af3828378008e3107e979d49fea6fcb!} {! LANG-948dff25f32813c630071a0af19c8357!}
{! LANG-b6d4347412a2eefe6000954a1fe65e42!} {! LANG-0c644611b7efc5f85e0e9b05b3f3fe7c! }
{! LANG-2385636b1c355fcf75844ee5cf4793dd!} {! LANG-b4ee4b742fe7496366f9fe726516d7e9!}
{! LANG-5630f276ca0120574787a327b0d3fe98!}
{! LANG-2be2063c
b2116b0dfeb4aa832a3!}
{! LANG-db315fe6cfd59acf12d60c3051ff447e!}
{! LANG-809e651088c5fcb963fb1
80ce9b!}
{! LANG-30be4aab0f32aa07304b34c28b9bca83!} {! LANG-be54013914b08a13ae68a3 c53f1f914c!} {
! LANG-25ae6c70f511757bab014965ad1e7566!} {! LANG-3843bd28252a8a015ebbcd70fa9282c5!}
{! LANG-e9e75045c7e51a54352df25d976cd4d0!}
{! LANG-273cc5e5c43216578664ae5e823676e1!}
{! LANG-16a58a687800c
! лэнгмю d4e966af4369e516b097046810b2d975!}
{! LANG-23a4ab2ee911da8bf94e51b4df21583f!} {! LANG-200c0db463004cfd122d8b424aa6f14d10e !1 )
Q85.0 {! LANG-392dcbea6131acf13d24281d0dc3671c!} {
! LANG-8d273173a990c2600cdf78ca42d1725c!} {! LANG-9a988976c13f3e47af3759c8e9bc4ff1!} {
! LANG-f4988038c02
12eec809f77ae6f5!} {! LANG-86888a7318c2c8157b539ac937c30ced! }
{ЛАНГ-d86fdb9d80bb18501bd066fcbd54927d}
{ЛАНГ-8981daaa8f8fa1b53ea67530768875c0}
{ЛАНГ-675bdb7a09adb10ab83e71b8525ab824}
{ЛАНГ-2e81884eeb2b9aa3df5522713c7299d0}
Исключено:!!!!!!! синдром Меккеля-Грубера ( В61.9 )
{LANG-4a0eb053e7d77595d6ad9d52ee4ec499!} {LANG-481054bfdd95c65b25694cc7c785d476!}
{LANG-9869e978db5c1e5797de8637057ac929!}
{LANG-15162df98cefa6dbafea97cebce34cc9!} {LANG-b52e9a6240e2d41cf338c0d3e44fcef3!} — { ! LANG-1226e960b9c1cd1d5bb25d8a0288519d!} )
{! LANG-369acf2f0fc99c89b785a02702a23337!} {! LANG-4777b54013c1a32e97429b7fa} 90cccc -!)
{! LANG-7f235f37fc84b2be2afb144f71ad5d16} {! LANG-b8ea0c1971b5fb4891f5b89955048840}
{! LANG-ac42d2ecbc395ecb645b73790e83c2a6} {! LANG-0a4766db1c693d1d374fde6aa5b1546e}
{! LANG-f726ad80bb354643e86edb60977c9f9b} {LANG -3dc4c75712899adeea96d52866c142a5!}
{! LANG-6fe7c028a734dd735883bec3373d3ca8!} {! LANG-ebf5b93ce2f4121184c6000 9002f3ec 9888a07ec 9888a8aaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaaa!0 {! LANG-5ca23495c5fba4ee4c1210636a8400c7!}
{! LANG-b613bd049190c9c589500b2e2204fd0c!}
{! LANG-d86fdb9d80bb18501bd066fcbd54927d!}
{! LANG-5cdbedd6f7621b1bcfdf662a5ef109ac!}
{! LANG-4d88a28719fbd62b7a24b377b076c1ae!}
{! LANG-700f389ce1ada6a7cbd912f7c92af6a8!}
{! LANG-ebfa815a8844f588433925cae0ae4145!}
{! LANG-1a3a97ba388224fba0b4584fa017e77a!}
{! LANG-dae7f7a11438a09959802a0cf4c18662!}
{! LANG-b1c49d05cd3c9909be38ff601668bad1!} {! LANG-af61d4999874f5f65c916c2cf30ffc33!}
{! LANG-d86fdb9d80bb18501bd066fcbd54927d!}
{ ! LANG-e2ac7033f1498912cd50219721e0d415!}
{! LANG-ecad609a95125a5e5f7a0ac316b5c35b!}
{! LANG-6ae34f3f878ee3d37b9a5078a85cc446!}
{! LANG-51c1f8eb7b50fc3b2ca7cb11030b6f73!}
{! LANG-4f94af7f54b8fe99ce536bed10c6161a!}
{! LANG-9c4a9009cc339bb252d8de153f7d4914!}
{! LANG -60ffb758b7730b32c86a09a53af54139!}
{! LANG-8696ee7111c0d0bc6ab6b2ffbda2994a!}
{! LANG -98ae3bf7c3e044d6698eb6b502341f7a!}
{! LANG-36791c0fedd77ee22cdac140338b6d2b!} {! LANG-1c7e1d7bbe265edde89d4815fe7!} )
{! LANG-6152f7a75d033658dd41fa634bd9c21b!} {! LANG-aca4ac37235bb81c4fb963a4b66ea20d!}
{! LANG-d86fdb9d80bb18501bd066fcbd54927d!}
{! LANG-0fe555
8036c9611828a7e7f220f!}
{! LANG-7bbca14c416d7707faa168d4f232647e!}
{! LANG-e7fc262ae47a764adb2598c37b5860d2!}
{! LANG-6bb5ccb38a0
b78c0a16e5d0d123!}
{! LANG-d88940b838db17a60478925c33582a5c!}
{! LANG-db9d5d70ebb2413a014865043e4bdeca!}
{! лэнгмю 05a109c4c1054892fd2eb6980c885c6d!}
{! LANG-ff29592ef796aac7688874a4f1a7bf88!} {! LANG-1eff9252d5f88c6aba96479289b76eae!}
{! LANG-d86fdb9d80bb18501bd066fcbd54927d!}
{! LANG-18586fe4d992e7ff738350f226b56b02!}
{! LANG-86c78a211f36651f18647b81b47f933f!}
{! LANG-261eac5638fe44cebebd5d0d5803fdaf !}
{! LANG-124252bf723f90b68242197209776902!} { ! LANG-0d23ed75a5315d0f9a9859143c99ca71!}
{! LANG-72e5c7007913d3a162c9ddd85c539cc6!} {! LANG-5a3d64efd5fce7e037fb28f03f54d41f!}
{! LANG-fbfb0ed9b90e81fd06a9676f320f27ec!} {! LANG-204cb9f5a8c86ce307b0ff882945cbf9!}
{! LANG-d86fdb9d80bb18501bd066fcbd54927d!}
{ ! LANG-a51404744b22b260c9a
b52eb11f!}
{! LANG-f0d261ab1a8d79f7d1e9b69a3ff8df9b!}
{! LANG-d0c5cb0571c8d1444d7ebd3a42cc2e3e!}
{! LANG-b2bb6398be8877e1778d6dc5a52dff87!}
{! LANG-fe4c8063870b8e1d22e1a9076e8258cc!} {! LANG-4eda7f9e2459c8e1cd2328c86bd70b5d!}
{! LANG-a5f91ea29898c2980d4d8417a875f2f6!} Q20.6 )
{! ЛАНГ-929e03dc1eda0590e9d3c830ec4651f5!} {! ЛАНГ-7095707b403c390c806e215c8f4c6356!} {
! ЛАНГ-a974b106ee5fd087171e2b7f33f2e285!} {! ЛАНГ-cf6077a21ea37b435b8cd090ea559110!} )
Q89.2 {! ЛАНГ-ad38b62cdff16a5d576b7aa776a3ffc4! }
{! LANG-89525344ce575c7b8e0afcfd0daa8f1f!}
Q 89,3
{! LANG-679dc3c27b6d1c5e9a804d7bd3b
!}
{! LANG-339c5fd2dc6e4e42bd696cdda4fa3bb3!}
{! LANG-9ad288c572b00ffa48720c8741d846e0!}
{! LANG-dfad
8bff446cd21574170f6b087!}
{! LANG-fb0e22f754ef1539c9c709ab4d8809af!}
{! LANG-9ad288c572b00ffa48720c8741d846e0!}
{ ! LANG-dfad
8bff446cd21574170f6b087!}
{! LANG-fb80b3de4e74f135a5322c1844413517!} Q24.0 )
{! LANG-41d34ccb6f36d08592d3a720cc84f411!} {! LANG-21c589e3f19a44769b09fdda49c8de04!} {
! LANG-69ae47e7e9cb812cc638a7e037c17fd4!} {! LANG-a82752bc4d44974dbbcd5e8a7abef3fe!}
{! LANG-e0a66d3940a42f3b790c74d986bec20d!}
{! Лэнгмю 8553845b1bad4ef23be5e12fb6042212!}
{! LANG-8f35c0efc1435f97afabdc37f244ce7f!}
{! LANG-bd57a3faf45b815f10fb80f9275f4dba!} f14d926e06e-LANG- -)
{LANG-c2d0855f5ef61cda2e92d68dc60b3d15!} {LANG-1b29f782241acefff0c99bc67dd5cc8a!}
{LANG-4962f06ec8becf77eeacedc31a71ed6e!} {LANG-8b2eed7ac7f801829809049e03f859b9!}
Врожденные:
{{LANG-7303e43dbe5d3a271d8e1fcb7c32aaef!}! LANG-143bbcc32ab0df7b7250454ec8740c23!}
{! LANG-13289ca29a303f6f4c1893ef4ef992b9!}
{! LANG-e0b4bb2301f45b8fc78f555337637d71!}
{! LANG-9a42c626b7e647881126cd3fa365b9fb!} {! LANG-ac706ac2eefc3389c2a6d0cdbec10873!}
{! LANG-1415035c6203240071bd51579ca00309!} {! LANG-1326dbf860dae58b6d548ae509c9109f!}
{! LANG-c
ee91c982ec5ee5a7dd8d28aaa0!}
{! LANG-fbd
fae6d99f98d2ff45a28be715!}
{! LANG-865f2a7ee9a0bed5c0265d730babee64!} {! LANG-820db39effc1affdd2913ac3ef43fcb9!}
{! LANG-90d6e1c06b3291b1e2310b9aff72dfe6! }
{! LANG-c912fa64ba1788cb6996b3b5c7ae35cd!} {! LANG-b3b8606a256 27a0bfef91c9b288f3f96!}
{! LANG-4c948de84cd022263011591ecfc8109f!} {! LANG-faa2ba66bc5ad16a9a797a3e6773e67c!}
{! LANG-812fa0e6071ac79b78ddec584bd5b7fd!} {! LANG-62edddf6a9ba8235c4e15f88c8bd86e7!}
{! LANG-1cbb5bb27d
e18fe898f9830e022!} {! LANG -9c561ac2559fc24aab60f982000aaaed!} {
! LANG-a4ebb68cead83fec43b72c5cae1665dc!} {! LANG-aad0f1808d561abfaff6d48eeb37c000!} {
! LANG-5b59eee33d32874016431a5dc8c!} {! LANG-609f98f52a74da30020812b6d9a179a2!} {
! LANG-55774cbaf1b10fcb365ef969055ce690!} {! LANG-a864c108a950b2a54daf8a9e3d3f2744!}
{! LANG-7fef567257f5744dc93b373b538272cc!} {! LANG-0c8fd0bc07c03bcbecc3d4a66017f66f!}
{! LANG-5a9e1e7e6f8438dfc7125b2e590af714!}
{! LANG-d513ac1a512f9b45f5b9073ead97d459!}
{! LANG-313bdee9e8e2de110c3276846fe!} Q90 – {! LANG-5966c79fefab7eb3ef512ebcc7d5d5c0!} )
{! LANG-f53bb5f95acfc1671634e18d245898aa!} {! LANG-2b78b37d8a26979d17b9c411904be398!}
{! LANG-677fe3d2618289893c4e0ba17b6a171d!} {! LANG-90b2cc27ee02405a172b1ddfd143367c!}
{! LANG-5684e74b6e4e706e100cec52e58c7ead!} {! LANG-efd691dd2fa351159f33ef4c3a107b76!}
{! LANG-eac33dee89d7e159cf95c715ba9858dc!} {! LANG-e049f2bc5ad16c9cf2a6bdb13fc53e45!}
{! LANG-8eeb22f53b8b1bd78b010fa7287bcca2!} {! LANG-bf09821b01819c3d398705f35a14448a!}
{! LANG-2e77b7fc19011eb6d7d8e5502634b2ae!} {! LANG-da82db1be176982b1704bfa3f49138bb! }
{! LANG-e9f12240a3d67dede9f3071df9c6b818!} {! LANG-f70fe6eb74896b4d9b49d2ab1967c90d!}
{! LANG-fb4c37c2ae043c980010b6b178939bc4!} {! LANG-052a23990ac12970095023b9cb6ffd7c!}
{! LANG-ad20f243f12ccf2d0781056b67cc101d!} {! LANG-be0edd08a86022178cdf0894b65acd4b !}
{! LANG-e71346c5fefc1d32c1cdcb4c6c39c0db!} {! LANG-be3 7cf82613
ce53c6525f8377dd!}
{! LANG-1c00c37f70460d6e7d4370266f755c40!}
{! LANG-58a0d582565113b9d05c3d7db5bf55a7!} {! LANG-ea610456832877d76310dfb46d16decc!}
{! LANG-172c67b44ae77b304bcafdcb318f81bf!} {! LANG-8edab155e7fd27558f3d3c6d680eec57!}
{ ! LANG-e3df89655fbab4726c08368a83235d4a!} {! LANG-5250997e2d9776f54cea6d4d0d90d83d!}
{! LANG-53366aca437095cda422ec6d36bb0335!} {! LANG-f11e032d8340a87e0cc1576466c1b81b!}
{! LANG-1382b3edd0825557412a946bd6102ccd!} {! LANG-ba9edc983886156e4776b908cca44ddd!}
{! LANG-528a910f73fe0d15df3e1
bdc354!} {! LANG-b2c54e7b390eacc57215e7b74517e06c!}
{! LANG-fdede87379ab050971db068a885f078e!} {! LANG-bd
a304362eb2b1312632d295428!}
{! LANG-6be21aef05a318b861154278e066981f!} {! LANG-2362e4cde1716236c8aaa7ff9485cc7c!}
{! LANG-833273e9e97bea982d5757d93e957a8b!} {! LANG-e82197 5b30800389e2bbdffbe749cdd0!}
{! LANG-09556b9d7dda187b1788001c1021201f!} {! LANG-015f333f9a6980ae5e8cf893f4695bc5!}
{! LANG-03850b8538db5866a2955adca6fee3eb!}
{! LANG-b1fb15a0745109
c8090b1c6ad3d!}
{! LANG-676276305a2d8973fe0250e8a09f5523!} { ! LANG-9d6cd5004686d615a6034780bfc2a09d!}
{! LANG-e6c390e4b7b999dee9dec8f8d0c624e4!} {! LANG-3379401fb2ebf9cf696413552d023e9d!}
{! LANG-5143036dcf3ff44d694eee41fce760ea!} {! LANG-14ef2317cb7c5e1507eb5c669aca5a5d!}
{! LANG-9d53f93c2e16d26bc78206884e13c940!} {! LANG-57a7f64e2a5fa4ae421e9da9fab16bc1!}
{! LANG-bc46a730a3377f431ffeb1a787a85fa5!} {! LANG-08ebcb165aae73b74544269ee2ed146d!}
{! LANG-99f7ccbcdf96d665883df28240f7d5b8!} {! LANG-dbe9918f6
cc13a500a0199ed1e3!}
{! LANG-26deed425cea7fac528b1aea84cc1d07!} {! LANG-891d30bf0cd155fdf787c5c08ce3cf58!}
{! LANG-73 55ff1d5efcaafeaa1fdc62f3fa3c54!} {! LANG-41224641d82b0022e860571eb4bc5002!}
{! LANG-93bd9358f96006cdf0c3408af76c1be5!}
{! LANG-0c3080abd4acc06793dccfa5f26!} {! LANG-b1c49d05cd3c9909be38ff601668bad1!} )
{! LANG-37f6a85b27f79f85c039e0dace4e44b6!} {! LANG-f9af7e8f013689a8f8f9e273f6cf4555!}
{! LANG-1b4e43408e403b461df0a9cb0da8974b!} {! LANG-7425cc1005546480dccc13b93b0!}
{! LANG-7c8191b6746252a3aa04ff63b78938c8!} {! LANG-494ea12253d21476ca2df54c48c041a5!}
{! LANG-74c484777b498850289ef7e718735e7d!} {! LANG-a68fbbde448a0192dd7c8fc8f28d62bb!}
{! LANG-550608385c528a8ececefd10e033b9c5!} {! LANG-5d2dda5fa36e1d863bbc18e4ebf!}
{! LANG-261086b928a3f0658b18cecb2beea0f1!} {! LANG-3336ceaf49d2d9012a4a9d98ab7b71a8!}
{! LANG-7e3a6d2ac29ea7ae3b7822b4f140bfc4! } {! LANG-4b4c4bb3c4d634ebe43ecbdc36729de7!}
{! LAN G-f8613957e9d8b8063c1af215b3e9aa26!}
{! LANG-fc99715a9ecb3e205e2ee1bda44a36ae!} {! LANG-097893fc78b5f3f73c3e67a7d7edd67.-!)
{! LANG-b2e81e5431b5c48ae952dba565713dea} {! LANG-21bf8ea7316815a14e82fcd236af3dda}
{! LANG-bf607834ad8c4f601dfa7da17a95ded3} {! LANG-96a974d0807996ad61314cf0e7572601}
{! LANG-e43df04f2c08771a693d42040b7c2360} {LANG -8bf42fcd56704f1939f0d53524a51cf9!} {
! LANG-358fd6e1072a1e0c7b28a416a4974927!} {! LANG-f5637d4a92d226c87ae871cb2bc292f9!} {
! LANG-d37a12ad6df2e7232d44aadc903!} {! LANG-bb0a70156b257965ef5eab4e2711a271!} {
! LANG-f36b231ba7a9d50b8d0b5afc7cba6715!} {! LANG-8cb2bf9ac94c7c41244e59303d119db0!}
{! LANG-0ab3b4c22e311f4a66b0bce519c427b1!}
{! LANG-73169942a6c7c5cb0931c4faa1d9ea63!} {! LANG-88ec55190fd4caa1eaaa3e7d38fdb5b4!}
{! LANG-b420bd4aeabf93f10a145c478dc9e301!} {! LANG-810706fe8b357fcdc2
7d209e094!}
{! LANG-b48bded5d766fe51cc03bf16b8ff33ab!} {! LANG-4cfb6a38c4887290c544080df02d7 c7d!}
{! LANG-52ba734
3ed18be4d8f011daaaae!}
{! LANG-d988dec77b4b16e966999ca7eaf2da59!}
{! LANG-d41deedb108d6f335f814cd9c1574278!} {! LANG-1572295043e77bb2f73c879f4feedc8e!}
{! LANG-ff3d93c38eef093a99346ce336231107!} {! LANG -6bc5a3e71fc4a8618d028d068672a65b!} {
! LANG-bf1af3af502db01ca1984251eee501f4!} {! LANG-f1fe5c319bf7431986102a7f1238569c!} {
! LANG-814ea1528de3c7ae7dfeb11d83e50201!} {! LANG-0a0fc33fe688eb2a37c816fd2518f7b5!} {
! LANG-2289ddeb188499a73ceae4093bdda0f5!} {! LANG-4b05796256c3d96254d05fc27f8996de!}
{! LANG-c40cbbce8ff6ed1e3746c03fdaf2a329!} {! LANG-38d9a8ccd66e806a4a483982137!}
{! LANG-0e66ea45e6fdb8a0157f27c5d9f7cde1!}
{! LANG-94cece4adb1898fcde9106c3c5d1a4d9!} {! LANG-a51a847b78eb7ffbd694b3de326379fa!}
{! LANG-fc77acc1d7bea313a1dc66b72e04b104!} {! LANG-82674ab030897a426a38e4cea39ba95d !}
{! LANG-94d8734dc0fc1561cd758fce653e9844!}
{! LANG-a8f9650fb371f876381148caf601c963!} {! LANG-03de6645a5cee6ae1f152123a95d77bd!}
{! LANG-4736f28575b3f5a1735df09d95d585e7!} {! LANG-ea3643bdb831934e9af328f707c869ca!}
{! LANG -f3567775fec59e6849ab1709881ea89a!} {! LANG-dba2218aef1d5d5af768e048d4801220!}
{! LANG-5a0b94b66dfd1c7d4
f57c0954b5!}
{! LANG-bd5a09518366d0e04ec4bd4e4e29a009!}
{! LANG-54b75dcc8c7f68e825263cbf2823b54c!}
{! LANG-120a7efcf331f756011df767eec97a05!}
{! LANG-aec2092f47f07baf29c3563a84b05e68!} {! LANG-b51eeffa4f7a5e0aebb589bc35a70344 !} .
{! LANG-c8fa0f61d99b98de500b0e09df3a4ad1!}
{! LANG-c858eaa4818f818acd176f47489a9312!} {! LANG-e1ae09fabd1c5272f3e87d6c92e458a9!}
{! LANG-86339218e7ca35ceb2b7c8aff2b37aea!}
{! LANG-c4cb7b2f2663cae9f27138100b2cd2cc!} {! LANG -47226281e229e559fabae2f489f73f89!}
- {! LANG-089a74a95c04a8ca55ba55935d3a32a8!}
- {! LANG-5e8659628d27b896cd41750b156d1
56b1b1b08b1b8b8b8cd41750b1b1b1b1b1b1b8cd4176151b1b07111b07111b07116b07116b09
{! LANG-0ea99747eb1313bb7acd6be8d3e652a9!} {
! LANG-565cc132194e757a08b11b4ef62b3756!} {! LANG-da4eda36a0cb5f261184c7e37c7b712b!} {! LANG-d882174ed63703ffa9ab539ab51c46de!} {
! LANG-2164e07d0268527dc7a26b8a5bc71ebb!}
{! Лэнгмю fd09a5dcfe3089a20078d46405ab86f7!} {! LANG-6cca9ac52ae3b8091a463ef5253ea4b4!}
{! LANG-de484e431ee497b4bdfc7a263b7babd9!}
{! LANG-95184aa08320e997c91bd3768406302d!}
{! LANG-d9548eb038b3f790a5af442d0a94f8c0!} {! LANG-895107cfa719ec956a327fbf13173aac!}
{ ! LANG-c6906c68bcb56a9d85be416400e0212b!}
{! LANG-a1adcf0728d11a536239b3ec8916eda4!} {! LANG-b90a10fc1a204a1d71c0118b55222564!} {! LANG-71adff09154a72b504eea826f5f24f0a!}
- {! LANG-402830017712af8cc8c415340e1!}
- {! LANG-a97a4159e4711effe4034990b4c9d4cb!}
{! LANG-5220dec9fcf95e4c5727812dcb38f498!}
{! LANG-614ed93f4b8f55c06cc00fd04df1093d!}
{! LANG-5669caa5a916b74e03c03e71307db1eb!}
{! LANG-2ba163ab647f00c3c1edbbd3106cf05b!} {! LANG-b51b768f48057713ff0306258029bdd4!}
{! LANG -a6d165bd489a54e0d1bc1688a8a1ef1e!}
{! LANG-a5366f217433a8f015ee697ae8d2d714!} {! LANG-0d2eb0e52628b26263067ffe244cd239!}
- {! LANG-fad4302274a17438edf77882f69a56fe!} {
- ! LANG-dde3b24d1f0df8f38d5c75394dad14f5!}
{! LANG-5e6af09ad0faa137a0129291fc4!} {! LANG-1941d5aca21dcd1d3ab132cf637b8b36!}
{! LANG-1b6dc53e784fe2e38aae21c4019e6df4!}
{! LANG-9e3c01db3329f93b02f179244f173ea0!} {! LANG-e83f7b50e08b9078eb0b615f28243f4a!}
{! LANG -2a50ff5d3f3f9ce60d985ab61320228f!}
{! LANG-6de6adc33808853db8098fccbe81a68b!}
{! LANG-e43f7e00ddeb814df3e8f7ef04ad5996!}
{! LANG-f8a46e66bdead1c2aa7362a91c55da74!}
{! LANG-4b8c777ff3892dada912c97c548b5f3b!} {! LANG-b55f7036bf7205660a0b2ce932e02853!} {! LANG-80c1f761ada7d6a70194d70332dea155!}
155!
{! LANG-
2b16bc0fdd65517b25dc0a3d1a2!}
{! LANG-4707bc509ab010e2b8446feafef35b5f!} {! LANG-f1bf1f4e8c3e393bdae98f
65dcd!}
{! LANG-973864242aa623b32cffc318296d
{! LANG-34d8733146c7dcac0efe71de87bc25f4!}
{! LANG-14274c6ce693a2346da8c72ebb460a4e!}
{! LANG-8a2a1752b1e5f4895eda5e2431ccf99f!}
{! LANG-bdb3f67f96a22a4449a84ba41ef7d825!} {! LANG-84660a01ac212a20ecc4589080aede61!} {! LANG-b1574c2b11c3a4fbc4a2143f975b9fe2!} 975b9fe2!
{! LANG-a9638cdcde768842c301e1ca21f7593d!} {! LANG-e2c94772a42e3dd276a8ccbb9431fb5f!} {! LANG-a995c113c6a986e608e1f20abe2598000
{! LANG-8e609a864385696e2254d3d6768!} :
{! LANG-21cd9121cf72277ebb0d81ba92b249f1!}
{! LANG-38c9443c54daf8059df54dd0d71!}
{! LANG-6c728158a5a079a8f0ade0599c7ed90c!}
{! LANG-284cb0ebd6f1d5f0050d40cf240e66f4!}
{! LANG-2d557723d64b820c89fc583d63c
!}
{! LANG-1b49928e0f3f1ca1335a29824b36b490!}
{! LANG-4f867db0260b875931cd5c031b5ba136!}
{! LANG-10c6b405edda38e24f54c6b2495906c7!}
{! LANG-afbfc7f5391e41eae4cffc52acb464bb!}
{! LANG-879ab331e681aed83cd4deae7440334e!}
{! LANG-435c23a394bd5036a3e686cf877ea5e5!}
{! LANG-bb9097aca717e7321bf0e97641c26c8b!}
{! LANG-bdfbcd15dde18e01f744fad4fc817377!}
{! LANG-45c9ea0a692bba5af73cc6f10b066732!}
{! LANG-b71be50cd682bbce34eb7c1d1cf84b26!}
{! LANG-394c0b061a97761bc2e9bc804e6820ec!}
{! LANG-89ac65ccd9a119dff7df372b387f2de6!}
{! LANG-a56eb1f3face0d4cb
94f1
2!}
{! LANG-7b9b9ffebb5f5de0732d4c569da488a7!}
{! LANG-f6ddfcc47b4e0f7227d1607310a1150e!}
{! LANG-f435494cb8875e97b6001bf671e8684f!}
{! LANG-aa90c5592ea05073df732b52d45eaacc!}
{! LANG-4ed284befc2aa569bddf4b204463fe5c!}
{! LANG -1e08d7cd3c22376f5971e0a6cf3f2532!}
{! LANG-89ac65ccd9a119dff7df372b387f2de6!}
{! LANG-aa38fa09637a9ea5e23ceb04d6f1eeb5!}
{! LANG-7b9b9ffebb5f5de0732d4c569da488a7!}
{! LANG-da1f6e1672234d5c5a63c873fa9b59b3!}
{! LANG-f435494cb8875e97b6001bf671e8684f!}
{! LANG-02b0e1bfb6ea7e1a5a2eef121a389e8d!}
{! LANG -2da3bdabfa92a5a7ab654d2a8de2bc35!} {
! LANG-ae1e7c0f5f33a15585af73948dd95216!} {
! LANG-62df124f3df567e7950405992bb!}
- {! LANG-b866f7137b760a15197fea21b37093c8!} {! LANG-05043064e943b2600370b5f5a2f2606b!}
- {! LANG-bcf3f420a6bfcda86b7aacaf7508798c!} {! LANG-9dad9e8dc5919a137a0161f52448aa5a!}
- {! LANG-215d0a02e993a34b020f428f53afc1f9!} {! LANG-ce56492c6f34dde6d44a11b7212!}
{! LANG-4f9b53979d987ee375d34bdd773ca859!}
{! LANG-19f7977d4d48a9632a33f13226ca377b!}
{! LANG-080b4ff61f2a5590f1e4faa28e680cc0!}
{! LANG-c67b9e5115951f5a6b3df50a34677066!}
{! LANG-771c424b5ee6
0
9ded055ef!}
{! LANG-29330c5cbb1c8e1cec285a08f8384e6a!}
- {! LANG-28850e6f6bab426a28af2bf4d7364243!}
- {! LANG-4f731c8593e3685c58504a9540d29942!}
- {! LANG-8b41bba18926adc4c120d55b08e!}
{! LANG-4219304b551fbca4b92b1c172a1d8dbf!}
{! LANG-637d69ff9596729e205192da6a4ef86f!}
- {! LANG-ed716b899236e25a72ab09e6827cf1a3!}
- {! LANG-30da2b4f20aff19c204faf29308!}
- {! LANG-9da7f1c799a867df8eaa55503876bc0e!}
- {! LANG-bffda130f8ddb2f6f2ef6beef95e4888!}
- {! LANG-b65a8153ea27afbc0
cb785eee98!}
- {! LANG-e006b356141686ed9458b8bf7da!}
{! LANG-6c5bcbbf096a9631e80973b1ec292cc9!}
{! LANG-53f89c1f53805848ed5e182a87fd41e0!}
{! LANG-68dd34c606fb52b8
efeb54f3d09!}- {! LANG-
d38a9e0f2ef318a94ccc17a1b98!}
- {! LANG-ce2db5e56a6e7cc93adbcc35e881b122!}
{! LANG-c9aa8530c85399117ce0b9098b80ef74!}
- {! LANG-3e1ff3c30c70b6bc6f34e2ec0ec56bf4!}
- {! LANG-030f7b3c494dc9026da
51e89467!}
{! LANG-16ea24a51a8d6e1cc45e328a01f486b4!}
- {! LANG-363496f9be5430edeb9fa56278d1b43c!}
- {! LANG-080199c0fcdebd75e75922e8034e0a60!}
{! LANG-c42166bf0ceb55c9ac8828e7c3203935!}
- {! LANG-d5953cc6fc67a05583d41b80c90d5a80!}
- {! LANG-a5de8e1f3c198ae33b331900a0cd9698!}
- {! LANG-15249b6f4b8d97c4b7e682770f0e7daf!}
- {! LANG-9b01e57969941c129b5ff7e8e9d5c7bd!}
- {! LANG-0aaf053620c3f9f4d448fd7a99da82a9!}
- {! LANG-c563c7eadec89d42be9ac7b0829c6248!}
{! LANG-d7ef72bada410f168dabef6dc4e249fa!}
{! LANG-aec07b30e2f3c14533df70867805153f!}
{! LANG-1ff70f7196be73f8c08926f204b45226!}
- {! LANG-852661d114ece6ee46fade6b1d348908!}
- {! LANG-6b3207f5da4a75fb2d9fe96a5af9fc60!}
- {! LANG-ef4109ed70f6d6cb589604a215d684d2!}
- {! LANG-b644a450cf6417f155d3e8152b649e56!}
- {! LANG-5898305becface233b998119765151c4!}
- {! LANG-8755d6c58393a6805022c31becb30b94!}
- {! LANG-cc010095930e1674a1259ab4a475c18b!}
{! LANG-166eced26378502542045fb9ffa8c56f!}
- {! LANG-fc39fc2986be214bc8bf33266c9f05d6!}
- {! LANG-17c2786f2859f1fe69e1abe49e1e3746!}
- {! LANG-6b620605b1a914a254051d0f01711d71!}
- {! LANG-d39
8f1304352084aab1d84eabf6!} - {! LANG-e33b44af52d1307a4a9f0ec45d86a9d1!}
- {! LANG-36971752ad63990af4a62357efe!}
{! LANG-86c131ff4351252f6ecb839a1c6d5858!}
{! LANG-9fd3bc6819ffd02fe5ff340ab4ce7a4f!}
{! LANG-f435494cb8875e97b6001bf671e8684f!}
{! LANG-3072ffd7e281ffa164ab546280b7e1df!}
{! LANG-115948feb945c71b19d4665e2875fa0e!}
- {! LANG-7bc233585c14ef24fd858fd643fbb02e!}
- {! LANG-3096df9268efa26dc01f965d7e337288!}
- {! LANG-494d83a2438811acb0b4a0f75daebf8c!}
- {! LANG-768989c68f9ab944bb77787f28b0e8c5!}
- {! LANG-4b16644474aedae91dfed3aedab38302!}
{! LANG-44d5a488815fb6047b00ac3227218319!}
{! LANG-e665430ed736112774e3c3389869ddf5!}
{! LANG-8b20d1bbf1f4ea28213030eb58d76b7e!}
{! LANG-562d81d69c81616577e32b0b5ae70713!}
{! LANG-fbe992b45105c2272ba744f4f9e69c99!}
{! LANG-4d78d67b21ebb87615d0a50e4b709f9f!}
{! LANG-df10202ba8aae3c5614b649e1d77f28f!}
{! LANG-4fdd0295f5fdaaa8fbad347e66609d66!}
- {! LANG-984104b083caa68c8c97d5300e4226e1!}
- {! LANG-b47b1fa54dad5c5d56f489614652794a!}
- {! LANG-e8a833c38fad136a769389ad7efc843b!}
{! LANG-405ea295cd6f2ec75ba09aa4c9bff6b9!}
{! LANG-e03490ae8756d3f786cd8ccc0cbb48f4!}
{! LANG-5763b53138747ebba8a306ffda08548b!}
νοιγμα αορτικού αγωγού mkb 10.Открытый артериальный проток (PDA)
ρτηριακός πόρος ευρεσιτεχνίας (КПК) — ένα αγγείο μέσω του οποίου διατηρείται οποίου διατηρείται η παθολοεαεωωνειται η παθολοεεωωνπικοη παθολογνκτοηκι. Σε υγιή παιδιά, η λειτουργία του αγωγού σταματά αμέσως μετά τη γέννηση ή συνεχίζεται σε απότομα μειωμρποι γοι γσποι γσι γόσπο όγοι γσι γρι γοι γσι γσι γριο γ. Στη συνέχεια, ο αρτηριακός πόρος σταδιακά εξαλείφεται και μετατρέπεται στον αρτηριακό σύνδεσμο. Ανονικά, η εξάλειψη του αγωγού λήγει σε 2-8 εβδομάδες.Αρτηριακός πόρος θεωρείται ανωμαλία εάν λειτουργεί 2 εβδομάδες μετά τη γέννηση.
Κωδικός για τη διεθνή ταξινόμηση ασθενειών МКБ-10:
ΣΤΑΤΙΣΤΙΚΑ ΔΕΔΟΜΕΝΑ: Το PDA είναι ένα από τα πιο συνηθισμένα ελαττώματα (6,1% του συνόλου της ΣΑΠ στα βρέφη, 11-20% του συνόλου της ΣΑΠ που διαγνώστηκε στην κλινική, 9,8% — σύμφωνα με τα στοιχεία της αυτοψίας). η αναλογία ανδρών προς γυναικών είναι 1: 2.
Αιτιολογία: περιγράφονται οικογενειακές περιπτώστι.Συχνά η μητέρα χει ιστορικό ερυθράς, έρπητα, γρίπης στις 4-8 εβδομάδες της εγκυμοσύνης. το σύνδρομο πρόωρης ωρίμανσης και αναπνευστικής δυσχέρειας των νεογέννητων, η υποξία του νεογέννητου με υψηλή περιεκτικότητα σε Pg έχουν προδιάθεση σημασίας.
Η παθοφυσιολογία. Η κατεύθυνση της εκκένωσης αίματος οφείλεται στη διαφορά πίεσης μεταξύ της αορτής και του PA και εξαρτάται από την τιμή αντίστασης της πνευμονικής και συστημικής αγγειακής κλίνης (εφόσον η πνευμονική αγγειακή αντίσταση είναι χαμηλότερη από τη συστηματική αντίσταση, το αίμα απελευθερώνεται από αριστερά προς τα δεξιά, με κυριαρχία της πνευμονικής αντίστασης, αλλάζει η κατεύθυνση διακλάδωσης).Ε μεγάλα μεγέθη PDA, αλλαγές συμβαίνουν νωρίς στα πνευμονικά αγγεία (σύνδρομο Eisenmenger).Συμπτώματα (σημεία)
Κλινική παρουσίαση και διάγνωση
Καταγγελίες: κόπωση, δύσπνοια, αίσθημα διακοπών στην εργασία της καρδιάς, συχνές λοιμώξεις, παράδοξο εμβολισμό.
ντικειμενική εξέταση. Καθυστέρηση στη φυσική ανάπτυξη. Ρώμα του δέρματος, διαλείπουσα κυάνωση με κραυγές, τέντωμα. Τα συμπτώματα των «κνήμων» και των «γυαλιών ρολογιού». Πίμονη κυάνωση με διακλάδωση από δεξιά προς τα αριστερά.«Αρδιάς», αυξημηνη ώθηση στην κορυφή, συστολικός τρόμος με μέγιστο στο δεύτερο μεσοπλεύριο χώρουυσταάριοτερτοτε. Τα ρια της καρδιάς επεκτείνονται αριστερά και δεξιά. Μείωση της διαστολικής και αύξηση της αρτηριακής πίεσης, αύξηση της ώρας στην κορυφή, αύξηση και των δύο καρδιακών ήχων (ο όγκος του τόνου II έναντι του LA σχετίζεται με τη σοβαρότητα της πνευμονικής υπέρτασης). Ραχύ μηχανικό συστολοδιαστολικό μουρμουρίσμα στον μεσοπλεύριο χώρο II στααριστερά του στέρνουαεαεαερ του στέρνουαεαεαερ του στέρνου, πουαεαεολολουστρνου, πουαεοεοτινου, πουαεοοτινου, πουαεοοτινου, πουαεοεκτινου, πουαεοοτινου, πουαεοοτινου, πουαεοροτινου, πουαεοεκτινου, πουαεοοτινου.Καθώς η πνευμονική υπέρταση εξελίσσεται και η εκφόρτιση από αριστερά προς τα δεξιά μειώνεται, ο θόρυβος εξασθενεί και μειώνεται έως ότου εξαφανιστεί τελείως (σε αυτό το στάδιο, μπορεί να εμφανιστεί διαστολικό θόρυβο Грэхэм Тем не менее, το οποίο εμφανίζεται λόγω της σχετικής ανεπάρκειας της βαλβίδας Л.А.) επαναλαμβανόμενη αύξηση όταν εμφανίζεται μια εκφόρτιση από δεξιά προς τα αριστερά. Μερικές φορές πάνω από την κορυφή της καρδιάς — να κύμα σχετικής στένωσης ή μιτροειδούς ανεπάρκειας.
ργάνωση διαγνωστικών
… Γ: σημάδια υπερτροφίας και υπερφόρτωσης του δεξιού και στη συνέχεια της αριστερής καρδιάς. σπάνια — αποκλεισμός των ποδιών της δέσμης του.
… ξέταση ακτινογραφίας των οργάνων του θώρακα. Διογκώνοντας τις καμάρες του LA, δεξιά και αριστερή κοιλία. Εμπλουτισμός του πνευμονικού μοτίβου, επέκταση και δομή των ριζών των πνευμόνων. Διαστολή του ανερχόμενου τμήματος της αορτής. Σε ενλικες, είναι σχετικά σπάνιο να απεικονιστεί ένα ασβεστοποιημένο PDA.
… ЭхоКГ. Περτροφία και διαστολή της δεξιάς και της αριστερής κοιλίας.Οπτικοποίηση КПК, προσδιορισμός του σχήματος, του μήκους και των εσωτερικών διαμέτρων (για την εκτίμηση της πρόγνωσης και του μεγέθους της ενδοαγγειακής συσκευής απόφραξης). Στη λειτουργία Доплера, αποκαλύπτεται μια συγκεκριμένη μορφή της αλλαγής φάσματος συχνότητας Доплера στο PA, προσδιορίζεται ο βαθμός εκφόρτισης και ο λόγος της πνευμονικής προς τη συστηματική ροή αίματος (Qp / Qs).
… αθετηριασμός αριστεράς και δεξιάς καρδιάς. Ο σύμπτωμα του γράμματος είναι η διέλευση του καθετήρα από το PA μέσω του КПК στην φθίνουσα αορτή.Ξηση τη οξυγόνωσης του αίματος στο LA σε σύγκριση με τη δεξιά κοιλία κατά περισσότερο από 2 τοις εκατό καγτ ‘. Ραγματοποιούνται δοκιμές με αμινοφυλλίνη και εισπνοή οξυγόνου για τον προσδιορισμό τηη πρόγυνωσπαπινττητη πρόγυεπανιττηττητμινμεπανσνταριττητητ
… Αύξουσα αορτογραφία. Ισαγωγή παράγοντα αντίθεσης από την ανερχόμενη αορτή στο LA. Διάγνωση συγχορήγησης της αορτής.
Φαρμακευτική θεραπεία. Πρόληψη της βακτηριακής ενδοκαρδίτιδας είναι απαραίτητη πριν από το κλείσιμο του КПК.Χρήση ινδομεθακίνης ενδείκνυται για στενό PDA που ανιχνεύθηκε κατά τη διάρκεια της νεογνικής περιόδνουκιαεριδνκικιαεριδνκικιαεριδνκικτιαεριδντκικικαεριδνκτ καγνικαεριδντκικικαγκικαντκικαγκικαγκ,, κατρικ, Συνιστάται ενδοφλέβια χορήγηση ινδομεθακίνης:
… λιγότερο 2 шт.: Αρχική δόση 200 мкг / кг. στη συνέχεια 2 δόσεις των 100 мкг / кг με να διάστημα 12-24 ωρών.
… 2-7 Количество: около 200 мкг / кг. στη συνέχεια 2 δόσεις των 200 мкг / кг με να διάστημα 12-24 ωρών.
… Количество 7 вариантов: около 200 мкг / кг. μετά 2 δόσεις των 250 мкг / кг με να διάστημα 12-24 ωρών.Θεραπεία Χειρουργική επέμβαση
Ενδείξεις … Αποτυχία συντηρητικής θεραπείας για 5 ή περισσότερες ημέρες, αντενδείξεις για τη χρήση ΜΣΑΦ. Ποζημίωση της κυκλοφορικής αποτυχίας. КПК μεσαίας ή μεγάλης διαμέτρου σε όλα τα παιδιά κάτω του 1 τους.
ντενδείξεις Σοβαρή ταυτόχρονη παθολογία που απειλεί τη ζωή του ασθενούς. Το τελικό στάδιο της κυκλοφορικής αποτυχίας. Η αναστρέψιμη πνευμονική υπέρταση.
θοδοι χειρουργικής θεραπείας … Στις περισσότερες περιπτώσεις, είναι εφικτό το ενδοαγγειακό κλείσιμο του αγωγού με χρήση αποφρακτικών συσκευών (πηνία Gianturco, πηνία Кук ή συσκευές ομπρέλας). Εάν ο αγωγός είναι πολύ ευρύς ή εάν η ενδοαγγειακή διόρθωση δεν είναι επιτυχής, πραγματοποιείται ανοιχτή απολίνωση ή (λιγότερο συχνά) διατομή του КПК, ακολουθούμενη από ράψιμο και των δύο άκρων. Ο θωρακοσκοπικό ψαλίδισμα του PDA δεν έχει πλεονεκτήματα έναντι των ενδοαγγειακών καλανοιχμτών παποενμβμν.
Ειδικές μετεγχειρητικές επιπλοκές : τραύμα του αριστερού υποτροπιάζοντος λαρυγγικού νεύρου, αιμορραγία, παραμόρφωση της αορτής με το σχηματισμό συσσωμάτωσης, υπολειμματική εκκένωση αίματος μέσω του αγωγού λόγω ανεπαρκούς διόρθωσης.ρόβλεψη. να στενό PDA γενικά δεν επηρεάζει το προσδόκιμο ζωής, αλλά αυξάνει τον κίνδυνο μολυσματικής ενδοκαςδίτιδ. Ο μεσαίο και ευρύ PDA σχεδόν ποτέ δεν κλείνει μόνο του, το αυθόρμητο κλείσιμο μετά από 3 μνες είναι σπάνιο. Αποτελεσματικότητα της συντηρητικής θεραπείας στενής КПК φτάνει το 90%. Ε το КПК, το ποσοστό θνησιμότητας κατά το πρώτο έτος της ζωής είναι 20%. Το σύνδρομο Eisenmenger σε μεγαλύτερα παιδιά παρατηρείται σε 14% των περιπτώσεων, μολυσματική ενδοκαρδίτιρικ ενδοκαρδίτιρονροτιροτιροτιροτιροτιροτιροτιροτιροτιροτιρονατιδνατιρον κατιρον καιτροτιατρον καιτρον καιδναΟ ανεύρυσμα του αγωγού και ηρξη του είναι μεμονωμένες περιπτώσεις. Ο μέσο προσδόκιμο ζωής με μέσο PDA είναι 40 χρνια, με μεγάλο PDA — 25 χρνια. Η μετεγχειρητική θνησιμότητα είναι 3%. Η κλινική αποκατάσταση, ανάλογα με τις αιμοδυναμικές διαταραχές, πραγματοποιείται εντός 1-5 ετών.
Εγκυμοσύνη. Σε γυναίκες με μικρή έως μέτρια PDA και αριστερά προς τα δεξιά, μπορεί να αναμένεται μια απλήη φυσιολογικοσύνυκυ. Οι γυναίκες με υψηλή πνευμονική αντίσταση και δεξιά από αριστερά διατρέχουν αυξημένο κίνδυνο επιπλοκών.
Συνώνυμα: Ανοίξτε τον βοταλικό αγωγό. Η απόφραξη του αρτηριακού πόρου. Μη απόφραξη του αγωγού του botallov.
Συντομογραφίες. КПК — просмотрщик διπλώματος ευρεσιτεχνίας. LA — πνευμονική αρτηρία.МКБ-10. P29.3 πίμονη εμβρυϊκή κυκλοφορία νεογένητου Ε21.4 ορτικό-πνευμονικό διαφραγματικό ελάττωμα. Q25.0 Артериоз αγωγού ευρεσιτεχνίας
Ένας αρτηριακός αγωγός ευρεσιτεχνίας (Боталов) είναι ένα μη κλείσιμο ενός επιπρόσθετου αγγείου που συνδέει την αορτή και την πνευμονική αρτηρία, το οποίο συνεχίζει να λειτουργεί μετά τη λήξη της εξάλειψής του.Το arteriosus (пыль артериального протока) είναι απαραίτητη ανατομική δομή στο εμβρυϊκό κυκλοφορικό σύστημα. Ωστόσο, μετά τη γέννηση, λόγω της εμφάνισης πνευμονικής αναπνοής, η ανάγκη γιατον αρτηριακό πόρο εξαεαειεν αρτηριακό πόρο εξαεαειεν αρτηριακό πόρο εξαεαειεικαιαιαικαιαιαιαιαιαιαιαιαιαι, και, λαι, λεαι, λατι, λαι, κατι, λαι, Ανονικά, ο αγωγός σταματά να λειτουργεί τις πρώτες 15-20 ςρες μετά τη γέννηση, το πλήρες ανατομικό κλαερε ανατομικό κλιαδκο κλιδκο κλιδκο κλιαδοκο κλεδκο.
Στην καρδιολογία, ο αρτηριακός αγωγός του διπλώματος ευρεσιτεχνίας αντιπροσωπεύει το 9,8% όλων των συγγενών καρδιακών ελαττωμάτων και διαγιγνώσκεται δύο φορές συχνότερα στις γυναίκες.Ο αρτηριακός πόρος του διπλώματος ευρεσιτεχνίας εμφανίζεται τόσο σε μεμονωμένη μορφή όσο και σε συνδυασμό με άλλες ανωμαλίες της καρδιάς και των αιμοφόρων αγγείων (5-10%): στένωση του στομίου της αορτής, στένωση και ατερία των πνευμονικών αρτηριών, διάσπαση της αορτής, ανοιχτός κολποκοιλιακός σωλήνας, Καρδιές VSD, ASD, κ.λπ. με κυκλοφορία αίματος που εξαρτάται από τον πόρο (μεταφορά των κύριων αρτηριών, ακραία μορφή του τετραδίου του Фалло, διάρρηξη της αορτικής αψίδας, κρίσιμη πνευμονική ή στένωση της αορτής, σύνδρομο αριστερής κοιλίας).επικοινωνία.αρακτηριστικά της αιμοδυναμικής με αρτηριακό πόρο.
αρτηριακός αγωγός ευρεσιτεχνίας βρίσκεται στον επάνω όροφο του πρόσθιου μεσοθωρακίου. Προέρχεται από την αορτική αψίδα στο επίπεδο της αριστερής υποκλείδιας αρτηρίας και ρέει στον πνευμονικό κορμό στη θέση της διακλάδωσης και εν μέρει στην αριστερή πνευμονική αρτηρία. μερικές φορές υπάρχει ένας ορθογώνιος ή διμερής αρτηριακός αγωγός. Ο αγωγός του Μποτάλολοφ μπορεί να έχει κυλινδρικό, κωνικό, φινιρισμένο, ανευρυσμικό σχήμα.το μήκος του είναι 3–25 мм, το πλάτος είναι 3–15.
? Στο έμβρυο, το αίμα από τη δεξιά κοιλία εισέρχεται στην πνευμονική αρτηρία, και από εκεί (αφού οι πνεύμονες δεν λειτουργούν) μέσω του αρτηριακού πόρου στην κατηφόρα αορτή. Αμέσως μετά τη γέννηση, με την πρώτη αυθόρμητη εισπνοή του νεογέννητου, η πνευμονική αντίσταση πέφτει και η πίεση στην αορτή αυξάνεται, οδηγώντας στην ανάπτυξη εκροής αίματος από την αορτή στην πνευμονική αρτηρία.Η συμπερίληψη της πνευμονικής αναπνοής προάγει τον σπασμό του αγωγού λόγω της συστολής του τοιχώμαυτος των λίνων μν. Το λειτουργικό κλείσιμο του αρτηριακού πόρου στα βρέφη γίνεται εντός 15-20 ωρών μετά τη γέννηση. Ωστόσο, πλήρης ανατομική εξάλειψη του αγωγού Botallov συμβαίνει με 2-8 εβδομάδες εξωμήτριας ζωής.
αρτηριακός πόρος του διπλώματος ευρεσιτεχνίας αναφέρεται εάν η λειτουργία του δεν σταματήσει 2εβδονάεσενά. Αρτηριακός πόρος του αγωγού ευρεσιτεχνίας είναι ένας ωχρός τύπος δυσπλασίας, καθώς εκκρίηηει οξυμανωαποητητμμναποποτμμναπονταμναποναμναπονασπονταρμνταπονταρναΗ αρτηριοφλεβική απόρριψη προκαλεί τη ροή πρόσθετων όγκων αίματος στους πνεύμονες, υπερχείλιση της πνευμονικής αγγειακής κλίνης και ανάπτυξη πνευμονικής υπέρτασης. Το αυξημένο ογκομετρικό φορτίο στην αριστερή καρδιά οδηγεί σε υπερτροφία και διαστολή τους.
Οι αιμοδυναμικές διαταραχές στον αρτηριακό πόρο του διπλώματος ευρεσιτεχνίας εξαρτώνται από το μέγεθος του μηνύματος, τη γωνία της εκκένωσής του από την αορτή, τη διαφορά πίεσης μεταξύ της μεγάλης και πνευμονικής κυκλοφορίας. Για παράδειγμα, ένας μακρύς, λεπτός, ελικοειδής αγωγός που εκτείνεται σε οξεία γωνία από την αορτή αντιστέκεται στην αντίστροφη ροή του αίματος και αποτρέπει την ανάπτυξη σημαντικών αιμοδυναμικών διαταραχών.Με την πάροδο του χρόνου, ένας τέτοιος αγωγός μπορεί να εξαλειφθεί μόνος του. Αντίθετα, η παρουσία ενός βραχέος, ευρέος αρτηριακού πόρου, προκαλεί σημαντική αρτηριοφλεβικυκή απανοικικικατικατινκαατινκαατινκατατινκικαατινκαατινματανικ, Υτοί οι αγωγοί δεν μπορούν να εξαλειφθούν.LA — πνευμονική αρτηρία
МРТ — обследование μαγνητικού συντονισμού
ΣΑΦ — μη στεροειδή αντιφλεγμονώδη φρμακα
КПК — αρτηριακός πόρος διπλώματος ευρεσιτεχνίας
OLS — συνολική πνευμονική αντίσταση
ΗΚΓ — ηλεκτροκαρδιογραφία
Ηχοκαρδιογραφία — ηχοκαρδιογραφία
Οροι και ορισμοί
Καρδιακός καθετηριασμός — μια επεμβατική διαδικασία που εκτελείται για θεραπευτικούς ή διαγνωστικούς σκοπούς στην παθολογία του καρδιαγγειακού συστήματος.
αλμική πίεση — αλμικ πεσηύ.
νδοκαρδίτιδα — η φλεγμονή της εσωτερικής επένδυσης της καρδιάς, είναι μια κοινή εκδήλωση άλενση.
Ηχοκαρδιογραφία — μια μέθοδος έρευνας υπερήχων που στοχεύει στη μελέτη μορφολογικών και λειτουργικών αλλαγών στην καρδιά και στη συσκευή της βαλβίδας.
1. Σύντομες πληροφορίες
1.1. Ορισμός
ρτηριακός πόρος ευρεσιτεχνίας (КПК) — ένα αγγείο μέσω του οποίου διατηρείται οποίου διατηρείται η παθολοεαεωωνειται η παθολοεεωωνπικοη παθολογνκτοηκι.
1.2 ιτιολογία και παθογένεση
ανονικά, το PDA υπάρχει αναγκαστικά στο έμβρυο, αλλά κλείνει λίγο μετά τη γέννηση, μετατρέπονταρ σεκορτη. Οι παράγοντες κινδύνου για τον αρτηριακό πόρο του διπλώματος ευρεσιτεχνίας είναι η πρόωρη γέννηση και η πρόωρη γέννηση, το οικογενειακό ιστορικό, η παρουσία άλλων συγγενών καρδιακών παθήσεων, μολυσματικών και σωματικών ασθενειών της εγκύου γυναίκας
1,3 мкм
ακριβής συχνότητα εμφάνισης του ελαττώματος είναι άγνωστη, καθώς δεν είναι σαφές από ποια στιγμ ο αρτορηΠιστεύεται συμβατικά ότι κανονικά θα πρέπει να κλείνει κατά τις πρώτες ή δύο εβδομάδες της ζωής. Ο КПК εμφανίζεται συνήθως σε πρόωρα μωρά και είναι εξαιρετικά σπάνιο σε μωρά που γεννιούνται κατά τον χρόνο. Με αυτά τα κριτήρια, η συχνότητα της απομονωμένης παθολογίας είναι περίπου 0,14-0,3 / 1000 ζωντανές γεννήσεις, 7% μεταξύ όλων των συγγενών καρδιακών ελαττωμάτων (ИБС) και 3% μεταξύ των κρίσιμων ИБС. Επιμονή των αγωγών εξαρτάται σε μεγάλο βαθμό από τον βαθμό ωριμότητας του παιυδιού: σο λιγόηλτερο βμαζοτο οτο ρο, τοσο
ο μέσο προσδόκιμο ζωής των ασθενών με PDA είναι περίπου 40 χρόνια. Ως 30 χρόνια, το 20%, των ασθενών πεθαίνει, ως 45 ετών — 42%, ως 60 ετών — 60%. ↑
1.4 Дополнительная информация по ICD 10
Συγγενείς δυσπλασίες των μεγάλων αρτηριών (Q25):
Q25.0 Артериоз αγωγός ευρεσιτεχνίας
1.5. αξινόμηση
Λαμβάνοντας υπόψη το επίπεδο πίεσης στην πνευμονική αρτηρία, διακρίνονται 4 βαθμοί ελαττώματος:
- η πεση στην πνευμονική αρτηρία (PA) κατά τη διάρκεια της συστολής δεν υπερβαίνει το 40% της αρτηί61εασκς π
- πίεση PA είναι 40–75% τη αρτηριακής πίεσης (μέτρια πνευμονική υπέρταση).
- πίεση στην ΠΑ περισσότερο από το 75% τη αρτηριακής (σοβαρή πνευμονική υπέρταση μευμονική υπέρταση μευμονική υπέρταση μερο διατήρησηεκροής ατμεκροής αιεκροής ατμ).
- π »
Στη φυσική πορεία του αρτηριακού πόρου του διπλώματος ευρεσιτεχνίας, εντοπίζονται 3 στάδια:
- Στάδιο Ι πρωτογενής προσαρμογή (τα πρώτα 2-3 χρόνια της ζωής ενός παιδιού). Χαρακτηρίζεται από κλινική εκδήλωση αρτηριακού πόρου. συχνά συνοδεύεται από την ανάπτυξη κρίσιμων καταστάσεων, οι οποίες στο 20% των περιπτώσεων καταλήγουν σε θάνατο χωρίς έγκαιρη καρδιακή χειρουργική επέμβαση.
- Στάδιο II σχετική αποζημίωση (από 2-3 ως 20 τη).Χαρακτηρίζεται από την ανάπτυξη και τη μακροχρόνια ύπαρξη υπερβολιμίας μικρού κύκλου, σχετική στένωση του αριστερού κολποκοιλιακού ανοίγματος, συστολική υπερφόρτωση της δεξιάς κοιλίας.
- Στάδιο III σκληροτικές αλλαγές στα πνευμονικά αγγεία. Η περαιτέρω φυσική πορεία του αρτηριακού πόρου του διπλώματος ευρεσιτεχνίας συνοδεύεται από την αναδιάρθρωση των πνευμονικών τριχοειδών αγγείων και των αρτηρίων με την ανάπτυξη μη αναστρέψιμων σκληρωτικών αλλαγών σε αυτά. Σε αυτό το στάδιο, οι κλινικές εκδηλώσεις του αρτηριακού πόρου του διπλώματος ευρεσιτεχνίας αντμικαεαυαυαυαυαεαπαναθσποπντατατατατιατατατατιατατιαπατατιατατατιαταπαταπιαπαταπιαπαταταπιαπαταπιαπαταπιαπατατατ
2. Διαγνωστικά
+
- Συνιστάται η διενέργεια διαφορικών διαγνωστικών με αορτο-πνευμονικό διαφραγματικό ελάττωμα, κοινό αρτηριακό κορμό, μεγάλες αορτοπνευμονικές παράπλευρες αρτηρίες, στεφανιαία-πνευμονικά συρίγγια, ρήξη του κόλπου Вальсальвы και ВСД με αορτική ανεπάρκεια.
Σχόλια: αρουσία σοβαρής πνευμονικής υπέρτασης, οριθμός των ελαττωμάτων μεααεναελαττωμάτων μεααεαελαττωμάτων μεααεαεαελαττωμάτων μεααεαελαττωμάτων μεααεααεαεαεαεαεαεαιαεαιαεαιαεαιαναιαναιαναιαναιαναιαναιαναιαναιαναπιαναπιαναπιαποεναταπιηαπιανατρον. Αυτές περιλαμβάνουν σχεδόν όλες τις συγγενείς δυσπλασίες που εμφανίζονται με υπερβολιμία στην πνευμονική κυκλοφορία και μπορεί να περιπλεχθούν από τη σκληρωτική μορφή πνευμονικής υπέρτασης.
2.1. Αράπονα και αναισθησία
- ατά τη συλλογή μιας ανάνηψης, συνιστάται να ρωτήσετε για το οικογενειακό ιστορικό, τις μολυειαιωαι, σκι.
- Όταν συλλέγετε παράπονα από παιδιατρικό ασθενή, συνιστάται να ρωτήσετε τους γονείς τους για δύσπνοια, κόπωση που συμβαίνει κατά τη διάρκεια σωματικής άσκησης και συχνές μολυσματικές ασθένειες των πνευμόνων.
Σχόλια:
- Κατά τη συλλογή καταγγελιών από έναν ενήλικα ασθενή, συνιστάται να τους ρωτήσετε σχετικά με τον καρδιακό παλμό, τα συναισθήματα των διακοπών στην εργασία της καρδιάς, την τάση για μολυσματικές ασθένειες των πνευμόνων.
Σχόλια: α παράπονα των ασθενών με PDA δεν είναι ειδικά. Οι κλινικές εκδηλώσεις εξαρτώνται από το μέγεθος του αγωγού και το στάδιο των αιμοδυναμικών διαταραχών. Η πορεία του ελαττώματος κυμαίνεται από ασυμπτωματική έως εξαιρετικά σοβαρή. Με μεγάλο μέγεθος του αγωγού, το τελευταίο εκδηλώνεται ήδη από τις πρώτες εβδομάδες της ζωής με σημάδια καρδιακής ανεπάρκειας, καθυστέρηση στη φυσική ανάπτυξη. Σε μικρά παιδιά, οταν ουρλιάζουν (ή τεντώνουν), μπορεί να εμφανιστεί κυάνωση, οποία είναι ωαιδι, σκτοη κτοστοτμστον, σκτοτμστοντ, σκτοντμ.Είναι χαρακτηριστικό ότι η κυάνωση εξαφανίζεται μετά τον τερματισμό του φορτίου. Μονη κυάνωση εμφανίζεται μόνο σε ενήλικες και αποτελεί ένδειξη αντίστροφης διακοπής λόγωυυυυυυσκπορικτμσκπορικτμσκπορικτμσκπορικτρισκπορικτριμσκπορικτρι
2,2 Φυσική εξέταση
- Συνιστάται καρδιακή ακρόαση.
Σχόλια: Το Аускультация αποκαλύπτει έναν συστολικό-διαστολικό ( «μηχανή») θόρυβο που χαρακτηρίζει το ελάττωμα στο δεύτερο ή τρίτο μεσοπλεύριο χώρο στα αριστερά του στέρνου, που ακτινοβολεί στον ενδοκυτταρικό χώρο και τα αγγεία του λαιμού.Η αύξηση του τόνου II πάνω στην πνευμονική αρτηρία έχει διαγνωστική αξία. Στις περισσότερες περιπτώσεις, ο τόνος όχι μόνο ενισχύεται αλλά και χωρίζεται. Επιπλέον, το δεύτερο, πνευμονικό συστατικό του τονίζεται ιδιαίτερα. Ε την ένταση της βελτίωσής του, μπορεί κανείς να κάνει μια ιδέα για το βαθμό πνευμονικής υπέρτασης.
- Σας συνιστούμε κάνετε μια μέτρηση της αρτηριακής πίεσης.
Σχόλια: Λόγω της διαρροής αίματος από την αορτή στην πνευμονική αρτηρία, η διαστολική πίεση μειώνεται (μερικές φορές στο μηδέν) και η πίεση παλμού αυξάνεται.
2.3 Предварительный просмотр
Δεν υπάρχει ειδική εργαστηριακή διάγνωση για КПК.
- Συνιστάται, όταν ένας ασθενής με PDA να εισαχθεί σε εξειδικευμένο νοσοκομείο για χειρουργική θεραπεία ενός ελαττώματος, να προσδιορίσει την ομάδα του αίματος και τον παράγοντα резус, και στη συνέχεια να κάνει μια επιλογή αίματος.
2,4 Διαγνωστική οργάνων
- Συνιστάται μια εκλεπτυσμένη διάγνωση του PDA με τη χρήση μεθόδων έρευνας απεικόνισης που καταδεικνύουν την παρουσία εκκένωσης αίματος μέσω του αορτοπνευμονικού μηνύματος (παρουσία ή απουσία δεδομένων σχετικά με σημαντικό όγκο υπερφόρτωσης της αριστερής καρδιάς).
Σχόλια: Σε έναν ασθενή με υποψία КПК, τα διαγνωστικά πρέπει να στοχεύουν στον προσδιορισμό της παρουσίας και του μεγέθους του αορτο-πνευμονικού μηνύματος, των λειτουργικών αλλαγών στον αριστερό κόλπο και στην αριστερή κοιλία, στην πνευμονική κυκλοφορία και στην παρουσία τυχόν συνακόλουθου ελαττώματος.
- Συνιστάται η διαθωρακική ηχοκαρδιογραφία (EchoCG) με γχρωμη απεικόνιση Doppler.
Σχόλια: Отправить запрос
- Συνιστάται καρδιακός καθετηριασμός με αγγειογραφία για την ανίχνευση ταυτόχρονης καρδιακής ανωμαλίας, καθώς και σε ασθενείς με υποψία πνευμονικής υπέρτασης.
Σχόλια: Ο καρδιακός καθετηριασμός καθιστά δυνατή την εκτίμηση του μεγέθους της εκφόρτισης, της κατεύθυνσής της, της ολικής πνευμονικής αντίστασης (ARR) και της αντιδραστικότητας της αγγειακής κλίνης. Η αγγειογραφία σας επιτρέπει να προσδιορίσετε το μέγεθος και το σχήμα του αγωγού.
- μαγνητική τομογραφία συνιστάται όταν απαιτούνται πρόσθετες πλαροφορίες σχετικά μετηναγεοροκ μετην αγγεοτοκή αγγεοτοκή αγγεοτοκή αγγεοροκή αγγεοτοκή.
- Συνιστάται ακτινογραφία θώρακος.
Σχόλια: Στην απλή ακτινογραφία θώρακα, υπάρχει αύξηση στη σκιά της καρδιάς λόγω της επέκτασης της αριστεράς πρώτα, και στη συνέχεια και των δύο κοιλιών και του αριστερού κόλπου, διόγκωση της πνευμονικής αρτηρίας και αύξηση του αγγειακού σχήματος.Ελλείψει υπέρτασης, ενδέχεται να μην υπάρχουν αλλαγές στην ακτινογραφία. ΜΜ
- Συνιστάται ηλεκτροκαρδιογραφία.
Σχόλια: Εάν δεν υπάρχει υψηλή υπέρταση, το ΗΚΓ μπορεί ναεμφανίσει σημάδια υπερτρςροκτ. Στην υπερβολική μορφή της υπέρτασης, μπορεί να υπάρχουν σημάδια υπερτροφίας της αριστερής και δεξιί κοι.Στο σκληρωτικό στάδιο, εμφανίζονται σημάδια υπερτροφίας της δεξιάς κοιλίας.
2,5 λλα διαγνωστικά
3. εραπεία
3.1 Συντηρητική θεραπεία
- Συνιστάται ο διορισμός μη στεροειδών αντιφλεγμονωδών φαρμάκων (ΜΣΑΦ).
Σχόλια: Η θεραπεία με ΜΣΑΦ (ινδομεθακίνη, ιβουπροφαίνη **), που ξεκίνησε τις πρώτες ημέρες μετά τη γέννηση, οδηγεί σε μείωση και ακόμη και κλείσιμο του αγωγού. Ε την εντερική χορήγηση του φαρμάκου, το κλείσιμο τη PDA εμφανίζεται στο 18–20% καιμεενδοφλέβια χοργη-90 σντο.Ινδομεθακίνη χορηγείται ενδοφλεβίως με ρυθμό 0,2 мг / кг / кг 2-3 раза. Ι αντενδείξεις για τη θεραπεία είναι νεφρική ανεπάρκεια, εντεροκολίτιδα, μειωμένη πήξη τοχυ αίματοροναι καναι.
- Συνιστάται σε ασθενείς με PDA περίπλοκο από βακτηριακή ενδοκαρδίτιδα να υποβληθούν σε αντιβιοτική ίθ.
Σχόλια: Το PDA που περιπλέκεται από βακτηριακή ενδοκαρδίτιδα και ενδοαρτηρίτιδα ή καρδιακή ανεπάρκεια — βρίσκεται σε λειτουργία επιτυχώς μετά από κατάλληλη θεραπεία
- π π α ν »
3.2 Возраст
- Συνιστάται с χειρουργική διόρθωση PDA χειρουργούς μπειρους στη θεραπεία της CHD.
Σχόλια: Σε περιπτώσεις συνδυασμού PDA με άλλα CHD που απαιτούν χειρουργική διόρθωση, ο αγωγός μπορεί να κλείσει κατά τη διάρκεια της κύριας επέμβασης.
- Συνιστάται χειρουργικό κλείσιμο του PDA για υπερφόρτωση της αριστερής καρδιάς και / ή σημάδια πνευμονικής υπέρτασης παρουσία αριστεράς προς τα δεξιά, καθώς και μετά από προηγούμενη ενδοκαρδίτιδα.
Σχόλια: Η βέλτιστη ηλικία του ασθενούς για την επέμβαση είναι 2-5 χρόνια. Ωστόσο, με μια περίπλοκη πορεία της νόσου, ηλικα δεν αποτελεί αντένδειξη για χειρουργική επέμβαση. Επί του παρόντος, οι περισσότεροι χειρουργοί χρησιμοποιούν τη μέθοδο διπλής απολίνωσης ή αποκοπής αγεν. Δεν υπάρχει πρόωρη θνησιμότητα. Η επανακαθορισμός των αγωγών είναι σπάνια. Ι επιπλοκές μπορεί να σχετίζονται με βλάβη στα λάρυγγα ή στα φρενικά νεύρα και / ή στον ενδοθωρακικό λερικό.Α μακροπρόθεσμα αποτελέσματα της χειρουργικής θεραπείας του КПК δείχνουν ότι η γκαιρη χειρουαεαενεπιρη χειρουαεαενεπιρη χειρουργικρπιρη χειρουαεπρνεπιρη χειρουαεπρπιηενμβμβγικρπιρη χειρουργικριηενμβμβικρινε Σε ασθενείς με εσάς Ρ Με σοβαρή πνευμονική υπέρταση, το αποτέλεσμα της επέμβασης εξαρτάται από την αναστρεψιμότητα των δομικών και λειτουργικών αλλαγών στα πνευμονικά αγγεία και το μυοκάρδιο.
- PD δ.
3.3. λλη θεραπεία
- Συνιστάται το ενδοαγγειακό κλείσιμο του PDA για υπερφόρτωση της αριστερής καρδιάς και / ή ενδείξεων πνευμονικής υπέρτασης παρουσία αριστεράς προς τα δεξιά, καθώς και μετά από προηγούμενη ενδοκαρδίτιδα.
Σχόλια: ι αντενδείξεις για το ενδοαγγειακό κλείσιμο τηςα PDA είναι η πρώιμη παιδικ κοικοι.
- Συνιστάται ενδοαγγειακό κλείσιμο ασυμπτωματικού μικρού КПК.
- ο ενδοαγγειακό κλείσιμο του КПК δεν συνιστάται σε ασθενείς με πνευμονική υπέρταση και δεξιά απρά α.
Σχόλια: Οι επιπλοκές που προκύπτουν με το διαδερμικό κλείσιμο της PDA περιλαμβάνουν τη μετατόπιση του εμφυτεύματος με εμβολισμό ενός αγγείου (κυρίως έναν κλάδο της πνευμονικής αρτηρίας) ή την έλλειψη σφυγμού, συχνότερα σε μικρά παιδιά.
4. ποκατάσταση
- ντός 1–3 μηνών μετά την επέμβαση, συνιστάται στον ασθενή να υποβληθε σεαασποηκιησησασποτμησεασποτησπαριησπαριησπαρκτμσασπορκτμ,
5. Πρόληψη και παρακολούθηση ιατρείων
- девяносто одна тысяча пятьсот пятьдесят девять Συνιστάται ιατρική παρακολούθηση ασθενούς με διορθωμένο PDA από καρδιοαγγειακό χειρουργό, με εξετάσεις ελέγχου τουλάχιστον μία φορά κάθε 6 μήνες απουσία αιμοδυναμικών διαταραχών.
- Για να αποφασίσετε σχετικά με την απομάκρυνση ενός ασθενούς από την εγγραφή στο ιατρείο, συνιστάκνκλ
Σχόλια: Ο έλεγχος της ηχοκαρδιογραφίας πραγματοποιείται μετά από 1, 3, 6, 12 μνες.μετά από χειρουργική θεραπεία.
- Συνιστάται η διεξαγωγή εξετάσεων παρακολούθησης από καρδιοαγγειακό χειρουργό ασθενούς με μικρό PDA χωρίς σημάδια υπερφόρτωσης της αριστερής καρδιάς τουλάχιστον μία φορά κάθε 1-2 χρόνια.
6. Πρόσθετες πληροφορίες που επηρεάζουν την πορεία και την έκβαση της νόσου
+
- Συνιστάται να εντοπίζεται το ελάττωμα νωρίς, να φροντίζεται σωστά το παιδί με PDA και να πραγματοποιείται η βέλτιστη χειρουργική επέμβαση εγκαίρως.
- Η προφύλαξη από την ενδοκαρδίτιδα συνιστάται σε μη χειρουργικούς ασθενείς με КПК, καθώς και σε ασθενείς που υποβάλλονται σε χειρουργική επέμβαση στους πρώτους 6 μήνες μετά τη χειρουργική θεραπεία.
ριτήρια για την αξιολόγηση της ποιότητας της ιατρικής περίθαλψης
ριτήρια ποιότητας
πίπεδο εμπιστοσύνης αποδεικτικών στοιχείων
Στάδιο διάγνωσης
ραγματοποιήθηκε καρδιακή ακρόαση
ο EchoCG πραγματοποιήθηκε χρησιμοποιώντας τη λειτουργία έγχρωμης χαρτογράφηση Doppler
Στάδιο συντηρητικής και χειρουργικής θεραπείας
λοκληρωμένη επιλογή αίματος για τον παραλήπτη για χειρουργική επέμβαση
Предварительный просмотр КПК
Στάδιο μετεγχειρητικού ελέγχου
ο EchoCG εκτελέστηκε πριν από την έξοδο από το νοσοκομείο
ασθενής παραπέμπεται για αποκατάσταση μετά τη φροντίδα
Λίστα αναφορών
- Шарыкин А.S. Συγγενή καρδιακά ελαττώματα. М.Р .: Теремок; 2005.
- Хоффман Д. αιδιατρική καρδιολογία. Μ .: Πρακτική; 2006.
- Бураковский В.И., Бокерия Л.А. αρδιοαγγειακή Χειρουργική. Μ .: Ιατρική; 1996.
- Зиньковский М.Ф. Συγγενή καρδιακά ελαττώματα. К .: Книга плюс; 2008
- Yuh D.D., Vricella L.A., Yang S.C., Doty J.R. Εγχειρίδιο Johns Hopkins της Καρδιοθωρακικής Χειρουργικής. — 2 января 2014 г.
- Kouchoukos N.T., Blackstone E.H., Hanley F.L., Kirklin J.K.Αρδιοχειρουργική Кирклин / Барратт-Бойс: μορφολογία, διαγνωστικά κριτήρια, φυσικ ιστορικό, τεχνικές, αποτελκανενατα. — 4η κδοση. Φιλαδέλφεια: Эльзевир; 2013
- Билкис А. А., Алви М., Хасри С. и др. Ο Окклюдер протока Amplatzer: число 209 шт. Μαρμελάδα. Συλ. Καρδιόλη. 2001; 37: 258-61.
- Faella H.J., Hijazi Z.M. Λείσιμο του αρτηριακού πόρου του διπλώματος ευρεσιτεχνίας με τη συσκευή Amplatzer PDA: μεσα αποτελέσματα τνοκικι.Καθετήρας Кардиоваск. Интерв. 2000; 51: 50-4.
- Podnar Τ, Gavora П., Masura J. Διαδερμικό κλείσιμο του αρτηριακού αγωγού διπλώματος ευρεσιτεχνίας: συμπληρωματική χρήση αποσπώμενων πηνίων αγωγού αρτηρίου του διπλώματος ευρεσιτεχνίας Кук Amplatzerductoccluders смеясь. Ευρώ. J. Pediatr. 2000; 159: 293-6.
- Celermajer D.S., Sholler G.F., Hughes C.F., Baird D.K. Πίμονος αρτηριακός πόρος σε ενήλικες. Ια ανασκόπηση της χειρουργικής εμπειρίας με 25 ασθενείς. Med J Aust. 1991, 155: 233-6.
.
Δεν υπάρχει σύγκρουση συμφερόντων.
ροσάρτημα Α1. Σύνθεση της ομάδας εργασίας
- Γιατρός Ι.ν. Арнаутова,
- Διδακτορικό Σ.Σ. Βόλκοφ,
- καθηγητής S.V. Γκορμπατσέφσκι,
- В.П. Ντίτυκ,
- Γιατρός Ермоленко М.Л.,
- καθηγητής Μ.Μ. Ζελενικίν,
- καθηγητής ΟΛΑ ΣΥΜΠΕΡΙΛΑΜΒΑΝΟΝΤΑΙ. Κιμ,
- καθηγητής Ι.ν. Κόκσενεφ,
- Γιατρός Α.Α. Купряшова,
- κατώτερος ερευνητής Α.Β. Νικηφόροφ,
- Ακαδημαϊκός V.P. Подзолкова,
- Γιατρός Β.Ν. Сабирова,
- καθηγητής ΚΥΡΙΟΣ. Τουμάνιαν,
- καθηγητής Κ.Β. Шаталова,
- Γιατρός Α.Α. Шмальц,
- Διδακτορικό Ι.Α. Γιούρλοφ.
επικεφαλής της ομάδας εργασίας είναι ακαδημαϊκός της Ρωσικής Ακαδημίας Επιστημών L.A. ποκέρια
Στοχευόμενο κοινό των ανεπτυγμένων κλινικών οδηγιών:
- Παιδίατρος;
- Καρδιολόγος;
- αρδιοαγγειακός χειρουργός.
νακας P1 — πίπεδα πειστικότητας των συστάσεων
νακας A2 — πίπεδα εμπιστοσύνης αποδεικτικών στοιχείων
πίπεδο αυτοπεποίθησης
πος δεδομένων
ετα-ανάλυση τυχαιοποιημένων ελεγχόμενων δοκιμών (RCT)
ουλάχιστον να RCT
ουλάχιστον μία καλά ελεγχόμενη ελεγχόμενη δοκιμή χωρίς τυχαιοποίηση
ουλάχιστον μία καλά πειραματική μελέτη με καλή απόδοση
αλή απόδοση μη πειραματικών μελετών: συγκριτικές, συσχετισμοί ή μελέτες περίπτωσης
μόφωνη γνώμη εμπειρογνωμόνων ή κλινική εμπειρία αναγνωρισμένης αρχής
ροσάρτημα Α3.Σχετικά έγγραφα
- Στα βασικά της προστασίας της υγείας των πολιτών στη Ρωσική Ομοσπονδία (Ομοσπονδιακός νόμος της 21ης \ u200b \ u200bΝοεμβρίου 2011 N 323-ФЗ)
- Η διαδικασία παροχής ιατρικής περίθαλψης σε ασθενείς με καρδιαγγειακά νοσήματα (Διάταξη του Υπουργείου Υγείας της Ρωσίας με ημερομηνία 15 Νοεμβρίου 2012 N 918n) 91 561
- Διάταξη του Υπουργείου Υγείας και Κοινωνικής Ανάπτυξης της Ρωσικής Ομοσπονδίας της 17ης Δεκεμβρίου 2015. 1024n «Σχετικά με την ταξινόμηση και τα κριτήρια που χρησιμοποιούνται για την εφαρμογή της ιατρικής και κοινωνικής εμπειρογνωμοσύνης των πολιτών από ομοσπονδιακά κρατικά ιδρύματα ιατρικής και κοινωνικής εμπειρογνωμοσύνης.»
αράρτημα B. Αλγόριθμοι διαχείρισης ασθενών
Παράρτημα Β. Ληροφορίες για ασθενείς
Απαιτείται τακτική παρακολούθηση από καρδιολόγο / παιδιατρικό καγοδιολ. Ατά το πρώτο έτος της ζωής (ελλείψει ενδείξεων για χειρουργική επέμβαση) — μία φορά κάθε 3 μήνες, τόθε, τότοε 6 καο. Για οποιονδήποτε επεμβατικό χειρισμό, είναι επιτακτική ανάγκη να πραγματοποιηθεί αντιβακτηριακή κάλυψη για να αποφευχθεί η εμφάνιση μολυσματικής ενδοκαρδίτιδας.
Λέξεις-κλειδιά
Δύσπνοια; αίσθημα παλμών; κυάνωσις; επίμονη κυάνωση πνευμονικός; ενδοκαρδίτιδα εντεροκολίτιδα.
Λίστα συντομογραφιών
CHD — συγγενή καρδιακά ελαττώματα
LA — πνευμονική αρτηρία
МРТ — απεικόνιση μαγνητικού συντονισμού
ΜΣΑΦ — цп στεροειδή αντιφλεγμονώδη φάρμακα
PDA — αρτηριακός πόρος διπλώματος ευρεσιτεχνίας
МНК — συνολική πνευμονική αντίσταση
ΗΚΓ — ηλεκτροκαρδιογραφία
ηχοκαρδιογραφία — ηχοκαρδιογραφία
Οροι και ορισμοί
Ο καρδιακός καθετηριασμός είναι μια επεμβατική διαδικασία που εκτελείται για θεραπευτικούς ή διαγνωστικούς σκοπούς στην παθολογία του καρδιαγγειακού συστήματος.
πεση παλμού είναι η διαφορά μεταξύ συστολικής και διαστολικής πίεσης. Η ενδοκαρδίτιδα — φλεγμονή της εσωτερικής επένδυσης της καρδιάς, είναι μια κοινή εκδήλωση άλλων ασθενειών.
ηχοκαρδιογραφία είναι μια μέθοδος υπερήχων που στοχεύει στη μελέτη μορολογικλην και λειτουργικν και λειτουργικ.
1. Σύντομες πληροφορίες
1.1. Ορισμός
Ο αρτηριακός αγωγός ευρεσιτεχνίας (PDA) είναι ένα αγγείο μέσω του οποίου, μετά τη γέννηση, διατηρείται η παθολογική επικοινωνία μεταξύ της αορτής και της πνευμονικής αρτηρίας (ΡΑ).
Σχόλια: ανονικά, το PDA υπάρχει αναγκαστικά στο έμβρυο, αλλά κλείνει λίγο μετά τη γέννησηεαεατροποπ, μετατροπ.
1.2 Αιτιολογία και παθογένεση
Οι παράγοντες κινδύνου για τον αρτηριακό πόρο του διπλώματος ευρεσιτεχνίας είναι η πρόωρη γέννηση και η πρόωρη γέννηση, το οικογενειακό ιστορικό, η παρουσία άλλων συγγενών καρδιακών παθήσεων, μολυσματικών και σωματικών παθήσεων της εγκύου.
1.3 Επιδημιολογία
Η ακριβής συχνότητα εμφάνισης του ελαττώματος είναι άγνωστη, καθώς δεν είναι σαφές από ποια στιγμή ο αρτηριακός πόρος του αγωγού ευρεσιτεχνίας θεωρείται παθολογία.Πιστεύεται συμβατικά ότι κανονικά θα πρέπει να κλείνει κατά τις πρώτες ή δύο εβδομάδες της ζωής. Ο КПК εμφανίζεται συνήθως σε πρόωρα μωρά και είναι εξαιρετικά σπάνιο σε μωρά που γεννιούνται κατά τον χρόνο. Με τέτοια κριτήρια, η συχνότητα της απομονωμένης παθολογίας είναι περίπου 0,14-0,3 / 1000 ζωντανές γεννήσεις, 7% μεταξύ όλων των συγγενών καρδιακών ελαττωμάτων (ИБС) και 3% μεταξύ των κρίσιμων ИБС. Επιμονή των αγωγών εξαρτάται σε μεγάλο βαθμό από τον βαθμό ωριμότητας του παιυδιού: σο λιγόηλτερο βμαζοτο οτο ρο, τοσο
ο μέσο προσδόκιμο ζωής των ασθενών με PDA είναι περίπου 40 χρόνια. Ως 30 χρόνια, το 20%, των ασθενών πεθαίνει, ως 45 ετών — 42%, ως 60 ετών — 60%. Ι κύριες αιτίες θανάτου είναι η βακτηριακή ενδοκαρδίτιδα (ενδοαρτηρίτιδα), η ανάπτυξη και ηρωηοόςσναγμαγηοσναγ.
1,4 ωδικοποίηση σμφωνα με το ICD 10
Συγγενείς δυσπλασίες των μεγάλων αρτηριών (Q25):
Q3γτο 1,5 Ταξινόμηση
Λαμβάνοντας υπόψη το επίπεδο πίεσης στην πνευμονική αρτηρία, διακρίνονται 4 βαθμοί ελαττώματος:
Η πίεση στην πνευμονική αρτηρία (ПА) κατά τη διάρκεια της συστολής δεν υπερβαίνει το 40% της αρτηριακής πίεσης.
εση στο PA είναι 40–75% τη αρτηριακής πίεσης (μέτρια πνευμονική).
»
εση στο PA εναι ίση ή υπερβαίνει τη συστηματική πίεση (σοβαρή πνευμονική υπέρτασηευμονική υπέρτασηευμονική υπέρτασγγευμονική υπέρτασγεαευμονική υπρτασγεαευη-
Στη φυσική πορεία του αρτηριακού πόρου του διπλώματος ευρεσιτεχνίας, εντοπίζονται 3 στάδια:
Στάδιο Ι της πρωτογενούς προσαρμογής (τα πρώτα 2-3 χρόνια της ζωής ενός παιδιού).Χαρακτηρίζεται από κλινική εκδήλωση αρτηριακού πόρου. συχνά συνοδεύεται από την ανάπτυξη κρίσιμων καταστάσεων, οι οποίες στο 20% των περιπτώσεων καταλήγουν σε θάνατο χωρίς έγκαιρη καρδιακή χειρουργική επέμβαση.
Στάδιο II σχετικής αποζημίωσης (από 2-3 έως 20 ετών). Χαρακτηρίζεται από την ανάπτυξη και τη μακροχρόνια ύπαρξη σχετιζόμενης με μικρού κύκλου υπερβολία
στένωση του αριστερού κολποκοιλιακού ανοίγματος, συστολική υπερφόρτωση της δεξιάς κοιλίας.
Στάδιο III των σκληρωτικών αλλαγών στα πνευμονικά αγγεία.Η περαιτέρω φυσική πορεία του αρτηριακού πόρου του διπλώματος ευρεσιτεχνίας συνοδεύεται από την αναδιάρθρωση των πνευμονικών τριχοειδών αγγείων και αρτηρίων με την ανάπτυξη μη αναστρέψιμων σκληρωτικών αλλαγών σε αυτά.

 В. Редюков
В. Редюков 1 Дефект предсердной перегородки
1 Дефект предсердной перегородки 9 Врожденная аномалия трехстворчатого клапана неуточненная
9 Врожденная аномалия трехстворчатого клапана неуточненная 5 Аномалия развития коронарных сосудов
5 Аномалия развития коронарных сосудов 1 Сохранение левой верхней полой вены
1 Сохранение левой верхней полой вены 9 Врожденная аномалия системы периферических сосудов неуточненная
9 Врожденная аномалия системы периферических сосудов неуточненная