Школьник С.Ф., Васильева А.Ю. Латеральная транспозиция экстраокулярных мышц вертикального действия при параличе (парезе) отводящего нерва.
Школьник Сергей Филиппович, Васильева Анастасия Юрьевна (Чебоксарский филиал ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н.Федорова» Минздрава России, г. Чебоксары, Россия).
Актуальность.
Паралитическое косоглазие — отклонение глаза от общей точки фиксации, обусловленное параличом или парезом одной или нескольких глазодвигательных мышц.
Поражение отводящего нерва сопровождается ограничением движения глазного яблока кнаружи и составляет 33% от всех случаев паралитического косоглазия [1]. В своей докторской диссертации И.Л. Плисов сообщает о том, что данная патология более распространена и встречается в 55,2 % случаев [2].
Наиболее частой причиной поражения отводящего нерва у детей является черепно-мозговая травма, в том числе и родовая [3].
Впервые о хирургическом лечении при параличе отводящего нерва сообщил E. Hummelsheim в 1908 году. По его методу, мышечные лоскуты из верхней и нижней прямых мышц подшиваются к склере недалеко от места прикрепления наружной прямой мышцы [4].
Hummelsheim в 1908 году. По его методу, мышечные лоскуты из верхней и нижней прямых мышц подшиваются к склере недалеко от места прикрепления наружной прямой мышцы [4].
В последующем, R. O’Connor (1919) усовершенствовал методику и стал подшивать лоскуты не к склере, а к парализованной мышце [5].
Операция по Jensen заключается в расщеплении парализованной мышцы на две половины – верхнюю и нижнюю, после чего верхняя часть мышцы сшивается с наружной третью брюшка верхней прямой, а нижняя — с наружной третью брюшка нижней прямой мышцы [6].
В настоящее время в России распространена операция по Э.С. Аветисову, заключающаяся в резекции наружной прямой мышцы (или без пересечения наружной прямой мышцы) и подшивании к склере позади места ее прикрепления лоскутов верхней и нижней прямых мышц, содержащих по одной трети их тела [7].
Дальнейший анализ данных литературы показал отсутствие принципиальных различий между хирургическими методиками восстановления функции отведения глазного яблока. Известны также ортоптические и консервативные методики лечения данного заболевания [2], но, на наш взгляд, их результативность ниже хирургических.
Известны также ортоптические и консервативные методики лечения данного заболевания [2], но, на наш взгляд, их результативность ниже хирургических.
Паралитическое косоглазие, помимо зрительных расстройств (диплопия, амблиопия и др.), является серьезной социальной проблемой.
Пациенты, стремясь минимизировать косметический дефект, следят за тем, чтобы их собеседник не находился со стороны пораженной мышцы. Это приводит к социальной дезадаптации, накладывает ограничения на выбор профессии. К сожалению, не во всех крупных офтальмологических центрах выполняется устранение паралитических расстройств глазодвигательных мышц.
Цель.
Проанализировать результаты операций по латеральной транспозиции мышц вертикального действия при врожденном парезе (параличе) отводящего нерва и предложить упрощенную и эффективную методику к широкому применению.
Материалы и методы.
Нами был проведен ретроспективный анализ результатов лечения 25 пациентов в возрасте от 3 до 30 лет с парезом (параличом) отводящего нерва.
У 14 пациентов функция наружной прямой мышцы была частично сохранена, т.е. имел место парез отводящего нерва, у 11 пациентов — полностью отсутствовала (паралич отводящего нерва).
Кроме стандартных методов обследования проводилось видеодокументирование до- и после оперативного лечения. Выбор хирургического лечения зависел от функционального состояния латеральной прямой мышцы и степени девиации глазного яблока.
При парезе отводящего нерва производилась стандартная операция на двух мышцах горизонтального действия (рецессия- резекция). При недостаточном эффекте требовался второй этап операции на вертикаломоторах.
Если имело место полное отсутствие функции наружной мышцы, но при взгляде прямо сохранялась ортофория, вмешательство ограничивалось манипуляциями с тремя прямыми мышцами по следующей методике.
В зоне прикрепления мышц производились разрезы конъюнктивы и теноновой оболочки длиной 4-5 мм. Выделялись наружная и вертикальные прямые мышцы.
Верхняя и нижняя прямые мышцы расщеплялись на длину 10 мм от места прикрепления так, чтобы с латеральной стороны оставались их 1/3.
Затем наружные порции отсекались и на них накладывались уздечные швы. Каждая порция мышцы после проведения под конъюнктивальным лоскутом и парализованной мышцей фиксировалась «крест на крест» к месту прикрепления.
При параличе отводящего нерва и эзотропии операция дополнялась рецессией внутренней прямой мышцы.
Результаты и обсуждения.
В литературе описываются следующие осложнения и проблемы послеоперационного периода:
— неудовлетворительный результат выравнивания глаз,
— длительный хемоз конъюнктивы и век,
— аллергические реакции на шовный материал или лекарственные препараты,
— ишемия переднего отрезка глаза.
Редко — птоз верхнего века при грубом выделении верхней прямой мышцы и травмировании ее медиальной части [8].
Ранний послеоперационный период протекал без серьезных осложнений. У 6 пациентов в первые дни после операции наблюдался выраженный хемоз конъюнктивы и век, который проходил после антибактериальной терапии к 5-7 дню.
У 6 пациентов в первые дни после операции наблюдался выраженный хемоз конъюнктивы и век, который проходил после антибактериальной терапии к 5-7 дню.
Функциональные и косметические результаты хирургического лечения оценивались в сроки от 1 месяца до года после операции. У всех прооперированных больных наблюдалось уменьшение величины девиации и увеличение степени отведения глазного яблока в пораженную сторону.
Эффект от лечения проявлялся постепенно, достигая максимума к 6-12 месяцам. Статические фотографии больных с паралитическим косоглазием не давали четкого представления о степени нарушения моторики, поэтому нами использовалась видеосъемка до и после операции.
При видеодокументировании в более полной мере можно оценить степень первичной и вторичной девиации, ограничение подвижности глазного яблока, положение головы и проследить за изменениями этих показателей в динамике.
Выводы.
1. Предложенная методика является эффективной, технически несложной и рекомендуется к применению в детских отделениях специализированных офтальмологических центров.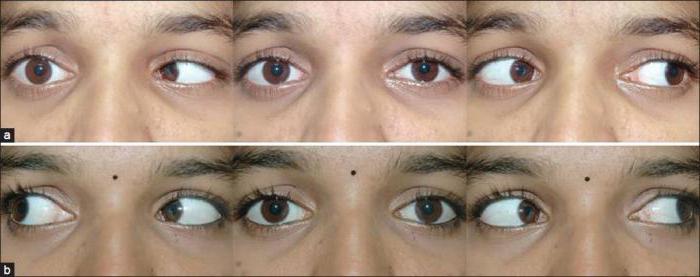
2. Видеодокументирование на до- и послеоперационном этапе целесообразно как средство динамического наблюдения за пациентами с паралитическим косоглазием.
3. Возможна комбинация латеральной транспозиции экстраокулярных мышц вертикального действия с другими известными из литературы методами лечения.
4. При паретическом косоглазии операцию на вертикаломоторах рекомендуется проводить 2-м этапом.
Литература:
1. Berlit, P. Isolated and combined pareses of cranial nervs III, IV and VI. A retrospective study of 412 patients / P. Berlit // J. Neurol. Sci. — 1991. — Vol. 103. — No.1. — P.10-15.
2. Плисов, И.Л. Схема лечебно-реабилитационных мероприятий у пациентов с паралитическим (паретическим) косоглазием. Дис. …д-ра мед. наук / И.Л. Плисов. — М., 2014. — С.70.
3. Kodsi, S.R. Acqured oculomotor, trochlear and abducent cranial nerve palsies in pediatric patients / S.R. Kodsi, B.R. Young // Am. J. Opthaimol. — 1992. — Vol. 114. — No.5. — P.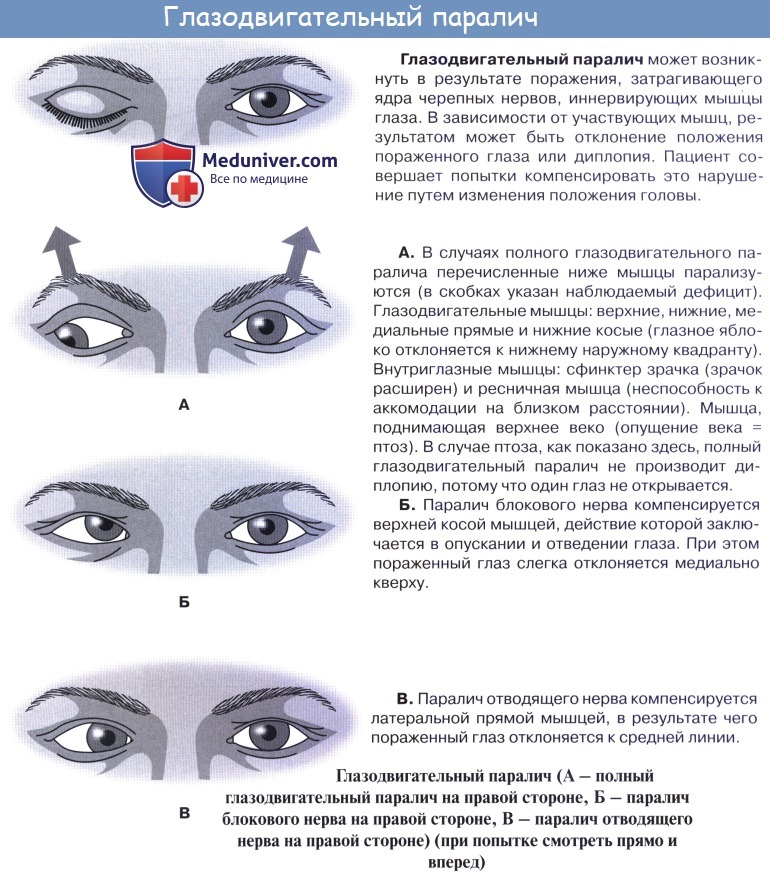 568-574.
568-574.
4. Hummelsheim, E. Weitere Erfahrungen mit partielle Sehnenuberp-Alanzung van den Augenmuskeln / E. Hummelsheim // Arch. Augenheilkd. — 1908. — Vol. 62. — P.71.
5. O’Connor, R. Transplantation of portions of vertical recti for abducens paralysis with successful result / R. O’Connor // Am. J. Opthalmol. — 1919. — Vol.3. — No.2. — P.197-199.
6. Jensen, C.D.F. Rektus muscle uniov: a new operation for paralisis of the rectus muscle / С. Jensen // Trans. Pac. Coast. Ophthalm. Soc. — 1964. — Vol. 45. — P. 359.
7. Пат. 21124779 РФ. Способ хирургического лечения паралитического косоглазия / Аветисов Э.С., Розенблюм Ю.З., Капранова А.С.- опубл. 10.06.1998.
8. Helveston, E.M. Surgical management of strabismus / E.M. Helveston. — Belgium, Oostende: Wayenborgh Publishing, 2005. — P. 455-478.
Опубликовано: РЕФРАКЦИЯ-2014 / Сборник научных работ X юбилейной офтальмологической конференции «Рефракция-2014. Актуальные вопросы аномалий рефракции у детей», посвященной 50-летию детского отделения Самарской областной клинической офтальмологической больницы им.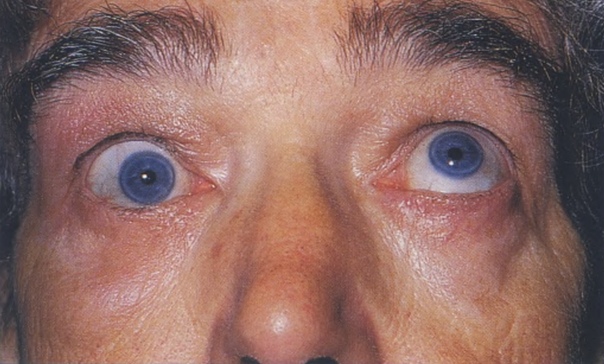 Т.И. Ерошевского – первого специализированного детского офтальмологического отделения в практическом здравоохранении СССР, 28–30 ноября 2014 года, стр. 22-26.
Т.И. Ерошевского – первого специализированного детского офтальмологического отделения в практическом здравоохранении СССР, 28–30 ноября 2014 года, стр. 22-26.
Примечание
Внимание! Данная информация предназначена исключительно для ознакомления.
Любое применение опубликованного материала возможно только после консультации со специалистом.
Разрешается некоммерческое цитирование материалов данного раздела при условии полного указания источника заимствования: имени автора и WEB-адреcа данного раздела www.sabar.eye-portal.ru, www.organum-visus.com
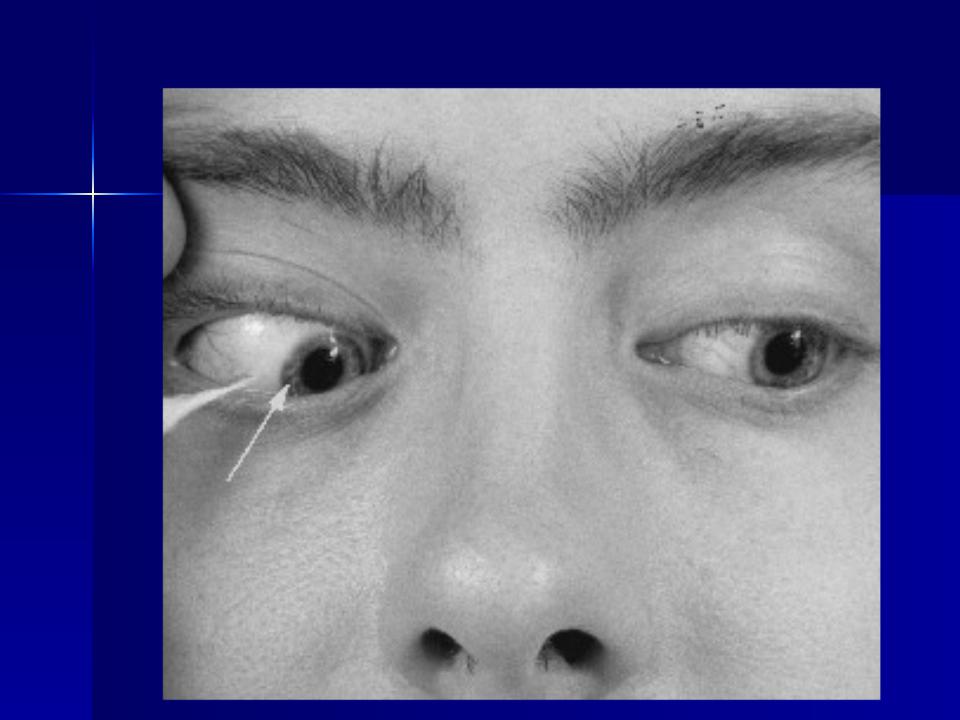
35.Симптомы поражения отводящего нерва (2):
Раздел
дисциплины (тема): Глазодвигательные
расстройства (Тема 7).
1.Симптомы
поражения глазодвигательного нерва
(2):
птоз,
миоз,
парез
внутренней
прямой мышцы
глаза,
парез
верхней косой мышцы
глаза,
парез
наружной
прямой мышцы
глаза.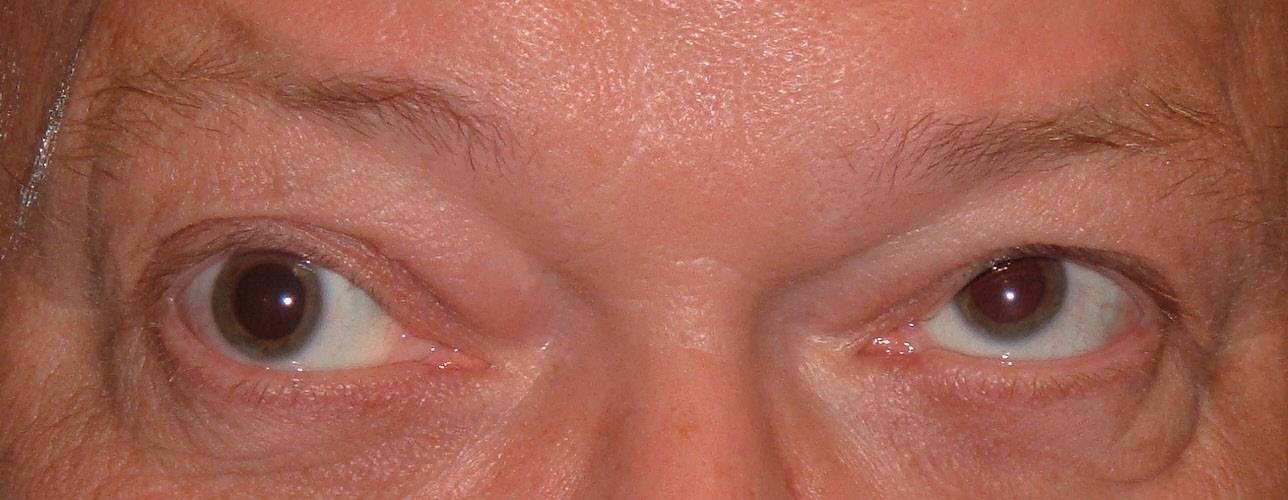
2.Симптомы
поражения отводящего нерва (3):
диплопия,
парез
наружной
прямой мышцы
глаза,
парез
внутренней
прямой мышцы
глаза,
сходящееся
косоглазие,
парез
конвергенции
3.Симтомы
поражения блокового нерва (2):
парез
аккомадации,
парез
нижней
косой
мышцы
глаза,
парез
верхней косой мышцы
глаза,
мидриаз,
диплопия.
4.Симптомы
поражения верхних бугров четверохолмия
(3):
двусторонний
полуптоз,
диплопия,
парез
взора
вверх,
мозжечковая
атаксия,
миоз.
5.Симптомы
поражения верхней глазничной щели (3):
ограничение
движения глазного яблока
вниз,
ограничение
движения глазного яблока
кнаружи,
энофтальм,
миоз,
нарушение
чувствительности
в
области
лба.
6.Синдром
Бернара-Горнера – это (2):
птоз,
мидриаз,
энофтальм,
диплопия,
ограничение
движения глазного яблока
кнаружи.
7.Мидриаз
возникает при поражении (2):
отводящего
нерва,
блокового
нерва,
глазодвигательного
нерва,
ножки
мозга,
продолговатого
мозга.
8.Симптомы
двустороннего поражения отводящих
нервов (2):
сходящееся
косоглазие,
расходящееся
косоглазие,
миоз,
ограничение
движение глазных яблок
внутрь,
ограничение
движения глазных яблок
кнаружи.
9.Синдром
Вебера – это (2):
поражение
отводящего
нерва,
поражение
глазодвигательного
нерва,
поражение
блокового
нерва,
альтернирующий
центральный
гемипарез,
альтернирующая
мозжечковая
атаксия.
10.Синдром
Бенедикта – это (2):
поражение
отводящего
нерва,
поражение
глазодвигательного
нерва,
поражение
блокового
нерва,
альтернирующий
центральный
гемипарез,
альтернирующая
мозжечковая
атаксия.
11.Синдром
Мийяра-Гублера – это (3):
поражение
глазодвигательного
нерва,
поражение
отводящего
нерва,
поражение
лицевого
нерва,
альтернирующий
центральный
гемипарез,
альтернирующая
мозжечковая
атаксия.
12.У
пациента
сходящееся косоглазие, ограничение
движения правого глазного яблока
кнаружи. Локализация поражения (1):
правый
отводящий
нерв,
правый
глазодвигательный
нерв,
правый
блоковый
нерв,
левый
блоковый
нерв,
верхние
бугры
четверохолмия.
13.У
пациента слева – поражение глазодвигательного
нерва, справа– центральный гемипарез.
Локализация поражения (1):
левая
ножка
мозга,
правая
половина
варолиева моста.
левая
половина
варолиева
моста,
левая
прецентральная
извилина,
левая
внутренняя
капсула.
15.У
пациента справа – птоз, расходящееся
косоглазие, мидриаз, движение глазного
яблока возможно только кнаружи.
Локализация поражения (1):
правый
отводящий
нерв,
правый
глазодвигательный
нерв,
правый
блоковый
нерв,
правая
половина
варолиева
моста,
левая
половина
варолиева
моста
16.У
пациента слева – парез отводящего
нерва, парез мышц лица по периферическому
типу, в правых конечностях – центральный
гемипарез. Локализация поражения (1):
средний
мозг
справа,
средний
мозг
слева,
варолиев
мост
слева,
варолиев
мост
справа,
зрительный
бугор
слева.
17.У
пациента двоение при взгляде вниз,
ограничение движения левого глазного
яблока вниз. Локализация поражения
Локализация поражения
(1):
левый
отводящий
нерв,
левый
глазодвигательный
нерв,
левый
блоковый
нерв,
средний
мозг
слева,
средний
мозг
справа.
18.
Птоз, миоз и энофтальм – синдром (1):
Вебера,
Бернара-Горнера,
Мийяра-Гублера,
Толоса-Ханта,
Эйди.
19.У
пациента
справа –
боли
и
нарушение
чувствительности в
области
лба, птоз,
глазное
яблоко неподвижно, мидриаз. Локализация
поражения (1):
средний
мозг
справа,
варолиев
мост
справа,
варолиев
мост
слева,
верхняя
глазничная щель
справа,
правая
ножка
мозга.
20.У
пациента
сходящееся косоглазие, движение обоих
глазных
яблок
кнаружи
ограничено. Локализация поражения
(2):
левый
отводящий
нерв,
левый
блоковый
нерв,
правый
отводящий
нерв,
правый
блоковый
нерв,
верхние
бугры
четверохолмия.
21.У
пациента
с
одной
стороны глаз закрыт,
глазное
яблоко
отведено кнаружи, мидриаз, движения
глазного яблока возможно только
кнаружи.
Какие
мышцы
поражены
(3):
внутренняя
прямая мышца
глаза,
мышца,
поднимающая верхнее
веко,
верхняя
прямая мышца
глаза,
наружная
прямая мышца
глаза,
круговая
мышца
глаза.
22.У
пациента
с
одной
стороны глаз закрыт,
глазное
яблоко
отведено кнаружи, мидриаз, движения
глазного яблока возможно только
кнаружи.
Локализация поражения (1):
глазодвигательный
нерв,
блоковый
нерв,
отводящий
нерв,
верхние
бугры
четверохолмия,
средний
мозг.
23.У
пациента
слева
–
птоз,
мидриаз,
движения глазного яблока
возможно
только кнаружи, в
правых
конечностях –
движения
отсутствуют, повышены тонус
и
рефлексы,
определяется симптом Бабинского.
Что поражено (2):
корково-ядерный
путь,
корково-спинномозговой
(пирамидный)
путь,
отводящий
нерв,
глазодвигательный
нерв,
блоковый
нерв.
24.
У пациента слева – птоз, мидриаз, движения
глазного яблока возможно только кнаружи,
в правых конечностях – движения
отсутствуют, повышены тонус и рефлексы,
определяется симптом Бабинского.
Локализация
поражения (1):
прецентральная
извилина
слева,
ножка
мозга
слева,
ножка
мозга
справа,
варолиев
мост
справа,
варолиев
мост
слева.
25.У
пациента
взор
повернут
вправо, движений глазных яблок
влево
нет,
парез нижних
мышц
лица
слева, в
левых
конечностях –
нет
движений,повышенысухожильные
рефлексы,
симптом Бабинского.
Синдромы
(2):
парез
мышц
лица
по
периферическому
типу
слева,
стволовой
парез
взора,
корковый
парез
взора,
альтернирующий
синдром,
центральный
левосторонний
гемипарез.
26.
У
пациента
взор
повернут
вправо, движений глазных яблок
влево
нет,
парез нижних
мышц
лица
слева,
в
левых
конечностях –
нет
движений,повышенысухожильные
рефлексы,
симптом Бабинского.
Локализация
поражения (1):
лобная
доля
справа,
варолиев
мост
слева,
варолиев
мост
справа,
средний
мозг
слева
5).средний
мозг справа
27.
У пациента отмечаются эпизоды двоения
вечером, которыхнет утром,двусторонний
полуптоз, ограничение движения глазных
яблок во все стороны; после подкожного
введения прозерина все симптомы
регрессировалиЧто поражено (1):
глазодвигательные
нервы,
средний
мозг,
варолиев
мост,
нервно-мышечный
синапс,
лобные
доли.
28.У
пациента
отмечаются
эпизоды
двоения вечером ,
которых
нет
утром
при
обследовании
выявлены двусторонний полуптоз,
ограничение движения глазных яблок
во
все стороны;
после
подкожного
введения
прозерина
все
симптомы
регрессировали.
Дополнительный метод обследования
(1):
рентгеновская
компьтерная
томография,
магнитно-резонансная
томография,
позитронно-эмиссионная
томография,
электромиография
—
декремент-тест,
исследование
цереброспинальной
жидкости.
29.У
пациента
сходящееся косоглазие, двоение при
взгляде вправо,
правое
глазное яблоко
не
движется
кнаружи.
Какие
мышцы
поражены
(1):
внутренняя
прямая мышца
глаза,
верхняя
косая
мышца
глаза,
нижняя
косая
мышца
глаза,
наружная
прямая мышца
глаза,
круговая
мышца
глаза.
30.
У пациента сходящееся косоглазие,
двоение при взгляде вправо, правое
глазное яблоко не движется кнаружи.
Локализация поражения (1):
отводящий
нерв,
блоковый
нерв,
глазодвигательный
нерв,
цилиоспинальный
центр,
верхние
бугры
четверохолмия.
31.Наличие
птоза характерно для поражения (1):
Отводящего
нерва
Блокового
нерва
Тройничного
нерва
Глазодвигательного
нерва
Нижних
бугров
четверохолмия
32.Двоение
при взгляде вниз характерно для поражения
(1):
Блокового
нерва
Глазодвигательного
нерва
Верхних
бугров
четверохолмия
Отводящего
нерва
Зрительного
бугра
33.Миоз
возникает при поражении (1):
парасимпатических
волокон
в
составе
глазодигательного нерва
ядра
отводящего
нерва
боковых
рогов спинного мозга на
уровне
С8-Д1
зрительного
бугра
5)
блокового
нерва
34.Двоение
при взгляде вправо возникает при
поражении (1):
левого
отводящего
нерва
правого
отводящего
нерва
первой
ветви
тройничного
нерва
справа
первой
ветви
тройничного
нерва
слева
левого
зрительного
нерва
сходящееся
косоглазие,
двоение
по
горизонтали
миоз,
двоение
по
вертикали
расходящееся
косоглазие
36. У
У
пациента
выпали височные поля
зрения.
Неврологический синдром
(1):
амавроз,
амблиопия,
гомонимная
гемианопсия,
биназальная
гемианопсия,
битемпоральная
гемианопсия.
37.
У пациента выпали правые поля зрения.
Неврологический синдром (1):
амавроз,
амблиопия,
гомонимная
гемианопсия,
биназальная
гемианопсия,
битемпоральная
гемианопсия.
38.У
пациентки
расходящееся косоглазие за
счет
правого
глаза, мидриаз справа.
В
левых
конечностях
–
движения
отсутствуют,
повышены
тонус и
рефлексы,
определяется симптом
Бабинского.
Что
поражено (2):
корково-ядерный
путь,
корково-мышечный
(пирамидный)
путь,
отводящий
нерв,
глазодвигательный
нерв,
лицевой
нерв.
39.У
пациентки
расходящееся косоглазие за
счет
правого
глаза,
мидриаз
справа.
В
левых
конечностях
–
движения
отсутствуют,
повышены
тонус и
рефлексы,
определяется симптом
Бабинского.
Локализация
поражения (1):
1)прецентральная
извилина слева,
ножка
мозга
слева,
ножка
мозга
справа,
варолиев
мост
справа,
варолиев
мост
слева.
40.У
пациента
двоение при
взгляде
вправо, сходящееся косоглазие за
счет
правого
глаза.
Локализация
поражения
(1):
правый
отводящий нерв,
2)левый
глазодвигательный
нерв,
левый
блоковый
нерв,
левый
зрительный
нерв,
средний
мозг
слева.
41.У
пациентки
справа –
поражение
отводящего нерва, слева
–центральный
гемипарез. Локализация поражения (1):
Локализация поражения (1):
левая
ножка
мозга,
правая
половина
варолиева
моста.
левая
половина
варолиева
моста,
левая
прецентральная
извилина,
левая
внутренняя
капсула.
42.Симптомы двустороннего поражения
глазодвигательных нервов
(3):
сходящееся
косоглазие,
расходящееся
косоглазие,
мидриаз,
птоз,
ограничение
движения глазных яблок
кнаружи.
43.У
пациента
птоз,
мидриаз
слева, правосторонняя гемигиплегия.
Локализация поражения (1):
правый
отводящий
нерв,
правый
глазодвигательный
нерв,
левый
блоковый
нерв,
варолиев
мост
справа,
ножка
мозга
слева.
44.Синдром
Бернара-Горнера включает
(3):
экзофтальм
энофталм
миоз
мидриаз
птоз
45.
 Мидриаз возникает при поражении (1):
Мидриаз возникает при поражении (1):
глазодвигательного
нерва,
боковых
рогов спинного мозга
С8-Д1,
отводящего
нерва,
ножки
мозга,
продолговатого
мозга.
46.При
синдроме наружной офтальмоплегии
отмечаются (2):
Птоз
Энофтальм
Миоз
Мидриаз
Фотореакции
сохранены
47.У
пациента
правый глаз
закрыт,
при
подъёме
века
наблюдаются
расширение зрачка, движение правого
глазного
яблока
возможно только
кнаружи.Какие
структуры нервной системы поражены
(1)?
блоковый
нерв
глазодвигательный
нерв
3
отводящий нерв
первая
ветвь тройничного
нерва
правая
половина
варолиева
моста
48. У пациента правый глаз закрыт, при подъёме века
наблюдаются
расширение зрачка, движение
правого
глазного
яблока
возможно
только
кнаружи. Какие
Какие
глазные
мышцы
парализованы
(3)?
Наружняя
прямая
Внутренняя
прямая
Мышца,
поднимающая
верхнее
веко
Верхняя
косая
Нижняя
косая
49.
У пациента при ходьбе по лестнице
возникает двоение при взгляде вниз.
Движение левого глазного яблока вниз
несколько ограничено, других нарушений
нет. Какая глазная мышца парализована
(1)?
1)
верхняя прямая
2)
нижняя прямая
3)
верхняя косая
4)
нижняя косая
5)
внутренняя прямая
50.
У пациента при ходьбе по лестнице
возникает двоение при взгляде вниз.
Других нарушений нет.
Какие
структуры поражены (1)?
1)
Отводящий нерв
2)
Блоковый нерв
3)
Боковые рога спинного мозга С8-Д1
4)
Глазодвигательный нерв
5)
Зрительный
нерв
51. У
У
пациента
после
развития
инсульта глазные яблоки отклонены
влево, их
движение
вправо ограничено; в
левых
конечностях нет
движений,
оживлены сухожильные рефлексы,
выявляется
симптом
Бабинского.
Локализация поражения (2)?
Верхняя
глазничная щель
слева
Мостовый
центр
взора
Корковый
центр
взора
Корково-мышечный
(пирамидный)
путь
Медиальный
продольный
пучок.
52.У
пациентки
после
незначительной
физической нагрузки возникает двоение
предметов по
горизонтали
и
опущение
век,
регрессирующее
после
кратковременоного
отдыха. Какие структуры нервной системы
поражены
(1)?
Глазодвигательные
нервы
Отводящие
нервы
Мышцы,
поднимающие
верхнее
веко
Нервно-мышечные
синапсы
Средний
мозг.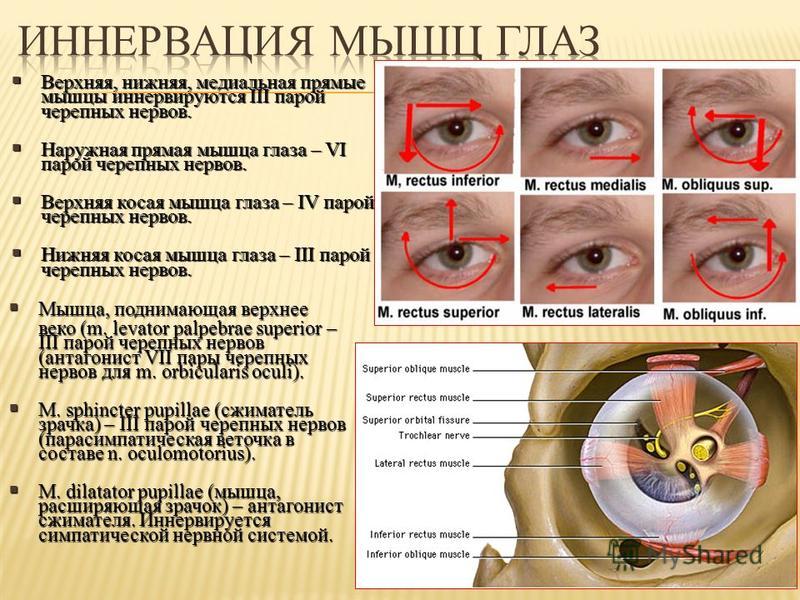
53.При
обследовании у
пациента
отмечено выпадение левого поля зрения
левого глаза
и
правого
поля зрения правого глаза, острота
зрения не
снижена,
других неврологических нарушений
нет.
Характер
зрительных нарушений (1):
Гомонимная
гемианопсия
Амавроз
Биназальная
гемианопсия
Битемпоральная
гемианопсия
Амблиопия
54.
При
обследовании у
пациента
отмечено выпадение левого
поля зрения
левого
глаза и
правого
поля
зрения
правого глаза,
острота зрения
не
снижена,
других неврологических нарушений
нет.
Локализация
поражения (1):
зрительные
нервы
перекрещенные
волокна
хиазмы
неперекрещенные
волокна
хиазмы
зрительный
тракт
шпорная
борозда
55.
У пациента – поражение глазодвигательного
нерва слева, центральный гемипарез
справа.
Неврологический
синдром (1):
Бернара-Горнера
Валленберга-Захарченка,
Вебера
Мийара-Гублера
Аргайла
Робертсона
56.
При
синдроме внутренней офтальмоплегии
отмечается
(1):
Птоз
Экзофтальм
Отсутствие
фотореакций
Расходящееся
косоглазие
Сходящееся
косоглазие
Способ лечения паретического косоглазия
Способ паретического косоглазия относится к области медицины — офтальмологии.
Глазодвигательные нарушения встречаются в 3-5% среди всей структуры глазной патологии. Комплексные офтальмоневрологические исследования позволили установить, что подавляющее большинство неаккомодационного косоглазия имеет паретическую природу и является одним из симптомов врожденных или перенесенных на ранних этапах развития ребенка, а также приобретенных неврологических или посттравматических у взрослых поражений ствола головного мозга. Патологические изменения глазодвигательного аппарата, реализующие клиническую картину паретического косоглазия, приносят больным некомфортные ощущения: двоение, ограничение поля взора, затруднения при работе, косметический дискомфорт, и как следствие, нарушение социальной адаптации. При консервативном этапе лечения используют полную или сегментарную окклюзию пораженного глаза, призматическую коррекцию. При недостаточной эффективности консервативного лечения выполняют хирургическое лечение. Главная трудность возникает при решении вопроса о выборе оперируемых мышц и дозировании оперативных вмешательств, т.е. объем усиления или ослабления мышцы. При хирургическом лечении паретического косоглазия улучшают движение пораженного глаза посредством увеличения активности пораженной мышцы, усиливая ее резекцией или образованием складки мышцы, созданием альтернативной силы действия — при полном параличе путем транспозиции экстраокулярных мышц или ослаблением функции мышцы — антагониста при незначительном парезе.
Патологические изменения глазодвигательного аппарата, реализующие клиническую картину паретического косоглазия, приносят больным некомфортные ощущения: двоение, ограничение поля взора, затруднения при работе, косметический дискомфорт, и как следствие, нарушение социальной адаптации. При консервативном этапе лечения используют полную или сегментарную окклюзию пораженного глаза, призматическую коррекцию. При недостаточной эффективности консервативного лечения выполняют хирургическое лечение. Главная трудность возникает при решении вопроса о выборе оперируемых мышц и дозировании оперативных вмешательств, т.е. объем усиления или ослабления мышцы. При хирургическом лечении паретического косоглазия улучшают движение пораженного глаза посредством увеличения активности пораженной мышцы, усиливая ее резекцией или образованием складки мышцы, созданием альтернативной силы действия — при полном параличе путем транспозиции экстраокулярных мышц или ослаблением функции мышцы — антагониста при незначительном парезе. Дозирование объема хирургического вмешательства основывается на известных ориентировочных схемах лечения содружественного косоглазия, где нет нарушения функции глазодвигательных мышц, что недостаточно для лечения паретического косоглазия. Существует другая схема хирургического лечения — это создание дефекта соответствия в здоровом глазу при невозможности восстановления нормальной функции парализованной мышцы. Двоение возникает вследствие нарушения баланса в координации движений нормального и паретичного глаз и лечение осуществляют ослаблением мышцы контрлатерального синергиста, работающей содружественно с паретичной мышцей и вторично усиливается в невовлеченном глазу. Но при обследовании пациента фиксируется только факт угла косоглазия и наличие гиперфункции без учета степени ее активности, поэтому расчет дозирования ослабления затруднен и является приблизительным.
Дозирование объема хирургического вмешательства основывается на известных ориентировочных схемах лечения содружественного косоглазия, где нет нарушения функции глазодвигательных мышц, что недостаточно для лечения паретического косоглазия. Существует другая схема хирургического лечения — это создание дефекта соответствия в здоровом глазу при невозможности восстановления нормальной функции парализованной мышцы. Двоение возникает вследствие нарушения баланса в координации движений нормального и паретичного глаз и лечение осуществляют ослаблением мышцы контрлатерального синергиста, работающей содружественно с паретичной мышцей и вторично усиливается в невовлеченном глазу. Но при обследовании пациента фиксируется только факт угла косоглазия и наличие гиперфункции без учета степени ее активности, поэтому расчет дозирования ослабления затруднен и является приблизительным.
Итак, при лечении паретического косоглазия необходимо учитывать девиацию зрительной линии глаза, степень остаточной функции пораженной мышцы, степень вторичной гиперфункции и размер глазного яблока при выполнении рецессии.
В литературе описано лечение паралитического косоглазия, которое является самым близким решением, см. Э.С.Аветисов, Е.И.Ковалевский, А.В.Хватова «Руководство по детской офтальмологии», М., «Медицина», 1987 г., с.221-222. При диагнозе паралитического косоглазия устанавливают мышцы поражения, используя исследование двойного изображения, для определения локализации очага поражения проводят неврологическое обследование и электромиографию. При лечении рекомендуют проведение электростимуляции пораженной мышцы и упражнения, направленные на развитие подвижности глаз. При параличах и парезах осуществляют хирургическое вмешательство. При больших углах отклонений (девиации) трансплантацию сухожильно-мышечных лоскутов сочетают с резекцией наружной прямой и рецессией внутренней прямой мышц.
Недостатками указанного способа лечения косоглазия являются: недостаточная эффективность лечения при восстановлении подвижности глаза в сторону парализованной мышцы, нет учета комплексной оценки функционального состояния мышц, силы действия мышц с учетом угла девиации, размеры глазного яблока. Использование электромиографии не всегда эффективно, т.к. там используют игольчатые электроды, что может болезненно и алергично для большинства пациентов.
Использование электромиографии не всегда эффективно, т.к. там используют игольчатые электроды, что может болезненно и алергично для большинства пациентов.
Техническим результатом способа лечения паретического косоглазия является повышение оптимизации хирургического лечения парезов горизонтальных глазодвигательных мышц посредством определения силы действия мышц с учетом угла девиации и размеров глазного яблока.
Этот результат достигается тем, что в способе лечения паретического косоглазия, заключающемся в определении поражений мышц глаза и осуществлении лечения посредством хирургического воздействия рецессии внутренней прямой мышцы и в сочетании с резекцией наружной прямой мышцы глазного яблока, при постановке диагноза косоглазия до хирургического лечения измеряют длину глазного яблока, определяют силу действий гипер- или гипофункции глазодвигательных мышц с углом девиации зрительной линии косоглазия, при этом при осуществлении рецессии в зависимости от степени гиперфункции внутренней прямой мышцы глазного яблока и угла отклонения глаза ее смещают и пришивают от места прикрепления кзади от лимба на 3-7 мм, а при осуществлении резекции наружной прямой мышцы глазного яблока в зависимости от угла девиации ее отсекают и укорачивают на расстояние в пределах 4-6 мм и пришивают к своему первичному месту прикрепления
Сущность предложенного решения выражается в совокупности существенных признаков, достаточной для достижения обеспечиваемого решением технического результата.
Существенными признаками предлагаемого способа лечения паретического косоглазия, совпадающим с признаками прототипа, являются: А — определение поражений мышц глаза; Б — осуществление лечения посредством хирургического воздействия рецессией внутренней прямой мышцы в сочетании с резекцией наружной прямой мышцы глазного яблока.
Существенными отличительными признаками предложенного способа являются: В — при постановке диагноза косоглазия до хирургического лечения измеряют длину глазного яблока, определяют силу действий гипер- или гипофункции глазодвигательных мышц с углом девиации зрительной линии косоглазия; Г — при осуществлении рецессии в зависимости от степени гиперфункции внутренней прямой мышцы глазного яблока и угла девиации ее смещают и пришивают от места прикрепления кзади от лимба на 3-7 мм; Д — при осуществлении резекции наружной прямой мышцы глазного яблока в зависимости от угла девиации ее отсекают и укорачивают на расстояние в пределах 4-6 мм и пришивают к своему первичному места прикрепления.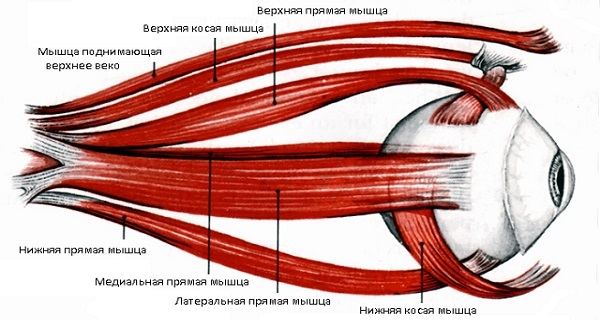
Способ лечения паретического косоглазия заключается в следующем. При диагностике паретического косоглазия пациента с парезом горизонтальных глазодвигательных мышц (ГДМ) определяют величину отклонения (девиацию) зрительной линии глаза по Гиршбергу с призмами и на приборе синоптофоре. Измеряют размеры глаз. Клиническую оценку силы действия мышц, оценку степени гипо- и гиперфункции проводят на основании исследования амплитуды подвижности глазного яблока. Оценку степени функциональной активности гиперфункции мышц проводят с использованием суперпозиционного электоромагнитного сканера «СПЭМС-2 Обнинск», содержащего персональный компьютер, цифровой регистрирующий и калибровочные блоки, 120 канальный датчик, позволяющий одновременно подавать на поверхность головы пациента и снимать в широком диапазоне частотные, временные и амплитудные калибровочные сигналы и показатели электродинамической активности пораженной глазодвигательной мышцы.
После определения угла девиации, размеров глазного яблока и силы действия гипер или гипофункции глазодвигательных мышц выполняют с учетом указанных факторов рецессию внутренней прямой мышцы глаза, смещая и пришивая от места прикрепления кзади от лимба на 3-7 мм, а при осуществлении резекции наружной прямой мышцы глазного яблока ее отсекают и укорачивают на расстояние в пределах 4-6 мм и пришивают к своему первичному месту прикрепления.
В таблицах 1-4 показаны схемы дозирования бинокулярной рецессии при различной степени гипераддукции, размера глаза и угла девиации.
|
|
|
|
Вид и объем хирургического лечения зависят от величины девиации, от остаточного объема силы действия пораженной мышцы — четыре степени гипофункции, степени активности контралатерального синергиста и ипситерального антагониста — 4 степени гиперфункции, клинические данные при необходимости сопоставляются с данными электромагнитного сканирования (ЭМС) глазодвигательных мышц, а также размером глазного яблока, измерение проводилось на ИОЛ Мастер.
После операции обследование больного проводилось через неделю, 3 месяца, 6 мес., 1 год и 3 года.
Было проведено научное и клиническое исследование по данному способу лечения в количестве 212 пациентов в возрасте от 1 до 69 лет с различными видами паретического косоглазия. Взрослые — 52,15%, дети 47,85%. При исследовании проводились консультации терапевта (педиатра), невролога (нейрохирурга), а также по показаниям обследовались структуры головного мозга, прицельное обследование орбит и экстраокулярные мышцы с использованием магниторезонансной или компьютерной томографии. Показаниями к оперативному лечению были наличие девиации, моторная диплопия, тортиколис, стабилизация клинической картины более года на фоне проведенного неврологического и консервативного офтальмологического лечения. Из этой группы обследуемых 77,47% имели врожденный характер или выявлен до 1 года, 22,53% приобретенный. Часть пациентов имели частичное или полное поражение n.abducens, 78 человек поражение было комбинированным, сочетанным с парезом или параличом вертикаломоторов, у 11 пациентов отмечена полное поражение n. oculomotorius, парез конвергенции 9 человек. Диплопию имели 20%, тортиколис 14%. На момент проведения лечения все пациенты имели наличие патологии более 1 года и достоверную стабилизацию положительной динамики восстановления функции глазодвигательных мышц. После проведенного хирургического лечения по предложенному способу полная или частичная компенсация моторных нарушений во всех случаях устранила или значительно уменьшила основные симптомы заболевания: диплопии, девиации, вынужденные положения головы, до степени, позволяющей пациенту реализовать или развить бинокулярное зрение, а те кто имел диплопию в прямом положении взора имел достаточное поле бинокулярного зрения, особое внимание уделялось рабочим положениям (прямо и вниз) глаза. У пациентов с парезами отводящего нерва хирургическое лечение позволило получить ортотропию и устранить диплопию в прямом положении взора в 89,7% случаев. Непосредственно после операции у пациентов получена ортотропия, причем у детей, имевших врожденное или рано приобретенное косоглазие и функциональные скотому до операции, самостоятельно или на фоне ортоптического лечения восстановилось бинокулярное зрение.
oculomotorius, парез конвергенции 9 человек. Диплопию имели 20%, тортиколис 14%. На момент проведения лечения все пациенты имели наличие патологии более 1 года и достоверную стабилизацию положительной динамики восстановления функции глазодвигательных мышц. После проведенного хирургического лечения по предложенному способу полная или частичная компенсация моторных нарушений во всех случаях устранила или значительно уменьшила основные симптомы заболевания: диплопии, девиации, вынужденные положения головы, до степени, позволяющей пациенту реализовать или развить бинокулярное зрение, а те кто имел диплопию в прямом положении взора имел достаточное поле бинокулярного зрения, особое внимание уделялось рабочим положениям (прямо и вниз) глаза. У пациентов с парезами отводящего нерва хирургическое лечение позволило получить ортотропию и устранить диплопию в прямом положении взора в 89,7% случаев. Непосредственно после операции у пациентов получена ортотропия, причем у детей, имевших врожденное или рано приобретенное косоглазие и функциональные скотому до операции, самостоятельно или на фоне ортоптического лечения восстановилось бинокулярное зрение.
Клинический пример 1. Пациент Б. 50 лет. Диагноз — паретическое сходящееся косоглазие (частичное поражение n.n.abducens), диплопия, тортиколис (неправильное положение головы). Острота зрения, среды, глазное дно в норме. ПЗО (передне-задняя ось) OD 23,21 мм, OS 23,18 мм. Страбологический статус: Dev (девиания) OS+20° (40PD). Движения: гипоабдукция 2 степень OD, гипоаддукция 1 ст. OS, гипераддукция 2 ст. OD, 2 ст. OS, вынужденное положение головы, поворот вправо — тортиколис.Характер зрения — одноименная диплопия, компенсирующая проба с 34PD — бинокулярное зрение. Синоптофор ОУ=СУ=16° conv. Совмещение, слияние фузионные резервы +15°, -9°. ЭМС ГДМ — наружные прямые мышцы 28 ед. OD — гипофункция 1 степени, 21 ед. OS — гипофункция 2 степени и внутренние прямые мышцы 41 ед. OD — гиперфункция 2 ст., 39 ед — OS — гиперфункция 2 ст.
Операция — рецессия внутренних прямых мышц 6,0 мм соответственно расчету девиация 40PD, гипераддукция 2 ст. OD, 2 ct. OS, ПЗО OD 23,21 мм, OS 23,18 мм
После операции — девиация OS 0° (ОРД), OD 0°, во всех положениях взора поле бинокулярного зрения полное. Тортиколиса нет.
Тортиколиса нет.
Клинический пример 2. Пациентка К. 54 года. Диагноз: паретическое сходящееся косоглазие — полное поражение n.abducens справа. Диплопия. Тортиколис.
Острота зрения, среды, глазное дно в норме,. ПЗО OD 23,21 мм, OS 23,18 мм. Страбологический статус: девиация OD+30°, OS+65°. Движения: гипоабдукция 3 ст. OD (не доводит до средней линии при движении вправо на 10°, гипераддукция 2 ст. OD, 3ct. OS. Характер зрения — одноименная диплопия, компенсирующая проба: с 84 — бинокулярное. ЭМС ГДМ — наружные прямые мышцы 19 ед. OD, 31 ед. OS и внутренние прямые мышцы 39 ед. OD, 36 ед OS.
Операция — рецессия внутренней прямой мышцы на 6,5 мм и резекция наружной прямой мышцы 6,0 мм.
После операции — девиация OD 0° (0PD), диплопия в прямом положении взора нет, поле бинокулярного зрения по горизонтали 70° (норма 120°). Амплитуда движения вправо от средней линии 30°. Тортиколиса нет.
Использование изобретения «Способ лечения паралитического косоглазия» по сравнению с прототипом улучшает эффективность лечения посредством осуществления определения силы действия различных глазодвигательных мышц как пораженных, так и здоровых с учетом угла девиации зрительной линии и размеров глазного яблока. Относительная компенсация нарушения баланса в координации движений глаз при парезах 1,2 степени достигается при создании соответствия движения паретичного глаза непораженному, создаваемое ослаблением мышцы контрлатерального синергиста, работающей содружественно с паретичной мышцей, в не вовлеченном глазу, при средних углах девиации косоглазия добавляется ослабление ипсилатерального антагониста, при больших углах еще и усиливается резекцией паретичной мышцы. Улучшение движения пораженного глаза при парезе 3 степени достигнута увеличением активности пораженной мышцы. Комплексное обследование пациентов в предоперационном периоде с определением кроме амплитуды девиации, силы действия мышц и размера глазного яблока, используемые для расчета дозирования операции, позволяет оптимизировать результаты хирургического лечения. Предложенным способом было пролечено несколько сотен больных от 1 года до 69 лет, в том числе и детей, страдающих паретическим косоглазием. Лечение 90% больных хирургическим воздействием по данной методике было проведено успешно, остальные частично.
Относительная компенсация нарушения баланса в координации движений глаз при парезах 1,2 степени достигается при создании соответствия движения паретичного глаза непораженному, создаваемое ослаблением мышцы контрлатерального синергиста, работающей содружественно с паретичной мышцей, в не вовлеченном глазу, при средних углах девиации косоглазия добавляется ослабление ипсилатерального антагониста, при больших углах еще и усиливается резекцией паретичной мышцы. Улучшение движения пораженного глаза при парезе 3 степени достигнута увеличением активности пораженной мышцы. Комплексное обследование пациентов в предоперационном периоде с определением кроме амплитуды девиации, силы действия мышц и размера глазного яблока, используемые для расчета дозирования операции, позволяет оптимизировать результаты хирургического лечения. Предложенным способом было пролечено несколько сотен больных от 1 года до 69 лет, в том числе и детей, страдающих паретическим косоглазием. Лечение 90% больных хирургическим воздействием по данной методике было проведено успешно, остальные частично. Способ хирургического лечения парезов горизонтальных глазодвигательных мышц было осуществлено в клинике офтальмологии ВМА г.СПб и может быть рекомендован в практике лечения паретического косоглазия.
Способ хирургического лечения парезов горизонтальных глазодвигательных мышц было осуществлено в клинике офтальмологии ВМА г.СПб и может быть рекомендован в практике лечения паретического косоглазия.
Способ лечения паретического косоглазия, заключающийся в определении поражений мышц глаза и осуществлении лечения посредством хирургического воздействия рецессией внутренней прямой мышцы в сочетании с резекцией наружной прямой мышцы глазного яблока, отличающийся тем, что при постановке диагноза косоглазия до хирургического лечения измеряют длину глазного яблока, определяют силу действий гипер- или гипофункции глазодвигательных мышц с углом девиации зрительной линии косоглазия, величину рецессии в зависимости от степени гиперфункции внутренней прямой мышцы глазного яблока и угла девиации определяют по таблицам 1-3, включенным в описание, смещают и пришивают мышцу от места прикрепления кзади от лимба на 3-7 мм, а при осуществлении резекции наружной прямой мышцы глазного яблока в зависимости от угла девиации в соответствии с таблицей 4, включенной в описание, ее отсекают и укорачивают на расстояние в пределах 4-6 мм и пришивают к своему первичному месту прикрепления.
Способ лечения больных с поражениями глазодвигательных нервов
Изобретение относится к медицине, а именно к офтальмологии. Проводят наложение трех круглых разновеликих по площади электродов, два меньших из которых располагают на коже орбитальной области и верхних век при закрытых глазах. Соединяют их раздвоенным проводом с электродом большей площади, который располагают в шейно-затылочной области головы больного. Осуществляют электрофорез пораженных участков 1,5% раствором нейромидина по глазо-затылочной методике в положении больного лежа на спине. На электроды подают ток до ощущения легкого покалывания под электродами. Осуществляют контроль назначенной силы тока в течение времени воздействия. Продолжительность процедуры 15-20 минут при курсе лечения до 15 ежедневных сеансов. Способ позволяет локально и целенаправленно воздействовать на дефектные нервно-мышечные синапсы глазного яблока, а также ядерные структуры глазодвигательных нервов. 1 з. п. ф-лы.
п. ф-лы.
Изобретение относится к медицине, в частности к неврологии, и может быть использовано для направленного воздействия электромагнитным полем при лечении параличей и парезов глазодвигательной мускулатуры, обусловленных поражениями глазодвигательных нервов различного происхождения, преимущественно глазодвигательного, отводящего и блокового нервов.
Подавляющее число неврогенных поражений глазодвигательной поперечно-полосатой мускулатуры обусловлено либо расстройством проведения нервного импульса по аксону соответствующих нейронов, находящихся в мозговом стволе, в ядрах черепных нервов, в ножках мозга и мозгом мосту (обычно инфекционно-аллергические, сосудистые, травматические поражения) либо в области нервно-мышечного синапса (миастения). Во всех этих случаях будет иметь место дефицит ацетилхолина в нервно-мышечном синапсе глазодвигательной мускулатуры, в результате которого не происходит сокращения той или иной поперечно-полосатой мышцы глаза с развитием локальной или тотальной офтальмоплегии или офтальмопареза.
Известен способ лечения больных с применением импульсного низкочастотного физиотерапевтическою воздействия, дающего аналгетической, сетадивный и противовоспалительный эффект и оказывающего положительное влияние на общую гемодинамику, нейрогемодинамику и микроциркуляцию, при котором осуществляют направленное воздействие низкочастотным электромагнитным полем и локальную электростимуляцию импульсным током (Заславский А.Ю., Маркаров Г.С. Импульсный низкочастотный терапевтический аппарат ИН-ФИТА, журнал Медицинская техника, №5, 1994 г, с.39).
Существенный недостаток данного способа заключается в том, что восстановление нарушенных в результате заболевания функций пациента происходит крайне медленно или вообще не происходит.
Известен также способ лечения заболеваний центральной нервной системы (церебральные арахноидиты, церебральный атеросклероз), заключающийся во введении лекарственных веществ (в частности, иода) по глазо-затылочной методике (Боголюбов В.М. Курортология и физиотерапия, т.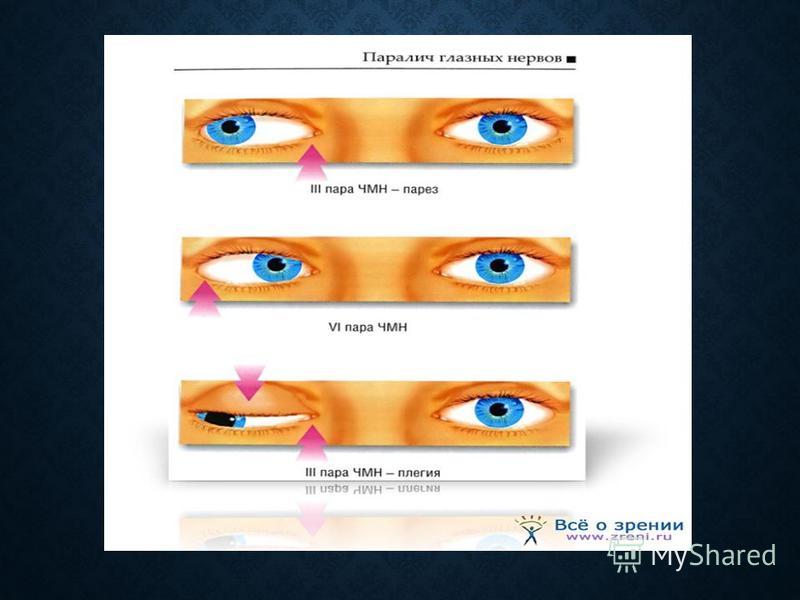 1, Москва: Медицина. 1985 г., с.312. Улащик B.C. Гальванизация и электрофорез лекарственных веществ).
1, Москва: Медицина. 1985 г., с.312. Улащик B.C. Гальванизация и электрофорез лекарственных веществ).
Однако для лечения глазодвигагельных расстройств этот способ не применяется.
Наиболее близким из известных по своей технической сущности и достигаемому результату является выбранный в качестве прототипа способ лечения больных с поражениями глазодвигательных нервов, преимущественно обусловленных сосудистыми или воспалительными поражениями мозгового ствола, при котором осуществляют направленное воздействие электромагнитным полем и локальную электростимуляцию импульсным током (см, например, описание изобретения к патенту РФ №2146909, кл. А61F 9/00, опубл. 27.03.2000).
Недостатком способа является его сравнительная неэффективность вследствие длительности лечебного воздействия, особенно при лечении частичной атрофии зрительного нерва.
Техническим результатом от использования изобретения является обеспечение оптимального сочетания препарата нейромидин (обладающего двумя важными свойствами для лечения нейрогенных мышечных расстройств — блокада ацетилхолинэстеразы, приводящая через увеличение ацетилхолинэстеразы к усилению прохождения нервного импульса в синапсе к мышце глаза и способностью усилить выход калия из клетки (при этом в клетку входит натрий), что приводит к дополнительному усилению сокращения мышцы.
Кроме того, введение нейромидина по глазо-затылочной методике позволяет локально и целенаправленно воздействовать на дефектные нервно-мышечные синапсы мышц глазного яблока.
Дополнительно к этому под воздействием электрического тока молекулы нейромидина продвигаются к мозговому стволу, где оказывают стимулирующее влияние на ядерные структуры глазодвигательных черепных нервов.
Все эго способствует повышению эффективности и возрастанию интенсивности прохождения по аксонам черепных глазодвигательных нервов импульсов в мышце глазного яблока и восстановлению их нарушенных в результате заболевания функций.
Указанный технический результат достигается тем, что в способе лечения больных с поражениями глазодвигательных нервов, преимущественно обусловленных сосудистыми или воспалительными поражениями мозгового ствола, при котором производят наложение трех круглых разновеликих по площади электродов, два меньших из которых располагают на коже орбитальной области и верхних век при закрытых глазах и соединяют раздвоенным проводом с электродом большей площади, который располагают в шейно-затылочной области головы больного, и осуществляют электрофорез пораженных участков 1,5% раствором нейромидина по глазо-затылочной методике в положении больного лежа на спине, при этом на электроды подают ток до ощущения легкого покалывания под электродами и осуществляют контроль назначенной силы тока в течение времени воздействия с продолжительностью процедуры в течение 15-20 минут при курсе лечения до 15 ежедневных сеансов.
Кроме этого, после окончания процедуры и снятия электродов осуществляют световую адаптацию пациента с закрытыми глазами в течение 10 минут.
Заявленная совокупность существенных признаков находится в прямой причинно-следственной связи с достигаемым результатом.
Сравнение заявленного технического решения с прототипом позволило установить соответствие его критерию «новизна», т.к. оно не известно из уровня техники.
Предложенный способ является промышленно применимым существующими техническими средствами и соответствует критерию «изобретательский уровень», т.к. он явным образом не следует из уровня техники, при этом из последнего не выявлено каких-либо преобразований, характеризуемых отличительными от прототипа существенными признаками, направленных на достижение указанного технического результата.
Таким образом, предложенное техническое решение соответствует установленным условиям патентоспособности изобретения.
Других известных технических решений аналогичного назначения с подобными существенными признаками заявителем не обнаружено.
Предлагаемый способ осуществляют следующим образом.
Этапы проведения предложенного способа лечения больных с поражениями глазодвигательных нервов, обусловленных сосудистыми или воспалительными поражениями мозгового ствола, с учетом предложенной модификации электрофореза 1,5%-м раствором нейромидина по глазо-затылочной методике (в положении больного лежа на спине) и локальной электростимуляции импульсным током посредством применения электрофореза пораженных участков глазодвигательных нервов, осуществляют следующим образом.
1. Налагают под два круглых электрода диаметром 5-6 см2 прокладки из марли, смоченные 1,5%-м раствором нейромидина, который обладает антихолинэстеразными свойствами и возможностью блокады тормозного вещества калия, и вводят непосредственно в центральные и периферические структуры, пораженные в результате заболевания глазодвигательных нервов.
2. Электроды располагают на коже орбитальной области и верхних век обоих закрытых глаз и в шейно-затылочной области головы больного, при этом раздвоенный провод соединяют одним концом с двумя круглыми электродами диаметром 5-6 см2, расположенными на закрытых глазах, а другим — с электродом площадью 30-50 см2, расположенным в шейно-затылочной области головы пациента.
3. Включают аппарат «Поток» (РФ) и осуществляют гальванизацию и локальную электростимуляцию импульсным током по глазо-затылочной методике (в положении больного лежа на спине) посредством применения электрофореза пораженных участков глазодвигательных нервов, для чего устанавливают силу тока от 1 до 3 мА в зависимости от индивидуальных ощущений нациста до ощущения легкого покалывания под электродами, причем в течение всего времени воздействия осуществляют физиологический контроль состояния больного. При необходимости через 10 минут производят коррекцию силы тока до исходно назначенного уровня.
4. После окончания процедуры и снятия электродов осуществляют световую адаптацию пациента с закрытыми глазами, для чего для улучшения световой адаптации пациент остается лежать с закрытыми глазами в течение 10 минут.
Предложенный способ иллюстрируется следующими примерами.
Пример 1. Больной К., 42 лет, водитель. После перенесенной нейроинфекции в августе 2004 г. проявилась диплопия правого отводящего нерва (сходящееся косоглазие), ввиду чего выполнение профессиональных обязанностей стало невозможным. При компьютерной томографии, произведенной спустя три недели, выявлена киста задней черепной ямки. Проводимое амбулаторное лечение (галантамин, пирацетам, кетарол, мочегонные препараты) не улучшили состояние пациента. После поступления в клинику нервных болезней с/ф МГМСУ (2-е неврологическое отделение городской клинической больницы №50 г.Москвы) проведено 15 сеансов электрофореза нейромидина по глазо-затылочной методике (в положении больного лежа на спине). После шестой процедуры выраженность сходящегося косоглазия справа значительно уменьшилась, к окончанию курса лечения диплопия прекратилась, а недостаточность наружной прямой мышцы правого глаза определялась только в специальных тестах. Больной выписан домой в удовлетворительном состоянии на поддерживающих пероральных дозах нейромидина (40 мг) в сутки и в дальнейшем вернулся к прежней работе. Катамнез: спустя полгода — жалоб нет.
При компьютерной томографии, произведенной спустя три недели, выявлена киста задней черепной ямки. Проводимое амбулаторное лечение (галантамин, пирацетам, кетарол, мочегонные препараты) не улучшили состояние пациента. После поступления в клинику нервных болезней с/ф МГМСУ (2-е неврологическое отделение городской клинической больницы №50 г.Москвы) проведено 15 сеансов электрофореза нейромидина по глазо-затылочной методике (в положении больного лежа на спине). После шестой процедуры выраженность сходящегося косоглазия справа значительно уменьшилась, к окончанию курса лечения диплопия прекратилась, а недостаточность наружной прямой мышцы правого глаза определялась только в специальных тестах. Больной выписан домой в удовлетворительном состоянии на поддерживающих пероральных дозах нейромидина (40 мг) в сутки и в дальнейшем вернулся к прежней работе. Катамнез: спустя полгода — жалоб нет.
Пример 2. У больного К., 65 лет, доставленного машиной «Скорой медицинской помощи» в 1-е неврологическое отделение городской клинической больницы №50 г. Москвы, в декабре 2005 г. в течение нескольких десятков минут без утраты сознания на фоне повышенных цифр артериального давления развилась атаксия и диплопия. Статическая и динамическая атаксия, больше выраженная в руках (особенно в правой), легкий пирамидный дефицит в обеих ногах (в позе Барре парез до 4-х баллов в левой ноге), в виде гиперрефлексии и двустороннего симптома Бабинского. Двусторонний птоз, наружная офтальмоплегия справа, левым глазом возможны незначительные произвольные движения медиально, при которых возникают нистагмоидные подергивания. Произвольное поднятие век обоих глаз невозможно. При пассивном поднимании век — двустороннее расходящееся косоглазие, больше справа, при этом возникает диплопия и головокружение. Магнитно-ядерная томография, произведенная спустя три дня после заболевания, выявила признаки ишемического инфаркта в базальных отделах мозгового моста, преимущественно справа. Общепринятые методы лечения острого мозгового ишемического инсульта (антигипоксанты, нейропротекторы, сосудистые препараты) уменьшили выраженность пареза в левой ноге и атаксию, но не оказали никакого влияния на глазо-двигательные расстройства.
Москвы, в декабре 2005 г. в течение нескольких десятков минут без утраты сознания на фоне повышенных цифр артериального давления развилась атаксия и диплопия. Статическая и динамическая атаксия, больше выраженная в руках (особенно в правой), легкий пирамидный дефицит в обеих ногах (в позе Барре парез до 4-х баллов в левой ноге), в виде гиперрефлексии и двустороннего симптома Бабинского. Двусторонний птоз, наружная офтальмоплегия справа, левым глазом возможны незначительные произвольные движения медиально, при которых возникают нистагмоидные подергивания. Произвольное поднятие век обоих глаз невозможно. При пассивном поднимании век — двустороннее расходящееся косоглазие, больше справа, при этом возникает диплопия и головокружение. Магнитно-ядерная томография, произведенная спустя три дня после заболевания, выявила признаки ишемического инфаркта в базальных отделах мозгового моста, преимущественно справа. Общепринятые методы лечения острого мозгового ишемического инсульта (антигипоксанты, нейропротекторы, сосудистые препараты) уменьшили выраженность пареза в левой ноге и атаксию, но не оказали никакого влияния на глазо-двигательные расстройства. После стойкой нормализации артериального давления спустя две недели после поступления в стационар начато лечение по предложенному методу электрофорезом нейромидина по глазо-затылочной методике (в положении больного лежа на спине). На пятом сеансе больной смог самостоятельно поднять веки и удерживать их в течение минуты. При этом имела место минимальная диплопия и незначительное расходящееся косоглазие с двух сторон. После десятого сеанса произвольное удержание век открытыми увеличилось до 10 минут (при компенсаторной позиции головы), а расходящееся косоглазие и диплопия практические не беспокоили пациента. Выписан больной в удовлетворительном состоянии на поддерживающих дозах перорального приема нейромидина. Катамнез: спустя восемь месяцев — состояние удовлетворительное, глаза удерживает открытыми в течение всего дня (при утомлении делает перерывы с закрыванием глаз).
После стойкой нормализации артериального давления спустя две недели после поступления в стационар начато лечение по предложенному методу электрофорезом нейромидина по глазо-затылочной методике (в положении больного лежа на спине). На пятом сеансе больной смог самостоятельно поднять веки и удерживать их в течение минуты. При этом имела место минимальная диплопия и незначительное расходящееся косоглазие с двух сторон. После десятого сеанса произвольное удержание век открытыми увеличилось до 10 минут (при компенсаторной позиции головы), а расходящееся косоглазие и диплопия практические не беспокоили пациента. Выписан больной в удовлетворительном состоянии на поддерживающих дозах перорального приема нейромидина. Катамнез: спустя восемь месяцев — состояние удовлетворительное, глаза удерживает открытыми в течение всего дня (при утомлении делает перерывы с закрыванием глаз).
Пример 3. Больной Г., 49 лет, поступил в неврологическое отделение №2 городской клинической больницы №50 г.Москвы с жалобами на диплопию при взгляде вниз, появившуюся за две недели до поступления в клинику после перенесенного острого респираторного заболевания с высокой температурой.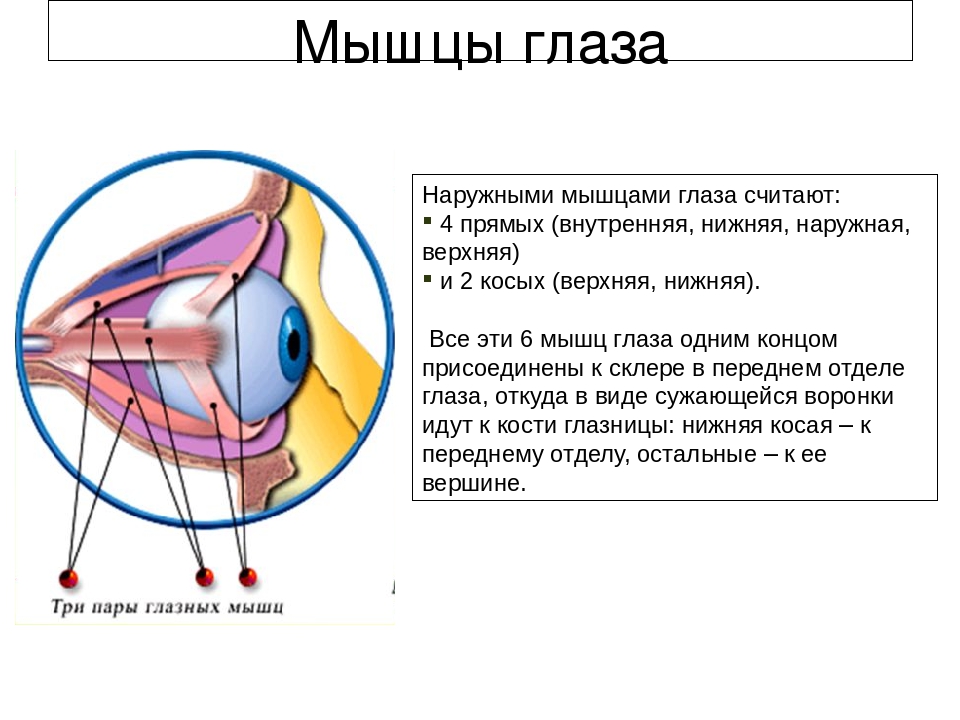 Амбулаторное лечение (антибиотики, нестероидные противовоспалительные препараты, анитхолинэстеразные препараты, мочегонные средства) были неэффективны. При компьютерной рентгеновской томографии изменений вещества мозга или его оболочек не выявлено. В неврологическом статусе выявлен двусторонний парез блоковых нервов (больше справа), отсутствие брюшных рефлексов, высокие коленные и ахилловы рефлексы. По клиническим признакам заболевание было расценено как стволовой арахно-энцефалит с двусторонним парезом глазодвигательных (отводящих) нервов. После третьего сеанса лечения электрофорезом нейромидина по глазо-затылочной методике (в положении больного лежа на спине) согласно предложенному методу появились незначительные движения глазных яблок вниз, после пятого сеанса такие движения значительно возросли, уменьшилась диплопия, которая прекратилась после пятнадцатого сеанса на фоне практического полного восстановления движений глазных яблок вниз. При этом стали вызываться брюшные рефлексы. Нормализовались коленные и ахилловы рефлексы.
Амбулаторное лечение (антибиотики, нестероидные противовоспалительные препараты, анитхолинэстеразные препараты, мочегонные средства) были неэффективны. При компьютерной рентгеновской томографии изменений вещества мозга или его оболочек не выявлено. В неврологическом статусе выявлен двусторонний парез блоковых нервов (больше справа), отсутствие брюшных рефлексов, высокие коленные и ахилловы рефлексы. По клиническим признакам заболевание было расценено как стволовой арахно-энцефалит с двусторонним парезом глазодвигательных (отводящих) нервов. После третьего сеанса лечения электрофорезом нейромидина по глазо-затылочной методике (в положении больного лежа на спине) согласно предложенному методу появились незначительные движения глазных яблок вниз, после пятого сеанса такие движения значительно возросли, уменьшилась диплопия, которая прекратилась после пятнадцатого сеанса на фоне практического полного восстановления движений глазных яблок вниз. При этом стали вызываться брюшные рефлексы. Нормализовались коленные и ахилловы рефлексы.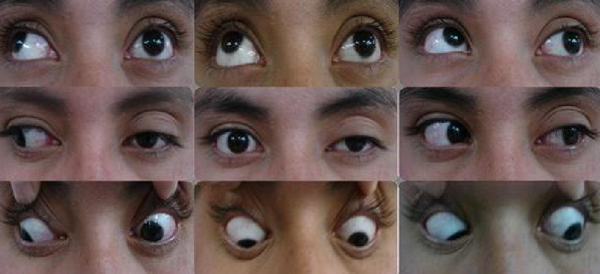 Больной выписан в удовлетворительном состоянии. Катамнез: спустя полгода — жалоб нет.
Больной выписан в удовлетворительном состоянии. Катамнез: спустя полгода — жалоб нет.
Данный способ не требует высокой квалификации медицинского персонала. Таким образом, предложенный способ обеспечивает повышение эффективности лечебного воздействия и подтверждает клиническую эффективность применения при лечении парезов и параличей глазодвигательных нервов, развившихся после сосудистых и воспалительных поражений ствола головного мозга.
1. Способ лечения больных с поражениями глазодвигательных нервов, преимущественно обусловленных сосудистыми или воспалительными поражениями мозгового ствола, при котором производят наложение трех круглых разновеликих по площади электродов, два меньших из которых располагают на коже орбитальной области и верхних век при закрытых глазах и соединяют раздвоенным проводом с электродом большей площади, который располагают в шейно-затылочной области головы больного и осуществляют электрофорез пораженных участков 1,5% раствором нейромидина по глазо-затылочной методике в положении больного лежа на спине, при этом на электроды подают ток до ощущения легкого покалывания под электродами и осуществляют контроль назначенной силы тока в течение времени воздействия, продолжительность процедуры 15-20 мин при курсе лечения до 15 ежедневных сеансов.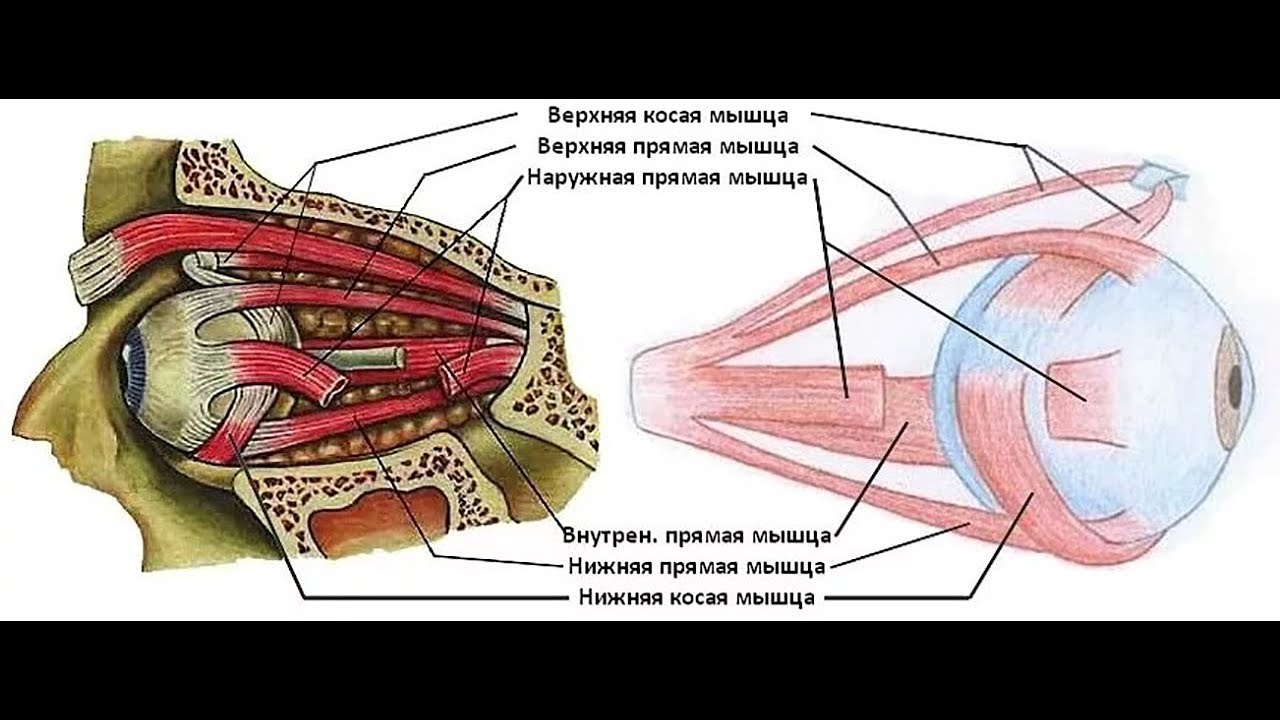
2. Способ по п.1, отличающийся тем, что после окончания процедуры и снятия электродов осуществляют световую адаптацию пациента с закрытыми глазами в течение 10 мин.
АТТЕСТАЦИЯ ПАРАЛИТИЧЕСКОЕ КОСОГЛАЗИЕ У ДЕТЕЙ И ЕГО ЛЕЧЕНИЕ – «Жәрдем»
Нормальное, срединное положение глазного яблока обеспечивается согласованным, координированным функционированием шести глазных мышц, находящихся в определенном тоническом напряжение. Косоглазие – это одно или двустороннее неправильное анатома — функциональное положение глазного яблоко в орбите. Косоглазие может быть первичным за счет врожденных анатомических дефектов строения глаза, и вторичное. Иногда бывает псевдокосо -глазие при одно — или двустороннем неравномерно выраженном эпиканте.
При декомпенсации фузии, слияния монокулярных изображении на сетчатке обоих глаз в единый образ, может быть преходящее, латентное косоглазие.
ФОРМЫ ПЕРВИЧНОГО, ИЛИ НЕПАРАЛИТИЧЕСКОГО, СОДРУЖЕСТВЕННОГО КОСОГЛАЗИЯ:
1. Сходящееся косоглазие наиболее частая форма нарушения установки глаз, особенно у детей. Причины : — гиперметропия, из-за того что аккомодация и конвергенция взаимосвязаны, врожденная слабость фузии, нарушение координации со стороны ЦНС, анатомо-органические аномалии орбиты и наружных мышц глаза.
Сходящееся косоглазие наиболее частая форма нарушения установки глаз, особенно у детей. Причины : — гиперметропия, из-за того что аккомодация и конвергенция взаимосвязаны, врожденная слабость фузии, нарушение координации со стороны ЦНС, анатомо-органические аномалии орбиты и наружных мышц глаза.
У новорожденных и детей раннего грудного возраста склонность к конвергенции иногда может симулировать косоглазие, обычно это проходит ко второму полугодию жизни.
2. Расходящееся (наружное) косоглазие чаще у детей старшего возраста и у взрослых. Большое значение в его развитии имеют нарушение преломляющей способности глаза.
3. Вертикальное косоглазие- отклонение косящего глаза вверх или вниз вследствие аномалии преломляющей способности глаза.
Вторичное косоглазие — в основном бывает паралитическим, параличи наружных мышц глаза вызывает различные изменения в установке глаз. Дети пытаются избежать двоение в глазах, обеспечить фузию,- это приводит к вынужденному положению головы, что может привести к «окулярной кривошее». Что чаще связанна с парезом блокового нерва «паралич верхней косой мышцы с вторичным усилением — нижней косой мышцы».
Что чаще связанна с парезом блокового нерва «паралич верхней косой мышцы с вторичным усилением — нижней косой мышцы».
Формы паралитического косоглазия многообразны и зависят от поражения определенных нервов и мышц.
Парез отводящего нерва (прямой латеральной мышцы): глазное яблоко не отводится кнаружи при взгляде в сторону поражения.
Парез прямой медиальной мышцы: пораженный глаз не приводится кнутри и отстает при взгляде в сторону здорового глаза.
Парез верхней прямой мышцы: глаз отстает или остается неподвижным при взгляде кверху и наружи.
Парез нижней прямой мышцы: глаз отстает при взгляде книзу и кнаружи.
Парез нижней косой мышцы: глаз отстает при взгляде вверх и внутрь.
Парез верхней косой мышцы: (парез блокового нерва): глаз отстает при взгляде вниз и внутрь.
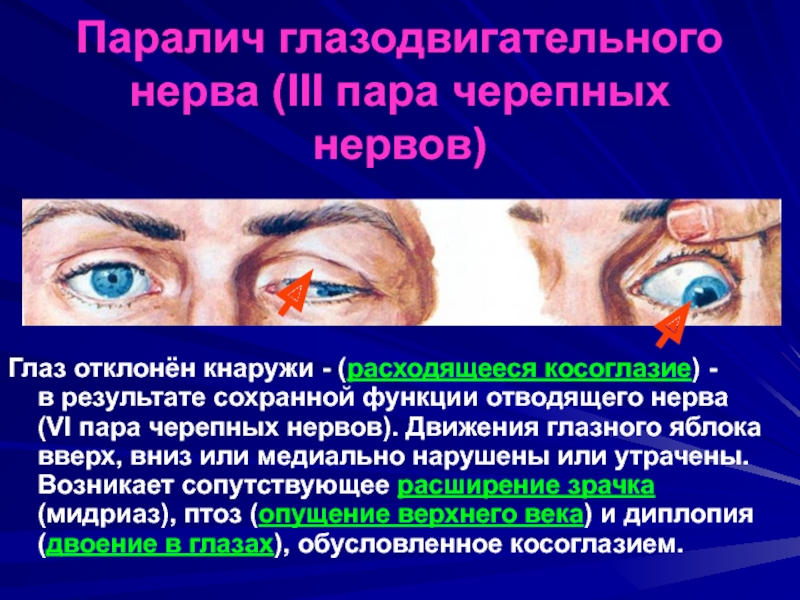
Парез глазодвигательного нерва: глаз отклонен кнаружи и немного книзу, зрачок не реагирует на свет, расширен, аккомодация парализована, птоз верхнего века.
Причиной параличей могут быть поражения надъядерных путей — при этом всегда двухстороннее поражение. Односторонний паралич может быть только периферическим, при поражении ядер, корешка или ствола глазодвигательного нерва на стороне очага и приводит к выпадению функции и гладкой, поперечнополосатой мускулатуры, т.к. соматические и парасимпатические волокна идут в одном нервном стволе. Поражения зачастую бывают латентные.
Односторонний паралич может быть только периферическим, при поражении ядер, корешка или ствола глазодвигательного нерва на стороне очага и приводит к выпадению функции и гладкой, поперечнополосатой мускулатуры, т.к. соматические и парасимпатические волокна идут в одном нервном стволе. Поражения зачастую бывают латентные.
Большое значение в развитии косоглазия имеет задний продольный нервный пучок, обеспечивающий сочетанные движения глазных яблок. Задний продольный пучок спускается в передние канатики спинного мозга, оканчиваясь около клеток передних рогов шейных сегментов. Работами сотрудников клиники А.Ю. Ратнера доказаны взаимосвязь между церебральными сосудистыми нарушениями и состоянием гемодинамики глаза. Что между натальной патологией позвоночной артерии и мышцами глаз имеется патогенетическая взаимосвязь, требующая глубокого изучения.
В последние десятилетия отмечается повышение частоты натального поражения шейного отдела спинного мозга, коррелирующая с ростом косоглазия у детей младшего возраста. Натальная травма спинного мозга не всегда клинически выражена и часто пропускается педиатрами, а окулисты не интересуются акушерским анамнезом. Не- полноценность церебральной гемодинамики в бассеине травмированных позвоночных артерии вовлекается в процесс по типу «синдрома обкрадывания». Почти у вех детей раннего возраста мы находили миатонический синдром и др. неврологические нарушения. Так, большинство, 90%, детей было с вторичным, нейрогенным косоглазием.
Натальная травма спинного мозга не всегда клинически выражена и часто пропускается педиатрами, а окулисты не интересуются акушерским анамнезом. Не- полноценность церебральной гемодинамики в бассеине травмированных позвоночных артерии вовлекается в процесс по типу «синдрома обкрадывания». Почти у вех детей раннего возраста мы находили миатонический синдром и др. неврологические нарушения. Так, большинство, 90%, детей было с вторичным, нейрогенным косоглазием.
Исходя из вышесказанного, нами была разработана методика лечения.
ВО-ПЕРВЫХ: лечение миатонического синдрома и неврологических нарушении,- это массаж позвоночника, плечевого пояса шеи, ЛФК.
ВО-ВТОРЫХ: восстановление иннервации, и силы глазодвигательных мышц, сочетанного движения глазных яблок, восстановление нормальной фузии. Проводился точечный массаж, и иглорефлексотерапия по точкам Чен-ци (Е1), Тин-гун (IG19), Цуань- чжу (V2), Сы-чжу-кун (TR23), Ян-бай (VB14).
Иглорефлексотерапия проводилась врачом 7-8 дней каждые два месяца. Ухаживающий за ребенком член семьи (мама, бабушка и. др.) обучались точечному массажу, который проводится постоянно 2-3 раза в день, лучше с втиранием бальзама «Звезда», или аналогичным китайским бальзамом. Массаж проводился у основания козелка, у внутреннего и наружного края бровей, середины бровей и середины нижнего края орбиты, с обеих сторон. При проведении ЛФК применялись упражнения на растяжку позвоночника, укрепления мышц спины плечевого пояса. Нельзя применять упражнения, связанные с подъёмом тяжести. Все виды оптического лечения косоглазия, включая очковую коррекцию, направлены на тренировку глаза с помощью различных зрительных нагрузок, для восстановления опто-моторного фузионного рефлекса.
Ухаживающий за ребенком член семьи (мама, бабушка и. др.) обучались точечному массажу, который проводится постоянно 2-3 раза в день, лучше с втиранием бальзама «Звезда», или аналогичным китайским бальзамом. Массаж проводился у основания козелка, у внутреннего и наружного края бровей, середины бровей и середины нижнего края орбиты, с обеих сторон. При проведении ЛФК применялись упражнения на растяжку позвоночника, укрепления мышц спины плечевого пояса. Нельзя применять упражнения, связанные с подъёмом тяжести. Все виды оптического лечения косоглазия, включая очковую коррекцию, направлены на тренировку глаза с помощью различных зрительных нагрузок, для восстановления опто-моторного фузионного рефлекса.
Из медикаментов применялись: прозерин подкожно, витамин B12, дексометазон 0,1 на год жизни, всё в возрастных дозировках.
Всего за 10-лет с 2001по 2011гг. получили лечение 76 детей с паралитическими формами косоглазия. Длительность лечения составило 6-7 мес. массажа и ЛФК, 2-3 курса иглотерапии. У 58 детей отмечено исчезновение косоглазия у 3 детей в возрасте до 3лет в лечении достаточно было проведения массажа и ЛФК. 15 детей по разным причинам не закончили лечение, их дальнейшая судьба неизвестна.
У 58 детей отмечено исчезновение косоглазия у 3 детей в возрасте до 3лет в лечении достаточно было проведения массажа и ЛФК. 15 детей по разным причинам не закончили лечение, их дальнейшая судьба неизвестна.
ВЫВОДЫ:
1.В последние годы увеличилась частота косоглазия у детей младшего возраста, что требует дальнейшего углубленного изучения.
2.Преобладают паралитические формы косоглазия, зачастую связанные с натальным поражением шейного отдела спинного мозга.
3.Предлагаемая нами методика лечения достаточно эффективна, вместо иглотерапии можно применять другое воздействие на указанные точки, электрофорез, цубо, и т.д.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА:
1. А.Ю. Ратнер « Неврология новорожденных» БИНОМ 2005г.
2. М.Хертл. «Дифференциальная диагностика в педиатрии» Медицина М. 1990г.
3. Л.О.Бадалян «Детская неврология» Медицина М. 1984г
4. А.М.Овечкин «Основы чжень-цзю терапии» «Голос», 1991г., г. Саранск
(PDF) Семиотика поражения вертикального взора
— парез нижней прямой мышцы на стороне поражения и парез верхней прямой мышцы на
противоположной стороне;
— поражение субъядер для нижней и верхней прямых мышц, повлекшее за собой
выраженное ограничение движений глазного яблока в вертикальной плоскости при
сохранности его приведения [7].
Клинической особенностью одностороннего поражения субъядра верхней прямой
мышцы является нарушение подъема обоих глазных яблок, нередко сочетающееся с
двусторонним птозом. Данный факт объясняется тем, что аксоноы нейронов этого
субъядра перекрещиваются и переходят на противоположную сторону [5,16,17,18].
Сопутствующий птоз в разной степени выраженности может быть обусловлен
вовлечением одиночного каудального субъядра окуломоторного ядерного комплекса,
которое осуществляет двустороннюю иннервацию мышцы поднимающей верхнее веко
(МПВВ) [8,20]. С другой стороны, наличие незначительного птоза, вероятно, объясняется
тем, что верхняя прямая мышца глаза и МПВВ имеют общность эмбрионального развития
и общность контролирующего влияния со стороны вышележащих структур головного
мозга и птоз в этом случае может рассматриваться как приспособительная
«сочувственная» реакция в ответ на ограничение взора вверх.
Неполный парез III пары черепных нервов наблюдается и при поражении отдельных
пучков самого нерва. Например, при локализации патологического процесса в передней
части синуса может развиться преимущественный парез либо верхней, либо нижней ветви
глазодвигательного нерва, так как известно, что при переходе из кавернозного синуса в
глазницу глазодвигательный нерв делится на верхнюю и нижнюю ветви. Поскольку
волокна верхней ветви глазодвигательного нерва иннервируют верхнюю прямую мышцу и
мышцу, поднимающую верхнее веко, а волокна нижней ветви иннервируют нижнюю
прямую, медиальную прямую, нижнюю косую мышцы, то преимущественное поражение
той или иной ветви нерва приведет к избирательному парезу иннервируемых ими мышц, в
том числе осуществляющих вертикальные движения глазных яблок [14,25].
Важным фактором в диагностике неполного повреждения III пары черепных нервов
является обнаружение дополнительных симптомов поражения близлежащих образований
(красного ядра, черной субстанции, ножек мозга и др.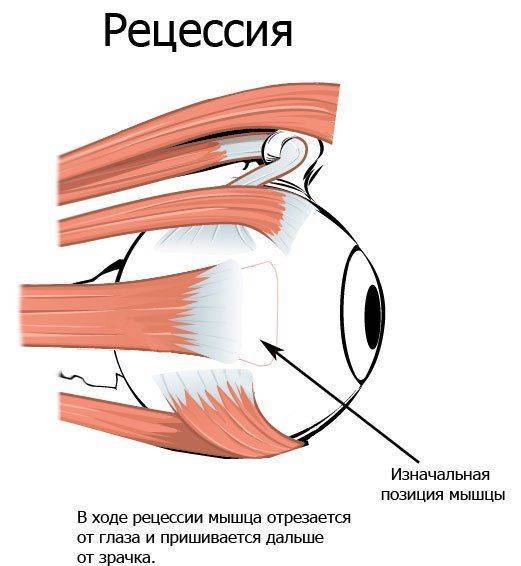 ).
).
Межъядерные и надъядерные уровни поражения вертикального взора
В премоторный контроль движений глаз задействованы многие области и отдельные
структуры ЦНС: базальные ганглии, диэнцефальная область, верхние холмики
четверохолмия, ретикулярная формация, мозжечок, вестибулярные ядра,
Расстройства зрения
ФУНКЦИОНАЛЬНАЯ
АНАТОМИЯ ЗРИТЕЛЬНОЙ СИСТЕМЫ
ВОСПРИЯТИЕ ЗРИТЕЛЬНОЙ ИНФОРМАЦИИ
Зрительная информация поступает
в нервную систему, когда свет, преломленный и сфокусированный хрусталиком,
создает на сетчатке изображение. Благодаря хрусталику этот образ оказывается
перевернутым в горизонтальной и вертикальной плоскостях. Таким образом,
верхняя часть зрительного образа попадает на нижнюю часть сетчатки и наоборот,
височные (латеральные) и носовые (медиальные) полюса также меняются местами.
Центром поля зрения является центральная ямка — в этой зоне чувствительность
сетчатки максимальная. Содержащиеся в сетчатке фоторецепторные клетки (палочки
и колбочки) трансформируют световые волны в нервные импульсы, которые затем
передаются нейронам сетчатки и далее по зрительному (II) нерву
поступают в головной мозг. На этом и всех последующих уровнях сохраняются
На этом и всех последующих уровнях сохраняются
топографические взаимоотношения полей зрения.
ПЕРИФЕРИЧЕСКИЕ
ЗРИТЕЛЬНЫЕ ПУТИ
Каждый зрительный нерв
содержит волокна только от одного глаза, но как показано на рисунке, медиальные (назальные) волокна, несущие
информацию от наружных (височных) половин полей зрения, пересекаются в
зрительном перекресте (chiasma opticus). В результате
этого каждый зрительный тракт содержит волокна не от одного глаза, а от
одной половины полей зрения. В силу этого прехиазмальные поражения (до уровня
перекреста) нарушают зрение на ипсилатеральный глаз, а постхиазмальные
поражения вызывают дефекты в контралатеральной половине полей зрения обоих глаз.
ЦЕНТРАЛЬНЫЕ
ЗРИТЕЛЬНЫЕ ПУТИ
Зрительные тракты заканчиваются
в латеральных коленчатых ядрах и передают инфор мацию нейронам, волокна
которых проходят через зрительную лучистость и достигают пер вичной
зрительной коры в области шпорной борозды (поле 17) вблизи заднего полюса
затылочных долей, а также ассоциативных зрительных зон (поля 18 и 19).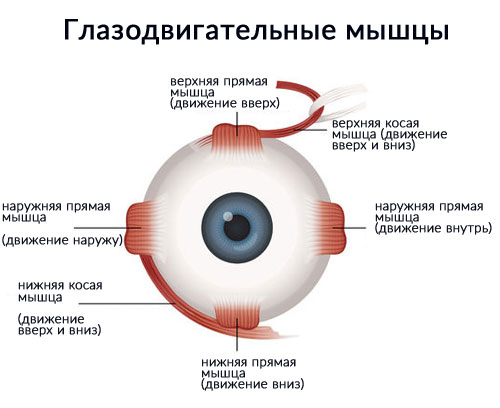 На этом
На этом
уровне тоже сохраняется топографическая структура зрительного образа.
Центральная область поля зрения (так называемое пятно, или макула) проецируется
на самый задний участок зрительной коры, а нижняя и верхняя части поля
зрения представлены в корковых зонах, расположенных соответственно выше и ниже
шпорной борозды.
КРОВОСНАБЖЕНИЕ
Кровоснабжение структур
зрительной системы осуществляется глазной, средней мозговой и задней
мозговой артериями. Таким образом, ишемия или инфаркт в бассейне любой из
этих артерий могут вызвать дефекты поля зрения.
Кровоснабжение зрительной системы, вид снизу
А. Сетчатка
Сетчатка кровоснабжается
центральной артерией сетчатки — ветвью глазной артерии, которая, в свою
очередь, отходит от внутренней сонной артерии. Так как центральная артерия
сетчатки в последующем делится на верхнюю и нижнюю ретинальные ветви,
сосудистое поражение сетчатки, как правило, вызывает вертикальный (алтитудинальный)
дефект поля зрения (вовлекающий, например, верхнюю или нижнюю часть поля
зрения).
Б. Зрительный нерв
Зрительный нерв кровоснабжается
глазной артерией и ее ветвями.
В. Зрительная
лучистость
Так как волокна, образующие
зрительную лучистость, следуют назад к зрительной коре, они кровоснабжаются
ветвями средней мозговой артерии. Соответственно преходящая ишемия или
инфаркт в бассейне средней мозговой артерии могут вызвать дефект в контра-
латеральной половине поля зрения.
Г. Первичная
зрительная кора
Основным источником
кровоснабжения первичной зрительной коры является задняя мозговая артерия.
Окклюзия одной заднемозговой артерии вызывает выпадение контралатеральной
половины полей зрения но в силу двойного кровоснабжения (из средней и
задней мозговых артерий) макулярной области зрительной коры центральное (макулярное) зрение может был при
этом сохранено. Так как задние мозговьк артерии вместе отходят от базилярной
артерии, окклюзия зоны их отхождения (синдром верхушки базилярной артерии)
может вызвать двусторонний инфаркт затылочных долей и полную корковую
слепоту, хотя в некоторых случаях центральное зрение остается сохранным.
ФУНКЦИОНАЛЬНАЯ
АНАТОМИЯ ГЛАЗОДВИГАТЕЛЬНОЙ СИСТЕМЫ
Наружные
мышцы глаза
Движение глаз осуществляется при
помощи шести мышц, прикрепляющихся к каждому глазному яблоку. Эти мышцы
обеспечивают движение глаз в шести основных направлениях. При равном по силе,
но противоположном по направлению действии всех шести мышц в по ложении покоя
глаза занимают срединное, или первичное, положение, при котором человек смотрит
прямо перед собой. При выпадении функции одной из мышц глаз оказывается не
способным двигаться в направлении действия этой мышцы (офтальмоплегия) и нередко от клоняется в противоположную сторону
в результате тяги сохранных наружных мышц, ко торым ослабленная мышца не может
оказать противодействие. В результате оси глазных яблок расходятся, и
зрительные образы воспринимаемых объектов попадают на различные участки сетчаток,
что вызывает иллюзию раздвоения предметов, или диплопию (двоение).
Черепные нервы
Наружные мышцы глаза
иннервируются глазодвигательным (III), блоковым (IV) и
от водящим (VI)
нервами. Знание иннервации наружных глазных мышц позволяет по осо бенностям
Знание иннервации наружных глазных мышц позволяет по осо бенностям
вовлечения тех или иных мышц отличить первичное поражение глазных мышц от патологии
черепных нервов. Черепные нервы, контролирующие движения глаз, проходят долгий
путь от ствола мозга до глаза и поэтому могут поражаться при самых разных
патологических процессах.
А.
Глазодвигательный (III) нерв
Глазодвигательный нерв
иннервирует медиальную прямую, верхнюю и нижнюю прямые, нижнюю косую мышцы, а
также мышцу, поднимающую верхнее веко. Кроме того, в его составе идут
парасимпатические волокна, обеспечивающие сужение зрачка. При полном поражении III нерва глаз частично отведен, его
приведение, движения вверх или вниз невозможны, верхнее веко опущено (птоз),
реакции зрачков отсутствуют.
Б. Блоковый (IV) нерв
Блоковый нерв иннервирует
верхнюю косую мышцу. При поражении этого нерва при веденный глаз не может
двигаться вниз.
Б, Отводящий (VI) нерв
Поражение отводящего нерва
вызывает слабость латеральной прямой мышцы, что нарушает отведение глаза.
Ядра черепных нервов
Ядра глазодвигательного и
блокового нервов располагаются в дорсальной части среднего мозга, вентральнее
сильвиева водопровода. Ядро отводящего нерва занимает аналогичное положение в
дорсальной паравентрикулярной части моста. Поражения этих ядер вызывают
клинические проявления, схожие с симптомами повреждения соответствующих
черепных нервов, но в некоторых случаях поражение нерва и ядра можно
дифференцировать.
А.
Ядро III нерва
Хотя глазодвигательный нерв
иннервирует мышцы только ипсилатерального глаза, волокна к верхней прямой
мышце отходят от контралатерального ядра глазодвигательного нерва, а мышца,
поднимающая веко, получает иннервацию из обоих ядер. Таким образом,
односторонняя офтальмоплегия, включающая птоз или парез верхней прямой мышцы
на этой же стороне, указывает на поражение глазодвигательного нерва, тогда как
офтальмоплегия, сопровождающаяся двусторонним птозом или парезом
контралатеральной верхней прямой мышцы, вероятнее всего, вызвана поражением
ядра.
Б. Ядро IV нерва
Клинически дифференцировать
поражение IV нерва и его ядра
невозможно.
Б. Ядро VI нерва
В пользу поражения ядра
отводящего нерва свидетельствует сочетание пареза наружной прямой мышцы со
слабостью мимической мускулатуры, парезом горизонтального взора в сторону
поражения, угнетением сознания. Это связано с близостью ядра отводящего нерва к
пучку лицевого (VII)
нерва, мостовому центру горизонтального взора, восходящей активирующей
ретикулярной системе.
Надъядерный контроль
движений глаз
Надъядерный контроль движений
глаз позволяет осуществлять содружественные движения глаз, поворачивая взор в
том или другом направлении, либо обеспечивать схождение или расхождение осей
глазных яблок (конвергенцию и дивергенцию).
А.
Стволовые центры взора
Центры контроля вертикального и
горизонтального взора расположены соответственно в мосту и претектальной
области среднего мозга. Они получают нисходящую афферентацию от коры головного
Они получают нисходящую афферентацию от коры головного
мозга, что делает возможным произвольный контроль взора. Центр горизонтального
(латерального) взора располагается с каждой стороны в парамедианной
ретикулярной формации моста (ПРФМ) вблизи ядра отводящего нер-ва. Посредством
связей с ипсилатеральным ядром отводящего нерва и контралатеральным ядром
глазодвигательного нерва он обеспечивает содружественное движение глазных яблок
в свою сторону. Поэтому при поражении моста с вовлечением ПРФМ взор преимущественно
направлен в сторону, противоположную очагу поражения, то ecть в сторону гемипареза, если он имеется.
Б. Корковые
центры взора
П Р Ф М получает афферентацию от
контралатеральной лобной коры, которая регулирует быстрые движения глаз
(саккады) и отипсилатеральной затылочно-теменной коры, которая контролирует
медленные следящие движения глаз. Таким образом, поражение лобной коры
вызывает парез горизонтального взора в контралатеральную сторону и может
привести к смещению взора в сторону очага, противоположно гемипарезу.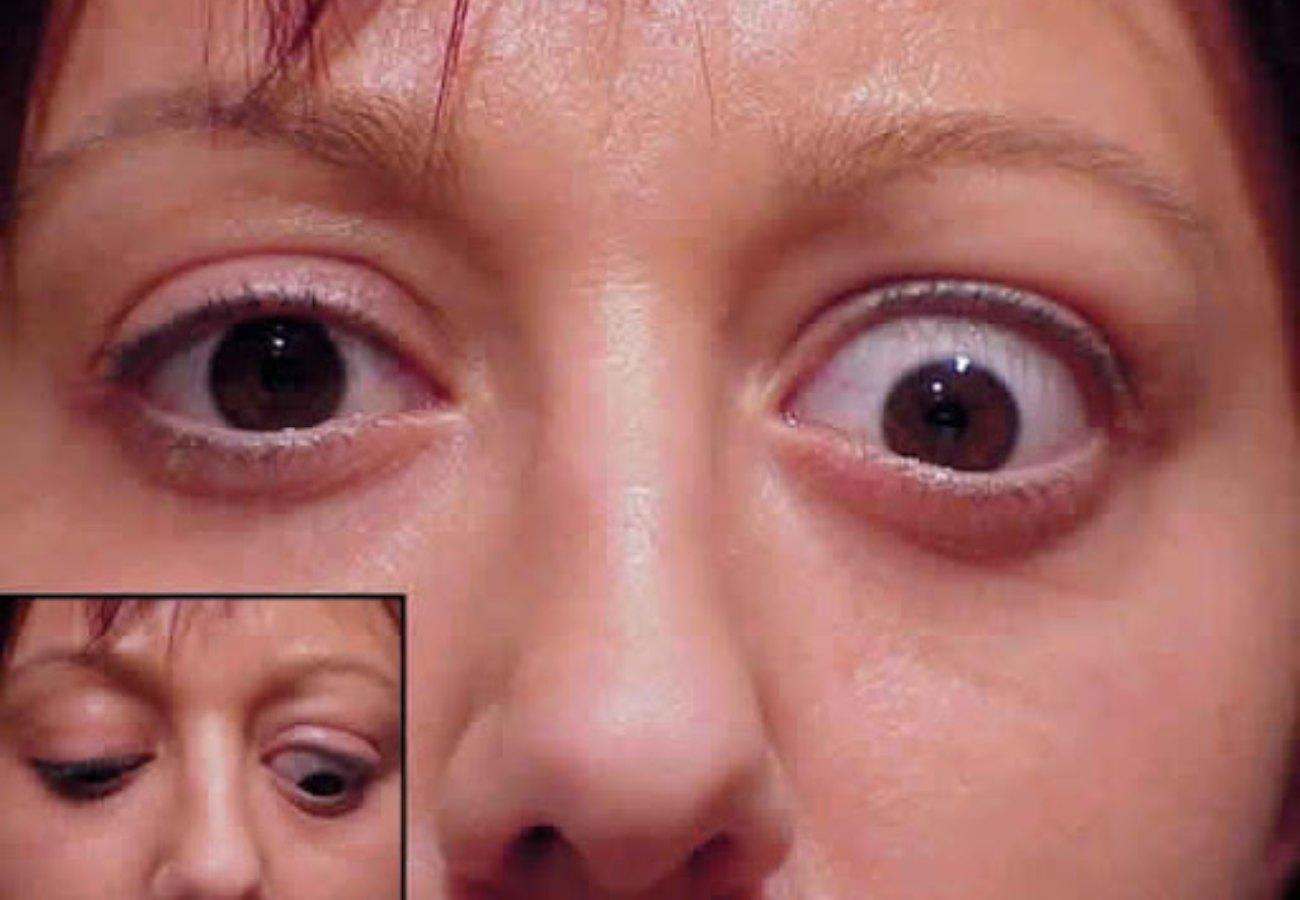
Неирональные пути, регулирующие горизонтальный взор
ПОЛЯ ЗРЕНИЯ
Оценка
полей зрения может стать длительной и неинформативной процедурой, если
проводится нецеленаправленно. Для того, чтобы ускорить процедуры и повысить ее
ди агностическую ценность, необходимо знакомство с основными типами дефектов
полей зрения. Самые частые варианты
нарушения полей зрения представлены на рисунке
Часто встречаемые варианты дефектов полей зрения и
их анатомический субстрат.
1. Центральнаяскотома, вызванная воспалением диска зрительного нерва (неврит зрительного
нерва) или самого зрительного нерва (ретробульбарный неврит).
2. Тотальная
слепота на правый глаз при полном поражении правого зрительного нерва.
3. Битемпоральная
гемианопсия, вызванная сдавлением зрительного перекреста опухолью гипофиза.
4. Правосторонняя
назальная гемианопсия при перихиазмальном повреждении (например кальцификации
внутренней сонной артерии).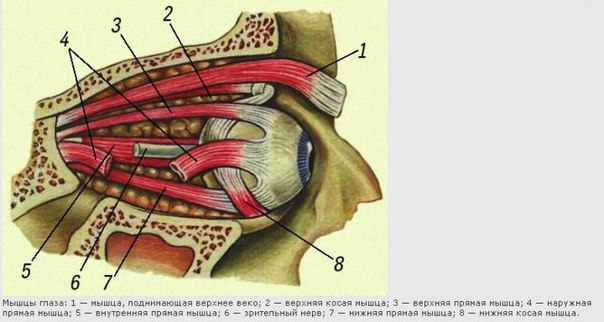
5. Правосторонняя
гомонимная гемианопсия в результате поражения левого зрительного тракта.
6. Правосторонняя
гомонимная верхнеквадрантная гемианопсия, вызванная частичным вовлечением
зрительной лучистости (петли Мейера) при поражении левой височной доли.
7. Правосторонняягомонимная нижнеквадрантная гемианопсия в результате частичного
вовлечения зрительной лучистости при поражении левой теменной доли.
8. Правосторонняя
гомонимная гемианопсия в результате полного поражения левой зрительной
лучистости (аналогичный дефект возможен при поражении 9).
9. Правосторонняя
гомонимная гемианопсия (с сохранением центрального зрения) при окклюзии
задней мозговой артерии.
А.
Границы полей зрения
В норме поле зрение одного глаза (монокулярное поле зрения) ограничено
углом примерно в 160° в горизонтальной плоскости и около 135° в вертикальной.
При бинокулярном зрении границы поля зрения в горизонтальной плоскости
находятся под углом, превышающим 180°
Б. Физиологическое слепое пятно
Физиологическое слепое пятно
В норме внутри поля зрения каждого глаза имеется 5-градусное слепое
пятно, которое соответствует диску зрительного нерва, лишенному рецепторных
клеток.
Б. Методы измерения
Для измерения полей зрения, которые, как и острота зрения, должны
исследоваться отдельно для каждого глаза, существуют разные методики.
1. Самой простой является конфронтационная методика. Исследующий
становится на расстоянии вытянутой руки от пациента так, чтобы их глаза
смотрели прямо в глаза друг другу. Глаз, который не исследуется, пациент
закрывает рукой или специальной повязкой. Исследующий также закрывает свой
глаз, противоположный закрытому глазу пациента. Пациента просят сфокусировать
взгляд на открытом глазе исследующего. В результате монокулярные поля зрения
пациента и врача совмещаются, что позволяет сравнить поле зрения пациента с
предположительно нормальным полем зрения исследующего. Чтобы определить границы
поля зрения, исследующий медленно ведет свой указательный палец снаружи
внутрь в разных направлениях до тех пор, пока пациент не увидит его.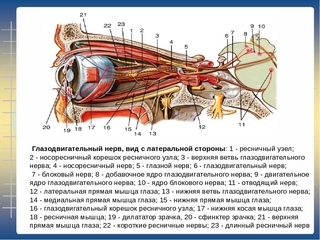 Затем
Затем
границы могут быть определены более точно по самой удаленной точке н а
периферии, в которой пациент увидит легкое движение кончика пальца или белого
колпачка ручки. Поскольку слепое пятно пациента находится в области слепого
пятна исследующего, размеры этих пятен можно сравнить при помощи той же ручки
с белым колпачком. Затем процедуру повторяют для другого глаза.
2. Для
того, чтобы выявить незначительные дефекты полей зрения, пациента просят сравнить яркость цветных предметов в разных
участках поля зрения или определяют границы полей зрения при помощи ручки с
красным колпачком.
3. У маленьких детей исследование полей
зрения проводят с помощью какого-либо привлекательного для них предмета,
например игрушки. Врач становится за спиной ребенка и в разных направлениях
ведет предмет вокруг головы ребенка, пока тот его не заметит.
4. Для ориентировочной оценки полей зрения и
выявления их грубого дефекта у больных в состоянии оглушения исследующий
подводит какой-либо предмет (обычно свой палец) к глазу больного с разных
сторон до тех пор, пока не происходит мигание — эта точка и расценивается как
ориентировочная граница поля зрения.
5. Хотя многие дефекты полей зрения могут быть
выявлены при помощи этих скринирующих методик, более точное исследование полей
зрения проводят с помощью различных вариантов периметрии — как с применением
стандартной сферы-периметра, так и автоматизированными методами.
Зрачки
А.
Размер
Оценка размера и реакции зрачков
дает информацию о состоянии проводящих путей от зрительного нерва до среднего
мозга. В норме зрачки имеют правильную округлую форму, располагаются в центре
радужной оболочки, а их размер зависит от возраста и освещения. В норме у
взрослого в ярко освещенной комнате диаметр зрачка составляет около 3 мм. У
пожилых людей они часто уже, а у детей шире (в детском возрасте их диаметр
может превышать 5 мм). Примерно у 20% населения зрачки могут быть асимметричны
(физиологическая анизокория), однако
при этом разница в диаметре зрачков не превышает 1мм. Быстрое симметричное
сужение зрачков при поднесении источника яркого света указывает на то, что
различие в их диаметре не вызвано компрессией глазодвигательного нерва.
Б. Реакции на
свет
Прямое
(ипсилатеральное) и содружественное (контралатеральное) сужение
зрачка в ответ на яркое освещение одного глаза демонстрирует целостность путей.
В норме прямая реакция на свет чуть живее и более продолжительна, чем
содружественная.
В. Реакция на
аккомодацию
При конвергенции глаз для
фокусирования на расположенном вблизи предмете зрачки в норме сужаются. Для
исследования реакции зрачков на аккомодацию пациента просят попеременно
переводить взор с какого либо отдаленного предмета на палец, поднесенный
непосредственно к его носу.
Г. Зрачковые нарушения
1. Ареактивные зрачки — одностороннее отсутствие сокращения
зрачков; наблюдается при локальных поражениях радужной оболочки (травма, ирит,
глаукома), компрессии глазодвигательного нерва (опухоль, аневризма) и
заболеания зрительного нерва.
2. Диссоциация между
реакциями зрачков на свет и аккомодацию — нарушение реакции зрачка на свет при сохранении реакции на
аккомодацию. Обычно это проявление носит двусторонний характер и может
Обычно это проявление носит двусторонний характер и может
возникать при нейросифилисе, сахарном диабете, поражениях зрительного нерва,
опухолях, оказывающих давление на крышу среднего мозга.
3. Зрачки Аргайла
Робертсона — узкие зрачки,
плохо реагирующие на свет при сохранной реакции на аккомодацию, часто имеющие
неправильную форму и неодинаковые по размеру. Классической причиной является
нейросифилис, но в настоящее время чаще наблюдается при других заболеваниях,
поражающих область ядра Вестфаля—Эдингера (например рассеянный склероз).
4. Пупиллотония —
тонический зрачок Эйди.Зрачок на пораженной стороне шире, чем на непораженной, и вяло реагирует на
изменения освещенности и аккомодацию. Поскольку тонический зрачок медленно, но
реагирует на свет, анизокория во время исследования может становиться менее
заметной. Этот симптом чаще всего бывает проявлением доброкачественного, часто
семейного заболевания (синдром Эйди—Холмса),
преимущественно поражающего
молодых женщин. Данный синдром может сопровождаться ослаблением глубоких
Данный синдром может сопровождаться ослаблением глубоких
сухожильных рефлексов (особенно на нижних конечностях), сегментарным ангидрозом
(локальное нарушение потоотделения), ортостатической гипо- тензией или
вегетативной нестабильностью сердечно-сосудистой деятельности. Симптомы могут
быть двусторонними. Изменения зрачков вызваны дегенерацией ресничного ганглия
с последующей аберрантной реиннервацией мышцы, сужающей зрачок.
Схема дуги зрачкового рефлекса на свет
Афферентные
зрительные пути от сетчатки к претекальным ядрам среднего мозга показаны
пунктиром, а эфферентные пупиллоконстрикторные пути от среднего мозга к
сетчатке показаны сплошной линией. Обратите внимание на то, что освещение
одного глаза приводит к двустороннему сужению зрачков.
5. Синдром Горнера развивается
при поражении как центральной нервной системы, так и периферической
симпатической нервной системы. Он проявляется сужением зрачка (миозом),
сопровождающимся легким птозом и иногда
утратой потоотделения (ангидрозом).
Схема окулосимпатического пути, поражение которого визывает синдром Горнера
Это
трехнейронный путь, начинающийся от гипоталамуса, далее следующий к боковым
рогам спинного мозга, верхнему шейному симпатическому ганглию и
заканчивающийся в эффекторных органах (зрачок, гладкая мышца верхнего века,
потовые железы лица)
Окулосимпатический тракт — симпатический путь, контролирующий
расширение зрачка и представляющий
собой неперекрещивающуюся трехнейронную дуги, которая состоит из
гипоталамических нейронов, чьи аксоны
спускаются через ствол мозга к боковым рогам спинного мозга на уровне Тh-1 , преганглионарных симпатических нейронов, чьи отростки
следуют из спинного мозга к верхнему шейному ганглию, и постганглионарных симпатических нейронов, тела которых
располагаются в верхнем шейном ганглии, а отростки поднимаются вместе с
внутренней сонной артерией и вступают в орбиту вместе с первой (глазной)
ветвью тройничного (V)
нерва.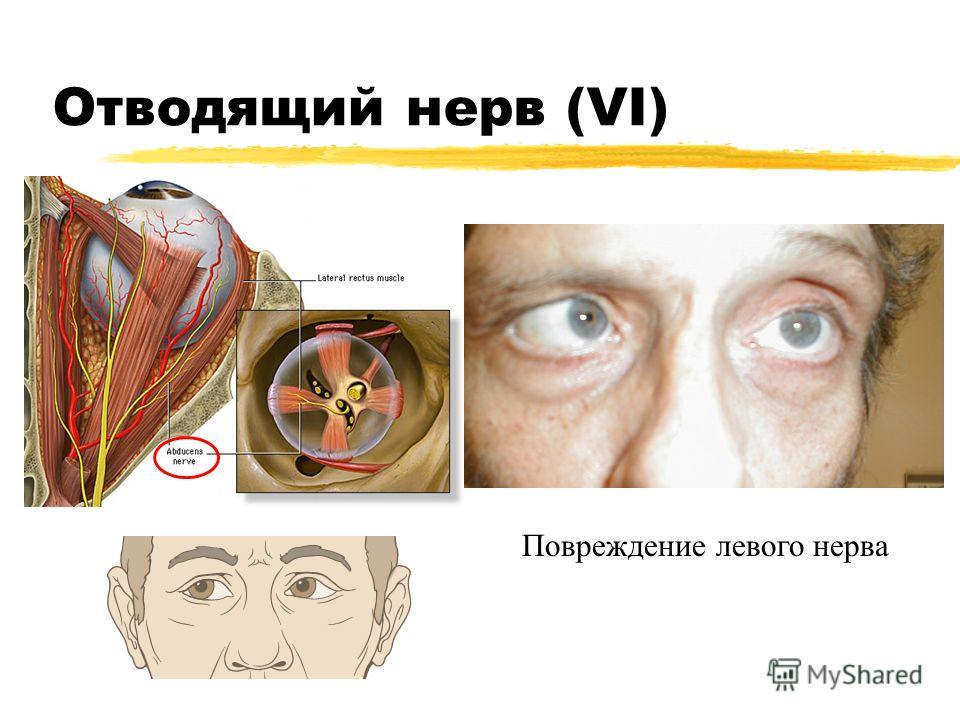 Синдром Горнера возникает при
Синдром Горнера возникает при
прерывании этих путей на любом
уровне.
Клинические проявления. Поражения и вызываемые ими зрачковые
нарушения, как правило, бывают односторонними. Зрачок на стороне поражения
обычно на 0,5-1 мм уже зрачка на здоровой стороне. Это различие более заметно
при слабом освещении, а также в тех ситуациях, когда зрачки расширяются
например при болевой стимуляции или испуге. Изменение зрачка сочетается с
легким или умеренным опущением верхнего века (npи поражении глазодвигательного нерва птоз
обычно более выражен). Нижнее веко может быть приподнято. Если синдром Горнера
проявляется с детства, радужная оболочка пораженного глаза светлее и имеет
голубую окраску (гетерохромия радужной оболочки).
Оценка состояния потоотделения,
которое обычно в наибольшей степени страдает при остро развившемся синдроме
Горнера, позволяет определить локализацию поражения. Если потоотделение снижено
на всей половик тела и лица, то поражена центральная нервна система. Поражение
Поражение
на уровне шеи приводит к ангидрозу лица, шеи и верхней конечности.
6. Относительный
афферентный зрачковый дефект (зрачок Маркуса Гунна).
При этом состоянии в ответ на
прямое освещение зрачок сужается слабее, чем в ответ на освещение
противоположного зрачка, тогда как в норме обычно наблюдается обратная реакция.
Для выявления этого феномена производят быстрые перемещения источника яркого
света от одного глаза к другому, постоянно следя за состоянием зрачка, который
предположительно поражен (зрачковая
проба Гунна). Относительный
афферентный зрачковый дефект обычно связан с поражением ипсилатерального зрительного
нерва, что нарушает афферентное звено рефлекторной дуги реакции зрачков на
свет. Указанные симптомы часто сопровождаются нарушением зрения (особенно
цветового) в пораженном глазу.
ОПТИКО-КИНЕТИЧЕСКИЙ
РЕФЛЕКС
Оптико-кинетический нистагм —
непроизвольные движения глазных яблок, вызванные последовательной фиксацией
взгляда на серии предметов, непрерывно перемещающихся перед глазами пациента,
например телефонных столбов, наблюдаемых из окна поезда. В клинических условиях
В клинических условиях
для вызова этого рефлекса используют вращающийся барабан с наклеенными на него
вертикальными полосками, движущимися в поле зрения пациента. При вращении
барабана медленное следящее движение глаз в сторону смещения полосок сменяется
их быстрым корректирующим движением в обратном направлении. По медленной фазе,
характеризующейся следящими движениями, можно судить о состоянии ип-
силатеральной теменно-затылочной коры, по быстрой фазе с ее саккадическими
движе ниями — о состоянии контралатеральной лобной коры. Оптико-кинетический
нистагм отражает способность воспринимать движение или очертания предмета и
иногда используется для проверки зрительного восприятия у новорожденных или при
подозрении на истерическую слепоту. Оптико-кинетическая реакция возникает даже
при минимальной остроте зрения (6/120 или счет пальцев с 1—2 м). Одностороннее
нарушение оптикокинетической реакции может выявляться при движении в сторону
пораженной теменной доли.
ВЕКИ
Веки прежде всего исследуют в
положении, когда глаза пациента открыты. Расстояние между верхним и нижним
Расстояние между верхним и нижним
веком — ширина глазной (межпальпебральной) щели — составляет обычно около 10
мм и одинаково для обоих глаз, хотя возможна физиологическая асим метрия. По
положению нижнего края верхнего века относительно верхнего края радужной
оболочки судят о том, имеется ли у пациента опущение века (птоз) или его аномально высо кое
положение (ретракция века). В
норме верхнее веко прикрывает радужку на 1—2 мм.
Односторонний птоз наблюдается
при первичной патологии мышцы, поднимающей веко, поражении глазодвигательного
нерва или его верхней ветви, а также при синдроме Горнера. В последнем
случае птоз, как правило, сопровождается
миозом и может мгновенно исчезать при открывании глаза с дополнительным
усилием.
Двусторонний птоз может
свидетельствовать о поражении ядра глазодвигательного
нерва, патологии
нервно-мышечных синапсов
(например миастении) или мышц (например при
миотонической или окулофарингеальной дистрофии).
Ретракция века
(патологически приподнятое положение верхнего века) наблюдается при
тиреотоксикозе и синдроме Парино (причиной последнего часто служит опухоль в
области шишковидного тела).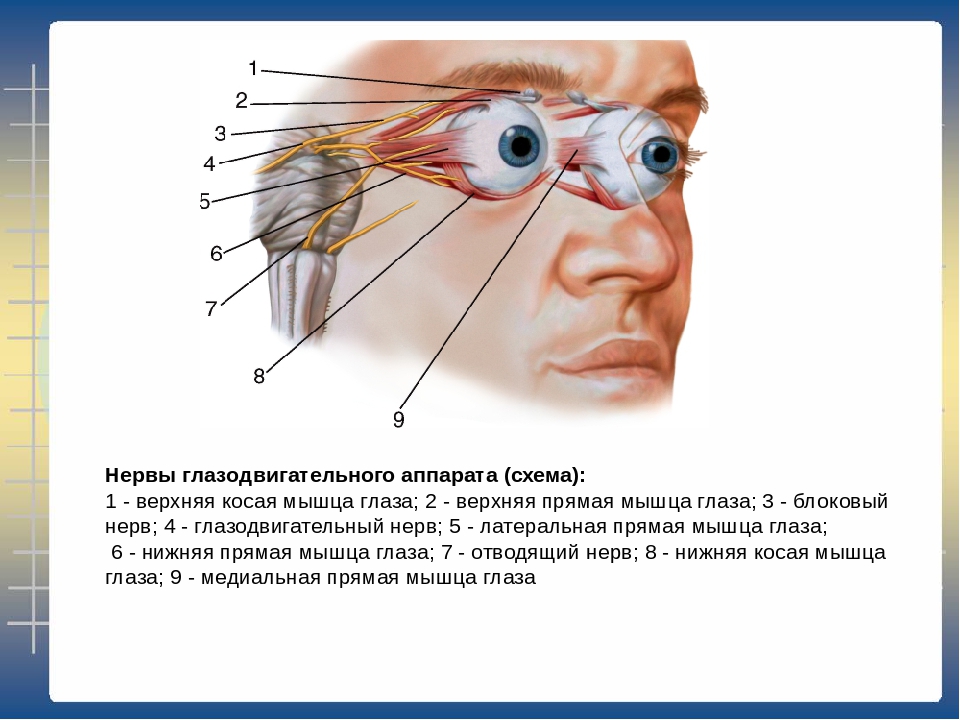
НИСТАГМ
Нистагм — ритмичные
колебательные движения глазных яблок. Качательный (маят- никообразный)
нистагм обычно существует с раннего детского возраста и характеризуется
одинаковой скоростью подергиваний в обоих направлениях. Клонический
(толчкообразный) нистагм состоит из медленной фазы и сменяющей ее быстрой
фазы с движением в обратном направлении. Направление клонического нистагма
определяется по направлению его быстрой фазы. Амплитуда клонического нистагма
обычно увеличивается при взгляде в сторону быстрой фазы.
В норме нистагм бывает
компонентом рефлекторного глазодвигательного ответа на кало рическую и оптико-кинетическую
пробы и может наблюдаться в крайних положениях произвольного взгляда у
здоровых людей. В других условиях его возникновение связано с применением
противосудорожных или седативных препаратов или является признаком поражения периферического
вестибулярного аппарата, центральных вестибулярных путей или мозжечка.
Для выявления нистагма глаза
осматриваются в первичном положении и в шести основных направлениях взгляда При
описании нистагма указывается, в каком и два необратимых состояния. Преходящая направлении взгляда он
Преходящая направлении взгляда он
возникает, его намонокулярная слепота (слепота
на один глаз), направление и амплитуда, провоцирующие факторы, например наклон
головы и сопутствующие симптомы, такие как головокружение.
Описано много форм нистагма и
нистагмоидных реакций, но наиболее часто встречаются два типа приобретенного патологического клонического нистагма.
1. Взоро-зависимый нистагм
Как свидетельствует название, взоро-зависимый
нистагм возникает при взгляде в сторону (в одном или нескольких направлениях).
Быстрая фаза направлена в сторону взгляда. Нистагм, возникающий при взгляде
только в одном направлении, часто является ранним или легким остаточным
проявлением поражения одного из глазодвигательных нервов. Нистагм, возникающий
при взгляде в разные стороны, чаще бывает побочным эффектом
противоэпилептических или седативных препаратов, но возможен при мозжечковых
или центральных вестибулярных расстройствах.
2. Вестибулярный
нистагм
Усиливается
при взгляде в сторону его быстрой фазы. При поражении периферического
При поражении периферического
вестибулярного аппарата нистагм имеет однонаправленный
горизонтальный или горизонтально-ротаторный характер и сопровождается
выраженным головокружением. В противоположность этому центральный вестибулярный нистагм может
быть двунаправленным и иметь чисто горизонтальный, вертикальный или
ротаторный характер, а сопутствующее ему головокружение обычно бывает легким. Позиционный нистагм вызывается
изменением положения головы и может возникать как при периферических, так и при
центральных вестибулярных расстройствах. В пользу периферического генеза
нистагма свидетельствуют снижение слуха и шум в ухе, в пользу центрального —
симптомы поражения пирамидного тракта и черепных нервов.
НАРУШЕНИЯ ЗРЕНИЯ
ОДНОСТОРОННИЕ НАРУШЕНИЯ
ЗРЕНИЯ
Наиболее частыми причинами
потери зрения на один глаз служат два обратимых и два необратимых состояния:
ОБРАТИМЫЕ:
1. Транзиторная монокулярная слепота
2. Неврит зрительного нерва
Неврит зрительного нерва
НЕОБРАТИМЫЕ:
1.Передняя ишемическая невропатия
зрительного нерва
2.Гигантоклеточный височный артериит
ДВУСТОРОННИЕ
НАРУШЕНИЯ ЗРЕНИЯ
1. Застойные диски зрительных нервов
2.Хиазмальные поражения
Самой частой причиной
поражения зрительного перекреста являются опухоли, особенно растущие из гипофиза.
К более редким причинам относятся черепно-мозговая травма, демиелинизирующие
заболевания, мешотчатые аневризмы. Классическим вариантом нарушения зрения при
патологии зрительного перекреста является битемпоральная гемианопсия. Дефект зрения в этом случае обычно
развивается постепенно и характеризуется нарушением восприятия глубины объекта
и ограничением периферического зрения, которые в течение некоторого времени
больной может не замечать. Появление признаков поражения глазодвигательного,
блокового, тройничного или отводящего нервов свидетельствует о прорастании
опухолью кавернозного синуса. Опухоли гипофиза проявляются также головной
Опухоли гипофиза проявляются также головной
болью, акромегалией, аменореей, галактореей, синдромом Кушинга.
Головная боль, эндокринные
расстройства и иногда нечеткость зрения или двоение могут возникать у
пациентов с расширенным турецким седлом (выявленным при рентгенологическом
исследовании), у которых нет опухолей или повышенного внутри черепного
давления. Это состояние, обозначаемое как синдром «пустого» турецкого седла, чаще всего наблюдается у женщин
и обычно возникает на четвертом-седьмом десятилетиях жизни. Лечение
симптоматическое.
3.Ретрохиазмальные поражения
Зрительный
тракт
и латеральные коленчатые тела Поражение зрительного тракта и латеральных коленчатых тел обычно вызвано
инфарктом мозга. Возникающий при этом дефект зрения представлен неконгруэнтной гомонимной гемианопсией, то
есть дефекты полей зрения обоих глазах различаются. При повреждении таламуса
нарушению зрения может сопутствовать гемигипестезия.
Зрительная лучистость
Поражение зрительной лучистости
вызывают конгруэнтную гомонимную гемианопсию (границы дефектов полей зрения
обоих глаз примерно одинаковы).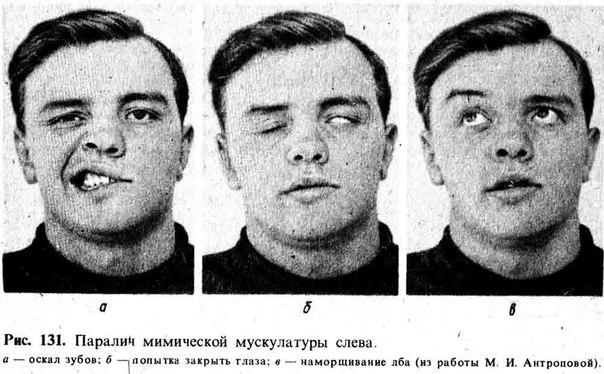 В сохранной части полей зрения острота зрения
В сохранной части полей зрения острота зрения
остается нормальной. Поражение зрительной лучистости в височной доле (самая частая причина —
опухоль) вызывает верхнеквадрантную
гемианопсию, при которой дефект в большей степени вовлекает верхнюю
часть поля зрения, чем нижнюю (дефект по типу «пирог в небе» — pie in the sky;).
Поражение зрительной лучистости
в теменной доле, вызываемое опухолью или сосудистым заболеванием, обычно
сопровождается контралатеральными гемипарезом и геми- гипестезией. Часто
смещение взора в сторону очага. Дефект
полей зрения представлен пол ной гомонимной
гемианопсией или нижнеквадрантной
гемианопсией. В отличие от поражений височной или затылочной долей
при поражении теменной доли выпадает опти ко-кинетическая реакция при
движении зрительного стимула в сторону очага поражения.
Затылочная кора
Поражение затылочной коры
обычно вызывает гомонимную гемианопсию с
противопо ложной стороны. Пациент может не осознавать свой зрительный
дефект.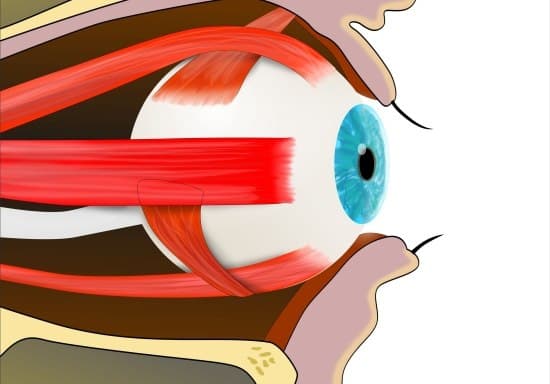 Поскольку зона затылочной коры, где представлено пятно (макула) часто
Поскольку зона затылочной коры, где представлено пятно (макула) часто
кровоснабжается одновременно ветвями задней и средней мозговых артерий, при
сосудистых поражениях затылочной д о л и центральное зрение остается сохранным. Полагают, что в некоторых
случаях сохранность центрального (макулярного) зрения объясняется двусторонним
представительством макулярной области в коре.
Самой частой причиной нарушения зрения, связанного с патологией
затылочной доли, является инфаркт мозга в бассейне задней мозговой артерии (90% случаев). К более редким причинам относятся
артериовенозные мальформации (АВМ), ангиография позвоночной артерии, инфаркты
водораздельных зон (зон смежного кровоснабжения) после эпизода остановки
сердца. Возможны дополнительные симптомы, вызванные ишемией в бассейне
базилярной артерии. Опухоли и АВМ затылочной доли часто сопровождаются
зрительными галлюцинациями в виде неясных смутных образов, которые обычно
бывают односторонними, стационарными или подвижными, часто кратковременными,
мерцающими. Эти образы могут быть цветными или черно-белыми.
Эти образы могут быть цветными или черно-белыми.
Поражение обеих затылочных
долей приводит к корковой слепоте. Зрачковые
реакции остаются сохранными. В результате сохранности центрального зрения с
обеих сторон может наблюдаться туннельное зрение. При более обширных поражениях
больной может отрицать (не осознавать) наличие слепоты (синдром Антона).
ГЛАЗОДВИГАТЕЛЬНЫЕ РАССТРОЙСТВА
ПАРЕЗ ВЗОРА
Поражения полушарий головного
мозга или ствола мозга выше уровня ядер глазодвигательных нервов может нарушать
содружественные движения глаз, вызывая расстройства взора.
Полушарные поражения
Острое поражение полушарий
головного мозга вызывает тоническое отклонение обоих глаз в сторону очага
поражения, то есть в сторону от гемипареза.
У больных в сознании отклонение взора сохраняется в течение нескольких
дней, у больных в коме — несколько дольше. При распространении эпилептической
активности на лобный центр взора происходит от клонение взора в сторону от
эпилептического очага. Если одновременно вовлекается ипси латеральная моторная
Если одновременно вовлекается ипси латеральная моторная
кора с развитием фокального судорожного припадка, то смещение взора происходит
в сторону судорожной активности
Поражения среднего мозга
При поражении дорсальной части
среднего мозга с вовлечением центра, обеспечивающего произвольные
содружественные движения глазных яблок вверх, может возникать паралич взора
вверх. Дополнительно к этому могут выявляться другие признаки синдрома
Парино. Для этого синдрома характерны сохранность рефлекторных вертикальных
движений глаз, выявляемых с помощью приема «кукольных глаз» или феномена Белла
(отклонение глазных яблок вверх при зажмуривании глаз), нистагм (особенно при
взгляде вниз, обычно сопровождаемый ретракцией век), паралич аккомодации,
средний размер зрачков, диссоциация между отсутствием реакции зрачков на свет
и сохранностью их реакции на аккомодацию.
ПОРАЖЕНИЯ ГЛАЗОДВИГАТЕЛЬНОГО НЕРВА (III)
Поражение глазодвигательного
нерва может происходить на нескольких уровнях: Ствол мозга. На поражение ствола мозга указывает
На поражение ствола мозга указывает
сопутствующая неврологическая симптоматика. К наиболее частым сосудистым
синдромам, включающим дисфункцию III нерва, относятся синдром Вебера,
при котором глазодвигательные нарушения сочетаются с контрала теральным
гемипарезом, и синдром Бенедикта,
при котором дисфункция глазодвигатель ного нерва сочетается с
контралатеральной гемиатаксией.
Субарахноидальное
пространство, На выходе
глазодвигательного нерва из ствола мозга в межножковое пространство он может
сдавливаться аневризмой задней соединительной артерии. В этом случае остро
развивается слабость мышц, иннервируемых глазодвигательным нервом, с
характерным нарушением зрачковых реакций на свет.
ПОРАЖЕНИЯ БЛОКОВОГО НЕРВА
(IV)
Самой
частой причиной изолированного поражения блокового нерва является черепно-мозговая
травма, иногда очень легкая Хотя
поражение блокового нерва у людей среднего и пожилого возраста часто связывают
с сосудистым заболеванием или сахарным диабетом, нередко они возникают без
видимой причины.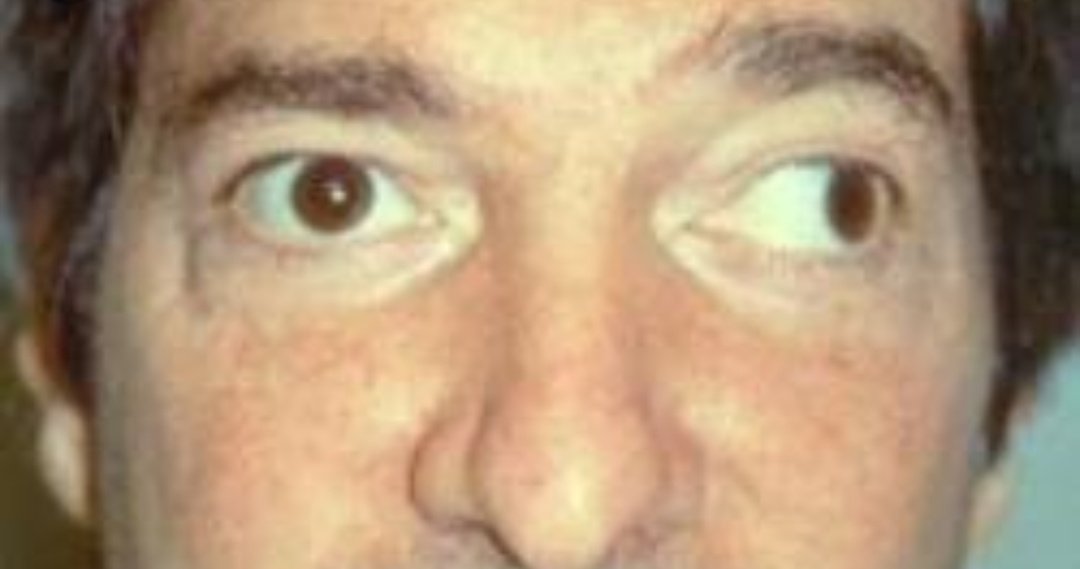 За пациентом с изолированным поражением блокового нерва без
За пациентом с изолированным поражением блокового нерва без
травмы в анамнезе и при исключении сахарного диабета, миастении, заболеваний
щитовидной железы и новообразований глазницы необходимо установить
наблюдение.
Положение черепных нервов в кавернозном синусе и прилегающих структурах
ПОРАЖЕНИЯ ОТВОДЯЩЕГО НЕРВА
(VI)
Пациенты
с поражением отводящего нерва жалуются на горизонтальную диплопию, которая
вызывается слабостью наружной прямой мышцы глаза. Паралич наружной прямой
мышцы глаза может наблюдаться при патологии самой мышцы или при поражении
отводящего нерва. Каждая из этих диагностических возможностей должна быть по
очереди рассмотрена.. У пожилых людей поражение отводящего нерва чаще всего
является идиопатическим либо вызвано сосудистой патологией или сахарным
диабетом. Тем не менее для исключения относительно редкого гигантоклеточного
артериита у них следует определить СОЭ. Для исключения рака носоглотки или
других опухолей показана рентгенография основания черепа. В отсутствие
В отсутствие
болевого синдрома и признаков других системных или неврологических
заболеваний, нормальных результатах вышеперечисленных исследований,
нормальном внутричерепном давлении придерживаются выжидательной тактики. Причиной может быть идиопатическое гранулематозное воспаление в
области верхней глазничной щели (синдром
верхней глазничной щели) или кавернозного синуса (синдром Толосы—Хаита).
ЛИТЕРАТУРА
- Beck RW et al: A randomized, controlled trial of
corticosteroids in the treatment of acute optic neuritis. N Engl J Med
1992;326:581-588. - Beck RW et al: The effect of corticosteroids for
acute optic neuritis on the subsequent development of multiple sclerosis. The
Optic Neuritis Srudy Group. N Engl J Med 1993;329:1764-1769. - Brazis PW Localization of lesions of the
oculomotor nerve; recent concepts. Mayo Clin Proc 1991 ;66:1029-1035. - Druschky A et al: Progression of optic neuritis
to multiple sclerosis: an 8-year follow-up study. Clio Neurol Neurosurg
Clio Neurol Neurosurg
1999;101:189-192. - Fisher CM: Some neuroophthalmologlcal observations.
J Neurol Neurosurg Psychiatry 1967;30:383-392. - Glaser JS: Neuro-ophthalmology, 2nd ed.
Lippincott, 1990. - Hunt WE, Brightman RP: The Tolosa-Hunt syndrome
: aproblem in differential d i a g n o s
i s . Acta Neurochir 1988;Suppl 42:248-252. - Kapoor R et al: Effects of intravenous
methylpred- nisolone on outcome in MRI-based prognostic subgroups in acute
optic neuritis. Neurology 1998;50:230-237. - Keane JR: Acute bilateral ophthalmoplegia: 60
Cases. Neurology 1986;36:279-281. - Keane JR: The pretecral syndrome: 206 patients.
Neurology 1990;40:684-690. - Keane JR: Fourth nerve palsy: historical review
and study of 215 inpatients. Neurology 1993;43:2439-2443. - Keane JR: Cavernous sinus syndrome. Analysis of 151
cases. Arch Neurol 1996;53:967-971. - Nadeau SE, Trobe JD: Pupil sparing in oculomotor
palsy: a brief review. Ann Neurol 1983;13:143-148.
Ann Neurol 1983;13:143-148.
- N e w m a n N J : O p t i c n e u r o p a t h y
. Neurology 1996;46:315-322.
Офтальмоплегия | глазное расстройство | Britannica
Офтальмоплегия , также называемая паралич экстраокулярных мышц , паралич экстраокулярных мышц, которые контролируют движения глаза. Офтальмоплегия обычно затрагивает третий (глазодвигательный), четвертый (блокированный) или шестой (отводящий) черепные нервы. Двоение в глазах — характерный симптом во всех трех случаях. При глазодвигательном параличе мышцы, управляющие глазом, поражаются таким образом, что глаз смещается наружу и немного вниз, и ему трудно поворачиваться внутрь и вверх.Кроме того, верхнее веко пораженного глаза обычно опускается — состояние, называемое птозом, и зрачок может увеличиваться. Если зрачок ненормально большой, возникает вероятность церебральной аневризмы. Это может быть связано с болью. Трохлеарный паралич, затрагивающий другую мышцу, верхнюю косую мышцу, вызывает вертикальное отклонение пораженного глаза. Паралич отводящего нерва поражает еще одну глазную мышцу, латеральную прямую мышцу, так что пораженный глаз поворачивается внутрь к носу и не может полностью повернуться наружу.
Паралич отводящего нерва поражает еще одну глазную мышцу, латеральную прямую мышцу, так что пораженный глаз поворачивается внутрь к носу и не может полностью повернуться наружу.
Схема, показывающая экстраокулярные мышцы правого глаза. Экстраокулярные мышцы контролируют движение глаза и сами контролируются множеством черепных нервов. Иногда эти мышцы парализуются, что приводит к таким состояниям, как птоз (опущение века).
Encyclopædia Britannica, Inc.
Есть 12 пар черепных нервов, которые управляют мышцами и органами чувств головы и грудной клетки. Некоторые из них, включая третий, четвертый и шестой нервы, контролируют мышцы, которые двигают глаз.
Encyclopædia Britannica, Inc.
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин Britannica о здоровье и медицине.
Офтальмоплегия может быть вызвана врожденными аномалиями, травмами, осложнениями вирусных инфекций или расстройствами, влияющими на нервную систему, включая рассеянный склероз, опухоли головного мозга, мигрени и сосудистые заболевания (кровеносные сосуды), например, связанные с диабетом. Офтальмоплегия также может возникать как осложнение мышечных заболеваний, таких как миастения, хотя обычно она связана с другими мышечными симптомами. Лечение офтальмоплегии направлено на исправление, если возможно, основных заболеваний.Во многих случаях изолированные параличи нервов проходят сами по себе со временем, и лечение заключается в наложении пластыря на пораженный глаз для облегчения кратковременного двоения в глазах. Очки с призмами или хирургическое вмешательство могут быть полезны людям с давней офтальмоплегией.
Боковая прямая мышца — обзор
Травмы и опухоли являются наиболее частыми причинами изолированного паралича шестого нерва у детей, тогда как сосудистые причины встречаются редко.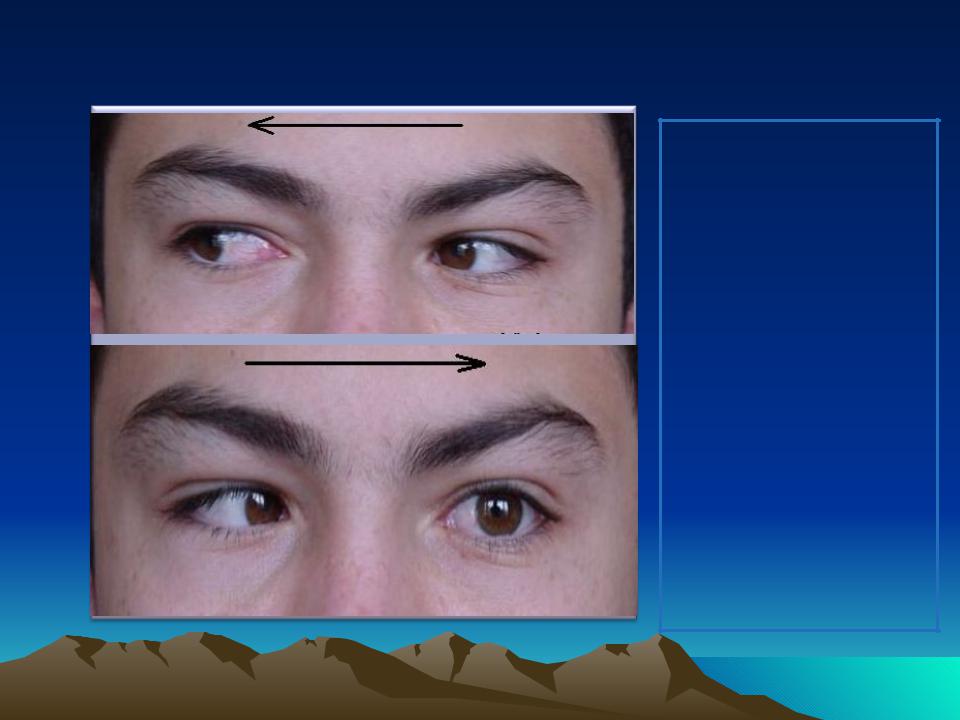 Вирусные инфекции также являются частой причиной двустороннего паралича шестого нерва.
Вирусные инфекции также являются частой причиной двустороннего паралича шестого нерва.
Паралич шестого нерва: признаки и симптомы
Шестой нерв питает латеральную прямую мышцу, отводящую глаз. Легкие двусторонние параличи шестого нерва, например, сопровождающие гидроцефалию, могут вызывать горизонтальное двоение в глазах только при взгляде вдаль и вбок. В легких случаях полезны саккады на пораженной стороне, подчеркивающие разницу между нормальной контралатеральной медиальной прямой мышцей и пораженной латеральной прямой мышцей, которая является медленной с плавающей характеристикой.
В более тяжелых случаях пораженный глаз может быть эзотропным, что приводит к постоянной диплопии. Пациент может повернуться лицом в сторону слабой мышцы, если при этом он сможет достичь единственного бинокулярного зрения. Отведение на пораженной стороне уменьшено или может вообще отсутствовать. Обследование пациента с параличом шестого нерва может помочь локализовать поражение. В частности, отсутствие или снижение рефлекса роговицы предполагает поражение кавернозного синуса, затрагивающее пятый и шестой нервы, такое как аневризма сонной артерии.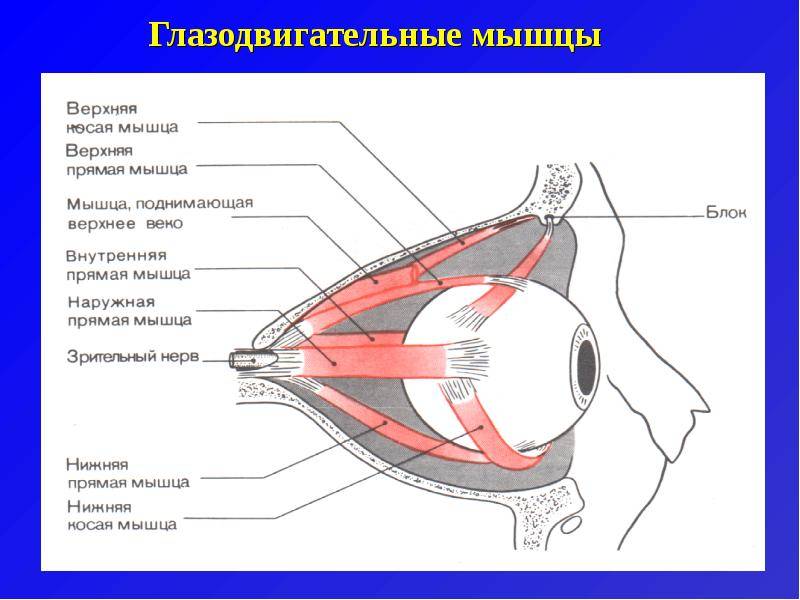 И наоборот, слабость лица из-за связанного с ним поражения седьмого нерва указывает на поражение моста неопластическим или другим процессом. Остальные локализирующие признаки перечислены в Табл. 156.4.
И наоборот, слабость лица из-за связанного с ним поражения седьмого нерва указывает на поражение моста неопластическим или другим процессом. Остальные локализирующие признаки перечислены в Табл. 156.4.
Таблица 156.4. Локализационные признаки и этиология паралича шестого нерва
| CN VI можно разделить на пять частей: | Этиология | ||
|---|---|---|---|
| 1 | Ствол мозга | Ипсилатеральный горизонтальный паралич взора, ипсилатеральный синдром Горнера, контралатеральный гемипарез , ипсилатеральный паралич CN V, VI, VII, VIII | Опухоль, кровоизлияние, инфаркт, демиелинизация |
| 2 | Субарахноидальный | Нелокализационные признаки, отек диска зрительного нерва | Травма, повышение внутричерепного давления, менингит, опухоль CP угла, опухоль ската |
| 3 | Верхушка каменной кости | Синдром Градениго (средний отит, лицевая боль по распределению CN V, ипсилатеральный паралич лицевого нерва) | Мастоидит, поперечный перелом височной кости, тромбоз нижней каменной пазухи |
| 4 | Кавернозный синус | Паралич шестого нерва одним или двумя паралич третьего, четвертого или пятого нерва или ипсилатеральный синдром Горнера | Тромбоз, каротидно-кавернозный свищ, аневризма, опухоль |
| 5 | Орбита | Ипсилатеральный CN III, IV, VI паралич, проптоз, хемоз и конъюнктивальная инъекция , механическое ограничение глазного яблока | Опухоль, идиопатическое воспаление орбиты |
CN, черепной нерв; CP, церебеллопонтин.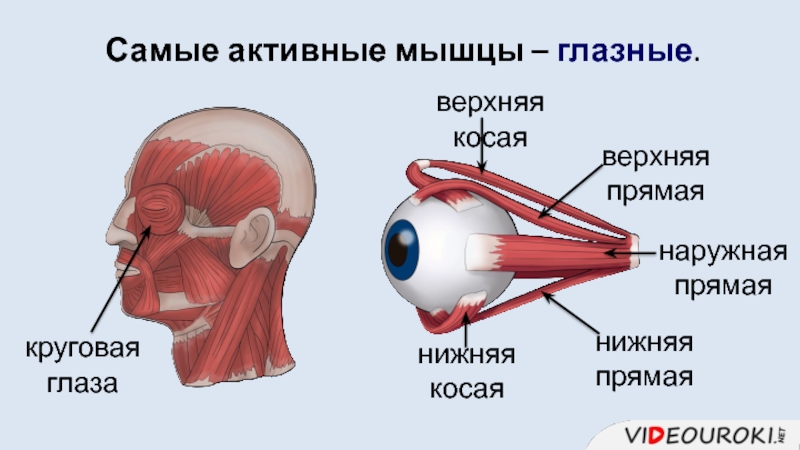
Дифференциальный диагноз паралича шестого нерва включает любую ситуацию, когда ипсилатеральная медиальная прямая мышца не может расслабиться (ранняя травма, перелом орбиты, миопатия, орбитопатия щитовидной железы) или врожденная дисиннервация, такая как синдром Дуэйна. При синдроме Мебиуса врожденная гипоплазия ядер черепных нервов включает, по крайней мере, CN VI и CN VII, а часто и многие другие, включая CN V и CN VIII.
Синдром Дуэйна вызван аберрантной иннервацией боковой прямой мышцы живота ветвями третьего нерва.Это связано с отсутствием или гипоплазией ядра шестого нерва (Hotchkiss et al., 1980; Miller et al., 1982). В наиболее распространенном типе есть ограничение отведения и одновременное сокращение медиального и латерального отведения прямых мышц рта, вызывающее сужение глазной щели. При аддукции может быть очевиден подъем или опускание пораженного глаза. Пациенты обычно протекают бессимптомно, но часто поворачивают голову к пораженной стороне.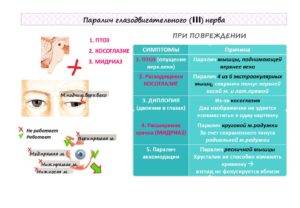
Синдром Мебиуса характеризуется двусторонним параличом шестого и седьмого нервов из-за дисгенезии ядер черепных нервов и часто других структур в пределах моста.Вероятно, что большинство форм синдромов Дуэйна и Мебиуса являются типами врожденных черепно-мозговых дисиннервационных расстройств (CCDD), возникающих в результате генетических мутаций. Гены, ответственные за нормальную связность глазных мотонейронов ствола мозга, включают PHOX2A , SALL4 , KIF21A , ROBO3 и HOXA1 (Engle, 2006).
Боковой паралич прямой кишки — Американская академия офтальмологии
27 октября 2015 г.
Автор: Джон Д.Феррис, Франция
Клиника косоглазия
Детская офтальмология / косоглазие, косоглазие
Почти все боковые параличи прямой мышцы живота приобретаются в более позднем возрасте и вызваны состояниями, при которых поврежден VI черепной нерв, кровоснабжающий боковую прямую мышцу.
Причины бокового паралича прямой мышцы живота:
- Плохое кровоснабжение VI-го нерва, вызванное сочетанием таких факторов, как высокое кровяное давление, диабет, высокий уровень холестерина и курение.Это называется микрососудистым параличом.
- Прямое давление на VI нерв, вызванное опухолями, инфекциями среднего уха или отеком соседних кровеносных сосудов, может повредить VI нерв. Боковой паралич прямой мышцы живота также может быть признаком повышенного внутричерепного давления.
- Травмы головы могут вызвать боковой паралич прямой мышцы живота, но обычно это происходит из-за повышенного внутричерепного давления.
- Иногда воспаление в области нерва может вызвать боковой паралич прямой мышцы живота.
Типичные признаки бокового паралича прямой мышцы живота включают:
- Внезапное начало горизонтального двоения в глазах, которое усиливается, когда пациент смотрит в сторону поражения.
- Ограниченное движение пораженного глаза наружу.
 Пациенты часто компенсируют это, поворачивая голову на пораженную сторону.
Пациенты часто компенсируют это, поворачивая голову на пораженную сторону. - Сходящееся косоглазие, выражающееся большим, когда пациент пытается посмотреть на объект вдалеке.
Все пациенты будут осмотрены ортоптиком и офтальмологом.Будет собран подробный анамнез и будут проведены специальные тесты для измерения косоглазия и оценки диапазона движений глаз. Можно построить диаграмму для измерения размера области единого зрения и для измерения движений глаз в разных направлениях. Чтобы выяснить, что могло вызвать паралич, проводятся анализы крови и МРТ.
Какие варианты лечения?
Большинство (80%) микрососудистых параличей верхней косой мышцы проходят в течение 3-6 месяцев. Однако вероятность самопроизвольного выздоровления меньше, если боковой паралич прямой мышцы живота был вызван травмой головы или опухолью.
У взрослых можно установить временные пластиковые призмы на очки пациента, которые уменьшат или, в некоторых случаях, полностью исправят косоглазие и двоение в глазах. Если угол косоглазия слишком велик, чтобы исправить его с помощью призм, можно рассмотреть возможность лечения ботоксом.
Если угол косоглазия слишком велик, чтобы исправить его с помощью призм, можно рассмотреть возможность лечения ботоксом.
Инъекции ботокса в медиальную прямую мышцу уменьшают размер сходящегося косоглазия. Это также предотвратит сокращение и укорочение медиальной прямой мышцы живота, что может вызвать уменьшение движения глаза наружу, даже если боковая прямая мышца снова начнет нормально работать.
Переиздано с разрешения сайта www.squintclinic.com.
Экстраокулярные мышцы — веко — движение глаз
Экстраокулярные мышцы расположены внутри глазницы, но являются внешними и отделены от самого глазного яблока. Они управляют движениями глазного яблока и верхнего века .
Есть семь экстраокулярных мышц: верхняя, поднимающая пальпебра, верхняя прямая мышца, нижняя прямая мышца, медиальная прямая мышца, латеральная прямая мышца, нижняя косая и верхняя косая.Функционально их можно разделить на две группы:
- Ответственный за движение глаз — Прямые и косые мышцы.

- Отвечает за движение верхнего века — Levator palpebrae superioris.
В этой статье мы рассмотрим анатомию экстраокулярных мышц — их прикрепления, иннервацию и действия.
Леватор Palpebrae Superioris
Levator palpebrae superioris (LPS) — единственная мышца, участвующая в поднятии верхнего века.Небольшая часть этой мышцы содержит набор гладких мышечных волокон, известных как верхняя мышца предплюсны. В отличие от LPS, верхняя мышца предплюсны иннервируется симпатической нервной системой.
- Прикрепления: Берет начало в малом крыле клиновидной кости, непосредственно над зрительным отверстием. Он прикрепляется к верхней пластине предплюсны верхнего века (толстой пластине соединительной ткани).
- Действия: Поднимает верхнее веко.
- Иннервация: Levator palpebrae superioris иннервируется глазодвигательным нервом (CN III). Верхняя мышца предплюсны (расположенная внутри LPS) иннервируется симпатической нервной системой.

Рис. 1. Прикрепление верхних леваторов век к верхней пластине предплюсны. [/ Caption]
Мышцы движения глаз
В управлении глазным яблоком участвуют шесть мышц. Их можно разделить на две группы; четыре прямые мышцы и две косые мышцы.
Прямые мышцы
Прямых мышц четыре; верхняя прямая мышца, нижняя прямая мышца, медиальная прямая мышца и латеральная прямая мышца.
Эти мышцы происходят от общего сухожильного кольца . Это кольцо из фиброзной ткани, которое окружает зрительный канал в задней части глазницы. От своего происхождения мышцы проходят кпереди, чтобы прикрепиться к склере глазного яблока.
Название recti происходит от латинского для «прямого» — это означает, что прямые мышцы имеют прямой путь от начала к месту прикрепления.Это контрастирует с косыми мышцами глаза, которые имеют угловой подход к глазному яблоку.
Superior Rectus
- Прикрепления : Возникает из верхней части общего сухожильного кольца и прикрепляется к верхней и передней части склеры.

- Действия : Основное движение — подъем. Также способствует приведению и медиальному вращению глазного яблока.
- Иннервация : Глазодвигательный нерв (CN III).
Нижняя прямая кость
- Прикрепления : Берет начало в нижней части общего сухожильного кольца и прикрепляется к нижней и передней части склеры.
- Действия : Главное движение — депрессия. Также способствует приведению и боковому вращению глазного яблока.
- Иннервация : Глазодвигательный нерв (CN III).
Средняя прямая мышца
- Прикрепления : Берет начало в медиальной части общего сухожильного кольца и прикрепляется к переднемедиальной стороне склеры.
- Действия : Приводит глазное яблоко.
- Иннервация : Глазодвигательный нерв (CN III).
Боковая прямая кость
- Прикрепления : Берет начало в латеральной части общего сухожильного кольца и прикрепляется к переднебоковой части склеры.

- Действия : Отводит глазное яблоко.
- Иннервация : Отводящий нерв (CN VI).
Рис. 2 — Боковой вид экстраокулярных мышц.[/подпись]
Косые мышцы
Есть две косые мышцы — верхняя и нижняя косые. В отличие от группы прямых мышц, они не берут начало в общем сухожильном кольце.
Изначально косые мышцы имеют подход под углом к глазному яблоку (в отличие от прямого подхода прямых мышц). Они прикрепляются к задней поверхности склеры.
Superior Oblique
- Вложения : Берет начало в теле клиновидной кости.Его сухожилие проходит через блокаду и затем прикрепляется к склере глаза кзади от верхней прямой мышцы живота.
- Действия : Угнетает, отводит и поворачивает кнутри глазное яблоко.
- Иннервация : трохлеарный нерв (CN IV).
Нижний косой
- Вложения : берет начало в передней части орбитального дна.
 Присоединяется к склере глаза кзади от латеральной прямой мышцы живота
Присоединяется к склере глаза кзади от латеральной прямой мышцы живота - Действия : Поднимает, отводит и поворачивает в сторону глазное яблоко.
- Иннервация : Глазодвигательный нерв (CN III).
[старт-клинический]
Клиническая значимость: параличи черепных нервов
Экстраокулярные мышцы иннервируются тремя черепными нервами. Повреждение одного из черепных нервов вызывает паралич соответствующих мышц. Это изменит неподвижный взгляд пораженного глаза. Таким образом, поражение каждого черепного нерва имеет свой характерный вид:
- Глазодвигательный нерв (CN III) — Поражение глазодвигательного нерва поражает большинство экстраокулярных мышц.Пораженный глаз смещается латерально боковой прямой мышцей и вниз верхней косой мышцей. Глаз принимает положение, известное как «вниз и наружу».
- Трохлеарный нерв (CN IV) — Поражение CN IV парализует верхнюю косую мышцу.
 Нет очевидного влияния ориентации глазного яблока в покое. Однако пациент будет жаловаться на диплопию (двоение в глазах) и может развить наклон головы в сторону от места поражения.
Нет очевидного влияния ориентации глазного яблока в покое. Однако пациент будет жаловаться на диплопию (двоение в глазах) и может развить наклон головы в сторону от места поражения.
- Отводящий нерв (CN VI) — Поражение CN VI парализует боковую прямую мышцу.Пораженный глаз будет приведен в состояние покоя медиальной прямой мышцы живота.
(Хороший инструмент для запоминания иннервации экстраокулярных мышц — LR 6 — SO 4 — R 3 )
Рис. 3. Паралич правого глазодвигательного нерва, характеризующийся расширенным зрачком «вниз и наружу» с ипсилатеральным птозом [/ caption]
[окончание клинической]
[старт-клиника]
Клиническая значимость: синдром Хорнера
Рис. 4. Левосторонний синдром Хорнера.Обратите внимание на частичный птоз. [/ Caption]
Синдром Хорнера относится к триаде симптомов, вызванных повреждением симпатического ствола в области шеи:
- Частичный птоз (опущение верхнего века) — из-за денервации верхней предплюсневой мышцы.

- Миоз (сужение зрачка) — из-за денервации мышцы, расширяющей зрачки.
- Ангидроз (отсутствие потоотделения) на ипсилатеральной стороне лица — из-за денервации потовых желез.
Синдром Хорнера может представлять собой серьезную патологию, такую как опухоль верхушки легкого (опухоль Панкоста), аневризма аорты или триоидная карцинома.
[окончание клинической]
Паралич шестого нерва — Американская ассоциация детской офтальмологии и косоглазия
Версия для печати
ЧТО ТАКОЕ ПАРАЛИТ ЧЕРЕПНОГО НЕРВА VI?
Паралич шестого черепного нерва — это слабость нерва, который иннервирует боковую прямую мышцу.Боковая прямая мышца отводит глаз от носа, и когда боковая прямая мышца слаба, глаз пересекает внутрь к носу (эзотропия). Эзотропия больше, если смотреть на удаленную цель и смотреть в ту же сторону, что и пораженная латеральная прямая мышца.
ЧТО ВЫЗЫВАЕТ ПАЛС VI ЧЕРЕПНОГО НЕРВА?
Наиболее частыми причинами паралича шестого черепного нерва являются инсульт, травма, вирусное заболевание, опухоль головного мозга, воспаление, инфекция, мигрень и повышенное давление в головном мозге.Состояние может присутствовать при рождении; однако наиболее частой причиной у детей являются травмы. У пожилых людей наиболее частой причиной является небольшой инсульт. Иногда причина паралича никогда не устанавливается, несмотря на тщательное расследование.
Шестой черепной нерв имеет длинный путь от ствола мозга до латеральной прямой мышцы живота, и в зависимости от локализации аномалии могут быть задействованы другие неврологические структуры. В зависимости от локализации поражения могут быть связаны потеря слуха, слабость лица, снижение чувствительности лица, опущенное веко и / или аномальное движение глаз.
УЛУЧШАЕТСЯ ЛИ ПАЛС ШЕСТОГО ЧЕРЕПНОГО НЕРВА СО ВРЕМЕНЕМ?
Параличи могут исчезнуть со временем, и степень разрешения в первую очередь зависит от основной причины. Паралич, вызванный вирусным заболеванием, обычно полностью проходит; тогда как паралич, вызванный травмой, обычно связан с неполным разрешением. Максимальное улучшение обычно наступает в течение первых шести месяцев после начала заболевания.
Паралич, вызванный вирусным заболеванием, обычно полностью проходит; тогда как паралич, вызванный травмой, обычно связан с неполным разрешением. Максимальное улучшение обычно наступает в течение первых шести месяцев после начала заболевания.
КАКОВЫ СИМПТОМЫ ПАРАЛИСА ШЕСТОГО НЕРВА?
Двоение в глазах (2 изображения рядом) — наиболее частый симптом.Если поражен один глаз, разделение между двумя изображениями будет наибольшим при взгляде в направлении пораженного глаза (например, взгляд влево при параличе левого шестого нерва). При взгляде на предметы вблизи двоение в глазах обычно меньше, чем на расстоянии. У детей обычно не наблюдается стойкого двоения в глазах, но они склонны к развитию амблиопии в зависимости от тяжести и продолжительности паралича шестого нерва.
КАК ДВОЙНОЕ ЗРЕНИЕ СВЯЗАНО С ПАРАСОМ ШЕСТОГО НЕРВА?
Очки
Prism могут выравнивать изображения и обеспечивать единственное бинокулярное зрение при взгляде прямо перед собой. Поскольку степень смещения различается в зависимости от положения взгляда, коррекция призмы не устраняет двоение в глазах при каждом положении взгляда. Сила призмы может быть уменьшена по мере улучшения паралича. Повязка на один глаз устраняет двоение в глазах, однако у детей это лечение необходимо тщательно контролировать, чтобы избежать развития амблиопии.
Поскольку степень смещения различается в зависимости от положения взгляда, коррекция призмы не устраняет двоение в глазах при каждом положении взгляда. Сила призмы может быть уменьшена по мере улучшения паралича. Повязка на один глаз устраняет двоение в глазах, однако у детей это лечение необходимо тщательно контролировать, чтобы избежать развития амблиопии.
МОЖНО ЛИ БЫТЬ ИСПРАВЛЕНО ШЕСТОЙ НЕРВНЫЙ ПАРАМЕТ?
После наблюдения за улучшением (обычно через шесть месяцев) может быть проведена операция по поводу косоглазия для улучшения положения глаз, если призменная коррекция неудовлетворительна.Ботулинический токсин сам по себе или в сочетании с хирургическим вмешательством иногда используется для временного ослабления противоположной медиальной прямой мышцы, тянущей внутрь.
Обновлено 20.04.209
# Условия
% PDF-1.4
%
159 0 объект
>
endobj
160 0 объект
> поток
2005-11-02T17: 40: 37Z2021-02-26T20: 38: 27-08: 002021-02-26T20: 38: 27-08: 00Apex PDFWriteruuid: 459373f6-1dd2-11b2-0a00-620827fd5800uuid: 459373f8-1dd2-11b2 -0a00-6a0000000000приложение / pdf
конечный поток
endobj
1 0 obj
>
endobj
4 0 obj
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
8 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
12 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
16 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
20 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
24 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
28 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
32 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
36 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
40 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
44 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
48 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
53 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
58 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
63 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
67 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
71 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
75 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
79 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
83 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
87 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
91 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
95 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
99 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
103 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
107 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
111 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
115 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
119 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
123 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
127 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
131 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
135 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
139 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
143 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
147 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
151 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
155 0 объект
> / ProcSet [/ PDF / Text / ImageB] / XObject >>> / Type / Page >>
endobj
236 0 объект
[238 0 R]
endobj
237 0 объект
> поток
HW] s۶} 3J
Контроль моторики глаза (Раздел 3, Глава 8) Нейронаука в Интернете: Электронный учебник для нейронаук | Кафедра нейробиологии и анатомии
8. 1 Введение
1 Введение
Нормальное зрительное восприятие требует правильного функционирования глазных моторных систем , которые контролируют положение и движение глаз, чтобы сфокусировать изображение интересующего объекта (т. Е. Визуальную цель) на соответствующих областях сетчатки два глаза. Например, помимо регулировки размера зрачка и преломления линзы , аккомодация включает в себя конвергенцию двух глаз для направления на ямки изображений близких объектов.Движения глаз также контролируются, чтобы направлять глаза на визуальную цель и следить за движениями визуальной цели. Такие движения глаз контролируются системами взгляда . Они координируют движение двух глаз, чтобы изображения на двух сетчатках попадали в соответствующие области бинокулярного поля . Когда это не удается, возникает диплопия (двоение в глазах).
8.2 Экстраокулярные мышцы и их иннервация
Экстраокулярные мышцы выполняют движения глаз и иннервируются тремя черепными нервами . Мышцы прикреплены к склере глаза на одном конце и прикреплены к костной орбите глаза на своих противоположных концах. Сокращение мышц вызывает движение глаз по орбите. Краниальные нижних мотонейронов иннервируют эти мышцы и тем самым контролируют их сокращения.
Мышцы прикреплены к склере глаза на одном конце и прикреплены к костной орбите глаза на своих противоположных концах. Сокращение мышц вызывает движение глаз по орбите. Краниальные нижних мотонейронов иннервируют эти мышцы и тем самым контролируют их сокращения.
Рис. 8.1 |
A. Экстраокулярные мышцы
В каждом глазу шесть мышц работают вместе, чтобы контролировать положение и движение глаз. Две экстраокулярные мышцы, медиальная прямая мышца и боковая прямая мышца , работают вместе, чтобы контролировать горизонтальные движения глаз (рис. 8.1, слева).
- Сокращение медиальной прямой мышцы живота тянет глаз к носу ( приведение, или медиальное движение).

- Сокращение латеральной прямой мышцы живота отталкивает глаз от носа ( отведение или боковое движение).
Действия этих двух мышц антагонистические : одна мышца должна расслабиться, а другая сокращаться, чтобы выполнять горизонтальные движения глаз. Четыре другие экстраокулярные мышцы, работающие вместе, контролируют вертикальные движения глаз и вращение глаз вокруг средней орбитальной оси (рис. 8.1, справа). Сокращение
- верхняя прямая кость дает
- поднятие глаза
- малые движения: медиальная ротация и приведение
- верхний косой дает
- глазное вдавление
- другие движения: медиальная ротация и отведение
- inferior rectus вызывает
- глазное вдавление
- мелкие движения: боковая ротация и приведение
- нижняя косая мышца дает
- подъем глаза
- другие движения: боковое вращение и отведение
Чтобы направить глаз вверх или вниз, две мышцы сокращаются синергетически , когда две мышцы-антагонисты расслабляются.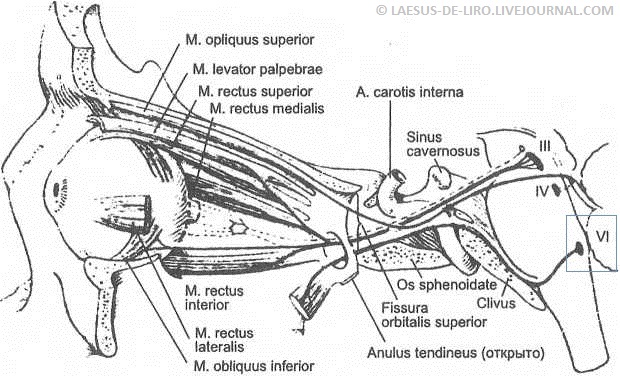 Например, чтобы поднять глаз, глядя прямо вперед, верхняя прямая мышца и нижняя косая мышца сокращаются вместе, а нижняя прямая мышца и верхняя косая мышца расслабляются. Верхняя прямая и нижняя косые мышцы, работающие вместе, тянут глаз вверх, не поворачивая его. Чтобы прижать глаз, глядя прямо вперед, нижняя прямая мышца и верхняя косая мышца сокращаются вместе, в то время как верхняя прямая мышца и нижняя косая мышца расслабляются. Нижняя прямая мышца и верхняя косая мышца работают вместе, тянут глаз вниз, не поворачивая глаз.
Например, чтобы поднять глаз, глядя прямо вперед, верхняя прямая мышца и нижняя косая мышца сокращаются вместе, а нижняя прямая мышца и верхняя косая мышца расслабляются. Верхняя прямая и нижняя косые мышцы, работающие вместе, тянут глаз вверх, не поворачивая его. Чтобы прижать глаз, глядя прямо вперед, нижняя прямая мышца и верхняя косая мышца сокращаются вместе, в то время как верхняя прямая мышца и нижняя косая мышца расслабляются. Нижняя прямая мышца и верхняя косая мышца работают вместе, тянут глаз вниз, не поворачивая глаз.
B. Экстраокулярные мышечные эфференты
Три черепных моторных ядра обеспечивают эфферентный контроль экстраокулярных мышц. Активация двигательных нейронов вызывает сокращение иннервируемой мышцы.
- Отводящее ядро
- посылает свои аксоны в отводящий (VI черепной) нерв
- контролирует боковую прямую мышцу ипсилатерального глаза.
- Блокирующее ядро
- посылает свои аксоны в блокированный (IV черепной) нерв
- контролирует верхнюю косую мышцу контралатерального глаза.

- Глазодвигательный комплекс содержит ядра, которые
- посылают аксоны в глазодвигательный (III черепной) нерв
- контроль
- верхний леватор в веко обоих глаз
- экстраокулярные мышцы, которые включают
- медиальную прямую мышцу ипсилатерального глаза,
- нижний косой ипсилатеральный глаз
- нижняя прямая мышца ипсилатерального глаза
- верхняя прямая мышца контралатерального глаза 1 .
C. Управление нейронами верхнего двигателя
Рисунок 8.2 |
Моторные нейроны, управляющие мышцами-синергистами и антагонистами, должны координировать свою деятельность, чтобы производить желаемые движения глаз. Внутри ядра abducens находятся интернейронов abducens , которые посылают свои аксоны в контралатеральный медиальный продольный пучок (MLF) . Они восходят в MLF и заканчиваются на глазодвигательных нейронах, контролирующих медиальную прямую мышцу (рис. 8.2). Интернейроны abducens координируют деятельность ипсилатеральной латеральной прямой мышцы живота с деятельностью контралатеральной медиальной прямой мышцы живота.Например, возбуждение мотонейронов в левом отводящем ядре приведет к сокращению левой боковой прямой мышцы живота и отведению левого глаза (т. Е. Движению левого глаза влево). Возбуждение интернейронов в левом отводящем ядре будет возбуждать нейроны в правом глазодвигательном ядре, которые иннервируют правую медиальную прямую мышцу. Сокращение правого медиального отдела приводит к приведению правого глаза (т. Е. Движению правого глаза влево). Следовательно, и правый, и левый глаз будут направлены влево при возбуждении левого отводящего ядра.
Е. Движению правого глаза влево). Следовательно, и правый, и левый глаз будут направлены влево при возбуждении левого отводящего ядра.
Взаимосвязи между ядром блока и глазодвигательным ядерным комплексом координируют свою активность, обеспечивая движение глаз вверх и вниз. Эти взаимосвязанные аксоны, по-видимому, перемещаются вместе с волокнами тектоспинального тракта (то есть они не перемещаются в медиальном продольном пучке).
8.3 Стабилизация взгляда: движения глаз, которые противодействуют движению головы
Существует два функциональных класса движений глаз (Таблица I): те, которые стабилизируют глаз, когда голова движется или кажется движущимся (стабилизация взгляда), и те, которые удерживают изображение визуальной цели сфокусированным на ямке (a.k.a., ямка) при изменении или движении зрительной цели (смещение взгляда). При движении головы действуют две системы стабилизации взгляда: вестибулоокулярная и оптокинетическая.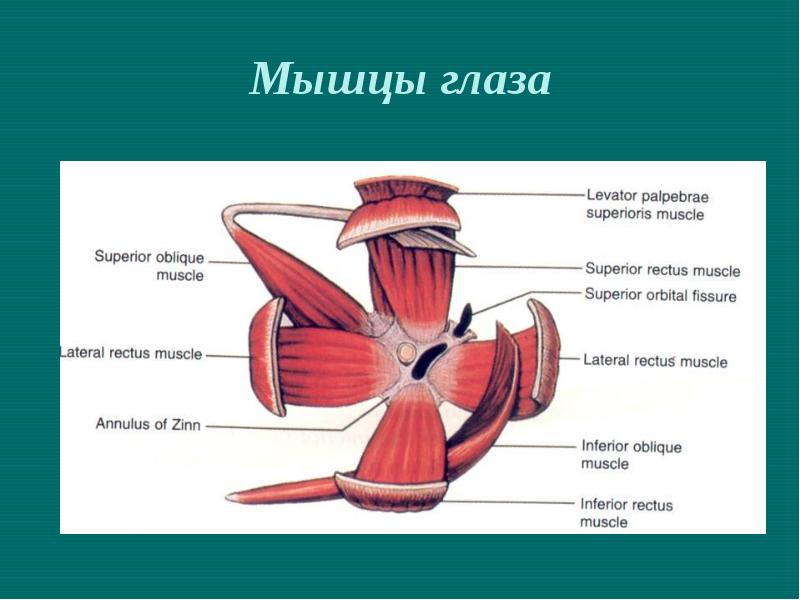 Вестибулоокулярные и оптокинетические движения — это сопряженных движений, при которых оба глаза движутся в одном направлении.
Вестибулоокулярные и оптокинетические движения — это сопряженных движений, при которых оба глаза движутся в одном направлении.
| Таблица I Классификация движений глаз | |
| Тип движения глаз | Функция |
| Вестибулоокуляр | Стабилизация взгляда |
| Инициируется вестибулярными механизмами при кратковременном / быстром движении головы | |
| Оптокинетический (рудиментарный у человека) | Инициируется визуальными механизмами при медленном движении головы |
| Vergence | Сдвиг взгляда |
| Регулируется для различного расстояния просмотра | |
| Плавная погоня | Сопровождение движущейся визуальной цели |
| Saccade | Направляет взгляд на визуальную цель |
А.Вестибулоокулярные рефлексы
Вестибулоокулярные рефлексы производят движения глаз, которые компенсируют движения головы, обнаруживаемые вестибулярной системой. В предыдущих главах вы узнали, как вестибулярная система определяет движения головы и инициирует вестибулоокулярные реакции.
B. Оптокинетический нистагм
Выявлен оптокинетический нистагм
- медленными движениями головы, не обнаруживаемыми вестибулярной системой,
- , перемещая объекты, создающие иллюзию движения головы (например,г., чередующиеся полосы светлых и темных линий вращались вокруг головы зрителя)
- для коррекции небольших спонтанных движений глаз
Обратите внимание, что оптокинетический нистагм — это зрительно-глазная реакция, управляемая зрительными стимулами, перемещающимися через поле зрения. Вестибулярный нистагм — это вестибулоокулярная реакция, вызванная вестибулярным раздражителем (то есть ускоренным движением головы). У людей система плавного преследования преобладает в создании движений глаз, которые отслеживают движущиеся визуальные цели.Поскольку оптокинетическая система у людей рудиментарна, в этой лекции она не рассматривается.
8.4 Сдвиг взгляда: движения глаз для фокусировки изображения на ямке
Три системы смещения взгляда функционируют во время фоверации: плавное преследование , которое направляет глаза на отслеживание движущейся визуальной цели; саккада , которая направляет глаза на визуальную цель; и вергенция , которая изменяет угол между двумя глазами, чтобы приспособиться к изменениям расстояния от визуальной цели.Мы рассмотрели нейронный контроль конвергенции во время аккомодации в предыдущей лекции.
A. Добровольные саккады
Произвольные или управляемые саккады — это движения глаз, инициируемые для отображения интересующего объекта или инициируемые под руководством (например, по команде «глаза влево»). Саккады состоят из коротких, быстрых, резких (баллистических) движений по заранее определенной траектории, которые направляют взгляд на какую-то визуальную цель.
Цепь добровольных саккад
Нейроны в лобном поле глаза (Рисунок 8.3)
- участвуют в инициировании произвольных саккад, которые определяют местонахождение определенного интересующего объекта и фокусируются на нем.
- расположены кзади в средней лобной извилине.
- вычисляет направление и амплитуду саккады.
- посылает свои аксоны из внутренней капсулы, голени головного мозга и кортикотектального тракта в средний мозг, где они пересекаются и заканчиваются в верхнем бугорке.
нейронов верхнего бугорка
- также получает афферентный вход от сетчатки
- через плечо верхнего бугорка
- нижний бугорок (слуховой)
- теменная (зрительная ассоциация) область
- на основе афферентной информации корректировать и отправлять управляющие сигналы для амплитуды и направления саккад в вертикальный и горизонтальный центры взгляда
- посылают свои аксоны к центрам взгляда в тектоспинальном тракте (т.е., не в медиальном продольном пучке)
Центр вертикального взгляда
- находится в ретикулярной формации среднего мозга 2
- имеет прямой контроль над нижними двигательными нейронами в глазодвигательном и трохлеарном ядрах
Рисунок 8.3 |
Центр горизонтального взгляда
- называется парамедианной ретикулярной формацией моста (PPRF)
- имеет прямой контроль над отводящими нижними мотонейронами и интернейронами
- Напомним, что отводящее ядро содержит
- нижних мотонейронов, которые посылают свои аксоны в ипсилатеральном отводящем нерве к боковой прямой мышце
- интернейроны, которые посылают свои аксоны в контралатеральном медиальном продольном пучке к глазодвигательным нейронам, контролирующим медиальную прямую мышцу
- Напомним, что отводящее ядро содержит
Ядра базального ганглия
- модулировать активность верхнего бугорка 3
- хвостатый, получает возбуждающий сигнал от лобного поля глаза и посылает тормозной сигнал на черную субстанцию 4
- , черная субстанция, обеспечивает тормозной вход в верхний бугорок, но ингибируется хвостатым ядром. 5
Верхний бугорок может инициировать саккады и управлять ими независимо от входного сигнала из лобного поля глаза . Однако сигналы управления двигателем, инициируемые лобным полем глаза и верхним холмиком, различаются по функциям.
- Обычно лобное поле глаза инициирует произвольные и управляемые памятью саккады,
- , тогда как верхний бугорок инициирует рефлекторные ориентирующие саккады.
Однако, когда лобное поле глаза повреждено, верхний бугорок компенсирует потерю после короткого периода дисфункции. Например, повреждение правого лобного поля глаза приводит к временной неспособности произвольно смотреть влево.
Афферентный контроль добровольных саккадов
Поскольку произвольных саккад , как правило, не инициируются визуальными стимулами, афферентный зрительный контроль происходит только постфактум.То есть зрительная система (т. Е. Задняя теменная зрительная ассоциативная кора 6 на рисунке 8.3) используется для определения того, была ли саккада успешной в отображении желаемого объекта. Следовательно, саккады состоят из серии коротких быстрых движений глаз, за которыми следует проверка визуальной системой, находится ли желаемая визуальная цель в поле зрения, за которой может последовать еще одна серия коротких движений глаз для определения визуальной цели. . Повторяющаяся последовательность коротких быстрых движений глаз и проверки изображения до тех пор, пока не окажется в поле зрения визуальная цель, характеризует саккады.
Б. Гладкая погоня
Плавное преследование (отслеживание) — это движение глаз, вызванное движущейся визуальной целью, за которым глаза следят добровольно или под указанием (например, запрос «следить за движущимся пером»). Движения преследования описываются как произвольные, плавные, непрерывные, сопряженные движения глаз со скоростью и траекторией, определяемой движущейся зрительной целью. Отслеживая движение визуальной цели, глаза поддерживают сфокусированное изображение цели в ямке.Обратите внимание, что для инициирования этого движения глаз требуется визуальный стимул (движущаяся визуальная цель).
Схема плавного преследования
Височное поле глаза нейронов у приматов, не являющихся человеком (части 39 области Бродмана или MST- медиальная верхняя височная извилина и 37 или MT- средняя височная извилина.
- , как полагают, участвует в инициировании и управлении плавными движениями глаз преследования 7 (рис. 8.4)
- вычисляет направление и скорость движущейся визуальной цели. 8
- соответствуют нейронам в верхней височно-нижней теменной области у человека. То есть повреждение височно-теменных областей у людей вызывает симптомы, аналогичные тем, которые возникают при повреждении MT и MST у нечеловеческих приматов.
- посылают свои аксоны в дорсолатеральное ядро моста (DLPN).
Фронтальное поле глаза нейронов, однако
- , кажется, инициируют плавное преследование — по запросу нейронов височного поля глаза
- также посылают свои аксоны в дорсолатеральное ядро моста
Дорсолатеральное ядро моста
- вычисляет направление и скорость движения глаз (преследование), необходимые для согласования направления и скорости движущейся визуальной цели
- аксоны перекрещиваются и заканчиваются контралатеральным мозжечком 9
Мозжечок
- посылает свои аксоны в вестибулярные ядра
вестибулярных ядер
- посылает аксоны к отводящим, блокадным и глазодвигательным ядрам через медиальный продольный пучок
- контроль плавных движений глаз преследования — для височного поля зрения
Следовательно, вестибулярные ядра помогают координировать деятельность мышц-антагонистов, участвующих в движениях глаз при плавном преследовании и вестибулярно-окулярных рефлексах. 10
Обратите внимание, что в горизонтальном пути плавного преследования участвуют два перекреста (двойные перекрестки) (т.е. аксоны DLPN и аксоны вестибулярных ядер, обеспечивающие возбуждающий вход в отводящее ядро). Следовательно, командные сигналы, генерируемые кортикальными нейронами MST и MT, приводят к выполнению плавного движения глаза преследования в направлении, ипсилатеральном по отношению к этим кортикальным нейронам. Обычно команда, генерируемая левыми кортикальными нейронами MST и MT, приводит к тому, что оба глаза отслеживают движение объекта, движущегося влево.
Рисунок 8.4 |
8.5 Клинические признаки повреждения двигательных систем глаза
Повреждение нижних мотонейронов, которые иннервируют экстраокулярную мышцу, приводит к вялому параличу мышцы, тогда как повреждение верхних мотонейронов вызывает дефицит только в выборочных типах движений (например,г., плавное преследование).
A. Нижние двигательные нейроны
Повреждение моторных нейронов экстраокулярной мышцы приводит к параличу мышцы, который часто проявляется как косоглазие (смещение двух глаз). В состоянии покоя (при попытке смотреть прямо вперед) денервированный глаз отклоняется от своего нормального положения из-за беспрепятственного действия мышцы, которая является его антагонистом. Косоглазие может привести к двоению в глазах (диплопия , ), поскольку изображение, попадающее на сетчатку каждого глаза, будет происходить из несоответствующих областей в полях бинокулярного зрения.Когда пациент закрывает один глаз, двойное изображение заменяется одиночным изображением.
Повреждение глазодвигательного нерва. Поскольку мы уже затронули эту тему в предыдущей лекции, будет представлено краткое изложение влияния поражения глазодвигательного нерва на движения глаз.
- Все экстраокулярные мышцы, кроме боковой прямой мышцы и верхней косой мышцы, будут денервированы и парализованы, и пациент не сможет поднять или прикрепить глаз ипсилатеральный к поврежденному глазодвигательному нерву.
- Также будет потеряна иннервация верхней мышцы глазного яблока и цилиарного ганглия (постганглионарная парасимпатическая иннервация сфинктера радужки и цилиарной мышцы). Следовательно, в денервированном глазу будет птоз, расширенный зрачок и боковое косоглазие.
Рисунок 8.5 |
Если поврежден левый глазодвигательный нерв,
- в состоянии покоя глаз отклонен вниз и в стороны (вдавлен и отведен) — боковое косоглазие — потому что боковая прямая мышца не имеет сопротивления.
- при попытке взглянуть вправо левая медиальная прямая мышца не будет сокращаться, чтобы привести левый глаз (т.е., он не будет перемещать глаз к носу, медиально).
Следовательно, в состоянии покоя и во время попытки правого бокового взгляда боковое косоглазие приведет к диплопии. При попытке привести глаз (т. Е. Смотреть вправо или во время конвергенции) левая латеральная прямая мышца расслабляется, и левый глаз отклоняется к средней линии, но не выходит за ее пределы.
Повреждение блокового нерва. При повреждении блокового нерва симптомы легкие. Опускание и боковое движение глаза может быть ослаблено и может вызвать диплопию при чтении или спуске по лестнице.Пациент может обратиться с наклоненной головой из-за того, что поврежденный глаз вытянут (т. Е. Повернут с отклонением верхней части глаза от носа) и немного приподнят из-за паралича верхней косой мышцы. При наклоне головы от пораженного глаза зрительная ось частично парализованного глаза совмещается со зрительной осью нормального глаза.
8.6 Клинический пример №1
Симптомы. Мужчина 65 лет страдает косоглазием медиального левого глаза (Рисунок 8.6, Отдых) и не может двигать своим левым глазом влево (Рисунок 6, слева). Его правый глаз имеет нормальную моторику, и его зрачковые рефлексы в норме. Его зрение в обоих глазах нормальное. У него нормальные ощущения на лице и теле, других двигательных симптомов нет.
Рисунок 8.6 |
Вы видите, что пациент
- имеет левое медиальное косоглазие
- имеет ограниченную подвижность в левом глазу (т. Е. Он перемещается к средней точке, когда он пытается смотреть влево)
- не может полностью отвести левый глаз
- может двигать своим правым глазом во всех направлениях.
Вы заключаете, что его функциональная потеря
- не сенсорный
- включает только один глаз
- может включать экстраокулярную мышцу или ее нижние двигательные нейроны
Сторона и уровень повреждения: как его симптомы
- не затрагивает функции ствола головного мозга
- ограничен левым медиальным косоглазием
вы делаете вывод, что повреждение касается
- латеральная прямая мышца ИЛИ
- отводящий нерв
- левая сторона (т.е., симптомы ипсилезионные)
Электрофизиологические тесты показывают, что левая латеральная прямая мышца чувствительна (т. Е. В норме). Вы делаете вывод, что поврежден левый отводящий нерв.
Повреждение отводящего нерва. Боковая прямая мышца будет денервирована и парализована, и пациент не сможет отвести глаз. Например, если поврежден левый отводящий нерв, левый глаз не будет отводить полностью (отодвигаться от носа влево, латерально).При попытке смотреть прямо перед собой левый глаз будет отклонен медиально к носу (медиальное косоглазие или ) из-за беспрепятственного действия медиальной прямой мышцы левого глаза. При попытке взглянуть влево левый глаз может отклониться до средней точки, но не за нее, потому что медиальная прямая мышца левого глаза расслаблена. Пациент может жаловаться на двоение в глазах или нечеткость зрения (диплопия) при взгляде в ипсилезионную сторону (т. Е. Влево) или при взгляде прямо вперед.
B. Верхние двигательные нейроны
Повреждение верхних мотонейронов не приводит к вялому параличу. Однако мышца не будет активирована в ответ, обычно контролируемый верхним двигательным нейроном (например, произвольные саккады, контролируемые лобным полем глаза). Однако мышца будет выполнять рефлекторные реакции (например, конвергенцию во время аккомодации или нистагм во время вращения головы) и ответы, контролируемые другими неповрежденными двигательными цепями глаза.
8.7 Клинический пример №2
Симптомы.Мужчина 65 лет страдает косоглазием слева посередине и не может двигать обоими глазами влево (рис. 8.7). Его зрение и зрачковые рефлексы в норме на оба глаза. У него нормальные ощущения на лице и теле, других двигательных симптомов нет.
Рисунок 8.7 |
Вы видите, что пациент
- имеет левое медиальное косоглазие
- имеет ограниченную подвижность в левом глазу (т. Е. Он перемещается к средней точке, когда он пытается смотреть влево)
- не может полностью отвести левый глаз
- не может переместить оба глаза влево.
Вы заключаете, что его функциональные потери
- не сенсорные
- задействуют оба глаза
- может включать верхние и нижние двигательные нейроны
Сторона и уровень повреждения: по симптомам
- медиальное косоглазие левого глаза
- невозможность выполнить боковой сопряженный взгляд взгляд влево
- функции ствола мозга
вы делаете вывод, что повреждение связано с
- отводит двигательные нейроны
- abducens interneurons (нарушение сопряженного бокового взора)
- левая сторона (т.е., симптомы паралича левого глаза ипсилезионные)
Нейровизуализационные тесты указывают на небольшой инфаркт (т. Е. Лакунарный удар) в области левого лицевого холмика. Вы делаете вывод, что поврежденная область включает ядро левой отводящей мышцы.
Повреждение отводящего ядра. В результате возникает аномалия сопряженных горизонтальных движений глаз, называемая боковым параличом взгляда . Когда глаза находятся в состоянии покоя, имеется медиальное косоглазие на ипсилатеральной стороне повреждения (что указывает на повреждение отводящего двигательного нейрона).Во время попытки бокового взгляда, оба глаза не могут быть перемещены за среднюю линию в ипсилезионном направлении (т. Е. В сторону повреждения). Поскольку левые интернейроны отводящей мышцы посылают аксоны к правым глазодвигательным нейронам, иннервирующим медиальную прямую мышцу правого глаза (рис. 8.2), неспособность смотреть влево влево предполагает поражение отводящего ядра. Попытка взглянуть в сторону в противоположном направлении (от поврежденной стороны) успешна. Обратите внимание на то, что нижние двигательные нейроны (т.например, отводящие двигательные нейроны), а также центр управления двигателем (т.е. интернейроны отводящих нервов) повреждаются, затрагиваются как рефлекторные , так и произвольные движения глаз в горизонтальной плоскости.
Пример влияния повреждения на медиальный продольный пучок представлен в Приложении.
8.8 Клинический пример №3
Симптомы. 65-летний мужчина был доставлен в отделение неотложной помощи, потому что он внезапно потерял способность говорить и не мог двигать правой стороной тела или лица.Он был описан как правша и принимал гипотензивные препараты. Обследование показало слабость его правого лица, отсутствие движений в правой руке и слабость в правой ноге со знаком Бабинского. Его речь была нелегкой. Когда его просили «посмотреть вправо», он не мог повернуть глаза вправо (рис. 8.8). Он мог двигать глазами в других направлениях. Снижение чувствительности по телу и лицу с правой стороны. Его зрение и слух были в пределах нормы.
Рисунок 8.8 |
Вы видите, что глаза пациента
- направлены влево в состоянии покоя (т.е. демонстрируют предпочтение левого взгляда)
- иметь полную подвижность при взгляде вверх-вниз и влево
- не может двигаться вместе вправо (т.е., оба глаза останавливаются в среднем положении).
Вы заключаете, что его функциональная потеря
- не сенсорный
- включает правую гемиплегию (т.е. он не может двигать правым телом или лицом)
- включает афазию Брока (то есть его речь неглубокая)
- включает в себя неспособность обоих глаз смотреть в сторону вправо
Сторона и уровень повреждения: как его симптомы
- не затрагивает нижние двигательные нейроны или мышцы
- вовлекают верхние двигательные нейроны (т.э., сопряженные боковые движения глаз)
- включают корковые функции (например, гемиплегию и афазию)
вы делаете вывод, что повреждение связано с
- каудально-лобная кора, включая лобное поле глаза
- левая сторона (т. Е. Потеря правого бокового взгляда и правая гемиплегия и афазия)
Нейровизуализационные тесты указывают на инфаркт ветвей медиальной мозговой артерии, кровоснабжающей боковую поверхность левой лобной коры.
Повреждение цепи произвольных саккад. Повреждение лобного кортикального поля глаза и среднего мозга (верхний бугорок) вызывает произвольные и рефлекторные саккады, особенно в горизонтальной плоскости. Сразу после одностороннего повреждения лобного кортикального поля глаза возникает неспособность произвольно инициировать горизонтальное движение глаза в направлении, противоположном (от) стороне поражения. То есть сразу после поражения правой лобной доли оба глаза не могут быть перемещены добровольно, влево за среднюю линию.Однако оба глаза будут двигаться влево за среднюю линию для вестибулярной стимуляции. Оба глаза также могут быть направлены в сторону, ипсилатеральную по отношению к поражению, и могут иметь тенденцию отклоняться в сторону поражения, когда глаза находятся в состоянии покоя. Дефицит исчезает со временем, если повреждение локализовано в лобном кортикальном поле глаза и не затрагивает верхний холмик.
8.9 Клинический пример № 4
Симптомы. В реанимацию доставлен 55-летний мужчина. Он имел избыточный вес и, как сообщается, обычно был правшой, заядлым курильщиком и пьющим.Он потерял сознание во время игры в баскетбол, а когда проснулся, выглядел сбитым с толку. При осмотре в отделении неотложной помощи он был в сознании, но не выполнял никаких команд и не мог повторять. Он мог имитировать жесты и мог добровольно смотреть влево и вправо (рис. 8.9). Его взгляд следил за пером, движущимся вправо, плавным движением преследования. Однако его глаза стали резкими и резкими в средней точке, когда он пытался следить за пером, когда оно двигалось влево.
Рисунок 8.9 | |
Вы замечаете, что глаза пациента
- имел тенденцию двигаться в состоянии покоя
- иметь полную подвижность при выполнении саккад
- не может плавно отслеживать визуальную цель, движущуюся влево
Вы заключаете, что его функциональная потеря
- не сенсорный
- включает афазию Верника (I.е., нарушение понимания и невозможность повторения)
- предполагает отказ от плавного преследования влево
Сторона и уровень повреждения: как его симптомы
- не затрагивает нижние двигательные нейроны или мышцы
- вовлекают верхние двигательные нейроны (т. Е. Сопряженные боковые движения глаз)
- вовлекают корковые функции (т. Е. Афазию)
вы делаете вывод, что повреждение связано с
- височно-теменная кора, включая зону Верника
- левая сторона (т.е., афазия и отсутствие плавного преследования влево)
Нейровизуализационные тесты указывают на инфаркт ветвей левой медиальной мозговой артерии, кровоснабжающей каудальную верхнюю височную извилину и нижнюю теменную извилину.
Повреждение цепи плавного преследования: Повреждение височного поля глаза вызывает дефицит способности фиксировать объекты и отслеживать их. Попытки зафиксировать цель будут сведены на нет из-за сильной нестабильности и блуждания взгляда.При попытке следовать за объектом, движущимся в направлении (ипсилатеральном к) стороне поражения, отслеживающие движения скорее отрывистые, чем плавные. Обратите внимание, что схема плавного преследования включает двойное пересечение, а височное поле глаза контролирует ипсилатеральные движения глаз (т.е. правая кора головного мозга контролирует плавное преследование вправо). Когда височное поле глаза повреждено, два глаза могут следовать за визуальной целью в ипсилезионном направлении; но делает это с помощью произвольной схемы саккад.То есть, если лобные корковые поля глаза не повреждены, глаза могут быть перемещены произвольно (управляемая саккада) к интересующему объекту, ипсилатеральному по отношению к поражению. Однако в этом случае движения будут резкими, в отличие от движений глаз при плавном преследовании. Отслеживание визуальных целей, противоположных поражению, будет плавным.
8.10 Резюме
В этой главе рассматриваются способы, которыми произвольные движения глаз инициируются корковой активностью головного мозга и задействуют больше структур контроля моторики глаз, чем простые глазные рефлексы.Области коры инициируют движения глаз и работают через окулярно-моторные центры ствола головного мозга, чтобы вызвать реакцию, то есть между корой головного мозга и экстраокулярными моторными ядрами нет нет прямых связей. Система плавного преследования использует ядро моста, мозжечок и вестибулоокулярный рефлекторный путь для выполнения движений глаз для отслеживания визуальных целей. Система произвольных саккад аналогична другим произвольным моторным системам в том, что касается задействования областей лобной коры для инициирования реакции и косвенного влияния на моторные нейроны через нижние структуры управления моторикой (т.е., вертикальный и горизонтальный центры взора). Центры взгляда функционируют, чтобы координировать и контролировать активность двигательных нейронов, чтобы гарантировать, что экстраокулярные мышцы действуют синергетически, создавая сопряженные саккады.
Проверьте свои знания
В чем из следующего участвует парамедианная ретикулярная формация моста?
A. Вестибулярный нистагм
Б. Оптокинетический нистагм
С.Саккады
D. Плавное преследование
E. Жилье
В чем из следующего участвует парамедианная ретикулярная формация моста?
A. Вестибулярный нистагм. Этот ответ НЕПРАВИЛЬНЫЙ.
Вестибулярный нистагм вызывается стимуляцией вестибулярных рецепторов и затрагивает структуры вестибулоокулярного пути ответа.
Б. Оптокинетический нистагм
C. Saccades
D. Плавное преследование
E. Жилье
В чем из следующего участвует парамедианная ретикулярная формация моста?
A. Вестибулярный нистагм
B. Оптокинетический нистагм. Этот ответ НЕПРАВИЛЬНЫЙ.
Эти движения глаз вызываются медленно движущимися визуальными объектами.
C. Saccades
D. Плавное преследование
E. Жилье
В чем из следующего участвует парамедианная ретикулярная формация моста?
A. Вестибулярный нистагм
Б. Оптокинетический нистагм
C. Saccades Ответ ПРАВИЛЬНЫЙ!
Нейроны лобного поля глаза посылают управляющие сигналы парамедиальной ретикулярной формации моста для произвольных горизонтальных движений глаз (т.е.е., направить взгляд на интересующий объект или приказать направить взгляд влево или вправо).
D. Плавное преследование
E. Жилье
В чем из следующего участвует парамедианная ретикулярная формация моста?
A. Вестибулярный нистагм
Б. Оптокинетический нистагм
C. Saccades
Д.Плавное преследование. Этот ответ НЕПРАВИЛЬНЫЙ.
Парамедиальная ретикулярная формация моста не является частью гладкого пути преследования, который включает дорсальные ядра моста, мозжечок и структуры вестибулоокулярного пути.
E. Жилье
В чем из следующего участвует парамедианная ретикулярная формация моста?
A. Вестибулярный нистагм
Б.Оптокинетический нистагм
C. Saccades
D. Плавное преследование
E. Размещение Этот ответ НЕПРАВИЛЬНЫЙ.
Парамедиальная ретикулярная формация моста не является частью нервной цепи аккомодации. Например, он не участвует в схождении двух глаз.
57-летний мужчина с высоким кровяным давлением в анамнезе просыпается с ужасной головной болью.Его глаза имеют тенденцию блуждать, и когда его просят отслеживать перо, движущееся влево, оба глаза двигаются короткими, отрывистыми шагами. Напротив, оба глаза движутся плавно, когда его глаза отслеживают перо, движущееся вправо. Учитывая историю болезни пациента, планируется радиологическое исследование, чтобы определить, произошел ли инсульт. Что из следующего определяет область инфаркта?
A. Левый отводящий нерв
Б. Медиальный продольный пучок левый
С.Лобная доля правая
D. Височная доля правая
E. Левая височная доля
57-летний мужчина с высоким кровяным давлением в анамнезе просыпается с ужасной головной болью. Его глаза имеют тенденцию блуждать, и когда его просят отслеживать перо, движущееся влево, оба глаза двигаются короткими, отрывистыми шагами. Напротив, оба глаза движутся плавно, когда его глаза отслеживают перо, движущееся вправо. Учитывая историю болезни пациента, планируется радиологическое исследование, чтобы определить, произошел ли инсульт.Что из следующего определяет область инфаркта?
A. Левый отводящий нерв. Ответ НЕПРАВИЛЬНЫЙ.
В случае повреждения левый глаз нельзя было бы сдвинуть влево даже резкими движениями.
Б. Медиальный продольный пучок левый
С. Лобная доля правая
D. Височная доля правая
E. Левая височная доля
57-летний мужчина с высоким кровяным давлением в анамнезе просыпается с ужасной головной болью.Его глаза имеют тенденцию блуждать, и когда его просят отслеживать перо, движущееся влево, оба глаза двигаются короткими, отрывистыми шагами. Напротив, оба глаза движутся плавно, когда его глаза отслеживают перо, движущееся вправо. Учитывая историю болезни пациента, планируется радиологическое исследование, чтобы определить, произошел ли инсульт. Что из следующего определяет область инфаркта?
A. Левый отводящий нерв
B. Левый медиальный продольный пучок. Ответ НЕПРАВИЛЬНЫЙ.
Если бы он был поврежден, левый глаз не сместился бы вправо, пытаясь отслеживать объект, движущийся вправо.
С. Лобная доля правая
D. Височная доля правая
E. Левая височная доля
57-летний мужчина с высоким кровяным давлением в анамнезе просыпается с ужасной головной болью. Его глаза имеют тенденцию блуждать, и когда его просят отслеживать перо, движущееся влево, оба глаза двигаются короткими, отрывистыми шагами.Напротив, оба глаза движутся плавно, когда его глаза отслеживают перо, движущееся вправо. Учитывая историю болезни пациента, планируется радиологическое исследование, чтобы определить, произошел ли инсульт. Что из следующего определяет область инфаркта?
A. Левый отводящий нерв
Б. Медиальный продольный пучок левый
C. Правая лобная доля. Ответ НЕПРАВИЛЬНЫЙ.
Если бы он был поврежден, это не помешало бы плавному преследованию, поскольку он контролирует саккады влево.
D. Височная доля правая
E. Левая височная доля
57-летний мужчина с высоким кровяным давлением в анамнезе просыпается с ужасной головной болью. Его глаза имеют тенденцию блуждать, и когда его просят отслеживать перо, движущееся влево, оба глаза двигаются короткими, отрывистыми шагами. Напротив, оба глаза движутся плавно, когда его глаза отслеживают перо, движущееся вправо. Учитывая историю болезни пациента, планируется радиологическое исследование, чтобы определить, произошел ли инсульт.Что из следующего определяет область инфаркта?
A. Левый отводящий нерв
Б. Медиальный продольный пучок левый
С. Лобная доля правая
D. Правая височная доля. Ответ НЕПРАВИЛЬНЫЙ.
Правая височная доля содержит нейроны, которые контролируют плавное преследование вправо.
E. Левая височная доля
57-летний мужчина с высоким кровяным давлением в анамнезе просыпается с ужасной головной болью.Его глаза имеют тенденцию блуждать, и когда его просят отслеживать перо, движущееся влево, оба глаза двигаются короткими, отрывистыми шагами. Напротив, оба глаза движутся плавно, когда его глаза отслеживают перо, движущееся вправо. Учитывая историю болезни пациента, планируется радиологическое исследование, чтобы определить, произошел ли инсульт. Что из следующего определяет область инфаркта?
A. Левый отводящий нерв
Б. Медиальный продольный пучок левый
С.Лобная доля правая
D. Височная доля правая
E. Левая височная доля. Ответ ПРАВИЛЬНЫЙ!
Нейроны левой височной доли (средняя верхняя и средняя височные извилины) участвуют в обнаружении движения объектов в пространстве и в управлении отслеживающими движениями глаз во время плавного преследования. Следящее движение влево дергается, потому что лобное поле глаза используется для направления движения глаз в саккадах. Два глаза перемещаются влево, и если объект не находится в поле зрения, глаза совершают еще одну саккаду, чтобы направить их к ожидаемому положению движущегося объекта.
ПРИЛОЖЕНИЕ К ГЛАЗНЫМ МОТОРНЫМ СИСТЕМАМ И УПРАВЛЕНИЮ
Этот раздел предназначен для тех, кто желает использовать дополнительные «клинические случаи» для проверки своих знаний о моторных функциях глаза.
Симптомы. Пациент посещает своего лечащего врача по настоянию жены.Она заметила, что его левое веко слегка опущено, а лицо покраснело. Она опасалась, что он мог пострадать от инсульта. При осмотре было отмечено, что его левый зрачок был намного меньше, чем его правый (Рисунок 8.A.1), но реагировал на свет напрямую и согласованно. Физикальное обследование определяет, что прикосновение, вибрация, положение и болевые ощущения являются нормальными для всего тела и лица. Других двигательных симптомов нет.
Рисунок 8.A1 | |
Вы видите, что у пациента
- без потери чувствительности кожи в области лица
- без потери подвижности глаза
- миоз (сужение зрачка)
- псевдоптоз (легкое опущение век)
- промывка левой стороны лица
Вы пришли к выводу, что функциональная потеря его левого глаза составляет
.
- не сенсорный
- дисфункция вегетативной моторики
Затронутые пути: вы пришли к выводу, что повреждены конструкции на следующем пути:
- симпатическая иннервация лица
Сторона и уровень повреждения: как эти симптомы
- задействует только моторную функцию
- вовлекают симпатическую иннервацию
- не связаны с другими диэнцефальными функциями или функциями ствола головного мозга
- включает только один глаз
- связаны с потерей расширения зрачка
вы делаете вывод, что повреждение
- включает аксоны верхнего шейного ганглия
- находится в ветви симпатического нерва, иннервирующего лицо
- находится на левой стороне (т.е., симптомы ипсилезионные)
Симпатическая иннервация глаза. Синдром Хорнера — это совокупность симптомов, которая включает миоз, псевдоптоз и энофтальмоз (запавшее глазное яблоко). Это характерно для поражения симпатической иннервации лица, обеспечиваемой верхним шейным ганглием. Этот синдром также возникает, когда гипоталамический выход к симпатическим преганглионарным нейронам в латеральном роге в точках от Т1 до Т3 прерывается или когда передние корешки от Т1 до Т3 повреждены.
Симптомы. 35-летняя женщина жалуется, что у нее двоится в глазах, когда она пытается смотреть вправо. Когда она смотрит прямо перед собой, оба ее глаза принимают нормальное положение (рисунок 8.A.2). Она может смотреть вверх, вниз и влево обоими глазами. Однако она не может привести левый глаз (т. Е. Переместить его вправо). Оба ее глаза сходятся, когда визуальная цель приближается к ее глазам. Ее зрение и зрачковые рефлексы в норме на оба глаза. Чувствительность лица и тела нормальная, других двигательных симптомов нет.
Рис. 8.A2 | |
Вы видите, что глаза пациента
- принять нормальное положение, если смотреть прямо
- иметь полную подвижность при взгляде вверх-вниз и влево
- не может двигаться вместе вправо (т.е. левый глаз перемещается в среднее положение).
- сходятся во время размещения
Вы заключаете, что ее функциональная потеря
- не сенсорный
- не проявляется косоглазием, когда глаза находятся в положении покоя
- затрагивает левый глаз только при попытке взглянуть сбоку вправо
- не является боковым параличом взгляда, потому что левый глаз может быть отведен при взгляде влево
- не является параличом левой медиальной прямой мышцы живота, потому что левый глаз может быть приведен во время конвергенции и не проявляет латерального косоглазия в покое.
Сторона и уровень повреждения: как ее симптомы
- не затрагивают нижние двигательные нейроны или мышцы (т. Е. Левый глаз может присоединяться во время конвергенции)
- вовлекают верхние двигательные нейроны (т. Е. Сопряженные боковые движения глаз)
вы делаете вывод, что повреждение касается
- медиальный продольный пучок (т. Е. Отводящее ядро не задействовано)
- левая сторона (т.е., симптомы ипсилезии для левого глаза)
Нейровизуализационные тесты показывают демиелинизацию медиального продольного пучка с левой стороны.
Повреждение медиального продольного пучка. Медиальный продольный пучок (MLF) представляет собой волоконный тракт, который частично содержит аксоны вестибулярных ядер и контралатеральных отводящих интернейронов. Повреждения в MLF приводят к нарушению сопряженных горизонтальных движений глаз, которое называется межъядерной офтальмоплегией .Медиальная прямая мышца, ипсилатеральная по отношению к поврежденному MLF, не функционирует во время бокового взгляда в противоположном направлении. Когда глаза находятся в состоянии покоя, оба глаза направлены вперед в «нормальном» положении. Если повреждение одностороннее, оба глаза могут быть перемещены в ипсилезионном направлении во время попытки бокового взгляда (т. Е. Влево, если поврежден левый медиальный продольный пучок). В отличие от этого, ипсилезионный глаз (то есть левый глаз, ипсилатеральный по отношению к отрезанному левому тракту) не может быть перемещен за среднюю линию во время попытки контралеверального (правого) бокового взгляда.
Рисунок 8.A3 | |
Вспомните, что левый MLF переносит аксоны правых отводящих нейронов к левым глазодвигательным нейронам, которые контролируют медиальную прямую мышцу левого глаза (Рисунок 8.А.3). Также помните, что сокращение медиальной прямой мышцы левого глаза направляет левый глаз в нос (т. Е. Контралатерально вправо).
Оба глаза приводятся при конвергенции, поскольку аксоны от супраокуломоторной области к глазодвигательным нейронам, контролирующим медиальные прямые мышцы двух глаз, не затрагиваются поражениями MLF.
[1] Обратите внимание, что каждый глазодвигательный нерв контролирует экстраокулярные мышцы своего ипсилатерального глаза, то есть правый нерв контролирует верхнюю и нижнюю косую мышцу, а также верхнюю и нижнюю прямую мышцу правого глаза.
[2] Для любопытных, центр вертикального взгляда расположен в ростральном интерстициальном ядре медиального продольного пучка и, по мнению некоторых, также в интерстициальном ядре Кахаля.
[3] Это все, что вам нужно знать о роли базального ганглия в моторных задачах глаза.
[4] Не нужно запоминать это.
[5] См. Сноски 3 и 4 выше.
[6] Напомним, что задняя теменная кора является частью дорсального зрительного потока, который определяет «где» зрительной сцены (т.е.е., расположение и движение визуальной цели).
[7] Обратите внимание, что это не согласуется с Nolte, pg. 521, рис. 21-15, который идентифицирует экстрастриатную кору как направление корковых нейронов, контролирующих плавное преследование.
[8] Вспомните из лекций о зрительной системе, что эти области коры, MST и MT, являются частью зрительного сенсорного контура, участвующего в определении «где» зрительного стимула.
[9] Для любопытных, аксоны DLPN заканчиваются флоккулюсом, парафлокулюсом и червем мозжечка.
[10] парамедианная ретикулярная формация моста и отводящие интернейроны координируют деятельность антагонистических мышц, участвующих в горизонтальных движениях глаз во время саккад.
.

 Clio Neurol Neurosurg
Clio Neurol Neurosurg Ann Neurol 1983;13:143-148.
Ann Neurol 1983;13:143-148.
 Пациенты часто компенсируют это, поворачивая голову на пораженную сторону.
Пациенты часто компенсируют это, поворачивая голову на пораженную сторону.



 Присоединяется к склере глаза кзади от латеральной прямой мышцы живота
Присоединяется к склере глаза кзади от латеральной прямой мышцы живота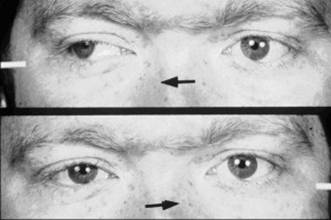 Нет очевидного влияния ориентации глазного яблока в покое. Однако пациент будет жаловаться на диплопию (двоение в глазах) и может развить наклон головы в сторону от места поражения.
Нет очевидного влияния ориентации глазного яблока в покое. Однако пациент будет жаловаться на диплопию (двоение в глазах) и может развить наклон головы в сторону от места поражения.