Первичный билиарный цирроз печени
Инструментальные визуализирующие методы диагностики выполняются для исключения вероятности билиарной обструкции.
У пациентов с циррозом печени, осложненным
портальной гипертензией
, выявляются такие признаки, как: повышение эхогенности печени, наличие коллатералей, варикозно-расширенные вены,
асцит
. У 10-15% пациентов с первичным билиарным циррозом обнаруживается портальная лимфоаденопатия.
- УЗИ.
С помощью этого метода можно выявить коллатеральное кровообращение, варикозные вены пищевода. УЗИ позволяет определить размеры и структуру печени и селезенки, наличие асцитической жидкости в брюшной полости, диаметр воротной вены, печеночных вен и нижней полой вены; выявить места сдавления воротной и нижней полой вены.
Больным, находящимся на поздней стадии первичного билиарного цирроза, УЗИ проводится каждые 6 месяцев для исключения возникновения злокачественных новообразований.
Ультразвуковые признаки
портальной гипертензии:
- Расширение и появление извитости хода воротной, селезеночной и верхней брыжеечной вен.
- Варикозное расширение просвета вен верхнего отдела желудка с утолщением его стенок.
- Увеличение размеров печени и селезенки.
- Появление портокавальных коллатералей.
Асцит
.
- Компьютерная томография — КТ.
Это исследование позволяет получить информацию о величине, форме, состоянии сосудов печени, плотности паренхимы органа. Визуализация внутрипеченочных сосудов печени зависит от соотношения их плотности к плотности паренхимы печени. Так, в норме сосудистые стволы печени визуализируются в виде овальных и вытянутых образований, однако при снижении плотности печени изображения сосудов сливаются с паренхимой.
- Магнитнорезонансная томография — МРТ.
Магнитнорезонансная томография позволяет получить изображение паренхиматозных органов брюшной полости, крупных сосудов, забрюшинного пространства. С помощью этого метода можно диагностировать заболевания печени и других органов; определить уровень блокады портального кровообращения и степень выраженности коллатерального кровотока; состояние отводящих вен печени и наличие асцита; оценить функцию спленоренального анастомоза после хирургического лечения.
- Эзофагогастродуоденоскопия.
Проводится у пациентов, находящихся на поздней стадии первичного билиарного цирроза. У этих больных формируются варикозно-расширенные вены пищевода и желудка. Скрининг могут проходить и больные с низким содержанием тромбоцитов в крови, спленомегалией.
Кроме того, с помощью этого исследования можно определить тяжесть трофических изменений слизистой пищевода и стенки вен, а также выявить факторы риска возникновения кровотечений (расширение пищевода, эрозивный эзофагит, телеангиэктазии и красные маркеры: пятна «красной вишни», гематоцистные пятна).
- Биопсия печени.
Биопсия печени при подозрении на первичный билиарный цирроз проводится для установления или подтверждения диагноза. Кроме того, в ходе этого исследования можно уточнить стадию заболевания и оценить прогноз.
Уже на начальной стадии заболевания обнаруживаются признаки поражения мелких (междольковых) желчных протоков диаметром 40-80 мм. Самыми ранними проявлениями хронического деструктивного холангита являются: повреждение базальной мембраны и реактивная гиперплазия эпителия желчных протоков. Портальный тракт инфильтрирован лимфоцитами, плазматическими клетками эозинофилами. Вокруг желчных протоков можно обнаружить гранулемы. По мере прогрессирования патологического процесса гистологические изменения в ткани печени становятся характерными для таковых, которые наблюдаются при фиброзе и циррозе печени.
По характеру гистологических изменений (критерии Ludwig et al и Scheuer) выделяют 4 стадии первичного билиарного цирроза:
- I стадия.
Начальная стадия (стадия воспаления). Характеризуется лимфоплазмоклеточной инфильтрацией портальных трактов, разрушением эпителия желчных протоков и базальной мембраны.
- II стадия.
Стадия прогрессирующего воспаления. Портальные тракты расширяются, развивается перипортальный фиброз. Могут обнаруживаться очаги воспаления, расположенные перипортально. Происходит пролиферациятмелких желчных протоков.
- III стадия.
Возникает септальный фиброз. Обнаруживаются признаки активного воспалительного процесса. Портальные тракты запустевают и замещаются рубцовой тканью. Возникают некрозы паренхимы.
- IV стадия.
Цирроз. В печени появляются узлы регенерации. Выявляются очаги воспаления разной степени выраженности. Гистологические признаки цирроза печени: фиброзные тяжи и микроузлы или псевдодоли.
- I стадия.
Билиарный цирроз печени – причины, симптомы и лечение
Содержание статьи
Заболевания печени развиваются долгое время и могут не проявляться болью, так как орган не имеет нервных окончаний. При заболеваниях печени неприятные симптомы можно заметить, исходя из нарушения функции ЖКТ и желчного пузыря, так как эти органы тесно связаны с работой печени. Следует узнать, как проявляются симптомы первичного билиарного цирроза и как лечить болезнь.
Билиарный цирроз – что это такое
Печеночный билиарный цирроз – это хроническое заболевание, которое постепенно прогрессирует и проявляется замещением здоровой ткани органа на фиброзные образования. Долгий период патологическое состояние не подозревается. На поздних стадиях возникают мелкие печеночные знаки, портальная гипертензия и печеночная энцефалопатия.


Подозревать начинают заболевание после проведения УЗИ, сдачи анализов крови. Для полного уточнения необходимо провести биопсию печени. Больному показан щадящий и правильный образ жизни. При наличии терминальной стадии необходимо провести трансплантацию печени. Патология относится к тяжелым заболеваниям, требующим тщательного контроля.
В чем опасность болезни
В группу риска по заболеваемости попадают женщины после 40 лет, в особенности, если имеется наследственный отягощающий фактор. Мужчины реже страдают от заболевания.
До сих пор доподлинно не известны причины появления первичного билиарного цирроза печени. Суть болезни заключается в поражении митохондриальных печеночных включений. Постановка диагноза на ранних стадиях сильно осложнена, ведь больной орган не дает о себе знать, пока патология не достигнет серьезного развития.
Заподозрить неладное можно только по анализам крови, если человек периодически делает биохимию крови.


Стадии печеночной патологии
Патология делится на два вида, в зависимости от первопричины. Бывает билиарный цирроз первичный и вторичный. Также заболевание имеет 4 стадии развития:
- Первая степень проявляется редкими приступами холестаза, когда желчь хуже эвакуируется из желчного пузыря. Обычно течение бессимптомное, поэтому люди редко обращаются за помощью к врачу. На этой стадии недуг обнаруживают случайно, в ходе ежегодного профилактического обследования. Название стадии – дуктальная.
- Вторая степень характеризуется патологическими нарушениями в функциональности желчевыводящих протоков. Возникает нарушение их проходимости. В результате печень воспаляется, а здоровые ткани замещаются фиброзными включениями. Название стадии – дуктуллярная.
- При возникновении третьей степени патологии происходит склерозирование печеночных протоков, что вызывает отмирание печеночных клеток. Фиброзная ткань постепенно замещает гепатоциты. Клетки печени стремительно разрушаются. При развитии третьей стадии больной обычно уже ощущает недомогание, что становится причиной обращения к врачу. Название стадии – фиброз.
- Терминальная стадия характеризуется циррозом, пациент чувствует сильное ухудшение здоровья. На этом этапе необходимо принять срочные медицинские меры, иначе человек умрет.
Единственная рабочая и радикальная мера терапии – пересадка печени.
Причины возникновения
Современные гастроэнтерологи склоняются во мнении, что первичный билиарный цирроз печени связан с аутоиммунными нарушениями в организме. Болезнь имеет связь с наследственностью, если в роду кто-то им болел, то высока вероятность проявлений у детей и родственников. Также аутоиммунное нарушение связано с такими аутоиммунными нарушениями, как тиреоидит Хашимото, синдром Шегрена, ревматоидный артрит.


Предрасполагающие факторы, способствующие появлению болезней печени, включают любые нарушения со стороны функции желчного пузыря – деформация желчных протоков, ЖКБ, наличие печеночной опухоли, увеличение лимфоузлов в печени, появление кист в желчных протоках, гнойный холангит в анамнезе.
Некоторые виды бактерий способны запустить неблагоприятный аутоиммунный процесс. Если пациент подхватил грамотрицательную инфекцию, которая может спровоцировать появление митохондриальных антигенов, что вызовет первичный билиарный цирроз печени. Вторичная форма заболевания развивается исключительно на фоне тех заболеваний, которые спровоцировали ухудшение состояния – атрезии и конкременты в желчевыводящих путях, рак внепеченочных желчных путей, муковисцидоз или киста холедоха.
Клинические проявления
В зависимости от формы цирроза печени, признаки будут несколько отличаться. При первичном билиарном циррозе печени возникают такие симптомы:
- Периодический зуд кожи. Преимущественно неприятные ощущения возникают в период ночного сна и усиливаются при контакте с раздражающими веществами – шерстяным одеялом либо после приема душа. Периодический зуд может длиться долго. Если больной будет долго игнорировать этот симптом, клиническая картина со временем ухудшится.
- Кожа окрашивается в темно-коричневый цвет. Темнеет преимущественно область крупных суставов, подмышечные впадины. Со временем коричневый цвет приобретает вся телесная поверхность.
- На веках появляются плоские бляшки, новообразования в количестве нескольких штук. Эти образования называются ксантелазмами и возникают преимущественно в области груди, ладоней, ягодиц и локтей.
- Часто на фоне билиарной печеночной патологии в размерах увеличивается селезенка.
- Затем возникают классические симптомы, указывающие на гепатобилиарное расстройство – боль в области правого подреберья, неприятные ощущения в мышцах, по утрам во рту возникает горький привкус, а также слегка повышается температура тела.
Когда заболевание стремительно прогрессирует, все вышеуказанные симптомы нарастают. У больного практически полностью исчезает аппетит, а зуд кожи значительно усиливается. Зудящие ощущения связаны с избыточным содержанием показателей билирубина в крови. На пигментированных участках кожи происходит явление гиперкератоза, также возникает сильная отечность. Пальцевые фаланги сужаются.


Боль в правом подреберье становится нестерпимой и на фоне этого явления возникает варикозное расширение вен пищевода и желудка. Тяжелое осложнение сопровождается внутренними геморрагиями. Развивается гиповитаминоз, так как усвоение жизненно важных микроэлементов и витаминов затруднено. Также возникает увеличение лимфатических узлов, сопровождаемое серьезными сбоями в системе пищеварения.
При вторичной форме билиарного цирроза печени возникают такие жалобы:
- Зуд тела усиливается настолько, что даже при начальном течении билиарного цирроза возникает постоянный дискомфорт.
- Постоянно болит правый бок. При пальпации специалист отмечает болезненность и уплотнение структуры печени.
- Кожа, слизистая оболочка рта и склеры приобретают яркий желтый цвет, каловые массы обесцвечиваются, а моча темнеет.
- Температура тела повышается до 38 градусов.
- При вторичной форме осложнения от билиарного цирроза печени возникают значительно раньше и проявляются в виде печеночной недостаточности и портальной гипертонии.
Снижение массы тела и постоянная утомляемость являются общими признаками, которые должны насторожить пациента. При малейших ухудшениях необходимо обращаться за лечением к врачу.
Лечение заболевания
Методы терапии с заболеванием подбираются индивидуально. Схема лечения зависит от типа билиарного цирроза и стадии развития. Обычно на начальных этапах показана диета и прием препаратов. При возникновении терминальной стадии билиарного цирроза необходимо провести трансплантацию органа. Так как заболевание тяжелое и опасное, требуется тщательный подход в лечении, как со стороны врача, так и самого больного. Самовольные отклонения от назначенной схемы недопустимы.
Традиционная терапия
При возникновении первичного билиарного цирроза у пациента сильно повышен билирубин в крови, холестерин и щелочная фосфатаза. Используют медикаменты, обладающие гепатопротекторными и желчегонными свойствами. Хорошо справляется с поставленной задачей средство на основе урсодезоксихолевой кислоты. Примеры – Урсохол, Урсосан. Такие препараты выводят желчь, снижают показатели билирубина и в случае с билиарный циррозом замедляют скорость распада гепатоцитов.


Среди гепатопротекторов также используют эссенциальные фосфолипиды, лецитин, желчегонные средства на основе бессмертника песчаного, кукурузных рылец, экстракта артишока (примеры – Фламин, Эссенциале-Н, Хофитол). Помогает в борьбе с разрушением печеночных клеток средство на основе силимарина – Карсил. Эти медикаменты нужно принимать постоянно, но по очередности. Курсы лечения должен расписать врач. Средства, помогающие унять зуд – блокаторы гистамина, Галоксин, Колестипол. При развитии асцита назначают мочегонные лекарства.
Также лечение направлено на нормализацию самочувствия пациента. Больному выписывают витаминно-минеральные комплексы, которые нужно пить ежедневно. Важно получать необходимое количество жирорастворимых витаминов Е, Д3, К, А. Их выписывают больному в качестве монопрепаратов. Для снижения уровня холестерина показаны статины. Если есть возможность снизить показатели диетой, лучше статины принимать в крайнем случае, так как у них имеется гепатотоксическое действие.
Хирургическое вмешательство
При развитии четвертой стадии (самого цирроза), поможет только трансплантация печени. Донора нужно искать заранее, даже при наличии более легкой стадии, ведь заболевание прогрессирует неизбежно. Обычно пациенты неплохо переносят операцию, ведь она существенно повышает шансы на выживание.


Помимо пересадки могут быть назначены другие виды хирургии, в особенности, если билиарный цирроз является вторичным:
- Удаление желчного пузыря. Необходимо провести только в том случае, если патологию вызвала ЖКБ.
- Хирургическое устранение новообразования доброкачественного или злокачественного типа. Это делают в обязательном порядке, так как опухоль сдавливает печень, перекрывая желчный отток, что мешает в терапии цирроза.
- Трансюгулярное внутрипеченочное портосистемное шунтирование. Этот вид вмешательства проводят с целью снижения давления в портальной вене методом снижения количества циркулирующей крови. Это устранит внутреннее кровотечение и предупредит возникновение отека брюшной полости – асцита.
Рецепты народной медицины
Не рекомендуется отказываться от пересадки печени или консервативного медикаментозного лечения. Самостоятельная терапия может быть опасной и привести к летальному исходу. Среди домашних методов можно использовать желчегонные и гепатопротекторные травы. Каждый рецепт следует обсуждать с лечащим врачом.


Для улучшения функции печени и желчного пузыря полезно пить настои, чаи на основе ромашки, листьев одуванчика, кукурузных рылец, бессмертника песчаного. Спиртовые настойки делать не рекомендуют, так как алкоголь нагружает печень, снижая функции поврежденного органа.
Классическая схема приготовления отвара выглядит таким образом:
- Столовую ложку сухого сбора заливают 200 мл кипятка.
- Смесь ставят закипать на водяной бане в течение 10 минут.
- Затем отвар процеживают.
- Когда напиток остынет, его принимают сразу после еды несколько раз в сутки.
Если не наблюдается улучшений, от народной терапии необходимо отказаться.
Диетотерапия
Схема питания для коррекции состояния при билиарном циррозе печени важна. Без изменения рациона эффект от консервативного лечения будет снижен. Пациент должен питаться дробно, небольшими порциями с исключением большого количества животных жиров, белка и вредных продуктов. Запрещены жареные, жирные, острые и соленые блюда. Необходимо отказаться от выпечки, кондитерских изделий, кофе, копченостей, полуфабрикатов и консервов.


Основа рациона – каши на воде. Источники жиров – растительные, в ограниченном количестве. Белковая пища – не жирная и также ограничена. Пациент переходит преимущественно на растительное питание с преобладанием углеводов. Можно есть фрукты и овощи.
Прогнозы после лечения
При билиарном циррозе для многих прогноз является неутешительным. Если с момента обнаружения патологии не удалось провести пересадку печени, длительность жизни не превышает 8 лет. В редких случаях некоторые пациенты могут прожить в течение 20 лет. После пересадки печени прогноз неплохой. 4 из 5 пациентов живут без осложнений в течение 5 лет. Примерно у 15% больных после операции возникает рецидив. У ребенка и человека пожилого возраста шансы на выживание ниже.
Профилактика билиарного цирроза
Специфического способа предупредить грозную болезнь не существует. Здравая рекомендация включает исключение вредных привычек, нормализацию образа жизни и рациона. Рекомендуется проходить ежегодные обследования у врача, чтобы своевременно выявить возможную болезнь.
Выводы
Билиарный цирроз печени – тяжелая патология, требующая пересадки органа. На начальных этапах развития пациент должен использовать медикаменты, облегчающие симптомы болезни. После пересадки прогноз утешительный.
Билиарный цирроз печени: симптомы, лечение, диагностика
Когда поражаются желчные протоки, а печеночные структуры заменяются фиброзной тканью, развивается билиарный цирроз печени. Различают первичный и вторичный типы недуга. Заболевание сопровождается болью в правом боку, желтушностью кожи, повышением температуры. Патология опасна такими осложнениями, как печеночная остеодистрофия, стеаторея, гипотиреоидизм, авитаминоз. При первых симптомах следует обратиться к врачу, который назначит лекарства, диету, народные средства и даст профилактические рекомендации.

Причины и развитие недуга
Первичный билиарный цирроз печени по МКБ-10 имеет код К74.3. Основным фактором возникновения считается аутоиммунный сбой, при котором иммунные клетки атакуют собственные здоровые. Вторичный вид недуга развивается вследствие нарушения работы желчных протоков. Изменения строения печени и оттока желчи может спровоцировать воспаление, которое возникает при вирусном гепатите, токсическом или алкогольном поражении железы. У детей патология возникает из-за врожденной болезни Вильсона-Коновалова, которая характеризуется нарушением обмена меди в организме и передается по наследству.
Нередко причиной недуга становится печеночный сосальщик или печеночная двуустка — разновидность плоского червя, паразитирующего в паренхиме. Его длина составляет 2,5 мм. В результате механической травмы органа зубчиками паразита, нарушается работа печени, она начинает кровоточить, а откладываемые гельминтом яйца закупоривают просвет желчных путей и препятствуют оттоку желчи. Личинка глиста обитает в водоемах, поэтому заражение может произойти во время купания или употребления некипяченой воды.
Развитие печеночного билиарного цирроза провоцируют такие факторы:
Вернуться к оглавлению
Симптомы: как распознать болезнь?
В зависимости от формы недуга билиарный цирроз печени имеет признаки, показанные в таблице:
| Виды цирроза | Симптомы |
|---|---|
| Первичный | Кожный зуд |
| Коричневатый оттенок кожи на отдельных участках тела | |
| Сонливость и утомляемость | |
| Покраснение ладонной стороны руки, стоп, лица | |
| Образование бляшек на веках | |
| Увеличение селезенки и слюнных желез | |
| Горький привкус во рту | |
| Выпуклость ногтей | |
| Боли в правом подреберье | |
| Незначительная гипертермия | |
| Вторичный | Температура 38 градусов |
| Сильный зуд кожи | |
| Уплотнение печени | |
| Интенсивная боль в правом боку | |
| Желтушность кожи, слизистых ротовой полости и глазных склер | |
| Изменение цвета мочи и кала |
Вернуться к оглавлению
Чем опасен ПБЦ?
Если своевременно не излечить билиарный цирроз, развиваются осложнения, такие как:
-
 Токсическое поражение грозит всему организму.
Токсическое поражение грозит всему организму.Стеаторея. Характеризуется избыточным выделением жира с каловыми массами вследствие нарушения функциональности печени и поджелудочной железы. Состояние приводит к белковой недостаточности, резкому снижению веса, обезвоживанию. Могут поражаться почки, если в них образуются камни.
- Печеночная остеодистрофия или остеопороз. Возникает из-за недостатка витамина D и нарушения обменных процессов в костях, что приводит к патологическим множественным переломам.
- Авитаминоз. Вследствие ухудшения всасывания жиров организм испытывает недостача витаминов А, D, Е, К, что провоцирует такие последствия, как дистрофия зрительного нерва и сетчатки глаза, ночная слепота, невропатия, повышенная хрупкость костей, плохая свертываемость крови и кровотечение.
- Рефлюкс-эзофагит. Характеризуется обратным забросом пищи из кишечника в желудок.
- Гипотиреоидизм. Тиреоидная недостаточность возникает из-за дисфункции щитовидной железы. Проявляется в виде сниженных физических и психических реакций, избыточным весом, брадикардией.
Вернуться к оглавлению
Как проводится диагностика?
Если болит печень, рекомендуется обратиться к гастроэнтерологу. Врач изучает анамнез, выполняет перкуссию и пальпацию органа. Диагностика первичного билиарного цирроза включает в себя следующие процедуры:
- общий и биохимический анализы крови;
- липидный профиль;
- УЗИ печени;
- компьютерная томография;
- печеночные пробы;
- полимеразная цепная реакция на присутствие антител паразитов;
- анализ мочи и микропрепарата кала;
- функциональные пробы печени;
- биопсия.
 Дополнительные методы диагностики помогут в постановке диагноза и лечении.
Дополнительные методы диагностики помогут в постановке диагноза и лечении.
А также проводится дифференциальная диагностика желтух, холангитов, медикаментозного поражения печени. О том, что у человека билиарный цирроз, может указывать расшифровка и результаты анализов или инструментальных исследований:
- Повышенные показатели АЛТ и АСТ — ферменты печени.
- Увеличение билирубина.
- Описание по УЗИ — эхоструктура неоднородная, повышена эхогенность, визуализируется бугристость органа.
Вернуться к оглавлению
Лечение: наиболее эффективные методы
Прием фармпрепаратов
Схему медикаментозной терапии назначает врач, самолечение запрещено. В тяжелых случаях — кровоизлияние, скопление жидкости в брюшной полости, показана трансплантация органа, которую выполняют взрослым и детям. Продолжительность жизни после пересадки органа составляет до 10 лет. Стать донором может живой человек или умерший. Вылечить билиарный цирроз поможет комплекс препаратов, показанный в таблице:
| Медикаментозная группа | Наименование |
|---|---|
| Лекарства с урсодеоксихолевой кислотой | «Урсосан» |
| «Урсофальк» | |
| Иммуносупрессанты | «Циклоспорин» |
| «Метотрексат» | |
| Противовоспалительные | «Преднизолон» |
| При нарушении обмена меди | «Купренил» |
| Таблетки против кожного зуда | «Колестирамин» |
| «Колестипол» | |
| «Рифампин» | |
| «Атаракс» | |
| Статины | «Ловастатин» |
| «Симвастатин» | |
| «Аторвастатин» | |
| «Розувастатин» | |
| Химическая терапия против глистов | «Триклабендазол» |
| «Празиквантел» | |
| «Бильтрицид» |
Вернуться к оглавлению
Лечебная диета
 Рациональное, сбалансированное питание является дополнительным методом лечения.
Рациональное, сбалансированное питание является дополнительным методом лечения.
Питание при билиарном циррозе у мужчин и женщин должно содержать максимум витаминов и микроэлементов. Пищу хорошо принимать дробно, до 6 раз в день. Следует полностью исключить из рациона алкоголь, сладкие газированные напитки, еду из фастфудов, а также соленые, маринованные, жареные, копченые, жирные, острые блюда. Диета больных циррозом включает в себя следующие продукты:
- нежирные сорта рыбы и мяса;
- кефир;
- обезжиренные молочные изделия;
- помидоры и другие свежие овощи;
- кедровые орехи;
- бобовые;
- фрукты и ягоды;
- отвар из сухофруктов;
- яйца всмятку;
- постные бульоны и супы;
- растительное масло;
- злаковые каши.
Вернуться к оглавлению
Лечение народными средствами
Вылечить цирроз печени поможет пиявка, которая устанавливается на печеночную зону. Эффективно лечит настойка чистотела, которую готовят в пропорции 20 г растения на 200 мл кипятка. Восстановить печень после алкоголя, билиарного цирроза или недуга, ассоциированного с паразитами можно сульфатом магния. Перед очищением полезно прогреть орган грелкой. Готовится смесь таким образом:
- Взять 2 ст. л. порошка магнезии.
- Разбавить водой и выпить небольшими глотками.
 Оказывает сильное защитное действие на печень.
Оказывает сильное защитное действие на печень.
Восстановиться помогают травы. Лечение билиарного цирроза народными средствами включает в себя следующий рецепт:
- Взять по 5 г семян и травы расторопши.
- Залить 200 мл горячей воды.
- Настаивать 15—20 мин., профильтровать.
- Пить 3 раза в сутки до еды.
Если в отвар добавить мяту, лечебный эффект расторопши усилится.
Рецепт отвара овса для печени следующий:
- Взять 100 г злаков и залить 1 л воды.
- Поставить на огонь, довести до кипения и потомить 20 мин.
- Снять с плиты, емкость накрыть крышкой, остудить.
- Пить по 500 мл 3—4 р. в день, независимо от приема пищи.
Вернуться к оглавлению
Профилактика и прогноз
К способам прогнозирования относится шкала Мейо, куда включены показатели билирубина и альбумина в крови, возраст, характеристика отечности, протромбированное время. В большинстве случаев прогноз неблагоприятный, поскольку болезнь прогрессирует быстро и разрушает структуру органа. Чтобы не возник билиарный гепатит, рекомендуется пройти комплекс прививок против гепатитов А и В. Вакцинация проводится при рождении, а ревакцинация выполняется через каждые 10—15 лет. Кроме вакцинации, рекомендуется соблюдать диету, отказаться от вредных привычек, вести здоровый образ жизни и посещать для профилактики гастроэнтеролога.
симптомы и лечение, продолжительность жизни и клинические рекомендации
Билиарный цирроз – это патология печени, которая развивается на фоне затрудненного оттока желчи как внутри печени, так и во внепеченочных желчных путях. Наибольшее количество пациентов с этим заболеванием – взрослые люди после 25-30 лет, в детском возрасте заболевание встречается крайне редко.
Если рассматривать общую статистику цирроза, то билиарное поражение печени диагностируется примерно в 10 случаях из 100. Билиарный цирроз считается самым малоизученным, поэтому следует рассмотреть особенности его развития и лечения для каждой из форм патологии.
Что собой представляет патология?
Билиарный цирроз – это очень редкая форма патологии, поэтому не всегда удается быстро поставить правильный диагноз. В большинстве случаев на протяжении длительного времени болезнь протекает бессимптомно и обнаруживается случайно, во время диспансеризации или при диагностике других заболеваний. Симптомы билиарного цирроза обычно возникают, когда заболевание переходит в тяжелую стадию, и кроме трансплантации органа пациенту уже ничем нельзя помочь.
Билиарный цирроз характеризуется замещением здоровой ткани фиброзной. Это происходит, когда пораженные клетки паренхимы не способны справляться со своими функциями.
Чем больше поражаются клетки печени, тем более выраженной становится печеночная недостаточность и тем выше вероятность возникновения осложнений: портальной гипертензии, асцита и поражения других внутренних органов.
Продолжительность жизни с таким диагнозом напрямую зависит от стадии, на которой болезнь была обнаружена. Зарегистрированы случаи, когда пациенты на протяжении двух десятилетий не подозревали о патологическом поражении печени, а также известно стремительное развитие болезни, когда летальный исход наступал в течение 2-3 лет после начала развития цирроза.
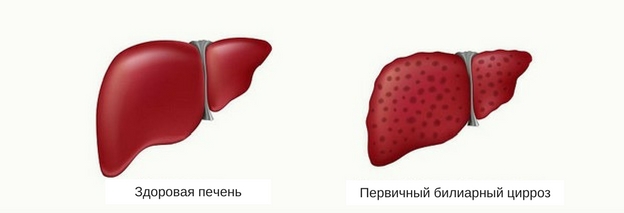
Билиарный цирроз
Причем скорость развития болезни и разрастания фиброзной ткани у каждого пациента отличается и зависит от множества факторов: состояния иммунной системы, возраста пациента, его образа жизни и наличия сопутствующих заболеваний. Спрогнозировать развитие болезни можно только после полного обследования пациента с учетом различных факторов.
Билиарный цирроз принято разделять на две формы – первичную и вторичную, каждая из которых имеет свои особенности. О развитии первичной формы говорят, когда заболевание развивается под воздействием аутоиммунных факторов и изначально приводит к развитию холестаза и только потом переходит в цирроз печени.
Вторичный билиарный цирроз печени является последствием хронических воспалительных процессов, связанных с нарушением оттока желчи. Но независимо от формы и причин заболевания, билиарный цирроз имеет и общие признаки и симптомы.
Первичная форма заболевания
До сих пор, несмотря на множество исследований, не удалось выявить точные причины развития первичной формы билиарного цирроза. Доподлинно известно лишь то, что поражение клеток печени возникает под воздействием Т-лимфоцитов, функции которых направлены на подавление жизнедеятельности чужеродных частиц в организме. Но по каким-либо причинам Т-лимфоциты начинают считать клетки организма опасными и начинают их уничтожать.
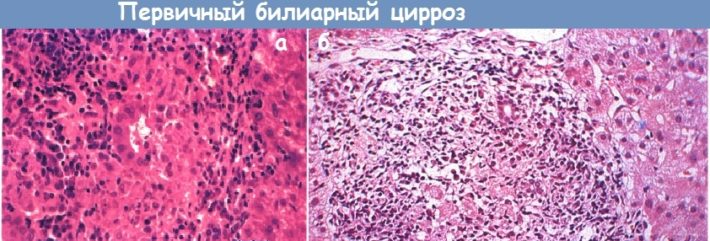
Первичный билиарный цирроз
Т-лимфоциты изначально начинают поражать мелкие желчные протоки, приводя к их разрушению и развитию холестаза. Из-за задержки желчи, клетки печени начинают страдать от токсического поражения, в результате чего в печени начинается воспалительный процесс. Пораженные гепатоциты замещаются фиброзной тканью, которая образует рубцы в органе. Замечено, что чем больше прогрессирует фиброз печени, тем менее выраженным становится воспалительный процесс.
Стадии
Принято выделять 4 стадии развития первичной билиарной патологии:
- Первая – возникает воспаление междольковых и септальных каналов, которое сопровождается расширением сосудов. Присутствует лимфоцитарная инфильтрация с образованием гранулем.
- Вторая – воспалительный процесс переходит на паренхиму печени, выходя за границы портальных трактов. Наблюдается поражение большинства протоков, а оставшиеся целыми желчные протоки имеют аномальное строение.
- Третья – прогрессирующее воспаление приводит к более выраженному холестазу, а в паренхиме образуются спайки из соединительной ткани.
- Четвертая – характеризуется отсутствием протоков в портальных проходах, начинается процесс некроза клеток печени.
Причины, которые приводят к сбою в работе иммунной системы, неизвестны. Но многие ученые склоняются, что возникает конфликт между лимфоцитами и антигенами гистосовместимости, характерные для реакции «трансплантат против хозяина», так как механизм развития цирроза очень напоминает процессы, происходящие при такой реакции, но эта версия еще находится под рассмотрением.
Как и любое аутоиммунное заболевание, билиарный цирроз в 90 % случаев поражает женщин после 30-40 лет. Именно поэтому ходят версии, что причинами становятся гормональные перестройки в организме, а также физиологическое изнашивание организма. Билиарный цирроз первичной формы имеет свойства распространяться в кругу одной семьи, что подтверждает наследственную предрасположенность к заболеванию.
Алла пишет: «Маме поставили диагноз «первичный билиарный цирроз». Врач предполагает, что причина – переливание крови. Именно после этой процедуры начались проблемы со щитовидной железой и суставами».
Симптомы
Наряду с билиарным поражением печени характерно сопутствующее развитие других заболеваний аутоиммунного происхождения:
- Системной красной волчанки.
- Склеродермии.
- Ревматоидного артрита.
- Васкулита.
- Гломерулонефрита.
- Синдрома Шегрена.
- Аутоиммунного тиреоидита.
В самом начале развития заболевания симптомы появляются только у небольшого количества пациентов. У большинства больных клинические признаки возникают только при обширном разрастании фиброзной ткани.

Симптомы и диагностика билиарного цирроза
Самым первым и характерным признаком считается кожный зуд, возникающий из-за большого количества желчных кислот, которые раздражающе действуют на нервные окончания. Иногда зуд изначально сопровождается желтухой, но она может возникнуть и на более поздних стадиях. Специалисты утверждают, что чем позднее появляется желтушность кожи, тем благоприятнее прогноз заболевания.
Сосудистые звездочки и «печеночные ладони» при этой форме заболевания встречаются крайне редко. У половины больных появляются гиперпигментированные пятна в областях соединения суставов, а после – и других частей тела. На более поздних стадиях пигментированные участи кожи утолщаются, и внешняя клиническая картина напоминает очаговую склеродермию.
Для билиарного цирроза характерно появление ксантелазм в области век, груди, локтях и коленных суставов.
Другие симптомы:
- Увеличение печени и селезенки в размерах встречается примерно у 60 % пациентов.
- Диспепсические расстройства, горечь во рту, боли в правом подреберье.
- Общая слабость, отсутствие аппетита.
- Сухость кожи.
- Мышечные и суставные боли.
- Субфебрильное повышение температуры.
При прогрессировании цирроза зуд становится постоянным и невыносимым. Появляются отечность, развивается асцит, а из-за расширения вен в пищеводе могут возникать внутренние кровотечения.
Диагностика и лечение
Диагностика билиарного цирроза основывается на данных биохимического анализа крови, выявлении антимитохондриальных антител и инструментальных методах – УЗИ, КТ и МРТ печени. При первичном билиарном циррозе повышается активность печеночных ферментов, увеличивается СОЭ и концентрация желчных кислот. Почти у каждого пациента обнаруживаются антимитохондриальные антитела, и примерно у половины наблюдается появление ревматоидного фактора и антинуклеарных тел.
Биопсия печени необходима для подтверждения диагноза, раннего выявления деструктивного холангита и выявления специфики развития цирроза на тяжелых стадиях.
Первичный билиарный цирроз опасен тем, что не существует специальных препаратов для его лечения, поэтому все терапевтические мероприятия направлены на снятие симптоматики. В первую очередь пациентам назначают строгую диету:
- Не более 40 г жиров в сутки.
- Употребление белка 80-120 г в день.
- Отказ от пищи, содержащей консерванты и красители.
- Исключение алкогольных и газированных напитков, крепкого чая и кофе.
- Врачи рекомендуют пожизненно придерживаться диеты №5 и питьевого режима – 1,5-2 л чистой воды в сутки.
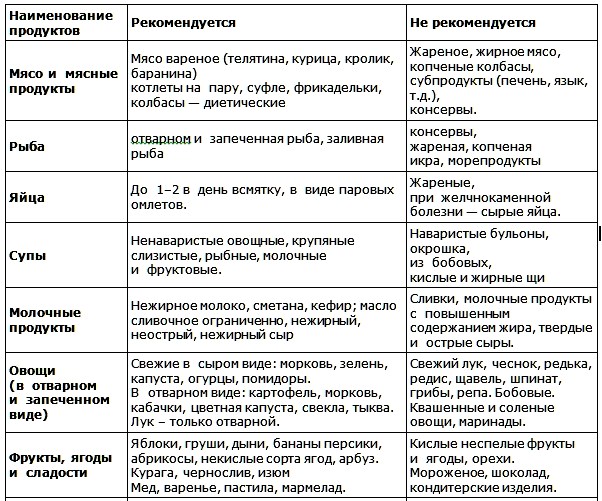
Диета «Стол №5»
Какие препараты назначают:
- Цитостатики (Гексален).
- Кортикостероиды (Преднизон).
- Бисфосфонаты (Алендронат).
- Гепатопротекторы (Эссенциале, Фосфоглив, Гепабене).
- Желчегонные (Аллохол).
Могут быть подобраны средства, подавляющие синтез коллагена – Купренил, Д-пеницилламин. Для снятия зуда подходят Урсосан, Рифампицин и Фенобарбитал. Единственный метод, с помощью которого можно вылечить болезнь – пересадка донорского органа.
Мнение специалиста: «Трансплантация печени эффективна только на компенсированной стадии. При декомпенсации такие операции не проводят, так как они бессмысленны».
Вторичный цирроз
Вторичный билиарный цирроз, в отличие от первичного, более изучен и понятен. Он развивается, при хроническом застое желчи в путях, расположенных внутри и вне печени. Что приводит к вторичному билиарному циррозу:
- Врожденные отклонения в развитии желчных путей.
- Холецистолитиаз.
- Холестаз.
- Кисты и другие доброкачественные новообразования.
- Раковые опухоли в поджелудочной железе.
- Сдавливание желчных каналов увеличенными лимфоузлами (лимфолейкоз, лимфогранулематоз).
- Гнойный или первичный холангит.
- Сужение желчных каналов после хирургического вмешательства.
- Желчекаменная болезнь.
Эти патологии приводят к длительному застою желчи и повышению давления в желчевыводящих протоках, отчего они начинают отекать. Хроническое течение болезни провоцирует истощение стенок протоков, и желчь проникает в паренхиму печени. Под воздействием кислой и агрессивной жидкости клетки печени воспаляются, и начинается процесс некроза.
Пораженные гепатоциты постепенно замещаются фиброзной тканью. Скорость этого процесса разная – в среднем от 6 месяцев до 5 лет. Процесс ускоряется, если присоединяется бактериальная инфекция или развиваются осложнения. Болезнь приводит к стойкой печеночной недостаточности, на фоне которой развивается последняя стадия – печеночная кома.
Проявления
Симптомы первичного и вторичного билиарного цирроза имеют много общего. Но вторичное поражение печени встречается с равной частотой у обоих полов, в то время как первичная форма более характерна для женского пола.
Клинические признаки прогрессирования болезни:
- Первые симптомы – это сильный кожный зуд и общая слабость.
- Развиваются признаки холецистита или ЖКБ, после чего появляется желтуха.
- Начинают беспокоить боли под правым ребром.

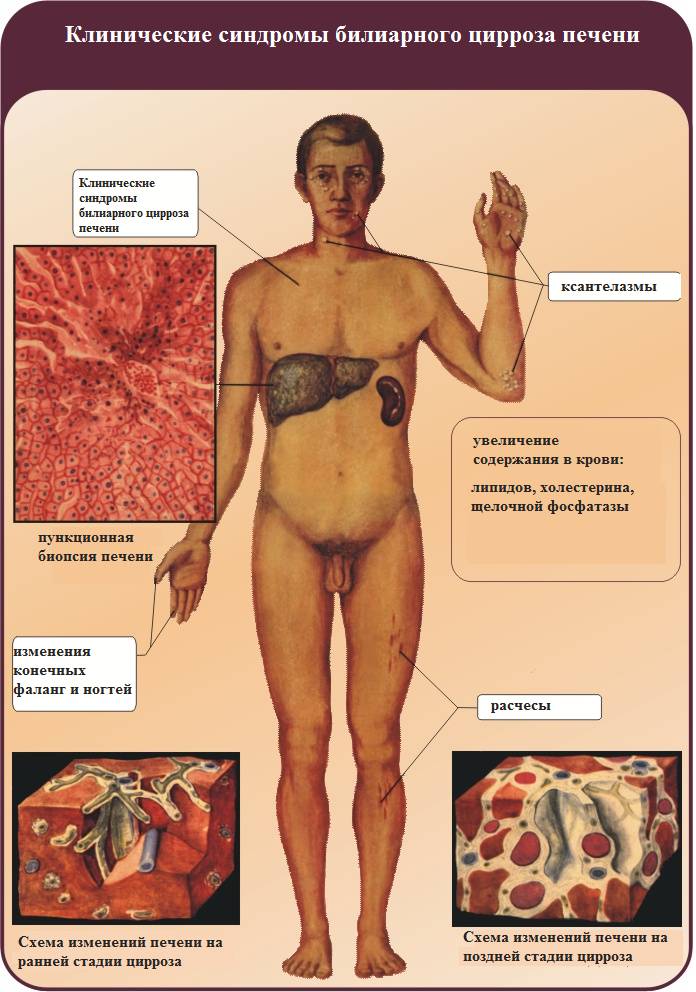
Клинические синдромы билиарного цирроза печени
- Усиливается зуд, на теле появляются расчесы, к которым нередко присоединяется бактериальная инфекция.
- На веках, руках и груди образуются ксантелазмы.
- У многих пациентов появляются мышечные и суставные боли.
- Развивается остеопороз.
- Усиливается кровоточивость десен.
- Развиваются диспепсические расстройства.
- Наблюдается стремительная потеря веса.
На последних стадиях присоединяются признаки:
- портальной гипертензии;
- асцита;
- варикозного расширения вен пищевода и кишечника.
Постановка диагноза и терапия
Диагностика вторичного билиарного цирроза заключается в сборе анамнеза, жалоб пациента и его осмотре. После чего назначают следующие обследования:
- Анализы крови и мочи.
- УЗИ печени.
- МРТ и КТ.
Для заболевания характерно повышение:
- сахара в крови;
- щелочной фосфатазы;
- холестерина;
- билирубина; АЛТ.
У большинства пациентов диагностируется эозинофилия, анемия и повышение СОЭ. Обязательно оценивают количество меди в моче – высокое содержание говорит от тяжести процесса. В обязательно порядке проводят диагностику на выявление ЖКБ, холецистита, холангита, поражения поджелудочной. Но самый точный диагноз ставится с помощью взятия биоптата и гистологического исследования материала.
Биопсия печени
Задержать прогрессирование болезни можно, если исключить причины, вызывающие застой желчи. Поэтому очень часто прибегают к хирургическому вмешательству для удаления камней или стентирования протока. Пересадка печени не всегда дает положительный результат, у ¼ пациентов наблюдается повторное развитие болезни.
При невозможности проведения операции, больным назначают гепатопротекторы, витамины, антиоксиданты, антигистаминные и антибиотики, для предотвращения развития бактериальной инфекции.
Евгений пишет: «После удаления желчного пузыря постоянно болел живот, было плохое самочувствие. Но врач успокаивал, что это просто «постхолецистомический синдром», нужно поддерживать диету и все пройдет.
Через несколько месяцев пошел к другому врачу, где обнаружили сужение желчных путей из-за рубцов и сильное воспаление. Врач сказала, что если бы пришел раньше, то можно было бы остановить процесс, а теперь у меня предциррозное состояние, которое стремительно прогрессирует».
Развитие болезни у детей
Цирроз в детском возрасте – это не редкость, но билиарная форма практически не встречается в детском возрасте. Первичный билиарный цирроз обычно развивается у пациентов средних лет, а вот вторичная форма болезни может возникнуть вследствие аномального развития желчевыводящих путей и у детей.
Основные причины детского билиарного цирроза – муковисцидоз и артрезия желчных путей. Как и у взрослых пациентов, заболевание развивается из-за нарушенного оттока желчи, после чего развивается холестаз с переходом в холангит, который и приводит к циррозу печени.
Лечение билиарного цирроза в детском возрасте требует вмешательства опытных специалистов и постоянного подержания диеты. При неблагоприятном развитии заболевания проводится операция по пересадке печени.
Прогнозы и осложнения
Первичный билиарный цирроз в первую очередь опасен тем, что невозможно установить причину заболевания, поэтому не существует специфических методов лечения. Врачи рекомендуют устранить все факторы, которые могут влиять на аутоиммунные процессы:
- Исключить физическое и нервное перенапряжение.
- Избегать стрессовых ситуаций.
- Пролечивать очаги инфекции.
- Нормализовать гормональный фон.
Первичный и вторичный билиарный цирроз имеют общие осложнения:
- Асцит – накопление экссудата в брюшной полости, которое часто приводит к перитониту.
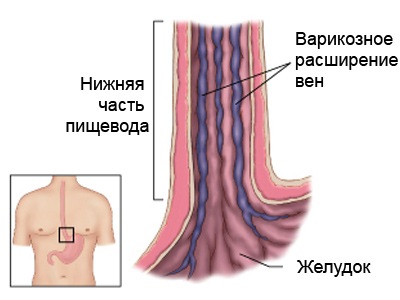
-

Варикозное расширение вен пищевода
Варикозное расширение вен пищевода, желудка и кишечника и, как последствие, внутренние кровоизлияния.
- Тяжелая почечная недостаточность, вызванная интоксикацией.
- Снижение уровня кислорода в крови из-за изменения ее циркуляции.
- Злокачественное поражение печени.
- Печеночная энцефалопатия – спутанность сознания, когнитивные нарушения, дискоординация.
- Печеночная кома – энцефалопатия в терминальной стадии.
- Летальный исход.
Первичный билиарный цирроз часто осложняется сопутствующими аутоиммунными заболеваниями: системной волчанкой, склеродермией, ревматоидным артритом и другими.
Кожные покровы очень часто страдают при первичной форме, кроме желтушности и гиперпигментации, часто наблюдается витилиго – появление белых непигментированных участков кожи.
Продолжительность жизни зависит от множества факторов, но основываясь на данных статистики, можно определить общие показатели:
- Первичная форма с уровнем билирубина до 100 мкмолль/л – около 4 лет жизни, свыше 102 мкмоль/л – не более 2 лет.
- Выявленный на ранних стадиях и неосложненный первичный цирроз – около 20 лет.
- Вторичный билиарный цирроз с ярко выраженной симптоматикой – 7-8 лет.
- Бессимптомное течение вторичного цирроза повышает продолжительность жизни до 15-20 лет.
- Тяжелое течение цирроза с осложнениями – не более 3 лет.
Средние показатели указывают, что первичная и вторичная формы цирроза заканчиваются летальным исходом в течение 8 лет после появления первых симптомов. Но ставить точные прогнозы продолжительности жизни крайне трудно, особенно при аутоиммунном развитии болезни.
Анна, 29 лет пишет: «Диагноз поставили 3 года назад, пришлось пройти множество обследований. Но врач успокоила меня, что болезнь выявили на ранней стадии, а при своевременном лечении возможно приостановление болезни».
Билиарный цирроз – не только самый редкий, но и самый опасный из всех видов заболевания. Особенно сложно предугадать развитие первичного цирроза, а также подобрать лечение или предпринять профилактические меры. Пациентам с билиарным поражением печени важно не опускать руки, и придерживаться советов и назначений лечащего врача – при правильном подходе можно продлить длительность жизни на несколько десятилетий.
Смотрите также:
Поставьте оценку статье!
Проголосуйте первым
 Загрузка…
Загрузка…
Поделитесь в сетях!

Эксперт проекта (терапевт, ревматолог )
Образование:
- 2009 — 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 — 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 — наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Читайте дальше:
Первичный билиарный цирроз печени
Инструментальные визуализирующие методы диагностики выполняются для исключения вероятности билиарной обструкции.
У пациентов с циррозом печени, осложненным
портальной гипертензией
, выявляются такие признаки, как: повышение эхогенности печени, наличие коллатералей, варикозно-расширенные вены,
асцит
. У 10-15% пациентов с первичным билиарным циррозом обнаруживается портальная лимфоаденопатия.
- УЗИ.
С помощью этого метода можно выявить коллатеральное кровообращение, варикозные вены пищевода. УЗИ позволяет определить размеры и структуру печени и селезенки, наличие асцитической жидкости в брюшной полости, диаметр воротной вены, печеночных вен и нижней полой вены; выявить места сдавления воротной и нижней полой вены.
Больным, находящимся на поздней стадии первичного билиарного цирроза, УЗИ проводится каждые 6 месяцев для исключения возникновения злокачественных новообразований.
Ультразвуковые признаки
портальной гипертензии:
- Расширение и появление извитости хода воротной, селезеночной и верхней брыжеечной вен.
- Варикозное расширение просвета вен верхнего отдела желудка с утолщением его стенок.
- Увеличение размеров печени и селезенки.
- Появление портокавальных коллатералей.
Асцит
.
- Компьютерная томография — КТ.
Это исследование позволяет получить информацию о величине, форме, состоянии сосудов печени, плотности паренхимы органа. Визуализация внутрипеченочных сосудов печени зависит от соотношения их плотности к плотности паренхимы печени. Так, в норме сосудистые стволы печени визуализируются в виде овальных и вытянутых образований, однако при снижении плотности печени изображения сосудов сливаются с паренхимой.
- Магнитнорезонансная томография — МРТ.
Магнитнорезонансная томография позволяет получить изображение паренхиматозных органов брюшной полости, крупных сосудов, забрюшинного пространства. С помощью этого метода можно диагностировать заболевания печени и других органов; определить уровень блокады портального кровообращения и степень выраженности коллатерального кровотока; состояние отводящих вен печени и наличие асцита; оценить функцию спленоренального анастомоза после хирургического лечения.
- Эзофагогастродуоденоскопия.
Проводится у пациентов, находящихся на поздней стадии первичного билиарного цирроза. У этих больных формируются варикозно-расширенные вены пищевода и желудка. Скрининг могут проходить и больные с низким содержанием тромбоцитов в крови, спленомегалией.
Кроме того, с помощью этого исследования можно определить тяжесть трофических изменений слизистой пищевода и стенки вен, а также выявить факторы риска возникновения кровотечений (расширение пищевода, эрозивный эзофагит, телеангиэктазии и красные маркеры: пятна «красной вишни», гематоцистные пятна).
- Биопсия печени.
Биопсия печени при подозрении на первичный билиарный цирроз проводится для установления или подтверждения диагноза. Кроме того, в ходе этого исследования можно уточнить стадию заболевания и оценить прогноз.
Уже на начальной стадии заболевания обнаруживаются признаки поражения мелких (междольковых) желчных протоков диаметром 40-80 мм. Самыми ранними проявлениями хронического деструктивного холангита являются: повреждение базальной мембраны и реактивная гиперплазия эпителия желчных протоков. Портальный тракт инфильтрирован лимфоцитами, плазматическими клетками эозинофилами. Вокруг желчных протоков можно обнаружить гранулемы. По мере прогрессирования патологического процесса гистологические изменения в ткани печени становятся характерными для таковых, которые наблюдаются при фиброзе и циррозе печени.
По характеру гистологических изменений (критерии Ludwig et al и Scheuer) выделяют 4 стадии первичного билиарного цирроза:
- I стадия.
Начальная стадия (стадия воспаления). Характеризуется лимфоплазмоклеточной инфильтрацией портальных трактов, разрушением эпителия желчных протоков и базальной мембраны.
- II стадия.
Стадия прогрессирующего воспаления. Портальные тракты расширяются, развивается перипортальный фиброз. Могут обнаруживаться очаги воспаления, расположенные перипортально. Происходит пролиферациятмелких желчных протоков.
- III стадия.
Возникает септальный фиброз. Обнаруживаются признаки активного воспалительного процесса. Портальные тракты запустевают и замещаются рубцовой тканью. Возникают некрозы паренхимы.
- IV стадия.
Цирроз. В печени появляются узлы регенерации. Выявляются очаги воспаления разной степени выраженности. Гистологические признаки цирроза печени: фиброзные тяжи и микроузлы или псевдодоли.
- I стадия.
Билиарный цирроз печени: симптомы и лечение заболевания
Печень играет важную роль для организма человека. Она выполняет большое количество жизненно важных функций: выработка желчи, детоксикация организма, выработка и распределение витаминов, гормонов, выполняет функции по пищеварению и обмену веществ. Каждый день через печень пропускается около ста литров крови, которая очищается органом. Но, к сожалению медицине известно огромное количество заболеваний железы. Одним из тяжелых заболеваний можно назвать цирроз печени. Есть особа форма — билиарный цирроз печени. Печеночная ткань начинает замещаться на фиброзную, соединительную. Основной причиной такой патологии считается длительная обструкция желчевыводящих путей. Так, отток желчи нарушается или вовсе прекращается.
Что такое билиарный цирроз и его причины
Билиарный цирроз печени имеет две формы: первичный и вторичный. Исходя из этого рассматривают и причины развития патологии. Также, первичный и вторичный билиарный цирроз отличаются друг от друга симптоматикой, течением заболевания. Так как причины форм заболевания разные, то и лечение тоже отличается. В связи с этим очень важно обратиться за помощью к квалифицированному специалисту, который сможет распознать форму билиарного цирроза, и выявить первопричину проблемы.
Первичный билиарный цирроз печени
Первичный билиарный цирроз печени (ПБЦ) развивается очень медленно. Запускает механизм развития недуга любое аутоиммунное нарушение в организме. Данную форму можно назвать хронической патологией. В основе первичного билиарного цирроза лежит аномальное изменение желчных протоков из-за нарушения иммунитета. Данная форма недуга развивается преимущественно у женщин в возрасте 40-50 лет. Стоит отметить, что первичный билирный цирроз печени характеризуется разрушением внутрипеченочных желчных протоков, а не только внепеченочных.
На фоне обструкции протоков все токсины задерживаются в печени, печеночная желчь тоже не выводится. Орган перестает выполнять свои функции из-за постоянного отравления. Наблюдается замещение нормальной ткани печени на соединительную. Данная форма не сильно распространена среди населения. Среди всех циррозов, первичный билиарный встречается только в 6-10% всех случаев.
На сегодняшний день, к сожалению, этиология и основные причины развития первичного билиарного цирроза неизвестны. Болезнь носит преимущественно семейный характер. Поэтому, можно с уверенностью выделить фактор наследственности. Именно генетическая предрасположенность играет решающую роль. Первичный билиарный цирроз диагностируется у людей, члены семьи которых тоже страдали от недуга. При диагностике данной формы цирроза нередко устанавливаются и различные инфекции мочеполовой системы. Так, выявляется грамотрицательная микрофлора, которая вызывает воспалительные процессы системы.
Первичный билиарный цирроз нередко нарушает работу эндокринной системы, экзокринной системы. Поэтому, нередко наблюдается сочетание данного недуга с такими болезнями:
- Васкулит;
- Сахарный диабет;
- Синдром Шегрена;
- Ревматоидный артрит;
- Системная красная волчанка;
- Склеродермия;
- Саркоидоз;
- Миастения;
- Гломелуронефрит.
Вторичный билиарный цирроз печени
Данная форма цирроза возникает на фоне нарушения желчного оттока по крупным протокам желчи как внутрипеченочным, так и внепеченочным. Данное нарушение наблюдается длительный период времени. В этом случае страдают преимущественно мужчины. Возрастные рамки достаточно разбросаны. Так, заполучить недуг можно как в 25 лет, так и в 50.
Нормальное движение желчи по протокам нарушается по разным причинам. В случае вторичного билиарного цирроза, наиболее часто встречается механическая закупорка протоков. Такая закупорка развивается на фоне следующих факторов:
- Образование камней в протоках, желчном пузыре;
- Опухоли поджелудочной железы;
- Сужение протоков желчи;
- Холангит;
- Кисты желчного протока;
- Сужение желчных протоков в результате хирургического вмешательства.
Именно из-за данных заболеваний развивается вторичный билиарный цирроз. Также, плохой отток желчи наблюдается в результате некоторых изменений паренхимы печени по причине воспалительного процесса. Патология диагностируется после выявления токсического, вирусного или алкогольного гепатита. В редких случаях причинами вторичного билиарного цирроза являются наследственный фактор, наследственные, врожденные заболевания.
Такое длительное нарушение оттока желчи вызывает воспаление, разрушение паренхимы печени. Далее происходит некроз поврежденной ткани, замещение фиброзной тканью. Постепенно развивается цирроз. Длительность периода развития цирроза моет составлять от пары месяцев, до пяти лет. На фоне воспаления и застоя происходит присоединение бактериальной инфекции. Это ускоряет процесс перерождение фиброзной ткани. Аутоиммунные заболевания не играют никакой роли в случае вторичного билиарного цирроза.
Стадии первичного билиарного цирроза
Именно первичный билиарный цирроз характеризуется несколькими стадиями. В соответствии с изменениями выделяют четыре стадии течения недуга:
- Дуктальная — хронический не гнойный деструктивный холангит;
- Дуктуллярная — пролиферация внутрипеченочных протоков, перидуктальный фиброз;
- Фиброз стромы;
- Цирроз.
Первая стадия протекает с ярким воспалением и изменением междольковых, септальных протоков желчи. При исследовании определяется расширение портальных трактов, инфильтрация этих трактов лимфоцитами, эозинофилами и макрофагами. В данном случае поражаются только портальные тракты, а вот паренхима печени остается неизменной. Также, все признаки холестаза не выявляются.
На второй стадии происходит распространение инфильтрации лимфоплазмоцитами в близлежащую паренхиму. Число функционирующих протоков внутри печени начинает резко снижаться. При фиброзе стромы происходит развитие тяжей соединительной ткани, в сочетании со всеми инфильтрациями и воспалением. Из-за тяжей портальные тракты начинают соединяться. Редукция протоков желчи усиливается. Далее наблюдается некроз гепатоцитов печени, фиброз в портальных тактах возрастает. На последней четвертой стадии происходит развитие полной картины цирроза железы.
Симптомы первичного билиарного цирроза
Сложным является именно первичный билиарный цирроз печени симптомы которого не проявляются на начальной стадии. Так, в 30% случаев данный недуг протекает полностью бессимптомно. Но, как только заболевание прогрессирует, начинают возникать первые симптомы. Самыми ранними признаками считает зуд кожных покровов. Именно он проявляется даже на начальном этапе. К сожалению, не все воспринимают данный симптом, как сложное заболевание.
Изначально зуд возникает иногда, периодически. С развитием первичного билиарного цирроза зуд кожных покровов сохраняется на постоянной основе. Чесотка значительно усиливается после приема ванны, душа, в ночное время суток. Далее, начинает проявляться желтуха. Стоит отметить, что только зуд может сохраняться на протяжение нескольких месяцев, и даже лет. Поэтому очень трудно распознать недуг без проведения специальных лабораторных исследований. Из-за этого может назначаться неправильное лечение. Ведь с кожным зудом люди обращаются к дерматологу, а не к гастроэнтерологу.
Желтуха, как правило, развивается очень медленно. На начальной стадии пожелтение кожных покровов не яркое, не интенсивное. В некоторых случаев окрашиваются только склеры глаз, а вот цвет кожи остается неизменным. В 60% всех случаев наблюдается гиперпигментация кожи. Изначально пигментные пятна возникают в области между лопатками, а затем распространяются по всему телу. В большинстве случаев диагностируются ксантомы — кожные бугорки.
А вот очень редко можно встретить сосудистые «звездочки», покраснение ладоней, что очень характерно для заболеваний печени. У мужчин при данном заболевании часто происходит увеличение молочных желез. У всех больных происходит увеличение печени и селезенки. Процесс деминерализации костной ткани сопровождается болями в пояснице, суставах, костях. Возникает боль в правом подреберье, тошнота, рвота, диарея, запоры, метеоризм, быстрая утомляемость, слабость.
Поздняя стадия недуга характеризуется такой симптоматикой:
- Потеря аппетита;
- Повышение температуры тела;
- Усиление желтухи;
- Утолщение и уплотнение кожи в местах пигментации;
- Кожная сыпь различного характера;
- Возникновение синдрома мальабсорбции;
- Варикозное расширение вен желудка и кишечника;
- Огромные размеры печени;
- Нарушения эндокринной системы;
- Снижение функций яичников и яичек;
- Пневмосклероз;
- Увеличение лимфоузлов.
При отсутствии своевременного лечения, практически всегда первичный билиарный цирроз сопровождается синдромом Шегрена. Нарушается работа двенадцатиперстной, тонкой кишки. Поджелудочная железа перестает выполнять свои функции секреции. Нередко у пациентов наблюдаются патологии со стороны почек и сосудов. Очень часто первичный билиарный цирроз сочетается с дисфункцией щитовидной железы в результате аутоиммунной патологии. Поздним осложнением данного заболевания можно назвать рак потоков желчи, и печеночную недостаточность.
Признаки вторичного билиарного цирроза печени
Признаки вторичного билиарного цирроза обуславливаются первопричиной развития патологии. Но, можно выделить и некоторые общие симптомы, которые выдают именно цирроз печени. Так, основными признаки вторичного билиарного цирроза считаются желтуха и зуд кожи. Зуд, как правило, проявляется с самого начала развития патологии. Желтушность кожи и слизистых оболочек достаточно интенсивная, в отличие от первичного билиарного цирроза.
Желтуха носит механический характер. На фоне желтухи происходит потемнение мочи, и практически полное обесцвечивание кала. Во всех случаях наблюдается расстройство стула, отрыжка, тошнота, изжога. Также, отмечается симптоматика интоксикации организма:
- Повышение температуры тела;
- Повышенная утомляемость;
- Слабость;
- Снижение трудоспособности;
- Резкое похудение;
- Истощение;
- Повышенное потоотделение;
- Озноб.
Если происходит присоединение инфекции, повышение температуры наблюдается до 40 градусов. В любом случае сохраняется болевой синдром. Больной чувствует тяжесть в животе, дискомфорт. Иногда заболевание сопровождается внутренними кровотечениями. При проведении ультразвуковой диагностики отмечается значительное увеличение печени в размерах.
На поздних стадиях вторичного билиарного цирроза можно наблюдать возникновение сосудистых «звездочек», покраснение ладоней, стоп. Происходит расширение вен на животе. На фоне всего этого, при отсутствии лечение, формируется печеночная недостаточность. Конечным этапом считается печеночная кома. Вывести больного из такого состояния крайне сложно, поэтому велика вероятность летального исхода.
Методы диагностики
В первую очередь, доктор учитывает жалобы пациента, клинические проявления недуга. На фоне этого квалифицированный специалист сможет поставить предварительный диагноз. Для его подтверждения или опровержения обязательно нужно провести некоторые лабораторные и инструментальные исследования. Анализ крови ранней стадии первичного билиарного цирроза покажет повышение СОЭ, и повышенную активность ферментов холестаза:
- Щелочная фосфатаза;
- Гамма-глутамилтрансфераза;
- Лейцинаминопетидаза;
- 5-нуклеотидаза.
Также, по анализу крови определяются некоторые нарушения липидного обмена. Как правило, это повышенный уровень холестерина. В некоторых случаях можно наблюдать и повышение билирубина. Но, это происходит не всегда, так как его нарастание достаточно медленное. Однако поздняя стадия первичного билиарного цирроза отмечает превышение нормы билирубина минимум в десять раз. Также, встречается и большое количество желчных кислот.
Очень важно для диагностики первичного билиарного цирроза провести анализ на наличие антимитохондриальных антител (АМА). Данные антитела вырабатываются организмом самостоятельно против компонентов собственных же клеток. В таком случае важность имеют анти-М2, анти-М4, анти-М8, анти-М9. При таком заболевании происходит повышение уровня гамма-глобулинов. Любое инструментальное исследование (КТ, УЗИ, МРТ) позволит оценить состояние желчных протоков, убедиться, что их работа нарушена не в результате закупорки камнями.
Вторичный билиарный цирроз диагностируется с учетом признаков первоначального заболевания, которое вызвало такую патологию протоков. Пациенту очень важно указать, переносил ли он ранее операции на желчных протоках, поджелудочной железе, печени. Данная патология характеризуется признаками воспаления в общем анализе крови: большое количество лейкоцитов, ускорение СОЭ. Общий анализ мочи может показать наличие белка и билирубина, чего быть не должно.
Биохимический анализ крови указывает на изменения протеинограммы: низкий уровень альбумина, повышение альфа2-глобулина, гамма-глобулина. При подозрении вторичного билиарного цирроза печени важную роль играют именно инструментальные методы диагностики. Даже простое ультразвуковое исследование сможет установить истинную причину закупорки желчных протоков. Так, монитор показывает кисты, злокачественные опухоли, камни. Для более точной и полной картины в обоих случаях рекомендовано проводить пункционную биопсию печени.
Как лечить?
Лечение первичного билиарного цирроза включает в себя несколько принципов. Это обязательное соблюдение диеты, симптоматическая терапия, коррекция нарушений в организме из-за развития данного недуга. Правильное питание во время терапии должно быть насыщенно минералами и витаминами. Очень важно уделить внимание жирорастворимым витаминам — Е, К, А, D. Животные жиры, полуфабрикаты, жареную, соленую, копченую пищу нужно полностью исключить. В целом, диета подбирается исключительно лечащим доктором каждому пациенту индивидуально.
Снять симптоматику помогают некоторые медикаментозные препараты. Обязательно больному назначается урсодеоксихоловая кислота. Далее применяется Метотрексат, Колхицин. Эти средства оказывают иммуномодулирующее воздействие, препятствуют развитию осложнений. Третья стадия заболевания лечится при помощи противофиброзных препаратов.
Снять симптомы могут следующие лекарства:
- Антигистаминные препараты;
- Колестипол;
- Рифампин;
- Холестирамин;
- Налоксин;
- Налтрексон.
В случае вторичного билиарного цирроза важно восстановит нормальный отток желчи. Для этого назначается эндоскопия, или хирургическое вмешательство. Если же по каким-то причинам данные манипуляции невозможны, назначаются антибиотики для предотвращения перехода цирроза в термальную стадию. Среди видов хирургического вмешательства можно выделить такие манипуляции:
- Холедохотомия;
- Холедохостомия;
- Удаление конкрементов из желчных путей;
- Бужирование эндоскопическое;
- Стентирование эндоскопическое;
- Расширение желчных протоков;
- Наружное дренирование протоков желчи.
Пациентам назначается диета №5. К употреблению разрешены овощи, фрукты, соки, компоты, кисель, овощные супы, нежирные виды мяса, каши. Если говорить о прогнозе жизни, в случае своевременного выявления бессимптомного первичного билиарного цирроза пациент может прожить до 20 лет. Если у больного уже начала проявляться якая симптоматическая картина недуга, продолжительность жизни составляет 5-7 лет. Проведение трансплантации печени заметно улучшает качество жизни больного. При успешном проведении трансплантации жизнь увеличивается на десятилетия. В случае вторичного билирного цирроза, прогноз жизни после лечения более благоприятный. Устранив причину закупорки протоков желчи, полноценная жизнь больного постепенно восстанавливается. В целом, регулярные плановые осмотры у доктора, сдача анализов помогут выявить любую болезнь на ранней стадии ее развития. И тогда лечение будет максимально эффективным и успешным.
Билиарный цирроз печени — причины, патогенез, симптомы, диагностика, лечение
Билиарный цирроз печени развивается при повреждении или длительной обструкции желчных путей, которые приводят к нарушению выделения желчи, гибели печеночных клеток и прогрессирующему фиброзу. Разделяют на первичный и вторичный.
- Первичный билиарный цирроз — заболевание, характеризующееся хроническим воспалением, фиброзом, облитерацией внутрипеченочных желчных канальцев и хроническим холестазом.
- Вторичный билиарный цирроз — заболевание, возникающее в результате длительной обструкции внепеченочных желчных путей и хроническим холестазом.
Несмотря на разные этиологию и патогенез первичного и вторичного билиарного цирроза печени, их клиническая картина во многом похожа.
Первичный билиарный цирроз печени
Заболевание развивается преимущественно у женщин, средний возраст около 40-60 лет. В отличие от вторичного билиарного цирроза, при котором имеет место обструкция внепеченочных желчных протоков, при первичном циррозе развивается постепенная деструкция внутрипеченочных междольковых и септальных желчных протоков, которая сопровождается нарушением желчевыделения, задержкой токсических продуктов в печени, что приводит к серьезному повреждению органа (фиброз, цирроз и развитие печеночной недостаточности).
Этиология и патогенез
Этиология заболевания неясна. Установлено, что заболевание не связано с инфекционными агентами. Определенную роль играют генетические факторы. Заболевание часто носит семейный характер. У больных обнаружено преобладание генотипов HLA–DR3, DR4 или DR2. В патогенезе заболевания ведущее значение имеют аутоиммунные реакции, направленные против антигенов гистосовместимости (HLA) клеток дуктулярного эпителия. У 95% больных обнаруживают в сыворотке крови циркулирующие IgG – антимитохондриальные антитела, у 80–90% больных повышаются уровни IgM и криопротеинов, состоящих из иммунных комплексов, способных активизировать альтернативный путь комплемента. В воротной зоне обнаруживают скопления лимфоцитов, окружающих поврежденные желчные протоки. Эти признаки сходны с выявленными при реакции «трансплантации против хозяина» после пересадки печени и костного мозга. Предполагают, что повреждение желчных протоков начинает реакцию отторжения и обусловлено или модификацией системы HLA, или дефектом популяции клеток-супрессоров.
На основании морфологических признаков выделяют 4 стадии первичного билиарного цирроза:
- Первую стадию обозначают как печеночный деструктивный холангит, который характеризуется разрушением средних и мелких желчных протоков в результате некротизирующего воспалительного процесса, слабым фиброзом и иногда застоем желчи.
- Во вторую стадию воспалительный инфильтрат становится менее выраженным, число желчных протоков уменьшается, развивается пролиферация более мелких желчных канальцев, блокада экскреции желчи и регургитация ее в кровь.
- В третью стадию уменьшается количество междольковых протоков, гибнут гистиоциты, перипортальный фиброз превращается в фиброзную сеть.
- Четвертая стадия характеризуется развитием либо мелко-, либо крупноузлового цирроза. Образующиеся фиброзные септы распространяются от нормальных трактов к центру дольки.
Симптомы
Заболевают преимущественно женщины в возрасте 35–55 лет. Ранними симптомами заболевания являются зуд и утомляемость примерно у 50% больных, у остальных больных жалобы отсутствуют. Через годы присоединяются жалобы на нарастающую слабость, похудание, боли в костях. При физикальном исследовании выявляют желтушное окрашивание с зеленоватым оттенком, часто видны расчесы, на коже век образуются ксантелазмы, на других участках – ксантомы, постепенно темнеют обнаженные части тела (меланоз). Печень выступает на 2,5–4 см из-под реберной дуги. Она плотная, умеренно болезненная, край гладкий, заострен. Спленомегалия выявляется у половины больных и не сочетается с гиперспленизмом.
Нередко у больных развивается синдром мальабсорбции жирорастворимых витаминов Д, А, К. Это приводит к стеаторее, остеопорозу, а затем – остеомаляции, ксерофтальмии и геморрагическому синдрому. Синдром Шёгрена (поражение слюнных и слезных желез) выявляют у 70–90% больных, аутоиммунный тиреоидит – у 25%. Среди других заболеваний, с которыми сочетается билиарный цирроз печени, могут быть ревматоидный полиартрит, миастения, инсулинзависимый сахарный диабет, поперечный миелит и др. В разгар заболевания печень становится огромной, занимает оба подреберья, развиваются признаки портальной гипертонии.
Асцит бывает редко и только в терминальной стадии. Больные умирают при явлениях печеночно-клеточной недостаточности, которую могут провоцировать осложнения билиарного цирроза печени: переломы костей, портальная гипертензия, язвенные кровотечения. К поздним осложнениям цирроза печени относится развитие холангиокарциномы.
Течение заболевания длительное. При отсутствии симптомов у 50% больных признаки поражения печени выявляются через 15 лет. Медленное прогрессирование заболевания обеспечивает длительное выживание. Значительное повышение билирубина, особенно на фоне аутоиммунных поражений, и выраженные гистологические изменения ухудшают прогноз.
Диагностика
Первичный билиарный цирроз печени диагностируется в ранней бессимптомной стадии на основании повышения в 3–5 раз уровня сывороточной щелочной фосфатазы. Активность аминотрансферазы и уровень билирубина остаются в пределах нормы. Диагноз подтверждается положительными результатами антимитохондриального теста, который относительно специфичен. По мере прогрессирования заболевания увеличивается содержание билирубина до 300–350 мкмоль/л на поздних стадиях, повышается концентрация желчных кислот и содержание меди в сыворотке крови. Характерны гиперлипидемия, резкое повышение неэстерифицированного холестерина, гипопротромбинемия, изменяется уровень сывороточного липопротеида (липопротеид Х).
Диагноз подтверждается с помощью биопсии печени. При гистологическом исследовании в биоптате выявляют негнойный деструктивный внутрипеченочный холангит на ранних стадиях заболевания и формирование билиарного цирроза – на поздних. Но эти данные неспецифичны. Наиболее информативной является ретроградная эндоскопическая или чрескожная чреспеченочная холангиография, позволяющая оценить состояние внутрипеченочных желчных протоков (стенозирование отдельных внутрипеченочных желчных ходов и расширения новообразованых протоков) и нормальные внепеченочные желчные ходы. С помощью УЗИ выявляют также неизмененные внепеченочные желчные протоки.
Дифференциальный диагноз первичного билиарного цирроза проводят с такими заболеваниями, как обструкция внепеченочных ходов, карцинома внутрипеченочных желчных путей, хронический активный гепатит, холестаз, вызванный медикаментами и др.
Дифференциальную диагностику необходимо проводить главным образом с внепеченочным холестазом, при котором развивается нарушение оттока желчи, вызванное механическими факторами: камнем, аденокарциномой, опухолью головки поджелудочной железы, стенозом сфинктера и опухолью большого дуоденального сосочка, хроническим панкреатитом, – которые могут быть обнаружены с помощью ультразвукового, компьютерного или рентгенологического исследования.
Первичный билиарный цирроз печени отличается от хронического активного гепатита тем, что при нем обнаруживают антимитохондриальные антитела класса М, преобладание IgM, и в биоптате печени превалируют поражения желчных протоков над изменениями паренхимы печени и периферический холестаз. При хроническом активном гепатите выявляют высокую активность аминотрансфераз и антитела к гладкой мускулатуре.
Хронический холестаз, вызванный лекарствами, в отличие от билиарного цирроза, протекает с умеренно выраженной деструкцией междольковых желчных ходов. Антимитохондриальные антитела отсутствуют. Отмена лекарств может привести к обратному развитию болезни.
Лечение
Специфической терапии не существует. Терапия включает назначение иммуносупрессивных, противовоспалительных, антифибротических препаратов, желчных кислот. Диета требует достаточного употребления белка, ограничения жиров и поддержания необходимой калорийности пищи.
Зуд можно лечить холестирамином в дозе 10–12 г/сут (по 1 чайной ложке на стакан воды 3 раза в день) за 40 мин до завтрака, через 40 мин после завтрака и за 40 мин до обеда. Дополнительно назначают витамины А, Д, Е, К преимущественно парентерально. Кортикостероиды используют, но из-за возможного потенциирования ими остеопороза и остеомаляции, сочетающихся с первичным билиарным циррозом, их обычно избегают.
Применяют Д-пеницилламин в дозе от 300–600 до 900 мг/сут в сочетании с витамином В6. Препарат нормализует уровень IgM и циркулирующих иммунных комплексов в сыворотке крови и улучшает показатели выживаемости. Но Д-пеницилламин обладает серьезными побочными эффектами: угнетением костно-мозгового кроветворения с цитопенией и сепсисом, развитием нефропатии, лихорадки, артралгии, миалгии. При хорошей переносимости поддерживающая доза 150–250 мг/сут.
Азатиоприн может улучшить клинические и лабораторные показатели в начале лечения. Но его клинические испытания показали отсутствие положительного влияния на прогноз и развитие опасных осложнений. Поэтому применение азатиоприна при первичном билиарном циррозе не оправдано.
Первичный билиарный цирроз печени является одним из главных показаний для трансплантации печени, которая может вернуть здоровье больному на несколько лет.
Прогноз
При бессимптомном течении болезни продолжительность жизни составляет 15-20 и более лет. Прогноз у пациентов с клиническими проявлениями хуже – гибель от печеночной недостаточности наступает приблизительно в течение 7-10 лет. Значительно отягощает течение заболевания развитие асцита, варикозного расширения вен пищевода, остеомаляции, геморрагического синдрома. После трансплантации печени вероятность рецидива первичного билиарного цирроза достигает 15-30%.
Вторичный билиарный цирроз печени
Вторичный билиарный цирроз печени развивается при длительном нарушении оттока желчи по крупным внутри- и внепеченочным желчным протокам. Ведущее значение в развитии заболевания имеют желчнокаменная болезнь, воспалительные и рубцовые сужения желчевыводящих путей, опухоли гепатопанкреатодуоденальной зоны и врожденные пороки развития внепеченочных желчных путей. Внепеченочный холестаз обычно сочетается с бактериальной инфекцией.
Этиология и патогенез
Частичное или полное нарушение оттока желчи из печени возникает вследствие обструкции общего желчного протока или одной из его крупных ветвей. Основными причинами нарушения проходимости общего желчного протока чаще всего выступают послеоперационные стриктуры или камни в желчных протоках, которые сопровождаются холангитом. Таким образом, вторичный билиарный цирроз патогенетически связан с желчнокаменной болезнью и операциями на желчных путях (чаще всего холецистэктомия). Длительное течение хронического панкреатита также может приводить к образованию стриктур желчных протоков.
Как правило, пациенты с раком поджелудочной железы или желчевыводящих путей не доживают до развития вторичного билиарного цирроза. Однако в редких случаях при медленном развитии рака головки поджелудочной железы, фатерова сосочка или желчных ходов может возникать механическая обструкция внепеченочных желчных протоков. К редким причинам также относят доброкачественные опухоли и кисту общего желчного протока. У детей заболевание развивается преимущественно на фоне врожденной атрезии желчных путей или муковисцидоза.
Гистологическая картина вторичного билиарного цирроза напоминает таковую при первичном, за исключением отсутствия деструкции междольковых и мелких желчных протоков и накопления желчи в цитоплазме центролобулярных гепатоцитов и в просвете желчных капилляров.
Симптомы
В зависимости от степени обструкции вторичный билиарный цирроз печени может развиться в сроки от 3-12 месяцев до 5 лет. В начальном периоде заболевания преобладает симптоматика первичной патологии, вызвавшей обструкцию желчных протоков. Дальнейшее развитие заболевания сходно с первичным билиарным циррозом.
Заболевание характеризуется симптомами внутрипеченочного холестаза. Наиболее выражены явления желтухи и кожного зуда. При нарастании желтухи появляется темная моча и обесцвеченный кал. Часто возникает тошнота, субфебрилитет (стойкое повышение температуры тела до 37-38°C), эпизодическая лихорадка, боль в правом отделе живота, связанные обострением холангита или желчной колики. Характерно прогрессирующее снижение массы тела и астенический синдром (снижение работоспособности, быстрая утомляемость, слабость, сонливость днем, снижение аппетита, подавленное настроение), стеаторея, увеличение печени и селезенки.
В поздней стадии болезни возникает портальная гипертензия и печеночная недостаточность. Осложнения: развитие печеночных абсцессов и острого гнойного воспаления воротной вены и ее ветвей (пилефлебит).
Диагностика
Вторичный билиарный цирроз печени следует подозревать во всех случаях, когда у больного обнаруживают клинические и лабораторные признаки длительной внепеченочной обструкции желчных путей, особенно если в анамнезе имеются желчнокаменная болезнь, операции на желчных путях, восходящий холангит или боли в правом подреберье. Также важно учитывать особенности течения раннего периода заболевания.
При осмотре больного выявляется типичная желтушность кожи, расчесы, ксантелазмы и ксантомы. Пальпация живота выявляет увеличение селезенки, увеличение печени и ее болезненность. При перкуссии также определяется увеличение печени и селезенки. Измерение температуры тела может выявить ее повышение.
В биохимических пробах крови повышение уровня холестерина, билирубина, аминотрансфераз, щелочной фосфатазы и 5′-нуклеотидазы. У части больных повышены уровни гаммаглобулинов и IgM. Данные общего анализа крови характеризуются анемией, лейкоцитозом, ускорением СОЭ. Данные общего анализа мочи характеризуются интенсивным окрашиванием мочи, наличием желчных пигментов, протеинурией. Для вторичного билиарного цирроза печени, как и для первичного, характерны изменения липидного спектра, в том числе появление аномального липопротеида X.
По результатам УЗИ брюшной полости определяется увеличение печени и селезенки, а также причина обструкции желчевыводящих путей (камень, стриктура, опухоль и т. д.). Окончательно причину обструкции можно выяснить при проведении чрескожной чреспеченочной холангиографии или эндоскопической ретроградной холангиопанкреатографии. При необходимости проводят биопсию печени. В поздних стадиях заболевания для выявления портальной гипертензии проводят эндоскопическое обследование желудочно-кишечного тракта (эзофагоскопия, гастроскопия, ректороманоскопия).
Лечение
Главное в лечении и профилактике вторичного билиарного цирроза печени эндоскопическое или хирургическое устранение обструкции желчных путей с целью восстановления проходимости желчных путей и нормализации оттока желчи. Хирургическое вмешательство может включать холедохотомию, холедохостомию, экстракцию камней из желчных протоков, эндоскопическое бужирование стриктур внепеченочных желчных протоков, эндоскопическое стентирование общего желчного протока, баллонную дилатацию и наружное дренирование желчных протоков. Восстановление проходимости желчных путей приводит к заметному улучшению состояния больного и увеличению продолжительности жизни даже при сформировавшемся циррозе.
Если устранить обструкцию желчных путей невозможно (например, при первичном склерозирующем холангите), то для лечения и профилактики рецидивов бактериального холангита назначают антибактериальные препараты. Также назначают прием гепатопротекторов, витаминов группы В и витаминов-антиоксидантов (А, С, Е), селена. Для уменьшения кожного зуда используются антигистаминные средства, транквилизаторы. В поздних стадиях заболевания показана трансплантация печени.
Для предупреждения развития вторичного билиарного цирроза необходима своевременная диагностика и устранение заболеваний, приводящих к нарушению проходимости внепеченочных желчных путей.
Прогноз
Заболевание неизбежно прогрессирует, если обструкция желчных путей остается неустраненной. В поздней стадии заболевания возникают осложнения: пищеводные, желудочные или кишечные кровотечения, тромбоз воротной вены, асцит, гепатоцеллюлярная карцинома, интеркуррентные инфекции. Продолжительность жизни во многом определяется причинами нарушения проходимости желчных протоков и возможностью их устранения. После трансплантации печени возможно развитие рецидива стриктур и цирроза.
Трансплантация печени
Трансплантация печени – метод лечения больных с необратимыми изменениями печени в терминальной стадии. Точно определить время, когда следует проводить операцию, сложно. Больным с молниеносной формой печеночной недостаточности показаниями для трансплантации являются энцефалопатия III или IV стадии, нарушения свертывания крови (протромбиновое время более 20 сек), выраженная гипогликемия.
Пересадка печени показана больным с хроническими заболеваниями печени (цирроз печени, первичный и вторичный билиарный цирроз, злокачественные опухоли печени, врожденная и приобретенная атрезия внутри- и внепеченочных желчных протоков, врожденные нарушения обмена веществ и др.), осложненными асцитом, не поддающимся лечению, энцефалопатией, кровотечением из варикозных вен пищевода, а также спонтанным бактериальным перитонитом и тяжелыми нарушениями синтетической функции печени (коагулопатией, гипоальбуминемией).
Первичный билиарный холангит: прогноз, стадии и симптомы
Первичный билиарный холангит (ПБХ), ранее известный как первичный билиарный цирроз, представляет собой заболевание, вызываемое повреждением желчных протоков в печени. Эти маленькие каналы переносят пищеварительную жидкость или желчь из печени в тонкий кишечник.
В кишечнике желчь помогает расщеплять жир и способствует всасыванию жирорастворимых витаминов, таких как A, D, E и K.
Повреждение желчных протоков позволяет желчи накапливаться в печени.Со временем скопившаяся желчь повреждает печень. Это может привести к необратимому рубцеванию и циррозу печени.
У людей с ПБЦ симптомы могут отсутствовать до 10 лет. А если у человека более ранняя стадия ПБЦ (1 или 2 стадия), его продолжительность жизни нормальная.
Если у человека с ПБЦ наблюдаются запущенные симптомы, как видно на поздней стадии, средняя продолжительность жизни составляет около 10-15 лет.
Однако все разные. Некоторые люди с этим заболеванием живут дольше, чем другие.Новые методы лечения улучшают прогноз для людей с ПБЦ.
PBC состоит из четырех этапов. Они основаны на том, сколько повреждений было нанесено печени.
- 1 этап. Воспаление и повреждение стенок желчных протоков средних размеров.
- 2 этап. Закупорка мелких желчных протоков.
- Этап 3. Этот этап знаменует начало рубцевания.
- 4 стадия. Развился цирроз. Это постоянное сильное рубцевание и повреждение печени.
КПБ развивается медленно. У вас могут не быть никаких симптомов в течение многих лет, даже после того, как вам поставили диагноз.
Первыми симптомами часто являются усталость, сухость во рту и сухость глаз, а также кожный зуд.
Более поздние симптомы могут включать:
- боль в животе
- потемнение кожи
- тошнота
- потеря аппетита
- потеря веса
- сухость глаз и рта
- небольшие желтые или белые бугорки под кожей (ксантомы) или глазами (ксантелазма)
- боль в суставах, мышцах или костях
- пожелтение кожи и глаз (желтуха)
- вздутие живота из-за скопления жидкости
- опухоль ног и лодыжек (отек)
- диарея
- переломы, вызванные ослаблением кости
ПБЦ может вызывать прогрессирующее повреждение печени.Желчь и вещества, которые она помогает вывести из организма, могут попасть в печень. Резервная желчь также может влиять на близлежащие органы, такие как селезенка и желчный пузырь.
Когда желчь застревает в печени, ее усвоению становится меньше. Недостаток желчи может препятствовать усвоению организмом достаточного количества питательных веществ из продуктов.
Возможные осложнения ПБЦ включают:
ПБЦ — аутоиммунное заболевание. Это означает, что ваша иммунная система принимает ткань в печени за чужеродного захватчика и атакует ее.
В вашей иммунной системе есть армия «убийц» Т-клеток, которые идентифицируют и борются с вредными захватчиками, такими как бактерии и вирусы. У людей с ПБЦ эти Т-клетки по ошибке атакуют печень и повреждают клетки желчных протоков.
Врачи точно не знают, что вызывает атаку иммунной системы. Вероятно, это вызвано как генетическими, так и экологическими причинами.
У вас больше шансов заболеть ПБЦ, если вы женщина. По данным Американского фонда печени, около 90 процентов людей, у которых диагностирован ПБХ, — женщины.
Дополнительные факторы риска включают:
- возраст от 30 до 60 лет
- наличие одного из родителей или брата или сестры с этим заболеванием
- курение сигарет
- воздействие определенных химических веществ
Хотя нет лекарства от ПБЦ, лечение может улучшить ваши симптомы и защитить вашу печень от дальнейшего повреждения.
Первым лечением, которое врачи обычно пробуют, является урсодезоксихолевая кислота (УДХК) или урсодиол (Актигалл, Урсо).
Урсодиол — желчная кислота, которая помогает перемещать желчь из печени в тонкий кишечник.Это может помочь замедлить повреждение печени, особенно если вы начнете принимать его, когда болезнь все еще находится на начальной стадии.
Вам нужно будет продолжать принимать этот препарат всю жизнь. Побочные эффекты урсодиола включают увеличение веса, диарею и выпадение волос.
Обетихолевая кислота (Ocaliva) — новый препарат, одобренный для использования у людей, которые либо не переносят УДХК, либо не реагируют на нее. Этот препарат снижает количество желчи в печени за счет уменьшения выработки желчи и помогает вытеснить желчь из печени.
Ваш врач может также назначить лекарства для лечения симптомов, например:
- При зуде: антигистаминные препараты, такие как дифенгидрамин (Бенадрил), гидроксизин (Вистарил) или холестирамин (Квестран)
- При сухих глазах: искусственные слезы
- При сухости во рту: Заменители слюны
Вам также следует избегать употребления алкоголя, поскольку он может еще больше повредить вашу печень.
Если у вас возникнет дефицит жирорастворимых витаминов, вы можете принимать добавки, чтобы восполнить их.Кальций и витамин D помогут сохранить ваши кости крепкими.
Некоторые врачи назначают иммунодепрессанты, чтобы иммунная система не атаковала печень. Эти препараты включают метотрексат (Rheumatrex, Trexall) и колхицин (Colcrys). Однако их эффективность в отношении КПБ не доказана.
Американский фонд печени утверждает, что урсодиол работает примерно у 50 процентов людей, которые его принимают. В остальном повреждение печени может продолжаться.
Если ваша печень становится слишком поврежденной для нормальной работы, вам потребуется пересадка печени.Эта операция заменяет вашу печень здоровой от донора.
Поскольку ПБЦ не вызывает никаких симптомов на ранних стадиях, он может быть диагностирован во время обычного анализа крови, назначенного вашим врачом по другой причине.
Ваш лечащий врач или гепатолог может диагностировать ПБЦ. Врач сначала спросит о ваших симптомах, истории болезни и семейной истории болезни. Вам также предстоит пройти медицинский осмотр.
Для диагностики этого состояния используются следующие тесты:
Ваш врач может также выполнить визуализационные тесты для постановки диагноза.К ним относятся:
ПБЦ хронический и прогрессирующий. Это неизлечимо, и со временем может привести к необратимому повреждению печени.
Однако ПБЦ обычно развивается медленно. Это означает, что вы сможете жить нормально многие годы без каких-либо симптомов. И как только у вас появятся симптомы, лекарства помогут справиться с ними.
В последние годы более качественное лечение улучшило перспективы для людей с ПБЦ. Те, кто откликнется на лечение в более ранние годы, будут иметь нормальную продолжительность жизни.
Чтобы получить наилучший прогноз, следуйте назначенному врачом лечению. Сохраняйте здоровье с помощью диеты, физических упражнений и отказа от курения и употребления алкоголя.
.
Первичный билиарный холангит (первичный билиарный цирроз)
Просмотреть или распечатать все разделы
Первичный билиарный холангит — это хроническое заболевание, при котором маленькие желчные протоки в печени повреждаются, воспаляются и в конечном итоге разрушаются. Когда желчных протоков нет, желчь накапливается и вызывает повреждение печени.
Общие ранние симптомы первичного билиарного холангита — это чувство усталости и зуд кожи.По мере развития болезни у вас может появиться больше симптомов. Хотя точная причина заболевания неизвестна, иммунная система и факторы окружающей среды могут играть определенную роль.
Врачи диагностируют первичный билиарный холангит на основании вашего медицинского и семейного анамнеза, медицинского осмотра и результатов медицинских тестов. Медицинские тесты для диагностики первичного билиарного холангита могут включать анализы крови, визуализацию и биопсию печени.
Врачи лечат первичный билиарный холангит лекарственными препаратами. Врачи могут лечить симптомы и осложнения болезни с помощью лекарств, пищевых добавок, изменения диеты и образа жизни, а также медицинских процедур.
Здоровая, хорошо сбалансированная диета важна на всех стадиях первичного билиарного холангита.Ваш врач может порекомендовать план здорового питания, который обеспечивает достаточное количество калорий и питательных веществ, чтобы помочь вашей печени правильно работать и справиться с осложнениями. Вам следует отказаться от употребления алкоголя.
Сопутствующие состояния и заболевания
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья.NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, создаваемый NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Джона Мура Вирлинга, доктора медицины, Медицинский колледж Бейлора
,
Первичный билиарный холангит (первичный билиарный цирроз)
Первичный билиарный холангит (часто называемый первичным билиарным циррозом) — это тип заболевания печени, состояние которого со временем может ухудшаться. Без лечения это может в конечном итоге привести к печеночной недостаточности.
Симптомы PBC
PBC не всегда вызывают симптомы, но некоторые люди могут испытывать:
- боли в костях и суставах
- усталость
- зуд кожи
- сухость в глазах и во рту
- боль или дискомфорт в верхней правой части их животика
Подробнее о симптомах ПБЦ.
Информация:
Консультации по коронавирусу
Получите консультацию по поводу коронавируса и заболеваний печени от British Liver Trust
Как диагностируется ПБЦ
Многим людям диагноз ПБЦ ставится только после обычного анализа крови по другой причине. ПБЦ обычно можно диагностировать с помощью анализов крови.
После диагностики ПБЦ вам также понадобится ультразвуковое сканирование, чтобы исключить другие проблемы с желчными протоками и оценить состояние печени.
Иногда рекомендуется биопсия печени, чтобы оценить состояние печени и помочь врачам выбрать лучшее лечение.
Это включает безопасное удаление небольшого образца ткани печени, чтобы его можно было изучить под микроскопом.
Причины PBC
Желчь — это жидкость, вырабатываемая в печени, которая помогает переваривать жиры и выводить продукты жизнедеятельности из организма. Он выходит из печени через маленькие трубочки, называемые желчными протоками.
При ПБЦ иммунная система (естественная защита организма от инфекций и болезней) по ошибке атакует желчные протоки.
Непонятно, почему это происходит, но считается, что это вызвано комбинацией тонких различий в том, как работает иммунная система.
Желчные протоки повреждаются и повреждаются, вызывая накопление желчи в печени. Это еще больше повреждает печень и может привести к рубцеванию (циррозу).
Как лечить ПБХ
ПБХ — это прогрессирующее заболевание, что означает, что повреждение печени может со временем неуклонно ухудшаться.
Скорость прогрессирования ПБЦ у разных людей разная. В некоторых случаях на это могут уйти десятилетия.
Без лечения печень может быть настолько повреждена, что перестает функционировать должным образом. Это называется печеночной недостаточностью и может быть фатальным.
Печеночную недостаточность можно предотвратить у большинства людей, получающих лечение от ПБЦ с помощью современных методов лечения, таких как урсодезоксихолевая кислота и обетихолевая кислота.
Другие лекарства могут помочь уменьшить зуд, связанный с ПБЦ.В тяжелых случаях может потребоваться пересадка печени, но это требуется реже.
Подробнее о лечении ПБЦ.
Осложнения PBC
Если PBC не лечится или достигает продвинутой стадии, это может быть связано с другими важными проблемами.
К ним могут относиться:
- остеопороз — состояние, при котором кости становятся слабыми и ломкими
- портальная гипертензия — повышенное кровяное давление внутри кровеносных сосудов в брюшной полости
- асцит — скопление жидкости в брюшной полости ( желудок) и вокруг кишечника
- дефицит витаминов — включая витамины A, D, E и K
- немного повышенный риск развития рака печени
Последняя проверка страницы: 6 ноября 2017 г.
Срок следующего рассмотрения: 6 ноября 2020 г.
,
Первичный билиарный холангит — знания для студентов-медиков и врачей
Первичный билиарный холангит (ПБЦ; также известный как первичный билиарный цирроз) — это хроническое прогрессирующее заболевание печени аутоиммунного происхождения, которое характеризуется разрушением внутрилобулярных желчных протоков. Патогенез ПБЦ неясен; тем не менее, это в первую очередь поражает женщин среднего возраста и часто связано с другими аутоиммунными заболеваниями. На ранних стадиях ПБЦ обычно протекает бессимптомно.Наиболее частая первоначальная жалоба — это усталость. На запущенной стадии заболевания усиление фиброзных изменений приводит к типичным признакам холестаза (например, желтуха) и портальной гипертензии (например, асциту, желудочно-кишечному кровотечению). Повышенные параметры холестаза (ALP, γ-GT, билирубин), а также антимитохондриальные антитела (AMA) помогают установить диагноз. Лечение заключается в замедлении прогрессирования заболевания с помощью урсодезоксихолевой кислоты и облегчении симптомов. Трансплантация печени — единственное окончательное лечение.
,

 Токсическое поражение грозит всему организму.
Токсическое поражение грозит всему организму.