MEDISON.RU — Диагностика почечно-клеточного и переходно-клеточного рака почки
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Опухоли почек составляют в настоящее время 2-3 % от всех злокачественных новообразований, занимая в структуре заболеваемости по странам СНГ среди мужского и женского населения, соответственно, 13-е и 15-е места. Число больных раком почки на 100 тыс. населения, по данным разных авторов, колеблется в очень больших пределах: от 1,14 до 7,9. Ежегодно в мире регистрируется 78 тыс. смертей и выявляется 150 тыс. новых случаев рака почки, что составляет 1,9 % от общего количества злокачественных новообразований. Заболеваемость раком почки неуклонно растет, и за последнее десятилетие она увеличилась втрое [1-4].
смертей и выявляется 150 тыс. новых случаев рака почки, что составляет 1,9 % от общего количества злокачественных новообразований. Заболеваемость раком почки неуклонно растет, и за последнее десятилетие она увеличилась втрое [1-4].
В России стандартизированный показатель заболеваемости раком почки на 100 тыс. населения среди мужчин и женщин составляет, соответственно, 8,3 и 4,3. Заболевание чаще встречается в возрасте 40-60 лет. Правая и левая почки поражаются с одинаковой частотой. Средний диаметр первичных опухолей — 6,19 см (диапазон от 0,7 до 13 см).
Использование ультразвукового исследования (УЗИ) и компьютерной томографии (КТ) внесло значительный вклад в обнаружение опухолей на ранних стадиях. Случайное обнаружение почечно-клеточного рака и особенно маленьких опухолей увеличилось в ходе диспансерных наблюдений и исследований по поводу других болезней.
Среди всех больных с опухолью почек злокачественные опухоли встречаются в 94 % случаев. Почечный рак составляет от 1,9 до 2,4 % всех раковых новообразований вообще (рис. 1).
Почечный рак составляет от 1,9 до 2,4 % всех раковых новообразований вообще (рис. 1).
Рис. 1. Рак почки.
Слева — здоровая почка, справа — опухолевое поражение почки.
В настоящее время бессимптомное течение рака почки и случайное его выявление с помощью современных методов исследования имеет место в 54 % случаев. С увеличением размеров опухоли частота клинически проявляющегося почечно-клеточного рака увеличивается с 6,1 до 48,8 %. Классически характерна триада симптомов в виде: гематурии; локальной болезненности; прощупываемой опухоли.
Настоящая публикация посвящена инструментальной диагностике почечноклеточной и переходно-клеточной формам рака почки.
Почечно-клеточный рак почки
Почечно-клеточный рак — наиболее часто встречающийся тип рака почки, он составляет около 85 % от всех опухолей почек. Злокачественные клетки почечно-клеточного рака развиваются из выстилки почечных канальцев, образуя раковую опухоль. Обычно это единичная опухоль.
Злокачественные клетки почечно-клеточного рака развиваются из выстилки почечных канальцев, образуя раковую опухоль. Обычно это единичная опухоль.
Ультразвуковое исследование
При УЗИ, в случае рака, почка чаще увеличена в размерах, контуры неровные, нечеткие. В проекции нижнего или верхнего полюса визуализируется объемное образование, возможно, содержащее в своей структуре как тканевые, так и жидкостные компоненты (рис. 2, 3).
Рис. 2. Ультразвуковая картина правой почки и мочевого пузыря.
а) В просвете мочевого пузыря пристеночно визуализируется гиперэхогенное образование размером 70×50 мм, по типу сгустка крови.
б) В правой почке в проекции нижнего полюса визуализируется объемное образование общим размером 94х64 мм, содержащее в своей структуре тканевые и жидкостные компоненты.
Рис. 3. Ультразвуковая картина рака почки.
а) В правой почке в проекции верхнего полюса, деформируя контур почки, визуализируется тканевое образование размером 50×80 мм, выраженно неоднородное по эхоструктуре.
б) Режим ЦДК. Опухоль почки. Визуализируются отдельные сосудистые сигналы внутри образования.
Компьютерная томография
При КТ выявляется образование негомогенной структуры, накапливающее контрастное вещество (рис. 4).
4).
Рис. 4. Компьютерная томография рака почки.
а) Нативная фаза. Правая почка увеличена в размерах и деформирована объемным образованием, размером до 80 мм в диаметре, с бугристым контуром, негомогенной структуры.
б) Артериальная фаза. Образование фрагментарно накапливает контрастное вещество.
в) Отстроченная фаза. Фрагментарные признаки дефекта наполнения.
Клиническое наблюдение 1
Пациентка П. В 2001 г. проведена нефрэктомия по поводу рака левой почки. На момент осмотра жалоб не предъявляет, лечится по поводу сахарного диабета.
В 2001 г. проведена нефрэктомия по поводу рака левой почки. На момент осмотра жалоб не предъявляет, лечится по поводу сахарного диабета.
При УЗИ в проекции нижнего полюса единственной правой почки визуализируется образование жидкостного характера, размером 44×37 мм, выходящее на контур почки, содержащее в своей структуре крупный пристеночный тканевой компонент и перегородки. Заключение: «объемное образование правой почки». С учетом анамнеза больше данных за неопластический характер поражения (рис. 5).
Рис. 5. Пациентка П. Ультразвуковая картина единственной правой почки.
а) В проекции нижнего полюса визуализируется образование жидкостного характера размером 44х37 мм, выходящее на контур почки, содержащее в своей структуре пристеночный тканевой компонент и перегородки.
б) Объемное образование правой почки в режиме ЦДК. Регистрируются единичные эхосигналы по периферии образования.
По данным КТ, единственная правая почка расположена типично, размеры не изменены, паренхима не истончена. В нижней трети паренхимы, с выходом на контур, — округлое образование диаметром 47 мм, частично выходящее на латеральный контур, кистозно-солидной структуры, достаточно интенсивно накапливающее контрастное вещество по периферии. Полостная система почки не расширена. Паранефрий заметно не изменен. Заключение: «КТ-картина тумора, с учетом анамнеза, вероятнее всего, вторичного характера» (рис. 6).
Рис. 6.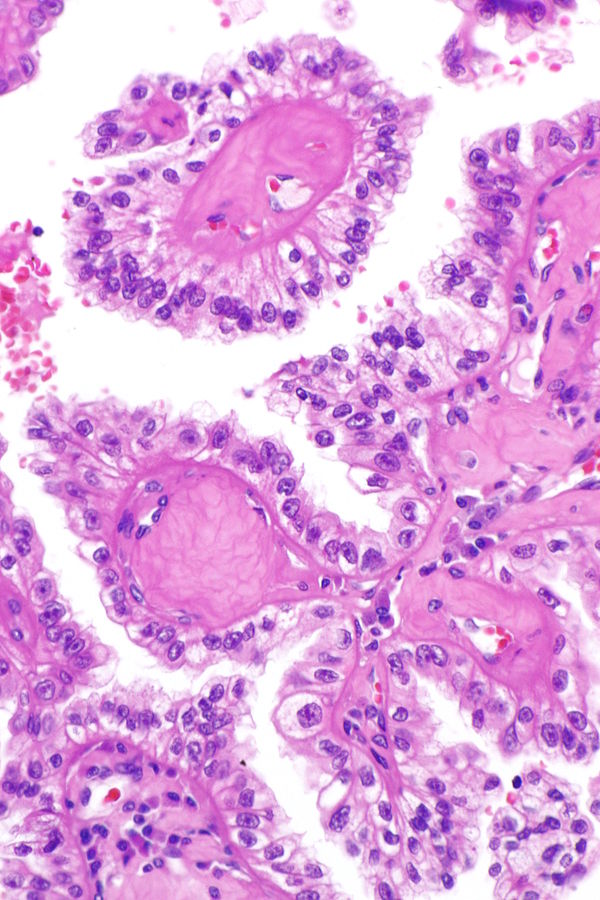 Пациентка П. Компьютерная томография единственной правой почки.
Пациентка П. Компьютерная томография единственной правой почки.
а) Нативная фаза. В нижней трети паренхимы, с выходом на контур, округлое образование, 47 мм в диаметре, частично выходящее на латеральный контур, кистозно-солидной структуры.
б) Артериальная фаза. Образование, достаточно интенсивно накапливающее контрастное вещество по периферии.
в) Отсроченная фаза. Фрагментарные признаки дефекта наполнения.
Пациентке выполнена резекция единственной правой почки, при гистологическом исследовании получены клетки почечно-клеточного рака, светлоклеточный вариант.
Переходно-клеточный рак лоханки
Около 6-7 % рака почек опухоли возникают не из почечной ткани, а в почечной лоханке. Почечная лоханка — это участок мочевыделительной системы, где почка соединяется с мочеточником. Эта опухоль называется переходноклеточным раком и состоит из раковых клеток, которые отличаются от клеток, характерных для почечно-клеточного рака. Исследования показали связь развития этих опухолей с курением сигарет. Клинические проявления переходно-клеточного рака лоханки подобны симптомам при почечно-клеточном раке, включают гематурию и боли в животе или в пояснице.
Клиническое наблюдение 2
Пациент С. считает себя больным в течение 3 месяцев, когда появилась гематурия, боли в поясничной области, лихорадка. При УЗИ в проекции верхней группы чашечек правой почки определяется образование тканевой плотности размером до 20 мм (рис. 7). Заключение: «объемное образование правой почки».
7). Заключение: «объемное образование правой почки».
Рис. 7. Пациент С. Ультразвуковая картина правой почки.
а) В проекции верхней группы чашечек визуализируется тканевой плотности образование, в диаметре до 20 мм, неправильной формы.
б) Режим ЦДК. Визуализируются отдельные сосудистые сигналы внутри образования.
Проведенная КТ подтвердила диагноз рака правой почки (рис. 8).
Рис. 8. Пациент С. Компьютерная томография правой почки.
а) Нативная фаза. В проекции верхней группы чашечек — неоднородное образование неправильной формы общим размером 20×20 мм.
б) Артериальная фаза. Образование неравномерно накапливает контрастное вещество.
в) Отсроченная фаза. Фрагментарные признаки дефекта наполнения чашечек.
Пациенту произведена нефрэктомия. При гистологическом исследовании установлен умеренно дифференцированный переходно-клеточный рак почки.
Клиническое наблюдение 3
Пациент М. Впервые примесь крови в моче появилась около двух лет назад. В последующем неоднократно повторялась гематурия. За помощью обратился впервые.
При УЗИ почки расположены типично, в размерах не изменены. Подвижность при дыхании сохранена, контуры ровные, четкие. Полостная система не расширена, мочеточники не визуализируются. В проекции нижней группы чашечек справа визуализируется тканевой плотности гипоэхогенное образование размером до 40 мм (рис. 9). Заключение: «объемное образование правой почки».
Рис. 9. Пациент М. Ультразвуковая картина почки.
В проекции полостной системы визуализируется тканевой плотности гипоэхогенное образование размером до 40 мм.
При КТ в нижне-средних отделах ЧЛС справа определяется мягкотканное объемное образование с четкими контурами размером 50×40 мм, деформирующее ЧЛС, фрагментарно накапливает контрастное вещество (рис. 10).
Рис. 10. Пациент М. Компьютерная томография почки.
а) Нативная фаза. В нижне-средних отделах ЧЛС справа мягкотканное объемное образование с четкими контурами размером 50×40 мм, деформирующее ЧЛС.
б) Артериальная фаза. Образование неравномерно накапливает контрастное вещество.
в) Отсроченная фаза. Фрагментарные признаки дефекта наполнения чашечек.
Пациенту проведено оперативное лечение — нефрэктомия. При гистологическом исследовании установлен переходно-клеточный умеренно дифференцированный рак правой почки.
Клиническое наблюдение 4
Пациентка Х. жалоб не предъявляла, обратилась на профилактический осмотр.
При УЗИ в проекции верхней группы чашечек левой почки визуализируется тканевой плотности образование размером 30×30 мм, неоднородное по эхоструктуре, преимущественно гиперэхогенное, при ЦДК визуализируются единичные эхосигналы внутри образования (рис. 11).
11).
Рис. 11. Пациентка Х. Ультразвуковая картина почки.
а) В проекции верхней группы чашечек левой почки визуализируется тканевой плотности образование размером 30×30 мм.
б) Режим ЦДК. Визуализируются единичные эхосигналы внутри образования.
По данным КТ (рис. 12), почки расположены типично, форма не изменена, паренхима не источена. В паренхиме верхней трети левой почки с частичным выходом на задне-медиальный контур определяется образование округлой формы размером 31 мм, гиподенсной нативной плотности (21 HU), диффузно накапливает контрастное вещество до 73 HU, в отсроченную фазу плотность 47 HU. Образование локально несколько деформирует чашечки верхней группы. Полостные системы почек не расширены, функция почек сохранена. Заключение: «объемное образование левой почки».
Образование локально несколько деформирует чашечки верхней группы. Полостные системы почек не расширены, функция почек сохранена. Заключение: «объемное образование левой почки».
Рис. 12. Пациентка Х. Компьютерная томография почки.
а) Нативная фаза. В паренхиме верхней трети левой почки определяется образование округлой формы размером 31 мм, гиподенсной нативной плотности (21 HU).
б) Артериальная фаза. Диффузно накапливает контрастное вещество до 73 HU.
в) Отсроченная фаза. Плотность образования 47 HU.
Плотность образования 47 HU.
Пациентке произведена нефрэктомия. При гистологическом исследовании установлен переходно-клеточный умеренно дифференцированный рак левой почки.
Клиническое наблюдение 5
Пациент З. с жалобами на гематурию в течение года впервые обратился за помощью.
При УЗИ почек мочевой пузырь наполнен плохо, пристеночно визуализируется гиперэхогенное образование и подвижные множественные гиперэхогенные образования (вероятнее всего, сгустки). Левая почка значительно увеличена в размере до 160 мм, контуры нечеткие. Часть полостной системы слева представлена объемным образованием до 100 мм, содержащим в своей структуре жидкостной и тканевой компоненты. Заключение: «полостная опухоль левой почки» (рис. 13).
Рис. 13. Пациент З. Ультразвуковая картина левой почки.
13. Пациент З. Ультразвуковая картина левой почки.
а) В проекции полостной системы слева визуализируется объемное образование размером до 100 мм.
б) Жидкостной компонент в объемном образовании слева.
в) Мочевой пузырь с гиперэхогенным образованием внутри.
По данным КТ почек, левая почка представлена объемным образованием размером 100×100×100 мм, неоднородной структуры, с тканевым и жидкостным компонентами, неравномерно копит контрастное вещество, процесс локализуется как в паренхиме, так и в полостной системе почки (последняя явно деформирована).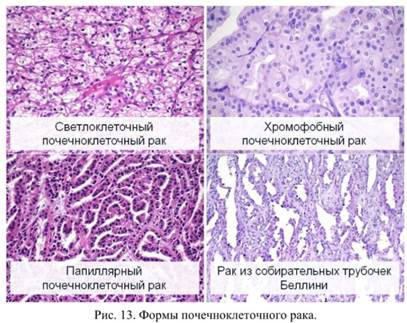 Тумор интимно прилежит к селезенке и визуально четко неотделим от нее, к хвосту поджелудочной железы и селезеночной вене. По данным КТ, в процессе явно заинтересованы дистальные отделы левой почечной артерии и вены. Через 12 мин после в/в контрастирования в полостной системе левой почки — только мелкие следы контрастного вещества. Визуализируются парааортальные множественные лимфоузлы в диаметре до 20 мм (рис. 14).
Тумор интимно прилежит к селезенке и визуально четко неотделим от нее, к хвосту поджелудочной железы и селезеночной вене. По данным КТ, в процессе явно заинтересованы дистальные отделы левой почечной артерии и вены. Через 12 мин после в/в контрастирования в полостной системе левой почки — только мелкие следы контрастного вещества. Визуализируются парааортальные множественные лимфоузлы в диаметре до 20 мм (рис. 14).
Рис. 14. Пациент З. Компьютерная томография левой почки.
а) Нативная фаза. Объемное образование левой почки размером 100×100×100 мм, неоднородной структуры, с тканевым и жидкостным компонентами.
б) Артериальная фаза. Образование неравномерно копит контрастное вещество.
Образование неравномерно копит контрастное вещество.
в) Отсроченная фаза. Фрагментарные признаки дефекта наполнения.
Под внутривенным наркозом уретероскоп введен в мочевой пузырь: устья на 5 и 7 часах, без особенностей. В области треугольника Льето две грубоворсинчатые опухоли до 1 см. Уретероскоп введен в левый мочеточник, проведен до лоханки, от ПУС визуализируется грубоворсинчатая опухоль, чашечки не дифференцируются.
Пациенту проведено оперативное лечение — нефрэктомия слева, лимфоаденэктомия слева, резекция мочевого пузыря. По данным гистологического исследования, определен низкодифференцированный переходно-клеточный рак лоханки левой почки, с врастанием в паренхиму почки, низкодифференцированный переходно-клеточный рак мочевого пузыря.
Заключение
Рак почки часто имеет бессимптомное течение, в связи с чем проведение профилактических осмотров с использованием УЗИ является важной составляющей ранней диагностики рака.
В окончательной диагностике рака почки предпочтение отдается КТ, которая позволяет не только установить распространенность рака, но и выбрать тактику лечения.
Литература
- Кармазановский Г.Г. Клинические аспекты внутрисосудистого контрастирования при рентгенологических исследованиях // Медицинская визуализация. 2003. N1. C. 131-137.
- Кармазановский Г.Г., Федоров В.Д. Компьютерная томография поджелудочной железы и органов забрюшинного пространства // Издание второе, исправленное. М.: Изд. дом «Русский врач». 2002. C. 226-285.
- Смирнов И.В., Юдин А.Л., Афанасьева Н.
 И. Патогенез и КТ-диагностика рака почки (обзор литературы) // Медицинская визуализация. 2004. N1. С. 88-100.
И. Патогенез и КТ-диагностика рака почки (обзор литературы) // Медицинская визуализация. 2004. N1. С. 88-100. - Zagoria R.J. Imaging of small renal masses: a medical success story // AJR. 2000. V. 175. P. 945-955.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Светлоклеточный рак почки: симптомы, лечение и прогноз
Содержание:
Что это
Светлоклеточный рак почки – это серьезная онкологическая патология, при которой нормальные клетки органа превращаются в атипичные и бесконтрольно растут, образуя опухоль. Хорошей новостью является то, что большинство случаев рака почек обнаруживают до того, как они распространяются (метастазируют) на отдаленные органы. Онкологическое заболевание хорошо поддается лечению при раннем его обнаружении. Однако, в большинстве случаев злокачественные опухоли вырастают до больших размеров, никак себя не проявляя.
Хорошей новостью является то, что большинство случаев рака почек обнаруживают до того, как они распространяются (метастазируют) на отдаленные органы. Онкологическое заболевание хорошо поддается лечению при раннем его обнаружении. Однако, в большинстве случаев злокачественные опухоли вырастают до больших размеров, никак себя не проявляя.
Почки – органы мочевыделительной системы, бобовидной формы. Их главная задача — очистить кровь от ненужных веществ, производя мочу. Точная причина, вызывающая рак почки неизвестна, но существует несколько факторов риска:
- Курение: вероятность развития рака в два раза выше, чем у некурящих.
- Возраст старше 40 лет.
- Мужской пол.
- Ожирение: дополнительный вес может привести к гормональным изменениям, которые увеличивают риск развития онкологического процесса.
- Длительное нахождение на гемодиализе.
- Отягощенная наследственность по онкологии.
- Негроидная раса.
- Работа с химикатами.

- Лимфома.
Виды и классификация
Виды рака почки:
- Светлоклеточный рак.
- Переходно-клеточный рак.
- Почечная лимфома.
- Тератома.
- Карциносаркома.
- Карциноидные опухоли почечной лоханки.
Врачи используют различные диагностические данные для определения стадии рака почек. Наиболее часто используемой системой описания стадии процесса является классификация TNM.
Т: опухоль
- Т0 – нет никаких признаков опухоли.
- Т1 – опухоль не превышает 7 см и не распространяется за пределы почки.
- Т1а – опухоль менее 4 см.
- Т2а – от 4 до 7 см.
- Т2 – опухоль больше 7 см, не распространяется за пределы почки.
- Т3 – прорастает в ткани, окружающие почки, или в крупную вену.
- Т4 – опухолевый процесс распространился за пределы фасции, на надпочечник.
N: узлы
- NX – недостаточно информации для оценки близлежащих лимфатических узлов.

- N0 – рак не распространился на другие лимфатические узлы.
- N1 – рак распространился на лимфатические узлы.
M: метастазирование
- М0 – опухолевый процесс не распространился на другие органы или отдаленные лимфатические узлы.
- М1 – рак перешел на другие части тела, такие как легкие, кости, печень, мозг.
По степени дифференцировки клеток (классу):
- Класс 1 – хорошо дифференцированные клетки с незначительной аномалией.
- Класс 2 – умеренно дифференцированные клетки с чуть большей аномалией.
- Класс 3 – слабо дифференцированные клетки.
- Класс 4 – клетки являются незрелыми и примитивными.
Симптомы
Клинические признаки рака почки разнообразны, но большинство из них появляются на поздних стадиях заболевания. К ним относят:
- Снижение аппетита.
- Шишковидное образование на животе или в области почек.

- Болевые ощущения в боку, которые не проходят.
- Потеря массы тела по неизвестным причинам.
- Крайняя усталость.
- Кровь в моче (гематурия)
- Анемия.
- Лихорадка, которая длится несколько недель и не вызвана простудой или другой инфекцией.
- Отечность ног.
На поздних стадиях к перечисленным симптомам могут добавиться:
- Одышка.
- Боли в костях.
- Кровохарканье.
Диагностика
Диагноз выставляется на основании жалоб пациента, анамнеза заболевания и физикального обследования (возможно пропальпировать шишковидное образование).
Лабораторные методы исследования:
- КАК (клинический анализ крови) помогает выявить анемию, лейкоцитоз или лейкопению.
- Общий анализ мочи: гематурия, микроальбуминурия или протеинурия.
- Биохимический анализ крови на креатинин, мочевую кислоту, АлАТ, АсАТ, общ. билирубин. При светлоклеточном раке почки будет повышен показатель креатинина и мочевой кислоты.

- СКФ (скорость клубочковой фильтрации) при развитии хронической болезни почек снижается.
Дополнительные методы исследования:
- Экскреторная урография: внутривенно вводится краситель, который перемещается в мочевыводящие пути. После чего проводится рентген с целью выявления опухоли.
- УЗИ ОБП (органов брюшной полости) помогает определить является опухоль твердой либо заполнена жидкостью.
- КТ (компьютерная томография): создается множество рентгеновских срезов тканей почки, на которых можно обнаружить опухолевый рост.
- МРТ (магнитно-резонансная томография) заключается в использовании радиоволн с целью создания высокоинформативных снимков мягких тканей. В ходе исследования может потребоваться инъекция контрастного вещества для лучшей визуализации.
- Почечная ангиография – тест, который используется для оценки кровоснабжения опухоли. Помогает диагностировать опухолевые образования малого размера.
- Биопсия с дальнейшим гистологическим исследованием клеток.
 В ходе процедуры используется специальная игла для забора образца материала, который затем изучают под микроскопом. Биопсия также позволяет определить агрессивность онкологического процесса. Довольно часто врач-хирург удаляет всю опухоль, а затем исследуется образец ткани.
В ходе процедуры используется специальная игла для забора образца материала, который затем изучают под микроскопом. Биопсия также позволяет определить агрессивность онкологического процесса. Довольно часто врач-хирург удаляет всю опухоль, а затем исследуется образец ткани. - Рентгенологическое исследование, КТ, МРТ других частей тела с целью поиска метастазов опухоли.
Лечение
Хирургическое лечение
На начальных стадиях пациенту может быть предложено оперативное вмешательство. Основные виды операций:
- Радикальная нефрэктомия: удаление почки, надпочечниковой железы и окружающих тканей. Она также включает удаление близлежащих лимфатических узлов. Это наиболее частая операция при светлоклеточном раке почки и теперь ее можно выполнить через небольшой разрез с помощью лапароскопа.
- Простая нефрэктомия – удаляют только пораженную почку.
- Частичная нефрэктомия – удаление опухоли вместе с некоторыми тканями вокруг нее.
 Эта процедура используется у пациентов с небольшим размером опухолевидного образования (менее 4 см).
Эта процедура используется у пациентов с небольшим размером опухолевидного образования (менее 4 см).
При удалении обеих почек требуется гемодиализ пожизненный либо трансплантация почки.
При наличии противопоказаний к проведению хирургического вмешательства, на поздних стадиях онкологической патологии применяются другие методы терапии:
- Криотерапия – воздействие низких температур на почечную ткань.
- Радиочастотная абляция – использование высокоэнергетических радиоволн для уничтожения раковых клеток.
- Артериальная эмболизация – введение специального вещества в почечную артерию, которое блокирует приток крови к опухоли. В результате этого опухоль уменьшается в размерах.
Биологическая терапия
Данный вид лечения задействует иммунную систему для борьбы с раком, стимулируя, направляя или восстанавливая естественную защиту организма. Наиболее часто назначают интерферон альфа или интерлейкин-2.
Лучевая терапия
Применяется на поздних стадиях ракового процесса с использованием рентгеновских лучей.
Химиотерапия
Химиотерапия редко используется при светлоклеточном раке почки, так как является малоэффективной.
Последствия
Светлоклеточный рак почки влечет за собой развитие хронической или острой почечной недостаточности, которая требует пожизненного гемодиализа или пересадку почки.
Прогноз
На прогноз влияют несколько факторов, включая размер опухоли, степень инвазии и метастазирования. При первой стадии процесса пятилетняя выживаемость составляет 81%, на второй – 74%, на третьей – 53%, на четвертой – 8%. Молодые люди в возрасте 20-40 лет имеют лучший прогноз, чем пожилые.
После нефрэктомии пятилетняя выживаемость составляет 90-95% для опухолей менее 4 см. Рецидив возможен в 20-30% случаев. При более больших размерах опухолей выживаемость снижается до 80-85%.
Похожие статьи:
- Рак (опухоль) мочевого пузыря у мужчин и женщин: симптомы и лечение
- Переходноклеточный рак мочевого пузыря: что это, прогноз и лечение
- Рак почки: симптомы, диагностика, прогноз и лечение
- Почечно-клеточный рак почки: причины, прогноз и лечение
- Рак уретры: симптомы, прогнозы и лечение
- Рак почки 4 стадии с метастазами: лечение и сколько живут
- Рак мочеточника: классификация, симптомы и лечение
- Синдром Кушинга — что это, симптомы, диагностика и лечение
- Гепаторенальный синдром: что это, причины, диагностика и лечение
- Недержание мочи после операции по удалению матки: причины и что делать
стадии, причины, диагностика и лечение
Карцинома почек представляет собой онкологическое заболевание злокачественного характера. Согласно данным статистики, патология находится на десятом месте по распространенности. Каждый год в мире диагностируют более 40 тысяч случаев. Карцинома может локализоваться как в одной, так и в обеих почках. Чаще всего она диагностируется у мужчин старше 50 лет, живущих в городе.
Согласно данным статистики, патология находится на десятом месте по распространенности. Каждый год в мире диагностируют более 40 тысяч случаев. Карцинома может локализоваться как в одной, так и в обеих почках. Чаще всего она диагностируется у мужчин старше 50 лет, живущих в городе.
Разновидности
Новообразование наиболее часто возникает в поверхностном слое почек, со временем прорастая в них глубже. Опухоль состоит из массы клеток почек. Данные частицы начинают аномальное деление, не принимая участия в производстве мочи и очищении крови. Выделяется несколько видом карцином почек:
1. Карцинома собирательных протоков. Рост опухоли происходит стремительно. Самая редкая форма рака почек.
2. Светлоклеточная карцинома. Образуется из частиц, содержащих светлую цитоплазму. Диагностируется в 86% случаев.
3. Папиллярная. Локализуется одновременно в обоих почках, в подавляющем большинстве случаев имеет множественный характер. Встречается редко, только в 14% случаев.
4. Хромофобная карцинома почки, почечно-клеточная. Характерной особенностью этой карциномы является ее медленный рост. Встречается в 4% случаев.
5. Онкоцитарная. Образуется из крупных, эозинофильных частиц. Метастазы появляются редко. Диагностируется у 5% пациентов.
Стадии развития патологии
Как и другие онкологические заболевания, карцинома почек проходит несколько стадий развития. В зависимости от этапа, на котором диагностируется патология, зависит исход проводимой терапии. Выделяются следующие стадии почечной карциномы:
1. Первая стадия. Клетки новообразования расположены только в тканях почек. Размер опухоли не более семи сантиметров. Метастазы отсутствуют. Начальная стадия развития карциномы характеризуется большим процентом выздоровления. Условием для этого является своевременная и корректная терапия.
2. Вторая стадия карциномы почки. Поведение злокачественных клеток не отличается на данном этапе от первой стадии. Метастазирования все еще не происходит, клетки образования не покидают пределы пораженных тканей почек. Отличается размер опухоли, который начинает превышать семь сантиметров.
Отличается размер опухоли, который начинает превышать семь сантиметров.
3. Третья стадия. Новообразование не выходит за границы почечной оболочки. Данный этап разделяется на два подвида в зависимости от дальнейшего развития событий. В первом патология поражает почечную или полую вену, а во втором варианте происходит метастазирование в лимфоузлы пазухи почек.
4. Четвертая стадия. На заключительном этапе развития карциномы происходит распространение патогенных клеток за пределы органа.
Причины
До сегодняшнего дня медики не могут с точностью определить причины образования карциномы почек. Большинство специалистов высказывают предположение, что развитие патологии обусловлено совокупностью множества факторов. Так, среди возможных причин появления карциномы называют:
1. Наследственность. Риск появления карциномы возрастает, если кто-то из близких родственников болел данной патологией. Это обусловлено генетическим нарушением на уровне хромосом. Папиллярная разновидность рака почек считается приобретенной на генетическом уровне.
2. Травмирование почек. Данное явление может спровоцировать активное размножение злокачественных клеток, образующих основу опухоли.
3. Прием некоторых препаратов. Продолжительный прием определенных лекарственных средств может спровоцировать ускоренный рост новообразования.
4. Продолжительный диализ может стать причиной образования кист, которые со временем способны преобразоваться в опухоль.
5. Контакт с растворителями органического происхождения. Научно доказано, что непосредственная работа с асбестом и кадмием способна стать причиной карциномы.
6. Курение. Никотин пагубно действует на ткань почек. Статистика ясно дает понять, что большинство пациентов с карциномой – курильщики.
7. Избыточная масса тела. Клеточная карцинома почки часто диагностируется у женщин с лишним весом.
Симптомы
По большей части карцинома выявляется случайным образом при обследовании пациента по другому поводу. Как правило, патология на начальных этапах (до метастазирования) протекает в латентной форме. Выделяются основные, общие и неспецифические симптомы.
Выделяются основные, общие и неспецифические симптомы.
К основным признакам почечной карциномы относят:
1. Гематурия, или появление в мочи примесей крови. Количество крови может быть как значительным, так и несущественным. В последнем случае заболевание выявляется при сдаче анализа мочи. Гематурия не сопровождается неприятными ощущениями и появляется с различной периодичностью. Кровотечение развивается на фоне разрушения почечных тканей опухолью.
2. Новообразование в области живота. Выявляется посредством пальпации при существенном увеличении новообразования. У худых людей патология становится различимой еще на ранней стадии карциномы.
3. Болезненность в области поясницы. Как правило, данное явление говорит о распространении метастаз на смежные органы. При выходе за пределы почки, опухоль может нарушить приток крови к нижней полой вене. В результате происходит расширение вен семенного канатика.
Общие симптомы
К общим симптомам (то есть характерных для любых видов рака), относятся:
1. Потеря аппетита.
Потеря аппетита.
2. Снижение массы тела.
3. Повышение температуры (до субфебрильной).
4. Анемия.
5. Слабость.
6. Лихорадка.
Неспецифические признаки
К неспецифическим признакам, обусловленным выработкой гормонов и биологически активных веществ, относятся:
1. Повышенный уровень кальция.
2. Подъем артериального давления.
3. Увеличенное количество эритроцитов в крови.
4. Дисфункция печени.
Чтобы выявить карциному почек на ранней стадии, необходимо регулярно сдавать мочу и кровь для исследования, а также проходить УЗИ.
Диагностика
Диагностика почечной карциномы в современных условиях не представляется трудной. Лечение назначается онкологами только после тщательно проведенного обследования. Основными методами выявления карциномы являются:
Ультразвуковое исследование. Дает возможность определить размеры почек, область поражения и происходящий некроз, кровоизлияния и контуры опухоли. При проведении биопсии также используется УЗИ для контроля иглы.

Магнитно-резонансная томография. Выявляется местоположение опухоли, даже в том случае, если размер новообразования не больше двух сантиметров. МРТ определяет глубину прорастания опухоли в почку, а также ее структуру. Кроме того, данный метод показывает наличие метастазированных клеток и тромбов в почечной и полой венах.
Рентгенологическое исследование. Проводится с использованием контрастного вещества. Снимок помогает визуализировать опухоль, выявляет изменение контуров и формы почки.
Ангиография. Позволяет дифференцировать карциному от кисты, как и рентген выявляет метастазы и тромбы.
Урография с контрастом. Определяет функции почек, выявляет признаки онкологического образования.
Биопсия. Представляет собой забор патогенных тканей с целью проведения гистологического исследования.
После проведения тщательного обследования определяется разновидность опухоли — карциномы почек в данном случае, ее стадия и ставится окончательный диагноз.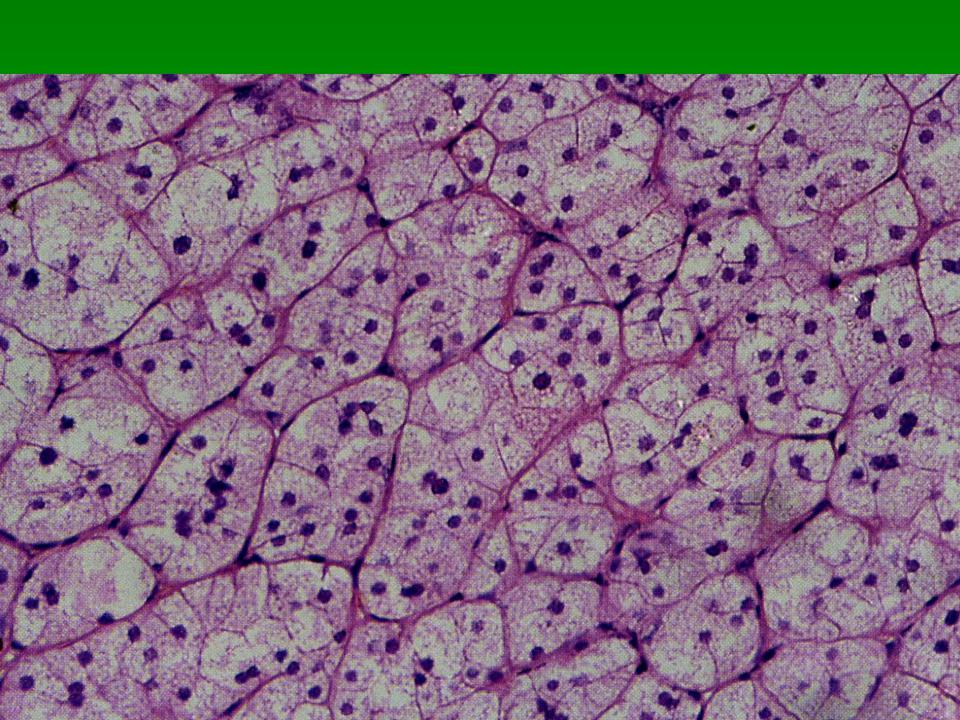
Лечение
Существует ряд факторов, от которых зависит метод лечения:
1. Тип новообразования. Небольшие опухоли, показывающие медленный рост, могут потребовать выжидательной тактики.
2. Состояние пациента. В некоторых ситуациях, при тяжелых сопутствующих заболеваниях может быть недопустимо хирургическое вмешательство.
3. Возраст пациента.
4. Стадия развития карциномы. На последней стадии патологии хирургическое удаление опухоли и метастаз не проводится.
Для лечения почечно-клеточной карциномы почки используются следующие методики:
1. Хирургическое удаление. Это наиболее эффективный способ борьбы с опухолью. Удаление может производиться как с сохранением органа, так и полностью устранив почку. Операция проводится как лапароскопическим, так и открытым методом.
2. Химиотерапия. Данный метод малоэффективен при почечной карциноме. Им пользуются, когда исключается возможность лечения карциномы почки хирургическим путем.
3. Лучевая терапия. Как и химиотерапия, лучевая в отношении почечной карциномы малоэффективна. Чаще всего она назначается в качестве обезболивающего средства, когда произошло метастазирование костных структур и головного мозга.
Как и химиотерапия, лучевая в отношении почечной карциномы малоэффективна. Чаще всего она назначается в качестве обезболивающего средства, когда произошло метастазирование костных структур и головного мозга.
4. Иммунотерапия. Проводится с использованием интерферона-альфа. Имеет наименьшее количество возможных побочных эффектов.
5. Лечение гормонами. Успех терапии составляет всего 5-10%. Применяется в основном с целью снижения интенсивности роста опухоли.
Прогноз при карциноме почки
Прогноз на выживаемость при почечной карциноме напрямую зависит от стадии, на которой патология была выявлена. Так, на первой стадии вероятность полного выздоровления составляет 81%, на второй – 74%, на третьей – 53%, а на четвертой — всего лишь 8%.
В 53% случаев при условии получаемого лечения пациенты проживают 5 лет, в 43% — 10 лет. При отсутствии лечения метастазы станут причиной некроза и сильнейшей интоксикации организма. На заключительной стадии происходит отказ всех органов и систем.
Рак почек: почечно клеточный, гипернефроидный, плоскоклеточный
Рак почки – это новообразование, в котором бесконтрольно размножаются клетки, разрастаются ткани. Патологический процесс развивается, когда нарушаются функции, выполняемые иммунными механизмами.
Злокачественная опухоль очень опасна, поскольку пускает метастазы в другие органы. Если рак формируется в почках, они не могут выводить токсины, поддерживать нормальное давление.
Злокачественные новообразования чаще всего представлены карциномой или светлоклеточным раком, что формируется в почечных канальцах.
Этот вид болезни выявляют вначале возникновения, что дает возможность не опоздать с лечением.
Содержание статьи
Характеристика опухолевых образований
Злокачественные клетки образуются и быстро растут в паренхиме, что приводит к развитию гипернефромы.
Опухоль, которая окружается капсулой, сильно увеличивается в размере, возникает в одной или в обеих почках.
Нефробластома поражает малышей не старше 5 лет. Формируется этот вид новообразования, когда из-за мутации на генном уровне происходит аномальное увеличение количества клеток в паренхиме.
Помимо светлоклеточного рака, существуют и другие виды, которые встречаются намного реже:
- протококкоый;
- папиллярный;
- хромофобный;
- онкоцитарный.
На последних этапах прогрессирования выявляют карциному трубочек Беллини. Нечасто встречается саркома, которая поражает соединительную ткань, распространяется на лимфатические узлы, кости, захватывает другие органы.
Независимо от вида патология проходит через определенные этапы в своем развитии:
- на первой стадии опухоль растет медленно, не вылезает за пределы почек;
- во время второй размер новообразования становится больше 70 мм, но располагается в границах органа;
- третья поражаются сосуды, затрагиваются лимфатические узлы;
- на четвертой метастазы захватывают легкие, печень, кости.

На последнем этапе растет температура, поскольку распадаются и погибают ткани. Человек мучится от нестерпимой боли и лихорадки.
Причины возникновения
Несмотря на то что каждый год проводятся исследования, почему формируются опухоли в почках, точно неизвестно.
Чаще они поражают пожилых мужчин, но некоторые разновидности патологии встречаются у детей. Провоцируют появление рака:
- контакты с химикатами;
- работа с продуктами из нефти;
- радиационное облучение;
- курение;
- генетическая предрасположенность;
- иммунодефицит.
Новообразования чаще возникают у тучных людей, диабетиков и гипертоников. Опухоли формируются при наличии поликистоза или почечной недостаточности. Считается, что их развитию способствует длительное применение антибиотиков, анальгетиков, препаратов, ускоряющих выведение мочи.
У людей, которые курят, присутствует значительный риск того, что они могут заболеть плоскоклеточным видом рака.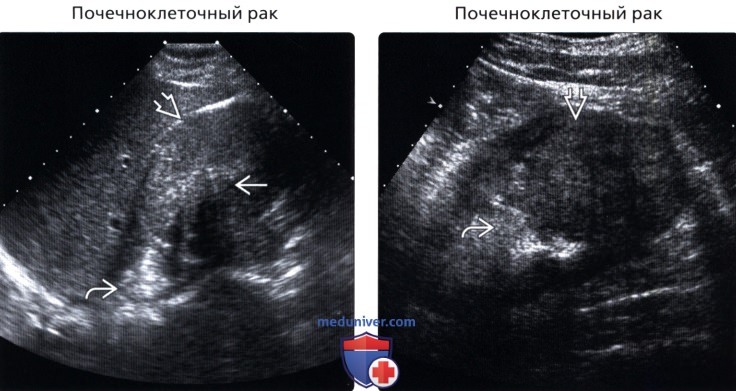 К причинам появления такой опухоли относят:
К причинам появления такой опухоли относят:
- нарушение липидного обмена;
- повреждение почки;
- работу с красителями;
- постоянный контакт с ядами и асбестом;
- нехватку витамина A.
Папиллярный рак передается по наследству, возникает после облучения. Увеличивает возможность развития злоупотребление спиртным, курение, длительный прием анальгетиков.
Появлению хромофобного рака также способствуют вредные привычки, неправильный рацион, высокое давление, наследственность, ожирение, избыток гормонов.
Опухоль Вильмса, которая поражает детей, а не пожилых людей формируется вследствие мутации генов. Встречается у нескольких малышей на миллион, почти всегда вылечивается.
Редкие разновидности
Злокачественные опухоли у почек чаще преследуют мужчин. У женщин они перерождаются из кист, которые не рассосались самостоятельно. Новообразования проявляются в разных видах и быстро прогрессируют.
Почечно — клеточный
При пиелолонефрите, эндокринных нарушениях, мочекаменной болезни, инфекционных патологиях, дефектах в развитии органа эпителий почечных канальцев иногда перерождается в злокачественное новообразование.
Аномальный процесс сопровождается болью, которая отдает в пах или поясницу, распространяется на область бедра.
При почечно клеточном раке моча изменяет оттенок, поскольку разбавляется кровью. Когда опухоль увеличивается в размерах, то пальпируется через брюшину. Вместе с ее ростом:
- возникает анемия;
- задерживается моча;
- присоединяется инфекция;
- мучает боль в суставах.
Почка погибает, а метастазы переходят на другие органы. Такие новообразования имеют не одну форму, а несколько, и проявляется в виде светлоклеточного типа, рака собирательных трубочек, хромофобной карциномы, что возникает в их корковой части. Лучше всего лечится папиллярная форма новообразования.
Врач назначает инструментальные методы диагностики, если анализ показывает высокий процент СОЭ, в моче присутствует кровь. Производится сцинтиграфия костей, УЗИ брюшины, урография.
Величину и структуру опухоли определяют, прибегая к магнитно-резонансной или компьютерной томографии. Обязательно берется срез для биопсии.
Обязательно берется срез для биопсии.
Во время операции удаляют не только новообразование, но и лимфоузлы, надпочечники, соседние ткани, затронутые метастазами. На последней стадии выживает лишь одна десятая часть пациентов.
Плоскоклеточный вид
Признаки опухоли, которая возникает в форме узла в паренхиме почки, становятся заметными уже, когда присутствуют метастазы. Удалять ее часто приходится вместе с органом.
Плоскоклеточный рак чаще поражает представительниц прекрасного пола, у которых присутствует нефролитиаз. При периферической форме новообразование часто прорастает в жировую клетчатку, для центральной характерно появление метастаз в лимфоузлах.
Основными признаками плоскоклеточного рака врачи называют:
- присутствие крови в моче;
- боль в боку;
- уплотнение почки;
- снижение веса.
Со временем печень увеличивается в размерах, сильно опухают лимфатические узлы, метастазы распространяются в легкие, разрушают кости, новообразование часто поражает обе почки.
После осмотра пациента, который жалуется на дискомфорт в области поясницы, врач назначает обследование, что включают УЗИ, внутривенную урографию, рентген. Используя эти способы диагностики, обнаруживают опухоль.
Чтобы определить, насколько она распространилась, прибегают к компьютерной томографии. Подтверждают наличие плоскоклеточной карциномы, применяя биопсию.
Удаляется опухоль вместе с почкой в ходе нефрэктомии. После операции выполняют лимфодиссекцию, что помогает убрать метастазы. Хирургическое вмешательство сочетают с химиотерапией или облучением. Новообразование часто выявляет очень поздно, после лечения возникают рецидивы, что заканчиваются смертью.
Гипернефроидный тип
Пожилых людей чаще поражает аденокарцинома, что имеет и другие названия. Как и все злокачественные опухоли, долго о себе не напоминает, на последних этапах развития новообразование прощупывается даже пальцами.
Гипернефроидный рак сопровождается:
- резким похуданием;
- отсутствием аппетита;
- скачками давления;
В моче появляются сгустки крови, опухают вены. Человек сильно слабеет, мучится от боли в пояснице.
Если этот вид новообразования обнаруживают на ранних этапах возникновения и прибегают к консервативному лечению. При криодеструкции раковые клетки замораживают, в ходе радиочастотной абляции выжигают электрическим током.
Больному назначаются препараты, которые блокируют рост новообразования. Иногда применяют радиотерапию.
В большинстве случаев удаляют пораженные и соседние ткани или полностью извлекают орган.
Хромофобный рак
Карцинома, которая развивается из крупных бледных клеток, обладает круглой формой и коричневым оттенком. Выявляют ее в начале возникновения, опухоль растет очень медленно.
Хромофобный рак практически не выходит из своей капсулы, почти не пускает метастазы. Лечение начинается с нефрэктомии.
Во время такой операции удаляют почку, лимфатические узлы, что располагаются возле нее, и клетчатку. После этого назначаются медикаменты, укрепляющие иммунитет, и химиотерапия. Иногда прибегают к лучевому воздействию, применению таргетных препаратов.
Папиллярный образ
Злокачественное новообразование редко, но способно сформироваться в эпителии лоханки. Эта опухоль, которая обычно бывает не одна, растет из нескольких клеток.
При папиллярном раке возникает мучительная боль в пояснице, при закупоривании мочеточника появляются колики.
На последних этапах человек резко худеет, слабеет, развивается малокровие, метастазы распространяются на внутренние органы, смерть наступает в течение трех лет.
При своевременном удалении почки и окружающих тканей выживает до 90% пациентов.
Химиотерапия при таком новообразовании проводится, когда нельзя приступать к нефрэктомии. Облучение показано, когда метастазами затронуты кости.
Другие редкие разновидности
Онкоцитарный рак развивается из тех же клеток, что и хромофобная карцинома. Новообразование быстро увеличивается в размере, разрастается на соседние ткани, но метастазы пускает редко. Лечится болезнь хирургическим способом. Обычно удаляется часть органа, в запущенных случаях – вся почка.
Протококковая карцинома формируется в собирательных трубочках или в корковом веществе. Новообразование серого цвета не имеет четких границ, разрушает печень, легкие, поражает лимфоузы и кости.
У молодых людей и детей встречается медуллярная карцинома, которая очень быстро растет. Первые признаки этой опухоли возникают при наличии метастаз. Для лечения прибегают к химиотерапии.
Уротелиальный рак поражает почку и мочеточник. Новообразование обладает большим размером. Прогноз в основном неблагоприятен.
Рекомендации и профилактика
Когда опухоль только начинает расти, полностью избавиться от нее можно, сохранив орган. К сожалению, рак заявляет о себе, когда переходит на последние стадии своего развития, и время для лечения упущено.
Регулярная сдача крови и мочи на анализ, прохождение УЗИ, посещение врачей помогают выявить проблему, когда ее решить несложно.
Чтобы избежать возникновения злокачественных новообразований, нужно следовать простым рекомендациям, которые включают отказ от сигарет и спиртного. Необходимо добавить в рацион ягоды, овощи, плоды.
Компоненты, что в них присутствуют, предотвращают нарушение липидного обмена, препятствуют появлению опухолей.
Гипертоникам надо постоянно проверять давление. Работникам вредных цехов нужно стараться не игнорировать меры безопасности.
Выявление раковой опухоли – это еще не приговор. При регулярных осмотрах ее обнаруживают на раннем этапе развития и благополучно удаляют.
Рекомендации EAU: Почечно-клеточная карцинома
СОДЕРЖАНИЕ
+ ПОКАЗАТЬ ВСЕ ГЛАВЫ
ССЫЛКИ
5. Fernandez-Pello, S., et al. Управление спорадическими ангиомиолипомами почек: систематический обзор имеющихся доказательств для руководства и рекомендаций Европейской ассоциации урологов по почечно-клеточной карциноме. Eur Urol Oncol, 2019. S2588: 30054.
https://www.ncbi.nlm.nih.gov/pubmed/31171501
7. Fernández-Pello, S., et al.Систематический обзор и метаанализ, сравнивающий эффективность и побочные эффекты различных системных методов лечения непрозрачной почечно-клеточной карциномы. Eur Urol, 2017. 71: 426.
https://www.ncbi.nlm.nih.gov/pubmed/27939075
9. Dabestani, S., et al. Интенсивное наблюдение за хирургически вылеченной локализованной почечно-клеточной карциномой на основе визуализации не улучшает выживаемость после рецидива: результаты из Европейской многоцентровой базы данных (RECUR). Eur Urol, 2019. 75: 261.
https: // www.ncbi.nlm.nih.gov/pubmed/30318330
17. Moch, H., et al. Классификация опухолей мочевыделительной системы и мужских половых органов, составленная ВОЗ 2016 г., часть A: опухоли почек, полового члена и яичек. Eur Urol, 2016. 70: 93.
https://www.ncbi.nlm.nih.gov/pubmed/26935559
18. Thorstenson, A., et al. Характеристики опухолей и хирургическое лечение почечно-клеточного рака в Швеции, 2005–2010 годы: популяционное исследование из национального шведского регистра рака почек. Сканд Дж Урол, 2014.48: 231.
https://www.ncbi.nlm.nih.gov/pubmed/24666102
20. Capitanio, U., et al. Критическая оценка прогностической ценности светлоклеточных, папиллярных и хромофобных гистологических подтипов при почечно-клеточной карциноме: популяционное исследование. BJU Int, 2009. 103: 1496.
https://www.ncbi.nlm.nih.gov/pubmed/1
23. Tsui, K.H., et al. Прогностические индикаторы почечно-клеточного рака: многомерный анализ 643 пациентов с использованием пересмотренных критериев определения стадии TNM 1997 года.J Urol, 2000. 163: 1090.
https://www.ncbi.nlm.nih.gov/pubmed/10737472
25. Hora, M. Re: Филип С. Маклин, Марк Э. Салливан, Чарльз Р. , Tapping, et al. Посев опухоли в тракте чрескожной биопсии опухоли почки: отчет о семи случаях из британского третичного центра. Eur Urol 2019; 75: 861-7. Eur Urol, 2019. 76: e96.
https://www.ncbi.nlm.nih.gov/pubmed/31255420
30. Iacovelli, R., et al. Клинический исход и прогностические факторы при медуллярном раке почки: объединенный анализ 18-летней медицинской литературы.Can Urol Assoc J, 2015. 9: E172.
https://www.ncbi.nlm.nih.gov/pubmed/26085875
32. Msaouel, P., et al. Обновленные Рекомендации по диагностике, ведению и критериям отбора в клинические испытания для пациентов с медуллярной карциномой почек. Clin Genitourin Cancer, 2019. 17: 1.
https://www.ncbi.nlm.nih.gov/pubmed/30287223
33. Beckermann, K.E., et al. Клинические и иммунологические корреляты ответа на блокаду PD-1 у пациента с метастатической медуллярной карциномой почек.J. Immunother Cancer, 2017. 5: 1.
https://www.ncbi.nlm.nih.gov/pubmed/28105368
39. Neuzillet, Y., et al. Почечно-клеточная карцинома (ПКР) у пациентов с терминальной стадией почечной недостаточности демонстрирует множество благоприятных клинических, патологических и исходных характеристик по сравнению с ПКР в общей популяции. Eur Urol, 2011. 60: 366.
https://www.ncbi.nlm.nih.gov/pubmed/21377780
42. Eble J.N., et al. Патология и генетика опухолей мочевыделительной системы и мужских половых органов.Классификация опухолей Всемирной организации здравоохранения., В кн .: Патология и генетика опухолей мочевыделительной системы и мужских половых органов. Классификация опухолей Всемирной организации здравоохранения., S.G. Eble JN, Epstein JI, et al Editors. 2004, МАИР: Lyon
44. Pignot, G., et al. Анализ выживаемости 130 пациентов с папиллярной почечно-клеточной карциномой: прогностическая ценность подклассов типа 1 и типа 2. Урология, 2007. 69: 230.
https://www.ncbi.nlm.nih.gov/pubmed/17275070
45.Przybycin, C.G., et al. Наследственные синдромы с ассоциированной неоплазией почек: практическое руководство по гистологическому распознаванию образцов резекции опухоли почки. Adv Anat Pathol, 2013. 20: 245.
https://www.ncbi.nlm.nih.gov/pubmed/23752087
46. Shuch, B., et al. Хирургический подход к мультифокальному раку почек: наследственные синдромы, ипсилатеральная мультифокальность и двусторонние опухоли. Urol Clin North Am, 2012. 39: 133.
https://www.ncbi.nlm.nih.gov/pubmed/22487757
51.Bhatt, J.R., et al. Естественная история почечной ангиомиолипомы (AML): большинству пациентов с большими AML> 4 см может быть предложено активное наблюдение в качестве начальной стратегии лечения. Eur Urol, 2016. 70: 85.
https://www.ncbi.nlm.nih.gov/pubmed/26873836
53. Nese, N., et al. Чистые эпителиоидные PEComas (так называемые эпителиоидные ангиомиолипомы) почек: клинико-патологическое исследование 41 случая: подробная оценка морфологии и стратификация риска. Am J Surg Pathol, 2011. 35: 161.
https://www.ncbi.nlm.nih.gov/pubmed/21263237
58. Bissler, J.J., et al. Эверолимус при ангиомиолипоме почек у пациентов с комплексом туберозного склероза или спорадическим лимфангиолейомиоматозом: продолжение рандомизированного контролируемого исследования. Nephrol Dial Transplant, 2016. 31: 111.
https://www.ncbi.nlm.nih.gov/pubmed/23312829
64. Roubaud, G., et al. Комбинация гемцитабина и доксорубицина при быстро прогрессирующем метастатическом почечно-клеточном раке и / или саркоматоидном почечно-клеточном раке.Онкология, 2011. 80: 214.
https://www.ncbi.nlm.nih.gov/pubmed/21720184
67. Hora, M., et al. Почечно-клеточная карцинома с транслокацией MiT: две подгруппы опухолей с транслокациями с участием 6p21 [t (6; 11)] и Xp11.2 [t (X; 1 или X или 17)]. Springerplus, 2014. 3: 245.
https://www.ncbi.nlm.nih.gov/pubmed/24877033
69. Bird, V.G., et al. Дифференциация онкоцитомы и почечно-клеточного рака в небольших почечных образованиях (<4 см): роль 4-фазной компьютерной томографии.World J Urol, 2011. 29: 787.
https://www.ncbi.nlm.nih.gov/pubmed/20717829
72. Defortescu, G., et al. Диагностическая эффективность ультразвукового исследования с контрастированием и магнитно-резонансной томографии для оценки сложных кист почек: проспективное исследование. Int J Urol, 2017. 24: 184.
https://www.ncbi.nlm.nih.gov/pubmed/28147450
77. Nouhaud, F.X., et al. Современная оценка корреляции между классификацией Босняка и гистологическими характеристиками хирургически удаленных атипичных кист почек (исследование UroCCR-12).World J Urol, 2018. 36: 1643.
https://www.ncbi.nlm.nih.gov/pubmed/29730837
80. Kim, S.P., et al. Независимая проверка классификации TNM Американского объединенного комитета по раку 2010 г. для почечно-клеточной карциномы: результаты большой когорты отдельных учреждений. J Urol, 2011. 185: 2035.
https://www.ncbi.nlm.nih.gov/pubmed/21496854
81. Novara, G., et al. Валидация версии TNM 2009 г. в большой когорте пациентов, получавших лечение от почечно-клеточной карциномы, в большой группе пациентов: нужны ли дальнейшие улучшения? Евр Урол, 2010.58: 588.
https://www.ncbi.nlm.nih.gov/pubmed/20674150
83. Bertini, R., et al. Инвазия в почечный синус-жир при светлоклеточной почечно-клеточной карциноме pT3a влияет на исходы пациентов без поражения узлов или отдаленных метастазов. J Urol, 2009. 181: 2027.
https://www.ncbi.nlm.nih.gov/pubmed/19286201
87. Sheth, S., et al. Современные концепции диагностики и лечения почечно-клеточного рака: роль мультидетекторной КТ и трехмерной компьютерной томографии. Рентгенография, 2001.21 Номер спецификации: S237.
https://www.ncbi.nlm.nih.gov/pubmed/11598260
95. Magera, J.S., Jr., et al. Связь аномальных предоперационных лабораторных показателей с выживаемостью после радикальной нефрэктомии по поводу клинически ограниченного светлоклеточного почечно-клеточного рака. Урология, 2008. 71: 278.
https://www.ncbi.nlm.nih.gov/pubmed/18308103
99. Fan, L., et al. Диагностическая эффективность ультразвукового исследования с контрастным усилением при солидных поражениях паренхимы почек с максимальным диаметром 5 см.J Ultrasound Med, 2008. 27: 875.
https://www.ncbi.nlm.nih.gov/pubmed/18499847
104. Hindman, N., et al. Ангиомиолипома с минимальным содержанием жира: можно ли отличить ее от светлоклеточного почечно-клеточного рака с помощью стандартных методов МРТ? Радиология, 2012. 265: 468.
https://www.ncbi.nlm.nih.gov/pubmed/23012463
106. Ямашита Ю.А., С.К. Терапевтическое значение лимфодиссекции при почечно-клеточном раке. Nishinihon J Urol, 1989: 777. [Реферат недоступен].
109. Shao, P., et al. Точное пережатие сегментарной почечной артерии под контролем компьютерной томографии с двумя источниками во время лапароскопической частичной нефрэктомии. Eur Urol, 2012. 62: 1001.
https://www.ncbi.nlm.nih.gov/pubmed/22695243
115. Giannarini, G., et al. Возможности и ограничения диффузно-взвешенной магнитно-резонансной томографии при раке почек, простаты и мочевого пузыря, включая стадирование тазовых лимфатических узлов: критический анализ литературы. Евр Урол, 2012.61: 326.
https://www.ncbi.nlm.nih.gov/pubmed/22000497
117. Park, J.W., et al. Значение позитронно-эмиссионной томографии / компьютерной томографии 18F-фтордезоксиглюкозы для послеоперационного наблюдения за распространенной почечно-клеточной карциномой. BJU Int, 2009. 103: 615.
https://www.ncbi.nlm.nih.gov/pubmed/1
71
131. Veltri, A., et al. Диагностическая точность и клиническое влияние игольной биопсии почечных образований под визуализацией. Ретроспективный анализ 150 случаев.Eur Radiol, 2011. 21: 393.
https://www.ncbi.nlm.nih.gov/pubmed/20809129
132. Abel, E.J., et al. Чрескожная биопсия первичной опухоли при метастатической почечно-клеточной карциноме для прогнозирования патологических особенностей высокого риска: сравнение с оценкой нефрэктомии. J Urol, 2010. 184: 1877.
https://www.ncbi.nlm.nih.gov/pubmed/20850148
136. Cate, F., et al. Биопсия стержневой иглой и аспирация тонкой иглой по отдельности или в сочетании: диагностическая точность и влияние на лечение почечных образований.J. Urol, 2017. 197: 1396.
https://www.ncbi.nlm.nih.gov/pubmed/28093293
139. Motzer, R.J., et al. Рандомизированное исследование фазы II, сравнивающее последовательное введение эверолимуса первой линии и сунитиниба второй линии с сунитинибом первой линии и эверолимусом второй линии у пациентов с метастатической почечно-клеточной карциномой. J Clin Oncol, 2014. 32: 2765.
https://www.ncbi.nlm.nih.gov/pubmed/25049330
143. Neuzillet, Y., et al. Точность и клиническая роль тонкоигольной чрескожной биопсии под контролем компьютерной томографии малых (менее 4.0 см) почечные образования. J. Urol, 2004. 171: 1802.
https://www.ncbi.nlm.nih.gov/pubmed/15076280
147. Harisinghani, M.G., et al. Заболеваемость злокачественными новообразованиями при сложных кистозных образованиях почек (категория III по Босняку): должна ли биопсия под визуальным контролем предшествовать операции? AJR Am J Roentgenol, 2003. 180: 755.
https://www.ncbi.nlm.nih.gov/pubmed/125
149. Macklin, P.S., et al. Посев опухоли в тракте чрескожной биопсии опухоли почки: отчет о семи случаях из британского третичного центра.Eur Urol, 2019. 75: 861.
https://www.ncbi.nlm.nih.gov/pubmed/305
150. Cooper, S., et al. Диагностическая эффективность и частота осложнений при чрескожной иглой биопсии почечных прикорневых масс по сравнению с почечной кортикальной биопсией в когорте из 195 пациентов. AJR Am J Roentgenol, 2019. 212: 570.
https://www.ncbi.nlm.nih.gov/pubmed/30645159
151. Brierley J.D. et al. Классификация злокачественных опухолей TNM. UICC Международный союз борьбы с раком.7 изд. Бриерли Дж. Д., Господаривич М., Виттекинд К. (ред.). Wiley-Blackwell, 2009.
https://www.uicc.org/resources/tnm
153. Zhang, L., et al. Некроз опухоли как прогностическая переменная для клинического результата у пациентов с почечно-клеточной карциномой: систематический обзор и метаанализ. BMC Cancer, 2018. 18: 870.
https://www.ncbi.nlm.nih.gov/pubmed/30176824
155. Lang, H., et al. Многоцентровое определение оптимального соглашения между наблюдателями с использованием системы классификации Фурмана для почечно-клеточного рака: оценка 241 пациента со сроком наблюдения> 15 лет.Cancer, 2005. 103: 625.
https://www.ncbi.nlm.nih.gov/pubmed/15611969
158. Delahunt, B., et al. Система оценки почечно-клеточного рака и других прогностических параметров Международного общества урологической патологии (ISUP). Am J Surg Pathol, 2013. 37: 1490.
https://www.ncbi.nlm.nih.gov/pubmed/24025520
167. Klatte, T., et al. Почечно-клеточная карцинома, связанная с экспрессией транскрипционного фактора E3 и транслокацией Xp11.2: частота, характеристики и прогноз.Am J Clin Pathol, 2012. 137: 761.
https://www.ncbi.nlm.nih.gov/pubmed/22523215
169. Furge, K.A., et al. Идентификация нерегулируемых онкогенных путей в почечно-клеточной карциноме: интегрированный онкогеномный подход, основанный на профилировании экспрессии генов. Oncogen, 2007. 26: 1346.
https://www.ncbi.nlm.nih.gov/pubmed/17322920
170. Lee, Z., et al. Местный рецидив после резекции неметастатической почечно-клеточной карциномы со средним высоким риском: анатомическая классификация и анализ адъювантного испытания ASSURE (ECOG-ACRIN E2805).J Urol, 2019: 101097.
https://www.ncbi.nlm.nih.gov/pubmed/31596672
174. Cho, D.S., et al. Прогностическое значение модифицированной прогностической шкалы Глазго у пациентов с неметастатическим светлоклеточным почечно-клеточным раком. Scand J Urol, 2016. 50: 186.
https://www.ncbi.nlm.nih.gov/pubmed/26878156
175. Byun, S.S., et al. Полозависимое прогностическое значение ожирения при неметастатической светлоклеточной почечно-клеточной карциноме в Корее: большой многоцентровый когортный анализ.Clin Genitourin Cancer, 2017.
https://www.ncbi.nlm.nih.gov/pubmed/28958676
176. Рандомизированное открытое исследование фазы 3 ниволумаба в сочетании с ипилимумабом по сравнению с монотерапией сунитинибом у субъектов с Ранее не леченная, запущенная или метастатическая почечно-клеточная карцинома. 2015 стр. NCT02231749.
https://clinicaltrials.gov/ct2/show/NCT02231749
185. Kapur, P., et al. Влияние мутаций BAP1 и PBRM1 на выживаемость при спорадической светлоклеточной почечно-клеточной карциноме: ретроспективный анализ с независимой проверкой.Lancet Oncol, 2013. 14: 159.
https://www.ncbi.nlm.nih.gov/pubmed/23333114
188. Wang, Z., et al. Прогностическое и клинико-патологическое значение PD-L1 у пациентов с почечно-клеточной карциномой: метаанализ на основе данных 1863 человек. Clin Exp Med, 2018. 18: 165.
https://www.ncbi.nlm.nih.gov/pubmed/29362922
189. Kohn, L., et al. Специфические геномные аберрации предсказывают выживаемость, но низкая частота мутаций в горячих точках рака, при светлоклеточной почечно-клеточной карциноме.Appl Immunohistochem Mol Morphol, 2015. 23: 334.
https://www.ncbi.nlm.nih.gov/pubmed/249
193. Frank, I., et al. Модель прогнозирования исходов для пациентов со светлоклеточным почечно-клеточным раком, получавших радикальную нефрэктомию, в зависимости от стадии опухоли, размера, степени и некроза: оценка SSIGN. J. Urol, 2002. 168: 2395.
https://www.ncbi.nlm.nih.gov/pubmed/12441925
194. Leibovich, B.C., et al. Прогнозирование прогрессирования после радикальной нефрэктомии у пациентов со светлоклеточным почечно-клеточным раком: инструмент стратификации для проспективных клинических испытаний.Cancer, 2003. 97: 1663.
https://www.ncbi.nlm.nih.gov/pubmed/12655523
195. Patard, J.J., et al. Использование интегрированной системы стадирования Калифорнийского университета в Лос-Анджелесе для прогнозирования выживаемости при почечно-клеточной карциноме: международное многоцентровое исследование. J Clin Oncol, 2004. 22: 3316.
https://www.ncbi.nlm.nih.gov/pubmed/15310775
197. Zigeuner, R., et al. Внешнее подтверждение оценки стадии, размера, степени и некроза (SSIGN) клиники Mayo для светлоклеточной почечно-клеточной карциномы в едином европейском центре, применяющем стандартную патологию.Eur Urol, 2010. 57: 102.
https://www.ncbi.nlm.nih.gov/pubmed/1
57
205. Heng, D.Y., et al. Внешняя проверка и сравнение с другими моделями прогностической модели Международного консорциума по базе данных метастатической почечно-клеточной карциномы: популяционное исследование. Lancet Oncol, 2013. 14: 141.
https://www.ncbi.nlm.nih.gov/pubmed/23312463
207. Van Poppel, H., et al. Проспективное рандомизированное межгрупповое исследование фазы 3 EORTC, в котором сравниваются онкологические результаты плановой нефронсохраняющей хирургии и радикальной нефрэктомии при почечно-клеточной карциноме низкой стадии.Eur Urol, 2011. 59: 543.
https://www.ncbi.nlm.nih.gov/pubmed/21186077
208. Thompson, R.H., et al. Радикальная нефрэктомия по поводу образований почек pT1a может быть связана со снижением общей выживаемости по сравнению с частичной нефрэктомией. J. Urol, 2008. 179: 468.
https://www.ncbi.nlm.nih.gov/pubmed/18076931
209. Huang, W.C., et al. Сравнение частичной нефрэктомии и радикальной нефрэктомии у пациентов с небольшими опухолями почек — есть ли разница в смертности и сердечно-сосудистых исходах? Дж Урол, 2009.181: 55.
https://www.ncbi.nlm.nih.gov/pubmed/1
18
211. Capitanio, U., et al. Нефронсохраняющие методы независимо снижают риск сердечно-сосудистых событий по сравнению с радикальной нефрэктомией у пациентов с почечным новообразованием T1a-T1b и нормальной дооперационной функцией почек. Eur Urol, 2015. 67: 683.
https://www.ncbi.nlm.nih.gov/pubmed/25282367
215. Sun, M., et al. Управление локализованным раком почки: расчет смертности от рака и конкурирующих рисков смерти для хирургического и нехирургического лечения.Eur Urol, 2014. 65: 235.
https://www.ncbi.nlm.nih.gov/pubmed/23567066
217. Sun, M., et al. Сравнение частичной и радикальной нефрэктомии в отношении смертности от других причин при почечно-клеточной карциноме T1 среди пациентов в возрасте> / = 75 лет с множественными сопутствующими заболеваниями. BJU Int, 2013. 111: 67.
https://www.ncbi.nlm.nih.gov/pubmed/22612472
219. Lane, B.R., et al. Выживаемость и функциональная стабильность при хроническом заболевании почек благодаря хирургическому удалению нефронов: важность новой базовой скорости клубочковой фильтрации.Eur Urol, 2015. 68: 996.
https://www.ncbi.nlm.nih.gov/pubmed/26012710
220. Poulakis, V., et al. Качество жизни после операции по поводу локализованной почечно-клеточной карциномы: сравнение радикальной нефрэктомии и нефронсохраняющей хирургии. Urology, 2003. 62: 814.
https://www.ncbi.nlm.nih.gov/pubmed/14624900
221. Van Poppel, H., et al. Проспективное рандомизированное межгрупповое исследование фазы 3 EORTC, сравнивающее осложнения плановой нефронсохраняющей хирургии и радикальной нефрэктомии при почечно-клеточной карциноме низкой стадии.Eur Urol, 2007. 51: 1606.
https://www.ncbi.nlm.nih.gov/pubmed/17140723
222. Janssen, M.W.W., et al. Результаты выживаемости у пациентов с крупноклеточными (> / = 7 см) светлоклеточными карциномами почек, получавших нефронсохраняющую операцию по сравнению с радикальной нефрэктомией: результаты многоцентровой когорты с долгосрочным наблюдением. PLoS One, 2018. 13: e0196427.
https://www.ncbi.nlm.nih.gov/pubmed/29723225
Список лекарств от почечно-клеточной карциномы (сравнение 34)
- Лечебные процедуры
- Рак
- Почечно-клеточная карцинома
Другие названия: Аденокарцинома почечных клеток; Рак, гипернефрома; Рак почек; Рак почек; Рак, почечно-клеточная карцинома; Гипернефрома; Рак почки; Рак почки
О почечно-клеточной карциноме
Почечно-клеточная карцинома, форма рака почки, которая включает раковые изменения в клетках почечных канальцев, является наиболее распространенным типом рака почки у взрослых
См. Также:
подтемы
Используемые наркотики
для лечения почечно-клеточного рака
Следующий список лекарств так или иначе связан с
используется при лечении этого состояния.
Название препарата | Рейтинг | Отзывы | Деятельность | Rx / OTC | Беременность | CSA | Спирт |
|---|---|---|---|---|---|---|---|
Сутент | 7.3 | 24 отзыва | Rx | D | N | ||
Общее название: сунитиниб системный Класс препарата: ингибиторы мультикиназ, Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Вотриент | 8.2 | 54 отзыва | Rx | D | N | ||
Общее название: пазопаниб системный Класс препарата: Ингибиторы VEGF / VEGFR Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Афинитор | 5.5 | 2 отзыва | Rx | D | N | ||
Общее название: эверолимус системный Класс препарата: ингибиторы mTOR, Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Нексавар | 10 | 2 отзыва | Rx | D | N | ||
Общее название: сорафениб системный Класс препарата: ингибиторы мультикиназ, Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Инлита | 0.0 | Добавить отзыв | Rx | D | N | ||
Общее название: акситиниб системный Класс препарата: ингибиторы мультикиназ, Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Кабометикс | 8.6 | 5 отзывов | Rx | D | N | ||
Общее название: кабозантиниб системный Класс препарата: ингибиторы мультикиназ, Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Opdivo | 5.2 | 5 отзывов | Rx | N | |||
Общее название: ниволумаб системный Класс препарата: моноклональные антитела против PD-1 Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Кейтруда | 0.0 | Добавить отзыв | Rx | D | N | ||
Общее название: пембролизумаб системный Класс препарата: моноклональные антитела против PD-1 Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
Ленвима | 6.0 | 1 отзыв | Rx | N | |||
Общее название: ленватиниб системный Класс препарата: ингибиторы мультикиназ, Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
ленватиниб | 6.0 | 1 отзыв | Rx | N | |||
Общее название: ленватиниб системный Брендовое название: Ленвима Класс препарата: ингибиторы мультикиназ, Потребителям: дозировка, Для профессионалов: Факты о наркотиках от А до Я, | |||||||
пембролизумаб | 0.0 | Добавить отзыв | Rx | D | N | ||
Общее название: пембролизумаб системный Брендовое название: Кейтруда Класс препарата: моноклональные антитела против PD-1 Потребителям: дозировка, Для профессионалов: Факты о наркотиках от А до Я, | |||||||
Авастин | 8.0 | 1 отзыв | Rx | C | N | ||
Общее название: системный бевацизумаб Класс препарата: Ингибиторы VEGF / VEGFR Потребителям: дозировка, Для профессионалов: Прописная информация | |||||||
пазопаниб | 8.3 | 60 отзывов | Rx | D | N | ||
Общее название: пазопаниб системный Брендовое название: Вотриент Класс препарата: Ингибиторы VEGF / VEGFR Потребителям: дозировка, Для профессионалов: Факты о наркотиках от А до Я, | |||||||
Торисель | 9.5 | 2 отзыва | Rx | D | N | ||
Общее название: темсиролимус системный Класс препарата: Ингибиторы mTOR Потребителям: дозировка, Для профессионалов: | |||||||
Почечно-клеточная карцинома
Для использования в других целях см. ПКР (значения).
Основная статья: Рак почки
Почечно-клеточная карцинома ( RCC , также известная как гипернефрома ) — это рак почки, который возникает в слизистой оболочке проксимального извитого канальца, очень маленьких трубок в почках, которые фильтруют кровь и удаляют продукты жизнедеятельности. ПКР — наиболее распространенный тип рака почки у взрослых, на который приходится примерно 80% случаев. [1] Также известно, что это самая летальная из всех опухолей мочеполовой системы. Первоначальное лечение чаще всего представляет собой радикальную или частичную нефрэктомию и остается основным методом лечения. [2] Если опухоль ограничена паренхимой почек, 5-летняя выживаемость составляет 60-70%, но она значительно снижается при распространении метастазов. Он устойчив к лучевой терапии и химиотерапии, хотя в некоторых случаях поддается иммунотерапии. Таргетные методы лечения рака, такие как сунитиниб, темсиролимус, бевацизумаб, интерферон-альфа и, возможно, сорафениб, улучшили прогноз в отношении ПКР (выживаемость без прогрессирования), хотя они еще не продемонстрировали улучшения выживаемости.
Признаки и симптомы
В зависимости от того, какие участки тела были поражены, при карциноме почек может присутствовать широкий спектр симптомов. [3] Классическая триада — гематурия (кровь в моче), боль в боку и образование в брюшной полости. Эта триада встречается только в 10-15% случаев и обычно указывает на более запущенную болезнь. Сегодня большинство опухолей почек протекает бессимптомно и случайно обнаруживается при визуализации, как правило, по несвязанной причине.
Знаки могут включать:
- Аномальный цвет мочи (темный, ржавый или коричневый) из-за крови в моче (обнаруживается в 60% случаев)
- Боль в пояснице (обнаруживается в 40% случаев)
- Абдоминальное образование (25% случаев)
- недомогание, потеря веса или анорексия (30% случаев) [4]
- полицитемия (5% случаев) [4]
- анемия, возникающая в результате снижения уровня эритропоэтина (30% случаев) [4] Кроме того, может быть эритроцитоз (повышенная продукция красных кровяных телец) из-за повышенной секреции эритропоэтина. [4]
- присутствующий симптом может быть следствием метастатического заболевания, такого как патологический перелом бедра из-за метастаза в кость
- варикоцеле, увеличение одного яичка, обычно слева (2% случаев [5] ). Это происходит из-за закупорки левой тестикулярной вены из-за опухолевой инвазии левой почечной вены; Обычно этого не происходит справа, так как правая гонадная вена впадает непосредственно в нижнюю полую вену.
- нарушения зрения
- бледность или полнокровие
- гирсутизм — чрезмерный рост волос (женщины)
- запор
- артериальная гипертензия (высокое кровяное давление), вызванная секрецией ренина опухолью (30% случаев) [4]
- Повышенный уровень кальция (гиперкальциемия)
- Синдром Штауфера — паранеопластическая неметастатическая болезнь печени
- ночные поты
- сильная потеря веса
Пациенты могут также испытывать следующие симптомы:
- рецидивирующие лихорадки [6] , которые встречаются у 9% пациентов [7]
- Непереносимость холода [8]
- боль в спине
- хроническая усталость [9]
- отек ноги и лодыжки
- потеря аппетита
Классификация
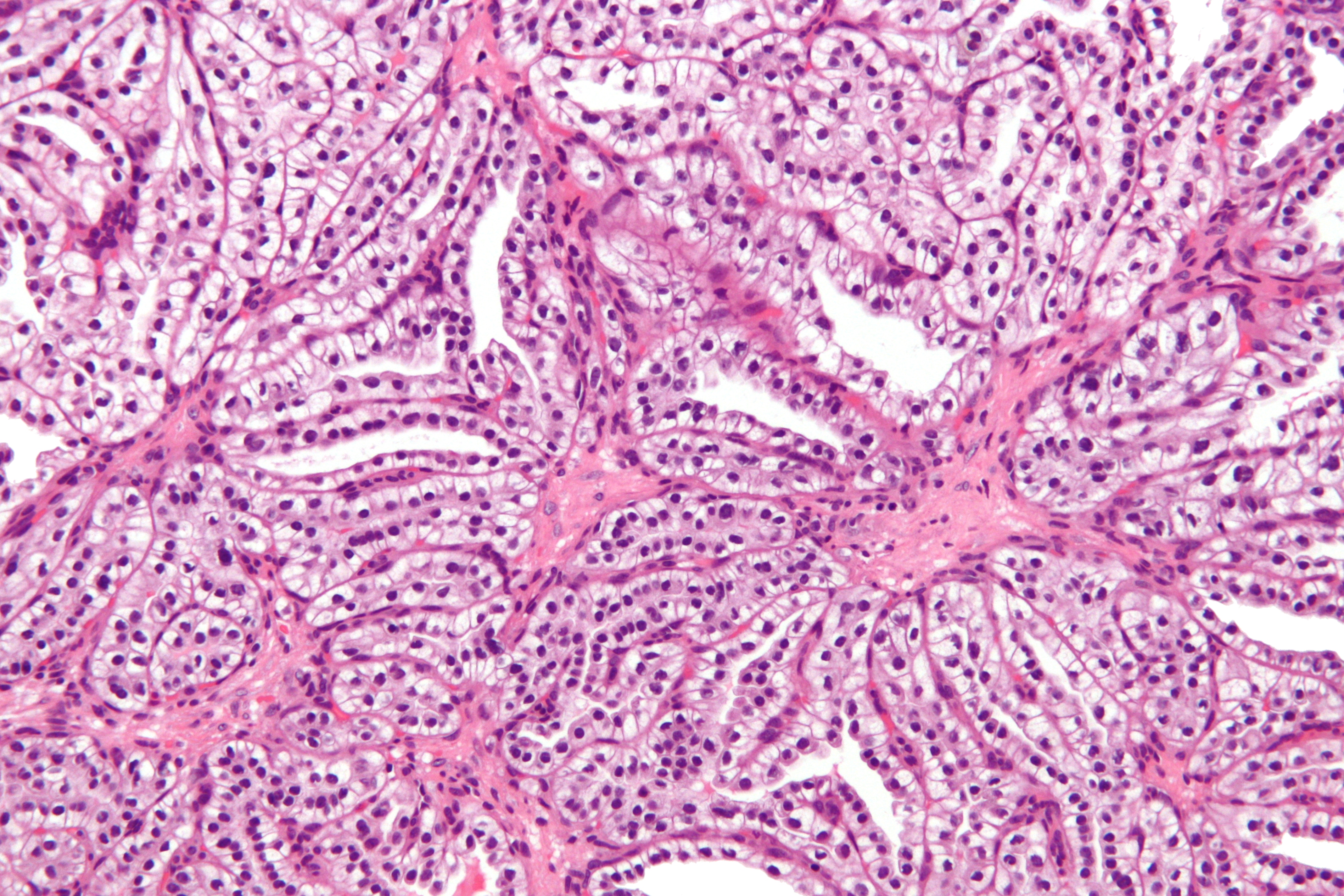
Микрофотография светлоклеточного почечно-клеточного рака.Образец нефрэктомии. Пятно H&E.
Недавние генетические исследования изменили подходы, используемые при классификации почечно-клеточного рака. Для классификации этих опухолей можно использовать следующую систему: [10] [11] [12]
Эпителиальные новообразования почек имеют характерные цитогенетические аберрации, которые могут помочь в классификации. [13] См. Также Атлас генетики и цитогенетики в онкологии и гематологии.
- светлоклеточная карцинома: потеря 3p
- Папиллярная карцинома: трисомия 7, 16, 17
- хромофобная карцинома: гиподиплоидная с потерей хромосом 1, 2, 6, 10, 13, 17, 21
Кариотипирование на основе массива можно использовать для выявления характерных хромосомных аберраций в опухолях почек со сложной морфологией. [14] [15] Кариотипирование на основе массива хорошо работает на залитых парафином опухолях [16] и поддается рутинному клиническому использованию. См. Также Виртуальный кариотип для лабораторий, сертифицированных CLIA, предлагающих кариотипирование солидных опухолей на основе массивов.
Другие связанные гены включают TRC8, OGG1, HNF1A, HNF1B, TFE3, RCCP3 и RCC17.
Эпидемиология
Заболеваемость почечно-клеточным раком неуклонно растет. В 2007 году в США зарегистрировано около 51190 новых диагнозов и 12890 случаев смерти.Это чаще встречается у мужчин, чем у женщин: соотношение мужчин и женщин составляет 1,6: 1 и снижается за последнее десятилетие. У чернокожих немного выше уровень почечно-клеточного рака, чем у белых. Причины этого не ясны. [17] Примечание: в эпидемиологии ПКР регистрируется вместе с карциномой почечной лоханки, которая является преимущественно переходно-клеточным типом.
В Европе заболеваемость ПКР удвоилась за период с 1975 по 2005 год. [18] На долю ПКР в 2006 году пришлось 3777 смертей в Великобритании; мужчин 2372, женщин 1820. [19] [20] [21]
Факторы риска
Курение сигарет и ожирение — самые сильные известные факторы риска. Гипертония и семейный анамнез заболевания также являются факторами риска. [22] Воздействие кадмия на рабочем месте является фактором риска.
Диализные пациенты с приобретенным кистозным заболеванием почек показали в 30 раз больший риск развития ПКР, чем в общей популяции. [23]
Не было доказано, что воздействие асбеста, полициклических ароматических углеводородов, бензина постоянно связано с риском ПКР. [24]
Пациенты с некоторыми наследственными заболеваниями, такими как болезнь фон Гиппеля-Линдау, наследственный папиллярный рак почек, наследственный лейомиомный синдром ПКР и синдром Бирта-Хогга-Дубе, демонстрируют повышенный риск ПКР. [25] [26] [27] Кроме того, пациенты с серповидно-клеточными признаками предрасположены к развитию медуллярной карциномы почек.
Гистерэктомия связана с примерно двойным риском. В качестве возможных причин рассматривались гормональные факторы или повреждение мочеточника во время операции. [28] [29]
Диагноз
Точный диагноз может быть трудно установить, учитывая, что ранние стадии рака почки протекают бессимптомно.
Первые шаги, предпринимаемые для диагностики этого состояния, — это наблюдение за любыми признаками и симптомами, а также анамнез (подробный медицинский обзор прошлого состояния здоровья) для оценки любых факторов риска. При физическом осмотре пальпация живота может выявить образование или увеличение органа. [30]
Однако основным диагностическим инструментом для обнаружения почечно-клеточного рака является УЗИ почек. [31] Если УЗИ показывает образование или кисту, последующая КТ брюшной полости является оптимальным тестом для диагностики и определения стадии. [31]
Радиология
Характерный вид почечно-клеточного рака (ПКР) — твердое поражение почек, которое нарушает контур почек. Он часто будет иметь неравномерный или дольчатый край. Традиционно от 85 до 90% твердых новообразований почек оказывается ПКР, но это число может уменьшаться, поскольку почечные образования обнаруживаются все меньшего и меньшего размера с большим количеством доброкачественных образований.Десять процентов ПКР будут содержать кальцификаты, а некоторые — макроскопический жир (вероятно, из-за инвазии и заключения периренального жира).
Почечно-клеточная карцинома также может быть кистозной. Поскольку существует несколько доброкачественных кистозных поражений почек (простая киста почек, геморрагическая киста почек, многоячеистая кистозная нефрома, поликистоз почек), радиологу иногда бывает трудно отличить доброкачественное кистозное поражение от злокачественного. Доступна система классификации кистозных поражений почек, которая классифицирует их на основе определенных характеристик изображения на группы доброкачественных и требующих хирургической резекции. [32]
Чрескожная биопсия может быть выполнена рентгенологом с использованием ультразвука или компьютерной томографии для отбора проб опухоли с целью диагностики по патологии. Однако это обычно не выполняется, потому что, когда присутствуют типичные особенности визуализации почечно-клеточного рака, возможность получения неверно отрицательного результата вместе с риском медицинских осложнений для пациента делают его неблагоприятным с точки зрения риска и пользы. Это не совсем так, есть новые экспериментальные методы лечения.
Стадия
Стадия почечно-клеточного рака является наиболее важным фактором в прогнозировании прогноза. [33] Определение стадии может соответствовать системе определения стадии TNM, где размер и степень опухоли (T), поражение лимфатических узлов (N) и метастазы (M) классифицируются отдельно. Кроме того, он может использовать общую группировку этапов в этапы I-IV, с версией AJCC 1997 года, описанной ниже: [33]
| I этап | Опухоль диаметром 7 см (прибл.2 3 ⁄ 4 дюймов) или меньше, и ограничивается почкой. Нет поражения лимфатических узлов или метастазов в отдаленные органы. |
| II этап | Опухоль больше 7,0 см, но все еще ограничивается почкой. Нет поражения лимфатических узлов или метастазов в отдаленные органы. |
| Stage III любой из следующих | Опухоль любого размера с поражением ближайшего лимфатического узла, но без метастазов в отдаленные органы.Опухоль на этой стадии может распространяться на жировую ткань вокруг почки или без нее, с распространением или без распространения в крупные вены, ведущие от почки к сердцу. |
| Опухоль, которая распространяется на жировую ткань вокруг почки и / или распространяется в крупные вены, ведущие от почки к сердцу, но не распространяется на лимфатические узлы или другие органы. | |
| Стадия IV любой из следующих | Опухоль, которая распространилась непосредственно через жировую ткань и связочную ткань фасции, окружающую почку. |
| Поражение более чем одного лимфатического узла около почки | |
| Поражение любого лимфатического узла за пределами почки | |
| Отдаленные метастазы, например, в легкие, кости или мозг. |
При постановке диагноза 30% почечно-клеточного рака распространились на ипсилатеральную почечную вену, а 5-10% продолжились в нижнюю полую вену. [34]
Гистопатология
Карцинома почек
Карцинома почек
Макро и микроскопический вид почечно-клеточного рака сильно различается.Ниже описана типичная светлоклеточная карцинома, которая является наиболее распространенным типом.
Почечно-клеточная карцинома может представлять собой покрасневшие участки, где кровоточили кровеносные сосуды, и кисты, содержащие водянистую жидкость. [35] В теле опухоли видны крупные кровеносные сосуды, стенки которых состоят из раковых клеток.
При макроскопическом осмотре часто выявляется желтоватая многодольчатая опухоль в коре почек, которая часто содержит зоны некроза, кровоизлияния и рубцевания.
Световая микроскопия показывает опухолевые клетки, образующие тяжи, сосочки, канальцы или гнезда, они являются атипичными, многоугольными и большими.Кроме того, клетки, составляющие карциному почек, могут быть прозрачными, зернистыми, смешанными прозрачными и гранулированными, саркоматоидными или веретенообразными. Недавние исследования привлекли внимание к тому, что тип раковых клеток и агрессивность состояния тесно связаны. Поскольку эти клетки накапливают гликоген и липиды, их цитоплазма кажется «чистой», ядра остаются в середине клеток, а клеточная мембрана очевидна. Некоторые клетки могут быть меньше, с эозинофильной цитоплазмой, напоминая нормальные тубулярные клетки.Строма уменьшена, но хорошо васкуляризована. Опухоль сдавливает окружающую паренхиму, образуя псевдокапсулу. [36]
Считается, что светлые клетки с наименьшей вероятностью распространяются и обычно более благоприятно реагируют на лечение. [37] Однако большинство опухолей содержат смесь клеток. Считается, что наиболее агрессивной стадией рака почки является стадия смешанной опухоли, содержащей как светлые, так и гранулярные клетки.
Прогноз
Исследование, проведенное в Турции с использованием системы стадирования AJCC 1997 г., оценило пятилетнюю выживаемость как 90% для стадии I, 51% для стадии II, 22% для стадии III и 4.6% для IV этапа. [38] В том же исследовании средняя продолжительность жизни составила 7,7 лет для стадии I, 5,0 лет для стадии II, 3,1 года для стадии III и 1,1 года для стадии IV. [38]
Для тех, у кого есть рецидив опухоли после операции, прогноз обычно плохой. Почечно-клеточная карцинома обычно не поддается химиотерапии или облучению. Иммунотерапия, которая пытается побудить организм атаковать оставшиеся раковые клетки, оказалась многообещающей. В недавних испытаниях тестируются новые агенты, хотя текущий уровень полной ремиссии с этими подходами все еще низок, около 12-20% в большинстве серий.Совсем недавно лечение ингибиторами тирозинкиназы, включая нексавар, пазопаниб и рапамицин, с 2004 года показало многообещающее улучшение прогноза для прогрессирующего ПКР.
Лечение
Если это происходит только в почках, а это примерно в 40% случаев, то примерно в 90% случаев его можно вылечить хирургическим путем. Если он распространился за пределы почек, часто в лимфатические узлы или главную вену почек, то его необходимо лечить с помощью дополнительной терапии, включая циторедуктивную хирургию.ПКР в большинстве случаев устойчив к химиотерапии и лучевой терапии, но хорошо реагирует на иммунотерапию интерлейкином-2 или интерфероном-альфа, биологическую или таргетную терапию. На ранних стадиях предпочтительны криотерапия и хирургическое вмешательство.
Бдительное ожидание
Небольшие опухоли почек (<4 см) все чаще лечат путем частичной нефрэктомии, когда это возможно. [39] [40] [41] Большинство этих небольших образований почек проявляют вялотекущее биологическое поведение с прекрасным прогнозом. [42] Все больше центров передового опыта включают пункционную биопсию для подтверждения наличия злокачественной гистологии до того, как рекомендовать окончательное хирургическое удаление. У пожилых людей, пациентов с сопутствующими заболеваниями и у пациентов с плохими кандидатами на хирургическое вмешательство небольшие опухоли почек можно тщательно контролировать с помощью серийных изображений. Большинство клиницистов консервативно следят за опухолями до порогового размера от 3 до 5 см, при превышении которого риск отдаленного распространения (метастазов) составляет около 5%.
Криоабляция
Криоабляция используется в различных клинических целях с использованием полых игл (криозондов), через которые циркулируют охлаждаемые теплопроводные жидкости.Криозонды вставляются или помещаются рядом с тканью, которая определена как больная, таким образом, чтобы абляция обеспечила коррекцию, приносящую пользу пациенту. Когда зонды находятся на месте, блок криогенной заморозки отводит тепло («охлаждает») от кончика зонда и за счет расширения от окружающих тканей. Чаще всего криоабляция применяется для удаления солидных опухолей в легких, печени, груди, почках и простате. Наиболее распространены криоаблация простаты и почек.Хотя иногда криоаблация применяется лапароскопическим или открытым хирургическим доступом, чаще всего криоаблация выполняется чрескожно (через кожу в ткань-мишень, содержащую опухоль).
Хирургия
Микрофотография эмболического материала в почке, удаленной из-за почечно-клеточного рака (рак не показан). Пятно H&E.
Рекомендуется хирургическое удаление почки полностью или частично (нефрэктомия). [2] Это может включать удаление надпочечников, забрюшинных лимфатических узлов и, возможно, тканей, вовлеченных в прямое распространение (инвазию) опухоли в окружающие ткани.В случаях, когда опухоль распространилась на почечную вену, нижнюю полую вену и, возможно, правое предсердие, эту часть опухоли также можно удалить хирургическим путем. В случаях известных метастазов хирургическая резекция почки («циторедуктивная нефрэктомия») может улучшить выживаемость, [43] , а также резекция одиночного метастатического поражения. Иногда перед операцией проводят эмболию почек для минимизации кровопотери [1] (см. Изображение).
Операции все чаще выполняются лапароскопическими методами.Их преимущество состоит в том, что они менее обременительны для пациента, а выживаемость без болезней сравнима с таковой при открытой операции. [2] При небольших экзофитных поражениях, которые не затрагивают широко крупные сосуды или мочевыводящую систему, может быть выполнена частичная нефрэктомия (также называемая «нефроносохраняющая операция»). Это может включать временную остановку кровотока в почках на время удаления новообразования, а также охлаждение почек ледяной кашицей. Маннитол также можно назначать, чтобы ограничить повреждение почек.Обычно это делается через открытый разрез, хотя небольшие поражения можно сделать лапароскопически с помощью робота или без него.
Лапароскопическая криотерапия может применяться и при небольших поражениях. Обычно во время лечения проводят биопсию. Интраоперационное ультразвуковое исследование может использоваться для помощи в размещении датчиков замораживания. Затем выполняются два цикла замораживания / оттаивания для уничтожения опухолевых клеток. Поскольку опухоль не удаляется, последующее наблюдение является более сложным (см. Ниже), и общие показатели отсутствия заболевания не так хороши, как при хирургическом удалении.
Чрескожная терапия
Чрескожная терапия под визуальным контролем, обычно проводимая радиологами, предлагается пациентам с локализованной опухолью, которые не подходят для хирургической процедуры. Этот вид процедуры включает введение зонда через кожу в опухоль с использованием визуализации в реальном времени как наконечника зонда, так и опухоли с помощью компьютерной томографии, ультразвука или даже магнитно-резонансной томографии, а затем разрушение опухоли с помощью тепла (радиочастоты абляция) или холодом (криотерапия).Эти методы находятся в невыгодном положении по сравнению с традиционной хирургией, поскольку невозможно патологическое подтверждение полного разрушения опухоли. Поэтому долгосрочное наблюдение имеет решающее значение для оценки полноты удаления опухоли. [44] [45]
Лекарства для запущенных случаев или метастазов
ПКР «вызывает иммунный ответ, который иногда приводит к драматическим спонтанным ремиссиям». Это стимулировало стратегию использования иммуномодулирующих терапий, таких как противораковые вакцины и интерлейкин-2 (IL-2), для воспроизведения этого ответа.IL-2 вызвал «стойкую ремиссию» у небольшого числа пациентов, но со значительной токсичностью. Другая стратегия состоит в восстановлении функции гена VHL, который заключается в разрушении белков, способствующих несоответствующей васкуляризации. Бевацизумаб, антитело к VEGF, значительно продлил время до прогрессирования, но по состоянию на 2008 год [обновление] исследований фазы 3 не были опубликованы. Сунитиниб (сутент), сорафениб (нексавар) и темсиролимус, которые являются низкомолекулярными ингибиторами белков, были одобрены U.S. F.D.A. [46]
Лечение ингибиторами тирозинкиназы, включая нексавар, пазопаниб и рапамицин, с 2004 года показало многообещающее улучшение прогноза для прогрессирующего ПКР.
Сорафениб (Нексавар), ингибитор протеинкиназы, был одобрен FDA в декабре 2005 года для лечения распространенного почечно-клеточного рака.
Через месяц был одобрен и Сунитиниб (Сутент). Сунитиниб (пероральный низкомолекулярный многоцелевой ингибитор (RTK)) и сорафениб препятствуют росту опухоли, подавляя ангиогенез, а также пролиферацию опухолевых клеток.Сунитиниб, по-видимому, обладает большей эффективностью против прогрессирующего ПКР, возможно, потому, что он подавляет больше рецепторов, чем сорафениб.
2007 по
Темсиролимус (CCI-779) представляет собой ингибитор киназы mTOR (мишень рапамицина для млекопитающих), который, как было показано, продлевает общую выживаемость по сравнению с интерфероном-α у пациентов с ранее нелеченой метастатической почечно-клеточной карциномой с тремя или более плохими прогностическими признаками. Он был одобрен в мае 2007 г. FDA США и одобрен в ЕС в ноябре 2007 г.
, 2007 г .: сунитиниб; Первое исследование фазы III, в котором сравнивали RTKI с цитокиновой терапией, было опубликовано в New England Journal of Medicine .Это исследование показало, что сунитиниб обладает более высокой эффективностью по сравнению с интерфероном-α. Выживаемость без прогрессирования (первичная конечная точка) увеличилась более чем в два раза. Преимущество сунитиниба было значительным для всех основных подгрупп пациентов, включая пациентов с плохим прогнозом на исходном уровне. У 28% пациентов с сунитинибом наблюдалось значительное уменьшение опухоли по сравнению с 5% пациентов, получавших интерферон-α. Хотя общие данные о выживаемости по состоянию на 2007 год [обновление] еще не получены, существует четкая тенденция к повышению выживаемости при приеме сунитиниба.Пациенты, получавшие сунитиниб, также сообщили о значительно лучшем качестве жизни, чем пациенты, получавшие IFNa. [47]
, июнь 2008 г .: Хорошие результаты были получены для таломида и ревлимида в испытаниях по лечению почечно-клеточного рака. [48]
, март 2009 г .: Эверолимус (афинитор) (пероральный ингибитор mTOR для приема один раз в день) был одобрен FDA США для первого лечения пациентов с распространенным раком почки после неэффективности сунитиниба или сорафениба.
2009: Карфилзомиб, новый ингибитор протеасом, демонстрирует эффективность и хорошо переносится при рецидиве ПКР. [49]
В 2010 г. исследование фазы III акситиниба для лечения ранее леченного метастатического почечно-клеточного рака (мПКР) показало значительно большую выживаемость без прогрессирования по сравнению с сорафенибом. [50]
Химиотерапия
Большинство доступных в настоящее время цитостатиков неэффективны для лечения ПКР. Их использование не может быть рекомендовано для лечения пациентов с метастазирующим ПКР, так как частота ответа очень низкая, часто всего 5-15%, а большинство ответов недолговечны. [1] Использование ингибиторов тирозинкиназы (TK), таких как сунитиниб, сорафениб и темсиролимус, описано в другом разделе
.
Вакцина
Противораковые вакцины, такие как TroVax, показали многообещающие результаты во 2-й фазе испытаний по лечению почечно-клеточного рака. [51] Однако необходимо решить вопросы иммуносупрессии опухоли и отсутствия идентифицированных антигенов, ассоциированных с опухолью, прежде чем вакцинационная терапия сможет успешно применяться при запущенном почечно-клеточном раке. [52]
Метастатический почечно-клеточный рак
Метастатическая стадия почечно-клеточного рака возникает, когда болезнь проникает и распространяется на другие органы. Скорее всего, он распространится на соседние лимфатические узлы, легкие, печень, кости или мозг. [53] Метастатическая почечно-клеточная карцинома представляет собой особую проблему для онкологов, поскольку около 70% пациентов развивают метастазы во время их болезни, а 5-летняя выживаемость пациентов с метастатической почечно-клеточной карциномой составляет от 5 до 15%, хотя Это значительно улучшится, если будет выполнена метастатэктомия и нефрэктомия для удаления всех видимых заболеваний.Даже если метастазы не удалены, циторедуктивная нефрэктомия иногда используется для лечения метастатической почечно-клеточной карциномы, и по крайней мере одно исследование поддержало использование этой операции «в некоторых случаях», ссылаясь на улучшение показателей ответа на иммунотерапию интерлейкином-2 и умеренно длительное выживание.
Лучевая терапия и химиотерапия играют меньшую роль в лечении почечно-клеточного рака, чем при других злокачественных новообразованиях; но они все еще иногда используются для лечения метастатического заболевания.Лучевая терапия используется в случаях метастазов в кости, для уменьшения боли и снижения риска патологического перелома, у пациентов с метастазами в головной мозг и для смягчения симптомов метастазов в печень, надпочечники или легкие.
Интерлейкин-2 является стандартом лечения метастатической почечно-клеточной карциномы с 1990-х годов, так как, несмотря на низкую частоту ответа [7–16%], около половины пациентов, которые отвечают, имеют долгосрочную выживаемость без болезни, а некоторые из них эти пациенты могут быть полностью излечены.Однако побочные эффекты интерлейкина-2 серьезны, включая снижение функции нейтрофилов, повышенный риск диссеминированной инфекции, включая инфекции центрального венозного катетера, сепсис, бактериальный эндокардит и синдром утечки капилляров, что может привести к инфаркту миокарда, почечной недостаточности, стенокардии. , артериальная гипотензия, снижение перфузии органов, измененное психическое состояние, легочная недостаточность, требующая интубации, сердечные аритмии, отеки и желудочно-кишечные кровотечения.
Использование пролейкина может также привести к летаргии и сонливости; если не прекращать терапию интерлейкином-2, летаргия может перейти в кому.Интерлейкин-2 также может ухудшить уже существующие аутоиммунные заболевания. Также могут возникать неврологические побочные эффекты, в том числе атаксия, корковая слепота, галлюцинации, психоз, проблемы с речью и кому. Другие побочные эффекты включают боль в животе, озноб, лихорадку, недомогание, астению, ацидоз, тахикардию, вазодилатацию, диарею, рвоту, язвы во рту, потерю аппетита, дерматит, одышку, тромбоцитопению и анемию. Следовательно, для лечения интерлейкином-2 пациенты должны иметь хорошее здоровье с нормальной сердечно-сосудистой, печеночной, легочной и неврологической функцией.
Недавно были разработаны таргетные препараты, такие как торизел, нексавар, сутент, вотриент и бевацизумаб, и все они теперь одобрены для лечения метастатической почечно-клеточной карциномы. За три-пять лет до 2009 г. были отмечены значительные улучшения в лечении пациентов с метастатической почечно-клеточной карциномой. Однако, несмотря на эти улучшения в терапии, общая выживаемость остается низкой.
В настоящее время [ когда? ] , противоопухолевые вакцины и химиотерапевтические, биологические и иммунологические агенты изучаются для лечения метастатической почечно-клеточной карциномы, и некоторые из них выглядят многообещающими.Неизвестно, улучшает ли раннее обнаружение метастазов выживаемость или реакцию на лечение. [ необходима ссылка ]
Адъювантная терапия почечно-клеточного рака
Адъювентная терапия обычно является вторичным лечением, которое назначают после того, как все видимые раковые опухоли были хирургически удалены, облучены или устранены иным образом, чтобы предотвратить повторное появление любых новых (метастатических) опухолей. Повторное появление рака обычно происходит после того, как микрологические клетки остаются в организме после удаления первичного рака.
В настоящее время не существует установленной адъювантной терапии почечно-клеточной карциномы, хотя был проведен ряд клинических испытаний, изучающих эффективность различных потенциальных методов лечения.
До сих пор было показано, что использование неспецифических цитокинов неэффективно. В отличие от большинства других видов рака почечно-клеточная карцинома устойчива к большинству цитотоксических и цитостатических агентов, что сильно ограничивает возможную эффективную адъювантную терапию. Испытания «противораковых вакцин», лучевой терапии, химиотерапии, иммунотерапии или биологических методов лечения (т.е. nexavar, sutent) не имели большого успеха, и в настоящее время стандартом лечения полностью резецированной почечно-клеточной карциномы высокого риска является тщательное наблюдение без какой-либо другой терапии. По-видимому, есть некоторые свидетельства того, что при неполном удалении рака (положительные хирургические поля, поражение надпочечников, поражение полой вены) лучевая терапия снижает риск инвазивного местного заболевания, но и об этом нет данных. [ необходима ссылка ]
Также был проведен ряд испытаний терапии аутолимфоцитами (АЛТ), которые показали разную степень эффективности. a b c Mulders PF, Brouwers AH, Hulsbergen-van der Kaa CA, van Lin EN, Osanto S, февраль 2008 г. ). Валладарес Айербес М., Апарисио Гальего Г., Диас Прадо С., Хименес Фонсека П., Гарсия Кампело Р., Антон Апарисио Л. М. (ноябрь 2008 г.). «Происхождение почечно-клеточного рака». Clin Transl Oncol 10 (11): 697–712. DOI: 10.1007 / s12094-008-0276-8. PMID 1
66.
Рак почки (почечно-клеточная карцинома)
Перейти к навигации
Перейти к основному содержанию
Меню
близко
Поиск…
представить
- Рак простаты
- ED
- CKD
- УрологияOpen Submenu
- Урология Назад
- Новости урологии
- Конференция
- Доброкачественная гиперплазия предстательной железы (ДГПЖ)
- Рак мочевого пузыря
- Эректильная дисфункция
- Гипогонадизм
- Рак почки
- Камни в почках
- Мужское здоровье
- Гиперактивный мочевой пузырь (OAB)
- Преждевременная эякуляция
- Рак простаты
- Репродуктивная медицина
- Карцинома уротелия верхнего тракта
- Недержание мочи
- Инфекции мочевыводящих путей (ИМП)
- Урология Назад
- НефрологияOpen Submenu
- Нефрология Назад
- Нефрология
- Конференция
- Острая травма почек
- Анемия
- Контрастная нефропатия
- Сердечно-сосудистые заболевания (ССЗ)
- Хроническая болезнь почек (ХБП)
- Диабет
- Диабетическая нефропатия
- Терминальная стадия почечной недостаточности
- Гемодиализ
- Гиперкалиемия
- Гиперфосфатемия
- Гипертония
- Гиперурикемия
- Волчанка нефрит
- Питание
- Перитонеальный диализ
- Вторичный гиперпаратиреоз
- Трансплантация
- Нефрология Назад
- Моя практикаOpen Submenu
- Моя практика назад
- Комментарий
- База данных информации о лекарствах
- Этические проблемы в медицине
- Соответствие HIPAA
- Правовые вопросы в медицине
- Практика управления
- Руководство по продукту
- Моя практика назад
- Эксклюзивные веб-предложенияOpen Submenu
- Веб-эксклюзив Назад
- Перспективы экспертов
- Мультфильмы
- Клиническая викторина
- Наркотики в трубопроводе
- Медицинские калькуляторы
- Медицинские карты
- Мультимедиа
- Опросы
- Лечение рака простаты в Америке
- Веб-эксклюзив Назад
- РесурсыOpen Submenu
- Ресурсы Назад
- Поддержка принятия решений в медицине
- База данных информации о лекарствах
- Вакансий
- Отправить содержимое
- Ресурсы Назад
- Конференции
Переключить меню поиска
- Заголовки
- Вакансий
- Комментарий
- Опрос
- Наркотики
- CME
Авторизоваться
регистр
- Отправить
почечно-клеточная карцинома | Описание, причины, симптомы и лечение
Почечно-клеточная карцинома , заболевание, вызванное злокачественными эпителиальными клетками почек.Почечно-клеточная карцинома является причиной около 90 процентов случаев рака почек у взрослых.
Британская викторина
Болезни, расстройства и многое другое: медицинская викторина
Какое состояние вызвано отложением солей мочевой кислоты? Как еще называют переломную лихорадку? Узнайте, что вы знаете о болезнях, расстройствах и многом другом.
Причины и симптомы
Почечно-клеточная карцинома вызывается как генетическими факторами, так и факторами окружающей среды. Мутации в хромосоме 3 привлекли особое внимание как первопричина. Вероятность развития этого рака у мужчин в два раза выше, чем у женщин, и большинство случаев диагностируется у людей в возрасте от 50 до 70 лет. Считается, что курение вдвое увеличивает риск развития почечно-клеточной карциномы; Воздействие асбеста и кадмия также являются предполагаемыми факторами риска.Два редких заболевания, туберозный склероз и синдром фон Гиппеля-Линдау, часто связаны с почечно-клеточным раком. Другие факторы риска включают семейный анамнез рака почек, длительный диализ почек и ожирение.
Как и многие другие виды рака, симптомы почечно-клеточного рака часто связаны с другими заболеваниями. Симптомы включают кровь в моче, необъяснимую боль в боку или пояснице, уплотнение в животе, анемию, усталость, лихорадку, потерю аппетита и необъяснимую потерю веса.Поскольку рак почек может повлиять на способность почек регулировать уровень жидкости в организме, может также возникнуть высокое кровяное давление или отек стоп или лодыжек. Во многих случаях симптомы не появляются до тех пор, пока болезнь не перейдет в запущенную стадию.
Диагноз
При подозрении на рак проводится тщательное обследование для подтверждения его наличия. Диагноз обычно ставится с помощью нескольких методов визуализации, включая стандартные рентгеновские снимки, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и ультразвук.Краситель может быть введен в вену и перемещен к почкам, чтобы улучшить контрастность рентгеновских лучей. Хотя лабораторных тестов для диагностики почечно-клеточного рака не существует, анализ мочи может выявить кровь в моче, а анализ крови может выявить анемию, повышенный уровень ферментов печени или повышенный уровень кальция. Результаты этих тестов могут указывать на возможность рака почки и, таким образом, способствовать ранней диагностике и лечению.
почечно-клеточный рак
Внешний вид крупноклеточной почечно-клеточной карциномы.
Эммануэльм
Сэкономьте 50% на подписке Britannica Premium и получите доступ к эксклюзивному контенту.
Подпишитесь сегодня
После диагностики почечно-клеточного рака определяется его стадия, чтобы показать, насколько далеко прогрессировал рак. Опухоли стадии I меньше 7 см (около 2,75 дюйма) и ограничиваются почкой, тогда как опухоли стадии II больше 7 см. Опухоли III стадии распространились на ткани, окружающие почку, прилегающий надпочечник, основные кровеносные сосуды почки или близлежащие лимфатические узлы.Рак стадии IV распространился (метастазировал) в другие части тела, такие как печень, легкие, толстая кишка, поджелудочная железа или кости. Примерно одна треть почечно-клеточного рака уже дает метастазы к моменту постановки диагноза.
Средняя пятилетняя выживаемость при всех стадиях почечно-клеточного рака вместе составляет более 60 процентов. Пятилетняя выживаемость очень низкая, если рак распространился на отдаленные органы. При раннем обнаружении рака выживаемость значительно выше; многие из этих пациентов часто живут долгой и здоровой жизнью.
В отличие от многих других видов рака почечно-клеточная карцинома обычно плохо поддается химиотерапии или облучению. Поэтому обычно требуется операция. Нефрэктомия или удаление ткани почек — самая распространенная процедура. При частичной нефрэктомии удаляется только часть почки, а при более распространенной радикальной нефрэктомии удаляется вся почка и надпочечник. Часто удаляются и локальные лимфатические узлы.
Хотя химиотерапия и лучевая терапия обычно неэффективны при лечении почечно-клеточного рака, их можно использовать в сочетании с хирургическим вмешательством или в случаях, когда из-за общего плохого состояния здоровья операция не показана.Кроме того, таргетные методы лечения, такие как темсиролимус и эверолимус, могут использоваться для лечения запущенной почечно-клеточной карциномы, а биологические методы лечения с участием иммунной системы могут использоваться для борьбы с заболеванием на различных стадиях.
Помимо устранения факторов риска, упомянутых ранее, мало что известно о том, как предотвратить рак почки. Однако пациенты с хронической почечной недостаточностью, находящиеся на диализе, должны получать периодические рентгеновские снимки для выявления ранних признаков почечно-клеточной карциномы.
The Editors of Encyclopaedia Britannica. Последняя редакция и обновление этой статьи выполняла Кара Роджерс, старший редактор.
Узнайте больше в этих связанных статьях Britannica:
эпителий
Эпителий, в анатомии, слой клеток, тесно связанных друг с другом, образуя непрерывные листы, покрывающие поверхности, которые могут контактировать с инородными веществами.Эпителий встречается как у растений, так и у животных. У животных наросты или врастания с этих поверхностей образуют структуры, состоящие в основном или полностью из клеток, происходящих из…
почка
Почки у позвоночных и некоторых беспозвоночных — орган, поддерживающий водный баланс и выводящий метаболические отходы.Примитивные и эмбриональные почки состоят из двух серий специализированных канальцев, которые впадают в два собирающих протока, протоки Вольфа (см. Проток Вольфа). Более развитая почка (метанефрос) взрослых рептилий, птиц и млекопитающих составляет…
карцинома
Карцинома, злокачественное новообразование поверхностных (эпителиальных) тканей кожи, пищеварительного тракта, кровеносных сосудов и различных органов.Клетки карциномы имеют тенденцию проникать в окружающие здоровые ткани и вызывать вторичные разрастания (метастазы), удаленные от исходной опухоли. Помимо кожи и пищеварительного тракта, карциномы могут развиваться в…
Определение
Покрывается отдельно (как отдельные лица)Критерии диагностики
Джон П. Хиггинс, доктор медицины Исходное сообщение: 24 января 2011 г. Дополнительные исследованияИммуногистология
См. Также маркеры в таблице ниже. Иммуногистологические маркеры, полезные для различения основных типов почечно-клеточного рака.
CA-IX = карбоангидраза IX; Вим = Виментин; Клон PN15 anti-gp200 продается как маркер почечно-клеточной карциномы, к сожалению выбранное, неспецифическое название Справочные материалы по общему IPOX основных типов RCC
Генетическое исследование
Дифференциальная диагностика
Различие может быть значительным, поскольку онкоцитарные папиллярные карциномы могут иметь лучший прогноз, но необходимы дополнительные данные.
Сортировка / постановкаОценка
Стадия
Клинический
Классификация / СпискиНовообразования эпителия почки
Библиография
|

 И. Патогенез и КТ-диагностика рака почки (обзор литературы) // Медицинская визуализация. 2004. N1. С. 88-100.
И. Патогенез и КТ-диагностика рака почки (обзор литературы) // Медицинская визуализация. 2004. N1. С. 88-100.



 В ходе процедуры используется специальная игла для забора образца материала, который затем изучают под микроскопом. Биопсия также позволяет определить агрессивность онкологического процесса. Довольно часто врач-хирург удаляет всю опухоль, а затем исследуется образец ткани.
В ходе процедуры используется специальная игла для забора образца материала, который затем изучают под микроскопом. Биопсия также позволяет определить агрессивность онкологического процесса. Довольно часто врач-хирург удаляет всю опухоль, а затем исследуется образец ткани. Эта процедура используется у пациентов с небольшим размером опухолевидного образования (менее 4 см).
Эта процедура используется у пациентов с небольшим размером опухолевидного образования (менее 4 см).