подготовка, показания и противопоказания для проведения процедуры
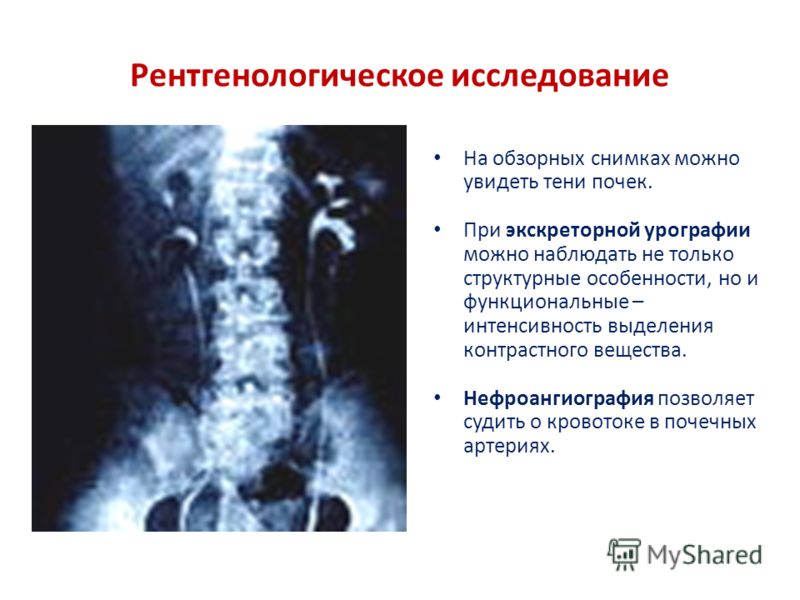
С развитием рентгенологии появилось большое количество методов диагностирования почечных заболеваний. В середине XX века наука помогла внедрить рентгенографические способы, позволяющие достоверно изучить строение мочеполовой системы. В настоящее время в каждом городе существуют лаборатории, позволяющие провести такие обследования. Ретроградная урография – способ рентгенологического исследования мочеполовой системы с помощью специального контрастного препарата, который инсталлируется через катетер в уретру. Данное вещество непроницаемо для рентгеновского излучения, поэтому хорошо просматривается на снимках. Способ урографии широко используется для диагностирования заболеваний непроходимости или нарушений функций мочеполовой системы. Проведение ретроградной урографии отличается сниженным риском появления аллергических реакций по причине непроникновения контрастного состава в кровь, в отличие от других видов медицинских обследований.
Преимущества метода
Следует выделить ряд преимуществ ретроградной урографии, заметно отличающих данную методику от других видов исследования мочевыделительной системы. Проведение урографии предоставляет наиболее качественные данные о степени поражения парных органов и с помощью снимков можно получить достоверные сведения паренхимы почки, солевых образований и почечных лоханок, на снимках хорошо различимы очаги воспалений. Метод незаменим при выявлении почечных патологий и удобен для определения степени заболевания. Выполнение процедуры не доставляет неудобств пациенту и не вызывает болей, также не происходит травмирования тканей мочевыделительной системы. Метод широко используется для взрослых и детей, и не имеет опасных побочных эффектов. Подготовка к процедуре не предполагает приема дорогостоящих средств. Отсутствует опасность облучения при проведении урографии, в силу минимальности используемых доз. Метод является наиболее информативным и дает самые достоверные данные.
Метод является наиболее информативным и дает самые достоверные данные.
Показания к проведению
Ретроградная урография назначается по показаниям врача для выявления:
Гидронефроз
- солевых конкрементов в почках;
- пиелонефрита;
- артериальной гипертензии;
- гидронефроза;
- злокачественных или доброкачественных новообразований;
- туберкулеза почек;
- причин гематурии;
- врожденных патологий строения почек;
- инфекционных заболеваний;
- гломерулонефрита;
- структурных нарушений тканей;
- для контроля состояния органов в послеоперационный период.
Противопоказания
Исключается назначение процедуры пациентам, имеющим следующие заболевания:
- аллергия на контрастное вещество;
- внутреннее кровотечение;
- гемофилия;
- нарушение оттока мочи;
- острая почечная недостаточность;
- тиреотоксикоз;
- острая форма гломерулонефрита;
- новообразования надпочечников.

Категорически запрещено проведение урографии беременным женщинам, во избежание поражения ребенка и организма рентгеновским излучением. С особой осторожностью следует проводить процедуру пациентам с сахарным инсулинозависимым диабетом по причине приема препаратов на основе метформина, который в реакции с йодом может привести к ацидозу. Данным пациентам проводится процедура только при сохранении выделительной функции.
Рекомендуем по теме:
В случае когда присутствуют противопоказания к применению урографии, врач назначает другие диагностические исследования, которые являются менее информативными, но отличаются безопасностью для больного.
Подготовка пациента
Подготовка к процедуре ретроградной урографии с введением контрастного состава требует соблюдения некоторых действий. За несколько дней до проведения процедуры следует отказаться от пищевых продуктов, способных вызвать сильное газообразование – капусты, сдобной выпечки, свежих овощей, газированных напитков. При появлении или склонности организма к метеоризму нужно принять несколько таблеток активированного угля. Перед проведением урографии в обязательном порядке следует сдать пробу на аллергию контрастного состава: Визипак, Урографин и Кардиотраст. В случае возникновения ранее аллергических реакций на используемые препараты, следует обязательно сообщить об этом врачу. За 12 часов до проведения исследования следует принять пищу, в течение суток нужно ограничить потребление жидкости, но в день проведения урографии утром есть нельзя. Перед процедурой пациент должен снять изделия из металла и произвести опорожнение мочевого пузыря, а для снятия стрессового состояния рекомендуется принимать перед процедурой седативные препараты.
При появлении или склонности организма к метеоризму нужно принять несколько таблеток активированного угля. Перед проведением урографии в обязательном порядке следует сдать пробу на аллергию контрастного состава: Визипак, Урографин и Кардиотраст. В случае возникновения ранее аллергических реакций на используемые препараты, следует обязательно сообщить об этом врачу. За 12 часов до проведения исследования следует принять пищу, в течение суток нужно ограничить потребление жидкости, но в день проведения урографии утром есть нельзя. Перед процедурой пациент должен снять изделия из металла и произвести опорожнение мочевого пузыря, а для снятия стрессового состояния рекомендуется принимать перед процедурой седативные препараты.
Процесс проведения
Урография проводится в специальном рентгеновском кабинете. Перед проведением процедуры производится выбор контрастного состава, который не вызывает аллергии у пациента и не является токсичным.
Урография
Во время проведения урографии используется вещество, содержащее йод. Заранее устанавливается переносимость пациента к используемому веществу. Для этих целей проводятся специальные пробы. На коже делается царапина и на ранку наносится капля йода. Спустя 20 минут проводится осмотр больного на наличие реакции в форме сыпи, гиперемии или зуда. При отсутствии реакции допускается выполнение урографии.
Заранее устанавливается переносимость пациента к используемому веществу. Для этих целей проводятся специальные пробы. На коже делается царапина и на ранку наносится капля йода. Спустя 20 минут проводится осмотр больного на наличие реакции в форме сыпи, гиперемии или зуда. При отсутствии реакции допускается выполнение урографии.
Проведение процедуры подразумевает соблюдение строгой стерильности для исключения инфицирования уретры. Пациент располагается в положении лежа. Далее с помощью катетера происходит опорожнение от мочи почечной лоханки и по уретре вводится контрастный состав, который заполняет мочеточник и почку.
Достаточно 8 мл вещества. Пациент при проведении урографии чувствует тяжесть в поясничной области. В случае появления боли в почках происходит переполнение почечной лоханки по причине слишком быстрого поступления вещества в избыточном количестве. Такие нарушения техники выполнения урографии могут привести к возникновению лоханочно – почечного рефлюкса.
Рекомендуем по теме:
Производство снимков выполняется в положении лежа и стоя. Данный подход позволяет более объемно заполнить лоханки контрастным веществом и провести качественное обследование. Рекомендуется произвести повторные снимки спустя час после инсталляции вещества для адекватной оценки выделительной функции мочеполовой системы.
Данный подход позволяет более объемно заполнить лоханки контрастным веществом и провести качественное обследование. Рекомендуется произвести повторные снимки спустя час после инсталляции вещества для адекватной оценки выделительной функции мочеполовой системы.
Иногда данный метод диагностирования заболеваний называют ретроградной уретеропиелографией для более полной трактовки проводимых исследований. Процедура не выполняется в случае возникновения острых воспалительных процессов отделов мочевыводящей системы.
Есть ли негативные эффекты
В процессе процедуры пациент не испытывает неприятных ощущений, небольшой дискомфорт может возникнуть при выведении вещества. С течением непродолжительного времени побочное действие препарата прекращается. Перед процедурой врач в обязательном порядке предупреждает больного о возможных неприятных ощущениях, таких как головокружение, тошнота, жжение в первое время, неприятный привкус и повышение температуры тела.
Для выведения контрастного вещества после урографии следует больше употреблять зеленого чая, свежих фруктовых напитков и молока.
Во время манипуляций возможно появление некоторых осложнений:
- болевой синдром в пояснице;
- аллергическая реакция вплоть до возникновения анафилактического шока;
- растяжение почечной лоханки;
- лоханочно-почечный рефлюкс.
В случае повреждения мочеточника контрастное вещество может попасть в почечную ткань, что приводит к повышению температуры. Техническое несоблюдение стерильности может повлечь возникновение инфекционного заражения. Введение контрастного препарата способно вызвать острую почечную колику.
Подготовка к урографии (внутривенной и обзорной)
Урография (рентген почек, мочевого пузыря и мочеточников) — рентгенологическое исследование мочевыделительной системы.
Урография проводится с внутривенным введением специального контрастного вещества. Для лучшей визуализации состояния мочевыделительной системы на рентгене кичешник при проведении исследования должен быть максимально очищен. Поэтому к проведению урографии необходимо заранее подготовиться.
Поэтому к проведению урографии необходимо заранее подготовиться.
1 способ
- За три дня до исследования исключить из рациона: черный хлеб, молоко, горох, фасоль, капусту, свежие овощи, фрукты и сладкие блюда;
- Накануне исследования не позднее 18:00 съесть легкий ужин, а затем поставить 2 или 3 очистительных клизмы в 19:00 и 21:00;
- В день исследования провести еще одну очистительная клизму за 2 часа до урографии;
- Утром легко позавтракать;
- В течении 2−3 дней до проведения урографии принимать «Эспумизан» и активированный уголь (за 2 дня до исследования — по 2 капсулы или по 2 чайные ложки эмульсии 3 раза в сутки, и в день исследования утром — 2 капсулы или 2 чайные ложки эмульсии)
2 способ
- За три дня до исследования исключить из рациона: черный хлеб, молоко, горох, фасоль, капусту, свежие овощи, фрукты и сладкие блюда;
- Использование препаратов «Флит Фосфо-сода», «Лавакол», «Фортранс», «Эндофальк» согласно прилагаемой к препаратам инструкции;
- Утром легко позавтракать;
- Пациентам, страдающим метеоризмом, в течении 2−3 дней принимать «Эспумизан» (за 2 дня до исследования — по 2 капсулы или по 2 чайные ложки эмульсии 3 раза в сутки, и в день исследования утром — 2 капсулы или 2 чайные ложки эмульсии).

СОП Внутривенная урография: подготовка, виды
Внутривенная урография – это рентгенологический метод обследования, заключающийся во введении в вену контрастного йодсодержащего препарата и выполнении рентгеновских снимков, позволяющих более детально изучать состояние и функционирование почек и мочевыводящих путей. Этот вид исследования носит и другое название – экскреторная урография. Оно отражает суть этой методики обследования – выделение контрастного вещества через почки и органы мочевыделения.
Цель: стандартизация процедуры проведения внутривенной урографии
Область применения
Где: кабинет круглосуточного стационара (КСС)
Когда: по назначению врача
Ответственность: Ответственным лицом за проведение манипуляции в соответствии с требованиями СОП рентгенолаборант ОЛД. Контроль над соблюдением СОП осуществляет старшая медицинская сестра ОЛД
Нормативно-справочная документация
• Федеральный закон от 09. 01.1996 №3-ФЗ (ред. от 19.07.2011) «О радиационной безопасности населения»
01.1996 №3-ФЗ (ред. от 19.07.2011) «О радиационной безопасности населения»
• Федеральный закон № 323-ФЗ от 21.11.2011 «Об основах охраны здоровья граждан в Российской Федерации»
• Приказ Министерства здравоохранения РСФСР от 02.08.1991г. № 132 «О совершенствовании службы лучевой диагностики»
• СанПиН 2.6.1.1192-03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований»
• СанПин 2.6.1.2523-09 «Нормы радиационной безопасности» (НРБ-99/2009)
• СП 2.6.1.2612-10 «Основные санитарные правила обеспечения радиационной безопасности» (ОСПОРБ 99/2010)
• СанПиН 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»
• СанПиН 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами»
• Атлас укладок при рентгенологических исследованиях // под редакцией Кишковского А. Н.
Н.
Ресурсы:
1 Аппараты рентгеновские:
— Комплексный рентгенодиагностический аппарат РУМ-20
— Комплекс рентгенодиагностический Медикс –Р «Амико»
2 Проявочная машина Sterlix OPTIMA.
3 Кассеты рентгенологические
4 Пленка рентгенологическая
5 Защитные пластины для работы с кассетами во время производства снимков
6 Средства радиационной защиты персонала и пациентов
7 Растворы для проявочной машины (проявитель и фиксаж)
8 Неатиничные фонари в фотолаборатории
9 Негатоскоп
10 Дезинфицирующий раствор, одноразовые пеленки, марлевые салфетки, перчатки, маска
11 Рентгеноконтрастное вещество для внутривенного введения
Основная часть СОП
1. Представиться, произвести идентификацию пациента на основании медицинской документации (спросить ФИО полностью, дату рождения).
2. Зарегистрировать пациента в журнале (по истории болезни или по направлению врача амбулаторной службы).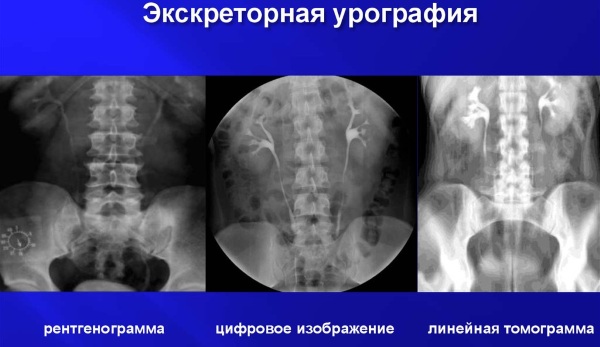
3. Информировать пациента об исследовании, проверить наличие информированного согласия на проведение процедуры.
4. Провести пациента в процедурную, постелить одноразовую пеленку (простынь), вставить кассету в кассетоприемник, помочь пациенту лечь на стол снимков в положении «на спине», предупредить пациента, чтобы он не двигался и выполнял команды рентгенолаборанта.
5. Пройти в пультовую, на пульте управления установить технические параметры, произвести снимок (нажать кнопку высокого напряжения).
6. Вернуться в процедурную, взять кассету из кассетоприемника, пройти в фотолабораторию, выключить свет, включить неактиничные фонари, раскрыть кассету, вынуть рентгеновскую пленку из кассеты и заправить во включенную заранее проявочную машину.
7. Проявленный снимок отнести врачу, предварительно подписав его.
8. После положительной оценки врачом-рентгенологом подготовки пациента к исследованию вызвать процедурную сестру из отделения и после введения рентгеноконтрастного средства продолжить процедуру по схеме:
• 1 снимок на 7-ой минуте,
• на 10-15 минуте – зонограмма или томограмма,
• на 15-30 минуте – снимок в ортопозиции,
• при необходимости (рекомендуется врачом-рентгенологом) – отсроченные снимки будут производиться через 1 час, через 2-4 часа, через 6, 12, 24 часа.
9. Отправить сделанные снимки в проявку.
10. Помочь пациенту встать со стола, при необходимости одеться.
11. Готовые снимки подписать, отдать на описание врачу-рентгенологу.
12. Получить результат исследования у врача-рентгенолога, зарегистрировать его в журнале, указав дозу лучевой нагрузки в журнале и на бланке заключения.
13. Выдать пациенту бланк заключения, сообщить, что процедура закончена.
14. Обработать поверхность стола дезраствором., утилизировать пеленку.
15. Пригласить следующего пациента в кабинет.
Подготовка к исследованию:
Вариант 1: С помощью слабительного препарата фортранс (метод предпочтителен!):
Препарат принимается накануне. Прием препарата желательно начинать через 1,5-2 часа после приема пищи. 4 пакетика фортранса ( из расчета 1 пакет на 20 кг веса) разводятся в 3-4 литрах воды и принимаются примерно с 15 до 19 часов. Действие слабительного – 16-21 час. Каждый пакетик растворяется в 1 литре воды. За 1 час необходимо выпить 1 литр раствора, по 1 стакану в течение 15 минут небольшими глотками. Ограничений в еде нет.
Действие слабительного – 16-21 час. Каждый пакетик растворяется в 1 литре воды. За 1 час необходимо выпить 1 литр раствора, по 1 стакану в течение 15 минут небольшими глотками. Ограничений в еде нет.
· Вариант 2: С помощью клизм:
За два дня до процедуры желательно перейти на щадящую диету (исключить картофель, грибы, черный хлеб, бобовые, ограничить употребление овощей, фруктов, зелени и др.). Накануне исследования вечером (20-21 час) необходимо сделать 2-3 очистительные клизмы . Утром в день исследования повторить 2 клизмы , разрешен завтрак — сладкий чай с бутербродом или булочкой.
Параметры оценки и контроля качества выполнения методики:
— соблюдение технологии вы
Когда назначают и как проводят внутривенную урографию. Экскреторная урография
СодержаниеПоказать
Экскреторная урография почек – что это
Экскреторная урография – это рентгенологический метод диагностики, применяющийся для исследования почек и мочевыводящих путей.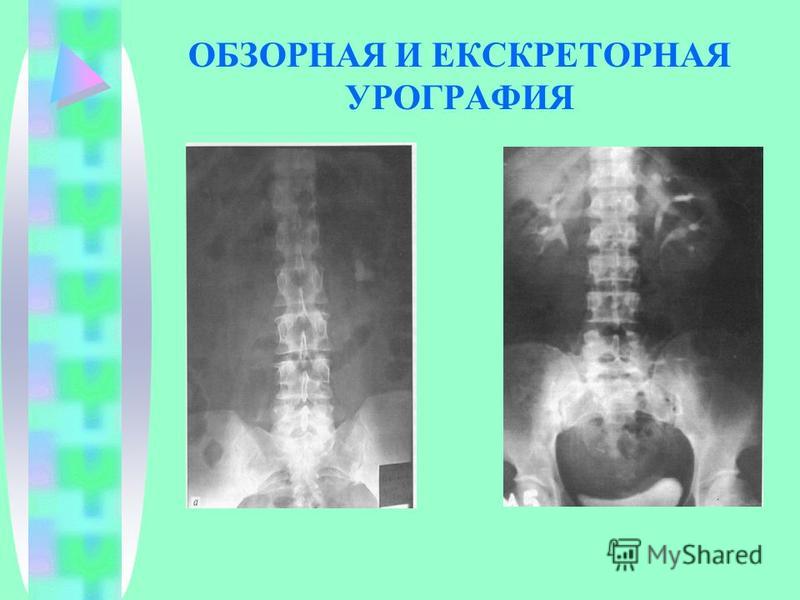 Применяется и другое специализированное название – внутривенная экскреторная урография.
Применяется и другое специализированное название – внутривенная экскреторная урография.
Методика применяется для визуализации структур мочевыводящих путей, которые невозможно рассмотреть на обычном рентгеновском снимке (лоханка, мочеточник, мочевой пузырь).
В основе метода лежит способность почечных тканей экскретировать (выделять) введенные внутривенно специальные рентгенконтрастные препараты.
При выделении организмом рентгенконтрастных препаратов происходит «подсвечивание» контрастом структур почек и мочевыводящих путей (МП). За счет этого, при проведении исследования получаются четкие изображения почек и мочевыводящих структур.
Справочно. “Подсвечивание” структур почек контрастом позволяет обнаружить патологические участки в органе, а также поставить правильный диагноз.
Экскреторная урография почек позволяет не только выявить изменения в структуре почек и мочевыводящих путей, но также визуализировать все этапы прохождения контраста по мочевыводящей системе.
Количество выполняемых снимков при экскреторной урографии определяется предполагаемым диагнозом.
Назначают экскреторную урографию почек (ЭУ) врачи-урологи.
Основным показанием к выполнению экскреторной урографии является нарушение оттока мочи. Также экскреторная урография применяется при выявлении крови в моче, болях в пояснице неуточненного генеза, при подозрении на МКБ (мочекаменная болезнь), при диагностике врожденных аномалий развития мочеполовой системы, а также при оценке целостности мочевыводящей системы после травм или оперативных вмешательств.
Перед проведением ЭУ выполняют обзорную урографию.
Эффективный метод диагностики почечных болезней
Экскреторная урография почек основывается на физиологической особенности органа захватывать из крови йодсодержащие соединения и выделять их с мочой.
В сосудистое русло вводится контрастное вещество, накопление и продвижение которого по мочевым путям регистрируется на рентгеновских снимках. Полученные данные позволяют детально рассмотреть структуру почек (почечные чашечки, лоханки, мочевые протоки) с их формой и размерами, мочеточники, мочевой пузырь, а также выявить камни и новообразования.
На рентгенограммах, проведенных сразу после мочеиспускания, выявляют уровень остаточной мочи.
Что показывает экскреторная урография
Экскреторная урография дает возможность:
- определить форму и размеры чашек и лоханок;
- изучить выделительную способность почек;
- обнаружить камни в мочевыделительной системе и вызванные ими изменения;
- обнаружить опухолевые образования и другие патологии и функциональные нарушения.
Экскреторная урография: основы метода
Мочевыделительная система осуществляет не только очистку крови от шлаков и токсинов, но также служит для их выведения наружу.
Для этой цели природа предусмотрела наличие сразу нескольких органов:
- почка — основная структура, предназначенная для очистки крови. Это процесс происходит в два этапа. Фильтрация осуществляется в небольших сосудах, собранных в плотные клубочки. В дальнейшем фильтрат превращают в мочу извитые канальцы;
- почечные чашки и лоханка — структуры, с которых начинается путешествие мочи наружу;
- от каждой почки отходит узкая трубка — мочеточник. По ней моча постоянно транспортируется из лоханки дальше по мочевыделительной системе;
- мочевой пузырь — орган, предназначенный для временного хранения мочи;
- мочеиспускательный канал — узкая трубка, предназначенная для окончательного выведения мочи наружу.
Мочевыделительная система состоит из нескольких органов
Преимущества и недостатки
Как и у любого метода исследования, у экскреторной урографии есть свои преимущества и недостатки. Некоторые имеют значение только для отдельных групп пациентов (младенцев, беременных женщин), другие актуальны для всех людей, которым планируется провести процедуру.
Показания к проведению исследования
Рентгенологическое исследование назначают для выявления:
- мелких и крупных камней в почках;
- опухолей доброкачественного и злокачественного характера;
- гломерулонефрита;
- пиелонефрита;
- гипертензии, возникающей на фоне почечных патологий;
- гидронефроза;
- причин гематурии;
- туберкулёза почек;
- врождённых патологий строения отделов мочевыделительной системы;
- инфекционных болезней, протекающих в органах мочеполовой системы;
- структурных нарушений в тканях важных органов;
- контроля проблемных участков при почечных коликах;
- для уточнения состояния органов после операции на почках.
Медицинские противопоказания
Несмотря на результативность методики, она имеет некоторые противопоказания:
- шок;
- коллапс;
- тяжелые почечные недуги, обнаруженные ранее;
- азотемию;
- глубокое нарушение концентрационной способности;
- заболевания печени и печеночная недостаточность;
- базедову болезнь;
- повышенную чувствительность к йоду;
- гипертонию в стадии декомпенсации.

Если проигнорировать указанные запреты, то возможны серьезные осложнения. Так, при дестабилизации функциональности вместе с азотемией повышается содержанием мочевины. При подобном раскладе выделяющегося переработанного материала окажется недостаточно для удовлетворительной визуализации, хотя как таковая азотемия не является противопоказанием. Просто из-за нее продуктивность на порядок падает.
Отдельно рассматриваются ситуации, когда у взрослых удельный вес мочи составляет от 1008 до 1010 единиц. Это говорит о том, что гипостенурия не сможет установить четко очерченные тени.
Подготовка к процедуре
Для успешного проведения экскреторной урографии необходимо выполнить ряд требований.
В первую очередь требуется за двое суток до намеченного исследования исключить из рациона продукты, способствующие образованию газа в кишечнике:
- свежие фрукты;
- сырые овощи;
- блюда из гороха, нута, фасоли и других бобовых культур;
- чёрный хлеб;
- кондитерские изделия.

Кроме того, желательно исключить на этот же срок цитрусовые, шоколад и морепродукты, которые увеличивают риск развития аллергических реакций. Накануне желательно исключить крайний приём пищи перед сном. Сама процедура исследования проводится утром натощак. Эти меры предосторожности позволяют минимизировать риск развития побочной реакции на введение препарата в виде тошноты и рвоты.
Метеоризм затрудняет анализ урограмм
Перед запланированной процедурой обязательно исследуется биохимический состав крови. Особенное внимание специалист обращает на показатели мочевины и креатинина. Любое отклонение от нормы — признак почечной недостаточности и повод для отмены исследования. Вечером накануне процедуры и утром перед проведением урографии выполняется очистительная клизма.
Младенцам, в особенности первых месяцев жизни, требуется дополнительная подготовка. Они склонны к повышенному газообразованию даже при обычном питании. Перед исследованием специалист назначает малышам препарат Эспумизан, уменьшающий количество газов. Эти меры помогают сделать рентгеновские снимки более чёткими.
Эти меры помогают сделать рентгеновские снимки более чёткими.
Эспумизан отлично справляется с повышенным газообразованием
Анализы
Подготовка пациента к обследованию начинается со сдачи анализов. До урографии нужно сделать тест на чувствительность к контрастным препаратам – Кардиотрасту, Урографину, Визипаку и т.д.
Дополнительно назначаются:
- Биохимический анализ крови. По результатам анализа определяют работоспособность почек. Высокий уровень креатинина и азотистых веществ указывает на нарушение фильтрующей функции органов.
- Общий анализ мочи. Если обнаруживается более 100 тыс. болезнетворных бактерий на 1 мл жидкости, это свидетельствует об инфекционном поражении почек.
По результатам лабораторных анализов определяют целесообразность проведения рентгеноконтрастной диагностики.
Диета
На протяжении 3 суток перед урографией придерживаются диеты.
Из меню полностью исключают продукты, которые вызывают метеоризм:
- бобовые;
- газированные напитки;
- сладкие фрукты;
- фаст-фуд;
- полуфабрикаты;
- кондитерские изделия;
- свежие овощи;
- черный хлеб.
При патологиях почек ограничивают потребление морепродуктов, цитрусовых, черного шоколада и крепкого чая.
Вечером накануне исследования отказываются от ужина. Урографию проводят строго натощак, так как это увеличивает шансы на четкую визуализацию органов выделительной системы. Для увеличения концентрации мочевого осадка за сутки ограничивают потребление жидкости.
Рекомендуемые и запрещенные препараты
Перед тем как подготовиться к урографии, больной должен сообщить урологу о приеме любых медикаментов.
За несколько дней до обследования отказываются от приема:
- йодсодержащих лекарств;
- витаминно-минеральных комплексов;
- сосудорасширяющих средств.
Метеоризм (газы в кишечнике) препятствует качественной визуализации внутренних органов. Поэтому при склонности к газообразованию следует за 1 неделю до урографии принимать активированный уголь. Доза рассчитывается с учетом массы тела – 1 таблетка на каждые 10 кг.
При повышенной тревожности врачи советуют за несколько часов до обследования принять седативный препарат.
Пациенты с хроническими патологиями почек чаще сталкиваются с побочными эффектами от использования рентгеноконтрастных средств. Поэтому в некоторых медучреждениях перед аппаратным исследованием выполняется премедикация Преднизолоном (гормональное противовоспалительное средство).
Очистка кишечника
Чистка препятствует газообразованию, что влияет на качество урограммы. Процедуру совершают дважды – вечером накануне урографии и за 3 часа до обследования.
Осмотические слабительные не используют при склонности к диарее, внутренним кровотечениям.
Алгоритм действий зависит от способа удаления каловых масс:
- Клизмирование. Чистку осуществляют посредством кружки Эсмарха, которая представляет собой резиновую емкость с гибкой трубкой и пластиковым наконечником. В качестве слабительного раствора используют 1 л кипяченой или солоноватой воды.
- Микроклизма. Суть процедуры заключается во введении в задний проход слабительных растворов, гелей. При подготовке к урографии используют Микролакс, Норгалакс, Энему, Нормакол.
- Пероральные препараты. Для максимального очищения кишечника используют осмотические слабительные – Фортранс, Динолак, Эндофальк, Дюфалак.
- Ректальные свечи. Утром перед обследованием рекомендуется использовать суппозитории со слабительным эффектом – Бисакодил, Слабинорм, Глицерол. Их компоненты не всасываются в кровь и действуют исключительно в просвете прямой кишки.
Пациентам с явным нарушением функций почек рекомендованы клизмы кипяченой водой и ректальные свечи. Тогда не создается нагрузка на выделительную систему, что препятствует осложнениям.
Методика проведения процедуры
Первым этапом урографии является производство обзорного рентгеновского снимка органов живота. Затем в процедурном кабинете осуществляется введение контрастного вещества.
В настоящее время чаще всего используются следующие фармакологические средства:
- Урографин;
- Изопак;
- Ультравист;
- Гексабрикс;
- Омнипак.
Для введения вещества используется обычная внутривенная инъекция. Дозировка препарата зависит от веса и возраста пациента и определяется врачом индивидуально. Как правило, вначале вводится пробная порция препарата — несколько миллилитров. В течение одной-двух минут врач наблюдает за реакцией на инъекцию. Любой признак неблагополучия — одышка, покраснение лица, сердцебиение — повод для отмены исследования. Общее время введения препарата составляет около пяти минут.
Третий этап — собственно производство урографических снимков. В этом случае используется стандартная схема, однако в зависимости от конкретной цели исследования она может меняться. Время, через которое производится рентгенография, позволяет ориентироваться в прохождении контрастного вещества по всем структурам мочевыделительной системы. Обычно снимки осуществляются на пятой, двенадцатой (или пятнадцатой), а также двадцать пятой минуте. Нередко рентгенолаборант по заданию врача делает отсроченные снимки на сороковой, шестидесятой минуте и даже через несколько часов. В этом случае такая тактика позволяет наиболее полно исследовать поражённый орган. Снимки могут производиться в положении стоя или лёжа (что актуально для детей грудного возраста). Для удобства за спиной пациента находится экран со специальными метками, облегчающими анализ урографии.
Экскреторная урография документирует изображение на плёнке
Внутривенная урография: суть, показания, подготовка, выбор контрастного вещества
Внутривенная урография была введена в широкое использование в конце 20-х годов 20 века. Процедура предоставляет необходимую информацию о состоянии пациента, используется в большинстве медицинских учреждений. Альтернативное название — экскреторная урография. Исследование подразумевает выделение контрастного вещества через каналы мочеиспускания.
Введение
Является разновидностью рентгенологических процедур. Основой проведения диагностической методики считается использование йодосодержащего контраста, который вводится обследуемому внутривенным способом. На основе данной методики удается получить информацию о состоянии почечной системы, визуализировать парный орган, а также мочеточники мочевого пузыря.
Назначается пациенту, на обзорном снимке которого заметны нарушения в функционировании почечной системы. Существует ряд преимуществ в сравнении с пиелографией ретроградного характера, в частности, доступность использования диагностической методики ввиду малого количества противопоказаний.
Какими возможностями обладает
Внутривенная урография предоставляет информацию о работоспособности чашек и лоханок почечной системы, определяет уровень работоспособности органов мочеиспускательного тракта. На основе накопления йодосодержащего вещества удается морфологически оценить вышеописанные структуры.
Йод характеризуется способностью быстро усваиваться и распространяться по тканям почечной системы, быстро выводится из организма обследуемого вместе с уриной. Положительным моментом диагностической процедуры считается возможность одновременного исследования почечной и мочевыводящей системы.
Внутривенная урография характеризуется рядом возможностей:
- Диагностическая методика позволяет увидеть клиническую картину развития патологических процессов в чашечно-лоханочной области.
- При достаточной концентрации контраста удается определить работоспособность органов при воспалительном процессе почечной системы, при травмировании парного органа, а также при туберкулезном заболевании.
- Дает возможность получить визуальную информации почечной системы, обнаружить конкременты, посторонние предметы, новообразования доброкачественного или злокачественного характера.
- Внутривенная урография используется для диагностики заболевания у детей. Альтернативная процедура — восходящая урография сопровождается сильным болезненным синдромом, для проведения исследования используется наркоз. Урография внутривенного типа позволяет провести диагностику почечной системы без использования наркотических веществ.
Стоит заметить, что такое диагностическое обследование назначается при наличии подозрений на развитие следующих патологических состояний:
- Образование конкрементов, располагающихся в мочеиспускательном канале.
- Процедура позволяет диагностировать гидронефроз одностороннего или двустороннего характера.
- Определяется повреждение почечной или мочеиспускательной системы.
- Удается обнаружить новообразования ракового или доброкачественного типа.
- Предоставляется информация о расположении инородных тел в мочеиспускательной системе.
- Диагностируется туберкулез, развивающийся в почечной системе.
- Удается выявить аномальную структуру органов врожденного характера, например, отклонения в структуре мочеиспускательного канала.
Не стоит забывать о специальных правилах подготовки, без них возможно искажение полученных данных, что затруднит диагностику патологического состояния.
Методика проведения и побочные эффекты
Подготовка к внутривенной урографии заключается в очистке пищевода от кала, затрудняющего исследование почечной системы. Каловые массы могут исказить клиническую картину. Требуется снизить вероятность метеоризма в области петель кишечника.
Подготовка пациента к проведению внутривенной урографии предполагает коррекцию рациона. Диету требуется соблюдать в течение 3 дней. Главные принципы изменений в питании:
- Категорически запрещается употреблять в пищу бобовые, следует ограничить количество фруктов и овощей. Требуется отказаться от употребления спиртосодержащих напитков.
- Если диагностическое обследование назначается на утро, последний прием пищи перед этим должен быть не позднее 17 часов в виде легкого перекуса без употребления тяжелой пищи.
- С утра перед проведением диагностической процедуры делают клизмирование или употребляют лекарственные препараты слабительного характера.
- За 24 часа до проведения внутривенной урографии требуется ограничить количество употребляемой жидкости, чтобы повысить степень выпадения осадка урины. Удастся достигнуть большей информативности при визуализации мочеиспускательной системы.
- На завтрак ограничиться небольшим бутербродом, от приема жидкости следует отказаться.
При наличии показаний для проведения внутривенной урографии в экстренном режиме в стационаре больному ставят клизму и после опорожнения пищевода выполняют диагностическую процедуру.
К побочным эффектам следует отнести так называемый железный привкус во рту. Реакция организма на введение контрастного вещества может заключаться в понижении артериального давления, а также в возникновении сыпи на кожном покрове.
Контрастные препараты для урографии: способы введения и дозы
В процессе ЭУ используются неионные йодсодержащие препарата. Их довольно много, поэтому врач подбирает средство в зависимости от особенностей состояния пациента. Чаще всего используют Урографин, Омниопак, Урокон.
При внутривенной урографии используется катетер или капельница (значительно реже). Количество контраста рассчитывают исходя из веса пациента – на 1 кг 0,5 мл препарата. Поэтому объем вещества может быть около 30-50 мл.
При диффузионном методе введения препарата на 1 кг веса человека требуется 1 мл контраста. Это позволит получить более четкую картину состояния почечной системы. Контрастное вещество смешивают с 120 мл раствора физраствора или глюкозы.
На чем основано получение инф
Hypaque Injection — Информация о назначении FDA, побочные эффекты и использование
Общее название: диатризоат натрия
Лекарственная форма: Для инъекций, USP 50%
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 23 марта 2020 г.
Стерильные водные инъекции
Для экскреторной урографии
Церебральная ангиография
Периферическая ангиография
Аортография
Внутрикостная венография
Прямая холангиография
Гистеросальпингография
Спленопортография
ТОЛЬКО Rx
Описание инъекции Hypaque
HYPAQUE натрия, торговая марка диатризоата натрия, представляет собой рентгеноконтрастное диагностическое средство, водорастворимое контрастное вещество с органическим йодидом.В чистом виде он содержит 59,87% органически связанного йода.
50-процентный (вес / объем) раствор содержит 300 мг йода на мл и 0,8 мг-экв (18,1 мг) натрия на мл. Он имеет осмоляльность 1515 мосм / кг (определяется по ВПО) и гипертонус для крови. Только для информации: 10-процентный раствор (вес / объем) изотоничен. Вязкость (сП) составляет примерно 3,25 при 25 ° C и 2,34 при 37 ° C. Добавляли карбонат натрия и соляную кислоту, чтобы довести pH до 6,5-7,7. PKa составляет 3,4 для диатризойной кислоты.Если раствор этой среды охладить, кристаллы могут образоваться, но они легко растворятся, если перед использованием поместить флакон в умеренно горячую воду; охладите до температуры тела перед инъекцией.
Стерильный водный раствор прозрачный и почти бесцветный. Он относительно термостабилен и может обрабатываться в автоклаве без вредных воздействий, хотя должен быть защищен от яркого света. 50-процентный раствор содержит динатрий эдетат кальция 1: 10 000 в качестве связывающего стабилизатора.
Диатризоат натрия представляет собой трийодированное производное бензойной кислоты, натриевую соль 3,5-диацетамидо-2,4,6-трийодбензоата с молекулярной массой 635.90 и имеет следующую структурную формулу:
Инъекция Hypaque — Клиническая фармакология
Внутрисосудистая инъекция рентгеноконтрастного диагностического агента затемняет эти сосуды на пути потока контрастного вещества, что позволяет визуализировать внутренние структуры человеческого тела с помощью рентгенографии до тех пор, пока не произойдет значительная гемодилюция.
При физиологическом pH водорастворимые контрастные вещества полностью диссоциируют на рентгеноконтрастный анион и солюбилизирующий катион.Циркулируя в тканевых жидкостях, соединение остается ионизированным. Однако он не метаболизируется, а выводится в неизмененном виде с мочой, причем каждая молекула диатризоата остается «связанной» своей натриевой составляющей.
После внутривенной инъекции рентгеноконтрастные диагностические агенты немедленно растворяются в циркулирующей плазме. Равновесие во внеклеточном пространстве достигается примерно за 10 минут. Следовательно, концентрация в плазме через 10 минут тесно связана с дозой, скорректированной с учетом размера тела.
Фармакокинетика рентгеноконтрастных средств, вводимых внутривенно, обычно лучше всего описывается двухкомпонентной моделью с быстрой альфа-фазой для распределения лекарства и медленной бета-фазой для элиминации лекарства. У пациентов с нормальной функцией почек период полувыведения диатризоата составлял 30 минут и 120 минут соответственно. Но у пациентов с нарушением функции почек период полувыведения бета-фазы может быть увеличен до нескольких дней.
Инъекционные рентгеноконтрастные диагностические агенты выводятся через печень или почки. Эти два экскреторных пути не исключают друг друга, но основной путь выведения, по-видимому, определяется сродством контрастной среды к сывороточному альбумину. От 0% до 10% диатризоата натрия связывается с белком сыворотки.
Соли диатризоата выводятся в неизмененном виде преимущественно через почки путем клубочковой фильтрации. Количество, выводимое почками за любой период времени, определяется отфильтрованной нагрузкой; то есть продукт концентрации контрастного вещества в плазме и скорости клубочковой фильтрации.Концентрация в плазме зависит от вводимой дозы и размера тела. Скорость клубочковой фильтрации зависит от размера тела, пола, возраста, динамики кровообращения, мочегонного действия препарата и функции почек. У пациентов с нормальной функцией почек максимальная концентрация диатризоата натрия в моче достигается в течение 10 минут, при этом выводится 12 процентов введенной дозы. Средние значения кумулятивной экскреции диатризоата натрия с мочой, выраженные в процентах от введенной дозы, составляют 38 процентов через 60 минут, 45 процентов через 3 часа и от 94 до 100 процентов через 24 часа.
Выведение контрастного вещества с мочой задерживается у детей младше 1 месяца и у пациентов с обструкцией мочевыводящих путей. Концентрация йода в моче выше с натриевой солью диатризойной кислоты, чем с солью меглумина.
Печень и тонкий кишечник являются основным альтернативным путем выведения диатризоата. У пациентов, не страдающих тяжелым заболеванием почек, восстановление кала составляет менее 2 процентов от введенной дозы. У пациентов с тяжелой почечной недостаточностью выведение этих контрастных веществ через желчный пузырь и в тонкий кишечник резко увеличивается; до 20 процентов введенной дозы выводится с калом в течение 48 часов.
Слюна — это второстепенный секреторный путь для инъекционных рентгеноконтрастных диагностических агентов. У пациентов с нормальной функцией почек минимальное количество контрастного вещества секретируется без изменений. Однако у пациентов с уремией в слюне были обнаружены небольшие количества свободных йодидов в результате дейодирования до введения или in vivo.
Соли диатризоата проникают через плацентарный барьер у людей путем простой диффузии и, по-видимому, пассивно проникают в ткани плода. При внутривенном введении диатризоата натрия и диатризоата меглумина за 24 часа до родов явного вреда для плода не наблюдалось.Однако аномальное помутнение тонкой и толстой кишки у новорожденных было обнаружено через 4-6 дней после родов. Процедуры, включая облучение, сопряжены с определенным риском, связанным с облучением плода. (См. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие, Беременность Категория C.)
Инъекционные рентгеноконтрастные диагностические агенты выделяются с грудным молоком в неизмененном виде. (См. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие, кормящие матери.)
Компьютерная томография
HYPAQUE натрия 50 процентов можно вводить в виде болюса внутривенно для улучшения ткани мозга с помощью компьютерной томографии.Повышенная разница контрастности тканей при сканировании достигается либо за счет увеличения контрастности сосудов (артериальное, венозное или капиллярное русло), либо за счет проникновения через гематоэнцефалический барьер среды (или ее отсутствия) в определенных локализованных областях нарушенной проницаемости сосудов. Степень улучшения тканей, вызванная повышенным контрастом крови, напрямую связана с содержанием йода в крови. Однако степень усиления из-за внесосудистого накопления йода в результате нарушения гематоэнцефалического барьера будет зависеть от степени нарушения, уровня йода в крови и времени задержки перед сканированием.От характера патологии будет зависеть, будет ли оптимальным немедленное или отсроченное сканирование.
Эффекты стероидной терапии
Противовоспалительное и противоотечное действие у пациентов, получающих стероидную терапию, препятствовало ожидаемому распределению тканевого усиления КТ при сканировании при определенных заболеваниях.
Показания и применение для инъекций Hypaque
HYPAQUE натрия 50 процентов показан для экскреторной урографии, церебральной и периферической ангиографии, аортографии, внутрикостной венографии, прямой холангиографии, гистеросальпингографии, спленопортографии и повышения контрастности изображения головы при компьютерной томографии.
УРОГРАФИЯ
Соли диатризоата используются в урографии с малыми, средними и большими дозами (см. Дозировка и управление — ЭКСКРЕТОРИЯ УРОГРАФИЯ). Визуализация мочевыводящих путей может быть достигнута либо с помощью прямой внутривенной болюсной инъекции, внутривенной капельной инфузии, либо случайно после внутриартериальных процедур. Визуализация мочевыводящих путей задерживается у младенцев младше 1 месяца и у пациентов с обструкцией мочевыводящих путей ( см. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ).
ПОВЫШЕНИЕ КОНТРАСТНОСТИ КОМПЬЮТЕРНОГО ТОМОГРАФИЧЕСКОГО ИЗОБРАЖЕНИЯ ГОЛОВЫ
Инъекционные рентгеноконтрастные вещества можно использовать для уточнения диагностической точности в тех областях мозга, которые иначе не могли бы быть визуализированы удовлетворительно.
Опухоли
Рентгеноконтрастные диагностические агенты могут быть полезны для исследования наличия и степени определенных злокачественных новообразований, таких как: глиомы, включая злокачественные глиомы, глиобластомы, астроцитомы, олигодендроглиомы и ганглиомы, эпендимомы, медуллобластомы, менингиомы, невриномы, пинеаломы, аденомы гипофиза, краниофариномы. метастатические поражения.
Полезность контрастного усиления для исследования ретробульбарного пространства и в случаях низкой степени злокачественности или инфильтративной глиомы не была продемонстрирована.
При кальцинированных поражениях вероятность улучшения меньше. После терапии опухоли могут уменьшаться или не улучшаться.
Помутнение нижнего червя после введения контрастного вещества привело к ложноположительному диагнозу в ряде нормальных исследований.
Неопухолевые состояния
Использование инъекционных рентгеноконтрастных диагностических агентов может быть полезным для улучшения изображения неопухолевых поражений. Инфаркт головного мозга недавно начавшегося может быть лучше визуализирован с увеличением контрастности, в то время как некоторые инфаркты не видны, если используются контрастные вещества.Использование йодсодержащих контрастных веществ приводит к усилению контрастности примерно в 60 процентах церебральных инфарктов, изученных в период от одной до четырех недель с момента появления симптомов.
Участки активной инфекции также могут быть увеличены после введения контрастного вещества.
Артериовенозные мальформации и аневризмы покажут усиление контраста. Для этих сосудистых поражений улучшение, вероятно, зависит от содержания йода в пуле циркулирующей крови.
Гематомы и интрапаренхиматозные кровотечения редко демонстрируют усиление контраста.Однако в случаях внутрипаренхиматозного сгустка, для которого нет очевидного клинического объяснения, введение контрастного вещества может быть полезным для исключения возможности ассоциированной артериовенозной мальформации.
АНГИОГРАФИЯ
Диатризоатные соли используются для рентгенографических исследований сердечно-сосудистой системы.
Внутрисосудистые рентгеноконтрастные диагностические агенты высокой концентрации не рекомендуются для церебральной или спинальной ангиографии (см. ПРОТИВОПОКАЗАНИЯ — Общие), а также контрастные вещества с самой низкой совместимой вязкостью и более высокой концентрацией йода (от 310 мг / мл до 480 мг / мл связанного йода) необходимо использовать для ангиокардиографии.Контрастные среды, близкие к ионному содержанию и осмоляльности сыворотки, имеют меньший потенциал вредного воздействия на миокард (см. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие, Взаимодействие с лекарственными средствами).
Добавление хелатирующих агентов может способствовать токсичности при коронарной ангиографии, и содержание натрия в ангиографических агентах, используемых в коронарной артериографии, имеет решающее значение.
В дополнение к следующим общим ПРОТИВОПОКАЗАНИЯМ, ПРЕДУПРЕЖДЕНИЯМ, МЕРЫ ПРЕДОСТОРОЖНОСТИ и ПОБОЧНЫМ РЕАКЦИЯМ, есть дополнительные списки в этих категориях в соответствии с конкретными процедурами.
ПРОТИВОПОКАЗАНИЯ — Общие
HYPAQUE натрия 50 процентов не имеет абсолютных противопоказаний при рекомендованном использовании (см. Общие ПРЕДУПРЕЖДЕНИЯ и МЕРЫ ПРЕДОСТОРОЖНОСТИ).
Не используйте HYPAQUE натрия 50 процентов для миелографии или для исследования дорсальных кист или синусов, которые могут сообщаться с субарахноидальным пространством. Даже небольшое количество в субарахноидальном пространстве может вызвать судороги и привести к летальному исходу. (См. Также АОРТОГРАФИЯ, Предупреждения.) Эпидуральная инъекция также противопоказана.
Урография и сосудистые процедуры с большими дозами противопоказаны пациентам с обезвоженной азотемией. (См. Также МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие.)
ПРЕДУПРЕЖДЕНИЯ — Общие
ТЯЖЕЛЫЕ НЕБЛАГОПРИЯТНЫЕ СОБЫТИЯ — НЕУБЕДИТЕЛЬНОЕ ВНУТРЕННИЕ ВРАЩЕНИЯ
Сообщалось о серьезных побочных реакциях из-за непреднамеренного интратекального введения йодсодержащих контрастных веществ, которые не показаны для интратекального применения. Эти серьезные побочные реакции включают: смерть, судороги, кровоизлияние в мозг, кровоизлияние, паралич, арахноидит, острую почечную недостаточность, остановку сердца, судороги, рабдомиолиз, гипертермию и отек мозга.Особое внимание следует уделить тому, чтобы этот лекарственный продукт не вводился интратекально.
Ионно-йодсодержащие контрастные вещества ингибируют свертывание крови in vitro в большей степени, чем неионные контрастные вещества. Тем не менее, следует избегать длительного контакта крови со шприцами, содержащими ионные контрастные вещества.
Сообщалось о серьезных, редко фатальных, тромбоэмболических событиях, вызывающих инфаркт миокарда и инсульт, во время ангиографических процедур с использованием как ионных, так и неионных контрастных веществ.Поэтому необходима тщательная техника внутрисосудистого введения, особенно во время ангиографических процедур, чтобы минимизировать тромбоэмболические явления. Множество факторов, в том числе продолжительность процедуры, материал катетера и шприца, основное заболевание и сопутствующие лекарства, могут способствовать развитию тромбоэмболических событий. По этим причинам рекомендуются тщательные ангиографические методы, включая пристальное внимание к манипуляциям с проводником и катетером, использование коллекторных систем и / или трехходовых кранов, частую промывку катетера гепаринизированными физиологическими растворами и минимизацию продолжительности процедуры.Сообщается, что использование пластиковых шприцев вместо стеклянных снижает, но не исключает вероятность свертывания крови in vitro.
Экскреторная урография потенциально опасна для пациентов с множественной миеломой. У некоторых из этих пациентов после этой процедуры последовала терапевтически устойчивая анурия, приводящая к прогрессирующей уремии, почечной недостаточности и, в конечном итоге, к смерти. Хотя ни контрастное вещество, ни обезвоживание по отдельности не являются причиной анурии у миеломатозных пациентов, было высказано предположение, что их комбинация может быть причиной.Риск экскреторной урографии у пациентов с миеломатозом не является противопоказанием к процедуре; однако они требуют особых мер предосторожности. Частичное обезвоживание при подготовке таких пациентов к обследованию не рекомендуется, так как это может предрасполагать к преципитации миеломного белка в почечных канальцах. Перед проведением урографических процедур следует рассмотреть вопрос о миеломе, которая чаще всего встречается у людей старше 40 лет.
Контрастные среды могут способствовать появлению серповидного синдрома у лиц, гомозиготных по серповидно-клеточной анемии, когда материал вводится внутривенно или внутриартериально.
Введение рентгеноконтрастных материалов пациентам с заведомо или подозреваемым заболеванием феохромоцитомой следует проводить с особой осторожностью. Если, по мнению врача, возможная польза от таких процедур превышает рассматриваемые риски, процедуры могут быть выполнены; однако количество вводимой рентгеноконтрастной среды должно быть сведено к абсолютному минимуму. На протяжении всей процедуры следует оценивать артериальное давление, и должны быть доступны меры по лечению гипертонического криза.
Недавние сообщения о тиреоидном шторме, произошедшем после внутрисосудистого применения йодсодержащих рентгеноконтрастных диагностических агентов у пациентов с гипертиреозом или с автономно функционирующим узлом щитовидной железы, предполагают, что этот дополнительный риск должен быть оценен у таких пациентов перед использованием HYPAQUE натрия.
Контрастные вещества, вводимые при катетеризации сердца и ангиокардиографии, могут вызывать клеточное повреждение циркулирующих лимфоцитов. Хромосомные повреждения у людей включают подавление митоза, увеличение количества микроядер и хромосомные аберрации.Повреждения, по-видимому, связаны с самим контрастным веществом, а не с рентгеновским излучением. Следует отметить, что эти агенты не были должным образом протестированы на животных или в лабораторных системах.
Урографию следует проводить с осторожностью пациентам с тяжелым нарушением функции почек и пациентам с сочетанным заболеванием почек и печени.
Подкожная экстравазация, в основном из-за гипертонического целлюлита, вызывает временное покалывание. Если объем экстравазации небольшой, болезненные эффекты маловероятны.Однако, если экстравазация обширна, особенно в плохо васкуляризованных областях (например, тыльной стороне стопы или кисти), и особенно при наличии сосудистого заболевания, может возникнуть кожное слущивание. Инъекция стерильной воды для разбавления или добавление разжижающих агентов для ускорения абсорбции не увенчались успехом и могут усугубить состояние.
Селективная спинальная артериография или артериография стволов, обеспечивающих спинные ветви, может вызвать мышечный спазм от легкой до тяжелой степени. Тем не менее, иногда сообщалось о серьезных неврологических последствиях, включая стойкий паралич.(См. Также АНГИОГРАФИЯ, Меры предосторожности.)
У пациентов с субарахноидальным кровоизлиянием сообщалось о редкой связи между введением контраста и клиническим ухудшением, включая судороги и смерть. Следовательно, введение внутрисосудистых йодсодержащих ионных контрастных веществ этим пациентам следует проводить с осторожностью.
МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие
Диагностические процедуры, включающие использование рентгеноконтрастных диагностических агентов, должны выполняться под руководством персонала, имеющего предварительную подготовку и досконально знающего особенности выполняемой процедуры.Должны быть доступны соответствующие средства, позволяющие справиться с любыми осложнениями процедуры, а также для оказания неотложной помощи при тяжелых реакциях на сам контраст. После парентерального введения рентгеноконтрастного агента компетентный персонал и пункты неотложной помощи должны быть доступны в течение как минимум 30–60 минут, поскольку произошли тяжелые отсроченные реакции (см. ПОБОЧНЫЕ РЕАКЦИИ — Общие).
Всегда следует учитывать возможность реакции, включая серьезные, опасные для жизни, фатальные, анафилактические или сердечно-сосудистые реакции (см. ПОБОЧНЫЕ РЕАКЦИИ).Крайне важно, чтобы курс действий был тщательно спланирован заранее для немедленного лечения серьезных реакций, и чтобы в случае любой реакции был доступен адекватный и соответствующий персонал.
Подготовительное обезвоживание для ангиографии и компьютерной томографии не является необходимым и может быть опасным, способствуя развитию острой почечной недостаточности у младенцев, детей младшего возраста, пожилых людей, пациентов с уже существующей почечной недостаточностью, пациентов с прогрессирующими заболеваниями сосудов и пациентов с диабетом.Обезвоживание у этих пациентов, по-видимому, усиливается осмотическим диуретическим действием урографических агентов. Ограничение жидкости на ночь для урографии может быть нежелательным и считается ненужным при использовании этой относительно высокой (50%) концентрации.
Хотя азотемия не является противопоказанием, среду следует использовать с большой осторожностью у пациентов с выраженной деструкцией почек, связанной с тяжелой уремией. (См. Также ЭКСКРЕТОРНАЯ УРОГРАФИЯ, Меры предосторожности.)
Об острой почечной недостаточности сообщалось у пациентов с диабетом с диабетической нефропатией и у восприимчивых недиабетических пациентов (часто пожилых людей с уже существующим заболеванием почек) после экскреторной урографии.Таким образом, перед выполнением этой рентгенологической процедуры у этих пациентов следует внимательно изучить потенциальные риски. (См. Также ЭКСКРЕТОРНАЯ УРОГРАФИЯ, Меры предосторожности — Подготовительное обезвоживание.)
Сразу после операции следует с осторожностью использовать экскреторную урографию у реципиентов почечного трансплантата.
Всегда следует учитывать возможность идиосинкразической реакции у восприимчивых пациентов (см. ПОБОЧНЫЕ РЕАКЦИИ — Общие). К восприимчивой популяции относятся пациенты с историей предыдущей реакции на контрастное вещество, пациенты с известной чувствительностью к йоду как таковой и пациенты с известной клинической гиперчувствительностью: бронхиальная астма, сенная лихорадка и пищевая аллергия.
Возникновение тяжелых идиосинкразических реакций побудило использовать несколько методов предварительного тестирования. Однако нельзя полагаться на предварительное тестирование для прогнозирования тяжелых реакций, и оно само по себе может быть опасным для пациента. Предполагается, что тщательный сбор анамнеза с акцентом на аллергию и гиперчувствительность перед инъекцией любого контрастного вещества может быть более точным, чем предварительное тестирование при прогнозировании потенциальных побочных реакций.
Наличие аллергии или гиперчувствительности в анамнезе не является произвольным противопоказанием к использованию контрастного вещества, если диагностическая процедура считается необходимой, но следует проявлять осторожность (см. ПОБОЧНЫЕ РЕАКЦИИ — Общие).Следует рассмотреть возможность премедикации антигистаминными препаратами или кортикостероидами, чтобы избежать или минимизировать возможные аллергические реакции у таких пациентов. Недавние сообщения показывают, что такая предварительная обработка не предотвращает серьезных опасных для жизни реакций, но может уменьшить как их частоту, так и тяжесть.
Из-за преходящего увеличения осмотической нагрузки кровообращения инъекции урографических средств следует применять с осторожностью пациентам с застойной сердечной недостаточностью. Таких пациентов следует наблюдать в течение нескольких часов после процедуры для выявления отсроченных нарушений гемодинамики.
Общая анестезия может быть показана при выполнении некоторых процедур маленьким или не склонным к сотрудничеству детям и отдельным взрослым пациентам; тем не менее, у этих пациентов сообщалось о более высокой частоте побочных реакций, что может быть связано с неспособностью пациента выявить нежелательные симптомы или с гипотензивным эффектом анестезии, который может снизить сердечный выброс и увеличить продолжительность воздействия контрастное вещество.
Судорожная активность встречается редко (около 0.01%) при внутривенном введении ионного контрастного вещества. Однако при использовании более высоких доз для КТ у пациентов с метастазами в головной мозг заболеваемость может быть намного выше (от 1% до 10%). Таким пациентам рекомендуется профилактическое использование небольшой парентеральной дозы диазепама непосредственно перед инъекцией, если используются режимы КТ с очень высокими дозами.
В дополнение к уже описанным общим мерам предосторожности, экскреторная урография, ангиография и другие применения также имеют опасности, связанные с конкретными применяемыми методами.(См. Раздел ИНДИВИДУАЛЬНЫЕ УКАЗАНИЯ И ИСПОЛЬЗОВАНИЕ.)
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
Пациенты, получающие инъекционные рентгеноконтрастные диагностические препараты, должны быть проинструктированы:
- Сообщите врачу, если они беременны (см. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ).
- Сообщите врачу, если они страдают диабетом или множественной миеломой, феохромоцитомой, гомозиготной серповидно-клеточной анемией или известным заболеванием щитовидной железы (см. ПРЕДУПРЕЖДЕНИЯ — Общие).
- Сообщите врачу, если у них аллергия на какие-либо лекарства, продукты питания или если у них были какие-либо реакции на предыдущие инъекции красителей, используемых для рентгеновских процедур (см. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие).
- Сообщите врачу о любых других лекарствах, которые они принимают в настоящее время, в том числе о лекарствах, отпускаемых без рецепта, перед тем, как им назначать это лекарство.
ЛЕКАРСТВЕННЫЕ ВЗАИМОДЕЙСТВИЯ
О почечной токсичности сообщалось у нескольких пациентов с дисфункцией печени, которым вводили пероральные холецистографические агенты с последующим введением урографических агентов. Следовательно, введение внутрисосудистых урографических агентов следует отложить у любого пациента с известным или подозреваемым заболеванием печени или желчевыводящих путей, который недавно получил холецистографический контрастный агент.
Добавление инотропного агента к контрастным агентам может вызвать парадоксальную депрессивную реакцию, которая может быть вредной для ишемического миокарда.
Дифенгидрамина гидрохлорид может вызвать выпадение осадка при смешивании в одном шприце с HYPAQUE натрия 50%.
При определенных обстоятельствах (pH, температура, концентрации, время) растворы диатризоата несовместимы с растворами прометазина гидрохлорида, дифенгидрамина гидрохлорида, бромфенирамина малеата или папаверина гидрохлорида.
Не заполняйте пластиковые шприцы 50% натрием HYPAQUE в течение продолжительных периодов времени (например, в течение нескольких часов или дольше) перед использованием.
ВЗАИМОДЕЙСТВИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ / ЛАБОРАТОРНЫХ ТЕСТОВ
Если показано какое-либо из этих исследований, на которые может повлиять контрастное вещество, рекомендуется их провести до введения контрастного вещества или через два или более дней после него.
Соли диатризоата влияют на некоторые лабораторные анализы мочи и крови.
ИСПЫТАНИЯ КРОВИ
Коагуляция: соли диатризоата значительно ингибируют все стадии коагуляции.Концентрация фибриногена, факторы V, VII и VIII снижаются. Протромбиновое время и тромбопластиновое время увеличиваются.
Агрегация тромбоцитов: высокие уровни диатризоатов в плазме подавляют агрегацию тромбоцитов.
Кальций в сыворотке: соли диатризоата могут снижать уровень кальция в сыворотке. Однако это истощение сывороточного кальция также может быть результатом добавления хелатирующих агентов (динатрия эдетата) при приготовлении определенных контрастных веществ.
Количество эритроцитов: временное уменьшение количества эритроцитов.Технеций-99m — помеха при маркировке эритроцитов.
Количество лейкоцитов: Уменьшение.
Азот мочевины (АМК): кратковременное повышение (см. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ).
Креатинин сыворотки: кратковременное повышение.
ИСПЫТАНИЯ МОЧИ
Контрастные среды, которые выделяются с мочой, могут влиять на некоторые лабораторные определения, например, протеинурию, удельный вес, осмоляльность или бактериальные культуры.
ТЕСТЫ НА ФУНКЦИЮ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Связанный с белком йод (PBI) и общий органический йод в сыворотке: было замечено временное увеличение результатов обоих тестов после урографии.Результаты исследований PBI и поглощения радиоактивного йода, которые зависят от оценки йода, не будут точно отражать функцию щитовидной железы в течение 16 дней после введения йодированной урографической среды. Однако тесты функции щитовидной железы, не зависящие от оценки йода, например, поглощение смолы Т3 или анализы свободного тироксина, не затрагиваются.
КАНЦЕРОГЕНЕЗ, МУТАГЕНЕЗ, НАРУШЕНИЕ ПОВОДНОСТИ
Долгосрочные исследования на животных не проводились для оценки канцерогенного потенциала, мутагенеза или того, может ли HYPAQUE натрий 50 процентов повлиять на фертильность у мужчин или женщин.
КАТЕГОРИЯ БЕРЕМЕННОСТИ C
Исследования воспроизводства животных с HYPAQUE натрия 50 процентов не проводились. Также неизвестно, может ли HYPAQUE натрий 50 процентов причинить вред плоду при введении беременной женщине или может повлиять на способность к воспроизводству. HYPAQUE натрия 50 процентов следует давать беременной женщине только в случае крайней необходимости.
ТРУД И ДОСТАВКА
Неизвестно, оказывает ли использование этих контрастных веществ во время родов немедленное или отсроченное неблагоприятное воздействие на плод, продлевает ли продолжительность родов или увеличивает вероятность того, что родоразрешение при помощи щипцов или другое акушерское вмешательство или реанимация новорожденного будут необходимы.
МАТЕРИ
Соли диатризоата выделяются с грудным молоком в неизмененном виде. Из-за возможных побочных реакций, хотя не было установлено, что серьезные побочные реакции возникают у грудных детей, следует проявлять осторожность при введении этих контрастных веществ кормящей женщине.
ДЛЯ ПЕДИАТРИИ
Младенцы и маленькие дети не должны иметь ограничения жидкости перед экскреторной урографией или любыми другими процедурами (см. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие).Рекомендации по педиатрическим дозировкам представлены в разделе ДОЗИРОВКА И АДМИНИСТРАЦИЯ — Общие.
ПОБОЧНЫЕ РЕАКЦИИ — Общие
Примерно 95 процентов побочных реакций, сопровождающих внутрисосудистое применение солей диатризоата, имеют степень тяжести от легкой до умеренной. Однако имели место опасные для жизни реакции и смертельные случаи, в основном сердечно-сосудистого происхождения.
Побочные реакции на инъекционные контрастные вещества делятся на две категории: химиотоксические реакции и идиосинкразические реакции.
Хемотоксические реакции являются результатом физико-химических свойств контрастного вещества, дозы и скорости введения. В эту категорию входят все гемодинамические нарушения и повреждения органов или сосудов, перфузируемых контрастным веществом.
Идиосинкразические реакции включают все другие реакции. Чаще они возникают у пациентов от 20 до 40 лет. Идиосинкразические реакции могут зависеть, а могут и не зависеть от количества введенной дозы, скорости введения, режима введения и рентгенографической процедуры.Идиосинкразические реакции подразделяются на незначительные, промежуточные и тяжелые. Незначительные реакции являются самоограниченными и непродолжительными; тяжелые реакции опасны для жизни, и лечение является неотложным и обязательным.
Сообщенная частота побочных реакций на контрастные вещества у пациентов с аллергией в анамнезе в два раза выше, чем в общей популяции. Пациенты, у которых в анамнезе ранее наблюдались реакции на контрастное вещество, в три раза более восприимчивы, чем другие пациенты. Однако чувствительность к контрастным веществам не увеличивается при повторных исследованиях.
Большинство побочных реакций на инъекционные контрастные вещества проявляются в течение одной-трех минут после начала инъекции, но могут возникать и отсроченные реакции.
Побочные реакции сгруппированы по системам органов и перечислены ниже в порядке убывания их возникновения и с приблизительной частотой возникновения. Значительно более серьезные реакции перечислены перед другими реакциями независимо от частоты.
БОЛЬШЕ, ЧЕМ 1 НА 100 ПАЦИЕНТОВ
Тело в целом: зарегистрированные случаи смерти варьируются от 6.От 6 на 1 миллион (0,00066 процентов) до 1 на 10 000 пациентов (0,01 процента). Большинство смертей происходит во время инъекции или через 5–10 минут, основным признаком является остановка сердца с сердечно-сосудистыми заболеваниями в качестве основного отягчающего фактора. В литературе можно найти отдельные сообщения о гипотензивном коллапсе и шоке после урографии. Заболеваемость шоком оценивается у 1 из 20 000 (0,005 процента) пациентов.
Сердечно-сосудистая система: Наиболее частой побочной реакцией на соли диатризоата является расширение сосудов (ощущение тепла).По оценкам, заболеваемость составляет 49 процентов.
Пищеварительная система: тошнота 6 процентов, рвота 3 процента.
Нервная система: Парестезия 6 процентов, головокружение 5 процентов.
Дыхательная система: Ринит 1 процент, усиление кашля 2 процента.
Кожа и придатки: крапивница 1 процент.
Боль в месте инъекции, по оценкам, возникает примерно у 12 процентов пациентов, проходящих урографию. Боль обычно возникает из-за экстравазации.
Болезненная горячая эритематозная припухлость над местом венепункции была оценена более чем у одного процента пациентов, перенесших флебографию.
Особые чувства: Извращение вкуса 11 процентов.
Мочеполовая система: Осмотический нефроз клеток проксимальных канальцев, по оценкам, возникает у 23 процентов пациентов после экскреторной урографии.
МЕНЕЕ 1 ИЗ 100 ПАЦИЕНТОВ
Другие редко сообщаемые реакции без указания показателей заболеваемости перечислены ниже, сгруппированные по системам органов.
Организм в целом: рецидив малярии, уремия, высокий уровень креатинина и АМК (см. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие, Взаимодействие лекарств / лабораторных тестов), тромбоцитопения, лейкопения и анемия.
Сердечно-сосудистая система: гематомы головного мозга, гемодинамические нарушения, синусовая брадикардия, преходящие электрокардиографические аномалии, фибрилляция желудочков, петехии, боль в груди, остановка сердца, тахикардия, гипертензия, гипотензия и сосудистый коллапс.
Пищеварительная система: сильное одностороннее или двустороннее опухание околоушных и подчелюстных желез.
Нервная система: судороги, паралич, кома, потеря памяти. (См. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие.)
Дыхательная система: астма, одышка, отек гортани, отек легких и бронхоспазм.
Кожа и придатки: Экстравазационный некроз, крапивница с зудом или без него, кожно-слизистый отек и ангионевротический отек.
Особые чувства: двустороннее раздражение глаз, слезотечение, зуд, хемоз конъюнктивы, инфекции и конъюнктивит.
Урогенитальный: почечная недостаточность, боль.
Передозировка
При дозировке диатризоата натрия выше уровня, содержащего 45 г йода, частота неприятных побочных эффектов возрастает. При общей дозе, эквивалентной 80 гI или 90 гI, вводимой в течение короткого периода времени (например, 30 минут), появляются клинические признаки системной непереносимости (в основном связанные с гиперосмолярными эффектами) и проявляются в виде тремора, раздражительности и тахикардии.Выше этих максимально переносимых уровней дозировки у здоровых взрослых людей следует ожидать увеличения частоты и тяжести одышки и отека легких.
Сообщается о четырех случаях передозировки у младенцев во время урографии. Трое младенцев умерли в течение 19 часов после инъекции. Передозировка варьировала от дозы, немного превышающей рекомендованную для детей, до дозы, превышающей 19 г / кг. Симптомы передозировки проявились в период от 10 минут до нескольких часов после введения контрастного вещества.Неблагоприятные эффекты были опасными для жизни, затрагивая в основном легочную и сердечно-сосудистую системы. Симптомы включали: цианоз, брадикардию, ацидоз, легочное кровотечение, судороги, кому и остановку сердца. У всех младенцев наблюдалась плохая визуализация почек и диффузное помутнение всех тканей и сосудистой сети. Результаты вскрытия показали острое поражение легких и / или отек подкожных тканей. Лечение передозировки инъекционных рентгеноконтрастных средств направлено на поддержку всех жизненно важных функций и своевременное начало симптоматической терапии.
Острый внутривенный LD50 диатризоата натрия у мышей эквивалентен по содержанию йода от 5,3 до 8,0 гI / кг и, по-видимому, прямо пропорционален скорости инъекции.
Диатризоат натрия поддается диализу.
ДОЗИРОВКА И АДМИНИСТРАЦИЯ — Общее
Подготовка пациента зависит от предпочтений радиолога и типа выполняемой радиологической процедуры. Конкретные используемые радиологические процедуры будут зависеть от состояния пациента и диагностических показаний.Индивидуальные дозы следует подбирать в зависимости от возраста, размера тела и показаний к обследованию. (См. Раздел ИНДИВИДУАЛЬНЫЕ ПОКАЗАНИЯ И ИСПОЛЬЗОВАНИЕ для получения информации о конкретной дозировке и администрации.)
Растворы рентгеноконтрастных диагностических агентов для внутрисосудистого применения должны быть при температуре тела при введении и, возможно, перед использованием их необходимо нагреть. В случае кристаллизации раствор можно осветлить, поместив флакон на водяную баню при температуре от 40 ° C до 50 ° C и осторожно встряхивая в течение двух-трех минут или до повторного растворения твердых веществ.Если частицы все еще остаются, не используйте этот флакон, а выбросьте его. Раствор следует защищать от света, а любую неиспользованную часть, оставшуюся в емкости, следует выбросить.
Разведение и удаление контрастных веществ следует проводить в асептических условиях с помощью стерильных шприцев.
Лекарственные средства для парентерального введения следует проверять визуально на предмет наличия твердых частиц и изменения цвета перед введением. Избегайте загрязнения катетеров, шприцев, игл и контрастных веществ перчаточным порошком или хлопковыми волокнами.
ПЕДИАТРИЧЕСКАЯ ДОЗИРОВКА
Педиатрические дозы инъекционных рентгеноконтрастных диагностических агентов обычно определяются на основе веса и должны рассчитываться для каждого пациента индивидуально. (См. Раздел ИНДИВИДУАЛЬНЫЕ УКАЗАНИЯ И ИСПОЛЬЗОВАНИЕ.)
НЕСОВМЕСТИМОСТЬ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Диатризоатные соли in vitro несовместимы с некоторыми антигистаминными и многими другими лекарствами. Считается, что одной из основных причин несовместимости in vitro является изменение pH. Мутность растворов внутрисосудистого контрастного вещества происходит между pH 2.5 и 4.1. Другая причина — химическое взаимодействие; поэтому другие фармацевтические препараты не следует смешивать с контрастными веществами в одном шприце.
ИНДИВИДУАЛЬНЫЕ ПОКАЗАНИЯ И ИСПОЛЬЗОВАНИЕ
СЛЕДУЮЩИЕ РАЗДЕЛЫ ПО ИНДИВИДУАЛЬНЫМ ПОКАЗАНИЯМ И ИСПОЛЬЗОВАНИЮ СОДЕРЖАТ ПРОТИВОПОКАЗАНИЯ, ПРЕДУПРЕЖДЕНИЯ, МЕРЫ ПРЕДОСТОРОЖНОСТИ, ПОБОЧНЫХ РЕАКЦИЙ, А ТАКЖЕ РАЗДЕЛЫ ПО ДОЗИРОВКЕ И АДМИНИСТРАЦИИ, СВЯЗАННЫЕ С ОСОБЫМИ ПРОЦЕДУРАМИ. ОДНАКО, СЛЕДУЕТ ПОНИМАТЬ, ЧТО ИНФОРМАЦИЯ В ОБЩИХ РАЗДЕЛАХ ТАКЖЕ МОЖЕТ ОТНОСИТЬСЯ ДЛЯ ВСЕХ ЭТИХ КОНКРЕТНЫХ ИСПОЛЬЗОВАНИЙ.
Гидратация. За возможным исключением урографии, пациенты должны получить полную гидратацию до следующих процедур.
ЭКСКРЕТОРИЯ УРОГРАФИЯ
Обезвоживание (обезвоживание от 12 до 15 часов) улучшает урографический контраст, особенно при более низком уровне дозировки (см. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие). Перед сном часто используется подготовительное слабительное, чтобы уменьшить количество газов и фекалий.
Диатризоатные соли используются в урографии малых, средних и больших доз. (См. Раздел «Дозировка и управление — ЭКСКРЕТОРИЯ УРОГРАФИЯ».) Визуализация мочевыводящих путей может быть достигнута с помощью прямой внутривенной болюсной инъекции, внутривенной капельной инфузии, иногда с помощью внутримышечных или подкожных инъекций или, случайно, после внутриартериальной процедуры.
У младенцев младше 1 месяца задерживается только визуализация мочевыводящих путей, поэтому количество рентгеновских облучений на ранней стадии исследования следует ограничить.
У пациентов с существенным нарушением функции почек и у пациентов с обструкцией мочевыводящих путей оптимальная визуализация может быть отложена на 60 минут и более.Таким пациентам могут потребоваться большие дозы для адекватной урограммы.
Для распространения и выведения диатризоатов см. КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ.
ПРОТИВОПОКАЗАНИЯ
Урография противопоказана пациентам с анурией.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
См. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие. Некоторые врачи считают множественную миелому противопоказанием к экскреторной урографии из-за большой вероятности перехода почечной недостаточности к летальному исходу. Другие считают, что риск возникновения анурии определен, но невелик.Если экскреторная урография проводится при множественной миеломе, следует избегать обезвоживания, поскольку оно способствует осаждению белка в почечных канальцах.
Хотя азотемия не считается противопоказанием, пациентам с почечной недостаточностью на поздних стадиях требуется помощь. Обычное предварительное обезвоживание следует избегать, и у таких пациентов следует наблюдать диурез в течение одного-двух дней. Адекватная визуализация может быть затруднена или невозможна у пациентов с тяжелыми нарушениями функции почек и / или печени.С особой осторожностью применять у пациентов с сопутствующим гепаторенальным заболеванием.
Подготовительное обезвоживание
Подготовительное обезвоживание опасно для младенцев, маленьких детей, пожилых людей и пациентов с азотемией (особенно с полиурией, олигурией, диабетом, прогрессирующим сосудистым заболеванием или существовавшим ранее обезвоживанием). Нежелательное обезвоживание у этих пациентов может усиливаться осмотическим диуретическим действием среды.
Обезвоживание может улучшить качество изображения у пациентов с адекватной функцией почек, особенно при использовании низких доз.Однако обезвоживание не улучшит качество контраста у пациентов со значительной почечной недостаточностью и увеличит риск повреждения почек, вызванного контрастированием. Следовательно, обезвоживание у таких пациентов противопоказано.
ПОБОЧНЫЕ РЕАКЦИИ
См. ПОБОЧНЫЕ РЕАКЦИИ — Общие.
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
ВНУТРИВЕННАЯ ДОЗИРОВКА
Взрослых. Доза 30 мл 50-процентного раствора, вводимая внутривенно с компрессией или без нее, вызывает диагностические тени у большинства взрослых, подвергшихся частичному обезвоживанию и эффективному очищению кишечника.Если введение 30 мл не обеспечивает удовлетворительной визуализации, эту дозу можно повторить через 15–30 минут. У лиц с небольшим телосложением 20 мл могут давать адекватные тени.
Большие дозы от 50 до 60 мл 50-процентного раствора могут использоваться для рутинной экскреторной урографии у взрослых. Повышенная дозировка обеспечивает лучшую и более полную визуализацию мочевыводящих путей. Этот метод не требует сжатия или обезвоживания и более эффективен у пациентов с ожирением.Побочные реакции на более высокую дозу аналогичны тем, которые возникают при применении более низких доз, без увеличения частоты, тяжести или типа реакций. При желании можно получить цистоуретрограмму при мочеиспускании. Для достижения наилучших результатов и минимальных побочных эффектов рекомендуется ввести все количество раствора внутривенно за одну-три минуты.
Детский. Дозировка 50-процентного раствора для детей до 6 месяцев составляет 5 мл; для детей от 6 до 12 месяцев — от 6 мл до 8 мл; для детей от 1 до 2 лет от 8 до 10 мл; для детей от 2 до 5 лет — от 10 до 12 мл; для детей от 5 до 7 лет — от 12 до 15 мл; для детей от 7 до 11 лет — от 15 до 18 мл, а для детей от 11 до 15 лет — от 18 до 20 мл.
Подкожная или внутримышечная урография
HYPAQUE натрия 50 процентов может использоваться для экскреторной урографии путем внутримышечной инъекции, в неразбавленном или разбавленном виде; или подкожно разбавить равным количеством стерильной воды для инъекций.
Обычно используется место внутримышечной инъекции в ягодичные мышцы в двух отдельных равных дозах. Среду, применяемую подкожно, обычно вводят разделенными равными дозами на каждую лопатку.
В обоих местах контрастное вещество быстро всасывается, обеспечивая урограммы, начиная с 5-10 минут после внутримышечной инъекции; последующие экспозиции производятся в зависимости от степени пиелографического контраста.
Рентгенограммы с подкожной инъекцией обычно экспонируются через 10, 20 и 30 минут. Урограммы, полученные с помощью любого из методов, будут почти такими же, как после внутривенной инъекции.
Обычная внутримышечная или подкожная (разбавленная) доза 50 процентов HYPAQUE натрия для взрослых и детей старшего возраста составляет примерно от 20 до 30 мл. Для младенцев и детей младшего возраста доза составляет от 5 до 16 мл.
Рентгенография
Обычная пленка часто делается перед IVP.Эффект нефрограммы доступен через 30-60 секунд. Его продолжительность зависит от дозы.
Урограммы
могут быть доступны уже через две минуты. Однако урограммы оптимальной плотности обычно создаются через 5, 10 или 15 минут после инъекции.
Снимки мочеточника обычно делают через 10–20 минут, а цистограммы — через 30 минут. При нарушении функции почек могут потребоваться отсроченные пленки.
АНГИОГРАФИЯ
Следует по возможности избегать ангиографии у пациентов с гомоцистинурией из-за риска индукции тромбоза и эмболии.
ЦЕРЕБРАЛЬНАЯ АНГИОГРАФИЯ
HYPAQUE натрия 50 процентов можно вводить для визуализации сосудов головного мозга. Поскольку церебральная ангиография является узкоспециализированной процедурой, требующей использования специальных методов, рекомендуется, чтобы HYPAQUE натрия 50 процентов использовался для этой цели только специалистами, имеющими квалификацию и опыт в проведении процедуры.
ПРОТИВОПОКАЗАНИЯ
Каротидную ангиографию во время прогрессирующего периода инсульта следует избегать, особенно с левой стороны, из-за повышенного риска церебральных осложнений.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
См. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие. Пациентов, которым будет проводиться церебральная ангиография, следует выбирать с осторожностью.
Хотя церебральная ангиография считалась противопоказанной для пациентов, недавно перенесших церебральную эмболию или тромбоз (синдром инсульта), многие эксперты в настоящее время считают, что диагностическая ценность процедуры, если ее использовать на ранней стадии в качестве помощи в обнаружении поражений, поддающихся операции, перевешивает любую увеличивает риск для пациента.Кроме того, сообщалось о небольшом количестве постангиографических летальных исходов, включая прогрессирующий тромбоз, уже клинически очевидный до ангиографии, в которой процедура, по-видимому, не играла прямой роли. Пациенты с тяжелыми цереброваскулярными заболеваниями должны обследоваться в первую очередь косвенными методами ангиографии.
При церебральной ангиографии необходимо принимать все меры для предотвращения нежелательных реакций. Реакции могут напрямую зависеть от концентрации вещества, используемого количества, скорости и частоты инъекций и интервала между инъекциями.
При субарахноидальном кровоизлиянии ангиография может быть опасной. При мигрени процедура может быть опасной из-за ишемических осложнений, особенно если она выполняется во время или вскоре после приступа.
ПОБОЧНЫЕ РЕАКЦИИ
См. ПОБОЧНЫЕ РЕАКЦИИ — Общие. При введении любого контрастного вещества в сосуды головного мозга могут возникнуть неврологические осложнения, включая нервно-мышечные расстройства, судороги, потерю сознания, гемиплегию, одностороннюю дизестезию, дефекты поля зрения, языковые расстройства (афазию), амнезию и респираторные проблемы, особенно когда степень внутреннего поражения неизвестно.Такие нежелательные реакции по большей части являются временными, хотя сообщалось о постоянных дефектах поля зрения. Некоторые исследователи, имеющие опыт проведения ангиографических процедур, подчеркивают тот факт, что они, как правило, возникают после повторных инъекций или более высоких доз контрастного вещества. Другие врачи считают, что они чаще всего возникают у пожилых пациентов. Поскольку сама процедура сопряжена с техническими трудностями независимо от риска, который представляет пациент (например, механическая обструкция позвоночной артерии может вызвать преходящую слепоту), чем более опытна бригада радиологов, тем меньше осложнений любой степени, которые могут возникнуть. склонны возникать.
Амауроз может развиться после каротидной или особенно избирательной позвоночной артериографии. Это почти всегда временно (от 4 до 48 часов).
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
Предлагается доза от 8 до 12 мл, вводимая со скоростью, не превышающей нормальный кровоток в сонной артерии (около 5 мл в секунду). Доза может быть повторена, как указано; однако повышенный риск сопровождается каждой повторной инъекцией. При ретроградном плечевом или катетерном методе (дуга аорты) обычно используется однократная инъекция от 35 до 50 мл.Детям требуется меньшая доза пропорционально весу. Во время этих процедур может потребоваться легкая анестезия.
ПЕРИФЕРИЧЕСКАЯ АНГИОГРАФИЯ
HYPAQUE натрия 50 процентов можно вводить для периферической артериографии и венографии.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
См. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие. Рекомендуется с особой осторожностью рассматривать периферическую артериографию у пациентов с подозрением на облитерирующий тромбангиит (болезнь Бюргера), поскольку любая процедура (даже введение иглы или катетера) может вызвать сильный артериальный или венозный спазм.Также рекомендуется соблюдать осторожность у пациентов с тяжелой ишемией, связанной с восходящей инфекцией.
ПОБОЧНЫЕ РЕАКЦИИ
См. ПОБОЧНЫЕ РЕАКЦИИ — Общие. Сообщалось также о болезненности конечностей.
Побочные реакции, наблюдаемые во время периферической артериографии, иногда могут быть связаны с травмой артерии во время процедуры (например, введение иглы или катетера, субинтимальная инъекция, перфорация), а также с гипертонусом или действием среды. Сообщаемые побочные реакции включают преходящий артериальный спазм, экстравазацию, кровотечение, образование гематомы при тампонаде, повреждение нервов в непосредственной близости от артерии, тромбоз, расслаивающую аневризму, артериовенозный свищ (например, со случайной перфорацией бедренной артерии и вены при необходимости) и преходящая боль в ногах от сокращения икроножных мышц при бедренной артериографии.Сообщалось о преходящей гипотензии после внутриартериальной (плечевой) инъекции среды. Также сообщалось о травмах плечевого сплетения при инъекции в подмышечную артерию.
При венографии при венозном застое могут возникнуть воспалительные изменения и тромбоз. Тромбоз бывает редко, если после инъекции орошают вену.
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
Диагностические артериограммы могут быть получены с помощью 25–35 мл 50-процентного раствора HYPAQUE натрия, введенного в более крупные периферические артерии чрескожными или оперативными методами.Визуализация вен на конечностях может быть достигнута с помощью 15-40 мл.
АОРТОГРАФИЯ
HYPAQUE натрия 50 процентов можно вводить внутривенно или внутриартериально с помощью общепринятых методов визуализации аорты и ее основных ветвей.
ПРЕДУПРЕЖДЕНИЯ
Феохромоцитома. Введение ангиографических материалов пациентам с заведомо или подозреваемым заболеванием феохромоцитомой может вызвать опасные изменения артериального давления. Следует вводить минимальную дозу.Следует тщательно контролировать артериальное давление и принимать меры по контролю основных колебаний.
Во время аортографии с использованием транслюмбарной техники рекомендуется проявлять особую осторожность, чтобы избежать непреднамеренной интратекальной инъекции, поскольку инъекция даже небольших количеств (от 5 мл до 7 мл) контрастного вещества может вызвать судороги, необратимые последствия или летальный исход. В случае несчастного случая пациента следует поместить в вертикальное положение, чтобы ограничить гипербарический раствор до низкого уровня, может потребоваться анестезия для контроля судорог, а если есть данные о введении большой дозы, следует провести тщательный промыв спинномозговой жидкости. быть на рассмотрении.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Перед использованием катетера или метода инъекции под давлением следует убедиться в наличии сильного пульсирующего потока. Небольшая «пилотная» доза (около 2 мл) должна быть введена для точного определения местоположения иглы или кончика катетера, чтобы предотвратить инъекцию основной дозы в ветвь аорты или интрамурально. При транслюмбарной технике сильная боль во время инъекции может указывать на интрамуральное введение, а впоследствии боль в животе или спине может указывать на кровотечение из места инъекции.После катетерных процедур рекомендуется осторожный гемостаз под давлением в течение 5–10 минут, затем наблюдение в течение 30–60 минут и иммобилизация конечности в течение нескольких часов для предотвращения кровотечения из места пункции артерии.
Уход и опыт, с которыми выполняется процедура, количество и тип используемой среды, возраст и состояние пациента, а также применяемые премедикация и анестезия влияют на частоту и тяжесть реакций или осложнений, с которыми можно столкнуться.Поскольку аортография небезопасна, ее следует использовать только лицам, имеющим опыт в этой технике.
По возможности следует избегать повторных инъекций раствора во время одного исследования.
В условиях замедленного кровообращения в аорте повышается вероятность аортографии, вызывающей мышечный спазм. Иногда сообщалось о серьезных неврологических осложнениях, включая параплегию, у пациентов с обструкцией ложа аортально-подвздошной или даже бедренной артерии, компрессией живота, гипотонией, гипертензией, спинальной анестезией, инъекциями вазопрессоров для увеличения контраста и малым количеством мест инъекций (L2-3 ).У таких пациентов концентрация, доза и количество повторных инъекций среды должны поддерживаться на минимальном уровне с соответствующими интервалами между инъекциями. Следует тщательно оценить положение пациента и кончика катетера.
Ветви аорты. Поскольку серьезные неврологические осложнения, включая квадриплегию, иногда наблюдались после спинальной артериографии или выборочной инъекции артериальных стволов, обеспечивающих ветви спинномозговой артерии (обычно тироцервикальную, реберно-шейную, подключичную, позвоночную, бронхиальную, межреберную), необходимо проявлять большую осторожность, чтобы избежать проникновения большой концентрированный болюс среды.Таким образом, «пилотная» доза может установить правильное положение кончика катетера. Концентрация среды не должна превышать 50 процентов. Тщательно индивидуализированная доза обычно составляет менее 5 мл, но предпочтительно от 3 до 4 мл, а количество повторных инъекций сводится к минимуму с соответствующими интервалами между инъекциями. Боль или мышечный спазм во время инъекции могут потребовать повторной оценки процедуры.
ПОБОЧНЫЕ РЕАКЦИИ
Самая частая реакция на среду — легкое жжение при инъекции.Помимо реакций, описанных в общем разделе, сообщалось о следующих: некроз брыжейки и кишечника, острый панкреатит, почечная недостаточность (обычно преходящая) и неврологические осложнения после непреднамеренной инъекции большой части дозы аорты в ветвь аорта. Попадание большой дозы из аорты в почечную артерию может вызвать, даже при отсутствии симптомов, альбуминурию, цилиндрурию и гематурию, а также повышение АМК. Обычно следует быстрое и полное восстановление работоспособности.Сообщается также о коронарной окклюзии, кровотечении из места пункции, перфорации артерии катетером или иглой, тромбозе, эмболии и субинтимальной инъекции с расслоением аорты средой.
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
Количество каждой отдельной дозы является более важным фактором, чем общая использованная доза. Между каждой инъекцией должно проходить достаточно времени, чтобы утихнуть гемодинамические нарушения.
Ретроградная (катетерная) аортография — для взрослых и детей, 0.От 5 мл до 1 мл на кг массы тела.
Внутривенная аортография? Для взрослых и детей, 1 мл на кг массы тела.
Транслюмбарная аортография — для взрослых, от 10 мл до 30 мл. Для детей до 12 лет доза пропорциональна возрасту.
Селективная почечная артериография? Для взрослых и детей старше 14 лет: от 5 мл до 8 мл с повторными инъекциями, как указано. Для детей младшего возраста доза пропорциональна возрасту.
ВНУТРИКОСНАЯ ВЕНОГРАФИЯ
50-процентный раствор можно вводить непосредственно в костный мозг при исследовании венозного кровообращения костей и внекостных тканей в области непосредственного дренирования.
Иногда требуется общий наркоз, поскольку этот метод болезненен. Иногда может произойти экстравазация контрастного вещества из иглы в мягкие ткани.
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
После аспирации 4 мл костного мозга вводится от 10 до 20 мл среды.
Для визуализации крыловидного венозного сплетения вводят от 5 до 8 мл контрастного вещества в костномозговую полость нижней челюсти.
ПРЯМАЯ ХОЛАНГИОГРАФИЯ
МЕРЫ ПРЕДОСТОРОЖНОСТИ
При остром панкреатите при необходимости следует использовать прямую холангиографию с осторожностью, вводя не более 5–10 мл без чрезмерного давления.
ПОБОЧНАЯ РЕАКЦИЯ
Побочные реакции часто могут быть связаны с давлением нагнетания или чрезмерным объемом среды, приводящим к чрезмерному расширению. Такое давление может вызвать ощущение полноты в эпигастрии с последующей умеренной болью в спине или правом верхнем квадранте живота, которая утихнет после прекращения инъекции.
Гепатобилиарный рефлюкс среды может вызвать панхолангит или гепатит, обычно преходящий. Ретроградное распространение инфекции может вызвать абсцесс печени или сепсис.Рефлюкс из протока поджелудочной железы может вызвать временное повышение уровня амилазы в сыворотке на период от 6 до 18 часов без каких-либо побочных эффектов. В редких случаях это может вызвать панкреатит.
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
Перед введением раствор необходимо подогреть до температуры тела. Инъекция производится медленно, без чрезмерного давления, стараясь не допустить появления пузырьков.
Оперативный — Если сопротивление не наблюдается, от 10 до 15 мл раствора от 25 до 50 процентов вводится или закапывается в пузырный проток или общий желчный проток, как указано.У пациентов с механической желтухой от 40 до 50 мл среды можно вводить непосредственно в желчный пузырь после аспирации его содержимого.
После обследования или завершения холангиография с Т-образной трубкой также может быть выполнена после исследования общего желчного протока.
Послеоперационный период — отсроченную холангиограмму обычно делают с пятого по десятый послеоперационный день до удаления Т-трубки.
В случае расширения протокового тракта для полного заполнения и визуализации может потребоваться больший объем (до 100 мл) рентгеноконтрастной среды.
ЧРЕЗМЕРНАЯ ТРАНГЕПАТИЧЕСКАЯ ХОЛАНГИОГРАФИЯ
Чрескожная чреспеченочная холангиография рекомендуется тщательно отобранным пациентам для дифференциальной диагностики желтухи, вызванной обструкцией внепеченочных желчных путей или паренхиматозной болезнью. Процедура применяется только в том случае, если оральная или внутривенная холангиография и другие процедуры не предоставили необходимой информации. В случаях обструкции используется чрескожная чреспеченочная холангиография, чтобы определить причину и место обструкции и спланировать операцию.Этот метод также может быть полезен для избежания лапаротомии у пациентов с желтухой низкого риска, поскольку невозможность проникнуть в проток предполагает гепатоцеллюлярное заболевание. Тщательное внимание к технике необходимо для успеха и безопасности процедуры. Процедура обычно проводится под местной анестезией после премедикации анальгетиками (например, 100 мг меперидина внутримышечно).
ПРОТИВОПОКАЗАНИЯ
Чрескожная чреспеченочная холангиография противопоказана пациентам с дефектами коагуляции и увеличенным протромбиновым временем до нормальной или близкой к норме, свертываемость крови достигается, например, с витамином К.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Чрескожную чреспеченочную холангиографию следует проводить только в том случае, если готова кровь, подходящая для потенциальных переливаний, и доступны экстренные хирургические меры. Пациент должен находиться под тщательным наблюдением в течение как минимум 24 часов, чтобы обеспечить быстрое обнаружение утечки желчи и кровотечения. Следует избегать холеспастической премедикации, как и морфина. Во время введения иглы следует контролировать дыхательные движения.
ПОБОЧНЫЕ РЕАКЦИИ
При чрескожной чреспеченочной холангиографии некоторый дискомфорт является обычным явлением, но сильная боль бывает.Осложнения процедуры часто бывают серьезными и отмечаются у четырех-шести процентов пациентов. Эти реакции включают подтекание желчи и перитонит, которые с большей вероятностью возникают у пациентов с непроходимостью, вызывающей неизлечимо высокое давление желчных путей. Может возникнуть кровотечение (иногда массивное с обескровливанием), особенно у пациентов с нарушением свертываемости крови. Сообщалось о кровяно-желчных свищах, обнаруженных на ранней урограмме (в течение 2 минут). Возникла гипотензия с лихорадкой и ознобом как проявление сепсиса.Сообщалось о напряженном пневмотораксе, холангите и бактериемии.
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
При продвижении или извлечении иглы желчный проток может быть обнаружен путем частой аспирации желчи или слизи в шприц, заполненный физиологическим раствором. Забирается как можно больше желчи. Обычная доза HYPAQUE натрия 50 процентов составляет от 20 до 40 мл, но диапазон может составлять от 10 до 60 мл в зависимости от степени расширения желчных протоков. Инъекция может повторяться для экспонирования в разных плоскостях.Если воздуховод не удается легко найти с помощью аспирации, проникновение может быть установлено путем последовательной инъекции малых доз от 1 мл до 2 мл среды под рентгеновским наблюдением при извлечении иглы. Если воздуховод не обнаруживается после трех-четырех попыток, от процедуры следует отказаться. Неспособность проникнуть в проток явно свидетельствует о гепатоцеллюлярной болезни.
ГИСТЕРОСАЛЬПИНГОГРАФИЯ
Гистеросальпингографию можно проводить с использованием 50-процентного раствора или, если предпочтителен несколько более вязкий раствор, диатризоат меглумина и 90-процентный диатризоат натрия.
ПРОТИВОПОКАЗАНИЯ
Эту процедуру нельзя выполнять во время менструации или при приближении менструального цикла, а также при наличии инфекции в какой-либо части половых путей, включая наружные половые органы. Процедура также противопоказана беременным женщинам или тем, у кого есть подозрение на беременность. Его использование не рекомендуется в течение шести месяцев после прерывания беременности или 30 дней после конизации или кюретажа.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
У пациентов с карциномой или у тех, у кого есть подозрение на это состояние, следует проявлять осторожность, чтобы избежать возможного распространения поражения в результате процедуры.
ПОБОЧНЫЕ РЕАКЦИИ
Во время инъекции могут возникать спазмы, а иногда в течение часа или двух после этого может наблюдаться легкая боль внизу живота. Даже когда среда проникает в венозные или лимфатические каналы, системные эффекты редки. Однако сообщалось о генерализованной крапивнице или легкой преходящей гиперпирексии.
АДМИНИСТРАЦИЯ И ДОЗИРОВКА
Подготовка пациентов
Желательно выполнять процедуру примерно через 10 дней после менструального цикла.
Пациенту следует опорожнить мочевой пузырь перед исследованием. Клизма и вагинальный душ не обязательны, но могут быть назначены за час до исследования. Премедикация не требуется.
Приблизительно 4 мл будет достаточно для заполнения нормальной полости матки, с дополнительными 3 мл или 4 мл для маточных труб. Эти количества могут варьироваться в зависимости от характера заболевания.
СПЛЕНОПОРТОГРАФИЯ
УКАЗАНИЕ
Спленопортография обычно выполняется под мягкой предоперационной седацией и под местной анестезией.
ПРОТИВОПОКАЗАНИЯ
Спленопортографию не следует проводить пациентам, которым противопоказана спленэктомия, так как из-за осложнений процедуры иногда требуется спленэктомия. Другие противопоказания включают длительное протромбиновое время или другие нарушения свертывания крови, значительную тромбоцитопению и любые состояния, которые могут увеличить вероятность разрыва селезенки.
Меры предосторожности
При предварительном рентгенологическом исследовании желудочно-кишечного тракта особое внимание следует уделять нижней части пищевода.Необходимо провести гематологическое обследование, включая протромбиновое время и количество тромбоцитов. Чтобы свести к минимуму риск кровотечения, следует избегать манипуляций во время или после введения иглы. Следует соблюдать осторожность пациентам, чья селезенка недавно стала болезненной и ощутимой.
После спленопортографии пациент должен лежать на левом боку в течение нескольких часов и находиться под пристальным наблюдением в течение 24 часов на предмет признаков внутреннего кровотечения.
Побочные реакции
Внутреннее кровотечение — наиболее частое серьезное осложнение спленопортографии.Хотя утечка до 300 мл крови, по-видимому, не редкость, иногда для остановки кровотечения может потребоваться переливание крови и, в редких случаях, спленэктомия. Экстравазация брюшины может вызвать преходящее раздражение диафрагмы или преходящую боль от легкой до умеренной, которая иногда может относиться к плечу, околопупочной области или другим областям. Известно, что из-за близости плевральной полости случается случайный пневмоторакс. Непреднамеренная инъекция среды в другие близлежащие структуры вряд ли приведет к неблагоприятным последствиям.
Администрация и дозировка
Предварительная небольшая «пилотная» доза вводится для подтверждения попадания в селезенку, после чего обычно быстро вводится от 20 до 25 мл 50-процентного HYPAQUE натрия. Быстрые серийные воздействия начинаются с инъекции дозы и продолжаются до тех пор, пока не будет наблюдаться контраст во всей портальной системе.
ПОВЫШЕНИЕ КОНТРАСТНОСТИ КОМПЬЮТЕРНОГО ТОМОГРАФИЧЕСКОГО ИЗОБРАЖЕНИЯ ГОЛОВЫ
Меры предосторожности
Метастатические поражения головного мозга: Следует избегать применения больших доз контрастного вещества у пациентов с подозрением на метастатические поражения головного мозга.Внутривенное введение больших доз этим пациентам с большей вероятностью приведет к судорогам; однако это случается редко. Это было связано с накоплением среды в тканях при нарушении гематоэнцефалического барьера, вызванном болезнью. Соответствующие меры по управлению припадками должны быть доступны немедленно.
Судорога: (См. МЕРЫ ПРЕДОСТОРОЖНОСТИ — Общие).
Администрация и дозировка
Болюсное внутривенное введение от 50 до 100 мл или до 150 мл путем инфузии.Скорость инъекции и время сканирования будут зависеть главным образом от предполагаемого характера патологии. Дозировка для детей пропорциональна взрослым в зависимости от веса.
Как осуществляется инъекция гипака
Флаконы по 50 мл с резиновой пробкой, 25 шт. В коробке (НДЦ 0407-0766-04).
Беречь от света. Хранить при температуре от 15 до 30 ° C (от 59 до 86 ° F).
Распространяется компанией Amersham Health Inc.
Princeton, NJ 08540
Напечатано в США
HNC-7F
| HYPAQUE SODIUM диатризоат натрия раствор для инъекций, раствор | |||||||||||||
| |||||||||||||
| |||||||||||||
| |||||||||||||
| |||||||||||||
| Этикетировщик — Amersham Health Inc. |
Amersham Health Inc.
Заявление об отказе от ответственности
Внутривенная урография
Размер вставки (пикс.)
344 x 292429 x 357514 x 422599 x 487
ОПИСАНИЕ
Подробное описание метода и интерпретация внутривенной урографии
Текст внутривенной урографии
- 1. Показания 1) Стойкая или явная гематурия. 2) Камни в почках и мочеточнике. (Особенно перед эндоурологическими процедурами) 3) Свищи и стриктуры мочеточника.4) Сложные инфекции мочевыводящих путей.
2. o Состоит из серии пленок после в / в введения контраста. Традиционная подготовка 4-часовое голодание и жидкая депривация с очищением кишечника слабительными средствами. 3. Последние рекомендации o Подготовка кишечника: бесполезна и неприятна для пациента. За 2-4 часа до процедуры следует избегать еды. o Ограничение жидкости: лучшее помутнение системы сбора. 4. Ограничение жидкости увеличивает риск нефротоксичности Состояния высокого риска СД Множественная миелома Гиперурекемия Серповидно-клеточная анемия Предшествующее заболевание почек.5. Риск повреждения ранее здоровой почки, вызванного контрастированием, очень низок. У пациентов с высоким риском следует избегать ограничения жидкости. Если присутствует обезвоживание, это следует исправить. 6. 1) Предварительно контрастная пленка разведывательная пленка. (полная длина) 2) Сразу выкладываю контрастную пленку. (Поперечная почка) 3) 5 минут после контрастной пленки (Поперечная почка). (Примените компрессию живота) 4) 15 минут после контрастирования. (Поперечная почка) 5) Сразу после выпуска полноформатной компрессионной пленки. (полная длина) 6) Пленка после миктурации.(полная длина) 7. Сжатие отсутствует в: Дети. Аневризма аорты. Нежный живот. Недавние операции на брюшной полости. Острый живот, включая почечную колику. Если пациент не переносит. 8. Модификации для различных обстоятельств. o Для повышения чувствительности процедуры. o снизить дозу облучения. 9. Острая обструкция: происходит задержка помутнения собирательной системы. Задержка может составлять до 24 часов и более. Затем необходимо выполнить дополнительные фильмы 10.Временной интервал ч / б пленок удваивается 0,5 часа / 1 час / 2 часа / 4 часа / 16 часов / 24 часа по мере необходимости. Чтобы свести к минимуму радиационное воздействие. Если нет помутнения через 30 минут, обычно нецелесообразно снимать следующую пленку раньше, чем через 4 часа. 11. У пациентов с сильным подозрением на камни мочеточника не снимайте все пленки после контрастирования до тех пор, пока через 15 минут не будет снята полноразмерная пленка. Пациентам с доказанным камнем мочеточника для последующего наблюдения внутривенно-сосудистая инъекция должна быть полноформатная обычная пленка и через 15 минут после контрастной пленки 12.Беременная женщина Очень редко требуется выполнение ВВУ. При необходимости минимизируйте радиационное воздействие. Одиночная полноразмерная пленка с предварительным контрастом. Одиночный полнометражный фильм продолжительностью 30-45 мин. 13. Быстрое секвенирование ВВУ. Проводится при подозрении на почечную сосудистую гипертензию для оценки дифференциальной скорости поглощения контраста. Несколько интервальных снимков почек в течение первых нескольких минут после контраста. 14. Внутривенно фрусемид 20 мг через 15 минут с последующей пленкой через 15 минут. При подозрении на непроходимость, если на 15-минутном пленке нет доказательств, это вызывает гидронефроз и боль.15. Контрасту требуется 12-20 секунд для достижения почечных артерий после внутривенной инъекции. Нефрограмма: диффузное усиление, которое проявляется в здоровых почках через 1-ю минуту ВВУ. Размер почки 3-4 позвонка в длину нет> 4 позвонков Линии выхода лучше всего видны в первые 30 секунд. 16. Медуллярный или пирамидный румянец: Контраст может быть виден в виде тонких линейных помутнений, идущих вдоль костномозговых пирамид. Пиелограмма: Выделение контраста в лоханку и мочеточник. Компрессия препятствует дренажу мочеточника и расширяет PCS через 12-15 минут 17.При снятии компрессии поток в мочеточниках увеличивается, что делает их заметными на пленке после высвобождения. Нормальные мочеточники сокращаются и не видны по всей длине. Есть плавно суженные участки, особенно в области PUJ и по мере того, как мочеточники пересекают подвздошные сосуды в тазу. 18. Сбор анамнеза 19. Вес пациента для дозы урографина 20. Урографин внутривенно 1 мг / кг массы тела 21. Рентгеновские пленки 1) Предварительный контраст 2) 5 минут 3) 25 минут 4) После удаления материала 22. Монтаж и печать пленок 23. Простая пленка демонстрирует обызвествление в расширенных чашечках верхнего полюса
ПОДГОТОВКА ПАЦИЕНТА К РАДИОЛОГИЧЕСКОМУ ОБСЛЕДОВАНИЮ
1 аэропорт Голуэя Western Motors Galway Clinic N6 до Galway City Quality Inn Hotel N6 Martin Roundabout To Galway City Coast Road до Claregalway (Sligo) до Oranmore To Dublin Клиника Голуэя расположена на двусторонней проезжей части N6 от кольцевой развязки Martin Roundabout N6 N18 ПОДГОТОВКА ПАЦИЕНТА ДЛЯ РАДИОЛОГИЧЕСКОГО ОБСЛЕДОВАНИЯ КЛИНИКА GALWAY ПОЛЕЗНЫЕ НОМЕРА ОТЧЕТЫ И ИЗОБРАЖЕНИЯ НАЗНАЧЕНИЯ НАЗНАЧЕНИЯ НА МРТ РАДИОЛОГИЧЕСКАЯ МЕДСЕСТРА Galway Clinic A&E Служба A&E Есть 3 способа получить доступ к службе A&E: пройтись по телефону в терапевтическом отделении 6 дней в неделю пн-пт: с 10:00 до 19:00, сб: — 19:00 У нас есть прогулка по обслуживанию рентгена и маммографии Факс МРТ Факс Доугиска, Голуэй, Ирландия Телефон: (0) Факс: (0) Интернет:
2 СОДЕРЖАНИЕ Введение 3 Запрос на обследование в радиологическом отделении 3 Минимальные критерии запроса карты 3 Другие соображения 4 Соображения перед введением контрастного вещества 4 Подготовка пациентов к общей рентгенографии 4 Форма запроса на рентгенологическое исследование 5 Пациенты женского пола — правило 10 дней 6 Флюроскопические s и подготовка пациента 7 Подготовка пациента к маммографии 8 Подготовка пациента к C.T-сканирование 9 Противопоказания для КТ 10 Подготовка пациента к ультразвуковому обследованию 11 Подготовка пациента к M.R.I. сканирование 12 Подготовка пациента к ядерной медицине Сканирование 13 Подготовка пациента к ПЭТ сканирование 17 Подготовка пациента к интервенционным вмешательствам в радиологии 18 Приложение 1 — Анкета для МРТ 19 ВВЕДЕНИЕ Уважаемый персонал отделения и лечащие врачи, мы составили этот документ, чтобы вы могли более подробно ознакомиться с рядом тестов и услуг, предлагаемых в радиологии, здесь, в разделе Клиника Голуэя.Мы включили важную информацию о контрастных реакциях и протоколах беременности. Мы постараемся ответить на ваши запросы о радиологической визуализации как можно скорее. Мы надеемся, что это можно использовать, чтобы объяснить пациентам, какие тесты они собираются и как лучше всего подготовиться к экзамену. Включены обычно необходимые номера телефонов. Не стесняйтесь звонить нам, если у вас есть какие-либо вопросы об услугах в целом или о конкретных пациентах. ПОЛЕЗНЫЕ НОМЕРА ОТЧЕТЫ И ИЗОБРАЖЕНИЯ НАЗНАЧЕНИЯ НАЗНАЧЕНИЯ НА МРТ РАДИОЛОГИЧЕСКАЯ МЕДСЕСТРА ФАКС ЗАПРОС ОБСЛЕДОВАНИЯ В РАДИОЛОГИЧЕСКОМ ОТДЕЛЕНИИ Обычные часы работы радиологического отделения — между и (вне этих часов будет дежурный рентгенолог, с которым можно связаться через коммутатор, только для экстренных случаев).Никакие предоперационные работы не принимаются после 17:00, поскольку дежурный персонал может заниматься только в экстренных случаях. Все предоперационные случаи, направленные врачами клиники Голуэй, должны быть доставлены в радиологическое отделение с заполненными подписанными формами запроса до 17:00. Все полные формы запросов на радиологию следует отправлять в отделение для проверки / составления расписания. Устные запросы, запросы по факсу и в электронном виде от направляющих врачей могут быть приняты соответствующим клиническим специалистом-рентгенологом, но должны сопровождаться полностью заполненной оригинальной формой запроса до или во время обследования.МИНИМАЛЬНЫЕ КРИТЕРИИ КАРТОЧКИ ЗАПРОСА: Дата запроса на радиологию должна быть указана в форме. Идентификационная наклейка пациента, содержащая имя пациента, номер МРТ и дату рождения. Подпись передающего врача. Запросите процедуру (ы) с необходимыми представлениями. Включите действительное клиническое показание для обоснования процедуры. NB. Неполные формы не принимаются. В соответствии с политикой отделения и государственными постановлениями, с направившим врачом свяжутся, и запрос будет обсужден. 2 3
3 ДРУГИЕ СООБРАЖЕНИЯ: Состояние беременности пациентки (если это женщина в возрасте от 12 до 55 лет, они должны придерживаться правила 10 дней, см. Стр. 6).Если есть риск заражения, например пациент M.R.S.A. положительный? В таких случаях следует связаться напрямую с координирующим рентгенологом (или по вн. Тел. 5423). Когда рентгенолог получает полную форму запроса на пациента отделения, он выбирает подходящее время для вызова пациента в отделение и сообщит об этом в палату. Наша политика — постоянно вызывать пациентов в течение дня. СООБРАЖЕНИЯ ПЕРЕД ПРОВЕДЕНИЕМ КОНТРАСТА История аллергии на лекарства Предыдущая реакция на контрастное вещество Астма, сенная лихорадка Сообщите рентгенологу, если что-либо из вышеперечисленного относится к вашему пациенту.Также убедитесь, что это задокументировано в карточке запроса или в электронном заказе. ПОДГОТОВКА ПАЦИЕНТА К ОБЩЕМУ РЕНТГЕНОВСКОМУ РЕНТГЕНУ По большей части не требуется специальных препаратов, необходимых для обычного рентгена. При всех обследованиях было бы признательно, если бы пациент мог явиться в отделение в халате или пижаме. В этом нет необходимости для рентгеновского снимка кистей, запястий, стоп или лодыжек. Пациентам женского пола следует снять бюстгальтер перед рентгенологическим исследованием живота, груди или позвоночника. Единственный экзамен, требующий подготовки, — это I.В.У. I.V.U. I.V.U. (внутривенная урография) — это рентгенографическое исследование почечной системы. Рентгеноконтрастное вещество вводится пациенту через внутривенную канюлю. Рентгеновские снимки делаются через различные промежутки времени, и с них можно визуализировать почки, мочеточники и мочевой пузырь. Пациент должен голодать в течение 8 часов перед обследованием. Пациенты женского пола должны придерживаться правила 10 дней (см. Стр. 5). Недавний уровень креатинина в сыворотке крови должен быть доступен для всех пациентов с заболеваниями почек или диабетом в анамнезе. сердечная недостаточность или проблемы с сердцем Беременность или кормление грудью Диабет GALWAY CLINIC Doughiska, Galway, Ireland Телефон: (0) / 5601 Факс: (0) Интернет: APPT.ДАТА: APPT. ВРЕМЯ ДАННЫЕ О ПАЦИЕНТЕ: Имя: Дата рождения: Адрес: Номер: ЗАПРОСИТЬ РЕФЕРАЛЬНУЮ ПЛАСТИНКУ, ПОЖАЛУЙСТА, ВЫЗВАТЬ ОБСЛЕДОВАНИЕ / ПРОЦЕДУРА: ПЭТ / КТ КТ МРТ УЛЬТРАЗВУК ЯДЕРНАЯ МЕДИЦИНА МАММОГРАФИЯ ФЛУРОСКОПИЯ РЕНТГЕНОВСКАЯ ПОДПИСЬ ДЕТАЛИ ФАКСА: ФИО / ШТАМПОВКА Номер Хотите отправить отчет по факсу? Да Нет Запрошены исследования: Запрошены исследования: LMP Дата: Соответствующие клинические данные: ЗАПРОС ОБРАЗЦА 4 5
4 ПАЦИЕНТЫ-ЖЕНЩИНЫ ПРАВИЛО 10 ДНЕЙ Одно из главных соображений для пациенток в возрасте от 12 до 55 лет, которым требуется рентген, — это возможность беременности.В соответствии с политикой в отношении беременности в отделении радиологии, все рентгенологические исследования ниже диафрагмы и выше лобка должны соответствовать правилу 10 дней. Правило 10 дней гласит, что пациентки детородного возраста могут проходить рентгеновское обследование только в течение первых 10 дней менструального цикла пациентки. Если менструальный цикл пациентки выходит за рамки этих сроков и требуется срочное рентгеновское обследование, тогда в отделении следует заказать тест на беременность и передать распечатанную копию результатов рентгенологу / приемному рентгенологу.Если у вас есть какие-либо вопросы, не стесняйтесь обращаться к рентгенологу в отдел ФЛУОРОСКОПИЧЕСКИХ ПРОЦЕДУР И ПОДГОТОВКИ ПАЦИЕНТА Barium Swallow: это рентгеноскопическое исследование для визуализации пищевода и его функции. Пациенту будет предложено проглотить чашку сульфата бария, которую рентгеноконтрастное вещество. Используя рентгеноскопический аппарат, рентгенолог изучит прохождение бария через G.I. верхний тракт до желудка. Пациент должен голодать в течение 8 часов до обследования.Пациенты женского пола должны придерживаться правила 10 дней (см. Стр. 5). Бариевая мука: это рентгеноскопическое исследование желудка после введения сульфата бария (рентгеноконтрастного вещества) с помощью рентгеноскопического аппарата. Пациент должен голодать в течение 8 часов до обследования. Пациенты женского пола должны придерживаться правила 10 дней (см. Стр. 5). Последующее обследование с барием: это обследование сочетает в себе рентгеноскопию и простую рентгенопленку. Пациенту дают выпить две чашки сульфата бария, а затем через различные интервалы времени (обычно каждые 15 минут) делают рентгеновское обследование, чтобы увидеть, как он продвигается через желудок и в тонкий кишечник.Иногда радиолог проверяет пациента в рентгеноскопическом кабинете, чтобы завершить обследование. Пациенты могут захотеть взять с собой книгу, так как они могут находиться в отделении пару часов. Пациент должен голодать в течение 8 часов до обследования. Пациенты женского пола должны придерживаться правила 10 дней (см. Стр. 5). Бариевая клизма: в этом исследовании толстой кишки используется сульфат бария. В задний проход пациента вставляется пластиковая трубка. Отсюда барий попадает по трубке в толстую кишку.Некоторое количество воздуха также вводится в толстую кишку, что помогает полностью ее расширить и визуализировать. Очень важно, чтобы все пациенты использовали очиститель кишечника за 24 часа до обследования. Фосфо-сода Fleet должна быть дана пациенту утром до приема бариевой клизмы (при условии, что он назначен на утреннюю встречу). Все инструкции содержатся в коробке и должны быть следовали, но если у вас есть какие-либо вопросы, позвоните рентгенологу по номеру 5423. Если по какой-либо причине пациентка не может принять препарат Fleet, сообщите об этом рентгенологу. Пациенты женского пола должны придерживаться правила 10 дней (см. стр. 5).После любого из вышеуказанных обследований пациент может есть и пить как обычно, если врач не указал иное. Если у вас есть какие-либо вопросы, не стесняйтесь звонить флюороскопическому рентгенологу по телефону
.
5 ПОДГОТОВКА ПАЦИЕНТА К МАММОГРАММЕ Все формы запроса на маммографию следует отправлять в радиологическое отделение. Затем маммограф подберет подходящее время для пациента и сообщит в палату, когда следует отправить пациента.Во время процедуры можно получить несколько изображений. Пациентам, которые ранее делали маммографию, следует принести с собой рентгеновские снимки для сравнения. Старые рентгеновские снимки можно запросить в отделении, где были сделаны снимки. Пациентам не следует использовать дезодорант в день обследования, и, по возможности, они должны носить халат и что-нибудь на нижней половине (например, брюки или юбку). Если у вас есть какие-либо вопросы, не стесняйтесь звонить маммографу по телефону 5619 ПОДГОТОВКА ПАЦИЕНТА К C.T. SCAN Компьютерная томография — это метод визуализации, при котором используется ионизирующее излучение для получения изображений поперечного сечения тела. Как пишет C.T. использует технику с высокой дозой облучения, обязательно соблюдение правила 10 дней (см. стр. 5). Любые пациенты женского пола, направленные на КТ. сканирование должно было проводиться в первый день менструального цикла не позднее, чем за 10 дней до даты сканирования. Если это не так, они будут перенесены на другую дату. В противном случае лечащий врач должен будет подписать отказ от права и взять на себя ответственность.Все C.T. сканы: Как и большинство C.T. сканирование включает инъекцию контрастного вещества, было бы полезно, если бы всем пациентам можно было сделать канюлю перед посещением C.T. отдел. Канюли 20G достаточно для большинства C.T. процедуры, кроме C.T.P.A. и ангиографическое сканирование, для которого требуется канюля 18G. Перед тем, как пациент покинет палату, необходимо промыть линию, чтобы обеспечить проходимость. Уровень креатинина необходимо проверять у всех пациентов, которым будет вводиться контрастное вещество. Грудь / живот / таз: пациенту необходимо голодать в течение 4 часов до приема C.Т. сканирование. Пероральный контраст (15 мл гастрографина в 1 литре воды) необходимо дать пациенту выпить перед посещением C.T. отдел. Это следует принимать медленно в течение одного часа, т.е. пациенту следует выпивать примерно одну чашку каждые 10 минут. Пациентам не нужно голодать для C.T. сканирование грудной клетки, головного мозга, шеи, позвоночника или конечностей. Важно связаться с C.T. рентгенолог (доб. 5622), если у пациента есть противопоказания к внутривенному введению контрастного вещества.8 9
6 CT ПРОТИВОПОКАЗАНИЯ ВКЛЮЧАЮТ: История аллергии на лекарства Предыдущая реакция на контрастные вещества Астма Почечная недостаточность или проблемы с сердцем Беременность или кормление грудью Диабет * * Если пациент страдает диабетом, важно установить, принимает ли он глюкофаг / метформин. Эти пациенты подвержены риску лактоацидоза после введения контрастного вещества внутривенно.Перед инъекцией следует оценить функцию почек и предпринять следующие шаги: Если уровень креатинина в норме (т.е.), прием Глюкофага следует приостановить на 48 часов после инъекции и возобновить только в том случае, если уровень креатинина в сыворотке остается неизменным. Если уровень креатинина ненормальный, прием Глюкофага следует приостановить на 48 часов до и после обследования и возобновить только в том случае, если уровень креатинина в сыворотке не изменился. Пациенту следует дать адекватную гидратацию до C.T. сканирование (т.е. инфузия NaCl для введения пациенту перед введением контрастного вещества). Пациент также должен быть хорошо гидратирован после сканирования. Если функция почек неизвестна, врач должен оценить соотношение риск / польза от контрастного вещества и принять меры предосторожности. Глюкофаг следует приостановить, пациентам необходимо контролировать уровень жидкости и почечную функцию. ПОДГОТОВКА ПАЦИЕНТА К УЛЬТРАЗВУКОВЫМ ОБСЛЕДОВАНИЯМ Ультразвук — это метод диагностической медицинской визуализации, используемый для визуализации мышц, сухожилий и многих внутренних органов, их размера, структуры и любых патологических поражений.Он не использует ионизирующее излучение. Для многих ультразвуковых исследований подготовка не требуется. Это включает в себя экзамены, такие как щитовидная железа, молочная железа, семенники, опорно-двигательный аппарат, сосудистая и сердечная. В определенных ситуациях требуются следующие простые подготовительные меры: Ультразвук почек: голодание не требуется. Пациент должен выпить 1,5 литра воды за 1 час до назначенного времени и не опорожнять мочевой пузырь. Полный мочевой пузырь необходим для исследования всего почечного тракта. Недостаточное наполнение мочевого пузыря приведет к появлению утолщения или травмирования мочевого пузыря, что делает невозможным исключение поражения мочевого пузыря. УЗИ брюшной полости: пациент должен голодать в течение 12 часов.Оптимальные условия для ультразвукового исследования органов брюшной полости требуют наполненного жидкостью желчного пузыря и минимального количества газов в желудочно-кишечном тракте. * Если пациент страдает диабетом, он / она может быть размещен, получив ранний прием. Ультразвук таза: за 1 час до сканирования пациент должен выпить 1,5 литра воды и не опорожнять мочевой пузырь. Для оптимальной визуализации содержимого таза необходимо отвести кишечные газы. Это достигается за счет заполнения мочевого пузыря на полную мощность.На практике сканирование брюшной полости и таза часто выполняется одновременно. Пероральный прием чистой жидкости не приведет к опорожнению желчного пузыря, поэтому оба препарата можно комбинировать. Если у вас есть какие-либо вопросы, не стесняйтесь звонить сонографисту по телефону
.
7 ПОДГОТОВКА ПАЦИЕНТА К M.R.I. Магнитно-резонансная томография SCAN — это неионизирующий метод визуализации тела.Он использует магнитное поле для получения изображений поперечного сечения тела. В M.R.I. отдел, M.R.A. (Магнитно-резонансная ангиография) также выполняется сканирование. Из-за силы магнита безопасность пациента имеет первостепенное значение. Важно, чтобы M.R.I. Анкета безопасности пациента и M.R.I. Меморандум о безопасности (см. Стр. 19) следует обсудить с пациентом перед сканированием. Это единственная необходимая подготовка пациента перед M.R.I. сканирование со следующими исключениями: M.Р.И. Живот: Пациенту необходимо голодать в течение 7 часов перед сканированием. Канюля для внутривенного введения не требуется. M.R.C.P: Магнитно-резонансная холангиопанкреатография исследует желчный пузырь и желчные протоки. Перед сканированием пациент должен голодать в течение 7 часов. Канюля для внутривенного введения не требуется. M.R.I. Таз: пациент должен голодать в течение 4 часов перед сканированием. Канюля для внутривенного введения не требуется. M.R.I. Энтероклич: это исследование тонкой кишки. Пациент должен посетить M.Отделение R.I. за час до приема, так как они должны выпить пероральный контраст (15 мл гастрографина на 1 литр воды). Перед сканированием пациент должен голодать в течение 7 часов. Канюля для внутривенного введения не требуется. M.R.I. Грудь: пациенту не нужно голодать. Пациенту необходимо установить внутривенную канюлю на месте. Почечный M.R.A. Перед сканированием пациент должен голодать в течение 4 часов. Пациенту необходимо установить внутривенную канюлю на месте. Каротидная М.Р.А. Больному не требуется поститься. Пациенту необходимо установить внутривенную канюлю на месте.Периферийный M.R.A. Больному не требуется поститься. Пациенту необходимо установить внутривенную канюлю на месте. Brain M.R.A. Экзамен Уиллисовского круга. Специальной подготовки пациента не требуется. ПОДГОТОВКА ПАЦИЕНТА К СКАНИРОВАНИЮ ЯДЕРНОЙ МЕДИЦИНЫ Скан ядерной медицины — это тест, при котором радиоактивный материал вводится в тело и используется для создания изображения определенного органа или кости с помощью гамма-камеры. Этот тест может предоставить информацию о структуре и функциях определенных частей тела.Сканирование изотопов костей (СРК): 1 Внутривенное введение радиофармпрепарата. После этого может сразу последовать 5-10 минут визуализации в зависимости от показаний к процедуре. 2 Время поглощения. Затем пациент возвращается в палату как минимум на 2 часа (чаще 3). Это время называется временем поглощения и необходимо для того, чтобы позволить радиофармпрепарату абсорбироваться костью. В течение этого времени пациент может нормально есть, и ему рекомендуется выпить ок. 2 пинты любой жидкости.Если пациент не может этого сделать, ему могут быть введены жидкости внутривенно под руководством RMO или этих инструкций, и пациенту будет сообщено время возврата до того, как он покинет отделение ядерной медицины. 3 Задержка фазы. Пациентов просят опорожнить кишечник непосредственно перед визуализацией. Эта фаза длится примерно мин. В это время пациент обычно лежит на спине, а гамма-камеры движутся вокруг него. 4 После процедуры пациенты могут есть и пить в обычном режиме. Подготовка ПАЦИЕНТАМ НЕ ТРЕБУЕТСЯ БЫСТРО ПРЕЖДЕ ЧЕМ К СРК IV доступ: периферическая внутривенная канюля на месте Кормление грудью необходимо прекратить на 48 часов после введения СРК, не следует проводить в тот же день, что и хирургические процедуры.Все другие диагностические и терапевтические процедуры следует запланировать до введения радиофармпрепарата. Ренограмма (DTPA) 1 Пациентов просят опорожнить мочеиспускание непосредственно перед процедурой. 2 Пациент лежит на спине на столе для визуализации, пока радиофармпрепарат вводится через периферическую внутривенную канюлю. 3 Визуализация начинается сразу после внутривенного введения и продолжается в течение 30 минут. 4 Во время процедуры пациенту можно вводить мочегонное средство внутривенно. 5 Пациентов просят опорожнить кишечник сразу после визуализации.6 Может потребоваться визуализация с задержкой фазы, это будет выполняться прибл. Через 1 час после введения радиофармпрепарата. 7 Пациенты могут есть и пить в обычном режиме после процедуры
.
8 Подготовка ПАЦИЕНТАМ НЕ ТРЕБУЕТСЯ БЫСТРОСТЬ ПЕРЕД РЕНОГРАММОЙ. Пациенты должны получить достаточно жидкости перед посещением Ренограммы (около 1 литра жидкости перорально). Внутривенный доступ: периферическая внутривенная канюля на месте. Кормление грудью необходимо прекратить на 48 часов после введения Renograms, которое нельзя проводить в тот же день, что и хирургические процедуры.Все другие диагностические и терапевтические процедуры следует запланировать до введения радиофармпрепарата. DMSA 1 Внутривенное введение радиофармпрепарата. 2. Пациенты могут вернуться в палату после введения DMSA. Они могут нормально есть, и их просят увеличить потребление жидкости (примерно на 1 литр в течение 120 минут). 3 Пациент возвращается в отделение ядерной медицины не менее чем через 90 минут после приема радиофармпрепарата для визуализации. 4 Во время визуализации пациент лежит на спине, а гамма-камеры перемещаются вокруг его живота.5 Визуализация занимает около 45 минут. 6 После визуализации пациент может есть и пить как обычно. Подготовка ПАЦИЕНТАМ НЕ ТРЕБУЕТСЯ БЫСТРО перед сканированием DMSA. Перед посещением пациенты должны получить достаточно жидкости (около 1 литра жидкости перорально). Внутривенный доступ: периферическая внутривенная канюля на месте. Кормление грудью необходимо прекратить на 48 часов после проведения сканирования DMSA, которое не следует проводить в тот же день, что и хирургические процедуры. Все другие диагностические и терапевтические процедуры следует запланировать до введения радиофармпрепарата.Изотопное сканирование щитовидной железы 1 Радиофармпрепарат вводится через внутривенную канюлю. 2 Пациенту предлагается выпить 1 стакан воды в течение следующих 15 минут. 3 Визуализация проводится через 20 минут после введения радиофармпрепарата. 4 Визуализация длится около 20 минут. В это время пациент лежит на спине, а гамма-камера находится прямо над головой и шеей. 5 После процедуры пациент может есть и пить в обычном режиме. 6 Пациент может возобновить прием любых лекарств сразу после процедуры. Подготовка ПАЦИЕНТАМ НЕ ТРЕБУЕТСЯ БЫСТРО ПЕРЕД ИЗОТОПОМ СКАНИРОВАНИЯ ЩИТОВИДНОЙ ЖЕЛЕЗЫ.Для пациентов, которые недавно получили рентгеноконтрастное вещество, принимали лекарства для щитовидной железы или принимали альтернативные средства или продукты на основе морских водорослей, пожалуйста, обсудите с отделом ядерной медицины перед процедурой бронирования. Внутривенный доступ: периферическая внутривенная канюля на месте. Кормление грудью необходимо прекратить на 24 часа после проведения изотопного исследования щитовидной железы. Не следует проводить сканирование щитовидной железы в тот же день, что и хирургические процедуры. Все другие диагностические и терапевтические процедуры должны быть запланированы до введения радиофармпрепарата
9 Паращитовидная железа (сканирование паращитовидной железы НЕ связано с изотопным сканированием щитовидной железы).1 Радиофармацевтический препарат (Sestamibi) вводится через периферическую канюлю. 2 Пациенту предлагается выпить 1 стакан воды в течение следующих 15 минут. 3 Первое изображение получается через 20 минут после инъекции, а остальные — с интервалом прибл. 45 минут в течение следующих 3 часов. Могут потребоваться дополнительные отложенные изображения. 4 Пациенты могут есть и пить как обычно в промежутках между изображениями. 5 После процедуры пациенты могут есть и пить как обычно. Подготовка ПАЦИЕНТАМ НЕ ТРЕБУЕТСЯ БЫСТРОЕ ПЕРЕД ПЕРИОДИЧЕСКИМИ процедурами Пациентам не обязательно прекращать прием каких-либо лекарств (включая препараты для лечения щитовидной железы) перед сканированием паращитовидных желез.Внутривенный доступ: периферическая внутривенная канюля на месте. Кормление грудью необходимо прекратить на 48 часов после проведения сканирования паращитовидных желез не следует проводить в тот же день, что и хирургические процедуры. Все другие диагностические и терапевтические процедуры следует запланировать до введения радиофармпрепарата. ПОДГОТОВКА ПАЦИЕНТА К ПЭТ SCAN P.E.T. C.T. это сложная процедура, требующая специфической подготовки пациента. Если пациенту, находящемуся на вашем лечении, требуется P.E.T. C.T. Мы рекомендуем вам связаться с рентгенологом по телефону 5626 для получения совета и информации.Перфузионное сканирование легких. Радиофармпрепарат вводится внутривенно, когда пациент лежит на спине. Визуализация начинается сразу после инъекции и продолжается примерно 15 минут. После процедуры пациенты могут есть и пить как обычно. Подготовка НЕ ТРЕБУЕТСЯ БЫСТРО ПЕРЕД ПЕРФУЗИЕЙ СКАНИРОВАНИЯ ЛЕГКИХ ПАЦИЕНТОВ НЕ КАНУЛИРУЙТЕ ПАЦИЕНТОВ ДЛЯ ПЕРФУЗИОННЫХ СКАНИРОВАНИЙ ЛЕГКИХ, ТАК КАК РАДИОФАРМАЦЕВТИЧЕСКИЕ ПРЕПАРАТЫ ДОЛЖНЫ ПРЕДОСТАВЛЯТЬСЯ С ПОМОЩЬЮ ПРЯМОЙ ПАЛКИ Кормление грудью следует прекращать на 48 часов после проведения перфузионного сканирования легких в тот же день, что и хирургические вмешательства.Все другие диагностические и терапевтические процедуры следует запланировать до введения радиофармпрепарата. Пожалуйста, проинформируйте отдел ядерной медицины перед процедурой, если содержание O 2 в воздухе помещения ниже 90%.
10 ПОДГОТОВКА ПАЦИЕНТА К ИНТЕРВЕНЦИОННЫМ ПРОЦЕДУРАМ В РАДИОЛОГИИ Имплантация Portacath: Portacath имплантируется пациенту с помощью рентгеноскопии.Процедуру проводит рентгенолог при поддержке медсестры-радиолога. Во время процедуры пациенту обычно вводят седативные препараты. Следующие анализы крови должны быть выполнены до установки Portacath; Экран FBC, U&E и COAG. Канюля для внутривенного вливания должна быть на месте. Пациенту следует голодать с полуночи до процедуры. Пациенты должны быть в халате и ложиться в свои кровати. Биопсия: Биопсия проводится с использованием КТ или ультразвука. Перед биопсией необходимо провести следующие анализы крови; Экран FBC, U&E и COAG.Если биопсия печени, селезенки, почечной системы или поджелудочной железы, необходимо также выполнить группировку и удержание. Канюля для внутривенного вливания должна быть на месте. Пациенту следует голодать с полуночи до процедуры. Пациенты должны быть в халате и ложиться в свои кровати. Периферическая ангиография: Периферическая ангиография выполняется с помощью рентгеноскопии. Процедуру проводит рентгенолог при поддержке медсестры-радиолога. Медсестра-радиолог должна быть проинформирована, если пациент страдает диабетом. Перед ангиографией необходимо провести следующие анализы крови; Экран FBC, U&E и COAG.Канюля для внутривенного вливания должна быть на месте. Пациенту следует голодать с полуночи до процедуры. Пациенты должны быть в халате и ложиться в свои кровати. Если у вас есть какие-либо вопросы, без колебаний звоните медсестре-радиологу в АНКЕТУ МРТ Имя: Дата рождения: Адрес: Телефон: Важно полностью ответить на следующие вопросы: Подписали ли вы форму страхования? РЕНТГЕН ЗДЕСЬ ДО? ГОД У вас был кардиостимулятор или искусственные сердечные клапаны? Переносили ли вы какую-либо операцию по остановке кровотечения в мозгу или в другом месте? Есть ли у вас замены суставов или металлические имплантаты? Вы когда-нибудь работали со сваркой или резкой металлов и т. Д.? Есть ли в ваших глазах или коже инородные тела или шрапнель? У вас есть украшения на любой части вашего тела? Вы носите зубные протезы, зубную пластину или слуховой аппарат? У вас есть глазной или ушной имплант? Вы страдаете эпилепсией? Вы страдаете диабетом? Может быть, у вас клаустрофобия? Женщина: Вы могли быть беременны? Вы кормите грудью? Перед входом в комнату сканирования убедитесь, что все незакрепленные металлические предметы удалены от вас.