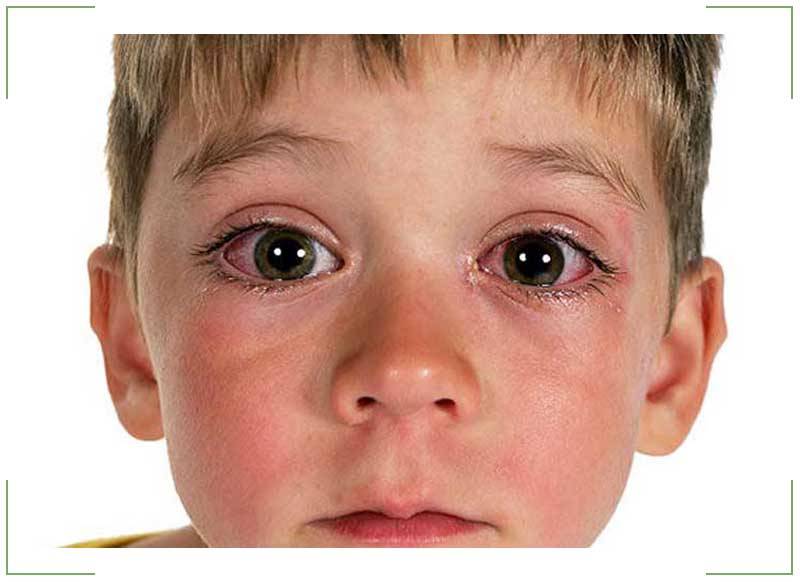
Светобоязнь: причины, симптомы, способы лечения чувствительности глаз к свету.
Светобоязнь или чувствительность к свету — это дискомфорт в глазах от света.
Солнечный или флуоресцентный свет, а также свет от ламп накаливания могут вызывать неприятные ощущения, вынуждая щуриться или закрывать глаза. Чувствительность к свету также может сопровождаться головными болями.
Иногда люди с чувствительностью к свету не переносят лишь очень яркий свет. Однако в крайних случаях любое количество света может вызвать дискомфорт.
Что вызывает светобоязнь?
Светобоязнь — это не заболевание глаз, а симптом множества заболеваний, инфекционных или воспалительных, которые могут вызывать раздражение глаз.
Фильтрующие свет очки могут помочь, если вы испытываете чувствительность к солнечному свету или яркому свету в помещении. На изображении накладки Cocoons Sidekick, которые прикрепляются к вашим очкам для зрения. Они существуют пяти разных цветов, у каждого из которых своя цветопередача и способность поглощения отсветов. Офтальмолог посоветует, какие подходят именно вам.
Они существуют пяти разных цветов, у каждого из которых своя цветопередача и способность поглощения отсветов. Офтальмолог посоветует, какие подходят именно вам.
Чувствительность к свету также может свидетельствовать об основных заболеваниях, которые не влияют на глаза напрямую, таких как вирусные болезни, сильные головные боли или мигрень..
Люди со светлым цветом глаз могут быть более чувствительны к яркому солнечному свету, чем темноглазые люди из-за меньшего количества пигмента, защищающего их от яркого света.
Другие распространенные причины светобоязни: истирание роговицы, увеит и расстройства центральной нервной системы, такие как менингит.Чувствительность к свету также связана с отслоением сетчатки, раздражением от контактных линз, солнечных ожогом и рефракционной операцией.
Светобоязнь часто сопровождает альбинизм (недостаток пигмента в глазах), цветовую слепоту (зрение только в оттенках серого), ботулизм, бешенство, отравление ртутью, конъюнктивит, кератит и ирит.
Кроме того, некоторые отпускаемые по рецепту лекарства, включая тетрациклин и другие антибиотики, могут в качестве побочных эффектов повышать чувствительность к свету.
Лечение светобоязни
Самое эффективное лечение чувствительности к свету — это устранение основной причины. Как только устранен или сглажен основной фактор, во многих случаях светобоязнь проходит.
Если вы принимаете лекарство, вызывающее чувствительность к свету, проконсультируйтесь со своим лечащим врачом о том, стоит ли прекратить прием лекарства или заменить его.
Если чувствительность к свету у вас от природы, избегайте яркого солнечного света и других ярких источников освещения. Носите шляпы с широкими полями и солнцезащитные очки, предохраняющие от ультрафиолетового (УФ) излучения, когда выходите на улицу днем.
Возможно, вам также помогут очки с фотохромными линзами. Такие линзы автоматически темнеют на улице, блокируя 100 процентов УФ-излучения солнца.
При ярком солнце носите солнцезащитные очки с поляризационными линзами. Они обеспечивают дополнительную защиту от бликов на воде, песке, снегу, бетонных дорогах и других светоотражающих поверхностях.
Они обеспечивают дополнительную защиту от бликов на воде, песке, снегу, бетонных дорогах и других светоотражающих поверхностях.
Если вы очень чувствительны к свету, можно даже попробовать носить протезные контактные линзы, которые специально окрашены под цвет ваших глаз и призваны уменьшить количество света, попадающего в глаза для снижения или профилактики светобоязни.
Страница опубликована в ноябрь 2020
Страница обновлена в апрель 2021
Коньюнктивит | Institut de la Màcula
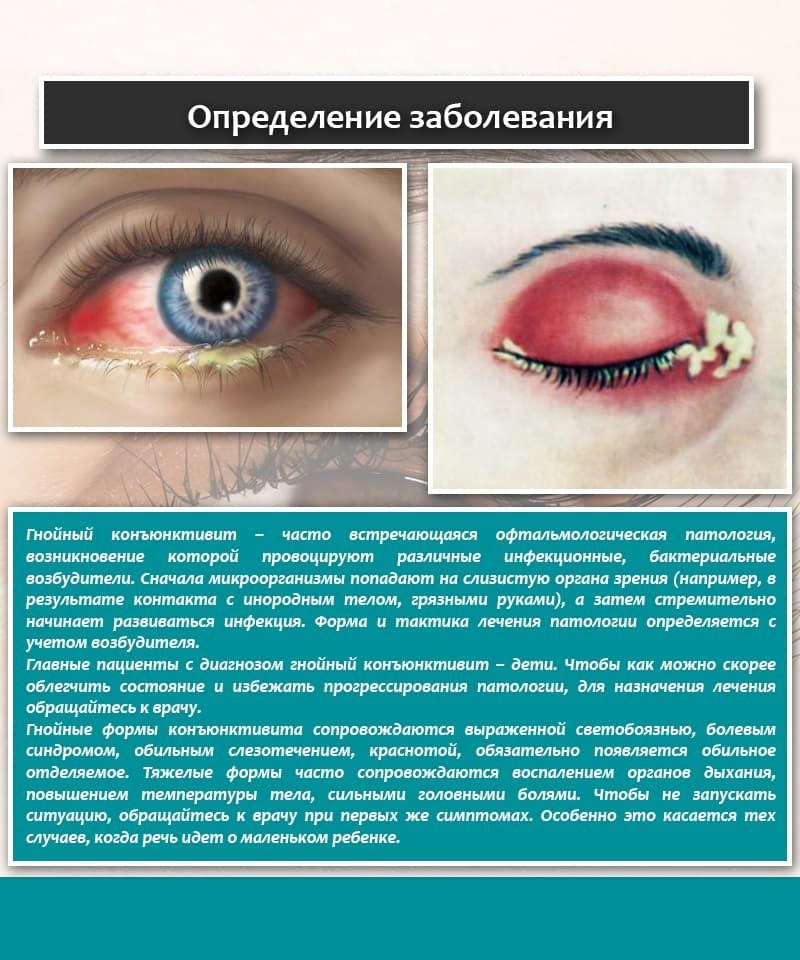
Коньюнктивит — это воспаление коньюнктивы, слизистой оболочки, которая покрывает внутреннюю подвижную часть век, закрывающую переднюю часть глазного яблока. Причиной его возникновения являются вирусы, бактерии или аллергия.
Симптомы
У пациента появляется покраснение, светобоязнь, пальпебральное воспаление, слезоточивость, и в зависимости от причины возникновния заболевания, глазные выделения при бактериальной форме, увеличенные лимфатические железы при вирусной форме и воспаление края век при раздражении или при аллергической форме. Продолжительность может варьироваться между 1 и 3 неделями, хотя, если коньюнктивит протекает в тяжелой форме, то болезнь может длиться дольше.
Продолжительность может варьироваться между 1 и 3 неделями, хотя, если коньюнктивит протекает в тяжелой форме, то болезнь может длиться дольше.
Коньюнктивит может передаваться очень легко, поэтому очень важно соблюдать правила гигиены, после прикосновения к инфицированному глазу обязательно мыть руки.
Лечение
Обработать оба глаза стерильным физиологическим раствором.
Необходимо обратиться к специалисту, который назначит соответствующее лечение в каждом случае.
Весенний коньюнктивит
Весенний коньюнктивит является аллергическим процессом, поражающим глаза, наиболее частым в это время года. Аллергены, такие как пыльца, зачастую провоцируют появление или усугубление симптомов коньюнктивита.
Симптомы
Зуд является основным симптомом болезни. Помимо этого, может возникнуть покраснение глаз, появиться слезоточивость, пальпебральное воспаление, секреция, глазная боль, и в более тяжелых случаях, светобоязнь и расплывчатое изображение.
Может сочетаться с поражением верхних дыхательных путей: аллерргическим ринитом, и фарингитом.
Профилактика
Контроль за окружающей средой очень важен для пациентов, предрасположенных к возникновению весеннего аллергического коньюнктивита. Необходимо определить аллерген и стараться избегать контакта с ним. Если контакт с аллергеном все же произошел, необходимо промыть глаза физиологическим раствором для удаления раздражающих частиц и минимизировать время контакта аллергена с глазом.
Необходимо провести исследование для определения аллергенов. Таким образом, в дальнейшем можно прибегнуть к вакцинации.
Лечение
При аллергическом коньюнктивите назначают антигистаминные препараты наружного применения. В случае общей аллергической реакции назначается пероральный прием антигистаминных препаратов. При наиболее тяжелых формах предписываются кортикостероидные препараты наружного применения.
В отдельных случаях необходимо внутривенное введение кортикоидных препаратов.
В любом случае необходимо как можно раньше обратиться к офтальмологу для оценки степени заболевания, серьезности патологии и назначения адекватного лечения.
Процедуры по теме
· Проба Ширмера
Author
Доктор Paula Verdaguer, M.D. PhD
Номер лицензии COMB: 40.737
Врач Офтальмолог
Специалист по лечению Роговицы, Рефрактивной Хирургии и Катаракте
Покраснение глаз — может быть симптомом COVID-19, но нечасто
В начале октября прошли первые теледебаты кандидатов в вице-президенты США Камалы Харрис и Майка Пенса. Вполне естественно, что основное внимание политиков во время публичной дискуссии занимала глобальная пандемия коронавируса. Пока они страстно пикировались, периодически переходя на личности, главным предметом интереса зрителей, наблюдавших за прениями сторон, стал левый (красный) глаз действующего вице-президента.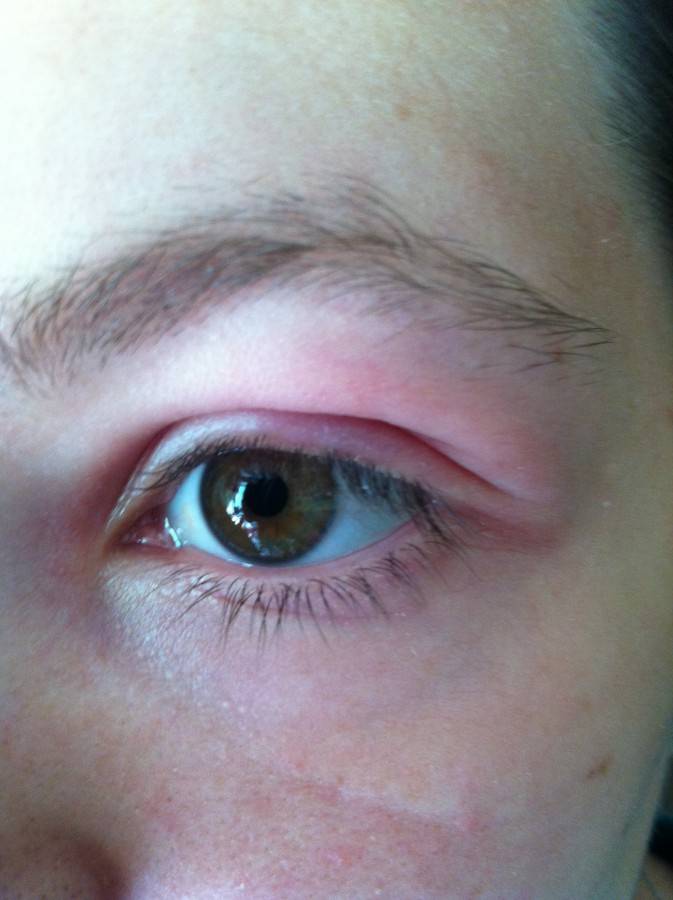
Зная о том, что вирус в настоящее время распространяется по Белому дому, пользователи социальных сетей поспешили предположить, что красный глаз Майка Пенса — признак наличия у него коронавирусной инфекции (спойлер — нет, на самом деле следствие разрыва конъюнктивального сосуда). Сейчас об этом новом симптоме COVID-19 достаточно часто пишут в прессе. Но нужно ли связывать каждый случай покраснения глаз с коронавирусом?
Действительно ли покраснение глаз может свидетельствовать о заражении коронавирусом?
Причиной покраснения глаза может быть конъюнктивит, который, в свою очередь, может являться одним из симптомов коронавирусной инфекции. Об этом еще в марте заявила Американская академия офтальмологии. Но Центры по контролю и профилактике заболеваний США (CDC) не включают конъюнктивит в список частых симптомов COVID-19. Мета-анализ, опубликованный в Журнале медицинской вирусологии в мае, предоставил данные об 1,1% случаев конъюнктивита среди всех случаев COVID-19. Исследование показало, что конъюнктивит чаще встречается в тяжелых случаях коронавируса (3% по сравнению с 0,7% легких случаев).
Исследование показало, что конъюнктивит чаще встречается в тяжелых случаях коронавируса (3% по сравнению с 0,7% легких случаев).
Таким образом, конъюнктивит не является одним из основных симптомов COVID-19, равно как и не является самой распространенной причиной покраснения глаз.
Дальше попробуем разобраться, каковы же наиболее частые причины этого явления.
Причины покраснения глаз
Покраснение глаза возникает, когда сосуды на его поверхности (сосуды конъюнктивы, эписклеры, склеры) расширяются, что придает белкам глаз красный или розовый оттенок. Расширяться они могут по разным причинам, например, при подъеме артериального давления, употреблении алкоголя, зрительном перенапряжении, неполноценном сне и недосыпе, во время плача. Кроме того, глаза могут краснеть при их раздражении сигаретным дымом, пылью, при контакте с хлорированной водой в бассейне. Также глаза краснеют при механической травме глаза и окружающих его структур, попадании инородного тела в глаза.
Среди других частых причин покраснения глаз рассматриваются следующие:
Синдром сухого глаза (ССГ) — наиболее частая причина продолжительного покраснения глаз. Это состояние возникает, когда собственных слез недостаточно или страдает качество слезной пленки на поверхности глаза, вследствие чего слеза быстро испаряется с глазной поверхности. В результате глаз становится сухим, что приводит к его раздражению и появлению покраснения. Также сухость и раздражение глаз может возникнуть, если вы смотрите на экран компьютера в течение длительного времени (компьютерный зрительный синдром). Спровоцировать сухость в глазах может постоянный прием некоторых лекарственных препаратов, гормональные изменения в организме и сопутствующие заболевания (синдром Шегрена, сахарный диабет, аутоиммунные заболевания и др.).
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), при котором помимо покраснения глаз может наблюдаться отек, боль, зуд, жжение в глазах, слезотечение, выделения из глаз (слизистые, гнойные). Конъюнктивит бывает инфекционным (около 80% всех случаев острого конъюнктивита вирусные, также встречается бактериальный, реже хламидийный и грибковый) и аллергическим. В зависимости от причины, вызвавшей воспаление, тактика лечения различается.
Конъюнктивит бывает инфекционным (около 80% всех случаев острого конъюнктивита вирусные, также встречается бактериальный, реже хламидийный и грибковый) и аллергическим. В зависимости от причины, вызвавшей воспаление, тактика лечения различается.
Блефарит — воспаление века, частая причина покраснения и раздражения глаз вследствие нарушения работы «слезных» желез, располагающихся в толще век и продуцирующих секрет, который участвует в создании слезной пленки. Часто причиной блефарита (помимо инфекционных) является плохая гигиена век или использование некачественной косметики.
Увеит — воспаление сосудистой оболочки глаза, помимо покраснения может вызвать боль, ухудшение зрения, повышенную светочувствительность и светобоязнь. Симптомы часто возникают внезапно и быстро прогрессируют. При появлении признаков увеита следует незамедлительно обратиться к офтальмологу, так как промедление с лечением может привести к серьезным повреждениям глаза и необратимым последствиям, вплоть до слепоты.
Частое использование глазных капель (от покраснения глаз) — капли вызывают косметический эффект «отбеливания» глаз за счет содержащихся в них сосудосуживающих компонентов. Удивительно, но частое использование этих капель может сделать глаза еще более красными — за счет эффекта «обратного расширения» конъюнктивальных сосудов на фоне их постоянного применения. Перед закапыванием любых глазных капель следует сначала проконсультироваться с офтальмологом, чтобы установить причину покраснения глаз.
Контактные линзы — могут быть причиной покраснения и раздражения глаз за счет неправильной «посадки» линзы в глазу (плохо подобранные линзы), при слишком долгом их ношении, плохой гигиене линз. Более тяжелое осложнение, связанное с контактными линзами, включает в себя бактериальную инфекцию роговицы глаза, которая может угрожать зрению.
Субконъюнктивальное кровоизлияние — появляется вследствие разрыва кровеносного сосуда под конъюнктивой глаза, что часто выглядит довольно устрашающе, но обычно не причиняет непоправимого вреда глазу. Может быть следствием избыточного напряжения, поднятия слишком тяжелых предметов, сильного чихания и кашля, а также подъемов АД (часто у пожилых).
Может быть следствием избыточного напряжения, поднятия слишком тяжелых предметов, сильного чихания и кашля, а также подъемов АД (часто у пожилых).
Острый приступ закрытоугольной глаукомы — серьезное заболевание глаз, при котором, помимо покраснения глаза, наблюдается резкая выраженная боль в глазу, головная боль, помутнение зрения, появление радужных кругов перед глазом. Обычно подобное состояние наблюдается в одном глазу, возникает вследствие быстрого повышения внутриглазного давления и требует неотложной медицинской помощи.
Эписклерит — воспалительное заболевание эписклеры, ткани между конъюнктивой и склерой. Характерно диффузное или локальное покраснение глазного яблока за счет расширения не только конъюнктивальных сосудов, но и эписклеральных сосудов, лежащих глубже. Реже встречается узелковая форма эписклерита, когда на глазном яблоке формируется узелок под конъюнктивой, окруженный расширенными сосудами. Часто эписклерит является самокупирующимся заболеванием, не требующим активного лечения. Зачастую причина эписклерита неизвестна, но в 1/3 случаев он возникает у пациентов с системными заболеваниями.
Зачастую причина эписклерита неизвестна, но в 1/3 случаев он возникает у пациентов с системными заболеваниями.
Это наиболее частые причины покраснения глаз, большинство из них не приводят к серьезным осложнениям для органа зрения. В случаях, если покраснение не проходит в течение нескольких дней или сопровождается болью, ухудшением зрения, светобоязнью, следует незамедлительно обратиться к офтальмологу.
Часто «красный глаз» пытается сказать нам что-то важное, не нужно этим пренебрегать, но и пугаться не стоит. Лучше всего — обратиться к специалисту и определить причину, даже если в итоге покраснение глаза не принесет никакого вреда.
Шесть распространенных причин боли и покраснения глаза
- Конъюнктивит. Первый признак заболевания – покраснение глаза в виду воздействия аллергии, вируса, химических веществ и т.п. К этому может присоединиться бактериальная инфекция, в результате чего появится гнойное отделяемое, глаз будет склеиваться.
 Это состояние лечится каплями с антибиотиком.
Это состояние лечится каплями с антибиотиком. - Кератит, язва роговицы. Это воспаление роговицы. Проявляется сильной болью, покраснением, выраженным слезотечением и светобоязнью с последующим изъязвлением и развитием тяжелых последствий. Исходом может быть бельмо. Поэтому при данных симптомах необходимо срочно обратиться к офтальмологу для своевременного назначения лечения и предупреждения осложнений.
- Синдром сухого глаза. В этом случае происходит разрушение слезной пленки из-за недостаточной выработки слезы либо избыточного ее испарения с поверхности глаза. Из-за этого они могут периодически болеть, краснеть, слезиться, может появляться чувство тяжести, дискомфорта, кратковременное помутнение в глазах. Для облегчения состояния врач назначает увлажняющие капли.
- Субконъюнктивальное кровоизлияние. Покраснение глаза вследствие скачков артериального давления. Может возникать кратковременная боль, в последствие помимо покраснения появляются жалобы на чувство инородного тела и резь.
 Протекает без каких-либо последствий, но необходим контроль АД и показателей свертываемости крови.
Протекает без каких-либо последствий, но необходим контроль АД и показателей свертываемости крови. - Острый приступ закрытоугольной глаукомы. Появление резкой боли в глазу, отдающая в теменную область, ухудшение зрения, чувство пелены, возможно, рвота – повод срочно обратиться к офтальмологу. Промедление может закончиться гибелью зрительного нерва и полной слепотой!
- Увеит. Воспаление сосудистой оболочки глаза. Жалобы на постоянную сильную боль, усиливающуюся при надавливании на глазное яблоко, может отдавать в висок, лоб. Несвоевременное обращение и лечение может привезти к слепоте.
Врач – офтальмолог
УЗ «22-я городская поликлиника г. Минска» Рындова Дарья Васильевна
Заболевания роговицы глаза
14 Ноября 2017
Кератиты
Роговица — часть наружной оболочки глазного яблока, поэтому она сильно подвержена воздействию внешней среды. Кератит – воспаление, которое проявляется помутнением, изъязвлением, болью и покраснением глаза.
Различные травмы, воспалительные заболевания вследствие попадания чужеродных тел, наличие микрофлоры в конъюнктивальной полости занимают значительную долю в патологии роговицы. Особенности дыхания и питания роговой оболочки также накладывают свой отпечаток на развитие воспалительного процесса. Последствия подобных заболеваний при неправильном лечении приводят к необратимым изменениям роговицы, единственным методом лечения которых является пересадка донорских роговых оболочек.
Этиология и классификация
Для определения причины очень важно понимать, какая инфекция вызвала кератит, и каким путем она попала на роговицу.
Кератиты может вызывать:
- бактериальная инфекция;
- вирусная инфекция;
- грибковая инфекция;
- паразитарная инфекция;
- неправильная очистка и/или уход за контактными линзами;
- слишком длительное ношение контактных линз;
- травматический;
- дефицит витамина А (в редких случаях).

По глубине поражения выделяют:
- краевые;
- поверхностные;
- глубокие;
- интрастромальные (более глубокое проникновение вируса внутрь роговицы).
Симптомы заболеваний роговицы включают:
- покраснение глаз;
- глазную боль;
- боль или раздражение, затрудняющие открытие век;
- резь, жжение, зуд, чувство «песка»;
- отек вокруг глаз;
- чувство инородного тела в глазу;
- нечеткое зрение;
- чувствительность к свету (светобоязнь).
Диагностика заболеваний роговицы
Для определения причины необходимо провести ряд общих и лабораторных исследований, а также детальный анализ данных анамнеза, так как кератиты могут являться симптомами общего заболевания.
Диагноз кератита ставят, основываясь на типичные клинические симптомы. Для поверхностного кератита свойственно наличие дефекта в поверхностных слоях роговицы с локальным отеком вокруг повреждения. Поражение внутренних слоев роговицы без расщепления ее ткани характерно для глубокого кератита.
Поражение внутренних слоев роговицы без расщепления ее ткани характерно для глубокого кератита.
Для правильной постановки диагноза необходима биомикроскопия роговицы – бесконтактная проверка структур глаза специальным оптически прибором — щелевой лампой. Поражения эпителия роговой оболочки хорошо видны после капельного введения 0,5% раствора флюоресцеина.
Если у пациента наблюдаются дистрофии (наследственные заболевания) роговицы, травматические эрозии, синдром сухого глаза, следует провести дифференциальный диагноз.
Первичные дистрофии роговой оболочки обычно двусторонние, для них характерно хроническое течение, медленное развитие, в редких случаях наблюдается светобоязнь и периодическое раздражение глаз, отсутствует васкуляризация (процесс врастания сосудов в роговую оболочку), снижена чувствительность роговицы.
Для травматической эрозии роговицы характерен дефект поверхностных слоев оболочки.
Лечение заболеваний роговицы глаза
В зависимости от глубины поражения роговицы лечение может меняться.
Для лечения поверхностных форм назначают антисептические капли, антибиотики в виде мази, препараты, стимулирующие регенерацию роговицы. Лечение пациентов с таким диагнозом проходит в условиях поликлиники.
В стационаре проходит лечение глубоких и интрастромальных форм, особенно в случаях острого протекания и гнойных кератитов. При выяснении этиологии, прежде всего, проводят лечение заболевания, которое привело к кератиту.
Пациентам с бактериальными кератитами и язвами роговой оболочки назначают курс антибиотиков широкого спектра действия в виде мази. Антибиотик определяется после проведения посева микрофлоры конъюнктивальной полости и выяснения её чувствительности к конкретному препарату.
Прогноз
Прогноз при кератитах зависит от этиологии заболевания, локализации, характера и течения инфильтрата (уплотнения, вызванного скоплением клеточных элементов, крови и лимфы). Как правило, если пациенту было проведено правильное и своевременное лечение, небольшие поверхностные инфильтраты рассасываются полностью или оставляют легкие «облаковидные» помутнения. Практика показывает, что глубокие и язвенные кератиты заканчиваются образованием более интенсивных помутнений роговицы и снижением остроты зрения, в случае центрального расположения очага. Однако, даже при глубоких рубцах роговицы (бельмах), возможно возращение зрения после успешной пересадки роговицы – кератопластики.
Практика показывает, что глубокие и язвенные кератиты заканчиваются образованием более интенсивных помутнений роговицы и снижением остроты зрения, в случае центрального расположения очага. Однако, даже при глубоких рубцах роговицы (бельмах), возможно возращение зрения после успешной пересадки роговицы – кератопластики.
Светобоязнь (фотофобия)
Множество неприятностей и большой дискомфорт вызывает фотофобия, или как
проще ее называют, светобоязнь. Она выражается испытанием дискомфорта, и даже
острыми болевыми ощущениями при попадании искусственного или дневного света на
глазное яблоко.
Покраснение поверхности глаз, их слезотечение могут дополнять светобоязнь.
Заболевание зрительной системы, принятие некоторых препаратов, которые
способствовали расширению зрачков, могут спровоцировать данную патологию. Если
не удаваться в ее степень, то вряд ли найдется человек, которому она будет
незнакомой.
Когда человек из плохо освещенного помещения выходит на солнце или включает
яркий свет, то он также испытывает дискомфорт, который также является
фотофобией. Но это объяснимо видимыми причинами, и это нормально, а вот если
Но это объяснимо видимыми причинами, и это нормально, а вот если
причин нет явных, а дискомфорт ощутим, то обращение к офтальмологу должно
незамедлительно следовать.
Причины светобоязни
Разные факторы могут объяснить причины фотофобии. Есть случаи, при которых
кратковременное явление светобоязни – явление вполне нормальное. Прищурить глаза
хочется каждому, это происходит механически, когда освещение становится слишком
ярким, когда резко темню комнату освещает свет. Механическое повреждение глаз
или серьезное расстройство могут служить причинами фотофобии, когда для ее
начала нет никаких предпосылок, когда резких перепадов света нет. Это уже
серьезнейшая причина для обращения к офтальмологу.
Воспаления тканей конъюнктивы, роговицы, могут вызывать очень неприятные
ощущения, если на глаз попадает свет. Медикаментозное лечение также может
привести к очень значительным отрицательным эффектам, которые выразятся в виде
светобоязни. Функционирование зрительной системы ухудшают, например корь,
Функционирование зрительной системы ухудшают, например корь,
краснуха, менингит, это может напрямую быть связанны с фотофобией. Вызывают ее
также и наши привычки или неправильный образ жизни. Те же постоянные нагрузки,
работа за компьютером, просмотр телеканалов, причиняют подобную аномалию.
Симптомы фотофобии
Симптомы идут уже изначально от названия заболевания. Оно сопровождается и
весьма явно, непереносимостью яркого света. К тому же, источники природного или
искусственного света будут одинаково вызывать дискомфорт, а возможно и
болезненность. Когда человек, страдающий фотофобией, попадает на пространство
под открытым небом, он механически прищуривается, стараясь глаз прикрыть веками.
Нарушение дополнительно сопровождается головной болью.
Если форма тяжелая, то непереносимость будет либо-какого света. Возможно, что
виной фотофобии, выступает и наследственность. Повышенная чувствительность глаз
даже без заболеваний в таком случае вполне реальна при более высокой световой
интенсивности.
Специальные очки, у которых стекла затемненные, но такие, которые
действительно защищают, а не которые на рыночных и остальных прилавках, не
имеющих отношения к офтальмологии, помогут. С ними в дневное время суток не
будет дискомфорта.
Лечение светобоязни
Причины, вызвавшие светобоязнь, определяют ее методы лечения. Если, например,
очаг воспаления вызвал фотофобию, то достаточно погасить его и вызванная им
патология, пройдет сама собой. Тогда нужно направлять те методы лечения, которые
смогут прекратить именно воспаление. Могут и механические повреждения, а также
попадание инородного тела, вызвать подобную аномалию. nТакже к ним добавляется
и загрязнение. Тогда необходимо принять меры для устранения этих проблем,
провести реабилитацию пострадавших глаз, привести их в норму, полностью
восстановив функции.
Инфекционные заболевания, вызвавшие фотофобию, также должны быть вылечены,
именно терапия этих заболеваний позволит глазам нормально воспринимать освещение
и адаптироваться к его перепадам без проблем.
Нет смысла самому лечить светобоязнь, однозначно, причину назовет врач,
которую потом и поможет устранить. Сам пациент, ошибившись в причине болезни,
может нанести большущий урон зрительным органам, рисковать которыми не стоит,
даже если вы человек азартный.
Есть и такие случаи, когда рассматриваемая аномалия никак не связана с
болезнями другого характера и зависит от себя. Тогда лечение направляется таким
образом, чтобы убрать или минимизировать дискомфорт, позволив глазам
адаптироваться к свету.
Бить тревогу, когда перепад света вызвал кратковременный дискомфорт, после
которого глаза адаптировались к переменам освещение, нет никакого смысла, также
нет смысла и затягивать, если даже обычный дневной свет или обычное освещение
вызывает дискомфорт длительный, а глаза так и не могут принять его.
В последнем случае, немедленное лечение необходимо, ибо фотофобия может быть
сигналом серьезных проблем зрительных органов.
Почему возникает светобоязнь и как с ней бороться
Повышенная чувствительность глаз к свету — довольно распространённая проблема. Но одно дело, когда боль или резь возникает после выхода из тёмного помещения на солнце, и совсем другое — когда эти вещи совсем не связаны друг с другом.
Заболевание под названием светобоязнь, или фотофобия, может быть хроническим, а может возникнуть из-за какого-то явления и пройти, если это явление устранить. Но прежде надо выяснить, по какой именно причине свет начал доставлять дискомфорт.
Почему возникает глазная светобоязнь, как свести её на нет и в каких случаях нужно бежать к врачу-офтальмологу — расскажем подробнее.
Светобоязнь глаз: причины
Эта проблема может появиться из-за самых разных обстоятельств, и среди них следующие:
-
врождённые особенности глаз — например, часто от такого страдают люди с альбинизмом; -
долгая работа за компьютером, в помещении с плохим освещением или сухим воздухом — всё это даёт нагрузку на зрение; -
приём некоторых препаратов, особенно расширяющих зрачки; -
гелиофобия, то есть боязнь солнца и невозможность выйти на улицу, пока оно светит; -
инфекционные заболевания, офтальмологические болезни и проблемы с нервной системой; -
аномалии развития глазного яблока.
Иногда причины куда проще, чем кажутся на первый взгляд: например, светобоязнь у ребёнка может возникнуть, потому что во время игры ему в глаз попала песчинка или другое мелкое инородное тело. Тогда достаточно лишь избавиться от этой помехи — и скоро восприятие света придёт в норму.
Порой светобоязнь возникает после операции на глаза — в этом нет ничего страшного, нужно лишь следовать рекомендациям врача и немного подождать.
Можно ли избежать светобоязни?
Вполне, если позаботиться о себе. В большинстве случаев светобоязнь у взрослых возникает из-за бесконечных переработок, и тогда уберечь себя довольно легко: нужно регулярно делать гимнастику для глаз, вставать из-за компьютера хотя бы раз в час и при необходимости обратиться к врачу, который выпишет глазные капли, способные облегчить нагрузку.
Также очень важно носить солнцезащитные очки или широкополые шляпы, если дневной свет кажется вам слишком ярким, а также регулярно проходить обследования у специалистов.
Сопутствующие симптомы
В зависимости от того, что именно спровоцировало светобоязнь, она может проявляться вместе с другими различными симптомами, которых немало. К ним относятся:
- покраснение;
- жжение и зуд;
- дискомфорт даже от неяркого света;
- круги, точки и пятна перед глазами;
- ухудшение зрения;
- мигрень;
- тошнота.
Что делать?
Если светобоязнь не проходит слишком долго, значит, она вызвана отнюдь не усталостью — и тогда нужно немедленно отправляться к врачу. Специалист тщательно обследует вас, чтобы понять, не возник ли дискомфорт из-за офтальмологического заболевания.
В том случае, когда и болезни глаз не являются причиной светобоязни, будьте готовы записаться к неврологу — именно туда вас и направит офтальмолог. Позаботьтесь о своём здоровье!
Диагностика и лечение красных глаз в первичной медико-санитарной помощи
1. Петерсен I,
Hayward AC.
Назначение антибактериальных препаратов в первичной медико-санитарной помощи. J Antimicrob Chemother .
2007; 60 (приложение 1): i43–47 ….
2. Хёвдинг Г.
Острый бактериальный конъюнктивит. Акта офтальмол .
2008. 86 (1): 5–17.
3. Вирбелауэр К.
Устранение эффекта красных глаз для терапевта. Ам Дж. Мед .
2006. 119 (4): 302–306.
4. Leibowitz HM.
Красный глаз. N Engl J Med .
2000. 343 (5): 345–351.
5. Галор А,
Jeng BH.
Красный глаз для терапевта: когда лечить, когда обращаться. Клив Клин Дж. Мед .
2008. 75 (2): 137–144.
6. Ритвельд Р.П.,
тер Рит G,
Bindels PJ,
и другие.
Прогнозирование бактериальной причины инфекционного конъюнктивита. BMJ .
2004. 329 (7459): 206–210.
7.Роза PW,
Харден А,
Brueggemann AB,
и другие.
Лечение хлорамфениколом острого инфекционного конъюнктивита у детей в первичной медико-санитарной помощи. Ланцет .
2005. 366 (9479): 37–43.
8. Ритвельд Р.П.,
ван Верт ХК,
тер Рит G,
и другие.
Диагностическое влияние признаков и симптомов острого инфекционного конъюнктивита. BMJ .
2003; 327 (7418): 789.
9. Everitt HA,
Маленький PS,
Смит П.В.Рандомизированное контролируемое исследование стратегий ведения острого инфекционного конъюнктивита в общей практике [опубликованные поправки опубликованы в BMJ. 2006, 333 (7566): 468]. BMJ .
2006; 333 (7563): 321.
10. Вагнера Р.С.,
Акино М.
Воспаление глаз у детей. Immunol Allergy Clin North Am .
2008. 28 (1): 169–188.
11. Бузнач Н.,
Даган Р,
Гринберг Д.
Клинико-бактериальная характеристика острого бактериального конъюнктивита у детей в эпоху устойчивости к антибиотикам. Pediatr Infect Dis J .
2005. 24 (9): 823–828.
12. Морроу GL,
Abbott RL.
Конъюнктивит. Am Fam Врач .
1998. 57 (4): 735–746.
13. Азар М.Дж.,
Дхаливал DK,
Бауэр К.С.,
и другие.
Возможные последствия рукопожатия пациентам с эпидемическим кератоконъюнктивитом. Ам Дж. Офтальмол .
1996. 121 (6): 711–712.
14. Фэй А. Заболевания зрительной системы.В: Goldman L, Ausillo D, eds. Сесил Медицина. 23-е изд. Филадельфия, Пенсильвания: Сондерс; 2007.
15. Американская академия офтальмологии. Предпочтительные образцы практики. Конъюнктивит. Сентябрь 2008 г. http://one.aao.org/CE/PracticeGuidelines/PPP.aspx. По состоянию на 3 сентября 2009 г.
16. Sheikh A,
Гурвиц Б.
Антибиотики в сравнении с плацебо при остром бактериальном конъюнктивите. Кокрановская база данных Syst Rev .
2006 (2): CD001211.
17. Шейх А,
Гурвиц Б.Актуальные антибиотики при остром бактериальном конъюнктивите. Br J Gen Pract .
2005. 55 (521): 962–964.
18. Шейх А,
Гурвиц Б.
Актуальные антибиотики при остром бактериальном конъюнктивите: систематический обзор. Br J Gen Pract .
2001. 51 (467): 473–477.
19. Викстрём К.
Острый бактериальный конъюнктивит: польза и риск при лечении антибиотиками. Акта офтальмол .
2008. 86 (1): 2–4.
20.Блок SL,
Хедрик Дж,
Тайлер Р,
и другие.
Повышение бактериальной резистентности при остром конъюнктивите у детей. Противомикробные агенты Chemother .
2000. 44 (6): 1650–1654.
21. Goldstein MH,
Ковальский Р.П.,
Гордон Ю.Дж.
Возникающая резистентность к фторхинолонам при бактериальном кератите. Офтальмология .
1999. 106 (7): 1313–1318.
22. Литл П,
Гулд C,
Уильямсон I,
и другие.Повторная посещаемость и осложнения в рандомизированном исследовании стратегии назначения при боли в горле. BMJ .
1997. 315 (7104): 350–352.
23. Сравнение офтальмологической мази на основе сульфата триметоприма-полимиксина B и офтальмологической мази с хлорамфениколом в лечении бактериального конъюнктивита J Antimicrob Chemother .
1989. 23 (2): 261–266.
24. Эмили А,
Фсадни М,
Гамба Г.
Метаанализ шести клинических исследований фазы III, сравнивающих ломефлоксацин 0.3% глазные капли два раза в день до пяти стандартных антибиотиков у пациентов с острым бактериальным конъюнктивитом. Офтальмол Грэфес Арч Клин Эксперт .
1999. 237 (9): 705–713.
25. Лор Дж. А.,
Остин Р.Д.,
Гроссман М,
и другие.
Сравнение трех местных противомикробных препаратов при остром бактериальном конъюнктивите. Pediatr Infect Dis J .
1988. 7 (9): 626–629.
26. Процко Э.,
Bowman L,
Абельсон М,
и другие.Фаза 3: сравнение безопасности 1,0% азитромицина в полимерных мукоадгезивных глазных каплях и 0,3% тобрамицина глазных капель при бактериальном конъюнктивите. Инвест офтальмол Vis Sci .
2007. 48 (8): 3425–3429.
27. Белоры Л,
Friedlaender MH.
Аллергический конъюнктивит. Immunol Allergy Clin North Am .
2008. 28 (1): 43–58.
28. Гране Д.
Аллергический риноконъюнктивит и дифференциальная диагностика красных глаз. Allergy Asthma Proc .2008. 29 (6): 565–574.
29. Шаумберг Д.А.,
Салливан Д.А.,
Беринг Дж. Э.,
и другие.
Распространенность синдрома сухого глаза среди женщин в США. Ам Дж. Офтальмол .
2003. 136 (2): 318–326.
30. Джексон В.Б.
Блефарит: современные стратегии диагностики и лечения. Банка офтальмол .
2008. 43 (2): 170–179.
31. Томлинсон А,
Ханал С,
Рамаеш К.,
и другие.
Осмолярность слезной пленки: определение референта для диагностики синдрома сухого глаза. Инвест офтальмол Vis Sci .
2006. 47 (10): 4309–4315.
32. Американская академия офтальмологии. Предпочтительные образцы практики. Синдром сухого глаза. http://one.aao.org/CE/PracticeGuidelines/PPP.aspx. По состоянию на 3 сентября 2009 г.
33. Американская академия офтальмологии. Предпочтительный образец практики. Блефарит. http://one.aao.org/CE/PracticeGuidelines/PPP.aspx. По состоянию на 3 сентября 2009 г.
34. Tullo A.
Патогенез и лечение кератита, вызванного вирусом простого герпеса. Глаз .
2003. 17 (8): 919–922.
35. Тернер А,
Рабиу М.
Патч от истирания роговицы. Кокрановская база данных Syst Rev .
2006 (2): CD004764.
36. Williams CP,
Браунинг AC,
Сон TJ,
и другие.
Рандомизированное двойное слепое испытание местного применения кеторолака в сравнении с искусственными слезами для лечения эписклерита. Глаз .
2005. 19 (7): 739–742.
Узнайте о причинах и лечении
Гретчин Бейли; проверено Вэнсом Томпсоном, MD
- Что вызывает светобоязнь?
- Лечение светобоязни
Светобоязнь или светочувствительность — это непереносимость света.Такие источники, как солнечный свет, флуоресцентный свет и светодиодное освещение, могут вызвать дискомфорт, а также необходимость прищуриться или закрыть глаза. Головные боли также могут сопровождать светочувствительность.
Светочувствительных людей иногда беспокоит только яркий свет. В крайнем случае любой свет может вызывать раздражение.
Что вызывает светобоязнь?
Светобоязнь — это не заболевание глаз, а симптом многих состояний, таких как инфекция или воспаление, которые могут вызывать раздражение глаз.
Светозащитные экраны полезны, если вы чувствительны к солнечному свету или даже к сильному внутреннему освещению.Показаны откидные щитки Cocoons Sidekick, предназначенные для работы с очками, отпускаемыми по рецепту. Они доступны в пяти разных цветах, каждый со своей светопропускающей способностью и функцией уменьшения бликов. Ваш офтальмолог может порекомендовать лучший вариант для ваших нужд.
Чувствительность к свету также может быть симптомом основных заболеваний, которые напрямую не влияют на глаза, например вирусных заболеваний или мигрени.
Люди с более светлым цветом глаз также могут испытывать большую светочувствительность в таких условиях, как яркий солнечный свет, поскольку глаза более темного цвета содержат больше пигмента для защиты от резкого освещения.
Другие частые причины светобоязни включают абразию роговицы, увеит и заболевание центральной нервной системы, такое как менингит. Светочувствительность также связана с отслоением сетчатки, раздражением контактных линз, солнечным ожогом и рефракционной хирургией.
Светобоязнь также часто сопровождает:
И некоторые лекарства могут вызывать светобоязнь в качестве побочного эффекта, включая белладонну, фуросемид, хинин, тетрациклин и доксициклин.
Лечение светобоязни
Лучшее лечение светочувствительности — устранение основной причины.После лечения триггерного фактора светобоязнь во многих случаях исчезает.
Если вы принимаете лекарство, вызывающее светочувствительность, поговорите со своим лечащим врачом о прекращении приема или замене препарата.
Если вы от природы чувствительны к свету, избегайте яркого солнечного света и других источников резкого освещения. Когда вы находитесь на улице при дневном свете, надевайте шляпы с широкими полями и солнцезащитные очки с защитой от ультрафиолета (УФ). Также подумайте о том, чтобы носить очки с фотохромными линзами. Эти линзы автоматически затемняются на открытом воздухе и блокируют 100% ультрафиолетовых лучей солнца.
Для яркого солнечного света рассмотрите поляризованные солнцезащитные очки. Эти солнцезащитные линзы обеспечивают дополнительную защиту от бликов от воды, песка, снега, бетонных дорог и других отражающих поверхностей.
В крайнем случае вы можете подумать о ношении контактных протезов, которые окрашены в особый цвет, чтобы выглядеть как ваши собственные глаза. Протезные контактные линзы могут уменьшить количество света, попадающего в глаз, и сделать глаза более комфортными.
Джудит Ли и Чарльз Слоним, доктор медицины, также внесли свой вклад в эту статью.
Страница опубликована в марте 2019 г.
Страница обновлена в мае 2021 г.
Светобоязнь: светочувствительность и мигрень
Светобоязнь буквально означает «боязнь света». Если у вас светобоязнь, на самом деле вы не боитесь света, но очень чувствительны к нему. Солнце или яркий свет в помещении могут быть неудобными и даже болезненными.
Светобоязнь — это не состояние, это симптом другой проблемы. Мигрень, сухость глаз и отек внутри глаза обычно связаны с светочувствительностью.
Это может вызвать боль, когда вы находитесь на ярком солнечном свете или в помещении. Вы можете моргнуть или закрыть глаза. У некоторых людей также болит голова.
Причины
Светобоязнь связана со связью между клетками ваших глаз, которые обнаруживают свет, и нервом, идущим к вашей голове.
Мигрень — самая частая причина светочувствительности. До 80% людей страдают светобоязнью наряду с головными болями. Многие из этих людей чувствительны к свету, даже если у них нет головной боли.
Другие виды головных болей также могут вызывать светобоязнь. Люди, страдающие напряжением и кластерной головной болью, также говорят, что им некомфортно при ярком свете.
Продолжение
Несколько состояний мозга могут вызывать светобоязнь, в том числе:
- Менингит (отек защитных покрытий головного и спинного мозга)
- Серьезная травма головного мозга
- Надъядерный паралич (нарушение головного мозга, вызывающее проблемы с равновесием) , ходьба и движение глаз)
- Опухоли в гипофизе
Этот симптом вызывают некоторые заболевания глаз, в том числе:
- Сухость глаз
- Увеит (отек внутренней части глаза)
- Кератит (отек глаза) роговица, прозрачный слой, покрывающий цветную часть глаза)
- Ирит (отек цветного кольца вокруг зрачка)
- Катаракта (мутное покрытие линз глаз)
- Ссадина роговицы (царапина на роговице) )
- Конъюнктивит (воспаление конъюнктивы, прозрачной ткани, которая покрывает белую часть глаза)
- Повреждение сетчатки, светочувствительный слой в задней части глаза
- Блефароспазм (состояние, при котором ваши веки бесконтрольно закрываются)
Светобоязнь может также влиять на некоторых людей с такими психическими расстройствами:
- Агорафобия (страх оказаться в в общественных местах)
- Беспокойство
- Биполярное расстройство
- Депрессия
- Паническое расстройство
Продолжение
Светобоязнь также может развиться после LASIK или другой операции по устранению проблем со зрением.
Определенные длины волн света, например синий свет, излучаемый вашим компьютером и смартфоном, вызывают наибольшую чувствительность.
Некоторые лекарства также могут вызывать светобоязнь, в том числе:
Диагноз
Если вы считаете, что у вас светобоязнь, обратитесь к окулисту. Они спросят о ваших симптомах и любых заболеваниях, которые у вас есть. Затем они проверит здоровье ваших глаз и, возможно, вашего мозга.
Тесты, которые может использовать ваш врач, включают:
- Проверка зрения с помощью щелевой лампы.Они будут использовать специальный микроскоп с подсветкой, чтобы исследовать ваши глаза.
- МРТ или магнитно-резонансная томография. Он использует мощные магниты и радиоволны для детального изображения ваших глаз.
- Осмотр слезной пленки. Это проверяет количество слез, которые вы изливаете, чтобы увидеть, есть ли у вас сухие глаза.
Лечение
Лучший способ облегчить светобоязнь — это вылечить заболевание или прекратить прием лекарства, которое его вызывает.
Если это все еще влияет на вас, могут помочь тонированные стекла.Некоторым людям помогли розовые линзы под названием FL-41.
Но тонированные линзы подходят не всем. Они могут сделать некоторых людей еще более чувствительными к свету, поэтому поговорите со своим врачом о том, что лучше для вас.
предупреждающих знаков о том, что красный глаз может быть серьезным
В большинстве случаев эффект красных глаз длится недолго и исчезает сам по себе. Однако иногда красные глаза могут быть вызваны более серьезным заболеванием. Следующие опасные симптомы при «красных глазах» должны быть оценены медицинским работником.
Коллекция Дмитрия Отиса / Stone / Getty Images
Размытое зрение
Нечеткое зрение часто связано с серьезным заболеванием глаз. Если у вас красный глаз и ваше зрение нечеткое, значит, происходит что-то значимое. Вам необходимо обследование, чтобы определить, что вызывает оба симптома.
Когда ваш врач проверяет ваше зрение во время обычного осмотра глаз, это простой и быстрый способ определить здоровье глаза.
Если пациент может легко прочитать линию 20/20 на глазной диаграмме, это говорит врачу о том, что свет довольно точно фокусируется на сетчатке и сетчатка правильно обрабатывает информацию.
Если ваше зрение резко ухудшилось из-за покраснения, это может указывать на проблему с передачей света на заднюю часть сетчатки из-за нерефракционной проблемы. Если ваше зрение нечеткое без сопутствующего покраснения, возможно, вам нужна коррекция зрения или обновление рецепта по коррекции зрения.
Сильная боль
Конъюнктивит может вызывать легкое раздражение или царапание, но не сильную боль. Сильная боль — симптом кератита, язвы роговицы, иридоциклита или острой открытоугольной глаукомы.Взаимодействие с другими людьми
Сильная боль всегда должна быть оценена как можно скорее, так как повреждение может произойти в течение короткого периода времени. Например, язва роговицы, вызванная бактериями под названием Pseudomonas , может развиться в слепящую глазную инфекцию в течение 48 часов, если ее не лечить.
Светобоязнь
Светобоязнь или чрезмерная чувствительность к свету обычно является симптомом ирита. Ирит — это воспалительное заболевание глаза, при котором цилиарная мышца за радужной оболочкой воспаляется и начинает спазмировать, в результате чего глаз становится чувствительным к свету.Взаимодействие с другими людьми
Чувствительность к свету также является общим симптомом, возникающим при раздражении роговицы. Ссадина роговицы или язва роговицы могут вызвать ослабление светочувствительности.
Цветные ореолы
Цветные ореолы — симптом отека роговицы и острой открытоугольной глаукомы. Обычно ореолы вокруг источников света возникают из-за нарушения работы оптической системы глаза.
Роговица, прозрачная световая структура купола на передней части глаза, становится толще из-за опухоли или отека.По мере загустения он также становится мутным. Когда это происходит, свет рассеивается, и мы видим ореолы.
Когда обращаться к окулисту
Если у вас красные глаза, сопровождаемые любым из вышеперечисленных предупреждающих знаков, обратитесь к окулисту. Обращение за медицинской помощью при первых признаках проблемы может помочь предотвратить более серьезные проблемы и сохранить зрение.
Симптомы, причины, диагностика и лечение
Светобоязнь — это повышенная чувствительность и отвращение к свету. Вы можете прищуриться или даже почувствовать боль и дискомфорт в глазах из-за светобоязни.Это может быть симптомом многих заболеваний, включая мигрень, травмы глаз и катаракту.
Если у вас светобоязнь, важно, чтобы вы обратились к врачу, чтобы определить причину и устранить ее. Важно устранить причину светобоязни, и вы также можете принять меры, чтобы уменьшить дискомфорт, вызываемый светобоязнью.
Веривелл / Брианна Гилмартин
Симптомы
Светобоязнь поражает людей любого возраста. Часто это рецидивирующий и доброкачественный (не серьезный с медицинской точки зрения) опыт, но он может развиться из-за заболевания.Вам следует обратиться за медицинской помощью, если вы впервые страдаете светобоязнью, потому что вам может потребоваться лечение.
Обычно светобоязнь поражает оба глаза одинаково. Однако иногда проблемы с глазами могут вызвать светобоязнь только в одном глазу.
Симптомы светобоязни включают:
- Светочувствительность
- Отвращение к свету
- Ощущение, что обычное освещение кажется слишком ярким
- Видеть яркие цветные пятна даже в темноте или с закрытыми глазами
- Затруднения при чтении или просмотре картинок или текста
- Боль или дискомфорт при взгляде на свет
- Прищуривание одного или обоих глаз
- Боль во лбу
- Слезы на глазах
- Ощущение чрезмерной сухости глаз
- Ощущение, что хочется закрыть глаза
Часто светобоязнь сопровождается другими симптомами, включая усталость, тошноту и головную боль.
Причины
Есть ряд ситуаций и заболеваний, которые могут вызвать светобоязнь.
Повышенная чувствительность к боли
Мигрень — самая частая причина рецидивирующей светобоязни. Некоторые люди испытывают светобоязнь во время продромальной фазы мигрени, прежде чем она достигает своего пика. Однако светобоязнь также может сопровождать наиболее интенсивную фазу мигрени или может возникнуть в течение дня или двух после ее исчезновения.
Усталость, невралгия тройничного нерва, невропатия лица, травма головы и фибромиалгия могут быть связаны с повышенной чувствительностью к боли и дискомфорту, что может проявляться как светобоязнь.
Боль в голове или лице
Головные боли напряжения, проблемы с зубами, менингит или заболевание зрительного нерва (например, неврит зрительного нерва из-за рассеянного склероза) могут раздражать ваши глаза, вызывая светобоязнь. Иногда светобоязнь может быть первым признаком одного из этих заболеваний.
Проблемы с глазами
Светобоязнь может быть довольно серьезной, если она вызвана заболеваниями глаз. В таких ситуациях, когда ваши глаза не могут должным образом защитить вас от света, умеренный свет может показаться невыносимо ярким.
Когда проблемы с глазами лежат в основе светобоязни, это ощущение может сопровождаться сильной болью, покраснением глаза и изменениями зрения.
Общие заболевания глаз, вызывающие светобоязнь, включают:
- Светлые глаза
- Альбинизм
- Сухие глаза
- Расширенные зрачки
- Ссадина роговицы
- Увеит (инфекция или воспаление глаз)
- Катаракта
- Глаукома
- Отслойка сетчатки
Лекарства
Многие лекарства временно вызывают светобоязнь.Тетрациклин, антибиотик, часто вызывает светобоязнь.
Другие лекарства, которые могут вызвать этот эффект, включают:
- Метотрексат
- Ибупрофен
- Напроксен
- Галоперидол
- Хлорохин
- метилфенидат
Поведенческие проблемы
Тревога, депрессия, психоз, употребление наркотиков и абстинентный синдром могут вызывать светобоязнь. Дети и взрослые, страдающие аутизмом, могут быть сверхчувствительными к окружающим раздражителям, их часто беспокоит или расстраивает свет, шум или неожиданные ощущения.
Физиология светобоязни
Некоторые из состояний, вызывающих светобоязнь, связаны с самим глазом, а некоторые влияют на то, как организм обнаруживает боль. Условия, влияющие на глаза, такие как расширенные зрачки или светлые глаза, на самом деле позволяют слишком большому количеству света попадать в глаза, что по своей природе неприятно.
Мигрень и невралгия тройничного нерва приводят к тому, что глаза и голова становятся настолько чувствительными, что даже ощущения, которые обычно не являются болезненными, такие как прикосновение, звуки, запахи и свет, могут казаться необычно неудобными.Такие заболевания, как менингит, увеит и отслоение сетчатки, вызывают боль из-за воспаления и повреждения структур в глазах или около глаз, что может сделать обычные раздражители, такие как свет, невыносимыми.
Тройничный нерв — это нерв, который контролирует чувствительность лица и глаз и, как полагают, опосредует некоторый дискомфорт, связанный с светобоязнью.
Считается, что заболевание или изменение функции сетчатки, которая обычно улавливает свет, также играет роль.
Диагностика
Ваш врач определит причину вашей светобоязни, выслушав вашу историю болезни, проведя физический осмотр и осмотр глаз, а также, возможно, выполнив некоторые специализированные диагностические тесты.
В первую очередь врач спросит вас, проявляются ли ваши симптомы постоянно или в определенное время. Они также спросят, испытываете ли вы другие симптомы наряду со светобоязнью.
Ваш физический осмотр будет включать оценку вашей неврологической функции, включая вашу силу, рефлексы, координацию и ощущения.Ваш врач также, вероятно, проверит ваши движения глаз, зрение и будут ли ваши зрачки (черные кружки в цветной части глаза) сужаться или уменьшаться в ответ на свет.
Ваш врач также осмотрит сетчатку, нервы и кровеносные сосуды за вашими глазами с помощью офтальмоскопии, безболезненного и неинвазивного метода исследования ваших глаз. Офтальмоскопия позволяет обнаружить катаракту, проблемы с сетчаткой, болезни нервов и кровеносных сосудов или глаукому. Возможно, вам придется расширить зрачки с помощью лечебных глазных капель, чтобы сделать этот этап обследования более чувствительным.
После медицинского осмотра вам могут потребоваться другие тесты, в зависимости от ваших жалоб и результатов медицинского осмотра. Другие тесты, которые могут вам понадобиться, включают:
- Глазная тонометрия: Тонометрия измеряет давление жидкости в глазу и часто используется для обнаружения глаукомы. Вы можете ненадолго почувствовать легкое давление или поток теплого воздуха, поскольку это устройство измеряет ваше глазное давление. Хотя это не больно и не опасно, перед тестом вы можете получить обезболивающие глазные капли, чтобы вам было удобнее.
- Оптическая когерентная томография (ОКТ): ОКТ используется для обнаружения таких состояний, как дегенерация желтого пятна и диабетическая ретинопатия. Это безболезненный и неинвазивный тест, который позволяет получить изображение сетчатки с помощью рентгеновских лучей. Возможно, вам придется расширить зрачки, чтобы изображения, полученные в ходе этого теста, были более полезными.
- Флуоресцентная ангиография: Этот тест включает инъекцию красителя в кровеносный сосуд (обычно в руку). Краситель делает кровеносные сосуды в глазу более заметными.Ваш врач сделает снимки, которые позволят обнаружить утечки или другие проблемы с кровеносными сосудами в вашем глазу.
- Анализы крови: Возможно, вам потребуется сдать анализ крови для выявления инфекции, воспаления или гормональных нарушений. Эти результаты могут помочь вашему врачу диагностировать заболевания, которые могут повлиять на ваш глаз, нервы или мозг.
- Магнитно-резонансная томография головного мозга (МРТ): Если есть опасения, что у вас может быть давление, воспаление или инфекция в мозгу или вокруг него, вам может потребоваться МРТ головного мозга.
- Магнитно-резонансная ангиограмма головного мозга (МРА) или компьютерная томографическая ангиограмма (КТА): В то время как флюоресцентная ангиография используется для исследования кровеносных сосудов в глазу, МРА или КТА головного мозга создает изображение кровеносных сосудов в вашем мозгу. Если есть какие-либо опасения, что может быть воспаление, кровотечение или закупорка кровеносных сосудов в вашем мозгу, вам может потребоваться один из этих тестов.
Лечение
Есть два аспекта лечения вашей светобоязни.Один аспект включает лечение основной причины. Диагностика причины ваших симптомов важна, потому что состояния, вызывающие светобоязнь, лечат по-разному.
Например, если у вас неврит зрительного нерва из-за рассеянного склероза, вам потребуются лекарства для лечения рассеянного склероза. Если у вас катаракта, вам может потребоваться операция. Светобоязнь может быть признаком глаукомы, и если окажется, что глаукома лежит в основе ваших симптомов, вам могут потребоваться лекарства или операция. Если ваша светобоязнь вызвана мигренью, вам может потребоваться безрецептурное или рецептурное лечение мигрени.
Другой аспект лечения светобоязни направлен на облегчение ваших симптомов. Пока лечится ваше основное заболевание, на улучшение вашей светобоязни могут уйти дни или даже больше. Есть несколько вещей, которые вы можете сделать, чтобы поддерживать комфорт, пока ваше состояние улучшается.
- Носите солнцезащитные очки.
- Уменьшите воздействие света.
- По возможности используйте зеленый свет или затемненные очки, потому что это не вызывает светобоязнь в той же степени, что и другие цвета света.
- Используйте глазные капли для комфорта.
- Примите безрецептурные обезболивающие, такие как парацетамол или нестероидные противовоспалительные средства (НПВП), после обсуждения с врачом.
- Обсудите со своим врачом плюсы и минусы рецептурных обезболивающих.
- Неинвазивная стимуляция чрескожного электрического нерва (ЧЭНС) может принести некоторое облегчение людям, страдающим светобоязнью и болью в глазах.
- Инъекции ботулинического токсина А использовались для лечения светобоязни, которая не проходит при приеме лекарств, с некоторыми хорошими результатами.
Будьте готовы время от времени бороться с светобоязнью, если вы испытываете повторяющиеся мигрени. Убедитесь, что у вас есть солнечные очки, шляпа и удобное освещение под легким доступом, чтобы минимизировать бремя светобоязни.
Слово Verywell
Светобоязнь — это неприятный симптом, с которым обычно можно справиться, изменив образ жизни, например надев солнцезащитные очки и приглушив свет. Однако это может быть признаком серьезной проблемы со здоровьем или глазами.Если у вас нет диагноза, вызывающего светобоязнь, вам следует обратиться за медицинской помощью и поговорить с врачом о своих симптомах.
Лечение боли в глазах
Глазные симптомы и состояния: боль в глазах и светочувствительность
Глазная боль может исходить из самых разных источников: из самого глаза, из орбиты (костная глазница), вокруг глазницы и даже из отдаленных областей головы и шеи. Практически любая проблема с глазами, вызывающая некоторый дискомфорт, также может вызвать боль в глазах, если состояние достаточно тяжелое.(Например, проблема с сухостью глаз обычно вызывает ощущение песка в глазах. Но сильное сухость глаз вызывает боль в глазах.) На этой странице обсуждаются четыре состояния, которые, как известно, вызывают сильную боль в глазах. Многие из состояний, вызывающих сильную боль в глазах, связаны с основными заболеваниями.
Другие состояния, способные вызывать боль в глазах, которые обсуждаются на других страницах этого раздела «Симптомы и диагностика», перечислены ниже с возможными отличительными особенностями.
Условия, обсуждаемые на этой странице:
————————————————- ——————————-
Острый ирит
Ирит обычно относится к группе воспалительных заболеваний глаз, поражающих радужную оболочку, цилиарное тело и сосудистую оболочку.Это «увеальный тракт», а другой термин для обозначения ирита — «увеит». При остром ирите воспаляются структуры в передней части глаза. Это воспаление похоже на артрит, за исключением того, что при артрите воспаляется сустав. Воспаление, поражающее радужную оболочку и цилиарное тело, обычно приводит к симптомам боли в глазах, чувствительности к свету, боли при фокусировке, нечеткости зрения, покраснению глаз, а иногда и появлению мутантов. Эти симптомы возникают из-за того, что радужная оболочка и цилиарное тело содержат мышцы, которые контролируют размер зрачка и его фокусировку.Все, что заставляет эти мышцы работать, вызывает боль. Может быть поражен один или оба глаза.
Есть несколько симптомов ирита, которые довольно специфичны для него. Один из них — «контрлатеральная светочувствительность». Это означает, что глаз с иритом будет чувствовать боль, даже если свет попадает только в ДРУГОЙ глаз. Кроме того, покраснение глаз при ирите обычно представляет собой «прилив» покраснения в кольце вокруг роговицы.
Офтальмолог может диагностировать ирит, потому что воспалительные клетки фактически плавают в водянистой влаге, то есть прозрачной жидкости в передней части глаза.Лечение глазными стероидами, обычно в форме глазных капель. Очень важно хорошо встряхнуть большинство бутылочек со стероидными каплями для глаз, поскольку лекарство часто может оседать и концентрироваться на дне бутылки. Также важно не прекращать прием этих глазных капель внезапно, не прекращая прием лекарства. Внезапное прекращение приема лекарства при все еще слабом (но бессимптомном) ирите может привести к серьезному обострению болезни. Таким образом, последующие посещения важны. Пероральные стероиды и другие лекарства (например, глазные капли для расширения глаз) также иногда используются для лечения ирита.
Ирит может быть связан с несколькими заболеваниями. Случаи рецидивирующего ирита, особенно тяжелого ирита, и ирита обоих глаз могут указывать на причину для поиска основного заболевания. Саркоидоз — частая причина ирита у взрослых, чаще у женщин. Могут быть обнаружены такие артритические состояния, как анкилозирующий спондилит (артрит спины) и реактивный артрит. Как правило, они чаще встречаются у мужчин, чем у женщин. Некоторые инфекционные заболевания, такие как сифилис, герпес и токсоплазмоз, могут вызывать ирит.Ирит может быть связан с воспалительным заболеванием кишечника и артритом, связанным с псориазом.
Язва роговицы (инфекция)
Язва роговицы (или язвенный кератит) может вызывать сильную боль в глазах. Инфекция роговицы возникает, когда бактерии или грибки могут проникнуть в роговицу через царапину или разрушение поверхности роговицы. С использованием одноразовых контактных линз длительного ношения язвы роговицы становятся все более распространенными. Симптомы включают боль в глазах, покраснение, слезотечение, ощущение инородного тела, чувствительность к свету и нечеткость зрения.У некоторых пользователей контактных линз роговица может стать несколько нечувствительной к боли, и могут появиться только симптомы покраснения и раздражения.
Язва роговицы — серьезная проблема, угрожающая зрению. Некоторые бактерии могут быть чрезвычайно агрессивными, и роговица может фактически перфорироваться (что приводит к эндофтальмиту или инфекции в глазу). Лечение может включать культивирование инфекции роговицы, а глазные капли с антибиотиками используются очень часто (иногда каждые полчаса). ) Возможно, потребуется повторное обследование глаза ежедневно, чтобы убедиться, что лечение было успешным.В это время нельзя использовать контактные линзы.
Острая глаукома
У большинства людей с глаукомой есть «открытоугольная глаукома». Этот тип глаукомы не вызывает никаких симптомов, за исключением постепенной потери зрения. Острая закрытоугольная глаукома — редкая, но тяжелая форма глаукомы.
В этом состоянии глазное давление становится чрезвычайно высоким. Это может привести к появлению таких симптомов, как боль в глазах, покраснение, слезоточивость, видение радуги вокруг огней, нечеткость или потеря зрения (затемнение), тошнота и рвота.Лечение, чтобы остановить приступ глаукомы, включает глазные капли для снижения давления и часто также прием пероральных препаратов. В некоторых случаях необходимо использовать внутривенное лекарство. Лазерная хирургическая процедура часто может остановить приступ и предотвратить его в будущем.
Для получения дополнительной информации о глаукоме и острой закрытоугольной глаукоме см. Раздел, посвященный глаукоме.
Склерит
Склерит — довольно редкое заболевание, сопровождающееся воспалением стенки глаза (склеры). Это часто связано с серьезными проблемами со здоровьем, обычно с аутоиммунными или сосудистыми проблемами (ревматоидный артрит, узелковый полиартериит, волчанка).При склерите возникают симптомы сильной, «ноющей» боли в глазах. Белая часть глаза может казаться красной, опухшей, а также может присутствовать узелок, к которому будет больно прикасаться. Склерит может быть связан с иритом, а в некоторых случаях с опухолью под сетчаткой, ведущей к потере зрения. Обычно для лечения назначают пероральные препараты и при необходимости назначают глазные капли. Может потребоваться лечение основной медицинской проблемы.
Эндофтальмит
Эндофтальмит — серьезная инфекция глаза, обычно поражающая передний и задний сегменты глаза.Инфекция обычно бактериальная, но могут возникать грибковые и паразитарные инфекции. Большинство случаев возникает в послеоперационном периоде после любого типа внутриглазной хирургии, включая операцию по поводу катаракты и глаукомы. Проникающая травма и внутриглазные инородные тела также несут высокий риск внутриглазной инфекции. Эндогенный эндофтальмит возникает, когда бактерии, присутствующие в крови, проникают в глаз и вызывают инфекцию. Это может происходить, например, с загрязненными центральными линиями и диализными шунтами.В редких случаях эндофтальмит может быть результатом перфорирующей язвы роговицы, из-за которой инфекция затем распространяется в глаз.
Симптомы эндофтальмита включают прогрессирующее усиление сильной боли в глазах и резкое ухудшение зрения в течение короткого периода времени (часы или дни). Боль может приводить к потере трудоспособности и обычно требует неотложной помощи в любое время дня и ночи. Глаз обычно сильно краснеет, а веки могут опухать. При хирургических заболеваниях эндофтальмита инфекция обычно начинается в период от нескольких дней до 1 недели после операции.Травматический эндофтальмит может развиваться быстрее. Бывают случаи более медленно прогрессирующего хронического эндофтальмита, который может не вызывать боли или серьезной потери зрения.
Лечение острого эндофтальмита требует быстрой диагностики и соответствующего лечения или направления к специалисту. В большинстве случаев эндофтальмит лечится витреоретинальными специалистами, которые берут образец жидкости из глаза для посева и вводят антибиотики или противогрибковые препараты в глаз в экстренном порядке. В случаях только световосприятия рекомендуется витрэктомия в дополнение к посеву и инъекции антибиотика.Случаи эндофтальмита могут привести к полной потере зрения и даже глаза, если не лечить быстро. Однако можно сохранить хорошее зрение, если лечение будет своевременным и успешным.
Другие состояния, вызывающие боль в глазах или светочувствительность, обнаруженные на других страницах:
Ссылка на каждое условие приводится вместе с другими отличительными признаками условия.
- Целлюлит (инфекция) кожи век — отек век, болезненность.
- Целлюлит (инфекция) орбиты — боль в глазах, выпячивание, двоение в глазах, покраснение.
- Проблемы с роговицей, такие как сухость глаз, истирание роговицы, инородное тело роговицы и инородное тело, оставшееся под веком.
- Дакриоцистит — инфекция слезоотводящей системы, вызывающая боль и слезотечение.
- Выворот (выворот) века — ощущение царапания, боли, слезотечения.
- Энтропия (заворот) века — ощущение царапания, боли, слезотечения и выделения.
- Головная боль может интерпретироваться как боль в глазах.
- Неврит зрительного нерва — может вызывать боль при движении глаз.
- Заболевание глаз, связанное с щитовидной железой — ощущение царапания, двоение или нечеткость зрения, выпученные глаза.
- Трихиаз (заворачивание ресниц) — ощущение царапания, боли, слезотечения.
Женщина с болью в глазах, покраснением и светобоязнью
19 декабря 2018
Читать 5 мин.
Обследование: дефект эпителия роговицы с окружающим отеком и десцеметовой складкой, а также плотный белый кольцевой инфильтрат.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.
Подписаться
Нам не удалось обработать ваш запрос.Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].
Вернуться в Healio
40-летняя женщина с острым миелоидным лейкозом в анамнезе, леченная трансплантацией костного мозга, осложненной реакцией «трансплантат против хозяина» и проникающей кератопластикой правого глаза, срочно доставлена в Офтальмологический центр Новой Англии при Tufts Medical. Центр из-за боли в левом глазу, покраснения и светобоязни.
Первоначально пациентка обратилась с жалобами на 3 недели боли, покраснения и светочувствительности в правом глазу, когда она перестала использовать лотепреднол в этом глазу.Левый глаз протекал бессимптомно. Зрение в обоих глазах было на исходном уровне. Пациенту назначили преднизолона ацетат 1% конус, искусственные слезы и мазь на правый глаз.
Однако через неделю она вернулась с ухудшением зрения, сильной болью и светобоязнью в левом глазу. Боль и покраснение в правом глазу прошли. За ней внимательно наблюдали в течение следующих 2 недель, и у нее было ухудшение зрения, постоянная боль и светобоязнь в левом глазу.
Рис. 1. Фотографии левого глаза с помощью щелевой лампы, демонстрирующие большой эпителиальный дефект и кольцевой инфильтрат.
Источник: Кристин Л. Шен, доктор медицины, и Хелен К. Ву, доктор медицины
Пациент сообщил о купании в озере один раз за последние несколько недель. Она не носила ни очков, ни контактных линз. У нее не было герпеса. Она потеряла возможность наблюдения у своего лечащего врача и онколога, но сообщила о ремиссии острого миелоидного лейкоза. У нее также было биполярное расстройство и нелеченый гепатит С. В семейном анамнезе не было заболеваний глаз. Она не курила, не употребляла алкоголь или запрещенные наркотики.Обзор систем был отрицательным, за исключением случаев, указанных выше.
Экзамен
Острота зрения пациента при первичном обращении была равна пальцам на правом глазу и 20/20 на левом глазу. Зрачки симметричны, афферентного дефекта зрачка нет. ВГД для правого и левого глаза составляло 13 мм рт. Ст. И 12 мм рт. Ст. Соответственно. При осмотре переднего сегмента на правом глазу была отмечена диффузная неоваскуляризация над ПК-трансплантатом с диффузным поверхностным точечным кератитом 2+. Левый глаз патологий не имел.Экзамен глазного дна ничем не примечателен.
Рис. 2. Конфокальные изображения HRT левого глаза, демонстрирующие диффузные воспалительные клетки и снижение плотности нервов.
Через 1 неделю наблюдения острота зрения пациента на правый глаз была стабильной, но снизилась до 20/70 на левый глаз. Ее передний осмотр отличался диффузной инъекцией конъюнктивы и хемозом левого глаза. В левом глазу также образовался новый центральный дефект эпителия роговицы овальной формы, который составлял 20% от общей площади роговицы с окружающим отеком стромы и десцеметовой складкой.Было обнаружено 2+ клетки передней камеры без гипопиона. Тестирование чувствительности роговицы: 0 над эпителиальным дефектом и 6 над эпителиальным дефектом. При последующих обследованиях в течение следующих нескольких недель острота зрения постепенно снижалась из-за движения руки в левом глазу. Дефект эпителия роговицы в левом глазу увеличился и покрыл 90% общей площади роговицы (от 8 до 9 мм в высоту и ширину), за исключением верхнего 1 мм. У нее также появился плотный белый кольцевой инфильтрат, охватывающий 360 °, но наиболее заметный от 4 до 11 часов (рис. 1).Осмотр правого глаза без изменений.
Конфокальное изображение левого глаза на томографе сетчатки
Heidelberg (HRT) показало неспецифические воспалительные клетки и снижение плотности нервов (рис. 2).
Ваш диагноз?
См. Ответ на следующей странице.
ПЕРЕРЫВ
Кольцевой кератит
Дифференциальный диагноз кольцевого кератита включает инфекционный кератит, связанный с грамотрицательными бактериями, Acanthamoeba , вирусом простого герпеса и грибком, а также нейротрофический кератит.У нашего пациента также рассматривался рецидив заболевания глазной трансплантат против хозяина. Инфекционное обследование включало посевы роговицы левого глаза, которые были отрицательными на бактерии, Acanthamoeba , микобактерии и грибок. ВПГ-1 и ВПГ-2 ПЦР роговицы дали отрицательный результат. Конфокальная микроскопия с помощью ЗГТ может показать двустенные кисты при инфекции Acanthamoeba или гифы при грибковой инфекции; однако конфокальные изображения пациента показали неспецифическое воспаление. После исключения инфекционной этиологии был получен дополнительный анамнез, и пациент наконец признал частое использование местных анестетиков.Было отмечено клиническое улучшение после прекращения приема капель анестетика, и, таким образом, у пациента была диагностирована токсическая кератопатия в результате злоупотребления местными анестетиками.
Обсуждение
Злоупотребление местными анестетиками может проявляться в виде незаживающего эпителиального дефекта роговицы с инфильтратом периферического кольца. В то время как местные анестетики безопасно используются в офисных условиях для целей тестирования, их частое постоянное использование может спровоцировать таяние роговицы и необратимую потерю зрения. В трех сериях пациентов с кератопатией, вызванной злоупотреблением местными анестетиками, почти все пациенты были мужчинами в возрасте от 30 лет, получившими первоначальную травму от металлического инородного тела или от ультрафиолетового кератита.Эти исследования также сообщили о связи с психическими расстройствами в этой популяции, включая большое депрессивное расстройство, злоупотребление психоактивными веществами и расстройства личности. Другие сообщения о случаях кератита, вызванного злоупотреблением местными анестетиками, произошли у пациентов после лазерной рефракционной хирургии. Пациенты получают местные анестетики у врачей, которые прописали это лекарство, в аптеках или тайком забирая флаконы из глазных клиник. Некоторые исследования, проведенные врачами отделения неотложной помощи, утверждают, что короткий курс местных анестетиков после ссадин роговицы не вызывает замедленного заживления или неблагоприятных исходов.Однако большинство офтальмологов не рекомендуют назначать пациентам местные анестетики.
Раннее злоупотребление местными анестетиками проявляется точечным эпителиальным кератитом. При постоянном использовании анестетиков точечные участки могут сливаться, образуя большой круглый стойкий эпителиальный дефект с отеком стромы и помутнением. Инфильтрат периферического кольца развивается вокруг дефекта эпителия и часто вызывает подозрение на кератит Acanthamoeba , особенно когда пациент демонстрирует боль, непропорциональную результатам осмотра.Сильное воспаление передней камеры может возникать с кератическими преципитатами и гипопионом. Также было отмечено повреждение эндотелиальных клеток роговицы. Местные анестетики могут вызвать повреждение нервов роговицы, что приведет к нейротрофическому кератиту.
ПЕРЕРЫВ
Диагноз часто ставится только после того, как пациенты признаются или были обнаружены с помощью местных анестетиков. Следует исключить инфекционную этиологию с помощью посевов роговицы на Acanthamoeba , грибов, ВПГ, бактерий и микобактерий.Конфокальные изображения могут помочь идентифицировать цисты Acanthamoeba или гифы гриба. Часто диагноз ставится, когда пациент признается, что злоупотреблял местными анестетиками или был обнаружен при приеме лекарства. Прием часто требуется как для тщательного наблюдения за пациентом, так и для адекватного контроля боли. Даже при диагнозе токсический кератит необходимо получить посевы для оценки вторичной бактериальной суперинфекции.
Как только установлено, что злоупотребление местными анестетиками установлено, наиболее важным лечением является прекращение приема этих лекарств.Важно установить хорошее взаимопонимание, потому что пациенты начинают полагаться на местные анестетики для лечения глазной боли. Местные антибиотики используются для предотвращения вторичной инфекции при наличии дефектов эпителия. Разрывы сыворотки или размещение амниотической мембраны могут быть использованы для ускорения роста эпителия. Если происходит стойкое рубцевание роговицы, может быть полезна проникающая кератопластика. Давление на глаз мазью с антибиотиком может уменьшить боль и помешать пациенту принимать вредные лекарства.При подозрении на нейропатическую боль пациенту могут быть назначены трициклические антидепрессанты, габапентин или налтрексон в низких дозах. К сожалению, у некоторых пациентов зрение не восстанавливается и требуется энуклеация из-за сильной боли.
Продолжение клинического курса
Пациент поступил на лечение усиленными антибиотиками местного действия. Она также лечилась от возможного нейротрофического кератита, связанного с ВПГ. Дефект эпителия не улучшился, несмотря на эту терапию. Во время госпитализации она призналась, что использовала капли пропаракаина в течение последних нескольких недель, и в ее вещах был обнаружен гель лидокаина для местного применения.На этом этапе прием усиленных антибиотиков для местного применения был прекращен. Пациенту было приказано надавить на левый глаз эритромициновую мазь. Затем за ней тщательно наблюдали, чтобы предотвратить дальнейшее злоупотребление местными анестетиками. Дефект эпителия роговицы в левом глазу уменьшился до 5 мм в высоту и 7 мм в ширину во время выделения через несколько дней. У нее продолжалась значительная глазная боль в обоих глазах, и ей прописали прегабалин и низкие дозы налтрексона для лечения невропатической боли.При контрольном посещении через 8 недель после первичного обращения эпителиальный дефект исчез с остаточным рубцеванием нижней стромы. Плотный белый инфильтрат рассосался.
- Ссылки:
- Hou YC, et al. J Formos Med Assoc. 2009; DOI: 10.1016 / S0929-6646 (10) 60011-3.
- Katsimpris JM, et al. Klin Monbl Augenheilkd. 2007; 224 (4): 303-308.
- Swaminathan A, et al. J Emerg Med. 2015; DOI: 10.1016 / j.jemermed.2015.06.069.
- Tok OY, et al. Int J Ophthalmol. 2015; DOI: 10.3980 / j.issn.2222-3959.2015.05.15.
- Yagci A, et al. Роговица. 2011; DOI: 10.1097 / ICO.0b013e3182000af9.
- Для получения дополнительной информации:
- С Кристин Л. Шен, доктором медицины, и Хелен К. Ву, доктором медицины, можно связаться в Глазном центре Новой Англии при Медицинской школе Университета Тафтса. 800 Washington Street, Box 450, Boston, MA 02111; сайт: www.neec.com.
- Отредактировал Адам Т.Чин, доктор медицины, и Омар Даджани, доктор медицины. С ними можно связаться в Глазном центре Новой Англии, Медицинской школе Университета Тафтса, 800 Вашингтон-стрит, Box 450, Бостон, Массачусетс 02111; сайт: www.neec.com.
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.

 Это состояние лечится каплями с антибиотиком.
Это состояние лечится каплями с антибиотиком.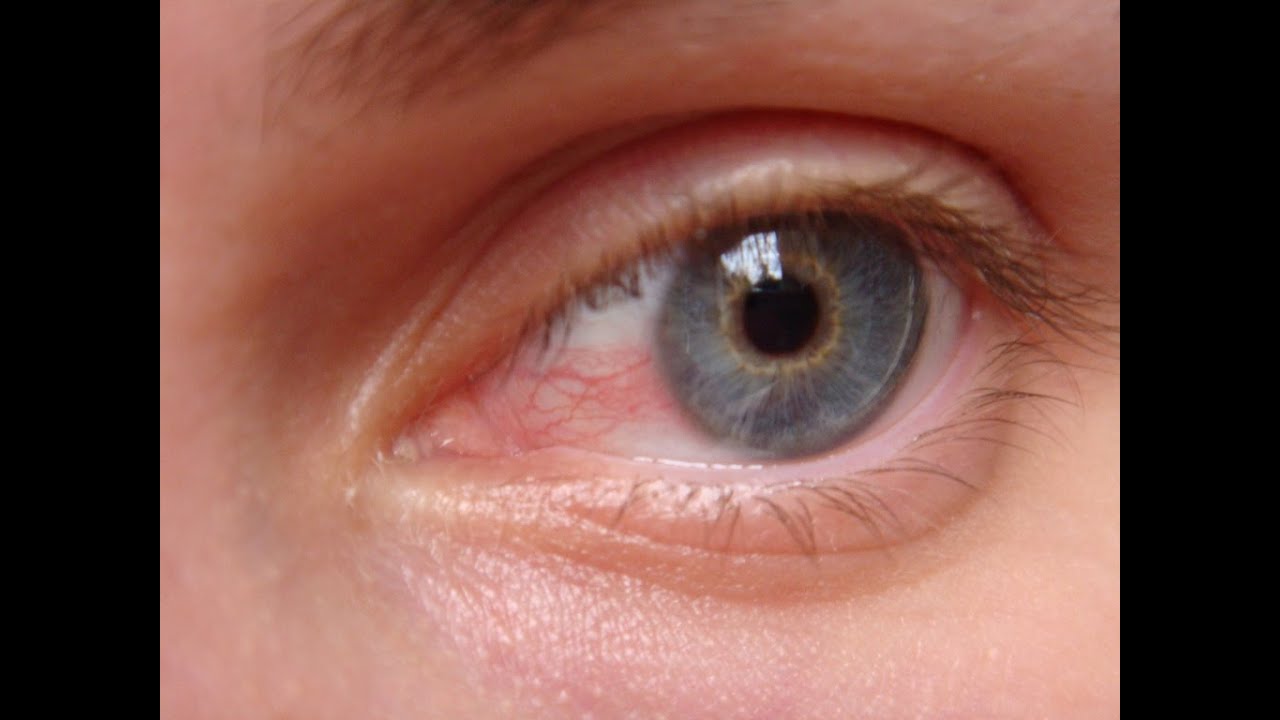 Протекает без каких-либо последствий, но необходим контроль АД и показателей свертываемости крови.
Протекает без каких-либо последствий, но необходим контроль АД и показателей свертываемости крови.