причины, симптомы, диагностика и лечение
Псевдогипопаратиреоз (болезнь Олбрайта) — наследственная остеодистрофия, обусловленная резистентностью периферических тканей к паратгормону, что сопровождается расстройством кальциево-фосфорного обмена, задержкой физического и умственного развития. Псевдогипопаратиреоз протекает с явлениями диффузного остеопороза, тоническими судорогами, переломами и деформацией костей, отложением кальция в мышцах и сосудах, образованием камней в мочевыводящих путях, задержкой роста и отставанием умственного развития. С целью диагностики псевдогипопаратиреоза проводятся определение уровня кальция, щелочной фосфатазы, паратгормона в крови; экскреции фосфора и кальция с мочой; функциональная проба с введением паратгормона; рентгенодиагностика. Лечение псевдогипопаратиреоза предполагает медикаментозную коррекцию гипокальциемии.
Общие сведения
Псевдогипопаратиреоз является редкой наследственной патологией; в эндокринологии известно всего около 300 случаев данного заболевания. Псевдогипопаратиреоз по своим проявлениям напоминает гипопаратиреоз. Однако, если в основе гипопаратиреоза лежит первичный дефицит паратиреоидного гормона, обусловленный снижением функциональной активности паращитовидных желез, то при болезни Олбрайта псевдогипопаратиреоидный синдром вызывается нарушением чувствительности тканей-мишеней к действию паратгормона при его достаточном уровне секреции.
Псевдогипопаратиреоз по своим проявлениям напоминает гипопаратиреоз. Однако, если в основе гипопаратиреоза лежит первичный дефицит паратиреоидного гормона, обусловленный снижением функциональной активности паращитовидных желез, то при болезни Олбрайта псевдогипопаратиреоидный синдром вызывается нарушением чувствительности тканей-мишеней к действию паратгормона при его достаточном уровне секреции.
Впервые псевдогипопаратиреоз был описан в 1942г. Ф.Олбрайтом и по автору получил название «болезни Олбрайта» или «наследственной остеодистрофии Олбрайта». Первый вариант заболевания характеризуется аномалиями развития скелета, резистентностью периферических тканей к паратгормону, гипокальциемией и клинической картиной, сходной с идиопатическим гипопаратиреозом. Второй вариант болезни Олбрайта протекает по нормокальциемическому типу и получил в литературе название псевдопсевдогипопаратиреоза. Описаны случаи развития в одной семье как нормо-, так и гипокальциемических вариантов заболевания, а также переход одной формы в другую.
Псевдогипопаратиреоз
Причины псевдогипопаратиреоза
При любых вариантах псевдогипопаратиреоза заболевание носит наследственный характер с аутосомно-доминантным типом наследования, сцепленным с X-хромосомой. Изучение родословных показывает, что число женщин с псевдогипопаратиреозом в 2 раза превышает количество больных мужчин; кроме того, болезнь Олбрайта не передается от отца к сыновьям.
Псевдогипопаратиреоз обусловлен генетической резистентностью скелета и почек к действию паратиреоидного гормона. Это связано с дефектом специфических рецепторов плазматических мембран клеток-мишеней и недостаточностью ферментов аденилатциклазы, протеинкиназы, циклического 3, 5- аденозинмонофосфата (АМФ) в дистальных канальцах нефрона, что сопровождается реабсорбцией фосфора. Снижение выделения фосфора с мочой приводит к гиперфосфатемии и вторичной гипокальциемии.
Поскольку при псевдогипопаратиреозе паращитовидные железы остаются интактными, гипокальциемия может вызывать стимуляцию секреции паратгормона и развитие вторичного гиперпаратиреоза. При псевдогипопаратиреозе обычно имеет место компенсаторная гиперплазия паращитовидных желез (развитие аденом не типично), изменения со стороны костной ткани (остеопороз, кисты), отложение кальцинатов в скелетных мышцах, подкожной клетчатке, а также в почках, стенках артерий, миокарде, конъюнктиве и роговицы глаза. Псевдогипопаратиреоз часто сочетается с артериальной гипертензией, сахарным диабетом, артериитом, полиартритом.
При псевдогипопаратиреозе обычно имеет место компенсаторная гиперплазия паращитовидных желез (развитие аденом не типично), изменения со стороны костной ткани (остеопороз, кисты), отложение кальцинатов в скелетных мышцах, подкожной клетчатке, а также в почках, стенках артерий, миокарде, конъюнктиве и роговицы глаза. Псевдогипопаратиреоз часто сочетается с артериальной гипертензией, сахарным диабетом, артериитом, полиартритом.
Симптомы псевдогипопаратиреоза
Клинические проявления псевдогипопаратиреоза аналогичны признакам идиопатического гипопаратиреоза. Эндокринные симптомы при псевдогипопаратиреозе включают низкорослость, ожирение и гипергликемию, лунообразное лицо, олигоменорею. Нередко болезнь Олбрайта сочетается с другими эндокринными нарушениями — акромегалией, синдромом Кушинга, гинекомастией, гипотиреозом или гипертиреозом.
Костно-суставные признаки псевдогипопаратиреоза включают брахидактилию с заметным укорочением 1, 4 и 5 пястных и плюсневых костей; экзостозы, дисхондроплазию, изменения в эпифизарных концах костей, резорбцию костей пальцев рук. Характерны задержка прорезывания зубов, гипоплазия зубной эмали, подкожные оссификаты.
Характерны задержка прорезывания зубов, гипоплазия зубной эмали, подкожные оссификаты.
Неврологическая симптоматика псевдогипопаратиреоза представлена приступами тонических судорог, которые могут возникать спонтанно или под воздействием любых раздражителей. Для больных с псевдогипопаратиреозом типично отставание в умственном развитии. Среди прочих симптомов псевдогипопаратиреоза отмечается мочекаменная болезнь, гематурия, рвота, развитие лентикулярной катаракты. При псевдопсевдогипопаратиреозе отсутствуют гипокальциемия, гиперфосфатемия, остеомаляция и судорожный синдром.
Диагностика псевдогипопаратиреоза
В типичных случаях псевдогипопаратиреоз диагностируется у детей в возрасте 5-10 лет с учетом характерной симптоматики, лабораторных и рентгенологических данных. У больных с псевдогипопаратиреозом определяется гипокальциемия, гиперфосфатемия, нормальная или повышенная активность щелочной фосфатазы в крови, увеличенное содержание паратгормона в сыворотке крови; уменьшение экскреции кальция и фосфора с мочой.
Нечувствительность почечных канальцев к паратиреоидному гормону подтверждается с помощью теста, основанного на определении количества выводимых с мочой фосфатов и циклического аденозинмонофосфата. При псевдогипопаратиреозе в ответ на внутривенное введение паратгормона достоверное повышение содержания фосфатов и цАМФ в моче отсутствует.
Рентгендиагностика (рентгенография костей и суставов, денситометрия) выявляет специфические изменений в костной ткани. Для исключения поражения других органов и дифференциальной диагностики псевдогипопаратиреоза от сходных по проявлениям синдромов, проводятся консультации эндокринолога, уролога, невролога, офтальмолога, гинеколога. Дополнительное обследование может включать УЗИ почек и мочевого пузыря, УЗИ щитовидной железы, ЭЭГ, ЭКГ, осмотр глазного дна (офтальмоскопию) и др.
Лечение и прогноз псевдогипопаратиреоза
При псевдогипопаратиреозе необходима коррекция гипокальциемии, в связи с чем проводится терапия препаратами кальция в дозировках, позволяющих поддерживать нормальную концентрацию кальция в крови. Показан прием витамина D и его активных форм под контролем концентрации кальция в сыворотке крови. Лечение паратиреоидным гормоном не эффективно. Для нормализации концентрации кальция и устранения симптомов вторичного гиперпаратиреоза необходимо соблюдение диеты с ограничением употребления фосфора.
Показан прием витамина D и его активных форм под контролем концентрации кальция в сыворотке крови. Лечение паратиреоидным гормоном не эффективно. Для нормализации концентрации кальция и устранения симптомов вторичного гиперпаратиреоза необходимо соблюдение диеты с ограничением употребления фосфора.
При функциональной недостаточности других желез проводится заместительная терапия соответствующими гормонами. При возникновении судорог показано внутривенное введение растворов кальция.
Своевременная квалификация и рациональная терапия псевдогипопаратиреоза позволяет говорить о положительных прогнозах на жизнь и возможности контроля за течением заболевания. Учитывая генетический характер псевдогипопаратиреоза, целесообразно проведение медико-генетического консультирования для оценки риска появления болезни Олбрайта у потомства.
Псевдогипопаратиреоз: причины, симптомы и лечение
Дата обновления: 2019-05-14
Псевдогипопаратиреоз — это редкое наследственное заболевание костной системы, имитирующее гипопаратиреоз и характеризующееся нарушением обмена кальция и фосфора. Часто сопровождается задержкой умственного и физического развития.
Часто сопровождается задержкой умственного и физического развития.
Это заболевание передается по наследству в основном по женской линии. Мужчины, родившиеся с такой патологией, бесплодны. Патологическое состояние возникает из-за невосприимчивости тканей к гормону, предназначенному естественным образом руководить процессом усвоения кальция. Паратгормон, который производят паращитовидные железы, исключается из биохимического процесса, и при этом наблюдаются развитие патологических состояний. Псевдогипопаратиреоз называют болезнью Олбрайта, по имени ученого, впервые описавшего заболевание.
Различают два типа псевдогипопаратиреоза:
- В первом варианте наблюдаются явные аномалии в развитии скелетных костей. Болезнь этого типа сопровождается задержкой в физическом и умственном развитии;
- Второй тип протекает с нормальной кальцинацией, но может в любой момент перейти в первый тип болезни Олбрайта.

В медицинской практике известны случаи, когда в одной семье у детей наблюдались два типа протекания псевдогипопаратиреоза. Описаны случаи перехода состояния из одного в другое.
Псевдогипопаратиреоз в первом случае сопровождается остеопорозом, в результате которого случаются переломы и деформация скелетных костей. Нарушения при усвоении кальция приводят к тоническим судорогам, отложениям кальция в мышцах и известкованиям сосудов. Со стороны почек наблюдается мочекаменная болезнь.
При втором типе ребенок нормально развивается до какого-то момента, пока у него не начнется переход в более тяжелую форму, требующую лечения.
Прогноз при псевдогипопаратиреозе
Прогноз при своевременно поставленном диагнозе и правильно назначенном лечении благоприятный. Применение терапии псевдогипопаратиреоза позволяет ребенку пережить время активного роста и дожить до 40-60 годов. Для нормального состояния здоровья потребуется контроль над течением заболевания и своевременная коррекция. Учитывая генетический характер псевдогипопаратиреоза, рекомендуется перед зачатием провести медико-генетическую оценку риска появления болезни Олбрайта у детей.
Учитывая генетический характер псевдогипопаратиреоза, рекомендуется перед зачатием провести медико-генетическую оценку риска появления болезни Олбрайта у детей.
Причины псевдогипопаратиреоза
Любая форма псевдогипопаратиреоза носит наследственный характер. Болезнь Олбрайта связана с нарушениями взаимосвязей в работе клеток скелетных костей и почек и паратиреоидного гормона. Отсутствие биохимических реакций нужных для усвоения кальция на клеточном уровне привело к тому, что фосфор, попадающий в организм, не достаточно хорошо выводится из него, остается там и мешает усваиваться кальцию. Это приводит к гиперфосфатемии. Так как паращитовидные железы не реагируют на количество кальция в организме, процессы кальцинации полностью нарушены и ничем не контролируются. Все это приводит к развитию различных заболеваний, развивающихся уже в детском и подростковом возрасте.
Симптомы псевдогипопаратиреоза
Симптомы связаны с нарушениями в работе эндокринной системы. Эндокринные нарушения сопровождаются замедленным ростом костей, ожирением. Подозрение на наличие псевдогипопаратиреоза могут вызвать:
Эндокринные нарушения сопровождаются замедленным ростом костей, ожирением. Подозрение на наличие псевдогипопаратиреоза могут вызвать:
- перелом конечностей у ребенка;
- развитие сахарного диабета;
- повышенное артериальное давление;
- полиартрит.
У мальчиков наблюдается гинекомастия, при которой растет грудь, а у девочек диагностируют олигоменорею, при которой происходит нарушение менструального цикла.
Болезнь Олбрайта имеет нарушения в развитии костей и суставов конечностей. Пальцы на руках ребенка формируются с заметным укорочением пястных и плюсневых костей. При осмотре ребенка следующими узкими специалистами может быть поставлен диагноз псевдогипопаратиреоза:
- При посещении эндокринолога выясняется увеличение паращитовидных желез, которые стараются компенсировать недостаток кальция в организме;
- Стоматолог, осматривающий детей перед тем, как направить их в детские учреждения, может заметить признаки этого наследственного заболевания по росту зубов.
 Для детей, страдающих псевдогипопаратиреозом, характерна задержка прорезывания зубов. У них может наблюдаться гипоплазия зубной эмали;
Для детей, страдающих псевдогипопаратиреозом, характерна задержка прорезывания зубов. У них может наблюдаться гипоплазия зубной эмали; - Детский невролог может предположить развитие псевдогипопаратиреоза при наличии тонических судорог, возникающих под воздействием каких-то раздражителей или происходящих спонтанно;
- Гастроэнтеролог предположит болезнь Олбрайта из-за частой беспричинной рвоты у ребенка;
- Уролог при наличии в моче белка и эритроцитов из-за образования оксалатных камней в мочевых путях направит ребенка на консультацию к детскому эндокринологу;
- Окулист обратит внимание на эндокринные нарушения при развитии лентикулярной катаракты у ребенка.
Все эти заболевания у детей указывают на серьезные нарушения в работе эндокринной системы и являются симптомами псевдогипопаратиреоза.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика болезни Олбрайта
Эндокринолог ставит окончательный диагноз после получения лабораторных и рентгенологических данных.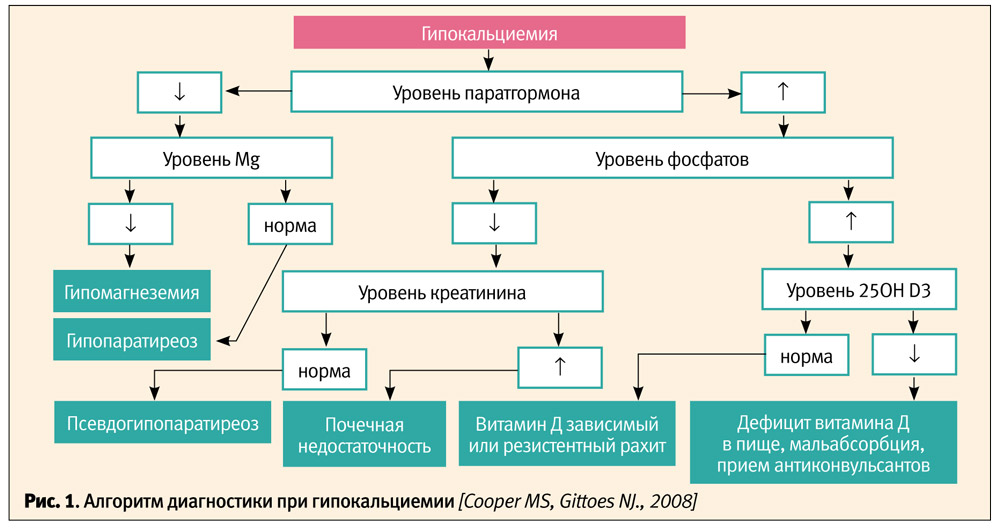 Диагноз подтверждается, если имеются:
Диагноз подтверждается, если имеются:
- изменения в костной ткани;
- наличие в костях кистозных полостей,
- образование гигантоклеточных опухолей;
- скопление солей кальция в различных мышцах и органах.
Анализы мочи и крови показывают на:
- гипокальциемию;
- гиперфосфатемию.
Рентгенография проводится для выявления изменений, свойственных заболеванию.
Диагноз подтверждается после проведения консультаций у узких специалистов и аппаратного обследования:
- УЗИ почек и мочевого пузыря;
- УЗИ щитовидной железы;
- ЭЭГ;
- ЭКГ;
- Офтальмоскопия.
Лечение псевдогипопаратиреоза
Лечение наследственной патологии происходит с применением кальция в дозах, назначенных эндокринологом. Для его нормального усваивания в схему лечения входят препараты витамина Д. Использование диеты с большим количеством кальция, магния, витаминов С и А и ограничение красного мяса способствуют нормализации концентрации кальция в крови.
Использование диеты с большим количеством кальция, магния, витаминов С и А и ограничение красного мяса способствуют нормализации концентрации кальция в крови.
В питании должны присутствовать:
- молочные продукты;
- овощи, содержащие магний и кальций;
- абрикосы;
- малина;
- клубника;
- лимоны;
- толокно.
Хорошо воздействует на организм употребление яиц, печени и жирных сортов рыбы. Эти продукты содержат кальциферол, необходимый для процессов усвоения кальция в кишечнике.
Дозы лекарственных препаратов регулируются во время лечения врачом. В начале лечения общая суточная доза должна быть максимально высокой, чтобы быстрее нормализовать состояние больного. Прием препаратов кальция сопровождается приемом любого препарата, содержащего витамин Д.
После восполнения недостатка кальция в организме лечебные дозы понижают до нормального суточного количества, чтобы не допустить гиперкальциемию. Основными симптомами гиперкальциемии, которые появляются при нарушении дозировок назначенных препаратов, являются:
Основными симптомами гиперкальциемии, которые появляются при нарушении дозировок назначенных препаратов, являются:
- полиурия с низкой плотностью мочи;
- выраженное чувство жажды;
- тошнота и рвота;
- наличие болей в животе;
- потеря аппетита;
- нефрокальциноз.
Токсическое действие препаратов, содержащих витамин Д, будет ослаблено, если вместе с ним употреблять витамин А и С. С кальцием назначают алюминия гидроксид для связывания фосфатов в кишечнике, уменьшая их всасывание в кровь. Препараты магния при лечении гипопаратиреоза повышают эффективность лечения. Паратгормон не назначают, потому что в данном случае он не принесет никакой пользы.
Сочетание болезни с другими заболеваниями, связанными с эндокринными нарушениями, требует гормональной заместительной терапии. При наличии сопутствующих заболеваний проводят симптоматическую терапию.
Приступы судорог корректируются с помощью инъекций препаратов кальция. Припадки эпилепсии снимаются противосудорожными препаратами. Для восстановления пораженной нервной системы рекомендуется прием пирацетама. Церебральный кровоток восстанавливается с помощью кавинтона или инстенона. Ультрафиолетовое облучение кожи полезно всем больным для повышения естественной выработки витамина Д.
Припадки эпилепсии снимаются противосудорожными препаратами. Для восстановления пораженной нервной системы рекомендуется прием пирацетама. Церебральный кровоток восстанавливается с помощью кавинтона или инстенона. Ультрафиолетовое облучение кожи полезно всем больным для повышения естественной выработки витамина Д.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Симптомы гиперпаратиреоза | Компетентно о здоровье на iLive
Гиперпаратиреоз развивается, как правило, медленно и постепенно. Симптомы гиперпаратиреоза многообразна. Ранними симптомами (в зависимости от преобладающего характера поражения). Могут быть изменения терапевтического (преимущественно желудочно-кишечного), урологического, травматического, ревматологического, стоматологического, нервно-психического характера. Неопределенность жалоб в начальном периоде гиперпаратиреоз приводит у абсолютного большинства больных к неправильной или запоздалой диагностике.
Неопределенность жалоб в начальном периоде гиперпаратиреоз приводит у абсолютного большинства больных к неправильной или запоздалой диагностике.
Первыми проявлениями заболевания обычно являются общая и мышечная слабость, быстрая утомляемость. Появляются слабость и боли в отдельных группах мышц, особенно нижних конечностей. Становится трудно ходить (больные спотыкаются, падают), вставать со стула (необходима опора на руки), входить в трамвай, автобусе развивается утиная походка и разболтанность в суставах, ощущаются боли в стопах (плоскостопие) из-за мышечной релаксации. Все эти проявления связаны с гиперкальциемией, которая вызывает снижение нервно-мышечной возбудимости и мышечную гипотонию. Больные из-за резкой слабости прикованы к постели иногда еще до появления переломов. Кожа землистого оттенка, сухая.
Одними из ранних признаков гиперпаратиреоза являются жажда и полиурия со снижением относительной плотности мочи. Эти явления часто расцениваются как несахарный диабет. Однако попытки лечения антидиуретическими препаратами (питуитрин, адиурекрин, адиуретин) безуспешны. Этот инсипидарный синдром обусловлен нарушением почечной реабсорбции воды в связи с нечувствительностью почечных канальцев к антидиуретическому гормону из-за повреждения канальцев массивной кальциурией.
Этот инсипидарный синдром обусловлен нарушением почечной реабсорбции воды в связи с нечувствительностью почечных канальцев к антидиуретическому гормону из-за повреждения канальцев массивной кальциурией.
Часто развивается похудание, связанное с резкой потерей аппетита, тошнотой, рвотой, полиурией, обезвоживанием, снижение массы тела может достигать 10-15 кг за 3-6 мес болезни.
Очень характерны для ранних стадий гиперпаратиреоза расшатывание и выпадение здоровых зубов, что объясняется остеопорозом челюстей и деструкцией lamina dura альвеол, а также развитие эпулидов челюстей — кистозных образований паратиреоидного происхождения, содержащих обычно гигантоклеточную или фиброретикулярную ткань или бурую жидкость.
Одним из ранних признаков гиперпаратиреоза является боль в пораженных участках скелета, особенно в стопах, в области трубчатых костей, связанная с ходьбой, переменой положения, пальпацией измененных участков. В более поздних стадиях гиперпаратиреоза доминируют деформация скелета, частые переломы, возникающие при минимальной неадекватной травме (патологические переломы). Изменяется конфигурация грудной клетки, таза, позвоночника, конечностей. Из-за деформаций конечностей и компрессионных переломов позвонков больные уменьшаются в росте на 10-15 см и более. Переломы при гиперпаратиреоза менее болезненны, чем у здоровых людей. Заживление происходит медленнее, с образованием крупных прочных мозолей, поэтому повторных переломов в одном и том же месте не бывает. Деформации скелета связаны с неправильным заживлением переломов, образованием ложных суставов, а также с искривлениями в связи с недостаточной механической прочностью костей.
Изменяется конфигурация грудной клетки, таза, позвоночника, конечностей. Из-за деформаций конечностей и компрессионных переломов позвонков больные уменьшаются в росте на 10-15 см и более. Переломы при гиперпаратиреоза менее болезненны, чем у здоровых людей. Заживление происходит медленнее, с образованием крупных прочных мозолей, поэтому повторных переломов в одном и том же месте не бывает. Деформации скелета связаны с неправильным заживлением переломов, образованием ложных суставов, а также с искривлениями в связи с недостаточной механической прочностью костей.
При анализе 77 историй болезни лиц с костной и смешанной формами гиперпаратиреоза костные проявления наблюдались со следующей частотой: боли в костях — у 72 больных, патологические переломы — у 62, деформации костей — у 41, ложные суставы — у 76, остеопороз — у 68, кисты в костях — у 49 (в том числе в своде черепа — у 23), остеопороз (и кисты) в позвоночнике — у 43, субпериостальная резорбция фаланг костей — у 35, других костей — у 8, выпадение зубов — у 29, «педжетоидные» изменения черепа — у 8 больных.
В. В. Хворов (1940) выделяет 3 вида гиперпаратиреоидной остеодистрофии: остеопоротический, «педжетоидный» типы и фиброзно-кистозную (классическую) форму.
При гиперпаратиреоидной остеодистрофии остеопороз распространенный, рентгенологически характеризуется равномерной зернистостью, мелконоздреватым «милиарным» рисунком. При его прогрессировании резко истончается кортикальный слой костей, утрачивается рентгенологический рисунок костной структуры, появляются костные кисты, которые, увеличиваясь, деформируют кость, вызывая локальные вздутия, выпячивания. Встречаются также кисты с множественными перемычками (типа «мыльных пузырей»). Они содержат гигантоклеточную или фиброретикулярную ткань, иногда импрегнированную гемосидерином. Это — «бурые» опухоли. Кости деформированы, изогнуты, имеются патологические переломы, нередко множественные. Наиболее часто переломы бывают в трубчатых костях, ребрах, позвонках. Резко деформируются кости таза, приобретая форму «карточного сердца», бедренная кость — «пастушьей палки», грудная клетка похожа на колокол, позвонки (чаще грудные и поясничные) — на «рыбьи», развиваются деформации позвоночника (кифозы, сколиозы, кифосколиозы). В суставах возникают изменения по типу деформирующего артроза.
В суставах возникают изменения по типу деформирующего артроза.
Очень характерны явления субпериостальной резорбции — поднадкостничного рассасывания костного вещества, чаще всего — в концевых фалангах костей, реже — в области акромиального конца ключицы, верхних краев ребер. Исчезает кортикальный слой зубных альвеол. Патогномоничны эпулиды верхней и нижней челюстей. В области свода черепа на фоне остеопороза иногда встречаются участки перестройки с пятнистым склерозом («педжетоидного» типа). Гиперпаратиреоз вызывает разнообразные изменения внутренних органов. В связи с этим, кроме костной формы, выделяют также висцеропатическую и смешанную формы заболевания. Однако такое разделение условно и отражает лишь наиболее яркие, преобладающие в период обследования у конкретных больных проявления болезни.
Среди почечных проявлений гиперпаратиреоза, кроме полиурии с гипоизостенурией, часто отмечается щелочная реакция мочи, что связано с вызываемой паратгормоном относительной неспособностью почек выделять ионы водорода. Позднее доминируют нефрокальциноз, прогрессирующая хроническая почечная недостаточность и уремия, которые являются следствием дальнейших стадий поражения нефрона и, как правило, необратимы. Изменениями в почках обусловливается и нередко сопровождающая гиперпаратиреоз артериальная гипертензия. Камнеобразование в мочевых путях — распространенное явление гиперпаратиреоза и встречается почти у % больных. Оно может быть следствием и гиперкальциурии. Камни бывают двусторонними, множественными, часто массивными, со склонностью к рецидивированию.
Позднее доминируют нефрокальциноз, прогрессирующая хроническая почечная недостаточность и уремия, которые являются следствием дальнейших стадий поражения нефрона и, как правило, необратимы. Изменениями в почках обусловливается и нередко сопровождающая гиперпаратиреоз артериальная гипертензия. Камнеобразование в мочевых путях — распространенное явление гиперпаратиреоза и встречается почти у % больных. Оно может быть следствием и гиперкальциурии. Камни бывают двусторонними, множественными, часто массивными, со склонностью к рецидивированию.
Камни при гиперпаратиреоидном нефрокалькулезе почти всегда рентгеноконтрастны и выявляются при обзорных снимках мочевой системы. Они могут быть различной формы, характерны «коралловые» камни, заполняющие всю чашечно-лоханочную систему почки. Отложение солей кальция в канальцевой системе (нефрокальциноз) имеет также характерную рентгенологическую картину — корзиноподобную тень почек.
Распространенный нефрокальциноз — проявление тяжелого поражения почек, сопровождающееся прогрессирующей почечной недостаточностью, часто с неблагоприятным прогнозом.
Следует отметить, что почечная недостаточность и нефролитиаз могут прогрессировать после удаления аденомы околощитовидных желез, т. е. после устранения гиперпаратиреоза.
Желудочно-кишечная симптоматика заболевания складывается из тошноты, иногда рвоты, снижения аппетита, метеоризма, запоров. При острой гиперкальциемии возникают боли в животе с различной иррадиацией. Характерны и органические поражения желудочно-кишечного тракта: пептические язвы с локализацией в двенадцатиперстной кишке, реже — в других отделах кишечника, в желудке, пищеводе, протекающие с высоким уровнем желудочной секреции, с кровотечением, частыми обострениями и рецидивами. Встречаются множественные язвы различной локализации, глубокие каллезные язвы, эрозивные гастриты и энтероколиты.
Нередки заболевания поджелудочной железы (панкреатит, панкреокалькулез, панкреокальциноз), калькулезный холецистит. Течение этих заболеваний при гиперпаратиреозе не отличается от обычного. Интересно, что при панкреатите снижается уровень кальция в сыворотке крови, возможно, в связи с действием глюкагона, выделяемого при панкреатите в избыточном количестве.
Для гиперпаратиреоза характерны изменения ЭКГ — укорочение интервала ST. Неврологическая симптоматика складывается из симптомов снижения нервно-мышечной возбудимости, понижения сухожильных рефлексов и вторичных радикулярных синдромов на фоне компрессионных изменений в позвоночнике. Психические нарушения при гиперпаратиреозе многообразны: это быстрая психическая истощаемость, раздражительность, плаксивость, сонливость днем. У одних больных наблюдается депрессия, у других психическое возбуждение, особенно выраженные при гиперпаратиреоидном кризе.
Патогномоничны для гиперпаратиреоза изменения обмена кальция и фосфора: гиперкальциемия с гиперкальциурией, гипофосфатемия с непостоянным уровнем выделения фосфора с мочой, высокая активность щелочной фосфатазы. Последнее отражает активность остеобластического процесса в костях скелета. Прямым показателем активности околощитовидных желез является исследование в крови паратгормона.
Тяжелым осложнением гиперпаратиреоза является гиперпаратиреоидный гиперкальциемический криз — состояние резкого и быстрого повышения кальция в крови в связи с гиперпродукцией паратгормона. Угрожающее жизни больного состояние возникает, когда его уровень достигает 3,5-5 ммоль/л (14-20 мг%). Факторами, провоцирующими развитие гиперпаратиреоидного криза, являются спонтанные патологические переломы костей, инфекции, интоксикации, иммобилизация, беременность, дегидратация, богатая кальцием диета, прием антацидных и ощелачивающих препаратов. Гиперпаратиреоидный криз развивается внезапно. Появляются тошнота, неукротимая рвота, жажда, боли в мышцах и суставах, острые боли в животе неясной локализации («острый живот»), подъем температуры тела до 40 °С, нарушение сознания. Могут возникнуть кальциевые метастазы в мягкие ткани, в легкие, в мозг и почки. В связи с резкими спазмами в органах брюшной полости возможно возникновение кровотечения, перфорации язв, панкреатита и т. п., что требует хирургического наблюдения.
Угрожающее жизни больного состояние возникает, когда его уровень достигает 3,5-5 ммоль/л (14-20 мг%). Факторами, провоцирующими развитие гиперпаратиреоидного криза, являются спонтанные патологические переломы костей, инфекции, интоксикации, иммобилизация, беременность, дегидратация, богатая кальцием диета, прием антацидных и ощелачивающих препаратов. Гиперпаратиреоидный криз развивается внезапно. Появляются тошнота, неукротимая рвота, жажда, боли в мышцах и суставах, острые боли в животе неясной локализации («острый живот»), подъем температуры тела до 40 °С, нарушение сознания. Могут возникнуть кальциевые метастазы в мягкие ткани, в легкие, в мозг и почки. В связи с резкими спазмами в органах брюшной полости возможно возникновение кровотечения, перфорации язв, панкреатита и т. п., что требует хирургического наблюдения.
Во время криза может усиливаться почечная недостаточность с переходом в картину уремической комы (олигурия, повышение уровня мочевины, креатинина, остаточного азота, резкая задержка фосфата). Прогрессируют нарушения психики, которые могут протекать двояко: с сонливостью, заторможенностью, развитием ступора или, наоборот, с резким возбуждением, галлюцинациями, бредом, судорогами. При гиперкальциемическом кризе может развиться сердечно-сосудистая недостаточность, коллапс, отек легких, инфаркт легких и почек, тромбоз магистральных сосудов. На ЭКГ — укорочение интервала ST, уплощение или инверсия зубца 7 во II и III отведениях. В крови резко повышено содержание кальция, снижено содержание фосфора, магния и калия. При развитии острой почечной недостаточности содержание фосфора может повыситься.
Прогрессируют нарушения психики, которые могут протекать двояко: с сонливостью, заторможенностью, развитием ступора или, наоборот, с резким возбуждением, галлюцинациями, бредом, судорогами. При гиперкальциемическом кризе может развиться сердечно-сосудистая недостаточность, коллапс, отек легких, инфаркт легких и почек, тромбоз магистральных сосудов. На ЭКГ — укорочение интервала ST, уплощение или инверсия зубца 7 во II и III отведениях. В крови резко повышено содержание кальция, снижено содержание фосфора, магния и калия. При развитии острой почечной недостаточности содержание фосфора может повыситься.
Прогноз зависит от своевременности диагностики и лечения, однако летальность высока и составляет 50-60 %.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Первичный гипопаратиреоз, симптомы и лечение
Закрыть
- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
Гиперпаратиреоз: первичный, вторичный, лечение и симптомы заболевания паращитовидной железы у женщин
Закрыть
- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
симптомы болезни, профилактика и лечение Псевдогипопаратиреоза, причины заболевания и его диагностика на EUROLAB
Что такое Псевдогипопаратиреоз —
Псевдогипопаратиреоз (греч. pseudēs ложный + гипопаратиреоз; синоним: наследственная остеодистрофия Олбрайта, болезнь Олбрайта) — редкое наследственное заболевание костной системы, имитирующее гипопаратиреоз и характеризующееся нарушением обмена кальция и фосфора; часто сопровождается задержкой умственного и физического развития.
pseudēs ложный + гипопаратиреоз; синоним: наследственная остеодистрофия Олбрайта, болезнь Олбрайта) — редкое наследственное заболевание костной системы, имитирующее гипопаратиреоз и характеризующееся нарушением обмена кальция и фосфора; часто сопровождается задержкой умственного и физического развития.
Что провоцирует / Причины Псевдогипопаратиреоза:
Причиной возникновения псевдогипопаратиреоза является врождённый дефект – нечувствительность периферических тканей к действию ПТГ.
Патогенез (что происходит?) во время Псевдогипопаратиреоза:
Полагают, что в основе псевдогипопаратиреоза лежит генетически обусловленная резистентность почек и скелета к действию паратгормона в результате дефекта комплекса специфический циторецептор — паратгормон — аденилатциклаза, что нарушает процесс образования в почках циклического 3′, 5′-АМФ, являющегося внутриклеточным посредником действия паратгормона на метаболические процессы. Псевдогипопаратиреоз является генетически гетерогенным заболеванием. У части больных дефектен сам циторецептор, связывающий паратгормон (тип Ia псевдогипопаратиреоза), у других отмечается дефект нуклеотидсвязывающего белка, локализованного в липидном бислое клеточной мембраны и функционально связывающего рецептор с аденилатциклазой (тип Iб псевдогипопаратиреоза). У некоторых больных наблюдается ферментативная недостаточность самой аденилатциклазы (псевдогипопаратиреоз II типа). Дефицит цАМФ, получающийся вследствие этих дефектов, ведет к нарушению синтеза специфических белков, определяющих биологический эффект паратгормона. Таким образом, теряется чувствительность органов-мишеней, в частности почек, к паратгормону. В результате уменьшается экскреция фосфора с мочой, возникает гиперфосфатемия, вторично развивается гипокальциемия. Так как при псевдогипопаратиреозе паращитовидные железы интактны, то в ответ на гипокальциемию, стимулирующую продукцию паратгормона, может развиться вторичный гиперпаратиреоз. Повышенное образование паратгормона не вызывает увеличения выведения фосфора и цАМФ с мочой из-за генетически обусловленной резистентности почечных канальцев к паратгормону, но сопровождается изменениями в костной ткани, характерными для гиперпаратиреоза, что свидетельствует о сохранении нормальной чувствительности остеокластов к паратгормону.
У части больных дефектен сам циторецептор, связывающий паратгормон (тип Ia псевдогипопаратиреоза), у других отмечается дефект нуклеотидсвязывающего белка, локализованного в липидном бислое клеточной мембраны и функционально связывающего рецептор с аденилатциклазой (тип Iб псевдогипопаратиреоза). У некоторых больных наблюдается ферментативная недостаточность самой аденилатциклазы (псевдогипопаратиреоз II типа). Дефицит цАМФ, получающийся вследствие этих дефектов, ведет к нарушению синтеза специфических белков, определяющих биологический эффект паратгормона. Таким образом, теряется чувствительность органов-мишеней, в частности почек, к паратгормону. В результате уменьшается экскреция фосфора с мочой, возникает гиперфосфатемия, вторично развивается гипокальциемия. Так как при псевдогипопаратиреозе паращитовидные железы интактны, то в ответ на гипокальциемию, стимулирующую продукцию паратгормона, может развиться вторичный гиперпаратиреоз. Повышенное образование паратгормона не вызывает увеличения выведения фосфора и цАМФ с мочой из-за генетически обусловленной резистентности почечных канальцев к паратгормону, но сопровождается изменениями в костной ткани, характерными для гиперпаратиреоза, что свидетельствует о сохранении нормальной чувствительности остеокластов к паратгормону. При псевдогипопаратиреозе активность щелочной фосфатазы в сыворотке крови повышена или находится в пределах нормы (0,5-1,3 мкмоль неорганического фосфора на 1 мл сыворотки крови за 1 ч инкубации при 37°; определение по Боданскому). Все варианты псевдогипопаратиреоза представляют собой наследственное заболевание, характер наследования аутосомно-доминантный. Низкая плодовитость мужчин, страдающих псевдогипопаратиреозом, объясняет редкость его передачи от отца к сыну; женщины болеют в 2 раза чаще, чем мужчины.
При псевдогипопаратиреозе активность щелочной фосфатазы в сыворотке крови повышена или находится в пределах нормы (0,5-1,3 мкмоль неорганического фосфора на 1 мл сыворотки крови за 1 ч инкубации при 37°; определение по Боданскому). Все варианты псевдогипопаратиреоза представляют собой наследственное заболевание, характер наследования аутосомно-доминантный. Низкая плодовитость мужчин, страдающих псевдогипопаратиреозом, объясняет редкость его передачи от отца к сыну; женщины болеют в 2 раза чаще, чем мужчины.
Обычно при псевдогипопаратиреозе обнаруживают компенсаторную гиперплазию паращитовидных желез (наличие в них аденом не характерно). В костной ткани отмечают изменения, типичные для гиперпаратиреоза — диффузный остеопороз, появление кист (так называемые бурые опухоли, гигантоклеточные опухоли). Высвобождающийся из костей кальций откладывается в виде кальцинатов в подкожной клетчатке, а также в почках, мышцах, миокарде, стенках крупных артерий, конъюнктиве глаза и по периферии роговицы.
Симптомы Псевдогипопаратиреоза:
Клинические признаки псевдогипопаратиреоза сходны с симптомами идиопатического гипопаратиреоза. Отмечаются приступы тонических судорог, возникающие спонтанно или под влиянием каких-либо раздражителей. Кальцинаты в подкожной клетчатке проявляют тенденцию к изъязвлению. Подкожная оссификация часто выражена до такой степени, что имитирует оссифицирующий миозит. Характерны задержка умственного развития, отставание в росте, лунообразное лицо, ожирение и брахидактилия, особенно укорочение первой, четвертой и пятой пястных и плюсневых костей. Могут наблюдаться множественные экзостозы, дисхондроплазия, проявления вторичного гиперпаратиреоза в виде субпериостальной резорбции костей пальцев рук; изменения в эпифизах костей такие же, как при фиброзной остеодисплазии. Часто отмечают рвоту, а также гематурию вследствие образования оксалатных камней в мочевых путях, выявляют лентикулярную катаракту, гипоплазию зубной эмали.
У больных спсевдогипопаратиреозом наряду со снижением чувствительности к паратгормону органов-мишеней может наблюдаться резистентность к другим гормонам, зависимым от аденилатциклазной системы, например половых желез к гонадотропным гормонам, щитовидной железы к тиреотропному гормону, органов-мишеней к глюкагону и антидиуретическому гормону. Отмечается повышенная частота аутоиммунных болезней и диабета сахарного, наблюдаются гипотиреоз и гипертиреоз.
Отмечается повышенная частота аутоиммунных болезней и диабета сахарного, наблюдаются гипотиреоз и гипертиреоз.
Выделяют также псевдопсевдогипопаратиреоз, который характеризуется отсутствием гипокальциемии, гиперфосфатемии, судорог и остеомаляции.
Диагностика Псевдогипопаратиреоза:
Диагноз в типичных случаях заболевания устанавливают у детей в 5-10 лет на основании характерной клинической картины, множественных аномалий развития костного скелета, наличия гипокальциемии, гиперфосфатемии, нормальной или повышенной активности щелочной фосфатазы в сыворотке крови, уменьшенного выделения кальция и фосфора с мочой, повышенного содержания паратгормона в крови. Наличие резистентности почечных канальцев к паратгормону подтверждает тест, основанный на определении количества фосфатов и цАМФ, выводимых с мочой. Отсутствие достоверного повышения содержания фосфатов и цАМФ в моче после введения больному паратгормона свидетельствует о резистентности почек к действию паратгормона. У больных с идиопатическим и послеоперационным гипопаратиреозом, наоборот, после внутривенного введения 200 ЕД паратгормона в моче содержание фосфатов и цАМФ в течение 4 ч увеличивается в 2-10 раз по сравнению с исходным уровнем. Выделение с мочой оксипролина у нелеченых больных с псевдогипопаратиреозом находится в норме или несколько повышено, а при гипопаратиреозе — понижено. Рентгенодиагностика псевдогипопаратиреоза основана на выявлении специфических изменений в костях и мягких тканях.
У больных с идиопатическим и послеоперационным гипопаратиреозом, наоборот, после внутривенного введения 200 ЕД паратгормона в моче содержание фосфатов и цАМФ в течение 4 ч увеличивается в 2-10 раз по сравнению с исходным уровнем. Выделение с мочой оксипролина у нелеченых больных с псевдогипопаратиреозом находится в норме или несколько повышено, а при гипопаратиреозе — понижено. Рентгенодиагностика псевдогипопаратиреоза основана на выявлении специфических изменений в костях и мягких тканях.
Псевдогипопаратиреоз в сочетании с гипогонадизмом у лиц женского пола необходимо дифференцировать с Шерешевского — Тернера синдромом, с которым псевдопсевдогипопаратиреоз сходен фенотипически. При синдроме Шерешевского — Тернера половой хроматин отсутствует, на месте яичников располагаются соединительнотканные тяжи, не определяемые при ректальном и ультразвуковом исследовании.
Лечение Псевдогипопаратиреоза:
Лечение при гипокальциемии заключается в назначении препаратов кальция в дозах, достаточных для поддержания нормальной концентрации кальция в крови. Большое значение имеет терапия витамином D. Начальную дозу рассчитывают из 2000 МЕ/кг массы тела в сутки, но не более 100 000 МЕ в сутки. Во избежание передозировки препаратов витамина D необходим контроль за концентрацией кальция в крови каждые 3-7 дней в течение первых двух недель лечения и каждый месяц в течение последующих 2-3 месяцев. По достижении стабильной концентрации кальция в крови достаточно проверять ее 1 раз в 2-3 месяца. Можно применять кальцитрин, дигидротахистерол, оксидевит, а также другие препараты активных форм витамина D. Диета с ограничением фосфора помогает нормализовать концентрацию кальция в крови и устранить симптомы вторичного гиперпаратиреоза. При недостаточности других желез внутренней секреции проводят заместительную терапию соответствующими гормонами. Лечение паратгормоном не эффективно. Для купирования судорожных приступов внутривенно вводят 10% раствор кальция хлорида или кальция глюконата; внутрь — 5-10% раствор кальция хлорида по 1 столовой ложке 3-4 раза в день: кальция глюконат, кальция лактат — до 10 г в день.
Большое значение имеет терапия витамином D. Начальную дозу рассчитывают из 2000 МЕ/кг массы тела в сутки, но не более 100 000 МЕ в сутки. Во избежание передозировки препаратов витамина D необходим контроль за концентрацией кальция в крови каждые 3-7 дней в течение первых двух недель лечения и каждый месяц в течение последующих 2-3 месяцев. По достижении стабильной концентрации кальция в крови достаточно проверять ее 1 раз в 2-3 месяца. Можно применять кальцитрин, дигидротахистерол, оксидевит, а также другие препараты активных форм витамина D. Диета с ограничением фосфора помогает нормализовать концентрацию кальция в крови и устранить симптомы вторичного гиперпаратиреоза. При недостаточности других желез внутренней секреции проводят заместительную терапию соответствующими гормонами. Лечение паратгормоном не эффективно. Для купирования судорожных приступов внутривенно вводят 10% раствор кальция хлорида или кальция глюконата; внутрь — 5-10% раствор кальция хлорида по 1 столовой ложке 3-4 раза в день: кальция глюконат, кальция лактат — до 10 г в день.
Прогноз при рациональной терапии благоприятный. Учитывая наследственный характер псевдогипопаратиреоза, необходимо медико-генетическое консультирование в отношении возможности появления псевдогипопаратиреоза у потомства.
Профилактика Псевдогипопаратиреоза:
К каким докторам следует обращаться если у Вас Псевдогипопаратиреоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Псевдогипопаратиреоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни эндокринной системы, расстройства питания и нарушения обмена веществ:
| Аддисонический криз (острая недостаточность коры надпочечников) |
| Аденома молочной железы |
| Адипозогенитальная дистрофия (болезнь Перхкранца — Бабинского — Фрелиха) |
| Адреногенитальный синдром |
| Акромегалия |
| Алиментарный маразм (алиментарная дистрофия) |
| Алкалоз |
| Алкаптонурия |
| Амилоидоз (амилоидная дистрофия) |
| Амилоидоз желудка |
| Амилоидоз кишечника |
| Амилоидоз островков поджелудочной железы |
| Амилоидоз печени |
| Амилоидоз пищевода |
| Ацидоз |
| Белково-энергетическая недостаточность |
| Болезнь I-клеток (муколипидоз типа II) |
| Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия) |
| Болезнь Гоше (глюкоцереброзидный липидоз, глюкоцереброзидоз) |
| Болезнь Иценко-Кушинга |
| Болезнь Краббе (глобоидно-клеточная лейкодистрофия) |
| Болезнь Нимана — Пика (сфингомиелиноз) |
| Болезнь Фабри |
| Ганглиозидоз GM1 тип I |
| Ганглиозидоз GM1 тип II |
| Ганглиозидоз GM1 тип III |
| Ганглиозидоз GM2 |
| Ганглиозидоз GM2 тип I (амавротическая идиотия Тея — Сакса, болезнь Тея — Сакса) |
| Ганглиозидоз GM2 тип II (болезнь Сандхоффа, амавротическая идиотия Сандхоффа) |
| Ганглиозидоз GM2 ювенильный |
| Гигантизм |
| Гиперальдостеронизм |
| Гиперальдостеронизм вторичный |
| Гиперальдостеронизм первичный (синдром Конна) |
| Гипервитаминоз D |
| Гипервитаминоз А |
| Гипервитаминоз Е |
| Гиперволемия |
| Гипергликемическая (диабетическая) кома |
| Гиперкалиемия |
| Гиперкальциемия |
| Гиперлипопротеинемия I типа |
| Гиперлипопротеинемия II типа |
| Гиперлипопротеинемия III типа |
| Гиперлипопротеинемия IV типа |
| Гиперлипопротеинемия V типа |
| Гиперосмолярная кома |
| Гиперпаратиреоз вторичный |
| Гиперпаратиреоз первичный |
| Гиперплазия тимуса (вилочковой железы) |
| Гиперпролактинемия |
| Гиперфункция яичек |
| Гиперхолестеринемия |
| Гиповолемия |
| Гипогликемическая кома |
| Гипогонадизм |
| Гипогонадизм гиперпролактинемический |
| Гипогонадизм изолированный (идиопатический) |
| Гипогонадизм первичный врожденный (анорхизм) |
| Гипогонадизм первичный приобретенный |
| Гипокалиемия |
| Гипопаратиреоз |
| Гипопитуитаризм |
| Гипотиреоз |
| Гликогеноз 0 типа (агликогеноз) |
| Гликогеноз I типа (болезнь Гирке) |
| Гликогеноз II типа (болезнь Помпе) |
| Гликогеноз III типа (болезнь Кори, болезнь Форбса, лимитдекстриноз) |
| Гликогеноз IV типа (болезнь Андерсена, амилопектиноз, диффузный гликогеноз с циррозом печени) |
| Гликогеноз IX типа (болезнь Хага) |
| Гликогеноз V типа (болезнь Мак-Ардла, миофосфорилазная недостаточность) |
| Гликогеноз VI типа (болезнь Герса, гепатофосфорилазная недостаточность) |
| Гликогеноз VII типа (болезнь Таруи, миофосфофруктокиназная недостаточность) |
| Гликогеноз VIII типа (болезнь Томсона) |
| Гликогеноз XI типа |
| Гликогеноз Х типа |
| Дефицит (недостаточность) ванадия |
| Дефицит (недостаточность) магния |
| Дефицит (недостаточность) марганца |
| Дефицит (недостаточность) меди |
| Дефицит (недостаточность) молибдена |
| Дефицит (недостаточность) хрома |
| Дефицит железа |
| Дефицит кальция (алиментарная недостаточность кальция) |
| Дефицит цинка (алиментарная недостаточность цинка) |
| Диабетическая кетоацидотическая кома |
| Дисфункция яичников |
| Диффузный (эндемический) зоб |
| Задержка полового созревания |
| Избыток эстрогенов |
| Инволюция молочных желез |
| Карликовость (низкорослость) |
| Квашиоркор |
| Кистозная мастопатия |
| Ксантинурия |
| Лактацидемическая кома |
| Лейциноз (болезнь кленового сиропа) |
| Липидозы |
| Липогранулематоз Фарбера |
| Липодистрофия (жировая дистрофия) |
| Липодистрофия врожденная генерализованная (синдром Сейпа-Лоуренса) |
| Липодистрофия гипермускулярная |
| Липодистрофия постинъекционная |
| Липодистрофия прогрессирующая сегментарная |
| Липоматоз |
| Липоматоз болезненный |
| Метахроматическая лейкодистрофия |
| Микседематозная кома |
| Муковисцидоз (кистозный фиброз) |
| Мукополисахаридоз |
| Мукополисахаридоз типа I-S (болезнь Шейе; поздний синдром Гурлер) |
| Мукополисахаридоз типа I-Н (синдром Гурлер) |
| Мукополисахаридоз типа II (синдром Гунтера) |
| Мукополисахаридоз типа III (синдром Санфилиппо, болезнь Санфилиппо) |
Мукополисахаридоз типа IV (снидром Моркио, болезнь Моркио). |
| Мукополисахаридоз типа VI (синдром Марото-Лами, болезнь Марото-Лами) |
| Мукополисахаридоз типа VII (синдром Слая) |
| Мукополисахаридоз типа VIII (синдром Ди Ферранте) |
| Надпочечниковая гиперандрогения |
| Нарушение обмена тирозина |
| Недостаточность аскорбиновой кислоты ( гиповитаминоз С) |
| Недостаточность витамина B1 (тиамина) |
| Недостаточность витамина D |
| Недостаточность витамина А |
| Недостаточность витамина В12 (цианокобаламина) |
| Недостаточность витамина В6 (пиридоксина) |
| Недостаточность витамина Е |
| Недостаточность витамина К |
| Недостаточность никотиновой кислоты (ниацина, витамина РР, витамина В3) |
| Недостаточность селена (дефицит селена) |
| Нейрональный цероид-липофусциноз |
| Непереносимость лактозы |
| Несахарный диабет |
| Ожирение |
| Острый гнойный тироидит (струмит) |
| Острый негнойный тиреоидит |
| Острый тиреоидит |
| Подагра |
| Подострый тиреоидит (тиреоидит де Кервена) |
| Преждевременное половое созревание |
| Псевдогурлеровская полидистрофия (муколипидоз тип III) |
| Рахит |
| Сахарный диабет 1 типа |
| Сахарный диабет 2 типа |
| Синдром Видемана-Беквита |
| Синдром Грама |
| Синдром Дабина-Джонсона |
| Синдром Деркума |
| Синдром Жильбера |
| Синдром Криглера — Найяра |
| Синдром Лёша-Нихана |
| Синдром Маделунга |
| Синдром монорхизма |
| Синдром поликистозных яичников |
| Синдром Ротора |
| Тиреотоксикоз (гипертиреоз) |
| Тиреотоксический криз (тиреоидный криз) |
| Тирозиноз |
| Фенилкетонурия (фенилпировиноградная олигофрения) |
| Фиброзный тиреоидит (тиреоидит Риделя) |
| Хронический аутоиммунный тиреоидит |
| Энцефалопатия Вернике |
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Причины, симптомы, лечение и профилактика
Гипопаратиреоз — это редкое гормональное заболевание, вызванное недостаточной выработкой паращитовидного гормона паращитовидными железами шеи. Паращитовидные железы — это четыре маленькие железы, расположенные позади щитовидной железы на шее. Гормон паращитовидной железы отвечает за регулирование уровня кальция и фосфора в крови.Когда уровень этих элементов в крови становится меньше, выделяется паратироидный гормон, который нормализует его уровень.
Каковы причины гипопаратиреоза?
Гипопаратиреоз в основном возникает, когда организм не может синтезировать достаточное количество паратиреоидного гормона для удовлетворения потребностей организма. Однако в некоторых случаях это неспособность организма использовать доступный гормон паращитовидной железы. В зависимости от причины гипотиреоз можно классифицировать следующим образом:
В зависимости от причины гипотиреоз можно классифицировать следующим образом:
Приобретенный гипопаратиреоз: У пациента развивается гипопаратиреоз в детстве или во взрослом возрасте.Причины приобретенного гипопаратиреоза следующие:
- Удаление паращитовидной железы хирургическое
- Случайное повреждение паращитовидной железы во время операции на шее
- Повреждение паращитовидной железы в результате лучевой терапии, используемой для лечения других видов рака шеи или груди
- Некоторые противораковые препараты действуют на паращитовидную железу и разрушают ее
- Раковые клетки из других участков тела вторгаются и убивают паращитовидную железу
Преходящий гипопаратиреоз:
Это заболевание обычно поражает детей, родившихся до 36 недель беременности (преждевременно).Как правило, матери с диабетом и гиперактивной паращитовидной железой рожают детей с преходящим гипопаратиреозом.
Гормон паращитовидной железы присутствует в паращитовидной железе, но не выделяется в кровоток после родов.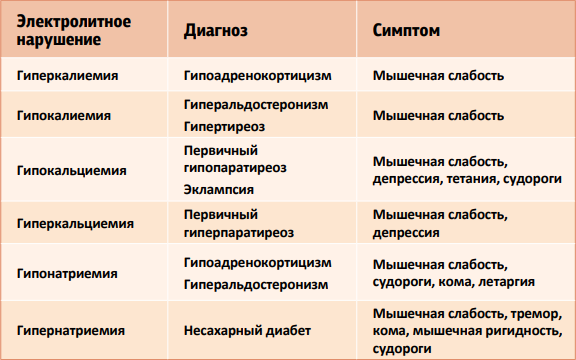 В конце концов, гормон попадает в кровоток, и организм функционирует нормально.
В конце концов, гормон попадает в кровоток, и организм функционирует нормально.
Врожденный гипопаратиреоз (синдром Ди Джорджи)
На стадии развития плода происходит поражение роста паращитовидных желез, и ребенок рождается с паратиреозом.Наряду с гипопаратиреозом у ребенка могут развиться другие заболевания, такие как глухота, расщелина неба, слабая иммунная система и проблемы с почками.
Аутоиммунный гипопаратиреоз
В этом состоянии иммунная система пациента вырабатывает антитела против нормально функционирующей паращитовидной железы и разрушает ее. В некоторых случаях это состояние передается по наследству.
Псевдогипопаратиреоз
Этот тип гипопаратиреоза возникает, когда организм не может реагировать на доступный паратиреоидный гормон.Это случается редко и может передаваться по наследству.
Идиопатический гипопаратиреоз
По неизвестным причинам паращитовидная железа вырабатывает низкие уровни паратироидных гормонов. Это состояние встречается редко и может быть врожденным или приобретенным на более поздних этапах жизни.
Это состояние встречается редко и может быть врожденным или приобретенным на более поздних этапах жизни.
Однако в большинстве случаев конкретная причина гипопаратиреоза не устанавливается.
Каковы симптомы гипопаратиреоза?
Симптомы гипопаратиреоза у разных людей различны.Легкие симптомы развиваются медленно и не требуют лечения. Однако внезапно развиваются тяжелые симптомы, требующие немедленной медицинской помощи. Гормон паращитовидной железы регулирует уровень минералов в организме, таких как кальций и фосфор. Следовательно, у пациентов с гипопаратиоидизмом наблюдается снижение уровня кальция в крови и повышение уровня фосфора в крови, что приводит к разнообразным симптомам. Они следующие:
- Гвозди ломкие
- Сокращение мышц кистей и стоп (карпопедальный спазм)
- Путаница
- Проблемы со зрением
- Обморок
- Посадки (заеды)
- Головная боль
- Проблемы, связанные с памятью
- Мышечные боли
- Покалывание или онемение пальцев рук и ног или лица
- Усталость
- Боль в животе
- Подергивание лицевых мышц
- Сухость волос и кожи
- Болезненные менструации
Каковы факторы риска гипопаратиреоза?
Следующие факторы повышают риск гипопаратиреоза:
- Семейный анамнез гипопаратиреоза
- Уже существующие аутоиммунные или эндокринные состояния, такие как болезнь Аддисона (состояние, при котором надпочечники вырабатывают уровень гормонов ниже нормы)
Каковы осложнения гипопаратиреоза?
Гипопаратиреоз может привести к долгосрочным осложнениям из-за снижения уровня кальция в крови.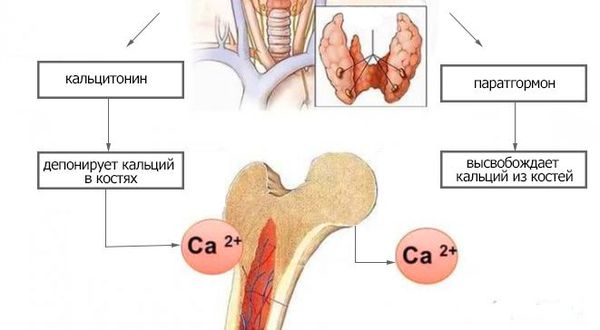 В их числе:
В их числе:
- У детей нелеченный гипопаратиреоз может привести к замедлению роста, неправильному развитию зубов и костей. Часто также страдают умственные способности ребенка.
- На электрическую активность сердца может влиять сердечная аритмия.
- Камни или камни в почках.
- Катаракта, в этом состоянии мутная область, развивается на хрусталике глаза, что приводит к нарушениям зрения.
- Тетания, это состояние характеризуется непроизвольными мышечными спазмами и сокращениями рук и ног.
Как диагностируется гипопаратиреоз?
Диагноз ставит врач, основываясь на признаках и симптомах пациента. В некоторых случаях врач может порекомендовать следующие диагностические процедуры:
Медицинский осмотр
Врач физически осмотрит пациента и получит информацию о его семейной истории и истории болезни.
Анализы крови
У пациента берут образец крови и исследуют его для определения уровней кальция, паратироидного гормона, фосфора и магния.
Анализ мочи
Врач порекомендует анализ мочи, чтобы определить количество кальция, выделяемого с мочой.
Как лечится гипопаратиреоз?
Лечение зависит от симптомов, которые испытывают пациенты. Общие варианты лечения включают:
Лекарства
Добавки кальция и витамина D:
Врач пропишет пероральные добавки с кальцием и витамином D. Вероятно, пациенту придется принимать лекарства всю жизнь.Однако во время приема лекарств пациенту необходимо регулярно контролировать уровень кальция в крови и витамина D.
В тяжелых случаях врач назначит пациенту внутривенное введение кальция.
Диета:
Диетолог порекомендует диету, богатую кальцием и витамином D.
Молочные продукты, зеленые листовые овощи, брокколи и продукты с добавлением кальция могут быть использованы в качестве источника кальция.
Как предотвратить гипопаратиреоз?
Существует повышенный риск развития гипопаратиреоза после операции на щитовидной железе или шее.Поэтому пациенту рекомендуется обсудить с врачом вопрос о минимизации риска гипопаратиреоза до операции на щитовидной железе или шее. Пациенту рекомендуется следить за признаками и симптомами гипопаратиреоза после операции на щитовидной железе или шее и сообщать об этом врачу.
Часто задаваемые вопросы
- Как уменьшить потребление фосфора с пищей?
Диетическое потребление фосфора можно уменьшить, избегая продуктов, содержащих фосфор.Следует избегать таких продуктов, как мясо, твердый сыр, цельнозерновые продукты и газированные безалкогольные напитки.
- Каковы возможные побочные эффекты пероральных добавок кальция и витамина D?
Общие побочные эффекты кальция и витамина D включают:
- Запор
- Сонливость
- Сухость во рту
- Головная боль
- Нерегулярное сердцебиение
- Металлический привкус во рту
- Тошнота
- Слабость
Сниженная паращитовидная железа (гипопаратиреоз) Причины, симптомы
Что такое гипопаратиреоз?
Гипопаратиреоз — это термин, обозначающий низкие уровни паратироидного гормона (ПТГ) из-за недостаточной активности паращитовидной железы .Поскольку ПТГ является важным регулятором уровня кальция и фосфата в организме, его дефицит приведет к низкому уровню кальция и высокому уровню фосфата. Это может привести к множеству признаков и симптомов, некоторые из которых похожи на гиперактивную паращитовидную железу , но при гипопаратиреозе кости остаются нетронутыми, не ослабевают и не ломаются. Недостаточная активность паращитовидной железы встречается не так часто, как ее гиперактивность (гиперпаратиреоз), и в большинстве случаев возникает при хирургическом удалении, намеренно или случайно во время тиреоидэктомии (удаления щитовидной железы).
Типы Гипопаратиреоз
Гипопаратиреоз можно классифицировать как первичный или вторичный гипопаратиреоз или псевдогипопаратиреоз.
- Первичный гипопаратиреоз возникает при дефиците паратироидного гормона в результате повреждения или удаления паращитовидных желез.
- Вторичный гипопаратиреоз возникает, когда высокий уровень кальция в крови подавляет секрецию ПТГ, хотя паращитовидная железа в норме.
- Псевдогипопаратириодизм — это когда паращитовидная железа функционирует нормально, но ткани-мишени становятся устойчивыми к ПТГ. Следовательно, циркулирующие уровни ПТГ повышаются, поскольку железа продолжает секретировать ПТГ в попытке повысить уровень кальция.
Причины недостаточной активности паращитовидной железы
Причины гипопаратиреоза можно разделить на приобретенные, наследственные и врожденные.
- Приобретенный гипопаратиреоз не проявляется с рождения и приобретается в течение жизни.
- Унаследованный гиперпаратиреоз (наследственный) возникает из-за аномальных генов, унаследованных от родителей, но не обязательно присутствует с рождения.
- Врожденный гиперпаратиреоз присутствует с рождения и может быть следствием генетических дефектов или других состояний во время внутриутробного развития.
Наиболее частой из всех причин является хирургический гипопаратиреоз.
- Хирургический гипопаратиреоз ( ятрогенный гипопаратиреоз ) может быть целенаправленным или случайным во время хирургического удаления щитовидной железы (тиреоидэктомия).Его также можно принять за лимфатический узел и удалить во время операции при некоторых злокачественных новообразованиях шеи. Иногда во время хирургического лечения гиперпаратиреоза (гиперактивной паращитовидной железы) удаляется слишком большая часть ткани паращитовидной железы, что вызывает состояние гипопаратиреоза.
- Радиационно-индуцированный гипопаратиреоз — еще одна форма ятрогенного гипопаратиреоза . Это происходит, когда лучевая терапия шеи, лица или верхней части груди для лечения злокачественной опухоли (рака) в этой области непреднамеренно повреждает паращитовидную железу.Этот тип гипопаратиреоза может также наблюдаться при использовании радиоактивного йода, используемого при лечении гипертиреоза (сверхактивной щитовидной железы).
- Аутоиммунный гипопаратиреоз , как следует из названия, представляет собой иммуноопосредованную реакцию, при которой иммунная система организма нацелена на паращитовидную железу. APS1 (аутоиммунный полиэндокринный синдром типа 1) является результатом генетической мутации и часто связан с хроническим кожно-слизистым кандидозом и первичной надпочечниковой недостаточностью.
- Семейный изолированный гипотиреоз (FIH) может быть аутосомно-доминантным или аутосомно-рецессивным. Это означает, что для аутосомно-доминантной формы требуется только одна копия аномального гена (от одного родителя), чтобы вызвать заболевание, в то время как аутосомно-рецессивной форме для развития болезни требуется две копии аномального гена.
- Врожденный гипопаратиреоз — это паращитовидная железа с недостаточной активностью, которая присутствует с рождения. Это может быть связано со многими другими состояниями.Также возможно полное отсутствие паращитовидных желез.
Признаки и симптомы недостаточной активности паращитовидных желез
Сохраняющийся низкий уровень кальция приводит к множеству признаков и симптомов, наиболее заметными из которых являются тетанты при гипопаратиреозе. Это периодические мышечные спазмы, которые могут быть болезненными и часто приводят к непроизвольным подергиваниям мышц. Это может повлиять на любую мышцу тела, но чаще возникает в конечностях (руках и ногах) и пояснице.
Тетания является такой ключевой особенностью гипопаратиреоза, что ее можно проверить, даже если она не очевидна (латентная тетания). Это также может быть одним из факторов, способствующих болезненным менструациям (дисменорея) и головным болям, которые наблюдаются при гипопаратиреозе. Если также присутствует отек диска зрительного нерва, тошнота и / или рвота, то головная боль может быть связана с повышенным внутричерепным давлением ( давление на мозг ), которое может возникать при гипопаратиреозе.
Психические симптомы также довольно заметны при недостаточной активности паращитовидной железы.Это может быть как беспокойство и нервозность, так и резкие перепады настроения и даже тяжелая депрессия. В некоторых случаях пациенты могут быть сбиты с толку, испытывать галлюцинации или проявлять психотическое поведение.
Другие признаки гипопаратиреоза включают:
- Усталость и слабость
- Выпадение волос
- Сухая кожа
- Хрупкие ногти
- Стоматологические аномалии
- Нарушения ЭКГ
часто связаны с хроническим кожно-слизистым кандидозом и первичной недостаточностью надпочечников
00 Симптомы, диагностика, лечение и причины
Гипопаратиреоз: введение
Гипопаратиреоз: Заболевание, при котором паращитовидные железы не производят достаточного количества паратироидного гормона для нормального функционирования организма.Основная функция этих гормонов — регулировать уровень кальция в организме.
Более подробная информация о симптомах,
причины и методы лечения гипопаратиреоза доступны ниже.
Симптомы гипопаратиреоза
См. Полный список из 23
симптомы гипопаратиреоза
Лечение гипопаратиреоза
Подробнее о лечении гипопаратиреоза
Домашняя диагностика
Домашнее медицинское обследование, связанное с гипопаратиреозом:
Неверно диагностирован гипопаратиреоз?
Гипопаратиреоз: истории пациентов, родственные
Гипопаратиреоз: смертельные случаи
Узнайте больше о смертях и гипопаратиреозе.
Диагностические тесты для гипопаратиреоза
Подробнее о тестах на гипопаратиреоз
Гипопаратиреоз: осложнения
Подробнее об осложнениях гипопаратиреоза.
Причины гипопаратиреоза
См. Полный список из 32
причины гипопаратиреоза
Дополнительная информация о причинах гипопаратиреоза:
Заболевания, связанные с гипопаратиреозом
Изучите причины этих заболеваний, которые похожи или связаны с гипопаратиреозом:
Гипопаратиреоз: недиагностированные состояния
Часто недиагностируемые болезни в смежных медицинских категориях:
Ошибочный диагноз и гипопаратиреоз
Расстройство кальция — скрытая причина депрессивно-подобных симптомов : Другое необычное эндокринное расстройство, которое
может быть ошибочно диагностирован, поскольку депрессия — это гипокальциемия (низкий уровень крови…прочитайте больше »
Кластер болезней со сложными проблемами диагностики : Существует хорошо известный список
медицинские условия, которые сложно диагностировать, и все они могут проявляться
в … читать дальше »
Повышенный диагноз болезни Альцгеймера : Известная болезнь Альцгеймера
часто переоценивается.
Пациенты склонны предполагать, что любой симптом потери памяти или забывчивости может быть болезнью Альцгеймера, … читать дальше »
Деменция может быть лекарственным взаимодействием : Обычный сценарий ухода за престарелыми
пациент показывает умственное снижение до слабоумия.Хотя это, конечно, может произойти из-за различных заболеваний,
например, инсульт или … читать дальше »
Редкий тип рака молочной железы без образования опухоли : Существует менее распространенная форма
рака груди называется воспалительным раком груди.
Его симптомами может быть воспаление тканей груди, например, сыпь на груди.
с покраснением … читать дальше »
Тремор не обязательно должен быть болезнью Паркинсона : Существует тенденция полагать, что
любой симптом тремора или дрожь означает болезнь Паркинсона.Реальность такова, что существуют различные … читать дальше »
Редкие заболевания, ошибочно диагностированные как болезнь Паркинсона : Редкий генетический
расстройство часто ошибочно принимают за болезнь Паркинсона у мужчин в возрасте 50 лет.
Болезнь Fragile X … читать дальше »
Заболевания щитовидной железы диагностируются очень заниженно : одно исследование показало, что около 10% людей
имели недиагностированные заболевания щитовидной железы, в основном гипертиреоз, но также … читать дальше »
Гипопаратиреоз | патология | Britannica
Гипопаратиреоз , недостаточная секреция паратгормона.Гипопаратиреоз может быть вызван снижением секреции паратгормона или, реже, снижением действия паратгормона (псевдогипопаратиреоз). В любом случае гипопаратиреоз приводит к снижению мобилизации кальция из костей, снижению реабсорбции кальция клетками почечных канальцев, снижению абсорбции кальция желудочно-кишечным трактом и увеличению реабсорбции фосфата клетками почечных канальцев. Этот патологический паттерн регуляции кальция и фосфата приводит к низким концентрациям кальция в сыворотке (гипокальциемия) и высоким концентрациям фосфатов в сыворотке.
Британская викторина
Болезни, расстройства и многое другое: медицинская викторина
Какое состояние вызвано отложением солей мочевой кислоты? Как еще называют переломную лихорадку? Узнайте, что вы знаете о болезнях, расстройствах и многом другом.
Симптомы гипопаратиреоза являются результатом низких концентраций кальция в сыворотке.Наиболее выраженными являются мышечные спазмы и подергивания, наиболее ярко выраженные спазмы карпопедальных мышц (запястья и стопы). К ним относятся болезненные сокращения мышц рук и кистей (и стоп), при которых четыре пальца жестко вытянуты, а большой палец прижимается к ладони. Эта нервно-мышечная возбудимость может прогрессировать до генерализованных судорог. Другими частыми симптомами являются онемение и покалывание во рту, в руках и ногах. У пациентов с хронической гипокальциемией может развиться катаракта и кальциноз в базальных ганглиях головного мозга, что, в свою очередь, может вызвать симптомы паркинсонизма.Пациенты с псевдогипопаратиреозом могут иметь аномалии скелета, в том числе короткую шею и конечности, укороченные пястные кости, а также могут иметь аномальные физические черты, характеризующиеся в первую очередь округлым лицом.
Гипопаратиреоз — редкое заболевание. Действительно, наиболее частой причиной является случайное удаление паращитовидных желез во время операции на щитовидной железе. В некоторых случаях гипопаратиреоз возникает спонтанно в результате аутоиммунного заболевания. У этих пациентов гипопаратиреоз часто является лишь одним из компонентов синдрома множественной эндокринной недостаточности.Другими причинами гипопаратиреоза являются отложение железа в паращитовидных железах (у пациентов с нарушениями накопления железа), дефицит магния (обычно у больных алкоголизмом), врожденное отсутствие паращитовидных желез и мутация кальциевого рецептора паращитовидных желез, которая увеличивает способность кальция подавлять секрецию паратгормона. Большинство пациентов с псевдогипопаратиреозом имеют генетический дефект, при котором действие паратгормона на его клетки-мишени в костях и почках нарушено.
Другие причины гипокальциемии включают дефицит витамина D, резистентность к витамину D, тяжелое воспаление поджелудочной железы (панкреатит) и, что наиболее часто, тяжелую почечную недостаточность. Все эти нарушения приводят к вторичному (компенсаторному) гиперпаратиреозу.
Получите эксклюзивный доступ к контенту из нашего 1768 First Edition с подпиской.
Подпишитесь сегодня
Пациентов с симптоматической гипокальциемией можно лечить с помощью внутривенного введения солей кальция. Длительное лечение состоит из перорального приема витамина D или кальцитриола и солей кальция.Уровень кальция в сыворотке необходимо периодически измерять, чтобы быть уверенным в эффективности лечения и отсутствии гипокальциемии или гиперкальциемии.
Викторина о гипопаратиреозе и гиперпаратиреозе
Викторина, содержащая вопросов NCLEX о гипопаратиреозе и гиперпаратиреозе . Гипопаратиреоз и гиперпаратриоидизм — это эндокринные нарушения паращитовидной железы. В предыдущей серии обзоров NCLEX я объяснил заболевания щитовидной железы, такие как гипотиреоз и гипертиреоз, и их влияние на организм наряду с медсестринскими вмешательствами.
Паращитовидная железа расположена в области шеи позади щитовидной железы. Следовательно, эти две железы расположены очень близко друг к другу и имеют одинаковое кровоснабжение. При гипопаратиреозе наблюдается низкая выработка паратиреоидного гормона. В то время как при гиперпаратиреозе происходит чрезмерное производство гормона паращитовидной железы.
При гипопаратиреозе и гиперпаратиреозе важно знать типичные признаки и симптомы, причины и методы лечения.
Экзамен NCLEX любит задавать вопросы об обучении пациентов, распространенных побочных эффектах лекарств, а также основных признаках и симптомах, которые может проявляться у пациента при гипопаратиреозе.
Важно уметь отличать гипопартриоидизм от гиперпаратиреоза.
Эта викторина проверит вас:
- Причины гипопаратиреоза по сравнению с гиперпаратиреозом
- Признаки и симптомы гипопаратиреоза по сравнению с гиперпаратиреозом
- Лекарства, используемые для лечения гипопаратиреоза по сравнению с гиперпаратиреозом
- Сестринские вмешательства при гипопаратиреозе и гиперпаратиреозе
(ПРИМЕЧАНИЕ. Когда вы нажмете «Отправить», эта же страница обновится.Прокрутите вниз, чтобы увидеть свои результаты.)
Практические вопросы NCLEX при паратиреозе
1. Больной восстанавливается после тиреоидэктомии. Пациент начинает жаловаться на покалывание и онемение лица, пальцев рук и ног. Какой из следующих выводов заслуживает внимания?
A. Уровень Ca +: 6 мг / дл
B. Уровень Na +: 145 мг / дл
C. Уровень K +: 3,5 мг / дл
D. Уровень фосфатов: 4,3 мг / дл
2. Какие из следующих пациентов НАИБОЛЕЕ подвержены риску гипопаратиреоза?
А.75-летняя женщина, страдающая диабетом, ежедневно принимает Os-Cal.
B. Мужчина 59 лет с уровнем Mg + 0,9 мг / дл.
C. Женщина 85 лет, жалуется на боль в боку и запор.
D. Мужчина 19 лет с уровнем Ca + 8,9 мг / дл.
3. Больной, госпитализированный с гипопаратиреозом, собирается заказать обед. Какой выбор продуктов питания лучше всего подходит для этого пациента с учетом его диетических потребностей в данный момент?
A. Запеченная курица, стручковая фасоль и вареный картофель
Б.Салат из шпината, творог и персики
C. Ростбиф, морковь и фасоль пинто
D. Гамбургер, картофель фри и сорбет
4. Пациент через 6 часов после операции на щитовидной железе. Уровень кальция у пациента — 5, фосфатов — 4,2. Какие физические признаки и симптомы НЕ будут присутствовать при этих результатах? (Выберите все подходящие варианты)
A. Бронхоспазм
B. Запор
C. Онемение и покалывание в лице
D. Положительный знак Хвостека
E.Знак отсутствия Труссо
F. Гипертония
5. Врач назначает глюконат кальция внутривенно для лечения пациента с гипопаратиреозом. Уровень кальция у пациента составляет 5 мг / дл. Какой из следующих выводов заставляет вас усомниться в этом заказе?
A. Больной принимает дигоксин.
Б. Больной жалуется на спазмы мышц и онемение лица.
C. Пациент принимает карбонат алюминия.
D. Уровень фосфата у пациента 7 мг / дл.
6. Вы проводите курс выписки для пациента, которому прописаны добавки кальция с витамином D для лечения гипопаратиреоза. Какое из следующих утверждений пациента требует от вас перевоспитания пациента в отношении того, как им следует принимать это лекарство?
A. «Я также буду следить за тем, чтобы я ел продукты, богатые кальцием, такие как молочные продукты и зеленые листовые овощи, пока принимаю это лекарство».
B. «Побочным эффектом этого лекарства является запор. Поэтому я должен пить много жидкости.”
C. «Я буду принимать добавки кальция утром, когда буду принимать свой Synthroid».
D. Все приведенные выше утверждения правильно сформулированы пациентом.
7. Пациент восстанавливается после паратиреоидэктомии. Какой из следующих результатов вызывает беспокойство и требует вмешательства медсестры?
A. Пациент находится в положении Полуфаулера.
B. Уровень кальция у пациента 8,9 мг / дл.
C. Голос больного хриплый.
Д.Пациент сонный, но его возбуждает, чтобы назвать.
8. Больному назначен Фосамакс (алендронат). Пациент собирается выписаться, а вы наблюдаете, как пациент принимает лекарство. Какой из следующих результатов требует от вас переобучения пациента тому, как принимать это лекарство?
А. Больной принимает натощак.
B. Пациент запивает лекарство водой.
C. Пациент садится через 10 минут после приема лекарства.
D. Пациент выждал 30 минут после приема Фосамакса, прежде чем принимать предписанные витамины и антациды.
9. Больной диагностирован гиперпаратиреоз. Какие из следующих признаков и симптомов вы НЕ обнаружите у этого пациента? Выберите все подходящие варианты:
A. Уровень кальция 6 мг / дл
B. Перелом кости
C. Положительный знак Труссо
D. Покалывание и онемение губ и пальцев
E. Уровень кальция 15 мг / дл
Ф.Уровень фосфата 1,2
G. Почечные камни
10. У кого из следующих пациентов наиболее высока вероятность развития вторичного гиперпаратиреоза?
A. Мужчина 58 лет с хронической почечной недостаточностью.
B. Женщина 69 лет с аденомой паращитовидной железы.
C. Мужчина 56 лет с уровнем магния 0,5 мг / дл.
D. 7-летний ребенок с диабетом 1 типа.
11. Этот препарат используется для лечения гиперпаратиреоза у пациентов с хронической почечной недостаточностью.Он работает, имитируя роль кальция в крови и заставляя паращитовидную железу перестать выделять ПТГ (паратироидный гормон). Какое из следующих лекарств описывается ниже?
A. Кальцитонин
B. Fosamax
C. Lasix
D. Сенсипар
Ключ ответа:
1. A
2. B
3. B
4. B, E, F
5. A
6. C
7. C
8. C
9. A, C, D
10. A
11 . D
Дополнительные тесты NCLEX Endocrine
Не забудьте рассказать об этой викторине своим друзьям, поделившись ею в Facebook, Twitter и других социальных сетях.Вы также можете пройти более увлекательные медсестринские викторины.
* Заявление об ограничении ответственности: хотя мы делаем все возможное, чтобы предоставить учащимся точные и углубленные учебные викторины, эта викторина / тест предназначена только для образовательных и развлекательных целей. Пожалуйста, обратитесь к последним обзорным книгам NCLEX для получения последних обновлений в области ухода за больными. Авторские права на этот тест принадлежат RegisteredNurseRn.com. Пожалуйста, не копируйте этот тест напрямую; однако, пожалуйста, поделитесь ссылкой на эту страницу со студентами, друзьями и другими людьми.
Инфогалактика: ядро планетарного знания
Гипопаратиреоз — снижение функции паращитовидных желез с недостаточной выработкой паратироидного гормона.Это может привести к низкому уровню кальция в крови, что часто вызывает спазмы и подергивания мышц или тетанию (непроизвольное сокращение мышц), а также ряд других симптомов. Заболевание может передаваться по наследству, но также встречается после операции на щитовидной или паращитовидных железах и может быть вызвано повреждением иммунной системы, а также рядом более редких причин. Диагноз ставится с помощью анализов крови и других исследований, таких как генетическое тестирование, в зависимости от результатов. Лечение гипопаратиреоза ограничено тем фактом, что не существует искусственной формы гормона, которую можно было бы вводить в качестве замены; Заместитель кальция или витамин D могут облегчить симптомы, но могут увеличить риск образования камней в почках и хронического заболевания почек. [1]
Признаки и симптомы
Основные симптомы гипопаратиреоза являются результатом низкого уровня кальция в крови, который мешает нормальному сокращению мышц и нервной проводимости. В результате люди с гипопаратиреозом могут испытывать парестезию, неприятное покалывание вокруг рта, рук и ног, а также мышечные спазмы и сильные спазмы, известные как «тетания», которые поражают руки и ноги. [2] Многие также сообщают о ряде субъективных симптомов, таких как усталость, головные боли, боли в костях и бессонница. [1] Может возникать спастическая боль в животе. [3] Физический осмотр человека с гипокальциемией может выявить тетанию, но также можно спровоцировать тетанию лицевых мышц, постукивая по лицевому нерву (явление, известное как признак Хвостека) или используя манжету сфигмоманометра для временно затруднить приток крови к руке (явление, известное как признак скрытой тетании Труссо). [3]
У людей с низким уровнем кальция может возникнуть ряд неотложных состояний.Это судороги, серьезные нарушения нормального сердечного ритма, а также спазм верхней части дыхательных путей или более мелких дыхательных путей, известных как бронхи (оба потенциально могут вызывать дыхательную недостаточность). [1]
Причины
Гипопаратиреоз может иметь следующие причины: [1]
- Удаление или травма паращитовидных желез в результате операции на щитовидной железе (тиреоидэктомии) или других хирургических вмешательств на шее является признанной причиной.Сейчас это редкость, так как хирурги обычно могут щадить их во время процедур после их выявления. Однако в небольшом проценте случаев они могут получить травму во время операции и / или их кровоснабжение может быть нарушено. Когда это происходит, паращитовидные железы могут временно или навсегда перестать функционировать.
- Аутоиммунная инвазия и разрушение — наиболее частая нехирургическая причина. Это может произойти как часть аутоиммунных полиэндокринных синдромов.
- Гемохроматоз может привести к накоплению железа и, как следствие, нарушению функции ряда эндокринных органов, включая паращитовидные железы.
- Отсутствие или дисфункция паращитовидных желез является одним из компонентов синдрома микроделеции хромосомы 22q11 (другие названия: синдром ДиДжорджи, синдром Шпринцена, велокардиофациальный синдром).
- Дефицит магния
- Синдром ДиДжорджи, заболевание, при котором гипопаратиреоз может возникнуть из-за полного отсутствия паращитовидных желез при рождении. Семейный гипопаратиреоз возникает при других эндокринных заболеваниях, таких как надпочечниковая недостаточность, при синдроме аутоиммунной полигландулярной недостаточности типа 1 (APS-I).
- Дефект кальциевого рецептора приводит к редкой врожденной форме болезни
- Идиопатический (неизвестной причины), иногда семейный (например, синдром Бараката (синдром HDR), генетическое нарушение развития, приводящее к гипопаратиреозу, нейросенсорной глухоте и заболеванию почек)
Механизм
Паращитовидные железы названы так потому, что они обычно расположены позади щитовидной железы на шее. Они возникают во время развития плода из структур, известных как третий и четвертый глоточный мешок.Железы, которых обычно четыре, содержат главные клетки паращитовидной железы, которые определяют уровень кальция в крови через рецептор, чувствительный к кальцию, и выделяют гормон паращитовидной железы. Магний необходим для секреции ПТГ. В нормальных условиях паращитовидные железы выделяют ПТГ для поддержания уровня кальция в пределах нормы, поскольку кальций необходим для адекватной работы мышц и нервов (включая вегетативную нервную систему). ПТГ действует на несколько органов, повышая уровень кальция. Он увеличивает абсорбцию кальция в кишечнике, в то время как в почках он предотвращает выведение кальция и увеличивает высвобождение фосфата, а в костях он увеличивает кальций за счет резорбции костей. [ необходима ссылка ]
Диагностика
Диагноз ставится путем измерения содержания кальция, сывороточного альбумина (для коррекции) и ПТГ в крови.
При необходимости измерение цАМФ (циклического АМФ) в моче после внутривенной дозы ПТГ может помочь в различении гипопаратиреоза и других причин. [ необходима ссылка ]
Дифференциальные диагнозы: [ необходима ссылка ]
Другие тесты включают ЭКГ для выявления нарушений сердечного ритма и измерение уровня магния в крови. [ необходима ссылка ]
Лечение
Тяжелая гипокальциемия, потенциально опасное для жизни состояние, лечится как можно скорее с помощью внутривенного введения кальция (например, глюконата кальция). Обычно рекомендуется центральный венозный катетер, так как кальций может раздражать периферические вены и вызывать флебит. В случае опасного для жизни приступа низкого уровня кальция или тетании (длительных мышечных сокращений) кальций вводят внутривенно (IV).Принимаются меры предосторожности для предотвращения судорог или спазмов гортани. Сердце контролируется на предмет аномальных ритмов, пока человек не стабилизируется. Когда приступ, угрожающий жизни, купирован, лечение продолжают лекарством, принимаемым внутрь не менее четырех раз в день. [ необходима ссылка ]
Долгосрочное лечение гипопаратиреоза проводится аналогами витамина D, а добавление кальция в некоторых случаях может быть неэффективным из-за потенциального повреждения почек. [4] N-концевой фрагмент паратироидного гормона (ПТГ 1-34) обладает полной биологической активностью.Использование насосной доставки синтетического ПТГ 1-34 обеспечивает наиболее близкий подход к физиологической заместительной терапии ПТГ. [5] Инъекции рекомбинантного гормона паращитовидной железы человека доступны для лечения пациентов с низким уровнем кальция в крови. [6]
Связанные условия
См. Также
Список литературы
- ↑ 1,0 1,1 1,2 1,3 Билезикян Дж. П., Хан А., Поттс Дж. Т. и др. (Октябрь 2011 г.).«Гипопаратиреоз у взрослых: эпидемиология, диагностика, патофизиология, поражение органов-мишеней, лечение и проблемы для будущих исследований».


 Для детей, страдающих псевдогипопаратиреозом, характерна задержка прорезывания зубов. У них может наблюдаться гипоплазия зубной эмали;
Для детей, страдающих псевдогипопаратиреозом, характерна задержка прорезывания зубов. У них может наблюдаться гипоплазия зубной эмали;