Случаи из блогов связанные с органами и мягкими тканями
В данном разделе описаны выявления заболеваний, связанных с органами человека. Как показывает практика, мрт диагностика внутренних органов на ранних стадиях болезни помогает существенно снизить риск развития заболеваний
14 МАЙ
МРТ диагностика гемангиомы печени c помощью МРТ
Пациентка А. 28 лет жалоб активно не предъявляет. На УЗИ выявлены образования в печени. Направлена на МРТ брюшной полости.
На МР-томограммах структура печени неоднородная за счет наличия очагового образования в VII сегменте, с не четкими контурами, размерами 15х18х15 мм, характеризующееся на Т2-ВИ изоинтенсивным МР-сигналом с участком повышенного сигнала в центре. При динамическом контрастном усилении в раннюю фазу отмечается интенсивное накопление контрастного вещества данным образованием, при этом центральный участок образования не накапливает его.
Подробнее
14 МАЙ
МРТ диагностика рака жеудка
Пациентку В. 75 лет, часто беспокоят интенсивные боли в правом подреберье, как правило, после приема пищи и периодический подъем температуры до 400С. В экстренном порядке госпитализирована в хирургический стационар. На УЗИ выявлены камни в желчном пузыре. Для исключения холедохолитиаза больная направлена на МТР брюшной полости.
75 лет, часто беспокоят интенсивные боли в правом подреберье, как правило, после приема пищи и периодический подъем температуры до 400С. В экстренном порядке госпитализирована в хирургический стационар. На УЗИ выявлены камни в желчном пузыре. Для исключения холедохолитиаза больная направлена на МТР брюшной полости.
На МР-томограммах желчный пузырь небольших размеров, сокращен, почти не содержит жидкой желчи, в его просвете и пузырном протоке имеется несколько конкрементов. Холедох неравномерно расширен до 16 мм. в его просвете определяется три крупных неправильной формы конкремента, размером до 11х12 мм. Кроме того, в области тела желудка по малой кривизна определяется образования с бугристыми контурами.
Подробнее
13 МАЙ
МРТ диагностика рака левой молочной железы
У пациентки А. 52 года, при проведении ультразвукового исследования в левой молочной железе выявлено образование. Активно жалоб не предъявляла, на протяжении нескольких лет не обследовалась, направлена маммологом на МРТ молочных желез.
На МР-томограммах в левой молочной железе в нижне-внутреннем квадранте определяется образование с лучистыми контурами, быстро и интенсивно накапливающее контрастное вещество, с тенденцией к вымыванию (III тип графической зависимости). На реконструкциях визуализируется подходящий к опухоли «питающий» сосуд. Увеличенных лимфоузлов в зоне сканирования не определяется.
Подробнее
13 МАЙ
Выявление фиброаденома правой молочной железы при помощи МРТ
Пациентка Ж. 65 лет, пальпировала в правой молочной железе безболезненное уплотнение. До этого на протяжении нескольких лет не выполняла маммографию и УЗИ молочных желез, у хирурга не наблюдалась. Никакого изменения в самочувствии не отмечала. Самостоятельно выполнила МРТ молочных желез.
На МР-томограммах в правой молочной железе на границе квадрантов определяется узловое образование, с бугристыми контурами, интенсивно накапливающее парамагнитное контрастное вещество, с тенденцией к быстрому вымыванию. На реконструкции определяется подходящий к опухоли питающий сосуд.
Подробнее
28 ДЕК
МРТ диагностика желчного пузыря и желчных протоков
Пациентка М. 49 лет обратилась в медицинский центр к гастроэнтерологу с жалобами на ноющие боли в правом подреберье. Пациентка была направлена на МРТ желчного пузыря и желчных протоков в ЦМРТ с целью исключения конкрементов.
По данным МРХПГ желчный пузырь и желчные протоки не расширены. МР сигнал от них не изменен. Убедительные МРТ признаки наличие конкрементов не получены.
Подробнее
31 ОКТ
МРТ диагностика аденокарциномы простаты
Пациент В. 56 лет обратился к участковому урологу с жалобами на периодические задержки мочеиспускания. После осмотра пациент был направлен на МРТ органов малого таза с целью оценки их состояния.
При МРТ органов малого таза выявлено: предстательная железа увеличена в размерах (3,1х4,4х5,0) см, преимущественно за счет транзиторных зон. Структура ее не однородная. Отмечается диффузно пониженный МР сигнал в периферической зоне предстательной железы (более выражено в правых отделах), что может свидетельствовать о наличии Nео процесса.
Подробнее
26 ОКТ
МРТ диагностика протрузий шейного отдела позвоночника
Пациентка Н. 30 лет обратилась в медицинский центр к неврологу с жалобами на чувство скованности в шейном отделе позвоночника. Пациентка была направлена на МРТ шейного отдела позвоночника в ЦМРТ с целью уточнения диагноза. При МРТ шейного отдела позвоночника выявлено: На уровне сегментов С4-С5, С5-С6 под небольшими задне-боковыми краевыми костными разрастаниями определяются диффузные протрузии межпозвонкового диска размером до 2 мм.
Подробнее
25 ОКТ
МРТ диагностика кистозного образования в левой почке
У пациентки Р. 66 лет при плановом УЗИ органов брюшной полости было обнаружено кистозное образование в проекции левой почки. С целью уточнения диагноза, пациентка была направлена на МРТ почек.
При МРТ почек было выявлено: в левой почке определяется кистозное образование с четкими ровными контурами, размером 2,6х2,9 см – доброкачественная киста (учитывая сигнальные МР характеристики).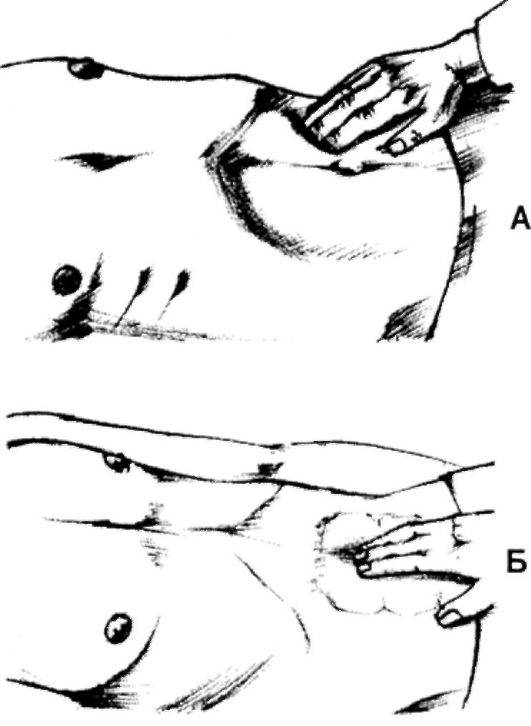
Подробнее
16 ОКТ
МРТ диагностика кистозного образования в селезенке
У пациентки Л. 47 лет при прохождении планового УЗИ органов брюшной полости было обнаружено патологическое образование в селезенке. С целью уточнения диагноза пациентка была направлена в ЦМРТ.
При МРТ органов брюшной полости по латеральному краю селезенки определяется образование округлой формы, с четкими ровными контурами, размером 1,5х0,9 см. Учитывая сигнальные МР характеристики было установлено, что данное образование соответствует кисте.
Подробнее
21 СЕН
МРТ диагностика мелких конкрементов в желчном пузыре
Пациентка Ф. 54 лет обратилась к гастроэнтерологу с жалобами на чувство тяжести в правом подреберье усиливающееся после еды. При УЗИ органов брюшной полости были обнаружены множественные мелкие конкременты в желчном пузыре. Пациентка была отправлена на МРТ органов брюшной полости с целью уточнения диагноза, а так же с целью оценки состояния желчных протоков и исключения в них конкрементов.
Подробнее
06 СЕН
МРТ диагностика кисты правой почки
У пациентки Р. 66 лет при плановом УЗИ органов брюшной полости было обнаружено кистозное образование в проекции верхнего полюса правой почки. С целью уточнения диагноза, пациентка была направлена на МРТ почек.
При МРТ почек было выявлено: в верхнем полюсе правой почке определяется крупное кистозное образование с четкими ровными контурами, размером 4,2х3,7 см – доброкачественная киста (учитывая сигнальные МР характеристики).
Подробнее
16 АВГ
МРТ диагностика конкрементов в желчном пузыре и холедохе
Пациентка Ц. 63 лет обратилась к гастроэнтерологу с жалобами на чувство тяжести в правом подреберье, а так же на боли в этой области, усиливающиеся после еды. При УЗИ органов брюшной полости были обнаружены множественные крупные конкременты в желчном пузыре. Пациентка была отправлена на МРТ органов брюшной полости с целью уточнения диагноза, а так же с целью оценки состояния желчных протоков и исключения в них конкрементов.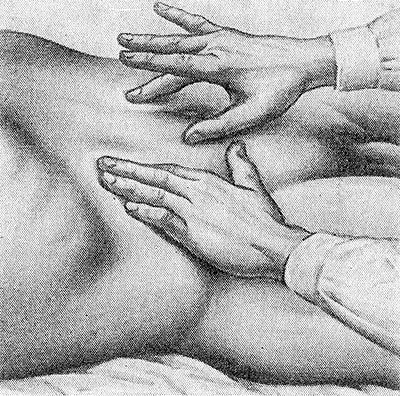
Подробнее
06 АВГ
МРТ диагностика кисты в правой доле печени
У пациентки Д. 57 лет при плановом УЗИ органов брюшной полости было обнаружено кистозное образование в проекции правой доли печени. С целью уточнения диагноза, пациентка была направлена на МРТ органов брюшной полости.
При МРТ печени было выявлено: в правой доле печени определяются два кистозных образования с четкими ровными контурами, размером 0,9 см и 1,9х1,2 см — доброкачественные кисты (учитывая сигнальные МР характеристики).
Подробнее
30 МАЙ
МРТ диагностика аденокарциномы предстательной железы
У Пациента В. 66 лет во время планового визита к урологу был выявлен высокий PSA и неоднородность структуры предстательной железы при ее ультразвуковом исследовании. Для уточнения характера изменений в предстательной железу, пациент был направлен на МРТ органов малого таза с динамическим контрастированием.
Подробнее
21 ИЮН
Выявление рака тела матки с помощью МРТ
У пациентки К. 74 года появились кровянистые выделения из влагалища, которые сначала были скудными, мажущими, постепенно стали более обильными. Гинекологом выявлено образование тела матки. При гистологическом анализе подтверждена его злокачественная природа. Для определения распространенности процесса пациентка направлена на МРТ малого таза.
74 года появились кровянистые выделения из влагалища, которые сначала были скудными, мажущими, постепенно стали более обильными. Гинекологом выявлено образование тела матки. При гистологическом анализе подтверждена его злокачественная природа. Для определения распространенности процесса пациентка направлена на МРТ малого таза.
Подробнее
21 ИЮН
МРТ диагностика рака прямой кишки
Пациента К. 51 год длительное время беспокоят заторы, кровь и болезненность при дефекации. При прохождении диспансеризации хирургом выявлено образование прямой кишки. Для уточнения распространенности процесса для определения тактики лечения направлен на МРТ малого таза.
Подробнее
28 ЯНВ
МРТ диагностика гиперплазии предстательной железы
Пациент С. 79 лет, наблюдается у уролога по поводу гиперплазии предстательной железы. В плановом порядке направлен на МРТ малого таза.
На МР-томограммах предстательная железа увеличена за чет центральной зоны, МР-структура которой неоднородная за счет разнокалиберных узловых участков фибро-аденоматозных изменений. Отмечается пролабирование аденозного узла просвет мочевого пузыря.
Отмечается пролабирование аденозного узла просвет мочевого пузыря.
Подробнее
25 ЯНВ
МРТ диагностика опухоли забрюшинной клетчатки
Вашему вниманию предлагается клинический случай пациентки Г. 43года, которая два месяца назад обнаружила у себя в левой половине живота образование, безболезненное при пальпации. Образование быстро увеличивалась в размере. Пациентка обратилась к хирургу, который направил ее на МРТ малого таза.
МРТ показало: зона сканирования в забрюшинной клетчатке слева визуализируется крупное объемное образование (стрелка) неправильной формы, дольчатой структуры, с четкими неровными контурами, примерными размерами 18х20х27 см, представленное преимущественно жировой тканью, разделенной перегородками, слабоинтенсивно накапливающими контрастный препарат.
Подробнее
26 ДЕК
МРТ диагностика опухоли ободочной кишки
Пациентка В. 76 лет, поступила в хирургический стационар с признаками кишечной непроходимости. В экстренном порядке выполнена МРТ брюшной полости.
В экстренном порядке выполнена МРТ брюшной полости.
На снимках МРТ на фоне значительно расширенных петель кишки в центральных отделах поперечной ободочной кишки определяется образование, обтурирующее просвет кишки.
Подробнее
25 ДЕК
МРТ диагностика хронического цистита
Пациент Я, 66 лет на протяжении нескольких лет наблюдается у уролога по поводу гиперплазии предстательной железы. Беспокоят нарушение мочеиспускания (затрудненные, частые ночные), периодически, как правило, после переохлаждения, тянущие боли внизу живота. Во время очередного врачебного осмотра на УЗИ выявлено локальное утолщение стенки мочевого пузыря, для исключения опухоли пациент направлен на МРТ.
Подробнее
21 ДЕК
МРТ диагностика аденомы предстательной железы
Пациент Б. 78 лет наблюдается у уролога и получает консервативное лечение по поводу аденомы простаты. Пациента беспокоит затрудненное мочеиспускание. С диагностической целью направлен лечащим врачом на МРТ малого таза.
На снимках МРТ предстательная железа значительно увеличена, преимущественно за счет центрального отдела, структура которого неоднородная из-за аденоматозных узлов и единичных кистозных и фиброзных включений.
Подробнее
19 ДЕК
МРТ диагностика рака прямой кишки
Вашему вниманию предлагается клинический случай пациента М. 54 года, который стал отмечать кровь в кале. Постепенно появилась боль в области малого таза с иррадиацией в промежность. При эндоскопическом исследовании выявлена опухоль прямой кишки. Для уточнения распространения образования направлен хирургом на МРТ малого таза.
Подробнее
18 ДЕК
МРТ диагностика опухоли прямой кишки
Пациент Е. 57 лет, длительное время отмечает примесь крови в кале. По этому поводу не обследовался и не лечился. Постепенно стала присоединяться слабость, нарушение стула в виде стойких запоров, сменяющихся периодическими поносами, потеря веса. Появилась боль в малом тазу, которая становилась нестерпимой, пациент не мог даже лежать. При эндоскопическом обследовании выявлена опухоль ректосигмоидного отдела прямой кишки. Для уточнения распространения процесса пациент направлен на МРТ малого таза.
Подробнее
17 ДЕК
МРТ диагностика рака предстательной железы
Пациент К. 65 лет считает себя больным 1,5 месяца, когда появилась слабость, повышение температуры до 38,40. Находился на амбулаторном лечении, получал антибактериальную терапию. В результате лечения температура нормализовалась, но сохранилось общее плохое самочувствие, в связи с чем, госпитализирован в кардиологическое отделение. В стационаре у пациента развилась пневмония. При проведении КТ груди выявлены вторичные изменения в грудных позвонках.
65 лет считает себя больным 1,5 месяца, когда появилась слабость, повышение температуры до 38,40. Находился на амбулаторном лечении, получал антибактериальную терапию. В результате лечения температура нормализовалась, но сохранилось общее плохое самочувствие, в связи с чем, госпитализирован в кардиологическое отделение. В стационаре у пациента развилась пневмония. При проведении КТ груди выявлены вторичные изменения в грудных позвонках.
Подробнее
05 ДЕК
МРТ диагностика рака желудка
Пациента К. 73 года, беспокоят боль, постоянное чувство распирания и тяжести в эпигастрии, даже после небольшого количества пищи. Наблюдаются отрыжка с тухлым запахом, рвота пищей, съеденной накануне. Кроме того, пациент отмечает выраженную слабость, похудание. Для обследования и лечения пациент госпитализирован в хирургический стационар, где при проведении эндоскопического обследования выявлена опухоль желудка. Для уточнения характера распространения процесса больной направлен на МРТ брюшной полости.
Подробнее
04 ДЕК
МРТ диагностика кистозного образования поджелудочной железы
Пациента К. 69 лет, длительное время беспокоят боль в эпигастрии, вздутие живота, усиливающиеся после погрешности в диете. Самостоятельно выполнил КТ брюшной полости, было выявлено образование поджелудочной железы. Для уточнения характера образования рекомендована МРТ брюшной полости с контрастным усилением.
Подробнее
21 НОЯ
МРТ диагностика острого панкреатита
Вашему вниманию предлагается клинический случай пациента Н, 61 год, у которого после погрешности в диете и приема алкоголя появилась резкая боль в эпигастрии, которая приобрела опоясывающий характер, иррадиировала под левую лопатку. Присоединилась многократная мучительная рвота. Скорой помощью в тяжелом состоянии пациент доставлен в стационар. В экстренном порядке ему выполнено МРТ брюшной полости.
Подробнее
13 НОЯ
МРТ диагностика цирроза печени
Вашему вниманию предлагается клинический случай пациента К. 44 года, который считает себя больным в течение 14 суток, когда отметил появление общей слабости, повышение температуры, до 37,80С. Самостоятельно принимал диклофенак в таблетках в течение 4 дней. На фоне чего температура снизилась до 37,00С. Однако пациент заметил пожелтение кожного покрова, склер, потемнение мочи.
44 года, который считает себя больным в течение 14 суток, когда отметил появление общей слабости, повышение температуры, до 37,80С. Самостоятельно принимал диклофенак в таблетках в течение 4 дней. На фоне чего температура снизилась до 37,00С. Однако пациент заметил пожелтение кожного покрова, склер, потемнение мочи.
Подробнее
12 ОКТ
МРТ диагностика кисты левой почки и печени
У пациентки З. 57 лет при плановом УЗИ органов брюшной полости было обнаружено кистозное образование в проекции левой почки. С целью уточнения диагноза, пациентка была направлена на МРТ почек.
При МРТ почек было выявлено: в левой почке, субкапсуллярно и интрапаренхиматозно, определяются кистозные образование с четкими ровными контурами, размером от 0,2 см до 1,6 см – доброкачественные кисты (учитывая сигнальные МР характеристики).
Подробнее
09 ОКТ
МРТ диагностика тазовой дистопии почки
Вашему вниманию предлагается клинический случай пациентки Ф. 44 года, которую несколько лет беспокоят интенсивные боли в поясничной области. Для решения вопроса об оперативном лечении пациентка обратилась на прием к нейрохирургу, который направил ее на МРТ пояснично-крестцового отдела позвоночника.
Для решения вопроса об оперативном лечении пациентка обратилась на прием к нейрохирургу, который направил ее на МРТ пояснично-крестцового отдела позвоночника.
Подробнее
08 ОКТ
МРТ диагностика рака желчного пузыря
Вашему вниманию представляется клинический случай пациента В. 72 лет, у которого появилась желтушность кожных покровов. На протяжении нескольких месяцев пациент отмечает слабость, болезненность в правом подреберье. В экстренном порядке пациент госпитализирован в хирургический стационар. Для уточнения характера патологических изменений направлен на МРТ брюшной полости.
Подробнее
08 ОКТ
МРТ диагностика опухоли яичника
1Пациентку С. 72 года стала беспокоить тянущая боль в низу живота и в поясничной области. Присоединились боль, отек и утолщение правой ноги. На УЗИ выявлен гидронефроз правой почки и расширение правого мочеточника. В области малого таза имеется кистозное образование. Гинекологом направлена на МРТ малого таза.
Подробнее
05 ОКТ
МРТ диагностика пупочной грыжи
Вашему вниманию представляется клинический случай пациентки М. 57 лет, которая восемь лет назад перенесла лапороскопическую холецистэктомию по поводу желчекаменной болезни. В течение 2-3 лет больную беспокоят периодические давящие боли в верхних, средних отделах живота. В плановом порядке госпитализирована в хирургический стационар для обследования и лечения. Для исключения холедохолитеаза пациентка направлена на МРТ брюшной полости.
57 лет, которая восемь лет назад перенесла лапороскопическую холецистэктомию по поводу желчекаменной болезни. В течение 2-3 лет больную беспокоят периодические давящие боли в верхних, средних отделах живота. В плановом порядке госпитализирована в хирургический стационар для обследования и лечения. Для исключения холедохолитеаза пациентка направлена на МРТ брюшной полости.
Подробнее
07 СЕН
МРТ диагностика кисты печени
У пациентки Ж. 55 лет при плановом УЗИ органов брюшной полости было обнаружено кистозное образование в проекции правой доли печени. С целью уточнения диагноза, пациентка была направлена на МРТ органов брюшной полости.
При МРТ печени было выявлено: в правой и левой долях печени определяются два кистозных образования с четкими ровными контурами, размером 1,4 Х0,6см и 1,0х0,5 см соответственно — доброкачественные кисты (учитывая сигнальные МР характеристики).
Подробнее
09 АВГ
МРТ диагностика кисты левой почки
У пациентки Е. 62 лет при плановом УЗИ органов брюшной полости было обнаружено кистозное образование в проекции левой почки. С целью уточнения диагноза, пациентка была направлена на МРТ почек.
С целью уточнения диагноза, пациентка была направлена на МРТ почек.
При МРТ почек было выявлено: в левой почке определяется кистозное образование с четкими ровными контурами, размером 1,6 см – доброкачественная киста (учитывая сигнальные МР характеристики).
Подробнее
26 ИЮЛ
МРТ диагностика желчекаменной болезни
Пациентка В. 56 лет обратилась к гастроэнтерологу с жалобами на чувство тяжести в правом подреберье, а так же на боли в этой области, усиливающиеся после еды. При УЗИ органов брюшной полости были обнаружены множественные конкременты в желчном пузыре. Пациентка была отправлена на МРТ органов брюшной полости с целью уточнения диагноза, а так же с целью оценки состояния желчных протоков и исключения в них конкрементов.
Подробнее
19 ИЮЛ
МРТ диагностика опухолевого поражения щитовидной железы и шейных лимфатических узлов
Вашему вниманию предлагается клинический случай пациентки Д. 67 лет, которая стала отмечать эпизоды нехватки воздуха, слабости, повышенную потливость. Пациентку беспокоили приступы значительного падения артериального давления (до 80 и 40 мм.рт.ст.), по поводу одного из них была госпитализирована в стационар. Кроме того, стала отмечать увеличение размеров шеи слева (в течение трех месяцев), обратилась на консультацию к хирургу. Для уточнения характера изменений была направлена на МРТ мягких тканей шеи.
Пациентку беспокоили приступы значительного падения артериального давления (до 80 и 40 мм.рт.ст.), по поводу одного из них была госпитализирована в стационар. Кроме того, стала отмечать увеличение размеров шеи слева (в течение трех месяцев), обратилась на консультацию к хирургу. Для уточнения характера изменений была направлена на МРТ мягких тканей шеи.
Подробнее
18 ИЮЛ
МРТ диагностика опухоли(рака) левой почки
Вашему вниманию предлагается клинический случай пациентки М 53г., у которой на фоне полного благополучия при прохождении диспансеризации с помощью УЗИ была выявлена опухоль левой почки. Для уточнения характера и распространенности процесса пациентка направлена на МРТ брюшной полости.
Подробнее
25 ИЮН
МРТ диагностика кисты почек
У пациентки Р. 62 лет при плановом УЗИ органов брюшной полости было обнаружено кистозное образование в проекции левой почки. С целью уточнения диагноза, пациентка была направлена на МРТ почек.
При МРТ почек было выявлено: в левой почке определяется кистозное образование с четкими ровными контурами, размером 2,3 см – доброкачественная киста (учитывая сигнальные МР характеристики). Так же, ка как случайная находка, были обнаружены множественные конкременты в желчном пузыре.
Так же, ка как случайная находка, были обнаружены множественные конкременты в желчном пузыре.
Подробнее
22 ИЮН
МРТ диагностика кисты селезенки
У пациентки Ф. 49 лет при прохождении планового УЗИ органов брюшной полости были обнаружены патологические образования в селезенке. С целью уточнения диагноза пациентка была направлена на МРТ. При МРТ органов брюшной полости по верхнему краю селезенки определяются два образования округлой формы, с четкими ровными контурами, размером 1,5 см и 1,2 см соответственно. Учитывая сигнальные МР характеристики было установлено, что данные образования соответствуют кистам.
Подробнее
21 ИЮН
МРТ диагностика лейомиомы желудка
Вашему вниманию представляется клинический случай пациента П. 45 лет, которого беспокоили периодические умеренно интенсивные боли в области эпигастиря. При прохождении диспансеризации в ходе эндоскопии желудка выявлена опухоль. Для уточнения характера патологических изменений проведено МРТ.
Подробнее
19 ИЮН
МРТ диагностика поликистоза почек
Вашему вниманию представляется клинический случай пациентки В. 72 лет. На протяжении более десяти лет пациентку беспокоят боли в области почек. По данному поводу она длительно наблюдается у уролога. На ультразвуковом исследовании определялось только увеличение размеров почек, чашечно-лоханочная система не изменена. По данным лабораторных исследований была поставлена хроническая почечная недостаточность. Год назад пациентки был удален желчный пузырь. В последнее время пациентка отмечает усиление болей, беспокоящих ее постоянно, в том числе в ночное время (не может найти удобное положение для сна). Для уточнения характера изменений направлена на МРТ брюшной полости.
72 лет. На протяжении более десяти лет пациентку беспокоят боли в области почек. По данному поводу она длительно наблюдается у уролога. На ультразвуковом исследовании определялось только увеличение размеров почек, чашечно-лоханочная система не изменена. По данным лабораторных исследований была поставлена хроническая почечная недостаточность. Год назад пациентки был удален желчный пузырь. В последнее время пациентка отмечает усиление болей, беспокоящих ее постоянно, в том числе в ночное время (не может найти удобное положение для сна). Для уточнения характера изменений направлена на МРТ брюшной полости.
Подробнее
15 ИЮН
МРТ диагностика грыжи белой линии живота
Вашему вниманию представляется клинический случай пациента К. 66 лет, который проходил лечение у уролога по поводу заболевания предстательной железы. Для уточнения характера и распространенности патологических изменений в предстательной железе направлен на МРТ малого таза. Пациента периодически беспокоили тянущие боли в нижних отделах живота.
Подробнее
13 ИЮН
МРТ диагностика секвестрирующей грыжи позвоночника
Пациент К. 52 лет во время физической нагрузки почувствовал резкую сильную боль в поясничном отделе, в результате которой не смог разогнуться. Скорой медицинской помощью доставлен в стационар, где в экстренном порядке выполнена МРТ поясничного отдела позвоночника.
Подробнее
09 ИЮН
МРТ диагностика гемангиомы печени
У пациентки Л. 49 лет при плановом УЗИ органов брюшной полости в правой доле печени было выявлено патологическое образование. Пациентка была направлена на МРТ органов брюшной полости с динамическим контрастированием в ЦМРТ с целью уточнения диагноза.
При МРТ органов брюшной полости в правой доле печени определялось патологическое образование с четкими неровными контурами, достаточно однородной структуры. При динамическом контрастировании отмечался «центростремительный» характер накопления контрастного вещества, что позволило докторам поставить диагноз – гемангиома печени.
Подробнее
23 МАЙ
МРТ диагностика доброкачественной гиперплазии предстательной железы
Пациент М. 66 лет обратился в медицинский центр к урологу с жалобами на затруднение и учащение мочеиспускания. По данным УЗИ органов малого таза у пациента отмечается значительное увеличение размеров предстательной железы, структура ее не однородная. Значения PSA повышены. Пациент был направлен на МРТ органов малого таза с целью исключения патологического образования предстательной железы.
Подробнее
17 МАЙ
МРТ диагностика кисты надпочечника
Вашему вниманию представлен клинический случай пациента Ш. 64 лет. У пациента при плановом УЗИ органов брюшной полости в проекции правого надпочечника было выявлено патологическое образование. С целью уточнения характера и генеза патологического образования, пациент был направлен на МРТ органов брюшной полости.На серии МР-томограмм органов брюшной полости, учитывая особенности локализации и сигнальные характеристики от образования, была установлена доброкачественная киста правого надпочечника. Пациент был направлен к хирургу для решения вопроса о дальнейшей тактики лечения.
Пациент был направлен к хирургу для решения вопроса о дальнейшей тактики лечения.
Подробнее
15 МАЙ
МРТ диагностика эхинококковой кисты
Вашему вниманию представлен клинический случай пациента А. 38 лет. Пациент обратился к участковому терапевту с жалобами на боли в животе. Пациент был направлен на МРТ органов брюшной полости с целью уточнения диагноза.
По данным МРТ органов брюшной полости у пациента в проекции печени определялось овальной формы больших размеров многокамерное патологическое образование с четкими ровными контурами. Пациенту был поставлен диагноз – крупная эхинококковая киста и пациент был направлен на оперативное лечение.
Подробнее
14 МАЙ
МРТ диагностика миокардита
Вашему вниманию представлен клинический случай пациента Н. 28 лет. Из анамнеза известно, что у пациента на фоне ОРЗ появились перебои в работе сердца. Пациент обратился за консультацией у кардиологу в ФГБУ «ФЦСКЭ им В.А. Алмазова Минздравсоцразвития РФ». Пациенту были назначены клинические анализы, ЭХО-КГ. В анализах крови определились признаки воспаления. ЭХО-КГ показала признаки нарушения сократимости миокарда. С целью исключения миокардита пациент был направлен на МРТ сердца с внутривенным контрастированием.
В анализах крови определились признаки воспаления. ЭХО-КГ показала признаки нарушения сократимости миокарда. С целью исключения миокардита пациент был направлен на МРТ сердца с внутривенным контрастированием.
Подробнее
11 МАЙ
МРТ диагностика липомы межпредсердной перегородки
Вашему вниманию представлен клинический пример пациента Ж. 62 лет с жалобами на нарушения ритма в работе сердца. Пациент записался на консультацию к кардиологу в ФГБУ «ФЦСКЭ им В.А. Алмазова Минздравсоцразвития РФ». По результатам осмотра пациент был направлен на ЭХО-КГ сердца, где ему был поставлен диагноз «опухоль сердца». Далее пациент был направлен на МРТ сердца для уточнения локализации, характера поражения с целью планирования тактики дальнейшего лечения.
Подробнее
11 МАЙ
МРТ диагностика анивризмы аорты
Вашему вниманию представлен клинический случай пациента Б. 28 лет. Пациент обратился в ФГБУ «ФЦСКЭ им В.А.Алмазова Минздравсоцразвития РФ» с жалобами на боль в области грудной клетки. Пациенту были выполнены ЭКГ, рентген органов грудной клетки, ЭХО-КГ и был поставлен предварительные диагноз: опухоль сердца? Аневризма восходящего отдела аорты? С целью уточнения характера патологического процесса пациент был направлен на МРТ сердца.
Пациенту были выполнены ЭКГ, рентген органов грудной клетки, ЭХО-КГ и был поставлен предварительные диагноз: опухоль сердца? Аневризма восходящего отдела аорты? С целью уточнения характера патологического процесса пациент был направлен на МРТ сердца.
Подробнее
07 МАЙ
МРТ диагностика холецистита
Пациент 60 лет обратился с жалобами в области эпигастрия и в правом подреберье. При МРТ исследовании в просвете желчного пузыря определяются множественные округлой формы конкременты (белая стрелка). Стенка желчного пузыря утолщена и уплотнена.
Подробнее
09 АПР
МРТ диагностика миксомы левого предсердия
Вашему вниманию представлен клинический пример пациента Р. 56 лет. Пациенту по данным ЭХО-КГ был поставлен диагноз — опухоль сердца. Для уточнения локализации и типа патологического образования пациент был направлен на МРТ в ФГБУ «ФЦСКЭ им В.А. Алмазова Минздравсоцразвития РФ».
Подробнее
Пальпация живота
Небольшой При Кончиком |
Пальпация
живота
При
ориентировочной поверхностной
пальпации определяется:
живот мягкий, безболезненный, тонус
передней брюшной стенки хороший, в
подложечной
области небольшой уча-
сток
местной пассивной рези-стентности.
Поверхностной
скользящей пальпацией
при напряженных прямых
мышцах живота хорошо
определяются их
наружные и внутренние
края, межсегментарные
перемычки. Диастаза пря-мых
мышц живота, дефектов в апоневрозе
не выявлено.
Пупочное
кольцо не расширено.
Глубокой
скользящей пальпацией в
левой
подвздошной ямке определяется
сигмовидная
кишка на протяжении 6-7
см,
безболезненная, эластичная, диааметром
около 1,5см, поверхность ее
гладкая.
Урчание отсутствует. Сме-щаемость
кишки незначительная.
В
правой подвздошной области и частично
в боковой области живота
пальпируется
слепая кишка,
безболезненная, урчащая, с гладкой
поверхностью,
диаметром 2,5-3см. Ниже ее пальпируется
мягкая тонкая, около 1см
диаметром, подвздошная кишка. При
ее длительной пальпации иногда слышно
тонкое урчание.
Бимануальной
глубокой скользящей
пальпацией восходящую ободочную
кишку прощупать не удалось. Нисходящая
ободочная кишка паль-
Сигмовидная • Конечный У |
Клинические случаи — Страница 2 из 2
Клинический разбор: Пациент с коралловидным нефролитиазом.
Введение.
Одной из самых тяжелых форм проявления мочекаменной болезни является билатеральный коралловидный нефролитиаз. Билатеральный нефролитиаз в отличие от одностороннего поражения проявляется более быстрым и тяжелым течением, так как чаще и раньше осложняется почечной недостаточностью. Последние десятилетия ознаменовались внедрением операций и манипуляций с применением эндоскопических технологий, что позволило значительно расширить возможности по извлечению коралловидного камня.
Клинический разбор пациента Т. 49 лет с диагнозом:
Мочекаменная болезнь. Коралловидные камни обеих почек. Хронический пиелонефрит в фазе латентного (скрытого) воспаления.
При поступлении пациент предъявлял жалобы на боли ноющего характера в поясничной области.
Анамнез: в 2010 году выявлены коралловидные камни обеих почек, от предложенного оперативного лечения отказался, проводилось консервативное лечение. В июне 2012 года госпитализирован в профильное ЛПУ, при контрольном исследовании отмечается увеличение конкрементов в размерах обеих почек, в связи с чем, направлен в НУЗ «НКЦ ОАО «РЖД».
Объективно: состояние больного удовлетворительное, температура 36,70С; симптом поколачивания отрицателен с обеих сторон. Мочеиспускание учащенное, безболезненное.
По данным проведенного обследования:
- Общий анализ крови: Гемоглобин 167 г/л ,Эр. 5,80, Лейкоциты. 8,9х10 9 /л Э 3% П 2% С 65% Л 27% М 3% СОЭ 5 мм/сек.
- Общий анализ мочи: Лейкоциты 0-3 в п/зр. Эритроциты 5-6 в п/зр
- Биохимический анализ крови: Мочевина 5,4, Креатинин 100,8.
- По данным УЗИ Почки расположены обычно. Контуры ровные. Структура дифференцирована.
- Правая почка: длина 109 мм.ширина 52 мм. паренхима 16 мм.
 Полостную систему правой почки занимает конкремент 53х18мм, чашечки расширены до 6мм.
Полостную систему правой почки занимает конкремент 53х18мм, чашечки расширены до 6мм. - Полостную систему левой почки занимает конкремент 57х16мм
ЗАКЛЮЧЕНИЕ: Эхографические признаки МКБ. Конкременты обеих почек (Рис. 1).
Рис. 1. УЗИ правая почка (слева) и левая почка (справа).
По данным МСКТ (компьютерной томографии) мочевой системы с контрастированием (Рис. 2):
Почки обычного расположения, формы, контуры ровные, четкие, размерами: правая почка 105х55х56мм. Паренхима толщиной 16-22мм. Определяется коралловидный камень, распространяющийся на лоханку, шейку верхней группы чашечек, нижнюю группу чашечек, причем в нижней группе отмечается неполное слияние с более мелкими камнями, размером до 6,5мм, плотность камня до 249 — 445 ед.Hu. В средней группе чашечек отмечается уплотнение сосочков. Чашечки расширены до 8-11мм, лоханка размером до 28х23мм.
Левая почка размерами 109,7х58х59мм. Паренхима развита равномерно, толщиной до 15-23мм. Определяется коралловидный камень, общим размером до 61х30мм, плотностью до 400 — 550 ед.Hu, распространяющийся на лоханку, шейки верхней группы чашечек и в незначительной степени на шейки средней группы, нижнюю группу чашечек, причем в нижней группе отмечается неполное слияние с более мелкими камнями, размером до 4- 6мм. Вызывает незначительное сужение лоханочно-мочеточникового сегмента. Чашечки расширены до 8-11мм, лоханка размером до 40х25мм.
Определяется коралловидный камень, общим размером до 61х30мм, плотностью до 400 — 550 ед.Hu, распространяющийся на лоханку, шейки верхней группы чашечек и в незначительной степени на шейки средней группы, нижнюю группу чашечек, причем в нижней группе отмечается неполное слияние с более мелкими камнями, размером до 4- 6мм. Вызывает незначительное сужение лоханочно-мочеточникового сегмента. Чашечки расширены до 8-11мм, лоханка размером до 40х25мм.
Выделительная функция своевременная. Мочеточники не расширены до 5,7-5,5мм в диаметре, проходимы. Мочевой пузырь достаточного наполнения, содержимое однородное. Заключение: МКБ, коралловидные камни правой и левой почек.
Рис. 2. МСКТ: нативная фаза (слева) и экскреторная фаза (справа).
1 ЭТАП:
Больному под спиномозговой анестезией выполнена чрезкожная нефролитотрипсия слева: произведена цистоскопия, в устье левого мочеточника введен мочеточниковый катетер, проведен до лоханки. Больной уложен на живот, под сочетанным рентгеновским и УЗИ – контролем произведена пункция нижней чашки.
Пункционный ход дилатирован до тубуса нефроскопа, установлена трубка, под сочетанным эндоскопическим и рентгеновским контролем выполнена контактная пневматическая литотрипсия, доступные фрагменты удалены.
При контрольной пиелоскопии и рентгеноскопии конкременты не определяются. Мочеточниковый катетер подтянут наружу в качестве интубатора, в лоханку установлен нефростомический дренаж. Дренаж и интубатор фиксированы шовным материалом к коже.
2 ЭТАП:
На 8 сутки после первого этапа выполнена чрезкожная нефролитотрипсия справа: произведена цистоскопия, в устье правого мочеточника введен мочеточниковый катетер, катетер проведен до лоханки. Больной уложен на живот, под сочетанным рентгеновским и УЗИ – контролем произведена пункция нижней чашки.
Пункционный ход дилатирован до тубуса нефроскопа, установлена трубка, под сочетанным эндоскопическим и рентгеновским контролем выполнена контактная лазерная литотрипсия, доступные фрагменты удалены.
При контрольной пиелоскопии и рентгеноскопии конкременты не определяются. Мочеточниковый катетер подтянут наружу в качестве интубатора, в лоханку установлена нефростома. Нефростома и интубатор фиксированы шовным материалом.
Мочеточниковый катетер подтянут наружу в качестве интубатора, в лоханку установлена нефростома. Нефростома и интубатор фиксированы шовным материалом.
Результаты.
Послеоперационный период после обоих этапов лечения протекал гладко.
По данным контрольной МСКТ левая почка полностью санирована от конкрементов (Рис. 5). Нефростомический дренаж слева был удален на 5-е сутки.
Рис. 5. МСКТ после ЧПНЛ слева: в проекции левой почки и мочеточника визуализируются нефростомический дренаж и интубатор. Резидуальные фрагменты камня не определяются.
По данным контрольной МСКТ после второго этапа лечения, правая почка также полностью санирована от конкрементов (Рис. 6).
Рис. 6. МСКТ после 2го этапа (ЧПНЛ справа): Резидуальные камни не определяются.
Нефростомический дренаж справа удален на 5-е сутки.
Пациент выписан под наблюдение уролога по месту жительства на 8-е сутки после второго этапа лечения без резидуальных фрагментов с обеих сторон.
Вывод:
Проведение малоинвазивного оперативного вмешательства — чрескожной пункционной нефролитотрипсии с двух сторон позволило полностью санировать почки пациента с билатеральным коралловидным нефролитиазом за одну госпитализацию и в короткие сроки восстановить трудоспособность пациента.
Вы справитесь, мы поможем.
Список литературы:
- Егорова А. М. Клинические особенности и риск развития мочекаменной болезни у металлургов . Урология. 2009. — №3. – C. 15-18.
- Лопаткин Н.А. Яненко Э.К. Гольдгубер Г.В. Лечение коралловидного нефролитиаза. Матер. 4-го Всесоюзн. сьезда урологов. Тез. докл, Москва; 1990. 19-20.
- О.В. Теодорович, Г.Г. Борисенко, С.А. Нарышкин, М.Н. Шатохин, Ш.Ю. Далгатов. Современная лечебная тактика при билатеральном коралловидном нефролитиазе. Урология. – 2013. — №5. – С. 70-73.
- Теодорович О.В. Габдурахманов И.И. Нарышкин С.А. и др. Билатеральная одномоментная чрескожная пункционная нефролитотомия.
 Материалы X Российского съезда урологов (Москва, 1-3 октября 2002 г.). Москва; 2002. 789-790.
Материалы X Российского съезда урологов (Москва, 1-3 октября 2002 г.). Москва; 2002. 789-790. - Li M.K. Wong M.Y. et al. Percutaneous nephrolithotomy- results and clinical experience. Ann.Acad.Med.Singapore; 1996.- Vol.25. N5. 683-686.
- Merhej S. Jabbour M. Samaha E. Treatment of staghorn calculi by percutaneous nephrolithotomy and SWL: the Hotel Dieu de France experience. J.Endourol; 1998.- Vol.12. N1. 5-8.
Пять советов, как вовремя распознать аппендицит — Российская газета
Подсчитано, что в нашей стране острый аппендицит настигает ежегодно около миллиона человек.
Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Слепой, но опасный
Аппендикс — короткий и тонкий слепой червеобразный отросток длиной 7-10 см, расположенный на конце слепой кишки (начальный отдел толстой кишки). Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Как и любой отдел кишечника, аппендикс вырабатывает кишечный сок, но так мало, что особой роли в пищеварении он не играет. Поэтому его долгое время считали «ошибкой природы» и удаляли больным при первой возможности. Но недавно ученые обнаружили в слепом отростке лимфоидные клетки, такие же, как в миндалинах человека. А поскольку эти клетки обладают свойствами защищать организм от инфекций, то родилось предположение, что аппендикс — часть иммунной системы.
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Виноваты зубы?
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Например, люди, страдающие такими болезнями, как хроническая ангина, воспаление легких, затяжные простуды, заболевания желудочно-кишечного тракта, кариес. В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
В результате этих заболеваний инфекции по кровеносному руслу проникают в аппендикс и провоцируют там воспалительный процесс. Так что здоровые зубы — залог здоровья для аппендицита.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
Как его опознать?
У большинства людей аппендикс находится примерно на середине расстояния между пупком и правой подвздошной костью. В этом месте при аппендиците и ощущается максимальная боль. Но если червеобразный отросток приподнят к правому подреберью, ближе к печени, боль будет проявляться в этой области. А если аппендикс опущен в нижнюю часть таза, то у женщин аппендицит легко спутать с воспалением придатков, у мужчин — мочевого пузыря.
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Боли возникают внезапно, без всякой явной причины. Поначалу они не слишком сильные — их можно еще терпеть. А иногда уже с первых минут приступа острого аппендицита они становятся невыносимыми и протекают по типу колики.
Боль будет мучить человека до тех пор, пока живы нервные окончания отростка. Когда же произойдет его омертвение, нервные клетки погибнут и боли ослабнут. Но это не повод для успокоения. Аппендицит не «рассосется». Наоборот, отступление боли — повод для немедленной госпитализации. Острый аппендицит сопровождается и другими симптомами. В начале заболевания появляется общее недомогание, слабость, ухудшается аппетит. Вскоре может возникнуть тошнота, иногда и рвота, но однократная. Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Характерна температура в пределах 37,2-37,7 градуса, иногда сопровождаемая ознобом. На языке появляется белый или желтоватый налет.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
1. Легко постучите подушечкой согнутого указательного пальца в области правой подвздошной кости — при аппендиците там всегда бывает больно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Как лечить
Если поставлен диагноз «острый аппендицит», первоочередное лечение одно — экстренная операция. В настоящее время существует щадящий лапароскопический метод, при котором червеобразный отросток можно удалить без большого разреза. К сожалению, в нашей стране такой вид операций из-за плохой технической оснащенности больниц пока недостаточно распространен.
Главная задача послеоперационного периода — избежать осложнений, например, нагноений послеоперационной раны. В их возникновении чаще всего нет никакой вины хирурга. А быть этому осложнению или не быть, зависит от состояния червеобразного отростка в момент операции — чем больше степень воспаления, тем выше опасность нагноения.
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
Тяжелый случай
Если пытаться «перетерпеть» аппендицит, может возникнуть перитонит — воспаление брюшной полости. Его симптомы:
Его симптомы:
нарастающая боль по всему животу, тошнота, рвота, в тяжелых случаях — сонливость, заторможенность, синюшный оттенок лица;
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
Глубокая и поверхностная пальпация живота у детей и взрослых. Физикальное исследование при заболеваниях желудочно-кишечного тракта
Пальпация живота относится к наиболее ответственным методам физического исследования брюшной полости, она должна проводиться в строжайшей последовательности и в полном объеме в любых условиях работы врача.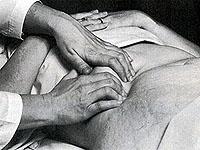
Цель пальпации — исследовать физическое состояние передней брюшной стенки и органов брюшной полости, оценить их анато- мо-топо! рафические соотношения, выявить признаки патолоши. Любые отклонения от нормы требуют клинического осмысления и исключения патологии.
Пальпацию живота лучше проводть натощак или после опорожнения кишечника в положении пациента на спине, на боку и стоя. Кушетка должна быть ровной, умеренно мягкой с невысоким изголовьем. Лучше головной конец кушетки расположить в противоположную сторону от окна, источника света гак, чтобы лицо пациента, живот были хорошо освещены и дос1упны визуальному наблюдению врача. Стул врача — правши — располагается с правой стороны пациента, на уровне его таза. Высота стула должна соответствовать уровню кушетки или кровати. Врач усаживается параллельно положению пациента, лицом к его лицу.
Дыхание пациента должно осуществляться через открытый рот, с умеренной глубиной, ровно, спокойно, преимущественно диафрагмой, однако необходимо следить за тем, чтобы диафрагмальное дыхание не сопровождалось напряжением мышц живота. При возникновении напряжения глубина дыхания должна быть уменьшена.
При возникновении напряжения глубина дыхания должна быть уменьшена.
Если пациент не умеет дышать животом, то его надо обучить. Для этого врач кладет правую руку на средину живота пациента и просит его дышать так, чтобы во время вдоха она поднималась вместе с брюшной стенкой, а при выдохе опускалась. Для обучения достаточно 5-10 дыхательных циклов.
Руки врача должны быть теплыми, холодные руки согреваются горячей водой, у батареи. Пальпация холодными руками крайне неприятна для пациента, она вызывает рефлекторный спазм мышц брюшной стенки, что затрудняет исследование. У холодных рук осязательная способность значительно снижена.
Различают 2 вида пальпации живота — поверхностную и глубокую.
Поверхностная пальпация, ее задачи:
- оценить степень участия брюшной стенки в акте дыхания;
- определить тонус брюшной стенки, степень ее напряжения;
- исключить или обнаружить грыжевые выпячивания брюшной стенки, грыжевые ворота в области послеоперационных рубцов, расхождение прямых мышц живота;
- исключить или выявить тотальную или локальную болезненность;
- исключить или выявить опухоли брюшной стенки;
- исключить или обнаружить значительное увеличение органов брюшной полости;
- исключить или выявить крупные опухоли брюшной полости.
 По результатам поверхностной пальпации можно ориентировочно судить о характере патологического процесса, его локализации, распространенности и выраженности.
По результатам поверхностной пальпации можно ориентировочно судить о характере патологического процесса, его локализации, распространенности и выраженности.
Перед проведением поверхностной пальпации живота, да и во время ее выполнения, в первую очередь надо обратить внимание на состояние кожи и подкожной клетчатки. Они оцениваются по общим правилам: температура, влажность, тургор, толщина жировой складки, болезненность.
У здоровых существенного пальпаторного различия состояния кожи и подкожной клетчатки живота с другими участками тела нет. Кожа на животе мягкая, подвижная, за исключением пупка, где имеется втяжение. Здесь кожа сращена с подлежащими тканями. Подкожно-жировая клетчатка живота, особенно у женщин, рыхлая, более развита в нижних отделах живота.
После исследования состояния кожи и подкожной клетчатки проводится пальпаторная оценка участия брюшной стенки в акте дыхания. Это дополняет визуальные наблюдения. Для этого рука врача последовательно накладывается на симметричные участки брюшной стенки, от подреберий до подвздошных областей, при этом оценивается амплитуда колебаний брюшной стенки и движений руки при каждом дыхательном цикле. Обычно достаточно наблюдения за двумя циклами. Глубина дыхания регулируется врачом. Важно, чтобы она была постоянно одинаковой на всем протяжении исследования.
Обычно достаточно наблюдения за двумя циклами. Глубина дыхания регулируется врачом. Важно, чтобы она была постоянно одинаковой на всем протяжении исследования.
В норме амплитуда колебаний брюшной стенки на симметричных участках одинаковая, она больше в эпигастрии, меньше в гипогастрии.
У правшей с очень развитыми мышцами живота справа дыхательные движения брюшной стенки могут быть меньше, чем слева.
Поверхностная пальпация живота проводится в двух последовательных вариантах:
- поверхностная ориентировочная;
- поверхностная сравнительная.
Важнейшим условием качественного выполнения пальпаторно- го исследования является строгое выполнение правил установки руки врача на животе пациента, техники движения ладони и пальцев.
Поверхностная пальпация живота может выполняться одной или двумя руками. Большинство врачей предпочитают проводить исследование одной рукой. Правая кисть врача с сомкнутыми и вытянутыми пальцами укладывается на исследуемый участок брюшной стенки (рис. 38!). Ладонь и пальцы плотно прижимаются к брюшной стенке до ощущения сопротивления. Погружать ладонь и пальцы в брюшную полость не следует. Далее делается плавное, осторожное сгибание пальцев во вторых межфаланговых сочленениях с небольшим погружением пальцев в брюшную стенку и скольжением их вместе с кожей по поверхности мышц. Резкие движения пальцев, сильное их погружение провоцируют мышечную защиту, напряжение брюшной стенки, что затрудняет исследование.
38!). Ладонь и пальцы плотно прижимаются к брюшной стенке до ощущения сопротивления. Погружать ладонь и пальцы в брюшную полость не следует. Далее делается плавное, осторожное сгибание пальцев во вторых межфаланговых сочленениях с небольшим погружением пальцев в брюшную стенку и скольжением их вместе с кожей по поверхности мышц. Резкие движения пальцев, сильное их погружение провоцируют мышечную защиту, напряжение брюшной стенки, что затрудняет исследование.
Обращаем внимание на движения кисти при пальпации, они должны быть мягкими, плавными, спокойными, без рывков, кисть должна быть расслабленной, гибкой, особенно в лучезапястном суставе. Предплечье во время исследования лучше держать опушен-
Рис. 381. Положение руки врача на брюшной стенке при проведении по верхностной (ориентировочной) пальпации
ным почти до уровня поверхности живота, локоть не поднимать, движения в плече свести до минимума.
Если при пальпации кисть врача встречает сопротивление, а это бывает часто из-за рефлекторного напряжения мышц брюшного пресса, то врач должен отвлечь пациента от манипуляции разговором любого содержания или/и убрать изголовье, попросить пациента согнуть ноги в коленях до 130-150°. При безуспешности эгич мер используется силовой прием, пациенту предлагается расцепить крепко сцепленные над грудью пальцы собственных кистей Напряжение мышц плечевого пояса помогает расслабить мышцы брюшного пресса.
При безуспешности эгич мер используется силовой прием, пациенту предлагается расцепить крепко сцепленные над грудью пальцы собственных кистей Напряжение мышц плечевого пояса помогает расслабить мышцы брюшного пресса.
Важно учитывать главное правило любой пальпации — никогда не начинать пальпацию с болезненного участка, ее следует нача1ь с симметричной, безболезненной области. Другое важное пожелание — не погружать пальцы глубоко в брюшную полость и не делать ими круговых движений. Круговые движения можно использовать лишь для уточнения состояния некоторых органов и выявленных образований (узел, рубец, грыжа, опухоль), исследуя их с разных сторон, оценивая величину, характер поверхности, спаенность с окружающими тканями, болезненность, смещаемость.
Ориентировочная поверхностная пальпация живота. Она проводится по кругу против часовой стрелки подобно вееру (рис. 382) Начинать надо с левой подвздошной области, менее часто вовлекающейся в острый патологический процесс. В первом положении кисть врача располагается почти поперек живота так, чтобы конечные фаланги касались края подвздошной кости, а локтевой край мизинца лонной кости. После исследования этого участка рука перемещается выше к левому фланку на 4-5 см. У реберных дуг пальцы касаются их края, располагаясь к ним перпендикулярно. Далее кисть опускается к правому фланку, a iaie\i и к подвздошной области, при этом пальцы должны быть направлены латерально. Завершается круг пальпацией надлобковой области. Рука врача разворачивается вправо и укладывается у края лонного сочленения поперек прямых мышц живота, мизинец касается лонных костей.
После исследования этого участка рука перемещается выше к левому фланку на 4-5 см. У реберных дуг пальцы касаются их края, располагаясь к ним перпендикулярно. Далее кисть опускается к правому фланку, a iaie\i и к подвздошной области, при этом пальцы должны быть направлены латерально. Завершается круг пальпацией надлобковой области. Рука врача разворачивается вправо и укладывается у края лонного сочленения поперек прямых мышц живота, мизинец касается лонных костей.
Далее выполняется второй (малый) круг ориентировочной пальпации. Исследуется в основном пупочная область. Если живот небольшой, то можно ограничиться пальпацией по большомgt; кругу, большой живот обязательно надо исследовать, используя второй круг.
А
Рис. 382. Схема орисшироничной поверхностной иальиации живота А — пальпация по большому кругу, Б — пальпация но малому кругу
Рука врача, как и при предыдущей пальпации устанавливается в левой подвздошной области, но медиальнее. Все дальнейшие действия проводятся подобным образом. Поверхностная пальпация живота но большому и малому кругу дает максимальную информацию о состоянии брюшной стенки и внутренних органов живота.
Поверхностная пальпация живота но большому и малому кругу дает максимальную информацию о состоянии брюшной стенки и внутренних органов живота.
Сравнительная поверхностная пальпация живота. Ее задача — оценить состояние передней брюшной стенки на симметричных участках живота слева и справа, а также эпигастрия, мезогастрия и гипогастрия между собой. Пальпацию начинают снизу живота, сравнивая левую и правую подвздошные области, затем боковые и подреберные (рис. 383). Каждый раз при установке руки конечные фаланги должны быть обращены латерально. После этого кисть врача укладывается на белую линию живота так, чтобы
средний палец касался мечевидного отростка. Постепенно опускаясь вниз, пальцы должны коснуться лонного сочленения.
П роводя завершающи й
этап сравнительной пальпации, врач должен быть особенно внимательным, ибо сравнить участки живота слева
Рис. 383. Схема сравнительной поверхностной пальпации живота.
и справа проще, чем сравнить состояние верхней, средней и нижней части живота.
Описанная техника сравнительной пальпации получила название «пальпация елочкой».
Заканчивается поверхностная пальпация исследованием состояния апоневроза брюшной стенки между прямыми мышцами, исследованием пупочного и паховых колец, областей живота, имеющих послеоперационные рубцы. Ощупывание можно проводить лежа, но лучше в вертикальном положении пациента, что увеличивает внутрибрюшное давление, способствует выявлению дефектов брюшной стенки.
После пальпации в состоянии покоя исследование повторяют во время натуживания пациента, предварительно набравшего больше воздуха в легкие. Это помогает выявить расхождение прямых мышц живота, грыжевые выпячивания в области белой линии, пупочного, паховых колец, послеоперационных рубцов.
Состояние апоневроза между прямыми мышцами живота определяется двумя способами (рис. 384).
Первый. Ладонь врача ульнарным краем (ребром) устанавливается между прямыми мышцами живота и погружается в брюшную стенку вначале в покое, а затем при натуживании Это делается
Второй способ. Он чаще применяется в горизонтальном положении пациента. Врач устанавливает кончики пальцев вдоль белой линии живота и ощупывает ее на всем протяжении в покое и во время натуживания пациента. Этот прием позволяет выявить не только расхождение прямых мышц живота, но и грыжевые выпячивания белой линии.
Он чаще применяется в горизонтальном положении пациента. Врач устанавливает кончики пальцев вдоль белой линии живота и ощупывает ее на всем протяжении в покое и во время натуживания пациента. Этот прием позволяет выявить не только расхождение прямых мышц живота, но и грыжевые выпячивания белой линии.
Пупочное и паховые кольца исследуются кончиком указательного пальца в покое и во время натуживания {рис. 385). При нормальном состоянии кольца кончик пальца не проникает в брюшную полость, при его расширении это происходит легко, может проникнуть один или два пальца, а во время натуживания палец нередко выталкивается грыжевым выпячиванием.
Ощупывание послеоперационных рубцов также проводится кон чиком пальца как в покое, так и во время натуживания. Если рубец не имеет дефекта, проникнуть в брюшную полосгь невозможно. При значительном дефекте рубца может возникнуть грыжевое выпячивание, эластичное, подвижное, безболезненное.
В норме при поверхностной пальпации у человека с умеренно развитыми мышцами живота передняя брюшная стенка умеренно мягкая, эластичная, безболезненная, степень ее напряжения на симметричных участках одинаковая. Опухоли брюшной стенки, брюшной полости, увеличения внутренних органов, грыжевые выпячивания, расхождения прямых мышц живота, расширения пупочного и паховых колеи не выявляется.
Опухоли брюшной стенки, брюшной полости, увеличения внутренних органов, грыжевые выпячивания, расхождения прямых мышц живота, расширения пупочного и паховых колеи не выявляется.
Возможны крайние варианты состояния брюшной стенки у здорового человека. У лиц с плохо развитыми мышцами живота, у пожилых людей брюшная стенка становится очень мягкой, дряблой. Подобное бывает у много рожавших женщин из-за перерастя-
жения мышц и апоневроза. У таких пациентов нередко рука врача легко проваливается в брюшную полость, не встречая даже малейшего сопротивления. Органы брюшной полости в таких условиях легко доступны исследованию.
Рис. 385. Исследование пупочного кольца кончиком пальца.
У лиц с сильно развитой мускулатурой пальпация живота может оказаться безрезультатной из-за мощного брюшного пресса. Попытка расслабить мышцы чаще бывает неудачной.
Сильно развитые мышцы брюшной стенки могут создать некоторую иллюзию двух патологических состояний:
- резистентности брюшной стенки;
- мышечного напряжения.

Отличить физиологическое состояние брюшной стенки от патологического можно только при глубоком комплексном исследовании пациента (жалобы, анамнез, объективное, лабораторное и инструментальное исследование).
Патологическими признаками, выявленными при поверхностной пальпации, являются:
- ограничение подвижности брюшной стенки во время дыхания;
- болезненность;
- изменение тонуса мышц брюшной стенки;
- выявление выбуханий или выпячиваний брюшной стенки,
- опухолевые образования брюшной стенки;
- вечность брюшной стенки,
- расширение пупочного и паховых колец;
- грыжевые выпячивания в области пупочного и паховых колец, белой линии живота и других отделов.
Ограничение подвижности брюшной стенки при дыхании наблюдается при травматическом повреждении или воспалении брюшной стенки, при параличе одного из куполов диафрагмы, при травматических повреждениях и воспалительных процессах органов брюшной полости, но особенно при перитонитах любого генеза. Оно может быть ограниченным или распространенным, и самое важное — оно почти всегда соответствует локализации и выраженности патологического процесса.
Оно может быть ограниченным или распространенным, и самое важное — оно почти всегда соответствует локализации и выраженности патологического процесса.
Болезненность при проведении поверхностной пальпации бывает локальной или распространенной. Она может быть обусловлена травмой или воспалением брюшной стенки с заинтересованностью кожи, подкожной клетчатки, мышц, апоневроза, а также воспалением брюшины, заболеванием внутренних органов (воспаление, опухоль, спазм или растяжение гладкой мускулатуры полых органов). Выраженность боли бывает разной — от незначительной до нестерпимой, когда лишь прикосновение к коже живота вызывает бурную реакцию пациента.
Болезненность кожи может быть связана с непосредственным ее поражением воспалительным процессом, в этих случаях она бу
дет гиперемированной и отечной, но возможна ее болезненное11. из-за повышения чувствительности (гиперадгезия) при заболевай и ях внутренних органов (язвенная болезнь, холецистит, панкрел тит), внешне такая кожа не изменена, не отечна и не гиперемн рована.
Наиболее выраженная болезненность живота отмечается при раздражении и особенно при воспалении брюшины, которая moaci быть заинтересована на ограниченном участке (локальный пери тонит) или на большой площади (разлитой перитонит). В нача к заболевания процесс обычно бывает ограниченным и больлокал. ной, затем он можег распространиться на всю брюшину. Воспаление брюшины бывает при аппендиците, холецистите, сальпип гите, тифлите, язвенной болезни, паранефрите, перигепатик иерисилените, перфорации язвы, разрыве полых органов, ревма тизме и др.
Резкая болезненность при пальпации живота, но при мягкой брюшной стенке отмечается при наличии крови в брюшной полости.
Боль при поверхностной пальпации живота возможна при бьк тром и значительном увеличении плотных органов (печень, се.к зенка, почка, поджелудочная железа) с растяжением их капсулы а также при быстром растяжении полых органов желудка, кишеч ника, мочевою пузыря.
Обнаружив болезненность при поверхностной пальпации живо та, необходимо четко охарактеризовать ее локализацию с учетом анатомо-топографических линий и отделов живота, указав размеры заинтересованной площади, место максимальной болезненности которая выявляется не только пальпаторно, но и легким поколачп ванием мякостью двух пальцев по брюшной стенке на симметрии ных участках, начиная со здоровой стороны (выявление симптома Менделя). Этот прием с большей достоверностью позволяет опрс делить заинтересованный орган.
Этот прием с большей достоверностью позволяет опрс делить заинтересованный орган.
С целью диагностики локального и разлитого перитонита используется метод выявления симптома Блюмберга-Щеткина (рис. ЗШ. Кисть врача укладывается на область исследования так, чтобы полусогнутые указательный и средний палец находились над зо ной максимальной болезненности. С каждым выдохом оба палый мягко, осторожно погружаются в брюшную полость, что приво дит к смещению петель кишечника. Достигнув за 3-4 дыхательных цикла задней брюшной стенки, кисть резко отрывается от живота. Брюшная стенка выпрямляется, под ней образуется вакуум, кото
Рис. 386. Выявление симптома Блюмберга-Щеткина.
1 — первый этап — постепенное погружение пальцев в брюшную полость вплоть до задней стенки, 2 — резкий отрыв руки от живота.
рый быстро заполняется петлями кишок. Если брюшина не воспалена, пациент никаких неприятных ощущений не испытывает. При воспалении брюшины быстрое смещение петель кишок вызывает раздражение брюшины, что вызывает резкую боль, иногда пациент даже вскрикивает.
Возникновение резкой боли при отрыве руки от живота указывает на положительный симптом раздражения брюшины
Изменение тонуса мышц брюшной стенки проявляется резистентностью или напряжением — рефлекторными реакциями, имеющими огромное диагностическое значение. Они являются объективными признаками раздражения париетальной брюшины или ее воспаления, и всегда сочетаются с болью разной интенсивности. Процесс может быть локальным или распространенным, то есть выявляться над всем животом.
Резистентность брюшной стенки — это некоторое локальное сопротивление брюшной стенки над патологическим очагом чаще воспалительного характера: воспаление желчного пузыря, червеобразного отростка, язва желудка и двенадцатиперстной кишки, воспаление самой брюшной стенки. Резистентность возникает лишь в момент пальпации.
Мышечное напряжение (мышечная защита) — наиболее выраженная реакция мышц брюшной стенки. Оно возникает там, где в воспалительный процесс вовлекается брюшина, и наблюдается постоянно вне зависимости от пальпации. При пальпации у пациента выявляется «доскообразный живот», «каменная твердость живо
При пальпации у пациента выявляется «доскообразный живот», «каменная твердость живо
та». Это характерно для локального или разлитого перитонита (нос- паления брюшины) любого генеза.
Однако напряжение брюшной стенки может быть и без воспалительного поражения брюшины, а иметь рефлекторный характер и наблюдается при свинцовой колике, туберкулезном менишите, столбняке, при заболеваниях легких (пневмония, диафрагмальный плеврит, спонтанный пневмоторакс, гидроторакс), при переломе ребер, при инфаркте миокарда, заболеваниях почек, забрюшинной гематоме.
Выбухание или выпячивание брюшной стенки, выявляемые при поверхностной пальпации, могут быть обусловлены гипертрофией мышц верхнего отдела живота у длительно кашляющих пациентов, увеличением отдельных органов (печень, селезенка, почка, мочевой пузырь, матка), кистой или опухолью брюшной полости. По локализации такого выбухания предполагается заинтересованность определенного органа, при тгом обращается внимание на величину пальпируемого выбухания, характер его поверхности — ровная, бугристая, пульсирующая, на смещаемость и болезненность Более достоверную информацию получают при проведении ыубокой пальпации живота.
Опухолевидные образования брюшной стенки выявляются ла- ко, хотя и не бывают большими. Они могут локализоваться на коже (пигментные пятна, ангиома, лимфангиома, ангиофиброма), в подкожной клетчатке (липома, фибролипома, нейрофиброма, десмоид), в области пупка (зндометриома, рак, саркома, метастатические опухоли). Найденную опухоль следует описать, отразив локализацию, величину, спаенность с окружающими тканями, болезненность.
В брюшной стенке возможны очаги воспаления — фурункул, флегмона, рожистое воспаление, воспаление пупка. Признаки воспаления — покраснение, ограниченный отек, боль, повышение местной температуры.
Распространенный отек брюшной стенки пальпаторно определяется по таким признакам: уплотнение кожи и подкожной клетчатки, их плохая смещаемость, тестоватость. Отечная кожа становится холодной на ощупь. Брюшная стенка чаще всего отекает при сердечной недостаточности и почечных заболеваниях. Отечность боковых отделов живота, гипогастрия и выше характерна для сердечной патологии.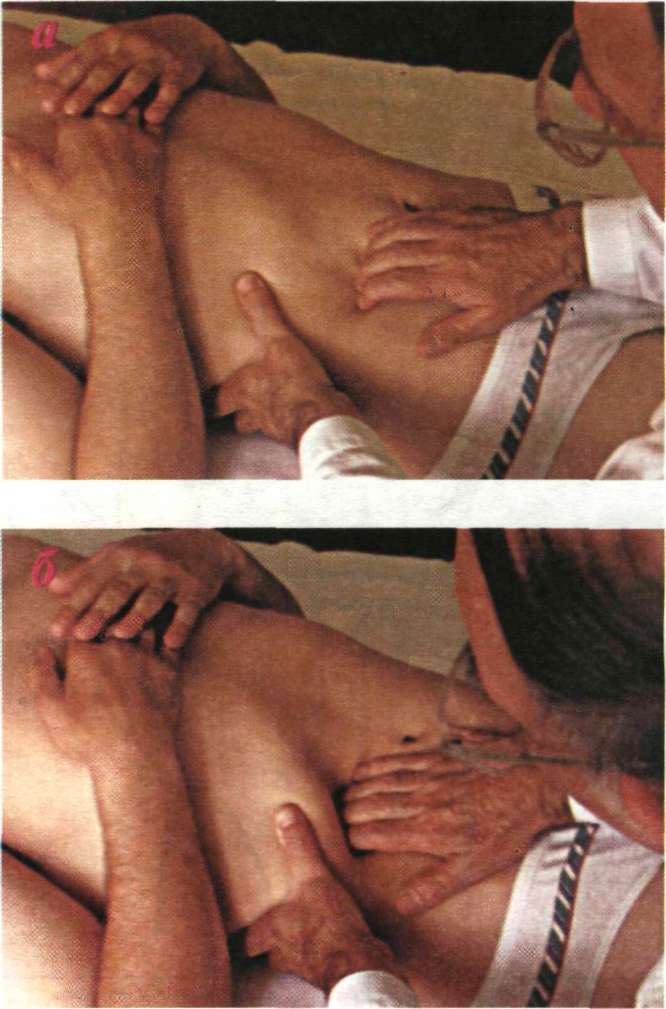 Это всегда сочетается с отеками нижних
Это всегда сочетается с отеками нижних
конечностей, поясницы и половых органов. При крайней степени декомпенсации отечной может быть вся брюшная стенка, кожа живота при этом может быть цианотично-багровой или бледной.
Распространенная бледная отечность брюшной стенки в сочетании с отеком лица, рук, поясницы, грудной клетки характерна для почечных заболеваний.
Отек кожи и подкожной клетчатки подтверждается сдавлением их между указательным и большим пальцами, в результате чего образуются вмятины.
При расширении пупочного кольца кончик пальца или вся фаланга легко проникают в брюшную полость, не встречая сопротивления. Во время натуживания через расширенное кольцо может выходить грыжевое выпячивание, выталкивающее палец — эластичное, мягкое, урчащее, безболезненное образование.
На белой линии живота могут прощупываться грыжевые образования разной величины: при расхождении мышц живота — до нескольких сантиметров (иногда до 30 см) в диаметре, при грыжах белой линии — чаще от 0,5 до нескольких сантиметров Грыжевые ворота и грыжевые выпячивания нередко выявляются в области послеоперационных рубцов, особенно во время нату- живапия, а также в местах травматического повреждения брюшной стенки.
Обращаем внимание на то, что грыжевое выпячивание может самостоятельно уходить в брюшную полость или вправляться легким надавливанием. Однако это должно делаться осторожно, без усилия и без боли.
8. Пальпирующие
движения должны быть возможно более легкими и мягкими. Всякое усиление движения
должно быть постепенным во избежание рефлекторного спазма мускулатуры.
Пальпация по возможности должна быть безболезненной.
2. Техника проведения поверхностной
ориентировочной пальпации живота.
Поверхностная
пальпация живота должна предшествовать глубокой. Начинают ее с левой паховой
области, где помещают правую руку всей ладонью на живот и затем производят
плавный небольшой нажим кончиками пальцев на переднюю брюшную стенку.
Поверхностное ощупывание живота выполняют в направлении против часовой стрелки.
Таким образом, после левой паховой области пальпируют левый фланк снизу вверх
до левого подреберья, затем эпигастральную область, правое подреберье и правый
фланк сверху вниз до правой паховой области. Затем проводят пальпацию срединной
Затем проводят пальпацию срединной
зоны сверху вниз до надлобковой области.
Существует также методика поверхностной пальпации
симметрично расположенных участков живота. При этом после ощупывания левой подвздошной
области производят точно такое же ощупывание правой подвздошной области. Затем
руку снова возвращают на левую сторону, перемещая ее на 4-5 см выше, чем в первый раз. Пальпация проводится поочередно левой и правой половины живота снизу
вверх. Не рекомендуют начинать пальпацию живота с болезненного участка, чтобы
избежать рефлекторного напряжения мышц брюшного пресса.
3. Цели и диагностическое значение
поверхностной пальпации живота.
Поверхностная ориентировочная пальпация живота
имеет следующие цели.
1.
Определить степень напряжения мышц
брюшной стенки.
2.
Определить наличие болезненности
всей брюшной стенки или отдельных ее участков.
3.
Отличить отечность брюшной стенки
от накопления в ней жира или от напряжения ее при асците либо метеоризме (при
отечности – остаются вмятины от пальцев).
4.
Выявить расхождение (диастаз)
прямых мышц живота.
5.
Выявить в брюшной стенке
уплотнения, узлы, метастазы опухолей и опухоли, грыжевые выпячивания.
6.
Отличить опухоли брюшной стенки от
опухолей внутри брюшной полости (если попросить больного напрячь живот,
внутрибрюшные опухоли перестают пальпироваться).
При соблюдении всех правил пальпации живот мягкий,
податливый пальпации, безболезненный. При исследовании «слабых мест» передней
брюшной стенки (пупочное кольцо, апоневроз белой линии живота, паховые кольца)
грыжевых выпячиваний не отмечается.
Для установления болезненности перед
пальпацией необходимо предупредить больного, чтобы он сообщил о появлении
болезненных ощущений, когда они будут максимальными и когда прекратятся.
Обращают внимание также на выражение лица больного, на появление болевой
гримасы. Чаще всего болезненность отмечается при аппендиците, язвенной болезни,
гастрите, холецистите, энтероколите, тромбозе мезентериальных сосудов и т. д.
д.
Распространение воспалительного процесса на брюшину почти во всех случаях
сопровождается выявлением резкой болезненности при поверхностной пальпации
живота, причем, при общем перитоните она ощущается на всем протяжении, при
местном – на ограниченном участке соответственно месту поражения.
При пальпации, наряду с болезненностью,
часто удается определить напряжение брюшной стенки. По степени выраженности
напряжения брюшной стенки различают резистентность брюшной стенки, возникающую
только при пальпации, и мышечное напряжение брюшной стенки – ригидность мышц
живота, существующую независимо от пальпации, то есть постоянно. Чаще всего
резистентность передней брюшной стенки появляется при воспалительных
заболеваниях желчного пузыря и кишечника с постепенным вовлечением в процесс
серозной оболочки, то есть развитием перивисцерита. Ригидность же мышц живота
наблюдается при развитии воспалительного процесса в брюшной полости с
обязательным вовлечением не только висцерального, но и париетального листка
брюшины. При этом напряжение брюшной стенки значительно возрастает, достигая
При этом напряжение брюшной стенки значительно возрастает, достигая
«доскообразной твердости». «Доскообразный живот» сигнализирует о «катастрофе» в
брюшной полости – о развитии перитонита, который может быть следствием
прободной язвы желудка и кишечника, прободного аппендицита, холецистита.
Поверхностная пальпация позволяет также
обнаружить образования передней брюшной стенки, такие как грыжи, опухоли,
уплотнения. Для их отличия от внутрибрюшных образований следует попросить
больного напрячь живот. При этом образования передней брюшной стенки продолжают
хорошо прощупываться, а внутрибрюшные образования скрываются в глубине живота
за брюшным прессом.
При пальпации можно выявить отечность
кожных покровов по характерным вмятинам на коже, которые остаются от пальцев
после ощупывания. При увеличении подкожной жировой клетчатки этого не
наблюдается.
4. Почему
пальпация органов брюшной полости называется глубокой скользящей методической и
с какой целью она проводится?
Глубокую скользящую методическую пальпацию осуществляют по методу
Образцова–Стражеско-Василенко. Этот вид пальпации называется глубокой,
Этот вид пальпации называется глубокой,
поскольку при ее проведении рука проникает вглубь брюшной полости. Скользящей –
потому, что осязательное ощущение о пальпируемом органе пальцы получают в
момент соскальзывания с него. Методической, поскольку она проводится по
установленному плану и в определенной последовательности. Начинают ее с
сигмовидной кишки, затем пальпируют слепую кишку, конечную часть подвздошной
кишки, червеобразный отросток, восходящую и нисходящую части ободочной кишки,
поперечно-ободочную кишку, печеночный и селезеночный изгибы ободочной кишки,
большую кривизну желудка, привратник желудка, поджелудочную железу печень, селезенку,
почки.
Считают, что для лучшей ориентировки при определении
месторасположения поперечно-ободочной кишки пальпацию ее следует проводить после
установления нижней границы желудка.
5. Где находится область проекции сигмовидной кишки?
Каковы техника пальпации и характеристики?
Сигмовидная кишка локализуется в левой
паховой области, прощупывается на протяжении 20-25 см, имеет косое направление (сверху и слева – вниз и вправо) и доступна пальпации в 90–95%
случаев. Техника выполнения глубокой скользящей пальпации сигмовидной кишки
Техника выполнения глубокой скользящей пальпации сигмовидной кишки
складывается из 4 моментов.
1 момент
– установка пальцев пальпирующей руки.
Для этого пальцы устанавливают на
передней брюшной стенке на границе средней и наружной трети линии, соединяющей
пупок с передней верхней остью подвздошной кости так, чтобы кончики пальцев
располагались параллельно длиннику сигмовидной кишки. Проксимальная часть кисти,
то есть ее основание, при этом находится в околопупочной области, а пальцы – в
нижне – боковом отделе живота.
Глава 6
ПАЛЬПАЦИЯ
Пальпация живота
Рис. 6.1.
Варианты пальпации
Физиологической основой пальпации
являются осязание
(ощущение, возникающее при давлении и движении ощупывающих пальцев) и температурное чувство
. При ощупывании какого-либо органа или образования через промежуточную среду (например, брюшную стенку) осязательное ощущение получается только в том случае, если плотность пальпируемого тела больше плотности пальпируемой среды. Проникающая
Проникающая
пальпация служит для определения болевых пунктов, а толчкообразная
— для определения баллотирования печени, селезенки и почек, а также плотных опухолей. Специальные приемы пальпаторного исследования применяются в урологической и акушерско-гинекологической практике.
Рис. 6.2.
Возможности поверхностной пальпации живота
Сопротивление брюшной стенки ощупывающим пальцам характеризует резистентность
. Она возникает лишь во время пальпации, а мышечное напряжение существует постоянно. Мышечное напряжение
(мышечная защита) наблюдается там, где в патологический процесс вовлекается париетальная брюшина. Болевая чувствительность кожи (гипералгезия
) возникает по механизму раздражения, поступающего из внутреннего органа в соответствующий сегмент спинного мозга, а затем переходящего на чувствительные нервы из соответствующего участка кожи. Умеренное уплотнение участка брюшной стенки, исчезающее при осторожном поглаживании его и отвлечении внимания больного разговором, является резистентностью
. Значительная плотность участка брюшной стенки, сопровождающаяся щажением его при дыхании, локальной болезненностью при тихой перкуссии мякотью концевой фаланги пальца или положительным симптомом раздражения брюшины, является напряжением
Значительная плотность участка брюшной стенки, сопровождающаяся щажением его при дыхании, локальной болезненностью при тихой перкуссии мякотью концевой фаланги пальца или положительным симптомом раздражения брюшины, является напряжением
. При определении грыжевых отверстий
больному предлагают натужиться на высоте выдоха. Проводят осмотр и пальпацию участков, где наиболее часто обнаруживаются грыжевые выпячивания (подложечная область по белой линии живота, пупочное кольцо, паховые области и зоны послеоперационных рубцов).
Рис. 6.3.
Поверхностная пальпация живота
è При поверхностной пальпации живота
больной принимает горизонтальное положение с невысоким изголовьем, а руки его укладываются вдоль туловища.
è Ладонь правой руки врача
располагают плашмя (сначала в левой паховой области) и слегка нажимают мякотью ногтевых фаланг пальцев, перемещая их на 3-4 см в стороны. Составляют представление о податливости, консистенции, чувствительности брюшной стенки.
è Затем сравнивают симметричный
участок справа. Таким же образом сопоставляют вышележащие участки мезогастральной и эпигастральной областей.
è При наличии болей начинают пальпацию с безболезненных мест (желательно отвлекать больного разговором).
Рис. 6.4.
Методика поверхностной пальпации живота
Напряжение мышц
брюшной стенки обусловлено двумя причинами
: 1) раздражением рецепторов серозных оболочек органов брюшной полости и висцеральной брюшины при переходе на них воспалительного процесса (развитием перивисцеритов
) — локальное незначительное напряжение; 2) раздражением рецепторов париетальной брюшины при ее воспалении (развитием перитонита
) — диффузное выраженное напряжение. Кожная гиперестезия
выявляется в зоне проекции пораженного органа и за ее пределами. Усиление афферентной импульсации с пораженного органа ведет к стойкому возбуждению сегментов спинного мозга и повышению чувствительности кожных болевых рецепторов.
Рис. 6.5.
Болевые точки, зоны кожной гиперестезии и болезненности
n Зоны
: 1 — аппендикса и правого яичника, 2 — правого мочеточника и правой почки, 3 — головки поджелудочной железы, 4 — головки поджелудочной железы, желчного пузыря, 12-перстной кишки, пилорического отдела желудка (зона Шоффара), 5 — кардиального отдела желудка и хвоста поджелудочной железы (зона Скульского), 6 — хвоста поджелудочной железы и селезенки, 7 — левого мочеточника и левой почки, 8 — левого яичника;
n Точки
: Дежардена (головки поджелудочной железы), Кера (желчного пузыря), Губергрица (хвоста поджелудочной железы).
Рис. 6.6.
Этапы и последовательность глубокой пальпации живота
Врач
садится с правой стороны от больного
. Руки врача должны быть теплыми. При пальпации живота необходимо максимальное расслабление мышц брюшной стенки. Дыхание больного должно быть диафрагмальным. В случае необходимости, врач обучает технике диафрагмального дыхания.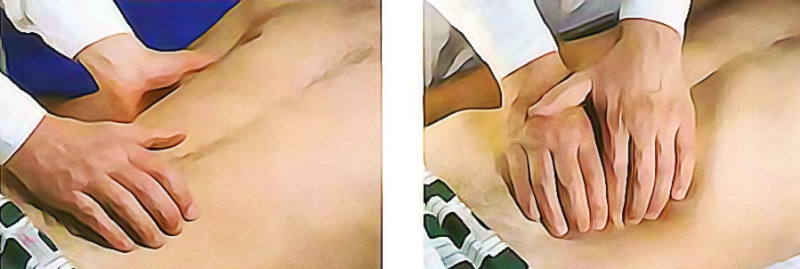 Иногда методика дополняется пальпацией живота в положении стоя.
Иногда методика дополняется пальпацией живота в положении стоя.
Перед тем как приступить к глубокой методичной скользящей пальпации живота
по методу В.П.Образцова и Н.Д.Стражеско, больному разъясняют необходимый характер дыхания «животом».
Предлагают дышать открытым ртом так, чтобы передняя брюшная стенка поднималась при вдохе и опускалась при выдохе. Ладонь больного кладут на живот кнаружи от пупка и учат глубоко дышать так, чтобы она поднималась при вдохе и спускалась при выдохе. Это является пальпаторным аутоконтролем
за брюшным дыханием (основной прием).
Рис. 6.7.
Пальпаторный аутоконтроль за брюшным дыханием
Зрительным аутоконтролем
за брюшным дыханием является следующий прием. Больному на живот, в области пупка, ставят ушной воронкой жесткий стетоскоп и предлагают глубоко дышать так, чтобы последний поднимался при вдохе и опускался при выдохе. При этом больной следит глазами за движениями раструба инструмента.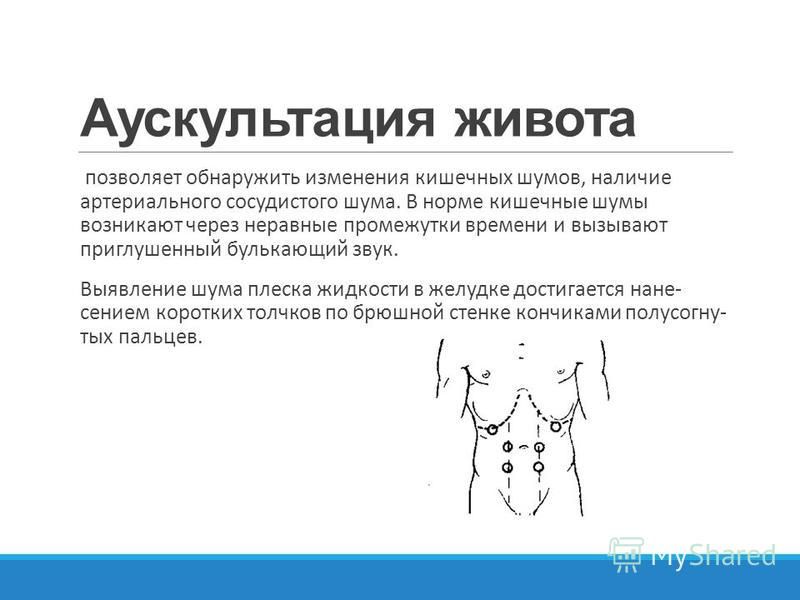 В случае необходимости врач может продемонстрировать брюшное дыхание на себе.
В случае необходимости врач может продемонстрировать брюшное дыхание на себе.
Рис. 6.8.
Зрительный аутоконтроль за брюшным дыханием
Рис. 6.9.
Принципы пальпации толстой кишки
Пальпаторное исследование живота начинают с проведения поверхностной (ориентировочной) пальпации, с помощью которой определяют тонус
мышц передней брюшной стенки, степень их сопротивления ощупыванию, болезненные участки, а также расхождение (диастаз) прямых мышц и
пупочного кольца.
Исследование проводят в положении больного лежа на спине с опушенными вдоль туловища или сложенными на груди руками и выпрямленными
ногами. Ложе должно быть ровным, не слишком мягким, а изголовье — невысоким. Врач садится правым боком у постели больного, лицом к нему
(врач-«левша» садится слева от больного). При этом необходимо, чтобы стул врача стоял на уровне таза больного, а сиденье стула было
расположено на высоте его постели. Особое значение при пальпации живота имеет состояние рук врача: кисти должны быть обязательно
теплыми, а ногти коротко острижены. Для того чтобы согреть свои холодные руки, врачу следует интенсивно потереть кисти друг о друга либо
Для того чтобы согреть свои холодные руки, врачу следует интенсивно потереть кисти друг о друга либо
вымыть их горячей водой.
Желательно пальпировать живот натощак и после опорожнения кишечника. Больной во время исследования должен дышать через рот, глубоко и
ровно, используя диафрагмальный тип дыхания, но не напрягая при этом брюшную стенку. Перед началом пальпации для уменьшения напряжения
брюшного пресса целесообразно на короткое время положить одну или обе ладони на живот больного, дав ему возможность привыкнуть к руке
врача. Одновременно следует обратить внимание на равномерность участия различных отделов живота в акте дыхания и проверить умение
больного дышать с активным участием диафрагмы: на вдохе кисть врача, лежащая на передней брюшной стенке, должна подниматься, а на
выдохе — опускаться.
В норме все отделы живота равномерно участвуют в акте дыхания. При диффузном воспалительном поражении брюшины (разлитой перитонит)
или параличе диафрагмы движение брюшной стенки при дыхании полностью отсутствует, а при местном перитоните либо параличе одного из
куполов диафрагмы различные отделы живота участвуют в акте дыхания неравномерно.
Поверхностную пальпацию проводят правой рукой или одновременно обеими руками на симметричных участках брюшной стенки. Пальпирующую
ладонь с сомкнутыми и выпрямленными пальцами кладут на исследуемый участок. При этом кисть должна быть гибкой, мягкой, мышцы ее
расслаблены. Плавно, не проникая глубоко в брюшную полость, осуществляют осторожные скользящие и поглаживающие движения пальцами вместе
с кожей живота по мышцам брюшной стенки, слегка надавливая на них и ощупывая мякотью концевых фаланг. В пальпации участвует только
кисть. Предплечье пальпирующей руки должно находиться в горизонтальном положении на уровне тела больного. Локтевой и плечевой суставы
при этом остаются относительно неподвижными. Перемещая кисть с одного отдела живота на другой, постепенно ощупывают всю брюшную стенку.
Одновременно стараются отвлечь внимание больного, например, заняв его регулированием частоты и глубины дыхания.
Больной во время пальпации разговаривать не должен, допускаются только односложные ответы на вопросы о наличии болезненности. Врачу при
Врачу при
проведении поверхностной пальпации следует смотреть не на живот, а в лицо больного, чтобы вовремя заметить его реакцию на появление боли
в ответ на пальпацию.
Последовательно ощупывают вначале парные области живота — подвздошные, боковые и подреберные, а затем непарные — эпигастральную,
пупочную и надлобковую. Болезненные участки живота ощупывают в последнюю очередь. Обращают внимание на тонус мышц брюшного пресса,
наличие болезненности и степень сопротивления брюшной стенки ощупыванию. С целью выявления локальной болезненности можно также
использовать прием легкого поколачивания согнутым пальцем по различным участкам брюшной стенки (симптом Менделя).
Передняя брюшная стенка при поверхностной пальпации в норме мягкая, податливая, безболезненная, брюшной пресс хорошо развит. При
наличии болезненности определяют ее распространенность и сопутствующую реакцию мышц брюшной стенки. Затем, попросив больного приподнять
голову, вдохнуть и натужиться, врач ставит вдоль передней срединной линии кончики сомкнутых и слегка согнутых пальцев правой руки и
ощупывает белую линию живота от мечевидного отростка до лобка (рис. 43).
43).
В норме напрягшиеся валики прямых мышц живота и пупочное кольцо не пропускают кончики пальцев. При расхождении (диастазе) прямых мышц
живота пальцы свободно раздвигают мышечные валики в стороны и проникают между ними. При расширении пупочного кольца оно свободно
пропускает кончик одного или даже двух пальцев.
С целью выявления грыжевых выпячиваний проводят также пальпацию белой линии живота, пупочного кольца и паховых областей в положении
больного стоя, попросив его натужиться.
Если в каком-либо отделе живота обнаружена болезненность и в ответ на нее непосредственно во время ощупывания на соответствующем
участке появляется умеренное преходящее местное сопротивление мышц брюшной стенки, то говорят о наличии локальной резистентности.
Такая реакция мышц брюшной стенки уменьшается или совсем исчезает при отвлечении внимания больного либо после длительного поглаживания
по животу.
Локальная резистентность мышц живота чаще всего вызвана патологией внутренних органов, расположенных в проекции болезненного участка,
реже, патологией самой брюшной стенки. Боль при локальной резистентности, как правило, тупая, терпимая, иногда может быть
Боль при локальной резистентности, как правило, тупая, терпимая, иногда может быть
охарактеризована как повышенная чувствительность или дискомфорт. Однако при резко выраженном спазме гладкой мускулатуры, например,
желчного пузыря или кишечника, боль бывает острой (колика).
В случае вовлечения в воспалительный процесс листков брюшины (перитонит), боль при пальпации резко выраженная, нестерпимая.
Одновременно выявляется значительное и стойкое напряжение мышц брюшной стенки, сохраняющееся независимо от пальпации. Подобная реакция
брюшной стенки называется мышечным напряжением, или мышечной защитой. При разлитом перитоните мышечная защита, как правило, бывает
диффузной («доскообразный» живот), а при местном перитоните — локальной.
Пальпация позволяет выявить еще один важный симптом раздражения
брюшины: боль, ощущаемая больным при осторожном погружении руки в брюшную полость, значительно слабее и более ограниченная, чем та
острая и разлитая боль, которая возникает, если внезапно прекратить давление и быстро отнять пальпирующую руку от живота (симптом
Щеткина-Блюмберга). При остром аппендиците данный симптом оказывается положительным в точке Мак-Бернея, расположенной на границе
При остром аппендиците данный симптом оказывается положительным в точке Мак-Бернея, расположенной на границе
наружной и средней третей правой пупочно-остной линии.
Пальпация живота является важнейшим элементом диагностики. Данное поверхностное исследование, проведенное специалистом, может дать достаточно широкий спектр информации о состоянии внутренних органов пациента.
Правильно проведенная пальпация безболезненна и способна указать на воспалительные процессы, новообразования и кисты. Количество полученной информации зависит от того, какой из видов пальпации проводил врач: поверхностный или глубокий.
Принципы проведения осмотра
Пальпация живота очень ответственное исследование, которое необходимо для выявления воспаления внутренних органов и наличия новообразований.
Главным принципом проведения такого осмотра является последовательность действий при прощупывании каждой области живота и полноценное прощупывание всех частей брюшной области.
Важным элементом является и профессиональный подход врача, который проводит исследование брюшной полости. У специалиста должны быть коротко сострижены ногти, ладони должны быть теплыми.
У специалиста должны быть коротко сострижены ногти, ладони должны быть теплыми.
Эти условия обязательны для комфортности проведения исследования. Также холодные руки врача могут привести к напряжению мышц брюшного пресса, что затруднит процесс пальпации.
Во время пальпации врач должен позаботиться и о том, чтобы отвлечь пациента от процесса прощупывания. Для этого доктор должен занять больного дыхательной гимнастикой, отрегулировать частоту вдохов и выдохов, а также их глубину.
Задачи и алгоритм проведения поверхностной пальпации живота
Пальпация необходима для исследования внутренних органов брюшной полости. Этот метод исследования может дать представление о свойствах того или иного органа, указать на наличие новообразований или воспалительные процессы.
Также характерная боль в какой-либо области живота при пальпации, позволяет сузить круг причин, которые могли привести к недугу и характерной симптоматике, в связи с которой больной обратился к врачу.
Есть два важных правила, которые должен соблюдать доктор, проводящий поверхностную пальпацию:
- Важнейшим правилом пальпации является следующее: начинать прощупывание брюшной полости нужно исключительно с безболезненного участка живота. Обычно этот участок располагается симметрично болезненной части.
- Погружать пальцы вглубь брюшной полости нельзя. Также пальцами нельзя делать круговых движений погружая их глубже, чем необходимо при поверхностной пальпации.
Ориентировочная
Поверхностное ощупывание живота всегда начинают с ориентировочной пальпации. С её помощью можно определить уровень тонуса в мышцах передней брюшной стенки живота.
Этот вид пальпации позволяет определить степень сопротивления мышц живота в болезненных местах, а также возможное расхождение мышц живота (диастаз) в области белой линии живота или пупочного кольца.
Проводить пальпацию ориентировочного типа требуется против часовой стрелки, исключительно мягкими не круговыми движениями.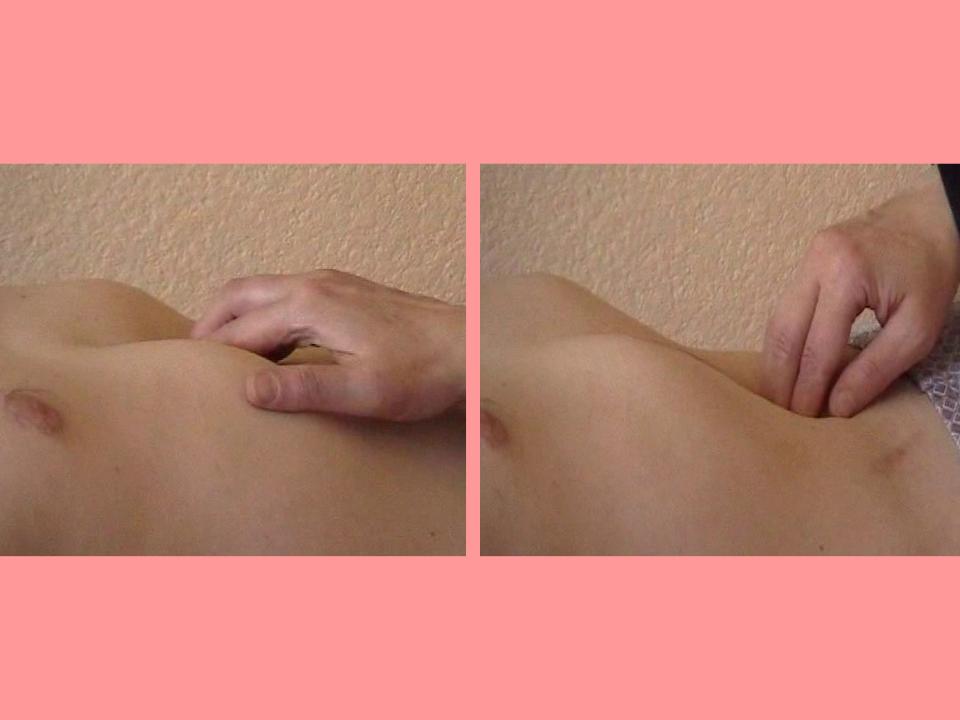 Начинается прощупывание с левой подвздошной области. Объясняется это тем, что эта область более часто является безболезненной.
Начинается прощупывание с левой подвздошной области. Объясняется это тем, что эта область более часто является безболезненной.
После ощупывания этой области, пальцы аккуратно и постепенно перемещают на 4-5 см. вверх. Подходя к реберным дугам, пальпация проводится с учетом легких касаний ребер кончиками пальцев. После этого руки перемещают в противоположную область, к правому фланку. Заканчивается круг пальпации прощупыванием надлобковой области.
Сразу после этого врач начинает второй круг прощупывания (малый круг). При этом врач в основном ориентируется на ощупывание околопупочной области. В случае, если живот совсем небольшой, обычно хватает одного круга пальпации. В случае, если живот крупный, оба круга ориентировочной пальпации являются обязательными.
Второй, малый круг пальпации также начинается с левой подвздошной области. Движения также мягкие и против часовой стрелки.
Пальпация ориентировочного типа способна дать достаточно большое количество информации о состоянии внутренних органов и брюшной стенки пациента.
Сравнительная
Основной задачей сравнительной пальпации является сопоставление симметричных участков передней брюшной стенки. Также сравнительная пальпация нужна для ощупывания области эпигастрия, гипогастрия и мезогастрия.
Начинают пальпацию с нижней части живота. При этом сравнивают левую и правую подвздошную область. Позже прощупываются боковые и подреберные области. Данная техника пальпации также называется пальпацией «ёлочкой».
При данном виде пальпации врач также исследует:
- пупочное кольцо;
- паховые кольца;
- области живота с послеоперационными рубцами.
Данный вид ощупывания отличается тем, что проводить его лучше не в классическом горизонтальном положении, а вертикально, когда пациент сидит. Такая позиция способствует увеличению внутрибрюшного давления и позволяет более эффективно выявить дефекты брюшной стенки.
Заканчивают этот вид пальпации повторным прощупыванием. При этом пациенту необходимо набрать в легкие максимально большое количество воздуха и натужиться.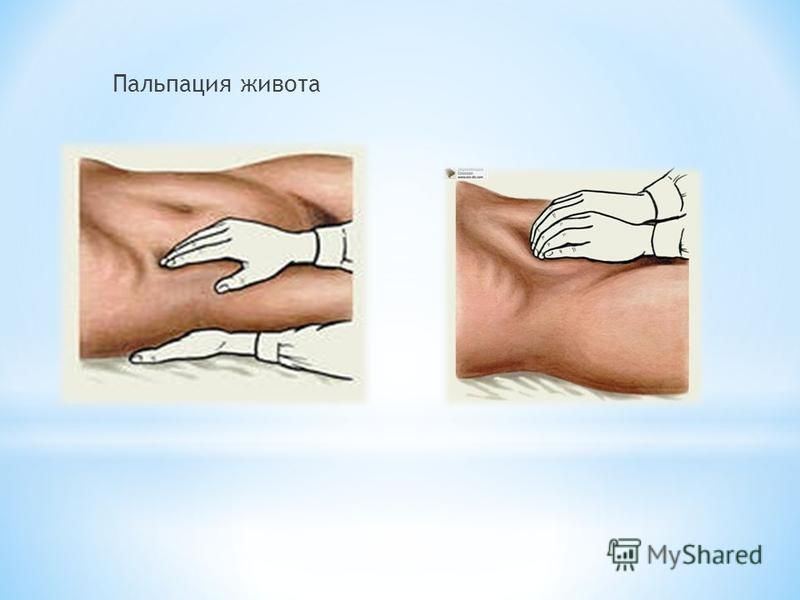 Такая методика позволяет выявить расхождение прямых мышц и грыжевые выпячивания.
Такая методика позволяет выявить расхождение прямых мышц и грыжевые выпячивания.
Цели глубокой методики
Врач после выполнения поверхностной пальпации обычно проводит глубокое ощупывание органов брюшной полости.
Цель такого исследования заключается в определении положения органов, их формы и консистенции, а также размеров. Глубокая пальпация также направлена на выявление патологических новообразований, опухолей и кист.
Особое внимание при глубокой пальпации врач уделяет болезненным участкам области живота у пациента. Этот фактор чаще всего указывает на больной или воспаленный орган. При помощи глубоко ощупывания можно определить и иррадиирующие боли.
Главное условие проведения глубокого типа пальпации — знание врачом проекции каждого органа на переднюю брюшную стенку.
Последовательность ощупывания каждого органа может варьироваться, но классическим вариантом пальпации является следующая последовательность:
- Желудок.
Исследование того органа, который при ощупывании даёт болезненность, проводится в самом конце. Исследование поджелудочной, желудка и толстой кишки производят на выдохе. Проведение глубокой пальпации имеет и ряд других правил, по которым её осуществляет доктор.
Исследование поджелудочной, желудка и толстой кишки производят на выдохе. Проведение глубокой пальпации имеет и ряд других правил, по которым её осуществляет доктор.
Как правильно проводить?
Условия при которых проводится глубокая пальпация такие же как и при проведении поверхностного типа исследования.
Врач должен максимально расслабить пациента. Для уменьшения напряженности мышц пресса, пациент должен слегка согнуть ноги и поставить подошвы на постель. В более редких случаях пальпацию проводят и в вертикальном положении туловища.
Для того чтобы максимально точно пропальпировать отдельные органы и понять их границы могут быть выполнены и такие методы исследования, как аускультация и перкуссия.
- Аускультация
— метод, при котором врач прослушивает внутренние органы больного для выявление в них конкретных звуков. - Перкуссия
— метод, при котором врач слегка простукивает живот больного и прислушивается к реакции организма больного.
В ходе исследования пациент должен дышать ровно, задействуя диафрагмальные мышцы. Пальцы врача погружаются в ткани мягко и плавно. При этом цель проникновения — минование мышц пресса и достижение задней стенки полости живота.
В большинстве случаев провести процедуру с первого раза не получается, достигнуть цели врач может только в случае полноценного расслабления брюшного пресса больного. Для этой цели и используется дыхательная гимнастика. Прощупывание глубоких тканей выполняется доктором на выдохе больного.
Обследование у детей
При пальпации живота у детей очень важными аспектами, которые отмечает врач, являются:
- влажность или сухость кожных покровов;
- тургор — упругость кожи, мышечных и жировых тканей;
- эластичность кожных покровов;
- температура.
Пальпация живота важнейшее исследование. Проводят её очень тщательно. Важнейшим аспектом удачного ощупывания является расслабленность мышц пресса. Для достижения этой цели руки врача должны быть теплыми.
Если кожа ребенка очень чувствительна и малыш реагирует на прикосновения, как на щекотку, то прежде чем начать пальпацию, врач задерживает ладонь на животе на некоторое время.
Детей школьного и дошкольного возраста пальпируют в горизонтальном положении туловища. Ребенка укладывают на спину, при этом голова находится на одном уровне с туловищем. Пальпацию начинают с околопупочной области или с правой подвздошной части туловища.
Даже на первом этапе ощупывания врач может заметить вздутие живота или его западание, а также понять каков тонус мышц пресса.
Болевой синдром
Боль в животе при пальпации также именуют точечной болью. Проявляется такой болевой синдром при надавливании на определенный участок тканей.
Часто такая боль сигнализирует о заболевании какого-либо органа. Какой именно орган болен можно понять по тому, где именно появляется боль во время ощупывания живота.
| Эпигастрий | Желудок, поджелудочная, левая печеночная доля |
| Левое подреберье | Желудок, селезенка, верхний полюс левой почки, часть ободочной кишки |
| Правое подреберье | Правая печеночная доля, верхний полюс правой почки, часть ободочной кишки, желчный пузырь |
| Левая и правая боковая область | Часть ободочной кишки, часть тонкой кишки, нижние полюсы обеих почек |
| Левая подвздошная область | Мочеточник, сигмовидная кишка |
| Правая подвздошная область | Слепая кишка, правый мочеточник, червеобразный отросток |
| Область пупка | ДПК, мочеточники, почечные ворота, головка поджелудочной железы, петли тонкой кишки |
| Надлобковая область | Матка, мочевой пузырь, тонкая кишка |
Таким образом, боль в одной из частей живота при пальпации может говорить о соответствующих проблемах в близлежащих органах.
Норма
Нормой является правильное расположение органов в своих местах без выхода за пределы здоровой области расположения.
Желудок, печень, поджелудочная и селезенка не увеличены, прощупываются четко и являются мягкими по структуре, не рыхлые. В норме желчный пузырь не прощупывается и не вызывает болевых ощущений у пациента. Петли кишечника расположены в своих отделах.
Одним из основных признаков здоровья является отсутствие болевых ощущений при ощупывании всего живота. Мышцы пресса в норме расслабленные, мягкие. Белая линия живота не превышает ширины в 1-3 см. Грыжевые ворота и внутренних органов отсутствуют.
Видео про поверхностную пальпацию живота:
Масса живота — симптомы, причины, лечение
Образования в брюшной полости могут быть вызваны самыми разными состояниями и заболеваниями. Накопление новой ткани (опухоль), жидкости, непроходимость кишечника, бактериальная инфекция, грибковая инфекция, паразитарная инфекция, расширение органа или захват органа могут вызвать образование в брюшной полости.
Поскольку причины, методы лечения и осложнения очень сильно различаются, очень важно, чтобы любой новообразование в брюшной полости немедленно осматривал врач.Ваш врач сможет многое сказать, основываясь на расположении массы вашего живота, а также на текстуре, подвижности, размере, форме и плотности массы. Во многих случаях может потребоваться визуализация, например компьютерная томография или МРТ.
Распространенные причины образования брюшной полости
Масса в брюшной полости может быть вызвана целым рядом состояний, включая:
- Спайки или рубцы брюшной полости, особенно после перенесенных операций на брюшной полости
- Абсцесс
- Рак толстой кишки, печени, поджелудочной железы, репродуктивных органов, мочевого пузыря, почек или других органов
- Болезнь Крона (воспалительное заболевание кишечника, которое может поражать любую часть кишечника)
- Кисты в любом месте брюшной полости
- Увеличенные лимфатические узлы в результате воспаления или рака
- Грыжа
- Воспаление или закупорка желчного пузыря
- Кишечная непроходимость
Редкие причины образования брюшной полости
Существует множество редких причин образования брюшной полости, включая множество различных типов рака и редкие генетические нарушения, приводящие к кистам или другим новообразованиям в брюшной полости.
Серьезные или опасные для жизни причины образования в брюшной полости
В некоторых случаях образование в брюшной полости может быть симптомом серьезного или опасного для жизни состояния, которое следует немедленно обследовать в условиях неотложной помощи. Одним из важных примеров является аневризма брюшной аорты, часто характеризующаяся как пульсирующая масса в ритме сердцебиения.
Вопросы для диагностики причины образования брюшной полости
Чтобы диагностировать ваше состояние, ваш врач или лицензированный практикующий врач задаст вам несколько вопросов, связанных с массой живота, включая:
- Как давно у вас масса?
- Образование болезненное или нежное?
- Принимаете ли вы какие-нибудь лекарства?
- Было ли у кого-нибудь в вашей семье когда-либо такое образование в брюшной полости?
- Переносили ли вы раньше абдоминальную операцию?
- Были ли у вас другие симптомы, помимо образования в брюшной полости?
- Вы недавно выезжали за пределы США?С.
 ?
? - Вы недавно поднимали тяжелые предметы?
Каковы возможные осложнения образования в брюшной полости?
Новообразование в брюшной полости может быть легким заболеванием, которое поддается лечению, или серьезным и опасным для жизни состоянием. Поскольку причины образования брюшной полости очень сильно различаются, осложнения и прогнозы также сильно различаются.
Поскольку образование в брюшной полости может быть вызвано серьезными заболеваниями, отказ от обращения за лечением может привести к серьезным осложнениям или необратимому повреждению.После того, как основная причина установлена, для вас важно следовать плану лечения, разработанному вами и вашим лечащим врачом специально для вас, чтобы снизить риск потенциальных осложнений, включая:
- Асцит (скопление жидкости в брюшной полости)
- Перфорация желудочно-кишечного тракта и сепсис
- Недержание мочи
- Бесплодие вследствие необратимого повреждения репродуктивного тракта
- Необратимое повреждение почек
- Необратимое повреждение печени
- Постоянное повреждение поджелудочной железы
- Разрыв аневризмы аорты
- Вторичная непроходимость тонкой и толстой кишки
- Распространение рака
- Распространение инфекции
palpation — Перевод на немецкий — примеры английский
Эти примеры могут содержать грубые слова на основании вашего поиска.
Эти примеры могут содержать разговорные слова, основанные на вашем поиске.
Запирательное отверстие (слева) было отчетливо напряжено рефлекторно и очень чувствительно при пальпации .
Das Foramen obturatorium (links) war refktorisch deutlich verspannt und sehr schmerzhaft bei Palpation .
В области подъязычно-подъязычной линии оценка производится при пальпации , .
Im Bereich der Linea mylohyoidea erfolgt die Einschätzung durch Пальпация .
По словам Уиллоуби, статическая пальпация позволяет практикующему врачу анализировать костные сегменты и их отростки.
Das statische Abtasten erlaubt dem Tierarzt, die knöchernen Segmente und ihre Prozesse zu analysieren, so Willoughby.
пальпация печени и ее лимфатических узлов;
Abtasten der Leber und ihrer Lymphknoten;
Определите соответствующую вену по пальпации .
Identifizieren Sie die entsprechende Vene durch Пальпация .
Почки могут ощущаться увеличенными, болезненными и твердыми при пальпации .
Die Nieren können das Gefühl erweiterten, zart, und fest auf Пальпация .
При пальпации живот мягкий, безболезненный.
Der Bauch bei der Palpation ist weich, nicht krankhaft.
Более глубокая пальпация проводится с довольно сильным давлением.
Man muss eine tiefere Palpation mit einem ziemlich starken Druck vornehmen.
Лимфатические узлы не увеличены — при пальпации осмотр .
Die Lymphknoten sind bei der Palpation nicht vergrößert.
Они учатся ориентироваться топографически при осмотре и пальпации .
Sie erlernen Möglichkeiten der topographischen Orientierung durch Inspektion und Пальпация .
У большинства животных желтуха, пальпация черепа живота болезненна.
Meist sind die Tiere ikterisch und die Palpation des cranialen Abdomens ist schmerzhaft.
визуальный осмотр и при необходимости пальпация селезенки;
Besichtigung und erforderlichenfalls Abtasten der Milz;
Способ по п. 1, отличающийся тем, что геометрические данные и данные положения измеряют бесконтактным пальпированием (сканированием).
1, отличающийся тем, что геометрические данные и данные положения измеряют бесконтактным пальпированием (сканированием).
Verfahren nach Anspruch 1, dadurch gekennzeichnet, dass die Erfassung der Geometrie- und Lagedaten durch berührungsloses Abtasten (Scannen) erfolgt.
Ранние поражения, которые ощущаются при пальпации на на зерне, позже становятся эритематозными, толстыми пластинами, размер которых может составлять от нескольких сантиметров.
Frühe Läsionen, die bei der Palpation rassparul empfunden werden, später gerötete, dicken Platten, die aus ein paar cm reichen kann.
В возрасте старше 45 лет каждому мужчине будет проводиться специализированная консультация на предмет пальпации простаты.
Im Alter von 45 Jahren wird jeder Mensch unterliegt einer spezialisierten Beratung für Abtasten der Prostata.
Это определяется путем ректальной или абдоминальной пальпации , либо с помощью рентгеновского или ультразвукового исследования простаты брюшной полости.
Dies wird durch rektale oder abdominalen Palpation ermittelt, oder abdominale Röntgen-oder Ultraschall-Bildgebung der Prostata.
Прикосновение: пальпация 12 китайских пульсов, брюшная полость пальпация
Berühren: Die 12 chinesischen Pulse erfühlen, Abdominale Пальпация
На при пальпации кожи можно обнаружить небольшие болезненные участки, называемые «жизненно важными точками».
Bei der Palpation der Haut können kleine schmerzhafte Bereiche zu erkennen, als «wesentliche Punkte».
Мышечный тонус при пальпации улучшился в предплечьях и особенно в ногах.
Die Verbesserung von Muskeltonus bei der Palpation , besonders in den Beinen wird beobachtet.
В дополнение к пальпации , дуплексная сонография и, особенно, МРТ высокого разрешения помогают определить подходящее место для биопсии.
Neben der Palpation sind die Duplexsonographie und vor allem die hochauflösende MRT-Untersuchung hilfreich, um eine geeignete Stelle für die Biopsie zu finden.
живот мягкий — Traduccin al espaol — Linguee
Женщины также могут испытывать это состояние в результате […] garyburtonmd.com | Las mujeres tambin Experimentan esta condicin como resultado del […] garyburtonmd.com |
| Уплотнение в t h e брюшная полость i s a мягкая b 9023 l e 9023 l e 9023 l e 9023 l ..] или небольшая локальная опухоль в области живота. mercydesmoines.org | E s una pr ot rus i n suave d e tejido o una pequea […] rea de воспаление, локализованное en la regin ventral. mercydesmoines.org |
На пальпе ti o n живот is soft , p ai nless. emcell.com | Al palp ar el abdmen est blando, ind olor o . emcell.com |
| T h e живот w a s soft , m e … и чувствительна при пальпации в области правого подреберья. emcell.com | E l abdmen est blando a la p al pacin, […] un poco hichado, doloroso en la zona subcostal derecha. emcell.com |
| T h e живот is soft a n d безболезненно при пальпации. emcell.com | E l живот e st blando, i ndol or o a la […] пальпацин. emcell.com |
T h e брюшная полость w a s soft a n пальцевая, но без боли . .] .]— заметное увеличение объема шеи с крепитацией. semes.org | E l abdomen era b lando y depr es ible , no doloroso y de stacaba […] un importante aumento del volumen del cuello con crepitacin. semes.org |
| T h e живот w a s soft , d 90reb…] при пальпации без перитонизма. semes.org | En la palpacin […] no doloroso y sin signos de peritonismo. semes.org |
Дыхание везикулярное. T h e живот is soft a n d безболезненно при пальпации. emcell.com | Ла респирацин […] emcell.com |
| T h e живот is soft , n or неправильной формы, болезненный […] при пальпации в левой подвздошной области; сигмовидная кишка суженная, плотная и болезненная. emcell.com | E l abdomen est ab a blando, d olor es en la […] parte ilaca; estrechamiento del sigmoide, est tenso y algtico. emcell.com |
| T h e живот is soft a n d безболезненно при пальпации. emcell.com | Un sonido [… emcell.com |
Матка сжимается […] wwww.acog.org | El tero se contrae y se relaja a intervalos Regalares, […] wwww.acog.org |
Рабочие подметают несколько хлопьев […] orkin.com | Las obreras toman una cantidad […] es.orkin.com |
Перитонеальный диализ проводится хирургическим путем […] content.jeffersonhospital.org | La dilisis peritoneal se realiza mediante la colocacin quirrgica de un […] content.jeffersonhospital.org |
Можно использовать даже после кесарева сечения […] imaginarium.ie | Incluso despus de un a cesr ea un suave co jn p rot ege el abdomen . imaginarium.es |
| В первые дни лет u r живот w i ll вероятно опухло […] , и вы, вероятно, почувствуете боль и дискомфорт, которые можно контролировать с помощью лекарств. plastic-surgeon.org | Durante los p ri meros d as, su abdomen est ar hi nchad o y вероятно […] sienta un poco de dolor y molestia, los cuales pueden […] ser controlados con medicamentos. пластический хирург.org |
Противопоказания: Не применять в острой форме […] labomega.com.ar | Противопоказания: Нет администратора в […] labomega.com.ar |
Делайте глубокие вдохи с помощью […] от настройки. harborviewrecovery.org | Tomar respraciones profundas usando […] de neumona. harborviewrecovery.org |
| Женщина и ‘ s живот i s c наклонился с […] антисептик. brunswickcommunityhospital.org | S e lim pia e l живот d e la embar az ada con […] un antisptico. brunswickcommunityhospital.org |
Если ваш ребенок находится в цикле сна во время NST, […] медсестра может стимулировать ребенка к движению […] или с акустической вибрацией. brighamandwomens.org | Si durante el NSTsu bebe esta durmiendo, la enfermera […] podria Estimular al bebe para que se mueva […] o con una vibracion acustica. brighamandwomens.org |
Пример удаления […] azkidsheart.com | Un ejemplo es la extraccin de […] azkidsheart.com |
Удалив 80 процентов желудка через рот, мы […] womenshealth.gov | Al el ellear el 80 por ciento del estmago por la boca […] womenshealth.gov |
Пигментация кожи май […] гормонов. brunswickcommunityhospital.org | La pigmentacin de la piel puede […] del embarazo. brunswickcommunityhospital.org |
| Мягкий , w ar ming локтевой бандаж из […] неопрен ottobock.com | rtesis d e codo, suave y con e fecto […] калора, фабрикада денеопрено ottobock.com |
Путь […] европарл.europa.eu | Эль camino es […] europarl.europa.eu |
Это достигается путем инъекций в жировой слой — обычно […] nhsnet.net | Esto se logra a travs de las inyecciones en la capa de grasa — normalmente en el […] nhsnet.net |
Шишки, причины и факторы риска
При раке груди аномальные гены заставляют клетки груди бесконтрольно расти, а не отмирать, как обычно.
Если эти клетки растут медленно и не проникают в другие ткани, они вызывают доброкачественные опухоли. Эти шишки обычно не опасны для здоровья.
Когда аномальные клетки растут быстрее и начинают вторгаться в окружающие ткани, они образуют раковые опухоли.Эти образования представляют серьезный риск и могут распространяться, создавая новые опухоли по всему телу.
По данным BreastCancer.org, каждая восьмая женщина в США будет страдать от инвазивного рака груди в течение своей жизни. По оценкам исследователей, в 2018 году у более 266000 женщин в США будет диагностирован инвазивный рак груди. Ожидается, что в 2018 году в США умрут от этого заболевания около 40920 женщин.
Рак груди — одна из самых распространенных форм рака у американских женщин. , что составляет около 30 процентов новых случаев рака в 2017 году.Мужчины сталкиваются с гораздо меньшим риском, а пожизненный риск в США составляет примерно 1 из 1000.
Рак груди часто бывает трудно обнаружить на ранних стадиях. В то время как у некоторых с раком молочной железы наблюдаются уплотнения, боль, отек и изменения кожи, у других могут не наблюдаться очевидные симптомы.
Американское онкологическое общество сообщает, что большинство случаев рака груди сначала проявляются в виде новой массы или уплотнения. Также может появиться широкий спектр других симптомов, в том числе:
Поделиться на Pinterest Когда впервые появляется рак груди, он может вызывать широкий спектр различных симптомов.
- боль в груди или соске
- опухоль, раздражение или изменение цвета груди или соска
- втягивание соска
- новая родинка или изменение существующей родинки в груди или соске
- болячка на груди или соске, которая не будет лечить
- болезненные или увеличенные железы под мышкой или в области шеи
- выделения из сосков
- изменение общего размера, формы или внешнего вида груди или соска
- хриплый, постоянный кашель
- изменение аппетита
- затруднение глотания
- боль после еды
- болезненное или затрудненное мочеиспускание или дефекация
- кровь в моче или стуле
- необъяснимое увеличение или потеря веса
- ночная потливость
- общее чувство слабости или усталости
The National Cancer Институт предлагает инструмент оценки рисков, который поможет профессионалам в области здравоохранения.
Ощущение уплотнения в груди зависит от его причины, местоположения и роста. Они могут сильно варьироваться от болезненных, твердых и неподвижных до мягких, безболезненных и легко перемещаемых.
Согласно BreastCancer.org, опухоли, скорее всего, будут злокачественными, если они не вызывают боли, являются твердыми, неправильной формы и неподвижными.
Шишки фиброаденомы обычно безболезненны, легко подвижны, гладкие, округлые и могут исчезнуть сами по себе. Кисты груди гладкие, но твердые. Абсцессы груди и мастит обычно вызывают болезненные опухшие шишки и часто сопровождаются лихорадкой или покраснением вокруг пораженной кожи.
Большинство ранних форм рака молочной железы диагностируются с помощью скрининговых маммограмм до того, как можно будет ощутить опухоль. Маммограммы — эффективный метод выявления рака груди. Однако маммография не выявляет рак груди в 100% случаев.
Самая сложная часть раннего обнаружения — это то, что изменения и симптомы могут возникнуть, а могут и не появиться. Вот почему так важно регулярное обследование.
Советы по самообследованию
Национальный фонд рака молочной железы призывает людей ежемесячно проводить самообследование дома на предмет изменений груди.
Они предлагают делать это в три этапа: в душе, перед зеркалом и лежа.
Как определить отклонения от нормы
Поделиться на Pinterest Всегда обращайтесь за медицинской помощью, если сомневаетесь в возможных симптомах со стороны груди.
Душ — идеальное место для проверки наличия уплотнений в груди, но человек может выполнить этот этап обследования практически в любом месте.
Используя подушечку пальцев, двигайтесь круговыми движениями изнутри, около соска, наружу.Люди должны чувствовать изменения, такие как уплотнения, уплотнения или боль.
Покройте всю область груди от линии декольте до окружающей груди, ключицы и области подмышек. Делайте это как из стороны в сторону, так и вверх и вниз.
Слегка надавите на поверхность груди и соска. Среднее и сильное давление необходимо, чтобы правильно проверить более глубокие ткани и ткани ближе к грудной клетке и мышцам спины. Также следует сжать сосок, проверяя наличие выделений, комков и боли.
Выполните то же самое в положении лежа, позволяя ткани груди равномерно прилегать к грудной стенке.
Как искать отклонения от нормы
Стоя перед зеркалом, люди должны смотреть на общий вид груди и сосков. Вот несколько вопросов, над которыми стоит задуматься:
- Похожи ли они по размеру, форме или высоте?
- Один цвет отличается от другого?
- Есть ли видимые поражения кожи, следы, изменения цвета или родинки?
- Есть ли признаки припухлости, комковатости, точечной коррозии или изменения контура?
- Соски обращены наружу или внутрь?
Люди должны проходить этот контрольный список, держа руки по бокам и над головой.
Затем люди должны крепко прижать ладони к бедрам и напрячь мышцы груди. Две груди идентичны редко, но важно искать различия между ними.
Многие органы здравоохранения больше не рекомендуют проводить обычный физический самообследование, но любой, кто замечает изменения в тканях груди и обеспокоен, должен обратиться к врачу для дальнейшего обследования.
Однако представление о нормальном размере, форме, внешнем виде и ощущении груди может помочь человеку осознавать любые изменения.
Другие состояния, вызывающие уплотнения в груди
По данным Британской национальной службы здравоохранения, подавляющее большинство уплотнений в груди не являются злокачественными. Хотя некоторые из них могут быть болезненными и вызывать изменения груди, доброкачественные образования не считаются опасными для жизни. Однако им может потребоваться лечение или операция.
Доброкачественные образования в груди включают:
- фиброаденомы
- фиброзно-кистозная болезнь молочной железы
- протоковая или дольчатая гиперплазия
- кисты, абсцессы или инфекции
- мастит
- липомы
- внутрипротоковые папилломы
- сложные поражения или шрамы от прошлых биопсий молочной железы
жировой некроз
жировой некроз
По данным Американского онкологического общества, большинство видов рака молочной железы — это рак протоков, начиная с клеток, которые переносят молоко в соски.Дольковый рак, начинающийся с молочных желез, встречается реже.
BreastCancer.org заявляет, что от 5 до 10 процентов всех случаев рака груди у женщин в США являются наследственными. Это означает, что аномальный ген передается от родителя к ребенку, что часто является мутацией BRCA1 или BRCA2
. Наличие аномальных копий этих генов повышает риск рака груди, яичников и других видов рака.
Около 85 процентов случаев рака груди происходит у женщин, у которых в семейном анамнезе не было этого заболевания.Возраст, пол и этническая принадлежность — самые большие факторы риска. Для женщин риск увеличивается с возрастом, и белые женщины подвергаются более высокому риску, чем женщины других рас.
Национальный институт рака сообщает, что вероятность развития рака груди увеличивается с возрастом. Они заявляют, что 10-летний риск развития рака груди составляет 1 из 227 для 30-летней женщины и 1 из 26 для 70-летней женщины.
Наиболее значительное увеличение этих шансов происходит в период от 30 до 50 лет, увеличиваясь с 1 из 227 до 1 из 42.
По оценкам ACS, 2550 мужчин получат диагноз инвазивного рака груди, и около 480 мужчин умрут от этого заболевания в 2018 году.
Уровень заболеваемости раком груди у белых мужчин в США примерно в 100 раз меньше, чем у белых женщин. , и примерно в 70 раз ниже у чернокожих мужчин по сравнению с чернокожими женщинами.
Прогноз рака груди у мужчин аналогичен прогнозу у женщин на той же стадии диагноза.
Однако мужчины часто получают диагноз на более позднем этапе, возможно, из-за недостаточной осведомленности о раке груди у мужчин.
При появлении любого из вышеперечисленных признаков или симптомов следует обратиться к врачу.
Женщинам также следует спрашивать своего врача о регулярном обследовании, поскольку некоторые изменения могут быть не обнаружены на ранних стадиях.
Руководства Американской коллегии врачей рекомендуют следующее:
- Женщины должны начинать говорить со своим врачом о скрининге на рак груди с 40 лет.
- Женщины со средним риском должны проходить маммографию каждые 2 года в возрасте от 50 до 74 лет.
Индивидуальные факторы риска могут означать, что некоторым женщинам требуется дополнительное обследование. Врач посоветует факторы риска, как часто проводить скрининг и когда начинать.
Стоит отметить, что разные органы, например, Американское онкологическое общество, имеют разные руководящие принципы. Каждый человек должен поговорить со своим врачом о наиболее подходящем для него варианте.
Наиболее распространенными инструментами для анализа уплотнений в груди являются клинические осмотры груди, маммография, МРТ груди и биопсия.
Многие уплотнения в груди безвредны или возникают в результате других заболеваний, кроме рака, но только врач может это определить.
Физическое обследование липомы — wikidoc
Главный редактор: C. Майкл Гибсон, M.S., M.D. [1]; Заместитель главного редактора (ов): Киран Сингх, доктор медицины [2] Шаншан Цен, доктор медицины [3] Сахар Мемар Монтазерин, доктор медицины [4]
Обзор
При физикальном обследовании пациентов с липомой обычно отмечается подвижное безболезненное образование мягкой консистенции. Эта масса часто возникает на шее, плечах, спине, руках и бедрах. Иногда липома может вызывать ограничение диапазона движений конечностей в зависимости от их размера и локатинов.Нервно-мышечное обследование пациентов с липомой может отличаться положительным признаком Тинеля и признаком Фалена. Признак Ласега может быть положительным при липоме пояснично-крестцового отдела.
Медицинский осмотр
Внешний вид больного
- Пациенты с липомой обычно выглядят нормально.
Знаки жизнедеятельности
Кожа
- Кожный осмотр пациентов с липомой обычно нормальный.
- Подкожная липома пальпируется как подвижное мягкое уплотнение, которое обычно безболезненно.
HEENT
- HEENT обследование пациентов с липомой обычно в норме.
Шейка
- Обследование шеи пациентов с липомой обычно нормальное.
Легкие
Сердце
- Сердечно-сосудистое обследование пациентов с липомой обычно в норме.
Брюшко
- Абдоминальное обследование пациентов с липомой обычно нормальное.
Задний
- Обследование спины больных липомой обычно в норме.
Мочеполовая
Нервно-мышечный
Конечности
- Конечности — частое место для развития липомы, и при наличии липомы будет пальпироваться подвижная шишка мягкой консистенции.
Конечность
Множественный симметричный липоматоз
Список литературы
- ↑ Аллен, Брайан; Рейдер, Кристина; Бабигян, Алан (2007). «Гигантские липомы верхней конечности». Канадский журнал пластической хирургии . 15 (3): 141–144. DOI: 10.1177 / 229255030701500308. ISSN 1195-2199.
- ↑ Gurich RW, Pappas ND (декабрь 2015 г.). «Липома влагалища сухожилия четвертого разгибательного отдела кисти». Ам Дж. Ортоп . 44 (12): 561–2. PMID 26665243.
- ↑ Кан, Хён-Сын; Ван, Кю-Чанг; Ким, Кван Мён; Ким, Сын Ки; Чо, Бён Гю (2006). «Прогностические факторы, влияющие на урологический исход после несвязанной операции по поводу пояснично-крестцовой липомы». Нервная система ребенка . 22 (9): 1111–1121. DOI: 10.1007 / s00381-006-0088-5. ISSN 0256-7040.
- ↑ Джонс, Виктория; Уайкс, Виктория; Коэн, Ники; Томпсон, Доминик; Жак, Том S (2018). «Патология пояснично-крестцовой липомы: макроскопическое и микроскопическое несоответствие имеет значение для эмбриогенеза и способа клинического ухудшения». Гистопатология . 72 (7): 1136–1144. DOI: 10.1111 / his.13469. ISSN 0309-0167.
- ↑ 5.0 5,1 5,2 5,3 5,4 5,5 «Атлас дерматологии».
Новый диагноз болезни Ходжкина
Болезнь Ходжкина (также известная как лимфома Ходжкина) — это рак лимфоидной системы. Лимфоидная система состоит из различных тканей и органов, включая лимфатические узлы, миндалины, костный мозг, селезенку и тимус. Эти органы производят, хранят или переносят лейкоциты для борьбы с инфекциями и болезнями.
Около 900 детей и подростков ежегодно заболевают болезнью Ходжкина в Соединенных Штатах. Сообщалось о нем у младенцев и очень маленьких детей, но он считается редким в возрасте до пяти лет. Число случаев заболевания значительно увеличивается во втором десятилетии жизни, что делает его наиболее распространенным среди подростков.
У большинства пациентов с болезнью Ходжкина наблюдается увеличение лимфатических узлов (небольших тканей, расположенных по всему телу, в которых хранятся лейкоциты, помогающие отфильтровывать микробы), что называется лимфаденопатией.Обычно люди не чувствуют лимфатические узлы, если они не набухают во время борьбы с инфекцией. При болезни Ходжкина лимфатические узлы обычно больше, чем при обычных инфекциях, и они не уменьшаются при лечении стандартными лекарствами, такими как антибиотики. Пораженные лимфатические узлы обычно находятся на шее или над ключицей, реже под руками или в паху. Лимфатические узлы обычно безболезненны, твердые, эластичные и подвижные в окружающей ткани.
Плохой аппетит, потеря веса, ночная потливость, жар, плохое самочувствие и усталость также могут быть у детей с болезнью Ходжкина. Это «системные» симптомы с более общим воздействием на весь организм. Зуд (кожный зуд) — еще один симптом у пациентов с болезнью Ходжкина. Зуд может быть легким или сильным и чаще возникает у пациентов с запущенным заболеванием.
Диагностика болезни Ходжкина
Оценка начинается с сбора полной истории болезни и медицинского осмотра.Врач тщательно осмотрит лимфатические узлы и живот вашего ребенка. Наличие маленьких мягких лимфатических узлов вызывает меньшее беспокойство, чем узлы, которые увеличиваются в размере или значительно увеличены. Увеличение селезенки или печени может указывать на генерализованное заболевание. В то время как рентген грудной клетки обычно выполняется перед любой биопсией, биопсия лимфатического узла (или, реже, другого участка) необходима для диагностики заболевания.
Для оценки ребенка с подозрением на болезнь Ходжкина проводится ряд тестов.Оценка включает в себя сочетание физического осмотра, лабораторных исследований и визуализационных исследований. Педиатр вашего ребенка или ваш семейный врач могут назначить несколько предварительных анализов, прежде чем направить вас к специалисту. Некоторые анализы, возможно, придется повторить, чтобы точнее установить диагноз.
- Лабораторные исследования (не позволяют установить стадию заболевания, но имеют важное значение)
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ) — анализ крови, обнаруживающий воспаление в организме.
- Функциональные пробы почек и печени
- Визуальные исследования (не все анализы необходимы каждому пациенту)
Определение степени болезни Ходжкина
Стандартизированная система стадирования (стадии I-IV), разработанная для болезни Ходжкина, называется системой стадирования Анн-Арбор. Стадии определяются местоположением лимфатических узлов в организме, которые инфильтрованы раком. Чем выше номер стадии, тем больше болезнь распространилась по лимфоидной системе и другим частям тела.
Энн-Арбор Классификация стадий болезни Ходжкина
Стадия I: Рак обнаружен в одном месте.
- Стадия I: Рак обнаруживается в области одного лимфатического узла (чаще всего в области шеи).
- Стадия IE: Рак обнаруживается в одном органе или участке за пределами лимфатических узлов.
Стадия II: Рак обнаруживается более чем в одном месте, но очаги рака расположены либо полностью выше, либо ниже диафрагмы (мышцы, расположенной под легкими).
- Стадия II: Рак ограничивается двумя или более областями лимфатических узлов на одной стороне диафрагмы.
- Стадия IIE: Рак обнаруживается в одной или нескольких областях лимфатических узлов и соседнем органе или участке на той же стороне диафрагмы.
Стадия III: Рак находится как над, так и под диафрагмой.
- Стадия III: Рак ограничен лимфатическими узлами, но пораженные узлы находятся с обеих сторон диафрагмы.
- Стадия IIIE: Рак обнаруживается в лимфатических узлах с обеих сторон диафрагмы, а также в соседнем органе или участке.
- Стадия IIIS: Рак обнаруживается в лимфатических узлах с обеих сторон диафрагмы, а также в селезенке.
- Стадия IIIE + S: Рак обнаруживается в лимфатических узлах по обе стороны от диафрагмы, а также в селезенке и близлежащем органе или участке.
Стадия IV: Рак располагается обычно вне лимфатических узлов.Когда рак обнаруживается в легких, печени, костях или костном мозге, он классифицируется как стадия IV.
Каждая стадия далее классифицируется как A или B.
- A относится к заболеванию без какого-либо из 3-х симптомов «B»
- B симптомы включают:
- Необъяснимая рецидивирующая лихорадка, превышающая 100,4˚F / 38,0˚C,
- Обливание ночной потливостью и
- Непреднамеренная потеря веса не менее 10% от массы тела в течение 6 месяцев.
На момент постановки диагноза примерно
- 60% детей имеют болезнь I или II стадии
- 30% имеют III стадию болезни
- 10% имеют болезнь IV стадии
Причины болезни Ходжкина
Причины болезни Ходжкина неизвестны.Исследования, изучающие уровень заболеваемости среди населения, называемые эпидемиологическими исследованиями, предполагают некоторые возможные факторы, которые могут действовать. Однако нет никаких доказательств того, что какой-либо конкретный фактор ответственен за это заболевание. Согласно текущему состоянию медицинских знаний, следующие факторы, скорее всего, НЕ увеличивают риск развития лимфомы Ходжкина у ребенка:
- Связаться с больным лимфомой Ходжкина
- Ионизирующее излучение
- Химическое воздействие
Точно известны лишь несколько факторов риска болезни Ходжкина.
Вирус Эпштейна-Барра (EBV): EBV, вирус, ответственный за мононуклеоз, обнаруживается в опухолях у 20-50% пациентов с болезнью Ходжкина. Исследователи полагают, что ВЭБ является одной из причин болезни Ходжкина у этих пациентов. Однако из людей, инфицированных EBV в детстве или подростковом возрасте, лишь немногие заболевают лимфомой Ходжкина. Когда EBV не обнаруживается в опухоли болезни Ходжкина, вирус не является частью причины. Хотя исследователи знают, что инфекция ВЭБ связана с некоторыми случаями болезни Ходжкина, они не знают, почему у нескольких людей, инфицированных ВЭБ, развивается болезнь Ходжкина, а у подавляющего большинства — нет.
Семейный анамнез болезни Ходжкина : Братья, сестры, родители и дети молодых людей с лимфомой Ходжкина подвергаются повышенному риску развития рака. Исследования сообщили о повышенном риске заболевания, особенно среди братьев и сестер одного пола пациентов с болезнью Ходжкина. Хотя риск заболеть болезнью Ходжкина для братьев и сестер в два-пять раз выше, вероятность того, что брат или сестра заболеет раком, остается чрезвычайно низкой. Группирование случаев болезни Ходжкина в семьях и в определенных этнических группах может свидетельствовать о генетической предрасположенности к заболеванию.
Экономический статус: По сравнению с жителями бедных стран, жители развитых стран, таких как США, с меньшей вероятностью заболеют болезнью Ходжкина в возрасте до 10 лет, но с большей вероятностью заболеют раком в молодом возрасте.
Социальные контакты: Наличие меньшего количества братьев и сестер и товарищей по играм в детстве, по-видимому, увеличивает риск развития болезни Ходжкина в молодом возрасте.
Недостатки иммунной системы: Лимфома Ходжкина чаще встречается у людей с ослабленной иммунной системой.Иммунный дефицит может быть вызван генетическими заболеваниями или приобретен. Поэтому люди, которым была сделана трансплантация органов, и люди с ВИЧ-инфекцией подвергаются повышенному риску.
Определение лечения и вероятность выживания
Тип лечения и вероятность долгосрочного выживания зависят от многих факторов. Практически все дети с I или II стадией заболевания излечимы; хотя примерно у 1 из 10 детей с ранней стадией заболевания может развиться новое заболевание, и ему потребуется дополнительная терапия.Рецидив заболевания снижает шансы на долгосрочное выживание.
Наличие следующих факторов может снизить шансы на долгосрочное выживание:
- Продвинутая стадия болезни (стадия III или стадия IV). Примерно 8 из 10 детей с III и IV стадиями заболевания излечимы.
- B на момент постановки диагноза. Около одной трети детей с стадией болезни Ходжкина относятся к категории B. Этот процент увеличивается при запущенном заболевании.
- Большой злокачественный лимфатический узел или группа узлов, также называемая «объем опухоли».«
- Гистология — как опухоль выглядит под микроскопом.
Детям с такими результатами может потребоваться более интенсивная терапия и лучевая терапия, чтобы иметь наилучшие шансы на выздоровление.
Последнее обновление: сентябрь 2011 г.
О болезни Ходжкина
Лечение болезни Ходжкина
После лечения болезни Ходжкина
Интернет-научных публикаций
Введение
Инвагинация, обычная желудочно-кишечная (GI) неотложная ситуация у детей, развивается, когда проксимальный сегмент желудочно-кишечного тракта (intussusceptum) выдвигается в дистальную часть (intussuscipiens), чаще всего расположенную рядом с илеоцекальным клапаном.Инвагинация встречается примерно у 56 детей на 100 000 в год в Соединенных Штатах (США). 1 Из них 60% случаев возникают в возрасте до 1 года и 80% до 2 лет. Заболеваемость наиболее высока в возрасте от 5 до 9 месяцев и редко встречается у новорожденных. 2 3 Мужское преобладание 3: 2.
В большинстве случаев в педиатрии поражается илеоколезная (или илеоцекальная) часть кишечника. Наиболее частая локализация идиопатической инвагинации — изгиб печени.Когда инвагинация инвагинации и тянет брыжейку, возникает нарушение венозного возврата. Это сопровождается нагрубанием инвагинации, отеком и кровотечением из слизистой оболочки, что приводит к стулу с желе из смородины. В конечном итоге артериальное кровоснабжение кишечника нарушается, что приводит к некрозу, перфорации и / или шоку.
Дети младше 3 месяцев и старше 2 лет, скорее всего, будут иметь «ведущую точку» или конкретную идентифицированную причину, например (в порядке убывания заболеваемости): дивертикул Меккеля, дупликации, полипоз и лимфомы. 4 Гиперплазия кишечных бляшек Пейера была определена как ведущая точка в младенческих случаях. Большинство случаев регистрируется летом и весной, что свидетельствует о не полностью изученном механизме заражения. Гиперплазия пятен Пейера может возникать вторично по отношению к таким вирусам, как аденовирус, энтеровирус, эховирус и вирус герпеса человека 6. Наиболее частым хирургическим осложнением у пациентов с пурпурой Шенлейн Шенлейн является инвагинация. 5 Заболеваемость также увеличивается в послеоперационном периоде, вероятно, из-за отека или спаек. 6 В 1999 году ротавирусная вакцина Роташилд была удалена с рынка США из-за ее повышенной связи с инвагинацией, особенно в период между 3–14 днями после введения вакцины. 7 Впоследствии были разработаны вакцины, такие как RotaTeq и Rotarix. 8
Отчеты о случаях
Мы представляем 3 пациентов, которые обратились в наше педиатрическое отделение неотложной помощи (ED), чтобы рассмотреть спектр представлений, диагностики и ведения этого заболевания.
Случай 1
Шестимесячный, ранее здоровый мальчик был доставлен в реанимацию по поводу четкой однодневной рвоты. В анамнезе нет лихорадки, диареи, раздражительности или травм. При осмотре ребенок выглядел здоровым, с нормальными показателями жизнедеятельности и доброкачественным медицинским осмотром. Живот мягкий при пальпации, кишечные шумы нормальные. Пациент лечился в отделении неотложной помощи по поводу вирусного гастрита. Он хорошо переносил пероральные жидкости и был выписан домой. Родители вернулись, потому что рвота продолжалась. Во время его второго визита ректальное исследование показало скрытую кровь в стуле.Его взяли на рентгенологию брюшной полости, которая показала сомнительное образование в правом нижнем квадранте (RLQ), указывающее на инвагинацию. Бариевая клизма не смогла уменьшить массу, и ребенок был доставлен в операционную без осложнений.
Случай 2
Мужчина 12 месяцев поступил с измененным состоянием сознания (САС) на 2 часа. До обращения за неотложной помощью не было ни лихорадки, ни рвоты, ни диареи, ни раздражительности, ни травм. Ребенок ранее был здоровым. На экзамене он был хорошо развит, хорошо питался, но реагировал только на болезненные раздражители.Показатели жизнедеятельности были в норме, физикальное обследование — доброкачественным. Было начато обследование по поводу ASC, и по пути к компьютерной томографии головы у него был стул из смородины. Пациент был доставлен в рентгенологический кабинет, где была проведена воздушная клизма с успешным уменьшением массы.
Случай 3
7-летний здоровый мужчина поступил в отделение неотложной помощи с болью в животе за несколько часов до прибытия. У него возникла диффузная боль в животе, которая приходила и уходила. Ни рвоты, ни лихорадки, ни диареи не было.В ED ребенок казался игривым и бегал. Показатели жизнедеятельности были в норме, физикальное обследование — доброкачественным. План в отделении неотложной помощи заключался в наблюдении за пациентом. Во время пребывания в отделении неотложной помощи у него появилась сильная боль в животе, которая длилась несколько минут, после чего он вернулся к своему обычному состоянию. Рентген брюшной полости показал массу RLQ. Ребенку сделали бариевую клизму, которая успешно купировала инвагинацию.
Обсуждение
Клиническая презентация
Типичная триада, состоящая из сильной перемежающейся боли в животе, смородинового студня и рвоты, наблюдается менее чем в 20% случаев. 9 Приступы боли в животе могут проявляться при натяжении коленях о живот у временно бессимптомного здорового ребенка. При илеоколической инвагинации пальпация живота может выявить образование колбасной формы, расположенное в RUQ. Широкий спектр симптомов может варьироваться от безболезненного инвагинации до запора, обезвоживания, диареи, выпадения кишечника, ректального кровотечения, сепсиса, шока, обморока, рвоты и изменения психического статуса (летаргия и раздражительность). 10 11 Летаргия чаще всего встречается у младенцев и детей младшего возраста с или без анамнезов желудочно-кишечных симптомов.Было выдвинуто предположение, что изменение психического статуса является вторичным по отношению к комбинации таких факторов, как обезвоживание, электролитный дисбаланс и эндорфины или токсичные продукты метаболизма, выделяемые из ишемической кишки, которые могут повлиять на мозг. 4 12
Рецидив инвагинации присутствует только у 5-8% детей и чаще всего возникает после гидростатической репозиции по сравнению с хирургической. Пятьдесят процентов повторных инвагинаций возникают в течение 48 часов после предыдущего эпизода (но были зарегистрированы до 18 месяцев спустя). 13 В большинстве случаев послеоперационная инвагинация локализуется в тонкой кишке. 14
Диагностические средства
Рентгенограммы брюшной полости
Плоские снимки брюшной полости (в положении лежа на спине и на левой боковой поверхности) являются первыми методами визуализации, используемыми в отделении неотложной помощи. Однако им не хватает чувствительности (45%), и они могут давать много ложноотрицательных результатов. 15 Классические рентгенологические признаки инвагинации: 15 16 17
Отсутствие воздуха в восходящей кишке (RUQ и RLQ).(Рисунок 1)
Рисунок 1
Рисунок 1: Отсутствие воздуха в восходящей кишке.
Плотность мягких тканей в верхней части живота (до 60% пациентов).
Признаки непроходимости тонкой кишки: расширение тонкой кишки, уровень жидкости в воздухе. (Рисунок 2)
Рисунок 2
Рис. 2: Признаки непроходимости тонкой кишки: слева: расширение тонкой кишки (гладкие стенки кишечника) и справа: низкий уровень жидкости в воздухе.
Знак цели: две концентрические линии в правом верхнем квадранте, которые соответствуют брыжеечной жировой клетчатке инвагинации.(Рисунки 3 и 4)
Рисунок 3
Рисунок 3: знак цели и полумесяц.
Знак цели: 2 концентрические линии на RUQ, которые соответствуют брыжеечному жиру инвагинации. Знак полумесяца: полулунное просветление наблюдается по ходу толстой кишки и соответствует задержке воздуха между двумя поверхностями кишечника.
Рисунок 4
Рис. 4. Маркировка знака цели (слева) и полумесяца (справа).
Серповидный признак: полулунное просветление по ходу толстой кишки (особенно поперечной ободочной кишки) за пределами печеночного изгиба, которое шире, чем нормальный кишечник в диаметре, и представляет собой ловушку кишечного газа между двумя поверхностями кишечника, вызванную растяжением стенки кишечника. (Рисунок 3) (Рисунок 4)
Ультразвук
Ультразвук — это быстрый, неинвазивный и простой воспроизводимый тест. Его чувствительность (98–100%) и специфичность (88–100%) высоки, но явно зависят от оператора. 18 В некоторых центрах он заменил рентгенограммы в качестве предпочтительного начального метода визуализации. Другие показания для его применения: подозрение на инвагинацию, когда рентгенография брюшной полости не дает окончательных результатов, оценка возможности восстановления, наличие точечной массы свинца, потенциальное неполное сокращение после клизмы и инвагинация, ограниченная тонкой кишкой. 14 Классические находки включают: целевой патологический очаг или знак пончика при поперечной визуализации и признак псевдокиднея при продольной визуализации. (Рисунок 5) (Рисунок 6)
Рисунок 5
Рисунок 5: Ультразвуковое изображение знака цели
Рисунок 6
Рисунок 6: Ультразвуковое изображение признака псевдопочки
Компьютерная томография
Компьютерная томография (КТ) обычно не показана детям, поскольку диагноз обычно подтверждается с помощью УЗИ или клизмы.КТ требует больших затрат, радиационного облучения и риска седативного эффекта, что в целом менее удобно для этой группы населения.
Диагностика и терапия
Бариевая и воздушная клизма
Контрастные клизмы (бариевые, водорастворимые и воздушные) — это диагностические и терапевтические методы со степенью сокращения от 70 до 90%. Бариевая клизма больше не считается золотым стандартом безоперационного лечения, хотя ее применение по-прежнему широко. 19 Никогда не следует упускать из виду риски, связанные с бариевой клизмой, такие как шок и перфорация кишечника (вторичный перитонит, инфекция и спайки). 20 Этот тест следует рассматривать только после стабилизации состояния ребенка, адекватной гидратации и консультации с детским хирургом. Единственное действующее абсолютное противопоказание для бариевой клизмы — это полный некроз кишечника. 18
Использование воздушной клизмы увеличилось из-за меньшего риска перфорации, меньшего радиационного облучения, более быстрого и лучшего сокращения.В одном исследовании сравнивали эффективность воздушной клизмы и контрастной клизмы: 76% и 63% соответственно. 19 Сообщается, что частота рецидивов инвагинации при воздушной и жидкой клизмах примерно равна 10%. 21 (рисунок 7)
Рисунок 7
Рис. 7: Воздушная клизма с инвагинацией возле изгиба печени. Внешний вид спиральной пружины, соответствующий содержанию бария в просвете инвагинации.
Воздушная клизма в настоящее время считается золотым стандартом лечения инвагинации у детей. 22 Хирургическое вмешательство необходимо только у нестабильных пациентов с противопоказаниями к неоперационному восстановлению или при предшествующих неудачных попытках репозиции. 19 23 Бариевую клизму следует избегать детям с признаками перитонита, тяжелого шока, сепсиса, перфорации или крайнего возраста.
Уменьшение клизмы следует предпринять не более трех раз, прежде чем сочтут это неудачным и отправят пациента на операцию. Частота уменьшения плохой клизмы определяется (в порядке убывания): симптомы продолжительностью более 24 часов, возраст менее 3 месяцев, обезвоживание и инвагинация прямой кишки.Повторная клизма безопасна и эффективна при рецидивирующей инвагинации. Самопроизвольное сокращение происходит примерно у 10-17% пациентов, чаще всего в тонкой кишке. 14
Выводы / Резюме
В этой статье освещаются различные признаки и симптомы, которые могут проявляться у педиатрических пациентов с инвагинацией. Только 20% детей будут иметь триаду (боль в животе, стул из смородины и рвоты). Клиническое подозрение является ключевым фактором при постановке диагноза инвагинации и должно учитываться врачом неотложной помощи даже при отсутствии типичных признаков и симптомов.Задержка с диагностикой увеличивает риск непроходимости кишечника, перфорации, некроза и смерти.
Выражение признательности
Мы благодарим Loren G. Yamamoto, MD, MPH (профессор педиатрии, Гавайский университет, Школа медицины Джона А. Бернса), Donna M. D’Alessandro, MD и Michael D’Alessandro, MD (http: // www.pediatriceducation.org) за ценный вклад в создание цифр. Мы также выражаем благодарность сотрудникам библиотеки детской больницы Святого Иосифа за их сотрудничество.
Список литературы
1.Эпплгейт К.Э. Клинически подозреваемая инвагинация у детей: модуль обзора и самооценки на основе фактических данных. Am J Roentgenol. 2005 декабрь; 185 (6 доп.): S213.
2. Парашар У.Д., Холман Р.К., Каммингс К.С. и др. Тенденции госпитализаций и смертей, связанных с инвагинацией, среди младенцев в США. Педиатрия 2000; 106 (1413–1421.
3. Ньюман Дж., Шу С. Инвагинация у младенцев в возрасте до 4 месяцев. CMAJ. 1987; 136: 266-269.
4. Behrman RE, Kliegman RM, Jenson HB: Nelson Textbook of Pediatrics, Ed 18: Chapter 330-Intussusception.2007, 1569-1570.
5. Чен С.Ю., Конг М.С. Желудочно-кишечные проявления и осложнения пурпуры Шенлейна-Геноха. Чанг Гунг Мед Дж. 2004; 175-181.
6. Difiore JW. Semin Pediatr Surg. 1999 ноя; 8 (4): 214-20.
7. Бинес Дж. Инвагинация и ротавирусные вакцины. Вакцина. 2006 1 мая; 24 (18): 3772-6. Epub 2005 28 июля
8. Хайзер Дж. М. и Эстес М. К.. Ротавирусные вакцины и патогенез: 2008. Curr Opin Gastroenterol. 2009 Янв; 2005 (1): 36-43.
9. Флейшер Г. В: Учебник детской неотложной медицины, четвертое издание: глава 118: Абдоминальные неотложные состояния; 2000: 1611-1613.
10. Хики Р. У., Соди СК, Джонсон В. Р.. Двое детей с летаргией и инвагинацией. Ann Emerg Med. 1990; 19: 390-392.
11. Гёттинг М.Г., Тизнадо-Гарсия Э., Бакдаш Т.Ф. Детская неврология. 1990 ноябрь-декабрь; 6 (6): 419-421.
12. Kleizen KJ, Hunck A. и Wijnen MH, et al. Неврологические симптомы у детей с инвагинацией. Acta Pediatrica 2009 10 августа: 1-3.
13. Daneman A, Alton DJ, Ein S, et al. Перфорация при попытке уменьшения инвагинации у детей: сравнение перфорации барием и воздухом.Детская радиология 1995; 25: 81-88.
14. Наварро О., Данеман А. Инвагинация, часть 3: диагностика и лечение пациентов с идентифицируемой или предрасполагающей причиной и тех, которые уменьшаются спонтанно. Педиатр Радиол 2004 апр; 34 (4): 305-312.
15. Сарджент М.А., Бабин П., Альтон Д. Обычная рентгенография брюшной полости при подозрении на инвагинацию: переоценка. Детская радиология 1994; 24: 17-20.
16. Бирн А.Т., Гегеган Т., Говендер П. и др. Визуализация инвагинации. Клиническая радиология 2005; 60: 39-46.
17. Эпплгейт К.Э. Инвагинация у детей: выбор изображений. Семин Рентгенол. 2008 Янв; 43 (1): 15-21.
18. Данеман А. и Наварро О. Инвагинация, Часть 1: Обзор диагностических подходов. Детская радиология (2003) 33: 79-85.
19. Бизли С. Инвагинация. Pediatr Radiol. 2004; 34: 302-304.
20. Daneman A, Navarro O: Intussusception, Часть 2: обновленная информация об эволюции менеджмента. Pediatr Radiol. 2004 Feb; 34 (2): 97-108.
21. Мейер Дж. С., Дангман BC, Буономо С. и др.Воздушные и жидкие контрастные вещества в лечении инвагинации: контролируемое рандомизированное исследование.



 Полостную систему правой почки занимает конкремент 53х18мм, чашечки расширены до 6мм.
Полостную систему правой почки занимает конкремент 53х18мм, чашечки расширены до 6мм.  Материалы X Российского съезда урологов (Москва, 1-3 октября 2002 г.). Москва; 2002. 789-790.
Материалы X Российского съезда урологов (Москва, 1-3 октября 2002 г.). Москва; 2002. 789-790.  А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита. По результатам поверхностной пальпации можно ориентировочно судить о характере патологического процесса, его локализации, распространенности и выраженности.
По результатам поверхностной пальпации можно ориентировочно судить о характере патологического процесса, его локализации, распространенности и выраженности.

 ?
?
 ]
]