Гиперкальциемия (гипокальциемия) — ПроМедицина Уфа
«Лишний» кальций, как и его недостача, не несет пользу для организма, вызывая патологии внутренних органов. Кальций относится к важнейшим «строительным» элементам, благодаря которому регулируются различные процессы в организме. Основная доля участвует в развитие скелета, в росте зубов, ногтей, волос.
Гиперкальциемия — повышенное содержание кальция может вызвать сбой в работе желудка, почек (снижение клубочковой фильтрации), сердечной мышце, нервной системе.
Гипокальциемия – пониженное содержание свободного кальция в крови может быть вызвана эндокринными заболеваниями, среди которых гипопаратиреоз (псевдогипопаратиреоз), тиреотоксикоз, феохромоцитома и паратирокрининовая недостаточность. Негативное влияние оказывают метастазы при новообразованиях, болезни почек, поджелудочной железы, сепсис.
Важно определить причины как избытка, так и нехватки элемента.
Причины
Основными причинами гиперкальциемии являются избыток паратгормона в организме (гиперпаратиреоз), онкология и длительное употребление препаратов кальция.
Гипокальциемия практически всегда развивается на фоне недостаточности паратгормона, за выработку которого отвечает верхняя и нижняя паращитовидная железа. Взаимодействуя с гормоном кальцитонином (щитовидка), регулируется обмен фосфора и кальция в организме.
Избыток кальция в равной степени, как и недостача, развиваются при отклонениях в работе органов и систем.
Симптомы
Первые признаки гиперкальциемии могут быть незаметными, и только случайный анализ крови укажет на проблемы. Появление явных симптомов повышения кальция в крови зависит от длительности такого состояния, скорости развития, тяжести основного заболевания.
Эти симптомы проявляются со стороны основных систем организма: нервной, мышечной, пищеварительной, мочевыделительной, сердечно-сосудистой, болезней глаз и кожи. У больного ухудшается память, появляется заторможенность, сонливость, депрессивные состояния, слабость и боль в мышцах, синдром беспокойных ног по ночам, снижение аппетита, запоры, тошнота, рвотный рефлекс и отрыжка. Возможно снижение веса на фоне панкреатита, желчнокаменной болезни, язвы желудка с повышенной кислотностью. Развивается артрит и артроз, подагра.
Возможно снижение веса на фоне панкреатита, желчнокаменной болезни, язвы желудка с повышенной кислотностью. Развивается артрит и артроз, подагра.
Гипокальциемия часто сочетается и с недостатком калия, что приводит к избыточной возбудимости нейронов. Как следствие, возникают судороги мышц (плеч, кистей, гортани, мимических мышц). Нарушается и кожная чувствительность, возникают ощущения жжения или онемения. Развивается геморрагический синдром, который проявляется повышенной кровоточивостью. Свертываемость крови снижается. Возникают дистрофические изменения в тканях, дефекты зубов, ломкость ногтей, тусклость волос, сухость кожи, нередко нарушается сердечный ритм, развивается катаракта.
Диагностика
При обнаружении симптомов гипокальциемии необходимо обратиться к эндокринологу. Для постановки диагноза, как правило, назначаются: общий анализ крови и мочи, электрокардиография, денситометрия (анализ плотности костной ткани), МРТ внутренних органов.
При гиперкальциемии также выполняются анализы крови и мочи. Кроме того, при рентгенографии грудной клетки, черепа и конечностей можно обнаружить костные повреждения.
Кроме того, при рентгенографии грудной клетки, черепа и конечностей можно обнаружить костные повреждения.
Лечение
Начальную стадиюгиперкальциемии, причиной которой является неумеренное употребление продуктов и лекарственных препаратов, содержащих кальций, то проблему незначительного увеличения количества кальция в организме человека помогут решить:изменение рациона питания в сторону снижения количества продуктов, содержащих большое количества кальция. Корректировка доз, замена или отказ от лекарственных препаратов, содержащих кальций. При здоровых почках достаточное употребление воды, лучше дистиллированной (не больше 2-х месяцев).
Если же гиперкальциемия развилась на фоне тяжелых заболеваний, то лечение направлено на основное заболевание и очищение организма от излишнего кальция. При нормальной работе почек, обычно кальций вымывают с помощью мочегонных средств и внутривенно вводимогофизраствора. При тяжелых состояниях проводят гемодиализ (очищение крови от продуктов распада). Если процесс усиленного вывода кальция из костей не удается остановить, то применяют гормональные препараты.
Если процесс усиленного вывода кальция из костей не удается остановить, то применяют гормональные препараты.
Основная задача при гипокальциемии – восполнить дефицит кальция в организме. Кроме того, лечения направляется и на устранение причины заболевания. Так, при гипопаратиреозе (недостатке паратиреоидного гормона) назначают гормональную терапию. Хроническая форма гипокальциемии лечится регулярным приемом кальция в таблетках и витамина D. Кроме того, принимаются меры для нормализации уровня магния, калия и белка в крови.
Причины гипокальциемии
Нарушение регуляции фосфорно-кальциевого обмена, обусловленное рядом возможных факторов, становится причиной такого патологического состояния, как гипокальциемия.
Определение 1
Гипокальциемия представляет собой состояние, связанное со снижением содержания общего кальция в крови.
В физиологических условиях потребность организма в кальции удовлетворяется за счет поступления его с пищей. Но в случае ряда причин содержание общего кальция в крови может упасть. Среди таких причин выделят:
Среди таких причин выделят:
- Гипопаратиреоз
- Избыток витамина D и затруднение его метаболизма.
- Чрезмерная синтез тиреокальцитонина
- Излишняя ассоциация кальция белками крови
- Снижен магния
- Дефицит неактивного кальция в крови
Повышенные требования кальция в организме возникают не только при патологических процессах, но и преходящих остеопорозах в период пубертатного скачка роста и критические периоды развития и при ряде прочих случаев:
- физиологическая анемия;
- физиологическая гипоимуноглобулинемия;
- рахит и остеоидная гиперплазия;
- возрастная эндокринопатиями;
- вегетативная дисфункция у детей в период интенсивного роста;
- функциональные патологии органов пищеварения.
Неонатальная гипокальциемия — причины и лечение
Ранняя неонатальная гипокальциемия становится следствием недоношенности, асфиксии в родах или диабета у матери. Трансфузия цитратной крови приводит к снижению концентрации ионизированного кальция при концентрации общего кальция.
Определение гипокальциемии зависит от возраста. При наличии клинических проявлений — лечение 10% раствором глюконата кальция в дозе 0,5 мл / кг в течение 5-10 мин. Если симптомы сохраняются, повторить ввод в этой же дозе.
Влияние гипоальбуминемии может быть скорректировано по формуле:
Корректируемый Са в сыворотке [мг / дл] = Измеренный Са в сыворотке [мг / дл] + 0,8 х (4 — измеренный альбумин [мг / дл]).
К состояниях, сопровождающихся мальабсорбцией, в частности нарушением всасывания витамина D, относятся: целиакия, муковисцидоз, билиарный цирроз, недостаточность функции поджелудочной железы и хронический панкреатит, кишечный шунт, злоупотребление слабительными. Все они приводят к мальабсорбцийному рахиту.
Кальциурия может быть полезной в выявлении превышения кальция (увеличенной абсорбции кальция из кишечника). В пробе мочи, собранной в течение 2:00 после 14-часового голодания, соотношение кальций мочи / креатинин должно снижаться до 0,15, следует подозревать метаболическую / нейрогенную гиперкальциурию.
Другие формы ятрогенной гипокальциемии включают: трансфузию консервированной ЭДТА или цитратом крови, избыточное применение фтора, бисфосфонатов, кальцитонина, галлия нитрата.
Активационные мутации гена кальцийчутливого рецептора (CASR) приводят к автосомнодоминантного семейной гипокальциуричной гиперкальциемии. Лечение проводят только в тех случаях, если гипокальциемия сопровождается клиническими проявлениями.
Связь гипокальциемии с гипопаратиреозом
Замечание 1
Уровни ПТГ в сыворотке необходимо сопоставить с соответствующими уровнями кальция в сыворотке. Повышение ПТГ — это нормальная реакция в ответ на гипокальциемии, поэтому «нормальный» уровень ПТГ у больного с гипокальциемией свидетельствует об относительном гипопаратиреоз.
Диагноз гипопаратиреоз основывается на низком уровне кальция, высокому содержанию фосфора, отсутствии заболеваний костей по данным рентгенографии. Снижен ПТГ может быть следствием хирургического вмешательства, инфильтративного заболевания (большая талассемия, гемохроматоз, болезнь Вильсона, метастатическим раком), облучение шеи, или может быть идиопатическим. Лечение препаратами кальция внутривенно или внутрь (если кальциемии проявляется клинически) следует проводить под контролем la-OHD или кальцитриола.
Лечение препаратами кальция внутривенно или внутрь (если кальциемии проявляется клинически) следует проводить под контролем la-OHD или кальцитриола.
Гипопаратиреоз у новорожденных возникает в результате врожденного порока развития (аплазии на паращитовидных железах или синдрома Ди Джорджи), наследственного нарушения (сцепленного с Х-хромосомой или аутосомно-рецессивного) или мутаций гена GCMB (Glial Cells Missing В), которые приводят к снижению активности трансактивации.
Катаракта или кальцификация базальных ганглиев свидетельствуют о хроническом характере процесса.
Псевдогипопаратиреоз — следствие периферической резистентности к ПТГ. При псевдогипопаратиреозе 1 типа доминантная мутация гена белка G с наличием или отсутствием остеодистрофии Олбрайта возникает в раннем детстве и может быть обнаружена у одного из родителей. Отсутствует стимуляция цАМФ или фосфатурии со стороны ПТГ.
Гиперкальциемия у беременной приведет к псевдогипопаратиреозу 2 типа, стимуляции ПТГ подавления паращитовидных желез плода и вызывает повышение цАМФ, но не приводит транзиторной форме гипопаратиреозу, к фосфатурии.
Постановка диагноза и выбор лечения при гипокальциемии
Постановка диагноза и выбор лечения зависят от следующих особенностей:
Возраст больного.
- Ранний неонатальный (1-3 дня): недоношенность, диабет у матери или преэклампсия, респираторный дистресс-синдром.
- Поздний неонатальный (4 10 дней): гиперфосфатемия в связи с вскармливанием коровьим молоком, гиперкальциемия у матери.
- Период раннего детства (до С-4-х мес): пищевой рахит. Синдром Ди Джорджи, псевдогипопаратиреоз 1а типа.
- Детство: псевдогипопаратиреоз lb типа.
Неорганический фосфор в сыворотке повышен: почечная недостаточность или гипопара- тиреоз. Снижен: дефицит витамина D или магния.
Общее клиническое состояние. Как проявление синдрома, инфильтративный, аутоиммунный, почечный, печеночный, мальабсорбция, заболевания костей, медикаменты, алкоголь.
Продолжительность гипокальциемии. Хроническая (катаракты, кальцификация базальных ганглиев): пониженный уровень ПТГ.

Гипокальциемия — Медичний центр «Ліко-Мед»
Гипокальциемия — это редкое состояние, когда уровень общего кальция в крови снижается ниже нормы (8,8 мг%). Кальций жизненно необходим для здоровья: он отвечает за прочность костей и зубов, за нормальное функционирование нервов и мышц, участвует в процессе свертывания крови. Тяжелая гипокальциемия может привести к серьезным нарушениям (снижение кровяного давления, сердечно — сосудистая недостаточность), которые не поддаются лечению.
Причины гипокальциемии:
— Почечная недостаточность.
— Низкий уровень витамина D и магния.
— Химиотерапия.
— Употребление алкоголя.
— Заболевания щитовидной и паращитовидной желез.
Симптомы гипокальциемии:
— Покалывания в различных участках тела.
— Мышечные боли и спазмы.
— Судороги и непроизвольное сокращение мышц.
Скорая помощь.
Гипокальциемия требует неотложной медицинской помощи. Если у вас появились серьезные мышечные спазмы, судороги или любой другой симптом гипокальциемии, вам немедленно нужно обратиться к врачу или же в приемный покой больницы.
Чего ожидать?
Если вы давно страдаете гипокальциемией, симптомы болезни могут не проявляться, и выявить патологию можно лишь по отклонениям в анализе крови.
При острой гипокальциемии, когда уровень кальция в крови резко падает, проявляются специфические признаки: непроизвольные нервные и мышечные сокращения. Легкой форме гипокальциемии характерно онемение и покалывание вокруг рта, на кончиках пальцев рук или ног, человек может быть подавленным, раздражительным.
Тяжелая гипокальциемия вызывает спутанность сознания и дезориентацию. Электролитный дисбаланс приводит к неравномерным сердечным и мышечным сокращениям.
Для поднятия уровня кальция в организме при хронической гипокальциемии достаточно принимать кальций и витамин D в виде добавок. В случае присутствия симптомов гипокальциемии раствор кальция и витамина D вводиться внутривенно.
При выявлении первопричины снижения уровня кальция врач назначает соответствующее лечение.
Чем усугубляется?
Обезвоживание организма.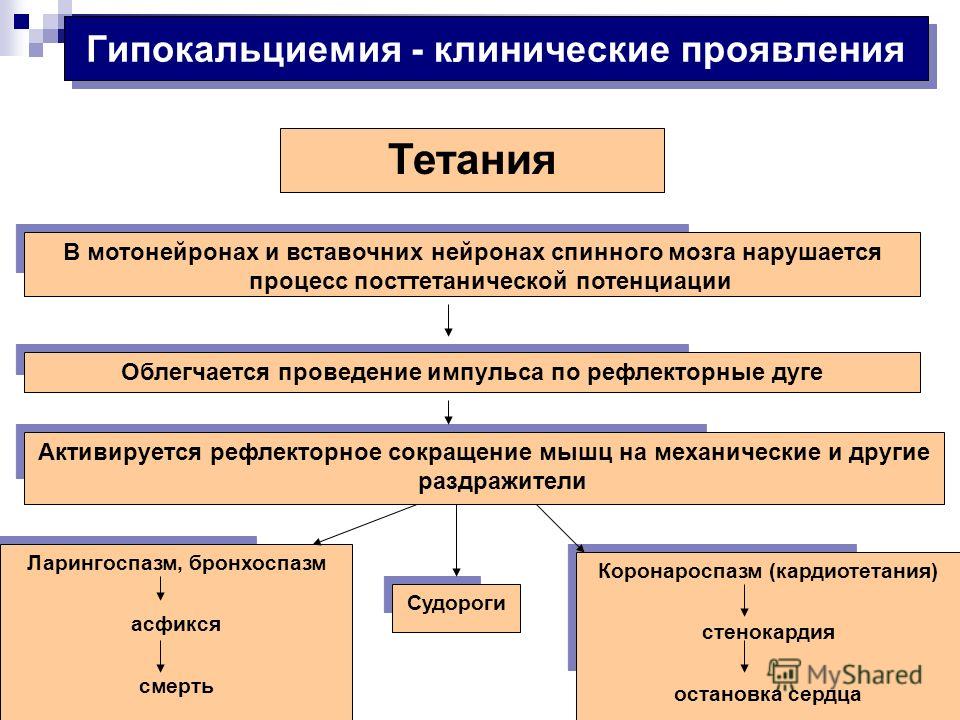
Лечение.
Лечение гипокальциемии может включать:
— Внутривенное введение раствора кальция.
— Прием оральных препаратов кальция и витамина D.
— Употребление мочегонных средств — уменьшает выведения кальция почками.
— Лечение основной причины.
Что можно предпринять самому?
Стратегия самопомощи заключается в следующем:
— Убедитесь, что в вашем рационе присутствует достаточное количество кальция. Регулярно ешьте молочные продукты, зелень, сардины, мясо лосося, красную фасоль, сыр тофу и водоросли — хорошие источники кальция.
— Узнайте у своего лечащего врача, нужно ли вам принимать добавки кальция.
— Для лучшего усвоения кальция вместе с добавками употребляйте витамин D.
— Пейте обогащенный кальцием апельсиновый сок.
О чем спросить врача?
1. Что является причиной моих симптомов: гипокальциемия или возможно что-то другое?
2. Какие анализы мне нужно сдать?
3. Если у меня присутствует гипокальциемия, что ее вызвало?
4. Какие процедуры мне нужно проходить?
Какие процедуры мне нужно проходить?
5. Что я могу сделать, дабы избежать гипокальциемии в будущем?
Постановка диагноза.
Врач проводит медицинский осмотр. Для измерения уровня кальция, нужно сдать анализ крови. Чтобы выявить основную причину гипокальциемии, доктор может назначить пройти другие тесты.
Гипокальциемия (снижение уровня кальция в крови): симптомы, причины, диагностика, роль кальция в организме человека
Роль кальция в нормальном функционировании систем органов, а также в слаженной работе организма в целом огромна. Кальций относится к макроэлементам, содержащимся во всех органах и тканях. Даже тот факт, что организм человека в среднем содержит около 1.2 кг кальция, говорит о его значимости для метаболизма и обмена веществ.
Содержание кальция в организме относительно постоянно. Кальций содержится в виде различных соединений (чаще в виде солей), и при ряде заболеваний его количество в крови может претерпевать различные изменения.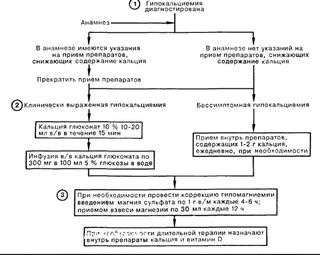 Причем неблагоприятно как снижение кальция в плазме крови, так и превышение его нормальных значений.
Причем неблагоприятно как снижение кальция в плазме крови, так и превышение его нормальных значений.
Большая часть кальция представлена солями и составляет базис костного скелета. Меньшая часть (около 1 %) находится в ионизированном и связанном состоянии и находится в растворенном виде, принимая участие в работе множества ферментных систем организма.
Обмен кальция очень тесно связан с содержанием других элементов, в том числе фосфора, который также является макроэлементом. Кальциевый обмен зависит также от белковосинтетической функции и от нормальной работы таких органов, как печень и почки.
Для нормального функционирования организма суточное поступление кальция должно составлять от 800 до 1500 мг. Причем суточная потребность в особые физиологические периоды жизни человека может значительно меняться и возрастать (усиленный рост и развитие, беременность, лактация).
Также суточная потребность в кальции меняется в зависимости от пола и возраста.
С увеличением возраста человека способность к усвоению кальция, особенно к встраиванию его в костный матрикс, может нарушаться. При остеопорозе, или разрежении костной ткани, наблюдается снижение минеральной плотности кости и возможности ремоделирования костной ткани. В результате кальций не усваивается костной тканью даже при его достаточном поступлении извне.
При остеопорозе, или разрежении костной ткани, наблюдается снижение минеральной плотности кости и возможности ремоделирования костной ткани. В результате кальций не усваивается костной тканью даже при его достаточном поступлении извне.
Роль кальция в организме человека:
- Входит в состав костей, участвует в формировании минеральной плотности скелета, работе мышц. Кальций входит в состав зубной эмали. Таким образом, кальций является незаменимым компонентом костно-мышечной системы.
- Кальций участвует работе мышц и обеспечивает нормальные сокращения миоцитов и мышечных волокон. Работа скелетных мышц, наряду с нормальным сокращением мышечных волокон внутренних органов (пищеварительной трубки, миокарда и других), напрямую зависит от концентрации кальция и магния в крови.
- Кальций непосредственно участвует в обмене и метаболизме других элементов, кальций входит в состав макромолекул и ферментных систем. С помощью этого макроэлемента формируются ионные внутриклеточные каналы, через которые транспортируются важнейшие тканевые метаболиты.

- Ионы кальция принимают участие в работе свертывающей системы.
На обмен кальция влияет его поступление с пищей, возможность пищеварительной системы к его усвоению. Также на кальциевый обмен влияет функционирование органов выведения, таких как почки, кишечник. Так, например, повышенная экскреция кальция с мочой или через кишечную стенку может значимо влиять на концентрацию кальция в крови.
Кальций выводится из организма человека через кишечник с калом, через почки, при тяжелой и длительной физической нагрузке при потоотделении.
Концентрация кальция в крови также зависит от слаженной работы эндокринной системы, в частности паращитовидных желез, многочисленных ферментных систем, являющихся молекулами — переносчиками ионов кальция.
На концентрацию кальция в крови оказывает влияние работа щитовидной железы и ее тиреоидная функция, соматотропный гормон, глюкагон, глюкокортикостероиды и половые гормоны.
Различные заболевания внутренних органов, алиментарный недостаток кальция и фосфора, других микроэлементов влияют на гомеостаз, водно-электролитный и кислотно-щелочной баланс в организме человека.
Для нормального формирования и работы костной и иных систем, помимо достаточного поступления кальция, обязательно наличие витамина D3, оптимальное время нахождения на солнце (под воздействием ультрафиолета идет формирование в коже Vit D3).
Что такое гипокальциемия?
Гипокальциемия — синдром, проявляющийся характерными симптомами, вызванными снижением в плазме крови уровня кальция. Гипокальциемия может быть хроническим и острым состоянием. Гипокальциемией называют снижение кальция сыворотки ниже 2.2 (2.0) ммоль/л.
Причины снижения уровня кальция в крови
Гипокальциемия часто может быть связана со снижением поступления кальция с продуктами питания. Больше всего кальция в молочных продуктах. В меньших количествах кальций содержится в рыбных продуктах, яйцах, мясе, крупах. Лучше всего усваивается кальций из молочных продуктов.
К этому состоянию приводит снижение витамина Д, а также всасывания кальция в кишечнике при заболеваниях, приводящих к длительной диарее, заболеваниях почек.
Также гипокальциемия может развиться при первичном повреждении ткани паращитовидных желез (оперативное вмешательство, радиация, системные аутоиммунные заболевания), наследственных заболеваниях и синдромах. Гипокальциемия может быть следствием заболеваний паращитовидных желез (гиперпаратиреоз) вторичного характера.
Симптомы гипокальциемии
Несмотря на различные причины, приводящие к развитию синдрома гипокальциемии, признаки и симптомы данного состояния сходны, их можно описать следующим образом.
- Мышечный синдром при гипокальциемии проявляется подергиванием мышц, появлением судорог и их учащением, нарушением чувствительности по типу парестезий. Таким образом, при гипокальциемии наблюдается повышение нервно-мышечной возбудимости, что и приводит к характерным симптомам снижения в крови кальция.
- Так как ионы кальция участвуют в сокращении мышечных волокон, в том числе сердечных, при гипокальциемии возможны нарушения в работе сердца. Указанные симптомы проявляются нарушениями ритма сердца, чаще по типу тахикардии, аритмии, экстрасистолии.
 При гипокальциемии возможны кардиалгии (неприятные ощущения в области сердца), тяжесть в грудной клетке.
При гипокальциемии возможны кардиалгии (неприятные ощущения в области сердца), тяжесть в грудной клетке.
- Нарушения в свёртывающей системе при гипокальциемии приводят к появлению геморрагического синдрома, склонности к повышенной кровоточивости. При этом при гипокальциемии стенки сосудистого русла становятся более проницаемыми.
- При гипокальциемии могут быть головокружения, слабость, ощущение жара во всем теле.
- Из общих симптомов, вызываемых гипокальциемией, при тяжелой степени снижения уровня кальция у больного могут появиться нарушения сна, памяти, настроения (в тяжелых случаях депрессия).
- Кроме указанных симптомов гипокальциемии, у больных имеют место признаки основного заболевания, которые способствовали снижению уровня кальция в крови. Например, симптомы со стороны пищеварительного тракта (диарея, боли в животе, вздутие, снижение аппетита). Также при гипокальциемии могут быть нарушения аппетита, тошнота и даже рвота, нарушения глотания и дыхания.

- При гипокальциемии характерными становятся симптомы со стороны кожи и мышечной системы (слабость, боли в костях, изменение кожи, сухость кожных покровов, истончение кожи, выпадение и ломкость волос, ногтей). Таким образом, при гипокальциемии изменяются питание и трофика кожи.
- При гипокальциемии значительно страдает эмаль зубов, прогрессирует кариес, в тяжелых случаях наблюдается расшатывание и даже выпадение зубов, может быть воспаление десен и тканей, окружающих зуб.
- К другим трофическим изменениям относят снижение массы тела, слабость и похудание, которые наблюдаются при значительной и длительной гипокальциемии.
Диагностика гипокальциемии
Оценить симптомы, относящиеся к синдрому гипокальциемии, может только врач. Для уточнения диагноза гипокальциемии и выявления основной причины снижения уровня кальция требуется проведение дополнительного обследования. Объем исследования также определяет врач. Такими исследованиями при гипокальциемии могут быть следующие методы.
Такими исследованиями при гипокальциемии могут быть следующие методы.
- Исследование крови на содержание кальция, магния.
- Электролитный состав крови (натрий, кальций), показатели кислотно-щелочного состава крови.
- Исследование функций щитовидной, паращитовидной желез (тереоидные гормоны, ПТГ), содержания витамина Д3.
- Стандартное исследование гемограммы (ОАК) с подсчетом формулы крови, биохимические маркеры крови по показаниям, белок, уровень альбумина.
- Ультразвуковое исследование щитовидной, паращитовидной желез.
- При необходимости для диагностики гипокальциемии применяют другие, более точные методы визуализации (КТ, МРТ).
- Для оценки минеральной плотности костей применяют рентгенологические методы, включая денситометрию (с определением Т-критерия).
- Диагностика сопутствующих заболеваний, способствующих усилению или появлению симптомов гипокальциемии (УЗИ, эндоскопические исследования желудка, кишечника).

Лечением гипокальциемии занимаются врачи многих специальностей. С симптомами, похожими на гипокальциемию, больные могут обращаться в медцентры и клиники к таким врачам, как эндокринолог, невропатолог, терапевт, травматолог, ревматолог, стоматолог и другие специалисты.
Важно понимать, что лечение синдрома гипокальциемии может назначать только специалист после всесторонней оценки клинических и лабораторных симптомов.
Кальций в сыворотке
Кальций – один из основных внутриклеточных катионов, содержащийся в основном в костной ткани. Физиологически он активен только в ионизированном виде, в котором в большом количестве присутствует в плазме крови.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Ммоль/л (миллимоль на литр).
Синонимы русские
Общий кальций.
Синонимы английские
Calcium total, Ca.
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Кальций – один из самых важных для человека минералов. Он необходим для сокращения скелетных мышц и сердца, для передачи нервного импульса, а также для нормальной свертываемости крови (способствует переходу протромбина в тромбин), для построения каркаса костей и зубов.
Около 99 % этого минерала сосредоточено в костях и лишь менее 1 % циркулирует в крови. Почти половина кальция в крови является метаболически активной (ионизированной), оставшаяся часть связана с белками (в основном с альбуминами) и с анионами (лактатом, фосфатом, бикарбонатом, цитратом) и является неактивной.
Общий кальций в крови – это концентрация свободной (ионизированной) и связанной его форм. Только свободный кальций может быть использован организмом.
Часть кальция ежедневно уходит из организма, фильтруясь из крови почками и выделяясь с мочой. Для поддержания равенства между выделением и использованием этого минерала его должно поступать около 1 г в сутки.
При повышении концентрации кальция в крови уровень фосфата снижается, когда же содержание фосфата повышается – снижается доля кальция.
Механизмы фосфорно-кальциевого обмена:
- паращитовидные железы при высоком содержании фосфата (при низком уровне кальция) выделяют паратгормон, разрушающий костную ткань, тем самым увеличивая концентрацию кальция,
- при высоком уровне кальция в крови щитовидная железа вырабатывает кальцитонин, который вызывает перемещение кальция из крови в кости,
- гормон паращитовидных желез активирует витамин D, увеличивая всасывание кальция в ЖКТ и обратное всасывание катиона в почках.

Для чего используется исследование?
Прежде всего стоит отметить, что результаты данного теста говорят о количестве кальция не в костях, а в крови.
- Для диагностики некоторых патологических состояний, связанных с костной, сердечной, нервной системой, а также с почками и зубами, и для контроля за ними.
- Как часть биохимического анализа при плановом обследовании. Если полученные показатели выходят за пределы нормы, необходимо сделать дополнительные тесты – на ионизированный кальций, кальций в моче, фосфор, магний, витамин D, паратиреоидный гормон. Зачастую баланс между этими веществами гораздо более важен, нежели просто их концентрации по отдельности. Эти показатели помогают определить причину нарушенного уровня кальция в организме: недостаток его поступления либо излишнее выделение почками.
- При контроле за нефролитиазом, заболеваниями костей и неврологическими нарушениями.
- Для предварительной оценки кальциевого обмена.

Когда назначается исследование?
- При плановом профилактическом медицинском обследовании.
- При заболеваниях почек (так как уровень кальция понижается у людей с почечной недостаточностью).
- При заболеваниях, связанных с нарушениями обмена кальция, таких как патология щитовидной железы, тонкого кишечника, рак.
- При определенных изменениях электрокардиограммы (укороченный сегмент ST при низком уровне кальция, удлинение сегмента ST и интервала QT).
- Когда у пациента есть симптомы повышенного уровня кальция – гиперкальциемии: потеря аппетита, тошнота, рвота, отсутствие стула, боли в животе, частое мочеиспускание, сильная жажда, боли в костях, быстрая утомляемость, слабость, головные боли, апатия, угнетение сознания вплоть до комы.
- При симптомах пониженного уровня кальция – гипокальциемии: спастических болях в животе, треморе пальцев рук, онемении вокруг рта, карпопедальном спазме, аритмии, спазмах мимической мышцы, оцепенении, покалывании, судорогах в мышцах.

- При некоторых злокачественных новообразованиях (особенно при раке легкого, молочной железы, головного мозга, горла, почки и при множественной миеломе).
- При заболевании почек или после трансплантации одной из них.
- При необходимости контроля за эффективностью терапии кальциевого обмена препаратами кальция и/или витамина D.
Что означают результаты?
Референсные значения
|
Возраст
|
Референсные значения
|
|
Меньше 10 дней
|
1,9 — 2,6 ммоль/л
|
|
10 дней – 2 года
|
2,25 — 2,75 ммоль/л
|
|
2 — 12 лет
|
2,2 — 2,7 ммоль/л
|
|
12 — 18 лет
|
2,1 — 2,55 ммоль/л
|
|
18 — 60 лет
|
2,15 — 2,5 ммоль/л
|
|
60 — 90 лет
|
2,2 — 2,55 ммоль/л
|
|
> 90 лет
|
2,05 — 2,4 ммоль/л
|
Обычно для оценки кальциевого обмена определяют уровень общего кальция в крови. Уровень общего кальция в крови является хорошим показателем содержания свободного и связанного кальция – на каждый из них приходится по половине от показателя общего кальция. Однако, так как около половины кальция в крови связано с белками, количество общего кальция изменяется при нарушениях белкового обмена. В таких случаях лучше измерять уровень свободного (ионизированного) кальция. Всасывание, использование и выделение кальция регулируется паратиреоидным гормоном и витамином D по механизму обратной связи. Заболевания, ведущие к нарушению регуляции кальция, могут вызывать резкие или медленные повышения его уровня, сопровождающиеся симптомами гипо- и гиперкальциемии.
Уровень общего кальция в крови является хорошим показателем содержания свободного и связанного кальция – на каждый из них приходится по половине от показателя общего кальция. Однако, так как около половины кальция в крови связано с белками, количество общего кальция изменяется при нарушениях белкового обмена. В таких случаях лучше измерять уровень свободного (ионизированного) кальция. Всасывание, использование и выделение кальция регулируется паратиреоидным гормоном и витамином D по механизму обратной связи. Заболевания, ведущие к нарушению регуляции кальция, могут вызывать резкие или медленные повышения его уровня, сопровождающиеся симптомами гипо- и гиперкальциемии.
Нормальный уровень общего и ионизированного кальция, вероятнее всего, говорит об отсутствии нарушений метаболизма кальция.
Причины повышенного уровня кальция
Повышение уровня общего кальция – это гиперкальциемия. Две ее самые распространенные причины – гиперпаратиреоз (увеличение паращитовидных желез) и злокачественные новообразования.
Гиперпаратиреоз обычно вызван доброкачественной опухолью паращитовидных желез.
Онкообразования приводят к гиперкальциемии после поражения костной системы. Они выделяют вещество, подобное паратиреоидному гормону, и тем самым ведут к выходу кальция в кровяное русло.
Некоторые другие причины гиперкальциемии:
- гипертиреоз,
- саркоидоз,
- туберкулез,
- продолжительная неподвижность,
- переизбыток витамина D,
- заболевания системы крови (лимфома, лейкоз, миеломная болезнь, истинная полицитемия),
- пересадка почки,
- дегидратация,
- болезнь Аддисона,
- болезнь Педжета.
Причины пониженного уровня кальция
Самая частая причина гипокальциемии, уменьшения количества общего кальция, – снижение содержания белков в крови, особенно альбуминов. При этом снижен только уровень связанного кальция, ионизированный остается в норме и обмен кальция продолжает регулироваться паратиреоидным гормоном и кальцитонином.
Некоторые другие причины гипокальциемии:
- гипопаратиреоз (снижение функции паращитовидных желез),
- врождённая устойчивость к воздействию паратиреоидного гормона (от паратгормона нет эффекта, или он значительно снижен),
- недостаток кальция в рационе,
- недостаток магния (гипомагниемия),
- недостаток витамина D,
- повышение концентрации фосфора,
- спру, острый панкреатит, алкоголизм (нарушение всасывания нутриентов и, как следствие, недостаток ферментов и субстратов для многих видов обмена),
- хроническая почечная недостаточность.
Что может влиять на результат?
У некоторых людей уровень кальция повышается из-за определенных препаратов: щелочных антацидов, андрогенов, тиазидных диуретиков (самая частая причина), эргокальциферола, солей лития, прогестерона, парат-гормона, тамоксифена, витаминов D и A.
Другие лекарства, напротив, способны вызывать снижение концентрации кальция в крови: гентамицин, кальцитонин, антиконвульсанты (карбамазепин), глюкокортикоиды, слабительные, соли магния.
Кроме того, на результаты данного анализа влияют следующие факторы:
- ложнозавышенные значения из-за дегидратации или гиперпротеинемии,
- ложносниженные значения из-за гиперволемии (излишнего разведения крови) после внутривенного введения физраствора.
Важные замечания
- У новорождённых, особенно недоношенных и с дефицитом массы тела, в первые дни жизни ежедневно берут кровь для анализа на ионизированный кальций в целях раннего выявления гипокальциемии. Она может возникнуть из-за недоразвитости паращитовидных желез, часто протекающей бессимптомно.
- Концентрация кальция в крови и моче не говорит об общем содержании кальция в костях – для этого есть специальная методика определения минеральной плотности кости, называемая денситометрией.
- Уровень кальция в крови обычно выше у детей и ниже у пожилых и беременных.
- Уровень общего кальция в крови возрастает при увеличении концентрации альбуминов и снижается при ее уменьшении, в то время как содержание ионизированного кальция не зависит от их концентрации.

Скачать пример результата
Также рекомендуется
Кто назначает исследование?
Терапевт, нефролог, эндокринолог, гастроэнтеролог, диетолог, травматолог.
Нарушение метаболизма кальция: описание болезни, причины, симптомы, лечение
Нарушение метаболизма кальция вследствие отклонений в функциональности эндокринных желез моет привести к серьезным осложнениям. Кальция является минералом, необходимым организму для формирования и сохранения полноценного состояния костной ткани. В организме этот минерала содержится в количестве 1,5 кг.
Кальций поступает в организм с продуктами питания, а так же вырабатывается паращитовидными железами. Эндокринная система регулирует обменные процессы между кальцием и фосфором. При гормональном дефиците происходит повышение фосфатов в крови с сопутствующим снижением показателей уровня кальция. Нарушение функций железы моет привести и к обратному процессу, когда показатели кальция увеличены. Оба вида отклонений не считаются нормой и вызывают развитие патологических процессов.
Оба вида отклонений не считаются нормой и вызывают развитие патологических процессов.
Характерные особенности
В организме человека нарушение кальциевого метаболизма провоцирует развитие различных заболеваний. Кальций считается важным элементом в процессе регулирования нервной возбудимости мышечных тканей, процессе гемостаза, в стабилизации клеточной ткани мембран, в трансдукции внутриклеточного сигнала.
В медицине выделяют две формы нарушения минерального метаболизма в эндокринной системе:
Второй тип заболевания опаснее и требует более сложного лечения. В большинстве случаев, если патология запущена, врачи прибегают к хирургическому вмешательству.
Для того чтобы понять, что могло спровоцировать изменение в выработке паращитовидными железами кальция в кровь, как бороться с этим нарушением и какие могут быть последствия, следует рассматривать каждую патологию отдельно.
Причины гипокальциемии
Эндокринные органы чувствительны к воздействию на них, поэтому кальциевый метаболизм может нарушаться по разным причинам.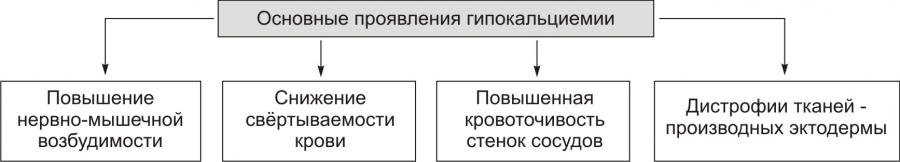
Понижение содержания Ca в плазме может произойти по следующим причинам:
-
травматизация шеи с кровотечением;
-
осложнение после проведенные операции на щитовидной железе;
-
воспалительные процессы;
-
ионизирующее излучение;
-
метастазирование в эндокринных органах;
-
недостаточность надпочечников;
-
аутоиммунные заболевания;
-
болезни системного типа.
Выявление причин считается основой лечения, поскольку при продолжении влияния негативных факторов терапия окажется не эффективной.
Причины гиперкальциемии
Избыточное количество Ca в плазме может быть спровоцировано несколькими факторами.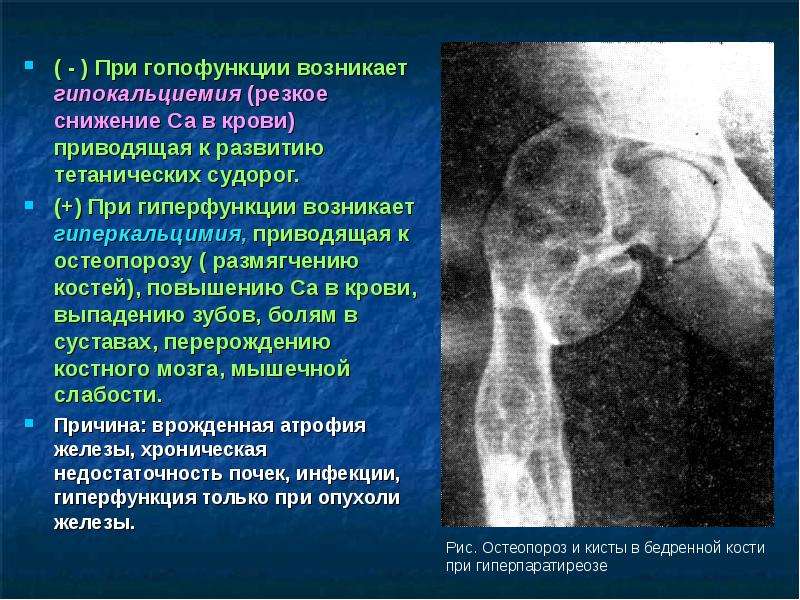 Не редко, нарушение кальциевого метаболизма возникает по причине развития злокачественных образований или доброкачественных опухолей.
Не редко, нарушение кальциевого метаболизма возникает по причине развития злокачественных образований или доброкачественных опухолей.
У 80% больных гиперкальциемия развивается из-за нарушений, возникающих в результате формирования на гипофизе аденомы солитарной. Аденома в свою очередь образуется по причине стрессов, пониженного давления, приема гормонов и др.
В 12% случаев причиной становится первичная форма гиперплазии. У 2% пациентов диагностируется рак железы паращитовидной. Около 6 % больных имеют множественную аденому.
К причинам так же можно отнести:
-
дефицит в рационе продуктов, содержащих кальций;
-
нарушение мальабсорбционных функций кишечника;
-
почечная недостаточность в хронической форме.
Лечение в данном случае предполагает устранение причины. Если после этого показатели не изменяются, проводится направленная терапия, или даже хирургическое вмешательство.
Немного подробнее о симптоматике
Клиническая картина в обоих случаях — выраженная. Основной областью поражения становится костная система, которая содержит более 90% кальция от общего его содержания в организме.
Симптоматика гиперкальциемии, относительно костной ткани:
-
псевдо- и простая форма подагры;
-
деформация;
-
болевые ощущения;
-
мышечная слабость и атрофия;
-
переломы даже при простых ушибах;
-
кистозные образования костей.
При тяжелой стадии возникает ощущение «мурашек», онемение и жжение на отдельных участках тела, может наблюдаться временная парализация тазовых мышц.
Гипокальциемия характеризуется судорожными приступами, которые могут затрагивать не только конечности, но и мышцы грудной клетки. Опасность предоставляет гипокальциемический криз, который вызывает серьезные осложнения.
Опасность предоставляет гипокальциемический криз, который вызывает серьезные осложнения.
Гиперкальциемический криз
Редким, но опасным осложнением является гиперкальциемический криз. В остром состоянии у больного нарушается работа всей нервной системы и ускоряется свертываемость крови. Повышенная густота крови, предполагает повышенные риски для жизни больного, поскольку это может привести к формированию тромбов или полной остановке сердечной мышцы.
Криз гиперкальциемический имеет симптоматику:
-
сохранение температуры более 40°C;
-
внутренние кровотечения;
-
признаки лихорадки;
-
сильный зуд кожи.
Нарушения ЦНС приводят и к возникновению психоза, а в дальнейшем шока. Состояние больного приводит к тому, что он не понимает того, что происходит. Если медицинская помощь не оказывается своевременно, начинается паралич органов дыхания с последующей остановкой сердца и летальным исходом.
Гипокальциемический криз
Обострение при кальциевом дефиците характеризуется снижением минеральных веществ в плазме менее 2,25 ммоль/л. Криз гипокальциемический так же опасен.
Приступ может наступить внезапно, но, как правило, ему предшествует ряд симптомов:
-
ощущение «мурашек»;
-
чувство покалывания по всему телу;
-
конечности и часть лица немеют;
-
сильная слабость мышц;
-
внезапные мышечные боли;
-
депрессивное состояние;
-
изменение цвета кожного покрова.
Постепенно потерю чувствительности и другие признаки сменяют подергивания мышц. Первоначально больной ощущает лишь легкие и единичные спазмы, но достаточно быстро состояние переходит в припадки сильных судорог.
Тонус мышц выражается характерными проявлениями:
Опасность возникает, когда спазмы затрагивают мышечные ткани внутренних органов: почечные/печеночные колики, ларингоспазм или бронхоспазм. Нарушение дыхания может спровоцировать асфиксию.
Больной в момент криза ощущает нестерпимые боли, от которых теряет сознание и способность разумно воспринимать происходящее.
Диагностика
Нарушение метаболизма кальция определяется путем лабораторных анализов. Для определения причины патологии требуются более обширные исследования, поэтому специалисты назначают аппаратные исследования. Дополнительно может быть проведена дифференциальная диагностика.
Методы обследования:
-
анализ мочи (общий) — при повышенных показателях Ca в биоматериале будет присутствовать минерал и щелочная реакция будет выраженной;
-
анализ крови (биохимический) — в плазме выявляется значительное превышение/понижение ионизированного, а так же общего кальция;
-
ультразвуковое исследование — обследуется вся эндокринная система на наличие новообразований, увеличение тканей и другие отклонения;
-
рентгенография — используется для обследования костей с целью определения возможного развития остеопороза, переломов, кистозных образований и других патологических процессов;
-
денситометрия — применяется для точного определения плотности тканей костей;
-
рентгенография (с контрастным веществом) — помогает выявлению язвенного поражения ЖКТ и паратиреоаденому в загрудинном пространстве;
-
компьютерная — томография — исследуется мочевыделительная система и почки на наличие камней;
-
магниторезонансная томография — позволяет получить максимально точные данные об опухолевых образованиях желез щитовидки;
-
спинтиграфия — исследование с применением радиоактивных изотопов, с помощью которого удается визуализировать исследуемую область.

Диагностика позволяет получить максимальное количество информации для выявления провоцирующих факторов, особенностей заболевания и возможных осложнений. Лечение может начинаться только после получения результатов обследования.
Последствия
Дефицит или превышение нормы содержания кальция в плазме, несомненно, приводит к различным отклонениям. Следует отметить, что избыток минерала так же опасен, как и недостаток, если его запустить. Лечить заболевание нужно вне зависимости от его типа.
При нарушении минерального метаболизма по причине патологии эндокринной системы имеются значительные шансы на полное выздоровление. Но гипокалиемия требует не однократного, а курсового лечения, включающего систематические обследования, прием препаратов и диспансерного наблюдения.
Если в течение долгого времени патология не была диагностирована, а действия по ее устранению не были предприняты, могут наблюдаться последствия:
-
серьезные нарушения сна;
-
снижение интеллектуальных способностей;
-
гиперпигментация на кожном покрове;
-
расслоение ногтевых пластин;
-
алопеция.

Заболевание опасно развитием серьезных осложнений. Если у больного значительный недостаток Ca, то у него случаются тяжелейшие приступы судорог, которые могут повлечь атрофию тканей, паралич, потерю зрения и смерти из-за удушья.
Гиперкальциемия приводит к разрушению костной ткани, снижению ее плотности и, как следствие, деформации и разрушению. При гипокальциемии могут разрушаться зубы, эмаль частично отсутствует. Данный вид заболевания часто возникает у детей в возрасте до 5 лет.
Синдром гипокальциемии во врачебной практике Текст научной статьи по специальности «Клиническая медицина»
зультате и в строгом соответствии с позитивным клиническим эффектом терапии IFN-P убедительно свидетельствуют о реальном участии HERVs в патогенезе РС. Герпесвирусы также могут влиять на развитие и течение РС, но особая их роль заключается, по-видимому, в активации более патогенных HERVs. В настоящее время формируется гипотеза о том, что взаимодействие герпесвиру-сов (чаще EBV и HHV-6) с HERVs является важным звеном патогенеза РС как демиелинизирующего аутоиммунного процесса в ЦНС (Christensen T. et al., 2005, Brudek T. et al., 2007, Tselis A., 2011, Petersen T. et al., 2012, Mameli G. et al., 2012, Mameli G. et al., 2013, Cusick M. et al., 2013, Libbey J. et al., 2014).
В настоящее время формируется гипотеза о том, что взаимодействие герпесвиру-сов (чаще EBV и HHV-6) с HERVs является важным звеном патогенеза РС как демиелинизирующего аутоиммунного процесса в ЦНС (Christensen T. et al., 2005, Brudek T. et al., 2007, Tselis A., 2011, Petersen T. et al., 2012, Mameli G. et al., 2012, Mameli G. et al., 2013, Cusick M. et al., 2013, Libbey J. et al., 2014).
Ключевые слова: патогенез, рассеянный склероз, герпесвирусы, гены. Key words: pathogenesis, multiple sclerosis, herpesviruses, genes.
УДК: 616.44
П.А. Соболевская, Ю.И. Строев, Л.П. Чурилов СИНДРОМ ГИПОКАЛЬЦИЕМИИ ВО ВРАЧЕБНОЙ ПРАКТИКЕ
Санкт-Петербургский государственный университет, Санкт-Петербург, [email protected]
Гипокальциемия (ГК) — междисциплинарная проблема, проявляющаяся в клинике в виде явной или скрытой тетании с характерным состоянием повышенной возбудимости нервной системы и мышц. ГК — это снижение уровня кальция (Са) в сыворотке крови, проявляющееся нарушением электрофизиологических процессов на мембране клетки. Это связано с тем, что ионы Са++ принимают участие в формировании потенциала действия.
ГК — это снижение уровня кальция (Са) в сыворотке крови, проявляющееся нарушением электрофизиологических процессов на мембране клетки. Это связано с тем, что ионы Са++ принимают участие в формировании потенциала действия.
Как одноклеточные организмы, так и организм человека жизненно зависят от обмена Са. Будучи важнейшим макроэлементом, он непосредственно воздействует на функцию практически всех систем организма. С помощью Са обеспечивается стабильность клеточных мембран, активация апоптоза, лимфоцитов, формирование обучающих навыков и кратковременной памяти. Са играет важную роль практически во всех процессах метаболизма. Без его участия невозможны нормальные липолиз, гликогенолиз, глюконеогенез. Са регулирует
симпатическую и парасимпатическую нервную систему, сосудистый тонус и
624
работу сердца, продукцию гормонов и нейромедиаторов, участвует в нервной и нервно-мышечной проводимости. активирует ферменты свертывающей системы крови.
активирует ферменты свертывающей системы крови.
Между прочим, ион Са++ весьма ядовит для клеток, несмотря на его важнейшую роль регулятора обменных процессов. Значительное повышение его внутриклеточной концентрации запускает механизмы апоптоза. Именно поэтому внутри клеток концентрация Са в 10 000—100 000 раз меньше, чем во внеклеточной среде, а его уровень вне и внутри клеток подлежит прецизионному контролю, и при попадании в цитозоль Са эффективно секвестрируется митохондриями и цистернами эндоплазматического ретикулюма. При участии специфически распознающих его белков (кальмодулина, кальэлектринов, каль-паинов и т.д.) Са регулирует множество внутриклеточных процессов. Именно от уровня Са в значительной мере зависят гомеостаз организма и его внутренняя гармония. Можно сказать, что «гипокальциемия — это красный семафор на рельсах внутренней гармонии» [3].
В плазме 40% Са связано с белками, 15% — с кислыми органическими анионами (комплексная форма Са), а остальной Са — свободный, ионизированный (Са++). Содержание Са++ в плазме находится в обратной зависимости от рН и от концентрации фосфат-аниона: гиперфосфатемия и алкалоз способствуют появлению признаков гипокальциемии (ГК), хотя уровень общего Са при этом не меняется. Ацидоз и гипофосфатемия, напротив, повышают содержание Са++ в плазме. Уровень Са++ в плазме регулируется взаимодействующими гормонами — паратирокринином и кальцитонином, а также витамином Э. Под их контролем у взрослых между скелетом и плазмой крови обменивается приблизительно 0,5 г Са в сутки.
Содержание Са++ в плазме находится в обратной зависимости от рН и от концентрации фосфат-аниона: гиперфосфатемия и алкалоз способствуют появлению признаков гипокальциемии (ГК), хотя уровень общего Са при этом не меняется. Ацидоз и гипофосфатемия, напротив, повышают содержание Са++ в плазме. Уровень Са++ в плазме регулируется взаимодействующими гормонами — паратирокринином и кальцитонином, а также витамином Э. Под их контролем у взрослых между скелетом и плазмой крови обменивается приблизительно 0,5 г Са в сутки.
Природный и физиологический антагонист Са — второй важнейший макроэлемент организма — магний (М§). является кофактором некоторых аде-нилатциклаз, фосфатаз, фосфорилаз, участник процесса трансфосфорили-рования, что прочно связывает его и с макроэлементом фосфором (Р).
При этом Са и оказывают на нервную систему человека различное влияние. Кальций-магний-фосфорный обмен регулируется околощитовидными железами. В этих железах преимущественно ночью вырабатывается паратиро-кринин (паратгормон), который поддерживает гомеостаз Са. В то же время сам Са является главным регулятором секреции паратирокринина, Так, снижение
В этих железах преимущественно ночью вырабатывается паратиро-кринин (паратгормон), который поддерживает гомеостаз Са. В то же время сам Са является главным регулятором секреции паратирокринина, Так, снижение
уровня Са стимулирует продукцию паратирокринина. Этот гормон впервые обнаруживается у наземных животных, которые в процессе эволюции переселились в среду, где Са был менее доступен. В почках паратирокринин стимулирует синтез рокальцитрола (активная форма витамина Э3), который, в свою очередь, стимулирует остеокласты и резорбцию костей, повышая продукцию гид-роксипролина. Возникает гиперкальциемия с потерей фосфатов почками. К тому же кальцитриол является активной формой витамина D3, которая подавляет экспрессию гена паратирокринина.
Витамин Э — еще один важный компонент кальций-магний-фосфорного обмена. Витамин D и его метаболиты участвуют в минерализации костной ткани и поддержании гомеостаза Са, а также влияют на процессы костного ремо-делирования. Известна важная роль витамина D в иммунной системе, а именно: во врожденном иммунитете, противоопухолевых реакциях, в аллергических процессах, вызванных хроническими инфекциями. Например, микобактерии туберкулеза устойчивы к бактерицидным свойствам макрофагальных кислородных радикалов, так как в их клеточных стенках содержатся антиоксидант-ные фенол-гликопиды, а витамин D, усиливая активность НАДФ-зависимой нитроксидсинтазы макрофагов, позволяет воздействовать на микобактерии активными азотсодержащими радикалами, к которым у микобактерий нет резистентности.
Известна важная роль витамина D в иммунной системе, а именно: во врожденном иммунитете, противоопухолевых реакциях, в аллергических процессах, вызванных хроническими инфекциями. Например, микобактерии туберкулеза устойчивы к бактерицидным свойствам макрофагальных кислородных радикалов, так как в их клеточных стенках содержатся антиоксидант-ные фенол-гликопиды, а витамин D, усиливая активность НАДФ-зависимой нитроксидсинтазы макрофагов, позволяет воздействовать на микобактерии активными азотсодержащими радикалами, к которым у микобактерий нет резистентности.
Существуют несколько точек зрения на роль витамина D в иммунных реакциях. По мнению И. Шенфельда, витамин D играет иммуносупрессорную и иммуномодулирующую роль, ограничивая развитие иммунного ответа по путям Т-хелперов 1-го и 17-го подтипов и стимулируя дифференцировку и активность Т-хелперов 2-го типа. Он также обусловливает усиление противоинфек-ционного и антипаразитарного иммунитета и ослабление аутоиммунитета [10]. Существует точка зрения о решающей роли персистентной внутриклеточной инфекции и блокады врожденного иммунитета микробными конкурентными антагонистами гена витамина Э (УБЯ) [9].
Существует точка зрения о решающей роли персистентной внутриклеточной инфекции и блокады врожденного иммунитета микробными конкурентными антагонистами гена витамина Э (УБЯ) [9].
Типовые нарушения кальций-магний-фосфорного обмена проявляются в клинике в виде характерных синдромов — гиперкальциемии и гипокальциемии, гипофосфатемии и гиперфосфатемии.
Синдром ГК возникает, как правило, вследствие трех основных причин:
— недостаточность паратирокринина или его отсутствие;
— периферическая резистентность к паратирокринину, при этом количество его может быть нормальным, или даже повышенным;
— относительная недостаточность паратирокринина.
Таким образом, в патогенезе ГК основную роль играет недостаточность паратироидной регуляции. По мнению П. Буркхардта, одной из важнейших причин приобретенного гипопаратироза надо считать аутоиммунный паратиро-идит [8]. Этот процесс происходит на фоне параллельного вовлечения в аутоал-лергические реакции других органов, что выражается в сопутствующем аутоиммунных тироидите (АИТ), адреналите, инсулите (иногда с исходом в СД 1-го типа) и в недостаточной функции соответствующих эндокринных желёз.
По мнению П. Буркхардта, одной из важнейших причин приобретенного гипопаратироза надо считать аутоиммунный паратиро-идит [8]. Этот процесс происходит на фоне параллельного вовлечения в аутоал-лергические реакции других органов, что выражается в сопутствующем аутоиммунных тироидите (АИТ), адреналите, инсулите (иногда с исходом в СД 1-го типа) и в недостаточной функции соответствующих эндокринных желёз.
ГК, то есть снижение содержания Са++ в сыворотке крови, проявляется как синдром нарушения электрофизиологических процессов на клеточных мембранах. Для ГК характерно повышение нервно-мышечной возбудимости.
Различают острую и хроническую формы ГК. Острая и хроническая ГК имеют клинику явной или скрытой тетании (спазмофилии, гипопаратироза) с гипервозбудимостью нервной системы и мышц и с подчеркнутой сезонностью обострений (весной и осенью).
Клиника ГК многообразна, нарушения функции можно обнаружить в каждой системе, так как Са — посредник действия большинства гормонов. Острая форма гипопаратироза может маскироваться во множество патологий, поэтому необходимо проводить его тщательную дифференциальную диагностику. Скрытую ГК выявляют с помощью симптомов Хвостека, Труссо, Эрба, и др. Для хронической ГК типичны изменения психики: снижение памяти и интеллекта, неврозы, психастении, фобии (навязчивые состояния). Преобладают в основном нарушения со стороны эктодермы: сухость и шелушение кожи, ломкость и выпадение волос (вплоть до алопеции), ломкость и деформация ногтей, кариес. Могут также наблюдаться симптомы тетании. Для хронической ГК характерно развитие двусторонней подкапсульной катаракты. Характерны эпи-лептоподобные изменения на ЭЭГ, которые почти патогномоничны ГК.
Острая форма гипопаратироза может маскироваться во множество патологий, поэтому необходимо проводить его тщательную дифференциальную диагностику. Скрытую ГК выявляют с помощью симптомов Хвостека, Труссо, Эрба, и др. Для хронической ГК типичны изменения психики: снижение памяти и интеллекта, неврозы, психастении, фобии (навязчивые состояния). Преобладают в основном нарушения со стороны эктодермы: сухость и шелушение кожи, ломкость и выпадение волос (вплоть до алопеции), ломкость и деформация ногтей, кариес. Могут также наблюдаться симптомы тетании. Для хронической ГК характерно развитие двусторонней подкапсульной катаракты. Характерны эпи-лептоподобные изменения на ЭЭГ, которые почти патогномоничны ГК.
ГК может симулировать разные болезни, в частности, психические. Так, наиболее частыми жалобами при гипопаратирозе являются жалобы на зябкость и затекания рук и ног, утомляемость, сердцебиения, головные боли, звон в ушах, нервные тики, нечеткость зрения, вздутие живота, чувство ползания му-
рашек по телу, судороги в конечностях, приступы тоски и депрессии. Врачи, не разобравшись в сущности страдания больных с ГК, обычно направляют их к психоневрологу.
Врачи, не разобравшись в сущности страдания больных с ГК, обычно направляют их к психоневрологу.
ГК весьма часто наблюдается и при гипотирозе, особенно при такой современной массовой патологии, как АИТ Хасимото, которому может сопутствовать и аутоиммунный паратироидит.
Ведущим синдромом при гипопаратирозе является тетания (спазмофилия). Это — главный признак острой формы гипопаратироза. Тетания может быть приступообразной и имитировать эпилепсию. Основа судорожного синдрома — гиперкалиемия, что приводит к повышению возбудимости нервных и мышечных клеток, а также скорости проведения возбуждения в них. Хроническая ГК всегда развертывается в характерную картину: неопределённые астенические жалобы больных, тревожно-беспокойное поведение, бессонница, приступы тоски и депрессии. Они отражают клинические последствия выраженной ГК и могут исчезать после коррекции нарушений обмена Са [4].
В последние годы наблюдается стремительный рост частоты заболеваний щитовидной железы, в частности, гипотироза. Распространенность клинического гипотироза в общей популяции составляет сегодня 0,2—2%, субклинического — 10-12% [1]. Среди заболеваний щитовидной железы гипотироз вообще занимает первое место (85-90% случаев) [5]. Самая частая причина гипотироза в настоящее время — аутоиммунный тироидит (АИТ) Хасимото. При АИТ происходят дегенеративные изменения в щитовидной железе со снижением ее функциональной активности. Так как тироидные гормоны участвуют практически во всех обменных процессах, их дефицит приводит к нарушению процессов метаболизма во всех органах и системах, формируя многообразие клинических симптомов и затрудняя диагностику данного конкретного заболевания.
Для гипотироза тоже характерны такие психоневрологические изменения, как сонливость, слабость, потеря интереса к окружающему, снижение памяти, причем на первый план выходят именно расстройства памяти и интеллекта.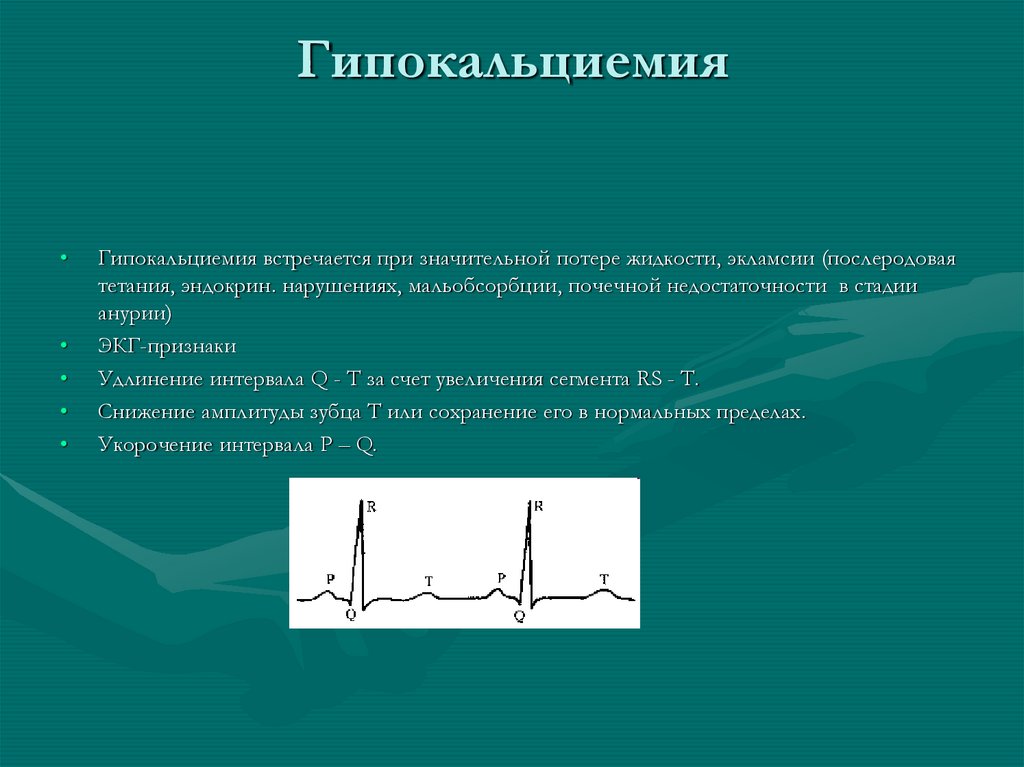 Описаны делириозные и делириозно-галлюцинаторные состояния, а также характерные тревожные и депрессивные состояния (например, у пациентов с депрессией и субклиническим гипотирозом его течение отличается паническими атаками). Гипотироз может оказывать значительное негативное влияние на психическое здоровье человека, обусловливая разнообразную клиническую
Описаны делириозные и делириозно-галлюцинаторные состояния, а также характерные тревожные и депрессивные состояния (например, у пациентов с депрессией и субклиническим гипотирозом его течение отличается паническими атаками). Гипотироз может оказывать значительное негативное влияние на психическое здоровье человека, обусловливая разнообразную клиническую
картину, начиная от слабовыраженных нарушений и заканчивая тяжелыми психическими расстройствами.
Гипотироидные психо-неврологические расстройства в последнее время встречаются все чаще, в связи с чем их диагностика и коррекция становится все более актуальной [7]. Иногда гипотироз может манифестировать вообще в виде психических нарушений. Любопытно, что нераспознанный гипотироз может выявляться в 0,3-3% случаев среди всех психических больных [5].
Можно также полагать, что при системной дисплазии соединительной ткани свойственный марфаноподобному фенотипу АИТ с исходом в гипотироз является одной из важных причин расстройств кальций-магний-фосфорного обмена, гипокальциемии и скелетопатий.
Известно, что при АИТ (заболевании, опосредованном клеточными аутоаллергическими реакциями, зависящими от Т-хелперов 1-го типа) отмечаются нарушения обмена витамина Э и, соответственно, закономерная тенденция к ГК [6]. Так, уровень витамина Э3 (кальцитриола) у исследованных нами лиц с АИТ был значительно снижен и колебался от 8,0 до 18,1 пМ/л (при норме — 60-108 пМ/л). Именно ГК определяла у них ряд клинических признаков гипо-тироза, которые, по сути, были аналогичны симптомам гипопаратироза.
Нами была обследованва большая группа девушек-подростков с АИТ, у большинства из которых была клиника гипотироза (сонное выражение пастозного лица, сухая кожа с гиперкератозом локтей, коленей и стоп, зябкость, сонливость, прибавка веса, запоры). Практически у всех девушек выявлялись признаки ГК: судороги в конечностях, ломкость ногтей, выпадение волос, кариес, кожные аллергозы, различные вегетативные расстройства в виде потливости, сердцебиений. Но особенно демонстративным при АИТ с ГК были фобии. При специальном обследовании нами еще 1930 больных разного возраста с АИТ многочисленные фобии (высоты, темноты, метро, лифтов, подземных переходов, хождения по мостам без перил, одиночества, толпы, и др.) были выявлены у 493 человек (25,5%), что явно выше их частоты в популяции (5,6-8,0 %). Часто выявлялась клаустрофобия (например, возникал панический страх перед МРТ). В 26,8% случаев наблюдались судороги. ГК при АИТ всегда сопровождалась симптомом Хвостека, который был у 494 лиц (25,6%) и чаще выявлялся весной и осенью, что соответствует известному представлению о сезонности ГК. Демонстративным было снижение в крови Са++ (до 1,0±0,025 мМ/л), чему
Но особенно демонстративным при АИТ с ГК были фобии. При специальном обследовании нами еще 1930 больных разного возраста с АИТ многочисленные фобии (высоты, темноты, метро, лифтов, подземных переходов, хождения по мостам без перил, одиночества, толпы, и др.) были выявлены у 493 человек (25,5%), что явно выше их частоты в популяции (5,6-8,0 %). Часто выявлялась клаустрофобия (например, возникал панический страх перед МРТ). В 26,8% случаев наблюдались судороги. ГК при АИТ всегда сопровождалась симптомом Хвостека, который был у 494 лиц (25,6%) и чаще выявлялся весной и осенью, что соответствует известному представлению о сезонности ГК. Демонстративным было снижение в крови Са++ (до 1,0±0,025 мМ/л), чему
соответствовали удлинение интервала 0-Т на ЭКГ и эпилептоподобные ЭЭГ (особенно при пробе с гипервентиляцией). Чем ярче были фобии, тем ниже был уровень Са++. Многие больные до выявления у них АИТ и ГК безуспешно получали нейролептики и антидепрессанты. У них высокий лечебный эффект с устранением фобий мы получили с помощью левотироксина и препаратов Са в сочетании с витамином Э3. В связи с этим мы склонны полагать, что многие симптомы гипотироза при АИТ обусловлены ГК.
У них высокий лечебный эффект с устранением фобий мы получили с помощью левотироксина и препаратов Са в сочетании с витамином Э3. В связи с этим мы склонны полагать, что многие симптомы гипотироза при АИТ обусловлены ГК.
Мы исследовали кальций-магний-фосфорный обмена у 190 пациентов, страдающих АИТ Хасимото с исходом в гипотиреоз. В исследование были включены лица, впервые обратившиеся к эндокринологу в период с 2012 по 2015 гг. Средний возраст пациентов составил 36,4±1,8 года. Среди них было 39 мужчин (20,5%) и 151 женщина (79,5%).
Методы исследования включали в себя сбор анамнеза (наличие фобий и судорог), физикальное обследование (осмотр кожных покровов, проверка рефлексов, в частности симптома Хвостека), а также данные лабораторных исследований. В крови определялись уровни св.ТЗ, св. Т4, ТТГ и витамина Э (25-гидроксикальциферола) иммунохемилюминесцентным анализом. Уровень общего Са исследовался колориметрическим фотометрическим методом, уровень Са++ — расчетным методом, уровень Р — методом колориметрии с молибдатом аммония и уровень Mg — при помощи метода ионоселективных электродов. Качественные показатели оценивались двумя симптомами: наличием фобий и судорог. Судороги были выявлены у 65 человек, что составило 34,2%, а фобии — у 76 человек, что составило 40% от исследуемой группы.
Качественные показатели оценивались двумя симптомами: наличием фобий и судорог. Судороги были выявлены у 65 человек, что составило 34,2%, а фобии — у 76 человек, что составило 40% от исследуемой группы.
Результаты исследования показали, что уровень общего Са у наших пациентов практически не отличался от нормы (2,39±0,03 ммоль/л), однако уровень Са++ был явно снижен — 1,14±0,02 ммоль/л (при нижней границе нормы -1,3 ммоль/л). Уровень Mg также был низким (0,87±0,015ммоль/л). Но уровень Р, как и следовало ожидать, оказался повышеннысм (1,19±0,025 ммоль/л). Среднее значение витамина Э3 в исследуемой группе было почти в 2 раза ниже нормы (26,26±2,4 нг/мл). Средний уровень ТТГ в исследуемой группе был повышен — 2,14±0,18 мМЕ/мл (при норме — 2,06±0,05 мМЕ/мл), а средние значения уровней св.Т3 (3,0±0,2 пг/мл) и св.Т4 (1,02±0,1 нг/дл) были соответственно снижены.
Среди болезней, которые тесно связаны с временами года, особенно вы-
деляются гипопаратироз и язвенная болезнь. Наклонность к ГК и даже тетании, обнаружена нами и при сезонных обострениях язвенной болезни. Характерные для неё боли в животе, тошнота и рвота часто наблюдаются и при гипопарати-розе, и их безоговорочно связывают с судорогами гладкой мускулатуры ЖКТ. Известно, что симптомы гипопаратироза также нарастают весной и осенью. Мы обнаружили, что у лиц с язвенной болезнью летом и зимой содержание Са в крови составило в среднем 2,39±0,05 ммоль/л, а весной и осенью (в периоды обострения язвенной болезни) — всего 2,14±0,02 ммоль/л (р < 0.001). Выявленная нами сезонная ГК при язвенной болезни может служить важной причиной ее весенних и осенних обострений с развитием болевого синдрома.
Наклонность к ГК и даже тетании, обнаружена нами и при сезонных обострениях язвенной болезни. Характерные для неё боли в животе, тошнота и рвота часто наблюдаются и при гипопарати-розе, и их безоговорочно связывают с судорогами гладкой мускулатуры ЖКТ. Известно, что симптомы гипопаратироза также нарастают весной и осенью. Мы обнаружили, что у лиц с язвенной болезнью летом и зимой содержание Са в крови составило в среднем 2,39±0,05 ммоль/л, а весной и осенью (в периоды обострения язвенной болезни) — всего 2,14±0,02 ммоль/л (р < 0.001). Выявленная нами сезонная ГК при язвенной болезни может служить важной причиной ее весенних и осенних обострений с развитием болевого синдрома.
Таким образом, при АИТ с гипотирозом целый ряд симптомов практически не отличается от таковых при гипопаратирозе. Симптомы АИТ и гипотиро-за со стороны производных эктодермы (кожа, волосы, ногти, зубы), а также со стороны нервной системы (фобии, панические атаки, судороги и др. ) в высокой степени связаны с ГК.
) в высокой степени связаны с ГК.
Мы считаем, что в наше время в связи с высокой частотой АИТ и гипоти-роза все лица с фобиями и паническими атаками нуждаются в исследовании щитовидной железы и Са++ в целях раннего выявления у них АИТ, гипотироза и ГК. При этом следует учесть, что более информативно исследование именно ионизированного Са++, чем общего. Лица с АИТ и гипотирозом нуждаются в комплексной терапии левотироксином, препаратами кальция и витамина Э3.
Литература
1. Аметов А. С. Избранные лекции по эндокринологии. — М.: МИА, 2011. — С. 255- 310.
2. Смирнов В. В., Зубовская А. Г. Остеопороз у детей и подростков с эндокринной патологией // Лечащий врач — 2013. — №. 6. — С. 8.
3. Строев Ю.И., Чурилов Л.П. Под ред. А.Ш. Зайчика. Эндокринология подростков. — СПб.: ЭЛБИ-СПб, 2004. — С. 242.
Зайчика. Эндокринология подростков. — СПб.: ЭЛБИ-СПб, 2004. — С. 242.
4. Строев Ю.И., Чурилов Л.П. Гипокальциемия и фобии в клинической картине аутоиммунного тироидита // Сибирский медицинский журнал. -2011. — Том 26, Приложение 1. — С. 239-240.
5. Трошина Е. А. и др. Синдром гипотиреоза в практике интерниста: Методическое пособие / Под ред. ГА Мельниченко. — М., 2003.
6. Чурилов Л.П., Строев Ю.И., Николаев А.В. Витамин Э, иммунная
система и хронические инфекции / Международный агропромышленный конгресс. Инновации — основа модернизации. — СПб., 2012. . — С. 154-156.
7. Шоломов И. И. и др. Неврологические осложнения при первичном гипотиреозе и возможности их коррекции // Саратовский научно-медицинский журнал. — 2012. — Т. 8. — №. 2. — С. 560- 563.
8. — №. 2. — С. 560- 563.
8. Burckhardt P. Idiopathic hypoparathyroidism and autoimmunity // Hormones Res. — 1982. — V. 16. — N 5. — Pp. 304-307.
9. Proal A.D., Albert P.J., Blaney G.P., Marshall T.G. Immunostimulation in the era of metagenome // Cell. & Mol. Immunol. — 2011. — V. 8 (3). — Pp. 213225.
10. Schoenfeld Y. Autoantibodies — antigen driven or idiotypically induced? / Immunophysiology: Natural Autoimmunity in Physiology and Pathology (eds: Poletaev A.B., Danilov A.N.). — Moscow : MRC Immunculus Publ., 2008. — Pp. 137-143.
Резюме. П.А. Соболевская, Ю.И. Строев, Л.П.Чурилов Синдром гипокальциемии во врачебной практике.
Приведены данные о кальции (Са), магнии (Mg), фосфоре (P), о нарушениях кальций-магний-форсфорного обмена при гипотиреозе в исходе аутоиммунного тироидита (АИТ) и о роли витамина D в их патогенезе и в иммунных реакциях. Рассмотрен синдром гипокальциемии, присущий гипопаратирозу и проявляющийся расстойством психики (фобии, панические атаки и др.), тетанией и сезонностью. Обследовано 190 лиц с АИТ и гипотирозом, из них у 34,3% выявлены фобии, а у 40% — судороги, что спровождалось снижением в крови Ca, Mg, и витамина D3. Обнаружено сходство гипокальциемической симптоматики ги-потироза и гипопаратироза. Лица с АИТ нуждаются в комплексной терапии ле-вотироксином, препаратами кальция и витамином D3.
Рассмотрен синдром гипокальциемии, присущий гипопаратирозу и проявляющийся расстойством психики (фобии, панические атаки и др.), тетанией и сезонностью. Обследовано 190 лиц с АИТ и гипотирозом, из них у 34,3% выявлены фобии, а у 40% — судороги, что спровождалось снижением в крови Ca, Mg, и витамина D3. Обнаружено сходство гипокальциемической симптоматики ги-потироза и гипопаратироза. Лица с АИТ нуждаются в комплексной терапии ле-вотироксином, препаратами кальция и витамином D3.
Ключевые слова: Аутоиммунный тироидит, витамин D3, гипокальциемия, ги-попаратироз, гипотироз, судороги, фобии.
Abstract. P.A. Sobolevskaya, Y. I. Stroev, L. P. Churilov The syndrome of hypocalcemia in medical practice.
The data on calcium (Ca), magnesium (Mg), phosphorus (P), disorders of phosphorus, calcium and magnesium metabolism, role of vitamin D in the pathogene-
sis and immune reactions in cases of hypothyroidism in the outcome of autoimmune thyroiditis(AIT) is described in the article. The syndrome of hypocalcemia which is characteristic of hypoparathyroidism is also manifesting as mental disorder (phobias, panic attacks, and others), tetany and seasonality is also described in the article. 190 patients with AIT and hypothyroidism were investigated. 34,3% of them had phobias, 40 % had convulsions. The levels of Ca, Mg and vitamin D3 in blood serum were also depressed. We found the similarity of hypocalcemia symptoms of hypothyroidism and hypoparathyroidism. Patients with AIT need combination therapy with levothy-roxine, calcium and vitamin D3.
The syndrome of hypocalcemia which is characteristic of hypoparathyroidism is also manifesting as mental disorder (phobias, panic attacks, and others), tetany and seasonality is also described in the article. 190 patients with AIT and hypothyroidism were investigated. 34,3% of them had phobias, 40 % had convulsions. The levels of Ca, Mg and vitamin D3 in blood serum were also depressed. We found the similarity of hypocalcemia symptoms of hypothyroidism and hypoparathyroidism. Patients with AIT need combination therapy with levothy-roxine, calcium and vitamin D3.
Key words: autoimmune thyroiditis, convulsions, hypocalcemia, hypoparathyroid-ism, hypothyroidism, phobias, vitamin D.
С.В. Стрелков, А.Л. Автюшенко, Н.В. Васильев, В.М. Иванов
СОЗДАНИЕ 3D МОДЕЛИ СЕРДЦА ПАЦИЕНТА НА ОСНОВЕ ДАННЫХ МРТ И КТ И ВИЗУАЛИЗАЦИЯ С ПОМОЩЬЮ ДОПОЛНЕННОЙ РЕАЛЬНОСТИ31
Санкт-Петербургский политехнический университет Петра Великого
Медицинские технологии на протяжении всего существования медицины испытывают неотъемлемую потребность в методах, которые позволили бы заглянуть внутрь человеческого тела, не повреждая его. Можно сказать, что большей частью человечество преуспело в решении этой задачи. Однако в современном мире всеобщей осведомленности все чаще встает вопрос, — каким образом наиболее доступно объяснить пациенту необходимость хирургического вмешательства и особенности биологических процессов, происходящих с его телом? Технология, описываемая в данной статье, крайне эффективна как для лечащих врачей, которые сталкиваются с трудностями в описании и адаптации сложных медицинских терминов и процессов больным, так и для пациентов, которые получают возможность, убедится в необходимости медицинского вмешательства
Можно сказать, что большей частью человечество преуспело в решении этой задачи. Однако в современном мире всеобщей осведомленности все чаще встает вопрос, — каким образом наиболее доступно объяснить пациенту необходимость хирургического вмешательства и особенности биологических процессов, происходящих с его телом? Технология, описываемая в данной статье, крайне эффективна как для лечащих врачей, которые сталкиваются с трудностями в описании и адаптации сложных медицинских терминов и процессов больным, так и для пациентов, которые получают возможность, убедится в необходимости медицинского вмешательства
31 S.V. Strelkov, A.L. Evtushenko, N.V. Vasiliev, V.M. Ivanov Creating a 3D model of a patient’s heart based on MRI and CT data and visualization using augmented reality
Гипокальциемия (с низким содержанием кальция) — борьба с побочными эффектами
Chemocare. com
com
Уход во время химиотерапии и после нее
Что такое гипокальциемия?
Гипокальциемия — это электролит
дисбаланс, о чем свидетельствует низкий уровень кальция в крови.Нормальное значение кальция для взрослых составляет 4,5-5,5 мг-экв / л.
Кальций важен для здоровья костей и зубов, а также для нормальных мышц и
нервная функция. Нормальный уровень кальция в крови поддерживается благодаря действию
гормона паращитовидной железы (ПТГ), ваших почек и кишечника.
Если результаты анализа крови показывают гипокальциемию, врач может проверить ваш альбумин.
уровень тоже. Если у вас низкий уровень альбумина, уровень кальция следует скорректировать на
Если у вас низкий уровень альбумина, уровень кальция следует скорректировать на
это. Скорректированный уровень кальция будет выше, если альбумин низкий.
Что вызывает гипокальциемию?
Есть много причин гипокальциемии, к ним относятся:
- Дефицит витамина D
- Хроническая почечная недостаточность
- Дефицит магния
- Алкоголизм
- Бифосфонатная терапия — препараты, применяемые для лечения повышенного уровня кальция в крови, или используемые таблетки
для лечения остеопороза. - Некоторые виды лейкозов или болезней крови
- Осложнение химиотерапии, синдром лизиса опухоли, возникает, когда ваше тело ломается.
быстро разрушает опухолевые клетки после химиотерапии. Это может вызвать гипокальциемию,
высокий уровень калия в крови и другие электролитные нарушения. Это очень серьезно,
Это очень серьезно,
и если результаты анализа крови показывают, что вы страдаете от этого, ваш врач или здоровье
поставщик медицинских услуг должен будет внимательно следить за вами в это время. - Лекарственные средства, такие как диуретики, заместительная терапия эстрогенами, фториды, глюкоза, инсулин,
чрезмерное употребление слабительного и магния также может привести к гипокальциемии. - Определенные вещества в вашем рационе, такие как кофеин, фосфаты (содержатся в газированных напитках) и
Некоторые антибиотики могут затруднить усвоение кальция. - витамин D помогает усваивать кальций в организме.
Однако
Симптомы гипокальциемии:
- Наиболее частым признаком гипокальциемии является так называемая «нервно-мышечная возбудимость».
Ваши нервы и мышцы, которые напрямую связаны с уровнем кальция в крови,
может спазм или подергивание.
- Если результаты анализа крови указывают на гипокальциемию, вы можете заметить мышечные судороги в
ваши ноги или руки. - Симптомы гипокальциемии, которые вы испытываете, могут быть связаны с тем, насколько быстро или медленно
происходит падение уровня кальция в крови.- Если у вас длительно низкий уровень кальция в крови, вы можете не заметить никаких симптомов
гипокальциемия. - Если у вас «резкое» или внезапное падение уровня кальция в крови, вы можете заметить
больше подергивания.
- Если у вас длительно низкий уровень кальция в крови, вы можете не заметить никаких симптомов
- Вы можете заметить легкое снижение уровня кальция в крови, онемение и покалывание
пальцев рук и ног. - Вы можете заметить, что вы подавлены или более раздражительны, если у вас умеренно низкий
гипокальциемия.
- При сильном понижении уровня кальция в крови вы можете запутаться или дезориентироваться.
Ваша сердечная мышца может сокращаться нерегулярно из-за нарушения электролитного баланса.
Что можно сделать при гипокальциемии:
- Убедитесь, что вы потребляете достаточно кальция, если результаты анализа крови указывают на гипокальциемию.Рекомендуемое ежедневное потребление кальция для здоровья костей зависит от вашего возраста и
раса. Если ты:- Мужчина в возрасте от 25 до 65 лет — принимать 1000 мг кальция в день.
- Мужчина старше 65 лет — принимать 1500 мг кальция в день
- Женщинам 25-50 лет — принимать 1000-1200 мг кальция в день.
- Женщинам старше 50 лет — принимать 1500 мг кальция в день.
- Кальций в любой форме требует витамина D.
 Принимайте 400-800 мг витамина
Принимайте 400-800 мг витамина
D с вашими добавками кальция в день; чтобы убедиться, что вы принимаете кальций
впитывается. - Чтобы увеличить потребление кальция с пищей, выбирайте продукты с умом.
- Зелень (капуста и капуста)
- сардины и лосось (с костями)
- Красная фасоль
- водоросли
- Молочные продукты содержат больше всего кальция:
- 8 унций.молока или йогурта обеспечит 300 мг. кальция.
- 1 унция. сыра чеддер обеспечит 200 мг кальция.
- 4 унции. тофу даст вам 250 мг. кальция.
- Многие злаки, апельсиновые соки и другие продукты обогащены кальцием. Прочтите
этикетки ваших продуктов питания тщательно.
- Если вы не получаете достаточно кальция во время гипокальциемии, особенно если у вас
принимали стероиды для лечения вашего заболевания, которые могут вызвать «истончение костей», вы подвергаетесь риску
при длительных осложнениях потери костной массы (остеопороз).Вы можете быть на более высоком уровне
риск переломов, искривления позвоночника и потери роста. - Обсудите со своим врачом, подходит ли заместительная кальциевая терапия для
ты.
Лекарства, которые может выписать вам врач:
- Как и при всех типах электролитного дисбаланса, лечение гипокальциемии
основан на устранении причины. Если есть дисфункция вашей эндокринной или
гормональной системы, вас могут направить к эндокринологу.Если это из-за лекарств
или лечения, они могут быть изменены или удалены, если это возможно.
- При значительном снижении уровня можно заказать вливание кальция.
- Таблетки или добавки кальция. Следовать инструкциям.
- Если у вас незначительно снизился уровень кальция в крови, увеличьте потребление пищи
кальция (см. выше) может быть рекомендовано.
Когда обращаться к врачу или поставщику медицинских услуг:
- Тяжелый запор, не купируемый слабительными, продолжающийся 2–3 дня.
- Тошнота, которая мешает вам есть и не снимается никакими предписанными
лекарства. - Рвота (рвота более 4-5 раз за 24 часа).
- Диарея (4-6 эпизодов в течение 24 часов), не купирующаяся приемом антидиареи
лекарства и изменение диеты. - Чрезмерная сонливость, спутанность сознания.
- Подергивание или раздражение мышц.

- Учащенное мочеиспускание.
- Плохой аппетит, который не улучшается.
Вернуться к списку крови
Отклонения от нормы
Примечание: мы настоятельно рекомендуем вам поговорить со своим врачом.
о вашем конкретном заболевании и лечении.Информация, содержащаяся
на этом веб-сайте предназначено быть полезным и образовательным, но не заменять
для медицинской консультации.
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, лицам, осуществляющим уход, и друзьям. Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.
Вы и ваши гормоны от Общества эндокринологов
Альтернативные названия для гипокальциемии
Дефицит кальция; гипокальциемия
Что такое гипокальциемия?
Гипокальциемия — это низкий уровень кальция в крови. В состоянии здоровья различные гормоны удерживают уровень кальция в крови в узком диапазоне, но изменение уровня этих гормонов или, в редких случаях, снижение потребления кальция с пищей может привести к слишком низкому падению уровня кальция.
В состоянии здоровья различные гормоны удерживают уровень кальция в крови в узком диапазоне, но изменение уровня этих гормонов или, в редких случаях, снижение потребления кальция с пищей может привести к слишком низкому падению уровня кальция.
Кальций содержится во многих продуктах питания, особенно в молочных продуктах и молоке, и большинство диет содержат достаточное количество кальция. Основной запас кальция в организме находится в костях, но в некоторой степени он содержится в большинстве частей тела. Витамин D необходим для поглощения кальция из кишечника в кровоток.Витамин D в основном вырабатывается в коже в ответ на солнечный свет, а также всасывается с пищей, которую вы едите в рамках здорового сбалансированного питания. Печень и почки превращают витамин D (вырабатываемый кожей и принимаемый с пищей) в активный гормон. Активный витамин D помогает увеличить количество кальция, которое кишечник может усвоить из съеденной пищи, что поддерживает здоровый уровень кальция в крови. Паращитовидные железы определяют количество кальция в крови и производят повышенное количество паратироидного гормона, если уровень кальция падает.Этот гормон помогает уменьшить потерю кальция с мочой и высвобождает некоторое количество кальция из костей. Эти два гормона работают вместе, чтобы поддерживать уровень кальция в крови в пределах нормы.
Паращитовидные железы определяют количество кальция в крови и производят повышенное количество паратироидного гормона, если уровень кальция падает.Этот гормон помогает уменьшить потерю кальция с мочой и высвобождает некоторое количество кальция из костей. Эти два гормона работают вместе, чтобы поддерживать уровень кальция в крови в пределах нормы.
Что вызывает гипокальциемию?
Существует несколько возможных причин гипокальциемии, в том числе:
- Низкий уровень витамина D в крови (дефицит витамина D), что является обычным явлением, особенно у людей, которые лишь ограниченно находятся на солнце. Иногда заболевания кишечника, влияющие на усвоение пищи, могут вызывать снижение уровня витамина D, а также заболевания печени или почек.
- Пониженный уровень паратиреоидного гормона (также известный как гипопаратиреоз). Это происходит в результате хирургического удаления паращитовидных желез или может быть наследственным заболеванием или редко связано с аутоиммунитетом против паращитовидных желез.

- Недостаточное количество кальция с пищей. В большинстве случаев диета с низким содержанием кальция может быть компенсирована соответствующими изменениями уровня витамина D и паратироидного гормона в крови.
- Более редкие причины гипокальциемии, включая некоторые лекарства, тяжелые инфекции и иногда заболевания костей.
Каковы признаки и симптомы гипокальциемии?
Многие люди с гипокальциемией вообще не имеют никаких симптомов, особенно если они страдают этим заболеванием в течение некоторого времени. Большинство людей, у которых есть симптомы, заметят покалывание во рту, булавки и иглы или онемение рук. Обычно возникают жесткость мышц и судороги, тогда как спутанность сознания, затрудненное дыхание, проблемы с сердцем и фиксация мышц в фиксированном положении (тетания) возникают только при очень низком уровне кальция.
Насколько распространена гипокальциемия?
Легкая гипокальциемия очень распространена и редко сопровождается симптомами. Из-за диетического воздействия на уровни кальция и витамина D он особенно влияет на людей с плохим или ограниченным питанием, людей с недостаточным воздействием солнечного света, например те, кто носит одежду, закрывающую большую часть кожи, или те, кто много сидит в помещении, например, пожилые люди в домах престарелых. Более тяжелая гипокальциемия встречается гораздо реже.
Из-за диетического воздействия на уровни кальция и витамина D он особенно влияет на людей с плохим или ограниченным питанием, людей с недостаточным воздействием солнечного света, например те, кто носит одежду, закрывающую большую часть кожи, или те, кто много сидит в помещении, например, пожилые люди в домах престарелых. Более тяжелая гипокальциемия встречается гораздо реже.
Гипокальциемия передается по наследству?
Большинство случаев гипокальциемии не передаются по наследству, хотя у некоторых людей с аутоиммунными проблемами паращитовидной железы в семейном анамнезе есть аутоиммунные проблемы, влияющие на другие железы внутренней секреции (например,грамм. множественные эндокринные неоплазии). «Устойчивость к паращитовидному гормону» — это группа редких заболеваний, при которых почка, кость или и то, и другое не распознают и не реагируют на паратироидный гормон нормально, что приводит к гипокальциемии. В зависимости от особенностей заболевания он может передаваться от отца или матери.
Как диагностируется гипокальциемия?
Уровень кальция (наряду с уровнем витамина D и паратиреоидного гормона) можно проверить на простом образце крови без голодания, который можно сдать амбулаторно.В зависимости от результатов может потребоваться проведение дополнительных анализов, чтобы установить первопричину гипокальциемии.
Как лечится гипокальциемия?
Лечение гипокальциемии зависит от причины. При необходимости витамин D можно вводить в форме таблеток или инъекций, часто с добавками кальция. Если причиной гипокальциемии является гипопаратиреоз, пациенты также получают лечение от этого состояния. Если у человека наблюдаются тяжелые симптомы гипокальциемии, может потребоваться внутривенное введение кальция в больнице для контроля тяжелых симптомов.
Есть ли у лечения побочные эффекты?
У большинства людей лечение не вызывает побочных эффектов. Иногда люди, принимающие кальций, жалуются на привкус мела во рту и запоры; более высокие дозы (более 1500 мг в день) могут иногда вызывать боль в желудке и диарею. Очень редко лечение витамином D вызывает повышение уровня кальция в крови выше нормы.
Очень редко лечение витамином D вызывает повышение уровня кальция в крови выше нормы.
Каковы более долгосрочные последствия гипокальциемии?
Если можно найти объяснение низким содержанием кальция или витамина D диетой или образом жизни, иногда можно решить эту проблему, и пациенты полностью выздоравливают.Стойкая нелеченая гипокальциемия имеет тенденцию вызывать накопление кальция и фосфата в частях тела, включая мозг, но это бывает редко. Врач может также захотеть регулярно проверять наличие других сопутствующих состояний, если гипокальциемия является результатом аутоиммунного заболевания.
Последнее обновление: фев 2018
Нарушения, связанные с кальцием: гипокальциемия и гиперкальциемия
ОБЗОР: Что нужно знать каждому практикующему врачу
Вы уверены, что у вашего пациента гипокальциемия или гиперкальциемия? Каковы типичные проявления этого заболевания?
Кальций — важный двухвалентный катион, необходимый для многих ферментативных и клеточных функций. Это важный компонент окостенения костей, и, как и следовало ожидать, около 99% всего кальция в организме находится в скелетной ткани. Из фракции, обнаруженной в плазме, около 40% связано с белком, а 10% находится в комплексе с анионами. Оставшийся кальций сыворотки ионизирован и не связан. Хотя ионизированный кальций в сыворотке крови составляет лишь очень небольшую часть от общего кальция в организме, он также является наиболее физиологически важной формой кальция, циркулирующей в организме. В зависимости от возраста нормальный уровень ионизированного кальция в сыворотке колеблется от 0.95 и 1,5 ммоль / л (3,7 и 6 мг / дл).
Это важный компонент окостенения костей, и, как и следовало ожидать, около 99% всего кальция в организме находится в скелетной ткани. Из фракции, обнаруженной в плазме, около 40% связано с белком, а 10% находится в комплексе с анионами. Оставшийся кальций сыворотки ионизирован и не связан. Хотя ионизированный кальций в сыворотке крови составляет лишь очень небольшую часть от общего кальция в организме, он также является наиболее физиологически важной формой кальция, циркулирующей в организме. В зависимости от возраста нормальный уровень ионизированного кальция в сыворотке колеблется от 0.95 и 1,5 ммоль / л (3,7 и 6 мг / дл).
Нарушения гомеостаза кальция могут повлиять на несколько систем органов. Среди своих многочисленных функций кальций играет ключевую роль в кардиостимуляции, сокращении мышц, функции нейронов, тонусе сосудов и гемостазе. Нарушения гомеостаза кальция могут вызывать как острые симптомы, связанные с изменениями уровней ионизированного кальция в сыворотке, так и хронические симптомы, связанные с длительным дисбалансом кальция.
Гипокальциемия:
Типичные признаки гипокальциемии от легкой до умеренной могут включать:
В более тяжелых случаях гипокальциемии результаты могут включать:
-Ларингоспазм и стридор
-Тетания
-Измененное психическое состояние
— Апноэ
— Изъятия
-Гипотония
-Снижение сократимости миокарда
— Удлиненный интервал QT
-Неспецифические изменения ST и T
-Аритмии
При длительной гипокальциемии симптомы могут включать:
-Сухая и грубая кожа
-Экзематозный дерматит
— Облысение и ломкость волос
-Хрупкие ногти
-Гипоплазия зубной эмали
-Рентгенологические и клинические признаки рахита (рахитические четки, расширение эпифиза, genu varum, остеопения)
При физикальном осмотре обычно сообщается о двух специфических находках при клинически значимой гипокальциемии:
Гиперкальциемия:
Типичные признаки гиперкальциемии могут включать:
— Плохое питание
— Рвота
— Запор
-Боль в животе
-Гипертония
-Измененное психическое состояние
В более тяжелых случаях гиперкальциемии результаты могут включать:
При длительной гиперкальциемии результаты могут включать:
Что послужило причиной развития этой болезни в это время?
Оценка аномального уровня кальция может принимать во внимание возраст пациента, а также то, как могут быть затронуты гомеостатические процессы организма, регулирующие кальций. Есть две основные категории процессов, которые могут привести к дисбалансу гомеостаза кальция.
Есть две основные категории процессов, которые могут привести к дисбалансу гомеостаза кальция.
Во-первых, внеклеточный кальций очень жестко регулируется комплексом гормональных воздействий через витамин D и паратироидный гормон (ПТГ). Следовательно, отказ любого компонента этой системы может привести к нарушениям уровня кальция. Этот процесс часто вызывает хронические или подострые кальциевые расстройства. Во-вторых, поскольку большое количество внеклеточного кальция образует комплекс с белками или анионами, условия, влияющие на связывание белков и хелатирование, также могут влиять на неограниченные уровни кальция.Этот тип процесса чаще вызывает острую гипокальциемию.
Причины гипокальциемии:
Переходные состояния, характерные для новорожденных:
-Ранняя неонатальная гипокальциемия: Состояние, развивающееся в первые 4 дня жизни. Точный патогенез обсуждается в медицинской литературе, но считается, что он связан с незрелыми путями витамина D и периферической резистентностью к паратироидным гормонам. Факторы риска ранней неонатальной гипокальциемии включают недоношенность, низкий вес при рождении и асфиксию при рождении.Этот процесс обычно преходящий и часто не вызывает клинических симптомов.
Факторы риска ранней неонатальной гипокальциемии включают недоношенность, низкий вес при рождении и асфиксию при рождении.Этот процесс обычно преходящий и часто не вызывает клинических симптомов.
-Сахарный диабет у матери: Обычно возникает в течение первых 3 дней после рождения. Неконтролируемая гипергликемия у матери может привести к неонатальному подавлению ПТГ с повышенной активностью кальцитонина. Почти у половины младенцев, рожденных от матерей с диабетом, будет определенная степень гипокальциемии, хотя хороший гликемический контроль во время беременности действительно снижает риск.
-Материнский гиперпаратиреоз: обычно возникает в течение первых 3 дней после рождения.Гиперкальциемия у матерей из-за гиперпаратиреоза приводит к неонатальному подавлению ПТГ. После рождения у новорожденного может развиться глубокая и клинически значимая гипокальциемия, которая может длиться несколько недель.
-Преходящая поздняя неонатальная гипокальциемия: Обычно возникает через 72 часа после рождения. Считается, что это связано с незрелой реакцией почек на ПТГ у недоношенных новорожденных.
Считается, что это связано с незрелой реакцией почек на ПТГ у недоношенных новорожденных.
Условия, связанные с PTH:
ПТГ производится главными клетками паращитовидной железы.ПТГ связывается с рецепторами как в костной, так и в почечной тканях и приводит к высвобождению фосфатов и кальция из костной ткани, одновременно способствуя реабсорбции кальция с экскрецией фосфата в почках. ПТГ также способствует превращению 25-гидроксивитамина D в 1,25-дигидроксивитамин D в почках. Перечисленные ниже состояния вызывают гипокальциемию либо из-за низкого уровня ПТГ, либо из-за устойчивости органов-мишеней к эффектам ПТГ:
Нарушение секреции паратироидного гормона: различные генетические, врожденные и приобретенные состояния могут привести к снижению выработки ПТГ, включая:
Врожденная агенезия паращитовидной железы
Синдром ДиДжорджи
Х-сцепленный гипопаратиреоз
Острая почечная недостаточность
Мутации гена ПТГ
Аутоиммунный полигландулярный синдром 1 типа
Ятрогенная хирургическая деструкция
Гемохроматоз
Талассемия
Болезнь Вильсона
Гипомагниемия
Гиперкальциемия матери
Мутации рецептора, чувствительного к кальцию
SIRS и высвобождение цитокинов
Респираторный алкалоз
Конечная резистентность органа к ПТГ (псевдогипопаратиреоз): включает набор генетических состояний, при которых нарушенная реакция на ПТГ возникает в костях и почках. Общие признаки включают гипокальциемию, гиперфосфатемию и повышенный уровень ПТГ.
Общие признаки включают гипокальциемию, гиперфосфатемию и повышенный уровень ПТГ.
Состояния, связанные с нарушением функции витамина D:
-1,25-дигидроксивитамин D действует непосредственно на ядерные рецепторы, увеличивая абсорбцию кальция и фосфата в кишечнике. Он также частично действует на почки, уменьшая выведение кальция и фосфата. Витамин D поступает в организм как в результате приема пищи, так и в результате процессов в коже, вызванных солнечным светом.Затем витамин D превращается в 25-гидроксивитамин D в печени, а затем превращается в 1,25-дигидроксивитамин D в почках.
-Недостаточное потребление или всасывание витамина D: различные состояния несут повышенный риск нарушения потребления или всасывания витамина D. Младенцы, находящиеся на исключительно грудном вскармливании, могут не получать достаточного количества витамина D. Пациенты, перенесшие гастрэктомию или операцию на тонком кишечнике, могут быть не в состоянии должным образом усваивать витамин D.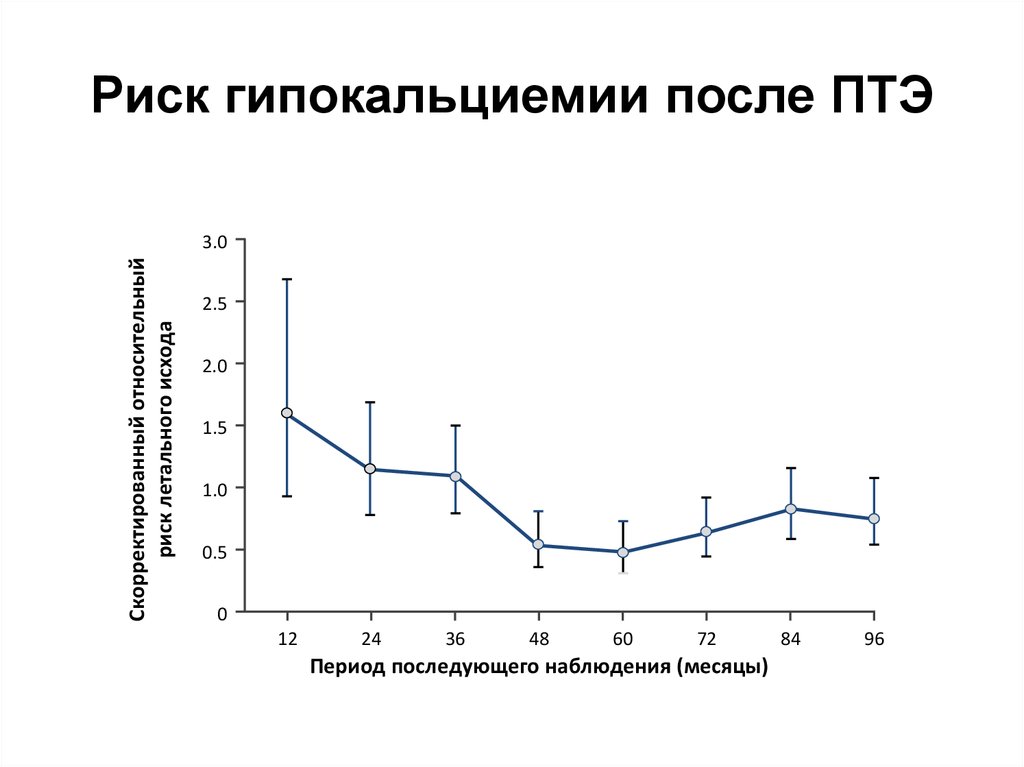 Целиакия и воспалительное заболевание кишечника также могут снижать всасывание витамина D.У пациентов с муковисцидозом и вытекающей из этого недостаточностью поджелудочной железы также нарушено всасывание жирорастворимых витаминов.
Целиакия и воспалительное заболевание кишечника также могут снижать всасывание витамина D.У пациентов с муковисцидозом и вытекающей из этого недостаточностью поджелудочной железы также нарушено всасывание жирорастворимых витаминов.
-Повышенный катаболизм: различные лекарства могут привести к усилению метаболизма 25-гидроксивитамина D и 1,25-дигидроксивитамина D до неактивных форм за счет индуцированной активности P-450. К ним относятся фенобарбитал, фенитоин, карбамазепин, изониазид, теофиллин и рифампицин.
-Снижение гидроксилирования предшественников: заболевания почек и печени могут нарушать основные метаболические пути, которые приводят к конечной продукции 1,25-дигидроксивитамина D.
-Устойчивость к витамину D: существует несколько генетических состояний, которые приводят к нарушению тканевого ответа на 1,25-дигидроксивитамин D. Это состояние проявляется как состояние классического витамин D-зависимого рахита 1 типа, однако с повышенными концентрациями в сыворотке 1, 25-дигидроксивитамин D.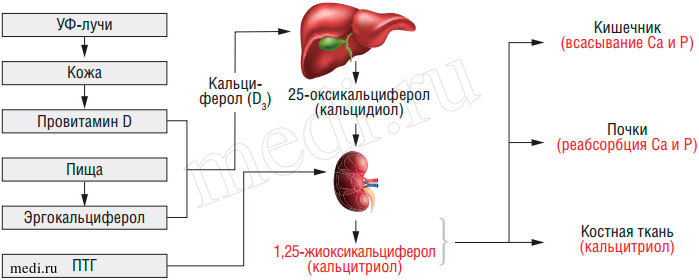
Условия, связанные со связыванием белков или хелатированием:
-Гиперфосфатемия: разрушение клеток и высвобождение фосфата может хелатировать циркулирующий кальций и приводить к клинически значимой гипокальциемии.Состояния, которые могут вызвать этот процесс, включают синдром лизиса опухоли, раздавливание и рабдомиолиз. Замещение фосфата внутривенно также может привести к хелатированию кальция.
-Переливание крови: известно, что цитрат, обычный консервант в продуктах крови, хелатирует кальций. Обычно это не имеет клинического значения, если не было контакта с большими объемами продуктов крови.
-Введение липидов.
-Панкреатит: высвобождение свободных жирных кислот при панкреатите может привести к хелатированию кальция.
-Ощелачивание крови: увеличивает связывание кальция с белком.
Причины гиперкальциемии:
Причины гиперкальциемии сложнее классифицировать по основному механизму, но различные болезненные состояния могут вызывать гиперкальциемию:
-Преходящий неонатальный гиперпаратиреоз.

-Чрезмерное потребление кальция.
-Молочно-щелочной синдром: употребление большого количества молока и антацидов или, в последнее время, добавок карбоната кальция приводит к комбинации гиперкальциемии и метаболического алкалоза.Метаболический алкалоз усугубляет гиперкальциемию, стимулируя резорбцию кальция в почках.
-Гиперпаратиреоз: мутации рецептора, чувствительного к кальцию; множественные эндокринные неоплазии 1 и 2а типов; Аденома паращитовидной железы; Литиевая токсичность; Почечная недостаточность.
-Отравление витамином D.
-Феохромоцитома.
-Гиперкальциемия злокачественных новообразований: к этому состоянию могут привести несколько злокачественных новообразований и опухолей у детей.
-Тиазидные диуретики.
-Повышенная резорбция костей: тиреотоксикоз; Интоксикация витамином А; Первичные и метастатические опухоли; Иммобилизация.

-Синдром Вильямса.
-Некроз подкожно-жировой клетчатки.
-Саркоидоз и другие гранулематозные болезни.
Какие лабораторные исследования следует запросить для подтверждения диагноза? Как следует интерпретировать результаты?
Оценка гипокальциемии и гиперкальциемии должна включать анализ общего сывороточного кальция и уровней ионизированного кальция.
Ионизированный кальций — это физиологически наиболее важная форма кальция в организме.
Уровень общего кальция в сыворотке зависит от уровня белков сыворотки, которые могут связывать кальций. Самый важный — альбумин. Следовательно, общий уровень кальция может быть низким из-за гипоальбуминемии, однако физиологически важный уровень ионизированного кальция может быть нормальным. Уровни общего кальция в сыворотке следует скорректировать на основе общего уровня альбумина. На каждое уменьшение альбумина на 1 г / дл, вероятно, будет 0.
 Снижение уровня кальция в сыворотке крови на 8 мг / дл.
Снижение уровня кальция в сыворотке крови на 8 мг / дл.
Другие исследования, которые могут быть полезны, включают:
Уровень фосфора в сыворотке
Уровень магния в сыворотке
Уровни мочевины и креатинина
Уровень щелочной фосфатазы
PTH
1,25-дигидроксивитамин D уровень
25-гидроксивитамин D уровень
Точечные уровни кальция, фосфора и креатинина в моче
Если вы можете подтвердить, что у пациента гипокальциемия или гиперкальциемия, какое лечение следует начать?
Гипокальциемия:
Для пациентов с симптомами:
Может вводить взрослым 100-200 мг / кг глюконата кальция в дозе максимум 1-3 г внутривенно в течение 10-20 минут.
Пациентам с центральным доступом и при наличии признаков дисфункции печени можно использовать хлорид кальция 10-20 мг / кг до 1 г у взрослых внутривенно в течение 5-10 минут.

Кардиореспираторный мониторинг следует проводить во время внутривенного замещения кальция.
Продолжайте повторять, если необходимо, для нормализации ионизированного кальция сыворотки. Повторяйте уровни ионизированного кальция в сыворотке после каждой дозы.
При рефрактерной и симптоматической гипокальциемии можно начинать непрерывную инфузию глюконата кальция в дозе 10-30 мг / кг / час.
Для бессимптомных пациентов:
Значительная гиперфосфатемия должна быть оценена и лечена в первую очередь, поскольку сочетание высоких уровней кальция и фосфата может привести к кальцификации мягких тканей. Продукт сывороточного кальция и сывороточного фосфора должен быть менее 80.
Можно начинать энтеральное введение, начиная с 50 мг / кг / день элементарного кальция, разделенного на 3-4 приема.
Для всех пациентов необходимо провести оценку и лечение потенциальных первопричин:
Вылечите любой респираторный алкалоз
Обследование и лечение гипомагниемии
Выявить дефицит витамина D и лечить соответствующим образом:
Дети с пищевым рахитом: 1000-5000 МЕ витамина D в день.

Если есть опасения по поводу несоблюдения режима приема лекарств, можно дать разовую дозу 600000 МЕ витамина D.
Если есть опасения по поводу мальабсорбции, можно принимать 25 000–50 000 МЕ витамина D в день.
Пациентам с рахитом 1 типа, гипопаратиреозом, псевдогипопаратиреозом и почечной недостаточностью можно назначать кальцитриол (1,25 дигидроксивитамин D) от 0,01-0,08 мкг / кг / день до 0,25-1,0 мкг / день.
Гиперкальциемия:
Если гиперкальциемия легкая (уровень общего кальция в сыворотке <15 мг / дл):
Общее лечение ограничивается ограничением потребления кальция в рационе и обеспечением адекватного увлажнения и мочеиспускания.
Общий уровень кальция в сыворотке крови выше 15 мг / дл может потребовать неотложной медицинской помощи с возможным нарушением гемодинамики и неврологии. Лечение следует начинать немедленно.
Ввести болюсы изотонических жидкостей внутривенно для восстановления внутрисосудистого объема.

Обеспечьте постоянную гидратацию изотоническими жидкостями (200–250 мл / кг / день), чтобы обеспечить адекватный диурез.
Вводите лазикс 1 мг / кг (максимум 10-20 мг) каждые 6 часов для улучшения выведения кальция почками.
При тяжелой рефрактерной гиперкальциемии можно назначить кальцитонин и бисфосфонат после консультации с эндокринологом.
В тяжелых случаях, рефрактерных к лекарствам, следует рассмотреть возможность гемодиализа.
Какие побочные эффекты связаны с каждым вариантом лечения?
Гипокальциемия:
Как хлорид кальция, так и глюконат кальция внутривенно могут вызвать обширный некроз тканей, если в месте внутривенного введения имеется экстравазация.В идеале заменители кальция всегда следует проводить централизованно. Глюконат кальция следует использовать, если замена должна производиться периферически.
Заменители кальция внутривенно следует вводить медленно, поскольку быстрое введение может вызвать брадикардию и асистолию.
Гиперкальциемия:
Перегрузка объемом и отек легких могут развиться при чрезмерно агрессивном введении жидкости.
Фуросемид может вызвать значительное истощение запасов натрия, калия и магния из-за потери почек.Фуросемид также может вызывать метаболический алкалоз.
Какие доказательства?
Aune, GJ, Custer, Rau. «Жидкости и электролиты». (Краткий практический подход к выявлению и лечению расстройств, связанных с кальцием у детей.)
Аллен, Д. Б., Хаген, С. А., Каррел, А. Л., Фурман, Циммерман. «Нарушения эндокринной системы, связанные с критическими заболеваниями у детей». 2006. (Включает комплексную дифференциальную диагностику врожденных и приобретенных причин нарушения кальция у детей.)
Banasiak, KJ, Carpenter, TO, Nichols, DG. «Заболевания кальция, магния и фосфата». (Общий обзор и всесторонний обзор острых причин и методов лечения кальция, магния и фосфатов у тяжелобольного ребенка. )
)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Что такое гипокальциемия? | Детская больница Филадельфии
Гипокальциемия — это состояние, при котором в крови слишком мало кальция. Кальций необходим организму для правильного функционирования. Кальций может влиять на нервы, мышцы, пищеварительный тракт, почки и на работу сердца.
Уровень кальция в крови обычно контролируется гормонами, такими как паратироидный гормон (ПТГ) и витамин D, которые затем действуют на почки, кишечник и кости.Когда уровень кальция становится слишком низким, могут развиваться симптомы.
Симптомы гипокальциемии зависят от возраста ребенка, того, насколько низкий уровень кальция в сыворотке и как быстро возникла гипокальциемия.
Ниже приведены наиболее частые симптомы гипокальциемии. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
- Раздражительность
- Мышцы подергиваются
- Дрожь
- Тремор
- Плохое питание
- Летаргия
- Изъятия
- Затрудненное дыхание
- Затруднения при ходьбе или использовании рук
Гипокальциемия может не проявляться у новорожденных и может быть идентифицирована только с помощью лабораторных тестов.Спектр клинических проявлений может варьироваться от нескольких (если таковые имеются), если гипокальциемия легкая, до опасной для жизни, связанной с припадками, если более тяжелая. У детей больше шансов иметь симптомы, если уровень кальция падает внезапно, и симптомы могут уменьшаться со временем, когда организм привыкает к гипокальциемии.
Гипокальциемия имеет множество различных причин, как приобретенных, так и генетических. У младенцев гипокальциемия чаще встречается у недоношенных детей и младенцев с низкой массой тела при рождении, потому что их паращитовидные железы менее зрелые. Это может также произойти у младенцев, у которых были тяжелые роды, или у матерей которых есть эндокринные нарушения, такие как диабет или повышенный уровень кальция в сыворотке крови.
Это может также произойти у младенцев, у которых были тяжелые роды, или у матерей которых есть эндокринные нарушения, такие как диабет или повышенный уровень кальция в сыворотке крови.
Гипокальциемия может быть результатом дефицита витамина D, кальция, аномального уровня магния в крови и некоторых лекарств. Гипокальциемия также может быть вызвана недостаточным уровнем выработки ПТГ (гипопаратиреоз), и в этом случае она сопровождается высоким уровнем фосфора в крови. Гипопаратиреоз может возникать сам по себе или быть частью сложного синдрома.Гипокальциемия также может возникать у детей с проблемами почек.
Генетические причины гипокальциемии могут быть связаны с различными нарушениями метаболизма витамина D, производства или действия ПТГ, а также с тем, как организм воспринимает кальций.
Диагноз гипокальциемии основывается на выявлении низкого уровня кальция в сыворотке крови с помощью анализа крови. Выявление основной причины гипокальциемии потребует комплексной лабораторной оценки уровней кальция, фосфора, магния, ПТГ и метаболитов витамина D в крови и уровней кальция в моче.
Гипопаратиреоз диагностируется при наличии неадекватно низких уровней ПТГ при низких уровнях кальция и высоких уровнях фосфора. Рентген может быть сделан для оценки заболевания костей. Вашему ребенку могут пройти ультразвуковое исследование почек, чтобы оценить их на предмет структурных дефектов или повреждений или отложения кальция. Также может быть проведено генетическое тестирование.
Лечение гипокальциемии зависит от тяжести и причины гипокальциемии. В легких случаях гипокальциемия может не требовать лечения и может пройти сама по себе.Большинству пациентов требуется лечение кальцием и / или витамином D внутрь.
При более тяжелых проявлениях может потребоваться внутривенное (IV) введение кальция для повышения уровня кальция, и пациенты потребуют госпитализации. Вашему ребенку будут часто брать кровь для проверки уровня кальция.
Долгосрочное лечение гипокальциемии основано на конкретной первопричине.
Симптомы, причины, диагностика и лечение
Гипокальциемия — это низкий уровень кальция, обнаруживаемый в анализе крови. Это может вызвать такие симптомы, как покалывание, мышечные спазмы и проблемы с сердечным ритмом, которые могут варьироваться от легких до опасных для жизни. Гипокальциемия представляет собой особую проблему для госпитализированных людей. Одно исследование показало, что более 20% таких людей могут иметь гипокальциемию в дополнение к другим их медицинским проблемам.
Это может вызвать такие симптомы, как покалывание, мышечные спазмы и проблемы с сердечным ритмом, которые могут варьироваться от легких до опасных для жизни. Гипокальциемия представляет собой особую проблему для госпитализированных людей. Одно исследование показало, что более 20% таких людей могут иметь гипокальциемию в дополнение к другим их медицинским проблемам.
Nastasic / E + / Getty Images
Симптомы
Если у вас немного кальция, вы можете не заметить никаких симптомов гипокальциемии. У вас также меньше шансов испытать симптомы, если уровень кальция постепенно снижается.
Гипокальциемия может вызывать следующие симптомы:
- Ощущение онемения или покалывания
- Мышечные судороги, спазмы или слабость
- Сухая кожа или другие кожные проблемы
- Хрупкие ногти
- Затруднения при глотании
- Одышка и хрипы
- Судороги
- Проблемы с сердечным ритмом
- Кардиомиопатия
- Усталость
- Психические расстройства, такие как беспокойство и спутанность сознания
Однако не все будут испытывать все эти симптомы. Иногда эти симптомы относительно легкие, но в других ситуациях они могут вызвать опасные для жизни проблемы. У человека, который уже находится в критическом состоянии, гипокальциемия может увеличить риск смерти.
Иногда эти симптомы относительно легкие, но в других ситуациях они могут вызвать опасные для жизни проблемы. У человека, который уже находится в критическом состоянии, гипокальциемия может увеличить риск смерти.
Причины
Понимание Положения о кальции
Большинство людей знают, что кальций — это компонент ваших костей. Но кальций также содержится в вашей крови и внутри клеток вашего тела. На самом деле кальций участвует во многих важных биологических процессах.Например, он играет роль в свертывании крови и помогает функционировать определенным ферментам. Это также важно для правильной передачи сигналов в ваших нервах и мышцах, включая сердечную мышцу.
Из-за этого ваше тело работает, чтобы жестко регулировать количество кальция в крови. Если он слишком высок, он пытается его сбить; если он слишком низкий, он пытается поднять его.
Например, если уровень кальция слишком низкий, паращитовидные железы обычно выделяют паратироидный гормон (ПТГ). Этот гормон работает, чтобы увеличить уровень кальция различными способами, например, уменьшая количество кальция, выделяемого с мочой. Обычно действие ПТГ возвращает кальций в норму. Но гипокальциемия может возникнуть, если что-то снижает уровень кальция в крови, но ваше тело не может нормально реагировать на повышение уровня кальция.
Этот гормон работает, чтобы увеличить уровень кальция различными способами, например, уменьшая количество кальция, выделяемого с мочой. Обычно действие ПТГ возвращает кальций в норму. Но гипокальциемия может возникнуть, если что-то снижает уровень кальция в крови, но ваше тело не может нормально реагировать на повышение уровня кальция.
Основные причины, ведущие к гипокальциемии
Гипокальциемия может иметь множество различных причин. Учитывая ключевую роль ПТГ, неудивительно, что низкий уровень этого гормона (так называемый гипопаратиреоз) является одной из основных причин низкого уровня кальция.Некоторые из причин этого включают повреждение паращитовидной железы в результате хирургического вмешательства или лучевой терапии, аутоиммунное заболевание или генетическое заболевание, ведущее к низкому уровню ПТГ.
Низкий уровень витамина D также является важной причиной гипокальциемии. Этот гормон играет важную роль в способности вашего организма усваивать и использовать кальций. У людей может быть низкий уровень витамина D из-за ряда различных проблем, таких как:
У людей может быть низкий уровень витамина D из-за ряда различных проблем, таких как:
- Низкое потребление витамина D с пищей
- Незначительное пребывание на солнце (поскольку солнечный свет является еще одним источником витамина D)
- Плохое усвоение витамина D (например,g., как побочный эффект операции обходного желудочного анастомоза)
- Продвинутая болезнь почек
- Продвинутая болезнь печени
Проблемы с определенными электролитами крови также могут иногда приводить к гипокальциемии. Например, аномальные уровни электролитов магния и фосфата могут косвенно вызвать гипокальциемию. Некоторые другие менее распространенные причины гипокальциемии включают панкреатит и рак, распространившийся на кости.
Некоторые лекарства иногда вызывают гипокальциемию как побочный эффект.Некоторые из них включают следующее:
- Некоторые препараты от остеопороза (бисфосфонаты, такие как золедронат)
- Некоторые противоэпилептические препараты
- Некоторые химиотерапевтические препараты (например, цисплатин)
- Диуретические препараты (например, фуросемид)
- Ингибиторы протонной помпы
По разным причинам тяжелобольные люди имеют более высокий риск гипокальциемии. Это может быть связано с основными медицинскими проблемами, сепсисом, проблемами с электролитами, некоторыми видами переливаний крови, которые влияют на кальций, или другими факторами.Взаимодействие с другими людьми
Это может быть связано с основными медицинскими проблемами, сепсисом, проблемами с электролитами, некоторыми видами переливаний крови, которые влияют на кальций, или другими факторами.Взаимодействие с другими людьми
Диагностика
Различные признаки и симптомы могут заставить врача заподозрить гипокальциемию. Ваш врач изучит полную историю болезни и спросит вас о ваших недавних симптомах. Такие вещи, как мышечные спазмы или боль и покалывание в пальцах, могут заставить врача подумать о гипокальциемии.
Полное обследование также является важной частью диагностики. Ваш врач может слегка похлопать вас по определенному месту на щеке. Люди с гипокальциемией могут в ответ непроизвольно сокращать лицевые мышцы.Взаимодействие с другими людьми
Анализы крови
Для окончательного диагноза гипокальциемии требуется анализ крови на кальций. Кальций — это обычный анализ крови, который часто выполняется с другими тестами как часть основной метаболической панели (BMP) или полной метаболической панели (CMP).
Кальций обычно сначала оценивается с помощью анализа крови на общий кальций. Он измеряет кальций, который находится в свободном состоянии в крови, а также кальций, связанный с обычным белком крови (называемым альбумином).
Если этот тест низкий, вам может потребоваться тест на альбумин.Это может помочь вашему врачу получить более точное представление о том, действительно ли ваш уровень кальция является проблемой. (Иногда, если у вас низкий уровень альбумина, это может означать, что у вас действительно нет гипокальциемии, даже если это было указано в предыдущем тесте.)
Гипокальциемия обычно определяется как скорректированный уровень общего кальция в сыворотке менее 2,12 ммоль / л. («Скорректированный» просто относится к определенному способу измерения кальция, который учитывает альбумин.)
Но признание наличия гипокальциемии — это только первый шаг.Также очень важно найти первопричину того, что у человека низкий уровень кальция в крови. Это часто требует дополнительного тестирования.
Дополнительные анализы крови могут включать следующее:
- Фосфат
- Магний
- Креатинин
- Щелочная фосфатаза
- Тесты на различные формы витамина D
- Паратироидный гормон
- «Ионизированный» кальций (измеряет кальций, не связанный с альбумином)
- Общий анализ крови (CBC)
В зависимости от контекста вам также могут потребоваться другие тесты, например, анализ мочи на кальций, фосфат или другие электролиты.Некоторым людям могут потребоваться дополнительные мониторинговые тесты, например ЭКГ, чтобы убедиться, что их сердечный ритм в порядке.
Лечение
Лечение гипокальциемии зависит от ряда факторов. К ним относятся основная причина и серьезность проблемы.
Если у человека внезапно упадет очень низкий уровень кальция, ему, скорее всего, потребуется вводить кальций внутривенно. Это может восполнить кальций у человека быстрее, чем пероральный прием кальция.Люди, получающие кальций внутривенно, должны находиться под тщательным наблюдением в условиях больницы.
Люди с низким содержанием кальция обычно могут вместо этого принимать пероральные добавки с кальцием. Возможно, вам придется принимать их в течение длительного периода времени. Витамин D также часто является ключевым компонентом лечения.
В зависимости от ситуации вам может потребоваться принимать другие вещества, важные для метаболизма кальция, например магний. Или вам может потребоваться прекратить прием лекарств, которые слишком сильно снижают уровень кальция.В некоторых ситуациях вам может потребоваться принять новое лекарство (например, определенные типы диуретиков), которые могут помочь вам увеличить уровень кальция.
В зависимости от обстоятельств могут потребоваться другие методы лечения. Например, вам может потребоваться лечение от основного заболевания, такого как болезнь почек или печени. Некоторые люди с гипопаратиреозом принимают гормон, замещающий ПТГ, который может помочь повысить уровень кальция до нормального уровня.
Если у вас обнаружена гипокальциемия, вам, вероятно, потребуется последующее наблюдение.Это необходимо для того, чтобы убедиться, что уровень кальция вернулся в норму и что ваше лечение не увеличило его слишком сильно. (Это может вызвать повышенный уровень кальция, гипер кальциемию, что имеет свои собственные медицинские проблемы.) Ваш врач поможет адаптировать ваше лечение и график наблюдения к вашим конкретным обстоятельствам.
Слово Verywell
Может быть страшно узнать, что у вас или у вашего любимого человека есть отклонения в лабораторных тестах, такие как гипокальциемия. Это может означать неотложную медицинскую проблему или ситуацию, с которой можно справиться более спокойно.К счастью, в любом случае этот низкий уровень кальция обычно можно исправить. Не стесняйтесь обращаться со всеми своими вопросами к врачу.
Аутосомно-доминантная гипокальциемия: MedlinePlus Genetics
Аутосомно-доминантная гипокальциемия характеризуется низким уровнем кальция в крови (гипокальциемия). У больных может быть дисбаланс других молекул в крови, в том числе слишком много фосфата (гиперфосфатемия) или слишком мало магния (гипомагниемия).У некоторых людей с аутосомно-доминантной гипокальциемией также низкий уровень гормона, называемого паратиреоидным гормоном (гипопаратиреоз). Этот гормон участвует в регуляции уровня кальция в крови. Аномальный уровень кальция и других молекул в организме может привести к множеству признаков и симптомов, хотя около половины пораженных людей не имеют связанных с этим проблем со здоровьем.
Наиболее частые признаки аутосомно-доминантной гипокальциемии включают мышечные спазмы в руках и ногах (карпопедальные спазмы) и мышечные спазмы, покалывание или покалывание (парестезии) или подергивание нервов и мышц (нервно-мышечная возбудимость) в различных частях тела. тело.У более серьезно пораженных лиц развиваются судороги, обычно в младенчестве или детстве. Иногда эти симптомы возникают только во время приступов болезни или лихорадки.
У некоторых людей с аутосомно-доминантной гипокальциемией в моче наблюдается высокий уровень кальция (гиперкальциурия), что может привести к отложению кальция в почках (нефрокальциноз) или образованию камней в почках (нефролитиаз). Эти состояния могут повредить почки и нарушить их функцию. Иногда в головном мозге образуются аномальные отложения кальция, обычно в структурах, называемых базальными ганглиями, которые помогают контролировать движение.
У небольшого процента серьезно пораженных людей помимо гипокальциемии есть признаки заболевания почек, называемого синдромом Барттера. Эти особенности могут включать нехватку калия (гипокалиемия) и магния и накопление гормона альдостерона (гиперальдостеронизм) в крови. Аномальный баланс молекул может повысить pH крови, что называется метаболическим алкалозом. Сочетание признаков этих двух состояний иногда называют аутосомно-доминантной гипокальциемией с синдромом Барттера или синдромом Барттера типа V.
Существует два типа аутосомно-доминантной гипокальциемии, различающиеся по своей генетической причине. Признаки и симптомы обоих типов в целом одинаковы.
Гипомагниемия с вторичной гипокальциемией: MedlinePlus Genetics
Гипомагниемия со вторичной гипокальциемией вызывается мутациями в гене TRPM6 . Этот ген обеспечивает инструкции для создания белка, который действует как канал, позволяющий заряженным атомам (ионам) магния (Mg 2+ ) проникать в клетки; канал может также пропускать небольшие количества ионов кальция (Ca 2+ ) в клетки.Магний участвует во многих клеточных процессах, включая производство клеточной энергии, поддержание строительных блоков ДНК (нуклеотидов), выработку белка, а также рост и смерть клеток. Магний и кальций также необходимы для нормального функционирования нервных клеток, контролирующих движение мышц (моторных нейронов).
Канал TRPM6 встроен в мембрану эпителиальных клеток, выстилающих толстую кишку, структуры почек, известные как дистальные извитые канальцы, легкие и семенники у мужчин.Когда организму требуется дополнительный Mg 2+ , канал TRPM6 позволяет ему всасываться в кишечнике и отфильтровываться из жидкостей, которые проходят через почки по дистальным извитым канальцам. Когда в организме достаточно или слишком много Mg 2+ , канал TRPM6 не отфильтровывает Mg 2+ из жидкостей, но позволяет иону высвобождаться из клеток почек в мочу.



 При гипокальциемии возможны кардиалгии (неприятные ощущения в области сердца), тяжесть в грудной клетке.
При гипокальциемии возможны кардиалгии (неприятные ощущения в области сердца), тяжесть в грудной клетке.
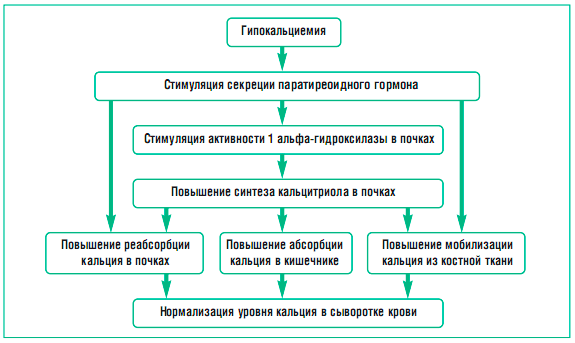
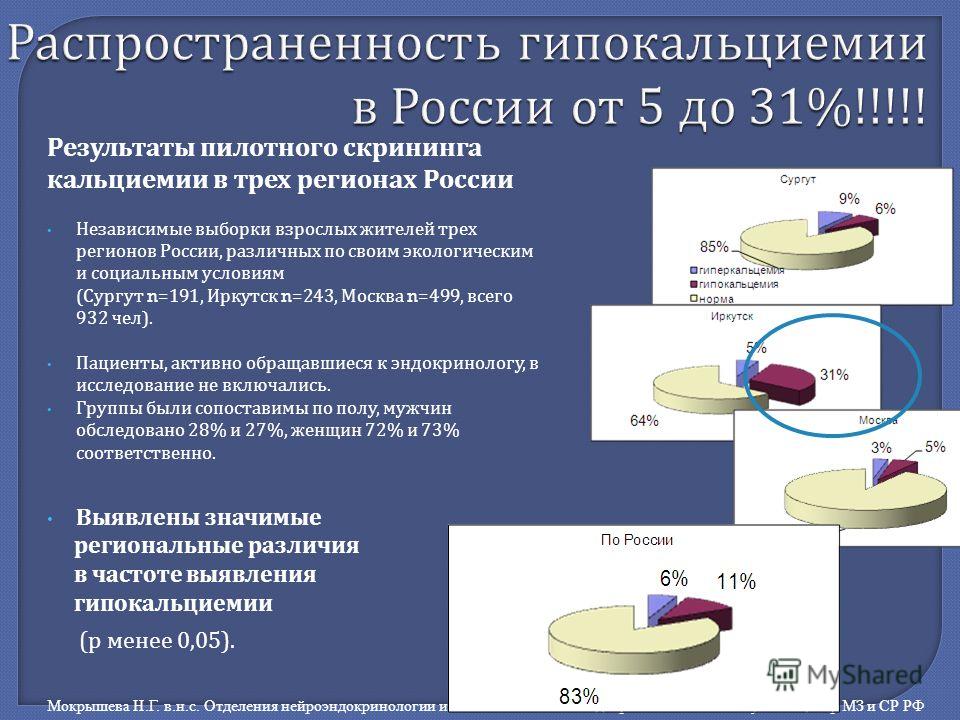

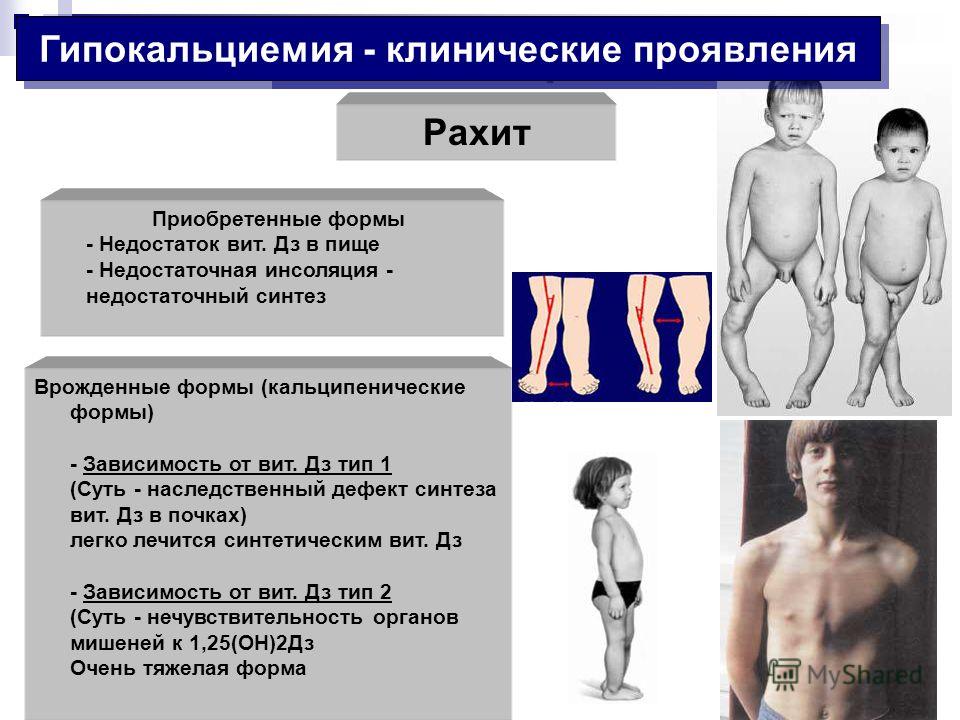
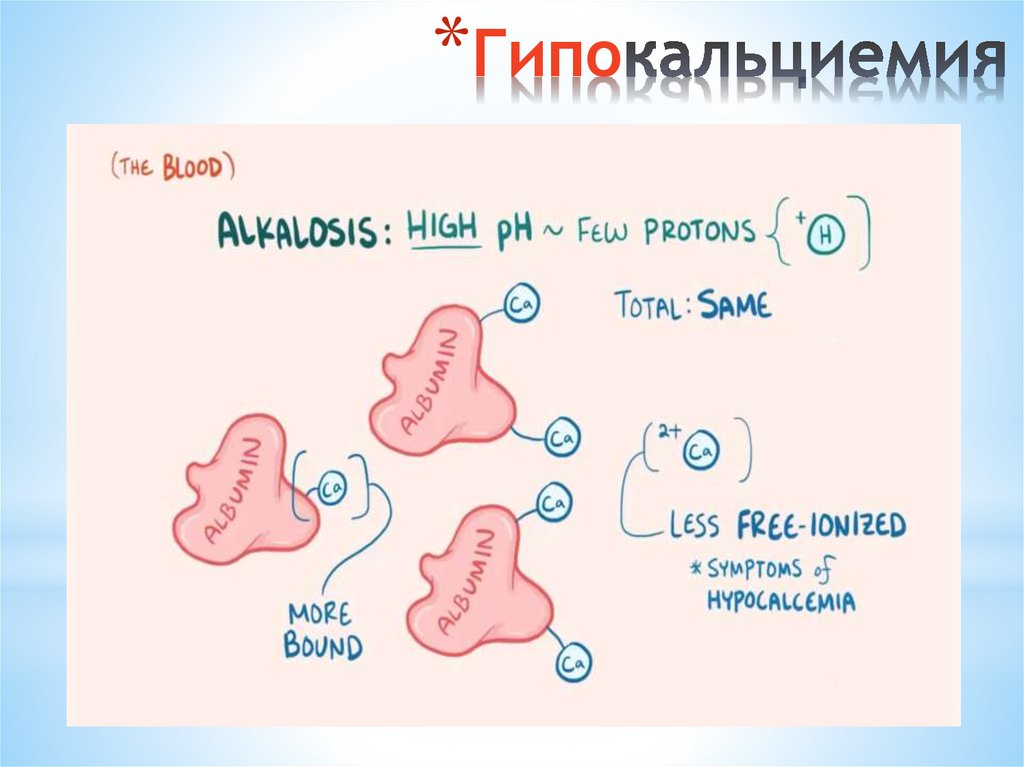


 Это очень серьезно,
Это очень серьезно,

 Принимайте 400-800 мг витамина
Принимайте 400-800 мг витамина





 Снижение уровня кальция в сыворотке крови на 8 мг / дл.
Снижение уровня кальция в сыворотке крови на 8 мг / дл.