Как распознать проблемы с сердцем?
Сердечные заболевания – это патологии, которые необходимо вовремя диагностировать и лечить. Без медицинской помощи ситуация может лишь усугубиться, что может привести к плачевным последствиям. Не подвергайте риску жизнь и здоровье – посетите врача-кардиолога!
Центральная клиника района Бибирево – многопрофильный медицинский центр, в котором проводится лабораторная диагностика, а также исследования организма на современном оборудовании. Врачи нашей клиники посвятили свою жизнь лечению людей и трудятся на благо вашего здоровья далеко не первый год.
Признаки болезней сердца
К сожалению, болезни сердца становятся всё более распространёнными. Свой отпечаток на здоровье общества накладывает плохая экология, питание на ходу и малоподвижный образ жизни. Большинство людей даже не слышали о профилактике заболеваний сердца, а многие, напротив, усугубляют своё состояние вредными привычками.
Появились подозрения на проблемы с сердцем? Ниже представлены основные симптомы сердечных заболеваний.
- Боль в области груди. При заболеваниях сердца дискомфорт локализован в грудной клетке, также боль может отдавать в руку, спину, плечо и голову. Сердечную боль часто путают с чем-то другим. Именно поэтому при малейших подозрениях на сбои в работе органа следует обратиться к кардиологу.
- Кашель. Длительный затяжной кашель нередко свидетельствует о проблемах с сердцем. Приступ кашля усиливается в том случае, если человек находится в лежачем положении.
- Давление. Сердце и сосуды объединены в единую систему, потому и тесно взаимосвязаны. Повышенное давление, которое долго не приходит в норму – симптом сердечнососудистых заболеваний.
- Усталость. Сильная утомляемость возникает в результате сердечной недостаточности. При нарушениях работы сердца человек ощущает себя слабо и жалуется на нехватку сил.
- Учащённый пульс. Частое сердцебиение также говорит о наличии заболеваний сердца.

- Тошнота. Поскольку нижняя часть сердца соседствует по расположению с желудком, люди нередко путают дискомфорт в сердце с тошнотой.
- Одышка. Пациенты сообщают кардиологу о невозможность вздохнуть полной грудью. Люди с заболеваниями сердца часто жалуются на нехватку воздуха.
- Головокружение, проблемы с координацией. Нарушения работы сердца и сосудов сопровождается потерей равновесия и головокружением.
Распространённые заболевания сердца
— Аритмия. Нарушение ритма сокращения, в результате которого подвергается риску работа всего сердца.
— Порок сердца (врождённый и приобретённый). Дисфункция сердечных клапанов. Заболевание можно устранить хирургическим путём.
— Ишемическая болезнь сердца. Приток крови к сердечной мышце заметно уменьшается, в результате чего у человека могут появиться приступы и одышка.
— Инфаркт миокарда.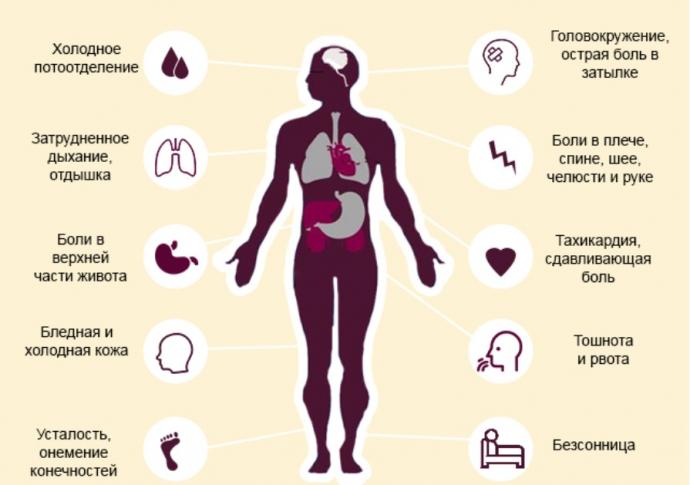 Остановка кровоснабжения определённого участка сердца. Инфаркт подвергает жизнь человека сильному риску, поэтому при первых признаках заболевания необходимо немедленно обратиться за медицинской помощью.
Остановка кровоснабжения определённого участка сердца. Инфаркт подвергает жизнь человека сильному риску, поэтому при первых признаках заболевания необходимо немедленно обратиться за медицинской помощью.
Центральная клиника района Бибирево сохранит здоровье вашего сердца!
Помните, что посещать кардиолога следует не только при необходимости. Молодые люди должны обследоваться у врача хотя бы раз в пару лет, а после 40 лет – один раз в год.
Для диагностики мы используем современное оборудование и приборы. Обращайтесь в нашу клинику, мы будем рады вам помочь.
Заболевания сердца в молодом возрасте и их первые симптомы
В последние годы сердечные недуги стремительно «молодеют», поражая лиц детского, ювенального, молодого возраста. Стоит подчеркнуть, что клиническая симптоматика на стартовой фазе сердечных патологий у юного поколения зачастую выражена незначительно либо вообще отсутствует, поэтому выявить изменения в работе сердца возможно лишь путем лабораторных и нейровизуализационных методов диагностики.
Клиническая симптоматика
Характерными вестниками проблем сердечно-сосудистой системы у молодежи выступают:
- изменение значений артериального давления: его подъем или снижение;
- ускорение, замедление или непостоянство сердечного ритма;
- одышка, возникающая без физической нагрузки;
- болезненные ощущения и дискомфорт в области грудной клетки с возможной иррадиацией боли в верхние конечности;
- головная боль;
- системное головокружение, предобморочные состояния;
- снижение работоспособности, быстрая утомляемость;
- ухудшение зрения;
- шум в ушах;
- проблемы со сном;
- онемение конечностей;
- появление иррациональной тревоги.
Благодаря тому, что кардиология в Нижнем Новгороде развивается в ногу со временем, имеет в своем штате высококвалифицированных специалистов, активно внедряет передовые терапевтические схемы и инновационные методики, удается достигнуть высоких результатов в лечении и предотвратить отягощение сердечно-сосудистых патологий у молодых пациентов.
Распространенные патологии
Большую часть больных кардиологического профиля в детской возрастной категории представляют лица, имеющие в анамнезе:
- врожденный порок сердца;
- анатомические дефекты межпредсердной и межжелудочковой перегородок;
- сужение клапанов;
- открытый артериальный проток.
Необходимо отметить, что основной причиной летального исхода среди детей и подростков явились именно не диагностированные вовремя врожденные пороки, причем наибольшую группу риска составляют юноши, активно занимающиеся игровыми видами спорта.
Быстро прогрессирующее в молодом возрасте заболевание – гипертрофическая кардиомиопатия. Эта аутосомно-доминантная патология характеризуется аномальным утолщением стенки левого желудочка, редко наблюдается поражение правого или обоих отделов. Болезнь вызывают мутации генов, функции которых – кодировка синтеза белков миокарда, что приводит к изменению расположения мышечных волокон в сердечной мышце.
Не менее распространенными патологическими состояниями у молодежи являются изменения сердечного ритма и нарушения проводимости миокарда. Кардиологи все чаще фиксируют у пациентов до 35 лет следующие виды тахикардии:
- синусовую;
- пароксизмальную предсердную;
- пароксизмальную узловую A-V.
В последние годы отмечается неуклонный рост числа больных трудоспособного возраста с сердечной недостаточностью – синдромом, связанным с острым или хроническим нарушением работы органа. Острая форма патологии у молодых лиц часто связана с травмами, регулярным отравлением организма токсинами, маскированными болезнями сердца.
Значительно помолодела ишемическая болезнь сердца, что объяснено присутствием в жизни юных людей поведенческих факторов риска:
- несбалансированного рациона и неправильного режима питания;
- курения и приема наркотических средств;
- злоупотребления спиртными напитками;
- недостатка двигательной активности вследствие сидячего образа жизни;
- длительного воздействия стрессовых факторов.

Сердечный приступ
Симптомы сердечного приступа
Общие признаки и симптомы инфаркта включают:
- Боль в груди или дискомфорт (стенокардия), может проявляться чувством сдавления, сжатия, полноты или боли в центре груди. При сердечном приступе боль обычно длится в течение нескольких минут, она может увеличиваться и уменьшаться по интенсивности.
- Дискомфорт в верхней части тела, включая руки, шею, спину, челюсть или живот.
- Затруднение дыхания.
- Тошноту и рвоту.
- Холодный пот.
- Головокружение или обморок.
- У женщин, менее вероятно, боль в груди.
Экстренное лечение сердечного приступа
Американская ассоциация сердца и Американский колледж кардиологии рекомендует:
- Если вы думаете, что начался сердечный приступ, сразу звоните (03). После вызова (03) нужно разжевать таблетку аспирина. Обязательно сообщите об этом фельдшеру, тогда дополнительная доза аспирина не требуется.

- Ангиопластика, которая также называется чрескожное коронарное вмешательство (ЧКВ), является процедурой, которая должна быть выполнена в течение 90 минут от момента развития сердечного приступа. Пациенты, страдающие от сердечного приступа, должны быть доставлены в больницу оборудованную для выполнения PCI.
- Фибринолитическая терапия должна быть проведена в течение 30 минут от сердечного приступа, если центр, который выполняет ЧКВ, недоступен. Пациент должен быть переведен в отделение для ЧКВ без задержки.
Вторичная профилактика сердечного приступа
Дополнительные меры профилактики необходимы, чтобы помочь предотвратить повторный сердечный приступ. До выписки нужно обсудить с врачом стационара:
- Контроль уровня артериального давления и уровня холестерина (при выписке назначаются статины, ингибиторы АПФ, бета-блокаторы).
- Аспирин и антитромбоцитарный препарат клопидогрель (Плавикс), который многие пациенты должны принимать на регулярной основе.
 Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.
Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов. - Сердечная реабилитация и регулярные упражнения.
- Нормализация веса.
- Прекращение курения.
Введение
Сердце — сложный орган человеческого тела. На протяжении всей жизни он постоянно качает кровь, снабжая через артериальную сеть кислородом и жизненно важными питательными веществами все ткани организма. Для выполнения этой напряженной задачи, сердечная мышца сама нуждается в достаточном количестве обогащенной кислородом крови, которая доставляется к нему через сеть коронарных артерий. Эти артерии несут обогащенную кислородом кровь к мышечной стенке сердца (миокарду).
Сердечный приступ (инфаркт миокарда) происходит, когда приток крови к сердечной мышце заблокирован, ткань испытывает кислородное голодание и часть миокарда умирает.
Ишемическая болезнь сердца является причиной сердечных приступов. Ишемическая болезнь сердца является конечным результатом атеросклероза, который препятствует коронарному кровотоку и уменьшает доставку обогащенной кислородом крови к сердцу.
Ишемическая болезнь сердца является конечным результатом атеросклероза, который препятствует коронарному кровотоку и уменьшает доставку обогащенной кислородом крови к сердцу.
Сердечный приступ
Сердечный приступ (инфаркт миокарда) является одним из наиболее серьезных исходов атеросклероза. Он может произойти по двум причинам:
- Если в атеросклеротической бляшке развивается трещина или разрыв. Тромбоциты задерживаются в этом участке для герметизации и формируется сгусток крови (тромб). Сердечный приступ может произойти, если кровяной сгусток полностью блокирует прохождение обогащенной кислородом крови к сердцу.
- Если артерия становится полностью заблокирована вследствие постепенного увеличения атеросклеротической бляшки. Сердечный приступ может возникнуть, если недостаточно богатой кислородом крови проходит через эту зону.
Стенокардия
Стенокардия, основной симптом болезни коронарных артерий, как правило, воспринимается как боль в груди. Есть два вида стенокардии:
Есть два вида стенокардии:
- стабильная стенокардия. Это предсказуемая боль в груди, которой обычно можно управлять с изменением образа жизни и подбором определенных лекарств, таких как низкие дозы аспирина и нитратов.
- нестабильная стенокардия. Эта ситуация гораздо более серьезная, чем стабильная стенокардия, и часто промежуточная стадия между стабильной стенокардией и сердечным приступом. Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Острый коронарный синдром
Острый коронарный синдром (ОКС) — это тяжелое и внезапное состояние сердца, которое при необходимом интенсивном лечении не превращается в развернутый сердечный приступ. Острый коронарный синдром включает в себя:
- нестабильная стенокардия. Нестабильная стенокардия является потенциально серьезным состоянием, при котором боль в груди является постоянной, но анализы крови не показывают маркеров сердечного приступа.

- инфаркт миокарда без подъема сегмента ST (не Q-инфаркт миокарда). Диагностируется, когда анализы крови и ЭКГ выявляют сердечный приступ, который не захватывает полную толщину сердечной мышцы. Поражение артерий менее тяжелое, чем при большом сердечном приступе.
Пациенты с диагнозом острого коронарного синдрома (ОКС) могут быть подвержены риску сердечного приступа. Врачи анализируют историю болезни пациента, различные тесты, а также наличие определенных факторов, которые помогают предсказать, какие пациенты с ОКС наиболее подвержены риску развития более тяжелого состояния. Тяжесть боли в груди сама по себе не обязательно указывает на тяжесть поражения в сердце.
Факторы риска
Факторы риска сердечного приступа такие же, как факторы риска ишемической болезни сердца. Они включают в себя:
Возраст
Риск ишемической болезни сердца увеличение с возрастом. Около 85% людей, которые умирают от сердечно-сосудистых заболеваний, имеют возраст старше 65 лет.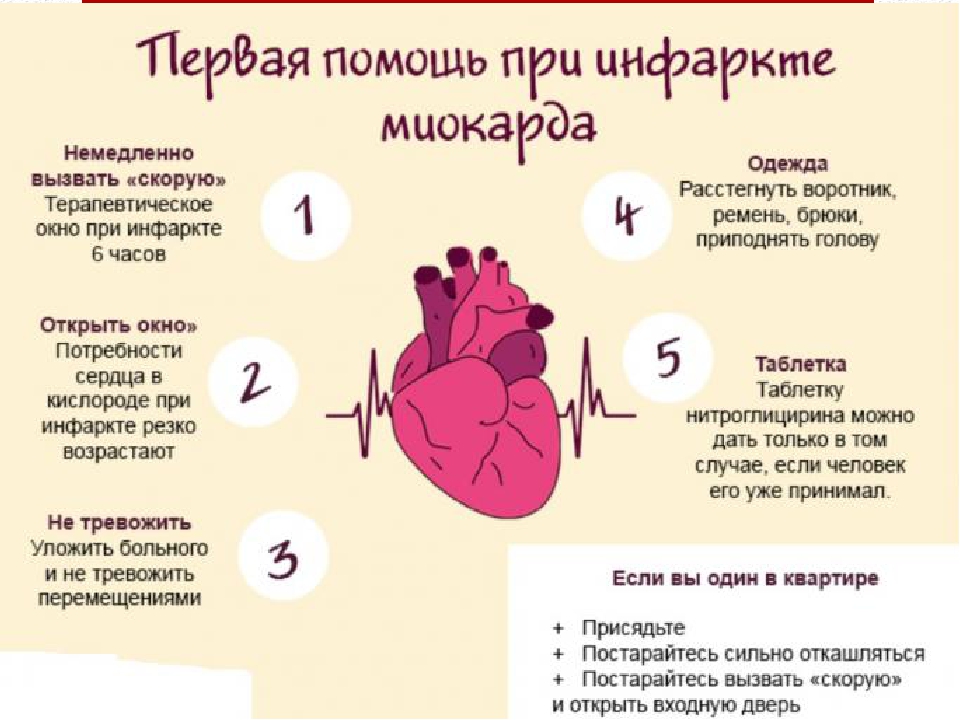 У мужчин, в среднем, первый сердечный приступ развивается в 66 лет.
У мужчин, в среднем, первый сердечный приступ развивается в 66 лет.
Пол
Мужчины имеют больший риск развития ишемической болезни сердца и сердечных приступов в более раннем возрасте, чем женщины. Риск сердечно-сосудистых заболеваний у женщин возрастает после менопаузы, и они начинают страдать стенокардией больше, чем мужчины.
Генетические факторы и семейная наследственность
Некоторые генетические факторы увеличивают вероятность развития факторов риска, таких как диабет, повышенный уровень холестерина и высокое кровяное давление.
Расовая и этническая принадлежность
Афро-американцы имеют самый высокий риск сердечно-сосудистых заболеваний из-за высокой частоты встречаемости у них повышенного кровяного давления, а также диабета и ожирения.
Медицинские предпосылки
Ожирение и метаболический синдром. Избыточное отложение жира, особенно вокруг талии, может увеличить риск сердечно-сосудистых заболеваний. Ожирение также способствует развитию высокого кровяного давления, диабета, которые влияют на развитие заболеваний сердца. Ожирение является особенно опасным, когда оно является частью метаболического синдрома, преддиабетического состояния ассоциируемого с заболеваниями сердца. Этот синдром диагностируется, когда имеются три условия из ниже перечисленных:
Ожирение является особенно опасным, когда оно является частью метаболического синдрома, преддиабетического состояния ассоциируемого с заболеваниями сердца. Этот синдром диагностируется, когда имеются три условия из ниже перечисленных:
- Абдоминальное ожирение.
- Низкий уровень холестерина ЛПВП.
- Высокий уровень триглицеридов.
- Высокое кровяное давление.
- Инсулинорезистентность (диабет или преддиабет).
Повышенный уровень холестерина. Липопротеины низкой плотности (ЛПНП) — это холестерин «плохой», ответственный за многие проблемы с сердцем. Триглицериды являются еще одним типом липидов (жировые молекулы), которые могут быть вредны для сердца. Липопротеины холестерина высокой плотности (ЛПВП) — это «хороший» холестерин, который помогает защитить от сердечно-сосудистых заболеваний. Врачи анализируют профиль «общего холестерина», который включает измерения ЛПНП, ЛПВП и триглицеридов. Соотношения этих липидов могут повлиять на риск развития сердечно-сосудистых заболеваний.
Высокое кровяное давление. Высокое кровяное давление (гипертония) связано с развитием ишемической болезни сердца и сердечного приступа. Нормальные цифры кровяного давления ниже 120/80 мм.рт.ст. Высоким кровяным давлением, как правило, считается артериальное давление больше или равное 140 мм рт.ст. (систолическое) или больше или равное 90 мм рт.ст. (диастолическое). Предгипертонией считается артериальное давление с цифрами 120 — 139 систолическое или 80 — 89 диастолическое, она указывает на повышенный риск развития гипертонии.
Диабет. Диабет, особенно для людей, чей уровень сахара в крови не очень хорошо контролируется, значительно увеличивает риск развития сердечно-сосудистых заболеваний. На самом деле, болезни сердца и инсульты являются ведущими причинами смерти у людей с диабетом. Люди с диабетом также имеют высокий риск развития артериальной гипертонии и гиперхолестеринемии, нарушения свертываемости крови, болезни почек, и нарушения функции нервов, каждый из этих факторов может привести к повреждению сердца.
Факторы образа жизни
Сниженная физическая активность. Упражнения обладают рядом эффектов, которые приносят пользу сердцу и кровообращению, в том числе влияют на уровень холестерина и артериального давления и поддержание веса. Люди, которые ведут малоподвижный образ жизни, почти в два раза чаще страдают сердечными приступами по сравнению с людьми, которые регулярно занимаются спортом.
Курение. Курение является наиболее важным фактором риска развития сердечно-сосудистых заболеваний. Курение может вызвать повышение кровяного давления, вызывает нарушение липидного обмена и делает тромбоциты очень липкими, повышая риск тромбообразования. Хотя заядлые курильщики подвергаются наибольшему риску, люди, которые курят всего лишь три сигареты в день, имеют высокий риск поражения кровеносных сосудов, что может привести к нарушению кровоснабжения сердца. Регулярное воздействие пассивного курения также увеличивает риск сердечно-сосудистых заболеваний у некурящих.
Алкоголь. Умеренное употребление алкоголя (один бокал красного сухого вина в день) может помочь повысить уровнь «хорошего» холестерина (ЛПВП). Алкоголь также может предотвратить образование тромбов и воспаление. В отличие от этого, пьянство вредит сердцу. На самом деле, сердечно-сосудистые заболевания являются ведущей причиной смерти алкоголиков.
Умеренное употребление алкоголя (один бокал красного сухого вина в день) может помочь повысить уровнь «хорошего» холестерина (ЛПВП). Алкоголь также может предотвратить образование тромбов и воспаление. В отличие от этого, пьянство вредит сердцу. На самом деле, сердечно-сосудистые заболевания являются ведущей причиной смерти алкоголиков.
Диета. Диета может играть важную роль в защите сердца, особенно за счет сокращения пищевых источников транс-жиров, насыщенных жиров и холестерина и ограничения потребления соли, которая способствует высокому кровяному давлению.
НПВП и ингибиторы ЦОГ-2
Все нестероидные противовоспалительные препараты (НПВП), за исключением аспирина, являются фактором риска для сердца. НПВП и ингибиторы ЦОГ-2 могут увеличивать риск смерти у пациентов, которые пережили сердечный приступ. Наибольший риск развивается при более высоких дозах.
НПВС включают такие продаваемые без рецепта препараты, как ибупрофен (Адвил, Мотрил) и отпускаемые по рецепту лекарства, как диклофенак (Катафлам, вольтарен). Целекоксиб (Целебрекс) ингибитор ЦОГ-2, который доступен в США, был связан с сердечно-сосудистыми рисками, такими, как инфаркт и инсульт. Пациенты, у которых были сердечные приступы, должны проконсультироваться со своим врачом, прежде чем принимать какие-либо из этих препаратов.
Целекоксиб (Целебрекс) ингибитор ЦОГ-2, который доступен в США, был связан с сердечно-сосудистыми рисками, такими, как инфаркт и инсульт. Пациенты, у которых были сердечные приступы, должны проконсультироваться со своим врачом, прежде чем принимать какие-либо из этих препаратов.
Американская Ассоциация Сердца рекомендует пациентам, которые имеют или которые подвержены риску заболеваний сердца, в первую очередь, использовать немедикаментозные методы обезболивания (например, физическая терапия, упражнения, снижение веса, чтобы снизить нагрузку на суставы и тепло или холод терапии). Если эти методы не работают, пациенты должны принимать низкие дозы ацетаминофена (тайленол) или аспирин перед использованием НПВП, ингибитор ЦОГ-2 целекоксиб (Целебрекс) должен использоваться в последнюю очередь.
Прогноз
Сердечные приступы могут привести к смертельному исходу, превратиться в хроническое состояние или привести к полному выздоровлению. Долгосрочный прогноз для продолжительности и качества жизни после сердечного приступа зависит от его тяжести, нанесенного ущерба сердечной мышце и профилактических мер, принятых после этого.
Пациенты, у которых был сердечный приступ, имеют более высокий риск повторного сердечного приступа. Хотя нет тестов, которые могли бы предсказать, произойдет ли другой сердечный приступ, пациенты могут сами избежать повторного сердечного приступа, если будут придерживаться здорового образа жизни и соблюдать лечение. Две трети пациентов, которые перенесли сердечный приступ, не принимают необходимых мер для его предотвращения.
Сердечный приступ также увеличивает риск возникновения других проблем с сердцем, в том числе нарушений сердечного ритма, повреждения клапанов сердца и инсульта.
Лица наибольшего риска. Сердечный приступ имеет всегда более серьезные последствия у некоторых людей, таких как:
- Пожилые.
- Люди с заболеваниями сердца или имеющие несколько факторов риска сердечно-сосудистых заболеваний.
- Людей с сердечной недостаточностью.
- Люди с диабетом.
- Люди на постоянном диализе.
- Женщины имеют больше шансов умереть от сердечного приступа, чем мужчины.
 Риск смерти является самым высоким у молодых женщин.
Риск смерти является самым высоким у молодых женщин.
Факторы, возникающие во время сердечного приступа и увеличивающие степень тяжести.
Наличие данных состояний во время сердечного приступа может способствовать ухудшению прогноза:
- Аритмии (нарушение сердечного ритма). Фибрилляция желудочков является опасной аритмией и одной из основных причин ранней смерти от сердечного приступа. Аритмии чаще происходят в течение первых 4 часов от сердечного приступа, и они связаны с высокой смертностью. Однако, пациенты, которые успешно лечатся, имеют тот же долгосрочный прогноз, как пациенты без аритмии.
- Кардиогенный шок. Эта очень опасная ситуация связана с очень низким кровяным давлением, пониженным отделением мочи, и метаболическими нарушениями. Шок происходит в 7% случаев сердечных приступов.
- Блокада сердца, так называемая атриовентрикулярная (AV) блокада, это состояние, при котором электрическая проводимость нервных импульсов к мышцам в сердца замедляется или прервана.
 Хотя блокада сердца опасна, она может быть эффективно вылечена с помощью кардиостимулятора и редко вызывает какие-либо долгосрочные осложнения у пациентов, которые выжили.
Хотя блокада сердца опасна, она может быть эффективно вылечена с помощью кардиостимулятора и редко вызывает какие-либо долгосрочные осложнения у пациентов, которые выжили. - Сердечная недостаточность. Поврежденная сердечная мышца не в состоянии перекачивать кровь, необходимую для функционирования тканей. Пациенты испытывают усталость, возникает одышка, происходит задержка жидкости в организме.
Симптомы
Симптомы сердечного приступа могут быть различным. Они могут возникнуть внезапно и быть выраженными или могут прогрессировать медленно, начиная с легкой боли. Симптомы могут различаться у мужчин и женщин. У женщин реже, чем у мужчин, бывает классическая боль в груди, они чаще испытают одышку, тошноту или рвоту, боли в спине и челюсти.
Общие признаки и симптомы инфаркта включают:
- Боль в груди. Боль в груди или дискомфорт (ангина) является главным признаком сердечного приступа и может ощущаться, как чувство сдавления, сжатия, полноты или боли в центре груди.
 Пациенты с болезнью коронарных артерий, со стабильной стенокардией часто испытывают боль в груди, которая длится несколько минут, а затем уходит. При сердечном приступе боли обычно длятся в течение более чем несколько минут, они могут исчезнуть, но затем возвращаются.
Пациенты с болезнью коронарных артерий, со стабильной стенокардией часто испытывают боль в груди, которая длится несколько минут, а затем уходит. При сердечном приступе боли обычно длятся в течение более чем несколько минут, они могут исчезнуть, но затем возвращаются. - Дискомфорт в верхней части тела. Люди, которые испытывают сердечный приступ, могут чувствовать неприятные ощущения в руках, шее, спине, челюсти или желудке.
- Затруднение дыхания может сопровождаться болью в груди или быть без боли.
- Тошнота и рвота.
- Холодный пот.
- Головокружение или обморок.
Следующие симптомы менее характерны для сердечного приступа:
- Острая боль при дыхании или при кашле.
- Боль, которая в основном или только в середине или внизу живота.
- Боль, которая может быть вызвана прикосновением.
- Боль, которая может быть вызвана при движении или нажатия на грудную стенку или руку.

- Боль, которая является постоянной и длится в течение нескольких часов (не следует выжидать несколько часов, если есть подозрение, что начался сердечный приступ).
- Боль, которая является очень короткой и длится в течение нескольких секунд.
- Боль, которая распространяется на ноги.
- Однако, наличие этих признаков не всегда исключает серьезное заболевание сердца.
Безболевая ишемия
Некоторые люди с тяжелым поражением коронарных артерий могут не иметь стенокардии. Это состояние известно как безболевая ишемия. Это опасное состояние, потому что пациенты не имеют тревожных симптомов болезни сердца. Некоторые исследования показывают, что люди с безболевой ишемией имеют больший риск осложнений и смертности, чем пациенты, испытывающие боль при стенокардии.
Что делать при сердечном приступе
Люди, которые испытывают симптомы сердечного приступа, должны выполнить следующие действия:
- Для больных стенокардией — принять одну дозу нитроглицерина (таблетку под язык или в аэрозольной форме) при появлении симптомов.
 Затем еще одну дозу каждые 5 минут, до трех доз или до уменьшения боли.
Затем еще одну дозу каждые 5 минут, до трех доз или до уменьшения боли. - Позвоните (03) или наберите местный номер экстренной службы. Это должно быть сделано в первую очередь, если три дозы нитроглицерина не помогают снять боль в груди. Только 20% сердечных приступов происходят у пациентов с ранее диагностированной стенокардией. Поэтому любой, у кого развиваются симптомы сердечного приступа, должен связаться с экстренными службами.
- Пациент должен разжевать аспирин (250 — 500 мг), о чем нужно сообщить прибывшей экстренной службе, так как дополнительную дозу аспирина в этом случае принимать не надо.
- Пациент с болью в груди должен быть немедленно доставлен в ближайшее отделение неотложной помощи, предпочтительно на машине скорой помощи. Добираться самостоятельно не рекомендуется.
Диагностика
При обращении в больницу пациента с болями в груди проводятся нижеследующие диагностические шаги для определения проблем с сердцем, и, если они присутствуют, их тяжесть:
- Пациент должен сообщить врачу обо всех симптомах, которые могут свидетельствовать о проблемах с сердцем или, возможно, наличии других серьезных заболеваний.

- Электрокардиограмма (ЭКГ) — запись электрической активности сердца. Она является ключевым инструментом для определения того, связаны ли боли в груди с проблемами в сердце и, если да, то насколько серьезными они являются.
- Анализы крови выявляют повышение уровней определенных факторов (тропонинов и КФК-MB), которые указывают на поражение сердца (врач не будет ждать результатов до начала лечения, особенно если он заподозрил сердечный приступ).
- Методы визуальной диагностики, в том числе эхокардиография и перфузионная сцинтиграфия, помогают исключить сердечный приступ, если остались какие-либо вопросы.
Электрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) измеряет и записывает электрическую активность сердца, зубцы ЭКГ соответствуют сокращению и расслаблению определенных структур различных отделов сердца. Определенные зубцы на ЭКГ названы соответствующими буквами:
- Р. Р-волны связаны с сокращениями предсердий (две камеры в сердце, которые получают кровь из органов).

- QRS. Комплекс связан с желудочковыми сокращениями (желудочки это две основные насосные камеры в сердце.)
- Т и U. Эти волны сопровождают желудочковые сокращения.
Врачи часто используют такие термины, как PQ или PR-интервал. Это время, необходимое для распространения электрического импульса от предсердий до желудочков.
Наиболее важным в диагностике и определении тактики лечения сердечного приступа являются подъем сегмента ST и определение зубца Q.
Подъем сегмента ST: Сердечный приступ. Подъем сегмента ST — это показатель сердечного приступа. Он свидетельствует о том, что артерия сердца заблокирована и сердечная мышца повреждена на всю толщину. Развивается Q-инфаркт миокарда (инфаркт миокарда с подъемом ST-сегмента).
Однако, подъем ST сегмента не всегда означает, что у пациента сердечный приступ. Воспаление сердечной сумки (перикардит) является еще одной причиной повышения ST-сегмента.
Без подъема ST сегмента развивается: стенокардия и острый коронарный синдром.
Сниженный или горизонтальный сегмент ST предполагает нарушения проводимости и наличие сердечно-сосудистых заболеваний, даже если нет стенокардии в настоящее время. Изменения ST сегментапроисходят примерно у половины пациентов с различными заболеваниями сердца. Однако у женщин изменения ST сегмента могут происходить и без проблем с сердцем. В таких случаях, лабораторные исследования необходимы для определения степени повреждения сердца, если таковое имеется. Таким образом, может развиться одно из следующих состояний:
- Стабильная стенокардия (анализ крови или результаты других тестов не показывают каких-либо серьезных проблем и боль в груди исчезает). В этот период у 25 — 50% людей, со стенокардией или безболевой ишемией регистрируются нормальные показатели ЭКГ.
- Острый коронарный синдром (ОКС). Он требует интенсивного лечения, пока не превратился в развернутый сердечный приступ. ОКС включает в себя или нестабильную стенокардию или инфаркт миокарда без подъема ST-сегмента (не Q-инфаркт миокарда).
 Нестабильная стенокардия является потенциально серьезным событием, при этом боль в груди постоянная, но анализы крови не выявляют маркеров сердечного приступа. При не Q-инфаркте миокарда анализы крови выявляют сердечный приступ, но повреждение сердца менее серьезно, чем при развернутом сердечном приступе.
Нестабильная стенокардия является потенциально серьезным событием, при этом боль в груди постоянная, но анализы крови не выявляют маркеров сердечного приступа. При не Q-инфаркте миокарда анализы крови выявляют сердечный приступ, но повреждение сердца менее серьезно, чем при развернутом сердечном приступе.
Эхокардиограмма (ЭХОКГ)
Эхокардиограмма — это неинвазивный метод, при котором используется ультразвук для визуализации сердца. Можно определить повреждение и подвижность участков сердечной мышцы. Эхокардиография также может быть использована как тест с физической нагрузкой, для обнаружения локализации и степени повреждения сердечной мышцы во время заболевания или вскоре после выписки из больницы.
Радионуклеидные методы (стресс тест с таллием)
Позволяют визуализировать накопление радиоактивных индикаторов в области сердца. Их, как правило, вводят внутривенно. Данный метод позволяет оценить:
- Степень тяжести нестабильной стенокардии, когда менее дорогостоящие диагностические методы не эффективны.

- Тяжесть хронической ишемической болезни сердца.
- Успех операции по поводу ишемической болезни сердца.
- Произошел ли сердечный приступ.
- Локализацию и степень повреждения мышцы сердца во время заболевания или вскоре после выписки из больницы после перенесенного сердечного приступа.
Процедура неинвазивная. Это надежный метод при различных тяжелых заболеваниях сердца и может помочь определить, произошло ли повреждение вследствие сердечного приступа. Радиоактивный изотоп таллия (или технеция) вводят в вену пациента. Он связывается с красными кровяными тельцами и проходит с кровью через сердце. Изотоп может быть прослежен в сердце с помощью специальных камер или сканеров. Изображения могут быть синхронизированы с ЭКГ. Тест проводят в покое и при физической нагрузке. При обнаружении повреждения изображение сохраняется 3 или 4 часа. Повреждения, вызванные сердечным приступом, будут сохраняться при повторном сканировании, а повреждения, вызванные стенокардией, будут нивелированы.
Ангиография
Ангиография является инвазивным методом. Он используется для пациентов, у которых стенокардия подтверждена стресс тестами или другими методами и для пациентов с острым коронарным синдромом. Ход процедуры:
- Узкая трубка (катетер) вставляется в артерию, как правило руки или ноги, а затем проводится по сосудам до коронарных артерий.
- Контрастное вещество вводится через катетер в коронарные артерии и производится запись.
- В итоге появляются изображения коронарных артерий, на которых можно увидеть препятствия кровотоку.
Биологические маркеры
Когда клетки сердца повреждены, они выделяют различные ферменты и другие вещества в кровоток. Повышенные уровни таких маркеров повреждения сердца в крови или моче могут помочь выявить сердечный приступ у больных с тяжелой болью в груди и помочь определить тактику лечения. Подобные тесты часто выполняются в отделении неотложной помощи или в больнице при подозрении на сердечный приступ. Наиболее часто определяемые маркеры:
Наиболее часто определяемые маркеры:
- тропонины. Белки сердечного тропонина Т и I высвобождаются, когда сердечная мышца повреждена. Это лучшие диагностические признаки сердечных приступов. Они могут помочь их диагностировать и подтвердить диагноз у пациентов с ОКС.
- креатинкиназы миокарда (КФК-MB). КФК-MB стандартный маркер, но чувствительность его меньше, чем у тропонина. Повышенные уровни КФК-MB могут наблюдаться у людей без сердечной патологии.
Лечение
Методы лечения сердечного приступа и острого коронарного синдрома включают в себя:
- Кислородную терапию.
- Облегчение боли и дискомфорта с использованием нитроглицерина или морфина.
- Коррекция аритмии (неправильного сердечного ритма).
- Блокирование дальнейшего свертывания крови (если возможно) с использованием аспирина или клопидогреля (Плавикса), а также антикоагулянтов, таких как гепарин.
- Открытие артерии, в которой произошло нарушение коровотока, нужно произвести как можно быстрее путем проведения ангиопластики или с помощью лекарств, растворяющих тромб.

- Назначаются бета-блокаторы, блокаторы кальциевых каналов или ингибиторы ангиотензинпревращающего фермента для того, чтобы улучшить работу сердечной мышцы и коронарных артерий.
Немедленные мероприятия
Одинаковы для пациентов как с ОКС, так и с сердечным приступом.
Кислород. Как правило, подается через трубку в нос или через маску.
Аспирин. Пациенту дают аспирин, если он не был принят в домашних условиях.
Лекарства для снятия симптомов:
- Нитроглицерин. Большинство пациентов будут получать нитроглицерин как во время так и после сердечного приступа, как правило, под язык. Нитроглицерин снижает кровяное давление и расширяет кровеносные сосуды, увеличивая приток крови к сердечной мышце. Нитроглицерин в некоторых случаях вводится внутривенно (возвратная стенокардия, сердечная недостаточность или высокое кровяное давление).
- Морфин. Морфин не только снимает боль и уменьшает тревожность, но и расширяет кровеносные сосуды, увеличивая приток крови и кислорода к сердцу.
 Морфин может снизить кровяное давление и облегчить работу сердца. Могут быть использованы и другие препараты.
Морфин может снизить кровяное давление и облегчить работу сердца. Могут быть использованы и другие препараты.
Устранение препятствия коронарного коровотока: экстренная ангиопластика или тромболитическая терапия
При сердечном приступе в коронарных артериях образуются сгустки, которые препятствуют коронарному коровотоку. Удаление сгустков в артериях нужно провести как можно скорее, это является наилучшим подходом к улучшению выживания и уменьшает объем повреждения сердечной мышцы. Пациенты должны поступать в специализированные медицинские центры как можно быстрее.
Стандартные медицинские и хирургические процедуры включают в себя:
- Ангиопластику, которая также называется чрескожным коронарным вмешательством (ЧКВ), является предпочтительной процедурой для экстренного открытия артерий. Ангиопластика должна быть выполнена оперативно для пациентов с инфарктом, предпочтительно в течение 90 минут после прибытия в больницу. В большинстве случаев в коронарную артерию помещается стент, который создает внутренний каркас и улучшает проходимость коронарной артерии.

- Тромболитики растворяют сгусток и являются стандартными лекарствами, используемыми для открытия артерий. Тромболитическая терапия должна быть проведена в течение 3 часов после появления симптомов. Пациенты, которые поступают в больницу, не имеющую возможность выполнять ЧКВ, должны получить тромболитическую терапию и быть переведены в центр, выполняющий ЧКВ, без задержки.
- Операция коронарного шунтирования (АКШ) иногда используется как альтернатива ЧКВ.
Тромболитики
Тромболитические или фибринолитические препараты рекомендуются в качестве альтернативы ангиопластике. Эти препараты растворяют сгусток, или тромб, ответственный за блок артерии и гибель сердечно-мышечной ткани.
Вообще говоря, тромболизис считается хорошим выбором для пациентов с инфарктом миокарда в первые 3 часа. В идеале, эти препараты должны быть даны в течение 30 минут после прибытия в больницу, если не проводится ангиопластика. Другие ситуации, когда используются тромболитики:
- Необходимость длительной транспортировки.

- Длительный период времени до ЧКВ.
- Неуспех ЧКВ.
Следует избегать или использовать с большой осторожностью тромболитики у следующих пациентов после инфаркта:
- У пациентов старше 75 лет.
- Если симптомы продолжаются более 12 часов.
- Беременные женщины.
- Люди, которые недавно перенесли травму (особенно черепно-мозговую травму) или операцию.
- Люди с обострением язвенной болезни.
- Пациенты, которые перенесли длительную сердечно-легочную реанимацию.
- При приеме антикоагулянтов.
- Пациенты, которые перенесли большую коровопотерю.
- Пациенты с перенесенным инсультом.
- Пациенты с неконтролируемым высоким кровяным давлением, особенно когда систолическое давление выше 180 мм.рт.ст.
Стандартные тромболитические препараты — это рекомбинантные тканевые активаторы плазминогена (ТАП):Альтеплаза (Актелизе) и Ретеплаза (Ретализе), а также новое средство тенектеплаза (Метализе).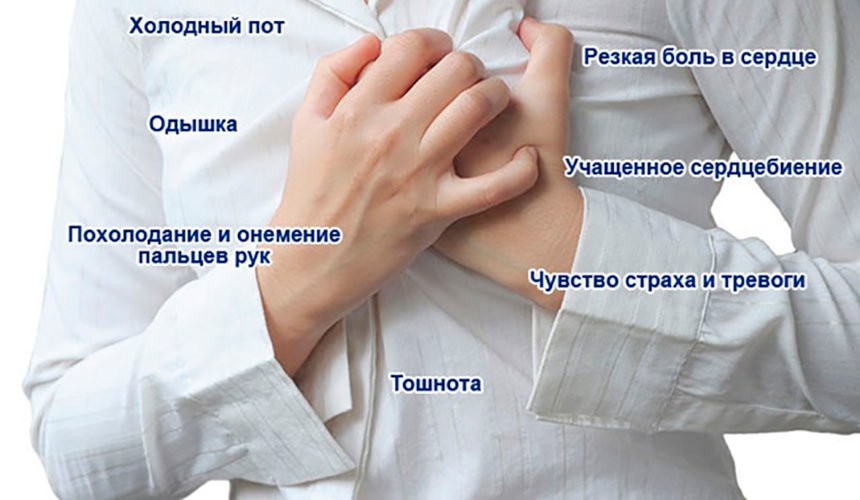 Также используется сочетание антиагрегантной и антикоагулянтной терапии для предотвращения увеличения сгустка и образования нового.
Также используется сочетание антиагрегантной и антикоагулянтной терапии для предотвращения увеличения сгустка и образования нового.
Правила введения тромболитиков. Чем раньше тромболитические средства даны после сердечного приступа, тем лучше. Тромболитики наиболее эффективны в течение первых 3-хчасов. Они еще могут помочь в течение 12 часов после сердечного приступа.
Осложнения. Геморрагический инсульт, как правило, происходит в первый день и является наиболее серьезным осложнением тромболитической терапии, но, к счастью, это происходит редко.
Процедуры по реваскуляризации: ангиопластика и шунтирование
Чрескожное коронарное вмешательство (ЧКВ), также называемое ангиопластикой, и коронарное шунтирование — это стандартные операции для улучшения коронарного кровотока. Они известны как операции реваскуляризации.
- Экстренная ангиопластика / ЧКВ — это стандартная процедура при сердечных приступах и должна быть выполнена в течение 90 минут от его начала.
 Исследования показали, что баллонная ангиопластика и стентирование не в состоянии предотвратить сердечные осложнения у пациентов, при их проведении через 3 — 28 дней после сердечного приступа.
Исследования показали, что баллонная ангиопластика и стентирование не в состоянии предотвратить сердечные осложнения у пациентов, при их проведении через 3 — 28 дней после сердечного приступа. - Коронарное шунтирование, как правило, используется в качестве плановой операции, но может иногда проводиться после сердечного приступа, при неуспешной ангиопластике или тромболитической терапии. Оно, как правило, выполняется в течение нескольких дней, чтобы позволить восстановиться сердечной мышце.
Большинство же пациентов подходят для проведения тромболитической терапии или ангиопластики (хотя далеко не все центры оборудованы для ЧКВ).
Ангиопластика / ЧКВ включает следующие этапы:
- Устанавливается узкий катетер (трубка) в коронарную артерию.
- Проводится восстановление просвета сосуда при раздувании маленького баллона (баллонная ангиопластика).
- После сдувания баллона просвет сосуда увеличивается.
- Чтобы сохранить просвет артерии открытым на длительное время используется устройство, называемое коронарным стентом — это расширяемая трубка из металлической сетки, которая имплантируется в артерию во время ангиопластики.
 Стент может состоять из голого металла, а может быть покрыт специальным препаратом, который медленно высвобождается в рядом лежащую стенку сосуда.
Стент может состоять из голого металла, а может быть покрыт специальным препаратом, который медленно высвобождается в рядом лежащую стенку сосуда. - Стент восстанавливает просвет сосуда.
Осложнения встречаются примерно у 10% больных (около 80% из них в течение первых суток). Лучшие результаты достигаются в больницах с опытным персоналом. Женщины, которым проведена ангиопластика после сердечного приступа, имеют более высокий риск смерти, чем мужчины.
Рестеноз после ангиопластики. Сужение после проведенной ангиопластики (рестеноз) может произойти в течение года после операции и требует повторения процедуры ЧКВ.
Стенты с лекарственным покрытием, которые покрыты сиролимусом или паклитакселем, могут помочь предотвратить рестеноз. Они могут быть лучше, чем голый металлический стент для пациентов, которые пережили сердечный приступ, но они также могут увеличивать риск образования тромбов.
Очень важно для пациентов, которым имплантированы стенты с лекарственным покрытием, принимать аспирин и клопидогрель (Плавикс) как минимум 1 год после стентирования, чтобы уменьшить риск образования тромбов. Клопидогрель, как и аспирин, помогает предотвратить слипание тромбоцитов. Если по некоторым причинам пациенты не могут принимать клопидогрель наряду с аспирином после ангиопластики и стентирования, им должны имплантироваться голые металлические стенты без лекарственного покрытия. Празугрель — новый препарат, который является альтернативой клопидогрелю.
Клопидогрель, как и аспирин, помогает предотвратить слипание тромбоцитов. Если по некоторым причинам пациенты не могут принимать клопидогрель наряду с аспирином после ангиопластики и стентирования, им должны имплантироваться голые металлические стенты без лекарственного покрытия. Празугрель — новый препарат, который является альтернативой клопидогрелю.
Операция коронарного шунтирования (АКШ). Является альтернативой ангиопластике у больных с тяжелой стенокардией, особенно у тех, которые имеют две или более закрытые артерии. Это очень агрессивная процедура:
- Открывается грудная клетка, кровь перекачивается с помощью аппарата искусственного кровообращения.
- Во время основного этапа операции сердце останавливается.
- В обход закрытых участков артерий пришиваются шунты, которые забираются во время операции у пациента из ноги, или из руки и грудной клетки. Таким образом кровь поступает к сердечной мышце по шунтам в обход закрытых участков артерий.

Смертность при АКШ после сердечного приступа значительно выше (6%), чем когда операция выполняется планово (1-2%). Как и когда ее следует применять после сердечного приступа, остается спорным.
Лечение пациентов с шоком или с сердечной недостаточностью
Тяжело больных пациентов с сердечной недостаточностью или которые находятся в состоянии кардиогенного шока (он включает в себя снижение артериального давления и другие нарушения) интенсивно лечат и наблюдают: дают кислород, вводят жидкости, регулируют кровяное давление, используется допамин, добутамин и другие средства.
Сердечная недостаточность. Внутривенно вводится фуросемид. Пациентам также могут быть даны нитраты, и ингибиторы АПФ, если нет резкого снижения кровяного давления по показаниям. Может быть проведена тромболитическая терапия или ангиопластика.
Кардиогенный шок. Процедура внутриаортальной баллонной контрпульсации (ВАБК) может помочь пациентам с кардиогенным шоком при использовании в комбинации с тромболитической терапией. Используется катетер с баллоном, который надувается и спускается в аорте в определенные фазы сердечного цикла, таким образом повышая кровяное давление.Также, может быть выполнена процедура ангиопластики.
Используется катетер с баллоном, который надувается и спускается в аорте в определенные фазы сердечного цикла, таким образом повышая кровяное давление.Также, может быть выполнена процедура ангиопластики.
Лечение аритмий
Аритмия — это нарушение сердечного ритма, которое может возникать в условиях дефицита кислорода и является опасным осложнением сердечного приступа. Быстрый или медленный сердечный ритм часто встречается у больных с сердечным приступом и обычно это не является опасным признаком.
Экстрасистолия или очень быстрый ритм (тахикардия) могут привести к фибрилляции желудочков. Это жизнеугрожающая аритмия, при которой желудочки сердца сокращаются очень быстро, не обеспечивая достаточный сердечный выброс. Насосное действие сердца, необходимое для сохранения циркуляции крови, при этом потеряно.
Предотвращение фибрилляции желудочков. Люди, у которых развивается фибрилляция желудочков, не всегда подвергаются предупреждению аритмии и на сегодняшний день нет никаких эффективных препаратов для профилактики аритмий во время сердечного приступа.
- Уровень калия и магния должны контролироваться и поддерживаться.
- Использование бета блокаторов внутривенно и перорально может помочь предотвратить аритмии у некоторых пациентов.
Лечение фибрилляции желудочков:
- Дефибрилляторы. Пациентам, у которых развиваются желудочковые аритмии, проводится разряд электрического тока с помощью дефибриллятора для восстановления нормального ритма. Некоторые исследования показывают, что имплантируемые кардиовертеры-дефибрилляторы (ИКД) могут предотвратить дальнейшие, они используются у пациентов, у которых сохраняется риск повторения данных аритмий.
- Антиаритмические препараты. Антиаритмические препараты включают лидокаин, прокаинамид или амиодарон. Амиодарон или другой антиаритмический препарат может быть использован позже, для профилактики последующих аритмий.
Лечение других аритмий. Люди с мерцательной аритмией имеют высокий риск развития инсульта после сердечного приступа и должны получать антикоагулянты типа варфарина (Кумадин).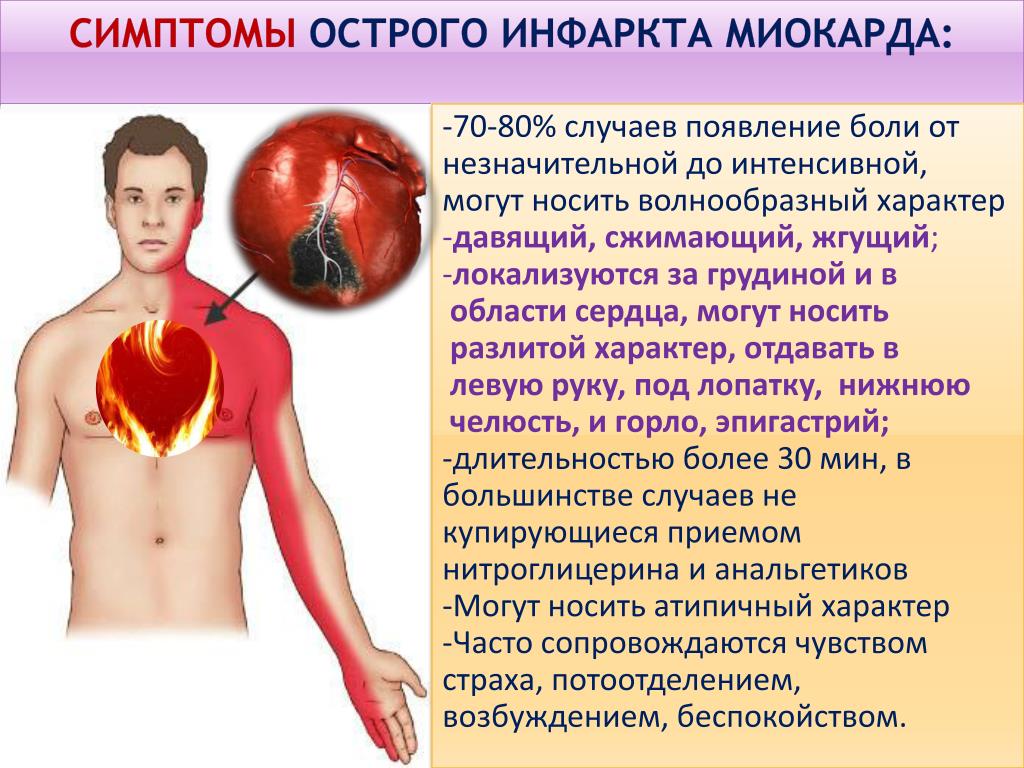 Существуют также брадиаритмии (очень медленные нарушения ритма), которые часто развиваются при сердечном приступе и могут лечиться с помощью атропина или кардиостимуляторов.
Существуют также брадиаритмии (очень медленные нарушения ритма), которые часто развиваются при сердечном приступе и могут лечиться с помощью атропина или кардиостимуляторов.
Лекарственные препараты
Аспирин и другие дезагреганты
Противосвертывающие препараты используются на всех этапах болезни сердца. Они делятся на антиагреганты или антикоагулянты. Их используют наряду с тромболитиками, а также для профилактики сердечного приступа. Противосвертывающая терапия связана с риском кровотечения и инсульта.
Антитромбоцитарные препараты. Они подавляют склеивание тромбоцитов в крови и, следовательно, помогают предотвратить тромбообразование. Тромбоциты имеют очень маленький размер и форму диска. Они имеют важное значение для свертывания крови.
- Аспирин. Аспирин — это антитромбоцитарный препарат. Аспирин следует принимать сразу же после начала сердечного приступа. Таблетку аспирина можно либо проглотить либо разжевать. Лучше таблетку аспирина разжевать — это ускорит его действие.
 Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.
Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе. - Клопидогрель (Плавикс) — относится к препаратам тиенопиридинового ряда, это еще один антитромбоцитарный препарат. Клопидогрель принимается либо сразу, либо после чрескожного вмешательства, и используется у пациентов с сердечными приступами, а также после начала после тромболитической терапии. Пациенты, которым имплантирован стент с лекарственным покрытием должны принимать клопидогрель вместе с аспирином по крайней мере 1 год, чтобы уменьшить риск тромбообразования. Пациентов, госпитализированные по поводу нестабильной стенокардии должны получать клопидогрель, если они не могут принимать аспирин. Клопидогрель следует также назначать пациентам с нестабильной стенокардией, для которых планируются инвазивные процедуры.
 Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку. - Ингибиторы IIb/IIIa рецепторов. Эти мощные разжижающие кровь препараты, такие как абциксимаб (Реопро), тирофибан (Агграстат). Они вводятся внутривенно в больнице, и также могут использоваться при ангиопластике и стентировании.
Антикоагулянты. Они включают в себя:
- Гепарин обычно назначается во время лечения вместе с тромболитической терапией в течение 2 дней или более.
- Другие внутривенного антикоагулянты, так же могут быть использованы — Бивалирудин (Ангиомакс), Фондапаринукс (Арикстра) и эноксапарин (Ловенокс).
- Варфарин (Кумадин).
При приеме все этих препаратов существует риск кровотечений.
Бета-блокаторы
Бета-блокаторы уменьшают потребность сердечной мышцы в кислороде, замедляют частоту сердечных сокращений и снижают артериальное давление. Они эффективны для снижения смертности от сердечно-сосудистых заболеваний. Бета-блокаторы часто даются пациентам на начальном этапе их госпитализации, иногда внутривенно. Пациенты с сердечной недостаточностью или у которых возможно развитие кардиогенного шока, не должны получать внутривенно бета блокаторы. Долгосрочный пероральный прием бета- блокаторов для пациентов с симптомной ишемической болезнью сердца, особенно после сердечных приступов, рекомендуется в большинстве случаев.
Эти препараты включают пропранолол (Индерал), карведилол (Корег), бисопролол (Зебета), ацебутолол (Сектрал), атенолол (Teнормин), лабеталол (Нормодин), метопролол, и эсмолол (Бревиблок).
Лечение сердечного приступа. Бета-блокатор метопролол может быть дан в течение первых нескольких часов после сердечного приступа, чтобы уменьшить повреждение сердечной мышцы.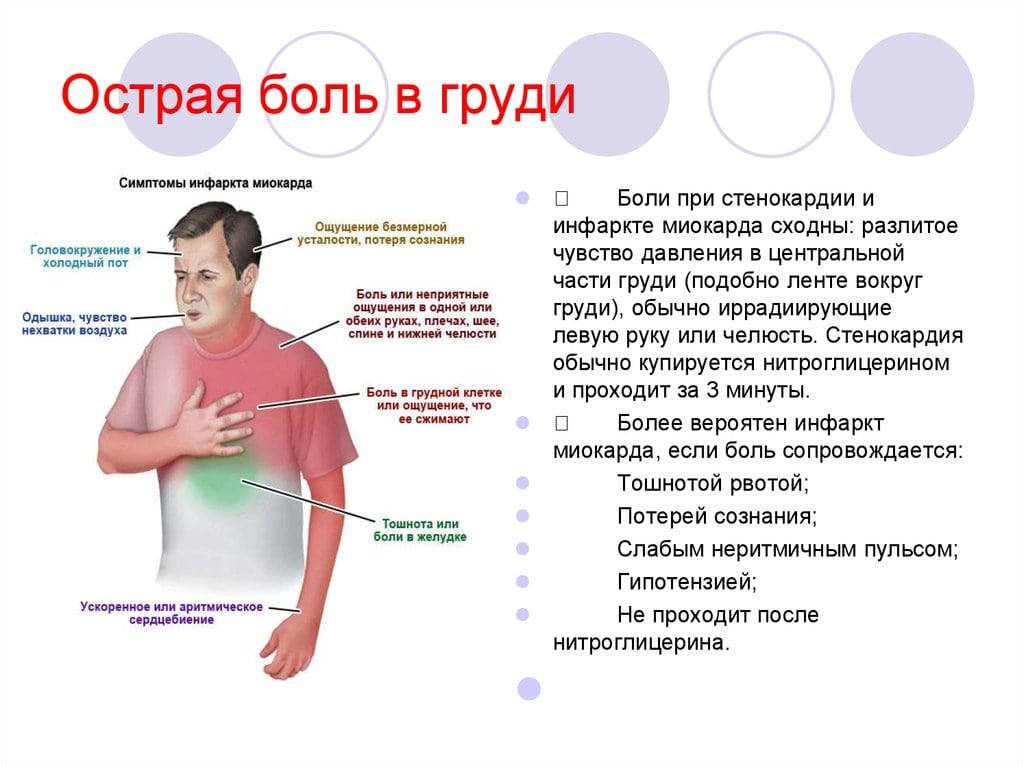
Профилактический прием после сердечного приступа. Бета-блокаторы принимаются преорально на долгосрочной основе (в качестве поддерживающей терапии) после первого сердечного приступа, чтобы помочь предотвратить повторные сердечные приступы.
Побочные эффекты бета-блокаторов включают усталость, вялость, яркие сновидения и кошмары, депрессию, снижение памяти и головокружение. Они могут снизить уровень ЛПВП («хорошего» холестерина). Бета-блокаторы делятся на препараты неселективного и селективного действия. Неселективные бета-блокаторы, такие как карведилол и пропранолол, могут привести к сокращению гладкой мускулатуры бронхов, что приводит к бронхоспазму. Пациентам с бронхиальной астмой, эмфиземой или хроническим бронхитом противопоказан прием неселективных бета-блокаторов.
Пациенты не должны резко прекращать прием этих препаратов. Резкое прекращение приема бета-блокаторов может привести к резкому увеличению частоты сердечных сокращений и повышению кровяного давления. Рекомендуется медленно уменьшать дозировку до полного прекращения приема.
Статины и другие гиполипидемические препараты, снижающие уровень холестерина
После поступления в больницу при остром коронарном синдроме или сердечном приступе, пациентам не следует прерывать прием статинов или других лекарств, если повышен уровень холестерина ЛПНП («плохого» холестерина). Некоторые врачи рекомендуют, что уровень ЛПНП должен быть ниже 70 мг / дл.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ) являются важными препаратами для лечения пациентов перенесших сердечный приступ, особенно для пациентов с риском развития сердечной недостаточности. Ингибиторы АПФ должны быть назначены в первый же день всем пациентам с сердечным приступом, если нет противопоказаний. Пациенты с нестабильной стенокардией или острым коронарным синдромом должны получать ингибиторы АПФ, если они имеют признаки сердечной недостаточности или признаки уменьшения фракции выброса левого желудочка по данным эхокардиографии. Эти препараты также широко используются для лечения высокого кровяного давления (гипертонии) и рекомендуется в качестве первой линии терапии для людей с диабетом и повреждением почек.
Ингибиторы АПФ включают каптоприл (Капотен), рамиприл, эналаприл (Вазотек), квинаприл (Аккуприл), Беназеприл (Лотензин), периндоприл (Ацеон) и лизиноприла (Принивил).
Побочные эффекты. Побочные эффекты ингибиторов АПФ редки, но могут включать кашель, чрезмерное падение кровяного давления и аллергические реакции.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов могут облегчить состояние у больных с нестабильной стенокардией, чьи симптомы не уменьшаются при приеме нитратов и бета-блокаторов, или используются у пациентов, которым противопоказан прием бета-блокаторов.
Вторичная профилактика
Пациенты могут уменьшить риск повторного сердечного приступа соблюдая определенные меры профилактики, которые разъясняются при выписке из больницы. Соблюдение здорового образа жизни, в частности, определенной диеты, важны в предотвращении сердечных приступов и должно соблюдаться.
Артериальное давление. Целевые цифры артериального давления должны быть менее 130/80 мм. рт.ст.
рт.ст.
Холестерин ЛПНП («плохой» холестерин) должн быть существенно меньше, чем 100 мг / дл. Все пациенты, у которых был сердечный приступ, должны получить рекомендации по приему статинов до выписки из больницы. Кроме того, важно контролировать уровень холестерина, уменьшая потребление насыщенных жиров менее 7% от общего числа калорий. Нужно увеличить употребление в пищу омега-3 жирных кислот (ими богата рыба, рыбий жир) для снижения уровеня триглицеридов.
Физические упражнения. Продолжительность 30-60 минут, 7 дней в неделю (или по крайней мере не менее 5 дней в неделю).
Снижение веса. Комбинация физических упражнений со здоровой диетой, богатой свежими фруктами, овощами и обезжиренными молочными продуктами помогает снизить вес. Ваш индекс массы тела (ИМТ) должно быть 18,5-24,8. Окружность талии также фактор риска развития сердечного приступа. Окружность талии у мужчин должна быть меньше 40 дюймов (102 см) у женщин меньше, чем 35 дюймов (89 сантиметров).
Курение. Категорически важно бросить курить. Кроме того, нужно избегать воздействия табачного дыма (пассивного курения).
Категорически важно бросить курить. Кроме того, нужно избегать воздействия табачного дыма (пассивного курения).
Дезагреганты. Ваш врач может порекомендовать вам принимать аспирин (75-81 мг)на ежедневной основе. Если вам был имплантирован стент с лекарственным покрытием вы должны принимать клопидогрель (Плавикс) или празугрель (Эффиент) наряду с аспирином по крайней мере 1 год после операции. (Аспирин также рекомендован для некоторых пациентов в качестве первичной профилактики развития сердечного приступа).
Другие лекарства. Ваш врач может порекомендовать вам принимать ингибиторы АПФ или бета-блокаторы на постоянной основе. Важно также ежегодно прививаться от гриппа.
Реабилитация. Физическая реабилитация
Физическая реабилитация является чрезвычайно важной после перенесенного сердечного приступа. Реабилитация может включать:
- Ходьбу. Пациент обычно сидит в кресле на второй день, и начинает ходить на второй или третий день.
- Большинство пациентов обладают низким уровнем толерантности к физической нагрузке на раннем этапе их восстановления.

- Через 8-12 недель, многие пациенты, даже с сердечной недостаточностью, ощущают пользу от упражнений. Рекомендации по физической нагрузке также даются при выписке.
- Пациенты обычно возвращаются к работе примерно через 1-2 месяца, хотя сроки могут варьироваться в зависимости от тяжести состояния.
Сексуальная активность после сердечного приступа сопровождается очень низким риском и, как правило, считается безопасной, особенно для людей, занимающейся ей регулярно. Чувство близости и любви, которые сопровождают здоровый секс, может помочь компенсировать депрессию.
Эмоциональная реабилитация
Депрессия встречается у многих пациентов, с ОКС и сердечным приступом. Исследования показывают, что депрессия является основным предиктором смертности как для женщин, так и для мужчин. (Одной из причин может быть то, что пациенты с депрессией менее регулярно принимают свои лекарства).
Психотерапия, особенно когнитивно-поведенческая терапия, может быть очень полезна. Для некоторых пациентов может быть целесообразным прием определенных видов антидепрессантов.
Для некоторых пациентов может быть целесообразным прием определенных видов антидепрессантов.
Информация предоставлена сайтом: www.sibheart.ru
первые симптомы болезни, причины возникновения заболевания, лечение и способы профилактики
Кардиомиопатия — это изменение мышцы сердца часто невыясненной причины.
Условием постановки диагноза «кардиомиопатия» является отсутствие (или исключение после обследования) врожденных аномалий развития, клапанных пороков сердца, поражения, обусловленного системными заболеваниями сосудов, артериальной гипертонии, перикардита, а также некоторых редких вариантов поражения проводящей системы сердца.
Причины
Существует три группы основных причин развития первичной кардиомиопатии: врожденная, смешанная, и приобретенная. К вторичным относятся кардиомиопатии вследствие какого-либо заболевания.
Врождённая патология сердца развивается вследствие нарушения закладки тканей миокарда во время эмбриогенеза. Причин очень много, начиная от вредных привычек будущей матери и заканчивая стрессами и неправильным питанием. Так же известны кардиомиопатии беременных и воспалительные кардиомиопатии, которые по существу можно назвать миокардитом.
Причин очень много, начиная от вредных привычек будущей матери и заканчивая стрессами и неправильным питанием. Так же известны кардиомиопатии беременных и воспалительные кардиомиопатии, которые по существу можно назвать миокардитом.
К вторичным формам относятся следующие виды:
- Кардиомиопатия накопленная или инфильтративная. Для нее характерно накопление между клетками или в клетках патологических включений.
- Токсическая кардиомиопатия.
- Эндокринная кардиомиопатия (метаболическая кардиомиопатия, дисметаболическая кардиомиопатия) возникает вследствие нарушения обмена веществ в сердечной мышце.
- Алиментарная кардиомиопатия образуется в результате нарушения питания, а в частности при длительных диетах с ограничением мясных продуктов или голодании.
Проявления ГКМП многообразны и зависят от ряда факторов: степени гипертрофии миокарда, наличия и величины градиента давления, недостаточности митрального клапана, нередко встречающейся у больных, степени уменьшения полости левого желудочка и тяжести нарушения насосной и диастолической функций сердца и др. Жалобы часто отсутствуют.
Жалобы часто отсутствуют.
Различают 3 группы КМП:
Гипертрофическую.
Дилатационную (застойную).
Рестриктивную.
Симптомы дилатационной кардиомиопатии:
- Нарастающая сердечная недостаточность.
- Одышка при физической нагрузке.
- Быстрая утомляемость.
- Отеки на ногах.
- Бледность кожи.
- Посинение кончиков пальцев.
Симптомы гипертрофической кардиомиопатии:
- Одышка.
- Боли в грудной клетке.
- Склонность к обморокам, сердцебиению.
Симптомы рестриктивной кардиомиопатии:
- Отеки.
- Одышка.
Основным инструментальным методом диагностики всех видов кардиомиопатий является УЗИ сердца.
Суточное холтеровское мониторирование электрокардиограммы позволяет оценить частоту и выраженность нарушений ритма сердца и внутрисердечных блокад, а так же эффективность проводимого лечения. Лабораторная диагностика важна для контроля эффективности проводимой терапии в оценке состояния водно-солевого баланса, для исключения некоторых побочных эффектов препаратов, а также для выявления вторичных причин поражения сердца.
Лабораторная диагностика важна для контроля эффективности проводимой терапии в оценке состояния водно-солевого баланса, для исключения некоторых побочных эффектов препаратов, а также для выявления вторичных причин поражения сердца.
Профилактика
Так как причины кардиомиопатии не до конца известны, специальной профилактики на данный момент не существует. Необходимо своевременно лечить заболевания сердца.
Подробнее о детской кардиологии в клинике «ЮгМед»
Как распознать «тихий инфаркт»? И можно ли его вообще не заметить?
Автор фото, Getty Images
Острая боль в груди, резкий скачок давления, внезапный приступ одышки. Примерно так мы представляем себе симптомы инфаркта — и нередко именно так и происходит.
В числе других признаков, по которым можно распознать острый сердечный приступ, — режущая боль в руке или в районе шеи, головокружение, обильное потоотделение.
Но что если приступ проходит без столь очевидных симптомов — так, что сам больной даже не знает, что пережил инфаркт?
Как показывает исследование Гарвардского университета, такое случается значительно чаще, чем предполагали медики. Почти половина всех случаев острого сердечного приступа (45%) приходится на так называемый тихий или незаметный инфаркт (SMI — silent myocardial infarction), который чаще поражает мужчин.
«Симптомы SMI могут быть выражены настолько слабо и продолжаться так недолго, что их часто принимают за обычный дискомфорт или другую менее серьезную проблему — так что зачастую мужчины их просто игнорируют», — объясняет профессор клиник Гарвардского университета Джордж Плацки.
Например, усталость или физический дискомфорт мужчины часто могут списать на переработку, плохой сон или даже просто возрастные изменения в организме. А слабую боль в горле или в районе груди примут за симптомы изжоги или несварения.
Кроме того, нередко сложно точно определить, откуда именно исходят болевые ощущения. Например, резкая боль в левой части грудной клетки скорее всего заставит вас заподозрить сердечный приступ, но «тихий инфаркт» может вызвать лишь небольшой дискомфорт в груди в целом.
Например, резкая боль в левой части грудной клетки скорее всего заставит вас заподозрить сердечный приступ, но «тихий инфаркт» может вызвать лишь небольшой дискомфорт в груди в целом.
Тревожные признаки и поводы для беспокойства:
- дискомфорт в центре грудной клетки (легкое ощущение давящей боли), который не проходит несколько минут или быстро пропадает, но возвращается вновь;
- общий дискомфорт в верхней части тела в целом — например, неприятные ощущения в одной или обеих руках, в районе спины, живота, шеи или нижней челюсти;
- затрудненное дыхание до или после неприятных ощущений в груди;
- внезапный холодный пот, головокружение или тошнота.
«Иногда человек вообще чувствует себя совершенно нормально — как во время, так и после SMI, — что лишь увеличивает риск того, что тревожные сигналы не будут замечены», — предупреждает профессор Плацки.
Именно поэтому результаты исследования гарвардских медиков, опубликованное в журнале Американской медицинской ассоциации, особенно настораживают.
В группе риска — мужчины
Врачи обследовали почти 2000 мужчин и женщин в возрасте от 45 до 84 лет, не имевших заболеваний сердечно-сосудистой системы, а спустя 10 лет повторно сделали МРТ сердца тем же пациентам.
У 8% из них на сердце были обнаружены рубцы, свидетельствующие о перенесенном инфаркте миокарда — при этом 78% переживших приступ пациентов даже не знали об этом.
Автор фото, Science Photo Library
Мужчины переживали «тихий инфаркт» в пять раз чаще, чем женщины.
Судя по результатам исследования, факторы риска SMI — ровно такие же, как и у обычного инфаркта: курение, лишний вес, недостаток физических нагрузок, высокое давление, уровень холестерина и диабет.
«В результате SMI сердце начинает хуже работать, на нем появляются рубцы, — объясняет Джордж Плацки. — А учитывая тот факт, что многие пациенты, пережившие «тихий инфаркт», не обращаются за медицинской помощью сразу, у них возрастает риск повторного приступа, который может оказаться более серьезным».
— А учитывая тот факт, что многие пациенты, пережившие «тихий инфаркт», не обращаются за медицинской помощью сразу, у них возрастает риск повторного приступа, который может оказаться более серьезным».
Иногда перенесенный инфаркт у мужчин обнаруживают лишь спустя несколько недель или даже месяцев после приступа — в ходе регулярного осмотра или после обращения в больницу с жалобами на хроническую усталость, непроходящую одышку или затянувшуюся изжогу.
При этом врачу диагностировать SMI несложно — чаще всего для этого достаточно сделать обычную кардиограмму или УЗИ сердца. Еще один простой способ — анализ крови на присутствие специфического белка (тропонина Т), который попадает туда при повреждении клеток сердечной мышцы.
Сердечные приступы | Memorial Sloan Kettering Cancer Center
Данная информация позволит вам узнать о сердечных приступах, в том числе об их признаках и способах диагностики и лечения.
Вернуться к началу
О сердечных приступах
Сердечный приступ, также известный как инфаркт миокарда (ИМ), случается при блокировании одной из коронарных артерий (кровеносных сосудов, по которым кровь поступает к сердечной мышце). Это может привести к ослаблению части сердечной мышцы, так как приток крови к ней отсутствует (см. рисунок 1). Если часть сердечной мышцы ослаблена, эта мышца не будет работать так же хорошо, как раньше.
Это может привести к ослаблению части сердечной мышцы, так как приток крови к ней отсутствует (см. рисунок 1). Если часть сердечной мышцы ослаблена, эта мышца не будет работать так же хорошо, как раньше.
Рисунок 1. Сердечная мышца, поврежденная в результате блокирования коронарной артерии
Вернуться к началу
Распространенные признаки сердечного приступа
Ниже перечислены признаки сердечного приступа. У вас может быть один или несколько из этих признаков.
- Боль, сдавливание или дискомфорт в грудной клетке.
- Боль, покалывание или дискомфорт в руках, спине, шее, челюсти или желудке.
- Затрудненное дыхание в состоянии покоя и при легкой физической нагрузке, например, если вы прошли пешком несколько кварталов или поднялись по лестнице на один пролет.
- Свистящее дыхание (свист или хрипы при дыхании).
- Потливость.
- Учащенное или неритмичное сердцебиение.

- головокружение или предобморочное состояние.
- Расстройство пищеварения (жжение или дискомфорт в верхней половине брюшной полости (живота).
- Тошнота (ощущение подступающей рвоты) с рвотой или без нее. Это часто встречающийся симптом сердечных приступов у женщин.
Если вы думаете, что у вас произошел сердечный приступ, немедленно позвоните по номеру 911. Не нужно ехать в больницу на машине самостоятельно. Фельдшеры скорой помощи (emergency medical technicians (EMTs)) могут начать ваше лечение еще по пути в ближайший пункт неотложной медицинской помощи.
Вернуться к началу
Диагностика сердечного приступа
Существует множество различных исследований, позволяющих диагностировать сердечный приступ. По прибытии в пункт неотложной медицинской помощи вы можете пройти одно или несколько из перечисленных ниже исследований.
Электрокардиограмма (EKG)
С помощью электрокардиограммы измеряется электрическая активность вашего сердца. Это значит, что определяется как часто бьется ваше сердце и замеряются многие другие параметры. В ходе этого исследования ваш медицинский сотрудник установит датчики (электроды) на вашей груди, руках и ногах или во всех трех позициях. Эти датчики покажут, как работает ваше сердце.
Это значит, что определяется как часто бьется ваше сердце и замеряются многие другие параметры. В ходе этого исследования ваш медицинский сотрудник установит датчики (электроды) на вашей груди, руках и ногах или во всех трех позициях. Эти датчики покажут, как работает ваше сердце.
Анализ крови
Данный анализ определяет наличие в крови такого белка, как тропонин, который попадает в кровоток в случае повреждения сердечной мышцы.
Эхокардиограмма
Эхокардиограмма — это метод визуальной диагностики, который предполагает использование ультразвука (звуковых волн) для получения изображений вашего сердца. Он позволяет увидеть, как бьется ваше сердце, как оно перекачивает кровь, а также может показать, есть ли отклонения в работе сердечной мышцы и клапанов сердца.
Кардиограмма с нагрузкой
Кардиограмма с нагрузкой позволяет врачам увидеть, достаточно ли крови получает ваше сердце при определенной нагрузке или в тех случаях, когда вы делаете то, от чего сердце начинает работать интенсивнее. Для проведения этого исследования вам могут ввести лекарство через внутривенную (ВВ) капельницу (иглу, которая устанавливается у вас в вене для введения лекарства), чтобы увеличить частоту сердцебиений и артериальное давление, как если бы вы выполняли физические упражнения, или же вас могут попросить выполнить физические упражнения.
Для проведения этого исследования вам могут ввести лекарство через внутривенную (ВВ) капельницу (иглу, которая устанавливается у вас в вене для введения лекарства), чтобы увеличить частоту сердцебиений и артериальное давление, как если бы вы выполняли физические упражнения, или же вас могут попросить выполнить физические упражнения.
Катетеризация сердца и коронарография
Это процедура, с помощью которой можно увидеть, не заблокированы ли у вас коронарные артерии.
Вам дадут лекарство, которое поможет вам расслабиться перед процедурой. В ходе процедуры ваш врач введет тонкий катетер (длинную гибкую трубку) в кровеносный сосуд на руке или ноге и продвинет его к сердцу. Этот процесс называют катетеризацией сердца.
Когда конец катетера окажется в сердце, в ваше сердце по катетеру врач введет специальный краситель. С помощью рентгеновского аппарата врач будет наблюдать за тем, как краситель выходит из сердца и продвигается по коронарным артериям. Это называется коронарографией.
Вернуться к началу
Лечение и предотвращение сердечных приступов
Для лечения сердечных приступов можно применять лекарства, проводить процедуру катетеризации сердца или операцию. Многие из описанных ниже методов лечения могут также предотвращать возникновение сердечных приступов в будущем.
Лекарства
Имеется множество лекарств, используемых для лечения и предотвращения сердечных приступов. Эти лекарства действуют по-разному. Ниже приводятся примеры некоторых лекарств, но кроме них существуют и другие. Ваш кардиолог (врач по лечению болезней сердца) обсудит с вами, какое из них подходит вам больше всего.
Безрецептурные лекарства
- Aspirin. Это лекарство помогает предотвратить слипание тромбоцитов (образование сгустков крови) и снижает риск смерти в результате сердечного приступа.
Лекарства по рецепту
- Ингибиторы ангиотензин-превращающего фермента (ACE inhibitors) расслабляют кровеносные сосуды.
 Это помогает улучшить работу сердца после сердечного приступа и снижает кровяное давление. Примеры таких лекарств включают enalapril (Vasotec®) и lisinopril (Prinivil®).
Это помогает улучшить работу сердца после сердечного приступа и снижает кровяное давление. Примеры таких лекарств включают enalapril (Vasotec®) и lisinopril (Prinivil®). - Антикоагулянты (лекарства, разжижающие кровь), например heparin и enoxaparin (Lovenox®), разжижают вашу кровь и предотвращают образование сгустков крови.
- Антитромбоцитарные лекарства (подобные aspirin) предотвращают образование сгустков крови в артериях. К таким лекарствам относятся clopidogrel (Plavix®), prasugrel (Effient®) и ticagrelor (Brilinta®). Они могут предотвращать повторную закупорку, если у вас установлены стенты. Дополнительная информация о стентах приводится ниже в разделе «Катетеризация сердца».
- Бета-блокаторы замедляют частоту сердцебиений и снижают кровяное давление. Это помогает сократить объем работы, которую должно выполнять сердце. В качестве примера можно назвать carvedilol (Coreg®) и metoprolol (Lopressor®).

- Нитраты расширяют ваши коронарные артерии. Благодаря этому в сердечную мышцу поступает больше крови и ослабевает боль в груди. Примеры таких лекарств включают nitroglycerin и isosorbide mononitrate (Imdur®).
- Статины снижают уровень холестерина. Если у вас в крови слишком много холестерина (высокий холестерин), он может засорить ваши артерии, в результате чего повысится вероятность сердечного приступа. Статины уменьшают количество жировых отложений (бляшек) внутри артерий, снижая риск возникновения сердечных приступов в будущем. Кроме того, статины помогают закрепить существующие жировые отложения на стенках артерий, не давая им отрываться и закупоривать артерии. Примеры таких лекарств включают atorvastatin (Lipitor®) и rosuvastatin (Crestor®).
Процедуры и операции
Иногда после сердечного приступа вам может потребоваться более специализированная помощь, в том числе ангиопластика, установка стентов или проведение операции. Если во время пребывания в центре Memorial Sloan Kettering (MSK) у вас случился сердечный приступ и вам необходима специализированная помощь, возможно, потребуется перевести вас в другую больницу. Ваш врач обсудит с вами, какой вид лечения будет для вас наиболее эффективным.
Если во время пребывания в центре Memorial Sloan Kettering (MSK) у вас случился сердечный приступ и вам необходима специализированная помощь, возможно, потребуется перевести вас в другую больницу. Ваш врач обсудит с вами, какой вид лечения будет для вас наиболее эффективным.
Ниже описаны процедуры, которые могут быть проведены после сердечного приступа.
Катетеризация сердца и коронарография
В ходе процедуры катетеризации сердца вам устанавливают небольшой катетер в артерии. Он устанавливается в одной из артерий на запястье (лучевая артерия) или в одной из артерий в верхней части бедра (бедренная артерия).
Рисунок 2. Разблокированные и заблокированные артерии.
По катетеру врач введет вам в коронарные артерии контрастное вещество (краситель, который позволяет более четко увидеть ваши артерии), чтобы проверить, не заблокированы ли они (см. рисунок 2). Если врач увидит, что артерии заблокированы, он может провести ангиопластику.
Коронарная ангиопластика и стентирование
В ходе процедуры ангиопластики (также известной как коронарная ангиопластика) врач введет вам в заблокированную артерию тонкий катетер с баллоном на конце. Когда катетер дойдет до заблокированного места, врач надует баллон так, чтобы он уперся в стенки артерии (см. рисунок 3). В результате артерия расширится, и ток крови к сердцу улучшится.
Рисунок 3. Баллон, расширяющий артерию
Одновременно с этим врач может ввести в артерию стент. Стент — это полая металлическая трубка, благодаря которой артерия остается открытой (см. рисунок 4).
Рисунок 4. Стент в артерии
Операция аортокоронарного шунтирования
Рисунок 5. Аортокоронарный шунт
Во время операции аортокоронарного шунтирования ваш врач возьмет кровеносный сосуд из другой части вашего тела (например из руки или ноги) и подсоединит его к коронарной артерии перед тем местом, где образовалась непроходимость, и после него (см. рисунок 5). Благодаря этому кровь может обойти заблокированный участок артерии.
рисунок 5). Благодаря этому кровь может обойти заблокированный участок артерии.
Вернуться к началу
Изменение образа жизни после сердечного приступа
Ниже описаны меры, которые вы можете предпринять, чтобы позаботиться о себе после сердечного приступа. Некоторые из них касаются изменения образа жизни и могут предотвратить возникновение сердечных приступов в дальнейшем.
- Если вы курите, постарайтесь избавиться от этой привычки. Если вы хотите, чтобы вам помогли избавиться от курения, обратитесь к специалистам нашей Программы лечения табакозависимости по телефону 212-610-0507 или попросите у медсестры/медбрата информацию об этой программе.
- Если у вас избыточный вес, постарайтесь похудеть. Поговорите со своим врачом о безопасных способах похудения.
- Придерживайтесь принципов здорового питания, включая в свой рацион большое количество фруктов и овощей. Для получения дополнительной информации ознакомьтесь с материалом Как улучшить здоровье через питание или проконсультируйтесь с клиническим врачом-диетологом.

- Проконсультируйтесь со своим основным поставщиком медицинских услуг или кардиологом (врачом по лечению болезней сердца) по поводу того, как справляться с другими проблемами со здоровьем (например высоким артериальным давлением, высоким уровнем холестерина и диабетом), если они у вас есть.
- Примите участие в программе реабилитации при болезнях сердца (программы, направленной на улучшение здоровья и самочувствия людей, имеющих проблемы с сердцем). Она включает:
- безопасные физические упражнения для укрепления сердца;
- информирование о том, как можно снизить риск возникновения других проблем с сердцем;
- консультирование по способам снижения стресса, поскольку стресс может повышать риск сердечных заболеваний.
С дополнительной информацией и материалами также можно ознакомиться на веб-сайте Американской кардиологической ассоциации (American Heart Association) www.heart.org/en/health-topics/heart-attack/heart-attack-tools-and-resources/patient-information-sheets-heart-attack.
Вернуться к началу
Болезни сердца: симптомы — Планета Здоровья
Болезни сердца включают такие состояния как коронарная болезнь сердца, сердечный приступ, сердечная недостаточность и врожденный порок сердца. Болезни сердца является основной причиной смертности населения Земли. Для предотвращения болезни рекомендуют бросить курить, снизить уровень холестерина, контролировать повышенное кровяное давление, поддерживать нормальный вес, делать физические упражнения.
Невзирая на то, что многие сердечные отклонения схожи по симптоматике, каждая болезнь сердца (заболевание коронарных артерий, сердечный приступ) имеет свои определенные симптомы. Симптомы зависят от типа и остроты состояния Вашего сердца. Научитесь распознавать Ваши симптомы и ситуации, которые приводят к их возникновению. Сообщите своему доктору, если у Вас развиваются новые симптомы, если они участились или стали более острыми.
Коронарная болезнь сердца
Основным симптомом является стенокардия. При стенокардии отмечают дискомфорт, чувство тяжести, давления, ноющей боли, жжения, сжатия, ощущение болей в области груди. Ее можно спутать с несварением желудка или изжогой. Как правило, симптомы стенокардии локализируются в груди, однако они также могут распространяться в плечи, руки, шею, горло, челюсть или спину.
При стенокардии отмечают дискомфорт, чувство тяжести, давления, ноющей боли, жжения, сжатия, ощущение болей в области груди. Ее можно спутать с несварением желудка или изжогой. Как правило, симптомы стенокардии локализируются в груди, однако они также могут распространяться в плечи, руки, шею, горло, челюсть или спину.
При коронарной болезни сердца могут иметь место и другие симптомы:
- Одышка
- Cкачкообразное сердцебиение или “шаркающее” ощущение в груди
- Ускоренное сердцебиение
- Чувство слабости или головокружения
- Тошнота
- Потоотделение
Сердечный приступ (инфаркт миокарда):
- Ощущение дискомфорта, давления, тяжести, боли в груди, руке или под грудиной
- Дискомфорт, отдающий в спину, челюсть, горло или руку
- Чувство тяжести в желудке, несварение желудка, чувство удушья (по типу изжоги)
- Потоотделение, тошнота, рвота, головокружение
- Полная слабость, беспокойство, одышка
- Ускоренное или нерегулярное сердцебиение
При сердечном приступе симптомы обычно длятся 30 минут или дольше и не ослабевают в состоянии покоя или после приема оральных препаратов (лекарства, принимаемые через рот). Начальные симптомы могут проявляться в виде небольшого дискомфорта, который со временем прогрессирует в острую боль.
Начальные симптомы могут проявляться в виде небольшого дискомфорта, который со временем прогрессирует в острую боль.
У некоторых людей сердечный приступ не имеет симптомов (“безмолвный” инфаркт миокарда). “Безмолвный” инфаркт миокарда может произойти с каждым, однако ему более подвержены диабетики.
Если Вы думаете, что у Вас сердечный приступ, НЕ МЕДЛИТЕ. Позвоните по номеру экстренной помощи. Чем быстрее лечение, тем меньший урон нанесен Вашему сердцу.
Аритмия
При аритмии симптоматика может быть следующая:
- Скачкообразное сердцебиение, ощущение “шарканья, дрожания”, чувство, что ваше сердце “бежит прочь”)
- Калатание в груди
- Головокружение, обморочное состояние
- Потеря сознания
- Одышка
- Дискомфорт в области груди
- Слабость, усталость
Фибрилляция предсердий
Фибрилляция предсердий – это вид аритмии. Большинство людей испытывают один из или несколько таких симптомов:
- Пальпитация сердца (внезапное ощущение калатания, дрожания, “ускорения” сердца)
- Нехватка энергии, усталость
- Головокружение (обморочное состояние)
- Дискомфорт в области груди (боль, давление)
- Одышка (нарушение дыхания во время обычных видов деятельности)
- У некоторых пациентов с фибрилляцией предсердий симптомы отсутствуют.
 Иногда эти эпизоды могут быть краткосрочными
Иногда эти эпизоды могут быть краткосрочными
Болезнь сердечный клапанов
Симптомы болезни сердечный клапанов могут быть такими:
- Одышка и/или неспособность перевести дух. Вы можете это чувствовать, когда Вы активны (занимаясь обычными видами деятельности) или когда лежите, распростершись в кровати
- Слабость или головокружение
- Дискомфорт в области груди. Вы можете ощущать давление или тяжесть в груди в состоянии активности или выходя на холод
- Пальпитация (ускоренный сердечный ритм, иррегулярное, скачкообразное сердцебиение или чувство “шарканья” в груди)
Если болезнь клапанов приводит к сердечной недостаточности, симптомы могут включать:
- Отечность лодыжек, стоп, живота. Отечность также может случаться внутри живота, что приводит к ощущению вздутия
- Быстрая прибавка веса (увеличение веса на 2-3 фунта в день)
Симптомы не всегда соответствуют серьезности болезни клапанов. Острая болезнь клапанов, которая требует немедленного лечения, может протекать бессимптомно. Или, наоборот, при острой симптоматике (например, в случае пролапса митрального клапана) результаты исследований могут показывать легкую форму болезни клапанов.
Острая болезнь клапанов, которая требует немедленного лечения, может протекать бессимптомно. Или, наоборот, при острой симптоматике (например, в случае пролапса митрального клапана) результаты исследований могут показывать легкую форму болезни клапанов.
Сердечная недостаточность
При сердечной недостаточности имеют место следующие симптомы:
- Одышка в состоянии активности (как правило) или покоя, особенно, когда Вы лежите, распростершись в кровати
- Влажный кашель с выделением мокроты белого цвета
- Быстрое набирание веса (увеличение веса на 2-3 фунта в день)
- Отечность лодыжек, ног и живота
- Головокружение
- Усталость, слабость
- Ускоренное или иррегулярное сердцебиение
- Тошнота, пальпитация, боль в груди
Как и в случае болезни клапанов, симптомы сердечной недостаточности не всегда имеют отношение к тому, насколько слабое Ваше сердце. Вы можете иметь много симптомов и при этом лишь немного ослабленную сердечную функцию. Или, наоборот, при серьезно пораженном сердце испытывать незначительные симптомы или вообще ничего не чувствовать.
Или, наоборот, при серьезно пораженном сердце испытывать незначительные симптомы или вообще ничего не чувствовать.
Врожденный порок сердца
Врожденные дефекты сердца можно диагностировать до рождения, сразу после рождения, в детстве или в период зрелости. Можно иметь дефект и при этом не ощущать никаких симптомов. При их отсутствии дефект иногда можно диагностировать по причине шумов сердца при физическом осмотре либо в случае отклонений по результатам ЭКГ или рентгенографии грудной клетки.
У взрослых, если симптомы все-таки присутствуют, могут быть:
- Одышка
- Ограниченная способность выполнения физических нагрузок
- Симптомы сердечной недостаточности (см. выше) или болезни клапанов (см. выше)
Врожденный порок сердца у младенцев и детей:
- Цианоз (синеватая окраска кожи, ногтей пальцев рук, губ)
- Ускоренное дыхание и отказ от кормления
- Незначительное набирание веса
- Рецидивирующие инфекции легких
- Неспособность выполнения физических нагрузок
Поражение сердечной мышцы (кардиомиопатия)
Многие люди, у которых поражена сердечная мышца, не испытывают никаких симптомов (или же они незначительны) и живут полноценной жизнью. У других людей симптомы могут развиваться, прогрессировать и ухудшаться, поскольку ухудшается сердечная функция.
У других людей симптомы могут развиваться, прогрессировать и ухудшаться, поскольку ухудшается сердечная функция.
Симптомы могут проявляться в любом возрасте и включать:
- Боль или давление в груди (обычно возникает при физических упражнениях или активности, но также может иметь место в состоянии покоя или после приема пищи)
- Симптомы сердечной недостаточности (см. выше)
- Отечность нижних конечностей
- Усталость
- Обморочное состояние
- Пальпитации (калатание в груди по причине ненормальных сердечных ритмов)
- У некоторых людей присутствуют также аритмии. Они могут приводить к внезапной смерти небольшого количества больных кардиомиопатией.
Перикардит
Симптомы перикардита включают:
- Боль в груди, которая отлична от стенокардии (боль по причине коронарной болезни сердца). Она может быть острой и локализироваться в центральной части груди. Боль может отдавать в шею и в некоторых случаях в руки и спину.
 Симптомы ухудшаются в положении лежа, при глубоком вдохе, кашле или глотании. Облегчение наступает в положении сидя прямо
Симптомы ухудшаются в положении лежа, при глубоком вдохе, кашле или глотании. Облегчение наступает в положении сидя прямо - Незначительное повышение температуры
- Ускоренный сердечный ритм
Поскольку многие симптомы при той или иной болезни сердца схожи между собой, первоочередное значение имеет визит к доктору с целью постановки точного диагноза и назначения немедленного лечения.
Диагностика и исследования
Когда факторы риска переходят в болезнь сердца? Для диагностики этого вида заболевания применяются перечисленные ниже исследования.
Первым шагом является осмотр у доктора. Он может назначить Вам следующее:
- ЭКГ
- Рентген грудной клетки
- Нагрузочный тест
- Tint table test (применяется для диагностики обмороков)
- Эхокардиограмму
- Коронарную ангиограмму (другими словами, катетеризацию сердца)
- Электрофизиологическое тестирование
- КТ сканирование сердца
- Биопсию миокарда
- МРТ сердца
- Пункция перикарда
Женщины и сердечно-сосудистые заболевания
Обзор
Сердечно-сосудистые заболевания — это НЕ только мужское заболевание
Сердечно-сосудистые заболевания — убийца номер один среди женщин старше 25 лет в Соединенных Штатах, независимо от расы или этнической принадлежности.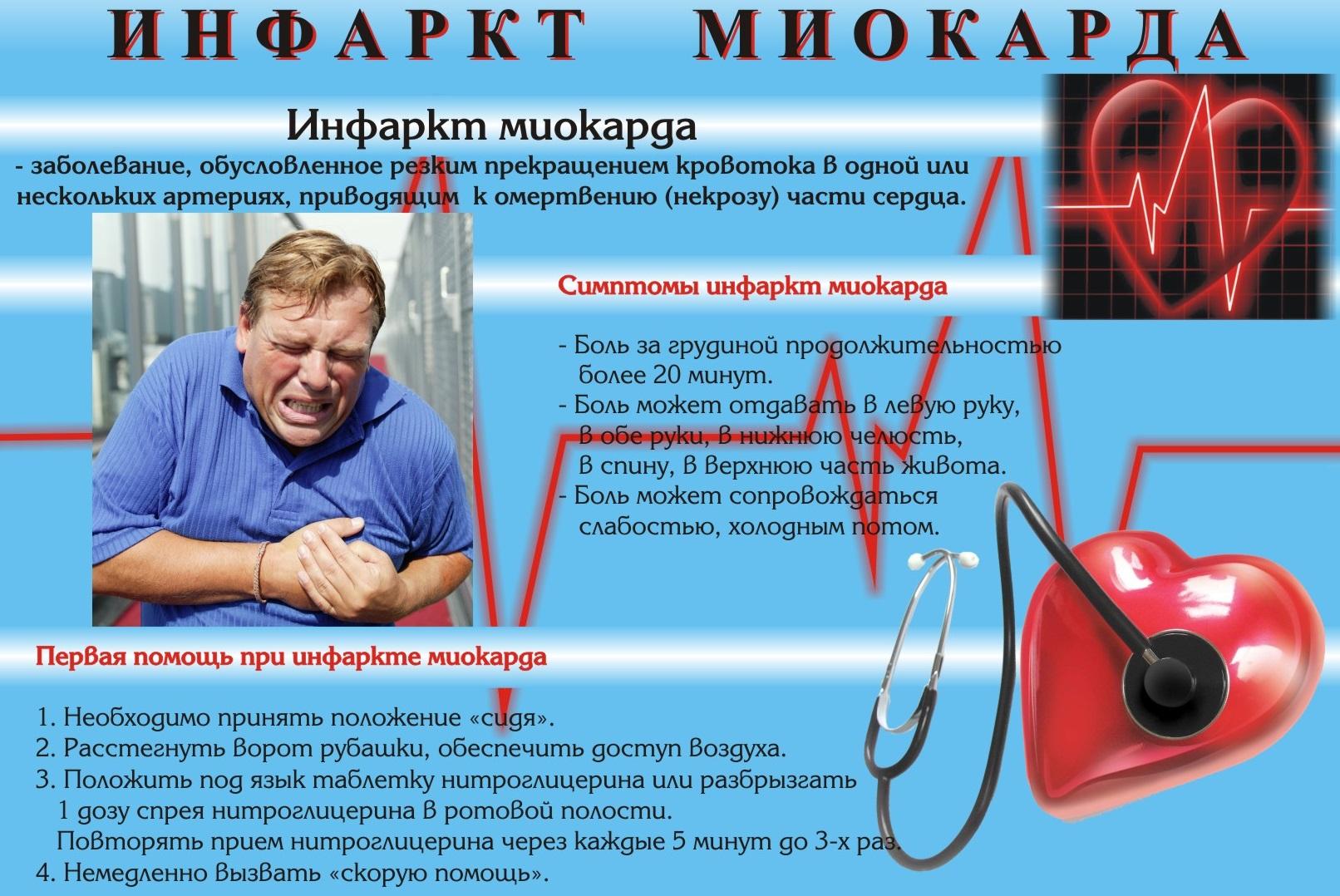 Смертность от сердечно-сосудистых заболеваний снизилась среди мужчин, но продолжает расти среди женщин.
Смертность от сердечно-сосудистых заболеваний снизилась среди мужчин, но продолжает расти среди женщин.
К сожалению, только каждая третья женщина считает сердечно-сосудистые заболевания самой серьезной проблемой, с которой сегодня сталкиваются женщины. Большинство женщин считают, что рак — основная причина смерти женщин. Но сердечно-сосудистые заболевания являются единственной ведущей причиной смерти женщин в Америке и уносят жизни больше женщин, чем все формы рака вместе взятые.
Что вызывает сердечно-сосудистые заболевания?
Сердечно-сосудистое заболевание — это широкий термин, который включает в себя различные состояния сердца и кровеносных сосудов, такие как ишемическая болезнь сердца, заболевание периферических артерий, сердечный приступ, инсульт, высокое кровяное давление, болезнь сердечного клапана, сосудистые заболевания, заболевание аорты, сердечная недостаточность, кардиомиопатия, нарушение сердечного ритма, врожденные пороки сердца и многие другие состояния сердца и кровеносных сосудов.
Самая частая причина сердечно-сосудистых заболеваний — атеросклероз. Атеросклероз — это накопление холестерина и жировых отложений (называемых бляшками) на внутренних стенках артерий, что ограничивает приток крови к сердцу (ишемическая болезнь сердца).
Без достаточного количества крови сердце испытывает недостаток кислорода и жизненно важных питательных веществ, необходимых для правильной работы. Это называется ишемией . Ишемия вызывает симптомы сердечного заболевания, такие как боль в груди или стенокардия; и когда одна или несколько коронарных артерий полностью блокируются, может произойти сердечный приступ (повреждение сердечной мышцы).
Каковы симптомы сердечно-сосудистых заболеваний у женщин?
Симптомы сердечно-сосудистых заболеваний у женщин проявляются примерно на 10 лет позже, чем у мужчин. Хотя боль или дискомфорт в груди являются наиболее распространенными симптомами сердечного приступа, у женщин часто симптомы ишемической болезни сердца отличаются от симптомов у мужчин.
Симптомы сердечного приступа у женщин включают:
- Боль или дискомфорт в груди, левой руке или спине
- Необычно учащенное сердцебиение
- Одышка
- Тошнота или усталость
При появлении любого из этих симптомов важно немедленно обратиться за помощью. Самый частый симптом сердечно-сосудистого заболевания называется «стенокардия» или «стенокардия». Стенокардия часто называется болью в груди. Он описывается как дискомфорт в груди, тяжесть, стеснение, давление, боль, жжение, онемение, ощущение полноты или сдавливания. Его можно принять за несварение желудка или изжогу. Стенокардия обычно ощущается в груди, но также может ощущаться в левом плече, руках, шее, спине или челюсти. Другие симптомы, которые могут возникнуть при ишемической болезни сердца, включают:
- Одышка
- Сердцебиение (нерегулярное сердцебиение, пропущенные удары или ощущение «шлепка» в груди)
- Более быстрое сердцебиение
- Головокружение
- Тошнота
- Крайняя слабость
- Необычная усталость
- Внезапное потоотделение или потливость без реальной причины (ощущение холода, липкости)
Если вы испытываете какие-либо из этих симптомов, важно позвонить своему врачу, особенно если это новые симптомы или они стали более частыми или серьезными.
Диагностика и тесты
Как диагностируется сердечно-сосудистое заболевание?
Ваш врач расскажет вам о ваших симптомах, истории болезни и факторах риска, а также проведет медицинский осмотр.
Диагностические тесты, включая анализы крови, электрокардиограмму (ЭКГ / ЭКГ), эхокардиограмму, тест с физической нагрузкой (в сочетании с технологиями визуализации сердца, такими как стресс-эхокардиография или ядерная визуализация), коронарная компьютерная томографическая ангиограмма (КТА) или катетеризация сердца могут помочь обеспечить более полное и точное представление о здоровье сердца женщины.Эти тесты помогут вашему врачу оценить степень вашего сердечного заболевания, его влияние на работу вашего сердца и выбрать лучший способ лечения для вас.
Тесты, используемые для прогнозирования повышенного риска ишемической болезни сердца, включают C-реактивный белок (CRP), полный липидный профиль, липопротеин (a), MPO, TMAO, Plac и скрининговое сканирование сердца.
Ведение и лечение
Как лечат сердечно-сосудистые заболевания?
Лекарства. Если изменения образа жизни недостаточно для контроля сердечного заболевания, могут быть прописаны лекарства для лечения определенных факторов риска, таких как высокий уровень холестерина или высокое кровяное давление, чтобы помочь вашему сердцу работать более эффективно и получать больше крови, богатой кислородом . Лекарства, которые вам будут прописаны, будут зависеть от ваших личных потребностей, наличия других заболеваний и вашей конкретной проблемы с сердцем.
Заместительная гормональная терапия (ЗГТ). В течение многих лет предварительные обсервационные исследования показали, что заместительная гормональная терапия (ЗГТ) может снизить риск сердечных заболеваний у женщин.Похоже, что причина, по которой обсервационные исследования показали снижение риска сердечных заболеваний, скорее всего, связана с образом жизни женщин, принимающих ЗГТ, а не с медицинскими преимуществами терапии.
Более недавние крупномасштабные исследования женщин, такие как Исследование сердца и замещения эстрогена / прогестина (HERS) и Инициатива по здоровью женщин (WHI), пришли к выводу, что общие риски для здоровья от ЗГТ превышают преимущества.
Женщины, принимавшие участие в HERS, имели повышенный риск сердечного приступа и инсульта в течение первого года приема ЗГТ.После двух лет лечения этот риск снизился у женщин, принимавших ЗГТ, по сравнению с женщинами, которые не принимали ЗГТ. У женщин, участвовавших в исследовании WHI, был повышенный риск рака груди, ишемической болезни сердца (включая нефатальные сердечные приступы), инсульта, образования тромбов и заболеваний желчного пузыря.
На основе результатов этих исследований Американская кардиологическая ассоциация и Управление по контролю за продуктами и лекарствами США разработали новые рекомендации по использованию ЗГТ:
- Заместительная гормональная терапия не должна использоваться для предотвращения сердечного приступа или инсульта.
- Следует тщательно рассмотреть использование ЗГТ для решения других проблем, таких как предотвращение остеопороза, и сопоставить риски и преимущества. Женщинам, у которых уже имеется заболевание коронарной артерии, следует рассмотреть другие варианты профилактики.
- Кратковременная ЗГТ может использоваться для лечения симптомов менопаузы.
- Длительное использование ЗГТ не рекомендуется, потому что риск сердечного приступа, инсульта и рака груди увеличивается с увеличением продолжительности использования ЗГТ.
Итог, говорят врачи Sydell и Arnold Miller Family Heart, Vascular & Thoracic Institute клиники Cleveland Clinic: взвесьте преимущества ЗГТ с рисками и обсудите с врачом всю тему ЗГТ, чтобы вы могли принять обоснованное решение.
Интервенционные процедуры. Обычные интервенционные процедуры для лечения ишемической болезни сердца включают баллонную ангиопластику (PTCA) и установку стента или стента с лекарственным покрытием. Эти процедуры считаются нехирургическими, потому что они выполняются кардиологом через трубку или катетер, вводимую в кровеносный сосуд, а не хирургом через разрез. Доступны несколько типов баллонов и / или катетеров для лечения налета на стенке сосуда. Врач выбирает тип выполняемой процедуры в зависимости от индивидуальных потребностей пациента.
Аортокоронарное шунтирование. Во время операции по аортокоронарному шунтированию одна или несколько заблокированных коронарных артерий обходятся трансплантатом кровеносного сосуда для восстановления нормального кровотока к сердцу. Эти трансплантаты обычно берутся из собственных артерий и вен пациента, расположенных в груди, руке или ноге. Трансплантат огибает закупоренную артерию (или артерии), создавая новые пути, по которым богатая кислородом кровь течет к сердцу.
Другие варианты. Другие процедуры, такие как усиленная внешняя контрпульсация (УНКП), используются, когда традиционные методы лечения не являются необязательными.Ваш врач может предоставить дополнительную информацию об этих процедурах.
Профилактика
Как сердечно-сосудистые заболевания связаны с менопаузой?
После менопаузы у женщины повышается риск сердечно-сосудистых заболеваний. У женщин, перенесших раннюю менопаузу (до 50 лет) или хирургическую менопаузу, также выше риск сердечно-сосудистых заболеваний, особенно в сочетании с другими факторами риска.
Эстроген помогает организму женщины защитить ее от сердечно-сосудистых заболеваний. После менопаузы сердечно-сосудистые заболевания становятся более опасными для женщин из-за снижения уровня эстрогена в организме.
Пониженный уровень эстрогена вызывает:
- Изменения стенок кровеносных сосудов, вызывающие образование зубного налета и тромбов
- Изменения уровня липидов (жиров) в крови: Уровень липопротеинов низкой плотности (ЛПНП, «плохой» тип) повышается, а уровень липопротеинов высокой плотности (ЛПВП, «хороший» вид) снижается.Эти изменения приводят к накоплению жира и холестерина, что способствует сердечному приступу и инсульту.
- Повышение уровня фибриногена (вещества в крови, которое способствует свертыванию крови). Повышенный уровень фибриногена в крови связан с сердечно-сосудистыми заболеваниями и инсультом.
Каковы другие факторы риска сердечных заболеваний у женщин?
Помимо менопаузы, немодифицируемых факторов риска (те, которые нельзя изменить) включают:
- Пожилой возраст. Когда женщина достигает возраста от 50 до 52 лет (примерно возраста естественной менопаузы), риск сердечных заболеваний резко возрастает.

- Семейный анамнез сердечно-сосудистых заболеваний. Если у ваших родителей сердечно-сосудистые заболевания (особенно если они были диагностированы до 50 лет), у вас повышенный риск их развития. Спросите своего врача, когда вам целесообразно начать обследование на сердечно-сосудистые заболевания, чтобы их можно было обнаружить и лечить на ранней стадии.
- Гонка. афроамериканцев имеют более высокое кровяное давление, чем европейцы, и поэтому имеют более высокий риск сердечно-сосудистых заболеваний. Риск сердечно-сосудистых заболеваний также выше среди американцев мексиканского происхождения, американских индейцев, коренных гавайцев и некоторых американцев азиатского происхождения. Отчасти это связано с более высокими показателями ожирения и диабета в этих группах населения.
Модифицируемые факторы риска (те, которые вы можете лечить или контролировать) включают:
- Курение сигарет или воздействие табачного дыма
- Высокий уровень холестерина в крови и высокий уровень триглицеридов, особенно высокий уровень ЛПНП / плохого холестерина (более 100 мг / дл) и низкий уровень ЛПВП / хороший холестерин (менее 40 мг / дл).
 Некоторым пациентам с заболеваниями сердца или кровеносных сосудов и другим пациентам с очень высоким риском следует стремиться к уровню ЛПНП менее 70 мг / дл. Ваш врач может дать конкретные рекомендации.
Некоторым пациентам с заболеваниями сердца или кровеносных сосудов и другим пациентам с очень высоким риском следует стремиться к уровню ЛПНП менее 70 мг / дл. Ваш врач может дать конкретные рекомендации. - Высокое кровяное давление (140/90 мм рт. Ст. И выше)
- Диабет неконтролируемый
- Отсутствие физической активности
- Избыточный вес (индекс массы тела [ИМТ] 25-29 кг / м2) или ожирение (ИМТ выше 30 кг / м2)
ПРИМЕЧАНИЕ: Также важно, как распределяется ваш вес.Измерение талии — один из способов определить распределение жира. Окружность талии — это размер вашей талии, чуть выше пупка. Риск сердечно-сосудистых заболеваний выше для женщин с обхватом талии более 35 дюймов (более 32 дюймов для американцев азиатского происхождения) и мужчин с обхватом талии более 40 дюймов (более 38 дюймов для американцев азиатского происхождения).
- Неконтролируемый стресс или гнев
- Диета с высоким содержанием насыщенных жиров и холестерина
- Слишком много алкоголя
Уникальные факторы риска для женщин включают высокое кровяное давление (преэклампсия) или диабет во время беременности (гестационный диабет), поликистоз яичников и аутоиммунные заболевания, такие как ревматоидный артрит или волчанка.
Чем больше у вас факторов риска, тем выше ваш общий риск.
Что я могу сделать, чтобы снизить риск сердечно-сосудистых заболеваний?
Снижение факторов риска подразумевает изменение образа жизни, в том числе перечисленных ниже. Ваш врач будет работать с вами, чтобы помочь вам внести эти изменения.
- Если вы курите, вам следует бросить курить.
- Внесите изменения в свой рацион, чтобы снизить уровень холестерина, контролировать кровяное давление и контролировать уровень сахара в крови, если у вас диабет.Рекомендуются продукты с низким содержанием жира, натрия и холестерина. Также важно ограничить употребление алкоголя. Зарегистрированный диетолог может помочь вам внести правильные изменения в рацион. Клиника Кливленда предлагает программы питания и занятия, которые помогут вам достичь ваших целей.
- Увеличьте уровень физической активности / активности, чтобы помочь достичь и поддерживать здоровый вес и снизить уровень стресса. В большинстве дней рекомендуется умеренная физическая нагрузка по 30 минут в день.
 Проконсультируйтесь с врачом перед тем, как начинать программу упражнений. Спросите своего врача об участии в программе кардиологической реабилитации.
Проконсультируйтесь с врачом перед тем, как начинать программу упражнений. Спросите своего врача об участии в программе кардиологической реабилитации.
Ресурсы
Доктора различаются по квалификации из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем больше эти различия в качестве и тем больше они имеют значение.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете.Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего института сердца, сосудов и торакальной системы семьи Миллер.
Кливлендская клиника кардиологов и хирургов Института сердца, сосудов и торакала
Выбор врача для лечения ишемической болезни сердца зависит от того, на каком этапе диагностики и лечения вы находитесь.
Женский сердечно-сосудистый центр Семейного института сердца, сосудов и торакала Миллер предоставляет многопрофильную команду поставщиков медицинских услуг для оказания наилучшей помощи, чтобы помочь женщинам предотвратить и лечить сердечные заболевания.
Щелкните следующие ссылки, чтобы узнать больше о секциях и отделениях, которые также лечат пациентов с болезнью коронарной артерии:
См. Раздел «О нас», чтобы узнать больше о Семейном кардиологическом, сосудистом и торакальном институте Сиделла и Арнольда Миллеров.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289,6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики ишемической болезни сердца и наиболее эффективного метода лечения.
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Дополнительная информация и ресурсы
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Пожалуйста, ознакомьтесь с нашими фактами и цифрами, и если у вас есть какие-либо вопросы, не стесняйтесь их задавать.
Болезнь сердца: различия между мужчинами и женщинами
У женщин уникальные симптомы сердечного приступа
Существенной проблемой при диагностике сердечных заболеваний у женщин является отсутствие распознавания симптомов, которые могут быть связаны с сердечными заболеваниями или не укладываются в классические определения. У женщин могут развиться более тонкие симптомы, которые труднее определить как сердечный приступ, особенно если врач ищет только «обычные» симптомы сердечного приступа.
«У женщин гораздо больше шансов иметь симптомы атипичного сердечного приступа», — говорит доктор Лили Баруш, директор Колумбийской клиники сердечной недостаточности имени Джона Хопкинса. «Таким образом, хотя классические симптомы, такие как боль в груди, применимы как к мужчинам, так и к женщинам, у женщин гораздо больше шансов получить менее распространенные симптомы, такие как несварение желудка, одышка и боль в спине, иногда даже при отсутствии явного дискомфорта в груди. . »
Определение риска сердечных заболеваний у женщин
У женщин и мужчин много общих факторов риска сердечных заболеваний, но недавние исследования показывают то, чего не показали предыдущие исследования, ориентированные на мужчин: у женщин также есть свои уникальные факторы риска сердечных заболеваний.
Традиционные факторы риска, общие как для женщин, так и для мужчин:
- Ожирение
- Курение
- Диабет
- Высокое кровяное давление
- Семейная история
- Метаболический синдром — сосуществование высокого кровяного давления, ожирения и высокого уровня глюкозы и триглицеридов
- Высокий уровень С-реактивного белка — признак воспалительного заболевания, которое может возникать наряду с другими факторами риска сердечно-сосудистых заболеваний
Некоторые факторы риска, которые относятся конкретно к женщинам или которые могут непропорционально влиять на женщин, включают:
- Относительно высокий уровень тестостерона до наступления менопаузы
- Повышение артериальной гипертензии в период менопаузы
- Аутоиммунные заболевания, такие как ревматоидный артрит — чаще встречаются у женщин, чем у мужчин
- Стресс и депрессия — также чаще встречаются у женщин
- Низкая осведомленность о факторах риска — Отсутствие признания многих из вышеперечисленных состояний как факторов риска сердечных заболеваний само по себе является фактором риска
Снизьте факторы риска, которые вы можете контролировать
Первым шагом к снижению риска сердечно-сосудистых заболеваний является повышение вашей осведомленности о факторах риска и симптомах, характерных для женщин. Следующим шагом будет принятие мер и повседневное поведение, снижающее факторы риска, которые вы можете контролировать.
Следующим шагом будет принятие мер и повседневное поведение, снижающее факторы риска, которые вы можете контролировать.
- Избегайте курения.
- Придерживайтесь здоровой диеты с низким содержанием насыщенных жиров с высоким содержанием клетчатки и низким содержанием жирных обработанных пищевых продуктов.
- Несколько раз в неделю выполняйте контролируемый режим упражнений, который одновременно стимулирует и мотивирует:
- Преимущества регулярных упражнений включают снижение артериального давления, снижение риска диабета, более здоровую массу тела и снижение стресса.
- Делайте физические упражнения не менее 3 раз в неделю не менее 30 минут. Еще лучше, тренируйтесь до 4-6 раз в неделю по 45 минут или больше.
- Проконсультируйтесь со своим врачом по поводу сердечно-сосудистого скрининга на основании вашего семейного анамнеза и факторов риска.
- Следите за своим холестерином.
Узнайте больше о факторах риска и симптомах сердечных заболеваний, которые являются уникальными для женщин и уникальными для вас
Поскольку симптомы сердечных заболеваний и сердечного приступа у женщин иногда не включают «классическую» стенокардию или боль в груди, Баруш подчеркивает, что важно уделять внимание своему телу и не стесняться задавать вопросы.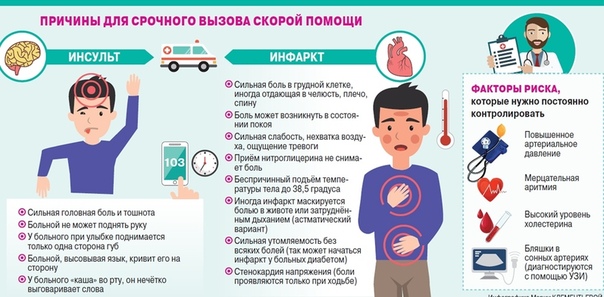 «Если вы чувствуете себя плохо, особенно если у вас есть такие симптомы, как затрудненное дыхание, постоянная тошнота и боль в животе или любые другие необычные симптомы, вам следует поговорить со своим врачом, а не просто игнорировать это».
«Если вы чувствуете себя плохо, особенно если у вас есть такие симптомы, как затрудненное дыхание, постоянная тошнота и боль в животе или любые другие необычные симптомы, вам следует поговорить со своим врачом, а не просто игнорировать это».
Сердечный приступ: мужчины против женщин
Сердечный приступ происходит, когда болезнь сердца достигла такой степени, что приток крови к сердцу блокируется. Внезапная остановка сердца — это когда сердце начинает работать неправильно и внезапно перестает биться. Сердечный приступ — это проблема «кровообращения», а внезапная остановка сердца — «электрическая» проблема.При сердечном приступе, если заблокированная артерия не открывается быстро, часть сердца, которая обычно питается этой артерией, начинает умирать. Чем дольше человек остается без лечения, тем больше ущерб. Симптомы сердечного приступа могут быть немедленными и сильными. Однако чаще симптомы начинаются медленно и сохраняются в течение нескольких часов, дней или недель до сердечного приступа.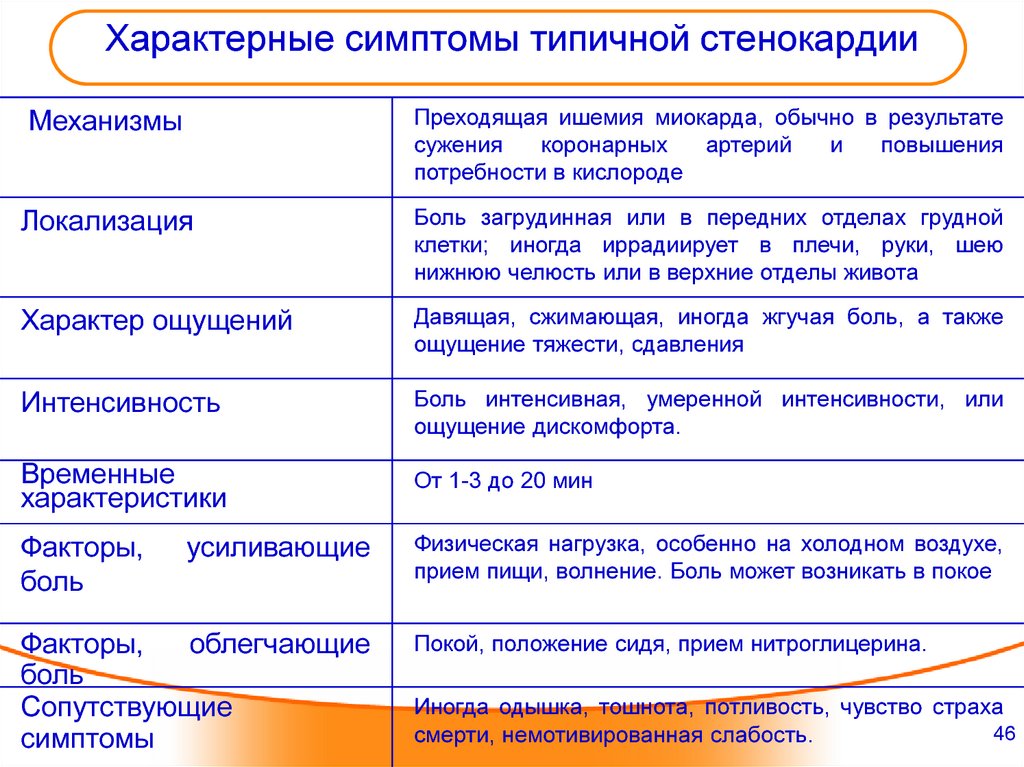 Болезнь сердца чаще всего является причиной сердечного приступа.
Болезнь сердца чаще всего является причиной сердечного приступа.
ПРИЗНАКИ ЗАБОЛЕВАНИЯ СЕРДЦА
Заболевания сердца и кровеносных сосудов, также называемые сердечными заболеваниями, включают многочисленные проблемы, многие из которых связаны с процессом, называемым атеросклерозом.Атеросклероз — это состояние, которое развивается, когда на стенках артерий накапливается вещество, называемое бляшкой. Это скопление сужает артерии, затрудняя кровоток. Если образуется тромб, это может остановить кровоток. Это может вызвать сердечный приступ или инсульт. Первым признаком сердечного заболевания часто бывает сердечный приступ или другое серьезное событие. Но есть несколько важных признаков, которые могут помочь вам распознать проблемы до того, как они проявятся.
Сердечная болезнь, поражающая кровеносные сосуды, часто сигнализируется по:
1.Боль в груди (стенокардия) — чувство дискомфорта или сдавливания в груди, которое длится от 30 минут до нескольких часов.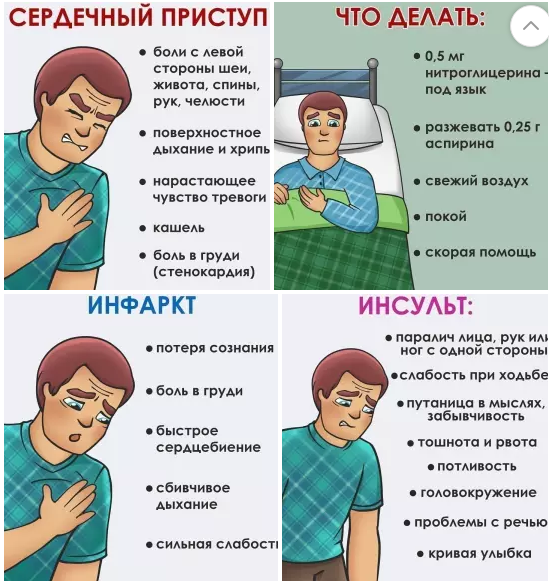
2. Одышка — затрудняется отдышаться после умеренных физических нагрузок, например, подъема по лестнице.
3. Необъяснимая боль в верхней части туловища, шеи и челюсти, а также изменения в конечностях, такие как боль, отек, покалывание, онемение, холод и слабость.
4. Сильная усталость
5. Нерегулярное сердцебиение, учащенное или медленное, чем обычно
6.Головокружение или обмороки
Болезни сердца — причина смерти № 1 среди взрослых людей обоего пола в Соединенных Штатах. Но между мужчинами и женщинами риски, симптомы и даже болезнь могут быть разными.
МУЖЧИНЫ
Сердечные заболевания являются одним из основных рисков для здоровья, с которыми сегодня сталкиваются мужчины. Многие мужчины подвержены высокому риску развития сердечных заболеваний. Только четверть мужчин в США соответствуют федеральным нормам физической активности. По состоянию на 2015 год около 34% американских мужчин страдают ожирением.И около 20 процентов мужчин курят, что может вызвать сужение кровеносных сосудов. Суженные кровеносные сосуды являются предвестником некоторых видов сердечных заболеваний. Другие факторы риска включают диету с высоким содержанием насыщенных жиров, злоупотребление алкоголем или чрезмерное употребление алкоголя, высокий уровень холестерина, диабет и высокое кровяное давление (гипертония).
Суженные кровеносные сосуды являются предвестником некоторых видов сердечных заболеваний. Другие факторы риска включают диету с высоким содержанием насыщенных жиров, злоупотребление алкоголем или чрезмерное употребление алкоголя, высокий уровень холестерина, диабет и высокое кровяное давление (гипертония).
Признаки сердечного приступа у мужчин:
1. Дискомфорт в груди. Большинство сердечных приступов связаны с дискомфортом в центре грудной клетки, который длится более нескольких минут или проходит и возвращается.Это может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли.
2. Раньше считалось, что только боль в груди является признаком сердечного приступа, но возможен дискомфорт, который не воспринимается как болезненный. Симптомы могут включать боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или животе.
3. Одышка с дискомфортом в груди или без него.
4. Другие признаки могут включать появление холодного пота, тошноту или головокружение.
Не ждите, чтобы получить помощь, если вы заметили любой из этих предупреждающих знаков сердечного приступа.Хотя некоторые сердечные приступы бывают внезапными и интенсивными, большинство из них начинаются медленно, с легкой болью или дискомфортом. Обратите внимание на свое тело — и позвоните 911.
ЖЕНЩИНЫ
Большая часть того, что мы знаем о диагностике и лечении сердечных заболеваний, получена в результате исследований, проведенных на мужчинах среднего возраста. Однако у женщин болезнь протекает иначе. У женщин с сердечными заболеваниями симптомы могут отличаться от симптомов у мужчин, и в более позднем возрасте у них могут быть сердечные приступы. Симптомы сердечных заболеваний у женщин могут быть связаны с существующими заболеваниями, такими как артрит или диабет.Такие проблемы, как высокое кровяное давление, высокий уровень холестерина и диабет, могут сделать операцию более рискованной для них.
Признаки сердечного приступа у женщин
1. Как и у мужчин, наиболее частым симптомом сердечного приступа у женщин является боль в груди или дискомфортное давление, сдавливание, ощущение полноты или боль в центре груди. Это длится более нескольких минут или проходит и возвращается.
Как и у мужчин, наиболее частым симптомом сердечного приступа у женщин является боль в груди или дискомфортное давление, сдавливание, ощущение полноты или боль в центре груди. Это длится более нескольких минут или проходит и возвращается.
2. Боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или животе.
3. Одышка с дискомфортом в груди или без него.
4. Другие общие симптомы у женщин включают появление холодного пота, тошноту / рвоту или головокружение, сердцебиение; нарушения сна и необъяснимая утомляемость.
Не ждите, чтобы получить помощь, если вы заметили любой из этих предупреждающих знаков сердечного приступа. Хотя некоторые сердечные приступы бывают внезапными и интенсивными, большинство из них начинаются медленно, с легкой болью или дискомфортом. Обратите внимание на свое тело — и позвоните по номеру 911.
БОЛЕЗНЬ СЕРДЦА ИЗБЕЖАТЬ
1. Запишитесь на прием к врачу, чтобы узнать о вашем личном риске сердечных заболеваний. Знайте свои цифры — артериальное давление, уровень холестерина и индекс жировых отложений.
Знайте свои цифры — артериальное давление, уровень холестерина и индекс жировых отложений.
2. Бросить курить. Знаете ли вы, что всего через год после того, как бросите курить, вы снизите риск ишемической болезни сердца на 50 процентов?
3. Запустите программу упражнений. 30-минутная ходьба в день может снизить риск сердечного приступа и инсульта.
4. Соблюдайте диету, полезную для сердца. Ешьте больше фруктов, овощей и цельнозерновых продуктов, ешьте нежирную пищу, богатую белком, например рыбу или курицу без кожи, избегайте насыщенных и трансжиров, содержащихся в красном мясе, масле и обработанных пищевых продуктах, и уменьшите потребление соли и сахара.
5. Научитесь справляться со стрессом
11 признаков, что у вас может быть болезнь сердца и кровообращения
Эта боль пройдет, пора ли обратиться к врачу или даже вызвать скорую помощь? Профессор BHF Дэвид Ньюби выделяет 11 симптомов, к которым нужно относиться серьезно.
Около 11 процентов мужчин и 9 процентов женщин в Великобритании были диагностированы с той или иной формой болезни сердца или кровообращения.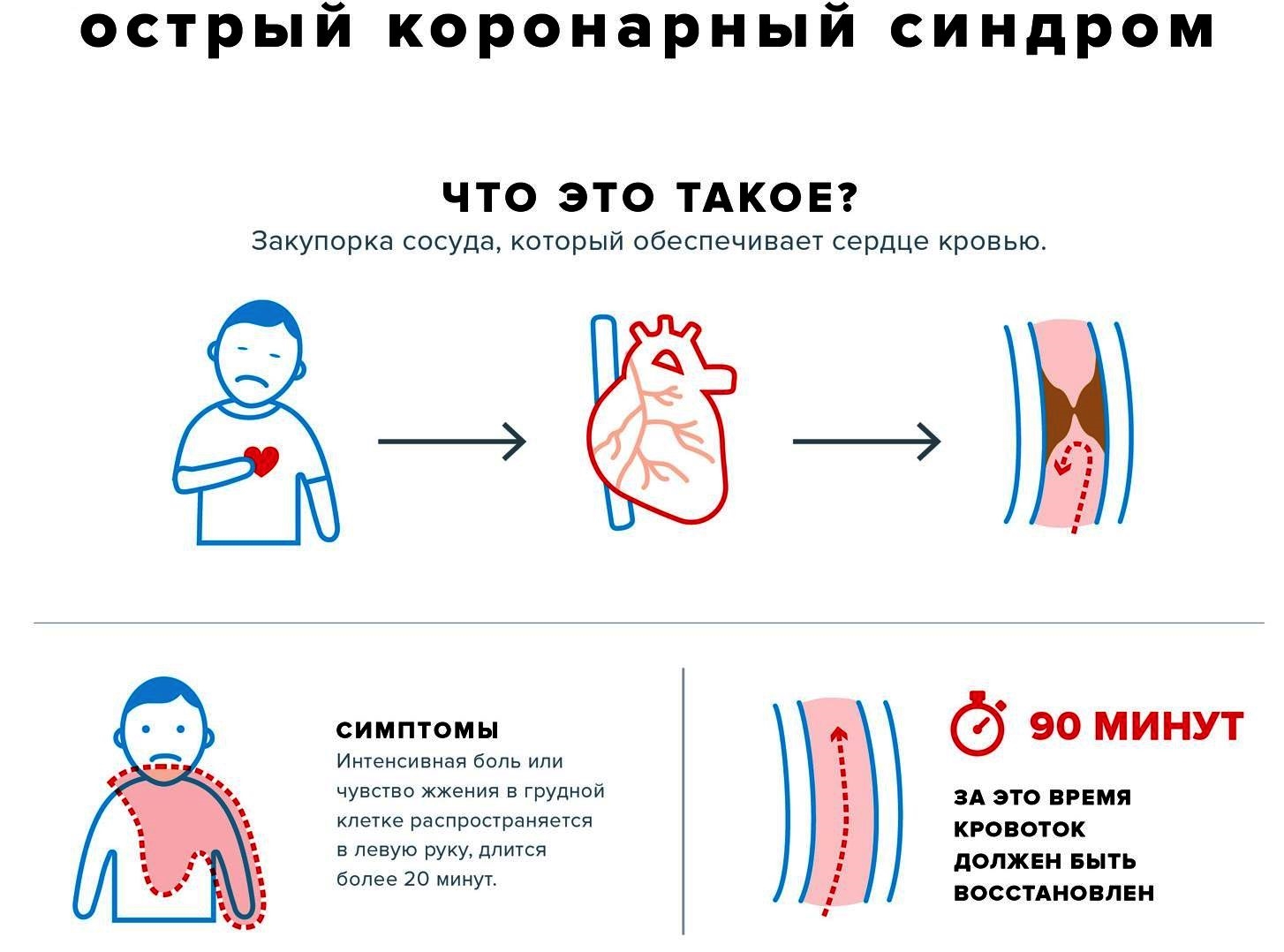 Но на какие симптомы мы можем обратить внимание, которые могут указывать на потенциальную проблему с сердцем? Дэвид Ньюби, профессор кардиологии BHF им. Джона Уитли в Центре передовых исследований BHF при Эдинбургском университете, рассказал нам больше об 11 признаках, которые могут означать, что пора обратиться к врачу.
Но на какие симптомы мы можем обратить внимание, которые могут указывать на потенциальную проблему с сердцем? Дэвид Ньюби, профессор кардиологии BHF им. Джона Уитли в Центре передовых исследований BHF при Эдинбургском университете, рассказал нам больше об 11 признаках, которые могут означать, что пора обратиться к врачу.
1. Боль в груди
Это классический признак сердечного приступа, но многие люди не понимают, что это может быть неотложная медицинская помощь.
Профессор Ньюби говорит: «Если у вас болит грудь и вы чувствуете себя очень плохо, вам следует набрать 999 и как можно скорее вызвать скорую помощь. Если это сердечный приступ, его обычно описывают как тяжесть, стеснение или давление в груди; люди часто описывают это как «слон сидел у меня на груди» или «это было похоже на тугую повязку вокруг моей груди», что-то вроде давящего чувства.
«Если боли в груди возникают при физических нагрузках, но проходят, когда вы прекращаете, это может означать, что это стенокардия. Это все равно будет означать, что вам следует пойти к врачу, но вам не нужно звонить в службу 999 ».
Это все равно будет означать, что вам следует пойти к врачу, но вам не нужно звонить в службу 999 ».
Профессор Ньюби сообщает, что боли в груди, сопровождающиеся очень плохим самочувствием, означают, что, вероятно, сейчас самое подходящее время, чтобы позвонить в службу 999 и вызвать скорую помощь.
2. Чувство тошноты
Очевидно, что не каждый приступ тошноты приравнивается к сердечному приступу, но если вы также чувствуете боль, должны прозвучать тревожные звонки.Профессор Ньюби говорит: «Если вы испытываете сильную боль в груди, даже когда просто сидите и ничего не делаете, и вас тоже тошнит, самое время вызвать скорую помощь».
Если вы испытываете некоторый дискомфорт, но не сильную боль, а также чувствуете себя плохо, позвоните в NHS 111 за советом.
3. Боль в животе
Профессор Ньюби говорит: «Поскольку сердце, глотка [проход между вашим ртом и желудком] и желудок лежат в непосредственной близости друг от друга, проблема как для общественности, так и для врачей состоит в том, что жжение или Боль типа несварения желудка и боль в сердце бывает трудно отделить. Вы можете позвонить в NHS 111 за советом — у них есть определенные алгоритмы, которые они применяют, но они несовершенны, поскольку нет жестких правил, применимых ко всем ».
Вы можете позвонить в NHS 111 за советом — у них есть определенные алгоритмы, которые они применяют, но они несовершенны, поскольку нет жестких правил, применимых ко всем ».
4. Чувство пота
Когда вы пошли в спортзал или потому, что сегодня очень жаркий день, вспотеть не о чем беспокоиться. Но ощущение жара и липкости наряду с болями в груди — знак того, что вам следует вызвать скорую помощь.
Мы готовы предоставить вам информацию и поддержку по коронавирусу
.
Наш двухнедельный информационный бюллетень Heart Matters включает в себя последние новости о коронавирусе при заболеваниях сердца, а также о поддержке здорового питания, активности и эмоционального благополучия.
Я хочу зарегистрироваться
5. Боль в ногах
Профессор Ньюби говорит: «Если при ходьбе у вас возникает ощущение сжатия и спазма в икрах, возможно, стоит обратиться к врачу, поскольку это может быть маркером ЗПА (заболевание периферических артерий). Чаще всего встречается у курильщиков и людей, страдающих диабетом ». Назначьте встречу с вашим терапевтом.
Чаще всего встречается у курильщиков и людей, страдающих диабетом ». Назначьте встречу с вашим терапевтом.
6. Боль в руке
Возможно, боль в руке не ассоциируется с сердцем, но это может быть признаком сердечного приступа.Профессор Ньюби говорит: «Если ваша боль идет вниз по руке, особенно в левой руке, или в шею, это с большей вероятностью связано с сердцем, чем с несварением желудка. Если он не проходит, или если вы знаете, что у вас сердечное заболевание, и использовали спрей GTN (тринитрат глицерина) два или три раза без заметного эффекта, вам следует обратиться за неотложной медицинской помощью ». Вызовите скорую помощь по номеру 999.
7. Боль в челюсти или спине
Профессор Ньюби говорит: «При сердечных приступах может случиться так, что боль ощущается в челюсти или спине.Опять же, если не проходит, позвоните в службу 999 и попросите скорую помощь ». Есть некоторые свидетельства того, что женские симптомы чаще отличаются от «классической» боли в груди, и мы знаем, что женщины реже обращаются за медицинской помощью и лечением.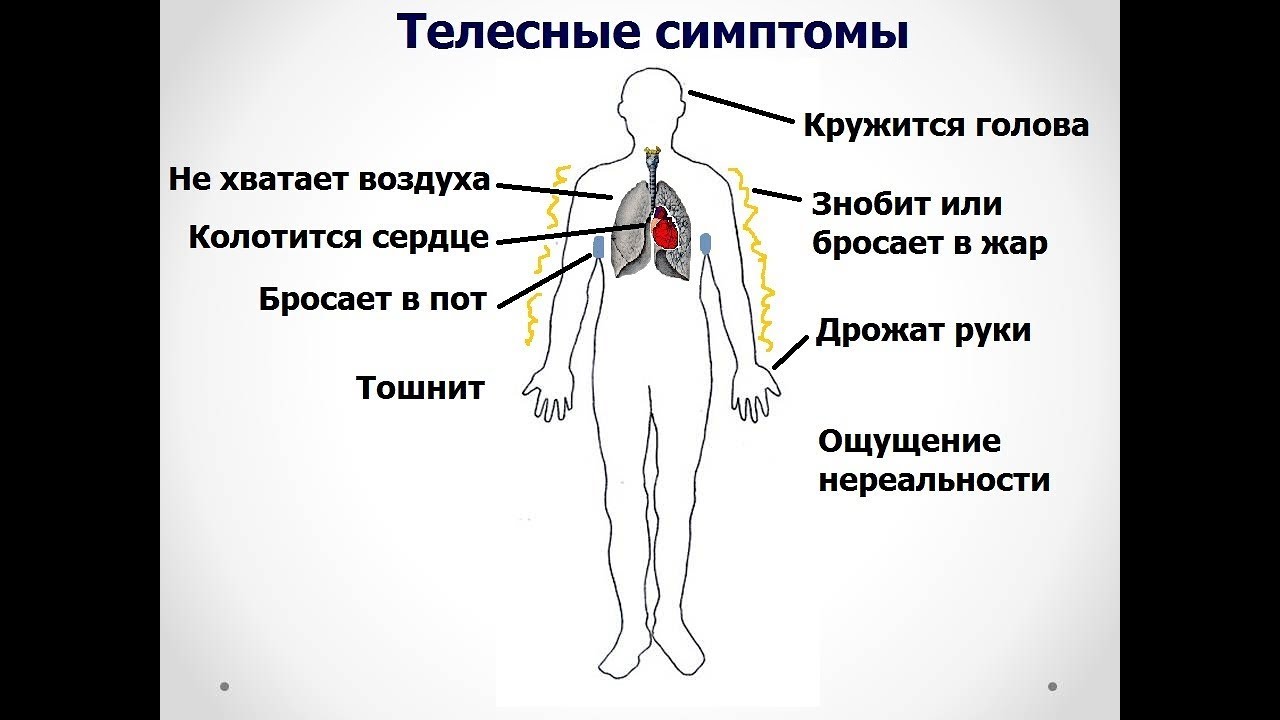
8. Ощущение удушья
Профессор Ньюби говорит: «Слово« стенокардия »на самом деле означает« удушье », и иногда стеснение или боль могут возникать в горле. Люди склонны описывать ощущение «ограничения» или «удушья» ». Если это чувство не проходит и у вас ранее не диагностировалась проблема с сердцем, вам следует позвонить в NHS 111, но если у вас есть и другие признаки, перечисленные здесь, может быть безопаснее вызвать скорую помощь.
9. Отек лодыжек
Профессор Ньюби говорит: «Это не следует игнорировать, особенно если лодыжки становятся действительно большими, поскольку это может быть маркером сердечной недостаточности, но это также очень распространено и имеет множество других причин. Это также может быть вызвано таблетками, которые вы принимаете — например, лекарства от артериального давления могут привести к опуханию лодыжек ».
Если у вас опухли лодыжки, стоит записаться на прием к терапевту.
10. Сильная усталость
Постоянное чувство усталости может быть признаком сердечной недостаточности, а также других заболеваний. Профессор Ньюби говорит: «Многие из моих пациентов говорят мне, что они устали, независимо от того, страдает ли они сердечной недостаточностью или нет, стенокардия или нет! Это сложный вопрос, потому что он не конкретен «.
Профессор Ньюби говорит: «Многие из моих пациентов говорят мне, что они устали, независимо от того, страдает ли они сердечной недостаточностью или нет, стенокардия или нет! Это сложный вопрос, потому что он не конкретен «.
Если вы устали, работали много часов или поздно ложились спать, это, вероятно, не ваше сердце, но если вы начинаете испытывать сильную усталость, а ваш образ жизни не изменился, неплохо было бы поговорить со своим терапевтом.
11. Нерегулярное сердцебиение
Профессор Ньюби говорит: «В настоящее время это актуальная тема, много внимания уделяется диагностике нерегулярного сердцебиения.Я провел аудит кардиомониторов, которые мы выдаем людям для исследования, и примерно из 700 человек мы обнаружили только около 20, у которых была фибрилляция предсердий [которая может увеличить риск инсульта]. Подавляющее большинство людей только что перенесли лишние эктопические сокращения, которые обычно безвредны.
«Я бы посоветовал предположить, что скачкообразное сердцебиение — доброкачественное явление, и не о чем беспокоиться. Осознание своего собственного сердцебиения действительно довольно распространено, и само по себе не о чем беспокоиться.
Осознание своего собственного сердцебиения действительно довольно распространено, и само по себе не о чем беспокоиться.
«Если ваше сердце бьется очень быстро и беспорядочно прыгает, тогда вам следует обратиться к терапевту.
Симптомов сердечного приступа у женщин
Симптомов сердечного приступа у женщин | Признаки сердечного приступа у женщин
Признаки и симптомы сердечного приступа у женщин
Знаете ли вы, как определить симптомы сердечного приступа у женщин?
Почему женщинам нужно знать о сердечных заболеваниях
- Сердечная болезнь — убийца номер один среди женщин, вызывающий каждую третью смерть ежегодно
- В течение года от сердечного приступа умирает больше женщин, чем мужчин
- Смертность афроамериканок от сердечно-сосудистых заболеваний выше, чем у белых женщин
- Диабет — фактор риска сердечных заболеваний
- Почти две трети смертей от сердечных приступов у женщин происходят среди тех, у кого в анамнезе не было боли в груди
- 8 миллионов американских женщин в настоящее время живут с сердечными заболеваниями; 85 000 человек в возрасте до 65 лет
Доктор.
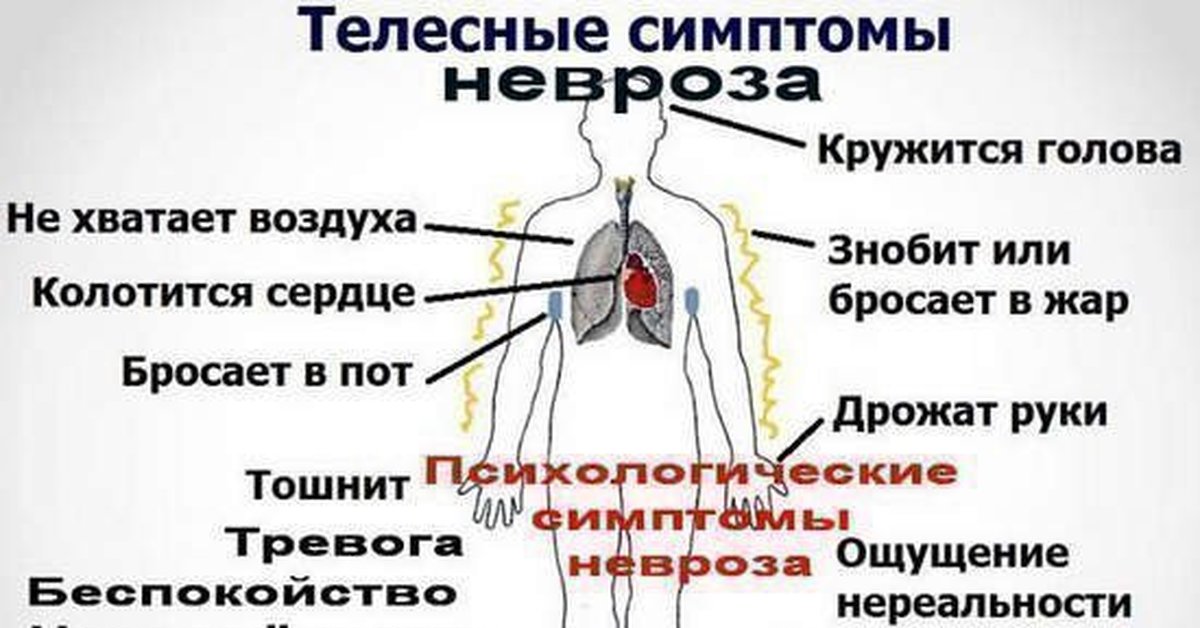 Синтия Бейтман о женщинах и болезнях сердца
Синтия Бейтман о женщинах и болезнях сердца
Посмотрите видео, чтобы узнать больше о:
- Симптомы
- Узнай знаки
- Воздействие стресса
Каковы симптомы сердечного приступа у женщин?
Наиболее частым симптомом сердечного приступа у женщин является боль, давление или дискомфорт в груди. Но это не всегда серьезный или даже самый заметный симптом, особенно у женщин.А иногда у женщин может случиться сердечный приступ без болей в груди. У женщин чаще, чем у мужчин, появляются симптомы сердечного приступа, не связанные с болью в груди, например:
- Дискомфорт в области шеи, челюсти, плеча, верхней части спины или живота
- Одышка
- Боль в правой руке
- Тошнота или рвота
- потливость
- Дремота или головокружение
- Необычная усталость
Что делать во время сердечного приступа?
Немедленно позвоните в службу 9-1-1, если у вас возникнут какие-либо из вышеперечисленных симптомов.
Для получения дополнительной информации о причинах сердечных заболеваний обратитесь к кардиологу сегодня.
Связаться с кардиологом
Предупреждающие знаки сердечного приступа, которые вы не должны игнорировать
Это нездоровое, запыхавшееся, чрезвычайно усталое чувство, которое вы испытываете, может быть первым признаком сердечного приступа. Вы или ваш врач отклоните это?
Февраль объявлен американским месяцем сердца, а первая пятница месяца знаменует собой Красный день национальной одежды, созданный для повышения осведомленности о женщинах и сердечных заболеваниях.
Болезнь сердца — убийца №1 мужчин и женщин в США, но многие люди до сих пор думают о ней как о «мужской болезни».
Вот несколько вещей, которые мужчины и женщины должны знать о сердечных заболеваниях и как узнать, что у вас сердечный приступ.
Симптомы не всегда очевидны
«Как медицинское сообщество, я считаю, что мы действительно плохо справляемся с лечением женщин», — д-р Дженнифер Хейт, соавтора сказал СЕГОДНЯ директор Женского центра сердечно-сосудистого здоровья при Медицинском центре Колумбийского университета. «Мы склонны списывать женские симптомы, потому что у них паническая атака, они обеспокоены».
«Мы склонны списывать женские симптомы, потому что у них паническая атака, они обеспокоены».
Тем не менее, спрогнозировать сердечный приступ до того, как он случится, бывает сложно. По данным CDC, многие мужчины и женщины, внезапно умирающие от ишемической болезни сердца, не имеют предыдущих симптомов.
«Некоторые люди скажут, что это было неожиданно, и это, вероятно, большинство людей», — сказала доктор Шэронн Хейз, директор женской кардиологической клиники клиники Майо. «Значительное меньшинство пациентов будут иметь некоторые симптомы, которые, если бы они обратили на них внимание или обратились за амбулаторным обследованием, у них мог бы быть другой результат.”
Возможные симптомы сердечного приступа могут быть незаметными. Вот пять признаков, которые вы никогда не должны игнорировать:
Осведомленность об этих симптомах может спасти вашу жизнь. С любезного разрешения Американской кардиологической ассоциации
1. Боль в груди
Несмотря на то, что женщины могут испытывать некоторые другие симптомы сердечного приступа, чем мужчины, боль в груди все же сохраняется. предупреждающий знак номер один для обоих полов.
предупреждающий знак номер один для обоих полов.
«Важно сказать, что мы больше похожи, чем разные», — сказал Хейс. «Главный симптом для мужчин и женщин — это дискомфорт в груди, боль, давление, жжение.Если спросить, примерно у 90% мужчин и женщин это есть ».
Боль может быть острой, тупой или ощущение, будто у вас на груди сидит слон.
Сопутствующие
2. Головокружение, головокружение и другие боли
Разница между полами заключается в том, что у женщин чаще одышка или тошнота и рвота, чем у мужчин, добавил Хейс. CDC отмечает, что женщины также чаще испытывают боли в шее, челюсти, горле, животе или спине.
Нервные волокна в руке и челюсти идут вместе с сердечными нервными волокнами к мозгу, поэтому вы можете чувствовать боль в этих областях, потому что ваш мозг искажает сигнал боли от сердца, отметил Хейт.
Холодный пот, головокружение или дурнота также могут быть предупреждающими знаками, предупреждает Американская кардиологическая ассоциация.
3. Изменения в вашей способности к упражнениям
Один большой предупреждающий знак — это низкая переносимость упражнений: раньше вы могли легко подниматься по лестнице, но теперь вы чувствуете сильное дыхание или даже вынуждены остановиться на полпути и принять перерыв. К этому следует отнестись очень серьезно, предупредил Хэйт.
«Как врач, я нахожу один из самых полезных вопросов, когда кто-то приходит и говорит, что у них перехватывает дыхание, я говорю, подумайте: могли бы вы сделать это ранее этим летом или прошлым летом, а теперь не можете? ” — сказал Хейс.
Если да, то, возможно, пришло время сделать кардиологическое обследование.
Сопутствующие
4. Тяжелое или затрудненное дыхание
Одышка или затрудненное дыхание, особенно в состоянии покоя, может быть признаком сердечного приступа или сердечной недостаточности, когда функция сердца не в норме. Также это может быть признаком определенных аритмий.
Проверь это, сказал Хейт, особенно если это новое явление или его заметили другие.
5. Общее ощущение нехарактерного недомогания или усталости
Многим людям известен «голливудский сердечный приступ», когда мужчина средних лет хватается за грудь и падает замертво.На самом деле, по словам Хейса, симптомы могут усиливаться и уменьшаться.
У некоторых людей, просто сообщающих о плохом самочувствии или усталости, через несколько часов случается сердечный приступ. Иногда боль в груди присутствует, но тошнота намного сильнее, поэтому люди могут принять симптомы за грипп.
Связанные
Как узнать, что на самом деле происходит?
Главное — знать свои факторы риска. Если вы в целом здоровы и просыпаетесь с гриппом, вероятно, у вас грипп.Но если вы страдаете ожирением, ведете малоподвижный образ жизни, имеете высокое кровяное давление и в семейном анамнезе сердечно-сосудистые заболевания, вы должны серьезно относиться к своим симптомам.
«Я говорю пациентам: если что-то покажется странным; если внутри вы чувствуете, что что-то не так, — сказал Хейт. — Если вы чувствуете какое-то чувство обреченности; Если вы чувствуете, что у вас несварение желудка или дискомфорт в груди, затрудненное дыхание или головокружение, и это ненормально для вас, оно сохраняется, это немного не в характере … сходите к врачу.”
— Если вы чувствуете какое-то чувство обреченности; Если вы чувствуете, что у вас несварение желудка или дискомфорт в груди, затрудненное дыхание или головокружение, и это ненормально для вас, оно сохраняется, это немного не в характере … сходите к врачу.”
Признаки вашего тела о потенциальном риске в будущем
Некоторые подсказки о вашем здоровье сердца и риске сердечного приступа могут появиться за много лет до этого в самых неожиданных местах.
Женщины, у которых преэклампсия или высокое кровяное давление во время беременности, имеют повышенный риск сердечных заболеваний в более позднем возрасте, сказал Хейт.
Ваше тело также может посылать некоторые необычные сигналы, которые связаны с повышенным риском сердечных заболеваний и сердечного приступа, согласно исследованию 2013 года, опубликованному в журнале Circulation:
- Наличие желтых жировых отложений вокруг век
- Мужской образец облысение
- Складка мочки уха — диагональная складка или морщина на коже мочки уха
Риск был выше, независимо от того, были ли у вас одна, две или все три из этих характеристик.
Непонятно почему, но Хейт сказала, что с момента выхода исследования она уделяет гораздо больше внимания ушам и векам пациентов.
Следите СЕГОДНЯ Здоровье и благополучие на Facebook.
Что такое болезнь сердца? Симптомы, причины, диагностика, лечение и профилактика
Избранные организации для получения основной информации о сердечных заболеваниях
Американская кардиологическая ассоциация (AHA)
AHA — старейшая и крупнейшая некоммерческая организация в стране, занимающаяся борьбой с сердечными заболеваниями .AHA финансирует исследования по спасению жизни, защищает людей, страдающих от всех сердечных заболеваний, и обеспечивает образование для пациентов с сердечными заболеваниями и инсультом. Вы также можете связаться с другими людьми, живущими с различными сердечными заболеваниями, через сеть поддержки AHA.
Американский колледж кардиологии (ACC)
ACC — это некоммерческая медицинская ассоциация, которая награждает специалистов сердечно-сосудистой системы, отвечающих их критериям. На протяжении почти четырех десятилетий ACC сотрудничает с AHA в разработке руководств по клинической практике для практикующих кардиологов.ACC проводит ежегодные встречи, посвященные последним исследованиям и инновациям в области здоровья сердца.
На протяжении почти четырех десятилетий ACC сотрудничает с AHA в разработке руководств по клинической практике для практикующих кардиологов.ACC проводит ежегодные встречи, посвященные последним исследованиям и инновациям в области здоровья сердца.
Любимые сети онлайн-поддержки
WomenHeart
Эта организация помогает женщинам, у которых есть проблемы со здоровьем, связанные с сердцем, наладить контакт друг с другом. Посетите веб-сайт, где вы можете пролистать интерактивную карту Соединенных Штатов, чтобы узнать, есть ли в вашем сообществе местные сети поддержки. WomenHeart также предлагает индивидуальную поддержку по тексту, телефону или электронной почте, виртуальные встречи и онлайн-сообщество.
Mended Hearts
Эта национальная и общинная организация представляет собой сеть взаимной поддержки пациентов с сердечными заболеваниями и их семей. Используйте их веб-сайт, чтобы найти ближайшее к вам местное отделение или группу поддержки, или присоединитесь к одной из онлайн-дискуссионных групп, посвященных множеству сердечных заболеваний.
Conquering CHD
Эта некоммерческая организация стремится расширить возможности пациентов с врожденными пороками сердца (ВПС) и их семей.Сети онлайн-поддержки включают группы Facebook для подростков и взрослых пациентов с ИБС, испаноязычную группу поддержки и группу поддержки для семей, страдающих ИБС. Есть также несколько государственных отделений, которые предлагают как виртуальную, так и личную поддержку со стороны коллег.
Любимые приложения для пациентов с сердечными заболеваниями
Cardiio
Cardiio — это приложение для кардиотренировок, которое использует камеру вашего телефона для измерения вашего пульса и предоставляет пользователям информацию о том, как числа связаны с их общим состоянием здоровья.Также найдите советы, как выполнять эффективные тренировки и отслеживать свой прогресс. Cardiio можно бесплатно загрузить в App Store.
Pulse Point Respond
Это приложение предупреждает пользователей, которые указали, что они обучены СЛР, если у кого-то поблизости возникла сердечная недостаточность, и может потребоваться СЛР до прибытия скорой помощи.

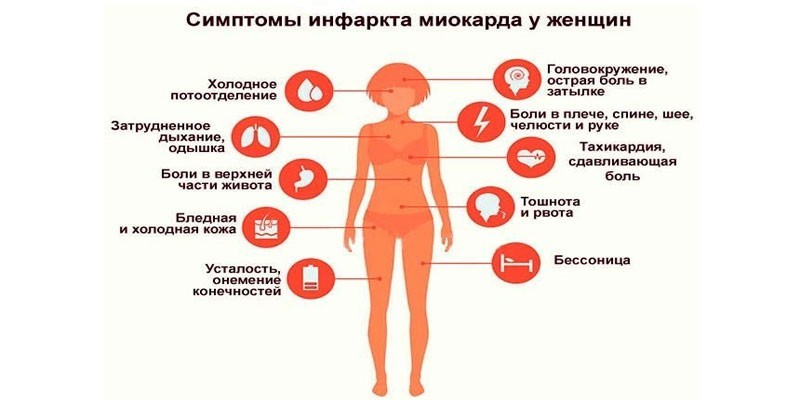

 Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.
Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.
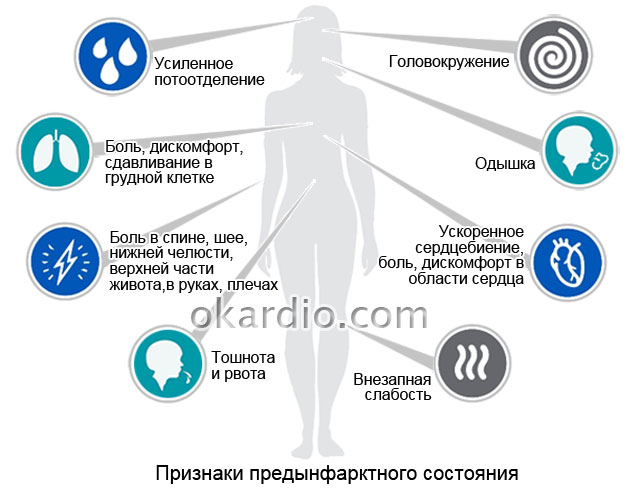 Риск смерти является самым высоким у молодых женщин.
Риск смерти является самым высоким у молодых женщин.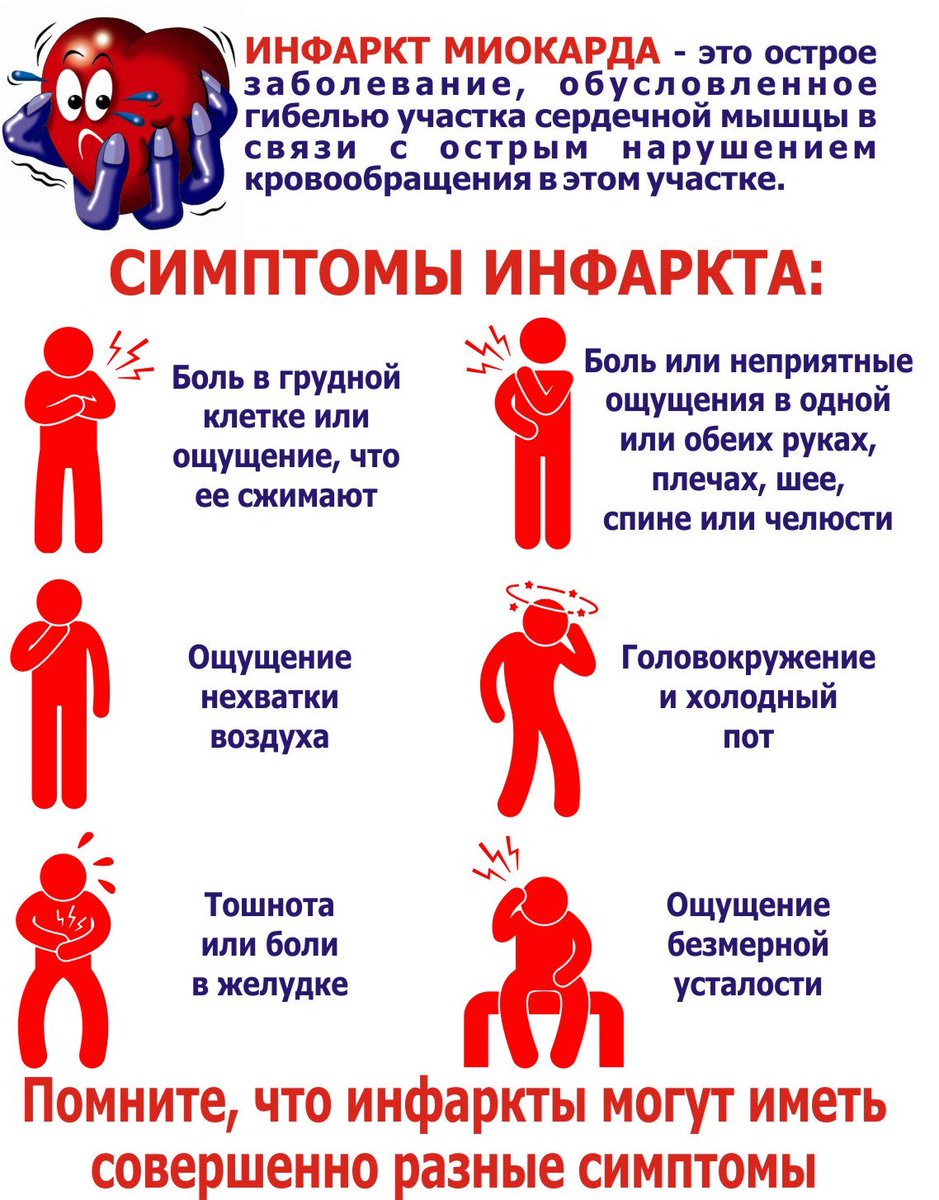 Хотя блокада сердца опасна, она может быть эффективно вылечена с помощью кардиостимулятора и редко вызывает какие-либо долгосрочные осложнения у пациентов, которые выжили.
Хотя блокада сердца опасна, она может быть эффективно вылечена с помощью кардиостимулятора и редко вызывает какие-либо долгосрочные осложнения у пациентов, которые выжили.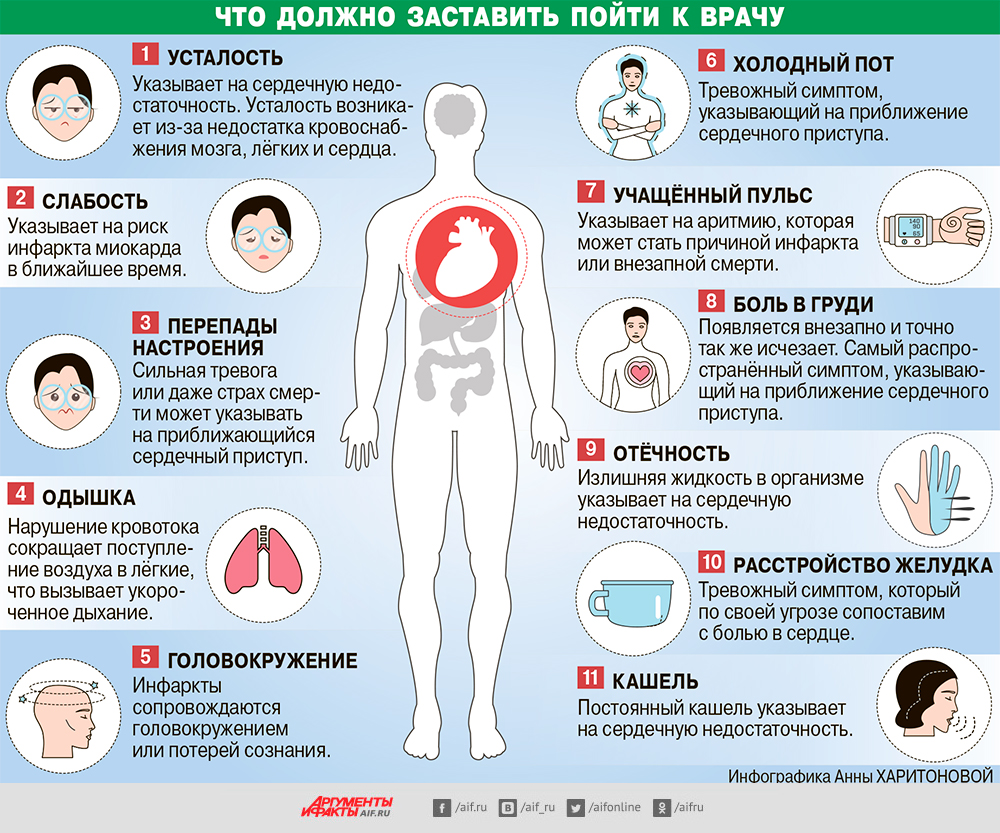 Пациенты с болезнью коронарных артерий, со стабильной стенокардией часто испытывают боль в груди, которая длится несколько минут, а затем уходит. При сердечном приступе боли обычно длятся в течение более чем несколько минут, они могут исчезнуть, но затем возвращаются.
Пациенты с болезнью коронарных артерий, со стабильной стенокардией часто испытывают боль в груди, которая длится несколько минут, а затем уходит. При сердечном приступе боли обычно длятся в течение более чем несколько минут, они могут исчезнуть, но затем возвращаются.
 Затем еще одну дозу каждые 5 минут, до трех доз или до уменьшения боли.
Затем еще одну дозу каждые 5 минут, до трех доз или до уменьшения боли.
 Нестабильная стенокардия является потенциально серьезным событием, при этом боль в груди постоянная, но анализы крови не выявляют маркеров сердечного приступа. При не Q-инфаркте миокарда анализы крови выявляют сердечный приступ, но повреждение сердца менее серьезно, чем при развернутом сердечном приступе.
Нестабильная стенокардия является потенциально серьезным событием, при этом боль в груди постоянная, но анализы крови не выявляют маркеров сердечного приступа. При не Q-инфаркте миокарда анализы крови выявляют сердечный приступ, но повреждение сердца менее серьезно, чем при развернутом сердечном приступе.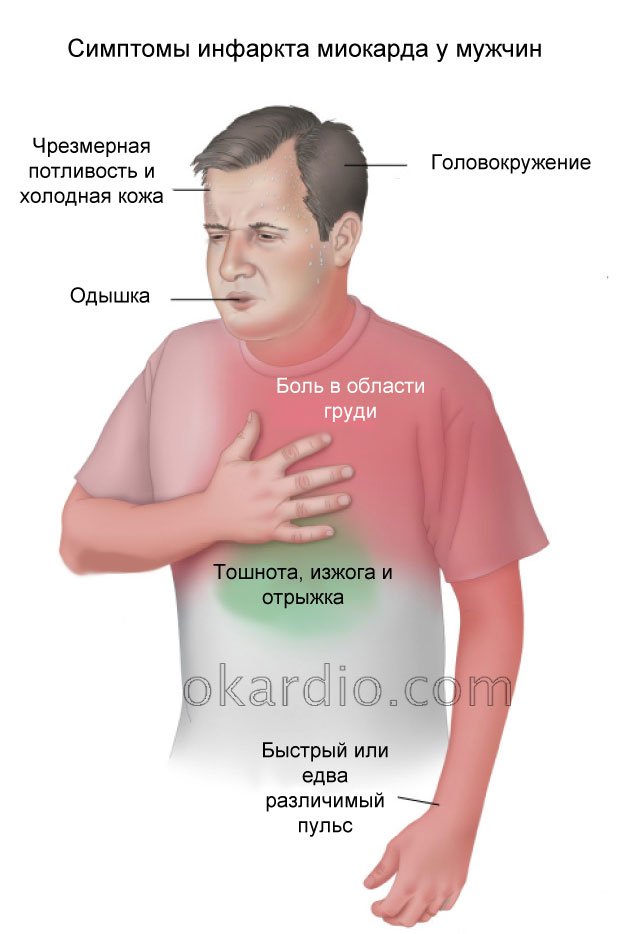
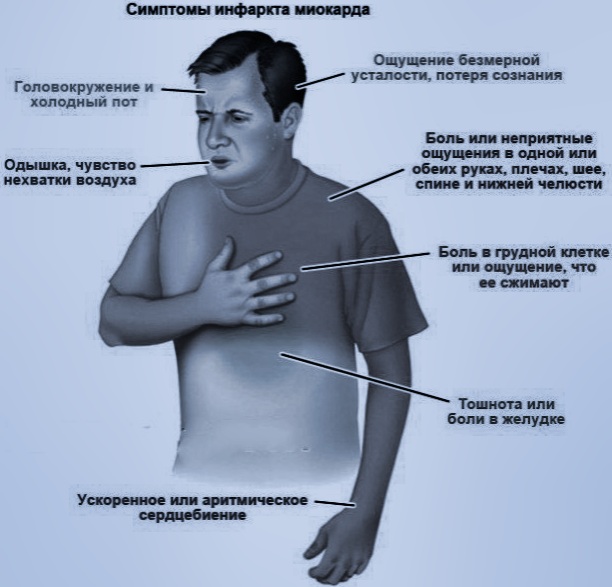
 Морфин может снизить кровяное давление и облегчить работу сердца. Могут быть использованы и другие препараты.
Морфин может снизить кровяное давление и облегчить работу сердца. Могут быть использованы и другие препараты.
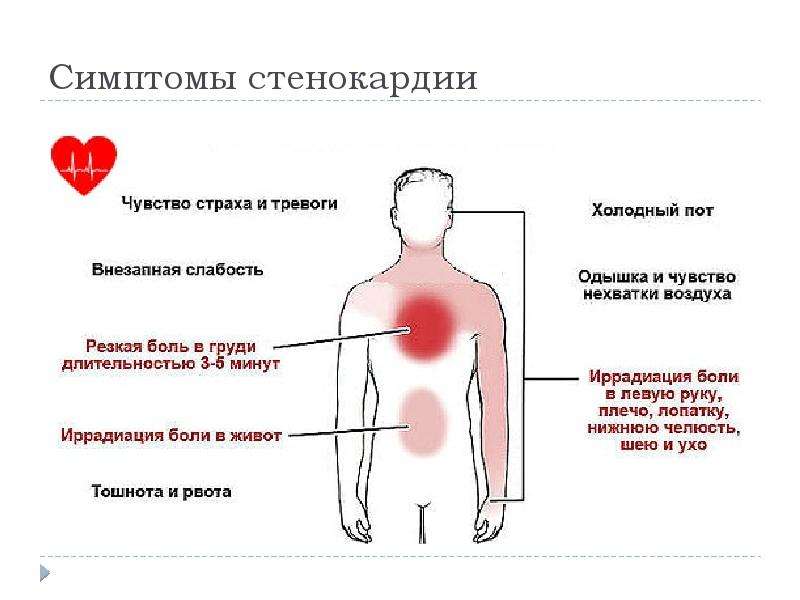
 Исследования показали, что баллонная ангиопластика и стентирование не в состоянии предотвратить сердечные осложнения у пациентов, при их проведении через 3 — 28 дней после сердечного приступа.
Исследования показали, что баллонная ангиопластика и стентирование не в состоянии предотвратить сердечные осложнения у пациентов, при их проведении через 3 — 28 дней после сердечного приступа. Стент может состоять из голого металла, а может быть покрыт специальным препаратом, который медленно высвобождается в рядом лежащую стенку сосуда.
Стент может состоять из голого металла, а может быть покрыт специальным препаратом, который медленно высвобождается в рядом лежащую стенку сосуда.
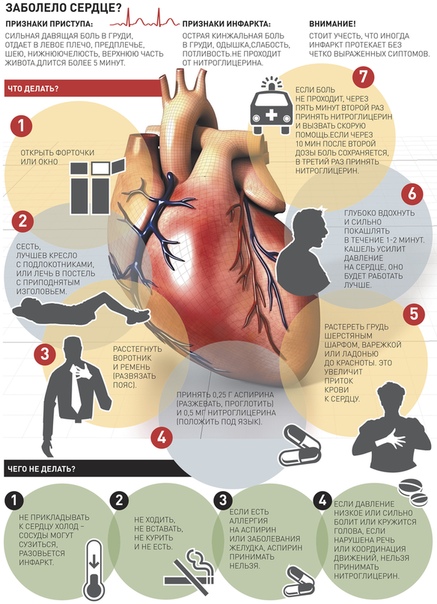 Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.
Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.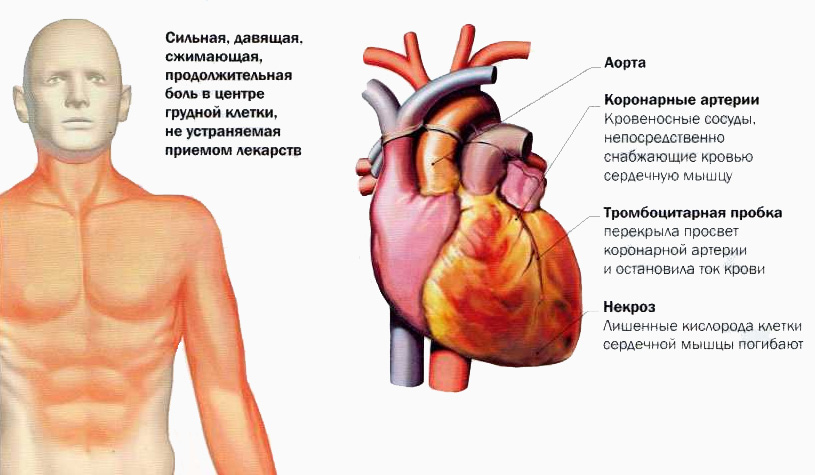 Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.

 Это помогает улучшить работу сердца после сердечного приступа и снижает кровяное давление. Примеры таких лекарств включают enalapril (Vasotec®) и lisinopril (Prinivil®).
Это помогает улучшить работу сердца после сердечного приступа и снижает кровяное давление. Примеры таких лекарств включают enalapril (Vasotec®) и lisinopril (Prinivil®).

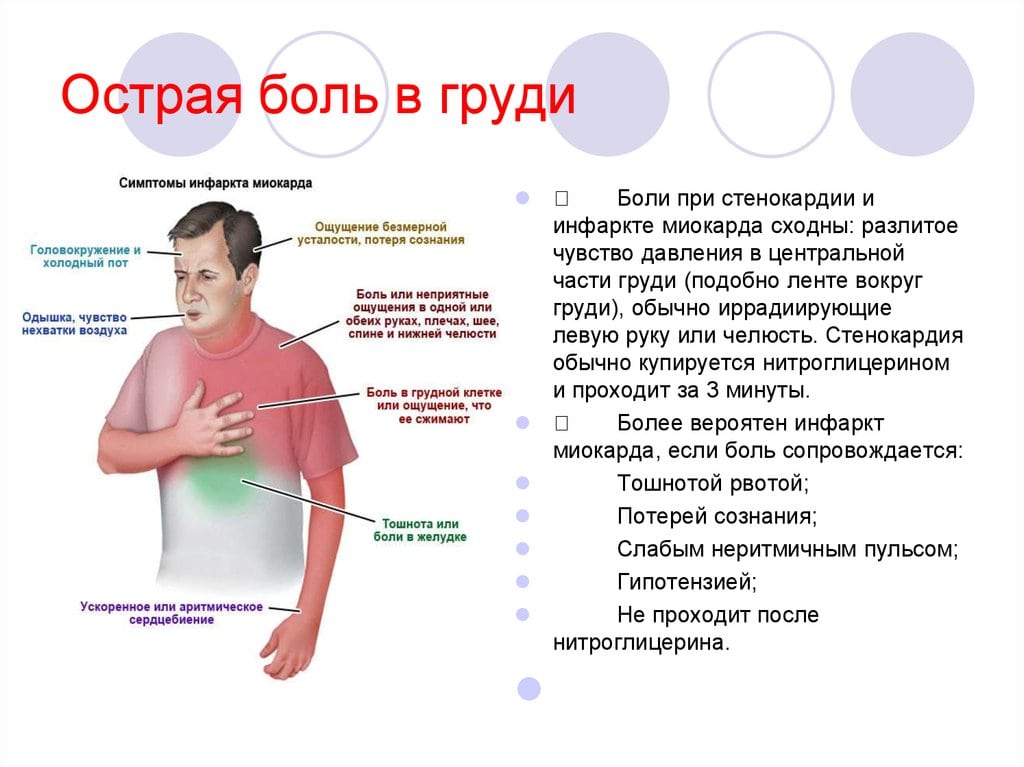 Иногда эти эпизоды могут быть краткосрочными
Иногда эти эпизоды могут быть краткосрочными Симптомы ухудшаются в положении лежа, при глубоком вдохе, кашле или глотании. Облегчение наступает в положении сидя прямо
Симптомы ухудшаются в положении лежа, при глубоком вдохе, кашле или глотании. Облегчение наступает в положении сидя прямо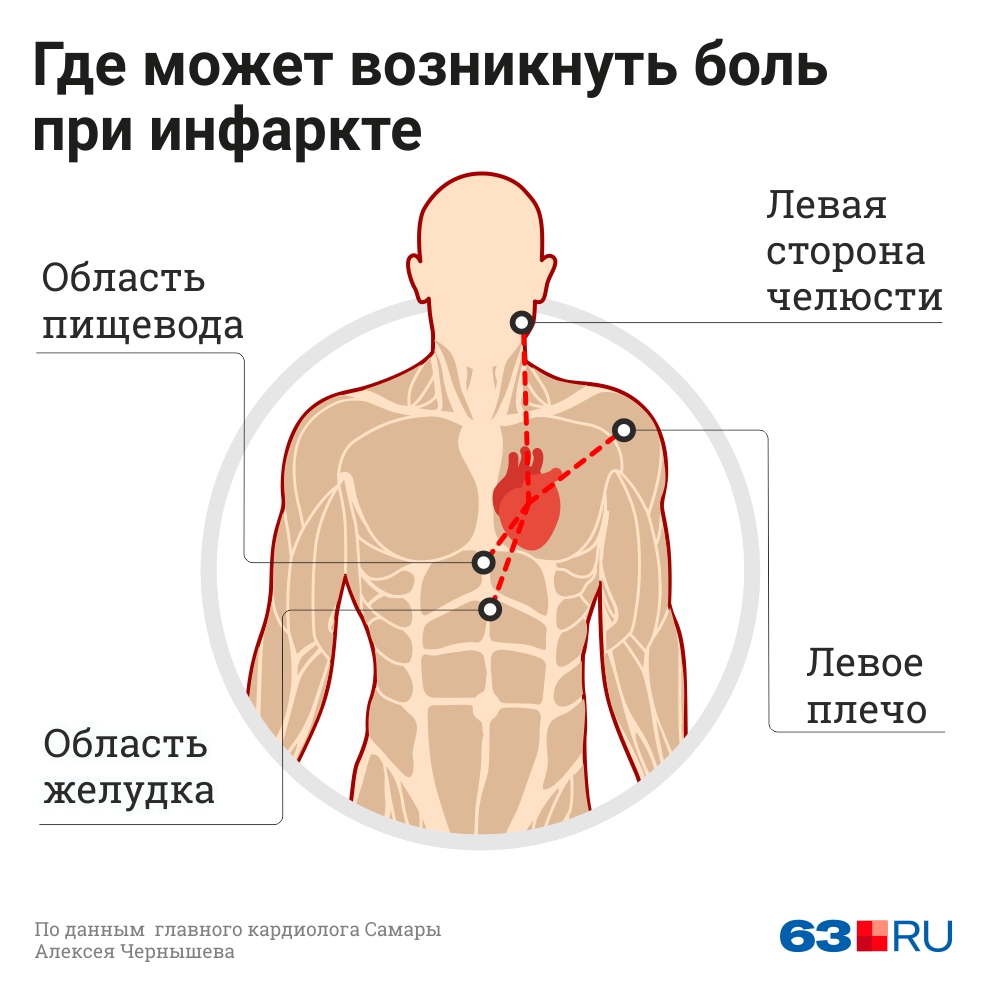 Некоторым пациентам с заболеваниями сердца или кровеносных сосудов и другим пациентам с очень высоким риском следует стремиться к уровню ЛПНП менее 70 мг / дл. Ваш врач может дать конкретные рекомендации.
Некоторым пациентам с заболеваниями сердца или кровеносных сосудов и другим пациентам с очень высоким риском следует стремиться к уровню ЛПНП менее 70 мг / дл. Ваш врач может дать конкретные рекомендации. Проконсультируйтесь с врачом перед тем, как начинать программу упражнений. Спросите своего врача об участии в программе кардиологической реабилитации.
Проконсультируйтесь с врачом перед тем, как начинать программу упражнений. Спросите своего врача об участии в программе кардиологической реабилитации.