Остановка сердца и дыхания: первая помощь, причины и признаки
Остановка сердца – это эквивалент клинической смерти. Как только сердце перестает выполнять свои насосные функции и качать кровь, в организме начинаются изменения, называемые танатогенезом или зарождением гибели. По счастью клиническая смерть обратима, и в ряде ситуаций внезапной остановки дыхания и сердца их можно запустить вновь.
Собственно внезапная остановка сердца – это именно прекращение его эффективной работы. Так как миокард – это содружество множества мышечных волокон, которые обязаны сокращаться ритмично и синхронно, то их хаотичное сокращение, которое будет даже регистрироваться на кардиограмме, также может относиться к остановкам сердца.
Причины остановки сердца
- Причина 90% всех клинических смертей — фибрилляция желудочков. При этом тот самый хаос из сокращений отдельных миофибрилл будет иметь место, а вот перекачивание крови прекратится и ткани начнут испытывать кислородное голодание.

- Причина 5 % остановок сердечной работы — полное прекращение сокращений сердца или асистолия.
- Электромеханическая диссоциация — когда сердце не сокращается, но сохраняется его электрическая активность.
- Пароксизмальная желудочковая тахикардия, при которой приступ сердцебиений с частотой больше 180 за минуту сопровождается отсутствием пульса на крупных сосудах.
Ко всем перечисленным состояниям могут привести следующие изменения и заболевания:
Сердечные патологии
- ИБС (ишемическая болезнь сердца) — стенокардия, аритмии, острое кислородное голодание миокарда (ишемия) или его некроз, например, при инфаркте миокарда
- воспаление сердечной мышцы (миокардит)
- миокардиопатия
- поражение клапанов сердца
- тромбоэмболия легочной артерии
- тампонада сердца, например, сдавление кровью при ранении сердечной сумки
- расслаивающая аневризма аорты
- острый тромбоз коронарных артерий
Прочие причины
- передозировка лекарственными препаратами
- отравления химическими веществами (интоксикация)
- передозировка наркотическими средствами, алкоголем
- обструкция дыхательных путей (инородное тело в бронхах, во рту, в трахее), острая дыхательная недостаточность
- несчастные случаи — поражение электрическим током (использование оружия для самообороны — электрошокеры), огнестрельные, ножевые ранения, падение, удары
- шоковое состояние — болевой шок, аллергический, при кровотечении
- острое кислородное голодание всего организма при удушении или остановке дыхания
- обезвоживание, падение объема циркулирующей крови
- скачкообразное повышение уровня кальция крови
- охлаждение
- утопление
Предрасполагающие факторы при сердечных патологиях
Препараты, вызывающие остановку сердца
Ряд лекарственных средств могут спровоцировать сердечную катастрофу и вызвать клиническую смерть. Как правило, это случаи взаимодействия или передозировки препаратов:
Как правило, это случаи взаимодействия или передозировки препаратов:
- Средства для наркоза
- Антиаритмические средства
- Психотропные препараты
- Сочетания: антагонистов кальция и антиаритмических третьего класса, антагонистов кальция и бета-блокаторов, нельзя сочетать некоторые антигистаминные препараты и противогрибковые и пр.
По вине лекарств смерть наступает примерно в 2% всех случаев, поэтому категорически нельзя принимать какие-либо препараты без показаний. Любое средство следует принимать только по назначению доктора в указанных дозировках, а также сообщать лечащему врачу о тех лекарствах, которые вами принимаются по поводу лечения другого заболевания (назначенные другим врачом), поскольку именно сочетание и передозировка могут приводить к серьезным последствиям (см. также причины боли в области сердца).
Признаки остановки сердца
Внешний вид больного, как правило, не оставляет сомнений в том, что что-то здесь не в порядке. Как правило, отмечаются следующие проявления прекращения сердечной деятельности:
Как правило, отмечаются следующие проявления прекращения сердечной деятельности:
- Отсутствие сознания, которое развивается спустя 10-20 секунд от начала острой ситуации. В первые секунды человек еще может совершать простые движения. Через 20-30 секунд дополнительно могут развиться судороги.
- Бледность и синюшность кожных покровов, в первую очередь, губ, кончика носа, мочек ушей.
- Редкое дыхание, которое прекращается через 2 минуты от остановки сердца.
- Отсутствие пульса на крупных сосудах шеи и запястьях.
- Отсутствие сердцебиений в области ниже левого соска.
- Зрачки расширяются и перестают реагировать на свет — через 2 минуты после остановки.
Таким образом, после остановки сердца наступает клиническая смерть. Без реанимационных мероприятий она перерастет в необратимые гипоксические изменения в органах и тканях, называемых биологической смертью.
- Мозг после остановки сердца живет 6-10 минут.
- Как казуистика, описаны случаи сохранения коры головного мозга после 20 минутной клинической смерти при падении в очень холодную воду.

- С седьмой минуты клетки мозга начинают прогрессивно отмирать.
И хотя реанимационные мероприятия положено проводить не менее 20 минут, в запасе у пострадавшего и его спасителей имеется всего лишь 5-6 минут, гарантирующих последующую полноценную жизнь пострадавшего от остановки сердца.
Первая помощь при остановке сердца
С учетом высоких рисков смерти от внезапной фибрилляции желудочков, цивилизованные страны оснащают общественные места дефибрилляторами, которыми может воспользоваться практически любой гражданин. К аппарату имеются подробные инструкции или голосовое сопровождение на нескольких языках. Россия и страны СНГ подобными излишествами не избалованы, поэтому в случае внезапной кардиальной смерти (подозрении на нее) придется действовать самостоятельно.
Все больше законодательство ограничивает даже врача, проходящего мимо упавшего на улице, в возможностях проведения первичной сердечно-легочной реанимации. Ведь теперь врач может заниматься своей работой только в отведенные ему часы на территории своего лечебного учреждения или подведомственной территории и только согласно своей специализации.
То есть, акушер-гинеколог, реанимирующий на улице человека с внезапной остановкой сердца, может получить весьма не по заслугам. К счастью, на немедиков подобные кары не распространяются, поэтому взаимопомощь все еще остается основным шансом на спасение у пострадавшего.
Чтобы в критической ситуации не выглядеть равнодушным или безграмотным, стоит запомнить несложный алгоритм действий, которые могут спасти упавшему или лежащему на улице жизнь и сохранить ее качество.
Чтобы легче запомнить порядок действий, назовем их по первым буквам и цифрам: ОП 112 СОДА.
- О – оцениваем опасность
Подойдя к лежащему не слишком близко, громко спрашиваем, слышит ли он нас. Люди в алкогольном или наркотическом опьянении, как правило, что-нибудь да мычат. По-возможности, стаскиваем тело с проезжей/проходной части, снимаем с пострадавшего электропровод (если произошел удар эл. током), освобождаем
- П – проверяем реакцию
Из положения стоя, готовясь случае чего отпрыгнуть и быстро убежать, щиплем лежащего за мочку уха и ждем ответной реакции.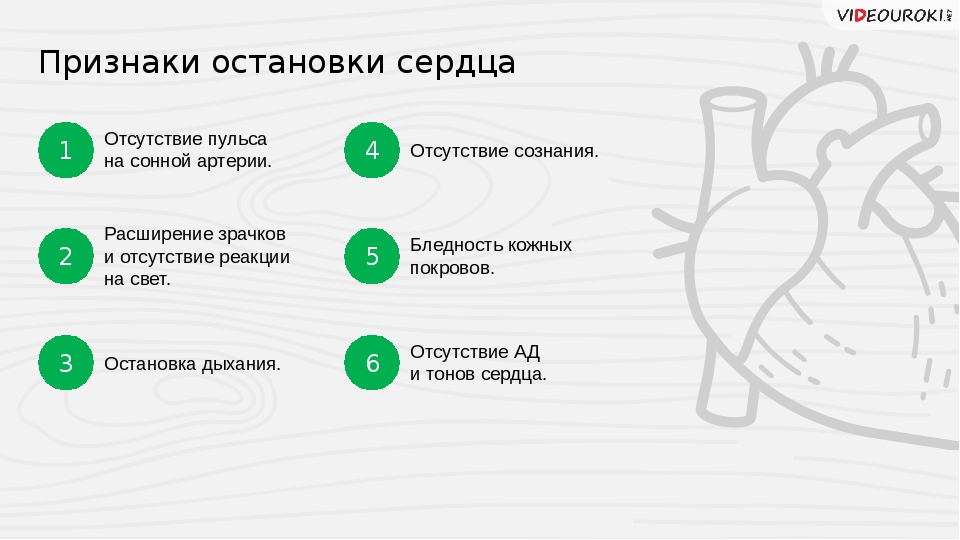 Ежели стонов или ругательств не последовало, и тело бездыханно, переходим к пункту 112.
Ежели стонов или ругательств не последовало, и тело бездыханно, переходим к пункту 112.
- 112 — звонок по телефону
Это телефон общей службы экстренной помощи, набирающийся и с мобильных в РФ, странах СНГ и многих европейских государствах. Так как время терять нельзя, то телефоном займется кто-то другой, выбрать которого в толпе должны именно Вы, обратившись к человеку лично так, чтобы у него не осталось сомнений в порученном деле.
- С — сердца массаж
Положив пострадавшего на ровную твердую поверхность, нужно начать непрямой массаж сердца. Сразу забудьте все, что видели на эту тему в фильмах. Отжимаясь от грудины на согнутых руках, сердце завести невозможно. Руки должны быть прямыми во все время реанимации. На нижнюю треть грудины поперек будет уложена прямая ладонь более слабой руки. Перпендикулярно поверх нее установлена ладонь более сильной. Дальше следуют пять недетских давящих движений всем весом на вытянутые руки. Грудная клетка при этом должна смещаться не меньше, чем на пять сантиметров. Работать придется, как в тренажерном зале, не обращая внимания на хруст и скрежет под руками (ребра потом заживут, а плевру зашьют). За минуту должно быть произведено 100 толчков.
Грудная клетка при этом должна смещаться не меньше, чем на пять сантиметров. Работать придется, как в тренажерном зале, не обращая внимания на хруст и скрежет под руками (ребра потом заживут, а плевру зашьют). За минуту должно быть произведено 100 толчков.
- О – обеспечить проходимость дыхательных путей
Для этого голову человека аккуратно, чтобы не повредить шею, несколько закидывают, обмотанными любым платком или салфеткой пальцами быстро вытаскивают зубные протезы и инородные предметы изо рта, выдвигают нижнюю челюсть вперед. Пункт в принципе можно пропустить, Главное, не переставать качать сердце. Поэтому на этот пункт можно поставить кого-то второго.
- Д – искусственное дыхание
На тридцать качков грудины приходится 2 вдоха изо рта в рот, предварительно покрытый марлей или платком. Эти два вдоха не должны занимать более 2 секунд, особенно, если реанимацию проводит один человек.
По факту прибытия на месту скорой или служб спасения надо благоразумно и своевременно отчалить восвояси, если только пострадавший не ваш близкий друг или родственник. Это страховка от ненужных сложностей личной жизни.
Это страховка от ненужных сложностей личной жизни.
Первая помощь ребенку
Ребенок – это не маленький взрослый. Это совершенно оригинальный организм, подходы к которому отличаются. Особенно актуальной сердечно-легочная реанимация остается для детей первых трех лет жизни. При этом не стоит поддаваться панике и действовать максимально быстро (ведь в запасе всего пять минут).
- Ребенка укладывают на стол, распеленывают или раздевают, освобождают рот от посторонних предметов или примесей.
- Затем подушечками второго и третьего пальцев руки, расположенных на нижней трети грудины, надавливают с частотой 120 толчков за минуту.
- Толчки должны быть аккуратными, но интенсивными (грудина при этом смещается на глубину пальца).
- После 15 компрессий делают два вдоха в рот и в нос, покрытые салфеткой.
- Параллельно с реанимацией вызывается скорая помощь.
Первая медицинская помощь при остановке сердца
Врачебная помощь зависит от причины, по которой развилась остановка сердца. Наиболее часто пользуются дефибриллятором. Эффективность манипуляции каждую минуту снижается примерно на 7%, поэтому дефибриллятор актуален на протяжении первых пятнадцати минут от катастрофы.
Наиболее часто пользуются дефибриллятором. Эффективность манипуляции каждую минуту снижается примерно на 7%, поэтому дефибриллятор актуален на протяжении первых пятнадцати минут от катастрофы.
Для бригад скорой разработаны следующие алгоритмы помощи при внезапной остановке сердца.
- Если клиническая смерть наступила в присутствии бригады, применяется прекардиальный удар. Если после него восстановилась сердечная деятельность, то далее внутривенно вводят физраствор, снимают ЭКГ, если ритм сердца нормальный, проводят искусственную вентиляцию легких и доставляют пациента в стационар.
- Если после прекардиального удара сердцебиений нет, восстанавливают проходимость дыхательных путей, используя воздуховод, интубацию трахеи, мешок Амбу или ИВЛ. Затем последовательно проводят закрытый массаж сердца и дефибрилляцию желудочков, после восстановления ритма пациента доставляют в стационар.
- При желудочковой тахикардии или фибрилляции желудочков использую разряды дефибриллятора 200, 300 и 360 Дж последовательно или 120, 150 и 200 Дж бифазным дефибриллятором.

- Если ритм не восстановлен, используется амиодарон, прокаинамид внутривенно с разрядом в 360 Дж после каждого введения лекарств. При достижении успеха больного госпитализируют.
- В случае асистолии, подтвержденной на ЭКГ, пациента переводят на ИВЛ вводят атропин и эпинефрин. Повторно записывают ЭКГ. Далее ищут причину, которую можно устранить (гипогликемию, ацидоз) и работают с ней. Если результатом становится фибрилляция, переходят к алгоритму ее устранения. При стабилизации ритма — госпитализация. При сохраняющейся асистолии – констатация смерти.
- При электромеханической диссоциации – интубация трахеи. Венозный доступ, поиск возможной причины и ее устранение. Эпинефрин, атропин. При асистолии в результате мероприятий действовать по алгоритму асистолии. Если результатом стала фибрилляция, перейти к алгоритму ее устранения.
Таким образом, если произошла внезапная остановка сердца, первый и основной критерий, который стоит принять во внимание – это время. От быстрого начала оказания помощи, зависит выживаемость пациента и качество его дальнейшей жизни.
От быстрого начала оказания помощи, зависит выживаемость пациента и качество его дальнейшей жизни.
Одышка при коронавирусе: как понять, на какой день начинается
Одышка — защита организма от кислородного голодания. Проявляется она изменением числа циклов вдох-выдох, глубины и ритма дыхания. При этом может появиться чувство нехватки воздуха. Проблемы с дыханием при коронавирусе не ограничиваются одышкой и могут начинаться с простой заложенности носа, сухого или со скудным количеством мокроты кашля (при ковиде).
Однако именно одышка с затруднением вдоха сигнализирует о переходе инфекции на новый уровень и потребности в компьютерной томографии или госпитализации.
Как посчитать
- Частота дыхания, превышающая 20 вдохов-выдохов за минуту, — несомненный критерий одышки.
- При этом дыхание в минуту в покое может быть привычным, а одышка фиксируется лишь в нагрузке.
- За нагрузку надо считать не физические упражнения или бег, а привычные бытовые дела или ходьбу.

Чтобы посчитать вдох-выдох, достаточно положить ладонь на ребра или область солнечного сплетения. Врач делает это с помощью стетоскопа.
Ощущение, что не хватает дыхания, может появляться у больного коронавирусом с первых дней даже при легком течении болезни за счет заложенности носа. Но:
- сочетание одышка > 22 и кашель,
- одышка и температура 38 на протяжении пяти дней
это почти всегда признаки развития дыхательной недостаточности (ДН1) на фоне легочного поражения.
Проверить одышку можно с помощью простых тестов:
- Японские врачи предложили на фоне привычного дыхания сделать глубокий вдох и не дышать 10 секунд. Если это удается, и последующий выдох спокойный и ровный (нет кашля, боли в грудной клетке, чувства нехватки воздуха) — проблем с дыханием нет.
- Телеведущая, врач Елена Малышева показала простой способ, как определить одышку с помощью воздушного шарика.
 Надо сделать максимальный вдох и попытаться одним выдохом надуть шар. Если удалось задержать дыхание и сделать ровный выдох, заполнивший шарик на 15 см, все в порядке.
Надо сделать максимальный вдох и попытаться одним выдохом надуть шар. Если удалось задержать дыхание и сделать ровный выдох, заполнивший шарик на 15 см, все в порядке.
Коронавирусное дыхание
Не так важно, на какой день начинается при ковиде клиника дыхательной недостаточности. Важно не пропустить сам факт затрудненного дыхания:
- В типичных случаях ее имеют примерно 30% больных на фоне высокой (выше 38) температуры.
- Наиболее тяжелой она бывает к 6-8 дню от момента инфицирования.
Наравне с кашлем, отсутствием обоняния или вкуса, заложенностью носа, головной, мышечной болями, утомляемостью, заложенностью груди может проявляться одышка без температуры (см. как отличить грипп, ОРВИ от коронавируса).
- При легком течении ковида (температура до 38, слабость, боли в горле, головная боль) одышку без кашля больной может только субъективно ощущать. Достоверная одышка не регистрируется.

- Легкая одышка (частота дыханий >22) в сочетании с температурой>38, нехваткой воздуха при физической нагрузке соответствует средней тяжести инфекции и ковидной пневмонии.
- Дыхание больше 30 в минуту, когда человек задыхается не только при нагрузке, но и в покое, нехватка кислорода приводит к возбуждению, нарушениям сознания, нестабильности давления, говорит о тяжелом течении ковида.
- Крайне тяжелая степень — острая дыхательная недостаточность на фоне респираторного дистресс-синдрома, сепсиса, ДВС-синдрома, требующая искусственной вентиляции легких (см. цитокиновый шторм при короновирусе).
Подтвердить недостаток кислорода из-за непродуктивного дыхания можно с помощью пульсоксиметра, измеряющего насыщение кислородом крови (сатурацию):
- Среднетяжелое течение соответствует показателю<95%,
- Тяжелое — 93% и меньше.
Этим изменениям соответствует и картина компьютерной томографии, подтверждающая легочные поражения.
Что дают сопутствующие болезни и осложнения
Если есть одышка при коронавирусе, как понять, вирусная ли инфекция ее дает?
- При присоединении бактериальной флоры (вирусно-бактериальная пневмония) возможно появление гнойной мокроты, лейкоциты в крови растут выше 10*10 9 г/л, СРБ выше 10 (см.
 анализ крови при ковиде). Чаще всего тяжелым бактериальным процессам подвержены больные с сахарным диабетом и другими иммунодефицитами.
анализ крови при ковиде). Чаще всего тяжелым бактериальным процессам подвержены больные с сахарным диабетом и другими иммунодефицитами. - У пациентов с уже имеющейся ХОБЛ и предшествующей ковиду одышкой (из-за склероза мелких бронхов) прогрессирование дыхательной недостаточности происходит быстрее. Жесткое дыхание имеется у этих больных постоянно. Им требуется усиление ингаляторной терапии по схеме «обострение ХОБЛ» c тщательным контролем сатурации и (КТ легких при COVID-19).
- У больных с сопутствующей бронхиальной астмой при присоединении ковида одышка из экспираторной (с затрудненным выдохом) становится смешанной (затруднен и вдох, и выдох). Как облегчить дыхание этой группе пациентов? Продолжать стандартную терапию глюкокортикоидами через ингалятор.
- Тромбэмболия легочной артерии или тромбоз ее ветвей обязательно сопровождаются одышкой (>30-40), удушьем, болью за грудиной. Чем крупнее сосуд, тем стремительнее нарастают проявления вплоть до утраты сознания, острой дыхательной недостаточности, смерти.
 Основным методом, позволяющим отделить ТЭЛА от ковида, остается КТ с контрастированием.
Основным методом, позволяющим отделить ТЭЛА от ковида, остается КТ с контрастированием.
На сегодняшний день собраны статистические данные о том, что часть больных, перенесших вирусно-бактериальные легочные варианты COVID-19, после стационарного этапа лечения сохраняли одышку на протяжении 2 месяцев. Чаще остаточные явления наблюдались у лиц старше 65 лет наряду с сохраняющимися изменениями на КТ в виде фиброза или очагов консолидации.
Что делать дома
В домашних условиях при подозрении на COVID-19 (наличии температуры и клиники респираторной инфекции) или подтвержденном положительном ПЦР-тесте следует выполнять рекомендации лечащего врача. В зависимости от того, как сильно проявляется одышка, насколько долго держится высокая температура, страдает общее состояние пациента и его сатурация, врач принимает решение о выполнении рентгенографии легких, КТ или госпитализации.
Что делать дома? Выполнять рекомендации лечащего врача:
- пить много жидкости (см.
 питьевой режим при ковиде, регидратация),
питьевой режим при ковиде, регидратация), - сбивать температуру выше 38 парацетамолом (до 3 таблеток в сутки, возможно в сочетании с антигистамином),
- принимать противовирусное (фавипиравир, ингавирин, арбидол, нобазит),
- тяжелое дыхание, сопровождающееся кашлем, может потребовать муколитиков.
Проверить дыхание при коронавирусе, выслушивая его стетоскопом, бывает недостаточно, так как аускультативно вирусное поражение или сосудистый тромбоз плохо выслушиваются. При:
- учащении дыханий >22,
- сатурации<95%,
- температуре 38
целесообразно говорить о среднетяжелом течении инфекции и целесообразно выполнять КТ, а по ее результатам решать вопрос о госпитализации.
Если пациент остается на амбулаторном этапе, то получает противовирусные или гидроксихлорахин, антибиотики по показаниям (присоединение бактериальной инфекции), глюкококриткоиды, противосвертывающие. Что принимать, определяется лечащим врачом.
Если дыхательная недостаточность прогрессирует, возникает необходимость в респираторной поддержке кислородом, укладывании пациента на 12-16 часов на живот или на бок (при большом весе). Кислородная маска для дыхания, искусственная вентиляция легких даже без интубации трахеи — строго стационарный этап помощи.
Кислородная маска для дыхания, искусственная вентиляция легких даже без интубации трахеи — строго стационарный этап помощи.
Видео: Главврач Коммунарки Денис Проценко о второй волне / ЭПИДЕМИЯ с Антоном Красовским. Новый сезон
- 20-00 Критерии для госпитализации
- 20-14 Шкала, по которой оценивают нужна ли госпитализация
- 21-25 Чем пониженная сатурация при свином гриппе отличается от пониженной сатурации при коронавирусе
- 25-18 Что такое цитокиновый шторм
- 30-41 О выживаемости на ИВЛ
- 31-35 Проценко: «Для нас перевод на ИВЛ — это крайняя точка, когда другие меры невозможны»
- 35-58 Чем отличается неинвазивная вентиляция легких от инвазивной
Остановка дыхания : причины, симптомы, диагностика, лечение
Остановка дыхания не вызывает диагностических сложностей; лечение начинается одновременно с ее диагностикой. Важнейшей задачей является обнаружение инородного тела, явившегося причиной обструкции дыхательных путей. При его наличии дыхание рот-в-рот или мешком через маску не будет эффективным. Инородный предмет можно обнаружить во время ларингоскопии при интубации трахеи.
Важнейшей задачей является обнаружение инородного тела, явившегося причиной обструкции дыхательных путей. При его наличии дыхание рот-в-рот или мешком через маску не будет эффективным. Инородный предмет можно обнаружить во время ларингоскопии при интубации трахеи.
Лечение заключается в удалении инородного тела из дыхательных путей, обеспечении их проходимости любым способом и проведении ИВЛ.
Необходимо освободить верхние дыхательные пути и поддерживать циркуляцию воздуха с помощью механического устройства и/или вспомогательных вдохов. Существует много показаний для контроля проходимости дыхательных путей. В большинстве ситуаций с помощью маски можно временно обеспечивать адекватную вентиляцию легких. При правильном проведении также эффективным может быть дыхание рот-в-рот (или рот-в-рот-и-нос у грудных детей).
Обструкция, связанная со слабостью мягких тканей ротоглотки, может быть временно устранена разгибанием шеи (запрокинуть голову) и выдвижением нижней челюсти; благодаря данным маневрам приподнимают ткани передних отделов шеи и освобождается пространство между языком и задней стенкой глотки. Обструкцию ротоглотки зубным протезом или другим инородным телом (кровью, секретами) можно устранить пальцами или аспирацией, однако надо помнить об опасности их смещения в глубину (это более вероятно у грудных и маленьких детей, у которых проведение этого маневра «вслепую» пальцем противопоказано). Материал, попавший более глубоко, можно удалить с помощью щипцов Magill во время ларингоскопии.
Обструкцию ротоглотки зубным протезом или другим инородным телом (кровью, секретами) можно устранить пальцами или аспирацией, однако надо помнить об опасности их смещения в глубину (это более вероятно у грудных и маленьких детей, у которых проведение этого маневра «вслепую» пальцем противопоказано). Материал, попавший более глубоко, можно удалить с помощью щипцов Magill во время ларингоскопии.
Метод Heimlich. Метод Heimlich (толчок руками в области эпигастрия, у беременных и тучных людей — на грудную клетку) является методом контроля проходимости дыхательных путей у пациентов в сознании, шоке или бессознательном состоянии, при отсутствии эффекта от других методов.
Взрослого человека в бессознательном состоянии укладывают на спину. Оператор присаживается поверх колен пациента. Чтобы исключить повреждение печени и органов грудной клетки, рука никогда не должна располагаться на мечевидном отростке или нижней реберной дуге. Тенар и гипотенар ладони располагаются в эпигастрии ниже мечевидного отростка. Вторая рука располагается поверх первой и осуществляется сильный толчок в восходящем направлении. Для толчков грудной клетки руки располагаются как для закрытого массажа сердца. При обоих способах может потребоваться от 6 до 10 быстрых сильных толчков для того, чтобы извлечь инородное тело.
Вторая рука располагается поверх первой и осуществляется сильный толчок в восходящем направлении. Для толчков грудной клетки руки располагаются как для закрытого массажа сердца. При обоих способах может потребоваться от 6 до 10 быстрых сильных толчков для того, чтобы извлечь инородное тело.
При наличии инородного тела в дыхательных путях у взрослого пациента в сознании оператор становится сзади, обхватывает пациента руками таким образом, чтобы кулак располагался между пупком и мечевидным отростком, а вторая ладонь обхватывала кулак. Обеими руками осуществляется толчок в направлении внутрь и вверх.
У старших детей можно использовать метод Heimlich, однако при весе менее 20 кг (обычно младше 5 лет) необходимо прикладывать очень умеренное усилие.
У грудных детей до года метод Heimlich не применяется. Грудного ребенка необходимо держать в положении вниз головой, поддерживая голову одной рукой, в то время как другой человек осуществляет 5 ударов по спине. Затем необходимо осуществить 5 толчков в грудном отделе ребенка, при этом он должен лежать на спине вниз головой на бедре спасателя. Последовательность ударов по спине и грудных толчков повторяется до восстановления проходимости дыхательных путей.
Последовательность ударов по спине и грудных толчков повторяется до восстановления проходимости дыхательных путей.
Если после освобождения дыхательных путей спонтанное дыхание отсутствует и нет никаких приспособлений, для спасения жизни пострадавшего необходимо проводить дыхание рот-в-рот или рот-в-рот-и-нос. В выдыхаемом воздухе содержится от 16 до 18% О2 и от 4 до 5% СО2 — этого достаточно для поддержания адекватного уровня О2 и СО2 в крови.
Приспособление мешок-клапан-маска (МКМ) снабжен дыхательным мешком с клапаном, не допускающим рециркуляцию воздуха. Это приспособление не способно поддерживать проходимость дыхательных путей, поэтому пациентам с низким мышечным тонусом требуются дополнительные приспособления для поддержания проходимости дыхательных путей. Вентиляция МКМ может продолжаться до проведения назо- или оротрахеальной интубации трахеи. С помощью этого приспособления возможна дополнительная подача кислорода. Если вентиляция МКМ проводится более 5 мин для профилактики попадания воздуха в желудок, необходимо надавливать на перстневидный хрящ для окклюзии пищевода.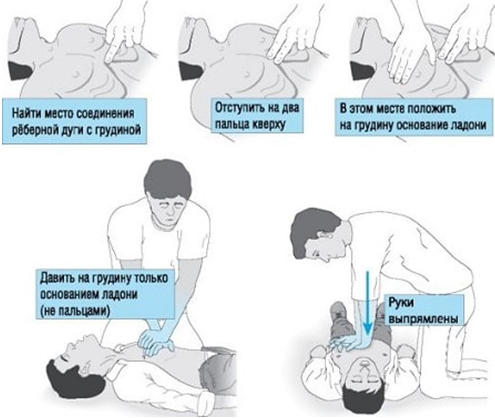
Ситуации, требующие контроля проходимости дыхательных путей
Критические | Неотложные |
Остановка сердца | Дыхательная недостаточность |
Остановка дыхания или апноэ (например, при заболеваниях ЦНС, гипоксии, приеме лекарств) Глубокая комасзападением языка и обструкцией дыхательных путей Острый отек гортани | Необходимость в дыхательной поддержке (например, при остром респираторном дистресс-синдроме, обострении ХОБЛ или астме, обширных инфекционных и неинфекционных поражениях легочной ткани, нейромышечных заболеваниях, депрессии дыхательного центра, чрезмерной усталости дыхательных мышц) |
Ларингоспазм Инородное тело гортани | Необходимость в респираторной поддержке у пациентов в состоянии шока, с низким сердечным выбросом или повреждением миокарда |
Утопление Ингаляция дыма и токсических химических веществ | Перед промыванием желудка у больных с пероральной передозировкой наркотиков и нарушенным сознанием |
Ожог дыхательных путей (термический или химический) Аспирация желудочного содержимого | При очень высоком потреблении О2 и ограниченных респираторных резервах (перитонит) |
Травма верхних дыхательных путей | Перед бронхоскопией у пациентов в тяжелом состоянии |
Повреждение головы или верхних отделов спинного мозга | При проведении диагностических рентгенологических процедур у пациентов с нарушенным сознанием, особенно в условиях седации |
Наэогастральный зонд устанавливается для эвакуации из желудка воздуха, который будет обязательно попадать туда во время вентиляции МКМ. Педиатрические дыхательные мешки имеют клапан, ограничивающий пиковое давление, создаваемое в дыхательных путях (обычно на уровне 35 до 45 см вод. ст.).
Педиатрические дыхательные мешки имеют клапан, ограничивающий пиковое давление, создаваемое в дыхательных путях (обычно на уровне 35 до 45 см вод. ст.).
Ротоглоточный или назальный воздуховоды предотвращают обструкцию дыхательных путей, вызванную мягкими тканями. Эти приспособления облегчают вентиляцию с помощью МКМ, хотя вызывают рвотные позывы у пациентов в сознании. Размер ротоглоточного воздуховода должен соответствовать расстоянию между углом рта и углом нижней челюсти.
Ларингеальная маска помещается в нижние отделы ротоглотки. Некоторые модели имеют канал, через который можно провести интубационную трубку в трахею. Этот способ вызывает минимальные сложности и пользуется большой популярностью в связи с тем, что не требует проведения ларингоскопии и его может применить минимально обученный персонал.
Двухпросветная пищеводно-трахеальная трубка (combitube) имеет проксимальный и дистальный баллоны. Она устанавливается вслепую. Обычно она попадает в пищевод и в этом случае вентиляция осуществляется через одно отверстие. При попадании в трахею пациент вентилируется через другое отверстие. Техника постановки данной трубки очень простая и требует минимальной подготовки. Данная методика небезопасна для длительного использования, поэтому необходимо как можно скорее провести интубацию трахеи. Этот метод применяется только на догоспитальном этапе в качестве альтернативы при неудачной попытке интубации трахеи.
При попадании в трахею пациент вентилируется через другое отверстие. Техника постановки данной трубки очень простая и требует минимальной подготовки. Данная методика небезопасна для длительного использования, поэтому необходимо как можно скорее провести интубацию трахеи. Этот метод применяется только на догоспитальном этапе в качестве альтернативы при неудачной попытке интубации трахеи.
Эндотрахеальная трубка имеет решающее значение при повреждении дыхательных путей, для профилактики аспирации и механической вентиляции. Через нее проводится санация нижних дыхательных путей. При установке эндотрахеальной трубки необходимо проведение ларингоскопии. Интубация трахеи показана пациентам в коме и нуждающимся в продленной ИВЛ.
[50], [51], [52], [53], [54]
Эндотрахеальная интубация
Перед интубацией трахеи необходимо обеспечить проходимость дыхательных путей, вентиляцию и оксигенацию. Оротрахеальная интубация предпочтительнее у тяжелых больных и при апноэ, так как выполняется быстрее, чем назотрахеальная. Назотрахеальная интубация трахеи чаще применяется у пациентов с сохраненным сознанием, спонтанным дыханием, когда комфорт имеет приоритетное значение.
Назотрахеальная интубация трахеи чаще применяется у пациентов с сохраненным сознанием, спонтанным дыханием, когда комфорт имеет приоритетное значение.
Эндотрахеальные трубки больших размеров имеют манжетки большого объема и низкого давления, которые минимизируют риск аспирации. Трубки с манжетками используются у взрослых и детей старше 8 лет, хотя в некоторых случаях могут использоваться у грудных детей и детей младшего возраста. Для большинства взрослых подходят трубки с внутренним диаметром, равным или превышающим 8 мм; они предпочтительнее, чем трубки меньшего диаметра. В них ниже сопротивление потоку воздуха, они позволяют провести бронхоскоп и облегчают процесс отлучения от механической вентиляции. Манжетка раздувается с помощью 10 мл шприца, а затем с помощью манометра устанавливается давление в манжетке, которое должно быть ниже 30 см вод. ст. Для детей до 6 мес диаметр трубок составляет 3,0-3,5 мм; от 6 мес до года — 3,5-4,0 мм. Для детей старше года размер трубки вычисляется по формуле (возраст в годах + 16)/4.
Перед интубацией проверяется равномерность раздувания манжетки и отсутствие утечки воздуха. Для пациентов в сознании ингаляция лидокаина делает манипуляцию более комфортной. Седация, ваголитические препараты и мышечные релаксанты используются и у взрослых, и у детей. Можно использовать прямой или изогнутый клинок ларингоскопа. Прямой клинок предпочтительней применять у детей младше 8 лет. Техника визуализации голосовой щели для каждого клинка несколько разная, но в любом случае она должна позволять четко ее визуализировать, иначе вероятна интубация пищевода. Для облегчения визуализации голосовой щели рекомендуется надавливание на перстневидный хрящ. В педиатрической практике рекомендуется всегда использовать удаляемый проводник для эндотрахеальной трубки. После оротрахеальной интубации проводник извлекается, манжетка раздувается, устанавливается загубник и производится фиксация трубки пластырем к углу рта и верхней губе. С помощью переходника трубка соединяется с дыхательным мешком, Т-образным увлажнителем, источником кислорода или аппаратом ИВЛ.
При правильной установке эндотрахеальной трубки при ручной вентиляции грудная клетка должна равномерно приподниматься, при аускультации легких дыхание должно проводиться симметрично с обеих сторон, в эпигастрии не должно быть посторонних шумов. Наиболее надежным способом определения правильного положения трубки является измерение концентрации СО2 в выдыхаемом воздухе, ее отсутствие СО2 у пациента с сохраненным кровообращением указывает на интубацию пищевода. В этом случае необходимо произвести интубацию трахеи новой трубкой, после чего ранее установленная трубка извлекается из пищевода (позволяет снизить вероятность аспирации при извлечении трубки и возникновении регургитации). Если дыхание ослаблено или отсутствует над поверхностью легких (чаще левого), манжетка сдувается и трубка подтягивается на 1-2 см (0,5-1 см у грудных) под постоянным аускультативным контролем. При правильной установке эндотрахеаль-ной трубки сантиметровая отметка на уровне резцов или десен должна соответствовать трехкратному размеру внутреннего диаметра трубки. Рентгенологическое исследование после интубации подтверждает правильное положение трубки. Конец трубки должен быть на 2 см ниже голосовых связок, но выше бифуркации трахеи. Для профилактики смещения трубки рекомендуется регулярная аускультация обоих легких.
Рентгенологическое исследование после интубации подтверждает правильное положение трубки. Конец трубки должен быть на 2 см ниже голосовых связок, но выше бифуркации трахеи. Для профилактики смещения трубки рекомендуется регулярная аускультация обоих легких.
Дополнительные устройства могут облегчить интубацию в тяжелых ситуациях (травма шейного отдела позвоночника, массивная травма лица, аномалии развития дыхательных путей). Иногда применяют проводник с подсветкой, при правильном положении трубки кожа над гортанью начинает подсвечиваться. Другим методом является ретроградное проведение в рот проводника через кожу и перстнещитовидную мембрану. Затем по этому проводнику эндотрахеальная трубка заводится в трахею. Еще одним методом является интубация трахеи с помощью фиброскопа, который проводится через рот или нос в трахею, а затем по нему в трахею соскальзывает интубационная трубка.
[55], [56], [57], [58], [59], [60]
Назотрахеальная интубация
Назотрахеальная интубация может быть проведена у пациента при сохраненном спонтанном дыхании без ларингоскопии, что может потребоваться у пациента с травмой шейного отдела позвоночника. После местной анестезии слизистой носового хода и через него медленно проводится трубка до положения над гортанью. На вдохе голосовые связки размыкаются и трубка быстро проводится в трахею. Однако из-за анатомических различий дыхательных путей этот метод обычно не рекомендуется.
После местной анестезии слизистой носового хода и через него медленно проводится трубка до положения над гортанью. На вдохе голосовые связки размыкаются и трубка быстро проводится в трахею. Однако из-за анатомических различий дыхательных путей этот метод обычно не рекомендуется.
[61]
Хирургические методы восстановления проходимости дыхательных путей
Если инородное тело или массивная травма вызвали обструкцию верхних дыхательных путей или другими способами не удалось восстановить вентиляцию, необходимо прибегать к хирургическим методам восстановления проходимости дыхательных путей.
Крикотиротомию можно использовать только в экстренных ситуациях. Пациент лежит на спине, под плечи подкладывается валик и разгибается шея. После обработки кожи антисептиками гортань удерживается одной рукой, производится надрез кожи, подкожных тканей и перстнещитовидной мембраны лезвием точно по средней линии до входа в трахею. Через отверстие в трахею проводится соответствующая по размеру трахеостомическая трубка. Во внебольничных условиях при угрозе жизни можно использовать любую подходящую полую трубку, чтобы восстановить пассаж воздуха. Если другое оборудование недоступно, то можно воспользоваться внутривенным катетером размером 12G или 14G. При удержании гортани рукой катетер проводится через перстне-щитовидную мембрану по срединной линии. Проведение аспирационной пробы позволяет выявить повреждение крупных сосудов, при ее проведении в просвет трахеи нужно помнить о возможности перфорации задней стенки трахеи. Правильное положение катетера подтверждается аспирацией через него воздуха.
Во внебольничных условиях при угрозе жизни можно использовать любую подходящую полую трубку, чтобы восстановить пассаж воздуха. Если другое оборудование недоступно, то можно воспользоваться внутривенным катетером размером 12G или 14G. При удержании гортани рукой катетер проводится через перстне-щитовидную мембрану по срединной линии. Проведение аспирационной пробы позволяет выявить повреждение крупных сосудов, при ее проведении в просвет трахеи нужно помнить о возможности перфорации задней стенки трахеи. Правильное положение катетера подтверждается аспирацией через него воздуха.
Трахеостомия является более сложной процедурой. Ее должен проводить хирург в операционной. В экстренных ситуациях при проведении трахеостомии возникает больше осложнений, чем при проведении крикотиротомии. При необходимости протезирования дыхания более 48 ч, предпочтительнее выполнение трахеостомии. Альтернативой для тяжело больных пациентов, которых нельзя везти в операционную, является чрескожная пункционная трахеостомия. Трахеостомическая трубка вводится после прокола кожи и последовательного введения одного или нескольких дилататоров.
Трахеостомическая трубка вводится после прокола кожи и последовательного введения одного или нескольких дилататоров.
[62], [63]
Осложнения интубации
Во время интубации трахеи можно повредить губы, зубы, язык, надгортанник и ткани гортани. Интубация пищевода в условиях ИВЛ может привести к растяжению желудка (редко его разрыву), регургитации и аспирации содержимого желудка. Любая эндотрахеальная трубка вызывает растяжение голосовых связок. В последующем может развиться стеноз гортани (обычно на 3-4-й неделе). Редкими осложнениями трахеостомии могут быть кровотечения, повреждения щитовидной железы, пневмоторакс, повреждение возвратного нерва и важных сосудов.
Редкими осложнениями интубации являются геморрагии, фистулы и стеноз трахеи. При высоком давлении в манжетке эндотрахеальной трубки могут возникать эрозии на слизистой трахеи. Правильно подобранные трубки с манжетками большого объема и низкого давления, регулярный контроль давления в манжетке позволяют снизить риск образования ишемического некроза.
[64], [65], [66], [67], [68], [69], [70]
Препараты, используемые при интубации
При апноэ в отсутствии пульса или сознания можно (и нужно) производить интубацию без премедикации. Остальным пациентам — проведение премедикации, позволяющей облегчить выполнить интубацию и минимизировать дискомфорт при проведении этой процедуры.
Премедикация. Если позволяет состояние больного, предварительно проводится оксигенация 100 % 02 в течение 3-5 мин; это обеспечит достаточную оксигенацию при апноэ в течение 4- 5 мин.
Ларингоскопия вызывает активацию симпатической системы, сопровождающуюся увеличением частоты сердечных сокращений, повышением артериального и, вероятно, внутричерепного давления. Чтобы ослабить этот ответ за 1-2 мин до седации и миоплегии внутривенно вводится лидокаин в дозе 1,5 мг/кг. У детей и взрослых при интубации часто наблюдается вагусная реакция (выраженная брадикардия), поэтому внутривенно вводится атропин 0,02 мг/кг (минимум 0,1 мг грудным детям; 0,5 мг детям и взрослым). Некоторые врачи включают в премедикацию небольшое количество миорелаксанта, например векуроний 0,01 мг/кг внутривенно у пациентов старше 4 лет, чтобы предотвратить появление мышечных фасцикуляций, вызванных введением полной дозы сукцинилхолина. После пробуждения в результате фасцикуляций может наблюдаться мышечная боль и транзиторная гиперкалиемия.
Некоторые врачи включают в премедикацию небольшое количество миорелаксанта, например векуроний 0,01 мг/кг внутривенно у пациентов старше 4 лет, чтобы предотвратить появление мышечных фасцикуляций, вызванных введением полной дозы сукцинилхолина. После пробуждения в результате фасцикуляций может наблюдаться мышечная боль и транзиторная гиперкалиемия.
Седация и аналгезия. Ларингоскопия и интубация вызывают дискомфорт, поэтому непосредственно перед процедурой внутривенно вводятся препараты седативного или седативно-анальгетического короткого действия. После этого помощник надавливает на перстневидный хрящ (прием Sellick), пережимает пищевод для профилактики регургитации и аспирации.
Могут применяться этомидат (Etomi-date) в дозе 0,3 мг/кг (небарбитуровый гипнотик, его применение предпочтительно) или фентанил в дозе 5 мкг/кг (2-5 мкг/кг у детей; эта доза превышает анальгетическую) — опиоид (обладающий анальгетическим и седативным действием), который обладает достаточным эффектом и не вызывает кардиоваскулярной депрессии. Однако при введении больших доз может развиться ригидность грудной клетки. Кетамин в дозе 1-2 мг/кг является анестетиком с кардиостимулирующим действием. Этот препарат при пробуждении может вызывать галлюцинации или неадекватное поведение. Тиопентал в дозе 3-4 мг/кг и метогекситал (Methohexital) в дозе 1-2 мг/кг обладают хорошим эффектом, но вызывают гипотензию.
Миоплегия. Релаксация скелетных мышц значительно облегчает интубацию трахеи.
Действие сукцинилхолина (1,5 мг/кг внутривенно, 2,0 мг/кг для грудных детей), миорелаксанта деполяризующего действия, наступает очень быстро (30 с — 1 мин) и продолжается не долго (3-5 мин). Обычно его не применяют у пациентов с ожогами, размозжением мышц (давностью более 1-2 сут), травмами спинного мозга, нейромышечными заболеваниями, почечной недостаточностью и, вероятно, пенетрирующей травмой глаз. В 1/15 000 случаев введения сукцинилхолина может наблюдаться злокачественная гипертермия. У детей сукцинилхолин необходимо использовать вместе с атропином, чтобы предотвратить выраженную брадикардию.
Недеполяризующие миорелаксанты имеют большую продолжительность (более 30 мин) и более медленное начало действия. К ним относятся Atracurium 0,5 мг/кг, Mivacurium 0,15 мг/кг, Rocuronium 1,0 мг/кг, Vecuronium 0,1-0,2 мг/кг, которые вводятся в течение 60 с.
Местная анестезия. Интубация у больных в сознании требует анестезии носовых ходов и глотки. Обычно используются готовые аэрозоли Benzocaine, Tetracaine, Butyl Aminobenzoate и Benzalkonium. В виде альтернативы можно аэрозольно вводить через лицевую маску 4%-ный раствор лидокаина.
описание симптома, лечение, причины — Online-diagnos.ru
В поддержании нормального дыхания играют роль три основных фактора: нормальная регуляция дыхания со стороны ЦНС, проходимость верхних дыхательных путей и сокращение диафрагмы и межреберных мышц, которые обеспечивают дыхание. Изменения или нарушения на любом из уровней приводят к появлению патологических состояний апноэ — остановка дыхания. Это состояние рассматривают как опасное состояние с возможным смертельным исходом.
Апноэ как временная остановка дыхания может быть вызвано различными причинами:
- физиологическими, например, у новорожденных — кратковременное отсутствие дыхания после рождения, что связано с избытком кислорода в крови;
- физическими — при сильном раздражении кожи во время погружения в холодную воду наступает ложное апноэ. Дыхание возобновляется самостоятельно через 5-7 секунд;
- фармакологическими — прием препаратов, вызывающих торможение дыхательного центра;
- обеднение крови углекислым газом при чрезмерной вентиляции легких после усиленного искусственного дыхания.
Характер дыхания изменяется во сне, что объясняется выключением произвольного контроля над дыханием и увеличением брюшного давления на диафрагму. Во время сна уменьшается объем движений грудной клетки в положении лежа, снижается мышечный тонус мышц глотки и западает язык. Даже у здоровых людей наблюдается нерегулярность дыхания во время сна.
Однако у некоторых пациентов имеет место регулярные апноэ — ночные остановки дыхания и асфиксические состояния, так называемые ночные апноэ.
Чтобы отличить физиологические сдвиги от патологических ночных апноэ, предложен индекс сонных апноэ — количество остановок дыхания в течение 1 часа сна. Оно в норме не должно превышать 5. Существенное значение имеет и длительность апноэ, которая в норме не превышает 10 секунд. Ночные апноэ характеризуются остановкой дыхания длительностью более 10 секунд, а частота их возникновения — более 15 в час.
Нет четких критериев определения синдрома ночного (сонного) апноэ. Хотя храп является наиболее характерным и обязательным симптомом ночного апноэ, но не все храпящие страдают апноэ.
Различают нарушения дыхания во время сна:
- апноэ — эпизоды полного отсутствия дыхательного потока, которое продолжается более 10 сек.
- гипопноэ — уменьшение воздушного потока на 50% и более в течение не менее 10 сек.
По степени тяжести, критериями которой является число апноэ (приступов полной остановки дыхания) и гипопноэ за 1 час ночного сна, различают:
- течение нетяжелое — при наличии от 5 до 10 приступов;
- течение средней тяжести, характеризующееся наличием у больного 10-30 приступов;
- тяжелое течение — более 30 приступов.
На степень тяжести сонного апноэ влияют продолжительность приступов, выраженность снижения уровня кислорода в крови и степень нарушений структуры сна.
В тяжелых случаях может отмечаться до 500 эпизодов апноэ. Дыхание в общей сложности останавливается на 3-4 часа.
Ученые установили, что состояние апноэ, при котором отмечается периодическая остановка дыхания, сопровождаются выраженной гипоксией, повышением количества углекислого газа и изменениями электрической активности мозга. Эти явления приводят к частым пробуждениям.
У таких пациентов наблюдаются приступы сонливости, головная боль, раздражительность и снижение памяти, отсутствие способности к концентрации внимания. Хроническая гипоксемия, кроме того, увеличивает риск развития артериальной гипертензии, инфаркта миокарда, нарушений ритма сердца и внезапной смерти во сне.
Методы лечения ночного апноэ разнообразны, но преследуют единую цель — восстановить нормальное дыхание и уменьшить храп во время сна. Методы подбираются врачом с учетом степени тяжести проявлений заболевания и включают мероприятия, начиная от изменения образа жизни и заканчивая хирургическим вмешательством. Лечение ночного апноэ позволяет снизить артериальное давление и уменьшить риск развития инсульта и инфаркта.
Остановка дыхания | EUROLAB | Пульмонология
Остановка дыхания — прекращение газообмена в легких длительность от 5 минут, которое может привести к повреждению жизненно важных органов человека, в том числе головного мозга. Вслед за данным состоянием в подавляющем большинстве случаев наступает остановка сердца, если врачам не удается восстановить дыхание человека.
Причины
Причиной остановки дыхания взрослого человека или ребенка может быть обструкция дыхательных путей, депрессия (подавление) дыхания при мышечных или неврологических расстройствах. Также среди причин называют передозировку наркотическими веществами. Малыши до 3 месяцев жизни зачастую дышат носом. Потому, если нарушается носовое дыхание, может появиться обструкция верхних дыхательных путей.
Нарушение сознания может привести к потере тонуса мышц, следствие становится обструкция верхних дыхательных путей (язык западает в глотку). Среди других причин может быть попадание в дыхательные пути слизи, крови, рвоты, инородного объекта. Остановка дыхания может быть спровоцирована также:
- воспалением трахеи, гортаноглотки
- отеком или спазмом голосовых связок
- травмой
- опухолью
- аномально развитые от рождения дыхательные пути (при врожденных нарушениях развития), что способствует обструкции
- бронхоспазм
- аспирация
- отек легких
- пневмония
- утопление
- легочное кровотечение
Расстройства ЦНС могут спровоцировать остановку дыхания, что бывает при:
- отравлении цианидами
- отравлении угарным газом
- передозировке лекарственными препаратами
- инфаркте
- инфекции центральной нервной системы
- внутричерепной гипертензии
- кровоизлияниях в ствол головного мозга
Слабость дыхательной мускулатуры может иметь вторичный характер, что бывает при:
- нейро-мышечных заболеваниях (ботулизме, миастении, синдроме Guillain-Barre, полиомиелите)
- повреждении спинного мозга
- метаболических нарушениях
- применении препаратов, провоцирующих нейромышечный блок
Симптомы
У пациента при остановке дыхания нарушено сознание, кожа становится цианотичной (если отсутствует тяжелая анемия). Если не оказать неотложную помощь, спустя несколько минут останавливается сердце. Пока дыхание не прекратится совсем, человек без неврологических нарушений может быть в замешательстве, возбуждении, пытается дышать с усилием. Появляется тахикардия, выделяется всё больше пота. Может быть втяжение области грудино-ключичного сочленения и межреберных промежутков.
У людей со слабостью дыхательных мышц или болезнями ЦНС фиксируют затрудненное, слабое, парадоксальное или нерегулярное дыхание. Если у человека инородное тело в дыхательных путях, появляется кашель, человек давится, указывает себе на шею. У грудничков, которые еще не достигли 3 месяцев, может не быть предвестников апноэ. Такое бывает при расстройствах метаболизма, инфекции в организме и пр.
Лечение
Диагностика не трудная, лечение начинается сразу же после определения состояния. Важно обнаружить в дыхательных путях инородное тело, если именно оно затрудняет вдох и выдох. В таких случаях дыхание рот-в-рот или мешком через маску не окажет нужного эффекта. Инородное тело иногда выявляют во время ларингоскопии при интубации трахеи. Для лечения нужно удалить инородное тело, обеспечив проходимость дыхательных путей каким угодно способом, провести искусственную вентиляцию легких.
Верхние дыхательные пути при остановке дыхания нужно освободить, поддерживая циркуляцию воздуха с помощью механического устройства и/или вспомогательных вдохов. В большинстве случаев при помощи маски можно на время организовать нормальную вентиляцию легких. Если придерживаться правильной техники, дыхание рот-в-рот будет эффективным. В грудничков это дыхание рот-в-рот-и-нос.
Если обструкция вызвана слабостью мягких тканей ротоглотки, на время ее устранить можно разгибанием шеи, для этого больному запрокидывают голову и выдвигают нижнюю челюсть. Из-за этого приподнимают ткани передних отделов шеи и освобождается пространство между языком и задней стенкой глотки.
В случаях обструкции ротоглотки зубным протезом, секретами, кровью нужно устранить препятствия дыхания пальцами или при помощи аспирации. Но нужно помнить, что предмет может сместиться глубже, что опасно для состояния человека. Вероятность такого хода событий выше у грудничков и детей дошкольного возраста. У них ликвидация обструкции «вслепую» пальцем не используется. Попавший глубоко предмет удаляют щипцами Magill во время ларингоскопии.
Метод Heimlich
Метод заключается в толчке руками в эпигастральную область, у толстых и беременных людей — в грудную клетку. Это метод контроля проходимости дыхательных путей у лиц, которые находятся в шоке, в сознании или без него, а также в случаях, когда другие методы оказались неэффективны.
Если взрослый больной находится без сознания, его нужно уложить на спину. Врач (или тот, кто оказывает помощь) садится поверх его колен. Для исключения повреждения органов грудной клетки и печени руку никогда не располагают на нижней реберной дуге и мечевидном отростке. Тенар и гипотенар ладони располагаются в эпигастрии ниже мечевидного отростка. Вторую руку кладут сверху первой и делают сильный толчок в восходящем направлении. Для толчков грудной клетки руки располагаются как для закрытого массажа сердца. Как при одном, так и при втором способе может понадобиться 6-10 быстрых сильных толчков для извлечения объекта из дыхательных путей.
Если же взрослый пациент находится в сознании, оказывающий помощь человек становится сзади и обхватывает больного так, чтоб кулак располагался между пупком и мечевидным отростком, а вторая ладонь обхватывала кулак. Обеими руками врач толкает в направлении внутрь и вверх.
При обструкции у старших детей можно применять метод Heimlich, но усилия должны быть умерены, если человек весит менее 20 кг, обычно это дети до 5 лет. Метод не актуален для грудничков. Грудного ребенка следует держать вниз головой, одной рукой поддерживая голову, а другой человек должен 5 раз ударить малыша по спине. Потому делают пять толчков в грудном отделе грудного ребенка, при этом он должен лежать на спине вниз головой на бедре спасателя. Последовательность ударов по спине и грудных толчков повторяют, пока проходимость дыхательных путей не будет нормальной.
Приспособления для дыхания
Если пути освобождены, а дыхания нет, и отсутствуют приспособления для спасения жизни человека, делают дыхание рот-в-рот или рот-в-рот-и-нос. Выдыхаемый воздух содержит 16-18% кислорода и 4-5% углекислого газа. Этого хватает, чтобы поддержать нормальный уровень этих соединений в крови больного.
Приспособление мешок-клапан-маска (МКМ) снабжен дыхательным мешком с клапаном, не допускающим рециркуляцию воздуха. Это приспособление не может поддерживать проходимость дыхательных путей. Потому для людей с низким мышечным тонусом применяют дополнительные приспособления с этой целью. Вентиляцию МКМ можно продолжать до проведения назотрахеальной или оротрахеальной интубации трахеи. Этот прибор применяют, чтобы дополнительно подавать кислород для организма больного. Если вентиляцию МКМ проводят от 5 минут с целью профилактики попадания воздуха в желудок, нужно надавливать на перстневидный хрящ для окклюзии пищевода.
При данных критических ситуациях нужен контроль проходимости дыхательных путей:
- остановка дыхания или апноэ
- остановка сердца
- острый отек гортани
- глубокая кома с западением языка и обструкцией дыхательных путей
- инородное тело гортани
- ларингоспазм
- вдыхание дыма и токсических химических веществ
- утопление
- ожог дыхательных путей
- травма верхних дыхательных путей
- аспирация желудочного содержимого
- повреждение головы или верхних отделов спинного мозга
При таких неотложных состояниях нужен контроль проходимости дыхательных путей:
- необходимость в дыхательной поддержке (при обострении ХОБЛ, остром респираторном дистресс-синдроме, нейромышечных заболеваниях, угнетении дыхательного центра и пр.)
- дыхательная недостаточность
- перед промыванием желудка у пациентов с пероральной передозировкой наркотиков и нарушенным сознанием
- необходимость в респираторной поддержке у пациентов с повреждением миокарда, низким сердечным выбросом или в состоянии шока
- при проведении диагностических рентгенологических процедур у больных с нарушением сознания, особенно в условиях седации
- перед бронхоскопией у лиц, находящихся в тяжелом состоянии
- при очень высоком потреблении О2 и ограниченных респираторных резервах
Во время вентиляции МКМ воздух во всех случаях попадает в желудок. Чтобы его убрать оттуда, применяют наэогастральный зонд. Ротоглоточный или назальный воздуховоды предназначены для предотвращения обструкции дыхательных путей, которая вызвана мягкими тканями. С их помощью облегчают вентиляцию с МКМ. Но, если человек в сознании, у него возникнут позывы на рвоту. Ларингеальную маску располагают в нижних отделах ротоглотки. Некоторые модели оснащены каналом, через который проводят в трахею интубационную трубку. Этот способ не сложный и популярный, потому что не нужно проводить ларингоскопию и не нужны специалисты высокой квалификации для оказания помощи.
Двухпросветная пищеводно-трахеальная трубка (combitube) имеет проксимальный и дистальный баллоны. Ее устанавливают вслепую. Этот метод также может проводить низкоквалифицированный медицинский персонал. Трубка не применяется длительно, по этой причине нужно как можно раньше осуществить интубацию трахеи. Метод актуален только на догоспитальном этапе, если перед этим была неудачная попытка интубировать трахею, или в качестве альтернативы интубации.
Эндотрахеальная трубка важна для профилактики механической вентиляции и аспирации. С ее помощью осуществляют санацию нижних дыхательных путей. При установке эндотрахеальной трубки нужно провести ларингоскопию. Интубацию трахеи проводят больным в коме и тем, кто нуждается в продленной искусственной вентиляции легких (ИВЛ).
Эндотрахеальная интубация
Сначала обеспечивают проходимость дыхательных путей, вентиляцию и оксигенацию, а затем только проводят интубацию трахеи. Оротрахеальная интубация актуальна для помощи тяжелым больным и при апноэ, потому что осуществить ее быстрее, чем назотрахеальную. Последняя применяется чаще для помощи лицам, находящимся в сознании, со спонтанным дыханием.
Большие эндотрахеальные трубки имеют манжетки, минимизирующие риск аспирации. Трубки с манжетками применяют для взрослых и детей в возрасте от 8 лет. Но редко применяют также для помощи младшим детям и грудничкам. Большинству взрослых пациентов подходят трубки, внутренний диаметр которых 8 и более мм. Отдают предпочтение именно таким трубкам, а не меньшего диаметра. Трубки диаметром 3,0-3,5 мм актуальны для малышей до 6 месяцев.
Перед проведением интубации нужно проверить равномерность раздувания манжетки, и нет ли утечки воздуха. Более комфортна эта процедура для больных в сознании, если сделать ингаляцию лидокаина. Для помощи взрослым и детям применяют мышечные релаксанты, ваголитические препараты и седацию. После оротрахеальной интубации проводник нужно извлечь, манжетку раздувают, устанавливают загубник и осуществляют фиксацию трубки к углу рта и верхней губе пластырем. С помощью переходника трубка соединяется с дыхательным мешком, Т-образным увлажнителем, источником кислорода или аппаратом ИВЛ.
Чтобы определить, правильно ли установлена трубка, нужно померить концентрацию углекислого газа в выдыхаемом воздухе. Если выявлено, что осуществлена интубация пищевода, то заново проводят новой трубкой интубацию трахеи, после этого предыдущую трубку вынимают. После интубации также делают рентгенологическое исследование, что позволяет подтвердить правильную установку трубки. Ее конец должен находиться на два сантиметра ниже голосовых связок, но выше бифуркации трахеи. Регулярная аускультация обоих легких проводится с целью профилактики смещения трубки.
В тяжелых ситуациях для облегчения интубации применяют дополнительные устройства. Необходимость в них может возникнуть при:
В части случаев приходится применять проводник с подсветкой, чтобы правильно расположить трубку. Другой метод — ретроградное проведение в рот проводника через кожу и перстнещитовидную мембрану. Потом эндотрахеальная трубка заводится в трахею по этому проводнику. Иногда применяют интубацию трахеи с помощью фиброскопа. Его проводят через рот или нос в трахею, после этого в трахею по нему соскальзывает интубационная трубка.
Назотрахеальная интубация
Этот метод можно проводить у больных при сохраненном спонтанном дыхании без ларингоскопии. Необходимость такая возникает при травме шейного отдела позвоночника. Осуществляют сначала местную анестезию слизистой носового хода, через него медленно проводится трубка до положения над гортанью. На вдохе голосовые связки размыкаются, и трубка быстро проводится в трахею. Но дыхательные пути каждого пациента отличаются по строению, потому зачастую данный метод не применяется при остановке дыхания.
Хирургические методы
Если обструкция верхних дыхательных путей вызвана массивной травмой или инородным предметом, или же если другими способами не восстановлена вентиляция, то применяют хирургические методы восстановления проходимости дыхательных путей. Крикотиротомия применяется исключительно в экстренных случаях. Больной должен лежать на спине, под плечи ему подкладывают валик, разгибают шею. Кожу обрабатывают антисептиками, гортань удерживают одной рукой, надрезают лезвием кожу, подкожные ткани и перстнещитовидную мембрану точно по средней линии до входа в трахею.
Трахеостомическая трубка соответствующего размера проводится в трахею через отверстие. Можно применять любую подходящую полую трубку с целью восстановления пассажа воздуха, если существует угроза жизни у человека, который находится в любом другом месте, кроме больницы. Если нет другого оборудования, можно взять внутривенный катетер (12G или 14G). Катетер проводится при удержании гортани рукой по срединной линии через перстне-щитовидную мембрану. Повреждение крупных сосудов можно обнаружить, проведя аспирационную пробу. Когда ее проводят в просвет трахеи, нужно учитывать возможность перфорации задней стенки трахеи. О правильном положении катетера говорит аспирация воздуха через него.
Более сложная процедура — трахеостомия. Она должна проводиться специалистом-хирургом в операционной. При проведении трахеостомии в экстренных ситуациях появляется больше осложнений, чем при крикотиротомии. Если нужно обеспечить дыхание больного на 2 суток и более, то отдают предпочтение именно трахеостомии. Если нет возможности доставить больного в операционную, применяют альтернативный метод — чрескожную пункционную трахеостомию. Кожу прокалывают, через прокол вводят трахеостомическую трубку, последовательно вводят несколько или один дилататор.
Осложнения интубации
При проведении интубации трахеи существует риск повреждения зубов, губ, надгортанника, языка, тканей гортани. Если интубировать пищевод пациента, находящегося на искусственной вентиляции легких, может возникнуть растяжение желудка. В редких случаях возможен разрыв желудка. Вероятны такие осложнения как регургитация и аспирация желудочного содержимого. Любой эндотрахеальной трубкой можно растянуть голосовые связки, что также является осложнением интубации. После этого есть риск развития стеноза гортани, что зачастую возникает на третьей или четвертой недели после проведения процедуры. К редким осложнениям трахеостомии относят:
- повреждения щитовидной железы
- кровотечения
- повреждение возвратного нерва
- пневмоторакс
- нарушение целостности важных сосудов
Редкие осложнения интубации:
- стеноз трахеи
- фистулы
- геморрагии
- эрозии на слизистой трахеи (при высоком давлении в манжетке эндотрахеальной трубки)
- ишемический некроз
Препараты при интубации
Интубация без премедикации проводится при апноэ, если у пациента нет сознания или пульса. Для остальных пациентов важно проведение премедикации, которая обеспечивает облегчение выполнения процедуры и снижает дискомфорт больного. Если состояние пациента позволяет, предварительно проводят оксигенацию 100 % 02 на протяжении от 3 до 5 минут. Это позволяет обеспечить нормальный уровень оксигенации при апноэ на протяжении четырех или пяти минут.
Ларингоскопия активизирует симпатическую систему, что сопровождается повышением артериального давления, увеличением ЧСС. Чтобы избежать такой реакции организма, за одну-две минуты до седации и миоплегии нужно в/в ввести 1,5 мг/кг лидокаина. При интубации часто бывает вагусная реакция (выраженная брадикардия) у взрослых пациентов и у детей. По этой причине нужно ввести в/в 0,02 мг/кг атропина. Минимальная доза атропина для грудничков составляет 0,1 мг. Минимальная доза для детей и взрослых больных — 0,5 мг.
Часть специалистов применяют для премедикации небольшие дозы миорелаксанта. Подойдет векуроний в дозе 0,01 мг/кг, вводимы внутривенно для больных от 4 лет. Он позволяет осуществить профилактику появления мышечных фасцикуляций, вызванных введением полной дозы сукцинилхолина. После пробуждения пациента как результат фасцикуляций может возникнуть боль в мышцах и транзиторная гиперкалиемия.
Седация и аналгезия
Ларингоскопия и интубация, как уже было отмечено, являются дискомфортными для пациента процедурами. По этой причине непосредственно перед процедурой нужно ввести в/в лекарства, оказывающие седативное или седативно-анальгетическое недлительное действие. После этого помощник врача должен надавить на перстневидный хрящ (прием Sellick), пережать пищевод с целью профилактики регургитации и аспирации.
Можно использовать 0,3 мг/кг этомидата (Etomi-date). Это небарбитуровый гипнотик, применение которого предпочтительно. Также допустим фентанил в дозе 5 мкг/кг. Для детей дозу нужно рассчитать так: 2-5 мкг/кг, данная доза выше анальгетической. Фентанил является опиоидом с седативным и обезболивающим влиянием, не вызывает кардиоваскулярной депрессии. Если вводятся большие дозы препарата, есть угроза ригидности грудной клетки.
1-2 мг/кг кетамина вводят для анестетического эффекта (оказывает также кардиостимулирующее действие). Данный препарат после пробуждения человека может привести к неадекватным действиям и появлению галлюцинаций. Хороший эффект оказывают 1-2 мг/кг метогекситала и 3-4 мг/кг Тиопентала, но они приводят к понижению артериального давления.
Миоплегия
Интубация трахеи облегчается, если скелетные мышцы пациента расслаблены. Быстро наступает действие препарата под названием сукцинилхолин, который вводят в/в в дозе 1,5 мг на 1 кг тела человека. Для грудных детей доза данного препарата составляет 2,0 мг/кг. Сукцинилхолин — миорелаксант деполяризующего действия, который начинает действовать через 0,5-1 мин после введения. Его действие всего 3-5 минут. Его запрещено применять у больных с:
- размозжением мышц (давностью более 1-2 суток)
- ожогами
- нейромышечными заболеваниями
- травмами спинного мозга
- пенетрирующей травмой глаз (предположительно)
- почечной недостаточностью
Злокачественная гипертермия отмечается после введения сукцинилхолина у одного пациента из 15 тысяч. Этот препарат для детей нужно вводить вместе с атропином для предупреждения выраженной брадикардии.
Недеполяризующие миорелаксанты начинают действовать медленнее, но эффект их продолжается 30 минут и дольше. Сюда причисляют Mivacurium 0,15 мг/кг, Atracurium 0,5 мг/кг, Vecuronium 0,1-0,2 мг/кг, Rocuronium 1,0 мг/кг. Их нужно вводить на протяжении одной минуты.
Местная анестезия
Интубация у больных в сознании требует анестезии носовых ходов и глотки. Обычно применяют готовые аэрозоли Benzocaine, Tetracaine, Butyl Aminobenzoate и Benzalkonium. В виде альтернативы можно аэрозольно ввести через лицевую маску 4%-ный раствор лидокаина.
как обнаружить и что с ним делать?
Люди часто не принимают всерьёз храп или внезапные пробуждения среди ночи. Однако их причина — сонное апноэ, или остановка дыхания — весьма опасна и может привести к тяжёлым последствиям.
Что такое сонное апноэ?
Апноэ — это приостановка дыхания. Она может происходить в самых разных условиях. Например, после быстрых глубоких вдохов. Однако сонное апноэ выделяют в отдельное заболевание.
Дыхание у больного может останавливаться до сотни раз за один час. Если сложить все секунды приступов за ночь, может набраться до 4 часов сна без поступления кислорода.
Есть две основных разновидности апноэ во время сна:
- Обструктивная. Задержка дыхания связана с механическими трудностями. Страдают этим недугом пожилые или люди с избыточным весом. У них дыхательные пути становятся очень узкими. Курильщики входят в зону риска из-за воспалённой носоглотки. А любители алкоголя — по причине чересчур расслабленных мышц.
- Центральная. Отделы мозга, ответственные за дыхание, перестают отправлять сигналы мышцам. Такое апноэ возникает после приёма опиатов, при заболеваниях сердца и после инсульта.
Вот так выглядит обструктивное сонное апноэ: дряблые мышцы давят на перегородку и перекрывают доступ к воздуху
Симптомы остановки дыхания
Главные признаки болезни, которые вы можете заметить, если спите рядом с больным: громкий храп и периодическое прекращение вдохов. После «затишья» секунд на десять человек внезапно начинает громко храпеть и ворочаться во сне.
В бодрствующем состоянии можно начать подозревать сонное апноэ, если обратить внимание на:
- самочувствие по утрам. При затруднённом дыхании будет сильно болеть голова после пробуждения;
- отсутствие бодрости. Днём человек сонный, невнимательный и рассеянный, ведь у него ночью толком не было отдыха;
- процесс засыпания. Несмотря на усталость, заснуть будет очень тяжело;
- память и внимание.
Слабое течение болезни не всегда требует вмешательства. Но стоит точно обратиться к врачу, если громкий храп нарушает покой близких. Или сонливость днём настолько сильная, что вы дремлете даже за рулём.
Что происходит в организме при приступе апноэ?
В состоянии бодрствования мы можем осознанно задержать дыхание на 1-2 минуты, а потом по своей воле его возобновить. Например, при плавании. Во сне же организму приходится самостоятельно решать эту проблему.
Во время приступа в мозг подаются сигналы, что уровень кислорода в крови слишком низок. В результате человек мгновенно просыпается. У него резко повышается давление, из-за чего появляется риск стенокардии и инсульта. А ткани при недостатке кислорода становятся менее восприимчивы к инсулину — гормону, контролирующему уровень сахара. Именно поэтому в организме ощущается недостаток сил.
Остановка дыхания негативно влияет на все части нашего организма. Без воздуха мы можем прожить не более десяти минут. И чем дольше длятся приступы сонного апноэ, чем чаще они происходят во время отдыха, тем тяжелее будут последствия для больного.
Чем опасно сонное апноэ при отсутствии лечения
У трудностей с дыханием во время сна масса последствий. От относительно безопасных, вроде сухости во рту и головной боли, до инвалидности и даже летального исхода от долгой остановки дыхания без пробуждения. Больной без лечения рискует заработать:
- хроническую усталость;
- заболевания сердца;
- сахарный диабет II типа;
- различные патологии печени;
- аритмию, стенокардию и сердечную недостаточность;
- гипертонию;
- бронхиальную астму;
- инфаркт, инсульт, кровоизлияние в мозг — одни из самых тяжёлых последствий кислородного голодания и резко поднявшегося давления;
- в очень редких случаях может наступить полная остановка дыхания со смертельным исходом.
Кто поможет в диагностике?
Если вы или ваши близкие заметили такие симптомы, как громкий храп и прерывистое дыхание во сне, желательно как можно скорее проконсультироваться у специалиста. Если попасть к врачу-сомнологу не удалось, стоит обратиться к неврологу и отоларингологу. Они смогут установить и устранить причину апноэ.
Близкие люди помогут измерить продолжительность пауз в дыхании. А на общем осмотре проверят давление и выяснят состояние сердца.
Самые верные способы диагностики — полисомнография, суточное ЭКГ и пульсометрия. Они отслеживают все изменения тела: дыхание, сердцебиение, активность нервов и электрические импульсы.
Профилактика может снизить риски
Лечение апноэ напрямую связано с его причиной. Поэтому распространённые методы: удаление помех в носовых путях и коррекция носовой перегородки. Также применяют устройства, которые поддерживают органы ротовой полости и горла в правильном положении.
Профилактика совпадает с терапией самой лёгкой формы. Необходимо прийти к здоровому образу жизни, снизить вес до нормы, прекратить употребление алкоголя и табака. Поможет тренировка мышц горла: игра на духовых музыкальных инструментах или пение. Привычка спать на боку намного снижает симптомы и облегчает дыхание. И, разумеется, придётся своевременно лечить все ЛОР-заболевания.
Внезапная остановка сердца и Hs и Ts
Внезапная остановка сердца и внезапная сердечная смерть могут произойти в любом медицинском учреждении. Внезапная остановка сердца — серьезная проблема здравоохранения в США, от которой ежегодно умирает до 350 000 человек. 27 Независимо от причины остановки сердца, раннее распознавание и обращение за помощью, включая надлежащее лечение ухудшающегося пациента, раннюю дефибрилляцию, высококачественную сердечно-легочную реанимацию (СЛР) с минимальным прерыванием сжатия грудной клетки и лечение обратимых причин. самые важные вмешательства. 25
Множество различных травм и заболеваний могут привести к остановке сердца как у взрослых, так и у детей. Это включает электрические аномалии, наследственные нарушения и структурные изменения в сердце. Определение и лечение причины остановки сердца имеет решающее значение для улучшения результатов лечения пациентов. К счастью, многие причины остановки сердца обратимы, включая состояния, перечисленные ниже. Эти условия часто обозначают мнемоникой «Hs and Ts»:
Гипоксия:
Остановка сердца, вызванная чистой гипоксемией, встречается редко.Гипоксемия — это низкий уровень циркулирующего кислорода в крови, который может привести к гипоксии тканей. Гипоксемия обычно является следствием асфиксии, которая является причиной большинства несердечных причин остановки сердца. 25 Ниже приводится список некоторых причин гипоксемии по Трулару:
- Обструкция дыхательных путей: мягкие ткани (кома), ларингоспазм, аспирация
- Анемия
- Астма
- Лавинное захоронение
- Центральная гиповентиляция — травма головного или спинного мозга
- Хроническая обструктивная болезнь легких
- Утопление
- Подвешивание
- Большая высота
- Нарушение альвеолярной вентиляции вследствие нервно-мышечной болезни
- Пневмония
- Пневмоторакс напряженный
- Травма
- Травматическая асфиксия или компрессионная асфиксия (например,грамм. толпа)
Лечить причину гипоксии / гипоксемии необходимо быстро, потому что это одна из потенциально обратимых причин остановки сердца. Правильная оксигенация и вентиляция являются ключом к восстановлению достаточного количества кислорода в системе и устранению смертельного сердечного ритма.
Гиповолемия:
Одной из частых причин остановки сердца является гиповолемия, которая может развиться из-за уменьшения внутрисосудистого объема (т. Е. Кровотечения). Это может произойти в результате сильного потоотделения, сильной диареи и / или рвоты и даже в результате сильного расширения сосудов.Сильные ожоги также могут привести к гиповолемии. Гиповолемия от кровопотери — основная причина смерти при травматической остановке сердца. Внешняя кровопотеря обычно очевидна (например, травма, гематемезис, кровохарканье), но ее может быть сложнее диагностировать, если она скрыта (например, желудочно-кишечное кровотечение или разрыв аневризмы аорты). 25 Лечение гиповолемии включает быстрое вливание предпочтительно нагретых кристаллоидов и / или продуктов крови при одновременном лечении исходной причины гиповолемии.
Гипотермия:
Ежегодно в США от первичного случайного переохлаждения умирает около 1500 человек. 6 Случайное переохлаждение определяется как непроизвольное падение внутренней температуры тела <35 градусов Цельсия. 25 Гипотермия может быть оценена и далее подразделена с помощью швейцарской системы стадий. 18
- Гипотермия I — легкое переохлаждение (сознание, дрожь, внутренняя температура 32–35 ° C)
- Гипотермия II — умеренное переохлаждение (нарушение сознания без дрожи, внутренняя температура 28–32 ° С)
- Гипотермия III — тяжелая гипотермия (без сознания, признаки жизненно важных функций, внутренняя температура 24–28 ° C)
- Гипотермия IV — остановка сердца или состояние низкого кровотока (нет или минимальные показатели жизнедеятельности, внутренняя температура <24 ° C)
- Гипотермия V — смерть от необратимого переохлаждения (внутренняя температура <13.7 ° C)
Риск переохлаждения увеличивается при употреблении алкоголя или наркотиков, истощении, болезни, травме или пренебрежении, особенно когда наблюдается снижение уровня сознания. 25 По мере снижения внутренней температуры синусовая брадикардия имеет тенденцию уступать место фибрилляции предсердий, за которой следует ФЖ и, наконец, асистолия. 16 Аритмии, отличные от ФЖ, имеют тенденцию к спонтанному возвращению при повышении внутренней температуры и обычно не требуют немедленного лечения. 25 Если пациент не впадает в ФЖ, согрейте его, используя активные внешние методы (например,ж., нагнетание теплым воздухом) и малоинвазивные методы (например, теплые внутривенные инфузии). 25
Гиперкалиемия / Гипокалиемия:
Электролитные нарушения могут вызывать сердечную аритмию или остановку сердца, а опасные для жизни аритмии чаще всего связаны с нарушениями калия, особенно с гиперкалиемией. 25 Калий — это электролит, который играет роль в поддержании нормального сокращения миокарда. Если уровень станет слишком высоким или слишком низким, может произойти остановка сердца.Точные значения, которые определяют выбор лечения, будут зависеть от клинического состояния пациента и скорости изменения значений электролитов. 25 При оценке уровня калия в сыворотке необходимо учитывать влияние изменений рН сыворотки. Когда pH сыворотки снижается (ацидемия), уровень калия в сыворотке увеличивается, потому что калий перемещается из клеточного в сосудистое пространство; процесс, который меняется на противоположный при повышении pH сыворотки (алкалиемия). Причины гипокалиемии включают чрезмерную рвоту / диарею или прием диуретиков.Хроническая болезнь почек также может привести к потере калия. Лечение может включать контролируемое, но быстрое введение калия. Гиперкалиемия может быть вызвана заболеванием почек, диабетом и побочным эффектом некоторых лекарств. Гиперкалиемию можно лечить путем введения бикарбоната натрия или хлорида кальция или проведения диализа.
Гиперкалиемия:
Гиперкалиемия — наиболее частое нарушение электролитного баланса, связанное с остановкой сердца. Обычно это вызвано нарушением выведения почками, лекарствами или повышенным высвобождением калия из клеток и метаболическим ацидозом с гиперкалиемией, встречающимся у 10% госпитализированных пациентов. 8 Не существует твердого числового предела, универсально используемого для определения гиперкалиемии, но обычно распознается 5,5 ммоль -1 . По мере увеличения концентрации калия выше этого значения увеличивается риск нежелательных явлений и возрастает необходимость в неотложном лечении. 25 Основными причинами гиперкалиемии являются: 1
- Почечная недостаточность (т.е. острое повреждение почек или хроническое заболевание почек)
- Лекарственные средства (например, ингибиторы ангиотензинпревращающего фермента (ACE-I), антагонисты рецепторов ангиотензина II (ARB), калийсберегающие диуретики, нестероидные противовоспалительные препараты, бета-блокаторы, триметоприм)
- Распад ткани (e.g., рабдомиолиз, лизис опухоли, гемолиз)
- Метаболический ацидоз (например, почечная недостаточность, диабетический кетоацидоз)
- Эндокринные расстройства (например, болезнь Аддисона)
- Диета (может быть единственной причиной у пациентов с запущенным хроническим заболеванием почек)
Лечение гиперкалиемии включает пять основных стратегий: 26
- Сердечная защита
- Переход калия в клетки
- Удаление калия из организма
- Мониторинг калия и глюкозы в сыворотке крови
- Профилактика рецидивов
Гипокалиемия:
Гипокалиемия — наиболее частое нарушение электролитного баланса в клинической практике. 9 Наблюдается у 20% госпитализированных пациентов. 17 Гипокалиемия увеличивает частоту аритмий и внезапной сердечной смерти. 13 Гипокалиемия определяется как уровень калия в сыворотке <3,5 ммоль -1 , а тяжелая гипокалиемия — это уровень калия в сыворотке <2,5 ммоль -1 25 . К основным причинам гипокалиемии относятся: 25
- Желудочно-кишечные расстройства (например, диарея)
- Лекарственные препараты (например, диуретики, слабительные, стероиды)
- Почечная потеря (e.g., почечные канальцевые нарушения, несахарный диабет, диализ)
- Эндокринные расстройства (например, синдром Кушинга, гиперальдостеронизм)
- Метаболический алкалоз
- Истощение магния
- Плохое питание
Лечение гипокалиемии зависит от степени тяжести и наличия симптомов и отклонений ЭКГ. Наилучший курс действий — постепенное восстановление уровня калия в сыворотке до нормального. В экстренных случаях необходимо внутривенное введение калия, учитывая, что многие пациенты с гипокалиемией также страдают гипомагниемии.Восполнение запасов магния способствует более быстрой коррекции гипокалиемии и рекомендуется в тяжелых случаях гипокалиемии. 7
Ион водорода (ацидоз):
Ацидоз может быть метаболическим или респираторным. Любая причина может привести к остановке сердца. Ацидоз любого вида, скорее всего, вреден для кровообращения, поскольку он вызывает периферическое расширение сосудов, отрицательную инотропию и нарушение поглощения кислорода в легких. 22 Хотя тяжелая ацидемия часто возникает у пациентов во время и после остановки сердца, прогностическое значение тяжелой ацидемии для неврологических исходов неизвестно. 23 Анализ газов артериальной крови — это быстрый и точный метод определения ацидоза у пациента. Если у пациента респираторный ацидоз, его можно вылечить, обеспечив адекватную вентиляцию легких. Метаболический ацидоз — одно из наиболее частых нарушений у пациентов, страдающих серьезными заболеваниями, и в качестве основы терапии использовались многочисленные этиологии и методы лечения основного заболевания. 21 Обычным вмешательством для лечения метаболического ацидоза может быть введение бикарбоната натрия.
Пневмоторакс напряжения:
Напряженный пневмоторакс определяется как нарушение гемодинамики у пациента с увеличивающейся внутриплевральной воздушной массой. Это излечимая причина остановки сердца, и ее следует исключить во время СЛР. 3 Напряженный пневмоторакс развивается при скоплении воздуха в плевральной полости. Нарастание вызывает смещение средостения и препятствует венозному возврату к сердцу, что может привести к остановке сердца. Напряженный пневмоторакс может возникать в различных клинических ситуациях, включая травмы, астму и другие респираторные заболевания, но также может быть ятрогенным после инвазивных процедур (например,g., попытки введения центрального венозного катетера). 25 Диагностика напряженного пневмоторакса у пациента с остановкой сердца или гемодинамической нестабильностью должна основываться на клиническом обследовании. Симптомы включают нарушение гемодинамики (гипотония или остановка сердца) в сочетании с признаками, указывающими на пневмоторакс (предшествующий респираторный дистресс, гипоксия, отсутствие односторонних звуков дыхания при аускультации, подкожная эмфизема) и сдвиг средостения (отклонение трахеи и вздутие яремных вен). 19 Лечение напряженного пневмоторакса представляет собой компрессию иглой и / или торакостомию с установкой дренажной трубки.
Тампонада (сердечная):
Тампонада сердца возникает, когда перикардиальный мешок заполняется жидкостью под давлением, что приводит к нарушению сердечной функции и, в конечном итоге, к остановке сердца. 25 Это может быть вызвано травмой грудной клетки, например огнестрельным ранением, или воспалением перикарда. Торакотомия или перикардиоцентез используются для лечения остановки сердца, связанной с подозрением на травматическую или нетравматическую тампонаду сердца.Во время перикардиоцентеза предпочтительно использовать ультразвуковой контроль, если он доступен.
Токсины:
Обструкция дыхательных путей и остановка дыхания на фоне снижения уровня сознания — частая причина смерти после самоотравления (бензодиазепины, алкоголь, опиаты, трициклики, барбитураты). 24 Ранняя интубация трахеи пациентов без сознания обученным персоналом может снизить риск аспирации. 25 Лекарственная гипотензия обычно реагирует на внутривенное введение жидкости, но иногда на вазопрессорную терапию (например.g., инфузия норадреналина). Некоторые из наиболее распространенных препаратов, вызывающих передозировку, — это бензодиазепины, опиоиды, трициклические антидепрессанты, местные анестетики, бета-блокаторы и блокаторы кальциевых каналов.
Бензодиазепины:
Передозировка бензодиазепинов может вызвать потерю сознания, угнетение дыхания и гипотонию. 25 Препаратом выбора для лечения передозировки бензодиазепинов является флумазенил. Флумазенил является конкурентным антагонистом бензодиазепинов и может использоваться, когда у пациента в анамнезе нет риска судорог.
Опиоиды:
Чрезмерное потребление опиоидов любым путем может привести к угнетению дыхания, дыхательной недостаточности и / или остановке дыхания. Антагонист опиатов налоксон может обратить вспять респираторные эффекты передозировки опиоидов. Предпочтительный путь введения налоксона зависит от навыков спасателя: подходят внутривенный (IV), внутримышечный (IM), подкожный (SC), внутрикостной (IO) и интраназальный (IN) пути. 20 Начальные дозы налоксона равны 0.4–2 мг внутривенно, внутривенно, внутримышечно или подкожно, и можно повторять каждые 2–3 минуты. Дополнительные дозы могут потребоваться каждые 20–60 минут. Интраназальная доза составляет 2 мг IN (по 1 мг в каждую ноздрю), которую можно повторять каждые 5 минут. Титрируйте дозу до тех пор, пока пострадавший не начнет дышать адекватно и не проявит защитные рефлексы дыхательных путей. 25
Трициклические антидепрессанты:
Самостоятельное отравление трициклическими антидепрессантами является обычным явлением и может вызвать гипотензию, судороги, кому и опасные для жизни аритмии.Сердечная токсичность, опосредованная антихолинергическим действием и блокирующим действием Na + -каналов, может вызывать широкую сложную тахикардию (ЖТ). 25 Назначьте бикарбонат натрия (1-2 ммоль кг -1 ) для лечения желудочковых аритмий, вызванных трициклическими соединениями. 4
Местные анестетики:
Системная токсичность местного анестетика (ПОСЛЕДНЯЯ) — серьезное, но редкое последствие регионарной анестезии и чаще всего возникает в результате непреднамеренной инъекции в сосуды или абсорбции большого количества лекарства из определенных нервных блоков, требующих инъекций большого объема. 15 Могут возникнуть сильное возбуждение, потеря сознания, судороги, брадикардия, асистолия или желудочковые тахиаритмии. 25 При подозрении на LAST бензодиазепины являются препаратом выбора, поскольку они являются противосудорожным средством, не вызывая значительного угнетения сердца. 15 Несмотря на то, что имеется много отчетов и серий случаев реанимации пациентов после внутривенного введения липидной эмульсии, данные о ее пользе при лечении остановки сердца, вызванной местными анестетиками, ограничены.Несмотря на скудность данных, пациенты с сердечно-сосудистым коллапсом и остановкой сердца из-за токсичности местного анестетика могут получить пользу от лечения внутривенной 20% липидной эмульсией в дополнение к стандартным ACLS. 2
Бета-адреноблокаторы:
Токсичность бета-адреноблокатора вызывает брадиаритмию и отрицательные инотропные эффекты, которые трудно поддаются лечению и могут привести к остановке сердца. 25 Сообщалось об улучшении при применении глюкагона (50–150 мкг / кг –1 ), высоких доз инсулина и глюкозы, липидных эмульсий, ингибиторов фосфодиэстеразы, экстракорпоральной и интрааортальной баллонной помпы и солей кальция. 10
Блокаторы кальциевых каналов:
Передозировка блокаторами кальциевых каналов становится частой причиной смерти от отравлений, отпускаемых по рецепту. 5 Передозировка лекарств короткого действия может быстро прогрессировать до остановки сердца, а передозировка препаратами с замедленным высвобождением может привести к отсроченному началу аритмий, шоку и внезапному сердечному коллапсу. 25 Лечение может включать введение 10% хлорида кальция в виде болюсов по 20 мл (или эквивалентной дозы глюконата кальция) каждые 2–5 минут при тяжелой брадикардии или гипотонии с последующей инфузией при необходимости. 11
Тромбоз (легочный):
Остановка сердца из-за острой тромбоэмболии легочной артерии является наиболее серьезным клиническим проявлением венозной тромбоэмболии, в большинстве случаев вызванной тромбозом глубоких вен (ТГВ). 14 Рекомендации Европейского общества кардиологов по диагностике и лечению острой тромбоэмболии легочной артерии 2014 г. определяют «подтвержденную тромбоэмболию легочной артерии» как достаточно высокую вероятность тромбоэмболии легочной артерии, чтобы указать на необходимость специального лечения. 14 Распространенными симптомами, предшествующими остановке сердца, являются внезапное появление одышки, плевритной или субтернальной боли в груди, кашля, кровохарканья, синкопе и признаки ТГВ (например, односторонний отек нижних конечностей). Однако тромбоэмболия легочной артерии может не иметь симптомов, пока она не проявляется как внезапная остановка сердца. 12 Специальные методы лечения остановки сердца в результате тромбоэмболии легочной артерии включают введение фибринолитиков, хирургическую эмболэктомию и чрескожную механическую тромбэктомию. 25
Тромбоз (коронарный):
Ишемическая болезнь сердца — наиболее частая причина остановки сердца вне больницы.Хотя правильная диагностика причины может быть трудной у пациента, уже находящегося в остановке сердца, если исходный ритм — VF, наиболее вероятно, что причиной является ишемическая болезнь сердца с закупоркой большого коронарного сосуда. 25 Варианты лечения включают немедленную коронарную ангиографию, первичное чрескожное коронарное вмешательство (ПЧКВ) или другие вмешательства, такие как (реже) легочная эмболэктомия. Можно рассмотреть возможность продолжения СЛР и немедленного доступа в лабораторию катетеризации, если имеется догоспитальная и внутрибольничная инфраструктура с командами, имеющими опыт механической или гемодинамической поддержки и спасения ПЧКВ с продолжающейся СЛР. 25
Возможность продумать обратимые причины внезапной остановки сердца даст вашему пациенту наилучшие шансы на выживание после того, как будет поставлен соответствующий диагноз и начаты вмешательства.
Список литературы
- Асирватам Дж. Р., Моисей В., Бьёрнсон Л. Ошибки в измерении калия: лабораторная перспектива для клинициста. Североамериканский журнал медицинских наук. 2013; 5: 255-259.
- Ассоциация анестезиологов Великобритании и Ирландии.Управление сильной токсичностью местных анестетиков. 2010.
- Barton ED. Напряженный пневмоторакс. Текущее мнение в легочной медицине. 1999; 5; 269-274.
- Bradberry SM, Thanacoody HK, Watt BE, Thomas SH, Vale JA. Управление сердечно-сосудистыми осложнениями отравления трициклическими антидепрессантами: роль бикарбоната натрия. Обзор токсикологии. 2005; 24; 195-204.
- Бронштейн А.С., Спайкер Д.А., Кантилена Л.Р. мл., Грин Дж.Л., Румак Б.Х., Гиффин С.Л. Годовой отчет Национальной системы данных по ядам (NPDS) Американской ассоциации центров по борьбе с отравлениями за 2008 год: 26-й годовой отчет. Клиническая токсикология. 2009; 47: 911-1084.
- Brown DJ, Brugger H, Boyd J, Paal P. Случайное переохлаждение. Медицинский журнал Новой Англии. 2012; 367: 1930-1938.
- Кон Дж. Н., Кови П. Р., Велтон П. К., Присант Л. М.. Новые рекомендации по замещению калия в клинической практике: современный обзор Национального совета по калию в клинической практике. Архив внутренней медицины. 2000; 160: 2429-2436.
- Einhorn LM, Zhan M, Hsu VD и др.Частота гиперкалиемии и ее значение при хронической болезни почек. Arch Intern Med. 2000; 169: 1156-1162.
- Эль-Шериф Н., Туритто Г. Электролитные нарушения и аритмогенез. Кардиологический журнал. 2011; 18: 233-245.
- Engebretsen KM, Kaczmarek KM, Morgan J, Holger JS. Высокие дозы инсулина при отравлении бета-адреноблокаторами и блокаторами кальциевых каналов. Клиническая токсикология . 2011; 49: 277–-83.
- Гунья Н., Граудинс А. Ведение остановки сердца после отравления. Экстренная медицина Австралии. 2011; 23: 16-22.
- Heit JA, Silverstein MD, Mohr DN, Petterson TM, O’Fallon WM, Melton LJ III. Факторы риска тромбоза глубоких вен и тромбоэмболии легочной артерии: популяционное исследование случай – контроль. Архив внутренней медицины. 2000; 160: 809-815.
- Кьельдсен К. Гипокалиемия и внезапная сердечная смерть. Экспериментальная и клиническая кардиология. 2010; 15: e96-99.
- Konstantinides SV, Torbicki A, Agnelli G, et al.Рекомендации ESC по диагностике и лечению острой тромбоэмболии легочной артерии. Европейский журнал сердца. 2014; 35: 3033-69.
- Nagelhout JJ. Местные анестетики. 6 -е издание . Медсестра Анестезия. 2018: 119-125. Сент-Луис: Эльзевьер.
- Паал П., Страпаццон Г., Браун П. и др.). Факторы, влияющие на выживаемость при сходе лавины — рандомизированное проспективное пилотное исследование на свиньях. Реанимация. 2013; 84: 239-243.
- Пэйс Б.Дж., Патерсон К.Р., Оньянга-Омара Ф., Доннелли Т., Грей Дж.М., Лоусон Д.Х.Запись исследования связи гипокалиемии у госпитализированных пациентов. Медицинский журнал последипломного образования. 1986; 162: 187-191.
- Pasquier M, Zurron N, Weith B. Глубокая случайная гипотермия с внутренней температурой ниже 24 градусов C, проявляющаяся с жизненными показателями. Высотная медицинская биология. 2014; 15: 58-63.
- Робертс Д. Д., Ли-Смит С., Фарис П. Д. и др. Клиническая картина пациентов с напряженным пневмотораксом: систематический обзор. Анналы хирургии . 5 января 2015 г.[Epub перед печатью].
- Robertson TM, Hendey GW, Stroh G, Shalit M. Интраназальный налоксон является жизнеспособной альтернативой внутривенному налоксону при догоспитальной передозировке наркотиками. Неотложная догоспитальная помощь. 2009; 13: 512–515.
- Rubens de Nadai T, Nunes de Nadai M, Albuquerque A, Menezes de Carvalho M, Celotto AC, Evora PR. Лечение метаболического ацидоза как часть стратегии обуздания воспаления. Международный журнал воспаления. 2013 : 1-4.
- Spindelboeck W, Gemes G, Strasser C, Toescher K, Kores B, Metnitz P, Haas J, Prause G. Газы артериальной крови во время и их динамические изменения после сердечно-легочной реанимации: проспективное клиническое исследование. Реанимация. 2016; 106: 24-29.
- Тетсухара К., Като Х., Канемура Т., Окада И., Кириу Н. Тяжелая ацидемия по прибытии не позволяет прогнозировать неврологические исходы у пациентов после остановки сердца. Американский журнал экстренной медицины. 2015; 34: 425-428.
- Thompson TM, Theobald J, Lu J, Erickson TB. Общий подход к отравившемуся пациенту. Болезнь в месяц. 2014; 60 : 509-524.
- Truhlar A, Deakin CD, Soar J, Khalifa GE, Alfonzo A, Bierens JJ, Brattebo G, Brugger H, Dunning J, Hunyadi-Anticevic S, Koster RW, Lockey DJ, Lott C, Paal P, Perkins GD, Sandroni C , Thies KC, Zideman DA, Nolan JP. Руководство Европейского совета по реанимации по реанимации, 2015 г. Реанимация. 2015; 95: 148-201.
- Почечная ассоциация Великобритании. Лечение острой гиперкалиемии у взрослых. Руководство по клинической практике . 2014; Лондон: Почечная ассоциация Великобритании.
Респираторная остановка — ACLS Medical Training
Что произойдет, если вы встретите пациента, у которого сильный регулярный пульс, но он не дышит? У этого человека остановка дыхания, и хотя она похожа на остановку сердца, но лечится несколько иначе и поэтому заслуживает отдельного обсуждения.
Что такое остановка дыхания?
Остановка дыхания — это состояние, которое возникает в любой момент, когда пациент перестает дышать или дышит неэффективно. Часто это происходит одновременно с остановкой сердца, но не всегда. Однако в контексте усовершенствованной системы жизнеобеспечения сердечно-сосудистой системы остановка дыхания — это состояние, при котором пациент перестает дышать, но поддерживает пульс. Важно отметить, что остановка дыхания может возникнуть при неэффективном дыхании, например при агональном задыхании.
Что вызывает остановку дыхания?
Мы часто думаем, что остановка сердца приводит к остановке дыхания, но дыхательная система может отключиться без участия сердца.Если нервы и / или мышцы не способны поддерживать дыхание, у пациента может возникнуть остановка дыхания. Одним из примеров этого является болезнь бокового амиотрофического склероза (болезнь Лу Герига). Если область мозга, контролирующая дыхание, становится подавленной, как это может произойти при передозировке опиоидов, мозг не управляет дыханием. Другой пример — состояние, при котором грудная клетка может физически не поддерживать дыхание. Это может произойти внешне (например, при раздавливании грудной клетки) или внутренне (например, при раздавливании грудной клетки).g., при остром респираторном дистресс-синдроме или напряженном пневмотораксе). Во время реанимации важно помнить об этих возможных причинах остановки дыхания.
Управление остановкой дыхания
Реакция на остановку дыхания повторяет тот же процесс, что и любая другая возникающая реанимация, а именно последовательности BLS и ACLS.
Обзор BLS
- Проверить отзывчивость
- Активировать EMS
- Контрольный тираж
- Дефибриллятор
Для остановки дыхания у пациента будет кровообращение, и поэтому нет необходимости в дефибрилляции.Действительно, в этом отношении нет необходимости в компрессии грудной клетки или официальной СЛР. Управление остановкой дыхания, по крайней мере на начальном этапе, сосредоточено на успешной вентиляции.
Обзор ACLS
- Воздуховод
- Дыхание
- Тираж
- Дифференциальный диагноз
Первая цель — открыть дыхательные пути пациента. Спасатель должен использовать доступные ему инструменты в зависимости от ситуации и в зависимости от ситуации.Например, если у пациента обнаруживается остановка дыхания вне больницы, спасатель может использовать только базовые методы прохождения дыхательных путей, такие как наклон головы / подбородок влево или маневр с выталкиванием челюсти. Между прочим, наклон головы / подбородок влево используется, когда травма шейного отдела позвоночника не является проблемой, а маневр выталкивания челюсти используется, когда есть подозрение или опасение травмы шейного отдела позвоночника. Если доступно устройство для дыхательных путей ротоглотки или носоглотки, рассмотрите возможность использования этих средств для поддержки дыхательных путей (см. Обзор дыхательных путей).
Когда вы делаете искусственное дыхание, вы дышите за пациента. Избегайте чрезмерной вентиляции и убедитесь, что грудь поднимается и опускается при вдохе. Вы обеспечиваете достаточную оксигенацию? Если у вас есть доступ к дополнительному кислороду, используйте его. Первоначально вы можете использовать 100% кислород, но лучше всего титровать уровень дополнительного кислорода, необходимый для достижения уровня кислорода в крови 94% или выше (на основе пульсоксиметрии). Аналогичным образом, если у вас есть доступ к количественной капнографии волновых форм, вы можете использовать ее для мониторинга содержания углекислого газа в конце прилива.
Помните, что у человека с остановкой дыхания может произойти остановка сердца в любой момент. Поэтому важно проверять наличие бобовых, чтобы оценить кровообращение. Если в любой момент у пациента наступает остановка сердца, вам следует немедленно выполнить алгоритм реанимации при остановке сердца.
WhatDoesItMean.Com
The
Новости, которые вам нужны сегодня для мира, в котором вы будете жить
Завтра.
Край третьей мировой войны достигнут после
Глобалисты бросают выборы в мусорное ведро и объявляют победителем Байдена
Трамп: война за выборы ради спасения Америки
При поддержке Таинственной базы Q, 31 миллион оружия, запасы
Выявлено, что математика не помогает на выборах в США
Разведывательная операция
Montana Rampage видит, что Трамп отвлекает внимание от демократа
Димвиты на следующее десятилетие
Трамп брошен в логово варварского социалистического льва на пути к победе на выборах
Лидер Sharknado Трамп заявил о первой жертве избирательной войны в возрасте 24 лет
Штаты активируют национальную гвардию
Cookie Monster и Holy Hermit
Предвыборные пророки появляются по мере того, как Форт Белый дом готовится к осаде
Трамп исполняет библейскую притчу: оставляет все американское стадо, чтобы спасти одну заблудшую овцу
Трамп достигает святого
Грааль Номер на выборах Теперь ему в лицо Автор
Любые средства необходимы Война
Зима пришла, как Трамп и
Америка достигает своих великих ворот в историю
Нажмите Здесь Для получения дополнительных отчетов Sorcha Faal
Сестра Мария Тереза - 73-я Сорча Фаал Сорча Фаал
Орденом, избрана настоятельницей 3 февраля 2007 г.
Теоретики заговора концентрируют свое время
о трансмутации «основы» текущих событий, официальных историй,
пропаганды и связей с общественностью в сияющую золотую истину, похороненную внутри.Они делают это через очень правое полушарие — раскрытие и
изобретать связи между разрозненными элементами.
Они создают
сюжетные системы для понимания и объяснения событий — по сути, религиозные
деятельность. По какой-то причине нам намного легче справиться с нашими
внутреннее содержание, проецируя его в окружающий нас мир. Эти внешние
знаки неизбежно становятся носителями архетипического содержания и психодрамы.
скрытый в искателе.
Теория заговора
также преодолевает ограничения буквализма и проблемы упрощенного
мышление, экспериментируя с множественностью значений.Обычные события, люди
и знаки становятся символами, ощетинившимися сложными, податливыми, даже противоречивыми
смыслы. Тайна возрождается и идеализируется. Факты становятся больше, чем сумма
их части. Теория становится поэзией и даже теологией.
Теории заговора не могут быть остановлены и некоторые ученые
Думаю, мы бы не захотели, даже если бы могли
Краткое
История ордена Сорча Фаал Википедия: Сорча
Faal Reports
Сорча Фаал принадлежит клике еврейских женщин-ашкенази
С 1290 г.Д.
Сорча Фаал принадлежит сионистскому еврейскому преступному синдикату
Сорча
Фаал — агент дезинформации Службы внешней разведки России SVR
Сорча Фаал работает в Центральном разведывательном управлении в г.
COINTELPRO
Sorcha Faal является частью российских государственных пропагандистских усилий
Sorcha Faal используется DHS для составления отчета по правому крылу
Экстремизм
Сорча Фаал вступает в сговор с командой Трампа
Сорча Фаал — место информационных войн британской МИ-6, Моссада и ЦРУ
Сорча Фаал — часть армии троллей Путина
Сорча Фаал является частью машины лжи Кремля и Белого дома
Сорча Фаал Линк доказывает, что американский телеведущий Шон Хэннити — русский шпион
Газета Guardian назвала Сорча Фаал правым крылом
Помощник судьи Кавано
Как тайные агенты проникают в Интернет с целью манипулирования,
Обманывать и разрушать репутацию
Обновление списка погибших в США за 2020 год : 3 Американцы
Убито террором 1112 Американцы убиты собственной полицией
54 Американская полиция убита 14
Убито американских полицейских собак
Число погибших в США за 2015-2019 гг .: Американцев, убитых собственной полицией: 5,304 Американцев, убитых террором: 271
Правительство США называет местных граждан террористической группой №1 Полиция штата США В Ираке я совершил набег на повстанцев.В Вирджинии полиция совершила налет
мне. Водители, будьте осторожны: дорогостоящие и смертельные опасности транспортных остановок
В американском полицейском государстве американские шерифы просят у Пентагона больше танков для сражений
Марихуана Полиция США теперь обучена убивать в первую очередь, а потом задавать вопросы Как подготовить ребенка к жизни в американской полиции
Состояние? Верховный суд США постановил, что полицейские могут убивать людей, не представляющих угрозы
Пока они говорят, что боялись
Это информация американского сопротивления
Сайт
Американские участники сопротивления используют вместо него Gab
Facebook.
Американские участники сопротивления используют Parler Free
Речевая сеть вместо Twitter.
Американские участники сопротивления делают пожертвования, используя GiveSendGo вместо GoFundMe.
Американцы сопротивляются использованию контента Местные .
Американские участники сопротивления переходят на Banned Video для
цензурированная информация.
Американские участники сопротивления хотят уйти последних новостей
на номер Citizens Free Press и Слух
Читальный зал новостей завода .
Американские участники сопротивления смотрят трансляцию новостей
из NewsMax и One America News Network .
Почему G o o g l e , когда вы можете использовать сайты без отслеживания, например: DuckDuckGo, или Qwant, или
searchX, или Хорошо
Суслик ?
Лучшие мировые новости сейчас
9 ноября 2020
США Сидни Пауэлл и президент Judicial Watch Том Фиттон: Трамп встречает войска, участвующие в рейде на Аль-Багдади SD Джулиани: Команда Трампа подаст еще от 4 до 5 исков против пересчетов Предполагаемые примеры фальсификации голосования, несмотря на Джорджия — После того, как округ Фултон обнаружил, отправлены следователи Законодатели Мичигана вызвали повестку в суд избирательным органам Байден готовится к тому, чтобы изменить политику Трампа Протестующие BLM разгромили партию Байдена, призывая белых либералов Пандемия закончилась? Либералы проводят митинг в честь СМИ | Россия Путин Путин говорит чиновникам действовать в отношении климата, зеленые группы Русский Это Почти Ситуация на рынке труда в России до Азербайджан заявляет, что захватил ключевой город Нагорного Карабаха Шушу, но Армения отрицает Грузия Уикенд хаоса в Минске, когда власти расправляются с Зеленский поздравляет Байдена, надеется на стабильность Мир | Китай Ухань Коронавирус (2019-nCoV) Живая карта глобальных случаев Си Xi напряжения Послание Си Цзиньпина китайским журналистам Пекин Hong Китай Китай наибольшего населения мира Объединение Байден » Тайская полиция применила водомёт против демонстрантов в Бангкоке |
Соединенное Королевство Байден Brexit: переговорщики ЕС и Великобритании возобновили торговые переговоры в Лондоне Борис Джонсон на председательский пост Тори Великобритания чествует погибших на войне в сокращенное воскресенье памяти РАФ GCHQ будет вести кибервойну против пропаганды вакцины Великобритания ЗАКРЫВАЕТ границы с Данией из-за норки-мутанта | Европейский Столкновения с полицией, города опустели из-за падения Греции Больницам приказано изолировать пациентов из Дании Лидеры Нидерланды НПО ЕС Более 1600 мигрантов достигают Канарских островов Испании, 1 умирает | Германия Более 30 сотрудников правоохранительных органов получили ранения во время протеста в Германия объявляет Италию, большую часть Дании, Швецию, Германия закрывает список ежедневных случаев заражения коронавирусом в Великобритании. Германия проводит тесты на антигены, чтобы защитить пожилых людей от вируса В это Рождество вы будете не одни, уверяет немцев Меркель США Германия проводит тесты на антигены, чтобы защитить пожилых людей от вируса Швейцария |
Франция Макроны FM французских больниц переводят тяжело больных COVID-19 Франция Террористические атаки во Франции: Макрон призывает к свободному передвижению в ЕС Франция Charlie Hebdo отвечает на Французское правительство заявляет, что в результате авиаудара Мали погибли десятки джихадистов, связанных с «Аль-Каидой» ` | Война за глобальное энергетическое превосходство — Третья мировая война По меньшей мере 11 человек, включая мирных жителей, убиты в ходе предполагаемой организации ИГИЛ. По крайней мере 4 солдата США погибли в результате взрыва машины в Талибан США будут продолжать наносить удары по талибам в Афганистане Эфиопия бомбила цели в Тыграе Франция Правительство Афганистана, Талибан в Число погибших в результате нападения Кабульского университета увеличилось как минимум до Стрелки Центрального Мали. | Интересные события ‘Опасность!’ ведущий Алекс Требек Мишель Обама атакует 71 миллион избирателей Трампа с Ассоциация адвокатов Нью-Йорка рекомендует обязательную вакцину против COVID-19 Исследование показывает, что заражение SARS-CoV-2 в четыре раза более вероятно Уоррен Вы Великобритания |
Израиль Израильский министр предупреждает о войне, если Байден вернет Иран В результате крупнейшего сноса израильского дома за десятилетие остались десятки Израильский Вкл. Оппозиция Израиль ОАЭ Израиль и Судан соглашаются нормализовать отношения в Израиль | Турция Турция сопротивляется призывам к более жестким мерам противодействия Турция Число жертв землетрясения в Эгейском море увеличилось до 115, поскольку поиски продолжаются. Эрдоган подтвердил испытания ракеты С-400 российского производства U.Посольство С. в Анкаре предупреждено о потенциальных угрозах Эрдоган — Турция повысила оценку газового месторождения Черного моря после Турецкий Греция | Египет ОАЭ расслабляет Нобелевский лауреат Египет, Южная Африка Южная Африка тестирует цифровые технологии для обнаружения Африка Почти 1000 заключенных в ДРК сбежали из-за боевиков |
Иран Рухани приглашает Байдена вернуться к ядерной сделке Рухани говорит, что следующий У.С. Админ сдаст Иран США недавно провели кибероперацию против Ирана, чтобы Высший Спутник США угрожают уничтожить иранские ракеты, если они будут отправлены в | Венесуэла Боливии Новая волна NARCO SUBS: построена наркобаронами в Венесуэла колумбийский Боливийский суд снял обвинения в терроризме изгнанник Венесуэла | Бразилия Amazon Конгресс Перу одобрил предложение об импичменте Бразильцы маршируют в Сан-Паулу против китайской вакцины Болсонару отказывается от вакцины против коронавируса из Китая Испытание вакцины AstraZeneca COVID-19 в Бразилии Умер доброволец, Болсонару объявляет о трех соглашениях с США по Глобальный |
Мексика Президент Президент Десятки мертвых как триггеры Eta Обрадор обвиняет европейских лидеров в авторитарности Массивный мет, фентанил Нет Мексика просит закрыть кладбища перед Днем мертвых | Куба По крайней мере 26 человек погибли в Гондурасе в результате наводнения, вызванного Пуэрто Федералы Гаити Кубинский Чтобы «спасти» людей от COVID, Пуэрто-Рико закрывает службу 911 Куба представляет Soberana 02, | Организация Объединенных Наций Осадки империи подлостей Эпштейна продолжаются в качестве главы Глава ВОЗ предостерегает от «вакцинного национализма» COVID-19 Администрация Трампа возглавляет 32 страны в США.Н. Упрек: Нет ООН: В 2020 г. объем мировой торговли упадет на 7-9% 1 миллиард детей в развивающихся странах могут не посещать школу Китай, Северная Корея, Куба, Иран осуждают США за Гутерриш призывает к глобальному управлению после COVID на основе |
Япония Шуга получил предварительный отчет о кандидате в научный совет Как Япония для отбраковки амбициозный Токио Шуга выступает против действий, которые усиливают напряженность в Южном Китае Япония Фукусима сбросит 1 миллион тонн радиоактивной воды Япония |
Индия Пожар в Ассаме: самый продолжительный газовый пожар в Индии Температура в Ладакхе падает до минусовой, фокус смещается на Правительство Моди применяет исторический закон, разрешающий Пакистан Пакистан забирает контроль над сикхским священным местом Гурудвара Дарбар Сахиб в Картарпуре, передает его телу мусульманина Тысячи людей устраивают антифранцузские протесты в Бангладеш, Семеро убиты, 70 ранены в результате массового взрыва в исламском мире | Австралия вакцины против Covid: Скотт Моррисон объявляет о двух новых сделках, но Смешанный мешок: Труда «Снова нарушено»: Решение снести бульдозером обязательных карантинных лагеря только что развернули в новом Эпицентр COVID-19 в Австралии Скотт Шпионаж в Австралии на более высоком уровне, чем холодная война, шпион |
«Теории заговора» разрывают общество на части или
Спасает нас от гибели?
WhatDoesItMean.Com
Политика конфиденциальности и информация о нас
Присоединиться
Список рассылки Sorcha Faals
Заговор: происходит от латинского слова «заговор».
смысл дышать вместе; теории заговора подчеркивают невидимые силы
и действия (эгоистичные вредные намерения особых интересов) за видимыми
исторические события.
| Респиратор Тип | Комментарии |
|---|---|
Воздухоочистительный респиратор (APR) 1
| Воздухоочистительный респиратор (APR), одноразовый Основные характеристики
Преимущества
Недостатки
|
Воздухоочистительный респиратор (APR) 1
| Воздухоочистительный респиратор (APR), многоразовый Основные характеристики
Преимущества
Недостатки
|
Воздухоочистительный респиратор (APR) 1
| Воздухоочистительный респиратор (APR), многоразовый Основные характеристики
Преимущества
Недостатки
|
Воздухоочистительный респиратор с приводом (PAPR) 1
| Респиратор с механической очисткой воздуха (PAPR) Основные характеристики
Преимущества
Недостатки
|
Воздухоочистительный респиратор с приводом (PAPR) 1
| Респиратор с механической очисткой воздуха (PAPR) Основные характеристики
Преимущества
Недостатки
|
Респиратор с подачей воздуха (SAR) 1
Вспомогательный респиратор для эвакуации 1
| Респиратор с подачей воздуха (SAR) Основные характеристики
Преимущества
Недостатки
Вспомогательный респиратор для эвакуации, капюшон или маска для эвакуации Основные характеристики
|
Автономный дыхательный аппарат (АДА) 1
| Автономный дыхательный аппарат (SCBA) Основные характеристики
|





 Надо сделать максимальный вдох и попытаться одним выдохом надуть шар. Если удалось задержать дыхание и сделать ровный выдох, заполнивший шарик на 15 см, все в порядке.
Надо сделать максимальный вдох и попытаться одним выдохом надуть шар. Если удалось задержать дыхание и сделать ровный выдох, заполнивший шарик на 15 см, все в порядке.
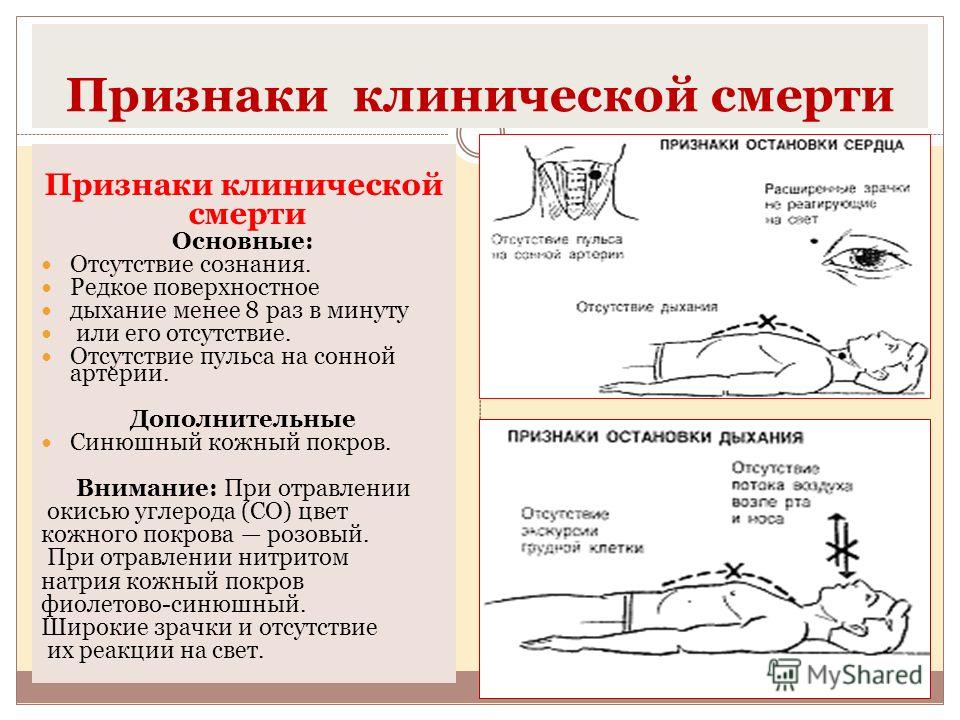 анализ крови при ковиде). Чаще всего тяжелым бактериальным процессам подвержены больные с сахарным диабетом и другими иммунодефицитами.
анализ крови при ковиде). Чаще всего тяжелым бактериальным процессам подвержены больные с сахарным диабетом и другими иммунодефицитами. Основным методом, позволяющим отделить ТЭЛА от ковида, остается КТ с контрастированием.
Основным методом, позволяющим отделить ТЭЛА от ковида, остается КТ с контрастированием. питьевой режим при ковиде, регидратация),
питьевой режим при ковиде, регидратация),