Page not found – МЕДИЦИНСКИЙ ЦЕНТР ГАЛИЛЕЯ
Dropdown *выберите странуАвстралияАвстрияАзербайджанАлбанияАлжирАнгильяАнголаАндорраАнтигуаАргентинаАрменияАрубаАфганистанБагамские о-ваБангладешБарбадосБахрейнБеларусьБелизБельгияБенинБермудские о-ваБолгарияБоливияБосния и ГерцеговинаБотсванаБразилияБрунейБуркина-ФасоБурундиБутанВануатуВатиканВеликобританияВенгрияВенесуэлаВиргинские о-ва (Великобритания)Виргинские о-ва (США)Восточное — Самоа (США)Восточный ТиморВьетнамГабонГавайские о-ваГаитиГайанаГамбияГанаГваделупаГватемалаГвиана – французскаяГвинеяГвинея-БисауГерманияГернсиГибралтарГондурасГонконгГренадаГренландияГрецияГрузияГуамДанияДжерсиДжибутиДиего Гарсия о-ваДоминикаДоминиканская РеспубликаЕгипетЗамбияЗанзибар о-вЗападное СамоаЗимбабвеИзраильИндияИндонезияИорданияИракИранИрландияИсландияИспанияИталияЙеменКабо-ВердеКазахстанКайманКамбоджаКамерунКанадаКатарКенияКипрКиргизияКирибатиКитайКокосовы (Килинг) о-ваКолумбияКоморские о-ваКонгоКонго (Демократическая республика)Корея СевернаяКорея ЮжнаяКоста-РикаКот-д’ИвуарКубаКувейтКука о-ваЛаосЛатвияЛесотоЛиберияЛиванЛивияЛитваЛихтенштейнЛюксембургМаврикийМавританияМадагаскарМайоттаМакаоМакедонияМалавиМалайзияМалиМальдивыМальтаМарианские о-ваМароккоМартиникаМаршалловы о-ваМексикаМидуэйМикронезияМозамбикМолдавияМонакоМонголияМонтсерратМьянмаМэнНамибияНауруНепалНигерНигерияНидерландыНикарагуаНиуэ о-вНовая ЗеландияНовая КаледонияНорвегияНормандские о-ваНорфолкОбъединённые Арабские ЭмиратыОлдерниОльстерОманПакистанПалауПалестинаПанамаПапуа Новая ГвинеяПарагвайПеруПольшаПортугалияПуэрто-РикоРеюньонРоссийская ФедерацияРуандаРумынияСальвадорСамоаСан-МариноСан-Томе и ПринсипиСаудовская АравияСвазилендСвятой Елены о-ваСейшельские о-ваСенегалСент-Винсент и ГренадиныСент-Кристофер и НевисСент-ЛюсияСент-Пьер и МиелокСербия и ЧерногорияСеута и МелильяСингапурСирияСловакияСловенияСоединенные Штаты АмерикиСоломоновы о-ваСомалиСуданСуринамСьерра-ЛеонеТаджикистанТаиландТайваньТанзанияТеркс и Кайкос о-ваТогоТокелауТонгаТринидад и ТобагоТристан-Да-Кунья ос-вТувалуТунисТуркменияТурцияУгандаУзбекистанУкраинаУоллис и Футуна о-ваУругвайУэйкФарерские о-ваФиджиФилиппиныФинляндияФолклендские (Мальвинские) о-ваФранцияФранцузская ПолинезияХорватияЦентральноафриканская РеспубликаЧадЧехияЧилиШвейцарияШвецияШпицбергенШри-ЛанкаЭквадорЭкваториальная ГвинеяЭритреяЭстонияЭфиопияЮжно-Африканская РеспубликаЯмайкаЯпония
Single Line Text
Люмбальная пункция — введение иглы в субарахноидальное пространство спинного мозга на поясничном уровне.
 Проводится с целью диагностики состава спинномозговой ж
Проводится с целью диагностики состава спинномозговой ж
5. Особенности проведения
Является врачебной манипуляцией и выполняется неврологом или анестезиологом. Манипуляция проводится в положении пациента лежа на боку или сидя. Ноги должны быть согнуты и приведены к животу, спина максимально согнута, руки должны обхватить колени. Наиболее удобным местом для пункции являются промежутки между III и IV и между II и III поясничными позвонками. У взрослого человека спинной мозг заканчивается на уровне II поясничного позвонка, потому вероятность повреждения спинного мозга при люмбальной пункции минимальна. Детям во избежание травмирования спинного мозга пункцию следует производить ниже III поясничного позвонка. С появлением одноразовых тонких спинальных игл обезболивание места пункции потеряло смысл, так как процесс инфильтрации кожи и связок местным анестетиком может быть более болезненным, чем сама манипуляция.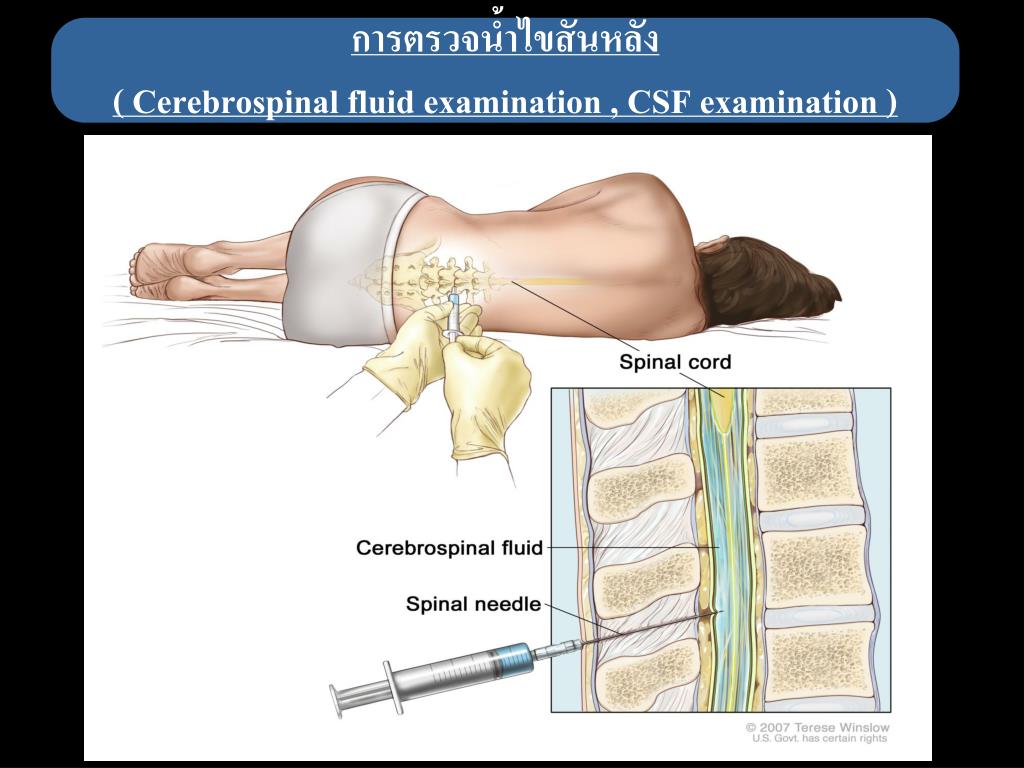 Иглу Бира с мандреном вводят по средней линии между остистыми отростками с небольшим уклоном вверх и продвигают вглубь через связочный аппарат. На глубине 4 — 7 см у взрослых около 2 см у детей иногда возникает ощущение провала, что является признаком проникновения иглы в подпаутинное пространство. Истечение жидкости после извлечения мандрена свидетельствует о положении иглы в интратекальном пространстве.
Иглу Бира с мандреном вводят по средней линии между остистыми отростками с небольшим уклоном вверх и продвигают вглубь через связочный аппарат. На глубине 4 — 7 см у взрослых около 2 см у детей иногда возникает ощущение провала, что является признаком проникновения иглы в подпаутинное пространство. Истечение жидкости после извлечения мандрена свидетельствует о положении иглы в интратекальном пространстве.
В случае неудачи или попадания в кость игла немного извлекается и вводится снова, несколько изменив направление.
- В случае диагностической пункции ликвор собирают в несколько пробирок первая порция может быть с примесью путевой крови.
- В случае проведения спинальной анестезии, подсоединяется шприц и интратекально вводится некоторое количество местного анестетика.
Место пункции заклеивается стерильной салфеткой.
Общий объём спинномозговой жидкости составляет у взрослых около 120 мл. За сутки секретируется примерно 500 мл, то есть полное обновление жидкости происходит около пяти раз в сутки.
После люмбальной пункции у 1-3 из 10 пациентов возникает головная боль, вызванная снижением внутричерепного давления, которая обычно исчезает без лечения спустя 5 — 7 дней.
|
При лечении неврологических заболеваний и болезней позвоночника в качестве диагностической процедуры часто применяется люмбальная пункция. Люмбальная пункция — это метод исследования спинномозговой жидкости (ликвора). Ликвор берут из спинномозгового канала после прокола мягких тканей спины, связок позвоночника и оболочек спинного мозга на уровне поясничного отдела позвоночника специальной иглой. Методика проведения люмбальной пункции предусматривает введение специальной иглы на том уровне, где спинного мозга уже нет, а есть только его отростки (так называемый «конский хвост»). Это спинномозговые корешки, расположенные в спинномозговом канале вертикально и выходящие через специальные отверстия в оболочках спинного мозга и межпозвонковые отверстия за пределы позвоночника. Какие осложнения и побочные эффекты могут возникнуть? Ещё одна опасность при люмбальной пункции состоит в том, что при проколе связок поясничного отдела позвоночника ослабевает их фиксирующая (поддерживающая) функция. Ослабление связочного аппарата позвоночника может привести к появлению грыжи межпозвонкового диска. Для того чтобы это предотвратить, специалисты Клиники доктора Войта рекомендуют после проведения пункции не поднимать тяжести, не работать в согнутом положении, не делать резких движений в поясничном отделе позвоночника, избегать осевых нагрузок на позвоночник (бег, прыжки). В Клинике доктора Войта при повреждении связочного аппарата позвоночника и суставов используют комплексное лечение по запатентованной методике д.м.н. профессора, члена учёного совета ВМА Войцицкого А. Однако самая частая жалоба после проведения люмбальной пункции не связана с местом прокола в поясничном отделе — это головная боль. Дело в том, что люмбальная пункция берётся с целью взятия на анализ спинномозговой жидкости (ликвора). В норме ликвор циркулирует между головным и спинным мозгом, обеспечивая их питание. При люмбальной пункции несколько миллилитров ликвора собирают в пробирку для анализа. Таким образом объём циркулирующего ликвора уменьшается. Падает давление ликвора в центральной нервной системе (не путать с артериальным давлением!) и появляется головная боль. Профилактика этого осложнения простая: после проведения пункции необходимо выпить в течение нескольких часов 2 литра негазированной воды или ввести жидкость внутривенно капельно. В течение часа пациенту рекомендуется лежать. Дифференциальная диагностика и лечение каких заболеваний возможна с помощью люмбальной пункции? К сожалению, существует ряд заболеваний нервной системы, при которых люмбальная пункция является единственным исследованием, достоверно подтверждающим или исключающим диагноз. Так, люмбальная пункция обязательно проводится всем больным с подозрением на инфекционные и аутоиммунные заболевания центральной нервной системы, при необходимости дифференцировать опухолевые заболевания позвоночника, спинного мозга, оболочек спинного мозга перед решением вопроса об оперативном вмешательстве. Иногда во время проведения люмбальной пункции при межпозвонковой грыже врачи вводят в спинномозговой канал лекарственные препараты, помогающие уменьшить болевой синдром. Однако необходимо помнить, что уменьшение болей не является лечением. В этой статье мы постарались ответить на Ваши вопросы:
Статьи наших врачей на смежные темы:
| Комплексные программы:
Также на эту тему:Депрессия при остеохондрозе: Лечение. О причинах депрессии
|
10.1.МЕТОДИКА ПРОВЕДЕНИЯ ЛЮМБАЛЬНОЙ ПУНКЦИИ — Клиника лечения боли
Положение
больного:
1.
Лежа на боку. Такое положение наиболее удобно и чаще всего используется
в практике. Ноги пациента при этом приведены к животу и согнуты в коленных
суставах, подбородок приведен к груди, живот втянут, спина выгнута. Люмбальная
пункция проводится только в присутствии медицинской сестры. После проникновения
иглы в субарахноидальное пространство положение пациента может быть изменено.
2.
Положение сидя. Пациент сидит на вертикальной поверхности, держась за
нее руками. Медицинская сестра придерживает больного и смотрит за его
Медицинская сестра придерживает больного и смотрит за его
состоянием. Этот способ проведения люмбальной пункции используется при таких
манипуляциях, как пневмоэнцефалография. Обработка поля для пункции проводиться
по общим правилам хирургии.
Обезболивание:
Место
проведения люмбальной пункции предварительно обрабатывается раствором
антисептика. Необходимо всего 5–7 миллилитров 2 % раствора новокаина или
другого анестетика, который вводится локально в месте будущего прокола.
Техника
поясничного прокола:
Вначале
необходимо проверить исправность спинальной иглы. Пункционную иглу держат по
типу писчего пера. Иглу с мандреном вводят строго по средней линии между
остистыми отростками L3— L4 позвонков, под углом около 30 º по направлению к
голове. При проникновении сквозь твердую мозговую оболочку, создается ощущение
«провала», что говорит о правильном положении иглы. После извлечения мандрена
После извлечения мандрена
спинномозговая жидкость выделяется каплями, с частотой 60 капель в минуту, что
соответствует нормальному давлению ликвора 120-140 мм.вод.ст.
Для
диагностики проходимости субарахноидального пространства проводят ликвородинамические
пробы Квекенштедта и Стукея.
Проба
Квекенштедта: После
определения исходного давления спинномозговой жидкости с помощью водного
манометра, врач надавливает на яремные вены пациента в течение 10 секунд. В
норме происходит повышение давления ликвора до 250 мм.вод.ст. После прекращения
сдавливания вен, давление возвращается к норме.
Проба
Стукея: После
определения исходного давления спинномозговой жидкости с помощью водного манометра,
врач надавливает кулаком на живот пациента в области пупка в течение 10 секунд.
В норме происходит повышение давления ликвора до 160 мм.вод.ст. После
прекращения сдавливания вен, давление возвращается к норме.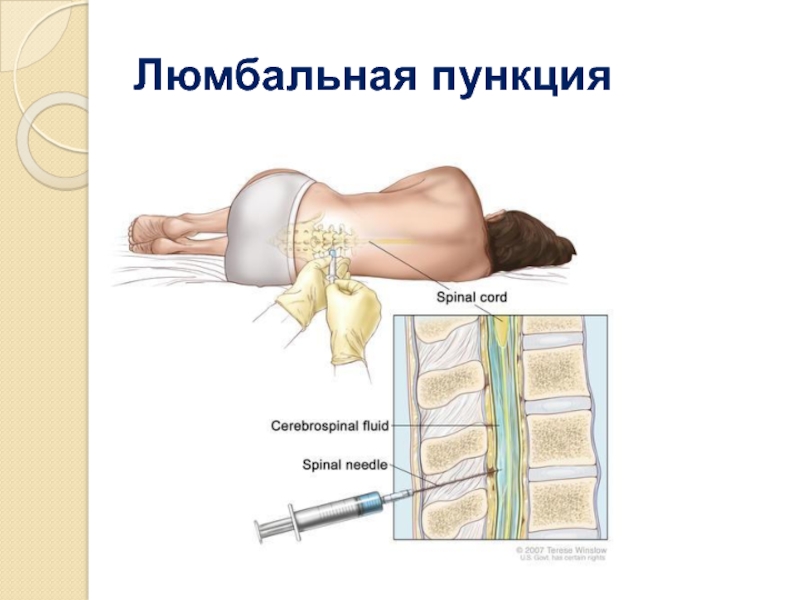
Отсутствие
повышения уровня ликвора в манометре при проведении проб свидетельствует о
блоке субарахноидального пространства (при опухоли, травме, арахноидите).
Медленный и незначительный подъём жидкости в трубке свидетельствует о частичном
блоке субарахноидального пространства.
Извлечение
спинномозговой жидкости: Врач
набирает 2 мл ликвора в пробирку на исследование и на посев. В норме ликвор
прозрачный, бесцветный. Игла удаляется, на место прокола накладывается
асептическая повязка. Пациент переводится в палату, назначается постельный
режим на сутки.
Спинномозговая жидкость —
это специфический секрет сосудистых сплетений, расположенных в боковых III и IVжелудочках мозга. Через систему отверстий (Люшка,
Мажанди, Монро) жидкость перемещается в субарахноидальное пространство
головного и спинного мозга. Спинномозговая жидкость продуцируется и обновляется
непрерывно. Общее количество спинно-мозговой жидкости в желудочках мозга и
субарахноидальном пространстве колеблется в пределах 120-150 мл у взрослого
человека. В патологических случаях количество ее может увеличиться до 800-1000
В патологических случаях количество ее может увеличиться до 800-1000
мл. Ликворное давление в норме в положении лежа равно в среднем 120-140 мм вод.
ст., сидя—240-280 мм вод ст.
В норме в 1 мкл
спинномозговой жидкости содержится не более 3-5 клеток (из них 60-70%
лимфоциты), белка — 0,2-0,5 г/л, сахара — 2,2 -3,9 ммоль/л, или 0,4- 0,6 г/л,
хлоридов — 118-132 ммоль/л.
Проведение люмбальной пункции под ультразвуковым контролем у детей с нарушением анатомии позвоночника | Насекин М.В., Бабаев Б.Д., Острейков И.Ф., Штатнов М.К., Мельникова Н.И., Логачева Т.С.
В статье представлены результаты исследования, посвященного клинической апробации методики проведения люмбальной пункции под ультразвуковым контролем у детей с нарушением анатомии позвоночника
Введение
На сегодняшний день ультразвуковой (УЗ) аппарат стал незаменим в отделениях реанимации и интенсивной терапии у постели самых тяжелых пациентов.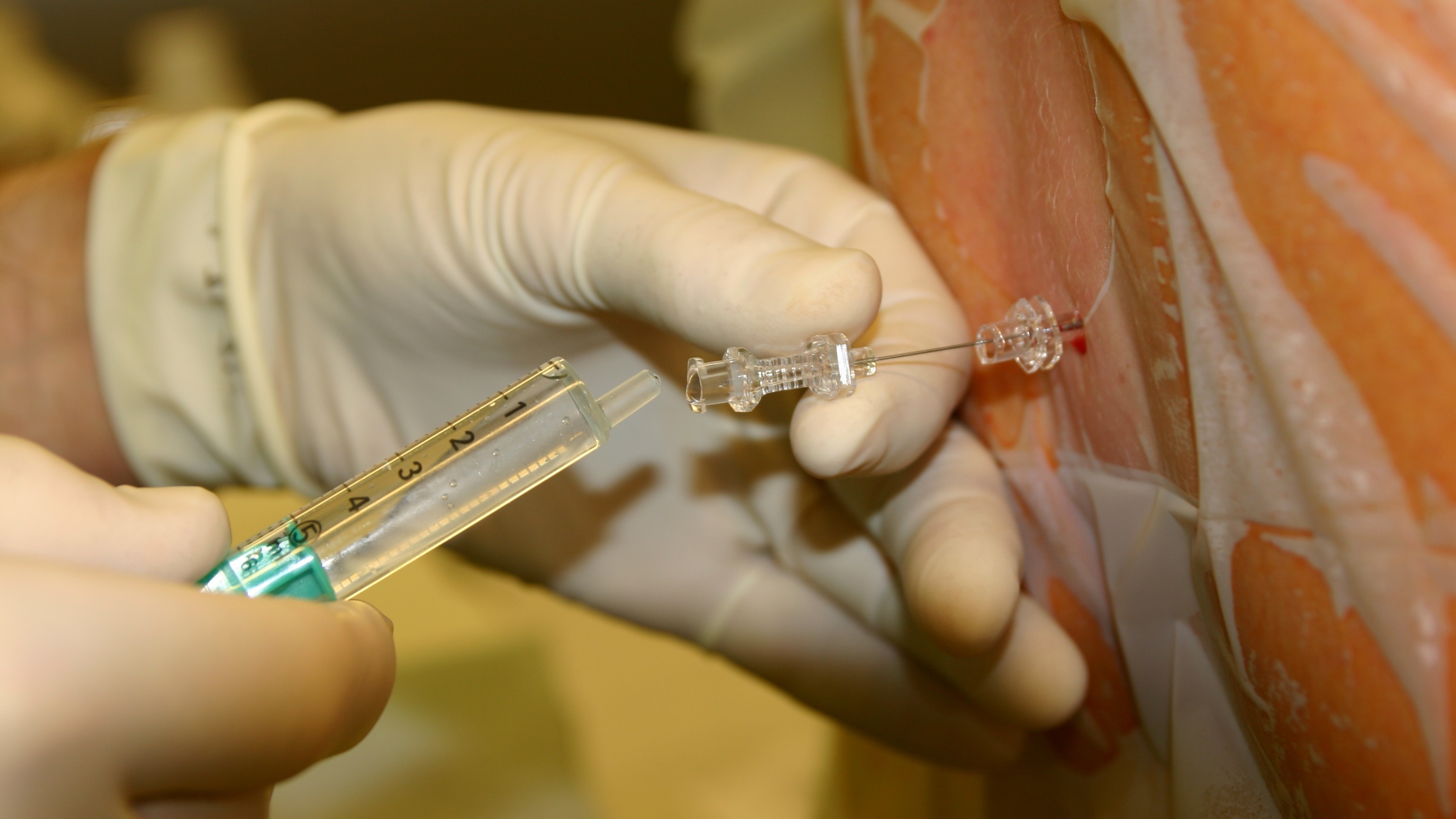 Врачи анестезиологи-реаниматологи используют УЗИ для визуального контроля процедур центрального венозного доступа, периферических нервных блокад, перикардиоцентеза и плевральной пункции [1]. УЗ-контроль повышает безопасность проводимых манипуляций за счет непосредственной визуализации анатомических особенностей области интереса, а также прямого контроля проведения иглы в режиме реального времени. И хотя большая часть коллег без труда и с высоким процентом успеха проводят люмбальные пункции пациентам любого возраста, существует категория пациентов, у которых эта стандартная процедура осложняется и может потребовать нескольких попыток. Это пациенты с нарушением анатомии позвоночника — со сколиозом или спастическим тетрапарезом. У пациентов этой группы вероятность успешной люмбальной пункции с первой попытки не превышает 80% даже при условии выполнения манипуляции опытным врачом [2]. Еще одним неблагоприятным прогностическим признаком для проведения люмбальной пункции является повышенная масса тела (ИМТ>35) [3, 4].
Врачи анестезиологи-реаниматологи используют УЗИ для визуального контроля процедур центрального венозного доступа, периферических нервных блокад, перикардиоцентеза и плевральной пункции [1]. УЗ-контроль повышает безопасность проводимых манипуляций за счет непосредственной визуализации анатомических особенностей области интереса, а также прямого контроля проведения иглы в режиме реального времени. И хотя большая часть коллег без труда и с высоким процентом успеха проводят люмбальные пункции пациентам любого возраста, существует категория пациентов, у которых эта стандартная процедура осложняется и может потребовать нескольких попыток. Это пациенты с нарушением анатомии позвоночника — со сколиозом или спастическим тетрапарезом. У пациентов этой группы вероятность успешной люмбальной пункции с первой попытки не превышает 80% даже при условии выполнения манипуляции опытным врачом [2]. Еще одним неблагоприятным прогностическим признаком для проведения люмбальной пункции является повышенная масса тела (ИМТ>35) [3, 4]. Мы считаем, что при помощи ультразвука можно решить эту проблему, т. к. УЗ-аппарат позволяет получить важную анатомическую информацию (глубина желтой связки, ширина межпозвонкового пространства и оптимальный угол для введения иглы) у каждого пациента из группы риска [5].
Мы считаем, что при помощи ультразвука можно решить эту проблему, т. к. УЗ-аппарат позволяет получить важную анатомическую информацию (глубина желтой связки, ширина межпозвонкового пространства и оптимальный угол для введения иглы) у каждого пациента из группы риска [5].
Целью настоящей работы явилась оценка эффективности проведения люмбальной пункции под УЗ-контролем у детей с нарушением анатомии позвоночника.
Материал и методы
С июня по декабрь 2018 г. на базе отделения реанимации и интенсивной терапии для инфекционных больных мы провели апробацию методики УЗ-сопровождения люмбальной пункции у детей с нарушением анатомии позвоночника: чаще всего сколиотической деформацией вследствие органического поражения ЦНС и детским церебральным параличом. У 16 пациентов (9 мальчиков и 7 девочек) в возрасте от 3 до 10 лет (5,5±2,31 года), с массой тела от 12 до 21 кг (15,4±2,84 кг) и отягощенным преморбидным фоном (органическое поражение ЦНС, спастический тетрапарез) планировалось выполнение диагностической люмбальной пункции. Мы использовали ультразвук для проведения предварительного сканирования позвоночного столба с целью определения наилучшей точки входа иглы.
Мы использовали ультразвук для проведения предварительного сканирования позвоночного столба с целью определения наилучшей точки входа иглы.
После доставки пациента в манипуляционный зал проводилась стандартная газовая индукция в анестезию кислородно-воздушной смесью с севофлюраном (до 8 об%) и установка ларингеальной маски соответствующего размера. Затем больного укладывали на бок, с небольшим (максимально допустимым) сгибанием в поясничном отделе позвоночника. Поддержание анестезии: севофлюран 3,5–4 об%.
При помощи УЗ-аппарата GE LogiqBook с линейным датчиком изменяемой частоты 4–10 МГц производилось предварительное сканирование позвоночного столба на поясничном уровне.
В качестве стартовой точки мы пальпаторно идентифицировали крестцовую кость и располагали датчик над ней в поперечной плоскости (рис. 1).
При этом на экране отображалась зубчатая структура кости с подлежащей акустической тенью. Затем, постепенно смещая датчик в краниальном направлении, мы отмечали остистые отростки L5, L4 и L3 позвонков. При УЗИ остистые отростки позвонков выглядят как небольшие острые с яркими гиперэхогенными краями образования, расположенные непосредственно под кожей. Обычно отросток L5 расположен несколько глубже, чем L4, но не всегда по средней линии у пациентов с выраженными скелетными деформациями. В любом случае мы отмечали медицинским маркером положение каждого остистого позвонка.
Затем, постепенно смещая датчик в краниальном направлении, мы отмечали остистые отростки L5, L4 и L3 позвонков. При УЗИ остистые отростки позвонков выглядят как небольшие острые с яркими гиперэхогенными краями образования, расположенные непосредственно под кожей. Обычно отросток L5 расположен несколько глубже, чем L4, но не всегда по средней линии у пациентов с выраженными скелетными деформациями. В любом случае мы отмечали медицинским маркером положение каждого остистого позвонка.
Далее с поворотом датчика на 90° по часовой стрелке мы получали продольное изображение позвоночника (рис. 2). Заметны полукруглые поперечные отростки поясничных позвонков с подлежащей акустической тенью, а также межпозвонковые промежутки между ними. В первом межпозвонковом промежутке отмечается яркая, гиперэхогенная линия желтой связки с подлежащим эпидуральным пространством и твердой мозговой оболочкой, укрывающей конус спинного мозга.
При этом соседние остистые отростки были видны как яркие, слегка наклоненные каудально, гиперэхогенные образования с выраженной акустической тенью.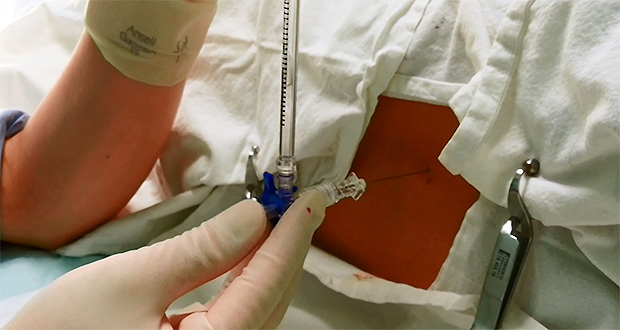 В межпозвонковом пространстве между ними распространению УЗ-луча ничто не мешает, поэтому оно выглядит как изоэхогенная серая полоса между темными анэхогенными тенями от остистых отростков. Смещая датчик выше или ниже, мы выбирали наиболее широкий межпозвонковый промежуток (L4–L5 или L3–L4) у каждого больного. На выбранном промежутке мы делали отметку в середине длинной оси датчика, получая вторую точку, от которой строился перпендикуляр к линии, соединяющей соседние остистые отростки на этом уровне. Таким образом мы получали наилучшую точку для проведения иглы при выполнении люмбальной пункции.
В межпозвонковом пространстве между ними распространению УЗ-луча ничто не мешает, поэтому оно выглядит как изоэхогенная серая полоса между темными анэхогенными тенями от остистых отростков. Смещая датчик выше или ниже, мы выбирали наиболее широкий межпозвонковый промежуток (L4–L5 или L3–L4) у каждого больного. На выбранном промежутке мы делали отметку в середине длинной оси датчика, получая вторую точку, от которой строился перпендикуляр к линии, соединяющей соседние остистые отростки на этом уровне. Таким образом мы получали наилучшую точку для проведения иглы при выполнении люмбальной пункции.
Затем, оставаясь в том же межостистом промежутке, мы возвращали датчик в поперечную плоскость и небольшим его наклоном добивались отчетливой визуализации твердой мозговой оболочки (ТМО). Дуральная оболочка при такой проекции имеет вид яркой, но тонкой, слегка закругленной линии, которая может колебаться в такт дыханию пациента. Этот феномен особенно заметен у маленьких детей и при выраженной гипотрофии. Мы измеряли расстояние от кожи до ТМО при помощи внутренней функции УЗ-аппарата.
Мы измеряли расстояние от кожи до ТМО при помощи внутренней функции УЗ-аппарата.
Таким образом, после короткого УЗ-сканирования мы получали данные об оптимальной точке вкола иглы, глубине залегания ТМО и точно идентифицировали уровень проведения процедуры [6].
Затем датчик УЗ-аппарата откладывался в сторону и проводилась традиционная обработка поля процедуры и рук врача. Руководствуясь полученной при предварительном сканировании информацией, мы осуществляли люмбальную пункцию иглой Квинке 25G по стандартной методике в выбранной точке с наклоном 80–90° к плоскости поверхности тела.
Отмечали время проведения сканирования и время процедуры люмбальной пункции, количество попыток и количество перенаправлений иглы, глубину введения иглы и глубину ТМО по данным УЗИ, а также количество и тяжесть осложнений процедуры. Осложнением считали появление крови в павильоне иглы или большого количества неизмененных эритроцитов в полученном ликворе (больше 20 клеток в поле зрения).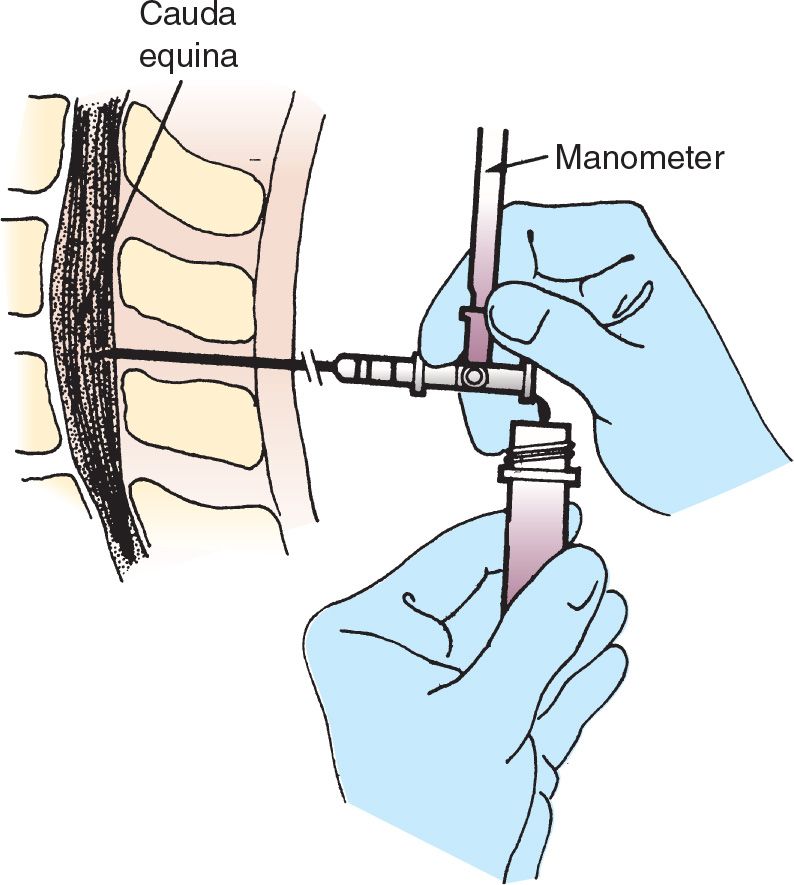
Полученные результаты были обработаны при помощи пакета статистических программ Statitica (для Microsoft Windows) методами описательной статистики для непараметрических данных. Также мы провели сравнение фактической и предсказанной по УЗИ глубины введения иглы при помощи U-критерия Манна — Уитни.
Результаты исследования
Почти у всех детей удалось выполнить люмбальную пункцию на одном уровне. Также у 3 пациентов потребовалась коррекция траектории продвижения иглы после контакта с костью. И только в одном случае в полученном из лаборатории анализе ликвора присутствовало более 20 неизмененных эритроцитов в поле зрения, что трактовалось нами как осложнение.
Среднее время проведения предварительного сканирования позвоночного столба до начала люмбальной пункции составило 245±99 с (от 120 до 437 с). Сама процедура доступа к субдуральному пространству позвоночного канала занимала 111±45 с (от 67 до 202 с).
Измерения, проведенные во время предварительного УЗ-сканирования позвоночника, показали, что средняя глубина расположения эпидурального пространства составила 17,7±2,5 мм (от 14,1 до 32,6 мм).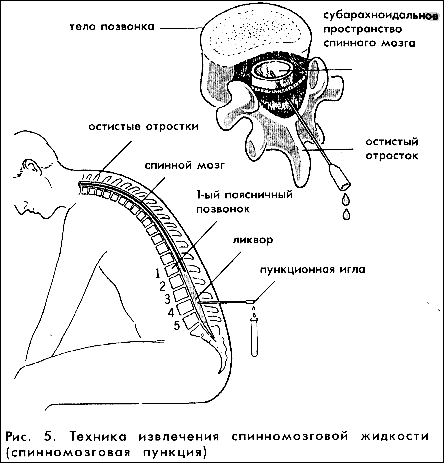 При этом глубина введения иглы во время люмбальной пункции составила 18,4±2,6 мм (от 15 до 34 мм) (рис. 3).
При этом глубина введения иглы во время люмбальной пункции составила 18,4±2,6 мм (от 15 до 34 мм) (рис. 3).
При сравнении двух зависимых выборок значение U-критерия Манна — Уитни составило 115,5, при этом критический уровень U-критерия при заданных объемах выборок составил 75 (p>0,05). Таким образом, можно констатировать отсутствие статистически значимых различий между прогнозируемой по УЗИ глубиной ТМО и фактической глубиной введения люмбальной иглы. Исследование показало, что УЗИ определяет истинную (вычисляемую по формулам) глубину ТМО и желтой связки и может быть использовано для повышения точности пункции ТМО с первой попытки без перенаправления иглы.
Хотя в нашем исследовании, как и во многих других [7–9], имелись доказательства эффективности предварительного сканирования позвоночника до проведения люмбальной пункции, мы по-прежнему сомневаемся в острой необходимости рутинного использования УЗИ у всех пациентов из-за достаточно низкого процента серьезных осложнений традиционной «слепой» методики у пациентов без нарушений анатомии позвоночника, а также правовой неоднозначности проведения УЗИ без соответствующего сертификата.
К тому же ультразвук всегда относился к оператор-зависимым медицинским технологиям, т. е. без должной подготовки УЗИ само по себе может быть фактором увеличения числа осложнений (главным образом, ошибка при измерении глубины ТМО или стороны датчика).
Однако существует достаточное количество доказательств, подтверждающих высокую эффективность УЗИ при проведении люмбальной пункции и эпидуральной анестезии у пациентов группы высокого риска: с избыточной или, наоборот, экстремально низкой массой тела, с нарушением анатомии позвоночника, после предшествующих хирургических операций на позвоночнике [10–13]. Наиболее показательны преимущества предварительного УЗИ позвоночника при выполнении люмбальной пункции опытным врачом, имеющим достаточную практику УЗ-ассистированных манипуляций.
В исследованных нами источниках не так много данных о проведении одномоментного УЗ-контроля при люмбальной пункции или эпидуральной анестезии [11]. Нет однозначного мнения и о наличии каких-либо серьезных преимуществ одномоментного контроля перед предварительным УЗИ позвоночного столба. Учитывая высокую сложность ориентирования иглы и ее удержания в плоскости датчика при проведении люмбальной пункции с одновременным УЗ-сопровождением процедуры, мы считаем, что необходимы дополнительные исследования в этой области для выявления каких-либо клинически значимых преимуществ.
Учитывая высокую сложность ориентирования иглы и ее удержания в плоскости датчика при проведении люмбальной пункции с одновременным УЗ-сопровождением процедуры, мы считаем, что необходимы дополнительные исследования в этой области для выявления каких-либо клинически значимых преимуществ.
По нашему мнению, еще одним неоспоримым преимуществом предварительного УЗИ позвоночного столба перед люмбальной пункцией является его наглядность: при обучении молодых врачей методике проведения люмбальной пункции наличие дополнительных данных о глубине ТМО, ширине выбранного межостистого промежутка и примерном направлении продвижения иглы обеспечивает большую скорость освоения техники манипуляции и большую уверенность в своих действиях. Однако для подтверждения гипотетической пользы использования УЗИ при обучении практическим навыкам в анестезиологии необходимы дополнительные исследования.
Заключение
В нашем исследовании мы показали, что использование предварительного сканирования позвоночного столба у пациентов с нарушениями анатомии позвоночника позволяет увеличить вероятность успешной пункции ТМО с первой попытки без перенаправления иглы. Кроме этого, мы уверены, что при помощи УЗИ можно до начала процедуры точно определить глубину, на которую необходимо провести иглу. Считаем, что использование УЗИ перед процедурой люмбальной пункции у пациентов высокого риска оправданно и не ведет к значительному увеличению времени процедуры.
Кроме этого, мы уверены, что при помощи УЗИ можно до начала процедуры точно определить глубину, на которую необходимо провести иглу. Считаем, что использование УЗИ перед процедурой люмбальной пункции у пациентов высокого риска оправданно и не ведет к значительному увеличению времени процедуры.
.
Люмбальная пункция: как выполняется, показания и противопоказания к проведению процедуры
Процедура, предусматривающая введение специальной иглы в спинной мозг с целью забора жидкости, называется люмбальной пункцией. Ее выполняют для диагностики или в качестве лечебной терапии. Существует определенная техника проведения манипуляции, следуя которой можно избежать многих проблем. В частности, осложнений, хотя в некоторых случаях и они не исключены.
Когда можно и нужно проводить люмбальную пункцию
Как и любая другая медицинская процедура, люмбальная пункция имеет показания и противопоказания.
Если ее выполнение – необходимая диагностическая мера, назначают манипуляцию для таких целей:
- выявления или исключения инфекции в спинномозговой жидкости;
- уточнения данных ликворного давления;
- определения проходимости подпаутинного пространства.

Когда люмбальная пункция проводится для лечебных целей, с ее помощью можно безопасно и быстро ввести антибиотик в ликвор, провести забор излишков спинномозговой жидкости.
У люмбальной пункции показания двух видов. Они могут быть обязательными и условными. В качестве диагностической и лечебной манипуляции она выполняется при:
- подозрениях на уменьшение нормального количества ликворной жидкости;
- болезнях ЦНС, имеющих инфекционное происхождение;
- злокачественных спинномозговых новообразованиях;
- кровоизлияниях в область паутинной оболочки.
Также показаниями к проведению процедуры являются следующие заболевания: сосудистая эмболия, системные недуги, подверженность частым лихорадкам (в младенчестве) и т. д. Каждый из описанных выше случаев рассматривается индивидуально. Оценивая возможные риски и пользу, решение о необходимости проведения процедуры принимает врач.
С помощью люмбальной пункции иногда проводится забор спинномозговой жидкости у детей, которые родились раньше срока. С ее помощью устанавливают диагноз, например, бессимптомную гидроцефалию.
С ее помощью устанавливают диагноз, например, бессимптомную гидроцефалию.
Когда проведение манипуляции запрещено
Кроме показаний, существуют и противопоказания к люмбальной пункции. Диагностика и лечение с ее помощью запрещены в таких случаях:
- осложненном, с тяжелым течением отеке мозга;
- высоком внутричерепном давлении, имеющем выясненную или невыясненную этиологию;
- наличии новообразований в мозге, имеющих диагностическое подтверждение;
- при окклюзионной гидроцефалии;
- нарушениях свертываемости крови;
- после длительного приема антикоагулянтов.
Не проводят процедуру и беременным женщинам.
Но в случае с противопоказаниями есть и исключения. Иногда спинномозговую пункцию выполняют для проведения точной диагностики, игнорируя имеющиеся запреты. В качестве примера можно привести менингит, когда пункция позволяет точно выявить вид инфекции для подбора подходящих препаратов, обеспечивающих ее эффективное лечение.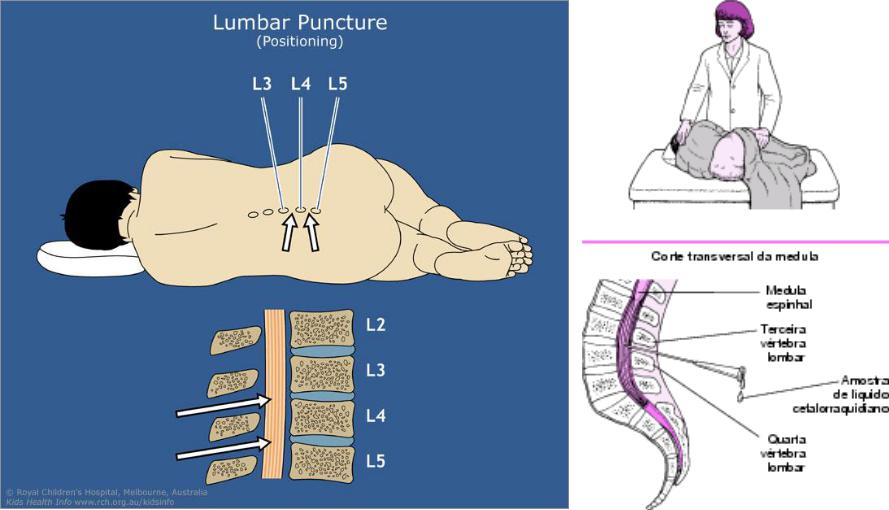 Игнорируются противопоказания и при наличии патологий или их подозрении у беременных женщин. В таком случае врачи делают все необходимое, чтобы спасти жизнь пациентки.
Игнорируются противопоказания и при наличии патологий или их подозрении у беременных женщин. В таком случае врачи делают все необходимое, чтобы спасти жизнь пациентки.
Техника выполнения
Так как эта медицинская манипуляция отличается повышенной сложностью, ее выполнением занимается врач с большим опытом. При этом обязательно проводится предварительная подготовка больного, состоящая из таких действий:
- обработки спиртом и йодом кожи в точке, где будет делаться прокол и вводиться специальная игла;
- проведения обезболивания с помощью подкожного укола лидокаина или новокаина;
- введения лекарства внутрь кожи после появления «лимонной корки» (с углублением в месте, где будет прокол).
Пациент может чувствовать незначительный дискомфорт на этапе подготовки. Сама процедура является безболезненной.
Техника выполнения люмбальной пункции предусматривает проведение ряда последовательных действий:
- Прокол делается в точке между третьим и четвертым позвонком (у детей – между четвертым и пятым).
 Существует миф, что люмбальная пункция может повредить спинной мозг. Это вызывает необоснованные страхи среди пациентов. Чтобы избежать лишних опасений, необходимо знать: в месте прокола его нет (он заканчивается в районе между первым и вторым позвонком).
Существует миф, что люмбальная пункция может повредить спинной мозг. Это вызывает необоснованные страхи среди пациентов. Чтобы избежать лишних опасений, необходимо знать: в месте прокола его нет (он заканчивается в районе между первым и вторым позвонком). - Для выполнения процедуры используется специальная игла, имеющая приспособление, закрывающее под углом ее просвет. При попадании иглы в подпаутинное пространство происходит ее проваливание. Затем закрывающее игольный просвет приспособление удаляется, чтобы обеспечить выход ликвора.
- Иногда бывают случаи, когда вытекание спинномозговой жидкости затруднено. В такой ситуации больному необходимо немного приподняться, чтобы увеличить давление. Проблемы с получением спинномозговой жидкости могут возникнуть по причине частого проведения процедуры и появления спаек в месте проколов. Тогда забор ликвора выполняется немного выше, чем обычно.
- Если нужно провести замеры давления, которое имеет спинномозговая жидкость, используется специальная трубка (фиксируется на игле).
 Опытные врачи могут получить необходимые данные без использования дополнительных приспособлений. На то, что спинномозговая жидкость поступает в нормальном темпе, укажет скорость падения капель (шестьдесят в минуту). Но не для всех групп пациентов эти данные одинаковые. У новорожденных показатели нормы будут немного выше.
Опытные врачи могут получить необходимые данные без использования дополнительных приспособлений. На то, что спинномозговая жидкость поступает в нормальном темпе, укажет скорость падения капель (шестьдесят в минуту). Но не для всех групп пациентов эти данные одинаковые. У новорожденных показатели нормы будут немного выше.
Возможные негативные последствия
После проведения процедуры пациенту необходимо в течение 2–3 часов лежать. В это время может наблюдаться дискомфорт в виде головной боли. Для ее устранения не нужно принимать обезболивающие препараты – болевые ощущения быстро проходят сами.
Также после манипуляции (первые 3–4 дня) важно исключить физические нагрузки: поднятие тяжестей и хождение.
В медицинской практике зафиксированы такие осложнения люмбальной пункции:
- появление постоянных болей в точке прокола иглой;
- образование грыжи, нарушение целостности диска;
- кровотечения;
- попадание инфекции в ЦНС.
Но нужно понимать, что все причисленные выше осложнения встречаются редко, если выполнением процедуры занимается опытный врач.
Первая люмбальная пункция, 1890 год
Проникновение в спинномозговой канал для отбора ликвора неожиданно для самого Квинке получило громадное значение в диагностике, а в хирургии вызвало к жизни спинальную и эпидуральную анестезию.
Тайная печаль Генриха Квинке
Терапевт Генрих Квинке, декан медицинского факультета Кильского университета, очень переживал, что у него нет детей. Во всех других отношениях его брак был счастливым. Жена Квинке Берта, на 12 лет младше мужа, любила его и принесла большое приданое. Она была из рода Вреде — старинной купеческой фамилии, представители которой ещё в XV веке торговали на Немецком дворе в Новгороде. Свою жену Генрих знал с детства, когда его отец был у сахарозаводчика Вреде семейным врачом.
Жили они на роскошной вилле, напоминающей готический замок. Элегантная Берта превратила её в салон, где собиралось всё кильское общество. К журфиксам одну комнату декорировали в римском стиле, другую в греческом, третью в византийском.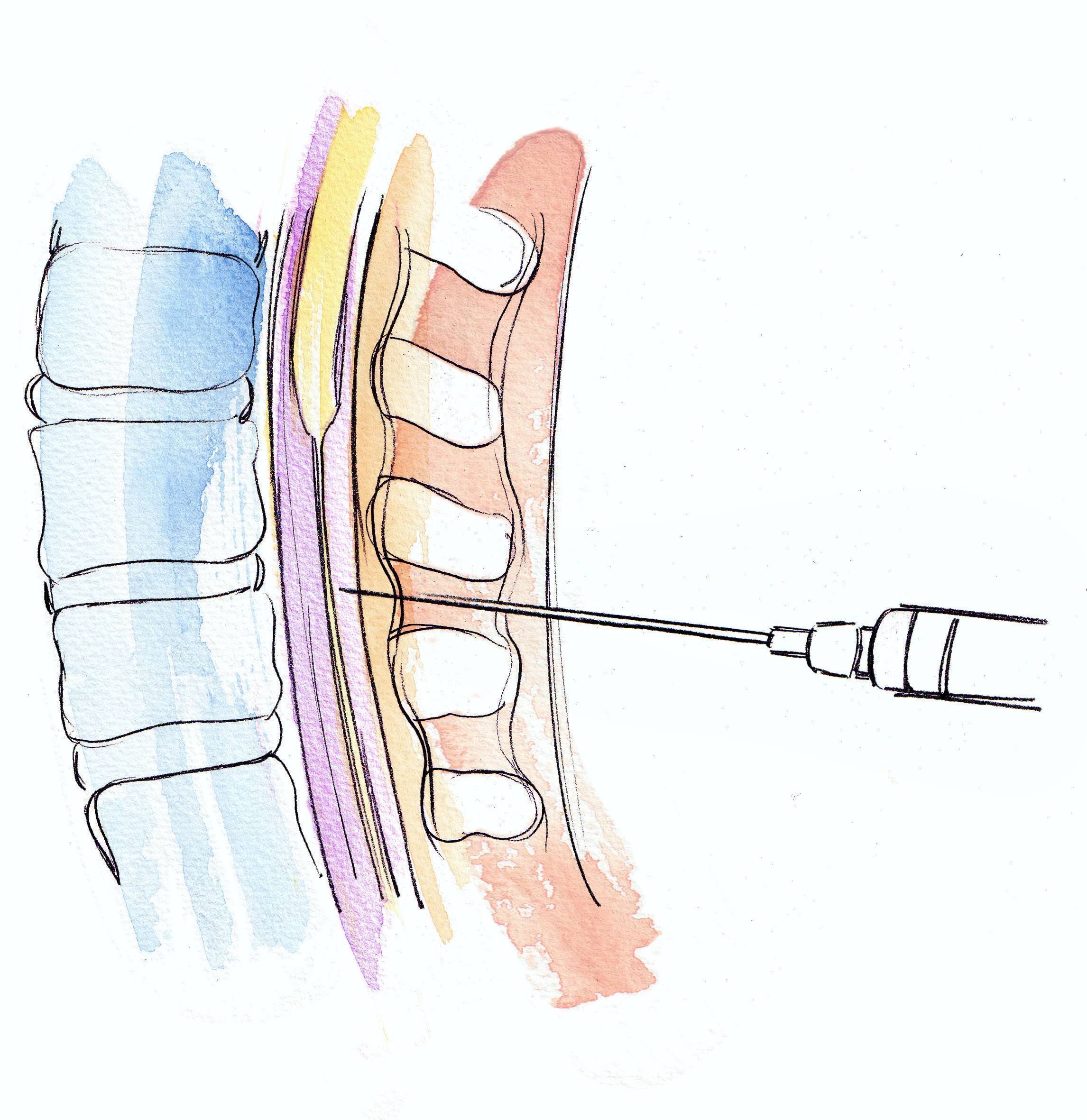 В каждой гостей наряжали в соответствующие костюмы. Для дыры, какой Киль оставался до постройки канала, это было грандиозно. Берте завидовала «первая леди» Киля — жена хирурга Эсмарха принцесса Генриетта Шлезвиг-Гольштейн-Зондербург-Августенбург. Настоящая принцесса, тётка жены Вильгельма II, у которой останавливался сам кайзер, когда приезжал в Киль, чтобы выйти в плавание на своей яхте «Метеор» — чувствовала, как её затмевают. Из-за этого знаменитый «Чёрный хирург» (Эсмарх оперировал в чёрном) проникся к терапевту Квинке неприязнью и создавал ему в университете массу проблем.
В каждой гостей наряжали в соответствующие костюмы. Для дыры, какой Киль оставался до постройки канала, это было грандиозно. Берте завидовала «первая леди» Киля — жена хирурга Эсмарха принцесса Генриетта Шлезвиг-Гольштейн-Зондербург-Августенбург. Настоящая принцесса, тётка жены Вильгельма II, у которой останавливался сам кайзер, когда приезжал в Киль, чтобы выйти в плавание на своей яхте «Метеор» — чувствовала, как её затмевают. Из-за этого знаменитый «Чёрный хирург» (Эсмарх оперировал в чёрном) проникся к терапевту Квинке неприязнью и создавал ему в университете массу проблем.
14-месячный ребёнок, страдающий от менингита. Изображён опистотонус — поза, вызванная сильным мышечным спазмом. В такой позе (голова запрокинута, ступни вытянуты, спина резко выгнута, руки тугоподвижны) боль несколько слабее.
Иллюстрация из книги Henry Koplik. The Diseases of Infancy and Childhood. New York — Philadelphia, 1910. Стр. 366.
Ипохондрия от бесплодия
Но все они для Квинке не шли в сравнение с бесплодием. Когда он как врач пришёл к убеждению, что детей не будет никогда, то заболел. На месяц прекратил приём и занятия со студентами. В бумагах причиной значилась болезнь сердца, но то была странная болезнь. Квинке доверял только двум знакомым врачам, своим однокашникам, которые жили в других городах. Он побывал у обоих, и каждый раз после консультации симптомы исчезали полностью на несколько дней.
Когда он как врач пришёл к убеждению, что детей не будет никогда, то заболел. На месяц прекратил приём и занятия со студентами. В бумагах причиной значилась болезнь сердца, но то была странная болезнь. Квинке доверял только двум знакомым врачам, своим однокашникам, которые жили в других городах. Он побывал у обоих, и каждый раз после консультации симптомы исчезали полностью на несколько дней.
Такое состояние называли тогда ипохондрией. Генрих вышл из неё на свой лад. Он был не просто хороший врач и профессор, а учёный, за год публиковавший по несколько статей. В 40 лет описал ангионевротический отёк, в его честь именуемый «отёком Квинке». Детям, поступавшим в его отделение, он всегда уделял внимания больше, чем взрослым. Пережив кризис, Квинке стал искать средство от неизлечимой детской болезни, называвшейся тогда «большая голова» или «мозговая водянка».
Что такое «отёк Квинке»?
Это скопление в желудочках мозга большого количества жидкости — до нескольких сотен кубических сантиметров — в результате менингита, воспаления мозговых оболочек. Чудовищное давление вызывает головные боли, пациент едва способен двигаться, его рвёт, он слепнет. Обыкновенный исход — смерть. Если же организм справится с воспалением, сдавливание мозга не проходит бесследно. Как говорили в народе, от «большой головы» или умирают, или становятся дурачками.
Чудовищное давление вызывает головные боли, пациент едва способен двигаться, его рвёт, он слепнет. Обыкновенный исход — смерть. Если же организм справится с воспалением, сдавливание мозга не проходит бесследно. Как говорили в народе, от «большой головы» или умирают, или становятся дурачками.
Квинке всегда интересовала спинномозговая жидкость, в которой фактически плавает центральная нервная система. Ещё юным ассистентом в 1872 году он впрыскивал собакам в подпаутинную цистерну киноварь, и затем находил краситель в ликворе повсеместно — от боковых желудочков головного мозга до самого конца спинного мозга в крестцовом отделе позвоночника.
Враждующие врачебные семейства:
Слева: Фридрих Август фон Эсмарх (1823-1908) и его супруга Генриетта Шлезвиг-Гольштейн-Зондербург-Августенбург (1833-1917).
Справа: Генрих Квинке (1842-1922, фото 1903 года) и его супруга Берта, урожденная Вреде (1854-1936, фото 1880 года).
Игла для «конского хвоста»
Отсюда напрямую следовала идея люмбальной пункции, или поясничного прокола.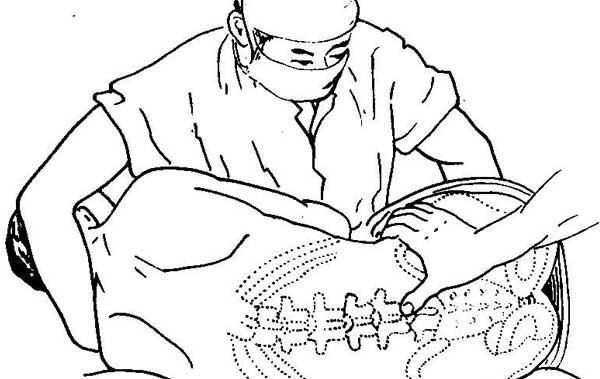 Если выпустить часть жидкости, омывающей спинной мозг, её заменит ликвор из желудочков головного мозга. Тогда давление на всю центральную нервную систему снизится и боль пройдёт. Но как пронзить иглой твёрдую мозговую оболочку, не повредив мозг? Единственное удобное место — самый низ этой оболочки (за II поясничным позвонком у взрослых), где спинной мозг заканчивается и далее свободно свисает пучок нервных корешков, называемый «конский хвост». Как заметил Квинке, «воткнутая здесь игла попадает прямо в жидкость».
Если выпустить часть жидкости, омывающей спинной мозг, её заменит ликвор из желудочков головного мозга. Тогда давление на всю центральную нервную систему снизится и боль пройдёт. Но как пронзить иглой твёрдую мозговую оболочку, не повредив мозг? Единственное удобное место — самый низ этой оболочки (за II поясничным позвонком у взрослых), где спинной мозг заканчивается и далее свободно свисает пучок нервных корешков, называемый «конский хвост». Как заметил Квинке, «воткнутая здесь игла попадает прямо в жидкость».
Была заказана специальная полая игла. Чтобы при проколе её канал не забивался частицами твёрдых тканей, внутрь иглы закладывался мандрен, или стилет. После введения иглы Квинке извлекал мандрен и заменял его на трубку с делениями для измерения давления спинномозговой жидкости.
«Ганс П»
Гидроцефалия — патология сравнительно редкая. В отделении Квинке лежали в основном больные чесоткой и сифилитики. Инструментарий ждал своего часа до 9 декабря 1890 года, когда привезли мальчика, вошедшего в историю медицины как «Ганс П». От роду ему был год и 9 месяцев, диагноз — пневмония и водянка мозга. На шестой день боль так усилилась, что терять, очевидно, было нечего.
От роду ему был год и 9 месяцев, диагноз — пневмония и водянка мозга. На шестой день боль так усилилась, что терять, очевидно, было нечего.
Безо всякого наркоза Квинке ввёл свою иглу ниже III поясничного позвонка, пока на глубине 2 сантиметра не ощутил характерный «провал». Отобрал всего 3 кубических сантиметра жидкости. Поскольку делалось это для облегчения страданий больного, единственное исследование, которое провёл с этой жидкостью Квинке — это анализ на присутствие белка. Заметны были только следы. Жидкость чистая и прозрачная, как вода. Квинке назвал такой менингит серозным.
Поскольку возбуждающих воспаление бактерий в ликворе не обнаружилось, Квинке пришёл к выводу, что серозный менингит «возникает сам по себе» и «крепко сидит в желудочках головного мозга».
Техника люмбальной пункции.
Вверху: измерение давления спинномозговой жидкости.
Внизу слева: поперечный разрез поясничной части позвоночника с введённой в спинномозговой канал иглой.
Внизу справа: набор инструментов для поясничного прокола. Игла, мандрен, соединительная резиновая трубка с ошлифованным металлическим конусом и мерная стеклянная трубка, по которой ликвор поднимается, так что можно отметить его уровень по делениям линейки в руках ассистента. Трубка изогнута для стока жидкости в градуированный цилиндр для измерения объёма.
Иллюстрации из книги Генриха Квинке, изданной в 1902 году.
После операции
Через три дня Гансу был сделан повторный прокол, теперь уже с отбором 10 кубиков жидкости, а ещё через три дня — третий и последний, на 5 кубиков. Здесь уже Квинке измерил давление спинномозговой жидкости — она поднималась по трубке на 150 миллиметров над точкой прокола. Позднее измерения у других больных показали, что это верхний предел нормы. При острых формах менингита бывает и 700, и даже 1000, когда врачи не успевают подсоединить трубочку и брызжущий ликвор окатывает их с ног до головы.
После выздоровления Ганса Квинке всю зиму изучал скелеты — 30 взрослых и 12 детских — отыскивая самые удобные места и позы для пункций.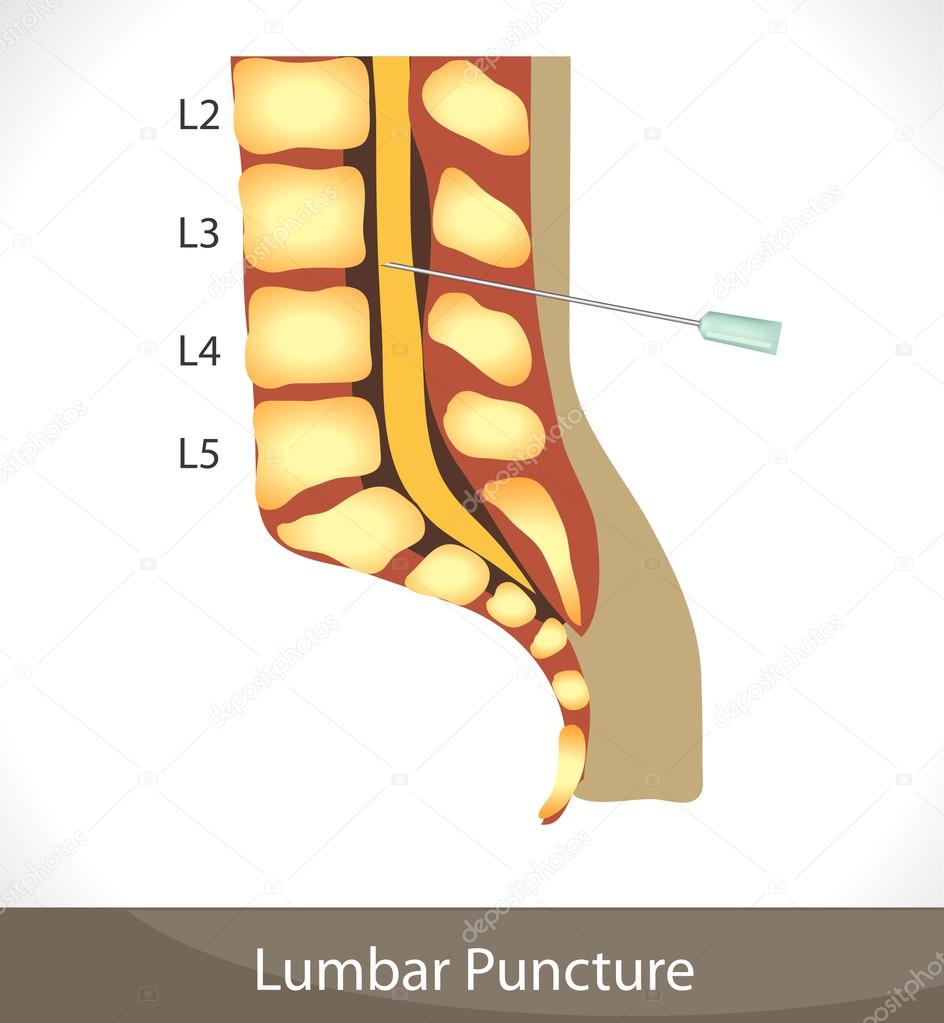 Он отработал методику прокола так, что она не изменилась до сих пор.
Он отработал методику прокола так, что она не изменилась до сих пор.
Эсмарх против Квинке
Так серозный менингит перестал быть приговором жизни и интеллекту ребёнка, а Квинке обрёл душевный покой. Зато его утратил Эсмарх. Как это чисто хирургическую процедуру придумал терапевт? И это именно когда город стал расти, а власти затеяли строительство нового здания клиники. Решался вопрос, кто займёт три этажа — хирурги Эсмарха или терапевты Квинке. Всем доцентам хирургического отделения было велено придумать что-нибудь в ответ на поясничный прокол. Однако совершенствовать его было некуда, а новых идей не было. Едва Эсмарх вышел на пенсию, его лучший ученик Август Бир поговорил с Квинке. Пришли к выводу, что впрыскивание кокаина при люмбальной пункции должно обеспечить обезболивание нижней половины тела.
16 августа 1898 года Бир впервые применил спинальную анестезию — оперировал колено рабочему с диссеминированным туберкулезом. До 27 августа было выполнено ещё 5 операций.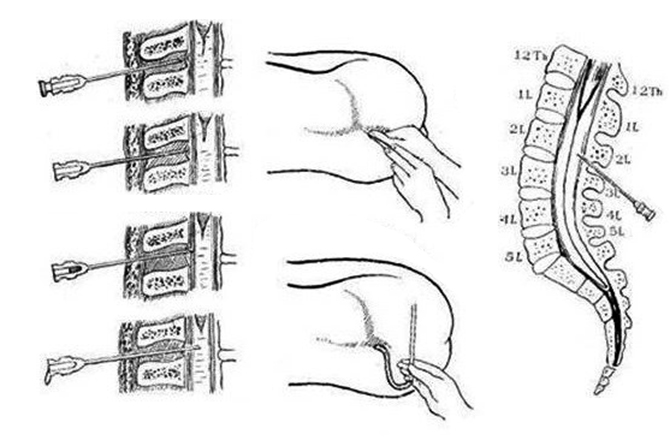 Первые пациенты показали весь спектр побочных действий, которые и поныне исключить не удаётся: боль в спине и голове, рвота и тошнота. Тем не менее, достижение было налицо и Эсмарх остался доволен.
Первые пациенты показали весь спектр побочных действий, которые и поныне исключить не удаётся: боль в спине и голове, рвота и тошнота. Тем не менее, достижение было налицо и Эсмарх остался доволен.
Дальнейшие применения люмбальной пункции, найденные при жизни Квинке:
Слева: Август Бир (1861-1949), хирург, первым сделавший спинальную анестезию. Фото 1907 года.
Справа вверху: инъекция обезболивающего в спинномозговой канал.
Справа внизу: микроскопический препарат спинномозговой жидкости больного менингитом, отобранной при люмбальной пункции в диагностических целях. Внутри лейкоцитов и рядом с ними заметны мелкие красные клетки менингококков. В наши дни при обнаружении этого смертельно опасного патогенного микроорганизма после спинномозговой пункции начинают антибиотикотерапию.
Иллюстрация из книги Henry Koplik. The Diseases of Infancy and Childhood. New York — Philadelphia, 1910. Стр. 348.
Несостоявшийся нобелевский лауреат
Он вышел на пенсию очень хитро: за особые заслуги ему разрешили занимать дом на территории университета до самой смерти. Так старик мог защитить своих учеников от «козней терапевтов». Бир, чтобы не оказаться между молотом и наковальней, перебрался в Грайсфсвальд. Потом он не раз выдвигал Квинке на Нобелевскую премию. Этой премии Квинке не получил, зато стал ректором, и возглавлял университет до самой смерти Эсмарха в 1908 году. Едва «Чёрный хирург» скончался, Квинке написал заявление об уходе: он не хотел войти в историю интриганом, торжествующим на трупе своего врага.
Так старик мог защитить своих учеников от «козней терапевтов». Бир, чтобы не оказаться между молотом и наковальней, перебрался в Грайсфсвальд. Потом он не раз выдвигал Квинке на Нобелевскую премию. Этой премии Квинке не получил, зато стал ректором, и возглавлял университет до самой смерти Эсмарха в 1908 году. Едва «Чёрный хирург» скончался, Квинке написал заявление об уходе: он не хотел войти в историю интриганом, торжествующим на трупе своего врага.
Построив во Франкфурте виллу, продолжал изучать спинномозговую жидкость. Теперь Квинке больше не думал, будто серозный менингит возникает сам по себе. Уже развивалось учение о вирусах, а Пашен увидел в микроскоп скопление вирусов натуральной оспы, так что Квинке искал возбудитель «своего» менингита. Он не дожил до открытия энтеровирусов и вируса Коксаки. Умер в 1922 году за рабочим столом, который сделал своими руками в детстве, подражая юному кайзеру.
Историческую иглу, послужившую для первой люмбальной пункции, вдова сдала в медицинский музей в Берлине, на площади Роберта Коха. Реликвия пережила боевые действия в апреле 45-го года, но исчезла летом, когда в здании разместилась советская комендатура. По всей видимости, она стала трофеем неизвестного военного медика.
Реликвия пережила боевые действия в апреле 45-го года, но исчезла летом, когда в здании разместилась советская комендатура. По всей видимости, она стала трофеем неизвестного военного медика.
Михаил Шифрин
Михаил Шифрин
Источники
- Slomski A. Relugolix Combination Therapy for Uterine Fibroids. // JAMA — 2021 — Vol325 — N16 — p.1602; PMID:33904871
- Somigliana E., Reschini M., Bonanni V., Busnelli A., Li Piani L., Vercellini P. Fibroids and natural fertility: a systematic review and meta-analysis. // Reprod Biomed Online — 2021 — Vol — NNULL — p.; PMID:33903032
- Tjokroprawiro BA., Saraswati W., Yuliati I. Successful Cesarean Myomectomies of Large Uterine Fibroids: Two Cases and a Literature Review. // Am J Case Rep — 2021 — Vol22 — NNULL — p.e931051; PMID:33901162
- Arnreiter C., Oppelt P. A Systematic Review of the Treatment of Uterine Fibroids Using Transcervical Ultrasound-Guided Radiofrequency Ablation with the Sonata® System. // J Minim Invasive Gynecol — 2021 — Vol — NNULL — p.
 ; PMID:33892184
; PMID:33892184 - Miriello D., Galanti F., Cignini P., Antonaci D., Schiavi MC., Rago R. Uterine fibroids treatment: do we have new valid alternative? Experiencing the combination of vitamin D plus epigallocatechin gallate in childbearing age affected women. // Eur Rev Med Pharmacol Sci — 2021 — Vol25 — N7 — p.2843-2851; PMID:33877649
- Miriello D., Galanti F., Meneghini C., Fabiani C., Dal Lago A., Schiavi MC., Rago R. Management of women with uterine fibroids in reproductive center: retrospective analysis of clinical and reproductive outcomes. // Minerva Obstet Gynecol — 2021 — Vol — NNULL — p.; PMID:33876897
- Islam MS., Akhtar MM., Segars JH. S1P and activin A induce fibrotic phenotype in uterine fibroids: a promising target for antifibrotic therapy. // Fertil Steril — 2021 — Vol — NNULL — p.; PMID:33863554
- Coutinho C., Werner H., Lopes FP., Zelaquett M., Marchiori E., Araujo E. Cutting-edge application of ultrasound elastography and superb microvascular imaging in radiofrequency ablation of uterine fibroids.
 // J Ultrason — 2021 — Vol21 — N84 — p.80-81; PMID:33791122
// J Ultrason — 2021 — Vol21 — N84 — p.80-81; PMID:33791122 - Patetta MA., Isaacson AJ., Stewart JK. Initial experience with HydroPearl microspheres for uterine artery embolization for the treatment of symptomatic uterine fibroids. // CVIR Endovasc — 2021 — Vol4 — N1 — p.32; PMID:33788039
- Belilovets A., Gopal N., Stockwell E., Pedroso J., Brotherton J., Volker KW., Howard D. Patient Understanding of Uterine Fibroids and the Different Surgical Approaches to Hysterectomy. // Womens Health Rep (New Rochelle) — 2020 — Vol1 — N1 — p.252-258; PMID:33786487
Люмбальная пункция
Автор: Джулия Диксон, доктор медицины и Дэвид Ричардс
Редактор: Том Моррисси, доктор медицины
Поясничная пункция — это обычная процедура в отделениях неотложной помощи. Чаще всего он используется в диагностике для выявления инфекций ЦНС, субарахноидального кровоизлияния и воспалительных процессов. Он также может быть терапевтическим у пациентов с идиопатической внутричерепной гипертензией.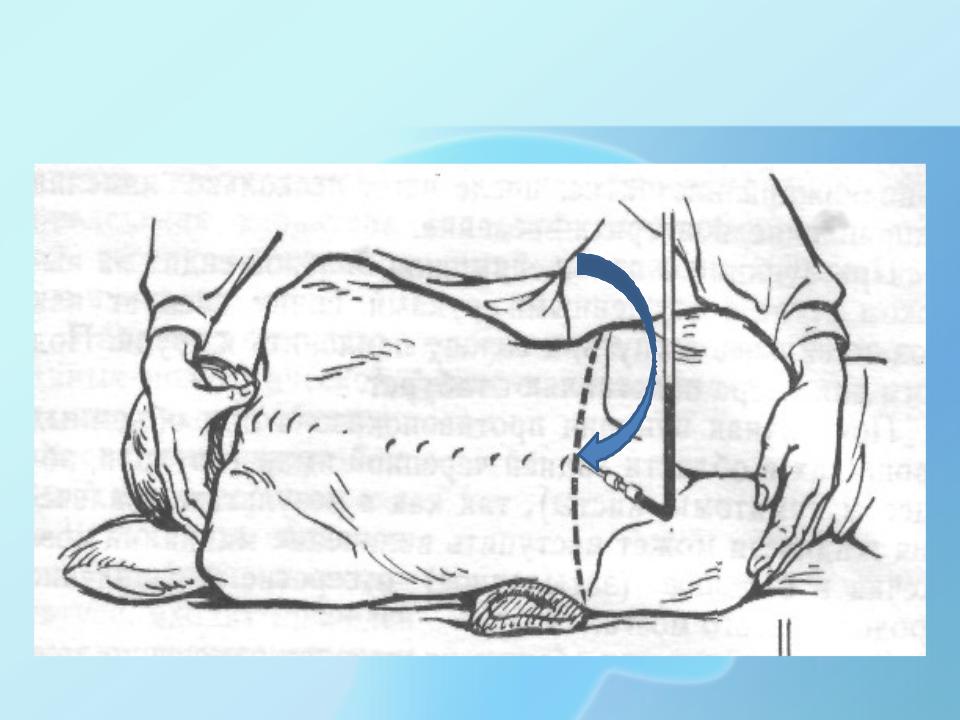
(IIH, или псевдоопухоль мозга). Перед выполнением люмбальной пункции медработники должны хорошо разбираться в различных подходах к процедуре и знать о возможных осложнениях.Как и в любой другой процедуре, хорошая подготовка — залог успешного
исход.
Цели
Этот модуль подготовит вас к:
- Перечислить показания для LP
- Объяснить риски и преимущества, связанные с получением информированного согласия
- Описать технику процедуры
- Заказать и интерпретировать лабораторные исследования на CSF
- Перечислить осложнения
- Учитывать особые соображения у отдельных пациентов
Показания для люмбальной пункции
- Признаки и симптомы, касающиеся менингита (бактериального, вирусного, грибкового и туберкулезного)
- Измененное психическое состояние без другой четкой этиологии
- Подозрение на субарахноидальное кровоизлияние
- Симптомы рассеянного склероза или синдрома Гийана-Барре
- Облегчение симптомов ИИГ
Противопоказания
- Коагулопатия (включая пероральные антикоагулянты)
- Тромбоцитопения (обычно тромбоцитопения) 0 требует переливания перед процедурой)
- Известный внутричерепной процесс, вызывающий массовый эффект
- Целлюлит или абсцесс кожи над местом проведения процедуры
- Подозрение на эпидуральный абсцесс позвоночника
Получение информированного согласия
Информированное согласие должно быть получено у пациента основной язык. Провайдер должен использовать простые термины, понятные пациенту, и четко объяснять, почему показана процедура, и описывать процедуру. Риски процедуры включают:
Провайдер должен использовать простые термины, понятные пациенту, и четко объяснять, почему показана процедура, и описывать процедуру. Риски процедуры включают:
головная боль после ЛП (10-30%), эпидуральная гематома, субдуральная гематома, повреждение нервов, парапарез, субтонзилярная грыжа (<1%), корешковые симптомы, эпидермоидная опухоль, стойкое истечение спинномозговой жидкости и сухая прокладка. Вы должны понимать, что серьезные осложнения
очень редки и разъясняют преимущества процедуры, а также перечисляют альтернативы.
Техника проведения процедуры
Хорошее видео выполнения люмбальной пункции можно найти в коллекции процедурных видеороликов журнала New England Journal Of Medicine.
Первый шаг — собрать припасы. Во многих медицинских учреждениях имеются готовые наборы, содержащие большинство принадлежностей, кроме стерильных перчаток. Всегда полезно иметь дополнительную иглу и дополнительный местный анестетик.
| Стерильные перчатки | Пробирки для сбора (4) |
| Маска | Монометр с 3-ходовым клапаном |
| Бетадин или хлоргексадин | 5 куб.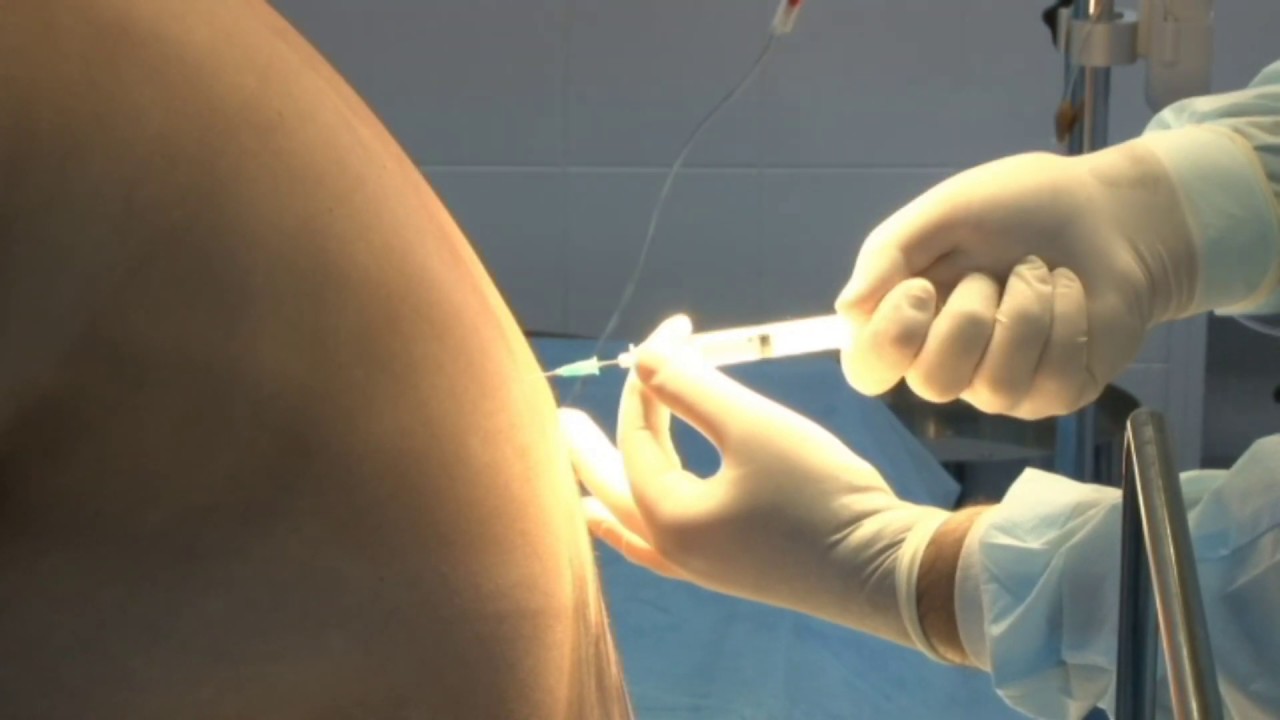 см шприц см шприц |
| Местная анестезия — лидокаин 1 или 2% | |
| Стерильная простыня или полотенце | Игла 25G или 27G |
| Спинальная игла *** | Системная анальгезия |
*** В идеале 20G или 22G — иглы большего размера связаны с увеличенным риск возникновения головной боли после LP и стойкой утечки спинномозговой жидкости.Спинальные иглы бывают разной длины и специально сделаны с закрывающими стилетами для предотвращения режущего эффекта
кончик иглы, когда он проникает в твердую мозговую оболочку. У некоторых есть специальные насадки (например, Whitacre или Sprotte), которые предназначены для распределения волокон твердой мозговой оболочки, а не для их разрезания.
Позиционирование для поясничной пункции
Вопрос к автору: У нас есть разрешение на использование этого изображения?
Следующим шагом является размещение пациента. (рис.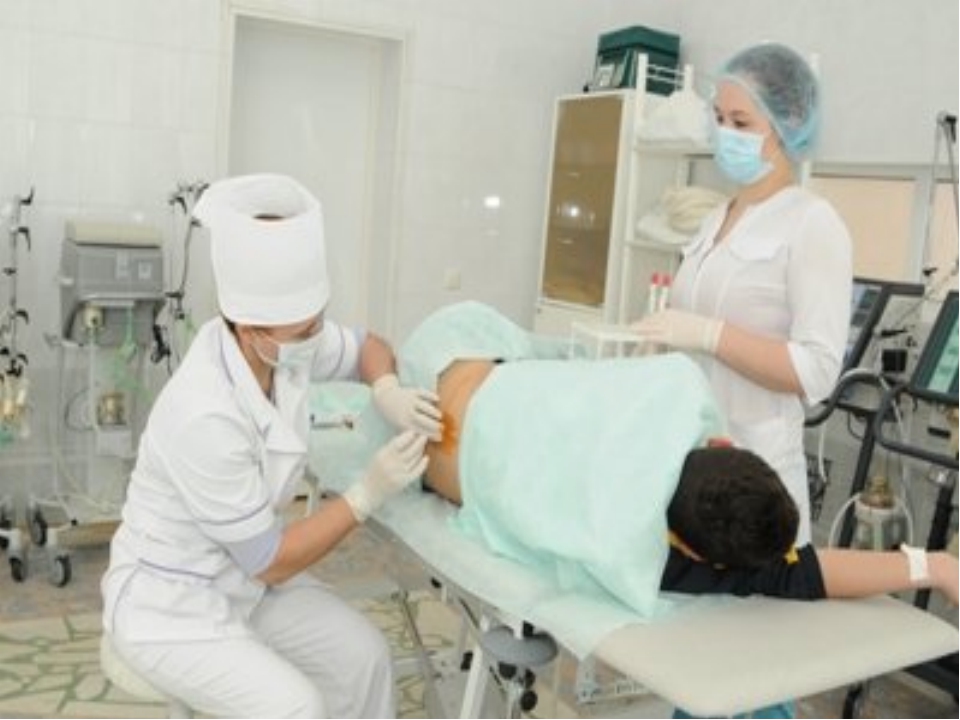 1) Вам может потребоваться сначала избавиться от боли, чтобы облегчить пациенту комфорт и сотрудничество.Младенцы и маленькие дети будут находиться в положении лежа на боку, лежа на левом или правом боку. Младенцы можно держать
1) Вам может потребоваться сначала избавиться от боли, чтобы облегчить пациенту комфорт и сотрудничество.Младенцы и маленькие дети будут находиться в положении лежа на боку, лежа на левом или правом боку. Младенцы можно держать
другим человеком, который позаботится о том, чтобы респираторный статус пациента не ухудшился из-за слишком тугого завивки младенца.
Взрослых и детей старшего возраста кладут на бок и просят вытянуть спину, как кошка выгибается, прижав колени к груди и приподняв подбородок. Отрегулируйте бедра и плечи перпендикулярно кровати, не перекручивая
позвоночник.Взрослые также могут выполнять процедуру в сидячем положении, поставив ноги на край кровати, выгнув спину и приподняв подбородок, а подушка для объятий может помочь удержать пациентов в этом положении. Это может облегчить
найти ориентиры у пациентов с ожирением, но у пациентов, сидящих в положении сидя, невозможно точно измерить давление открытия.
Хорошее позиционирование и идентификация ориентира — КЛЮЧ к успешному выполнению процедуры.
Чтобы идентифицировать ориентиры, пальпируйте передние гребни подвздошной кости, воображаемая линия, соединяющая два гребня подвздошной кости, пересекает остистый отросток L4.Пальпируйте остистые отростки на уровне этой линии, тщательно определяя срединную линию. Спинальная игла должна
вводиться в промежутках L2-L3, L3-L4 или L4-L5. Отметьте промежуток по средней линии маркером кожи или сделав углубление на коже колпачком иглы.
Стерильно обработайте и накройте пациента драпировкой. Очистите не менее 10 см скрабом с бетадином или хлорагексадином круговыми движениями. Если в комплекте есть готовые портьеры, используйте сплошную драпировку между спинкой и кроватью и оконную драпировку.
через спину.Также можно использовать стерильные полотенца.
Используя 1% или 2% лидокаина, обеспечьте местную анестезию. Пальпируйте ориентиры и вставьте иглу для анестезии в то же пространство, сначала сделав подкожное колесо, а затем направив иглу в межостистое пространство для обеспечения более глубокой анестезии.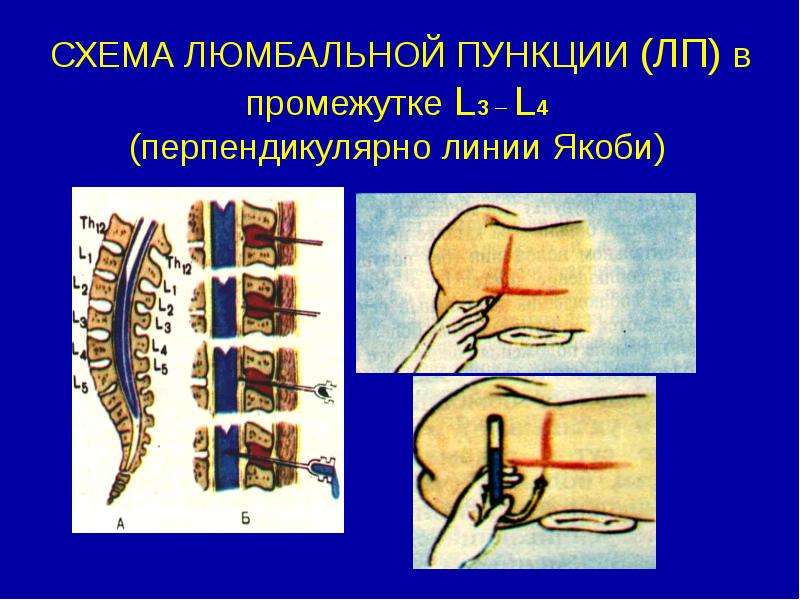
Зондирование анестезиологической иглой также может помочь определить участки остистых отростков, когда их трудно пальпировать. Ультразвук также может быть полезен для определения костных ориентиров у пациентов с болезненным ожирением.
Подготовьте манометр и пробирки для забора крови.Многие манометры состоят из двух частей, которые необходимо соединить. Подсоедините манометр к трехходовому клапану в вертикальном положении, ручка на клапане указывает на порт, который выключен.
Используйте сторону своей недоминантной руки, чтобы упереться в спину пациента и стабилизировать кончик иглы между указательным и большим пальцами. Используя доминирующую руку, надавите и продвигайте иглу со стилетом на месте. В
Скошенный край иглы должен быть параллелен волокнам связки, идущим с головы до пят.Скос будет вверх, когда пациент находится на боку, и вправо или влево, когда он сидит прямо. Игла будет указывать немного каудально, в сторону
пупок пациента (см. рис.).
Пройдите через кожу, подкожную клетчатку, надостную связку, межостистую связку и, наконец, желтую связку.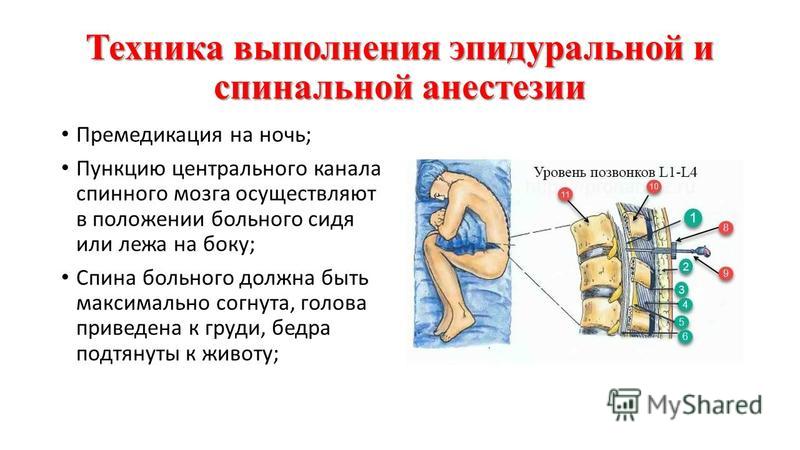 Часто можно почувствовать хлопок при прохождении через желтую связку. Удалите стилет и посмотрите, течет ли CSF. Если
Часто можно почувствовать хлопок при прохождении через желтую связку. Удалите стилет и посмотрите, течет ли CSF. Если
СМЖ отсутствует, медленно продвигайте иглу на 1-2 мм за раз, снимите стилет и посмотрите, не течет ли СМЖ.Если игла попадает в кость поверхностно, скорее всего, она задела остистый отросток, и ее необходимо перенаправить рострально или каудально. Если он соприкасается с костью
чем глубже, тем больше вероятность контакта с поперечным отростком, что указывает на необходимость перенаправления иглы вправо / влево. Обязательно втяните иглу в подкожное пространство, не снимая наконечник с пациента, и перенаправьте иглу.
Угол наклона перед повторным перемещением иглы
После визуализации ЦСЖ прикрепите манометр к игле, дайте жидкости течь и измерьте давление.Используйте одну руку, чтобы стабилизировать иглу, с дыханием наблюдаются небольшие колебания. Нормальное давление для взрослых находится в пределах 7-18 см вод. Ст.
Используйте пробирки для сбора, чтобы получить примерно 1 мл жидкости на пробирку. (рис. 2)
(рис. 2)
Получение жидкости при люмбальной пункции
Замените стилет перед тем, как вынуть иглу из пациента. Очистите участок и наложите чистую повязку. Нет убедительных данных, подтверждающих рекомендацию постельного режима после процедуры, однако большинство практикующих врачей заставляют пациентов лежать на одном месте.
час.
Лабораторные исследования
Осмотрите жидкость, подержав ее перед белым листом бумаги при хорошем освещении.
Он мутный, мутный или с кровью? Закажите лабораторный анализ следующим образом:
- Пробирка 1: Подсчет клеток и дифференциал
- Пробирка 2: Окраска по Граму, бактериальные и вирусные культуры
- Пробирка 3: Глюкоза, белок, электрофорез белков (если указано)
- Пробирка 4: Вторая количество клеток и дифференциал.
- Пробирка 3 или 4 может использоваться для специальных тестов или дополнительных культур
| Интерпретация CSF | ||||||
| Глюкоза (50-80 мг / дл) | Белок (15-45 мг / дл) | WBC (<5 клеток / мкл) | RBC (0-500 клеток / мкл *) | Другое | ||
| Бактериальный менингит | Низкий | Повышенный,> 50 | Повышенный 500-10 000, преобладание PMN | Нормальный | + Пятно Грама, Высокое давление открытия | |
| Вирусный менингит | Нормальный | Нормальный или слегка повышенный | Повышенный, 6-1000, преобладание лимфоцитов | Переменная | Высокие уровни эритроцитов можно увидеть при герпетическом энцефалите | |
| Туберкулез | Низкий | Высокий | Высокий | Нормальный | ||
| Субарахноидальное кровоизлияние | Нормальное | Нормальное | Нормальное | Высокое + ксантохром | Если пробирка 4 меньше 500 клеток / мкл, наиболее вероятно травматическая * | |
| Гийана Барре Синдром | Нормальный | Высокий | Нормальный | Нормальный | ||
| Рассеянный склероз | Нормальный | Нормальный | Нормальный | Нормальный | Олигоклональные полосы при электрофорезе | |
* нормальное количество эритроцитов в спинномозговой жидкости равно нулю, но часто случаются травматические постукивания из-за эпидурального сосудистого сплетения . Нет четкого консенсуса по поводу того, «насколько низкий уровень является приемлемым» при оценке САК. Количество эритроцитов должно уменьшиться с трубки 1>
Нет четкого консенсуса по поводу того, «насколько низкий уровень является приемлемым» при оценке САК. Количество эритроцитов должно уменьшиться с трубки 1>
Пробирка 4. Часто требуется корреляция с клиническим подозрением, и, возможно, придется повторить прокачку.
Осложнения
- Головная боль после LP, наиболее частая (10-30%). Результат снижения давления спинномозговой жидкости или продолжающейся утечки спинномозговой жидкости Обычно хорошо реагирует на внутривенную терапию кофеином или эпидуральную пластырь кровью.
- Очень редко. При быстром неврологическом ухудшении после ЛП немедленно сделайте повторное изображение пациента и обратитесь к нейрохирургу.См. «Особые соображения» ниже.
- Эпидуральная или субдуральная гематома. Развивается через несколько часов или дней после процедуры. Всегда оценивайте это у пациентов, возвращающихся в отделение неотложной помощи после недавней LP.
- Эпидермоидные опухоли
Особые соображения
- Как правило, ЛП может выполняться без предварительной КТ головы у неврологически интактных пациентов.
 Причина, по которой сначала нужно сделать КТ, состоит в том, чтобы исключить массовый эффект, который может увеличить вероятность образования грыжи после удаления спинномозговой жидкости.Есть несколько пациентов
Причина, по которой сначала нужно сделать КТ, состоит в том, чтобы исключить массовый эффект, который может увеличить вероятность образования грыжи после удаления спинномозговой жидкости.Есть несколько пациентов
популяции, которым необходима КТ-головка перед LP: пациенты с повышенным риском внутричерепного новообразования. Сюда входят пациенты с ослабленным иммунитетом, такие как пациенты с ВИЧ, и пациенты с очаговым неврологическим дефицитом, депрессивным психическим статусом или с
отек диска зрительного нерва. КТ не исключает полностью возможность повышения внутричерепного давления. - Если подозрение на инфекцию ЦНС велико, не позволяйте выполнению ЛП задерживать введение соответствующих эмпирических антибиотиков.Предварительная обработка антибиотиками может снизить выход жидких культур. Тяжелая отсрочка лечения
больные пациенты будут пагубно сказываться на их исходе!
Список литературы
- Эйерле Б. 2013 Спинальная пункция и исследование спинномозговой жидкости (60).
 В клинических процедурах Робертса и Хеджеса в неотложной медицинской помощи.
В клинических процедурах Робертса и Хеджеса в неотложной медицинской помощи. - Райхман Э. 2004 Люмбальная пункция (96). В процедурах неотложной медицины.
- Серебро Б. Люмбальная пункция. N Engl J Med.2007 25 января; 356 (4): 424-5
- http://www.nejm.org/doi/full/10.1056/NEJMvcm054952 Видео NEJM.
- Поясничная пункция (без даты) в обучении процедурам UCSF. Получено с http://sfgh.medicine.ucsf.edu/education/resed/procedures/lumbarpuncture/
- Doherty CM, Forbes RB. Диагностическая люмбальная пункция. Ольстер Мед Дж. 2014 Май; 83 (2): 93-102.
- http://www.hopkinsmedicine.org/healthlibrary/test_procedures/neurological/lumbar_puncture_lp_92,P07666
Что такое спинномозговая пункция?
Обзор
Люмбальная пункция (LP), также называемая спинномозговой пункцией, представляет собой инвазивную амбулаторную процедуру, используемую для удаления образца спинномозговой жидкости (CSF) из субарахноидального пространства позвоночника. (Этот тест аналогичен анализу крови, при котором игла вводится в артерию для сбора крови для анализа.)
(Этот тест аналогичен анализу крови, при котором игла вводится в артерию для сбора крови для анализа.)
Как работает люмбальная пункция?
Ваш головной и спинной мозг окружен и омывается прозрачной жидкостью, называемой спинномозговой жидкостью (CSF). Эта жидкость вырабатывается в желудочках головного мозга и циркулирует через субарахноидальное пространство головного и спинного мозга (см. Анатомия позвоночника).
Во время люмбальной пункции полая игла вводится через кожу в пояснице.Игла проходит между позвонками в позвоночный канал. Люмбальная пункция может быть применена к:
- сбор спинномозговой жидкости для тестирования на выявление болезненных состояний
- измерить давление спинномозговой жидкости для обнаружения гидроцефалии
- доставляет контрастный краситель в позвоночный канал во время миелограммы
- доставляет обезболивающие в спинной мозг
- лечить / снимать гидроцефалию
- контролировать давление спинномозговой жидкости и расслаблять мозг во время операции
Что показывает люмбальная пункция?
В CSF можно обнаружить множество условий, включая:
- Инфекция оболочек, окружающих головной и спинной мозг (менингит)
- кровотечение (субарахноидальное кровоизлияние, инсульт)
- Вирусная инфекция (энцефалит)
- опухоли (лимфома, рак)
- аутоиммунные заболевания, такие как рассеянный склероз
В дополнение к тестированию на аномальные клетки можно измерить давление спинномозговой жидкости, чтобы определить, есть ли у вас состояние, называемое гидроцефалией. Нормальное давление спинномозговой жидкости составляет от 70 до 180 мм.
Нормальное давление спинномозговой жидкости составляет от 70 до 180 мм.
Кто проводит тест?
Этот тест проводится врачом в офисе или в больнице.
Как мне подготовиться к тесту?
В день экзамена вы можете съесть обычный завтрак. Перед тестом вас попросят переодеться в больничную одежду, и вам в руку введут внутривенную (IV) трубку. Врач или медсестра обсудят с вами тест, объяснят риски, ответят на любые вопросы и попросят вас подписать формы согласия.Перед процедурой вы можете получить мягкое седативное средство, внутривенные жидкости или дополнительные лекарства.
Что происходит во время теста?
Хотя сбор жидкости занимает всего несколько минут, весь тест занимает около 20 минут.
Шаг 1: подготовьте пациента
Вам могут дать успокаивающее средство, чтобы вызвать сонливость и расслабление. В палате будут врач и хотя бы один ассистент. Вы будете лежать на боку, подтянув колени к груди так, чтобы ваш позвоночник был изогнут; в некоторых случаях вы можете сесть на стол и вместо этого наклониться вперед на подушки.После очистки спины охлаждающим антисептиком врач обезболит тот участок нижней части спины, где будет введена игла. Это может вызвать кратковременное покалывание.
Вы будете лежать на боку, подтянув колени к груди так, чтобы ваш позвоночник был изогнут; в некоторых случаях вы можете сесть на стол и вместо этого наклониться вперед на подушки.После очистки спины охлаждающим антисептиком врач обезболит тот участок нижней части спины, где будет введена игла. Это может вызвать кратковременное покалывание.
Шаг 2: вставьте иглу
Затем в позвоночный канал между третьим и четвертым поясничными позвонками вводится полая игла (рис. 1). Игла не касается нервов спинного мозга. Ваш врач соберет от 5 до 20 мл спинномозговой жидкости в 2–4 пробирки.
Фигура 1.В субарахноидальное пространство на уровне 3-го и 4-го поясничных позвонков вводят иглу для забора образца спинномозговой жидкости.
Вы, вероятно, почувствуете давление при введении иглы, а некоторые люди почувствуют резкое покалывание, когда игла пройдет через защитный слой твердой мозговой оболочки, окружающий спинной мозг. Хотя вы можете почувствовать некоторый дискомфорт, важно лежать неподвижно.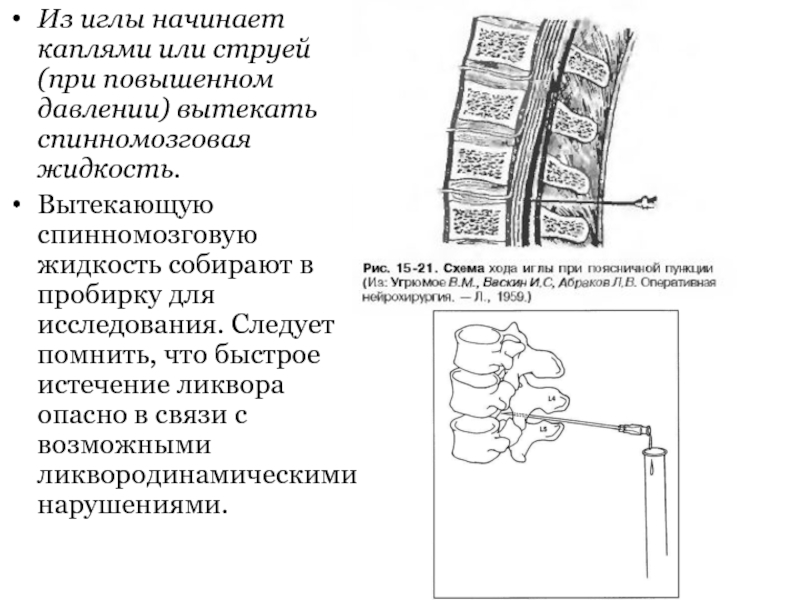 Сообщите своему врачу, если вы чувствуете боль.
Сообщите своему врачу, если вы чувствуете боль.
Шаг 3. Измерьте давление спинномозговой жидкости (необязательно)
Вам будет предложено выпрямить ноги, чтобы снизить давление в брюшной полости и повысить давление спинномозговой жидкости.Игла прикрепляется к измерителю, и измеряется давление в позвоночном канале.
Шаг 4: вставьте поясничный дренаж (необязательно)
В случаях гидроцефалии можно ввести катетер для непрерывного удаления спинномозговой жидкости и снятия давления на мозг.
Что происходит после теста?
Врач надавит на место прокола, затем наложит повязку. Вам нужно будет отдохнуть в постели не менее часа и избегать физических нагрузок в течение как минимум 24 часов.Вы также должны пить много жидкости. Сообщите своему врачу, если из места прокола вытекает кровь или жидкость.
Какие риски?
Люмбальная пункция безопасна для большинства людей. У некоторых людей возникает сильная головная боль, известная как «головная боль в позвоночнике», вызванная утечкой спинномозговой жидкости.
У некоторых людей возникает сильная головная боль, известная как «головная боль в позвоночнике», вызванная утечкой спинномозговой жидкости.
Редкие осложнения включают боль в спине или ноге, случайную пункцию спинного мозга, кровотечение в спинномозговой канал и грыжу головного мозга, вызванную внезапным снижением давления спинномозговой жидкости.
Как мне получить результаты теста?
Врач получит немедленную информацию по цвету спинномозговой жидкости, которая обычно прозрачна. Красноватый цвет указывает на кровотечение или субарахноидальное кровоизлияние. Мутный или желтоватый цвет указывает на инфекцию, возможно, на менингит. Тщательный анализ в лаборатории обнаружит такие вещества, как антитела, кровь, сахар, бактерии, раковые клетки и избыток белка или лейкоцитов. Результаты лабораторных анализов могут занять больше времени и будут обсуждены с вами после завершения.
Источники
Если у вас есть дополнительные вопросы об этом диагностическом тесте, обратитесь к врачу, который назначил этот тест.
паутинная оболочка: одна из трех оболочек, окружающих головной и спинной мозг; средняя перепончатая перепонка.
спинномозговая жидкость (CSF): прозрачная жидкость, вырабатываемая сосудистым сплетением в желудочках головного мозга, которое омывает головной и спинной мозг, обеспечивая им поддержку и плавучесть для защиты от травм.
кровоизлияние: внешняя или внутренняя потеря крови из поврежденных кровеносных сосудов. Кровотечение останавливается свертыванием крови.
гидроцефалия: аномальное скопление спинномозговой жидкости, обычно вызванное блокадой желудочковой системы головного мозга. Повышенное внутричерепное давление может сдавливать и повреждать ткань мозга. Также называется «вода в мозгу».
мозговых оболочек: трех мембран (мягкой мозговой оболочки, паутинной оболочки и твердой мозговой оболочки), которые окружают головной и спинной мозг.
менингит: инфекция и воспаление мозговых оболочек, окружающих головной и спинной мозг, вызванные бактериями или вирусами.
субарахноидальное пространство: пространство между мягкой мозговой оболочкой и паутинной оболочкой головного и спинного мозга, которое содержит спинномозговую жидкость (CSF).
позвоночный канал: полое пространство внутри костных позвонков позвоночника, через которое проходит спинной мозг.
обновлено: 4.Отзыв о
за 2018 год: Томас Бергер, доктор медицины, клиника Мэйфилд, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалов написаны и разработаны клиникой Mayfield Clinic. Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье. Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
Как выполнить поясничную пункцию
Автор (ы): Кларенс Мвелва Патрик Чикусу
Научный сотрудник отделения неотложной помощи и ухода за престарелыми, больницы Эшфорда и Святого Петра, Фонд NHS, траст
Для корреспонденции: Кларенс Чикусу [адрес электронной почты защищен]
Фон
Первые сообщения о предпринятых люмбальных пункциях относятся к концу 19 -х годов века [1]. Генрих Ириней Айва (с которым обычно ассоциируется поясничная пункция) сообщил на десятом конгрессе внутренних болезней в апреле 1891 года, что он в одном случае провел три люмбальных пункции у пациента с подозрением на туберкулезный менингит, находившегося в коме [1,2] . Процедуры проводились с интервалом в 3 дня, и пациент выздоровел. Другой случай произошел с пациентом с хронической гидроцефалией и головными болями. Люмбальная пункция у этого пациента облегчила симптомы. Через месяц после доклада Квинке конгрессу Уолтер Эссекс Винтер, регистратор в то время, опубликовал в Lancet 4 случая аспирации спинномозговой жидкости (CSF) у пациентов с подозрением на менингит [3].Люмбальная пункция была процедурой, направленной на облегчение симптомов (в то время в основном менингита или повышенного внутричерепного давления) [4]. Впоследствии это стало процедурой, которая может быть диагностической или терапевтической, и эта техника стала более усовершенствованной с улучшенными инструментами, осознанием асептических методов и возросшей доступностью и знанием анестезии.
Генрих Ириней Айва (с которым обычно ассоциируется поясничная пункция) сообщил на десятом конгрессе внутренних болезней в апреле 1891 года, что он в одном случае провел три люмбальных пункции у пациента с подозрением на туберкулезный менингит, находившегося в коме [1,2] . Процедуры проводились с интервалом в 3 дня, и пациент выздоровел. Другой случай произошел с пациентом с хронической гидроцефалией и головными болями. Люмбальная пункция у этого пациента облегчила симптомы. Через месяц после доклада Квинке конгрессу Уолтер Эссекс Винтер, регистратор в то время, опубликовал в Lancet 4 случая аспирации спинномозговой жидкости (CSF) у пациентов с подозрением на менингит [3].Люмбальная пункция была процедурой, направленной на облегчение симптомов (в то время в основном менингита или повышенного внутричерепного давления) [4]. Впоследствии это стало процедурой, которая может быть диагностической или терапевтической, и эта техника стала более усовершенствованной с улучшенными инструментами, осознанием асептических методов и возросшей доступностью и знанием анестезии.
Показания
- При подозрении на субарахноидальное кровоизлияние (САК)
- Диагностика менингита (бактериального, вирусного, грибкового, злокачественного, атипичного)
- Лечить повышенное внутричерепное давление (идиопатическая внутричерепная гипертензия или другие причины, такие как менингит)
- Помощь при диагностике гидроцефалии нормального давления
- Исключение неврологических, васкулитических, аутоиммунных или паранеопластических расстройств и синдромов
- Введение лечебных средств (для химиотерапии, обезболивания / анестезии, антимикробной терапии)
Важно отметить, что при подозрении на САК люмбальная пункция через 12 часов после появления симптомов идеальна, но может быть диагностической через 2 недели после появления симптомов [8].Через 4 недели это не так.
Противопоказания
- Подозрение на внутричерепное образование или объемное образование.
- Нарушения свертывания крови или диатез крови.

- Нижний абсцесс позвоночника.
- Изображение сдвига средней линии.
- Опухоль задней черепной ямки или другое подозрение на 4 th поражение желудочка.
Согласие
Хорошей практикой является получение согласия до проведения любого инвазивного вмешательства или процедуры, и это касается выполнения люмбальной пункции.
Оборудование и инструменты
- До 6 бутылей с пробами (обычно с белой крышкой) в зависимости от тестов, требуемых от пробы. Обычно они должны быть предварительно помечены цифрами (1-6). Некоторые центры используют до трех, другие четыре, но это будет зависеть от количества необходимых тестов.
- Бутылка с сывороткой с глюкозой является частью оборудования (парная сыворотка с глюкозой в спинномозговой жидкости обычно отправляется, в частности, при инфекционной диагностике).
- Флакон с сывороткой для электрофореза в паре с CSF при проверке олигоклональных полос (например, при диагностике рассеянного склероза).

- Вытягивание игл для местного анестетика со шприцем 10-20 мл для введения местного анестетика, включая иглу для подкожной инъекции и инъекции в глубокие ткани.
- Спинальная игла (мы рекомендуем иглу Whitcare 22G или иглу с «карандашом», которая атравматична и предпочтительнее режущих игл или игл Quincke)
- Манометр с трехходовым краном
- Перевязочный пакет с соответствующим дезинфицирующим средством, марлей и стерильными простынями
- Для цитологического исследования при подозрении на рак лучше всего 10 куб. См, в противном случае — 1-2 куб.Все эти количества безопасны, если LP безопасен в первую очередь!
- Если давление> 25 см, я беру 30 куб. См и не делаю давление закрытия (ненадежно).
Позиционирование
Есть два положения, в которых пациент может находиться при люмбальной пункции — см. Рисунок 1. Предпочтительное положение — лежа на боку (слева сбоку), ноги пациента согнуты в коленях и подтянуты к груди, и верхняя часть грудной клетки. изогнутая вперед в положении почти эмбриона.
изогнутая вперед в положении почти эмбриона.
Важно отметить, что точка, в которой игла входит в позвоночник, должна находиться на том же уровне, что и средняя линия позвоночника, которая в идеале должна быть на том же уровне, что и голова пациента, чтобы давать наиболее точные показания. , 6 . Иногда для удобства под голову пациента и / или между его ног можно положить подушку. Спина пациента должна быть перпендикулярна столу.
Второе положение — вертикальное или сидячее положение. Это используется, когда сбой в боковом положении.Сядьте пациента на край кровати, положив его ноги на табурет или стул, попросите его повернуть плечи и верхнюю часть спины вперед, а кресло расположить так, чтобы бедра поднимались к животу. Давление открытия, где указано, измеряется в боковом положении.
Если по какой-либо причине принято положение сидя и требуется давление открытия, пациента следует осторожно перевести в боковое положение, как только игла окажется в нужном пространстве. Как только пациент окажется в этом положении, стилет можно вынуть.Важно не снимать стилет до безопасного размещения пациента на боковой стороне.
Как только пациент окажется в этом положении, стилет можно вынуть.Важно не снимать стилет до безопасного размещения пациента на боковой стороне.
Рис. 1. Расположение пациента для поясничной пункции — иллюстрация, сделанная Chirwa CA и Chirwa M, воспроизведена с разрешения.
Анатомия
Определение правильной точки входа выполняется путем определения анатомии поверхности межостинкового пространства L3 / L4 (которое на несколько мм выше остистого отростка L4). Обычно это делается путем пальпации гребней подвздошной кости.
Воображаемая линия между наивысшими точками гребней подвздошной кости обычно делит пополам пространство L3 / L4. Однако это будет варьироваться в зависимости от ряда переменных, таких как ожирение. Как таковой, его можно использовать в качестве ориентира при пальпации остистого отростка поясничных позвонков и их промежутков между ними.
Промежутки L3 / L4 или L4 / L5 используются в качестве точек входа — см. Рисунок 2.
Рисунок 2.
Рис. 2. Анатомия поверхности с отметками на учебном манекене для люмбальной пункции — Doherty CM.И Forbes РБ. Диагностическая люмбальная пункция. Ольстерский медицинский журнал 2014; 83 (2): 93-102 — воспроизведено с разрешения.
Техника
После определения правильной точки входа очистите кожу антисептиком и начните с местного анестетика сначала подкожно, а затем глубже в слои, обеспечивая более широкое распределение анестетика.
После того, как анестетик подействует, можно ввести в пространство спинномозговую иглу (см. Рис. 3).Медленно продвигайте иглу к пупку.
При использовании режущей иглы важно следить за тем, чтобы скос иглы был параллелен направлению спинного мозга и спинных волокон. Поэтому, если в положении сидя скос направлен в сторону, в положении лежа он должен быть направлен вверх [6].
Это снижает вероятность таких послеоперационных осложнений, как головная боль. Атравматическая игла («кончик карандаша») снижает вероятность возникновения этой проблемы.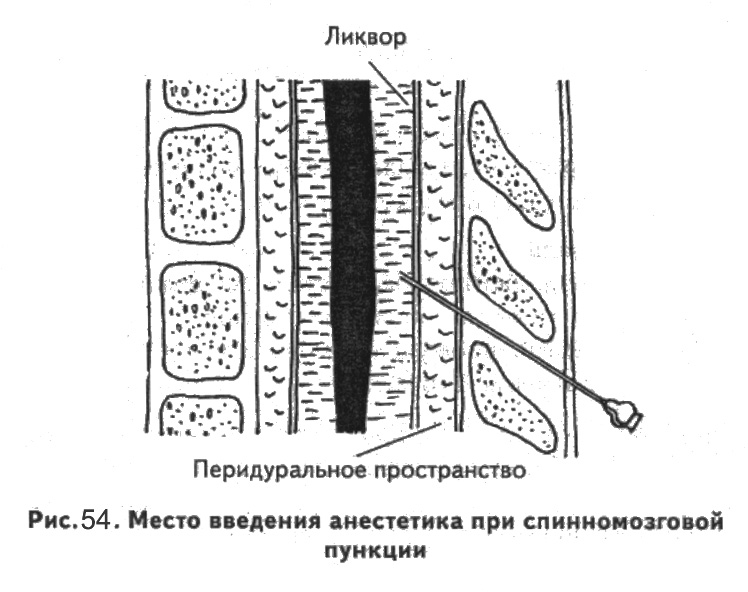
Дуральное пространство находится примерно в 4-5 см (см. Рисунок 4) от поверхности кожи [5,6].Когда игла продвигается вперед, некоторые практикующие будут ощущать ощущение отдачи или «хлопка», когда игла входит в пространство, хотя это не всегда так.
Иногда, когда игла проходит через разные слои, могут ощущаться похожие ощущения, но игла еще не находится в нужном пространстве. Таким образом, некоторые практикующие врачи продвигают иглу и извлекают стилет через определенные промежутки времени до тех пор, пока не войдут в пространство и не будет извлечена спинномозговая жидкость.
Если жидкость не получается, замените стилет и снова продвиньте иглу еще на несколько сантиметров или отрегулируйте угол иглы.Некоторым пациентам могут потребоваться более длинные иглы, которые есть в наличии.
Рис. 3. Примеры спинальных игл (Quincke), демонстрирующие иглу со стилетом на месте перед извлечением. Черный — 22G, а желтый — 20G.
Рис.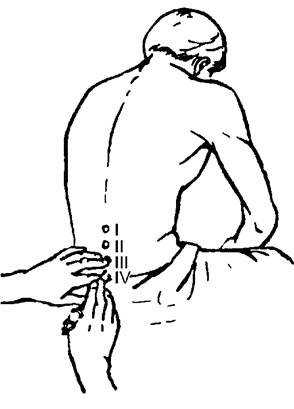 4. Отображение расстояния до желтой связки, через которое игла входит и проходит, и в этот момент происходит аспирация спинномозговой жидкости — Doherty CM. И Forbes РБ. Диагностическая люмбальная пункция. Ольстерский медицинский журнал 2014; 83 (2): 93-102 — воспроизведено с разрешения.
4. Отображение расстояния до желтой связки, через которое игла входит и проходит, и в этот момент происходит аспирация спинномозговой жидкости — Doherty CM. И Forbes РБ. Диагностическая люмбальная пункция. Ольстерский медицинский журнал 2014; 83 (2): 93-102 — воспроизведено с разрешения.
Рисунок 5. Манометр с трехходовым краном (краном), используемый для измерения давления открытия и закрытия
Манометр (см. Рис. 5) прикреплен для измерения давления открытия (если указано) при отборе одного CSF. Это необходимо измерять в положении лежа. Давление 10-20 см H 2 O является нормальным.
При измерении давления открытия в диагностических или терапевтических целях полезно использовать давление закрытия, но если давление открытия больше 25 см H 2 O, давление закрытия может быть ненадежным.
Обычно 1-5 мл спинномозговой жидкости достаточно на флакон. В целом можно безопасно набрать до 20 мл CSF. Например, при идиопатической внутричерепной гипертензии для облегчения симптомов могут потребоваться большие объемы до 30-40 мл.
Это может также потребоваться, если давление открытия очень высокое (> 25 см вод. Ст. 2 O). Однако LP большого объема может привести к осложнениям. Поэтому желательно обсудить это с неврологом и посоветоваться с другими терапевтическими вариантами для пациентов с высоким давлением открытия.
В целом жидкость отправляется в соответствующие пробирки для:
- Подсчет клеток и дифференциал
- Биохимия, включающая белок и глюкозу (для которых также отправляется парная сывороточная глюкоза)
- Микроскопия, посев и окрашивание по Граму (MC + S)
Образцы также могут быть отправлены на ксантохромию (для САК), вирусную ПЦР, олиглоклональные полосы, грибковый, васкулитный и аутоиммунный скрининг, злокачественные новообразования и прионные заболевания, и это лишь некоторые из них.При тестировании на злокачественность может потребоваться до 3 LP. Обратитесь к руководству местной лаборатории для интерпретации результатов.
После получения спинномозговой жидкости всегда заменяйте стилет перед извлечением иглы.
На что следует обратить внимание при проведении пост-процедуры [6,9]
- Головная боль (Головная боль после поясничной пункции). Это наиболее частое осложнение, особенно у молодых людей. Можно лечить простыми анальгетиками или нестероидными противовоспалительными средствами.Пациентам рекомендуется лежать на полу в течение 30-60 минут после процедуры. Им может потребоваться еще 2 недели в зависимости от симптомов после этого строгого постельного режима. Иногда в тяжелых неизлечимых случаях может потребоваться анестезиологическое лечение с использованием эпидуральной повязки с кровью.
- Инфекция может протекать как целлюлит, абсцесс или дискит, остеомиелит позвоночника, бактериальный менингит.
- Боль в спине может возникнуть в месте входа или в другом месте спины как следствие легкой травмы во время процедуры.
- Кровотечение может возникнуть на всех уровнях твердой мозговой оболочки. Это будет значительно хуже у пациентов с коагулопатиями или антикоагулянтами (САК, субдуральная или эпидуральная гематома.
- Нерв Раздражение или повреждение может произойти, если спинномозговая игла задевает нерв или нервный корешок. Также, когда игла извлекается, важно, чтобы стилет был заменен до того, как это необходимо, чтобы предотвратить вероятность извлечения нерва. Это также снижает вероятность возникновения головной боли после LP, как упоминалось ранее.
- Кровь в спинномозговой жидкости может появиться при первоначальной аспирации спинномозговой жидкости и обычно дает ложно завышенное количество эритроцитов в первой бутылке, отправленной в лабораторию. Последующие бутылки показывают снижение количества эритроцитов.
- Церебральная грыжа встречается редко, но рекомендуется серьезное осложнение, и рекомендуется проявлять бдительность в отношении любых симптомов или признаков. У пациентов с пониженным сознанием, отеком диска зрительного нерва или другими неврологическими особенностями повышенного внутричерепного давления обязательно проводится предварительная КТ головного мозга.При бактериальном менингите после ЛП может возникнуть церебральная грыжа. Также могут быть другие внутримозговые инфекции, такие как туберкулез или малярия. Таким образом, компьютерная томография полезна для диагностики причин измененной неврологии, а также помогает определить риск повышенного внутричерепного давления и церебральной грыжи при ЛП. Следует отметить, что обычная компьютерная томография не устраняет полностью риск образования грыжи, и, тем не менее, необходимо контролировать указанные неврологические особенности. Лечение церебральной грыжи или повышенного внутричерепного давления обычно заключается в инфузии маннита.Для этого следует искать местные инструкции.
- Эпидермоидная опухоль Это редко и может возникнуть через несколько лет из-за трансплантации эпидермоидной ткани в позвоночный канал во время процедуры.
Список литературы
- Quincke HI. Уеберская гидроцефалия. Verhandlung des Congress Innere Medizin (X) 1891; 321-39
- Quincke HI. Die lumbalpunction des Hydrocephalus. Berlin Klin Wochenschr 1891; 28: 929-33
- Pearce JM.Вальтер Эссекс, Квинке и люмбальная пункция. Журнал неврологии, нейрохирургии, психиатрии, 1994 февраль; 57 (2): 179
- Frederiks JAM. И Koehler PJ. Первая поясничная пункция. Журнал истории неврологии: основные и клинические перспективы 1997; Том 6, выпуск 2: 147-53
- Доэрти СМ. И Forbes РБ. Диагностическая люмбальная пункция. Ольстерский медицинский журнал 2014; 83 (2): 93-102
- Джонсон К.С. & Sexton DJ. Люмбальная пункция: методика, показания, противопоказания, осложнения у взрослых.http://www.uptodate.com/contents/lumbar-puncture-technique-indications-contraindications-and-complications-in-adults?source=search_result&search=lumbar+puncture+technique&selectedTitle=1~150
- Фиорито-Торрес Ф. Рейхилл М. и Перлофф М. Идиопатическая внутримозговая гипертензия (IIH) / Псевдоопухоль: удаление меньшего количества спинномозговой жидкости является лучшим. Неврология 8 апреля 2014 г .; 82 (10): Дополнение I9-1.006
- Диагностика и лечение головной боли у взрослых. Национальные клинические рекомендации.ПОДПИСАТЬ Шотландскую межвузовскую сеть рекомендаций. 107 ноября 2008
- Али Могтадери, Роя Алави-Найни и Салехех Санатиния (2012). Люмбальная пункция: методы, осложнения и анализ спинномозговой жидкости, неотложная медицина — международная перспектива, д-р Майкл Блайвас (ред.), ISBN: 978-953-51-0333-2, InTech, Доступно по адресу: http: //www.intechopen .com / книги / экстренная медицина-международная-перспектива / методы-люмбальной пункции-осложнения-и-CSF-анализы
Благодарности. Г-ну Чилоба А. Чирва и г-же Мэнди Чирва за помощь с иллюстрациями и переводами.
Люмбальная пункция (спинномозговая пункция)
При люмбальной пункции используется тонкая полая игла и специальная форма рентгена в реальном времени, называемая рентгеноскопией, для удаления небольшого количества спинномозговой жидкости для лабораторного анализа. Его также можно использовать для введения инъекции химиотерапии или другого лекарства в нижний отдел позвоночного канала.
Ваш врач проинструктирует вас, как подготовиться, включая любые изменения в вашем графике приема лекарств.Сообщите своему врачу, если есть вероятность, что вы беременны, и обсудите любые недавние заболевания, медицинские состояния, аллергии и лекарства, которые вы принимаете, включая травяные добавки, разжижители крови, аспирин или другие обезболивающие. Вам могут посоветовать прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или антикоагулянтов за несколько дней до процедуры. Вам могут запретить есть и пить после полуночи перед процедурой. Оставьте украшения дома и носите свободную удобную одежду.Вас могут попросить надеть платье.
Что такое люмбальная пункция?
Люмбальная пункция (также называемая спинномозговой пункцией) — это минимально инвазивный диагностический тест с визуализацией, который включает удаление небольшого количества спинномозговой жидкости (CSF) — жидкости, окружающей головной и спинной мозг, — или инъекцию лекарство или другое вещество в поясничную (или нижнюю) область позвоночного канала.
CSF выполняет несколько важных функций в центральной нервной системе.Он защищает головной и спинной мозг от шока и помогает поддерживать постоянное давление внутри черепа. CSF также доставляет питательные вещества в мозг и уносит продукты жизнедеятельности в кровоток. Исследования спинномозговой жидкости могут быть полезны при диагностике состояний нервной системы, таких как менингит, кровотечение и рассеянный склероз.
начало страницы
Каковы наиболее распространенные способы использования этой процедуры?
Люмбальная пункция обычно выполняется по:
- Забрать образец спинномозговой жидкости для анализа в лаборатории
- измерить давление жидкости в позвоночном канале
- Удалите немного спинномозговой жидкости для снижения давления в позвоночном канале
- вводит химиотерапевтические препараты, контрастное вещество или другие лекарства в спинномозговую жидкость.
Процедура люмбальной пункции помогает врачам поставить диагноз:
начало страницы
Как мне подготовиться?
Перед процедурой у вас может быть проведен анализ крови, чтобы определить, насколько хорошо работают ваши почки и нормально ли свертывается ваша кровь.
Этот тест также поможет обнаружить признаки повышенного внутричерепного давления, которые следует обнаружить до выполнения люмбальной пункции с помощью компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).Вы также можете пройти компьютерную томографию перед люмбальной пункцией, чтобы определить, есть ли аномальный отек в мозгу и / или вокруг него, называемый гидроцефалией.
Вы должны сообщать своему врачу обо всех лекарствах, которые вы принимаете, включая травяные добавки, и если у вас есть какие-либо аллергии, особенно на местные анестетики или на общую анестезию. Ваш врач может посоветовать вам прекратить прием аспирина, нестероидных противовоспалительных препаратов (НПВП) или разжижителя крови в течение определенного периода времени перед процедурой.
Вам следует сообщить своему врачу, если вы принимаете препараты, разжижающие кровь, такие как варфарин (Coumadin®), Pradaxa®, Heparin®, Lovenox®, клопидогрель (Plavix®) и безрецептурные обезболивающие, такие как аспирин, ибупрофен или напроксен.
Расскажите своему врачу о недавних заболеваниях или других заболеваниях.
Скорее всего, вас попросят ничего не есть и не пить после полуночи перед процедурой. Ваш врач скажет вам, какие лекарства вы можете принимать утром.
Запланируйте, чтобы кто-нибудь отвез вас домой после процедуры.
Вам дадут халат, который вы наденете во время процедуры.
Женщинам следует всегда сообщать своему врачу и рентгенологу, если есть вероятность, что они беременны. Многие визуализационные тесты не проводятся во время беременности, чтобы не подвергать плод воздействию радиации. Если рентгеновский снимок необходим, будут приняты меры, чтобы свести к минимуму радиационное воздействие на ребенка. Дополнительную информацию о беременности и рентгеновских лучах см. На странице «Безопасность».
Если вашему ребенку сделают люмбальную пункцию, вы можете оставаться в комнате во время процедуры.
начало страницы
Как выглядит оборудование?
Оборудование, обычно используемое для этого обследования, состоит из рентгенографического стола, одной или двух рентгеновских трубок и телевизионного монитора, который находится в смотровой. Рентгеноскопия, которая преобразует рентгеновские лучи в видеоизображения, используется для наблюдения и управления ходом процедуры.Видео создается рентгеновским аппаратом и детектором, подвешенным над столом, на котором лежит пациент.
Длина и диаметр тонкой полой иглы, используемой в этой процедуре, различаются.
Другое оборудование, которое может использоваться во время процедуры, включает в себя внутривенную линию (IV), ультразвуковой аппарат и устройства, которые контролируют ваше сердцебиение и артериальное давление.
начало страницы
Как работает процедура?
Рентгеновские лучи — это форма излучения, подобная свету или радиоволнам.Рентгеновские лучи проходят через большинство объектов, включая тело. После тщательного наведения на исследуемую часть тела рентгеновский аппарат производит небольшой всплеск излучения, который проходит через тело, записывая изображение на фотопленку или специальный детектор.
Различные части тела в разной степени поглощают рентгеновские лучи. Плотная кость поглощает большую часть излучения, в то время как мягкие ткани, такие как мышцы, жир и органы, пропускают через себя большее количество рентгеновских лучей. В результате на рентгеновском снимке кости выглядят белыми, мягкие ткани — серыми, а воздух — черным.
Большинство рентгеновских изображений представляют собой цифровые файлы, хранящиеся в электронном виде. Эти сохраненные изображения легко доступны для диагностики и лечения заболеваний.
Рентгеноскопия использует непрерывный или импульсный рентгеновский луч для создания последовательности изображений, которые проецируются на флуоресцентный экран или телевизионный монитор. Неподвижные изображения также захватываются и сохраняются либо на пленке, либо в электронном виде на компьютере.
начало страницы
Как проходит процедура?
Это обследование обычно проводится в амбулаторных условиях.
Медсестра или технолог вставит внутривенную (IV) трубку в вену на руке или руке, чтобы ввести успокаивающее средство. В этой процедуре может использоваться умеренная седация. Не требует дыхательной трубки. Однако некоторым пациентам может потребоваться общая анестезия.
Вы окажетесь на столе для осмотра лежа лицом вниз на животе.
Вы можете быть подключены к мониторам, которые отслеживают вашу частоту сердечных сокращений, артериальное давление, уровень кислорода и пульс.
Область вашего тела, в которую будет вводиться катетер, будет стерилизована и покрыта хирургической простыней.
Ваш врач обезболит пораженную область с помощью местного анестетика. Это может ненадолго обжечься или пощекотать кожу, прежде чем область онемеет.
На основании рентгеновских снимков в реальном времени (рентгеноскопия) врач вводит иглу через кожу между двумя поясничными позвонками в позвоночный канал. Как только игла будет на месте, вас могут попросить немного изменить свое положение, пока измеряется давление жидкости в позвоночном канале.
В зависимости от причины поясничной пункции:
- небольшое количество жидкости может быть выбрано через иглу для тестирования в лаборатории
- Спинномозговая жидкость может быть удалена для снятия давления в позвоночном канале
- Химиотерапия или другие лекарства могут быть введены в позвоночный канал в соответствии с предписаниями врача
Затем игла удаляется.
Прикладывают давление, чтобы предотвратить кровотечение, и закрывают отверстие в коже повязкой. Никаких швов не требуется.
Ваша капельница удалена, прежде чем вы отправитесь домой.
После процедуры вас могут попросить полежать на спине или на боку в течение нескольких часов.
Эта процедура обычно занимает 45 минут.
начало страницы
Что я испытаю во время процедуры?
Вы почувствуете легкое ущемление, когда игла вводится в вашу вену для внутривенного введения и когда вводится местный анестетик.Чаще всего ощущения возникают в месте разреза кожи. Это обезболивается с помощью местного анестетика. Вы можете почувствовать давление, когда катетер введен в вену или артерию. Однако серьезного дискомфорта вы не ощутите.
Вас попросят оставаться неподвижным во время процедуры. Медсестра или технический специалист могут помочь детям оставаться на месте, удерживая их на месте во время процедуры. Детям также могут вводить успокаивающее средство, чтобы они чувствовали себя комфортно и спокойно.
На следующий день после процедуры вам следует лечь на спину и отдохнуть.
У некоторых пациентов после люмбальной пункции появляется головная боль, которая начинается через несколько часов или до двух дней после процедуры. Головная боль может сопровождаться тошнотой, рвотой и головокружением и длиться от нескольких часов до недели и более. Вы также можете почувствовать боль и нежность в пояснице, которые могут распространяться вниз по ногам.
Обезболивающее лекарство, такое как парацетамол, может помочь уменьшить головную боль или боль в спине после процедуры. Если у вас сильная головная боль, обратитесь к врачу.
начало страницы
Кто интерпретирует результаты и как их получить?
Ваш лечащий врач поделится с вами результатами.
Ваш интервенционный радиолог может порекомендовать вам повторный визит.
Это посещение может включать медицинский осмотр, визуализацию и анализы крови. Во время контрольного визита сообщите своему врачу о любых побочных эффектах или изменениях, которые вы заметили.
начало страницы
Каковы преимущества vs.риски?
Преимущества
- После рентгенологического исследования в теле пациента не остается радиации.
- обычно не имеет побочных эффектов в типичном диагностическом диапазоне для этого исследования.
Рентген
Риски
- Любая процедура, при которой проникают кожные покровы, несет в себе риск инфицирования. Вероятность заражения, требующего лечения антибиотиками, составляет менее одного случая на 1000.
- Существует риск кровотечения (эпидуральная гематома или субарахноидальное кровоизлияние) после люмбальной пункции.
- В редких случаях компрессия или грыжа ствола мозга может возникнуть после люмбальной пункции из-за повышенного внутричерепного давления и наличия опухоли головного мозга или другого поражения. КТ или МРТ, выполняемые перед процедурой, помогают определить, есть ли повышенное внутричерепное давление перед люмбальной пункцией.
- Всегда есть небольшая вероятность рака из-за чрезмерного воздействия радиации. Однако польза от точного диагноза намного превышает риск.
- Женщинам следует всегда сообщать своему врачу или рентгенологу, если есть вероятность, что они беременны. См. Страницу «Безопасность при рентгенографии, интервенционной радиологии и процедурах ядерной медицины» для получения дополнительной информации о беременности и рентгеновских лучах.
Несколько слов о минимизации радиационного воздействия
Особое внимание уделяется при рентгеновских исследованиях, чтобы использовать минимально возможную дозу облучения при получении наилучших изображений для оценки. Национальные и международные организации по радиологической защите постоянно пересматривают и обновляют технические стандарты, используемые профессионалами в области радиологии.
Современные рентгеновские системы имеют очень контролируемые рентгеновские лучи и методы контроля дозы для минимизации паразитного (рассеянного) излучения. Это гарантирует, что те части тела пациента, которые не визуализируются, получают минимальное облучение.
начало страницы
Каковы ограничения люмбальной пункции?
Может быть трудно получить образец спинномозговой жидкости с помощью люмбальной пункции у пациентов с состоянием, называемым стенозом позвоночного канала, и у людей с тяжелым обезвоживанием.
вверх страницы
Дополнительная информация и ресурсы
Эта страница была просмотрена 30 апреля 2018 г.
Люмбальная пункция — AMBOSS
Последнее обновление: 3 февраля 2021 г.
Резюме
Поясничная пункция — это диагностическая и терапевтическая процедура, при которой спинальная игла вводится в субарахноидальное пространство. Это позволяет дренировать или собирать спинномозговую жидкость (CSF), а также вводить интратекальные препараты.Анализ спинномозговой жидкости может помочь в диагностике менингита, рассеянного склероза, внутричерепного кровоизлияния или менингеального карциноматоза. Кроме того, дренирование спинномозговой жидкости может привести к симптоматическому улучшению у пациентов с идиопатической внутричерепной гипертензией и гидроцефалией нормального давления. Абсолютных противопоказаний к люмбальной пункции нет, хотя повышенное внутричерепное давление, нарушения свертываемости крови и абсцессы позвоночника увеличивают риск осложнений. Распространенным и неприятным, хотя и безобидным осложнением люмбальной пункции является головная боль после люмбальной пункции.
Показания
- Диагностика заболеваний с измененным составом ликвора
- ,00
Интратекальное введение фармацевтических препаратов - Измерение давления спинномозговой жидкости
Подозрение на менингит или САК у пациента с отрицательным результатом компьютерной томографии является неотложным показанием для поясничной пункции.
Противопоказания
Абсолютных противопоказаний нет; на выполнение люмбальной пункции. Однако есть несколько относительных противопоказаний:
Перечислим наиболее важные противопоказания.Выбор не исчерпывающий.
Процедура / приложение
- Объясните пациенту процедуру (т.е. применение, цель, возможные осложнения).
- Выберите тип иглы
- Острие карандаша или «атравматические» иглы связаны с более низкой частотой возникновения головной боли после поясничной пункции, хотя можно также использовать обычные «режущие» иглы.
- Обычно используются спинальные иглы 20 или 22 размера.
- Определите уровень входа, когда пациент находится в вертикальном положении.
- Определите L4, который обычно находится на уровне гребня подвздошной кости
- Спинальная игла может быть введена либо сверху (промежуток L3-L4), либо ниже (промежуток L4-L5).
- Расположите пациентку в положении плода лежа на боку.
- Нижний поясничный отдел позвоночника должен быть согнут.
- В качестве альтернативы пациент может быть расположен сидя или лежа на животе.
- Продезинфицируйте кожу над желаемой точкой входа спиртом и хлоргексидином или повидон-йодом.
- Наденьте стерильные перчатки и накройте пациента стерильной салфеткой с отверстием над желаемой точкой входа.
- Примените местную анестезию к желаемой точке входа.
- Слегка наклоните спинальную иглу к пупку и медленно продвигайте ее (скос должен указывать в сторону пациента).
- Первоначальное сопротивление с последующей заметной потерей сопротивления указывает на прокалывание желтой / твердой связки и проникновение в дуральный мешок.
- Игла проходит через следующие структуры: кожу, фасцию, жир, надостную связку, межостистую связку, желтую связку, эпидуральное пространство (в случае проведения люмбальной пункции для эпидуральной анестезии, иглу здесь следует останавливать), твердую мозговую оболочку, паутинную оболочку и субарахноидальную оболочку. космос.
- Удалите стилет после прокола и наблюдайте за потоком спинномозговой жидкости, который указывает на успешное проникновение в субарахноидальное пространство.
- Если требуется измерение давления спинномозговой жидкости: поместите манометр на ступицу иглы, чтобы измерить давление открытия.
- При применении фармацевтических препаратов: введите препарат (например, местный анестетик, такой как бупивакаин → спинальная анестезия).
- При диагностической или терапевтической люмбальной пункции: Серийно собирайте спинномозговую жидкость без активной аспирации (можно собрать до 40 мл).
- После завершения пункции: снова вставьте стилет в иглу для пункции. , извлеките иглу, наложите стерильный тампон и сожмите место прокола.
- Рекомендуется постельный режим в течение 1-2 часов и достаточное количество жидкости.
- Задокументируйте люмбальную пункцию в файле пациента. и проверьте маркировку на пробирках.
- Транспортировка / хранение: необходимо организовать немедленную транспортировку образцов в лабораторию; оптимальная температура для хранения и транспортировки 20–35 ° C
Чтобы спинной мозг оставался в живых, введите иглу между L3 (-три) и L5 (-5).
Толкование / выводы
Нарушение гематоэнцефалического барьера (т. Е. Инфекции, аутоиммунные заболевания, злокачественные новообразования ЦНС) или интратекальное производство IgG (т. Е. Рассеянный склероз, инфекции ЦНС, такие как болезнь Лайма) → повышенные иммуноглобулины (олигоклональные полосы) → повышенное содержание белка в спинномозговой жидкости!
Осложнения
Головная боль после люмбальной пункции
- Этиология: утечка ликвора после люмбальной пункции
- Факторы риска
- Женщины
- Молодые (20–40 лет)
- Низкий ИМТ
- Клинические особенности
- Лобная или затылочная головная боль; который проявляется в течение 48 часов после процедуры (ухудшается, когда пациент находится в вертикальном положении, улучшается, когда пациент лежит на спине)
- Боль может длиться до 15 дней.
- Тошнота, рвота, головокружение, шум в ушах и нарушения зрения
- Лечение
- Оральные анальгетики
- Достаточное потребление жидкости
- Постельный режим
- Эпидуральный пластырь с кровью
- Показан при тяжелой рефрактерной головной боли после люмбальной пункции
- Включает эпидуральную инъекцию аутокрови в место люмбальной пункции
- Профилактика: использование тонких атравматичных канюль → синдром утечки спинномозговой жидкости встречается реже
Другое
Мы перечисляем наиболее важные осложнения.Выбор не исчерпывающий.
Список литературы
Зеехузен Д.А., Ривз М.М., Фомин Д.А. Анализ спинномозговой жидкости. Ам Фам Врач . 2003; 68
(6): с.1103-1108.Дайзенхаммер Ф., Бартос А., Яйцо Р. и др. Рекомендации по обычному анализу спинномозговой жидкости. Отчет целевой группы EFNS. евро J Neurol . 2006; 13
(9): с.913-922.
DOI: 10.1111 / j.1468-1331.2006.01493.x.| Открыть в режиме чтения QxMDЦой П.П., Шапера С. Дроп метастазы. CMAJ . 2006; 175
(5): с.475.
DOI: 10.1503 / cmaj.060308. | Открыть в режиме чтения QxMDДоэрти CM, Forbes RB. Диагностическая люмбальная пункция. Ольстер Мед. J . 2014; 83
(2): с.93-102.
Техника поясничной пункции | Proceduralist.org
Пошаговые инструкции
Основные пошаговые инструкции приведены ниже.Подумайте о том, чтобы распечатать это для своих стажеров прямо перед LP.
Видео
Посмотрите видео ниже для более подробного объяснения техники
Советы и рекомендации по люмбальной пункции
Если обнаружена кость
- Часто можно встретить кость при поиске пути к CSF
- Когда кость наткнется, оставьте иглу на месте и внимательно оцените выравнивание иглы.
- Проверьте, не слишком ли наклонена игла вправо или влево.США могут помочь подтвердить, что вы находитесь в средней линии.
- Пальпируйте или воспользуйтесь ультразвуком, чтобы убедиться, что игла слишком близко к одному из остистых отростков
- После того, как вы определите, в каком направлении нужно изменить угол наклона иглы, медленно введите кончик иглы в подкожную ткань, затем отрегулируйте угол наклона.
- Невозможно повторно отрегулировать угол, когда игла закреплена в плотных остистых связках. Это согнет иглу
.
- При повторном продвижении иглы обратите внимание на глубину перемещения иглы
- Если вы наткнулись на кость, но ваша игла прошла глубже, чем раньше, вы движетесь в правильном направлении.Втяните обратно в суб-блок, затем поверните немного круче в том же направлении. Возможно, вы сможете «спуститься» по остистому отростку в CSF
- Если на новом проходе иглы вы наткнулись на кость на меньшей глубине, значит, вы наклонили в неправильном направлении. Попытка повернуть иглу в противоположном направлении.
.
- Если СМЖ не обнаруживается после введения 3 игл
- Вынуть иглу
- Повторно пальпируйте и проведите повторное ультразвуковое исследование ориентиров
- Подумайте о том, чтобы переместиться вверх или вниз в другое межостистое пространство
Игла со сгустком
- Часто после нескольких столкновений с костью возникает небольшое кровотечение, которое может закупорить и закупорить иглу
- Если кровь когда-либо вытечет из ступицы иглы или если после нескольких проходов иглы СМЖ не обнаруживается, извлеките иглу и промойте ее физиологическим раствором
Положение пациента критическое
- Отрегулируйте высоту кровати так, чтобы при выполнении процедуры ваши локти были согнуты под углом 90 градусов.
- Боковой пролежень Это предпочтительное положение для измерения давления открытия, если пациент не может сидеть прямо из-за слабости, измененного психического статуса и т. Д.
- Попросите пациента подойти как можно ближе к вам к краю кровати
- Убедитесь, что позвоночник перпендикулярен бедрам и плечам (см. Изображение ниже). Полезно положить подушку под голову и между колен.
- Максимальное сгибание шеи, спины и коленей максимально расширяет пространство между остистыми отростками. Поставьте колени как можно ближе к груди
- Сидя в вертикальном положении
- Это положение может увеличить успех LP
- В этой позиции максимально увеличивается расстояние между остистыми отростками
- Сидение с опорой стопами на стул и максимально наклоненным вперед пациентом, опирающимся на подушки на коленях
Оптимизация потока CSF
- Около 2 см3 на пробирку необходимо для основных лабораторных исследований LP (глюкоза, белок, подсчет клеток + разность, бактериальный Сх и ПЦР на ВПГ)
- Для дополнительных исследований требуется больше CSF
- За один раз можно безопасно удалить до 40 мл спинномозговой жидкости, но большие объемы могут вызвать временную головную боль.
- При обнаружении CSF вы можете увеличить поток за счет:
- Попросить пациента осторожно выпрямить ноги
- Когда капля ликвора свисает с иглы, прикоснитесь к капле внутренней поверхностью пробирки для забора крови. Это впитает каплю в трубку и увеличит капиллярный поток
- Повышение внутрибрюшного давления с помощью кашля или вальсальвы
- Поворот иглы на 90 градусов
- Никогда не проводить аспирацию спинномозговой жидкости, поскольку теоретически существует повышенный риск кровотечения
Не позволяйте лаборатории выбросить ваш образец
- Лаборатория обязана утилизировать образцы с неправильной маркировкой
- Поместите наклейку пациента на ВСЕ 4 пробирки с СМЖ.
- Отметьте их своими инициалами, датой и временем
Список литературы
1.Страус, С.Е., Торп, К.Е. & Holroyd-Leduc, J. Как выполнить люмбальную пункцию и проанализировать результаты для диагностики бактериального менингита? JAMA 296, 2012-22 (2006).
2. Элленби, М.С., Тегтмайер, К., Лай, С., Бранер, Д.А.В. Поясничная пункция. Медицинский журнал Новой Англии 355, e12 (2006).
Клинические рекомендации: Люмбальная пункция
См. Также
Менингит и энцефалит
Интерпретация CSF
Ключевые точки
- Люмбальная пункция (LP) должна выполняться только после тщательного неврологического обследования и после рассмотрения всех противопоказаний
- Выполнение LP никогда не должно откладывать жизненно важные вмешательства, такие как антибиотики
- Нормальное компьютерное сканирование не исключает повышения внутричерепного давления
- Тщательная подготовка, адекватная анальгезия и опытный помощник имеют решающее значение для успеха
Предпосылки
- LP выполняется на уровне L4 или ниже
- Мозговой конус заканчивается около L3 при рождении, но на L1-2 к зрелости
- Решение о проведении LP обычно обсуждается со старшим врачом
- Желательно получить образец спинномозговой жидкости перед введением антибиотика; однако нельзя чрезмерно откладывать прием антибиотиков у ребенка с признаками менингита или сепсиса
- У ребенка с лихорадкой и пурпурой, у которого есть подозрение на менингококковую инфекцию, ЛП не может изменить лечение и может вызвать ухудшение состояния
- Доношенные новорожденные, Было показано, что сидячее положение лучше всего переносится, а также имеет наилучшие шансы на получение CSF
- Если LP не удался в двух случаях, обратитесь к старшему коллеге, повторно оцените необходимость в LP и рассмотрите рекомендации по изображению, чтобы помочь
- не помогает большинству детей с менингитом; нормальная компьютерная томография не исключает повышенного внутричерепного давления (ВЧД), и грыжа головного мозга может возникнуть даже при нормальной компьютерной томографии
КТ
Оценка
Показания
Противопоказания
Абсолют
- GCS
<8 или ухудшение / колебание уровня сознания - Признаки повышенного внутричерепного давления (ВЧД): диплопия, аномальные зрачковые реакции, децеребрационная или декортикационная поза, низкий ЧСС + повышенное АД + нерегулярное дыхание, отек папиллоэ
- Выпуклый родничок при отсутствии прочие признаки повышенного ВЧД — , а не противопоказание
Относительное
- Септический шок или гемодинамическое нарушение
- Значительное респираторное нарушение (например, апноэ у ребенка)
- Новые очаговые неврологические признаки или припадки
- Припадок в течение предыдущих 30 минут +/- нормальный уровень сознания не вернулся после припадка
- МНО> 1.5 или тромбоциты
<50 или ребенок принимает антикоагулянтные препараты
Осложнения
- Невозможность получить образец / травматическая кровяная пункция (часто)
- Головная боль после пункции твердой мозговой оболочки (нечасто) 5-15%
- Преходящая / постоянная парестезия / онемение (очень редко)
- Остановка дыхания из-за положения (редко)
- Инфекция, занесенная иглой, вызывающая менингит, эпидуральный абсцесс или остеомиелит (очень редко)
- Спинальная гематома (очень редко)
- Грыжа головного мозга (крайне редко при отсутствии противопоказаний)
Процедура
Персонал
- Врач
- Как минимум один обученный помощник, который будет держать ребенка
Оборудование
- Стерильные перчатки
- Стерильные простыни и поднос для процедур
- Подготовка кожи: раствор повидона иода (Бетадин ® ) или 2% хлоргексидин + 70% изопропиловый спирт.У новорожденных и крайне недоношенных детей используйте специальные растворы, чтобы избежать ожогов кожи. мониторинг давления спинномозговой жидкости
Спинальные иглы
- Используйте иглу для позвоночника со скосом калибра 22 или 25 со стилетом (использование игл без стилета сопряжено с редким риском развития эпидермоидных опухолей позвоночника)
- Рассмотрите возможность использования игл с острием карандаша 25 калибра для детей старшего возраста / подростков, чтобы снизить риск Головная боль; у детей младшего возраста доказательства неубедительны
Примерный возраст ребенка | Вес ребенка (кг) | Средняя глубина спинного мозга (см) | Длина иглы (см) |
Новорожденные и младенцы | 1-5 | 0.9–1,7 | 2 |
12-18 мес | 10 | 2.4 | 3 |
4 лет | 15 | 2.6 | 3 или 4 |
6 лет | 20 | 2.8 | 4 |
9 лет | 30 | 3.2 | 4 |
12 лет | 40 | 3.6 | 5 |
14 лет | 50 | 4 | 5-6 |
Средняя глубина спинного мозга коррелировала с весом
Новорожденные и младенцы (мм) = 2 x вес (кг) + 7, дети (мм) = 0.4 x вес (кг) + 20
Обезболивание
- Облегчение острой боли, включая немедикаментозные методы
- Услуги детской терапии, где это необходимо и доступно
- Местный анестетик, если возможно
- Крем для местного обезболивания (EMLA ® или AnGEL ® ) за 45-60 минут до, за исключением случаев, когда образцы требуются срочно
- Подкожно 1% лидокаин (лигнокаин) макс. 4 мг / кг
- Сахароза перорально следует использовать для младенцев
<3 месяцев - Закись азота следует рассматривать у детей старше 12 месяцев (или младше с участием старшего врача)
- Другие седативные препараты следует обсудить со старшим врачом
Мониторинг
- Кардиореспираторный мониторинг и мониторинг насыщения кислородом
Позиция
- Поясничная пункция может быть выполнена, когда ребенок лежит на боку или сидит.
- Положение спины и дна близко к краю кровати
- Стремитесь к максимальному сгибанию позвоночника (сгибание в положение плода), но избегайте чрезмерного сгибания шеи, особенно у младенцев, так как это может вызвать нарушение дыхания.
- Расположите спину под углом 90 градусов к кровати и убедитесь, что бедра и плечи перпендикулярны друг другу.
- Проведите воображаемую линию между вершинами гребней подвздошной кости.Это пересекает позвоночник примерно в промежутке L3-4 (отметьте это, если необходимо)
- Цельтесь в промежуток L3-4 или L4-5
Подготовка
- Информированное согласие должно быть получено и задокументировано. Это должно включать обсуждение преимуществ процедуры с точки зрения возможных диагнозов и потенциальных осложнений. В
Информационный лист родительского LP полезен при разговоре с родителями о процедуре - Наденьте маску
- Вымойте руки и наденьте стерильные перчатки ± халат в асептических условиях
- Подготовьте кожу и установите стерильные простыни
- Дайте коже достаточно времени для высыхания
- Снимите верхние части пробирок, чтобы они оставались стерильными
- Пропитайте кожу 1% лигнокаином с помощью иглы 25 калибра
Люмбальная пункция
- Расположите иглу по средней линии так, чтобы скос был направлен к потолку (если ребенок лежит) или в сторону (если ребенок сидит)
- Проколите кожу иглой и сделайте паузу, чтобы убедиться, что ребенок все еще находится. Угловая игла нацелена на пупок
- Введите иглу в остистую связку, где будет повышенное сопротивление
- Продолжайте медленно продвигать иглу внутри связки до тех пор, пока сопротивление не упадет (это может быть неочевидно у новорожденных)
- Устойчивое сопротивление и неспособность продвижение иглы, вероятно, связано с костной обструкцией, требующей извлечения и изменения положения иглы
- Удалить стилет
- Если спинномозговая жидкость течет:
- собрать в 2-3 пронумерованные стерильные пробирки
- Обычно достаточно 5-10 капель в каждой, но больше может потребоваться в зависимости от заказанного расследования.20 капель = 1 мл
- Если спинномозговая жидкость течет очень медленно, поверните иглу на 90 °.
- Если течет жидкость, окрашенная кровью:
- Соберите немного для посева. Если он «очищается», его можно использовать для подсчета клеток, который лучше всего проводить в последней собранной пробирке.
- подумайте, может ли кровь быть следствием субарахноидального кровоизлияния
- , если оно не «очищается», еще одна попытка может потребоваться другой уровень
- Если спинномозговая жидкость не течет:
- замените стилет и слегка продвиньте (или вытащите и переместите) иглу, затем еще раз проверьте на наличие спинномозговой жидкости
- можно повторно установить и перевернуть иглу несколько раз , каждый раз проверяя положение пациента и иглы
- несколько попыток могут привести к местному отеку и синяку
- После сбора спинномозговой жидкости или неудачной попытки:
- заменить стилет (это может снизить риск головной боли) и удалить иглу и стилет вместе
- кратковременно надавите на место прокола
- Срочно отправьте образцы в лабораторию; Для правильной интерпретации глюкозы в спинномозговой жидкости необходимо собрать парный уровень глюкозы в крови
Уход после процедуры
- Закройте место прокола лейкопластырем или окклюзионной повязкой
- Постельный режим после LP не помогает предотвратить головную боль у детей
- Выполните дальнейшие наблюдения за жизненно важными и неврологическими показателями в соответствии с применяемыми седативными препаратами и клиническим состоянием ребенка
- Документ в истории болезни пациента
- анальгезия и использование анестетика
- длина иглы и калибр
- необходимое количество попыток
- описание внешнего вида спинномозговой жидкости
Рассмотрите возможность консультации с местной педиатрической бригадой, когда
Не уверен, следует ли проводить LP
Учитывать передачу при
Болезнь ребенка выше уровня комфорта стационара
Для получения информации о неотложной помощи и переводах в отделение интенсивной терапии детей или новорожденных см.

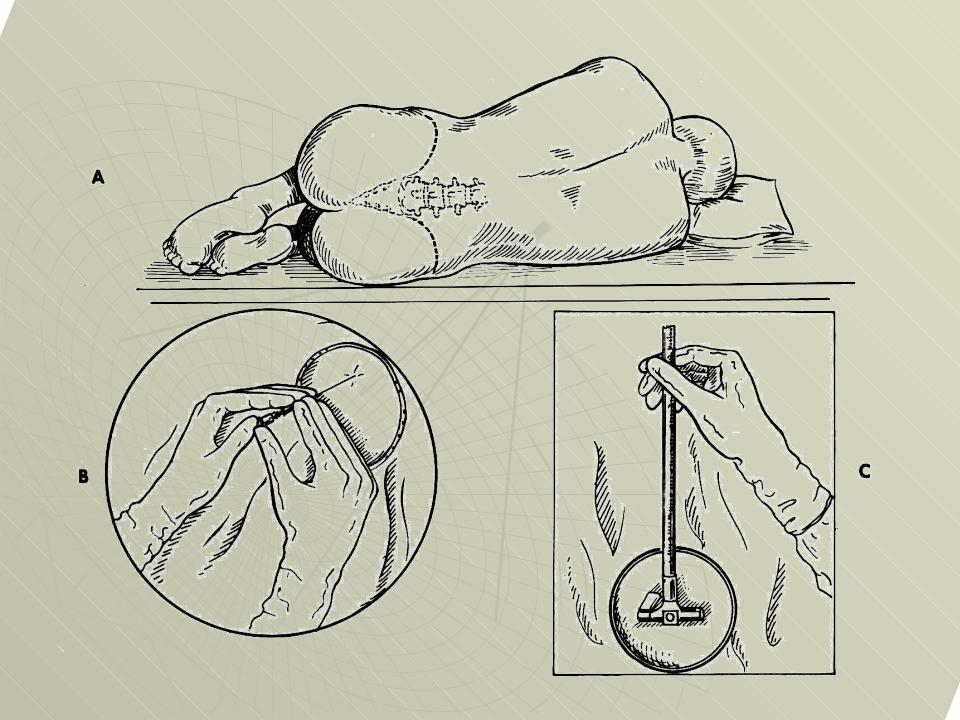 Они не прилегают друг к другу вплотную. Повредить эти корешки при люмбальной пункции очень сложно. Тем не менее такая опасность существует. Тогда человек может испытывать тянущие боли в ноге.
Они не прилегают друг к другу вплотную. Повредить эти корешки при люмбальной пункции очень сложно. Тем не менее такая опасность существует. Тогда человек может испытывать тянущие боли в ноге. Н. Ограничение физической активности и нагрузок в сочетании с комплексным лечением в Клинике доктора Войта способствует восстановлению целостности связочного аппарата позвоночника.
Н. Ограничение физической активности и нагрузок в сочетании с комплексным лечением в Клинике доктора Войта способствует восстановлению целостности связочного аппарата позвоночника.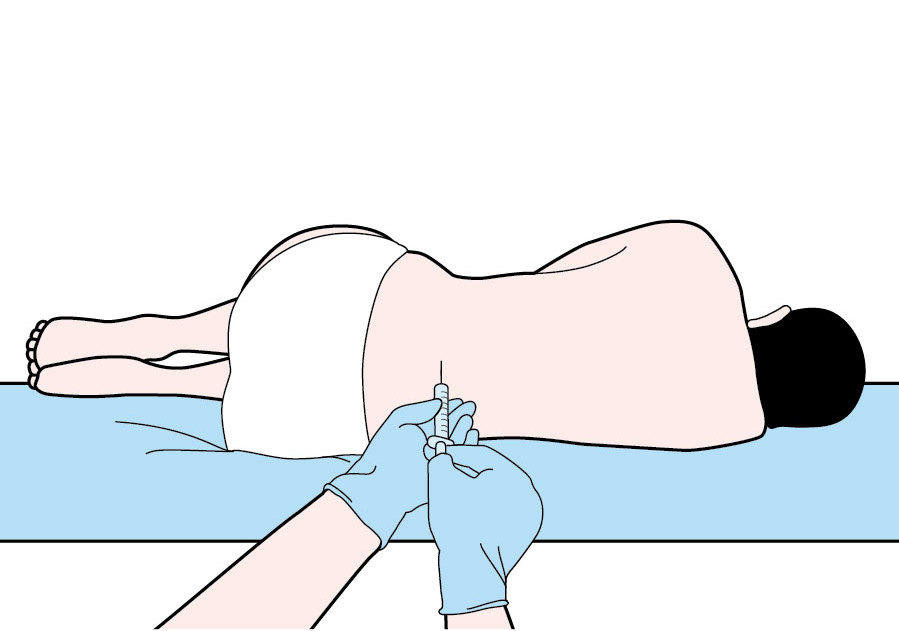 Если врач назначил диагностическую люмбальную пункцию, Вы можете подробно расспросить его о показаниях, противопоказаниях, возможных осложнениях и целесообразности проведения этой манипуляции.
Если врач назначил диагностическую люмбальную пункцию, Вы можете подробно расспросить его о показаниях, противопоказаниях, возможных осложнениях и целесообразности проведения этой манипуляции. При уменьшении болей и сохранении патологического процесса в позвоночнике (например, в случае межпозвонковой грыжи) уменьшается и защитная функция боли — человек начинает больше двигаться и усиливать травмирование связочного аппарата позвоночника. Не нужно сразу отказываться от проведения люмбальной пункции, возможно в данной конкретной ситуации от неё будет больше пользы, чем вреда. Своевременно поставленный правильный диагноз является залогом успешного лечения и скорейшего Вашего возвращения к активной жизни!
При уменьшении болей и сохранении патологического процесса в позвоночнике (например, в случае межпозвонковой грыжи) уменьшается и защитная функция боли — человек начинает больше двигаться и усиливать травмирование связочного аппарата позвоночника. Не нужно сразу отказываться от проведения люмбальной пункции, возможно в данной конкретной ситуации от неё будет больше пользы, чем вреда. Своевременно поставленный правильный диагноз является залогом успешного лечения и скорейшего Вашего возвращения к активной жизни!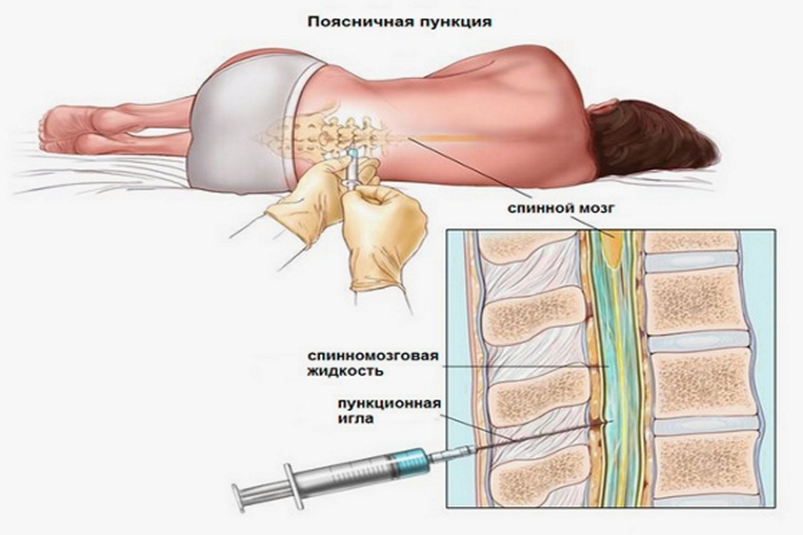 Таким образом, данный вид терапии полезен для самого широкого спектра проблем со здоровьем. подробнее »»
Таким образом, данный вид терапии полезен для самого широкого спектра проблем со здоровьем. подробнее »» Это не только не привлекательная на вид кожа, но и застой продуктов метаболизма, лишней жидкости, нарушение кровообращения в проблемных зонах. От так называемой «апельсиновой корки» не так просто избавиться и борьба с ней требует правильного подхода — правильного питания, физкультуры и обязательно — антицеллюлитного массажа. подробнее »»
Это не только не привлекательная на вид кожа, но и застой продуктов метаболизма, лишней жидкости, нарушение кровообращения в проблемных зонах. От так называемой «апельсиновой корки» не так просто избавиться и борьба с ней требует правильного подхода — правильного питания, физкультуры и обязательно — антицеллюлитного массажа. подробнее »»

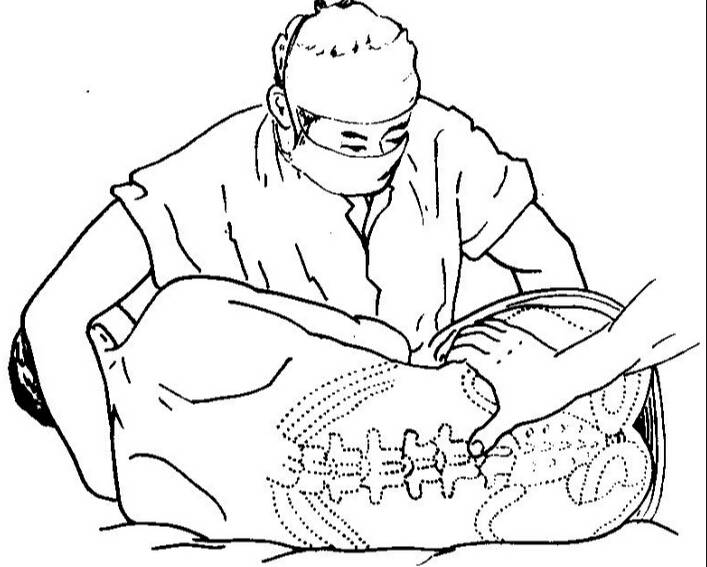 Существует миф, что люмбальная пункция может повредить спинной мозг. Это вызывает необоснованные страхи среди пациентов. Чтобы избежать лишних опасений, необходимо знать: в месте прокола его нет (он заканчивается в районе между первым и вторым позвонком).
Существует миф, что люмбальная пункция может повредить спинной мозг. Это вызывает необоснованные страхи среди пациентов. Чтобы избежать лишних опасений, необходимо знать: в месте прокола его нет (он заканчивается в районе между первым и вторым позвонком). Опытные врачи могут получить необходимые данные без использования дополнительных приспособлений. На то, что спинномозговая жидкость поступает в нормальном темпе, укажет скорость падения капель (шестьдесят в минуту). Но не для всех групп пациентов эти данные одинаковые. У новорожденных показатели нормы будут немного выше.
Опытные врачи могут получить необходимые данные без использования дополнительных приспособлений. На то, что спинномозговая жидкость поступает в нормальном темпе, укажет скорость падения капель (шестьдесят в минуту). Но не для всех групп пациентов эти данные одинаковые. У новорожденных показатели нормы будут немного выше. ; PMID:33892184
; PMID:33892184 // J Ultrason — 2021 — Vol21 — N84 — p.80-81; PMID:33791122
// J Ultrason — 2021 — Vol21 — N84 — p.80-81; PMID:33791122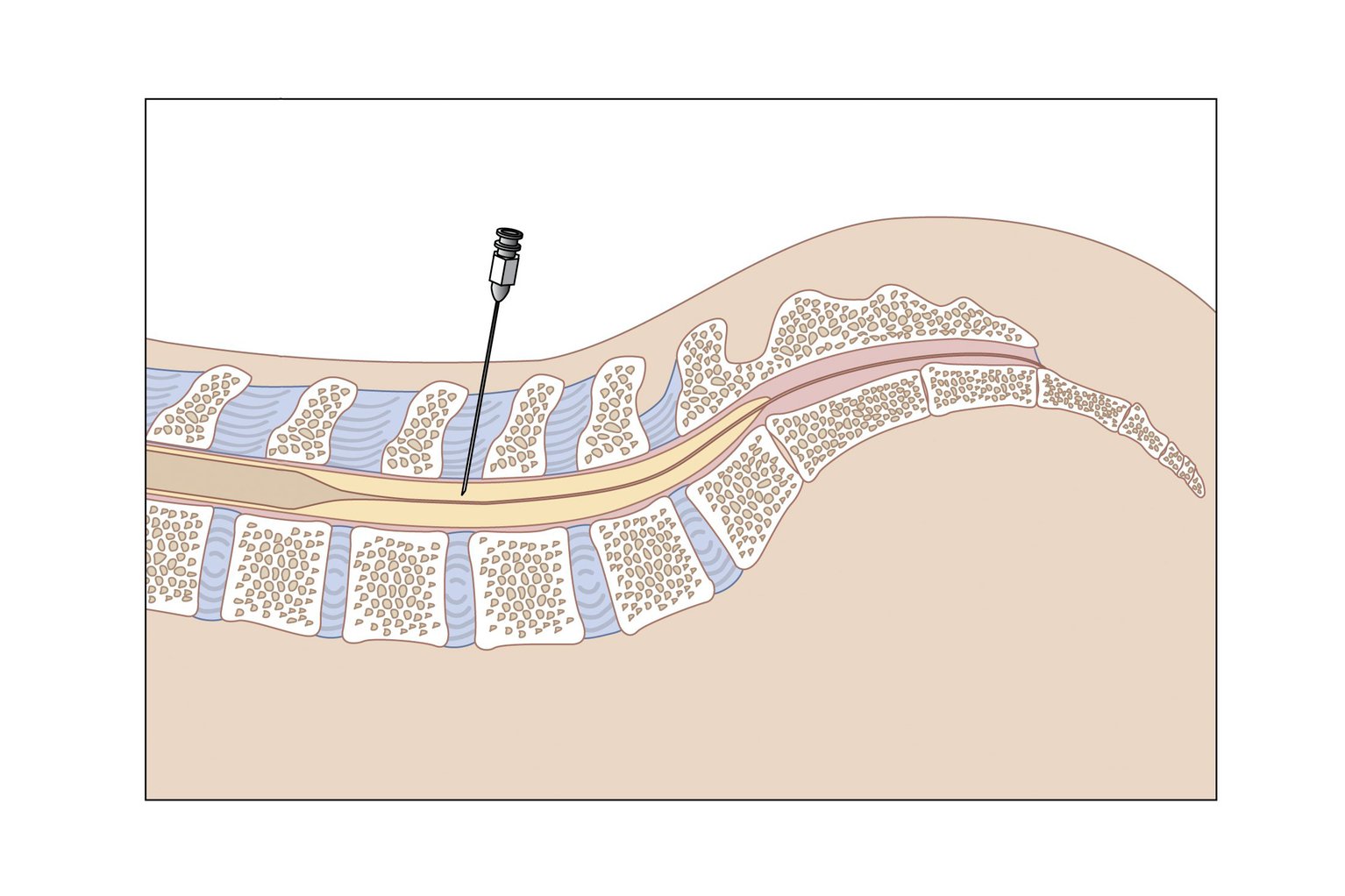 Причина, по которой сначала нужно сделать КТ, состоит в том, чтобы исключить массовый эффект, который может увеличить вероятность образования грыжи после удаления спинномозговой жидкости.Есть несколько пациентов
Причина, по которой сначала нужно сделать КТ, состоит в том, чтобы исключить массовый эффект, который может увеличить вероятность образования грыжи после удаления спинномозговой жидкости.Есть несколько пациентов В клинических процедурах Робертса и Хеджеса в неотложной медицинской помощи.
В клинических процедурах Робертса и Хеджеса в неотложной медицинской помощи.
