Профилактика холеры
По данным Всемирной организации здравоохранения эпидемическая ситуация в мире по заболеваемости холерой остается напряженной. Ежегодно в мире регистрируется 3-5 миллионов случаев холеры, из которых 100-120 тысяч заканчиваются летальным исходом. Только в текущем году зарегистрировано более 150 тысяч случаев холеры в 32 странах мира, среди них Индия, Гаити, Чешская республика, Южная Корея. Холера – инфекционное заболевание, характеризующееся диареей, рвотой, нарушением водно-солевого обмена. В тяжелых случаях может наступить сильное обезвоживание организма, которое при отсутствии лечения может закончиться смертью больного. Возбудитель инфекции – холерный вибрион, устойчив к низким температурам и не гибнет при замораживании, активно развивается в организме человека (при попадании) и в мелких водоемах в тропических странах. В почве, на загрязненных пищевых продуктах и предметах холерный вибрион может прожить несколько недель. А в воде несколько месяцев. Холерный вибрион погибает при высушивании, воздействии солнечного света, нагревании до 60°C и выше, чувствителен к дезсредствам. Источником инфекции является больной человек или носитель.
Существуют следующие пути передачи холеры:
- Водный — во время купания в открытых заражённых водоёмах, если пить обсеменённую бактериями холеры воду или мыть продукты или посуду в такой воде. Этот путь считается ведущим.
- Контактно-бытовой – через предметы обихода, дверные ручки, посуду, белье, загрязненные рвотными массами или испражнениями больного, при осуществлении ухода за больными холерой.
- Пищевой — при употребляет в пищу заражённых холерным вибрионом продуктов. Наиболее опасны в эпидотношении рыба, а также морепродукты (мидии, креветки), раки, выросшие в зараженной воде.
Заражение может произойти при употреблении фруктов и овоще, вымытых зараженной водой. На продукты бактерии могут также попадать от носителей или посредством мух. Заболевание холерой можно предотвратить! Перед выездом за рубеж узнайте у своего туроператора эпидситуацию по инфекционным заболеваниям в посещаемой стране.
Заболевание холерой можно предотвратить! Перед выездом за рубеж узнайте у своего туроператора эпидситуацию по инфекционным заболеваниям в посещаемой стране.
Также помогут простые меры профилактики:
- соблюдайте простое правило: если продукт нельзя вскипятить, сварить, пожарить или очистить (от кожицы, корки и т.п.), то его нельзя употреблять в пищу;
- не употребляйте для питья и бытовых целей воду из случайных источников. Пейте только кипяченую или бутилированную питьевую воду, овощи и фрукты также мойте только водой проверенного качества. Такие напитки, как горячий чай или кофе, вино, пиво, газированная вода или безалкогольные напитки, а также фруктовые соки в бутылках или пакетах, обычно безопасны для питья;
- не употребляйте лед, если вы не уверены, что он сделан из безопасной воды;
- употребляйте в пищу горячие продукты, прошедшие тщательную тепловую обработку. Приготовленные пищевые продукты, оставленные в течение нескольких часов при комнатной температуре, без дополнительного разогревания могут стать источником инфекции.
- не употребляйте в пищу продукты в сыром виде. Исключение составляют фрукты и овощи, которые вы должны собственноручно очистить (от кожицы, корки и т.п.).
- откажитесь от употребления непастеризованного молока, а также других молочных продуктов, если сомневаетесь в их качестве и безопасности;
- убедитесь в том, что пищевые продукты, купленные у уличных торговцев, проходят тщательную тепловую обработку в вашем присутствии;
- купайтесь только в водоемах, разрешенных для организованного отдыха;
- регулярно и тщательно мойте руки.
ОСТОРОЖНО: ХОЛЕРА! (памятка для населения)
Холера — острая кишечная инфекция, вызываемая при попадании в органы пищеварения бактерии — холерного вибриона.
Источник болезни и механизм передачи. Источником инфекции является человек, больной типичной формой, а также бессимптомной формой, реконвалесцент (выздоравливающий человек) и здоровый носитель.
Заражение происходит главным образом при питье необеззараженной воды, заглатывании воды при купании в загрязненных водоемах, во время умывания. Заражение может происходить при употреблении пищи, инфицированной во время кулинарной обработки, её хранения, мытья или раздачи, особенно продуктами, не подвергающимися термической обработке (моллюски, креветки, вяленая и слабосоленая рыба). Возможен контактно-бытовой (через загрязненные руки) путь передачи. Фекально-оральным путем холерный вибрион попадает в кишечник и вызывает воспаление, что и обуславливает основные клинические симптомы.
Основные симптомы. Инкубационный период длится от нескольких часов до 5 суток, чаще 1-2 дня. Тяжесть заболевания варьирует от бессимптомной формы до тяжёлых состояний с резким обезвоживанием и смертью в течение 1-2 суток. Для типичной клинической картины холеры характерно: острое начало, диарея: обильный стул от 3 до 30 в сутки; характерный стул: кашицеобразные или жидкие каловые массы, сначала бело-серого цвета, затем бесцветные, без запаха и примеси крови, с плавающими хлопьями. Всё это напоминает «рисовый отвар». Боли в животе обычно не бывает. Также характерной является рвота: внезапная, частая, фонтаном, сначала съеденной пищей, затем жидкая типа «рисового отвара». Повышение температуры: обычно отсутствует, в тяжёлых случаях температура она понижена до 35-35,5°С. (особенность — только у детей может быть повышение температуры тела). Далее развивается обезвоживание: жажда, сухость слизистых и кожи, заострившиеся черты лица, западающие глаза, слабость, заторможенность, нарушение сознания, кома. Количество мочи уменьшается, вплоть до ее исчезновения. Появляются судороги жевательных и икроножных мышц, одышка. Наиболее частым осложнением при холере в настоящее время является пневмония.
Лечение. При подозрении на холеру больного обязательно госпитализируют. Назначаются лекарственные препараты, направленные на поддержание водно-солевого баланса организма, антибиотики и др. , которые назначаются только врачом.
, которые назначаются только врачом.
Если у вас диарея, особенно тяжелая, и вы находитесь в районе, где зарегистрирована холера, немедленно обратитесь за медицинской помощью к врачу или другому медицинскому специалисту. В ожидании медицинской помощи пейте воду и другие несладкие жидкости.
Профилактика. Обязательное соблюдение санитарно-гигиенических мер:
употребляйте гарантированно безопасную воду и напитки (кипяченая вода, дезинфицированная вода, напитки и вода в фабричной упаковке)
тщательно мойте фрукты и овощи безопасной водой
употребляйте в пищу горячие продукты, прошедшие тщательную тепловую обработку. Приготовленные пищевые продукты, оставленные в течение нескольких часов при комнатной температуре, без дополнительного разогревания могут стать источником инфекции.
избегайте питания с лотков, в не сертифицированных государством кафе и ресторанах
при купании в водоемах и бассейнах не допускайте попадания воды в рот не употребляйте в пищу лед, если не уверены в качестве воды, из которой он приготовлен не ешьте мороженое сомнительного происхождения пейте пастеризованное молоко только после кипячения
не употребляйте в пищу сорта экзотических видов рыб и других даров моря, особенно без термической обработки
соблюдайте элементарные правила личной гигиены (мытье руки после посещения туалета, перед едой и курением)
Еще раз напоминаем: при первых признаках заболевания – обращайтесь за медицинской помощью. Берегите свое здоровье!
Опубликовано: 01 июля 2016
Холера: меры профилактики заболевания
08.06.2011
Просмотров: 19301
Холера – это острое инфекционное заболевание, относящееся к особо опасным инфекциям. Из-за способности в короткое время поражать значительное количество людей (вызывать эпидемии) и 50-процентной смертности при отсутствии лечения может рассматриваться в качестве биологического оружия.
Возбудителем холеры является холерный вибрион (Vibrio cholerae) – слегка изогнутая палочка, отдаленно напоминающая запятую.
Лучше всего вибрион размножается при температуре 30 – 40 градусов. Возбудитель достаточно мгновенно погибает при кипячении, при температуре 50 градусов – в течение 30 минут. Не выносит микроб и высушивание, а прямые солнечные лучи убивают его в течение часа.
На поверхности овощей и фруктов, например, арбузов, вибрион может жить до 5 суток. Единственный источник распространения инфекции – больной человек или вибриононоситель из региона, неблагополучного по холере.
Болезнь начинает развиваться в организме человека тогда, когда критическая масса вибрионов попадает из желудка в тонкую кишку. Эта среда вполне подходит для массового размножения микроорганизмов – вредителей.
Инкубационный период (период от попадания микробов в организм до первых проявлений болезни) длится от нескольких часов до 2-3 дней.
В ходе своей бурной деятельности вибрионы вырабатывают токсин – холероген. Этот токсин вызывает интенсивное выделение жидкости из тканей в просвет тонкой кишки. Человек начинает изливать из себя огромное количество жидкости.
Выраженность проявлений болезни зависит от многих факторов – состояния организма, количества попавших внутрь возбудителей и т.п. При стертых формах возможен однократный жидкий стул, а также слабые проявления интоксикации. Существует также бессимптомная форма носительства – когда человек не чувствует себя больным, но выделяет во внешнюю среду огромное количество возбудителей.
Классическая картина холеры – это частый, до 10 раз и более в сутки, понос. Потеря жидкости колоссальна – до 20 литров в сутки, причем в каждом миллилитре содержится до миллиарда вибрионов. В результате массивной потери жидкости происходит сгущение крови и обезвоживание организма. Состояние больного быстро и резко ухудшается. Появляются мышечные судороги, чаще всего – начиная с икроножных мышц. Черты лица заостряются, глаза западают, синеют губы и ушные раковины. Холера – одна из немногих инфекций, сопровождающихся нормальной или даже пониженной температурой тела, поэтому у больных кожа холодная, теряет упругость, легко собирается в складки и очень долго расправляется обратно, а кожа стоп и рук становится морщинистой. Появляется одышка, резкая слабость.
Черты лица заостряются, глаза западают, синеют губы и ушные раковины. Холера – одна из немногих инфекций, сопровождающихся нормальной или даже пониженной температурой тела, поэтому у больных кожа холодная, теряет упругость, легко собирается в складки и очень долго расправляется обратно, а кожа стоп и рук становится морщинистой. Появляется одышка, резкая слабость.
При отсутствии лечения современными средствами половина больных погибает в течение первых суток.
Лечение проводится в инфекционных стационарах. Следует отметить, что в последнее время до 90 % холеры протекает в легкой форме.
Основа лечения – восполнение потери жидкости и микроэлементов, поддержание водно-электролитного и кислотно-щелочного балансов в организме. Благодаря комплексной терапии смертность от холеры в настоящее время не превышает 1 %.
Перенесенная инфекция не оставляет после себя стойкого иммунитета, и повторное заражение холерой возможно в любой период жизни, да и попытки создать эффективную вакцину пока бесплодны. Эффективность вакцинации в настоящее время оценивается в 25-50 % при длительности действия 3-6 месяцев.
Основные меры профилактики при посещении неблагоприятных по холере районов – мыть руки перед едой и приготовлением пищи, а также после посещения туалета. Пить только кипяченую воду, овощи и фрукты после мытья проточной водой обязательно обдавать кипятком; исключить покупку продуктов у случайных лиц; купаться только в разрешенных местах.
Будьте внимательны к своему здоровью, не подвергайте себя риску!
Кабинет медпрофилактики МЛПУ «Городская больница»
Холера — причины, диагностика и лечение
Что это такое?
Из-за способности в короткое время поражать значительное количество людей (вызывать эпидемии) и 50-процентной смертности при отсутствии лечения может рассматриваться в качестве биологического оружия.
Возбудителем холеры является холерный вибрион (Vibrio cholerae)— слегка изогнутая палочка, отдаленно напоминающая запятую. Вибрионы оснащены жгутиками, что позволяет им очень быстро передвигаться. Микроорганизм был открыт известным немецким ученым Робертом Кохом в 1883 году.
Вибрионы оснащены жгутиками, что позволяет им очень быстро передвигаться. Микроорганизм был открыт известным немецким ученым Робертом Кохом в 1883 году.
Существует два типа вибрионов — классический и Эль-Тор — и оба они представляют опасность для человека. Они являются частью флоры многих водоемов, обнаруживаются даже в Москве-реке. Определяющий вопрос — количество этих самых вибрионов в единице объема воды. Для того чтобы заболеть холерой, надо проглотить от миллиона до триллиона микроорганизмов.
Такой большой разброс объясняется крайней неустойчивостью возбудителя к соляной кислоте, которая есть в нашем желудке. Если кислотность понижена (например, при атрофическом гастрите) или соляная кислота значительно разведена (при употреблении большого количества жидкости), количество вибрионов, необходимое для инфицирования, снижается в 100 тысяч раз.
Лучше всего вибрион размножается при температуре 30-40°С, поэтому его особенно много в водоемах Индии, Азии и Африки. Возбудитель практически мгновенно погибает при кипячении, при температуре 50 С — в течение 30 минут. Не выносит микроб и высушивание, а прямые солнечные лучи убивают его в течение часа.
На поверхности овощей и фруктов, например, арбузов, вибрион может жить до 5 суток. Единственный источник распространения инфекции — больной человек или вибрионоситель из региона, неблагополучного по холере, выделяющий возбудителя с фекалиями или рвотными массами. Такой способ передачи эпидемиологи называют фекально-оральным.
Что при этом происходит?
Основные события начинают развиваться в организме человека, когда критическая масса вибрионов попадает из желудка в тонкую кишку. Здесь тепло и влажно, среда уже щелочная, что вполне подходит для массового размножения микроорганизмов-вредителей.
Инкубационный период длится от нескольких часов до 2-3 дней.
В ходе своей бурной жизнедеятельности вибрионы вырабатывают токсин — холероген. Этот токсин вызывает интенсивное выделение жидкости из тканей в просвет тонкой кишки. И начинается мощнейший, так называемый профузный понос. А общая интоксикация вызывает неукротимую рвоту. Человек начинает изливать из себя огромное количество жидкости.
И начинается мощнейший, так называемый профузный понос. А общая интоксикация вызывает неукротимую рвоту. Человек начинает изливать из себя огромное количество жидкости.
Клиническая выраженность зависит от многих факторов — состояния организма, количества попавших внутрь возбудителей и т.п. При стертых формах возможен однократный жидкий стул, а также слабые проявления интоксикации. Существует также бессимптомная форма носительства — когда человек не чувствует себя больным, но выделяет во внешнюю среду огромное количество возбудителей.
Классическая картина холеры — это частый, до 10 и более раз в сутки, понос. Потеря жидкости колоссальна — до 20 литров в сутки, причем в каждом миллилитре содержится до миллиарда вибрионов.
В результате массивной потери жидкости происходит сгущение крови и обезвоживание организма. Состояние больного быстро и резко ухудшается. Из-за потери с жидкостью микроэлементов появляются мышечные судороги, чаще всего — начиная с икроножных мышц.
Черты лица заостряются, глаза западают, синеют губы и ушные раковины. Кожа холодная (холера — одна из немногих инфекций, сопровождающихся нормальной или даже пониженной температурой тела). Кожа теряет упругость, легко собирается в складки и очень долго расправляется обратно, а кожа стоп и рук становится морщинистой — так называемые «руки прачки». Появляется одышка, резкая слабость.
При отсутствии лечения современными средствами половина больных погибает в течение первых суток.
Диагностика
Диагностика холеры во время эпидемической вспышки не представляет трудностей и основана, по большей части, на клинических проявлениях. Диагноз первых случаев требует бактериологического подтверждения — выделением возбудителя в рвотных или каловых массах. Главное в мероприятиях по обузданию вспышки — изоляция заболевших и дезинфекция источников распространения возбудителей.
Лечение
Лечение проводится в инфекционных стационарах, хотя из-за редкости передачи заболевания непосредственно от больного человека к здоровому эксперты ВОЗ считают возможным размещать подобных пациентов в обычных терапевтических палатах. Следует отметить, что в последнее время до 90% холеры протекает в легкой форме.
Следует отметить, что в последнее время до 90% холеры протекает в легкой форме.
Основа лечения — восполнение потери жидкости и микроэлеметов, поддержание водно-электролитного и кислотно-щелочного балансов в организме. Антибиотики — лишь дополнительное средство лечения, вибрион до сих пор чувствителен к обычному тетрациклину. Благодаря комплексной терапии смертность от холеры в настоящее время не превышает 1%.
Профилактика
Перенесенная инфекция не оставляет после себя стойкого иммунитета, и повторное заражение холерой возможно в любой период жизни, да и попытки создать эффективную вакцину пока бесплодны. Эффективность вакцинации в настоящее время оценивается в 25-50% при длительности действия 3-6 месяцев, хотя появлялись сообщения и о создании более эффективной вакцины.
Основные меры профилактики при посещении неблагоприятных по холере районов — мыть руки перед едой и приготовлением пищи, а также после посещения туалета. Пить только кипяченую воду, овощи и фрукты после мытья проточной водой обязательно обдавать кипятком; исключить покупку продуктов у случайных лиц; купаться только в разрешенных местах.
Клиники Самарского государственного медицинского университета
Самара 2019 год
В странах Евразии, Африки, Южной Америки, Океании с экваториально-тропическим и субтропическим климатом широко распространены инфекционные и паразитарные заболевания, многие из которых не встречаются или стали редкими в Российской Федерации.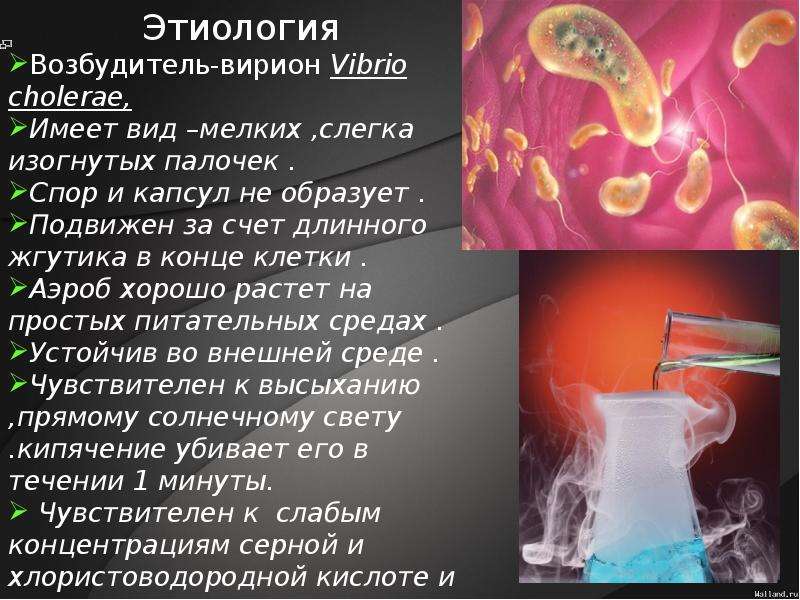 Теплый влажный климат способствует длительному выживанию микроорганизмов в окружающей среде, активному выплоду насекомых и гельминтов.
Теплый влажный климат способствует длительному выживанию микроорганизмов в окружающей среде, активному выплоду насекомых и гельминтов.
Чаще всего инфекционные и паразитарные заболеваний передаются через воду, загрязненные и недостаточно обработанные продукты питания, кровососущих насекомых (комаров, блох, слепней, москитов, мошек, клещей и других), при контакте с больным человеком или загрязненным объектом окружающей среды, половым путем.
Тропические инфекции часто сопровождаются поражением кишечника, кожи, глаз, различных систем и органов человека, нередко протекают в тяжелой форме и трудно поддаются лечению. Кроме того, в странах с жарким климатом имеется множество ядовитых растений и животных, способных нанести существенный и непоправимый вред здоровью человека.
При планировании отдыха в преддверии туристического сезона важно заблаговременно уточнять в территориальных органах Роспотребнадзора и у туроператоров сведения об эпидемиологической ситуации в стране планируемого пребывания. Перед поездкой Вы должны обязательно пройти инструктаж в туристической фирме, которая организует поездку, и получить настоящую памятку.
По данным Всемирной организации здравоохранения особо опасные инфекции регистрируются в основном, в странах Азии, Африки и Южной Америки.
Мы хотим ознакомить Вас с наиболее тяжелыми, особо опасными инфекционными заболеваниями и мерами по их предупреждению.
ХОЛЕРА:
Наиболее неблагополучными по холере в настоящее время являются страны Африканского континента, Американского региона,
Южной, Центральной, Юго-Западной и Юго-Восточной Азии.
Холера — опасное инфекционное заболевание. Инкубационный (скрытый) период составляет от нескольких часов до 5 дней.
Основной путь распространения инфекции — через воду, в которую вибрионы попадают вместе с испражнениями больного человека. Из воды возбудитель холеры может попасть в организм человека при заглатывании воды во время купания, через посуду, овощи и фрукты, вымытые сырой водой. Факторами риска могут быть пищевые продукты, инфицированные в процессе их транспортировки, приготовления и хранения.
Факторами риска могут быть пищевые продукты, инфицированные в процессе их транспортировки, приготовления и хранения.
Характерными признаками холеры являются: понос и рвота, которые приводят к обезвоживанию организма, что крайне опасно для жизни человека. Борьба с обезвоживанием, лечение больного холерой возможны только в стационарных условиях.
ЧУМА:
В последнее время заболевания чумой регистрировались
в странах Азиатского региона, Африканского и Американского континентов.
Чума – природно-очаговая инфекция, которой болеют люди и животные, переносчиками являются блохи, паразитирующие на грызунах и других животных.
Заражение чумой происходит при укусах инфицированными блохами, контакте с больными животными и грызунами, а также воздушно-капельным путем при общении с больным легочной чумой.
Инкубационный период — от нескольких часов до 6 дней.
Заболевание начинается с высокой температуры, сильного озноба, головной боли, увеличения лимфоузлов и кашля с кровью.
При появлении указанных признаков заболевания необходимо немедленно обратиться к врачу.
СИБИРСКАЯ ЯЗВА:
За последнее время случаи заболевания регистрируются в странах африканского континента, Южной Азии, Океании и Европейского региона.
Сибирская язва- это зоонозная инфекция, природным резервуаром возбудителя которой служит почва, где благодаря образованию спор, микроорганизм приобретает исключительную устойчивость и длительное время сохраняется во внешней среде.
Заболевания сельскохозяйственных животных сибирской язвой обусловлены неполным охватом вакцинацией поголовья сельскохозяйственных животных, подлежащего иммунизации, выпасом скота на территориях необустроенных сибиреязвенных скотомогильников и прилегающих к ним зонах, в местах несанкционированных захоронений павших животных.
Инфицирование людей происходит при контакте с заболевшими сельскохозяйственными животными: в процессе ухода за больными животными; при проведении вынужденного убоя без уведомления ветеринарных специалистов; при разделке туш и захоронении трупов животных, павших от сибирской язвы; при кулинарной обработке инфицированного мяса; при торговле мясом на рынке.
В целях профилактики сибирской язвы необходимо:
— проводить иммунизацию группам профессионального риска;
— проводить вакцинацию против сибирской язвы скота общественного и частного секторов;
— не реализовывать мясную продукцию без ветеринарного освидетельствования;
— не приобретать продукты питания в местах несанкционированной торговли;
— не участвовать в вынужденном убое, разделке туш и захоронении трупов павших животных.
ЖЕЛТАЯ ЛИХОРАДКА:
Острое вирусное заболевание, передаваемое комарами и имеющее распространение в тропических и субтропических зонах.
Инкубационный период заболевания — от 3 до 6 дней.
Заболевание характеризуется выраженным токсикозом: головная боль, высокая температура, геморрагическая сыпь. Затем происходит поражение почек, печени с развитием желтухи и острой почечной недостаточности. Течение болезни крайне тяжелое: в 25% случаев отмечаются смертельные исходы.
Вакцинация является самой важной мерой профилактики желтой лихорадки. Защитный уровень иммунитета вырабатывается у более чем 90% вакцинированных уже по истечении 10 дней после проведения прививки, а через 30 дней – у 99% вакцинированных. Однократная вакцинация обеспечивает пожизненную защиту против желтой лихорадки, что необходимо учитывать при планировании поездок в эндемичные по желтой лихорадке страны.
Для лиц, направляющихся в эндемичные по данной инфекции страны Африки и Южной Америки обязательно наличие международного свидетельства о вакцинации против желтой лихорадки.
В Самаре профилактическую вакцинацию от желтой лихорадки проводят в ГБУЗ СО «Самарская городская клиническая поликлиника №15 Промышленного района», г.Самара, ул.Фадеева, 56А, тел.951-97-35, 951-09-49).
ПАРАЗИТАРНЫЕ ЗАБОЛЕВАНИЯ
Широкое распространение в тропических и субтропических странах имеют опасные для здоровья паразитарные заболевания, заражение которыми возможно через фрукты, овощи и зелень, мясо, рыбу и продукты моря. Также личинками некоторых гельминтов можно заразиться при контакте с почвой и купании в пресных водоемах через неповрежденную кожу, а через укусы кровососущих насекомых – паразитарными заболеваниями, возбудители которых паразитируют в лимфатической, кровеносной системе и подкожной клетчатке.
Также личинками некоторых гельминтов можно заразиться при контакте с почвой и купании в пресных водоемах через неповрежденную кожу, а через укусы кровососущих насекомых – паразитарными заболеваниями, возбудители которых паразитируют в лимфатической, кровеносной системе и подкожной клетчатке.
Для многих из этих заболеваний характерны длительный инкубационный период и тяжелое хроническое течение.
МАЛЯРИЯ — тяжелое паразитарное заболеваний, широко распространенное в странах с тропическим и субтропическим климатом. Заболевание распространено в странах Африки южнее Сахары, в Центральной, Южной и Юго-Восточной Азии, в Южной Америке и странах Карибского бассейна, Океании. Почти половина случаев малярии регистрируется в 5 странах мира: Нигерии-25% случаев, Демократической Республике Конго-11%, Мозамбике-11%, Уганде и Индии по 4%. Отмечается рост заболеваемости малярией в странах Американского региона ВОЗ, в основном в Бразилии, Никарагуа, Венесуэлле.
Заражение происходит при укусах малярийных комаров. Известны 5 форм малярии: тропическая, наиболее тяжелая, трехдневная, овале-малярия, четырехдневная и малярия Knowlesi. Последний вид распространен в странах Юго-Восточной Азии и островах Тихого океана, клинически напоминает тропическую малярию.
Инкубационный период составляет при тропической малярии составляет от 8 дней до 12 дней, при трехдневной — от 12-14 дней до 6-30 месяцев, при овале-малярии – от 12-16 дней до 6-15 месяцев, при четырехдневной— 25-30 дней.
Симптомы заболевания – лихорадка, головная боль, озноб, рвота, могут быть слабовыраженными, что затрудняет выявление заболевания.
Заболевание характеризуется так называемой «малярийной триадой» — последовательно возникающими ознобом, жаром и обильным потоотделением. Если отмечается четкое повторение таких приступов через определенное время (ежедневно, через день, через 2 дня), следует подумать о возможном заболевании малярией.
При тропической малярии без проведения своевременного лечения возможен смертельный исход в очень короткий срок (через 5-7 дней) от начала заболевания.
С целью профилактики необходимо регулярно принимать противомалярийные препараты. Прием препаратов надо начинать за 1 неделю до выезда в зарубежные страны, продолжать весь период пребывания в стране с высоким риском заражения и в течение месяца после возвращения. Выбор препарата зависит от страны пребывания, доза определяется врачом.
Комары рода Anopheles нападают на человека в сумерках и на рассвете, поэтому после наступления сумерек рекомендуется находиться в помещении. Окна и двери помещений должны быть затянуты обработанной инсектицидами противомоскитной сеткой, рекомендуется иметь средства защиты от насекомых – инсектициды и репелленты, средства отпугивающие насекомых, в виде кремов, аэрозолей, лосьонов.
Необходимо помнить, что во время пребывания в стране, неблагополучной по малярии и в течение 3-х лет после возвращения, при любом повышении температуры следует немедленно обратиться в лечебное учреждение, сообщить врачу, что Вы были в «тропиках» и пройти лабораторное обследование на малярию.
ОПАСНЫЕ ВИРУСНЫЕ ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ
При выезде в страны Африканского континента можно заразиться опасными вирусными геморрагическими лихорадками, к которым относятся лихорадки Эбола, Ласса, Марбург, Рифт-Валли.
ЛИХОРАДКИ ЭБОЛА, ЛАССА, МАРБУРГ
Природно-очаговые инфекционные болезни, источниками возбудителей которых являются животные и грызуны, а также больной человек. Данные лихорадки относятся к тяжелым вирусным заболеваниям с почти одинаковой клинической картиной, характеризующейся высокой температурой, геморрагической сыпью, кровотечениями из носа, десен, появлением крови в стуле и рвотных массах, головными болями, общей слабостью, болями в грудной клетке и желудке.
Инкубационный период при всех лихорадках составляет от 3 до 17 дней.
ЛИХОРАДКА ДЕНГЕ
Острое вирусное заболевание, передаваемое комарами и имеющее распространение в тропических и субтропических зонах. Заболевание встречается в странах Южной, Юго-Восточной и Центральной Азии, Центральной и Южной Америки, странах Карибского бассейна, Африки, Океании, а также в странах Восточного Средиземноморья и Европейского региона.
Заболевание характеризуется выраженной головной болью, высокой температурой, сильным ознобом, появлением геморрагической сыпи, болями в суставах, носовыми кровотечениями, примерно у 40% больных на 3-7 день заболевания развивается инфекционно-токсический шок. Максимум заболеваний регистрируется в период муссонов – с мая по октябрь Единственным способом предупреждения заболевания является использование индивидуальных средств защиты от укусов комаров (применение репеллентов, защитных сеток, пологов, засетчивание оконных и дверных проемов).
ЛИХОРАДКА ЗИКА
Вирус Зика распространен в регионах Северной, Центральной и Южной Америки, стран Карибского бассейна, Африки, Восточной и Юго-Восточной Азии, Океании. Вирус Зика передается людям при укусах зараженных комаров рода Aedes, эти же комары являются переносчиками лихорадки денге, чикунгунья и желтой лихорадки. Насекомые чаще активны и агрессивны в дневное время.
Как правило, вирус Зика вызывает легкое заболевание с симптомами, появляющимися через несколько дней после укуса заражённым комаром. Болезнь, вызванная вирусом Зика, сопровождается повышением температуры (от 37,5°С до 38,5°С) и сыпью. У других людей могут развиваться конъюнктивит, боли в мышцах и суставах и усталость. Через 2-7 дней симптомы обычно проходят.
Наиболее эффективный способ профилактики — защита от укусов комаров.
Для этого необходимо использовать репелленты, носить одежду (преимущественно светлую), максимально закрывающую тело, использовать физические барьеры, такие как сетки, закрытые двери и окна, спать под москитными сетками, использовать кондиционер в помещениях при возможности.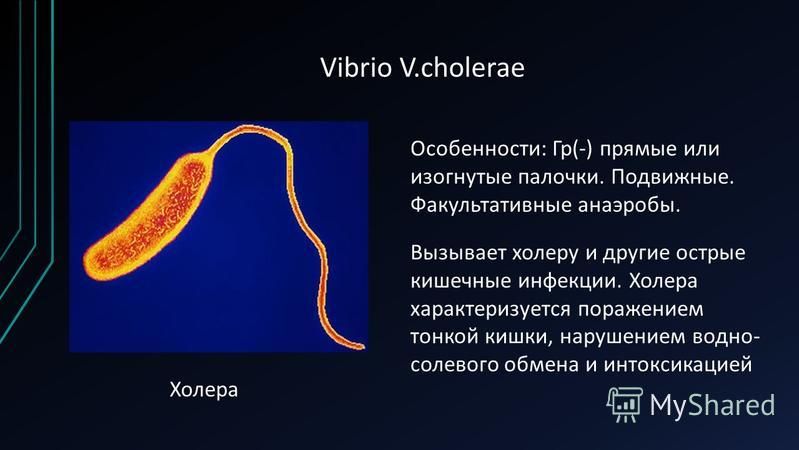
ПОЛИОМИЕЛИТ
Полиомиелит – опасное инфекционное заболевание, приводящее к параличам, и, как следствие, инвалидизации или смерти больного. Существует 3 типа возбудителей полиомиелита. Наиболее частый возбудитель эпидемического полиомиелита — полиовирус 1 типа. Первоначальными симптомами являются повышение температуры, вялость, головная боль, насморк, рвота, боли в конечностях, шее, спине. Далее развиваются вялые атрофические параличи и парезы (в основном конечностей). При поражении ядер черепных нервов и сосудодвигательного и дыхательного центров, развиваются параличи дыхательных мышц, в результате чего больной может умереть. Вирус попадает в организм через рот и размножается в кишечнике (фекально-оральный механизм передачи). Заражение происходит водным, пищевым, контактно-бытовым путем. Источником инфекции является человек, больной или носитель. Инкубационный период колеблется от 4 до 30 дней.
Полиомиелит неизлечим! Основной и самой эффективной мерой профилактики полиомиелита является вакцинация. Вакцинация состоит из трех прививок и проводится детям в возрасте 3, 4,5 и 6 месяцев; ревакцинация проводится детям в возрасте 18 месяцев, 20 месяцев и 14 лет.
На сегодняшний день, благодаря глобальной программе ликвидации полиомиелита, основным мероприятием которой является иммунизация, передача дикого полиовируса остается только в 3-х странах (Пакистане, Афганистане, Нигерии), также неблагополучная ситуация по заболеваемости полиомиелитом зарегистрирована в Нигере, Мозамбике, Сомали, Папуа Новая Гвинея, Индонезия, и Демократической Республике Конго. Поэтому при планировании поездок в эти страны непривитым против полиомиелита людям (имеющим менее 3 доз) необходимо помнить о возможном заражении.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ — острое инфекционное заболевание, вызываемое менингококком, протекающее с разнообразными клиническими проявлениями — от бессимптомного носительства и назофарингита, имеющего благоприятное течение до генерализованных форм (гнойного менингита, менингоэнцефалита и менингококцемии с поражением различных органов и систем), которые могут закончиться летальным исходом.
 Источником инфекции являются больные люди и бактерионосители. Путь передачи — воздушно-капельный, для заражения нужен тесный контакт с больным или бактерионосителем. Восприимчивость к инфекции — всеобщая.
Источником инфекции являются больные люди и бактерионосители. Путь передачи — воздушно-капельный, для заражения нужен тесный контакт с больным или бактерионосителем. Восприимчивость к инфекции — всеобщая.
Самое тяжелое бремя менингококковой инфекции лежит на районах Африки к югу от Сахары, известных как менингитный пояс, протянувшийся от Сенегала на западе до Эфиопии на востоке. Во время сухого сезона между декабрем и июнем несущие пыль ветры, холодные ночи и инфекции верхних дыхательных путей наносят вред слизистой оболочке носоглотки, повышая риск менингококковой инфекции. В то же время передаче N. Meningitidis могут способствовать стесненные жилищные условия и перемещения населения в больших масштабах на региональном уровне в связи с паломничеством и традиционными рынками.
В качестве профилактической меры при выезде в страны «менингитного пояса» необходимо предусмотреть проведение вакцинации от менингококковой инфекции как наиболее действенной.
КОРЬ — острое инфекционное вирусное заболевание с воздушно-капельным путем передачи. Источником инфекции является больной человек. Восприимчивость к кори очень высокая: заражаются практически все незащищенные лица, имевшие хотя бы кратковременный контакт с больным корью. От 1 заболевшего могут заразиться до 18 контактировавших с ним человек.
Клинически корь протекает с высокой температурой до 40оС, насморком, конъюнктивитом. С 4-5 дня заболевания появляется сыпь. Характерна этапность высыпания – сначала сыпь появляется за ушами, на лице и шее, далее – грудь и туловище, затем – на руках и ногах. Угрозе заболевания подвергаются не болевшие корью, не привитые или привитые однократно. Особую опасность заболевание представляет для детей в возрасте до 1 года, не подлежащих прививкам по возрасту, а также для детей до 5 лет, относящихся к «группе риска» в связи с риском возникновения осложнений. Могут развиться воспаления уха (отиты), придаточных пазух носа (гаймориты), легких (пневмонии), а также воспаление мозговых оболочек (энцефалиты), приводящие к необратимому повреждению головного мозга. Возможны эпилептические припадки, поражение роговицы глаз и слепота, потеря слуха и др. Бывают и летальные исходы заболевания. Специфического лечения против кори не существует. Единственным надежным методом предупреждения кори является иммунизация. Для предупреждения кори лицам, выезжающим за рубеж, не болевшим корью, не привитым, а также привитым однократно, необходимо привиться не менее чем за 10 дней до отъезда. Случаи заболеваний корью в настоящее время регистрируются повсеместно.
Возможны эпилептические припадки, поражение роговицы глаз и слепота, потеря слуха и др. Бывают и летальные исходы заболевания. Специфического лечения против кори не существует. Единственным надежным методом предупреждения кори является иммунизация. Для предупреждения кори лицам, выезжающим за рубеж, не болевшим корью, не привитым, а также привитым однократно, необходимо привиться не менее чем за 10 дней до отъезда. Случаи заболеваний корью в настоящее время регистрируются повсеместно.
ГРИПП ПТИЦ
Грипп птиц – острое инфекционное заболевание, возбудителем которого является вирус.
Заражение человека происходит при тесном контакте с инфицированной и мертвой домашней и дикой птицей.
В ряде случаев возможно заражение человека при употреблении в пищу мяса и яиц больных птиц без достаточной термической обработки.
Опасны выделения зараженных птиц, которые, попадая на растения, в воздух, в воду, затем могут заразить человека через воду при питье и купании, а так же воздушно-капельным, воздушно-пылевым путем, и через грязные руки.
Инкубационный период составляет от нескольких часов до 5 дней.
Заболевание гриппом птиц начинается остро с озноба, повышения температуры до 38°С и выше, мышечных и головных болей, болей в горле. Возможен водянистый жидкий стул, многократная рвота. Состояние быстро ухудшается. Через 2-3 дня появляется влажный кашель, часто с примесью крови, одышка. Затем может возникнуть затруднение дыхания. Возможно поражение печени, почек и мозга.
При появлении первых признаков заболевания необходимо срочно обратиться к врачу для установления диагноза и назначения адекватного и своевременного лечения, так как позднее начало лечения неизбежно приводит к развитию осложнений.
Меры профилактики. Необходимо избегать контакта с домашней и дикой птицей в домашних хозяйствах, рынках и мест массового скопления птицы на открытых водоемах. Выгул домашней птицы должен проводиться только на частных подворьях граждан.
БЛИЖНЕВОСТОЧНЫЙ РЕСПИРАТОРНЫЙ СИНДРОМ (БВРС, MERS)
Ближневосточный респираторный синдром (БВРС, MERS — MiddleEastrespiratorysyndrome) – это острое инфекционное заболевание, вызываемое новым коронавирусом (БВРС-КоВ, MERS-CoV), передающееся от животных и человека, характеризующееся возникновением респираторной инфекции различной тяжести от легких проявлений до тяжелого течения с пневмонией, нередко заканчивающейся летально.
С момента регистрации первого больного в 2012г. случаи заболевания спорадически (то есть единично) регистрируются в Саудовской Аравии, Омане, Катаре, ОАЭ, Иране, Иордании, Кувейте, Йемене, Египте, Тунисе.
За пределы Ближнего Востока инфекция просочилась также в 2012 году. Случаи болезни зарегистрированы в Турции, Германии, Австрии, Италии, Нидерландах, Греции, Франции, Соединенном Королевстве. Большая их часть были завозного характера, из 15 случаев 7 закончились летально. К настоящему моменту последний случай заражения в странах Европейского континента зарегистрирован в Германии в марте 2015 года.
Природный резервуар инфекции — больные животные, содержащие в биологических жидкостях БВРС-КоВ (опасны молоко, моча, кровь, мясо). Другой источник инфекции — больной человек с клинически выраженной формой заболевания.
Заражение человека от больного животного происходит через факторы передачи – сырое молоко, недостаточно термически обработанное мясо, мочу. Предполагаемые пути заражения от животного – пищевой, контактный.
Человек от больного человека заражается только при тесном контакте без средств индивидуальной защиты – ухаживающие члены семьи, медицинский персонал. Среди путей заражения не исключается контактно-бытовой, респираторный.
Восприимчивость населения к БВРС всеобщая, основная масса заболевших регистрируется во взрослой возрастной группе лиц с хроническими заболеваниями, то есть имеющими различной выраженности иммунодефицит.
Клинические симптомы:
Симптомы схожи с проявлением острого респираторного вирусного заболевания различной выраженности – от бессимптомного течения до тяжелых форм с развитием пневмоний и неблагоприятного исхода.
Инкубационный период от 2-3 дней до 2х недель.
Летальность при БВРС достигает 30-35%. Чаще всего неблагоприятный исход происходит у пожилых пациентов с иммунодефицитом и сопутствующими заболеваниями легких, сахарным диабетом, онкологией и другими.
Иммунитет после перенесенного БВРС непродолжительный, повторное заражение не исключено.
Специфической профилактики (вакцинации) не разработано.
В неблагополучных по БВРС территориях необходимо:
— соблюдать меры личной гигиены (мытье рук) после посещения рынков, ферм, хлевов и других мест, где находятся верблюды;
-избегать любых контактов с больными животными;
— не употреблять в пищу сырое верблюжье молоко и мясо (молоко должно проходить процесс пастеризации, а мясо – достаточную термическую обработку).
ВОЗВРАЩЕНИЕ ИЗ ПУТЕШЕСТВИЯ
При возвращении из путешествия, на борту самолета Вам могут предложить заполнить «Анкету гражданина, прибывающего из-за рубежа», в которой необходимо указать точный адрес постоянного места жительства или временного пребывания, рабочий и домашний телефоны. Сведения анкеты необходимы для своевременной организации противоэпидемических мероприятий при возникновении очага карантинных инфекций.
При возникновении лихорадочного состояния, тошноты, рвоты, жидкого стула, кашля с кровавой мокротой, сыпи на кожных покровах и слизистых Вам следует немедленно обратиться к врачу для медицинского осмотра и обследования на инфекционные и паразитарные заболевания.
25.04.2019г.
Заведующий отделением инфекционной
безопасности и гигиены Клиник С.С.Неняйкин
Холера
Холера — острая кишечная антропонозная инфекция, вызываемая бактериями вида Vibrio cholerae.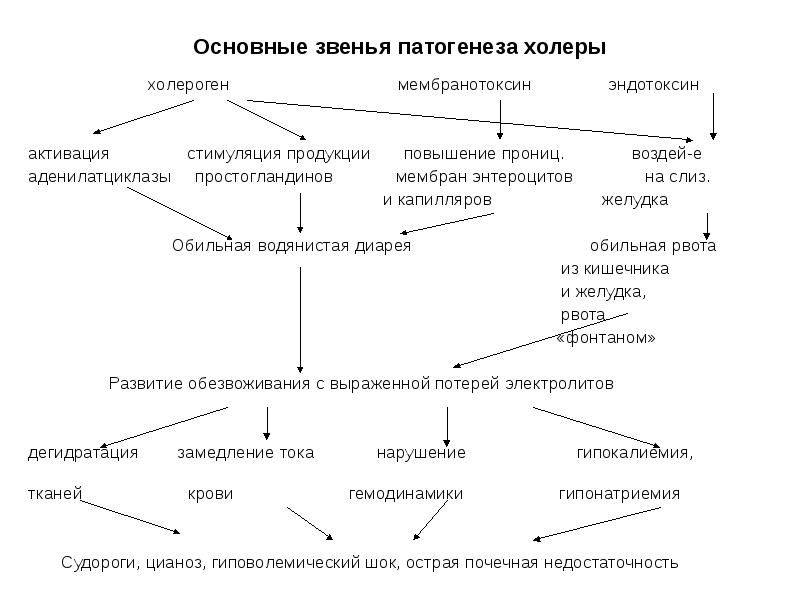 Характеризуется фекально-оральным механизмом заражения, поражением тонкого кишечника, водянистой диареей, рвотой, быстрейшей потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти.
Характеризуется фекально-оральным механизмом заражения, поражением тонкого кишечника, водянистой диареей, рвотой, быстрейшей потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти.
Холера распространяется, как правило, в форме эпидемий. Эндемические очаги располагаются в Африке, Латинской Америке, Индии (Юго-Восточной Азии). В связи со склонностью к тяжелому течению и способностью к развитию пандемий холера входит в группу болезней, на которые распространяются Международные медико-санитарные правила (карантинные инфекции).
Причины болезни
Известно более 140 серогрупп Vibrio cholerae; их разделяют на агглютинирующиеся типовой холерной сывороткой О1 (V. cholerae O1) и на не агглютинирующиеся типовой холерной сывороткой О1 (V. cholerae non 01) .
«Классическая» холера вызывается холерным вибрионом серогруппы О1 (Vibrio cholerae O1). Различают два биовара (биотипа) этой серогруппы: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor).
По морфологическим, культуральным и серологическим характеристикам они сходны: короткие изогнутые подвижные палочки, имеющие жгутик, грамотрицательные аэробы, хорошо окрашиваются анилиновыми красителями, спор и капсул не образуют, растут на щелочных средах (pH 7,6-9,2) при температуре 10-40°C. Холерные вибрионы Эль-Тор в отличие от классических способны гемолизировать эритроциты барана (не всегда).
Каждый из этих биотипов по О-антигену (соматическому) подразделяется на серотипы. Серотип Инаба (Inaba) содержит фракцию С, серотип Огава (Ogawa) — фракцию B и серотип Гикошима (правильнее Гикосима) (Hikojima) — фракции B и С. Н-антиген холерных вибрионов (жгутиковый) — общий для всех серотипов. Холерные вибрионы образуют холерный токсин (англ. CTX) — белковый энтеротоксин.
Vibrio cholerae non-01 вызывают различной степени тяжести холероподобную диарею, которая также может закончиться летальным исходом.
Как пример можно привести большую эпидемию, вызванную Vibrio cholerae серогруппы О139 Bengal. Она началась в октябре 1992 в порту Мадрас Южной Индии и, быстро распространясь по побережью Бенгалии, достигла Бангладеш в декабре 1992, где только за первые 3 месяца 1993 вызвала более чем 100000 случаев заболевания.
Причины возникновения холеры
Все способы передачи холеры являются вариантами фекально-орального механизма. Источником инфекции является человек — больной холерой и здоровый (транзиторный) вибриононоситель, выделяющие в окружающую среду Vibrio cholerae с фекалиями и рвотными массами.
Большое значение для распространения заболевания играют здоровые вибриононосители. Соотношение носители/больные может достигать 4:1 при варианте Vibrio cholerae O1 и 10:1 при non-O1 Vibrio cholerae (НАГ-вибрионы).
Заражение происходит главным образом при питье необеззараженной воды, заглатывании воды при купании в загрязненных водоёмах, во время умывания. Заражение может происходить при употреблении пищи, инфицированной во время кулинарной обработки, её хранения, мытья или раздачи, особенно продуктами, не подвергающимися термической обработке (моллюски, креветки, вяленая и слабосоленая рыба). Возможен контактно-бытовой (через загрязненные руки) путь передачи. Кроме того, холерные вибрионы могут переноситься мухами.
При распространении заболевания важную роль играют плохие санитарно-гигиенические условия, скученность населения, большая миграция населения. Здесь надо отметить эндемичные и завозные очаги холеры. В эндемичных районах (Юго-Восточная Азия, Африка, Латинская Америка) холера регистрируется в течение всего года. Завозные эпидемии связаны с интенсивной миграцией населения. В эндемичных районах чаще болеют дети, так как взрослое население уже обладает естественно приобретённым иммунитетом. В большинстве случаев подъем заболеваемости наблюдают в теплый сезон.
Примерно у 4-5 % выздоровевших больных холерой формируется хроническое носительство вибриона в желчном пузыре. Это особенно характерно для лиц пожилого возраста.
После перенесенной болезни, в организме переболевших вырабатывается иммунитет, но это не исключает заражение другими серотипами Vibrio cholerae.
Инкубационный период холеры
Инкубационный период длится от нескольких часов до 5 суток, чаще 24-48 часов. Тяжесть заболевания варьирует — от стёртых, субклинических форм до тяжёлых состояний с резким обезвоживанием и смертью в течение 24-48 часов.
По данным ВОЗ «многие пациенты, инфицированные V. cholerae, не заболевают холерой, несмотря на то, что бактерии присутствуют в их фекалиях в течение 7-14 дней. В 80-90 % тех случаев, когда развивается болезнь, она принимает формы легкой или средней тяжести, которые трудно клинически отличить от других форм острой диареи. Менее чем у 20 % заболевших людей развивается типичная холера с признаками умеренного или тяжелого обезвоживания». Официальный сайт ВОЗ на русском языке.
Для типичной клинической картины холеры характерно
— Острое начало
— Диарея: безболезненные обильные дефекации от 3 до 30 в сутки. В некоторых случаях объём испражнений может достигать 250
мл/кг от массы человека за 24 часа.
— Характерный стул: кашицеобразные или жидкие каловые массы, сначала бело-серого цвета затем бесцветные, без запаха и примеси крови, с плавающими хлопьями. Всё это напоминает «рисовый отвар».
— Рвота: сначала съеденной пищей, затем жидкая типа «рисового отвара».
— Повышение температуры: обычно отсутствует, в тяжёлых случаях температура понижена до 35-35,5°С.
— Обезвоживание: жажда, сухость слизистых, заострившиеся черты лица, западающие глаза — «лицо Гиппократа», снижение тургора кожи — «руки прачки», гипотония, тахикардия, нитевидный пульс, слабость, заторможенность, ступор.
— Олигурия и анурия
— Судорожные сокращения жевательных и икроножных мышц.
— Гипокалиемия: сердечные аритмии.
Степени обезвоживания
— I степень — потеря жидкости не превышает 3 % первоначальной массы тела
— II степень — потеря 4 — 6 % первоначальной массы тела
— III степень — потеря 7 — 9 % первоначальной массы тела
— IV степень — более 9 % первоначальной массы тела
При большой потере жидкости развивается алгид (латинское значение algidus «холодный») — симптомокомплекс, обусловленный обезвоживанием организма с потерей хлоридов натрия и калия и бикарбонатов, сопровождающийся гипотермией, гемодинамическими расстройствами, анурией, тоническими судорогами мышц конечностей, резкой одышкой.
Особенности холеры у детей
— Тяжелое течение
— Раннее развитие и выраженность дегидратации
— Чаще развивается нарушение ЦНС: заторможенность, нарушение сознания в виде ступора и комы
— Чаще наблюдаются судороги
— Повышенная склонность к гипокалиемии
— Повышение температуры тела
Осложнения при холере
— Гиповолемический шок
— Острая почечная недостаточность: олигурия, анурия
— Нарушение функции ЦНС: судороги, кома
Диагностика холеры
— Данные анамнеза: эндемичный район, известная эпидемия.
— Клиническая картина
Лабораторная диагностика
Цель диагонстики: индикация Vibrio cholerae в испражнениях и/или рвотных массах, воде, определение агглютининов и вибриоцидных антител в парных сыворотках крови больных.
Метод
— Посев бактериологического материала (испражнения, рвотные массы, вода) на тиосульфат-цитрат-жёлчносолевой-сахарозный агар (английское
значение TCBS), а также на 1 % щелочную пептонную воду; последущий пересев на вторую пептонную воду и высев на чашки со щелочным агаром.
— Выделение чистой культуры, идентификация.
— Реакция агглютинации со специфическими сыворотками.
Дифференциальный диагноз холеры
— Сальмонеллёзы
— Дизентерия Зонне
— Гастроэнтерит, вызванный кишечной палочкой
— Вирусная диарея (ротавирусы)
— Отравление ядовитыми грибами
— Отравление фосфорорганическими пестицидами
Лечение холеры
Восстановление и поддержание циркулирующего объёма крови и электролитного состава тканей.
Проводится в два этапа:
1) Восполнение потерянной жидкости — регидратация (в объёме, соответствующем исходному дефициту массы тела).
2) Коррекция продолжающихся потерь воды и электролитов.
Может проводиться орально или парентерально. Выбор пути введения зависит от тяжести заболевания, степени обезвоживания, наличия рвоты. Внутривенное струйное введение растворов абсолютно показано больным с обезвоживанием III и IV степени.
Атипичность штаммов Vibrio cholerae О1 по признаку агглютинабельности | Левченко
1. Алексеева Л.П., Черепахина И.Я., Сальникова О.И., Бурлакова О.С. Изучение антигенных взаимосвязей атипичных R-форм холерного вибриона на основе моноклональных антител. Журнал микробиологии, эпидемиологии и иммунобиологии. 1998; (4): 9-12.
2. Заднова С.П., Плеханов Н.А., Крепостнова И.М., Смирнова Н.И. Устойчивость штаммов геновариантов Vibrio choкте биовара Эль Тор к действию неблагоприятных факторов внешней среды. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 27. Ростов-на-Дону; 2014: 76-9.
3. Онищенко Г.Г., Кутырева В.В., ред. Лабораторная диагно-стика опасных инфекционных болезней. Практическое руководство. М.: Шико; 2013.
4. Подосинникова Л.С., Черепахина И.Я. Изменчивость холерных вибрионов. Проблемы особо опасных инфекций. 1998.
5. Савельева И.В., Савельева Е.И., Бабенышев Б.В. Анализ фенотипических свойств генетически измененных (гибридных) вариантов биовара Эльтор, выделенных на Кавказе. В кн.: Материалы проблемной комиссии «Холера и пато-генные для человека вибрионы». Выпуск 26. Ростов-на-Дону; 2013: 123-9.
6. Седина С.Г, Цитцер А.О. Об антигенных свойствах RO-вариантов холерного вибриона. В кн.: Современные аспекты эпидемиологического надзора за особо опасными инфекциями: Тезисы XIII конференции противочумных учреждений Средней Азии и Казахстана. Алма-Ата; 1990: 189-92.
7. Silva A.J., Benitez J.A. Vibrio cholerae biofilms and cholera pathogenesis. PLoS Negl. Trop. Dis. 2016; 10(2): e0004330. https://doi.org/10.1371/journal.pntd.0004330
8. Ломов Ю.М., Мединский Г.М. Сохранение возбудителя холеры в межэпидемический сезон. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 17. Ростов-на-Дону; 1995: 17-24.
9. Подосинникова Л.С., Ломов М.Ю., Кудрякова Т.А. Характе-ристика холерных вибрионов, выделенных в России и некоторых странах СНГ в 90-е годы. В кн.: Холера. Материалы VIIIРоссийской научно-практической конференции по проблеме «Холера». Ростов-на-Дону; 1995: 76-9.
10. Подосинникова Л.С., Ломов Ю.М., Мазрухо Б.Л. Возбудители холеры: современные представления и характеристика штаммов, выделенных в 90-е годы в России. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 13. Ростов-на-Дону; 2000: 18-22.
11. Черепахина И.Я., Мишанькин Б.М., Бурлакова О.С., Балахнова В.В., Помухина О.И., Фецайлова О.П. Некоторые экологические аспекты антигенной вариабельности холерных вибрионов. В кн.: Холера. Материалы VIIIРоссийской научно-практической конференции по проблеме «Холера». Ростов-на-Дону; 2003: 169-72.
12. Коробкова Е.И. Микробиология и эпидемиология холеры. М.: Медгиз; 1959.
13. Sozhamannan S., Yildiz F.H. Diversity and genetic basis of polysaccharide biosynthesis in Vibrio cholerae. In: Epidemiolo-gical and Molecular Aspects on Cholera. Infectious Disease Series. New York: Springer; 129-60.
14. Yamasaki S., Gard S., Nair G.B., Takeda Y. Distribution of Vibrio cholerae O1 antigen biosynthesis genes among O139 and other non-O1 serogroups of Vibrio cholerae. FEMS Microbiol. Lett. 1999; 179(1): 115-21. https://doi.org/10.1111/j.1574-6968.1999.tb08716.x
15. Лобанов В.В., Колпикова Л.Д., Ханумьян Т.А. Штамм хо-лерного вибриона шероховатой формы продуцент холерного токсина. В кн.: Сборник научных трудов. Том 1. Новороссийск: Адыгея; 1994: 166-9.
16. Ali A., Morris J.G., Johnson J.A. Sugars inhibit expression of the rugose phenotype of Vibrio choleraе. J. Clin. Microbiol. 2005; 43(3): 1426-9. https://doi.org/10.1128/jcm.43.3.1426-1429.2005
17. Beyhan S., Yildiz F.H. Smooth to rugose phase variation in Vibrio cholerae can be mediated by a single nucleotide change that targets c-di-GMP signaling pathway. Mol. Microbiol. 2007; 63(4): 995-1007. https://doi.org/10.1111/j.1365-2958.2006.05568.x
18. Rice E.W., Johnson C.H., Clark R.M., Fox K.R., Reasoner D.J., Dunnigan M.E., et al. Chlorine and survival of “rugose” Vibrio cholerae. Lancet. 1992; 340(8821): 740. https://doi.org/10.1016/0140-6736(92)92289-r
19. Yildiz F.H., Schoolnik G.K. Vibrio cholerae O1 El Tor: iden-tification of a gene cluster required for the rugose colony type, exopolysaccharide production, chlorine resistance, and biofilm formation. Proc. Natl. Acad. Sci. USA. 1999; 96(7): 4028-33. https://doi.org/10.1073/pnas.96.7.4028
20. Безсмертный В.Е., Иванова С.М., Титов Г.В., Шуренкова Е.Н., Подосинникова Л.С., Мазрухо Б.Л. и др. Холерные вибрионы О1, изолированные от людей и из объектов окружающей среды на территории Российской Федерации в 2004 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 18. Ростовна-Дону; 2005: 42-5.
21. Заднова С.П., Смирнова Н.И. Роль внеклеточного экзополи-сахарида в адаптации возбудителя холеры во внешней среде. Проблемы особо опасных инфекций. 2010; (3): 13-9.
22. Ali A., Rashid M.H., Karaolis D.K.R. High-frequency rugose exopolysaccharide production by Vibrio choleraе. Appl. Environ. Microbiol. 2002; 68(11): 5773-8. https://doi.org/10.1128/aem.68.11.5773-5778.2002
23. White P.B. The rugose variant of Vibrios. J. Pathol. Bacteriol. 1938; 46(1): 1-6.
24. Yildiz F.H., Lie X.S., Heydorn A., Schoolnik G.K. Molecular analysis of rugosity in a Vibrio cholerae O1 El Tor phase variant. Mol. Microbiol. 2004; 53(2): 497-515. https://doi.org/10.1111/j.1365-2958.2004.04154.x
25. Colwell R.R. Global climate and infectious disease: the cholera paradigm. Science. 1996; 274(5295): 2025-31. https://doi.org/10.1126/science.274.5295.2025
26. Colwell R.R., Epstein P.R., Gubler D., Maynard N., McMichael A.J., Patz J.A., et al. Climate change and human health. Sci-ence. 1998; 279(5353): 968-9. https://doi.org/10.1126/science.279.5353.963g
27. Chowdhury G.R., Bhadra R.K., Bag S., Pazhani G.P., Das B., Basu P., et al. Rugose atypical Vibrio cholerae O1 El Tor responsible for 2009 cholera outbreak in India. J. Med. Microbiol. 2016; 65(10): 1130-6. https://doi.org/10.1099/jmm.0.000344
28. Dalsgaard A., Forslund A., Mortensen H.F., Shimada T. Ribotypes of clinical non-O1 non-O139 strains in relation to O-serotypes. Epidemiol. Infect. 1998; 121(3): 535-45. https://doi.org/10.1017/s0950268898001654
29. Morris J.G., Sztein M.B., Rice E.W., Nataro J.P., Losonsky G.A., Panigrahi P., et al. Vibrio cholerae O1 can assume a chlorine-resistant rugose survival form that is virulent for hu-mans. J. Infect. Dis. 1996; 174(6): 1364-8. https://doi.org/10.1093/infdis/174.6.1364
30. Rice E.W., Johnson C.J., Clark R.M., Fox K.R., Reasoner D.J., Dunnigan M.E., et al. Vibrio cholerae O1 can assume a ’rugose’ survival form that resists killing by chlorine, yet retains viru-lence. Int. J. Environ. Health Res. 1993; 3(2): 89-98.
31. Wai S.N., Mizunoe Y, Takade A., Kawabata S., Yoshida S. Vibrio cholerae O1 strain TSI-4 produces the exopolysaccharide materials that determine colony morphology, stress resistance, and biofilm formation. Appl. Environ. Microbiol. 1998; 64(10): 3648-55. https://doi.org/10.1128/aem.64.10.3648-3655.1998
32. Ali A., Johnson J.A., Franco A.A., Metzger D.J., Connell T.D., Morris J.G., et al. Mutations in the extracellular protein secretion pathway genes (eps) interfere with rugose polysaccharide production in and motility of Vibrio cholera. Infect. Immun. 2000; 68(4): 1967-74. https://doi.org/10.1128/iai.68.4.1967-1974.2000
33. Islam M.S., Ahsan S., Khan S.I., Ahmed Q.S., Rashid M.H., Islam K.M.N., et al. Virulence properties of rough and smooth strains of Vibrio cholerae O1. Microbiol. Immunol. 2004; 48(4): 229-35. https://doi.org/10.1111/j.1348-0421.2004.tb03518.x
34. Brenner D.J., Krieg N.R., Staley J.T. Bergey’s Manual of Systematic Bacteriology. New York, NY: Springer; 2004.
35. Книрель Ю.А., Кочетков Н.К. Строение липополисахари¬дов грамотрицательных бактерий. I. Общая характеристика липополисахаридов и структура липида А (Обзор). Биохимия. 1993; 58(2): 166-81.
36. Книрель Ю.А., Кочетков Н.К. Строение липополисахари¬дов грамотрицательных бактерий. II. Структура кора (Обзор). Биохимия. 1993; 58(2): 182-201.
37. Лобанов В.В., Сухарь В.В. Особенности липополисахарида Vibrio cholerae. Журнал микробиологии, эпидемиологии и иммунобиологии. 2002; (2): 102-7.
38. Ткаченко В.В. Липополисахариды холерного вибриона и некоторых бактерий. Журнал микробиологии, эпидемиологии и иммунобиологии. 1982; (9): 20-8.
39. Безсмертный В.Е., Иванова С.М., Титов Г.В., Мазрухо Б.Л., Смоликова Л.М., Подосинникова Л.С. Характеристика культур холерных вибрионов О1 и О139, изолированных от людей и из объектов окружающей среды на территории Российской Федерации в 2002 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибри-оны». Выпуск 16. Ростов-на-Дону; 2003: 13-6.
40. Безсмертный В.Е., Иванова С.М., Титов Г.В., Подосинникова Л.С., Мазрухо Б.Л., Кудрякова Т.А. и др. Характеристика культур холерных вибрионов О1 и О139, изолированных из объектов окружающей среды на территории Российской Федерации в 2003 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 17. Ростов-на-Дону; 2004: 27-31.
41. Безсмертный В.Е., Подосинникова Л.С., Иванова С.М., Титов Г.В., Смоликова Л.М., Мазрухо Б.Л. и др. Характеристика культур холерных вибрионов О1 и О139, изолированных от людей и из объектов окружающей среды на территории Российской Федерации в 2006 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 20. Ростов-на-Дону; 2007: 49-53.
42. Безсмертный В.Е., Иванова С.М., Титов Г.В., Ломов Ю.М., Телесманич Н.Р., Кругликов В.Д. и др. Информация о биологических свойствах холерных вибрионов О1 серогруппы, изолированных из объектов окружающей среды на территории Российской Федерации в 2007 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 21. Ростов-на-Дону; 2008: 52-5.
43. Безсмертный В.Е., Иванова С.М., Титов Г.В., Ломов Ю.М., Телесманич Н.Р., Кругликов В.Д. и др. Информация о биологических свойствах холерных вибрионов О1 и О139 серогрупп, изолированных из объектов окружающей среды на территории Российской Федерации в 2008 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 22. Ростов-на-Дону; 2009: 55-8.
44. Безсмертный В.Е., Иванова С.М., Титов Г.В., Ломов Ю.М., Телесманич Н.Р., Кругликов В.Д. и др. Информация о биологических свойствах холерных вибрионов О1 серогруппы, изолированных из объектов окружающей среды на территории Российской Федерации в 2009 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 23. Ростов-на-Дону; 2010: 106-9.
45. Иванова С.М., Титов Г.В., Безсмертный В.Е., Ломов Ю.М., Телесманич Н.Р., Москвитина Э.А. и др. Информация о биологических свойствах холерных вибрионов О1 и О139 серогрупп, изолированных от людей и из объектов окру-жающей среды на территории Российской Федерации в 2010 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 24. Ростов-на-Дону; 2011: 62-6.
46. Иванова С.М., Титов Г.В., Безсмертный В.Е., Мазрухо А.Б., Телесманич Н.Р., Кругликов В.Д. и др. Информация о биологических свойствах холерных вибрионов О1 серогруппы, изолированных из объектов окружающей среды и от людей на территории Российской Федерации в 2012 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 26. Ростов-на-Дону; 2013: 21-5.
47. Иванова С.М., Титов Г.В., Безсмертный В.Е., Кругликов В.Д., Москвитина Э.А., Титова С.В. и др. Информация о биологических свойствах холерных вибрионов О1серогруппы, изолированных из объектов окружающей среды на территории Российской Федерации в 2013 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 27. Ростов-на-Дону; 2014: 59-64.
48. Иванова С.М., Титов Г.В., Безсмертный В.Е., Титова С.В., Кругликов В.Д., Москвитина Э.А. и др. Информация о биологических свойствах холерных вибрионов О1 серогруппы, изолированных, из объектов окружающей среды и от людей на территории Российской Федерации в 2014 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 28. Ростов-на-Дону; 2015: 67-70.
49. Иванова С.М., Титов Г.В., Иванников В.В., Безсмертный В.Е., Титова С.В., Кругликов В.Д. и др. Информация о биологических свойствах холерных вибрионов О1 серо-группы, изолированных из объектов окружающей среды на территории Российской Федерации в 2015 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 29. Ростов-на-Дону; 2016: 41-5.
50. Иванова С.М., Иванников В.В., Мискинова Т.А., Титова С.В., Кругликов В.Д., Чемисова О.С. и др. Информация о биологических свойствах холерных вибрионов О1 серо-группы, изолированных из объектов окружающей среды на территории Российской Федерации в 2016 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 30. Ростов-на-Дону; 2017: 54-7.
51. Иванова С.М., Иванников В.В., Мискинова Т.А., Лопатин А.А, Титова С.В., Кругликов В.Д. и др. Информация о биологических свойствах холерных вибрионов О1 серо-группы, изолированных из объектов окружающей среды на территории Российской Федерации в 2017 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека вибрионы». Выпуск 31. Ростов-на-Дону; 2018: 48-51.
52. Кюрегян А.А., Иванова С.М., Мазрухо Б.Л., Смоликова Л.М., Кудрякова Т.А., Титов Г.В. и др. Характеристика культур холерных вибрионов О1 и О139, изолированных от людей и из объектов окружающей среды на территории Российской Федерации в 2000 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека ви-брионы». Выпуск 14. Ростов-на-Дону; 2001: 26-30.
53. Кюрегян А.А., Иванова С.М., Мазрухо Б.Л., Смолико¬ва Л.М., Кудрякова Т.А., Титов Г.В. и др. Характеристика культур холерных вибрионов О1 и О139, изолированных от людей и из объектов окружающей среды на территории Российской Федерации в 2001 году. В кн.: Материалы проблемной комиссии «Холера и патогенные для человека ви-брионы». Выпуск 15. Ростов-на-Дону; 2002: 34-9.
54. Подосинникова Л.С., Воронежская Л.Г., Лобанова Л.Н. О циркуляции холерных вибрионов на территории СССР в 1987-1991 г. В кн.: Материалы Российской научной конференции «Холера. Вопросы эпидемиологии, микробиологии и лабораторной диагностики». Ростов-на-Дону; 1992: 67-71.
55. Бочалгин Н.О., Миронова Л.В., Хунхеева Ж.Ю., Солодская НАУЧНЫЙ СОТРУДНИК, Алленов А.В., Балахонов С.В. Аллельный полиморфизм генов «домашнего хозяйства» R-вариантов Vibrio cholerae, выделенных в Приморском крае в 2016 г. Бактериология. 2017; 2(3): 52.
56. Бочалгин Н.О. Филогенетический анализ штаммов Vibrio cholerae, выделенных из объектов окружающей среды в Сибири и на Дальнем Востоке. В кн.: Материалы IXВсероссийской научно-практической конференции молодых ученых и специалистов Роспотребнадзора «Современные проблемы эпидемиологии, микробиологии и гигиены». Иркутск; 2017: 27-8.
57. Бочалгин Н.О. Полногеномное мультилокусное сиквенс-типирование в изучении генетического разнообразия и филогении Vibrio cholerae. В кн.: Материалы XI Всероссийской научно-практической конференции молодых ученых и специалистов Роспотребнадзора «Современные проблемы эпидемиологии, микробиологии и гигиены». Уфа; 2019: 201-6.
58. Кругликов В.Д., Левченко Д.А., Титова С.В., Москвитина Э.А., Архангельская И.В., Гаевская Н.Е. и др. Холерные вибрионы в водоемах Российской Федерации. Гигиена и санитария. 2019; 98(4): 393-9. https://doi.org/10.18821/0016-9900-2019-98-4-393-399
59. Левченко Д.А., Кругликов В.Д., Архангельская И.В., Ежова М.И., Москвитина Э.А., Титова С.В. Анализ результатов мониторинга холерных вибрионов в объектах окружающей среды на административных территориях России с помощью ГИС «Холера 1989-2014». Проблемы особо опасных инфекций. 2017; (4): 99-102. https://doi.org/10.21055/0370-1069-2017-99-102
60. Москвитина Э.А., Янович Е.Г., Кругликов В.Д., Титова С.В., Куриленко М.П., Пичурина Н.Л. и др. Прогноз по холере на 2019 г. на основании анализа эпидемиологической обстановки в мире, СНГ и России в 2009-2018 гг. Проблемы особо опасных инфекций. 2019; (1): 64-73. https://doi.org/10.21055/0370-1069-2019-1-64-73
61. Borroto R.G. Ecology of Vibrio cholerae serogroup O1 in aquatic environments. Rev. Panam. Salud Publica. 1997; 1(1): 3-8. https://doi.org/10.1590/s1020-49891997000100002 (in Spanish)
62. Mekalanos J.J., Rubin E.J., Walder M.K. Cholera: molecular basis for emergence and pathogenesis. FEMS Immunol. Med. Microbiol. 1997; 18(4): 241-8. https://doi.org/10.1111/j.1574-695x.1997.tb01052.x
Передача холеры | Центр стратегических и международных исследований
7 марта 2012 г.
Написано Алишой Крамер
Vibrio cholerae — возбудитель холеры. Это бобовидная бактерия с длинным хвостом, которую она использует для самодвижения. Бактерии передаются от человека к человеку фекально-оральным путем; укус зараженной пищи или глоток зараженной воды может вызвать инфекцию. Более конкретно, токсин, выделяемый бактериями, которые нацелены на рецепторы в кишечнике человека, ответственен за патологию, характерную для этого заболевания.Симптомы включают чрезмерную водянистую диарею; рвота; обезвоживание; а без надлежащего лечения быстрое ухудшение состояния и смерть.
Прежде чем заразить человека-хозяина, ключевым компонентом стратегии выживания вибрионов в водной среде является тесное взаимодействие между бактериями и креветкообразным ракообразным, называемым копеподом. Численность бактерий холеры увеличивается за счет образования биопленок на поверхности веслоногих рачков. Эти биопленки действуют как защитные бараки для бактерий — в структуре биопленок бактерии могут выжить в неблагоприятных условиях во время межэпидемических периодов.
Скопление вибрионов на веслоногих рачках также является очень эффективным средством передачи человеческим хозяевам. Исследования показывают, что для развития клинической холеры требуется от 103 до 105 вибрионов. Однако в результате образования биопленок всего 1-10 веслоногих ракообразных могут содержать достаточно холерного вибриона, чтобы вызвать заболевание. В районах с плохой санитарией и отсутствием водной инфраструктуры веслоногие рачки обычно встречаются в питьевой воде, что резко увеличивает риск заражения холерой.
Vibrio cholerae — возбудитель холеры. Это бобовидная бактерия с длинным хвостом, которую она использует для самодвижения. Бактерии передаются от человека к человеку фекально-оральным путем; укус зараженной пищи или глоток зараженной воды может вызвать инфекцию. Более конкретно, токсин, выделяемый бактериями, которые нацелены на рецепторы в кишечнике человека, ответственен за патологию, характерную для этого заболевания. Симптомы включают чрезмерную водянистую диарею; рвота; обезвоживание; а без надлежащего лечения быстрое ухудшение состояния и смерть.
Прежде чем заразить человека-хозяина, ключевым компонентом стратегии выживания вибрионов в водной среде является тесное взаимодействие между бактериями и креветкообразным ракообразным, называемым копеподом. Численность бактерий холеры увеличивается за счет образования биопленок на поверхности веслоногих рачков. Эти биопленки действуют как защитные бараки для бактерий — в структуре биопленок бактерии могут выжить в неблагоприятных условиях во время межэпидемических периодов.
Скопление вибрионов на веслоногих рачках также является очень эффективным средством передачи человеческим хозяевам. Исследования показывают, что для развития клинической холеры требуется от 10 3 до 10 5 вибрионов. Однако в результате образования биопленки всего 1-10 веслоногих ракообразных могут содержать достаточно V. cholera , чтобы вызвать заболевание. В районах с плохой санитарией и отсутствием водной инфраструктуры веслоногие рачки обычно встречаются в питьевой воде, что резко увеличивает риск заражения холерой.
Общая информация | Холера | CDC
Холера — это острое диарейное заболевание, вызванное инфицированием кишечника токсигенной бактерией Vibrio cholerae серогруппы O1 или O139. По оценкам, ежегодно во всем мире происходит 2,9 миллиона случаев заболевания и 95 000 случаев смерти. Инфекция часто протекает в легкой форме или без симптомов, но может быть тяжелой. Примерно у 1 из 10 человек, заболевших холерой, разовьются серьезные симптомы, такие как водянистая диарея, рвота и судороги в ногах.У этих людей быстрая потеря жидкости в организме приводит к обезвоживанию и шоку. Без лечения смерть может наступить в течение нескольких часов.
Бактерия холеры обычно обнаруживается в воде или в пищевых продуктах, зараженных фекалиями (фекалиями) человека, инфицированного холерными бактериями. Холера чаще всего возникает и распространяется в местах с неадекватной очисткой воды, плохой санитарией и несоответствующей гигиеной.
Бактерии холеры могут также жить в окружающей среде в солоноватых реках и прибрежных водах.Источником инфекции были моллюски в сыром виде. В редких случаях люди в США заразились холерой после употребления в пищу сырых или недоваренных моллюсков из Мексиканского залива.
Человек может заразиться холерой, выпив воду или приняв пищу, зараженную холерными бактериями. Во время эпидемии источником заражения обычно являются фекалии инфицированного человека, загрязняющие воду или пищу. Заболевание может быстро распространяться в районах с неадекватной очисткой сточных вод и питьевой воды. Маловероятно, что инфекция передается напрямую от одного человека к другому; поэтому случайный контакт с инфицированным человеком не является фактором риска заболевания.
Инфекция холеры часто протекает в легкой форме или без симптомов, но может быть тяжелой. Примерно у 1 из 10 человек, заболевших холерой, разовьются серьезные симптомы, такие как водянистая диарея, рвота и судороги в ногах. У этих людей быстрая потеря жидкости в организме приводит к обезвоживанию и шоку. Без лечения смерть может наступить в течение нескольких часов.
Обычно симптомы появляются через 2-3 дня после того, как человек проглотил бактерии холеры, но это время может варьироваться от нескольких часов до 5 дней.
Лица, живущие в местах с небезопасной питьевой водой, плохой санитарией и несоответствующей гигиеной, подвергаются наибольшему риску холеры.
Если вы подозреваете, что у вас или у члена вашей семьи холера, немедленно обратитесь за медицинской помощью. Обезвоживание может быть быстрым, поэтому восполнение жидкости необходимо. Если у вас есть раствор для пероральной регидратации (ПРС), немедленно начните его принимать; это может спасти жизнь. Продолжайте пить ПРС дома и во время путешествий для лечения. Если у ребенка водянистая диарея, продолжайте кормить грудью.
Для проверки на холеру врачи должны взять образец стула или ректальный мазок и отправить его в лабораторию для поиска бактерий холеры.
Холеру можно просто и успешно вылечить путем немедленного восполнения жидкости и солей, теряемых при диарее. Пациентов можно лечить раствором для пероральной регидратации (ПРС), предварительно расфасованной смесью сахара и солей, которая смешивается с 1 литром воды и выпивается в больших количествах. Этот раствор используется во всем мире для лечения диареи.В тяжелых случаях также требуется внутривенное восполнение жидкости. При своевременной соответствующей регидратации умирает менее 1% больных холерой.
Антибиотики сокращают течение и уменьшают тяжесть заболевания, но они не так важны, как регидратация. Лицам, у которых в странах, где наблюдается холера, развиваются тяжелая диарея и рвота, следует незамедлительно обратиться за медицинской помощью.
Маловероятно, что болезнь передается напрямую от одного человека к другому; поэтому случайный контакт с инфицированным человеком не является фактором риска заболевания.
Будьте в курсе, возникали ли недавно случаи холеры в районе, который вы планируете посетить. Однако риск холеры для людей, посещающих районы с эпидемией холеры, очень низок, если предпринимаются простые меры профилактики.
Все посетители или жители в районах, где наблюдается или возникла холера, должны следовать рекомендациям по предотвращению заболеваний:
- Пейте только бутилированную, кипяченую или химически очищенную воду, а также напитки в бутылках или банках. При использовании напитков в бутылках убедитесь, что пломба не сломана.Газированная вода может быть безопаснее негазированной.
- Для дезинфекции собственной воды кипятите ее в течение 1 минуты или отфильтруйте и добавьте ½ таблетки йода или 2 капли бытового отбеливателя на литр воды, или используйте имеющиеся в продаже таблетки для хлорирования воды в соответствии с инструкциями производителя.
- Избегайте водопроводной воды, фонтанных напитков и кубиков льда.
- Часто мойте руки чистой водой с мылом, особенно перед едой или приготовлением пищи, а также после посещения туалета.
- Если под рукой нет воды и мыла, используйте дезинфицирующее средство для рук на спиртовой основе с содержанием спирта не менее 60%.
- Используйте бутилированную, кипяченую или химически очищенную воду для мытья посуды, чистки зубов, мытья и приготовления пищи, а также для приготовления льда.
- Ешьте упакованные или свежеприготовленные продукты, которые подают горячими.
- Не ешьте сырое или недоваренное мясо и морепродукты, а также сырые или недоваренные фрукты и овощи, если они не очищены от кожуры.
- Утилизируйте фекалии в соответствии с санитарными правилами, чтобы предотвратить загрязнение воды и источников пищи.
- FDA одобрило внешний значок однодозовой живой пероральной вакцины против холеры под названием Vaxchora ® (лиофилизированный CVD 103-HgR) для взрослых от 18 до 64 лет, которые путешествуют в зону активной передачи токсигенных Vibrio cholerae O1 ( штамм, который чаще всего вызывает холеру). Вакцина обычно не рекомендуется большинству путешественников из Соединенных Штатов, потому что очень немногие посещают районы активной передачи холеры. Всемирная организация здравоохранения (ВОЗ) одобрила три других пероральных инактивированных или неживых вакцины против холеры: Дукорал ® , ShanChol ® и Euvichol-Plus ® / Euvichol ® для поставок в Организацию Объединенных Наций, но эти вакцины недоступны в США.Ни одна вакцина против холеры не обеспечивает 100% защиты, а вакцинация против холеры не заменяет стандартные меры профилактики и контроля, включая меры предосторожности в отношении продуктов питания и воды.
- Для получения дополнительной информации посетите страницу «Вакцины».
- Холера была распространена в Соединенных Штатах в 1800-х годах, но распространение, связанное с водой, было устранено с помощью современных систем очистки воды и сточных вод. Очень редко люди в США заболевают холерой после употребления в пищу сырых или недоваренных моллюсков из Мексиканского залива.
- Однако путешественники из США в районы с эпидемией холеры (например, некоторые части Африки, Азии и Латинской Америки) могут подвергаться воздействию бактерий холеры и могут заболеть после прибытия домой. Некоторые путешественники привозили домой зараженные морепродукты из-за границы, что привело к холере.
- Органы общественного здравоохранения США и других стран работают над усилением эпиднадзора за холерой, расследованием вспышек холеры и реагированием на них, а также разработкой и внедрением профилактических мер по всему миру.Центры по контролю и профилактике заболеваний (CDC) расследуют эпидемию холеры, где бы она ни возникла, по приглашению пораженной страны и обучают лабораторных работников надлежащим методам выявления Vibrio cholerae . Кроме того, CDC предоставляет информацию о диагностике, лечении и профилактике холеры должностным лицам органов здравоохранения и информирует общественность об эффективных профилактических мерах.
- Всемирная организация здравоохранения (ВОЗ) и Глобальная целевая группа по борьбе с холерой (GTFCC) вместе с партнерами и различными заинтересованными сторонами запустили Глобальный план действий по борьбе с холерой до 2030 года, который является беспрецедентной инициативой по борьбе и сокращению передачи холеры во всем мире.В этом всеобъемлющем плане определены приоритеты по снижению смертности от холеры на 90% и прекращению передачи вируса в 20 странах к 2030 году. Центры по контролю и профилактике заболеваний (CDC) поддерживают глобальную стратегию, участвуя в рабочих группах целевой группы по водоснабжению, санитарии и гигиене. (WASH), ведение больных, эпидемиология и надзор, лабораторные и пероральные вакцины против холеры.
- Агентство США по международному развитию спонсирует некоторые международные мероприятия правительства США и предоставляет медицинские принадлежности, а также воду, средства санитарии и гигиены пострадавшим странам.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов тестирует импортных и отечественных моллюсков на V. cholerae и контролирует безопасность грядок моллюсков в США с помощью программы санитарной обработки моллюсков.
Часто задаваемые вопросы и информация для путешественников
Что такое холера?
Холера — диарейное заболевание, вызванное инфицированием кишечника бактерией Vibrio cholerae . Заразиться могут как дети, так и взрослые.
В большинстве случаев инфекция вызывает только легкую диарею или вообще не вызывает никаких симптомов. Однако в 5-10% случаев у пациентов развивается очень тяжелая водянистая диарея и рвота через 6 часов до 5 дней после контакта с бактерией. В этих случаях потеря большого количества жидкости может быстро привести к сильному обезвоживанию. При отсутствии адекватного лечения смерть может наступить в течение нескольких часов.
Как распространяется холера?
Человек может заразиться, выпив воду или употребив пищу, зараженную бактериями.Общие источники инфекции пищевого происхождения включают сырые или плохо приготовленные морепродукты, сырые фрукты и овощи и другие продукты, загрязненные во время приготовления или хранения.
Бактерии, присутствующие в фекалиях инфицированного человека, являются основным источником заражения. Бактерия также может жить в окружающей среде в солоноватых реках и прибрежных водах. Таким образом, болезнь может быстро распространяться в районах, где канализация и питьевая вода не обрабатываются должным образом.
Где случаются вспышки?
Холера остается постоянной угрозой во многих странах.Новые вспышки могут происходить спорадически в любой части мира, где водоснабжение, санитария, безопасность пищевых продуктов и гигиена неадекватны. Наибольший риск возникает в перенаселенных общинах и местах проживания беженцев, характеризующихся плохой санитарией и небезопасной питьевой водой. Для получения информации о том, есть ли холера в районе, куда вы путешествуете, обратитесь к своему поставщику медицинских услуг, в местный офис общественного здравоохранения или в туристический центр здоровья.
Можно ли предотвратить холеру?
Да.Люди, живущие в зонах повышенного риска, могут защитить себя, соблюдая несколько простых правил гигиены и безопасного приготовления пищи. К ним относятся тщательное мытье рук, особенно перед приготовлением пищи и приемом пищи, тщательное приготовление пищи и употребление в горячем виде, кипячение или обработка питьевой воды, а также использование санитарно-технических средств.
Приняв несколько основных мер предосторожности, путешественники также могут защитить себя от холеры и большинства других болезней, передаваемых через пищу и воду.Прежде всего, путешественники должны быть очень осторожны с едой и водой, в том числе со льдом, и помнить это простое правило: варить, варить, очищать от кожуры или забыть.
- Пейте только воду, кипяченую или продезинфицированную хлором, йодом или другими подходящими продуктами. Средства для обеззараживания воды обычно продаются в аптеках. Такие напитки, как горячий чай или кофе, вино, пиво, газированная вода или безалкогольные напитки, а также фруктовые соки в бутылках или пакетах, как правило, безопасны для употребления.
- Избегайте льда, если вы не уверены, что он сделан из безопасной воды.
- Ешьте тщательно приготовленную пищу, которая остается горячей на момент подачи. Приготовленная пища, которая хранилась при комнатной температуре в течение нескольких часов и подавалась без повторного нагрева, может быть важным источником инфекции.
- Избегайте сырых морепродуктов и других сырых продуктов. Исключение составляют фрукты и овощи, очищенные от кожуры или очищенные от кожуры.
- Непастеризованное молоко перед употреблением вскипятить.
- Мороженое из ненадежных источников часто бывает зараженным и может вызывать болезни.Если сомневаетесь, избегайте этого.
- Убедитесь, что блюда, купленные у уличных торговцев, тщательно приготовлены в вашем присутствии и не содержат сырых продуктов.
Какие методы лечения доступны?
Наиболее важным лечением является регидратация, которая заключается в быстром восполнении воды и солей, потерянных в результате сильной диареи и рвоты. Ранняя регидратация может спасти жизнь почти всем больным холерой. Большинство из них можно быстро и легко восстановить, выпив большое количество раствора солей для пероральной регидратации.Пациентам, у которых наблюдается сильное обезвоживание, может потребоваться внутривенное введение жидкости.
Пакеты солей для пероральной регидратации можно приобрести в большинстве городских аптек и медицинских учреждений. ВОЗ рекомендует путешественникам включать в свои аптечки соли для пероральной регидратации.
Если у вас диарея — особенно тяжелая диарея — и вы находитесь в районе, где есть холера, немедленно обратитесь за лечением к врачу или другому подготовленному медицинскому работнику. По пути к лечению начните пить воду и другие несладкие жидкости, например суп.
А как насчет антибиотиков и других лекарств?
В отдельных случаях тяжелой холеры эффективный антибиотик может помочь сократить продолжительность болезни, хотя регидратация остается основой лечения. Однако для целых сообществ профилактическое массовое лечение антибиотиками не ограничивает распространение холеры и поэтому не рекомендуется. Противодиарейные препараты, такие как лоперамид, не рекомендуются и их нельзя назначать.
Обеспечивают ли вакцины защиту?
Инъекционная вакцина против холеры, которая использовалась ранее, обеспечивала неполную, ненадежную краткосрочную защиту и больше не рекомендуется.Две новые пероральные вакцины против холеры, которые обеспечивают хорошую защиту на срок до 3 лет, теперь доступны для использования путешественниками. Однако, поскольку эти вакцины не обеспечивают 100% защиты, всегда следует соблюдать основные гигиенические меры предосторожности. Для получения дополнительной информации обратитесь в местный центр туристической медицины.
Ни одна страна не требует доказательства вакцинации против холеры в качестве условия для въезда, а международный сертификат вакцинации больше не дает места для регистрации вакцинации против холеры.
Холера — health.vic
Требование уведомления о холере
Холера является «неотложным» заболеванием, о котором следует уведомлять практикующие врачи и патологоанатомические службы сразу же по телефону после первоначального диагноза (предполагаемого или подтвержденного). Патологические службы должны сопровождаться письменным уведомлением в течение 5 дней.
Холера подлежит австралийскому карантину.
Это требование закона штата Виктория.
Инфекционный агент холеры
Холера — это острое диарейное заболевание, вызванное инфицированием кишечника бактерией Vibrio cholerae .
Имеется более 200 серогрупп V. cholerae ; однако только токсигенные пятна серогрупп O1 и O139 преимущественно связаны с эпидемиями холеры и холеры. Иногда другие серогруппы V. cholerae связаны со спорадическими случаями, но не распространяются в виде эпидемии.
Примечание
Вибрионы, не относящиеся к O1, ранее известные как неагглютинирующие или нехолерные вибрионы, теперь включены в вид V.cholerae , но сообщение об инфекциях, отличных от O1 или O139, как о «холере» неточно и может сбивать с толку.
Большинство штаммов, не относящихся к O1 и O139, не выделяют энтеротоксин, но могут вызывать спорадические заболевания. Нет никаких доказательств того, что штаммы, не относящиеся к O1 и O139, участвуют в эпидемиях. «Нетоксигенный Vibrio cholerae » относится к случаям холероподобного заболевания, вызываемого организмами, отличными от видов O1 и O139 V. cholerae . Эти инфекции не подлежат уведомлению.Не подлежащий уведомлению V. cholerae может вызывать гастроэнтерит, раневые инфекции и инфекции кровотока, особенно у лиц с ослабленным иммунитетом, и чаще всего связан с воздействием солоноватой воды.
Выявление холеры
Клинические признаки
Инфекция холеры чаще всего протекает бессимптомно или приводит к легкому гастроэнтериту. Примерно один из 20 человек будет иметь тяжелое заболевание с обильной безболезненной водянистой диареей, описываемой как «стул с рисовым отваром», и рвотой, ведущей к быстрому истощению объема.Быстрая потеря жидкости может привести к обезвоживанию; Признаки и симптомы включают потерю тургора кожи, сухость слизистых оболочек, гипотонию и жажду. Дополнительные симптомы включают мышечные судороги, вторичные по отношению к электролитному дисбалансу. Без лечения шок может быстро привести к смерти. Летальность без лечения может превышать 50 процентов, но при соответствующей регидратационной терапии — менее 1 процента.
Диагностика
Диагноз подтверждается изоляцией В.cholerae серогруппы O1 или O139 с фекалиями. Предположительный диагноз может быть поставлен путем визуализации с помощью темнопольной или фазовой микроскопии характерной спиральной подвижности V. cholerae , специфически ингибируемой не содержащей консервантов серотип-специфической антисывороткой.
Инкубационный период
Vibrio cholerae
Инкубационный период от нескольких часов до 5 дней; обычно это 2–3 дня.
Значение для общественного здравоохранения и распространенность холеры
Холера может возникать в виде эпидемий или пандемий.При любой эпидемии, как правило, преобладает один конкретный биовар.
Эндемичная холера встречается в значительной части Африки и Азии, а также периодически в районах Южной Америки, Ближнего Востока, Центральной и Восточной Европы и Океании. Похоже, что холера растет во всем мире как по количеству случаев, так и по их распространению. Холера редко встречается в Австралии (от двух до шести случаев в год, обычно у людей, инфицированных в эндемичных районах).
Редкие случаи заражения происходят в результате контакта с водой в северной Австралии. V. cholerae O1 устанавливается в речной среде в некоторых частях Квинсленда и Нового Южного Уэльса; однако болезнь человека встречается редко.
Резервуар для
Vibrio cholerae
V. cholerae часто является частью нормальной флоры солоноватой воды, например, в эстуариях, и может быть связан с цветением водорослей (планктон). Человек является одним из резервуаров патогенной формы V. cholerae .
Способ передачи
Vibrio cholerae
Передача происходит при приеме внутрь зараженной воды или пищи.Внезапные крупные вспышки обычно вызываются загрязненной водой. Вспышки, а также эндемические и спорадические случаи часто связаны с сырыми или недоваренными морепродуктами. Прямая передача от человека к человеку встречается редко.
Период заразности холеры
Люди заразны при симптомах и в течение нескольких дней после выздоровления. Иногда состояние носительства может сохраняться в течение месяцев, с хронической инфекцией желчных путей и периодическим выделением организмов с калом в течение многих лет.Бактерия может выжить в самых разных продуктах и напитках в течение 1–14 дней при комнатной температуре и 1–35 дней в морозильной камере. Он также был обнаружен на фомитах при комнатной температуре в течение 1–7 дней.
Восприимчивость и устойчивость к холере
Наибольшему риску заражения подвержены дети и пожилые люди. Даже во время тяжелых эпидемий клинически очевидное заболевание редко встречается более чем у 2% людей из группы риска. Желудочная ахлоргидрия (отсутствие соляной кислоты в желудочном секрете) или другие причины высокого pH желудочного сока увеличивают риск заболевания.Есть некоторые свидетельства того, что грудное вскармливание снижает риск заражения.
Инфекция приводит к увеличению количества антител с повышенной устойчивостью к повторному заражению.
Заражение штаммом O1 не дает иммунитета против штамма O139; также инфекция штаммом O139 не дает иммунитета против штаммов O1.
Меры борьбы с холерой
Предупредительные меры
Путешественникам в эндемичные районы следует посоветовать осторожное потребление пищи и воды, а также соблюдение личной гигиены.Им следует иметь при себе раствор для пероральной регидратации, который можно приобрести в аптеке.
Вакцина против холеры представляет собой инактивированную цельноклеточную вакцину V. cholerae O1 в комбинации с субъединицей В рекомбинантного холерного токсина (rCTB), содержащей инактивированные штаммы Inaba, Ogawa, classic и El Tor. Он обеспечивает частичную защиту (примерно 50%) в течение 6 месяцев и, возможно, дольше у взрослых. Обычно это не рекомендуется, и в советах иностранным путешественникам следует делать упор на тщательном выборе еды и воды, а не на иммунизации.
Следует рассмотреть вопрос о вакцинации людей с повышенным риском диарейных заболеваний, включая лиц с ахлоргидрией, плохо контролируемым или осложненным диабетом, воспалительным заболеванием кишечника, ВИЧ / СПИДом, другими состояниями, приводящими к ослаблению иммунитета или серьезным сердечно-сосудистым заболеваниям.
Вакцинация не является официальным требованием для въезда в любую другую страну.
Контроль дела
Главный инспектор по карантину людей в Виктории уведомляется обо всех подтвержденных случаях холеры.
Своевременная инфузионная терапия с адекватным количеством электролитов имеет решающее значение, поскольку может быстро возникнуть опасное для жизни обезвоживание. Обычно это все, что требуется при заболевании легкой и средней степени тяжести. Пациентам с тяжелым обезвоживанием требуется срочное внутривенное введение жидкости. Противомикробные препараты, к которым чувствителен штамм, сокращают продолжительность диареи и уменьшают объем необходимых регидратационных растворов и продолжительность выведения Vibrio . Устойчивые к антибиотикам штаммы В.cholerae сейчас распространены в некоторых регионах. В случае неэффективности лечения при назначении антибиотиков следует руководствоваться данными о микробиологической чувствительности. См. Терапевтические рекомендации: антибиотики .
Изучите возможные источники инфекции, такие как потребление моллюсков, особенно если у вас нет истории поездок в эндемичный регион.
Контроль контактов
За контактами, употребляющими пищу или воду совместно, следует наблюдать в течение 5 дней с момента последнего контакта.Сюда могут входить все попутчики по делу. Следует провести посев кала при любых контактах с симптомами диареи и всех домашних контактах, даже если они бессимптомны. Также следует искать случаи среди тех, кто, возможно, имеет общий источник. Иммунизация контактов не показана.
Контроль за окружающей средой
Тяжелобольные пациенты должны быть изолированы в больнице с соблюдением стандартных и контактных мер предосторожности для людей с подгузниками или страдающих недержанием мочи на время болезни.
В менее тяжелых случаях можно лечить дома. Требуются чистка и дезинфекция белья и предметов, которыми пользуется пациент. Требуется окончательная уборка и дезинфекция больничных палат и оборудования.
В случаях, когда в прошлом не было зарубежных поездок, рекомендуется срочное расследование потенциально зараженных продуктов питания и воды.
Меры при вспышке холеры
Единичный случай холеры у человека, который никогда не выезжал за границу, считается вспышкой.Начните тщательное расследование для определения транспортного средства и обстоятельств передачи и соответствующим образом спланируйте меры контроля. Информируйте людей, находящихся в группе риска, о необходимости без промедления обращаться за соответствующим лечением. Примите экстренные меры для обеспечения безопасного водоснабжения. Обеспечьте тщательный контроль за приготовлением еды и напитков.
Иммунизация контактов не показана даже во время эпидемии.
Международные меры
Сообщение о холере во Всемирную организацию здравоохранения является обязательным в соответствии с международными правилами здравоохранения.Это будет сделано Министерством здравоохранения Австралии.
Как передается холера?
Автор
Саджив Ханда, MBBCh, BAO, LRCSI, LRCPI , начальник, больничная медицина, группа врачей продолжительности жизни, больницы Род-Айленда / Мириам и Ньюпорт
Саджив Ханда, MBBCh, BAO, LRCSI, LRCPI является членом следующих медицинских обществ: Общество госпитальной медицины
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Джон В. Кинг, доктор медицины Профессор медицины, начальник отдела инфекционных заболеваний, директор клиники вирусной терапии гепатита, Центр медицинских наук Университета штата Луизиана; Консультант по инфекционным заболеваниям, Медицинский центр по делам ветеранов Овертон-Брукс
Джон Кинг, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Американского колледжа врачей, Американской федерации медицинских исследований, Ассоциации профессоров узких специальностей. , Американское общество микробиологии, Общество инфекционных болезней Америки, Sigma Xi
Раскрытие: Ничего не нужно раскрывать.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Mark R Schleiss, MD Minnesota Американский легион и вспомогательный фонд исследований сердца Кафедра педиатрии, профессор педиатрии, директор отделения, отделение инфекционных болезней и иммунологии, отделение педиатрии, Медицинская школа Университета Миннесоты
Mark R Schleiss, MD является членом следующих медицинских обществ: Американского педиатрического общества, Американского общества инфекционных заболеваний, Общества педиатрических инфекционных болезней, Общества педиатрических исследований
Раскрытие информации: не подлежит разглашению.
Главный редактор
Russell W. Steele, доктор медицины Профессор-клиницист, медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие: Ничего не раскрывать.
Дополнительные участники
Ицхак Брук, доктор медицины, магистр наук Профессор кафедры педиатрии Медицинской школы Джорджтаунского университета
Ицхак Брук, доктор медицины, магистр наук является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Американского колледжа врачей. Американское общество внутренней медицины, Американская медицинская ассоциация, Американское общество микробиологии, Ассоциация военных хирургов США, Американское общество инфекционных заболеваний, Международное принимающее общество с ослабленным иммунитетом, Международное общество инфекционных заболеваний, Медицинское общество округа Колумбия, Нью-Йорк Академия наук, Общество детских инфекционных болезней, Общество экспериментальной биологии и медицины, Общество педиатрических исследований, Южная медицинская ассоциация, Общество по развитию ушей, носа и горла у детей, Американская федерация клинических исследований, Общество хирургических инфекций, Инфекционные заболевания вооруженных сил Общество
Раскрытие: Ничего не разглашать se.
Vidhu V Thaker, MBBCh, MD Лечащий педиатр, Haverstraw Pediatrics; Клинический доцент педиатрии, Медицинский колледж Нью-Йорка
Видху В. Такер, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие информации: не подлежит разглашению.
Динамические модели передачи холеры для практикующих врачей | Новые темы в эпидемиологии
Харрис Дж. Б., Ла Рок Р. К., Кадри Ф., Райан Е. Т., Колдервуд С. Б.: Холера. Ланцет. 2012 г., 379: 2466-2476. 10.1016 / S0140-6736 (12) 60436-X
PubMed Central
Статья
PubMed
Google ученый
Tappero JW, Tauxe RV: Уроки, извлеченные в ходе ответных мер общественного здравоохранения на эпидемию холеры в Гаити и Доминиканской Республике. Emerg Infect Dis. 2011, 17: 2087-2093.
PubMed Central
PubMed
Google ученый
Mukandavire Z, Liao S, Wang J, Gaff H, Smith DL, Morris JG Jr: Оценка репродуктивного числа во время вспышек холеры в Зимбабве в 2008–2009 годах. Proc Natl Acad Sci U S. A. 2011, 108: 8767-8772. 10.1073 / pnas.1019712108
PubMed Central
CAS
Статья
PubMed
Google ученый
Mukandavire Z, Smith DL, Morris JG Jr: Холера в Гаити: репродуктивные показатели и оценки охвата вакцинацией. Sci Rep. 2013, 3: 997.
PubMed Central
Статья
PubMed
Google ученый
Ринальдо А., Бертуццо Э., Мари Л., Ригетто Л., Блокеш М., Гатто М., Касагранди Р., Мюррей М., Весенбек С. М., Родригес-Итурбе I: Переоценка вспышки холеры на Гаити в 2010–2011 годах и количества осадков многосезонное проектирование. Proc Natl Acad Sci U S. A. 2012, 109: 6602-6607. 10.1073 / pnas.1203333109
PubMed Central
CAS
Статья
PubMed
Google ученый
King AA, Ionides EL, Pascual M, Bouma MJ: Неявные инфекции и динамика холеры. Природа. 2008, 454: 877-880. 10.1038 / nature07084
CAS
Статья
PubMed
Google ученый
Хартли Д.М., Моррис Дж. Дж. Мл., Смит DL: Гиперинфекция: критический элемент способности V. Cholerae вызывать эпидемии? PLoS Med. 2006, 3: e7. 10.1371 / journal.pmed.0030007
PubMed Central
Статья
PubMed
Google ученый
Tien JH, Earn DJ: Множественные пути передачи и динамика болезней в модели патогенов, передающихся через воду. Bull Math Biol. 2010, 72: 1506-1533. 10.1007 / s11538-010-9507-6
Артикул
PubMed
Google ученый
Chao DL, Halloran ME, Longini IM Jr: Стратегии вакцинации против эпидемии холеры на Гаити с последствиями для развивающихся стран. Proc Natl Acad Sci U S A. 2011, 108: 7081-7085. 10.1073 / pnas.1102149108
PubMed Central
CAS
Статья
PubMed
Google ученый
Tuite AR, Tien J, Eisenberg M, Earn DJ, Ma J, Fisman DN: Эпидемия холеры на Гаити, 2010: использование модели передачи для объяснения пространственного распространения болезни и определения оптимальных мер контроля. Ann Intern Med. 2011, 154: 593-601. 10.7326 / 0003-4819-154-9-201105030-00334
Артикул
PubMed
Google ученый
Эндрюс Дж. Р., Басу S: Динамика передачи холеры и борьба с ней на Гаити: модель эпидемии. Ланцет. 2011, 377: 1248-1255. 10.1016 / S0140-6736 (11) 60273-0
PubMed Central
Статья
PubMed
Google ученый
Бертуццо Э., Мари Л., Ригетто Л., Гатто М., Касагранди Р., Блокеш М., Родригес-Итурбе И., Ринальдо А: Прогнозирование пространственной эволюции и воздействия мер контроля над разворачивающейся вспышкой холеры на Гаити. Geophys Res Lett. 2011 г., 38: L06403.
Google ученый
Chao DL, Longini IM Jr, Morris JG Jr: Моделирование вспышек холеры. Curr Top Microbiol Immunol. 2013, В печати.
Google ученый
Cummings DAT, Lessler J: Динамика инфекционных заболеваний. В Эпидемиология инфекционных болезней. Отредактировали: Нельсон К.Э., Мастерс Уильямс К.Берлингтон, Массачусетс: Jones & Bartlett Learning; 2013.
Google ученый
Винницкий Э., Белый RG: Введение в моделирование инфекционных заболеваний. Оксфорд: издательство Оксфордского университета; 2010.
Google ученый
Андерсон Р.М., Май Р.М.: Инфекционные болезни людей: динамика и контроль. Оксфорд: издательство Оксфордского университета; 1991.
Google ученый
Килинг MJ, Рохани P: Моделирование инфекционных заболеваний у людей и животных. Издательство Принстонского университета: Принстон; 2008.
Google ученый
Град Ю.Х., Миллер Дж. С., Липсич М: Моделирование холеры: проблемы количественного анализа и прогнозирования воздействия вмешательств. Эпидемиология. 2012, 23: 523-530. 10.1097 / EDE.0b013e3182572581
PubMed Central
Статья
PubMed
Google ученый
Codeco CT: Эндемическая и эпидемическая динамика холеры: роль водного резервуара. BMC Infect Dis. 2001, 1: 1. 10.1186 / 1471-2334-1-1
PubMed Central
CAS
Статья
PubMed
Google ученый
Mossong J, Hens N, Jit M, Beutels P, Auranen K, Mikolajczyk R, Massari M, Salmaso S, Tomba GS, Wallinga J, et al. : Социальные контакты и модели смешения, имеющие отношение к распространение инфекционных заболеваний. PLoS Med. 2008, 5: e74. 10.1371 / journal.pmed.0050074
PubMed Central
Статья
PubMed
Google ученый
Eisenberg MC, Robertson SL, Tien JH: Идентификация и оценка множественных путей передачи холеры и болезней, передающихся через воду. J Theor Biol. 2013, 324: 84-102.
Артикул
PubMed
Google ученый
Геррант Р.Л., Карнейро-Филхо Б.А., Диллингем Р.А.: Холера, диарея и пероральная регидратационная терапия: триумф и обвинение. Clin Infect Dis. 2003, 37: 398-405. 10.1086 / 376619
Артикул
PubMed
Google ученый
Heymann DL: Руководство по борьбе с инфекционными заболеваниями. 19-е издание. Вашингтон, округ Колумбия: Американская ассоциация общественного здравоохранения; 2008.
Google ученый
Миллер Нейлан Р.Л., Шефер Э., Гафф Х., Фистер К.Р., Ленхарт С. Моделирование оптимальных стратегий вмешательства при холере. Bull Math Biol. 2010, 72: 2004-2018. 10.1007 / s11538-010-9521-8
Артикул
PubMed
Google ученый
Mwasa A, Tchuenche JM: Математический анализ модели холеры с вмешательствами общественного здравоохранения. Биосистемы. 2011, 105: 190-200. 10.1016 / j.биосистемы.2011.04.001
CAS
Статья
PubMed
Google ученый
Sur D, Kanungo S, Sah B, Manna B, Ali M, Paisley AM, Niyogi SK, Park JK, Sarkar B, Puri MK, et al. : Эффективность недорогого, инактивированного цельноклеточная пероральная вакцина против холеры: результаты трехлетнего наблюдения в рандомизированном контролируемом исследовании. PLoS Negl Trop Dis. 2011, 5: e1289. 10.1371 / journal.pntd.0001289
PubMed Central
CAS
Статья
PubMed
Google ученый
Sur D, Lopez AL, Kanungo S, Paisley A, Manna B, Ali M, Niyogi SK, Park JK, Sarkar B, Puri MK, et al. : Эффективность и безопасность модифицированной убитой цельноклеточной оральной холеры вакцина в Индии: промежуточный анализ кластерного рандомизированного двойного слепого плацебо-контролируемого исследования. Ланцет. 2009, 374: 1694-1702. 10.1016 / S0140-6736 (09) 61297-6
CAS
Статья
PubMed
Google ученый
Али М., Эмч М., фон Зайдляйн Л., Юнус М., Сак Д.А., Рао М., Холмгрен Дж., Клеменс Д.Д .: Коллективный иммунитет, обеспечиваемый убитыми оральными вакцинами против холеры в Бангладеш: повторный анализ. Ланцет. 2005, 366: 44-49. 10.1016 / S0140-6736 (05) 66550-6
Артикул
PubMed
Google ученый
Bhattacharya SK, Sur D, Ali M, Kanungo S, You YA, Manna B, Sah B, Niyogi SK, Park JK, Sarkar B, et al. -клеточная оральная вакцина против холеры в Калькутте, Индия: кластерное рандомизированное двойное слепое плацебо-контролируемое исследование. Lancet Infect Dis. 2013, 13: 1050-1056. 10.1016 / S1473-3099 (13) 70273-1
CAS
Статья
PubMed
Google ученый
Ринальдо А., Блокеш М., Бертуццо Э., Мари Л., Ригетто Л., Мюррей М., Гатто М., Касагранди Р., Родригес-Итурбе I: Модель передачи эпидемии холеры 2010 года на Гаити. Ann Intern Med. 2011, 155: 403-404. ответ автора 404.
Статья
PubMed
Google ученый
Sack DA, Sack RB, Nair GB, Siddique AK: Холера. Ланцет. 2004, 363: 223-233. 10.1016 / S0140-6736 (03) 15328-7
CAS
Статья
PubMed
Google ученый
Нельсон EJ, Харрис JB, Моррис JG младший, Calderwood SB, Camilli A: Передача холеры: динамика хозяина, патогена и бактериофага. Nat Rev Microbiol. 2009, 7: 693-702. 10.1038 / nrmicro2204
CAS
Статья
PubMed
Google ученый
Cash RA, Music SI, Libonati JP, Craig JP, Pierce NF, Hornick RB: Реакция человека на заражение холерным вибрионом. II. Защита от болезни, обеспечиваемая предыдущей болезнью и вакциной. J Infect Dis. 1974, 130: 325-333. 10.1093 / infdis / 130.4.325
CAS
Статья
PubMed
Google ученый
Barzilay EJ, Schaad N, Magloire R, Mung KS, Boncy J, Dahourou GA, Mintz ED, Steenland MW, Vertefeuille JF, Tappero JW: Эпиднадзор за холерой во время эпидемии на Гаити — первые 2 года. N Engl J Med. 2013, 368: 599-609. 10.1056 / NEJMoa1204927
CAS
Статья
PubMed
Google ученый
Меррелл Д.С., Батлер С.М., Кадри Ф., Долганов Н.А., Алам А., Коэн М.Б., Колдервуд С.Б., Школьник Г.К., Камилли А: Вызванное хозяином эпидемическое распространение бактерии холеры. Природа. 2002, 417: 642-645. 10.1038 / nature00778
PubMed Central
CAS
Статья
PubMed
Google ученый
Alam A, Larocque RC, Harris JB, Vanderspurt C, Ryan ET, Qadri F, Calderwood SB: Гиперинфективность холерного вибриона, прошедшего через человека, может быть смоделирована по росту детенышей мыши. Infect Immun. 2005, 73: 6674-6679. 10.1128 / IAI.73.10.6674-6679.2005
PubMed Central
CAS
Статья
PubMed
Google ученый
Тамайо Р., Патималла Б., Камилли А: Рост в биопленке вызывает гиперинфекционный фенотип холерного вибриона. Infect Immun. 2010, 78: 3560-3569. 10.1128 / IAI.00048-10
PubMed Central
CAS
Статья
PubMed
Google ученый
Codeco CT, Coelho FC: Тенденции в эпидемиологии холеры. PLoS Med. 2006, 3: e42. 10.1371 / journal.pmed.0030042
PubMed Central
Статья
PubMed
Google ученый
Pascual M, Koelle K, Dobson AP: Гиперинфекция холеры: новый механизм старой эпидемиологической модели ?. PLoS Med. 2006, 3: e280. 10.1371 / journal.pmed.0030280
PubMed Central
Статья
PubMed
Google ученый
Koelle K, Pascual M: Разделение внешних и внутренних факторов в динамике болезни: подход нелинейных временных рядов в приложении к холере. Am Nat. 2004, 163: 901-913. 10.1086 / 420798
Артикул
PubMed
Google ученый
Коэлле К., Родо Х, Паскуаль М., Юнус М., Мостафа Г.: Рефрактерные периоды и климатические воздействия в динамике холеры. Природа. 2005, 436: 696-700. 10.1038 / nature03820
CAS
Статья
PubMed
Google ученый
Банки C: Эпидемия холеры в городе Пемба (Мозамбик) в 1983 году. Rev Epidemiol Sante Publique. 1986, 34: 419-426.
CAS
PubMed
Google ученый
Abrams JY, Copeland JR, Tauxe RV, Date KA, Belay ED, Mody RK, Mintz ED: Моделирование в реальном времени, используемое для управления вспышкой во время эпидемии холеры, Гаити, 2010–2011 гг. Эпидемиол. Инфекция. 2013, 141: 1276-1285. 10.1017 / S0950268812001793
CAS
Статья
PubMed
Google ученый
Сообщество гриппа 2.0.
http://www.cdc.gov/flu/pandemic-resources/tools/communityflu.htm
холера | Причина, симптомы, лечение и профилактика
Холера , острая инфекция тонкого кишечника, вызываемая бактерией Vibrio cholerae и характеризующаяся сильной диареей с быстрым и тяжелым истощением жидкостей и солей организма. Холера часто достигала масштабов эпидемии в странах Африки к югу от Сахары и Южной Азии, особенно в Индии и Бангладеш. За последние два столетия семь пандемий (глобальных эпидемий) холеры распространили болезнь по всему миру.
Британская викторина
Болезни, расстройства и многое другое: медицинская викторина
Какое состояние вызвано отложением солей мочевой кислоты? Как еще называют перелом костей? Узнайте, что вы знаете о болезнях, расстройствах и многом другом.
Холера — болезнь, которая может спровоцировать панику.Его репутация жестокого и безжалостного убийцы заслужена. Он несет ответственность за гибель миллионов людей, за огромные экономические потери и за разрушение самой ткани общества во всех частях мира. Несмотря на хаос, который она продолжает порождать, холера, пожалуй, является наиболее понятной из современных эпидемий. Организм, вызывающий его, широко изучается уже более века; определены его способы передачи; разработаны безопасные, эффективные и недорогие меры как для предотвращения инфекции, так и для лечения клинических заболеваний.
Бактерия холеры и токсин
Vibrio cholerae является членом семейства Vibrionaceae, которое включает три важных с медицинской точки зрения рода бактерий, обитающих в воде. Это короткая грамотрицательная палочковидная бактерия, которая при изолировании выглядит изогнутой. Существует более 200 различных серогрупп V. cholerae , которые различаются на основе структуры белка, называемого О-антигеном, в клеточной стенке бактерии. Некоторые из этих серогрупп патогенны для человека; однако только две серогруппы В.cholerae —O1 и O139 (иногда называемые бенгальской серогруппой), как известно, вызывают холеру. Патогенные O1 и O139 V. cholerae обладают способностью продуцировать холерный токсин, тип энтеротоксина, который поражает клетки кишечника. Патогенные организмы серогруппы O1 вызвали большинство вспышек холеры и подразделяются на два биотипа: классический и Эль-Тор. Каждый из этих двух биотипов содержит два серотипа, называемых Инаба и Огава (некоторые классификации признают третий серотип, Хикодзима), которые различаются на основе их биохимических свойств, а именно экспрессии типоспецифических антигенов.Серотипы Инаба и Огава оба экспрессируют общий антиген холеры, известный просто как А; однако только Огава экспрессирует холерный антиген В, и только Инаба экспрессирует холерный антиген С. Также существует множество штаммов серотипов Инаба и Огава.
Классический биотип был ответственен за большую часть, если не за все, из шести великих пандемий холеры, захлестнувших мир в 19-м и начале 20-го веков. Седьмая пандемия, которая началась в середине 20 века и продолжается сегодня, вызвана биотипом Эль-Тор.Этот биотип обладает двумя характеристиками, которые имеют большое эпидемиологическое значение. Во-первых, это гораздо более выносливый организм, чем классический биотип, и он может долгое время выживать в водной среде. Во-вторых, многие люди, инфицированные биотипом Эль-Тор, испытывают лишь легкие симптомы или вообще не испытывают никаких симптомов. Тяжелобольные пациенты являются высокоэффективными переносчиками холеры, но люди с легкими симптомами или без них с большей вероятностью будут путешествовать, тем самым также играя решающую роль в распространении болезни.По мере исчезновения барьеров для торговли и личных поездок возрастает вероятность быстрого распространения болезней с одного континента на другой.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту.
Подпишись сейчас
Холера — это кишечное заболевание, являющееся архетипом болезней, передающихся через воду. Он распространяется фекально-оральным путем: инфекция распространяется среди населения, когда фекалии, содержащие бактерии, загрязняют воду, которая затем попадает в организм человека.Передача болезни также может происходить с едой, которая орошалась, промывалась или готовилась с использованием зараженной воды. Продукты, которые обладают наибольшим потенциалом передачи болезни, включают моллюсков и морепродукты, особенно если их есть в сыром виде; фрукты и овощи, выращенные на почве, удобренной человеческими экскрементами (ночная почва) или орошенной неочищенными сточными водами; и продукты, упакованные в зараженный лед.
После заражения кишечника бактерия выделяет энтеротоксин из своего внешнего покрытия.Энтеротоксин связывается с рецептором на клетках слизистой оболочки тонкой кишки. Затем часть токсина попадает в клетки кишечника. Токсин увеличивает активность фермента, который регулирует клеточный насосный механизм, который контролирует движение воды и электролитов между кишечником и кровеносной системой. Этот насос эффективно блокируется в положении «включено», вызывая отток огромного количества жидкости — до одного литра (около одной кварты) в час — в кишечник.Все клинические проявления холеры можно объяснить крайней потерей воды и солей.
Холера характеризуется внезапным началом обильной водянистой диареи, обычно после инкубационного периода продолжительностью от 12 до 28 часов. Жидкий стул, обычно называемый стулом с рисовым отваром, часто содержит частички слизи. Диарея часто сопровождается рвотой, и пациент быстро обезвоживается. Пациент очень хочет пить, у него сухой язык. Артериальное давление падает, пульс становится слабым, могут усилиться мышечные судороги.Глаза пациента становятся впалыми и запавшими, кожа покрывается морщинами, что придает рукам вид «рук прачки». Дети также могут испытывать жар, вялость и судороги в результате сильного обезвоживания. Обычно болезнь проходит через два-семь дней.
Быстрая потеря жидкости из кишечника, если ее не лечить, может привести к смерти — иногда в течение нескольких часов — более чем у 50 процентов пораженных. Однако при надлежащем современном лечении смертность можно существенно предотвратить, сохранив уровень менее 1 процента от тех, которые нуждаются в терапии.Это лечение состоит в основном из восполнения потерянной жидкости и солей пероральным или внутривенным введением щелочного раствора хлорида натрия. Для пероральной регидратации раствор готовят с использованием солей для пероральной регидратации (ORS) — измеренной смеси глюкозы, хлорида натрия, хлорида калия и тринатрийцитрата. Смесь может быть предварительно расфасована и введена немедицинским персоналом, что позволяет лечить холеру даже в самых неблагоприятных условиях. ПРС обычно можно использовать для лечения всех пациентов, кроме наиболее сильно обезвоженных, которым требуется внутривенная регидратация.
Прием антибиотиков, таких как тетрациклин, в первый день лечения обычно сокращает период диареи и уменьшает необходимое количество жидкости для восполнения. Также важно, чтобы пациенты возобновили прием пищи, как только они смогут, чтобы избежать недоедания или предотвратить ухудшение существующего недоедания.
Профилактика
Безопасная и чистая вода — ключ к профилактике холеры. Адекватное хлорирование водопроводной воды и, в некоторых случаях, раздача таблеток хлора домохозяйствам с инструкциями по их правильному использованию часто являются эффективными мерами.Если химическая дезинфекция невозможна, людей можно попросить вскипятить воду перед тем, как пить, но это может быть трудно выполнить, особенно в бедных странах, где топливо может быть дорогим или недоступным. Иногда эффективны даже более простые методы. Например, в Калькутте, где люди обычно хранят воду дома, передача холеры была существенно снижена за счет замены открытых емкостей, которые позволяли легко загрязнять воду, на кувшины с узким горлышком.
Разработаны методы тестирования и мониторинга источников воды в окружающей среде на наличие В.холера . Такие методы обычно основаны на обнаружении бактериальных нуклеиновых кислот или на использовании антител, специфичных к белкам на поверхности клеток V. cholerae . Быстрое обнаружение с использованием таких методов может облегчить выявление возможных источников вспышек холеры.
Еще одно важное мероприятие — это гигиеническое удаление человеческих отходов. В районах, где отсутствуют современные системы канализации, использование туалетов может существенно снизить риск заражения. Обеспечение безопасности пищевых продуктов — еще одна важная мера контроля.Во время эпидемии холеры важно, чтобы вся пища, включая остатки, была тщательно приготовлена (до внутренней температуры 70 ° C [158 ° F]) и чтобы ее съели до того, как она остынет. Также важно, чтобы хранящиеся продукты были накрыты, чтобы избежать заражения, и чтобы люди всегда мыли руки после дефекации и перед приготовлением пищи.
