Острый ревматический эндокардит (I01.1) > Справочник заболеваний MedElement > MedElement
С момента установления диагноза назначают лечение антибиотиками с целью эрадикации стрептококков группы А из носоглотки. Препаратом выбора являются антибиотики пенициллинового ряда. Рекомендованные суточные дозы детям — 400-600 тыс ЕД, взрослым — 1,5-4 млн ЕД. При непереносимости пенициллинов назначают макролиды или линкозамиды.
Также проводится противовоспалительная терапия с применением нестероидных противовоспалительных препаратов (НПВП) и глюкокортикостероидов (ГКС).
Используемые НПВП:
— диклофенак или индометацин в начальной максимальной дозе 2-3 мг\кг\сут.;
— реже — ацетилсалициловая кислота в дозе 0,2 г\год жизни (но не более 1,5-2 г\сут.).
Длительность курса лечения НПВП составляет в среднем 2,5-3 месяца. Первые 3-4 недели НПВП назначаются в максимальной дозе, затем доза снижается на одну треть и принимается в течение 2 недель, после доза уменьшается до половины от максимальной и препарат принимается еще 1,5 месяца.
Из ГКС чаще всего используется преднизолон в дозе 0,7-0,8 мг\кг\сут. (не более 1 мг\кг\сут.). Суточная доза составляет 15-25 мг в зависимости от возраста и распределяется с учетом суточного биоритма.
Длительность курса лечения составляет 1,5-2 месяца. Препарат в полной дозе назначается на 10-14 дней (до получения клинического эффекта), затем дозу снижают по 2,5 мг (1\2 табл) каждые 5-7 дней.
На время гормональной терапии назначают препараты калия (панангин, аспаркам). После гормонов продолжают лечение НПВП (либо в сочетании с ними в 1\2 дозы — 0,1г\год).
При первичном ревмокардите, как правило, не требуется хирургическое лечение. Необходимость в оперативном вмешательстве может появиться в случаях возвратного эндокардита с выраженным нарушением функции клапанов и тяжелой сердечной недостаточностью.
Ревматический эндокардит: симптомы, возможные осложнения, лечение
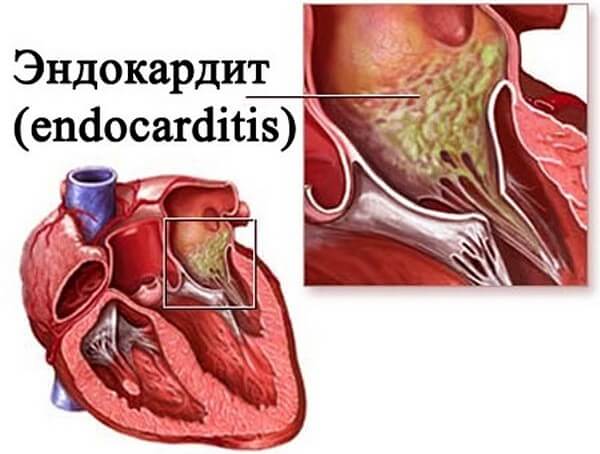
Под термином «ревматический эндокардит» понимается патологический процесс, характеризующийся воспалением внутренней оболочки сердца. В результате камеры миокарда становятся неэластичными и теряют свою гладкость. Заболевание может возникнуть из-за множества причин. Однако врачи считают, что основным пусковым фактором развития недуга является ревматизм. При этом в воспалительный процесс вовлекаются сухожилия, соединительная ткань клапанов и пристеночный эндокард.
Патогенез
Для заболевания характерно формирование тромбов и увеличение площади грануляционной ткани. При ревматическом эндокардите чаще наблюдается поражение аортального и митрального клапанов. Иногда они оба вовлекаются в патологический процесс. В единичных случаях выявляется поражение трехстворчатого клапана.
Механизм развития заболевания заключается в следующем:
- Под воздействием какого-либо неблагоприятного фактора в миокарде запускается развитие воспалительного процесса. Затем он распространяется на близлежащие ткани посредством фиброзного кольца.
- В клапане происходит набухание коллагеновых волокон, развивается воспаление пролиферативного характера. На фоне данного процесса формируются диффузные инфильтраты, то есть очаги, наполненные клеточными элементами с примесью лимфы и жидкой соединительной ткани.
- Поверхность клапана претерпевает изменения. На ней образуется фибрин и тромбы. Как правило, это происходит на тех участках, которые подвержены механическим повреждениям. В большинстве случаев речь идет о зоне смыкания створок. При поражении митрального клапана очаг патологии формируется на стороне, которая обращена непосредственно к полости предсердия.
- На поврежденной ткани образуются наросты и рубцы. За счет этого клапаны деформируются.
Наиболее частым исходом ревматического эндокардита является порок сердца. Но это не самое опасное осложнение. В связи с этим к врачу необходимо обращаться при возникновении первых тревожных признаков.
Этиология
Как было упомянуто выше, основной причиной развития патологии медики считают ревматизм. При этом на фоне течения последнего в организме больного нередко выявляется активная жизнедеятельность стрептококковой инфекции. Если организм длительное время подвергается негативному воздействию патогена, происходит повторное заражение. Благодаря этому запускается процесс разрушения соединительной ткани, увеличивается проницаемость кровеносных сосудов. Кроме того, происходит нарушение нейрогуморальной реакции.
Иные причины развития ревматического эндокардита:
- Патологии соединительной ткани диффузного характера.
- Недавно проведенное хирургическое вмешательство в органы сердечно-сосудистой системы, исход которого был неудачным. Как правило, ревматический эндокардит в этом случае является результатом врачебной ошибки.
- Аллергические реакции. Чаше всего провоцирующим фактором является бесконтрольный прием медикаментов.
- Интоксикационный процесс в организме.
- Бактериальные заболевания.
Самой безобидной причиной врачи считают непереносимость того или иного препарата. Это обусловлено тем, что такая форма недуга практически не дает осложнений. В будущем пациенту необходимо лишь избегать приема медикамента, являющегося аллергеном.
Типы заболевания
Медики классифицируют ревматический эндокардит по нескольким признакам. Существует 4 типа заболевания:
- Диффузный. В этом случае на всей поверхности клапана изменяется структура соединительной ткани. Нередко со стороны левого желудочка обнаруживаются гранулемы небольшого размера. Створки клапана значительно утолщаются, из-за чего сердце перестает нормально функционировать. Для диффузного типа патологии характерно одновременное поражение ткани сразу на нескольких участках. При своевременном лечении прогноз, как правило, благоприятный.
- Острый бородавчатый. В данном случае происходит отслоение верхнего слоя эндокарда. В очаге патологии скапливается фибрин и откладываются тромботические массы. Это, в свою очередь, приводит к образованию бородавок, которые внешне имеют вид бугорков серого или светло-коричневого цвета. Нередко они объединяются и формируют большие патологические очаги. Бородавки при этом не содержат болезнетворных микроорганизмов, но вероятность вторичного инфицирования не исключена.
- Возвратный бородавчатый. Изменения аналогичны вышеописанным. Отличие от острого бородавчатого эндокардита состоит лишь в течении патологии. При данном типе заболевания образования формируются периодически. На этапе ремиссии их выявить практически невозможно.
- Фибропластический. Изменения при данном типе недуга носят необратимый характер. В связи с этим пациентам с эндокардитом врач может порекомендовать только хирургическое вмешательство.
Независимо от типа заболевания с лечением недуга затягивать нельзя. Это обусловлено тем, что изменения в сердце представляют угрозу не только для здоровья, но и для жизни человека.
Клинические проявления
Симптомы ревматического эндокардита, как правило, неспецифичны. Все формы заболевания имеют одни и те же клинические проявления. На этапе опроса врач может выяснить только природу патологии (инфекционная она или нет).
Симптомы ревматического эндокардита:
- Одышка. На начальной стадии развития недуга она появляется только после высокоинтенсивных физических нагрузок. Ее длительность составляет примерно 2 минуты. С течением времени ее интенсивность усиливается, она начинает беспокоить даже в состоянии покоя.
- Болезненные ощущения в области сердца. При эндокардите они возникают не всегда. Но на поздней стадии боль в любом случае появляется на фоне физических нагрузок и длительного пребывания в состоянии стресса.
- Учащенное сердцебиение. Тахикардия характерна абсолютно для любой формы недуга. При этом ее возникновение не связано ни с физическими нагрузками, ни с какими-либо еще факторами.
- Формирование барабанных пальцев. Данный симптом появляется на поздних стадиях течения заболевания. Пальцы рук становятся очень узкими, а последняя фаланга, напротив, сильно расширяется.
- Изменение формы ногтей. Пластины становятся более широкими. Затем они приобретают округлую форму. Центральная часть ногтей приподнимается, как бы образуя купол.
- Бледность кожного покрова. Характерна для любой стадии недуга. На фоне серьезного повреждения клапанов нередко наблюдается синюшность пальцев и кончика носа.
- Повышенная степень утомляемости. Как и одышка, на начальной стадии развития появляется только после интенсивных физических нагрузок. С течением времени усталость нарастает, больной быстро утомляется даже после совершения привычных повседневных занятий.
Вышеперечисленные клинические проявления не позволяют врачу точно поставить диагноз. Он может только предположить наличие заболевание и его природу. Об инфекционной патологии свидетельствует наличие следующих симптомов: озноб, повышенная температура тела, чрезмерное потоотделение, высыпания на коже, мигрень, болезненные ощущения в мышцах.
У детей ревматический эндокардит проявляется так же, как и у взрослых. Чаще всего заболевание выявляется во время планового осмотра у педиатра. Уже через месяц после начала развития патологического процесса в сердце можно услышать шумы.
Стадии активности
Характер заболевания напрямую влияет на интенсивность клинических проявлений. Медики выделяют три стадии активности патологического процесса:
- Минимальную. Характерна для затяжного ревматического эндокардита. Симптомы проявляются слабо.
- Выраженную. Характерна для постоянно рецидивирующего эндокардита.
- Максимальную. Сопровождается крайне выраженными симптомами. При этом появляются признаки поражения и других систем организма.
Сложность заключается в том, что на ранних стадиях заболевание редко себя проявляет. Как следствие, пациенты обращаются к врачу уже на этапе возникновения осложнений.
Диагностика
При появлении первых тревожных симптомов необходимо записаться на прием к кардиологу. Специалист проведет осмотр и сбор анамнеза, после чего оформит направление на обследование.
Необходимые диагностические мероприятия:
- Общий и биохимический анализы крови.
- Исследование на титры антител стрептококка.
- Баночная проба.
- ЭКГ.
- Рентгенологическое исследование.
На основании результатов диагностики врач составляет максимально действенную схему терапии.
Лечение
При выявлении ревматического эндокардита пациента госпитализируют. Он должен находиться в стационаре весь период лечения.
Первоначально в больнице осуществляют пробу на чувствительность возбудителя к антибиотикам. Необходимость проведения теста обусловлена тем, что основной этап лечения ревматического эндокардита — антибактериальная терапия. В большинстве случаев врачи назначают пациентам «Пенициллин». Его необходимо вводить внутримышечно 4 раза в день. Нередко препарат комбинируют с «Сигмамицином» и «Стрептомицином».
После стабилизации самочувствия больного постепенно снижают дозировку, после чего вовсе отменяют введение антибиотиков. Через 1,5 месяца курс лечения повторяют.
Терапия всегда дополняется приемом железосодержащих препаратов и сердечных гликозидов.
Осложнения
Исход ревматического эндокардита напрямую зависит от своевременности обращения к врачу. Но даже при быстром наступлении выздоровления нередко диагностируются негативные последствия.
Наиболее частые осложнения ревматического эндокардита:
- Хроническая сердечная недостаточность. Мышца перестает перекачивает необходимое количество жидкой соединительной ткани.
- Тромбоэмболия. На фоне закупорки артерии чаще всего наступает летальный исход.
- Стойкая бактериемия. Это, в свою очередь, также может стать причиной развития всевозможных осложнений.
Чтобы устранить негативные последствия, чаще всего прибегают к хирургическому вмешательству.
Прогноз
Даже при отсутствии осложнений ревматический эндокардит приводит к тому, что больной становится нетрудоспособным. У 10% пациентов спустя несколько месяцев наблюдаются рецидивы.
Согласно статистическим данным, заболевание нередко приводит к летальному исходу. Показатель смертности составляет до 40%. При своевременном обращении к врачу прогноз более благоприятный.
Профилактика
Не существует специфических мер по предотвращению развития недуга. Важно укреплять иммунную систему, регулярно подвергать организм умеренным физическим нагрузкам и следовать принципам правильного питания. Кроме того, важно своевременно лечить выявленные заболевания, особенно это касается ревматизма.
В заключение
Под воздействием различных негативных факторов может произойти воспаление внутренней оболочки сердца. В этом случае принято говорить о развитии ревматического эндокардита. Заболевание имеет несколько форм, но на начальных стадиях развития оно практически никак себя не проявляет. За счет этого пациенты чаще всего обращаются к врачу на этапе развития осложнений.
Ревматический эндокардит: причины, симптомы и лечение
Эндокардит – воспаление внутренней оболочки сердца, которое негативно влияет на гладкость и эластичность камер мышцы. Это заболевание имеет множество причин возникновения, в том числе это может быть и ревматизм. При этом воспалительный процесс затрагивает пристеночный эндокард, соединительную ткань клапанов, сухожилия. Любой ревматизм всегда негативно влияет на состояние сердца, и это состояние особо распространено у молодых людей и у детей.

Оглавление статьи
Характеристика патологии
Ревматический эндокардит в основном прогрессирует в клапанном аппарате миокарда. Со временем патология может перейти на хордальные нити и пристеночный эндокард желудочков или предсердий. Это заболевание относится к синдромам ревматизма. Эндокардит, если его вовремя не лечить, во время рубцевания может изменить внешний вид клапана, в худшую сторону обезображивая его. В этом случае могут возникнуть проблемы с закрытием специального отверстия, что приводит к недостаточности клапана, то есть кровообращение усложняется. Впоследствии такая патология может стать причиной стеноза отверстия, что также негативно влияет на полноценный ток крови.
Ревматоидный процесс очень часто приводит к укорочению сухожильных нитей, что также заканчивается недостаточностью клапана. Сужение отверстий в основном является последствием сращивания отдельных створок или клапанов. Специалисты установили, что эндокардит всегда сопровождается аналогичным миокардитом.
Ревматический эндокардит относится к самым распространенным заболеваниям сердца, чаще встречаются только врожденные пороки миокарда.
Виды заболевания
Специалисты делят болезнь на 4 вида:
- Острый бородавчатый эндокардит. В этом случае поражаются глубокие слои эндотелия. На определенных областях органа начинают появляться серо-коричневые образования, похожие на бородавки. Если вовремя не начать терапию, эти образования становятся больше и сливаются друг с другом, что приводит к возникновению полипозного эндокардита.
- Возвратно-бородавочный. Этот вид эндокардита отличается от предыдущего тем, что прогрессирует на клапанах, пораженных склерозом.
- Простой эндокардит, характеризуется набуханием тканей и не отличается глубокими поражениями. Своевременная терапия гарантирует быстрое восстановление миокарда и его структур без осложнений и последствий.
- Фибропластический эндокардит – это последствие любого вышеперечисленного вида заболевания, которое вовремя не лечилось. В этом случае возможны осложнения и негативные последствия.
Фибропластический, простой, возвратный и острый бородавочный эндокардит – это заболевания, которые требуют только диагностики у специалиста и не приемлют самолечения.
У пациентов после 30 лет клапаны повреждаются в 30 % случаев после ревматической атаки на сердце, а у детей – в 90 %.
Что лежит в основе патологии

Бактерии стрептококка являются причиной появления недуга
Основной и главной причиной ревматического эндокардита является стрептококк группы А. Особенно это частое проявление эндокардита у детей, так как они могут заболеть тонзиллитом или фарингитом, если вовремя не начать лечение, заболевания могут дать серьезные осложнения.
Чтобы самостоятельно справиться с инфекцией, организм начинает активно вырабатывать антитела, которые могут ударить по сердечно-сосудистой системе, что вызывает воспалительный процесс и приводит к ревматизму.
К пораженным заболеванием отделам сердца относят:
- Сухожильные хорды.
- Аортальный клапан.
- Глубокие слои сердца.
- Митральный клапан.
- Париетальный эндокард.
- Трехстворчатый клапан.
В связи с этим ревматическое воспаление тканей сердца протекает иначе, чем инфекционная и септическая разновидности болезни, но главной причиной все же является стрептококк, который попал в организм.
Клиническая картина как факт
Эндокардит очень часто начинается совершенно неожиданно и может длительное время о себе никак не заявлять. В большинстве случаев заболевание протекает длительно и остро, имеет разные виды проявлений, что очень часто усложняет диагностику.

Когда организм становится очень слабым стоит немедленно показаться специалисту!
На протяжении двух недель развивается клиническая картина заболевания, в это время больной замечает у себя лихорадку, озноб и повышенную потливость. Температура тела постоянно меняет свои показатели, она может быть достаточно высокой на протяжении длительного времени и слегка повышенной несколько дней с последующей нормализацией. Во время эндокардита отмечают следующие симптомы:
- Снижение аппетита, покраснение глаз.
- Мышечные, грудные, абдоминальные и суставные боли.
- Артрит суставов всех конечностей и видимые изменения в области фаланг пальцев и ногтей.
- Сердечная недостаточность в прогрессирующей форме, шумы в сердце.
- Нарушения в работе почек, обусловленные нефритом или инфарктом.
- Увеличение лимфатических узлов и поражение ЦНС.
- Перикардит, поражение аортального или митрального клапана.
- Учащение пульса, аритмия и усиленное сердцебиение.
Отмечается интоксикация организма: упадок сил, снижение работоспособности, потеря веса, анорексия, головные боли, артралгия. Изменения, проявляющиеся на коже, – высыпания геморрагического характера, покраснения на ладонях рук, подошве ног и теле, бледный оттенок кожного покрова с пожелтением.
Последствия заболевания зависят от его течения и в какой форме патология находится. В группу риска специалисты относят детей до 7 лет, подростков и людей в возрасте, которые переболели инфекционными заболеваниями.
Постановка диагноза и терапия
При ревматизме сердца поставить точный диагноз достаточно сложно, для этого используют дифференциальную диагностику, назначают сдать анализ крови, в котором изучается СОЭ, и рекомендуют пройти баночную пробу, фонокардиографию и пр.
Диагноз ставится с учетом следующих выявленных нарушений:
Ревматический эндокардит
По
локализации:
1. Кдапанный
(чаще). (митральный, аортальный,
трестворчатый, совсем редко легочный)
2. Хордальный
3. Пристеночный
Виды
по обрикосову:
1. Диффузный
= простой (Вальвулит Талалаева). Клапан
дуплекатура интимы, м/у ними РСТ
неоформленная. Происходит изменение в
РСТ – мукоидное набухание в толще
эндотелий неповрежден. Макроскопически
в норме сероватый полупрозрачный. А
здесь несколько или слегка непрозрачен.
Микро – очаги базофилии и метахромазии.
Далее процесс переходит в …
2. Острый
бородавчатый эндокардит. Фибриноидное
набухание, гранулематоз и повреждается
эндокард. И в местах повреждения
образуются тромботические наложения
– тромбы. На митральном клапане
минимальные изменения, но мы увидим
тромботические массы с предсердной
стороны по замыкающему краю клапана
(препарат 168). Бородавки при ревматизме
= тромботические массы. Тромбы будут
организовываться, клапан будет
склерозироваться, станет неровным, м б
отложение кальция. Могут умирать от
тромботических масс по большому кругу
кровообращения.
3. Фибропластический
эндокардит – развивается как следствие
предыдущих.
4. Возвратный
бородавчатый эндокардит. Новая волна
ревматизма, новое образуются тромботические
массы.
Ревматические миокардиты
Постоянно
наблюдается при ревматизме выраженность
различная.
Формы:
1. Узелковый
продуктивный или гранулематозный
миокардит характерно образование
гранулем). Исход – мелкие рубчики.
Возможно нарушение проводимости особенно
в области м/желудочковой перегородки
– аритмия.
2. Диффузный
межуточный экссудативный миокардит.
Процесс локализуется в строме. Будет
отек, полнокровия и инфильтрация
лимфоцитами, плазматическими клетками,
тучными клетками, эозинофилами,
нейтрофилами, гистиоцитами, кроме клеток
Аничкина. Ревматические гранулемы
встречаются редко. Это миокардит
Скворцова. Встречается преимущественно
у детей, протекает тяжело, чаще
заканчивается декомпенсацией и смертью.
При благополучном исходе – диффузный
мелкоочаговый кардиосклероз
3. Очаговый
межуточный экссудативный миокардит.
Гранулемы в этой форме встречаются
очень редко.
При
всех формах миокардита встречаются
очаги дистрофии и некроза кардиомиоцитов.
Пороки
сердца, определение, причины развития,
разновидности, характеристика.
Пороки
сердца — это врожденные или
приобретенные изменения структур сердца
(клапанов, перегородок, стенок, отходящих
сосудов), нарушающие движение крови
внутри сердца или по большому и малому
кругам кровообращения.
Пороки сердца
1. Приобретенные
2. Врожденные
Приобретенные
пороки сердца характеризуются поражением
клапанного аппарата и магистральных
сосудов и возникают в результате
заболеваний сердца после рождения.
Заболевания:
1. Ревматизм
– 94%
2. Атеросклероз
3. Сифилис
4. Инфекционный
эндокардит (В настоящее время растет
число пороков этой природы)
5. Травма
Механизм
формирования приобретенных пороков
сердца тесно связан с эволюцией
эндокардита.
Прогрессированию
порока способствуют гемодинамические
повреждения (надрыв, неровная стенка,
тромбы).
Порок
сердца приобретенный:
1. Изолированные(один
клапан)
2. Комбинированные
(несколько)
1. Недостаточность
2. Стеноз
3. Сочетание
с преобладанием
Бычье
сердце – сердце больших размеров при
пороках.
Пневмония,
определение, этиология, патогенез,
принципы классификаций. Крупозная
пневмония, патологическая анатомия,
осложнения, исходы.
пневмония– заболевание, в основе которого лежит
экссудативное воспаление с преимущественным
поражением респираторных отделов.
Чаще
пневмония встречается инфекционной
природы.
Классификация
По
этиологии:
1. Бактериальные
2. Вирусные
3. Микроплазменные
и викециозные
4. Грибковые
5. Аллергические
6. Вызванные
физическими и физическими факторами
7. Смешанные
8. Не
уточненные
По
патогенезу:
1. Первичные
2. Вторичные
(развившиеся на фоне хронических
процессов в легких –хронический бронхит,
пневмосклероз, опухоль)
Клинико-морфологическая:
1. Долевая
(крупозная)
2. Очаговая
3. Интерстициальная
= межуточная. Встречается редко
преимущественно у детей.
По
течению:
1. Острая
2. Затяжная
(морфологически видим организацию
экссудата)
Патогенез
пневмоний
1. Этап.
Инфицирование. Возможны три пути
проникновения возбудителя в легкие:
a. Аэрогенный
= бронхогенный
b. Гематогенный
c. Лимфагенный
при сепсисе
Инфицированию
способствуют различные приобретенные
или врожденные дефекты элеменации
агентов. Нарушение сульфактантной
системы. Недостаточная фагоцитарная
активность нейтрофилов и альвеолярных
макрофагов, трахеобронхиальная
дискинезия, нарушение функций диафрагмы,
снижение кашлевого рефлекса и т.д.
Инфицированию
также способствуют врожденные пороки:
гипоплазия, врожденные брохоэктазы и
т.д.
2. Этап.
Размножение микробов в первую очередь
в респираторных отделах. Все пневмонии
начинаются с респираторных бронхиол,
где накапливается слизь, возникает
эндо-, па- или перибронхит
3. Этап.
Реакция альвеолярное паренхимы и стромы
легкого на эффект.
Решающая
роль в развитии пневмонии принадлежит
макроорганизму.
Осложнения:
1. Легочные
(возникающие в пределавх легкого,
карнификация – замещение соединительной
тканью, абсцедирование, гнойный плеврит,
эмпиема, гангрена)
2. Внелегочные
(гнойный медиостенит, перикардит,
перитонит, минингит и т.д.)
В
течении крупозной пневмонии различают
следующие стадии. 1. Стадия прилива.
Пораженная доля увеличена, плотна,
темно-красного цвета, на разрезе
однородная, гладкая, при надавливании
стекает кровянистая жидкость. Плевра
тусклая, микроскопически отмечается
гиперемия, стазы. 2. Стадия красного
опеченения. Пораженная доля увеличена,
плотна, плевра имеет вид запотевшего
стекла. Поверхность разреза доли
однородна, красного цвета, сухая,
зернистая вследствие того, что альвеолы
растянуты фибринозным экссудатом.
Микроскопически в растянутых просветах
альвеол видна сеточка фибрина, содержащая
эритроциты и в меньшем количестве
лейкоциты. 3. Стадия серого опеченения
(цветн. рис. 1). Доля резко увеличена,
плевра покрыта пленками фибрина.
Микроскопически альвеолы резко растянуты
фибрином и скоплениями лейкоцитов.
Преобладание последних над эритроцитами
и сдавление капилляров экссудатом
придает легкому серый цвет. 4 Стадия
разрешения. Доля увеличена, мягче, чем
в стадиях опеченения, поверхность
разреза влажная, желтовато-серого цвета,
при надавливании стекает мутная жидкость,
ее тем больше, чем интенсивнее идет
процесс разрешения. Гистологически
фибрин мало заметен, далее исчезает, а
лейкоциты приобретают вид ожиревших
распадающихся клеток. Нарастает число
альвеолярных макрофагов. Эластические
волокна альвеол становятся менее
натянутыми: перилобулярные, периваскулярные
интерстициальные прослойки утолщены,
отечны, лимфатические щели, заложенные
в них, зияют. Макроскопически это
проявляется в виде белесоватой сетки,
которая долго сохраняется после
перенесенной пневмонии. Ткань легкого
при этом дрябловата.
По
лимфатическим путям инфекция может
распространиться на средостение,
перикард, брюшину, что сопровождается
развитием гнойных и фибринозных
серозитов. Плеврит лишь тогда считается
осложнением, когда он возникает после
разрешения процесса в легком.
Распространение
инфекции по лимфатическим щелям
блуждающего нерва и гематогенно может
вызвать гнойный менингит и абсцесс
мозга.
105
Очаговая пневмония, этиология,
морфологическая характеристика,
осложнения, исходы.
Пневмония-
воспаление в тканях легких с
преимущественным поражением респираторных
отделов
Очаговая
пневмония — По другому называется
бронхопневмония.
Для
нее характерно развитие в легочной
паренхиме очагов острого воспаления
размерами от ацинуса до сегмента,
связанных с параженной бронхиолой.
Развитию
заболевания предшествует воспалительные
процессы в бронхах, их можно обнаружить
одновременно с очагами бронхопневмонии.
Патогенез
связан с воздушно-капельным, гематогенным,
реже контактным путями распространения
возбудителя. Бронхопневмонии чаще
вторичные.
Морфогенез.
Обязательное условие развития –
нарушение дренажной функции бронхов.
Это
ведет к проникновению микроорганизмов
в альвеолярные ходы, альвеолы, поражению
бронхов. Особую группу бронхопневмоний
составляют аспирационная, гипостатическая,
и послеоперационная пневмония, связанные
с активацией аутоинфекций.
Макро
: плотные безвоздушные очаги различных
размеров вокруг бронхов, просвет бронхов
заполнен серо-красным содержимым.
В
зависимости от размеров очагов различают:
милиарную, ацинозную, дольковую, сливную
дольковую, сегментарную и полисегментарную
бронхопневмонию.
Микро:
воспалительная инфильтрация стенок
бронхиол, накопление экссудата в
просветах альвеол, бронхиол, и бронхов.
По переферии очагов – сохраненная
легочная ткань. Экссудат может иметь
серозный, гнойный, геморрагический и
смешанный характер, что связано с
этиологией и тяжестью процесса.
Осложнения:
Легочные: карнификация легкого,
образование острого абсцесса, гангрены
легкого, эмпиема плевры. Смертельное
осложнение: респираторный дистресс-
синдром.
Внелегочные
осложнения: связаны с распространением
инфекции по лимфатическим и кровеносным
сосудам. При лимфогенной генерализации
возникает гнойный медиастенит и
перикардит. При гематогенной –
метастатические абсцессы голвоного
мозга, гнойный менингит, острый язвенный
и полипозно – язвенный эндокардит,
гнойный артрит.
Исходы:
Смерть больных может быть вызвана самой
пневмонией, ее гнойным осложнением,
легочно – сердечной недостаточностью.
106.
Патоморфоз пневмоний. Нозокомиальные
пневмонии, определение, характеристика.
Морфология
дыхательной недостаточности.
Пневмония-
воспаление в тканях легких с
преимущественным поражением респираторных
отделов
Нозокомиальная
пневмония – пневмония развившася через
48 часов и после госпитализации больных,
при исключении инфекционных заболеваний
с поражением легких в инкубационном
периоде.
По
течению госпитальные пневмонии делят
:
Ранние
(до 5 дней)
Поздние
(после 5 дней).
Она
утяжеляет состояние больного, удлиняет
сроки его пребывания в больнице, и
нередко явлется причиной смерти.
Среди
госпитальных инфекций она занимает
третье место по частоте.
По
течению госпитальные пневмонии делят:
1. Ранние
(до 5 дней)
2. Поздние
(больше 5 дней)
Она
утяжеляет состояние больного, удлиняет
сроки его пребывания в стационаре и
нередко является непосредственной
причиной смерти.
Среди
госпитальных инфекций эта пневмония
по частоте занимает третье место (после
инфекции мягких тканей и мочеполовой
системы). На эту пневмонию приходится
15 – 20% всех госпитальных инфекций.
Занимает
первое место по летальности, которая
составляет 30%. Среди больных, находящихся
на искусственной вентиляции легких
достигает 70%.
особенности заболевания, лечение и профилактика


Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Ревматический эндокардит принято считать одним из признаков ревмокардита. Они развиваются практически синхронно. Чем сильнее прогрессирует заболевание, тем больше поражаются сердечные клапаны. Реже всего можно встретить информацию о том, чтобы пациент поступал с поражением трехстворчатого клапана. Более распространены случаи, когда поврежден минтральный или аортальный клапан. Примерно в 10% случаев могут пострадать легочные артерии. При тщательном обследовании опытный врач обнаружит воспаление сердечных тканей.
Особенности недуга
Ревматический эндокардит разевается на фоне ревматизма, что способствует формированию хореи Сиденгама. Иногда при обследовании пациента у врача появляется шанс установить, как инфекция проникла в организм и как она будет развиваться. Наиболее частый путь развития заболевания выглядит так:
- в организм попадает ангина, что приводит к развитию инфекции;
- развивается острый ревматизм суставов;
- формируется ревматоидный эндокардит.

Примерно в 85% случаев точный источник инфекции найти не удаётся. Внутрисуставные изменения врачи диагностируют после того, как обнаруживают эндокардит. У малого числа пациентов этот недуг формируется без изменений в суставах. На фоне заболевания развивается ашофф-талалаевская гранулема. Полностью завершается её формирование за 6 месяцев. В итоге у пациента образуется рубец, представляющий склерозную ткань. Пораженные клапаны изменяются анатомически. Суживаются кольцо, если запустить процесс, то он может перейти в перикард. У некоторых пациентов можно обнаружить пораженные нити сухожилий.
Чаще всего данное заболевание обнаруживают у детей от 6 до 16 лет, т.к. организм ребёнка более подвержен воздействию инфекций и микробов. Но и взрослые в случае ослабления иммунной системы становятся жертвами этого недуга. Развивается эндокардит по одной схеме у всех. Фундаментальных различий в формировании болезни у ребенка и взрослого не будет.
Самым весомым фактором, влияющим на появление недуга, является генетическая предрасположенность. Не все люди, подвергшиеся влиянию вирусной инфекции, начинают страдать от эндокардита. Здесь играет роль наследственный фактор.
Разновидности заболевания
Ревматический эндокардит многие врачи сегодня связывают с инфекцией, вызываемой стрептококками. Когда она долгое время воздействует на организм или попадает туда несколько раз в краткий промежуток времени, отмечаются изменения в соединительной ткани. Сосудистая проницаемость увеличивается, а нейрогуморальная регуляция нарушается. Заболевание по характеру течения подразделяется на:
- острое с продолжительностью до 2 месяцев;
- подострое, которое длится до 4 месяцев;
- хроническое или затяжное, продолжается больше 4 месяцев;
- латентное, т.е. не проявляющее себя по мере развития;
- непрерывно рецидивирующее.

Клинические проявления заболевания определяются состоянием клапанов и миокарда, очагами инфекции и активностью ревматических процессов. Существует 3 стадии активного ревматического процесса:
- Минимальная степень активности. Ею сопровождается недуг хронической или латентной формы.
- Выраженная степень активности. Характерна для подострой и рецидивирующей формы недуга.
- Максимальная степень активности. Сопровождается развитием перитонита, панкардита и других серьёзных недугов.
Выделяют первичный и возвратный эндокардит. Симптоматика первичной формы эндокардита является стёртой, поэтому диагностировать её сложно. Она часто развивается на фоне гриппа или ангины. Также в группу риска входят люди, страдающие от постоянных заболеваний дыхательных путей. Если болезнь носит острую или подострую форму, состояние пациентов резко ухудшается. Суставы болят, тело ломит, температура повышается. Развивается тахикардия.
Появляются боли в грудной клетке. Причины их могут быть различными. Из-за того, что границы сердечных тканей начинают перемещаться, появляются шумы. Часто встречаются аритмии. Изменение границ наблюдается только в местах воспалений. Основная проблема заключается в том, что все эти проявления становятся ярко выраженными спустя 5-6 месяцев после начала формирования эндокардита.
Возвратная форма недуга формируется на фоне уже прошедшего приступа. Каких-либо строгих интервалов возврата врачи установить не смогли. У каждого пациента они разные. Кто-то страдает от повторного развития болезни спустя 6-7 месяцев после лечения, а у кого-то рецидив провоцирует серьёзная травма или простуда. Суставный синдром практически не встречается, зато проблемы с сердцем появляются у 89% больных.
Если у больного уже существует порок сердца, выявить заболевание будет очень сложно. Если рецидивы наблюдаются непрерывно, пациентам придётся сохранять ограниченную подвижность на протяжении длительного времени. Некоторые остаются прикованными к постели на несколько лет, что вносит свои коррективы не только в рабочий процесс, но и в общее состояние мышечной системы организма.

Симптомы
Все формы заболевания проявляют себя примерно одинаково. Не существует таких симптомов, которые могли бы указать на конкретный тип ревматического отклонения. Первым делом пациентов осматривает кардиолог. Он может диагностировать следующие признаки болезни:
- сильную отдышку;
- быструю утомляемость;
- бледность кожных покровов;
- изменение формы ногтей и пальцев;
- постоянные боли в области сердца;
- тахикардию, появляющуюся без причины.
Одним из ярких проявлений болезни считается выраженный шум в сердце при его прослушивании. При биохимическом анализе крови выявляют повышенное содержание лейкоцитов, что говорит о наличии воспаления, но не о его местоположении.
Диагностика
Во время обследования врачу приходится учитывать тот факт, что в организме пациента могут быть другие отклонения. К примеру, туберкулёз может развиваться на фоне сильной инфекции, что создаст определенные сложности во время лечения. Для диагностики применяют следующие методики:

- Визуальный осмотр больного. Позволяет найти внесердечные проявления эндокардитов.
- Сбор лабораторных анализов. Позволяет выявить воспаление внутри организма и повышение уровня некоторых микроэлементов.
- Анализы на бактерии. Необходимы для выявления существующих в организме человека инфекций.
- УЗИ, МРТ, КТ, ЭКГ и другие методы аппаратного обследования больного. Позволяют выявить структурные изменения органа, прилежащих сосудов и систем.
Исход ревматического эндокардита при своевременном лечении благоприятный. Срок его жизни не сокращается, но вылечиться полностью от заболевания нельзя. В конце концов оно перейдёт в одну из форм пороков сердца. Если недуг формируется в пожилом возрасте, то терапия является сложной. Молодых пациентов врачам лечить легче, также велика вероятность успешной операции на органе.
Особенности лечения
Эндокардит лечат всеми существующими способами, начиная от приёма лекарств и заканчивая нормализацией меню. Если сердечная патология продолжает развиваться, больного направляют на операцию. В случае пациентов пенсионного возраста предварительно получают согласие от родственников и самого больного, т.к. хирургическое вмешательство может закончится смертью.
Терапия направлена на естественное укрепление сердечно-сосудистой системы. Пациенту нужно будет полностью отказаться от алкоголя, сладкого и жирной пищи. Уровень стресса также нужно отслеживать. Значительные физические нагрузки придётся убрать. Больные могут заниматься йогой, мягкой растяжкой, но вот забеги на дальние дистанции им противопоказаны.
Медикаментозное лечение направлено на то, чтобы полностью вывести из организма возбудителя инфекционного заболевания, спровоцировавшего проблемы с сердцем. Для этого больным придётся принимать антибиотики. Более эффективными считаются внутримышечные уколы. Их осуществляют до 5 раз в день (определяется масштабами инфекции).
После того, как возбудители заболеваний были ликвидированы, назначают курс гормональных препаратов. Они нужны для того, чтобы снять воспаление с сердечной мышцы. Принимать их придётся на протяжении долгого времени. Некоторые лекарства нужно будет пить всегда, т.к. основной целью их приёма предотвращение перехода эндокардита в порок сердца. Но медицинская статистика показывает, что недуг всё равно мутирует через определенное время.
Эндокардит
Некоторые пороки сердца чаще проявляются на фоне других патологических состояний. К этой категории относится эндокардит, который по своему развитию в большей или меньшей степени поражает клапаны сердца. Поскольку клапанный аппарат играет важную роль в системе кровообращения, крайне важно вовремя пройти лечение при его повреждении.
Эндокардит (ЭК) основан на воспалительном процессе, поражающем внутреннюю оболочку сердца.В некоторых случаях инфекция, вызывающая воспаление, фокусируется на клапанах или переходит на внутреннюю стенку соседних сосудов.
Сегодня известно более 120 патогенов, вызывающих те или иные формы эндокардита.
Заболевание сложно диагностировать, так как ЭК не имеет специфических симптомов. Поэтому часто окончательный диагноз устанавливается через 2-3 месяца после появления первых симптомов. Также 85% пациентов поступают в больницу с неверным диагнозом.
Видео об эндокардите. Почему важно вовремя лечить зубы
Классификация
Существуют различные классификации эндокардитов, некоторые из которых были разработаны 20 лет назад и более. Учитывая современный взгляд на медицину на развитие ЭК, то стоит принять во внимание разделение Международной классификации болезней на 10 пересмотров. Соответственно ей выделено:
- Острый и подострый инфекционный эндокардит (код.I33.0). В свою очередь, он может быть бактериальным, инфекционным, медленно текущим, злокачественным, септическим, язвенным.
- Кандидозный эндокардит (код I39.8 *).
- Острый ревматический эндокардит (код I01.1).
Существует условная клинико-морфологическая и этиологическая классификация, соответственно, которые различают:
- Острый инфекционный эндокардит, который может быть бактериальным и септическим.
- Упорный или продолжительный эндокардит, также известный как хронический.
- Тромбоэндокардит неинфекционного происхождения.
- Ревматический эндокардит.
- Эндокардит Леффлера, также известный как фибропластический с эозинофилией.
Причины
Эндокардит возникает в основном из-за различных инфекций, которые могут быть острыми или хроническими. Выделяют также вторичный эндокардит, который обычно сочетается с диффузными заболеваниями соединительной ткани. На сегодняшний день в МКБ-10 выделены следующие группы инфекций, которые чаще всего приводят к развитию эндокардита:
- кандидоз;
- гонококковый;
- менингококковый;
- туберкулез;
- сифилис;
- Брюшной тиф
- Болезнь Либмана-Сакса.
Многие изменения в эндокарде связаны с ревматизмом и ревматоидным артритом. Эти заболевания часто развиваются из-за стрептококковой инфекции, которая распространяется по телу и проникает в различные органы и ткани. При благоприятных условиях стрептококки на эндокарде вызывают воспаление со всеми вытекающими последствиями.
В качестве этиологического фактора часто используются золотистые стафилококки и энтерококки. В основном они выделяются при остром эндокардите.К патогенам, вызывающим эндокардит, также относятся бета-гемолитический стрептококк, кишечные и пинеальные палочки.
Возбудителями заболевания могут стать обычные «обитатели» кожи, слизистой оболочки, желудочно-кишечного тракта, которые при ослаблении иммунитета или изменении условий внутренней среды начинают вести себя как патогенная микрофлора.
Факторы развития
Одним из условий развития эндокардита является бактериемия, которая определяется длительно.Его возникновение может быть связано с хроническими очагами инфекции, такими как пародонтит, тонзиллит, фурункулез. Также проводились манипуляции, с помощью которых в организм вводились возбудители болезней. Это касается хирургических вмешательств, катетеризации, бронхоскопии, внутривенного введения лекарств или лекарств.
Процесс более активен, если клапаны ранее были изменены на фоне ревматизма или врожденных пороков развития. Также развитию эндокардита способствует использование протезов клапанов .
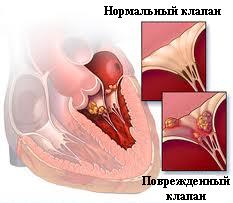


Патологический процесс напрямую связан с деструктивным язвенным воспалением эндокарда, которое сопровождается размещением тромбоцитов вместе с фибрином, бактериями и частицами тканей. В результате, помимо ЭК, заболевание может развиться по типу тромбоэмболии. Присоединение к воспалительному процессу аутоиммунных механизмов, связанных с циркуляцией иммунных комплексов и развитием на них соответствующей реакции, приводит к обострению течения эндокардита.
Виды / фото
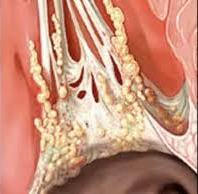
Инфекционный острый эндокардит
В патологическое образование чаще всего вовлекаются оболочки сердечных клапанов, при которых наряду с полипами появляются язвы или язвы. Поврежденный клапан не может нормально функционировать, из-за чего образуется его недостаточность. Язвы часто появляются на митральном клапане и редко на аортальном клапане. Протоссы быстро распространяются и могут в конечном итоге достичь хорд сухожилий вместе с прикрепленным к стене эндокардом.
Видео Бактериальный эндокардит
Пораженные клапаны становятся местом скопления фибрина с тромбоцитами. Из-за наслоений этих компонентов крови клапаны набухают, они прокалываются фибрином. В результате увеличивается риск отслоения хорд сухожилий или отдельных частей клапана. Также сосуды могут забиться разорванным тромбом, что влечет за собой развитие септического инфаркта. Если процесс «умирает», значит, происходит сморщивание и деформация клапанов, что вызывает нарушения гемодинамики, проводимости сердца и т. Д.

Пухлый или хронический эндокардит
Известен как затяжной эндокардит. Может быть связано с развитием пневмококковой инфекции, но чаще возникает на фоне инфицирования стрептококком, гемолитическим или нормальным. В патологический процесс в основном вовлечен аортальный клапан, который подвергся склерозу или другим изменениям.
Течение заболевания часто связано с рецидивом патологического процесса, что увеличивает риск образования инфарктов различных органов, а также очагового воспаления в почках.Кроме того, может увеличиваться селезенка, прогрессирующая анемия, которая присутствовала ранее.

Неинфекционный тромбоэндокардит
Инфекция эндокарда может быть связана с неинфекционными факторами развития. Существуют разные формы этого заболевания, но самые распространенные:
- дегенеративная бородавка;
- абактериальный;
- минимальный
Неинфекционная ЭК часто развивается на фоне внутренней интоксикации, также часто определяется у ослабленных больных и при старческом маразме.Когда часто в патологический процесс вовлекаются клапаны, расположенные в левом желудочке. Признаки воспаления обычно отсутствуют, тогда как в очагах поражения могут быть обнаружены тромбоциты с фибробластами, макрофагами и моноцитами.
Ревматический эндокардит
В основе его развития лежит инфицирование человека бета-гемолитическим стрептококком группы А. От ревматизма поражаются различные структуры тела, в том числе клапанный аппарат сердца.Соединительная ткань в нем подвержена воспалительному процессу. Также можно поразить хорды и настенный эндокард. В результате в зависимости от места развития ревматического эндокардита можно выделить:
- Клапаны ЕС;
- EC аккорд;
- настенный EC.
Заболевание характеризуется довольно резким течением, во время которого часто образуются пороки сердца. Среди других проявлений ревматической лихорадки ЭК занимает одно из основных мест.
Патологический процесс может протекать по-разному, но чаще всего выделяют следующие формы ревматического ЭК:
- Диффузный — створки клапана немного вздуваются, но не меняются.
- Острый полипоз (бородавка) — поражение затрагивает более глубокие слои эндокарда, в результате чего верхний слой частично разрывается и задерживает фибрин, тромбоциты и т.п.
- Обратно-полипозитивный — помимо образования «бородавок» на клапанах, на них откладываются соли кальция, что приводит к еще большему нарушению их функции.
- Фибропластик — имеет самое неблагоприятное течение, так как приводит к необратимым изменениям и тяжелым последствиям.

Эндокардит у детей
В более молодом возрасте чаще всего определяется инфекционный эндокардит, который может возникать как первичный, так и вторичный. Первый приводит к воспалению митрального и аортального клапанов, а второй — к прямому разрушению внутренней оболочки сердца.
Заболевание проявляется так же, как и у взрослых, только ток проходит активнее, из-за чего часто возникают серьезные осложнения типа сердечной недостаточности, печени, почек .
Заболевание нужно лечить своевременно. Еще лучше, когда проводится профилактика эндокардита у детей.
Диагностика
Существуют различные способы выявления эндокардита, позволяющие определить как течение болезни, так и предполагаемый риск для здоровья пациента. Большое значение имеет правильное составление клинической картины, которая в большинстве случаев разнообразна, что, в свою очередь, часто усложняет диагностический процесс. При необходимости используются инструментальные и лабораторные методы исследования, особенно в случае сложной диагностики.
Клиника
После заражения пациента первые симптомы эндокардита могут проявиться через две недели. В первую очередь может возникнуть лихорадка, которая часто сопровождается повышенным потоотделением и ознобом. Иногда меняется температурная реакция: то становится выше, то падает до нормы.
В развернутой клинике могут быть следующие симптомы:
- Интоксикация организма, выражающаяся преимущественно в слабости, отсутствии аппетита, болях в голове и суставах.
- Кожные покровы меняются, становятся бледными или с желтоватым оттенком, на разных частях тела (туловище, ногах, руках, слизистых оболочках) могут появляться небольшие кровоизлияния.
- Нарушение работы центральной нервной системы может выражаться в психозах, тромбоэмболии сосудов головного мозга, менингоэнцефалите.
- Лимфатические узлы (особенно шейные и подмышечные) увеличиваются.
- Чувство дискомфорта часто определяется в грудной полости с выступом на сердце.
- При осложнениях сердечной недостаточности ЭК возникает одышка, появляются отеки, боли в области сердца.
Затяжное течение болезни способствует нарушению обмена веществ в организме, из-за чего определяется симптом «барабанных палочек». Это когда утолщаются дистальные фаланги пальцев. Также может быть симптом часовых очков, когда ногти на пальцах закруглены.
Степень тяжести клиники во многом зависит от активности иммунной системы, а также тяжести патологического процесса.Также каждая форма эндокардита имеет свои отличительные особенности. Например, в бактериальной ЭК клиники часто бывает тяжелая форма, в различных органах возникают абсцессы, септическое состояние дополняется сильным разрушением клапанов. В то же время для фибропластических ЭК отсутствуют признаки выраженного инфекционного процесса.
Инструментальные методы изысканий
Для начала делается электрокардиограмма, на которой видны признаки увеличения левого или правого желудочка.При длительном течении процесса может нарушиться проводимость, в результате чего возникнут аритмии.
Эхокардиография и фонокардиография помогают с диагностикой. С помощью эхокардиограммы определяется кальциноз, оценивается работа клапанного аппарата, а при наличии дефекта определяется его характер. Также проводится дифференциальная диагностика с целью исключения ревматизма, при которой проводят посев крови.
Воспалительный процесс в организме подтверждается лабораторным диагнозом , при общем и биохимическом анализе крови, нейтрофилез, повышенная СОЭ, бактериемия и др.определены. При подозрении на ревматоидный эндокардит проводится анализ на ревматоидный фактор, С-реактивный белок, гамма-глобулин.
Анализ крови на — важный этап в для выявления инфекции в организме, особенно при подозрении на инфекционную ЭК. Следует соблюдать определенные правила сдачи анализа крови на анализ. Анализ повторяется два-три раза, при совпадении результатов ответ считается положительным.
Лечение
Терапия эндокардита может быть назначена максимально эффективно, если поставлен правильный диагноз и установлена достоверная форма заболевания.
Существует несколько тактик лечения ЭК:
- Применение антибактериальных препаратов.
- Проведение симптоматического лечения.
- Проведение иммунокоррекции.
- Хирургическое лечение.
Антибактериальная обработка — проводится с целью устранения инфекции в организме. Для этого внутривенно вводится антибиотик, и при его низкой эффективности составляется схема применения комбинаций антибактериальных препаратов.Принимают их, как правило, долго, около 3-4 недель.
Перед тем, как назначить антибиотик, необходимо проверить чувствительность к нему микрофлоры, выделенной посевом крови больного. В зависимости от возбудителя используются следующие антибактериальные средства:
- Эндокардит, вызванный зеленоватым стрептококком, лечится бензилпенициллином.
- При наличии энтерококков бензилфениллин комбинируют с гентамицином или амикацином.
- Стафилококковый эндокардит лечится полусинтетическими пенициллинами, которые в тяжелых случаях сочетаются с аминогликозидами или цефалоспоринами.
- Грибковый эндокардит плохо подходит для лечения, которое обычно основано на амфотерицине B.
Через две недели оценивается эффективность антибактериальной терапии и при необходимости препараты заменяются другими.
Симптоматическое лечение заключается в проведении детоксикации, применении сердечных гликозидов, тромболитических препаратов. Иногда назначают кортикостероиды, преимущественно при ярко выраженной аллергической реакции.
Иммунокоррекция предполагает использование антитоксической сыворотки, которая выполняет задачи пассивной иммунизации.Хороший нейтрализующий эффект от циркулирующих бактериальных токсинов приводит к введению человеческого иммуноглобулина или гипериммунной плазмы.
Хирургическая терапия применяется в крайнем случае, когда консервативное лечение не помогает. Он основан на удалении поврежденных частей клапанного аппарата и установке искусственных клапанов, которые могут быть биологическими или механическими.
Елена Малышева видео. Лечение инфекционного эндокардита
Прогноз
Раньше смертность от эндокардита была очень высокой, но после начала применения антибиотиков широкого спектра действия удалось снизить показатель до 30%.Сегодня в основном пациенты продолжают умирать не от самого эндокардита, а от тех осложнений, которые привели к заболеванию (тромбоэмболия, сердечная недостаточность, интоксикация).
Практически полное излечение возможно в том случае, если диагностика была проведена на ранней стадии развития ЭК, и после правильной диагностики возбудителя было назначено необходимое лечение. Важно отметить, что возвращение к работе займет много времени.
В некоторых случаях болезнь начинает проявляться повторно через 4 недели после окончания лечения, затем говорят о рецидиве ЭК.При появлении симптомов заболевание позже 6 недель, это новая инфекция.
Профилактика
Чрезвычайно важно своевременно вылечить все очаги хронических инфекций, таких как тонзиллит, пародонтит. Также при диагностике интеркуррентных аномалий у пациентов с пороками сердца следует проводить соответствующую терапию.
Профилактическая антибактериальная терапия может проводиться при следующих вмешательствах:
- удаление зуба;
- катетеризация;
- бронхоскопия;
- тонзиллэктомия;
- аппендэктомия
Для устранения дополнительных провокационных факторов в виде гриппа следует избегать переохлаждения.
4,43 ср. рейтинг ( 88 % баллов) — 7 голосов — голосов
.
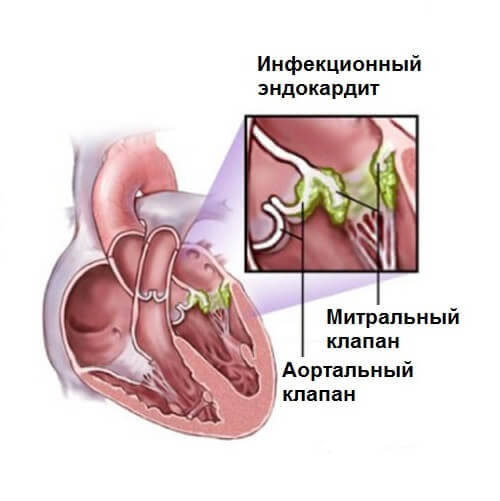
Инфекционный эндокардит — знания для студентов-медиков и врачей
Инфекционный эндокардит (ИЭ) — это инфекционное воспаление эндокарда, поражающее клапаны сердца. Это состояние является результатом бактериемии, которая чаще всего вызывается стоматологическими процедурами, хирургическим вмешательством, отдаленными первичными инфекциями и нестерильными инъекциями. Клинически ИЭ проявляется острым или подострым течением. Острое заболевание обычно вызывается золотистым стафилококком и вызывает быстрое разрушение эндокарда.Подострое прогрессирование чаще всего вызывается видами стрептококков viridans и обычно поражает людей с ранее существовавшим повреждением сердечных клапанов, структурными дефектами сердца или наличием протезных клапанов. В отличие от острого заболевания, при котором у пациентов симптомы развиваются в течение нескольких часов или дней, подострое заболевание связано с прогрессированием симптомов в течение нескольких недель или месяцев. Клинические признаки включают конституциональные симптомы (усталость, лихорадку / озноб, недомогание) в сочетании с признаками патологических изменений сердца (например,g., новый или измененный шум в сердце, признаки сердечной недостаточности) и возможные проявления последующего поражения других органов (например, гломерулонефрит, септический эмболический инсульт). Диагноз ставится на основании критериев Дьюка, основные характеристики которых включают положительные посевы крови и доказательства эндокардиального поражения при эхокардиографии. Первоначальное лечение ИЭ состоит из эмпирической внутривенной антибиотикотерапии, которая затем адаптируется к результатам посева крови и продолжается в течение четырех-шести недель. Профилактика проводится только при определенных обстоятельствах, например.g., у пациентов с уже существующими сердечными заболеваниями, подвергающихся стоматологическим или хирургическим процедурам. Если не лечить, инфекционный эндокардит может быть смертельным в течение нескольких недель.
.
PPT — Презентация PowerPoint по эндокардиту, скачать бесплатно
Эндокардит Доктор Гехан Мохаммед Доктор Абделати Шавки
Эндокардит • * Типы: • (1). Неинфекционный эндокардит • A. Ревматический эндокардит. • Б. Веррукозный эндокардит (мешка Либмана): с СКВ. • C. Небактериальный тромботический эндокардит. • (2). Инфекционный эндокардит • A. Острый инфекционный эндокардит • B. Подострый инфекционный эндокардит
Ревматический эндокардит
РЕВМАТИЧЕСКОЕ ЗАБОЛЕВАНИЕ СЕРДЦА • Ревматическая лихорадка является пост-опосредованным иммунным стрептококком заболеванием. -сердечные узлы e.г. суставы, кожа, мозг…. • Заболеваемость и смертность от ревматической лихорадки снизились за последние 30 лет (благодаря улучшению социально-экономического положения и быстрой диагностике и лечению стрептококкового фарингита).
* Патогенез: • Острый приступ стрептококкового фарингита, вызванный бета-гемолитическими стрептококками группы А. • В течение 2-4 недель после этого приступа образуются антистрептококковые антитела, которые атакуют сердце и внесердечные участки. • Механизм этой иммунной реакции еще не изучен, однако наиболее распространенной гипотезой является гипотеза антигенного сходства.
Стрептококковая ангина Продукция антител Перекрестная реакция антител с сердечными вегетациями Перикардит тельца Ашоффа
* Патологические признаки ревматической болезни сердца: • Характерным поражением острой ревматической лихорадки является тельце Ашоффа, состоящее из очаг некроза (представляющий собой место реакции антиген-антитело), окруженный активированными гистиоцитами и лимфоцитами. Гистиоциты могут быть мононуклеарными или многоядерными, и их называют клетками Аничкова или Ашоффа.
Эти очаги могут быть обнаружены в перикарде, миокарде, или, в редких случаях, в клапанах. • В конечном итоге они «заживают» фиброзом.
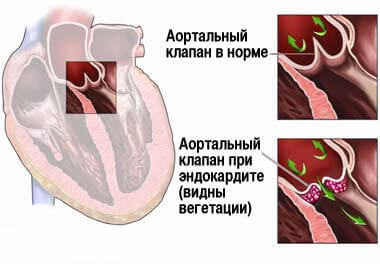
— Болезнь проходит в две фазы; A. Острая фаза: острый ревматический панкардит (воспаление эндокарда, миокарда и перикарда) • Миокардит. • Перикардит: «хлеб с маслом», из-за фибринозного воспаления. • Эндокардит: отек, воспаление и отложения фибрина на створках клапана (вегетации) вдоль линий закрытия.Преимущественно митральный и аортальный клапаны. Узелки Ашоффа в клапанах встречаются редко.
B. Хроническая фаза: Острые изменения могут полностью исчезнуть или прогрессировать до рубцевания и развития хронических деформаций клапана через много лет после острого заболевания.
Тело Ашоффа
Ревматические разрастания
Стеноз аортального клапана
* Эти внекардиальные поражения 5 и острые поражения, вызванные ревматизмом, являются 9000 .1. Мигрирующий полиартрит: вызывает «мимолетный артрит» крупных суставов, самоограничение, без хронических деформаций. 2. Кожа: кожные ревматические узелки, крайняя эритема. 3. Хорея Сиденхема: неврологическое расстройство с непроизвольными, бесцельными, быстрыми движениями.
* Клинические признаки острой ревматической лихорадки: • Возникает от 10 дней до 6 недель после фарингита • Пик заболеваемости: 5-15 лет. • Кардиологические проявления: трение перикарда, слабые тоны сердца, тахикардия и аритмии.• Внесердечные: лихорадка, мигрирующий полиартрит крупных суставов, артралгия, кожные поражения, хорея. • Посев из глотки может быть отрицательным, но титр антистрептолизина O (ASO) будет высоким.
* Критерии Джонса: A. Основные критерии: • Кардит. • Полиартрит. • Хорея Сиденхама. • Маржевая эритема. • Подкожные узелки. B. Незначительные критерии: • Предыдущий анамнез ревматической лихорадки. • Артралгия. • Высокая температура. • Лабораторные тесты, указывающие на воспаление: СОЭ (скорость оседания эритроцитов), СРБ (С-реактивный белок), лейкоцитоз.• Изменения ЭКГ.
* Диагностика ревматической лихорадки: • Требуется 2 основных критерия или 1 основной и 2 второстепенных критерия.
ХРОНИЧЕСКАЯ РЕВМАТИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА — Эндокардит лечит прогрессирующим фиброзом. Хроническое рубцевание клапанов представляет собой наиболее важные долгосрочные последствия ревматической лихорадки и обычно клинически проявляется через десятилетия после острого процесса. • Левосторонние клапаны (митральный и аортальный) поражаются чаще, чем правые.• Фиброз створок клапана -> стеноз.
Фиброз сухожильных хорд -> регургитация (неправильное закрытие ). • Другие сердечные осложнения: • Подострый бактериальный эндокардит. • Аритмия. • Хроническая сердечная недостаточность.
При стенозе клапана: • Листочки утолщены, фиброзны, сморщиваются при срастании • Расширение и гипертрофия левого предсердия (фибрилляция предсердий). • вторичное отложение Са ++ • стеноз рта рыбы (петлицы) — i.е. стенозированный клапан выглядит как пасть рыбы • Легкие твердые и тяжелые (хроническая пассивная заложенность).
Легочная гипертензия • Правая сторона сердца может быть поражена позже (гипертрофия правого желудочка). • При недостаточности клапана (регургитация): • Втянутые створки. • Гипертрофия и дилатация левого желудочка.
* Стеноз митрального клапана: • Приводит к дилатации и недостаточности левого предсердия, хроническому венозному застою в легких, фиброзу легких, легочной гипертензии и хронической правосторонней сердечной недостаточности.
Митральный стеноз с комиссуральным спондилодезом
* Несостоятельность митрального клапана: • Приводит к дилатации и недостаточности левого желудочка, дилатации и недостаточности левого предсердия, хронической гипертонии легких, фиброзу легких и хронической правой легочной гипертензии сердечная недостаточность.
Небактериальный тромботический эндокардит NBTE
Характеризуется отложением небольших масс фибрина, тромбоцитов и других компонентов крови на створках сердечных клапанов.Инфекционного организма нет (стерильный). • Аортальный клапан — наиболее частая локализация. • Клинически: бессимптомно, при больших размерах: возможна эмболия. * Патогенез / ассоциация: • Незначительные эндотелиальные аномалии. • Гиперкоагуляция. • Связь со злокачественными новообразованиями (50%).
Веррукозный эндокардит (Либмана-Сакса)
Менее распространенный неинфекционный эндокардит, связанный с повышенным уровнем циркулирующих иммунных комплексов, может развиться у пациентов с системной красной волчанкой
706
* Определение: инфекция сердечных клапанов или настенной поверхности эндокарда, приводящая к образованию септических разрастаний (тромбов).* Разделены на: a. Острый инфекционный эндокардит. б. Подострый инфекционный эндокардит. Острый инфекционный эндокардит * Этиология: • Острое гнойное воспаление, поражающее здоровые клапаны. • Организмы: очень опасны, как стафилококк. Aureus, strept.hemolyticus и гонококки. * Поражения: • Чаще всего поражаются митральный и аортальный клапаны. У лиц, злоупотребляющих наркотиками внутривенно, поражается трикуспидальный клапан. • Также может быть поражен настенный эндокард.• На пораженном клапане и настенном эндокарде наблюдается острое гнойное воспаление + вегетации. Растения: * С / В: множественные, большие, желтоватые, рыхлые, встречаются в любом месте куспидов. * M / P: растения состоят из тромбоцитов, фибрина, бактерий, многочисленных нейтрофилов и гнойных клеток. • На миокарде видны микроабсцессы. • Перикардиальный мешок заполнен гноем. * Осложнения: 1. Эмболические осложнения: • Отделение гнойно-септических разрастаний приводит к системной пиемии.2. Токсемические осложнения: • Тяжелая токсемия * Прогноз: • Быстро смертельный исход из-за: • Тяжелая токсемия (сепсис). • Перфорация створки (острая сердечная недостаточность). Подострый инфекционный эндокардит * Этиология: • Подострое воспаление, поражающее патологические клапаны в; • Ревматический вальвулит. • Врожденные аномалии клапанов. • Протезы клапанов. • Вызывается менее вирулентными бактериями, такими как strept.viridans. * Поражения: • Часто поражаются митральный и аортальный клапаны.• Также может быть затронут настенный эндокард • Пораженный клапан и настенный эндокард видны; поражение соответствующего заболевания (например ревматическое, врожденное) + вегетации. Растения: * С / В: множественные, большие, серые, рыхлые, встречаются в любом месте куспидов. * M / P: растения состоят из тромбоцитов, фибрина, бактерий и некоторых воспалительных клеток, в основном гистиоцитов. • В миокарде наблюдаются дегенеративные изменения. * Осложнения: 1.Эмболические осложнения: • Инфаркты: почек, селезенки и головного мозга, сетчатки, сердца. • Микотические аневризмы: в основном церебральные и брыжеечные. • Петехиальное кровоизлияние: в кожу, слизистые оболочки и серозные оболочки. • Узелки Ослера: маленькие. болезненные внутрикожные узелки в мякоти пальцев рук и ног. 2. Токсемические осложнения: • Умеренная токсемия: лихорадка, анемия, удары пальцами по пальцам, спленомегалия, петехиальное кровоизлияние и очаговый гломерулонефрит (укус блохих почек) * Прогноз крови на отведений. поражение клапана либо стенозом, либо несостоятельностью. Эндокардит митрального клапана (подострый, вызванный Streptococcus viridens). растительность обозначена стрелками. C. Гистологический вид вегетации эндокардита с обширными острыми воспалительными клетками и фибрином. Бактериальные организмы были выявлены окрашиванием тканей по Граму. Слайд 13,42 Спасибо .
