симптомы и признаки на ранней стадии, плоскоклеточная карцинома шейки матки, лечение
Рак шейки матки представляет собой чрезвычайно опасное злокачественное онкологическое заболевание, сокращающее жизнь пациенток в среднем на 24–30 лет.
Симптомы рака шейки матки
На ранних стадиях рака шейки матки и при предраковых изменениях женщину ничего не беспокоит. Обычно возникновение симптомов говорит о том, что опухоль уже проросла в соседние органы.

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях:
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
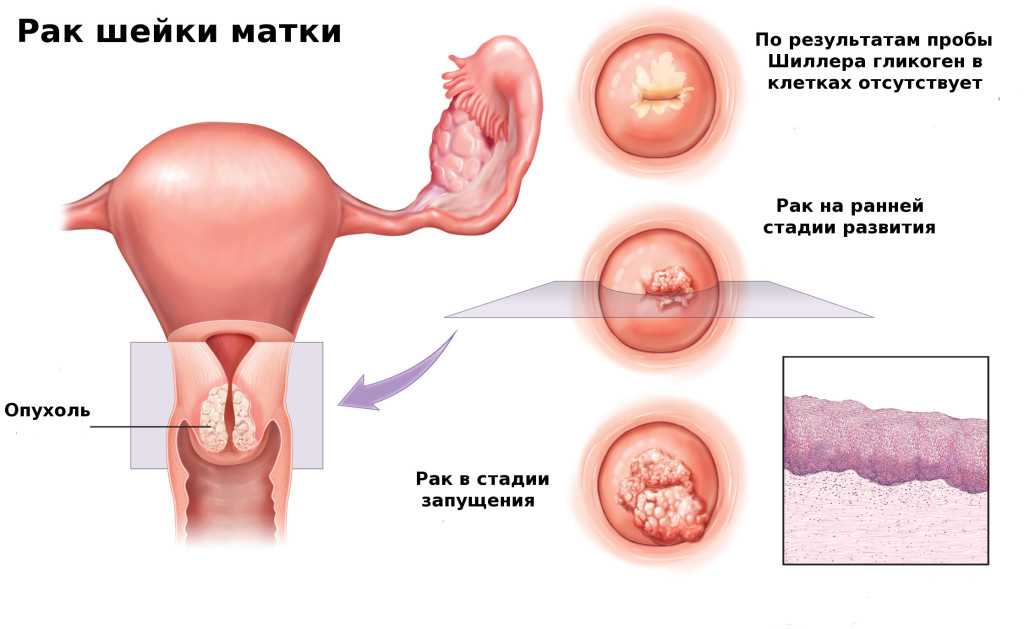
Разновидности рака шейки матки
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия.
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием.
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.

В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак — это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма — это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Согласно исследованиям ученых из Кильского университета (Великобритания), возрастных ограничений для регулярного скрининга на рак шейки матки не существует. Вопреки сложившемуся мнению, у женщин сохраняется риск развития опухоли и после 65 лет, так как вирус папилломы человека, который в подавляющем большинстве случаев становится причиной онкологического заболевания, может попасть в организм еще в период сексуальной активности, долго «дремать» и в пожилом возрасте привести к развитию рака.
Анализы на вирус папилломы человека
Проведение ПЦР-анализа на наличие вируса папилломы человека может лишь выявить наличие в организме соответствующего вируса. Для определения его способности провоцировать развитие рака шейки матки (онкогенности) и степени активности вируса в организме требуются дополнительные исследования, также проводимые методом ПЦР.
Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Гинекологический осмотр с кольпоскопией
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Цитологический мазок (ПАП-тест, тест Папаниколау)

Классический метод цитологического исследования шейки матки, или ПАП-тест, предполагает осторожное «соскабливание» материала особым шпателем с поверхности органа и «размазывание» его по предметному стеклу. Данный метод был разработан в начале прошлого века, в 1923 году. Для своего времени ПАП-тест демонстрировал прекрасные результаты, однако годы использования выявили ряд недостатков метода. Избирательность захвата клеток и неравномерное их распределение по стеклу могут существенно исказить результаты цитологического анализа. Таким образом, чувствительность метода составляет всего 85–95%, причем на ранних стадиях заболевания, характеризующихся небольшим количеством раковых клеток, данный показатель может быть даже ниже.
Метод жидкостной цитологии
Метод жидкостной цитологии предполагает использование специальной «щеточки», позволяющей получить материал для исследования со всей поверхности шейки матки, а не с отдельных ее фрагментов, как это происходит во время ПАП-теста.
Затем материал со «щеточки» переходит в специальный раствор, проходит обработку в особом аппарате и лишь после этого равномерно наносится на предметное стекло. Все это повышает чувствительность метода практически до 100% и исключает вероятность возникновения ошибок, характерных для ПАП-теста.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при выявлении рака шейки матки
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.

Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.
При 4-й стадии (переход рака на мочевой пузырь, прямую кишку или отдаленное метастазирование) применяют лишь паллиативное облучение. У пациентов на поздних стадиях рака шейки матки с метастазами лечение носит паллиативный характер, возможно применение химиотерапевтического лечения. В большинстве случаев схема химиотерапии предусматривает применение одного из препаратов платины (карбоплатин или цисплатин) в сочетании с гемцитабином (Гемзар), паклитакселом (Таксол) или топотеканом.
Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Цены на лечение рака шейки матки
Симптомы и признаки рака шейки матки по стадиям, сколько живут
Одним из самых опасных злокачественных заболеваний традиционно считается рак шейки матки, симптомы которого необходимо знать каждой представительнице слабого пола, ведь этот вид злокачественных опухолей возникает у четверти женщин. Однако рак шейки матки (РШМ) считается онкозаболеванием, которое вполне возможно предотвратить.
Симптомы патологии на ранней стадии
Механизм развития новообразований шейки матки недостаточно исследован, поэтому их профилактика и ранняя диагностика довольно сложна. Современная медицина все еще не располагает достаточными данными, которые позволили бы назвать этиологические факторы данного онкозаболевания. По сравнению с другими недугами, оно неплохо диагностируется. При грамотной и своевременной терапии пациентка может быть полностью излечена от данной опасной болезни.
Однако обнаружить первые признаки рака шейки матки способен только грамотный специалист, потому что пациентка не обладает достаточным опытом и соответствующими знаниями. Лишь в комплексе ранние проявления свидетельствуют о начале развития патологии.
На первой стадии заметить признаки заболевания очень непросто. Они не имеют специфического характера, и зачастую пациентки не обращают на них внимания. Заподозрить рак шейки матки на самой ранней стадии помогают некоторые патологии и состояния:
- кольпит, цервицит и другие воспалительные процессы в половых органах;
- гной, который очень неприятно пахнет;
- дискомфорт и боль во влагалище во время полового акта;
- изменения характера менструации — она дольше длится и сопровождается мучительной болью;
- слизь розового или коричневого цвета, смешанная с кровью, выделяемой в середине или в конце менструального цикла.
Выделения при раке шейки матки бывают очень разными. Их внешний вид зависит от множества факторов, особенно от того, до какой стадии развилась болезнь. Признаки рака шейки матки на ранней стадии могут быть едва заметны, однако наблюдательная пациентка обратит внимание на изменения, происходящие в ее организме. Перерождение предраковых клеток в злокачественные занимает от 2 до 10 лет. Если в это время женщина регулярно обследуется гинекологом, вероятность обнаружения заболевания на ранней стадии очень высока.
Симптомы патологии на поздней стадии
Смертельно опасен запущенный рак шейки матки, симптомы и признаки которого женщина долгое время игнорировала. Все признаки болезни специалисты делят на общие и специфические. Первыми являются:
- быстрая утомляемость;
- хроническая усталость;
- постоянное головокружение;
- заметная бледность;
- отсутствие аппетита;
- повышенное потоотделение,
- озноб.
Специфические симптомы рака шейки матки появляются на поздних стадиях заболевания. Они свидетельствуют о том, что организм уже крайне истощен, работа всех его систем нарушена, тело не справляется с агрессивными злокачественными клетками.
Признаки рака шейки матки у женщин на поздней стадии заболевания таковы:
- Сильные болевые ощущения, которые распространяются на всю область таза и брюшной полости. Такая боль появляется, как только патология достигает параметральной клетчатки. Когда злокачественные клетки затрагивают нервные окончания в матке, боль локализуется в области поясницы, бедер и кишечника.
- Лимфостаз — застой лимфатической жидкости в нижних конечностях, возникающий из-за сдавливания лимфатических сосудов. Лифостаз приводит к отекам. На поздних стадиях рака шейки матки отекают не только ноги, но и половые органы женщины, поскольку закупориваются лимфатические узлы и работа сосудов полностью нарушается.
- Задержка мочи — этот симптом появляется из-за того, что отекшие ткани сдавливают мочеточник. Плохая работа мочевыводящих путей не позволяет продуктам распада покидать организм. Вскоре начинается интоксикация тела, почки не выдерживают нагрузки и погибают.
- Нарушения работы кишечника — запоры, примесь крови в стуле, кишечная атония, образование свищей.
- Перитонит — симптом, который развивается на последней стадии рака шейки матки. Воспаление брюшины у пациентки с онкологией вылечить крайне трудно.
Женщина может страдать и от других нарушений работы организма. Все зависит от того, насколько силен был иммунитет пациентки до начала заболевания, какие хронические патологии у нее были, вела ли она здоровый образ жизни.
Причины развития рака шейки матки
Любое заболевание имеет свои первопричины, которые позже приводят к его развитию. Главные факторы, вызывающие у женщин рак шейки матки, таковы:
- болезни, передающиеся половым путем;
- начало половой жизни в юном возрасте;
- длительный прием некоторых гормональных противозачаточных средств;
- курение;
- генетические нарушения строения клеток иммунитета;
- частая смена сексуальных партнеров;
- появление новообразований во влагалище и отсутствие соответствующего своевременного лечения;
- хронические воспалительные процессы половых органов;
- возникновение иммунодефицита вследствие хирургического вмешательства.
Запустить развитие рака шейки матки могут разные обстоятельства, к примеру, вирусные инфекции герпетического типа или сильный продолжительный стресс.
Диагностика рака шейки матки
Сперва гинеколог собирает подробный анамнез. Доктор расспрашивает о том, как проявляются симптомы болезни, уточняет, страдал ли кто-то из родственников пациентки онкологическими заболеваниями. Далее врач проводит несколько диагностических процедур:
- Осмотр влагалища с помощью гинекологических зеркал. Доктор определяет состояние шейки матки, а также сводов влагалища. Почти у всех больных женщин без труда можно увидеть признаки рака при внимательном осмотре. На шейке возвышается бугристая опухоль. Складки, которые расположены возле нее, кровоточат. Нередко на шейке матки есть язвы и специфический налет из погибших клеток. Порой такие изменения переходят на стенки влагалища. Опухоль шейки матки, симптомы которой пока не проявились, обычно расположена глубоко в канале или разрастается не наружу, а в стенки самого органа.
- Гинекологическое обследование руками. Одна рука гинеколога пальпирует матку непосредственно через влагалище, а другая прощупывает живот. При раке шейки чаще всего матка увеличенная и довольно плотная. Если метастазы начали распространяться, ее трудно сдвинуть в сторону.
- Онкоцитологический мазок. Специальным прибором гинеколог берет на анализ клетки слизистой шейки матки. Когда клетки перерождаются в раковые, у них изменяется цитоплазма. Кроме того, ядра больных клеток всегда заметно увеличены. Положительный результат данного теста еще не является доказательством рака, он лишь становится поводом продолжить обследование пациентки.
- Кольпоскопия — диагностическая процедура, которую гинеколог проводит, когда есть основания предполагать наличие первичной стадии онкологии. Кольпоскоп в сотни раз увеличивает изображение шейки матки. Ее обрабатывают особым раствором, благодаря которому все изменения тканей становятся гораздо заметнее.
- Биопсия — специфический анализ ткани шейки матки. Образец маточной ткани изучают под микроскопом. Биопсию назначают онкологи. Анализ позволяет уточнить, какой вид рака у пациентки и на какой стадии находится болезнь.
- Пальпация лимфатических узлов. Доктор обязан прощупать лимфоузлы. Если метастазы начали распространяться по организму, их плотность и размер будут изменены.
- Дополнительные анализы и исследования. Гинеколог и онколог вправе назначить компьютерную или магнитно-резонансную томографии, а также рентген и УЗИ органов малого таза. Когда раковая опухоль окончательно подтверждена, для определения ее размеров применяют цистоскопию и ректороманоскопию.
Профилактика рака шейки матки
Это опасное онкологическое заболевание можно предупредить, поскольку оно обычно развивается медленно и начинается с предраковых форм. Диагностические процедуры желательно проводить в то время, когда клетки слизистой перерождаются из здоровых в атипичные, т.е. на ранних этапах болезни. Зачастую такие мутации не являются злокачественными, однако по прошествии нескольких лет они могут привести к онкологии, если не провести соответствующий курс лечения.
Профилактика злокачественных образований женских половых органов должна быть разносторонней и включать в себя множество мероприятий, в том числе соблюдение здорового образа жизни и отказ от половых контактов с малознакомыми партнерами.
Каждая девушка должна твердо знать, как проявляется рак шейки матки. Это знание может спасти ей жизнь. Хотя у всех людей симптомы онкологических заболеваний могут проявляться по-своему, необходимо понимать, какие факторы способствуют развитию злокачественных опухолей. Разумное и бережное отношение к своему телу и своевременная медицинская помощь — залог долгой жизни.
Симптомы рака шейки матки
3.5 (70%) 4 оценка[ок]
симптомы и признаки карциномы, лечение онкологии на разных стадиях, прививка от рака шейки матки в Москве
Содержание↓[показать]
Рак шейки матки — опухолевое образование, имеющее злокачественный характер. Локализуется в области шейки матки. Данная форма опухоли занимает лидирующее место среди всех онкологических заболеваний половых органов. Чаще всего диагностируется у женщин в возрасте 35-55 лет. Согласно международной классификации болезней МКБ-10 рак шейки матки имеет код С53. В зависимости от локализации выделяют опухоль:
- С53.0 — внутренней части;
- С53.1 — наружной части;
- С53.8 — поражение, выходящее за пределы вышеуказанных областей;
- С53.9 — неуточненное поражение.
Юсуповская больница оснащена современным оборудованием, позволяющим быстро и эффективно диагностировать рак шейки матки даже на ранних этапах развития опухолевого процесса. Лечение онкологических заболеваний проводится согласно последним европейским стандартам. Для этого используются качественные лекарства, отвечающие критериям безопасности.
Риски возникновения рака шейки матки
Врачи выделяют предрасполагающие факторы, наличие которых повышает риск развития рака шейки матки. Среди них:
- Отягощенная наследственность. Если у кого-то в роду был диагностирован рак шейки матки, последующие поколения женщин попадают в группу риска.
- Курение. Хроническая интоксикация в несколько раз повышает риск развития онкологических заболеваний.
- Гормональный дисбаланс. Изменение концентрации гормонов может провоцировать формирование опухолевых очагов.
- Беспорядочные половые связи. Незащищенные частые половые связи с разными партнерами приводят к заражению ВПЧ.
- Иммунодефицит. Снижение защитных функций организма не позволяет ему самостоятельно справиться с вирусом ВПЧ. В результате повышается риск развития рака шейки матки.
- Длительный прием гормональных контрацептивов. При использовании КОК более 5 лет возможность формирования опухолевого образования в области шейки матки значительно возрастает. После отмены препаратов риски снижаются.
- Отягощенный акушерский анамнез. Чем больше родов у женщины в анамнезе, тем выше риск развития рака шейки матки.
Мнение эксперта
Автор:
Наталья Александровна Вязникова
Врач-онколог
Рак шейки матки диагностируется у 7 % женщин и 20 % пожилых. Его признаки проявляются уже на начальной стадии. С ухудшением болезни возникает все больше симптомов. Если начать терапию на первой стадии, вероятность успешного избавления от болезни составляет 95 %. За последние несколько лет летальный исход от рака шейки матки снизился втрое. Женщинам старше 40 лет рекомендуется хотя бы раз в год проходить осмотр. Цитологическое обследование относится к наиболее эффективным способам предохранения от рака шейки матки. Также необходимы прививки от ВПЧ.
Диагностика появления опухоли затруднена тем, что нет четких признаков. Выздоровление напрямую зависит от скорости выявления новообразования, поэтому важно в случае появления первых симптомов болезни тут же обратиться в клинику. В Юсуповской больнице благодаря высокотехнологичному оборудованию выявляют рак уже на первых стадиях и оказывают комплексное лечение. После окончания терапии пациентка остается под наблюдением врачей, чтобы вовремя выявить возможные повторные метастазы.
Причины рака шейки матки
Вирус папилломы человека — один из этиологических факторов возникновения рака шейки матки. Возбудитель диагностируется у большинства населения. Половой — основной путь передачи ВПЧ. Его действие заключается в озлокачествлении клеток. В результате мутации происходит распространение опухолевого процесса с развитием рака шейки матки.
Врачи выделяют ряд предраковых состояний. Их несвоевременная диагностика и лечение повышают риск формирования опухоли. Рак шейки матки может возникнуть на фоне:
- Псевдоэрозии. В результате гормонального дисбаланса происходит замещение плоского эпителия вагинальной части шейки матки на железистый.
- Травмы. Шейка матки может травмироваться в результате родов или абортов. На месте повреждения формируются шрамы. Эти ткани имеет тенденцию к озлокачествлению со временем.
- Дисплазии. Изменения, происходящие с клетками, повышают риск возникновения рака.
Для выявления предраковых заболеваний необходимо регулярно посещать врача-гинеколога для профилактических осмотров.
Первые симптомы и признаки
Опасность рака шейки матки заключается в длительном бессимптомном течении. По мере роста опухолевого очага появляются первые клинические признаки. Обнаружить рак шейки матки на ранних стадиях удается в ходе регулярного профилактического осмотра или при обследовании по поводу другого заболевания. Основными симптомами карциномы являются:
- Увеличение периода менструальных кровотечений.
- Боли. Их характер определяется размерами опухолевого очага. Выраженность болевого синдрома варьируется от дискомфорта внизу живота до сильных болей, иррадиирущих в поясничную область.
- Кровотечение из влагалища. Возникает после наступления климакса, в период между менструациями, во время полового акта или после осмотра в гинекологическом кресле. От размеров опухоли зависит объем кровопотери.
- Патологическое отделяемое из влагалища. Рак шейки матки может сопровождаться появлением белей зловонного характера. Тяжелые стадии опухоли, когда происходит ее распад, характеризуются выделениями цвета мясных помоев.
- Снижение веса. Быстрая потеря массы тела происходит в результате снижения аппетита.
- Повышение температуры тела. Гипертермия обусловлена интоксикационным синдромом, возникающим на фоне роста опухолевого образования.
- Резкий упадок сил, слабость. Раковая интоксикация может сопровождаться головной болью, головокружением, мельканием «мушек» перед глазами.
- Снижение либидо. Происходит в связи с болезненностью во время полового акта.
- Отечный синдром. Возникает в связи с распространением ракового процесса на лимфатические узлы.
Диагностика рака шейки матки
Карцинома шейки матки требует проведения комплексной диагностики. От качества ее выполнения зависит точность диагноза. Юсуповская больница располагает оборудованием, которое позволяет быстро и эффективно установить локализацию опухоли, степень ее развития и прорастания в окружающие ткани. Диагностика рака шейки матки заключается в следующем:
- Физикальный осмотр. Врач проводит осмотр в гинекологическом кресле. Подобным образом удается установить наличие отклонений и заподозрить опухоль.
- Общий анализ крови и мочи. Назначаются с целью диагностики воспалительного процесса в организме, а также анемического синдрома.
- Кровь на онкомаркеры. SCC — специфический маркер плоскоклеточного рака шейки матки.
- УЗИ органов малого таза. Позволяет установить локализацию новообразования, его размеры и факт прорастания в окружающие ткани.
- КТ или МРТ. Назначаются с целью выявления метастатических очагов.
- Кольпоскопия. Исследование позволяет оценить состояние слизистых оболочек, а также размер опухолевого очага.
- Биопсия. Рак шейки матки не может быть определен без выполнения гистологического исследования биоптата. Подобным образом диагностируется вид опухоли.
- ПЭТ-КТ. С помощью контрастного исследования производится серия снимков. Они позволяют определить локализацию опухоли, ее размеры, метастатические очаги.
Виды рака шейки матки
Определение вида рака шейки матки необходимо для назначения корректного лечения. По гистологическому строению различают:
- Плоскоклеточный рак. Наиболее распространенная форма карциномы.
- Аденокарцинома. Редкая форма рака, диагностируемая в 10% всех случаев.
Лечение рака шейки матки
Комплексное лечение рака шейки матки включает в себя:
- Оперативное вмешательство. Объем операции определяется индивидуально в зависимости стадии и размеров опухоли.
- Лучевая терапия. Проводится в качестве самостоятельного метода лечения или в комбинации с другими методами. Цель — снижение размеров опухоли. Брахитерапия — современный метод облучения. Является наиболее щадящим способом лучевого воздействия.
- Химиотерапия. Может назначаться до или после оперативного вмешательства. Химиотерапия используется как средство паллиативной терапии при неоперабельном раке.
- Симптоматическая терапия. Ее основная цель заключается в облегчении общего состояния. Лекарства подбираются индивидуально в зависимости от имеющихся симптомов.
- Диета.
Стадии и прогноз
Определение стадии рака шейки матки необходимо для назначения эффективного лечения. В зависимости от основных характеристик опухоли выделяют:
Стадия 0 (Tis, N0, M0). Раковые клетки не проникают в нижележащие ткани, а находятся только на поверхности шейки матки.
Стадия I (T1, N0, M0). Опухоль не распространяется за пределы шейки матки. Раковый процесс не поражает близлежащие лимфатические узлы.
- Стадия IA (T1a, N0, M0). Распространение опухоли вглубь происходит менее, чем на 5 мм.
- Стадия IB (T1b, N0, M0). Раковый процесс распространяется более, чем на 5 мм вглубь тканей.
Стадия II (T2, N0, M0). Опухолевое образование распространяется за предел шейки матки, но не поражает стенки таза и нижнюю треть влагалища.
Стадия III (T3, N0, M0). Рак шейки матки затрагивает стенки таза или нижнюю треть влагалища. При этом поражаются регионарные лимфатические узлы. Метастатические очаги не обнаруживаются.
Стадия IV. Тяжелая стадия, для которой характерно выявление очагов метастазов. Опухоль прорастает за пределы малого таза и поражает близлежащие лимфатические узлы и органы (мочевой пузырь, прямую кишку).
Продолжительность жизни после постановки диагностика рак шейки матки зависит от многих факторов. Среди них:
- стадия развития патологии;
- качество оказываемого лечения;
- наличие сопутствующих заболеваний, отягощающих течение рака.
При обнаружении заболевания на ранних этапах возможно полное выздоровление. К сожалению, установить рак шейки матки на первых стадиях удается крайне редко.
Рецидив и тактика лечения
Частота рецидивов рака шейки матки зависит от характера течения заболевания, стадии, на которой оно было диагностировано. Выполненное лечение играет немаловажную роль, уменьшая риски повторного возникновения заболевания. На ранних стадиях развития рака шейки матки возможно полное выздоровление. Тяжелые стадии часто предусматривают проведение паллиативного лечения.
Тактика лечения рецидивов ничем не отличается от лечения основного заболевания. Врачи ориентируются на локализацию очага, его размеры, стадию развития и степень разрастания в окружающие ткани.
Профилактика рака шейки матки
Для того чтобы минимизировать риск развития рака шейки матки, врачи разработали профилактические рекомендации. К ним относятся:
- Прохождение регулярного осмотра у гинеколога. Для своевременной диагностики патологий органов малого таза достаточно 2 раза в год посещать врача.
- Отказ от курения. Хроническая интоксикация негативно сказывается на состоянии всего организма, провоцируя развитие опухолей.
- Исключение беспорядочных половых связей. Регулярная половая жизнь с одним партнером снижает возможность возникновения рака шейки матки.
- Рациональное и сбалансированное питание. В ежедневном меню должны содержаться овощи, фрукты, зелень. Из рациона исключаются жирная и жареная пища.
- Соблюдение личной гигиены. Подобным образом удается минимизировать риск развития воспалительных заболеваний органов малого таза.
- Своевременная корректировка гормонального фона. Дисбаланс гормонов является провоцирующим фактором возникновения рака шейки матки. Поэтому нарушение необходимо вовремя диагностировать и лечить.
При необходимости пройти обследование по гинекологии в Москве, рекомендуем обратиться в Юсуповскую больницу. Клиника располагает современным оборудованием. Оно позволяет диагностировать рак шейки матки на ранних стадиях течения заболевания. Индивидуальный подход к каждому пациенту, доступные цены и качественные услуги — преимущества Юсуповской больницы. Для того, чтобы записаться на консультацию, звоните по телефону. Также можно оставить заявку на официальном сайте больницы. Администраторы свяжутся с вами для уточнения деталей записи.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Ранняя стадия рака шейки матки : причины, симптомы, диагностика, лечение
Лечение РШМ подразделяют на два типа: радикальное, нацеленное на полное выздоравливание, и паллиативное, когда вероятности успешного исхода уже нет, и лечение нацелено на облегчение симптомов, и снятие боли с помощью наркотических анальгетиков.
Оперативное лечение опухоли шейки матки начинают незамедлительно после диагностирования. Ранняя стадия рака шейки матки еще поддается полному излечению. Когда опухоль не инвазивна, то есть не проникла вглубь эпителиальных клеток, используют органосохраняющее хирургическое вмешательство, масштаб которого зависит в основном от возраста и состояния организма пациентки. Молодым, детородного возраста, пациентам, оперируют только шейку матки, чтобы они могли родить детей в будущем. Применяют следующие хирургические операции: устранение ракового участка скальпелем, лазерное испарение, криодеструкция, ультразвуковая операция. Женщинам после менопаузы проводят удаление матки.
На всех стадиях настоятельно рекомендуется лучевая терапия – облучение онкологического источника с помощью радиоактивных аппликаторов, и химиотерапия, поскольку хирургические манипуляции, как известно, не способны окончательно устранить злокачественные клеточные структуры.
Также обязательно медикаментозное лечение нескольких групп препаратов:
- Противоопухолевые средства: винбластин или винкристин – капельно, 1р.в неделю.
- Противоопухолевые антибиотики: митомицин – внутривенно, дозировка индивидуальна.
- Антиметаболиты: гидроксикарбамид – в режиме монотерапии 20-30 мг/кг ежедневно в течение 3 нед,
Все лекарства необходимо принимать под контролем специалистов, с осторожностью назначать пожилым людям, больным на печеночную недостаточность, при заболевании легких, сердечно-сосудистых заболеваниях.
В каждом отдельном случае заболевания РШМ, лечение назначается сугубо индивидуальное, поскольку имеются множество влияющих факторов: стадия, масштаб распространения опухоли на соседние органы, сопутствующие заболевания и состояние организма в целом.
Народные средства для лечения рака шейки матки
Очень часто народное лечение ранней стадии рака шейки матки дополняет традиционное, но обязательно с согласия и под присмотром лечащего врача. Ранняя стадия рака шейки матки в большинстве случаев позволяет, в качестве дополнительной терапии, после хирургического вмешательства или курса химиотерапии применять народное лечение.
Есть множество фитопрепаратов, изготовленных из правильно подобранной смеси целебных трав, которые помогают снять болевые ощущения, обладают очищающими и противовоспалительными свойствами. Однако часто больные полностью отказываются от традиционного лечения, в силу своего недоверия врачам или других причин, и запускают ситуацию до критической стадии, когда уже хирургическое вмешательство теряет всякий смысл. Поэтому, главным условием использования лечения травами является заблаговременное оповещение об этом намерении своего лечащего врача. Он поможет подобрать правильную дозировку для готовых фитопрепаратов или травяных сборов, учитывая их совместимость с медикаментами и состояние организма, а также вовремя предотвратит последствия возможных аллергических реакций в случае индивидуальной непереносимости тех или иных компонентов.
Наиболее известная своими заживляющими, противоопухолевыми свойствами является настойка барбариса обыкновенного: 1ч.л. мелко нарезанных сухих корней барбариса, залить 2 стаканами кипятка, прокипятить 5 минут, процедить и принимать ½ стакана 3 раза в день 3-4 недели.
Гомеопатия, как метод лечения в онкологии, основан на приеме лекарств из тех растений, которые являются природными ядами, и за счет этого излечивается ранняя стадия рака шейки матки.
Настойка из чистотела: взять 1 ст.л. сухих измельченных стеблей растения (продаются в аптеках), залить 0,5л. кипятка, оставить настояться 1 час, процедить. Принимать по 1 столовой ложке 3-4 раза в день перед едой, каждый день. Курс 4 недели.
Настойка болиголова на 40% спирту: пить по 1 капле, разбавляя в 100мг воды. Увеличивать дозу с каждым днем на 1 каплю, но учитывать симптомы интоксикации – при малейшем головокружении снижать дозу на 3 капли. Принимать 10-15 дней.
Есть также несколько схем одновременного приема двух ядов – болиголова и пчелиного подмора (чистит кровь, удаляет химпрепараты, повышает иммунитет), однако у каждого организма своя переносимость ядов, поэтому следует уточнить возможность подобного метода у врача.
[45], [46], [47]
Рак шейки матки. Симптомы и признаки, причины, стадии, профилактика :: Инфониак
Здоровье
Рак шейки матки – злокачественная опухоль женских половых органов. Это распространенное заболевание занимает 4 место среди онкологических проблем у женщин. В большинстве случаев болезнь протекает бессимптомно и случайно обнаруживается при осмотре у гинеколога. Женщина может замечать незначительные выделения крови после поднятия тяжестей, спринцеваний или полового акта.
У 11 из 100 тысяч женщин выявляют эту болезнь. В год это составляет около 600 тысяч случаев. По каким-то причинам болезнь в 2 раза чаще возникает у латиноамериканок. В жизни женщины есть два периода, когда риск развития болезни особенно высокий: 35-40 и 60-65 лет. А девушки младше 25 лет практически не болеют раком шейки матки.
Начиная с 70 годов прошлого века, смертность от рака шейки матки снизилась на 70%. Это связано с тем, что врачи массово обследуют пациенток на наличие измененных клеток. Благодаря такому подходу в большинстве случаев удается распознать болезнь на ранних стадиях, когда ее можно полностью вылечить.
Рак шейки матки развивается из слизистой оболочке, которая выстилает цервикальный канал. Из здоровых клеток опухоль не может вырасти. Поэтому болезни всегда предшествуют предраковые состояния. Например, это дисплазия шейки матки. Вовремя начав ее лечение можно уберечь себя от рака. Опухоль может развиться из кондилом и рубцов, которые образовались после родов. На то чтобы эти предраковые состояния переродились в опухоль, уходит от 2 до 15 лет.
Рак шейки матки одно из немногих онкологических заболеваний, которое можно предотвратить. Защититься поможет регулярное посещение гинеколога и специальная прививка. ПАП-мазкок и другие современные методы позволяют выявить болезнь на ранних стадиях.
Причиной рака шейки матки становится заражение вирусом папилломы человека. Повышают риск появления злокачественной опухоли: ранняя беременность, большое количество сексуальных партнеров, венерические заболевания, воспалительные процессы половых органов, курение и длительный прием гормональных контрацептивов.
Анатомия матки

Основная функция матки – обеспечить прикрепление оплодотворенной яйцеклетки, создать наилучшие условия для роста плода. Во время родов матка сокращается, выталкивая ребенка наружу. Матка – орган, позволяющий женщине выполнить ее главную функцию – родить ребенка.
Размеры матки небольшие. Примерно 8 см в высоту, 4 в ширину и 2 в толщину. Она имеет вид сплюснутой груши. Широкая ее часть обращена кверху – это дно матки. В этом районе в нее входят маточные трубы, ведущие к яичникам. Средняя часть – это тело матки. Внизу оно сужается, переходя в шейку матки, которая опускается во влагалище.
Матка состоит из трех слоев:
1. Периметрий – наружная серозная оболочка. Это листок брюшины, который покрывает органы в брюшной полости.
2. Миометрий – средний мышечный слой. Состоит из трех слоев гладких мышц, которые расположены продольно или кольцами, опоясывающими матку. Имеет незначительное количество соединительных и эластичных волокон.
3. Эндометрий – внутренний слизистый слой. Он в свою очередь состоит двух слоев: базального и функционального. Базальный прилегает к миометрию. Он отвечает за восстановление слизистой после менструации. Внутри полости расположен функциональный слой. Он состоит из клеток эпителия и желез.
Рассмотрим подробнее строение шейки матки, которая сегодня интересует нас больше всего.
Шейка матки в основном состоит из гладких мышц, коллагеновой и эластичной ткани. За счет такого строения она более плотная, чем матка. Основная ее задача – перекрыть доступ микробов в матку и не выпустить из нее раньше времени ребенка.
Длина шейки матки 3-4 см. Внутри ее есть цервикальный канал или канал шейки матки. Он соединяет внутреннее пространство матки с влагалищем. На внутренней поверхности канала есть складки. Они нужны для того чтобы в матку не попало содержимое влагалища. Канал обычно закупорен густой слизью, которая не пропускает микробы и сперматозоиды в матку. Но в середине менструального цикла слизь становится более жидкая. Это необходимо чтобы сперматозоиды могли попасть внутрь матки и оплодотворить яйцеклетку.
Изнутри канал шейки матки покрыт цилиндрическим эпителием, в котором много трубчатых желез. Внутри цервикального канала есть граница, где плоский эпителий переходит в цилиндрический. Та часть шейки матки, которая входит во влагалище (губы), покрыта плоским неороговевающим эпителием.
Какие существуют стадии рака матки?
Для того чтобы выбрать правильное лечение, необходимо знать особенности опухоли и степень ее развития. Для этого новообразования классифицируют.
Рак шейки матки развивается из железистых и эпителиальных клеток. На основе этого опухоли разделяют по морфологическим признакам:
· Аденокарцинома – возникает из клеток желез, которые находятся в шейке матки.
· Плоскоклеточный рак – возникает из мутировавших клеток плоского эпителия. Эта форма встречается наиболее часто.
В зависимости от размера опухоли, ее распространения, наличия метастазов и состояния лимфатических узлов, врач определяет стадию рака шейки матки. Каждая стадия имеет несколько подстадий, которые означаются римскими цифрами и буквами.
Стадия 0
Раковые клетки выявлены только на поверхности канала шейки матки. Они не проникают в глубокие слои. Это состояние еще называют цервикальной интраэпителиальной неоплазией.
Поставить диагноз и начать лечение помогает мазок на онкоцитологию (ПАП-тест) и биопсия. Для проведения биопсии берут маленький участок слизистой с измененного участка и исследуют в лаборатории.
Стадия I
Раковые клетки прорастают вглубь тканей шейки матки, но опухоль не выходит за пределы органа.
· IA – опухоль маленького размера от 0,5 до 7 мм. На лимфатические узлы и другие органы не распространяется.
· IB – опухоль можно заметить невооруженным глазом. Она в диаметре от 7 мм до 4 см и проникает вглубь шейки матки более чем на 5 мм. На лимфоузлы и соседние органы не распространяется.
Если мазок на онкоцитологию показал, что у женщины на слизистой шейки матки есть измененные (атипичные) клетки железистого эпителия, то назначают диагностическое обследование. Для диагностики используют: колькоскопию с биопсией. Колькоскоп – аппарат, который позволяет рассмотреть влагалище и шейку матки при многократном увеличении. Одновременно врач берет образец клеток (крошечный участок слизистой) для анализа под микроскопом. Это очень точный метод, который безошибочно определяет наличие рака.
Стадия II
Опухоль выходит за границы шейки и тела матки, но еще не обнаруживается в нижних отделах влагалища и на стенках малого таза.
· IIA – опухоль около 4 см в диаметре, но не выходит в околоматочное пространство. Она может поражать верхние отделы влагалища. В ближних лимфатических узлах и отдаленных органах раковых клеток нет.
· IIВ – опухоль поражает ткани околоматочного пространства (параметрий). Лимфоузлы и соседние органы не заражены.
Для диагностики используют колькоскоп и берут образец клеток слизистой для биопсии. С помощью биопсийных щипцов врач срезает 0,5 см ткани с влагалищной части шейки матки. Для исследования слизистой в глубине цервикального канала делают диагностическое выскабливание с помощью кюретки. Также врач прощупывает все ближние лимфоузлы и определяет увеличены ли они. Это может говорить о наличии метастазов опухоли.
Стадия III
Опухоль поражает нижнюю часть влагалища и обнаруживается на стенках таза. Она может достигать любых размеров. Новообразование пережимает мочеточники и мешает выведению мочи из почек в мочевой пузырь. Отдаленные лимфоузлы и органы не поражены раковыми клетками.
· IIIA – опухоль поразила нижнюю треть влагалища, но стенки малого таза чистые.
· IIIB – опухоль обнаруживается на стенках таза и нарушает проходимость мочеточников. Лимфатические узлы и отдаленные органы не поражены раком. К этой же подстадии относят случаи, когда метастазы есть в ближайших лимфатических узлах.
Диагностика в этой стадии заключается в колькоскопии и клиновидной биопсии. Эта процедура позволяет взять образец клеток из глубоких слоев шейки матки. Дополнительно назначается исследование с помощью эндоскопа мочевого пузыря и прямой кишки. Оно помогает определить есть ли там метастазы. Для исследования отдаленных органов используют рентген и компьютерную томографию (КТ).
Стадия IV
Опухоль распространяется далеко за пределы шейки матки. Метастазы обнаруживаются в любых органах и лимфоузлах.
· IVA – опухоль распространилась на прямую кишку и мочевой пузырь, которые окружают матку. Она не затрагивает ближайшие лимфоузлы или органы расположенные далеко от шейки матки.
· IVB – опухоль обнаруживается в отдаленных органах: печени, легких.
Для того чтобы диагностировать к какому типу относится опухоль проводят биопсию. Для выявления метастазов в отдаленных органах используют магнитно-резонансную томографию (МРТ).
Каковы признаки рака матки?
Что испытывает женщина при раке шейки матки
На начальных этапах болезнь никак себя не проявляет и женщина не ощущает ничего необычного. Но потом опухоль прорастает в более глубокие слои матки. Это вызывает появление таких симптомов:
- Менструации становятся более длительные, обильные или болезненные
- Появляются обильные межменструальные кровотечения или мажущиеся кровянистые выделения в середине цикла
- Кровянистые выделения из влагалища после спринцевания, физических нагрузок и посещения гинеколога
- Обильные слизистые выделения, иногда с примесью крови
- Боль во время полового акта
- Ноющая боль внизу живота
- У женщин в период климакса могут начаться выделения крови из влагалища
Хотя эти симптомы могут появиться и при других гинекологических болезнях, они должны насторожить женщину. Это повод обратиться к врачу.
Что может выявить гинеколог при раке шейки матки
Первым днлом врач собирает анамнез. Это значит, что гинеколог расспрашивает о признаках болезни, которые беспокоят женщину. Узнает, были ли среди ее родственников случаи рака половых органов.
После этого врач проводит диагностические процедуры:

2. Двуручное гинекологическое исследование. Одна рука врача прощупывает матку через влагалище, а другая через переднюю стенку живота. При раке матка увеличенная, болезненная и более плотная. Если возникли метастазы, то она плохо сдвигается в стороны.
3. Мазок на онкоцитологию (анализ Папаниколау, Пап-тест). Это мазок железистого эпителия (поверхностных клеток). Если клетки слизистой мутировали, то при изучении под микроскопом это будет заметно. В таких клетках меняется строение цитоплазмы, и увеличиваются ядра. Положительный результат теста не доказывает наличие рака, а служит поводом провести более тщательное обследование. Если выявлены атипичные клетки, то врач советует сделать анализ для выявления ДНК вируса папилломы человека.
4. Кольпоскопия проводится в том случае, если результаты анализов не слишком хорошие (есть атипичные клетки или признаки папилломавируса человека). Колькоскоп – это прибор, напоминающий бинокль. Он позволяет сильно увеличивать изображение слизистой влагалища и шейки матки. Для того чтобы изменения стали более заметны, слизистую обрабатывают раствором уксусной кислоты. Во время осмотра врач может заметить даже самые незначительные изменения и малейшие опухоли. Насторожить могут язвы, участки, которые возвышаются над остальной слизистой, бородавки.
5. Биопсия – это взятие образца ткани для тщательного исследования под микроскопом. Материал берут с помощью специальных щипцов, кюретки, скальпеля или электрической петли из тех мест, где есть признаки болезни. Чтобы процедура была безболезненной, этот участок обрабатывают обезболивающими препаратами.
6. Прощупывание лимфатических узлов. Врач проверяет на ощупь лимфоузлы, определяет их размер и плотность. Это делают для выявления метастазов.
7. Дополнительные исследования. Врач может назначить УЗИ органов малого таза, рентген, компьютерную и магнитно-резонансную томографию. Если опухоль подтверждена, то для уточнения ее размеров и поиска метастазов используют такие методы: цистоскопия, экскреторная урография, радиоизотопная ренография, ректороманоскопия.
Что такое плоскоклеточный рак шейки матки?
Плоскоклеточный рак шейки матки – это злокачественная опухоль, которая возникла из мутировавших клеток плоского эпителия, который покрывает нижнюю влагалищную часть шейки матки.
Как появляется эта форма рака?
Перед тем, как возникла опухоль, по каким-то причинам появились изменения в клетках плоского эпителия. Чаще всего это связано с заражением вирусом папилломы человека, который передается при половом контакте. Привести к мутациям могут и другие причины:
· плохая экология;
· венерические болезни;
· раннее начало половой жизни;
· ранняя беременность до 16 лет;
· курение.
Они вызывают изменения в хромосомах. При этом ускоряется деление клеток, и нарушаются природные механизмы их отмирания. В результате клетки изменяются, перестают выполнять свои функции, а делятся очень активно. С этим связан рост опухоли.
Как проявляется плоскоклеточный рак шейки матки?
На первых этапах раковая опухоль вызывает незначительные кровянистые выделения из влагалища. Это связано с тем, что кровеносные сосуды, которые ее питают, легко травмируются. Такое может произойти во время занятий сексом, спортом или при спринцевании.
Когда опухоль достигает больших размеров, присоединяются другие симптомы:
· боли внизу живота и в пояснице;
· отеки ног;
· похудание;
· слабость и утомляемость;
· незначительный подъем температуры.
Как лечится плоскоклеточный рак шейки матки?
Существует несколько методов лечения. Выбор зависит от стадии болезни, состояния здоровья женщины, ее возраста.
1. Операция – если болезнь выявили на ранних стадиях, то достаточно удалить участок шейки. Если опухоль достигла крупных размеров, то удаляют матку и яичники.
2. Лучевая терапия – уничтожение раковых клеток с помощью высокоэнергетического излучения: рентгеновского, нейтронного, бета- и гамма-лучей.
3. Химиотерапия – лечение с помощью токсинов, которые уничтожают раковые клетки. Эффективно сочетается с лучевой терапией.
4. Иммунотерапия – на начальных стадиях помогает лечение интерферонами. Это препараты, которые содержат белки, похожие не те, что вырабатывает иммунитет человека для борьбы с раковыми клетками.
Насколько опасен для жизни плоскоклеточный рак шейки матки?
Здесь все зависит от стадии, на которой выявили заболевание. Если изменения микроскопические или неглубокие (I степень), то достаточно будет удаления части шейки матки. Это не опасно для жизни. При правильном лечении болезнь больше не потревожит женщину. Если через 2 года не будет осложнений, то она может выносить и родить ребенка.
На II и III стадии потребуется удалить матку. Забеременеть в этом случае не получится. Но шансы на жизнь и излечение, достаточно высокие – около 70%. Когда есть метастазы в другие органы (IV стадия), то женщине предстоит тяжелая борьба с болезнью.
Какова профилактика рака шейки матки?
Профилактика рака шейки матки включает много пунктов. Существует специальная прививка, которая призвана защитить от вируса папилломы человека (ВПЧ) – основной причины заболевания. Она называется «Гардасил». Используется для вакцинации только незараженных вирусом женщин.
Другие методы направлены на то, чтобы устранить факторы риска развития раковой опухоли.
1. Лечение предраковых состояний. В первую очередь – это дисплазия шейки матки, а также эрозия, папилломы и бородавки на этом участке. Такие дефекты способны стать основой для опухоли, так как их клетки могут перерождаться в раковые.
2. Профилактика заражения вирусом папилломы человека и генитального герпеса. Эти инфекции передаются половым путем. Защитить от них помогают презервативы – эффективное средство и от других венерических болезней, которые повышают риск развития рака.
3. Отказ от беспорядочной половой жизни. Исследования показали, что если в жизни женщины было больше 10 половых партнеров, то риск заболеть раком шейки матки увеличивается в 3 раза.
4. Если произошел незащищенный презервативом секс, то снизить риск заражения поможет противовирусное средство Эпиген-интим. Этим спреем необходимо обработать внутренние и наружные половые органы.
5. Необходимо рассказывать девушкам о вреде раннего начала половой жизни и ранней первой беременности (до 16 лет). В этом возрасте слизистая оболочка половых органов еще не до конца сформировалась, а ее клетки активно растут и делятся. Если их травмировать, то есть высокая вероятность того, что они начнут мутировать.
6. Если возникла необходимость в гинекологических манипуляциях: аборт, выскабливание, постановка спирали, то обращайтесь к квалифицированному гинекологу. Некачественное выполнение этих процедур приводит к появлению рубцов. А они могут послужить основой для опухоли.
7. При выборе гормональных противозачаточных таблеток нужно обратиться к гинекологу. Самостоятельный прием этих средств может вызвать гормональные нарушения, которые приводят к появлению гормонозависимых опухолей. Сбой выработки гормонов может произойти и по другой причине. Поэтому если вы заметили, что менструации стали нерегулярными, то сообщите об этом своему врачу. Он назначит необходимые анализы, и потом выпишет лечение.
8. Отказ от курения помогает уменьшить количество канцерогенов, которые влияют на женский организм. Эти соединения вызывают мутацию клеток и появление опухолей.
9. Регулярное посещение гинеколога помогает не допустить развития рака или выявить его на ранних стадиях. Поэтому не реже, чем раз в год приходите на профилактический осмотр к врачу, даже если вас ничто не беспокоит.
Какой существует анализ на рак шейки матки?
Для выявления рака шейки матки на ранних стадиях женщинам массово делают мазок на онкоцитологию. Его еще называют анализ Папаниколау или Пап-тест по имени ученого, который его изобрел. Для этого из канала шейки матки берут мазок специальной щеточкой. Потом ею проводят по предметному стеклу и получают отпечаток. Его отправляют в лабораторию. Там под микроскопом исследуют строение клеток. Если обнаруживают отклонения в строении их ядер или цитоплазмы, то возникает подозрение на то, что у женщины может появиться опухоль. В этом случае требуется провести дополнительные исследования.
Мазок методом ПЦР (полимеразная цепная реакция) – другой анализ, который показывает, есть ли риск развития рака шейки матки. Он определяет, заражена ли женщина вирусом папилломы человека. Образцы слизи и клеток берут специальным зондом и переносят в пробирку, которую отправляют в лабораторию. Но нужно учитывать, что заражение не всегда вызывает болезнь. Папилломы, и тем более рак, могут и не развиться, если иммунитет справится с вирусами.
Жидкостная цитология – третий вариант, самый информативный и точный, но дорогостоящий. Он позволяет определить присутствует ли вирус, сколько его и есть ли изменения в клетках. Щеточку, которой сделали мазок из канала шейки матки, погружают в специальный контейнер с жидкостью. Потом этот раствор клеток наносят на предметное стекло и изучают под микроскопом.
Как проводится операция при раке шейки матки?
Есть множество вариантов хирургического лечения рака шейки матки. Выбор метода зависит от стадии болезни. Ознакомим вас с основными методиками.
Лазерная хирургия и криохирургия
Назначаются при стадии 0. Таким образом можно удалить раковые клетки, которые лежат на поверхности. Это делают только в том случае, когда опухоль не проросла вглубь тканей. Лазерная хирургия выжигает или испаряет раковые клетки с помощью пучка лазерных лучей. В криохирургии используется жидкий азот, который замораживает больной участок и вызывает гибель раковых клеток.
Конизация

Процедуру могут проводить скальпелем или проволочной петлей, по которой проходит слабый электрический ток. После такой щадящей операции женщина в будущем может забеременеть и родить ребенка.
Трахелэктомия (ампутация шейки матки)
Показана для лечения рака шейки матки I степени тем женщинам, которые в будущем хотят иметь ребенка. Операция проводится через разрез в брюшной стенке. Удаляется шейка матки и верхняя часть влагалища. Кроме того врач может удалить близлежащие лимфатические узлы. После такой операции риск повторного развития болезни невысокий. Родить ребенка женщина может через 5-6 лет. Роды проводят через кесарево сечение.
Гистерэктомия
Это операция по удалению шейки и тела матки при I и II стадии рака. При этом врач старается сохранить яичники, лимфатические узлы и связки матки. Существует несколько вариантов ампутации матки.
· Открытая гистерэктомия – операция проводится через переднюю стенку живота. После этого женщина проводит в больнице неделю, а на восстановление потребуется около 6 недель.
· Влагалищная гистерэктомия – удаление матки через влагалище. Переносится легче, чем открытая операция, реже возникают осложнения и не остается швов. Женщина проводит в больнице 2-3 дня. Восстановительный период длится до 3 недель.
· Лапароскопическая гистерэктомия – удаление больного органа через маленькие разрезы (1-2 см) с помощью специального оборудования – лапароскопа. Такая малокровная и высокоточная операция позволяет избежать осложнений и полностью восстановиться за 2-3 недели.
Радикальная гистерэктомия
Это лечение II стадии рака. Оно включает удаление шейки и тела матки, а также верхней части влагалища, маточных труб и связок, яичников и лимфоузлов.
· Удаление органов через разрез в нижней части живота. Женщина проводит в больнице 5-7 дней, на восстановление требуется около полутора месяцев.
· Удаление матки через влагалище. Лимфатические узлы и связки удаляются с помощью лапароскопа. К концу специальной трубки крепится камера и хирургический инструмент. Лапроскоп вводится в брюшную полость через небольшие отверстия в животе. При таком варианте операции меньше потери крови и легче проходит заживление.
При выборе операции хирург ставит перед собой 2 задачи: максимально сохранить здоровые органы и удалить все раковые клетки, чтобы опухоль не возникла повторно.
Экзентерация органов малого таза
Самая обширная операция, которую проводят при III и IV стадии рака шейки матки. При этом удаляются все пораженные опухолью органы малого таза. Это матка, часть толстой кишки, мочевой пузырь, лимфатические узлы. После этого из других участков кишечника создаются мочевой пузырь и путь для выведения кала. На восстановление после такой операции может понадобиться от 6 месяцев до года.
Противопоказаниями к проведению операции по удалению матки могут стать серьезные болезни. К ним относятся: тяжелые заболевания сердечно-сосудистой системы и почек, легких и печени, сахарный диабет на поздних стадиях, воспаления придатков матки и тазовой клетчатки. При них любое хирургическое лечение опасно для жизни. В этом случае назначают другие методы лечения: лучевую и химиотерапию, препараты интерферона.
Несмотря на статистику, стадию и прогнозы врачей, всегда есть шанс на выздоровление и нормальную жизнь. Помните это! Важнейшим условием является ваш оптимизм и вера в излечение.
Когда показана лучевая терапия при раке матки?

· наружный – источник облучения находится не в теле пациентки;
· внутренний – цилиндр с радиоактивным веществом вводится во влагалище женщины.
Лечение проводится в несколько сеансов. Женщину укладывают на кушетку. На больное место направляют источники облучения, а здоровые участки тела накрывают специальной защитной тканью. Облучение длится несколько минут, и потом женщина может вернуться домой.
Лучевая терапия проводится курсом 6-7 недель. Для усиления лечебного действия радиотерапии дополнительно вводят низкие дозы химиопрепарата Цисплатин. Такое лечение получило название химиолучевая терапия.
Показания
Рак шейки матки хорошо поддается лучевой терапии. Поэтому этот метод используют при всех стадиях опухоли. Врач индивидуально подбирает метод проведения процедур и дозу.
Противопоказания
Существуют болезни, при которых нельзя использовать радиотерапию:
· заболевания, сопровождающиеся повышенной температурой;
· туберкулез;
· тяжелые формы диабета;
· инфаркт, сердечная и почечная недостаточность;
· болезни крови;
· распад опухоли, который сопровождается кровотечениями.
Побочные эффекты лучевой терапии
При проведении курса радиотерапии пациент ощущает неприятные побочные эффекты лечения. Они могут усиливаться от параллельного приема препаратов химиотерапии. Чаще всего возникают:
· слабость и быстрая утомляемость;
· тошнота, рвота и понос;
· нарушения состава крови: уменьшение числа эритроцитов и лейкоцитов;
· ожоги на коже;
· выпадение волос;
· сужение и укорочение влагалища;
· боль во время полового акта;
· раннее наступление климакса;
· боль во время мочеиспускания и нарушение оттока мочи;
· отеки на ногах;
· повышение риска переломов бедренной кости.
Женщина должна знать, что все эти неприятные явления пройдут после окончания курса, волосы отрастут, а здоровье и красота вернутся.
Как преодолеть трудности во время радиотерапии
1. После процедуры женщина должна полежать и отдохнуть 3 часа.
2. Необходимо отказаться от курения. Эта привычка ухудшает состояние во время лечения.
3. Нельзя ходить в баню, принимать горячую ванну или прогреваться. Рекомендуют принимать теплый душ.
4. Необходимо дышать свежим воздухом, больше бывать на улице и хорошо проветривать комнату.
5. Употреблять в пищу больше свежих овощей, зелени и фруктов. Также женщине нужны белковые блюда: творог, рыба, птица, мясо. Они должны быть не жирными.
6. Необходимо отказаться от жареных и копченых блюд, ненатуральных пищевых добавок, алкоголя.
7. В этот период лучше не пользоваться косметикой и парфюмерией. Она может вызвать раздражение кожи.
8. Для того чтобы избежать ожогов, на кожу наносят масла шиповника и облепихи или мази: Дермозолон, Левосин.
9. ля укрепления иммунитета используют различные народные методы. Например, настойку женьшеня, элеутерококка, отвар шиповника.
Соблюдая эти рекомендации можно сделать лечение максимально легким и эффективным.
В заключение хочется сказать: если вам поставили диагноз «рак шейки матки» – не затягивайте с лечением, не тратьте время на альтернативную медицину. Верьте врачам, ведь они спасли сотни жизней. Ваш положительный настрой, оптимизм и вера в выздоровление обязательно помогут побороть болезнь.
Рак шейки матки – основные причины, симптомы, современная диагностика
 Рак шейки матки – злокачественное заболевание органа женской половой системы, предназначенной для зачатия плода и для его рождения. В мире за год около 500 тыс. женщин получают этот диагноз и 230 тыс. от этой болезни умирает. В России заболеваемость — 15 на 100 тыс. женщин, в мире – 8-12.
Рак шейки матки – злокачественное заболевание органа женской половой системы, предназначенной для зачатия плода и для его рождения. В мире за год около 500 тыс. женщин получают этот диагноз и 230 тыс. от этой болезни умирает. В России заболеваемость — 15 на 100 тыс. женщин, в мире – 8-12.
Содержание статьи:
Основные причины возникновения рака шейки матки

- Раннее начало половой жизни в период до 18-19 лет, то есть раньше достижения функциональной зрелости самой шейки и выстилающего его эпителия. Возникшая в этот период беременность с последующими родами значительно увеличивает риск развития в дальнейшем рака шейки матки.
- Частая смена половых партнёров — более пяти партнёров за год. Статистически же достоверным считается возрастание вероятности заболеть онкологией шейки матки в три раза при наличии у женщин более десяти половых партнёров в течении жизни.
- Крайне неразборчивая половая жизнь полового партнёра женщины — особенно, если у одной из его избранниц уже была обнаружена опухоль шейки матки.
- Курение. Важно понимать, что выведение канцерогенов, содержащихся в табачном дыме, осуществляется, в том числе, и цервикальной слизью. Достаточно пяти выкуренных сигарет в день, что бы в эпителии шейки матки произошли первые сдвиги на пути к развитию рака.
- Гормональная контрацепция. Опосредованное её влияние объясняется отсутствием потребности применять барьерные средства (колпачки и презервативы). В связи с этим, увеличивается риск возникновения хронических воспалительных процессов в шейке матки.
- Отсутствие навыков и несоблюдение примитивных правил гигиены своих интимных мест партнёрами по сексу. Принципиальное значение этот фактор принимает в случаях, когда мужчина не обрезан, так как смегма, скапливающаяся под крайней плотью головки полового члена, служит сильнейшим канцерогеном для эпителия шейки матки.

- Крайнее ослабление иммунной системы женщины, возникшие по разным причинам. Сюда входят авитаминозы, приём стероидов при различных системных заболеваниях, применение иммунодепрессантов после трансплантаций и т.д.
- Зараженность герпетической и цитомегаловирусной инфекцией, наличие ВИЧ.
- Заражённость папилломовирусной инфекцией (ВПЧ), типами 16 и 18. Заболевание наряду с такими клиническими проявлениями как остроконечные кондиломы и папилломы на половых органах, может протекать бессимптомно. Вирус передаётся половым способом. В 85-100% образцов опухолевых тканей шейки матки выявлены признаки присутствия ВПЧ.
- Предопухолевый фон в виде таких изменений в эпителии шейки матки, как: дисплазия (CIN) в различной степени выраженности, гетеротопия, дискератоз, эритроплакия, лейкоплакия, метаплазия и полипы.
- Случаи злокачественных заболеваний шейки матки в роду.
- Хронические воспалительные заболевания половой системы.
- Травматизация шейки матки в случаях значительного числа перенесённых родов и абортов.
- Излишняя масса тела.
- Пренебрежение профилактическими осмотрами у гинекологов.
Читайте также: Все методы лечения рака шейки матки – рак шейки матки излечим!
Комментарий Барашковой Екатерины Алексеевны — акушера-гинеколога, врача УЗИ, гинеколога-эндокринолога, репродуктолога:
Рак шейки матки — это заболевание стало очень распространенным, занимает 2-ое место по частоте злокачественного образования после рака груди и наблюдается у каждой 10 женщины, из расчета на 100 тысяч случаев.
Предвестником данной злокачественной неоплазии является процесс трансформации структуры шейки матки, приводящей в итоге к дисплазии верхних слоев ее эпителия. Основной причиной способствующей развитию рака шейки матки является наличие ВПЧ (вирус папилломы человека).
В 2008 году Харальд цур Хаузен получил Нобелевскую премию за открытие ВПЧ как причины цервикального рака.
В настоящее время, выявлено порядка 150 типов вируса, все они подразделяются на высоко/средне и низкоонкогенные типы. Виновниками развития рака шейки матки являются самые распространенные , высокоонкогенные типы : 16,18, 26,31 , но список их гораздо больше.
Способом передачи вируса выступает половая связь (даже защищенная) с зараженным человеком, либо контакт через кожу и слизистые оболочки, также возможен вертикальный путь передачи от матери ребенку в родах, если у матери есть поражения вирусного характера.
После проникновения в организм, ВПЧ внедряет в ДНК эпителиальных клеток свой код, и постепенно приводит к дисплазии эпителия и развитию онкологического процесса.
Как проявляется рак шейки матки?
- Патологическое отделяемое из половых путей, проявляющееся впервые при различных обстоятельствах: после полового акта, при поднятии тяжестей, при поездках на транспорте, сопровождаемых тряской и других механических раздражителях.
Выделения могут быть:
- в виде белей (различной степени прозрачности водянистое отделимое слегка жёлтого цвета), как показатель пропотевания лимфы сквозь опухоль;
- кровянистого характера разной степени интенсивности без какой-либо связи с месячным циклом, как показатель роста капиллярного аппарата опухоли.
Наличие неприятного запаха от выделений может стать признаком опухолевого распада.
- Боль в нижних отделах живота с иррадиацией в задний проход, крестец. Впервые может проявиться во время полового акта, но может возникать и «беспричинно».
- Отёчность мягких тканей нижних конечностей и таза. Появляется в поздних стадиях заболевания. Причина – затруднение оттока лимфы, связанное с закупоркой лимфоузлов метастазами рака шейки матки.
- Изменения в мочеиспускании: задержка (при сдавливании метастазами мочеточников) или учащение (по причине неполного опорожнения мочевого пузыря при прорастании опухоли в мочеиспускательный канал).
- Появление крови в моче и кале. Появляются при прорастании опухолью соседних органов.
- Образование ректально-влагалищных свищей. Проявляется каловым запахом и выделением кала из влагалища. Появляется при массивной инвазии опухоли в прямую кишку.
- Образование пузырно-влагалищных свищей. При прорастании опухоли в просвет мочевого пузыря, образуется сообщение последнего с влагалищем. При этом появляется постоянное выделение мочи из половых путей.
Последние два симптома проявляются в поздних, запущенных случаях рака шейки матки, могут сопровождаться кровотечениями.
Читайте также: Классификация рака шейки матки по системе TNM – виды, формы, стадии рака шейки матки
Современная диагностика рака шейки матки
- Осмотр шейки матки с помощью гинекологических зеркал и бимануальное гинекологическое обследование.
Осмотр позволяет визуально оценить изменения в шейке матки при опухолях, растущих в просвет влагалища. Ощупывание шейки матки позволяет заподозрить наличие форм, растущих в направлении тела матки.
- Ректо-вагинальное пальцевое исследование.
Выявляет распространение опухоли вне пределов шейки матки.
- Проведение Шиллер-теста.
При нанесении раствора Люголя на шейку матки, чётко проявляются участки с предраковыми и ранними раковыми изменениями.

- Осмотр подозрительных участков кольпоскопом.
Это позволяет на увеличении в 40 раз детально рассмотреть подозрительные участки и взять из них мазки на цитологическое исследование (мазок по Папаниколау) и произвести биопсию для дальнейшей гистологической оценки измененных тканей.
- Применяют исследование крови на наличие антигена плоскоклеточных карцином – SCC-Ag в крови.
Исследование неспецифично, так как часть гистологических форм рака шейки матки не дают какой-либо реакции маркёра. Положительная реакция может быть так же и при наличии плоскоклеточной опухоли с локализацией в других органах.
- УЗИ. Этот метод может определить первые признаки выхода опухоли вне шейки матки на рядом расположенные ткани и органы.
- КТ органов малого таза.
- Ректоскопия и цистоскопия с применением контрастных веществ.
С их помощью определяется степень прорастания рака шейки матки в мочевой пузырь и прямую кишку на самых ранних стадиях.
- Рентгенологическое исследование грудной клетки и УЗИ органов брюшной полости для определения возможных отдалённых метастазов.
Комментарий Барашковой Екатерины Алексеевны — акушера-гинеколога, врача УЗИ, гинеколога-эндокринолога, репродуктолога:
К первичной профилактике относят вакцинацию.
Разработаны вакцины Гардасил (6,11,6,18 тип вируса) и Церварикс (16 и 18 тип вируса) . Эти вакцины одобрены ВОЗ и входят в обязательный календарь прививок во многих странах и некоторых регионах нашей страны.
Их применение показано девочкам в возрастном диапазоне от девяти до семнадцати лет, и только тем женщинам, которые еще не заражены ВПЧ.
Самой лучшей вторичной профилактикой заболеваний, связанных с ВПЧ, является ежегодные профилактические осмотры, включающие в себя гинекологический осмотр, забор мазков на атипические клетки с шейки матки, анализ на наличие ВПЧ, кольпоскопия.
При выявлении подозрительных участков, проводится биопсия шейки матки, с более детальной диагностикой и последующим лечением.
К дополнительным методам профилактики данного заболевания относиться просветительская работа с молодежью, разъяснение важности барьерной контрацепции, позднего начала половой жизни , здорового образа жизни.
Рак шейки матки — симптомы, лечение, профилактика, причины, первые признаки
Общие сведения
Шейка матки — это нижняя часть матки, которая соединяет ее тело с влагалищем. Рак шейки матки достаточно распространенное заболевание женщин. В России частота встречаемости составляет примерно 11 случаев на 100 000 населения. Имеются два возрастных пика заболеваемости 35-39 лет и 60-64 года.
Новости по теме
Рак шейки матки — это одна из немногих злокачественных опухолей, развитие которых можно предупредить, потому что в большинстве случаев, она развивается на фоне длительно существующих предраковых заболеваний. Различают два основных типа рака шейки матки: плоскоклеточный рак и аденокарцинома. В 80-90% случаев опухоли шейки матки представлены плоскоклеточным раком. Оставшиеся 10-20% составляют аденокарциномы.
Причины заболевания
Причиной любого злокачественного заболевания является повреждения генетического материала клеток, которое происходит под действием различных факторов внешней среды.
Среди основных факторов риска следует выделить вирусные инфекции (вирус папилломы человека и герпес). Длительно существуя в клетках шейки матки, вирусы приводят к мутациям, которые в свою очередь являются основой для появления раковой клетки. Имеются данные, что раку шейки матки способствуют так же раннее начало половой жизни, беспорядочные половые связи, травмы шейки матки в родах, курение.
К предраковым заболеваниям (заболевания с высокой вероятностью трансформации в рак) относится дисплазия слизистой оболочки шейки матки.
Симптомы рака шейки матки
При раке шейки матки ранних стадий отмечаются выделения из половых органов, как правило, кровянистые, особенно после полового акта. На более поздних стадиях возможно присоединение болей в спине и ногах, похудание, отек ног, появление крови в моче.
Рак шейки матки на ранних стадиях и предраковые заболевания могут клинически не проявляться, однако достаточно легко выявляются при профилактических осмотрах.
Диагностика
Диагностику рака шейки матки начинают с тщательного общего осмотра больного, затем проводят гинекологический осмотр со взятием мазков с шейки матки (в мазке при микроскопическом исследовании обнаруживаются измененные клетки). При обнаружении измененных участков слизистой оболочки выполняют биопсию (взятие кусочка тканей для последующего гистологического исследования).
Если, по данным проведенного обследования заподозрен рак шейки матки, то рекомендуется выполнение кольпоскопии (осмотр слизистой оболочки шейки матки и влагалища с помощью специального эндоскопа). Кольпоскопия позволяет выявить при осмотре участки слизистой с предраковой и раковой патологией, и провести биопсию (взятие маленького кусочка ткани для исследования).
Диагностические обследования могут дополняться также УЗИ органов малого таза и брюшной полости, компьютерной томографией и магнитно-резонансной томографий.
Что можете сделать вы
Как уже было сказано, основным симптомом рака шейки матки являются межменструальные кровянистые выделения из влагалища. Если вы заметили у себя подобные симптом, постарайтесь как можно скорее обратиться к гинекологу.
Чем поможет врач
Стадия (распространенность) процесса является главным в решении вопроса о методе лечения рака шейки матки. Однако при выборе метода терапии также учитываются расположение опухоли на шейке матки, тип опухоли (плоскоклеточный рак или аденокарцинома), наличие метастазов опухоли, возраст, общее состояние и желания иметь детей. Как правило, лечение состоит в хирургическом удалении опухоли (иногда вместе с маткой) с последующей химио- и лучевой терапией.
Профилактика заболевания, вакцина против рака шейки матки
Профилактикой рака шейки матки являются регулярные ежегодные осмотры у гинеколога с исследованием мазков из шейки матки. Следуйте указанием вашего гинеколога в случае обнаружения предраковых заболеваний или инфицирования вирусом папилломы человека.
К профилактике рака шейки матки на современном этапе развития медицины можно отнести также вакцинацию против вируса папилломы человека. Несмотря на то, что проведение этих профилактических прививок только начинает широко применяться в России, вакцина хорошо зарекомендовала себя во всем мире. Вакцинацию следует проводить в возрасте женщины от 11 до 26 лет (до начала половой жизни, когда еще не произошло инфицирование вирусом).
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Симптомы и признаки лейкемии
Лейкемия также известна как рак крови. Он начинается в тех частях тела, которые производят клетки для крови. Необычное увеличение количества лейкоцитов — одна из характерных черт Симптомов лейкемии . [ 3 ]
Каковы признаки и симптомы лейкемии?
Симптомы лейкемии различаются в зависимости от типа лейкемии. [ 1 ] Четыре основных типа лейкемии:
- Острый миелогенный лейкоз (AML)
- Хронический миелолейкоз
- Хронический лимфоцитарный лейкоз
- Острый лимфоцитарный лейкоз
Существует множество разновидностей острого лимфоцитарного лейкоза (ALL)
каждый из этих типов лейкемии, некоторые из которых требуют различного лечения.Об этом говорится в отдельном посте. См. Типы лейкемии.
Помимо этого, признаки лейкемии также различаются в зависимости от других факторов, таких как возраст инфицированного человека и причина. Хотя не все пациенты испытывают одинаковые симптомы, потому что признаки лейкемии различаются. Есть некоторые сходства.
Общие признаки и симптомов лейкемии включают:
- частое инфицирование,
- лихорадка,
- простуда,
- озноб,
- потеря аппетита и веса,
- боль в животе,
- болезненные или опухшие лимфатические узлы,
- недомогание и
- частые боли в костях и суставах.
Ранние симптомы лейкемии
Первые симптомы лейкемии обычно неспецифичны и расплывчаты.
Ранние признаки лейкемии у каждого человека различаются, хотя у большинства из них наблюдаются общие симптомы гриппа. В дополнение к этим общим симптомам лейкемии , упомянутым выше, у пациента могут быть небольшие красные пятна под кожей и опухшая печень или селезенка. Иногда у них кровоточат десны. Нормальный порез или синяк, вероятно, будут иметь чрезмерное кровотечение.У пациентов наблюдаются увеличенные лимфатические узлы, печень и селезенка, а также небольшие красные пятна под кожей. Потеря красных кровяных телец приводит к анемии. Это и повышенное потоотделение — первые признаки, по которым врач должен поставить диагноз.
Симптомы лейкемии у детей
- Дети, больные лейкемией, более восприимчивы к инфекции. Часто антибиотики при других обычных детских заболеваниях оказываются неэффективными. Это потому, что лейкоз невосприимчив к антибиотикам.
- Обычные синяки, царапины или порезы заметны чаще, чем обычно.В случае кровотечения кровь не останавливается быстро.
- У ребенка с болями в суставах и костях могут быть лейкозные клетки, которые начали откладываться в этих областях.
- Еще одним ранним признаком лейкемии у детей является потеря аппетита и снижение веса по неизвестной причине.
- Другие часто встречающиеся симптомы у детей включают рвоту, головные боли и неконтролируемые припадки, а также кожные реакции. В некоторых случаях наблюдается увеличение брюшной области, потому что лейкоз вызывает вздутие селезенки и печени, расположенных в брюшной полости.
Симптомы лейкемии у взрослых
Симптомы лейкемии у взрослых более или менее похожи на те, которые наблюдаются у детей. К ним относятся такие же гриппоподобные признаки частых инфекций, лихорадки, простуды и озноба и усталости, как указано выше.
Боль в костях и суставах сильнее, чем у детей. Происходит потеря аппетита, потеря веса и боли в животе из-за расширения селезенки и печени. Лимфатические узлы становятся болезненными и опухшими. Также при первой провокации замечаются синяки и порезы.
Когда лейкоз распространяется на головной мозг, у взрослого, вероятно, будет нечеткость зрения, рвота и трудности с равновесием.
Как мужчины, так и женщины, вероятно, будут иметь одышку, частый и продолжительный кашель вместе с удушьем, как симптомы лейкемии .
симптомов лейкемии наблюдаются в местах, где эти клетки накапливаются или откладываются. От этого будут зависеть характерные симптомы. Лейкемия может быть хронической или острой, и ее можно диагностировать с помощью регулярных анализов крови.
Лейкемия может быть вызвана радиационным облучением или цепным курением или воздействием чрезмерного количества дыма.
Симптомы острого лейкоза включают головные боли, рвоту, спутанность сознания, потерю мышечного контроля или судороги. Они также влияют на другие части тела, такие как пищеварительный тракт, почки, легкие, сердце или яички. Точные симптомы лейкемии будут зависеть от того, какая из этих областей поражена.
Общие симптомы хронического лейкоза или острого лейкоза
- Увеличение лимфатических узлов (особенно в области шеи или подмышек) может вызывать боль.Лимфатические узлы — это место, где кровь очищается и может отводить лишние лейкозные клетки в эти области. Это приведет к отеку и воспалению и сделает эти лимфатические узлы предрасположенными к инфекциям и лимфитам.
- Частые инфекции — это связано с тем, что количество белых кровяных телец увеличено, они являются незрелыми и не способны эффективно бороться с бактериальными и вирусными инфекциями, как в нормальных условиях. Накопление этих незрелых лейкоцитов в костном мозге также приведет к уменьшению количества клеток костного мозга, необходимых для синтеза тромбоцитов.Следовательно, будет чрезмерное кровотечение или развитие кровотечения из точечного укола (петехии) из-за нарушения процесса свертывания крови, что приведет к образованию деформированных сгустков крови, и поэтому часто можно увидеть фиолетовые пятна сгустков крови.
- Легкое кровотечение и образование синяков (кровоточащие десны, багровые пятна на коже или крошечные красные пятна под кожей
- Отек или дискомфорт в животе, вызывающие боль, которая может привести к потере аппетита и веса
- Потеря веса без причины
- Боль в костях и суставах из-за пролиферации клеток в костном мозге
- Одышка или одышка , когда клетки накапливаются в груди, вызывая боль и затруднения в дыхании.Немедленно обратитесь за медицинской помощью
- Потеря мышечного контроля и судороги
- Анемия — количество красных кровяных телец и тромбоцитов уменьшится. В результате происходит снижение способности переносить кислород, что приводит к ряду других связанных симптомов.
Многие из этих симптомов характерны и для других инфекций. Обратитесь к врачу, чтобы сдать анализ крови. Хорошая вещь о лейкемии заключается в том, что простой анализ крови может помочь вам диагностировать и отреагировать соответствующим образом.
Разница между острым лейкозом и хроническим — острым лейкозом симптомы диагностируются немедленно и легко. Однако при хроническом лейкозе симптомы не проявляются до тех пор, пока болезнь не будет диагностирована до более поздних стадий рака крови. Фактически, исследователи узнали, что за шесть или более лет до постановки диагноза аномальные лейкоциты могут быть обнаружены в образцах крови пациентов с хроническим лимфолейкозом. [ 5 ]
Когда состояние не видно при обычном анализе мазка крови, оно может незаметно возникать в костном мозге.На более поздней стадии это будет заметно как рак. Это описывает хронический лейкоз.
Теперь давайте более подробно рассмотрим различные типы лейкемии и связанные с ней симптомы:
Симптомы острого лейкоза
Острый лейкоз будет двух типов — острый лимфолейкоз (ALL) и острый миелоидный лейкоз (ОМЛ). Оба острых типа лейкемии, ОЛЛ и ОМЛ, более агрессивны и прогрессируют быстрее, чем другие типы.[ 6 ]
Большинство из симптомов острого лейкоза вызваны низким уровнем нормальных клеток крови. Это происходит при перенаселенности кроветворного костного мозга лейкозными клетками.
Острый лейкоз быстро распространяется среди примитивных клеток, делая эти клетки крови неспособными выполнять нормальные функции. Поэтому симптома острого лейкоза выявляются на ранних стадиях. Следовательно, большинство общих признаков лейкемии наблюдается у пациентов с острым лейкозом, включая усталость, недомогание, аномальное кровотечение, боль в животе, боли в костях или суставах, слабость, чрезмерные синяки и снижение толерантности к физической нагрузке.
Симптомы хронического лейкоза
Хронический лейкоз также имеет два типа — хронический лимфоцитарный лейкоз (CLL) и хронический миелоидный лейкоз (CLM).
Симптомы хронического лейкоза развиваются медленно, в отличие от острых форм рака. Симптомы хронического лейкоза часто напоминают различные менее серьезные заболевания. Среди замеченных признаков — усталость, жар, необъяснимая потеря веса и ночная потливость. Другие симптомы включают повышенную частоту инфицирования, легкие синяки и сильное кровотечение.
Селезенка увеличивается по мере накопления аномальных лейкоцитов, вызывающих спленомегалию. Это приводит к дискомфорту в животе, и пациент чувствует себя сытым даже после небольшого количества пищи.
Хронический лейкоз вызывает лейкостатик из-за аномально высокого уровня лейкоцитов, приводящего к головным болям, спутанности сознания и головокружению. Это также может повлиять на легкие и сердце.
Недостаточное количество тромбоцитов приводит к легким синякам и кровотечениям, поскольку тромбоциты отвечают за свертывание крови.
Еще одним признаком хронического лейкоза является развитие гипогаммаглобулинемии, поражающей иммунную систему. При этом уровень антител к гамма-глобулину снижается и, таким образом, снижается эффективность организма в борьбе с инфекцией.
Симптомы хронического миелоидного лейкоза
У пациентов, страдающих хроническим миелоидным симптомами лейкемии , вы, вероятно, увидите эти признаки на более поздней стадии:
Высокий уровень лейкоцитов в крови и костном мозге, ночная потливость, лихорадка , головная боль, усталость, нехватка крови, бледная кожа, легкие синяки, инфекции, кровотечение, боли в костях и суставах, лихорадка, увеличение селезенки и проблемы с кровотечением.
Симптомы хронического лимфоцитарного лейкоза
Хронический лимфоцитарный лейкоз проявляется, когда лимфоциты теряют свою нормальную способность умирать и начинают накапливаться. Единственные симптомы, которые есть у большинства пациентов в это время, — это увеличение.
Пациенты замечают усталость или увеличение лимфатических узлов и переполнение брюшной полости из-за увеличения селезенки.
Когда хронический лимфолейкоз достигает поздней стадии, он может вызвать анемию из-за низких показателей крови. Риск заражения пациента повышается из-за низкого производства антител, которые помогают бороться с бактериями.
Симптомы хронического миелогенного лейкоза
Ранние Симптомы хронического миелогенного лейкоза — это усталость, лихорадка, чрезмерное потоотделение и полнота в животе из-за увеличения селезенки. На более поздних стадиях показатели крови значительно снижаются, и у пациента наблюдается высокая температура, боли в костях и суставах. Увеличение селезенки становится очень болезненным.
Симптомы хронического лейкоза возникают только на более поздней стадии после появления рака в крови, и их нелегко диагностировать, пока вы не пройдете обследование на какую-либо инфекцию, для чего потребуются анализы крови.Как только врач подозревает лейкоз, он / она будет постоянно проверять наличие лейкемических симптомов с помощью непрерывных анализов крови.
Заключение
Изучив симптомы, наблюдаемые при различных типах рака и в разных возрастных группах, мы можем сделать вывод, что большинство из них очень похожи друг на друга. Немногие симптомы в одном случае более серьезны, чем в другом. Эти симптомы довольно распространены, и их можно принять за другие болезни. Именно поэтому для борьбы с лейкемией необходимы консультации врача и правильный диагноз.[ 4 ]
Лечение лейкемии
На протяжении всего этого обсуждения различных типов лейкемии, существующих у детей и взрослых, давайте не забывать, что их можно лечить. См. Лечение лейкемии.
Ссылки
- http://www.webmd.com/cancer/tc/leukemia-symptoms
- http://www.mayoclinic.com/health/leukemia/DS00351/DSECTION=symptoms
- http: //en.wikipedia.org/wiki/Leukimia
- http: // лимфома.about.com/od/symptoms/qt/Leukemia-Signs-And-Symptoms.htm
- http://nihseniorhealth.gov/leukemia/symptomsanddiagnosis/01.html
- http://www.cancercenter.com/leukemia/ leukemia-sizes.cfm
.
Синдром поликистозных яичников — Симптомы
Если вы испытываете симптомы синдрома поликистозных яичников (СПКЯ), они обычно проявляются в подростковом возрасте или в начале 20-летнего возраста.
Не все женщины с СПКЯ будут иметь все симптомы, и каждый симптом может варьироваться от легкого до тяжелого.
Некоторые женщины испытывают только проблемы с менструацией или не могут забеременеть, или и то, и другое.
Общие симптомы СПКЯ включают:
Вам следует поговорить со своим терапевтом, если у вас есть какие-либо из этих симптомов и вы думаете, что у вас может быть СПКЯ.
Проблемы с фертильностью
СПКЯ — одна из наиболее частых причин женского бесплодия. Многие женщины обнаруживают, что у них СПКЯ, когда они пытаются забеременеть, но безуспешно.
Во время каждого менструального цикла яичники выпускают яйцеклетку (яйцеклетку) в матку (матку). Этот процесс называется овуляцией и обычно происходит раз в месяц.
Но женщины с СПКЯ часто не овулируют или овулируют нечасто, что означает, что у них нерегулярные или отсутствующие периоды, и им трудно забеременеть.
Риски в дальнейшей жизни
Наличие СПКЯ может увеличить ваши шансы на развитие других проблем со здоровьем в более позднем возрасте.
Например, женщины с СПКЯ подвержены повышенному риску развития:
Женщины, у которых отсутствовали или были очень нерегулярные периоды (менее 3 или 4 менструаций в год) в течение многих лет, имеют более высокий, чем средний риск развития рака подкладка матки (рак эндометрия).
Но шанс заболеть раком эндометрия все еще невелик, и его можно свести к минимуму с помощью лечения для регулирования менструации, например, противозачаточных таблеток или внутриматочной системы (ВМС).
Помогите нам улучшить наш веб-сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем сегодняшнем визите?
Примите участие в нашем опросе
Последняя проверка страницы: 1 февраля 2019 г.
Срок следующего рассмотрения: 1 февраля 2022 г.
.
Заикание — симптомы и причины
Обзор
Заикание — также называемое заиканием или расстройством беглости речи, возникающим в детстве — это расстройство речи, сопровождающееся частыми и существенными проблемами с нормальной беглостью и речью. Люди, которые заикаются, знают, что хотят сказать, но не могут это сказать. Например, они могут повторять или продлевать слово, слог, согласный или гласный звук. Или они могут сделать паузу во время выступления, потому что достигли проблемного слова или звука.
Заикание — обычное явление среди детей младшего возраста как нормальная часть обучения речи. Маленькие дети могут заикаться, если их речь и языковые способности недостаточно развиты, чтобы успевать за тем, что они хотят сказать. Большинство детей перерастают это заикание в процессе развития.
Однако иногда заикание является хроническим заболеванием, которое сохраняется в зрелом возрасте. Этот тип заикания может повлиять на самооценку и взаимодействие с другими людьми.
Дети и взрослые, которые заикаются, могут получить пользу от лечения, такого как логопедия с использованием электронных устройств для улучшения беглости речи или когнитивно-поведенческой терапии.
Продукты и услуги
Показать больше продуктов от Mayo Clinic
Симптомы
Могут включать признаки и симптомы заикания:
- Затруднение в начале слова, фразы или предложения
- Продолжение слова или звуков в слове
- Повтор звука, слога или слова
- Кратковременное молчание определенных слогов или слов или паузы в слове (разорванное слово)
- Добавление дополнительных слов, таких как «ммм», если ожидается трудность перехода к следующему слову
- Чрезмерное напряжение, стеснение или движение лица или верхней части тела для образования слова
- Беспокойство при разговоре
- Ограниченная способность эффективно общаться
Речевые трудности заикания могут сопровождаться:
- Быстрое мигание глаз
- Дрожание губ или челюсти
- Тики для лица
- Рывки головой
- Сжимая кулаки
Заикание может усиливаться, когда человек возбужден, устал или находится в состоянии стресса, или когда он чувствует себя неловко, спешит или находится под давлением.Такие ситуации, как разговор перед группой или разговор по телефону, могут быть особенно трудными для заикающихся людей.
Однако большинство людей, которые заикаются, могут говорить без заикания, когда они разговаривают сами с собой, поют или разговаривают в унисон с кем-то другим.
Когда обращаться к врачу или речевому патологу
У детей в возрасте от 2 до 5 лет часто бывают периоды, когда они могут заикаться.Для большинства детей это часть обучения речи, и она улучшается сама по себе. Однако при сохранении заикания может потребоваться лечение для улучшения беглости речи.
Позвоните своему врачу, чтобы получить направление, или обратитесь непосредственно к логопеду, чтобы записаться на прием при заикании:
- Срок службы более шести месяцев
- Возникает с другими проблемами речи или языка
- Учащается или продолжается по мере взросления ребенка
- Возникает с напряжением мышц или явным затруднением речи
- Влияет на способность эффективно общаться в школе, на работе или в социальных сетях
- Вызывает беспокойство или эмоциональные проблемы, такие как страх или избегание ситуаций, в которых требуется говорить
- Начинается взрослым
Причины
Исследователи продолжают изучать основные причины заикания в развитии.Может быть задействована комбинация факторов. Возможные причины заикания в развитии включают:
- Нарушения в управлении речевой моторикой. Некоторые данные указывают на то, что могут быть задействованы нарушения в контроле речевой моторики, например, времени, сенсорной и моторной координации.
- Генетика. Заикание обычно передается по наследству. Похоже, что заикание может быть результатом наследственных (генетических) аномалий.
Заикание по другим причинам
Беглость речи может быть нарушена по причинам, не связанным с заиканием в процессе развития.Инсульт, черепно-мозговая травма или другие заболевания головного мозга могут вызывать замедленную речь, паузы или повторяющиеся звуки (нейрогенное заикание).
Беглость речи также может быть нарушена в контексте эмоционального стресса. Ораторы, которые не заикаются, могут испытывать затруднения в речи, когда нервничают или чувствуют давление. Эти ситуации также могут привести к тому, что заикающиеся говорящие будут менее бегло говорить.
Речевые трудности, возникающие после эмоциональной травмы (психогенного заикания), встречаются редко и не то же самое, что заикание в процессе развития.
Факторы риска
Мужчины гораздо чаще заикаются, чем женщины. Факторы, повышающие риск заикания, включают:
- Задержка детского развития. Дети с задержкой в развитии или другими проблемами речи могут заикаться с большей вероятностью.
- Имею родственников, которые заикаются. Заикание обычно передается по наследству.
- Напряжение. Стресс в семье, завышенные ожидания родителей или другие виды давления могут усугубить существующее заикание.
Осложнения
Заикание может привести к:
- Проблемы с общением с другими людьми
- Беспокойство о разговоре
- Не говорить или избегать ситуаций, требующих разговора
- Потеря участия и успеха в обществе, учебе или работе
- Издеваются или дразнят
- Низкая самооценка
Августа01, 2017
.
Симптомов посттравматического стрессового расстройства | Американская ассоциация тревожности и депрессии, ADAA
Посттравматическое стрессовое расстройство (ПТСР)
Симптомы посттравматического стрессового расстройства
ПТСР диагностируется после того, как человек испытывает симптомы в течение как минимум одного месяца после травмирующего события. Однако симптомы могут появиться только через несколько месяцев или даже лет. Расстройство характеризуется тремя основными типами симптомов:
- Повторное переживание травмы посредством навязчивых тревожных воспоминаний о событии, воспоминаний и кошмаров.
- Эмоциональное онемение и избегание мест, людей и занятий, которые напоминают о травме.
- Повышенное возбуждение, такое как трудности со сном и концентрацией внимания, чувство нервозности, легкое раздражение и гнев.
Критерии диагностики, применимые к взрослым, подросткам и детям старше шести лет, включают приведенные ниже. Подробнее читайте здесь.
Риск фактической смерти или угрозы смерти, серьезных травм или сексуального насилия:
- непосредственно переживает травматические события
- лично быть свидетелем травматических событий
- узнав, что травмирующие события произошли с близким членом семьи или близким другом; случаи фактической смерти или угрозы смерти должны были быть насильственными или случайными
- подвергается неоднократному или экстремальному воздействию неприятных подробностей травмирующих событий (например, сотрудники службы экстренного реагирования собирают человеческие останки; полицейские неоднократно сталкивались с подробностями жестокого обращения с детьми). Примечание. Это не относится к экспонированию через электронные носители, телевидение, фильмы или изображения, если только экспонирование не связано с работой.
Наличие одного или нескольких из следующих:
- спонтанные или вызванные повторяющимися, непроизвольными и навязчивыми тревожными воспоминаниями о травмирующих событиях (Примечание: у детей может иметь место повторяющаяся игра, в которой выражаются темы или аспекты травмирующих событий.)
- повторяющихся тревожных снов, в которых содержание или влияние (т.е. чувство) сна связано с событиями (Примечание: у детей могут быть пугающие сны без узнаваемого содержания.)
- воспоминаний или других диссоциативных реакций, при которых человек чувствует или действует так, как будто травматические события повторяются (Примечание: у детей специфическое для травмы воспроизведение может происходить в игре).
- интенсивный или продолжительный психологический дистресс при воздействии внутренних или внешних сигналов, которые символизируют или напоминают аспект травмирующих событий
- физиологических реакций на напоминания о травмирующих событиях
Проверь себя или члена семьи на предмет посттравматического стрессового расстройства.
Постоянное избегание тревожных воспоминаний, мыслей или чувств, связанных с травмирующими событиями или тесно связанных с ними, или внешних напоминаний (т. Е. Людей, мест, разговоров, занятий, предметов, ситуаций)
Два или более из следующих:
- неспособность вспомнить важный аспект травмирующих событий (не из-за травмы головы, алкоголя или наркотиков)
- стойких и преувеличенных негативных убеждений или ожиданий в отношении себя, других или мира (e.г., «Я плохой», «Никому нельзя доверять», «Мир совершенно опасен»).
- настойчивая, искаженная вина себя или других о причинах или последствиях травматических событий
- постоянный страх, ужас, гнев, вина или стыд
- Заметное снижение интереса или участия в значительной деятельности
- Чувство отстраненности или отчужденности от других
- стойкая неспособность испытывать положительные эмоции
Два или более из следующих заметных изменений в возбуждении и реактивности:
Кроме того, клинически значимый дистресс или нарушение в социальной, профессиональной или других важных сферах жизнедеятельности, не относящиеся к прямым физиологическим эффектам лекарств, наркотиков, алкоголя или другим медицинским состоянием, например черепно-мозговой травмой.
Узнайте о симптомах посттравматического стрессового расстройства у детей в возрасте шести лет и младше.
.