Памятка по полиомиелиту | Министерство здравоохранения Калининградской области
Внимание!
Информация для родителей в связи регистрацией случаев
вакциноассоциированного паралитического полиомиелита.
В 2002 году Российская Федерация, как часть Европейского региона, объявлена территорией свободной от полиомиелита. В России и Калининградской области с 1997 года отсутствует циркуляция дикого вируса полиомиелита, однако в последние годы из-за увеличения числа непривитых против полиомиелита детей стали регистрироваться случаи вакциноассоциированного паралитического полиомиелита.
Вакциноассоциированный паралитический полиомиелит (ВАПП) — это полиомиелит, вызываемый вакцинными вирусами, которые выделяются из кишечника привитого ребенка в течение 1 — 2 месяцев после проведенной вакцинации оральной полиомиелитной вакциной.
Если в дошкольном учреждении проведена вакцинация оральной полиомиелитной вакциной, то в окружающую среду в течение этого времени поступает значительное количество вакцинных вирусов. Даже при идеальном соблюдении санитарных правил избежать вирусного обсеменения предметов окружающей среды очень трудно, что создает условия для их циркуляции и возможности инфицирования не привитых детей.
Даже при идеальном соблюдении санитарных правил избежать вирусного обсеменения предметов окружающей среды очень трудно, что создает условия для их циркуляции и возможности инфицирования не привитых детей.
Вакциноассоциированный паралитический полиомиелит возникает у не привитых детей (преимущественно детей с нарушением состояния иммунитета) при их тесном контакте с детьми, недавно (до 2 месяцев) вакцинированными живой оральной полиомиелитной вакциной.
В соответствии с требованием санитарных правил 3.1.2951-11 «Профилактика полиомиелита» в целях профилактики вакциноассоциированного паралитического полиомиелита (ВАПП) предусмотрена изоляция не привитых детей. Не привитые дети должны быть изолированы из коллектива сроком на 60 дней. Данное требование санитарных правил распространяется на детей, находящихся как в семье, так и в организованных коллективах, и направлено на предупреждение инфицирования и заболевания незащищенного (не привитого) ребенка.
Несоблюдение данного требования создает угрозу жизни или здоровью ребенка, не прошедшего иммунизацию против полиомиелита.
В России в рамках национального календаря профилактических прививок проводится иммунизация против полиомиелита в 3 и 4,5 месяца инактивированной вакциной, в 6 месяцев — живой оральной полиомиелитной вакциной (ОПВ).
В возрасте 18, 20 месяцев и 14 лет также проводится ревакцинация против полиомиелита живой вакциной.
Предупреждаем родителей: при проведении прививок против полиомиелита в организованном детском коллективе живой оральной вакциной, существует риск заражения не привитых детей вакциноассоциированным паралитическим полиомиелитом.
Родители детей, не привитых против полиомиелита должны быть предупреждены медицинским персоналом о риске заражения не привитого ребенка и необходимости либо его прививки, либо — разобщения с детьми, недавно привитыми на срок до 60 дней.
Прививка от Полиомиелита
Полиомиелит — желудочно-кишечная вирусная инфекция, осложнением которой могут быть параличи.
Имеется два типа вакцины против полиомиелита:
- 1. Инактивированная полиомиелитная вакцина (ИПВ), содержащая убитый полиовирус (вводится внутримышечно)
- 2. Оральная полиомиелитная вакцина (OПВ), содержит ослабленный живой полиовирус. Вводится через рот. Это — наиболее часто используемая вакцина против полиомиелита сегодня.
План вакцинации против полиомиелита
Вакцинация против полиомиелита является обязательным условием при устройстве ребенка в детский сад. Согласно календарю прививок первые три вакцинации проводятся ИПВ, последующие – ОПВ. Помимо вакцинации и ревакцинации детей, проводятся ревакцинации взрослых, в случае, если они выезжают в опасные по полиомиелиту районы.
В настоящее время, под эгидой ВОЗ, реализуется программа по искоренению полиомиелита на земле. Россия сертифицирована как страна, свободная от дикого полиовируса. Однако соседство России с государствами (Таджикистан и др.), где полиовирус не искоренен, не исключает занос инфекции. Поэтому очень важно проводить массовую вакцинопрофилактику полиомиелита всем детям в декретированные сроки. Также может проводиться массовая вакцинация детей вне традиционного графика иммунизации.
Однако соседство России с государствами (Таджикистан и др.), где полиовирус не искоренен, не исключает занос инфекции. Поэтому очень важно проводить массовую вакцинопрофилактику полиомиелита всем детям в декретированные сроки. Также может проводиться массовая вакцинация детей вне традиционного графика иммунизации.
Вакцинация детей согласно календарю прививок:
|
| |
|---|---|
|
Первая вакцинация (ИПВ) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Когда вакцинация откладывается
Если у новорожденного имеют место нарушения иммунитета (в этом случае обязательна вакцинация ИПВ). Дети с иммунными нарушениями должны избегать контакта с любым, кто получил живой вирус в виде OПВ, в течение двух недель после прививки. Обе вакцины практически не имеют серьезных побочных эффектов.
Дети с иммунными нарушениями должны избегать контакта с любым, кто получил живой вирус в виде OПВ, в течение двух недель после прививки. Обе вакцины практически не имеют серьезных побочных эффектов.
Смотрите также
Назад
Полиомиелит | Прививка от полиомиелита
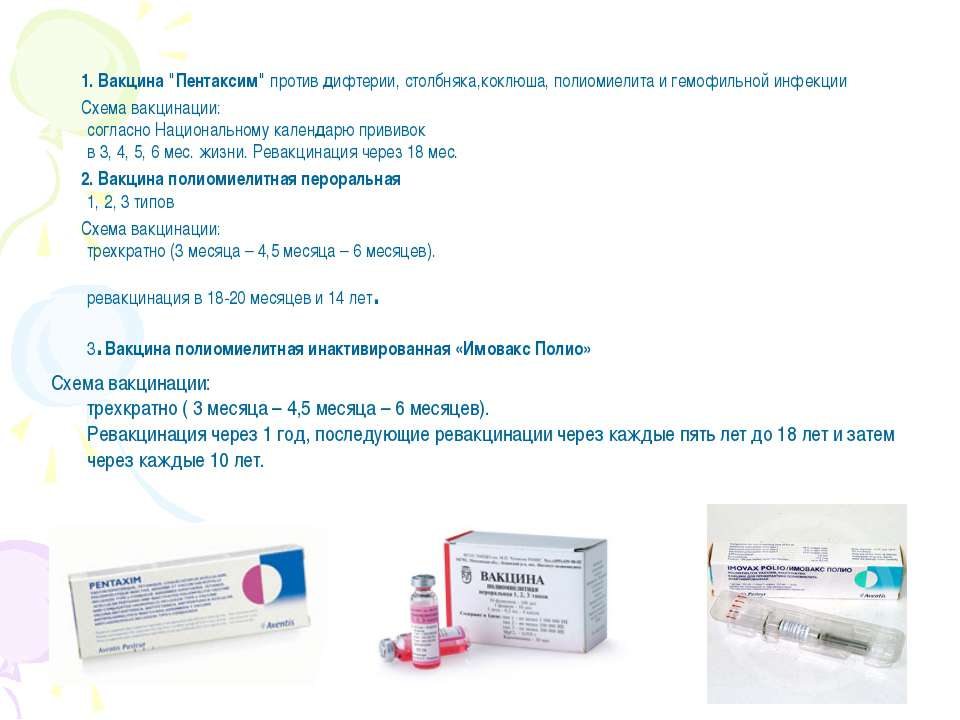
В медицинском центре «Мой доктор» для профилактики полиомиелита 1, 2, 3 типов у детей используется вакцина ПОЛИОРИКС (производство Бельгия), инактивированная.
Вакцинации подлежат дети с 3 месяцев.
Схема вакцинации для детей с 3 месяцев до 14 лет – 3 прививки, 1-я прививка в 3 месяца, 2-я прививка в 4,5 месяца, 3-я прививка в 6 месяцев. Ревакцинация проводится в 18 месяцев, в 20 месяцев и в 14 лет.
Схема вакцинации для детей старше 14 лет – 3 прививки, 2-я прививка через 45 дней, 3-я прививка через 45 дней после 2-й прививки. Ревакцинация проводится через 1 год после 3-й прививки, через 2 месяца после 1-й ревакцинации.
Вторая вакцина для профилактики полиомиелита 1, 2, 3 типов ИМОВАКС ПОЛИО (производство Франция), инактивированная.
Вакцинации подлежат дети с 3 месяцев.
Схема вакцинации для детей с 3 месяцев до 14 лет – 3 прививки, 1-я прививка в 3 месяца, 2-я прививка в 4,5 месяца, 3-я прививка в 6 месяцев. Ревакцинация проводится в 18 месяцев, в 20 месяцев и в 14 лет.
Схема вакцинации для детей старше 14 лет – 3 прививки, 2-я прививка через 45 дней, 3-я прививка через 45 дней после 2-й прививки. Ревакцинация проводится через 1 год после 3-й прививки, через 2 месяца после 1-й ревакцинации.
Третья вакцина для профилактики полиомиелита 1, 2, 3 типов ПОЛИМИЛЕКС (производство Россия), инактивированная.
Вакцинации подлежат дети с 3 месяцев.
Схема вакцинации – 3 прививки, 2-я прививка через 45 суток после 1-й, 3-я прививка через 45 суток после 2-й прививки. Ревакцинация проводится через 6 мес. после вакцинации, через 1 год после вакцинации.
Ревакцинация проводится через 6 мес. после вакцинации, через 1 год после вакцинации.
Медицинский центр «Мой доктор» проводит вакцинацию детей на основании Лицензии № ЛО 32-01-001690 от 30.07.2019 г.
ЕСЛИ РЕБЕНКУ НЕОБХОДИМО ПРОЙТИ ВАКЦИНАЦИЮ
Уточните наличие и сроки годности вакцин одним из способов
- по телефону +7 (4832) 30-03-03
- в онлайн-консультанте на сайте www.mydoctor32.ru
- через сообщества у нашего консультанта Вконтакте vk.com/mydoctor32, Инстаграм moydoctor32 или Фейсбук facebook.com/mydoctor32
Оставьте администратору Ваши контактные данные в случае постановки вакцины ПОЛИМИЛЕКС. Постановка проводится единовременно группе детей из 3-5 человек. При формировании группы с Вами свяжется администратор и предложит запись на прием. По Вашему желанию возможна постановка вакцины без ожидания в индивидуальном порядке.
В день процедуры обязателен осмотр педиатра для выявления противопоказаний. Прием врача возможен только по предварительной записи. Прием педиатра оплачивается отдельно.
В день постановки вакцины при себе необходимо иметь Ваш ПАСПОРТ и ПАСПОРТ/СВИДЕТЕЛЬСТВО О РОЖДЕНИИ ребенка.
Полиомиелит – острая желудочно-кишечная вирусная инфекция, приводящая к тяжелейшему поражению нервной системы, заканчивающаяся параличом и передающаяся фекально-оральным путем, через какой-либо носитель инфекции (загрязненная питьевая вода, продукты питания).
СИМПТОМЫ ЗАБОЛЕВАНИЯ У ДЕТЕЙ
- усталость
- головная боль
- рвота
- гипертонус мышц шеи
- боли в конечностях
- лихорадка
ОСЛОЖНЕНИЯ У ДЕТЕЙ ПОСЛЕ ЗАРАЖЕНИЯ ПОЛИОМИЕЛИТОМ
- паралич мышц
- пневмония
- миокардит
- тяжелые расстройства ЖКТ с кровотечениями
- язва желудка
КОМУ НЕОБХОДИМА ВАКЦИНАЦИЯ ПРОТИВ ПОЛИОМИЕЛИТА
- детям при устройстве в детский сад
- детям, отъезжающим в эндемичные районы по полиомиелиту
Все о вакцинации.
 Виды вакцин
Виды вакцин
СОДЕРЖАНИЕ
Что такое вакцинопрофилактика? Это система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок. Вакцины защищают людей от очень тяжелых инфекционных болезней.
Еще несколько десятилетий назад врачам приходилось неустанно бороться с такими инфекциями, как натуральная оспа, полиомиелит, дифтерия, коклюш, корь, эпидемический паротит, краснуха. Многих больных спасти не удавалось, многие оставались инвалидами.
Все радикально изменилось с появлением вакцин. Мир полностью избавлен от натуральной оспы, во многих странах ликвидирован полиомиелит, резко сократилось число и тяжесть течения дифтерии, коклюша, кори, краснухи, эпидемического паротита. С помощью прививок врачи научились бороться с такой инфекцией, как гепатит В, который чрезвычайно опасен возможностью формирования хронического поражения печени (цирроз, рак).
Человеку свойственно быстро забывать неприятные для него вещи: вот и вспышки инфекционных заболеваний, уносившие тысячи, а иногда и миллионы, человеческих жизней, забылись. По мнению некоторых, эпидемии инфекций – это пройденный этап в человеческой истории.
По мнению некоторых, эпидемии инфекций – это пройденный этап в человеческой истории.
К сожалению – нет!
При снижении порога вакцинации возможна новая вспышка инфекций.
Например:
1973-1974 года – натуральная оспа в Стокгольме;
1990-1999 года – дифтерия в СССР;
Вспышка кори в г. Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Благодаря вакцинопрофилактике появилась возможность защиты от 40 инфекционных заболеваний. Часть из этих прививок ставят всему населению, часть – по эпидемическим показаниям. Это зависит от опасности распространения инфекции на данной территории.
Обязательными на всей территории России являются прививки против туберкулеза (БЦЖ), коклюша, дифтерии, столбняка, кори, эпидемического паротита, краснухи, пневмококковой и гемофильной (ХИБ) инфекций. На территории Свердловской области в календарь прививок включены прививки против клещевого энцефалита (вся территория области является опасной по возможности инфицирования клещевым энцефалитом), ветряной оспы (велика заболеваемость этой инфекцией), гепатита А.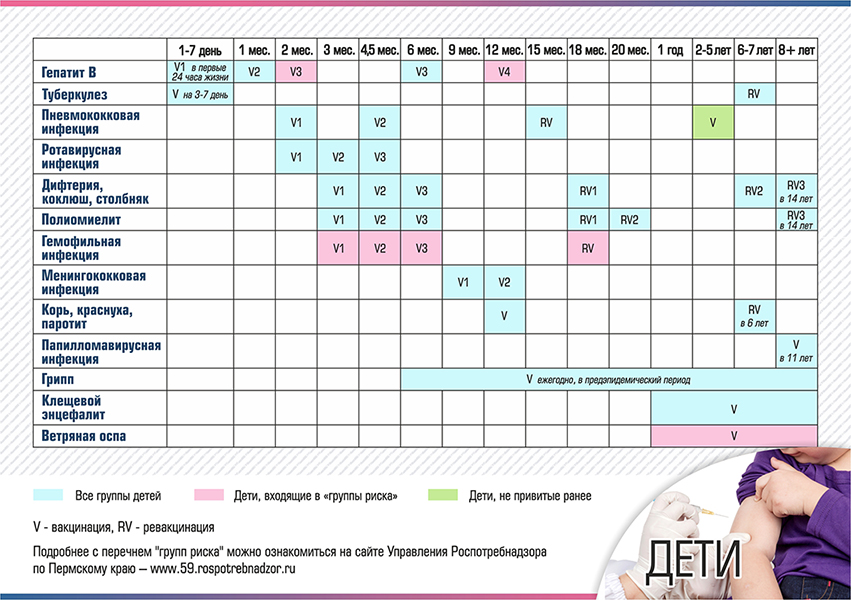
Дети, организм которых ослаблен в силу разных причин врожденного или приобретенного характера, особенно подвержены инфекции, болеют тяжело, часто с осложнениями и возможным неблагоприятным исходом. Такие дети нуждаются в защите от инфекционных болезней в первую очередь.
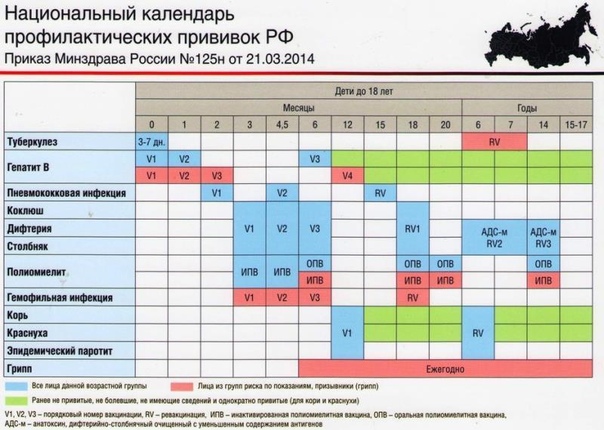
КАЛЕНДАРЬ ПРИВИВОК
|
Возраст
|
Наименование прививки
|
|
Новорожденные в первые 24 часа жизни
|
Первая вакцинация против гепатита В
|
|
Новорожденные (при выписке из родильного дома)
|
Вакцинация против туберкулеза
|
|
1 месяц
|
Вторая вакцинация против гепатита В
|
|
2 месяца
|
Первая вакцинация против пневмококковой инфекции
Первая вакцинация против ротавирусной инфекции
|
|
3 месяца
|
Первая вакцинация против дифтерии, коклюша, столбняка
Первая вакцинация против полиомиелита
Первая вакцинация против гемофильной инфекции
Вторая вакцинация против ротавирусной инфекции
|
|
4,5 месяца
|
Вторая вакцинация против дифтерии, коклюша, столбняка
Вторая вакцинация против полиомиелита
Вторая вакцинация против гемофильной инфекции
Вакцинация против пневмококковой инфекции
Третья вакцинация против ротавирусной инфекции
|
|
6 месяцев
|
Третья вакцинация против гепатита В
Третья вакцинация против дифтерии, коклюша, столбняка
Третья вакцинация против полиомиелита
Третья вакцинация против гемофильной инфекции
|
|
9 месяцев
|
Первая вакцинация против менингококковой инфекции
|
|
11 месяцев
|
Вторая вакцинация против менингококковой инфекции
|
|
12 месяцев
|
Четвертая вакцинация против гепатита В
Вакцинация против кори, краснухи, эпидемического паротита
Вакцинация против ветряной оспы
|
|
15 месяцев
|
Ревакцинация против пневмококковой инфекции
Первая вакцинация против клещевого энцефалита
|
|
18 месяцев
|
Первая ревакцинация против дифтерии, коклюша, столбняка
Первая ревакцинация против полиомиелита
Ревакцинация против гемофильной инфекции
|
|
20 месяцев
|
Вторая ревакцинация против полиомиелита
Первая вакцинация против гепатита
|
|
21 месяц
|
Вторая вакцинация против клещевого энцефалита
|
|
26 месяцев
|
Вторая вакцинация против гепатита А
|
|
2 года 6 месяцев
|
Первая ревакцинация против клещевого энцефалита
|
|
6 лет
|
Ревакцинация против кори, краснухи, эпидемического паротита
Вторая вакцинация против ветряной оспы
|
|
6-7 лет
|
Вторая ревакцинация против дифтерии, столбняка
Ревакцинация против туберкулеза
|
|
13 лет (обоего пола)
|
Вакцинация против папилломавирусной инфекции
|
|
14 лет
|
Третья ревакцинация против дифтерии, столбняка
Третья ревакцинация против полиомиелита
|
АКДС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы.

От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. АКДС вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация?
С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ИНФАНРИКС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная бесклеточная вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание). За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. Учитывая сложную эпид. обстановку по коклюшу на территории Свердловской области, МЗ Свердловской области рекомендована 2 ревакцинация против коклюша вакциной «инфанрикс» в возрасте 6 лет. Инфанрикс вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления.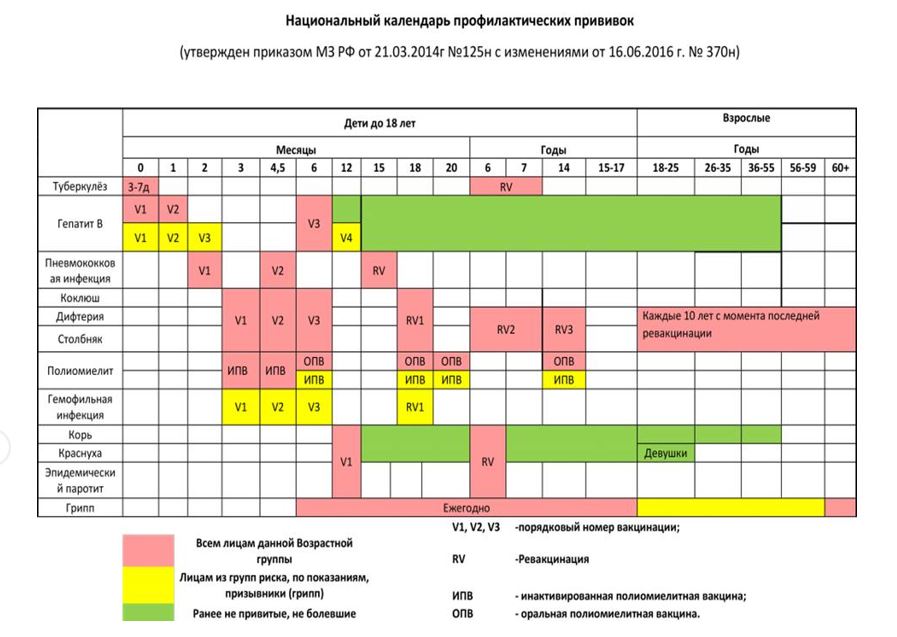 Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом
АДС
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.

Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как в состав вакцины не входит коклюшная вакцина, АДС применяется для вакцинации против дифтерии и столбняка у детей младше 6 лет при наличии противопоказаний к введению вакцины АКДС и Инфанрикс. Вакцина в этом случае вводится двукратно с интервалом 1,5 месяца. АДС вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко (много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
АДС-М
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы.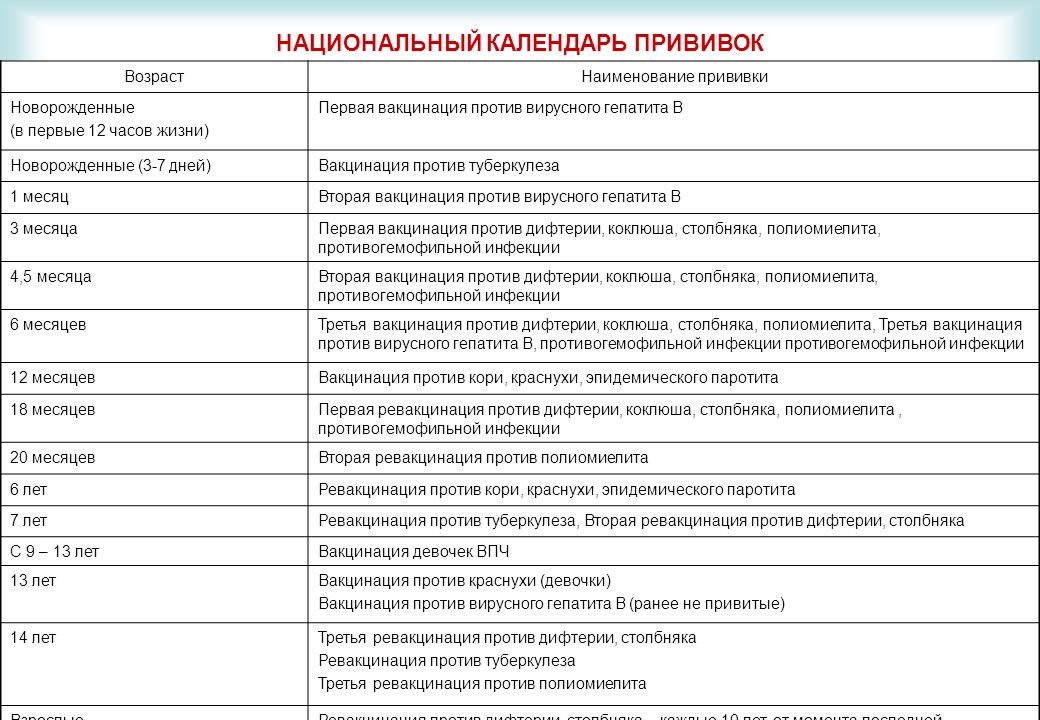 От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как содержание дифтерийного и столбнячного анатоксинов в вакцине АДС-М уменьшено по сравнению с вакцинами АКДС, инфанрикс, АДС, вакцина АДС-М не годится для вакцинации детей до 6 лет и применяется только для вакцинации и ревакцинации детей старше 6 лет и взрослых. Хотя в крайне редких случаях, когда все названные вакцины противопоказаны, вакцина АДС-М применяется и для вакцинации против дифтерии и столбняка детям до 6 лет, которая проводятся двукратно с интервалом в 1,5 месяца.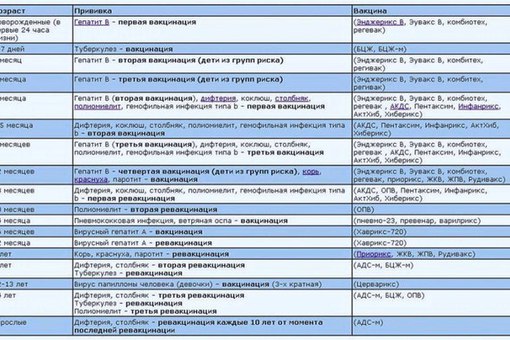
Ревакцинации вакциной АДС-М проводятся в 7 лет, 14 лет и далее 1 раз в 10 лет пожизненно. АДС-М детям раннего и дошкольного возраста вводится внутримышечно в передненаружную область бедра, старшим детям и взрослым ее можно вводить глубоко подкожно.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко(много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПОЛИОМИЕЛИТНЫЕ ВАКЦИНЫ
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Схема вакцинации: трехкратно с интервалом в 1,5 месяца на первом году жизни, ревакцинации в 1 год 6 месяцев, 1 год 8 месяцев и в 14 лет.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Крайне редко после введения инактивированной (неживой) вакцины против полиомиелита может быть местная реакция. Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей. Могут быть аллергические реакции при наличии аллергии к стрептомицину.
Введение живой полиомиелитной вакцины реакции обычно не вызывает. Очень редко, с частотой 1 на 1 000 000 доз, у детей с иммунодефицитным состоянием возможно развитие вакциноассоциированного паралитического полиомиелита.
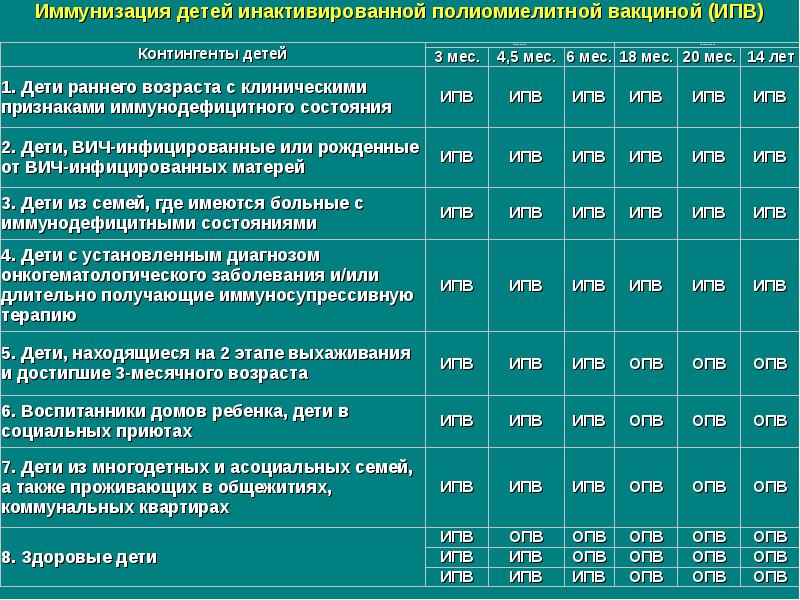
Для профилактики этого осложнения все дети получают комбинированную схему вакцинации – первые 2 прививки проводятся инактивированной полиомиелитной вакциной, а третья вакцинация и все ревакцинации – живой. При этом инактивированная полиомиелитная вакцина создает хороший общий иммунитет к полиомиелиту, на его фоне живая полиомиелитная вакцина создает местный иммунитет, надежно защищающий от вируса полиомиелита. При такой схеме вакцинации вакциноассоциированный паралитический полиомиелит не возникает.
Вакцины для профилактики полиомиелита:
- Живая полиомиелитная вакцина – БиВак полио. Вакцину закапывают в рот.
- Имовакс – инактивированная полиомиелитная вакцина
- Полиорикс — инактивированная полиомиелитная вакцина.
- Полимилекс — инактивированная полиомиелитная вакцина
Инактивированные полиомиелитные вакцины вводятся внутримышечно в передненаружную область бедра. Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
ВАКЦИНА ПРОТИВ КОРИ
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью. Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Для вакцинации против кори используется отечественная живая коревая вакцина
Вакцинация против кори проводится детям в возрасте 1 год, ревакцинация – в 6 лет.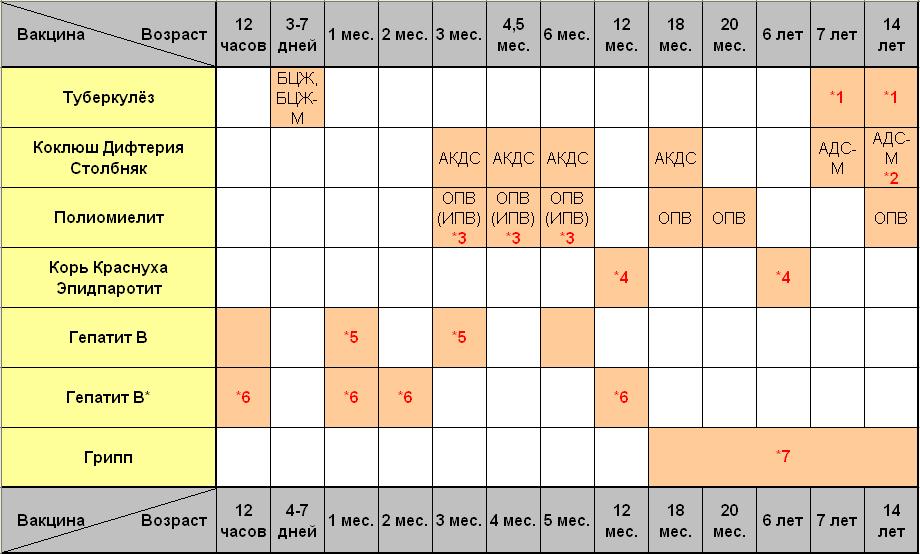 Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.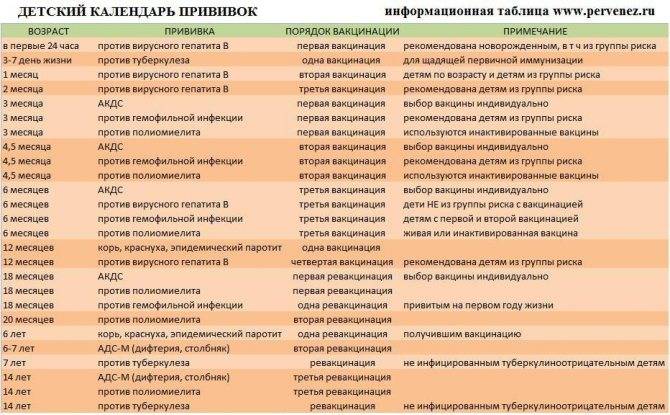
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против кори малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых, начиная с 4-5 дня после прививки может подняться температура, с 8-го по 12-й день даже до высоких цифр (выше 39,00С), появиться насморк, кашель, единичные элементы сыпи. Это является допустимой (обычной) реакцией организма на введение живой коревой вакцины, и на 13-14-й день состояние ребенка нормализуется. Реакции на вторую дозу возникают еще реже.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ ЭПИДЕМИЧЕСКОГО ПАРОТИТА («свинки»)
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Для вакцинации против эпидемического паротита используется отечественная живая паротитная вакцина
Вакцинация против эпидемического паротита проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Вакцина против эпидемического паротита малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день и очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой паротитной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ КРАСНУХИ
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи. Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.

Заболевание опасно для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца беременности, то нередко беременность заканчивается выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (врожденный порок сердца, слепота, глухота, в последствии – умственная отсталость), при заражении на поздних сроках беременности у ребенка может возникнуть энцефалит.
Для вакцинации против краснухи используется живая краснушная вакцина
Вакцинация против краснухи проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против краснухи малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПРИОРИКС
Это вакцина, защищающая сразу от трех вирусных инфекций – кори, эпидемического паротита, краснухи.
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью.
 Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи.
 Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
В состав вакцины «приорикс», производства ГлаксоСмитКляйн, Бельгия, входят живые вакцины против кори, эпидемического паротита и краснухи.
Вакцинация проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Вакцина альтернативная, т.е. приобретается за счет средств родителей и по желанию родителей. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморк, очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ТУБЕРКУЛЕЗА
Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза человека или животного.
 Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
В наши дни в мире ежегодно заболевают туберкулезом более 9 млн. человек и 3-4 млн. умирают от него.
В России заболеваемость туберкулезом ( в том числе детей) за последние годы выросла более, чем в 2 раза и продолжает расти.
Для туберкулеза характерно постепенное, часто незаметное начало заболевания. Клинические проявления туберкулезной инфекции могут быть разные. Но всегда это сопровождается явлениями интоксикации. И всегда требует лечения.
Для вакцинации против туберкулеза существует две вакцины: БЦЖ и БЦЖ-М
Вводят вакцины внутрикожно в наружную верхнюю треть руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. В месте введения вакцины в течение 3-6 месяцев последовательно развиваются пятно, гнойничковый элемент, корочка и рубчик.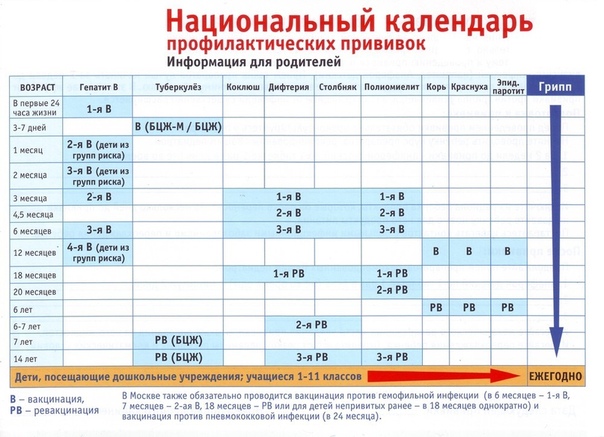 Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Вакцинацию против туберкулеза проводят новорожденным в роддоме на 3-7 сутки жизни вакциной БЦЖ, или при наличии при наличии временных противопоказаний – после их отмены дома вакциной БЦЖ-М. До 2-х месячного возраста прививки против туберкулеза проводятся без предварительной реакции Манту, после 2-х месяцев жизни – при отрицательном результате р. Манту. Ревакцинацию вакциной БЦЖ (повторное введение) проводят при отрицательном результате туберкулиновой пробы в 7 лет и в 14 лет.
Возможные осложнения после введения вакцины БЦЖ и БЦЖ-М: лимфаденит, инфильтрат, холодный абсцесс, язва, келоидный рубец, остеит, генерализованный БЦЖ-ит. Осложнения встречаются не часто, но при появлении у ребенка каких-либо симптомов, жалоб необходимо обратиться к врачу.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА В
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени.
 Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вакцины против гепатита В не содержат вирус, созданы генно-инженерным путем, содержат белок пищевых дрожжей.
Первую прививку против гепатита В проводят в роддоме в первый день жизни ребенка, через 1 месяц – вторую вакцинацию, в 6 месяцев – третью. Детям, родившимся от матерей-носителей вируса гепатита В или больных гепатитом В, вакцинацию проводят 4-х кратно: в первый день жизни, в 1 месяц, в 2 месяца, в 12 месяцев. Все вакцины против гепатита В вводят внутримышечно: детям до 2 лет – в бедро, старше – в дельтовидную мышцу (высоко в руку).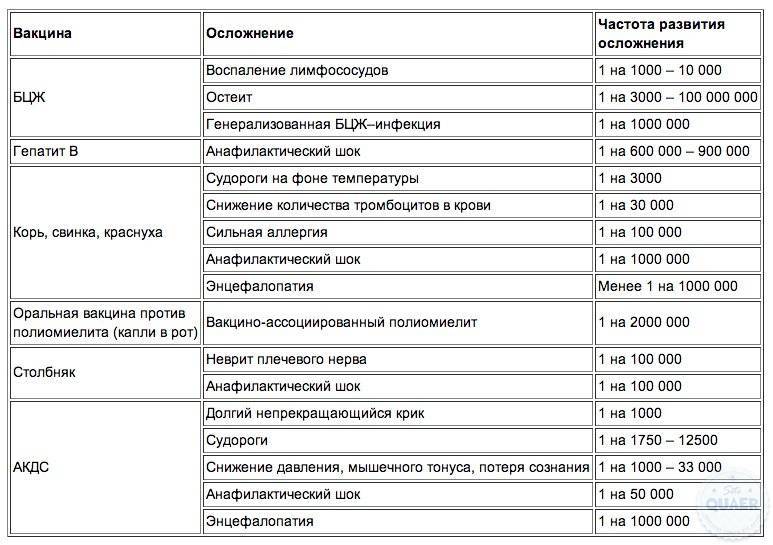
На месте введения вакцины могут появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проход.
Теоретически возможна аллергическая сыпь на вакцину при наличии аллергической реакции на пекарские дрожжи, но т.к. аллергическая реакция на пекарские дрожжи встречается крайне редко, аллергическая сыпь на вакцину тоже почти не регистрируется в мире.
БУБОКОКК
Это вакцина против коклюша, дифтерии, столбняка, гепатита В.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание), а также рекомбинантная вакцина против гепатита В.
Вакцина применяется в том случае, если ребенку необходимо сделать АКДС и вакцинацию против гепатита В, вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия).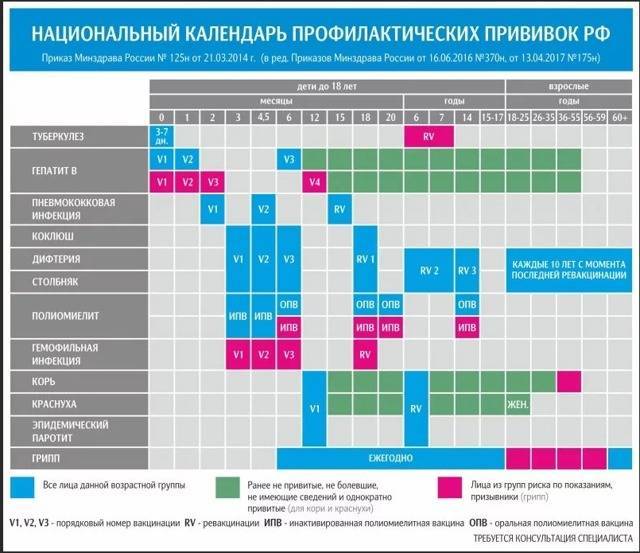 Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
МОНОВАКЦИНЫ ПРОТИВ ГЕМОФИЛЬНОЙ ТИПА b ИНФЕКЦИИ (ХИБ-ИНФЕКЦИИ)
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Схема вакцинации против гемофильной типа b (Хиб) инфекции:
— дети, начинающие получать прививки против Хиб-инфекции с 3 до 6 месяцев прививаются трехкратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети, начинающие получать прививки против Хиб-инфекции с 6 до 12 месяцев прививаются двукратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети старше года прививаются однократно
Для вакцинации против гемофильной типа b (Хиб) инфекции используются две вакцины: Хиберикс (ГласкоСитКляйн, Бельгия) и Акт-хиб (Санофи Пастер, Франция). Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у менее 10 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С (до 1% привитых детей).
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцины не имеют специальных противопоказаний, кроме гиперчувствительности к ее компонентам и сильной реакцией на предыдущую дозу. ВИЧ-инфекция не является противопоказанием.
ПЕНТАКСИМ
Это вакцина против коклюша (бесклеточная), дифтерии, столбняка, полиомиелита (инактивированная) и гемофильной инфекции типа b.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка.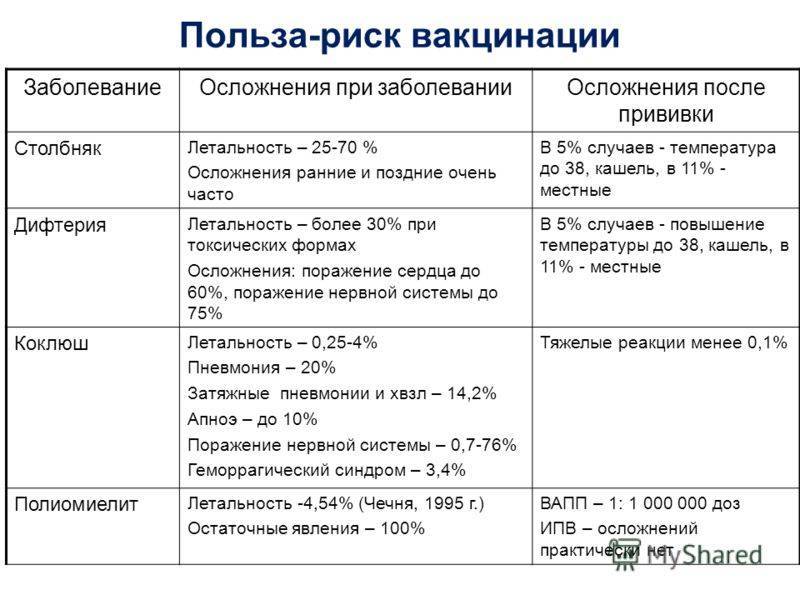 Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Вакцина вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.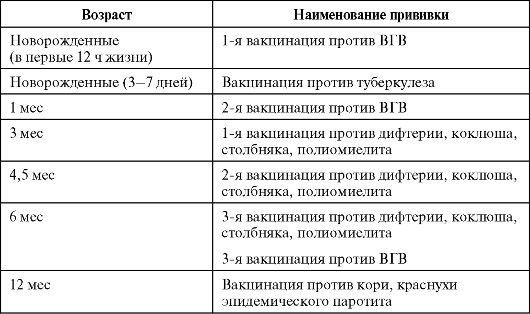 Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА А
Гепатит А – острое вирусное заболевание, поражающее печень.
 Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Для профилактики гепатита А применяются убитые отечественные (ГЕП-А-ин-ВАК, с 3-х лет) и зарубежные (Хаврикс, с 1 года, и Аваксим, с2 лет) вакцины.
Схема вакцинации две прививки с интервалом 6 – 18 месяцев. Вакцина вводится внутримышечно (предпочтительно) или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.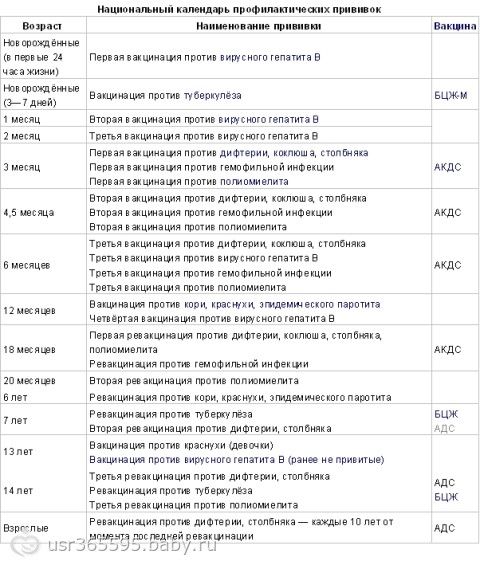
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие. Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВЕТРЯНАЯ ОСПА
Ветряная оспа -это острое инфекционное заболевание, передающееся воздушно-капельным путем. Инфекция крайне заразна. Она характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью. Кроме часто встречающейся легкой формы ветряная оспа может протекать в виде среднетяжелой и тяжелой форм, когда резко выражены симптомы интоксикации, может быть поражение головного мозга. А также бывают геморрагическая форма (могут быть кровоизлияния в кожу, слизистые, носовые кровотечения, кровавая рвота), гангренозная форма (некрозы и глубокие язвы на месте пузырьков). Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Для вакцинации против ветряной оспы используются следующие живые вакцины:
- Варилрикс (ГласкоСмитКляйн, Бельгия)
- Окавакс ( Институт Бикен, Япония)
Схема вакцинации: вакцинация в год и ревакцинация в 6 лет, при вакцинации против ветряной оспы детей старше 6 лет – прививки проводятся двукратно с интервалом в 6 небель. Вакцины против ветряной оспы вводятся подкожно.
У детей, перенесших ветряную оспу, вакцина уменьшает частоту опоясывающего лишая.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
В исключительно редких случаях (частота 1:1 000 000) в период от нескольких дней до трех недель после вакцинации может развиться идеопатическая тромбоцитопеническая пурпура.
ВАКЦИНЫ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
Пневмококковая инфекция – вызывается бактериями и характеризуется тяжелыми заболеваниями ушей (отит), легких, других органов, заражением крови (сепсис), поражением мозговых оболочек (менингит). Пик заболеваемости наблюдается на 1 – 2 году жизни и у пожилых людей. Иммунизация рекомендуется детям первых лет жизни, пожилым людям, пожилым людям, пациентам в учреждениях постоянного пребывания, больным при отсутствии селезенки, онкологических заболеваниях, сахарным диабетом, хронической почечной патологией, ВИЧ. Вакцина показана часто болеющим, детям с увеличением аденоидов, с бронхолегочной патологией, инфицированным туберкулезом.
Для вакцинации против пневмококковой инфекции используется три вакцины: превенар и синфлорикс, разрешенные к применению с 2-х месячного возраста, и пневмо-23, разрешенная к применению с 2-х летнего возраста.
Схема вакцинации:
Вакцинация проводится двукратно (в 2 мес. и 4,5 мес.) с ревакцинацией в 1 год 3 месяца.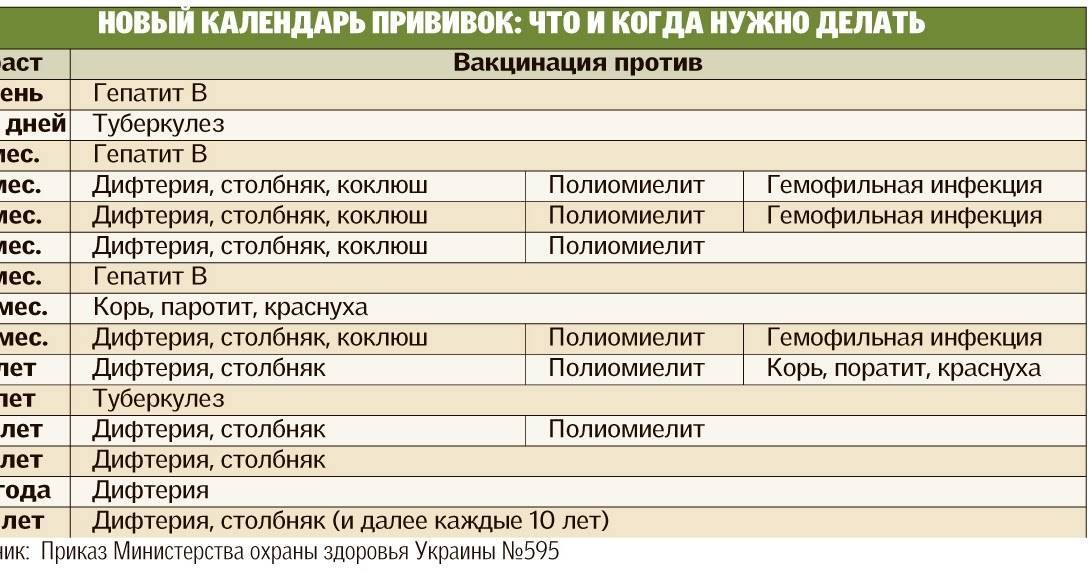 Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Вакцины против пневмококковой инфекции вводятся внутримышечно, детям первых лет жизни в передненаружную поверхность бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
К редко встречающимся осложнениям при использовании вакцины «превенар» относятся отек Квинке, бронхоспазм, судороги, дерматит, зуд, крапивница.
ВАКЦИНЫ ПРОТИВ КЛЕЩЕВОГО ЭНЦЕФАЛИТА
Клещевой энцефалит – природно-очаговое (характерно только для определенных территорий) вирусное заболевание с преимущественным поражением центральной нервной системы. Переносчиками и резервуарами клещевого энцефалита являются иксодовые клещи. Заражение возможно при употреблении в пищу сырого коровьего или козьего молока. Вирус сохраняется в клещах в течение всей их жизни и передается от поколения к поколению, что делает клещей природным очагом инфекции. Заражение клещевым энцефалитом может произойти и без посещения леса – клещ может быть принесен домой с ветками, цветами, на шерсти домашних животных, на одежде людей. При заболевании вирус поражает головной и спиной мозг, характерны упорные головные боли, судороги, параличи. Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Наша область является эндемичной по этому заболеванию, т.е. опасность инфицирования клещевым энцефалитом на территории Свердловской области (в т.ч. и в нашем городе) довольно велика.
Для вакцинации детского населения применяются следующие вакцины:
- «ФСМЕ-ИММУН Инжект» Австрия, разрешенная к применению с годовалого возраста;
- «ЭНЦЕПУР» Германия, разрешенная к применению с годовалого возраста;
- Вакцина против клещевого энцефалита культуральная очишенная концентрированная инактивированная сухая (г. Москва), разрешенная к применению с 4-х летнего возраста;
- КлещЭвак (г. Москва), разрешенная к применению с годовалого возраста.
- «ЭнцеВир Нео детский» (Россия)
Схема вакцинации: вакцинация двукратно с интервалом для отечественной вакцины 1-6 месяцев, для импортной 1-2 месяца; первая ревакцинация для всех вакцин через год после вакцинации, отдаленные ревакцинации 1 раз в 3 года. Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
После первой дозы иногда наблюдается кратковременное повышение температуры, головная боль, боли в конечностях, тошнота и рвота. На следующие дозы эти симптомы наблюдаются еще реже.
На следующие дозы эти симптомы наблюдаются еще реже.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редки аллергические реакции.
ВАКЦИНЫ ПРОТИВ ГРИППА
Грипп – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем, поражающее верхние дыхательные пути.
По своей социальной значимости он находится на первом месте среди всех болезней человека. Заболеваемость гриппом и ОРВИ превышает суммарную заболеваемость всеми остальными инфекциями: даже вне эпидемии грипп и ОРВИ составляют до 40% всех заболеваний взрослых и более 60% заболеваний среди детей. Ежегодно по всему земному шару фиксируется ни одна сотня тысяч смертей. Каждые 2-3 года возникают эпидемии. Во время эпидемии каждый пятый россиянин болеет гриппом.
Случаются и пандемии, когда заболевает большинство населения по всему земному шару. Такое массовое инфицирование населения происходит при возникновении нового типа вируса, имеющего незнакомые для иммунной системы человека антигены, т.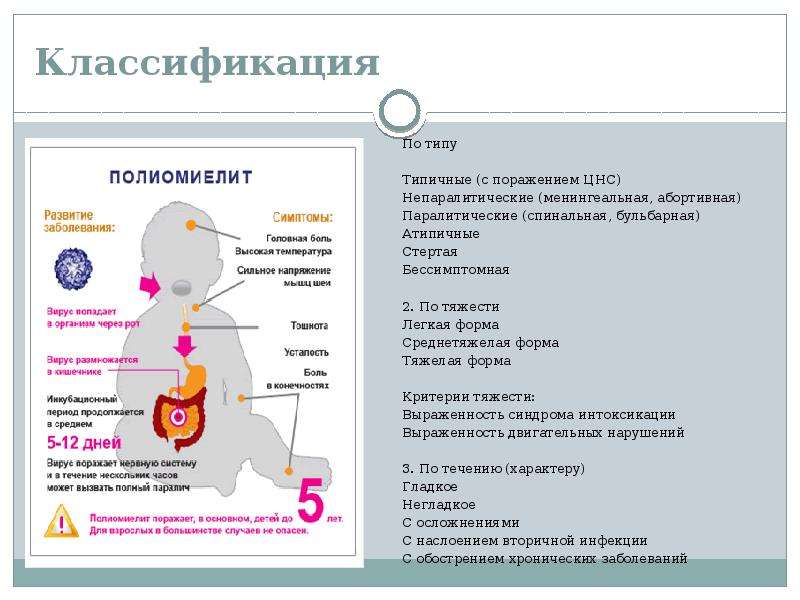 е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
Иммунитет после перенесенного гриппа кратковременный, типоспецифический (т.е. только к тому типу вируса, который вызвал заболевание). Повторные заболевания, вызванные этим же типом вируса возможны через 2-5 лет.
Наиболее частым осложнением гриппа является вторичная бактериальная пневмония. Именно от нее погибает большинство детей младшего возраста, пожилых людей и больных, страдающих хроническими заболеваниями. Пневмония развивается спустя 4-14 дней после исчезновения симптомов гриппа.
Кроме пневмонии встречаются и другие респираторные осложнения: круп (ларинготрахеит), средний отит, синусит, ринит. Грипп также может спровоцировать обострение хронических заболеваний легких (астма, бронхит), декомпенсацию сердечно-сосудистых заболеваний (миокардит, перикардит), почечной недостаточности или эндокринных расстройств (сахарный диабет).
Для профилактики гриппа используются живые, инактивированные, субъединичные и сплит-вакцины.
В Свердловской области преимущественно для вакцинации против гриппа используются субъединичные и сплит-вакцины.:
- Гриппол и Гриппол-плюс. Применяется с 6-ти месячного возраста.
- Совигрипп. Применяется с 6-ти месячного возраста.
- Ультрикс. Применяется с 6 лет.
- Флюарикс (Бельгия) Применяется с 12-ти месяцев.
- Инфлювак (Нидерланды) Применяется с 6-ти месяцев.
- Агриппал (Италия) Применяется с 6-ти месяцев.
- Бегривак (Германия) Применяется с 6-ти месяцев.
- Ваксигрип (Франция) Применяется с 12-ти месяцев.
Инактивированные вакцины вводят внутримышечно или глубоко подкожно в верхнюю треть наружной поверхности плеча.
Говоря обо всех этих вакцинах, хотелось бы отметить, что в состав данных вакцин не входит вирус ни в живом, ни в убитом виде. Все перечисленные вакцины содержат только поверхностные антигены вируса, на которые и вырабатывается иммунитет. Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Прививочные реакции и осложнения. Живые вакцины в течение 3 суток после вакцинации у 2% привитых могут вызывать повышение температуры до 37,50С, легкое недомогание, головную боль, катаральные явления. При подкожном введении убитых вакцин допускается кратковременное повышение температуры выше 37,50С или инфильтратов до 50 мм не более, чем у 3% привитых. При впрыскивании вакцины в нос также возможно кратковременное повышение температуры. Субъединичные и сплит-вакцины дают слабые кратковременные реакции.
Возможны аллергические реакции при наличии анафилактической реакции на куриный белок. В этом случае прививки против гриппа противопоказаны.
ВАКЦИНЫ ПРОТИВ ПАПИЛЛОМАВИРУСНОЙ ИНФЕКЦИИ
В настоящее время известно более 120 типов вируса паппиломы человека, некоторые из них вызывают бородавки на коже, но более 30 типов инфицируют половой тракт. Инфицирование женщин вирусом паппиломы человека является важнейшим фактором канцерогенеза шейки матки. Этот вирус был выявлен в 99,7% биоптатов у женщин с раком шейки матки. Рак шейки матки занимает второе место среди злокачественных опухолей репродуктивных органов у женщин и уступает только раку молочной железы.
По региональному календарю прививки против папилломавирусной инфекции рекомендованы девушкам с 13 летнего возраста.
Для иммунопрофилактики используется две вакцины:
- Гардасил (Мерк Шарп и Доум) – 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 11 и 16 (по 40 мкг), сорбент –маморфный алюминия гидроксифофатсульфат.
 Схема введения: 0-2-6 мес.
Схема введения: 0-2-6 мес. - Церварикс (ГласкоСмитКляйн) — 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 50 мкг 3-О-дезацил 1-4-монофосфорил липид А, алюминия 0,5 мг, 0,624 мг дигидрофосфат-динидрата. Схема введения: 0-1-6 мес.
Вакцины вводятся внутримышечно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.
Из всех реакций на вакцину чаще регистрируется боль в месте инъекции и головная боль, кратковременное повышение температуры, тошнота, рвота, боли в мышцах и суставах. Крайне редко могут быть сыпи, зуд, воспаление органов малого таза.
ВАКЦИНЫ ПРОТИВ РОТОВИРУСНОЙ ИНФЕКЦИИ
Ротовирусная инфекция – основная причина острого гастроэнтерита, к возрасту 5 лет ею переболевают практически все дети.
 Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.
Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.
Инкубационный период составляет до пяти суток, при этом острый период начинается с третьего-седьмого дня. Для восстановления после перенесённой болезни ребёнку требуется до пяти суток.
Для данного заболевания характерно острое начало. Основными его признаками являются рвота, резкое повышение температуры тела, часто возникает понос. Стул при данном патологическом состоянии довольно характерный. В первый день он жидкий, желтый, затем приобретает глинообразную окраску. Обычно среди заболевших отмечается появление насморка, покраснение горла и болезненные ощущения при глотании. Для острого периода характерно отсутствие аппетита, а также состояние упадка сил. Ротовирусная инфекция у детей имеет следующее течение: утром отмечается вялость, капризность, тошнота, возможна рвота (иногда со слизью). Аппетит значительно снижен, после принятия пищи рвота характеризуется присутствием кусочков непереваренной еды, также она возникает при употреблении жидкости в объёме свыше пятидесяти миллилитров. В течение дня повышается температура тела, причём к вечеру она может достигать тридцати девяти градусов. Длительность состояния с повышенной температурой может составлять пять дней.
В течение дня повышается температура тела, причём к вечеру она может достигать тридцати девяти градусов. Длительность состояния с повышенной температурой может составлять пять дней.
Самолечение грозит развитием осложнений и более тяжёлым течением заболевания. К таким осложнениям относят присоединение к вирусу бактериальной инфекции, отмирание клеток головного мозга (при значительном повышении температуры). В тяжёлых случаях может отмечаться летальный исход.
В Российской Федерации зарегистрировано две вакцины против ротовирусной инфекции:
- Роторикс (Англия)
- РотаТек (Швецария)
Реактогенность обеих вакцин низкая. Вакцины живые в виде капель в рот. Крайне редко в поствакцинальный период может быть повышение температуры, разжижение стула, иногда – рвота.
Первую прививку против ротовирусной инфекции необходимо поставить в возрасте с 6 до 12 недель, все три – до 32 недель. Вакцинация проводится трехкратно с интервалом между прививками в 1 месяц.
Вакцина Имовакс Полио
Производитель: SANOFI PASTEUR, S.A., Франция
Описание препарата
Вакцина Имовакс Полио представляет собой инактивированную (неживую) вакцину для профилактики полиомиелита.
Полиомиелит — острое инфекционное заболевание, вызываемое РНК полиовирусами (I, II, III серовары), характеризуется поражением центральной нервной системы, лимфатической системы, желудочно-кишечного тракта. Заболевание арактеризуется появлением вялых параличей, в основном нижних конечностей. В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и летальному исходу. Клинически полиомиелит проявляется повышением температуры, головными и мышечными болями с последующим развитием параличей.
Основной задачей вакцины против полиомиелита является ликвидация полиовируса.
Инактивированная вакцина была разработана для замены живой аттенуированной полиомиелитной вакцины (оральной противополимиелитной вакцины — ОПВ), так как введение ОПВ может вызывать опасное осложнение — вакцинассоциированный полиомиелит.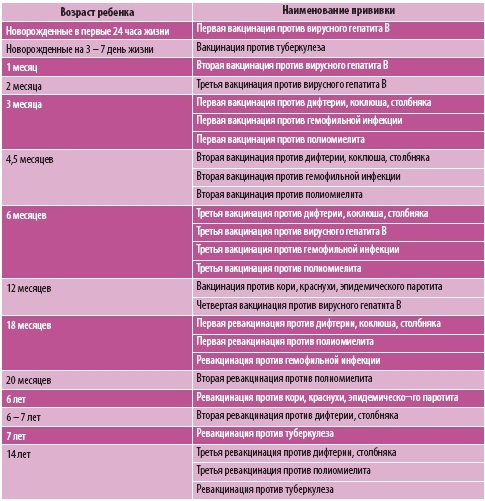
Вакцинассоциированный полиомиелит – это заболевание, протикающие по типу полиомиелита, но возбудителем является не вирус, а вакцинный штамм. Клинические проявления и исходы двух вариантов полиомиелита схожи. Введение хотя бы двух инъекций инактивированной вакцины Имовакс Полио сводит вероятность развития вакцинассоциированного полиомиелита к нулю.
Показания к применению
Вакцина предназначена для профилактики полиомиелита у детей в возрасте от 3 месяцев, в т.ч. у тех, которым противопоказаны прививки от полиомиелита с помощью живой аттенуированной полиомиелитной вакцины (оральной противополимиелитной вакцины — ОПВ).
Способ применения и дозы
Вакцину вводят внутримышечно или подкожно в разовой дозе 0,5 мл. Внутримышечный способ введение является предпочтительным. У детей в возрасте до 2-х лет введение вакцины осуществляется в верхненаружную поверхность средней части бедра. У детей старше 2-х лет и подростков введение вакцины осуществляется в область дельтовидной мышцы.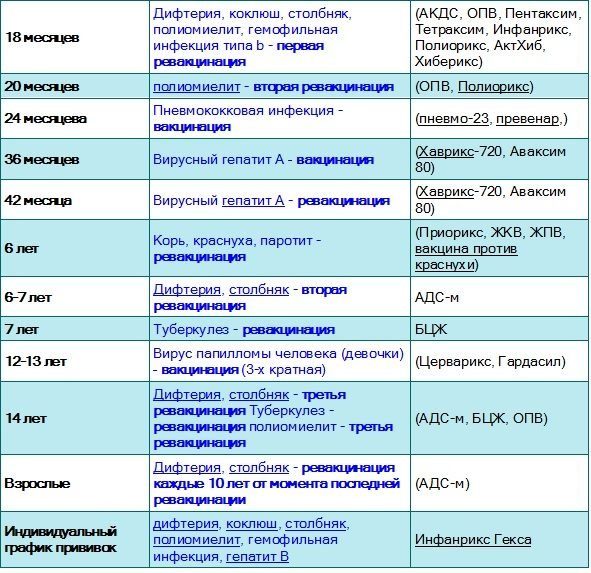
Схема вакцинации
Курс первичной вакцинации Имовакс Полио состоит из 3-х инъекций одной дозой вакцины (0,5 мл) с интервалом не менее 1,5 месяца, в возрасте 3, 4.5 и 6 месяцев соответственно.
Последующие ревакцинации осуществляют живой полиомиелитной вакциной в сроки, указанные Национальным календарем профилактических прививок Российской Федерации: в 18 месяцев (или через 1 год после введения третьей вакцины) и 20 месяцев (или через 2 месяца после первой ревакцинации).
В случае наличия медицинских противопоказаний к применению живой вакцины, ревакцинации могут осуществляться инактивированной полиомиелитной вакциной по следующей схеме: первую ревакцинацию Имовакс Полио осуществляют через 1 год после третьего введения вакцины. Последующая Имовакс Полио ревакцинация осуществляется через каждые 5 лет до достижения пациентом возраста 18-ти лет и затем через каждые 10 лет.
Совместимость Исовакс Полио с другими вакцинами
Имовакс Полио может применяться с интервалом в 1 месяц или одновременно (в один день) с другими вакцинами (за исключением вакцины БЦЖ – в соответствии с Национальным календарем профилактических прививок Российской Федерации), при условии введения в разные участки тела с использованием разных шприцов.
Применение вакцины Имовакс полио совместно с другими прививками не влияет на их иммуногенность (способность выработки иммунитета). Переносимость вакцин не ухудшается, количество побочных реакций не возрастает. Введение нескольких вакцин в один день не является избыточной нагрузкой на иммунитет. Имовакс полио можно применять для продолжения и завершения курса вакцинации, начатого другими вакцинами против полиомиелита, как живыми, так и инактивированными. Все вакцины национального календаря прививок России взаимозаменяемы.
Побочные действия
Наиболее часто (в 20% случаев) отмечаются местные реакции на введение Вакцины Имовакс Полио (отек, болезненность, покраснение и уплотнение в месте инъекции), которые могут возникать в течение 48 часов после введения и длиться до 2 суток. Также возможны общие реакции (в 10% случаев) в виде кратковременного повышения температуры тела до субфебрильных цифр в течение 48 часов после введения.
Как проходит вакцинация?
Вакцинация проводится в прививочном кабинете, с соблюдением всех требований санитарного режима. Все препараты сертифицированы. Сертификат на препарат предоставляется по первому требованию.
Все препараты сертифицированы. Сертификат на препарат предоставляется по первому требованию.
Без напоминаний, в обязательном порядке перед прививкой медицинский работник показывает препарат, срок годности вакцины.
Используется только стерильный и одноразовый инструментарий. Обязательно прививка проводится в одноразовых медицинских перчатках.
В день вакцинации ребенка осматривает врач-педиатр, измеряется температура. При отсутствии противопоказаний проводится прививка. Данные о проведенной прививке заносятся в карту, прививочный сертификат, а также даются подробные рекомендации по уходу за ребенком в поствакцинальном периоде.
Перед прививкой доктор ответит на все волнующие Вас вопросы. Обязательно возьмите на прием данные о предыдущих вакцинациях!
Пожалуйста, обратите внимание, что вакцинация ребенка, постановка реакции Манту, Диаскинтеста могут быть проведены только в присутствии родителей или законных представителей ребенка (опекунов), или при наличии у сопровождающего лица НОТАРИАЛЬНО заверенную доверенность на проведение манипуляции (с указанием препарата, планируемого к введению). В ином случае — в вакцинации будет отказано. Мы соблюдаем законы РФ.
В ином случае — в вакцинации будет отказано. Мы соблюдаем законы РФ.
Только у нас!
Мы осуществляем поствакцинальное сопровождение: если Вы связываете недомогание с проведенной у нас прививкой, Вы всегда можете нам позвонить или обратиться в клинику на прием к врачу-вакцинологу БЕСПЛАТНО!
Наиболее часто задаваемые вопросы по иммунизации против полиомиелита
Наиболее часто задаваемые вопросы по иммунизации против полиомиелита
1. Вопрос: В Интернете очень много противоречивой информации о вреде и пользе прививок, в которой очень сложно разобраться неспециалисту. Какими распорядительными или нормативными документами определены мероприятия по профилактике полиомиелита?
Ответ: по профилактике полиомиелита на сегодняшний день действуют 2 основных документа: Национальный календарь профилактических прививок и прививок по эпидемическим показаниям утвержденный Приказом МЗ РФ №125н от 21. 03.2014года и Санитарно-эпидемиологические правила «Профилактика полиомиелита» СП 3.1.2951-11. Каждая страна использует свой национальный календарь профилактических прививок, который принимается Министерством здравоохранения. Составляется таблица обязательных прививок. В России с 2002 года введен и действует национальный календарь профилактических прививок, который периодически дополняется и изменяется. На сегодняшний день действует Национальный календарь профилактических прививок и прививок по эпидемическим показаниям утвержденный Приказом МЗ РФ №125н от 21.03.2014года.
03.2014года и Санитарно-эпидемиологические правила «Профилактика полиомиелита» СП 3.1.2951-11. Каждая страна использует свой национальный календарь профилактических прививок, который принимается Министерством здравоохранения. Составляется таблица обязательных прививок. В России с 2002 года введен и действует национальный календарь профилактических прививок, который периодически дополняется и изменяется. На сегодняшний день действует Национальный календарь профилактических прививок и прививок по эпидемическим показаниям утвержденный Приказом МЗ РФ №125н от 21.03.2014года.
Календарь профилактических прививок указывает на то, когда должна быть проведена та или иная вакцинация, ревакцинация по плану, сроки прививок. Существуют некоторые особенности внесения вакцин в календари, установления срока и схемы каждой отдельной прививки, к ним относят: степень заболеваемости, насколько тяжелое заболевание, риски распространения, возрастной показатель по формированию иммунитета, имеются ли противопоказания к прививкам, ряд побочных действий, влияние антител от матери, риск развития осложнений, наличие вакцин т. е. учитываются все возможные риски.
е. учитываются все возможные риски.
Российским национальным календарем профилактических прививок предусмотрено обязательное проведение иммунизации против 11 очень грозных заболеваний: вирусный гепатит В, туберкулез, дифтерия, столбняк, коклюш, полиомиелит, корь, краснуха, эпидемический паротит, грипп, пневмококковая инфекция. Национальные календари разных стран отличаются друг от друга, например, в нашей стране иммунизация против туберкулеза обязательна, так как очень высокий уровень заболеваемости в стране, а в развитых странах где низкий уровень заболеваемости в том числе и в США календарем не предусмотрена вакцинация против туберкулеза. В нашей стране не проводится иммунизация против гемофильной инфекции потому как вакцина не производится в нашей стране, а в США она включена в национальный календарь, в развитых странах иммунизация против полиомиелита проводится инактивированной вакциной, а в нашей стране используется комбинированная схема иммунизации (V1; V2 проводится вакциной ИПВ, RV1, RV2 и RV3 живой полиомиелитной вакциной). Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита.
Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита.
Согласно национального календаря РФ, иммунизация против полиомиелита начинается с 3-х месячного возраста, проводится 3-х кратная вакцинация с интервалом 45 дней (3мес, 4,5 мес, 6мес), через 1год после законченной вакцинации (из 3-х прививок), проводится 2-х кратная ревакцинация с интервалом 2 месяца (18 и 20 месяцев), в 14 лет проводится 3-я ревакцинация.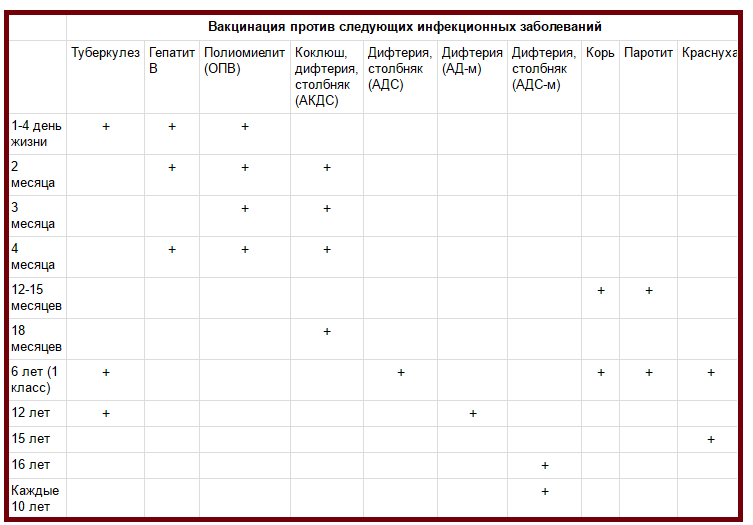
В Санитарно-эпидемиологических правилах «Профилактика полиомиелита» СП 3.1.2951-11, расписан весь комплекс организационных, лечебно-профилактических, санитарно-противоэпидемических (профилактических) мероприятий, направленных на предупреждение возникновения, распространения и ликвидацию заболеваний полиомиелитом.
Соблюдение санитарных правил является обязательным для граждан, юридических лиц и индивидуальных предпринимателей.
2. Вопрос: В соответствии с постановлением Главного санитарного врача ЧР (№ 1 от 17.01.2017 г.) в Чеченской Республике с 23.01.2017 г. по 29.01.2017 г. проводилась подчищающая иммунизация против полиомиелита, а с 30.01.2017 г. введены ограничительные мероприятия по полиомиелиту в детских дошкольных и медицинских учреждениях на территории Чеченской Республики. Чем было продиктовано данное постановление? Какова на сегодняшний день степень опасности распространения вируса полиомиелита в республике?
Ответ: Дело в том, что на территории Чеченской Республики на протяжении последних 3 — 5 лет отмечается низкий охват прививками среди детей, что создает высокие риски возникновения и распространения среди не привитых детей до 5 лет случаев паралитических форм полиомиелита, чтобы понять это нам нужно вернуться назад в 1995год, когда в Чеченской Республике началась в конце мая эпидемия паралитического полиомиелита, которая закончилась в ноябре того же года. Нормализация ситуации была связана с массовым применением вакцины на территории республики в том же году, а вспышке полиомиелита в Чечне предшествовало полное прекращение вакцинопрофилактики, продолжавшееся 3 года. Это свидетельствует о том, что нарушение плановой иммунизации в течение нескольких лет ведет к развитию эпидемий. Теперь по поводу ограничений в дошкольных организациях, как я уже сказала выше, для защиты от полиомиелита необходимо введение 5 доз вакцины, третья и последующие аппликации проводятся живой вакциной, в этой ситуации требуется разобщение привитых и не привитых против полиомиелита так как высоки риски развития вакциноассоциированного полиомиелита у не привитых детей, в связи с чем не привитые на период эпидемических рисков отстраняются от посещения организованных коллективов.
Нормализация ситуации была связана с массовым применением вакцины на территории республики в том же году, а вспышке полиомиелита в Чечне предшествовало полное прекращение вакцинопрофилактики, продолжавшееся 3 года. Это свидетельствует о том, что нарушение плановой иммунизации в течение нескольких лет ведет к развитию эпидемий. Теперь по поводу ограничений в дошкольных организациях, как я уже сказала выше, для защиты от полиомиелита необходимо введение 5 доз вакцины, третья и последующие аппликации проводятся живой вакциной, в этой ситуации требуется разобщение привитых и не привитых против полиомиелита так как высоки риски развития вакциноассоциированного полиомиелита у не привитых детей, в связи с чем не привитые на период эпидемических рисков отстраняются от посещения организованных коллективов.
Также хочу вернутся к периоду создания вакцины против полиомиелита, чтобы родители, отказывающиеся от прививок против полиомиелита очень хорошо подумали перед тем как подписать отказ, о степени риска, которому они подвергают своего ребенка отказываясь от прививок. Вакцина против полиомиелита Джонаса Солка была признана 12 апреля 1955 г. в США, когда успешно завершилось крупномасштабное исследование, подтвердившее эффективность первой вакцины против полиомиелита.
Вакцина против полиомиелита Джонаса Солка была признана 12 апреля 1955 г. в США, когда успешно завершилось крупномасштабное исследование, подтвердившее эффективность первой вакцины против полиомиелита.
Эксперименты по созданию противополиомиелитной вакцины Солк начал в 1947 году. Впервые полиомиелитная вакцина, прошла испытание в 1953-54 гг. (тогда ее тестировали добровольцы), а с 1955 года она получила уже широкое применение.
В исследовании приняло участие около 1 млн детей в возрасте 6-9 лет, из которых 440 тыс. получили вакцину Солка. По свидетельству очевидцев, родители с воодушевлением делали пожертвования на исследование и охотно записывали своих детей в ряды его участников. Сейчас это трудно представить, но в то время полиомиелит был самой грозной детской инфекцией, и родители со страхом ожидали прихода лета, когда регистрировался сезонный пик инфекции.
Результаты пятилетнего, с 1956 по 1961 год, массового применения вакцины превзошли все ожидания: среди детей в возрастных группах, особенно подверженных инфекции до 5 лет, заболеваемость снизилась на 96%.
В 1954 г. в США было зарегистрировано более 38 тыс. случаев полиомиелита, а спустя 10-летие применения вакцины Солка, в 1965 г., количество случаев полиомиелита в этой стране составило всего 61.
3. Вопрос: Если в семье несколько детей, не опасна ли для старших, не привитых детей, прививка, которую получил младший из них?
Ответ: Если в семье все дети не привиты против полиомиелита их надо одновременно прививать, вне зависимости от возраста первые 2 прививки проводятся инактивированной вакциной, а далее используется живая вакцина, но если по каким-то причинам в семье на момент использования живой вакцины, есть не привитые их необходимо разобщить на 60 дней или вести детей по индивидуальному графику иммунизации.
4. Вопрос: Если в семье новорожденный ребенок, не заразится ли он от старшего, которому сделали прививку?
Ответ: Возраст ребенка не имеет значения, первые 2 прививки проводятся инактивированной вакциной, а далее используется живая вакцина, но если по каким-то причинам в семье на момент использования живой вакцины, есть не привитые их необходимо разобщить на 60 дней или вести детей по индивидуальному графику иммунизации.
5. Вопрос: Чем прививают? Если не привитые дети могут заразиться от привитого живой вакциной ребенка, почему ее применяют?
Ответ: Как я уже говорила выше нашим Национальным календарем предусмотрено использование комбинированной схемы применения вакцины, что в первую очередь связано с отсутствием производства инактивированной вакцины в России, а также с тем что многие ученными РФ признается оральной вакцины, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ.
6. Вопрос: Какие противопоказания к применению живой вакцины?
Ответ: Неврологические расстройства, сопровождавшие предыдущую вакцинацию пероральной полиомиелитной вакциной; иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее, чем через 3 месяца после окончания курса терапии, гиперчувствительность к любому компоненту вакцины, сильная реакция (температура выше 40 °С) или осложнение на предыдущее введение препарата, острые инфекционные или неинфекционные заболевания, обострение хронических заболеваний — прививки проводят через 2-4 недели после выздоровления или ремиссии, при нетяжелых ОРВИ, острых кишечных заболеваниях прививки проводят после нормализации температуры.
7. Вопрос: Должен ли прививаться ребенок, если он уже прививался по графику осенью?
Ответ: При иммунизации по национальному календарю нет понятия сезонности, за исключением прививок против гриппа, иммунизация против которого из-за постоянных мутаций вируса гриппа проводится ежегодно до сезонного подъема заболеваемости гриппа и ОРВИ, в конце лета, в начале осени. А в отношении остальных прививок используется понятие декретированный возраст по достижению которого ребенок должен получить свои календарные прививки.
8. Вопрос: Если ребенку делают плановую прививку по возрасту, а он ходит в садик, где есть не привитые дети, представляет ли он опасность для остальных детей? Какие рекомендации должны давать медицинские работники?
Ответ: Да если ребенок привит живой вакциной, высок риск развития вакциассоциированного полиомиелита у не привитых против полиомиелита детей, как в семье, так и в организованном коллективе, и медицинский работник проводящий прививку должен дать рекомендации о необходимости разобщения детей на 60 дней. В случае посещающих садик необходимо на 60 дней отстранить не привитых (из-за отсутствия возможности разобщения в условиях ДДО) так как привитой является законопослушным гражданином, а не привитой использовал всего лишь свое право на отказ от профилактической прививки и для него наступают ограничения в соответствии п. 2, ст. 5 ФЗ-157 от 17.09.1998года «Об иммунопрофилактике инфекционных болезней» отсутствие профилактических прививок влечет: запрет для граждан на выезд в страны, пребывание в которых в соответствии с международными медико-санитарными правилами либо международными договорами Российской Федерации требует конкретных профилактических прививок; временный отказ в приеме граждан в образовательные организации и оздоровительные учреждения в случае возникновения массовых инфекционных заболеваний или при угрозе возникновения эпидемий;
В случае посещающих садик необходимо на 60 дней отстранить не привитых (из-за отсутствия возможности разобщения в условиях ДДО) так как привитой является законопослушным гражданином, а не привитой использовал всего лишь свое право на отказ от профилактической прививки и для него наступают ограничения в соответствии п. 2, ст. 5 ФЗ-157 от 17.09.1998года «Об иммунопрофилактике инфекционных болезней» отсутствие профилактических прививок влечет: запрет для граждан на выезд в страны, пребывание в которых в соответствии с международными медико-санитарными правилами либо международными договорами Российской Федерации требует конкретных профилактических прививок; временный отказ в приеме граждан в образовательные организации и оздоровительные учреждения в случае возникновения массовых инфекционных заболеваний или при угрозе возникновения эпидемий;
9. Вопрос: Можно ли отказаться от прививки против полиомиелита?
Ответ: Да, ФЗ-157 от 17.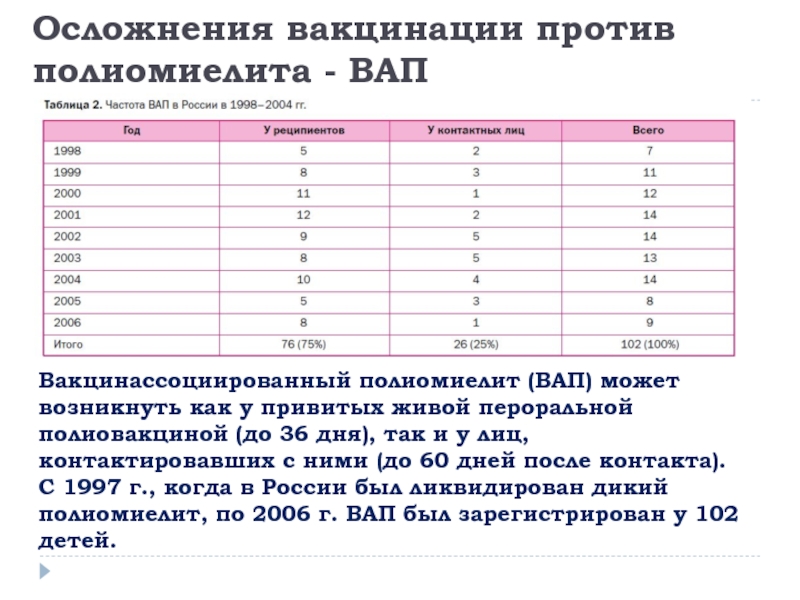 09.1998г. «Об иммунопрофилактике инфекционных болезней» п.1, ст. 5, предоставлено право на отказ.
09.1998г. «Об иммунопрофилактике инфекционных болезней» п.1, ст. 5, предоставлено право на отказ.
10. Вопрос: Требуется ли согласие родителя для того, чтобы привить его ребенка? В какой форме оно должно быть: в письменной или устной?
Ответ: да, требуется согласие родителя или законного представителя в письменной форме в соответствии приложения N 5 Утвержденного приказом ФМБА России от 30.03.2007 г. N 88 Информированное добровольное согласие на вакцинацию.
11. Вопрос: Обязаны ли проинформировать родителя, какая вакцина вводится его ребенку? Может ли родитель потребовать сертификат на вакцину?
Ответ: Да, родители имеют право задавать все интересующие их вопросы, и медицинский работник обязан дать информацию по каждому вопросу, в том числе и по сертификату.
12. Вопрос: Санитарными правилами не предусмотрен отказ в приеме в детские сады, почему же не привитым детям отказывают в посещении детского сада?
Ответ: Ограничения оговорены в Федеральном законе 157- ФЗ, п. 2, ст.5
2, ст.5
13. Вопрос: Каковы обязанности граждан при осуществлении иммунопрофилактики?
Ответ: В соответствии п. 3, ст. 5 Федерального закона 157-ФЗ граждане обязаны выполнять предписания медицинских работников;
в письменной форме подтверждать отказ от профилактических прививок.
14. Вопрос: Какие последствия могут быть при отказе от вакцинации от полиомиелита? Есть ли в республике случаи поствакцинальных осложнений?
Ответ: Высок риск возникновения вакцинассоциированного полиомиелита у не привитого или паралитического полиомиелита вызванного диким вирусом полиомиелита, при условии завоза в страну, в республику из неблагополучных стран или в случае выезда в неблагополучную по полиомиелиту страну. Ограничения в условиях эпидемиологического неблагополучия или при возникновении угрозы распространения при поступлении на учебу, в организованный коллектив, на стационарное лечение, санаторное лечение и т. д.
д.
Вакцины против полиомиелита
Против полиомиелита существует два вида вакцин: живая и инактивированная. В России принята комплексная схема использования этих вакцин: две дозы ИПВ (инактивированная вакцина), затем третья вакцинация и последующие ревакцинации — живой вакциной против полиомиелита. Подобная схема позволит исключить риск развития вакциноассоциированного полиомиелита у ранее непривитых детей.
БиВак полио (Россия) – живая, пероральная (вводится в виде капель в рот пациенту).
Полиорикс (Бельгия) – инактивированная вакцина, применяется для детей с 3-х месяцев.
Имовакс Полио (Франция) — инактивированная вакцина, применяется для детей с 3-х месяцев.
Схема вакцинации против полиомиелита
Прививать начинают малышей с 3-х месяцев.
Курс вакцинации состоит из трех прививок и с интервалом 45 дней с последующими ревакцинациями через год от третьей прививки, затем через 2 месяца, далее в 14 лет.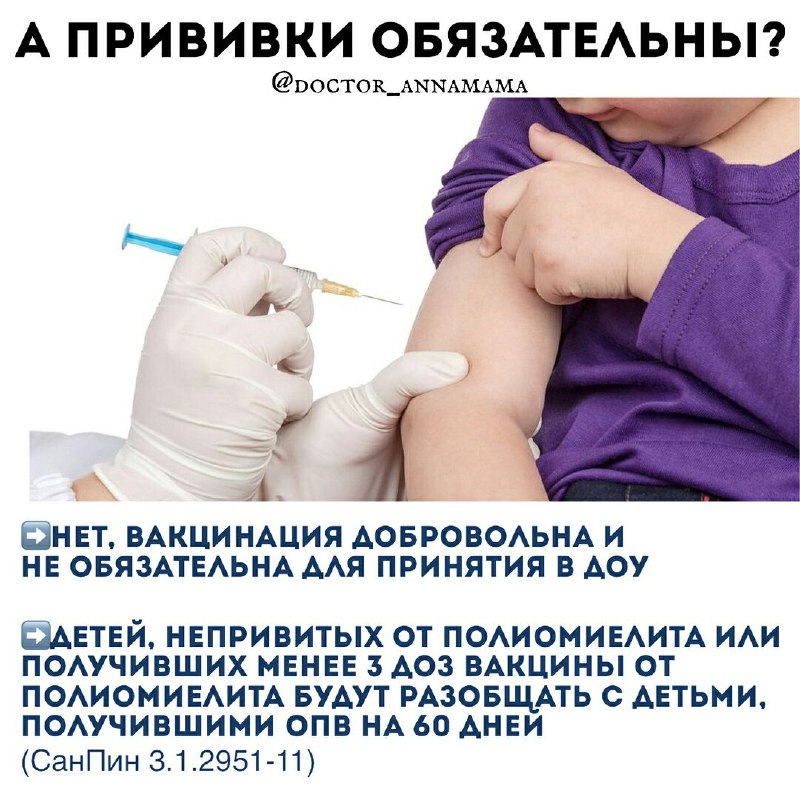
Полиомиелита
Детский спинномозговой паралич, спинальный детский паралич), острое вирусное заболевание, характеризующееся поражением нервной системы (преимущественно серого вещества спинного мозга), а также воспалительными изменениями слизистой оболочки кишечника и носоглотки.
Полиомиелит — вирусная инфекция, протекающая с преимущественным поражением центральной нервной системы (серого вещества спинного мозга) и приводящая к развитию вялых парезов и параличей. В зависимости от клинической формы течение полиомиелита может быть как малосимптомным (с кратковременной лихорадкой, катаральными явлениями, диспепсией), так и с выраженными менингеальными симптомами, вегетативными расстройствами, развитием периферических параличей, деформации конечностей и т. д.
Вирус полиомиелита встречается практически повсеместно — во всех районах земного шара регистрируются спорадические случаи. До применения профилактических прививок (активной иммунизации населения) против полиомиелита заболеваемость принимала характер эпидемических вспышек. С конца 50-х годов ХХ века массовое применение вакцинации способствовало повсеместному снижению заболеваемости, существенному уменьшению циркуляции диких штаммов вируса и в настоящее время на земном шаре регистрируются лишь единичные случаи полиомиелита. Источником инфекции является больной или вирусоноситель, при этом наиболее опасны пациенты со стертыми формами заболевания. Инфекция передается фекально-оральным (грязные руки, игрушки, инфицированные продукты питания) и воздушно-капельным путем. Восприимчивость к вирусу полиомиелита всеобщая, однако наиболее восприимчивы дети в возрасте до 7 лет.
С конца 50-х годов ХХ века массовое применение вакцинации способствовало повсеместному снижению заболеваемости, существенному уменьшению циркуляции диких штаммов вируса и в настоящее время на земном шаре регистрируются лишь единичные случаи полиомиелита. Источником инфекции является больной или вирусоноситель, при этом наиболее опасны пациенты со стертыми формами заболевания. Инфекция передается фекально-оральным (грязные руки, игрушки, инфицированные продукты питания) и воздушно-капельным путем. Восприимчивость к вирусу полиомиелита всеобщая, однако наиболее восприимчивы дети в возрасте до 7 лет.
Последняя вспышка полиомиелита зарегистрирована в 2010г в Таджикистане, где заболело более 400 человек (20%-это дети до года, 49% -от года до 5 лет).
На данное время по официальным данным Всемирной организации здравоохранения сохраняется тяжелая ситуация по заболевамостью полиомиелитом в в Сирийской Арабской Республике, а так же в ряде африканских стран (Сомали, Кения, Эфиопия, Южный Судан). ВОЗ предупреждает о высоком риске распространения полиомиелита, учитывая неконтролируемые потоки беженцев, которые могут быть носителями полиовируса.
ВОЗ предупреждает о высоком риске распространения полиомиелита, учитывая неконтролируемые потоки беженцев, которые могут быть носителями полиовируса.
Плановая вакцинация от полиомиелита | CDC
Младенцы и дети
CDC рекомендует детям в Соединенных Штатах получать инактивированную полиовирусную вакцину (ИПВ) для защиты от полиомиелита или полиомиелита. ИПВ вводится путем инъекции в ногу или руку, в зависимости от возраста человека. Его можно вводить одновременно с другими вакцинами.
Дети получают четыре дозы ИПВ, по одной дозе для каждого возраста:
- 2 месяца
- 4 месяца
- от 6 до 18 месяцев
- от 4 до 6 лет
Некоторые «комбинированные» вакцины (несколько разных вакцин в одном прививке) содержат ИПВ, например Пентацел (DTaP-IPV / Hib), Pediarix (DTaP-IPV-HepB) или Кинрикс (DTaP-IPV).Дети, получающие эти вакцины, могут получить еще одну (пятую) дозу ИПВ. Дети могут получить пятую дозу вакцины против полиомиелита.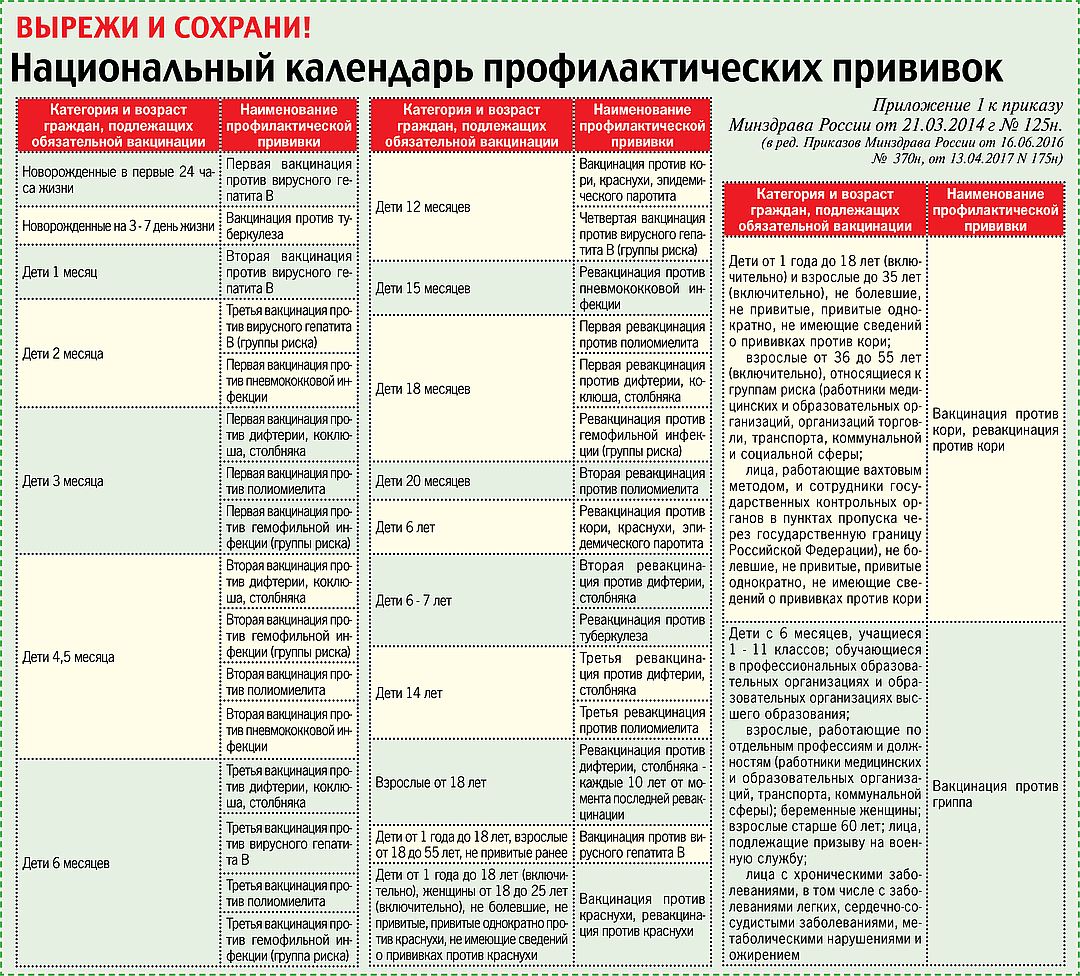 Для получения дополнительной информации об использовании этих комбинированных вакцин, пожалуйста, обратитесь к разделу «Вызовы выстрел»: полиомиелит, посвященному комбинированным вакцинам.
Для получения дополнительной информации об использовании этих комбинированных вакцин, пожалуйста, обратитесь к разделу «Вызовы выстрел»: полиомиелит, посвященному комбинированным вакцинам.
Ускоренное расписание для детей, выезжающих за пределы США
Дети, которые будут путешествовать в страну, где риск заражения полиомиелитом очень высок. Внешний значок, должны завершить серию перед отъездом в поездку.Если ребенок не может завершить обычную серию перед уходом, рекомендуется ускоренный график:
- 1 доза в возрасте 6 недель и старше
- вторая доза через 4 недели или более после первой дозы
- третья доза через 4 недели или более после второй дозы
- четвертая доза через 6 или более месяцев после третьей дозы
Если ускоренный график не может быть завершен до отъезда, оставшиеся дозы следует ввести в пораженной стране или по возвращении домой с интервалами, рекомендованными в ускоренном графике.Кроме того, дети, завершающие ускоренный график, должны все же получать дозу ИПВ в возрасте 4 лет и старше, если это было не менее 6 месяцев после последней дозы.
Дети, вакцинированные за пределами США
CDC рекомендует, чтобы дети, которые могли получить вакцинацию от полиовируса за пределами США, соответствовали рекомендациям США по вакцинации против полиомиелита, которая включает защиту от всех трех типов полиовируса.
Если имеется документация, подтверждающая, что ребенок получил соответствующую возрасту вакцинацию ИПВ или трехвалентной ОПВ, ребенок считается полностью вакцинированным.
Детей, не имеющих или не имеющих документации о вакцинации против полиовируса, следует ревакцинировать в соответствии с графиком США с IPV соответствующего возраста.
Опубликованные рекомендации и ресурсы
Начало страницы
Иммунизация вашего ребенка: вакцина против полиомиелита (ИПВ)
Перевод статей: (испанский)
Что такое полиомиелит?
Полиомиелит — это инфекция, вызванная вирусом, который может привести к необратимому параличу.
График иммунизации ИПВ
Дети обычно получают инактивированную полиовакцину (ИПВ) в возрасте 2, 4, 6–18 месяцев и 4–6 лет.
Иногда ИПВ вводится в составе комбинированной вакцины вместе с другими вакцинами. В этом случае ребенок может получить пятую дозу ИПВ. Это безопасно.
Оральная полиовакцина (ОПВ) все еще используется во многих частях мира, но не использовалась в США с 2000 года. Использование ИПВ устраняет небольшой риск развития полиомиелита после получения живой оральной полиовакцины.
доз ОПВ, введенных до апреля 2016 г., могут засчитываться в счет требований вакцинации ребенка от полиомиелита в США. Дозы, введенные после этого, не учитываются.
Почему рекомендуется вакцина ИПВ?
Вакцина обеспечивает защиту от полиомиелита, который может вызвать паралич и смерть.
Каковы возможные побочные эффекты иммунизации IPV?
Побочные эффекты включают жар, покраснение или болезненность в месте инъекции. Вероятность аллергической реакции на любую вакцину очень мала.
Когда откладывать или избегать иммунизации ИПВ
Вакцинация не рекомендуется, если у вашего ребенка:
- тяжелая аллергия на антибиотики неомицин, стрептомицин или полимиксин B
- была серьезная аллергическая реакция на ранее сделанную прививку ИПВ.

У
Уход за вашим ребенком после иммунизации IPV
IPV может вызвать умеренную лихорадку, болезненность и покраснение в тех местах, где вакцина была сделана в течение нескольких дней. Проконсультируйтесь с врачом, чтобы узнать, можно ли давать парацетамол или ибупрофен от боли или лихорадки, а также подобрать правильную дозу.
Когда мне звонить врачу?
Позвоните врачу, если:
- Вы не уверены, следует ли откладывать вакцинацию или избегать ее.
- У вашего ребенка возникли проблемы после вакцинации.
Вернуться к началу
Примечание: Вся информация предназначена только для образовательных целей. Для получения конкретных медицинских рекомендаций, диагностики и лечения проконсультируйтесь с врачом.
© 1995-2021 KidsHealth ® Все права защищены. Изображения предоставлены iStock, Getty Images, Corbis, Veer, Science Photo Library, Science Source Images, Shutterstock и Clipart.com
Вакцина против полиомиелита | Запись на прием
Что такое полиомиелит?
Полиомиелит (полиомиелит) — очень заразное заболевание, вызываемое вирусом, который легко распространяется при тесном личном контакте с инфицированным человеком или через зараженную пищу или воду. В некоторых случаях это может привести к параличу, дыхательной недостаточности и даже смерти.
В некоторых случаях это может привести к параличу, дыхательной недостаточности и даже смерти.
Полиомиелит практически ликвидирован в Соединенных Штатах и во многих частях мира, но в некоторых частях мира все еще регистрируются кластеры случаев и небольшие вспышки.
Что такое вакцина против полиомиелита?
Инактивированная вакцина против полиомиелита используется для защиты людей от полиомиелита с 1955 года. Хотя полиомиелит в США эффективно ликвидирован, ее все еще вводят для защиты от инфекции во время путешествий. Вакцину вводят в нескольких дозах как взрослым, так и детям.
Кому следует сделать вакцину против полиомиелита?
- Все младенцы и дети в возрасте 2 месяцев, 4 месяцев, 6-18 месяцев и ревакцинация в 4-6 лет
- Взрослые, которые никогда не вакцинировались против полиомиелита и путешествуют в районы, где полиомиелит распространен, должны получить две дозы с интервалом в 1-2 месяца и третья доза через 6-12 месяцев
- Медицинские работники, которые никогда не были вакцинированы против полиомиелита и лечат пациентов, которые могут болеть полиомиелитом
- Люди, которые работают в лабораториях и могут работать с образцами полиовируса
Кому нельзя делать вакцину против полиомиелита?
- Лица с умеренным или тяжелым заболеванием (например, с сильной простудой, гриппом или инфекцией носовых пазух или легких) не должны получать вакцину до тех пор, пока симптомы болезни не улучшатся.

- Беременные или планирующие беременность женщины должны спросить их врач, если они должны получить вакцину
- Лица с гиперчувствительностью или аллергией на антибиотики неомицин, полимиксин B и стрептомицин
- Те, у кого ранее была тяжелая, опасная для жизни аллергическая реакция на вакцину или любой компонент вакцины, должны не проходить вакцинацию
Каковы побочные эффекты вакцины против полиомиелита?
Проблемы легкой и средней степени тяжести
- Болезненность, покраснение или припухлость в месте инъекции
Серьезные проблемы (редко)
- Затрудненное дыхание
- Свистящее дыхание
- Крапивница
- Бледная кожа
- Головокружение
09 Учащенное сердцебиение
Безрецептурные болеутоляющие, такие как ацетаминофен или ибупрофен, могут облегчить боль и снизить температуру.
Эта вакцина крайне редко может вызвать серьезный вред или смерть. Если у человека, которому вводят вакцину, наблюдается серьезная реакция, вызовите врача или немедленно обратитесь за медицинской помощью.
Вакцину против полиомиелита можно приобрести в аптеке Walgreens. Возраст зависит от штата. *
Alert
Если вы считаете, что вам нужна неотложная медицинская помощь, , пожалуйста, позвоните 911 .
Позвоните в центры по контролю и профилактике заболеваний (CDC) по телефону 800-232-4636 или посетите сайт www.cdc.gov/vaccines для получения дополнительной информации о вакцинах.
Ссылки
Hamborsky J, Kroger A, Wolfe S, eds. Центры по контролю и профилактике заболеваний (CDC). Эпидемиология и профилактика болезней, предупреждаемых с помощью вакцин. 13-е изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения, 2015.
Информационное сообщение о вакцине
: Вакцина против полиомиелита (что вам нужно знать) Центры по контролю и профилактике заболеваний (CDC). 08.11.2011. https://www.cdc.gov/vaccines/hcp/vis/vis-statements/ipv.pdf. По состоянию на апрель 2016 г.
Эта публикация должна использоваться только в общеобразовательных целях и не предназначена для замены профессиональных медицинских рекомендаций. Несмотря на то, что она предназначена быть точной, ни Walgreen Co., ее дочерние и зависимые компании, ни какая-либо другая сторона не несут ответственности за убытки или ущерб из-за использования данной публикации.
Несмотря на то, что она предназначена быть точной, ни Walgreen Co., ее дочерние и зависимые компании, ни какая-либо другая сторона не несут ответственности за убытки или ущерб из-за использования данной публикации.
* Вакцины при наличии. Могут применяться ограничения, связанные с государством, возрастом и состоянием здоровья.
Вакцина против полиомиелита — семейный врач.org
Полиомиелит (полиомиелит) — серьезное заболевание, вызываемое вирусом . Вирус может передаваться при контакте с инфицированным человеком. Чаще всего это происходит через вирус в кале или выделения из ротовой полости. Вирус также может жить на инфицированных поверхностях или в еде и питье. Полиомиелит » rel=»tooltip»> может вызвать паралич (когда вы не можете двигать руками и ногами) или даже смерть.
До 1950-х годов полиомиелитом ежегодно заболевали тысячи детей. К счастью, использование вакцины против полиомиелита сделало болезнь очень редкой в большинстве частей мира.
Путь к улучшению здоровья
Сегодня вы можете уберечь своих детей от полиомиелита, сделав им прививку.
Цель вакцины — предотвратить заражение конкретным заболеванием. Вакцина против полиомиелита называется инактивированным полиовирусом (ИПВ). Дается впрыском (выстрел).
Большинство детей получают 4 дозы вакцины от полиомиелита по этому графику:
- Первая доза в возрасте 2 месяцев.
- Вторая доза в возрасте 4 месяцев.
- Третья доза в возрасте от 6 до 18 месяцев.
- Последняя доза (ревакцинация) в возрасте от 4 до 6 лет.

Вакцины несут низкий риск вреда, но могут возникнуть побочные эффекты. У вашего ребенка может появиться боль или покраснение в месте укола. Тяжелая аллергическая реакция встречается редко. Вакцина против полиомиелита не вызывает полиомиелита. Для достижения наилучших результатов убедитесь, что ваш ребенок получил все 4 дозы.
Что следует учитывать
Вашему ребенку не следует делать вакцину от полиомиелита, если у него или у нее аллергия на некоторые лекарства.К ним относятся неомицин, стрептомицин и полимиксин B. Ваш ребенок также не должен получать их, если он или она болеют. Сообщите врачу о любом заболевании и сделайте прививку, когда вашему ребенку станет лучше.
Поговорите со своим врачом, если вы или ваш ребенок едете в место, где полиомиелит все еще существует как болезнь. Они могут предложить расширенный график вакцинации или повторную вакцинацию.
Когда обратиться к врачу
У большинства детей нет проблем с вакциной против полиомиелита. Однако позвоните своему врачу, если у вашего ребенка возникнут какие-либо реакции после вакцинации.Позвоните в службу 911 или обратитесь в больницу, если ваш ребенок:
Однако позвоните своему врачу, если у вашего ребенка возникнут какие-либо реакции после вакцинации.Позвоните в службу 911 или обратитесь в больницу, если ваш ребенок:
.
- Получает крапивницу (шишки, отек, зуд или жжение на коже).
- Проблемы с дыханием.
- Переходит в шок (становится слабым, холодным , влажным или вспотевшим).
- Теряет сознание.
Сообщите врачу, когда (день и время) ваш ребенок получил вакцину. Вам также следует подать форму отчета о побочном эффекте вакцины в Центры по контролю и профилактике заболеваний (CDC).Попросите об этом врача или позвоните по телефону 800-822-7967.
Вопросы, которые следует задать врачу
- Зачем моему ребенку вакцина против полиомиелита?
- Что может случиться, если я не сделаю прививку моему ребенку?
- Когда мне следует назначать каждую дозу вакцины против полиомиелита?
- Нужна ли вакцина против полиомиелита взрослым?
Ресурсы
Американская академия семейных врачей: клинические рекомендации по иммунизации
Центры по контролю и профилактике заболеваний: вакцинация от полиомиелита
Авторские права © Американская академия семейных врачей
Эта информация представляет собой общий обзор и может не относиться ко всем.Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
пунктов вакцинации против полиомиелита и полиовируса
Если у вас есть дополнительная информация о вакцине от полиомиелита, позвоните или посетите ближайшее представительство Pharmaca.
НАЙТИ МАГАЗИН
Получите дополнительную информацию о вакцине от полиомиелита и о том, нужно ли вам сделать прививку от полиомиелита в Pharmaca:
Вакцина против полиомиелита
Полиомиелит — изнурительное заболевание, вызываемое вирусом.Чаще всего он передается от человека к человеку, но также может передаваться при употреблении еды или напитков, загрязненных фекалиями инфицированного человека.
Многие из заболевших полиомиелитом не имеют симптомов и могут выздороветь без осложнений. Иногда у людей, заболевших полиомиелитом, развивается паралич, наиболее известный побочный эффект болезни, который может привести к необратимой инвалидности.
В некоторых случаях полиомиелит может вызвать смерть из-за паралича мышц, необходимых организму для дыхания.
Когда-то полиомиелит был очень распространен в США, парализовав и убив тысячи людей до того, как в 1955 году была разработана и введена вакцина против полиомиелита. Хотя от полиомиелита нет лекарства, его можно полностью предотвратить с помощью вакцинации.
Хотя от полиомиелита нет лекарства, его можно полностью предотвратить с помощью вакцинации.
Где получить вакцину от полиомиелита
Несмотря на то, что риск заражения полиомиелитом в США невелик, существует риск для людей, путешествующих в страны с менее развитой промышленностью и с более высоким риском заболевания.
Любой, кто едет в перечисленные районы, где существует повышенный риск заражения полиомиелитом, должен подойти к ним, чтобы узнать, нужна ли им вакцина против полиомиелита или вакцинация от полиомиелита. Мы предоставляем лучшие медицинские прививки от множества инфекционных и предотвратимых заболеваний, таких как полиомиелит.
Думаете о вакцинации от полиомиелита? Щелкните здесь, чтобы назначить встречу.
Что такое полиомиелит?
Вирус полиомиелита — это заразное вирусное заболевание, которое может вызвать повреждение нервов, паралич, затрудненное дыхание и, в некоторых случаях, смерть.
С момента разработки вакцины против полиомиелита это последний случай естественного полиомиелита в США. был в 1979 году. В некоторых частях Азии и Африки все еще существует риск заражения полиомиелитом у детей и взрослых. По данным CDC, люди, путешествующие в те места, где существует риск заболевания полиомиелитом, должны принимать определенные меры предосторожности. Взрослые, которые уже были вакцинированы, могут получить ревакцинацию против полиомиелита инактивированной полиовакциной (ИПВ), которая обеспечивает пожизненный иммунитет.
Что вызывает полиомиелит?
Полиомиелит очень заразен.Вирус полиомиелита обнаруживается в стуле людей, страдающих полиомиелитом, или в каплях при чихании или кашле. Полиомиелит может передаваться, если стул или капли попадают на руки, а затем дотрагиваются до рта. Дети могут заразиться, если положить в рот предметы, на которых есть стул или капли, например игрушки.
Человек, инфицированный полиомиелитом, может передать вирус другим людям непосредственно до и обычно через 1-2 недели после появления симптомов полиомиелита. Сам вирус может сохраняться в стуле инфицированного человека в течение многих недель.Человек, инфицированный полиомиелитом, может заразить пищу и воду, прикоснувшись к ним немытыми руками.
Сам вирус может сохраняться в стуле инфицированного человека в течение многих недель.Человек, инфицированный полиомиелитом, может заразить пищу и воду, прикоснувшись к ним немытыми руками.
Полиомиелит чаще всего поражает детей в возрасте до 5 лет. Но любой, кто не получил вакцину от полиомиелита, рискует заразиться этой болезнью.
Симптомы полиомиелита
Существует множество симптомов полиомиелита, которые можно идентифицировать со временем.
У большинства людей, которые в конечном итоге заболевают, не разовьются какие-либо видимые признаки или симптомы полиомиелита.Те люди, которые это сделают, будут внешне проявлять признаки гриппоподобных симптомов, в том числе:
- Боль в горле
- Лихорадка
- Усталость
- Тошнота
- Головная боль
- Боль в животе
Эти признаки полиомиелита обычно длятся 2–5 дней, а затем проходят сами по себе.
У меньшего числа людей разовьются более серьезные симптомы полиомиелита, поражающие головной и спинной мозг, в том числе:
- Парестезия (ощущение покалывания в ногах)
- Менингит (инфекция оболочки спинного и / или головного мозга), которая встречается примерно у 1 из 25 человек с полиовирусной инфекцией
- Паралич (не может двигать частями тела) или слабость в руках, ногах или обоих
Паралич — самый тяжелый и самый печально известный симптом, связанный с полиомиелитом. В некоторых случаях это может быть постоянным и иногда приводить к смерти. Даже у детей, которые, кажется, полностью выздоравливают, могут появиться новые боли в мышцах, слабость или паралич во взрослом возрасте 15–40 лет спустя. Это называется постполиомиелитным синдромом.
В некоторых случаях это может быть постоянным и иногда приводить к смерти. Даже у детей, которые, кажется, полностью выздоравливают, могут появиться новые боли в мышцах, слабость или паралич во взрослом возрасте 15–40 лет спустя. Это называется постполиомиелитным синдромом.
Лечение полиомиелита
Поскольку не существует специального лекарства от этой болезни, лечение полиомиелита основывается на повышении комфорта для пострадавших, ускорении выздоровления и предотвращении осложнений. Специальное лечение от полиомиелита включает:
- Обезболивающие
- Переносные аппараты ИВЛ для облегчения дыхания
- Умеренные упражнения (физиотерапия) для предотвращения деформации и потери мышечной функции
О вакцинации против полиомиелита
Вакцина против полиомиелита — одна из самых успешных и эффективных вакцин, когда-либо изобретенных.Он практически искоренил болезнь в большинстве промышленно развитых стран, если принимать его в детстве.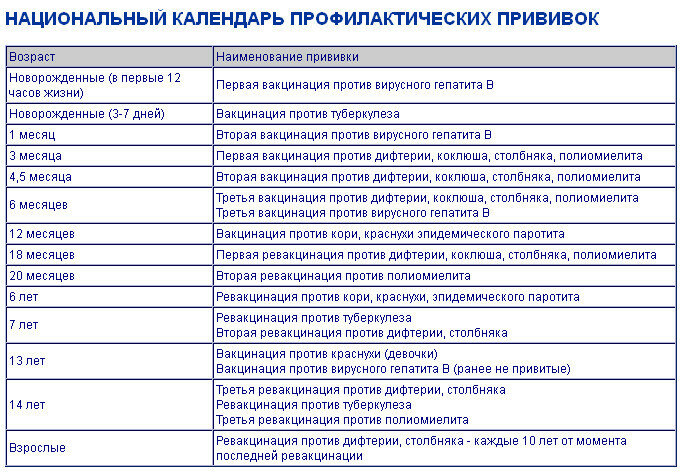
Дети
Большинство людей должны получать инактивированную вакцину против полиомиелита (ИПВ) в детстве. Дозы ИПВ обычно назначаются в возрасте 2, 4, 6–18 месяцев и 4–6 лет.
График вакцинации против полиомиелита может отличаться для некоторых детей, особенно для тех, кто может путешествовать в определенные страны, и для тех, кто получает ИПВ в составе комбинированной вакцины.Фармацевт Pharmaca может предоставить вам дополнительную информацию.
Взрослые
Большинство из них в детстве автоматически вакцинируются от полиомиелита, и поэтому, скорее всего, не нуждаются в ИПВ. Однако некоторые взрослые могут подвергаться более высокому риску, и им следует подумать о вакцинации от полиомиелита, например:
- Люди, путешествующие в определенные части мира,
- Сотрудники лаборатории, которые могут справиться с вирусом полиомиелита
- Медицинские работники, лечащие пациентов, которые могли заразиться полиомиелитом
Этим взрослым из групп повышенного риска следует рассмотреть возможность введения 1–3 доз ИПВ, в зависимости от того, сколько доз они получали в прошлом.
Побочные эффекты вакцины против полиомиелита
Побочные эффекты вакцинации при вакцинации против полиомиелита очень редки. Если у вас действительно развиваются симптомы после прививки, они обычно легкие и проходят сами собой в течение нескольких дней. Наиболее частые побочные эффекты вакцины против полиомиелита включают:
- Болезненность возле места укола
- Покраснение возле места укола
- Субфебрильная температура
Вакцина против полиомиелита — Бюллетени медицинской и клинической политики
Номер: 0402
Политика
Aetna считает вакцину против полиомиелита необходимой с медицинской точки зрения профилактической услугой для своих членов в соответствии с рекомендациями Консультативного комитета по практике иммунизации (ACIP) Центров по контролю и профилактике заболеваний (CDC).
ACIP рекомендует схему инъекционной вакцины против полиомиелита (ИПВ) (в отличие от схемы оральной вакцинации) для плановой вакцинации детей от полиомиелита в Соединенных Штатах, чтобы исключить риск вакцино-ассоциированного паралитического полиомиелита (ВАПП). График рекомендует всем детям получить 4 дозы ИПВ в возрасте от 2 месяцев, 4 месяцев, от 6 до 18 месяцев и от 4 до 6 лет. Они рекомендуют использовать пероральную вакцину против полиомиелита (ОПВ) только в следующих особых случаях:
График рекомендует всем детям получить 4 дозы ИПВ в возрасте от 2 месяцев, 4 месяцев, от 6 до 18 месяцев и от 4 до 6 лет. Они рекомендуют использовать пероральную вакцину против полиомиелита (ОПВ) только в следующих особых случаях:
- Дети родителей, которые не хотят иметь ребенка, получают рекомендованную инъекционную форму вакцины.Этим детям можно назначать ОПВ только в виде 3-й или 4-й дозы или обеих. В этой ситуации медицинские работники должны назначать ОПВ только после обсуждения риска ВАПП с родителями или опекунами; или
- Кампании массовой вакцинации для борьбы со вспышками паралитического полиомиелита; или
- Невакцинированные дети, которые менее чем через 4 недели отправятся в районы, эндемичные по полиомиелиту.
Вакцина против полиомиелита также рекомендуется для взрослых (старше 18 лет), которые подвержены повышенному риску контакта с полиовирусом, включая:
- Медицинские работники, находящиеся в тесном контакте с людьми, которые могут выделять дикие полиовирусы; или
- Лица, которые являются членами определенных групп населения, в настоящее время наблюдающих за вспышкой полиомиелита, вызванной дикими полиовирусами; или
- Сотрудники лаборатории, работающие с образцами, которые могут содержать полиовирусы; или
- Путешественники в районы, где полиомиелит носит эндемический или эпидемический характер.

Для взрослых с повышенным риском заражения полиомиелитом рекомендуется первичная иммунизация ИПВ. Рекомендуемый график для взрослых — 2 дозы с интервалом в 1-2 месяца и 3-я доза через 6-12 месяцев.
Фон
Полиомиелит — вирусное заболевание, вызывающее воспаление серого вещества спинного мозга. Инфекция вызывает жар, боли и желудочно-кишечные расстройства в острой стадии, за которыми следует вялый паралич одной или нескольких мышечных групп, за которым позже следует атрофия.С 1979 года единственные местные случаи полиомиелита, зарегистрированные в Соединенных Штатах, были связаны с использованием оральной полиовакцины (ОПВ). Оральная вакцина против полиомиелита (ОПВ) может вызывать полиомиелит (1 случай на 2,4 миллиона распределенных доз), поскольку она содержит живой, но ослабленный вирус. До недавнего времени польза от использования ОПВ (т.е. кишечный иммунитет, вторичное распространение) перевешивала риск вакцинно-ассоциированного паралитического полиомиелита (ВАПП). Широко распространенная вакцинация детей привела к полному искоренению полиовирусной инфекции дикого типа в Соединенных Штатах.
Широко распространенная вакцинация детей привела к полному искоренению полиовирусной инфекции дикого типа в Соединенных Штатах.
Инактивированная вакцина против полиовируса может вводиться одновременно с другими вакцинами. Если инъекционная вакцина против полиомиелита (ИПВ) и АКДС или АКДС вводятся одновременно, их следует вводить в отдельных шприцах из-за возможного вмешательства. Был разработан экспериментальный двухкамерный шприц, который позволяет смешивать препараты селективной АКДС или АКДС и ИПВ непосредственно перед инъекцией.
Консультативный комитет по практике иммунизации (ACIP) обновил рекомендации по плановой вакцинации против полиовируса (CDC, 2009).Эти обновления направлены на
- подчеркивают важность бустерной дозы в возрасте старше или равного 4 годам,
- продлить минимальный интервал от дозы 3 до дозы 4 с 4 недель до 6 месяцев,
- добавить меры предосторожности для использования минимальных интервалов в первые 6 месяцев жизни, а
- разъясняет график вакцинации против полиовируса при использовании конкретных комбинированных вакцин.

Руководство по профилактике инфекций у реципиентов трансплантации гемопоэтических клеток (HCT), разработанное Центром международных исследований трансплантации крови и костного мозга, Национальная программа доноров костного мозга, Европейская группа по трансплантации крови и костного мозга, Американское общество трансплантации крови и костного мозга, Канадская кровь и костный мозг Группа трансплантологии, Общество инфекционных заболеваний Америки, Общество эпидемиологии здравоохранения Америки, Ассоциация медицинской микробиологии и инфекционных заболеваний и CDC (Ljungman et al, 2009) указали, что пероральная вакцина против полиовируса (живая) не должна вводиться гемопоэтическим стволовым клеткам. получателей, поскольку существует эффективная, неактивная альтернатива.
Американская академия педиатрии (2011) заявила, что, несмотря на заметный прогресс в глобальной ликвидации полиомиелита, угроза завоза полиомиелита в Соединенные Штаты сохраняется; поэтому все дети должны быть защищены от болезни. Стандартным графиком иммунизации против полиовируса остается 4 дозы инактивированной полиовакцины в возрасте от 2, 4 и 6 до 18 месяцев и от 4 до 6 лет. Минимальный интервал между дозами 1 и 2 и между дозами 2 и 3 составляет 4 недели, а минимальный интервал между дозами 3 и 4 составляет 6 месяцев.Минимальный возраст для приема дозы 1 — 6 недель. Минимальный возраст и интервалы следует использовать, когда существует неминуемая угроза заражения, например, поездка в район, где полиомиелит является эндемическим или эпидемическим. Последнюю дозу вакцины против инактивированного полиовируса следует вводить в возрасте от 4 до 6 лет, независимо от предыдущего количества доз, введенных до 4-го дня рождения, и не менее чем через 6 месяцев с момента получения последней дозы.
Стандартным графиком иммунизации против полиовируса остается 4 дозы инактивированной полиовакцины в возрасте от 2, 4 и 6 до 18 месяцев и от 4 до 6 лет. Минимальный интервал между дозами 1 и 2 и между дозами 2 и 3 составляет 4 недели, а минимальный интервал между дозами 3 и 4 составляет 6 месяцев.Минимальный возраст для приема дозы 1 — 6 недель. Минимальный возраст и интервалы следует использовать, когда существует неминуемая угроза заражения, например, поездка в район, где полиомиелит является эндемическим или эпидемическим. Последнюю дозу вакцины против инактивированного полиовируса следует вводить в возрасте от 4 до 6 лет, независимо от предыдущего количества доз, введенных до 4-го дня рождения, и не менее чем через 6 месяцев с момента получения последней дозы.
Nelson et al (2012) заявили, что ОПВ, вероятно, будет недостаточно для полного искоренения полиомиелита из-за ее склонности к мутации в нейровирулентные формы и ее неспособности вызывать адекватный иммунитет в определенных регионах мира. Инактивированная вакцина против полиомиелита, убитая вакцина, которая поэтому не может мутировать, может быть более эффективной, чем ОПВ, в определенных группах населения и, вероятно, потребуется для глобальной ликвидации полиомиелита. Однако высокая стоимость инактивированной вакцины против полиомиелита является непомерно высокой во многих регионах мира. Внутрикожное введение может снизить дозу и, следовательно, стоимость инактивированной полиовакцины. Эти исследователи проанализировали клинические исследования, проведенные на сегодняшний день по внутрикожной вакцинации против полиомиелита фракционными дозами.Они пришли к выводу, что внутрикожная вакцинация ИПВ демонстрирует потенциал как средство снижения стоимости и упрощения введения инактивированной полиовакцины, но необходимы дополнительные исследования для определения оптимальной фракционной дозы, времени и роли адъювантов в внутрикожной инактивированной полиовакцине. вакцинация, а также клиническое значение различных титров антител, превышающих порог сероконверсии.
Инактивированная вакцина против полиомиелита, убитая вакцина, которая поэтому не может мутировать, может быть более эффективной, чем ОПВ, в определенных группах населения и, вероятно, потребуется для глобальной ликвидации полиомиелита. Однако высокая стоимость инактивированной вакцины против полиомиелита является непомерно высокой во многих регионах мира. Внутрикожное введение может снизить дозу и, следовательно, стоимость инактивированной полиовакцины. Эти исследователи проанализировали клинические исследования, проведенные на сегодняшний день по внутрикожной вакцинации против полиомиелита фракционными дозами.Они пришли к выводу, что внутрикожная вакцинация ИПВ демонстрирует потенциал как средство снижения стоимости и упрощения введения инактивированной полиовакцины, но необходимы дополнительные исследования для определения оптимальной фракционной дозы, времени и роли адъювантов в внутрикожной инактивированной полиовакцине. вакцинация, а также клиническое значение различных титров антител, превышающих порог сероконверсии.
Информация в [скобках] ниже была добавлена для пояснения.& nbspКоды, требующие 7-го символа, представлены знаком «+» : | |
Коды CPT покрываются при соблюдении критериев отбора : | |
| 90698 | Дифтерия, столбнячный анатоксин, бесклеточная коклюшная вакцина, Haemophilus influenzae типа b и инактивированная полиовирусная вакцина (DTaP-IPV / Hib) для внутримышечного применения |
| 90713 | Вакцина против полиовируса, инактивированная (ИПВ), для подкожного или внутримышечного введения |
| 90723 | Дифтерия, столбнячный анатоксин, бесклеточная коклюшная вакцина, гепатит В и инактивированная полиовирусная вакцина (DTaP-HepB-IPV) для внутримышечного введения |
Коды МКБ-10 охвачены при соблюдении критериев отбора : | |
Z20. 89 89 | Контакт с другими инфекционными заболеваниями [полиомиелит] и (подозрение на них) воздействие на них |
| Z23 | Встреча для иммунизации [АКДС + полиомиелит] |
Вышеуказанная политика основана на следующих ссылках:
- Комитет по инфекционным заболеваниям Американской академии педиатрии. Полиовирус. Педиатрия. 2011; 128 (4): 805-808.
- Американская академия педиатрии, Комитет по инфекционным болезням.Профилактика полиомиелита: Рекомендации по использованию только инактивированной полиовирусной вакцины для плановой иммунизации. Педиатрия. 1999; 104 (6): 1404-1406.
- Американская академия педиатрии, Комитет по инфекционным болезням. Красная книга 2003: Отчет Комитета по инфекционным болезням. 26-е изд. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии; 2003.
- Asturias EJ, Bandyopadhyay AS, Self S, et al; Латиноамериканская исследовательская группа IPV001BMG.
 Гуморальный и кишечный иммунитет, индуцированный новыми схемами введения бивалентной пероральной полиовакцины и одной или двумя дозами инактивированной полиовакцины у младенцев из Латинской Америки: открытое рандомизированное контролируемое исследование.Ланцет. 2016; 388 (10040): 158-169.
Гуморальный и кишечный иммунитет, индуцированный новыми схемами введения бивалентной пероральной полиовакцины и одной или двумя дозами инактивированной полиовакцины у младенцев из Латинской Америки: открытое рандомизированное контролируемое исследование.Ланцет. 2016; 388 (10040): 158-169. - Аткинсон В.Л., Пикеринг Л.К., Шварц Б. и др. Общие рекомендации по иммунизации: Рекомендации Консультативного комитета по практике иммунизации (ACIP) и Американской академии семейных врачей (AAFP). MMWR Recomm Rep.2002; 51 (RR-2): 1-35.
- Бенн С.С., Фискер А.Б., Уиттл Х.С., Эаби П. Ревакцинация живыми аттенуированными вакцинами оказывает дополнительные положительные неспецифические эффекты на общую выживаемость: обзор. EBioMedicine. 2016; 10: 312-317.
- Блэк С., Фридланд Л. Р., Энсор К. и др. Вакцины против дифтерии, столбняка и бесклеточного коклюша и инактивированного полиовируса вводятся отдельно или в комбинации для бустерной дозы в возрасте 4-6 лет. Pediatr Infect Dis J.
 2008; 27 (4): 341-346.
2008; 27 (4): 341-346. - Центры по контролю и профилактике заболеваний (CDC), Национальный центр инфекционных заболеваний, Национальная программа иммунизации. Полиомиелит. В кн .: Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин. Розовая книга. Вальдорф, доктор медицины: Фонд общественного здравоохранения; Апрель 2002 г .; Гл.7: 71-82.
- Центры по контролю и профилактике заболеваний (CDC). Рекомендации Консультативного комитета по практике иммунизации: пересмотренные рекомендации по плановой вакцинации от полиомиелита. MMWR Morb Mortal Wkly Rep.1999; 48 (27): 590.
- Центры по контролю и профилактике заболеваний (CDC). Обновленные рекомендации Консультативного комитета по практике иммунизации (ACIP) в отношении плановой вакцинации против полиовируса. MMWR Morb Mortal Wkly Rep.2009; 58 (30): 829-830.
- Чумаков К, Эренфельд Э, Виммер Э, Агол В.И.Вакцинацию против полиомиелита прекращать нельзя. Nat Rev Microbiol. 2007; 5 (12): 952-958.

- Church JA, Parker EP, Kirkpatrick BD, et al. Вмешательства для улучшения эффективности пероральной вакцины: систематический обзор и метаанализ. Lancet Infect Dis. 2019; 19 (2): 203-214.
- Чаппони А., Бардах А., Рей Арес Л. и др. Последовательные инактивированные (IPV) и живые оральные (OPV) вакцины против полиовируса для профилактики полиомиелита. Кокрановская база данных Syst Rev.2019; 12: CD011260.
- Eckerle I, Rosenberger KD, Zwahlen M, Junghanss T.Серологический ответ на вакцинацию после трансплантации твердых органов: систематический обзор. PLoS One. 2013; 8 (2): e56974.
- Гарднер П., Питер Г. Рекомендуемые графики плановой иммунизации детей и взрослых. Заражение Dis Clin North Am. 2001; 15 (1): 1-8.
- Грассли NC. Иммуногенность и эффективность плановой иммунизации 1 или 2 дозами инактивированной полиовирусной вакцины: систематический обзор и метаанализ. J Infect Dis. 2014; 210 Приложение 1: S439-S446.
- Grimprel E, von Sonnenburg F, Sanger R, et al.
 Комбинированная вакцина против дифтерии, столбняка, бесклеточного коклюша и полиомиелита с пониженным содержанием антигена (dTpa-IPV) для ревакцинации взрослых. Вакцина. 2005; 23 (28): 3657-3667.
Комбинированная вакцина против дифтерии, столбняка, бесклеточного коклюша и полиомиелита с пониженным содержанием антигена (dTpa-IPV) для ревакцинации взрослых. Вакцина. 2005; 23 (28): 3657-3667. - Джайсвал Н., Сингх С., Агарвал А. и др. Эквивалентные схемы внутрикожной фракционной дозы по сравнению с полной внутримышечной дозой инактивированной полиовакцины для профилактики полиомиелита. Кокрановская база данных Syst Rev.2019; 12: CD011780.
- Хан М.М., Эрет Дж. Стоимость и преимущества ликвидации полиомиелита: долгосрочная глобальная перспектива.Вакцина. 2003; 21 (7-8): 702-705.
- Куявская Д., Мирочниченко О., Драгунский Е и др. Внутрикожная инактивированная вакцина против полиовируса: доклиническое исследование по подбору доз. J Infect Dis. 2015; 211 (9): 1447-1450.
- Kraan H, van der Stel W, Kersten G, Amorij JP. Альтернативные пути введения и технологии доставки вакцин против полиомиелита. Экспертные ревакцины. 2016; 15 (8): 1029-1040.
- Ljungman P, Cordonnier C, Einsele H, et al.
 Вакцинация реципиентов трансплантата гемопоэтических клеток.Пересадка костного мозга. 2009; 44 (8): 521-526.
Вакцинация реципиентов трансплантата гемопоэтических клеток.Пересадка костного мозга. 2009; 44 (8): 521-526. - Machado CM. Реиммунизация после трансплантации костного мозга — актуальные рекомендации и перспективы. Braz J Med Biol Res. 2004; 37 (1): 151-158.
- Нельсон К.С., Янссен Дж.М., Трой С.Б., Мальдонадо Ю. Внутрикожная фракционная инактивированная вакцина против полиомиелита: обзор литературы. Вакцина. 2012; 30 (2): 121-125.
- Пател С.Р., Ортин М., Коэн Б.Дж. и др. Ревакцинация детей после завершения стандартной химиотерапии острого лейкоза.Clin Infect Dis. 2007; 44 (5): 635-642.
- Resik S, Tejeda A, Sutter RW и др. Прайминг после дробной дозы инактивированной полиовакцины. N Engl J Med. 2013; 368 (5): 416-424.
- Целевая группа профилактических услуг США. Руководство по лечебно-профилактическим услугам. Отчет Целевой группы США по профилактическим услугам. 2 -й изд. Балтимор, Мэриленд: Уильямс и Уилкинс; 1996.
- Вергара Р.
 , Трегнаги М., Ашер Дж. И др. Вакцина с пониженным содержанием антигена, дифтерия, столбняк, бесклеточная вакцина против коклюша и инактивированная полиомиелит в качестве бустерной вакцины для подростков от 10 до 14 лет.Eur J Pediatr. 2005; 164 (6): 377-382.
, Трегнаги М., Ашер Дж. И др. Вакцина с пониженным содержанием антигена, дифтерия, столбняк, бесклеточная вакцина против коклюша и инактивированная полиомиелит в качестве бустерной вакцины для подростков от 10 до 14 лет.Eur J Pediatr. 2005; 164 (6): 377-382. - Walker EJ, MacDonald NE, Islam N, et al. Полнота и своевременность вакцинации против дифтерии-столбняка-коклюша, кори-паротита-краснухи и полиомиелита у детей раннего возраста с хроническими заболеваниями: систематический обзор. Вакцина. 2019; 37 (13): 1725-1735.
- Вестон ВМ, Кляйн Н.П. Kinrix: новая комбинированная вакцина DTaP-IPV для детей в возрасте 4-6 лет. Экспертные ревакцины. 2008; 7 (9): 1309-1320.
Оральная вакцина против полиомиелита (ОПВ): График
Полиомиелит когда-то был кошмаром страны, поскольку он был основной причиной инвалидности в Индии.Индия приняла ряд мер по искоренению полиомиелита и, наконец, добилась успеха за последние 5 лет. Однако он все еще распространен в некоторых развивающихся странах, и, если он не искоренен во всем мире, риск все еще существует. По этой причине вакцинация от полиомиелита по-прежнему рекомендуется для программы иммунизации вашего ребенка. В Apollo Clinic мы стремимся к тому, чтобы ваш ребенок был здоровым. Предоставление оральной вакцины против полиомиелита — один из шагов в этом направлении.
По этой причине вакцинация от полиомиелита по-прежнему рекомендуется для программы иммунизации вашего ребенка. В Apollo Clinic мы стремимся к тому, чтобы ваш ребенок был здоровым. Предоставление оральной вакцины против полиомиелита — один из шагов в этом направлении.
Что такое полиомиелит?
Полиомиелит — это инфекционное заболевание, вызываемое вирусом, который обитает в горле и кишечном тракте.Вирус полиомиелита проникает через ваш рот и попадает в нервную систему. Это может быстро привести к параличу, а иногда даже к смерти. Полиомиелит в основном поражает детей в возрасте до 5 лет. Пожилые люди с ослабленной иммунной системой также подвержены риску. Распространено мнение, что полиомиелит поражает только низшие социально-экономические группы. Однако это неправда; все дети в равной степени подвержены риску.
От полиомиелита нет лекарства. Лучший способ защитить вашего ребенка — это вовремя сделать ему прививку от полиомиелита.
Что такое пероральная вакцина от полиомиелита (ОПВ)?
Оральная вакцина против полиомиелита (ОПВ) — это живая, но ослабленная форма вируса, которая заставляет организм вырабатывать антитела против него без развития болезни. ОПВ вводится в организм в виде капель для приема внутрь и помогает защитить как ребенка, так и его окружающих.
ОПВ вводится в организм в виде капель для приема внутрь и помогает защитить как ребенка, так и его окружающих.
OPV недороги, безопасны и обеспечивают длительную защиту от вируса. Поскольку вакцина против полиомиелита вводится перорально, это намного проще и не требует специализированных медицинских работников или оборудования.ОПВ можно назначить, если у вашего ребенка жар или диарея, однако проконсультируйтесь с врачом.
Некоторые родители обеспокоены побочными эффектами вакцины против полиомиелита. Доказано, что вакцина безопасна и является одним из самых эффективных средств профилактики полиомиелита. Однако существует редкая вероятность (один из 2,4 миллиона человек), что ваш ребенок может заразиться полиомиелитом от живого, но разбавленного вируса. Если у вас есть какие-либо опасения относительно вакцинации против полиомиелита, открыто обсудите их со своим врачом.
Каков график вакцинации от полиомиелита?
Первая доза вакцины против полиомиелита в Индии может быть сделана при рождении.

 Схема введения: 0-2-6 мес.
Схема введения: 0-2-6 мес.
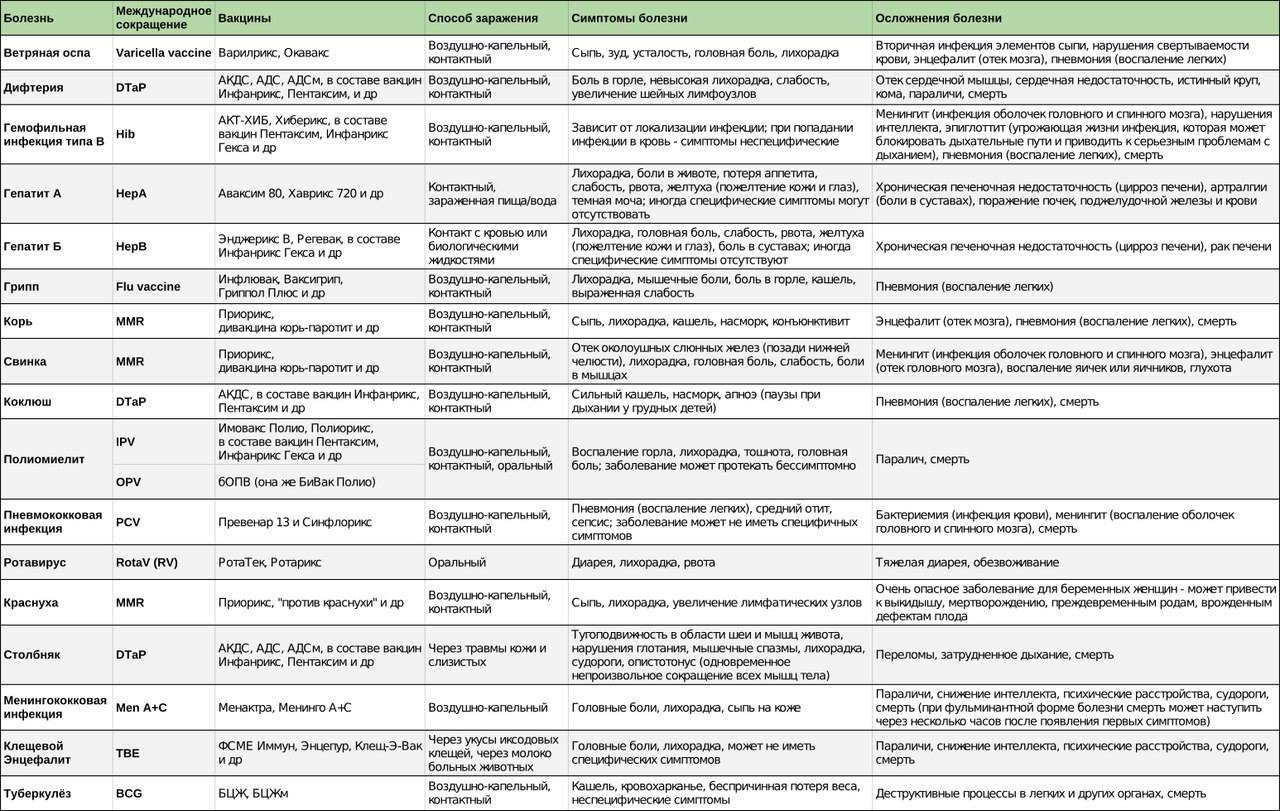

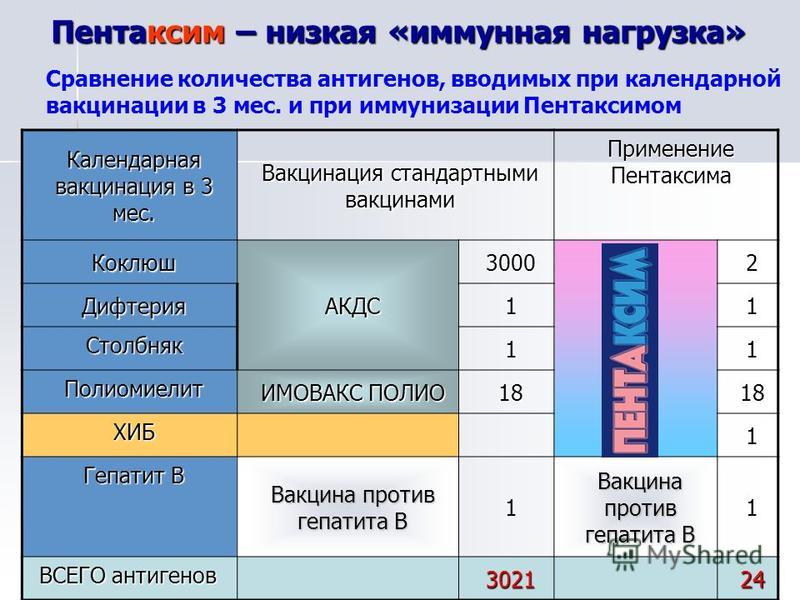

 Гуморальный и кишечный иммунитет, индуцированный новыми схемами введения бивалентной пероральной полиовакцины и одной или двумя дозами инактивированной полиовакцины у младенцев из Латинской Америки: открытое рандомизированное контролируемое исследование.Ланцет. 2016; 388 (10040): 158-169.
Гуморальный и кишечный иммунитет, индуцированный новыми схемами введения бивалентной пероральной полиовакцины и одной или двумя дозами инактивированной полиовакцины у младенцев из Латинской Америки: открытое рандомизированное контролируемое исследование.Ланцет. 2016; 388 (10040): 158-169. 2008; 27 (4): 341-346.
2008; 27 (4): 341-346.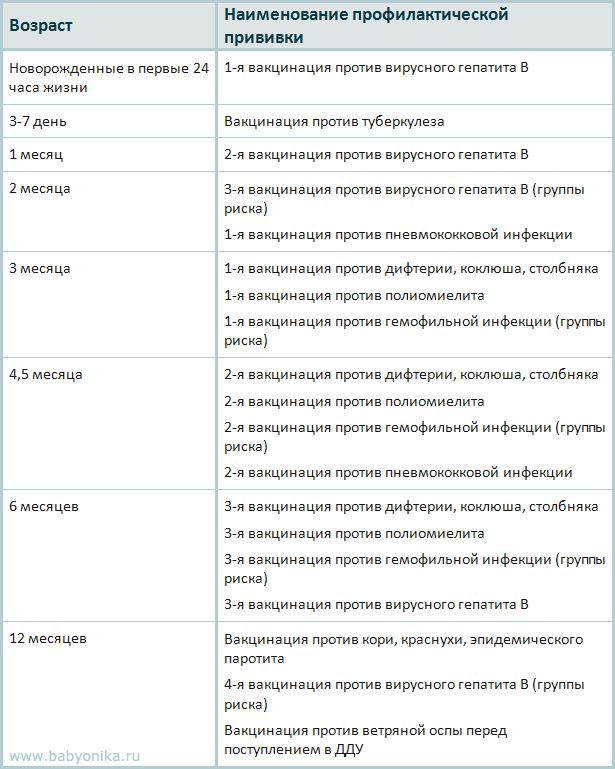
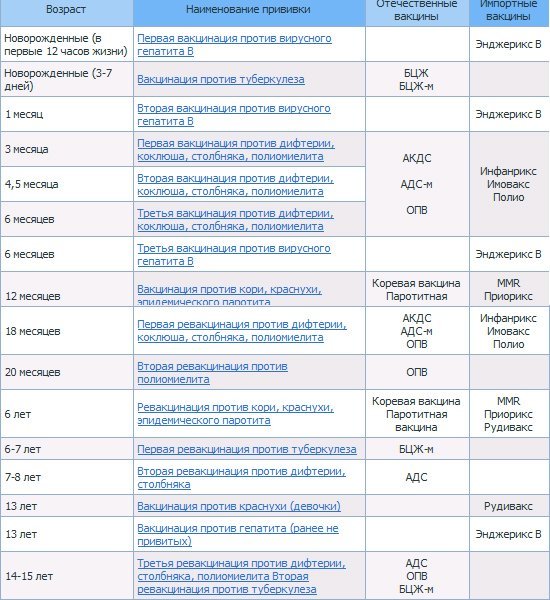 Комбинированная вакцина против дифтерии, столбняка, бесклеточного коклюша и полиомиелита с пониженным содержанием антигена (dTpa-IPV) для ревакцинации взрослых. Вакцина. 2005; 23 (28): 3657-3667.
Комбинированная вакцина против дифтерии, столбняка, бесклеточного коклюша и полиомиелита с пониженным содержанием антигена (dTpa-IPV) для ревакцинации взрослых. Вакцина. 2005; 23 (28): 3657-3667. Вакцинация реципиентов трансплантата гемопоэтических клеток.Пересадка костного мозга. 2009; 44 (8): 521-526.
Вакцинация реципиентов трансплантата гемопоэтических клеток.Пересадка костного мозга. 2009; 44 (8): 521-526. , Трегнаги М., Ашер Дж. И др. Вакцина с пониженным содержанием антигена, дифтерия, столбняк, бесклеточная вакцина против коклюша и инактивированная полиомиелит в качестве бустерной вакцины для подростков от 10 до 14 лет.Eur J Pediatr. 2005; 164 (6): 377-382.
, Трегнаги М., Ашер Дж. И др. Вакцина с пониженным содержанием антигена, дифтерия, столбняк, бесклеточная вакцина против коклюша и инактивированная полиомиелит в качестве бустерной вакцины для подростков от 10 до 14 лет.Eur J Pediatr. 2005; 164 (6): 377-382.