Многоформная эритема и синдром Стивенса-Джонсона
Многоформной эритеме могут предшествовать кашель, недомогание, повышение температуры, она может ассоциироваться с пневмонией.
Лабораторная диагностика и биопсия
Лабораторные анализы не обязательны. Простои герпес, о наличии которого свидетельствуют везикулы и эрозии, подтверждается вирусной культурой или прямой флуоресценцией.
При неуверенности в диагнозе может помочь биопсия, которая показывает интерфейсную реакцию с некротическими кера- тиноцитами.
Течение и прогноз
Обычно многоформная эритема разрешается в течение 1 мес.
Пациентам с многоформнои эритемой вследствие реактивации вируса простого герпеса может потребоваться супрессивная терапия для профилактики рецидивов.
Лечение
Большинству пациентов с многоформнои эритемой лечения не требуется.
Местную терапию, например, топическими антибиотиками («Бактробан»), проводят по поводу вскрывшихся пузырей и эрозий. Распространенная многоформная эритема быстро реагирует на 1—3-недельный курс системных кортикостероидов. Преднизон в дозе 40—80 мг/день назначают до разрешения очагов, а затем соответственно снижают дозировку.
Распространенная многоформная эритема быстро реагирует на 1—3-недельный курс системных кортикостероидов. Преднизон в дозе 40—80 мг/день назначают до разрешения очагов, а затем соответственно снижают дозировку.
Многоформную эритему, связанную с рецидивами простого герпеса, можно предупредить, назначив внутрь ацикловир (200 мг 2 или 3 раза в день или 400 мг 2 раза в день), валцикловир («Валтрекс») 500 мг/день или фамцикловир («Фамвир») 125 мг 2 раза в день в качестве длительной супрессивной терапии.
Синдром Стивенса-Джонсона
Синдром Стивенса—Джонсона — это тяжелое поражение кожи и слизистых оболочек с образованием пузырей, при котором поражаются как минимум слизистые оболочки двух органов.
Анамнез
Синдром Стивенса—Джонсона может развиться в любом возрасте, но больше распространен у детей и молодых взрослых. Синдром сходен с многоформнои эритемой и возникает вследствие цитотоксического иммунного ответа, направленного против кератиноцитов.
С синдромом Стивенса—Джонсона ассоциируется микоплазменная пневмония.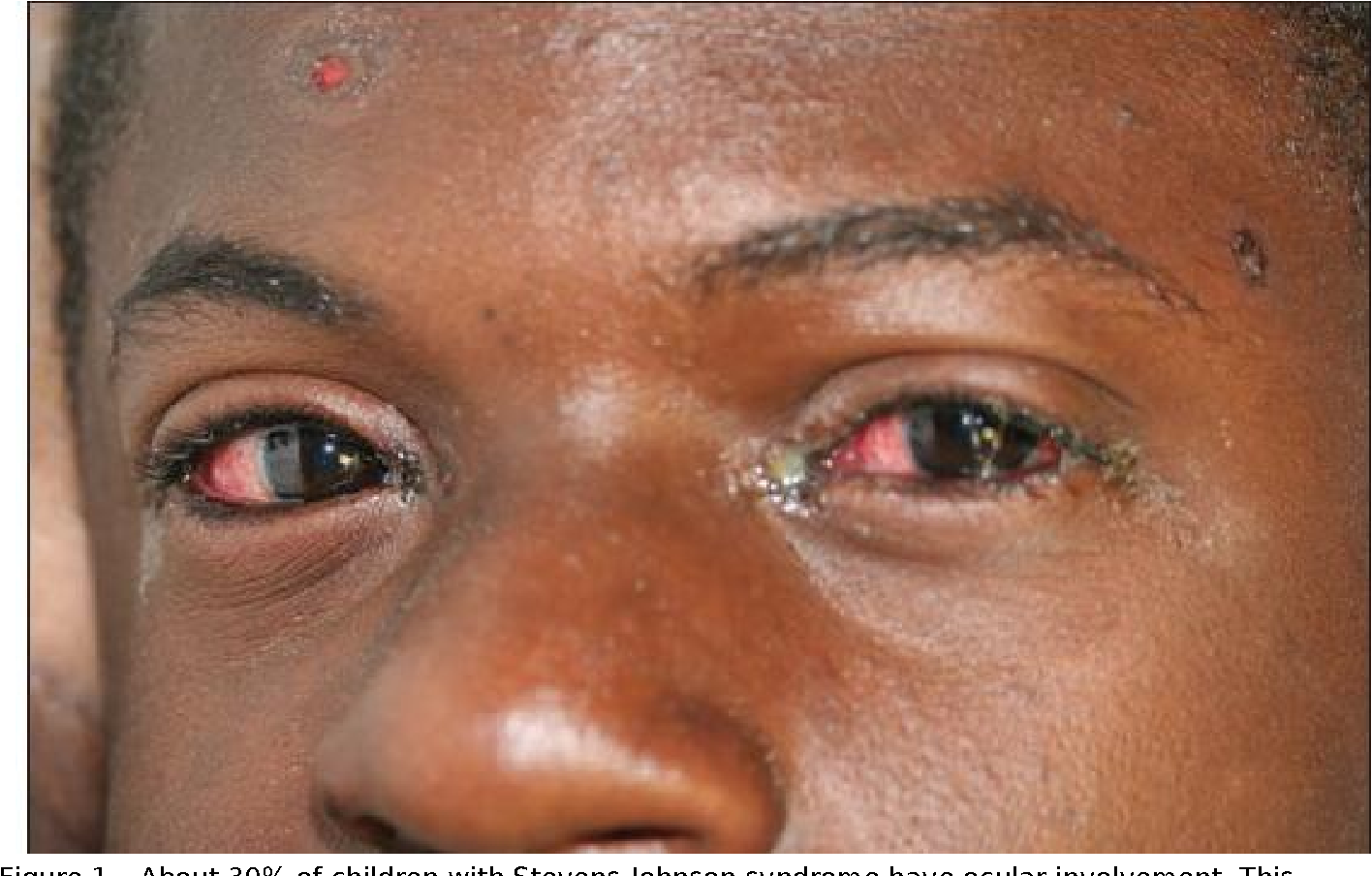
Часто причинными агентами становятся фе- нитоин, фенобарбитал, карбамазепин, сульфонамиды и аминопенициллины.
С большей степенью вероятности синдром Стивенса—Джонсона могут вызвать лекарства, которые стали применяться в течение месяца после начала заболевания.
У пациентов с ВИЧ-инфекцией, системной красной волчанкой и злокачественными заболеваниями, получающих лучевую терапию, повышен риск развития синдрома Стивенса-Джонсона.
Клиническая картина
Характерны острые высыпания в виде эритематозных папул, темных везикул, пурпуры и мишеневидных очагов.
Пациенты часто жалуются на болезненность кожи и жжение.
На слизистых оболочках полости рта, гениталий и в перианальной области развиваются пузыри и эрозии.
Губы может покрывать толстая геморрагическая корка.
У пациентов развивается конъюнктивит и возникает риск изъязвления роговицы и увеита.
■ Кожные очаги при синдроме Стивенса—Джонсона расположены центрально на лице и туловище.
■ Группы очагов высыпают в течение 10—14 дней и медленно регрессируют в течение следующих 3—4 нед.
Другие признаки
■ В течение ранней фазы у 10—30% пациентов развивается высокая температура с выраженными конституциональными симптомами.
■ Могут поражаться легкие (пневмония — 23%, бронхит — 6%, облитерирующий бронхиол ит), желудочно-кишечный тракт (дисфагия, абдоминальные боли, диарея), ЦНС (кома и припадки), а также почки (почечная недостаточность).
■ При распространенном поражении кожи у пациентов возрастает потребность в жидкости и поступлении питательных веществ, а также возникает риск сепсиса.
Лабораторная диагностика и биопсия
■ Биопсия кожи показывает эпидермальный некроз всей толщи эпидермиса при относительно нормальной дерме.
Дифференциальный диагноз
■ Синдром гиперчувствительности к противосудорожным средствам.
■ Паранеопластическая пузырчатка.
■ Вульгарная пузырчатка.
■ Герпетический гингивостоматит.
■ Синдром стафилококковой ошпаренной кожи.
Течение и прогноз
■ Неосложненный синдром Стивенса—Джонсона разрешается через 1 мес.
■ В случае ограниченного заболевания и адекватного поддерживающего лечения смертность составляет менее 1%.
■ Рецидивы не типичны, если нет повторного воздействия причинного лекарства.
Лечение
Схемы лечения фокусируются на определении и лечении источников инфекции, отмене подозреваемого провоцирующего лекарства, удовлетворении потребностей организма в жидкости и питании, обеспечении тщательного местного лечения ран и замедлении прогрессирования синдрома Стивенса-Джонсона.
■ Состояние губ можно облегчить постоянным полосканием рта и применением вазелинового желе или мази «Aquaphor». Также могут помочь «Viscous Xylocaine» или эликсир «Бенадрил».
Для предотвращения слипания глаз необходимо часто применять местно эритромициновую мазь. Необходима также консультация офтальмолога.
Эрозии на коже лечат так же, как ожоги, путем мягкого очищения, удаления некроти
ческой ткани и нанесения смягчающих эмолентов.
Роль системных кортикостероидов остается противоречивой.
Для обеспечения контроля за болью могут понадобиться наркотические средства. Предлагается применять внутривенно иммуноглобулин G (IVIG), который, как было показано, оказывает благоприятное воздействие.
На заметку педиатру
У детей прогноз при данном заболевании несколько лучше, чем у взрослых.
Тяжелая буллезная форма. Пузыри присутствуют на конъюнктиве и во рту.
Кожные очаги представляют собой плоские атипичные мишеневидные или пурпурные пятна, генерализованные или распространенные на туловище. Очаги в данном случае подверглись эрозии и инфицировались.
Причины возникновения, клиническая картина и лечение синдрома Стивенса – Джонсона
Распознавание признаков неотложных состояний на коже и знание того, как действовать в случае их обнаружения, может спасти жизни.
В дерматологии существует не так много реально опасных для жизни состояний, своевременная диагностика которых имеет решающее значения для выживания пациента.
Обычно в таких случаях дерматолог лишь ставит или подтверждает диагноз, а лечение проводится в палате интенсивной терапии, поскольку таким больным «смерть дышит в лицо».
На estet—portal.com читайте о серьезном неотложном состоянии в практике врача-дерматолога – синдроме Стивенса-Джонсона.
Синдром Стивенса – Джонсона: распространенность заболевания
Когда дерматолог слышит, что поступает пациент с синдромом Стивенса-Джонсона, его сердце начинает биться чаще.
Это связано с тем, что несмотря на правильно проведенное лечение, нередко заболевание завершается летальным исходом, что часто обусловлено присоединившейся инфекцией.
Причиной возникновения данного синдрома является прием антибиотиков, особенно пенициллинов, фторхинолонов и цефалоспоринов, лекарственных средств, которые содержат сульфо-группу, противоэпилептических препаратов и других лекарств.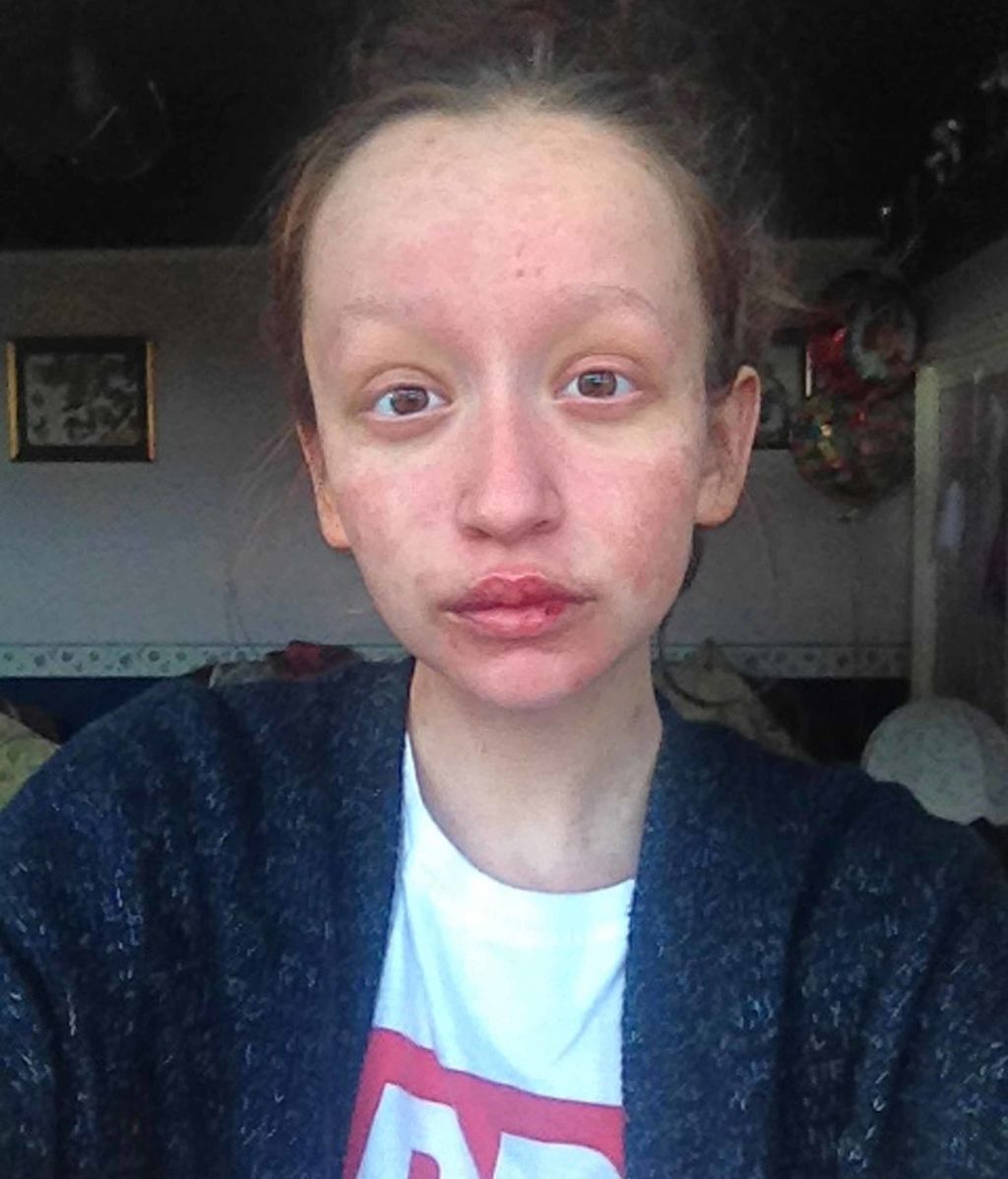
Распространенность данного заболевания, как и смертность при синдроме Стивенса-Джонсона могут быть довольно высокими.
Лечение этого синдрома требует обязательной госпитализации, и в зависимости от тяжести может потребоваться госпитализация в отделение интенсивной терапии или ожоговое отделение.
Причины возникновения токсических реакций кожи
Клиническая картина синдрома Стивенса – Джонсона
Синдром Стивенса-Джонсона или токсический эпидермальный некролиз проявляется пятнистыми высыпаниями, которые быстро распространяются и сливаются с последующим образованием эпидермальных пузырей, некрозом и отторжением поверхностных слоев кожи.
У взрослых синдром Стивенса-Джонсона обычно развивается в ответ на прием лекарственных препаратов, начатый в предыдущие 3 недели.
По сути, при синдроме Стивенса-Джонсона кожа просто отслаивается, оставляя оголенную дерму.
Это сопровождается невероятной болью, поэтому большинство пациентов остаются в больнице от недели до месяца, поскольку им требуется не только уход, но и постоянное обезболивание.
Читайте самые интересные статьи в Telegram!
Правила лечения синдрома Стивенса-Джонсона
Самым важным пунктом лечения синдрома Стивенса-Джонсона является правильный уход за ранами, поскольку большинство летальных исходов при данном заболевании связано с развитием сепсиса вследствие распространения инфекции.
Также проводятся инфузии жидкости, электролитов, препаратов крови.
Может применяться циклоспорин, который подавляет CD8-клетки, и уменьшает смертность при синдроме Стивенса-Джонсона.
Ежедневный уход за ранами, как при ожогах, является главным правилом лечения синдрома Стивенса – Джонсона.
Синдром Стивенса-Джонсона может быть связан с долгосрочными последствиями, особенно с поражением слизистых оболочек.
Данный синдром может стать причиной образования рубцов в пищеводе, слизистой влагалища и мочеиспускательного канала, поэтому своевременное лечение очень важно.
Пять кожных проявлений, своевременная диагностика которых спасает жизнь
Что такое Синдром Стивенса-Джонсона —Синдром Стивенса — Джонсона (злокачественная экссудативная эритема) очень тяжёлая форма многоформной эритемы, при которой возникают пузыри на слизистой оболочке полости рта, горла, глаз, половых органов, других участках кожи и слизистых оболочек. Повреждение слизистой оболочки рта мешает есть, закрывание рта вызывает сильную боль, что ведёт к слюнотечению. Глаза становятся очень болезненными, опухают и заполняются гноем так, что иногда слипаются веки. Роговицы подвергаются фиброзу. Мочеиспускание становится затруднённым и болезненным. Что провоцирует Синдром Стивенса-Джонсона:Основной причиной возникновения синдрома Стивенса-Джонсона является развитие аллергической реакции в ответ на прием антибиотиков и других антибактериальных препаратов. В настоящее время весьма вероятным считается наследственный механизм развития патологии. В результате генетических нарушений в организме происходит подавление его естественной защиты. Поражается при этом не только сама кожа, но и питающие ее кровеносные сосуды. Именно этими фактами и обусловливаются все развивающиеся клинические проявления заболевания. Патогенез (что происходит?) во время Синдрома стивенса-джонсона:В основе заболевания лежат интоксикация организма больного и развитие в нем аллергических реакций. Патологию некоторые исследователи склонны рассматривать как злокачественно протекающую разновидность многоморфной экссудативной эритемы. Симптомы Синдрома стивенса-джонсона:Данная патология всегда развивается у больного очень быстро, стремительно, так как по сути является аллергической реакцией немедленного типа. Вначале появляются сильнейшая лихорадка, боли в суставах и мышцах. В дальнейшем, спустя всего лишь несколько часов или сутки, выявляется поражение слизистой оболочки полости рта. Здесь появляются пузыри достаточно больших размеров, дефекты кожи, покрытые пленками серо-белого цвета, корки, состоящие из сгустков запекшейся крови, трещины. Появляются также дефекты в области красной каймы губ. Поражение глаз протекает по типу конъюнктивита (воспаления слизистых глаз), однако воспалительный процесс здесь носит чисто аллергический характер. В дальнейшем может присоединяться и бактериальное поражение, вследствие чего заболевание начинает протекать более тяжело, состояние больного резко ухудшается. На конъюнктиве при синдроме Стивенса-Джонсона также могут появляться небольшие дефекты и язвы, может присоединиться воспаление роговой оболочки, задних отделов глаза (сетчатки сосудов и др.). Очаги поражения очень часто могут захватывать также половые органы, что проявляется в виде уретрита (воспаление мочеиспускательного канала), баланита, вульвовагинита (воспаление женских наружных половых органов). Иногда вовлекаются слизистые оболочки в других местах.В результате поражения кожи на ней образуется большое количество пятен покраснения с расположенными на них возвышениями над уровнем кожи по типу волдырей. Они имеют округлые очертания, багровую окраску. В центре они синюшные и как бы несколько западают. Диаметр очагов может составлять от 1 до 3-5 см. В центральной части многих из них образуются пузыри, которые содержат внутри прозрачную водянистую жидкость или кровь. После вскрытия пузырей на их месте остаются дефекты кожи ярко-красного цвета, которые затем покрываются корками. В основном очаги поражения располагаются на туловище больного и в области промежности. Очень выражено нарушение общего состояния больного, которое проявляется в виде сильной лихорадки, недомогания, слабости, утомляемости, головной боли, головокружения. Все эти проявления продолжаются в среднем около 2-3 недель. В виде осложнений во время заболевания могут присоединяться воспаление легких, понос, недостаточность функции почек и др. У 10% всех больных эти заболевания протекают очень тяжело и приводят к смертельному исходу. Диагностика Синдрома стивенса-джонсона:При проведении общего анализа крови выявляют повышенное содержание лейкоцитов, появление их молодых форм и специфических клеток, ответственных за развитие аллергических реакций, повышение скорости оседания эритроцитов. Данные проявления очень неспецифичны и возникают практически при всех заболеваниях воспалительного характера. При биохимическом исследовании крови возможно обнаружение повышения содержания билирубина, мочевины, ферментов аминотрансфераз. Нарушается свертывающая способность плазмы крови. Это связано со снижением содержания белка, ответственного за свертываемость, — фибрина, что, в свою очередь, является следствием повышения содержания ферментов, осуществляющих его распад. Общее содержание белка в крови также становится значительно сниженным. Наиболее информативным и ценным в данном случае является проведение специфического исследования — иммунограммы, в ходе которого выявляют большое содержание в крови Т-лимфоцитов и отдельных специфических классов антител. Для постановки правильного диагноза при синдроме Стивенса-Джонсона необходимо как можно более полно опросить больного об условиях его жизни, характере питания, принимаемых лекарственных средствах, условиях труда, заболеваниях, особенно аллергических, у родителей и других родственников. Детально выясняются время начала заболевания, действие на организм разнообразных факторов, предшествовавших ему, особенно прием лекарственных препаратов. Оцениваются внешние проявления заболевания, для чего больного необходимо раздеть и тщательно осмотреть кожные покровы и слизистые оболочки. Иногда приходится отличать заболевание от пузырчатки, синдрома Лайелла и иного, в целом же постановка диагноза является довольно несложной задачей. Лечение Синдрома стивенса-джонсона:В основном применяются препараты гормонов коры надпочечников в средних дозировках. Они вводятся больному до тех пор, пока не наступит стойкого значительного улучшения состояния. Затем дозировку препарата начинают постепенно понижать, а через 3-4 недели его полностью отменяют. У некоторых больных состояние является настолько тяжелым, что принимать препараты самостоятельно через рот они не способны. В этих случаях гормоны вводятся в жидких формах внутривенно. Очень важными являются процедуры, которые направлены на выведение из организма циркулирующих в крови иммунных комплексов, представляющих собой антитела, связанные с антигенами. Для этого применяют специальные препараты для внутривенного введения, методы очистки крови в виде гемосорбции и плазмафереза. Также применяются препараты, принимаемые через рот, способствующие выведению токсических веществ из организма через кишечник. С целью борьбы с интоксикацией ежедневно в организм больного должно быть введено различными путями не менее 2-3 л жидкости. При этом следят, чтобы весь данный объем своевременно выводился из организма, так как при задержке жидкости не вымываются токсины и могут развиваться достаточно тяжелые осложнения. Понятно, что полноценное осуществление данных мероприятий возможно только в условиях палаты интенсивной терапии. Довольно действенным мероприятием является внутривенное переливание больному растворов белков и человеческой плазмы. Дополнительно назначаются препараты, содержащие кальций, калий, противоаллергические лекарственные средства. Если очаги поражения очень большие, состояние больного достаточно тяжелое, то всегда существует риск развития инфекционных осложнений, предотвратить который можно путем назначения антибактериальных средств в сочетании с противогрибковыми препаратами. С целью лечения кожных высыпаний на них местно наносят различные крема, содержащие препараты гормонов коры надпочечников. Для предотвращения инфицирования применяются различные растворы антисептиков. Прогноз Как уже указывалось, 10% всех больных с синдромом Стивенса-Джонсона погибают в результате присоединения тяжелых осложнений. В остальных случаях прогноз заболевания достаточно благоприятный. Все определяется тяжестью течения самого заболевания, наличием тех или иных
К каким докторам следует обращаться если у Вас Синдром Стивенса-Джонсона: |
Синдром Стивенса-Джонсона: симптомы, лечение, причины, фото
- О проекте
- Редакция
- Рекламодателям
- Контакты
- Новости
- Поиск врача
- Разделы медицины
- Неврология
- Кардиология
- Онкология
- Оториноларинтология
- Наркология
- Дерматология
- Нефрология
- Гастроэнтерология
- Общие сведения
- Заболевания
- Пищевода
- Желудка
- Гастрит
- Брюшной полости
- Поджелудочной железы
- Панкреатит
- Печени
- Желчного пузыря и желчевыводящих путей
- Холецистит
- Селезенки
- Кишечника
- Инфекции ЖКТ
- Проктология
- Симптомы
- Боли
- Жжение
- Рвота
- Тошнота
- Диагностика
- Лечение
- Питание
- Народные способы
- Клизма
- Травы
- Лекарства
- Активированный уголь
- Лактофильтрум
- Мотилиум
- Регидрон
- Смекта
- Церукал
- Энтерофурил
- Эспумизан
- Хирургия
- Урология
- Признаки и симптомы
- Заболевания
- Мочеточника
- Мочевого пузыря
- Простаты
- Уретры
- Мошонки
- Полового члена
- Травмы и повреждения
- Диагностика
- Инструментальные методы
- Лабораторные методы
- Лечение
- Медикаментозное
- Народные методы
- Хирургическое
- Пластическая хирургия
- Виды
- Реконструктивная
- Мастэктомия
- Эстетическая
- Мезонити
- Омоложение лица
- Ритидэктомия (Круговая подтяжка)
- СМАС-лифтинг
- Эндоскопический фейслифтинг
- Нос
- Ринопластика
- Шея
- Челюсть
- Ноги
- Живот
- Грудь
- Липосакция
- Руки
- Губы
- Глаза
- Блефаропластика
- Реконструктивная
- Проведение
- Материалы и компоненты
- Показания
- Анестезия
- Косметология
- Уход после проведения
- Препараты
- Осложнения и последствия
- Виды
- Ортопедия и Травматология
- Суставы и кости
- Артрит
- Артроз
- Верхние конечности
- Голеностоп
- Гонартроз
- Коксартроз
- Остеоартроз
- Бурсит
- Деформации
- Варусная
- Вальгусная
- Плоскостопие
- Остеохондроз
- Остеопороз
- Остеохондропатии
- Рахит
- Остеомиелит
- Ревматизм
- Фасциит
- Вывихи
- Переломы
- Нижние конечности
- Подагра
- Питание
- Позвоночник
- Радикулопатии
- Спондилопатии
- Спондилоартроз
- Спондилит
- Спондилолистез
- Осанка
- Нестабильность
- Искривления
- Кривошея
- Кифоз
- Лордоз
- Сколиоз
- Грыжи
- Протрузии
- Переломы
- Связки и сухожилия
- Растяжения
- Разрывы
- Лигаментит
- Синовит
- Тендовагинит
- Тендинит
- Периартрит
- Эпикондилит
- Мышцы и мягкие ткани
- Миозит
- Травмы
- Лечение
- ЛФК
- ЗОЖ
- Суставы и кости
Синдром Уилкса Стивенсона Симптомы, диагностика, лечение и причины
Синдром Уилкса Стивенсона: Введение
Синдром Уилкса Стивенсона: Синдром, характеризующийся множественными врожденными аномалиями.
Более подробная информация о симптомах,
причины и методы лечения синдрома Уилкса Стивенсона доступны ниже.
Симптомы синдрома Уилкса Стивенсона
См. Полный список из 10
симптомы синдрома Уилкса Стивенсона
Домашнее диагностическое тестирование
Домашнее медицинское обследование, связанное с синдромом Уилкса Стивенсона:
- Поведение ребенка: домашнее тестирование
- Общее состояние здоровья ребенка: домашнее тестирование
- подробнее… »
Неправильно диагностирован синдром Уилкса Стивенсона?
Причины синдрома Уилкса Стивенсона
Подробнее о причинах синдрома Уилкса Стивенсона.
Болезни, связанные с синдромом Уилкса Стивенсона
Изучите причины этих заболеваний, которые похожи на синдром Уилкса Стивенсона или связаны с ним:
Синдром Уилкса Стивенсона: недиагностированные состояния
Часто недиагностируемые болезни по смежным медицинским категориям:
Ошибочный диагноз и синдром Уилкса Стивенсона
Легкие недиагностированные глистные инфекции у детей : Человеческие глистные инвазии, особенноострица, в некоторых случаях может быть упущена из виду,
потому что это может вызвать только легкие или даже … читать дальше »
Неустановленный инсульт приводит к неверно диагностированной афазии : BBC News UK сообщила о человеке, который
был помещен в лечебное учреждение и лечился от психического заболевания
потому что он страдал от внезапной неспособности говорить.
Это было … читать дальше »
Деменция может быть лекарственным взаимодействием : Обычный сценарий ухода за престарелыми
Пациент демонстрирует снижение умственного развития до слабоумия.
Хотя это, конечно, может произойти из-за различных заболеваний,
например, инсульт или болезнь Альцгеймера,
это может…прочитайте больше »
Мезентериальный аденит, ошибочно диагностированный как аппендицит у детей : Поскольку аппендицит является одним из
более опасные условия для ребенка с болями в животе, это может быть … читать дальше »
Манжеты для измерения артериального давления неверно диагностируют гипертонию у детей : одна известная проблема неправильного диагноза
с повышенной чувствительностью возникает по отношению к простому оборудованию, используемому для измерения артериального давления.
«Манжета» … читать дальше »
Легкая черепно-мозговая травма часто остается невыявленной : Хотя симптомы
тяжелой черепно-мозговой травмы трудно не заметить,
менее ясен для более легких травм или даже тех, которые вызывают a…прочитайте больше »
MTBI ошибочно диагностируется как проблема с балансом : Когда у человека есть симптомы
например, головокружение или головокружение, диагноз черепно-мозговой травмы может остаться незамеченным.
Это особенно верно в отношении легкой черепно-мозговой травмы (MTBI), для которой … читать дальше »
Состояние сдавления мозга, которое часто ошибочно принимают за деменцию : Состояние
в результате чрезмерного давления спинномозговой жидкости в головном мозге часто … читать дальше »
Постконтузионная травма мозга часто ошибочно диагностируется : исследование показало, что солдаты, у которых
получили сотрясение мозга в бою, и по возвращении им часто ставили неправильный диагноз.В пост … подробнее »
Детям с мигренью часто ставят неправильный диагноз : Мигрень часто не удается
правильно поставлен диагноз у детей.
Эти пациенты не типичны для мигрени … читать дальше »
Псориатический артрит, часто недиагностированная причина заболеваний суставов : Пациенты с кожным заболеванием псориаз
может также иметь родственный подтип артрита, называемый «псориатический артрит».
Этот артрит … читать дальше »
Подробнее о неправильном диагнозе и синдроме Стивенсона Уилкса
Синдром Уилкса Стивенсона: врачи-исследователи и специалисты
Врачи и специалисты в области научных исследований:
- Специалисты в области костей, суставов и ортопедии:
- Специалисты по ушам, носу и горлу:
- Неврология (специалисты по головному мозгу / ЦНС):
- еще специалистов… »
Другие услуги врача, терапевта и специалиста по исследованию:
Больницы и клиники: синдром Уилкса Стивенсона
Рейтинги качества исследований и меры безопасности пациентов
для медицинских учреждений по специальностям, связанным с синдромом Уилкса Стивенсона:
Оценки качества больниц и клиник »
Выбор лучшей больницы:
Более общая информация, не обязательно в отношении синдрома Уилкса Стивенсона,
по работе стационара и качеству хирургической помощи:
Синдром Уилкса Стивенсона: редкие типы
Редкие типы
Синдром Паттерсона-Стивенсона Симптомы, диагностика, лечение и причины
Синдром Паттерсона-Стивенсона: введение
Синдром Паттерсона-Стивенсона: Очень редкий синдром, характеризующийся в основном отсутствием пальцев, из-за которого рука выглядит раздвоенной, а также аномалиями челюсти и лица.Более подробная информация о симптомах,
причины и методы лечения синдрома Паттерсона-Стивенсона доступны ниже.
Симптомы синдрома Паттерсона-Стивенсона
См. Полный список из 12
симптомы синдрома Паттерсона-Стивенсона
Причины синдрома Паттерсона-Стивенсона
Подробнее о причинах синдрома Паттерсона-Стивенсона.
Менее распространенные симптомы синдрома Паттерсона-Стивенсона
Подробнее о симптомах синдрома Паттерсона-Стивенсона
Синдром Паттерсона-Стивенсона: врачи-исследователи и специалисты
Врачи и специалисты в области научных исследований:
Другие услуги врача, терапевта и специалиста по исследованию:
Статистика синдрома Паттерсона-Стивенсона
Синдром Паттерсона-Стивенсона: общие темы по теме
Типы синдрома Паттерсона-Стивенсона
Интерактивные форумы с пользователем
Прочтите о другом опыте, задайте вопрос о синдроме Паттерсона-Стивенсона или ответьте на чей-нибудь вопрос на наших досках сообщений:
Определения синдрома Паттерсона-Стивенсона:
Синдром Паттерсона-Стивенсона внесен в список «редких заболеваний» Управлением
Редкие заболевания (ORD) Национального института здоровья
(НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США).Это означает, что синдром Паттерсона-Стивенсона или подтип синдрома Паттерсона-Стивенсона,
затрагивает менее 200 000 человек среди населения США.
Источник — Национальные институты здравоохранения (NIH).
Ophanet, консорциум европейских партнеров,
в настоящее время определяет состояние, которое встречается редко, когда оно затрагивает 1 человека из 2000.
Они перечисляют синдром Паттерсона-Стивенсона как «редкое заболевание».
Источник — Orphanet
Содержание для синдрома Паттерсона-Стивенсона:
Причины, симптомы, диагностика и лечение
Синдром Эдварда также известен как трисомия 18.Это вторая по распространенности трисомия после трисомии 21, которая является синдромом Дауна.
Это хромосомная аномалия, вызванная наличием дополнительной хромосомы 18. Это похоже на синдром Дауна.
Эта аномалия обычно наблюдается с увеличением возраста матери. Хромосомы — это нитевидные структуры в клетках, которые содержат ген.
Гены несут в себе инструкции, необходимые для создания каждой части тела ребенка.
Младенцы, рожденные с синдромом Эдварда, обладают уникальными особенностями, которые включают аномалии почек, задержку развития, конечности, а также сердечные аномалии.
Когда яйцеклетка и сперматозоид соединяются и образуют эмбрион, их хромосомы объединяются. Каждый ребенок получает 23 хромосомы из яйцеклетки матери и 23 хромосомы из сперматозоидов отца, что в общей сложности составляет 46 хромосом.
Иногда яйцеклетка матери или сперма отца содержат неправильное количество хромосом. Когда сперма и яйцеклетка соединяются, эта ошибка передается ребенку.
Двадцать девять из этих тридцати младенцев умирают до своего первого года рождения.
Синдром Эдварда назван в честь британских генетиков и врача Джона Эдвардса, открывшего дополнительную хромосому в 1960 году.
Типы трисомии 18:
Частичная трисомия 18:
В этом типе ребенок имеет только часть дополнительной хромосомы 18. Эта дополнительная часть может быть присоединена к другой хромосоме в яйцеклетке или сперме. Этот тип синдрома Эдварда встречается нечасто.
Полная трисомия 18:
В этом типе каждая клетка тела ребенка имеет дополнительную хромосому. Это наиболее распространенный тип синдрома Эдварда.
Мозаичная трисомия 18:
В этом типе дополнительная хромосома 18 находится только в некоторой части клетки ребенка.Этот тип синдрома Эдварда также не очень распространен.
Симптомы синдрома Эдварда
Дети с синдромом Эдварда часто рождаются очень маленькими. Большинство из них даже не доживают до рождения.
У тех, кто выжил, есть различные проблемы со здоровьем, аномалии и физические недостатки, в том числе;
- Деформация грудной клетки
- Медленный рост
- Проблемы с кормлением
- Микроцефалия (маленькая головка)
- Серьезное отставание в развитии
- Маленькие ногти
- Пороки сердца
- Расщелина неба или губы
- Слабый крик
- Маленькая челюсть
- Низкий втянутые уши
- Руки часто зажаты в первых пальцах
- Капает с верхнего века
- Короткая грудная кость
- Косолапость или коромысла стопы
Причины синдрома Эдварда
Синдром Эдварда вызван наличием дополнительной хромосомы 18.
Чаще всего дополнительная 18 хромосома имеет материнское происхождение и в большинстве случаев включает всю хромосому, за исключением ее части.
Трисомия вызывается генетической ошибкой, при которой три копии хромосомы вместо двух унаследованы от родителей.
Диагностика синдрома Эдварда
В большинстве случаев клетки берут из плаценты для анализа их хромосом. CVS (отбор проб ворсинок хориона) также является генетическим тестом, который может диагностировать синдром Эдварда.
У женщины, которая беременна ребенком с синдромом Эдварда, может быть большая матка. Это очень редко во время беременности из-за наличия лишних околоплодных вод.
Скрининг на беременность в течение первого и второго триместров, включая маркеры сыворотки с помощью УЗИ, позволяет точно диагностировать более трех четвертей всех случаев.
После рождения, если врач также подозревает, что у ребенка синдром Эдварда на основании лица и тела, он может порекомендовать сдать анализ крови для проверки хромосомной аномалии.
Чтобы избежать послеродовой смерти, очень важен диагноз синдрома Эдварда.
Вы также можете обратиться к генетическому консультанту, если у вас был ребенок с синдромом Эдварда и вы боитесь родить еще одного из-за этого синдрома.
Лечение синдрома Эдвардса
Лечение детей с синдромом Эдвардса основывается на серьезности результатов.
Специального лечения для детей с этими хромосомными отклонениями не существует.
Кроме того, существуют проблемы, связанные с ведением таких младенцев, из-за высокого уровня смертности и трудностей в прогнозировании того, какие младенцы доживут до первого года жизни.
Основной причиной смерти во многих случаях является внезапная смерть в результате сердечной недостаточности, неврологической нестабильности и дыхательной недостаточности.
Для младенцев с диагнозом неполный синдром Эдварда или мозаичной трисомии 18 лечение сосредоточено на устранении имеющихся аномалий, поскольку у них такой вариабельный прогноз.
Перспективы развития детей с синдромом Эдварда
Поскольку синдром Эдварда имеет серьезные физические дефекты, большинство детей с этим заболеванием не доживают до рождения.Почти половина младенцев, которых вынашивают на постоянной основе, рождаются мертворожденными.
Младенцы мужского пола с синдромом Эдварда чаще рождаются мертворожденными, чем младенцы женского пола. Исследования показывают, что
- от 60% до 75% младенцев выживают в течение 24 часов,
- от 20% до 60% младенцев выживают в течение 1 недели,
- от 22% до 44% выживают в течение 1 месяца,
- от 9% до 18 % управляют в течение 6 месяцев, а
- — от 5% до 10% — более 1 года.
Это означает, что осталось немного пострадавших детей, которым в течение жизни требуется постоянное обследование.
В большинстве случаев рождение ребенка с синдромом Эдварда может быть эмоционально трудным, и для родителей важно получить поддержку в это трудное время.
