Лечение первично- и вторично-прогрессирующего рассеянного склероза
Рассеянный склероз – хроническое аутоиммунное нейродегенеративное заболевание, характеризующееся множественными очагами поражения отделов нервной системы. Рассеянный склероз поражает молодых людей, людей старшего возраста, встречается в детском возрасте. Первично прогрессирующий склероз чаще диагностируется в возрасте от 45 до 50 лет. Чаще рассеянным склерозом заболевают женщины и девочки, после 50 лет заболевание встречается одинаково часто у мужчин и женщин. Лечение рассеянного склероза проводят в неврологических отделениях больниц и клиник, специализированных медицинских центрах.
В Юсуповской больнице занимаются лечением рассеянного склероза, проводят реабилитацию больных, помогая им сохранить способность к самообслуживанию и интеллект в течение длительного времени.
Первично прогрессирующий рассеянный склероз
Рассеянный склероз имеет несколько типов течения заболевания, каждый из которых имеет свои особенности:
- Наиболее часто встречается ремиттирующая-рецидивирующая форма рассеянного склероза.
 Такое течение заболевания состоит из периодов восстановления и периодов обострения, между обострениями не происходит нарастания симптомов.
Такое течение заболевания состоит из периодов восстановления и периодов обострения, между обострениями не происходит нарастания симптомов. - Вторично-прогрессирующее течение сопровождается сменой течения болезни с ремиттирующего-рецидивирующего на вторично-прогрессирующее течение. Независимо от наступления обострения болезнь прогрессирует.
- Первично-прогрессирующее течение заболевания характеризуется быстрым развитием с самого начала, с небольшими паузами улучшения состояния.
- Прогрессирующее течение болезни с обострениями встречается крайне редко, характеризуется быстрым развитием с самого начала заболевания, при замедлении процессов прогрессирования развиваются обострения.
Первично прогрессирующий рассеянный склероз тяжело поддается лечению, заканчивается, как правило, быстрым наступлением инвалидности больного. Первично-прогрессирующая форма заболевания характеризуется быстрым течением, нарастанием симптоматики, потерей неврологической функции. При первично-прогрессирующей форме происходит локальное повреждение тканей в очаге разрушения миелина, обнаруживаются выраженные патологические изменения в белом веществе в виде диффузного аксонального повреждения. Негативными факторами при первично-прогрессивной форме заболевания являются:
При первично-прогрессирующей форме происходит локальное повреждение тканей в очаге разрушения миелина, обнаруживаются выраженные патологические изменения в белом веществе в виде диффузного аксонального повреждения. Негативными факторами при первично-прогрессивной форме заболевания являются:
- Вовлечение трех и более функциональных систем организма на начальном этапе заболевания;
- Скорость достижения баллов по расширенной шкале оценки степени инвалидизации от начала болезни.
Лечение первично прогрессирующего рассеянного склероза
Лечение заболевания начинают после определения типа течения заболевания – это позволяет поставить диагноз, определить прогноз течения заболевания, выбрать соответствующую тактику и наиболее эффективные для данного типа течения болезни препараты. В качестве эффективной терапии первично-прогрессирующей формы рассеянного склероза (ППРС) применяют препараты моноклональных антител. Эффективность препаратов данной группы отмечена у молодых людей, которые болеют рассеянным склерозом непродолжительное время. Препараты показали хорошую переносимость больными, исследователи отметили уменьшение выраженности воспалительных реакций в ранее активных очагах. Также препараты этой группы показали эффективность в снижении риска прогрессирования инвалидности у больных. Исследования продолжаются и дают надежду на изменение прогноза заболевания в положительную сторону, отмечается, что наиболее выраженный эффект наступает при начале лечения на раннем этапе развития заболевания. Также для терапии ППРС применяют восстанавливающее и симптоматическое лечение для улучшения качества жизни больного.
Препараты показали хорошую переносимость больными, исследователи отметили уменьшение выраженности воспалительных реакций в ранее активных очагах. Также препараты этой группы показали эффективность в снижении риска прогрессирования инвалидности у больных. Исследования продолжаются и дают надежду на изменение прогноза заболевания в положительную сторону, отмечается, что наиболее выраженный эффект наступает при начале лечения на раннем этапе развития заболевания. Также для терапии ППРС применяют восстанавливающее и симптоматическое лечение для улучшения качества жизни больного.
Юсуповская больница — одна из лучших клиник по лечению рассеянного склероза в Москве.
Вторично прогрессирующий рассеянный склероз
Вторично-прогрессирующий рассеянный склероз (ВПРС) проявляется атрофией нервных тканей, дегенерацией белого и серого вещества, и меньшим количеством воспалительных реакций в отличие от ППРС. Поражение нервных тканей спинного мозга проявляется нарушением двигательной функции и работы внутренних органов. В большинстве случаев ВПРС предшествует ремиттирующая-рецидивирующая форма течения заболевания. ВПРС может проявляться с приступами или протекать без них, иметь злокачественное течение заболевания. До настоящего времени не существовало препаратов, которые показали бы эффективность в лечении ВПРС. В странах Европы и США проходят клинические исследования препарата сипонимод, показавшего улучшение состояния у пациентов с ВПРС, одобрен препарат окревус, который применяют при лечении ППРС.
В большинстве случаев ВПРС предшествует ремиттирующая-рецидивирующая форма течения заболевания. ВПРС может проявляться с приступами или протекать без них, иметь злокачественное течение заболевания. До настоящего времени не существовало препаратов, которые показали бы эффективность в лечении ВПРС. В странах Европы и США проходят клинические исследования препарата сипонимод, показавшего улучшение состояния у пациентов с ВПРС, одобрен препарат окревус, который применяют при лечении ППРС.
Для лечения рассеянного склероза назначают иммуносупрессивные и иммуномодулирующие препараты. Многочисленными исследованиями доказана эффективность этих препаратов в лечении рассеянного склероза. К ним относятся натализумаб, бета-интерферон, диметилфумарат, митоксантрон, глатирамер и другие препараты. Препараты, созданные в последнее время, позволяют контролировать и существенно снижать скорость развития заболевания. Исследованиями доказано, что раннее начало лечения РС наиболее эффективное, индивидуальный подбор терапии, контроль течения заболевания помогают отсрочить наступление инвалидности.
В Юсуповской больнице используют инновационные препараты, последние разработки в области лечения РС. В реабилитационном центре с больными работают врачи-реабилитологи по индивидуально разработанным программам. Больной постоянно находится под контролем врачей-неврологов, тестируется эффективность лечения. Это позволяет держать течение заболевания под контролем, длительно сохранять интеллект и способность к активной жизни у больного. На консультацию к неврологу можно записаться по телефону ☎️ +7 (495) 104-30-18.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Гусев Е.И., Демина Т.Л. Рассеянный склероз // Consilium Medicum : 2000. — № 2.
- Джереми Тейлор. Здоровье по Дарвину: Почему мы болеем и как это связано с эволюцией = Jeremy Taylor “Body by Darwin: How Evolution Shapes Our Health and Transforms Medicine”. — М.: Альпина Паблишер, 2016. — 333 p.
- A.Н.Бойко, О.О.Фаворова // Молекуляр. биология.
 1995. — Т.29, №4. -С.727-749.
1995. — Т.29, №4. -С.727-749.
Наши специалисты
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Системный склероз: причины, симптомы и лечение
Прогрессирующий системный склероз, или склеродермия – это одно из аутоиммунных воспалительных заболеваний, затронувшее соединительную ткань. Оно характеризуется стадийным течением и огромным списком клинических проявлений, которые в основном связаны с поражением кожных покровов. Также болезнь затрагивает некоторые внутренние органы и опорно-двигательный аппарат.
В основе подобного рода воспаления лежит распространенное каскадное нарушение циркуляции крови, воспалительный процесс и генерализованный фиброз. Продолжительность жизни пациента с системным склерозом зависит от характера течения болезни, стадии и обширности поражения внутренних органов и систем.
Продолжительность жизни пациента с системным склерозом зависит от характера течения болезни, стадии и обширности поражения внутренних органов и систем.
Классификация склеродермии
В медицине различают несколько видов склеродермии, каждая из них характеризуется своими признаками и особенностями течения:
- Диффузная отличается тем, что в основном поражает кожу рук, ног, лица и туловища. Характерные поражения данной формы прогрессируют в течение года, а уже после первых видимых поражений болезнь затрагивает почти все части тела. Одновременно с тем, что данная форма поражает почти всю кожу у больных еще и отмечается синдром Рейно – это болезнь сосудов, которая делает их особенно чувствительными к холоду или жаре. Для этой формы характерно быстрое поражение почти всех внутренних органов.
- Перекрестный системный склероз сочетает в себе симптомы не только склеродермии, но и других ревматологических недугов.
- Пресклеродермия, или как многие медики с осторожностью именуют этот недуг – истинная склеродермия, и все потому, что для нее характерен изолированный синдром Рейно и наличием в крови аутоантител.

- Лимитированная форма – это типичное аутоиммунное заболевание, которое выражено синдромом Рейно, только спустя длительный промежуток времени появляются незначительные поражения кожных покровов, чаще всего на стопах, кистях рук или лице. Чуть позже болезнь поражает и внутренние органы.
- Висцеральный системный склероз отличается тем, что поражает исключительно внутренние органы.
Отдельно рассматривается ювенильная форма, которая развивается в основном в детском возрасте.
По характеру течения склеродермия бывает:
- хронической;
- подострой;
- острой.
По активности развития различают три стадии недуга:
- минимальная;
- умеренная;
- максимальная.
Поставить точный диагноз и подобрать лечение сможет только специалист после проведения ряда исследований.
Причины, провоцирующие развитие недуга
На сегодняшний день точные причины развития болезни не выяснены. Есть мнение, что патология развивается вследствие генетических факторов. Существует наследственная предрасположенность к развитию аутоиммунных заболеваний. Но это еще не значит, что сразу после рождения болезнь начнет развиваться. У людей, склонных к развитию системного склероза (по МКБ 10 код М34), болезнь может быть спровоцирована такими факторами:
Существует наследственная предрасположенность к развитию аутоиммунных заболеваний. Но это еще не значит, что сразу после рождения болезнь начнет развиваться. У людей, склонных к развитию системного склероза (по МКБ 10 код М34), болезнь может быть спровоцирована такими факторами:
- перенесенные инфекционные заболевания;
- нарушения гормонального фона;
- переохлаждение, особенно при обморожении конечностей;
- молекулярная мимикрия микроорганизмов, которая провоцирует высокую активность лимфоцитов;
- интоксикация химическими веществами и лекарственными препаратами;
- проживание в экологически неблагоприятном регионе;
- работа на химическом предприятии.
Здоровье человека и окружающая среда взаимосвязаны
Рассеянный склероз — симптомы, лечение, причины
Общая характеристика заболевания
Рассеянный склероз – это серьёзное прогрессирующее заболевание с многочисленными очагами поражений центральной нервной системы.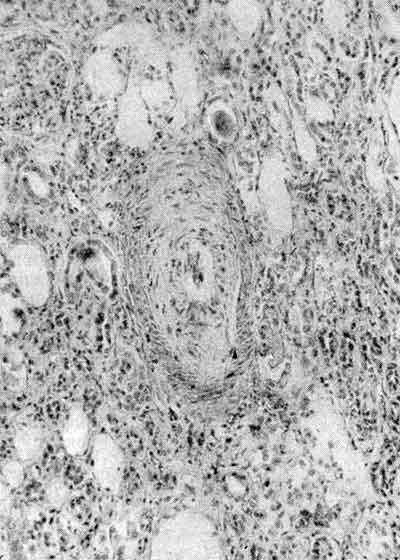
Существует классификация по типу течения заболевания. Согласно ей различают злокачественную и доброкачественную формы рассеянного склероза, а также особую разновидность заболевания – оптикомиелит или болезнь Девика.
Течение рассеянного склероза считается доброкачественным, если спустя 15 лет от манифестации первых симптомов рассеянного склероза, у больного нет признаков инвалидизации, несмотря на отсутствие специфического лечения.
При злокачественной форме течения рассеянного склероза заболевание характеризуется быстрым прогрессированием и может привести к летальному исходу за 3-6 месяцев.
Больные с рассеянным склерозом наиболее редкой формы – болезнью Девика страдают от выборочного поражения зрительных нервов. Заболевание далеко не всегда приводит к летальному исходу, однако при нём стремительно развивается слепота одного или обоих глаз, а следом за ней нарастают симптомы миелита (воспаления спинного мозга).
Причины рассеянного склероза
На сегодняшний день достоверная причина рассеянного склероза не выявлена.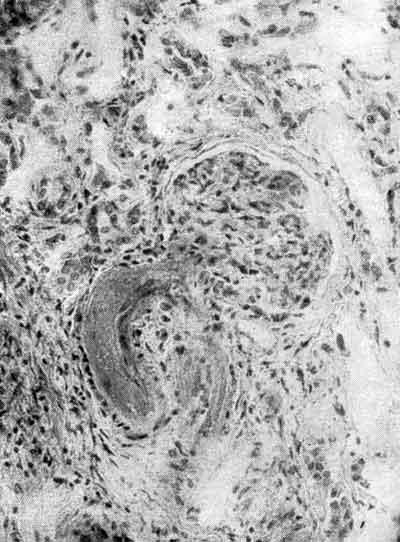 Существует гипотеза о мультифакторной этиологии заболевания. Её сторонники относят к наиболее вероятным причинам рассеянного склероза совокупное действие генетических и внешних факторов.
Существует гипотеза о мультифакторной этиологии заболевания. Её сторонники относят к наиболее вероятным причинам рассеянного склероза совокупное действие генетических и внешних факторов.
В пользу генетической природы заболевания указывает тот факт, что рассеянный склероз наиболее часто встречается у людей в определённых регионах Земли, в частности, в Шотландии, Дании, Скандинавских странах и среди белого населения жителей США.
Внешняя среда, как одна из возможных причин рассеянного склероза, рассматривается в связи с данными о влиянии эндогенных факторов на здоровье человека до пубертатного периода. Риск заболеть рассеянным склерозом снижается, если человек покинул регион высокого риска болезни до наступления подросткового возраста.
Наследственность – ещё одна из вероятных причин рассеянного склероза. Риск заболеть в семье со случаями рассеянного склероза в 1-3 степени родства составляет 2-5%. Впрочем, ген, отвечающий за развитие болезни, так и не был найден.
Потенциально опасными факторами считаются также вирусы герпеса, запускающие аутоиммунную реакцию организма у больных с рассеянным склерозом. Есть также данные о влиянии гормонов, подавляющих иммунитет, как об одной из возможных причин рассеянного склероза.
Есть также данные о влиянии гормонов, подавляющих иммунитет, как об одной из возможных причин рассеянного склероза.
Однако нужно признать, что все эти теории не имеют под собой достаточной научной базы.
Симптомы рассеянного склероза
К ранним симптомам рассеянного склероза относят быструю утомляемость, шаткость походки, нарушения равновесия и разного вида чувствительности (температурной, тактильной, вибрационной и др.). Больные с рассеянным склерозом на начальном этапе болезни нередко жалуются на снижение остроты и сужение поля зрения.
Ранние симптомы рассеянного склероза имеют, как правило, транзиторный (переходящий характер). Их возникновение нередко происходит на фоне респираторной вирусной болезни или значительного перегрева организма. Это может привести к недооценке серьёзности симптомов рассеянного склероза и более поздней диагностике заболевания.
На фоне прогрессирования патологии у больных с рассеянным склерозом появляются поздние признаки болезни:
- выборочная утомляемость конечностей,
- парез мышц,
- снижение остроты зрения одного глаза (ощущение тумана или пятна перед глазом), двоение изображения,
- головокружение,
- нарушения речи,
- сфинктерные расстройства (глотания, мочеиспускания, опорожнения кишечника).

Клиническую картину заболевания можно описать более подробно, лишь точно зная тип рассеянного склероза.
Типы рассеянного склероза
Согласно международной классификации принято выделять 4 основных типа рассеянных склероза, имеющих разную специфику проявления симптомов:
- ремитирующий,
- вторично-прогрессирующий,
- первично-прогрессирующий,
- ремитирующе-прогрессирующий.
Для ремитирующего рассеянного склероза характерны явные периоды обострения и ремиссии. Во время приступа заболевания происходит стойкое обострение симптомов рассеянного склероза продолжительностью до 24 часов. Следующие 30 дней состояние больного с рассеянным склерозом обычно стабильное.
При вторично-прогрессирующем типе заболевания неврологические симптомы рассеянного склероза скачкообразно нарастают во время периодов обострения. Они становят всё чаще и вскоре периоды ремиссии болезни становятся маловыраженными. Вторично-прогрессирующий тип заболевания развивается у больных с рассеянным склерозом ремитирующей формы в среднем спустя 10 лет от начала заболевания при отсутствии лечения.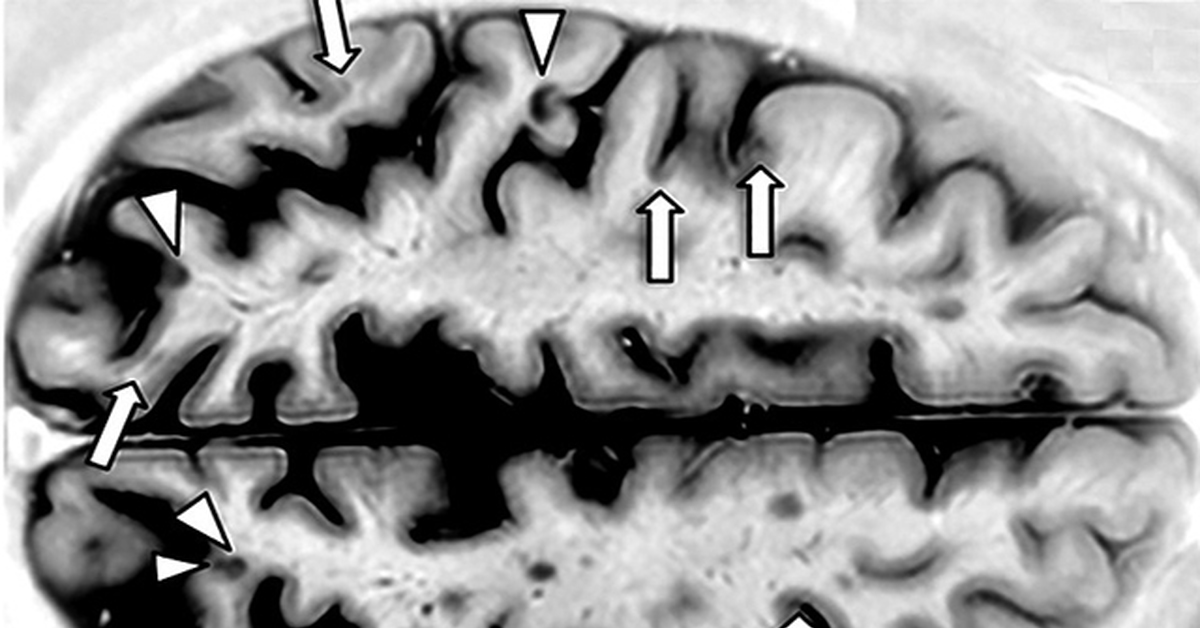
При первично-прогрессирующем рассеянном склерозе симптомы стремительно нарастают с начала заболевания. Периоды обострения и ремиссии в этом случае отсутствуют.
Ещё одни тип болезни, ремитирующе-прогрессирующий рассеянный склероз, характеризуется резким нарастанием симптомов во время периодов атак, начиная с раннего этапа болезни.
Диагностика рассеянного склероза
Ранняя диагностика рассеянного склероза очень важна, так как она позволяет предотвратить стремительное нарастание симптомов и инвалидизацию больного. Однако из-за обширной клинической картины и транзиторности симптоматики диагноз устанавливается, как правило, поздно.
С другой стороны гипердиагностика и слишком ранее назначение специфической терапии заболевания способно также нанести ощутимый вред здоровью человека. Кроме динамического наблюдения за больным диагностика рассеянного склероза включает в себя магнитно-резонансную томографию и иммунологическое исследование ликвора.
Лечение рассеянного склероза
Высокая эффективность лечения рассеянного склероза – одна из наиболее актуальных проблем современной неврологии. Особенно в связи с тем фактом, что до сих пор неизвестны способы профилактики и причины рассеянного склероза.
Особенно в связи с тем фактом, что до сих пор неизвестны способы профилактики и причины рассеянного склероза.
Однако и в области лечения рассеянного склероза особых достижений пока нет. В терапии обострений заболевания обычно применяются кортикостероиды в индивидуальных дозировках. Их цель – уменьшить воспаление спинного мозга и снизить продолжительность атаки. Дополнительно больному с рассеянным склерозом назначаются по общей терапевтической схеме антиоксиданты, антиагреганты, ангиопротекторы и т.д.
Для профилактики обострений в лечении рассеянного склероза применяются иммуномодуляторы. Они позволяют на 30% снизить частоту периодов атаки заболевания.
Симптоматическое лечение рассеянного склероза предполагает физиотерапию для частичного восстановления двигательных и сенсорных функций пациента. Чтобы улучшить качество жизни больного с рассеянным склерозом, восстановить социальную активность и нормализовать его психическое состояния проводятся сеансы психореабилитации.
Видео с YouTube по теме статьи:
Лечение больных с рассеянным склерозом: методы и эффективные программы
Рассеянный склероз (РС) зачастую приводит к инвалидности, а продолжительность жизни больных после постановки диагноза составляет 25–30 лет. Но это не значит, что с заболеванием не нужно бороться. Вовремя оказанная медицинская помощь и грамотный подход на начальной стадии болезни способны подарить человеку шанс на продление полноценной жизни.
Чем грозит диагноз «рассеянный склероз»
Рассеянный склероз (энцефаломиелит) — хроническое заболевание центральной нервной системы. Жан Мартен, французский невролог, описал этот диагноз еще в середине 19 века. Чтобы понять причины этой болезни обратимся к анатомии.
Жан Мартен, французский невролог, описал этот диагноз еще в середине 19 века. Чтобы понять причины этой болезни обратимся к анатомии.
У здорового человека нервы покрыты жироподобной, или миелиновой, оболочкой, защищающей нервные волокна от внешних воздействий. Если нервы лишены такой оболочки или ее целостность нарушена, возникают дефектные очаги, которые обычно называют бляшками. Их наличие приводит к тому, что посылаемый периферической нервной системой биоэлектрический сигнал, «рассеивается», не доходя до конечного адресата — того или иного участка нервной ткани головного или спинного мозга. В процессе прогрессирования заболевания, помимо разрушения оболочек, наблюдается также и поражение рефлекторных дуг, по которым идет биоэлектрический сигнал. Все это и является причиной рассеянного склероза.
Типы развития рассеянного склероза определяются в соответствии со шкалой неврологического дефицита и шкалами оценки утраты трудоспособности (EDSS и DSS). С их помощью можно отследить течение болезни, определить степень разрушения и назначить адекватное лечение. Традиционно принято выделять четыре типа течения рассеянного склероза:
С их помощью можно отследить течение болезни, определить степень разрушения и назначить адекватное лечение. Традиционно принято выделять четыре типа течения рассеянного склероза:
Ремиттирующий рассеянный склероз.
Для этого типа характерно наличие непредсказуемых острых приступов, или рецидивов, после которых функции пораженных органов могут восстановиться полностью, частично или не восстановиться вовсе. Длительность рецидива может составить от нескольких дней до нескольких недель, а вот на восстановление после приступа может понадобиться несколько месяцев. На ранней стадии у больных отмечаются легкие нарушения: быстрая утомляемость, мышечная слабость, незначительные нарушения равновесия (шаткая походка), двоение в глазах, нарушения стула. Часто проявляется только один симптом заболевания. На данном этапе уместна иммуномодулирующая терапия, которая способна значительно замедлить развитие склероза, а иногда и полностью его остановить.
Первичный прогрессирующий рассеянный склероз
не имеет явно выраженных ремиссий и рецидивов, но для этого типа характерна частичная или почти полная утрата трудоспособности. Встречается он, как правило, у людей после сорока, притом эта форма заболевания наблюдается только у 15% заболевших. Нарушение физических функций пациента на этом этапе более выраженно, чем при ремитирующем склерозе.
Вторичный прогрессирующий рассеянный склероз.
Сначала этот тип заболевания напоминает ремиттирующий рассеянный склероз, однако впоследствии переходит в прогрессирующую форму, притом это может произойти как сразу после приступа, так и долгое время спустя. Рецидивы при этой форме заболевания происходят реже, но вероятность инвалидизации выше, чем при вышеназванной. Для первичного и вторичного прогрессирующего рассеянного склероза в зависимости от продолжительности развития заболевания характерны проявления атаксии (потеря ориентации в пространстве) и монопареза (паралич конечности), значительные нарушения двигательных функций, при которых больной способен самостоятельно проходить лишь небольшие расстояния, снижение тактильной и болевой чувствительности.
Прогрессирующе-ремиттирующий рассеянный склероз
характеризуется острыми приступами, за которыми следует выраженное снижение всех способностей и прогрессирующая утрата трудоспособности. При этой форме течения заболевания человеку необходимы постоянные контроль и помощь, поскольку степень разрушений велика: недержание мочи и кала, утрата чувствительности ниже головы, деменция, выраженная дизартрия или даже потеря возможности глотать и говорить.
Несмотря на то, что заболевание открыто давно, рецепт его полного излечения так и не найден. Процесс развития рассеянного склероза при грамотной терапии возможно лишь замедлить, уменьшив его проявления. Особенность склероза — резкая ремиссия симптомов, но, к сожалению, также неожиданно может случиться рецидив. И если не лечить болезнь, безрецидивный период будет все короче.
При этом очень важно понимать, что восстановить только миелиновую оболочку, о которой говорилось выше, недостаточно, ведь сигнал поступает потому, что работает рефлекторная дуга. В организме, как вы видите, все взаимосвязано, поэтому восстановление рефлекторных дуг, по которым идет биоэлектрический сигнал, — залог полного выздоровления пациентов с ремиттирующими формами рассеянного непостоянно прогрессирующего склероза. В этом заключается задача активной реабилитации.
В организме, как вы видите, все взаимосвязано, поэтому восстановление рефлекторных дуг, по которым идет биоэлектрический сигнал, — залог полного выздоровления пациентов с ремиттирующими формами рассеянного непостоянно прогрессирующего склероза. В этом заключается задача активной реабилитации.
Лечение рассеянного склероза на современном этапе
Главная цель в лечении рассеянного склероза — сократить время текущего обострения и отсрочить наступление следующего. Среди задач, которые ставят врачи, — адаптация к неврологическому дефициту, профилактика вторичных осложнений (атрофия, инфекция мочевыводящих путей, остеопороз). Разрешение этих ключевых аспектов в итоге должно привести к улучшению качества жизни пациента. Для точной установки диагноза используют магнитно-резонансную томографию, люмбальную пункцию и исследование вызванных потенциалов мозга. Для лечения рассеянного склероза, как правило, назначают глюкокортикостероиды, интерфероны, современные моноклональные антитела, химиопрепараты и другие группы лекарственных средств. Однако программа комплексной терапии должна подбираться в каждом конкретном случае индивидуально.
Однако программа комплексной терапии должна подбираться в каждом конкретном случае индивидуально.
В зависимости от нарушений, обнаруженных в организме человека с РС, его лечением должны заниматься разные специалисты. Так, проблемы в эмоциональной и когнитивной сферах — работа для неврологов и нейропсихологов, нарушение координации и передвижения — задача для ортопедов, физиотерапевтов, хирургов. Помимо того, в мультидисциплинарную группу, скорее всего, будут вовлечены офтальмологи, трудо- и эрготерапевты, эндокринологи, логопеды, психологи, диетологи.
Реабилитация
В лечении рассеянного склероза особое внимание уделяется реабилитации пациентов. Комплексное лечение, помимо назначения лекарственных препаратов, включает коррекцию двигательных нарушений и координации в пространстве, тренировку мелкой моторики, восстановление функций памяти и концентрации внимания, а также исправление нарушений речи, глотания и других функциональных расстройств. Для коррекции возникших нарушений современные реабилитационные центры предлагают использовать лечебную гимнастику, механотерапию на современных тренажерах с биологической обратной связью, различные методы физиотерапии, рефлексотерапию, массаж и мануальную терапию, психотерапию, арт-терапию, занятия с нейропсихологом, эрготерапию, иппотерапию и другие методы. Рассмотрим некоторые из них подробнее.
Для коррекции возникших нарушений современные реабилитационные центры предлагают использовать лечебную гимнастику, механотерапию на современных тренажерах с биологической обратной связью, различные методы физиотерапии, рефлексотерапию, массаж и мануальную терапию, психотерапию, арт-терапию, занятия с нейропсихологом, эрготерапию, иппотерапию и другие методы. Рассмотрим некоторые из них подробнее.
-
Кинезитерапия
помогает восстановить мелкую моторику, устраняет спазмы и возвращает координацию движений. Упражнения направлены на разработку суставов и мышц, развитие ловкости, скорости, глубокое расслабление мышц, восстановление чувства баланса, разработку стереотипа ходьбы. Также кинезитерапевт обучает мимической артикуляционной гимнастике. -
Механотерапия.
Для восстановления координации и устойчивости специалисты используют реабилитационные комплексы для функциональной терапии верхних конечностей, роботизированные велоэргометры с функциональной электростимуляцией для активации мускульной системы нижних конечностей и другое. Занятия на тренажерах активизируют работу мышц, снимают спастичность. Лечебная физкультура с инновационными механотерапевтическими приборами для раннего и безболезненного восстановления подвижности суставов, а также предотвращения осложнений, связанных с длительной иммобилизацией, помогает восстановить функции коленного, голеностопного, локтевого, лучезапястного и пл
Занятия на тренажерах активизируют работу мышц, снимают спастичность. Лечебная физкультура с инновационными механотерапевтическими приборами для раннего и безболезненного восстановления подвижности суставов, а также предотвращения осложнений, связанных с длительной иммобилизацией, помогает восстановить функции коленного, голеностопного, локтевого, лучезапястного и пл
Первично-прогрессирующий тип рассеянного склероза | Московский центр рассеянного склероза
Первый вопрос, сколько пациентов страдает этим типом течения? Не так много: 10-15% от общего количества больных РС.
В каком возрасте обычно начинается? Если ремитирующий тип чаще всего начинается в возрасте 30 лет, то ППРС поражает людей обычно в возрасте 40 лет. Кроме того, мужчины и женщины болеют первично-прогрессирующим рассеянным склерозом в равной степени, в отличие от ремитирующего, где чаще болеют женщины.
Есть ли генетическая предрасположенность? Сразу скажем, что нет. Четкой, доказанной генетической предрасположенности нет. У пациентов с ППРС, также как и у всех других пациентов с РС, существует генетически обусловленный фактор риска — наличие гаплотипа HLA-DR2 (HLA-DRB1*1501 на хромосоме 6). Ученые проверили большое множество различных гаплотипов (напомню, что гаплотипом называется сочетание генов, передающееся неизменным от родителей детям), но не подтвердили связь между каким-либо сочетанием генов и возникновением ППРС, а также не смогли найти генетических факторов, определяющих скорость нарастания заболевания. Также напомню, что генетический фактор риска и генетическое заболевание суть разные вещи: генетический фактор риска — это доказанное на большом количестве пациентов сочетание нормальных генов (гаплотип), наличие которого увеличивает риск развития РС. Поэтому наличие определенного гаплотипа необходимо, но не достаточно для развития РС — нужно сочетание еще множества других факторов риска. Генетическое заболевание — это наличие неправильного, аномального, поврежденного или, выражаясь научно, мутировавшего гена, который и ответственен за развитие генетического заболевания. Поэтому наличие мутации необходимо и достаточно для развития генетического заболевания. Мы постарались упрощенно ответить на постоянный вопрос пациентов: «рассеянный склероз передается по наследству? Это генетическое заболевание?».
Основными признаками первично-прогрессирующего рассеянного склероза являются отсутствие обострений и неуклонное нарастание симптомов. Однако нарастание это может быть достаточно медленным, т.к. около четверти пациентов после 25 лет заболевания продолжают передвигаться самостоятельно, без поддержки. Также четверть пациентов нуждаются в поддержке (одностороннем упоре) уже через 7 лет после начала заболевания. Это данные по пациентам, не получавшим никакого лечения.
Однако, если на уровне факторов риска не обнаружено каких-либо особенностей ППРС по сравнению с ремиттирующим течением РС, то исследования патологических изменений в веществе центральной нервной системы и соответствующие этим патологическим изменениям картина на магнитно-резонансных томограммах, позволили подтвердить существенное различие между ППРС и ремитирующим рассеянным склерозом, если так можно выразиться, обосновать давно известные особенности клинической картины заболевания (см. рис.).
Что же происходит в центральной нервной системе при ППРС?
В головном мозге пациентов с ППРС существенно меньше очагов демиелинизации (бляшек) по сравнению с больными другими типами течения РС. Действительно, появление новой бляшки указывает на активный процесс воспаления, затрагивающий в первую очередь миелин (оболочку нервного волокна — отростка нейрона, аксона). Это характерно для ремиттирующего РС, а при ППРС повреждение не локализовано, «менее очаговое», более распространенное, диффузное, активные бляшки возникают редко (или не возникают совсем). Повреждение аксонов (отростков нервных клеток) и не очаговый процесс демиелинизации распространяется как в коре головного мозга, так и в белом веществе, а также в спинном мозге. Кроме того, страдает гемато-энцефалический барьер: он становится проницаемым во всех отделах головного мозга у пациентов с ППРС, тогда как при ремитирующем проницаемость возникает в основном в очагах. Если мы посмотрим иммунологические маркеры воспаления, то при ППРС их концентрация существенно ниже, чем у пациентов с ремитирующим РС. Что говорит о менее воспалительном характере изменений в центральной нервной системе.
Данные МРТ у пациентов с ППРС подтверждают выше указанные особенности. Во-первых, редко выявляются активные, накапливающие контрастное вещество очаги демиелинизации (что типично при ремиттирующем РС). Мозг кажется существенно не поврежденным, очагов мало, однако применение определенных режимов изображения (DWI) позволяет выявить выраженные изменения в сером веществе на первый взгляд нормально выглядящего головного мозга. Более того, степень изменений в режиме DWI соответствует выраженности двигательных нарушений, которые появятся у человека только через два года после обследования.
Во-вторых, у пациентов с ППРС намного раньше, практически с первого года заболевания отмечаются признаки атрофии (уменьшения в объеме) серого и белого вещества головного и спинного мозга.
В-третьих, при еще одном виде МР-исследовании — МР-спектроскопии определяются изменения, характерные для увеличения количества астроцитов. Астроциты — это клетки головного и спинного мозга, оказывающие поддерживающее, питающее действие на нейроны (от нейронов отходят аксоны, одетые миелиновой оболочкой). Так вот, при распаде нейронов, астроциты начинают количественно увеличиваться, что обозначается термином астроцитоз.
В-четвертых, для ППРС очень характерно опять же диффузное, распространенное повреждение спинного мозга. Не очаговое, как при ремиттирующем РС или как при нейрооптикомиелите, а именно диффузное. Более того, степень атрофии спинного мозга имеет сильную корреляционную связь между выраженностью нарушений (количеством баллов по шкале EDSS, степенью инвалидизации) у человека. И если атрофия головного мозга в той или иной степени имеет место быть при ремиттирующем типе течения, то настолько выраженная атрофия спинного мозга характерна исключительно для ППРС.
Таким образом, при первично-прогрессирующем типе течения рассеянного склероза, в отличие от ремиттирующего, повреждение центральной нервной системы носит диффузный, распространенный характер, основное повреждение затрагивает в первую очередь аксоны — отростки нервных клеток (процесс нейродегенерации), а не их оболочки — миелин (процесс демиелинизации), что приводит к атрофии головного и спинного мозга и постоянному накоплению нарушений (симптомов) работы нервной системы — накоплению инвалидизации.
Какие проявления у ППРС?
Перед описанием проявлений, симптомов, нужно указать, что при первично-прогрессирующем типе течения рассеянного склероза обострений не бывает. С самого начала симптомы не улучшаются, не проходят, нарушения постепенно нарастают. Могут быть небольшие колебания их выраженности, но ни о какой ремиссии речи не идет.
Основным проявлением ППРС становится нижний спастический парапарез. Разберём этот термин по словам. «Нижний» означает нижние конечности, т.е. изменения возникают в основном в ногах. «Парез» — слабость конечности, «пара» — либо верхних, либо нижних конечностей одновременно, поэтому «нижний парапарез» означает слабость нижних конечностей. «Спастический» — в ногах возникает помимо слабости, увеличение тонуса. Мышцы становятся напряженными, и движения в ногах становятся ограниченными не только из-за слабости, но и из-за необходимости преодолевать высокий мышечный тонус, мешающий выполнению произвольных движений. Однако спастика — это не только повышение мышечного тонуса. К спастике относят и болевые мышечные спазмы, которые иногда бывают более выраженными, чем собственно повышение тонуса. К отдельному симптому ППРС относят нарастание слабости в процессе движения: чем дальше пациент идет, тем больше он устает. Т.е. слабость начинает нарастать в процесс движения. Такое утомление имеет собственный механизм развития и связано не только с наличием нижнего парапареза. К частым проявлением ППРС относят нарушения мочеиспускания: обычно сильные позывы к мочеиспусканию, а также позывы в ночные часы.
Таким образом, основными проявлениями ППРС становятся слабость нижних конечностей и их спастика (повышение тонуса и болевые спазмы), нарастающая утомляемость во время движения (ходьбы) и учащенное мочеиспускание (императивные позывы). Эти симптомы присутствуют у 80% пациентов.
У 15% пациентов выявляется нарушение координации, так называемый атактический синдром. При его возникновении, пациент испытывает трудности в выполнении целенаправленных движений из-за их рассогласованности. Движения становятся избыточными, не точными, человек промахивается мимо предмета, который хочет взять. Кроме того, могут возникать нарушения устойчивости, когда пациенту сложно удерживать равновесие в положении стоя, его начинает качать в стороны, иногда возникает своеобразное дрожание ног и туловища.
Как ставится диагноз ППРС?
Диагностика ППРС должна основываться, как и при любом другом типе течения на совокупности данных. Основным, обязательным признаком именно прогрессирующего и именно первичного типа течения становится наличие нарастания неврологических нарушений в течение года и более. К этому основному признаку нуж
Вторично-прогрессирующий тип рассеянного склероза | Московский центр рассеянного склероза
Слово «вторичный» означает следующий за чем-то, возникающий на фоне имеющегося заболевания. Действительно вторично-прогрессирующий тип развивает только после ремиттирующего течения, т.е. ремиттирующий рассеянный склероз переходит во вторично-прогрессирующий. Сразу возникают вопросы: когда переходит, у всех ли пациентов, что означает такой переход, изменяется ли лечение после перехода? Постараемся на все эти вопросы ответить. Но сначала немного о механизмах вторично-прогрессирующего типа течения рассеянного склероза (ВПРС).
Развитие ВПРС во многом сходно с первично-прогрессирующим типом, но, в то же время, имеет и свои особенности. Напомним, что при рассеянном склерозе в центральной нервной системе может быть два типа воспаления. Первый тип приводит к образованию активных очагов, видимых на МРТ после контрастного усиления. Второй тип воспаления в основном располагается не в виде очагов, а вдоль сосудов, в мозговой оболочке, приводит к более диффузному, распространенному повреждению аксонов и нейронов как в белом, так и в сером веществе. При первом типе воспаления более значим процесс демиелинизации — повреждения оболочек аксонов (отростоков нейронов), при втором типе на первый план выступает процесс нейродегенерации — повреждения аксонов и самих нейронов. Первый тип характерен для классического ремиттирующего типа течения, второй тип — для первично и вторично-прогрессирующего. На самом деле оба типа воспаления происходят параллельно, но первый тип доминирует на более ранних стадиях болезни, а второй — на более поздних, при переходе ремиттирующего типа течения во вторичное прогрессирование.
Исходя из особенностей развития ВПРС, мы можем сказать и о проявлениях этого типа течения. ВПРС подразумевает постоянное непрерывное нарастание симптомов, нарушений. В первое время обострения могут случаться, но с течением времени полностью прекращаются. Если за три месяца врач зафиксировал нарастание симптомов по шкале EDSS на 1 балл, то устанавливается диагноз ВПРС. Симптомы могут быть различными, но чаще возникает нарастающая слабость нижних конечностей и повышение тонуса в них.
Переход ремиттирущего РС в ВПРС происходит у 80% пациентов в течение 20 лет заболевания. Существует определенная зависимость увеличения доли пациентов с ВПРС в зависимости от длительности заболевания: у одной трети пациентов переход в ВПРС происходит через 8 лет заболевания. У половины пациентов с ВПРС развивается через 15 лет от начала РС. И, наконец, две трети пациентов имеют вторичное прогрессирование через 30 лет заболевания. Однако необходимо учесть, что приведённые статистические данные получены на пациентах, заболевших еще до широкого распространения препаратов, изменяющих течение рассеянного склероза (ПИТРС). В настоящее время предварительные данные показывают, что количество больных со свершившимся переходом в ВПРС на тех же временных интервалах — 8, 15, 30 лет — в два раза меньше по сравнению с пациентами, не получавшими ПИТРС.
ВПРС имеют иную картину и на МРТ. Активные очаги выявляются редко, видно много старых очагов. Более чувствительным параметром становится атрофия мозга — уменьшение в объеме вещества головного мозга. Этот параметр имеет четкую связь со скоростью прогрессирования: чем быстрее развивается атрофия мозга, тем интенсивнее нарастают нарушения движений у пациента. Еще одним многообещающим параметром отслеживания выраженности прогрессирования становится объем макулы и толщина слоя нервных волокон сетчатки (RNFL). Эти параметры выявляются при обследовании у офтальмолога — метод OКT (оптической когерентной томографии).
Итак, подведём промежуточный итог. Вторично-прогрессирующий типа течения возникает только после ремиттирующего. Возникает у большинства пациентов через 15-20 лет после начала заболевания. Но с помощью современных методов лечения, начатых вовремя и подобранных правильно, переход может отсрочиться на несколько лет или даже не произойти. ВПРС характеризуется отсутствием обострений, симптомы медленно, но неуклонно нарастают от месяца к месяцу, от года к году. Подтверждается переход от ремиттирующего к ВПРС с помощью комплекса обследования — сочетания клинических проявлений заболевания и результатов МРТ. После этого необходимо ответить на вопрос:
Как меняется лечение у больных с ВПРС?
Напомним, что собственно смена типа течения в первую очередь основывается на ощущениях, жалобах больного и на объективном нарастании клинических проявлений заболевания. Но основа таких изменений лежит в самой центральной нервной системе: воспаление перестает быть волнообразным, очаговым, становится более распространенным, менее активным. В первую очередь начинают повреждаться сами нейроны и их отростки аксоны, процесс демиелинизации — разрушения оболочек нервов — переходит на второй план. На МРТ отсутствуют активные очаги, вместо этого фиксируется атрофия головного и спинного мозга. Напомним, что эффективность ПИТРС при ремиттирующем рассеянном склерозе оценивается по отсутствию обострений и активных очагов на МРТ. Одни препараты достигают этого эффекта у большей доли пациентов, другие у меньшей, одни требуют постоянных инъекций, другие инфузий, третьи принимаются в виде таблеток, но главное, чтобы у вас, у конкретного пациента мы достигли цели лечения: отсутствие обострение и, как следствие, отсутствие накопления инвалидизации. Но обострения бывают при ремиттирующем рассеянном склерозе, при ремиттирующем же рассеянном склерозе возникают активные очаги, а при вторично-прогрессирующем ни того, ни другого нет. Поэтому совершенно меняется стратегия лечения. В начале перехода, когда еще сохраняются обострения, могут оказать действие интерферон бета 1б и другие ПИТРС. Но в действительности на само прогрессирование, на медленное и неуклонное нарастание симптомов могут воздействовать препараты: сипонимод (пока в России не зарегистрирован) и митоксантрон, также определенный эффект на замедление прогрессирования оказывает окрелизумаб. Об их механизмах действия вы можете прочитать в разделах, посвященных лечению.
Если роль ПИТРС при ВПРС снижается, то лечение отдельных симптомов, наоборот нужно активно применять. Спастика, нарушения мочеиспускания, депрессия, тремор — эти проявления можно уменьшить с помощью лекарственных препаратов. Не менее важным, а может быть даже более становится реабилитация. Реабилитация обычно дает хороший эффект — увеличивает объем движений, выносливость, уменьшается напряжение мышц, улучшается координация. Поэтому мы всем советуем проходить курс нейрореабилитации либо амбулаторно, либо стационарно.
Первичный прогрессирующий рассеянный склероз | Johns Hopkins Medicine
Что такое первично-прогрессирующий рассеянный склероз?
Рассеянный склероз (РС) — нейродегенеративное заболевание. Это мешает вашему мозгу контролировать ваше тело. Может быть отключение.
Существует 4 основных типа MS:
Ремиттирующий рецидивирующий MS (RRMS)
Первично-прогрессивная МС (PPMS)
Вторично-прогрессивный МС (SPMS)
Прогрессивно-рецидивирующий МС
Каждый тип может быть легким, средним или тяжелым.РС по-разному влияет на людей.
При PPMS неврологические функции вначале неуклонно ухудшаются. Обострения симптомов (также называемые рецидивами или приступами) отсутствуют. И нет выздоровления (ремиссии). Скорость развития болезни может варьироваться. Бывают моменты, когда все будет стабильно. И могут быть периоды краткосрочных (временных) мелких улучшений. Но снижение неврологического прогрессирования постоянно.
Мужчины и женщины одинаково подвержены этому типу РС. Около 10% людей с диагнозом РС имеют ППРС.В среднем у людей с первично-прогрессирующим РС симптомы появляются в возрасте от 35 до 39 лет.
Что вызывает первично-прогрессирующий РС?
Точная причина рассеянного склероза неизвестна, но исследования показывают, что он развивается, когда ваша иммунная система атакует вещество под названием миелин. Миелин действует как своего рода изоляция нервных клеток. Этот процесс может привести к повреждению нервов головного и спинного мозга и вокруг них. Он также может повредить нервы, используемые для зрения.
Каковы симптомы первично-прогрессирующего РС?
Возникновение и тяжесть симптомов ППРС зависит от человека.Симптомы могут включать:
Боль (например, головные боли, боли в ногах и ступнях, боли в спине и мышечные спазмы)
Ощущения поражения электрическим током, проходящие по спине и конечностям при согнутой шее (признак Лермитта)
Проблемы с ходьбой
Проблемы со зрением
Слабость мышц
Проблемы с удержанием равновесия
Паралич
Онемение
Колющие чувства
Головокружение
Шаткость
Проблемы с ясным мышлением
Изменения настроения
Депрессия
Сексуальные проблемы
Проблемы с кишечником и мочевым пузырем
Как диагностируется первично-прогрессирующий РС?
Методы, которые ваш лечащий врач может использовать для диагностики рассеянного склероза, включают:
Обсуждение. Ваш лечащий врач поговорит с вами о ваших симптомах.
Физический осмотр. Это делается для того, чтобы увидеть, как работают ваши нервы и мышцы.
МРТ головного и спинного мозга. Эти изображения помогут вашему лечащему врачу найти признаки повреждения, указывающие на РС.
Оптическая когерентная томография (ОКТ). Этот тест измеряет нервные волокна в сетчатке.
Спинальная пункция (люмбальная пункция). Ваш лечащий врач возьмет образец спинномозговой жидкости, чтобы проверить наличие признаков рассеянного склероза.
Зрительные вызванные потенциалы (ЗВП). Этот тест проводится, чтобы увидеть, насколько хорошо работают ваши зрительные нервы.
После общего диагноза РС диагноз ППРС почти полностью основывается на истории симптомов пациента. По этой причине для диагностики PPMS может потребоваться время.
Как лечится первично-прогрессирующий РС?
Существует несколько лекарств для лечения рецидивирующих форм РС. Но FDA не одобрило никаких лекарств для лечения первично-прогрессирующего РС. Ваш лечащий врач может по-прежнему принимать одно из этих лекарств в вашем случае. Но более вероятно, что ваш лечащий врач попытается предоставить лечение, которое облегчит симптомы и улучшит качество вашей жизни. Они могут помочь в решении таких проблем, как депрессия, сексуальные проблемы и сильная усталость (утомляемость).
Как я могу предотвратить первично-прогрессирующий РС?
Специалисты не знают, как предотвратить РС или РС типа PPMS. Некоторые люди ограничивают рецидивы рассеянного склероза, избегая определенных триггеров, таких как стресс и перегрев.
Как вести первично-прогрессивный МС?
Может помочь физиотерапия и трудотерапия. Например, терапевты могут научить вас стратегии упражнений и тому, как управлять новыми развивающимися симптомами. Ваш лечащий врач также, вероятно, захочет регулярно встречаться с вами для наблюдения за вашим заболеванием.
Также могут помочь регулярные упражнения и много сна. Повышение температуры тела может на короткое время усугубить симптомы. Поэтому лучше не делать вещей, которые могут привести к перегреву, например, продолжительного пребывания на солнце или перенапряжения.
Как возраст влияет на симптомы рассеянного склероза и его прогрессирование
РС у детей
По данным Международной педиатрической исследовательской группы РС, до 10 процентов случаев РС диагностируются у детей и подростков.Считается, что РС у детей — это то же заболевание, что и у взрослых.
«Дети испытывают симптомы рассеянного склероза, аналогичные взрослым, включая двигательные симптомы и слабость, но у детей, как правило, больше рецидивов, чем у взрослых», — говорит доктор Читнис.
«Существует более медленное течение болезни, и дети имеют меньше инвалидности на ранних этапах развития болезни», — добавляет она.
Тем не менее, по словам Читниса, важно отметить, что у 30-летнего ребенка с РС с дебютом у детей будет больше инвалидности, чем у 30-летнего с РС у взрослых.«Детям необходимы лучшие стратегии лечения», — говорит она.
Недавно появились новые инициативы по проведению клинических испытаний у детей с РС, чтобы лучше понять эффективные варианты лечения в этой возрастной группе.
РС После 50
Лишь небольшой процент людей с РС получает диагноз после 50 лет. В некоторых случаях у этих людей РС развивается поздно. Но для некоторых диагноз представляет собой отсроченное выявление нераспознанных симптомов на годы или даже десятилетия.
Психические и физические изменения, связанные со старением, могут быть похожи на симптомы рассеянного склероза или частично совпадать с ними. Такие симптомы могут включать мышечную слабость, проблемы с балансом, утомляемость, визуальные изменения, когнитивные нарушения (например, проблемы с мышлением и запоминанием) и нарушения сна.
Связано: Когда РС поражает в более позднем возрасте
Пожилые люди с РС также более склонны к инфекциям мочевыводящих путей, пневмонии, септицемии (инфицированию крови) и целлюлиту (бактериальной инфекции кожи), чем их сверстники, которые этого не делают. есть MS, согласно NMSS.
Сочетание старения и симптомов, связанных с рассеянным склерозом, может усугубить любые проблемы со здоровьем человека. Например, люди с проблемами передвижения из-за рассеянного склероза могут испытывать трудности с поездкой на прием к врачу и обратно, поэтому они могут отказаться от этих поездок и пропустить необходимое лечение — как при их рассеянном склерозе, так и при любых других заболеваниях.
Снижение подвижности также может быть тяжелым для сердца: меньшая активность — известный фактор риска сердечных заболеваний.
Исследования эмоционального воздействия РС на пожилых людей неоднозначны.В исследовании, опубликованном в сентябре 2015 года в журнале Psychology, Health & Medicine , были обнаружены доказательства, свидетельствующие о том, что пожилые люди с РС испытывают меньше психологического стресса в ответ на нарушение физического функционирования, чем молодые люди с РС.
Но исследование, опубликованное в апреле 2014 года в журнале Journal of Psychosomatic Research , показало, что люди в возрасте 65 лет и старше с РС в четыре раза чаще склонны к суицидальным мыслям, чем молодые люди с РС.
В любом возрасте нельзя игнорировать депрессию и мысли о самоубийстве.Если вы, ваш друг или член семьи, страдающий рассеянным склерозом, испытываете признаки депрессии или думаете о самоубийстве, обратитесь за помощью к своему врачу или психиатру.
Влияние на продолжительность жизни
В конечном счете, РС — это хроническое заболевание, а не неизлечимое. Хотя это может немного сократить продолжительность жизни, Читнис говорит, что это сокращение несущественно: «Я видела много пациентов с рассеянным склерозом, которые доживают до 70 или 80 лет», — говорит она.
Исследование, опубликованное в мае 2015 года в журнале Neurology , в котором использовались данные о состоянии здоровья из Манитобы, Канада, подтверждает наблюдение Читниса.Было обнаружено, что в исследуемой популяции люди с РС имели среднюю продолжительность жизни 75,9 года, в то время как для людей без РС она составляла 83,4 года.
Согласно исследованию, «наиболее частыми причинами смерти среди людей с РС были заболевания нервной системы и болезни системы кровообращения. Смертность от инфекционных заболеваний и заболеваний дыхательной системы была выше в популяции РС ».
Бет В. Оренштейн также внесла свой вклад в эту статью.
Вторично-прогрессирующий рассеянный склероз | Сидарс-Синай
Не то, что вы ищете?
Обзор
Рассеянный склероз (РС) — заболевание центральной нервной системы (ЦНС), состоящей из головного, спинного и зрительного нерва.Это заболевание вызывает разрушение оболочки (миелина), которая окружает и защищает нервные волокна (аксоны). В результате повреждение нарушает нормальный поток сообщений (нервных импульсов) от ЦНС, вызывая снижение или потерю функций организма. Во многих случаях также разрушаются нервные волокна (аксоны).
Вторично-прогрессирующий рассеянный склероз (ВПРС) — это форма заболевания, которое развивается в результате ремиттирующего рецидивирующего рассеянного склероза (РРМС). Течение болезни MS варьируется от человека к человеку, и не у всех пациентов с RRMS разовьется SPMS.В настоящее время невозможно предсказать, у кого в конечном итоге разовьется ВПРС, но люди с частыми тяжелыми рецидивами и большим количеством головного и спинного мозга на момент постановки диагноза, по-видимому, подвергаются более высокому риску. Есть некоторые свидетельства того, что использование эффективных лекарств во время фазы RRMS заболевания может замедлить или, возможно, предотвратить переход к SPMS.
У пациентов с ВПРС обычно бывает меньше рецидивов, чем у пациентов с РРРС, потому что воспаление уменьшилось.Однако, поскольку на этой стадии заболевания начали повреждаться или теряться нервы, обычно наблюдается ухудшение состояния.
Симптомы
Симптомы SPMS аналогичны симптомам первично-прогрессирующего рассеянного склероза (PPMS). Основной симптом обеих форм заболевания — постепенное ухудшение трудоспособности.
Это можно испытать путем увеличения:
- Усталость
- Онемение или покалывание
- Проблемы со зрением, например двоение в глазах
- Спастичность или скованность мышц
- Проблемы с кишечником и мочевым пузырем, например, срочное мочеиспускание
- Проблемы с познанием, такие как обучение и память или обработка информации
- Затруднения при ходьбе и координации
Пациенты с ВПРС могут испытывать рецидивы и ремиссию симптомов, но ремиссии не являются полными, и симптомы часто остаются в это время.
Причины и факторы риска
SPMS может быть диагностирован только у пациентов, у которых был RRMS, но причина SPMS неизвестна.
Так как риск рассеянного склероза значительно выше, если у родителей диагностировано заболевание, генетические факторы могут играть роль. Необычная взаимосвязь между географическим положением человека в детстве и риском рассеянного склероза в дальнейшей жизни предполагает, что на болезнь могут влиять факторы окружающей среды.
SPMS поражает женщин в два раза чаще, чем мужчин, и чаще встречается у пациентов европеоидной расы.
Диагностика
Диагностика SPMS начинается с подробного анамнеза и неврологического обследования. Поскольку рассеянный склероз может иметь симптомы, аналогичные симптомам других расстройств нервной системы, диагностические тесты помогают исключить другие причины и подтвердить диагноз. Эти тесты могут включать магнитно-резонансную томографию (МРТ) головного и спинного мозга.Более чем у 90 процентов людей, страдающих рассеянным склерозом, МРТ обнаруживается ненормально. Людям, у которых уже диагностирован рассеянный склероз, также можно использовать МРТ для отслеживания прогрессирования заболевания.
Медицинская бригада пациента может назначить поясничную пункцию, также известную как спинномозговая пункция, и анализ спинномозговой жидкости, а также функциональные тесты нервов. Анализы крови могут быть выполнены, чтобы исключить другие состояния с похожими симптомами.
Не существует единой диагностической процедуры для подтверждения SPMS.Как правило, после установления диагноза RRMS врач будет наблюдать за симптомами пациента в течение определенного периода времени, чтобы определить, связаны ли они с SPMS.
Лечение
Не существует лекарства от вторично-прогрессирующего рассеянного склероза. Если у пациента есть ВПРС с эпизодами рецидива, можно назначить кортикостероиды, чтобы сократить и уменьшить тяжесть рецидива. Симптомы ВПРС могут влиять на повседневную жизнь пациента, и для облегчения симптомов и адаптации пациентов к жизненным и рабочим ситуациям может использоваться физическая и профессиональная терапия.
Некоторые лекарства могут использоваться для уменьшения частоты и тяжести эпизодов рецидива у пациента. Лекарства на основе интерферона бета были одобрены FDA для лечения рецидивирующих и ремиттирующих форм рассеянного склероза, включая SPMS, если рецидивы присутствуют. Эти лекарства вводятся в мышцу и помогают уменьшить воспаление.
Другие лекарства могут лечить определенные симптомы, например:
- Депрессия
- Мышечные спазмы
- Потребность в частом мочеиспускании
- Эректильная дисфункция
Выбор правильного лекарства требует тщательного рассмотрения рисков и преимуществ, а также тесного сотрудничества с опытным неврологом, имеющим опыт лечения этого заболевания, например, в Центре рассеянного склероза в отделении неврологии Cedars-Sinai.
Не то, что вы ищете?
Типы вариантов лечения РС и РС—multiplesclerosis.com
Пациенты обычно испытывают первое неврологическое событие, указывающее на РС, известное как Клинически изолированный синдром (CIS) . Он длится не менее 24 часов, с симптомами и признаками, указывающими на одно очаговое поражение (монофокальное) или более одного очага поражения (мультифокальное) в центральной нервной системе. 1
Есть 4 типа МС.Они названы в зависимости от того, как болезнь действует на организм с течением времени. 2
4 типа MS
- Ремиттирующий рецидивирующий МС (RRMS) . Это наиболее частая форма рассеянного склероза. Около 85% людей с РС изначально имеют диагноз RRMS. У людей с RRMS бывают временные периоды, называемые рецидивами, обострениями или обострениями, когда появляются новые симптомы 2
- Вторично-прогрессивная МС (SPMS) .При ВПРС симптомы со временем ухудшаются более неуклонно, с возникновением рецидивов и ремиссий или без них. Большинство людей с диагнозом RRMS в какой-то момент перейдут на SPMS 3
- Первично-прогрессивная МС (PPMS) . Этот тип РС не очень распространен и встречается примерно у 10% людей с РС. ППРС характеризуется медленным ухудшением симптомов с самого начала, без рецидивов или ремиссий 2
- Прогрессивно-рецидивирующая МС (PRMS) .Редкая форма РС (5%), PRMS характеризуется неуклонным ухудшением болезненного состояния с самого начала, с острыми рецидивами, но без ремиссий, с выздоровлением или без него 2
Наверх
Важность раннего лечения
Если вам поставили диагноз РС или впервые проявили РС, вам следует подумать о том, чтобы как можно скорее обсудить начало лечения с вашим лечащим врачом. Исследователи обнаружили, что РС часто вызывает больше повреждений в первый год, чем в последующие годы. 4
Узнайте больше о симптомах и диагностике РС.
К началу
Варианты лечения MS 5
В настоящее время доступны различные варианты лечения рассеянного склероза, которые, как было показано, снижают частоту рецидивов и замедляют прогрессирование заболевания. Эти варианты лечения можно использовать несколькими способами. Некоторые методы лечения используют инъекции — подкожные (под кожей) или внутримышечные (в мышцу), — в то время как другие вводятся внутривенно (в виде инфузии) или перорально (через рот).
- Бета-интерфероны — это инъекционные препараты, используемые для лечения ремиттирующего РС. Некоторые продукты бета-интерферона также могут быть использованы для первого клинического эпизода с результатами МРТ, соответствующими РС. В зависимости от лекарства инъекции бета-интерферонов могут быть подкожными или внутримышечными, а дозировка может варьироваться от одного дня до одного раза в неделю.
- Глатирамера ацетат вводится подкожно каждый день для лечения ремиттирующего РС.Он также используется для пациентов, у которых был первый клинический эпизод и результаты МРТ соответствуют РС.
- Финголимод представляет собой пероральную капсулу для приема один раз в день, предназначенную для лечения рецидивирующих форм РС, чтобы уменьшить частоту клинических обострений и замедлить накопление инвалидности.
- Терифлуномид представляет собой таблетку для приема внутрь один раз в день, используемую для лечения пациентов с рецидивирующими формами рассеянного склероза.
- Диметилфумарат представляет собой пероральную капсулу, принимаемую дважды в день, которая используется для лечения людей с рецидивирующими формами РС.
- Митоксантрон представляет собой химиотерапевтическое средство для лечения обострения ремиттирующего и прогрессирующего рассеянного склероза, прогрессирующего рецидивирующего рассеянного склероза или вторично-прогрессирующего рассеянного склероза, и используется для уменьшения неврологической инвалидности и / или частоты клинических обострений.Вводится внутривенно инфузией один раз в три месяца.
- Натализумаб — это внутривенное лекарство, предназначенное для пациентов с быстро прогрессирующим РС или с высокой активностью заболевания, несмотря на использование альтернативной терапии РС. Применяется один раз в четыре недели.
Наверх
Ссылки:
- Kappos L, Polman CH. Freedman MS, et al.Лечение интерфероном бета-1b задерживает преобразование в клинически определенный и рассеянный склероз Макдональда у пациентов с клинически изолированными синдромами. Неврология. 2006; 67: 1242-1249.
- Хупер К. Управление прогрессивной MS. Нью-Йорк, штат Нью-Йорк: Национальное общество рассеянного склероза; 2011.
- Рассеянный склероз: только факты Нью-Йорк, штат Нью-Йорк; Национальное общество рассеянного склероза; 2011.
- Kuhlmann T, Lingfield G, Bitsch A, Schuchardt J, Bruck W.Острое повреждение аксонов при рассеянном склерозе наиболее обширно на ранних стадиях заболевания и со временем уменьшается. Мозг. 2002; 125: 2202-2212.
- Национальное общество рассеянного склероза. Болезнь РС — модифицирующие лекарства. Нью-Йорк, штат Нью-Йорк: Национальное общество рассеянного склероза; 2012.
Рассеянный склероз — EyeWiki
Запишитесь на конкурс резидентов и стипендиатов
Принять участие в Международном конкурсе офтальмологов
Цяньченг Ван, Шрути Хариш Биндиганавиле, MBBS, MS, Нита Бхат, MBBS, MS, Эндрю Го Ли, доктор медицины, Шанталь Джоси Бойсверт, доктор медицины, и Шрути Хариш Биндиганавиле, MBBS, MS
Назначенный статус Актуально
.Оптическая когерентная томография (ОКТ) слоя нервных волокон от 42-летнего пациента, который поступил с болезненной потерей зрения OS, наводящей на мысль о неврите зрительного нерва. Обследование показало временную бледность обоих дисков зрительного нерва. Магнитно-резонансная томография показала усиление ретробульбарного зрительного нерва и множественные демиелинизирующие поражения. Анализ спинномозговой жидкости подтвердил диагноз рассеянного склероза. ОКТ при представлении показала истончение OD и OS слоя височного нервного волокна, что свидетельствует о старом повреждении зрительного нерва в результате ранее не диагностированного неврита зрительного нерва.© Американская академия офтальмологии, 2019 [1]
Болезнь
Рассеянный склероз (РС) — нейродегенеративное заболевание центральной нервной системы (ЦНС), которое возникает в результате иммуноопосредованного воспаления и демиелинизации аксонов. Он характеризуется очаговыми демиелинизирующими поражениями в белом веществе головного или спинного мозга, которые варьируются во времени и пространстве, что приводит к классическим проявлениям эпизодических неврологических симптомов. Эти симптомы различаются в зависимости от расположения поражений и могут включать изменения вегетативных, моторных или сенсорных функций.Интересно, что РС часто проявляется глазными проявлениями, вторичными по отношению к воспалительной демиелинизации зрительного пути, и у большинства пациентов наблюдается по крайней мере один эпизод поражения глаз в ходе своего заболевания.
Эпидемиология
РС поражает примерно 400 000 человек в Соединенных Штатах и 2,1 миллиона человек во всем мире, с более распространенным географическим распространением в северном и южном полушариях. [2] Средний возраст начала заболевания колеблется от 15 до 45 лет, а средний возраст постановки диагноза — 30 лет.Женщины болеют чаще, чем мужчины, в соотношении примерно 2: 1. [3]
Этиология
Основная причина рассеянного склероза неизвестна, хотя было предложено множество факторов, способствующих развитию и прогрессированию заболевания. Ведущие теории предполагают сложное взаимодействие между генетической предрасположенностью и факторами окружающей среды.
Генетический компонент в РС подтверждается исследованиями близнецов, показывающими уровень конкордантности 25-30% у монозиготных близнецов, 5% у дизиготных близнецов и 3% у братьев и сестер, не являющихся близнецами. [4] Кроме того, ряд полногеномных ассоциативных исследований выявил более 100 локусов риска при РС, и было обнаружено, что большинство этих генов кодируют белки, участвующие в иммунной модуляции. Хотя полиморфизмы в человеческом лейкоцитарном антигене (HLA) были идентифицированы как наиболее сильные локусы восприимчивости, были обнаружены и другие гены, не относящиеся к HLA. [5] [6]
Несмотря на данные, свидетельствующие о значительном генетическом влиянии на РС, сами по себе гены не в полной мере способствуют развитию заболевания.Постулируется, что в этом участвует ряд факторов окружающей среды, таких как инфекция, местоположение, климат, стресс, род занятий и диета. [7] Имеются данные, указывающие на развитие или обострение рассеянного склероза после поствирусных синдромов, например, вызванных вирусом Эпштейна-Барра (ВЭБ) и вирусом герпеса человека (ВГЧ). [8] [9] Географические вариации МС дополнительно поддерживают роль окружающей среды. Хотя основная причина остается неясной, для объяснения широтного градиента были предложены такие факторы, как уменьшение пребывания на солнце и низкий уровень витамина D. [2]
Патофизиология
Считается, что
MS является аутоиммунным заболеванием, и эта теория подтверждается его общими характеристиками с другими аутоиммунными заболеваниями. Эти особенности включают преобладание пораженных женщин, связь с полиморфизмом HLA и присутствие аутоантител к миелиновым антигенам в спинномозговой жидкости. [7]
Хроническое воспаление, дегенерация и демиелинизация аксонов в ЦНС приводят к клиническим проявлениям неврологической дисфункции.Воспалительный процесс опосредуется Т-лимфоцитами, которые распознают миелин как чужеродное вещество и запускают другие иммунные клетки, макрофаги, цитокины и антитела, которые вместе приводят к разрушению миелина и аксонов. Считается, что эти Т-клетки попадают в мозг из-за нарушений гематоэнцефалического барьера, которые могут возникнуть в результате поствирусных инфекций. [10] С потерей миелина, защитной и изолирующей жировой оболочки, окружающей аксоны, проведение электрических импульсов нарушается.
Это нарушение передачи неврологического сигнала может происходить в любом месте ЦНС, включая зрительную систему. Офтальмологическое поражение можно разделить на поражения афферентных и эфферентных зрительных путей. Афферентный путь отвечает за передачу сенсорной информации от сетчатки к мозгу. Чаще всего поражается зрительный нерв, приводящий к ряду визуальных симптомов, описанных ниже. Нечасто вовлекаются перекрест зрительных нервов и зрительные тракты, что приводит к дефектам поля зрения, таким как битемпоральная гемианопсия и гомонимная гемианопсия соответственно.
Эфферентный путь отвечает за двигательную активность зрачковых и экстраокулярных мышц. Расстройства движения глаз затрагивают более 40% пациентов с РС. [11] Поражения могут поражать ствол мозга, мозжечок или черепные нервы и приводить к смещению глаз и симптомам осциллопсии, нистагма и диплопии. Состояние, называемое межъядерной офтальмоплегией (INO), возникает при поражении медиального продольного пучка (MLF), сильно миелинизированного тракта между парамедианной ретикулярной формацией моста (PPRF) отводящего глаза и глазодвигательным ядром контралатерального приводящего глаза.Это облегчает синхронный боковой взгляд. Следовательно, поражения MLF приводят к нарушению аддукции конъюгата, а также к нистагму отводящего глаза.
История
Демографическая информация, такая как возраст, пол, раса, страна происхождения и миграционный статус, имеет значение, поскольку РС чаще встречается у женщин в возрасте 15–45 лет, которые происходят из районов северного или южного полушария. Семейный анамнез РС также имеет значение, поскольку существует генетическая предрасположенность к заболеванию. Также следует изучить недавние стрессоры, вирусные инфекции и наличие контактов с больными.
MS классически описывается как состояние, при котором неврологические симптомы меняются во времени и пространстве. Поскольку демиелинизация может иметь диффузное поражение ЦНС, пациенты часто жалуются на совокупность, казалось бы, несвязанных симптомов. У 75% пациентов первоначальное проявление рассеянного склероза связано с изолированной жалобой: 45% — двигательные или сенсорные, а 20% — визуальные. [12] Следовательно, тщательный обзор систем имеет решающее значение и должен включать вопросы о потере чувствительности, мышечной слабости, боли, головных болях, изменениях зрения, нарушении познания, депрессии и потере кишечника, мочевого пузыря или сексуальной функции.
Не менее важно выяснить начало, продолжительность и временную взаимосвязь симптомов. Обострения или «вспышки» могут быть острыми или подострыми в начале и обычно длятся от нескольких дней до месяцев. Эти эпизоды обычно преходящие, с улучшением или даже полным исчезновением симптомов в 85% случаев. Однако у оставшихся 10-15% заболевших симптомы могут ухудшиться или стать постоянными. [13]
Медицинский осмотр
Неврологическое обследование может предоставить полезную информацию относительно локализации поражения, а также серьезности и степени поражения.Экзамен состоит из оценки черепных нервов, глубоких сухожильных рефлексов, двигательной силы, чувствительности, походки, равновесия и координации.
Офтальмологическое обследование должно начинаться с осмотра глаз на предмет выявления внешних окулярных признаков, диапазона движения экстраокулярных мышц, изменений зрачков, а также эритемы или воспаления. Обследование с помощью щелевой лампы важно для визуализации внутренних структур глаза, в частности диска зрительного нерва. Другие компоненты офтальмологического обследования включают тесты на остроту зрения, цветовое зрение, контрастную чувствительность, афферентные дефекты зрачка и дефекты поля зрения.Кроме того, использование оптической когерентной томографии (ОКТ) и визуальных вызванных реакций (ВЭР) может предоставить информацию о степени поражения и позволить количественные измерения прогрессирования заболевания с течением времени.
Признаки и симптомы
Неврологические признаки и симптомы РС могут быть вегетативными, визуальными, моторными или сенсорными. Изменения в ощущениях могут проявляться в виде боли, онемения, покалывания или ощущения покалывания. Двигательное вовлечение проявляется в мышечной слабости, мышечных спазмах, нарушении координации и равновесия или затруднениях с речью и глотанием.Вегетативные симптомы включают дисфункцию кишечника (диарею или запор) и дисфункцию мочевого пузыря (недержание мочи). Когнитивные жалобы при РС включают усталость, снижение концентрации внимания, концентрации, памяти и суждения. Психологические симптомы включают депрессию и нестабильность настроения. РС связан с другими клиническими проявлениями, такими как: триада Шарко дизартрии, атаксии и тремора; Феномен Ухтоффа обострения симптомов при повышении температуры; Признак Лермитта — электрическое ощущение, бегущее по спине, когда шея согнута; и невралгия тройничного нерва, проявляющаяся лицевой болью или слабостью.
Глазные проявления обычны при РС. До 20% пациентов имеют неврит зрительного нерва в качестве первоначальной клинической картины, а 75% пациентов имеют по крайней мере один эпизод на протяжении всей жизни. [14] Неврит зрительного нерва, связанный с рассеянным склерозом, обычно представляет собой болезненную монокулярную потерю зрения, которая происходит в течение нескольких часов или дней и продолжается несколько недель. Изменения остроты зрения могут варьироваться от легких до тяжелых; 10% пациентов — 20/20, 25% — 20 / 30-20 / 40, 29% — 20 / 50-20 / 190 и 36% — 20/200 или хуже. [15] Орбитальная боль возникает у 92% пациентов и обычно усиливается при движении глазного яблока. Пациенты также будут иметь ухудшение цветового зрения (дисхроматопсия в 88%, лучше всего оценивается по уменьшению насыщенности красного), снижение контрастной чувствительности, потеря поля зрения (чаще всего центральная скотома) и относительный афферентный дефект зрачка (RAPD). Обследование с помощью щелевой лампы выявляет отек диска зрительного нерва у трети пациентов. [15] Папиллит чаще встречается при поствирусном и инфекционном неврите, чем при демиелинизирующем неврите, но существует значительное совпадение.Истончение слоя нервных волокон сетчатки (СНВС), отражающее повреждение аксонов, наблюдается примерно у 70% пациентов с острым невритом зрительного нерва, в то время как зрительный вызванный потенциал (ЗВП) увеличивается в латентном периоде и уменьшается в амплитуде у 65%. [16] [17]
Межъядерная офтальмоплегия встречается примерно у 30% пациентов. [18] Это состояние проявляется диплопией, нистагмом и потерей восприятия глубины (стереопсис), вторичными по отношению к дефициту аддукции или задержке аддукции при сопряженном взгляде.Другие паттерны смещения глаз включают перекос, парез взгляда и нарушение плавного преследования. [19] Увеит может развиваться у 1-2% пациентов с РС, что в 10 раз чаще, чем у населения в целом. [20] Симптомы увеита включают боль, светобоязнь и инъекцию в конъюнктиву.
Клинический диагноз
Пересмотренные критерии Макдональда 2010 г. широко используются для клинической диагностики РС. [21] Критерии включают наличие двух или более приступов с участием двух или более клинических поражений; два или более приступа одного клинического поражения с признаками распространения в космосе, продемонстрированными МРТ или ЦСЖ; один приступ, включающий два или более очага поражения, продемонстрированный МРТ или сопровождаемый вторым приступом; один приступ одного поражения, продемонстрированный МРТ, ЦСЖ или сопровождаемый вторым приступом.Приступ определяется как любое субъективное или объективное неврологическое расстройство продолжительностью 24 часа, возникающее с интервалом в 30 дней при отсутствии лихорадки или инфекции. РС подразделяется на четыре подтипа в зависимости от его клинического течения: ремиттирующий (RRMS), вторично-прогрессирующий (SPMS), первично-прогрессирующий (PPMS) и прогрессирующий рецидивирующий (PRMS).
Диагностические процедуры
Повторяющиеся эпизоды демиелинизации приводят к образованию бляшек, которые на магнитно-резонансной томографии (МРТ) видны как гиперинтенсивные Т2-поражения или постгадолиниевое усиление.МРТ головы и позвоночника проводится для оценки этих демиелинизирующих бляшек в перивентрикулярном, юкстакортикальном, инфратенториальном или белом веществе спинного мозга. Неврит зрительного нерва при РС обычно рассматривается как одностороннее поражение зрительного нерва на уровне Т2. Оптическая когерентная томография может помочь в диагностике неврита зрительного нерва и рассеянного склероза и контролировать прогрессирование [22] . Истончение перипапиллярного слоя нервных волокон сетчатки (RNFL), слоя макулярных ганглиозных клеток и внутреннего плексиформного слоя (GCIPL) наблюдается у пациентов с РС как с невритом зрительного нерва, так и без него [23] .Спектральная оптическая когерентная томография (SD-OCT) — рекомендуемый диагностический инструмент для выявления и мониторинга этих изменений сетчатки у пациентов с РС [23] . Последовательная визуализация полезна для сравнения эпизодов и отслеживания прогрессирования заболевания.
Лабораторный тест
Люмбальные пункции могут быть выполнены для оценки ЦСЖ на оликлональные полосы и интратекальный иммуноглобулин G (IgG). При атипичных проявлениях неврита зрительного нерва подозрение на причину, не связанную с РС, требует дополнительных лабораторных исследований.Атипичные признаки включают двусторонний характер, безболезненную потерю зрения, отсутствие характерных результатов МРТ, отсутствие ответа на кортикостероиды и наличие сильного отека головки зрительного нерва или перипапиллярных кровоизлияний. [24] Следующие лабораторные анализы следует рассматривать с учетом истории болезни пациента, факторов риска и клинических данных:
- Антинуклеарные антитела (ANA) против системной красной волчанки
- Ангиотензин-превращающий фермент (АПФ) и лизоцим для саркоидоза
- Лаборатории исследования венерических болезней [VDRL], быстрый плазменный реагин [RPR] и флуоресцентные трепонемные антитела (FTA-ABS) против сифилиса
- Антитело IgG к аквапорину 4 [AQP4] против оптического нейромиелита (NMO)
- Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) при воспалительных заболеваниях
- Туберкулиновая кожная проба, рентген грудной клетки или Quantiferon-TB на туберкулез
- Титры Лайма при болезни Лайма (в эндемичной зоне)
- Тест легкой цепи нейрофиламентов сыворотки
Дифференциальный диагноз
Дифференциальный диагноз неврита зрительного нерва обширен, и точная оценка важна для правильного лечения основной этиологии. [25] [26] К ним относятся:
- Воспалительные состояния: NMO или болезнь Девича, острый диссеминированный энцефаломиелит (ADEM), саркоидоз
- Инфекции: туберкулез, сифилис, болезнь Лайма и бартонелла
- Компрессионные поражения: опухоли или аневризмы орбиты
- Заболевания соединительной ткани или сосудов: волчанка, гранулематоз с полиангиитом, Sjogrens, Behcet
- Неартеритическая передняя ишемическая оптическая нейропатия (NAION)
- Тяжелая системная гипертензия
- Острый отек диска зрительного нерва вследствие повышения внутричерепного давления
- Наследственная оптическая нейропатия Лебера (LHON)
- Глиома зрительного нерва
- Токсическая или метаболическая оптическая нейропатия: алкоголь, недоедание, этамбутол, тяжелые металлы
- Центральная серозная ретинопатия или другие макулопатии
От РС нет лекарства.Лечение включает фармакотерапию для иммуномодуляции и облегчения симптомов. Исследование по лечению оптического неврита (ONTT) показало, что высокие дозы метилпреднизона внутривенно улучшают время восстановления зрительной функции, контрастной чувствительности и цветового зрения. Однако не было показано, что кортикостероиды улучшают конечные визуальные результаты. [27] Не было показано, что внутривенный иммуноглобулин (IVIg) улучшает долгосрочную остроту зрения, контрастную чувствительность или цветовое зрение. [28] Плазмаферез можно использовать в краткосрочной перспективе при тяжелых приступах, если стероиды противопоказаны или неэффективны. [29] Интерфеон-бета и глатирамера ацетат обычно используются в качестве средств первой линии, модифицирующих болезнь, при РС, при этом в некоторых исследованиях частота рецидивов снижается на 18-34%. [30] Другие одобренные FDA лекарственные препараты, модифицирующие болезнь, включают финголимод, терифлуномид, диметилфумарат, натализумаб, алемтузумаб, окрелизумаб и сипонимод.
Прогноз
Рассеянный склероз может иметь серьезные изнурительные последствия в течение 20-25 лет после начала. До 30% пациентов в конечном итоге нуждаются в помощи при передвижении, а 22% становятся прикованными к инвалидной коляске. [31] Ожидаемая продолжительность жизни снижается на 5–10 лет, а смертность, вызванная сердечно-сосудистыми заболеваниями, инфекциями и самоубийствами, выше при РС по сравнению с населением в целом. [32]
Более высокая нагрузка на поражение, более многочисленные активные поражения и более высокие корковые поражения в начале заболевания связаны с менее благоприятным прогнозом общего заболевания РС [33] [34] . Более высокие уровни NfLc также связаны с менее благоприятным прогнозом и прогрессированием MS [35] .
Многие клинические данные о неврите зрительного нерва получены в результате исследования по лечению неврита зрительного нерва (ONTT), многоинституционального исследования 454 пациентов с острым односторонним невритом зрительного нерва, проведенного в период с 1988 по 1991 год. Исследование лечения неврита зрительного нерва (ONTT) показало, что клинически определенный МС развился у 50% пациентов ONTT в течение 15 лет. Однако вероятность развития клинически определенного рассеянного склероза, основанная на внешнем виде МРТ, варьировалась от 25% для пациентов без поражений на МРТ головного мозга до 72% с 1 или более очагами.
Визуальный прогноз после первого эпизода неврита зрительного нерва, как правило, благоприятен как при приеме кортикостероидов, так и без него. Визуальные симптомы, такие как снижение остроты зрения, дефекты поля зрения и дефекты цветового зрения, восстанавливаются в течение недель или месяцев. У большинства пациентов зрение 20/20 достигается через год после острого приступа, в то время как у 8% пациентов сохраняется острота зрения хуже 20/40. [36] Однако рецидивирующие эпизоды связаны с менее благоприятным прогнозом.
- ↑ Американская академия офтальмологии.ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer По состоянию на 31 июля 2019 г.
- ↑ 2,0 2,1 Симпсон С. Мл., Близзард Л., Отахал П. и др. Широта в значительной степени связана с распространенностью рассеянного склероза: метаанализ. J Neurol Neurosurg Psychiatry 2011; 82: 1132–1141.
- ↑ Всемирная организация здравоохранения (2008). Атлас: ресурсы по рассеянному склерозу в мире, 2008 г. (PDF). Женева: Всемирная организация здравоохранения. Стр. 15–16.ISBN 92-4-156375-3
- Перейти ↑ Willer CJ, Dyment DA, Risch NJ, Sadovnick AD, Ebers GC; Конкордантность близнецов и частота рецидивов у братьев и сестер при рассеянном склерозе. Канадская группа совместных исследований. Proc Natl Acad Sci U S. A. 2003 28 октября; 100 (22): 12877-82.
- ↑ Башинская В.В., Кулакова О.Г., Бойко А.Н., Фаворов А.В., Фаворова О.О. Обзор полногеномных ассоциативных исследований рассеянного склероза: классический подход и подход, основанный на гипотезах. Hum Genet. 2015 ноя; 134 (11-12): 1143-62.
- ↑ Бахрейн С.А., Джабаламели М.Р., Саадатния М., Захеднасаб Х.Роль однонуклеотидных полиморфизмов не-HLA в предрасположенности к рассеянному склерозу. J Neuroimmunol. 2010 15 декабря; 229 (1-2): 5-15.
- ↑ 7,0 7,1 Marrie RA. Факторы экологического риска при этиологии рассеянного склероза. Lancet Neurol. 2004 декабрь; 3 (12): 709-18.
- ↑ Banwell B, Bar-Or A, Arnold DL и др. Клинические, экологические и генетические детерминанты рассеянного склероза у детей с острой демиелинизацией: проспективное национальное когортное исследование. Lancet Neurol 2011; 10: 436–445.
- ↑ Soldan SS, Berti R, Salem N, Secchiero P, Flamand L, Calabresi PA, Brennan MB, Maloni HW, McFarland HF, Lin HC, Patnaik M, Jacobson S. Ассоциация вируса герпеса человека 6 (HHV-6) с рассеянный склероз: усиление ответа IgM на ранний антиген HHV-6 и обнаружение сывороточной ДНК HHV-6. Nat Med. 1997 декабрь; 3 (12): 1394-7.
- ↑ Pender MP. Дефицит CD8 + Т-клеток, инфекция вируса Эпштейна-Барра, дефицит витамина D и шаги к аутоиммунитету: объединяющая гипотеза. Autoimmun Dis 2012; 2012: 189-96.
- ↑ Prasad S, Galetta SL. Нарушения движения глаз при рассеянном склерозе. Neurol Clin. 2010 28 августа (3): 641-55.
- ↑ Цанг Б.К., Макдонелл Р. «Рассеянный склероз — диагностика, лечение и прогноз». Австралийский семейный врач, декабрь 2011 г. 40 (12): 948–55.
- ↑ Майло Р., Кахана Э. Рассеянный склероз: геоэпидемиология, генетика и окружающая среда. Autoimmun Rev Mar 2010. (5): A387–94.
- ↑ Миллер Д., Баркхоф Ф, Монтальбан X, Томпсон А., Филиппи М. Клинически изолированные синдромы, указывающие на рассеянный склероз, часть I: естественное течение, патогенез, диагностика и прогноз.Lancet Neurol. 2005 Май. 4 (5): 281-8.
- ↑ 15,0 15,1 Клинический профиль неврита зрительного нерва. Опыт исследования лечения неврита зрительного нерва. Группа исследования оптического неврита. Arch. Офтальмол. 1991. 109 (12), 1673–1678.
- ↑ Костелло Ф, Бертон Дж. М.. Подход к невриту зрительного нерва: исходное представление. Эксперт Rev Ophthalmol. 2013. 8 (6): 539–551.
- ↑ Костелло Ф. Афферентный зрительный путь: разработка структурно-функциональной парадигмы рассеянного склероза.ISRN Neurol. 2013. 2013: 134858.
- ↑ Müri RM, Meienberg O. Клинический спектр межъядерной офтальмоплегии при рассеянном склерозе. Arch Neurol 1985; 42: 851.
- ↑ Amezcua M, Morrow MJ Jirawuthiworavong, G. Current Opinion in Ophthalmology, ноябрь 2015 г. 2 (6): 534-539.
- ↑ McClelland C, Galetta S. Глазные симптомы, признаки и терапия рассеянного склероза. Рэй-Грант А., Фокс Р., Бетукс Ф. Рассеянный склероз и связанные с ним заболевания: диагностика, медицинское лечение и реабилитация.Demos Medical Publishing; 2013. 179-86.
- ↑ Polman C et al. Диагностические критерии рассеянного склероза: Пересмотр критериев Макдональда 2010 г. Анналы неврологии. 2011; 69: 292-302.
- ↑ Американская академия офтальмологии. ОКТ слоя нервных волокон. https://www.aao.org/image/oct-of-nerve-fiber-layer по состоянию на 23 марта 2020 г., 2019 г.
- ↑ 23,0 23,1 Бритце, Дж., Пиль-Йенсен, Г., Фредериксен, Дж. Л. и др. Анализ ганглиозных клеток сетчатки при рассеянном склерозе и неврите зрительного нерва: систематический обзор и метаанализ.Lancelet Neurology 2017; 264 (9): 1837–1853.
- ↑ Gaier ED, Boudreault K, Rizzo JF 3rd, Falardeau J, Cestari DM. Атипичный неврит зрительного нерва. Curr Neurol Neurosci Rep. Декабрь 2015 г .; 15 (12): 76.
- ↑ Kaiser PK. Friedman NJ. Иллюстрированное руководство офтальмологии Массачусетской глазной и ушной больницы. 4-е издание. 2014 г.
- ↑ Костелло Ф. Воспалительные нейропатии зрительного нерва. Континуум (Миннеап Минн). Нейроофтальмолог. Август 2014 г .; 20 (4): 816-37.
- ↑ Beck RW, Cleary PA, Anderson MM Jr, Keltner JL, Shults WT, Kaufman DI.Рандомизированное контролируемое исследование кортикостероидов при лечении острого неврита зрительного нерва. Группа изучения неврита зрительного нерва. N Engl J Med. Feb 1992. 326 (9): 581-8.
- ↑ Roed et al. Двойное слепое рандомизированное исследование внутривенного введения иммуноглобулинов при остром неврите зрительного нерва. Неврология, март 2005 г .; 64 (5): 804-810.
- ↑ Рупрехт К., Клинкер Э., Динтельманн Т., Рикманн П., Голд Р. Плазмообмен при тяжелом неврите зрительного нерва: лечение 10 пациентов. Неврология 2004. 63 (6): 1081–1083.
- ↑ Скотт Л.Дж.Глатирамера ацетат: обзор его использования у пациентов с ремиттирующим рассеянным склерозом и для отсрочки наступления клинически определенного рассеянного склероза. CNS Drugs 2013; 27: 971–988.
- ↑ Swingler RJ, Compston DA. Заболеваемость рассеянным склерозом. Q J Med. Apr 1992; 83 (300): 325-37.
- Перейти ↑ Manouchehrinia A, Tanasescu R, Tench CR, Constantinescu CS. Смертность при рассеянном склерозе: метаанализ стандартизованных коэффициентов смертности. J Neurol Neurosurg Psychiatry. Март 2016 г .; 87 (3): 324-31.
- ↑ Лучетти С., Франсен Н.Л., ван Эден К.Г. и др. Пациенты с прогрессирующим рассеянным склерозом демонстрируют значительную активность поражения, которая коррелирует с тяжестью клинического заболевания и полом: ретроспективный когортный анализ аутопсии. Acta Neuropathology 2018; 135: 511–528.
- ↑ Rocca, M.A., Sormani MP., Rovaris M., et al. Долгосрочное прогрессирование инвалидности при первичном прогрессирующем рассеянном склерозе: 15-летнее исследование. Мозг 2017; 140: 2814–2819.
- ↑ Барро, К., Бенкерт П., Дисанто Г., и другие. Нейрофиламенты сыворотки как предиктор обострения заболевания и атрофии головного и спинного мозга при рассеянном склерозе. Мозг 2018; 141: 2382–2391.
- ↑ Beck RW, Cleary PA, Backlund JC. Курс восстановления зрения после неврита зрительного нерва. Опыт испытаний лечения неврита зрительного нерва. Офтальмология. 1994; 101 (11): 1771-8.
Вторично-прогрессирующий рассеянный склероз (ВПМС) | Преодоление MS
Что такое вторичный прогрессирующий рассеянный склероз?
После нескольких лет рецидива ремиттирующего рассеянного склероза до двух третей людей переходят на вторично-прогрессирующий РС (ВПРС).
На этой типичной более поздней стадии человек может заметить постепенное ухудшение инвалидности, несмотря на меньшее количество рецидивов или их отсутствие. Скорость снижения может быть медленной для одних и более быстрой для других.
Некоторые люди могут уже находиться в стадии SPMS к тому времени, когда им будет поставлен правильный диагноз. Это может быть потому, что их предыдущие рецидивы не были распознаны. Поскольку SPMS сложно диагностировать, ваш врач будет следить за вашим прогрессированием в течение шести месяцев, прежде чем сделать вывод, что это именно тот тип рассеянного склероза, который у вас есть.
Лечение вторичной прогрессирующей MS
К счастью, есть способы управлять многими симптомами РС. К ним относятся медикаментозное лечение и изменение образа жизни:
✔ Диета
✔ Упражнения для снятия усталости, равновесия, скованности и других симптомов.
✔ Медитация
✔ Поддержка — оставаясь на связи улучшит ваше самочувствие
Все эти процедуры объединены в 7-ступенчатой программе восстановления OMS.
Если у человека есть ВПРС, но у него все еще наблюдаются рецидивы, и считается, что рецидивы являются основной причиной прогрессирования симптомов у человека, то можно также использовать терапию, изменяющую болезнь (ДМТ).ДМТ может снизить количество рецидивов РС и уменьшить их серьезность.
Ожидаемая продолжительность жизни
Ожидаемая продолжительность жизни людей с рассеянным склерозом выросла за последние 25 лет и, несомненно, будет продолжать расти, поскольку новые исследования приводят к новым методам лечения. Сегодня считается, что человек с РС может прожить в среднем на семь лет меньше, чем человек без РС. Но этот эффект со временем снижается по мере развития методов лечения и улучшения понимания РС, и, в перспективе, диабет часто сокращает среднюю продолжительность жизни до 10 лет.
Вторичный прогрессивный прогноз MS
При SPMS симптомы обычно со временем ухудшаются, или у них могут быть рецидивы, но после них не происходит полного выздоровления (а не предыдущих рецидивов и периодов улучшения самочувствия).
Есть надежда. Несколько лет назад для того, чтобы рецидивирующий РС превратился в СПМС, потребовалось около 20 лет. Однако в связи с постоянным развитием медицины и методов лечения все меньше людей будут переходить на SPMS, и если они это сделают, это займет гораздо больше времени.
Даже если у кого-то есть SPMS, MS у всех разные. Но будут сходства в том, как вы себя чувствуете, и в вещах, с которыми вам приходится иметь дело каждый день, и поэтому это помогает общаться с другими людьми с РС.
.

 Такое течение заболевания состоит из периодов восстановления и периодов обострения, между обострениями не происходит нарастания симптомов.
Такое течение заболевания состоит из периодов восстановления и периодов обострения, между обострениями не происходит нарастания симптомов. 1995. — Т.29, №4. -С.727-749.
1995. — Т.29, №4. -С.727-749.
 Занятия на тренажерах активизируют работу мышц, снимают спастичность. Лечебная физкультура с инновационными механотерапевтическими приборами для раннего и безболезненного восстановления подвижности суставов, а также предотвращения осложнений, связанных с длительной иммобилизацией, помогает восстановить функции коленного, голеностопного, локтевого, лучезапястного и пл
Занятия на тренажерах активизируют работу мышц, снимают спастичность. Лечебная физкультура с инновационными механотерапевтическими приборами для раннего и безболезненного восстановления подвижности суставов, а также предотвращения осложнений, связанных с длительной иммобилизацией, помогает восстановить функции коленного, голеностопного, локтевого, лучезапястного и пл