| Наименование процедуры | Стоимость | ||||||
| Консультация врача заведующего урологическим отделением для первичных пациентов | 2 500,00р. | ||||||
| Консультация врача уролога — онколога | 1 500,00р. | ||||||
| Консультация врача уролога для первичных пациентов (К.М.Н.) | 1 700,00р. | ||||||
| Консультация врача уролога для первичных пациентов | 1 300,00р. | ||||||
| Консультация врача заведующего урологическим отделением для повторных пациентов | 2 000,00р. | ||||||
| Консультация врача уролога для повторных пациентов (К.М.Н.) | 1 500,00р. | ||||||
| Консультация врача уролога для повторных пациентов | 1 100,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения эректильной дисфункции с помощью интракавернозных инъекций №1 (включая подбор дозировки) | 1 800,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения эректильной дисфункции с помощью интракавернозных инъекций №1 (включая подбор дозировки с использованием автоинъектора) | 6 800,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения эректильной дисфункции с препаратами для приема внутрь (подбор дозировки, коррекцию в ходе лечения) | от 300,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения воспалительных заболеваний малого таза (подбор дозировки, коррекцию в ходе лечения) | 3 000,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения аденомы (включая подбор дозировки, коррекцию в ходе лечения) | 3 000,00р. | ||||||
| Удаление образований на гениталиях и промежности аппаратом «SURGITRON» | |||||||
| до 2,0 см² | 5 000,00р.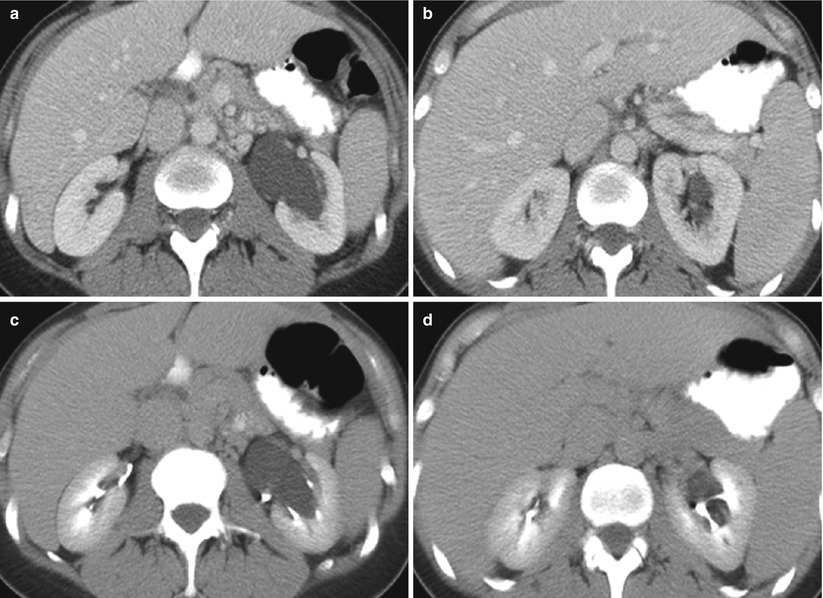 | ||||||
| площадь поражения от 2,0 до 5,0 см² | 10 000,00р. | ||||||
| площадь поражения от 5,0 см² | 15 000,00р. | ||||||
| Курс лечение баланопостита | от 4 000,00р. | ||||||
| Курс лечения негонококкового уретрита ( с инстилляцией или без инстиляции по показаниям) | от 5 000,00 р. | ||||||
| Курс лечения воспалительных заболеваний органов малого таза | от 10 000,00р. | ||||||
| Курс лечения не воспалительных заболеваний органов малого таза | от 10 000,00р. | ||||||
| Курс лечения эректильной дисфункции | от 10 000,00р. | ||||||
| Курс лечения аденомы предстательной железы | от 8 000,00р. | ||||||
| Курс лечения хронического цистита бактериального | от 10 000,00р. | ||||||
| Курс лечения хронического цистита рецидивирующего | от 20 000,00р. | ||||||
| Исследование урофлоуметрия для урологических пациентов | 500,00р. | ||||||
| Массаж предстательной железы № 1 | 600,00р. | ||||||
| Операция Циркумцизио (обрезание крайней плоти) | |||||||
| I степень сложности | 24 000,00р. | ||||||
| II степень сложности | 30 000,00р. | ||||||
| III степень сложности | 36 000,00р. | ||||||
| Операция Мармара (варикоцеле) | 30 000,00р. | ||||||
| Операция Бергмана (водянка яичка) | 20 000,00р. | ||||||
| Операция Несбита | 45 000,00р. | ||||||
| Micro-TESE (микрохирургическая биопсия яичка) | 85 000,00р. | ||||||
| TESE (открытая биопсия яичка) | 25 000,00р. | ||||||
| Селективная денервация головки полового члена | 40 000,00р. | ||||||
| Френулопластика (пластика уздечки полового члена) | 8 000,00р. | ||||||
| Хирургическое лечение недержания мочи методом TVT (без стоимости TVT) | 32 500,00р. | ||||||
| Хирургическое лечение цистоцеле методом TVT (без стоимости TVT) | 38 000,00р. | ||||||
| Удаление полипа уретры | 25 000,00р. | ||||||
| Иссечение парауретральной кисты | 30 000,00р. | ||||||
| Протезирование яичка (без стоимости протеза) | 25 000,00р. | ||||||
| Лигаментотомия | 40 000,00р. | ||||||
| Лигирование поверхностной дорсальной вены | 25 000,00р.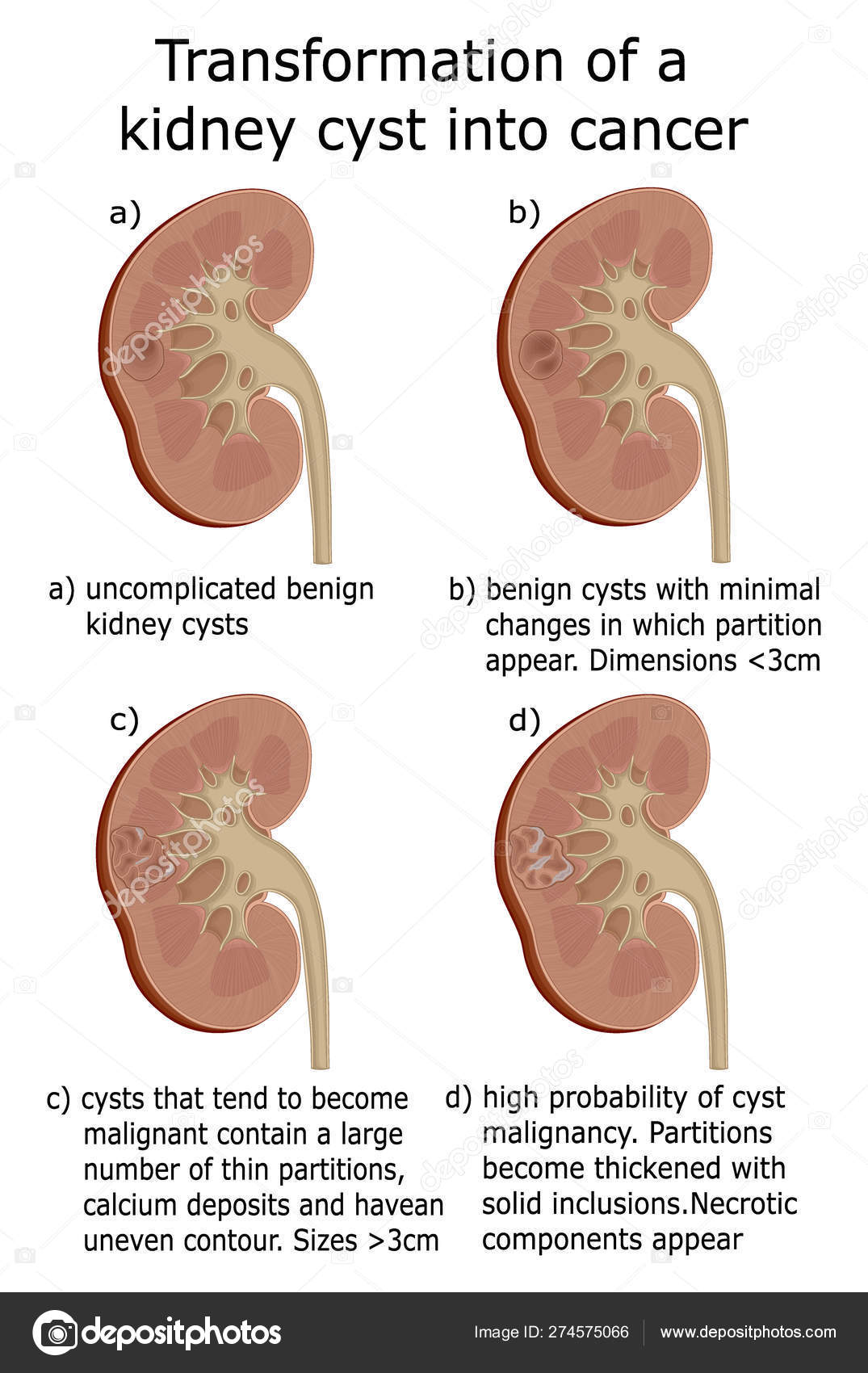 | ||||||
| Орхиэктомия односторонняя | 20 000,00р. | ||||||
| Орхиэктомия двусторонняя | 30 000,00р. | ||||||
| Вазорезекция двусторонняя | 20 000,00р. | ||||||
| Удаление атеромы мошонки | 5 000,00р. | ||||||
| Сперматоцелэктомия (иссечение кисты придатка яичка ) | 20 000,00р. | ||||||
| Меатотомия (рассечение наружного отверстия уретры) | 12 000,00р. | ||||||
| Протезирование сигментарными протезами по кругу | 40 000,00р. | ||||||
| Цистоскопия (для женщин) | 7 000,00р. | ||||||
| Цистоскопия (для мужчин) | 9 000,00р. | ||||||
| Диагностическая биопсия (без стоимости исследования) | 7 000,00р. | ||||||
| Эндоскопическое введение ботулотоксина в мочевой пузырь (без стоимости препарата) | 15 200,00р. | ||||||
| Трансректальная полифокальная биопсия предстательной железы (под наркозом, с контролем УЗИ, с гистологическим и иммуногистохимическим исследованием) | 19 000,00р. | ||||||
| Снятие и обработка швов | 1 200,00р. | ||||||
| Пребывание в дневном стационаре | 1 500,00р. | ||||||
| Установка катетера Фолея | 1 200,00р. | ||||||
| Установка стента внутреннего дренирования | 12 000,00р. | ||||||
| Удаление стента внутреннего дренирования | 8 000,00р. | ||||||
| Троакарная эпицистостомия | 15 000,00р. | ||||||
| Лечение миофасциального синдрома | |||||||
| Инъекция ботулотоксина до 100 ЕД (без стоимости препарата) | 250,00р. | ||||||
| Инъекция ботулотоксина свыше 100 ЕД до 200 ЕД (без стоимости препарата) | 200,00р. | ||||||
| Инъекция ботулотоксина свыше 200 ЕД (без стоимости препарата) | 180,00р. | ||||||
| Блокада семенного канатика | 6 000,00р. | ||||||
| Гидробужирование мочевого пузыря | 9 000,00р. | ||||||
| Индивидуальный поддерживающий курс миостимуляции мышц тазового дна | 4 000,00р. | ||||||
| Индивидуальный поддерживающий курс тибиальной нейромодуляциии | 4 000,00р. | ||||||
| Ботулинотерапия мышц тазового дна за 1 тригер (без стоимости препарата) | 6 000,00р. | ||||||
| Введение противовоспалительных и антибактериальных препаратов в предстательную железу | 3 000,00р. | ||||||
| Инстилляция мочевого пузыря без катетеризации (без стоимости препарата) | 1 600,00р. | ||||||
| Инстилляция уретры без катетеризации (без стоимости препарата) | 1 600,00р. | ||||||
| Процедура термотерапии на аппарате THERMEX TURAPY | 40 000,00р. | ||||||
| Пункция и склерозирование кисты почки | 25 000,00р. | ||||||
Опыт чрескожного склерозирования этанолом простых кист почек под контролем ультразвуковой визуализации Текст научной статьи по специальности «Клиническая медицина»
представлена в большинстве случаев социально — незащищенными слоями населения (неработающие лица, пенсионеры, инвалиды, студенты, бомжи).
Поэтому большое значение для улучшения эпидемиологической ситуации, наряду с проведением диагностических и лечебных мероприятий, имеют социальные меры, направленные на улучшение жизни больных туберкулезом. Одним из таких направлений является социальная поддержка больных туберкулезом, социально-уязвимых категорий больных, продолжающих лечение в амбулаторных условиях после выписки из стационара противотуберкулезного диспансера.
Широкий охват социальной поддержкой всех больных туберкулезом, получающих лечение в амбулаторных условиях по поддерживающей фазе, обеспечит комплексную терапию заболевания, повысит мотивацию больных к лечению, что повлияет на эффективность лечения.
Social support to tuberculosis patients in the city of Astana
Toleybekova G., Tsepke A., Ponomareva S., Chegai E., Hamitova G.
Current epidemiologic situation with tuberculosis is affected with social factors to greater extent. Social structure of tuberculosis patients is mainly represented with socially disadvantaged groups (unemployed, pensioners, persons with disabilities, students, homeless).
That is why not only diagnostics and therapy but also social actions enhancing life conditions of tuberculosis patients are essential to improve the epidemiological situation.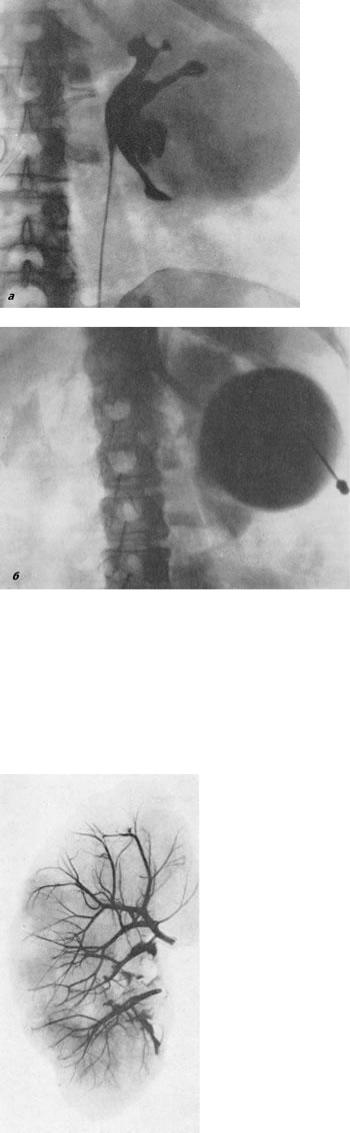 Social support to tuberculosis patients, socially vulnerable categories of patients continuing treatment in the outpatient settings after their discharge from tuberculosis hospital is one of such aspect.
Social support to tuberculosis patients, socially vulnerable categories of patients continuing treatment in the outpatient settings after their discharge from tuberculosis hospital is one of such aspect.
Wider outreach of all patients with tuberculosis receiving medical care in outpatient settings in sustaining phase will ensure comprehensive therapy and improve patients’ motivations to receive medical care making the treatment more.
Литература
1. М. Е. Кондратьева, В. А. Стаханов Влияние социальной поддержки на эффективность лечения больных туберкулезом//Российский медицинский журнал -2009.-№1-С.17-18.
2. Е. Я. Кочеткова Оценка эффективности лечения контингентов больных туберкулезом органов дыхания//Российский медицинский журнал -2009.-№1-С.17-18.
3. Скачкова Е.И., Матинян Н.С., Шестаков М.Г., Кучерявая Д.А., Владимиров С.К. //Проблемы управления здравоохранением -2009.-№3-С34-39.
Скачкова Е.И., Матинян Н.С., Шестаков М.Г., Кучерявая Д.А., Владимиров С.К. //Проблемы управления здравоохранением -2009.-№3-С34-39.
УДК 616.6+615.849
ОПЫТ ЧРЕСКОЖНОГО СКЛЕРОЗИРОВАНИЯ ЭТАНОЛОМ ПРОСТЫХ КИСТ ПОЧЕК ПОД КОНТРОЛЕМ УЛЬТРАЗВУКОВОЙ ВИЗУАЛИЗАЦИИ
С.Б.Иманкулов
АО «Национальный научный медицинский центр», г. Астана
Кисты почек обнаруживаются у 50% лиц страдающих урологическими заболеваниями, 1/3 пациентов от 50 лет и старше обнаруживаются кисты почек различных размеров [1,2]. В 3 -5 % от всех вскрытий встречается простая киста почки [3].
Простая киста почки — распространенное урологическое заболевание, характеризующееся наличием отдельного жидкостного образования почки, которое может встречаться в толще почечной ткани или подкапсульно.
С учетом возрастного распределения считается, что простые почечные кисты являются приобретенными заболеваниями [1,2,4,5].
Простые почечные кисты имеют очень тонкую стенку с плоским эпителием и иногда тонкие перегородки. Они содержат светлую или желтую жидкость с низким содержанием жира, белка, лактат-дегидрогеназы и концентрации амилазы [6,7]. По данным радионуклидных исследований, кистозная жидкость подвергается постоянному обмену с другими жидкостями тела [1,8].
С внедрением и широким применением в клинической медицине высокоинформативных методов диагностической визуализации, таких как ультрасонография, компьютерная и магнитно-резонансная томография частота выявления кист почек значительно увеличилась [2,9, 10]. Ультразвуковое исследование (УЗИ) признается на сегодняшний день ведущим методом в диагностике кистозных образований почек [1,2,9,10,11]. В лечении простой кисты применяют оперативное вмешательство (открытое или лапараскопическое) или чрескожную пункцию кисты под ультразвуковым наведением с эвакуацией ее содержимого, а в ряде случаев и с дренированием полости кисты [1,2,12,13].
В лечении простой кисты применяют оперативное вмешательство (открытое или лапараскопическое) или чрескожную пункцию кисты под ультразвуковым наведением с эвакуацией ее содержимого, а в ряде случаев и с дренированием полости кисты [1,2,12,13].
Метод чрескожной пункции со склеротерапией признается более эффективным. Но1тЬещ и Hietalа в 1989г. получил полное исчезновение кисты в 44% случаев и значительное уменьшение (до 21% по сравнению с исходным) в остальных случаях при сроке наблюдения 3-4 года[14]. Сегодня ультразвуковое наведение большинством авторов признается оптимальным при выполнении чрескожной пункции кист почек. К его преимуществам относятся отсутствие необходимости подготовки больного, безвредность для больного и операционной бригады, возможность безопасного для соседних органов и самой почки выбора траектории пункции, простота и надежность. Среди множества склерозирующих веществ наиболее эффективным и часто используемым препаратом является 96% этиловый спирт [1,2,12,13].
С целью изучения особенностей пункционного метода лечения простой кисты проведен критический анализ собственных результатов лечения простой кисты почки методом транскутанной пункции под контролем ультразвуковой визуализации.
Цель исследования
Изучить возможность лечения простой кисты почек методом транскутанной пункции под контролем ультразвуковой визуализации с последующим склерозированием 96% этиловым спиртом
Материалы и методы
За период с 2004 по 2011 годы в отделе HIFU — терапии и ультразвуковой визуализации «Национального научного медицинского центра» проведено лечение простой киты методом транскутанной пункции с последующим склерозированием 191 больному. Женщин 104, мужчин 87 в возрасте от 21 до 84 лет (таблица №1).
Таблица №1 Состав пролеченных пациентов по возрасту и полу
Возраст Количество пациентов Всего
женщины мужчины
20 — 29 2 (1,1%) 5 (2,6%) 7 (3,7%)
30 — 39 10 (5,2%) 4 (2,1%) 14(27,3%)
40 -49 22(5,2%) 7(3,7%) 29(15,2%)
50 — 59 25(13,1%) 23(12,0%) 48(25,1%)
60 — 69 26(13,6%) 25(13,1%) 51(26,7%)
70 — 79 17(8,9%) 23(12,0%) 40(20,9%)
> 80 2 (1,1%) 2 (1,1%)
Всего 104(54,5%) 87(45,5%) 191 (100%)
Преимущественно обращались пациенты от 50 до 75 лет. группа — более 9см.8(4,2%). Пункцию кисты почки проводили под контролем ультразвуко-вой визуализации методом «свободной руки» (рисунок 1). После местной анестезии (новокаин, лидокаин, маркаин) транскутанно в полость кисты вводилась игла диаметром 18G. Жидкость из кисты аспирировалась, затем вводился 96% этиловый спирт в количестве ЛА от объема кистозной жидкости. Чрез 10 минут спирт аспирировали, затем 5 кратно промывали полость кисты этиловым спиртом (96%). В последующем в полость кисты вновь вводили 96% этиловый спирт из расчета 2мл спирта на 10 мл кистозной жидкости. Контрольное УЗИ проводили через 6 — 12 месяцев.
группа — более 9см.8(4,2%). Пункцию кисты почки проводили под контролем ультразвуко-вой визуализации методом «свободной руки» (рисунок 1). После местной анестезии (новокаин, лидокаин, маркаин) транскутанно в полость кисты вводилась игла диаметром 18G. Жидкость из кисты аспирировалась, затем вводился 96% этиловый спирт в количестве ЛА от объема кистозной жидкости. Чрез 10 минут спирт аспирировали, затем 5 кратно промывали полость кисты этиловым спиртом (96%). В последующем в полость кисты вновь вводили 96% этиловый спирт из расчета 2мл спирта на 10 мл кистозной жидкости. Контрольное УЗИ проводили через 6 — 12 месяцев.
Результаты исследования и их обсуждение
В таблице № 2 представлены результаты проведенной склеротерапии кист.
Таблица №2 Показатели рецидива кист почек в зависимости от диаметра кисты.
Группы Диаметр кисты (см) Количество пациентов Рецидив кисты через 6 месяцев Рецидив кисты через 12 месяцев
абс. % абс. % абс. %
% абс. % абс. %
I 4 — 5 91 47,6 6 6,6 1 1,1
II 5 — 7 69 36,2 17 4,6 4 5,8
III 7 — 9 23 12,0 11 47,8 8 34,8
Группы Диаметр кисты (см) Количество пациентов Рецидив кисты через 6 месяцев Рецидив кисты через 12 месяцев
абс. % абс. % абс. %
IV >9 8 4,2 6 75,0 5 62,0
Всего 191 100% 39 17
Парапельвикальные кисты встречались в трех случаях, диаметр их не превышал 5 см. Нами они включены в I группу.
В I группе больных через 6 месяцев у 6 пациентов визуализировались кисты, после повторного лечения через 12 месяцев киста выявлена только в 1 случае. группе у 1.
группе у 1.
Из выше изложенного следует, что эффективность лечения простых кист почек прямо зависим от диаметра кисты.
Выводы:
Эффективность лечения простой кисты почки методом транскутанной пункции с последующим склерозированием 96% этиловым спиртом зависит от диаметра кисты.
Литература:
1. Хамзабаев Ж.Х., Байжигитов Б.Б., Даутов Т.Б., Байтурлин Ж.Г. Диагностическая и интервенционная радиология при кистозных заболеваний почек. Астана, 2003, 111с..
2. Бурцев С.А. Выбор оперативного метода лечения кист почек // Дис. Канд.мед. наук. Саратов, 2007.
3. Перельман В.М. Инфузионная урография и нефротомография в диагностике опухолей и кист почек // III Белорусская научная конференция онкологов. Минск, 1968. С 86-89
Минск, 1968. С 86-89
4. Лопаткин Н.А.,Мазо Е.Б. Простая киста почки. — М.,1982. — 127 с.
5. Schild H.H., Schweden F.J.,Lang E.K. Computed tomography in Urology//1992. — V.1. -P.7.
6. Lang E.K. Coexistence of cysts and tumor in same kidnty // Radiology.-1971.-V.- P.7.
7. Lang E.K. Diagnosis and management of Renal Cysts.Springer.Berlin 1086.
8. Jacobsson L., Lindquist B., Michaelson J. Et al. Fluid turnover in renal cysts
9. //Acta Med.Scand.- 1977.-V.202.-P.327.
10. Димидов В.Н.,Пытель Ю.А., Амосов А.В. Ультразвуковая диагностика в уронефрологии. М.:Медицина, 1989.
11. Трапезникова М.Ф., Уренков С.Б., Ба У.Р. Диагностика и лечение простых кист почек. М.: Медицина, 1997.
Трапезникова М.Ф., Уренков С.Б., Ба У.Р. Диагностика и лечение простых кист почек. М.: Медицина, 1997.
12. Аляев Ю.Г., Амосов А.В, Газимиев М.А. Ультразвуковые методы функциональной диагностики в урологической практике. М.: изд.Р.Валент.2001. С.192.
13. Игнашин Н.С., Троицкий О.А. Аратюнян С.М. Диагностика и лечение кистозных заболеваний почек с помощью чрескожных пункционных методов по ультразвуковым контролем// Урол. нефро. — 1989.- № 6. — С.17 — 22.
14. Нечипоренко Н.А., Нечипоренко А.Н., Балла А.А.,Кравчук В.Р. Лечение больных с простыми кистами почки методом чрескожной пункции (методические рекомендации). — Минск, 2001. — 18с.
15. Holmberq G., Hietata S.Treatment of simple renal cists by perkutaneous puncture and instillation of bismuth-phosphate // Scand.J.Urol.Nephrol.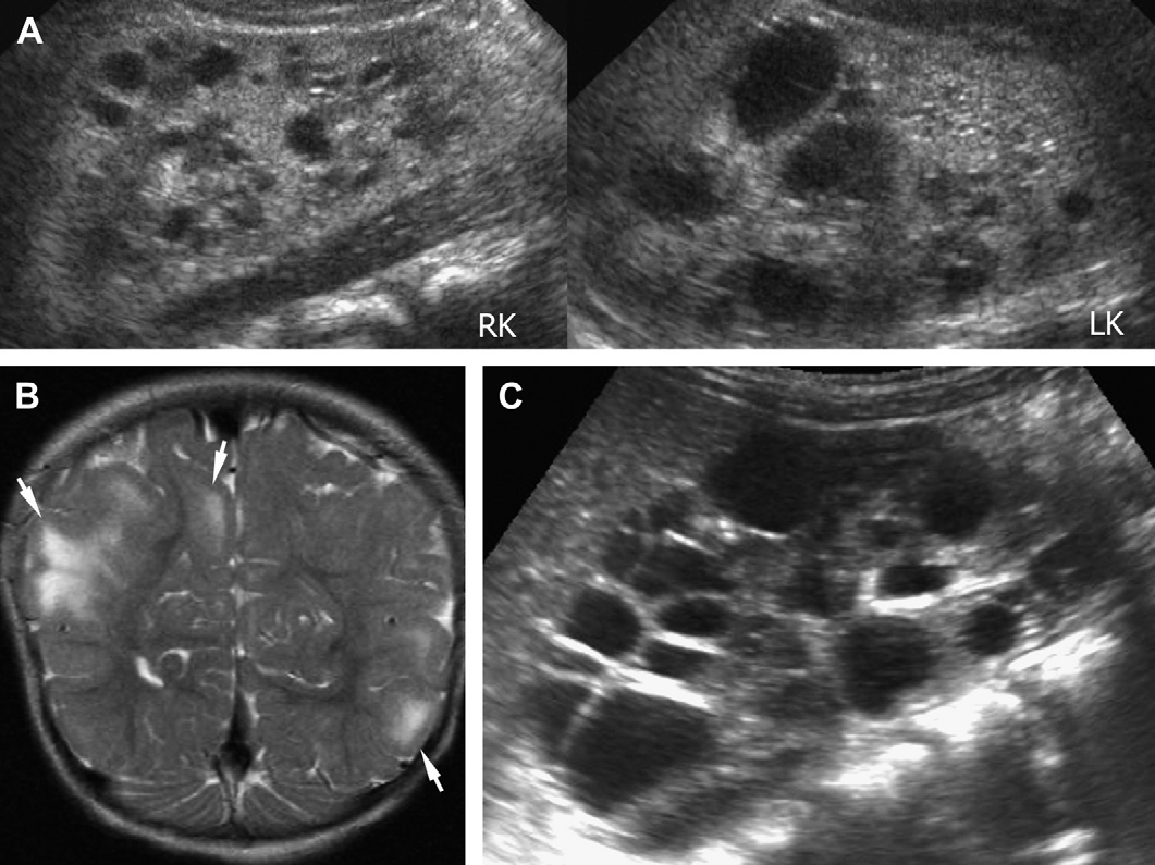 группа — более 9см.8(4,2%). Эффективность лечения простой кисты почки методом транскутанной пункции с последующим склерозированием зависит от диаметра кисты.
группа — более 9см.8(4,2%). Эффективность лечения простой кисты почки методом транскутанной пункции с последующим склерозированием зависит от диаметра кисты.
Perform ultra sound imaging technique as the guiding point appropriate management of the kidney cysts our first experience of under skin etalon sclerosis
Imankulov S.
As the appropriate management and treatment methods of kidney cystic disease we through transcutaneous puncture and etalon treatment kidney cysts developing under skin cystic sclerosis, we already treat 191 patients, below our results was shown; In order of cysts diameter dividing our patients to four groups. Group I cysts diameter between 4.0 -5.0 cm, 91(47.6%) patients Group II cysts diameter between 5.0 -7.0 cm, 69(36.2%) patients Group III cysts diameter between 7.0 -9.0 cm, 23(10.2%) patients Group IV cysts diameter between bigger than9. 0 cm, 8(4.2%) patients. Our findings suggest that effective treatment results of ordinary kidney cysts depending cysts average diameters.
0 cm, 8(4.2%) patients. Our findings suggest that effective treatment results of ordinary kidney cysts depending cysts average diameters.
УДК 616.98-616.831
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ВИЧ ЭНЦЕФАЛОПАТИИ
Д.С. Альжанова АО «Национальный научный медицинский центр», г. Астана
ВИЧ инфекция-тяжелое заболевание, характеризующееся медленным прогрессирующим течением. Основной «мишенью» инфекционного процесса является иммунная система, что обусловливает развитие выраженного иммунодефицита [1].
Хотя патоморфологические исследования показывают, что поражение нервной системы выявляется у 90% больных СПИДом, клинически неврологические осложнения выявляются у 50-70% больных, причем в 10% случаев они бывают первым клиническим проявлением заболевания.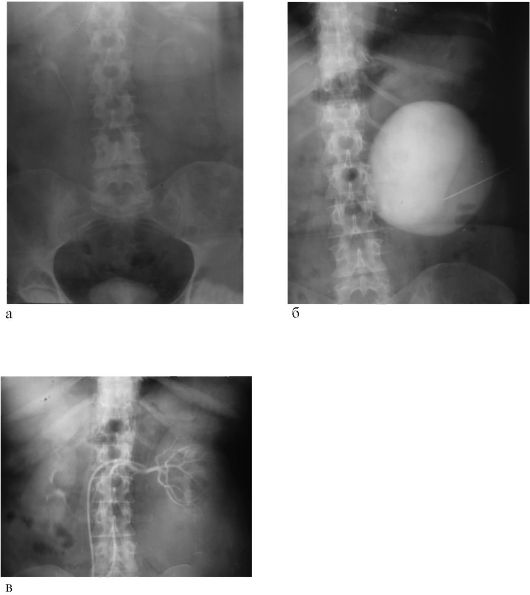 Именно неврологические осложнения — одна из основных причин инвалидизации и летальных исходов при ВИЧ-инфекции [1].
Именно неврологические осложнения — одна из основных причин инвалидизации и летальных исходов при ВИЧ-инфекции [1].
ВИЧ уже на ранней стадии попадает в ЦНС (макрофаги и моноциты выступают в роли «троянского коня», внутри которого ВИЧ проникает через ГЭРБ, но, по видимому, непосредственно не инфицирует нейроны, а многочисленные неврологические осложнения связаны с нейротоксическим действием веществ, продуцируемых ВИЧ, или факторов, высвобождаемых инфицированными макрофагами или микроглиальными клетками (например, цитокинов, высвобождающих аминокислоты, и.т.д.). Предполагают, что некоторые вирусные белки, связываясь с нейронами, могут нарушать функционирование кальциевых или иных ионных каналов либо влиять на нейромедиаторные процессы, что в конечном итоге может приводить к гибели нейронов [1].
Самым частым неврологическим осложнением ВИЧ-инфекции является ВИЧ-энцефалопатия (ВИЧ-ассоциированная деменция). В терминальной стадии она выявляется у половины больных. ВИЧ-энцефалопатия развивается на фоне выраженной иммуносупрессии и системных проявлений заболевания (похудание, лимфаденопатия, алопеция), но у 3-5% больных ВИЧ-энцефалопатия является начальным или даже единственным проявлением СПИДа. Патоморфологически выявляются диффузные изменения перивентрикулярных и глубинных отделов белого вещества, которое связывают с демиелинизацией или экстравазацией плазменных белков в результате повреждения гема-тоэнцефалического барьера, многоядерные гигантские клетки в коре большого мозга и белом веществе, астроцитарный глиоз, микроглиальные узелки, периваскулярная лимфоцитарная инфильтрация, уменьшение численности нейронов [1,2].
В терминальной стадии она выявляется у половины больных. ВИЧ-энцефалопатия развивается на фоне выраженной иммуносупрессии и системных проявлений заболевания (похудание, лимфаденопатия, алопеция), но у 3-5% больных ВИЧ-энцефалопатия является начальным или даже единственным проявлением СПИДа. Патоморфологически выявляются диффузные изменения перивентрикулярных и глубинных отделов белого вещества, которое связывают с демиелинизацией или экстравазацией плазменных белков в результате повреждения гема-тоэнцефалического барьера, многоядерные гигантские клетки в коре большого мозга и белом веществе, астроцитарный глиоз, микроглиальные узелки, периваскулярная лимфоцитарная инфильтрация, уменьшение численности нейронов [1,2].
Симптоматика развивается исподволь, и первые проявления имеют неспецифический характер: головная боль, быстрая утомляемость, снижение либидо, потеря интереса к работе, невнимательность, снижение памяти. ВИЧ-ассоциированная деменция сочетается с эмоционально-поведенческими нарушениями, может наблюдаться депрессия, дисфория, апатия, ограничение мотиваций и заторможенность.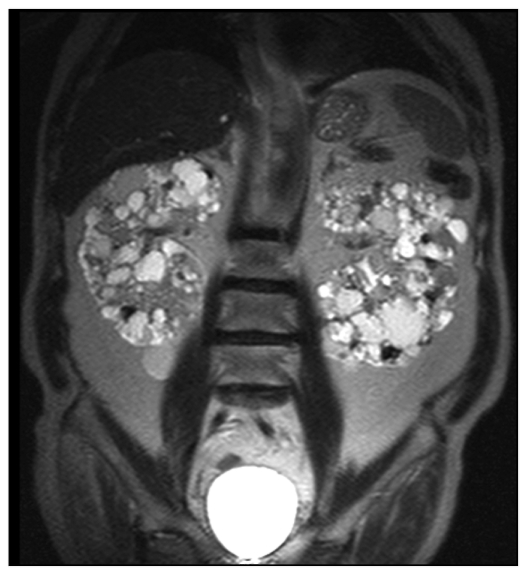 Постепенно развивается деменция подкорково-лобного типа. Часто отмечаются
Постепенно развивается деменция подкорково-лобного типа. Часто отмечаются
Техника выполнения чрескожной пункции кисты почки ✚ Ваш Доктор
Пункция кисты проводится с соблюдением всех правил асептики и антисептики.
Операционная бригада: врач УЗИ диагностики, врач уролог, операционная медсестра.
Пункцию кисты почки проводят с применением местного обезболивания.
Укладка больного зависит от топического расположения и размеров пунктируемых кист.
При наличии кистозного образования в верхнем, нижнем и среднем сегментах по задней или латеральной поверхности — положение больного для пункции горизонтальное, лежа на животе.
При парапельвикальных кистах и кистозных образованиях, расположенных по передней поверхности почки — положение больного лежа на противоположном боку.
Далее проводят УЗ исследование для выбора места вкола иглы, определения направления пункционного хода, который во всех случаях выбирается с таким расчетом, чтобы пункционная игла либо не проходила через паренхиму почки, либо проходила ее минуя лоханку. Безусловно, должна быть исключена возможность ранения кровеносных сосудов почки и рядом расположенных органов. Глубину вкола определяют измерением расстояния от кожи до центра кисты по ультразвуковому изображению на экране сканера, затем на иглу устанавливают ограничитель вкола и фиксируют его соответственно измеренному расстоянию.
Безусловно, должна быть исключена возможность ранения кровеносных сосудов почки и рядом расположенных органов. Глубину вкола определяют измерением расстояния от кожи до центра кисты по ультразвуковому изображению на экране сканера, затем на иглу устанавливают ограничитель вкола и фиксируют его соответственно измеренному расстоянию.
Следующим этапом на коже делают насечку остроконечным скальпелем, раздвигают плотные слои кожи и клетчатку зажимом типа «москит». Пункция выполняется пункционной иглой с эхопозитивным наконечником (под контролем УЗИ) с мандреном и фиксированным ограничителем. Весь процесс проведения иглы контролируют на экране монитора УЗ-сканера.
Далее следует аспирация содержимого кисты для проведения цитологического, бактериологического и биохимического исследований. В сомнительных случаях (трудности пункции, угроза попадания в ЧЛС) выполняют кистографию и ее оценку. Правильность проведенной пункции контролируют спаданием стенок кисты и исчезновением либо значительным уменьшением размеров полости при сохранении контрастирования ЧЛС.
Лечебная тактика при пункции кисты может иметь различия.
1 вариант: при отсутствии воспалительных изменений, небольших размерах кисты, выполняют аспирацию содержимого кисты и введение склерозирующих веществ. Наиболее распространено введение 95% этилового спирта. В полость кисты вводится около 25% объема препарата от изначального объема кисты. Проведение склеротерапии подразумевает введение лекарственных препаратов в полость кисты на временной интервал от 5 до 20 минут с последующей эвакуацией раствора из полости кисты. Практически у половины больных введение спирта сопровождается появлением жгучих болей в области почки.
2-ой вариант: в случае инфицирования или нагноения кисты, крупных размерах кисты проводят аспирацию и дренирование полости кисты с последующей санацией и поэтапным склерозированием. Дренирование кисты выполняют по методике Сельдингера (по игле вводится металлический проводник, затем по проводнику полиэтиленовая трубка с завитком, последняя фиксируется к коже узловым швом).
 После активной аспирации и промывания содержимого кисты дренаж оставляют в полости кисты на 3-5 суток до полного стихания воспалительного процесса. Затем приступают к введению склерозирующих веществ. Экспозиция составляет 2-3 часов. После 4 -х кратного введения склерозирующих веществ дренаж удаляют. Лечение на этом заканчивается.
После активной аспирации и промывания содержимого кисты дренаж оставляют в полости кисты на 3-5 суток до полного стихания воспалительного процесса. Затем приступают к введению склерозирующих веществ. Экспозиция составляет 2-3 часов. После 4 -х кратного введения склерозирующих веществ дренаж удаляют. Лечение на этом заканчивается.
Осложнения
кровотечение в полость кисты и паранефральную клетчатку
гнойно-воспалительные осложнения (инфицирование кисты, пиелонефрит и т. д.)
осложнения обусловленные повреждением структур почки и рядом расположенных органов и тканей (печени, селезенки, поджелудочной железы, кишечника, плевральной полости и т.д.)
осложнения, связанные с введением склерозирующих веществ аллергического и токсического характера.
Удаление кисты почек в Санкт-Петербурге
Одим из направлений нашей работы является удаление кисты почек. Кисты почки — распространенное заболевание, при котором в ткани почки появляются окрыглые образования, содержащие жидкость. Кисты могут находиться внутри паренхимы почек и в области ворот (парапельвикальные кисты).
Кисты почки — распространенное заболевание, при котором в ткани почки появляются окрыглые образования, содержащие жидкость. Кисты могут находиться внутри паренхимы почек и в области ворот (парапельвикальные кисты).
Классификация кист почек по Bosniak
Классификация кист почек по Босняку помогает подразделить кисты почек на категории по степени их возможной малигнизации. По категории I риск малигнизации сложных кист почек равняется менее чем 2%. При категории II риск малигнизации кист почек равняется 18% . Кисты с типом по Босняку (Bosniak) >III следует рассматривать как вариант почечно-клеточного рака (ПКР) и лечить их соответствующим образом. Большинство кист почек при категории IV классификации Bosniak имеют риск озлокачествления в 92%.
Показания к удалению кисты почек
- Боли в поясничной области
- Артериальная гипертензия
- Нарушение оттока мочи из почки
- Подозрение на опухоль
- Нагноение кисты почки
- Быстрый рост
Как правило, кисты почек имеют размер до 4-х см и протекают бессимптомно.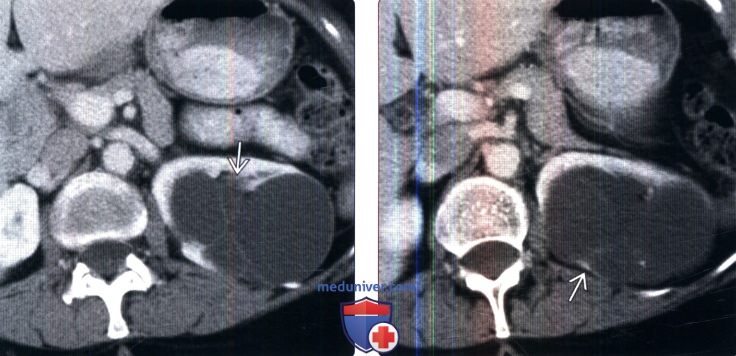 Они выявляются случайно при ультразвуковом исследовании и не требуют оперативного лечения. Кисты почек размером свыше 5-6 см значительно чаще дают клинические проявления и потому требуют лечения.
Они выявляются случайно при ультразвуковом исследовании и не требуют оперативного лечения. Кисты почек размером свыше 5-6 см значительно чаще дают клинические проявления и потому требуют лечения.
Кисты почек размером 4-6 см можно чрезкожно пунктировать с введением склерозирующего раствора. Содержимое кисты отправляется на цитологическое исследование для исключения онкопатологии. Пункция кист почек проводится под местной анестезией.
Кисты почек крупнее 6 см чаще всего имеют толстую стенку, что делает попытки их склерозирования неэффективными. Необходимо проводить их полное иссечение хирургическим путем.
Лапароскопическое удаление кист почек
Лапароскопическое иссечение кисты почек проводится чеерез 3-4 прокола кожи размером 7-10 см. Проводится полное иссечение кисты, удаленная ткань отправляется на гистологическое исследование. Операция проводится под эндотрахеальным наркозом, пациент лежит на спине. Длительность операции от 40 до 100 минут, обычно около 60 минут.
Операция проводится под эндотрахеальным наркозом, пациент лежит на спине. Длительность операции от 40 до 100 минут, обычно около 60 минут.
Активизация больного проводится через 8 часов после операции, выписка из стационара на 3-6 сутки после операции. Через 3 месяца необходимо будет выполнить УЗИ почек, через 6 месяцев — повторить компьютерную томографию.
Крупная парапельвикальная киста почки
Выделение кисты почки
Лапароскопическое иссечение кисты почки
Рубцы лапароскопического иссечения кисты почки
Клинические случаи из практики:
Киста средней трети правой почки. Киста левой почки. Лапароскопическое иссечение кисты.
Киста левой почки. Лапароскопическое иссечение кисты.
Киста правой почки. Камень правой почки 340 HU. Выполнен литолиз конкремента, лапароскопическое иссечение кисты.
Киста правой почки 8*8 см. Выполнено лапароскопическое иссечение кисты.
Киста верхнего полюса левой почки
Крупные кисты обеих почек 4*6 и 5. 5*8.5 см
5*8.5 см
Киста верхнего полюса почки
Крупная киста правой почки
Киста правой почки 7 см. Выполнено лапароскопическое иссечение кисты.
Киста почки 5*6 см. Выполнено лапароскопическое иссечение кисты
Бесплатные операции при кистах почек в клинике урологии ПСПБГМУ
Лапароскопическое удаление кист почек относится к высокотехнологичным видам медицинской помощи и в Клинике урологии ПСПБГМУ жителям любого региона России проводится бесплатно по квотам.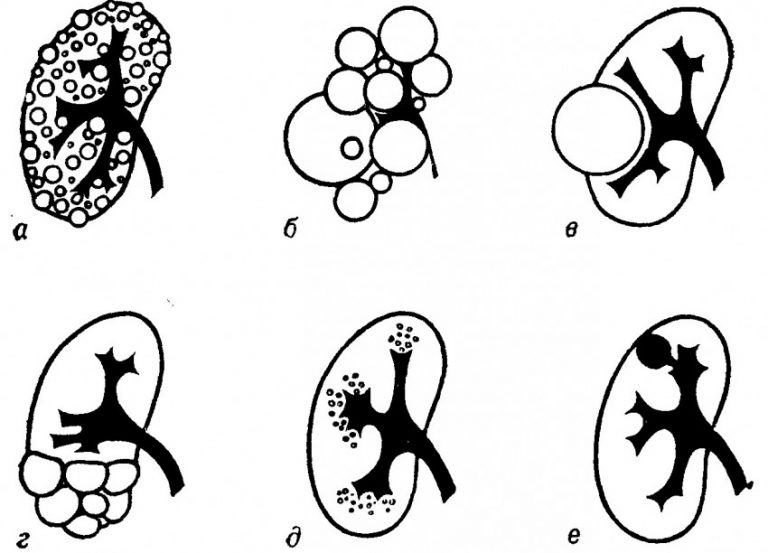
Необходимое обследование для госпитализации
Всем пациентам с кистами почек перед оперативным лечением обязательно выполнение мультиспиральной компьютерной томографии с внутривенным контрастированием. Необходимо точно узнать расположение кисты, кровоснабжение почки, исключить наличие добавочных сосудов.
Помимо этого требуется стандартное предоперационное обследование:
- Клинический анализ крови (уровень гемоглобина, гематокрита, подсчет количества эритроцитов, тромбоцитов, лейкоцитов с расшифровкой лейкоцитарной формулы, определение СОЭ).
- Биохимический анализ крови (глюкоза, АСТ, АЛТ, креатинин, мочевина, общий билирубин, общий белок)
- Общий анализ мочи
- Посев мочи с определением чувствительности к антибиотикам
- Исследование на сифилис (RW), гепатиты (HBs-Ag, HCV-Ab), ВИЧ
- Коагулограмма (АЧТВ, ПВ (%) по Квику, МНО), Фибриноген)
- Группа крови и резус-фактора
- Электрокардиограмма
- Флюорография или рентген органов грудной клетки
- Консультация терапевта
Киста почки — Официальный сайт ФГБУЗ КБ №85 ФМБА России
Общая краткая информация
Киста почки является одним из самых распространенных состояний в нефрологии.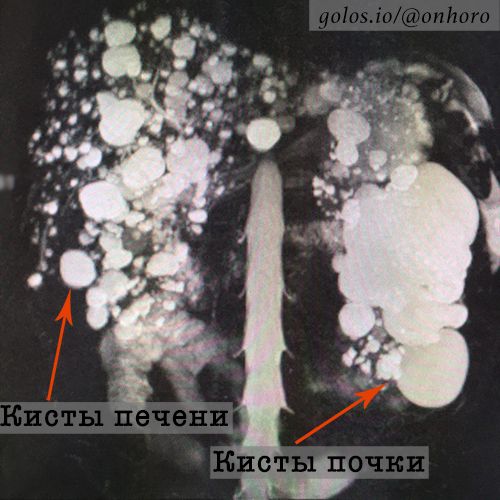 Предполагается, что кистозные изменения различной степени выраженности возникают почти у четверти людей в возрасте старше 45 лет. Особенно предрасположены к развитию патологии мужчины, страдающие ожирением, артериальной гипертензией, инфекционными заболеваниями мочевыделительной системы, уролитиазом. Нарушения работы почек выявляются лишь у трети больных, в остальных случаях наблюдается бессимптомное течение. К отдельному типу относятся врожденные разновидности кист, которые обнаруживаются у детей.
Предполагается, что кистозные изменения различной степени выраженности возникают почти у четверти людей в возрасте старше 45 лет. Особенно предрасположены к развитию патологии мужчины, страдающие ожирением, артериальной гипертензией, инфекционными заболеваниями мочевыделительной системы, уролитиазом. Нарушения работы почек выявляются лишь у трети больных, в остальных случаях наблюдается бессимптомное течение. К отдельному типу относятся врожденные разновидности кист, которые обнаруживаются у детей.
Симптомы
Патология часто протекает бессимптомно, что обусловлено медленным ростом новообразования – ткани почек успевают адаптироваться к его наличию без заметной потери функциональности. При росте киста начинает оказывать давление на кровеносные сосуды и стимулировать юкстагломерулярный аппарат. Это проявляется увеличением и нестабильностью уровня артериального давления, что приводит к головным болям, сердцебиениям, кардиалгии. Местные симптомы – боли в поясничной области – развиваются при декомпенсации функции почки или при компрессии близлежащих нервных стволов.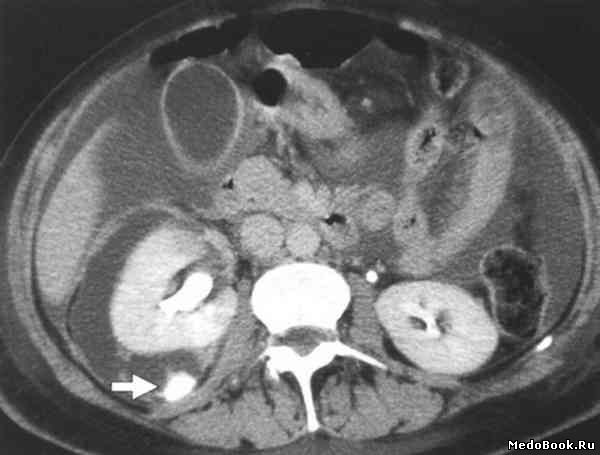
Большой размер кисты почки способствует нарушению уродинамики из-за уменьшения объема лоханки или частичного сдавления мочеточника. При этом к симптомам присоединяется снижение количества выделяемой мочи, частые позывы к мочеиспусканию, гематурия. Боли начинают иррадиировать в область паха и половых органов. Задержка и нарушение образования мочи становятся причиной интоксикации организма, что проявляется слабостью, повышенной утомляемостью, иногда – отеками. Явления почечной недостаточности (задержка жидкости, запах аммиака изо рта) возникают в случае двухстороннего поражения почек или наличия только одного органа.
Резкое повышение температуры, озноб, лихорадка, усиление болей при кисте в почке часто свидетельствуют о присоединении вторичной бактериальной инфекции и нагноении новообразования. Сильная болезненность в области поясницы, особенно появившаяся внезапно, на фоне физической нагрузки, указывает на возможность разрыва кистозной стенки. Разрыв может сопровождаться повреждением кровеносных сосудов с развитием кровоизлияния в почку и ишемией ее тканей. Признаком кровотечения является внезапно возникающая макрогематурия, в редких случаях кровь накапливается в забрюшинном пространстве
Признаком кровотечения является внезапно возникающая макрогематурия, в редких случаях кровь накапливается в забрюшинном пространстве
Причины возникновения
Причины кисты почки
Кистозные образования в почках представляют собой достаточно разнородную группу патологических состояний. Непосредственной причиной заболевания считаются нарушения роста эпителиальной и соединительной (межуточной) тканей, обусловленные повреждением или воспалительными процессами. Развитие некоторых кистозных разрастаний объясняется врожденными аномалиями мочевыделительной системы или генетическими особенностями организма. Основными предрасполагающими факторами являются:
Поражение тканей почек. Воспалительные процессы (гломеруло- или пиелонефриты), туберкулез, ишемические поражения (инфаркт), опухоли способны провоцировать нарушения развития эпителиальной ткани канальцев нефрона. В результате образуется тонкостенная полость преимущественно в мозговом веществе почек.
Возрастные изменения. Появление кист у лиц старше 45 лет объясняется увеличением нагрузки на выделительную систему и механизмом «накопления нарушений». Последний возникает вследствие незначительных по выраженности, но множественных патологических процессов, усиливающих влияние друг друга.
Появление кист у лиц старше 45 лет объясняется увеличением нагрузки на выделительную систему и механизмом «накопления нарушений». Последний возникает вследствие незначительных по выраженности, но множественных патологических процессов, усиливающих влияние друг друга.
Врожденные факторы. Иногда кисты являются следствием нарушений внутриутробного развития зачатков почек. Такие новообразования обычно обнаруживаются еще в детском возрасте, нередко имеют множественный характер. Мутации некоторых генов повышают предрасположенность к образованию кистозных полостей в почках.
Системные состояния (артериальная гипертензия, ожирение, сахарный диабет) способствуют прогрессированию заболевания. Они приводят к нарушению кровоснабжения и питания органов мочевыделительной системы и, как следствие, – к разрастанию менее требовательной к доступу кислорода соединительной ткани. Некоторые разновидности патологии обусловлены не возникновением и ростом кистозного образования, а локализованным процессом разрушения почечной ткани (при абсцессе, карбункуле).
Диагностика
Обнаружение кисты почки усложняется из-за длительного периода бессимптомного течения патологии. В результате заболевание нередко выявляется случайно. Первыми признаками являются неспецифические изменения в общем анализе мочи, необъяснимый подъем артериального давления. При помощи разнообразных диагностических техник врач-уролог может не только подтвердить наличие новообразования, но и определить его тип, размер и локализацию, а также оценить функциональную активность мочевыделительной системы. С этой целью назначаются следующие исследования:
УЗИ почек. Ультразвуковая диагностика является распространенной диагностической методикой, применяющейся для обнаружения кист. Они определяются как аэхогенные структуры со «звуковой дорожкой» усиления позади образований. Иногда внутри выявляются перегородки и кальцификаты. Ультразвуковая допплерография (УЗДГ почечных сосудов) дает возможность оценить влияние кисты на кровоснабжение почек.
КТ почек.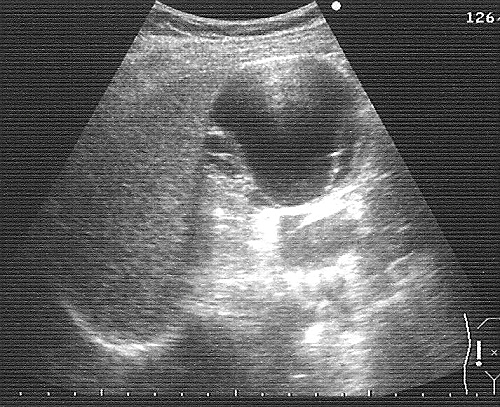 Метод используется для уточнения диагноза и дифференциации кист со злокачественными опухолями. Солитарные образования выглядят как округлые объекты с четкими контурами, заполненные жидкостью, мультилокулярные разновидности – как множество камер различного размера. Введение внутривенного контраста позволяет отличить кисты от опухолей, поскольку последние обладают способностью накапливать рентгеноконтрастное вещество.
Метод используется для уточнения диагноза и дифференциации кист со злокачественными опухолями. Солитарные образования выглядят как округлые объекты с четкими контурами, заполненные жидкостью, мультилокулярные разновидности – как множество камер различного размера. Введение внутривенного контраста позволяет отличить кисты от опухолей, поскольку последние обладают способностью накапливать рентгеноконтрастное вещество.
Функциональные исследования. Изучение активности выделительной системы производят методом экскреторной урографии, динамической сцинтиграфии, иногда посредством МРТ-урографии и другими способами. Данные техники позволяют оценить скорость клубочковой фильтрации, дополнительно выявить изменения в чашечно-лоханочной системе и начальных отделах мочевыделительных путей.
Лабораторные анализы. При небольших кистозных образованиях общий анализ мочи без изменений. Увеличение размеров кисты может провоцировать уменьшение объема суточного диуреза, возникновение никтурии, появление в моче примеси крови (гематурия) и белка (протеинурия).
Методы лечения
При наличии солитарной интрапаренхиматозной или субкапсулярной кисты размером до 5 сантиметров лечение не требуется – достаточно наблюдения у специалиста для контроля заболевания. Необходимость в лечебных мероприятиях возникает при появлении характерной симптоматики (болей в пояснице, нарушений мочеиспускания и др.), увеличении размеров кистозного пузыря. Лечение также показано при многокамерном характере кисты (по причине риска малигнизации), ее расположении у ворот и в области лоханки почки. Обычно устранение кистозного образования производится пункционными и эндоскопическими техниками, к которым относятся:
Чрескожная пункционная аспирация почечной кисты. Заключается во введении иглы в кистозную полость с дальнейшим отсасыванием (аспирацией) содержимого. В результате объем кисты резко уменьшается, новообразование склерозируется. Методика применяется при наличии однокамерной кисты размером не более 6 сантиметров. Отмечается достаточно высокое количество рецидивов.
Склеротерапия кисты почки. Является модификацией пункционной аспирации. После удаления жидкого содержимого в полость пузыря вводят раствор этилового спирта или йодистых соединений. Медикаменты раздражают внутреннюю поверхность кистозной мембраны и активируют процессы склерозирования, что позволяет уменьшить число рецидивов.
Иссечение кисты. Относится к радикальным вмешательствам, заключается в удалении новообразования и ушивании оставшейся нормальной ткани почек. Используется при больших или многокамерных кистах, разрывах оболочки, кровотечениях, тяжелых нагноениях. Обычно выполняется при помощи эндоскопического инструментария, в тяжелых случаях может быть назначена открытая операция.
При наличии крупных кист и значительном повреждении почки прибегают к резекции или нефрэктомии (при условии нормальной функциональности второго органа). Вспомогательное лечение включает симптоматические мероприятия – прием болеутоляющих средств, гипотензивных препаратов (ингибиторов АПФ), антибиотиков при инфекционных осложнениях.
Малоинвазивные методы лечения больных с кистами почек
1. Антонов A.B. Эндовндеохирургические операции на почках и мочеточниках ретроперитонеальным доступом: Дисс. Канд. Мед. Наук.- Санкт-Перербург, 1999 .- 124 стр.
2. Антонов A.B., Рыкин П.А. Эндовидеоурология-первые результаты //Эндоскопическая хирургия.- 2002.-№2.-с.10.
3. Баев В.А., Зильберман М.Н. Опыт применения ретроперитонеоскопии. //Актуальные вопросы реконструктивной и восстановительной хирургии.- г. Иркутск, -1989, ч. -2, -с. 338-339.
4. Баев В.А., Коромыслов С.Г.Ошибки и опасности ретроперитонеоско-пии.//Совещание проблемной комиссии по уронефрологии МЗ РСФСР (тезисы докладов), г. Челябинск, -1987, -с. 89-90.
5. Баев В.А., Радченко E.H., Уразов Ф.Ф., и др. Осложнения при выполнении РПС и меры их профилактики. // Материалы X Российского съезда урологов, г. Москва, 1-3 октября -2002.-М.,- с.523-524.
6. Баху А.Ю. О диагностике и лечении солитарной кисты почки. // Урология и нефрология, -1974, -№5, -с. 20-24.
20-24.
7. Бобровский O.A. Лапароскопические операции в урологии. Опыт внедрения и применения.// Эндоскопическая хирургия.- 2002.-№2.-с.17.
8. Борисов А.Е., Антонов A.B., Кащенко В.А. Применение эндовидеохирурги-ческого забрюшинного доступа при операциях на кистах почек. // Актуальные проблемы клинической медицины. Межвузовский сборник. Алматы. -1997., -с.156-158.
9. Борисов А.Е., Земляной В.П., Кащенко В.А., Семенов В.А., Краснов JI.M., Лебединский K.M. Эндовидеохирургия органов забрюшинного пространства. // СПб. «Эфа», -2000, -199 стр.
10. И.Борисов А.Е., Митин С.Е., Яковлев М.В. и др. Эндовидеохирургия в урологии. // Эндоскопическая хирургия.- 2002.-№2.-с.19.
11. Н.Волков Д.Ю., Клочихин 0.3., Мингалёв A.B. Применение эндоурологиче-ских операций при простых кистах почки.// Материалы X Российского съезда урологов, г. Москва, 1-3 октября 2002.-М., 2002.- с.710-711.
12. Гимпельсон Э.И. Классификация аномалий почек.//Урология,-1936, т. 13, -№ 2, -с.125-128.
13. Гориловский JT.M. Диагностика и оперативное лечение кистозных заболеваний почек в старших возрастных группах. // VII Всероссийский съезд урологов,-1982,-с.256-258.
14. Давыдов A.A., Крапивин Б.В., Шульц В.Е. Лапароскопические операции на почке.// Материалы VI Всероссийского съезда по эндоскопической хирургии. г. Москва. 22-25 февраля 2003.- Эндоскопическая хирургия (приложение).- 2003.-c.53.
15. Даренков А.Ф., Игнашин Н.С. Ультразвуковые исследования в урологии. //Москва, «Медицина», -1994, -234 стр.
16. Жила В.В., Рублёвский В.П., Шодмонова З.Р., Черненко П.С. Оперативные вмешательства на почках и мочеточниках с использованием ретроперито-неоскопа. //Клин. Урология.-1990.-№12.-с.34-35.
17. Ибрагимов В.Ш. Чрескожные и эндоскопические методы диагностики и лечения простых кист почки. // Дисс. канд. мед. наук, г. Тбилиси, -1989 .
18. Ибрагимов В.Ш., Дубровских Ф.В., Уникян H.A. и др. О чрескожной эндоскопической резекции стенки одиночной кисты.// Военно-медицинский журнал, -1991, -8 , -с. 67.
67.
19. Игнашин Н.С. Инвазивные ультразвуковые вмешательства в диагностике и лечении урологических заболеваний. //Дисс.док.мед.наук., г. Москва, -1989.
20. Игнашин Н.С., Троицкий O.A., Арутюнян С.М., и др. Диагностика и лечение кистозных заболеваний почек с помощью чрескожных пункционных методов под ультразвуковым контролем.// Урология и нефрология.-1989.-№6.с.17-21.
21. Игнашин Н.С., Мартов А.Г. Диапевтика в урологии. Москва,- 1993, -198 стр.
22. Коган М.И., Медведев B.JL, Абоян И.А.и др. Лапароскопия в уроло-гии.//Материалы VI Всероссийского съезда по эндоскопической хирургии.г.Москва. 22-25 февраля 2003.- Эндоскопическая хирургия (приложение).-2003.-c.65.
23. Курбангалеев А.И., Шакиров М.В., Камалов A.A. и др. Лапароскопические операции при заболеваниях почек.// Материалы VI Всероссийского съезда по эндоскопической хирургии, г. Москва. 22-25 февраля 2003.- Эндоскопическая хирургия (приложение).- 2003.-с.70.
24. Курбатов Д.Г. Применение ретроперитонеоскопа в хирургии органов за-брюшинного пространства. //Канд.дис., Кемерово, -1994, -167 стр.
//Канд.дис., Кемерово, -1994, -167 стр.
25. Курбатов Д.Г., Рублевский В.П. Метод ретроперитонеоскопии в хирургии органов забрюшинного пространства. //Урология и нефрология, -1998, -№5,-с.35-36.
26. Лойт A.A., Антонов A.B. Эндовидеохирургические доступы к органам забрюшинного пространства.// Эндоскопическая хирургия.- 2002.-№2.-с.56.
27. Лопаткин H.A. Руководство по урологии. // Москва, «Медицина», -1998, -том 2,-с.183-188.
28. Лопаткин H.A., Мазо Е.Б. Простая киста почки.- Москва, «Медицина»,-1982.- 140 стр.
29. Лопаткин H.A., Фидаров Ф.Б., Мартов А.Г. Лапароскопическая резекция простой кисты почки // Урология и нефрология, -1999, -2, -23-25.
30. Мартов А.Г. Рентген-эндоскопические методы диагностики и лечения заболеваний почек и верхних мочевых путей. // Дисс. док. мед. наук., г.Москва, -1993.
31. Мартов А.Г., Лопаткин H.A. Эффективность и перспективы современной урологии.// Материалы X Российского съезда урологов, г. Москва, 1-3 октября 2002..jpg) -М., -2002.- с.655-683.
-М., -2002.- с.655-683.
32. Маховский В.З. Выбор доступа при сочетанных операциях на забрюшинном пространстве и брюшной полости. // Хирургия, -1989, -№2, -с.91-97.
33. Медведев B.JI., Костюков С.И. Лапароскопическое иссечение кист почек.//Материалы X Российского съезда урологов, г. Москва, 1-3 октября 2002.-М.,-2002.- с.753.
34. Мингалёв A.B., Фёдоров А.Г. Видеоэндоскопическое лечение кист почек. //Эндоскопическая хирургия.- 1999.-№2.-с.42.
35. Мусахранов В.В. Применение ретроперитонеоскопа в хирургическом лечении кист почек. //Автореферат дисс. канд. мед. наук, г.Кемерово, -1996.
36. Нечипоренко H.A., Нечипоренко А.П., Рязанцев И.В. Оценка эффективности методов лечения простой кисты почки. // Урология, -2000.- № 6, с.9-12.
37. Переверзев A.C., Когут Ю.Я. Чрескожная пункционная кистография и ангиография в диагностике солитарных кист. // VII Всероссийский съезд урологов,-1982,-с.287-288.
38. Петров С.Б., Ракул С.А. Опыт лапароскопических операций. //Материалы X Российского съезда урологов, г. Москва, 1-3 октября 2002.-М., -2002.- с.684-685.
//Материалы X Российского съезда урологов, г. Москва, 1-3 октября 2002.-М., -2002.- с.684-685.
39. Пытель А.Я. О кистозных заболеваниях почек и их классификации. // Урология и нефрология, -1975., -№1, -с.3-10.
40. Рублевский В. П. Клиническое обоснование и применение ретроперитонео-скопии в лечении больных нефроуретеролитиазом и другими урологическими заболеваниями. //Канд.дис., Киев, -1990, -151 стр.
41. Рублевский В. П., Перкин Е. М. Опыт применения межрёберных заднеакси-лярных доступов в диагностике и лечении некоторых урологических заболеваний. //Вестник хирургии, -1990, -145, 7, -с. 51-52
42. Сажин A.B., Сажин В.П., Самохин В.М. Эндовидеохирургические вмешательства в урологии.// Эндоскопическая хирургия,- 2002.-№3.-с.55.
43. Степанов В.Н., Теодорович О.В. Пункционные методы диагностики и лечения в урологической практике.// Новые технологии в урологической практике: Материалы IX Всероссийского съезда урологов, г. Курск,-1997.-М., 1997.-с.273-277.
44. Степанов В.Н., Кадыров З.А. Атлас лапароскопических операций в урологии. // Москва, -2001, -122 ст.
Степанов В.Н., Кадыров З.А. Атлас лапароскопических операций в урологии. // Москва, -2001, -122 ст.
45. Томкевич Б.А., Кадыров З.А., Кириленко В.В. Место лапароскопических операций в урологии.// Материалы X Российского съезда урологов, г. Москва, 1-3 октября 2002.-М., -2002,- с.626-627.
46. Трапезникова М.Ф. Кистозные поражения почек. // VII Всероссийский съезд урологов, -1982, -с.233-241.
47. Трапезникова М.Ф., Уренков С.Б. Диагностика и лечение простых кист почек. // Москва, -1997, -132 ст.
48. Уджмаджуридзе Н.С., Ибрагимов В.Ш. и соавторы Новый способ чрескож-ного эндоскопического лечения простых кист почек. // VIII Всероссийский съезд урологов, -1988, -с. 151.
49. Халаби Д. Диагностика и лечение парапельвикальных кист почек. // VII Всероссийский съезд урологов, -1982, -с.303-306.
50. Халаби Д. Диагностика и лечение парапельвикальных кист почек. // Урология и нефрология, -1983, -№3, -с.20-25.
51. Шан-син В.М. Ретроперитонеоскопия в хирургии органов забрюшинного пространства у детей: Автореф. Дис. Канд. Мед. Наук.- г. Кемерово, -2000.стр. 22.
Дис. Канд. Мед. Наук.- г. Кемерово, -2000.стр. 22.
52. Шулешко С.Ф. Прямая ретроперитонеоскопия в диагностике опухолей и других заболеваний органов забрюшинного пространства. // Вопросы онкологии. Оренбург, -1974, -с.43-44.
53. Шулешко С.Ф. О показаниях, технике и эффективности ретроперитонеоско-пии при диагностике опухолей и заболеваний забрюшинной локализации.-Автореф. Канд.дис. Ярославль, -1976.
54. Юдин A.JL, Афанасьева Н.И. и соавторы. Уточненная лучевая диагностика и лечение кистовидных образований почек.- Диагностика и лечение, -2002, -№1,-с.25-31.
55. Ясинский Б., Шоршев Ю. О лечении кистозных заболеваний почек.// VII Всероссийский съезд урологов, -1982, -с.310-311.
56. Amis E.S, Cronan J.J. The renal sinus: an imaging rewiew and proposed nome-clature for sinus cysts.// J.Urol. -1988, -v. 139, -p.l 151-1159.
57. Amis E.S, Cronan J.J. Needle Puncture of Cystic Renal Masses: A Survey of the Society of Uroradiology.// AJR, -1987,-v.l48, -p. 297-299.
58. Androulakakis P. Spontaneus suppuration of solitary renal cysts.// E.Urol., -1981,-v.7, -№1, -p.48-50.
59. Austoni E. et al.Resezione di cisti renale. // Arch. Ital. Urol. Androl.,-1993, -v.65, -№3, -p.235-237.
60. Barreto H., Doublet J. Kidney surgery using lumbar endoscopy: initial experiences. // Prog. Urol. -1995.-June, -vol. 5, -p.384-389.
61. Bartel M. Die Retroperitoneoskopie. // Zbl Chir. -1969,- №12, -p.377-383.
62. Belgrano B.M, Trombetta A.M. La punctura di cisti renali. Valutarione di una technica sulla base di sette anni di espirieuza.// Urologia,-1983,-v.50, -№2.-p.346-352.
63. Bell F.T. Le malatti renali.// Rome,-1955.
64. Beyer D. 1st die Nierenzystenpunction cine brauchbare Methode zur Differentialdiagnostik gefassarmer raumforder under Nierenprozesse.// Urologe Ausg.A., -1997, -v.16, -№ 6 -p.339-345.
65. Branitz B.H. and al. Complication of renal cyst puncture. // Urology, -1997,-№7,-p.578-580.
66. Bosniak M.A. Observation of smell incidentally detected renal masses. // Semin. Urol. Oncol., -1995., -v.l3, -№4, -p.267-272.
Observation of smell incidentally detected renal masses. // Semin. Urol. Oncol., -1995., -v.l3, -№4, -p.267-272.
67. Bosniak M.A. Difficulties in classifying cystic lesions of the kid-ney.//Urol.Radiol.,-1991, -v.13, -№2, -p.91-93.
68. Bosniak M.A. Problems in the radiologic diagnosis of the renal parenchymal tumors. // Urol.Clin.North.Am.,-1993,-v.20, -№2, -p.217-230.
69. Bosniak M.A. The current radiological approach to renal cyst. // Radiology.-1986, -v.158, -№1, -p.1-10.
70. Cloix P., Martin X., Pangaud C. Surgical management of complex renal cysts: a series of 32 cases. //J-Urol. -1996 Jul; -156(1),- p.28-30.
71. Dedola G. Sulle cisti sierose. // Arch.Urol.,-1961, -v.34, -№6, -p.471-485.
72. Denis E., Nicolas F., Ben Rais N. Laparoscopic surgical treatment of simple cysts of the kidney. // Prog-Urol. -1998, Apr., 8(2) -p. 195-200.
73. Dunn M.D., Clayman R.V. Laparoscopic management of renal cystic diseases //Word J. Urol.-2000.-vol. 18, -№4, -p. 272-277.
272-277.
74. Dunn M.D., Portis A.J. et al. Laparoscopic cyst marsupialization in patients with autosomal dominant polycystic kidney diseases. // J. of Urol.-2001.-vol.165.p. 1888-1892.
75. Eickenberg H.U. Percutane operation von nierencysten. Urologe. // (Aust),-1984, -v.23, -№6, -p.298-301.
76. Fontana D. et al. Processing of simple renal cysts by a drainage with three repeated alcohol injection. //J.Urology. -1999.-vol.53, -p. 904-907.
77. Gaur D.D. Laparoscopic operative retroperitoneoscopy: use of a new device. //J.Urol., -1992, -vol. 148, -№ 4, -p.l 137-1139.
78. Gaur D.D. Retroperitoneoscopy: the ballon technique. // Ann. roy. coll. Surg. Engl., -1994, -vol. 76, -№ 4, -p. 259-263.
79. Gaur D.D. Retroperitoneal surgery of the kidney,ureter and adrenal gland. // Endose. Surg., -1995, -v.3, -№1, -p.3-8.
80. GÍ111.S., Clayman R.V., McDougall E.M. Advances in urological laparoscopy. //J. Urol., -1995, -vol. 154, -№ 4, -p. 1275-1294.
81. Goldsmith M. F. Future surgery: minimal invasion. // J.A.M.A., -1990, -v.264,- № 21, -p.2723.
F. Future surgery: minimal invasion. // J.A.M.A., -1990, -v.264,- № 21, -p.2723.
82. Guazzoni G. Laparoscopic unroofing of simple renal cysts. // Urology. -1994, Feb; 43(2)-p. 154-159.
83. Hanna R.M., Dahniya M.H. Aspiration and sclerosing therapy of symptomatic simple renal cysts: meaning of two injections of a sclerosing agent. // AJR-Am-J-Roentgenol., -1996, Sep; 167 (3) -p. 781-783.
84. Hepler A.B. Solitary cysts of the kidney. // Surg. Gynes.Obstet., -1930, -v.50, -№ 4, -p.668-687.
85. Hoening D.M., et al. Laparoscopic unroofing of symptomatic renal cysts: three distinct surgical approaches. // J.Endourol. -1995, -v.9, -№1, -p.55-58.
86. Hoening D.M., McDougall E.M., dayman R.V. Laparoscopic ablation of peripel-vic renal cysts. //J. Urol. -1997, Oct.; -158(4) -p.1345-8.
87. Holm H.H., Kristensen J.K. et al. Ultrasound as a guide in percutaneons puncture technigue. //Ultrasonies. -1972, -vol. 10, -p. 83-86.
88. Holmberg G.,Hietala S.O., Karp K. , Ohberg L. Significance of simple renal cysts and percutaneous cyst puncture on renal function. // Scand-J-Urol-Nephrol. -1994 Mar; -28(1): 35-8.
, Ohberg L. Significance of simple renal cysts and percutaneous cyst puncture on renal function. // Scand-J-Urol-Nephrol. -1994 Mar; -28(1): 35-8.
89. Holzer P.H. and al. Ergebnisse der perkutanen Neirenzystenverodung. // J. Urol. Nephrol., -1981, bd 74, -s.213-216.
90. Kato K. Et all. Renal hypertension secondary to perirenal pseudocyst: resolution by percutaneous drainage. // J.Urology,-1985, -v. 134, -p.942-943.
91. Kristensen J.K., Holm H.H. Ultrasonically guided percutaneous puncture of renal cyst. // Scand.J. Urol.-Nephrol, -1986, -v. 6, suppl. 16.
92. Lang E.K. Roentgenographic assessment of asymptomstic renal disease. // Ra-diolody, -1973, -v.109: -p.257-269.
93. Lang E.K. Renal cyst puncture and aspiration: a survey of complica-tions.//Amer.J.Roentgen.,-1977, -v. 128, -p.723.
94. Lifson B.J., Teichman J.M. Role and long-term results of laparoscopic decortication in solitary cystic and autosomal dominant polycystic kidney disease. //J. Urol. -1998, Mar; -159(3): 702-705; discussion 705-706.
95. Mandressi A.,et al. Retroperitoneoscopy. // Ann.Urol. Paris, -1995, -v.29, -№2, -p. 91-96.
96. McDougall E.M., Clayman R.V. Advances in laparoscopic urology. // Part 1, Urology -1994.-vol.43, -№ 4: -p.420-426.
97. Okasho A.,Yamamoto H. A new treatment for simple renal cyst: Percutaneous instillation of monocycline hydrochloride into simple renal cyst.// Acta urol.Jap.,-1987,-v.33,-№8, -p.l 162-1166.
98. Ohta S, Fujishiro Y. Polidocanol sclerotherapy for simple renal cysts. // Urol-Int. -1997, -58(3) -p. 145-147.
99. Pearle M.S., Traxer 0.,Cadeddu J.A. Renal cystic deasease. Laparoscopic management. // Urol.Clin. Am. -2000.-vol.27. №4.-p.661-673.
100. Perrin P. Et al. Apport de la ponction cytologique dans le diagnostic des tumeurs du rein. //J.Urol. -1987,-v.93, -№4, -p.179-182.
101. Phelan M., Zajko A., Hrebinko R.L. Preliminary results of percutaneous treatment of renal cysts with povidone-iodine sclerosis. // Urology. -1999, Apr; 53(4) -p. 816-817.
816-817.
102. Plas E.G., Hubner W.A. Percutaneous resection of renal cysts: a long-term follow-up.// J. Urol., -1993, -v.49, -№4, -p.703-705.
103. Propiglia et al. Trattamento di cisti renali voluminose mediante svuotamento ed alcoolizzazione percutanea ripetuta.// Arch. Ital. Urol. Androl.,-1994, -v.66,-№ 4, -p.215-217.
104. Radovic N. Retroperitoneal marsupialization of renal cysts. // Lijec-Vjesn. -1997, Jan; 119(1)-p.16-19.
105. Raskin M.M. et al. Effect of Intracystic Pantopaque on renal cysts. // J. Urol.,-1975, -v. 114,-№ 5, -p.678-679.
106. Rassweiler J J., Henkel T.O., Potempa D.M. Laparoskopisches Training in der Urologie. Eine unverzichtbare Basis fur laparoskopische Eingriffe in Retroperito-neum. // Urologe (A), -1993, vol. 32, -№ 5, -p.393-402.
107. Rosa A., Iannicelli P. Treatment of renal cysts. // Arch-Ital-Urol-Androl., -1994, Sep; 66(4 Suppl) -p. 97-100
108. Rubinstein S.C., Hulbert J.C., Pharand D. et al. Laparoscopic ablation of symptomatic renal cysts. // J. Urol.,-1993, -vol. 150, -№ 4, -p.l 103-1106.
// J. Urol.,-1993, -vol. 150, -№ 4, -p.l 103-1106.
109. Salagierski M. Przenzskorne oproznianie torbieli nerek przy pamocy ultra-sonografii. // Urol.pol., -1987,-v.40, -№ 4, -p.262-268.
110. Salky B.A., et al. The use of laparoscopy in retroperitoneal pathology. // Gas-trointest.Endos., -1988,-v.34, -№3, -p.27-30/
111. Santoriello A., Petraroia F. Ultrasonically guided percutaneous treatment of renal cysts using ethanol and human fibrin glue (tissucol). // Minerva-Chir. -1994 Apr; 49(4) -p. 343-348.
112. Sosa R.E. Laparoscopy. // J.Urol.- 1993, -v. 150, -№4, -p.l 110-1111.
113. Soulie M., Seguin P., Richeux L. et al. Urological complications of laparoscopic surgery: experience with 350 procedures at a single center. // J. Urol.-2001.- vol. 165.-p. 1960-1963.
114. Steg A. Chemical and dynamic study of cystic fluid. // J.Europ. Urol., -1976,-v.2, -N4: -p. 164-167.
115. Stoller M.L., Irby P.B., Osman M. et al. Laparoscopic marsupialization of a simple renal cyst. // J. Urol., -1993,-vol. 150, -№ 5, -p.1486-1488.
// J. Urol., -1993,-vol. 150, -№ 5, -p.1486-1488.
116. Thorubury J.R. Needle aspiration of avascular renal lesions. // Radiology.,-1972, -v.105, -№2, -p.299-302.
117. Valdivia J.G. Laparoscopic ablation of renal cysts. // Arch-Esp-Urol. -1994, Apr; 47(3) -p. 246-52.
118. Wernecke K, Heckemann R. Therapeutic results of ultrasonound guided rebal cyst puncture. // -1985, -v. 143, -№5, -p.553-556.
119. Wickham J.E. et al. Percutaneous renal surgery: Churchill Livinstone. // Edin-burg, London,-1983,-p. 161.
120. Wickham J.E. et al. Elective percutaneous nephrolithotomy in 50 parients. //J.Urol.,-1983,-v.l29,-№5,-p.904-906.
121. Winter P., Von Stauffenberg A., and al. Diagnostik und Therapie singularer Nierenzysten. // Z. Nephr. -1990, -v.83, -№ 8,- p. 411-417.
122. Zama S. Percutaneous renal cyst puncture and ethamol instillation. // Hin-yokika kiys. -1994, -v. 40, -№ 1, -p.9-13.
123. Ziegler M. Zystische Nierenveranderungen. // Akt.Urol.,-1973, -Bd5, N3,-p.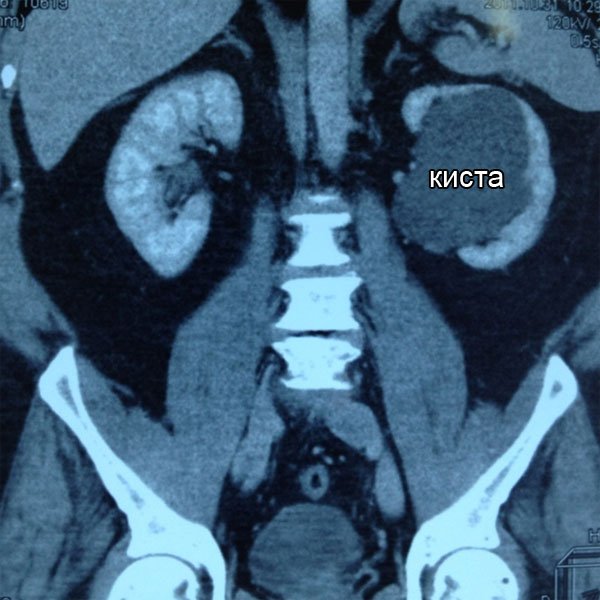 173-182.
173-182.
Реплика. Врач Андрей Колпаков — о том, как бороться с кистой почек — ВЕСТИ / Тамбов
У микрофона заведующий урологическим отделением Тамбовской областной клинической больницы имени В.Д. Бабенко, главный внештатный специалист эксперт-уролог Управления здравоохранения Тамбовской области Андрей Колпаков.
«Кисты почек — это заполненные жидкостью полости, и заболевание обычно протекает бессимптомно, — рассказывает заведующий урологическим отделением Тамбовской областной клинической больницы имени В.Д. Бабенко, главный внештатный специалист эксперт-уролог Управления здравоохранения Тамбовской области Андрей Колпаков. -Однако иногда кисты почек могут достигать больших размеров, более чем 8-10 см и вызывать боли. Так же дискомфорт может быть связан с тем, что киста сдавливает органы брюшной полости, особенно кисты левой почки. Пациенты могут жаловаться на раннее насыщение, дискомфорт при употреблении пищи.
Важно провести дифференциальную диагностику между простой кистой почки и кистой, в которой имеется раковая опухоль. Дифференцировать кисты почки необходимо с помощью ультразвукового исследования и компьютерной томографии с внутривенным контрастированием.
Дифференцировать кисты почки необходимо с помощью ультразвукового исследования и компьютерной томографии с внутривенным контрастированием.
Кисты почек классифицируются по системе, называемой Bosniak. Bosniak 1 и 2 считаются доброкачественными, в то время как Bosniak 3 и 4 считаются подозрительными на наличие рака почки, в данном случае должна быть выполнена нефрэктомия –полное удаление почки или резекция почки — ее частичное удаление.
Консервативное лечение кисты почки является лишь временной мерой. До сих пор не существует специального лекарства для лечения этого заболевания. И медицинские препараты используются для симптоматического лечения.
В настоящее время доступны следующие основные методы хирургического лечения кисты почки:
— открытая хирургия кисты почки;
— чрезкожная аспирация содержимого кисты с или без склерозирования;
— лапароскопия кисты почки.
Лапароскопическое лечение кист почек является методом первого выбора при простых кистах диаметром более 6 см, сложных и центрально расположенных кистах, а также при повторном образовании кисты после удаления содержимого и склерозирования.
Показания к оперативному лечению при кисте почки следующие:
— сдавление кистой почки мочевыводящих путей;
— сдавление кистой ткани почки почки;
— инфицирование полости кисты и формирование абсцесса;
— разрыв кисты почки;
— большие размеры кисты и/или быстрый рост кисты почки;
— боль, вызываемая кистой;
— кровь из почки со стороны кисты;
— артериальная гипертензия;
— наличие крови в пунктате из кисты или кровоизлияние в кисту;
— разрыв кисты или опасность такового;
— рак в кисте (на основании радиорентгенологических, эхографических данных или исследования пункционной жидкости из кисты).
Лапароскопическая методика в лечении кисты почки применяется с начала 90-х годов. Лечение кисты почки проводится в условиях стационара.
Как и любое хирургическое вмешательство, лапароскопическая операция требует предоперационной подготовки, включающей проведение рутинных лабораторных тестов и исследований, в том числе оценку функции почек, отмену противосвертывающих препаратов за 7 дней до операции (если пациент таковые принимает), назначение профилактической антибиотикотерапии.
Лапароскопическое вмешательство проводится под общей анестезией, т.е. весь период операции пациент находится в медикаментозном сне.
Простая киста почки очень редко удаляется полностью, так как в этом нет никакой необходимости, а так же данная манипуляция может вызывать повреждение полостной системы почки. В большинстве случае стенки (купол) кисты иссекаются вблизи почечной ткани специальным ультразвуковым скальпелем. Все мелкие сосуды коагулируются биполярным коагулятором. После удаления кисты операция заканчивается, трубки для введения инструментов извлекаются, разрезы на коже зашиваются. Удаленная стенка кисты почки отсылается на гистологическое исследование.
На следующий день после лапароскопической операции извлекается мочевой катетер, пациенту разрешается вставать и ходить, а на 2-3 день после лапароскопического удаления кисты почки пациент может быть выписан домой. Частота рецидивов простых кист почек после лапароскопической операции приближается к 0%.
Лапароскопически может выполняться не только иссечение кисты почки, но и частичное или полное удаление почки.
Преимущества лапароскопической хирургии кисты почки:
— малоинвазивная методика с прекрасным косметическим эффектом – после операции остается лишь три малозаметных шрама;
— позволяет удалять кисты почки любого размера и локализации;
— сокращение длительности оперативного вмешательства, восстановительного периода;
— менее выраженный послеоперационный болевой синдром;
— низкий риск развития осложнений во время и после операции.
На территории Тамбовской области Тамбовская областная клиническая больница имени В.Д. Бабенко является единственным лечебным учреждением, в урологическом отделении которого осуществляется лапароскопическое удаление кист почек. Все пациенты могут обратиться на консультацию к урологу в Тамбовскую областную клинико-диагностическую поликлинику с направлением от вашего врача по месту жительства».
Склеротерапия кисты почки | Фундамент ПКД
Пациенты с ADPKD обычно сообщают о таких симптомах, как боль и чувство полноты в животе или боках, которые часто можно объяснить увеличенными кистами почек. По мере роста кисты давят на окружающую паренхиму (ткань почек), что может привести к затруднению оттока крови или мочи. Со временем эти увеличенные кисты могут способствовать ухудшению функции почек у пациентов с ADPKD.
По мере роста кисты давят на окружающую паренхиму (ткань почек), что может привести к затруднению оттока крови или мочи. Со временем эти увеличенные кисты могут способствовать ухудшению функции почек у пациентов с ADPKD.
Некоторые врачи проводят процедуру, называемую склеротерапией кисты , которая включает в себя два этапа: (1) аспирация (дренирование) большой болезненной кисты (кист), а затем (2) склерозирование (разрушение) клеток внутренней оболочки для предотвращения попадания жидкости. повторное накопление в кисте.Процедура — это дневная процедура, выполняемая под седативным действием, и некоторые пациенты сообщают об уменьшении болевых симптомов. Риски этой процедуры включают в себя местную самоограничивающуюся боль, которая может длиться несколько дней, требующую приема лекарств для снятия боли, у 15% пациентов, и инфекцию кисты, требующую лечения антибиотиками, у ~ 2% пациентов. Однако исследования по:
все еще продолжаются.
- Какие пациенты с ADPKD получат пользу от процедуры.
- Долгосрочные преимущества дренажа кисты на почечный кровоток, общий объем или функцию почек.
Как я могу узнать, имею ли я право на эту процедуру?
В настоящее время клиницисты рекомендуют склеротерапию кист в случаях очень больших (т.е. обычно более 5 см или размера апельсина) кист почек, которые могут вызывать боль или «массовый эффект», такой как вздутие живота и вздутие живота. Все еще продолжаются исследования того, как склеротерапия кисты может влиять на функцию почек в долгосрочной перспективе. Поговорите со своим нефрологом о вариантах лечения ваших симптомов.
Где я могу пройти эту процедуру? Как мне найти врача, который сможет провести эту процедуру?
Большинство клинических центров, специализирующихся на PKD, знают о склеротерапии кист, но могут иметь свою собственную стратегию рекомендовать процедуру своим пациентам.Поскольку процедура основана на визуализации почек, ее часто проводит интервенционный радиолог, который должен быть знаком с этим типом процедуры и принимать решение после консультации с вашим нефрологом.
Фонд PKD собирает названия специализированных центров обслуживания PKD и подробную информацию об услугах, которые они предлагают. Посетите нашу страницу «Найти клинику», чтобы найти ближайшую к вам. Если вам известно о клинике ДОК в вашем районе, которой нет в списке, напишите нам на research @ pkdcure.орг.
Где я могу найти информацию о текущих исследованиях?
В настоящее время проводятся исследования, чтобы выяснить, замедлит ли дренирование больших кист в почках снижение функции почек. Это исследование, в настоящее время не имеющее отношения к клинической помощи . На научной конференции PKD в Торонто в 2018 году д-р Эран Шломовиц продемонстрировал процедуру пенной склеротерапии, а д-р Андрей Илюта представил предварительные результаты ее эффективности в отношении уменьшения объема почек у отдельных пациентов и связанных с этим побочных эффектов.Просмотрите их презентации здесь.
Безболезненный и экономящий время модифицированный метод лечения простой почечной кисты с помощью одноразовой склеротерапии этанолом
SRC обычно протекают бессимптомно; однако боль в боку является относительно частым симптомом у людей с симптоматическими SRC. Возможно, это происходит из-за расширения почечной капсулы; кроме того, некоторые симптомы могут появиться вторично по отношению к обструкции собирательной системы 9 . Брынярский и др. . 10 сообщили, что распространенность артериальной гипертензии у пациентов с SRC была 43.3% (91/210 пациентов), из которых 61,7% (56/91 пациент) избавились от гипертонии после склеротерапии кисты или лапароскопии. Таким образом, после удаления кисты соответствующие клинические симптомы исчезли; остаточные кисты без симптомов не требуют дальнейшего вмешательства 7,11 . Кроме того, некоторые пациенты без явных клинических симптомов предпочитают проходить лечение, потому что их беспокойство увеличивается с увеличением объема кисты 5,11,12,13 .
Наличие кисты диаметром> 4 см является одним из критериев включения в склеротерапию SRC 14,15 .Большие кисты (> 8 см) имеют тенденцию складываться после полостного коллапса. Иногда контакт между введенным этанолом и кистой отсутствует, и такой контакт, если таковой имеется, менее эффективен; поэтому лапароскопия является предпочтительным вариантом в таких случаях. 2,3,14 . Остаточные кисты, обнаруженные во время раннего наблюдения после склеротерапии, могут быть вторичными по отношению к временному, реактивному или воспалительному накоплению жидкости, полное исчезновение которого может занять 6–12 месяцев. 16 . Таким образом, диаметр кисты в этом сравнительном исследовании находился на уровне 5–8 см с периодом наблюдения 12 месяцев.Хотя перипельвикальная киста не является противопоказанием для склеротерапии 12,17 , утечка этанола в лоханочно-мочеточниковом переходе может привести к фиброзу и расширенному стенозу 18,19 . Поэтому из соображений безопасности перипельвикальные кисты были исключены из этого исследования.
Ультразвук и КТ обычно используются в качестве метода наведения. Преимущества ультразвука в том, что он экономичен, работает в реальном времени и не излучает излучение, хотя он гораздо больше зависит от навыков оператора, чем CT 13 .КТ предпочтительнее у пациентов с ожирением или когда киста нечетко визуализируется и безопасный путь доступа не может быть определен.
Прозрачная пункция и прямая пункция являются приемлемыми методами в литературе и обычно оставляются на усмотрение оператора, в первую очередь, в зависимости от расположения кисты. 9,17 . Однако некоторые операторы по-прежнему предпочитают использовать первый, как показано в предыдущих исследованиях 4,5,20 , поскольку он позволяет избежать прямого прокола, ведущего к разрыву кисты, а коаксиальная игла пассивно выводится из кисты во время схлопывания стенки кисты, поскольку жидкость уменьшается.Однако этот путь может повредить паренхиму почек. В исследовании Dell’atti et al . 6 , частота гематурии и внутрикапсулярного кровоизлияния составила 8,3% (3/36 случаев) и 2,7% (1/36 случаев) соответственно. Данных об осложнениях, полученных в настоящем исследовании, было недостаточно, чтобы определить, были ли они вызваны прозрачной пункцией. Тем не менее, прямая пункция позволяет избежать повреждения паренхимы почек; поэтому мы рекомендуем его для подходящих случаев. Это представление согласуется с точкой зрения Ли и др. .прокол кисты должен быть как можно более атравматичным, чтобы уменьшить кровотечение в ней 9 . По нашему опыту, следует проявлять осторожность, чтобы контролировать дыхание пациента и минимизировать риск разрыва кисты во время прямого прокола. Во время процедуры, когда жидкость в кисте уменьшается, стенка разрушается по направлению к основанию кисты. Поэтому кончик иглы должен находиться рядом с основанием кисты.
Наиболее частым осложнением склеротерапии этанолом является растяжение пояснично-абдоминальной боли 3,6,7,15 , что приводит к более высокому баллу по ВАШ.Yonguc T и др. . сообщили, что средние баллы по ВАШ для общего и тяжелого случая составили 4,26 ± 1,99 и 5,1 ± 2,1 соответственно 15 . Более того, в некоторых случаях могут применяться анальгетики 6 , в то время как оператор вынужден вводить меньшие объемы этанола в других 21 . В тяжелых случаях процедура часто приостанавливается или прекращается 7,12,15,21 . Хотя исследования рекомендовали использовать этанол, 20% -ный гипертонический раствор также можно использовать, чтобы избежать боли 20 .Лидокаин — широко используемый и легко доступный местный анестетик, недорогой, блокирует болезненные раздражители и быстро действует. Поскольку лидокаин контролирует боль 7,22 , можно вводить больший объем этанола, улучшая контакт этанола со стенкой кисты. Это предотвращает необходимость многократного изменения положения пациента, что сокращает продолжительность процедуры.
В предыдущих отчетах по одноразовой склеротерапии 95–99,9% этанола в объеме 15–50% от объема кисты использовались в качестве склерозирующего агента 3,7 (максимальный объем вводимого этанола 200 мл) 5 , 23 без побочных эффектов 23 .Время воздействия составляло 5–40 мин, и в большинстве случаев были достигнуты хорошие результаты 3,24 . Использование высоких концентраций этанола может привести к обезвоживанию, дегенерации белка и некрозу эпителиальных клеток выстилки монослойной кисты в течение 1–3 мин. 25 . Кроме того, этанол вызывает асептическое воспаление стенки кисты, и после того, как кистозная жидкость исчерпана, стенка разрушается, и адгезия остается закрытой 5 . Этанол постепенно проникает в фиброзную капсулу примерно за 4–12 ч, что приводит к минимальным локальным или системным побочным реакциям. 25 .Результаты по объему этанола (> 90% об. / Об.) И времени воздействия были почти одинаковыми для групп A и B; однако значение эффекта «доза-время» было ниже, чем значение, о котором сообщалось в большинстве предыдущих сеансов склеротерапии. 3,24 . Следовательно, системные реакции, которые обычно вызываются большим или длительным воздействием этанола 7,9 , не наблюдались ни в одной из исследуемых групп. Более того, никаких серьезных осложнений не произошло, возможно, из-за небольшого размера выборки, тщательной процедуры и безопасности процедуры 26 .
Модифицированная методика безболезненна, требует короткого времени и сводит к минимуму повреждение паренхимы почек, тем самым обеспечивая быструю и гладкую процедуру. Аналогичным образом, он также подходит для склеротерапии под ультразвуковым контролем, при котором отличается только метод наведения. Более того, если некоторые операторы привыкли к прозрачной пункции или если путь пункции не может избежать почечной паренхимы, инъекция внутрикистозного лидокаина и последующие процедуры все равно могут быть выполнены со ссылкой на модифицированную технику для получения того же эффекта.Получение сведений об улучшениях состояния пациента позволяет минимизировать повреждение паренхимы почек, боль, беспокойство и дискомфорт, вызванные длительными процедурами, тем самым обеспечивая более качественное медицинское обслуживание.
Наше исследование имеет несколько ограничений, которые требуют дальнейшего обсуждения. Во-первых, это не проспективное рандомизированное контролируемое исследование, и возможна систематическая ошибка отбора. Во-вторых, размер выборки пациентов, получавших модифицированную методику, невелик; Таким образом, для подтверждения наших результатов необходимы дальнейшие рандомизированные исследования на большой группе пациентов.Наконец, склеротерапия этанолом проводилась даже у бессимптомных пациентов с SRC.
Таким образом, мы рекомендуем прямую пункцию кисты, чтобы избежать повреждения паренхимы почек, предварительную инъекцию внутрикистозного лидокаина для контроля боли и увеличение объема этанола / площади воздействия без изменения положения пациента, чтобы сократить продолжительность процедуры. Кроме того, модифицированная методика безопасна и эффективна и, таким образом, может улучшить медицинское обслуживание.
Неожиданный результат после склеротерапии простой кисты почки | BMC Nephrology
Простые кисты почек обычно доброкачественные и легко обнаруживаются с помощью обычного ультразвукового исследования, если выполняются следующие критерии: (i) отсутствие внутреннего эхо-сигнала; (ii) наличие четко очерченной, тонкой, отчетливой стенки с гладким и отчетливым краем; (iii) адекватная передача звуковой волны через кисту с акустическим усилением позади нее; и (iv) сферической или слегка яйцевидной формы [8].В представленном случае результаты сонографии и компьютерной томографии привели к диагнозу простой кисты почек. Цитологическое исследование жидкости кисты не выявило признаков злокачественности, и киста не вырастала в течение нескольких лет после склеротерапии этанолом. Однако через три года в рецидивирующей кисте была обнаружена почечно-клеточная карцинома, что указывает на редкое проявление злокачественной трансформации.
Sasaki et al. сообщил об одном из немногих случаев ПКР, вызванного простой кистой почек.У их пациента после перехода в течение шести лет проводилось ультразвуковое исследование. Была проведена леворадикальная нефрэктомия, патологическое обследование подтвердило диагноз большого (6 см в диаметре) ПКР [6]. Cheng-Jui Lin et al. сообщил о случае огромной (11,5 × 9 × 16 см) простой почечной кисты, которая восстановилась вскоре после аспирации, что потребовало нефрэктомии через три месяца для облегчения трудноизлечимой боли в боку. Опять же, патологическое исследование подтвердило папиллярный ПКР. [7]
Мы провели поиск в PubMed, используя термины «почечная киста», «карцинома» и «склеротерапия», но не смогли найти ни одного случая злокачественной трансформации простой почечной кисты после склеротерапии.Имеются единичные сообщения о случаях развития рака пищевода от месяцев до лет после склеротерапии для лечения варикозного расширения вен пищевода. [9] [10] [11] Однако четкой причинно-следственной связи не установлено, в первую очередь потому, что эти пациенты лечились с использованием различных склерозантов.
Наш случай был аналогичен случаю, описанному Cheng-Jui Lin et al. [7]. В нашем случае большая простая почечная киста быстро восстановилась после склеротерапии миноциклином первой линии и снова, с более длительной задержкой, после склеротерапии этанолом второй линии.Рост опухолей на внутренней стенке кисты предполагал злокачественную трансформацию, но остается неясным, увеличивает ли склеротерапия риск онкогенеза. Тем не менее, основываясь на этом отчете и тех, которые процитированы, злокачественную трансформацию следует рассматривать как возможную опасность, если большая простая почечная киста вырастает снова после почечной аспирации или склеротерапии. Учитывая длительную задержку между последней процедурой склеротерапии и диагностикой ПКР, мы рекомендуем долгосрочное наблюдение с КТ и сонографией не реже одного раза в шесть месяцев для пациентов с рецидивирующими крупными кистами почек.
Новый метод лечения простой почечной кисты: цисторетроперитонеальный шунт
Назначение . Оценить результаты симптоматики пациента и радиологические исходы метода цисторетроперитонеального шунта (CRS) при лечении симптоматических простых кист почек. Пациенты и методы . В проспективном исследовании 37 пациентов с простой кистой почек лечили чрескожным CRS-катетером под контролем УЗИ. Радиологическим успехом было отсутствие рецидива кисты или уменьшение объема кисты как минимум наполовину. Результатов . Методика CRS успешно выполнена 36 пациентам с простой кистой почки. Средний размер всех кист уменьшился с 8,8 см (от 7 до 14) до 1,7 см (от 0 до 9;). Симптоматический успех (облегчение боли) был достигнут у 29/36 (80,5%) пациентов, а рентгенологический успех был достигнут у 23/36 (63,8%) пациентов со средним сроком наблюдения 16 месяцев (диапазон от 6 до 24). . Заключение . Чрескожный метод CRS под контролем УЗИ для простых кист почек является быстрым, безопасным, эффективным и недорогим.
1. Введение
Простые кисты почек являются обычным явлением, частота которых увеличивается с возрастом с 0,22–0,55% у детей до 5% в четвертом десятилетии и до 36% в восьмом десятилетии жизни [1]. Классификация почечных кист по Босняку была впервые введена в 1986 г. и была принята урологами и радиологами как способ диагностики, обсуждения и определения подхода к лечению кистозных образований почек [2]. Подавляющее большинство кист почек простые; они тонкие и с гладкими стенками, без кальцификации, перегородок или усиления после контрастных исследований, что соответствует боснийской категории I [2].
Хотя простые кисты почек обычно протекают бессимптомно, наиболее частым симптомом является боль в боку. Также могут возникнуть пальпируемое образование на боку, гематурия, гипертензия и сдавление тазово-лоханочной системы [3]. Боль, инфекция и обструктивная уропатия являются основными показателями хирургического вмешательства [3]. Операции могут выполняться открытым хирургическим путем, чрескожной аспирацией, со склерозом или без него, а в последнее время — лапароскопической операцией [1, 3].
Открытая хирургическая декортикация кисты для облегчения боли через разрез брюшной полости связана со значительной болезненностью и длительным периодом выздоровления [3].Чрескожная аспирация представляет собой минимально инвазивное лечение, но из-за частых рецидивов после аспирации кисты рекомендуется склеротерапия [1]. Лечение склерозирующими агентами значительно различается между исследованиями в отношении времени воздействия агентов, концентрации и объема, а также количества сеансов склеротерапии [1, 4, 5]. Лапароскопическая декортикация кист менее инвазивна, чем открытая операция; однако процедура дорогая, и обе процедуры должны выполняться под общим наркозом [1].
Открытая хирургическая или лапароскопическая декортикация кист создает окно между кистой почки и забрюшинной областью. Мы разработали новую технику, чтобы достичь той же цели и устранить риски, связанные с обеими операциями. В этом исследовании мы описываем и анализируем осуществимость, безопасность и эффективность «метода цисторетроперитонеального шунтирования (CRS)» при простых кистах почек.
2. Пациенты и методы
С апреля 2004 г. по февраль 2008 г. 37 пациентам была выполнена методика CRS по поводу симптоматических простых кист почек.Исследование было одобрено местным этическим комитетом. Все пациенты подписали подробную форму согласия, в которой перечислены подробности процедуры и возможных осложнений. Все кисты были односторонними, одиночными и относились к боснийской категории I [2]. Сложные кисты, беременные пациенты и пациенты с единственной почкой в это исследование не включались.
2.1. Измерения и наблюдение
Все пациенты были обследованы в урологической клинике, где кисты были локализованы и охарактеризованы с помощью УЗИ.Дополнительно была проведена компьютерная томография по классификации боснийцев. Объем кист был рассчитан по формуле эллипсоида, по которой произведение трех ортогональных диаметров было умножено на 0,52 (объем = высота, ширина, длина 0,52). Объем кисты сравнивали с объемом, оцениваемым до лечения, и представляли его в процентах от исходного значения. Радиологический успех определялся как отсутствие рецидива кисты или уменьшение объема кисты до лечения как минимум наполовину.При включении в исследование также были проведены следующие исследования: через 7 дней и через 1, 3, 6, 9, 12, 18 и 24 месяца, клиническое обследование и лабораторные анализы, которые включали общий анализ мочи, уровень креатинина в сыворотке и профиль коагуляции.
Боль и масса в боку, гипертензия и гематурия были задокументированы до лечения. Считалось, что субъекты страдают артериальной гипертензией на основании данных, полученных из их историй болезни, и если значения их систолического / диастолического артериального давления составляли 140/90 мм рт. Ст. Или выше.Измерение артериального давления проводилось за день до процедуры и при каждом обследовании в течение периода наблюдения. Пациентов также спросили, есть ли у них боль или нет. Степень боли не оценивалась.
2.2. Техника
Методика CRS была выполнена с помощью одношагового 7 французского дренажного кольцевого катетера 50 см (Angiotech, PBN Medicals, Дания) (рис. 1). Катетер имел 32 боковых отверстия и гидрофильное покрытие для минимального трения во время введения.Пациенту в положении на боку для забрюшинного доступа и после определения места пункции вводили антисептический препарат и местную анестезию с 2% гидрохлоридом лидокаина (1 мг / кг) до того, как на коже была сделана небольшая колотая рана. Катетер CRS вводили до противоположной стенки полости кисты под контролем ультразвука (рис. 2). Через катетер аспирировали как можно больше кистозной жидкости и регистрировали объем аспирированной жидкости.Образец жидкости отправлен на бактериологическое и цитологическое исследования. Чтобы закрепить его, катетер был зашит нерассасывающимся материалом (нейлон 4–0 или проленовый шов) в двух разных местах подкожно (примерно на 0,5 см ниже поверхности кожи, как показано на рисунке 3). После подкожного наложения швов CRS-катетер разрезали над швами и чуть ниже кожи. Кожа размером около 1 см была закрыта тем же нерассасывающимся шовным материалом, который был удален через 7 дней.После процедуры пациентка пролежала в постели 2 часа и в тот же день была выписана из больницы. Через 3 месяца мы удалили CRS-катетер, сделав небольшой разрез на введенной области, нарезав швы, и катетер легко удалили.
2.3. Статистический анализ
Статистический анализ выполняли с помощью программного обеспечения GraphPad Prism 4 для Windows. Были выполнены точные тесты Стьюдента t , Манна Уитни и Фишера.Значение считалось значительным.
3. Результаты
Объектами исследования были 15 мужчин и 22 женщины со средним возрастом 48,5 лет (36–65 лет) (таблица 1). Среднее время операции (от разреза кожи до наложения последней повязки) составило 29 минут (от 22 до 46). Средний размер всех кист уменьшился с 8,8 см (от 7 до 14) до 1,7 см (от 0 до 9;). Средний объем кист составлял мл (диапазон 170–924 мл). Объем кисты уменьшился менее чем на 50 мл у всех пациентов (100%) через 24 часа после введения катетера CRS.В течение периода наблюдения одна (2,7%) киста рецидивировала вскоре после исчезновения. Мы исключили этот случай из нашей исследовательской группы, когда катетер был обнаружен вне кисты. Исчезновение кисты сохранялось у других пациентов 36/37 (97,3%) до тех пор, пока катетеры CRS не были удалены (рисунки 4 и 5). Боль в боку присутствовала в различной степени у всех пациентов до лечения. Боль в боку утихла у всех пациентов, независимо от того, полностью или частично рассосалась киста. Симптоматический успех (обезболивание) после удаления CRS-катетера был достигнут у 29/36 (80.5%) пациентов, а радиологический успех был достигнут у 23/36 (63,8%) пациентов со средним периодом наблюдения 16 месяцев (диапазон от 3 до 24). Вероятность радиологического успеха гигантских кист (350 мл) значительно отличалась от меньших кист (350 мл;). Средний объем рецидивирующих кист составлял мл (диапазон 107–264 мл). Только пациенты с гигантскими кистами подвергались дальнейшему лечению путем чрескожной аспирации с инъекцией этанола. Только семь пациентов (19,5%) с гигантской кистой и постоянной болью прошли дальнейшее лечение с помощью чрескожной аспирации с инъекцией этанола.Аспирация с инъекцией этанола облегчила боль у всех пациентов. У четырех пациентов не было боли, а у трех было отмечено ее уменьшение.
| ||||||||||||||||||||||||||||||||||||

 После активной аспирации и промывания содержимого кисты дренаж оставляют в полости кисты на 3-5 суток до полного стихания воспалительного процесса. Затем приступают к введению склерозирующих веществ. Экспозиция составляет 2-3 часов. После 4 -х кратного введения склерозирующих веществ дренаж удаляют. Лечение на этом заканчивается.
После активной аспирации и промывания содержимого кисты дренаж оставляют в полости кисты на 3-5 суток до полного стихания воспалительного процесса. Затем приступают к введению склерозирующих веществ. Экспозиция составляет 2-3 часов. После 4 -х кратного введения склерозирующих веществ дренаж удаляют. Лечение на этом заканчивается.