Вам предстоит операция АКШ
Операция – «аортокоронарное шунтирование» – является самым эффективным методом лечения ишемической болезни сердца (ИБС) и позволяет пациентам вернуться к нормальной активной жизни.
Пациенты часто чувствует себя намного лучше после перенесенной операции на коронарных артериях, так как их больше не беспокоят симптомы ишемической болезни сердца. Пациенты испытывают постепенное улучшение самочувствия после операции, так наиболее значимые изменения в их состоянии происходят после нескольких недель или месяцев.
Что необходимо знать каждому пациенту об операции АКШ
Болезнь коронарных артерий (одно из проявлений клиники общего атеросклероза), приводит к недостаточному снабжению кровью сердечной мышцы и, как следствие – к ее повреждению. В настоящее время число больных, страдающих от ИБС, постоянно увеличивается – миллионы людей в мире болеют ею.
Десятилетиями терапевты и кардиологи пытались улучшить снабжение сердца кровью при помощи лекарственных препаратов, расширяющих коронарные артерии.
Аортокоронарное шунтирование (АКШ) – это общепринятый хирургический способ лечения заболевания. Данный метод уже давно подтвердил свою безопасность и эффективность. За десятилетия накоплен большой опыт и достигнуты значительные успехи в выполнении этих операций. АКШ является сегодня широко распространенной и достаточно простой операцией.
Причины возникновения
Десятилетиями терапевты и кардиологи пытались улучшить снабжение сердца кровью при помощи лекарственных препаратов, расширяющих коронарные артерии.
Аортокоронарное шунтирование (АКШ) – это общепринятый хирургический способ лечения заболевания. Данный метод уже давно подтвердил свою безопасность и эффективность. За десятилетия накоплен большой опыт и достигнуты значительные успехи в выполнении этих операций. АКШ является сегодня широко распространенной и достаточно простой операцией.
АКШ является сегодня широко распространенной и достаточно простой операцией.
Причины возникновения заболеваний коронарных артерий (ИБС)
Коронарные артерии могут быть заблокированы жировыми холестериновыми наростами, которые называют атеросклеротическими бляшками. Наличие бляшек в артерии делает ее неровной и снижает эластичность сосуда.
Встречаются как единичные, так и множественные бляшки, различной консистенции и места расположения. Любое сужение или окклюзия (полная закупорка) коронарных артерий снижает снабжение сердца кровью. Клетки сердца при работе используют кислород и поэтому они чрезвычайно чувствительны к уровню кислорода в крови. Отложения холестерина снижают доставку кислорода и снижают функцию сердечной мышцы.
Симптомы заболевания
Пациент с одинарным или множественным поражением коронарных сосудов, может испытывать боль за грудиной (грудную жабу). Боли в области сердца – это предупреждающие сигналы, которые говорят пациенту о том, что что-то не в порядке.
Пациент может испытывать периодический дискомфорт в области грудной клетки. Боль может отдавать в шею, ногу или руку (обычно по левой стороне), может возникать при физической нагрузке, после еды, при изменении температуры, при стрессовых ситуациях и даже в состоянии покоя.
Если такое состояние длится некоторое время, оно может привести к нарушению питания клеток сердечной мышцы (ишемия). Ишемия может вызвать повреждение клеток, которое приводит к так называемому «инфаркту миокарда», общеизвестному как «сердечный приступ».
Диагностика заболеваний коронарных артерий
История развития симптомов заболевания, факторы риска (вес пациента, курение, высокий уровень холестерина в крови и отягощенная наследственность по ИБС) являются важными факторами, определяющими тяжесть состояния пациента. Такие инструментальные исследования, как электрокардиография, велоэргометрия и коронарография помогают кардиологу в диагностике.
Как лечится ишемическую болезнь сердца
Каждый год растет число пациентов с ИБС, которым необходимо лечение, направленное на увеличение кровотока к сердечной мышце. Это лечение может включать медикаментозную терапию, ангиопластику или хирургическое вмешательство.
– Лекарственные препараты способствуют дилятации (расширению) коронарных артерий, увеличивая, таким образом, доставку кислорода (через кровь) к окружающим тканям сердца. – Ангиопластика – это процедура, при которой используется катетер, который раздавливает бляшку в артерии. Также в артерию после ангиопластики можно установить маленькое устройство, которое называется стент. Этот коронарный стент дает уверенностью в том, что артерия останется открытой.
– Коронарное шунтирование (АКШ)-это хирургическая процедура, направленная на восстановление кровоснабжения миокарда. Суть ее будет изложена ниже.
Аортокоронарное шунтирование (АКШ) АКШ – это хирургическое вмешательство, в результате которого восстанавливается кровоток сердца ниже места сужения сосуда. При этой хирургической манипуляции вокруг места сужения создают другой путь для кровотока к той части сердца, которая не снабжалась кровью.
Разрез, обеспечивающий доступ к сердцу, будет выполнен по середине грудной клетки, он пройдёт по средней линии грудины. Второй разрез или разрезы, обычно выполняют на ногах. Именно там хирурги возьмут отрезок вены, которая будет использована для шунтирования.
Вены с ног берутся не во всех случаях, но очень часто. Дело в том, что вены ног обычно бывают относительно «чистыми», не пораженными атеросклерозом. Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. Наконец, после взятия отрезка вены с ноги, обычно не возникает каких либо проблем в дальнейшем. Кровообращение не нарушается.
В первые недели после операции у больного может немного побаливать нога, особенно при ходьбе или длительном стоянии. Со временем это неудобство проходит, и больной чувствует себя совершенно нормально.
Со временем это неудобство проходит, и больной чувствует себя совершенно нормально.
Наиболее частым и предпочтительным для шунтирования используется внутренняя грудная и лучевая артерии. Это обеспечивает более полноценное функционирование шунта (его функциональность и долговечность).
Одной из таких артерий является лучевая артерия руки, она располагается на внутренней поверхности предплечья ближе к большому пальцу.
В случае если Вам предложат использовать данную артерию, Ваш доктор проведет дополнительные исследования, исключающие возникновение каких-либо осложнений связанных с забором данной артерии. Поэтому один из разрезов может располагаться на руке обычно на левой.
Внутренняя грудная артерия берется из-под грудины, обычно левая, но в некоторых случаях используются правая и левая ВГА. Достаточный ее диаметр и отсутствие атеросклеротического поражения определяется при проведении коронарографии.
Разновидности коронарного шунтирования
- С применением искусственного кровообращения
- Без искусственного кровообращения с применением «стабилизатора» для шунтирования
- Применение минимальных хирургических разрезов, в том числе и эндоскопические операции. Выбор оперативного вмешательства определяется после проведения коронарографии и экспертной оценки степени поражения коронарных артерий сердца.
При мультифокальном поражении коронарных артерий сердца, в том числе, в случаях сочетанной патологии сердца (наличие постинфарктной аневризмы левого желудочка, врожденного или приобретенного порока сердца требующего хирургической коррекции), операции проводятся исключительно с применением искусственного кровообращения.
Преимущества выполнения АКШ через меньший разрез
- Лучшая возможность для пациента откашливаться и глубже дышать после операции.
- Меньше кровопотеря
- Пациент испытывает меньшие болевые ощущения и дискомфорт после операции
- Снижается вероятность инфицирования
- Более быстрое возвращение к нормальной активности
АКШ с искусственным кровообращением
Традиционное АКШ выполняется путем срединной стернотомии (разрез на середине груди). Во время выполнения операции, сердце может быть остановлено.
Во время выполнения операции, сердце может быть остановлено.
Для осуществления искусственного кровообращения (остановка сердечной деятельности) к сердцу присоединяются канюли, которые соединяются с контуром аппарата искусственного кровообращения.
На период основного этапа операции вместо сердца будет работать аппарат сердце- легкие (аппарат искусственного кровообращения), который обеспечивает кровообращение во всем организме. Кровь пациента поступает в аппарат искусственного кровообращения, где происходит газообмен, кровь насыщается кислородом, и далее по трубкам доставляется пациенту.
Кроме того, кровь при этом фильтруется, охлаждается или согревается, для поддержания требуемой температуры пациента.
В период искусственного кровообращения хирург создает анастамоз между веной и коронарной артерией ниже её стеноза. Затем восстанавливается сердечная деятельность и противоположный конец вены пришивается к аорте.
После шунтирования всех коронарных артерий, постепенно прекращают искусственное кровообращение. Операция шунтирования коронарных артерии обычно продолжается от 3 до 6 часов. Продолжительность операции зависит от её сложности и индивидуальных особенностей пациента. Поэтому невозможно заранее точно сказать, сколько времени продлится та или иная операция. Закономерно, чем больше артерий необходимо шунтировать, тем дольше будет длиться операция.
Без искусственного кровообращения
Хорошая хирургическая техника и медицинское оборудование позволяют хирургу выполнять АКШ на работающем сердце. При этом можно обойтись без применения искусственного кровообращения при традиционной хирургии на коронарных артериях.
Для выполнения такой операции применяется специальное оборудование, позволяющее уменьшить колебания сердца при шунтировании коронарных артерий.
Для анастамозов применяется вена, либо внутренняя грудная артерия. В этом случае искусственное кровообращение не используется.
В этом случае искусственное кровообращение не используется.
Преимущества операций АКШ без искусственного кровообращения
- Меньшая травма крови
- Снижение риска развития вредных эффектов искусственного кровообращения
- Более быстрое возвращение к нормальной активности
Этапы кардиохирургического лечения
Кардиолог в стационаре помогает пациенту понять суть операции и объясняет пациенту, какие этапы лечения необходимо будет пройти. В различных стационарах существуют разные протоколы индивидуальной работы с пациентом.
Поэтому пациент должен сам, не стесняясь любых вопросов, просить сестру или врача помочь ему разобраться в сложных вопросах операции и обсудить с ними те проблемы, которые его больше всего волнуют.
До хирургического вмешательства
Пациент госпитализируется в стационар. После получения письменного согласия пациента на проведение исследований и операции, которые заполняются по специальной форме, выполняются различные тесты, электрокардиография и рентгеновское исследование. Перед операцией с пациентом беседует анестезиолог, специалист по дыхательной гимнастике и по лечебной физкультуре.
Врач перед операцией дает рекомендации по проведению санитарно- гигиенических мероприятий (принятие душа, постановка клизмы, бритья места проведения оперативного вмешательства) и принятию необходимых медикаментов.
Накануне перед операцией ужин пациента должен состоять только из чистой жидкости, а после полуночи пациенту не разрешается принимать пищу и жидкость.
День операции: предоперационный период
Пациент транспортируется в операционную и размещается на операционном столе, к нему подсоединяются мониторы и линия для внутривенного введения медикаментов. Анестезиолог вводит лекарственные препараты, и пациент засыпает.
После анестезии пациенту вводят дыхательную трубку (проводят интубацию), желудочный зонд (за контролем желудочной секрецией) и устанавливают катер Фолея (для эвакуации мочи из мочевого пузыря). Пациенту вводятся антибиотики и другие лекарственные препараты, назначенные врачом.
Операционное поле пациента обрабатывается антибактериальным раствором. Хирург укрывает тело пациента простынями и выделяет область вмешательства.
Этот момент можно считать началом операции.
Операция
Во время операции вы будете глубоко спать и не будете помнить о ходе операции. В течение операции устройство сердце-легкие возьмет на себя функции вашего сердца и легких, что даст хирургу возможность выполнить шунтирование всех артерий. Постепенно прекращают искусственное кровообращение, если оно использовалось.
Для завершения операции будут установлены дренажные трубки в грудной клетке, для облегчения эвакуации жидкости из области операции. Проводят тщательный гемостаз послеоперационной раны, после чего ее ушивают. Пациент отсоединяется от мониторов, находящихся в операционной и подсоединяется к портативным мониторам, затем транспортируется в отделение интенсивной терапии (отделение реанимации).
Продолжительность пребывания пациента в отделении реанимации зависит от объема оперативного вмешательства и от его индивидуальных особенностей. В целом он находится в этом отделении до полной стабилизации его состояния.
День после операции: послеоперационный период
В то время пока пациент находится в реанимации, берутся анализы крови, выполняются электрокардиографические и рентгеновские исследования, которые могут повторяться в случае дополнительной необходимости. Регистрируются все жизненно важные показатели пациента.
После завершения респираторной поддержки, пациент экстубируется (удаляется дыхательная трубка) и переводится на самостоятельное дыхание. Дренажи в грудной клетке и желудочный зонд остаются. У пациента используют специальные чулки, которые поддерживают кровообращение на ногах, закутывают его в теплое одеяло, для поддержания температуры тела.
Дренажи в грудной клетке и желудочный зонд остаются. У пациента используют специальные чулки, которые поддерживают кровообращение на ногах, закутывают его в теплое одеяло, для поддержания температуры тела.
Пациент сохраняет лежачее положение и продолжает получать инфузионную терапию, обезболивание, антибиотики и седативные препараты. Медсестра осуществляет постоянную заботу о пациенте, помогает ему переворачиваться в постели и выполнять рутинные манипуляции, а также осуществляет связь с семьей пациента.
День после операции: послеоперационный период-1 день
Пациент может оставаться в отделении реанимации или его можно перевести в специальную палату с телеметрией, где его состояние будет мониторироваться с помощью специального оборудования. После восстановления жидкостного баланса, удаляют катетер Фолея из мочевого пузыря.
Используется дистанционное мониторирование сердечной деятельности, продолжается медикаментозное обезболивание и антибиотикотерапия. Врач назначает диетическое питание и инструктирует пациента о физической активности пациент должен начинать присаживаться на кровати и тянуться к стулу, постепенно увеличивая количество попыток).
Рекомендуется продолжать носить поддерживающие чулки. Сестринский персонал выполняет обтирание пациента.
Послеоперационный период — 2 день
На второй день после операции, прекращается кислородная поддержка, а дыхательная гимнастика продолжается. Удаляются дренажные трубка из грудной клетки. Состояние пациента улучшается, однако продолжается мониторированиие параметров с помощью телеметрического оборудования. Регистрируется вес пациента и продолжаются введения растворов и медикаментов. При необходимости, пациенту продолжают обезболивание, а также выполняют все назначения врача. Пациент продолжает получать диетическое питание и его уровень активности постепенно увеличивается. Ему разрешается аккуратно вставать и с помощью ассистента передвигаться до ванной комнаты.
Ему разрешается аккуратно вставать и с помощью ассистента передвигаться до ванной комнаты.
Рекомендуется продолжать носить поддерживающие чулки, и даже начать выполнять несложные физические упражнения для рук и ног.
Пациенту советуют совершать короткие прогулки по коридору.
Послеоперационный период — 3 день
Прекращается мониторирование состояния пациента. Регистрация веса продолжается. При необходимости продолжают обезболивание. Выполняют все назначения врача, дыхательную гимнастику. Пациенту уже разрешается принять душ и увеличить количество передвижений от кровати к стулу до 4 раз, уже без посторонней помощи.
Также рекомендуется увеличивать продолжительность прогулок по коридору и делать это несколько раз, не забывая носить специальные поддерживающие чулки.
Послеоперационный период — 4 день
Пациент продолжает выполнять дыхательную гимнастику уже несколько раз в день. Опять проверяется вес пациента. Продолжается проводится диетическое питание(ограничение жирного, соленого), однако пища становится более разнообразной и порции становятся больше. Разрешается пользоваться ванной комнатой и передвигаться без посторонней помощи. Производят оценку физического состояния пациента и дают последние инструкции перед выпиской.
Если у пациента возникают какие либо проблемы или вопросы, то он должен
обязательно их разрешить перед выпиской. Вскоре после операции с разреза на Вашей груди снимут повязку. Воздух, будет способствовать подсыханию и заживлению послеоперационной раны. Число и длина разрезов на ногах у разных больных могут быть разными, в зависимости от того, какое количество венозных шунтов планировалось выполнить Вам.
У кого-то разрезы, будут только на одной ноге, у кого-то на обеих, у кого-то возможен разрез на руке. Вначале Вам будут промывать швы антисептическими растворами, и делать перевязки. Где-то на 8 — 9 сутки, при благополучном заживлении, швы будут сняты, а также будет удален страховочный электрод.
Где-то на 8 — 9 сутки, при благополучном заживлении, швы будут сняты, а также будет удален страховочный электрод.
Позднее можно будет аккуратно промыть область разрезов водой с мылом. Вы можете иметь тенденцию к отеку голеностопных суставов или же ощущать жжение в том месте, откуда были взяты участки вен. Это жжение будет чувствоваться, когда Вы будете стоять или в ночное время. Постепенно с восстановлением кровообращения в местах забора вен данные симптомы исчезнут.
Вам будет предложено носить, эластичные поддерживающие чулки или бинты, это улучшит кровообращение в ногах и уменьшит отек. Не следует однако забывать что, полноценное сращение грудины будет достигнуто через несколько месяцев поэтому вам надо будет обсудить со своим лечащим доктором сроки адекватной нагрузки на плечевой пояс.
Обычно после операции шунтирования больные проводят в клинике 14-16 дней. Но сроки вашего пребывания могут варьироваться. Как правило, это связано с профилактикой сопутствующих заболеваний, так как данная операция потребует у больного затрат больших усилий всего организма — это может спровоцировать обострение хронических болезней. Постепенно Вы будете замечать улучшение общего состояния и прилив сил.
Довольно часто больные чувствуют при выписке страх и растерянность. Иногда это происходит потому, что они боятся покинуть больницу, где чувствовали себя в безопасности под присмотром опытных врачей. Они думают, что возвращение домой сопряжено для них с риском. Вы должны помнить, что врач не выпишет Вас из клиники до тех пор, пока не будет уверен в стабилизации Вашего состояния и в том, что дальнейшее выздоровление должно проходить в домашних условиях.
После операции
Из вышеизложенного следует то, что операция АКШ является основным шагом к возвращению пациента к нормальной жизни. Операция АКШ направлена на лечение заболеваний коронарных артерий и избавления пациента от болевого синдрома. Однако она не может полностью избавить пациента от атеросклероза.
Однако она не может полностью избавить пациента от атеросклероза.
Самая главная задача операции изменить жизнь пациента и улучшить его состояние, минимизировав влияние атеросклероза на коронарные сосуды.
Как известно, многие факторы непосредственно влияют на образование атерослеротических бляшек. А причиной атеросклеротических изменений коронарных артерий является комбинация сразу нескольких факторов риска. Пол, возраст, наследственность-это предрасполагающие факторы, которые не поддаются изменениям, однако другие факторы возможно изменять, контролировать и даже предотвращать:
Высокое артериальное давление
Курение
Высокий уровень холестерина
Избыточный вес
Диабет
Низкая физическая активность
Стрессы
С помощью врачей вы можете оценить состояние своего здоровья и попытаться начать избавляться от вредных привычек, постепенно переходя к здоровому образу жизни.
Памятка пациенту, перенесшему кардиохирургическую операцию
Памятка пациенту, перенесшему кардиохирургическую операцию
После операции на сердце Вы, возможно, почувствуете, что Вам дан ещё один шанс продлить жизнь, захотите получить максимум результатов от операции. Если это было коронарное шунтирование, то важно изменить образ жизни, например, сбросить лишние 5-10 кг, начать регулярные физические упражнения, изменить привычки в питании, которые приводят к повышению холестерина и набору веса, и т.д. Предстоящие дни не всегда будут лёгкими, но вы должны неуклонно идти вперед к восстановлению сил и здоровья.
Эмоции
Это нормально, если после выписки Вы чувствуете себя расстроенным или в депрессии. Временный упадок настроения — нормальное явление, и постепенно уйдет, когда вы втянитесь в свою обычную жизнь и работу.
Однако иногда депрессивное настроение может тормозить Вас в возвращении к нормальной жизни. Если подавленное настроение только усиливается и сопровождается другими симптомами, которые сопровождают вас каждый день в течение более чем недели — Вам необходимо лечение у специалиста.
Без лечения депрессия только усилится. Для «сердечников» депрессия может закончиться развитием инфаркта. Ваш врач может направить Вас к специалисту, чтобы тот определил Вам необходимое лечение.
Диета
Так как вначале Вы можете испытывать потерю аппетита, а хорошее питание имеет важное значение в заживлении ран, Вас, возможно, выпишут с неограниченной диетой. Через 1-2 месяца необходимо перейти на диету с малым количеством жиров животного происхождения, сахара и соли. Полезны продукты с высоким содержанием клетчатки, сложных углеводов, полезным растительным маслом (кукурузным, оливковым, подсолнечным, льняным).
Анемия – частое состояние после хирургических вмешательств. Она может быть частично ликвидирована продуктами с высоким содержанием железа: печень, красное мясо, шиповник, гранат, др. Если Вам назначили железосодержащий препарат, помните, что он может окрасить кал в черный цвет и вызвать запор, а также диспепсию. В этом случае принимайте лекарство во время еды.
Как ухаживать за швом
Очень важно следующее:
- Держать область шва в чистоте и сухости.
- Использовать только мыло и воду для мытья этой области.
- Не использовать мази, масла, растирки или компрессы пока Вам специально не скажут это делать.
Душ: намочите ладонь или мочалку мыльной водой и аккуратно мойте область шва вверх и вниз. Не трите область шва мочалкой до тех пор, пока не сойдут все корочки и шов полностью не заживет. Вода должна быть теплая — не горячая и не холодная. Слишком горячая или слишком холодная вода может привести к обмороку.
Обратитесь к врачу, если появились признаки инфекции:
- Увеличилось отделяемое из раны
- Края раны разошлись
- Появилась краснота и припухлость в области шва.

- Поднялась температура тела (выше 38 градусов Цельсия)
- Если у Вас диабет и уровень сахара поднялся гораздо выше обычного.
Облегчение боли
Первое время у Вас будет дискомфорт в мышцах груди, в области шва и грудной клетке в целом при активном движении. Зуд, чувство скованности в области шва или нарушение чувствительности — нормальные явления после операции. У Вас не должно быть болей в грудной клетке, похожих на те, что вы испытывали до операции. Перед выпиской Вам будут рекомендованы обезболивающие и противовоспалительные средства. Если Вам была выполнена операция АКШ, то, помимо болезненных ощущений в грудной клетке, у вас будут болезненные ощущения и в ноге, откуда брали вену для шунтов. Ежедневные прогулки, умеренная активность и время помогут вам справиться с дискомфортом в ноге.
Обязательно обратитесь к врачу, если у Вас появились подвижность или пощелкивание в грудине при движении.
Отечность
Вы вернетесь домой с небольшой отечностью в ногах и стопах, особенно если у вас «брали» вену для шунтов. Если вы отметили отечность:
- Во время отдыха старайтесь держать ногу(и) в возвышенном положении. Самый простой способ сделать это — лечь на диван или кровать и положить ноги на несколько подушек, или лечь на пол и положить ноги на диван. Делайте это три раза в день по часу и отеки заметно уменьшатся.
(Важно: просто лежа на спине вы недостаточно поднимаете ноги).
- Не перекрещивайте ноги, когда сидите.
- Ежедневно гуляйте, даже если ваши ноги отекли.
- Пользуйтесь компрессионными чулками.
Обратитесь к врачу, если отечность на ногах резко увеличится и появится болезненность, особенно если это будет сопровождаться одышкой при движении.
Активность
Постепенно наращивайте активность с каждым днём, неделей, месяцем. Прислушивайтесь к тому, что говорит ваше тело: отдыхайте, если устали, появилась одышка, боль в груди.
Первая неделя дома
2-3 раза в день пройдитесь по ровной местности. Начните с тех же времени и дистанции, что в последние дни в больнице. 150-300 метров вам по силам. Если нужно, останавливайтесь на короткий отдых. Совершайте эти прогулки всегда перед едой. Вам показаны спокойные занятия: рисование, разгадывание кроссвордов, чтение и т.п. Пробуйте ходить вверх и вниз по лестнице. Выезжайте с кем-нибудь в машине на короткое расстояние.
Вторая неделя дома
Поднимайте и носите легкие предметы (до 5 кг). Вес должен быть равномерно распределён на обе руки. Увеличивайте ходьбу до 600-700 метров. Займитесь лёгкой домашней работой: вытирайте пыль, накрывайте на стол, мойте посуду, готовьте пищу сидя.
Третья неделя дома
Можете заняться домашними делами во дворе, но избегайте напряжения и длительных наклонов или работы с поднятыми руками. Начинайте ходить на расстояние 800-900 метров.
Четвёртая неделя дома
Постепенно увеличьте прогулку до 1 км. Поднимать можно вещи до 7 кг. Если врач разрешит, можете самостоятельно начинать водить машину. Занимайтесь такими делами, как подметание, работа с пылесосом, мытьё машины, приготовление пищи.
Пятая-восьмая неделя дома
В конце 6-й недели грудина должна зажить. Продолжайте постоянно наращивать свою активность. Можно поднимать вес до 10 кг. Играйте в теннис, плавайте. На приусадебном участке можно полоть и работать лопатой, дома – двигать мебель (лёгкую). Если Ваша работа не связана с тяжелыми физическими нагрузками, вы можете вернуться к ней. Все зависит от Вашего физического состояния и вида работы.
Лекарственные препараты
Вам потребуется прием лекарств после операции. Ваш врач скажет вам, как долго придется принимать препараты — лишь первое время или пожизненно. Убедитесь, что Вы поняли названия препаратов, для чего они и как часто Вам надо их принимать. Принимайте только те препараты, которые были Вам прописаны. Обсудите с врачом необходимость приема препаратов, которые Вы принимали до операции. Без консультации с врачом НЕ принимайте новых препаратов (пищевых добавок, обезболивающих, препаратов от простуды) и не увеличивайте дозировки старых. Если Вы забыли принять таблетку сегодня, не принимайте завтра сразу две. Рекомендуется всегда носить с собой список ваших лекарств.
Убедитесь, что Вы поняли названия препаратов, для чего они и как часто Вам надо их принимать. Принимайте только те препараты, которые были Вам прописаны. Обсудите с врачом необходимость приема препаратов, которые Вы принимали до операции. Без консультации с врачом НЕ принимайте новых препаратов (пищевых добавок, обезболивающих, препаратов от простуды) и не увеличивайте дозировки старых. Если Вы забыли принять таблетку сегодня, не принимайте завтра сразу две. Рекомендуется всегда носить с собой список ваших лекарств.
Вот список и характеристики наиболее часто назначаемых препаратов:
Антиагреганты – лекарства для предупреждения образования тромбов. Они воздействуют на тромбоциты, уменьшая их способность склеиваться и прикрепляться к поврежденным стенкам артерий. К ним относятся аспирин и клопидогрель. Препараты отрицательно воздействуют на слизистую оболочку желудка и кишечника, могут вызвать образование эрозий и язв. Если у вас высокий риск образования язв желудочно-кишечного тракта, необходим прием гастропротекторов: пантопразол, лансопразол, омепразол и т.п.
Лекарства, снижающие уровень холестерина: статины (аторвастатин, розувастатин, симвастатин, ломестатин), фибраты (фенофибрат). Они снижают уровень «плохих» фракций липидов крови, могут повышать «хороший» холестерин. Особенно важно принимать эти препараты пациентам после коронарного шунтирования.
Бета-блокаторы. Снижая частоту сердечных сокращений, артериальное давление, силу сокращения сердечной мышцы, эти лекарства ослабляют нагрузку на сердце. К ним относятся метопролол, бисопролол, небиволол, карведилол и др. При их приеме необходимо контролировать пульс. Оптимальна частота 60±5 в минуту в состоянии покоя. Доза такого препарата наращивается постепенно, отмена также не должна быть резкой. При назначении этой группы препаратов необходимо учитывать наличие диабета и астмы.
Ингибиторы ангиотензинпревращающего фермента (эналаприл, лизиноприл, моноприл, периндоприл, рамирил): снижают артериальное давление, способствуют снижению нагрузки на сердце, препятствуют утолщению стенок сосудов. Наиболее частый побочный эффект – сухой кашель. При его появлении возможно использование сартанов, которые лишены этого побочного эффекта (валсартан, лозартан, кандесартан).
Блокаторы кальциевых каналов: амлодипин, лерканидипин, нифедипин замедленного высвобождения. Они расслабляют стенки сосудов, снижают давление. При их приеме возможны отёки на ногах, головокружение, головная боль.
Мочегонные(диуретики). Призваны выводить избыток жидкости и соли из организма. Применяются для лечения артериальной гипертензии и сердечной недостаточности. Наиболее часто назначают фуросемид, гидрохлортиазид, индопамид, торасемид, спиронолактон. Если у вас есть признаки сердечной недостаточности и вы принимаете мочегонные, обязательно регулярно взвешивайтесь, набор массы тела может быть обусловлен излишней жидкостью в организме. Возможные побочные эффекты – судороги, спазмы.
ВАЖНО! Если вам выполнялась операция на клапанах сердца, вам необходимо предупреждать появление любого вида инфекции, дабы предотвратить развитие инфекционного эндокардита. Это включает прием антибиотиков перед тем, как вам будет выполнена какая-либо инвазивная процедура, стоматологическая процедура или операция. Ваш врач более подробно объяснит, как уменьшить риск развития осложнений.
Итак: следуйте рекомендациям врача, ведите здоровый образ жизни, питайтесь правильно, будьте настроены позитивно, и вы поможете вашему сердцу биться уверенно и долго!
Подготовлено врачом-кардиологом РКЦ Центрального района Бриштелевой С.А.
Что такое шунтирование сердца | Клиника Ихилов в Израиле
Сердце отвечает за поставку обогащённой кислородом крови ко всем органам тела. В свою очередь, сердце получает кровоснабжение из коронарных артерий.
В свою очередь, сердце получает кровоснабжение из коронарных артерий.
Атеросклероз является основной причиной развития ишемической болезни сердца. К этому приводят накопления в стенках коронарных артерий жира, кальция, холестерина. Коронарные артерии утолщаются, теряют эластичность и сужаются. Если вовремя не выявить атеросклероз, то без лечения сосуды могут заблокировать движение крови. Это может вызвать острый инфаркт миокарда (сердечный приступ), инсульт и смерть.
На первом этапе атеросклероз лечится в соответствии с симптомами лекарственными препаратами и статинами. Рекомендуется изменить образ жизни: заниматься спортом, употреьлять только здоровое питание, избавиться от стрессов и т.д. На втором этапе атеросклероз лечится с помощью ангиографии, имплантации стента или в наиболее сложных случаях – операции шунтирования.
Коронарное шунтирование в Тель-Авивском медицинском центре Сураски (Ихилов) в Израиле выполняется в случае значительного сужения левой главной артерии, более чем на 75%.
Некоторые пациенты попадают на коронарное шунтирование после инфаркта миокарда, когда артерии заблокированы и невозможно вставить катетер, чтобы открыть заблокированную артерию.
В
кардиохирургическом отделении клиники Ихилов каждый год выполняется около 4000 операций коронарного шунтирования. Некоторые из них запланированы, а некоторые – экстренные (в результате инфаркта).
В Израиле коронарное шунтирование выполняется в следующих случаях:
- Стеноз трёх коронарных артерий
- Значимый стеноз ствола левой артерии
- Тяжёлая недостаточность левого желудочка сердца
- В случае совместного нарушения работы клапанов и коронарных артерий
Шунтирование коронарных артерий в клинике Ихилов выполняется под общим наркозом, который действует около 3-4 часов. Пациент погружён в глубокий сон на протяжении всей операции. До операции анестезиолог вводит транквилизаторы, способствующие уменьшению чувства тревоги у пациента.
Методы шунтирования
Есть несколько методов выполнения шунтирования:
- Традиционный – открытая операция с подключением к аппарату искусственного кровообращения.
- Новый метод «на бьющемся сердце» – без подключения к аппарату искусственного кровообращения.
- Миниинвазивное аортокоронарное шунтирование – без вскрытия грудной клетки. Этот метод выполняется в случае необходимости шунтирования левой передней нисходящей артерии.
Операции шунтирования в
клинике Ихилов в Израиле проводится двумя хирургами. Обходные вены берутся, как правило, из бедра, или груди. Сосудистый хирург во время операции заменяет все заблокированные артерии. Если операция выполняется с аппаратом искусственного кровообращения, то после имплантации кровеносных сосудов и после того, как сердце пациента возвращается к нормальной деятельности, аппарат отключается.
Успех операции очень высок. Большинство пациентов клиники Ихилов после проведения коронарного шунтирования отмечают значительное улучшение качества жизни и наслаждаются результатами операции ещё много лет.
Осложнения после коронарного шунтирования минимальны. Повышенный риск получить осложнения наблюдается у пациентов, страдающих нарушением свёртываемости крови, воспалительными реакциями и почечной недостаточностью. Так же пациенты, страдающие хроническими воспалениями лёгких или плохой функцией левого желудочка сердца, имеют более высокий риск получить осложнения.
Что делать после выписки из больницы
Возвращение к нормальной жизни происходит через 3 недели после операции. Желательно оставаться на больничном, необходимо во время принимать назначенные лекарственные препараты, а также омывать 2 раза в день чистой водой с мылом область проведения операции.
Через 2 недели после операции пациенту необходимо посетить поликлинику. В случае повышения температуры до 38 градусов, стеснении в груди или затруднённого дыхания нужно позвонить в отделение к дежурному врачу или в скорую помощь.
Через 6 недель процесс заживления заканчивается.
Кардиологи клиники Ихилов рекомендуют пациентам присоединяться к программе реабилитации для пациентов с заболеваниями сердца. Такие программы существуют в реабилитационных центрах и некоторых гостиницах Израиля, местных клиниках и больницах.
Период восстановления индивидуален и зависит от общего состояния здоровья пациента до операции, от возраста и хронических заболеваний.
Результаты операции
Вопрос о результатах операции волнует вас больше всего. Он тесно связан с вопросом: «А надо ли, стоит ли ее делать?». Вполне возможно, что вы столкнетесь с мнением: «Не ходите никуда, все равно ребенок будет инвалидом».
Здесь мы затронем вопросы, о которых всегда задумываются при лечении врожденных пороков, и не только — сердца. И попробуем доказать: сегодня лечить, оперировать врожденные пороки сердца можно и нужно.
Понятно, что в каждом конкретном случае, в каждой ситуации результаты могут быть разными. Но давайте сначала поговорим не об отдельных пороках, а о результатах в целом (и результаты эти во многом зависят и от вашего отношения к проблеме!).
Будем исходить из того, что сегодня в развитых странах мира ожидаемая продолжительность человеческой жизни равняется 70 годам. Мы нередко видим стариков 75-80 лет, и очень редко — 90-летних. Но, увы, мы часто теряем друзей и близких, которые уходят в 45-50 лет. И это — люди, не имевшие никаких врожденных пороков сердца, родившиеся совершенно здоровыми. Мы не будем касаться здесь причин ранней смертности — они многообразны и часто не имеют никаких объективных оправданий.
В хирургии принято оценивать результаты как ближайшие, средней продолжительности времени после операции и отдаленные.
Ближайшие — это как ребенок чувствует себя к моменту выписки из клиники, в каком состоянии он уходит домой. Средний период — это время от нескольких месяцев после операции — до 2-5 лет, а отдаленный — 5-10 и более лет. Такой разброс в годах наблюдения связан с отсутствием единого стандартного определения длительности каждого периода. Возможно, что оно и условно: скажем, почему пять лет, а не три года? Но даже такая оценка позволяет каким-то образом сравнивать результаты операций при разных пороках в разных лечебных учреждениях между собой и делать соответствующие выводы.
Такой разброс в годах наблюдения связан с отсутствием единого стандартного определения длительности каждого периода. Возможно, что оно и условно: скажем, почему пять лет, а не три года? Но даже такая оценка позволяет каким-то образом сравнивать результаты операций при разных пороках в разных лечебных учреждениях между собой и делать соответствующие выводы.
О хирургии
Слово «хирургия» впервые было применимо в I веке нашей эры римским врачом и ученым Корнелиусом Цэльсом. Этим словом обозначались способы лечения, требующие со стороны врача активных, агрессивных действий, чтобы помочь больному или – что было тогда гораздо чаще — раненому.
Как ни странно это сегодня звучит, но в течение многих веков хирурги не считались врачами. Они были объединены в одну ремесленную гильдию с парикмахерами. Только в XVII веке, т.е. всего немногим более трех веков назад, врачебная и хирургическая профессии соединились.
На протяжении веков уделом хирургии оставалось зашивание ран, лечение переломов, удаление зубов и видимых глазу опухолей. Только в конце XIX века, то есть совсем уж недавно, хирургия освоила такие операции, как удаление аппендикса или желчного пузыря, или устранение паховой грыжи, да и то достаточно безопасно это стало лишь в середине прошлого века. Мы и здесь постоянно говорим: «удаление», «зашивание». Львиную долю хирургической деятельности в общей хирургии, в урологии, гинекологии, онкологии занимают резекция, ампутация, экстирпация (то есть частичное или полное удаление органа). И, когда мы говорим о полном удалении опухоли или органа, пораженного болезнью, слово «радикальная» операция вполне применимо и правильно. К счастью, организм человека создан с огромным запасом прочности. Человек может вполне прожить долгую благополучную жизнь без аппендикса, желчного пузыря, одной почки, селезенки, без двух третей желудка, половины печени, значительной части тонкой и толстой кишки, одного легкого. Организм достаточно легко компенсирует отсутствие отдельного или одного из парных органов за счет того, что их функцию берет на себя оставшийся орган или его часть.
Паллиативные операции
Теперь поговорим об операциях не радикальных, а паллиативных, т.е. вспомогательных. Если мы скроем гнойник, выпустим гной, но не удалим источник, первопричину его образования, будь то заноза, воспалившийся ноготь или закупоренная кожная пора, у больного пройдет боль, снизится температура, но, когда все «заживет», гнойник образуется снова. В данном случае паллиативная операция — устранение боли, но не причины, ее вызвавшей.
В сегодняшней хирургии, особенно онкологии, паллиативные операции делаются тогда, когда убрать опухоль, т.е. сделать радикальную операцию — невозможно, т.е. опухоль проросла все окружающие ее ткани. Но можно, путем сшивания незатронутых процессом участков, например, кишечника или удаления жидкости из черепной коробки — уменьшить боль, снять симптомы и облегчить страдания больного, хотя дни его сочтены. Так что паллиация в таких случаях — это временная помощь.
В хирургии сердца это понятие имеет совершенно другой смысл, хотя слово — одно и то же. Хирургия сердца потому и стала истинным флагманом медицинской науки в конце двадцатого века, что она впервые предложила два принципиально новых пути. Первый — это операции внутри органа с целью прямого устранения имеющегося порока и второй, может быть, даже более важный, — искусственное создание другого порока, который облегчает больному сердцу осуществление его главной задачи — постоянную и полноценную доставку окисленной в легких крови ко всем органам и тканям организма в достаточном количестве. Ведь именно это нарушается при врожденных пороках и, в конечном счете, не так уж важно, какой ценой и каким образом это будет сделано.
В отличие от паллиации в других областях хирургии, у нас ситуация иная — хотя основной порок сердца остался, состояние ребенка улучшилось сразу и настолько, что мы даже иногда сомневаемся, надо ли лечиться дальше. Почему мы так детально говорим об этом?
Дело в том, что, как вы уже могли обратить внимание, хирургическое лечение наиболее сложных пороков сердца, даже сделанное в 2-3 этапа, не заканчивается, как хотелось бы, полным, идеальным восстановлением структуры обоих желудочков сердца, обоих магистральных сосудов, а направлено на нормализацию кровообращения в обоих кругах, и является, по сути дела, паллиативным в широком смысле этого слова.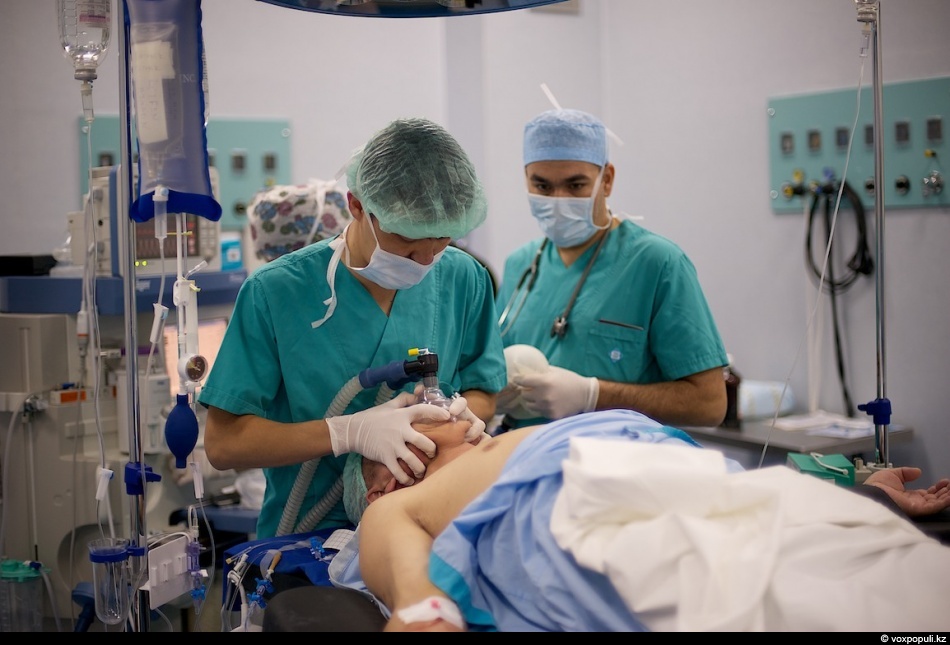 Однако пусть оно вас не пугает: результат, а значит, и качество жизни ребенка может быть отличным и стабильным в течение многих лет. Вместе с тем, наблюдение в специализированном учреждении — абсолютно необходимое условие. Почему?
Однако пусть оно вас не пугает: результат, а значит, и качество жизни ребенка может быть отличным и стабильным в течение многих лет. Вместе с тем, наблюдение в специализированном учреждении — абсолютно необходимое условие. Почему?
Возможные осложнения, связанные с техническим выполнением самой операции — раннего закрытия созданного анастомоза, плохой его функции, отрыва заплаты внутри сердца — должны быть быстро диагностированы и решены рано или поздно, в зависимости от их угрозы для жизни.
Радикальные операции
Радикальные операции, сделанные хорошо и вовремя, поздними осложнениями не сопровождаются. Ребенок должен нормально расти и развиваться и вести абсолютно такой же образ жизни, какой ведут его сверстники. Больше того, так называемая «инвалидность детства», которая дается ему по справкам лечащего врача на основании того, что ему в детстве была выполнена операция на сердце, является полным абсурдом. Ведь все, что ему делали, делали именно для того, чтобы сделать его нормальным членом общества. Такие справки и всякого рода ограничения и «освобождения» часто вырабатывают спекулятивное у ребенка отношение к окружающим и не сказывается положительно на формировании его характера и привычек.
Паллиативные операции, которые делаются как первый этап, подготовка к радикальному лечению (процедура Рашкинда при транспозиции, анастомозы при цианотических пороках, сужение легочной артерии при большом сбросе слева направо), имеют целью временное улучшение состояния ребенка и создание условий для проведения радикальной операции. Этот окончательный этап сделает ребенка здоровым и к нему полностью относится все, что сказано выше для первичных радикальных коррекций. Больные, оперированные в детстве, ведут нормальный образ жизни, учатся, работают, рожают детей и, возможно, за исключением профессионального спорта, им можно делать все.
Чем раньше в жизни сделаны операции, тем быстрее проходят и для вас, и для ребенка все последствия.
Паллиативные операции, окончательной целью и возможностью которых является изменение условий кровообращения, стоят особняком. Больные после операции Фонтена как окончательной паллиации живут без правого желудочка вообще. Это — люди с единственным, левым, желудочком, и даже после отлично и вовремя сделанных всех этапов хирургического лечения все-таки абсолютно здоровыми не являются. Они постоянно должны принимать медикаменты, следить за здоровьем и наблюдаться у специалистов. Это не значит, что они не могут стать совершенно полноценными членами общества, но их выбор занятий и в детстве, и в отрочестве должен быть абсолютно индивидуальным: для каждого – свой, и предусматривать возможные ограничения физических нагрузок. Впрочем, в обществе достаточно занятий, где нагрузки особенно и не нужны. Надо только быть готовым к этому психологически, без трагедий, и точно понимать собственные возможности.
В любом случае, если речь идет о таком плановом двух- или трехэтапном лечении, вам объяснят, когда, как и почему его необходимо делать, в какие сроки, чтобы не упустить наилучший для ребенка момент, и — в каких лечебных центрах. Не стесняйтесь все это узнать. Просто опыт в крупных учреждениях может быть большим, а результаты – лучшими. Мы хотим заверить вас, что при точном выполнении всего комплекса лечебных и хирургических мер ваш ребенок, несмотря на предстоящее, поправится и будет расти и доставлять вам много радости.
Повторная операция
Повторная операция — это немного другое. По сути, это такая же операция, которая была сделана раньше, но по каким-то причинам сердце уже не в состоянии справляться с теми задачами, которые возникаю перед ним для выполнения своей неустанной и непрерывной работы, а эти причины хирургически вполне устранимы. Определение довольно широкое, но и повторные операции производятся по самому разнообразному поводу. Сюда входят и сужение ранее наложенных анастомозов, и частичный отрыв внутрисердечных заплат с возникновением нового шунта, и другие осложнения, связанные с самой техникой операции. Такие осложнения выявляются довольно скоро и вполне устранимы.
Такие осложнения выявляются довольно скоро и вполне устранимы.
Но есть и другая группа операций, о которых нам хотелось бы поговорить. Это особенно касается пороков, частью которых является нарушение строения клапанов, пороков, при которых операция требует вшивания синтетических трубок — так называемых кондуитов, пороков, для коррекции которых требуется нанесение большой травмы внутрисердечным структурам.
Обычно, после первых коррегирующих операций, как правило, очень сложных, проходят годы. В течение этих лет дети растут, развиваются и, конечно, меняются. Вы регулярно показываете их кардиологам и, в одно из таких посещений вам могут сказать, что увеличился шум, или вырос градиент давления, или появился сброс. Не нужно впадать в панику и думать, что вам ужасно не повезло. Некоторые вещи, к сожалению, часты и закономерны.
Начнем с клапанов. Как мы уже говорили в разделе о строении сердца, и предсердно-желудочковые, и полулунные клапаны аорты и легочной артерии — нежнейшие и тончайшие структуры.
У детей грудного возраста они очень прочны, но прозрачны, как крылья бабочки, если пыльца на них стерлась.
Стенки магистральных сосудов — аорты и легочной артерии — тонкие, мягкие, эластичные трубочки, тоже почти прозрачные. Через створки их клапанов просвечивает стенка сосуда, в просвете которой они находятся. Даже тончайшие швы, которые должен наложить хирург, выглядят в сравнении с их структурой, как швартовые канаты. Но других пока — нет.
Эти швы, узлы, заплатки останутся внутри сердца навсегда. Через 2-3 недели после операции они покроются тонким слоем собственных клеток ребенка, и их станет почти невозможно увидеть глазом. Даже внутрисердечно вшитые заплаты, которые сегодня делают из синтетических или биологических материалов, через месяц вживаются в ткани сердца. Но ребенок растет, а вместе с ним сердце и его структуры увеличиваются в размерах. Участки, где наложены швы и заплатки, могут не успевать за этим ростом, и снова создавать препятствие кровотоку, или начать пропускать струйку крови, которая будет отрывать заплату все дальше, увеличивая отверстие и — сброс через него.
Все это может тянуться годами и не требовать никаких агрессивных, хирургических мероприятий, но может и стать большой помехой для нормальной жизни ребенка. Такая ситуация может потребовать повторной операции, показания к которой следует точно взвесить и подробно обсудить с кардиологами и кардиохирургами. Мы говорим пока о случаях, которые могут быть, но вероятность их невелика.
Мы говорим о результатах длительного, многолетнего наблюдения за больными, которым в раннем детстве были сделаны операции по поводу коарктации аорты, атрио-вентрикулярных коммуникаций, дефектов перегородок. Сегодня многие из осложнений, которые не так давно можно было устранить только повторной операцией, достаточно просто излечиваются рентгенохирургическими методами, т.е. закрытыми, позволяющими ее избежать.
Результаты экстренных операций
Но что делать, когда первая операция была экстренной, спасшей жизнь ребенка, устраняя смертельно опасное нарушение? Ведь нет ни времени, ни возможностей предусмотреть то, что будет потом, через несколько месяцев или, тем более, лет. Такая ситуация возникает при критических состояниях, вызванных пороками сердца.
В результате экстренного устранения, например, стенозов аортальных клапанов или клапанов легочной артерии, их створки, неправильно развитые первоначально, не приобретают нормальное строение, а лишь будут рассечены, чтобы срочно создать нужной величины отверстие для кровотока. Понятно, что в таких случаях повторная операция, скорее всего, будет необходимой рано или поздно. Вот мы подошли еще к одному очень важному вопросу, касающемуся повторных операций и их необходимости при некоторых пороках.
Наша жизнь, жизнь во времени — это процесс старения. В сущности, человек сразу после рождения начинает стареть. Он уже никогда не будет таким, как неделю назад. Стареет все в природе, кроме бегущего времени. Стареют камни, ледники, пустыни… И в организме человека процессы созревания и старения происходят непрерывно. В первые четверть века организм человека созревает, и это выражается не только в увеличении его роста — выше и выше — но и в развитии всех органов и тканей, увеличении их массы и размеров.
В первые четверть века организм человека созревает, и это выражается не только в увеличении его роста — выше и выше — но и в развитии всех органов и тканей, увеличении их массы и размеров.
Период созревания достаточно короток, но обменные процессы идут с огромной интенсивностью и скоростью. Они, в том числе, очень агрессивно относятся к любым искусственным тканям и устройствам, которые по каким либо причинам оказались внутри организма.
Поэтому любой чужой протез или клапан, помещенный в кровоток, во время операции, будет подвергнут разрушению в растущем организма гораздо быстрее, чем это происходит при такой же операции у взрослого.
Механизмы этого разрушения — различны. Это может быть и постоянное зарастание клапанного отверстия, и сужение области ранее идеально наложенных швов, и закупорка синтетического протеза.
Какой бы ни была технически совершенной операция, сделанное ею было искусственно, и организм это понимает.
Поэтому детские кардиохирурги всегда стремятся по возможности избегать применения синтетических протезов, механических или биологических клапанов в периоде роста ребенка, особенно в раннем детском возрасте. Дело не только в размерах, которые неизбежно изменятся – дело в ускоренном процессе их разрушения.
Сегодня при таких ситуациях потребность в повторных операциях очевидна, и вам об этом обязательно скажут. Но наука движется вперед и приближается время, когда станет абсолютно реальным создание внутрисердечных протезов, клапанов и заплат, покрытых изнутри клетками самого ребенка. Тогда они могут работать всю жизнь, не подвергаясь разрушению, и это – устранит сегодняшнюю неизбежность многих повторных операций при ВПС.
Вернемся теперь к самому началу. Чего ожидать в конечном счете? Только хорошего. Не знаю, убедили ли мы вас или нет, но мы хотим, чтобы вы поняли: сегодня сам факт рождения и жизни ребенка, имевшего врожденный порок сердца, при условии своевременного оказания ему современной медицинской и хирургической помощи никаким образом не влияет на ожидаемую продолжительность жизни. Иными словами, он может и должен прожить длинную полноценную жизнь и уже от вас во многом зависит, будет ли эта жизнь радостной и счастливой.
Иными словами, он может и должен прожить длинную полноценную жизнь и уже от вас во многом зависит, будет ли эта жизнь радостной и счастливой.
Анестезиология в отделении анестезиологии, реанимации и интенсивной терапии, стационар ЕМС в Москве
В ЕМС работает опытная команда анестезиологов. Весь процесс подготовки пациента к операции организован таким образом, чтобы минимизировать риск осложнений. Обязательной является консультация анестезиолога за несколько дней до операции. Пациент рассказывает об имеющихся изменениях здоровья, сопутствующих заболеваниях, аллергических реакциях, перенесенных ранее операциях. Анестезиолог оценивает результаты анализов, дополнительных методов исследования, обсуждает с пациентом планируемый вид анестезии, при необходимости назначает консультации специалистов, например, кардиолога при сложных проблемах с сердечно-сосудистой системой. С анестезиологом обязательно нужно обсудить принимаемые лекарства, некоторые из них необходимо отменить перед операцией. Утром в день операции анестезиолог обязательно еще раз встретится с пациентом, узнает самочувствие, настроение, ответит на возникшие вопросы. Анестезиолог внимательно сопровождает пациента в течение всего периода от подачи в операционную до перевода в стационар после операции.
В операционной медсестра-анестезистка подключает к пациенту монитор, который в заданном режиме в течение всей операции контролирует артериальное давление, электрокардиограмму, пульс, содержание кислорода в организме, частоту и объем дыхания пациента. При необходимости может контролироваться глубина сна пациента и степень мышечного расслабления. Врач-анестезиолог оценивает все жизненно важные параметры пациента, следит, чтобы пациенту не было больно, рассчитывает дозу и кратность введения различных лекарств.
Анестезия (наркоз или обезболивание) – это временная утрата чувствительности, в том числе и болевой, под действием различных медикаментов.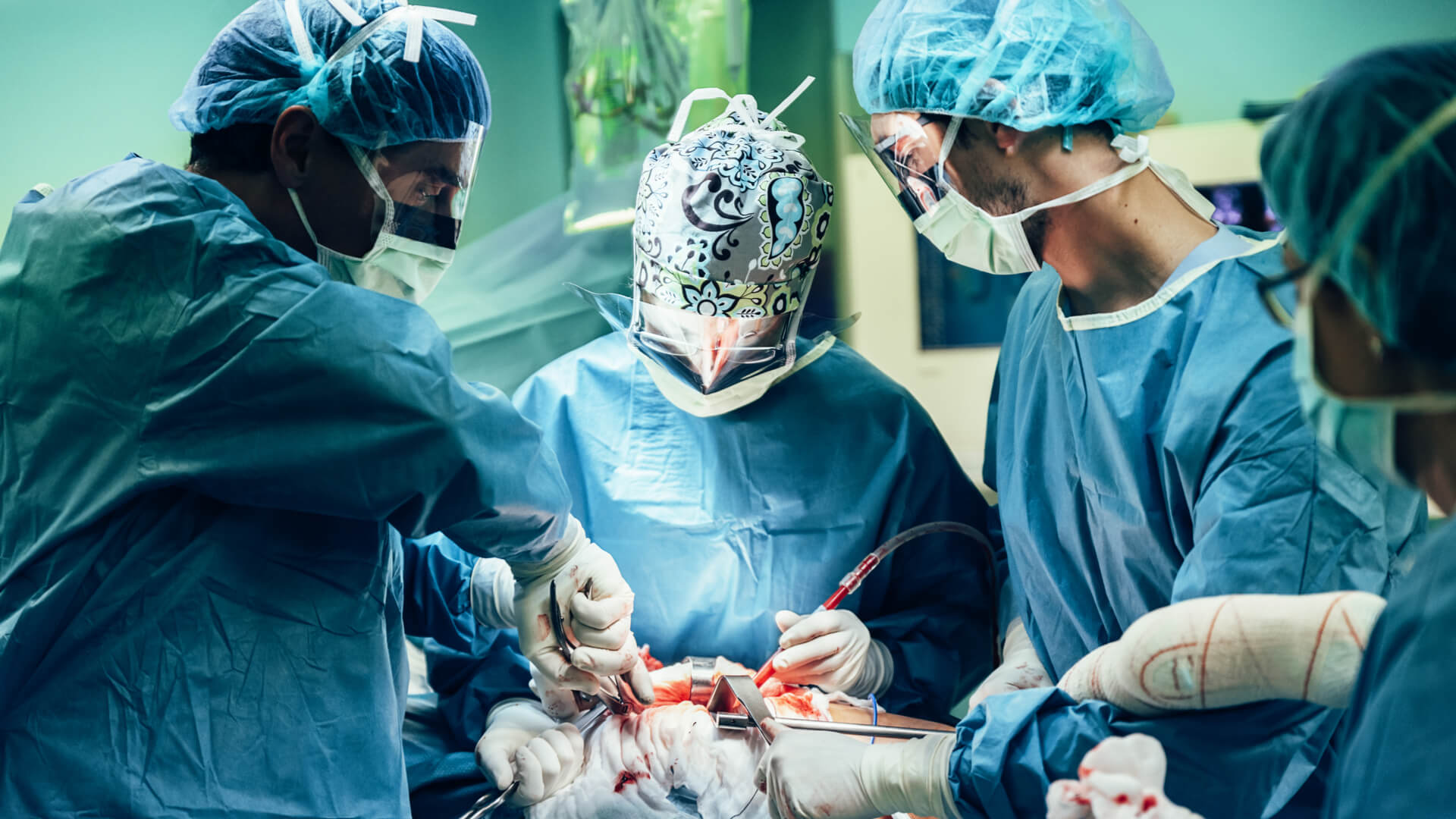 Анестезия — важная составляющая оперативного вмешательства, во время операции она обеспечивает полное отсутствие ощущения боли. Анестезия проводится с высочайшей степенью ответственности.
Анестезия — важная составляющая оперативного вмешательства, во время операции она обеспечивает полное отсутствие ощущения боли. Анестезия проводится с высочайшей степенью ответственности.
Методы анестезии
Общая анестезия
Во время наркоза сон пациента поддерживается постоянным точно дозированным введением снотворных препаратов внутривенно (через установленный перед операцией пластиковый внутривенный катетер) или ингаляционно (вдыханием через маску). Отсутствие боли обеспечивают анальгетики, которые также вводятся в течение всей операции.
Дыхание пациента во время общей анестезии может быть самостоятельным, но чаще всего поддерживается с помощью дыхательных аппаратов, «подстраивающихся» под ритм и глубину дыхания человека. Во время коротких и несложных операций анестезиолог использует ларингеальную маску, через которую пациент дышит смесью кислорода, воздуха и анестетических газов. При более длительных операциях, требующих полного мышечного расслабления, где применяются мышечные релаксанты, проводится эндотрахеальный наркоз. Под медикаментозным сном пациенту в дыхательные пути вводится термопластическая трубка со специальной манжетой, которая полностью защищает легкие и позволяет проводить искусственную вентиляцию.
У пациентов с сопутствующими заболеваниями сердечно-сосудистой системы во время анестезии вводятся необходимые лекарства, поддерживающие работу сердца или нормализующие артериальное давление. У пациентов с сахарным диабетом контролируется уровень сахара в крови. При необходимости во время операции за короткое время может быть лабораторно исследован любой параметр.
Регионарная анестезия
Позволяет обезболивать отдельные зоны тела. Наиболее известны спинальная и эпидуральная анестезии, когда небольшим количеством местного анестетика блокируется проведение болевых и двигательных нервных импульсов нижней части тела. Под этим видом анестезии выполняется большинство операций на нижних конечностях. Для пациентов старших возрастных групп эта анестезия является альтернативным методом при протезировании коленных и тазобедренных суставов.
Для пациентов старших возрастных групп эта анестезия является альтернативным методом при протезировании коленных и тазобедренных суставов.
Регионарная анестезия применяется также при операциях на верхних конечностях. С помощью специального прибора точно определяется расположение нервного сплетения (в области шеи, подмышечной области или отдельных нервов на предплечье и кисти) и вводится местный анестетик. Через 20-30 минут рука теряет чувствительность и способность двигаться.
Блокада нервов длится 2-3 часа, затем постепенно восстанавливаются все обычные ощущения. Во время действия регионарной анестезии может поддерживаться легкий медикаментозный сон, исключающий «присутствие» пациента на операции. Этот вопрос обязательно обсуждается на консультации с анестезиологом перед операцией. По желанию пациента снотворные препараты не будут вводиться, и он сможет наблюдать за ходом операции на мониторе, не испытывая при этом никаких неприятных ощущений.
Регионарная анестезия также применяется для обезболивания в послеоперационном периоде, наиболее часто при операциях в области колена, голени, стопы, обеспечивая отсутствие боли на 8-12 часов.
Местная анестезия
В настоящее время применяется только при небольших операциях на поверхности тела. Разновидность местной анестезии – аппликационная, когда мазь с анестетиком наносится на кожу, и через 30-40 минут появляется возможность безболезненно производить пункцию вен для забора анализов крови.
Риски анестезии
Анестезия – безопасная манипуляция, но как и все медицинские процедуры имеет определенные риски. Осложнения, опасные для жизни (остановка сердца, дыхания, тяжелые аллергические реакции), наблюдаются крайне редко.
Однако риск при проведении анестезии считается повышенным, если:
-
У пациента есть какое-либо хроническое заболевание (гипертоническая болезнь, ишемическая болезнь сердца, астма, сахарный диабет и т.д.). Если эти заболевания хорошо компенсированы, риск повышается незначительно.

-
У пациента есть аллергия на какие-либо лекарственные препараты
-
Пациент курит, употребляет алкоголь и наркотики
-
Пациент невнимательно отнесся к рекомендациям по подготовке к операции и анестезии, например, не выдержал нужный временной интервал по ограничению в приеме пищи, либо не согласовал с анестезиологом прием своих лекарств.
Опасности при проведении общей анестезии
Во время общей анестезии защитные рефлексы угнетаются, поэтому существует опасность попадания желудочного содержимого в дыхательные пути, что может быть опасно для жизни. В связи с этим в течение 6 часов до начала операции нельзя употреблять пищу, а за 4 часа до операции не рекомендуется пить воду, жевать жевательную резинку, курить. Если пациент не следовал данному правилу, то в целях его безопасности операция откладывается или отменяется.
Важно сообщить анестезиологу о шатающихся зубах или съемных зубных протезах, так как во время эндотрахеального наркоза при постановке интубационной трубки есть возможность повреждения зубов или голосовых связок.
В редких случаях в раннем послеоперационном периоде может наблюдаться тошнота и рвота, что связано с индивидуальной реакцией на препараты для анестезии.
Во время наркоза снижен тонус мышц, поэтому при длительных операциях возможны так называемые позиционные сдавления нервов, что может привести к длящемуся до нескольких недель снижению чувствительности в какой-либо части тела.
Опасности при проведении регионарной анестезии
При снижении артериального давления, появлении головокружения, тошноты, затрудненного дыхания при проведении спинальной или эпидуральной анестезии сразу же сообщите об этом анестезиологу или медсестре. Специалисты примут необходимые меры для улучшения вашего состояния.
После операции, проведенной под спинальной или эпидуральной анестезией, в течение нескольких часов сохраняется снижение чувствительности в нижних конечностях. Также может быть затруднено опорожнение мочевого пузыря, при необходимости в мочевой пузырь вводят катетер.
Также может быть затруднено опорожнение мочевого пузыря, при необходимости в мочевой пузырь вводят катетер.
После спинальной анестезии может возникнуть головная боль. Это редкое осложнение может потребовать нескольких дней постельного режима и приема обезболивающих препаратов.
Беседа с анестезиологом
Проведению анестезии всегда предшествует беседа с анестезиологом. Если у Вас есть вопросы, обязательно задайте их во время этой беседы! Вам выдадут анкету, где необходимо точно и подробно отметить все данные о состоянии Вашего здоровья, ранее перенесенных и имеющихся заболеваниях и применяемых в настоящее время лекарственных препаратах. Также необходима информация о ранее перенесенных операциях, возможной аллергии на лекарственные препараты и Ваших привычках (занятиях спортом, курении, употреблении алкоголя и т.д.). До операции Вы должны подписать форму согласия на операцию и проведение анестезии.
Подготовка к операции
-
Перед хирургическим вмешательством и анестезией
-
Предупредите врача обо всех изменениях здоровья, в частности для женщин – о начале менструации или о возможной беременности
-
Откажитесь от приема алкоголя и курения за 12 часов до визита в клинику
-
Подготовьтесь к возможной госпитализации на срок более суток.
В день операции
-
Не принимайте еду за 6 часов и напитки за 4 часа до операции
-
Не используйте косметику, лак для ногтей, контактные линзы. Накрашенные или искусственные ногти могут затруднять работу накладываемого на палец датчика слежения за кислородом
-
Принимайте назначенные анестезиологом лекарства не более, чем с одним глотком воды
-
Утром в день операции примите душ
-
В клинику следует прийти в указанное в направлении время
-
Непосредственно перед операцией необходимо переодеться в специальное белье, выданное Вам медсестрой
-
Снимите и отдайте медицинской сестре в отделении все украшения и кольца, очки, контактные линзы и съемные зубные протезы
-
Непосредственно перед операцией посетите туалет
-
При необходимости возьмите с собой в операционную слуховой аппарат или ингалятор, применяемый при астме.

После операции
-
Восстановление после анестезии происходит в послеоперационной палате, где медицинский персонал наблюдает за дыханием, пульсом, артериальным давлением, болевыми ощущениями. При необходимости вводятся обезболивающие препараты и подается кислород. Если Вам была проведена спинальная анестезия, то контролируется также восстановление подвижности и чувствительности в нижних конечностях. В палату стационара Вы будете переведены только после пробуждения при условии удовлетворительного состояния.
-
В зависимости от сложности операции может потребоваться послеоперационное лечение в отделении интенсивной терапии.
-
После операции в области раны может возникнуть боль. Для ее предотвращения или лечения Вам будут вводиться обезболивающие лекарства. У разных людей даже при одинаковых операциях интенсивность болевых ощущений может сильно отличаться. Сильная боль способствует нарушению сна, вызывает страх и раздражительность. Чем быстрее будет достигнут контроль над болью, тем быстрее Вы восстановитесь после перенесенной операции. Не надо терпеть боль! Если Вы почувствовали боль, сообщите об этом медицинской сестре.
-
Даже если операция проводится амбулаторно, и уже вечером Вы сможете уехать домой, покинуть клинику можно только с разрешения анестезиолога или хирурга. Необходимо, чтобы Вас сопровождал кто-то из друзей или близких (для детей сопровождающим не может быть человек, управляющий автомобилем). Все специальные рекомендации будут даны Вам перед выпиской из клиники.
В первые сутки после операции не рекомендуется:
-
Принимать алкоголь, снотворные или психотропные вещества, переедать вечером после операции
-
Управлять автомобилем или пользоваться другими потенциально опасными устройствами
-
Находиться в местах, требующих повышенного внимания, принимать важные решения
-
Оставаться в одиночестве в первые сутки после операции.

Противопоказания к анестезии
Врач не имеет право отказать пациенту в анестезии при проведении оперативного вмешательства.
Для каждого планового вмешательства есть определенный перечень видов анестезии, которые можно использовать. Вид анестезии для каждого пациента определяется во время консультации с анестезиологом перед операцией. Только оценив состояние пациента, сопутствующие заболевания, лекарственные препараты, которые он принимает, анестезиолог может сделать вывод о том, какая именно анестезия подходит конкретному пациенту при конкретной операции. Врач-анестезиолог совместно с пациентом составляет индивидуальный план анестезии.
Если у пациента в прошлом проявлялись аллергические реакции на лидокаин или новокаин, ему проведут анестезию с использованием других препаратов. Так же предварительно может быть рекомендована консультация аллерголога и проведение аллергопроб.
Противопоказания к общей анестезии:
— Тяжелое состояние пациента, когда риск анестезии может оказаться выше риска самой операции. Это может быть недавно перенесенный инфаркт миокарда, тяжелая сердечная или дыхательная недостаточность, недавно перенесенные операции.
— Анатомические особенности пациента (слишком высокий вес, короткая шея).
В этих случаях анестезиолог совместно с хирургом определяют, какое анестезиологическое пособие подойдет данному пациенту.
Противопоказания к регионарной анестезии (спинальная, эпидуральная):
— отказ самого пациента;
— инфекционный процесс в месте укола;
— татуировка в месте укола – относительное противопоказание; в ряде случаев можно ввести анестезию в другом месте или под другим углом.
Отсрочить проведение анестезии и самой операции врачам придётся в случаях:
— В случае общей анестезии — если пациент не выполнил рекомендации об отказе от приема пищи и жидкости перед операцией.
— В случае регионарной анестезии — если пациент недавно принял антикоагулянтный препарат (разжижающий кровь), и он продолжает действовать. Тогда проведение анестезии возможно только после того, как закончится действие текущей дозы препарата.
Тогда проведение анестезии возможно только после того, как закончится действие текущей дозы препарата.
Благодаря новым технологиям и современным протоколам проведения анестезии НЕ являются противопоказаниями:
— активное кровотечение,
— тяжелый инфекционный процесс (сепсис),
— сердечно-сосудистые заболевания.
Показания к проведению манипуляций под медикаментозным сном в дополнение к местной анестезии:
— тяжелое психоэмоциональное состояние,
— поздний возраст и сопутствующие заболевания,
— детский возраст.
Аортокоронарное шунтирование
Суть метода заключается в том, что хирург создает «шунт» (запасной сосуд) в обход заблокированных для кровотока участков коронарных артерий. В качестве шунта используется пересаженный сосуд из другой части тела пациента. Основная задача этого вида хирургического вмешательства — улучшить кровоток.
Схема проведения аортокоронарного шунтирования
Благодаря шунту у крови появляется «обходной путь» вокруг закупоренного участка коронарной артерии. Благодаря этому увеличивается количество крови, которая поступает в сердце, устраняется ишемия миокарда и приступы стенокардии.
После оперативного лечения качество жизни пациентов заметно повышается: восстанавливается трудоспособность, становятся доступными физические нагрузки, риск внезапной смерти снижается.
Виды аортокоронарного шунтирования (АКШ)
АКШ с искусственным кровообращением и кардиоплегей;
АКШ на работающем сердце без искусственного кровообращения;
АКШ на работающем сердце с искусственным кровообращением
Специалисты Центра Мешалкина в хирургической практике применяют весь спектр методик выполнения коронарного шунтирования. Вид и объем вмешательства хирург определяет по результатам диагностических процедур.
Классическое коронарное шунтирование проводят в условиях искусственного кровообращения на остановленном сердце. В Центре Мешалкина данную технологию используют более 30 лет. Такая методика обеспечивает возможность обширных манипуляций хирурга, который может беспрепятственно и точно накладывать швы, и дает положительные результаты.
В Центре Мешалкина данную технологию используют более 30 лет. Такая методика обеспечивает возможность обширных манипуляций хирурга, который может беспрепятственно и точно накладывать швы, и дает положительные результаты.
С 2006 года специалисты Центра проводят коронарное шунтирование с помощью операционного микроскопа. Хорошая визуализация, благодаря высокому увеличению, освещению и стабильной оптической системе, позволяет выполнять вмешательство на артериях небольшого диаметра у женщин (коронарные артерии тоньше на 30%, чем у мужчин) и больных сахарным диабетом (патология сужает просвет артерий). Данной технологией обладают единичные кардиохирургические клиники страны. НМИЦ им. акад. Е.Н. Мешалкина является одним из лидеров по объему проведенных операций.
Также Центр Мешалкина обладает опытом осуществления коронарного шунтирования без искусственного кровообращения. Технология показана пациентам с мультифокальным (поражающим сразу несколько групп сосудов) атеросклерозом, а также больным тяжелой сопутствующей патологией.
В 2011 году в практике кардиохирургов Центра появились операции эндоскопического (через небольшие проколы) коронарного шунтирования с применением роботизированного комплекса da Vinci на работающем сердце (TECAB). Процедура показана при стенозе или окклюзии передней нисходящей, диагональной или промежуточной артерий. Данная методика позволяет минимизировать травму, нанесенную организму человека, и количество осложнений во время операции, уменьшить кровопотерю и болевой синдром. Операции с помощью эндоскопической системы da Vinci приоритетны для пациентов старших возрастных групп с большим количеством сопутствующих заболеваний. НМИЦ им. акад. Е.Н. Мешалкина обладает наибольшим в России опытом выполнения данных операций.
В 2016 году специалисты Центра внедрили новую, менее травматичную технологию лечения ишемической болезни сердца — коронарное шунтирование через мини-доступ на работающем сердце без использования аппарата искусственного кровообращения(MIDCAB). Коронарное шунтирование через мини-доступ применяют при поражении передней нисходящей артерии, которая снабжает бОльшую часть миокарда левого желудочка. Для этого делают разрез размером 8-10 см слева в пятом межреберье. Данную операцию проводят пациентам, которым невозможно выполнить коронарную ангиопластику — восстановление просвета, суженного или окклюзированного сосуда при помощи баллонирования или стентирования пораженного сегмента.
Коронарное шунтирование через мини-доступ применяют при поражении передней нисходящей артерии, которая снабжает бОльшую часть миокарда левого желудочка. Для этого делают разрез размером 8-10 см слева в пятом межреберье. Данную операцию проводят пациентам, которым невозможно выполнить коронарную ангиопластику — восстановление просвета, суженного или окклюзированного сосуда при помощи баллонирования или стентирования пораженного сегмента.
Основным преимуществом коронарного шунтирования через мини-доступ является возможность избежать стернотомию (рассечение грудины). За счет этого пациент лучше себя чувствует в послеоперационном периоде, быстрее восстанавливается: может нагружать верхний плечевой пояс, спать на боку, подниматься с постели раньше, чем после стернотомии. Данный фактор имеет значение для больных с сопутствующими заболеваниями, которым необходимо минимизировать повреждение при оперативном вмешательстве.
При коронарном шунтировании через мини-доступ хирурги используют в качестве шунта не вену, а артерию. Исследования доказывают, что использование аутоартериальных графтов в отдаленном периоде (через 10 лет) дает более положительные результаты: у 90-95% пациентов шунт проходим. При венозном шунте через 5 лет в половине случаев требуется повторная операция, поэтому коронарное аутоартериальное шунтирование через мини-доступ является преимущественным методом лечения молодых пациентов.
Аортокоронарное шунтирование выполняется в отделении аорты и коронарных артерий.
Пересадка сердца – не самая сложная операция в трансплантологии
От редакции. О том, что в Областной клинической больнице в течение трех лет действует программа трансплантологии, писали уже не раз. Реализация программы и 68 проведенных операций, с низкой летальностью, 40 запланированных операций на 2018-й год – это огромный труд и огромные риски, это ответственность министра здравоохранения РО Т.![]() Ю. Быковской и главврача РОКБ В.Л. Коробка, это решение губернатора В.Ю. Голубева продолжать финансирование программы. Но обо всем этом и о том, «кому спасибо», мы сегодня рассказывать не будем. Поговорим о том, что за всем этим стоит – фактически и эмоционально. Так сказать, самый верхний срез.
Ю. Быковской и главврача РОКБ В.Л. Коробка, это решение губернатора В.Ю. Голубева продолжать финансирование программы. Но обо всем этом и о том, «кому спасибо», мы сегодня рассказывать не будем. Поговорим о том, что за всем этим стоит – фактически и эмоционально. Так сказать, самый верхний срез.
Пересадка сердца – не самая сложная операция в трансплантологии
Самая сложная – пересадка правой доли родственной печени. Именно такая операция была успешно выполнена первой в истории ростовской трансплантологии. А потом их было еще несколько…
Вячеслав Леонидович Коробка, главный врач Ростовской областной клинической больницы (40 операций по трансплантации органов):
– Трансплантация правой доли родственной печени довольно долго в мировой практике трансплантологии была самой сложной и самой рискованной. Самой сложной она остается и поныне. Значительно проще провести операцию по пересадке целой печени. Если говорить коротко и примитивно, чтобы каждый понял: это связано с определенным строением органа и с тем, что при пересадке правой доли печени требуется сшивать гораздо больше сосудов, их диаметр меньше, технически это сложнее; есть и другие существенные нюансы. Довольно большому риску подвергается и донор – родственник, который отдает долю печени; для него операция чревата кровотечением, рядом осложнений.
Многие хирурги мира пытались разработать свои технологии этой операции, усовершенствовать их. Не получалось. Оптимальную технологию, которой сегодня пользуется весь мир, разработал российский хирург Сергей Владимирович Готье. Он не мог не понимать, что совершил прорыв в трансплантологии, однако никакого шума из этого не устроил. Просто на одной из международных конференций сделал доклад, подтвердив его уже наработанным материалом. Доклад произвел фурор. В тот день имя С.В. Готье вошло в историю мировой трансплантологии.
Когда у С.В. Готье случился юбилей, в Москву поздравить его прилетели (без всяких приглашений) многие лучшие хирурги мира».
Вторую операцию по пересадке сердца в нашей РОКБ делал (и, надеюсь, сделает их еще немало) Михаил Юрьевич Кострыкин, зам. главврача по хирургии, сердечно-сосудистый хирург. Как он шел к этому? Как мы все шли к операциям по трансплантологии? В течение последних, наверное, двух лет у Михаила Юрьевича было множество командировок – в лучшие клиники России и зарубежья. Это серьезная учеба. Он изучал технологии операций по трансплантации сердца, стоял за спиной хирурга, ассистировал, участвовал в пред- и послеоперационном анализе состояния пациента, в обсуждении хода операции.
Не каждый хирург мирового уровня готов делиться своими секретами со всеми, кто приезжает к нему на учебу, на стажировку; у нас сложились дружеские отношения с лучшими специалистами России, и это, наверное, говорит о том, что они оценили наши профессиональные и человеческие, личностные качества. Большую помощь оказал Кирилл Олегович Барбухатти, который сегодня входит в число лучших хирургов страны. (К.О. Барбухатти – зав. кардиохирургическим отделением № 2 Краснодарской краевой клинической больницы № 1 им. проф. Очаповского — прим. ред.). Михаил Юрьевич многократно был в этой клинике, смотрел операции по трансплантации сердца.
Первую операцию по пересадке сердца в нашей больнице сделал К.О. Барбухатти; так принято: первую операцию всегда во всех лечебных учреждениях делает признанный специалист; зачем рисковать? Мы все, конечно, были в операционной; Михаил Юрьевич ассистировал; все понимали: вторую пересадку сердца и последующие будет делать Кострыкин. Он сделал ее не менее успешно.
Безусловно, все это произошло благодаря многолетней работе проф. А.А. Дюжикова, под руководством которого сформировались коллектив кардиоцентра Ростовской областной клинической больницы, ростовская школа кардиохирургии и тесные контакты со многими клиниками нашей страны.»
Михаил Юрьевич Кострыкин, заместитель главного врача РОКБ по хирургии (28 операций по трансплантации органов):
– Как изначально и предполагалось, вторую операцию мы провели своими силами; никто, стоя за спиной, не страховал. Конечно, все готовились. Но и перед операцией, и даже прежде, чем идти в операционную, неоднократно созванивались с Кириллом Олеговичем, обсуждали пациента, возможные варианты и нюансы, консультировались. Вообще неправильно отказываться от чьего-либо совета и помощи, если такая возможность есть. Обе операции прошли штатно. Пациенты выписаны в декабре, до Нового года, оба хорошо себя чувствуют и сами оценивают, насколько кардинально изменилось их самочувствие. Пациенты – люди достаточно молодые: одному 33 года, другому – 39 лет, у обоих семьи, дети, и вся жизнь впереди. Если бы не эти операции, – шансы прожить больше года у них были крайне невысоки. Альтернативы операции не было. Сегодня мы считаем, что самые большие проблемы у них позади.
Конечно, все готовились. Но и перед операцией, и даже прежде, чем идти в операционную, неоднократно созванивались с Кириллом Олеговичем, обсуждали пациента, возможные варианты и нюансы, консультировались. Вообще неправильно отказываться от чьего-либо совета и помощи, если такая возможность есть. Обе операции прошли штатно. Пациенты выписаны в декабре, до Нового года, оба хорошо себя чувствуют и сами оценивают, насколько кардинально изменилось их самочувствие. Пациенты – люди достаточно молодые: одному 33 года, другому – 39 лет, у обоих семьи, дети, и вся жизнь впереди. Если бы не эти операции, – шансы прожить больше года у них были крайне невысоки. Альтернативы операции не было. Сегодня мы считаем, что самые большие проблемы у них позади.
Конечно, и эти пациенты, и другие, перенесшие операцию по трансплантации того или иного органа, находятся под нашим постоянным наблюдением; они регулярно появляются у нас для плановых контрольных лабораторных исследований. Им проводится иммуносупрессивная терапия с целью подавления и профилактики реакций отторжения трансплантированного органа. Эти препараты им предстоит принимать всю жизнь, но со временем режим дозировки меняется в сторону уменьшения. Контакт с нами у пациентов круглосуточный – они связываются с нами в том числе и по медицинским проблемам, совершенно не связанным с проведенной операцией; лучше перестраховаться.
– Какие нервы нужно иметь. Я смотрю на Вячеслава Леонидовича – он очень спокойный человек, смотрю на вас – вы тоже спокойный, оба говорите тихо-размеренно; понимаю, может быть, вы заставляете себя такими быть, потому что если себя отпустить, можно вообще дойти до трясучки…
– Основной этап операции по пересадке сердца длится от 1,5 до 3-х часов; всего, с учетом подготовительного и заключительного этапов, – порядка 5-6 часов. Очень важно, что это коллективный труд. При пересадке сердца всегда существует довольно жесткий лимит времени, и с целью его экономии мы логистически тщательно выстраиваем работу на всех этапах. За все, что происходит в операционной, отвечает оперирующий хирург. Одновременно с ним работает бригада порядка 10-15 человек, иногда чуть больше. Если оперирующий хирург не контролирует свои эмоции, он не сможет контролировать все, что происходит в операционной, а ситуация может меняться в течение операции; не всегда все идет штатно, ты должен быть максимально собран, чтобы в случае неожиданности адекватно и быстро отреагировать, принять правильные решения.
За все, что происходит в операционной, отвечает оперирующий хирург. Одновременно с ним работает бригада порядка 10-15 человек, иногда чуть больше. Если оперирующий хирург не контролирует свои эмоции, он не сможет контролировать все, что происходит в операционной, а ситуация может меняться в течение операции; не всегда все идет штатно, ты должен быть максимально собран, чтобы в случае неожиданности адекватно и быстро отреагировать, принять правильные решения.
У нас все проходило штатно. По операциям по трансплантологии у нас в больнице низкая летальность, а за 2017-й год потерь не было вообще.
Это не говорит о том, что мы работаем лучше других наших коллег. Может быть, сказывается то, что мы более тщательно отбираем пациентов и доноров, боимся ошибиться. И у нас пока меньше, чем в других клиниках, операций по трансплантации органов. Что будет дальше – жизнь покажет. К тому же, повторюсь: важна командная работа. У нас за последние годы соответствующее обучение прошли, и неоднократно, более 100 специалистов. Программы по трансплантологии начинали во многих клиниках страны, а потом все это угасало – что-то шло не так. Возможно, не складывалась команда.
…Не могу сказать, что сильно нервничал. План операции и последовательность действий неоднократно продумывал. Специфика еще в том, что каждое действие, совершаемое при этой операции, – наша повседневная работа. Просто нужно эти действия сложить в определенной последовательности, чтобы получилась другая операция – пересадка сердца.
– Вячеслав Леонидович говорил о том, что важны человеческие отношения с теми, у кого учишься. Но можно ведь просто смотреть…
– Многие готовы делиться знаниями, но человеческий, дружеский профессиональный разговор строится совершенно по-другому, идет обсуждение именно нюансов, человек не постесняется рассказать о сложностях, нестандартных ситуациях, когда что-то пошло не так, не по планируемому сценарию, и приходилось предпринимать нестандартные действия, причем довольно быстро. Не каждому расскажешь об этом, как и о своих ошибках.
Не каждому расскажешь об этом, как и о своих ошибках.
Между тем, такие разговоры очень важны, и все это понимают. Кстати, в последние годы даже проводятся конференции, международные и российские, с этой специфической тематикой и соответствующими названиями, например, «Мои кошмары в хирургии». Речь идет о нестандартных ситуациях с крайне тяжелыми больными, о нестандартных решениях и даже о тех случаях, когда все закончилось негативно. Каждый, кто имеет такой печальный опыт, потом неоднократно анализирует ситуацию, спрашивает себя: повторись все, что надо было бы сделать? И такие ситуации полезнее обсуждать в профессиональном кругу. Это болезненная тема, и редко кто готов публично обсуждать это. Поэтому практикуются и другие варианты. На конгрессах кардиоторакальных хирургов один из разделов посвящают именно нестандартным ситуациям. Известным хирургам предлагается условная нестандартная ситуация, они ее обсуждают, высказывают разные взгляды, спорят.
…О том, как надо делать, написано много монографий. А вот как делать, если что-то пошло не по плану, – такой разговор возможен, если отношения между коллегами доверительные.
…Трансплантология – не всегда процесс прогнозируемый, все зависит от большого количества факторов. Это всегда экстренные операции, часто за пределами рабочего дня, в любое время суток; практически всегда все мы меняем свои планы. Когда мы летали в Москву, чтобы увидеть эти операции, поучаствовать в них, неоднократно приходилось жить там несколько дней в их ожидании. Так же с поездками в Краснодар: становилось известно о возможной операции, менялись все планы, я садился в машину и ехал.
Говорю это к тому, что и у нас в больнице порой в неурочное время возникает срочная необходимость консультации с теми, кто имеет больший опыт. В любой час мы можем позвонить нашим коллегам, которые помогали нам внедрить в каждодневную практику операции по пересадке органов, можем хоть ночью проконсультироваться с ними. Это важно; лучше перепроверить себя; зачем рисковать.
Вообще, все, что касается негативных исходов в трансплантологии, обществом рассматривается через увеличительное стекло. Когда что-то идет не так в других разделах хирургии, рассуждают так: ну, жизнь есть жизнь, тяжелый пациент… Здесь же – все по-другому. И мы видим, что в этом есть и социальная проблема.
– А если оперирующий хирург пришел на работу и плохо себя чувствует? Голова болит. Или живот…
– Ну, насколько плохо? Если совсем плохо, надо лечиться. А если обычное недомогание – человек так устроен, что мобилизуется и выполняет свою работу.
– Это плохой вопрос, даже боюсь его формулировать. В среднем как помогают людям эти операции?
– Вопрос абсолютно правильный. Человек должен знать, на что он идет, есть ли смысл рисковать или лучше пожить, сколько отпущено. Сроки функционирования донорского органа разные, это зависит от многих факторов. Есть очень известная фотография, облетевшая весь мир: безумно уставший кардиохирург в операционной, сразу после пересадки сердца, которая длилась более 20-ти часов. И второй снимок – на нем тот самый пациент, спустя годы после операции. Его хирург давно умер, а пациент полноценно прожил после пересадки почти 30 лет и умер в прошлом году в преклонном возрасте.
Другая известная история: Рокфеллер, который умер не так давно на 101-м году жизни, перенес 6 пересадок сердца, первая состоялась в солидном возрасте – ему было около 60-ти. Если арифметически посчитать, каждого «нового сердца» ему хватало в среднем на 6 лет. Но я думаю, что он вряд ли сдерживал себя в своих желаниях, рассчитывая, что ему сделают то, что он хочет, и тогда, когда ему понадобится.
У всех по-разному. Есть больные, которые живут долго. Но бывают совершенно необъяснимые ситуации; отторжение сердца или печени не удается обосновать или объяснить, в первую очередь – для себя. Такое случается и в российской, и в мировой практике – в разные временные периоды после операции, хотя по всем данным ничего не происходит, всё идет хорошо, ему бы жить и жить, но срабатывают какие-то необъяснимые на сегодняшний день механизмы. Слава Богу, это нечасто бывает.
Слава Богу, это нечасто бывает.
У нас был один случай. Пересадка почки. Почка начала работать отлично, но потом, постепенно, за 2 недели функция угасла, и объяснения мы не видели: все шло штатно. Консультировались с более опытными коллегами, подробно все рассказали, и нам ответили: да, такое бывает; даже в мировой практике по статистике 8-10% подобных случаев.
…Существуют статистические данные: 10 лет – выживаемость порядка 70%. Но все очень индивидуально.
– У вас толстые газеты лежат на английском. Насколько вы владеете языком?
– В достаточной степени. Не вся необходимая литература есть на русском. Читать на английском – одно дело; если что-то непонятно, можно покопаться и с помощью ссылок вникнуть. И другое дело, когда идет живое общение или лекция, здесь нет возможности уточнить непонятное в текущем режиме. Я дополнительно занимался и сейчас стараюсь языком заниматься; это необходимость.
– Курсы, стажировки за рубежом – насколько они полезны?
– Польза и целесообразность есть. При этом мне было очень приятно понять (например, в Германии), что мы не хуже в профессиональном плане, а в каких-то моментах даже лучше. Однажды я попал с одним из немецких хирургов в операционную, оперировал с ним, и оказалось, что моя подготовка лучше. И он, не спросив, записал меня на все свои операции, пока я находился в Германии. Его цель была ясна – поучиться. Моя цель была другая, пришлось вежливо извиниться и заниматься по своему плану. Но, конечно, у них тоже есть чему поучиться.
…Вячеслав Леонидович затронул эту тему, хочу ее продолжить: не только мы учимся за рубежом; есть широко известные в узких кругах истории, когда иностранные хирурги учились у наших великих докторов тому, чего никто в мире не умел. Кристиан Барнард провел в ЮАР первую операцию по пересадке сердца, в одночасье вошел в историю и стал очень богатым человеком. А научился он всему у нашего Владимира Петровича Демихова, ученого-экспериментатора, который в эксперименте выполнил все возможные в трансплантологии операции.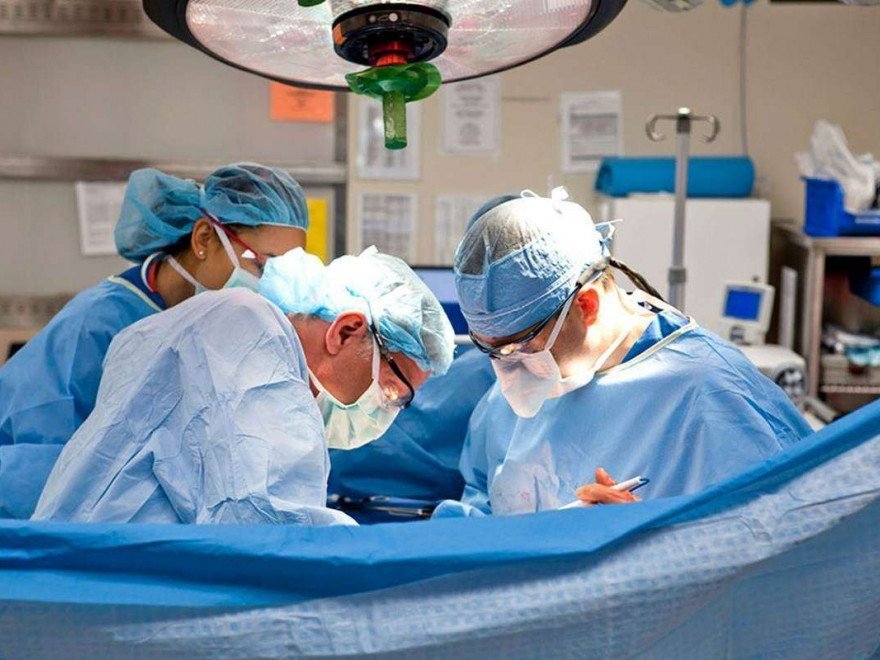 Первая монография по трансплантологии – его труд. А известен Демихов, даже сегодня, в достаточно узком кругу профессионалов. Почему так? И почему это даже сегодня так?
Первая монография по трансплантологии – его труд. А известен Демихов, даже сегодня, в достаточно узком кругу профессионалов. Почему так? И почему это даже сегодня так?
Есть еще ряд советских ученых, хирургов, которые первыми разработали и выполнили уникальные операции. А широкую известность эти методики получили за рубежом и потом к нам вернулись как их методики. Особенности нашей истории и менталитета в том, что ту известность и признание, которые должны были получить наши люди, они не получили. Это несправедливо; но это один вопрос. Другой вопрос – чтобы мы извлекли уроки из истории.
Губернатор Василий Голубев и Министр здравоохранения Ростовской области Татьяна Быковская
на встрече с трансплантологами Ростовской областной клинической больницы 3 декабря 2017 года.
…Действительно, сотни тысяч людей и не слышали никогда фамилию, например, Барбухатти. Даже о Восканяне знают лишь специалисты. А Коробка? Лет двенадцать назад услышала достоверную историю. Человек, высокопоставленный военный пенсионер, оперировался шесть или семь раз – в Москве, за рубежом; онкология. В итоге услышал: «больше ничего не можем». В Ростове ему назвали фамилию Вячеслава Леонидовича, сказали, что он творит чудеса (он уже работал в РОКБ). Пациенту терять было нечего. Операция прошла успешно, и пациент потом еще жил, жил; может, и сейчас живет… Таких историй немало.
Ирина Нестеренко, журнал «Форум на Дону», февраль-апрель 2018 г.
Операция на открытом сердце: сроки, восстановление и альтернативы
Операция на открытом сердце — это серьезная операция, требующая пребывания в больнице в течение недели или более. Человек часто проводит время в отделении интенсивной терапии сразу после операции.
У взрослых хирург будет оперировать сердце для лечения проблем с клапанами, артериями, кровоснабжающими сердце, и аневризмами в главном сосуде, выходящем из сердца.
Хотя это интенсивная операция, риск смерти очень низок. Одно исследование 2013 года показало, что уровень госпитальной смертности составляет 2,94 процента.
Одно исследование 2013 года показало, что уровень госпитальной смертности составляет 2,94 процента.
Эта статья будет посвящена подготовке, процедуре и восстановлению после операции на открытом сердце у взрослых.
Операция на открытом сердце — это операция по устранению неисправности или повреждения сердца. Операция требует, чтобы хирург открыл грудную клетку, чтобы получить доступ к сердцу.
Самый распространенный вид операции на открытом сердце — это аортокоронарное шунтирование.
Коронарные артерии снабжают сердце кровью. Если артерии закупориваются или сужаются из-за болезни сердца, человек может подвергнуться риску сердечного приступа.
Операция заключается в извлечении здорового кровеносного сосуда из другой части тела и использовании его для обхода закупоренных артерий.
Другая процедура на открытом сердце включает замену неисправного аортального клапана. Аортальный клапан сердца предотвращает отток крови обратно в части сердца после того, как сердце откачало ее.
Хирурги также проводят операции на открытом сердце для восстановления аневризм, которые представляют собой выпуклости в основной артерии, выходящей из сердца.
Человек, перенесший операцию на открытом сердце, должен будет находиться в больнице 7-10 дней.Сюда входит как минимум день в отделении интенсивной терапии сразу после операции.
Подготовка к операции
Подготовка к операции на открытом сердце начинается накануне вечером. Ужинать следует как обычно, но нельзя есть и пить после полуночи.
Рекомендуется носить свободную, удобную одежду, чтобы помочь с ограниченным движением после операции, но носить то, что вам удобно.
Обязательно держите под рукой всю личную медицинскую информацию.Это может быть список лекарств, недавняя болезнь и информация о страховке.
Тревога перед наркозом — это нормально, и люди должны без колебаний обращаться за помощью к медперсоналу.
Врач может попросить пациента вымыть верхнюю часть тела антибактериальным мылом. Члену медицинской бригады может потребоваться побрить область груди человека перед введением анестетика.
Члену медицинской бригады может потребоваться побрить область груди человека перед введением анестетика.
Врачам также может потребоваться провести анализы перед операцией, такие как мониторинг сердца или взятие образцов крови.Врач или медсестра могут ввести в вену трубку, чтобы обеспечить доставку жидкости.
После того, как медицинская бригада выполнит предварительные задания, анестезиолог проведет общую анестезию.
Во время операции
Продолжительность операции на открытом сердце зависит от типа процедуры и индивидуальных потребностей. В качестве ориентира Национальный институт сердца, легких и крови (NHLBI) заявляет, что коронарное шунтирование занимает от 3 до 6 часов.
Чтобы получить доступ к сердцу, хирург делает разрез от 6 до 8 дюймов вдоль середины грудной клетки. Разрез пройдет через грудину.
Медицинская бригада может использовать аппарат искусственного кровообращения во время операции. Это включает в себя остановку сердцебиения. Аппарат шунтирования берет на себя насосную функцию сердца и забирает кровь из сердца по трубкам. Затем машина удаляет углекислый газ из крови, добавляет кислород и возвращает кровь в организм. Эта операция называется операцией «на помпе».
Иногда хирург может работать без помпы. Когда байпасный аппарат не используется, сердце человека продолжает биться. Член хирургической бригады использует устройство для стабилизации сердца, пока хирург выполняет процедуру.
Недостаточно доказательств, чтобы подтвердить, что операция на открытом сердце с помпой безопаснее, чем операция без помпы. Однако, по данным Национального института здоровья и клинического совершенства (NICE), выживаемость через 1 год после любой из форм операции на открытом сердце схожа и составляет примерно 96–97 процентов.
Кто находится в операционном центре для операции на открытом сердце?
Команда врачей и других медицинских работников работает вместе в операционной во время операции на открытом сердце.
Команда, вероятно, будет включать:
- ведущего хирурга, который будет направлять других хирургов, которые будут помогать во время операции
- анестезиолога, который отвечает за введение и анестезию и мониторинг жизненно важных функций
- группа помпы, а также известные как перфузиологи, работают на аппарате искусственного кровообращения и другом техническом оборудовании, поддерживающем операции на открытом сердце
- Медсестры и техники, которые помогают хирургической бригаде и готовят операционную к операции
Операция на открытом сердце — это серьезная операция, требующая тщательного вмешательства. мониторинг и немедленное послеоперационное сопровождение.
Это нормально, если человек остается в отделении интенсивной терапии (ОИТ) в течение нескольких дней после процедуры для получения дальнейшего ухода.
После операции дыхательная трубка будет оставаться на месте на некоторое время, чтобы облегчить дыхание. В вене также остается линия для обезболивания. Человек может оказаться привязанным к множеству другого оборудования для мониторинга.
После выхода из отделения интенсивной терапии человек, вероятно, пробудет в больнице около недели. Восстановление дома после выписки из больницы обычно занимает от 4 до 6 недель.
Медицинская бригада проведет реабилитацию и посоветует лекарства и ограничения физической активности.
Во время выздоровления:
- Усталость и небольшая боль — это нормально.
- Следуйте советам медицинской бригады по уходу за раной и обратите внимание на признаки инфекции вокруг раны на груди, такие как покраснение или выделения.
- При любых потенциально серьезных симптомах инфекции обратитесь за неотложной помощью. Симптомы включают затрудненное дыхание, жар и повышенное потоотделение.
Будьте терпеливы и не торопитесь. Чтобы вернуться к обычному уровню активности, требуется много недель или месяцев. Некоторые врачи могут предложить специализированную поддержку в повседневной деятельности и других аспектах восстановления в рамках конкретной программы кардиологической реабилитации.
Последующий уход зависит от каждого человека, но может включать анализы крови, сканирование сердца и стресс-тесты. Стресс-тест включает в себя наблюдение за сердцем во время упражнения на беговой дорожке.
Лекарства могут включать разжижающие кровь препараты.
В настоящее время существует несколько альтернатив открытию грудной клетки для выполнения операции на сердце, включая использование эндоскопических камер и роботов.
Иногда хирурги могут лечить суженные коронарные артерии, делая минимально инвазивные разрезы на коже и используя робота да Винчи для выполнения операции. Da Vinci — это роботизированный хирургический инструмент с несколькими конечностями, которым хирург управляет дистанционно.
Процедура называется эндоскопическим аортокоронарным шунтированием.
Эта процедура не имеет преимуществ с точки зрения эффективности или безопасности перед операцией на открытом сердце.Оба типа хирургии требуют одинаковой продолжительности пребывания и плана ухода в больнице.
Главное отличие состоит в том, что люди, перенесшие эту менее инвазивную операцию, выздоравливают за меньшее время, чем те, кто перенес более традиционную операцию.
Другие альтернативы операции на открытом сердце включают:
- Ангиопластика: во время этой процедуры хирург помещает стент внутрь суженной артерии, чтобы расширить ее.
- Транскатетерная замена аортального клапана: это включает введение нового клапана через катетер.Он открывается на месте, расширяя кровеносный сосуд.
- Баллонная вальвулопластика аортального клапана: эта процедура включает введение баллона для увеличения клапана.
Все формы кардиохирургии сопряжены с риском. Эти риски включают:
- нахождение под наркозом
- инфекция
- повреждение органа
- инсульт
Серьезность этих рисков зависит от человека. Люди с более серьезным заболеванием сердца сталкиваются с более высоким риском осложнений во время и после операции.
Выздоровление и долгосрочные перспективы зависят от общего состояния здоровья человека и конкретной процедуры, в которой он нуждается.
После восстановления после операции шунтирования у людей должно наблюдаться улучшение симптомов, таких как боль в груди и одышка.
Операция также снижает риск сердечного приступа. Однако операции на открытом сердце не всегда являются лекарством. Заболевание коронарных артерий может прогрессировать даже после обходного анастомоза.
Операция на открытом сердце может быть сложной задачей для человека, которому недавно поставлен диагноз, но вероятность ее успеха высока, и опытные профессионалы сделают процедуру максимально комфортной.
Q:
Стоит ли мне бояться операции на открытом сердце?
A:
Тревога перед операцией на открытом сердце — это нормально. Получите как можно больше информации от кардиохирурга, чтобы облегчить ваше беспокойство.
Также вас обнадеживает тот факт, что хирурги ежедневно проводят операции на открытом сердце с фантастической выживаемостью. Помимо получения информации о том, чего ожидать, вы также можете попробовать методы релаксации, которые помогут уменьшить беспокойство, например медитацию и дыхательные упражнения.
Gerhard Whitworth, RN Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Операция на открытом сердце: сроки, восстановление и альтернативы
Операция на открытом сердце — это серьезная операция, которая требует пребывания в больнице в течение недели или более. Человек часто проводит время в отделении интенсивной терапии сразу после операции.
У взрослых хирург будет оперировать сердце для лечения проблем с клапанами, артериями, кровоснабжающими сердце, и аневризмами в главном сосуде, выходящем из сердца.
Хотя это интенсивная операция, риск смерти очень низок. Одно исследование 2013 года показало, что уровень госпитальной смертности составляет 2,94 процента.
Эта статья будет посвящена подготовке, процедуре и восстановлению после операции на открытом сердце у взрослых.
Операция на открытом сердце — это операция по устранению неисправности или повреждения сердца. Операция требует, чтобы хирург открыл грудную клетку, чтобы получить доступ к сердцу.
Самый распространенный вид операции на открытом сердце — это аортокоронарное шунтирование.
Коронарные артерии снабжают сердце кровью. Если артерии закупориваются или сужаются из-за болезни сердца, человек может подвергнуться риску сердечного приступа.
Операция заключается в извлечении здорового кровеносного сосуда из другой части тела и использовании его для обхода закупоренных артерий.
Другая процедура на открытом сердце включает замену неисправного аортального клапана. Аортальный клапан сердца предотвращает отток крови обратно в части сердца после того, как сердце откачало ее.
Хирурги также проводят операции на открытом сердце для восстановления аневризм, которые представляют собой выпуклости в основной артерии, выходящей из сердца.
Человек, перенесший операцию на открытом сердце, должен будет находиться в больнице 7-10 дней. Сюда входит как минимум день в отделении интенсивной терапии сразу после операции.
Подготовка к операции
Подготовка к операции на открытом сердце начинается накануне вечером. Ужинать следует как обычно, но нельзя есть и пить после полуночи.
Рекомендуется носить свободную, удобную одежду, чтобы помочь с ограниченным движением после операции, но носить то, что вам удобно.
Обязательно держите под рукой всю личную медицинскую информацию. Это может быть список лекарств, недавняя болезнь и информация о страховке.
Тревога перед наркозом — это нормально, и люди должны без колебаний обращаться за помощью к медперсоналу.
Врач может попросить пациента вымыть верхнюю часть тела антибактериальным мылом.Члену медицинской бригады может потребоваться побрить область груди человека перед введением анестетика.
Врачам также может потребоваться провести анализы перед операцией, такие как мониторинг сердца или взятие образцов крови. Врач или медсестра могут ввести в вену трубку, чтобы обеспечить доставку жидкости.
После того, как медицинская бригада выполнит предварительные задания, анестезиолог проведет общую анестезию.
Во время операции
Продолжительность операции на открытом сердце зависит от типа процедуры и индивидуальных потребностей.В качестве ориентира Национальный институт сердца, легких и крови (NHLBI) заявляет, что коронарное шунтирование занимает от 3 до 6 часов.
Чтобы получить доступ к сердцу, хирург делает разрез от 6 до 8 дюймов вдоль середины грудной клетки. Разрез пройдет через грудину.
Медицинская бригада может использовать аппарат искусственного кровообращения во время операции. Это включает в себя остановку сердцебиения. Аппарат шунтирования берет на себя насосную функцию сердца и забирает кровь из сердца по трубкам.Затем машина удаляет углекислый газ из крови, добавляет кислород и возвращает кровь в организм. Эта операция называется операцией «на помпе».
Иногда хирург может работать без помпы. Когда байпасный аппарат не используется, сердце человека продолжает биться. Член хирургической бригады использует устройство для стабилизации сердца, пока хирург выполняет процедуру.
Недостаточно доказательств, чтобы подтвердить, что операция на открытом сердце с помпой безопаснее, чем операция без помпы.Однако, по данным Национального института здоровья и клинического совершенства (NICE), выживаемость через 1 год после любой из форм операции на открытом сердце схожа и составляет примерно 96–97 процентов.
Кто находится в операционном центре для операции на открытом сердце?
Команда врачей и других медицинских работников работает вместе в операционной во время операции на открытом сердце.
Команда, вероятно, будет включать:
- ведущего хирурга, который будет направлять других хирургов, которые будут помогать во время операции
- анестезиолога, который отвечает за введение и анестезию и мониторинг жизненно важных функций
- группа помпы, а также известные как перфузиологи, работают на аппарате искусственного кровообращения и другом техническом оборудовании, поддерживающем операции на открытом сердце
- Медсестры и техники, которые помогают хирургической бригаде и готовят операционную к операции
Операция на открытом сердце — это серьезная операция, требующая тщательного вмешательства. мониторинг и немедленное послеоперационное сопровождение.
Это нормально, если человек остается в отделении интенсивной терапии (ОИТ) в течение нескольких дней после процедуры для получения дальнейшего ухода.
После операции дыхательная трубка будет оставаться на месте на некоторое время, чтобы облегчить дыхание. В вене также остается линия для обезболивания. Человек может оказаться привязанным к множеству другого оборудования для мониторинга.
После выхода из отделения интенсивной терапии человек, вероятно, пробудет в больнице около недели. Восстановление дома после выписки из больницы обычно занимает от 4 до 6 недель.
Медицинская бригада проведет реабилитацию и посоветует лекарства и ограничения физической активности.
Во время выздоровления:
- Усталость и небольшая боль — это нормально.
- Следуйте советам медицинской бригады по уходу за раной и обратите внимание на признаки инфекции вокруг раны на груди, такие как покраснение или выделения.
- При любых потенциально серьезных симптомах инфекции обратитесь за неотложной помощью. Симптомы включают затрудненное дыхание, жар и повышенное потоотделение.
Будьте терпеливы и не торопитесь. Чтобы вернуться к обычному уровню активности, требуется много недель или месяцев. Некоторые врачи могут предложить специализированную поддержку в повседневной деятельности и других аспектах восстановления в рамках конкретной программы кардиологической реабилитации.
Последующий уход зависит от каждого человека, но может включать анализы крови, сканирование сердца и стресс-тесты. Стресс-тест включает в себя наблюдение за сердцем во время упражнения на беговой дорожке.
Лекарства могут включать разжижающие кровь препараты.
В настоящее время существует несколько альтернатив открытию грудной клетки для выполнения операции на сердце, включая использование эндоскопических камер и роботов.
Иногда хирурги могут лечить суженные коронарные артерии, делая минимально инвазивные разрезы на коже и используя робота да Винчи для выполнения операции. Da Vinci — это роботизированный хирургический инструмент с несколькими конечностями, которым хирург управляет дистанционно.
Процедура называется эндоскопическим аортокоронарным шунтированием.
Эта процедура не имеет преимуществ с точки зрения эффективности или безопасности перед операцией на открытом сердце.Оба типа хирургии требуют одинаковой продолжительности пребывания и плана ухода в больнице.
Главное отличие состоит в том, что люди, перенесшие эту менее инвазивную операцию, выздоравливают за меньшее время, чем те, кто перенес более традиционную операцию.
Другие альтернативы операции на открытом сердце включают:
- Ангиопластика: во время этой процедуры хирург помещает стент внутрь суженной артерии, чтобы расширить ее.
- Транскатетерная замена аортального клапана: это включает введение нового клапана через катетер.Он открывается на месте, расширяя кровеносный сосуд.
- Баллонная вальвулопластика аортального клапана: эта процедура включает введение баллона для увеличения клапана.
Все формы кардиохирургии сопряжены с риском. Эти риски включают:
- нахождение под наркозом
- инфекция
- повреждение органа
- инсульт
Серьезность этих рисков зависит от человека. Люди с более серьезным заболеванием сердца сталкиваются с более высоким риском осложнений во время и после операции.
Выздоровление и долгосрочные перспективы зависят от общего состояния здоровья человека и конкретной процедуры, в которой он нуждается.
После восстановления после операции шунтирования у людей должно наблюдаться улучшение симптомов, таких как боль в груди и одышка.
Операция также снижает риск сердечного приступа. Однако операции на открытом сердце не всегда являются лекарством. Заболевание коронарных артерий может прогрессировать даже после обходного анастомоза.
Операция на открытом сердце может быть сложной задачей для человека, которому недавно поставлен диагноз, но вероятность ее успеха высока, и опытные профессионалы сделают процедуру максимально комфортной.
Q:
Стоит ли мне бояться операции на открытом сердце?
A:
Тревога перед операцией на открытом сердце — это нормально. Получите как можно больше информации от кардиохирурга, чтобы облегчить ваше беспокойство.
Также вас обнадеживает тот факт, что хирурги ежедневно проводят операции на открытом сердце с фантастической выживаемостью. Помимо получения информации о том, чего ожидать, вы также можете попробовать методы релаксации, которые помогут уменьшить беспокойство, например медитацию и дыхательные упражнения.
Gerhard Whitworth, RN Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Операция на открытом сердце: сроки, восстановление и альтернативы
Операция на открытом сердце — это серьезная операция, которая требует пребывания в больнице в течение недели или более. Человек часто проводит время в отделении интенсивной терапии сразу после операции.
У взрослых хирург будет оперировать сердце для лечения проблем с клапанами, артериями, кровоснабжающими сердце, и аневризмами в главном сосуде, выходящем из сердца.
Хотя это интенсивная операция, риск смерти очень низок. Одно исследование 2013 года показало, что уровень госпитальной смертности составляет 2,94 процента.
Эта статья будет посвящена подготовке, процедуре и восстановлению после операции на открытом сердце у взрослых.
Операция на открытом сердце — это операция по устранению неисправности или повреждения сердца. Операция требует, чтобы хирург открыл грудную клетку, чтобы получить доступ к сердцу.
Самый распространенный вид операции на открытом сердце — это аортокоронарное шунтирование.
Коронарные артерии снабжают сердце кровью. Если артерии закупориваются или сужаются из-за болезни сердца, человек может подвергнуться риску сердечного приступа.
Операция заключается в извлечении здорового кровеносного сосуда из другой части тела и использовании его для обхода закупоренных артерий.
Другая процедура на открытом сердце включает замену неисправного аортального клапана. Аортальный клапан сердца предотвращает отток крови обратно в части сердца после того, как сердце откачало ее.
Хирурги также проводят операции на открытом сердце для восстановления аневризм, которые представляют собой выпуклости в основной артерии, выходящей из сердца.
Человек, перенесший операцию на открытом сердце, должен будет находиться в больнице 7-10 дней. Сюда входит как минимум день в отделении интенсивной терапии сразу после операции.
Подготовка к операции
Подготовка к операции на открытом сердце начинается накануне вечером. Ужинать следует как обычно, но нельзя есть и пить после полуночи.
Рекомендуется носить свободную, удобную одежду, чтобы помочь с ограниченным движением после операции, но носить то, что вам удобно.
Обязательно держите под рукой всю личную медицинскую информацию. Это может быть список лекарств, недавняя болезнь и информация о страховке.
Тревога перед наркозом — это нормально, и люди должны без колебаний обращаться за помощью к медперсоналу.
Врач может попросить пациента вымыть верхнюю часть тела антибактериальным мылом.Члену медицинской бригады может потребоваться побрить область груди человека перед введением анестетика.
Врачам также может потребоваться провести анализы перед операцией, такие как мониторинг сердца или взятие образцов крови. Врач или медсестра могут ввести в вену трубку, чтобы обеспечить доставку жидкости.
После того, как медицинская бригада выполнит предварительные задания, анестезиолог проведет общую анестезию.
Во время операции
Продолжительность операции на открытом сердце зависит от типа процедуры и индивидуальных потребностей.В качестве ориентира Национальный институт сердца, легких и крови (NHLBI) заявляет, что коронарное шунтирование занимает от 3 до 6 часов.
Чтобы получить доступ к сердцу, хирург делает разрез от 6 до 8 дюймов вдоль середины грудной клетки. Разрез пройдет через грудину.
Медицинская бригада может использовать аппарат искусственного кровообращения во время операции. Это включает в себя остановку сердцебиения. Аппарат шунтирования берет на себя насосную функцию сердца и забирает кровь из сердца по трубкам.Затем машина удаляет углекислый газ из крови, добавляет кислород и возвращает кровь в организм. Эта операция называется операцией «на помпе».
Иногда хирург может работать без помпы. Когда байпасный аппарат не используется, сердце человека продолжает биться. Член хирургической бригады использует устройство для стабилизации сердца, пока хирург выполняет процедуру.
Недостаточно доказательств, чтобы подтвердить, что операция на открытом сердце с помпой безопаснее, чем операция без помпы.Однако, по данным Национального института здоровья и клинического совершенства (NICE), выживаемость через 1 год после любой из форм операции на открытом сердце схожа и составляет примерно 96–97 процентов.
Кто находится в операционном центре для операции на открытом сердце?
Команда врачей и других медицинских работников работает вместе в операционной во время операции на открытом сердце.
Команда, вероятно, будет включать:
- ведущего хирурга, который будет направлять других хирургов, которые будут помогать во время операции
- анестезиолога, который отвечает за введение и анестезию и мониторинг жизненно важных функций
- группа помпы, а также известные как перфузиологи, работают на аппарате искусственного кровообращения и другом техническом оборудовании, поддерживающем операции на открытом сердце
- Медсестры и техники, которые помогают хирургической бригаде и готовят операционную к операции
Операция на открытом сердце — это серьезная операция, требующая тщательного вмешательства. мониторинг и немедленное послеоперационное сопровождение.
Это нормально, если человек остается в отделении интенсивной терапии (ОИТ) в течение нескольких дней после процедуры для получения дальнейшего ухода.
После операции дыхательная трубка будет оставаться на месте на некоторое время, чтобы облегчить дыхание. В вене также остается линия для обезболивания. Человек может оказаться привязанным к множеству другого оборудования для мониторинга.
После выхода из отделения интенсивной терапии человек, вероятно, пробудет в больнице около недели. Восстановление дома после выписки из больницы обычно занимает от 4 до 6 недель.
Медицинская бригада проведет реабилитацию и посоветует лекарства и ограничения физической активности.
Во время выздоровления:
- Усталость и небольшая боль — это нормально.
- Следуйте советам медицинской бригады по уходу за раной и обратите внимание на признаки инфекции вокруг раны на груди, такие как покраснение или выделения.
- При любых потенциально серьезных симптомах инфекции обратитесь за неотложной помощью. Симптомы включают затрудненное дыхание, жар и повышенное потоотделение.
Будьте терпеливы и не торопитесь. Чтобы вернуться к обычному уровню активности, требуется много недель или месяцев. Некоторые врачи могут предложить специализированную поддержку в повседневной деятельности и других аспектах восстановления в рамках конкретной программы кардиологической реабилитации.
Последующий уход зависит от каждого человека, но может включать анализы крови, сканирование сердца и стресс-тесты. Стресс-тест включает в себя наблюдение за сердцем во время упражнения на беговой дорожке.
Лекарства могут включать разжижающие кровь препараты.
В настоящее время существует несколько альтернатив открытию грудной клетки для выполнения операции на сердце, включая использование эндоскопических камер и роботов.
Иногда хирурги могут лечить суженные коронарные артерии, делая минимально инвазивные разрезы на коже и используя робота да Винчи для выполнения операции. Da Vinci — это роботизированный хирургический инструмент с несколькими конечностями, которым хирург управляет дистанционно.
Процедура называется эндоскопическим аортокоронарным шунтированием.
Эта процедура не имеет преимуществ с точки зрения эффективности или безопасности перед операцией на открытом сердце.Оба типа хирургии требуют одинаковой продолжительности пребывания и плана ухода в больнице.
Главное отличие состоит в том, что люди, перенесшие эту менее инвазивную операцию, выздоравливают за меньшее время, чем те, кто перенес более традиционную операцию.
Другие альтернативы операции на открытом сердце включают:
- Ангиопластика: во время этой процедуры хирург помещает стент внутрь суженной артерии, чтобы расширить ее.
- Транскатетерная замена аортального клапана: это включает введение нового клапана через катетер.Он открывается на месте, расширяя кровеносный сосуд.
- Баллонная вальвулопластика аортального клапана: эта процедура включает введение баллона для увеличения клапана.
Все формы кардиохирургии сопряжены с риском. Эти риски включают:
- нахождение под наркозом
- инфекция
- повреждение органа
- инсульт
Серьезность этих рисков зависит от человека. Люди с более серьезным заболеванием сердца сталкиваются с более высоким риском осложнений во время и после операции.
Выздоровление и долгосрочные перспективы зависят от общего состояния здоровья человека и конкретной процедуры, в которой он нуждается.
После восстановления после операции шунтирования у людей должно наблюдаться улучшение симптомов, таких как боль в груди и одышка.
Операция также снижает риск сердечного приступа. Однако операции на открытом сердце не всегда являются лекарством. Заболевание коронарных артерий может прогрессировать даже после обходного анастомоза.
Операция на открытом сердце может быть сложной задачей для человека, которому недавно поставлен диагноз, но вероятность ее успеха высока, и опытные профессионалы сделают процедуру максимально комфортной.
Q:
Стоит ли мне бояться операции на открытом сердце?
A:
Тревога перед операцией на открытом сердце — это нормально. Получите как можно больше информации от кардиохирурга, чтобы облегчить ваше беспокойство.
Также вас обнадеживает тот факт, что хирурги ежедневно проводят операции на открытом сердце с фантастической выживаемостью. Помимо получения информации о том, чего ожидать, вы также можете попробовать методы релаксации, которые помогут уменьшить беспокойство, например медитацию и дыхательные упражнения.
Gerhard Whitworth, RN Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Операция на открытом сердце: сроки, восстановление и альтернативы
Операция на открытом сердце — это серьезная операция, которая требует пребывания в больнице в течение недели или более. Человек часто проводит время в отделении интенсивной терапии сразу после операции.
У взрослых хирург будет оперировать сердце для лечения проблем с клапанами, артериями, кровоснабжающими сердце, и аневризмами в главном сосуде, выходящем из сердца.
Хотя это интенсивная операция, риск смерти очень низок. Одно исследование 2013 года показало, что уровень госпитальной смертности составляет 2,94 процента.
Эта статья будет посвящена подготовке, процедуре и восстановлению после операции на открытом сердце у взрослых.
Операция на открытом сердце — это операция по устранению неисправности или повреждения сердца. Операция требует, чтобы хирург открыл грудную клетку, чтобы получить доступ к сердцу.
Самый распространенный вид операции на открытом сердце — это аортокоронарное шунтирование.
Коронарные артерии снабжают сердце кровью. Если артерии закупориваются или сужаются из-за болезни сердца, человек может подвергнуться риску сердечного приступа.
Операция заключается в извлечении здорового кровеносного сосуда из другой части тела и использовании его для обхода закупоренных артерий.
Другая процедура на открытом сердце включает замену неисправного аортального клапана. Аортальный клапан сердца предотвращает отток крови обратно в части сердца после того, как сердце откачало ее.
Хирурги также проводят операции на открытом сердце для восстановления аневризм, которые представляют собой выпуклости в основной артерии, выходящей из сердца.
Человек, перенесший операцию на открытом сердце, должен будет находиться в больнице 7-10 дней. Сюда входит как минимум день в отделении интенсивной терапии сразу после операции.
Подготовка к операции
Подготовка к операции на открытом сердце начинается накануне вечером. Ужинать следует как обычно, но нельзя есть и пить после полуночи.
Рекомендуется носить свободную, удобную одежду, чтобы помочь с ограниченным движением после операции, но носить то, что вам удобно.
Обязательно держите под рукой всю личную медицинскую информацию. Это может быть список лекарств, недавняя болезнь и информация о страховке.
Тревога перед наркозом — это нормально, и люди должны без колебаний обращаться за помощью к медперсоналу.
Врач может попросить пациента вымыть верхнюю часть тела антибактериальным мылом.Члену медицинской бригады может потребоваться побрить область груди человека перед введением анестетика.
Врачам также может потребоваться провести анализы перед операцией, такие как мониторинг сердца или взятие образцов крови. Врач или медсестра могут ввести в вену трубку, чтобы обеспечить доставку жидкости.
После того, как медицинская бригада выполнит предварительные задания, анестезиолог проведет общую анестезию.
Во время операции
Продолжительность операции на открытом сердце зависит от типа процедуры и индивидуальных потребностей.В качестве ориентира Национальный институт сердца, легких и крови (NHLBI) заявляет, что коронарное шунтирование занимает от 3 до 6 часов.
Чтобы получить доступ к сердцу, хирург делает разрез от 6 до 8 дюймов вдоль середины грудной клетки. Разрез пройдет через грудину.
Медицинская бригада может использовать аппарат искусственного кровообращения во время операции. Это включает в себя остановку сердцебиения. Аппарат шунтирования берет на себя насосную функцию сердца и забирает кровь из сердца по трубкам.Затем машина удаляет углекислый газ из крови, добавляет кислород и возвращает кровь в организм. Эта операция называется операцией «на помпе».
Иногда хирург может работать без помпы. Когда байпасный аппарат не используется, сердце человека продолжает биться. Член хирургической бригады использует устройство для стабилизации сердца, пока хирург выполняет процедуру.
Недостаточно доказательств, чтобы подтвердить, что операция на открытом сердце с помпой безопаснее, чем операция без помпы.Однако, по данным Национального института здоровья и клинического совершенства (NICE), выживаемость через 1 год после любой из форм операции на открытом сердце схожа и составляет примерно 96–97 процентов.
Кто находится в операционном центре для операции на открытом сердце?
Команда врачей и других медицинских работников работает вместе в операционной во время операции на открытом сердце.
Команда, вероятно, будет включать:
- ведущего хирурга, который будет направлять других хирургов, которые будут помогать во время операции
- анестезиолога, который отвечает за введение и анестезию и мониторинг жизненно важных функций
- группа помпы, а также известные как перфузиологи, работают на аппарате искусственного кровообращения и другом техническом оборудовании, поддерживающем операции на открытом сердце
- Медсестры и техники, которые помогают хирургической бригаде и готовят операционную к операции
Операция на открытом сердце — это серьезная операция, требующая тщательного вмешательства. мониторинг и немедленное послеоперационное сопровождение.
Это нормально, если человек остается в отделении интенсивной терапии (ОИТ) в течение нескольких дней после процедуры для получения дальнейшего ухода.
После операции дыхательная трубка будет оставаться на месте на некоторое время, чтобы облегчить дыхание. В вене также остается линия для обезболивания. Человек может оказаться привязанным к множеству другого оборудования для мониторинга.
После выхода из отделения интенсивной терапии человек, вероятно, пробудет в больнице около недели. Восстановление дома после выписки из больницы обычно занимает от 4 до 6 недель.
Медицинская бригада проведет реабилитацию и посоветует лекарства и ограничения физической активности.
Во время выздоровления:
- Усталость и небольшая боль — это нормально.
- Следуйте советам медицинской бригады по уходу за раной и обратите внимание на признаки инфекции вокруг раны на груди, такие как покраснение или выделения.
- При любых потенциально серьезных симптомах инфекции обратитесь за неотложной помощью. Симптомы включают затрудненное дыхание, жар и повышенное потоотделение.
Будьте терпеливы и не торопитесь. Чтобы вернуться к обычному уровню активности, требуется много недель или месяцев. Некоторые врачи могут предложить специализированную поддержку в повседневной деятельности и других аспектах восстановления в рамках конкретной программы кардиологической реабилитации.
Последующий уход зависит от каждого человека, но может включать анализы крови, сканирование сердца и стресс-тесты. Стресс-тест включает в себя наблюдение за сердцем во время упражнения на беговой дорожке.
Лекарства могут включать разжижающие кровь препараты.
В настоящее время существует несколько альтернатив открытию грудной клетки для выполнения операции на сердце, включая использование эндоскопических камер и роботов.
Иногда хирурги могут лечить суженные коронарные артерии, делая минимально инвазивные разрезы на коже и используя робота да Винчи для выполнения операции. Da Vinci — это роботизированный хирургический инструмент с несколькими конечностями, которым хирург управляет дистанционно.
Процедура называется эндоскопическим аортокоронарным шунтированием.
Эта процедура не имеет преимуществ с точки зрения эффективности или безопасности перед операцией на открытом сердце.Оба типа хирургии требуют одинаковой продолжительности пребывания и плана ухода в больнице.
Главное отличие состоит в том, что люди, перенесшие эту менее инвазивную операцию, выздоравливают за меньшее время, чем те, кто перенес более традиционную операцию.
Другие альтернативы операции на открытом сердце включают:
- Ангиопластика: во время этой процедуры хирург помещает стент внутрь суженной артерии, чтобы расширить ее.
- Транскатетерная замена аортального клапана: это включает введение нового клапана через катетер.Он открывается на месте, расширяя кровеносный сосуд.
- Баллонная вальвулопластика аортального клапана: эта процедура включает введение баллона для увеличения клапана.
Все формы кардиохирургии сопряжены с риском. Эти риски включают:
- нахождение под наркозом
- инфекция
- повреждение органа
- инсульт
Серьезность этих рисков зависит от человека. Люди с более серьезным заболеванием сердца сталкиваются с более высоким риском осложнений во время и после операции.
Выздоровление и долгосрочные перспективы зависят от общего состояния здоровья человека и конкретной процедуры, в которой он нуждается.
После восстановления после операции шунтирования у людей должно наблюдаться улучшение симптомов, таких как боль в груди и одышка.
Операция также снижает риск сердечного приступа. Однако операции на открытом сердце не всегда являются лекарством. Заболевание коронарных артерий может прогрессировать даже после обходного анастомоза.
Операция на открытом сердце может быть сложной задачей для человека, которому недавно поставлен диагноз, но вероятность ее успеха высока, и опытные профессионалы сделают процедуру максимально комфортной.
Q:
Стоит ли мне бояться операции на открытом сердце?
A:
Тревога перед операцией на открытом сердце — это нормально. Получите как можно больше информации от кардиохирурга, чтобы облегчить ваше беспокойство.
Также вас обнадеживает тот факт, что хирурги ежедневно проводят операции на открытом сердце с фантастической выживаемостью. Помимо получения информации о том, чего ожидать, вы также можете попробовать методы релаксации, которые помогут уменьшить беспокойство, например медитацию и дыхательные упражнения.
Gerhard Whitworth, RN Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.
Выписка через 3 дня после операции на открытом сердце безопасна
Расширенные протоколы восстановления помогут улучшить ориентированность на пациента
НОВЫЙ ОРЛЕАН, Луизиана (27 января 2020 г.) — Пациенты, перенесшие операцию на открытом сердце и отправляющиеся домой через 3 дня, не подвергаются повышенному риску осложнений, согласно научной презентации на 56-м ежегодном собрании Общества торакальных хирургов.
«Мы показали, что длительное пребывание в больнице после операции на сердце больше не требуется, и пациенты могут безопасно вернуться домой уже через несколько дней в больнице», — сказал С. Крис Маласри, доктор медицины, из Northwestern Medicine в Чикаго. «Эта информация помогает проложить путь к внедрению программы ускоренного восстановления сердца после операции (ERAS), доказывая, что использование такой стратегии возможно».
Доктор Маласри и его коллеги определили пациентов, которым в период с июля 2004 г. по июнь 2017 г. в больнице Northwestern Memorial Hospital были выполнены неэкстренные операции по аортокоронарному шунтированию (АКШ) и операции на клапанах.Исследователи изучили данные 478 пациентов. Пациенты были разделены на две группы: 357 пациентов с продолжительностью пребывания (LOS) более 3 дней и 121 пациент с LOS менее 3 дней. Помимо частоты послеоперационной фибрилляции предсердий (2% в группе LOS ≤3 дней и 19% в группе LOS> 3 дней), частота других осложнений, 30-дневная повторная госпитализация и показатели смертности были сопоставимы.
«Пациенты могут вернуться домой после более короткого пребывания в больнице без повышенного риска осложнений и повторных госпитализаций», — сказал д-р.Malaisrie. «Поскольку мы не обнаружили пагубного эффекта ускоренной выписки, и пациенты, и врачи не должны отказываться от выписки пациентов, когда они готовы с медицинской точки зрения».
ERAS — произносится как E-ras — это многопрофильная программа лечения, разработанная для более быстрого выздоровления пациентов, перенесших серьезную операцию, и предлагает устойчивое улучшение общего качества помощи. Впервые он был популяризирован в Дании в 1990-х годах, но с тех пор стал более популярным. За последние несколько лет программы ERAS были включены во многие хирургические специальности, и вскоре к ним присоединилась общая торакальная хирургия.Исследования показали, что в других хирургических областях, в которых применяется ERAS, пребывание в больнице сократилось на 30–50%, а количество повторных госпитализаций и затраты также снизились.
По словам доктора Малайзри, это недавнее исследование подтолкнуло его коллег к разработке первой кардиологической программы ERAS, которая предложит стандартизированные подходы для оптимизации хирургических результатов. Программа, которая все еще находится в разработке, будет включать в себя набор современных протоколов лечения, основанных на недавно опубликованных рекомендациях ERAS Cardiac Society по оптимальному периоперационному лечению, основанному на фактических данных, в кардиохирургии.
«В течение многих лет высокоэффективные учреждения могли способствовать безопасному раннему восстановлению после сложных кардиохирургических процедур», — сказал Дэниел Т. Энгельман, доктор медицины из Медицинского центра Бэйстейт в Массачусетсе и президент кардиологического общества ERAS, который не принимал непосредственное участие в этом исследовании. «Совместными усилиями в штате Мичиган было показано, что более 80% предотвратимых заболеваний и смертности после кардиохирургических операций происходит за пределами операционной. Теперь все мы должны стандартизировать научно обоснованные передовые методы на этапе восстановления — не только для ускорения выписки, но и для улучшения ориентированности на пациента.Кроме того, это потребует более качественного предоперационного консультирования, чтобы сформировать реалистичные ожидания, поддерживающие мультимодальный контроль боли, послеоперационную мобильность и поддержку семьи, обеспечивая полное физическое и психологическое восстановление после хирургического стресса ».
Опубликованные рекомендации описывают 22 возможных вмешательства, разделенных на разделы, охватывающие все фазы хирургической помощи — дооперационную, интраоперационную и послеоперационную, — и каждый принцип классифицируется в соответствии с силой и уровнем доказательности.Некоторые из рекомендаций включают отказ от употребления алкоголя и курения, отказ от длительного голодания, концепцию «предварительной реабилитации» (физические упражнения, оптимизация питания и снижение тревожности), стратегии сокращения употребления опиоидов и зависимости после операции, а также использование биомаркеры в моче для выявления пациентов с повышенным риском острого повреждения почек. Рекомендации должны быть гибкими и индивидуально адаптированными для каждой программы.
«Для успеха программы ERAS требуется множество вмешательств», — сказал д-р.Malaisrie. «Не существует единой волшебной пули. Вместо этого ERAS приносит успех пациенту благодаря кумулятивным усилиям. Мы хотели бы, чтобы уход за пациентами, перенесшими операцию на сердце, был больше направлен на улучшение результатов с точки зрения пациента, а не с точки зрения врача ».
Доктор Маласри ожидает, что программа кардиологического ERAS Northwestern Medicine приведет к более быстрому выздоровлению, уменьшению осложнений, сокращению времени пребывания в больнице, снижению затрат и повышению удовлетворенности пациентов / членов семьи.В будущем исследователи планируют внимательно изучить как традиционные клинические конечные точки, так и результаты программы, сообщаемые пациентами.
«В нынешнюю эпоху надежды на выздоровление после кардиохирургии сбрасываются», — сказал он. «Что это значит для пациентов? Это означает, что больше не требуется длительное или обременительное восстановление. Пациенты должны знать, что восстановление после операции на сердце происходит не только быстрее, но и лучше с программами ERAS ».
###
Другими авторами исследования были А. Я. Сон, П. М. Маккарти, М. Филер, А. Чадха, М. Лю, А. Андрей, Дж. Накано, А. Чурилла и Д. Фам.
Доктор Энгельман был ведущим автором «Руководства по периоперационному уходу в кардиохирургии: рекомендации Общества по расширенному восстановлению после хирургии», опубликованного в JAMA Surgery .
Найдите исчерпывающую медицинскую информацию, представленную для пациентов ведущими специалистами в области кардиоторакальной хирургии, на веб-сайте STS Patient Website (ctsurgerypatients.org). Для получения дополнительной информации свяжитесь со старшим менеджером по связям со СМИ Дженнифер Бэгли по телефону 312-202-5865 или [email protected].
Основанное в 1964 году Общество торакальных хирургов — это некоммерческая организация, в которую входят более 7500 кардиоторакальных хирургов, исследователей и других специалистов здравоохранения со всего мира, которые стремятся обеспечить наилучшие возможные результаты операций на сердце, легких и и пищевод, а также другие хирургические вмешательства в грудной клетке.Миссия Общества состоит в том, чтобы расширить возможности кардиоторакальных хирургов по оказанию помощи пациентам высочайшего качества с помощью образования, исследований и пропаганды.
Чего ожидать при операции на открытом сердце
4 мая 2018 г.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Операции на сердце успешно выполняются каждый день. Но когда это твое сердце, беспокоиться нормально. Знание того, что впереди, поможет облегчить ваши переживания и вернуть вас на путь к хорошему сердцу.
Подготовка к операции на открытом сердце
Кардиохирургия решает проблемы, когда другие методы лечения не работают или их нельзя использовать по какой-либо причине. Самым распространенным видом кардиохирургии у взрослых является аортокоронарное шунтирование.При шунтировании артерии или вены удаляются из других частей вашего тела и пересаживаются, чтобы перенаправить кровь вокруг закупоренной артерии для снабжения кровью сердечной мышцы.
Ваша медицинская бригада, в которую могут входить хирурги, кардиологи, анестезиологи, медсестры и терапевты, обсудит с вами вашу операцию. Они будут рады вашим вопросам.
Если операция на сердце запланирована и не является неотложной, вы сначала встретитесь со своим врачом и медперсоналом. Они расскажут, чего ожидать и как подготовиться.Перед операцией:
- Скорее всего, вас доставят в больницу за два-три часа до операции, чтобы персонал мог начать подготовку к операции.
- Ваша медицинская бригада, в которую могут входить хирурги, кардиологи, анестезиологи, медсестры и терапевты, обсудит с вами вашу операцию. Они будут рады вашим вопросам.
- Вам могут быть назначены стандартные анализы, такие как электрокардиограмма (ЭКГ или ЭКГ), рентген грудной клетки, анализы крови, УЗИ сонных артерий и картирование вен, а также углубленный курс по хирургии открытого сердца.Тестирование и занятие обычно занимают около четырех часов и завершаются за неделю до запланированной операции.
- Сотрудник больницы побреет область, в которой хирург сделает разрез. Кожу промойте антисептическим мылом, чтобы снизить риск заражения.
- После полуночи перед операцией вы не сможете ничего есть или пить.
- Возможно, вам придется прекратить прием некоторых лекарств, таких как аспирин, которые влияют на свертывание крови.
- Незадолго до операции вас отвезут в операционную. Вам дадут лекарство, которое поможет расслабиться.
Во время операции
Когда вы окажетесь в операционной, вам сделают анестезию, чтобы погрузиться в глубокий сон. Вы не почувствуете боли во время процедуры и не запомните ее. Операция на сердце обычно занимает от трех до шести часов, в зависимости от сложности операции. Для традиционных операций на открытом сердце:
- Дыхательная трубка будет введена в легкие через горло.Трубка подключена к вентилятору, который помогает дышать.
- Ваш хирург сделает разрез по центру грудной стенки. Затем она перережет вам грудину и раскроет грудную клетку, чтобы добраться до вашего сердца.
- Ваш хирург удалит часть вены из другой части вашего тела — обычно в груди или ноге — для использования в качестве обходного трансплантата в вашем сердце.
- Аппарат искусственного кровообращения будет подключен к вашему сердцу. Во время операции аппарат возьмет на себя работу сердца, отводя кровь от сердца и насыщая ее кислородом.Это позволяет хирургу оперировать сердце, которое не бьется.
- После завершения операции ваш хирург восстановит кровоток к вашему сердцу, заставит его биться самостоятельно и удалит аппарат искусственного кровообращения.
- Ваш хирург закроет вам грудину проволокой, которая останется в вашем теле. Затем она закрывает разрез швами или скобами.
После операции
В больнице: сразу после операции вас направят в отделение интенсивной терапии (ICU) или коронарное отделение (CCU).С вами будет медсестра, которая будет наблюдать и заботиться о вас. Также имейте в виду:
- У вас во рту и в горле будет трубка, которая поможет вам дышать. Это может быть неудобно, и вы не сможете говорить. Трубка останется внутри до тех пор, пока вы не сможете дышать самостоятельно, обычно в течение нескольких часов.
- Вы будете подключены к машинам, которые контролируют вашу частоту сердечных сокращений, артериальное давление, дыхание и другие показатели жизнедеятельности.
- Вы можете провести день или два в отделении интенсивной терапии, в зависимости от типа перенесенной вами операции.Затем вас могут перевести в обычную палату еще на несколько дней для восстановления.
Дома : после того, как вы вернетесь в знакомую обстановку, выздоровление будет зависеть от вашей проблемы с сердцем и типа операции. Большинству кардиологических пациентов следует:
- Запишитесь на прием к кардиохирургу.
- Вернитесь к обычному режиму сна как можно скорее — сделайте перерыв в середине утра и во второй половине дня.
- Ежедневно совершайте короткую прогулку или катайтесь на велотренажере, как посоветует врач.Сначала вы, вероятно, легко устанете, но через несколько недель почувствуете себя сильнее.
- Следуйте инструкциям врача по уходу за разрезом. Следите за любыми признаками инфекции.
Текущее лечение : После операции ваше лечение будет включать осмотры у врача. Она может порекомендовать:
- Пожизненное наблюдение у кардиолога для постоянного мониторинга сердца и лечения.
- Изменения образа жизни, такие как более здоровое питание, больше физических упражнений, отказ от курения и снижение стресса
- Кардиологическая реабилитация, программа под медицинским наблюдением, направленная на улучшение вашего здоровья и благополучия
- Некоторые лекарства, например, разжижители крови, лекарства, помогающие контролировать уровень холестерина, лекарства от артериального давления и другие лекарства, помогающие сердцу хорошо работать.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Американская кардиологическая ассоциация; MedlinePlus; NIH: Национальный институт сердца, крови и легких
Операция на открытом сердце — После операции
Пациенты, перенесшие операцию на сердце, сразу после операции помещаются в отделение интенсивной терапии (ОИТ) и остаются там в течение нескольких дней.Как только ваши жизненно важные показатели стабилизируются, ближайшие родственники могут ненадолго навещать вас.
К вашему телу будет прикреплено несколько временных проводов, трубок и проводов, которые помогут вам выздороветь:
- Дыхательная трубка / вентилятор: Дыхательная трубка будет находиться в вашем горле. Он прикреплен к вентилятору, который дышит за вас, пока вы не проснетесь, и достаточно сильным, чтобы дышать самостоятельно. Дыхательную трубку чаще всего удаляют в день операции или рано утром следующего дня.Вы можете получать кислород через маску, а затем через носовые канюли. Вам будет предложено кашлять, глубоко дышать и ежечасно использовать стимулирующий спирометр, чтобы расширить легкие. Вам будут назначены обезболивающие, чтобы вы могли лучше дышать и кашлять. Очень важно, чтобы вы делали это, чтобы ускорить свой прогресс.
- Желудочный зонд : Небольшая трубка вводится из вашего рта или носа в желудок, чтобы в желудке не было воздуха и жидкости. Это помогает предотвратить риск рвоты.Эта трубка вынимается, когда снимается дыхательная трубка. После этого вы сможете принимать ледяные чипсы и жидкости через рот, и ваш рацион постепенно придет в норму.
- Пульсометр : Ваш пульс и ритм измеряются с помощью подушечек, размещенных на коже. Артериальное давление измеряется через небольшую трубку, помещенную в кровеносный сосуд на запястье. Сердечное давление измеряется через небольшую желтую трубку, вставленную в вену на шее. В большинстве случаев все трубки удаляются через 24–48 часов.
- Грудные трубки / провода для кардиостимуляторов : Грудные трубки позволяют стекать крови и жидкости, которые образуются внутри грудной клетки. Трубки обычно удаляются на первый или второй день после операции. Всем пациентам устанавливают временные кардиостимуляторы, которые при необходимости поддерживают сердечный ритм. Они будут удалены в течение трех-четырех дней.
- Внутривенная трубка / трубка для мочевого пузыря : Внутривенные (IV) линии позволяют нам давать вам жидкости и лекарства после операции. Трубка мочевого пузыря отводит мочу и позволяет нам следить за балансом жидкости и функцией почек.
После отделения интенсивной терапии вас переместят в блок телеметрии, где будет и дальше отслеживаться ваш сердечный ритм. Вам будет предложено приступить к выполнению небольших задач с помощью медсестры, таких как кашель и глубокое дыхание, прием пищи, вставание с постели, прогулки по коридору и купание. К третьему или четвертому дню после операции вы сможете выполнять эти задачи самостоятельно.
Когда вы станете более активными, вы, вероятно, почувствуете боль или дискомфорт в области разреза.Эта боль возникает из-за раздвигания грудины, мышц и связок во время операции. По мере заживления болезненность постепенно проходит, но на это может уйти много недель.
Вы будете оставаться на блоке телеметрии, которого выписывают из больницы, обычно через четыре или пять дней после операции.
После выписки из больницы важно записаться на прием к семейному врачу, кардиологу и кардиохирургу для последующего наблюдения.
.




