диагностика и лечение в Москве, цена
Косоглазие — патология, характеризующаяся отклонением зрительной оси одного глаза от совместной точки фиксации. В зависимости от этиологии принято различать паралитическое и содружественное косоглазие (сходящееся, расходящееся).
Причины и патогенез косоглазия
Косоглазие может быть как врожденным, так и приобретенным.
Причины врожденного косоглазия — наследственность; воздействие на плод лекарств, наркотиков, алкоголя; некоторые заболевания (врожденная катаракта, церебральный паралич и др.).
Приобретенное содружественное косоглазие может развиться в детском возрасте как следствие близорукости, дальнозоркости, астигматизма, катаракты, отслойки сетчатки, атрофии зрительного нерва. Вероятность возникновения косоглазия повышается при значительных нагрузках на зрение, стрессах, общих и инфекционных заболеваниях.
Приобретенное паралитическое косоглазие может быть спровоцировано черепно-мозговыми травмами, опухолями, менингитом, энцефалитом, рассеянным склерозом и др. В основе механизма развития паралитического косоглазия — паралич или повреждение нервов (отводящего, глазодвигательного, блокового), иннервирующих глазодвигательные мышцы.
В основе механизма развития паралитического косоглазия — паралич или повреждение нервов (отводящего, глазодвигательного, блокового), иннервирующих глазодвигательные мышцы.
Симптомы косоглазия
При развитии паралитического косоглазия пациенты жалуются двоение в глазах (диплопия), головокружение, нарушение бинокулярного зрения, неспособность точно определить локализацию предмета. Подвижность больного глаза в сторону пораженной мышцы ограничена или отсутствует.
Содружественное косоглазие характеризуется нарушением бинокулярного зрения, подвижность глаза не ограничена.
Диагностика косоглазия в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе ставят диагноз при помощи изучения анамнеза и ряда исследований.
После установления вида косоглазия на основании характерной клинической картины при паралитическом косоглазии офтальмолог проведет исследование для выявления пораженных мышц, а также потребуется неврологическое обследование.
При содружественном косоглазии выполняют офтальмологическое обследование, офтальмоскопию, исследуют остроту зрения, состояние бинокулярного зрения, подвижность глазных яблок, проводят пробы с прикрыванием одного глаза, определяют угол косоглазия.
Лечение косоглазия в Клиническом госпитале на Яузе
При паралитическом косоглазии наши специалисты подберут вам очки с линзами, которые позволяют устранить двоение в глазах.
При содружественном косоглазии врач назначает очки, специальные процедуры, направленные на повышение остроты зрения или восстановление фузионной способности.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
его виды и методы лечения
Часто при наличии косоглазия у детей родителей интересуют причины и лечение исключительно косметического дефекта. Далеко не многие задумываются о последствиях влияния косоглазия на зрение ребенка в будущем. А ведь отсутствие бинокулярного зрения, которое формируется до 14 лет, накладывает много запретов и неудобств для будущего вашего малыша.
При этом дефекте зрения без корректировки запрещено водить автомобиль. Работать по профессиям связанным с точностью, движущимися объектами, мелкими предметами, быстрой ориентировкой в пространстве, оценкой расстояний, на высоте и многое другое.
Что такое детский страбизм
Детское косоглазие, или страбизм, – это отклонение зрительной оси одного или обоих глаз в момент фиксации на предмете, асинхронность движений глазных яблок. Движением глаз управляют 12 глазодвигательных мышц, по 6 на каждый глаз. При сосредоточивании на предмете мышцы глаза двигаются одновременно, сообща. Управляет этим процессом головной мозг, а также бинокулярное зрение.
Отклонение оси
Бинокулярное зрение – это возможность видеть трехмерное пространство. Правильно оценивать объем, толщину, глубину, скорость, расстояние до предмета. Оно формируется у ребенка в процессе приобретения зрительного опыта. Мозг обучается правильно видеть, формируя необходимые нервные связи в коре головного мозга.
Если на момент формирования бинокулярного зрения будут какие-либо отклонения в зрительном аппарате, то оно либо не сформируется, либо сформируется неправильно. Поэтому маленьким детям, дошкольникам и подросткам врач-окулист советует носить контактную оптику в виде линз, а не очки. Так как в очках, пусть даже минимально, но по бокам, снизу и сверху искажается поле зрения, а при формировании зрительного навыка это нежелательно.
При страбизме механизм синхронизации глазных яблок нарушается. Визуально наблюдается постоянное отклонение одного глаза от центрального положения. При этом изображения, поступающие в головной мозг с правого и левого глаза, разного качества. Это не дает возможности сопоставить две картинки воедино, так как с косящего глаза поступает нечеткая, размытая информация.
Косоглазие и нормальное зрение
Мозг начинает адаптироваться, приглушая нечеткое изображение. Со временем отстающий глаз полностью выключается из работы, перестает контролироваться. Поэтому начинает косить, видит все хуже и хуже, что в конце концов приводит к атрофии. Мозг учится воспринимать зрительные образы без слабого звена, только с одного источника, формируя не бинокулярное, а монокулярное (плоское) двумерное зрение. Это прямой путь к амблиопии (синдром ленивого глаза), при которой восстановить остроту зрения в возрасте старше 14 лет будет невозможно.
Поэтому начинает косить, видит все хуже и хуже, что в конце концов приводит к атрофии. Мозг учится воспринимать зрительные образы без слабого звена, только с одного источника, формируя не бинокулярное, а монокулярное (плоское) двумерное зрение. Это прямой путь к амблиопии (синдром ленивого глаза), при которой восстановить остроту зрения в возрасте старше 14 лет будет невозможно.
Когда косоглазие норма
Косоглазие (страбизм) у грудничков является физиологическим. Не бойтесь, если косят глаза у новорожденного.
Это норма для детского косоглазия даже в 6 месяцев, до этого возраста тревогу бить не стоит.
Дело в том, что зрительный аппарат ребенка еще недоразвит, растет скелет, мускулатура и глаза в том числе. Глазное яблоко формируется, увеличивается передняя и задняя зрительная ось, развиваются оптические
среды, постепенно снижается близорукость. Косоглазие, плавающий взгляд у детей должны полностью исчезнуть до года. Это происходит не внезапно, а медленно и постепенно. Именно в течение первых двух лет жизни обнаруживаются все врожденные патологии, которые уже со 100% вероятностью можно отличить от естественных состояний. Это очень важный период. Если вы заметили какие-то отклонения во взгляде
Именно в течение первых двух лет жизни обнаруживаются все врожденные патологии, которые уже со 100% вероятностью можно отличить от естественных состояний. Это очень важный период. Если вы заметили какие-то отклонения во взгляде
ребенка, немедленно обратитесь за помощью к врачу-офтальмологу.
Классификация заболевания
Как уже говорилось выше, страбизм может быть врожденным и приобретенным. Врожденное косоглазие выражено с первых дней жизни ребенка, не исчезает спустя шесть месяцев или даже после года. риобретенный страбизм развивается в течение жизни ребенка, как следствие или осложнение другой офтальмологической проблемы.
Виды косоглазия у детей:
- В зависимости от траектории смещения оси точки фиксации, косоглазие бывает горизонтальным и вертикальным.
- Горизонтальное делится на: сходящееся косоглазие (эзотропия) у детей и расходящееся (экзотропия).
- Вертикальный страбизм бывает с отклонением косящего глаза ко лбу (гипертропия), восходящее косоглазие, и к подбородку (гипотропия), нисходящее косоглазие.

- По распрастранению деляться на:
- При монолатеральном страбизме косит только один глаз, его функции снижаются, ограничиваются и со временем полностью затухают и не используются.
- При альтернирующем косоглазии у ребенка поочередно косит то правый, то левый глаз, оба задействованы, поэтому снижение остроты зрения значительно меньше.
- По стабильности страбизм бывает постоянный и непостоянный.
- По выраженности симптоматики бывает
- скрытое косоглазие (гетерофория)
- компенсированное
- субкомпенсированное
- декомпенсированное.
- При содружественном (рефракционном) косоглазии у детей движение глазных яблок сохраняется, угол отклонения стабильный, двоение отсутствует.
Содружественное делится на:
- аккомодационное косоглазие,
- неаккомодационное,
- частично-аккомодационное.

- Паралитическое косоглазие у детей характеризуется параличом, бездействием одной или нескольких глазодвигательных мышц со стороны косящего глаза. Глаз косит в сторону поврежденной мышцы.
- Мнимое косоглазие бывает при определенном анатомическом строении глазного аппарата, когда центральная зрительная ось немного смещена. При этом на обследовании никаких других отклонений и жалоб не выявляется.
- Экзофория – это форма страбизма, при котором ось отклонения стремится наружу.
- Неврологическое косоглазие развивается вследствие воспаления, повреждения нервов, иннервирующих глазодвигательные мышцы.
Нередко разные виды страбизма пересекаются, объединяя симптоматику, например:
- непостоянное (блуждающее) расходящееся косоглазие у детей;
- при близорукости характерно расходящееся содружественное косоглазие;
- при дальнозоркости – содружественное сходящееся косоглазие.

Причины заболевания
Причины косоглазия у детей зависят от формы заболевания. Как мы уже говорили, страбизм бывает врожденный (проявляется максимум до 3 лет) или приобретенный (может появиться в любом возрасте), и причины развития этих двух состояний, естественно, разные.
Отчего появляется врожденное детское косоглазие, почему дети рождаются с косоглазием:
- нарушение внутриутробного развития плода;
- преждевременные роды;
- тяжелые, патологические роды;
- генетическая предрасположенность;
- анатомические аномалии развития структур глаза;
- болезнь Дауна, гидроцефалия, ДЦП, опухоли мозга;
- паралич глазодвигательных мышц;
- высокое внутричерепное давление;
- неблагоприятное влияние на мать в период беременности: облучение, болезни, лекарственные средства, травмы, интоксикации.
Причины возникновения приобретенного страбизма:
- дальнозоркость;
- астигматизм;
- близорукость;
- катаракта;
- глаукома;
- травмы, ушибы головы или зрительного аппарата;
- сильный психологический стресс, страх, потрясение;
- длительные зрительные перенапряжения;
- бельмо на глазу, опухоли, злокачественные новообразования;
- инфекционные заболевания глаз;
- общие болезни: корь, скарлатина, грипп, дифтерия, коклюш, краснуха,
ОРВИ;
- ревматоидный артрит;
- инфекционные болезни мозговых оболочек: менингит, энцефалит.

Как определить косоглазие (страбизм) у ребенка
Распознать страбизм у ребенка до года способен только окулист. В этом возрасте страбизм – норма, поэтому посещайте офтальмолога по плану, задавайте вопросы, если что-то вас смущает. Именно такой позиции придерживается всеми любимый педиатр, доктор Комаровский, говоря о косоглазии детей до года.
В старшем возрасте признаки косоглазия прежде всего проявляются визуально. При скрытом или непостоянном косоглазии ребенок конкретных жалоб не предъявляет, для него это норма, так как с рождения другого зрения он не видел. Следите за реакцией малыша при зрительных нагрузках.
Возможно, он пожалуется, что в школе или на улице ребята его обзывают косоглазым, на это стоит обратить внимание.
Косоглазие у ребенка
Самый простой тест – это сфокусировать внимание ребенка на определенном предмете и при этом посветить ему в глаза фонариком, который должен находиться на одном уровне с предметом. Обратите внимание на рефлекс (блик от фонарика), в норме он симметричен относительно обоих глаз и находится в центре роговицы. Потом по очереди закройте один и другой глаз, посмотрите, не смещается ли рефлекс при этой манипуляции. Если все на месте, то косоглазия у малыша нет.
Потом по очереди закройте один и другой глаз, посмотрите, не смещается ли рефлекс при этой манипуляции. Если все на месте, то косоглазия у малыша нет.
Диагностика
Точно узнать, есть ли у ребенка косоглазие, вам поможет врач-окулист с помощью тщательного обследования. Помимо самого страбизма, доктор поможет выяснить его причину – основное заболевание, осложнением которого является косоглазие.
Обследование при страбизме:
- проверка остроты зрения;
- исследование рефракции глаза;
- скиаскопия;
- офтальмоскопия;
- периметрия;
- измерение угла косоглазия по Гиршбергу;
- УЗИ глазного яблока;
- осмотр глазного дна;
- проверка на синоптофоре.
Как исправить косоглазие у ребенка
Лечится ли страбизм у детей? Лечение косоглазия у детей поэтапное, в 90% случаев успех зависит от своевременной диагностики. Чем раньше родители обратятся к специалисту, тем проще и легче будет избавиться от патологии. Консервативное лечение успешно применяется в домашних условиях.
Консервативное лечение успешно применяется в домашних условиях.
При своевременном обращении к специалисту формирование зрительных связей, а также бинокулярного зрения не нарушается.
Что делать, если вы обнаружили у ребенка косоглазие? Существует общий принцип, как лечиться от сходящегося или расходящегося страбизма и любого другого вида косоглазия. Четыре основных метода, применяемых при терапии у детей:
- Плеоптическое лечение – повышение остроты зрения.
- Ортоптическое лечение – аппаратная выработка и развитие бинокулярного зрения.
- Хирургическое лечение – при больших углах косоглазия, восстановление положения глазных яблок путем воздействия на глазодвигательные мышцы.
- Ортоптическое послеоперационное лечение – обучение ребенка в послеоперационном периоде правильно видеть и формировать зрительные образы в коре головного мозга.
Оптика
Коррекция зрения с помощью контактных линз или очков помогает устранитьразницу в остроте зрения между двумя глазами.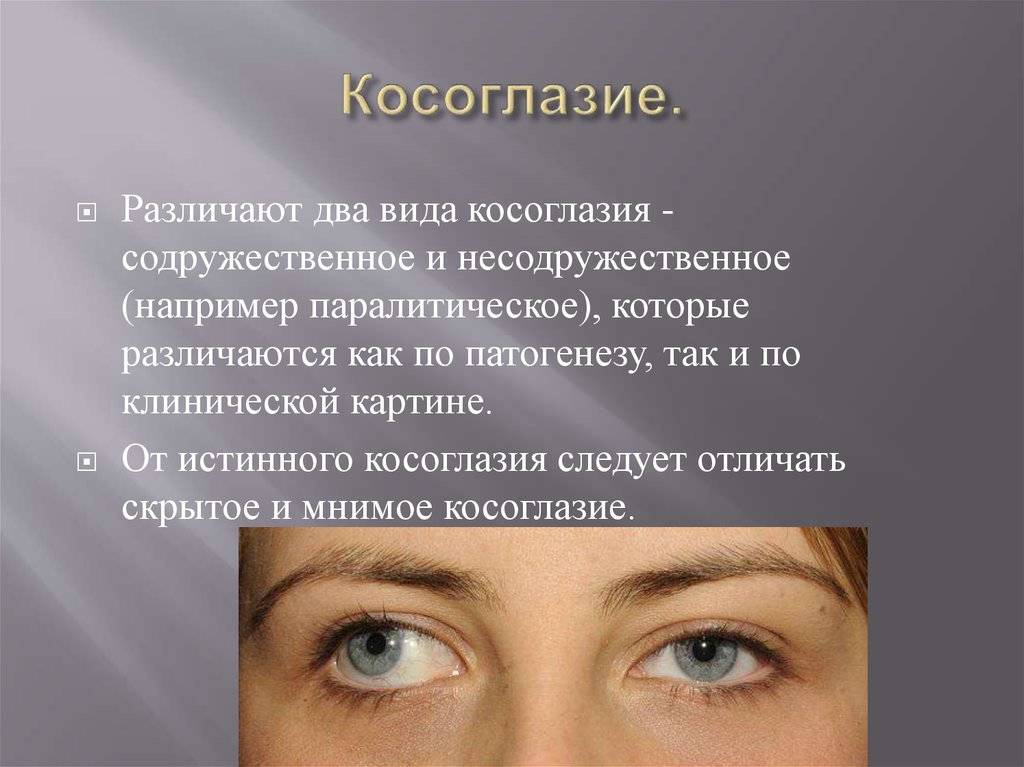 На ранних этапах очковаякоррекция способна полностью устранить косоглазие. С помощью специальных линз очки помогают получать с обоих глаз одинаковое изображение, формировать бинокулярное зрение. Когда оно полностью сформируется, то будет самостоятельно синхронизировать работу глазных яблок до сотых градуса, а очки больше не потребуются.
На ранних этапах очковаякоррекция способна полностью устранить косоглазие. С помощью специальных линз очки помогают получать с обоих глаз одинаковое изображение, формировать бинокулярное зрение. Когда оно полностью сформируется, то будет самостоятельно синхронизировать работу глазных яблок до сотых градуса, а очки больше не потребуются.
Плеоптика
Это один из видов лечения без операции. Суть этого метода заключается в окклюзии ведущего здорового глаза с помощью детской наклейки на глаза. Это позволит полноценно включить в работу отстающий глаз и заставить мозг с ним работать.
Вторым вариантом этого метода является закапывание атропина в основной глаз. Этот препарат расслабляет аккомодацию, что приводит к стабильному ухудшению зрения на несколько часов. Таким образом, происходит работа со слабым глазом, но без повязки.
Аппаратное лечение
Применяется после полной коррекции косоглазия у детей и правильном расположении глазных яблок. Суть метода заключается в использовании компьютерных программ, которые помогают формировать бинокулярное зрение.
Ребенку разделяют поле зрения обоих глаз и посылают специальные картинки, объединение которых воедино способствует перестраиванию головного мозга на правильную работу.
С помощью амблиокора дети просматривают мультики, во время которых меняется резкость изображения. Это провоцирует попытки мозга найти оптимальный вариант для четкости изображения в виде развития бинокулярной функции.
Операция
Исправление косоглазияу детей хирургическими методами применяется при отсутствииэффекта от консервативного лечения. Операция несложная, происходит подместной анестезией, длительность около 30-45 минут. Применяется привысоких углах косоглазия, проблемах с глазодвигательными мышцами,повреждением, параличом, нарушением иннервации.
Суть операции заключается в ослаблении сильных, перенапряженных мышц иусилении слабых. Это дает баланс, правильное расположение глазного яблока относительно центральной оси точки фиксации. При запущенных случаях одной операции может не хватить, будьте готовы к возможности повторного вмешательства.
Операция не возвращает остроту зрения, а только лишь восстанавливает синхронность глазных яблок. Поэтому очки придется носить и после операции, а также выполнять несложную гимнастику и посещать аппаратное лечение.
Профилактика
Профилактика косоглазия у детей заключается в правильном освещении помещения, где находится малыш. Старайтесь ставить кроватку возле окна, чтобы было достаточное количество дневного света. Расположение игрушек над кроватью не должно быть слишком близко и на уровне прямого взгляда ребенка. Малыш не должен коситься или выворачивать голову для того, чтобы увидеть погремушку.
Следите за зрительными нагрузками ребенка, не позволяйте долго смотреть на экраны мониторов и телефонов, постоянное перенапряжение мышц глаз тоже может стать причиной страбизма. При чтении, учении уроков и любой работе с мелкими предметами должно быть правильное, достаточное освещение рабочего места.
Основной же профилактической мерой являются регулярные посещения врача-офтальмолога. Не пропускайте, не пренебрегайте обследованием, ведь косоглазие не всегда заметно для родителей.
Не пропускайте, не пренебрегайте обследованием, ведь косоглазие не всегда заметно для родителей.
Содружественное косоглазие
Содружественное
косоглазие возникает, как правило, в
детском возрасте и представляет
собой не только косметический дефект,
но и серьезный функциональный недостаток,
ограничивающий профессиональную
пригодность. Распространенность
содружественного косоглазия – 6-8% среди
населения детского возраста.
Основными
признаками содружественного
косоглазия являются:
движение
глаз в полном объеме;угол
вторичного отклонения равен первичному;отсутствие
двоения.
Классификация содружественного косоглазия
По
направлению отклонения глазных яблок:
Сходящееся
косоглазие
расходящееся
(наружное) — экзофория, экзотропия;вертикальное.

Термины
«эзофория», «экзофория» означают
тенденцию к отклонению глазного яблока,
«эзотропия», «экзотропия» – явное
отклонение.
У
70% лиц со сходящимся косоглазием
наблюдается гиперметропия, так как у
детей с гиперметропической рефракцией
благодаря усиленной аккомодации
возникает и усиленный импульс к
конвергенции, в связи с чем глаз
отклоняется кнутри.
У
60% людей при расходящемся косоглазии –
миопия, так как ослабление аккомодации
при этом виде рефракции ослабляет
импульс к конвергенции, глаз отклоняется
кнаружи, появляется расходящееся
косоглазие.
По
происхождению процесса содружественное
косоглазие подразделяется на:
аккомодационное (составляет 35-40%),
частично аккомодационное, неаккомодационное.
Аккомодационное
косоглазие
обусловлено наличием аметропии и
нарушением соотношения аккомодации
и конвергенции и проявляется в возрасте
не ранее 2-3 лет. При наличии у ребенка
не соответствующей возрасту рефракции
нарушается аккомодация: при
гиперметропии она становится чрезмерной,
при миопии – недостаточной. Бинокулярное
Бинокулярное
зрение затрудняется, изображение одного
из глаз подавляется сознанием (супрессия).
Естественно, что сознание подавляет
менее четкое изображение, идущее от
глаза с большей степенью аметропии.
Глаз, утрачивая импульс к правильному
положению из-за отсутствия бинокулярного
зрения, отклоняется в орбите, так как
его положение в этот момент обусловливается
только тонусом глазодвигательных мышц.
Вначале хуже видящий глаз отклоняется
периодически, затем косоглазие становится
постоянным
(монолатеральным).
При равной или почти равной степени
аметропии и одинаковой остроте зрения
обычно возникает альтернирующее
косоглазие, при котором кора головного
мозга попеременно подавляет изображение
того и другого глаза. Определенная роль
в развитии косоглазия принадлежит
анизометропии и астигматизму.
Анизометропия
приводит
к анизейконии, а невозможность слияния
в одно двух неодинаковых по величине
изображений вызывает необходимость
подавления одного из них.
Для
уточнения принадлежности содружественного
косоглазия к аккомодационному
варианту прибегают к восстановлению
правильных взаимоотношений между
аккомодацией и конвергенцией и между
аккомодацией обоих глаз путем коррекции
аметропии соответствующими линзами, в
результате чего косоглазие исчезает.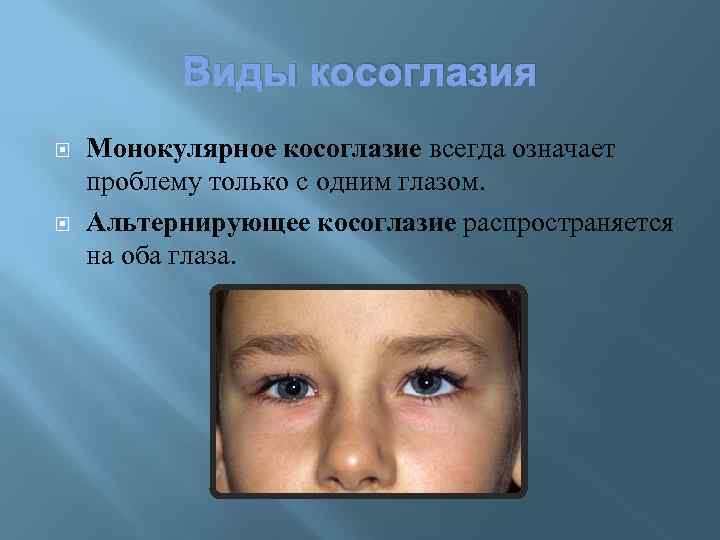
Аналогичный эффект при гиперметропии
имеет атропинизация. При ношении очков
аккомодационное косоглазие исчезает,
бинокулярное зрение восстанавливается.
Аккомодационное косоглазие является
наиболее благоприятным среди других
видов содружественного косоглазия.
Неаккомодационное
косоглазие
развивается обычно с момента рождения
ребенка или в течение первого года
жизни. Аномалии рефракции при этом
выражены слабо, ношение очков его не
исправляет. В основе развития
неаккомодационного содружественного
косоглазия – аномалии развития
глазодвигательных мышц (изменение места
прикрепления, ширины основания мышцы
и т.д.), связанные с внутриутробной
или родовой травмой, а также заболевания
в постнатальном периоде. Часто
горизонтальное отклонение глазных
яблок при этом сопровождается
вертикальным компонентом. Неаккомодационное
косоглазие следует рассматривать как
одно из проявлений детского церебрального
паралича, в клинической картине
которого на первый план выступает
неправильное положение глазных яблок.
Частично
аккомодационное косоглазие
занимает промежуточное положение между
двумя описанными выше видами. Среди
факторов, ведущих к его возникновению
– аномалии рефракции средней степени,
анизометропия, астигматизм. Циклоплегики
и очки частично исправляют такое
косоглазие. Частично аккомодационное
косоглазие связано как с необычными
условиями аккомодации, так и с парезами
глазодвигательных мышц.
Важными
клиническими проявлениями косоглазия
являются скотома торможения и анормальная
корреспонденция сетчаток. Они затрудняют
исправление косоглазия и, сами по себе,
с трудом поддаются лечению. По сути,
скотома торможения и анормальная
корреспонденция сетчаток являются
приспособлением для освобождения от
двоения при зрении двумя глазами.
Скотома
торможения – подавление сознанием
изображения одного из глаз, имеет место
при зрении двумя глазами. При закрытии
фиксирующего глаза скотома исчезает,
и центральное зрение в косящем глазу
восстанавливается. Поэтому скотому
Поэтому скотому
торможения называют еще функциональной
скотомой. При монокулярном косоглазии
постоянно существующая скотома торможения
у большинства больных приводит к снижению
зрения косящего глаза. Такое снижение
зрения без видимых органических причин
называется дисбинокулярной амблиопией.
Амблиопия
– односторонее или чаще двустороннее
снижение максимально корригированной
остроты зрения при отсутствии органической
патологии глаза и зрительного пути.
Иногда ее называют снижением зрения
глаза от неупотребления. Амблиопия
бывает дисбинокулярной (при патологических
бинокулярных связях) и анизометропической
(при разнице в рефракции более 1 диоптрии),
обскурационной. Анормальные бинокулярные
связи возникают при наложении друг на
друга различных по размеру фокусированного
и нефокусированного зрительных
образов (анизейконии). Обскурационная
амблиопия возникает при непрозрачности
оптических сред (бельмо, катаракта).
Амблиопия имеет место в 60-80% случаев
содружественного косоглазия, острота
зрения при этом может снижаться до сотых
долей единицы. При альтернирующем
При альтернирующем
косоглазии амблиопия, как правило, не
развивается. Таким образом, дисбинокулярная
амблиопия является следствием косоглазия.
Однако амблиопия может быть и причиной
косоглазия. Это происходит в тех случаях,
когда один глаз обладает очень низкой
остротой зрения (ниже 0,2), при котором
невозможно слияние изображений.
Выключение в таких случаях одного глаза
из акта бинокулярного зрения приводит
к его отклонению.
Дисбинокулярная
амблиопия делится на амблиопию с
правильной и на амблиопию с неправильной
фиксацией. Принадлежность амблиопии к
той или иной группе во многом определяет
тактику лечения.
При
амблиопии с правильной
фиксацией
косящий глаз при выключении второго
глаза способен фиксировать рассматриваемый
объект центральной ямкой желтого пятна.
При амблиопии с неправильной
фиксацией
фиксирование предмета происходит
так называемой ложной макулой. Ложной
макулой может оказаться любая точка
сетчатки, которая берет на себя функцию
фиксации, так как при отклонении глаза
раздражению постоянно подвергается
один и тот же участок сетчатой оболочки.
В итоге макула теряет способность к
фиксации объектов, и в сетчатке
образуется ложное желтое пятно.
Наличие
правильной или неправильной фиксации
можно определить следующим образом:
прикрыв пациенту здоровый глаз, просят
его смотреть косящим глазом на заранее
прикрепленный в центр лупы затеняющий
шарик. В случае сохранения правильной
фиксации тень от шарика совпадает с
областью центральной ямки желтого
пятна, при неправильной фиксации тень
расположится в каком-либо другом
участке сетчатки.
Анормальная
корреспонденция сетчаток
(АКС) – это новая функциональная связь
между желтым пятном некосящего глаза
и участком сетчатки, на который падает
изображение объекта в косящем глазу
(ложная макула). Эта новая функциональная
связь приспосабливает отклоненный глаз
к бинокулярному зрению под углом
косоглазия. По сути, это позитивная
сенсорная адаптация к косоглазию (в
противоположность супрессии). В этом
случае бинокулярное зрение неполноценно,
обычно отмечается одновременное
восприятие двух картинок, что обеспечивает
некоторую рельефность зрения.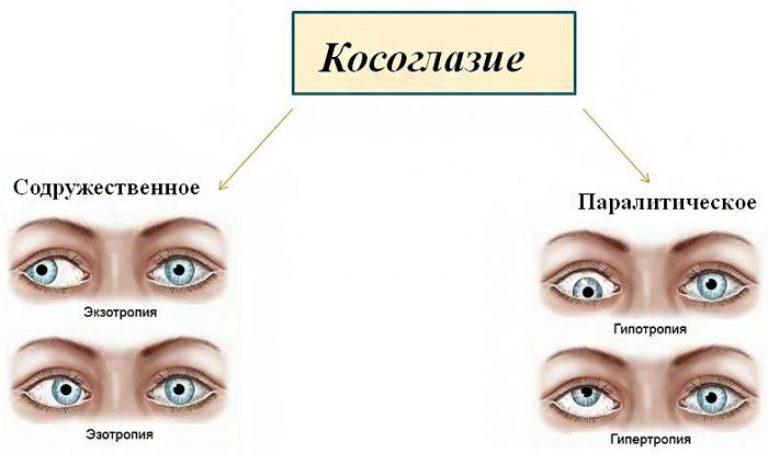 АКС
АКС
развивается чаще при альтернирующем
косоглазии, причем псевдомакула может
образовываться на обоих глазах. При
значительном косоглазии (35 градусов и
более) АКС обычно не развивается, что
связано с восприятием объектов в косящем
глазу малочувствительным периферическим
отделом сетчатки. Вместо АКС в таких
случаях развивается скотома подавления
с последующим развитием амблиопии.
диагностика и лечение в Екатеринбурге
Косоглазие — это состояние, которое характеризуется отклонением одного из глаз от зрительной оси, когда один из глаз человека смотрит не прямо, а «в сторону». Чаще всего, в результате отклонения косящего глаза человек теряет бинокулярность (пространственность) зрения. Вторым аспектом развития косоглазия является эстетический.
Причины возникновения косоглазия
- Неправильно или несвоевременно скорректированные близорукость, дальнозоркость или астигматизм;
-
Врожденные заболевания или родовых травмы; -
Повышенные психические и физические нагрузки; -
Несоблюдение зрительных нагрузок детьми.
-
Травмы; -
Инфекционные заболевания головного мозга; -
Воспалительные - сосудистые или опухолевые изменения в глазных мышцах;
Нужно понимать, что несимметричная работа глаз является патологией, и косоглазие самостоятельно не пройдет. При обнаружении симптомов косоглазия следует как можно скорее обратиться к врачу-офтальмологу с целью обследования глаз. Только офтальмолог может правильно поставить диагноз и назначить своевременное лечение косоглазия.
Типы косоглазия
Косоглазие подразделяют на несколько видов:
- Содружественное косоглазие
Характеризуется постоянным или периодическим отклонением одного из глаз от зрительной оси и нарушением функции бинокулярного зрения (зрения двумя глазами). Чаще косит один глаз, иногда оба глаза поочередно. Этот вид косоглазия связан чаще всего с особенностями рефракции глаз ребенка (рефракция часто передается по наследству) и проявляется в основном у детей. Содружественное косоглазие может быть сходящимся и расходящимся.
Содружественное косоглазие может быть сходящимся и расходящимся.
а. Сходящееся косоглазие
Проявляется отклонением одного из глаз в направлении носа. Встречается в 10 раз чаще, чем расходящееся. Содружественное сходящееся косоглазие в 70-80% случаев сочетается с гиперметропией (дальнозоркостью).
б. Расходящееся косоглазие
Можно определить по отклонению одного из глаз в сторону виска. Примерно в 60-65% случаев содружественное расходящееся косоглазие сопровождается близорукой (миопической) рефракцией, поэтому близорукость (миопия), которая не корректировалась, может быть одним из факторов, способствующих возникновению расходящегося косоглазия. - Паралитическое косоглазие
Паралитическое косоглазие возникает вследствие поражения нервов, иннервирующих мышцы или нарушения функции самих мышц. В результате прекращения работы пораженной мышцы ограничивается (прекращается) движение глаза в сторону пораженной мышцы. Своеобразным симптомом паралитического косоглазия может быть необычное вынужденное положение головы: человек поворачивает голову в направлении действия пораженной мышцы, пытаясь, таким образом, избавиться от двоения предметов. Иногда, при постоянном двоении, при паралитическом косоглазии возникает головокружение.
Своеобразным симптомом паралитического косоглазия может быть необычное вынужденное положение головы: человек поворачивает голову в направлении действия пораженной мышцы, пытаясь, таким образом, избавиться от двоения предметов. Иногда, при постоянном двоении, при паралитическом косоглазии возникает головокружение. - Скрытое косоглазие
Гетерофория или скрытое косоглазие не заметно с первого взгляда, его можно обнаружить по так называемому установочному движению: если ладонью (экраном) выключить глаз из акта зрения, то он отклоняется в сторону мышцы с более высоким тонусом, а при включении в акт зрения вновь возвращается в первоначальное положение.
Детская болезнь — косоглазие!
Детская болезнь — косоглазие!
Некоторые мамы замечают, что у ребенка косят глазки: у одних с рождения, у других с 3-ёх-месячного возраста, у некоторых с 3-4 летнего возраста, а иногда и позже. Родители связывают косоглазие с перенесенным гриппом, острыми респираторными вирусными инфекциями, испугом, ушибами, падениями. Но часто причина появления этого заболевания не совсем ясна. Определить причину возникновения и назначить лечение косоглазия может только врач детский офтальмолог, который проведет специальное офтальмологическое обследование.
Но часто причина появления этого заболевания не совсем ясна. Определить причину возникновения и назначить лечение косоглазия может только врач детский офтальмолог, который проведет специальное офтальмологическое обследование.
Сегодня мы расскажем вам о косоглазии у детей — одной из наиболее актуальных проблем детской офтальмологии. Косоглазие – это серьезное заболевание, при котором у ребенка наблюдается отклонение глаза от совместной точки фиксации в носовую или височную сторону. Детское косоглазие — это не только косметический дефект. При этом заболевании может нарушаться работа практически всех отделов зрительного анализатора, снижаться острота зрения.С первых дней жизни зрение каждого глаза развивается обособленно. С второй-третьей недели жизни ребёнок начинает кратковременно фиксировать взгляд на предметах, следить за ними, но каждый глаз пока ещё работает сам по себе. С 5-6 недель ребёнок начинает учиться объединять изображения с двух глаз в одно, т. е. начинает формироваться бинокулярное зрение. В 3 месяца ребёнок уже устойчиво следит за предметами, рассматривает их одновременно обоими глазами, но у некоторых здоровых малышей еще может временами появляться небольшое косоглазие. С 5-6 месяцев ребёнок уже способен объединять в мозге изображения с обоих глаз и формировать трёхмерное изображение предмета. После этого периода, когда начинает формироваться совместная работа глазных яблок и появляется бинокулярное зрение — положение глаз должно быть правильным и устойчивым. Если косоглазие сохраняется, то ребенок обязательно должен быть обследован офтальмологом. Это связано с тем, что отклонение глаза может быть не только самостоятельным заболеванием, но и являться признаком других заболеваний (катаракта, глаукома, заболевания и опухоли зрительного нерва, сетчатки).
е. начинает формироваться бинокулярное зрение. В 3 месяца ребёнок уже устойчиво следит за предметами, рассматривает их одновременно обоими глазами, но у некоторых здоровых малышей еще может временами появляться небольшое косоглазие. С 5-6 месяцев ребёнок уже способен объединять в мозге изображения с обоих глаз и формировать трёхмерное изображение предмета. После этого периода, когда начинает формироваться совместная работа глазных яблок и появляется бинокулярное зрение — положение глаз должно быть правильным и устойчивым. Если косоглазие сохраняется, то ребенок обязательно должен быть обследован офтальмологом. Это связано с тем, что отклонение глаза может быть не только самостоятельным заболеванием, но и являться признаком других заболеваний (катаракта, глаукома, заболевания и опухоли зрительного нерва, сетчатки).
Свой первый в жизни визит к офтальмологу малыш совершает в 1 месяц, а далее в течение 1-ого года жизни осматривается офтальмологом несколько раз. Бывает, что родители обращаются с жалобами на косоглазие, а при осмотре врач патологии не выявляет – это, так называемое, мнимое, или кажущееся, косоглазие, которое может быть обусловлено особенностями строения лицевого черепа (например, наличием у ребёнка широкой переносицы и т.д.) С ростом ребёнка, формированием его скелета, кажущееся косоглазие может исчезнуть.
Бывает, что родители обращаются с жалобами на косоглазие, а при осмотре врач патологии не выявляет – это, так называемое, мнимое, или кажущееся, косоглазие, которое может быть обусловлено особенностями строения лицевого черепа (например, наличием у ребёнка широкой переносицы и т.д.) С ростом ребёнка, формированием его скелета, кажущееся косоглазие может исчезнуть.
Новорожденные дети должны иметь дальнозоркость, так называемая, «детская рефракция». При этом оптический фокус попадает не на сетчатку глаза, а находится за ней. По мере роста ребенка увеличивается в размере глазное яблоко, оптический фокус перемещается на сетчатку глаза, дальнозоркость при этом постепенно уменьшается. У некоторых детей дальнозоркость сохраняется. Чтобы четко видеть предметы, им приходится напрягать свои глаза. Это напряжение и является основной предпосылкой к возникновению сходящегося косоглазия у детей. Косоглазие у детей наиболее часто возникает при наличии дальнозоркости высокой степени, астигматизма, реже — при врожденной и рано приобретенной близорукости.
Если родители заметили, что у ребёнка начал косить один или оба глаза, то сразу же необходимо обратиться к врачу. Только офтальмолог может установить правильный диагноз и назначить необходимое лечение, которое зависит от его типа и причины. Следует обратить внимание на то, что чем раньше будет начато лечение, тем оно эффективнее. Косоглазие лечится длительно. Лечение должно стать образом жизни ребёнка.
Различают два основных вида косоглазия: содружественное и паралитическое.
Содружественное косоглазие обычно появляется в раннем детском возрасте. При этом виде косоглазия все глазодвигательные мышцы функционируют, но в силу каких-либо причин совместная работа мышц нарушается. В зависимости от того, какие мышцы нарушили свою совместную работу, глазное яблоко отклоняется в ту или иную сторону. Отклонение глаза кнутри (к носу) называется сходящимся косоглазием, отклонение кнаружи (к виску) — расходящимся, а если глазное яблоко отклоняется в вертикальном направлении — вертикальным. В случае, когда глаза «косят поочередно», косоглазие называется альтернирующим, если «косит» один глаз — монолатеральным.
В случае, когда глаза «косят поочередно», косоглазие называется альтернирующим, если «косит» один глаз — монолатеральным.
Выявление полной неподвижности или заметного ограничения движения глаза в какую-либо сторону говорит о паралитическом косоглазии. Оно возникает при повреждении глазодвигательных мышц и нервов, например при травме или поражении головного мозга. В этом случае необходимо обследование и консультация невролога.
Когда движения глаз сохранены в полном объеме и нет никаких других изменений – косоглазие называют содружественным. В его развитии основная роль принадлежит неправильной преломляющей способности глаза.
Существуют определённые факторы риска развития косоглазия:
1. Наследственность.
2. Недоношенность с весом меньше 2кг.
3. Нервно-мышечные заболевания (миастения, рассеянный склероз).
4. Врождённые аномалии развития глаз и глазных мышц.
5. Выраженные нарушения рефракции (дальнозоркость, близорукость, астигматизм)
6. Опухоли нервной системы или самих глаз.
Опухоли нервной системы или самих глаз.
7. Катаракта.
8. Травмы и инфекции.
9. Системные заболевания организма.
Особое внимание на зрение нужно обратить у детей из группы риска, так как у них очень высока вероятность развития косоглазия.
Лечение содружественного косоглазия начинается с определения рефракции и подбора очков. Под термином рефракции понимается состояние оптического аппарата глаза, которое может иметь несколько вариантов: дальнозоркость или «+», близорукость или «-» или астигматизм — комбинирование дальнозоркости или/и близорукости.
Если косоглазие исчезает при ношении очков или контактных линз, оно называется аккомодационным, если не исправляется очками — неаккомодационным, а при комбинации этих двух форм косоглазие носит название — частично аккомодационное.
У 70-80% детей содружественное сходящееся косоглазие сопровождается высокой дальнозоркостью.
У 60 – 70% детей с содружественным расходящимся косоглазием наблюдается близорукость.
При сочетании косоглазия с нарушением рефракции назначают очки.Чем раньше ребёнок начнет их носить, тем будет лучше результат лечения. Эти очки назначаются для постоянного ношения даже, если они не влияют на угол косоглазия. Ежегодно необходимо проверять зрение и, если требуется, менять очки.
При некоторых формах содружественного косоглазия постоянное ношение очков может способствовать полному выздоровлению. Если ребенок не носит прописанные очки, косоглазие усугубляется и может развиться амблиопия (“ленивый глаз”), при котором зрение не улучшается даже с помощью правильно подобранных очков. Лечение амблиопии проводится в специальных кабинетах аппаратного ( плеоптоортоптического ) лечения, оборудованных соответствующими приборами.
Лечение содружественного косоглазия поэтапное. Каждый из этапов направлен на решение определённой задачи.
Первый этап лечения косоглазия это плеоптическое лечение. К этому этапу приступают после 2-3ёх недельного ношения назначенных очков. Он направлен на борьбу с развившейся амблиопией. Основная цель – уровнять остроту зрения обоих глаз и перевести монолатеральное косоглазие в альтернирующее. Некоторые упражнения для развития остроты зрения родители могут проводить с ребёнком дома. Например, при закрытом лучшем глазе предложить ребёнку собрать мелкий конструктор, раскрасить мелкие детали, обвести рисунок, собрать пазл, рассортировать мелкую крупу, почитать книгу.
К этому этапу приступают после 2-3ёх недельного ношения назначенных очков. Он направлен на борьбу с развившейся амблиопией. Основная цель – уровнять остроту зрения обоих глаз и перевести монолатеральное косоглазие в альтернирующее. Некоторые упражнения для развития остроты зрения родители могут проводить с ребёнком дома. Например, при закрытом лучшем глазе предложить ребёнку собрать мелкий конструктор, раскрасить мелкие детали, обвести рисунок, собрать пазл, рассортировать мелкую крупу, почитать книгу.
Хирургический этап лечения косоглазия обычно проводится после этапов плеоптического и ортоптического лечения в том случае, если они не привели к устранению угла косоглазия. Хирургическое лечение проводят в дошкольном возрасте (3-6 лет) После оперативного лечения в большинстве случаев глаза перестают косить. Но этот результат необходимо закреплять дальнейшим ортоптическим лечением под наблюдением детского офтальмолога. Если у ребёнка большой угол косоглазия, или косоглазие врождённое, то операция может стать первым этапом лечения, а затем следует плеоптоортоптическое лечение.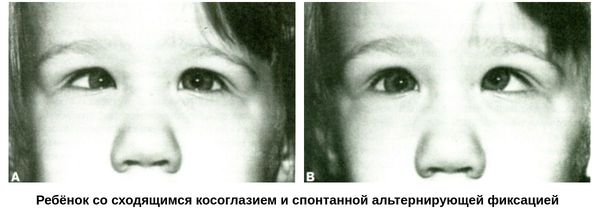 Операция позволяет только восстановить симметричное положение глаз за счёт усиления или ослабления глазодвигательных мышц, но на зрение она не влияет. Операции по исправлению косоглазия могут включать несколько этапов.
Операция позволяет только восстановить симметричное положение глаз за счёт усиления или ослабления глазодвигательных мышц, но на зрение она не влияет. Операции по исправлению косоглазия могут включать несколько этапов.
В ОГБУЗ «Тамбовская офтальмологическая больница» проводятся все этапы лечения косоглазия у детей. В 2014г. в консультативную поликлинику ОГБУЗ «Тамбовская офтальмологическая больница» обратились из районов области и г. Тамбова свыше 500 детей с различными формами косоглазия.
Основные правила профилактики косоглазия
1. Детей в течение 1-ого года необходимо обследовать у врача-офтальмолога;
2. При выявлении нарушений рефракции (дальнозоркости, астигматизма) необходимо как можно раньше начать носить очки, подобранные врачом;
3. При подозрении на косоглазие своевременно обращайтесь к офтальмологу: чем раньше начато лечение, тем быстрее наступит выздоровление;
4. Тщательно выполняйте все назначения врача.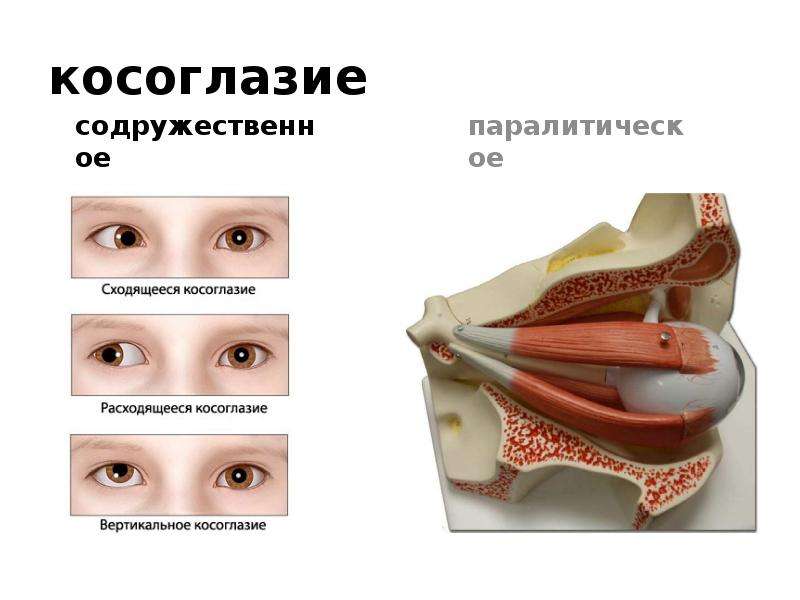
Врач детский офтальмолог
ОГБУЗ «Тамбовская офтальмологическая больница»
Носкова Ольга
В газете «Город на Цне» опубликована статья детского офтальмолога ОГБУЗ «Тамбовская офтальмологическая больница» » О.Носковой «Детское косоглазие».
Лечение косоглазия Офтальмика
Косоглазие
В норме экстраокулярные мышцы обоих глаз находятся в состоянии гармоничного равновесия.
Различают:
1. Скрытое косоглазие.
2. Явное косоглазие:
3. Мнимое косоглазие.
Скрытое косоглазие (Strabismus latenta, Heterophoria)
При скрытом косоглазии оптимальный мышечный баланс оказывается нарушенным, но все же сохраняется в естественных условиях бинокулярного зрения благодаря корригирующему контролю со стороны ЦНС. Как только он исключается, например, за счет искусственного нарушения тем или иным способом бификсации, сразу же становится заметной слабость какой-либо мышцы «отключенного» глаза. Она и приводит к его откланению на этот период в ту или иную сторону – кнаружи, кнутри, кверху или книзу, иногда с поворотом вокруг сагитальной оси.
Как только он исключается, например, за счет искусственного нарушения тем или иным способом бификсации, сразу же становится заметной слабость какой-либо мышцы «отключенного» глаза. Она и приводит к его откланению на этот период в ту или иную сторону – кнаружи, кнутри, кверху или книзу, иногда с поворотом вокруг сагитальной оси.
Явное косоглазие (Strabismus manifes
В соответствии с причинами возникновения явное косоглазие подразделяют на два клинически различных вида — содружественное и паралитическое.
Содружественное косоглазие. Этот вид косоглазия встречается достаточно часто (у 5-6% населения). Причины: выраженная аномалия рефракции, различные врожденные и приобретенные заболевания, врожденные пороки механизма регуляции бинокулярного зрения. Содружественное косоглазие встречается в различных клинических формах. В зависимости от направления отклонения зрительной линии глаза различают сходящееся, расходящееся косоглазие. С точки зрения причинно-следственных отношений целесообразно выделять первичное и вторичное содружественное косоглазие. Первое из них является следствием разнофакторных отрицательных воздействий на формирующийся бинокулярный аппарат ребенка (этот процесс начинается на 2-4 неделе жизни и заканчивается к 2-6 годам), а второе — результатом перенесенных заболеваний, травм и операций, сопровождающихся резким падением зрительной функции заинтересованного глаза.
Первое из них является следствием разнофакторных отрицательных воздействий на формирующийся бинокулярный аппарат ребенка (этот процесс начинается на 2-4 неделе жизни и заканчивается к 2-6 годам), а второе — результатом перенесенных заболеваний, травм и операций, сопровождающихся резким падением зрительной функции заинтересованного глаза.
Среди всех известных форм содружественного косоглазия главенствующая роль принадлежит сходящемуся косоглазию, причем в основном за счет больных с монолатеральной девиацией. Монолатеральное косоглазие, в отличие от альтернирующего, всегда сочетается с выраженной амблиопией – основным бичом проблемы и камнем преткновения в лечении этой категории больных. Под амблиопией следует понимать стойкое снижение остроты зрения одного или обоих глаз пациента без ощутимого ее улучшения с помощью оптических средств коррекции.
Лечение косоглазия
Лечение детей с монолатеральным содружественным косоглазием сводится сначала к устранению амблиопии, а затем к восстановлению утраченного бинокулярного зрения.
При большом угле отклонения сначала проводят хирургическое лечение, а после плеоптическую терапию, в иных случаях – после ее окончания. По используемым методам различают пассивную и активную плеотику. При достижении желаемого результата переходят к заключительному, ортоптическому этапу лечения больного ребенка. Цель его состоит в восстановлении и укреплении бинокулрного зрения с помощью тренировок по диплопической методике Аветисова-Кащенко или тренажерных компьютерных программ с цветовым разделением полей зрения парных глаз.
Хирургические способы устранения косоглазия, которыми с успехом пользуются уже с давних пор, не имеют все же самостоятельного значения и органически входят в комплекс лечения больных с данным видом патологии.
Паралитическое косоглазие (Strabismus paraliticus).
Косоглазие этого вида развивается на почве поражения ядер, стволов или окончаний глазодвигательного, блокового и отводящего нервов (в отдельности каждого или в различных сочетаниях). Оно тоже характеризуется наличием угла девиации (отклонения) заинтересованного глаза, но величина его непостоянна и всегда увеличивается при попытках смещения взора в сторону парализованной мышцы. Ограничен и объем движений глазного яблока.
Оно тоже характеризуется наличием угла девиации (отклонения) заинтересованного глаза, но величина его непостоянна и всегда увеличивается при попытках смещения взора в сторону парализованной мышцы. Ограничен и объем движений глазного яблока.
Лечение больных складывается из суммы различных мероприятий – терапии основной болезни, электростимуляции пораженной мышцы, упражнений по развитию подвижности косящего глаза. При стойких парезах и параличах глазодвигательных мышц производят операции, призванные не только улучшить косметику, но и освободить больного от мучительного двоения.
Мнимое косоглазие
Ложное представление о неправильном положении в глазнице глазного яблока может возникать в силу различных причин. Например, при большой величине угла y, который образуется в силу несовпадения зрительной линии глаза с его оптической осью. Так же эффект мнимого косоглазия может создавать врожденный эпикантус. У таких пациентов всегда присутствует бинокулярное зрение.
Список используемой литературы:
Сомов В.В. Клиническая офтальмология. – М.: МЕДпрес-информ, 2005.
Орлова И.С. с соавт. Коррекция зрения: учебное пособие / 3-е изд., переработ. и доп. – Новосибирск: Сибмедиздат. НГМУ, 2011.
Аветисов Э.С. Близорукость. – М.: Медицина, 1986.
Аветисов Э.С. с соавт. Руководство по детской офтальмологии. – М.: Медицина, 1987.
Розенблюм ЮЗ. Оптометрия. Подбор средств коррекции зрения. – СПб.: Изд. «Гиппократ», 1996.
Глазные болезни: учебник / под ред. А.А. Бочкаревой – М.: Медицина, 1989.
Детская офтальмология. Д. Тейлор, К. Хойт. Пер. с ангд. М.: «Издательство БИНОМ», 2007.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ СОДРУЖЕСТВЕННЫМ КОСОГЛАЗИЕМ НА ОСНОВЕ МОРФОЛОГИЧЕСКИХ АСПЕКТОВ ЕГО ПАТОГЕНЕЗА
На правах рукописи
ЖУКОВА ОЛЬГА ВЛАДИМИРОВНА
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ БОЛЬНЫХ СОДРУЖЕСТВЕННЫМ КОСОГЛАЗИЕМ НА ОСНОВЕ МОРФОЛОГИЧЕСКИХ АСПЕКТОВ ЕГО
ПАТОГЕНЕЗА
14. 01.07 — глазные болезни 03.03.04 — клеточная биология, цитология, гистология
01.07 — глазные болезни 03.03.04 — клеточная биология, цитология, гистология
Автореферат диссертации на соискание ученой степени доктора медицинских наук
3 Ш’, 2012
Самара-2012
005018954
Работа выполнена в Государственном бюджетном образовательном учреждении высшего профессионального образования «Самарский государственный медицинский университет» Министерства здравоохранения и социального развития Российской Федерации
Научные консультанты:
доктор медицинских наук, профессор Малов Владимир Михайлович
доктор медицинских наук, профессор Ямщиков Николай Васильевич
Официальные оппоненты:
Чернышева Светлана Гавриловна: доктор медицинских наук, Федеральное государственное бюджетное учреждение Научно-исследовательский институт глазных болезней имени Гельмгольца Министерства здравоохранения и социального развития Российской Федерации, отдел патологии рефракции, бинокулярного зрения и офтальмоэргономики, отделение бинокулярной и глазодвигательной патологии, руководитель отделения
Канюков Владимир Николаевич: доктор медицинских наук, профессор, Оренбургский филиал Федерального государственного бюджетного учреждения Московский научно-технический комплекс «Микрохирургия глаза» имени академика С. Н. Федорова Министерства здравоохранения и социального развития Российской Федерации, директор
Н. Федорова Министерства здравоохранения и социального развития Российской Федерации, директор
Швалев Вадим Николаевич: доктор медицинских наук, профессор, Федеральное государственное бюджетное учреждение «Российский кардиологический научно-производственный комплекс» Министерства здравоохранения и социального развития Российской Федерации, ведущий научный сотрудник.
Ведущая организация: Государственное бюджетное образовательное учреждение высшего профессионального образования Российский национальный исследовательский медицинский университет имени Н. И. Пирогова Министерства здравоохранения и социального развития Российской Федерации
Защита состоится 14 июня 2012 г. в 10.00 на заседании диссертационного совета Д 208.-85.02 при Государственном бюджетном образовательном учреждении высшего профессионального образования «Самарский государственный медицинский университет» Министерства здравоохранения и социального развития Российской Федерации по адресу: 443079, г. Самара, пр. К.Маркса, 165 Б.
Самара, пр. К.Маркса, 165 Б.
С диссертацией можно ознакомиться в научной библиотеке Государственного бюджетного образовательного учреждения высшего профессионального образования «Самарский государственный медицинский университет» Министерства здравоохранения и социального развития Российской Федерации (443001, г. Самара, ул. Арцыбушевская, 171).
Автореферат разослан «_»
Ученый секретарь диссертационного совета доктор медицинских наук, профессор
2012г.
Степанов Валерий Константинович
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальность проблемы.
Содружественное косоглазие — часто встречающаяся форма патологии органа зрения. По данным разных авторов косоглазием страдают от 0,5 до 2,5% детей и около 1,5% взрослых (Аветисов Э.С. 1977). Помимо серьезного косметического недостатка, приводящего к тяжелым психологическим проблемам, косоглазие сопровождается значительным нарушением монокулярных и бинокулярных зрительных функций. Это затрудняет зрительную деятельность больных косоглазием и ухудшает качество их жизни (Лохман Е. Ф. 1998; Евтушенко О.В. и др., 2009).
Ф. 1998; Евтушенко О.В. и др., 2009).
Приобретенное содружественное косоглазие традиционно считается сенсорным страданием, причиной которого являются аномалии рефракции, препятствующие формированию нормального бинокулярного зрения. Известно, что у детей преобладающим типом рефракции является гиперметропия. Наличие гиперметропии, превышающей возрастную норму, в сочетании с астигматизмом и анизометропией приводит к формированию сходящегося содружественного косоглазия, которое встречается у детей в 90% случаев (Аветисов Э.С. и др., 1987). Расходящееся косоглазие встречается значительно реже и может сочетаться как с миопией, так и с другими видами рефракции (Херцога И .Я., 1987, Антипина H.A., Коновалова H.A., 2009).
Функционирование зрительной системы в условиях косоглазия подробно исследовано и описано (Аветисов Э.С., Кащенко Т.П., 1993; Азнаурян И.Э., 2010). При этом неясными остаются морфологические основы содружественного косоглазия. В первую очередь недостаточно глубоко изучено гистологическое строение экстраокулярных мышц человека, функционирующих в физиологических условиях. В литературных источниках встречаются разнообразные, порой противоречащие друг другу сведения, нуждающиеся в уточнении (Мотина H.A. 2009; Demer J.L., 2000, 2008).
В литературных источниках встречаются разнообразные, порой противоречащие друг другу сведения, нуждающиеся в уточнении (Мотина H.A. 2009; Demer J.L., 2000, 2008).
Ещё меньше работ посвящено изучению гистологического строения глазодвигательных мышц при содружественном косоглазии (Пеньков М.А. и
др., 1979; Калачёв И.И., Можеренков В.П. 1986; Feric-Seiwerth F. at al.,1976; Kim S.H. at. al., 2006). Невыясненным остаётся вопрос о том, возникают ли какие-либо структурные изменения в глазодвигательных мышцах у лиц с содружественным косоглазием, какие отделы мышц подвергаются изменениям и каким образом можно учесть эти явления при хирургическом лечении сходящегося и расходящегося содружественного косоглазия.
Хирургическая коррекция косоглазия — необходимый этап лечения этого заболевания, создающий условия для правильного формирования зрительных функций. Основная цель операций по исправлению косоглазия -восстановление симметричного положения глазных яблок в орбите. Для этого многими офтальмологами предлагаются различные системы дозирования величин рецессии и резекции прямых глазодвигательных мышц при сходящемся и расходящемся содружественном косоглазии (Махкамова Х.М., 1966; Строгаль A.C. 1983; Калачев И.И. и др., 1986; Херцога И .Я., 1987; Б.И.Вайнштейн, 1988; Кашура О.И., 2005; Антипова Ю.Н., 2008; Тайгузин Р.Ш., 2008; Kaulf D. A. at al., 1987; Wright K.W., 2000). Как правило, расчёты объёмов вмешательства на мышцах производились эмпирически, исходя из клинического опыта авторов, и основаны на результатах наблюдений за исходом операций по исправлению косоглазия. Результат операций, произведенных по общепринятым в настоящее время схемам, не всегда предсказуем. Порой при одинаковом угле девиации и стандартной технике операции результаты получаются различными: от недостаточного эффекта до избыточного, поэтому опытные офтальмохирурги предлагают руководствоваться при проведении хирургической коррекции косоглазия не только общепринятыми схемами, но опытом и интуицией (Котлубей Г.
Для этого многими офтальмологами предлагаются различные системы дозирования величин рецессии и резекции прямых глазодвигательных мышц при сходящемся и расходящемся содружественном косоглазии (Махкамова Х.М., 1966; Строгаль A.C. 1983; Калачев И.И. и др., 1986; Херцога И .Я., 1987; Б.И.Вайнштейн, 1988; Кашура О.И., 2005; Антипова Ю.Н., 2008; Тайгузин Р.Ш., 2008; Kaulf D. A. at al., 1987; Wright K.W., 2000). Как правило, расчёты объёмов вмешательства на мышцах производились эмпирически, исходя из клинического опыта авторов, и основаны на результатах наблюдений за исходом операций по исправлению косоглазия. Результат операций, произведенных по общепринятым в настоящее время схемам, не всегда предсказуем. Порой при одинаковом угле девиации и стандартной технике операции результаты получаются различными: от недостаточного эффекта до избыточного, поэтому опытные офтальмохирурги предлагают руководствоваться при проведении хирургической коррекции косоглазия не только общепринятыми схемами, но опытом и интуицией (Котлубей Г. В., 2010). Операции, направленные на исправление косоглазия, достаточно травматичны, пациенты испытывают существенный дискомфорт в послеоперационном периоде, связанный с большими разрезами конъюнктивы и наличием швов, фиксирующих края послеоперационной раны.
В., 2010). Операции, направленные на исправление косоглазия, достаточно травматичны, пациенты испытывают существенный дискомфорт в послеоперационном периоде, связанный с большими разрезами конъюнктивы и наличием швов, фиксирующих края послеоперационной раны.
Таким образом, изучение морфологии глазодвигательных мышц и их сухожилий в норме и при содружественном косоглазии является актуальной задачей. Не менее актуальны разработка более точной и безопасной системы дозирования рецессии и резекции экстраокулярных мышц при хирургическом лечении больных содружественным косоглазием и создание технологии разреза конъюнктивы и теноновой капсулы, исключающего возможность осложнений, обеспечивающего комфортный послеоперационный период и отсутствие видимых рубцов, что особенно важно при лечении детей.
Цель работы.
Повышение эффективности хирургического лечения больных содружественным косоглазием на основе новых морфологических данных о его патогенезе, оптимизации объёмов рецессии и резекции экстраокулярных мышц горизонтального действия, разработки самогерметизирующегося косметического разреза конъюнктивы и теноновой капсулы глаза.
Основные задачи исследования
1. Изучить гистологическое строение прямых глазодвигательных мышц и их сухожилий у лиц, не имевших косоглазия.
2. Изучить морфологию сухожилий наружных прямых мышц при сходящемся и внутренних прямых мышц при расходящемся содружественном косоглазии и выявить влияние длительности заболевания и величины угла девиации на гистологическое строение сухожилий.
3. Определить индивидуальные особенности топографии места прикрепления внутренних прямых мышц у детей со сходящимся косоглазием и безопасную величину резекции сухожилий наружных и внутренних прямых мышц.
4. Разработать систему дозирования рецессии и резекции внутренней и наружной прямых мышц при хирургическом лечении больных сходящимся и расходящимся содружественным косоглазием, учитывающую индивидуальные особенности расположения мышц, состояние их сухожилий, величину и характер девиации.
5. Разработать в эксперименте самогерметизирующийся косметический разрез конъюнктивы и теноновой капсулы для хирургического доступа к глазодвигательным мышцам и доказать его эффективность в клинической практике.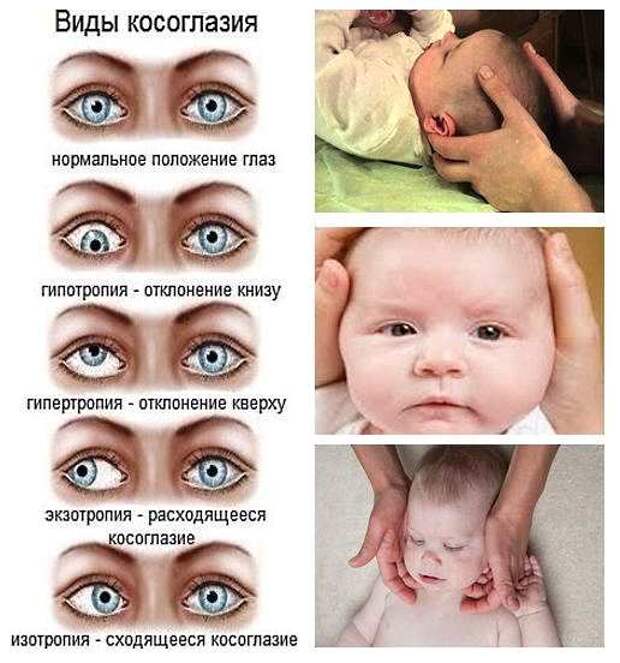
6. Изучить непосредственные и отделённые результаты хирургического лечения больных сходящимся и расходящимся содружественным косоглазием на основе разработанной хирургической технологии по сравнению с традиционно применяемыми методами.
Научная новизна.
1. Впервые получены новые данные о распределении мышечных волокон различного диаметра, кровоснабжении и иннервации прямых экстраокулярных мышц и гистотопографии их сухожилий у лиц с отсутствием глазодвигательной патологии.
2. Изучено гистологическое строение сухожилий наружных и внутренних прямых мышц у пациентов со сходящимся и расходящимся содружественным косоглазием, обнаружены морфологические изменения (атрофия эндотенония и эластических волокон), вызванные патологическими условиями функционирования глазодвигательных мышц, что дополняет картину патогенеза содружественного косоглазия.
3. Разработана система дозирования рецессии и резекции прямых мышц горизонтального действия при хирургическом лечении больных сходящимся и расходящимся содружественным косоглазием.
4. Впервые разработаны технологии хирургического лечения косоглазия, уменьшающие травматизацию тканей во время операции и облегчающие работу хирурга: устройство для отсепаровки конъюнктивы (Патент РФ на полезную модель № 64901 от 28.02.2007г.), иглодержатель (Патент РФ на полезную модель № 76214 от 20.09.2007г.), пинцет офтальмологический (Патент РФ на полезную модель № 68281 от 20.03.2007г.)
5. Впервые разработан, обоснован экспериментально, и применен в клинике новый малотравматичный, не требующий шовной фиксации
косметический разрез конъюнктивы и теноновой капсулы глаза для хирургического доступа к глазодвигательным мышцам (Патент РФ № 2396928 от 22.12.2008г.)
Практическая значимость работы.
1. Проведенные гистологические и гистохимические исследования открывают новый аспект патогенеза содружественного косоглазия и создают основу для дальнейшего совершенствования технологий лечения пациентов с данной патологией.
2. Предложенная система хирургического лечения больных содружественным косоглазием позволяет достичь правильного положения глаз после первой операции у 80% прооперированных пациентов с эзотропией и 83% — с экзотропией, что значительно уменьшает количество повторных операций.
3. Разработанный разрез конъюнктивы и теноновой капсулы не требует наложения швов, исключает выпадение теноновой капсулы в рану в послеоперационном периоде. Расположение разреза вне пределов просвета глазной щели создаёт отличный косметический результат и сокращает сроки реабилитации пациентов.
Положения, выносимые на защиту.
1. Двуслойное строение прямых глазодвигательных мышц, особенности кровоснабжения, иннервации и распределения мышечных волокон различного диаметра в орбитальном и бульбарном слоях, характер перехода мышечных волокон в сухожилие, имеющие большое значение при операциях на экстраокулярных мышцах.
2. Вторичные морфологические изменения в сухожилиях наружных прямых мышц при сходящемся и внутренних прямых мышц при расходящемся содружественном косоглазии, заключающиеся в увеличении длины сухожилия и атрофии неоформленной волокнистой соединительной ткани и эластических волокон, имеющие значение для определения объёма резекции сухожилий при хирургическом лечении больных.
3. Система дозирования рецессии и резекции мышц при хирургическом лечении больных содружественным косоглазием, повышающая эффективность операций и уменьшающая необходимость в повторных оперативных вмешательствах для докоррекции остаточного угла девиации.
4. Разрез конъюнктивы и теноновой капсулы для хирургического доступа к глазодвигательным мышцам, снижающий травматичность операции, облегчающий течение послеоперационного периода, улучшающий косметический результат и сокращающий сроки реабилитации больных.
Апробация работы. Основные материалы диссертационного исследования доложены и обсуждены на следующих форумах: Международные конференции: II и III Российский общенациональный офтальмологический форум (г. Москва, 2008, 2009), Федоровские чтения — 2009 (г. Москва, 2009)
Республиканские конференции: офтальмологическая юбилейная конференция «Брошевские чтения — 2007» (г. Самара, 2007), офтальмологическая юбилейная конференция «Невские горизонты — 2010» (г. Санкт-Петербург, 2010)
Санкт-Петербург, 2010)
Региональные конференции: Научно-практическая конференция «Актуальные вопросы детской офтальмологии и ретинопатии недоношенных» (г. Екатеринбург, 2004), Научно-практическая конференция «Актуальные вопросы современной страбизмологии и рефракционных нарушений у детей» (г. Новосибирск, 2008), Научно-практические конференции «Рефракция — 2009» (г. Самара, 2009), «Рефракция — 2011» (г.Самара, 2011), Заседания областного научного общества офтальмологов (г. Самара, 2007, 2008, 2009,2010).
Апробация диссертации проведена на совместном заседании ученого совета НИИ глазных болезней, кафедры офтальмологии, кафедры глазных болезней ИПО Самарского государственного медицинского университета, Самарской областной клинической офтальмологической больницы им. Т.И.Ерошевского (Протокол № 1 от 27 января 2012г.).
Внедрение результатов исследования в практику.
Основные положения работы: система дозирования рецессии и резекции внутренней и наружной прямых мышц при коррекции сходящегося и расходящегося косоглазия, способ разреза теноновой капсулы при хирургическом лечении косоглазия внедрены в клиническую практику Самарской областной клинической офтальмологической больницы им. Т.И. Брошевского, офтальмологического отделения Самарской областной клинической больницы им. М.И. Калинина, Республиканской офтальмологической клинической больницы г. Ижевска, в учебный процесс кафедры офтальмологии и кафедры глазных болезней ИПО Самарского государственного медицинского университета.
Т.И. Брошевского, офтальмологического отделения Самарской областной клинической больницы им. М.И. Калинина, Республиканской офтальмологической клинической больницы г. Ижевска, в учебный процесс кафедры офтальмологии и кафедры глазных болезней ИПО Самарского государственного медицинского университета.
Публикации
По теме диссертации опубликовано 34 работы, из которых 16 статей напечатаны в рецензируемых журналах, рекомендованных ВАК. Получено 4 патента Российской Федерации.
Объём и структура диссертации
Диссертационная работа включает следующие разделы: введение, обзор литературы, материал и методы исследования, пять глав собственных морфологических, экспериментальных и клинических исследований, заключение, выводы, практические рекомендации, список литературы из 321 литературного источника, включающий 176 источников на русском языке и 145 — на иностранных языках. Диссертация изложена на 263 страницах, содержит 85 рисунков, 44 таблицы, 4 диаграммы.
СОДЕРЖАНИЕ РАБОТЫ.
Материал и методы исследования. Гистологическая часть работы базируется на исследовании 190 объектов: 32 аутопсированных прямых экстраокулярных мышц и 28 сухожилий экстраокулярных мышц горизонтального действия, взятых у доноров, погибших от различных причин и не имевших косоглазия; 130 фрагментов сухожилий прямых мышц пациентов со сходящимся и расходящимся содружественным косоглазием (102 -
наружных прямых мышц и 28 — внутренних прямых мышц), иссеченных во время операций резекции мышц при хирургической коррекции косоглазия.
Были проведены общегистологические, морфометрические и гистохимические исследования. Для общегистологических и морфометрических исследований использовали окраски гематоксиллином -эозином, по Вейгерту, по Вейгерту — ван Гизон, по Массону. Для гистохимического исследования использовали окраску по Dolber&Spach и поляризационную микроскопию. Исследования проведены с помощью бинокулярного микроскопа ЛОМО — 2 и поляризационного микроскопа ПОЛАН JI — 213М. Обработку результатов исследований проводили с использованием методов описательной статистики. Материалы исследования статистически обрабатывали на персональном компьютере на базе процессора Pentium IV с использованием программного обеспечения Microsoft Office Excel 2003 с пакетом «Анализ данных». Сопоставляли значимости различий величин в исследуемых группах сравнения по критерию t (Стьюдента) при доверительном интервале 95% (Р<0,05). Наличие связи между изучаемыми показателями определяли с помощью регрессионного и корреляционного анализа.
Обработку результатов исследований проводили с использованием методов описательной статистики. Материалы исследования статистически обрабатывали на персональном компьютере на базе процессора Pentium IV с использованием программного обеспечения Microsoft Office Excel 2003 с пакетом «Анализ данных». Сопоставляли значимости различий величин в исследуемых группах сравнения по критерию t (Стьюдента) при доверительном интервале 95% (Р<0,05). Наличие связи между изучаемыми показателями определяли с помощью регрессионного и корреляционного анализа.
Исследовали гистотопографию продольных срезов мышц с сухожилиями, гистотопографию поперечных срезов мышц на уровне экватора глаза. Провели морфометрию диаметра мышечных волокон разных участков мышц; морфометрию количества сосудов и нервных стволов на единицу площади в разных участках мышцы.
При исследовании сухожилий наружных и внутренних прямых мышц в норме и при содружественном косоглазии проведено морфометрическое исследование соотношения коллагеновых пучков и неоформленной волокнистой соединительной ткани, морфометрия количества эластических волокон и фиброцитов на единицу площади сухожилия. Были определены безопасные размеры резекции сухожилий внутренней и наружной прямых мышц при хирургическом лечении косоглазия. Для этого определяли уровень
Были определены безопасные размеры резекции сухожилий внутренней и наружной прямых мышц при хирургическом лечении косоглазия. Для этого определяли уровень
поперечного среза резецированного во время операции сухожилия, в котором появлялись концы мышечных волокон. Зная толщину одного поперечного среза (5мкм) и номер среза, в котором появились мышечные волокна, рассчитывали общую длину сухожилия от места прикрепления до мышечных волокон. Безопасной считали величину резекции сухожилия, при которой концы мышечных волокон не травмировались.
С помощью гистохимического исследования определяли типы коллагена в сухожилиях и соотношение коллагена I и III типов в норме и при косоглазии. По данным литературы коллаген I типа обеспечивает каркасную прочность ткани и при исследовании в поляризованном свете окрашивается в красный цвет; а коллаген III типа — тканевую эластичность и имеет зелёное окрашивание (Чистяков И.Н., 2010). Препараты, исследованные на поляризационном микроскопе, фотографировали при стандартном увеличении ок. 15. об. 4. Дальнейшие морфометрические исследования соотношения типов коллагена проводили на персональном компьютере с использованием программного обеспечения Adobe Photoshop CS3. Подсчитывали количество пикселей красного и зелёного цвета в 4 стандартных полях измерения при цветовом разрешении 120, определяли среднее количество пикселей красного и зелёного цвета и процентное содержание пикселей красного цвета по отношению к общему количеству подсчитанных, что позволяло судить об относительной доле коллагена I типа. Статистическую обработку результатов проводили на компьютере с помощью вышеописанных статистических методов.
15. об. 4. Дальнейшие морфометрические исследования соотношения типов коллагена проводили на персональном компьютере с использованием программного обеспечения Adobe Photoshop CS3. Подсчитывали количество пикселей красного и зелёного цвета в 4 стандартных полях измерения при цветовом разрешении 120, определяли среднее количество пикселей красного и зелёного цвета и процентное содержание пикселей красного цвета по отношению к общему количеству подсчитанных, что позволяло судить об относительной доле коллагена I типа. Статистическую обработку результатов проводили на компьютере с помощью вышеописанных статистических методов.
Для изучения преимуществ предложенного нами самогерметизирующегося косметического разреза конъюнктивы и теноновой капсулы глаза был проведен эксперимент на 12 глазах 12-ти кроликов породы шиншилла, весом 2800-3000г. Кролики были разделены на 4 группы по 3 кролика в каждой. Кроликам 1-й группы выполняли вертикальный разрез конъюнктивы и теноновой капсулы над наружной прямой мышцей; кроликам 2-й группы производили лимбальный разрез конъюнктивы в наружном сегменте глаза на протяжении двух часовых меридианов с продолжением разреза от
концов лимбальной раны в сторону угла глаза; кроликам 3-й и 4-й групп делали горизонтальный разрез конъюнктивы в нижне-наружном своде между наружной и нижней прямыми мышцами в 7мм от лимба.
Кроликам первых трёх групп края конъюнктивальной раны фиксировали рассасывающимися швами полисорб 5/0: на вертикальные и горизонтальные разрезы накладывали непрерывный обвивной шов, на лимбальный разрез -узловые швы. Снятие швов производили на 7-е сутки после операции. В 4-й группе конъюнктивальную рану не ушивали, она герметизировалась самопроизвольно.
Животных выводили из эксперимента на 30-е сутки после операции путем внутрисердечного введения раствора тиопентала натрия 5% — 5,0мл, оперированные глаза энуклеировали и подвергали гистологическому исследованию. Проводили общегистологическое исследование рубцов конъюнктивы, препараты окрашивали гематоксиллином-эозином и по ван-Гизон.
Клиническая часть работы выполнена на основе анализа результатов лечения 551 пациента: 457 детей со сходящимся содружественным косоглазием и 94 — с расходящимся содружественным косоглазием. Больным проводили комплексное офтальмологическое обследование, включавшее визометрию, субъективную коррекцию аномалий рефракции, скиаскопию с узким зрачком и в состоянии циклоплегии, авторефрактометрию с узким зрачком и в состоянии циклоплегии, определение характера зрения с помощью четырёхточечного цветотеста, определение угла косоглазия по Гиршбергу, определение объективного угла косоглазия, определение наличия функциональной скотомы и бифовеального слияния (БФС) на синоптофоре, определение характера конвергенции. Десяти пациентам была выполнена оптическая когерентная томография (ОСТ) рубцов конъюнктивы.
Десяти пациентам была выполнена оптическая когерентная томография (ОСТ) рубцов конъюнктивы.
Всем пациентам проведено хирургическое лечение сходящегося и расходящегося косоглазия. В исследование включались только пациенты, оперированные впервые. В каждом из разделов клинического исследования
были выделены основная и контрольная группы. Пациенты основной группы оперировались по разработанной нами системе дозирования вмешательств на мышцах с использованием предложенного нами разреза конъюнктивы и теноновой капсулы. Пациенты контрольной группы были прооперированы по традиционным технологиям: сходящееся косоглазие оперировали по схеме Э.С. Аветисова — Х.М. Махкамовой (1977), расходящееся — по схеме A.C. Строгаль (1987). Использовался прямой вертикальный разрез конъюнктивы над мышцами с наложением непрерывного обвивного шва, 30 детей контрольной группы были прооперированы с использованием лимбального разреза конъюнктивы, герметизированного узловыми швами.
Анализировали результаты лечения при выписке, через 30 дней после операции и в отдалённые сроки: от одного года до 5 лет. Результаты лечения пациентов контрольной группы анализировались ретроспективно.
Результаты лечения пациентов контрольной группы анализировались ретроспективно.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ.
Результаты морфологических исследований.
Гистологическое изучение поперечных срезов прямых экстраокулярных мышц показало, что в середине каждой из мышц проходит соединительнотканная перегородка, содержащая крупные сосуды и жировые клетки. Этой перегородкой мышца разделяется на два слоя: наружный (орбитальный), обращенный к теноновой капсуле, и внутренний (бульбарный), обращенный к глазному яблоку. Мышечные волокна экстраокулярных мышц имеют различный диаметр: от 2мкм до 45мкм. В зависимости от толщины их можно разделить на 3 группы: волокна малого — от 2 до 12мкм, среднего — от 15 до 29мкм и большого диаметра — от 30 до 45мкм.
Орбитальный и бульбарный слои мышцы отличаются друг от друга по своему строению. Морфометрическим исследованием мышечных волокон установлено, что в орбитальном слое мышц в основном содержатся волокна малого диаметра. Волокна большого диаметра расположены в бульбарном слое мышцы. Волокна среднего диаметра распределены равномерно в обоих слоях. Наиболее отчетливо деление на слои видно в прямых мышцах горизонтального
Волокна большого диаметра расположены в бульбарном слое мышцы. Волокна среднего диаметра распределены равномерно в обоих слоях. Наиболее отчетливо деление на слои видно в прямых мышцах горизонтального
действия: внутренней и наружной. В этих мышцах мало волокон среднего диаметра, поэтому распределение малых и больших волокон по слоям особенно показательно. В прямых мышцах вертикального действия — верхней и нижней сохраняется та же закономерность в распределении мышечных волокон по слоям: малые волокна сосредоточены в орбитальном слое, большие — в бульбарном, но в этих мышцах значительно больше волокон среднего диаметра, расположенных равномерно в обоих слоях.
Нашими исследованиями было обнаружено, что слои мышц отличаются друг от друга не только диаметром мышечных волокон, но и кровоснабжением и иннервацией. Морфометрия количества кровеносных сосудов на единицу площади мышцы показала, что в орбитальном слое их в два раза больше, чем в бульбарном. Так, в орбитальных слоях мышц любого направления действия содержится в среднем от 2,8 ± 0,3 до 3,5 ± 0,15 сосудов на единицу площади мышцы. В бульбарном слое количество сосудов составляло в среднем от 1,0±0,13 до 1,4 ± 0,13 на единицу площади. Различие в количестве сосудов высоко достоверно при Р<0,05 (Т набл. от 4,9 до 7,19 при I р = 2,0). Подсчет количества нервов показал, что в орбитальном слое всех мышц, независимо от направления их действия, оказалось больше нервных стволов на единицу площади, чем в бульбарном слое. Средние значения количества нервных стволов для каждого из слоев оказались приблизительно одинаковыми во всех мышцах. В орбитальном слое их было в среднем от 2,8±0,1 до 3,3 ± 0,16, в бульбарном слое — от 1,7±0,09 до 2,1 ± 0,19. Различия высоко достоверны при Р<0,05 (Т набл. от 3,5 до 8,1 при г р = 2,0).
В бульбарном слое количество сосудов составляло в среднем от 1,0±0,13 до 1,4 ± 0,13 на единицу площади. Различие в количестве сосудов высоко достоверно при Р<0,05 (Т набл. от 4,9 до 7,19 при I р = 2,0). Подсчет количества нервов показал, что в орбитальном слое всех мышц, независимо от направления их действия, оказалось больше нервных стволов на единицу площади, чем в бульбарном слое. Средние значения количества нервных стволов для каждого из слоев оказались приблизительно одинаковыми во всех мышцах. В орбитальном слое их было в среднем от 2,8±0,1 до 3,3 ± 0,16, в бульбарном слое — от 1,7±0,09 до 2,1 ± 0,19. Различия высоко достоверны при Р<0,05 (Т набл. от 3,5 до 8,1 при г р = 2,0).
Двуслойность строения экстраокулярных мышц подтверждается не только их ультраструктурой, но и гистотопографией мышечных сухожилий. Изучение продольных срезов показало, что мышечные волокна орбитального и бульбарного слоёв переходят в сухожилие не одновременно. Первые сухожильные волокна появляются на внешней, обращенной к стенкам орбиты, стороне мышцы, то есть в орбитальном слое. Причем, чем более поверхностно расположены мышечные волокна, тем раньше они переходят в сухожилие.
Причем, чем более поверхностно расположены мышечные волокна, тем раньше они переходят в сухожилие.
Мышечные волокна бульбарного слоя длиннее волокон орбитального слоя. Они продолжаются значительно дальше к глазному яблоку и переходят в сухожилие практически одновременно. Далее обе порции сухожилия соединяются и продолжаются в виде единого сухожилия до места прикрепления его к склере. От наружных слоев сухожилия орбитального слоя к теноновой капсуле ответвляются волокна и врастают в неё, то есть сухожилия прямых мышц имеют связь с теноновой капсулой, но не оканчиваются в ней. Это важно учитывать при операциях на экстраокулярных мышцах, так как при выделении сухожилий из окружающих тканей их надо освобождать от сращений с теноновой капсулой.
Следующей задачей было изучение гистологического строения глазодвигательных мышц больных с содружественным косоглазием. Интерес представляют изменения в мышцах, расположенных на стороне, противоположной отклонению глаза: при сходящемся косоглазии это наружная прямая мышца, при расходящемся косоглазии — внутренняя прямая мышца. Обычно эти мышцы называют «ослабленными». Было проведено изучение фрагментов мышц пациентов со сходящимся и расходящимся косоглазием, иссеченных во время операции резекции мышцы при исправлении девиации. Было обнаружено, что все иссеченные фрагменты мышц оказались сухожилиями, мышечная ткань в них почти не присутствовала, только в наиболее дистальных срезах иногда обнаруживались единичные мышечные волокна. Общеупотребительное название хирургического вмешательства «резекция мышцы» оказалось неверным по своей сути. Резекции подвергается только сухожилие. Длина сухожилий, удаленных во время операции, была различной. Она зависела от величины угла косоглазия и составляла для наружной прямой мышцы от 6 до 9мм (в соответствии со схемой Э.С.Аветисова — Х.М.Махкамовой), для внутренней прямой мышцы — от 6 до 7мм (по схеме A.C. Строгаль). В норме длина сухожилия наружной прямой мышцы составляет 6,6±1,1мм; внутренней прямой мышцы — 3,1±0,3мм (Аветисов Э.С., 1977). Таким образом, было установлено, что сухожилия мышц на стороне,
Обычно эти мышцы называют «ослабленными». Было проведено изучение фрагментов мышц пациентов со сходящимся и расходящимся косоглазием, иссеченных во время операции резекции мышцы при исправлении девиации. Было обнаружено, что все иссеченные фрагменты мышц оказались сухожилиями, мышечная ткань в них почти не присутствовала, только в наиболее дистальных срезах иногда обнаруживались единичные мышечные волокна. Общеупотребительное название хирургического вмешательства «резекция мышцы» оказалось неверным по своей сути. Резекции подвергается только сухожилие. Длина сухожилий, удаленных во время операции, была различной. Она зависела от величины угла косоглазия и составляла для наружной прямой мышцы от 6 до 9мм (в соответствии со схемой Э.С.Аветисова — Х.М.Махкамовой), для внутренней прямой мышцы — от 6 до 7мм (по схеме A.C. Строгаль). В норме длина сухожилия наружной прямой мышцы составляет 6,6±1,1мм; внутренней прямой мышцы — 3,1±0,3мм (Аветисов Э.С., 1977). Таким образом, было установлено, что сухожилия мышц на стороне,
противоположной отклонению глаза, растягиваются; причем, чем больше угол девиации, тем более растянуто сухожилие.
Морфометрия соотношения неоформленной волокнистой соединительной ткани и коллагеновых волокон показала, что при содружественном косоглазии, как сходящемся, так и расходящемся, в сухожилиях «ослабленных» мышц уменьшается доля эндотенония и увеличивается относительная доля оформленной волокнистой соединительной ткани (сухожильного коллагена) -таблица 1.
Таблица 1.
Соотношение эндотенония к коллагену в сухожилиях прямых мышц
горизонтального действия в норме и при содружественном косоглазии.
Соотн. эндотен./ коллаген Контрольная группа Альтернир. косоглазие Монолатер. косоглазие
Наружн. прямая мышца Внутрен. прямая мышца Сходящ. (наруж. пр. мышца) Расход, (внутр. пр. мышца) Сходящ. (наруж. пр. мышца) Расход, (внутр. пр. мышца)
Среднее 1 : 2,7 1 :2,6 1 :3,1 1 :3,35 1:4,2 1 :4,1
М± о 0,370 ± 0,006 0,384 ± 0,008 0,333 ± 0,016 0,302 ± 0,011 0,238 ± 0,027_ 0,243 ± 0,017
шт -шах 1:2,6 -1:3,0 (0,3840,333) 1:2,4 -1:2,9 (0,4160,344) 1:2,5 -1:3,7 (0,400 -0,333) 1:2,71:4,0 (0,370 -0,250) 1:3,51:6,0 (0,285 -0,167) 1:3,81:5,6 (0,263 -0,178)
При альтернирующем косоглазии объём эндотенония уменьшается незначительно — на 10 — 30% по сравнению с нормой.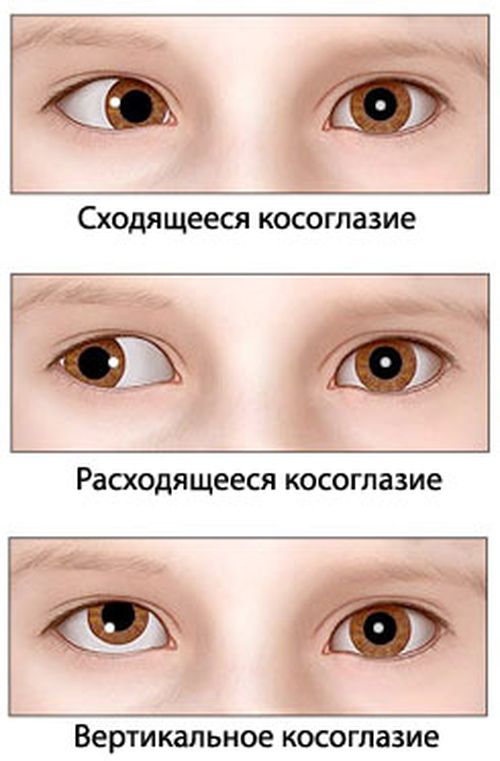 Более существенно атрофия эндотенония выражена при монолатеральном косоглазии: доля его уменьшается в 1,5 раза по сравнению с контролем и на 20 — 30% по сравнению с альтернирующим косоглазием. Статистическая обработка результатов показала, что различия в соотношении эндотенония и сухожильного коллагена значимы при Р<0,05 по всем группам исследований: между нормой и каждым из видов косоглазия и между альтернирующим и монолатеральным типами косоглазия.
Более существенно атрофия эндотенония выражена при монолатеральном косоглазии: доля его уменьшается в 1,5 раза по сравнению с контролем и на 20 — 30% по сравнению с альтернирующим косоглазием. Статистическая обработка результатов показала, что различия в соотношении эндотенония и сухожильного коллагена значимы при Р<0,05 по всем группам исследований: между нормой и каждым из видов косоглазия и между альтернирующим и монолатеральным типами косоглазия.
Морфометрия количества эластических волокон и фиброцитов на единицу площади поперечного среза сухожилия также показала, что при содружественном косоглазии развиваются изменения, заключающиеся в уменьшении обоих показателей (таблицы 2 и 3).
Таблица 2.
Количество эластических волокон на единицу площади сухожилия наружной и внутренней прямых мышц в норме и при содружественном
косоглазии косоглазии.
Кол-во эластич. волокон Контрольная группа Альтернир. косоглазие Монолатер. косоглазие
Наружн. прямая мышца Внутренн. прямая мышца Сходящ. (наруж.пр. мышца) Расходящ. (внутр. пр. мышца) Сходящ. (наруж.пр. мышца) Расходящ. (внутр. пр. мышца)
прямая мышца Внутренн. прямая мышца Сходящ. (наруж.пр. мышца) Расходящ. (внутр. пр. мышца) Сходящ. (наруж.пр. мышца) Расходящ. (внутр. пр. мышца)
М ± о 22,3±2,8 23,6 ±3,1 10,7 ±2,5 12,2 ±3,2 5,4 ± 1,3 7,1 ± 1,1
тт -тах 17-27 16-27 3-19 7-19 3-10 4-12
Таблица 3.
Количество фиброцитов на единицу площади сухожилия наружной и внутренней прямых мышц в норме и при содружественном косоглазии
косоглазии.
Кол-во фиброцитов Контрольная группа Альтернир. косоглазие Монолатер. косоглазие
Наружная прямая мышца Внутренн. прямая мышца Сходящ. (наруж.пр. мышца) Расходящ. (внутр. пр. мышца) Сходящ. (наруж.пр. мышца) Расходящ. (внутр. пр. мышца)
М±о 25,8 ±2,4 26,6 ±2,3 17,9 ± 1,5 14,2 ± 1,8 9,3 ± 2,2 8,4 ± 2,7
тт -тах 18-28 17-31 10-20 12-24 5-16 4-18
При альтернирующем косоглазии количество эластических волокон уменьшилось практически в 2 раза, при монолатеральном косоглазии — в 4 раза. Различия между нормой и обоими типами косоглазия статистически значимы при Р<0,05. Различия между альтернирующим и монолатеральным косоглазием также оказались статистически значимыми при Р<0,05. Аналогичная
закономерность выявлена и при анализе количества фиброцитов. Их число при содружественном косоглазии уменьшается; при монолатеральном косоглазии фиброцитов меньше, чем при альтернирующем. Различия между нормой и обоими видами косоглазия оказались статистически значимыми при Р<0,05. Что касается различий в количестве фиброцитов на единицу площади сухожилия при альтернирующем и монолатеральном косоглазии, степень их значимости оказалась меньшей, достоверность подтверждена при Р<0,1.
Для того чтобы определить, имеется ли связь между морфологическими изменениями в сухожилиях «ослабленных» мышц и клиническими особенностями косоглазия, нами был проведен регрессионный анализ. Анализировали связь между длительностью существования косоглазия в годах и выраженностью морфологических изменений: долей коллагена, числом эластических волокон и фиброцитов. Аналогичный анализ был проведен для определения зависимости тех же морфологических параметров от-величины угла косоглазия.
Было обнаружено, что между длительностью существования косоглазия и долей коллагена в сухожилии имеется положительная регрессия: с увеличением длительности существования косоглазия увеличивается доля коллагеновых волокон в сухожилии по отношению к эндотенонию (Я2 = 0,876214; Б = 155,726). Положительная регрессия также обнаружена между долей коллагена в сухожилии и величиной угла косоглазия: чем больше угол девиации, тем больше относительное содержание коллагена и меньше объём эндотенония (№=0,800718; Р=92,41408).
Установлено наличие убедительной отрицательной регрессии между длительностью существования косоглазия и количеством эластических волокон на единицу площади сухожилия (Я2 = 0,525332; Р = 24,348). Столь же убедительна отрицательная регрессия между величиной угла девиации и числом эластических волокон: К2 = 0,653949; Р = 41,57452. Следовательно, чем дольше существует косоглазие и больше его угол, тем меньше эластических волокон содержится в сухожилии «ослабленной» мышцы.
Значимой регрессионной связи между количеством фиброцитов на единицу площади сухожилия и вышеописанными параметрами обнаружить не удалось. Регрессионная связь между длительностью существования косоглазия и числом фиброцитов была неубедительной (R2 = 0,26668; F=8,3642), а между величиной угла косоглазия и количеством фиброцитов и вовсе отсутствовала (R2 = 0,000309; F = 0,006803).
Кроме регрессионного анализа, определяющего связь между изменениями зависимой и независимой переменных, был поведен корреляционный анализ с целью определения связи между изменением доли коллагена с одной стороны и числа эластических волокон с другой. Такой же анализ был проведен для пары переменных: доля коллагена и число фиброцитов. Между изменением количества эластических волокон и увеличением доли коллагена в сухожилии обнаружена сильная отрицательная корреляция, то есть чем больше доля коллагена в сухожилии, тем меньше в нём эластических волокон. Коэффициент корреляции составил (-) 0,68414. Между изменением количества фиброцитов и увеличением доли коллагена в сухожилии обнаружена слабая отрицательная корреляция, следовательно, изменения этих величин не связаны друг с другом. Коэффициент корреляции составил (-) 0,41495.
Проведено гистохимическое исследование сухожилий наружных и внутренних прямых мышц при сходящемся и расходящемся косоглазии в сравнении ü нормальными аутопсированными сухожилиями. Установлено, что в нормальных сухожилиях экстраокулярных мышц в основном представлен коллаген I и III типов, причём III тип коллагена значительно преобладает над I, доля которого составляет в среднем от 0,61±0,05% в сухожилиях внутренних прямых мышц до 1,25±0,27% в сухожилиях наружных прямых мышц. Было установлено, что при содружественном косоглазии, как сходящемся, так и расходящемся, в сухожилиях так называемых «ослабленных» мышц увеличивается процентное содержание коллагена I типа. При сходящемся альтернирующем косоглазии относительное количество коллагена I типа при
углах девиации до 25° увеличивается умеренно — примерно в 3 раза по сравнению с нормой и составляет 3,31±0,37%, более значительно это увеличение выражено при углах косоглазия 30° и более: в 9 раз по сравнению с нормой (9,03±0,8%). Различие между нормой и альтернирующим косоглазием статистически достоверно при всех углах девиации при Р<0,05. При монолатеральном косоглазии отмечено значительно более выраженное увеличение относительного количества коллагена I типа. Эти изменения хорошо выражены даже при небольшом угле девиации. Так, при углах 15-20° коллагена I типа в 5 раз больше, чем в контроле (5,09 ± 0,23%), при угле 25° — в 10 раз (11,57 ± 0,75%), при угле 30 и более градусов — почти в 20 раз (18,1 ± 1,27%). В этой группе различия статистически достоверны при Р<0,05 как между нормой и косоглазием, так и между альтернирующим и монолатеральным косоглазием. Аналогичные изменения были найдены в сухожилиях внутренних прямых мышц при расходящемся содружественном косоглазии. При альтернирующей девиации доля коллагена I типа увеличивалась не слишком значительно, хотя и статистически достоверно при Р<0,05 по сравнению с нормой и составляла 3,79 ± 0,21%. Величина угла девиации в данном случае не оказывала влияния на степень выраженности изменений. При монолатеральном характере отклонения глаза увеличение относительного количества коллагена I типа было значительно более выражено и составило 7,3±0,75%. Различие статистически достоверно при Р<0,05 как по сравнению с нормой, так и по сравнению с альтернирующим косоглазием.
Таким образом, проведенные исследования позволили установить, что в патогенезе содружественного косоглазия (сходящегося и расходящегося) существенную роль играют морфологические изменения в сухожилиях так называемых «ослабленных» мышц (наружной прямой при сходящемся косоглазии и внутренней прямой при расходящемся косоглазии). Если в начале своего развития приобретенное содружественное косоглазие можно рассматривать как функциональную патологию, связанную с аномалиями рефракции и нарушением формирования бинокулярных функций, то в
дальнейшем постоянное растяжение одной из мышц (при сходящемся косоглазии это наружная прямая мышца, при расходящемся — внутренняя) ведёт к формированию вторичных дистрофических изменений в сухожилиях этих мышц. Длина сухожилий увеличивается, в них происходит атрофия элементов, обеспечивающих их эластичность. Растянутое, неэластичное сухожилие не позволяет мышце при наличии нормального тонуса привести глаз в правильное положение относительно оси вращения. Полученные данные следует учитывать при решении вопроса о сроках и объемах операции по исправлению косоглазия.
При общегистологическом исследовании фрагментов сухожилий экстраокулярных мышц, иссеченных в процессе резекции при хирургической коррекции косоглазия, мы обратили внимание на то, что в них почти не было мышечных волокон. Единичные мышечные волокна обнаруживались в наиболее дистальных срезах. Исследованиями многих офтальмологов (Ли Ен Ир, 1957; K.Z. Konakci at al., 2005) установлено, что вокруг концов мышечных волокон экстраокулярных мышц располагаются разветвлённые нервные окончания, которые называют «гроздьевидными» или «палисадными». Эти нервные волокна являются эффекторными, их повреждение может привести к ограничению функции мышцы. Для того, чтобы исключить возможность данного осложнения, была определена безопасная длина резекции сухожилия для латеральной и медиальной прямых мышц при хирургическом лечении сходящегося и расходящегося содружественного косоглазия. Для латеральной прямой мышцы безопасная величина резекции составила 9мм. для медиальной прямой мышцы — 7мм.
Результаты экспериментального исследования.
•В эксперименте на кроликах был изучен характер заживления конъюнктивы и теноновой капсулы глаза после различных вариантов разрезов, используемых в настоящее время при хирургическом лечении косоглазия, в условиях шовной фиксации краёв раны и без неё. Было установлено, что шовная фиксация краёв конъюнктивальной раны приводит к формированию
широкого рубца с большим количеством соединительной ткани. В области рубцевания в строме обнаруживались фибробласты с узкими ядрами. Эпителий над рубцом был хорошо сформирован, но не имел выраженной дифференцировки. Местами имелась гипертрофия эпителия, под ним были видны полиморфно-ядерные лейкоциты и макрофаги.
В отличие от всех рубцов, сформированных после шовной фиксации разрезов, рубец, сформировавшийся без наложения швов, с трудом дифференцировался от интактной конъюнктивы. Края бывшего разреза были полностью адаптированы, при этом фиброзная ткань в зоне рубца отсутствовала. Эпителизация над зоной разреза к моменту исследования полностью завершилась, но во вновь образовавшемся эпителии еще не сформировались бокаловидные клетки, имелась незначительная мелкоклеточная инфильтрация под эпителием. Полученные данные свидетельствуют, что заживление горизонтального разреза конъюнктивы без шовной фиксации происходило несколько медленнее, чем разрезов, фиксированных швами. В то же время, отсутствие швов не препятствовало адаптации краев послеоперационного разреза. Отсутствие реакции тканей на шовный материал приводило к формированию значительно более тонкого и незаметного рубца.
РЕЗУЛЬТАТЫ КЛИНИЧЕСКОГО ИССЛЕДОВАНИЯ.
Клиническая эффективность самогерметизирующегося разреза конъюнктивы и теноновой капсулы.
Разработан способ разреза теноновой капсулы при хирургическом лечении косоглазия и нистагма (патент РФ № 2396928 от 20.08.2010г.). Для повышения удобства работы хирурга при выполнении предложенного разреза были предложены хирругические инструменты: устройство для отсепаровки конъюнктивы (патент РФ на полезную модель № 64901 от 20.07.2007г.) и пинцет офтальмологический (патент РФ на полезную модель № 68281 от 27.11.2007г.). Достоинством предлагаемого способа является его малая травматичность; расположение в конъюнктивальном своде делает
послеоперационные рубцы незаметными в пределах глазной щели; отсутствие шовной фиксации значительно уменьшает дискомфорт для пациента в послеоперационном периоде и избавляет от необходимости снимать швы, что особенно важно при хирургическом лечении детей младшего возраста. Техника проведения разреза исключает вероятность такого осложнения, как выпадение теноновой капсулы в рану в послеоперационном периоде.
Анализ клинической эффективности предложенного способа разреза теноновой капсулы проведен по результатам лечения 100 пациентов, прооперированных по поводу различных видов содружественного косоглазия в детском отделении Самарской областной клинической офтальмологической больницы им. Т.И.Ерошевского в 2008-2010г.г. В качестве контроля были проанализированы результаты хирургического лечения 80 пациентов с косоглазием с использованием других разрезов конъюнктивы и теноновой капсулы. Контрольная группа состояла из двух подгрупп: I подгруппа — 50 больных, которым производили вертикальный разрез над мышцами с наложением непрерывного обвивного шва полисорб 5/0; II подгруппа — 30 больных, прооперированных с использованием лимбального разреза с наложением узловых швов полисорб 5/0. Сравнение групп пациентов проводилось по степени выраженности жалоб в послеоперационном периоде, необходимости процедуры снятия швов, наличию осложнений в послеоперационном периоде и средней длительности пребывания больных в стационаре.
Проведенный анализ показал, что в послеоперационном периоде наиболее комфортно чувствовали себя дети, прооперированные с использованием предложенного нами разреза конъюнктивы и теноновой капсулы. Они предъявляли жалобы на «небольшую боль в глазу», лёгкое слезотечение, либо вообще не предъявляли жалоб. На следующие сутки после операции дети легко могли открыть прооперированный глаз и обходиться без повязки. Пациенты контрольной группы предъявляли жалобы на чувство инородного тела в глазу, выраженное слезотечение, светобоязнь,
обусловленные нахождением швов на конъюнктиве. Они не могли свободно открывать оперированный глаз и нуждались в ношении повязки на нём. Особенно интенсивными были жалобы у пациентов первой контрольной подгруппы с прямым вертикальным разрезом конъюнктивы.
Всем 80 пациентам группы контроля требовалось снятие швов с конъюнктивы. Швы снимали на 6-е сутки после операции. Все это время дети находились в стационаре. Части пациентов младшего возраста из-за резко выраженной негативной реакции процедуру снятия швов с конъюнктивы пришлось выполнять под наркозом. Следует отметить, что чаще приходилось давать наркоз детям II контрольной подгруппы (17 человек из 30), чем I подгруппы (9 человек из 50). Это объясняется тем, что узловые швы с области лимба снимать труднее и дольше, чем непрерывный шов.
Средняя длительность пребывания больного в стационаре у пациентов I и И контрольных подгрупп была одинаковой и составила 6,8 и 6,7 койко-дней соответственно. Пациенты основной группы могли быть выписаны практически сразу же после операции. Им не требовалось никакого другого лечения, кроме закапывания глазных капель. Часть детей проводили 2 — 3 дня в стационаре, так как проживали в отдаленных районах области и не могли часто приходить на осмотр к врачу. Ни у одного пациента основной группы в послеоперационном периоде не было выпадения теноновой капсулы в рану. Края конъюнктивального разреза полностью смыкались в течение 7-10 дней после операции и через 30 дней у всех пациентов формировался тонкий малозаметный рубец в конъюнктивальном своде. Средний койко-день у пациентов этой группы составил 3,1.
Анализ отдалённых результатов, прослеженных у 70 детей в сроки от одного года до 3 лет показал, что у пациентов основной группы в пределах глазной щели видимых рубцов конъюнктивы нет. Малозаметные рубцы можно обнаружить глубоко в сводах конъюнктивы под веками. У всех обследованных детей I и II контрольных подгрупп на конъюнктиве можно было обнаружить послеоперационные рубцовые изменения, которые были более выражены у
пациентов I контрольной подгруппы, оперированных с использованием прямого доступа, но и у пациентов II контрольной подгруппы обнаруживались небольшие видимые рубцы в области лимба.
Была проведена оптическая когерентная томография рубцов конъюнктивы. Рубец после прямого хирургического доступа имел бугристую поверхность, в толще его видны грубые изменения в месте расположения шовного материала. Поверхность самогерметизирующегося разреза ровная, грубых рубцовых изменений в толще конъюнктивы не определялось.
Клиническая эффективность предложенной системы рецессии и резекции мышц при хирургическом лечении больных сходящимся и расходящимся содружественным косоглазием.
Одной из основных задач была разработка эффективной системы дозирования рецессии и резекции прямых мышц горизонтального действия при хирургическом лечении детей со сходящимся и расходящимся содружественным косоглазием.
Для уточнения анатомотопографических особенностей расположения внутренней прямой мышцы было проведено интраоперационное измерение расстояния между местом прикрепления медиальной прямой мышцы к склере и внутренним лимбом у 100 детей. Было обнаружено, что она может прикрепляться на расстоянии от 4 до 6,5мм от лимба. У большинства детей (51%) мышца прикреплялась в 5мм от лимба, у 11% — в 5,5мм, у 28% — в 6мм, у 4% — в 4мм, у 5% — в 4,5мм, у одного пациента — в 6,5мм от лимба.
Новая схема дозирования рецессии и резекции мышц при сходящемся косоглазии учитывает индивидуальные особенности анатомического расположения мышц и морфологические аспекты патогенеза косоглазия, обнаруженные и изученные в морфологической части работы (таблица 4). В собственной схеме дозирования рецессии внутренней прямой мышцы мы
предлагаем учитывать индивидуальное расстояние от лимба до внутренней прямой мышцы.
Таблица 4.
Система расчёта величины рецессии и резекции мышц при хирургической коррекции сходящегося косоглазия.
Угол девиации (градусы) Первичная операция Повторная операция
Рецессия внутренней прямой мышцы (мм от лимба) Резекция наружной прямой мышцы (мм) Рецессия внутренней прямой мышцы (мм от лимба) Резекция наружной прямой мышцы (мм)
10 9 5,0-5,5 9 5,0
15 10 6,0 — 6,5 9 6,0
20 ‘ 10 7,0 — 7,5 10 7,0
25 10 8,0 — 8,5 10 7,0
30 и более 11 9,0 — -
При угле девиации 10° рекомендуется располагать внутреннюю прямую мышцу в 9мм от лимба, при углах от 15 до 25° — в 10мм от лимба и при углах 30° и более — в 11мм от лимба. Расположение внутренней прямой мышцы далее 11мм от лимба отодвигает её за экватор глаза, что в отдалённом периоде часто приводит к развитию вторичного расходящегося косоглазия, что подтверждено как собственными исследованиями, так и работами других авторов (Гончарова СЛ., Пантелеев Г.В., 2010; Чернышева С.Г., и др., 2010; Abrams A.D. at al„ 2010). При проведении рецессии внутренней прямой мышцы следует во время операции измерить расстояние от лимба до внутренней прямой мышцы и переместить её в сторону экватора глаза на количество миллиметров, недостающее до рекомендованного.
Резекцию сухожилия наружной прямой мышцы следует корректировать в зависимости от длительности существования косоглазия и ширины сухожилия, измеренного во время операции. Поскольку с течением времени при косоглазий происходит атрофия эластических элементов сухожилия мышцы на стороне, противоположной отклонению глаза, это необходимо учитывать при определении величины резекции сухожилия. Об объёме эндотенония
косвенным образом можно судить по ширине сухожилия. При поведении первичной операции по исправлению сходящегося косоглазия в том случае, если заболевание существует менее 3 лет и ширина сухожилия наружной прямой мышцы превышает 5мм, следует ориентироваться на меньшую величину резекции, рекомендованную для данного угла девиации. При длительности заболевания более 3 лет и ширине сухожилия 5мм и менее, величину резекции сухожилия следует увеличить на 0,5мм. Резекцию сухожилия более 9мм производить не следует во избежание травмирования концов мышечных волокон. При проведении повторной операции для исправления остаточного угла косоглазия, которая проводится на ведущем глазу, сохраняющем правильное положение; следует использовать меньшую величину резекции, рекомендованную для данного угла девиации, так как сухожилие наружной прямой мышцы в этом глазу не изменено и избыточная резекция может привести к гиперэффекту.
В соответствии с предложенной системой дозирования рецессии и резекции мышц было прооперировано 245 детей в возрасте от 3 до 17 лет со сходящимся содружественным косоглазием. В основной группе монолатеральное косоглазие имело место у 39 детей, альтернирующее — у 206, из них у 101 ребенка один из глаз был чаще фиксирующим. Рефракция была гиперметропической в 226 глазах, эмметропической — в 7, миопия определена в 10 глазах, смешанный астигматизм — в 2.
Контрольную группу составили 212 детей в возрасте от 3 до 15 лет с аналогичной патологией: монолатеральное косоглазие было у 34 пациентов, альтернирующее — у 178, из них один глаз был чаще фиксирующим у 82 больных. Гиперметропическая рефракция была в 184 глазах, эмметропическая -в 23, миопическая — в 4, смешанный астигматизм определён в 1 глазу.
Анализ результатов лечения детей контрольной группы был проведен ретроспективно, по медицинским картам стационарного больного. Обе группы были сопоставимы по величине угла девиации и возрасту пациентов. В исследование были включены пациенты, оперировавшиеся впервые. Всем им,
независимо от характера косоглазия (монолатеральное или альтернирующее) операция была выполнена на одном глазу: постоянно или чаще косящем, и заключалась в рецессии внутренней прямой мышцы и резекции сухожилия
наружной прямой мышцы.
В результате хирургического лечения пациентов основной группы правильное положение глаз после первой операции было получено у 197 детей (80,4%), гипоэффект наблюдался у 46 (18,7%), гиперэффект имел место на двух глазах (0,9%). В контрольной группе правильное положение глаз после операции было получено у 107 больных (50,4%), гипоэффект наблюдался у 97 (45,8%), гиперэффект проявился на восьми глазах (3,7%).
Был проведен анализ отдалённых результатов хирургического лечения косоглазия в сроки от одного года до 5 лет. В основной группе удалось проследить отдалённые результаты у 89 детей.
Анализ показал, что из 89 детей основной группы, прооперированных в соответствии с предложенной нами технологией, практически у половины пациентов в отдаленном периоде сохранилось правильное положение глаз. На 7-е сутки после операции правильное положение глаз имели 58 (65,1%) обследованных, в отдалённом периоде — 44 (49,4%). В эту группу входили пациенты с исходным углом косоглазия от 15 до 30 градусов. Процент правильного положения глаз у детей, наблюдавшихся в течение длительного времени, несколько меньше, чем среди общего числа детей основной группы, так как многие пациенты с хорошим результатом операции перестают наблюдаться у врача. Остаточная девиация от 6 до 10 градусов непосредственно после операции определялась у 21 (23,5%) ребенка, в отдалённом периоде — у 26 (29,2%). Более выраженный остаточный угол от 15 до 20 градусов в ближайшем послеоперационном периоде имели 10 (11,2%) больных. Это были дети с исходным углом девиации 25 — 45 градусов. В отдалённом периоде детей с большим остаточным углом стало несколько больше — 16 (17,9%). У 3 пациентов развилось вторичное расходящееся косоглазие. Доля вторичной девиации составила 3,4%, что значительно
меньше, чем по данным литературы (10 — 12%) (Гончарова СЛ., Пантелеев Г.В., 2010). У 12 больных остаточный угол девиации в отдалённые сроки уменьшился на фоне аппаратного лечения. Следует отметить, что у части пациентов, не получавших лечения, остаточный угол увеличился. Это увеличение было небольшим, не превысило 10 градусов и не нуждалось в повторном хирургическом лечении. У пациентов, получавших регулярные курсы лечения, сохранялось правильное положение глаз. В отдалённом периоде в два раза (с 78 до 37 человек) уменьшилось количество детей, не имеющих бифовеального слияния, в два раза возросло число детей с неустойчивым БФС (с 9 до 18 человек) и весьма значительно увеличилось количество детей с устойчивым БФС (с двух до 34 человек). В результате, бинокулярного сотрудничества удалось достичь у 38 из 89 человек (42,6%): у 34 сформировалось одновременное зрение, а у четверых — бинокулярное зрение. Повторная операция для исправления остаточной девиации либо вторичного расходящегося косоглазия потребовалась 31 пациенту, что составило 34,8 % от обследованных в отдалённые сроки и 12,6% от числа всех пациентов основной группы.
В контрольной группе отдалённые результаты были прослежены у 64 больных. У пациентов контрольной группы в отдалённые сроки значительно реже сохранялось правильное положение глаз: непосредственно после операции ортотропия отмечалась у 1/3 пациентов (20 больных), а в отдалённые сроки сохранилась только у 1/10 (два человека). У остальных угол положительной девиации увеличился. В то же время у восьми детей развилось вторичное расходящееся косоглазие, что составило 12,5%.
Число детей с отсутствием БФС в отдалённые сроки уменьшилось, но не так существенно, как в основной группе: с 51 до 39 человек. Неустойчивое БФС было у семи детей. Число пациентов с устойчивым БФС выросло, но не столь значительно, как в основной группе: с 3 до 18 человек. Одновременное зрение сформировалось у 16 детей из 64 (25%), бинокулярного зрения не было ни у одного из обследованных.
Повторные операции для устранения остаточного угла девиации и устранения вторичного расходящегося косоглазия были выполнены у 39 больных, что составило 60,9% от числа обследованных в отдалённые сроки и 18,3% от числа всех пациентов контрольной группы.
Для повышения эффективности хирургического лечения расходящегося содружественного косоглазия была разработана и применена в клинической практике система дозирования рецессии и резекции прямых мышц горизонтального действия с учётом определённой нами безопасной величины резекции сухожилия внутренней прямой мышцы (таблица 5).
Таблица 5.
Система расчета величины рецессии и резекции мышц при хирургической коррекции расходящегося косоглазия.
Угол девиации Один глаз Другой глаз
Рецессия наружной прямой мышцы(мм) Резекция внутренней прямой мышцы(мм) Рецессия наружной прямой мышцы(мм) Резекция внутренней прямой мышцы(мм)
10° Альтернирующее Монолатеральное
4 — 4 -
5 4 — -
15° Альтернирующее Монолатеральное
6 — 6 -
6 5 — -
20° Альтернирующее Монолатеральное
7 7 -
7 6 — -
25° Альтернирующее Монолатеральное
7 7 7 -
8 7 — -
30° Альтернирующее Монолатеральное
8 7 8 -
9 7 — -
В предложенной схеме величина резекции сухожилия внутренней прямой мышцы не превышает 7мм от места прикрепления, так как большая резекция приводит к травмированию концов мышечных волокон и палисадных нервных окончаний, что может вызвать ограничение функции мышцы (Konakci K.Z. at al., 2005). Поскольку для достижения правильного положения глаз объемы
вмешательства на мышцах при расходящемся косоглазии должны быть больше, чем при сходящемся, правильное положение глаз достигается за счёт больших величин рецессии наружной прямой мышцы. При больших углах девиации (25° и более) мы рекомендуем оперировать одновременно на трёх мышцах: производить билатеральную рецессию наружных прямых мышц и резекцию сухожилия внутренней прямой мышцы на одном из глаз (чаще косящем). При выборе метода операции на одном или обоих глазах необходимо учитывать не только вид расходящегося косоглазия (монолатеральное или альтернирующее), но и характер конвергенции. При сохранённой конвергенции предпочтение следует отдавать билатеральным рецессиям мышц. При ослабленной конвергенции даже в случае альтернирующего косоглазия предпочтительнее оперировать на одном глазу, производя рецессию наружной прямой мышцы и резекцию сухожилия внутренней прямой мышцы. В случае сохранения остаточного угла девиации после первой операции, дозирование хирургического вмешательства на мышцах во время повторной операции целесообразно производить, исходя из величины остаточной девиации и характера предыдущего вмешательства. Повторную операцию производят на интактных мышцах, величину рецессии и резекции выбирают в соответствии с величиной угла остаточной девиации.
В соответствии с предложенной технологией было прооперировано 55 детей в возрасте от 7 до 17 лет с углами девиации от 10 до 30°. У всех детей имело место содружественное расходящееся косоглазие: у 8 -монолатеральное, у 43 — альтернирующее. Из 43 пациентов с альтернирующим расходящимся косоглазием у 16 чаще косил один глаз, у 4 пациентов имел место эксцесс дивергенции. Рефракция была миопической у 19 человек (34,5%), эмметропической — у 17 (30,9%), гиперметропической — у 14 (25,4%), смешанный астигматизм имел место у 5 (9,2%). Более чем у половины детей (33 ребёнка) конвергенция была ослаблена, у 22 пациентов — сохранена. Монокулярное зрение вдаль имели 37 человек, одновременное — 16, бинокулярное (с коррекцией) — 2. В то же время вблизи одновременное зрение
имелось у одного пациента, бинокулярное — у девяти. Бифовеальное слияние под объективным углом девиации отсутствовало у 25 детей, было неустойчивым — у 4, имелось — у 26 пациентов. Операция была выполнена на одном глазу (чаще косящем) 29 детям и заключалась в рецессии наружной прямой и резекции сухожилия внутренней прямой мышц. Симметричная операция на обоих глазах — билатеральная рецессия наружных прямых мышц произведена у 21 больного. Пять пациентов с большим углом девиации прооперированы одновременно на трех мышцах обоих глаз: им была сделана билатеральная рецессия наружных прямых мышц, которая сочеталась с резекцией внутренней прямой мышцы на одном глазу.
В качестве контрольной группы были ретроспективно проанализированы результаты хирургического лечения расходящегося содружественного косоглазия у 39 пациентов: 25 девочек и 14 мальчиков в возрасте от 4 до 16 лет. Альтернирующее косоглазие было у 35детей, монолатеральное — у четырех. Из 35 больных с альтернирующим косоглазием у 23 чаще косил один глаз; у двух пациентов косоглазие было по типу эксцесса дивергенции. Конвергенция была сохранена у 22 больных контрольной группы (более половины), ослаблена — у 17. Характер зрения вдаль был монокулярным у 23 детей, одновременным — у 10, бинокулярным (с коррекцией) — у четырех. В то же время шесть пациентов, имевших монокулярное зрение вдаль, вблизи имели одновременное зрение в 4 случаях и бинокулярное — в 2. Бифовеальное слияние под объективным углом девиации отсутствовало у 16 больных, было неустойчивым — у 8, имелось — у 13. Двум пациентам характер зрения и наличие бифовеального слияния определить не удалось из-за малого возраста. На одном глазу были прооперированы 27 детей: выполнены рецессия наружной прямой мышцы и резекция внутренней прямой мышцы. Одномоментная билатеральная рецессия наружных прямых мышц обоих глаз произведена 12 детям. На трех мышцах не прооперирован ни один пациент.
Анализ результатов хирургического лечения показал, что у детей основной группы правильное положение глаз было достигнуто в 83,6% (46
человек), остаточный угол косоглазия сохранился у 16,4% (9 пациентов). В контрольной группе правильное положение глаз было получено в 46,2% (18 детей), остаточная девиация сохранилась у 53,8% детей (21 ребенок).
Отдалённые результаты в сроки от одного года до 5 лет прослежены у 32 пациентов основной группы. В отдалённые сроки наблюдения положение глаз у всех обследованных пациентов оставалось стабильным, 23 ребенка имели правильное положение глаз как после операции, так и в отдаленные сроки; у девяти больных (1/4 часть) сохранился остаточный угол девиации, причем у восьми он не превышал (-)10° и только у одного пациента составлял (-)15°. Благодаря тому, что правильное положение глаз после первой операции было достигнуто у значительного количества детей основной группы, бинокулярные функции у них формировались в благоприятных анатомо-физиологических условиях. Если до лечения монокулярное зрение вдаль имели 22 ребенка из 32 обследованных, одновременное — 9 пациентов, а бинокулярного зрения вдаль не было ни у кого, то в отдалённом периоде монокулярное зрение сохранилось только у 9 пациентов из 32 (1/4 часть), одновременное зрение имели 15 детей (более половины) и у восьми развилось бинокулярное зрение для дали. Повторная операция для исправления остаточного угла косоглазия понадобилась только одному пациенту из 32, что составило 3,1% от числа обследованных в отдалённые сроки, и 1,8% от числа всех прооперированных детей основной группы.
В контрольной группе удалось проследить отдалённые результаты у 12 детей. Положение глаз у этих пациентов также оставалось стабильным, но у 8 из 12 (2/3) имелся значимый остаточный угол девиации: (-)10°— у 3, (—)15°- у 3 и (-)20°- у 2 пациентов. Четверо из обследованных имели бинокулярные функции до операции, так как расходящееся косоглазие у них было аккомодационным и непостоянным. Из оставшихся восьми больных до операции имели монокулярное зрение вдаль семеро пациентов, одновременное — один. В отдалённом периоде монокулярное зрение вдаль сохранилось у четырех больных, одновременное развилось также у четверых.
Повторные операции для исправления остаточного угла девиации были сделаны 5 пациентам контрольной группы из 12 обследованных, что составило 41,6% от осмотренных пациентов и 12,8% от числа всех пациентов контрольной группы.
Таким образом, учет клинической картины косоглазия, сроков его существования, особенностей изменения сухожилий экстраокулярных мышц у каждого конкретного пациента позволяет значительно чаще получать правильно положение глаз после первой операции даже при больших углах косоглазия и уменьшить количество операций, необходимых пациенту для достижения ортотропии.
Выводы.
1. Разработанная технология хирургического лечения больных сходящимся и расходящимся содружественным косоглазием, основанная на вновь выявленных морфологических данных о патогенезе заболевания позволила в два раза повысить число пациентов с правильным положением глаз, что создаёт условия для эффективного формирования зрительных функций.
2. Орбитальный и бульбарный слои прямых глазодвигательных мышц имеют различное морфологическое строение: в орбитальном слое содержатся волокна меньшего диаметра, в 2,5 — 3 раза больше сосудов и в 1,5 раза больше нервных стволов на единицу площади мышцы, чем в бульбарном слое. Мышечные волокна орбитального слоя переходят в сухожилие раньше, чем волокна бульбарного слоя
3. В патогенезе содружественного косоглазия существенное значение имеют морфологические изменения в сухожилиях экстраокулярных мышц, подверженных постоянному растяжению (наружных прямых при сходящемся и внутренних прямых при расходящемся косоглазии). Происходит атрофия неоформленной волокнистой соединительной ткани; в два раза при эзотропиии и в четыре раза при экзотропии уменьшается количество эластических волокон, в два и три раза соответственно — число
фиброцитов на единицу площади сухожилия; на один — два миллиметра увеличивается общая длина сухожилий.
Морфологические изменения в сухожилиях прямых глазодвигательных мышц при содружественном косоглазии связаны с его клинической картиной: они менее значительны при альтернирующем и более выражены при монолатеральном косоглазии. Имеется значимая регрессионная зависимость доли коллагена и числа эластических волокон в сухожилии от длительности существования косоглазия и величины угла девиации. Изменения доли коллагена и числа эластических волокон коррелируют друг с другом. Зависимости между изменением числа фиброцитов и клинической картиной косоглазия не обнаружено.
В сухожилиях прямых глазодвигательных мышц выявлен преимущественно коллаген I и III типов. У лиц, не имевших косоглазия, коллаген III типа значительно преобладает над коллагеном I типа (98,2599,39% и 0,61-1,25% соответственно). При содружественном косоглазии статистически значимо увеличивается доля коллагена I типа (от 3 до 18%) Усовершенствованный разрез конъюнктивы и теноновой капсулы глаза для хирургического доступа к глазодвигательным мышцам позволяет обеспечить оптимальное проведение операции, комфортное течение послеоперационного периода, получить отличный косметический результат и в два раза сократить срок пребывания пациентов в стационаре. Предложенная система создания оптимального мышечного баланса на основе дозированной рецессии и резекции сухожилий, учитывающая индивидуальные анатомо-топографические и морфологические особенности мышц, безопасную величину резекции сухожилий и клиническое течение заболевания, позволила получить правильное положение глаз после операции у 80,4% пациентов с эзотропией и 83,6% пациентов с экзотропией.
Разработанная технология хирургического лечения содружественного косоглазия позволила увеличить число детей с ортотропией на 30% при
сходящемся и на 37,5% при расходящемся косоглазии по сравнению традиционно применяемыми технологиями. Потребность в повторных операциях уменьшилась с 18,3% до 12,6% у пациентов с эзотропией и с 12,8% до 1,8% у больных с экзотропией
Практические рекомендации.
1. Больным с эзотропией величину рецессии внутренней прямой мышцы необходимо корректировать в зависимости от расстояния между местом её прикрепления и лимбом. При девиации, не превышающей 25 градусов, мышцу следует располагать не далее 10мм от лимба; при углах, превышающих 25 градусов — в 11мм от лимба.
2. Величина резекции сухожилия наружной прямой мышцы зависит от длительности заболевания и ширины сухожилия. Если продолжительность заболевания превышает 3 года, а ширина сухожилия составляет 5мм и менее, величину резекции следует увеличить на 0,5мм.
3. Безопасная величина резекции сухожилия внутренней прямой мышцы у больных с расходящимся косоглазием не должна превышать 7мм. Для исправления экзотропии с углом девиации более 15 градусов следует производить рецессию наружной прямой мышцы на 7 — 8мм от места прикрепления, а пациентам с углами косоглазия, превышающими 25 градусов, целесообразно выполнять одновременно билатеральную рецессию наружных прямых мышц и резекцию внутренней прямой мышцы чаще косящего глаза.
4. Самогерметизирующийся косметический разрез конъюнктивы и теноновой капсулы глаза рекомендуется использовать при первичных операциях по исправлению косоглазия. В случаях повторных вмешательств его выполнение может быть затруднено из-за образовавшихся в месте операции рубцовых изменений. Предложенный разрез может использоваться для доступа к мышцам как горизонтального, так и вертикального действия.
5. Разработанная технология хирургического лечения больных с косоглазием позволяет использовать её в амбулаторных условиях.
Список работ, опубликованных по теме диссертации.
1. Жукова О.В. Результаты дозированной рецессии нижней косой мышцы при лечении вертикального косоглазия у детей./ О.В. Жукова, С.В.Балаева, Т.Ф. Акимова и др.//Волжские зори. Сборник тезисов докладов региональной конференции, посвященной 35-летию Самарской офтальмологической клинической больницы им. Т.И. Брошевского . — Самара, 1998. — С. 87-88
2. Жукова О.В. О выборе операции и результатах хирургического лечения вертикального косоглазия у детей./ О.В. Жукова, Н.Е. Космирова, Г.П. Косоплеткина, H.A. Максимова//Ерошевские чтения. Труды Всероссийской конференции «Геронтологические аспекты офтальмологии» и VI Международного семинара по вопросам пожилых «Самарские лекции», посвященные 100-летию со дня рождения профессора Т.И. Брошевского. — Самара, 2002. — С. 471-472
3. Жукова О.В. Результаты хирургического лечения расходящегося содружественного косоглазия./О.В. Жукова, Н.Е. Космирова, P.A. Русяева и др.//Волжские зори. Сборник научных трудов, посвященный 40-летию Самарской офтальмологической клинической больницы им. Т.И. Брошевского. — Самара, 2004. — С. 313-315
4. Жукова О.В. Хирургическое лечение эксцесса дивергенции./О.В. Жукова, Г.П. Косоплеткина//Детская офтальмология, итоги и перспективы. Материалы научно-практической конференции 21-23 ноября. — М., 2006. — С 249-250
5. Жукова О.В. Преимущества форникального хирургического доступа при операциях на глазодвигательных мышцах/О.В. Жукова, A.B. Золотарев, Т.А. Маркова //Рефракционные и глазодвигательные нарушения. Труды международной конференции. -М., 2007. — С. 33.4-33.6
6. Жукова О.В. К вопросу о дозировании эффекта операции при хирургическом лечении сходящегося косоглазия у детей./ О.В. Жукова, Т.А. Маркова, A.B. Золотарев//Ерошевские чтения. Труды Всероссийской конференции, посвященной 105-летию со дня рождения Т.И. Брошевского. -Самара, 2007. — С. 644-647
7. Жукова О.В. Преимущества форникального хирургического доступа при операциях на глазодвигательных м ышцах./О. В .Жуко ва, A.B.
Золотарев//Актуальные вопросы современной срабизмологии и рефракционные нарушения у детей. — Новосибирск, 2008. — С. 19-20
8. Жукова О.В. К вопросу о гистологическом строении глазодвигательных мышц и их сухожилий./О.В. Жукова, Г.А.Николаева//Российский общенациональный офтальмологический форум. Сборник трудов научно-практической конференции с международным участием. — М., 2008. — С. 384-387
9. Жукова О.В. К вопросу о выборе оперативного вмешательства на нижней косой мышце при устранении ее гиперфункции у детей./О.В. Жукова// VII Всероссийская научно-практическая конференция с международным участием «Федоровские чтения 2008». — М., 2008. — С. 314-315
Ю.Жукова О.В. Очковая коррекция зрения у детей с косоглазием./О.В. Жукова, О.Н. Купцова.//Рефракция 2008. Сборник научных трудов межрегиональной конференции офтальмологов, посвященной 45-летию Самарской клинической офтальмологической больницы имени Т.И. Брошевского и 15-летию Самарского центра коррекции зрения «Октопус». — Самара, 2008. — С. 98-99.
11 .Жукова О.В. Изменения в сухожилии ослабленной мышцы при сходящемся содружественном косоглазии у детей./О.В. Жукова, Г. А. Николаева//Рефракция 2008. Сборник научных трудов межрегиональной конференции офтальмологов, посвященной 45-летию Самарской клинической офтальмологической больницы имени Т.И. Брошевского и 15-летию Самарского центра коррекции зрения «Октопус». — Самара, 2008. — С. 188-189.
12.Жукова О.В. Новый хирургический доступ при операциях на глазодвигательных мышцах./О.В. Жукова//Вестник Оренбургского государственного университета. — 2008. — №12. — С. 35-37
13.Жукова О.В. Новая схема перемещения и укорочения глазодвигательных мышц при хирургическом лечении сходящегося содружественного косоглазия у детей./О.В.Жукова, А.В.Золотарев//Вестник волгоградского государственного медицинского университета. — 2009. — №3. — С. 41-43
14.Жукова О.В. Экспериментальное изучение характера заживления разрезов конъюнктивы с наложением шва и без него./О.В. Жукова, Г.А. Николаева//Российский общенациональный офтальмологический форум. Сборник научных трудов. — М., 2009. — т.2. — С. 131-135
15.Жукова О.В. Тактика хирургического лечения диссоциированного вертикального косоглазия у детей./О.В.Жукова//Вестник Оренбургского государственного университета. — 2009. — №12. — С. 25-27
16.Жукова О.В. Патоморфология сухожилий экстраокулярных мышц при косоглазии./О.В. Жукова, Г.А. Николаева //IX съезд офтальмологов России. Тезисы докладов. — М., 2010. — С.456
17.Жукова О.В. Морфологическое обоснование хирургической тактики при сходящемся содружественном косоглазии у детей./О.В. Жукова, Н.В. Ямщиков, Г.А. Николаева/ЛН Российский общенациональный офтальмологический форум. Сборник научных трудов. — М., 2010. — Том 2,-С. 281-284
18.Жукова О.В. Модифицированный форникальный хирургический доступ при операциях на глазодвигательных мышцах./О.В. Жукова//Невские горизонты — 2010. Материалы юбилейной научной конференции, посвященной 75-летию основания первой в России кафедры детской офтальмологии. Том 2. -С-П., 2010. — С.193-196
19.Жукова О.В. Первый опыт применения контактных линз Air Optics Individual для лечения обскурационной амблиопии и вторичного сходящегося косоглазия у детей младшего возраста с монокулярной афакией./О.В. Жукова, О.С. Лобанова //Современная оптометрия. — 2010. — № 9. — С.27-29
20.Характер накопления и перераспределения коллагена в тканях глаза./Г.А. Николаева, О.В. Жукова//Сборник трудов VII офтальмологической конференции «Рефракция 2010. Проблемы/дискуссии» 19-21 ноября 2010г. -Самара, 2010.-С.62-64
21.Жукова О.В. Индивидуальная контактная коррекция как метод выбора в лечении обскурационной амблиопии и вторичного сходящегося косоглазия у детей младшего возраста с монокулярной афакией./О.В. Жукова, О.С. Лобанова//Сборник трудов VII офтальмологической конференции «Рефракция 2010. Проблемы/дискуссии» 19-21 ноября 2010г. — Самара, 2010. -С.102-103
22.Жукова О.В. Особенности гистологического строения экстраокулярных мышц человека./О.В. Жукова, Н.В. Ямщиков, Г.А. Николаева// Морфологические ведомости. — 2010. — №4. — С.40 — 44
23.Жукова О.В. Хирургические доступы к глазодвигательным мышцам: преимущества и недостатки./О.В. Жукова, А.В. Золотарёв// Офтальмохирургия. -2010. — № 6. — С. 33 -36
24.Жукова О.В. Гистологическое строение сухожилий глазодвигательных мышц человека в норме и при сходящемся косоглазии./О.В. Жукова, Н.В.
Ямщиков, Г.А. Николаева/Морфологические ведомости. — 2011. — №1. -С.93-96
25.Жукова О.В. Особенности хирургической тактики при расходящемся содружественном косоглазии./О.В. Жукова, A.B. Золотарёв, В.К. Степанов, Г.А. Николаева/ЛУ Российский общенациональный офтальмологический форум. Сборник научных трудов. — М., 2011. — С.75-80
26.Жукова О.В. Особенности морфологических изменений в сухожилиях наружных прямых мышц при различных видах сходящегося содружественного косоглазия./О.В. Жукова, В.М. Малов, Г.А. Николаева //Вестник Оренбургского государственного университета. — 2011. — №14. -С. 120-124
27.Жукова О.В. Характер заживления разрезов конъюнктивы в зависимости от их расположения и способа фиксации краёв. Экспериментально-клиническое исследование./О.В. Жукова, В.М. Малов, Г.А. Николаева// Вестник Оренбургского государственного университета. — 2011. — №14. — С.125-128
28.Жукова О.В. Индивидуальный подход к выбору тактики хирургического лечения сходящегося содружественного косоглазия у детей./О.В. Жукова, В.К. Степанов, A.B. Золотарев, Г.А. Николаева//Вестник Новосибирского Государственного Университета. -2011. — Т. 9. -В. 4. — С.5-10
29.Жукова О.В. Психологические особенности детей с косоглазием./О.В. Жукова, Л.В. Французова //Пермский медицинский журнал. — 2011. — №5. — С. 46-49
30.Жукова О.В. Морфологические аспекты патогенеза содружественного косоглазия./О.В. Жукова, Н.В. Ямщиков, Г.А. Николаева//Российский офтальмологический журнал. — 2011. — Т.4. — №4. — С.20-23
31.Жукова О.В. Морфологическое обоснование степени резекции мышц при хирургическом лечении содружественного косоглазия./О.В. Жукова, A.B. Золотарёв, Г.А. Николаева//Офтальмологические ведомости. — 2011. — Т.4. -№3. -С.53-56
32.Жукова О.В. Новая схема хирургического лечения расходящегося содружественного косоглазия: морфологическое обоснование, клиническая эффективность./О.В. ЖуковаУ/Аспирантский вестник Поволжья. — 2011. — №5-6. — С. 226-229
33.Жукова О.В. Обоснование тактики повторных оперативных вмешательств при хирургическом лечении содружественного косоглазия./О.В. Жукова,
H.B. Ямщиков, B.K. Степаноп/УКазанский медицинский журнал. — 2012. -Т.93. -№ 1.-С. 79-82
34.Жукова О.В. Призматическая коррекция в реабилитации больных с содружественным косоглазием/О.В. Жукова, А.Д. Купцов//Современная оптометрия.-2012.-№ 1.-С. 33-36
Патенты по теме диссертации.
1. Жукова О.В. Способ разреза теноновой капсулы при хирургическом лечении косоглазия и нистагма./О.В. Жукова//Патент РФ на изобретение №2396928 от 22.12.2008г.
2. Жукова О.В. Устройство для отсепаровки конъюнктивы/О.В. Жукова, A.B. Золотарёв, Т.А. МарковаУ/Патент РФ на полезную модель № 64901 от 28.02.2007г.
3. Жукова О.В. Пинцет офтальмологииеский/О.В. Жукова, A.B. Золотарёв//Патент РФ на полезную модель № 68281 от 20.03.2007г.
4. Жукова О.В. Иглодержатель/О.В. Жукова, A.B. Золотарёв/ЯТатент РФ на полезную модель № 76214 от 20.09.2007г.
Подписано в печать 09.04.2012 Формат 60×84/16. Печ. лист. 3,125 Бумага офсетная. Печать офсетная. Заказ Л’» 108 от 09.04.12. Тираж 120 экз.
Отпечатано в типографии ООО «Научно-производственная фирма РАКС» 443093, г. Самара, ул. Партизанская, 62
Основы — Косоглазие | GPonline
Для того, чтобы глаза могли двигаться полностью и вместе, необходимо правильное функционирование экстраокулярных мышц, черепных нервов III, IV и VI, а также высших корковых центров, которые контролируют скорость движений глаз.
Нарушения функции любого из них могут привести к развитию косоглазия или косоглазия.
Косоглазие описывает появление глаз, когда зрительная ось не может встретиться в точке фиксации.Косоглазие может быть сходящимся или расходящимся.
1. Врожденное косоглазие
Врожденное косоглазие встречается у детей младше шести месяцев.
Хотя косоглазие часто встречается у новорожденных, глаза должны полностью выровняться примерно к трехмесячному возрасту.
2. Непаралитическое косоглазие
Непаралитическое или сопутствующее косоглазие — это когда косоглазие возникает во всех направлениях взгляда. Двоение в глазах обычно не возникает. Глаз, который не фиксируется, обычно имеет амблиопию.Непаралитическое косоглазие обычно более очевидно (или иногда только замечается) в определенное время, например, когда пациент устал.
Непаралитическое косоглазие поражает около 5 процентов детей в возрасте пяти лет и около 3 процентов детей в возрасте от 13 до 24 лет. Подавляющее большинство детей с непаралитическим косоглазием не имеют сопутствующих заболеваний.
3. Диагностика косоглазия
У многих пациентов косоглазие очевидно при осмотре. Простым скрининговым тестом на косоглазие является тест Хиршберга.Это также можно использовать для оценки степени косоглазия. Ручка-фонарик освещается перед глазами пациента, и отражение света должно быть в том же месте с обеих сторон. При косоглазии оно бывает в разных областях каждого глаза.
Тест «прикрыть / открыть» в основном используется для оценки непаралитического косоглазия, а также для распознавания скрытого косоглазия. Пациента просят сфокусироваться на объекте, и один глаз быстро прикрывается.
Если присутствует косоглазие, непокрытый глаз двигается, чтобы зафиксировать эту точку.Затем тест повторяется для другого глаза.
Доминирующий фиксирующий глаз не двигается, когда другой, косящий, амблиопичный глаз закрыт или открыт.
4. Ведение непаралитического косоглазия
Ребенка с подозрением на косоглазие следует направить в глазную клинику (обычно к ортоптику) для дальнейшего обследования. Своевременное направление важно, поскольку чем раньше направление, тем больше шансов избежать амблиопии.
Лечение зависит от характера косоглазия и возраста пациента.Коррекция любых аномалий рефракции жизненно важна. У пациентов в возрасте до восьми лет любую сопутствующую амблиопию следует лечить с помощью повязки на глаза или миотических капель на доминирующий глаз. Самые плохие результаты лечения ленивого глаза связаны с несоблюдением режима лечения со стороны родителей, опекунов или ребенка.
Более серьезное косоглазие обычно лечат с помощью призм и / или хирургического вмешательства. Операция проводится для выравнивания глаз путем укорачивания, удлинения или изменения положения одной или нескольких экстраокулярных мышц глаза и часто является единственным способом достижения косметического улучшения. 1
Операция может быть недостаточной или чрезмерной, что требует дальнейшего хирургического вмешательства.
Во многих исследованиях было показано, что косоглазие отрицательно влияет на многие аспекты жизни пациентов, включая поиск партнера, перспективы работы и взаимодействие со сверстниками.
Было показано, что хирургическая коррекция оказывает огромное положительное влияние на эти психосоциальные аспекты косоглазия.
5. Прогноз
Результат для детей с косоглазием зависит от характера и степени косоглазия, а также от наличия каких-либо сопутствующих проблем.
Как правило, раннее вмешательство обеспечивает хорошее выравнивание, а также ограничивает любую амблиопию. Однако идеальный стереопсис (трехмерное зрение) достигается редко.
| Ключевые моменты |
|---|
|
6. Паралитическое косоглазие
Паралитическое или несимметричное косоглазие возникает при приобретенном дефекте движения глаза. Прищуривание (и двоение в глазах) максимально проявляется, если смотреть в направлении действия ослабленной мышцы.
Паралитическое косоглазие возникает из-за болезни III, IV и VI черепных нервов. Паралич нерва может быть изолированным или может быть поражено несколько нервов. Каждый нерв может быть поражен в любой точке на его пути от ствола мозга до орбиты.
Паралич III черепного нерва может проявляться наружной офтальмоплегией, когда имеются частичные или полные нарушения моторики, приводящие к различной степени косоглазия. Также может возникнуть птоз.
Причины, связанные с сохранением зрачка, как правило, связаны с ишемической микрососудистой болезнью (и редко с синдромом кавернозного синуса). Параличи с вовлечением зрачка обычно возникают в результате аневризмы, но также могут возникать в результате других состояний, таких как опухоль, травма или опоясывающий герпес.
Паралич VI черепного нерва может проявляться бинокулярной вертикальной диплопией, затруднениями при чтении и ощущением наклона предметов.Причины включают травму, васкулопатию (обычно связанную с диабетом или сердечно-сосудистыми заболеваниями) и рассеянный склероз.
Паралич VI черепного нерва проявляется горизонтальной диплопией, которая хуже для зрения вдаль, чем для зрения вблизи, и наиболее выражена при взгляде сбоку на пораженной стороне. Обычно это происходит из-за васкулопатии (обычно диабетического или сердечно-сосудистого заболевания) или травмы. Это также может быть идиопатическим.
Комбинация этих параличей черепных нервов также может возникать из-за множества состояний и синдромов.К ним относятся артериовенозная фистула, опухоли кавернозного синуса или тромбоз, интракавернозная аневризма и опоясывающий герпес.
Пациентов с паралитическим косоглазием следует направлять к местному офтальмологу или неврологу, в зависимости от основного клинического состояния.
Если причина не обнаружена или пока устраняется основная проблема, пациенты могут прикрепить призмы к очкам для облегчения диплопии.
| Факторы риска |
|---|
|
- Доктор Ньюсон — врач общей практики в Уэст-Мидлендсе
Ссылки
1. Simon JW. Curr Opin Ophthalmol 2010; 21: 361-6.
2.Дурниан Дж. М., Нунан С. П., Марш И. Б.. Br J Ophthalmol 2010; DOI: 10.1136 / bjo. 2010. 188425
Косоглазие. Информация о косоглазии
Косоглазие (косоглазие)
Косоглазие или косоглазие — это любое смещение глаз. В результате изображение сетчатки не находится в соответствующих областях обоих глаз, что может привести к диплопии у взрослых пациентов и может привести к амблиопии в детстве. В большинстве случаев косоглазие возникает из-за нарушений нервно-мышечного контроля движения глаз, хотя (реже) причиной может быть расстройство внешних глазных мышц.Косоглазие чаще всего описывается направлением смещения глаз:
- Префиксы « eso » и « exo » относятся к внутреннему и внешнему отклонению глаза соответственно.
- Приставки «гипо» и «гипер» относятся к к отклонению вниз или вверх соответственно. Эта форма косоглазия встречается реже.
- Некоторые горизонтальные косоглазия различаются по степени серьезности при взгляде вверх / вниз. Если отклонение больше при взгляде вверх, чем при взгляде вниз, говорят, что он следует за образцом «V».Если при взгляде вниз он больше, чем при взгляде вверх, говорят, что он следует образцу «А». Эти термины могут применяться как к эзотропиям, так и к экзотропиям.
Квинта манифеста обозначается как гетеротропия . Идеальное выравнивание глаз (ортофория) необычно: большинство людей имеют очень небольшую тенденцию отклонять направление взгляда, особенно когда они смотрят вдаль или мечтают, что приводит к легкому скрытому косоглазию или гетерофории . Гетерофория может перерасти в гетеротропию, если:
- Сила мышц недостаточна для поддержания выравнивания.
- Стимул для поддержания выравнивания слабый (например, помутнение зрения).
- Возникла проблема с неврологическим путем.
Классификация косоглазия
[1, 2]
Существует несколько способов классификации косоглазия:
- Врожденное (возникшее до шести месяцев) или приобретенное .
- Правый, левый или попеременно : пациенты будут щуриться либо правым, либо левым глазом, но никогда не обоими глазами одновременно.При попеременном косоглазии пациент может чередовать фиксацию правого и левого глаза. Это изменение между левым и правым глазом в основном спонтанное, но в некоторых случаях может быть добровольным. Если пациент склонен постоянно фиксировать взгляд одним глазом и прищуриваться другим, то у этого глаза может развиться некоторая амблиопия. У кого-то, чье косоглазие чередуется, очень маловероятно развитие амблиопии, потому что оба глаза будут получать одинаковую визуальную стимуляцию.
- Постоянно или периодически : большинство прерывистых эзотропий имеют аккомодационное происхождение.
- Manifest или латентный : явное косоглазие присутствует, когда глаза открыты и используются, тогда как при скрытом косоглазии глаз поворачивается только тогда, когда он закрыт или закрыт.
- Сопутствующее (непаралитическое) или несовместимое (паралитическое) : косоглазие может быть сопутствующим, когда размер отклонения не зависит от направления взгляда, или несовместимым, когда направление взгляда влияет на размер, или даже наличие косоглазия. Большинство эзотропий являются сопутствующими и начинаются в раннем детстве, обычно в возрасте от 2 до 4 лет.Сопутствующее косоглазие или паралитическое косоглазие возникает как в детстве, так и в зрелом возрасте в результате неврологических, механических или миогенных проблем, влияющих на мышцы, контролирующие движения глаз.
- Первичный, вторичный или последовательный : большинство из них являются первичными. Вторичное косоглазие возникает вследствие потери или нарушения зрения. Последовательное косоглазие возникает после чрезмерной коррекции — например, экзотропии в результате чрезмерной коррекции эзотропии.
- Инфантильное (врожденное или эссенциальное) косоглазие : это обычное состояние, характеризующееся косоглазием (различных видов, как описано выше) у здорового ребенка без аномалии рефракции.
- Ситуационный : некоторые взгляды носят ситуативный характер — например, у пациента может быть постоянная эзотропия при чтении, но прерывистая эзотропия при чтении (но редко наоборот).
Существуют и другие классификации, которые объединяют эти элементы в зависимости от того, является ли проблема пристальным или отдаленным взглядом, есть ли аккомодационная способность или нет, и меняется ли проблема со временем (например, экзотропия становится эзотропией).
Типы косоглазия
[1, 3]
Эзотропия
Это описывает косоглазие, обращенное внутрь.Иногда эзотропию ошибочно называют ленивым глазом. (Ленивый глаз на самом деле относится к амблиопии, которая может быть следствием эзотропии в детстве.)
Аккомодационная эзотропия — это поворот глаз внутрь во время усилия аккомодации. Это часто наблюдается у пациентов со значительной гиперметропической аномалией рефракции, которые чрезмерно сближаются, пытаясь приспособиться. Эта чрезмерная конвергенция, связанная с дополнительной аккомодацией, необходимой для преодоления гиперметропической ошибки рефракции, может ускорить потерю бинокулярного контроля и привести к развитию эзотропии.
Экзотропия
Это описание внешнего или расходящегося косоглазия. Он часто начинается с перерывами с мечтаний или усталости и обычно прогрессирует по частоте и продолжительности.
Недостаточность конвергенции — распространенная форма экзотропии, которая хорошо поддается лечению ортопедическим зрением, включая упражнения. Это расстройство характеризуется неспособностью глаз работать вместе при просмотре вблизи, например при чтении. Вместо того, чтобы смотреть вместе на ближайший объект, человек отклоняется наружу.
Гипертропия / гипотропия
При гипертропии зрительная ось пораженного глаза находится выше оси фиксирующего глаза (гипотропия — обратное). Это встречается гораздо реже, чем горизонтальное косоглазие, и обычно развивается после детства. Косоглазие обычно несовместимо. Изменения позы головы являются обычным явлением (чтобы ограничить возникающую диплопию). Чаще всего это связано с парезом верхней косой мышцы живота.
Патофизиология косоглазия
Косоглазие часто встречается у детей, которые в остальном совершенно нормальны.Однако у детей с заболеваниями, поражающими мозг, такими как церебральный паралич, синдром Дауна, гидроцефалия и объемные поражения, более вероятно развитие косоглазия.
Инсульт — основная причина косоглазия у взрослых. Распространенными причинами являются неврологические проблемы и болезнь Грейвса (заболевания щитовидной железы). Травма также может вызвать косоглазие из-за повреждения глазодвигательной коры и нервов или через прямое повреждение мышц орбиты.
Патофизиологию легче всего рассмотреть, исследуя непаралитическое и паралитическое косоглазие по отдельности.
Непаралитическое (сопутствующее) косоглазие
[3, 4]
Непаралитическое сопутствующее косоглазие обычно бывает врожденным. У больных детей наблюдается полное движение обоих глаз при отдельном тестировании, а экстраокулярные мышцы и нервы в целом нормальны. Диплопии нет, а угол между продольными осями глаз остается постоянным при проверке движения глаз.
Эпидемиология
- Глазные смещения часто встречаются у новорожденных: одно исследование показало, что их распространенность составляет около 73% у 1-месячных детей, снижается до 50% у 2-месячных детей и практически исчезает у обычных 4 младенцы в месячном возрасте [5] .
- Патологическое смещение наблюдается примерно у 5% детей в возрасте 5 лет (из них у 60% есть эзо-отклонения, а у 20% — экзо-отклонения). Этот показатель снижается до 3% среди лиц в возрасте от 13 до 24 лет.
- Эзотропии, по-видимому, более распространены среди кавказцев, чем экзотропы, но в нескольких исследованиях, посвященных распространенности этой проблемы среди небелого населения, обратное, по-видимому, верно для детей из Западной Индии и пациентов восточного происхождения.
- Прерывистые экзотропии встречаются чаще, чем постоянные экзотропии, которые, как правило, связаны с другими аномалиями.
Примерно у 30% пациентов с косоглазием есть родственники, которые страдают или были затронуты, и большинство семей согласны по типу косоглазия (например, эзотропия или экзотропия).
Представление у детей
[3, 4, 6]
- Беспокойство родителей из-за явного косоглазия.
- Некоторые дети (особенно с перемежающейся экзотропией) периодически закрывают один глаз, особенно находясь на улице на солнце.
- Двигательные навыки могут быть снижены у детей с амблиопией, но особенно у детей со косоглазием (больше всего страдают мелкие двигательные задачи, требующие скорости и точности).
- На дошкольном просмотре.
- Компенсирующий наклон головы или подъем подбородка для минимизации диплопии и обеспечения возможности бинокулярного просмотра.
- У большинства детей нет сопутствующих заболеваний, но в анамнезе могут быть факторы риска, вызывающие тревогу, включая:
- Семейный анамнез косоглазия или амблиопии.
- Недоношенность.
- Желтуха новорожденных.
- Энцефалит.
- Менингит.
- Детский церебральный паралич.
- Черепно-лицевые аномалии.
- Нарушения обучаемости ± синдромы — например, синдром Дауна и синдром Тернера.
- Алкогольный синдром плода.
- Фебрильное заболевание может иногда предшествовать аккомодационной эзотропии.
Также может быть сопутствующая глазная патология, включая:
- Ошибка рефракции, особенно анизометропия (ошибка рефракции различается для обоих глаз) и высокая гиперметропия (очень дальновидность).
- Помутнение среды, например катаракта.
- Патологии сетчатки, такие как ретинобластома.
Особенности проявления у взрослых
[4]
- Пациент обычно отмечает косоглазие. Это также может быть очевидно для других.
- Чаще всего на диплопию (двоение в глазах) жалуются взрослые.
- Хотя это не относится к косоглазию, некоторые пациенты жалуются на астенопию (дискомфорт в глазах) с «перенапряжением глаз» или головные боли в определенных ситуациях. Они также могут отмечать «тянущее ощущение» и знать, когда глаза смещены.
- Некоторые взрослые описывают психосоциальные последствия, такие как неуверенность в том, где искать, и что другие люди не понимают, смотрит ли пациент на них или куда-то еще.
Осмотр
[5, 7]
- Определите с помощью анамнеза и осмотра, являются ли симптомы прерывистыми или постоянными и усиливаются ли они. Отклонение глаз в раннем детстве является обычным явлением и проходит к 4 месяцам, но этот тип всегда носит временный характер.
- Родители часто обнаруживают косоглазие. В одном исследовании косоглазие или лейкокория как симптомы ретинобластомы были обнаружены членом семьи в 75% случаев.
- Для выявления косоглазия необходимы три метода скрининга:
- Общий осмотр.
- Испытания светового рефлекса, включая тест Брюкнера (проверка на красный рефлекс).
- Обложка тестов.
- В клинике также важны офтальмоскопия и измерение остроты зрения.
- Маленького ребенка следует обследовать на предмет наличия эпикантических складок (серповидных складок кожи с каждой стороны носа), которые могут вызвать псевдоэзотропию (впечатление, будто глаза повернуты внутрь, хотя на самом деле это не так). Тест на отражение роговицы (тест Хиршберга) может помочь исключить это.
- Тест Хиршберга : дает приблизительную оценку степени косоглазия. Держите фонарик на расстоянии вытянутой руки (около 33 см) от пациента и светите им перед его глазами. Если пациент понимает инструкции, попросите его посмотреть на свет (младенцы в любом случае будут смотреть в его сторону, даже если ненадолго). Обратите внимание на то, где находится отражение ручного фонарика относительно роговицы. Он должен быть центральным с обеих сторон. Если он лежит у внутреннего края зрачка, наблюдается отклонение глаза наружу (экзотропия).Если он лежит на внешнем крае, то есть эзотропия.
- Обратите внимание на асимметрию лица (либо черепно-лицевые аномалии, либо наклон головы) и очевидные аномалии глаз — например, птоз или проптоз.
- Выполните тест «крышка / снятие крышки». Если это кажется нормальным, попробуйте выполнить альтернативный тест прикрытия.
- Тест «прикрыть / открыть» : объект, на котором нужно сфокусироваться, держится перед пациентом, которому приказывают сфокусироваться на нем. Один глаз полностью закрывается на несколько секунд, и наблюдают за движением открытого глаза, когда он фокусируется на объекте.Затем этот глаз закрывают, а другой глаз отслеживает движение. Движение глаза наружу подтверждает наличие эзотропии (т. Е. Изначально глаз был повернут внутрь) и наоборот для экзотропии. Тест повторяется для объектов на расстоянии шести метров и на большом расстоянии, которые также могут выявить вертикальное косоглазие.
- Тест альтернативного прикрытия : это делается аналогично предыдущему тесту, но окклюдер быстро переключается с одного глаза на другой. Бифовеальной стимуляции больше нет (поэтому каждый глаз видит отдельное изображение).Наблюдая за движением глаза при удалении окклюдера, обратите внимание, движется ли он внутрь (т. Е. Существует скрытая экзофория, и глаз должен двигаться внутрь, чтобы снова видеть) или наружу (обнаруживая скрытую эзофорию).
- Обследуйте пациента на предмет наличия любых других глазных или системных аномалий (см. Факторы риска и ассоциации в разделе «Представление» выше).
- Если острота зрения ниже нормы, необходимо обследование. Это может быть так же просто, как ошибка рефракции, но это может быть связано с более серьезными причинами, такими как ретинобластома, врожденные пороки развития, катаракта, оптическая нейропатия или корковая слепота.
Направление
- Новорожденного с постоянным косоглазием или косоглазием, которое ухудшается с 2-месячного возраста, следует направить к офтальмологу [8] .
- Любой ребенок старшего возраста с подозрением на косоглазие должен быть показан в глазной клинике. Чем раньше направление, тем больше у ребенка шансов избежать возможности амблиопии.
Обследование
[9]
Будет проведено ортоптическое обследование (чтобы оценить остроту зрения и установить наличие и характер косоглазия), а также медицинский осмотр, чтобы убедиться, что глаз в остальном здоров.Тесты могут включать оценку моторики, аккомодации, фиксации, бинокулярности, стереоскопического зрения и рефракции. Если есть подозрение на сопутствующие заболевания, будут проведены соответствующие исследования в соответствии с клиническими данными.
Ведение
- Лечение зависит от характера косоглазия и возраста пациента.
- Коррекция аномалий рефракции — это первый шаг в лечении.
- Если пациенту меньше 8 лет, любая сопутствующая амблиопия потребует лечения (например, повязка на глаза ± циклоплегические капли).
- Практические соображения включают использование пластика вместо стеклянных линз для детских очков и обеспечение того, чтобы линзы были достаточно большими, чтобы ребенок не мог смотреть на них.
- Некоторых пациентов лечат с помощью призм (надеваемых на очковые линзы).
- Адаптация к рефракции может занять до 18 недель. Наблюдение у ортоптика обычно происходит через шесть недель, а затем от четырех до десяти раз в год.
- Если попытки лечения не увенчались успехом или если косоглазие достаточно велико, пациенты могут продолжить хирургическое выравнивание (особенно при эзотропии).С целью восстановления бинокулярной функции используется комбинация рецессии мышцы (она перемещается назад по земному шару, поэтому его действие ослабляется) и антагонистической резекции мышцы (сегмент мышцы удаляется, что усиливает его действие). Иногда используются регулируемые швы, чтобы можно было сделать небольшие коррекции, не прибегая к дальнейшей полной хирургической процедуре. Для достижения удовлетворительного результата может потребоваться более одной процедуры, но немногие хирурги оперируют более двух или трех раз.
Эзотропия: специальные методы лечения [10]
- Инфантильная эзотропия (определяемая как константа эзотропии к 6-месячному возрасту, хотя некоторые авторитетные источники используют точку отсечения в 12 месяцев) лучше всего лечить с помощью раннего хирургического вмешательства для оптимизации результата. Есть доказательства того, что ранняя операция связана с лучшими бинокулярными результатами.
- Новые разработки включают хемоденервацию путем инъекции ботулотоксина в одну или несколько экстраокулярных мышц.Кокрановский обзор показал, что нет разницы между ботулиническим токсином и хирургическим вмешательством в лечении пациентов, которым требуется повторное лечение эзотропии или детской эзотропии.
- Другой подход заключался в использовании миотических агентов (например, ингибиторов холинэстеразы), которые уменьшают аккомодационное усилие и конвергенцию, стимулируя конвергенцию цилиарных мышц. Однако побочные эффекты ограничивают это использование.
Экзотропия: особые методы лечения [11]
- Если это прерывистое лечение, пациенты или родители чаще обращаются за лечением по косметическим причинам, чем из-за визуальной потребности перестроить глаза.Одно исследование показало, что если острота зрения вызывает беспокойство, операцию лучше всего проводить в возрасте от 5 до 8 лет [12] .
- Если проблема легкая, может быть достаточно упражнений для глаз. Одно исследование в Великобритании показало, что большинству пациентов с перемежающейся экзотропией не требовалось хирургическое вмешательство. [13] .
Осложнения
[2, 14]
- Неисправленное косоглазие может привести к амблиопии (ленивому глазу).
- Хирургическая недостаточная или чрезмерная коррекция может произойти во время начальной процедуры, что потребует дальнейшего хирургического вмешательства.
- Иногда может наблюдаться гиперактивность нижней косой мышцы (обычно в возрасте около 2 лет), поэтому пациентам может потребоваться дополнительная операция, несмотря на явно хороший первоначальный результат.
- Диссоциированное вертикальное зрение (глаз смещается вверх и наружу в периоды невнимательности) может возникнуть через годы после первоначальной операции и может потребовать хирургического вмешательства, если оно становится косметически неприемлемым.
- Одно исследование показало, что косоглазие было связано со значительным ухудшением общего качества жизни, связанного со здоровьем, у детей дошкольного возраста [15] .Другое исследование обнаружило значительно повышенный риск развития у детей со страбизмом проблем психического здоровья [16] . Есть и социальные последствия, такие как меньшие шансы на успех при собеседовании (см. «Психосоциальные аспекты косоглазия» ниже) [17] .
Прогноз
Это зависит от характера и степени косоглазия, а также от наличия каких-либо сопутствующих проблем. Как правило, раннее вмешательство должно обеспечить хорошее выравнивание и ограничить любую амблиопию, но идеальный стереопсис (3-D видение) достигается редко.
Паралитическое косоглазие
[1]
Паралитическое косоглазие обычно возникает в результате повреждения экстраокулярных мышц или их нервов. Диплопия обычна и максимальна в направлении взгляда, производимого слабой мышцей. Угол между продольными осями глаз варьируется в зависимости от диапазона движений глаз.
Поражаются III, IV и VI черепные нервы. Паралич нерва может быть изолированным или может быть поражено несколько нервов. Каждый нерв может быть поражен в любой точке на его пути от ствола мозга до орбиты.Миопатии могут вызывать диплопию и ограничение движения глаз; в тяжелых случаях может наблюдаться паралитическое косоглазие. Миопатии, в отличие от невропатий, обычно двусторонние. Ниже представлен обзор диплопии и параличей черепных нервов; более подробно об этих состояниях можно прочитать в отдельной статье о Диплопии и III, IV и VI поражениях черепных нервов.
Diplopia
Это термин, используемый, когда пациент видит изображение в двух разных местах. Чаще всего они располагаются бок о бок (горизонтальная диплопия), но могут располагаться друг над другом (вертикальная диплопия) или, что необычно, наклонно друг к другу.Изображение парализованного глаза всегда находится на периферии изображения нормального глаза.
Пациенту с диплопией следует посоветовать прекратить водить машину и сообщить об этом в Агентство по лицензированию водителей и транспортных средств (DVLA) [18] .
Монокулярная диплопия
Этот термин используется, когда двоение в глазах сохраняется из-за окклюзии непораженного глаза; это не вызвано косоглазием. Общие причины включают наличие аномалии рефракции, неправильное расположение очков и помутнение некоторых сред (например, катаракту).Реже он может возникнуть в результате вывиха хрусталика, отслоения сетчатки и заболевания центральной нервной системы (ЦНС).
Бинокулярная диплопия
Этот термин используется, когда двоение в глазах корректируется при закрытии любого глаза. Это может быть периодическое, например, при миастении или периодической декомпенсации существующей фории. Постоянная бинокулярная диплопия более типична для изолированного паралича черепных нервов (III, IV или VI черепных нервов), заболевания глазницы (например, заболевание щитовидной железы), послеоперационного или посттравматического периода, а также при различных проблемах с ЦНС.
Конкретные причины паралитического косоглазия
Прямые причины делятся на нервные, мышечные и системные. У каждого из них может быть одна из нескольких возможных первопричин, поэтому необходимо тщательное расследование с соответствующей визуализацией.
Если косоглазие возникает остро, пациента необходимо срочно направить к офтальмологу, так как это может быть внутричерепной процесс, такой как массовое поражение, аневризма, повышенное внутричерепное давление, инфаркт ЦНС или воспаление в ЦНС.Детям с краниосиностозом и черепно-лицевыми синдромами также требуется обследование у офтальмолога для выявления возможного косоглазия [4] .
Паралич третьего черепного нерва [19]
- Презентация : может быть наружная офтальмоплегия с частичными или полными нарушениями моторики, приводящими к косоглазию различной степени, или внутренняя офтальмоплегия (частичное или полное нарушение зрачковых реакций. ). Также может быть птоз.
- Этиология : причины сохранения зрачка, как правило, связаны с ишемической микрососудистой болезнью (и редко с синдромом кавернозного синуса). Заболевание с вовлечением зрачка обычно возникает в результате аневризмы, но также может возникать в результате опухоли, травмы, апоплексии гипофиза, опоясывающего герпеса и лейкемии. У детей может быть паралич третьего нерва как часть офтальмоплегической мигрени.
Паралич четвертого черепного нерва
- Презентация : бинокулярная вертикальная диплопия, трудности с чтением и ощущение наклона предметов.
- Этиология : травма, васкулопатия (часто связанная с диабетом и гипертонией) и демиелинизирующие заболевания. Это также может быть врожденным или идиопатическим.
Паралич шестого черепного нерва
- Представление : горизонтальная диплопия, которая хуже для зрения вдаль, чем для зрения вблизи, и наиболее выражена при взгляде сбоку на пораженной стороне.
- Этиология : васкулопатия (обычно диабетическая, гипертоническая или атеросклеротическая) и травмы являются наиболее частыми причинами, но также часто являются идиопатическими.Менее распространенные причины включают повышение внутричерепного давления, образование кавернозного синуса, рассеянный склероз, гигантоклеточный артрит, воспаление и инфекцию. Дети также могут получить это как доброкачественное, поствирусное (или поствакцинальное) состояние, а также из-за повышенного внутричерепного давления и синдрома Градениго (множественные параличи черепных нервов, связанные с осложненным средним отитом).
Множественные параличи нервов
[20]
- Презентация : может быть комбинация односторонних III, IV и VI черепных нервов, приводящая к ограничению движения глаз (и, следовательно, к диплопии), лицевой боли, соответствующей одному или больше ветвей пятого черепного нерва, птоз и маленький зрачок (синдром Горнера) или расширенный зрачок, если поражен третий черепной нерв.
- Этиология : существует ряд состояний и синдромов, которые могут вызвать эту клиническую картину:
- Артериовенозный свищ (каротидно-кавернозный или дурально-кавернозный).
- Опухоли кавернозного синуса (первичные или метастатические).
- Внутрикавернозная аневризма.
- Мукормикоз (особенно у пациентов с неконтролируемым диабетом и у пациентов с ослабленным иммунитетом).
- Апоплексия гипофиза.
- Опоясывающий лишай.
- Тромбоз кавернозного синуса.
- Синдром Толоса-Ханта.
- Редкие причины: саркоидоз, гранулематоз с полиангиитом, туберкулез.
Глазные миопатии
Глазной миозит [21]
Это идиопатическое, неспецифическое воспаление одной или нескольких экстраокулярных мышц, обычно проявляющееся в начале взрослой жизни и связанное с острой болью при движении глаза. . Его лечат нестероидными противовоспалительными препаратами (НПВП) или стероидами. Это либо спонтанно проходит через шесть недель, либо следует за длительным курсом повторяющихся эпизодов.Иногда эффективны иммунодепрессанты и лучевая терапия.
Глазная миопатия (прогрессирующая внешняя офтальмоплегия)
Это редкое заболевание характеризуется прогрессирующим двусторонним сокращением движений глаз, связанным с птозом, обычно в возрасте до 20 лет. Оно возникает в результате мутаций в митохондриальной ДНК. Хотя это может произойти при отсутствии каких-либо других клинических признаков, обычно это связано со слабостью скелетных мышц. В конечном итоге движение глаз может быть полностью потеряно.Варианты лечения ограничены.
Синдром Брауна [22]
Это состояние может быть врожденным или приобретенным (ятрогенным или воспалительным: ревматоидный артрит, пансинусит или склерит) и характеризуется нарушением функции блокированного нерва или верхней косой мышцы. Врожденные случаи иногда лечат хирургическим путем, а приобретенные случаи могут поддаваться лечению курсом стероидов наряду с лечением основной причины.
Синдром Дуэйна [23]
В этом состоянии наблюдается односторонняя или двусторонняя латеральная активность прямой мышцы живота во время приведения и снижение активности при отведении.Это приводит к ограниченной способности отводить глаз и сужению глазной апертуры при приведении. В большинстве случаев лечение ведется консервативно, так как амблиопия отсутствует из-за того, что глаза находятся прямо в исходном положении.
Миопатии, вызванные системным заболеванием
[24]
Дистироидное заболевание глаз
См. Отдельную статью о заболеваниях щитовидной железы. Признаками запущенного заболевания являются болезненный красный глаз с диплопией, снижение остроты зрения, проптоз, втягивание век и задержка век.У пациентов также могут быть ограниченные движения глаз (особенно подъем и отведение), что приводит к косоглазию — это известно как рестриктивная миопатия щитовидной железы, экзофтальмоплегия, дистироидная болезнь глаз или болезнь Грейвса.
Myasthenia gravis
См. Отдельную статью Myasthenia Gravis. Около 40% пациентов демонстрируют поражение экстраокулярных мышц с мышечной усталостью, что приводит к перемежающейся диплопии ± косоглазию.
Ведение и прогноз паралитического косоглазия
Пациентов следует направлять в местную бригаду офтальмологов (иногда клинические показатели позволяют предположить, что направление к неврологу было бы более целесообразным) для дальнейшего обследования и лечения.В зависимости от клинического подозрения, это может включать ортоптическое подтверждение паралитического косоглазия, анализы крови и визуализацию с последующим лечением основной причины. Если причина не обнаружена или пока основная проблема исправляется, пациентам могут быть надеты призмы (закрепленные на очках) для облегчения диплопии. В случае неудачи альтернативой является хирургическое вмешательство. Регулируемые швы часто используются для обеспечения высокой точности. Прогноз зависит от основной проблемы.
Психосоциальные аспекты косоглазия
Косоглазие обычно лечат с целью исправления двоения в глазах у взрослых или предотвращения амблиопии у детей.Хотя эти функциональные результаты, очевидно, важны, психосоциальные последствия косоглазия, возможно, не менее важны. Исследование показало, что и взрослых, и детей беспокоит косоглазие (независимо от пола, возраста и наличия косоглазия в их собственной семье) [25] . Любопытно, что взрослые обнаружили, что косящий правый глаз больше беспокоит, чем косящий левый глаз. В том же исследовании дети воспринимали эзотропию как более тревожную, чем экзотропию.
Психосоциальные аспекты выходят за рамки субъективной оценки внешности человека: люди могут пострадать во многих аспектах своей жизни, включая поиск партнера, перспективы трудоустройства и взаимодействие со сверстниками [17, 26] .Таким образом, был разработан опросник качества жизни, специфичный для косоглазия, но он не получил широкого распространения.
Консервативное лечение сопутствующего косоглазия
Цель лечения всех пациентов со косоглазием должна быть сосредоточена вокруг четырех целей: предотвратить амблиопию, облегчить симптомы, восстановить бинокулярное единственное зрение (BSV) и улучшить выравнивание глаз.
Консервативные варианты лечения косоглазия включают наблюдение, окклюзию, оптические и ортоптические упражнения и использование призм.Сводка вариантов и показания к применению представлены на рисунке 1. Некоторые из этих вариантов можно использовать в диагностических и терапевтических целях, однако в этой статье будут обсуждаться только варианты лечения.
Рис. 1: Краткое изложение консервативных вариантов лечения сопутствующего косоглазия.
Вариант управления: Наблюдение
Показания:
Хорошо контролируемое прерывистое отклонение у молодых пациентов с потенциальным риском амблиопии
Родитель / пациент отказывается от лечения
Неуверенность в том, как лучше лечить, e.г. переменные результаты испытаний
Что делать:
Регулярные ортоптические осмотры для оценки ЖА пациента, контроля отклонения (например, прикрывающий тест, контролируемая острота зрения и контрольная оценка Ньюкасла), угла отклонения и BSV.
Вариант управления:
Окклюзия
Показания:
Для лечения амблиопии
Для снятия диплопии
Что делать:
Варианты включают обычное наложение пластыря или атропин 1% два раза в неделю
Следуйте рекомендациям PEDIG
Разрешить рефракционную адаптацию
Вариант управления:
Оптический
Показания:
Для улучшения VA
Для улучшения BSV
Что делать:
Назначить полную гиперметропическую коррекцию, если пациент эзотропный
Линзы Trial extra plus (до +3.00DS) при подозрении на превышение сходимости
Пробные минусовые линзы (до -3.00DS) на прерывистом расстоянии экзотропия
Вариант ведения: Ортоптические упражнения
Показания:
Для улучшения BSV и облегчения симптомов
Избавьтесь от дополнительных линз и призм
Что делать:
При отклонениях эзо сосредоточьтесь на улучшении отрицательных амплитуд слияния и отрицательной относительной вергенции
При экзо отклонениях сосредоточьтесь на улучшении конвергенции, положительных амплитудах слияния и положительной относительной вергенции
Вариант управления:
Призмы
Показания:
Для облегчения симптомов и восстановления BSV
Что делать:
Для отклонений ESO, призма base-out (BO)
Для экзо-отклонений, призма с основанием внутрь (BI)
Наблюдение
Показания для наблюдения по сравнению с активным управлением приведены на Рисунке 1.Этот вариант часто не рассматривается как план управления, но в некоторых случаях может быть необходим. Например, если косоглазие у пациента нестабильно, перед принятием решения о дальнейшем лечении необходимо наблюдение. Тем не менее, за ними следует регулярно наблюдать, и следует убедиться, что активное лечение не приносит пользы. Например, если периодическое отклонение от нормы у молодого пациента начинает декомпенсироваться, необходимо начать лечение. Поэтому следует проводить регулярные ортоптические обследования для мониторинга областей, указанных на рисунке 1.При наблюдении прерывистой экзотропии на расстоянии (IDEX) рекомендуется использовать специальные тесты, такие как Newcastle Control Score, чтобы решить, показана ли операция [1].
Окклюзия
Окклюзия может использоваться для улучшения VA, уменьшения диплопии или нарушения подавления. Для улучшения остроты зрения может быть назначено обычное наложение пластыря на неамблиопический глаз, количество необходимых часов определяется уровнем зрения и режимом практики, основанным на фактических данных, предложенным Группой исследователей детских глазных болезней (PEDIG).Для умеренной амблиопии (6 / 12-6 / 30) рекомендуется до двух часов, тогда как для тяжелой амблиопии рекомендуется до шести часов (6 / 30-6 / 120) [2,3]. В случае эксцентрической фиксации перед традиционной окклюзией короткий период обратной окклюзии пораженного глаза может быть полезным, чтобы помочь нарушить схему фиксации.
Существует мало свидетельств того, что обратная окклюзия эффективна, поэтому это не обычная практика. Альтернативой «пластырю» является использование одной капли атропина 1% два раза в неделю.PEDIG обнаружил, что атропин одинаково эффективен при умеренной амблиопии [4]. Это также эффективное лечение для людей с тяжелой амблиопией, особенно в возрасте от трех до шести лет [5]. Важно отметить, что перед любой окклюзией пациенту следует провести рефракцию и дать достаточный период рефракционной адаптации (до 18 недель). Стюарт и др. сообщил о среднем улучшении на 0,24 LogMAR от одной только коррекции рефракции [6].
Оптический
Помимо использования линз для исправления ошибки рефракции и, следовательно, улучшения VA, линзы могут использоваться для управления аккомодацией и конвергенцией, а также для улучшения контроля явных и скрытых отклонений.Принцип этого состоит в том, что выпуклые линзы способствуют расслаблению аккомодации, следовательно, уменьшают степень конвергенции, тогда как вогнутые линзы стимулируют аккомодацию и, следовательно, способствуют дополнительной конвергенции.
Выпуклые линзы используются для лечения аккомодационной эзотропии. Если это допустимо, следует назначить полную гиперметропическую коррекцию, чтобы определить, можно ли восстановить BSV (полностью аккомодационная эзотропия). Если угол уменьшен, но BSV не достигается, можно использовать линзы extra plus (до +3.00DS) следует изучить. В случае конвергенции избыточной эзотропии (CXS) пациент приобретает бинокулярный вид. Это связано с тем, что пациенты с CXS имеют высокое соотношение аккомодационной конвергенции / аккомодации (AC / A). Пациентам с CXS могут быть назначены бифокальные очки, и было показано, что они являются эффективным вариантом краткосрочного и среднесрочного лечения для установления хорошего BSV. В долгосрочной перспективе некоторые пациенты могут быть отлучены от груди с помощью ортопедических упражнений, в то время как другие могут перейти на операцию. В случаях последовательной экзотропии уменьшение силы гиперметропических / выпуклых очков может привести к удовлетворительному результату, поскольку может проявиться больше аккомодации и конвергенции.
Вогнутые линзы
(до -3.00DS) могут использоваться в IDEX для контроля явного отклонения и, следовательно, восстановления / поддержания нормального BSV. Со временем сила вогнутых очков может уменьшиться, если пациент сможет контролировать их отклонение, а если они не могут, то пациент может продолжить операцию. Чтобы помочь пациентам достичь лучшего контроля, можно назначить ортоптические упражнения в сочетании с вогнутыми линзами, чтобы улучшить конвергенцию и отрицательную амплитуду слияния. Авторы предложили использовать минусовые линзы во всех типах IDEX с плохим контролем, однако Кушнер предположил, что они лучше всего работают с линзами с высоким AC / A [7].
Ортоптические упражнения
Ортоптические упражнения можно использовать для улучшения контроля, облегчения симптомов или отлучения пациентов от линз или призм. Их можно использовать только у пациентов, которые способны оценить физиологическую диплопию. Варианты включают упражнения на конвергенцию (например, конвергенция пера и точечная карточка), улучшение амплитуд слияния (например, самодельные призматические стержни) и улучшение относительной вергенции (например, считывание стержней или стереограммы). Подавление — это противопоказание для упражнений, анти-подавление может быть предпринято, но его безопасность сомнительна.Доказательной базы в поддержку использования упражнений, особенно при лечении эзотропных отклонений, мало, но хорошие результаты могут быть достигнуты [8]. На успех будет влиять уровень соблюдения пациентом режима лечения и соответствующий отбор пациентов.
Рис. 2. Стереограмма кошки (используется для улучшения относительной вергенции) и точечная карта (используется для улучшения конвергенции).
При эзотропных отклонениях основное внимание уделяется улучшению отрицательной амплитуды слияния (с использованием базы в призмах) и отрицательной относительной конвергенции (с использованием стереограмм расстояния или считывания столбцов).Такие упражнения можно использовать для отлучения пациентов с полностью аккомодационными и избыточными эзотропиями конвергенции от дополнительных линз, которые не являются необходимыми для улучшения зрения. Пациент должен сотрудничать и регулярно посещать клинику, иметь отклонение <20PD и аномалию рефракции <+ 3.00DS / 1.00DC [9].
Целью ортоптических упражнений при экзотропных отклонениях является улучшение конвергенции, положительной амплитуды слияния (с использованием призм) и положительной относительной конвергенции (с использованием стереограмм, близких к стереограмме).Для эзофорических и экзофорических пациентов упражнения могут использоваться для улучшения контроля и облегчения астенопических симптомов (например, лобных головных болей, боли за глазами и диплопии), при этом применяются те же предварительные условия. Важно посоветовать пациентам расслабить глаза после выполнения упражнений, так как спазм ближнего рефлекса может быть вызван чрезмерным использованием.
Альтернативная окклюзия — это новая терапия, используемая в IDEX без предпочтительной фиксации. Это упражнение против подавления с целью устранения подавления, присутствующего в бинокулярных условиях, и улучшения бинокулярности.Однако доказательств того, что альтернативная окклюзия является эффективным лечением, недостаточно. Поэтому использование альтернативной окклюзии в Великобритании — редкость.
«Успех терапии во многом зависит от выбора подходящего пациента и уровня соблюдения режима»
Призмы
Призмы
Френеля могут использоваться для восстановления и поддержания BSV у детей с поздним началом косоглазия или при декомпенсации скрытых отклонений, страдающих диплопией. Их вырезают и наклеивают на очки (простые линзы, если пациент не носит очков), причем вершина призмы ориентируется в направлении отклонения.Призмы Френеля часто используются в краткосрочной перспективе с переходом к хирургическому вмешательству, однако они могут быть включены в очки для более длительного использования, если операция противопоказана. В качестве альтернативы можно использовать ортоптические упражнения для улучшения контроля, в то время как сила призмы постепенно снижается. Важно помнить, что если отклонение особенно велико, призмы могут не подходить, поскольку они могут размыть VA пациента и, таким образом, предотвратить BSV.
Заключение
Варианты консервативного лечения включают: наблюдение, окклюзию, оптику, ортоптические упражнения и призмы.Они являются реальной альтернативой или дополнением к хирургии косоглазия, но могут не подходить для всех пациентов. Пациенты / родители должны быть тщательно отобраны и проконсультированы по поводу их выбора лечения. После начала лечения следует контролировать состояние их глаз и при необходимости изменять терапию. Успех терапии во многом зависит от выбора подходящего пациента и степени соблюдения режима лечения. Требуются дальнейшие исследования в конкретных областях, таких как использование альтернативной окклюзии при прерывистой экзотропии на расстоянии.
Список литературы
1. Бак Д., Хатт С.Р., Хаггерти Х., и др. Использование контрольной шкалы Ньюкасла в лечении прерывистой экзотропии. Br J Ophthalmol 2007; 91 (2) : 215‑8.
2. Repka MX, Beck RW, Holmes JM, et al. Группа исследователей детских глазных болезней. Рандомизированное испытание схем лечения амблиопии средней степени тяжести у детей. Arch Ophthalmol 2003; 121 (5) : 603-11.
3. Holmes JM, Kraker RT, Beck RW, et al. Группа исследователей детских глазных болезней. Рандомизированное испытание предписанных схем наложения пластырей для лечения тяжелой амблиопии у детей. Офтальмология 2003; 110 (11) : 2075-87.
4. Группа исследователей детских глазных болезней. Рандомизированное исследование атропина и пластырей для лечения амблиопии средней степени у детей. Arch Ophthalmol 2002; 120 : 268‑78.
5. Repka MX, Kraker RT, Beck RW, et al. Лечение тяжелой амблиопии атропином выходного дня: результаты 2 рандомизированных клинических испытаний. J AAPOS 2009; 13 : 258-63.
6. Stewart CE, Moseley MJ, Fielder AR, et al. Рефракционная адаптация при амблиопии: количественная оценка эффекта и значение для практики. Br J Ophthalmol 2004; 88 : 1552‑6.
7. Кушнер Б.Дж. Диагностика и лечение экзотропии с высоким коэффициентом конвергенции и аккомодации. Arch Ophthalmol 1999; 117 (2) : 221-4.
8. Азиз С., Клири М., Стюарт Х. К., Вейр CR. Являются ли ортопедические упражнения эффективным лечением недостатков конвергенции и сращения? Косоглазие 2006; 14 (4) : 183-9.
9. Ансонс А., Дэвис Н: Диагностика и лечение нарушений моторики глаз. 4-е издание. Wiley & Sons Ltd: Оксфорд, Великобритания; 2014.
Хирургические исходы перемежающейся экзотропии, связанной с сопутствующей гипертропией, включая имитацию паралича верхней косой мышцы только после операции на горизонтальных мышцах
Малоугловая гипертропия и косая дисфункция часто связаны с пациентами с экзотропией.Гипертропия отмечена у 40–63% экзотропов 2, 3 , косая дисфункция — у 32%. 4
Существует несколько интерпретаций косой дисфункции при экзотропии. Jampolsky 5, 6 предположил, что расходящееся положение зрительной оси глаза допускает развитие гиперакции (или иногда контрактуры) обеих косых мышц расходящегося глаза.
Capo et al. 7 утверждал, что отводящий глаз достигнет механического предела орбиты по вертикали, хотя приводящий глаз все равно будет свободно перемещаться вверх или вниз, создавая видимость сверхактивности обоих косых мышц.Дисфункция косых мышц фиксирующего глаза также может быть объяснена на основе того же предположения.
Wilson and Parks 4 сообщили, что IOOA была ассоциирована у 32% из 148 пациентов с перемежающейся экзотропией, а IOOA развивалась в среднем у этих пациентов в среднем 5,2 года. Они предположили, что IOOA была связана со временем от начала косоглазия. Легкая форма IOOA вернулась к норме после операции на горизонтальных мышцах у их пациентов. В нашем исследовании средний возраст испытуемых составлял 11,4 ± 7 лет.2 года. Мы можем подозревать, что с момента появления экзотропии прошло много времени, потому что прерывистая экзотропия обычно развивается в раннем детстве в возрасте до 5–6 лет. Легкая IOOA менее +2 наблюдалась у 61,2% наших испытуемых.
Все эти предположения означают, что косая дисфункция и малая гипертропия при экзотропии были бы вторичным явлением, вызванным давней дивергентной ситуацией, как описано другими. 8, 9, 10 Следовательно, небольшое количество цикловертикальных дисфункций может исчезнуть при экзотропии, если глаза выровнены по горизонтали с помощью хирургической коррекции экзотропии.Также представляется разумным избегать хирургического вмешательства на косых мышцах при легкой IOOA в сочетании с горизонтальным косоглазием.
Jampolsky 11 отметил, что наиболее частой причиной положительного результата теста на наклон головы Бельшовского является контрактура SR-мышцы. Легкое вертикальное отклонение в сочетании с длительной дисфункцией косых мышц может вызвать контрактуру SR и вызвать положительный результат теста на наклон головы Бильшовского у наших испытуемых. Мы предполагаем, что гиперактивность цикловертикальной мышцы была умеренной и преходящей в длительную экзотропию у наших пациентов и могла быть восстановлена до нормального состояния, если глаза выровнены по горизонтали.
Кушнер 1 сообщил о семи пациентах с гипертропией с перемежающейся экзотропией, которым имитировали СОП. Он предостерег таких пациентов от вертикальной хирургии и рекомендовал провести тест адаптации призмы, который может помочь в прогнозировании исчезновения гипертропии.
Мы предполагаем, что легкое снижение активности SO было связано с расслаблением антагониста перенапряжения IO на основании закона Шеррингтона и также кажется временным явлением. Через некоторое время после операции он постепенно нормализуется.В нашем исследовании 27 пациентов с гипертропией более 10 PD в первичном взгляде напоминали СОП; тем не менее, гипертропия более 10 PD даже уменьшилась только с помощью горизонтальной операции на мышцах.
Во многих отчетах описаны характеристики СОП, включая кривошея, асимметрию лица, выраженную недостаточную активность SO, большие вертикальные амплитуды слияния и связанное с ними горизонтальное косоглазие. Кривошея — самая частая причина обращения к офтальмологу. 12, 13, 14 В нашем исследовании мы исключили пациентов с характеристиками СОП, и ни у одного из них не проявлялось СОП после горизонтальной операции на мышцах.Вертикальное отклонение может исчезнуть спонтанно, если исправить экзотропию только после операции на горизонтальных мышцах.
Когда экзотропия сохраняется в течение долгого времени, лифты, такие как IO или SR, будут легко переигрывать в экспозиции глаза, а не депрессорами. Действие депрессоров может быть защищено анатомическими структурами, такими как замковая связка в нижней части глаза. Однако депрессоры постепенно переусердствовали. Наконец, все косые дисфункции могут привести к давней экзотропии.
У наших пациентов с перемежающейся экзотропией гипертропия до 14 PD в первичном взгляде уменьшалась спонтанно только после горизонтальной операции на мышцах.
В заключение, у пациентов, у которых наблюдается экзотропия с небольшой долей сопутствующей гипертропии или косой дисфункции, хирурги должны с осторожностью выполнять цикловертикальные операции на мышцах, потому что гипертропия или косая дисфункция могут исчезнуть только после операции на горизонтальных мышцах. Необходимы тщательные обследования на предмет заметной недостаточной активности СО, фовеального выжимания, субъективной и объективной степени перекрута и других характеристик СОП.
Прищур
Косоглазие — это когда один глаз смотрит в другом направлении, когда фокусируется на объекте.
Заболевание обычно диагностируется, когда ваш ребенок еще маленький. Однако в зрелом возрасте возможно развитие косоглазия. Он поражает примерно одного из 20 детей.
О косоглазии
Симптомы косоглазия
Осложнения косоглазия
Причины косоглазия
Диагностика косоглазия
Лечение косоглазия
Косоглазие — это состояние, при котором один глаз смотрит в другом направлении, чем другой, когда фокусируется на объекте.Его еще называют косоглазием.
Косоглазие возникает, когда мышцы, контролирующие движения глаз, не сбалансированы. Это означает, что один глаз смотрит вперед на объект в фокусе, тогда как другой глаз поворачивается в другом направлении (обычно внутрь или наружу).
У вашего ребенка может быть косоглазие все время (постоянно) или оно может появляться и исчезать (прерывистое) и становиться более заметным, когда он или она устает или плохо себя чувствует.
Существует два основных типа косоглазия: сопутствующее косоглазие и несовместимое косоглазие.
Сопутствующий
Сопутствующее косоглазие, также называемое непаралитическим косоглазием, — это когда угол косоглазия одинаков во всех направлениях, в которые смотрит ваш ребенок. Оба глаза могут хорошо двигаться, и все мышцы, контролирующие их движение, работают правильно. Однако два глаза всегда смещены в одинаковой степени.
Направление косоглазия может быть следующим:
- эзотропия, также известная как сходящееся косоглазие, когда взгляд обращен внутрь — это наиболее распространенный тип косоглазия.
- экзотропия, также известная как расходящееся косоглазие, когда глаз поворачивается наружу — это может быть более очевидным
- гипертропия, при которой пораженный глаз поворачивается вверх
- гипотропия, при которой пораженный глаз поворачивается вниз
При эзотропии и экзотропии может также наблюдаться движение косого глаза вверх или вниз.Угол косоглазия может быть больше при взгляде вверх (называемый образцом V) или взглядом вниз (образцом A). Это касается половины всех детей с сопутствующим косоглазием.
Несовместимое косоглазие
Несовместное косоглазие, также называемое паралитическим косоглазием, — это когда угол косоглазия вашего ребенка меняется. Например, когда ваш ребенок смотрит в одну сторону, косоглазия не наблюдается, но когда он смотрит в другую сторону, глаза смещены.Этот тип косоглазия может развиться и у взрослых.
Этот тип косоглазия возникает, когда одна из мышц, контролирующих движение глаз, либо парализована, либо ее движение ограничено. Паралич мышц происходит из-за того, что нервные импульсы к мышцам были прерваны (ваш ребенок может родиться с этим или развить это).
Псевдострабизм
Это когда глаза кажутся скрещенными, но на самом деле правильно выровнены. Иногда это происходит из-за кожной складки во внутреннем углу глаза.
Прищуривание может быть довольно очевидным, поэтому вы, вероятно, заметите, что глаза вашего ребенка не всегда смотрят в одном направлении. Косоглазие может быть очевидным постоянно или вы можете видеть его только периодически (например, когда ваш ребенок устал или плохо себя чувствует).
Если ваш ребенок хорошо видит обоими глазами, он может поворачивать голову в странное положение, чтобы смотреть на объект, чтобы компенсировать неправильное расположение глаз.
Ребенок постарше может также заметить, что у него ухудшается зрение одним глазом.
Если косоглазие не лечить, существует риск того, что единственное бинокулярное зрение (BSV) вашего ребенка может развиться неправильно. BSV помогает вашему ребенку увидеть мир в трех измерениях. Когда вы смотрите на что-то, оба глаза улавливают изображение. Эти изображения затем отправляются в мозг, где они превращаются в одно изображение. Каждое изображение предоставляет немного разную информацию об объекте, позволяющую интерпретировать глубину (это называется стереопсисом). BSV развивается в детстве.Если глаза не выровнены правильно в это время, BSV не сможет развиваться должным образом, и зрение вашего ребенка может никогда не развиться полностью.
При отсутствии лечения косоглазие также может привести к развитию ленивого глаза (амблиопии). Когда глаза не выровнены, изображения, воспринимаемые каждым глазом, слишком разные, чтобы мозг мог объединить их в одно изображение. Чтобы преодолеть это, мозг начинает игнорировать одно из изображений, так что воспринимается одно четкое изображение. Глаз, который игнорируется, называется ленивым глазом. Это может привести к полной потере зрения пораженным глазом.
Ленивый глаз развивается у каждого третьего ребенка с косоглазием. Это наиболее часто встречается у младенцев, у которых развивается эзотропное косоглазие. Чем старше становится ваш ребенок, тем труднее вылечить его — ленивый глаз обычно остается постоянным к семи или восьми годам.
С ленивым глазом ваш ребенок по-прежнему сможет видеть мир в трех измерениях, но его восприятие глубины может быть уменьшено. Это не может быть непосредственной проблемой. Тем не менее, это может вызвать проблемы при занятиях некоторыми видами спорта, а в более позднем возрасте может сделать невозможной карьеру (например, пилот).Кроме того, если полагаться на один хороший глаз, это может привести к серьезным проблемам со зрением.
Ваш ребенок может родиться с косоглазием (врожденное косоглазие) или он или она может развиться позже в детстве (приобретенное косоглазие). Иногда косоглазие может развиться во взрослом возрасте.
Косоглазие чаще всего присутствует с рождения и может передаваться в семьях. Точная причина косоглазия часто не известна, но обычно они связаны с проблемами мышц и нервов вокруг глаза. Косоглазие также может быть связано с тяжелой близорукостью или дальнозоркостью.
Приобретенное косоглазие может быть вызвано травмой головы или поражением головного мозга (например, церебральный паралич), нервной системы (например, рассеянный склероз) или глаз (например, катаракта). Они также могут быть связаны с другими состояниями, такими как синдром Дауна, заболевание щитовидной железы или диабет.
Если у вашего ребенка косоглазие, важно получить диагноз как можно раньше, в противном случае существует риск необратимого повреждения его зрения.
Косоглазие может диагностировать терапевт вашего ребенка или оптометрист (медицинский работник, который осматривает глаза, проверяет зрение и выдает очки и контактные линзы).Диагноз будет поставлен, если глаза вашего ребенка смещены, когда ему или ей три месяца или больше.
Ваш терапевт направит вашего ребенка к ортоптику или офтальмологу. Ортоптик — это медицинский работник, специализирующийся на проблемах движения глаз, таких как косоглазие, ленивые глаза и двоение в глазах. Офтальмолог — это врач, специализирующийся на лечении глаз, в том числе хирургии глаза.
Ортоптик или офтальмолог вашего ребенка спросит о его или ее истории болезни, а также проверит их зрение и проведет тщательный осмотр обоих глаз.
Лечение косоглазия будет зависеть от того, что его вызывает, и от того, развился ли у вашего ребенка ленивый глаз.
Очки
Очки будут прописаны, если у вашего ребенка плохое зрение из-за его или ее дальнозоркости, близорукости или астигматизма. Это улучшит его или ее зрение, а также может выпрямить глаз, пострадавший от косоглазия.
Окклюзия
Окклюзия используется, если у вашего ребенка развился ленивый глаз.Это включает в себя наложение повязки на его или ее здоровый глаз, чтобы ленивый глаз снова начал работать. Вашему ребенку может потребоваться носить повязку по несколько часов в день в течение многих недель или месяцев. Иногда вместо пластыря используются глазные капли или специальные очки, чтобы размыть зрение здоровым глазом вашего ребенка и заставить работать ленивый глаз.
Существует риск того, что здоровый глаз станет ленивым, если он будет прикрыт слишком сильно или слишком долго. Ваш ортоптик или офтальмолог будет внимательно следить за прогрессом вашего ребенка и соответствующим образом корректировать лечение, но важно соблюдать данные инструкции и сообщать о любых проблемах.Может быть нелегко заставить ребенка носить повязку на здоровом глазу, вы и ваш врач можете рассмотреть другие подходы, если это лечение окажется слишком сложным или не работает.
Однако есть риск того, что хороший глаз может стать ленивым, если он слишком долго прикрыт. Важно тщательно следовать инструкциям офтальмолога или оптометриста вашего ребенка, чтобы этого не произошло.
Окклюзию можно также временно использовать, если у вашего ребенка двоение в глазах, но у него не развился ленивый глаз.
Ортоптические упражнения
В зависимости от типа косоглазия ваш ортоптик может научить вашего ребенка ряду простых упражнений, которые призваны стимулировать совместную работу глаз.
Ботулотоксин
Если косоглазие у вашего ребенка вызвано проблемами с глазными мышцами, в мышцы можно ввести очень небольшое количество ботулотоксина, чтобы парализовать их. Это останавливает переутомление мышц, вызывающих косоглазие.Лечение обычно длится пару месяцев, а затем его нужно повторить.
Хирургический
Может быть проведена операция по выпрямлению глаза вашего ребенка, чтобы его глаза были правильно выровнены. Операция также улучшит косметический вид глаз вашего ребенка. Цель операции — ослабить переутомляющие мышцы и укрепить другие мышцы вокруг глаза. Тип операции, которую сделает ваш ребенок, будет зависеть от причины и степени его косоглазия.
Хирургическая коррекция косоглазия обычно проводится в дневном режиме. Это означает, что ваш ребенок сможет пойти домой в тот же день. Операция проводится под общим наркозом, поэтому во время процедуры ваш ребенок будет спать.
Перед тем, как будет рассматриваться операция, для улучшения зрения вашего ребенка будут использоваться очки и окклюзия. Это связано с тем, что глаза вашего ребенка с большей вероятностью будут оставаться прямыми после операции, если у него заранее хорошее зрение.
Экзотропия: симптомы, лечение и многое другое
Экзотропия — это разновидность косоглазия, при котором глаза нарушаются.Экзотропия — это состояние, при котором один или оба глаза отворачиваются от носа. Это противоположно косоглазию.
Примерно 4 процента людей в США страдают косоглазием. Экзотропия — распространенная форма косоглазия. Хотя это может повлиять на любого человека в любом возрасте, его обычно диагностируют в раннем возрасте. На экзотропию приходится до 25 процентов всех смещений глаз у маленьких детей.
Прочтите, чтобы узнать больше об этом состоянии.
Экзотропия обычно классифицируется по ее типу.
Врожденная экзотропия
Врожденная экзотропия также называется инфантильной экзотропией. Люди с этим заболеванием поворачивают глаза наружу с рождения или в раннем младенчестве.
Сенсорная экзотропия
Плохое зрение приводит к тому, что глаз поворачивается наружу и не работает в тандеме с прямым глазом. Этот вид экзотропии может возникнуть в любом возрасте.
Приобретенная экзотропия
Этот тип экзотропии является результатом болезни, травмы или другого состояния здоровья, особенно поражающего мозг.Например, инсульт или синдром Дауна могут увеличить риск этого состояния.
Прерывистая экзотропия
Это наиболее распространенная форма экзотропии. Он поражает в два раза больше женщин, чем мужчин.
Прерывистая экзотропия заставляет глаз иногда двигаться наружу, часто когда вы устали, больны, мечтаете или смотрите вдаль. В других случаях взгляд остается прямым. Этот симптом может возникать нечасто или так часто, что со временем становится постоянным.
Глаза, которые не фокусируются и не работают вместе, могут вызывать множество проблем со зрением и физическим здоровьем.
Видение
Когда глаза не фокусируются вместе, в мозг отправляются два разных визуальных образа. Одно изображение — это то, что видит прямой глаз, а другое — то, что видит повернутый глаз.
Во избежание двоения в глазах возникает амблиопия или «ленивый глаз», и мозг игнорирует изображение повернутого глаза. Это может привести к ослаблению повернутого глаза, что приведет к ухудшению или потере зрения.
Другие симптомы
Другие симптомы могут включать:
- один или оба глаза поворачиваются наружу
- частое трение глаз
- прищуривание или закрытие одного глаза при взгляде на яркий свет или при попытке увидеть объекты, находящиеся далеко
Осложнения
Это состояние также может привести к осложнениям.Следующее может быть признаком экзотропии:
- головные боли
- проблемы с чтением
- зрение
- нечеткое зрение
- плохое трехмерное зрение
Близорукость также часто встречается у людей с этим заболеванием. Согласно исследованию, опубликованному в Американском журнале офтальмологии, более 90 процентов детей с перемежающейся экзотропией становятся близорукими к 20 годам. В исследовании отмечается, что близорукость развивалась независимо от того, лечили детей от этого состояния или нет.
Экзотропия возникает при дисбалансе глазных мышц или при нарушении передачи сигналов между мозгом и глазом. Иногда это может быть вызвано заболеванием, например катарактой или инсультом. Состояние также может передаваться по наследству.
Примерно у 30 процентов детей, страдающих косоглазием, есть члены семьи, страдающие этим заболеванием. Когда невозможно установить семейный анамнез, болезнь или состояние, врачи не знают, что вызывает развитие косоглазия, такого как экзотропия.
Считается, что это не связано с просмотром телевизора, видеоиграми или работой на компьютере.Но эти занятия могут утомлять глаза, что может усугубить экзотропию.
Диагноз обычно ставится на основании семейного анамнеза и проверки зрения. Офтальмолог или оптометрист — врачи, специализирующиеся на проблемах с глазами, — лучше всего могут диагностировать это заболевание. Они спросят вас о симптомах, семейном анамнезе и других состояниях здоровья, чтобы помочь им поставить диагноз.
Ваш врач также проведет ряд проверок зрения. К ним могут относиться:
- чтение букв из таблицы глаз, если ваш ребенок достаточно взрослый, чтобы читать
- , установка ряда линз перед глазами, чтобы увидеть, как они преломляют свет
- тесты, которые смотрят, как фокусируются глаза
- с использованием глазных капель, расширяющих зрачки, чтобы помочь расширить зрачки глаз и позволить врачу изучить их внутреннюю структуру.
Если смещение глаз происходит в раннем возрасте и смещение происходит нечасто, ваш врач может порекомендовать просто посмотреть и подождать.Лечение может быть рекомендовано, если дрейф начинает ухудшаться или не улучшается, особенно у маленького ребенка, у которого зрение и глазные мышцы все еще развиваются.
Цель лечения — добиться максимального выравнивания глаз и улучшения зрения. Процедуры включают:
- Очки: Очки, которые помогают исправить близорукость или дальнозоркость, помогут держать глаза ровными.
- Патч: люди с экзотропией предпочитают ровный глаз, поэтому зрение в глазу, повернутом наружу, может ослабевать, что приводит к амблиопии (ленивому глазу).Чтобы улучшить силу и зрение смещенного глаза, некоторые врачи рекомендуют накладывать пластырь на «хороший» глаз на срок до нескольких часов в день, чтобы побудить вас использовать более слабый глаз.
- Упражнения. Ваш врач может посоветовать различные упражнения для глаз, чтобы улучшить фокусировку.
В некоторых случаях ваш врач может также порекомендовать операцию по корректировке мышц глаза. Операция проводится под общим наркозом для ребенка и с местным обезболивающим средством для взрослых. Иногда операцию необходимо повторить.
У взрослых операция обычно не улучшает зрение. Вместо этого взрослый может выбрать операцию, чтобы глаза выглядели прямыми.
Экзотропия — обычное явление, которое поддается лечению, особенно если ее диагностировать и исправить в молодом возрасте. К 4 месяцам глаза должны выровняться и сфокусироваться. Если после этого вы заметите смещение, обратитесь к окулисту.
Эксперты отмечают, что нелеченная экзотропия имеет тенденцию ухудшаться со временем и редко улучшается спонтанно.
Косоглазие | физиология | Britannica
Косоглазие , также называемое косоглазие , смещение глаз. Девиантный глаз может быть направлен внутрь к другому глазу (косоглазие или эзотропия), наружу, от другого глаза (экзотропия), вверх (гипертропия) или вниз (гипотропия). Отклонение называется «сопутствующим», если оно остается постоянным во всех направлениях взгляда, и «несовместимым», если степень несовпадения изменяется в зависимости от направления взгляда.
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин Britannica о здоровье и медицине.
Косоглазие может присутствовать постоянно, периодически или проявляться только при специальном тестировании. Врожденное или младенческое косоглазие появляется в младенчестве и, по-видимому, связано с дефектами рождения, которые плохо изучены. Однако, учитывая сильную тенденцию к косоглазию, передаваемую по наследству, причины, несомненно, имеют некоторый генетический компонент. В то время как врожденное косоглазие чаще встречается у детей с проблемами, связанными с рождением, большинство пострадавших детей в остальном неврологически нормальны.Приобретенное косоглазие появляется в более позднем возрасте и имеет много потенциальных причин. Например, приобретенное косоглазие может быть вызвано заболеваниями или травмами, затрагивающими мышцы, отвечающие за движение глаза, нервы или центры ствола мозга, контролирующие эти мышцы. Кроме того, плохое зрение в одном или обоих глазах может привести к сенсорному косоглазию, при котором глаз с самым плохим зрением со временем немного смещается. У детей частым фактором приобретенного косоглазия является дальнозоркость (дальнозоркость), которая, будучи достаточно серьезной, может вторично вызывать перекрестие глаз, когда ребенок пытается сосредоточиться на объекте (аккомодационная эзотропия).
Основная опасность косоглазия в раннем детстве — потеря монокулярного зрения или амблиопия, состояние, которое может стать постоянным, если не лечить в кратчайшие сроки. Если мозг получает два отдельных изображения из-за наличия постоянно отклоняющегося глаза, в менее используемом глазу может развиться амблиопия в результате подавления нежелательного второго изображения. Часто при лечении косоглазия предпочтительный («лучше видящий») глаз накладывается на определенный период времени, чтобы побудить ребенка использовать «более слабый» глаз и тем самым улучшить зрение более слабого глаза.Патч-терапия эффективна в более молодом возрасте, но обычно бесполезна для подростков и взрослых старшего возраста. Таким образом, раннее выявление и лечение амблиопии имеют решающее значение.
В зависимости от ситуации важные нехирургические методы лечения косоглазия могут включать коррекцию любой лежащей в основе близорукости (миопии), дальнозоркости (дальнозоркости) или астигматизма с помощью очков или подгонки очков с призмами. Однако для окончательного лечения обычно требуется хирургическая манипуляция с одной или несколькими мышцами, которые контролируют движение глаз, чтобы выровнять два глаза.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту.
Подпишитесь сейчас
.




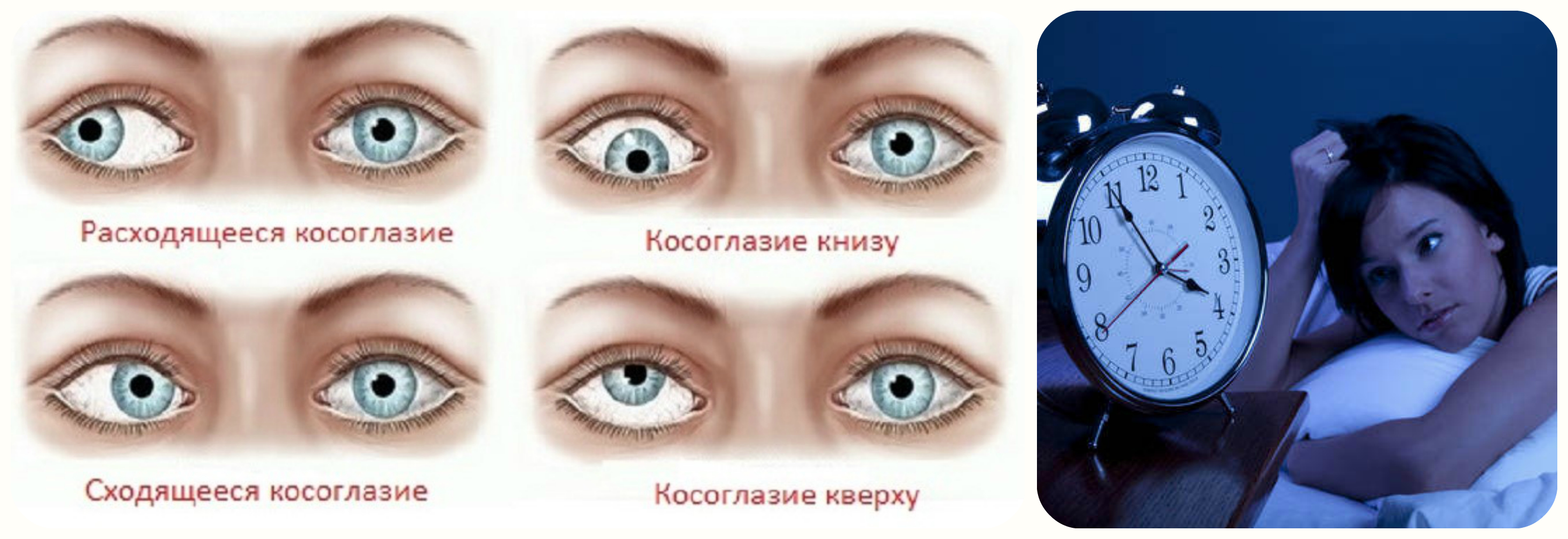

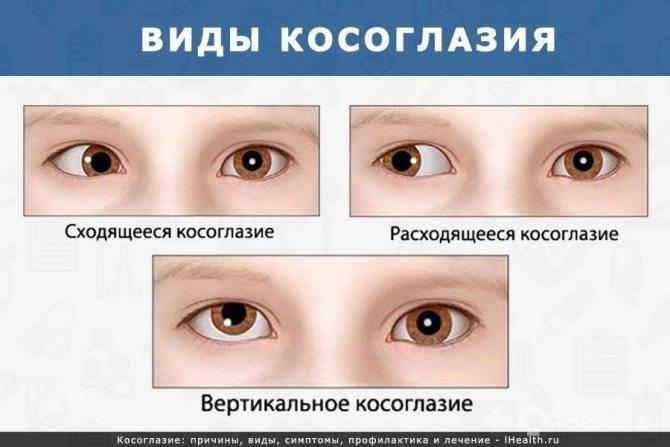
 Содружественное косоглазие может быть сходящимся и расходящимся.
Содружественное косоглазие может быть сходящимся и расходящимся.  Своеобразным симптомом паралитического косоглазия может быть необычное вынужденное положение головы: человек поворачивает голову в направлении действия пораженной мышцы, пытаясь, таким образом, избавиться от двоения предметов. Иногда, при постоянном двоении, при паралитическом косоглазии возникает головокружение.
Своеобразным симптомом паралитического косоглазия может быть необычное вынужденное положение головы: человек поворачивает голову в направлении действия пораженной мышцы, пытаясь, таким образом, избавиться от двоения предметов. Иногда, при постоянном двоении, при паралитическом косоглазии возникает головокружение. При большом угле отклонения сначала проводят хирургическое лечение, а после плеоптическую терапию, в иных случаях – после ее окончания. По используемым методам различают пассивную и активную плеотику. При достижении желаемого результата переходят к заключительному, ортоптическому этапу лечения больного ребенка. Цель его состоит в восстановлении и укреплении бинокулрного зрения с помощью тренировок по диплопической методике Аветисова-Кащенко или тренажерных компьютерных программ с цветовым разделением полей зрения парных глаз.
При большом угле отклонения сначала проводят хирургическое лечение, а после плеоптическую терапию, в иных случаях – после ее окончания. По используемым методам различают пассивную и активную плеотику. При достижении желаемого результата переходят к заключительному, ортоптическому этапу лечения больного ребенка. Цель его состоит в восстановлении и укреплении бинокулрного зрения с помощью тренировок по диплопической методике Аветисова-Кащенко или тренажерных компьютерных программ с цветовым разделением полей зрения парных глаз.