Спастичность | Гусев Е.И., Гехт А.Б.
Российского государственного медицинского университета, Москва
Поражения нервной системы являются одной из основных причин инвалидности. Среди «неврологических» причин инвалидности преобладают сосудистые, инфекционные (в основном вирусные) заболевания, поражения периферической нервной системы, травма, прежде всего черепно-мозговая. Из сосудистых заболеваний наиболее частой причиной стойкой инвалидности является ишемический инсульт. Так, инвалидизация после инсульта составляет 3,2 на 10 000 населения, к труду возвращается 20% работавших, а полная профессиональная реабилитация, по некоторым данным, достигается лишь в 8% случаев. К числу ведущих причин инвалидности, особенно у больных молодого возраста, относят демиелинизирующие заболевания и травмы позвоночника. Среди факторов, обусловливающих инвалидизацию неврологических больных, наибольшее значение имеют речевые и двигательные нарушения, в связи с этим становятся важными вопросы клиники, патогенеза и коррекции нарушения мышечного тонуса (Н. К.Боголепов, 1953; Д.К.Лунев, 1974; Л.Г.Ерохина, 1976; Е.И.Гусев, 1992; Л.Г.Столярова, 1978; Л.К.Брагина, 1981; А.С.Кадыков, 1990, 1992; Г.С.Бурд, 1995; А.Б.Гехт, 1993).
К.Боголепов, 1953; Д.К.Лунев, 1974; Л.Г.Ерохина, 1976; Е.И.Гусев, 1992; Л.Г.Столярова, 1978; Л.К.Брагина, 1981; А.С.Кадыков, 1990, 1992; Г.С.Бурд, 1995; А.Б.Гехт, 1993).
Состояние мышечного тонуса и его роль в осуществлении двигательного акта изучали многие авторы (Д.К.Лунев, 1974; Н.К.Боголепов, 1976; Н.А.Бернштейн, 1954; П.К.Анохин, 1975; А.М.Вейн, 1981, 1998; В.Л.Голубев, 1991; В.Н.Шток, 1984, 1998; Н.Н.Яхно, 1991, 1992; С.Jisher 1982; D.Kerrigan и соавт., 1991; V.Dietz и соавт., 1993; R.Robert и соавт., 1994). Изменения мышечного тонуса при церебральной сосудистой патологии носят разнообразный харатер: мышечная гипотония в остром периоде поражения центральных мотонейронов и их проводников, мышечная дистония на фоне расстройств глубоких видов чувствительности, повышение мышечного тонуса в паретичных конечностях по спастическому или смешанному типу с присоединением пластичной ригидности. Патофизиология расстройств мышечного тонуса в настоящее время продолжает интенсивно изучаться в связи с влиянием различных структур головного и спинного мозга на состояние нейромоторного аппарата.
| Спастичность – повышение мышечного тонуса, возрастающее при пассивном растяжении мышцы |
Определение и патофизиология
Спастичность определяется сочетанием различных патофизиологических изменений. Если с помощью одних и тех же тестов обследовать больных с одинаковой клинической симптоматикой, результаты будут количественно различаться у разных пациентов, но останутся достаточно постоянными при обследовании одного и того же больного в динамике.
| Спастичность происходит из-за снижения активности спинальных ингибиторных механизмов и повышения возбудимости интернейронов, передающих флексорные рефлексы |
По мнению J. Noth (1991), спастичность развивается после супраспинального или спинального поражения нисходящих двигательных систем при обязательном вовлечении в процесс кортикоспинального тракта. Спастичность характеризуется повышением мышечного тонуса; однако в отличие от других форм повышения мышечного тонуса имеет место значительное, зависящее от скорости его возрастание при пассивном растяжении мышцы.
Noth (1991), спастичность развивается после супраспинального или спинального поражения нисходящих двигательных систем при обязательном вовлечении в процесс кортикоспинального тракта. Спастичность характеризуется повышением мышечного тонуса; однако в отличие от других форм повышения мышечного тонуса имеет место значительное, зависящее от скорости его возрастание при пассивном растяжении мышцы.
Выделены следующие основные причины спастичности: изменение возбудимости спинальных интернейронов; гипервозбудимость рецепторов; формирование новых синапсов вследствие спруттинга.
| Антиспастический препарат должен уменьшать спастику при минимальном снижении силы и хорошей переносимости |
P.Delwade (1987) отмечает, что синдром верхнего мотонейрона характеризуется парезом, утратой ловкости и спастичностью вследствие (зависящего от скорости) растормаживания тонического рефлекса растяжения. Он определяет спастичность следующим образом: «Спастичность представляет собой двигательное нарушение, характеризующееся зависящим от скорости возрастанием тонических рефлексов растяжения (мышечного тонуса), повышением сухожильных рефлексов, что является результатом гипервозбудимости рефлекса растяжения как одного из компонентов синдрома верхнего мотонейрона». Еще не установлено, каков вклад спастичности в формирование инвалидизации вследствие этого синдрома. Следует отметить, что некоторая степень спастичности, особенно в ноге, может быть полезна больному и дает ему возможность использовать ногу как крепкую палку. Однако выраженная спастичность нивелирует оставшуюся мышечную силу, что делает больного функционально недееспособным. Более того, при попытке ходьбы или даже в покое у больного может отмечаться клонус. В синдром верхнего мотонейрона входят также модифицированные рефлексы экстероцептивного происхождения. Ограничиваясь симптомом Бабинского, они вряд ли затрудняют произвольную двигательную активность; однако эти модифицированные рефлексы могут достигнуть степени болезненных флексорных спазмов, беспокоящих больных.
Он определяет спастичность следующим образом: «Спастичность представляет собой двигательное нарушение, характеризующееся зависящим от скорости возрастанием тонических рефлексов растяжения (мышечного тонуса), повышением сухожильных рефлексов, что является результатом гипервозбудимости рефлекса растяжения как одного из компонентов синдрома верхнего мотонейрона». Еще не установлено, каков вклад спастичности в формирование инвалидизации вследствие этого синдрома. Следует отметить, что некоторая степень спастичности, особенно в ноге, может быть полезна больному и дает ему возможность использовать ногу как крепкую палку. Однако выраженная спастичность нивелирует оставшуюся мышечную силу, что делает больного функционально недееспособным. Более того, при попытке ходьбы или даже в покое у больного может отмечаться клонус. В синдром верхнего мотонейрона входят также модифицированные рефлексы экстероцептивного происхождения. Ограничиваясь симптомом Бабинского, они вряд ли затрудняют произвольную двигательную активность; однако эти модифицированные рефлексы могут достигнуть степени болезненных флексорных спазмов, беспокоящих больных.
С точки зрения J.Lance (1980), определение спастичности может быть расширено добавлением «позитивных» и «негативных» симптомов; к первым относятся такие, как флексорные (или экстензорные) спазмы, феномен «складного ножа», симптом Бабинского, другие усиленные кожные рефлексы (включая ноцицептивные или флексорные рефлексы укорочения), автономная гиперрефлексия, дистония, и контрактуры, которые могут ограничивать произвольное движение и вызывать дискомфорт. К числу «негативных» симптомов принадлежат парез, синкинезия, потеря возможности выполнять изолированные движения пальцев. В целом симптомы и признаки, характеризующие синдром центрального мотонейрона, описываются как спастический парез.
| Толперизон снижает мышечный тонус, улучшает произвольные движения, нормализует периферическое кровообращение |
Согласно учению Гурфинкеля (1965) и Д. К.Лунева (1974) мышечный тонус рассматривается как рефлекс на растяжение, подвергающийся сложному комплексу угнетающих и активизирующих влияний, исходящих из разных уровней головного мозга.
К.Лунева (1974) мышечный тонус рассматривается как рефлекс на растяжение, подвергающийся сложному комплексу угнетающих и активизирующих влияний, исходящих из разных уровней головного мозга.
В последние годы представления о пирамидной и экстрапирамидной системах претерпели значительные изменения. Установлено, что так называемый пирамидный синдром по сути не является пирамидным, не связан непосредственно с повреждением пирамидного пути. Перерезка у приматов бульбарных пирамид, где пирамидный путь проходит практически изолированно, вызывает расстройство тонких дифференцированных движений в кисти, преимущественно связанных с противопоставлением большого пальца (подбирание кистью мелких предметов), незначительное снижение силы в дистальных отделах конечностей, мышечную гипотонию без заметного изменения амплитуды сухожильных рефлексов (P.Ashby и соавт., 1972; D.Burke и соавт., 1972; V.Dietz и соавт., 1981; P.Delwaide, 1984). Стимуляция моторной зоны коры или бульбарных пирамид активирует лишь мотонейроны, иннервирующие дистальные отделы конечностей, однако активация дистальных двигательных единиц возникала и при стимуляции моторной зоны, и в случаях с разрушенным пирамидным трактом; таким образом, пути стимулирующих сигналов к спинальным мотонейронам многоканальны и не ограничиваются пирамидным путем (P. Delwaide, 1973; J.Lenman и соавт., 1987).
Delwaide, 1973; J.Lenman и соавт., 1987).
Пирамидный путь идет изолированно лишь в бульбарных пирамидах и на всем протяжении сопровождается множеством экстрапирамидных волокон, поражение которых в значительной степени и определяет пирамидный эффект в виде растормаживания сегментарной рефлекторной деятельности – гипертонии мышц и гиперрефлексии (K.Mills и соавт., 1991; X.Liu и соавт., 1992; S.Fellows и соавт., 1993). Понижение мышечного тонуса при пирамидотомии связывают с изменением состояния сегментарных гамма-нейронов и снижением реакции на растяжение мышц со стороны нервно-мышечных веретен, а также с выпадением мозжечковой регуляции мышечного тонуса при перерыве церебеллокортико-спинальной системы, поскольку в норме пирамидный путь опосредует «облегчающее» влияние неоцеребеллиума на мышечный тонус (A.Thilmann и соавт., 1991; L.Turski и соавт., 1990). Стволовые двигательные центры тесно связаны с корой больших полушарий через коллатерали кортико-спинального пути, но прежде всего – через специальные, обособленные корково-стволовые пути, относящиеся к сквозным нисходящим экстрапирамидным каналам – кортико-руброспинальному и кортико-ретикулоспинальному трактам. Растормаживание при этом стриопаллидоретикулярной системы объясняет формирование сложной и достаточно стереотипной «пирамидной» позы (синдром Вернике–Манна), которую практически невозможно трактовать с позиций классического представления о центральном параличе мышц конечностей. Стволовые проекционные пути осуществляют дифференцированную реципрокную или нереципрокную регуляцию альфа- и гамма-мотонейронов, клеток Реншоу, тормозных мотонейронов и нервно-мышечных веретен, мышц – антагонистов дистальных и проксимальных отделов конечностей (R.Tanaka, 1974; В. Cioni и соавт., 1989; R.Rene и соавт., 1990; H.Scholle и соавт., 1994).
Растормаживание при этом стриопаллидоретикулярной системы объясняет формирование сложной и достаточно стереотипной «пирамидной» позы (синдром Вернике–Манна), которую практически невозможно трактовать с позиций классического представления о центральном параличе мышц конечностей. Стволовые проекционные пути осуществляют дифференцированную реципрокную или нереципрокную регуляцию альфа- и гамма-мотонейронов, клеток Реншоу, тормозных мотонейронов и нервно-мышечных веретен, мышц – антагонистов дистальных и проксимальных отделов конечностей (R.Tanaka, 1974; В. Cioni и соавт., 1989; R.Rene и соавт., 1990; H.Scholle и соавт., 1994).
Особенности пирамидных симптомов при различных вариантах церебральных инсультов, спастической параплегии Штрюмпеля и рассеянном склерозе, по-видимому, прежде всего обусловлены неодинаковым уровнем активности альфа- и гамма-систем, состоянием альфа-гамма-сопряжения, преобладания альфа- или гамма-спастичности (М.Х.Старобинец и Л.Д. Волкова 1976–1978; В.А.Парфенов и Е.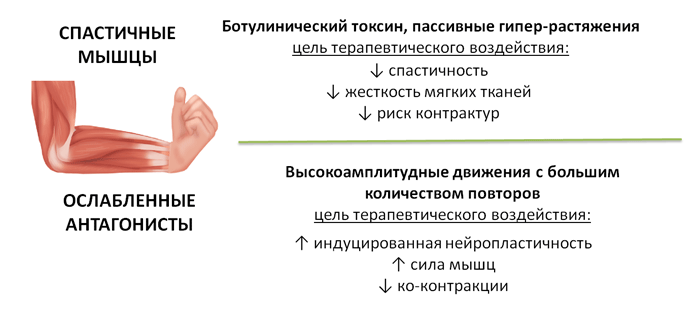 И.Кац,1986; Е.И.Гусев, 1994; A.Stefanovska и соавт., 1989; Т.Sinkjaer и соавт., 1993; E.Toft и соавт., 1993).
И.Кац,1986; Е.И.Гусев, 1994; A.Stefanovska и соавт., 1989; Т.Sinkjaer и соавт., 1993; E.Toft и соавт., 1993).
В норме изменения активности альфа- или гамма-нейронов под влиянием различных факторов и при выполнении задач обычно однонаправлены (альфа-гамма-сопряжение). При нарушении нисходящих регулирующих влияний альфа-гамма-сопряжение нарушается, и избирательное повышение активности альфа- или гамма-систем при дефекте нисходящего контроля тонуса может приводить к возникновению альфа- или гамма-спастичности (М.Х.Старобинец и соавт., 1973; R.Granit, 1973; E.Knutson, 1973). Альфа-спастичность обусловлена избирательным выпадением нисходящих влияний, адресованных непосредственно альфа-мотонейронам, а также выпадением облегчающих импульсаций к тормозным сегментарным системам. Селективное повышение активности гамма-мотонейронов может наблюдаться только при одновременном угнетении альфа-мотонейронов, поскольку в остальных случаях гамма-гиперактивность неизбежно приводит к вторичному повышению активности альфа–систем (М. Х.Старобинец и А.Д.Пшедецкая, 1973; Я.М.Коц, 1975). М.Х.Старобинец и соавт. (1978) считают (на основании сопоставления уровня сухожильных рефлексов и Н-рефлекса), что гамма-спастичность чаще наблюдается при спинальных или цереброспинальных поражениях, чем при церебральной патологии. При коматозном состоянии наблюдается выпадение функции гамма-системы при сохранности активности альфа-мотонейронов.
Х.Старобинец и А.Д.Пшедецкая, 1973; Я.М.Коц, 1975). М.Х.Старобинец и соавт. (1978) считают (на основании сопоставления уровня сухожильных рефлексов и Н-рефлекса), что гамма-спастичность чаще наблюдается при спинальных или цереброспинальных поражениях, чем при церебральной патологии. При коматозном состоянии наблюдается выпадение функции гамма-системы при сохранности активности альфа-мотонейронов.
Теория R.Granit (1973) предполагает наличие альфа- и гамма-эфферентной иннервации мышечных веретен и выделение двух типов альфа-мотонейронов – физических и тонических. Тонические мотонейроны находятся под воздействием фузимоторной активности и снабжают антигравитарные мышцы. Они участвуют в поддержании рефлекторной позы, в патогенезе спастичности, в регуляции мышечного тонуса и координации движений.
По мнению P.Delwade (1987), R.Davidoff (1990), спастичность не является результатом нарушения какой-либо одной системы спинальных или церебральных волокон или одного нейрофизиологического механизма, а обусловлена пресинаптическим растормаживанием ГАМКергических IА-терминалей, уменьшением глицинергического реципрокного торможения, гипервозбудимыми альфа-мотонейронами, гиповозбудимыми IВ-интернейронами, и дезорганизацией постсинаптического глицинергического ингибирования. На наш взгляд, большой интерес представляют изложенные ниже положения автора.
На наш взгляд, большой интерес представляют изложенные ниже положения автора.
При спастичности на спинальном уровне наблюдаются следующие изменения: альфа-мотонейроны находятся в состоянии гипервозбудимости; пресинаптическое торможение, действующее на IА-терминали, заметно снижено; реципрокное торможение менее активно; в состоянии гипервозбуждения находится пул интернейронов, передающих сгибательные рефлексы. По предварительным данным, IВ-интернейроны также менее активны.
Экспериментальные данные не подтвердили существовавшую ранее гипотезу о селективной гиперактивности гамма-системы или снижении эффективности возвратного торможения. В настоящее время представляется, что спастичность происходит в основном вследствие снижения активности нескольких спинальных ингибиторных механизмов, за исключением повышенной возбудимости интернейронов, передающих флексорные рефлексы. В процесс растормаживания включаются как ГАМКергические механизмы пресинаптического торможения, так и глицинергические механизмы постсинаптического торможения.
Нейрофармакология
В настоящее время достаточно изучены основы нейрофармакологии некоторых спинальных нейротрансмиттеров (L.Turski и соавт., 1990; R.Davidoff, 1985; E.Pierrot-Deseilligny, 1985; M.Ernre и соавт., 1990; R.Young, 1994).
L-глутамат и L-аспартат секретируются пресинаптическими терминалями первичных афферентных волокон, кортико-спинальных волокон и интернейронами и являются нейротрансмиттерами значительного количества возбуждающих спинальных синапсов. L-глутамат и L-аспартат воздействуют на специфические рецепторы, которые могут быть подразделены на N-метил-D-аспартат (NMDA) и не-NMDA; при этом NMDA-рецепторный комплекс имеет множественные локусы для связывания с биологически активными веществами. В одном из них глицин прикрепляется к стрихнинчувствительному локусу, что необходимо для активации NMDA-рецептора возбуждающими аминокислотами. Глицин сам по себе является важным агонистом для этой области, но некоторые компоненты (в том числе 1-аминоциклопропанкарбоксильная кислота, циклолейцин) могут быть глициновыми агонистами. (А.Foster и соавт., 1987; J.Johnson и соавт., 1987; R.Davidoff, 1990; M.Schwarz и соавт., 1992). Связывание агонистов с областью распознавания NMDA-рецептора приводит к открытию ионных каналов для натрия, калия и кальция. Когда каналы открыты, эти катионы пассивно диффундируют согласно электрохимическим градиентам и вызывают деполяризацию мембран. В рецепторе имеется также локус для связывания фенциклидина в области ионных каналов. Электрофизиологические и биохимические данные показали, что ионный канал должен быть открыт перед присоединением фенциклидина. Среди других вещств, воздействующих на эту область, можно выделить анестетик кетамин, циклозацин и правовращающий изомер морфина (К.Johnson и соавт., 1988).
(А.Foster и соавт., 1987; J.Johnson и соавт., 1987; R.Davidoff, 1990; M.Schwarz и соавт., 1992). Связывание агонистов с областью распознавания NMDA-рецептора приводит к открытию ионных каналов для натрия, калия и кальция. Когда каналы открыты, эти катионы пассивно диффундируют согласно электрохимическим градиентам и вызывают деполяризацию мембран. В рецепторе имеется также локус для связывания фенциклидина в области ионных каналов. Электрофизиологические и биохимические данные показали, что ионный канал должен быть открыт перед присоединением фенциклидина. Среди других вещств, воздействующих на эту область, можно выделить анестетик кетамин, циклозацин и правовращающий изомер морфина (К.Johnson и соавт., 1988).
Изменение проведения, вызванное заполнением локуса распознавания NMDA-рецептора, может быть блокировано ионами магния (по вольтажзависимому типу). Двухвалентные катионы (цинк) связываются с областью снаружи от ионных каналов и рядом с областью распознавания и областью связывания глицина. Цинк подавляет деполяризацию, вызванную возбуждающими аминокислотами (G.Westbrook и M.Mayer, 1987; S.Peters и D.Kohjand Choi, 1987).
Цинк подавляет деполяризацию, вызванную возбуждающими аминокислотами (G.Westbrook и M.Mayer, 1987; S.Peters и D.Kohjand Choi, 1987).
Приведенные данные литературы показывают, что целесообразно снижение гипервозбудимости рефлекторных ответов у пациентов со спастичностью путем блокирования постсинаптических рецепторов спинальных синапсов, которые используют возбуждаюшие аминокислоты L-глутамат и L-аспартат как трансмиттеры. Показано, что NMDA-рецепторы участвуют в цепи полисинаптических рефлексов, а не-NMDA-рецепторы – в цепи моносинаптических рефлексов. Поэтому NMDA- и не-NMDA-антагонисты могут угнетать соответственно поли- и моносинаптические рефлексы, а также снижать в эксперименте мышечный тонус у крыс с генетической спастичностью (L.Turski и соавт., 1992, 1993).
Наиболее важным ингибиторным трасмиттером в нервной системе является ГАМК. В спинном мозге ГАМК выполняет функцию ингибиторного трансмиттера, действующего на пресинаптические рецепторы в афферентных терминалях и на постсинаптические рецепторы в мотонейронах и интернейронах (G. Boorman и соавт., 1991; A.Thilmann и соавт., 1991; I.Milanov, 1994).
Boorman и соавт., 1991; A.Thilmann и соавт., 1991; I.Milanov, 1994).
ГАМК-рецепторы подразделяются на два типа: А и В. ГАМК-А-рецептор представляет собой сложную макромолекулярную структуру, состоящую из нескольких независимых, но взаимосвязанных областей. Особое значение имеет наличие специфических рецепторных областей для контакта с бензодиазепином и барбитуратами; так, основное действие бензодиазепинов состоит в том, что они усиливают ГАМКергическую ингибицию на пресинаптические терминали. ГАМК-В-рецептор фармакологически отличается от предыдущего, поскольку является чувствительным к ГАМК и баклофену, особенно в присутствии двухвалентных ионов, таких как кальций. В спинном мозге ГАМК-В-рецепторы присутствуют как в пресинаптических терминалях первичных афферентных волокон, так и в постсинаптических мембранах интернейронов, но не в мотонейронах.
Кроме того, спинной мозг получает проекционные адренергические волокна, нисходящие со ствола мозга. Норадреналин, высвобождаемый с терминалей этих бульбоспинальных волокон, активизирует адренорецепторы, располагающиеся в интернейронах, первичных афферентных терминалях и мотонейронах. Норадреналин воздействует одновременно на альфа- и бета-адренорецепторы в спинном мозге (D.Jones и соавт. 1982).
Норадреналин воздействует одновременно на альфа- и бета-адренорецепторы в спинном мозге (D.Jones и соавт. 1982).
Большой интерес вызвали данные о центральных холинергических механизмах регуляции мышечного тонуса. Показано, что клетки Рэншоу, обеспечивающие возвратное торможение спинальных альфа-мотонейронов, активируются ацетилхолином как через коллатерали мотонейрона, так и через ретикулоспинальные системы. М.Schieppati и соавт. (1989) установили, что фармакологическая активация центральных холинергических систем значительно снижает возбудимость альфа-мотонейронов путем повышения активности клеток Рэншоу.
Оценка спастичности
Несомненный прогресс в области изучения биохимических механизмов нарушений мышечного тонуса, обусловивший возможность патогенетического лечения спастичности, привлек особое внимание к вопросам ее количественной оценки и объективизации.
A. Bes и соавт. (1988), М. Eyssette и соавт. (1988) предложили следующую схему комплексной клинической оценки спастичности.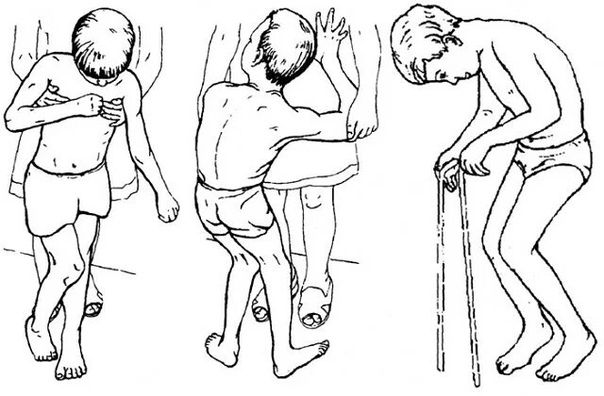 Функциональный статус анализировали путем исследования ходьбы больного по возможности по ровной и неровной поверхности. Рефлекс растяжения исследовали при постоянной степени разгибания (определяемой как степень падения конечности под действием силы тяжести) в четырех группах мышц – сгибателях предплечья, четырехглавой (в положении сидя), сгибателях колена (в положении пронации) и трехглавой мышце голени (в положении супинации).
Функциональный статус анализировали путем исследования ходьбы больного по возможности по ровной и неровной поверхности. Рефлекс растяжения исследовали при постоянной степени разгибания (определяемой как степень падения конечности под действием силы тяжести) в четырех группах мышц – сгибателях предплечья, четырехглавой (в положении сидя), сгибателях колена (в положении пронации) и трехглавой мышце голени (в положении супинации).
Отмечали длительность результирующей контрактуры и угол, при котором она появлялась. Выраженность сокращения, вызванного растяжением мышцы, оценивали по 5-балльной шкале; эффективность лечения при уменьшении выраженности сокращения на 1 балл считали умеренной, на 2 – высокой, на 3 – очень высокой и на 4 – отличной. Величину угла, при котором развивалась контрактура, соотносили с «нормой», которую определяли как способность выполнять 100% анатомически возможных для данной группы мышц угловых движений. Эти угловые величины для различных мышечных групп таковы:
сгибатели предплечья – 130°,
четырехглавая ( в положении сидя) – 120°,
сгибатели колена ( в положении пронации) – 145°,
трехглавая мышца голени – 90°.
Так, если величина угла, при котором в сгибателях предплечья появлялся рефлекс растяжения, возрастала в результате лечения с 80 до 120°, то увеличение в 40° составляло 30,8% от максимально возможного в этом суставе движения в 130°. Флексорный спазм оценивали по 5-балльной шкале: 1 – спазм отсутствует; 2 – спазм вызывается пассивными движениями; 3 – спазм вызывается активными движениями; 4 – спазм провоцируется сенсорными стимулами; 5 – спазм возникает спонтанно. Также отмечали наличие клонуса в трехглавой мышце голени и исследовали мышечную силу в двуглавой мышце руки и четырехглавой мышце ноги.
В настоящее время применяются объективные балльные шкалы, позволяющие количественно оценить степень нарушенных функций у больных с различной неврологической патологией. Эту возможность дает использование системы Л.Г.Столяровой и соавт. (1982), в которой особенно полно учитывается состояние мышечного тонуса, и шкалы В. Lindmark (Lindmark В., Hamrin Е., 1988), в которой содержится балльная оценка нарушений движений (активных и пассивных), тонуса мышц, чувствительности, ходьбы, равновесия, социальных навыков. Шкала В.Lindmark несколько модифицирована и в течение многих лет успешно используется в клинике неврологии и нейрохирургии РГМУ (Е.И.Гусев, 1992; А.Б.Гехт, 1993, 1995).
Шкала В.Lindmark несколько модифицирована и в течение многих лет успешно используется в клинике неврологии и нейрохирургии РГМУ (Е.И.Гусев, 1992; А.Б.Гехт, 1993, 1995).
Наболее информативным методом объективного анализа двигательных нарушений, в том числе изменений тонуса мышц, является электромиография (Б.М.Гехт, 1990; Л.О.Бадалян и И.А.Скворцов, 1986; Г.Н.Авакян, 1985; J.Campbell и соавт., 1991; P.Brown, 1994; S.Fellows и соавт., 1994; D.Intiso и соавт., 1994), однако рамки настоящей статьи не позволяют провести детальный анализ ЭМГ-коррелятов нарушений мышечного тонуса.
Лечение
Многие авторы указывают на то, что прежде чем начинать лечение спастичности, необходимо проанализировать все факты в клинической картине конкретного больного. Во-первых, надо решить, достаточно ли выражена спастичность и оправдывает ли это проведение специальной терапии. Во-вторых, следует дифференцировать истинную спастичность и изменения механических свойств мыщцы, которые, как правило, имеют место в хронических случаях.
Наконец, известно, что выраженность спастичности может усугубляться при воздействии различных случайных факторов, как внешних, например холода, так и внутренних, например инфекции мочевого пузыря или волнения; в связи с этим решение о проведении терапии должно быть взвешенным; однажды начатое лечение обычно продолжается годами (М.Eyssette и соавт., 1988; A.Bes и соавт., 1988; P.Delwade,1987). При выборе антиспастических препаратов учитывают в основном способность тормозить полисинаптические рефлексы (уменьшение спастики), оказывая наименьшее влияние на моносинаптические (сила мышцы), и лучшую переносимость.
В настояшей статье отдельные препараты будут рассмотрены более подробно.
Дантролен. Этот препарат отличается от других миорелаксантов, поскольку действует непосредственно на мышцы и оказывает незначительное (или вообще никакого) воздействие на центральную нервную систему.
Препарат уменьшает спастичность, снижает силу произвольных сокращений. Препарат особенно показан больным, уход за которыми затруднен из-за выраженных длительных мышечных контрактур и на состоянии которых не отразится сопутствующее снижение силы произвольных сокращений. Дозировку следует подбирать индивидуально, доводя до оптимального уровня постепенно. Обычно доза варьирует в диапазоне 100–300 мг/день. Описаны редкие случаи гепатотоксичности, иногда со смертельным исходом, поэтому до начала и регулярно в процессе лечения следует проверять функцию печени.
Препарат особенно показан больным, уход за которыми затруднен из-за выраженных длительных мышечных контрактур и на состоянии которых не отразится сопутствующее снижение силы произвольных сокращений. Дозировку следует подбирать индивидуально, доводя до оптимального уровня постепенно. Обычно доза варьирует в диапазоне 100–300 мг/день. Описаны редкие случаи гепатотоксичности, иногда со смертельным исходом, поэтому до начала и регулярно в процессе лечения следует проверять функцию печени.
Диазепам является миорелаксантом, поскольку он обладает способностью стимулировать уменьшенное пресинаптическое торможение на спинальном уровне. Диазепам не имеет прямых ГАМКергических свойств, но он увеличивает сродство ГАМК к рецепторам. В клинических исследованиях была установлена эффективность диазепама как мышечного релаксанта. Он показан при спастичности спинального или церебрального происхождения. Анксиолитические свойства могут обусловить интересный дополнительный эффект у ряда больных. Следует также помнить, что диазепам помогает и при других типах гипертонии, например при тетанусе, синдроме «ригидного человека» (Stiff-man) и посттравматических мышечных спазмах (G.Greve и соавт., 1991; l.Milanov, 1992; R.Young и P.Delwaide, 1981). Дозировка составляет 30 – 50 мг/день. Вместе с тем при приеме этих доз могут отмечаться сонливость, утомляемость, атаксия, головокружение. При длительном назначии препарата велика вероятность появления зависимости.
Следует также помнить, что диазепам помогает и при других типах гипертонии, например при тетанусе, синдроме «ригидного человека» (Stiff-man) и посттравматических мышечных спазмах (G.Greve и соавт., 1991; l.Milanov, 1992; R.Young и P.Delwaide, 1981). Дозировка составляет 30 – 50 мг/день. Вместе с тем при приеме этих доз могут отмечаться сонливость, утомляемость, атаксия, головокружение. При длительном назначии препарата велика вероятность появления зависимости.
В настоящее время наиболее часто применяются приведенные ниже препараты (представлены в алфавитном порядке).
Баклофен стимулирует ГАМК-В-рецепторы (тормозные), угнетает моно- и полисинаптические рефлексы на спинальном уровне, что приводит к снижению мышечного напряжения и дает обезболивающий эффект. Согласно своему механизму действия баклофен корригирует некоторые, но не все патофизиологические изменения при спастичности. Для более существенного воздействия иногда следует сочетать два препарата с различными механизмами действия. Хотя подобные комбинации назначаются часто, в настоящее время нет клинических исследований, оправдывающих эту практику. Баклофен обладает антиноцицептивыми свойствами. Важное (и, по мнению ряда авторов, основное) показание к применению этого препарата – болезненные флексорные спазмы. В то же время его положительное влияние на походку ограничено (R.Young, P.Delwaide, 1981; H.Kravitz и соавт., 1992; G.Ochs и соавт., 1989; I.Milanov, 1992). Препарат применяют внутрь, во время еды. Начальная доза 5 мг 3 раза в день. Максимальная суточная доза 60–75 мг. Отменять препарат следует постепенно (G.Duncan и R.Young, 1976; M.Kofler и соавт., 1992).
Хотя подобные комбинации назначаются часто, в настоящее время нет клинических исследований, оправдывающих эту практику. Баклофен обладает антиноцицептивыми свойствами. Важное (и, по мнению ряда авторов, основное) показание к применению этого препарата – болезненные флексорные спазмы. В то же время его положительное влияние на походку ограничено (R.Young, P.Delwaide, 1981; H.Kravitz и соавт., 1992; G.Ochs и соавт., 1989; I.Milanov, 1992). Препарат применяют внутрь, во время еды. Начальная доза 5 мг 3 раза в день. Максимальная суточная доза 60–75 мг. Отменять препарат следует постепенно (G.Duncan и R.Young, 1976; M.Kofler и соавт., 1992).
Тизанидин является производным имидазола, оказывает агонистическое действие на центральные альфа-2-адренергические рецепторы. Тизанидин оказывает выраженное антиспастическое действие, устраняет болезненные мышечные спазмы. Важно отметить, что тизанидин не снижает силу произвольных сокращений (A. Bes и соавт., 1988; А.Б.Гехт, 1998). Показаниями к его применению являются спастичность и мышечная боль, сопровождаемая спазмом. Противопоказания – гиперчувствительность к препарату, детский возраст. Побочные действия обычно выражены незначительно: тошнота, сухость во рту, головокружение, слабость, сонливость, незначительное снижение АД. Применяется внутрь для снятия болезненного мышечного спазма – по 2–4 мг 3 раза в день, при спастических состояниях – 12–24 мг в сутки в 3 приема (начальная доза 6 мг в 3 приема). Не следует превышать дозу 36 мг.
Bes и соавт., 1988; А.Б.Гехт, 1998). Показаниями к его применению являются спастичность и мышечная боль, сопровождаемая спазмом. Противопоказания – гиперчувствительность к препарату, детский возраст. Побочные действия обычно выражены незначительно: тошнота, сухость во рту, головокружение, слабость, сонливость, незначительное снижение АД. Применяется внутрь для снятия болезненного мышечного спазма – по 2–4 мг 3 раза в день, при спастических состояниях – 12–24 мг в сутки в 3 приема (начальная доза 6 мг в 3 приема). Не следует превышать дозу 36 мг.
Толперизон блокирует полисинаптические спинномозговые рефлексы, избирательно угнетает каудальную часть ретикулярной формации мозга, уменьшая спастичность. Оказывает центральное Н-холинолитическое действие, обладает спазмолитической и сосудорасширяющей способностью. Таким образом, фармакологическое действие препарата – миорелаксирующее, вазодилатирующее. Препарат снижает повышенный мышечный тонус и ригидность мышц при заболеваниях экстрапирамидной системы, улучшает произвольные активные движения, нормализует периферическое кровообращение. Показания к применению – гипертонус поперечнополосатой мускулатуры (рассеянный склероз, миелопатия, энцефаломиелит, мышечный спазм, мышечные контрактуры), облитерирующие сосудистые заболевания, посттромботические расстройства лимфообращения и венозного кровообращения. Противопоказаниями являются тяжелая миастения, детский возраст (до 3 лет). Побочные действия – тошнота, рвота, абдоминальный дискомфорт, диспноэ, сонливость, мышечная слабость, артериальная гипотензия, зуд, кожные реакции. Применение – внутрь по 150–450 мг/сут в 3 приема, внутримышечно по 100 мг 2 раза в сутки, внутривенно медленно 100 мг 1 раз в день. Перед парентеральным применением следует убедиться в отсутствии у больного повышенной чувствительности к лидокаину.
Показания к применению – гипертонус поперечнополосатой мускулатуры (рассеянный склероз, миелопатия, энцефаломиелит, мышечный спазм, мышечные контрактуры), облитерирующие сосудистые заболевания, посттромботические расстройства лимфообращения и венозного кровообращения. Противопоказаниями являются тяжелая миастения, детский возраст (до 3 лет). Побочные действия – тошнота, рвота, абдоминальный дискомфорт, диспноэ, сонливость, мышечная слабость, артериальная гипотензия, зуд, кожные реакции. Применение – внутрь по 150–450 мг/сут в 3 приема, внутримышечно по 100 мг 2 раза в сутки, внутривенно медленно 100 мг 1 раз в день. Перед парентеральным применением следует убедиться в отсутствии у больного повышенной чувствительности к лидокаину.
Дальнейшее изучение биохимических механизмов спастичности, ее клинических и нейрофизиологических особенностей позволит расширить возможности медикаментозного и немедикаментозного лечения спастичности при различных заболеваниях нервной системы. Большое значение для улучшения качества жизни этой категории больных и их семей имеет развитие системы социальной помощи, совершенствование комплексной медико-социальной реабилитации больных.
Толперизон:
МИДОКАЛМ
(Gedeon Richter)
.
Постинсультная спастичность | #05/08 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи.
В России более миллиона больных, перенесших инсульт. Более чем у половины из них остаются после него двигательные нарушения, которые существенно снижают качество жизни и способствуют стойкой инвалидности (инвалидизации) пациентов [1]: чаще всего это гемипарез или монопарез конечности с повышением мышечного тонуса по типу спастичности [1, 2, 9, 20].
Патогенез постинсультной спастичности
Спастичность выявляется при исследовании пассивных движений в паретичной конечности как повышенное сопротивление (сокращение) мышцы при ее быстром растяжении. Развитие спастичности при центральном парезе конечности связывается со снижением тормозных влияний на спинальные мотонейроны и интернейроны, что приводит к увеличению числа импульсов, достигающих альфа-мотонейронов в ответ на растяжение мышцы. Снижение тормозных влияний на спинальные мотонейроны и интернейроны объясняется комбинированным поражением пирамидных и экстрапирамидных путей внутри головного мозга вследствие инсульта, при этом важную роль в развитии спастичности отводят повреждению кортико-ретикуло-спинального тракта [2, 16, 20].
Снижение тормозных влияний на спинальные мотонейроны и интернейроны объясняется комбинированным поражением пирамидных и экстрапирамидных путей внутри головного мозга вследствие инсульта, при этом важную роль в развитии спастичности отводят повреждению кортико-ретикуло-спинального тракта [2, 16, 20].
В экспериментальных исследованиях показано, что изолированное поражение пирамидного пути не вызывает спастичности, а приводит лишь к парезу в дистальных отделах конечностей, особенно утрате тонких движений руки. В случаях поражения головного мозга при инсульте обычно возникает поражение не только пирамидного пути, но и других двигательных путей, таких как кортико-ретикуло-спинальный тракт, что и сопровождается спастичностью. Поэтому постинсультная спастичность рассматривается как комбинированное поражение пирамидных и экстрапирамидных структур внутри головного мозга [2, 16, 20]. Экстрапирамидная система внутри головного мозга может быть повреждена вследствие поражения самих базальных ганглиев или приходящих либо исходящих от них путей.
В развитии церебральной спастичности при поражении головного мозга большую роль играет ослабление тормозных влияний преимущественно на альфа-мотонейроны, обеспечивающих движение антигравитационных мышц; это объясняет появление характерных проявлений постинсультного спастического гемипареза: приведение плеча, сгибание руки в локтевом и лучезапястном суставах, приведение бедра, разгибание колена и подошвенное сгибание в голеностопном суставе [2, 16, 20].
У больных инсультом спастичность обычно нарастает в паретичных конечностях в течение нескольких недель и месяцев, сравнительно редко (чаще всего при восстановлении двигательных функций) наблюдается спонтанное уменьшение спастичности. Во многих случаях у больных инсультом спастичность ухудшает двигательные функции, способствует развитию контрактуры и деформации конечности, затрудняет уход за обездвиженным больным и иногда сопровождается болезненными мышечными спазмами [2, 5, 9, 11, 20].
Если постинсультный парез сохраняется в течение длительного времени (несколько месяцев и более), то могут возникнуть структурные изменения сегментарного аппарата спинного мозга (укорочение дендритов альфа-мотонейронов и коллатеральный спрутинг афферентных волокон, входящих в состав задних корешков), которые способствуют прогрессированию спастичности [16]. Также развиваются вторичные изменения в паретичных мышцах, сухожилиях и суставах, которые усиливают двигательные расстройства и сопротивление, возникающее в мышце при ее растяжении, что необходимо учитывать при оценке мышечного тонуса в паретичных или парализованных конечностях [16, 20].
Восстановление утраченных двигательных функций максимально в течение двух-трех месяцев с момента инсульта, в дальнейшем темпы восстановления снижаются значительно. Через год после развития инсульта маловероятно уменьшение степени пареза, однако возможно улучшение двигательных функций и уменьшение инвалидности путем тренировки равновесия и ходьбы, использования специальных приспособлений для передвижения и снижения спастичности в паретичных конечностях [1, 2, 9, 11, 20].
Лечение постинсультной спастичности
Лечение постинсультной спастичности направлено на улучшение функциональных возможностей паретичных конечностей, ходьбы, самообслуживания больных. К сожалению, в части случаев возможности лечения спастичности ограничиваются только уменьшением боли и дискомфорта, связанного с высоким мышечным тонусом, облегчением ухода за парализованным пациентом или устранением имеющегося косметического дефекта, вызванного высоким мышечным тонусом [2, 11, 20].
Один из наиболее важных вопросов, который приходится решать при ведении больного с постинсультной спастичностью, сводится к следующему: ухудшает или нет спастичность функциональные возможности больного? В целом, функциональные возможности конечности у больного с постинсультным парезом конечности хуже при наличии выраженной спастичности, чем при ее легкой степени. Вместе с тем у части больных при выраженной степени пареза спастичность в мышцах ноги может облегчать стояние и ходьбу, а ее снижение может привести к ухудшению двигательной функции и даже к падениям [2, 11, 16, 20]. Перед лечением постинсультной спастичности необходимо определить возможности лечения у конкретного больного (улучшение двигательных функций, уменьшение болезненных спазмов, облегчение ухода за пациентом и др.) и обсудить их с пациентом и/или его родственниками. Возможности лечения во многом определяются сроками с момента заболевания и степенью пареза, наличием когнитивных расстройств [2, 11, 16, 20]. Чем меньше сроки с момента развития инсульта, вызвавшего спастический парез, тем более вероятно улучшение от лечения спастичности, потому что оно может привести к существенному улучшению двигательных функций, предотвратив формирование контрактур и повысив эффективность реабилитации в период максимальной пластичности центральной нервной системы. При длительном сроке заболевания менее вероятно существенное улучшение двигательных функций, однако можно значительно облегчить уход за больным и снять дискомфорт, вызванный спастичностью. Чем меньше степень пареза в конечности, тем более вероятно, что лечение спастичности улучшит двигательные функции [16, 20].
Перед лечением постинсультной спастичности необходимо определить возможности лечения у конкретного больного (улучшение двигательных функций, уменьшение болезненных спазмов, облегчение ухода за пациентом и др.) и обсудить их с пациентом и/или его родственниками. Возможности лечения во многом определяются сроками с момента заболевания и степенью пареза, наличием когнитивных расстройств [2, 11, 16, 20]. Чем меньше сроки с момента развития инсульта, вызвавшего спастический парез, тем более вероятно улучшение от лечения спастичности, потому что оно может привести к существенному улучшению двигательных функций, предотвратив формирование контрактур и повысив эффективность реабилитации в период максимальной пластичности центральной нервной системы. При длительном сроке заболевания менее вероятно существенное улучшение двигательных функций, однако можно значительно облегчить уход за больным и снять дискомфорт, вызванный спастичностью. Чем меньше степень пареза в конечности, тем более вероятно, что лечение спастичности улучшит двигательные функции [16, 20].
Лечебная гимнастика представляет наиболее эффективное направление ведения больного с постинсультным спастическим гемипарезом, она направлена на тренировку движений в паретичных конечностях и предотвращение контрактур [1, 2, 16, 20]. Однако больным, имеющим выраженную спастичность в сгибателях верхних конечностей, не следует рекомендовать интенсивные упражнения, которые могут значительно усилить мышечный тонус (например, сжимание резинового кольца или мяча, использование эспандера для развития сгибательных движений в локтевом суставе).
В качестве методов физиотерапии используются лечение положением, обучение пациентов стоянию, сидению, ходьбе (с помощью дополнительных средств и самостоятельно), бинтование конечности, применение ортопедических аппаратов, тепловые воздействия на спастичные мышцы, а также электрическая стимуляция определенных мышечных групп (например, разгибателей пальцев кисти или передней большеберцовой мышцы [4]).
Что такое спастичность и как бороться со спастикой мышц
Что такое спастика ног. Что такое спастичность и как бороться со спастикой мышц
Симптом рассеянного склероза, который встречается у более чем 90 РСников.
Спастика бывает:
в сравнительно легкой форма- скованность мышц (‘чаще бьет это по ногам)
в тяжелых формах- судороги конечностей (‘чаще ног)
бывает не сгибательная спастичность (спантанное сгибание колена и сложности его выпрямления вспять)
Причины: влажность, неудобная (жесткая) одежда, к этому симптому нужно относиться серьезно.
Потому что без лечения может возникнуть: трудности в движениях конечностей, потеря эластичности суставовкрайнее последствия- пролежни
Лечение спастики
Проявление этого симптома разное. Потому универсального лечения нет и подбирается оно индивидуально. Первым делом надо проконсультироваться с врачом, который разрабатывает систему и путь облегчения симптомов. Профилактика в лечении спастики и скованности мышц применяют: физические упражнения (особенно растяжка мышц) и миостимуляцию, лекарственные средства (релаксанты часто), а так же изменения образа жизни в целом.
Профилактика в лечении спастики и скованности мышц применяют: физические упражнения (особенно растяжка мышц) и миостимуляцию, лекарственные средства (релаксанты часто), а так же изменения образа жизни в целом.
Это требуется, чтобы облегчить болезненные спазмы, вернуться к движению и функциональности многих мышц (тазобедренных, плечевых,коленных, голеностопных, локтевых). А в крайних мерах применяют хирургический способ, но до этого не нужно доводить Среди лекарственных средств можно выделить несколько: баклофен, баклосан, сирдалуд, мидокалм- влияют за нервно-мышечную передачу. Будьте осторожны с применением, потому что побочные действия могут внести изменения в ваши планы на день! Возникает сонливость и слабость в мышцах. Все перечисленные препараты незначительно отличаются силой воздействия. Баклофен используется для тяжелой спастичности,потому есть в уколах- для сильной спастики
Tizanidine (Zanaflex®) работает быстро, снимает спазмы, расслабляет. Несмотря на то, что не вызывает мышечную слабость, Вызываетсухостьво рту, снижает давление, а для меня, как гипотоника- это ощутимо(.
Несмотря на то, что не вызывает мышечную слабость, Вызываетсухостьво рту, снижает давление, а для меня, как гипотоника- это ощутимо(.
Существуют случаи, когда спастика может быть спасительной В это сложно поверить, но в некоторых случаях спастика приносит пользу. Например, из-за того, что дает ногам жесткость и трудности сгибания голеностопных суставов, это позволяет больному оставаться на ногах и даже ходить, хоть и с дискомфортом от сложности сгибания и общей жесткости мышц. Миостимуляцияв реабилитации
Это один из методов физиотерапевтического лечения, который состоит в воздействии электрическим током определенной величины, частоты на мышцы и нервные окончания.
Обычно этот метод применяют против болей в спине и для роста силы, массы мышц,.снижения локальной спастичности мышц. Виды миостимуляции.
При стимуляции мышц и нервных окончаний используют: электростимуляцию (токи ЧЭНС, TENS) через кожу и нейромышечную элестростимуляцию (НМЭС, NMES). Аппараты для проведения стимуляции:
Аппараты для проведения стимуляции:
В медицинских центрах, специализированных лечебных заведениях используют аппараты современный физиотерапевтический комбайн Phyaction Guidance C, с определенными программами ЧЭНС или нейромышечной стимуляции, а также программы для снижения сильного тонуса мышц, когда-то это было противопоказано при этом симптоме. В аппарат помогает лечить такие болезни как, Фиэкшэн GC (PhyactionGuidance C) применяют все указанные виды токов. Такой аппарат помогает лечить большое колличество патологий. НМЭС (нейромышечная электростимуляция) улучшает нейромышечные функции, снижает спастичность, улучшает мышечный контроль. Существуют так же портативные миостимуляторы (RestArt, Sanitas, Brander EMS и т.п.) оторые чаще используются в домашних (пример такого устройства вы видите на заставке этой статьи Sanitas Sem44) условиях для снятия боли или с эстетическими целями. Эффектымиостимуляции.
Анальгетический эффект, доказан и эффективен, особенно, если учесть, что лечение проходит без приема таблеток.
Нормализует симпатическую рефлекторную активность
Восстанавливает сократительную активность мышц и мышечный тонус
Увеличивает мышечную массу, тренирует мышцы;
Стимулирует нейро-мышечное соединение;Активирует проприорецепторы, расположенные в мышцах и схожилиях;Способствует расщеплению жировых клеток;Улучшает сегментарный и общий кровоток, метаболизм в месте воздействия;
Усиливает дренаж межклеточной жидкости. Показания для проведения миостимуляции.
в неврологии: мышечно-тонические болевые синдромы; острая и хроническая боль (боль в позвоночнике, головная боль, боль в шее, боль в запястье, боль в ноге) восстановления мышечного тонуса и сократительной активности мышц, спастичности мышц после инсультов и ДЦП, рассеянном слерозе, травматические нейропатии, миофасциальные триггерные точки парезы и параличи мышц после инсультов, травм спины и головы, невралгии; симпатическая рефлекторная дистрофия; миалгии; сегментарные вегетативные нарушения; травмы позвоночника; в травматологии и спортивной медицине: после длительной иммобилизации конечностей, при переломах костей для более быстрогосращения костей, пригипотрофиях и атрофиях мышц для увеличения мышечной массы; остепороз эстетической медицине: при дряблости мышц и кожи, для улучшения сосудистого тонуса и питания кожи, лечение целлюлита, уменьшение жировых складок, лифтинг различных мышц тела, в том числе и и мышц лица. в геронтологии: для поддержания мышечной массы и силы мышц у пожилых пациентов ослабление функции тазовых мышц.
в геронтологии: для поддержания мышечной массы и силы мышц у пожилых пациентов ослабление функции тазовых мышц.
2556. Илья
Источник: //trans-klimat.ru/chto-takoe-spastika-nog-chto-takoe-spastichnost-i-kak-borotsya-so-spastikoi/
Спастика – что это такое? Как и зачем с ней бороться?
Спастика или спастический синдром – это болезненные судороги, которые могут появляться после травм или инсультов. Это явление может играть и положительную, и отрицательную роль. Чтобы вернуться к нормальной жизни и снова комфортно передвигаться, нужно с самого начала реабилитации предпринять меры против усиления спастики.
В результате перенесенных инсультов или травм у пациентов могут наблюдаться судороги и спазмы мышц. Например, травма позвоночника может привести к судорогам в ногах, руках, шейном отделе. Обычно спазмы проявляют себя ночью, но нередко затрудняют жизнь и в дневное время. Эти непроизвольные сокращения мышц и называются спастикой или спастическим синдромом.
Что такое спастика простыми словами?
В нормальном состоянии механизм сокращения и расслабления мышц доведен до автоматизма. Все процессы работают безупречно благодаря слаженной работе конечностей, спинного мозга и головного мозга.
Но инсульт или травма приводят к гибели клеток, которые отвечают за передачу сигналов двигательным нейронам спинного и головного мозга.
В итоге тормозящие импульсы не доходят до адресата – координация нарушается.
Другими словами, мышцы ног или рук потеряли связь с мозгом, но при этом они продолжают накапливать энергию. Но эта энергия обязательно должна быть израсходована – это и происходит в виде болезненных судорог. Поскольку прямых команд от мозга мышцы не воспринимают, спазмы могут произойти в любую минуту.
Спастика: хорошо или плохо?
Механизмы формирования спастического синдрома до сих пор недостаточно изучены из-за своей сложности и многогранности. Спастика проявляется не у всех. И в ее наличии, и в ее отсутствии есть свои плюсы и минусы.
Спастика удерживает мышцы в тонусе и способствует их хорошему кровоснабжению. Многие врачи очень положительно оценивают спастику – это означает, что ноги или руки все еще можно восстановить, и человек снова сможет ходить.
Даже несмотря на болевые ощущения, многие пациенты с радостью воспринимают, что их ноги (или руки) «работают», хоть и самопроизвольно. По крайней мере, на первом этапе реабилитации роль спастики является однозначно положительной.
Но в дальнейшем усиление спастического синдрома приводит к серьезным сложностям в восстановлении.
Как не запустить спастику?
Если в первые недели реабилитации предпринять необходимые меры против усиления спастики, то можно снизить возможные негативные последствия. По крайней мере, удастся добиться такого состояния, чтобы комфортно передвигаться и жить нормальной жизнью. Для этого нужно:
- Сократить время в сидячем положении. Конечно, сидеть нужно обязательно, в том числе и для укрепления мышц спины. Вот только нельзя слишком много времени проводить в сидячем положении – это приводит к сокращению и стягиванию (а значит и к потере эластичности) паховых и брюшных мышц, сухожилий.
- Лежать с валиком под грудью. Какое-то время пациент провел сидя, и теперь ему нужно лечь, подложив валик под грудную клетку. Подойдет и обычная подушка. Это нужно, чтобы растянуть мышцы после сокращения. Кроме того, полезно будет при этом положить небольшой груз на копчик (до 5-8 кг, подбирается индивидуально). Дополнительно можно подложить валик (или подушку) чуть выше колена.
- Не лежать на боку с согнутыми ногами. По сути, тот же вред, что и у сидячего положения. Если для пациента эта поза удобна, то, конечно, нельзя от нее отказываться. Нужно ввести себе обязательное правило: каждый раз после этого нужно лежать на животе с подушкой или валиком под грудью.
- Не накачивать мышцы вначале восстановления. На старте реабилитации хочется сделать как можно больше для ускорения восстановления. Но такой подход таит в себе серьезные риски. Из-за спастики мышцы и так забиты, а тренировка только усугубляет ситуацию. Путь тормозных импульсов к адресату становится еще более трудным из-за сильной забитости мышц.
Методы лечения
Полностью избавиться от спастического синдрома не удастся, но можно сделать так, чтобы судороги как можно меньше тревожили и не мешали в обычной жизни. Существует несколько направлений лечения:
- Лечебная физкультура (ЛФК). По сути, единственный действительно эффективный метод борьбы со спастикой, который дает устойчивый результат. Нужно регулярно выполнять комплекс упражнений на растяжку мышц: разминать пальцы ног, делать круговые вращения стопами, выпрямлять и сгибать ноги в сидячем положении, делать наклоны туловища, поочередно поднимать ноги, сгибать ног в коленях в положении на животе. Для ЛФК можно и нужно использовать различный вспомогательный инвентарь: мячи, скамейки, штурвалы для рук, различные тренажеры и другие полезные приспособления.
- Хирургические процедуры. Существует временное решение, которое могут предложить хирурги – подрезание сухожилий. На некоторое время спастический синдром действительно пропадает, но затем возвращается и становится еще более сильным. Не спешите соглашаться на эту операцию, пока не взвесите все за и против.
- Таблетки или уколы. Медицинские препараты способны утихомирить болезненные судороги. Но длительность действия лекарств обычно не превышает 2-3 часов, а после продолжительного приема препараты и вовсе станут неэффективны. К тому же из-за лекарств спастические проявления могут стать более сильными и интенсивными.
ЛФК и лежание на животе с подушкой под грудь – это самые простые и одновременно самые эффективные средства против усиления спастики. У такого лечения нет побочных эффектов и рисков.
К тому же если человек с инвалидностью сам покупает технические средства реабилитации, то можно получить от государства компенсацию их стоимости через социальные службы.
Подробную информацию вы можете уточнить у наших консультантов.
Источник: //www.istok-reatech.ru/info/articles/2017/spastika_chto_eto_takoe_kak_i_zachem_s_ney_borotsya_/
Что такое Спастика? Все методы лечения спастики – Александра Ясинская
Симптом рассеянного склероза, который встречается у более чем 90 РСников.
Спастика бывает:
в сравнительно легкой форма- скованность мышц (‘чаще бьет это по ногам)
в тяжелых формах- судороги конечностей (‘чаще ног)
бывает не сгибательная спастичность (спантанное сгибание колена и сложности его выпрямления вспять)
Причины: влажность, неудобная (жесткая) одежда, к этому симптому нужно относиться серьезно.
Потому что без лечения может возникнуть: трудности в движениях конечностей, потеря эластичности суставовкрайнее последствия- пролежни
Лечение спастики
Проявление этого симптома разное. Потому универсального лечения нет и подбирается оно индивидуально. Первым делом надо проконсультироваться с врачом, который разрабатывает систему и путь облегчения симптомов. Профилактика в лечении спастики и скованности мышц применяют: физические упражнения (особенно растяжка мышц) и миостимуляцию, лекарственные средства (релаксанты часто), а так же изменения образа жизни в целом.
Это требуется, чтобы облегчить болезненные спазмы, вернуться к движению и функциональности многих мышц (тазобедренных, плечевых,коленных, голеностопных, локтевых). А в крайних мерах применяют хирургический способ, но до этого не нужно доводить Среди лекарственных средств можно выделить несколько: баклофен, баклосан, сирдалуд, мидокалм- влияют за нервно-мышечную передачу. Будьте осторожны с применением, потому что побочные действия могут внести изменения в ваши планы на день! Возникает сонливость и слабость в мышцах. Все перечисленные препараты незначительно отличаются силой воздействия. Баклофен используется для тяжелой спастичности,потому есть в уколах- для сильной спастики
Tizanidine (Zanaflex®) работает быстро, снимает спазмы, расслабляет. Несмотря на то, что не вызывает мышечную слабость, Вызываетсухостьво рту, снижает давление, а для меня, как гипотоника- это ощутимо(.
Существуют случаи, когда спастика может быть спасительной В это сложно поверить, но в некоторых случаях спастика приносит пользу. Например, из-за того, что дает ногам жесткость и трудности сгибания голеностопных суставов, это позволяет больному оставаться на ногах и даже ходить, хоть и с дискомфортом от сложности сгибания и общей жесткости мышц. Миостимуляцияв реабилитации
Это один из методов физиотерапевтического лечения, который состоит в воздействии электрическим током определенной величины, частоты на мышцы и нервные окончания.
Обычно этот метод применяют против болей в спине и для роста силы, массы мышц,.снижения локальной спастичности мышц. Виды миостимуляции.
При стимуляции мышц и нервных окончаний используют: электростимуляцию (токи ЧЭНС, TENS) через кожу и нейромышечную элестростимуляцию (НМЭС, NMES). Аппараты для проведения стимуляции:
В медицинских центрах, специализированных лечебных заведениях используют аппараты современный физиотерапевтический комбайн Phyaction Guidance C, с определенными программами ЧЭНС или нейромышечной стимуляции, а также программы для снижения сильного тонуса мышц, когда-то это было противопоказано при этом симптоме. В аппарат помогает лечить такие болезни как, Фиэкшэн GC (PhyactionGuidance C) применяют все указанные виды токов. Такой аппарат помогает лечить большое колличество патологий. НМЭС (нейромышечная электростимуляция) улучшает нейромышечные функции, снижает спастичность, улучшает мышечный контроль. Существуют так же портативные миостимуляторы (RestArt, Sanitas, Brander EMS и т.п.) оторые чаще используются в домашних (пример такого устройства вы видите на заставке этой статьи Sanitas Sem44) условиях для снятия боли или с эстетическими целями. Эффекты миостимуляции.
Анальгетический эффект, доказан и эффективен, особенно, если учесть, что лечение проходит без приема таблеток.
Нормализует симпатическую рефлекторную активность
Восстанавливает сократительную активность мышц и мышечный тонус
Увеличивает мышечную массу, тренирует мышцы;
Стимулирует нейро-мышечное соединение;Активирует проприорецепторы, расположенные в мышцах и схожилиях;Способствует расщеплению жировых клеток;Улучшает сегментарный и общий кровоток, метаболизм в месте воздействия;
Усиливает дренаж межклеточной жидкости. Показания для проведения миостимуляции.
в неврологии: мышечно-тонические болевые синдромы; острая и хроническая боль (боль в позвоночнике, головная боль, боль в шее, боль в запястье, боль в ноге) восстановления мышечного тонуса и сократительной активности мышц, спастичности мышц после инсультов и ДЦП, рассеянном слерозе, травматические нейропатии, миофасциальные триггерные точки парезы и параличи мышц после инсультов, травм спины и головы, невралгии; симпатическая рефлекторная дистрофия; миалгии; сегментарные вегетативные нарушения; травмы позвоночника; в травматологии и спортивной медицине: после длительной иммобилизации конечностей, при переломах костей для более быстрогосращения костей, пригипотрофиях и атрофиях мышц для увеличения мышечной массы; остепороз эстетической медицине: при дряблости мышц и кожи, для улучшения сосудистого тонуса и питания кожи, лечение целлюлита, уменьшение жировых складок, лифтинг различных мышц тела, в том числе и и мышц лица. в геронтологии: для поддержания мышечной массы и силы мышц у пожилых пациентов ослабление функции тазовых мышц.
поделиться записью
Источник: //pro-rs.ru/elvch-pri-spastike/
Спастика мышц: причины, симптомы и лечение
Что такое спастика мышц и как избавиться от нее? Такие вопросы особо актуальны у пациентов, страдающих ею и врачей. Это такое состояние, когда мышцы слишком интенсивно сокращаются при их стремительном растяжении. У пациентов часто снижается сила мускулов, теряется произвольный контроль движений вплоть до паралича.
Почему возникает спастичность мышц
Главный ответ на данный вопрос кроется в дисбалансе импульсов, следующих от мозга к мышцам.
Другие причины спастики мышц таковы:
- Увечья мозга (и спинного, и головного).
- Инсульты.
- Инфекционные недуги, при которых воспалительные процессы затрагивают мозг, например менингит.
- Гипоксия – патология, возникающая из-за дефицита кислорода.
- Амиотрофический боковой склероз.
Категории нарушений
В классификации спастики мышц их всего три:
- Флексорная. Мышцы-сгибатели характеризуются повышенным тонусом при сгибании и поднятии рук или ног в суставах.
- Экстенозная. Похожая картина с п.1, только процесс происходит в мышцах-разгибателях.
- Аддукторная. Тонус развивается, когда смыкаются колени и перекрещиваются ноги в зоне голеней.
При данном заболевании спастичность развивается из-за сокращения тормозных воздействий (ТВ) на спинальные нейроны (их тип: мото- и интер). В итоге увеличивается число импульсов, доходящих до альфа-мотонейронов. Это является ответной реакцией на растяжение мышцы.
Уменьшение ТВ – это следствие совокупных дефектов пирамидных каналов внутри мозга (как спинного, так и головного). Чаще всего спастика мышц развивается из-за того, что повреждается кортико-ретикуло-спинальный тракт.
Если поражается головной мозг, также слабеют ТВ, но больше всего это отражается на гамма-мотонейронах. Они задают движение антигравитационной мускулатуре. В результате проявляется характерный постинсультный спастический гемипарез:
- Приводится плечо и бедро.
- Сгибаются локтевые и лучезапястные суставы
- Разгибается колено.
Когда развивается спинальная спастичность, уменьшаются ТВ на интернейроны, находящиеся в данной области. Из-за чего распространяются возбуждения по нервным волокнам на другие уровни, и появляются патологические симптомы.
Внешне чаще всего это проявляется в конвульсиях и неконтролируемых движениях.
Выражаясь иначе, когда образуется спастика мышц при ДЦП, в них аккумулируется энергия, нарушается или отсутствует связь с мозгом. Они неправильно воспринимают его команды и сокращаются хаотично в любое время. Так расходуется накопившаяся энергия.
Если центральный парез долго не удается вылечить, например, более полугода, то сегментарный аппарат спинного мозга меняется структурно.
Это проявляется в нарушении связей между нервными волокнами и работы паретичных мышц, сухожилий и суставов. Из-за этого происходит усиление двигательных расстройств и сопротивления, образующегося в мышце, когда она растягивается.
Врачи обязательно это учитывают, анализируя мышечный тонус в паретичных, либо парализованных руках и ногах.
Уровень спастичности
Для его анализа используются разные шкалы. Самой распространенным является изделие Эшуорт. Балльная система касательно мышечного тонуса здесь такова:
- 1 – он повышен незначительно, состояние быстро облегчается;
- 1а – легкое превышение, мышцы напрягаются менее, чем в 50% совокупного количества пассивных движений;
- 2 – умеренное развитие в течении 100% объема движений (пассивные действия реализуются легко) ;
- 3 – существенный рост (движения проблематичны) ;
- 4 – паретичная часть конечности не разгибается или сгибается полностью.
Меры терапии
задача в лечении спастики мышц – это улучшение потенциала и работы пораженных конечностей.
Медики решают, как повышенный тонус влияет на функциональные способности пациента. У людей, страдающих центральными парезами, конечности менее активны при сравнении с больными, имеющими 1-2 балла по обозначенной шкале.
Некоторые пациенты с высоким уровнем спастики мышц ног ходят и стоят легче. А при снижении ее степени двигаются гораздо хуже.
До начала терапии врачи выявляют план лечения в конкретном случае (улучшение движения, уменьшение негативных спазмов и прочее) и согласовывают его с пациентами или их родственниками.
Специфики лечения во многом обуславливаются периодом с момента болезни и уровнем пареза. Чем меньше время с начала недуга, тем больше шансов на эффективную терапию.
Для достижения положительного результата применяются такие методы:
- Физиотерапевтический.
- Фармакологический.
- Хирургический.
Физиотерапия
Ее главная задача – тренировать движения в проблематичных конечностях и не допускать осложнений.
По ходу курса данной терапии больных обучают сидеть, стоять и ходить. Для этого применяются дополнительные средства.
Также пациентам бинтуют конечности, задействуют ортопедическую технику и воздействуют на спастичную мускулатуру тепловым излучением.
Чтобы эффективно снять спастику мышц, специалисты устраивают электрическую стимуляцию проблемных зон.
Как правило, это разгибатели пальцев или передней большой берцовой мышцы.
Фармакология
Здесь наибольший эффект оказывают центральные миорелаксанты. Их пациенты принимают перорально. Данные препараты имеют следующие достоинства:
- снижают мышечный тонус;
- улучшают двигательный потенциал;
- снимают болезненные спазмы;
- усиливают эффект лечебной гимнастики;
- облегчают уход за парализованными пациентами;
- предупреждают появление контрактур.
Если спастика мышц характеризуется легким уровнем, миорелаксанты оказывают быстрый положительный эффект. При осложненном заболевании используются в больших дозах. Это чревато негативными побочными действиями.
Лечение этими препаратами начинается с минимальной дозировки. Она постепенно развивается для достижения необходимой задачи.
Комбинации средств против данной болезни не допускаются.
В России чаще всего также применяются такие таблетки от спастики мышц:
- “Сирдалуд”. Подавляет полисинаптические рефлексы в спинном мозгу, оказывает умеренное центральное обезболивающее действие. Особо эффективен при лечении спастики мышц церебрального и спинального типа. Минимальная суточная доза – 3 раза по 6 мг, средняя – 12-24 мг, максимальная – 36 мг. Побочные действия: сонливость, несущественный упадок артериального давления.
- “Баклофен”. В основном используется для лечения спинальной спастики. Он эффективно подавляет генерацию тонизирующих аминокислот и оказывает центральное обезболивающее действие. Минимальная суточная дозировка: 15 мг х 3 . Постепенно она ежедневно увеличивается на 5 мг. Максимальная – 60-75 мг. Побочные действия: тошнота, запор, диарея, гипертония. Поэтому препарат нужно осторожно применять пожилым людям.
- “Толперизон”. Мощно подавляет спинномозговую рефлекторную активность, оказывает легкий сосудорасширяющий и центральный обезболивающий эффект. Уменьшает спазмы. Используется в борьбе со спастикой двух типов: спинальной и церебральной. Начальная доза в сутки – 150 мг. Она развивается планомерно до 300-450 мг. Побочные действия: сонливость, мышечная слабость, артериальная гипотония.
Инъекция ботулинического токсина класса A
Это дополнительная мера, когда отмечается повышенная мышечная активность без контрактуры, но с сильными болями и спазмами. Препарат снижает объем движений и нормализует двигательную функцию. Вводится внутримышечно.
Клиническое действие после укола проявляется через 2-4 дня и удерживается 2-6 месяцев. Затем при необходимости инъекцию повторяют.
Продолжительность эффекта обусловлена дозировкой самого препарата и сложностью заболевания.
В результате его применения мышцы сокращается нормализовано. Это объясняется тем. Что вводимый токсин разрушает белки. Постепенно они восстанавливаются, и разрастаются нервные окончания, ведущие к генерации новых синапсов.
Побочные эффекты инъекции: зуд и боли в ее месте, существенная мышечная слабость.
Хирургическое вмешательство
Для снижения спастики мышц оно может происходить на любом из этих уровней:
- головной мозг;
- спинной;
- периферические нервы;
- мышцы.
Головной мозг оперируется так: включается электрокоагуляция бледного шара или мозжечка. На поверхность последнего имплантируется стимулятор.
Данные операции довольно сложны и опасны. Поэтому применяются крайне редко.
Лечение спинного мозга может устраиваться следующим образом: по продольной линии рассекается конус. Так разрывается рефлекторная дуга, отделяющая задний и передний рог этого мозга.
Операцию проводят только в самых крайних случаях и при спастики мышц ног. Она требует огромного мастерства хирурга и подразумевает высокий риск серьезных осложнений.
Для ликвидации спастичности могут рассекать периферические нервы. Из-за это операции развиваются сильнейшие боли и дизестезии. После нее проводятся ортопедические процедуры. По этой причине она сегодня практически не применяется.
А наиболее распространенное хирургическое вмешательство проводится так: удлиняется сухожилие мышцы, или она перемещается. Так снижается активность ее интрафузальных волокон и, как следствие – спастичность.
Эффект данного метода сложно поддается прогнозу. В сложных случаях проводится серия операций. Если развивается контрактура, этот способ остается единственной мерой терапии.
Ситуация после инсульта или травмы головы
Здесь на первый план выходит лечебная физкультура. Она устраивается с первых дней болезни и тренирует утраченные движения. Пациент начинает самостоятельно стоять и ходить.
Из лекарств чаще всего назначают “Сирдалуд”. Врач грамотно определяет и развивает его дозировку, чтобы не допустить седативного эффекта.
При спастике мышц при инсульте могут серьезно ухудшаться двигательные функции. В этом случае вводится ботулинический токсин. Оптимальные результаты достигаются, если его инъекции делаются в ранний период (менее года) заболевания и скромном уровне пареза.
Рассеянный склероз
У пациентов с данным заболеванием спастика мышц обнаруживается часто. Причиной тому является поражение спинного мозга.
Большее негативное воздействие приходится на нижние конечности. И порядка четверть больных испытывают серьезные проблемы с двигательными функциями.
Для улучшения состояния применяют “Сирдулуд”, либо “Баклофен”. Изнуряющие мышечные спазмы снимают с помощью диазепама. Терапия начинается с минимальных дозировок. Они постепенно увеличиваются
Хирургические меры при подобном диагнозе применяют в двух целях:
- снизить спастичность;
- улучшить функциональность тазовых органов.
Если пациент страдает от местной спастики в ногах, в мускулы бедра и голени вводится ботулинический токсин.
Источник: //labuda.blog/266981
Спастика, что это такое , и как с эти работать?
Природа спастики
Спастика — это напряжение.
Природа спастики многогранна. Меня вообще раньше шокировало, когда говорили внутриутробно. Как это внутриутробно? Что там может произойти такого, когда плод в принципе в мягких водах, в мягких тканях? Однако, когда я на практике столкнулась с таким случаем, все сразу стало ясно. Конкретный случай: короткая пуповина у матери, и, как следствие, ребенку никуда невозможно было двигаться, движений у ребенка не было, естественно, образуется спастика.
Внутриутробная спастика может возникнуть, если у матери было какое-то падение, стрессовое сотрясение или психосоматические проявления, в таких случаях плод может застыть в каком-то испуге, что неизбежно приведет к внутриутробному напряжению.
Причиной спастики может быть родовая травма. Частые случаи: остановка родовой деятельности, выталкивание во время родовой деятельности, врачебные ошибки, травмы во время прохождения родовых путей (смещение в шейном отделе позвоночника, различные вывихи и т.д.). При кесаревом сечении спастика также встречается часто: если неправильно вынимается ребенок, с жестким разворотом, при стрессах, при таком разрешении родов происходит многократный стресс, а значит, спастика неизбежна.
Естественно, реанимация, потому что в реанимации ребенок лежит неподвижно, плюс психосоматическая составляющая, вызванная отсутствием физического контакта с родителями. Дело в том, что телу необходимо движение. Вы никогда не сидите в одном положении, вы непроизвольно двигаетесь. Тело делает это не осознанно, не специально, а в силу того, что не может находиться в неподвижном положении. У лежачих больных часты пролежни, в том числе образуется и спастика. Пример: вот вы сидите долго в машине, в автобусе, вы выходите, все затекло, все спазмировано, и вы себя разминаете. Вы встаете, вы подвигались, вам стало легче, вы сняли эту спастику.
Еще одной причиной являются прививки, у меня очень много детей, которые спастичны после прививки.
Высокая температура — судороги, сильнейшая спастика.
Различные травмы, падения, последствия которых могут быть и отсрочены. Дети очень чувствительны: опасность за мать, психосоматический испуг могут в дальнейшем привести к тяжелой спастичной форме.
Очень важна психосоматическая составляющая. Я практически всем рассказываю это на своих лекциях, особенно на первой ступени. Один король в средневековье решился на жестокий эксперимент. Отобрали младенцев у матерей. Пристроили в нормальные условия. Ухаживали, кормили, пеленали… няни. Но не ласкали, не разговаривали, не успокаивали… Король хотел узнать, на каком языке они заговорят, если с ними постоянно молчать. Эксперимент провалился. Все младенцы погибли. Этот эксперимент даже не повторял Гитлер. Ни один из младенцев не дожил до года, настолько важно ребенку, чтобы его брали, трогали, обнимали, целовали, физический контакт с родителями — самое главное. Это как раз тоже один из вариантов появления спастики — нелюбовь.
Очень важно понять, что тело, когда ему больно, напрягается, защищая себя от повреждений и образуются компенсаторные напряжения: чем больше боли, тем больше компенсаторных систем напряжения. Вспомните себя в кресле у зубного врача или в процедурном кабинете, когда вам делают уколы: еще ничего врач не делает, а ваше тело уже сжалось в комок. Я против боли! Потому, что если есть боль, то и спастика ВСЕГДА присутствует! Болью спастику не убрать! Болью тело не освободить от напряжений! К боли тело человека привыкнуть не может никогда.
Напряжение, а впоследствии спастика, возникает также при воздействии наркоза, вследствие хирургического вмешательства и далее нахождения длительное время в обездвиженном состоянии в реанимации. Длительное состояние — сколько это исчисляется в часах? Понаблюдайте за своим телом: как долго вы можете находиться в неподвижной позе? Для каждого это время индивидуально, и все, что выходит за рамки этого времени, является опасным.
В древние времена, во времена инквизиции было много пыток именно принудительной остановкой движения или подвижности биодинамики тела. Вследствие этих пыток людей «скрючивало» спастикой, это очень болезненный процесс, от которого умирали или оставались на всю жизнь калеками. «Испанский сапог» — одна из распространенных пыток, а в наше время это гипсование и тутора при ДЦП: спастику не только не убирают, а даже наоборот, еще больше усиливают.
Садо и мазо — это уже психические нарушения, и этими диагнозами должны заниматься психиатры. Психически здорового человека можно свести с ума болью. Болью можно не только сковать тело напряжениями и спастикой, но и сломать психику.
Любите себя, заботьтесь о своем здоровье физическом, психическом и эмоциональном! Любите и заботьтесь о своих детях, близких и дорогих вам людях.
Метод Надежды Лоскутовой — это уникальный безболезненный метод, снимающий любой вид спастики, как на микро-, так и на макроуровне, вызванный физическими (соматопсихическими) или психосоматическими травмами.
По материалу вебинара, проведенного Надеждой Лоскутовой.
Спастичность
MedTravel Лечение за рубежом » Нейрохирургия » Спастичность
Спастичность
Спастичность – это состояние повышенного мышечного тонуса.
Это приводит к трудности и скованности мышц и мешает нормальным движениям, походке и речи. Наиболее часто к спастичности приводят инсульт, черепно–мозговая и спинальная травмы, перинатальная энцефалопатия (детский церебральный паралич) и рассеянный склероз.
Причиной спастичности является дисбаланс в нервных импульсах. Которые отправляются нервной системой мышцам. Он ведет к повышенному тонусу последних.
Другие причины спастичности:
Травмы головного мозга
Травма спинного мозга
Поражение головного мозга ввиду нехватки кислорода (гипоксии)
Инсульт
Энцефалит (воспаление ткани головного мозга)
Менингит (воспаление ткани оболочек мозга)
Адренолейкодистрофия
Амиотрофический боковой склероз
Фенилкетонурия
Спастичность при центральном параличе
У больных с центральным параличом имеется поражение головного мозга. При этом если поражение мозга затрагивает те его зоны, которые отвечают за тонус мышц, контроль над мышцами как берет на себя спинной мозг. У людей, рожденных изначально с центральным параличом, не бывает деформаций конечностей, однако они возникают со временем.
Спастичность при множественном склерозе
Спастичность одни из частых симптомов множественного склероза. На фоне множественного склероза различают два типа спастичности: сгибательную и разгибательную. При сгибательной спастичности бедра и колени сгибаются и прижимаются к груди. При разгибательной спастичности имеет место непроизвольное выпрямление ног. Это выражается в том, что ноги бывают, выпрямлены и прижаты друг к другу или перекрещены в области лодыжек. Кроме того, спастичность может проявляться и в области рук, но у больных с множественным склерозом это встречается реже.
Спастичность при травмах головы
Спастичность часто возникает после травм головного мозга в результате повреждения ствола мозга, мозжечка и среднего мозга. При этом поражаются рефлексные центры в головном мозге, и прерывается поток импульсов по нервным путям. Это приводит к изменениям тонуса мышц, движениям, чувствительности и рефлексам. Рефлексные центры в головном мозге сложнее, чем в спинном мозге, поэтому лечение такой спастичности также труднее.
Сразу после травмы головного мозга у многих больных развивается период повышенного мышечного тонуса, при этом их поза остается скованной, ригидной. При этом отмечается сгибание рук, пальцев, бедер, коленей и стоп.
Симптомы спастичности
Спастичность может проявляться умеренно, как ощущение натяжения в мышцах, а может и тяжело, с болевыми ощущениями.
Кроме того, при спастичности отмечаются:
Мышечная скованность, которая затрудняет движения
Мышечные спазмы, вызывающие неконтролируемые болевые ощущения
Непроизвольные скрещивания ног
Деформации мышц и суставов
Мышечная усталость
Замедление роста мышц
Замедление синтеза белка в клетках мышечной ткани
А также:
Инфекции мочевыводящих путей
Хронические запоры
Лихорадка или системные заболевания
Лечение спастичности
Существует несколько методов лечения спастичности.
Все они преследуют следующие цели:
Облегчение симптомов спастичности
Уменьшение боли и мышечного спазма
Улучшение походки, ежедневной активности, гигиены и ухода
Облегчение произвольных движений
Физиотерапевтические методы лечения спастичности
Физиотерапия проводится с целью уменьшения мышечного тонуса, улучшения движений, силы и координации мышц.
Медикаментозная терапия спастичности
Применение медикаментозной терапии показано при ежедневном нарушении нормальной деятельности мышц. Эффективное медикаментозное лечение включает в себя применение двух и боле препаратов в сочетании с другими методами лечения.
К препаратам, применяемым при спастичности, относятся:
Баклофен
Бензодиазепины
Датролен
Имидазолин
Габалептин
Инъекции ботулинического токсина при спастичности
Ботулинический токсин, известный также как Ботокс, эффективен в очень малых количествах при введении в парализованные мышцы. При введении в мышцу Ботокса действие нейромедиатора ацетилхолина, ч помощью которого осуществляется передача импульсов в нервах, блокируется. Это приводит к расслаблению мышц. Действие инъекции начинается в течение нескольких дней и длится около 12 – 16 недель.
Хирургическое лечение спастичности
К хирургическому лечению относятся интратекальное введение баклофена и селективная дорсальная ризотомия.
Интратекальное введение баклофена.
При тяжелых случаях спастичности баклофен назначается путем введения прямо в спинномозговую жидкость. Для этого в кожу живота имплантируется ампула с баклофеном.
Селективная дорсальная ризотомия.
При этой операции хирург пересекает определенные нервные корешки. Этот метод используется для лечения тяжелой спастичности, которая мешает нормальной ходьбе. При этом пересекаются только чувствительные нервные корешки.
(495) 50-253-50 — бесплатная консультация по клиникам и специалистам
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Мышечная спастичность
Спастичность это расстройство мышечного контроля, которое характеризуется жесткостью мышц и неспособностью контролировать эти мышцы. Кроме того, симптомы спастичности могут сохраняться в течение долгого времени и быть слишком сильными (гиперактивные рефлексы). Например, спастичность ребенка с гиперактивным хватательным рефлексом характеризуется постоянно сжатыми в кулак пальцами.
В этой статье:
Спастичность вызвана дисбалансом сигналов от центральной нервной системы (головного мозга и спинного мозга) к мышцам.
- Повышение мышечного тонуса
- Сверхактивные рефлексы
- Непроизвольные движения, которые могут включать судороги (оживленные и / или устойчивые непроизвольные сокращения мышц) и клонус (серия быстрых непроизвольных сокращений )
- Боль
- Снижение функциональных способностей и задержка развития моторики
- Трудности с уходом и гигиеной
- Аномальная осанка
- Контрактура (постоянное сокращение мышцы и сухожилий из-за тяжелой персистирующей жесткости и спазм)
- Деформация костей и суставов
Подпишитесь на наш Ютуб-канал!
Спастичность это прежде всего двигательное нарушение, которое сопровождается повышением тонуса мышц. Как известно, мышцы человека в состоянии полного покоя имеют определенную степень эластичности и напряжения, что позволяет без труда разогнуть и согнуть руку или ногу. Если при этом ощутимо мышечное сопротивление, которое описывается как жесткость, оно называется повышение мышечного тонуса. Люди со спастичностью мышц сообщают врачу о тяжести в мышцах.
Ваш врач прежде всего оценит историю болезни для того, чтобы диагностировать спастичность мышц. Он обязательно обратит внимание на то, какие лекарства вы принимаете и есть ли у вас или у членов семьи в анамнезе неврологические или мышечные расстройства.
Некоторые тесты могут помочь подтвердить диагноз. Эти тесты оценивают движения ваших рук и ног, мышечную активность, активный и пассивный диапазон движения и способность выполнять действия по оказанию самопомощи.
Врач во время осмотра определит сопротивляется ли нога или рука пациента пассивному сгибанию и разгибанию. Сопротивление является спастичностью, чрезмерная легкость движения является парезом или слабостью.
Лечение спастичности может включать такие лекарства как Баклофен ( Лиорезал), Клоназепам ( Клонопин ), Дантролен ( Дантриум ) , Диазепам ( Валиум ) или Тизанидин ( Занафлекс ). Профессиональные и физиотерапевтические программы, связанные с упражнением на растяжение мышц м увеличение диапазона движений, а иногда и использование фигурных скобок, может помочь предотвратить сокращение сухожилий. Реабилитация также способна помочь уменьшить или стабилизировать тяжесть симптомов и улучшит функциональные характеристики.Чтобы расслабить конкретные группы мышц, могут быть назначены местные инъекции фенола или Ботулотоксина (ботулинического токсина). Хирургическое вмешательство может быть рекомендовано для операции на сухожилиях, которая позволяет сократить нервно-мышечной путь или для имплантации баклофеновой помпы (интратекальная баклофеновая терапия).
Узнайте больше о баклофеновой терапии.
Насколько болезненна спастичность
Боль, связанная со спастичностью может быть мягкой, как ощущение напряженных мышц, так и достаточно серьезной, с очень болезненными спазмами конечностей, как правило, ног. Спастичность также может привести к боли в спине и вызвать чувство боли или тяжести в и вокруг суставов.
Прогноз для людей со спастикой
Прогноз спастичности отличается от человека к человеку и зависит от тяжести состояния, тонуса мышц и каких-либо симптомов, связанных со спастичностью.
Автор статьи: Андрей Селин, Портал Московская медицина©
Отказ от ответственности: Информация, представленная в этой статье про спастичность, предназначена исключительно для ознакомления и не может быть заменой для консультации с профессиональным медицинским работником.
Что такое спастичность
от Макс
(Канада)
Спастическая кисть
Что такое спастичность?
Спастичность определяется как Зависит от скорости Сопротивление движению .Спастичность происходит от греческого слова spasticus, что означает тянуть. Спастичность является компонентом синдрома верхнего двигательного нейрона (UMNS). Синдром верхнего мотонейрона вызывается поражением проксимальнее клетки переднего рога; в спинном мозге, стволе или головном мозге. Он имеет как положительные, так и отрицательные составляющие. Слабость, паралич и утомляемость являются отрицательными признаками синдрома, тогда как спастичность, атетоз, гиперрефлексия, высвобождение примитивных рефлексов и дистония — положительными.Гиперрефлексия, распространение рефлексов за пределы стимулируемых мышц, гипертонус, клонус и ригидность часто наблюдаются в сочетании со спастичностью.
Патофизиология и причины спастичности
Так откуда же возникает спастичность? Дитц и Бергер предположили, что внутренние свойства самой мышцы могут объяснить изменения, наблюдаемые при спастичности. На основе работы с моделями животных была поднята концепция жесткости. При чрезмерном возбуждении ³ мотонейрона веретено будет слишком туго натянутым, а интернейроны Ia станут гипервозбудимыми.Попытки идентифицировать это с помощью микронейрографии не подтвердили эту гипотезу. Дельвейд считал, что спастичность является результатом потери нисходящих, облегчающих и тормозящих влияний, которые действуют на ингибирование интернейронов Ia. Эта потеря сделает невозможным тормозящее влияние интернейрона для отключения мышц-антагонистов, что приведет к увеличению сопротивления движению, зависящему от скорости, опосредованному веретеном мышц. Недавно была высказана идея о сверхвозбужденном пуле моторных нейронов.По сути, эти нейроны были бы сверхбдительными, и возбуждение происходило бы с меньшим возбуждением. Это может быть результатом потери тонического подавления, вторичного по отношению к утрате супраспинальных влияний. Некоторые выразили мнение, что ионные свойства самой мембраны также меняются. Другие теории, которые могут объяснить спастичность, включают центральное коллатеральное разрастание, пресинаптическое растормаживание и гиперчувствительность к денервации. Нейротрансмиттеры также могут играть некоторую роль в спастичности.К некоторым подозреваемым относятся серотонин и вещество P. В литературе о животных отмечалось, что серотонин продлевает реакцию и облегчает реакцию разгибателя.
Существует ряд вариантов лечения спастичности. Лекарства с системным действием в настоящее время используются в основном у пациентов, которые прикованы к инвалидной коляске или к постели. Эти препараты используются для облегчения расслабления мышц, облегчения перехода с кровати на стул и облегчения гигиены, а также облегчения болезненных спазмов сгибателей; тем не менее, эффекты могут иметь незначительную пользу для некоторых пациентов, если учесть довольно высокую частоту побочных эффектов.Используемые препараты: баклофен , диазепам, тизанидин и дантролен .
Инъекции ботулотоксина в определенные мышцы также могут использоваться амбулаторным пациентам для облегчения нормальной походки при сохранении спастичности в мышцах, необходимых для ходьбы. Инъекции в икроножно-камбаловидную мышцу могут способствовать переходу от ходьбы с пальца к стопе стопы. Инъекции ботулинического токсина полезны при наличии динамической спастичности, но при очень незначительной постоянной контрактуре, если таковая имеется.Если возникла фиксированная контрактура, может потребоваться хирургическое освобождение сокращенных сухожилий. Эти процедуры чаще всего выполняются для освобождения ахиллова сухожилия, приводящей мышцы и подколенного сухожилия. Имплантация помп для непрерывной интратекальной инфузии баклофена при тяжелой спастичности, не поддающейся целенаправленным инъекциям ботулотоксина, показала себя многообещающей в правильно выбранных случаях.
Физиотерапия для контроля спастичности
СНИЖЕНИЕ ВРЕДНОЙ СТИМУЛЯЦИИ
Первым шагом в любой программе управления спастичностью является уменьшение вредной стимуляции.Было показано, что спастичность и гиперактивность мышц увеличиваются в результате этого воздействия. Стимуляция афферентов сгибательного рефлекса может привести к усилению патологической активности. Термин «вредная стимуляция» охватывает широкий спектр состояний, таких как пролежни, вросший ноготь на пальце ноги, контрактура, изогнутый катетер, мочекаменная болезнь, инфекция мочевыводящих путей, ТГВ, гетеротопическая оссификация, фекальная закупорка, сепсис и перелом. Это лишь неполный список. Устранение этих состояний почти всегда должно быть первым подходом к управлению спастичностью.
ПОЗИЦИОНИРОВАНИЕ и ГРУЗОВОЙ ПОДШИПНИК
Правильное положение — чрезвычайно важный компонент управления спастичностью. Неправильное положение может привести к увеличению спастичности и снижению ROM, контрактурам, усилению ядовитой стимуляции, боли и обострению порочного круга, который может привести к ухудшению спастичности. Позы, которых следует избегать, включают позу ножниц (двустороннее разгибание бедра, приведение, внутреннее вращение), положение на ветру (сгибание бедра, отведение, внешнее вращение с одной стороны и относительное разгибание бедра, приведение и внутреннее вращение с другой) и лягушка. -положение ног, которое может усугубить проблему.Положение также важно в инвалидной коляске. Тонус можно свести к минимуму, поставив пациента бедрами и коленями под углом 90 градусов и сохраняя хорошее положение туловища.
STRETCH
В результате синдрома верхнего двигательного нейрона мышцы могут быть укорочены по нескольким причинам. Первый — это иммобилизация парализованных мышц в укороченных положениях. Это результирующее снижение продольного напряжения (разгрузка мышц) может предрасполагать к контрактуре. Другие факторы включают снижение синтеза белка в иммобилизованных мышцах, что способствует атрофии.Спастичность и гиперактивность мышц также играют роль в сокращении мышц. Это, в свою очередь, может привести к увеличению активности и чувствительности веретена. Грейси и др. обсудили необходимость способствовать началу растяжения на ранних этапах лечения любого неврологического состояния. Преимущество растяжки заключается в том, что она является очаговым лечением, которое может бороться с развитием ранее упомянутого сокращения мышц и повышением чувствительности веретена. Schmidt et al. продемонстрировали преимущества относительно короткого промежутка времени при лечении спастичности.Однако польза от этого очень недолговечна, так как тон возвращается после однократного сокращения. Следовательно, растяжка должна применяться в течение более длительного периода времени, чтобы иметь потенциальную функциональную пользу. Исследование, включающее использование одежды из лайкры, которая обеспечивала растяжку на 3 часа, продемонстрировало как улучшение спастичности, так и хорошую переносимость пациента. Было показано, что растяжка полезна для волевых движений как в мышцах-агонистах, так и в мышцах-антагонистах. Хроническое растяжение с помощью гипсовых повязок или шин изменяет рефлексивную активность и снижает рефлекс растяжения.Таким образом, упражнения на растяжку имеют то преимущество, что они являются местным лечением с ограниченным риском, которое продемонстрировало доказанный эффект в лечении спастичности.
ФИЗИЧЕСКИЕ ВОЗМОЖНОСТИ
Охлаждение мышц полезно при лечении спастичности. Он подавляет моносинаптические рефлексы растяжения и снижает чувствительность рецепторов после его удаления. Охлаждение можно использовать по-разному. Техника быстрого обледенения с нанесением льда легким ударным движением приводит к облегчению работы мотонейронов Î ± и γ и используется для облегчения функции антагониста, тогда как длительное охлаждение может привести к снижению скорости проводимости и уменьшению максимального моторного CMAP.
Heat — еще один метод, который можно применять в различных формах. Ультразвук, парафин, флюидотерапия, поверхностное тепло и гидромассаж — одни из наиболее распространенных способов воздействия тепла. Воздействие тепла недолговечно, и, как и при холоде, его применение следует сразу же после растяжки и упражнений. Влияние тепла на спастичность изучено ограниченно. Его основной эффект, по-видимому, связан с увеличением эластичности, что может помочь при растяжке.Для лечения спастичности также использовались методы более глубокого нагрева.
ЭЛЕКТРИЧЕСКАЯ СТИМУЛЯЦИЯ
Электростимуляция — еще один метод, который может помочь в управлении спастичностью. Было показано, что чрескожная электрическая стимуляция нервов (TENS) единиц полезна для снятия боли. Было ощущение, что благодаря его ноцицептивному действию и, как результат, уменьшению боли, он может уменьшить спастичность. В частности, за счет уменьшения афферентных рефлексов сгибателей, которым способствует ноцицептивная стимуляция, Bajd et al.продемонстрировали снижение спастичности, связанной с ТСМ, у трех из шести пациентов с дерматомическим паттерном, в то время как группа, применявшая TENS в методе акупунктуры, продемонстрировала существенное снижение спастичности, которое было частично устранено совместным введением налоксона. Другие потенциальные механизмы действия для уменьшения спастичности включают ингибирование или утомление спастических мышц и возможную активацию мышц-антагонистов через интернейроны Ia.
определение спастичности по Медицинскому словарю
«Детская спастичность верхних конечностей вызывает серьезную озабоченность и может негативно повлиять на развитие и качество жизни ребенка», — сказал Марк Гормли-младший.В заключение следует отметить, что изменение нервной возбудимости после инсульта может вызвать спастичность, которая может быть снята путем модуляции активности рецепторов ГАМК-α в коре головного мозга с помощью периферической инъекции ботокса. Спастичность чаще обнаруживается в мышцах-сгибателях верхние конечности и мышцы-разгибатели нижних конечностей [1, 3]. Критерии включения были следующими: (1) наличие хронической фазы (не менее 12 месяцев) одностороннего инсульта, (2) наличие ишемической или геморрагической постинсультной гемиплегии, (3) наличие показателя спастичности икроножных мышц; От 1+ до 3 по модифицированной шкале Ашворта (MAS) [11] и (4) возможность достичь по крайней мере 3 стадии Бруннстрема на ноге.Многие исследователи изучали эффективность наложения шин при лечении спастичности и контрактур с противоречивыми результатами. В первоначальном исследовании двум врачам, обученным оценке спастичности, было поручено испытать перчатку на пяти разных пациентах с церебральным параличом. база данных клиники спастичности.1,2 Расстройство различается по клинической картине, времени поражения, локализации и степени тяжести нарушений.3 Распространенность церебрального паралича составляет от 2 до 3 случаев на 1000 живорожденных.4,5 Спастический ХП, особенно спастическая диплегия, является наиболее распространенной формой ХП, составляющей 50-60% от общего числа случаев. 2,6,7 Спастичность оказывает серьезное неблагоприятное воздействие на мышцы и суставы, особенно на конечности.1 Обе конечности тем не менее, могут проявляться различия в характере спастичности друг от друга.4 Спастичность обычно усиливается в нижних конечностях у детей с двусторонним поражением.6 Наиболее часто задействованные мышцы нижних конечностей включают икроножную мышцу, камбаловидную мышцу, приводящие мышцы, подколенные сухожилия, поясничную мышцу и прямую мышцу бедра. .1,6 Для участия в этом поперечном исследовании были приглашены пациенты со спастичностью после инсульта, которые проходили лечение в амбулаторной клинике спастичности. Около 80 процентов людей с РС имеют спастичность, которая варьируется от легкой до тяжелой. CME о том, что простое наличие эпилепсии или спастичности не является спусковым крючком для операции. Редакторы Стивенсон и Джарретт представляют читателям второе издание своего сборника статей, посвященных спастичности неврологических симптомов.Редакторы организовали статьи, составляющие основную часть текста, в двух частях, посвященных девяти главам, посвященным спастичности, оценке личности со спастичностью, обучению и продвижению самоуправления и другим связанным темам; и семнадцать приложений, посвященных мультидисциплинарной проформе фокальной спастичности, форме оценки результатов спастичности, управлению спастичностью и спазмами и многим другим связанным темам.
Спастичность (жесткость) | MSAA
Причины и последствия
Спастичность — частый симптом рассеянного склероза.Это напряжение или скованность мышц, обычно возникающее в ногах (голени или бедра), паху и ягодицах. Хотя это встречается реже, у некоторых людей может наблюдаться спастичность. Все это мышцы, которые помогают людям стоять и балансировать в вертикальном положении.
Спастичность при РС является результатом демиелинизации нервов головного и спинного мозга, контролирующих движение. Иногда скованность, вызванная спастичностью, незначительна и может быть полезной, если дать человеку больше поддержки, чтобы он мог стоять или поворачиваться.Легкая спастичность не вызывает болезненных ощущений. Однако, когда спастичность более серьезная, она может стать болезненной. Когда спастичность более выражена, вызывая дискомфорт и ограничивая движения, требуется больше энергии для выполнения повседневной деятельности.
Стратегии лечения
Спастичность можно контролировать с помощью различных стратегий лечения. А когда спастичность уменьшается, это, в свою очередь, позволяет человеку чувствовать себя более комфортно, сильнее и двигаться более свободно. Также снижается утомляемость, поскольку движения не требуют больших усилий.Также улучшается координация, потому что мышцы работают вместе более эффективно.
Для уменьшения эффекта спастичности можно использовать несколько стратегий. Первоначально необходимо решить любые другие поддающиеся лечению проблемы, которые могут способствовать возникновению этого симптома. Например, если человек испытывает боль отдельно от спастичности — возможно, из-за инфекции или кожной язвы — это может ухудшить мышечное напряжение. Лечение этих типов основных состояний может помочь уменьшить спастичность.
Следующим шагом для многих людей в лечении спастичности является консультация физиотерапевта с целью составления плана упражнений, в котором используются различные упражнения на растяжку, которые можно выполнять дома.В 5-м издании документа «Управление симптомами рассеянного склероза » описаны примеры полезных упражнений:
«Тщательная программа растяжки включает в себя серию упражнений, которые выполняются в определенных положениях сидя или лежа, которые позволяют силе тяжести помочь в растяжении определенных мышц. В положении сидя можно использовать полотенце или длинный ремень, чтобы натянуть переднюю часть стопы и лодыжку, чтобы растянуть икру, или растянуть мышцы бедра, когда человек лежит на животе.Некоторые мышцы можно расслабить более эффективно, когда человек лежит на животе или на боку, или когда он лежит на четвереньках над мячом для упражнений, ритмично покачиваясь вперед и назад.
«Самый простой и часто самый эффективный способ уменьшить спастичность — это пассивное растяжение, при котором каждый пораженный сустав медленно перемещается в положение, при котором растягиваются спастические мышцы. После того, как каждая мышца достигнет своего растянутого положения, ее удерживают примерно в течение минуты, чтобы позволить ей медленно расслабиться и снять нежелательное напряжение.Эта программа растяжения начинается с голеностопного сустава, чтобы растянуть икроножную мышцу, затем продолжается вверх к мышцам задней части бедра, ягодицам, паху и, после поворота от спины к животу, к мышцам передней части бедра. бедро.
«Упражнения на диапазон движений отличаются от упражнений на растяжку тем, что движения вокруг сустава не выполняются в течение определенного промежутка времени. Хотя диапазон движений важен, важно удерживать растяжку, и при выполнении растяжки важно терпение.”
Согласно книге, ключом к управлению спастичностью является постоянное увеличение количества, а также типов движений, используемых в этих упражнениях. Тем не менее, при выполнении этих упражнений необходимо прилагать минимум усилий, чтобы не перегрузить какие-либо группы мышц и не вызвать усталость.
Другая стратегия — использовать дополнительные и альтернативные виды лечения, такие как техники релаксации, глубокое дыхание и управляемые образы. Техники расслабления включают в себя постепенное напряжение, а затем расслабление различных мышц, а также глубокое дыхание и управляемые образы.Некоторым людям может также помочь иглоукалывание, хотя причина его преимуществ не установлена. Кроме того, некоторым пациентам может быть полезно использовать охлаждающие устройства или пакеты со льдом после тренировки для уменьшения спастичности.
Один очень полезный метод уменьшения спастичности — водная терапия или водные упражнения (оба относятся к формам упражнений в бассейне). Естественная плавучесть от активности в воде позволяет участникам двигаться с меньшими усилиями. В бассейне можно выполнять как упражнения на растяжку, так и упражнения на диапазон движений.MSAA разрабатывает новую программу, которая подчеркнет преимущества плавания / водных упражнений для людей с РС, поэтому, пожалуйста, следите за будущими объявлениями об этой захватывающей инициативе программы.
Обратите внимание, что температура воды в бассейне очень важна для людей с рассеянным склерозом. Если слишком холодно, это может вызвать усиление спастичности. Если слишком тепло, люди могут почувствовать усталость. Эксперты определили, что 85 градусов — это идеальная температура для людей с рассеянным склерозом.
Помимо лечения основных заболеваний и плана упражнений, который включает растяжку, диапазон движений и, возможно, водные упражнения, некоторые устройства могут оказаться очень полезными.Это может быть особенно полезно для предотвращения контрактур (вызывающих снижение подвижности сустава), позволяя мышцам расслабиться, сохраняя при этом правильное положение.
Примеры включают расширители пальцев ног и пальцев, а также скобы для ступни, кисти или запястья. Эти устройства называются ортезами и могут быть изготовлены ортопедом на заказ для оптимальной подгонки. Многие люди знакомы с ортезом на голеностопный сустав (AFO), который удерживает и наклоняет стопу и лодыжку в лучшем положении для максимального комфорта и мобильности.Это также может уменьшить нагрузку на колени.
После применения физических упражнений и приспособлений может потребоваться лекарство для дальнейшего уменьшения спастичности. Баклофен — это наиболее часто назначаемое лекарство для лечения спастичности при РС и обычно очень эффективное. Его можно принимать перорально или для людей с более серьезной спастичностью, вводя через имплантированный насос, который подает лекарство непосредственно в спинномозговую жидкость. Дозировка часто варьируется в зависимости от человека, и ее необходимо тщательно контролировать, поскольку слишком большое количество может вызвать усталость и слабость, а слишком маленькое — неэффективно.Одно из преимуществ помпы заключается в том, что при попадании непосредственно в спинномозговую жидкость для достижения желаемого эффекта требуется гораздо меньшая доза.
Также доступны другие лекарства, которые могут быть более подходящими для некоторых. Эти решения могут быть приняты только после консультации с лечащим врачом. В тяжелых случаях могут использоваться различные методы лечения, которые не улучшаются с помощью традиционных методов лечения. К ним относятся процедуры, которые временно блокируют нервы и мышцы (инъекции ботокса® или Myobloc ™), а также другие более постоянные методы лечения.Примеры включают химическую инактивацию мышцы и хирургическое разрезание определенных нервов или сухожилий.
Для лечения спастичности можно использовать следующие препараты:
- Баклофен (ранее выпускался как Лиорезал®)
- Габлофен® (баклофен для инъекций)
- Занафлекс® таблетки и капсулы (тизантидина гидрохлорид)
- Валиум® (диазепам)
- Клонопин® (клоназепам)
- Дантриум® (дантролен натрия)
- Нейронтин® (габапентин)
- Тегретол® (карбамазепин)
- Keppra® (леветирацетам)
- Дофаминергические агонисты (такие как Requip® и Miripex®; в основном используются при «синдроме беспокойных ног, который может быть вторичным по отношению к спастичности»)
- Насос баклофена для интратекального введения
- Инъекции ботокса № 174, Диспорта № 174 и Myobloc® (ботулотоксина)
Влияние на качество жизни
Результаты недавнего исследования в Великобритании были опубликованы в статье «Спастичность при рассеянном склерозе: ассоциации с нарушениями и общим качеством жизни» (K Milinis, et al., опубликовано в Multiple Sclerosis and Related Disorders ). Из 701 участника исследования с клинически определенным РС 85,4 процента (599) сообщили о некоторой степени спастичности. Исследование показало, что при наличии других переменных, таких как усталость, беспокойство и ограничения в деятельности, спастичность сохраняла значительную прямую связь с качеством жизни человека (КЖ). По мере того, как спастичность становится более серьезной, его или ее общее качество жизни также значительно ухудшается.
Исследование показало, что спастичность может иметь негативное влияние на психологическое здоровье человека и социальные роли.Это может повлиять на отношения, занятость и планирование на будущее, и участники сообщили, что тревога, депрессия, низкая самооценка и локус контроля (вера в способность контролировать события в своей жизни) — все это зависит от спастичность. Помимо депрессии, высокая корреляция была обнаружена между спастичностью и утомляемостью, болью и дисфункцией мочевого пузыря.
Сниженная трудоспособность и нагрузка на партнера по уходу являются значительным вкладом в финансовые затраты, связанные со спастичностью.Хотя необходимы дополнительные исследования, чтобы лучше понять полное влияние спастичности на людей с РС, авторы этого исследования подчеркивают важность раннего и непрерывного лечения спастичности, чтобы максимизировать мобильность и предотвратить потерю продуктивности.
MSAA рада быть членом Spasticity Alliance, группы организаций, защищающих интересы пациентов, которые объединились, чтобы создать сообщество поддержки тех, чья жизнь затронута спастичностью.
Список литературы
Schapiro, RT, Управление симптомами рассеянного склероза , 5-е издание, (Demos Medical Publishing, 2007)
К. Милинис и др., «Спастичность при рассеянном склерозе: связь с нарушениями и общим качеством жизни». Рассеянный склероз и связанные с ним заболевания 5 [2016] 34-39.
Части этого контента, проверенные Рэндаллом Т. Шапиро, MD
, президентом Консультативной группы Schapiro MS
Клинический профессор неврологии, Университет Миннесоты (на пенсии)
Части этого контента изначально были опубликованы в летнем / осеннем выпуске журнала The Motivator летом / осенью 2013 года.
► Перейти к Введение в лечение симптомов рассеянного склероза
► Перейти к Список симптомов рассеянного склероза
► Перейти к Лекарства от симптомов рассеянного склероза
.
