Фиксированная эритема: что это такое, фото, причины, симптомы и методы лечения
Фиксированная эритема является дерматологическим заболеванием. Это проявление внутренних процессов организма патологического характера. Основной признак болезни — высыпание на одних и тех же участках кожного покрова после контакта с раздражителем. Чтобы эритема не прогрессировала в развитии, поражая все большие области кожи, необходимо проконсультироваться с доктором и приступать к лечению.

Причины
Наиболее частой причиной подобного поражения кожного покрова является расширение капилляров во множественном количестве. Они сливаются между собой, образовывая пятна разных размеров.
Такое расширение капиллярной сетки происходит вследствие принятия медикаментов, непереносимых организмом. В их числе препараты группы сульфаниламидов, которые при некоторых заболеваниях (фотодерматит, дерматоз, васкулит) рекомендуется полностью исключить из применения.
Кроме того, причиной появления фиксированной эритемы может стать прием следующих лекарств:
- барбитураты,
- хиноны,
- антибиотики,
- витамины группы В,
- йодированные средства,
- сыворотки,
- вакцины.
При контакте с кожей или при попадании внутрь таких препаратов-аллергенов в клеточных тканях эпидермиса происходит реакция, вследствие которой и возникает фиксированная или пигментная эритема.
Виды
Патологию делят на 2 основные группы:
- Заболевание физиологической природы характеризуется проявлением симптоматики на короткий срок, независимо от наличия нарушений в работе организма. Возникает из-за внешнего воздействия, в частности, перорального приема или наружного применения непереносимых препаратов.
- Патологическая форма пигментной эритемы возникает в процессе инфицирования заболеваниями общего, дерматологического и аутоиммунного характеров.

 Причиной появления каждого из видов болезни может стать не один фактор, а несколько в совокупности. В частности, это касается молодых людей, часто подвергающихся облучению солнца.
Причиной появления каждого из видов болезни может стать не один фактор, а несколько в совокупности. В частности, это касается молодых людей, часто подвергающихся облучению солнца.
Симптомы
Пигментация и высыпания на коже — первое, на что следует обращать внимание. В случае с фиксированной разновидностью болезни, такие дерматологические дефекты возникают на одних и тех же местах. На фото ниже можно увидеть, как выглядит участок, пораженный фиксированной эритемой.

Вторичными признаками патологии, позволяющими ее диагностировать, являются:
- Цветовая гамма места поражения. Она может варьироваться от красных и коричневых оттенков до синих и фиолетовых цветов.
- Локализация высыпаний или пигментации. Чаще всего покраснение поражает кожный покров конечностей, гениталий и ротовую слизистую.
- Сопутствующие симптомы. Новообразования на коже могут сопровождаться зудом, на их месте нередко возникают пузырьки. Не рекомендуется чесать или допускать трение пораженных участков.
Кроме того, при неверном установлении аллергена, провоцирующего увеличение количества пигмента в эпидермисе, и повторном контакте с кожей симптоматика усиливается. Локализация распространения пятен расширяется, возникает их отечность и жжение, зуд становится более интенсивным.

Заболевание фиксированной эритемой характеризуется прохождением нескольких этапов:
- Начальный, когда вследствие аллергической реакции на теле возникает одно пигментное пятно (редко — 2 или 3), не превышающее в диаметре 5 см. При этом его цвет приближен к синему или бурому. Контуры пятна отличаются особой четкостью, округлостью и имеют большую интенсивность цвета, чем центр.
- Следующий этап сопровождается изменением цвета пятна и его распространением при отсутствии лечения. Пигментация начинает сереть, после чего становится темно-коричневой, напоминающей родимое пятно. Нередко на этом этапе появляются высыпания с образованием на них пузырей.
- Последний этап является наиболее тяжелым. Возникает ощущение зуда, жжения в областях пораженных участков. Кроме того, без дальнейшей терапии, активизируются общие симптомы заболевания — поднимается температура тела, болят суставы и мышцы. Эта стадия требует обязательного врачебного осмотра и назначения лечения.
Терапия
Чтобы заболевание не доставляло физического и психологического дискомфорта, требуется определить аллерген, исключить контакты с ним и приступить к традиционному лечению.
На первом этапе протекания заболевания достаточно ограничиться симптоматическим лечением:
- Прием антигистаминных препаратов для устранения аллергических проявлений. Назначают Димедрол, Супрастин, Цетрин.
- Применение йодных средств (при отсутствии аллергии на них), чтобы ограничить распространение инфекции по коже. Йод следует применять только при заразном виде эритемы.
- Прием медикаментов, оказывающих воздействие на реологические свойства крови. Это будет способствовать восстановлению и нормализации состояния капиллярной сетки и снятию симптомов заболевания. К таким медикаментам относят Аспирин, Курантил и никотиновую кислоту.

 Тяжелые стадии фиксированной эритемы требуют применения более действенных препаратов, в числе которых глюкокортикостероиды (Афлодерм, Белодерм, Макситрол). Рекомендуется прохождение терапевтического курса дезинтоксикации организма и прием Неовира, Амиксина, Циклоферона. Для ускорения лечения врачи назначают местное применение растворов, мазей, эмульсий (Преднизолон, Гидрокортизон, Элоком).
Тяжелые стадии фиксированной эритемы требуют применения более действенных препаратов, в числе которых глюкокортикостероиды (Афлодерм, Белодерм, Макситрол). Рекомендуется прохождение терапевтического курса дезинтоксикации организма и прием Неовира, Амиксина, Циклоферона. Для ускорения лечения врачи назначают местное применение растворов, мазей, эмульсий (Преднизолон, Гидрокортизон, Элоком).
Правильная терапия, пересмотр списка принимаемых препаратов и исключение непереносимых организмом в короткие сроки поспособствуют излечению от заболевания фиксированной эритемой и позволят избежать осложнений этого недуга.
Что такое сульфаниламидная эритема — Аллергические поражения кожи
Содержание страницы
Особенности и методы лечения фиксированной эритемы
Фиксированная эритема является дерматологическим заболеванием. Это проявление внутренних процессов организма патологического характера. Основной признак болезни — высыпание на одних и тех же участках кожного покрова после контакта с раздражителем. Чтобы эритема не прогрессировала в развитии, поражая все большие области кожи, необходимо проконсультироваться с доктором и приступать к лечению.
Причины
Наиболее частой причиной подобного поражения кожного покрова является расширение капилляров во множественном количестве. Они сливаются между собой, образовывая пятна разных размеров.
Такое расширение капиллярной сетки происходит вследствие принятия медикаментов, непереносимых организмом. В их числе препараты группы сульфаниламидов, которые при некоторых заболеваниях (фотодерматит, дерматоз, васкулит) рекомендуется полностью исключить из применения.
Кроме того, причиной появления фиксированной эритемы может стать прием следующих лекарств:
- барбитураты;
- хиноны;
- антибиотики;
- витамины группы В;
- йодированные средства;
- сыворотки;
- вакцины.
При контакте с кожей или при попадании внутрь таких препаратов-аллергенов в клеточных тканях эпидермиса происходит реакция, вследствие которой и возникает фиксированная или пигментная эритема.
Патологию делят на 2 основные группы:
- Заболевание физиологической природы характеризуется проявлением симптоматики на короткий срок, независимо от наличия нарушений в работе организма. Возникает из-за внешнего воздействия, в частности, перорального приема или наружного применения непереносимых препаратов.
- Патологическая форма пигментной эритемы возникает в процессе инфицирования заболеваниями общего, дерматологического и аутоиммунного характеров.
Причиной появления каждого из видов болезни может стать не один фактор, а несколько в совокупности. В частности, это касается молодых людей, часто подвергающихся облучению солнца.
Симптомы
Пигментация и высыпания на коже — первое, на что следует обращать внимание. В случае с фиксированной разновидностью болезни, такие дерматологические дефекты возникают на одних и тех же местах. На фото ниже можно увидеть, как выглядит участок, пораженный фиксированной эритемой.
Вторичными признаками патологии, позволяющими ее диагностировать, являются:
- Цветовая гамма места поражения. Она может варьироваться от красных и коричневых оттенков до синих и фиолетовых цветов.
- Локализация высыпаний или пигментации. Чаще всего покраснение поражает кожный покров конечностей, гениталий и ротовую слизистую.
- Сопутствующие симптомы. Новообразования на коже могут сопровождаться зудом, на их месте нередко возникают пузырьки. Не рекомендуется чесать или допускать трение пораженных участков.
Кроме того, при неверном установлении аллергена, провоцирующего увеличение количества пигмента в эпидермисе, и повторном контакте с кожей симптоматика усиливается. Локализация распространения пятен расширяется, возникает их отечность и жжение, зуд становится более интенсивным.
Заболевание фиксированной эритемой характеризуется прохождением нескольких этапов:
- Начальный, когда вследствие аллергической реакции на теле возникает одно пигментное пятно (редко — 2 или 3), не превышающее в диаметре 5 см. При этом его цвет приближен к синему или бурому. Контуры пятна отличаются особой четкостью, округлостью и имеют большую интенсивность цвета, чем центр.
- Следующий этап сопровождается изменением цвета пятна и его распространением при отсутствии лечения. Пигментация начинает сереть, после чего становится темно-коричневой, напоминающей родимое пятно. Нередко на этом этапе появляются высыпания с образованием на них пузырей.
- Последний этап является наиболее тяжелым. Возникает ощущение зуда, жжения в областях пораженных участков. Кроме того, без дальнейшей терапии, активизируются общие симптомы заболевания — поднимается температура тела, болят суставы и мышцы. Эта стадия требует обязательного врачебного осмотра и назначения лечения.
Терапия
Чтобы заболевание не доставляло физического и психологического дискомфорта, требуется определить аллерген, исключить контакты с ним и приступить к традиционному лечению.
На первом этапе протекания заболевания достаточно ограничиться симптоматическим лечением:
- Прием антигистаминных препаратов для устранения аллергических проявлений. Назначают Димедрол, Супрастин, Цетрин.
- Применение йодных средств (при отсутствии аллергии на них), чтобы ограничить распространение инфекции по коже. Йод следует применять только при заразном виде эритемы.
- Прием медикаментов, оказывающих воздействие на реологические свойства крови. Это будет способствовать восстановлению и нормализации состояния капиллярной сетки и снятию симптомов заболевания. К таким медикаментам относят Аспирин, Курантил и никотиновую кислоту.
Тяжелые стадии фиксированной эритемы требуют применения более действенных препаратов, в числе которых глюкокортикостероиды (Афлодерм, Белодерм, Макситрол). Рекомендуется прохождение терапевтического курса дезинтоксикации организма и прием Неовира, Амиксина, Циклоферона. Для ускорения лечения врачи назначают местное применение растворов, мазей, эмульсий (Преднизолон, Гидрокортизон, Элоком).
Правильная терапия, пересмотр списка принимаемых препаратов и исключение непереносимых организмом в короткие сроки поспособствуют излечению от заболевания фиксированной эритемой и позволят избежать осложнений этого недуга.
Использованные источники: kozhainfo.com
СТАТЬИ ПО ТЕМЕ:
Крапивница обыкновенная царство
Крапивница пигментация
Сульфаниламидная эритема
Это разновидность токсидермии.
Причины
Сульфаниламидная эритема является фиксированной токсидермией, причиной которой чаще всего становится прием сульфаниламидов, анальгетиков.
Симптомы
Возникает одно или несколько отечных красных пятен округлых или овальных очертаний, в центре которых может в ряде случаев сформироваться пузырь. После прекращения действия препарата, обусловившего появление этой разновидности токсидермии, воспалительные явления стихают, а пятно, приобретая аспидно-красного цвета пигментацию, существует длительное время. В случае повторного применения того же аллергена оно вновь становится воспалительным и претерпевает аналогичную эволюцию. Локализуется фиксированная токсидермия как на гладкой коже, так и на слизистых оболочках полости рта и половых органов.
Лечение
Терапию проводит в амбулаторных условиях дерматовенеролог. Необходимо устранить причину, которая вызвала болезнь. При фиксированной токсидермии ограничиваются применением местных противовоспалительных и, при необходимости, антисептических средств (кортикостероидные мази, анилиновые красители).
Профилактика
Прием лекарственных средств только по назначению врача и с учетом аллергических реакций на медикаменты в прошлом.
Использованные источники: medic-enc.ru
СТАТЬИ ПО ТЕМЕ:
Телфаст экзема
Крапивница остеопатия
Фиксированная (сульфаниламидная) эритема
В настоящее время синоним «фиксированная эритема» используется для обозначения медикаментозных пятнисто — бляшечных, пятнисто — уртикарных или пузырных высыпаний, рецидивирующих на одних и тех же участках и оставляющих после себя стойкую пигментацию.
У подавляющего большинства больных причиной данной разновидности токсидермий является прием сульфаниламидов, реже — других лекарственных препаратов (барбитураты, анальгетики, жаропонижающие). Поражение кожи при фиксированной эритеме характеризуется возникновением вначале единичных, а затем множественных очагов. Первичный очаг локализуется чаще на слизистой оболочке рта, туловище, в складках, на тыльной поверхности кистей, на стопах, на половых органах. Сначала возникает одно или несколько пятен размером 2-5 см буровато-синюшного цвета или с сиреневым оттенком, причем периферическая зона ярче центральной. Пятно округлой формы, резко отграниченное от здоровой кожи. В дальнейшем центр пятна слегка западает приобретая сероватый оттенок, или от центра к периферии начинается регресс высыпаний, их окраска становится коричневой, элементы приобретают форму полуколец, колец и гирлянд. Иногда в центре пятнистых элементов может формироваться пузырь. Высыпания сопровождаются ощущением зуда и жжения. Элементы на коже существуют до двух-трех недель.
При распространенной форме фиксированной эритемы отмечаются повышение температуры тела, мышечные и суставные боли. В остром периоде заболевания в крови наблюдаются лейкоцитоз, эозинофилия и увеличенная СОЭ.
Использованные источники: lor.inventech.ru
ЧИТАЙТЕ ТАК ЖЕ:
Телфаст экзема
Экзема на бёдрах
Фиксированная эритема – одна из форм лекарственной токсикодермии
Лекарственные токсикодермии – это группа заболеваний, которые возникают в результате приёма некоторых лекарств. Проявляется заболевание в виде поражения кожи. При легком течении токсикодермии развивается фиксированная эритема – ограниченное поражение кожи воспалительного характера.
Причины развития
Причиной образования лекарственной эритемы является развитие токсико-лекарственного синдрома, который может возникнуть из-за непереносимости некоторых лекарственных препаратов.
В большинстве случаев, причиной возникновения фиксированной эритемы является приём препаратов из группы сульфаниламидов. Их также рекомендуют исключить из приема при следующих заболеваниях: фотодерматит лекарственный, порфирия, васкулит, островоспалительный дерматоз, узловатая эритема.
Однако подобную реакцию могут вызвать и другие лекарственные средства – барбитураты, антибиотики, хиноны, витамины группы B и пр. Несколько реже возникновение эритемы провоцирует приём препаратов йода, органического мышьяка, использование вакцин и сывороток.
Развиться фиксированная эритема может, как в результате длительного курса лечения определенного препарата, так и при разовом введении. Аллерген, попав внутрь тканей, вступает в реакцию с веществами клеточной цитоплазмы. Кроме того, вызвать специфические кожные реакции может подавление лекарственным средством естественной выработки ферментов или токсическое повреждение сосудов или кожи (такая реакция характерна при передозировке лекарств).
Клиническая картина
Фиксированная эритема является легкой формой течения лекарственной токсикодермии.
Проявляться заболевание может появлением пятнисто-бляшечных, узелковых или буллезных (пузырьковых) высыпаний.
Обычно, на первом этапе течения заболевания образуется единичное пятно, по мере развития могут образоваться множественные очаги. Первичный очаг, как правило, локализуется на слизистой рта, в складках кожи, на половых органах, на коже тыльной стороны стоп или кистей.
На начальном этапе образуется единичное (реже сразу 2-3) пятна диаметром до 5 см. Цвет образований синюшный или бурый. Причем периферическая зона пятна имеет более насыщенный цвет, чем центр. Эритема отличается четкими границами и преимущественно округлыми формами, как при кольцевидной эритеме.
По мере прогресса эритемы центр образования несколько западает и приобретает сначала сероватый, а затем темно-коричневый оттенок. Постепенно образование начинает регрессировать от центра к краям, поэтому пятна приобретают форму колец или полуколец. В некоторых случаях в центре пятна образуется пузырь с тонкой покрышкой и прозрачным содержимым.
Появление эритемы сопровождается ощущением жжения или зуда. Высыпания на коже держатся 3-3,5 недели. В редких случаях возникновение фиксированной эритемы сопровождается общими проявлениями – повышением температуры, появлением суставных и мышечных болей. В остром периоде может наблюдаться повышение СОЭ, лейкоцитоз.
Кроме классической формы фиксированной эритемы, возможно атипичное течение этого заболевания:
- При пеллагроидной форме эритемы на коже образуются пятна темно-красного цвета. На фоне этих пятен нередко образуются дряблые пузыри с геморрагическим или серозным содержимым. После вскрытия покрышек пузырей образуются эрозии, которые покрываются кровянистыми корками.
- При экземаматозной форме эритемы на коже образуются красные пятна, покрытые пузырьками. Покрышки пузырьков быстро вскрываются, образуя мокнущие участки.
- При узловатой форме эритеме на коже образуются плотные болезненные узлы. Кожа, покрывающая узлы сначала имеет розовый оттенок, а затем становится синюшной.
После разрешения очагов поражения при фиксированной эритемы, протекающей в любой форме, на коже остаются гиперпигментированные шелушащиеся пятна. Гиперпигментация сохраняется на коже до года. При рецидивах фиксированной эритемы степень выраженности пигментации усиливается.
Методы диагностики
Диагностика фиксированной эритемы осуществляется на основе оценки клинических проявлений и сборе данных анамнеза. При необходимости может быть проведена биопсия и гистологическое исследование полученного материала. При этом выявляется акантоз, незначительный гиперкератоз, спонгиоз, выраженное пигментообразование. В дерме можно обнаружить признаки воспаления в разной степени выраженности.
Для подтверждения диагноза может быть назначено проведение иммунологических тестов (провокаций и использованием лекарственных препаратов).
Важно отличать фиксированную лекарственную эритему от других заболеваний, имеющих схожие проявления.
Так, экссудативная многоморфная эритема отличается от фиксированной лекарственной сезонностью обострений, иной локализацией высыпаний, большим количеством очагов.
Лечение
Основная составляющая успеха лечения фиксированной эритемы, вызванной приёмом лекарств, заключается в отказе от применения препарата, спровоцировавшего кожную реакцию. Но при тяжелом течении с общими симптомами, необходимо назначать поддерживающую терапию.
- При многочисленных очагах поражения при лекарственной эритеме необходимо назначение десенсибилизирующего лечения. Лучшие результаты, как правило, дает введение раствора гипосульфита натрия (30%).
- При выраженном зуде необходимо проведение седативной терапии с назначением мягких средств растительного происхождения.
- При явлениях общей интоксикации пациентам рекомендуют увеличить количество потребляемой жидкости.
- Наружное лечение фиксированной эритемы заключается в использовании мазей с низкой и средней концентрацией кортикостероидов (адвантан, лоринден C, целестодерм и пр.) короткими курсами, которые также эффективны при лечении аллергических дерматитов.
Прогноз и профилактика
Прогноз при фиксированной эритеме, вызванной приёмом лекарств, благоприятный. Профилактика развития лекарственной эритемы заключается в мерах общего и индивидуального характера.
К общим мероприятиям предотвращения развития лекарственной эритемы стоит отнести:
- Исключение самолечения, а также, отказ от приема лекарств без особой на то необходимости. Например, не стоит принимать антибиотики для лечения неосложненного гриппа.
- Отказ от проведения внутривенного введения лекарств в тех случаях, когда достаточно курса подкожных или внутримышечных инъекций.
- При назначении лекарственного средства впервые стартовую инъекцию курса препарата (особенно, если это антибиотик) рекомендуется проводить в область плеча. Эта мера позволит в случае острой аллергической реакции наложить жгут, чтобы предотвратить распространение лекарства.
Меры индивидуальной профилактики, предотвращающие рецидивы фиксированной эритемы, заключаются в следующем:
- Перед назначением препаратов следует расспросить больного, принимал ли он данное средство раньше, и какова была переносимость средства.
- Важно выяснить, нет ли у больного, какие-либо аллергические реакции (аллергический дерматит на косметику, аллергия на латекс и др.). Так как аллергиков риск развития фиксированной эритемы существенно выше.
- При выявлении средства, которое спровоцировало развитие лекарственной эритемы, необходимо внести соответствующие пометки в медкарту пациента. А также, проинформировать пациента, чтобы в будущем он не принимал данный препарат.
Использованные источники: dermalatlas.ru
ЧИТАЙТЕ ТАК ЖЕ:
Крапивница обыкновенная царство
Крапивница пигментация
Что такое сульфаниламидная эритема
Введение
В современной медицине важное место занимает проблема лекарственной болезни, которая характеризуется поражением кожи (токсикодермия) , слизистых, внутренних органов. Из огромного количества применяемых медикаментозных средств лишь немногие являются аллергенами, но способностью вызвать сенсибилизацию обладает любое вещество. Здесь необходимо отметить, что непереносимость лекарства и аллергия на них — типы побочных реакций. Побочные реакции на лекарства представляют собой нежелательные и обычно неожиданные реакции, не связанные с предполагаемым терапевтическим воздействием лекарства. Побочные реакции на лекарства могут быть как иммунологическими (аллергия), так и неиммунологическими (непереносимость). Считается, что побочные реакции на лекарства в 10 % случаев обусловлены аллергией к ним, а в 90 % — непереносимостью.
Неиммунологические реакции на лекарства.
• Неиммунологическая активация эффекторных путей, таких как прямое высвобождение гистамина из тучных клеток и базофилов опиатами, полимиксином В, D-тубокурарином и рентгеноконтрастными веществами
• Передозировка
• Кумулятивный токсический эффект (например, при накоплении лекарств или метаболитов в коже)
• Нормальные фармакологические эффекты лекарств, не являющиеся непосредственной целью терапии (например, алопеция после химиотерапии)
• Взаимодействие лекарств (например, прием кетоконазола сопровождается повышением концентрации циклоспорина в организме и усилением его токсического действия)
• Метаболические изменения (варфарин, например, вызывает повышение коагуляции, что обусловливает развитие варфаринового некроза)
• Усиление предсуществовавших кожных заболеваний (например, литий способен вызвать обострение угрей, псориаза, субкорнеального пустулезного дерматоза)
• Изменение «внутренней экологии» (например, применение антибиотиков уменьшает бактериальное представительство в микрофлоре, способствуя развитию кандидоза)
• Наследственные ферментные или белковые недостаточности (например, синдром гиперчувствительности к фенитоину наблюдается у пациентов с дефицитом эпоксидгидролазы — фермента, необходимого для метаболизма одного из токсических производных фенитоина).
Иммунные механизмы лекарственной токсикодермии
1. Аллергические реакции немедленного типа. Опосредуются IgE. Антиген – лекарственное средство. Взаимодействие препарата с IgE приводит к выбросу гистамина, простагландинов и других веществ из тучных клеток. Проявления: крапивница, отек Квинке, анафилактический шок.
2. Цитотоксические аллергические реакции. Лекарственное средство (антиген) фиксировано на клеточной мембране. При комплементопосредованной цитотоксичности связывание препарата (пенициллины; цефалоспорины; сульфаниламиды; рифампицин) с цитотоксическим антителом приводит к активации комплемента и лизису тромбоцитов и лейкоцитов. При антителозависимой клеточной цитотоксичности соединения антитела с препаратом (хинин, хинидин, салициламид, изониазид, хлорпромазин, препатары, содержащие сульфаниламидную группу) активирует лизис клеток или их фагоцитоз.
3. Иммунокомплексные аллергические реакции. Лекарственное средство (антиген) в кровотоке образует иммунные комплексы с антителами, которые откладываются в стенках мелких сосудов, активируют комплемент и миграцию нейтрофилов. Таков патогенез сывороточной болезни. Латентный период реакции – 5 – 7 сут. Проявления: васкулит, крапивница, артрит, нефрит, альвеолит.
4. Аллергические реакции замедленного типа опосредуются Т-лимфоцитами. Антиген – лекарственное средство. Сенсибилизированные лимфоциты после связывания с антигеном высвобождают цитокины, запускающие воспалительную реакцию. По этому механизму может развиваться лекарственная сыпь.
Реакции со стороны кожи наиболее часто выступают в качестве побочных эффектов и характеризуются широким спектром проявлений: зудом, макуло-папулезными высыпаниями, крапивницей, ангионевротическим отеком, фототоксическими и фотоаллергическими реакциями, фиксированными лекарственными реакциями, многоформной эритемой, везикуло-буллезными реакциями и эксфолиативным дерматитом
В связи с разнообразием кожных проявлений выделяют следующие варианты токсикодермий:
Экзантема (макуло-папулезная или кореподобная)
Крапивница или ангионевротический отек
Фиксированная эритема
Многоформная эритема
Синдром Стивенса- Джонсона
Эксфолиативный дерматит
Реакции фоточувствительности
Анафилаксия
Токсический эпидермальный некролиз (ТЭН)
Описан также случай токсикодермии, осложненные ДВС-синдромом.
Этиология
Фиксированная эритема — возникает на одном и том же месте чаще от приема сульфаниламидов, анальгетиков, салицилатов, барбитуратов.
Чаще она проявляется в виде фиксированной пигментной эритемы: пятнистая форма, пемфигоидноя, экземоподобная, типа узловатой эритемы.
Патоморфология
фиксированная эритема — возникает на одном и том же месте чаще от приема сульфаниламидов, анальгетиков, салицилатов, барбитуратов. Синоним — фиксированная пигментная эритема. Патоморфология: в эпидермисе и дерме большое количество меланина как внутри так и внеклеточно. Сосуды дермы расширены. Разрешается гиперпигментацией. Особенность — это может быть одно пятно, но может принимать генерализованный характер. Описаны также буллезные формы. Аллергический компонент реакции заключается в том, что аллерген, проникая внутрь клеток кожи и других тканей, вступает в соединение с функциональными структурами цитоплазмы (нуклеопротеинами, митохондриями). Поражение кожи может возникнуть в результате подавления лекарственным препаратом ферментных систем, токсического поражения тканей, сосудов и изменения реактивности организма. При аллергической сульфаниламидной эритеме в сыворотке крови появляются антитела. Сенсибилизация, т.е. приобретение повышенной чувствительности к какому-либо веществу, определяется количеством аллергена, поступающего в организм, частотой его воздействия и антигенной активностью; иммунной реактивностью организма. Способствуют сенсибилизации перенесенные и имеющиеся аллергические заболевания, наследственная предрасположенность к аллергическим процессам.
Клиника
. Фиксированная сульфаниламидная эритема характеризуется появлением одного или нескольких округлой формы пятен, диаметр их достигает 2 – 3 см, через несколько дней они приобретают синюшный, а затем коричневый оттенок. В центре некоторых пятен образуется пузырь. Излюбленная локализация фиксированной сульфаниламидной эритемы – половые органы и слизистая оболочка полости рта, также высыпания могут локализоваться на других участках кожи. При появлении высыпаний на слизистой рта пузыри быстро вскрываются, образуя эрозии. Фиксированная сульфаниламидная эритема развивается в результате приема сульфаниламидов, барбитуратов, салицилатов, антибиотиков, хлоралгидрата, мышьяка и других препаратов. При каждом повторном приеме соответствующего препарата процесс рецидивирует на тех же местах, все более усиливая пигментацию, и постепенно распространяется на другие участки кожного покрова. У 20% больных, сенсибилизированных к какому-либо препарату, содержащему сульфаниламиды, возникает перекрестная сенсибилизация к другим таким препаратам. Если прием препарата прекращен, то в течение 7 – 10 дней процесс разрешается, в случае рецидивов процесс может протекать более длительно. При тяжелом течении сульфаниламидной эритемы из общих симптомов могут наблюдаться функциональные нарушения со стороны нервной системы (раздражительность, сменяющаяся депрессивным состоянием, бессонница, эмоциональная лабильность и др.), повышение температуры, сопровождающееся общим недомоганием, разбитостью, преходящими артралгиями, симптомами поражения сердечно-сосудистой системы, в том числе и мелких сосудов (что обусловливает развитие геморрагического компонента), а также печени и почек (лекарственная болезнь). Субъективные симптомы в основном сводятся к ощущению зуда, жжения, напряжения и болезненности кожи пораженных участков.
Течение
Течение лекарственной сульфаниламидной эритемы при условии быстрой отмены препарата обычно непродолжительное. Однако в случае поражения сердечно-сосудистой системы и внутренних органов прогноз может быть неблагоприятным. По серьезности прогноза и трудности диагностики на первом месте среди поражений внутренних органов стоит аллергический миокардит. Иногда лекарственная аллергическая реакция проявляется в виде медикаментозного люпоидного синдрома, похожего на системную красную волчанку, но быстро разрешающегося после прекращения действия лекарственного препарата.
Течение токсикодермий, вызванных экзогенными причинами, обычно острое. Сульфаниламидная эритема эндогенного происхождения чаще протекают хронически.
Диагностика
Установить причину сульфаниламидной эритемы нелегко, а зачастую невозможно. Дифференциально-диагностическое значение имеет наличие симптомов поражения внутренних органов, нервной системы, сосудов при лекарственной сульфаниламидной эритеме.
При диагностике лекарственной сульфаниламидной эритемы исключают все другие причины сыпи, в частности, инфекционные. Сделать это не всегда просто: сыпь при вирусной инфекции бывает неотличима от сыпи, вызванной каким-либо препаратом, назначенным до лечения этой инфекции. Оценивают время, которое прошло от начала лечения препаратом до появления симптомов и эффект отмены препарата (есть ли улучшение). Выясняют, отмечались ли ранее подобные реакции на данный препарат.
Для подтверждения причинной роли подозреваемого фактора применяют различные диагностические пробы, в том числе кожные. Более убедительные результаты дают провокационные пробы, при которых введение этиологического фактора осуществляют тем же путем, каким осуществлялся прием препарата, вызвавшего токсикодермию. Так, если сульфаниламидная эритема возникла при приеме препарата внутрь, то и пробу надо проводить перорально, назначая минимальную терапевтическую дозу препарата. Проба считается положительной при развитии рецидива сульфаниламидной эритемы. Кожные пробы с этим же веществом могут быть отрицательными. При фиксированной сульфаниламидной эритеме положительными могут быть только тесты, проводимые на месте разрешившихся очагов. Провокационные пробы требуют соблюдения особой осторожности, их не следует проводить у пациентов, перенесших тяжелую форму сульфаниламидной эритемы.
Существуют диагностические пробы, проводимые вне организма человека, также позволяющие подтвердить этиологический фактор: реакция агломерации лейкоцитов по Флеку, тест дегрануляции базофилов по Шелли, реакция бласттрансформации лимфоцитов, тромбоцитарные реакции, гемолитические тесты и др. Эти пробы основаны на реакции клеток крови больного с тем химическим веществом, которое вызвало сенсибилизацию. Возможны как ложноположительные, так и ложноотрицательные реакции.
При биопсии высыпаний чаще всего обнаруживаются периваскулярная лимфоцитарная и эозинофильная инфильтрация.
Лечение
Важнейшее условие лечения сульфаниламидной эритемы – прерывание воздействия этиологического фактора (отменяют назначенные лекарства)
Для ускоренного выведения токсических веществ из организма назначают мочегонные средства, слабительные; проводят восстановление функции желудочно-кишечного тракта, печени, почек при токсикодермиях эндогенного происхождения. Возможно внутривенное введение поливидона, а также проведение плазмафереза, гемосорбции.
Больных с токсикодермией, сопровождающейся повышением температуры тела и явлениями общей интоксикации, лучше госпитализировать.
В качестве десенсибилизирующих препаратов применяют растворы глюконата кальция, тиосульфата натрия внутривенно или глюконата кальция внутримышечно. Более эффективно чередование двух препаратов через день. Обязательно назначение антигистаминных средств. В более тяжелых случаях препараты вводят парентерально.
Желательно проводить энтеросорбцию (активированный уголь и др. сорбенты). Для улучшения работы желудочно-кишечного тракта назначают ферменты и эубиотики (бифидум-, коли-, лактобактерин).
Наружное лечение обычно проводят противозудными болтушками, кортикостероидными мазями (бетаметазон, флуметазон, будезонид и др.), кремами и аэрозолями. При тяжелой сульфаниламидной эритеме назначают кортикостероидные препараты внутрь и внутривенно (преднизолон, дексаметазон, гидрокортизон).
Использованные источники: rh-conflict.narod.ru
что это такое, фото, причины, симптомы и методы лечения
Таксидермия относится к различным острым воспалениям кожной поверхности и слизистых оболочек, носит неинфекционный характер.
Симптомы данного заболевания способны проявляться в результате попадания аллергена через дыхательную систему, канал пищеварения или же при введении инъекции в кожу, или вену.
Введенный раздражитель способствует началу болезни, он является токсичным и способен проникать глубоко в подкожный покров, где и осуществляется его соединение с конкретными структурами. Именно это и запускает процесс развития патологии.
В последствии токсические вещества попадают в кровь, и на кожной поверхности начинают образовываться пораженные очаги. Если в процессе развития болезни принимать медикаменты, которые способны провоцировать снижение функциональности защитных систем организма, то состояние пациента может значительно ухудшиться.
Из-за большого количества клинических проявлений есть вероятность спутать данное заболевание с каким-то другим, схожим по симптомам.
Классификация и симптомы таксидермии
Болезнь разделяют на три вида.
- Фиксированная токсидермия. Данное заболевание возникает из-за бесконтрольного приема сульфаниламидов, антипиретиков и др. Вследствие чего на поверхности кожи появляется несколько пятен, переполненных кровью сосудов, диаметр которых может варьироваться от 2 до 5 см, обычно они скругленной формы, синюшно-бурого или сиреневого окраса. Основные симптомы этой формы болезни могут возникать на гладких участках кожи, на слизистых поверхностях и в области заднего прохода. В редких случаях болезнь не носит ярко выраженных симптомов, воспалительных проявлений, а проявляется только в качестве маленьких пузырьков. В подобном случае правильное заключение врач может поставить только, установив связь с образованиями на коже и употреблением вероятных аллергенов. Помочь точно диагностировать болезнь сможет ряд иммунологических проб, способных определить, к какому компоненту организм сверхчувствителен. Еще фиксированная токсидермия может иметь отношение к проблемам нервной системы, человек становится раздражительным и находится в депрессивном состоянии. Слабость, повышенная температура, сбои в функционировании сердечно-сосудистой системы, печени и почках также могут являться симптомами болезни. В основном, появление пораженных участков тела характеризуется зудом и ощущениями боли.
- Лекарственная форма токсидермии. Возникает вследствие сверхчувствительной реакции организма и приобретенной повышенной чувствительности на один из компонентов-аллергенов. Также такая болезнь может быть вызвана в следствии употребления медикаментозного средства на протяжении долгого времени. Данная форма заболевания сопровождается образованиями, такими как эритематозные, папулезные и булезные, возникающими вместе с диффузными эриматозными участками на поверхности кожи и слизистой поверхности. Что важно знать, так это то, что одинаковый лекарственный компонент способен оказывать абсолютно разное влияние на человеческий организм, провоцируя морфологическую токсидермию. Заболевание может проявляться в области ротовой полости, губ, на языке и даже деснах. Угревая сыпь может быть результатом чрезмерного приема соли, йода или спиртового раствора.
- Синдром Лайелла является одной из самых сложных степеней болезни. Данная форма заболевания прогрессирует в качестве ответа организма на действие различных медикаментов. Зачастую, такой эффект могут вызвать антибиотики, жаропонижающие, обезболивающие медикаменты. Множество медикаментов, которые люди принимают во время простудных заболеваний или пневмонии, могут вызывать аллергическую реакцию у организма. Симптомы этой формы заболевания начинают проявляться во время длительного приема лекарств и повышенной температуры тела. Пациент в период болезни может быть ослаблен, наблюдается сонливость, головная боль, рвота и диарея. А появившаяся сыпь на поверхности кожи сопровождается зудящими дискомфортными ощущениями. Внешне образования похожи на отечные пятна, которые со временем обретают коричневатый оттенок, располагаются, в основном, в области паховых и подмышечных складок, а также на шее, после чего сыпь быстро распространяется по всему телу. Пятнышки со временем начинают слоиться, ороговевшая шкурка отпадает, а открытая поверхность остается в виде эрозии. Подобные изменения могут быть и на слизистой оболочке губ, рта, что провоцирует проблемы с глотанием, например. Подобная форма болезни при осложнении может привести к фатальным последствиям.
Особенности фиксированной эритемы
Ярким примером токсикодермии является заболевание фиксированной эритемы. Данная болезнь является последствием развития токсикодермии. Она представляет собой воспалительное поражение поверхности кожи.
Каковы причины появления? Одной из причин этой болезни может быть прогрессирование токсико-лекарственного синдрома, который появляется из-за того, что у человека наблюдается непереносимость к определенным медикаментам.
В основном, фиксированная эритема появляется из-за применения лекарственных средств из ряда сульфаниламидов.
Но, стоит отметить, что такая реакция организма может быть спровоцирована и группой других лекарственных препаратов, таких как, антибиотики, барбитураты и даже витамины группы В.
Сульфаниламидной эритемы — Аллергические поражения кожи
Содержание страницы
Особенности и методы лечения фиксированной эритемы
Фиксированная эритема является дерматологическим заболеванием. Это проявление внутренних процессов организма патологического характера. Основной признак болезни — высыпание на одних и тех же участках кожного покрова после контакта с раздражителем. Чтобы эритема не прогрессировала в развитии, поражая все большие области кожи, необходимо проконсультироваться с доктором и приступать к лечению.
Причины
Наиболее частой причиной подобного поражения кожного покрова является расширение капилляров во множественном количестве. Они сливаются между собой, образовывая пятна разных размеров.
Такое расширение капиллярной сетки происходит вследствие принятия медикаментов, непереносимых организмом. В их числе препараты группы сульфаниламидов, которые при некоторых заболеваниях (фотодерматит, дерматоз, васкулит) рекомендуется полностью исключить из применения.
Кроме того, причиной появления фиксированной эритемы может стать прием следующих лекарств:
- барбитураты;
- хиноны;
- антибиотики;
- витамины группы В;
- йодированные средства;
- сыворотки;
- вакцины.
При контакте с кожей или при попадании внутрь таких препаратов-аллергенов в клеточных тканях эпидермиса происходит реакция, вследствие которой и возникает фиксированная или пигментная эритема.
Патологию делят на 2 основные группы:
- Заболевание физиологической природы характеризуется проявлением симптоматики на короткий срок, независимо от наличия нарушений в работе организма. Возникает из-за внешнего воздействия, в частности, перорального приема или наружного применения непереносимых препаратов.
- Патологическая форма пигментной эритемы возникает в процессе инфицирования заболеваниями общего, дерматологического и аутоиммунного характеров.
Причиной появления каждого из видов болезни может стать не один фактор, а несколько в совокупности. В частности, это касается молодых людей, часто подвергающихся облучению солнца.
Симптомы
Пигментация и высыпания на коже — первое, на что следует обращать внимание. В случае с фиксированной разновидностью болезни, такие дерматологические дефекты возникают на одних и тех же местах. На фото ниже можно увидеть, как выглядит участок, пораженный фиксированной эритемой.
Вторичными признаками патологии, позволяющими ее диагностировать, являются:
- Цветовая гамма места поражения. Она может варьироваться от красных и коричневых оттенков до синих и фиолетовых цветов.
- Локализация высыпаний или пигментации. Чаще всего покраснение поражает кожный покров конечностей, гениталий и ротовую слизистую.
- Сопутствующие симптомы. Новообразования на коже могут сопровождаться зудом, на их месте нередко возникают пузырьки. Не рекомендуется чесать или допускать трение пораженных участков.
Кроме того, при неверном установлении аллергена, провоцирующего увеличение количества пигмента в эпидермисе, и повторном контакте с кожей симптоматика усиливается. Локализация распространения пятен расширяется, возникает их отечность и жжение, зуд становится более интенсивным.
Заболевание фиксированной эритемой характеризуется прохождением нескольких этапов:
- Начальный, когда вследствие аллергической реакции на теле возникает одно пигментное пятно (редко — 2 или 3), не превышающее в диаметре 5 см. При этом его цвет приближен к синему или бурому. Контуры пятна отличаются особой четкостью, округлостью и имеют большую интенсивность цвета, чем центр.
- Следующий этап сопровождается изменением цвета пятна и его распространением при отсутствии лечения. Пигментация начинает сереть, после чего становится темно-коричневой, напоминающей родимое пятно. Нередко на этом этапе появляются высыпания с образованием на них пузырей.
- Последний этап является наиболее тяжелым. Возникает ощущение зуда, жжения в областях пораженных участков. Кроме того, без дальнейшей терапии, активизируются общие симптомы заболевания — поднимается температура тела, болят суставы и мышцы. Эта стадия требует обязательного врачебного осмотра и назначения лечения.
Терапия
Чтобы заболевание не доставляло физического и психологического дискомфорта, требуется определить аллерген, исключить контакты с ним и приступить к традиционному лечению.
На первом этапе протекания заболевания достаточно ограничиться симптоматическим лечением:
- Прием антигистаминных препаратов для устранения аллергических проявлений. Назначают Димедрол, Супрастин, Цетрин.
- Применение йодных средств (при отсутствии аллергии на них), чтобы ограничить распространение инфекции по коже. Йод следует применять только при заразном виде эритемы.
- Прием медикаментов, оказывающих воздействие на реологические свойства крови. Это будет способствовать восстановлению и нормализации состояния капиллярной сетки и снятию симптомов заболевания. К таким медикаментам относят Аспирин, Курантил и никотиновую кислоту.
Тяжелые стадии фиксированной эритемы требуют применения более действенных препаратов, в числе которых глюкокортикостероиды (Афлодерм, Белодерм, Макситрол). Рекомендуется прохождение терапевтического курса дезинтоксикации организма и прием Неовира, Амиксина, Циклоферона. Для ускорения лечения врачи назначают местное применение растворов, мазей, эмульсий (Преднизолон, Гидрокортизон, Элоком).
Правильная терапия, пересмотр списка принимаемых препаратов и исключение непереносимых организмом в короткие сроки поспособствуют излечению от заболевания фиксированной эритемой и позволят избежать осложнений этого недуга.
Использованные источники: kozhainfo.com
ЧИТАЙТЕ ТАК ЖЕ:
Крапивница пигментация
Экзема на бёдрах
Симптомы фиксированной эритемы
Таксидермия относится к различным острым воспалениям кожной поверхности и слизистых оболочек, носит неинфекционный характер. Симптомы данного заболевания способны проявляться в результате попадания аллергена через дыхательную систему, канал пищеварения или же при введении инъекции в кожу, или вену. Введенный раздражитель способствует началу болезни, он является токсичным и способен проникать глубоко в подкожный покров, где и осуществляется его соединение с конкретными структурами. Именно это и запускает процесс развития патологии. В последствии токсические вещества попадают в кровь, и на кожной поверхности начинают образовываться пораженные очаги. Если в процессе развития болезни принимать медикаменты, которые способны провоцировать снижение функциональности защитных систем организма, то состояние пациента может значительно ухудшиться.
Фиксированная эритема может возникнуть на месте инъекции
Из-за большого количества клинических проявлений есть вероятность спутать данное заболевание с каким-то другим, схожим по симптомам.
Классификация и симптомы таксидермии
Болезнь разделяют на три вида.
- Фиксированная токсидермия. Данное заболевание возникает из-за бесконтрольного приема сульфаниламидов, антипиретиков и др. Вследствие чего на поверхности кожи появляется несколько пятен, переполненных кровью сосудов, диаметр которых может варьироваться от 2 до 5 см, обычно они скругленной формы, синюшно-бурого или сиреневого окраса. Основные симптомы этой формы болезни могут возникать на гладких участках кожи, на слизистых поверхностях и в области заднего прохода. В редких случаях болезнь не носит ярко выраженных симптомов, воспалительных проявлений, а проявляется только в качестве маленьких пузырьков. В подобном случае правильное заключение врач может поставить только, установив связь с образованиями на коже и употреблением вероятных аллергенов. Помочь точно диагностировать болезнь сможет ряд иммунологических проб, способных определить, к какому компоненту организм сверхчувствителен. Еще фиксированная токсидермия может иметь отношение к проблемам нервной системы, человек становится раздражительным и находится в депрессивном состоянии. Слабость, повышенная температура, сбои в функционировании сердечно-сосудистой системы, печени и почках также могут являться симптомами болезни. В основном, появление пораженных участков тела характеризуется зудом и ощущениями боли.
- Лекарственная форма токсидермии. Возникает вследствие сверхчувствительной реакции организма и приобретенной повышенной чувствительности на один из компонентов-аллергенов. Также такая болезнь может быть вызвана в следствии употребления медикаментозного средства на протяжении долгого времени. Данная форма заболевания сопровождается образованиями, такими как эритематозные, папулезные и булезные, возникающими вместе с диффузными эриматозными участками на поверхности кожи и слизистой поверхности. Что важно знать, так это то, что одинаковый лекарственный компонент способен оказывать абсолютно разное влияние на человеческий организм, провоцируя морфологическую токсидермию. Заболевание может проявляться в области ротовой полости, губ, на языке и даже деснах. Угревая сыпь может быть результатом чрезмерного приема соли, йода или спиртового раствора.
- Синдром Лайелла является одной из самых сложных степеней болезни. Данная форма заболевания прогрессирует в качестве ответа организма на действие различных медикаментов. Зачастую, такой эффект могут вызвать антибиотики, жаропонижающие, обезболивающие медикаменты. Множество медикаментов, которые люди принимают во время простудных заболеваний или пневмонии, могут вызывать аллергическую реакцию у организма. Симптомы этой формы заболевания начинают проявляться во время длительного приема лекарств и повышенной температуры тела. Пациент в период болезни может быть ослаблен, наблюдается сонливость, головная боль, рвота и диарея. А появившаяся сыпь на поверхности кожи сопровождается зудящими дискомфортными ощущениями. Внешне образования похожи на отечные пятна, которые со временем обретают коричневатый оттенок, располагаются, в основном, в области паховых и подмышечных складок, а также на шее, после чего сыпь быстро распространяется по всему телу. Пятнышки со временем начинают слоиться, ороговевшая шкурка отпадает, а открытая поверхность остается в виде эрозии. Подобные изменения могут быть и на слизистой оболочке губ, рта, что провоцирует проблемы с глотанием, например. Подобная форма болезни при осложнении может привести к фатальным последствиям.
Медикаменты могут вызывать лекарственную эритему и синдром Лайелла
Особенности фиксированной эритемы
Ярким примером токсикодермии является заболевание фиксированной эритемы. Данная болезнь является последствием развития токсикодермии. Она представляет собой воспалительное поражение поверхности кожи.
Каковы причины появления? Одной из причин этой болезни может быть прогрессирование токсико-лекарственного синдрома, который появляется из-за того, что у человека наблюдается непереносимость к определенным медикаментам. В основном, фиксированная эритема появляется из-за применения лекарственных средств из ряда сульфаниламидов. Но, стоит отметить, что такая реакция организма может быть спровоцирована и группой других лекарственных препаратов, таких как, антибиотики, барбитураты и даже витамины группы В.
Развитие данного заболевания может быть как при однократном применении медикамента, так и при длительном использовании. Раздражитель, попадая внутрь тканей, вступает в контакт с веществом клеточной цитоплазмы. Помимо этого, спровоцировать подобную реакцию кожи может лекарственное вещество, которое подавляет естественные процессы выработки ферментов, или попадание токсинов в сосуды (обычно при передозировке препаратом).
Витамин В может вызывать реакцию в виде эритемы
Симптомы
Сульфаниламидная эритема относится к легкой форме течения токсикодермии лекарственного типа. Особенности проявления рассмотрим более подробно.
- На коже возникают высыпания, в виде пузырьковых пятнышек, бляшек или буллезной сыпи. Вначале болезни возникает одно пятно, а по ходу прогрессирования их становится больше. Первый очаг поражения может образоваться в области слизистой ротовой полости, на половых органах, с тыльной части стопы или кисти.
- Пятна достигают размером в диаметре до 5 см, окрас новообразования синюшный или бурый. Центр пятнышка несколько бледнее, нежели края. Болезнь характеризуется четко очерченными границами, в основном, круглой формы.
- По мере прогрессирования заболевания центр пятна немного углубляется и становится сероватым, а спустя какое-то время и вовсе темно-коричневым. С течением времени пятна начинают процесс регрессии, и меняют форму из колец на полукольца. Иногда случается, что внутри образования может возникать пузырь с тонкой кожицей и бесцветным веществом.
- Эритема характеризуется сильным зудом и жжением. Сыпь на поверхности кожи держится на протяжении 3 недель. Однако, бывают случаи, когда эритема сопровождается повышенной температурой и болью в суставах, мышцах.
Помимо стандартной формы заболевания выделяют также атипичный ход болезни.
- Пеллагроидная форма эритемы сопровождается образованием пятен с темно-красным окрасом. Вместе с пятнами могут возникать пузырьки с серозным или геморрагическим веществом внутри. После вскрытия пузырька остаются эрозии, сверху покрытые корочками с запекшейся кровью.
- Экземаматозная форма заболевания характеризуется образованием пятен красного цвета, сверху покрытых пузырьками. После вскрытия пузырька остаются мокнущие участки.
- Узловатая форма болезни сопровождается появлением плотных болезненных узелков. Поверхность кожи с узлами изначально розоватого оттенка, а со временем оттенок меняется на синюшный.
После излечения пораженных участков на кожной поверхности остаются пятна, которые шелушатся и имеют повышенную пигментацию.
Узловатая эритема характеризуется болезненными узелками
Диагностика
Фиксированную эритему можно диагностировать, опираясь на клинические проявления и историю болезни. Если есть необходимость, то врач может назначить биопсию и гистологическое исследование. Для того чтобы диагноз был подтвержден, можно назначить проведение специальных тестов с использованием конкретных лекарственных медикаментов. Особенно важно не перепутать данное заболевание с другим, так как проявления могут иметь схожесть.
Как лечить?
- Лечение сульфаниламидной эритемы, спровоцированной приемом препаратов, основывается на отказе от использования медикаментов, которые повлекли за собой такую реакцию поверхности кожи. Однако, при сложном течении с общими признаками, следует применить поддерживающее лечение.
- При возникновении многочисленных пораженных участков следует назначить десенсибилизирующее лечение. Отличные показатели дает применение 30% раствора гипосульфита натрия.
- В случае ощущения сильного зуда, рекомендуется провести седативную терапию, с использованием средств растительного происхождения.
- Если у пациента наблюдается интоксикация организма, то назначают пить жидкость в больших количествах.
- Наружная терапия заключается в применении мазей и кремов с небольшой концентрацией кортикостероидов.
Гипосульфит натрия применяется для лечения эритемы
Народные средства
Для лечения эритемы применяют лекарственные травы и ягоды с желчегонным эффектом. Можно применять листья брусники, мелиссы, мяты, березы и тысячелистника. Расчет берется на одну столовую ложку трав: возьмите пол-литра горячей кипяченой жидкости. Употреблять состав рекомендует перед едой, по 1/3 стакана. Отличными лечебными свойствами обладают также ягоды черной бузины, боярышника, шиповника и красной рябины. Отвары необходимо настаивать. Применять ежедневно по 2 стакана в утреннее и вечернее время. Действенным средством для наружного применения является процедура обертывания травами, обладающими лечебными свойствами.
Полезным является применение внутрь свежевыжатого сока крапивы. Ванны со слабым раствором марганцовки для ног также используют для лечения эритемы.
Из ягод бузины готовится лечебный отвар
Профилактические рекомендации
Для того, чтобы предотвратить появление фиксированной эритемы, необходимо выполнять следующее:
- категорически запрещается заниматься самолечением, по возможности отказаться от приема каких-либо лекарственных препаратов, при вирусном заболевании стоит ограничить себя от антибиотиков;
- отказаться от внутривенных инъекций, если можно ограничиться курсом внутримышечного введения препаратов;
- если назначены инъекции, то первое введение лучше выполнить в область плеча – это даст возможность наложить жгут в случае аллергического проявления на лекарства и предотвратить его распространение по всему организму.
Прежде чем назначить лечение, врач должен выполнить следующие индивидуальные меры:
- уточнить, какие медицинские препараты больной принимал до болезни и какая была реакция организма;
- определить, есть ли у пациента аллергические проявления поскольку у людей, страдающих аллергией, риск прогрессирования эритемы гораздо выше;
- если доктор выявил, что привело к болезни, то эти данные следует внести в медицинскую карту пациента и в обязательном порядке проинформировать больного.
Ознакомившись со всеми особенностями данной формы заболевания, необходимо помнить, что при первых проявлениях болезни необходимо немедленно обратиться к специалисту и определить, на что именно такая реакция организма. Если заметили, что после приема какого-либо препарата на поверхности кожи образовалась сыпь, то не следует продолжать принимать препарат, а не откладывая – обратиться к доктору. Самолечение и незнание всех особенностей болезни может стать причиной более серьезных последствий и осложнений.
Использованные источники: kozhmed.ru
СТАТЬИ ПО ТЕМЕ:
Крапивница обыкновенная царство
Крапивница пигментация
Сульфаниламидной эритемы
Введение
В современной медицине важное место занимает проблема лекарственной болезни, которая характеризуется поражением кожи (токсикодермия) , слизистых, внутренних органов. Из огромного количества применяемых медикаментозных средств лишь немногие являются аллергенами, но способностью вызвать сенсибилизацию обладает любое вещество. Здесь необходимо отметить, что непереносимость лекарства и аллергия на них — типы побочных реакций. Побочные реакции на лекарства представляют собой нежелательные и обычно неожиданные реакции, не связанные с предполагаемым терапевтическим воздействием лекарства. Побочные реакции на лекарства могут быть как иммунологическими (аллергия), так и неиммунологическими (непереносимость). Считается, что побочные реакции на лекарства в 10 % случаев обусловлены аллергией к ним, а в 90 % — непереносимостью.
Неиммунологические реакции на лекарства.
• Неиммунологическая активация эффекторных путей, таких как прямое высвобождение гистамина из тучных клеток и базофилов опиатами, полимиксином В, D-тубокурарином и рентгеноконтрастными веществами
• Передозировка
• Кумулятивный токсический эффект (например, при накоплении лекарств или метаболитов в коже)
• Нормальные фармакологические эффекты лекарств, не являющиеся непосредственной целью терапии (например, алопеция после химиотерапии)
• Взаимодействие лекарств (например, прием кетоконазола сопровождается повышением концентрации циклоспорина в организме и усилением его токсического действия)
• Метаболические изменения (варфарин, например, вызывает повышение коагуляции, что обусловливает развитие варфаринового некроза)
• Усиление предсуществовавших кожных заболеваний (например, литий способен вызвать обострение угрей, псориаза, субкорнеального пустулезного дерматоза)
• Изменение «внутренней экологии» (например, применение антибиотиков уменьшает бактериальное представительство в микрофлоре, способствуя развитию кандидоза)
• Наследственные ферментные или белковые недостаточности (например, синдром гиперчувствительности к фенитоину наблюдается у пациентов с дефицитом эпоксидгидролазы — фермента, необходимого для метаболизма одного из токсических производных фенитоина).
Иммунные механизмы лекарственной токсикодермии
1. Аллергические реакции немедленного типа. Опосредуются IgE. Антиген – лекарственное средство. Взаимодействие препарата с IgE приводит к выбросу гистамина, простагландинов и других веществ из тучных клеток. Проявления: крапивница, отек Квинке, анафилактический шок.
2. Цитотоксические аллергические реакции. Лекарственное средство (антиген) фиксировано на клеточной мембране. При комплементопосредованной цитотоксичности связывание препарата (пенициллины; цефалоспорины; сульфаниламиды; рифампицин) с цитотоксическим антителом приводит к активации комплемента и лизису тромбоцитов и лейкоцитов. При антителозависимой клеточной цитотоксичности соединения антитела с препаратом (хинин, хинидин, салициламид, изониазид, хлорпромазин, препатары, содержащие сульфаниламидную группу) активирует лизис клеток или их фагоцитоз.
3. Иммунокомплексные аллергические реакции. Лекарственное средство (антиген) в кровотоке образует иммунные комплексы с антителами, которые откладываются в стенках мелких сосудов, активируют комплемент и миграцию нейтрофилов. Таков патогенез сывороточной болезни. Латентный период реакции – 5 – 7 сут. Проявления: васкулит, крапивница, артрит, нефрит, альвеолит.
4. Аллергические реакции замедленного типа опосредуются Т-лимфоцитами. Антиген – лекарственное средство. Сенсибилизированные лимфоциты после связывания с антигеном высвобождают цитокины, запускающие воспалительную реакцию. По этому механизму может развиваться лекарственная сыпь.
Реакции со стороны кожи наиболее часто выступают в качестве побочных эффектов и характеризуются широким спектром проявлений: зудом, макуло-папулезными высыпаниями, крапивницей, ангионевротическим отеком, фототоксическими и фотоаллергическими реакциями, фиксированными лекарственными реакциями, многоформной эритемой, везикуло-буллезными реакциями и эксфолиативным дерматитом
В связи с разнообразием кожных проявлений выделяют следующие варианты токсикодермий:
Экзантема (макуло-папулезная или кореподобная)
Крапивница или ангионевротический отек
Фиксированная эритема
Многоформная эритема
Синдром Стивенса- Джонсона
Эксфолиативный дерматит
Реакции фоточувствительности
Анафилаксия
Токсический эпидермальный некролиз (ТЭН)
Описан также случай токсикодермии, осложненные ДВС-синдромом.
Этиология
Фиксированная эритема — возникает на одном и том же месте чаще от приема сульфаниламидов, анальгетиков, салицилатов, барбитуратов.
Чаще она проявляется в виде фиксированной пигментной эритемы: пятнистая форма, пемфигоидноя, экземоподобная, типа узловатой эритемы.
Патоморфология
фиксированная эритема — возникает на одном и том же месте чаще от приема сульфаниламидов, анальгетиков, салицилатов, барбитуратов. Синоним — фиксированная пигментная эритема. Патоморфология: в эпидермисе и дерме большое количество меланина как внутри так и внеклеточно. Сосуды дермы расширены. Разрешается гиперпигментацией. Особенность — это может быть одно пятно, но может принимать генерализованный характер. Описаны также буллезные формы. Аллергический компонент реакции заключается в том, что аллерген, проникая внутрь клеток кожи и других тканей, вступает в соединение с функциональными структурами цитоплазмы (нуклеопротеинами, митохондриями). Поражение кожи может возникнуть в результате подавления лекарственным препаратом ферментных систем, токсического поражения тканей, сосудов и изменения реактивности организма. При аллергической сульфаниламидной эритеме в сыворотке крови появляются антитела. Сенсибилизация, т.е. приобретение повышенной чувствительности к какому-либо веществу, определяется количеством аллергена, поступающего в организм, частотой его воздействия и антигенной активностью; иммунной реактивностью организма. Способствуют сенсибилизации перенесенные и имеющиеся аллергические заболевания, наследственная предрасположенность к аллергическим процессам.
Клиника
. Фиксированная сульфаниламидная эритема характеризуется появлением одного или нескольких округлой формы пятен, диаметр их достигает 2 – 3 см, через несколько дней они приобретают синюшный, а затем коричневый оттенок. В центре некоторых пятен образуется пузырь. Излюбленная локализация фиксированной сульфаниламидной эритемы – половые органы и слизистая оболочка полости рта, также высыпания могут локализоваться на других участках кожи. При появлении высыпаний на слизистой рта пузыри быстро вскрываются, образуя эрозии. Фиксированная сульфаниламидная эритема развивается в результате приема сульфаниламидов, барбитуратов, салицилатов, антибиотиков, хлоралгидрата, мышьяка и других препаратов. При каждом повторном приеме соответствующего препарата процесс рецидивирует на тех же местах, все более усиливая пигментацию, и постепенно распространяется на другие участки кожного покрова. У 20% больных, сенсибилизированных к какому-либо препарату, содержащему сульфаниламиды, возникает перекрестная сенсибилизация к другим таким препаратам. Если прием препарата прекращен, то в течение 7 – 10 дней процесс разрешается, в случае рецидивов процесс может протекать более длительно. При тяжелом течении сульфаниламидной эритемы из общих симптомов могут наблюдаться функциональные нарушения со стороны нервной системы (раздражительность, сменяющаяся депрессивным состоянием, бессонница, эмоциональная лабильность и др.), повышение температуры, сопровождающееся общим недомоганием, разбитостью, преходящими артралгиями, симптомами поражения сердечно-сосудистой системы, в том числе и мелких сосудов (что обусловливает развитие геморрагического компонента), а также печени и почек (лекарственная болезнь). Субъективные симптомы в основном сводятся к ощущению зуда, жжения, напряжения и болезненности кожи пораженных участков.
Течение
Течение лекарственной сульфаниламидной эритемы при условии быстрой отмены препарата обычно непродолжительное. Однако в случае поражения сердечно-сосудистой системы и внутренних органов прогноз может быть неблагоприятным. По серьезности прогноза и трудности диагностики на первом месте среди поражений внутренних органов стоит аллергический миокардит. Иногда лекарственная аллергическая реакция проявляется в виде медикаментозного люпоидного синдрома, похожего на системную красную волчанку, но быстро разрешающегося после прекращения действия лекарственного препарата.
Течение токсикодермий, вызванных экзогенными причинами, обычно острое. Сульфаниламидная эритема эндогенного происхождения чаще протекают хронически.
Диагностика
Установить причину сульфаниламидной эритемы нелегко, а зачастую невозможно. Дифференциально-диагностическое значение имеет наличие симптомов поражения внутренних органов, нервной системы, сосудов при лекарственной сульфаниламидной эритеме.
При диагностике лекарственной сульфаниламидной эритемы исключают все другие причины сыпи, в частности, инфекционные. Сделать это не всегда просто: сыпь при вирусной инфекции бывает неотличима от сыпи, вызванной каким-либо препаратом, назначенным до лечения этой инфекции. Оценивают время, которое прошло от начала лечения препаратом до появления симптомов и эффект отмены препарата (есть ли улучшение). Выясняют, отмечались ли ранее подобные реакции на данный препарат.
Для подтверждения причинной роли подозреваемого фактора применяют различные диагностические пробы, в том числе кожные. Более убедительные результаты дают провокационные пробы, при которых введение этиологического фактора осуществляют тем же путем, каким осуществлялся прием препарата, вызвавшего токсикодермию. Так, если сульфаниламидная эритема возникла при приеме препарата внутрь, то и пробу надо проводить перорально, назначая минимальную терапевтическую дозу препарата. Проба считается положительной при развитии рецидива сульфаниламидной эритемы. Кожные пробы с этим же веществом могут быть отрицательными. При фиксированной сульфаниламидной эритеме положительными могут быть только тесты, проводимые на месте разрешившихся очагов. Провокационные пробы требуют соблюдения особой осторожности, их не следует проводить у пациентов, перенесших тяжелую форму сульфаниламидной эритемы.
Существуют диагностические пробы, проводимые вне организма человека, также позволяющие подтвердить этиологический фактор: реакция агломерации лейкоцитов по Флеку, тест дегрануляции базофилов по Шелли, реакция бласттрансформации лимфоцитов, тромбоцитарные реакции, гемолитические тесты и др. Эти пробы основаны на реакции клеток крови больного с тем химическим веществом, которое вызвало сенсибилизацию. Возможны как ложноположительные, так и ложноотрицательные реакции.
При биопсии высыпаний чаще всего обнаруживаются периваскулярная лимфоцитарная и эозинофильная инфильтрация.
Лечение
Важнейшее условие лечения сульфаниламидной эритемы – прерывание воздействия этиологического фактора (отменяют назначенные лекарства)
Для ускоренного выведения токсических веществ из организма назначают мочегонные средства, слабительные; проводят восстановление функции желудочно-кишечного тракта, печени, почек при токсикодермиях эндогенного происхождения. Возможно внутривенное введение поливидона, а также проведение плазмафереза, гемосорбции.
Больных с токсикодермией, сопровождающейся повышением температуры тела и явлениями общей интоксикации, лучше госпитализировать.
В качестве десенсибилизирующих препаратов применяют растворы глюконата кальция, тиосульфата натрия внутривенно или глюконата кальция внутримышечно. Более эффективно чередование двух препаратов через день. Обязательно назначение антигистаминных средств. В более тяжелых случаях препараты вводят парентерально.
Желательно проводить энтеросорбцию (активированный уголь и др. сорбенты). Для улучшения работы желудочно-кишечного тракта назначают ферменты и эубиотики (бифидум-, коли-, лактобактерин).
Наружное лечение обычно проводят противозудными болтушками, кортикостероидными мазями (бетаметазон, флуметазон, будезонид и др.), кремами и аэрозолями. При тяжелой сульфаниламидной эритеме назначают кортикостероидные препараты внутрь и внутривенно (преднизолон, дексаметазон, гидрокортизон).
Использованные источники: rh-conflict.narod.ru
Фиксированная эритема, токсидермия:симптомы, диагностика, лечение
.
Таксидермия относится к различным острым воспалениям кожной поверхности и слизистых оболочек, носит неинфекционный характер. Симптомы данного заболевания способны проявляться в результате попадания аллергена через дыхательную систему, канал пищеварения или же при введении инъекции в кожу, или вену. Введенный раздражитель способствует началу болезни, он является токсичным и способен проникать глубоко в подкожный покров, где и осуществляется его соединение с конкретными структурами. Именно это и запускает процесс развития патологии. В последствии токсические вещества попадают в кровь, и на кожной поверхности начинают образовываться пораженные очаги. Если в процессе развития болезни принимать медикаменты, которые способны провоцировать снижение функциональности защитных систем организма, то состояние пациента может значительно ухудшиться.
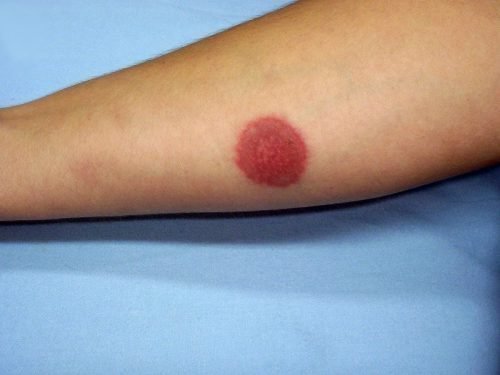
Фиксированная эритема может возникнуть на месте инъекции
Из-за большого количества клинических проявлений есть вероятность спутать данное заболевание с каким-то другим, схожим по симптомам.
Классификация и симптомы таксидермии
Болезнь разделяют на три вида.
- Фиксированная токсидермия. Данное заболевание возникает из-за бесконтрольного приема сульфаниламидов, антипиретиков и др. Вследствие чего на поверхности кожи появляется несколько пятен, переполненных кровью сосудов, диаметр которых может варьироваться от 2 до 5 см, обычно они скругленной формы, синюшно-бурого или сиреневого окраса. Основные симптомы этой формы болезни могут возникать на гладких участках кожи, на слизистых поверхностях и в области заднего прохода. В редких случаях болезнь не носит ярко выраженных симптомов, воспалительных проявлений, а проявляется только в качестве маленьких пузырьков. В подобном случае правильное заключение врач может поставить только, установив связь с образованиями на коже и употреблением вероятных аллергенов. Помочь точно диагностировать болезнь сможет ряд иммунологических проб, способных определить, к какому компоненту организм сверхчувствителен. Еще фиксированная токсидермия может иметь отношение к проблемам нервной системы, человек становится раздражительным и находится в депрессивном состоянии. Слабость, повышенная температура, сбои в функционировании сердечно-сосудистой системы, печени и почках также могут являться симптомами болезни. В основном, появление пораженных участков тела характеризуется зудом и ощущениями боли.
- Лекарственная форма токсидермии. Возникает вследствие сверхчувствительной реакции организма и приобретенной повышенной чувствительности на один из компонентов-аллергенов. Также такая болезнь может быть вызвана в следствии употребления медикаментозного средства на протяжении долгого времени. Данная форма заболевания сопровождается образованиями, такими как эритематозные, папулезные и булезные, возникающими вместе с диффузными эриматозными участками на поверхности кожи и слизистой поверхности. Что важно знать, так это то, что одинаковый лекарственный компонент способен оказывать абсолютно разное влияние на человеческий организм, провоцируя морфологическую токсидермию. Заболевание может проявляться в области ротовой полости, губ, на языке и даже деснах. Угревая сыпь может быть результатом чрезмерного приема соли, йода или спиртового раствора.
- Синдром Лайелла является одной из самых сложных степеней болезни. Данная форма заболевания прогрессирует в качестве ответа организма на действие различных медикаментов. Зачастую, такой эффект могут вызвать антибиотики, жаропонижающие, обезболивающие медикаменты. Множество медикаментов, которые люди принимают во время простудных заболеваний или пневмонии, могут вызывать аллергическую реакцию у организма. Симптомы этой формы заболевания начинают проявляться во время длительного приема лекарств и повышенной температуры тела. Пациент в период болезни может быть ослаблен, наблюдается сонливость, головная боль, рвота и диарея. А появившаяся сыпь на поверхности кожи сопровождается зудящими дискомфортными ощущениями. Внешне образования похожи на отечные пятна, которые со временем обретают коричневатый оттенок, располагаются, в основном, в области паховых и подмышечных складок, а также на шее, после чего сыпь быстро распространяется по всему телу. Пятнышки со временем начинают слоиться, ороговевшая шкурка отпадает, а открытая поверхность остается в виде эрозии. Подобные изменения могут быть и на слизистой оболочке губ, рта, что провоцирует проблемы с глотанием, например. Подобная форма болезни при осложнении может привести к фатальным последствиям.
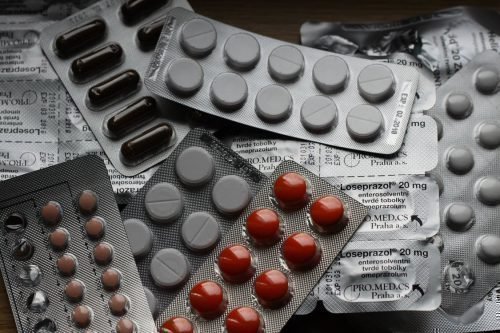
Медикаменты могут вызывать лекарственную эритему и синдром Лайелла
Особенности фиксированной эритемы
Ярким примером токсикодермии является заболевание фиксированной эритемы. Данная болезнь является последствием развития токсикодермии. Она представляет собой воспалительное поражение поверхности кожи.
Каковы причины появления? Одной из причин этой болезни может быть прогрессирование токсико-лекарственного синдрома, который появляется из-за того, что у человека наблюдается непереносимость к определенным медикаментам. В основном, фиксированная эритема появляется из-за применения лекарственных средств из ряда сульфаниламидов. Но, стоит отметить, что такая реакция организма может быть спровоцирована и группой других лекарственных препаратов, таких как, антибиотики, барбитураты и даже витамины группы В.
Развитие данного заболевания может быть как при однократном применении медикамента, так и при длительном использовании. Раздражитель, попадая внутрь тканей, вступает в контакт с веществом клеточной цитоплазмы. Помимо этого, спровоцировать подобную реакцию кожи может лекарственное вещество, которое подавляет естественные процессы выработки ферментов, или попадание токсинов в сосуды (обычно при передозировке препаратом).

Витамин В может вызывать реакцию в виде эритемы
Симптомы
Сульфаниламидная эритема относится к легкой форме течения токсикодермии лекарственного типа. Особенности проявления рассмотрим более подробно.
- На коже возникают высыпания, в виде пузырьковых пятнышек, бляшек или буллезной сыпи. Вначале болезни возникает одно пятно, а по ходу прогрессирования их становится больше. Первый очаг поражения может образоваться в области слизистой ротовой полости, на половых органах, с тыльной части стопы или кисти.
- Пятна достигают размером в диаметре до 5 см, окрас новообразования синюшный или бурый. Центр пятнышка несколько бледнее, нежели края. Болезнь характеризуется четко очерченными границами, в основном, круглой формы.
- По мере прогрессирования заболевания центр пятна немного углубляется и становится сероватым, а спустя какое-то время и вовсе темно-коричневым. С течением времени пятна начинают процесс регрессии, и меняют форму из колец на полукольца. Иногда случается, что внутри образования может возникать пузырь с тонкой кожицей и бесцветным веществом.
- Эритема характеризуется сильным зудом и жжением. Сыпь на поверхности кожи держится на протяжении 3 недель. Однако, бывают случаи, когда эритема сопровождается повышенной температурой и болью в суставах, мышцах.
Помимо стандартной формы заболевания выделяют также атипичный ход болезни.
- Пеллагроидная форма эритемы сопровождается образованием пятен с темно-красным окрасом. Вместе с пятнами могут возникать пузырьки с серозным или геморрагическим веществом внутри. После вскрытия пузырька остаются эрозии, сверху покрытые корочками с запекшейся кровью.
- Экземаматозная форма заболевания характеризуется образованием пятен красного цвета, сверху покрытых пузырьками. После вскрытия пузырька остаются мокнущие участки.
- Узловатая форма болезни сопровождается появлением плотных болезненных узелков. Поверхность кожи с узлами изначально розоватого оттенка, а со временем оттенок меняется на синюшный.
После излечения пораженных участков на кожной поверхности остаются пятна, которые шелушатся и имеют повышенную пигментацию.
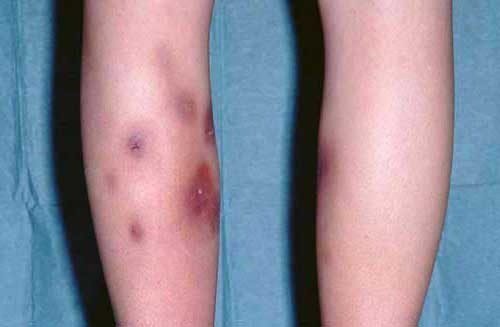
Узловатая эритема характеризуется болезненными узелками
Диагностика
Фиксированную эритему можно диагностировать, опираясь на клинические проявления и историю болезни. Если есть необходимость, то врач может назначить биопсию и гистологическое исследование. Для того чтобы диагноз был подтвержден, можно назначить проведение специальных тестов с использованием конкретных лекарственных медикаментов. Особенно важно не перепутать данное заболевание с другим, так как проявления могут иметь схожесть.
Как лечить?
- Лечение сульфаниламидной эритемы, спровоцированной приемом препаратов, основывается на отказе от использования медикаментов, которые повлекли за собой такую реакцию поверхности кожи. Однако, при сложном течении с общими признаками, следует применить поддерживающее лечение.
- При возникновении многочисленных пораженных участков следует назначить десенсибилизирующее лечение. Отличные показатели дает применение 30% раствора гипосульфита натрия.
- В случае ощущения сильного зуда, рекомендуется провести седативную терапию, с использованием средств растительного происхождения.
- Если у пациента наблюдается интоксикация организма, то назначают пить жидкость в больших количествах.
- Наружная терапия заключается в применении мазей и кремов с небольшой концентрацией кортикостероидов.
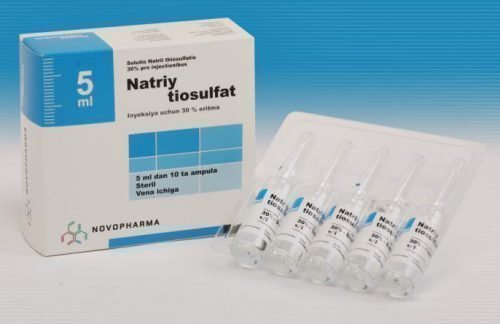
Гипосульфит натрия применяется для лечения эритемы
Народные средства
Для лечения эритемы применяют лекарственные травы и ягоды с желчегонным эффектом. Можно применять листья брусники, мелиссы, мяты, березы и тысячелистника. Расчет берется на одну столовую ложку трав: возьмите пол-литра горячей кипяченой жидкости. Употреблять состав рекомендует перед едой, по 1/3 стакана. Отличными лечебными свойствами обладают также ягоды черной бузины, боярышника, шиповника и красной рябины. Отвары необходимо настаивать. Применять ежедневно по 2 стакана в утреннее и вечернее время. Действенным средством для наружного применения является процедура обертывания травами, обладающими лечебными свойствами.
Полезным является применение внутрь свежевыжатого сока крапивы. Ванны со слабым раствором марганцовки для ног также используют для лечения эритемы.

Из ягод бузины готовится лечебный отвар
Профилактические рекомендации
Для того, чтобы предотвратить появление фиксированной эритемы, необходимо выполнять следующее:
- категорически запрещается заниматься самолечением, по возможности отказаться от приема каких-либо лекарственных препаратов, при вирусном заболевании стоит ограничить себя от антибиотиков;
- отказаться от внутривенных инъекций, если можно ограничиться курсом внутримышечного введения препаратов;
- если назначены инъекции, то первое введение лучше выполнить в область плеча – это даст возможность наложить жгут в случае аллергического проявления на лекарства и предотвратить его распространение по всему организму.
Прежде чем назначить лечение, врач должен выполнить следующие индивидуальные меры:
- уточнить, какие медицинские препараты больной принимал до болезни и какая была реакция организма;
- определить, есть ли у пациента аллергические проявления поскольку у людей, страдающих аллергией, риск прогрессирования эритемы гораздо выше;
- если доктор выявил, что привело к болезни, то эти данные следует внести в медицинскую карту пациента и в обязательном порядке проинформировать больного.
Ознакомившись со всеми особенностями данной формы заболевания, необходимо помнить, что при первых проявлениях болезни необходимо немедленно обратиться к специалисту и определить, на что именно такая реакция организма. Если заметили, что после приема какого-либо препарата на поверхности кожи образовалась сыпь, то не следует продолжать принимать препарат, а не откладывая – обратиться к доктору. Самолечение и незнание всех особенностей болезни может стать причиной более серьезных последствий и осложнений.
Эритема и ангионеврозы кожи — симптомы, профилактика, лечение
 Эритема кожи развивается в результате расширения кровеносных кожных сосудов. Она может быть активной и пассивной; первой эритема бывает при воспалительных процессах в коже и характеризуется обычно более или менее живой краснотой (по греч. erythros — красный), второй — при застойных явлениях, окраска кожи здесь большей частью темно-красная, а иногда и цианотичная. Примерами эритемы, обусловленной венозным стазом, являются так называемая мраморная кожа (cutis marmorata) и сетчатое ливедо (livedo reticularis). Всякая эритема исчезает при давлении на нее, с тем чтобы вновь возникнуть при прекращении давления.
Эритема кожи развивается в результате расширения кровеносных кожных сосудов. Она может быть активной и пассивной; первой эритема бывает при воспалительных процессах в коже и характеризуется обычно более или менее живой краснотой (по греч. erythros — красный), второй — при застойных явлениях, окраска кожи здесь большей частью темно-красная, а иногда и цианотичная. Примерами эритемы, обусловленной венозным стазом, являются так называемая мраморная кожа (cutis marmorata) и сетчатое ливедо (livedo reticularis). Всякая эритема исчезает при давлении на нее, с тем чтобы вновь возникнуть при прекращении давления.
Активные эритемы принято делить на идиопатические и симптоматические. К первым относятся эритемы, возникающие от внешних причин, ко вторым — эритемы, представляющие собой реакцию кожи на различные действующие изнутри инфекционные агенты, на медикаменты, пищевые вещества и др.; сюда же относится эритема, возникающая в результате нервно-психических влияний.
К идиопатическим эритемам, таким образом, относятся: травматическая эритема (дерматит), тепловая эритема (дерматит), эритемы, обусловленные соприкосновением кожи с некоторыми лекарствами и растениями (erythema venenatum), эритемы, обусловленные местным действием некоторых химических агентов и др.
Перечислить здесь все встречающиеся симптоматические эритемы не представляется сколько-нибудь возможным. Они встречаются при самых различных лихорадочных инфекционных заболеваниях, например при тифах, скарлатине, кори, краснухе,, сифилисе, инфекционном мононуклеозе, септических состояниях, холере, дифтерии, цереброспинальном менингите и др. Далее эритематозные сыпи отмечаются при некоторых авитаминозах, в частности при пеллагре и пеллагроиде. Но особенно часто приходится их наблюдать в случаях повышенной чувствительности к медикаментам и разнообразным пищевым веществам.Большинство эритематозных сыпей этого рода, как и инфекционных экзантем, аллергического происхождения.
Хорошо известна «эритема от стыда», или эритема от смущения (erythema pudendorum), нередко в соответствующих случаях возникающая, особенно у девушек и молодых женщин, на коже лица, шеи и ягодиц. Эта эритема представляет собой быструю, чуть ли не моментальную реакцию сосудов кожи эмоционального характера. Относительно нередко отмечается преходящее пятнистое покраснение кожи открытых, участков тела (лица, шеи, груди) у женщин в климактерическом и постклимактерическом периодах, большей частью также связанное с эмоциональными моментами. Особенно часто такая эритема встречается при повышенном кровяном давлении и при явлениях гипертиреоза и вазомоторной возбудимости.
У некоторых лиц дольше, чем обычно, держится покраснение кожи лица и иногда шеи после быстрой еды, питья горячего чая и т. п., чаще это встречается у лиц среднего и пожилого возраста, склонных к красным угрям. Эту форму эритемы не следует смешивать с краснотой кожи лица, возникающей при так называемом аурикуло-темпоральном синдроме. Переходим к описанию отдельных нозологических форм, входящих в группу эритем.
Многоформная экссудативная эритема
В 1860 г. Hebra впервые описал это заболевание под названием многоформной экссудативной эритемы. Название оказалось настолько удачным, что в дальнейшем не только не было попыток изменить его,а наоборот, этим именем стали называть клинически сходные высыпания, развивающиеся в качестве симптома непереносимости того или иного лекарства или сыпи, возникающие при некоторых инфекционных заболеваниях и др.
В настоящее время многие авторы различают две формы многоформной экссудативной эритемы — так называемую идиопатическую и симптоматическую. К первой относят типичные случаи, вполне соответствующие описанию Hebrae, при которых обычно не удается установить этиологический фактор, а ко второй, как уже показывает само название — симптоматическая, относят случаи, которые, с одной стороны, клинически не полностью совпадают с классическим описанием, а с другой — при которых известен определенный вызывающий высыпание фактор.
Клиника. При «идиопатической» многоформной эритеме, т. е. типа Hebrae, внезапно остро возникает симметричное, более или менее распространенное полиморфное высыпание, локализующееся предпочтительно на разгибательных поверхностях верхних конечностей, главным образом предплечий и кистей, в меньшем количестве на других местах— лице, шее, голенях, тыле стоп. Нередко в процесс вовлекается слизистая оболочка полости рта, в первую очередь губ. Характерным высыпанием является резко ограниченное пятно или уплощенная отечная папула круглой либо овальной формы, величиной 3—15 мм диаметром, розово-красного или ярко-красного цвета, увеличивающаяся в результате периферического роста и западающая в центральной части. Таким образом возникают кольцевидные высыпания. Периферический валик высыпаний приобретает цианотический оттенок. Элементы сыпи склонны к слиянию, при этом образуются иногда полициклической формы бляшки. В центре отдельных высыпаний образуются новые папулезные элементы, проделывающие точно такой же цикл, в результате чего чаще в. области запястья, лодыжек, на предплечьях, тыле кисти образуются концентрические, подобно радуге, кольца разной окраски — erythema iris (по-лат. iris — радуга). Одновременно с пятнами и папулами нередко появляются отдельные волдыри, реже пузырьки и пузыри, возникающие или на клинически не измененной коже или же на эритематозных и папулезных высыпаниях. В зависимости от клинической картины сыпи экссудативную эритему называют пятнистой, папулезной, пятнисто-папулезной,везикулезной,буллезной или везико-буллезной. Все эти высыпания в конце концов приобретают характерный для экссудативной эритемы вид. Пузырьки и пузыри, наполненные прозрачным, а иногда геморрагическим содержимым, и в ряде случаев окруженные вначале узким воспалительным ободком, постепенно спадаются, а их ободок становится цианотичным. При этом и здесь иногда образуются концентрические фигуры — herpes iris. Если плотные покрышки пузырей лопаются, центральные части высыпаний на короткое время эрозируются, чтобы затем покрыться грязновато-кровянистыми корками.К атипичным формам относится также вегетирующая многоформная экссудативная эритема, чаще локализующаяся на коже носа и конечностей. При этой форме вегетации обычно развиваются на дне пузырных высыпаний.
Слизистая оболочка полости рта поражается приблизительно у 73 пациентов.
Высыпания на губах и на слизистой оболочке полости рта обычно везикулезные и буллезные, причем пузырьки здесь быстро вскрываются, обнажая кровоточащие грязноватого цвета эрозии, на краях которых обвисают остатки покрышек, губы отекают, их красная кайма покрывается кровянистыми и грязными корками и более или менее глубокими трещинами. Вследствие сильной болезненности бывает весьма затруднен прием пищи.
Заболевание течет циклически. Новые высыпания появляются лишь в течение первых нескольких дней, сопровождаясь обычно более или менее выраженными общими явлениями — недомоганием, повышением температуры, головной болью и др.; в тяжелых случаях бывает рвота.
Процесс обычно длится 10—15 дней, заканчиваясь бесследно, иногда на местах высыпаний на некоторое время остается небольшая пигментация. Характерны сезонность заболевания и рецидивы. Обычно экссудативная эритема встречается в весенние и осенние месяцы и тогда же рецидивирует,иногда в продолжение многих лет ( до 12 в некоторых случаях). В некоторых случаях процесс течет продолжительно, почти без ремиссий.
Болеют большей частью люди молодого и среднего возраста обоего пола. Этиология этой классической формы экссудативной эритемы остается до настоящего времени неизвестной.
Симптоматический тип многоформной экссудативной эритемы, как показывает уже само название, представляет собой высыпание, клинически аналогичное или почти аналогичное классической экссудативной эритеме, обусловленное самыми различными факторами, чаще всего медикаментозными и инфекционными. Клиническое отличие этого типа от классического в части случаев состоит в том, что процесс носит более распространенный характер, поражая в неменьшей степени кожу лица и туловища, не бывает столь выражен цианотический оттенок высыпаний, могут отсутствовать кольцевидные и «радужные» (iris) фигурные высыпания и др. В случаях медикаментозной многоформной экссудативной эритемы последняя большей частью имеет фиксированный характер и нередко проявляется пузырями, особенно при локализации процесса в полости рта и половых органах.
Кроме того, весьма важным отличием является то, что этому заболеванию не свойственна по понятным причинам сезонность, рецидивы же обычно наступают при возобновлении действия того же определенного агента, хотя, как мы имели возможность неоднократно отмечать, иногда процесс рецидивирует и все же не удается при этом обнаружить вызывающий фактор. Видимо, в таких случаях речь идет уже об условно-рефлекторном возникновении сыпи.
Патогистология. Характер изменений зависит от клинической картины. При пятнисто-папулезной форме изменения ограничиваются более или менее выраженным отеком сосочкового слоя и околосусудистым инфильтратом в сосочковом и подсосочковом слоях, состоящим преимущественно из лимфоцитов и некоторого количества полиморфноядерных лейкоцитов, иногда и эозинофилов; в эпидермисе отмечается спонгиоз и внутриклеточный отек. В случаях геморрагической экссудативной эритемы в собственно коже обнаруживаются кровоизлияния, причем вся картина может напоминать анафилактоидную пурпуру (Lever). При буллезных высыпаниях пузыри локализуются под эпидермисом и только в старых высыпаниях они иногда могут обнаруживаться внутриэпидермально. Явления акантолиза всегда отсутствуют.
Этиология. В то время как в случаях классического типа многоформной экссудативной эритемы все этиологические поиски, как правило, остаются безуспешными, при симптоматическом типе этого дерматоза находят самые разные этиологические моменты. Чаще всего при этом речь идет о лекарственных причинах. Лучшим и одним из наиболее частых примеров в этом отношении является сульфаниламидная фиксированная, отчасти буллезная эритема, которая клинически нередко полностью или почти полностью сходна с многоформной экссудативной эритемой в ее классическом виде, отличаясь от последней только второстепенными признаками, как-то: излюбленной локализацией на слизистой оболочке полости рта и на половых органах, а также более выраженной и стойкой пигментацией, остающейся на местах сыпи после ее разрешения. Аналогичные сыпи нередко дают и другие лекарства — барбитураты и др., но все же наиболее близкой к экссудативной эритеме является именно сульфаниламидная эритема.
Наблюдали высыпания экссудативной эритемы после впрыскивания полиомиелитной вакцины. ОписалИ развитие многоформной эритемы вслед за вакцинацией БЦЖ и после противооспенной вакцинации, причем первые высыпания появились на местах прививки. В этом случае обращали на себя внимание крупные размеры высыпаний, имевших типичный для полиморфной экссудативной эритемы вид. Имеются наблюдения развития экссудативной эритемы в результате стрептококковой инфекции, в частности при ревматизме.У значительного числа больных этим дерматозом обнаруживается хронический тонзиллит.Описано ряд случаев связи возникновения дерматоза с инфицированными очагами зубного происхождения.
Экссудативную эритему неоднократно наблюдали при ряде инфекционных заболеваний — бруцеллезе, инфекционном мононуклеозе, пневмонии, дифтерии, нефрите и др., а также при желудочно-кишечных страданиях, тяжелых ожогах и т. п. Гипотезы сифилитического и туберкулезного происхождения этого дерматоза не получили подтверждения.
Таким образом, наряду с классической многоформной экссудативной эритемой, несомненно, существует с клинической и гистологической точек зрения почти аналогичное высыпание, обусловленное тем или иным известным агентом, преимущественно медикаментозным или инфекционным. Необходимо отметить, что в этих симптоматических наблюдениях высыпание носит вторичный аллергический характер. По-видимому, экссудативная эритема представляет собой проявление инфекционной аллергии. Это во всяком случае можно считать справедливым в отношении симптоматических случаев заболевания.
П.С. Григорьев предостерегал от смешения многоформной экссудативной эритемы с «токсическими эритемами». Нам кажется, что, не смешивая эти две формы, все же следует учитывать их большую клиническую аналогию, которая может помочь в дальнейшем подойти ближе к этиологии классической формы, описанной Hebra. Клиника дает достаточно доказательств того, что и этот классический тип представляет собой аллергическую кожную реакцию, скорее всего на очаги фокальной инфекции.
Диагностика. В типичных случаях диагноз не представляет каких-либо затруднений, если не считать, что иногда клиническая картина многоформной экссудативной эритемы возникает, как мы это уже отмечали выше, непосредственно после приема внутрь или введения другим путем какого-либо медикамента, лечебной или профилактической сыворотки или вакцины, а также во время или после какого-либо инфекционного заболевания, в частности в качестве вторичной аллергической сыпи при некоторых заболеваниях кожи — пиодермии, грибковых и др.
Иногда экссудативная эритема сопровождается высыпанием элементов типа узловатой эритемы на конечностях. В таких случаях может возникнуть вопрос о том, не является ли высыпание узлов лишь одной из разновидностей экссудативной эритемы, характеризующейся, как уже о том говорит название, полиморфизмом высыпаний. На основании своих наблюдений мы считаем, что дело обстоит при этом именно так, т. е. в подобных случаях у больных имеется не два, а одно заболевание; это подтверждается обычно клинической картиной последующих рецидивов, которые уже не включают элементов, подобных узловатой эритеме.
При буллезной форме экссудативной эритемы с локализацией процесса на слизистой оболочке и красной кайме губ, а также иногда и на других участках слизистой оболочки полости рта не всегда бывает возможно сразу же клинически отвергнуть диагноз обыкновенной пузырчатки, а в некоторых случаях и герпетиформного дерматита. Здесь на помощь приходят имеющиеся почти всегда типичные высыпания полиморфной эритемы на коже, отсутствие симптома Никольского и др. В трудных для диагноза случаях приходится прибегать к исследованию на клетки Tzanck, определению количества эозинофилов в крови и в содержимом пузырей и т. п. Кроме того, в то время как при полиморфной эритеме большей частью нарушается общее состояние больных, при пузырчатке общие явления, особенно в начале заболевания, обычно отсутствуют. В отношении болезни Diihring первостепенное значение имеет клиническая картина высыпаний на коже, именно их группировка, вторичная пигментация, течение приступами, купирующимися при приеме диэтилдиметилсульфона, и др.
Особняком стоит наблюдение Heeres, в котором у женщины с рецидивировавшей в течение 7 лет экссудативной эритемой, сопровождавшейся болями в суставах рук, усиливавшимися на солнце, в крови повторно были обнаружены «клетки красной волчанки», в связи с чем была диагностирована «диссеминированная красная волчанка».
При афтозном стоматите отсутствуют высыпания на коже. В редких случаях синдрома или тройного симптомокомплекса Behget или «большого афтоза» Touraine у больных одновременно или последовательно возникают афтозные поражения на слизистой оболочке полости рта и изъязвления на половых органах. Хотя некоторые авторы видят в этом заболевании один из кожно-слизисто-глазных вариантов полиморфной экссудативной эритемы, вряд ли с этим можно согласиться, так как возникающие иногда при синдроме Behget кожные высыпания напоминают таковые при узловатой эритеме (кроме акнеиформных, папуло-пустулезных и др.), а не при экссудативной эритеме. Кроме того, и все течение этого симптомокомплекса не соответствует таковому последней.
Прогноз. Обычно благоприятный, если не касаться случаев синдрома Stevens—Johnson и ему подобных. Что же касается длительности заболевания и его рецидивов, то в этом отношении никаких предсказаний делать нельзя. Наряду с легкими случаями, быстро проходящими и почти или совсем нерецидивирующими, иногда приходится наблюдать пациентов, страдающих многоформной эритемой в течение многих лет с почти непрекращающимися рецидивами болезни. Хотя при этом большей частью удается довольно быстро купировать рецидивы заболевания, уберечь пациентов от рецидивов представляется весьма трудной и не всегда выполнимой задачей. В подавляющем же большинстве случаев, особенно при симптоматической экссудативной эритеме, дерматоз или совсем не повторяется, или же иногда рецидивирует, особенно при охлаждении, приеме некоторых лекарств и т. п.
Профилактика. Заключается в санации организма, в особенности в отношении фокальной инфекции. Страдающие полиморфной эритемой должны и во время ремиссий остерегаться охлаждения. Во время приступов болезни следует быть на постельном или во всяком случае на домашнем режиме.
Лечение. Больному экссудативной эритемой, даже в легкой форме, нужно назначать общее лечение. Применяются препараты салициловой кислоты (салициловый натрий по 0,5 г 3—4 раза в день или другие), бромистый хинин (по 0,5 г 3 раза в день), антигистаминные препараты, препараты кальция. При подозрении на связь заболевания со стрептококковой инфекцией прибегают к сульфаниламидам при условии, если врач убежден в том, что в данном случае не идет речь о сульфаниламидной эритеме, которая, как уже упоминалось, может иногда быть клинически весьма сходной с экссудативной эритемой. При более тяжелом течении полиморфной эритемы показано применение антибиотиков— пенициллина, стрептомицина, террамицина, тетрациклина и др. При тяжелом течении процесса целесообразно прибегать к одновременному применению антибиотиков и кортикостероидных препаратов. Так, например, Serri (1958) считает, что в таких случаях лучшей терапией является одновременное применение тетрациклинов и кортикостероидов.
Из других методов лечения кожных заболеваний эритемы упомянем новокаиновую блокаду (JI. А. Штейнлухт, 1958), витаминотерапию, в частности большие дозы аскорбиновой кислоты. Между прочим, Lakaye (1957) постоянно находил при полиморфной эритеме низкий уровень витамина С в крови и моче. При рецидивирующей многоформной эритеме необходимо систематически искать очаги инфекции в организме больного (см. в разделе этиологии) и при положительных результатах таких поисков проводить соответствующую терапию (удаление миндалин, зубных гранулем, лечение гайморита, фронтита и др.)- В случае наличия у больных каких-либо общих хронических инфекций, в частности малярии, ревматизма и т. п., необходимо, естественно, лечить эти заболевания.
Местная терапия состоит в применении противовоспалительных средств — присыпок из окиси цинка и талька поровну, взбалтываемых смесей и т. п. При зуде к этим средствам добавляют ментол (0,5—1%), анестезин (3—5%) и др.
При буллезных высыпаниях пузыри вскрывают, их покрышки срезают, эрозивные поверхности смазывают анилиновой краской, жидкостью Castellani или др. В случаях поражения полости рта назначают вяжущие полоскания. При локализации высыпаний у женщин на половых органах прибегают к теплым орошениям раствором марганцовокислого калия, к смазываниям анилиновыми красками и др.
Лечения сульфаниламидной эритемы — Аллергические поражения кожи
Содержание страницы
Лечения сульфаниламидной эритемы
Введение
В современной медицине важное место занимает проблема лекарственной болезни, которая характеризуется поражением кожи (токсикодермия) , слизистых, внутренних органов. Из огромного количества применяемых медикаментозных средств лишь немногие являются аллергенами, но способностью вызвать сенсибилизацию обладает любое вещество. Здесь необходимо отметить, что непереносимость лекарства и аллергия на них — типы побочных реакций. Побочные реакции на лекарства представляют собой нежелательные и обычно неожиданные реакции, не связанные с предполагаемым терапевтическим воздействием лекарства. Побочные реакции на лекарства могут быть как иммунологическими (аллергия), так и неиммунологическими (непереносимость). Считается, что побочные реакции на лекарства в 10 % случаев обусловлены аллергией к ним, а в 90 % — непереносимостью.
Неиммунологические реакции на лекарства.
• Неиммунологическая активация эффекторных путей, таких как прямое высвобождение гистамина из тучных клеток и базофилов опиатами, полимиксином В, D-тубокурарином и рентгеноконтрастными веществами
• Передозировка
• Кумулятивный токсический эффект (например, при накоплении лекарств или метаболитов в коже)
• Нормальные фармакологические эффекты лекарств, не являющиеся непосредственной целью терапии (например, алопеция после химиотерапии)
• Взаимодействие лекарств (например, прием кетоконазола сопровождается повышением концентрации циклоспорина в организме и усилением его токсического действия)
• Метаболические изменения (варфарин, например, вызывает повышение коагуляции, что обусловливает развитие варфаринового некроза)
• Усиление предсуществовавших кожных заболеваний (например, литий способен вызвать обострение угрей, псориаза, субкорнеального пустулезного дерматоза)
• Изменение «внутренней экологии» (например, применение антибиотиков уменьшает бактериальное представительство в микрофлоре, способствуя развитию кандидоза)
• Наследственные ферментные или белковые недостаточности (например, синдром гиперчувствительности к фенитоину наблюдается у пациентов с дефицитом эпоксидгидролазы — фермента, необходимого для метаболизма одного из токсических производных фенитоина).
Иммунные механизмы лекарственной токсикодермии
1. Аллергические реакции немедленного типа. Опосредуются IgE. Антиген – лекарственное средство. Взаимодействие препарата с IgE приводит к выбросу гистамина, простагландинов и других веществ из тучных клеток. Проявления: крапивница, отек Квинке, анафилактический шок.
2. Цитотоксические аллергические реакции. Лекарственное средство (антиген) фиксировано на клеточной мембране. При комплементопосредованной цитотоксичности связывание препарата (пенициллины; цефалоспорины; сульфаниламиды; рифампицин) с цитотоксическим антителом приводит к активации комплемента и лизису тромбоцитов и лейкоцитов. При антителозависимой клеточной цитотоксичности соединения антитела с препаратом (хинин, хинидин, салициламид, изониазид, хлорпромазин, препатары, содержащие сульфаниламидную группу) активирует лизис клеток или их фагоцитоз.
3. Иммунокомплексные аллергические реакции. Лекарственное средство (антиген) в кровотоке образует иммунные комплексы с антителами, которые откладываются в стенках мелких сосудов, активируют комплемент и миграцию нейтрофилов. Таков патогенез сывороточной болезни. Латентный период реакции – 5 – 7 сут. Проявления: васкулит, крапивница, артрит, нефрит, альвеолит.
4. Аллергические реакции замедленного типа опосредуются Т-лимфоцитами. Антиген – лекарственное средство. Сенсибилизированные лимфоциты после связывания с антигеном высвобождают цитокины, запускающие воспалительную реакцию. По этому механизму может развиваться лекарственная сыпь.
Реакции со стороны кожи наиболее часто выступают в качестве побочных эффектов и характеризуются широким спектром проявлений: зудом, макуло-папулезными высыпаниями, крапивницей, ангионевротическим отеком, фототоксическими и фотоаллергическими реакциями, фиксированными лекарственными реакциями, многоформной эритемой, везикуло-буллезными реакциями и эксфолиативным дерматитом
В связи с разнообразием кожных проявлений выделяют следующие варианты токсикодермий:
Экзантема (макуло-папулезная или кореподобная)
Крапивница или ангионевротический отек
Фиксированная эритема
Многоформная эритема
Синдром Стивенса- Джонсона
Эксфолиативный дерматит
Реакции фоточувствительности
Анафилаксия
Токсический эпидермальный некролиз (ТЭН)
Описан также случай токсикодермии, осложненные ДВС-синдромом.
Этиология
Фиксированная эритема — возникает на одном и том же месте чаще от приема сульфаниламидов, анальгетиков, салицилатов, барбитуратов.
Чаще она проявляется в виде фиксированной пигментной эритемы: пятнистая форма, пемфигоидноя, экземоподобная, типа узловатой эритемы.
Патоморфология
фиксированная эритема — возникает на одном и том же месте чаще от приема сульфаниламидов, анальгетиков, салицилатов, барбитуратов. Синоним — фиксированная пигментная эритема. Патоморфология: в эпидермисе и дерме большое количество меланина как внутри так и внеклеточно. Сосуды дермы расширены. Разрешается гиперпигментацией. Особенность — это может быть одно пятно, но может принимать генерализованный характер. Описаны также буллезные формы. Аллергический компонент реакции заключается в том, что аллерген, проникая внутрь клеток кожи и других тканей, вступает в соединение с функциональными структурами цитоплазмы (нуклеопротеинами, митохондриями). Поражение кожи может возникнуть в результате подавления лекарственным препаратом ферментных систем, токсического поражения тканей, сосудов и изменения реактивности организма. При аллергической сульфаниламидной эритеме в сыворотке крови появляются антитела. Сенсибилизация, т.е. приобретение повышенной чувствительности к какому-либо веществу, определяется количеством аллергена, поступающего в организм, частотой его воздействия и антигенной активностью; иммунной реактивностью организма. Способствуют сенсибилизации перенесенные и имеющиеся аллергические заболевания, наследственная предрасположенность к аллергическим процессам.
Клиника
. Фиксированная сульфаниламидная эритема характеризуется появлением одного или нескольких округлой формы пятен, диаметр их достигает 2 – 3 см, через несколько дней они приобретают синюшный, а затем коричневый оттенок. В центре некоторых пятен образуется пузырь. Излюбленная локализация фиксированной сульфаниламидной эритемы – половые органы и слизистая оболочка полости рта, также высыпания могут локализоваться на других участках кожи. При появлении высыпаний на слизистой рта пузыри быстро вскрываются, образуя эрозии. Фиксированная сульфаниламидная эритема развивается в результате приема сульфаниламидов, барбитуратов, салицилатов, антибиотиков, хлоралгидрата, мышьяка и других препаратов. При каждом повторном приеме соответствующего препарата процесс рецидивирует на тех же местах, все более усиливая пигментацию, и постепенно распространяется на другие участки кожного покрова. У 20% больных, сенсибилизированных к какому-либо препарату, содержащему сульфаниламиды, возникает перекрестная сенсибилизация к другим таким препаратам. Если прием препарата прекращен, то в течение 7 – 10 дней процесс разрешается, в случае рецидивов процесс может протекать более длительно. При тяжелом течении сульфаниламидной эритемы из общих симптомов могут наблюдаться функциональные нарушения со стороны нервной системы (раздражительность, сменяющаяся депрессивным состоянием, бессонница, эмоциональная лабильность и др.), повышение температуры, сопровождающееся общим недомоганием, разбитостью, преходящими артралгиями, симптомами поражения сердечно-сосудистой системы, в том числе и мелких сосудов (что обусловливает развитие геморрагического компонента), а также печени и почек (лекарственная болезнь). Субъективные симптомы в основном сводятся к ощущению зуда, жжения, напряжения и болезненности кожи пораженных участков.
Течение
Течение лекарственной сульфаниламидной эритемы при условии быстрой отмены препарата обычно непродолжительное. Однако в случае поражения сердечно-сосудистой системы и внутренних органов прогноз может быть неблагоприятным. По серьезности прогноза и трудности диагностики на первом месте среди поражений внутренних органов стоит аллергический миокардит. Иногда лекарственная аллергическая реакция проявляется в виде медикаментозного люпоидного синдрома, похожего на системную красную волчанку, но быстро разрешающегося после прекращения действия лекарственного препарата.
Течение токсикодермий, вызванных экзогенными причинами, обычно острое. Сульфаниламидная эритема эндогенного происхождения чаще протекают хронически.
Диагностика
Установить причину сульфаниламидной эритемы нелегко, а зачастую невозможно. Дифференциально-диагностическое значение имеет наличие симптомов поражения внутренних органов, нервной системы, сосудов при лекарственной сульфаниламидной эритеме.
При диагностике лекарственной сульфаниламидной эритемы исключают все другие причины сыпи, в частности, инфекционные. Сделать это не всегда просто: сыпь при вирусной инфекции бывает неотличима от сыпи, вызванной каким-либо препаратом, назначенным до лечения этой инфекции. Оценивают время, которое прошло от начала лечения препаратом до появления симптомов и эффект отмены препарата (есть ли улучшение). Выясняют, отмечались ли ранее подобные реакции на данный препарат.
Для подтверждения причинной роли подозреваемого фактора применяют различные диагностические пробы, в том числе кожные. Более убедительные результаты дают провокационные пробы, при которых введение этиологического фактора осуществляют тем же путем, каким осуществлялся прием препарата, вызвавшего токсикодермию. Так, если сульфаниламидная эритема возникла при приеме препарата внутрь, то и пробу надо проводить перорально, назначая минимальную терапевтическую дозу препарата. Проба считается положительной при развитии рецидива сульфаниламидной эритемы. Кожные пробы с этим же веществом могут быть отрицательными. При фиксированной сульфаниламидной эритеме положительными могут быть только тесты, проводимые на месте разрешившихся очагов. Провокационные пробы требуют соблюдения особой осторожности, их не следует проводить у пациентов, перенесших тяжелую форму сульфаниламидной эритемы.
Существуют диагностические пробы, проводимые вне организма человека, также позволяющие подтвердить этиологический фактор: реакция агломерации лейкоцитов по Флеку, тест дегрануляции базофилов по Шелли, реакция бласттрансформации лимфоцитов, тромбоцитарные реакции, гемолитические тесты и др. Эти пробы основаны на реакции клеток крови больного с тем химическим веществом, которое вызвало сенсибилизацию. Возможны как ложноположительные, так и ложноотрицательные реакции.
При биопсии высыпаний чаще всего обнаруживаются периваскулярная лимфоцитарная и эозинофильная инфильтрация.
Лечение
Важнейшее условие лечения сульфаниламидной эритемы – прерывание воздействия этиологического фактора (отменяют назначенные лекарства)
Для ускоренного выведения токсических веществ из организма назначают мочегонные средства, слабительные; проводят восстановление функции желудочно-кишечного тракта, печени, почек при токсикодермиях эндогенного происхождения. Возможно внутривенное введение поливидона, а также проведение плазмафереза, гемосорбции.
Больных с токсикодермией, сопровождающейся повышением температуры тела и явлениями общей интоксикации, лучше госпитализировать.
В качестве десенсибилизирующих препаратов применяют растворы глюконата кальция, тиосульфата натрия внутривенно или глюконата кальция внутримышечно. Более эффективно чередование двух препаратов через день. Обязательно назначение антигистаминных средств. В более тяжелых случаях препараты вводят парентерально.
Желательно проводить энтеросорбцию (активированный уголь и др. сорбенты). Для улучшения работы желудочно-кишечного тракта назначают ферменты и эубиотики (бифидум-, коли-, лактобактерин).
Наружное лечение обычно проводят противозудными болтушками, кортикостероидными мазями (бетаметазон, флуметазон, будезонид и др.), кремами и аэрозолями. При тяжелой сульфаниламидной эритеме назначают кортикостероидные препараты внутрь и внутривенно (преднизолон, дексаметазон, гидрокортизон).
Использованные источники: rh-conflict.narod.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Телфаст и экзема
Крапивница на нпвс
Особенности и методы лечения фиксированной эритемы
Фиксированная эритема является дерматологическим заболеванием. Это проявление внутренних процессов организма патологического характера. Основной признак болезни — высыпание на одних и тех же участках кожного покрова после контакта с раздражителем. Чтобы эритема не прогрессировала в развитии, поражая все большие области кожи, необходимо проконсультироваться с доктором и приступать к лечению.
Причины
Наиболее частой причиной подобного поражения кожного покрова является расширение капилляров во множественном количестве. Они сливаются между собой, образовывая пятна разных размеров.
Такое расширение капиллярной сетки происходит вследствие принятия медикаментов, непереносимых организмом. В их числе препараты группы сульфаниламидов, которые при некоторых заболеваниях (фотодерматит, дерматоз, васкулит) рекомендуется полностью исключить из применения.
Кроме того, причиной появления фиксированной эритемы может стать прием следующих лекарств:
- барбитураты;
- хиноны;
- антибиотики;
- витамины группы В;
- йодированные средства;
- сыворотки;
- вакцины.
При контакте с кожей или при попадании внутрь таких препаратов-аллергенов в клеточных тканях эпидермиса происходит реакция, вследствие которой и возникает фиксированная или пигментная эритема.
Патологию делят на 2 основные группы:
- Заболевание физиологической природы характеризуется проявлением симптоматики на короткий срок, независимо от наличия нарушений в работе организма. Возникает из-за внешнего воздействия, в частности, перорального приема или наружного применения непереносимых препаратов.
- Патологическая форма пигментной эритемы возникает в процессе инфицирования заболеваниями общего, дерматологического и аутоиммунного характеров.
Причиной появления каждого из видов болезни может стать не один фактор, а несколько в совокупности. В частности, это касается молодых людей, часто подвергающихся облучению солнца.
Симптомы
Пигментация и высыпания на коже — первое, на что следует обращать внимание. В случае с фиксированной разновидностью болезни, такие дерматологические дефекты возникают на одних и тех же местах. На фото ниже можно увидеть, как выглядит участок, пораженный фиксированной эритемой.
Вторичными признаками патологии, позволяющими ее диагностировать, являются:
- Цветовая гамма места поражения. Она может варьироваться от красных и коричневых оттенков до синих и фиолетовых цветов.
- Локализация высыпаний или пигментации. Чаще всего покраснение поражает кожный покров конечностей, гениталий и ротовую слизистую.
- Сопутствующие симптомы. Новообразования на коже могут сопровождаться зудом, на их месте нередко возникают пузырьки. Не рекомендуется чесать или допускать трение пораженных участков.
Кроме того, при неверном установлении аллергена, провоцирующего увеличение количества пигмента в эпидермисе, и повторном контакте с кожей симптоматика усиливается. Локализация распространения пятен расширяется, возникает их отечность и жжение, зуд становится более интенсивным.
Заболевание фиксированной эритемой характеризуется прохождением нескольких этапов:
- Начальный, когда вследствие аллергической реакции на теле возникает одно пигментное пятно (редко — 2 или 3), не превышающее в диаметре 5 см. При этом его цвет приближен к синему или бурому. Контуры пятна отличаются особой четкостью, округлостью и имеют большую интенсивность цвета, чем центр.
- Следующий этап сопровождается изменением цвета пятна и его распространением при отсутствии лечения. Пигментация начинает сереть, после чего становится темно-коричневой, напоминающей родимое пятно. Нередко на этом этапе появляются высыпания с образованием на них пузырей.
- Последний этап является наиболее тяжелым. Возникает ощущение зуда, жжения в областях пораженных участков. Кроме того, без дальнейшей терапии, активизируются общие симптомы заболевания — поднимается температура тела, болят суставы и мышцы. Эта стадия требует обязательного врачебного осмотра и назначения лечения.
Терапия
Чтобы заболевание не доставляло физического и психологического дискомфорта, требуется определить аллерген, исключить контакты с ним и приступить к традиционному лечению.
На первом этапе протекания заболевания достаточно ограничиться симптоматическим лечением:
- Прием антигистаминных препаратов для устранения аллергических проявлений. Назначают Димедрол, Супрастин, Цетрин.
- Применение йодных средств (при отсутствии аллергии на них), чтобы ограничить распространение инфекции по коже. Йод следует применять только при заразном виде эритемы.
- Прием медикаментов, оказывающих воздействие на реологические свойства крови. Это будет способствовать восстановлению и нормализации состояния капиллярной сетки и снятию симптомов заболевания. К таким медикаментам относят Аспирин, Курантил и никотиновую кислоту.
Тяжелые стадии фиксированной эритемы требуют применения более действенных препаратов, в числе которых глюкокортикостероиды (Афлодерм, Белодерм, Макситрол). Рекомендуется прохождение терапевтического курса дезинтоксикации организма и прием Неовира, Амиксина, Циклоферона. Для ускорения лечения врачи назначают местное применение растворов, мазей, эмульсий (Преднизолон, Гидрокортизон, Элоком).
Правильная терапия, пересмотр списка принимаемых препаратов и исключение непереносимых организмом в короткие сроки поспособствуют излечению от заболевания фиксированной эритемой и позволят избежать осложнений этого недуга.
Использованные источники: kozhainfo.com
ЧИТАЙТЕ ТАК ЖЕ:
Экзема обыкновенная
Крапивница на нпвс
Сульфаниламидная эритема
Это разновидность токсидермии.
Причины
Сульфаниламидная эритема является фиксированной токсидермией, причиной которой чаще всего становится прием сульфаниламидов, анальгетиков.
Симптомы
Возникает одно или несколько отечных красных пятен округлых или овальных очертаний, в центре которых может в ряде случаев сформироваться пузырь. После прекращения действия препарата, обусловившего появление этой разновидности токсидермии, воспалительные явления стихают, а пятно, приобретая аспидно-красного цвета пигментацию, существует длительное время. В случае повторного применения того же аллергена оно вновь становится воспалительным и претерпевает аналогичную эволюцию. Локализуется фиксированная токсидермия как на гладкой коже, так и на слизистых оболочках полости рта и половых органов.
Лечение
Терапию проводит в амбулаторных условиях дерматовенеролог. Необходимо устранить причину, которая вызвала болезнь. При фиксированной токсидермии ограничиваются применением местных противовоспалительных и, при необходимости, антисептических средств (кортикостероидные мази, анилиновые красители).
Профилактика
Прием лекарственных средств только по назначению врача и с учетом аллергических реакций на медикаменты в прошлом.
Использованные источники: medic-enc.ru
СТАТЬИ ПО ТЕМЕ:
Экзема обыкновенная
Телфаст и экзема
Фиксированная сульфаниламидная эритема (erythema sulfanilamidas perstans)
Большинство сульфаниламидных токсикодермий проявляется в виде фиксированной сульфаниламидной эритемы, которая, по данным Л.В. Прорвич (1956), составляет 83,9% от токсикодермий, вызванных сульфаниламидными препаратами. Однако необходимо учитывать, что аналогичную клиническую картину могут обусловить и другие лекарственные препараты — антипирин, амидопирин, барбитураты. В последние годы количество сульфаниламидных эритем уменьшилось: по данным Г. В. Лебедевой и соавт(1983), они составляют 17% от сульфаниламидных токсикодермий.
По клинической картине фиксированная сульфаниламидная эритема может напоминать многоформную экссудативную эритему; она также может локализоваться на слизистой оболочке полости рта, на коже туловища, конечностей (реже), на половых органах. Л. Н. Машкиллейсон (1965) отмечает «характерную ло-кализационную триаду» при фиксированной сульфаниламидной эритеме — полость рта, туловище и половые органы. Обычно вначале появляется одно, а затем — два пятна и более. Пятна розовато-синюшного или буровато-синюшного цвета, округлой формы с резко очерченными границами, диаметр их 2—7 см и более. Периферическая зона пятен обычно несколько отечна и более ярка. На поверхности пятен могут образоваться пузыри (буллезная форма фиксированной сульфаниламидной эритемы). На слизистой оболочке полости рта и половых органов пузыри быстро вскрываются. Высыпания на коже сопровождаются зудом и жжением. Кроме буллезной и классической пятнистой форм, возможны такие атипичные разновидности, как пеллагроидная, экземоподобная, типа узловатой эритемы.
В диагностике заболевания наряду с типичной локализацией и характерным цветом пятен имеют значение рецидивы эритемы при каждом новом приеме сульфаниламидных препаратов. При каждом рецидиве увеличивается величина эритем и «подсыпают» новые элементы. Постепенно элементы замещаются темной гиперпигментацией, которая сохраняется в течение нескольких месяцев.
Гистологически выявляют акантоз, спонгиоз, небольшой гиперкератоз, усиленное пигментообразование, в дерме воспалительные явления различной степени выраженности.
Диагноз фиксированной сульфаниламидной эритемы устанавливают на основании анамнестических данных (прием сульфаниламидных препаратов), характерного преимущественного расположения сыпи (слизистая оболочка полости рта и половых органов, кожа туловища), в виде розовато- или буровато-синюшных эритем, обычно немногочисленных, сопровождающихся жжением и зудом. Для подтверждения диагноза можно использовать иммунологические тесты с сульфаниламидными препаратами (тест бласттрансформации лимфоцитов и др.).
Дифференциальная диагностика. Заболевание следует дифференцировать от многоформной экссудативной эритемы и ревматической эритемы Лендорфа—Лейнера.
Многоформная экссудативная эритема (Идиопатическая, или инфекционно-аллергичеекая, форма) отличается от фиксированной сульфаниламидной эритемы сезонностью обострений (весна, осень), преимущественным расположением высыпаний, обычно множественных, на разгибательных поверхностях конечностей, больше в дистальных отделах. Характерным элементом является пятно (или папула) красного цвета диаметром 3—15 мм, увеличивающееся за счет центробежного роста и западающее в центральной части, отчего многие элементы приобретают кольцевидную форму, что не характерно для фиксированной эритемы. Дифференциальная диагностика облегчается в том случае, если в анамнезе есть указания на прием сульфаниламидных препаратов и усиление (или рецидив) эритем при их повторном приеме, что не характерно для инфекционно-гллергической формы многоформной экссудативной эритемы. Кроме того, сыпь обычно вскоре становится полиморфной (пятна, папулы, волдыри, реже пузырьки и пузыри). Для фиксированной эритемы характерна также более стойкая гиперпигментация в очагах поражения. При инфекционно-аллергической форме многоформной экссудативной эритемы иммунологические пробы с сульфаниламидными препаратами отрицательные.
Токсико-аллергическая (симптоматическая) форма многоформной экссудативной эритемы также возникает как проявление токсикодермии на какие-либо лекарственные препараты и может быть, в частности, следствием аллергической реакции на сульфаниламидные препараты. При дифференциальной диагностике в этом случае большое значение имеют перечисленные выше клинические особенности многоформной экссудативной эритемы. Необходимо учитывать, что возможны очень сходные клинические проявления обоих заболеваний. Терапевтическая тактика в подобных случаях одинакова.
Дата добавления: 2017-02-13 ; просмотров: 1000 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Использованные источники: poznayka.org
ПОХОЖИЕ СТАТЬИ:
Телфаст и экзема
Крапивница органа зрения
Фиксированная эритема: виды, формы, диагностика, лечение
Фиксированная эритема – заболевание кожи, очаги которой появляются всегда на одних и тех же местах. Механизм развития запускают принятые внутривенно, внутримышечно или перорально лекарственные средства. Манифестация заболевания начинается с одного пятна на туловище, половых органах или слизистой оболочке.
Эритема – физиологическое или патологическое состояние кожи и слизистой. Возникает, как результат расширения капилляров. Представляет собой единичные или сливающиеся друг с другом пятна розового, красного, синюшно-красного цвета.
Эритема. Формы и виды. Классификация и симптомы
Формы и виды фиксированной эритемы
По причинам возникновения эритема классифицируется как физиологическая и патологическая.
- Физиологическая эритема краткосрочна по времени, никакой опасности для организма не представляет. Как причины развития рассматриваются:
- состояния возбуждения: гнев, радость, волнение;
- физиологическое воздействие;
- применение лекарственных средств местного действия;
- ультрафиолетовое облучение.
- Патологические эритемы рассматриваются как самостоятельное заболевание и как сопутствующий признак других патологий. Возникают при воздействии одного фактора или их совокупности.
В группе патологических эритем выделяют заболевания инфекционной и неинфекционной природы.
- Эритемы неинфекционной природы – ответ организма на внешние раздражители. К неинфекционным эритемам относят:
- Тепловые, инфракрасные – следствие постоянного или периодического, но часто повторяющегося воздействия инфракрасного облучения. Проявляется в виде сетчатых пятен или повышенной пигментации кожи.
- Рентгеновские – развиваются при длительном, многократном облучении рентгеновскими лучами. В месте облучения отчетливо проступает пятно выраженного красного цвета, которое возникает через 6-7 дней после воздействия лучей и сохраняется 10-12 дней. В зоне покраснения отмечается повышенная сухость кожи и отшелушивание пластинок эпидермиса.
- Стойкая возвышающаяся идиопатическая – наследственная форма эритемы. Высыпания имеют вид отечных, ярко-розовых, с синюшным оттенком, пузырьков. Пузырьки группируются в бляшки с вогнутым центром и выступающими над поверхностью кожи краями.
- Симптоматическая. Развивается, как симптом аллергической реакции на введение лекарственных препаратов или хронических инфекционных процессов. Появление эритематозных высыпаний в зоне коленных и локтевых суставов свидетельствует о возможных аутоиммунных заболеваниях.
- Инфекционные эритемы.
Инфекционные эритемы – спутники заболеваний, вызванных вирусной или бактериальной атакой. Почти все заболевания такого рода характеризуются резким повышением температуры, общей интоксикацией организма.
Исключения представляют хронические поражения дермы: кожный лейшманиоз, проказа туберкулоидного типа, филяриоз, протекающие без перечисленных симптомов.
Особенности фиксированной эритемы
Фиксированная эритема – кожное заболевание, внешнее отражение протекающего в организме патологического процесса.
Основная причина развития – непереносимость человеком какого-либо лекарственного препарата.
Специфический признак – высыпания. При рецидивах появляются на одних и тех же местах.
Чаще всего проявляется как одна из форм лекарственной токсикодермии.
Особенности фиксированной эритемы
Механизм развития запускают введенные внутривенно, внутримышечно или принятые перорально лекарственные препараты, вызывающие аномальную реакцию организма. Попадая в кровоток, лекарства-аллергены разносятся по организму, кожа реагирует покраснением, высыпанием мелких пузырьков и значительных по размеру волдырей. Провоцирующим фактором может послужить как однократный прием препарата, так и его постоянное применение.
Фиксированная сульфаниламидная эритема выделяется в отдельную группу. Основные места эритематозных высыпаний — слизистая оболочка ротовой полости, половые органы, туловище.
Болезнь может протекать в следующих формах:
- буллезной;
- классической пятнистой;
- пеллагроидной;
- экземовидной.
Помимо сульфаниламидов, фиксированная токсикодермия вызывается:
- препаратами тетрациклиновой группы;
- контрацептивами орального применения;
- барбитуратами;
- препаратами, в чьем составе присутствует витамин B.
Симптоматика и клиническое течение фиксированной эритемы
- Классическая пятнистая форма. Манифестация начинается с появления одного пятна округлой формы, бурого или розоватого цвета с синюшным оттенком. Через 1-2 дня центр пятна вдавливается, цвет его меняется вначале на серый, затем на темно-бурый. В центре пятен отмечается повышенная сухость и шелушение кожи.
Зуд, жжение, ощущение жара в пораженных областях проявляются 2-3 дня, затем исчезают. При возвратном течении процесса на местах старых очагов возникают новые.
- Бляшечно-уртикарная форма. Эритематозные пятна отекают и за счет этого несколько возвышаются над поверхностью кожи. В центре пятна образуется пузырь, верх которого окрашен в серый или светло-серый цвет. Наблюдается отшелушивание пластинок эпидермиса по краям пятен. Пигментированные области приобретают угольно-черный или выраженный коричневый цвет.
- Буллезная форма. Характеризуется острым и ярким течением. Поражение охватывает кожные покровы, и слизистые оболочки. Развитие процесса и достижение им наивысшей точки занимает несколько часов. В течение этого времени на месте эритематозных пятен появляются пузыри, наполненные серозным или кровянистым содержимым. Через день или два пузыри подсыхают, образуя кровянистые корочки. Если процесс развился в зоне влагалища, полового члена, ротовой полости, на месте пузырей образуются ярко-красные болезненные эрозивные области.
- Пеллагроидная форма. На туловище, в локтевых и коленных зонах, в промежности наблюдаются обширные высыпания темно-бордовых или коричневых пятен. Кожа сухая, шелушащаяся, шершавая. С прогрессированием заболевания отмечается развитие кератоза. Характерная черта – образование в зоне эритемы пузырьков, наполненных кровью. Пузырьки лопаются, превращаясь в болезненные, труднозаживающие язвочки.
При пеллагроидной форме отмечаются нарушения со стороны ЖКТ и нервной системы. - Экземовидная или экзематозная форма характеризуется высыпанием покрытых пузырями пятен. При вскрытии пузыри оставляют мокнущие зоны.
- Узловатая эритема. В зоне поражения развиваются красные болезненные узлы.
- При мигрирующей форме структура узлов плотная, границы высыпаний не имеют четких очертаний.
- При поверхностно-инфильтративной форме сыпь болезненна, покраснение кожи ярко выражено, высыпания сопровождаются ознобом и повышением температуры.
Диагностика и дифференциация
Диагностика включает сбор анамнеза, первичный осмотр, инструментальные исследования.
При первичном осмотре выявляется локализация высыпаний, их форма и цвет. Достоверную картину позволяют получить провокационные тесты, при которых препарат-раздражитель вводится тем же способом, что и при постоянном использовании.
Помимо иммунологических тестов, проводится общий анализ крови, исследование содержимого пустул, биопсия, серологическое и гистологическое исследование тканей.
При сравнительной диагностике фиксированная эритема дифференцируется от полиморфной экссудативной эритемы и ревматической эритемы Лендорфа-Лейнера.
Консервативная медицина в лечении фиксированной эритемы
Основной принцип лечения – устранение препарата или фактора-раздражителя.
Терапевтическое лечение показано, когда заболевание переходит в тяжелую форму и заключается в следующем:
- Применение десенсибилизирующих средств. В клинической практике используется раствор тиосульфата натрия для внутривенного введения.
- Проведение процедур плазмафереза и гемосорбции;
- При сильном зуде выписываются успокаивающие средства. Для выведения токсинов принимаются мочегонные препараты.
- В качестве сорбентов показан прием активированного угля. Для нормализации работы ЖКТ прописываются ферментосодержащие препараты и эубиотики.
- В легких случаях назначаются лекарственные средства местного применения, содержащие кортикостероиды. При осложненных течениях заболевания гормональные препараты назначаются перорально. Внутривенно или внутримышечно.
Важная составляющая курса лечения – диета, при которой из рациона исключаются шоколад, цитрусовые, копченые, жирные, маринованные блюда.
Народные средства лечения
Народные средства лечения
В арсенале народной медицины содержатся рецепты, позволяющие смягчить течение заболевания, снять воспаление, на долгое время избавить от рецидивов.
- Крапиву вымыть, обсушить, отжать сок. Сок принимать перед приемом пищи по столовой ложке.
- Листья лимонной и перечной мяты, брусники, тысячелистника, березы смешать, измельчить. Столовую ложку сырья заварить в 0,5 л кипятка. Пить по 100 мл трижды в день.
- Заварить в термосе плоды шиповника, рябины, черной бузины или боярышника. Ночь настаивать в термосе. Принимать по стакану утром и вечером, перед сном.
- Измельчить 100 г сухой арники. Порошок смешать с животным жиром и в течение 3 часов прогревать в духовке или на водяной бане. Готовую мазь остудить и убрать в холодильник. Пораженные зоны обрабатывать три раза в день.
Мероприятия по профилактике
Профилактика строится на следующих принципах:
- Отказ от самолечения.
- Не прибегать к введению препарата внутривенно, если можно обойтись внутримышечными инъекциями.
- Стартовую инъекцию делать в плечевую область.
- При жизненных показаниях к применению препарата-сенсибилизатора лечение проводится с использованием кортикостероидов.
При назначении лекарств у пациента выясняют, страдает ли он аллергическими реакциями на тот или иной препарат. Сведения заносятся в медицинскую карту.
При первых проявлениях фиксированной эритемы пациенту рекомендуется обратиться в лечебное учреждение. Врач назначит курс лечения и выпишет необходимые препараты. Адекватное и своевременное лечение не даст заболеванию перейти в тяжелую форму, меры профилактики помогут избежать рецидивов.
Проблемы с кожей. Как безболезненно, быстро и точно поставить диагноз:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Использованные источники: mirbodrosti.com
Что нужно знать
Перейти к основному содержанию
- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Подключиться к Care
- Найдите самые низкие цены на лекарства
- Здравоохранение
А-Я
Здоровье от А до ЯОбщие условия
- ADD / ADHD
- Аллергии
- Артрит
- Рак
- Коронавирус (COVID-19)
- Депрессия
- Диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- Ортопедия
- Контроль над болью
- Сексуальные условия
- Проблемы с кожей
- Нарушения сна
- Посмотреть все
Ресурсы
- Проверка симптомов
- WebMD блоги
- Подкасты
.
Узловатая эритема | Johns Hopkins Medicine
Что такое узловатая эритема?
Узловатая эритема характеризуется болезненными красными бугорками, которые обычно располагаются симметрично на голенях. До 55 процентов случаев не имеют четко установленной причины. Иногда узловатая эритема не является отдельным заболеванием. Скорее, это признак какой-то другой инфекции, болезни или чувствительности к лекарству.
Болезни, которые могут вызывать узловатую эритему
К этим болезням относятся:
Стрептококковые инфекции
Саркоидоз (воспаление лимфатических узлов и других органов)
Кокцидиоидомикоз (инфекция верхних дыхательных путей и легких)
Гистоплазмоз (инфекционная болезнь легких)
Туберкулез
Пситтакоз (гриппоподобное заболевание)
Язвенный колит или болезнь Крона
Рак
Беременность
Лекарства, вызывающие узловатую эритему
Эти лекарства включают:
Каковы симптомы узловатой эритемы?
Ниже приведены наиболее частые симптомы узловатой эритемы.Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
Красные нежные шишки на голенях
Лихорадка
Боль в суставах
Увеличенные лимфатические узлы в груди
Молодые люди особенно восприимчивы к узловатой эритеме. Симптомы узловатой эритемы могут напоминать другие кожные заболевания. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется узловатая эритема?
Биопсия (удаление ткани для исследования под микроскопом) шишки обычно может подтвердить диагноз. Биопсия проводится вместе с полной лабораторной работой. Однако не всегда удается определить точную причину. Узловатая эритема, вызванная лекарством, обычно может быть диагностирована путем устранения лекарства, вызывающего реакцию. Для проверки на стрептококковую инфекцию можно взять мазок из зева.
Лечение узловатой эритемы
Специфическое лечение узловатой эритемы обсудит с вами ваш лечащий врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Размер условия
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по ходу состояния
Ваше мнение или предпочтение
Лечение может включать:
Антибиотики для лечения основной бактериальной инфекции
Лечение другой основной причины
Постельный режим (для снятия боли)
Нестероидные противовоспалительные препараты
Кортикостероиды пероральные
Хотя узловатая эритема вызывает дискомфорт, обычно это не серьезное заболевание.Симптомы обычно проходят в течение 6 недель. Однако они могут появиться снова.
.
Многоформная эритема — Американский остеопатический колледж дерматологии (AOCD)
Многоформная эритема (EM) — это острая, самоизлечивающаяся воспалительная кожная сыпь. Сыпь состоит из пятен, представляющих собой красные рубцы, иногда с пурпурными или волдырями в центре. Он также часто поражает ротовую полость, глаза и другие влажные поверхности. Многоформная эритема была названа так из-за «множественности форм», в которых она проявляется; его клинические проявления отличаются большим разнообразием.Эта вариация привела к разделению EM на две перекрывающиеся подгруппы (минор EM и синдром Стивенса-Джонсона). Это разные стороны одной болезни.
EM — довольно распространенная проблема для дерматологов. Половина случаев приходится на молодежь (до 20 лет). Заболевание встречается редко как в возрасте до 3, так и старше 50 лет. Мужчины страдают немного сильнее, чем женщины, и расовые пристрастия отсутствуют. У одной трети пациентов с ЭМ будет рецидив заболевания. Обычны сезонные эпидемии.
Малая многоформная эритема: Незначительная ЭМ, как следует из названия, является менее серьезным из двух типов и составляет 80% ЭМ. Сыпь появляется в течение нескольких дней, однако у некоторых пациентов несколько культур сменяют друг друга во время одного приступа. Может появиться незначительное жжение или зуд. Это наиболее интенсивно на тыльной стороне рук и ног. На ладонях обычно есть круглые кольца в форме мишени «мишень». В тяжелых случаях волдыри могут присутствовать как на коже, так и на губах. Сыпь держится от 1 до 2 недель, а затем отступает, оставляя остаточную коричневую пигментацию.
Основной причиной EM minor является вирус герпеса либо в виде герпеса, генитального герпеса, либо в виде скрытой инфекции. Другие случаи связаны с другими бактериальными или вирусными инфекциями или реакциями на лекарства. Если инфекция вернется позже или лекарство будет снова принято, вскоре появится сыпь.
Синдром Стивенса Джонсона (EM major): При синдроме Стивенса Джонсона (SJS) степень повреждения больше, чем при EM minor. В 5–15% случаев это приводит к смерти, хотя это число, вероятно, уменьшилось с помощью современных методов лечения.Есть несколько больших кровяных пузырей и красная сыпь. Более серьезно поражаются губы, глаза и другие влажные поверхности, а иногда и внутренние органы. Боль мешает есть и ходить в туалет.
SJS часто появляется после симптомов лихорадки, недомогания, кашля и боли в горле в течение от 1 до 14 дней. Обычно (ошибочно) в них обвиняют вирус или инфекцию. Когда сыпь внезапно появляется, ее часто сначала обвиняют (неправильно) в том, что было дано для «вируса».Поскольку это случается редко, правильный диагноз обычно ставит дерматолог. Для подтверждения этого проводится биопсия кожи.
Лекарства по-прежнему считаются основной причиной ЭМ, несмотря на то, что их часто ложно обвиняют. Однако многие лекарства являются триггерами, и была обнаружена сильная причинная связь между антибиотиками (особенно сульфамидными и пенициллиновыми), НПВП (такими как Адвил, Мотрин и Напросин) и противосудорожными препаратами (особенно Дилантин и Фенобарбитал).
Как и почему развивается ЭМ, до конца не изучено. Похоже, это вызвано нарушением работы иммунной системы. Тяжелые формы SJS определенно чаще встречаются у людей со СПИДом и другими состояниями, которые приводят к ослаблению иммунной системы. Если в будущем будет снова принято то же лекарство, которое вызвало SJS, извержение вернется. Во второй раз это часто проявляется в часах, а не в днях.
Лечение
Лечение мультиформной эритемы начинается с выявления и удаления триггерного фактора, однако это не всегда возможно.EM minor обычно протекает бессимптомно и поэтому не требует лечения, поскольку поражения проходят сами по себе в течение 2-4 недель. При незначительной ЭМ, вызванной вирусом герпеса, помогут Зовиракс или Валтрекс, но только если их начать в первые несколько дней. Если ЭМ продолжает повторяться, постоянная низкая доза Зовиракса или Валтрекса предотвратит это. Системная терапия для лечения SJS раньше ограничивалась поддерживающими мерами, такими как помещение в ожоговое отделение. Теперь мы знаем, что при раннем обнаружении внутривенное введение Cytoxan , объединенный гамма-глобулин или пероральный циклоспорин очень полезны.Старое лечение, пероральные стероиды (такие как преднизон), также все еще полезно в некоторых случаях. Его не следует использовать, потому что при назначении пациентам с тяжелыми язвами во рту и горле они более подвержены смертельным респираторным инфекциям. Для полностью развитого случая SJS все еще может потребоваться перенос в записывающее устройство.
Вернуться к списку
Медицинская информация, представленная на этом сайте, предназначена только для образовательных целей и является собственностью Американского остеопатического колледжа дерматологии.Он не предназначен и не подразумевает замену профессиональной медицинской консультации и не должен создавать отношения между врачом и пациентом. Если у вас есть конкретный вопрос или беспокойство по поводу поражения или заболевания кожи, обратитесь к дерматологу. Любое использование, воссоздание, распространение, пересылка или копирование этой информации строго запрещено, если иное не дано письменным разрешением Американского остеопатического колледжа дерматологии.
.
Сульфатный препарат | медицина | Britannica
Сульфонамид , также называемый сульфонамидом , любой член группы синтетических антибиотиков, содержащих сульфаниламидную молекулярную структуру. Препараты сульфамида были первыми химическими веществами, систематически используемыми для лечения и профилактики бактериальных инфекций у людей. Их использование уменьшилось из-за доступности более эффективных и безопасных антибиотиков, а также из-за увеличения случаев лекарственной устойчивости. Сульфаниламиды все еще используются, но в основном для лечения инфекций мочевыводящих путей и предотвращения ожоговых инфекций.Они также используются при лечении некоторых форм малярии.
Антибактериальные эффекты сульфаниламидов были впервые обнаружены в 1932 году, когда немецкий бактериолог и патолог Герхард Домагк отметил влияние красного красителя пронтозила на Streptococcus инфекции у мышей. Позже французские исследователи доказали, что активным агентом Пронтозила был сульфаниламид или пара- аминобензолсульфонамид, продукт метаболизма Пронтозила. К 1940-м годам сульфаниламид стал широко использоваться.Во время Второй мировой войны белые порошки сульфаниламида стали стандартом в аптечках для лечения открытых ран, а таблетки сульфаниламида принимались для борьбы с кишечными инфекциями. Хотя лекарство было относительно безопасным, аллергические реакции, такие как кожная сыпь, лихорадка, тошнота, рвота и даже спутанность сознания, были обычным явлением. С появлением менее токсичных производных и особенно с массовым производством пенициллина его использование сократилось.
Многие другие сульфамидные препараты были получены из сульфаниламида в 1940-х годах, включая сульфатиазол (системные бактериальные инфекции), сульфадиазин (инфекции мочевыводящих и кишечных путей) и сульфаметазин (инфекции мочевыводящих путей).Однако все сульфамидные препараты вызывали некоторые из перечисленных выше побочных эффектов, и бактерии вырабатывали устойчивые штаммы после воздействия этих препаратов. В течение нескольких десятилетий многие сульфамидные препараты потеряли популярность в пользу более эффективных и менее токсичных антибиотиков.
Трисульфапиримидин (тройной сульфамид), комбинация сульфадиазина, сульфамеразина и сульфаметазина, используется при лечении вагинальных инфекций, а некоторые сульфамидные препараты используются в сочетании с антибиотиками для лечения широкого спектра состояний, от ожогов кожи до малярии. пневмонии у больных ВИЧ / СПИДом.
Получите эксклюзивный доступ к контенту из нашего первого издания 1768 с вашей подпиской.
Подпишитесь сегодня
Препараты сульфамида обладают бактериостатическим действием; то есть они подавляют рост и размножение бактерий, но не убивают их. Они действуют, вмешиваясь в синтез фолиевой кислоты (фолиевой кислоты), члена комплекса витаминов B, присутствующего во всех живых клетках. Большинство бактерий вырабатывают фолиевую кислоту из более простых исходных материалов; Однако люди и другие высшие животные должны получать фолиевую кислоту с пищей.Таким образом, сульфамидные препараты могут подавлять рост вторгающихся микроорганизмов, не причиняя вреда хозяину.
Когда триметоприм (ингибитор дигидрофолатредуктазы) вводится с сульфаметоксазолом, последовательная блокада пути, продуцируемого двумя препаратами, приводит к значительно большему подавлению синтеза фолиевой кислоты. В результате эта комбинация ценна при лечении инфекций мочевыводящих путей и некоторых системных инфекций.
Сульфоны относятся к сульфонамидам и являются ингибиторами синтеза фолиевой кислоты.Они имеют тенденцию накапливаться в коже и воспаленных тканях и сохраняются в тканях в течение длительного времени. Таким образом, сульфоны, такие как дапсон, полезны при лечении проказы.
.
