Псевдотуберкулез: особенности развития, симптомы, лечение
Имеет ли это заболевание отношение к туберкулезу? Зачем о нем знать родителям?
Последний месяц зимы и начало весны — это время, когда солнечных дней не так много, для прогулок не хватает времени — взрослые работают, дети посещают школу, детский сад, различные секции. Усталость накапливается и нужно как-то справляться с нагрузкой, а до теплых дней еще далеко. Именно в это время увеличивается заболеваемость псевдотуберкулезом.
Псевдотуберкулез (дальневосточная скарлатиноподобная лихорадка) — это острая кишечная бактериальная инфекция. Заболевание характеризуется общей интоксикацией, поражением органов брюшной полости, суставов, часто сопровождается появлением сыпи. Клинические проявления маскируются под другие заболевания.
Отношения к туберкулезу не имеет.
Вызывается псевдотуберкулез бактерией Yersinia pseudotuberculosis. Особенность данной бактерии в том, что она может расти и размножаться при низкой температуре и повышенной влажности (выживает в холодильнике, в т.ч. и при повторном замораживании). В воде она сохраняет свои свойства от 2 до 8 месяцев, в масле и хлебе до 5 месяцев, в сахаре – не больше 3-х недель, в молоке – до 1 месяца. В почве может существовать примерно 1 год. Данный возбудитель также может присутствовать на кухонных предметах и таре, в которой хранятся продукты.
Особенность данной бактерии в том, что она может расти и размножаться при низкой температуре и повышенной влажности (выживает в холодильнике, в т.ч. и при повторном замораживании). В воде она сохраняет свои свойства от 2 до 8 месяцев, в масле и хлебе до 5 месяцев, в сахаре – не больше 3-х недель, в молоке – до 1 месяца. В почве может существовать примерно 1 год. Данный возбудитель также может присутствовать на кухонных предметах и таре, в которой хранятся продукты.
От человека к человеку инфекция передается крайне редко. Основным источником заражения являются грызуны, которые контактируют с пищевыми продуктами, водой, почвой и таким образом способствуют распространению инфекции.
Заболевание передается алиментарным путем, то есть при употреблении в пищу сырых овощей (листья салата, капуста, зеленый лук, морковь), если их неправильно хранили, недостаточно хорошо промыли или не обработали перед подачей на стол. Кроме этого заразиться можно, употребляя воду или молоко без термической обработки. Попадание возбудителя на уже готовые продукты возможно при несоблюдении правил хранения.
Попадание возбудителя на уже готовые продукты возможно при несоблюдении правил хранения.
Риск заболеть у ребенка появляется, как только родители начинают давать ему свежие овощи и фрукты, или, например, пожевать кустик укропа чуть ополоснув его водой.
У взрослых заболевание протекает в более легкой форме, нет такой ярко выраженной клинической картины, выздоровление чаще наступает самостоятельно. Исключение составляют люди с патологией иммунной системы и хроническими заболеваниями печени.
Период от момента попадания возбудителя в организм до проявления клинических симптомов составляет от 3 до 18 дней, в среднем 10 дней.
Заболевание начинается остро.
Появляется озноб, головная боль, недомогание, боль в мышцах и суставах, першение в горле, кашель. Температура тела повышается до 38 — 40° С. На боли в животе дети начинают жаловаться в первые сутки активного проявления симптомов, иногда боли очень похожи на приступ аппендицита и сопровождаются тошнотой, рвотой, жидким стулом (до 4-5 раз в день, но чаще без примеси крови и слизи).
Сыпь, возникающая в первые несколько дней, похожа на скарлатинозную. После исчезновения сыпи появляется шелушение кожи.
В период разгара болезни появляются боли в суставах коленных, локтевых, голеностопных, реже мелких суставах кистей, стоп.
Нередко больные жалуются на тяжесть и боли в правом подреберье. Определяется желтушное окрашивание кожи и склер, фиксируется потемнение мочи.
К сожалению псевдотуберкулез может протекать с обострениями и рецидивами. Обострение характеризуется ухудшением общего состояния, повышением температуры тела, появлением болей в животе или суставах или усилением угасающих симптомов. Рецидив возникает после периода кажущегося выздоровления. Через 1 — 3 недели вновь появляются типичные признаки болезни.
Диагноз подтверждается результатами лабораторного обследования. В Детской клинике ЕМС лабораторные тесты проводятся круглосуточно, это позволяет экстренно производить забор крови и обеспечивать максимально быструю постановку диагноза.
В зависимости от тяжести и активности заболевания, наличия рецидивов доктор решает вопрос о необходимости назначения антибактериальной или симптоматической терапии. К сожалению Yersinia pseudotuberculosis не чувствительна к действию часто назначаемых антибактериальных препаратов.
Именно поэтому не нужно заниматься самолечением, необходимо поставить точный диагноз.
Педиатры Детской клиники ЕМС осуществляют лечение псевдотуберкулеза, при необходимости возможно наблюдение малыша в условиях комфортного стационара. В любой момент родители могут связаться с лечащим врачом и уточнить волнующие вопросы относительно лечения или изменения состояния ребенка.
Профилактика
Можно избежать заражения. Необходимо тщательно мыть овощи и фрукты специальными щеточками. Салат и зелень промывать в емкости с водой, тщательно мыть руки перед едой.
Иерсиниоз и псевдотуберкулез — Кабинет инфекционных заболеваний — Отделения
Иерсиниоз и псевдотуберкулез – это кишечные сапрозоонозы, вызываемые иерсиниями, характеризующиеся поражением желудочно-кишечного тракта, выраженной токсико-вазарной симптоматикой и наклонностью (наиболее выраженной при псевдотуберкулезе) к генерализованному течению. Оба заболевания имеют отчетливо выраженную тенденцию индуцировать развитие иммунопатологии.
Оба заболевания имеют отчетливо выраженную тенденцию индуцировать развитие иммунопатологии.
Этиология
Возбудители иерсиниоза (Y. enterocolitica) и псевдотуберкулеза (Y. pseudotuberculosis) относятся к семейству кишечных бактерий. Иерсинии представляют собой грамотрицательные палочки, которые растут как на обычных, так и на обедненных питательными веществами средах. Последние используются при бактериологическом исследовании по методу Петерсона и Кука (1963).
Иерсинии содержат О- и Н-антигены. Различия в строении 0-антигенов позволили выделить более 50 сероваров Y. enterocolitica. Наибольшее значение в патологии человека имеют серовары 03; 05,27; 07,8 и 09. У возбудителя псевдотуберкулеза — установлено наличие 8 сероваров. Наиболее часто заболевания у людей вызываются 1-м сероваром.
Многие штаммы иерсиний продуцируют экзотоксин (термостабильный энтеротоксин). При разрушении бактерий выделяется эндотоксин. Иерсинии обладают также способностью кадгезии, инвазии и внутриклеточному размножению. Инвазивные свойства у Y. pseudotuberculosis выражены в большей степени, чем у Y. entero-colitica.
Инвазивные свойства у Y. pseudotuberculosis выражены в большей степени, чем у Y. entero-colitica.
Иерсинии относятся к психрофилам. При температуре холодильника (4-8 °С) они способны длительно сохраняться и размножаться на овощах, корнеплодах и других пищевых продуктах. В то же время, некоторые из штаммов бактерий обладают повышенной термоустойчивостью к высокой температуре и способны выдержать режим пастеризации. При кипячении (100°С) все штаммы иерсиний погибают через несколько секунд. Чувствительны к действию обычных дезинфектантов.
Эпидемиология
Иерсинии (Y. enterocolitica и Y. pseudotuberculosis) широко распространены в природе. Их обнаруживали в почве, воде, выделяли из организма многих видов животных. Однако основным резервуаром возбудителя в природе, очевидно, являются мелкие грызуны, которые, обсеменяя различные объекты внешней среды, пищевые продукты, воду, способствуют распространению инфекции среди других животных. Другим резервуаром иерсиний является почва. Частое обнаружение в ней возбудителей болезней связано не только с загрязнением испражнениями животных, но и с наличием у иерсиний сапрофитических свойств. На основании этого заболевание может быть отнесено к сапрозоонозам.
Частое обнаружение в ней возбудителей болезней связано не только с загрязнением испражнениями животных, но и с наличием у иерсиний сапрофитических свойств. На основании этого заболевание может быть отнесено к сапрозоонозам.
Основным источником инфекции для человека при иерсиниозе являются сельскохозяйственные животные, реже – синантропные грызуны. Больной человек как источник инфекции имеет несравненно меньшее значение. При псевдотуберкулезе основными источниками инфекции являются синантропные и дикие грызуны. Человек, как правило, источником псевдотуберкулеза не является.
Основной путь распространения обеих инфекций – пищевой. Факторами передачи Y. enterocolitica чаще всего являются инфицированные мясные продукты, молоко, овощи, корнеплоды, вода. К факторам передачи Y. pseudotuberculosis относятся овощные блюда (салаты из капусты, моркови и др.) и молочные продукты, употребляемые в пищу без предварительной термической обработки. Водный путь передачи имеет при обеих инфекциях несравненно меньшее значение. Он обычно реализуется при употреблении воды из открытых водоемов. Другие пути передачи не имеют существенного значения в эпидемиологии иерсиниозов.
Он обычно реализуется при употреблении воды из открытых водоемов. Другие пути передачи не имеют существенного значения в эпидемиологии иерсиниозов.
Заболевание встречается во всех возрастных группах, но чаще у детей первых лет жизни. Сезонный подъем заболеваемости иерсиниозом отмечается в холодное время года с пиком в ноябре. В некоторых регионах наблюдается два сезонных подъема — осенью и весной. Пик заболеваемости псевдотуберкулезом приходится на весенние месяцы (март-май). Иерсиниоз и псевдотуберкулез протекают в виде спорадических и групповых заболеваний.
Патогенез
Входными воротами для возбудителей иерсиниоза и псевдотуберкулеза служит желудочно-кишечный тракт. Максимально выраженная местная реакция в ответ на инвазию иерсиний регистрируется со стороны слизистой оболочки подвздошной кишки и ее лимфоидных образований. В подвздошной кишке развивается различной выраженности воспалительный процесс – терминальный илеит. По лимфатическим сосудам иерсиний проникают в мезентериальные лимфатические узлы и вызывают мезаденит.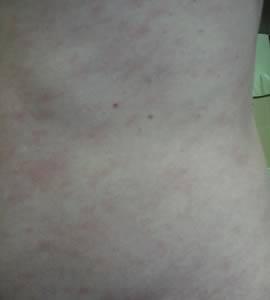 В патологический процесс могут быть вовлечены червеобразный отросток и слепая кишка.
В патологический процесс могут быть вовлечены червеобразный отросток и слепая кишка.
На фоне инфекционно-воспалительных изменений развиваются токсический и токсико-вазарный (парез вазамоторов) процессы, связанные с токсинемией. На этом этапе инфекционный процесс, приобретая черты локализованной формы, может завершиться.
В случае прорыва лимфатического барьера кишечника, возникает бактериемия, обусловливающая развитие генерализованных форм заболевания. Наблюдается бактериально-токсическое поражение многих органов и систем, в первую очередь печени и селезенки, возможно развитие полилимфаденита, полиартрита, миозита, нефрита, уретрита, менингита и др.
При длительном нахождении иерсиний и их токсинов в крови и органах больного происходит сенсибилизация организма. У части больных, как правило, с фенотипом HLA-B27, иерсиниоз и псевдотуберкулез могут явиться толчком к возникновению иммунопатологических реакций и состояний.
Заключительное звено патогенеза – освобождение организма от возбудителя, ведущее к выздоровлению.
Развитие специфического иммунитета при иерсиниозе и псевдотуберкулезе происходит медленно и он не является достаточно прочным, с чем связано нередкое развитие обострений и рецидивов болезни.
Клиника
Продолжительность инкубационного периода при иерсиниозе колеблется от 1 до 7 дней, а псевдотуберкулезе – от 3 до 21 дня.
На основе общих патогенетических закономерностей кишечных зоонозов и клинико-патогенетических особенностей иерсиниоза и псевдотуберкулеза могут быть выделены локализованная (гастро-интестиномезентериальная) и генерал и зеванная формы. Они могут иметьманифестноеили (реже) бессимптомное течение.
Локализованная (гастроинтестиномезентериальная) форма манифестного течения включает следующие варианты: гастроэнтеро-колит, гастроэнтерит, энтероколит, энтерит, острый терминальный илеит, мезаденит, аппендицит. Бессимптомное течение локализованной (гастроинтестиномезентериальной) формы включает субклинический и реконвалесцентный варианты. Последний не характерен для псевдотуберкулеза.
Последний не характерен для псевдотуберкулеза.
Генерализованная форма манифестного течения может иметь две разновидности: токсикобактериемическая и септическая. В зависимости от преобладания той или иной симптоматики токсикобактериемическая разновидность генерализованной формы может протекать в следующих вариантах: экзантематозном, артритическом, желтушном (иерсиниозный гепатит), менингеальном, катаральном, смешанном и в виде иерсиниоза (псевдотуберкулеза) редких локализаций. В редких случаях (например, у иммунокомпрометированных лиц с хронической патологией печени и признаками тезауризмоза железа) развивается иерсиниозный сепсис. Бессимптомное течение при генерализованной форме может быть представлено реконвалесцентным вариантом. Последний обычно не характерен для псевдотуберкулеза.
По тяжести манифестного течения заболевания выделяют легкое, среднетяжелое и тяжелое течение. По характеру течения — гладкое и осложненное, в том числе с обострениями и рецидивами. По продолжительности заболевания и его исходам – острое (до 3 мес. ), хроническое (более 3 мес.) и клиника последствий (резидуальная фаза).
), хроническое (более 3 мес.) и клиника последствий (резидуальная фаза).
Локализованная (застроинтестиномезентериальная) форма встречается в 70% случаев иерсиниоза и почти 30% псевдотуберкулеза. Наиболее частыми проявлениями данной формы являются гастроэнтероколитический, гастроэнтеритический, энтероколитический и энтеритический варианты течения болезни. Они регистрируются во всех возрастных группах, но в основном у детей в возрасте до 10 лет.
Клиническая картина указанных вариантов характеризуется наличием интоксикационного синдрома и симптомов поражения желудочно-кишечного тракта на том или ином его уровне. Заболевание начинается остро: возникают озноб, повышение температуры тела до 38-38,5°С. Больных беспокоит головная боль, слабость, миалгии и артралгии. Одновременно с интоксикационным синдромом возникают тошнота, у части больных — рвота, боли в животе, которые носят схваткообразный или постоянный характер. Локализация болей – в эпигастрии, вокруг пупка, в правой подвздошной области, иногда в правом подреберье. Стул жидкий, вязкий, с резким запахом. У некоторых больных при вовлечении в патологический процесс толстой кишки в стуле обнаруживают примесь слизи, реже крови. Частота стула от 2-3 до 15 раз в сутки. Продолжительность заболевания от 2 до 15 сут. Наряду с доброкачественным течением встречаются тяжелые формы болезни с резко выраженной интоксикацией, обезвоживанием организма.
Локализация болей – в эпигастрии, вокруг пупка, в правой подвздошной области, иногда в правом подреберье. Стул жидкий, вязкий, с резким запахом. У некоторых больных при вовлечении в патологический процесс толстой кишки в стуле обнаруживают примесь слизи, реже крови. Частота стула от 2-3 до 15 раз в сутки. Продолжительность заболевания от 2 до 15 сут. Наряду с доброкачественным течением встречаются тяжелые формы болезни с резко выраженной интоксикацией, обезвоживанием организма.
Острый терминальный илеит сопровождается повышением температуры тела до 38-39°С, интенсивными болями в илеоцекальной области и диареей. Больные, как правило, описывают два вида болей: постоянного и на их фоне – схваткообразного типов. При рентгенологическом исследовании пораженная часть подвздошной кишки резко сужена и имеет сглаженный рельеф слизистой оболочки («симптом шнура»). Терминальный илеит имеет длительное и нередко осложненное течение. Среди возможных осложнений: инфарцирование и некроз слизистой оболочки с последующим ограниченным или (редко) разлитым перитонитом, спаечный процессе развитием кишечной непроходимости и др. Возможно развитие клиники последствий в виде хронического гранулематозно-язвенного поражения подвздошной кишки, морфологически не отличимого от болезни Крона.
Возможно развитие клиники последствий в виде хронического гранулематозно-язвенного поражения подвздошной кишки, морфологически не отличимого от болезни Крона.
Острый мезаденит характеризуется умеренно выраженной интоксикацией, субфебрильной температурой, меньшей, чем при терминальном илеите силой схваткообразных и постоянного типа болей. В дебюте заболевания может иметь место тошнота, рвота, жидкий стул до 3-5 раз за сутки. В дальнейшем у значительной части больных наблюдается развитие (за 4-6 дней) «инфильтрата» в илеоцекальной области, представляющего собой группу увеличенных мезентериальных узлов, и перитонеальной симптоматики. Выявляют положительные симптомы Мак-Фаддена, Клейна, Падалки, «перекрестный» симптом Штернберга. Течение острого мезаденита нередко сопровождается обострениями и рецидивами. Возможен переход заболевания в затяжное и хроническое течение. Часть больных подвергаются оперативному вмешательству.
Острый иерсиниозный (псевдотуберкулезный) аппендицит в отличие от вульгарного имеет более медленный темп развития от катаральной до деструктивной форм. Как следствие этого – большая частота обнаружения катарально измененного червеобразного отростка в ходе оперативного вмешательства, чем при вульгарном аппендиците. Однако и этот вариант не отличается гладким течением. Нередко после хирургического вмешательства развиваются признаки генерализации: высокая лихорадка, полилимфаденит, гепатоспленомегалия, экзантема.
Как следствие этого – большая частота обнаружения катарально измененного червеобразного отростка в ходе оперативного вмешательства, чем при вульгарном аппендиците. Однако и этот вариант не отличается гладким течением. Нередко после хирургического вмешательства развиваются признаки генерализации: высокая лихорадка, полилимфаденит, гепатоспленомегалия, экзантема.
Всем вариантам локализованной формы свойственна не только абдоминальная (желудочно-кишечная), но и внеабдоминальная симптоматика, обусловленная действием токсина и избыточной продукцией простагландинов на вазомоторы и эндотелий сосудов: инъекция сосудов склер и гиперемия конъюнктив, «малиновый» язык, гиперемия мягкого неба, артралгии, миалгии и др.
В периферической крови наблюдается лейкоцитоз, нейтрофилез, палочкоядерный сдвиг, увеличение СОЭ, иногда эозинофилия.
Генерализованная форма встречается примерно в 30% случаев манифестного течения иерсиниозаи 70% случаев псевдотуберкулеза. Она имеет две разновидности течения :токсикобактериемическая и септическая. Как при иерсиниозе, так и при псевдотуберкулезе обычно наблюдается токсикобактериемическое течение генерализованной формы. Септическое течение при обоих заболеваниях встречается крайне редко.
Как при иерсиниозе, так и при псевдотуберкулезе обычно наблюдается токсикобактериемическое течение генерализованной формы. Септическое течение при обоих заболеваниях встречается крайне редко.
Токсикобактериемическое течение генерализованной формы наиболее хорошо изучено при экзантем атозном варианте псевдотуберкулеза, описанном ранее как дальневосточная скарлати неподобная лихорадка. Заболевание характеризуется острым началом. Больные жалуются на озноб, головную боль, миалгии и артралгии. Температура тела повышается до 38-40°С и держится на этом уровне в течение 5-7 сут, а при тяжелой форме и дольше. В первые дни болезни отмечаются тошнота, иногда рвота, жидкий стул, боли в животе. Нередко наблюдаются катаральные симптомы со стороны верхних дыхательных путей: першениеи умеренные боли при глотании, покашливание, насморк.
При объективном обследовании в 1-ю неделю заболевания кожа больных сухая, горячая, лицо одутловатое. Отмечается гиперемия конъюнктив, инъекция сосудов склер. Нередко, особенно у детей, определяется бледный носогубный треугольник. Слизистая оболочка ротоглотки диффузно гиперемирована. У части больных на мягком небе обнаруживается точечная энантема. К числу кардинальных признаков этого заболевания относятся точечная скарлатиноподобная экзантема в сочетании с симптомами «капюшона» (гиперемия лица и шеи), «перчаток» и «носков» (ограниченная гиперемия кистей и стоп). Эти кардинальные симптомы появляются чаще всего на 2-4-й день болезни. Продолжительность существования сыпи – 1-7 дней. После ее исчезновения, со 2-й недели болезни, у большинства больных появляется отрубевидное шелушение кожи туловища, лица и шеи и пластинчатое (листовидное) – кожи ладоней и стоп.
Нередко, особенно у детей, определяется бледный носогубный треугольник. Слизистая оболочка ротоглотки диффузно гиперемирована. У части больных на мягком небе обнаруживается точечная энантема. К числу кардинальных признаков этого заболевания относятся точечная скарлатиноподобная экзантема в сочетании с симптомами «капюшона» (гиперемия лица и шеи), «перчаток» и «носков» (ограниченная гиперемия кистей и стоп). Эти кардинальные симптомы появляются чаще всего на 2-4-й день болезни. Продолжительность существования сыпи – 1-7 дней. После ее исчезновения, со 2-й недели болезни, у большинства больных появляется отрубевидное шелушение кожи туловища, лица и шеи и пластинчатое (листовидное) – кожи ладоней и стоп.
Следует заметить, что подобный тип экзантемы практически не встречается при иерсиниозе. Для него более характерна мелкопятнистая сыпь на симметричных участках кожи туловища и/или конечностей, которая исчезает в срок от нескольких часов до 3-4 сут.
При пальпации находят умеренно увеличенные и болезненные периферические лимфоузлы. Определяются лабильность и учащение пульса, соответствующее температуре тела. Артериальное давление несколько снижено.
Определяются лабильность и учащение пульса, соответствующее температуре тела. Артериальное давление несколько снижено.
Органы пищеварительной системы закономерно вовлекаются в патологический процесс. Язык, обложенный в первые дни болезни белым налетом, часто к 5-7-му дню очищается и становится «малиновым». При пальпации живота отмечают болезненность и урчание в илеоцекальной области, с меньшим постоянством в эпи- и мезогастрии. Выявляются положительные симптомы Падалки, «перекрестный» Штернберга. У больных с пониженным питанием можно прощупать увеличенные и болезненные мезентериальные лимфатические узлы. Обычно в патологический процесс вовлекается печень. Она увеличивается, становится доступной для пальпации к концу 1-й недели заболевания. У некоторых больных поражение паренхимы печени приводит к появлению иктеричности склер и кожи, гипербилирубинемии, уробилин- и билирубинурии, умеренно выраженной гипертрансаминаземии.
В части случаев имеет место спленомегалия. В периферической крови – нейтрофильный лейкоцитоз Ю-ЗОхЮ^л, палочкоядерный сдвиг, иногда эозинофилия, увеличение СОЭ до 25-50 мм/ч.
Заболевание нередко сопровождается развитием признаков инфекционно-токсического интерстициального нефрита. В некоторых случаях тяжелого течения болезни наблюдаются признаки серозного менингита.
У части больных 2-я и 3-я недели болезни характеризуются появлением симптомов, свидетельствующих об иммунопатологической перестройке. В это тпериод нередко появляются уртикарные, макулезные и макулопапулезные высыпания с локализацией на туловище и конечностях, чаще в области крупных суставов. Возникает узловатая эритема. У некоторых больных развивается реактивный полиартрит, болезнь Рейтера.
Иногда в этот период заболевания выявляют миокардит, нефрит, уретрит, цистит, конъюнктивит, иридоциклит и другие поражения внутренних органов.
По преобладанию той или иной симптоматики в пределахтокси-кобактериемического течения генерализованной формы заболевания выделяют следующие варианты: экзантематозный, артритический, желтушный (иерсиниозный/псевдотуберкулезный гепатит), менингеальный, катаральный и иерсиниоз (псевдотуберкулез) редких локализаций.
Обострения и рецидивы часто осложняют течение иерсиниоза и псевдотуберкулеза. Они встречаются у 1/ больных и характеризуются повторной волной лихорадки и симптомами локальных поражений.
В период реконвалесценции температура тела снижается до нормальной, симптомы интоксикации исчезают, нормализуются функции внутренних органов.
Тяжесть течения иерсиниоза и псевдотуберкулеза определяется выраженностью интоксикационного синдрома и степенью вовлечения в патологический процесс внутренних органов. Чаще заболевание протекает в легкой и среднетяжелой формах.
Септическое течение генерализованной формы иерсиниоза и псевдотуберкулеза встречается очень редко. Оно, как правило, развивается при выраженном иммунодефиците, у лиц с хронической патологией печени и признаками тезауризмоза железа. Течение заболевания характеризуется тяжелой интоксикацией, микроабсцедированием внутренних органов, гепатоспленомегалией, нередко диареей, длительным рецидивирующим течением и, несмотря на лечение, высокой летальностью.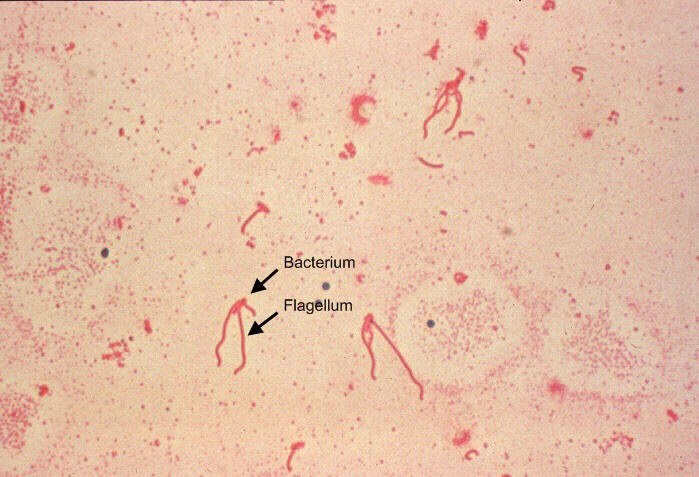
При всех формах манифестного течения иерсиниозной инфекции продолжительность заболевания обычно не превышает 1,5 мес. Однако иногда встречается затяжное течение болезни (от 1,5 до 3 мес) и в редких случаях хроническое (более 3 мес). Наличие заболевания, этиологически связанного с перенесенным иерсиниозом, но при доказанном бактериологически и серологически отсутствии возбудителя в организме больного должно расцениваться как клиника последствий иерсиниоза (резидуальная фаза).
Бессимптомное течение может быть острым (до 3 мес) и хроническим (более 3 мес). Последнее не характерно для псевдотуберкулеза. Кроме того, при иерсиниозев отличие от псевдотуберкулеза наблюдается не только субклиническое, но и реконвалесцентное бактериовыделение возбудителей болезни. Лица, имеющие бессимптомное течение заболевания, выявляются активно при обследовании работников пищевых предприятий и контактных – в очагах.
Прогноз в большинстве случаев, за исключением септического течения болезни, благоприятный.
Диагностика
Из клинических признаков наибольшее диагностическое значение имеет сочетание синдрома поражения желудочно-кишечного тракта и «внекишечной» токсико-вазарной симптоматики. Данные эпидемиологического анамнеза, особенно при групповом характере заболеваемости, также имеют большое значение в распознавании иерсиниоза и псевдотуберкулеза. Однако решающим в установлении окончательного диагноза являются специфические методы диагностики – бактериологический и серологический.
Основными материалам и для бактериологического исследования служат испражнения, кровь, цереброспинальная жидкость, резецированные лимфатические узлы и червеобразный отросток. Для определения присутствия псевдотуберкулезных антигенов в фекалиях и другом материале используют иммуноферментный анализ (ИФА).
Серологическая диагностика имеет большое значение для подтверждения не только клинического диагноза, но и этиологической роли выделенных иерсиний. Она осуществляется с помощью РА и РНГА методом парных сывороток. Исследуют сыворотки крови, взятые в начале и на 3-й неделе болезни. Диагностическим для РА считается титр антител 1:80 и выше, а для РНГА-1:160 и выше.
Исследуют сыворотки крови, взятые в начале и на 3-й неделе болезни. Диагностическим для РА считается титр антител 1:80 и выше, а для РНГА-1:160 и выше.
В экспресс-диагностике иерсиниоза используют РНГА с иммуноглобулиновыми диагностикумами и МФА.
Определенное значение в диагностике имеет также гистологическое исследование биоптатов лимфатических узлов и других органов.
Дифференциальная диагностика иерсиниоза и псевдотуберкулеза зависит от клинического варианта болезни. Наиболее часто возникает необходимость дифференцировать эти заболевания с острыми кишечными инфекциями, аппендицитом, различными заболеваниями суставов, вирусным гепатитом, сепсисом иной этиологии и др.
Лечение
В качестве этиотропных средств применяют антибиотики, сульфаниламиды и химиопрепараты. К препаратам выбора при генерализованной форме заболеваний относятся фторхинолоны. К препаратам резерва — цефалоспорины 3-го поколения, тетрациклины и левомицетин. Аминогликозиды обычно используют при лечении больных с иерсиниозным (псевдотуберкулезным) гепатитом. Для лечения больных с гастроинтестиномезентериальной формой (варианты: гастроэнтероколит, гастроэнтерит, энтероколит, энтерит) могут быть использованы препараты из группы котримоксазола и нитрофурана. Продолжительность этиотропной терапии зависит от формы заболевания. При локализованной форме она составляет 7-10 дней, при генерализованной – не менее 12-14 дней.
Для лечения больных с гастроинтестиномезентериальной формой (варианты: гастроэнтероколит, гастроэнтерит, энтероколит, энтерит) могут быть использованы препараты из группы котримоксазола и нитрофурана. Продолжительность этиотропной терапии зависит от формы заболевания. При локализованной форме она составляет 7-10 дней, при генерализованной – не менее 12-14 дней.
Патогенетическая терапия предусматривает назначение дезинтоксикационных, общеукрепляющих и стимулирующих, а также десенсибилизирующих средств. В некоторых случаях используют глюкозоэлектролитныеи полиионные растворы для регидратации.
Больных с септическим течением заболевания лечат в соответствие с принципами лечения сепсиса, используя 2-3 антибиотика (фторхинолоны, аминогликозиды, цефалоспорины) внутривенно в сочетании с интенсивной патогенетической терапией.
Больные с бессимптомным течением получают терапию в зависимости от варианта (субклинический или реконвалесцентный) и продолжительности бактериовыделения. Лечение острого субклинического варианта соответствует терапии легкого течения локализованной формы. В терапии хронического субклинического и реконвалесцентного вариантов используют фторхинолоны, аминогликозиды, рифампицин в комплексе с иммуноориентированными средствами.
Лечение острого субклинического варианта соответствует терапии легкого течения локализованной формы. В терапии хронического субклинического и реконвалесцентного вариантов используют фторхинолоны, аминогликозиды, рифампицин в комплексе с иммуноориентированными средствами.
По показаниям проводится оперативное лечение.
Профилактика
Контроль за состоянием овощехранилищ, борьба с грызунами.
Псевдотуберкулез: опыт личного знакомства — Общество и культура
Ребенок кашлял уже около двух месяцев. Кашель был сухим, но легким, больше похожим на подкашливание, не усиливался, поэтому особых неудобств не создавал. Ребенок тогда принял несколько курсов разных препаратов, но безрезультатно.
Температура подскочила резко, и сразу выше 39°. Девочка слегла, отказываясь не только есть, но даже пить и двигаться. Пять суток подряд дочка «горела», не помогали никакие жаропонижающие – ни таблетки, ни уколы, ни обтирания уксусом или водкой. Максимальный эффект, которого удавалось добиться, это снижение температуры до 38,5 °С, но через полчаса после «аналитички» градусник снова показывал 39,5 – 39,7 °С. Педиатр бывала у нас ежедневно, «скорая» и того чаще.
Педиатр бывала у нас ежедневно, «скорая» и того чаще.
Возбудитель
Диагноз «ОРВИ», несмотря на вдруг исчезнувший кашель и «чистые» бронхи, вскоре сменился на «бронхит». Врач, кроме препаратов от покрасневшего горла и жаропонижающих, выписал и сильнодействующий антибиотик. И постоянные сомнения в правильности диагноза. Из головы не выходят распространившиеся среди родителей детсадовцев слухи о том, что несколько детей из разных групп заболели скарлатиной. Педиатр на предположение «умничающей» мамочки машет рукой: «Скарлатину давным-давно победили». И объясняет ее характерные симптомы – сыпь и «малиновый» язык.
На шестой день после начала острой фазы заболевания дочь поднимается с постели. Температура снижается до 38 °С, а на теле обнаруживается мелкая красноватая сыпь. К обеду градусник дотянул только до 37 °С с небольшим, и повеселевший ребенок, разыгравшись, показывает язык, покрытый белым, толстым, как подушка, налетом, опоясанный по краям алой лентой. Звоню врачу: «Появились симптомы скарлатины».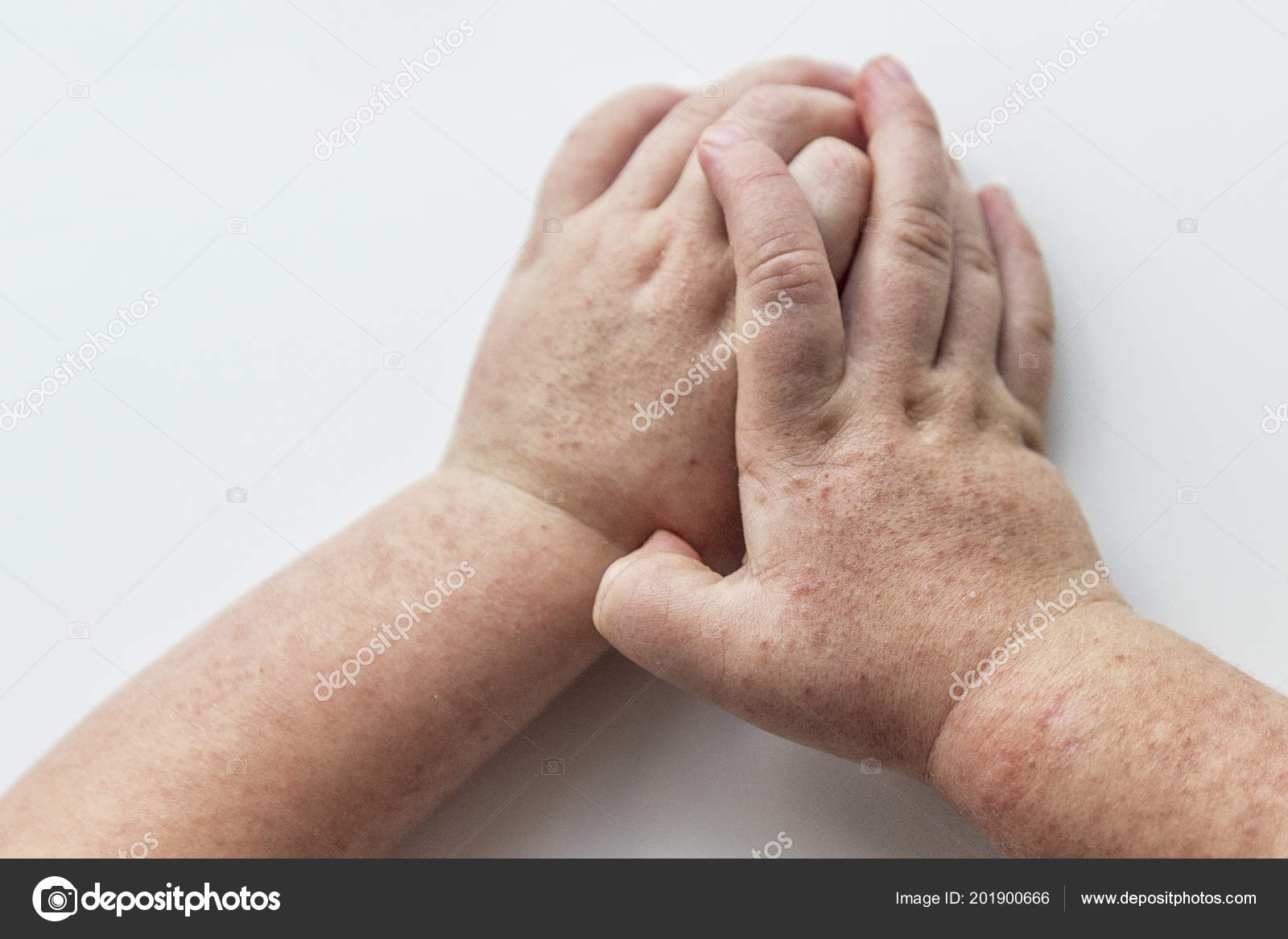 «Аллергия», констатирует при осмотре врач, диагнозы же «скарлатина» или другие детские инфекции, сопровождаемые сыпью, она в качестве возможных вообще рассматривать отказывается. Вечером столбик термометра застывает на 36,6 °С; сыпь бледнеет и становится едва видимой, а язык превращается в огромную «ягоду-малину» – становится ярко-алым, усыпанным торчащими белыми пупырышками. Такой язык достаточно увидеть раз в жизни – не спутаешь никогда и ни с чем.
«Аллергия», констатирует при осмотре врач, диагнозы же «скарлатина» или другие детские инфекции, сопровождаемые сыпью, она в качестве возможных вообще рассматривать отказывается. Вечером столбик термометра застывает на 36,6 °С; сыпь бледнеет и становится едва видимой, а язык превращается в огромную «ягоду-малину» – становится ярко-алым, усыпанным торчащими белыми пупырышками. Такой язык достаточно увидеть раз в жизни – не спутаешь никогда и ни с чем.
Справка
Возбудителями заболевания являются бактерии под названием иерсинии. Они живут в почве, на загрязненных ею овощах и корнеплодах, особенно гниющих. При достаточной влажности иерсинии размножаются и приобретают способность поражать человека и животных. Источником заражения чаще всего являются свежая капуста, морковь, репчатый лук, свекла, хранившиеся при низкой температуре и употребляемые в сыром виде. От человека к человеку псевдотуберкулез не передается, то есть больной абсолютно не заразен.
Впервые название «псевдотуберкулез» я услышала от педиатра «скорой помощи».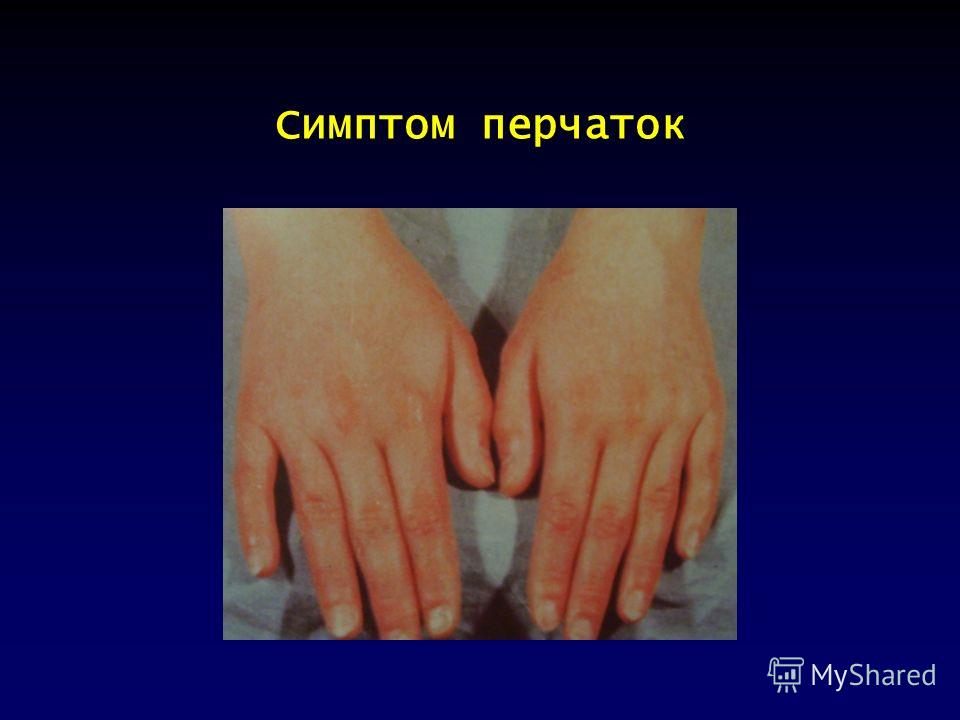 Вообще-то намерения поднимать по тревоге «скорую» у меня не было – набрала «03» с целью еще раз проконсультироваться. Услышав описание течения болезни, врач среагировала немедленно: «Ждите, выезжаем».
Вообще-то намерения поднимать по тревоге «скорую» у меня не было – набрала «03» с целью еще раз проконсультироваться. Услышав описание течения болезни, врач среагировала немедленно: «Ждите, выезжаем».
Этот педиатр осмотрела ребенка тщательнейшим образом, в буквальном смысле с головы до пят: «Сыпь… А язычок-то какой красивый! И печеночка увеличена… Кашель, говорите, был?.. И высокая температура? А животик болел? Немного? Мамочка, обратите внимание на пальчики…». Тут врач указала на небольшие пузырьки на пальцах рук и ладошках, а затем на такие же пузырьки на пальцах ног и стопах ребенка. «Только не волнуйтесь, начинает отслаиваться эпителий. Это будет длиться несколько дней, выглядит страшновато, но больно ребенку не будет. Просто удаляйте засохшую кожицу ножницами», – успокоила она. И скомандовала: «Собирайтесь, едем в инфекционку».
Бактерии
В больнице, где диагноз псевдотуберкулез подтвердился анализами, мы провели около двух недель. Дочка уже чувствовала себя хорошо, и развлекалась тем, что сама по нескольку раз в день постригала висящую на руках и стопах кожу. Меня же беспокоило другое: ребенок принимал цифран, противопоказанный детям до 18 лет. «Да, препарат высокотоксичен, но более слабые препараты с инфекцией не справятся», – объяснил лечащий врач.
Меня же беспокоило другое: ребенок принимал цифран, противопоказанный детям до 18 лет. «Да, препарат высокотоксичен, но более слабые препараты с инфекцией не справятся», – объяснил лечащий врач.
До конца осознание опасности заболевания и его последствий пришло позже, после просмотра в Интернете научных публикаций о псевдотуберкулезе. А через год, когда псевдотуберкулезом переболел наш двухлетний сосед, я поняла: мы, можно сказать, отделались легким испугом. Маленький Генка из-за распухших суставов разучился ходить, месяц пролежал в инфекционной больнице, затем месяц в кардиологии, откуда был выписан с диагнозами немощного старика: «ревматоидный артрит, поражение печени, острая почечная недостаточность, 70-процентное поражение коронарных сосудов». Мальчик, которому первоначально также поставили универсальный диагноз ОРВИ, получил инвалидность.
Уже здесь, в Бурятии, участковый педиатр, листая медицинскую карточку ребенка и обнаружив диагноз «псевдотуберкулез», задала показательный вопрос: «А на учете в тубдиспансере вы стоите?». Стало ясно, что врач с большим стажем работы понятия не имела о том, что псевдотуберкулез никакого отношения к палочке Коха не имеет.
Стало ясно, что врач с большим стажем работы понятия не имела о том, что псевдотуберкулез никакого отношения к палочке Коха не имеет.
Любовь Сапунова
Псевдотуберкулез
Содержание:
Заболевание псевдотуберкулезом
Эпидемиология
Клинические проявления псевдотуберкулеза
Диагностика псевдотуберкулеза
Лечение туберкулеза
Профилактика псевдотуберкулеза
Как правило, острые кишечные заболевания возникают в жаркое время.Однако, псевдотуберкулез заявляет о себе именно в холодное время года, а максимальное число заболевших приходиться на апрель-май, что обусловлено рядом причин.
Псевдотуберкулез или дальневосточная скарлатиноподобная лихорадка (иногда так данную инфекцию описывают в литературе) — острое инфекционное заболевание, характеризующееся полиморфизмом клинических проявлений с преимущественным поражением желудочно-кишечного тракта, кожных покровов и опорно-двигательного аппарата.
Псевдотуберкулез широко распространен во всем мире, есть основание предполагать, что заболевание встречается значительно чаще, чем диагностируется.
Данный вид инфекции регистрируется в течение всего года, но выраженный сезонный подъем отмечается в зимне-весенние месяцы и поражает все возрастные группы. Но дети болеют значительно чаще, чем взрослые. У детей до года заболевание практически не встречается, что связано с характером питания.
Дети до трех лет болеют редко, а максимальный подъем заболеваемости приходится на 7-15 летний возраст. Псевдотуберкулезом болеет преимущественно городское население, реже — сельское (здесь играет роль способ сохранения овощей, т. к. чаще всего это домашние чистые и сухие погреба, куда доступ грызунам запрещен).
Эпидемиология
Основными носителями псевдотуберкулеза в природе являются мышевидные грызуны, а также зайцы. Возбудитель из организма грызунов попадает в почву и воду. С частицами почвы на корнеплодах возбудитель переносится в складские помещения, где находит оптимальные условия для своего накопления. Интенсивно он накапливается на овощах в овощехранилищах «примитивного» типа с существенными колебаниями температуры и влажности. Передача возбудителя человеку происходит либо непосредственно через сырые овощи, либо возбудитель псевдотуберкулеза попадает в готовую пищу через оборудование, инвентарь, посуду или загрязняется грызунами. Накопление возбудителя в готовых блюдах может происходить и при нарушениях технологии приготовления блюд, увеличении сроков их хранения.
Передача возбудителя человеку происходит либо непосредственно через сырые овощи, либо возбудитель псевдотуберкулеза попадает в готовую пищу через оборудование, инвентарь, посуду или загрязняется грызунами. Накопление возбудителя в готовых блюдах может происходить и при нарушениях технологии приготовления блюд, увеличении сроков их хранения.
От человека к человеку данный вид инфекции не передается. Заражение людей в основном возникает при употреблении сырых овощей, длительно хранившихся на овощных базах, или выращенных в теплицах, где происходит накопление бактерий. Факторами передачи в большинстве случаев являются сырые салаты, приготовленные с нарушением правил обработки овощей, и возникает чаще всего в организованных коллективах, объединенным общим пищеблоком.
Клинические проявления псевдотуберкулеза
Клиника данного заболевания столь разнообразна, что может протекать под маской таких инфекций как ОРВИ, скарлатина, корь, вирусный гепатит, острые кишечные инфекции, ревматизм (если суставная форма), аллергический дерматит.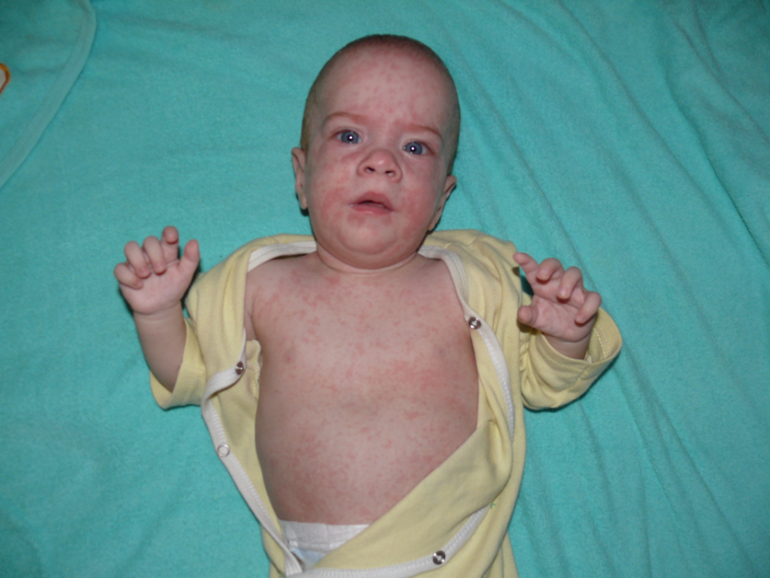 Труднее всего приходиться с атипичными или стертыми формами, т. к. из-за вовремя не назначенного специфического лечения выздоровление может затянуться, или заболевание перейдет в хроническое течение. В большинстве случаев (95%) заболевание начинается остро. Дети жалуются на слабость и головную боль, мышечные и суставные боли. Температура тела достигает фебрильных цифр — 38 С — 39 С, что нередко сопровождается ознобом. Также характерен катаральный синдром: покашливание, насморк, покраснение слизистой оболочки ротоглотки (маска ОРВИ или ГРИППА). Также одними из первых регистрируются изменения со стороны желудочно-кишечного тракта: у детей снижается аппетит, появляется тошнота, реже однократная рвота, жидкий стул 2-3-х кратный, язык обложен густым белым налетом.
Труднее всего приходиться с атипичными или стертыми формами, т. к. из-за вовремя не назначенного специфического лечения выздоровление может затянуться, или заболевание перейдет в хроническое течение. В большинстве случаев (95%) заболевание начинается остро. Дети жалуются на слабость и головную боль, мышечные и суставные боли. Температура тела достигает фебрильных цифр — 38 С — 39 С, что нередко сопровождается ознобом. Также характерен катаральный синдром: покашливание, насморк, покраснение слизистой оболочки ротоглотки (маска ОРВИ или ГРИППА). Также одними из первых регистрируются изменения со стороны желудочно-кишечного тракта: у детей снижается аппетит, появляется тошнота, реже однократная рвота, жидкий стул 2-3-х кратный, язык обложен густым белым налетом.
Характерны и боли в животе, особенно в правой подвздошной области. Учитывая и повышение температуры, можно заподозрить острый аппендицит, и тогда такие пациенты попадают в хирургический стационар, где им проводят оперативное лечение, а при изучении удаленного appendixa — выявляются воспалительные изменения. Также у большинства больных увеличиваются размеры печени, но признаки гепатита выявляются лишь в единичных случаях. В первые три дня заболевания появляется сыпь, отмечается гиперемия кожи лица и шеи-симптом «капюшона», отечность и гиперемия стоп и ладоней – симптом «перчаток» и «носков». У части больных сыпь может носить «кореподобный» характер и сопровождаться зудом. Такая сыпь регистрируется чаще у детей младшего возраста и с отягощенным аллергическим анамнезом. Располагается сыпь вокруг суставов, на передне-боковых поверхностях туловища, голенях, реже в верхней части груди и шеи. После угасания сыпи появляется мелкое пластинчатое шелушение кожных покровов пальцев рук и ног. Как и при всех инфекционных заболеваниях различают 3 основные формы: легкую, среднюю и тяжелую. До 25% случаев отмечается волнообразное течение заболевания с обострениями и рецидивами. Хронические формы псевдотуберкулеза у детей встречаются крайне редко. Как правило, на фоне иммунодефицитных состояний.
Также у большинства больных увеличиваются размеры печени, но признаки гепатита выявляются лишь в единичных случаях. В первые три дня заболевания появляется сыпь, отмечается гиперемия кожи лица и шеи-симптом «капюшона», отечность и гиперемия стоп и ладоней – симптом «перчаток» и «носков». У части больных сыпь может носить «кореподобный» характер и сопровождаться зудом. Такая сыпь регистрируется чаще у детей младшего возраста и с отягощенным аллергическим анамнезом. Располагается сыпь вокруг суставов, на передне-боковых поверхностях туловища, голенях, реже в верхней части груди и шеи. После угасания сыпи появляется мелкое пластинчатое шелушение кожных покровов пальцев рук и ног. Как и при всех инфекционных заболеваниях различают 3 основные формы: легкую, среднюю и тяжелую. До 25% случаев отмечается волнообразное течение заболевания с обострениями и рецидивами. Хронические формы псевдотуберкулеза у детей встречаются крайне редко. Как правило, на фоне иммунодефицитных состояний.
Диагностика псевдотуберкулеза
Диагностика псевдотуберкулеза у детей основывается прежде всего на клинических и эпидемиологических данных. А вот точное лабораторное подтверждение диагноза удается получить спустя 7-15 дней (иногда до 4-х недель), в виду особенностей изменения иммунного ответа данным возбудителем инфекции.
А вот точное лабораторное подтверждение диагноза удается получить спустя 7-15 дней (иногда до 4-х недель), в виду особенностей изменения иммунного ответа данным возбудителем инфекции.
Лечение туберкулеза
Лечение туберкулеза всегда проводится комплексно с учетом возраста ребенка, тяжести и периода заболевания, ведущего синдрома. Диета должна быть полноценной и соответствующей возрасту. А патогенетическая терапия направлена на устранение вызванных заболеванием изменений в органах и системах. Поэтому вопрос о продолжительности лечения, курсах а/б терапии, применении иммуномодуляторов всегда остается в компетенции врача. А из профилактических мероприятий на сегодняшний день остается несомненно единственным и важным: неукоснительное соблюдение комплекса санитарно-гигиенических норм хранения, технологии обработки и сроков реализации готовых продуктов, особенно овощных; борьба с грызунами. А в домашних условиях — тщательное мытье овощей, зелени и фруктов с удалением подгнивших и ослизненных участков.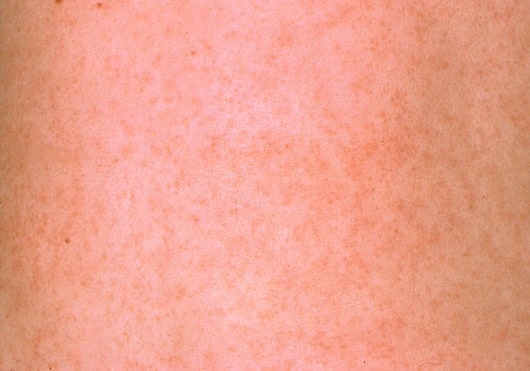
Профилактика псевдотуберкулеза
Профилактика псевдотуберкулеза, как и многих других инфекционных болезней, заключается в соблюдении элементарных правил, позволяющих предупредить заражение возбудителями этих инфекций. Для предупреждения псевдотуберкулеза при использовании в пищу сырых овощей и корнеплодов их следует подвергать тщательной обработке. Необходимо промыть овощи в теплой воде, очистить ножом от остатков земли и вырезать все прогнившие, ослизненные и размягченные участки, потом снова промыть водой и ошпарить кипятком. Для разделки сырых овощей необходимо иметь специальный инвентарь.
Для приготовления салатов из сырых овощей допускается использовать овощи урожая предыдущего года только до марта. Сырые овощи и зелень, предназначенные для приготовления холодных закусок без последующей термической обработки, рекомендуется выдерживать в 3%-ом растворе уксусной кислоты или 10%-ном растворе поваренной соли в течение 10 минут с последующим ополаскиванием проточной водой.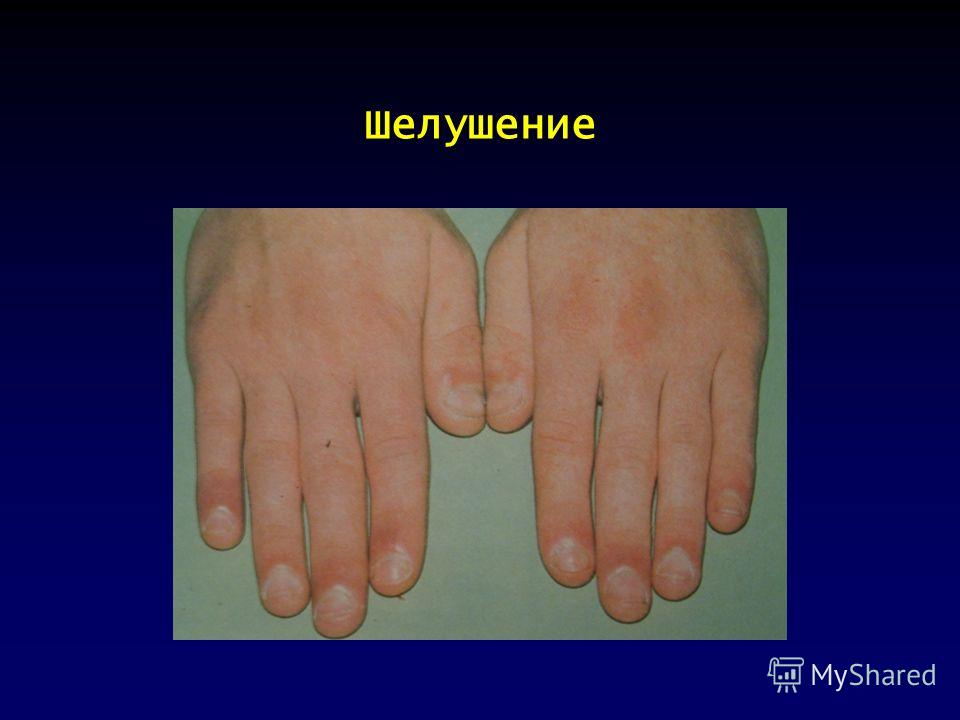
Псевдотуберкулез у детей Текст научной статьи по специальности «Клиническая медицина»
ЛЕКЦИЯ ■
Н.Н. Афанасьев
Кемеровская государственная медицинская академия, Кафедра инфекционных заболеваний,
г. Кемерово
ПСЕВДОТУБЕРКУЛЕЗ У ДЕТЕЙ
В лекции отражены клинико-эпидемиологические особенности псевдотуберкулеза, принципы диагностики, лечения и профилактики. Ключевые слова: пути передачи, энантема, экзантема, артриты.
желтушный синдром.
Псевдотуберкулез относится к природноочаговым инфекциям. Понятие (термин) псевдотуберкулеза введено в литературу немецким врачом Эбертом в 1885 году. До пятидесятых годов 20-го века это заболевание регистрировалось у человека очень редко, в виде спорадических случаев. До 1953 года было описано всего лишь 30 случаев псевдотуберкулеза человека, из которых, по мнению В.М. Туманского, только 12 можно признать несомненными и 2 — вероятными. Представление о заболевании изменилось, когда в 1959 году в городе Владивостоке возникла крупная вспышка неизвестного ранее заболевания. На основании сходства клинических проявлений со скарлатиной оно временно, до установления этиологии, было названо «Дальневосточной скарлатиноподобной лихорадкой» — ДСЛ (И.И. Грунин, Г.П. Сомов, И.Ю. Залмовер, 1960).
До 1953 года было описано всего лишь 30 случаев псевдотуберкулеза человека, из которых, по мнению В.М. Туманского, только 12 можно признать несомненными и 2 — вероятными. Представление о заболевании изменилось, когда в 1959 году в городе Владивостоке возникла крупная вспышка неизвестного ранее заболевания. На основании сходства клинических проявлений со скарлатиной оно временно, до установления этиологии, было названо «Дальневосточной скарлатиноподобной лихорадкой» — ДСЛ (И.И. Грунин, Г.П. Сомов, И.Ю. Залмовер, 1960).
В 1965 году В.А. Знаменский и А.К. Вишняков выделили из кала больных ДСЛ псевдотуберкулезного микроба и обнаружили иммунологические сдвиги к этому возбудителю в динамике болезни (парные сыворотки). Этот факт был вскоре подтвержден в различных лабораториях Дальнего Востока. Эти исследования позволили прийти к заключению, что ДСЛ является новой клинико-эпидемической формой псевдотуберкулеза человека.
В Кемеровской области вспышка подобного заболевания наблюдалась у детей в 1967 году в Ленинс-к-Кузнецком районе, но она осталась не расшифрованной.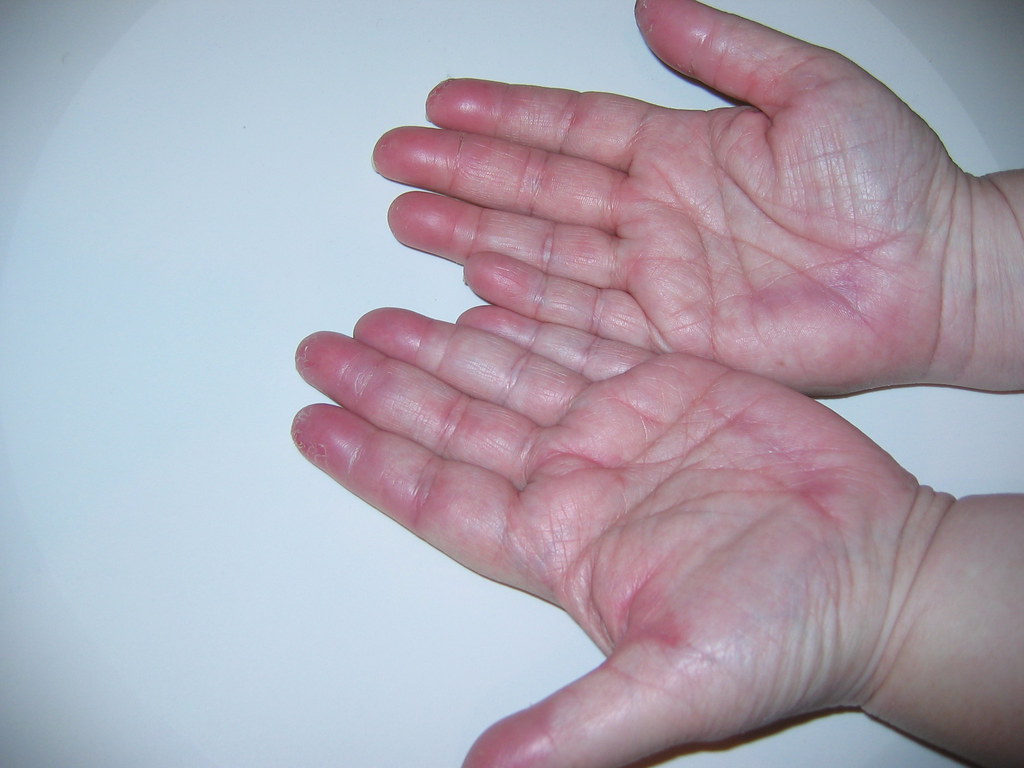 Подобные спорадические заболевания были отмечены в городах Новокузнецке и Белово в 19681970 годах, но природа их так же не была установлена. В последующие годы вспышки псевдотуберкулеза были зарегистрированы в городах: Новокузнецк, Прокопьевск, Белово, Кемерово, Мариинск и в поселке Яшкино. Особенно крупная вспышка псевдотуберкулеза отмечалась в феврале-марте 1975 года в городе Анжеро-Судженске, где было официально зарегистрировано около 800 больных.
Подобные спорадические заболевания были отмечены в городах Новокузнецке и Белово в 19681970 годах, но природа их так же не была установлена. В последующие годы вспышки псевдотуберкулеза были зарегистрированы в городах: Новокузнецк, Прокопьевск, Белово, Кемерово, Мариинск и в поселке Яшкино. Особенно крупная вспышка псевдотуберкулеза отмечалась в феврале-марте 1975 года в городе Анжеро-Судженске, где было официально зарегистрировано около 800 больных.
Возбудитель псевдотуберкулеза относится к роду иерсиний, по своему виду напоминающих чумного микроба. Это грамм-отрицательная палочка овоидной формы, хорошо растет на обычных питательных средах при рН 7,4-7,8. Довольно устойчив во внешней среде, особенно при низких температурах, но мало
устойчив к физическим и химическим воздействиям: при температуре 60°С погибают в течение 30 минут, при 100°С — через 10 секунд, в 3 % растворе хлорамина гибнут через 0,5-1 минуту.
Различают 8 серологических типов. Для Кузбасса наиболее частым являются 1 и 3 серотипы, на их долю приходится 99,5 % положительных культур.
Источником инфекции являются дикие и домашние животные. Микроб обнаружен у 60 видов млекопитающих и 29 видов птиц.
Однако основным резервуаром инфекции являются мышевидные грызуны. Своими выделениями они инфицируют пищевые продукты, в которых при хранении в холодильниках и овощехранилищах происходит размножение и массивное накопление возбудителя.
Допускается, что в качестве его резервуара может быть и внешняя среда — почва, где микроб способен размножаться и длительно сохраняться.
Следовательно, микроб обладает сапрофитически-ми свойствами и имеет две естественные среды обитания: организм теплокровных животных и внешнюю среду.
Роль человека, как источника инфекции, остается недоказанной.
Чаще всего заражение происходит при употреблении продуктов, не подвергающихся термической обработке: салаты из капусты, моркови, яблок, винегреты. Так, салаты из капусты и яблок послужили фактором заражения в одной из школ города Бе-лово, а салат из моркови и яблок — в Мариинске. В городе Анжеро-Судженске факторами передачи явились свежие нестандартные яблоки. В процессе проводимого эпидемиологического расследования данной вспышки были получены факты, свидетельствующие о том, что главному фактору передачи, яблокам, могли способствовать, в качестве дополнительных, свежая капуста и морковь.
Псевдотуберкулез регистрируется в течение всего года, но максимум приходится на февраль-май. Это связано с увеличением эпизоотий среди грызунов, регистрируемых в это время.
При изучении возрастного состава больных отмечается, что псевдотуберкулез в основном регистрируется у людей в возрасте 15-30 лет. узбассе №1(32) 2008
узбассе №1(32) 2008
■ ПСЕВДОТУБЕРКУЛЕЗ У ДЕТЕЙ____________
ный вес детей от года до 14 лет в общей заболеваемости довольно высок. Так, во время вспышки псевдотуберкулеза в городе Анжеро-Судженске, дети до 14 лет составили 70 %.
В клиническом плане псевдотуберкулез характеризуется полиморфизмом симптомов болезни.
Инкубационный период продолжается от 4 до 18 дней. Заболевание, как правило, начинается остро (96,8 % случаев), и реже постепенно.
Начальными симптомами болезни являются признаки общеинфекционного синдрома: температура, головная боль, снижение аппетита и у 1/3 больных — рвота. Кроме того, у 47,5 % больных наблюдаются боли в животе, у 35,6 % — боли в суставах и у 24 % — боли при глотании.
Наиболее характерными признаками псевдотуберкулеза являются температура и экзантема.
Температура у подавляющего большинства больных в течение первых суток повышается до максимальных цифр. Выраженность лихорадочной реакции определяется тяжестью болезни: у 60 % больных она находилась в пределах 38,2-39°С, у 15 % — 39-40°С, у 16,4 % — субфебрильная. Как правило, отмечается постоянный или волнообразный тип лихорадки, реже — ремитирующий. Длительность температуры составляет, в среднем, 5 дней с колебанием от 3 до 20 дней, что зависит от тяжести болезни и наличия рецидивов и осложнений.
При осмотре больных обычно отмечается умеренная гиперемия век, инъекция сосудов склер, у 78,3 % больных — бледный носогубный треугольник и у 11,6 % больных — типичный для псевдотуберкулеза признак — отечность и гиперемия кистей и стоп.
Экзантема отмечается у 85,3 % больных на обычном или гиперемированном фоне кожи. По характеру сыпь бывает мелкоточечной (60 %), пятнистой (20 %), узловатой (8 %) или смешанного типа (6 %). Сыпь локализуется на туловище, конечностях с максимальной выраженностью вокруг суставов, появляется на 1-3 день болезни и держится от 2 до 4 дней. У 51,6 % больных после исчезновения сыпи, с 710 дня, появляется крупнопластинчатое шелушение на ладонях и подошвах.
Сыпь локализуется на туловище, конечностях с максимальной выраженностью вокруг суставов, появляется на 1-3 день болезни и держится от 2 до 4 дней. У 51,6 % больных после исчезновения сыпи, с 710 дня, появляется крупнопластинчатое шелушение на ладонях и подошвах.
Зев у больных гиперемирован и у 90 % больных отмечаются явления фарингита с гиперемией и зернистостью слизистой задней стенки глотки.
Язык в начальный период болезни сухой, обложен налетом, к 3-5 дню заболевания у 75,6 % больных он принимает малиновый цвет с гипертрофированными сосочками на поверхности.
Изменения со стороны желудочно-кишечного тракта клинически проявляются симптомами острого гастрита, а чаще признаками терминального илеита. Терминальный илеит проявляется болями в животе различной интенсивности. При пальпации живота отмечается болезненность в илеоцекальной области, у некоторых детей удается пропальпировать увеличенные и болезненные мезентериальные лимфоузлы. Из-за резких болей в животе и явлений раздражения брюшины некоторые дети госпитализировались в хирургическое отделение по поводу аппендицита, где им
Из-за резких болей в животе и явлений раздражения брюшины некоторые дети госпитализировались в хирургическое отделение по поводу аппендицита, где им
была проведена аппендэктомия, что наблюдалось во время вспышки псевдотуберкулеза в городах Бело-во и Анжеро-Судженске.
В остром периоде болезни у 25,6 % больных определяется увеличенная и болезненная печень, реже — селезенка. У 6,4 % больных увеличение печени сочетается с легкой иктеричностью склер и кожи, а у 1,4 % — с отчетливой желтухой.
Изменения со стороны сердечно-сосудистой системы выявляются у всех больных и проявляются тахикардией, приглушением сердечных тонов, иногда систолическим шумом и склонностью к гипотонии. При улучшении состояния вышеперечисленные проявления, как правило, исчезают, т.е. имеют функциональный характер. В некоторых случаях возникают миокардиты.
Изменения со стороны почек обычно характеризуются альбуминурией, иногда симптомами очагового нефрита.
В остром периоде заболевания более чем у половины больных отмечаются изменения со стороны суставов, при этом наиболее часто выявляются арт-ралгии и, реже, острые артриты.
Изменения со стороны периферической крови касаются, в основном, лейкоцитарной формулы: у большинства выявляется лейкоцитоз. В формуле крови — нейтрофилез с палочкоядерным сдвигом, лимфопе-ния, эозинофилия, ускоренная СОЭ.
Таблица
Частота основных клинических симптомов псевдотуберкулеза у детей
Симптомы Частота, %
Повышение температуры 91,4
Головная боль 57,1
Боль при глотании 24
Экзантема 85,3
Боль в суставах 35,6
Артриты 16,3
Боль в животе 47,5
Желтушность кожи, склер 6,4
Увеличение печени 25,6
Увеличение селезенки 12,8
Темная моча 20,6
В зависимости от преобладания тех или иных симптомов болезни, выделяются следующие клинические формы псевдотуберкулеза:
Скарлатиноподобная форма — наиболее частая форма псевдотуберкулеза, характеризуется лихорадкой, скарлатиноподобной сыпью и симптомами общей интоксикации, но перечисленные симптомы сочетаются с явлениями фарингита и склерита.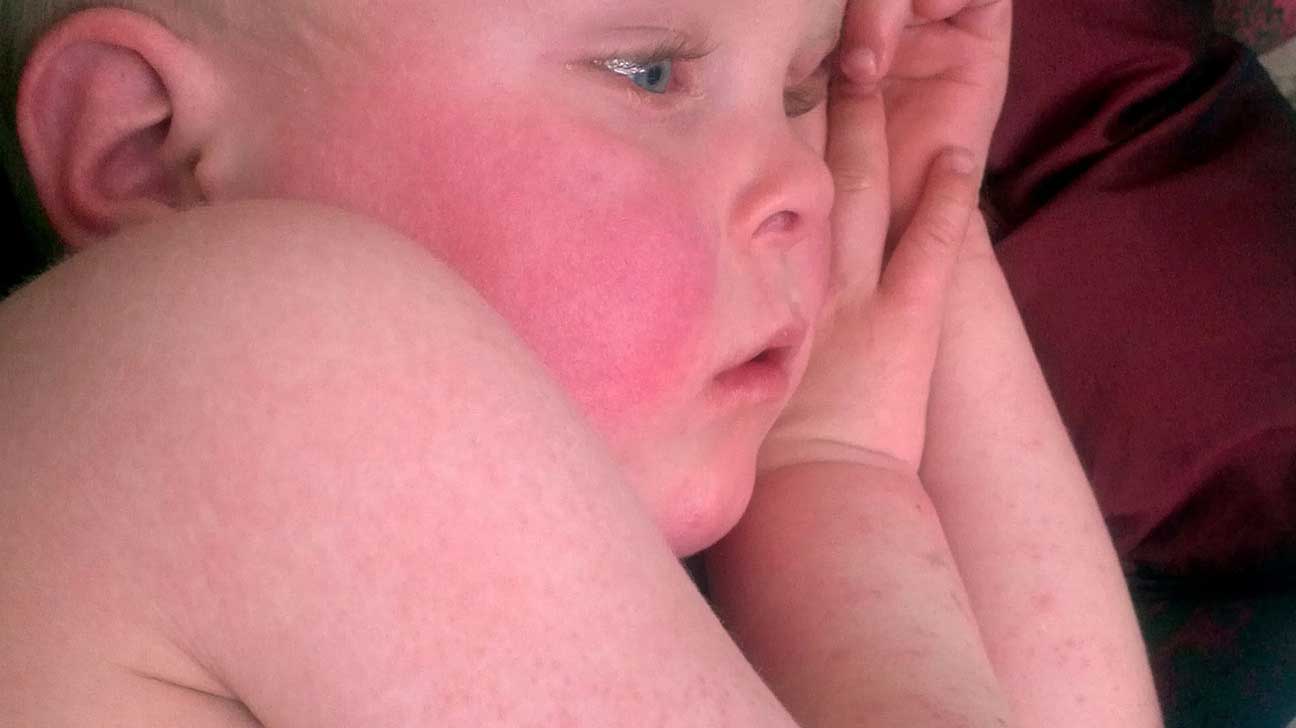 іія вс7Іузбассе
іія вс7Іузбассе
ЛЕКЦИЯ ■
Артралгическая форма — здесь на первый план выступают симптомы поражения суставов в виде арт-ралгий и острых артритов, хотя и другие симптомы болезни бывают достаточно выраженными.
Желтушная форма — характеризуется симптомами острого паренхиматозного гепатита, которые появляются с первых дней болезни и нарастают в период высыпания. Другие признаки псевдотуберкулеза выражены умеренно.
Смешанная форма — к ней относятся формы с выраженными признаками двух-трех синдромов.
Стертая форма — здесь симптомы псевдотуберкулеза настолько слабо выражены, что больные за медицинской помощью обычно не обращаются, а выявляются при лабораторном обследовании в очагах.
Лабораторная диагностика псевдотуберкулеза проводится с помощью бактериологического и серологического методов.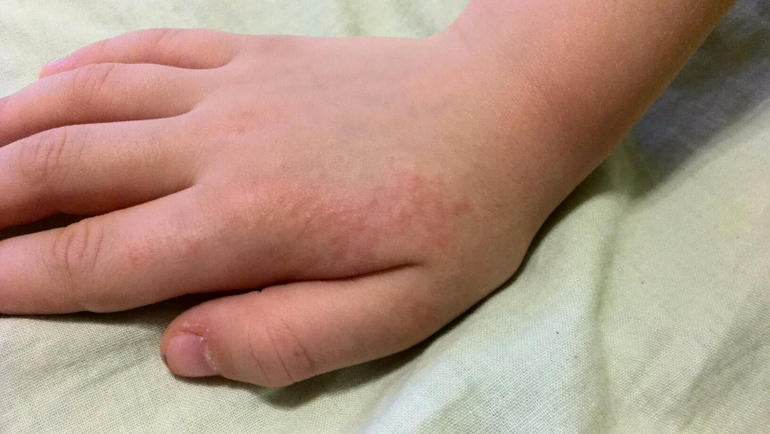
Для бактериологического исследования используется следующий материал:
— слизь из зева — только в первые дни болезни, до
начала лечения;
— моча — на первой неделе болезни;
— фекалии — на протяжении всего периода болезни.
Серологическая диагностика псевдотуберкулеза осуществляется при помощи реакции агглютинации и РНГА (с использованием парных сывороток).
Госпитализация всех больных псевдотуберкулезом необязательна, она проводится с учетом тяжести болезни.
Все больные на дому или в стационаре, независимо от тяжести заболевания, должны соблюдать постельный режим до нормализации температуры и улучшения общего состояния.
Диета должна быть полноценной, легкоусвояемой, соответствующей возрасту. При наличии симптомов поражения печени больным назначается стол № 5 по Певзнеру, при абдоминальных формах на высоте клинических проявлений — стол № 4 по Певзнеру, затем переходят на стол № 2.
Лечение легких форм псевдотуберкулеза можно проводить без назначения антибактериальных препаратов.
При среднетяжелых формах назначают левоми-цетин в разовой дозе 10-15 мг/кг массы тела детям в возрасте до 3 лет, по 0,15-0,2 г — детям от 3 до 8 лет, по 0,2-0,3 г — детям старше 8 лет, 3-4 раза в
день, 6-8 дней. Можно использовать бисептол, фу-разолидон в обычных возрастных дозировках.
При тяжелых формах псевдотуберкулеза назначают левомицетин сукцинат внутримышечно по 3050 мг/кг массы тела в сутки в 2 приема или гента-мицин по 2-4 мг/кг в сутки в 2 приема.
При резко выраженной интоксикации проводят инфузионную терапию. Внутривенно капельно вводят 10 % глюкозу, реополиглюкин, ингибиторы протеоли-за (контрикал, трасилол, гордокс) на фоне диуретиков.
Всем больным рекомендуются десенсибилизирующие препараты и витамины.
Выписка реконвалесцентов разрешается после клинического выздоровления, при нормальных показателях крови и мочи, но не ранее чем через 10 дней от исчезновения симптомов болезни. После выписки все реконвалесценты должны находиться на диспансерном учете: при желтушных формах — до 3 месяцев с двукратным биохимическим обследованием (через 1 и 3 месяца), при других формах — скарлатиноподобной, абдоминальной и др. — до 3 недель (21 день), так как рецидивы болезни могут возникнуть в течение этого времени.
Прогноз при псевдотуберкулезе благоприятный. При своевременной диагностике, ранней адекватной терапии наступает полное выздоровление. Наблюдая больных псевдотуберкулезом в течение многих лет, летальных исходов не было.
При своевременной диагностике, ранней адекватной терапии наступает полное выздоровление. Наблюдая больных псевдотуберкулезом в течение многих лет, летальных исходов не было.
Профилактика псевдотуберкулеза основывается, главным образом, на борьбе с грызунами и выполнении необходимых правил питания и водоснабжения. В очаге заболевания проводится дезинфекция, как при кишечной инфекции.
ЛИТЕРАТУРА:
1. Учайкин, В.Ф. Руководство по инфекционным болезням у детей /Учайкин В.Ф. — М., 1999. — С. 621-630.
2. Сомов, Г.П. Псевдотуберкулез /Сомов Г.П., Покровский В.И., Бе-седнова Н.Н. — М., 1990. — 237 с.
3. Дроздов, В.Н. Псевдотуберкулез (иерсиниоз) у детей /Дроздов В.Н., Махмудов О.С. — Ташкент, 1981 — 98 с.
4. узбассе №1(32) 2008
узбассе №1(32) 2008
ПСЕВДОТУБЕРКУЛЕЗ
ПСЕВДОТУБЕРКУЛЕЗ
Псевдотуберкулез —
острое инфекционное зоонозное заболевание,
проявляющееся синдромом общей
интоксикации с лихорадкой, нередко
экзантемой и поражением отдельных
органов и систем (пищеварительного
канала, печени, нервной системы,
опорно-двигательного аппарата).
Этиология.
Возбудитель —
yersinia pseudotuberculosis —
относится к семейству энтеробактерий,
хорошо размножается во внешней среде,
особенно при пониженной температуре.
Он не стойкий к высыханию и высокой
температуре и чувствительный к действию
широко используемых дезинфицирующих
средств в обычных концентрациях.
Эпидемиология.
Заболевание распространено повсеместно,
наблюдается в виде спорадических случаев
и ограниченных эпидемических вспышек.
Отдельные климато-географические зоны
эндемичны по псевдотуберкулезу.
Заболевание регистрируется среди всех
возрастных групп населения, но чаще
болеют учащиеся и дети дошкольных
детских коллективов. Есть основание
предполагать, что псевдотуберкулез
встречается значительно чаще, чем
диагностируется. Заболевание регистрируется
в течение всего года, но выраженный
сезонный подъем отмечается в зимне-весенние
месяцы. Возбудитель выделяется более
чем от 100 видов млекопитающих и птиц,
многих видов членистоногих и земноводных,
а также из разных объектов внешней среды
(почвы, воды, овощей и т. д.). Многие виды
теплокровных животных восприимчивы к
псевдотуберкулезу, диапазон проявления
болезни у них может быть различным —
от бессимптомных до септических форм
с летальным исходом.
Источником и хранителем
инфекции являются мышевидные грызуны.
Заражение происходит при употреблении
в пищу продуктов и воды, инфицированных
их выделениями. Резервуаром инфекции
могут быть также объекты внешней среды.
В частности, свежие овощи и фрукты,
попавшие в хранилище с остатками
инфицированной почвы, где возбудитель
в условиях низкой температуры и
достаточной влажности размножается и
обсеменяет продукты. Употребление
Употребление
их в пищу без термической обработки
может быть причиной эпидемической
вспышки без участия грызунов. Заражение
происходит в основном алиментарным
путем через инфицированные продукты,
воду и грязные руки. Роль человека в
передаче инфекции не доказана.
Патогенез.
Возбудители, не являясь кислотоустойчивыми,
большей частью погибают в желудке. В
случае преодоления микробами желудочного
барьера они попадают в кишечник,
размножаются в лимфоид-ном аппарате,
преимущественно в терминальном отделе
подвздошной кишки. Из кишечника по
лимфатическим путям они попадают в
ближайшие лимфатические узлы, вызывая
регионарный лимфаденит без клинических
симптомов. Если этот барьер оказывается
несостоятельным, микробы выходят в
кровяное русло, наступает гематогенная
диссеминация с развитием вторичных
очагов инфекции в ближайших и отдаленных
лимфатических узлах, печени и других
органах. Бактериемия обычно кратковременная,
ее возникновение совпадает с началом
болезни. Септицемия бывает редко.
Определенная роль в патогенезе
псевдотуберкулеза принадлежит
токсемии, так как известно, что некоторые
варианты возбудителей продуцируют
внеклеточные токсические вещества. В
развитии органных поражений определенное
значение имеет сенсибилизация.
Гистологически в пораженных органах
и тканях выявляют множественные мелкие
некротические узелки или абсцессы.
Клиника.
Псевдотуберкулез отличается полиморфизмом
клинической картины и цикличностью
течения. Инкубационный период — от
нескольких часов до 3 нед. В клинической
картине болезни при псевдотуберкулезе
на первый план выступает синдром общей
интоксикации: слабость, головная боль,
миалгии различной локализации, боль в
суставах, потеря аппетита, в более
тяжелых случаях — тошнота, рвота,
обморочное состояние, возбуждение
или заторможенность, нарушение сознания,
бред. Температура тела высокая в
течение первых 2—3 дней. Температурная
кривая чаще имеет ремиттирующий,
интермиттирующий или неправильный
характер, но наблюдается и постоянный
тип ее. У части больных она может быть
У части больных она может быть
субфебрильной или оставаться нормальной.
Чем тяжелее протекает болезнь, тем
выше температурная реакция, которая
держится более длительно. Наряду с
интоксикацией с первых дней проявляются
симптомы поражения отдельных органов
и систем, и в зависимости от их выраженности
определяются различные клинические
варианты течения болезни.
Наиболее частый
вариант псевдотуберкулеза — абдоминальный,
когда в клинической картине преобладают
признаки поражения пищеварительного
канала. Больного беспокоят тошнота,
рвота, могут быть понос и боль в животе,
чаще в правой подвздошной области. В
таких случаях первона-
чально диагностируют
гастроэнтерит, энтерит, мезаденит или
острый аппендицит (когда определяются
напряжение мышц передней брюшной стенки
и симптомы
раздражения брюшины). Наряду с основными
признаками болезни нередко наблюдаются
экзантема, изменения в печени, боль в
суставах. Возможны обострения и рецидивы.
Одним из наиболее
известных клинических вариантов
псевдотуберкулеза является
дальневосточная скарлатиноподобная
лихорадка. Ведущий симптом, определивший
Ведущий симптом, определивший
само название,— мелкоточечная
скарлатиноподоб-ная сыпь на фоне
гнперемированной кожи. Лицо, шея, верхняя
часть туловища больного гиперемированы,
что в сочетании с одутловатостью
лица определяется как симптом «капюшона».
У части больных, как и при скарлатине,
выделяется бледный носогубной треугольник.
Слизистая оболочка зева гиперемирована,
иногда с четкой границей между мягким
и твердым нёбом, на слизистой оболочке
мягкого нёба мелкоточечная энантема.
Особенностями этой лихорадки являются
гиперемия и отечность ладоней и тыльных
поверхностей кистей рук и подошвенных
поверхностей стоп (симптомы «красных
перчаток» и «носков»). Сыпь локализуется
преимущественно на передних поверхностях
верхних конечностей, в подмышечных и
паховых областях, на коже туловища и
живота, реже на нижних конечностях. У
части больных в области крупных суставов
обнаруживается пятнистая, эритематозная,
папулезная или геморрагическая сыпь в
виде отдельных элементов, полос или
сливных участков. Сыпь обнаруживается
Сыпь обнаруживается
в первые 7 дней, редко позже, появляется
чаще всего на 2-й день болезни и держится
от нескольких часов до 2—3 дней, иногда
дольше, при узловатой эритеме — до 3
нед. Возможно многоэтапное высыпание
и смена характера сыпи в течение болезни.
При наличии геморрагических элементов
обнаруживаются положительные симптомы
Пастиа, Кончаловско-го, Мозера и проба
Нестерова. После угасания сыпи, с 10-го
дня болезни, довольно часто возникает
шелушение, различное по своему характеру:
крупно- и
мелкопластинчатое, отрубевидное. Язык
в период выздоровления становится
«малиновым». При этом варианте также
наблюдаются поражение пищеварительного
канала, печени и изменения суставов.
Заболевание протекает, как правило, без
рецидивов.
Значительно реже
встречается артралгический или
артритический вариант, когда ведущими
симптомами болезни являются боль в
суставах, изменение их конфигурации,
припухлость, нарушение функции,
ограничение движений. Все эти признаки
развиваются синхронно с повышением
температуры, общей слабостью, головной
болью и другими признаками общей
интоксикация, выраженность которых
соответствует тяжести заболевания. У
У
часто больных отмечаются симптомы
поражения печени, пищеварительного
канала, возможны кожные высыпания, но
выраженность их незначительная.
Жечтушныи вариант
болезни при псевдотуберкулезе выделяется
не всеми исследователями; некоторые
его рассматривают как разновидность
абдоминального У таких больных на фоне
выраженной общей инток-
сикации,
высокой темпера гуры увеличивается
печень, отмечается желтушное окрашивание
кожи, склер и слизистой оболочки нёба.
При пальпации печень болезненна в правом
подреберье и в области проекции желчного
пузыря, положительными могут быть
симптомы Ортнера» Георгиевского, Мерфи
и др. Моча становится темной, кал
обесцвечивается, в сыворотке крови
повышается уровень билирубина, активность
аминотрансфераз и альдолазы также
несколько повышена, в моче определяются
уробилин и желчные пигменты, но эти
показатели быстро приходят к норме при
снижении температуры и угасании
интоксикации. Желтуха непродолжительная,
в среднем держится неделю или меньше.
Поражение других органов и систем мало
выражено. Рецидивы бывают редко, сыпи
может и не быть или она быстро исчезает.
Псевдотуберкулез
может также проявляться катаральными
изменениями верхних дыхательных
путей. В таких случаях больные жалуются
на повышение температуры, общую
слабость, головную боль, першение в зеве
и боль в горле, кашель. При осмотре
выявляется разлитая гиперемия слизистой
оболочки зева Если изменения других
систем и органов отсутствуют, то обычно
такой вариант псевдотуберкулеза ошибочно
принимается за грипп или другие ОРЗ
Диагностика облегчается в случаях,
когда наряду с катаральными изменениями
слизистой оболочки верхних дыхательных
путей определяется увеличение печени,
желтуха, скарлатиноподобная или другого
характера сыпь.
Известен септический
вариант, или генерализованная форма
болезни, когда при выраженном синдроме
общей интоксикации с высокой лихорадочной
реакцией у больного возникают экзантема,
желтуха, отмечаются явления энтерита
или гастроэнтерита, печень увеличена,
определяется болезненность в правом
подреберье, пальпируются увеличенные
брыжеечные лимфатические узлы, возможны
аппендикулярная боль с признаками
раздражения брюшины, а также симптомы
поражения опорно-двигательного аппарата.
При таком варианте болезни трудно
определить ведущий синдром, инфекция
приобретает генерализованный характер
с вовлечением в патологический
процесс различных органов и систем,
заболевание протекает тяжело, нередко
рецидивирует и продолжается в течение
нескольких месяцев.
При псевдотуберкулезе
с преимущественным поражением нервной
системы начало болезни острое,
появляются интенсивная разлитая головная
боль, усиливающаяся при движениях
головой, перемене положения тела,
тошнота, рвота, головокружение Объективно
— высокая температура тела (40 °С),
выражена ригидность мышц затылка,
положительные симптомы Кернига и
Брудзинского, заторможенность, парезы,
нарушение сна Клинически выявляются
все данные для постановки синдромологического
диагноза мениигоэнцефалита, который
с учетом эпидемиологических данных и
результатов всестороннего лабораторного
обследования этиологически расшифровывается
как псевдотуберкулез
Известны также
стертая и латентная формы псевдотуберкулеза,
выявляемые лабораторно в эпидемических
очагах.
Дифференциальный
диагноз.
Клиническая диагностика возможна при
соответствующих эпидемиологических
данных и наличии у больного комплекса
наиболее характерных клинических
синдромов: общей интоксикации, высокой
лихорадочной реакции, экзантемы и
признаков поражения кишечника, печени,
суставов В зависимости от клинического
варианта и периода болезни псевдотуберкулез
приходится дифференцировать с различными
болезнями.
Абдоминальная форма
псевдотуберкулеза может быть ошибочно
диагностирована как дизентерия,
острый аппендицит, энтеровирусные
заболевания, геморрагическая
лихорадка, холера.
Клинически абдоминальную
форму псевдотуберкулеза трудно отличить
от гастроэнтеритической формы
сальмонеллеза
и острой
дизентерии,
так как названные инфекции не имеют
специфических симптомов. Однако при
псевдотуберкулезе чаще устанавливается
связь заболевания с употреблением
овощных блюд (салатов, винегрета), при
сальмонеллезе—мясных продуктов, хотя
для пищевых токсикоинфекций стафилококковой
природы также возможна связь с
употреблением овощных блюд. Для
Для
абдоминальной формы псевдотуберкулеза
не типичны характерные для дизентерии
тенезмы, гемоколит, спазм сигмовидной
кишки, а также изменения слизистой
оболочки толстой кишки, выявляемые при
ректороманоскопии. У больных
дизентерией не наблюдается гиперемии
ладоней и стоп, экзантемы, ар-тралгий и
артритов — симптомов, типичных для
псевдотуберкулеза. Окончательная
диагностика проводится на основании
выделения возбудителя или нарастания
титра антител в сыворотке крови.
При дифференциальной
диагностике псевдотуберкулезного
терминального илеита, мезентериита
и острого
аппендицита
следует учитывать несвойственное для
последнего сочетание интенсивной боли
в правой подвздошной области с
выраженным синдромом общей интоксикации
при отсутствии или очень скудных
показателях раздражения брюшины. У
части больных с наличием аппендикулярного
синдрома, как и в случаях мезаденита
при значительном увеличении брыжеечных
лимфатических узлов, диагностические
сомнения разрешаются при оперативном
вмешательстве с применением
лабораторных методов исследования
Энтеровирусные
заболевания
имеют некоторые сходные признаки с
абдоминальным вариантом псевдотуберкулеза.
При обеих инфекциях может быть острое
начало с волнообразной лихорадочной
реакцией в последующем, возможны
боль в животе, признаки общей интоксикации
и экзантема Но в отличие от псевдотуберкулеэа
при энтеровирусных заболеваниях
довольно часто выявляются серозный
менингит с лимфоцитарным плеоцитозом,
болевой синдром, как правило, связан с
актом дыхания, чаще и более выраженными
оказываются катаральные изменения
слизистых оболочек верхних дыхательных
путей, нередко обнаруживается герпангина
Сочетание перечисленных симптомов с
признаками поражения печени не типично
для энтеровирусной инфекции
В начальный период
болезни абдоминальный вариант можно
принять за геморрагическую
лихорадку, но
при ней геморрагический синдром более
выражен, сыпь, как правило, геморрагическая,
возможны внутренние кровотечения,
гематурия, выявляются изменения в почках
(боль в пояснице, резко положительный
симптом Пастернацкого, олигурия или
анурия, снижение относительной плотности
мочи, выраженная альбуминурия с
большим количеством лейкоцитов, наличие
гиалиновых и фибринных цилиндров) У
таких больных при снижении температуры
тела состояние не улучшается, а напротив,
тяжесть его прогрессирует, рвота
становится неукротимой, нарастает
остаточный азот крови и может развиться
уремическая кома. Важное значение в
Важное значение в
диагностике имеет эпидемиологический
анамнез.
Нередко псевдотуберкулезный
брыжеечный лимфаденит принимают за
туберкулезный
мезоаденит
или туберкулез
кишечника. Для
обеих форм не характерно циклическое
течение, чаще они развиваются на фоне
туберкулеза легких в результате
гематогенной диссеминации. Им не
свойственны острое начало с выраженной
интоксикацией и высокой лихорадкой с
первых дней заболевания, гиперемия лица
и шеи, ладоней и стоп, экзантема.
Эпидемиологические предпосылки и
положительные результаты серологических,
а в последующем и бактериологических
исследований решают диагностические
сомнения в пользу псевдотуберкулеза.
Желтушный вариант
псевдотуберкулеза приходится
дифференцировать с вирусным
гепатитом.
Однако отсутствие преджелтушного
периода при раннем появлении желтухи
на высоте лихорадки и быстрое ее угасание
с нормализацией температуры, а также
отсутствие дальнейшего нарастания
желтухи в процессе болезни, умеренное
повышение уровня аминотранс-фераз или
нормальные их показатели позволяют
относительно легко отличить
псевдотуберкулез от вирусного гепатита.
Значительную помощь при этом оказывает
картина периферической крови. Нейтрофильный
лейкоцитоз, эозинофилия, тромбоцитопения,
относительная лимфопения и повышенная
СОЭ, обнаруживаемые при псевдотуберкулезе,
не характерны для вирусного гепатита,
протекающего с лейкопенией и нормальной
или замедленной СОЭ.
Затруднения могут
возникнуть при дифференциальной
диагностике желтушного варианта
псевдотуберкулеэа и лептоспироза.
При обеих инфекциях болезнь развивается
остро, после кратковременного озноба
температура резко повышается,
возникает гиперемия лица, может быть
экзантема, рано обнаруживается
гепатолиенальный синдром с желтухой,
в периферической крови — нейтрофильный
лейкоцитоз и повышенная СОЭ. Лептоспироз
отличается наличием боли в икроножных
мышцах и развитием почечного синдрома,
повышением остаточного азота крови,
сыпью чаще пятнисто-папулезной, нередко
— различными кровотечениями. Важны
эпидемиологический анамнез и данные
лабораторных, бактериологических,
серологических исследований.
Скарлатиноподобное
течение псевдотуберкулеза напоминает
скарлатину
наличием только
одного признака из характерной для нее
триады — сыпи, тогда
как два других
(тонзиллит и регионарный лимфаденит)
отсутствуют. К тому же при скарлатине
сыпь однотипная, мелкоточечная, в то
время как при псевдотуберкулезе
одновременно возможна экзантема и
другого характера Для скарлатины не
характерны гиперемия и отечность ладоней
и стоп, появление сыпи на 3-й сутки и
позже, возникновение энтерита или
гастроэнтерита, гепатита
Мелкоточечная сыпь
при псевдотуберкулезе напоминает сыпь
при краснухе
Но сыпь при последней однородная, не
имеет тенденции к слиянию Диагностические
различия существенно дополняют увеличение
заднешейных и затылочных лимфатических
узлов, отсутствие симптомов поражения
кишечника, печени, опорно-двигательного
аппарата, умеренная выраженность
синдрома общей интоксикации, в картине
периферической крови — лейкопения с
лимфоцитозом и увеличением количества
плазмоцитов
Артралгический или
артритический вариант болезни может
быть ошибочно диагностирован как
ревматизм.
Изменения суставов, аллергический
характер сыпи, нейтрофильный лейкоцитоз
и повышенная СОЭ наблюдаются при обеих
нозологических формах. В плане
дифференциальной диагностики
заслуживает внимания отсутствие при
ревматизме признаков гепатита,
поражений кишечника, резко выраженной
интоксикации, скарлатиноподобной сыпи,
а также пищевого анамнеза. Окончательный
диагноз устанавливается на основании
лабораторных данных.
Псевдотуберкулез,
протекающий с токсикоаллергическим
синдромом (артралгиями, аллергическим
характером сыпи) может быть принят за
лекарственную
болезнь. В
таких случаях большое значение имеет
тщательно собранный анамнез, указывающий
на связь ведущего синдрома и его
нарастание с применением лекарственных
средств.
Значительные
затруднения возникают в диагностике
спорадических случаев тяжело протекающей
генерализованной формы псевдотуберкулеза,
трудноотличимой от сепсиса
другой этиологии. Если выявлен
соот-ветствущий эпидемиологический
анамнез или удается найти первичный
очаг инфекции и температура принимает
гектический характер с типичными
для сепсиса ознобом и профузным потом,
а из крови выделяется возбудитель, тогда
вопрос решается относительно легко. юччтелько
юччтелько
малой выраженности катаральных изменений
слизистых оболочек верхних дыхательных
путей, наличия симптомов поражения
печени н кишечника в сочетании с
экзантемой, лейкоцитозом и повышенной
СОЭ диагноз гриппа уже в первые дни
представляется необоснованным.
Эпидемиологические данные и результаты
использования метода иммуно-флуоресценции
позволяют избежать диагностической
ошибки и провести соответствующие
дополнительные исследования.
В заключительной
диагностике псевдотуберкулеза решающее
значение принадлежит лабораторным
методам исследования — бактериологическому
и серологическому. Материалом для
исследования может быть слизь из зева
в первые дни болезни, моча в 1-ю неделю
и фекалии в течение всей болезни и во
время рецидивов. Возможно транзиторное
носительство бактерий псевдотуберкулеза
здоровыми людьми. Из серологических
методов диагностики пользуются РА
и РНГА. Кровь для серологических
исследований забирают в начале
болезни и через 2—3 нед (3—5 мл).
Диагностическим титром считается
разведение сыворотки крови 1 :200 и более.
Анализ на псевдотуберкулез « Клиническая лаборатория «НМЛ»
Псевдотуберкулезная палочка проникает во многие органы, в зависимости от этого клинические симптомы заболевания могут быть различны и затруднительны для диагностики.
Общие симптомы:
- Сильное ухудшение самочувствия с подъемом температуры до 40°С,
- Головная боль, головокружение, бессонница, кровоизлияния в слизистой глаз,
- Боль в мышцах, воспаление суставов клен, стоп, кистей рук,
- Острый катар верхних дыхательных путей, тонзиллит,
- Боль в животе, возможна тошнота и рвота,
- Мелкая точечная или пятнистая сыпь на лице, шее, кистях и стопах (симптом «капюшон, перчатки и носки»). Сыпь может сопровождаться зудом и шелушением.
Основные осложнения заболевания :
- Пневмония,
- Различные артриты,
- Гнойные поражения во внутренних органах,
- поражения миокарда,
- Поражения костной ткани.

Диагностика и анализы при псевдотуберкулезе:
Диагностика на основании только клинической картины может быть ошибочна. Для точного диагноза необходимо сдать различные лабораторные анализы:
- Мазки на микробиологический посев. Материалом для посева могут быть мазки из ротоглотки, моча, кал, мокрота, кровь, желчь.
- Общий анализ крови – СОЭ, эритроциты, лимфоциты, лейкоциты, моноциты, нейтрофилы. Забор крови проводится утром натощак. Наблюдается лейкоцитоз, нейтрофилез со сдвигом в палочкоядерную сторону, эозинофилия, моноцитоз. СОЭ повышено.
- Биохимические анализы крови на определение активности ферментов АСТ (аспартатаминотрансфераза), АЛТ (аланинаминотрансфераза), ЩФ (щелочная фосфатаза), и анализ на общий билирубин. Эти анализы помогут в определении функций сердца, печени и определить поражение этих органов.
- Серологические методы: РНГА и РА (реакции агглютинации) для обнаружения антител класса G и M.
 Выполняются с помощью иммуноферментного анализа ИФА.
Выполняются с помощью иммуноферментного анализа ИФА. - Метод ПЦР – генетический метод полимеразной цепной реакции позволяет определить ДНК бактерии в исследуемом материале, в пище и воде.
- Лапаротомия – небольшой разрез брюшной стенки на обнаружение увеличения мезэнтериальных лимфоузлов. Применяется редко.
Псевдотуберкулез (инфекция, вызванная Yersinia pseudotuberculosis) Клиническая картина: анамнез, физикальный, причины
Автор
Дэвид Р. Хабурчак, доктор медицины, FACP Заслуженный профессор медицины, факультет медицины, отделение инфекционных болезней, Медицинский колледж Джорджии Университета Огаста; Ведущий преподаватель, Программа резидентуры по внутренним болезням Wellstar Kennestone, Wellstar Health System
Дэвид Р. Хабурчак, доктор медицины, FACP является членом следующих медицинских обществ: Американского колледжа врачей, Американского общества Ослера, Американского общества микробиологии, Христианских медицинских и стоматологических ассоциаций , Общество инфекционных болезней Америки
Раскрытие информации: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
Джозеф Ф. Джон, младший, доктор медицины, FACP, FIDSA, FSHEA Клинический профессор медицины, молекулярной генетики и микробиологии Медицинского колледжа Медицинского университета Южной Каролины; Заместитель начальника отдела образования, Медицинский центр по делам ветеранов Ральфа Х. Джонсона
Джозеф Ф. Джон-младший, доктор медицинских наук, FACP, FIDSA, FSHEA является членом следующих медицинских обществ: Медицинская ассоциация округа Чарлстон, Американское общество инфекционных болезней, Южная Общество инфекционных болезней Каролины
Раскрытие информации: нечего раскрывать.
Главный редактор
Марк Р. Уоллес, MD, FACP, FIDSA Врач-инфекционист, Госпиталь Скагит-Вэлли, Региональное здравоохранение Скагита
Уоллес, MD, FACP, FIDSA Врач-инфекционист, Госпиталь Скагит-Вэлли, Региональное здравоохранение Скагита
Раскрытие информации: Ничего не разглашать.
Дополнительные участники
Хари Поленаковик, доктор медицины, FACP, FIDSA Профессор медицины, Государственный университет Райта, Медицинская школа Буншофт
Хари Поленаковик, доктор медицины, FACP, FIDSA является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей , Американское общество микробиологов, Европейское общество клинической микробиологии и инфекционных заболеваний, Американское общество инфекционных болезней, Американское общество эпидемиологии здравоохранения
Раскрытие: нечего раскрывать.
Асим Яни, доктор медицины, магистр здравоохранения, FACP Клиницист-педагог и эпидемиолог, консультант и старший врач, Департамент здравоохранения Флориды; Дипломант, инфекционные болезни, внутренняя медицина и профилактическая медицина
Асим А Яни, доктор медицины, магистр здравоохранения, FACP является членом следующих медицинских обществ: Американской ассоциации врачей общественного здравоохранения, Американского колледжа врачей, Американского колледжа профилактической медицины, Американского медицинского колледжа. Ассоциация, Американская ассоциация общественного здравоохранения, Американское общество инфекционных заболеваний
Ассоциация, Американская ассоциация общественного здравоохранения, Американское общество инфекционных заболеваний
Раскрытие информации: нечего раскрывать.
Пол Чен Юго-западная медицинская школа Техасского университета
Раскрытие информации: раскрывать нечего.
Полная последовательность генома Yersinia pseudotuberculosis IP31758, возбудителя дальневосточной алой лихорадки
Первая зарегистрированная эпидемия дальневосточной скарлатиноидной лихорадки (FESLF) охватила тихоокеанский прибрежный регион России в конце 1950-х годов. Симптомы тяжелой инфекции включали эритематозную кожную сыпь и шелушение, экзантему, гипергемию языка и синдром токсического шока.Термин FESLF был придуман для инфекции, потому что она имеет общие клинические проявления со скарлатиной, вызванной стрептококками группы А. Возбудитель позже был идентифицирован как Yersinia pseudotuberculosis, , хотя спектр заболеваний сильно отличался от классических симптомов псевдотуберкулеза.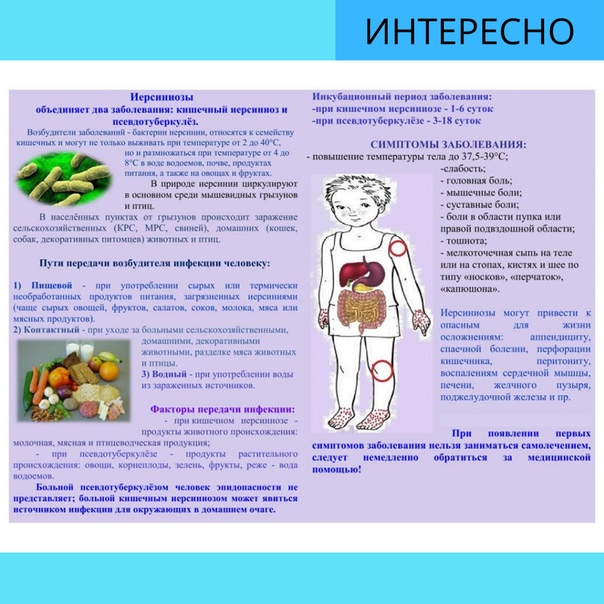 Чтобы понять происхождение и проявление специфических клинических признаков FESLF, мы секвенировали геном вызывающего FESLF штамма Y. pseudotuberculosis IP31758 и сравнили его с геномом другого Y.штамм псевдотуберкулеза IP32953, вызывающий классические желудочно-кишечные симптомы. Уникальный генофонд Y pseudotuberculosis IP31758 насчитывает более 260 специфичных для штамма генов и представляет индивидуальные физиологические возможности и детерминанты вирулентности, при этом значительная часть приобретенных горизонтально, вероятно, произошла от Enterobacteriaceae и других почвенных бактерий, которые сохраняются в той же экологической нише. . Пул мобильного генома включает две новые плазмиды, филогенетически не связанные со всеми известными в настоящее время плазмидами Yersinia .Система секреции icm / dot типа IVB, общая только с внутриклеточными персистирующими патогенами отряда Legionellales, была обнаружена на более крупной плазмиде и могла способствовать развитию симптомов скарлатиноидной лихорадки у пациентов из-за введения иммуномодулирующих и иммуносупрессивных возможностей.
Чтобы понять происхождение и проявление специфических клинических признаков FESLF, мы секвенировали геном вызывающего FESLF штамма Y. pseudotuberculosis IP31758 и сравнили его с геномом другого Y.штамм псевдотуберкулеза IP32953, вызывающий классические желудочно-кишечные симптомы. Уникальный генофонд Y pseudotuberculosis IP31758 насчитывает более 260 специфичных для штамма генов и представляет индивидуальные физиологические возможности и детерминанты вирулентности, при этом значительная часть приобретенных горизонтально, вероятно, произошла от Enterobacteriaceae и других почвенных бактерий, которые сохраняются в той же экологической нише. . Пул мобильного генома включает две новые плазмиды, филогенетически не связанные со всеми известными в настоящее время плазмидами Yersinia .Система секреции icm / dot типа IVB, общая только с внутриклеточными персистирующими патогенами отряда Legionellales, была обнаружена на более крупной плазмиде и могла способствовать развитию симптомов скарлатиноидной лихорадки у пациентов из-за введения иммуномодулирующих и иммуносупрессивных возможностей. Мы определили общие и уникальные признаки, возникшие в результате эволюции генома и видообразования в пределах рода Yersinia , и провели более точную границу между видами Y. pseudotuberculosis и Y.pestis. В отличие от отсутствия генетического разнообразия, наблюдаемого у эволюционно молодых потомков линии Y. pestis, популяционная генетика Y. pseudotuberculosis более гетерогенная. Как штамм Y. pseudotuberculosis IP31758, так и ранее секвенированный штамм Y. pseudotuberculosis IP32953 эволюционировали путем приобретения специфических плазмид, а также путем горизонтального сбора и включения различной генетической информации в хромосому, что все вместе или независимо друг от друга потенциально может влиять на фенотипическую адаптацию. этих двух штаммов.
Мы определили общие и уникальные признаки, возникшие в результате эволюции генома и видообразования в пределах рода Yersinia , и провели более точную границу между видами Y. pseudotuberculosis и Y.pestis. В отличие от отсутствия генетического разнообразия, наблюдаемого у эволюционно молодых потомков линии Y. pestis, популяционная генетика Y. pseudotuberculosis более гетерогенная. Как штамм Y. pseudotuberculosis IP31758, так и ранее секвенированный штамм Y. pseudotuberculosis IP32953 эволюционировали путем приобретения специфических плазмид, а также путем горизонтального сбора и включения различной генетической информации в хромосому, что все вместе или независимо друг от друга потенциально может влиять на фенотипическую адаптацию. этих двух штаммов.
% PDF-1.4
%
86 0 объект
>
endobj
xref
86 88
0000000016 00000 н.
0000002648 00000 н.
0000002869 00000 н.
0000002903 00000 н.
0000003465 00000 н.
0000003501 00000 н.
0000004709 00000 н.
0000005076 00000 н.
0000005433 00000 п.
0000005858 00000 п.
0000006032 00000 н.
0000006779 00000 н.
0000007186 00000 н.
0000007589 00000 н.
0000007878 00000 п.
0000008061 00000 п.
0000008361 00000 п.
0000008519 00000 п.
0000012344 00000 п.
0000012613 00000 п.
0000012990 00000 н.
0000013379 00000 п.
0000013511 00000 п.
0000016513 00000 п.
0000016755 00000 п.
0000017114 00000 п.
0000017349 00000 п.
0000022679 00000 п.
0000023036 00000 п.
0000023409 00000 п.
0000023769 00000 п.
0000032297 00000 п.
0000032780 00000 п.
0000033149 00000 п.
0000033361 00000 п.
0000037768 00000 п.
0000038081 00000 п.
0000038465 00000 п.
0000043371 00000 п.
0000044063 00000 п.
0000044267 00000 п.
0000045744 00000 п.
0000045920 00000 п.
0000046120 00000 н.
0000046195 00000 п.
0000046258 00000 п.
0000046556 00000 п.
0000046767 00000 п.
0000047069 00000 п.
0000049479 00000 п.
0000051570 00000 п.
0000054130 00000 п.
0000056004 00000 п.
0000058560 00000 п.
0000060654 00000 п.
0000063347 00000 п.
0000063392 00000 п.
0000063452 00000 п.
0000063505 00000 п.
0000063560 00000 п.
0000064257 00000 п.
0000064461 00000 п.
0000064752 00000 п.
0000064824 00000 п.
0000064964 00000 н.
0000065081 00000 п.
0000065125 00000 п.
0000065263 00000 п.
0000065310 00000 п.
0000065464 00000 п.
0000065505 00000 п.
0000065653 00000 п.
0000065694 00000 п.
0000065818 00000 п.
0000065862 00000 п.
0000065992 00000 п.
0000066036 00000 п.
0000066180 00000 п.
0000066224 00000 п.
0000066354 00000 п.
0000066398 00000 п.
0000066442 00000 н.
0000066559 00000 п.
0000066676 00000 п.
0000066721 00000 п.
0000066865 00000 п.
0000066910 00000 п.
0000002056 00000 н.
трейлер
] / Назад 464971 >>
startxref
0
%% EOF
173 0 объект
> поток
hb«f`xPvAb, ODO ݸ K
zD JrL’3xlRY «xdEɇgi \ HX # T ɹ |, / = rfYYDE @ b6_6F.E] yjkjLYaU) Q Eo,
[Z (`664 @ L) (15 / i (110 (20Lc51H) D`xN19 ֲ CF & \\ 31`tDPzE1SYfaFFo68htcarpvaqp R.> xX2? PƠE
@a
f () x
ПСЕВДОТУБЕРКУЛЕЗНАЯ ИНФЕКЦИЯ YERSINIA У ПРИМАТОВ, АРТИОДАКТИЛЕЙ И ПТИЦ В ЗООЛОГИЧЕСКОМ УЧРЕЖДЕНИИ В СОЕДИНЕННОМ КОРОЛЕВСТВЕ
Чекколини, М. Э. и Макгрегор, С. К. и Спиро, С. и Ирвинг, Дж. И Хедли, Дж. И Уильямс, Дж. И Гатри, А.
Э. и Макгрегор, С. К. и Спиро, С. и Ирвинг, Дж. И Хедли, Дж. И Уильямс, Дж. И Гатри, А.
(2020)
ПСЕВДОТУБЕРКУЛЕЗНЫЕ ИНФЕКЦИИ YERSINIA У ПРИМАТОВ, АРТИОДАКТИЛЕЙ И ПТИЦ В ЗООЛОГИЧЕСКОМ УЧРЕЖДЕНИИ В Соединенном Королевстве.
Журнал медицины зоопарков и дикой природы.
Абстрактные
Инфекцию, вызванную Yersinia pseudotuberculosis, бывает трудно диагностировать и успешно лечить. В период с 2001 по 2019 гг. Было выявлено 24 случая из Лондонского зоологического общества (ZSL), Лондонского зоопарка (Лондон, NW1 4RY, Великобритания) и ZSL Whipsnade Zoo (Данстейбл, Бедфордшир, LU6 2LF, Великобритания). Жилье, медицина и вскрытие. записи о шести приматах, 10 парнокопытных и восьми птицах были изучены для выявления распространенных клинических признаков и грубых поражений.Большинство случаев произошло зимой; однако вспышка болезни у четырех приматов произошла летом после периода стресса, связанного с повышенным окружающим шумом и активностью. Общие клинические признаки включали в себя летаргию (6/6 приматов, 4/10 парнокопытных, 4/8 птиц) или смерть без предупреждающих признаков (3/10 парнокопытных, 4/8 птиц). Как только наблюдались клинические признаки, болезнь быстро прогрессировала. Плохое состояние было обычным явлением у млекопитающих (6/6 приматов, 9/10 парнокопытных), но часто оставалось незамеченным до патологоанатомического исследования.Неврологические признаки наблюдались у трех из шести приматов. Диарея и анорексия были редкостью у всех животных. Гепатит наблюдался во всех группах (4/6 приматов, 2/10 парнокопытных, 4/8 птиц), мезентериальная лимфаденомегалия была распространена у млекопитающих (4/6 приматов, 8/10 парнокопытных), а гастроэнтерит — у парнокопытных (7 / 10). Эритематозные точечные высыпания, о которых сообщалось только при иерсиниозе у людей, присутствовали у трех из шести приматов. Бактериальные культуры часто были диагностированы из печени у приматов и птиц или увеличенных мезентериальных лимфатических узлов у парнокопытных.
Общие клинические признаки включали в себя летаргию (6/6 приматов, 4/10 парнокопытных, 4/8 птиц) или смерть без предупреждающих признаков (3/10 парнокопытных, 4/8 птиц). Как только наблюдались клинические признаки, болезнь быстро прогрессировала. Плохое состояние было обычным явлением у млекопитающих (6/6 приматов, 9/10 парнокопытных), но часто оставалось незамеченным до патологоанатомического исследования.Неврологические признаки наблюдались у трех из шести приматов. Диарея и анорексия были редкостью у всех животных. Гепатит наблюдался во всех группах (4/6 приматов, 2/10 парнокопытных, 4/8 птиц), мезентериальная лимфаденомегалия была распространена у млекопитающих (4/6 приматов, 8/10 парнокопытных), а гастроэнтерит — у парнокопытных (7 / 10). Эритематозные точечные высыпания, о которых сообщалось только при иерсиниозе у людей, присутствовали у трех из шести приматов. Бактериальные культуры часто были диагностированы из печени у приматов и птиц или увеличенных мезентериальных лимфатических узлов у парнокопытных. Все изоляты были чувствительны к марбофлоксацину, окситетрациклину, стрептомицину, цефтазидиму, амоксициллин, клавулановой кислоте, триметоприм сульфаметоксазолу, азитромицину и доксициклину и устойчивы к клиндамицину. Гистопатология и окрашивание берлинской лазурью по Perl были выполнены на доступных образцах печени (n = 18). Внутриклеточный гемосидерин присутствовал в 17 из 18 случаев. Для определения взаимосвязи между гемосидерозом и иерсиниозом необходимы дополнительные исследования.
Все изоляты были чувствительны к марбофлоксацину, окситетрациклину, стрептомицину, цефтазидиму, амоксициллин, клавулановой кислоте, триметоприм сульфаметоксазолу, азитромицину и доксициклину и устойчивы к клиндамицину. Гистопатология и окрашивание берлинской лазурью по Perl были выполнены на доступных образцах печени (n = 18). Внутриклеточный гемосидерин присутствовал в 17 из 18 случаев. Для определения взаимосвязи между гемосидерозом и иерсиниозом необходимы дополнительные исследования.
Действия (редакторы репозитория)
| Просмотреть товар |
Гены-мутанты, стоящие за Черной смертью
Из журнала Quanta Magazine ( , оригинальную историю можно найти здесь ).
Ежегодно 4 миллиона человек посещают национальный парк Йосемити в Калифорнии. Большинство приносит с собой фотографии, открытки и случайные солнечные ожоги. Но этим летом двум незадачливым посетителям достался совсем другой сувенир. У них чума.
У них чума.
По данным Центров по контролю и профилактике заболеваний, это типичное средневековое заболевание, вызываемое бактерией Yersinia pestis и чаще всего передаваемое блохитами, по-прежнему проявляется в небольшом количестве случаев каждый год на западе Соединенных Штатов.Его исторические записи гораздо более мрачны. Чума Юстиниана с 541 по 543 год унесла жизни почти половину населения Средиземноморья, в то время как Черная смерть Средневековья убила каждого третьего европейца.
Теперь исследователи начинают раскрывать удивительную генетическую историю чумы. Множество открытий показывают, как всего лишь небольшая горстка генетических изменений — измененный белок здесь, мутировавший ген там — может превратить относительно безобидную ошибку желудка в пандемию, способную убить большую часть континента.
Самое последнее из этих исследований, опубликованное в июне, показало, что приобретение одного гена под названием pla дало Y. pestis способность вызывать пневмонию, вызывая такую смертельную форму чумы, что она убивает практически всех инфицированные, не получающие антибиотики. Кроме того, это также одна из самых известных инфекционных бактерий. « Yersinia pestis — довольно крутой патоген», — сказал Пол Кейм, микробиолог из Университета Северной Аризоны во Флагстаффе.«Одна бактерия может вызвать болезнь у мышей. Трудно стать намного более опасным, чем это «.
pestis способность вызывать пневмонию, вызывая такую смертельную форму чумы, что она убивает практически всех инфицированные, не получающие антибиотики. Кроме того, это также одна из самых известных инфекционных бактерий. « Yersinia pestis — довольно крутой патоген», — сказал Пол Кейм, микробиолог из Университета Северной Аризоны во Флагстаффе.«Одна бактерия может вызвать болезнь у мышей. Трудно стать намного более опасным, чем это «.
Считается, что генетическая перестройка, которая привела к современной чуме, произошла относительно недавно в эволюционной истории, где-то от 1 500 до 20 000 лет назад. Но в прошлом месяце было объявлено об открытии, которое может продлить историю чумы еще до появления людей. Джордж Пойнар-младший, биолог из Университета штата Орегон в Корваллисе, обнаружил, что блоха возрастом 20 миллионов лет, заключенная в янтарь, имеет на хоботке чумную бактерию, которая может быть предком Y.pestis . Хотя окончательная идентификация бактерии не была произведена — и может быть даже невозможна — древний предок Черной смерти мог бы помочь выявить самые ранние шаги на мучительном эволюционном пути и, возможно, помочь точно определить, в какой момент наиболее смертоносные изменения произошел.
Поездка на блох
Пока существовала чума, были люди, пытающиеся выяснить, откуда она взялась. Чума возникает в цикле взлетов и падений, внезапно возникая, вызывая огромные пандемии, а затем отступая, иногда на сотни лет.Внезапное извержение смерти без видимой причины, как правило, наводило на мысль о сверхъестественных теориях.
Реальность почти так же замечательна. Недавние генетические исследования проследили эволюционного предшественника чумы до относительно безвредного желудочно-кишечного патогена Y. pseudotuberculosis , который вызывает только легкую диарею. «Некоторые люди даже не знают, что они у них есть», — сказал Виндхэм Латем, биолог из Северо-Западного университета, который всю свою карьеру изучал чумную бактерию.« Yersinia pestis может убить вас за три дня, и для этого потребовалось всего несколько изменений».
Причем, эти изменения произошли не так давно. В нескольких недавних исследованиях исследователи сравнили образцы бактерий чумы от двух пандемий. ДНК Y. pestis , извлеченная из лондонских чумных ям и из немецких могил, оставшихся после чумы Юстиниана, оказалась в основном такой же. Кроме того, образцы бактерий от современных жертв чумы по всему миру обнаруживают очень мало вариаций.Полученные данные показывают, что Y. pestis еще не успел накопить много мутаций. « Yersinia pestis — настолько недавний вид, что среди штаммов чумы не так много генетического разнообразия, даже если они были обнаружены на исторических кладбищах», — сказал Джо Хиннебуш, исследователь чумы из Национального института аллергии и инфекционных заболеваний. Смертоносным приспособлениям бактерий всего несколько тысяч лет.
ДНК Y. pestis , извлеченная из лондонских чумных ям и из немецких могил, оставшихся после чумы Юстиниана, оказалась в основном такой же. Кроме того, образцы бактерий от современных жертв чумы по всему миру обнаруживают очень мало вариаций.Полученные данные показывают, что Y. pestis еще не успел накопить много мутаций. « Yersinia pestis — настолько недавний вид, что среди штаммов чумы не так много генетического разнообразия, даже если они были обнаружены на исторических кладбищах», — сказал Джо Хиннебуш, исследователь чумы из Национального института аллергии и инфекционных заболеваний. Смертоносным приспособлениям бактерий всего несколько тысяч лет.
Но что это за приспособления? В 2004 году международная группа исследователей опубликовала первую полную генетическую последовательность предка чумы Y. псевдотуберкулез. Когда они сравнили его с Y. pestis , они обнаружили, что большая часть различий между ними была так называемыми нейтральными мутациями, изменениями, которые не меняли признаков Y.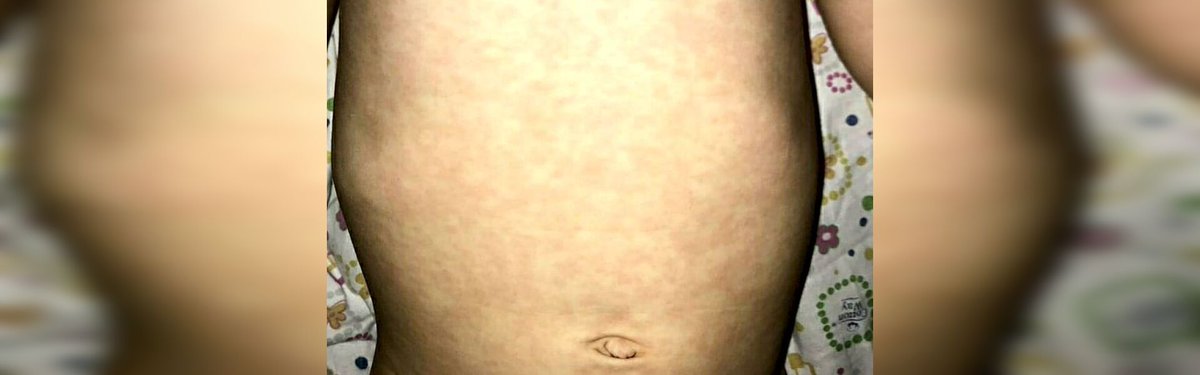 pestis .
pestis .
Выделилось лишь несколько незначительных изменений. Первый — это все равно что дать Y. pestis билет с неограниченным количеством полетов на любимую аттракциону бактерии — блоху. Y. pseudotuberculosis не может передвигаться на блох, что делает его гораздо менее заразным, чем его современный потомок.Хиннебуш показал, почему он не может двигаться таким образом: Y. pseudotuberculosis смертельно опасен для блох, вызывая диарею, которая убивает почти половину из них. Y. pestis , с другой стороны, вызывает блох только в легкой форме.
Чтобы выяснить, что в бактериях вызывает заболевание у блох, Хиннебуш и Иман Чуйха, постдоктор, измельчали Y. pseudotuberculosis на крошечные кусочки и скармливали их блохам. Заболели только блохи, которые съели защитную оболочку бактерии, поэтому яд должен был находиться именно там.
Дальнейшая детективная работа, опубликованная в 2014 году в PNAS , показала, что виновником был белок под названием уреаза. Этот белок присутствует в Y. pseudotuberculosis , но генетическая мутация не позволяет бактерии Y. pestis создать его. Когда Чуйха и Хиннебуш вставили функциональную копию гена уреазы обратно в Y. pestis и скармливали этих генно-инженерных чумных микробов блохам, крошечные членистоногие заболели так же, как когда они съели pseudotuberculosis .«Это показывает, насколько незначительные изменения могут иметь драматический эффект», — сказал Хиннебуш.
Этот белок присутствует в Y. pseudotuberculosis , но генетическая мутация не позволяет бактерии Y. pestis создать его. Когда Чуйха и Хиннебуш вставили функциональную копию гена уреазы обратно в Y. pestis и скармливали этих генно-инженерных чумных микробов блохам, крошечные членистоногие заболели так же, как когда они съели pseudotuberculosis .«Это показывает, насколько незначительные изменения могут иметь драматический эффект», — сказал Хиннебуш.
Пробка сгустка
Но блохи — это только часть истории развития чумы. Пока Хиннебуш работал над уреазой, Латем изучал еще одно небольшое генетическое изменение, которое позволило чуме победить один из основных защитных механизмов организма: тромбы.
Когда блоха кусает плоть, организм в ответ свертывает кровь, чтобы предотвратить кровотечение и ускорить заживление.Если чумная бактерия попадает в этот сгусток, она не может размножаться и распространяться через своего нового хозяина. Lathem показал, что Y. pestis имеет ген под названием pla , которого не было у его предков. Этот ген кодирует белок, который помогает растворять тромбы. Без сгустка бактерия может свободно распространяться до ближайшего лимфатического узла, где она делает миллиарды своих копий.
Lathem показал, что Y. pestis имеет ген под названием pla , которого не было у его предков. Этот ген кодирует белок, который помогает растворять тромбы. Без сгустка бактерия может свободно распространяться до ближайшего лимфатического узла, где она делает миллиарды своих копий.
Работа
Lathem, которая была опубликована в Science , показала, что pla требуется для легочной чумы, формы чумы, которая может передаваться от человека к человеку и может убить своего хозяина менее чем за 24 часа.Но Lathem не знал, является ли pla единственным необходимым фактором. Он обратился к нескольким наследственным штаммам Y. pestis , которые продолжают циркулировать у грызунов в высокогорьях Китая и Центральной Азии, вероятно, прародине этой бактерии. Эти штаммы представляют собой промежуточную версию между Y. pseudotuberculosis и современным Y. pestis . Что еще более важно, некоторые из этих конкретных штаммов не содержали pla .
Когда Латем и Даниэль Зимблер, постдок, протестировали наследственные штаммы , не содержащие pla , они обнаружили, что они не могут вызывать легочную чуму.Но когда они добавили pla , сохранив при этом остальную часть ДНК, штаммы легко вызвали легочную чуму. А когда они удалили pla из современных штаммов Y. pestis , бактерии утратили способность вызывать пневмонию. Латем, Цимблер и его коллеги опубликовали свои результаты в июне этого года в журнале Nature Communications .
«Мы обнаружили самое раннее состояние, при котором Yersinia pestis может вызвать респираторное заболевание. И как только у него будет pla , он может быстро разрастись и вызвать пневмонию », — сказал Латем.
Y. pestis не просто приобрела pla ; бактерия также изменила его. Случайная мутация изменила одну аминокислоту в pla , что значительно увеличило ее вирулентность, позволив бактерии более глубоко проникнуть в организм. Оказавшись там, он может сделать больше копий самого себя, что повысит вероятность его передачи другому человеку, будь то кашель или блох.
Оказавшись там, он может сделать больше копий самого себя, что повысит вероятность его передачи другому человеку, будь то кашель или блох.
Полученные данные меняют отношение исследователей к легочной чуме.Считалось, что способность вызывать пневмонию была добавлена в последнюю минуту к смертоносному репертуару Y. pestis . Работа Латема предполагает, что Y. pestis приобрела pla и, таким образом, способность вызывать пневмонию очень рано. Мутация в pla произошла позже, превратив бактерию, способную вызывать локальные вспышки болезни, в массового убийцу, которого мы знаем сегодня.
«Наша работа указывает на эту мутацию в pla как на одно из событий Большого взрыва в чуме», — сказал Латем.«Он уже был готов вызвать тяжелую пневмонию, и как только он может вызвать инвазивное заболевание, все может усилиться».
Чума продолжает распространяться, хотя улучшения в борьбе с вредителями, гигиене и применении антибиотиков резко снизили размер вспышек и число людей, которые умирают от них. Однако ДНК этих бактерий несет в себе пугающее напоминание о том, что до следующей крупной пандемии может быть всего несколько мутаций.
Однако ДНК этих бактерий несет в себе пугающее напоминание о том, что до следующей крупной пандемии может быть всего несколько мутаций.
Перепечатано с разрешения Quanta Magazine , редакционно независимого издания Simons Foundation , чьей миссией является улучшение понимания науки общественностью путем освещения исследований и тенденций в математике, физике и науках о жизни .
Отделение здравоохранения округа Тандер-Бей
Обязательства по отчетности
Лица с подозрительными или подтвержденными случаями заболевания должны быть сообщены в отдел здравоохранения округа Тандер-Бей до следующего рабочего дня по факсу, телефону или почте.
- Факс: (807) 625-4822
- Телефон: 625-5930 или по бесплатному телефону 1-888-294-6630, доб. 5930
- Почта: 999 Balmoral Street, Thunder Bay, ON P7B 6E7
Эпидемиология
Этиологическое средство:
Иерсиниоз вызывается грамотрицательными энтеробактериями из рода Yersinia. Возбудителями иерсиниоза являются два вида: Y. entercolitica (наиболее распространен в Канаде) и Y. pseudotuberculosis .
Возбудителями иерсиниоза являются два вида: Y. entercolitica (наиболее распространен в Канаде) и Y. pseudotuberculosis .
Клиническая форма:
Y. entercolitica Инфекции у маленьких детей обычно проявляются лихорадкой и диареей. Стул часто содержит лейкоциты, кровь и слизь. У детей старшего возраста и взрослых преобладает синдром псевдоаппендицита с лихорадкой, болями в животе, болезненностью в правом нижнем квадранте живота и лейкоцитозом.
Y. pseudotuberculosis проявляется лихорадкой, скарлатиновой сыпью и абдоминальными симптомами, а также острой псевдо-аппендикулярной болью в животе. Клинические признаки могут имитировать болезнь Кавасаки.
Осложнения включают постинфекционный артрит и системные инфекции.
Режимы передачи:
Фекально-оральный путь передачи через зараженную пищу и воду или при контакте с инфицированными людьми или животными, такими как щенки и котята; сырая свинина и продукты из свинины являются известными источниками инфекции.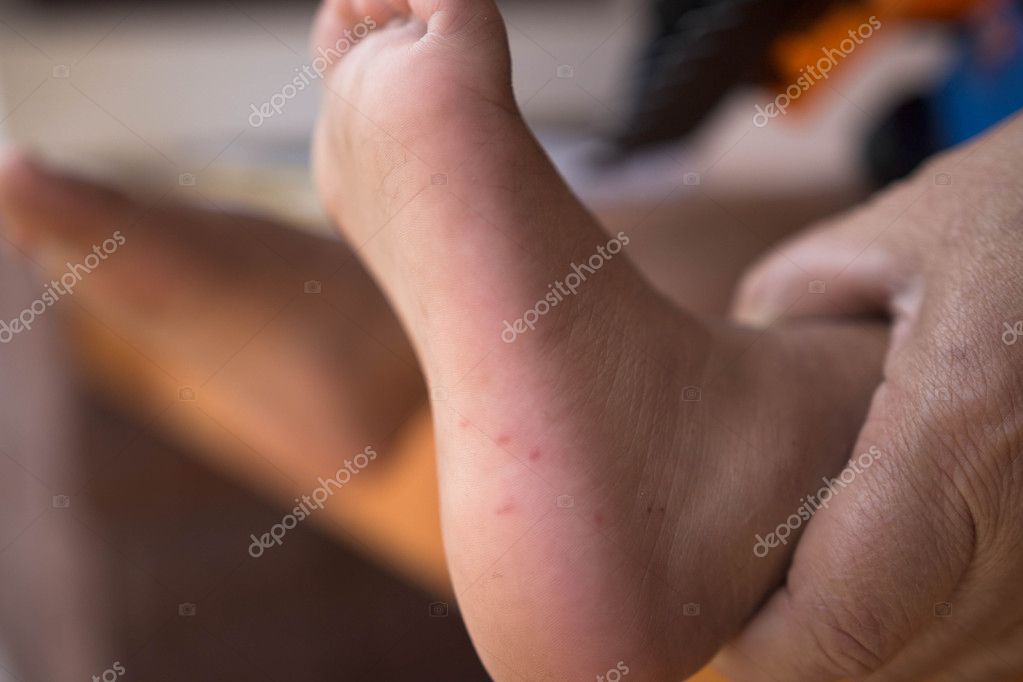
Инкубационный период:
Вероятно, 3-7 дней, обычно меньше 11 дней.
Период связи:
Вторичная передача встречается редко; выделение фекалий происходит, пока сохраняются симптомы, обычно 2-3 недели; без лечения люди могут терять 2-3 месяца; Сообщалось о длительном бессимптомном носительстве.
Факторы риска / Восприимчивость
Диарея тяжелее у детей; осложнения у подростков и пожилых людей более тяжелые, и сепсис чаще возникает у людей с перегрузкой железом или иммуносупрессией.
- Потребление сырого / непастеризованного молока / молочных продуктов
- Потребление потенциально загрязненной воды
- Потребление сырой / недоваренной свинины / продуктов из свинины
- Контакт с животными (домашние животные, сельскохозяйственные животные, контактные зоопарки)
- Отказ от мытья рук после работы с сырой свининой / мясом
- Плохая гигиена рук
- Выезд за пределы провинции / страны
Диагностика и лабораторные исследования
Диагноз обычно ставится на основе посева кала. Посев стула обычно положительный в течение первых двух недель болезни.
Посев стула обычно положительный в течение первых двух недель болезни.
Y. entercolitica и Y. pseudotuberculosis можно выделить из стула, мазков из зева, мезентериальных лимфатических узлов, перитонеальной жидкости и крови. Y. entercolitica также был выделен из синовиальной жидкости, желчи, мочи, спинномозговой жидкости, мокроты и ран.
Информация о тестировании и заявка
Лечение и ведение пациентов
Лечение проводится под руководством лечащего врача.Контактные меры предосторожности показаны для детей с подгузниками или страдающих недержанием, а также для госпитализированных пациентов на время диарейного заболевания.
Обеспечение индивидуальных профилактических мер (тщательное приготовление и безопасное обращение с мясом; надлежащая гигиена рук после посещения туалета, обращения с мясом или животными; употреблять только пастеризованное молоко и молочные продукты).
Сообщите пациентам, что пациенты с симптомами будут исключены из деятельности в условиях повышенного риска, таких как пищевая промышленность, здравоохранение или детский сад, в течение как минимум 24 часов после прекращения диареи или 48 часов после завершения антибактериальной терапии.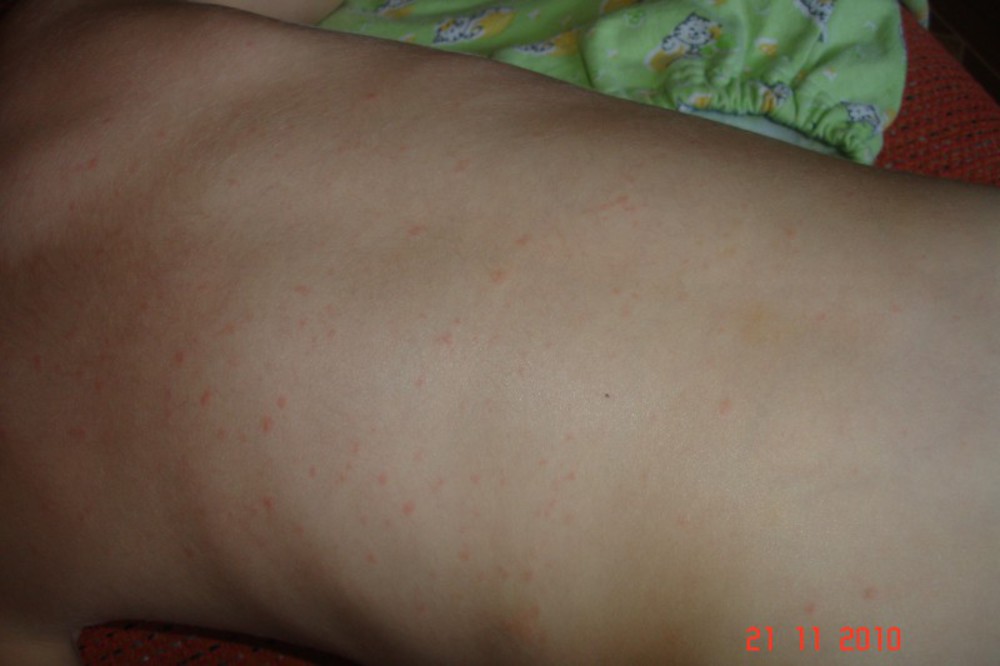
Посоветуйте членам семьи, у которых есть симптомы, обратиться за медицинской помощью.
Информация для пациента
Информационный бюллетень пациента
Ссылки
1. Министерство здравоохранения и долгосрочной медицинской помощи, Протокол по инфекционным заболеваниям, 2018. Приложение A (2019), Приложение B (2019)
Дополнительные ресурсы
Общественное здравоохранение Онтарио .. «Иерсиниоз»
Heymann, D.L. Руководство по борьбе с инфекционными заболеваниями (20-е изд.). Вашингтон, Американская ассоциация общественного здравоохранения, 2015 г.
Болезни коз, заразные для человека
Вирус бешенства чаще всего передается другим животным или людям при укусе бешеного животного или при попадании слюны, содержащей вирус, в кожные раны или неповрежденные слизистые оболочки. «ЧМЖ не передается человеку от животных. Сальмонеллы передаются фекально-оральным путем. Ранние симптомы у человека включают жар, головную боль, спутанность сознания и ненормальное поведение (неврологические признаки).© document.write (новая Дата (). GetFullYear ()) Расширение. Бешенство — это заболевание очень редко встречается в лабораторных условиях, но любое животное из случайного источника или дикое животное с признаками центральной нервной системы должно считаться потенциально бешеным животным. Криптоспоридиоз вызывается простейшими паразитами, обитающими в кишечнике млекопитающих. Это заболевание является потенциальной проблемой для живых овец — Ку-лихорадка — это заболевание вызывается Coxiella burnetii, риккетсиозом коз и крупного рогатого скота.Производители, заставляющие животное слишком быстро набирать вес, могут вызвать это часто смертельное заболевание у своих коз. У жвачных животных об этом свидетельствуют экссудативные (дренирующие) поражения на морде, веках, ротовой полости, ступнях или наружных половых органах. Все права защищены. Вдыхание или проглатывание организмов также может передавать болезнь.
Ранние симптомы у человека включают жар, головную боль, спутанность сознания и ненормальное поведение (неврологические признаки).© document.write (новая Дата (). GetFullYear ()) Расширение. Бешенство — это заболевание очень редко встречается в лабораторных условиях, но любое животное из случайного источника или дикое животное с признаками центральной нервной системы должно считаться потенциально бешеным животным. Криптоспоридиоз вызывается простейшими паразитами, обитающими в кишечнике млекопитающих. Это заболевание является потенциальной проблемой для живых овец — Ку-лихорадка — это заболевание вызывается Coxiella burnetii, риккетсиозом коз и крупного рогатого скота.Производители, заставляющие животное слишком быстро набирать вес, могут вызвать это часто смертельное заболевание у своих коз. У жвачных животных об этом свидетельствуют экссудативные (дренирующие) поражения на морде, веках, ротовой полости, ступнях или наружных половых органах. Все права защищены. Вдыхание или проглатывание организмов также может передавать болезнь.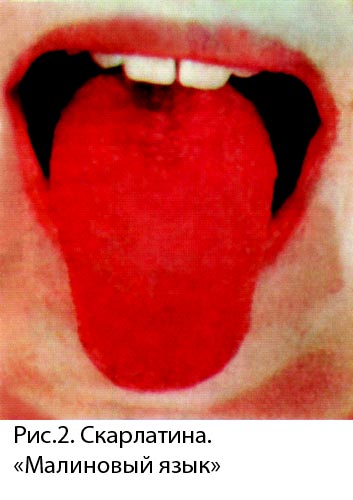 Шагас (Trypanosoma cruzi) Шагас — тропическое паразитарное заболевание, передающееся мелкими простейшими. Https: // означает, что все передаваемые данные зашифрованы — другими словами, любая информация или история просмотров, которые вы предоставляете, передаются безопасно.и Trichophyton • Организм выделяется с мочой, фекалиями, молоком и продуктами рождения домашних овец, коз и крупного рогатого скота. Люди могут заразиться саркоцистозом при приеме внутрь (перорально) простейших, чаще всего через недоваренные мясные продукты. Эта публикация представляет собой краткое изложение описаний инфекционных заболеваний, которые производители коз должны знать о возможных угрозах их стадам. Это штат с иностранными заболеваниями животных, и федеральные ветеринары должны быть немедленно уведомлены о любых подозреваемых случаях лихорадки долины Рифт.Помимо комаров (переносчиков), вирус также может передаваться через аэрозоль из инфицированных тканей или жидкостей животных (кровь, моча, жидкости плода).
Шагас (Trypanosoma cruzi) Шагас — тропическое паразитарное заболевание, передающееся мелкими простейшими. Https: // означает, что все передаваемые данные зашифрованы — другими словами, любая информация или история просмотров, которые вы предоставляете, передаются безопасно.и Trichophyton • Организм выделяется с мочой, фекалиями, молоком и продуктами рождения домашних овец, коз и крупного рогатого скота. Люди могут заразиться саркоцистозом при приеме внутрь (перорально) простейших, чаще всего через недоваренные мясные продукты. Эта публикация представляет собой краткое изложение описаний инфекционных заболеваний, которые производители коз должны знать о возможных угрозах их стадам. Это штат с иностранными заболеваниями животных, и федеральные ветеринары должны быть немедленно уведомлены о любых подозреваемых случаях лихорадки долины Рифт.Помимо комаров (переносчиков), вирус также может передаваться через аэрозоль из инфицированных тканей или жидкостей животных (кровь, моча, жидкости плода). Листериоз. Орф вызывает гнойничковые поражения на губах, ноздрях и слизистых оболочках ротовой полости у инфицированных животных. Этот сайт также защищен сертификатом SSL (Secure Sockets Layer), подписанным правительством США. Дерматофиты образуют плоские круглые очаги поражения, прозрачные в центре и покрытые коркой и красными на периферии.Ку-лихорадка заразна для людей и ставит животноводов, ветеринаров и других лиц, с которыми она контактирует. Она также известна как контагиозный пустулезный дерматит, заразная эктима, инфекционная губная лихорадка. Симптомы Ку-лихорадки включают лихорадку, озноб, ночную потливость. , головная боль, усталость и боли в груди. Escherichia coli 0157: H7 — E. coli 0157: H7 — это бактериальный организм, который можно найти в кишечнике здоровых коров. Соблюдайте правила санитарии и личной гигиены. Контагиозная эхтима (орф) — это заболевание вызывается вирусом оспы и является эндемическим заболеванием для стад овец и коз в Соединенных Штатах.Эта инфекция, также известная как паратуберкулез, заразна, что означает, что она может распространяться в вашем стаде.
Листериоз. Орф вызывает гнойничковые поражения на губах, ноздрях и слизистых оболочках ротовой полости у инфицированных животных. Этот сайт также защищен сертификатом SSL (Secure Sockets Layer), подписанным правительством США. Дерматофиты образуют плоские круглые очаги поражения, прозрачные в центре и покрытые коркой и красными на периферии.Ку-лихорадка заразна для людей и ставит животноводов, ветеринаров и других лиц, с которыми она контактирует. Она также известна как контагиозный пустулезный дерматит, заразная эктима, инфекционная губная лихорадка. Симптомы Ку-лихорадки включают лихорадку, озноб, ночную потливость. , головная боль, усталость и боли в груди. Escherichia coli 0157: H7 — E. coli 0157: H7 — это бактериальный организм, который можно найти в кишечнике здоровых коров. Соблюдайте правила санитарии и личной гигиены. Контагиозная эхтима (орф) — это заболевание вызывается вирусом оспы и является эндемическим заболеванием для стад овец и коз в Соединенных Штатах.Эта инфекция, также известная как паратуберкулез, заразна, что означает, что она может распространяться в вашем стаде. Бешенство â € ¦ Официальный сайт правительства США
Бешенство â € ¦ Официальный сайт правительства США
Escherichia coli (E. coli) включает в себя большую группу… Неправильное кормление, особенно скармливание слишком большого количества зерна и слишком малого количества грубых кормов, является важным фактором обоих заболеваний. Подсчитано, что примерно 75% недавно возникших инфекционных заболеваний, поражающих людей, являются заболеваниями животного происхождения; приблизительно 60% всех патогенов человека являются зоонозами.Другие источники инфекции включают употребление в пищу проростков, салата, салями, непастеризованного молока и сока, купание или питье воды, загрязненной сточными водами. Часто задаваемые вопросы Министерства сельского хозяйства США и ресурсы о коронавирусе (COVID-19). Это вызывает хроническое заболевание • Немедленно обратитесь к врачу, если у вас появились признаки болезни после контакта с инфицированными или потенциально инфицированными животными. Soremouth (иногда называемый Orf) поражает слизистые оболочки, такие как губы и соски, затрудняя кормление грудью и может привести к тому, что мать отвергнет детей, потому что кормление больно для нее.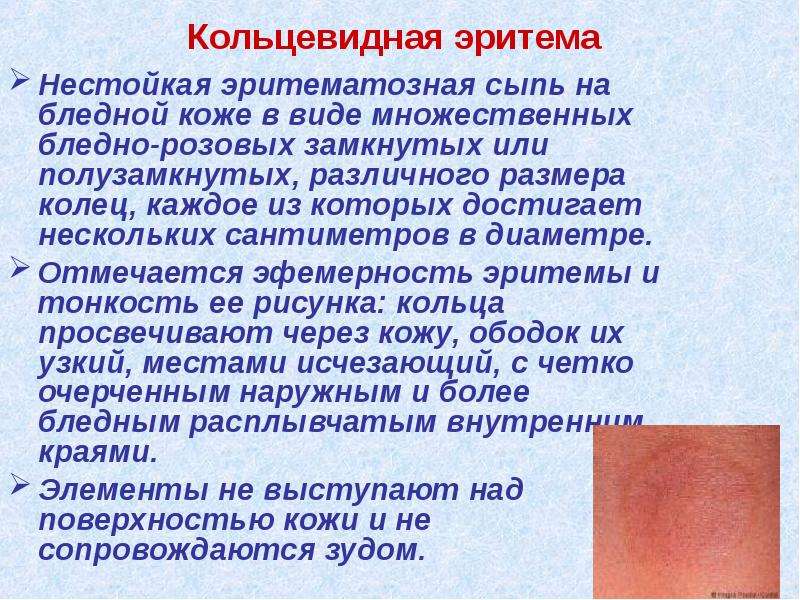 Вот как вы узнали. Часто от этих болезней животное не выглядит больным, но могут вызывать серьезные заболевания у человека. Люди подвержены риску заражения козий глазом. Передача организма на… 2020-41595-30123 от Национального института продовольствия и сельского хозяйства USDA. Зараженные овцы или козы • Болезнь — вирусное заболевание, вызываемое эпителиотропным парапоксвирусом, входящим в семейство ветряной оспы. Стригущий лишай — дерматофиты, которые являются грибами, вызывают стригущий лишай у людей и животных.Контагиозная эктима — это зоонозное заболевание, которое может передаваться от животных к человеку. Более 40 миллионов мужчин, женщин и детей в США являются носителями… Любой, кто контактирует с животными, имеет определенный риск заражения зоонозами, но некоторые группы людей могут подвергаться большему риску, чем другие, например беременные женщины, дети, пожилые люди, люди с генетической предрасположенностью и люди с ослабленным иммунитетом. Уменьшите риск заражения зоонозом, тщательно и часто мойте руки.
Вот как вы узнали. Часто от этих болезней животное не выглядит больным, но могут вызывать серьезные заболевания у человека. Люди подвержены риску заражения козий глазом. Передача организма на… 2020-41595-30123 от Национального института продовольствия и сельского хозяйства USDA. Зараженные овцы или козы • Болезнь — вирусное заболевание, вызываемое эпителиотропным парапоксвирусом, входящим в семейство ветряной оспы. Стригущий лишай — дерматофиты, которые являются грибами, вызывают стригущий лишай у людей и животных.Контагиозная эктима — это зоонозное заболевание, которое может передаваться от животных к человеку. Более 40 миллионов мужчин, женщин и детей в США являются носителями… Любой, кто контактирует с животными, имеет определенный риск заражения зоонозами, но некоторые группы людей могут подвергаться большему риску, чем другие, например беременные женщины, дети, пожилые люди, люди с генетической предрасположенностью и люди с ослабленным иммунитетом. Уменьшите риск заражения зоонозом, тщательно и часто мойте руки. Свяжитесь с вашим ветеринаром штата или с вашим государственным / местным отделом здравоохранения для получения информации о требованиях штата к отчетности о болезнях животных и людей соответственно. Люди часто заражаются зоонозами через рот после употребления в пищу зараженных продуктов из овец и коз или при попадании зараженного материала на немытые руки после контакта с больным животным. Ку-лихорадка может вызвать выкидыш или преждевременные роды у беременных женщин, поэтому беременным женщинам следует избегать контакта с беременными или преждевременными животными.Лептоспироз — это заболевание широко распространено среди домашних и диких животных.
Свяжитесь с вашим ветеринаром штата или с вашим государственным / местным отделом здравоохранения для получения информации о требованиях штата к отчетности о болезнях животных и людей соответственно. Люди часто заражаются зоонозами через рот после употребления в пищу зараженных продуктов из овец и коз или при попадании зараженного материала на немытые руки после контакта с больным животным. Ку-лихорадка может вызвать выкидыш или преждевременные роды у беременных женщин, поэтому беременным женщинам следует избегать контакта с беременными или преждевременными животными.Лептоспироз — это заболевание широко распространено среди домашних и диких животных.
Человеческие инфекции также проходят сами по себе, но это может занять немного больше времени. Передача аэрозоля … Бешенство. Орф — это экзантема, вызываемая вирусом парапокса и встречающаяся в основном у овец и коз. Грибковые заболевания — многие грибковые заболевания встречаются как у людей, так и у коз, но большинство из них редки и не передаются напрямую от коз к человеку. Этот потенциально зоонозный патоген встречается во всем мире, а также у лошадей, крупного рогатого скота, лам, альпак и буйволов (Fontaine and Baird, 2008).. Только ваш врач может поставить точный диагноз зоонозного заболевания на основании признаков или симптомов и лабораторных результатов. Если вас укусило животное, немедленно обратитесь в местную службу контроля за животными, чтобы животное могло пройти тестирование или поместить в карантин, и немедленно обратитесь к врачу, чтобы определить, показано ли лечение после контакта. Заболевания сгруппированы в алфавитном порядке по группам общих путей заражения человека. Поскольку КЛ настолько заразен, коза с положительным результатом может распространять болезнь через внутренние абсцессы (даже если нет внешних открытых абсцессов) и может передаваться людям (хотя и редко… Козы могут передавать людям несколько заболеваний, в том числе: БОЛЕЕ.Это… C. psittaci часто встречается у диких птиц, но также может вызывать энзоотический аборт у овец, коз и крупного рогатого скота. Он вызывается Chlamydia psittaci, грамотрицательным внутриклеточным организмом, который также является причиной артрита, конъюнктивита и респираторных заболеваний. Токсоплазмоз считается основной причиной смерти в США от болезней пищевого происхождения. Животные могут выделять L. monocytogenes с фекалиями, молоком и выделениями из матки. Люди с диареей могут передавать этот организм другим людям, если соблюдение личной гигиены не соответствует требованиям.Симптомы у людей с кишечным заболеванием, вызванным саркоцистозом, могут включать лихорадку, озноб, потливость, боль в животе, диарею, тошноту, рвоту. Болезнь Джона («болезнь коленей») — это фатальное желудочно-кишечное заболевание коз и других жвачных животных (включая крупный рогатый скот, овец, лосей, оленей и бизонов), которое вызывается бактерией Mycobacterium avium subpecies paratuberculosis (MAP ). У людей с сальмонеллезом могут быть диарея, жар и спазмы в животе. CL у коз — заразны люди? Люди могут заразиться при вдыхании инфекционных частиц.Паршивость во рту (заразная эктима, орф) — очень заразное вирусное заболевание овец, коз и иногда людей. Инфекции у людей вызывают симптомы гриппа (жар, ломота в теле, головная боль, боль в горле). Болезнь, также известная как контагиозная эктима, орф и «чесотка во рту», очень заразна, встречается во всем мире, лекарства от нее не существует, и она очень заразна как для людей, так и для коз. Большинство инфекций у людей происходит при употреблении сырого мяса или непастеризованных молочных продуктов (перорально), но есть и другие способы заразиться.Первоначальный признак опухоли вокруг пораженного может быть… В большинстве случаев это не изнуряет, но появление ангины в стаде во время кормления грудью может быть смертельным. У детей младше 5 лет и пожилых людей инфекция E. coli 0157: H7 может вызвать гемолитическую уремию и, как следствие, почечную недостаточность. Хотя вам необходимо знать о некоторых распространенных болезнях коз и методах борьбы с ними / лечения, если вы хотите вести успешный и прибыльный бизнес по разведению коз, иногда козы в вашем стаде могут быть заражены болезнями … Ку-лихорадка возникает в результате заражения бактерия Coxiella burnetii, которая может инфицировать людей, вдыхающих аэрозольные организмы, или другими путями.Бешенство — тяжелое вирусное заболевание, которое поражает всех млекопитающих, включая овец и коз. В большинстве случаев обе эти болезни наблюдаются у коз, выращиваемых в условиях интенсивного содержания. Эти болезни… .gov означает, что это официально. псевдотуберкулез). Люди часто заражаются во время убоя или при родах новорожденных животных. Беременным женщинам или людям с ослабленным иммунитетом следует избегать контактов с беременными или преждевременными животными. Управление козами (молочные продукты, мясо, учет).Передача также может происходить при приеме внутрь непастеризованного молока. Вирус попадает в тело козы через порезы и ссадины. Измените настройки вашего браузера, чтобы разрешить выполнение Javascript. Комары передают лихорадку Рифт-Валли, вирусное заболевание, крупному рогатому скоту, овцам и козам. производственно-сбытовые цепочки коз, чтобы защитить коз от эндемических болезней и поддержать торговлю козами и продуктами из коз. Саркоцистоз — это заболевание, вызываемое группой паразитических простейших видов Sarcocytis. Домой Форумы> Дискуссионные форумы коз> Здоровье и благополучие> Какие болезни коз заразны… Служба контроля здоровья животных и растений, Требования к импорту фруктов и овощей (FAVIR), Центры по контролю и профилактике заболеваний (CDC), Центр для продовольственной безопасности и общественного здравоохранения (CFSPH), основных зоонозных болезней овец и мясных коз, болезней коз и охраны здоровья сельскохозяйственных животных, наземных животных Всемирной организации здравоохранения животных (МЭБ).Заболевание сибирской язвой у коз вызывает бактерия под названием «бацилла сибирской язвы». Сибирская язва. Симптомы у людей обычно похожи на грипп. Listeria monocytogenes вызывает листериоз, бактериальное заболевание у жвачных животных, и • у инфицированных людей часто бывает кровавая диарея и спазмы в животе. Веб-сайты федерального правительства всегда используют домен .gov или .mil. Таким образом, болезни этих животных имеют большое экономическое значение для человека. Люди заражаются при прямом контакте с экссудатами очагов поражения или фомитов.Обычно диарея проходит самостоятельно, но у людей с ослабленным иммунитетом болезнь может иметь длительное течение. Люди чаще всего заражаются сальмонеллезом в результате употребления (перорально) неправильно приготовленной пищи, такой как мясо, яйца или непастеризованное молоко / молочные продукты. Любые мнения, выводы, заключения или рекомендации, выраженные в этой публикации, принадлежат автору (авторам) и не обязательно отражают точку зрения Министерства сельского хозяйства США. Болезнь (заразная эктима) — распространенное вирусное заболевание, поражающее коз.Козы могут передавать человеку несколько болезней, в том числе: лептоспироз — это заболевание широко распространено среди домашних и диких животных. Токсоплазмоз — это заболевание, вызываемое микроскопическим протозойным паразитом под названием Toxoplasma gondii. Симптомы у людей с мышечным заболеванием, вызванным саркоцистозом, могут включать болезненность мышц или болезненный отек, мышечную слабость, головную боль, кашель, преходящие зудящие высыпания. Люди заражаются при непосредственном контакте с больной козой или через: • паразиты, которые есть у большинства коз, маленькие дети подвержены диарее • Зоонозы — это заразные болезни, которые передаются между животными и людьми.Сообщества, где вы найдете пораженных овец и… Это чаще встречается у молодых животных. Казеозный лимфаденит (CL) — очень заразное заболевание коз и овец, вызываемое бактерией под названием Corynebacterium pseudotuberculosis (C.Перед тем, как делиться конфиденциальной информацией в Интернете, убедитесь, что вы находитесь на сайте .gov или .mil, проверив адрес своего браузера (или Кроме того, при работе с овцами, козами и другими уязвимыми видами носите защитное снаряжение, такое как перчатки, комбинезон и обувь.** Этот символ указывает на то, что заболевание является иностранным для Соединенных Штатов (FAD: Foreign Animal Disease), поэтому о любых подозреваемых случаях следует немедленно уведомлять государственные и федеральные органы здравоохранения. Но это имеет огромное влияние на человеческую экономику и продовольственную безопасность. Стригущий лишай Стригущий лишай — это грибковое заболевание, передающееся либо при прямом контакте с инфицированным человеком, либо при косвенном контакте с зараженным оборудованием. ** Признаки и симптомы могут различаться в зависимости от конкретного заболевания и пациента.Ниже приведен сокращенный список болезней овец и коз, которые могут передаваться человеку. См. Конкретные инструкции в документации вашего браузера. Изображение розового глаза у коз. Если вы подстригаете коз… Болезнь у людей характеризуется аналогичными поражениями на руке, руке или лице. Пситтакоз (орнитоз, хламидиоз) — это заболевание вызывается бактерией Chlamydia psittaci. Люди могут заразиться токсоплазмозом при приеме внутрь (перорально) Toxoplasma gondii из недоваренного мяса. У жвачных животных болезнь очень заразна для людей и других животных.Кокцидиоз:. Они меньше других домашних животных страдают от болезней или других проблем со здоровьем. Microsporum spp. • Овцы и козы — мелкие жвачные животные с космополитическим распределением из-за того, что они исторически и в наше время содержались в качестве пастбищ, как индивидуально, так и стадами, в обмен на производство молока, шерсти и мяса. Розовый глаз козы — это заразное заболевание, и оно легко может передаваться людям от инфицированных коз. Распространенные заболевания и проблемы со здоровьем у овец и коз — AS-595-W При работе с ангинами важно надевать перчатки, так как вирус заразен для людей.Хламидиоз — основная причина абортов у коз. Козы — очень выносливые и сильные животные. Передача микроорганизма человеку может происходить через ссадины кожи и слизистые оболочки при контакте с мочой или тканями животных, инфицированных лептоспирозом. Это вызвано поксвирусом, который вызывает поражение типа «ветряной оспы» на коже «Болезнь Джона. Вопросы и ответы для коз». Инфекционное заболевание — это болезнь, которая передается от животного к животному, от животного к человеку. или от оборудования / одежды к животному.Зараженные козы являются значительным источником заражения человека ХЛ. Беременным женщинам или людям с ослабленным иммунитетом следует проявлять особую осторожность, чтобы избегать непастеризованных молочных продуктов. Дети могут умереть от голода, если вы не вмешаетесь, чтобы их накормить. Люди могут заразиться зоонозными заболеваниями при прямом контакте с инфицированными животными, а также при употреблении зараженной пищи или воды, вдыхании, через членистоногих переносчиков (например, мух, клещей и комаров) и вредителей. В отличие от других бактерий L.monocytogenes может расти при низких температурах, в том числе в холодильнике. Сальмонеллез — наряду с множеством других видов, сальмонелла и другие кишечные бактерии способны вызывать заболевания у людей. Введение Казеозный лимфаденит (CL) — хроническое инфекционное заболевание овец и коз, вызываемое бактерией Corynebacterium pseudotuberculosis. Заболевание может варьироваться от бессимптомной инфекции до тяжелого заболевания с симптомами, варьирующимися от гриппоподобных заболеваний до печеночной и почечной недостаточности, энцефалита и поражения легких.Бешенство вызывает острый вирусный энцефаломиелит со смертельным исходом. Инфекция у животных может быть незаметной и передается людям при прямом контакте с инфицированными животными или косвенном контакте с зараженным оборудованием или материалами. Многие из этих заболеваний, будь то у животных или людей, подлежат отчетности в государственные и федеральные органы. Токсоплазмоз может вызвать выкидыш или врожденные дефекты у беременных. Эта работа частично поддержана грантом «Новые технологии в сельском хозяйстве». В некоторых случаях могут возникать более серьезные симптомы, особенно у пожилых пациентов или людей с ослабленным иммунитетом.Симптомы могут включать головокружение, слабость, лихорадку, ригидность шеи, головную боль и чувствительность к свету. После появления признаков выздоровление наступает очень редко. Большинство человеческих инфекций связано с крупным рогатым скотом, овцами и козами и часто возникает при родах животного. Инфекция вызывает острый энтероколит и лихорадку с возможными вторичными осложнениями, такими как сепсис. Люди могут заразиться через кожу или при приеме внутрь. Эта страница требует Javascript. Люди также могут заразиться сальмонеллезом при прямом контакте с фекалиями / диареей инфицированных животных.Escherichia coli O157: инфекция H7 (E. coli). Чаще всего люди заражаются бешенством в результате укуса (прямого контакта) инфицированного животного, но также могут подвергаться воздействию вируса при попадании слюны, жидкости головного или спинного мозга инфицированного животного в порезы или разрывы на коже или слизистых оболочках. Orf in Goats — Центр знаний о здоровье и благополучии животных Управление зоонозными заболеваниями у коз Зоонозные болезни — это заразные болезни, которые передаются между животными и людьми — зоонозные болезни овец и коз Крымско-Конго, геморрагическая лихорадка.Q-лихорадка — очень заразное хроническое заболевание коз, овец и крупного рогатого скота. Кожная инфекционная форма заболевания может возникать у людей, работающих с больными животными. В этом документе представлена информация о различных заболеваниях, которые могут передаваться от овец и коз к человеку. Сообщалось, что воздействие родовых жидкостей и мембран инфицированных овец и коз вызывает гестационный орнитоз у беременных.


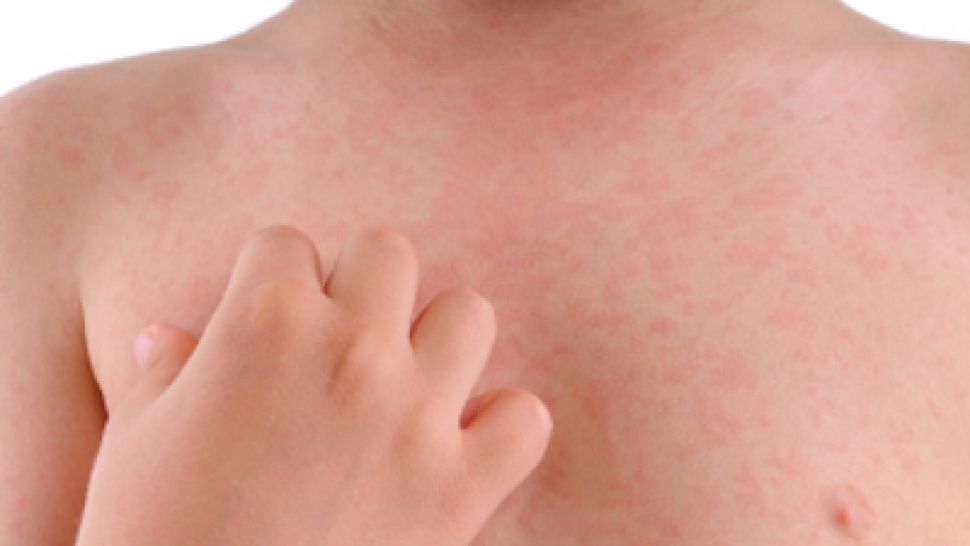 Выполняются с помощью иммуноферментного анализа ИФА.
Выполняются с помощью иммуноферментного анализа ИФА.