лечение и диагностика причин, симптомов в Москве
О.Н. Миргородский
26 Ноября 2020
Уважаемый Роберт Иосифович!
Хочу выразить благодарность Вам и коллективу Федерального научно-клинического центра ФМБА России за благородный труд и чуткое отношение к пациентам.
Подробнее
Батынков Владимир Петрович
25 Июня 2020
От всей души выражаю глубокую, искреннюю благодарность всему коллективу врачей ФНКЦ ФМБА России за бескорыстный и благородный труд. Особую благодарность выражаю врачу Дупику Н.В. Масловой И.В. За понимание , отзывчивость , внимание и…
Подробнее
Карасёва Надежда Михайловна
3 Апреля 2020
Дорогой Александр Сергеевич,от всей души Вам благодарна,за шанс жить дальше! Низкий поклон Вам и Вашей профессиональной команде,за проведенную мне операцию АКШ (23 марта 2020г), желаю Вам всем от чистого сердца здоровья и успехов! Вы доктор с золотыми руками и добрым серц…
Подробнее
Максимов Петр Васильевич
29 Февраля 2020
Мне 70 лет. 5 ноября 2019 года мне была проведена сложная операция на открытом сердце: Маммаро-коронарное шунтирование ЛВГА-ПМЖА, линейная пластика аневризмы передней стенки левого желудочка. Операцию проводили — Заведующий отделением кардиохирургии Зотов Александр Сергеевич и кардиохирург. ..
..
Подробнее
Мухина Людмила Федоровна
24 Февраля 2020
Уважаемый Александр Сергеевич!
Выражаю искреннюю благодарность за Ваш неоценимый труд. Спасибо, за четкую организацию труда всего мед персонала, за добрые слова поддержки и отзывчивость.
Очень надеюсь, что у Вас будут достойные преемники этой не простой и нужной профессии.
Храни…
Подробнее
Луценко Ольга Владимировна
15 Февраля 2020
28.01.2020 моей маме провели очень сложную операцию на сердце. Делал ее Зотов Александр Сергеевич с приглашённым из Америки врачем ( к сожалению я не знаю его имени). У меня нет слов, которые бы выразили мою благодарность, это потрясающий врач!!! Про таких как Зотов говор…
Подробнее
Селезнева Анна Николаевна, 65 лет.
19 Декабря 2019
Пенсионерка, раньше работала преподавателем математики и заместителем директора по учебно-воспитательной работе в лицее г.Орехово-Зуево.
4,5 года назад она узнала о болезни «Лимфогранулематоз – Лимфома Ходжкина» (3 стадия), и с того момента началась…
Подробнее
Мекалидзе Мераби Гивиевич
4 Декабря 2019
Я, Мекалидзе Мераби Гивиевич из города Севск Брянской области, являюсь пациентом вашей клиники и хочу выразить огромную благодарность отделению кардиохирургии за добрые и внимательные отношения к своим пациентам.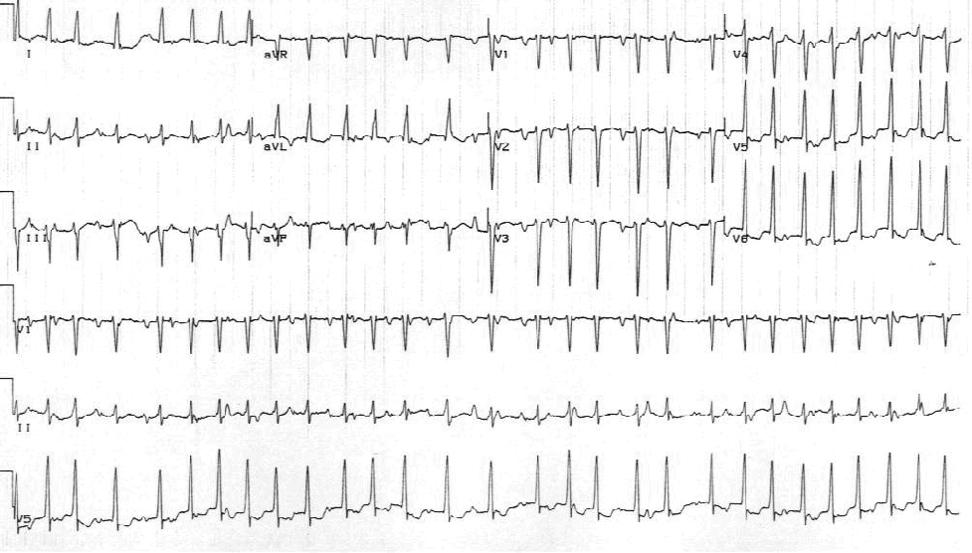 Особенно хочу выделить заведующего отделением кардиохирургии ФНКЦ и…
Особенно хочу выделить заведующего отделением кардиохирургии ФНКЦ и…
Подробнее
Кристина Георгиевна М.
4 Февраля 2019
У мужа стало скакать давление, как подольше поработает, сразу скачок. Два раза даже скорую вызывали. Пошли к участковому терапевту, она направила к кардиологу. А оказалось, что к нему просто так не попасть – свободных мест нет аж на месяц вперед. Обратились в центр ФНКЦ ФМБА. Над…
Подробнее
Ирина И., 58 лет.
4 Февраля 2019
В 23 года переболела тяжелой ангиной с осложнением на сердце. Постоянно наблюдалась у кардиологов, но в разных учреждениях. С 40 лет на инвалидности. Регулярно проходила курс капельниц и уколов в больнице. Чувствовала себя более менее нормально. Но за последний год состояние особ…
Подробнее
Мерцательная аритмия сердца: лечение, симптомы
Мерцательную аритмию диагностируют у пациентов, страдающих гипертонией, а также заболеваниями щитовидной железы, болезнями почек, легких.
Лечение мерцательной аритмии
Метод лечения мерцательной аритмии подбирается врачом для каждого пациента в индивидуальном порядке и будет во многом зависеть от формы заболевания. Иногда для эффективного лечения достаточно приема лекарств. Правильно подобранная терапия дает хорошие результаты. При неэффективности медикаментозного лечения рассматривается проведение катетерного лечения аритмии (радиочастотная или криоаблация).
Симптомы мерцательной аритмии
Мерцательная аритмия сопровождается болевыми ощущениями в области сердца, одышкой, повышенным давлением, слабостью и чрезмерным потоотделением.
Неприятные ощущения могут усиливаться при физической нагрузке и длительной активности. Мерцательная аритмия сопровождается учащенным сердцебиением (тахикардия) или замедленным (брадикардия).
В легкой форме мерцательная аритмия не обладает ярко выраженной симптоматикой. Человек может долгие годы не догадываться о заболевании.
Всем пациентам с приступами нерегулярного сердечного ритма, внезапного учащенного сердцебиения, синкопальными (обморочными) состояниями, перенесенным ишемическим инсультом (особенно атеротромботическим типом ом), с врожденными и приобретенными пороками сердца показан диагностический поиск аритмии.
Способы диагностики мерцательной аритмии
Чтобы точно определить природу и вид аритмии, врач оценивает общее состояние пациента и назначает дополнительные обследования. Для диагностики мерцательной аритмии используют электрокардиограмму (ЭКГ), суточное мониторирование, ЭКГ-холтер в течение 24 или 48 часов, эхокардиографию. В дальнейшем диагностический поиск заключается в выявлении причины мерцательной аритмии.
При аритмии частота сокращений сердца не соответствует частоте пульса, пульс хаотичный, присутствуют аномальные шумы.
После проведения диагностики и получения результатов всех исследований специалист определит дальнейшую тактику лечения мерцательной аритмии.
Профилактика мерцательной аритмии
Для профилактики заболеваний сердечно-сосудистой системы рекомендуется отказаться от вредных привычек, следить за питанием, вести активный образ жизни, а также ежегодно проходить диспансеризацию для выявления и лечения хронических заболеваний.
Изнурять себя тренировками ни в коем случае нельзя, нагрузка должна быть равномерной. Отлично подойдут прогулки на свежем воздухе, скандинавская ходьба, катание на лыжах и просто зарядка по утрам (отжимания, приседания, растяжка и пр.).
Важно исключить жирную и очень соленую, копченую пищу. Жирное мясо заменить на диетическое (курица, индейка, кролик) и рыбу. Ограничить употребление легкоусвояемых углеводов (выпечка, кондитерские изделия). Предпочтение стоит отдавать свежим овощам и фруктам, кашам из цельнозерновых круп. Полезно включать в рацион продукты, богатые необходимыми сердцу микроэлементами – калием и магнием.
Жирное мясо заменить на диетическое (курица, индейка, кролик) и рыбу. Ограничить употребление легкоусвояемых углеводов (выпечка, кондитерские изделия). Предпочтение стоит отдавать свежим овощам и фруктам, кашам из цельнозерновых круп. Полезно включать в рацион продукты, богатые необходимыми сердцу микроэлементами – калием и магнием.
При появлении симптомов следует обращаться к врачу-кардиологу и следовать его рекомендациям. Специалисты Скандинавского Центра Здоровья готовы оказать квалифицированную помощь. Если диагноз «мерцательная аритмия» поставлен вовремя – лечение будет успешным и эффективным.
Тахикардия — ПроМедицина Уфа
Тахикардия – одно из наиболее распространенных нарушений сердечного ритма, проявляющееся увеличением частоты сердечных сокращений (ЧСС) более 90 ударов в минуту. При появлении тахикардии у человека возникает ощущение сердцебиения, в ряде случаев возможна пульсация сосудов шеи, беспокойство, головокружение, редко обмороки. У больных с сердечно-сосудистой патологией данная аритмия может ухудшать прогноз жизни и провоцировать развитие такого осложнения, как сердечная недостаточность.
Основной механизм развития тахикардии заключается в повышении автоматизма синусового узла, который в норме задает правильный ритм работы сердца.
Если человек ощущает свое учащающееся и усиливающееся сердцебиение, то это далеко не всегда является свидетельством существования проблем. У практически здоровых людей тахикардия может обуславливаться действием физиологических компенсаторных механизмов в ответ на выброс в кровь адреналина и активации симпатической нервной системы, которые становятся причиной учащения сердечных сокращений, являющегося ответом на тот или иной внешний фактор. Прекращение действия последнего приводит к постепенному возвращению ЧСС к норме.
У детей дошкольного возраста тахикардия считается физиологической нормой. В тоже время течение определенных патологических состояний нередко сопровождает именно тахикардия.
Причины
Различают следующие типы тахикардии: физиологическая и патологическая, синусовая и эктопическая.
Синусовая исходит из синусового узла, эктопическая – из эктопического очага возбуждения (расположенного не в синусовом узле).
Синусовая тахикардия может являться вариантом нормы у здоровых лиц и появляться при физической нагрузке, стрессе, употреблении кофе и никотина. Такая тахикардия считается физиологической. Патологической синусовая тахикардия считается, если к ее возникновению привели: органическая патология сердца, эндокринные нарушения, неврогенные заболевания, интоксикация организма.
Механизм развития тахиаритмий чаще всего связан с перенесенным инфарктом миокарда, в результате которого образующийся рубец изменяет схему прохождения возбуждающего электрического импульса по проводящей системе сердца, зацикливая его. Приобретенная тахикардия, не связанная с сердечной патологией, развивается постепенно на фоне чрезмерной нагрузки на сердечно-сосудистую и нервную системы.
Симптомы
Прежде всего, это учащенное сердцебиение, неприятные ощущения в левой половине грудной клетки, то есть в области сердца – давящие боли, тяжесть. При пульсе выше 140 ударов в минуту бывает замирание сердца, может ощущаться пульсация в ушах и шее, слабость, нехватка воздуха.
Иногда при пульсе до 90–100 ударов человек может и вовсе не ощущать симптомы тахикардии. Это касается больных с эндокринными нарушениями, которые считают частое сердцебиение уже нормой и обнаруживают болезнь после визита к врачу и специальных исследований.
В группу риска входят больные с сердечно сосудистой патологией, отклонениями эндокринной и вегетативно–нервной системы, а также курящие и пациенты с ожирением.
Диагностика
Базовым методом диагностики тахикардии является ЭКГ. Принципиальным является определение вида заболевания (синусовая/пароксизмальная, предсердная/желудочковая). Анализ ЭКГ проводится на основе исследования истории болезни, опроса больного. Так, например, частое сердцебиение при диагностированной ранее ишемической болезни сердца с вероятностью более 80% можно считать желудочковой тахикардией. В некоторых случаях, например, при неустойчивой тахикардии, необходим суточный мониторинг сердечного ритма. Для обнаружения сердечной патологии, вызывающей тахикардию, проводится углубленная диагностика, которая включает: эхокардиографию МРТ сердца, электрофизиологическое исследование миграции импульсов по сердечной мышце, нагрузочный тест.
Так, например, частое сердцебиение при диагностированной ранее ишемической болезни сердца с вероятностью более 80% можно считать желудочковой тахикардией. В некоторых случаях, например, при неустойчивой тахикардии, необходим суточный мониторинг сердечного ритма. Для обнаружения сердечной патологии, вызывающей тахикардию, проводится углубленная диагностика, которая включает: эхокардиографию МРТ сердца, электрофизиологическое исследование миграции импульсов по сердечной мышце, нагрузочный тест.
Так как тахикардия не обязательно является следствием сердечной патологии, при наличии неопределенности в постановке диагноза проводятся дополнительные исследования: анализ крови, анализ гормонов щитовидной железы, электроэнцефалограмма мозга и другое.
Лечение
При синусовой тахикардии, как правило, фармакологические препараты не назначают. Достаточно устранить влияние провоцирующего фактора и отказаться от алкоголя, кофе и острой пищи, нормировать режим труда и отдыха и избегать стрессов. При неврогенной этиологии приступов сердцебиения назначают седативные лекарства. Также в лечении применяют специальные антиаритмические препараты. При отсутствии эффекта прибегают к хирургическому вмешательству.
Оперативное вмешательство показано при часто возникающих желудочковых тахикардиях, а также во всех других случаях, когда консервативные методы лечения не оказались эффективными. Цель хирургического вмешательства: деструкция замкнутых путей проведения импульса в сердце (достигается резекцией рубца миокарда и реконструкцией полости левого желудочка). В некоторых случаях локализации рубца требуется протезирование митрального клапана сердца.
Когда проведение резекции и реконструктивных мероприятий по ряду причин невозможно, в этих случаях применяются малоинвазивные хирургические методики по устранению причин аритмии. К ним относятся катетерные методы: радиочастотная аблация, лазерная фотоаблация и криоаблация.
Другим направлением хирургического лечения тахиаритмий является вживление электрического кардиостимулятора или имплантация кардиовертера-дефибриллятора.
Тахикардия (Тахиаритмия)
Под тахикардией подразумевается состояние, определяемое как вид аритмии и характеризующееся увеличением сердечных сокращений выше 90 ударов в минуту. Это учащенное сердцебиение, как правило, не проявляет себя как отдельная патология, а представляет собой симптом какого-то другого заболевания. Тахикардия может быть физиологической и патологической.
Причины
Физиологическая тахикардия обычно вызывается естественными причинами, ведущими к возбуждению физическим или эмоциональным напряжением. Причем эмоциональная реакция может быть как отрицательной, так и положительной. Любое чрезмерно сильное эмоциональное возбуждение ведет к учащению сердечных сокращений. А дополнительным фактором, ускоряющим сердечный ритм, может стать крепкий чай, кофе, курение, энергетические напитки и алкоголь. Патологическая же тахикардия часто вызывается сердечно-сосудистыми заболеваниями, или же нарушениями в каких-либо других системах; вегетативной, например, или же эндокринной. Кроме того, причиной тахикардии могут являться различные болевые синдромы, повышение температуры тела, лихорадка, гипертиреоз, анемия, невроз.
Симптомы
Тахикардия проявляет себя ощущаемым сердцебиением, неприятными ощущениями в районе предсердия, часто головокружением, слабостью и волнением.
Лечение
Хотя такие заболевания, как сбой сердечного ритма считаются слишком серьезными и требуют необходимости лечения у кардиолога, китайская медицина, не разделяющая болезни на специализации и опирающаяся на целостный подход, может очень существенно помочь в решении подобных проблем. Поскольку китайский «подход» лечит больного, он в первую очередь принимает во внимание имеющиеся у больного синдромы. По сочетанию этих синдромов аритмия делится на несколько видов. Так, например, застой крови в меридианах сердца будет лечиться иначе, чем пустота крови сердца, или же расцвет огня сердца на фоне пустоты Инь.
Опираясь на собственную диагностику, китайская медицина способна буквально в каждом случае подбирать ключ к тому замку, за которым скрываются все видимые и невидимые причины болезни.
Лечение же традиционно осуществляется при помощи акупунктуры, определенных фитосборов, а также точечного массажа и других процедур, которые могут быть назначены при наличии конкретных симптомов.
Пароксизмальная тахикардия
Пароксизмальная тахикардия – это приступ ритмичного сердцебиения с большой (как правило) частотой сердечных сокращений. В этом разделе мы расскажем только о пароксизмальных наджелудочковых тахикардиях, и то не обо всех, конечно, а только о самых распространенных. О желудочковых тахикардиях вы сможете узнать в разделе «Жизнеопасные желудочковые аритмии, внезапная сердечная смерть».
Самая частая причина пароксизмальных наджелудочковых тахикардий – врожденные аномалии проводящей системы сердца: синдром Вольфа-Паркинсона-Уайта (WPW) и другие. Поэтому приступы сердцебиения впервые появляются в молодом возрасте, нередко – у детей, хотя бывают исключения.
При пароксизмальной тахикардии приступы сердцебиения начинаются совершенно внезапно и так же внезапно заканчиваются. Их продолжительность может варьировать от нескольких секунд до нескольких суток. При большой частоте сердечных сокращений (200 в 1 мин и более) сердцебиение может сопровождаться существенным снижением артериального давления, частичной или даже полной утратой сознания. Восстанавливать синусовый ритм при пароксизмах пациентам помогают так называемые «вагусные приемы» (глубокий вдох с задержкой дыхания, надавливание на глазные яблоки, натуживание, искусственно вызванная рвота и т.п.), но они помогают не всегда. Когда-то для предупреждения приступов наджелудочковой тахикардии назначали антиаритмические препараты, но это время давно прошло.
Сейчас принято считать, что если приступы сердцебиения беспокоят больного настолько, что он обращается к врачу, то это показание для направления его на малоинвазивную процедуру, которая называется «радиочастотная катетерная аблация аномального пути проведения возбуждения». В ходе такой небольшой операции с помощью специальных катетеров, которые вводятся через крупные сосуды, аномальный проводящий путь сначала обнаруживают, а затем пересекают. Это радикальное лечение с минимальным риском осложнений и эффективностью, превышающей 95 %.
В ходе такой небольшой операции с помощью специальных катетеров, которые вводятся через крупные сосуды, аномальный проводящий путь сначала обнаруживают, а затем пересекают. Это радикальное лечение с минимальным риском осложнений и эффективностью, превышающей 95 %.
Пароксизм наджелудочковой тахикардии у больного с синдром WPW
В Национальном Центре медицины продолжает работу электрофизиологическая лаборатория по хирургическому лечению тахиаритмий.
Технике высокотехнологичного малоинвазивного хирургического лечения нарушений ритма сердца обучает наших докторов специалист из Новосибирского Научно-Исследовательского Института патологии кровообращения им. академика Мешалкина – Стенин Илья Геннадьевич.
Операционная республиканской больницы №1 имеет все необходимое оборудование, чтобы оказывать высокотехнологичную медицинскую помощь пациентам с нарушениями сердечного ритма. На прошлой неделе специалисты отделения рентгенхирургических методов диагностики и лечения ОЛД КДЦ ГАУ РБ1-НЦМ провели, совместно с коллегами из Новосибирска, более 25 операций по радиочастотной абляции сердца* на оборудовании последнего поколения (Система Carto 3**).
Сердечно-сосудистые заболевания – в числе самых акцентных моментов программы модернизации республиканского здравоохранения.
*Процедура радиочастотной аблации в лечении тахиаритмий сердца
Что такое процедура радиочастотной аблации?
Метод лечения аритмий, представляющий собой малоинвазивную процедуру, в ходе которой по электроду к тканям сердца поступает ток низкой амплитуды и высокой частоты, способный видоизменить определенные участки ткани сердца, которые отвечают за возникновение аритмии.
В каких случаях пациентам показана катетерная аблация?
Процедура катетерной аблации (иногда она также называется радиочастотной аблацией) показана пациентам с различными видами аритмий (фибрилляция предсердий, желудочковая тахикардия и т. д.) в случае, если терапия антиаритмическими препаратами плохо переносится или не дает желаемогорезультата. Также для ряда тахиаритмий катетерная аблация может быть рекомендована как предпочтительный метод лечения (первая линия терапии).
д.) в случае, если терапия антиаритмическими препаратами плохо переносится или не дает желаемогорезультата. Также для ряда тахиаритмий катетерная аблация может быть рекомендована как предпочтительный метод лечения (первая линия терапии).
Какой результат дает процедура катетерной аблации?
У большинства пациентов, прошедших катетерную аблацию, происходит:
- долгосрочное снижение числа эпизодов аритмии и тяжести симптомов либо
- возвращение нормального сердечного ритма.
Процедура катетерной аблации позволяет достигнуть до 94% свободы от аритмии через 1 год после операции*. После успешного проведения процедуры может не требоваться прием лекарств, используемых в лечении аритмии либо дозу препарата можно будет снизить. Однако любое изменение медикаментозного лечения возможно лишь после консультации с врачом.
Аблация сердца считается безопасной процедурой, поэтому вероятность возникновения осложнений очень мала. Перед проведением процедуры врач обсуждает с пациентом все возможные риски.
Как происходит процедура катетерной аблации?
Процедура включается в себя два основных этапа: картирование и аблацию.
Этап картирования: в начале процедуры хирург делает маленький прокол в области бедра и через бедренную вену заводит катетер в камеры сердца для дальнейших воздействий. Электрофизиологическая навигационная система** создает трехмерную карту сердца в режиме реального времени при помощи катетеров и позволяет выявить места возникновения патологических электрических импульсов, которые вызывают развитие аритмии. Катетеры – это тонкие, сгибаемые трубочки, которые проходят по сосудам пациента. На конце навигационного катетера имеется небольшой электромагнитный сенсор, благодаря которому навигационная система может построить трехмерную картину вашего сердца. Эта трехмерная реконструкция дает врачу детальную информацию о том, где именно разорвана электрическая цепь.
Этап аблации: после того как аритмолог/электрофизиолог создал трехмерную карту сердца пациента, он позиционирует катетер в зоны очагов аритмии. Затем доктор использует радиочастотный электрический ток для «выключения» этих маленьких областей сердца, генерирующих и проводящих патологические электрические импульсы.
Процедура катетерной аблации, включающая электрофизиологическоеисследование и картирование, может занять несколько часов. После процедуры пациент проводит в стационаре примерно 1—3 суток.
*с применение современных катетеров с технологией измерения силы контакта (THERMOCOOL SMARTTOUCH)
** Система CARTO3 -представляет собой визуализационную технологию, использующую электромагнитный метод для создания интерактивных 3D-карт сердечных структур пациента. Система разработана для содействия электрофизиологам в «навигации» по сердцу путём генерирования точных трёхмерных карт, идентификации точного расположения и ориентирования катетера в ходе процедур катетерной абляции у пациентов, страдающих нарушениями сердечного ритма (аритмией).
В ходе катетерной аблации врач через небольшое отверстие в паху вводит терапевтический катетер в кровеносный сосуд и перемещает его к сердцу. По достижении левой верхней камеры (атриума) через катетер к сердечной стенке начинает поступать радиочастотная энергия, создающая образования, блокирующие ошибочные электрические импульсы, являющиеся причиной нарушений сердечного ритма.
Аритмия у детей. Синусовая аритмия у детей
Забота о здоровье детей возлагается в первую очередь на родителей. От своевременности выявления заболеваний во многом зависит успех лечения. Особенно это касается сердечных нарушений. Посещение кардиолога – обязательная процедура, особенно если наблюдаются признаки неправильной работы сердца
Признаки аритмии у детей
Сердечная аритмия у детей выявляется далеко не в каждом случае, так как нередко не создает никаких видимых проблем и тем самым не подает повода обратиться к врачу. Довольно часто, при плановом обследовании, аритмию обнаруживают у детей, чувствующих себя вполне здоровыми.
Довольно часто, при плановом обследовании, аритмию обнаруживают у детей, чувствующих себя вполне здоровыми.
Иногда нарушения сердечного ритма могут быть приводить и к заметному ухудшению состояния здоровья ребенка. Малыш, не понимая, что происходит, не может оценить свое самочувствие и пожаловаться на него. Родители обязаны знать признаки, указывающие на проблемы с правильностью сердечного ритма. Визит к кардиологу требуется, если у ребенка наблюдаются:
- регулярно возникающая бледность кожных покровов, посинение губ, ногтей, стоп;
- беспричинное беспокойство или напротив приступы вялости;
- частые нарушения сна и аппетита;
- приступы потливости;
- одышка, особенно возникающая без значительной физической нагрузки.
Это симптомы могут указывать на пароксизмальную тахикардию, фибрилляцию предсердий и желудочков, синусовую аритмию, различные комбинированные расстройства сердечного ритма.
Синусовая аритмия у детей
Причина возникновения синусовой аритмии состоит в том, что, так называемый, водитель ритма сердца отчасти подвержен влиянию нервной системы, которая в свою очередь, зависима от состояния всего организма. Непрерывно развивающийся детский организм находится в неустойчивом состоянии, что не может не сказываться на нагрузках на нервную и сердечнососудистую систему. Поэтому синусовая аритмия у детей является частым явлением.
Разумеется, если у ребенка была найдена такая патология, то за его состоянием следует наблюдать более внимательно и строже подходить к режиму нагрузок и отдыха. Так же необходимо постоянно посещать кардиолога. При незначительных отклонениях от нормальной частоты сокращений сердца, а так же общем хорошем самочувствии ребенка она тревоги не вызывает. Считать серьезно больным малыша, у которого ни разу не проявлялись описанные выше признаки не стоит. Нормальный режим нагрузок, предписанный врачом, сбалансированное питание и дополнительные профилактические меры позволят ему благополучно перерасти проблему.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Тахиаритмия — обзор | Темы ScienceDirect
Тахикардия с широким комплексом QRS
Обычная тахикардия с широким комплексом QRS (т. Е. Комплекс QRS с длительностью> 120 мс и частотой, превышающей 100 ударов в минуту) в большинстве случаев является ЖТ (рис. 4.2) даже у молодых людей. Важно поставить диагноз до начала лечения, но во многих случаях невозможно точно знать, является ли тахикардия желудочковой или наджелудочковой с аберрацией, блокадой пучка Гиса (BBB) по происхождению или антидромной тахикардией, вызванной синдромом WPW. .Если диагноз не определен, рекомендуется исследование ВП. У пациентов с основным структурным заболеванием сердца, инфарктом миокарда и / или сердечной недостаточностью вероятность того, что широкая комплексная тахикардия переходит в ЖТ, превышает 90%. Однако, даже если пациент кажется гемодинамически стабильным, тахикардию с широким комплексом QRS не следует воспринимать легкомысленно, потому что пациенты с ЖТ могут быстро стать нестабильными и у них может развиться фибрилляция желудочков; это особенно верно при наличии основного структурного заболевания сердца.Для пациентов без структурного заболевания сердца ЖТ может быть более доброкачественной, но, тем не менее, в большинстве случаев требуется срочное лечение. Идиопатическая ЖТ имеет тенденцию иметь одну из двух форм: паттерн блокады левой ножки пучка Гиса (БПНПГ) (рис. 4.3) с осью QRS в нижней фронтальной плоскости или паттерн блокады правой ножки пучка Гиса (БПНПГ) (рис. 4.4) с верхней осью во фронтальной плоскости. Эти две тахикардии — единственные ЖТ, при которых могут быть полезны верапамил или β-адренергическая блокада; однако, если диагноз не известен с уверенностью, ни β-адренергическая блокада, ни верапамил не подходят для лечения.
Чтобы поставить правильный диагноз VT по сравнению с SVT с аберрацией, важно понимать, что ни один критерий не является 100% точным, чтобы определить или отличить SVT от VT. Применялись различные электрокардиографические критерии, но наиболее действенным предиктором является взаимосвязь между зубцами P и комплексами QRS. Если есть AV-диссоциация (например, комплексов QRS больше, чем P-волн), то, скорее всего, это желудочковая тахикардия. Использовались и другие критерии, включая ширину QRS и ось во фронтальной плоскости.Чем шире комплекс QRS, тем вероятнее ритм ЖТ; однако, поскольку продолжительность QRS также связана с размером левого желудочка (LV) и фракцией выброса левого желудочка (LVEF) (где она отражает прогноз), ритм может иметь наджелудочковое происхождение. Необычные оси фронтальной плоскости больше соответствуют VT. Чрезвычайно важно понимать, что если тахикардия имеет морфологию комплекса QRS, аналогичную той, которая наблюдается при синусовом ритме, существует высокая вероятность того, что это СВТ, но даже этот критерий не является абсолютным.Если стимулированный синусом комплекс QRS широкий, но отличается от наблюдаемой тахикардии с широким комплексом QRS, вероятна ЖТ. Другие диагностические признаки включают возраст пациента и наличие сердечных заболеваний.
Применялись различные электрокардиографические критерии, но наиболее действенным предиктором является взаимосвязь между зубцами P и комплексами QRS. Если есть AV-диссоциация (например, комплексов QRS больше, чем P-волн), то, скорее всего, это желудочковая тахикардия. Использовались и другие критерии, включая ширину QRS и ось во фронтальной плоскости.Чем шире комплекс QRS, тем вероятнее ритм ЖТ; однако, поскольку продолжительность QRS также связана с размером левого желудочка (LV) и фракцией выброса левого желудочка (LVEF) (где она отражает прогноз), ритм может иметь наджелудочковое происхождение. Необычные оси фронтальной плоскости больше соответствуют VT. Чрезвычайно важно понимать, что если тахикардия имеет морфологию комплекса QRS, аналогичную той, которая наблюдается при синусовом ритме, существует высокая вероятность того, что это СВТ, но даже этот критерий не является абсолютным.Если стимулированный синусом комплекс QRS широкий, но отличается от наблюдаемой тахикардии с широким комплексом QRS, вероятна ЖТ. Другие диагностические признаки включают возраст пациента и наличие сердечных заболеваний.
ЖТ определяются как три или более последовательных желудочковых сокращений с частотой, превышающей 100 ударов в минуту. Под неустойчивой ЖТ подразумевается ЖТ продолжительностью менее 30 секунд; устойчивая ЖТ длится более 30 секунд, вызывает немедленную гемодинамическую дестабилизацию или требует вмешательства (например,g., кардиоверсия) для прекращения. ЖТ далее описываются как мономорфные или полиморфные и, если они полиморфны и связаны с длинным интервалом QT, особенно в начале тахикардии, называются ЖТ «TdP». Всплески мономорфной ЖТ могут ускоряться («феномен разогрева») и, следовательно, могут быть нерегулярными по скорости. Гемодинамическая толерантность тахикардии не указывает на ее происхождение. Декомпенсация зависит от частоты тахикардии, от АВ взаимоотношений (диссоциация или ассоциация, как при вентрикуло-предсердном проведении 1: 1), лекарств и наличия или отсутствия структурного заболевания сердца.
Другими критериями, которые могут помочь определить, является ли тахикардия желудочковой или наджелудочковой, являются наличие или отсутствие захвата или слияния биений (рис. 4.5), вариация QRS между ударами и положительная или отрицательная конкордия в прекардиальных отведениях. Физические данные, которые могут быть полезны для диагностики ЖТ, включают переменную S 1 , пушечные А-волны, наблюдаемые в шее, отличные от пульса, или колебания артериального давления между ударами, поскольку эти данные отражают атриовентрикулярную диссоциацию и, следовательно, ЖТ.Критерии «Бругада» представляют собой четырехэтапный алгоритм, используемый для отличия ЖТ от СВТ (рис. 4.6). На этапе 1, если в каком-либо прекардиальном отведении нет RS, диагностируется VT. На этапе 2, если начало R до надира S в любом из прекардиальных отведений превышает 100 мс, диагностируется ЖТ. На этапе 3, если наблюдается AV-диссоциация, диагностируется VT. На этапе 4, если морфологические критерии для VT удовлетворяются в V 1 или V 2 и V 5 или V 6 , диагностируется VT. В противном случае диагноз — СВТ.Критерии морфологии тахикардии по морфологии БЛНПГ (отрицательный QRS в V 1 ) включают: V 1 или V 2 ширину R более 40 мс, более 60 мс от начала QRS до надира S или выемки на ход вниз; V 5 или V 6 любой зубец Q. Критерии морфологии для морфологии БПНПГ, тахикардии (положительный QRS в V 1 ) включают: V 1 или V 2 R больше, чем r ‘, монофазный R, QR или RS; V 5 или V 6 Соотношение R: S меньше 1, QS, QR или однофазный R.Критерии Бругада не позволят отличить ЖТ от антидромной СВТ или СВТ с антиаритмическим препаратом, замедляющим проведение внутривенного введения, за исключением случаев очевидной АВ-диссоциации. Алгоритм Верекея — это еще один подход, позволяющий отличить SVT от VT. Он основан на морфологии комплекса QRS в aVR. Начальный зубец R, начальный зубец R или Q более 40 мс и выемка на нисходящей конечности в начале преимущественно отрицательного QRS подразумевают ЖТ.
Начальный зубец R, начальный зубец R или Q более 40 мс и выемка на нисходящей конечности в начале преимущественно отрицательного QRS подразумевают ЖТ.
Подход к пациенту с тахикардией с широким комплексом QRS заключается в том, чтобы сначала определить стабильность гемодинамики.Затем определите, является ли это ЖТ. Если оценка не может быть произведена с какой-либо степенью уверенности, относитесь к ЖТ. Не следует назначать верапамил. Если тахикардия переносится, массаж сонной артерии или внутривенное введение аденозина являются возможными диагностическими и терапевтическими стратегиями, хотя первое обычно непродуктивно, а второе может вызвать значительную гипотензию с рефлекторным увеличением частоты тахикардии (рис. 4.7).
Если пациент гемодинамически стабилен, можно попробовать внутривенные антиаритмические препараты: прокаинамид, 10-15 мг на килограмм в течение 30-60 минут; лидокаин, 1.0–1,5 мг / кг в виде начального болюса, снижается наполовину в пожилом возрасте, при сердечной недостаточности или дисфункции печени; или предпочтительно амиодарон, 150 мг в течение 10 минут (или даже медленнее). Для людей с аномальным LVEF (<40%) амиодарон предпочтительнее лидокаина. Для пациентов с ФВЛЖ более 40% препаратами первого выбора являются амиодарон или прокаинамид, а затем лидокаин. Если ритм рефрактерный, следует выполнить синхронизированную электрическую (DC) кардиоверсию. Если тахикардия рецидивирует, можно назначить антиаритмический препарат с последующей повторной кардиоверсией постоянного тока или без нее, или можно установить временный провод кардиостимулятора в попытке остановить (с помощью техники овердрайва) тахикардию.Если пациент нестабилен и гемодинамически нарушен, рекомендуется двухфазный электрический разряд постоянного тока (от 100 до 360 джоулей [Дж]).
После этих маневров пациент должен быть госпитализирован и обследован на предмет возможных причин нарушения ритма. Исследование EP может потребоваться для подтверждения диагноза и катетерной абляции для лечения пациента. У некоторых пациентов с ЖТ уже установлены имплантируемые кардиовертер-дефибрилляторы (ИКД); тахикардия может быть ниже или выше запрограммированной пороговой скорости ICD.Если частота ЖТ выше порогового значения и пациент получает соответствующие разряды, начните прием антиаритмических препаратов. Обычно рекомендуется внутривенное введение амиодарона. Если тахикардия ниже запрограммированных критериев обнаружения ИКД, устройство не активируется, и требуется лечение тахикардии и перепрограммирование ИКД. Если частота тахикардии достаточно низкая, можно запрограммировать стимуляцию антитахикардии; в этом случае, вероятно, лучше всего избегать использования препаратов, замедляющих частоту сердечных сокращений, из-за возможности того, что тахикардия вообще не будет обнаружена, и, следовательно, пациент не получит желаемого лечения.В этих случаях может быть полезно рассмотреть возможность использования антиаритмического препарата, отличного от амиодарона, такого как соталол (если ФВЛЖ более 35%) или мексилетин; они не так сильно замедляют тахикардию. Причина замедления частоты тахикардии заключается в том, чтобы избежать тяжелого пресинкопа или обморока до проведения терапии ИКД. Если, несмотря на прием лекарств, повторяются эпизоды, рекомендуется катетерная аблация.
У некоторых пациентов с ЖТ уже установлены имплантируемые кардиовертер-дефибрилляторы (ИКД); тахикардия может быть ниже или выше запрограммированной пороговой скорости ICD.Если частота ЖТ выше порогового значения и пациент получает соответствующие разряды, начните прием антиаритмических препаратов. Обычно рекомендуется внутривенное введение амиодарона. Если тахикардия ниже запрограммированных критериев обнаружения ИКД, устройство не активируется, и требуется лечение тахикардии и перепрограммирование ИКД. Если частота тахикардии достаточно низкая, можно запрограммировать стимуляцию антитахикардии; в этом случае, вероятно, лучше всего избегать использования препаратов, замедляющих частоту сердечных сокращений, из-за возможности того, что тахикардия вообще не будет обнаружена, и, следовательно, пациент не получит желаемого лечения.В этих случаях может быть полезно рассмотреть возможность использования антиаритмического препарата, отличного от амиодарона, такого как соталол (если ФВЛЖ более 35%) или мексилетин; они не так сильно замедляют тахикардию. Причина замедления частоты тахикардии заключается в том, чтобы избежать тяжелого пресинкопа или обморока до проведения терапии ИКД. Если, несмотря на прием лекарств, повторяются эпизоды, рекомендуется катетерная аблация.
Тахикардия Аритмия | Кардиология | Милосердие Здоровье
Что такое тахикардия и аритмия?
Тахикардия аритмия, также называемая тахикардией, представляет собой аномально быстрое сердцебиение, превышающее 100 ударов в минуту.
При отсутствии лечения тахикардия может вызвать серьезные осложнения, включая образование тромбов, сердечную недостаточность, частые обмороки или внезапную смерть.
Общие связанные условия
Типы тахикардии включают:
- Синусовая тахикардия — часто нормальная реакция организма на такие ситуации, как стресс, беспокойство или дистресс; может быть вызвано такими состояниями, как анемия, низкое кровяное давление или заболевание щитовидной железы.
- Фибрилляция предсердий (AFib или AF) — нерегулярное сердцебиение, связанное с сердечными заболеваниями, гиперактивностью щитовидной железы или алкоголизмом.
- Трепетание предсердий — аритмия, похожая на фибрилляцию предсердий, но менее серьезная.
- Наджелудочковая тахикардия (СВТ) или пароксизмальная наджелудочковая тахикардия (ПСВТ) — синдром Вольфа-Паркинсона-Уайта является ведущей причиной СВТ у детей и молодых людей.
- Желудочковая тахикардия (ЖТ) — электрическая аномалия желудочков, при которой желудочки плохо наполняются кровью.
- Фибрилляция желудочков (ФЖ) — желудочки вообще не могут перекачивать кровь при быстром ритме.
Причины аритмии тахикардии
Тахикардия может быть вызвана факторами, нарушающими электрические импульсы сердца. Факторы, которые способствуют возникновению проблем с электрической системой, включают:
- Врожденная аномалия сердца
- Анемия
- Упражнение
- Внезапный стресс
- Высокое или низкое кровяное давление
- Курение
- Лихорадка
- Слишком много алкоголя
- Дисбаланс электролитов
- Сверхактивная щитовидная железа (гипертиреоз)
Факторы риска тахикардической аритмии
Состояния, которые могут привести к перегрузке сердца, увеличивают вероятность развития тахикардии.Условия включают:
У людей также выше вероятность развития тахикардии с возрастом или если у них есть семейный анамнез этого состояния.
Симптомы тахикардии аритмии
Симптомы тахикардии включают:
- Сердцебиение
- Сердцебиение или стук
- Головокружение
- Легкомысленность
- Обморок (обморок)
- Аномально учащенное сердцебиение
- Одышка
- Боль в груди
Диагностика аритмии тахикардии
Лечение тахикардии и аритмии
Найдите кардиолога поблизости
Mercy Health, где вас могут лечить
Типы, симптомы, причины, диагностика и лечение
Обзор
Что такое аритмия?
Аритмия (также называемая аритмией) — это нерегулярное или ненормальное сердцебиение.
Какой у меня пульс?
Ваш пульс показывает вашу частоту сердечных сокращений или количество ударов вашего сердца за одну минуту. Частота пульса варьируется от человека к человеку. Ваш пульс медленнее, когда вы находитесь в состоянии покоя, и учащается, когда вы занимаетесь спортом, поскольку во время упражнений организму требуется больше крови, богатой кислородом.
Как мне измерить пульс?
Вы можете определить частоту сердцебиения, пощупав пульс. Вы можете пощупать пульс на запястье или шее. Поместите кончики указательного и среднего пальцев на внутреннюю сторону запястья другой руки, чуть ниже основания большого пальца.Или положите кончики указательного и среднего пальцев на нижнюю часть шеи по обе стороны от трахеи. Слегка надавите пальцами, пока не почувствуете, как под пальцами пульсирует кровь. Возможно, вам придется слегка двигать пальцами вверх или вниз, пока не почувствуете пульсацию.
Вы можете подсчитать количество ударов за 10 секунд и умножить его на 6, чтобы определить частоту сердечных сокращений в ударах в минуту. Нормальная частота сердечных сокращений в состоянии покоя составляет от 50 до 100 ударов в минуту.
Ваш пульс: пульс за 10 секунд x 6 = _
Узнайте больше о своем пульсе и целевой частоте пульса.
Ритмы сердца на ЭКГ
Электрическая система сердца запускает сердцебиение. Каждое сокращение сердца представлено на электрокардиограмме (ЭКГ или ЭКГ) волновым плечом.
Нормальный сердечный ритм (нормальный синусовый ритм) показывает, что электрическая активность сердца соответствует нормальному пути. Ритм нормальный, узел в норме (от 50 до 100 ударов в минуту).
Тахикардия : учащенный сердечный ритм (более 100 ударов в минуту)
Брадикардия : замедленный сердечный ритм (менее 60 ударов в минуту)
Электрическая система сердца
Предсердия (верхние камеры сердца) и желудочки (нижние камеры сердца) работают вместе, попеременно сокращаясь и расслабляясь, перекачивая кровь через сердце.Электрическая система сердца — это источник энергии, который делает это возможным. Вот что происходит при нормальном сердцебиении:
Нерегулярный сердечный ритм также может возникать в нормальном здоровом сердце. Аритмии также могут быть вызваны определенными веществами или лекарствами, такими как кофеин, никотин, алкоголь, кокаин, вдыхаемые аэрозоли, таблетки для похудания, а также средства от кашля и простуды. Эмоциональные состояния, такие как шок, испуг или стресс, также могут вызывать нарушение сердечного ритма.
Рецидивирующие аритмии или связанные с основным заболеванием сердца вызывают большее беспокойство, и их всегда должен осматривать врач.
В большинстве случаев лечение основного заболевания поможет устранить аритмию. В противном случае доступны многие лекарства и процедуры для устранения или контроля аномального сердечного ритма.
Какие бывают виды аритмий?
- Тахикардия: Учащенный сердечный ритм с частотой более 100 ударов в минуту.
- Брадикардия : Замедленный сердечный ритм с частотой менее 60 ударов в минуту.
- Наджелудочковые аритмии: Аритмии, которые начинаются в предсердиях (верхних камерах сердца). «Supra» означает выше; «Желудочковый» относится к нижним камерам сердца или желудочкам.
- Желудочковые аритмии: Аритмии, которые начинаются в желудочках (нижних камерах сердца).
- Брадиаритмии: Замедленные сердечные ритмы, которые могут быть вызваны заболеванием проводящей системы сердца, например синоатриального (SA) узла, атриовентрикулярного (AV) узла или сети HIS-Пуркинье.
Типы наджелудочковых аритмий
Наджелудочковые аритмии начинаются в предсердиях
Типы наджелудочковых аритмий включают:
Преждевременные сокращения предсердий (PAC)
Раннее, дополнительное сердцебиение, исходящее из предсердий.
Пароксизмальная наджелудочковая тахикардия (ПСВТ)
Учащенный, но регулярный сердечный ритм, исходящий от предсердий. Этот вид аритмии начинается и внезапно заканчивается.
Тахикардия вспомогательного пути (тахикардия обходного пути)
Учащенный сердечный ритм, вызванный дополнительным ненормальным электрическим путем или связью между предсердиями и желудочками. Импульсы проходят по дополнительным путям, а также по обычному маршруту. Это позволяет импульсам очень быстро перемещаться по сердцу, заставляя сердце биться необычно быстро (например, синдром Вольфа-Паркинсона-Уайта).
AV-узловая возвратная тахикардия (AVNRT)
Учащенный сердечный ритм, вызванный наличием более чем одного пути через атриовентрикулярный (АВ) узел.
Предсердная тахикардия
Учащенный сердечный ритм, возникающий в предсердиях.
Фибрилляция предсердий
Очень распространенный нерегулярный сердечный ритм. Многие импульсы начинаются и распространяются через предсердия, конкурируя за возможность пройти через АВ-узел.В результате ритм дезорганизован, быстр и нерегулярен. Поскольку импульсы беспорядочно проходят через предсердия, происходит потеря скоординированного сокращения предсердий.
Трепетание предсердий
Предсердная аритмия, вызванная одним или несколькими быстрыми циклами в предсердии. Трепетание предсердий обычно более организованное и регулярное, чем фибрилляция предсердий.
Типы желудочковых аритмий
Желудочковая аритмия начинается в желудочках сердца.
Типы желудочковых аритмий включают:
Преждевременные сокращения желудочков (ЖЭ)
Ранние дополнительные сердечные сокращения, возникающие в желудочках. В большинстве случаев ЖЭ не вызывают никаких симптомов и не требуют лечения. Этот тип аритмии является распространенным явлением и может быть связан со стрессом, переизбытком кофеина или никотина или физическими упражнениями. Они также могут быть вызваны сердечными заболеваниями или дисбалансом электролитов. Людей, у которых есть несколько ЖЭ и / или связанные с ними симптомы, следует обследовать кардиолог (кардиолог).
Желудочковая тахикардия (V-tach)
Учащенное сердцебиение, исходящее из желудочков. Быстрый ритм мешает адекватному наполнению сердца кровью, и меньше крови может перекачиваться через тело. V-тахометр может быть серьезным, особенно у людей с сердечными заболеваниями, и может быть связан с большим количеством симптомов, чем другие типы аритмии. Оценить это состояние должен кардиолог.
Фибрилляция желудочков (V-fib)
Беспорядочный, беспорядочный выброс импульсов из желудочков.Желудочки дрожат и не могут эффективно сокращаться, что приводит к недостатку крови, поступающей в организм. Это неотложная медицинская помощь, которую необходимо как можно скорее лечить с помощью сердечно-легочной реанимации (СЛР) и дефибрилляции (доставки энергетического разряда в сердечную мышцу для восстановления нормального ритма).
длинный QT
Интервал QT — это область на ЭКГ, которая представляет время, необходимое сердечной мышце, чтобы сократиться и затем восстановиться, или чтобы электрический импульс сработал и затем перезарядился.Когда интервал QT длиннее, чем обычно, это увеличивает риск «torsade de pointes», опасной для жизни формы желудочковой тахикардии.
Типы брадиаритмий
Брадиаритмия — это замедленный сердечный ритм, который обычно вызывается заболеванием проводящей системы сердца. Типы брадиаритмий включают:
Дисфункция синусового узла
Медленный сердечный ритм из-за аномального узла SA.
Блокада сердца
Задержка или полная блокировка электрического импульса при его перемещении от синусового узла к желудочкам.Уровень блокировки или задержки может возникать в АВ-узле или системе HIS-Пуркинье. Сердцебиение может быть нерегулярным и медленным.
Ведение и лечение
Как лечить аритмию ?
Лечение зависит от типа и тяжести вашей аритмии. В некоторых случаях лечение не требуется.Варианты лечения включают лекарства, изменение образа жизни, инвазивные методы лечения, электрические устройства или хирургическое вмешательство.
Лекарства
Антиаритмические препараты — это лекарства, используемые для преобразования аритмии в нормальный синусовый ритм или для предотвращения аритмии. Другие лекарства могут включать в себя препараты для контроля сердечного ритма, а также антикоагулянты или антитромбоцитарные препараты, такие как варфарин («разжижитель крови») или аспирин, которые снижают риск инсульта или образования тромбов. Важно, чтобы вы знали названия своих лекарств. почему они прописаны, как часто и в какое время их принимать, какие побочные эффекты могут возникнуть и какие лекарства вы ранее принимали от аритмии.
Изменение образа жизни
Нарушения ритма могут быть связаны с определенными факторами образа жизни. Следующие советы могут помочь ограничить возникновение аритмий:
- Если вы курите, бросьте.
- Ограничьте употребление алкоголя.
- Ограничьте или прекратите употребление кофеина. Некоторые люди чувствительны к кофеину и могут заметить больше симптомов при употреблении продуктов с кофеином, таких как чай, кофе, кола и некоторые лекарства, отпускаемые без рецепта.
- Избегайте использования стимуляторов.Остерегайтесь стимуляторов, используемых в лекарствах от кашля и простуды, а также травяных или пищевых добавках. Некоторые из этих веществ содержат ингредиенты, вызывающие нарушения сердечного ритма. Прочтите этикетку и спросите своего врача или фармацевта, какое лекарство вам лучше всего подходит.
- Ваша семья также может захотеть принять участие в вашем лечении, научившись распознавать ваши симптомы и научиться при необходимости начинать СЛР.
- Если вы заметили, что нерегулярный сердечный ритм чаще возникает при определенных действиях, вам следует избегать их.
Инвазивные методы лечения
Электрическая кардиоверсия и катетерная абляция — это инвазивные методы лечения, используемые для лечения или устранения нерегулярного сердечного ритма. Ваш врач определит для вас наилучшее лечение и обсудит с вами преимущества и риски этих методов лечения.
- Электрическая кардиоверсия Пациенты со стойкими аритмиями, такими как фибрилляция предсердий, могут быть не в состоянии достичь нормального сердечного ритма с помощью только медикаментозной терапии.Электрическая кардиоверсия поражает грудную стенку электрическим током, который синхронизирует работу сердца и позволяет возобновить нормальный ритм. Эта процедура проводится после анестезии короткого действия.
- Катетерная абляция : Во время абляции энергия доставляется через катетер к крошечным участкам сердечной мышцы. Эта энергия может либо «отключить» путь аномального ритма, заблокировать аномальные импульсы и способствовать нормальному проведению импульсов, либо отключить электрический путь между предсердиями и желудочками.
- Изоляция легочной вены: У пациентов с частой, пароксизмальной или стойкой фибрилляцией предсердий изоляция легочных вен — это процедура, при которой используются специальные катетеры для восстановления дисфункциональных полос ткани вен, которые, как считается, вызывают фибрилляцию предсердий. Цель состоит в том, чтобы изолировать, а не удалить очаги, ответственные за запуск фибрилляции предсердий через блокаду кольцевой проводимости.
- Электрооборудование
- Постоянный кардиостимулятор : Устройство, которое посылает небольшие электрические импульсы в сердечную мышцу для поддержания нормальной частоты сердечных сокращений.У кардиостимулятора есть генератор импульсов (в котором находится батарея и крошечный компьютер) и выводы (провода), которые посылают импульсы от генератора импульсов к сердечной мышце, а также определяют электрическую активность сердца. Кардиостимуляторы в основном используются для предотвращения слишком медленных сердечных сокращений. Новые кардиостимуляторы имеют множество сложных функций, которые помогают управлять аритмией, оптимизировать функции, связанные с частотой сердечных сокращений, и улучшать синхронизацию.
- Имплантируемый кардиовертер-дефибриллятор (ICD) : Сложное электронное устройство, используемое в основном для лечения желудочковой тахикардии и фибрилляции желудочков — двух опасных для жизни нарушений сердечного ритма.МКБ постоянно контролирует сердечный ритм. Когда он обнаруживает очень быстрый, ненормальный сердечный ритм, он передает энергию сердечной мышце, заставляя сердце снова биться в нормальном ритме.
Существует несколько способов восстановления нормального сердечного ритма с помощью ИКД:
- Антитахикардическая стимуляция (АТФ): Когда сердце бьется слишком быстро, серия небольших электрических импульсов доставляется в сердечную мышцу, чтобы восстановить нормальную частоту сердечных сокращений и ритм.
- Кардиоверсия: Низкоэнергетический разряд проводится одновременно с сердцебиением для восстановления нормального сердечного ритма.
- Дефибрилляция: Когда сердце бьется опасно быстро или нерегулярно, в сердечную мышцу поступает более высокий энергетический разряд, чтобы восстановить нормальный ритм.
- Антибрахикардиальная стимуляция: Многие ИКД обеспечивают резервную стимуляцию для предотвращения слишком медленного сердечного ритма.
Хирургия сердца
Может потребоваться хирургическое вмешательство для коррекции аритмий, которые невозможно контролировать с помощью лекарств или нехирургических методов лечения. Хирургия аритмии также может быть рекомендована, если вам требуется операция, такая как операция на клапане или операция шунтирования, для коррекции других форм сердечных заболеваний.Лабиринт и модифицированный лабиринт — это две операции, используемые для коррекции мерцательной аритмии. Ваш врач определит для вас наилучшее лечение и обсудит с вами эти варианты, включая дополнительную информацию о хирургическом лечении, если это подходящий вариант лечения.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакальной системы семьи Миллер.
Кливлендская клиника кардиологов и хирургов Института сердечно-сосудистой и торакальной хирургии
Выбор врача для лечения нарушения сердечного ритма зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов с аритмией:
- Секция электрофизиологии и кардиостимуляции: кардиологическая оценка для медицинского управления или электрофизиологических процедур или устройств — позвоните в кардиологию по бесплатному телефону 800.223.2273, добавочный номер 4-6697 или запишитесь на прием онлайн.
- Отделение торакальной и сердечно-сосудистой хирургии: хирургическая оценка хирургического лечения фибрилляции предсердий, установка эпикардиального электрода и, в некоторых случаях, при необходимости, имплантация и удаление электрода и устройства.Для получения более подробной информации, пожалуйста, свяжитесь с нами.
- Вы также можете воспользоваться консультацией MyConsult «второе мнение» через Интернет.
Институт сердца, сосудов и грудной клетки имеет специализированные центры для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении аритмий.
Для молодых пациентов с нарушениями сердечного ритма:
См. Раздел «О нас», чтобы узнать больше о Семейном кардиологическом, сосудистом и торакальном институте Сиделла и Арнольда Миллеров.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните в Ресурсную и информационную медсестру Института сердечно-сосудистых заболеваний и торакальной хирургии Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Связанная информация о здоровье
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео и подкасты
Интерактивные инструменты
Ссылки на ресурсы
Хирургические исходы
Почему выбирают клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Пожалуйста, ознакомьтесь с нашими фактами и цифрами, и если у вас есть какие-либо вопросы, не стесняйтесь их задавать.
Что такое тахикардия | Медтроник
Определение
Тахикардия — это учащенное сердцебиение (более 100 ударов в минуту), которое может начинаться либо в нижних камерах сердца (желудочки), либо в верхних камерах (предсердиях). При такой повышенной скорости сердце не может эффективно перекачивать богатую кислородом кровь к остальному телу.
Причины
Тахикардия может возникнуть по нескольким причинам. Общие причины тахикардии включают:
- Сердечные заболевания, такие как высокое кровяное давление (гипертония)
- Плохое кровоснабжение сердечной мышцы из-за ишемической болезни сердца (атеросклероз), порока сердечного клапана, сердечной недостаточности, болезни сердечной мышцы (кардиомиопатии), опухолей или инфекций
- Другие медицинские состояния, такие как заболевание щитовидной железы, некоторые заболевания легких, электролитный дисбаланс, злоупотребление алкоголем или наркотиками
- Эмоциональный стресс или употребление большого количества алкогольных напитков или напитков с кофеином
Симптомы
Когда ваше сердце бьется слишком быстро, вы можете испытывать различные симптомы.Эти симптомы включают:
- Одышка
- Головокружение
- Внезапная слабость
- Дрожание в груди
- Легкомысленность
- Обморок
Факторы риска
Определенные условия могут увеличить риск развития аномально быстрого сердцебиения (тахикардии), в том числе:
- Ишемическая болезнь сердца (атеросклероз)
- Сердечная недостаточность (недостаточная работа сердца)
- Сердечный приступ (инфаркт миокарда)
- Врожденные пороки сердца (состояние, с которым вы родились)
- Воспалительные или дегенеративные заболевания сердца
- Хроническая болезнь легких
ВАРИАНТЫ ЛЕЧЕНИЯ
Тахикардия может быть желудочковой (в нижних камерах сердца) или предсердной (в верхних камерах сердца), и стратегия лечения может варьироваться в зависимости от типа тахикардии.Ваш кардиолог определит лечение, которое лучше всего подходит для вашего состояния, а также может обсудить с вами изменения в образе жизни.
Типы лечения варьируются от медикаментов до хирургического вмешательства. Ежегодно тысячи людей с помощью имплантируемого дефибриллятора контролируют работу сердца и проводят жизненно важные методы лечения для лечения опасно быстрого и медленного сердечного ритма. Другие варианты лечения включают:
ЛЕЧЕНИЕ ЖЕЛУДОЧНОЙ ТАХИКАРДИИ
- Лекарства
- Имплантируемый кардиовертер-дефибриллятор (ИКД)
- Автоматический внешний дефибриллятор (AED)
ПРОЦЕДУРЫ ФИБРИЛЛЯЦИИ ЖЕЛУДОЧКА
- Наружная дефибрилляция
- Имплантируемый кардиовертер-дефибриллятор (ИКД)
- Лекарства
ПРОЦЕДУРЫ ФЛАТТЕРА ПРЕДСЕРДИЙ
ПРОЦЕДУРЫ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
- Лекарства
- Катетерная абляция сердца
- Кардиоверсия
- Имплантируемый кардиовертер-дефибриллятор (ИКД)
- Хирургия
Информация на этом сайте не должна использоваться вместо разговора с врачом.Всегда обсуждайте с врачом информацию о диагнозе и лечении.
Несоответствующая синусовая тахикардия | Сидарс-Синай
Не то, что вы ищете?
Что такое несоответствующая синусовая тахикардия?
Несоответствующая синусовая тахикардия
(IST) возникает, когда сердце бьется очень быстро без уважительной причины. Это тип
Нарушение сердечного ритма называется аритмией.
Тахикардия — медицинский термин для обозначения
учащенное сердцебиение. У взрослых частота сердечных сокращений превышает 100 ударов в минуту, когда
человек в состоянии покоя считается тахикардией. Дети и младенцы обычно быстрее
ЧСС, чем у взрослых. У большинства людей с IST частота сердечных сокращений в состоянии покоя выше, чем
100 ударов в минуту или средняя частота пульса в состоянии покоя более 90 ударов в минуту.
У других частота сердечных сокращений нормальная в состоянии покоя, но она очень быстро увеличивается во время отдыха.
легкие физические нагрузки.
Электрический сигнал сердца
обычно начинается в синоатриальном (SA) узле, который находится в правом верхнем углу сердца.
камера. Эта область запускает электрический сигнал, который распространяется по сердцу и
координирует сердцебиение. Узел SA получает сигналы от нервов. Эти нервы могут
заставляют сердце биться быстрее или медленнее, в зависимости от потребностей организма.
Есть много нормальных причин, почему
сердце может биться быстрее, например, при лихорадке, во время упражнений, при беспокойстве или
стресс.Но в IST сердце бьется быстрее по неизвестным причинам. Частота сердечных сокращений может
увеличиваются сами по себе без какой-либо стимуляции. В других случаях частота сердечных сокращений увеличивается, потому что
триггера. Но увеличивается больше, чем следовало бы. Если сердце бьется очень быстро, оно
может не заполниться полностью между ударами. Тогда немного меньше крови может попасть в
тело.
IST встречается редко. Это чаще встречается в
молодых женщин, чем мужчин. IST также является сложным заболеванием.Как правило, лучше всего видеть
кардиолог, обученный использованию различных кардиологических и электрофизиологических препаратов.
лечения.
Что вызывает несоответствующую синусовую тахикардию?
IST имеет много причин. Эксперты не
хорошо их все понимаю. Иногда IST возникает из-за неправильной передачи сигналов
нервы, учащающие частоту сердечных сокращений. Нервы, снижающие частоту сердечных сокращений, также могут
не работают как должны.
У некоторых людей IST начинается после
заражение вирусом. В этой ситуации симптомы могут исчезнуть.
внезапно через несколько месяцев до нескольких лет.
Многие факторы могут вызвать
собственно тахикардия. с. Некоторые триггеры могут включать:
- Кофеин
- Алкоголь
- Никотин
- Незаконные наркотики, такие как кокаин
- Сверхактивная щитовидная железа
(гипертиреоз) - Лихорадка
- Беспокойство
- Анемия
- Очень низкое кровяное давление
- Сердечный приступ
- Сердечная недостаточность
- Болезнь легких
- Боль
С этими триггерами тахикардия будет считаться подходящей реакцией.Но
Обычно при IST частота сердечных сокращений высока, даже когда эти триггеры отсутствуют. В
В некоторых случаях IST частота сердечных сокращений может увеличиваться даже больше, чем следовало бы, в ответ на
эти триггеры.
Каковы симптомы несоответствующей пазухи
тахикардия?
У некоторых людей с IST нет
любые симптомы. Но другие делают. Возможные симптомы включают:
- Ощущение учащенного сердцебиения
(сердцебиение), которое может вызывать дискомфорт - Одышка
- Головокружение
- Обморок
- Боль в груди
- Беспокойство
- Головные боли
- Снижение способности к упражнениям
Симптомы IST могут выглядеть как
другие проблемы со здоровьем.Всегда обращайтесь к своему врачу за диагнозом.
У вас может быть больше шансов получить
симптомы от IST, если у вас есть другой вид проблемы с сердцем. Эти симптомы могут появиться
включается в ответ на такой триггер, как кофеин. Эти симптомы могут возникать время от времени до
время в течение месяцев или лет. У некоторых людей эти симптомы проходят после нескольких
месяцы.
Как диагностируется несоответствующая синусовая тахикардия?
Ваш лечащий врач будет
просмотрите историю своего здоровья и проведите физический осмотр.Они могут легко заметить быстрое
сердцебиение, измеряя ваш пульс. Но важно исключить другие причины
быстрое сердцебиение. Также важно узнать, какой тип тахикардии присутствует. Другой
типы тахикардии могут нуждаться в другом лечении.
Ваш лечащий врач может использовать
тесты, которые помогут поставить этот диагноз. К ним относятся:
- Электрокардиограмма, для анализа
электрический ритм сердца и тип тахикардии - Непрерывный мониторинг сердца
ритм (холтеровское мониторирование), для более длительного контроля ритма - Анализы крови для поиска других причин
учащенного сердцебиения - Эхокардиограмма, чтобы проверить размер,
структура и накачка сердца - Рентген грудной клетки для просмотра сердца и
легкие
IST иногда диагностируется ошибочно
как тревожное расстройство.
Как лечится несоответствующая синусовая тахикардия?
Для лечения IST доступны различные методы лечения. Ваше здоровье
провайдер может предложить вам:
- Устранить потенциальные триггеры или
стимуляторы в вашем рационе, такие как кофеин, никотин и алкоголь - Примите лекарство, чтобы снизить частоту сердечных сокращений
такие как ивабрадин, бета-адреноблокаторы или блокаторы кальциевых каналов. - Упражнения для улучшения качества жизни
и для поддержания здоровья сердца
IST часто трудно поддается лечению. если ты
у вас есть серьезные симптомы, которые не поддаются лечению, вы можете быть кандидатом на
катетерная абляция. Эта процедура использует энергию для разрушения очень небольшой части сердца.
это вызывает тахикардию. Но всегда получается. Также есть некоторые
риск того, что T, разрушающий слишком много сердечной ткани, может сделать постоянный кардиостимулятор
необходимо.
Что я могу сделать, чтобы предотвратить несоответствие пазухи
тахикардия?
Возможно, невозможно предотвратить
Сам IST. Если у вас есть IST, воздержание от триггеров может помочь вам избежать эпизодов
учащение пульса.
Болезнь сердца может проявляться симптомами
IST хуже. Поговорите со своим врачом о способах предотвращения сердечных заболеваний.
К ним относятся:
- Соблюдайте здоровую диету
- Получение достаточного количества упражнений и
поддержание здорового веса - Лечение таких состояний, как нездоровое
уровень холестерина, высокое кровяное давление и диабет
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если
ваши симптомы становятся более частыми или серьезными.Позвоните 911, если у вас есть такие симптомы.
как сильная одышка или боль в груди.
Ключевые моменты несоответствующей синусовой тахикардии
- В IST частота сердечных сокращений обычно
повышенный более 100 ударов в минуту в покое или более 90 ударов в минуту
минута при усреднении за день - Чаще всего это увеличение сердца
ставка происходит сама по себе при отсутствии триггеров.В других случаях частота сердечных сокращений
увеличивается из-за триггера. Но увеличение намного больше, чем было бы
ожидал. . - У некоторых людей нет никаких симптомов
от IST. Но другие делают. - Возможные методы лечения различаются в зависимости от
серьезность ваших симптомов. - Это может помочь избежать потенциального
триггеры, такие как кофеин и никотин, и любые другие триггеры, которые, как вы обнаружили, приводят к
IST.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от
визит к вашему лечащему врачу:
- Знайте причину вашего визита и
что вы хотите. - Перед визитом запишите
вопросы, на которые вы хотите получить ответы. - Возьмите с собой кого-нибудь, чтобы помочь вам спросить
вопросы и запомните, что вам говорит ваш провайдер. - При посещении запишите имя
новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые
инструкции, которые дает вам ваш провайдер. - Узнайте, почему новое лекарство или лечение
прописан, и как он вам поможет. Также знайте, какие бывают побочные эффекты. - Спросите, можно ли вылечить ваше состояние
другими способами. - Знайте, почему тест или процедура
рекомендуются и что могут означать результаты. - Знайте, чего ожидать, если вы не примете
лекарство или пройти тест или процедуру. - Если вам назначен повторный прием,
запишите дату, время и цель визита. - Узнайте, как можно связаться со своим провайдером
Если у вас есть вопросы.
Не то, что вы ищете?
Аритмия | Проблемы с сердечным ритмом
Аритмия — это когда ваше сердце бьется слишком быстро, слишком медленно или в неравномерном, нерегулярном ритме.Узнайте о различных типах аритмий, способах их диагностики и лечения.
В вашем сердце есть электрическая система, которая посылает сообщения сердечной мышце, сообщая ей, когда нужно протолкнуть кровь по телу. Это сердцебиение.
У большинства людей сердце бьется с постоянной частотой от 60 до 100 раз в минуту. Это называется синусовым ритмом .
Если у вас проблемы с электрической системой сердца, сообщения в сердечную мышцу не поступают вовремя.Из-за этого ваше сердце может биться слишком быстро, слишком медленно или неравномерно.
Это аритмия . Вы также можете услышать, что это называется ненормальным сердечным ритмом, нерегулярным сердцебиением или проблемой сердечного ритма.
Распространенные типы аритмии
Существует несколько основных типов аритмий или нарушений сердечного ритма.
- Учащенное сердцебиение (тахикардия).
- Замедленное сердцебиение (брадикардия).
- Нерегулярное сердцебиение.
Самым распространенным видом нарушения сердечного ритма является фибрилляция предсердий (ФП), которая вызывает нерегулярный и часто учащенный сердечный ритм.
Существует ряд других видов аритмии.
Наджелудочковая тахикардия (СВТ) — сердечная аритмия, которая начинается в верхней части сердца, над нижними полостями (желудочками). С SVT ваша частота сердечных сокращений увеличивается очень внезапно до более 100 ударов в минуту. Это может произойти, когда вы отдыхаете или когда занимаетесь спортом.
Трепетание предсердий — это учащенное сердцебиение, которое начинается в верхних камерах сердца (предсердиях). При трепетании предсердий ваши предсердия часто бьются со скоростью до 300 ударов в минуту.Ритм может быть регулярным или нерегулярным. Часто встречается у людей, страдающих фибрилляцией предсердий.
Желудочковая тахикардия — это учащенное сердцебиение, которое начинается в нижних камерах сердца (желудочках). Эпизод ЖТ может начаться очень быстро и длиться всего несколько секунд или минут, а может продолжаться дольше. Иногда ЖТ прекращается сама по себе, но если она продолжается, ее необходимо лечить как можно скорее, так как это подвергает вас риску остановки сердца.
Фибрилляция желудочков — это чрезвычайно быстрый, опасный для жизни сердечный ритм, который заставляет сердце «дрожать», а не качать кровь по телу.Это может вызвать остановку сердца.
Синдром удлиненного интервала QT, синдром Бругада и синдром Вольфа-Паркинсона-Уайта (WPW) — это сердечные заболевания, вызывающие учащенное нерегулярное сердцебиение. Это может привести к обморокам или иногда к остановке сердца.
Блок сердца возникает, когда электрические сообщения, которые говорят вашему сердцу биться, задерживаются или блокируются. Это заставляет ваше сердце биться медленнее, чем 60 ударов в минуту. Типы сердечных блокад включают атриовентрикулярную (АВ) блокаду сердца и блокаду ножек пучка Гиса.
Синдром тахибрадии (синдром слабости синусового узла) — это проблема синусового узла вашего сердца (иногда называемого естественным кардиостимулятором вашего сердца). Он включает периоды очень быстрого или очень медленного сердцебиения.
Эктопическое сердцебиение — это когда ваше сердце пропускает удар или добавляет дополнительный удар. Обычно они не являются серьезными, однако, если они возникают регулярно или вы плохо себя чувствуете, обратитесь к врачу.
Серьезна ли сердечная аритмия?
Люди со здоровым сердцем могут время от времени иметь безобидные нарушения сердечного ритма.Однако нерегулярное сердцебиение может быть признаком сердечного заболевания. Важно регулярно проверять пульс. Если вы заметили, что биение происходит ненормально, посоветуйтесь с врачом.
Узнайте, как проверить свой пульс.
Что вызывает аритмию?
Есть много вещей, которые могут вызвать нерегулярную частоту сердечных сокращений или ритм. Они могут включать:
- повреждение сердца в результате других сердечных заболеваний. Сердечные заболевания, такие как сердечный приступ, кардиомиопатия, сердечная недостаточность и высокое кровяное давление, могут повреждать сердечную ткань, что приводит к нарушениям сердечного ритма.
- врожденные пороки сердца. Некоторые аритмии вызваны сердечными заболеваниями, с которыми вы родились.
- другими заболеваниями , такими как гипертиреоз и обструктивное апноэ во сне
- старение. С возрастом ваши электрические пути не всегда работают так хорошо.
- лекарства. Некоторые лекарства, отпускаемые без рецепта, и лекарства, отпускаемые по рецепту, могут вызывать аритмию у некоторых людей
- Стимуляторы такие как алкоголь, табак и некоторые запрещенные наркотики, принимаемые в больших количествах в течение длительного периода времени, могут вызывать аритмию у некоторых людей
- с лишним весом.
Что может вызвать аритмию?
Если у вас проблемы с нерегулярным сердцебиением, которые приходят и уходят (пароксизмальная аритмия), вы обнаружите, что есть определенные факторы, которые могут вызвать приступ. Общие триггеры включают:
- усталость
- алкоголь
- никотин (в сигаретах или электронных сигаретах)
- кофеин
- другие несвязанные заболевания, такие как простуда или грипп
- физический или эмоциональный стресс
- некоторые лекарства, либо более -счетчик или рецепт.Поговорите со своим врачом, если считаете, что лекарство может вызвать нерегулярное сердцебиение. Никогда не прекращайте прием рецептурных лекарств, не посоветовавшись предварительно с врачом.
Хорошая идея — выяснить, что вызывает нарушение сердечного ритма, и по возможности избегать этих триггеров.
У некоторых людей определенные виды упражнений могут вызывать проблемы с сердечным ритмом. Однако не следует полностью прекращать занятия.
Физическая активность очень важна для здоровья сердца и общего благополучия.Если вы думаете, что упражнения вызывают аритмию, поговорите со своим врачом. Он или она может помочь вам справиться с проблемой и предложить альтернативный вид деятельности, который может вам подойти.
Тесты для выявления аритмий
Вы можете измерить свою частоту сердечных сокращений, измерив свой пульс. Если вы считаете, что у вас ненормальный пульс, важно проконсультироваться с врачом.
Врачи могут использовать ряд тестов для диагностики аритмии. Они могут включать:
- ЭКГ (тест электрокардиограммы)
- эхо-тест (тест эхокардиограммы)
- исследование EP (электрофизиологическое исследование).
Вы можете узнать больше об этих тестах на нашей странице сердечных тестов.
Как лечить аритмию
Тип лечения аритмии будет зависеть от типа нерегулярного сердечного ритма и симптомов, которые вы испытываете.
Общие методы лечения аритмий включают:
Ваш врач обсудит с вами план лечения и контроля вашего состояния сердечного ритма.
Жизнь с аритмией
Если вам недавно поставили диагноз аритмия, у вас, вероятно, есть много вопросов.Вам может быть интересно, насколько серьезно ваше состояние и что оно означает для вашего будущего.
В это время нормально испытывать ряд эмоций, включая неуверенность, страх, беспокойство и плохое настроение. Поговорите со своим врачом или медсестрой, если это длится дольше нескольких недель.
Вам предстоит сыграть важную роль в долгосрочном управлении состоянием сердечного ритма. Хорошее понимание своего состояния и его лечения может помочь вам более успешно справиться с ним.
Чтобы помочь контролировать свое состояние, вы можете:
- определить ваши триггеры
- избегать или уменьшить потребление алкоголя
- принимать лекарства в соответствии с предписаниями.
- знать, когда обращаться за неотложной помощью
- оставайся активным. Поговорите со своим терапевтом или принесите зеленый рецепт, чтобы начать работу.
Общение с другими людьми
Иногда полезно услышать мнение других людей, страдающих нарушением сердечного ритма. Вы можете прочитать личные истории людей, которые поделились своим опытом в рамках нашей программы Journeys .Вы найдете истории людей, страдающих аритмией и другими сердечными заболеваниями.
Вы также можете присоединиться к группе кардиологической поддержки в вашем районе или узнать, проводятся ли в вашем местном отделении Heart Foundation какие-либо мероприятия в вашем районе.
Найти группу кардиологической поддержки Посмотреть мероприятия Heart Foundation
Суправентрикулярная тахикардия (СВТ) — NHS
Наджелудочковая тахикардия (СВТ) — это состояние, при котором ваше сердце внезапно начинает биться намного быстрее, чем обычно.Обычно это не серьезно, но некоторым людям может потребоваться лечение.
Что такое суправентрикулярная тахикардия (СВТ)?
SVT возникает, когда электрическая система, контролирующая ваш сердечный ритм, не работает должным образом.
Это заставляет ваше сердце внезапно биться намного быстрее. Затем он может резко замедлиться.
Нормальная частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту (уд / мин). Но с SVT ваша частота сердечных сокращений внезапно превышает 100 ударов в минуту.Это может произойти, когда вы отдыхаете или занимаетесь спортом.
Симптомы наджелудочковой тахикардии (СВТ)
Наличие СВТ означает, что ваше сердце внезапно забилось быстрее.
Это:
- обычно длится несколько минут, но иногда может длиться и несколько часов
- может происходить несколько раз в день или один раз в год — варьируется
- может быть вызвано усталостью, кофеином, алкоголем или наркотиками — но часто нет очевидного триггера
- может произойти в любом возрасте, но часто начинается впервые у детей и молодых людей — у многих людей первые симптомы появляются в возрасте от 25 до 40 лет
Другие симптомы могут не проявляться, но иногда люди также:
- испытываете боль в груди
- чувствуете слабость, одышку или головокружение
- чувствуете усталость
- плохо себя чувствуете или болеете
Несрочный совет: обратитесь к терапевту, если у вас постоянно учащается сердцебиение.
Важно проверить это.Вам может потребоваться тест, например электрокардиограмма (ЭКГ), чтобы узнать, что происходит.
Информация:
Обновление коронавируса: как связаться с GP
По-прежнему важно получить помощь от терапевта, если она вам нужна. Чтобы связаться с вашим терапевтом:
- посетите их веб-сайт
- используйте приложение NHS
- позвоните им
Узнайте об использовании NHS во время коронавируса
Что вы можете сделать, чтобы помочь при наджелудочковой тахикардии (СВТ)
Если ваши эпизоды СВТ длятся всего несколько минут и вас не беспокоят, возможно, вам не понадобится лечение.
Вы можете изменить свой образ жизни, чтобы снизить вероятность эпизодов, например:
- сокращение количества потребляемого кофеина или алкоголя
- прекращение или сокращение курения
- , убедившись, что вы достаточно отдыхаете
Ваш врач может также порекомендовать несколько простых методов, которые помогут остановить эпизоды, когда они случаются.
