Чем Опасен Тиреотоксикоза: Симптомы, Лечение в Самаре
Тиреотоксикоз — это состояние, при котором в организме становится слишком много тиреоидных гормонов, вырабатываемых щитовидной железой. Эта болезнь, чаще всего, встречается в возрасте от двадцати до сорока лет, но иногда может встречаться, как у молодёжи, так и у пожилых людей.
Симптомы
Симптомы тиреотоксикоза разнообразны и включают в себя следующие проявления:
-
— Потеря веса.
-
— Дрожь в руках.
-
— Неусидчивость.
-
— Нарушения памяти.
-
— Потливость.
-
— Частый стул.
Также, из-за того, что тиреотоксикоз появляется в результате воспаления щитовидной железы, может наблюдаться зоб — припухлость в шее, а также боль при глотании и дыхании.
Отдельно стоит упомянуть, что из-за нарушения гормонального фона, у женщин тиреотоксикоз вызывает нарушения менструального цикла.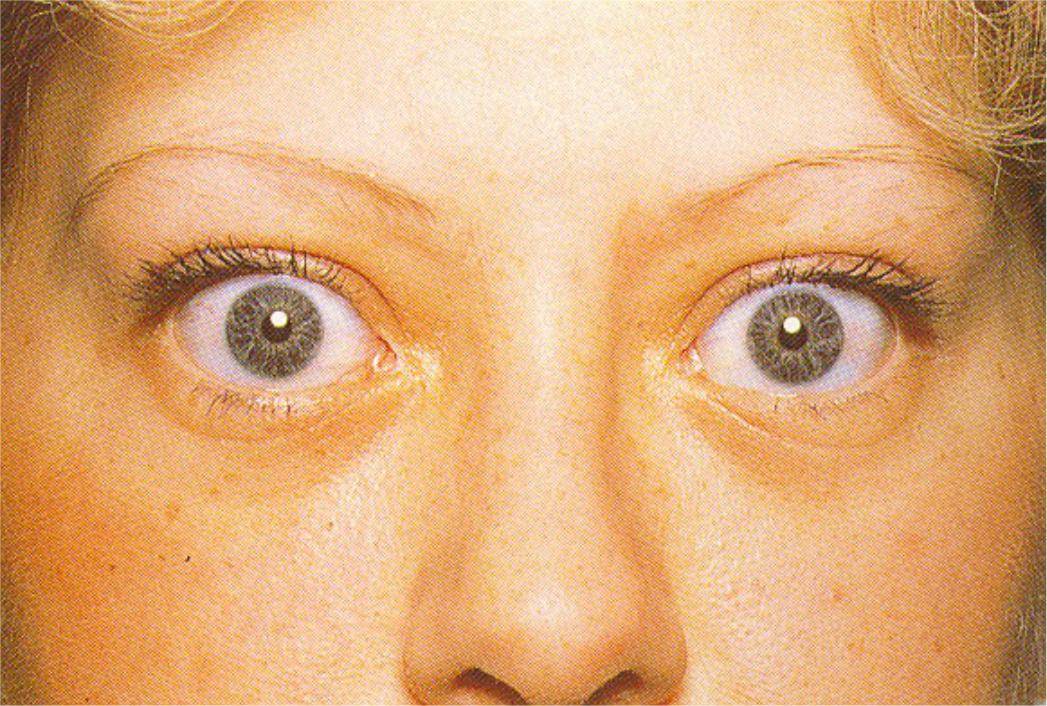 У мужчин, при этом заболевании, возникают проблемы с либидо — половым влечением.
У мужчин, при этом заболевании, возникают проблемы с либидо — половым влечением.
Степени тяжести
В зависимости от того, насколько серьёзно отравление организма тиреоидными гормонами, разделяют три степени тяжести:
Тяжелая степень. Возникает в тех случаях, когда тиреотоксикоз уже наблюдался ранее, но не был вылечен. Если говорить о том, чем опасен тиреотоксикоз в тяжелой форме, то можно сразу отметить, что появляются нарушения в работе множества внутренних органов. Может быть затронуто даже зрение — отекают ткани орбиты глаза и они выпячиваются. Это мешает сфокусировать зрение.
Средняя степень. Обычно, именно на этой стадии начинает учащаться сердцебиение, а вес снижаться. При этом наблюдаются проблемы с пищеварением и надпочечниками.
Легкая степень. Это та форма тиреотоксикоза, которую сложно обнаружить — затронута только щитовидная железа и слегка увеличено сердцебиение — все остальные системы организма в норме и не страдают от нарушения гормонального фона.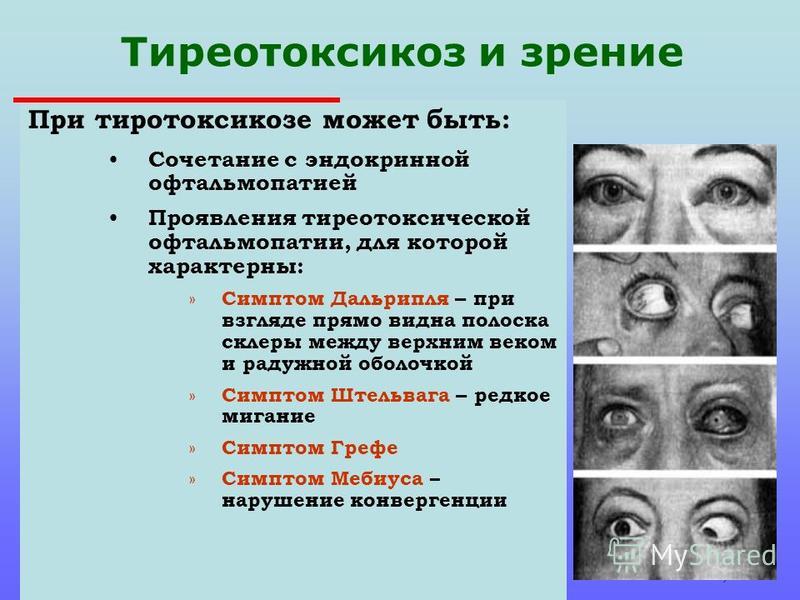
Причины заболевания
Практически всегда, в восьмидесяти процентах случаев, тиреотоксикоз у женщин или мужчин вызван базедовой болезнью — диффузно токсическим зобом. Тиреотоксикоз, как уже говорилось ранее, вызван большим количеством тиреоидных гормонов, которые активно вырабатываются щитовидной железой в воспаленном состоянии.
В прочих случаях, причинами могут быть появление узлов или даже аденомы, которые выделяют этот гормон в изобилии. Изредка, это может быть следствием гормональной терапии или заболевания гипофиза.
Тиреотоксикоз: лечение
Лечение тиреотоксикоза может отличаться в зависимости от конкретной ситуации и особенностей организма, но обычно выделяют три основных метода:
-
— Консервативный метод, который заключается в приёме препаратов подавляющих щитовидную железу. Приём этих лекарств может сочетаться с употреблением других препаратов, которые должны стабилизировать другие системы организма, если это необходимо.
 Во время приема лекарств нужны постоянные консультации у эндокринолога.
Во время приема лекарств нужны постоянные консультации у эндокринолога. -
— Хирургическое лечение применяется, если консервативный метод не дал результатов. Однако, это вмешательство может быть связано с подозрением на опухоль или же загрудинным положением зоба.
-
— Радиоактивный йод также применяется для лечения тиреотоксикоза. Его принцип заключается в том, что радиоактивный йод накапливается в щитовидной железе, что убивает часть клеток, которые заменяются на соединительную ткань. Этот метод опасен, так как может привести к хроническому недостатку нужных гормонов и их придётся принимать искусственно до конца жизни.
Чем опасен тиреотоксикоз
Помимо упоминавшихся ранее симптомов, которые сами по себе не очень приятны, токсический тиреотоксикоз опасен и тем, что все процессы в организме начинают идти быстрее, чем нужно. Это дает дополнительную нагрузку на внутренние органы, что приводит к их «изнашиванию» и проблемам в работе всех систем организма.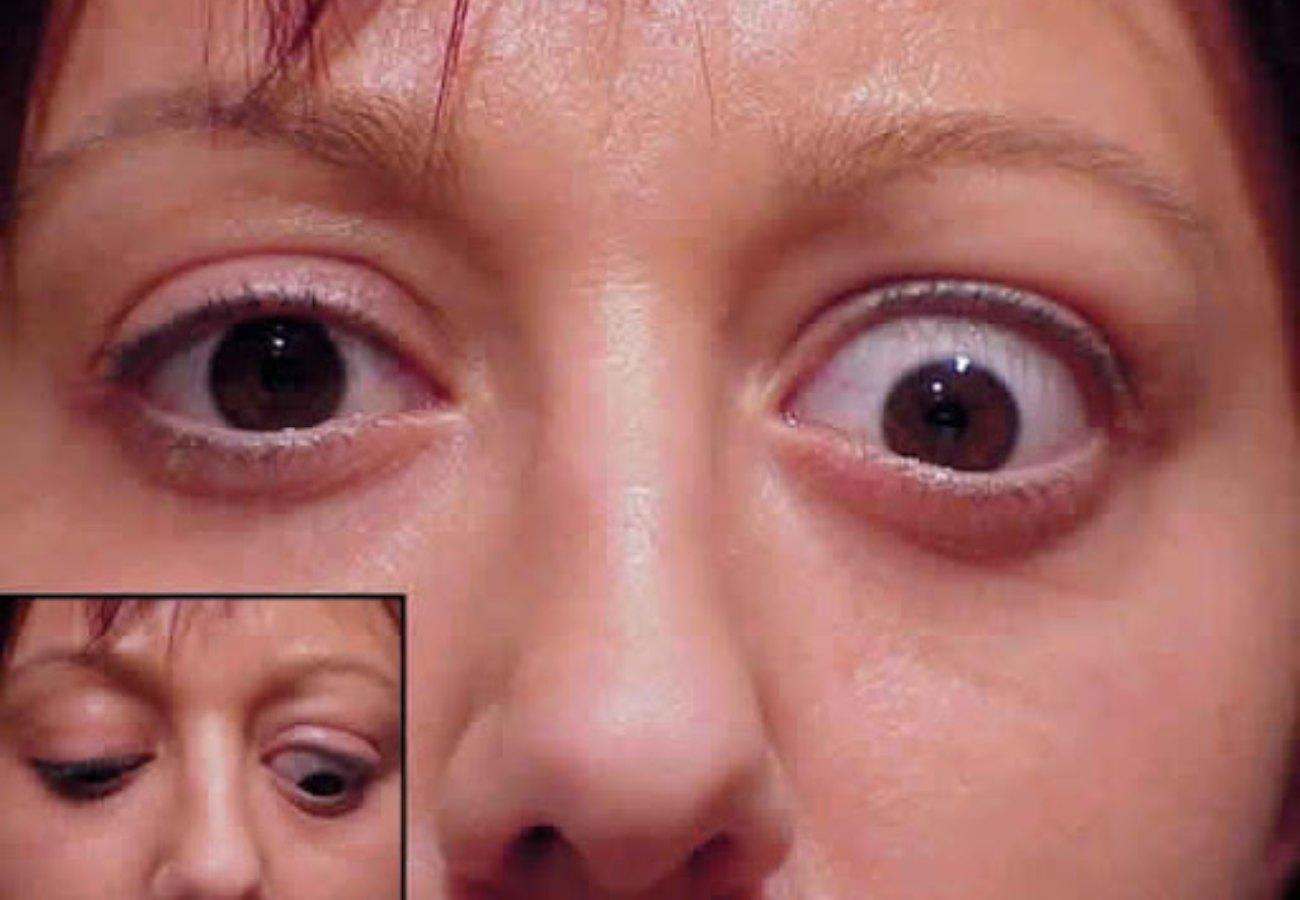 Кроме того, избыток этого гормона, в сочетании со стрессом, может привести к тиреотоксическому кризу — опасному для жизни состоянию, при котором обостряются все симптомы, а больной впадает в кому. Вывести из комы возможно только в реанимации, сам пациент не может из неё выйти ни при каких обстоятельствах. Кома, в сочетании с повышенной температурой, которая достигает сорока градусов, и почти полным прекращением образования мочи, подвергают организм огромному стрессу и, потенциально, может убить.
Кроме того, избыток этого гормона, в сочетании со стрессом, может привести к тиреотоксическому кризу — опасному для жизни состоянию, при котором обостряются все симптомы, а больной впадает в кому. Вывести из комы возможно только в реанимации, сам пациент не может из неё выйти ни при каких обстоятельствах. Кома, в сочетании с повышенной температурой, которая достигает сорока градусов, и почти полным прекращением образования мочи, подвергают организм огромному стрессу и, потенциально, может убить.
13 самых распространенных симптомов проблем с щитовидкой
Согласно ВОЗ, взрослому человеку для хорошей работы организма в сутки необходимо 150 мкг йода. Норма для ребенка — 90 мкг.
Фото: Алексей ФОКИН
В осенне-зимний период у многих даже вполне здоровых людей замедляется выработка гормонов щитовидной железы. Это становится одной из важных причин сезонного снижения иммунитета и нарушений обмена веществ, а главное — начала проблем с щитовидкой. Поэтому если вы заметили у себя сразу несколько симптомов из ниже перечисленных, возможно, вам стоит незамедлительно наведаться к эндокринологу.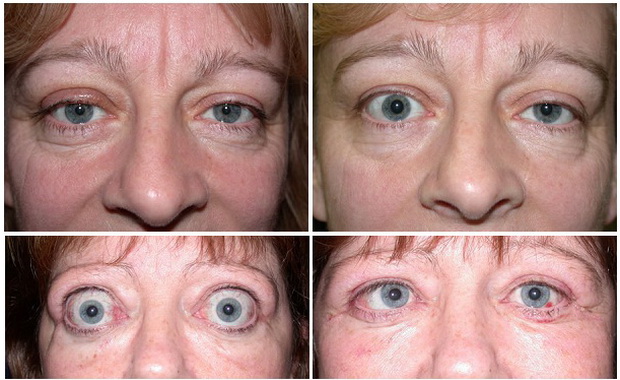
Усталость и быстрая утомляемость
Вы чувствуете усталость сразу после пробуждения, даже если спали 10 часов кряду? И на рабочем месте постоянно хочется вздремнуть? А все выходные превратились в сплошной «день сурка» — отоспаться после рабочей недели? Все эти признаки могут свидетельствовать о каком-либо недиагностированном заболевании щитовидной железы, особенно о гипотиреозе – болезни, обусловленной недостаточным содержанием в организме гормонов щитовидной железы. Бегом к врачу!
Дискомфорт в области шеи
Щитовидная железа расположена в шее под гортанью перед трахеей, если в какой-то момент вы в этой области отметили симптомы, указанные ниже, то имейте в виду, они могут асоциироваться с гипотиреозом (см. выше), гипертиреозом (избыток гормонов щитовидки), аутоимунным заболеванием железы, зобом или раком:
* ощущение набухания шеи
* визуальное увеличение шеи
* дискомфорт при ношении водолазки или галстука
* затрудненное глотание или дыхание
* чувствительность шеи
Необъяснимая хрипота в голосе
Неожиданно ставший сиплым или хриплым голос, и при этом он остается таким на протяжении долгого времени — все это может говорить о диагнозах, которые перечислены в пункте выше.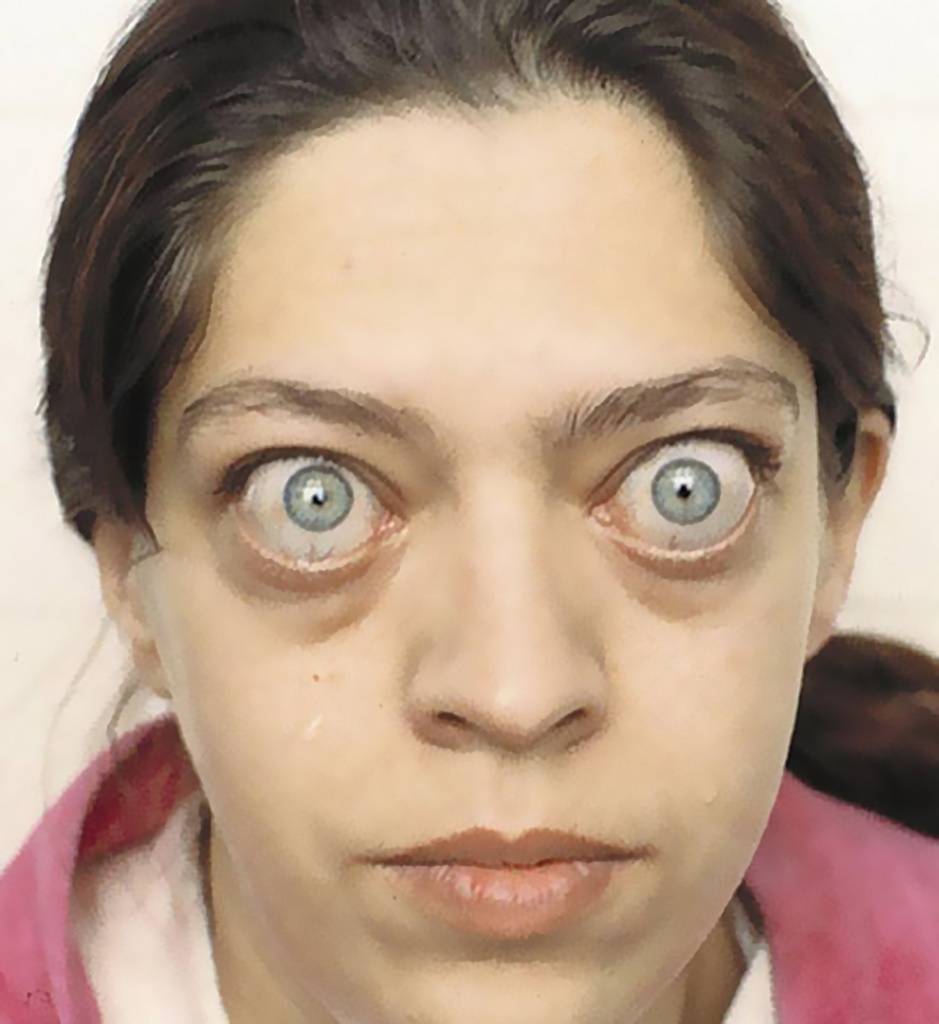 Будьте бдительны!
Будьте бдительны!
Резкое изменение веса, не связанное с диетами или тренировками
Резкое изменение веса как в одну, так и в другую сторону может быть признаком как гипотиреоза, так и гипертиреоза. -Например, вы соблюдаете низкожировую диету и изматываете себя тренировками, но никак не можете похудеть, никакие диеты и тренировки не приносят должного результата… Это может быть симтомом недостаточной активности щитовидной железы.
Может быть и наоборот — вы питаетесь так же, как и прежде, но при этом резко худеете: необъяснимая потеря веса или его сохранение при употреблении большего числа калорий – признак гипертиреоза.
Депрессия, тревожность, панические атаки
Вы подвержены депрессиям, постоянному или периодическому чувству тревоги или даже паническим атакам? Это тоже может быть симптомом заболевания щитовидной железы. С депрессией чаще всего ассоциируется гипотиреоз, то есть, недостаток гормонов щитовидки.
Однако тяжелая депрессия, которая даже не поддается лечению антидепрессантами, может свидетельствовать и о гипертиреозе.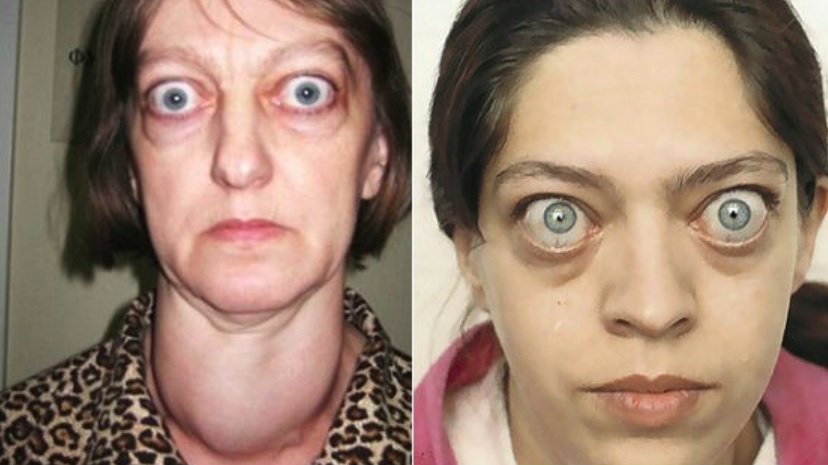 Пациенты с этим заболеванием часто испытывают чувство тревоги и переживают панические атаки.
Пациенты с этим заболеванием часто испытывают чувство тревоги и переживают панические атаки.
Проблемы с глазами и ухудшение зрения
Некоторые признаки ухудшения или изменения зрения могут свидетельствовать о наличии гипотиреоза, гипертиреоза или так называемой тироидной болезни глаз, обустовленной болезнью Базедова. Среди признаков могут быть следующие:
* Ощущение сухости или песка в глазах
* Размытое зрение
* Покраснение, сухость или водянистость глаз, припухлость век
* Двоение в глазах
* Глаза выпучены, а веки не полностью прикрывают глаза
Если вы заметили у себя хотя бы один из этих симптомов, обратитесь к врачу и пройдите полное обследование.
Постоянные нарушения сна
Долго не можете уснуть? Просыпаетесь несколько раз за ночь? Вам трудно уснуть из-за учащенного сердцебиения или ощущения тревоги? Все это также может указывать на гипертиреоз.
Выпадение волос или ухудшение их состояния
Дисбаланс гормонов щитовидной железы заметным образом отражается на состоянии волос человека. Если они вдруг стали жесткими и сухими, легко ломаться и выпадать, это может указывать на гипотиреоз. Еще один специфический симптом этой проблемы – выпадение волосков внешнего края брови.
Если они вдруг стали жесткими и сухими, легко ломаться и выпадать, это может указывать на гипотиреоз. Еще один специфический симптом этой проблемы – выпадение волосков внешнего края брови.
Проблемы с кожей
Она неожиданно может становиться грубой, сухой, шелушащейся, особенно на пятках, коленях и локтях. Кожа может истончаться, становиться очень чувствительной или необычайно гладкой. При гипертиреозе и болезни Базедова встречается еще один симптом — когда на голени появляется узловатая микседема, а на коже лица – потница.
Запор, диарея, синдром раздраженного кишечника
Длительные запоры, не поддающиеся лечению соответствующими лекарствами, могут быть симптомом гипотиреоза. А вот диарея или синдром раздраженного кишечника, наоборот, могут свидетельствовать о гипертиреозе.
Нарушения менструального цикла и проблемы с зачатием
Если вы же можете забеременеть, позможно, вам помимо гинеколога стоит записаться и к эндокринологу.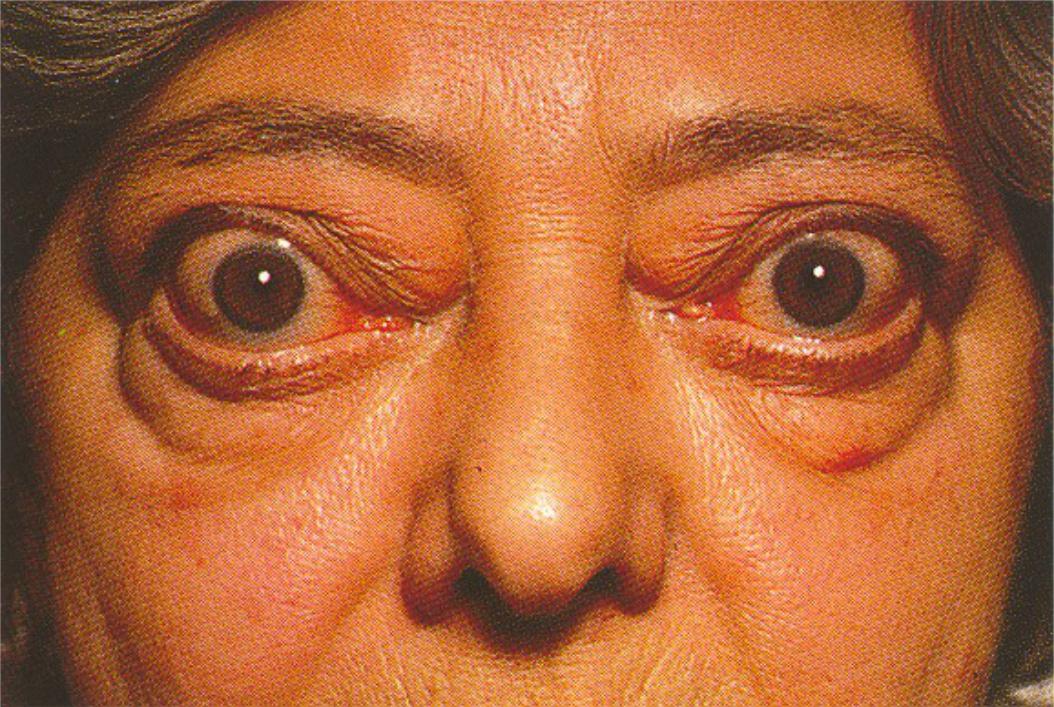 Более частые и обильные менструальные кровотечения характерны для гипотиреоза. А вот у женщин с гипертиреозом менструация наоборот бывает нерегулярной, кратковременной и скудной, и, в конце концов, может прекратиться совсем.
Более частые и обильные менструальные кровотечения характерны для гипотиреоза. А вот у женщин с гипертиреозом менструация наоборот бывает нерегулярной, кратковременной и скудной, и, в конце концов, может прекратиться совсем.
Боли в мышцах и суставах, туннельный синдром
Подобные боли– характерный, но часто недооцениваемый симптом заболеваний щитовидной железы.
Люди с гипотиреозом могут страдать от болей в мышцах и суставах, чаще всего рук и ног. Фибромиалгия также встречается при пониженной активности щитовидной железы. Высок риск развития синдрома запястного канала, храктеризующегося болями в руках, запястьях, ладонях и пальцах.
Схожее состояние, называемое тарзальным туннельным синдромом, приводит к болям в голенях, лодыжках, стопах и пальцах ног. Симптомом может быть и другая болезнь ног – плантарный фасциит.
Больные гипертиреозом могут испытывать боль или слабость в верхней части руки или икрах.
Повышенный холестерин, который сложно снизить медикаментами
Высокий уровень холестерина, не поддающийся регулированию с помощью диет или медикаментов, может являться признаком гипотиреоза. А необычайно низкий холестерин может свидетельствовать о гипертиреозе.
А необычайно низкий холестерин может свидетельствовать о гипертиреозе.
Как уберечь себя от заболеваний щитовидной железы?
Щитовидная железа — это очень маленький, но очень важный орган, который регулирует в организме все: нервную, эндокринную системы, работу сердца и внутренних органов. От нее также зависит репродуктивная функция. Вот почему так важно контролировать ее состояние. И даже если нет явных проблем и жалоб, показываться эндокринологу раз в пятилетку до 40 лет и раз в два года после 40 лет. За консультацией можно обращаться к эндокринологу или к еще более узкому специалисту — тиреоидологу (занимается исключительно проблемами щитовидной железы).
Лечение тиреотоксикоза у пациентов с эндокринной офтальмопатией :: ТРУДНЫЙ ПАЦИЕНТ
Н.Ю. Свириденко
Институт клинической эндокринологии Эндокринологического научного центра, Москва
В обзорной статье приводятся современные сведения о патогенезе, клинических стадиях и подходах к лечению эндокринной офтальмопатии, развившейся в результате гиперфункции щитовидной железы.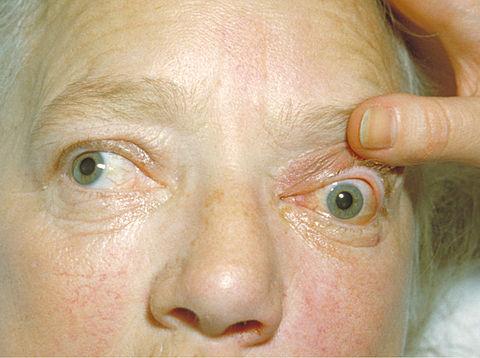
Ключевые слова: болезнь Грейвса, эндокринная офтальмопатия, тиреоидэктомия, радиойодтерапия.
Сведения об авторе:
Свириденко Наталья Юрьевна – д.м.н., профессор, заместитель директора Института клинической эндокринологии ФГБУ ЭНЦ МЗРФ по лечебной работе, главный научный сотрудник отделения терапии
Treatment of Hyperthyroidism in Patients with Endocrine Ophthalmopathy
N.Yu. Sviridenko
Clinical Endocrinology Institute of Endocrinology Science Center, Moscow
Review article presents current data on pathogenesis, clinical stages and treatment strategies of endocrine ophthalmopathy, which develops as a result of hyperthyroidism.
Keywords: Graves’ disease, endocrine ophthalmopathy, thyroidectomy, radioiodine therapy.
===
Эндокринная офтальмопатия (ЭОП) является одной из сложных патологий в эндокринологии и офтальмологии. Частота развития клинически явной ЭОП при болезни Грейвса (диффузном токсическом зобе, Базедовой болезни) составляет 30–50%. Доказано, что реальная частота ЭОП намного выше, если учитывать долю субклинических форм [1, 2]. Развитие ЭОП сопровождается патологическими изменениями в мягких тканях орбиты: ретробульбарной клетчатке (РБК), экстраокулярных мышцах (ЭОМ), вовлечением зрительного нерва и роговицы, а также придаточного аппарата глаза (век, конъюнктивы, слезного мясца, слезной железы) [3]. Крайне тяжелое течение ЭОП развивается примерно в 5% случаях и приводит к резкому ухудшению зрения вследствие развития оптической нейропатии (ОН), кератоконьюктивита, язвы роговицы. Нарушение функции щитовидной железы оказывает отрицательный эффект на ЭОП, течение и исход которой непосредственно зависят от степени компенсации тиреотоксикоза, тактики и результата лечения болезни Грейвса. Необходимость компенсации тиреотоксикоза, равно как и гипотиреоза не вызывает сомнений. Вместе с тем, при выборе способа лечения болезни Грейвса не всегда учитывается состояние органа зрения.
Доказано, что реальная частота ЭОП намного выше, если учитывать долю субклинических форм [1, 2]. Развитие ЭОП сопровождается патологическими изменениями в мягких тканях орбиты: ретробульбарной клетчатке (РБК), экстраокулярных мышцах (ЭОМ), вовлечением зрительного нерва и роговицы, а также придаточного аппарата глаза (век, конъюнктивы, слезного мясца, слезной железы) [3]. Крайне тяжелое течение ЭОП развивается примерно в 5% случаях и приводит к резкому ухудшению зрения вследствие развития оптической нейропатии (ОН), кератоконьюктивита, язвы роговицы. Нарушение функции щитовидной железы оказывает отрицательный эффект на ЭОП, течение и исход которой непосредственно зависят от степени компенсации тиреотоксикоза, тактики и результата лечения болезни Грейвса. Необходимость компенсации тиреотоксикоза, равно как и гипотиреоза не вызывает сомнений. Вместе с тем, при выборе способа лечения болезни Грейвса не всегда учитывается состояние органа зрения.
Диагностика болезни Грейвса
Болезнь Грейвса является одной из форм тиреотоксикоза, обусловленного избыточной продукцией тиреоидных гормонов: тироксина (Т4) и трийодтиронина (Т3) и их токсическим действием на органы и ткани. Пациенты с болезнью Грейвса предъявляют жалобы на повышенную возбудимость, эмоциональную лабильность, плаксивость, беспокойство, нарушение сна, суетливость, нарушение концентрации внимания, слабость, потливость, сердцебиения, дрожь в теле, потерю массы тела. Нередко, больные отмечают увеличение щитовидной железы, частый стул, нарушение менструального цикла, снижение потенции. Очень часто больные предъявляют жалобы на мышечную слабость. При длительном нелеченном тиреотоксикозе может развиться снижение костной массы – остеопения. Снижение костной плотности, особенно у пожилых, является фактором риска развития переломов. Наиболее уязвимы в этом отношении женщины в постменопаузе, имеющие снижение костной массы за счет дефицита эстрогенов. Течение заболевания может осложниться развитием фибрилляции предсердий, сердечной недостаточности, тромбоэмболических осложнений, надпочечниковой недостаточности, токсического гепатита, дистрофических изменений паренхиматозных органов, психоза, кахексии.
Пациенты с болезнью Грейвса предъявляют жалобы на повышенную возбудимость, эмоциональную лабильность, плаксивость, беспокойство, нарушение сна, суетливость, нарушение концентрации внимания, слабость, потливость, сердцебиения, дрожь в теле, потерю массы тела. Нередко, больные отмечают увеличение щитовидной железы, частый стул, нарушение менструального цикла, снижение потенции. Очень часто больные предъявляют жалобы на мышечную слабость. При длительном нелеченном тиреотоксикозе может развиться снижение костной массы – остеопения. Снижение костной плотности, особенно у пожилых, является фактором риска развития переломов. Наиболее уязвимы в этом отношении женщины в постменопаузе, имеющие снижение костной массы за счет дефицита эстрогенов. Течение заболевания может осложниться развитием фибрилляции предсердий, сердечной недостаточности, тромбоэмболических осложнений, надпочечниковой недостаточности, токсического гепатита, дистрофических изменений паренхиматозных органов, психоза, кахексии.
Своевременная диагностика и лечение тиреотоксикоза предупреждает развитие осложнений и улучшает исход болезни Грейвса.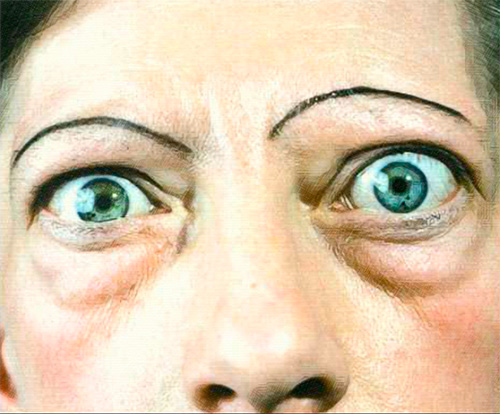 Диагноз болезни Грейвса основывается на характерной клинической картине, данных ультразвукового исследования, лабораторных показателей: высокого уровня свободных (св) фракций Т4 и Т3 и низкого содержания тиреотропного гормона (ТТГ) в крови. Cпецифическим маркером заболевания являются антитела к рецептору (р) ТТГ [4–6].
Диагноз болезни Грейвса основывается на характерной клинической картине, данных ультразвукового исследования, лабораторных показателей: высокого уровня свободных (св) фракций Т4 и Т3 и низкого содержания тиреотропного гормона (ТТГ) в крови. Cпецифическим маркером заболевания являются антитела к рецептору (р) ТТГ [4–6].
Диагностика эндокринной офтальмопатии
По современным представлениям ЭОП – это аутоиммунное заболевание, тесно связанное с аутоиммунной патологией щитовидной железы [7, 8]. В настоящее время нет четких данных о причине возникновения и последовательности развития ЭОП у пациентов с болезнью Грейвса. Существует гипотеза, что щитовидная железа и орбитальные ткани имеют одинаковые антигены и ЭОП может развиться вследствие перекрестного реагирования антител к антигенам щитовидной железы с тканями орбиты [9]. Одним из кандидатов на роль антигена-мишени является рТТГ [10]. Установлено, что у больных с болезнью Грейвса и ЭОП имеется более высокий уровень антител к рТТГ, по сравнению с больными болезнью Грейвса без офтальмопатии [11]. По нашим данным [12], у пациентов с низкой и высокой активностью ЭОП определялся более высокий уровень антител к рТТГ (19,9±19,6 IU/l; 40,8±43,2 IU/l) по сравнению с неактивной фазой (12,7±15,1 IU/l) (рис. 1).
По нашим данным [12], у пациентов с низкой и высокой активностью ЭОП определялся более высокий уровень антител к рТТГ (19,9±19,6 IU/l; 40,8±43,2 IU/l) по сравнению с неактивной фазой (12,7±15,1 IU/l) (рис. 1).
Мы также установили связь между уровнем антител к рТТГ и тяжестью ЭОП. Уровень антител к рТТГ был существенно выше при более тяжелом течении ЭОП, по сравнению со средней и легкой степенью тяжести (19,5 IU/l; 12,9 IU/l; 4,5 IU/l) (рис. 2).
ЭОП может возникать как до появления функциональных нарушений щитовидной железы (по нашим данным в 26,3%), так и на фоне манифестации тиреотоксикоза (18,4%), или во время пребывания пациента в эутиреозе после медикаментозной коррекции (44,7%). ЭОП имеет две клинические характеристики: активность и тяжесть. В течении ЭОП выделяют 2 основные фазы заболевания: фазу воспаления и фазу фиброза. Под активностью ЭОП понимают воспалительную фазу заболевания c момента атаки и появления первых симптомов до купирования симптомов и стабилизации процесса. Таким образом, активность – это динамический процесс, при котором активно манифестируют и прогрессивно нарастают клинические проявления ЭОП с ухудшением исходного состояния. В неактивную фазу ЭОП процесс остается стабильным, несмотря на то, что пациент продолжает предъявлять определенные жалобы. Активность определяется с помощью шкалы CAS (Clinical activity score), предложенной Mourits MP. с соавторами в 1989 г.[13]. Об активности процесса свидетельствует суммарный балл по данной шкале 3 и более (таблица).
Таким образом, активность – это динамический процесс, при котором активно манифестируют и прогрессивно нарастают клинические проявления ЭОП с ухудшением исходного состояния. В неактивную фазу ЭОП процесс остается стабильным, несмотря на то, что пациент продолжает предъявлять определенные жалобы. Активность определяется с помощью шкалы CAS (Clinical activity score), предложенной Mourits MP. с соавторами в 1989 г.[13]. Об активности процесса свидетельствует суммарный балл по данной шкале 3 и более (таблица).
Шкала клинической активности эндокринной офтальмопатии (СAS – clinical activity score):
1. Болезненное чувство давления за или перед глазами (спонтанная ретробульбарная болезненность)
2. Боль при попытках посмотреть вверх, в стороны или вниз (боль при движении глаз)
3. Краснота (эритема) века (век)
4. Покраснение конъюктивы
5. Припухлость (отек) века (век)
6. Хемоз
7. Отек слезного мясца (карункулы) или плики (полулунной складки)
Количество баллов по шкале СAS
Определение активности заболевания становится обязательным для выбора тактики лечения пациента, потому что иммуносупрессивная или лучевая терапия будут эффективны только при наличии активного воспаления. Напротив, хирургические методы лечения, например, устранение косоглазия, могут проводиться только в неактивной фазе ЭОП при отсутствии вероятности возникновения спонтанных рецидивов.
Напротив, хирургические методы лечения, например, устранение косоглазия, могут проводиться только в неактивной фазе ЭОП при отсутствии вероятности возникновения спонтанных рецидивов.
Тяжесть заболевания является второй ключевой характеристикой ЭОП. Она определяет степень функциональных и косметических нарушений на любой из стадий/фаз заболевания вне зависимости от активности процесса и определяется по классификации NOSPECS [14]. Классификация NOSPECS была предложена Werner SC. в 1969 г., позднее усовершенствована (1977г). Классификация NOSPECS была разработана и предложена для обеспечения единства методических подходов в оценке клинического материала по ЭОП и его международной сопоставимости.
Наиболее грозным осложнением ЭОП является развитие ОН. По данным Европейской группы по ЭОП (EUGOGO), 2006 г ОН при ЭОП выявляется в 76,6% случаев. При этом, офтальмоскопические изменения наблюдаются только в половине случаев [15]. ОН может иметь место даже при неизмененной центральной остроте зрения (1. 0) [16].
0) [16].
Среди возможных причин поздней диагностики ОН следует рассматривать отсутствие у клиницистов настороженности в отношении развития ОН при ЭОП. Между тем, раннее ее выявление способствует профилактике дальнейших зрительных нарушений. Больные с далеко зашедшей ОН составляют группу высокого риска развития необратимой слепоты (17). Необходимо помнить о возможности развития ОН у всех пациентов с активной стадией ЭОП и проводить последовательный диагностический поиск этого осложнения.
Основной причиной развития ОН является сдавление орбитальной части зрительного нерва увеличенными в объеме ЭОМ (апикальный синдром, синдром вершины орбиты, crowded orbital apex syndrome). Другой причиной является резкое натяжение зрительного нервы при выраженном экзофтальме, нарушение кровообращения и венозного оттока в орбите.
Клиническая манифестация ОН ассоциируется с жалобами пациентов на ощущение дискомфорта в глазу, боль и признаки ограничения мышечной подвижности. Обычно ОН является бинокулярной (70% больных), поэтому относительное нарушение содружественной реакции зрачков отсутствует, зато выявляются нарушения цветового зрения. Периметрия позволяет обнаружить дефекты у большинства пациентов с признаками ОН. Чаще всего это центральные, парацентральные и/или расположенные в нижне-височной области относительные или абсолютные дефекты в поле зрения в виде скотом. [18].
Периметрия позволяет обнаружить дефекты у большинства пациентов с признаками ОН. Чаще всего это центральные, парацентральные и/или расположенные в нижне-височной области относительные или абсолютные дефекты в поле зрения в виде скотом. [18].
Влияние консервативных методов лечения тиреотоксикоза на течение эндокринной офтальмопатии
Длительный некомпенсированный тиреотоксикоз является установленным фактором риска тяжелого течения ЭОП, что определяет необходимость компенсации тиреотоксикоза в минимально возможные сроки. В настоящее время нет убедительных данных о влиянии дозы или режима приема тиреостатиков (монотерапии или блокирования с последующим приемом левотироксина) на течение ЭОП, но в отдельных случаях, когда трудно добиться стойкой компенсации, схема «блокируй и замещай» может иметь преимущество, так как позволяет длительно поддерживать эутиреоидное состояние.
Препаратом выбора для всех пациентов, которым планируется проведение консервативного лечения тиреотоксикоза при болезни Грейвса является группа тиамазола (тирозол). Тиамазол в начале назначаются в относительно больших дозах: 30–40 мг (на 2 приема). На фоне такой терапии спустя 4–6 недель у 90% пациентов удается достичь эутиреоидного состояния, первым признаком которого является нормализация уровня св Т4 и свТ3. Уровень ТТГ может еще долго оставаться пониженным. На период до достижения эутиреоза, а зачастую и на более длительный срок, пациентам с тиреотоксикозом целесообразно назначение бета-адреноблокаторов (анаприлин 120 мг/сут на 3–4 приема или длительно действующие препараты, например, конкор 5 мг/сут.). После нормализации уровня свТ4 и свТ3 пациенту начинают снижать дозу тиреостатика и, примерно через 2-3 недели, переходят на прием поддерживающей дозы (10 мг в день). Начиная от момента нормализации уровня свТ4 и свТ3 или несколько позже пациенту назначается левотироксин (эутирокс) в дозе 25–50 мкг в день. Такая схема получила название «блокируй и замещай». По нашим данным, при использовании схемы «блокируй и замещай» отмечалось более благоприятное течение ЭОП по сравнению с монотерапией тиреостатиками (более быстрое снижение среднего показателя активности ЭОП р=0,0015, более быстрое и более значимое снижение среднего показателя тяжести ЭОП р=0,00003, более быстрое повышение качества жизни пациентов р=0,045) что позволяет рекомендовать именно эту схему для компенсации тиреотоксикоза у больных с синхронным проявлением ЭОП и болезни Грейвса [19].
Тиамазол в начале назначаются в относительно больших дозах: 30–40 мг (на 2 приема). На фоне такой терапии спустя 4–6 недель у 90% пациентов удается достичь эутиреоидного состояния, первым признаком которого является нормализация уровня св Т4 и свТ3. Уровень ТТГ может еще долго оставаться пониженным. На период до достижения эутиреоза, а зачастую и на более длительный срок, пациентам с тиреотоксикозом целесообразно назначение бета-адреноблокаторов (анаприлин 120 мг/сут на 3–4 приема или длительно действующие препараты, например, конкор 5 мг/сут.). После нормализации уровня свТ4 и свТ3 пациенту начинают снижать дозу тиреостатика и, примерно через 2-3 недели, переходят на прием поддерживающей дозы (10 мг в день). Начиная от момента нормализации уровня свТ4 и свТ3 или несколько позже пациенту назначается левотироксин (эутирокс) в дозе 25–50 мкг в день. Такая схема получила название «блокируй и замещай». По нашим данным, при использовании схемы «блокируй и замещай» отмечалось более благоприятное течение ЭОП по сравнению с монотерапией тиреостатиками (более быстрое снижение среднего показателя активности ЭОП р=0,0015, более быстрое и более значимое снижение среднего показателя тяжести ЭОП р=0,00003, более быстрое повышение качества жизни пациентов р=0,045) что позволяет рекомендовать именно эту схему для компенсации тиреотоксикоза у больных с синхронным проявлением ЭОП и болезни Грейвса [19]. Критерием адекватности терапии является стойкое поддержание нормального уровня свТ4 и ТТГ. Пациент должен быть предупрежден о побочных эффектах тиреостатических препаратов и необходимости без промедления обратиться к лечащему врачу при появлении зудящей сыпи, желтухи (пожелтения кожных покровов), ахолического кала или потемнения мочи, артралгии, болей в животе, тошноты, лихорадки или фарингита. До начала медикаментозной терапии и при каждом последующем визите пациент должен быть оповещен о том, что он должен незамедлительно прекратить прием препаратов и обратиться к врачу при появлении симптомов, которые могут быть связаны с развитием агранулоцитоза или повреждением печени. Если тирозол выбран в качестве начальной терапии болезни Грейвса, то лекарственная терапия должна продолжаться около 12–18 месяцев, после чего она постепенно отменяется, если у пациента нормальный уровень ТТГ. Перед отменой желательно определить уровень антител к рТТГ, так как это помогает в прогнозировании исхода лечения: больше шансов на стойкую ремиссию имеют пациенты с низким уровнем антител к рТТГ.
Критерием адекватности терапии является стойкое поддержание нормального уровня свТ4 и ТТГ. Пациент должен быть предупрежден о побочных эффектах тиреостатических препаратов и необходимости без промедления обратиться к лечащему врачу при появлении зудящей сыпи, желтухи (пожелтения кожных покровов), ахолического кала или потемнения мочи, артралгии, болей в животе, тошноты, лихорадки или фарингита. До начала медикаментозной терапии и при каждом последующем визите пациент должен быть оповещен о том, что он должен незамедлительно прекратить прием препаратов и обратиться к врачу при появлении симптомов, которые могут быть связаны с развитием агранулоцитоза или повреждением печени. Если тирозол выбран в качестве начальной терапии болезни Грейвса, то лекарственная терапия должна продолжаться около 12–18 месяцев, после чего она постепенно отменяется, если у пациента нормальный уровень ТТГ. Перед отменой желательно определить уровень антител к рТТГ, так как это помогает в прогнозировании исхода лечения: больше шансов на стойкую ремиссию имеют пациенты с низким уровнем антител к рТТГ. При правильно проведенном лечении частота рецидивов после отмены тиреостатических препаратов составляет 70% и более. Если у пациента после отмены тирозола вновь развивается тиреотоксикоз, необходимо рассмотреть вопрос о проведении радиойодтерапии (РЙТ) или хирургического лечения.
При правильно проведенном лечении частота рецидивов после отмены тиреостатических препаратов составляет 70% и более. Если у пациента после отмены тирозола вновь развивается тиреотоксикоз, необходимо рассмотреть вопрос о проведении радиойодтерапии (РЙТ) или хирургического лечения.
Влияние хирургического лечения болезни Грейвса на течение эндокринной офтальмопатии
В качестве хирургического лечения болезни Грейвса используются три вида оперативного вмешательства: тиреоидэктомия, предельно-субтотальная резекция и субтотальная резекция.
Представление о присутствии общих антигенов в щитовидной железе и в орбите стало определять хирургическую стратегию при ЭОП, при которой выбор отдается способу лечения с максимальным удалением ткани щитовидной железы. Анализ литературных данных свидетельствует о преимуществе тиреоидэктомии перед субтотальной резекцией щитовидной железы [20]. В собственном проспективном исследовании мы наблюдали ухудшение течения ЭОП после хирургического лечения в 14,3% случаев. Из них, 50% – после субтотальной резекции щитовидной железы, 38% – после предельно-субтотальной резекции и 12% – после тиреоидэктомии [21]. Наблюдение за больными в течение года показало, что радикальное хирургическое лечение (тиреоидэктомия) улучшает клиническое течение ЭОП у пациентов с болезнью Грейвса, способствуя более быстрому снижению активности по CAS, тяжести по NOSPECS и существенному повышению качества жизни по визуальным и косметическим характеристикам. Предполагается, что длительная персистенция антител к рТТГ после нерадикального удаления щитовидной железы способствует затяжному течению ЭОП с поддержанием активности воспаления, приводя к увеличению проптоза, ретракции век и ширины глазной щели, т.е. к увеличению тяжести. Это в целом снижает шансы пациентов с болезнью Грейвса и ЭОП на возврат к исходному косметическому статусу со стороны глаз и зрительному комфорту.
Из них, 50% – после субтотальной резекции щитовидной железы, 38% – после предельно-субтотальной резекции и 12% – после тиреоидэктомии [21]. Наблюдение за больными в течение года показало, что радикальное хирургическое лечение (тиреоидэктомия) улучшает клиническое течение ЭОП у пациентов с болезнью Грейвса, способствуя более быстрому снижению активности по CAS, тяжести по NOSPECS и существенному повышению качества жизни по визуальным и косметическим характеристикам. Предполагается, что длительная персистенция антител к рТТГ после нерадикального удаления щитовидной железы способствует затяжному течению ЭОП с поддержанием активности воспаления, приводя к увеличению проптоза, ретракции век и ширины глазной щели, т.е. к увеличению тяжести. Это в целом снижает шансы пациентов с болезнью Грейвса и ЭОП на возврат к исходному косметическому статусу со стороны глаз и зрительному комфорту.
Благодаря проведению многофакторного анализа стало возможным выявить факторы риска ухудшения течения ЭОП после хирургического лечения болезни Грейвса. К последним относятся: некомпенсированный послеоперационный гипотиреоз (RR=5,8; p<0,001), персистенция антител к рТТГ ≥15 UI/l (RR=5,4; p<0,01), неадекватный объем оперативного вмешательства (резекция щитовидной железы) (RR=4,5; p<0,01), курение (RR=6,9; p<0,01), ожирение (RR=9,5; p<0,001).
К последним относятся: некомпенсированный послеоперационный гипотиреоз (RR=5,8; p<0,001), персистенция антител к рТТГ ≥15 UI/l (RR=5,4; p<0,01), неадекватный объем оперативного вмешательства (резекция щитовидной железы) (RR=4,5; p<0,01), курение (RR=6,9; p<0,01), ожирение (RR=9,5; p<0,001).
Курение – известный фактор риска прогрессирования и более тяжелого течения ЭОП, подтвержденный многими исследованиями [22]. В нашей работе мы также получили достоверное отличие показателей активности (X2-– 14,8, р=0,001) и тяжести (X2 – 17,7, р=0,01) ЭОП у курящих и некурящих лиц.
Неожиданно, мы выявили присутствие еще одного фактора риска ЭОП – ожирения. У пациентов с ИМТ ≥ 30кг/м2 чаще выявлялись высокоактивные формы (CAS>4) (X2-12,2, р=0,002) и более тяжелые формы (X2-14,6, р=0,001) ЭОП. Через 1 год наблюдения в группе пациентов с ожирением сохранялись те же тенденции: большая частота высоко активных и большая частота тяжелых форм ЭОП, чем в группе без ожирения.
Влияние радиойодтерапии болезни Грейвса на течение эндокринной офтальмопатии
РЙТ основана на избирательном поглощении 131I щитовидной железой. Разрушающее действие 131I на ткань щитовидной железы оказывают бета-частицы, которые обладают небольшой длиной пробега в тканях. 90% энергии распада бета-частиц в тиреоидной ткани поглощается в пределах 1–2 мм. Гамма-кванты, испускаемые 131I, не оказывают заметного биологического действия (из-за своей высокой проникающей способности), но позволяют следить за местопребыванием и количеством 131I в организме. Посредством Na-I-симпортера 131I прицельно проникает в клетки фолликулярного эпителия щитовидной железы. Это позволяет минимизировать риск повреждения нормальных тканей и уменьшить лучевую нагрузку на организм. Период полураспада 131I составляет 8.04 сут, что также способствует уменьшению лучевого воздействия на организм. Выделение 131I из организма осуществляется главным образом почками в первые часы после его введения (до 70–80% введенного количества) и частично другими секреторными железами (слюнными железами, слизистой желудка). Простота технологий РЙТ, которые практически не отличаются от технологий введения в организм диагностических радиофармпрепаратов и возможность проведения ее в амбулаторном режиме определяют основные преимущества РЙТ для использования в широкой клинической практике [23].
Разрушающее действие 131I на ткань щитовидной железы оказывают бета-частицы, которые обладают небольшой длиной пробега в тканях. 90% энергии распада бета-частиц в тиреоидной ткани поглощается в пределах 1–2 мм. Гамма-кванты, испускаемые 131I, не оказывают заметного биологического действия (из-за своей высокой проникающей способности), но позволяют следить за местопребыванием и количеством 131I в организме. Посредством Na-I-симпортера 131I прицельно проникает в клетки фолликулярного эпителия щитовидной железы. Это позволяет минимизировать риск повреждения нормальных тканей и уменьшить лучевую нагрузку на организм. Период полураспада 131I составляет 8.04 сут, что также способствует уменьшению лучевого воздействия на организм. Выделение 131I из организма осуществляется главным образом почками в первые часы после его введения (до 70–80% введенного количества) и частично другими секреторными железами (слюнными железами, слизистой желудка). Простота технологий РЙТ, которые практически не отличаются от технологий введения в организм диагностических радиофармпрепаратов и возможность проведения ее в амбулаторном режиме определяют основные преимущества РЙТ для использования в широкой клинической практике [23]. Целью РЙТ является ликвидация тиреотоксикоза путем разрушения гиперфункционирующей ткани щитовидной железы и достижение стойкого гипотиреоидного состояния.
Целью РЙТ является ликвидация тиреотоксикоза путем разрушения гиперфункционирующей ткани щитовидной железы и достижение стойкого гипотиреоидного состояния.
До проведения РЙТ необходимо устранить тиреотоксикоз. Предварительная терапия тиреостатиками необходима, т.к. развитие радиационного тиреоидита может спровоцировать утяжеление симптомов тиреотоксикоза вследствие выброса ранее синтезированных тиреоидных гормонов в кровь и ухудшение течения ЭОП.
Основным исходом РЙТ болезни Грейвса является гипотиреоз, требующий заместительной терапии. Следует иметь в виду, что гипотиреоз, развившийся ранее, чем через 6 мес после назначения 131I, может быть транзиторным [24]. Подводить итоги терапии 131I нужно как раз через полгода: сохранение тиреотоксикоза дольше этого срока, как правило, требует повторного проведения РЙТ.
В том случае, если у пациента сохраняются симптомы тиреотоксикоза, следует назначить тиреостатики сроком на 2–6 мес (до наступления действия 131I) с последующей их отменой и контролем уровня тиреоидных гормонов. Особенно это касается лиц с сопутствующей кардиальной патологией, сердечной аритмией, сердечной недостаточностью и ЭОП.
Особенно это касается лиц с сопутствующей кардиальной патологией, сердечной аритмией, сердечной недостаточностью и ЭОП.
Мы проанализировали течение ЭОП в зависимости от исходов РЙТ. Мы выделили две группы пациентов по исходам РЙТ. В первой группе (19 пациентов) сохранялся тиреотоксикоз на протяжении всего срока наблюдения, и они продолжали принимать тиреостатики. У других 19 пациентов развился гипотиреоз на ранних сроках наблюдения (3 и 6 мес), в связи с чем была назначена заместительная терапия левотироксином (эутироксом).
После РЙТ отмечено достоверное снижение объема щитовидной железы у всех наблюдаемых пациентов. Тем не менее, средний объем в группе с сохранявшимся тиреотоксикозом оставался большим – 13 мл [3,1–35,8], чем в группе с гипотиреозом – 3,9 мл [2,1–5,7] (p=0,0001).
Аналогичная тенденция прослеживалась и для антител к рТТГ. Исходно достоверных различий в антителах к рТТГ выявлено не было (14,0±14,8 и 13,1±14,4, соответственно). Однако через 12 мес в группе с тиреотоксикозом уровень антител к рТТГ оказался достоверно выше, чем в группе, где развился пострадиационный гипотиреоз (10,8±8,3 и 2,9±2,0 соответственно, p=0,0003).
Следует отметить, что несмотря на одинаковый стаж ЭОП на момент проведения РЙТ, в группе с тиреотоксикозом активность сохранялась и через 12 мес после приема 131I, в группе с гипотиреозом уже через 6 мес активных форм выявлено не было, они не появились и к 12 мес.
Таким образом, установлено, что достижение пострадиационного гипотиреоза имеет существенное значение для клинического течения ЭОП. Количественный показатель активности ЭОП был достоверно выше через 6 и 12 мес после РЙТ у пациентов в группе с тиреотоксикозом, по сравнению с аналогичными показателями группы больных с гипотиреозом (p=0,017 и p=0,028).
Методом многофакторного анализа были определены наиболее значимые факторы риска ухудшения течения ЭОП после РЙТ [25]: отсутствие компенсации тиреотоксикоза до проведения РЙТ (RR=9,8; p<0,001), тиреотоксикоз через 6 месяцев после РЙТ (RR=6,5; p<0,01), тиреотоксикоз через 12 мес после РЙТ (RR=5,1; p<0,01), исходный объем щитовидной железы ≥ 50 мл (RR=6,7; p<0,001), персистенция антител к рТТГ ≥10 UI/l в течение года (RR=5,4; p<0,01), курение (RR=3,2; p<0,001).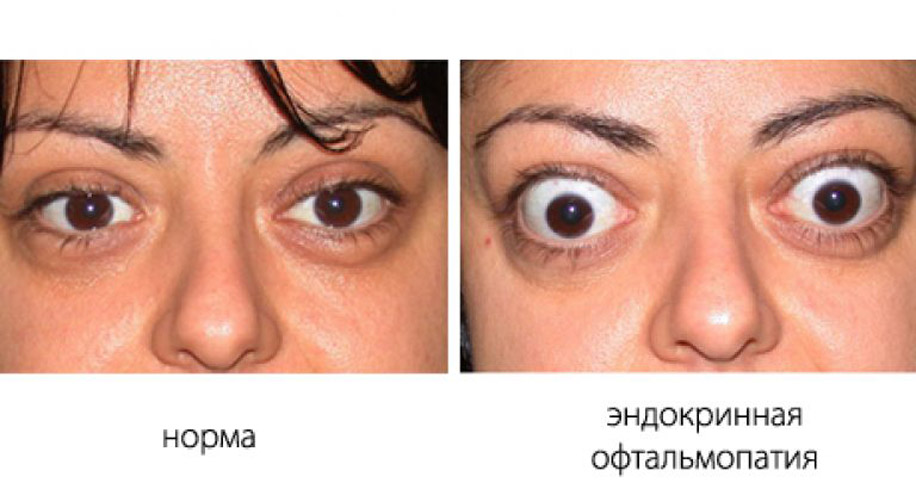
Подготовка пациентов с эндокринной офтальмопатией к хирургическому лечению или радиойодтерапии болезни Грейвса
При планировании оперативного лечения или РЙТ болезни Грейвса необходимо учитывать степень активности ЭОП [26,27]. Пациентам с неактивной фазой ЭОП (CAS<3) предварительная подготовка не требуется, назначается только симптоматическое лечение в зависимости от выявляемой симптоматики (синдром «сухого» глаза, ретракция век, диплопия, лагофтальм, повышение внутриглазного давления).
При наличии синдрома «сухого» глаза (ощущение песка в глазах, слезотечение и фотофобия) и лагофтальма назначаются искусственные заменители слезы и глазные гели. При повышении внутриглазного давления назначаются антиглаукомные капли.
При высокоактивном процессе в орбитах (CAS≥5) хирургическое лечение или РЙТ следует отложить до уменьшения выраженности воспаления. Пациентам назначается терапия глюкокортикоидами. После уменьшения воспалительных симптомов пациенты направляются на хирургическое лечение или РЙТ. При низкоактивном процессе в орбитах (CAS=3–4) глюкокортикоиды вводятся перорально за 5-10 дней до и после операции или РЙТ (начиная с 0,3–0,5 мг преднизолона на кг массы тела в день с последующим снижением дозы и отменой препарата примерно через 1–3 месяца).
При низкоактивном процессе в орбитах (CAS=3–4) глюкокортикоиды вводятся перорально за 5-10 дней до и после операции или РЙТ (начиная с 0,3–0,5 мг преднизолона на кг массы тела в день с последующим снижением дозы и отменой препарата примерно через 1–3 месяца).
Заключение
При наличии клинической картины тиреотоксикоза, обусловленного аутоиммунным поражением щитовидной железы, и характерных глазных симптомов (периорбитальные отеки, ретракция век, проптоз) постановка диагноза ЭОП, обычно, не представляет затруднений. Сложнее выявить стертые формы офтальмопатии и ЭОП, развившуюся до манифестации тиреотоксикоза. Кроме того, пациенты с ЭОП часто имеют сопутствующую патологию глаз, которая еще больше затрудняет диагностику. Достаточно сложным является определение активности и тяжести процесса, выявление симптомов ОН. Потенциальной угрозой потери зрения является наличие ОН, изъязвление роговицы, подвывих глазного яблока. Развитие данных осложнений требует немедленного направления пациента в специализированную клинику для проведения срочного лечения. Изменение функции щитовидной железы, как в сторону гипотиреоза, так и тиреотоксикоза, может утяжелить симптомы ЭОП. В связи с этим, требуется стабилизация тиреоидного статуса в кратчайшие сроки. В активной декомпенсированной стадии ЭОП проведение струмэктомии или РЙТ может ухудшить течение заболевания. В этой связи, при планировании оперативного лечения или РЙТ необходимо учитывать степень активности ЭОП. Пациентам с неактивной фазой ЭОП предварительная подготовка не требуется, назначается только симптоматическое лечение. В активную фазу до проведения хирургического лечения или РЙТ необходимо лечение глюкокортикоидами. Следует отметить, что при проведении лечения ЭОП необходим индивидуальный подход.
Изменение функции щитовидной железы, как в сторону гипотиреоза, так и тиреотоксикоза, может утяжелить симптомы ЭОП. В связи с этим, требуется стабилизация тиреоидного статуса в кратчайшие сроки. В активной декомпенсированной стадии ЭОП проведение струмэктомии или РЙТ может ухудшить течение заболевания. В этой связи, при планировании оперативного лечения или РЙТ необходимо учитывать степень активности ЭОП. Пациентам с неактивной фазой ЭОП предварительная подготовка не требуется, назначается только симптоматическое лечение. В активную фазу до проведения хирургического лечения или РЙТ необходимо лечение глюкокортикоидами. Следует отметить, что при проведении лечения ЭОП необходим индивидуальный подход.
Литература
1. Wiersinga W., Bartalena L. Epidemiology and prevention of Graves’ ophthalmopathy. Thyroid. 2002; 12; 10: 855–860.
2. Пантелеева О.Г. Современная концепция механизма развития нарушений зрительных функций при эндокринной офтальмопатии. Автореф. дис. д. мед. наук. М.:. 2007.
М.:. 2007.
3. Бровкина А.Ф. Эндокринная офтальмопатия. ГЭОТАР-МЕД, 2008.
4. Gupta М.К. Thyrotropin_receptor antibodies in thyroid diseases: advances in detection techniques and clinical applications. Clinica Chimica Acta. 2000; 293: 1–29.
5. Pedersen I.B., Knudsen N., Perrild H. et al. TSH_receptor antibody measurement for differentiation of hyperthyroidism into Graves’ disease and multinodular toxic goitre: a comparison of two competitive binding assays. Clin. Endocrinol. 2001; 55: 3: 381–390.
6. Фадеев В.В., Абрамова Н.А., Гитель Е.П., Паункович Н., Паункович Д., Прокофьев С.А., Мельниченко Г.А. Диагностическое значение определения уровня антител к рецептору тиреотропного гормона методами 1-го и 2-го поколений. Клин. эксперимент. тиреоидол. 2006; 2: 48–55.
7. Wiersinga W.M., Prummel M.F. Pathogenesis of Graves’ Ophthalmopathy—Current Understanding. J Clin. Endocrinol. Metab. 2001; 86: 2: 501–503.
8. Orgiazzi J. Pathogenesis. Graves’ Orbitopathy: A Multidisciplinary Approach / eds.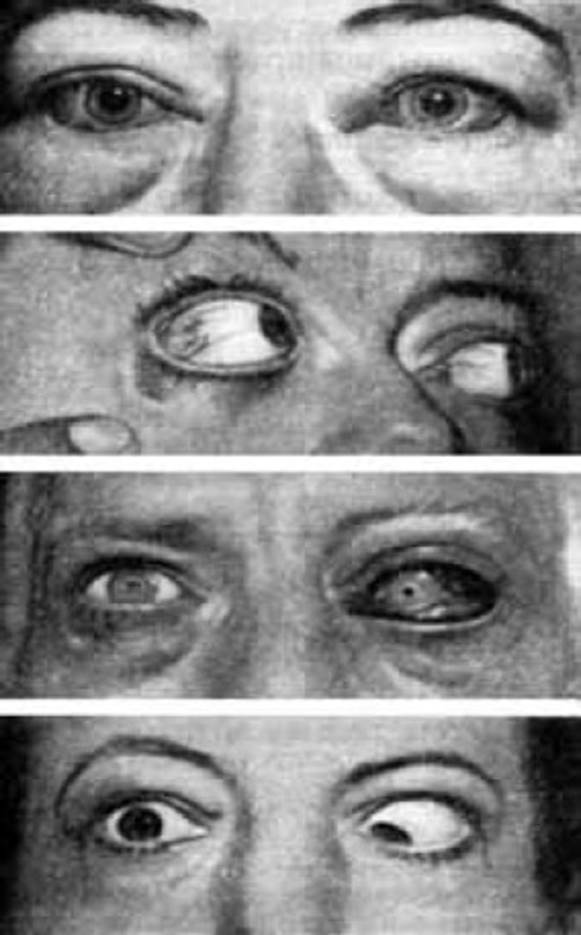 Wiersinga W.M., Kahaly G.J.- Basel, Karger, 2007; 41–55.
Wiersinga W.M., Kahaly G.J.- Basel, Karger, 2007; 41–55.
9. Bartalena L., Wiersinga W.M., Pinchera A. Graves’ ophthalmopathy: state of the art and perspectives. J. Endocrinol. Invest. 2004; 27: 295–301.
10. Drexhage H. Are there more than antibodies to the thyroid-stimulating hormone receptor that meet the eye in Graves’ disease? Endocrinology. 2006; 147: 9–12.
11. Герасимов Г.А., Петунина Н.А., Павлова Т.Л., Трухина Л.В. Роль антител к рецептору тиреотропного гормона в диагностике и прогнозе течения диффузного токсического зоба и эндокринной офтальмопатии. Пробл. эндокринол. 2001; 47: 4: 38–40.
12. Свириденко Н.Ю., Лихванцева В.Г., Беловалова И.М., Шеремета М.С., Табеева К.И. Антитела к рецептору ТТГ как предикторы тяжести и исходов эндокринной офтальмопатии у пациентов с болезнью Грейвса. Пробл. эндокринол. 2011; 2: 23–26.
13. Mourits M.P., Koorneef L., Wiersinga W.M., Prummel M.F., Berghout A., van der Gaag R. Clinical criteria for the assessment of disease activity in Graves’ ophthalmopathy: a novel approach. Br J Ophthalmol. 1989; 73: 639–644.
Br J Ophthalmol. 1989; 73: 639–644.
14. Werner S.C. Modification of the classification of the eye changes of Graves’ disease. Am. J. Ophthalmol. 1977; 83: 725–727.
15. McKeag D., Lane C, Lazarus JH, Baldeshi L., Boboridis K, Dickinson AJ, et al. Clinical features of dysthyroid optic nervopathy: a European on Graves‘ Orbitopathy (EUGOGO) survey. Br J Ophthalmol. 2007; 91: 455–458.
16. Dickinson A.J., Perros P. Controversies in the clinical evaluation of active thyroid-associated orbitopathy: use of a detailed protocol with comparative photographs for objective assessment. Clin. Endocrinol. 2001; 55: 283–303.
17. Пантелеева О.Г., Куроедов А.В., Шамшинова А.М., Саакян С.В., Романова Е.В., Пономарева Е.Н. Морфофункциональные характеристики сетчатки и зрительного нерва при эндокринной офтальмопатии. Вестник офтальмологии. 2006; 4: 25–28.
18. Шамшинова А.М., Бровкина А.Ф., Пантелеева О.Г. Изменения поля зрения при ранних формах оптической нейропатии у больных эндокринной офтальмопатией. Актуальные вопросы нейроофтальмологии. М.: 2004; 37–38.
Актуальные вопросы нейроофтальмологии. М.: 2004; 37–38.
19. Табеева К.И. Клиническое течение эндокринной офтальмопатии после хирургического лечения болезни Грейвса. Дисс. к-та мед. наук, М.: 2010: 51–69.
20. Järhult J., Rudberg C., Larsson E. et al. Graves’ disease with moderate-severe endocrine ophthalmopathy-long term results of a prospective, randomized study of total or subtotal thyroid resection. Thyroid. 2005; 15: 10: 1157–1164.
21. Свириденко Н.Ю., Беловалова И.М., Шеремета М.С., Табеева К.И., Ремизов О.В Болезнь Грейвса и эндокринная офтальмопатия. М.: МАИ-ПРИНТ, 2012.
22. Cawood.T.J., Moriarty P., O’Farrelly C., O’Shea D. Smoking and thyroid-associated ophthalmopathy: a novel explanation of the biological link. J Clin Endocrinol Matabol. 2007; 92: 1: 59–64.
23. Наркевич Б.Я., Костылев В.А. Радионуклидная терапия и ее физико-математическое обеспечение. Мед. физика. 2004; 2: 64–71.
24. Фадеев В.В., Дроздовский Б.Я., Гарбузов П.И. и др. Отдаленные результаты лечения токсического зоба радиоактивным 131I. Проблемы эндокринологии. 2005; 51: 1: 3–10.
Проблемы эндокринологии. 2005; 51: 1: 3–10.
25. Шеремета М.С. Эндокринная офтальмопатия: диагностика, особенности течения после радиойодтерапии болезни Грейвса. Дисс. к-та мед. наук, М.: 2010: 69–73.
26. Bartalena L., Tanda M. L, Piantanida E., Lai, A. Glucocorticoids and outcome of radioactive iodine therapy for Graves’ hyperthyroidism. Eur J Endocrinol. 2005; 153: 13–18.
27. Prummel M.F., Bakker A., Wiersinga W.M., Baldeschi L., Mourits M.P., Kendall-Taylor P., Perros P., Neoh C., Dickinson A.J., Lazarus J.H., Lane C.M., Kahaly G.J., Pitz S., Orgiazzi J., Pinchera A., Marcocci C., Sartini M.S., Rocchi R., Nardi M., Krassas G.E., Halkias A. Multi-center study on the characteristics and treatment strategies of patients with Graves’ orbitopathy: the first European Group on Graves’ Orbitopathy experience. Eur J Endocrinol. 2003; 148: 491–495.
Тиреотоксикоз. Изменения психики. Возможности лечения
Для цитирования: Антонова К. В. Тиреотоксикоз. Изменения психики.
В. Тиреотоксикоз. Изменения психики.
Возможности лечения. РМЖ. Медицинское обозрение. 2006;14(13):951.
Учитывая широкую распространенность случаев нарушенной функции щитовидной железы, в частности, тиреотоксикоза, большую частоту встречаемости в практике, интерес к этой патологии сохраняется у врачей различных специальностей.
Заболевания, сопровождающиеся нарушением функции щитовидной железы, снижают работоспособность и ухудшают качество жизни пациентов. Таких больных в мире насчитывается около 200 млн. [1]. Состояние, характеризующееся как гиперфункция, представлено синдромом тиреотоксикоза.
Тиреотоксикоз (гипертиреоз) – синдром, наличие которого связано с повышенным содержанием тиреоидных гормонов в крови, что встречается при различных заболеваниях или экзогенном избыточном поступлении тиреоидных гормонов. Тиреотоксикоз наблюдается при диффузном токсическом зобе, многоузловом токсическом зобе, тиреотоксической аденоме, подостром тиреоидите (первые 1–2 недели), послеродовом (немом) тиреоидите, аутоиммунном тиреоидите (гипертиреоидная его фаза – «хаситоксикоз»), тиреоидите, развившемся после экспозиции ионизирующей радиации, тиреотропиноме, синдроме нерегулируемой секреции ТТГ, фолликулярном раке щитовидной железы и его метастазах, при эктопированном зобе (струма яичника), избыточном приеме йода (йод–базедова болезнь), трофобластических опухолях, секретирующих хорионический гонадотропин, ятрогенном и «искусственном или условном» тиреотоксикозе.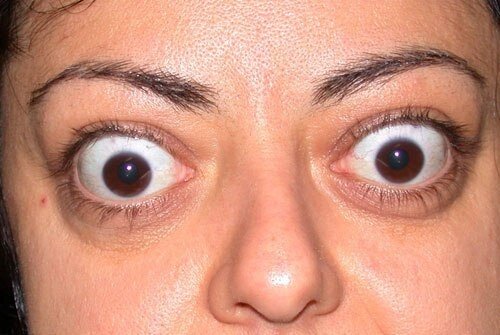
Наиболее частой причиной тиреотоксикоза является диффузный токсический зоб – на его долю приходится 80% всех случаев тиреотоксикоза [2].
При этом заболеваемость диффузным токсическим зобом составляет от 1 до 2 случаев на 1000 человек. 2,7% женщин и 0,2% мужчин болели или болеют диффузным токсическим зобом.
Наиболее часто диффузный токсический зоб встречается у женщин в возрасте от 30 до 60 лет, однако болеют лица обоего пола (и младенцы, и люди преклонного возраста).
Впервые это заболевание было описано в 1825 году Калебом Парри, в 1835 году – Робертом Грейвсом, в 1840 – Карлом фон Базедовым. Исторически сложилось так, что в англоязычных странах распространено название этой патологии – «болезнь Грейвса», в немецкоязычных странах – «болезнь Базедова». В России традиционно используется термин «диффузный токсический зоб».
Диффузный токсический зоб (ДТЗ) – заболевание, развивающееся у лиц с определенной наследственной предрасположенностью. Патогенез повышенного синтеза тиреоидных гормонов и гиперплазии щитовидной железы при ДТЗ обусловлен аутоиммунными механизмами.
В развитии диффузного токсического зоба основную роль играют генетическая предрасположенность; тип наследования, по современным представлениям, полигенный. В наследовании этого заболевания играют роль гены системы HLA, а также другие гены, расположенные вне локуса гистосовместимости, которые участвуют в наследовании аутоиммунных заболеваний щитовидной железы.
Инфильтрация лимфоцитов стимулирует пролиферацию тиреоцитов, что приводит к увеличению размеров железы и развитию собственно зоба.
В–лимфоциты принимают участие в образовании аутоантител к различным антигенам щитовидной железы, в том числе образуются тиреоидстимулирующие антитела. Взаимодействие тиреоидстимулирующих антител с рецептором тиреотропного гормона (ТТГ) приводит к увеличению синтеза и выбросу в кровь тиреоидных гормонов, подобно эффектам, которые возникают при комплексировании ТТГ и рецептора к ТТГ. Эти антитела связываются с рецептором ТТГ, приводят его в активное состояние, запуская внутриклеточные системы (каскады цАМФ и фосфоинозитолов), которые стимулируют захват йода, синтез и высвобождение тиреоидных гормонов, а также пролиферацию тиреоцитов.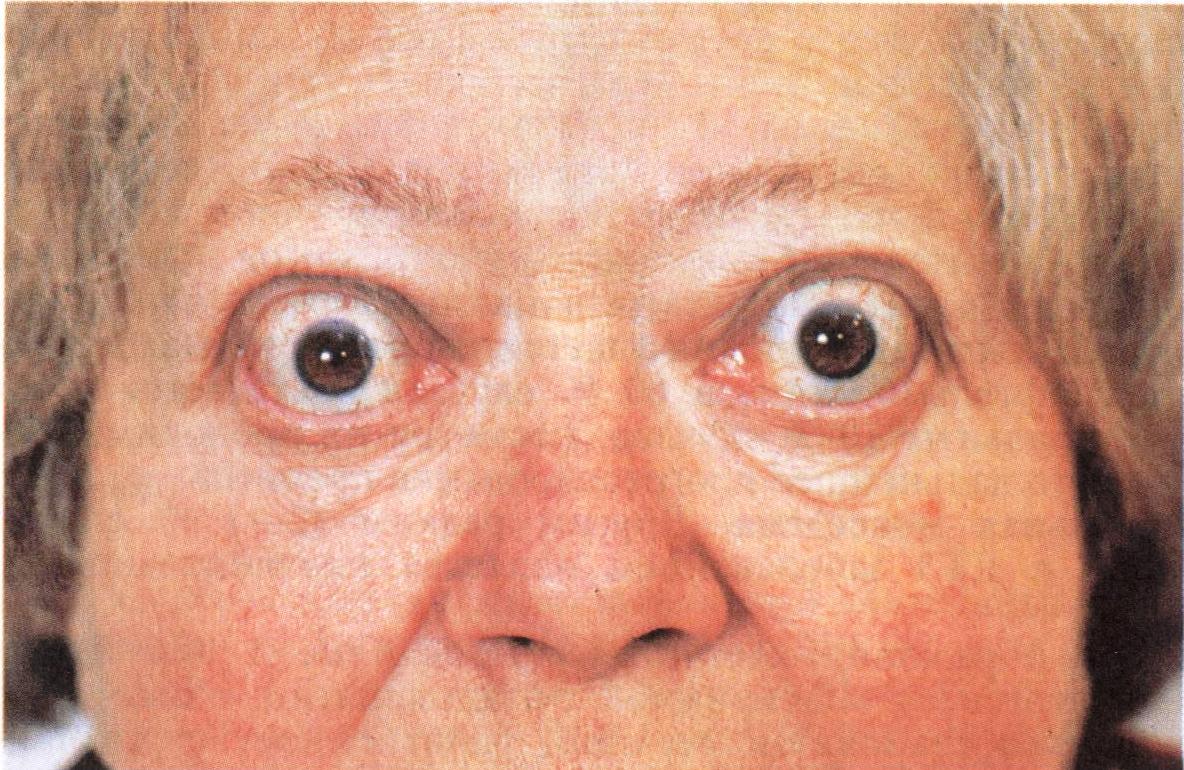 Происходит пролиферация и рост фолликулярных клеток [3].
Происходит пролиферация и рост фолликулярных клеток [3].
Некоторые другие факторы могут способствовать инициации ДТЗ. Это стресс, курение (курение повышает риск развития диффузного токсического зоба в 1,9 раз), а также радиация, предшествующая инфекция, вызванная определенными бактериальными агентами, способными индуцировать молекулярную мимикрию.
Безусловно, на основании имеющихся современных данных, ведущая роль в развитии ДТЗ отводится аутоиммунным механизмам вследствие наследственной предрасположенности.
В литературе, посвященной ДТЗ, неоднократно подчеркивалась роль психической травмы, эмоционального стресса в развитии заболевания. Однако в настоящее время это предположение оспаривается. Более того, проведенные в различных странах эпидемиологические исследования не подтверждают того, что эмоциональный стресс может играть этиологическую роль в развитии ДТЗ.
И все же следует иметь в виду, что при стрессе повышается секреция гормонов мозгового вещества надпочечников (адреналин и норадреналин), которые, как известно, увеличивают скорость синтеза и секреции тиреоидных гормонов. С другой стороны, стресс активирует гипоталамо–гипофизарную систему, усиливает секрецию кортизола, ТТГ, что может служить триггером – пусковым моментом в механизме развития ДТЗ. По мнению большинства исследователей, эмоциональный стресс участвует в развитии ДТЗ путем влияния на иммунную систему организма. Установлено, что эмоциональный стресс приводит к атрофии вилочковой железы, снижает образование антител, уменьшает концентрацию интерферона в сыворотке крови, повышает предрасположенность к инфекционным заболеваниям, увеличивает частоту аутоиммунных заболеваний и рака.
С другой стороны, стресс активирует гипоталамо–гипофизарную систему, усиливает секрецию кортизола, ТТГ, что может служить триггером – пусковым моментом в механизме развития ДТЗ. По мнению большинства исследователей, эмоциональный стресс участвует в развитии ДТЗ путем влияния на иммунную систему организма. Установлено, что эмоциональный стресс приводит к атрофии вилочковой железы, снижает образование антител, уменьшает концентрацию интерферона в сыворотке крови, повышает предрасположенность к инфекционным заболеваниям, увеличивает частоту аутоиммунных заболеваний и рака.
Симпатическая нервная система, имеющая адренергические рецепторы на капиллярах, тесно соприкасающихся с мембранами фолликулов щитовидной железы, может принимать участие в изменении биогенных аминов или изменять отдельные белки, являющиеся компонентами мембраны. В организме с нарушенной иммунной системой такие повторные изменения могут вызывать различные аутоиммунные реакции [4]. В отечественной литературе отводится место стрессу, как фактору, способствующему реализации генетической предрасположенности к развитию ДТЗ [3].
Клиническая картина тиреотоксикоза и, в частности, ДТЗ очень характерна.
Так, более 170 лет назад Роберт Грейвс ярко описал в своей статье картину тиреотоксикоза. Он представил описание трех случаев сердцебиения у женщин с увеличением щитовидной железы, связывая эти симптомы друг с другом. В частности, у женщины 20 лет развились симптомы, сходные с таковыми при истерии: после пребывания в нервозном состоянии она заметила, что у нее стал частым пульс, далее появилась слабость, она стала бледной и худой. Эта картина была отмечена в течение года, глазные яблоки увеличились, видны были белки глаз до значительной глубины вокруг всей окружности радужки [5,6].
Больные с ДТЗ предъявляют жалобы на общую слабость, повышенную раздражительность, нервозность и легкую возбудимость, нарушение сна, иногда бессонницу, потливость, плохую переносимость повышенной температуры окружающей среды, тремор, сердцебиение, иногда боли в области сердца колющего или сжимающего характера, повышенный аппетит и несмотря на это – похудание, диарею.
Однако зачастую больные предъявляют неспецифические жалобы: утомляемость, нарушение сна, боль в груди. Иногда встречается атипичная картина, отмечаются симптомы, не характерные для тиреотоксикоза в его классическом описании. Могут отмечаться увеличение массы тела, анорексия, тошнота, рвота, крапивница, головная боль.
Клиническая картина ДТЗ в первую очередь характеризуется наличием симптомов тиреотоксикоза: увеличением размеров щитовидной железы, а также развитием у большого числа больных офтальмопатии.
Щитовидная железа обычно диффузно увеличена, однако степень увеличения щитовидной железы не соответствует тяжести тиреотоксикоза. В большинстве случаев железа диффузно увеличена, при пальпации плотно–эластической консистенции, безболезненная. Увеличение может быть не симметричным. У мужчин при выраженной клинической картине тиреотоксикоза в ряде случаев может не отмечаться значительного увеличения размеров железы, которая пальпируется с трудом, увеличение происходит в основном за счет плотно прилегающих к трахее боковых долей.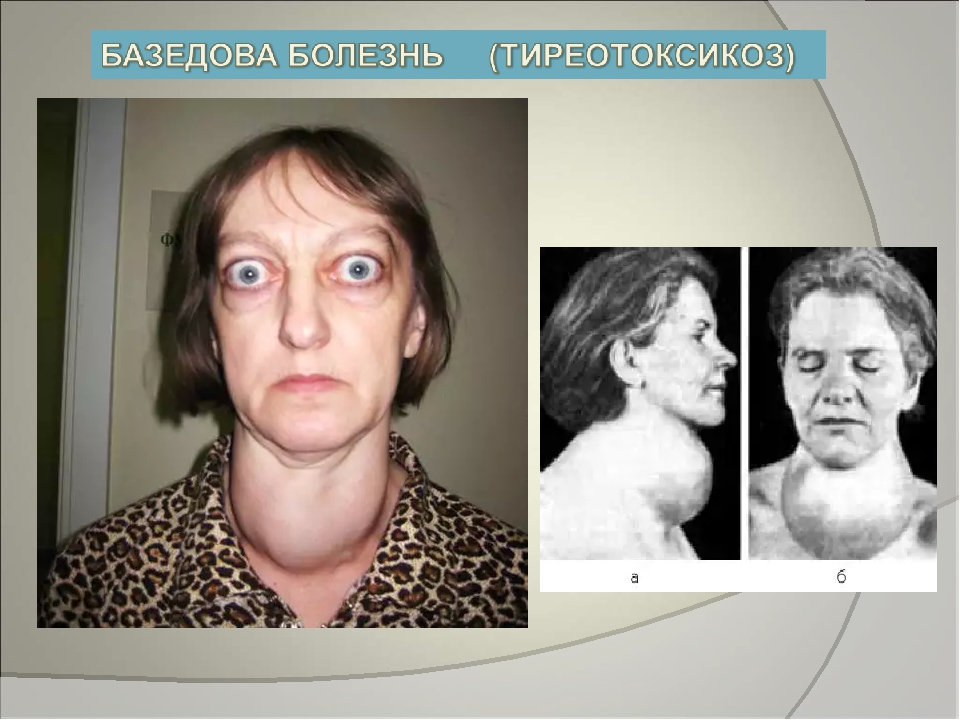
Развитие клинической картины тиреотоксикоза связано с влиянием циркулирующих в крови тиреоидных гормонов на различные органы и ткани, которые вызывают нарушения функционирования последних. В частности, происходит разобщение окислительного фосфорилирования, нарушение терморегуляции, увеличивается потребление кислорода тканями организма.
Важным клиническим, а в тяжелых случаях и прогностическим фактором является поражение сердечно–сосудистой системы. Изменения в сердечно–сосудистой системе обусловлены избытком действия тиреоидных гормонов на сердечную мышцу, что вызывает нарушение внутриклеточных процессов и приводит к формированию синдрома миокардиодистрофии. Нарушения со стороны сердечно–сосудистой системы проявляются в виде постоянной синусовой тахикардии, экстрасистолии, пароксизмальной, возможно, постоянной формы фибрилляции предсердий, в повышении систолического и снижении диастолического артериального давления (высокое пульсовое давление), возможно развитие сердечной недостаточности, особенно у пожилых людей.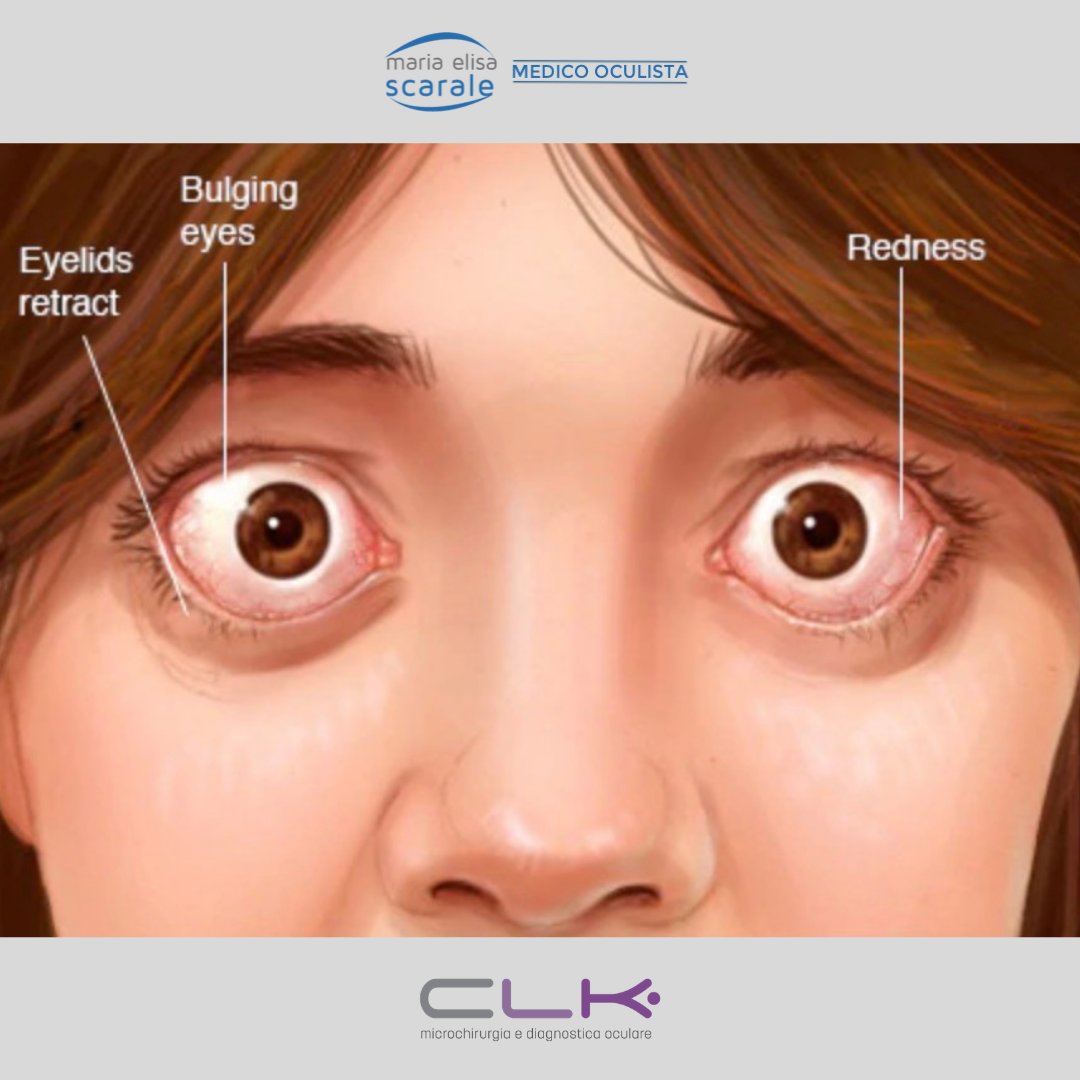 При этом клинические проявления сердечной недостаточности плохо поддаются терапии препаратами наперстянки [2].
При этом клинические проявления сердечной недостаточности плохо поддаются терапии препаратами наперстянки [2].
Происходящее при тиреотоксикозе нарушение терморегуляции вследствие повышения обмена веществ приводит к повышению температуры тела, больные отмечают постоянное чувство жара, а также из–за повышенного и неэффективного расходования тканями кислорода возникает чувство нехватки свежего воздуха.
Кожа у пациентов теплая на ощупь, влажная, сосуды кожи расширены. Возможно появление крапивницы, гиперпигментации складок, отмечается повышенное потоотделение, ломкость ногтей, выпадение волос.
У пациентов с типичным течением тиреотоксикоза отмечается повышенный аппетит, жажда, боли в животе, неустойчивый стул, умеренное увеличение печени (при обследовании выявляется повышение активности аминотрансфераз, щелочной фосфатазы). За счет ускоренного катаболизма пациенты худеют. При прогрессировании заболевания сокращается мышечная масса, почти во всех случаях заболевания развивается слабость мышц проксимальных отделов (тиреотоксическая миопатия). Это происходит не только за счет увеличения катаболизма белка, но и за счет поражения периферической нервной системы. Глубокие сухожильные рефлексы повышены [2].
Это происходит не только за счет увеличения катаболизма белка, но и за счет поражения периферической нервной системы. Глубокие сухожильные рефлексы повышены [2].
Катаболический синдром, кроме того, проявляется потерей белка и снижением плотности костной ткани.
При тиреотоксикозе происходит нарушение функции половых желез, развивается олиго– и аменорея, у мужчин появляется гинекомастия. Либидо и потенция снижаются.
При ДТЗ в большинстве случаев имеются характерные изменения со стороны органа зрения. Глазные щели расширены, что создает впечатление гневного, удивленного или испуганного взгляда. Расширение глазной щели производит впечатление экзофтальма. Развитие вышеуказанных симптомов связано с влиянием симпатической нервной системы, под действием которой происходит усиление тонуса гладких мышечных волокон. Экзофтальм же характерен для офтальмопатии, которая является самостоятельным аутоиммунным заболеванием, в основе развития которого лежит комплексное поражение тканей орбиты.
Большинство клинических эффектов связано с воздействием избыточного количества тиреоидных гормонов на симпатическую нервную систему. В результате этого возникают тахикардия, тремор пальцев вытянутых рук (так называемый симптом Мари), возможен тремор всего тела, языка, потливость, раздражительность, чувство беспокойства и страха, гиперактивность, непоседливость.
Тиреоидные гормоны стимулирует ретикулярную формацию и корковые процессы в центральной нервной системе.
Токсическое действие тиреоидных гормонов на центральную нервную систему вызывает развитие тиреотоксической энцефалопатии, проявлениями которой служат нервная возбудимость, раздражительность, беспокойство, эмоциональная лабильность, частая смена настроений, плаксивость, снижение способности концентрировать внимание, хаотичная непродуктивная деятельность, нарушение сна, иногда депрессия, даже психические реакции. Истинные психозы встречаются редко [2], но в литературе встречаются их описания при тиреотоксикозе. Описаны случаи манифестации тиреотоксикоза как мании [7].
Однако у ряда больных может наблюдаться так называемая «апатетическая» форма тиреотоксикоза, для которой характерно наличие потери веса, фибрилляции предсердий, сердечной недостаточности, иногда пароксизмальной миопатии при отсутствии офтальмопатии и психомоторного возбуждения. У некоторых больных этой формой тиреотоксикоза наблюдается выраженная психическая заторможенность, апатия, адинамия.
Зачастую первым признаком, обращающим на себя внимание окружающих, в первую очередь близких людей, является изменение поведения больных тиреотоксикозом. Иногда от начала заболевания проходит достаточное время и пациенты обращаются к врачу лишь при нарастании симптомов со стороны сердечно–сосудистой системы, а нервозность относят к обилию стрессов.
Расстройства эмоциональной сферы при тиреотоксикозе выступают на первый план. Они выявляются практически у всех больных. Наблюдается повышенная аффективная лабильность. Лабильность настроения сопровождается постоянной внутренней напряженностью, беспокойством, тревогой. Больные могут совершать непоследовательные и немотивированные поступки. Следует подчеркнуть, что сами больные нередко не замечают изменений собственной личности и фиксируют внимание на изменениях во внешнем мире: все окружающее кажется им непостоянным, суетливым и необычайно изменчивым.
Больные могут совершать непоследовательные и немотивированные поступки. Следует подчеркнуть, что сами больные нередко не замечают изменений собственной личности и фиксируют внимание на изменениях во внешнем мире: все окружающее кажется им непостоянным, суетливым и необычайно изменчивым.
Соматогенное расстройство психики при тиреотоксикозе является важной составной частью клинической картины и зависит от степени тяжести заболевания и эффективности лечения. Очень характерны астеническая симптоматика и аффективые расстройства в виде эмоциональной лабильности. Отмечается повышенная ранимость и обидчивость. Больные слезливы, склонны к немотивированным колебаниям настроения, у них легко возникает реакция раздражения, которая может смениться плачем. Пациенты жалуются на повышенную утомляемость, которая выражается как в физической, так и в психической астении. У таких пациентов часто отмечаются явления гиперестезии в виде непереносимости громких звуков, яркого света, прикосновений.
Во многих случаях отмечается пониженное настроение, иногда достигающее состояния выраженной депресии. Депресии обычно сопровождаются состоянием тревоги, ипохондрическими жалобами. Могут возникать фобии.
Депресии обычно сопровождаются состоянием тревоги, ипохондрическими жалобами. Могут возникать фобии.
Реже отмечаются состояния вялости и апатии, а также состояния эйфории со снижением критики.
Весьма типичны расстройства сна – трудности засыпания, частые пробуждения, тревожные сновидения.
При затяжном течении неэффективно леченного тиреотоксикоза возможны интеллектуально–мнестические расстройства [8].
Хроническое течение тревожных расстройств само может быть ассоциировано с увеличением риска кардиоваскулярных заболеваний.
Есть данные о том, что при тиреотоксикозе существенно выше частота панических расстройств, простых фобий, обсессивно–компульсивных расстройств, депрессивных расстройств и циклотимии, чем в общей популяции [9].
Диагностика патологии, связанной с синдромом тиреотоксикоза, основана на клинике и результатах лабораторных и инструментальных исследований. Определяется заболевание, приводящее к развитию синдрома тиреотоксикоза. В диагностических целях проводится определение уровня ТТГ, свободных Т4 и Т3. Для этиологической диагностики проводится ультразвуковое исследование щитовидной железы, сцинтиграфическое исследование, а также определение уровня антител к рецептору ТТГ (АТ–рТТГ), тонкоигольная биопсия узловых образований, подозрительных на опухоль.
Для этиологической диагностики проводится ультразвуковое исследование щитовидной железы, сцинтиграфическое исследование, а также определение уровня антител к рецептору ТТГ (АТ–рТТГ), тонкоигольная биопсия узловых образований, подозрительных на опухоль.
Поскольку, как было отмечено ранее, в основе 80% случаев тиреотоксикоза лежит диффузный токсический зоб, остановимся на его лечении.
Пациенты должны получать полноценное питание с достаточным количеством витаминов и микроэлементов.
Для лечения тиреотоксикоза применяется медикаментозная терапия, терапия радиоактивным йодом, а также хирургическое лечение с предшествующей подготовкой препаратами тиреостатиков. В нашей стране, как и в Европе, наибольшее применение получила консервативная тиреостатическая терапия. В США преобладает лечение радиоактивным йодом [10]. Как правило, тиреостатическую терапию комбинируют с препаратами из группы b–адреноблокаторов. b–адреноблокаторы не только уменьшают негативное воздействие на сердечно–сосудистую систему при тиреотоксикозе: уменьшая ЧСС и снижая АД, они уменьшают периферическую конверсию тироксина в трийодтиронин. При назначении тиреостатических препаратов рекомендуется дополнительно назначать препараты тироксина для достижения эутиреоидного состояния в течение всего периода лечения. Это сочетание называется «блокируй и замещай». Критерием адекватно подобранного лечения является стойкое поддержание нормального уровня свободного Т4 и ТТГ. Лечение продолжается от 12 до 24 месяцев.
При назначении тиреостатических препаратов рекомендуется дополнительно назначать препараты тироксина для достижения эутиреоидного состояния в течение всего периода лечения. Это сочетание называется «блокируй и замещай». Критерием адекватно подобранного лечения является стойкое поддержание нормального уровня свободного Т4 и ТТГ. Лечение продолжается от 12 до 24 месяцев.
Хирургическое лечение проводят при тиреотоксикозе тяжелой степени, значительном увеличении щитовидной железы, неэффективности или непереносимости тиреостатической терапии. С целью исключения возможности рецидива тиреотоксикоза рекомендуется проведение предельно субтотальной резекции щитовидной железы с оставлением тиреоидного остатка не более 2–3 мл.
Высокоэффективным и безопасным методом лечения диффузного токсического зоба и других заболеваний, протекающих с тиреотоксикозом, является терапия йодом J131 [11]. Следует, однако, отметить, что столь распространенный и обладающий существенными преимуществами (неинвазивность, относительная дешевизна, отсутствие риска, связанного с оперативным вмешательством) метод в нашей стране пока малодоступен.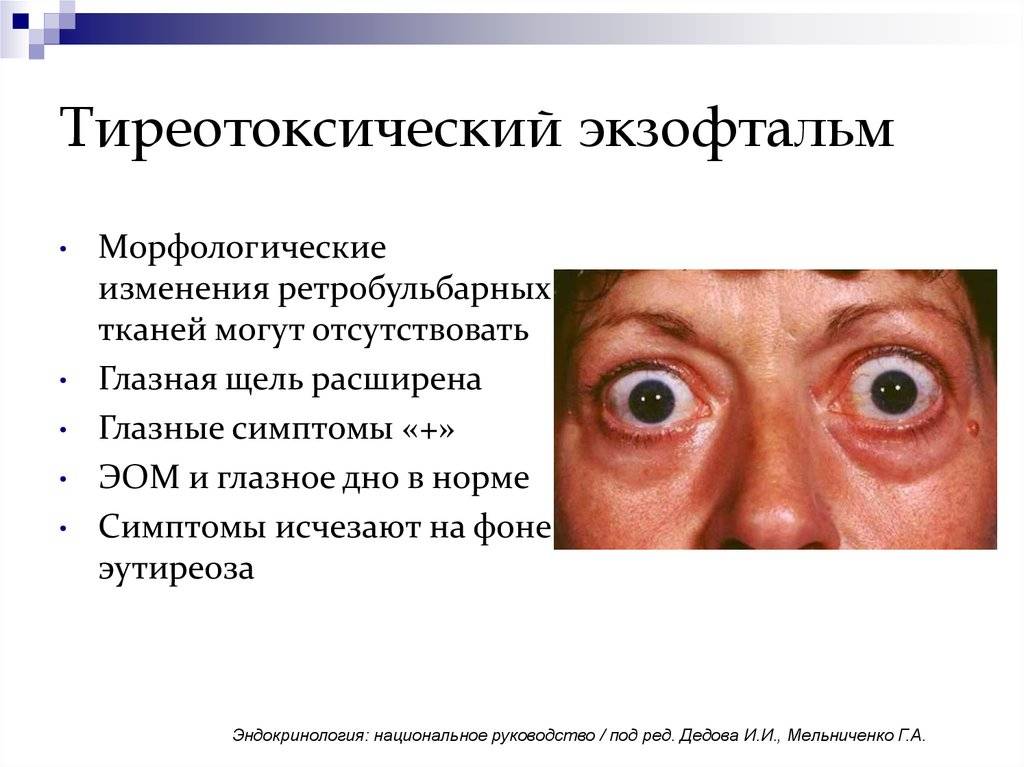
Терапия заболеваний, протекающих с синдромом тиреотоксикоза, проводится в комплексе. Помимо назначения лечения, направленного на снижение избыточного воздействия тиреоидных гормонов на организм, необходимо оказать пациенту помощь с учетом наличия нарушений психики, столь характерных при данной патологии.
Традиционно применяются седативные препараты для достижения общеуспокаивающего эффекта, а также для нормализации сна. Помимо седативных препаратов, в терапии тревожных расстройств на фоне астении целесообразно применение анксинолитиков.
Для терапии изменений психики предпочтительно использовать современные психофармакологические препараты, поскольку они эффективны и обладают меньшими побочными эффектами.
Транквилизаторы и анксиолитики рекомендованы как психофармакологические средства с минимальным влиянием на функции внутренних органов, массу тела, низкой вероятностью взаимодействия с соматотропными препаратами и адекватные для лечения психических нарушений у соматически больных [12].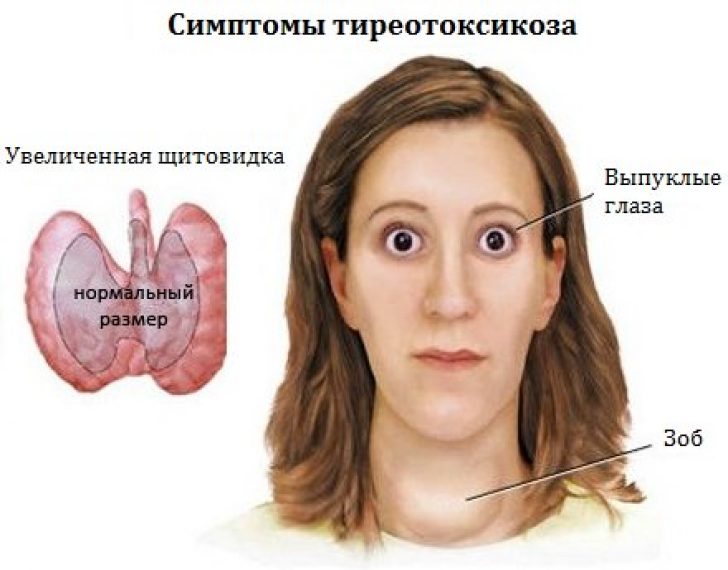
В этой связи представляет интерес новый препарат, обладающий анксиолитическим действием – Афобазол. Изучалось его влияние на разные по структуре тревожные расстройства. Установили, что его основным эффектом является анксиолитический, сочетающийся с активирующим. Наибольшей эффективностью Афобазол обладает при «простых» по структуре тревожных расстройствах. У больных с острыми тревожно–фобическими нарушениями, в структуре которых преобладают чувственная тревога с эпизодами генерализации, формированием овладевающих образных представлений, чувственно насыщенных фобий, с выраженными вегетативными расстройствами, сенесталгиями, достигаются высокие результаты лечения [13].
При применении Афобазола происходит уменьшение или устранение тревоги (озабоченность, плохие предчувствия, опасения, раздражительность), напряженности (пугливость, плаксивость, чувство беспокойства, неспособность расслабиться, бессонница, страх), а следовательно, соматических (мышечные, сенсорные, сердечно–сосудистые, дыхательные, желудочно–кишечные симптомы), вегетативных (сухость во рту, потливость, головокружение), когнитивных (трудности при концентрации внимания, ослабленная память) нарушений.
Эти симптомы характерны для расстройств психики при тиреотоксикозе, что делает применение Афобазола перспективным в комплексной терапии данной патологии и может улучшить качество жизни пациентов.
Литература
1. Falk S.A. // Thyroid Disorders, New York, Perganon Presss, 1997
2. М.И. Балаболкин, Е.М. Клебанова, В.М. Креминская. Дифференциальная диагностика и лечение эндокринных заболеваний (руководство). М. «Медицина», 2002.
3. В.В. Фадеев. Болезнь Грейвса.// РМЖ, Том 10 № 27, 2002
4. Балаболкин М.И.Эндокринология. М. Универсум паблишинг, 1998 г.,581 с.
5. Graves RJ: Clinical lectures. London Med Surg J 1835; (Pt2): 516
6. Фадеев В.В.. К 170–летию описания Роберта Грейвса // Клиническая и экспериментальная тиреоидология. 2006. №2.С. 5–8.
7. Regan W.M.: Thyrotoxicosis manifested as mania. South Med J 1988;81:1460–1461.
8. Коркина М.В., Лакосина Н.Д., Личко А.Е., Сергеев И.И.. Психиатрия. М.: МЕДпресс–информ.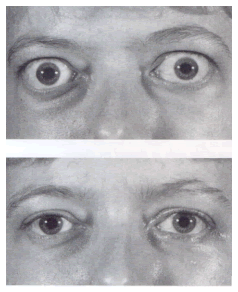 2004. –576 с.
2004. –576 с.
9. G.P.A. Placidi, M. Boldrini, A. Patronelli, E. Fiore, L. Chiovato, G. Perugi, D. Marazziti . Neuripsychobiology. Vol. 38, No. 4, 1998: 222–225.
10. Gross MD, Shapiro B, Sisson JC: Radioiodine therapy of thyrotoxicosis. Rays 1999; 24:334–347
11. Дедов И.И., Мельниченко Г.А., Фадеев В.В. Эндокринология: Учебник. – М.: Медицина, 2000. – 632 с.
12. Дробижев М. Ю. Нозогении (психогенные реакции) при соматических заболеваниях.
Автореферат диссертации на соискание ученой степени доктора медицинских наук.
13. Г.Г. Незнамов, С.А. Сюняков, Д.В. Чумаков, Л.Э. Маметова
Новый селективный анксиолитик афобазол. Журнал неврологии и психиатрии им. С.С.Корсакова. 2005; 105: 4: 35—40.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Предыдущая статья
Следующая статья
как повысить качество жизни пациента?
Эндокринная офтальмопатия: как повысить качество жизни пациента?
Эндокринная офтальмопатия (ЭО) – это аутоиммунное поражение тканей глаза и орбиты, ассоциированное с дисфункцией щитовидной железы (как правило, с тиреотоксикозом). Данное патологическое состояние существенно нарушает качество жизни больных и трудно поддается лечению. Какими возможностями обладает современная медицина для помощи таким пациентам? С этим вопросом мы обратились к заведующей кафедрой глазных болезней ГУ «Запорожская медицинская академия последипломного образования Министерства здравоохранения Украины», доктору медицинских наук, профессору Нине Степановне Луценко.
Данное патологическое состояние существенно нарушает качество жизни больных и трудно поддается лечению. Какими возможностями обладает современная медицина для помощи таким пациентам? С этим вопросом мы обратились к заведующей кафедрой глазных болезней ГУ «Запорожская медицинская академия последипломного образования Министерства здравоохранения Украины», доктору медицинских наук, профессору Нине Степановне Луценко.
– Нина Степановна, насколько распространенной является ЭО и чем обусловлена ее актуальность?
– Согласно эпидемиологическим данным ЭО ежегодно выявляют примерно у 1 из 10 тыс. людей. У женщин эта патология встречается в несколько раз чаще, чем у мужчин. Если же говорить не об общей популяции, а о пациентах с диффузным токсическим зобом, то частота ЭО в данной группе достигает 20%, в том числе примерно в 5-6% случаев болезни Грейвса наблюдаются тяжелые и среднетяжелые формы ЭО. Следует также отметить, что ЭО может наблюдаться не только при гипертиреозе, но и иногда при гипо- и эутиреозе, о чем должны быть осведомлены эндокринологи и при наличии подозрительных симптомов своевременно направлять пациентов к офтальмологам.
Что касается актуальности проблемы, то ЭО обычно не угрожает жизни человека, однако существенно снижает ее качество. Такое негативное воздействие обусловлено сразу тремя клиническими проявлениями ЭО: экзофтальмом, являющимся косметическим дефектом, синдромом сухого глаза и на более поздних стадиях – нарушениями зрения (вплоть до полной его потери), обусловленными оптической нейропатией, кератопатией и/или миопатией. По степени влияния на психологическое состояние больных ЭО многие авторы сравнивают с сахарным диабетом и даже раком.
– Как развивается это патологическое состояние и как оно связано с диффузным токсическим зобом?
– Связь между диффузным токсическим зобом и ЭО не вызывает сомнений, а вот ее механизмы по-прежнему остаются предметом дискуссии. Оба патологических состояния являются аутоиммунными, и, по мнению ряда авторов, антигены орбитальных тканей обладают общими эпитопами с тиреоидными антигенами. Под воздействием различных триггеров (инфекция, курение, стресс и т. д.) у генетически предрасположенных лиц запускаются аутоиммунные реакции как против аутоантигенов щитовидной железы, так и мягких тканей орбиты (ретробульбарной клетчатки, глазодвигательных мышц). Аутоиммунное воспаление в мягких тканях орбиты в свою очередь стимулирует пролиферацию фибробластов, выработку коллагена и гликозаминогликанов, отек, адипогенез и фиброзирование.
д.) у генетически предрасположенных лиц запускаются аутоиммунные реакции как против аутоантигенов щитовидной железы, так и мягких тканей орбиты (ретробульбарной клетчатки, глазодвигательных мышц). Аутоиммунное воспаление в мягких тканях орбиты в свою очередь стимулирует пролиферацию фибробластов, выработку коллагена и гликозаминогликанов, отек, адипогенез и фиброзирование.
Риск развития и тяжесть ЭО значительно повышается у курящих больных. Предполагается, что это связано с прямым повреждающим воздействием табачного дыма на глазное яблоко и гипоксическим эффектом.
– Как диагностируется ЭО?
– Чаще всего ЭО выявляют на основании таких характерных клинических проявлений, как ретракция век, экзофтальм, гиперемия конъюнктивы, ограничение подвижности глазного яблока, двоение в глазах, синдром сухого глаза и на поздних стадиях – ухудшение зрения. При подозрении на ЭО план обследования будет включать: оценку полей и остроты зрения, офтальмоскопию, определение объема движений глаз, экзофтальмометрию, измерение глазной щели, величины ретракции век, тонометрию.
Важно отметить, что ЭО можно выявить и на субклинической стадии, когда терапевтическое вмешательство будет значительно более эффективным. Для этого требуется регулярное направление всех пациентов с аутоиммунными заболеваниями щитовидной железы на осмотр к офтальмологу. Для ранней диагностики ЭО могут быть использованы такие методы, как ультразвуковое исследование орбиты, компьютерная томография, магнитнорезонансная томография. Большое практическое значение имеет определение тяжести и активности заболевания, поскольку от этого зависит тактика лечения.
– Какие методы лечения ЭО есть сегодня в арсенале врачей?
– Современный план лечения пациентов ЭО обязательно включает контроль факторов риска (тиреотоксикоз, курение), симптоматические средства и мероприятия для коррекции синдрома сухого глаза. В зависимости от степени тяжести и активности ЭО их дополняют иммуносупрессивной терапией, кортикостероидами, другими медикаментозными средствами патогенетической терапии, лучевой терапией или хирургическими вмешательствами.
Тесная взаимосвязь между болезнью Грейвса и ЭО позволяет предположить, что лечение тиреотоксикоза может повлиять на течение ЭО. И действительно, согласно результатам исследований и клинических наблюдений терапия тиреотоксикоза ассоциируется с уменьшением выраженности проявлений ЭО. При этом отмечено, что эффект зависит не от метода лечения болезни Грейвса (медикаментозные средства, радиойодтерапия, хирургическое лечение), а от достижения состояния эутиреоза. Усугублять течение ЭО может не только тиреотоксикоз, но и гипотиреоз, поэтому у таких пациентов необходим достаточно частый контроль функции щитовидной железы.
Отдельное внимание следует уделить применению радиойодтерапии, которая может способствовать прогрессированию ЭО, особенно у курильщиков с тяжелым тиреотоксикозом и высокими уровнями антител к рецепторам тиреотропного гормона. Такой нежелательный эффект можно предотвратить с помощью профилактического приема преднизолона в дозе 0,3-0,5 мг/кг в течение 2-3 мес.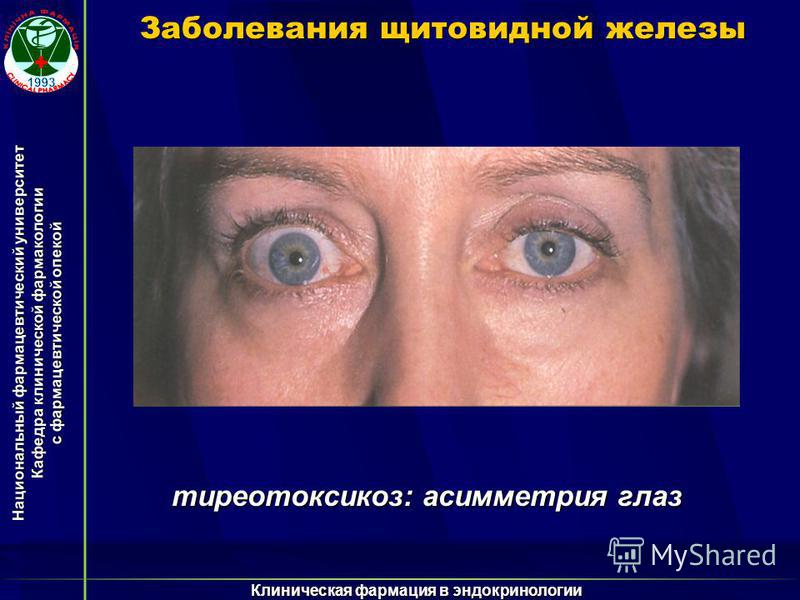
Как уже было отмечено, существенным фактором риска развития и прогрессирования ЭО является курение, поэтому отказ от него строго рекомендован пациентам с болезнью Грейвса и ЭО.
Патогенетическая консервативная терапия оправдана только при активном течении ЭО. При ее легкой форме кортикостероиды обычно не показаны из-за не очень выгодного соотношения пользы и рисков (за исключением отдельных случаев, когда заболевание значительно нарушает качество жизни больного). В то же время у этих пациентов может быть эффективным 6-месячный курс селеносодержащих препаратов. В рандомизированном контролируемом исследовании, проведенном EUGOGO (Европейская группа по изучению офтальмопатии Грейвса), селен доказал свою эффективность в отношении уменьшения выраженности глазных симптомов и улучшения качества жизни пациентов, а также предупреждения прогрессирования ЭО до более тяжелых форм.
Хочу обратить внимание читателей на офтальмологический комплекс НУТРОФ® ТОТАЛ, который среди многочисленных компонентов, необходимых для здоровья органа зрения, содержит в том числе и селен. Кроме того, он содержит ряд мощных антиоксидантов (лютеин и зеаксантин, ресвератрол, витамины C и Е, цинк, медь). Это важный момент, поскольку в патогенезе ЭО, как и при других воспалительных процессах, определенную роль играет окислительный стресс. Также в составе НУТРОФ® ТОТАЛ есть незаменимые омега‑3 жирные кислоты, которые принимают участие в регуляции синтеза простагландинов и могут оказывать противовоспалительный эффект. Противовоспалительными свойствами обладает и ресвератрол. Как правило, рекомендуем принимать по 1 капсуле в день в течение 3 мес.
Кроме того, он содержит ряд мощных антиоксидантов (лютеин и зеаксантин, ресвератрол, витамины C и Е, цинк, медь). Это важный момент, поскольку в патогенезе ЭО, как и при других воспалительных процессах, определенную роль играет окислительный стресс. Также в составе НУТРОФ® ТОТАЛ есть незаменимые омега‑3 жирные кислоты, которые принимают участие в регуляции синтеза простагландинов и могут оказывать противовоспалительный эффект. Противовоспалительными свойствами обладает и ресвератрол. Как правило, рекомендуем принимать по 1 капсуле в день в течение 3 мес.
При ЭО среднетяжелой и тяжелой степени в активной фазе терапией первой линии является внутривенная терапия высокими дозами кортикостероидов. Ее необходимо проводить в специализированных учреждениях, где может быть оказана необходимая помощь в случае возникновения побочных эффектов. Для пациентов с ЭО средней степени тяжести оптимальным считается такой режим: 0,5 г метилпреднизолона еженедельно в течение 6 нед, а затем по 0,25 г еженедельно в течение еще 6 нед (суммарно 4,5 г). При более тяжелых формах показаны более высокие дозы – 0,75 г еженедельно в течение 6 нед и затем 0,5 г еженедельно в течение последующих 6 нед (суммарно 7,5 г). Пациентам с вирусным гепатитом, выраженным нарушением функции печени, тяжелой сердечно-сосудистой патологией и психическими заболеваниями кортикостероидная терапия в высоких дозах противопоказана. Пациенты с сахарным диабетом и артериальной гипертензией должны быть хорошо компенсированы перед началом лечения, и необходим тщательный контроль за общим состоянием во время лечения.
При более тяжелых формах показаны более высокие дозы – 0,75 г еженедельно в течение 6 нед и затем 0,5 г еженедельно в течение последующих 6 нед (суммарно 7,5 г). Пациентам с вирусным гепатитом, выраженным нарушением функции печени, тяжелой сердечно-сосудистой патологией и психическими заболеваниями кортикостероидная терапия в высоких дозах противопоказана. Пациенты с сахарным диабетом и артериальной гипертензией должны быть хорошо компенсированы перед началом лечения, и необходим тщательный контроль за общим состоянием во время лечения.
Терапия кортикостероидами приводит к улучшению состояния у большинства пациентов, но в случае ее недостаточной эффективности, при наличии противопоказаний или отказе пациента можно рассмотреть альтернативные методы лечения с несколько меньшей доказательной базой. К ним относятся рентгентерапия орбиты, циклоспорины, ритуксимаб, периокулярные и субконъюнктивальные инъекции триамцинолона ацетата. Для коррекции ретракции верхнего века и лагофтальма можно рассмотреть применение ботулотоксина.
– Какие симптоматические средства и мероприятия показаны при ЭО?
– Как я уже отмечала ранее, одной из основных причин снижения качества жизни больных с ЭО является синдром сухого глаза. Особенно высок его вклад в ухудшение самочувствия пациентов при легких формах патологии, хотя коррекция, безусловно, необходима на всех стадиях заболевания.
К развитию синдрома сухого глаза при ЭО приводит экзофтальм с увеличением ширины глазной щели, ретракция и отставание век, лагофтальм, более редкое моргание и уменьшение секреции слезы.
Всем пациентам с ЭО на весь период заболевания с профилактической целью следует назначать топические лубриканты – препараты искусственной слезы с осмопротективными свойствами. Они применяются несколько раз в день, а в ночное время используются в форме гелей или мазей. Учитывая необходимость длительного приема таких препаратов, целесообразно рекомендовать продукты без консервантов.
Недавно появился принципиально новый продукт, в состав которого входит трегалоза. Ее молекула имеет отличный от всех известных ранее механизм действия. Трегалоза выполняет цитопротекторную функцию, сохраняя жизнеспособность клеток в условиях недостатка влаги. Встраиваясь между полярными группами фосфолипидов, этот природный дисахарид стабилизирует клеточные мембраны, обеспечивая сохранение влаги внутри клеток, предотвращая денатурацию белков и деградацию жиров. В экспериментальных работах высушивания эпителия после обработки его трегалозой позволяло сохранить жизнеспособными около 80% клеток. Благодаря трегалозе высушенная иерихонская роза, помещенная в вазу с водой, расцветает вновь, а муха, уснувшая на зиму, дождавшись благоприятных условий, снова оживает. За изучение механизма аутофагии (баланс между деструкцией и обновлением клеток), которым обладает трегалоза, была присуждена Нобелевская премия профессору Yoshinori Ohsumi (Ешинори Усуми), Токио.
Ее молекула имеет отличный от всех известных ранее механизм действия. Трегалоза выполняет цитопротекторную функцию, сохраняя жизнеспособность клеток в условиях недостатка влаги. Встраиваясь между полярными группами фосфолипидов, этот природный дисахарид стабилизирует клеточные мембраны, обеспечивая сохранение влаги внутри клеток, предотвращая денатурацию белков и деградацию жиров. В экспериментальных работах высушивания эпителия после обработки его трегалозой позволяло сохранить жизнеспособными около 80% клеток. Благодаря трегалозе высушенная иерихонская роза, помещенная в вазу с водой, расцветает вновь, а муха, уснувшая на зиму, дождавшись благоприятных условий, снова оживает. За изучение механизма аутофагии (баланс между деструкцией и обновлением клеток), которым обладает трегалоза, была присуждена Нобелевская премия профессору Yoshinori Ohsumi (Ешинори Усуми), Токио.
Если говорить о клинической практике, то уникальное сочетание трегалозы и натрия гиалуроната в офтальмологическом растворе Теалоз® Дуо обеспечивает долговременную защиту и максимальный комфорт для глаз, а отсутствие в нем консервантов и фосфатов благодаря инновационному флакону ABAK® с фильтрующей мембраной – высокую безопасность применения. Флакон Теалоз® Дуо можно использовать в течение 3 мес после первого вскрытия. Обычно раствор закапывают несколько раз в день, по необходимости.
Флакон Теалоз® Дуо можно использовать в течение 3 мес после первого вскрытия. Обычно раствор закапывают несколько раз в день, по необходимости.
С учетом того, что гормоны щитовидной железы принимают активное участие в регуляции липидного обмена, у этой группы пациентов очень часто нарушается функция мейбомиевых желез, расположенных в толще век, что приводит к нарушению выработки липидного компонента слезной пленки, усугубляет развитие синдрома сухого глаза, существенно увеличивая риск развития инфекционных осложнений переднего отрезка глаза, что требует проведения ежедневной гигиены век.
С этой целью оптимально использовать продукты для гигиены век и нормализации функции мейбомиевых желез. Такими свойствами обладают гигиенические салфетки БЛЕФАКЛИН®, увлажненные специальным многокомпонентным лосьоном. Они мягко очищают, увлажняют и нормализуют регенерацию эпидермиса и работу сальных желез.
– Когда необходимо хирургическое лечение и какие операции проводятся при ЭО?
– Хирургические вмешательства при ЭО можно разделить на две группы: неотложные и реабилитационные.
Активная форма тяжелой ЭОП, не поддающаяся терапии глюкокортикоидами, является показанием для неотложной хирургической декомпрессии орбиты. Пациенты с орбитопатией в неактивной фазе (не менее 6 мес) со значительными нарушениями зрительных функций или существенным снижением качества жизни нуждаются в хирургической реабилитации: декомпрессии орбиты для устранения сдавления зрительного нерва, корригирующих операциях на глазодвигательных мышцах при диплопии и косоглазии, операциях на веках при их ретракции или поражении роговицы, кератопластике при тяжелых поражениях роговицы.
Подготовила Наталья Мищенко
http://health-ua.com/
Признаки и причины тиреотоксикоза — МЦ «Гармония»
Термином тиреотоксикоз в медицине обозначается состояние, при котором резко увеличивается продуцирование щитовидной железой тиреоидных гормонов. Патология является синдромом, указывающим на определенные заболевания, поэтому в первую очередь необходимо их выявление и соответствующее лечение.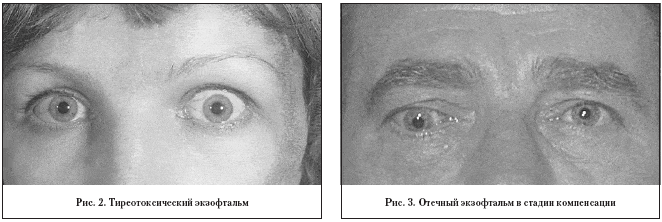
Общее описание заболевания
Щитовидная железа относится к эндокринным органам. Основная ее функция — производство ряда гормонов, основными из них считаются Т4 (тироксин) и Т3 (трийодтиронин). Их секреция контролируется гипофизом. В его тканях вырабатывается ТТГ – тиреотропный гормон, активизирующий клетки щитовидной железы к выделению Т3 и Т4.
Тиреотоксикоз или иначе гипертиреоз – нарушение, при котором снижается количество ТТГ, а секреция Т4 и Т3 наоборот увеличивается. Происходит интоксикация организма гормонами и практически все метаболические процессы многократно ускоряются. Приводит это к тому, что внутренние органы начинают работать в усиленном режиме, что неблагоприятно сказывается не только на них, но и на общем самочувствии человека.
Причины патологии
Тиреотоксикоз в 80 % случаев является следствием Базедовой болезни (диффузного токсического зоба). При данной патологии в организме происходит выработка специфических антител, они проникают в ткани железы и воспринимаются клетками органа как гормон гипофиза. В результате начинается усиленная секреция Т3 и Т4.
В результате начинается усиленная секреция Т3 и Т4.
К другим возможным причинам болезни относят:
- Узловой токсический зоб;
- Тиреоидит Хашимото – воспаление щитовидки под воздействием вирусов;
- Чрезмерное поступление в организм искусственных гормонов или йода;
- Аденомы, локализующиеся в щитовидной железе;
- Новообразования гипофиза и яичников.
Вероятность возникновения тиреотоксикоза выше у женщин и у пациентов с отягощенным семейным анамнезом и аутоиммунными сбоями.
Классификация по степени тяжести
В зависимости от проявлений патологии выделяют три ее степени:
- Первая – легкая форма. Характерных признаков практически нет, пациенты предъявляют жалобы только на периодические боли в голове, повышенную раздражительность, нарушения сна.
- Вторая степень. Отмечается быстрое уменьшение веса, тахикардия, возможна одышка;
- Третья. Самая тяжелая. Симптомы – истощение больного, выраженные изменения функций внутренних органов, сильная интоксикация.

Отклонение от нормы в сторону повышения Т3 и Т4 может диагностироваться только в анализах. Клинических проявлений болезни нет. В этом случае говорят об субклиническом тиреотоксикозе. Но это форма заболевания крайне опасна, так как несвоевременное лечение приводят к аритмии, тромбозу, неврозам.
Клиническая картина
Тиреотоксикоз проявляется обширной симптоматикой. У большинства больных отмечаются следующие симптомы:
- Резкое снижение массы тела за короткий период. Аппетит сохранен, или даже повышен. В ряде случаев потеря веса достигает 10 кг за 3-4 недели.
- Экзофтальм. Характеризуется расширением глазной щели и выбуханием глазного яблока. Глаза визуально становятся больше, возможен их заметный блеск. На фоне экзофтальма нередко ухудшается зрение, появляется слезоточивость, боль в глазах.
- Чрезмерная возбудимость. Отмечается неустойчивость настроения, тревожность, суетливость, тремор рук.
- Ухудшение качества сна.

- Подъем АД. При тиреотоксикозе систолическое давление возрастает, а диастолическое уменьшается.
- Нарушения ритма. Могут проявляться тахикардией и мерцательной аритмией.
- Частый жидкий стул. Нередко диспепсия сопровождается спазмами в животе, тошнотой, рвотой.
- Чрезмерная потливость.
- Повышение температуры и периодические ощущения жара.
- Остеопороз – усиление хрупкости костей.
- Учащение мочеиспускания.
Тиреотоксикоз приводит к усталости, общей и мышечной слабости. У женщин отмечается сбой менструального цикла и ухудшение самочувствия в критические дни. У мужчин снижается либидо.
Возможно раннее появление седины, хрупкость и ломкость ногтей, выпадение волос. Если причиной патологии является зоб, то в области шеи появляется припухлость. Больные также фиксируют ухудшение глотания и ощущение инородного тела в горле.
Особенности лечения
После диагностики и выявления основной причины тиреотоксикоза эндокринолог составляет план лечения. Это может быть медикаментозная терапия или хирургическое вмешательство. Из медикаментов назначаются препараты, подавляющие секрецию гормонов. Принимают их длительно, не менее года.
Это может быть медикаментозная терапия или хирургическое вмешательство. Из медикаментов назначаются препараты, подавляющие секрецию гормонов. Принимают их длительно, не менее года.
При неэффективности лекарств проводится иссечение железы полностью или частично. Альтернативный вариант – однократное введение препаратов радиоактивного йода, под воздействием которых клетки органа погибают. После удаления необходима заместительная гормональная терапия.
Стоимость услуг
| Код | Наименование услуги | Стоимость |
|---|---|---|
| 7002 | Первичный прием врача | 1400 руб |
| 7003 | Повторный прием врача | 1200 руб |
ТИРОНЕТ – все о щитовидной железе // Для пациентов // Информация по заболеваниям щитовидной железы // Щитовидная железа и ее заболевания
ТИРОНЕТ – все о щитовидной железе Для пациентов Информация по заболеваниям щитовидной железы
Щитовидная железа и ее заболевания
Бузиашвили И.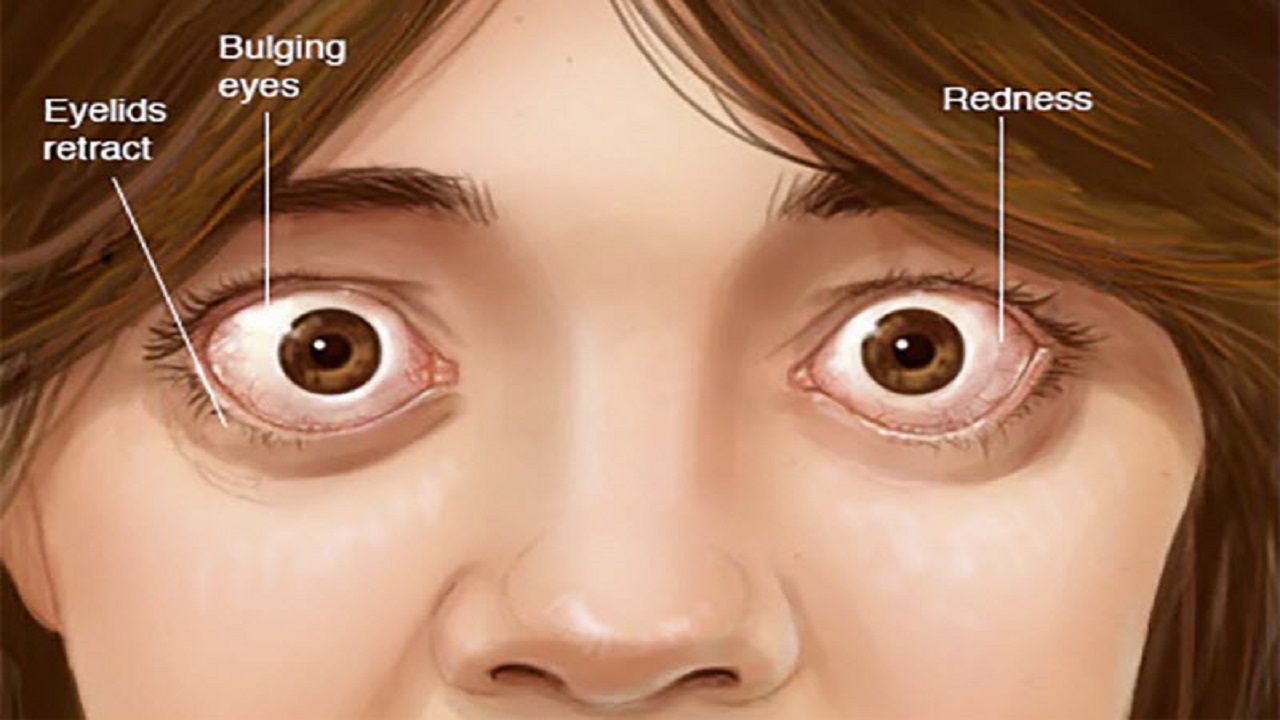 И. — [email protected]
И. — [email protected]
Фадеев В.В. — [email protected]
Поражение глаз при заболеваниях щитовидной железы
Глазные симптомы, описанные выше
в предыдущей главе, встречаются при многих заболеваниях ЩЖ, сопровождающихся тиреотоксикозом,
и обусловлены нарушением функционирования мышц глаза при повышенном уровне тиреоидных
гормонов. От них необходимо отличать эндокринную офтальмопатию (от греч.
«ophthalmos» — глаз) заболевание, сопровождающее аутоиммунные болезни
ЩЖ. Наиболее часто офтальмопатия встречается при диффузном токсическом зобе (болезни
Грейвса). Около 30 — 50% больных с этим заболеванием имеют той или иной тяжести
офтальмопатию. Эндокринная офтальмопатия может встречаться и у больных аутоиммунным
тиреоидитом, и у людей без клинически выраженной патологии ЩЖ.
ПРИЧИНА И МЕХАНИЗМ
ЭНДОКРИННОЙ ОФТАЛЬМОПАТИИ
Как и ДТЗ, эндокринная офтальмопатия
является аутоиммунным процессом, при котором силы иммунной системы направлены
против собственных органов и тканей.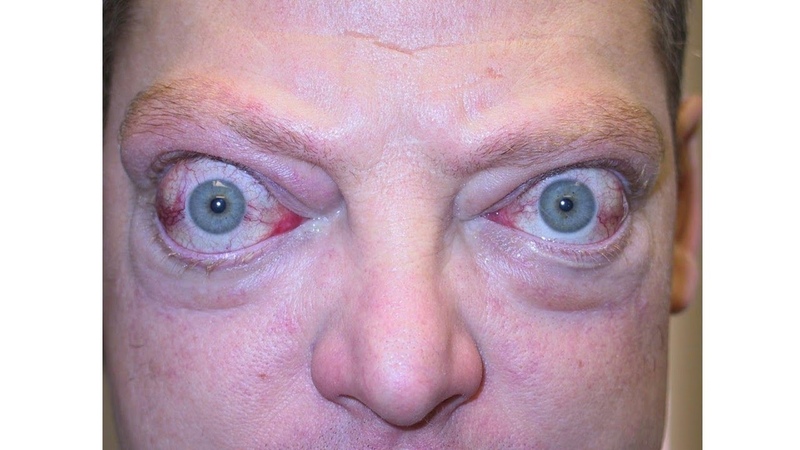 В развитии заболевания предполагается участие
В развитии заболевания предполагается участие
как генетических факторов, так и факторов окружающей среды.
Глазные яблоки, как и мышцы, сосуды
и нервы глаза, жировая и соединительная ткани, располагаются в конусовидных полостях
— глазницах (орбитах). От глазных яблок к головному мозгу отходят зрительные
нервы. При повышении давления в глазничной полости происходит сдавление имеющихся
в них структур, а в дальнейшем — «выдавливание» глазных яблок наружу,
что и обусловливает развитие типичных для офтальмопатии симптомов поражения глаз.
По мнению исследователей, при эндокринной
офтальмопатии в тканях глазницы происходит иммунное воспаление, подобное тому,
которое происходит в ЩЖ при ДТЗ или тиреоидите. Причиной этого воспаления, повидимому,
являются антитела, направленные против соединительной ткани и мышц глазницы. Они
были выявлены как в крови больных ДТЗ, так и в самих тканях глазницы. Кроме того,
общий механизм эндокринной офтальмопатии, ДТЗ и претибиальной микседемы (отек
и покраснение кожи нижних конечностей) доказывается и обнаружением сходных процессов
в этих органах.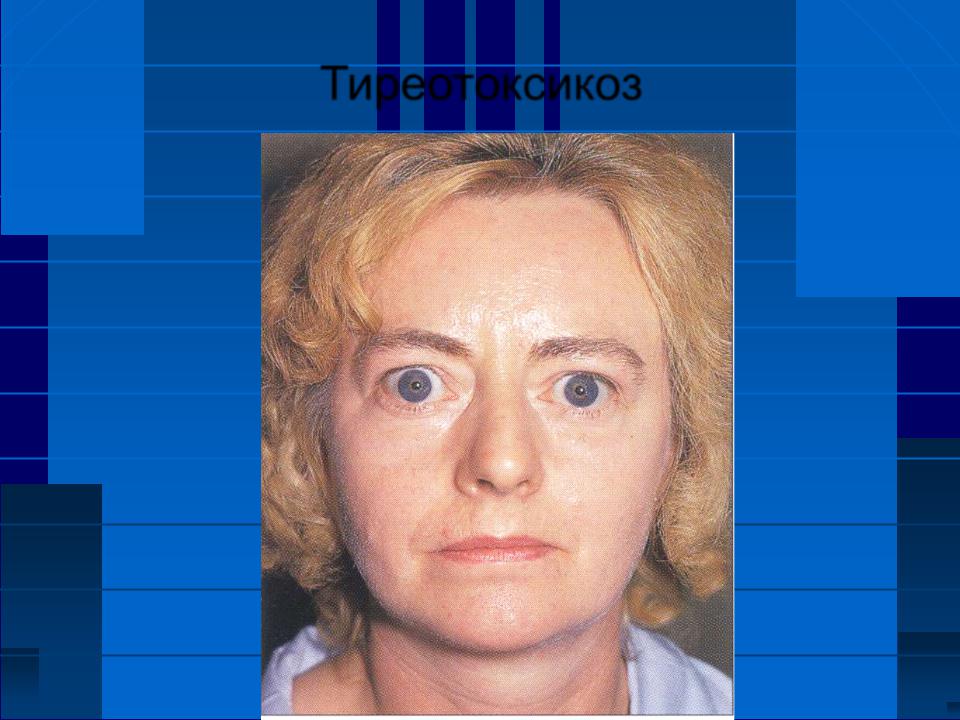
СИМПТОМАТИКА ЭНДОКРИННОЙ
ОФТАЛЬМОПАТИИ
Одним из частых симптомов является
экзофтальм — выступание вперед глазных яблок, что придает лицу выражение
удивления, испуга. Часто экзофтальм замечают знакомые пациента.
Отек тканей глазницы приводит к
чувству распирания в глазах. Нередко отечность затрагивает не только глазницу,
но и веки, которые образуют «мешки» под глазами. В глазах часто видны
наполненные кровеносные сосуды. Многие больные отмечают чувство «песка»
в глазах, раздражения, вызванного тем, что выступающие глазные яблоки меньше
защищены веками от ветра, частичек пыли и микробов. Реже больных беспокоит светобоязнь
— состояние, при котором человек не переносит дневного света и чувствует себя
комфортно только в солнцезащитных очках.
С течением времени пораженные мышцы
глазного яблока перестают нормально функционировать (офтальмоплегия), и
у больного может появиться двоение в глазах, а также отставание верхнего века
от глазных яблок при взгляде вниз. Очень редко в процесс вовлекается зрительный
Очень редко в процесс вовлекается зрительный
нерв, что может привести к нарушению зрения или цветовосприятия. В прошлом пациенты
даже теряли зрение из-за офтальмопатии. В настоящее время это встречается крайне
редко, так как имеются методы для раннего ее выявления и лечения.
Чаще при офтальмопатии поражаются
оба глаза, реже — один их них. Иногда признаки офтальмопатии появляются на несколько
лет раньше или позже заболевания ЩЖ, хотя чаще они возникают именно с началом
основного заболевания.
ДИАГНОСТИКА ЭНДОКРИННОЙ
ОФТАЛЬМОПАТИИ
Диагностика эндокринной офтальмопатии
иногда вызывает большие затруднения, так как симптомы ее сходны с другими более
распространенными глазными болезнями — конъюнктивитом, сенной лихорадкой. При
подозрении на офтальмопатию врач может назначить консультацию офтальмолога и дополнительные
методы обследования:
- ультразвуковое исследование
(УЗИ) орбит — метод, основанный на восприятии датчиком ультразвуковых волн,
отраженных от структур глазниц, которые сообщают о состоянии нижележащих тканей
и активности процесса - компьютерная томография (КТ) — метод, основанный на прохождении рентгеновских
лучей через структуры глаза под разными углами. В результате полученная информация
В результате полученная информация
обрабатывается компьютером, и на снимке воссоздается картина орбиты на разных
уровнях - магнитно-резонансная томография (МРТ) — метод, аналогичный КТ, однако
с применением менее опасных магнитных полей. Информативность метода выше, чем
КТ.
Для оценки активности процесса врачами
используются специальные шкалы, основанные на выраженности покраснения, отечности
и других симптомов офтальмопатии.
ЛЕЧЕНИЕ ЭНДОКРИННОЙ
ОФТАЛЬМОПАТИИ
При диагностике эндокринной офтальмопатии
нужно подготовить себя к длительному лечению. Стиханию воспалительного процесса
способствует нормализация уровня тиреоидных гормонов, которая приводит к исчезновению
экзофтальма, отечности и покраснения.
При выраженной офтальмопатии врач,
скорее всего, назначит Вам глюкокортикоиды — препараты, аналогичные гормонам
коры надпочечников. Действие этих препаратов основано на противовоспалительном
и противоотечном эффекте. Как следствие, при лечении значительно уменьшаются боль
Как следствие, при лечении значительно уменьшаются боль
и светобоязнь, отечность глаз. Обычно уменьшается и степень экзофтальма; с другой
стороны, двоение может долго сохраняться.
Другим методом лечения эндокринной
офтальмопатии является радиотерапия, которая может уменьшить отек тканей
глазницы. С другой стороны, при этом методе лечения редко устраняются экзофтальм
и двоение в глазах. Поскольку радиотерапия может повредить сетчатку, этот метод
применяется только тогда, когда неэффективны другие методы лечения, появляются
побочные эффекты лечения или симптомы усиливаются при снижении дозы препарата.
Наконец, для лечения офтальмопатии
применяется косметическая хирургия. Целью операции является увеличение
объема глазниц для устранения высокого внутриглазничного давления. Часто для этого
удаляется стенка глазницы, и используется доступ через полость рта для уменьшения
рубцов на лице.
Другой операцией является удлинение
мышц, поднимающих верхнее веко, для устранения двоения. Применяется также сшивание
Применяется также сшивание
верхнего и нижнего век у углов глаз для устранения экзофтальма. Это также предотвращает
чрезмерное раздражение роговицы мельчайшими элементами и микробами. Метод лечения
эндокринной офтальмопатии подбирается индивидуально лечащим врачом для каждого
пациента.
Заболевание щитовидной железы
Заболевание щитовидной железы глаз может возникнуть у пациентов, которые уже знают, что у них заболевание щитовидной железы, или иногда это первая проблема, которая приводит человека к врачу. Симптомы, которые возникают при заболевании щитовидной железы, включают сухость глаз, слезотечение, красные глаза, выпученные глаза, «пристальный» взгляд, двоение в глазах, трудности с закрытием глаз и проблемы со зрением.
Исследования показывают, что причиной заболеваний щитовидной железы и заболеваний щитовидной железы глаз является аутоиммунное заболевание.В иммунной системе возникает дисбаланс или проблема распознавания.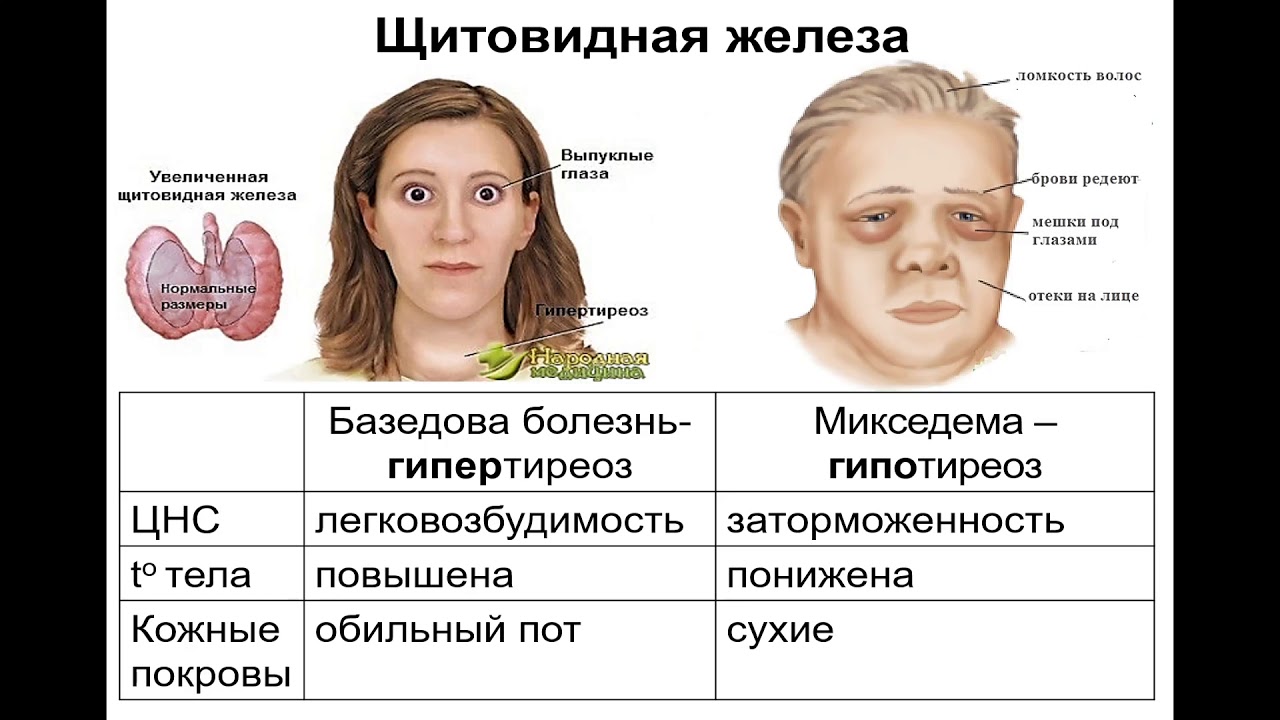 Иммунная система обычно защищает наши тела от чужеродных захватчиков, таких как бактерии или вирусы, а также защищает нас от аномальных клеток, таких как рак. При заболевании щитовидной железы иммунная система вызывает ненормальную реакцию мышц и жировой ткани вокруг глаз. Хотя у многих пациентов с заболеванием щитовидной железы будут отклоняться анализы крови на уровень гормонов щитовидной железы, у некоторых людей симптомы со стороны глаз появляются даже при нормальном уровне гормонов.
Иммунная система обычно защищает наши тела от чужеродных захватчиков, таких как бактерии или вирусы, а также защищает нас от аномальных клеток, таких как рак. При заболевании щитовидной железы иммунная система вызывает ненормальную реакцию мышц и жировой ткани вокруг глаз. Хотя у многих пациентов с заболеванием щитовидной железы будут отклоняться анализы крови на уровень гормонов щитовидной железы, у некоторых людей симптомы со стороны глаз появляются даже при нормальном уровне гормонов.
Если вам впервые поставили диагноз заболевания щитовидной железы глаз, ваш глазной врач может попросить вас обратиться к эндокринологу или терапевту для проверки уровня гормонов. Врач может порекомендовать абляцию сверхактивной щитовидной железы или прием пероральных препаратов для щитовидной железы, когда железа недостаточно активна. Хотя важно поддерживать уровень гормонов как можно ближе к норме, это не гарантирует, что у пациента не разовьется заболевание щитовидной железы.
Симптомы и лечение глаз
Заболевание щитовидной железы глаза может поражать самые разные части глаза и окружающие ткани. Воспаление слезных желез может вызвать мокнутие или сухость глаз, и оба эти явления могут возникать у одного и того же пациента в разное время. Смазка глазными каплями или мазью может помочь успокоить это раздражение. Аномальная иммунная реакция вызывает отек тканей век и орбиты, из-за чего веки могут выглядеть опухшими или как будто у человека веки мешковатые. Это также может вызвать ощущение давления вокруг глаз. Отек можно изменить хирургическим путем, чтобы вернуть векам более нормальную форму.
Воспаление слезных желез может вызвать мокнутие или сухость глаз, и оба эти явления могут возникать у одного и того же пациента в разное время. Смазка глазными каплями или мазью может помочь успокоить это раздражение. Аномальная иммунная реакция вызывает отек тканей век и орбиты, из-за чего веки могут выглядеть опухшими или как будто у человека веки мешковатые. Это также может вызвать ощущение давления вокруг глаз. Отек можно изменить хирургическим путем, чтобы вернуть векам более нормальную форму.
Мышцы век напрягаются и тянут верхнее веко вверх, а нижнее веко вниз. Это создает испуганный вид с слишком большим количеством видимых белков глаз. Это также можно улучшить хирургическим путем. Мышцы, контролирующие движение глаз, могут увеличиваться в размере из-за отека. Это может создать проблемы с двоением в глазах и фокусировкой. Призматические очки могут быть полезны, и это также можно улучшить путем хирургического перемещения глазных мышц.
Эти симптомы покраснения, раздражения, давления и двоения в глазах лечатся смазкой, противовоспалительными препаратами и призмами от двоения, и потребуется некоторое время для стабилизации, прежде чем врач порекомендует хирургическое вмешательство.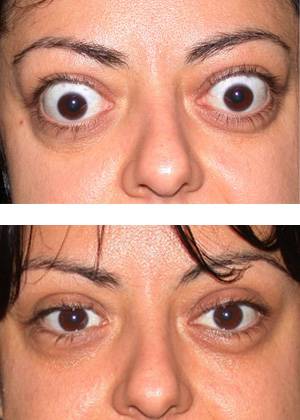 Обычно активная или воспалительная стадия заболевания щитовидной железы длится от одного до трех лет. В течение этого времени ваш врач будет избегать хирургического лечения этих симптомов, потому что ткани постоянно меняются, и результаты не будут стабильными. Однако есть некоторые проблемы, которые опасны для вашего зрения, и они требуют немедленного лечения.
Обычно активная или воспалительная стадия заболевания щитовидной железы длится от одного до трех лет. В течение этого времени ваш врач будет избегать хирургического лечения этих симптомов, потому что ткани постоянно меняются, и результаты не будут стабильными. Однако есть некоторые проблемы, которые опасны для вашего зрения, и они требуют немедленного лечения.
Поскольку глаз выдвигается вперед и веки открываются мышцами, вам может быть трудно закрыть веки.Это может привести к язве роговицы, вызывающей рубцевание и необратимую потерю зрения. Необходимо немедленное лечение. Язва роговицы вызывает покраснение глаз, боль и обычно ухудшение зрения. Вам следует немедленно обратиться к врачу по поводу этих проблем. Вторая опасность для зрения возникает, когда опухшие ткани сдавливают зрительный нерв. Зрительный нерв функционирует как удлинитель между глазом и мозгом, передавая информацию о зрении. Когда нерв сдавлен, цветное зрение становится ненормальным, свет может казаться более тусклым, чем обычно, и резкость зрения снижается. Эти изменения могут быть отменены лечением, но могут прогрессировать до необратимой потери зрения. Немедленно сообщите своему врачу, если у вас возникнут какие-либо из этих симптомов.
Эти изменения могут быть отменены лечением, но могут прогрессировать до необратимой потери зрения. Немедленно сообщите своему врачу, если у вас возникнут какие-либо из этих симптомов.
Варианты лечения угрожающих зрению проблем при заболеваниях щитовидной железы включают кортикостероиды или другие противовоспалительные препараты, облучение и хирургическое вмешательство. Для защиты зрения может потребоваться их сочетание. Большинство людей с заболеванием щитовидной железы не страдают язвой роговицы или оптической нейропатией, но важно понимать симптомы, чтобы знать, когда обращаться за помощью.
Экзамен
Чтобы оценить ваше зрение и изменения в тканях вокруг глаз, ваш глазной врач может провести несколько тестов. К ним относятся проверка зрения, проверка цветового зрения, поля зрения, измерения век, измерения глазного давления, проверка зрительных нервов, а иногда и фотографии.
Если у вас заболевание щитовидной железы и вы подозреваете, что у вас может быть заболевание щитовидной железы глаз, ваш врач может порекомендовать вам обратиться к окулисту.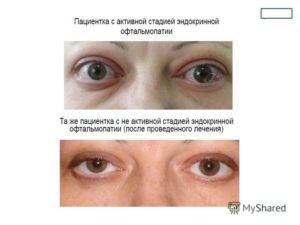 Офтальмологи, прошедшие подготовку в области офтальмопластической и реконструктивной хирургии, проявляют особый интерес и проходят подготовку в области заболеваний щитовидной железы.Они смогут оценить ваши симптомы, порекомендовать курс лечения, обсудить варианты хирургического вмешательства, чтобы вернуть вашим векам их нормальный вид, и помогут вам следить за любыми проблемами со сниженным зрением.
Офтальмологи, прошедшие подготовку в области офтальмопластической и реконструктивной хирургии, проявляют особый интерес и проходят подготовку в области заболеваний щитовидной железы.Они смогут оценить ваши симптомы, порекомендовать курс лечения, обсудить варианты хирургического вмешательства, чтобы вернуть вашим векам их нормальный вид, и помогут вам следить за любыми проблемами со сниженным зрением.
Дополнительная информация
Глазная болезнь щитовидной железы (TED или болезнь Грейвса) | Глазной центр Келлогг
Что такое болезнь Грейвса или болезнь щитовидной железы?
Болезнь глаз Грейвса, также известная как болезнь щитовидной железы, представляет собой аутоиммунное заболевание, при котором иммунные клетки атакуют щитовидную железу, которая в ответ выделяет избыточное количество гормона щитовидной железы.В результате щитовидная железа увеличивается, а избыток гормонов увеличивает метаболизм. Гиперметаболическое состояние характеризуется учащенным пульсом / сердцебиением, учащенным сердцебиением, обильным потоотделением, высоким кровяным давлением, раздражительностью, утомляемостью, потерей веса, непереносимостью тепла и потерей волос, а также изменениями качества волос.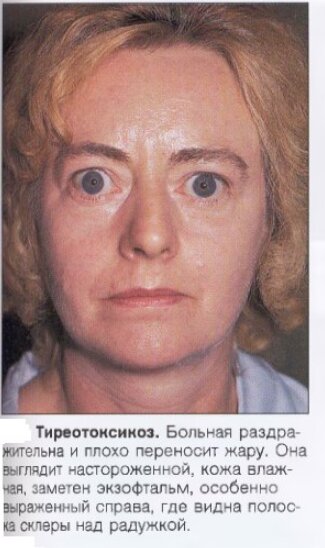 Когда иммунная система атакует ткани вокруг глаз, она вызывает расширение глазных мышц или жира.
Когда иммунная система атакует ткани вокруг глаз, она вызывает расширение глазных мышц или жира.
Глаза особенно уязвимы для глазной болезни Грейвса, потому что аутоиммунная атака часто поражает глазные мышцы и соединительную ткань в глазнице.Вероятно, это происходит потому, что эти ткани содержат белки, которые кажутся похожими на иммунную систему, как на белки щитовидной железы. Глазные симптомы могут варьироваться от легких до тяжелых; но только 10-20% пациентов имеют опасное для зрения заболевание. Еще одна ткань, которая также может быть вовлечена в иммунную атаку болезни Грейвса, — это кожа голеней.
Отношение щитовидной железы к глазу
Хотя и болезнь Грейвса, и болезнь глаз происходят из-за атаки иммунной системы на здоровые ткани, одно заболевание не вызывает непосредственно другое.Вот почему лечение щитовидной железы, хоть и важно, но не улучшает болезни глаз. Эти две болезни протекают по-разному и не обязательно возникают одновременно.
Признаки и симптомы глазной болезни Грейвса
При болезни глаза Грейвса поражается ткань вокруг глаза, что приводит к воспалению и отеку, вызывая:
- Покраснение и боль
- Отечность вокруг глаз
- Выпуклость глаз
- Сухость глаз и раздражение, возникающие, когда веки не могут полностью закрыться из-за выпученных глаз
Прогрессирующий отек может вызвать:
- Повышенное давление внутри глазницы
- Боль от давления или глубокая головная боль, усиливающаяся при движении глаз
- Снижение зрения, когда опухшие ткани давят на зрительный нерв
Мышцы вокруг глаза особенно восприимчивы к атаке лимфоцитов. По мере того, как они сжимаются и теряют способность к растяжению, могут возникать следующие симптомы:
По мере того, как они сжимаются и теряют способность к растяжению, могут возникать следующие симптомы:
- Глаз выдвигается вперед в его глазнице, создавая «пристальный» вид
- Ограничение нормальных движений глаза, приводящее к двоению в глазах
По мере нарастания симптомов многие пациенты опасаются потери зрения. К счастью, пациенты почти никогда не слепнут из-за болезни Грейвса.
Причины
Когда иммунная система атакует мышцы и другие ткани глаза в глазнице, опухоль и рубцы в результате воспаления вызывают симптомы и признаки, указанные выше.В тяжелых случаях прозрачное покрытие глаза (роговица) может изъязвляться или может быть поврежден зрительный нерв, что может привести к необратимой потере зрения, если не лечить должным образом. Первое часто возникает из-за того, что глаза выпучены вперед, а также появляются рубцы, в результате чего веки отводятся назад. Последнее происходит из-за того, что утолщенные, воспаленные и / или покрытые рубцами мышцы попадают на зрительный нерв в задней части глазницы.
У большинства пациентов, у которых развивается офтальмопатия Грейвса, глаза выпячиваются вперед или веко в некоторой степени втягивается.Многие пациенты с офтальмопатией Грейвса от легкой до умеренной испытывают спонтанное улучшение в течение двух-трех лет или адаптируются к аномалии. Тяжелая офтальмопатия встречается у 10% пациентов. Это вызвано воспалением мышц, из-за которого они опухают. Они также могут стать жесткими (рубцами), что мешает движению глаз и вызывает двоение в глазах или поражает зрительный нерв, вызывая потерю зрения. У некоторых пациентов выпячивание глаза затрудняет правильное закрытие век, и роговица становится незащищенной и уязвимой.При поражении зрительного нерва происходит прогрессирующая и необратимая потеря зрения. В редких случаях отек глазницы может спровоцировать глаукому, которая также поражает зрительный нерв.
Факторы риска
Приблизительно у одного миллиона американцев ежегодно диагностируется болезнь Грейвса. Женщины в пять-шесть раз чаще, чем мужчины, заболевают этим заболеванием. Курильщики сигарет подвергаются значительно повышенному риску развития болезни, и, когда они это делают, они часто имеют более тяжелую и продолжительную активность, угрожающую зрению.
Курильщики сигарет подвергаются значительно повышенному риску развития болезни, и, когда они это делают, они часто имеют более тяжелую и продолжительную активность, угрожающую зрению.
Хотя и болезнь Грейвса, и болезнь глаз происходят из-за атаки иммунной системы на здоровые ткани, одно заболевание не вызывает непосредственно другое. Вот почему лечение щитовидной железы, хоть и важно, но не улучшает болезни глаз. Эти две болезни протекают по-разному и не обязательно возникают одновременно.
Тесты и диагностика
Если ваш врач подозревает, что у вас гиперактивная щитовидная железа, ваша функция щитовидной железы должна быть сначала оценена и обработана соответствующим образом терапевтом, прошедшим специальную подготовку.Лечение включает в себя лекарства для подавления выработки гормона щитовидной железой, радиоактивный йод для устранения клеток, вырабатывающих гормоны, и хирургическое вмешательство по удалению ткани щитовидной железы. В большинстве случаев замена гормона щитовидной железы требуется после естественного течения аутоиммунной атаки Грейвса на щитовидную железу или после эффективного лечения. После того, как ваша функция щитовидной железы вылечится и вернется в норму, необходимо контролировать заболевание глаз, поскольку оно часто продолжает прогрессировать. Поражение глаз должно постоянно осматриваться офтальмологом во время активной фазы заболевания и, при необходимости, лечиться.Хотя симптомы часто проходят сами по себе, активность, рубцы и потеря зрения, не очевидные для пациента, в противном случае могут остаться незамеченными и вызвать необратимые изменения.
После того, как ваша функция щитовидной железы вылечится и вернется в норму, необходимо контролировать заболевание глаз, поскольку оно часто продолжает прогрессировать. Поражение глаз должно постоянно осматриваться офтальмологом во время активной фазы заболевания и, при необходимости, лечиться.Хотя симптомы часто проходят сами по себе, активность, рубцы и потеря зрения, не очевидные для пациента, в противном случае могут остаться незамеченными и вызвать необратимые изменения.
Лечение и лекарственные препараты
Лечение заболеваний глазной щитовидной железы обычно состоит из двух этапов. На первом этапе проводится лечение активного заболевания глаз. Этот активный период обычно длится два-три года и требует тщательного наблюдения до стабилизации. Лечение во время активной фазы заболевания направлено на сохранение зрения и целостности роговицы, а также на лечение двоения в глазах, когда оно мешает повседневному функционированию и вызывает беспокойство.
Большинство пациентов избавляются от сухости глаз при использовании искусственных слез в течение дня и гелей или мазей на ночь. Некоторые пациенты также закрывают глаза на ночь или заклеивают глаза лентой, чтобы они не высохли, если веки не закрываются должным образом. Сухость возникает из-за того, что веки втянуты и не могут нормально моргать, потому что слезоотводящие железы затронуты аутоиммунным процессом и не работают должным образом, и / или потому, что выпуклость глаз не позволяет им полностью покрыться крышки.В некоторых случаях острый отек, вызывающий двоение в глазах или потерю зрения, можно лечить в течение ограниченного времени с помощью преднизона. Однако прием преднизона более нескольких недель в дозах, необходимых для подавления аутоиммунного воспаления, всегда вызывает неприятные побочные эффекты, которые могут стать серьезными. Пациентам, которые реагируют на преднизон, может быть предложена лучевая терапия для уменьшения отека, двоения в глазах и, в тяжелых случаях, потери зрения. Большинство людей избавляются от симптомов в течение двух месяцев после облучения.Однако лучевая терапия лишь незначительно эффективна для уменьшения этих аномалий и может вызвать сухость глаз.
Некоторые пациенты также закрывают глаза на ночь или заклеивают глаза лентой, чтобы они не высохли, если веки не закрываются должным образом. Сухость возникает из-за того, что веки втянуты и не могут нормально моргать, потому что слезоотводящие железы затронуты аутоиммунным процессом и не работают должным образом, и / или потому, что выпуклость глаз не позволяет им полностью покрыться крышки.В некоторых случаях острый отек, вызывающий двоение в глазах или потерю зрения, можно лечить в течение ограниченного времени с помощью преднизона. Однако прием преднизона более нескольких недель в дозах, необходимых для подавления аутоиммунного воспаления, всегда вызывает неприятные побочные эффекты, которые могут стать серьезными. Пациентам, которые реагируют на преднизон, может быть предложена лучевая терапия для уменьшения отека, двоения в глазах и, в тяжелых случаях, потери зрения. Большинство людей избавляются от симптомов в течение двух месяцев после облучения.Однако лучевая терапия лишь незначительно эффективна для уменьшения этих аномалий и может вызвать сухость глаз. Его можно использовать не более двух раз в жизни человека, и он несет небольшой риск возникновения опухолей. Хирургическая декомпрессия также может использоваться во время активной фазы, чаще всего для облегчения оптической невропатии. Это также помогает уменьшить заложенность носа, покраснение, боль и воздействие на глаза.
Его можно использовать не более двух раз в жизни человека, и он несет небольшой риск возникновения опухолей. Хирургическая декомпрессия также может использоваться во время активной фазы, чаще всего для облегчения оптической невропатии. Это также помогает уменьшить заложенность носа, покраснение, боль и воздействие на глаза.
Лечение во время фазы ремиссии, которая в большинстве случаев длится неопределенно долго, включает коррекцию неприемлемых постоянных изменений, которые сохраняются после стабилизации состояния глаз в активной фазе.На втором этапе лечение необратимых изменений может потребовать хирургического вмешательства для исправления двоения в глазах и уменьшения втягивания век. Операция может помочь вернуть глаз в нормальное положение в глазнице (орбитальная декомпрессия).
Очень важно бросить курить, чтобы уменьшить тяжесть, продолжительность активности, степень рубцевания и риск поражения зрительного нерва, что значительно повысит эффективность лечения болезни глаз Грейвса.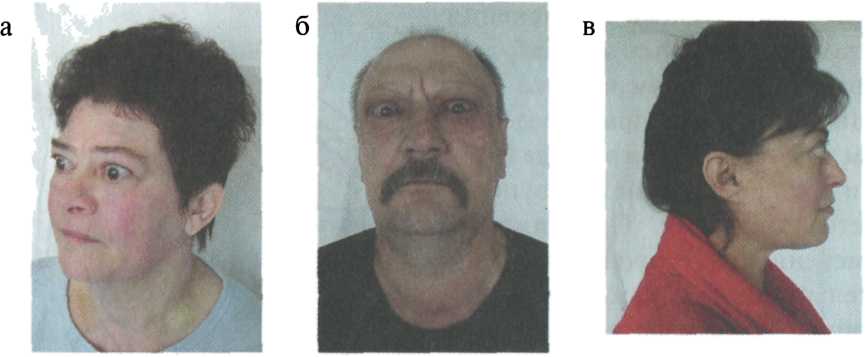
Новое исследование: препарат «Прорыв» уменьшает симптомы глазной болезни Грейвса
Клиническое испытание, проведенное Глазным центром Келлога Мичиганского университета, дает надежду людям с умеренным или тяжелым активным TED.У пациентов отмечалось значительное уменьшение тяжести симптомов после лечения тепротумумабом, исследуемым препаратом, который Управление по санитарному надзору за качеством пищевых продуктов и медикаментов назло «революционной терапией». Узнайте больше о результатах этого клинического испытания.
Найдите врача или место
Отзыв Рэймонда С. Дугласа, доктора медицины, доктора философии
Глазные заболевания щитовидной железы — NORD (Национальная организация по редким заболеваниям)
Лечение
Лечение может потребовать скоординированных усилий группы специалистов, терапевтов общего профиля, врачей, специализирующихся на диагностике и лечении глазных заболеваний (офтальмологи), в том числе глазных врачей с Имея опыт лечения заболеваний щитовидной железы, врачам, специализирующимся на диагностике и лечении нарушений гормональной системы (эндокринологи), психологам и другим медицинским работникам, возможно, потребуется систематически и всесторонне планировать лечение. Психосоциальная поддержка также важна.
Психосоциальная поддержка также важна.
В январе 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило тепротумумаб trbw (Tepezza®), первый одобренный препарат для лечения заболеваний щитовидной железы глаз. Тепротумумаб подавляет (или блокирует) активность протеина инсулиноподобного фактора роста-1, который, как полагают, играет важную роль в развитии заболевания. Пострадавшие люди показали значительное улучшение проптоза, двоения в глазах и общего качества жизни при приеме тепротумумаба.
У больных, страдающих основной болезнью Грейвса, лечение включает обращение вспять гипертиреоза. Лечение гипертиреоза болезни Грейвса важно, но не улучшит симптомы заболевания щитовидной железы.
Некоторых людей с легкой формой заболевания щитовидной железы можно лечить с помощью поддерживающих мер, таких как темные солнцезащитные очки для снижения чувствительности к свету, мази, искусственные слезы и / или призмы, прикрепляемые к очкам.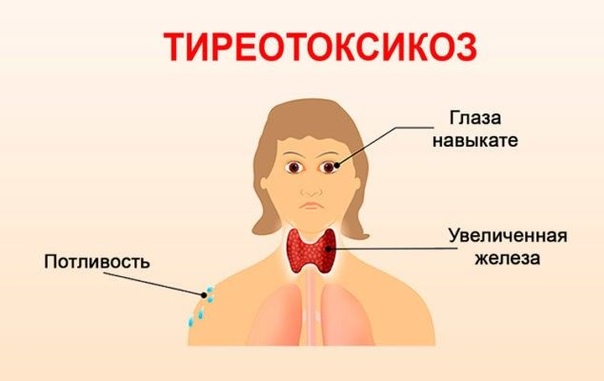 Призмы могут помочь исправить двоение в глазах. Некоторые люди могут носить повязку на глаз, чтобы справиться с двоением в глазах.
Призмы могут помочь исправить двоение в глазах. Некоторые люди могут носить повязку на глаз, чтобы справиться с двоением в глазах.
Лица с заболеваниями средней и тяжелой степени могут получать кортикостероиды, которые уменьшают воспаление и отек, но не влияют на диплопию и проптоз. Преднизон — это распространенный кортикостероид, который используется для лечения людей с заболеванием щитовидной железы.
Некоторым пациентам с заболеванием средней и тяжелой степени в конечном итоге может потребоваться операция. Хирургия также используется для лечения людей с тяжелыми заболеваниями. Как правило, рекомендуется избегать хирургического вмешательства до тех пор, пока не закончится активная фаза заболевания.Врачи будут лечить симптомы в меру своих возможностей, а затем выполнить операцию, как только воспаление и отек уменьшатся. Операция может потребоваться во время активной фазы, если врачи считают, что зрение человека подвергается риску из-за прогрессирования заболевания.
Хирургические варианты включают орбитальную декомпрессию, перистальтику и операцию на веках. Во время операции по орбитальной декомпрессии хирург удаляет кость между глазницей (орбитой) и пазухами. Это позволяет глазу вернуться в свое естественное положение в глазнице.Эта операция обычно предназначена для людей, которые подвержены риску потери зрения из-за давления на зрительный нерв или у которых другие варианты лечения не сработали.
Во время операции по орбитальной декомпрессии хирург удаляет кость между глазницей (орбитой) и пазухами. Это позволяет глазу вернуться в свое естественное положение в глазнице.Эта операция обычно предназначена для людей, которые подвержены риску потери зрения из-за давления на зрительный нерв или у которых другие варианты лечения не сработали.
Хирургические варианты также могут помочь улучшить выпученные глаза (проптоз) и положение век. Хирургия моторики включает изменение положения определенных мышц вокруг глаз для уменьшения или устранения двоения в глазах.
Заболевание щитовидной железы глаз может вызывать заметные изменения во внешнем виде лица, которые невозможно вылечить полностью.Депрессия часто встречается у людей, страдающих этим расстройством, и косметические изменения могут вызвать значительное эмоциональное расстройство и повлиять на эмоциональное благополучие. Психологу рекомендуется участвовать в плане лечения людей с заболеванием щитовидной железы, чтобы работать с больными во время и после лечения.
Заболевание щитовидной железы: причины и диагностика
T Гироидная болезнь глаз может быть чрезвычайно тяжелым заболеванием, которое поражает как мужчин, так и женщин, в основном в годы их формирования.К счастью, наше понимание процесса болезни в последнее время значительно расширилось, что позволило разработать целевые методы лечения, которые могут изменить течение болезни. Здесь я расскажу об эпидемиологии TED, его анатомии, о том, как он влияет на глаза и как лучше всего его диагностировать.
Патофизиология
Щитовидная железа, расположенная в области шеи, в основном отвечает за выработку гормонов щитовидной железы. Эти гормоны неотъемлемо участвуют почти во всех процессах организма, включая регуляцию работы сердца, легких, мозга и обмена веществ.
Рис. 1. Превосходная лимбическая кератопатия при раннем воспалительном заболевании щитовидной железы, выделенная розовым бенгальским пятном.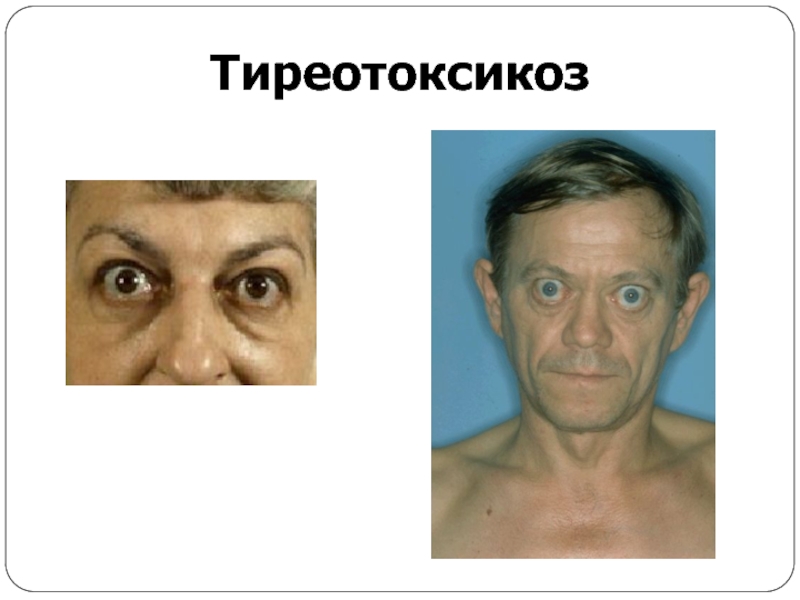 |
Если щитовидная железа вырабатывает слишком много гормона тироксина, возникает гипертиреоз. Гипертиреоз приводит к росту клеток как за счет действия гормона, так и через путь IGF-1 (инсулиноподобный фактор роста), который связан с рецептором гормона щитовидной железы. Активация этих двух путей приводит к росту жировых, мышечных и фиброзных клеток, вызывая характерные клинические проявления заболевания щитовидной железы.Есть много очевидных эффектов гипертиреоза, таких как учащенное сердцебиение с учащенным сердцебиением, учащенное дыхание, диарея и повышенный метаболизм, ведущие к резорбции костей и жира. Также может возникнуть гипотиреоз, приводящий к усталости, увеличению веса или нарушению функции желудка. Кроме того, не менее важные, но более тонкие симптомы могут возникать при обоих типах заболеваний щитовидной железы, таких как когнитивная дисфункция, депрессия, плохая память, онемение и покалывание.
Заболевания щитовидной железы обычно диагностируются путем выявления отклонений в анализе крови пациента. Тиреотропный гормон (ТТГ) и гормоны щитовидной железы (Т3, Т4) могут быть изменены таким образом, чтобы врач мог определить, выделяет ли организм больше или меньше гормонов, чем обычно. Во время лечения эти уровни гормонов также можно отслеживать, чтобы определить, контролирует ли терапия уровни гормонов.
Тиреотропный гормон (ТТГ) и гормоны щитовидной железы (Т3, Т4) могут быть изменены таким образом, чтобы врач мог определить, выделяет ли организм больше или меньше гормонов, чем обычно. Во время лечения эти уровни гормонов также можно отслеживать, чтобы определить, контролирует ли терапия уровни гормонов.
В целом, от 25 до 50 процентов пациентов с проблемами щитовидной железы (гипер или гипотиреоз) будут продолжать развиваться в той или иной форме TED, 1 примерно у 5 процентов пациентов с умеренной или тяжелой формой заболевания, которая может влияют на зрение.Интересно, что как только TED начинается, это отдельный процесс от первоначальной патологии щитовидной железы, с очень небольшим взаимодействием между ними. В частности, если у пациентов развивается ТЭД, наличие хорошо контролируемых уровней гормонов щитовидной железы не улучшит состояние глаз, хотя плохо контролируемые уровни гормонов щитовидной железы могут ухудшить их. Несмотря на постоянные успехи, до сих пор неясно, почему именно у пациентов с нарушением гормонов щитовидной железы развивается глазное заболевание.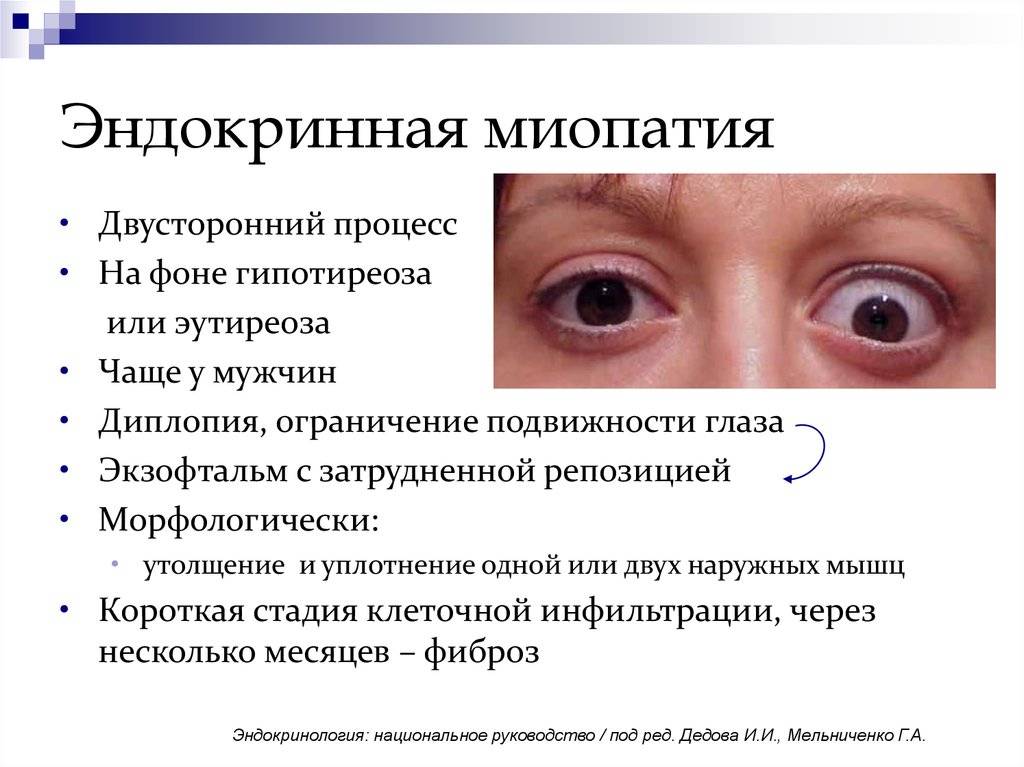
Эпидемиология
Различные факторы влияют на развитие TED у пациента:
• Тип заболевания щитовидной железы. В то время как большинство пациентов с ТЭД страдают гипертиреозом (~ 80 процентов), небольшой процент — гипотиреоз (~ 10 процентов), а еще меньший процент (от 5 до 10 процентов) может быть эутиреоидным без каких-либо ранее диагностированных аномалий щитовидной железы. . Болезнь — это в первую очередь болезнь молодых людей, поражающая пациентов в возрасте от 30 лет, хотя есть еще один пик в конце 60-х годов. 2 Болезнь непропорционально поражает молодых женщин, у которых болезнь может протекать в легкой форме, хотя, если заболевание развивается у молодых мужчин или пожилых мужчин и женщин, они, как правило, имеют более тяжелое течение. 2,3
Рис. 2. Экспозиционная кератопатия в результате ретракции нижнего века в стабильной фазе TED. |
TED приводит к изменениям внешнего вида глаз, и, поскольку глаза и лицо являются наиболее уникальной и тщательно исследуемой частью тела, любые изменения в них, особенно в молодом возрасте, когда пациенты продвигаются по карьерной лестнице и создание семей — может быть особенно неприятно. К счастью, у подавляющего большинства пациентов болезнь спонтанно улучшается или стабилизируется, и лишь у очень небольшого процента (~ 15 процентов) наблюдается прогрессирующее ухудшение. 4
Доктор Фрэнсис Рандл впервые описал клиническое течение TED в начале 20 века с помощью знаменитого графика, изображающего две фазы болезни: активную и стабильную. Доктор Рандл заметил, что TED сначала имеет тенденцию быть «активным», с воспалением и ухудшением в течение первых 18–36 месяцев болезни, за которым следует постепенное улучшение до «стабильной» фазы. 1,5 Примерно у 10 процентов пациентов в какой-то момент жизни может произойти реактивация болезни, которая может быть спровоцирована хирургическим вмешательством. У пожилых пациентов может не быть выраженной активной фазы с тяжелым воспалением, но может быть медленное, незаметное и фиброзное течение, которое очень трудно лечить.
У пожилых пациентов может не быть выраженной активной фазы с тяжелым воспалением, но может быть медленное, незаметное и фиброзное течение, которое очень трудно лечить.
В общем, лечение сосредоточено на устранении воспалительных симптомов и улучшении качества жизни в активной фазе, а также хирургии для восстановления косметических и функциональных результатов в стабильной фазе.
• Генетика. Генетические факторы явно играют роль в развитии TED.Известно, что сама болезнь Грейвса имеет наследственный компонент; Исследования близнецов показали, что у монозиготных (однояйцевых) близнецов гораздо выше частота встречаемости Грейвса (~ 30 процентов) по сравнению с дизиготными (разнояйцевыми) близнецами — 3 процента. 6 Кроме того, когда были обследованы бессимптомные члены семей пациентов с TED, у многих из них были ранние признаки TED без каких-либо системных аномалий щитовидной железы. 7 Ученые тратят много времени на определение того, какие гены, в частности, могут вызвать у человека предрасположенность к развитию TED, в надежде, что это может помочь с прогнозом и ранним лечением.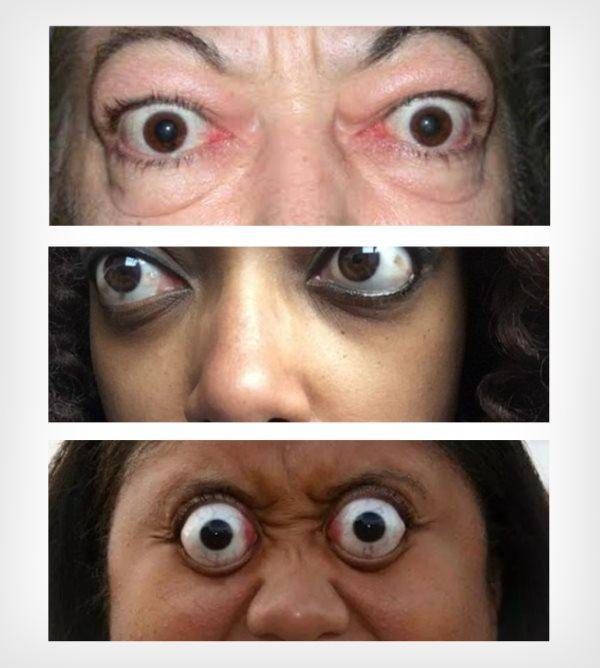 Однако специфическая генетика TED все еще плохо изучена.
Однако специфическая генетика TED все еще плохо изучена.
| Рис. 3. Отведение верхнего века, вызывающее ненормальное открытие глаз. |
• Факторы окружающей среды. Курение, возможно, является самым большим экологическим фактором риска, который может вызвать TED. TED — это воспаление орбиты, и было доказано, что дополнительные воспалительные молекулы в табачном дыме значительно усугубляют заболевание8 до 700 процентов, возможно, из-за образования свободных радикалов и активных форм кислорода.Этот риск напрямую связан с количеством выкуриваемых сигарет и является обратимым — отказ от курения может привести к более легкому заболеванию и улучшению зрения, поэтому никогда не поздно бросить курить.
Микробиом кишечника также вовлечен в патогенез TED. Некоторые бактерии, заселяющие кишечник, такие как Yersinia enterocolitica , создают белки, которые очень похожи на белки, связанные с щитовидной железой. Когда иммунная система атакует такие бактерии, антитела могут перекрестно реагировать с щитовидной железой и связанными с ней тканями, что приводит к обострению заболевания. 9
Когда иммунная система атакует такие бактерии, антитела могут перекрестно реагировать с щитовидной железой и связанными с ней тканями, что приводит к обострению заболевания. 9
• Факторы питания. Наконец, у пациентов с ТЭД может быть дефицит различных витаминов и минералов. Было обнаружено, что селена, микроэлемента, важного для функции противовоспалительных белков, не хватает у пациентов с болезнью Грейвса, гипотиреозом и TED, 10 , и было показано, что добавки селена уменьшают симптомы легкого TED. 11
Витамин D также снижается при многих аутоиммунных состояниях, включая болезнь Грейвса, и также может быть связан с противовоспалительным эффектом, который до сих пор неясен. 12 Либо уже существующий дефицит витаминов вызвал развитие TED, либо при разработке TED эти витамины и минералы потреблялись таким образом, что низкие уровни снижали выработку противовоспалительных белков. В любом случае добавление этих факторов может улучшить курс TED.
Другие факторы
Циркулирующие антитела к различным белкам, связанным с щитовидной железой, ответственны за проявления болезни Грейвса, которая приводит к гипертиреозу.Было обнаружено несколько хорошо описанных антител, которые имеют отношение как к системным антителам Грейвса, так и к TED, включая антитела против TSHR (рецептор тиреотропного гормона), антитела против TPO (тироид пероксидазы) и антитела против Tg (тиреоглобулин). Эти антитела нацелены на белки, связанные с щитовидной железой, которые присутствуют как в щитовидной железе, так и в орбите, а также в других соединительных тканях организма, таких как голени (что приводит к отеку или претибиальной микседеме).
Антитела против TSHR особенно важны и могут быть дополнительно разделены на TSHR-связывающие (TBII), TSHR-стимулирующие (TSI) или TSHR-блокирующие. 13 TSI кажутся особенно важными, так как уровни TSI напрямую коррелируют с клинической тяжестью в TED, причем уровень выше 400 указывает на умеренное или тяжелое заболевание. 14,15 TSI может также помочь предсказать развитие и тяжесть TED как у взрослых, так и у детей. 16,17
14,15 TSI может также помочь предсказать развитие и тяжесть TED как у взрослых, так и у детей. 16,17
Лечение гипертиреоза
У врачей есть несколько инструментов для лечения гипертиреоза, включая пероральные антитиреоидные препараты (метимазол, пропилтиоурацил), радиоактивный йод и хирургическую тиреоидэктомию.Пероральные препараты блокируют образование гормонов в щитовидной железе, но не изменяют уровень антител. Учитывая важность TSI в развитии TED, само собой разумеется, что пероральные антитероидные препараты не препятствуют развитию TED. Лечение радиоактивным йодом заключается во введении молекулы йода, которая абсорбируется любой клеткой, которая импортирует йод внутри организма, то есть клетками щитовидной железы и орбиты. Это приводит к сильному воспалительному ответу, который может как ухудшить существующий TED, так и увеличить вероятность развития TED у пациентов, у которых нет никаких глазных проявлений.18 Предварительное лечение стероидами может снизить риск ухудшения TED. 19
19
Хирургическая тиреоидэктомия — это удаление всей щитовидной железы квалифицированным хирургом головы и шеи. Такие риски, как дисфункция голосовых связок, стойкие отклонения от нормы кальция, интраоперационное кровотечение или тиреоидный шторм, невелики, и тиреоидэктомия может обеспечить самый быстрый путь к контролю над гормонами щитовидной железы. Хотя превосходный контроль гормонов щитовидной железы не улучшает течение TED, плохой контроль гормонов щитовидной железы может ухудшить TED (возможно, за счет повышения уровня TSI), поэтому важно быстрое и последовательное достижение контроля над уровнем гормонов щитовидной железы.
Клинические проявления TED
Заболевание щитовидной железы имеет несколько характерных проявлений, хотя болезнь, как известно, асимметрична и вариабельна по форме. Безусловно, заболевания глазной поверхности и изменения век являются наиболее распространенными и присутствуют более чем у 90 процентов пациентов с TED.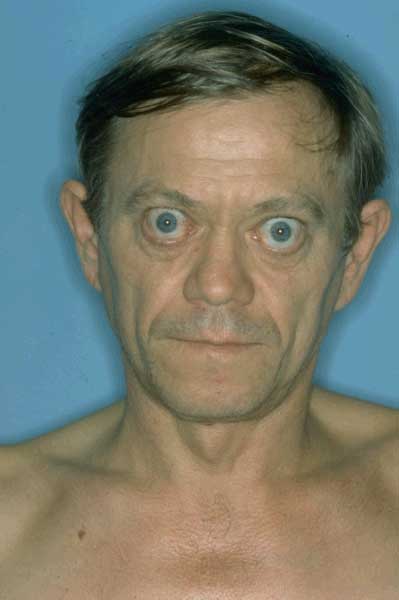 Проптоз присутствует у 70-80 процентов пациентов, а косоглазие (изменения экстраокулярных мышц с двоением в глазах) встречается примерно у 50 процентов пациентов.Истинно опасное для зрения заболевание встречается редко — от 2 до 5 процентов. Ниже приводится подробное обсуждение этих проявлений.
Проптоз присутствует у 70-80 процентов пациентов, а косоглазие (изменения экстраокулярных мышц с двоением в глазах) встречается примерно у 50 процентов пациентов.Истинно опасное для зрения заболевание встречается редко — от 2 до 5 процентов. Ниже приводится подробное обсуждение этих проявлений.
• Заболевания глазной поверхности. Заболевание глазной поверхности включает все симптомы, которые связаны с плохой функцией границы раздела веко-слезы-роговица. Эти симптомы могут включать светочувствительность, песчаные или болезненные глаза, слезотечение и нечеткое зрение при чтении, вождении, работе на компьютере или просмотре телевизора. Эти симптомы могут усиливаться в ветреную, сухую или низкую влажность.
Болезнь глазной поверхности в TED имеет две основные причины: воспаление глаз и воздействие на глаза. В первые 12-18 месяцев TED, когда заболевание находится в активной фазе, воспалительные молекулы могут атаковать продуцирующие слизистые клетки, слезную железу и поверхность роговицы и вызвать разрушение слезной пленки (Рисунок 1) . В стабильной фазе неспособность полностью закрыть глаз из-за изменений века может привести к хроническому обнажению нижней части роговицы, что приводит к сухости (Рисунок 2) .Важно различать эти две причины, поскольку методы лечения различаются. Воспалительный синдром сухого глаза требует контроля над воспалением либо путем контроля самого заболевания щитовидной железы, либо с помощью местных стероидных капель. Сухой глаз от хронического воздействия можно лечить с помощью искусственных слез и других форм глазной смазки, а также орбитальной декомпрессии или операций на веках. Два типа сухого глаза часто сосуществуют, и важно провести тщательную оценку, чтобы учесть уникальное состояние каждого пациента.
В стабильной фазе неспособность полностью закрыть глаз из-за изменений века может привести к хроническому обнажению нижней части роговицы, что приводит к сухости (Рисунок 2) .Важно различать эти две причины, поскольку методы лечения различаются. Воспалительный синдром сухого глаза требует контроля над воспалением либо путем контроля самого заболевания щитовидной железы, либо с помощью местных стероидных капель. Сухой глаз от хронического воздействия можно лечить с помощью искусственных слез и других форм глазной смазки, а также орбитальной декомпрессии или операций на веках. Два типа сухого глаза часто сосуществуют, и важно провести тщательную оценку, чтобы учесть уникальное состояние каждого пациента.
• Век. Заболевание щитовидной железы глаз в первую очередь вызывает втягивание верхнего и / или нижнего века
(Рисунок 3) . Это нарушает нормальный рефлекс моргания и может привести к неспособности закрыть глаз или лагофтальму (Рисунок 4) . Это вызвано фиброзом или рубцеванием мышц, которые поддерживают положение век. Некоторая форма втягивания век присутствует более чем у 90 процентов пациентов с TED, и она может быть очень асимметричной. Пластика век часто может улучшить косметические и функциональные аспекты этих изменений век.
Это вызвано фиброзом или рубцеванием мышц, которые поддерживают положение век. Некоторая форма втягивания век присутствует более чем у 90 процентов пациентов с TED, и она может быть очень асимметричной. Пластика век часто может улучшить косметические и функциональные аспекты этих изменений век.
• Экстраокулярные мышцы. Косоглазие, или смещение глаз, является частой находкой в TED и присутствует примерно у половины пациентов (рис. 5) . Увеличение экстраокулярных мышц, которые двигают глазное яблоко, приводит к неспособности этих мышц расслабиться, отводя глаз от нейтрального взгляда. Двоение в глазах, вызванное косоглазием, может быть одним из самых изнурительных последствий TED, нарушая способность водить машину, читать или работать.Давление на глазные яблоки со стороны этих увеличенных мышц также может привести к повышению внутриглазного давления и глаукоме. Хирургия косоглазия или призмы в очках могут помочь улучшить двоение в глазах, хотя небольшая диплопия в крайних положениях взгляда часто сохраняется.
| Рис. 4. Возможный симптом заболевания щитовидной железы — неспособность закрывать глаза даже при сильном моргании, известная как лагофтальм. |
| Рисунок 5.Попадание внутрь левого глаза (эзотропия) в результате заболевания щитовидной железы. |
• Орбита. Рост жировой, мышечной и фиброзной ткани приводит к увеличению объема мягких тканей орбиты, в то время как костные границы орбиты не меняются. Подобно шарику мороженого на слишком маленьком конусе, глазное яблоко может вытолкнуться вперед, это называется проптозом (рис. 6) . Это выпучивание глаз косметически обезображивает и вызывает сухость глаз, боль в глазах и другие нарушения зрительной функции.Общая плотность тканей глазницы также вызывает застой и плохой кровоток, что приводит к отеку, покраснению и тупой боли за глазом (Рис. 7) . Если стеснение достаточно велико, пациенты могут даже испытывать потерю зрения из-за изъязвления роговицы или недостаточного притока крови к зрительному нерву. Пациенты нуждаются в сочетании медикаментозного и хирургического лечения для реабилитации после развития этих состояний.
Если стеснение достаточно велико, пациенты могут даже испытывать потерю зрения из-за изъязвления роговицы или недостаточного притока крови к зрительному нерву. Пациенты нуждаются в сочетании медикаментозного и хирургического лечения для реабилитации после развития этих состояний.
| Рисунок 6.Проптоз или выпуклость правого глаза из-за разрастания ткани за глазным яблоком при заболевании щитовидной железы. |
| Рис. 7. Заложенность глазницы с покраснением, отеком и ретробульбарной болью при заболевании щитовидной железы. |
В настоящее время глубокое понимание молекулярных основ заболеваний щитовидной железы позволяет более раннюю диагностику с более точным прогнозом. Однако еще предстоит провести много исследований, поскольку неясно, какие именно факторы вызывают начало TED у пациента с гипертиреозом Грейвса.Выявление этих факторов может позволить точный прогноз и позволить более раннее лечение. Во второй части этой серии статей о заболеваниях щитовидной железы, которая появится в следующем выпуске «Пластиковых указателей», мы рассмотрим способы управления TED. ОБЗОР
Во второй части этой серии статей о заболеваниях щитовидной железы, которая появится в следующем выпуске «Пластиковых указателей», мы рассмотрим способы управления TED. ОБЗОР
Доктор Рамеш — клинический доцент офтальмологии в Медицинском колледже Сидни Киммела при Университете Томаса Джефферсона, а также член службы орбитальной и окулопластической хирургии офтальмологической больницы Уиллса. Он практикует в компании «Консультанты по пластической хирургии глаза и лица» в Лангхорне, штат Пенсильвания.Сфера его интересов: TED, травмы лица и косметические процедуры для лица и век.
1. Wang Y, Smith TJ. Современные концепции молекулярного патогенеза тироид-ассоциированной офтальмопатии. Инвестируйте офтальмол Vis Sci 2014; 55: 3: 1735-48.
2. Bartley GB. Эпидемиологические характеристики и клиническое течение офтальмопатии, связанной с аутоиммунным заболеванием щитовидной железы, в округе Олмстед, штат Миннесота. Trans Am Ophthalmol Soc 1994; 92: 477-588.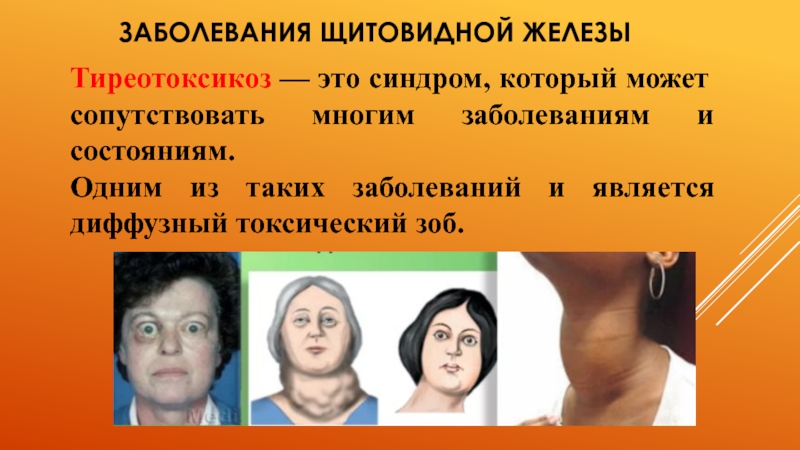
3. Бартли Г.Б., Фатуречи В., Кадрмас Э.Ф. и др.Хронология офтальмопатии Грейвса в когорте заболеваемости. Am J Ophthalmol 1996; 121: 4: 426-34.
4. Шан SJ, Дуглас RS. Патофизиология заболеваний щитовидной железы глаз. Журнал Neuroophthalmol 2014; 34: 2: 177-85.
5. Рандл Ф.Ф., Уилсон CW. Развитие и течение экзофтальма и офтальмоплегии при болезни Грейвса с особым акцентом на эффекте тиреоидэктомии. Clin Sci 1945; 5: 3-4: 177-94.
6. Brix TH, Kyvik KO, Christensen K, Hegedus L. Доказательства важной роли наследственности в болезни Грейвса: популяционное исследование двух датских когорт близнецов.J Clin Endocrinol Metab 2001; 86: 2: 930-4.
7. Ардли М. М., Лахути Н., Чемпион Б, Уолл-младший. Глазные данные и иммунологические маркеры у пробандов и их эутиреоидных родственников из одной семьи с множественными случаями аутоиммунитета щитовидной железы. Thyroid Res 2012; 5: 4.
8. Bahn RS, Heufelder AE. Патогенез офтальмопатии Грейвса. N Engl J Med 1993; 329: 20: 1468-75.
9. Luo G SG, Niesel DW. Очистка и характеристика белков оболочки Yersinia enterocolitica, которые индуцируют антитела, реагирующие с рецептором тиреотропина человека.J. Immunol. 1994; 152: 2555-61.
10. Лю Ю., Лю С., Мао Дж. И др. Профиль микроэлементов в сыворотке крови у пациентов с болезнью Грейвса с орбитопатией или без нее на северо-востоке Китая. Биомед Рес Инт 2018; 2018: 3029379.
11. Marcocci C, Kahaly GJ, Krassas GE et al. Селен и течение легкой формы орбитопатии Грейвса. N Engl J Med 2011; 364: 20: 1920-31.
12. Планк Т., Шахида Б., Мальм Дж., Манджер Дж. Витамин D при болезни Грейвса: уровни, корреляция с лабораторными и клиническими параметрами и генетика. Eur Thyroid J 2018; 7: 1: 27-33.
13. Diana T, Kahaly GJ. Антитела к рецепторам тиреотропного гормона при заболеваниях щитовидной железы — методология и клиническое применение. Ophthalmic Plast Reconstr Surg 2018; 34: 4S (Приложение 1): S13-S9.
14. Lytton SD PK, Kanitz M, et al. Новый биоанализ иммуноглобулинов, стимулирующий щитовидную железу, является функциональным индикатором активности и тяжести орбитопатии Грейвса. J. Clin Endocrinol Metab 2010; 95: 2123-31.
J. Clin Endocrinol Metab 2010; 95: 2123-31.
15. Понто К.А., Каниц М., Оливо П.Д. и др. Клиническая значимость тиреотропных иммуноглобулинов при офтальмопатии Грейвса.Офтальмология 2011; 118: 11: 2279-85.
16. Кампманн Э. Д. Т., Каниц М. и др. Стимулирующие, но не блокирующие щитовидную железу аутоантитела широко распространены при тяжелой и активной орбитопатии, связанной с щитовидной железой: проспективное исследование. Int J Endocrinol 2015; 2015: 678194.
17. Diana T. BR, Bossowski A, et al. Клиническая значимость тиреотропных аутоантител при болезни Грейвса у детей — многоцентровое исследование. J Clin Endocrinol Metab 2014; 99: 1648-55.
18. Bartalena L, Marcocci C, Bogazzi F, et al.Связь между терапией гипертиреоза и течением офтальмопатии Грейвса. N Engl J Med 1998; 338: 2: 73-8.
19. Tallstedt L, Lundell G, Torring O, et al. Возникновение офтальмопатии после лечения гипертиреоза Грейвса. Группа исследования щитовидной железы. N Engl J Med 1992; 326: 26: 1733-8.
Симптомы, причины, диагностика и лечение
У людей с заболеванием щитовидной железы иногда развивается заболевание глаз, которое заставляет иммунную систему атаковать мышцы и другие ткани вокруг глаз.Это воспаление может вызвать выпирание глазных яблок из орбит. В редких случаях он может быть достаточно серьезным, чтобы вызвать потерю зрения.
Есть много разных названий аутоиммунного заболевания глаз, которое часто встречается у людей с заболеванием щитовидной железы. Эти имена включают:
- Заболевание щитовидной железы глаз, иногда сокращенно TED
- Офтальмопатия Грейвса (GO)
- Орбитопатия, связанная с щитовидной железой (TAO)
- Орбитопатия Грейвса
Иллюстрация Эмили Робертс, Verywell
Симптомы
Заболевание щитовидной железы глаз может вызвать воспаление, которое может повлиять на мышцы и другие ткани вокруг глаз. Симптомы часто включают следующее:
Симптомы часто включают следующее:
- Боль в глазах при взгляде вверх, вниз или вбок
- Сухость, зуд, сухость глаз, трудности с ношением контактных линз
- Воспаление и отек глаза и окружающих его тканей
- Отек тканей глазницы, вызывающий глаз, который нужно выдвинуть вперед, называется экзофтальмом, из-за которого у людей с заболеванием щитовидной железы может казаться широко открытыми или выпуклыми глазами.
- Налитые кровью глаза
- Двоение в глазах (диплопия)
- Чувствительность к свету
- Нарушение зрения
- Затрудненное движение глазами
Известно, что заболевания щитовидной железы имеют разную степень тяжести и могут переходить в периоды ремиссии.Часто он длится от шести месяцев до двух лет. Когда он бездействует около полугода, вероятность его повторения снижается.
Причины
Заболевание щитовидной железы — это аутоиммунное заболевание глаз, которое, хотя и не связано с заболеванием щитовидной железы, часто сочетается с болезнью Грейвса. Примерно каждый третий человек с болезнью Грейвса имеет легкую форму, а у пяти процентов развивается тяжелая форма.
Примерно каждый третий человек с болезнью Грейвса имеет легкую форму, а у пяти процентов развивается тяжелая форма.
Однако это состояние наблюдается у людей, у которых нет других признаков дисфункции щитовидной железы, а иногда и у пациентов с болезнью Хашимото.Однако у большинства пациентов с щитовидной железой не разовьется заболевание щитовидной железы глаз, и если оно будет умеренным. Курение связано с ухудшением симптомов.
Диагностика
Если у вас гипертиреоз и начинаются симптомы, связанные с вашими глазами, вам следует пройти полное обследование у офтальмолога (если у вас никогда не было проблем с щитовидной железой, вам будет назначен простой анализ крови, чтобы проверить уровень щитовидной железы. ) Ваш врач может обнаружить отек и увеличение глазных мышц.Компьютерная томография или магнитно-резонансная томография глаз могут использоваться для исследования любого отека тканей за глазом с целью подтверждения диагноза.
Лечение
В легких случаях закапывайте смазывающие глазные капли и искусственные слезы несколько раз в течение дня. Избегайте ветра и яркого света. Если у вас серьезные симптомы, ваш врач может назначить кортикостероиды, такие как преднизон, для уменьшения отека. Очень небольшому проценту пациентов может быть рекомендована операция по орбитальной декомпрессии.Эта процедура удаляет кость между глазницей и воздушной пазухой позади нее, чтобы в глазу оставалось больше места. Это может улучшить ваше зрение, но есть риск двоения в глазах.
Избегайте ветра и яркого света. Если у вас серьезные симптомы, ваш врач может назначить кортикостероиды, такие как преднизон, для уменьшения отека. Очень небольшому проценту пациентов может быть рекомендована операция по орбитальной декомпрессии.Эта процедура удаляет кость между глазницей и воздушной пазухой позади нее, чтобы в глазу оставалось больше места. Это может улучшить ваше зрение, но есть риск двоения в глазах.
Двоение в глазах также может возникнуть, когда рубцовая ткань в результате офтальмопатии делает глазную мышцу слишком короткой. Операция на глазных мышцах может использоваться для прикрепления мышцы в точке, где она снова будет правильной длины для обеспечения единого зрения. Однако для успеха может потребоваться более одной операции.
Слово от Verywell
Если у вас диагностировано заболевание щитовидной железы, на солнце обязательно надевайте солнцезащитные очки.Ваши глаза будут более чувствительны к солнцу и ветру и более уязвимы к ультрафиолетовым лучам. Вы также можете попробовать приподнять изголовье кровати, чтобы уменьшить давление и снять отек. Холодные компрессы также могут помочь.
Вы также можете попробовать приподнять изголовье кровати, чтобы уменьшить давление и снять отек. Холодные компрессы также могут помочь.
Обзор заболеваний щитовидной железы глаз | Глаз и зрение
Эпидемиология
Заболеваемость TED составляет 16 на 100 000 женщин и 2,9 на 100 000 мужчин с приблизительной распространенностью 0,25% без значительной этнической предрасположенности [4]. Более высокий преобладание у женщин связано с более высокой частотой гипертиреоза у женщин.Однако при тяжелом ТЭД соотношение женщин и мужчин становится примерно 1: 4 [5].
Факторы риска
Факторы риска заболевания включают женский пол, средний возраст и курение [6]. Курение увеличивает риск ТЭД в 7–8 раз [2] и снижает эффективность лечения [7]. Были сообщения, предполагающие, что полиморфизм в генах, таких как человеческий лейкоцитарный антиген (HLA), цитотоксический Т-лимфоцитарный антиген 4 (CTLA4), рецептор интерлейкина 23 (IL23R), нерецептор тирозинфосфатазы 22 (PTPN22), CD40, CD86, тиреоглобулин ( Tg) и рецепторы тиреотропного гормона (TSHR) увеличивают риск TED [8], [9]. Однако сообщаемые ассоциации могут значительно различаться между различными популяциями, и в большинстве исследований не хватает адекватного размера выборки и мощности для выявления ассоциаций с возникновением и серьезностью TED. Таким образом, хотя вариации генов, особенно те, которые кодируют иммунологические факторы, были связаны с TED, требуются большие и хорошо контролируемые исследования для определения точного вклада вариаций генов. Недавнее крупное исследование Yin et al. пришли к выводу, что пациенты с TED не имеют явной генетической предрасположенности к глазным заболеваниям, и предположили, что здесь играют роль окружающие и / или эпигенетические факторы [10].Кроме того, предполагается, что механические факторы и анатомия орбиты влияют на возникновение и клиническое течение TED [11].
Однако сообщаемые ассоциации могут значительно различаться между различными популяциями, и в большинстве исследований не хватает адекватного размера выборки и мощности для выявления ассоциаций с возникновением и серьезностью TED. Таким образом, хотя вариации генов, особенно те, которые кодируют иммунологические факторы, были связаны с TED, требуются большие и хорошо контролируемые исследования для определения точного вклада вариаций генов. Недавнее крупное исследование Yin et al. пришли к выводу, что пациенты с TED не имеют явной генетической предрасположенности к глазным заболеваниям, и предположили, что здесь играют роль окружающие и / или эпигенетические факторы [10].Кроме того, предполагается, что механические факторы и анатомия орбиты влияют на возникновение и клиническое течение TED [11].
В аутоиммунных случаях болезни Грейвса или тиреоидита Хашимото также наблюдается повышенная распространенность и относительный риск сосуществующих аутоиммунных заболеваний [12]. Примеры включают ревматоидный артрит, злокачественную анемию, системную красную волчанку, болезнь Аддисона, целиакию и витилиго. Следовательно, важно проводить скрининг на другие аутоиммунные заболевания, если у субъектов с аутоиммунным заболеванием щитовидной железы появляются новые или неспецифические симптомы.
Следовательно, важно проводить скрининг на другие аутоиммунные заболевания, если у субъектов с аутоиммунным заболеванием щитовидной железы появляются новые или неспецифические симптомы.
Патогенез
TED вызывается ретроорбитальным воспалением, ключевую роль в котором играет активация орбитальных фибробластов. Предполагается, что активация фибробластов происходит вторично по отношению к стимулирующим аутоантителам [анти-TSHR и антиинсулиноподобному фактору роста-1 (IGF-1)] [13]. Эти фибробласты экспрессируют рецептор ТТГ и продуцируют компоненты внеклеточного матрикса и провоспалительные молекулы. Кроме того, происходит инфильтрация иммунокомпетентных Т-хелперов (тип 1), В-лимфоцитов, макрофагов и тучных клеток [14].Воспаление экстраокулярных мышц может привести к ограничению движений глаз и проптозу. Зрительный нерв может быть сдавлен, что может вызвать оптическую невропатию, приводящую к необратимой потере зрения.
Однако бывают ситуации, когда антитела к TSHR отсутствуют, например, в случаях тиреоидита Хашимото, болезни глаз и эутиреоидной болезни Грейвса [15]. Кроме того, аутоиммунитет против антигена глазных мышц кальсеквестрина и антигена соединительной ткани глазницы коллагена XIII играет роль в патогенезе TED [15] — [17].
Кроме того, аутоиммунитет против антигена глазных мышц кальсеквестрина и антигена соединительной ткани глазницы коллагена XIII играет роль в патогенезе TED [15] — [17].
Уникальной особенностью TED по сравнению с другими аутоиммунными заболеваниями является то, что он является самоограничивающимся. Предполагаемая причина — отсутствие лимфоидной ткани (и, следовательно, лимфоидного новообразования) в орбите [18]. Заболевание начинается с активной (воспалительной) фазы с быстро ухудшающимися симптомами и признаками, достигая точки максимальной степени тяжести, которая затем улучшается до статического плато, но не исчезает до исходного уровня (неактивная фаза). Это известно как кривая Рандла [19], и ее можно построить графически для каждого пациента, но на практике это делается редко.Скорее, обычно предпочтительнее точная клиническая документация о тяжести и активности заболевания.
Presentation
Примерно у 40% пациентов с TED глазные и системные симптомы возникают одновременно [20]. Приблизительно у 60% пациентов с гипертиреозом разовьется TED. Среди пациентов с ТЭД 85% страдают гипертиреозом, 10% — гипотиреозом и 5% — эутиреоидом [21].
Приблизительно у 60% пациентов с гипертиреозом разовьется TED. Среди пациентов с ТЭД 85% страдают гипертиреозом, 10% — гипотиреозом и 5% — эутиреоидом [21].
Клинические признаки в офтальмологии
Симптомы включают: сухость глаз, красные глаза, диплопию, боль при движении глаз и косметические изменения.Признаки включают: проптоз (экзофтальм), втягивание век, отставание век при опускании, хемоз, инъекцию конъюнктивы, выпадение орбитального жира, кератопатию, периорбитальный отек, рестриктивную миопатию и оптическую нейропатию [22]. Однако наиболее частым клиническим признаком является втягивание век (встречается у 90% пациентов с TED), за которым следует экзофтальм (60%) и ограничение движений глаз (40%) [23].
Двумя наиболее серьезными признаками являются оптическая нейропатия и экспозиционная кератопатия, поскольку оба эти признака могут внезапно привести к слепоте и, следовательно, являются неотложными состояниями глаз.Существует ряд систем оценки, позволяющих задокументировать серьезность и активность заболевания, например, классификация NOSPECS [24] и система Mourits [25]. Однако такие классификации, как правило, используются только в исследовательских целях. Другие системы оценки включают протокол Европейской группы по орбитопатии Грейвса (EUGOGO) для оценки орбитопатии Грейвса [26] и классификацию VISA (V — зрение, оптическая нейропатия; I — воспаление, заложенность носа; S — косоглазие, ограничение моторики; A — внешний вид, выдержка).
Однако такие классификации, как правило, используются только в исследовательских целях. Другие системы оценки включают протокол Европейской группы по орбитопатии Грейвса (EUGOGO) для оценки орбитопатии Грейвса [26] и классификацию VISA (V — зрение, оптическая нейропатия; I — воспаление, заложенность носа; S — косоглазие, ограничение моторики; A — внешний вид, выдержка).
Исследования
Исследования включают тесты функции щитовидной железы [ТТГ, свободный Т4 и свободный Т3 (при сильном клиническом подозрении, но нормальный ТТГ и свободный Т4)], аутоантитела к щитовидной железе (анти-рецептор ТТГ, анти-тиреоидная пероксидаза и анти-ТГ антитела), орбитальная визуализация [магнитно-резонансная томография (МРТ) лучше для выявления активного заболевания (на мышечных животах наблюдается воспаление и увеличение с сохраненными сухожилиями), тогда как компьютерная томография (КТ) лучше для разрешения костей при планировании декомпрессионной хирургии], анализ поля зрения, ортоптическая оценка и оптометрическая оценка. Также важно рассмотреть возможность использования анкет для оценки таких характеристик, как качество жизни, которое может быть заметно недооценено [27]. Примеры используемых анкет включают GO-QOL [28] и TED-QOL [29].
Также важно рассмотреть возможность использования анкет для оценки таких характеристик, как качество жизни, которое может быть заметно недооценено [27]. Примеры используемых анкет включают GO-QOL [28] и TED-QOL [29].
Лечение TED
Лечение должно быть многопрофильным с участием офтальмолога, эндокринолога, радиолога, оптометриста, ортоптика и терапевта. Основной целью должно быть управление функцией щитовидной железы, поскольку это связано со снижением тяжести TED.Следует немедленно принять или рассмотреть общие поддерживающие меры, включая использование глазных смазок, подъем головы (сила тяжести поддерживает закрытие век), заклеивание век на ночь, призмы в очках (для борьбы с диплопией), затемненные очки (чтобы скрыть внешний вид глаз), консультирование и группы поддержки.
В активной фазе TED рассматриваются системные кортикостероиды, которые наиболее эффективны на ранней стадии, что предотвращает большую часть заболеваемости, связанной с этим заболеванием.Другие агенты, включая циклоспорин, азатиоприн, метотрексат, инфликсимаб и ритуксимаб, набирают популярность, и некоторые из них являются предметом клинических испытаний [14]. Также можно использовать добавки селена, поскольку было показано, что они значительно улучшают качество жизни, уменьшают поражение глаз и замедляют прогрессирование у пациентов с легкой формой орбитопатии Грейвса [30]. Орбитальная лучевая терапия может использоваться в качестве дополнительной терапии и особенно эффективна для улучшения моторики глаз во время активного заболевания из-за чувствительности орбитальных лимфоцитов к лучевой терапии [31].В редких случаях хирургическая декомпрессия орбиты требуется в случаях острой прогрессирующей оптической нейропатии или экспозиционной кератопатии.
Также можно использовать добавки селена, поскольку было показано, что они значительно улучшают качество жизни, уменьшают поражение глаз и замедляют прогрессирование у пациентов с легкой формой орбитопатии Грейвса [30]. Орбитальная лучевая терапия может использоваться в качестве дополнительной терапии и особенно эффективна для улучшения моторики глаз во время активного заболевания из-за чувствительности орбитальных лимфоцитов к лучевой терапии [31].В редких случаях хирургическая декомпрессия орбиты требуется в случаях острой прогрессирующей оптической нейропатии или экспозиционной кератопатии.
Операции по улучшению внешнего вида и симптомов (например, диплопии) следует по возможности избегать до неактивной фазы (конец кривой Рандла). Хирургические варианты включают декомпрессию, моторику и операцию на веках (в указанном порядке). Декомпрессия направлена на улучшение проптоза и положения век. Операция на моторику включает изменение положения экстраокулярных мышц для уменьшения или устранения диплопии и / или неправильного положения головы. Наконец, для изменения положения век используется хирургия век.
Наконец, для изменения положения век используется хирургия век.
Лечение гипертиреоза
Существует три основных варианта лечения гипертиреоза: медикаментозное (карбимазол и пропилтиоурацил), радиоактивный йод и хирургическое лечение (абляция и тиреоидэктомия). Медикаментозное лечение блокирует выработку гормонов щитовидной железы и применяется до тех пор, пока пациент не станет эутиреоидным. Затем дозу препарата снижают, сохраняя при этом нормальный уровень свободного Т4. В качестве альтернативы можно использовать режим «блокируй и заменяй», когда используются более высокие дозы лекарственного средства вместе с заместительной терапией тироксином.Главный риск этого лечения — агранулоцитоз. Радиоактивный йод (разовая доза) — эффективный альтернативный вариант, но последующий гипотиреоз является обычным явлением. Однако это лечение может вызвать прогрессирование TED из-за утечки антигенов из щитовидной железы, снова вызывая аутоиммунный ответ [3]. Этот риск можно снизить при одновременном применении кортикостероидов [32]. Хирургическое вмешательство проводится реже, но может использоваться пациентам с большим зобом.
Хирургическое вмешательство проводится реже, но может использоваться пациентам с большим зобом.
Сверхактивная щитовидная железа (гипертиреоз) — Осложнения
Несколько осложнений могут развиться, если у вас сверхактивная щитовидная железа (гипертиреоз), особенно если это состояние не лечить.
Проблемы с глазами
Проблемы со зрением, известные как заболевание щитовидной железы или офтальмопатия Грейвса, затрагивают примерно 1 из 3 человек с повышенной активностью щитовидной железы, вызванной болезнью Грейвса.
Проблемы могут включать:
Многие случаи протекают в легкой форме и улучшаются по мере лечения вашей сверхактивной щитовидной железы, но примерно в 1 из 20–30 случаев существует риск потери зрения.
Если у вас проблемы с глазами, вас, вероятно, направят к окулисту (офтальмологу) для лечения, например глазных капель, стероидных лекарств или, возможно, операции.
Узнайте больше о лечении заболеваний щитовидной железы.
Сниженная активность щитовидной железы
Лечение сверхактивной щитовидной железы часто приводит к слишком низкому уровню гормонов. Это называется недостаточной активностью щитовидной железы (гипотиреоз).
Симптомы недостаточной активности щитовидной железы могут включать:
Снижение активности щитовидной железы иногда бывает временным, но часто оно постоянное, и требуется долгосрочное лечение гормональными препаратами щитовидной железы.
Узнайте больше о лечении недостаточной активности щитовидной железы.
Проблемы с беременностью
Если у вас сверхактивная щитовидная железа во время беременности и ваше состояние плохо контролируется, это может увеличить риск:
Сообщите своему врачу, если вы планируете беременность или подозреваете, что беременны.
Они захотят проверить, находится ли ваше состояние под контролем, и могут порекомендовать перейти на лечение, которое не повлияет на вашего ребенка, например, пропилтиоурацил.
Если вы не планируете беременность, важно использовать противозачаточные средства, потому что некоторые методы лечения сверхактивной щитовидной железы могут нанести вред нерожденному ребенку.
Тиреоидный шторм
В редких случаях недиагностированная или плохо контролируемая сверхактивная щитовидная железа может привести к серьезному, опасному для жизни состоянию, называемому тиреоидным штормом.
Это внезапное обострение симптомов, которое может быть вызвано:
- инфекция
- беременность
- неправильно принимает лекарство
- Повреждение щитовидной железы, например удар в горло
Симптомы тиреоидной бури включают:
Ущерб щитовидной железы требует неотложной медицинской помощи.Если вы думаете, что вы или кто-то из ваших подопечных испытывает это, позвоните по номеру 999, чтобы немедленно вызвать скорую помощь.
Другие проблемы
Сверхактивная щитовидная железа также может увеличить ваши шансы на развитие:
Последняя проверка страницы: 24 сентября 2019 г.

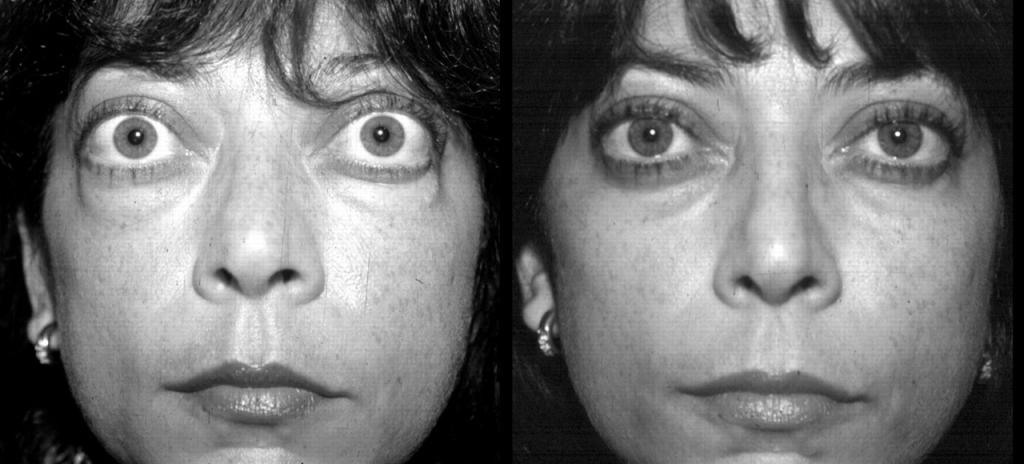 Во время приема лекарств нужны постоянные консультации у эндокринолога.
Во время приема лекарств нужны постоянные консультации у эндокринолога.

 В результате полученная информация
В результате полученная информация