«Дети» Луны
Как говорит статистика, не таким уж и редким является детский лунатизм или как его называют врачи, сомнамбулизм. В соответствии с наблюдениями, официальный процент детей-лунатиков по всему миру составляет 18. Поэтому главной задачей родителей таких ребят станет не только обращение к врачу-неврологу…
Читать продолжение «Убить паразита»
По статистике, практически 80% детей в возрасте до пяти лет страдают от наличия в их организме вредоносных глистов-паразитов, а в школьном возрасте этот процент увеличивается до 90%. Почему так происходит, пояснить легко. Например, в малолетстве активный ребенок познает все и совершенно не думает…
Читать продолжение Аденоиды у ребёнка.
Аденоиды обнаруживаются у малышей от трёх до десяти лет. Причиной их появления являются перенесённые заболевания кори, скарлатины, гриппа и дифтерита. Ребёнок с аденоидами часто болеет простудными заболеваниями. Взрослые недоумевают: удалять аденоиды или нет?
Как проходит заболевание?
Заболевание…
Читать продолжение Аппендицит у детей.
Если у ребенка появились резкие боли в животе — это повод насторожиться и срочно обратиться к врачу. Такой симптом может указывать на наличие аппендицита — острого воспаления в червеобразном отростке, расположенном в слепой кишке. Ребенку, скорее всего, потребуется оказание неотложной помощи. Лечение…
Читать продолжение Ароматерапия. Помощь при детских недомоганиях
Ароматерапия — эффективное средство избавления от многих болезней. При детских недомоганиях смело используйте различные масла, ведь они не содержат химических добавок, поэтому совершенно безопасны для вашего ребенка. Запах камфоры навевает яркие воспоминания о моей матери, которая втирала…
Читать продолжение Аскаридоз: симптоматика, тактика лечения
Глистная инвазия, обусловленная проникновением в человеческий организм аскарид и преимущественным поражением петель кишечника, а также развитием аллергических реакций, именуется специалистами аскаридозом. Патология весьма распространена — особенно в детской категории. Возбудитель – аскарида…
Читать продолжение Асфиксия у плода и новорожденного
Что такое асфиксия, какие есть причины заболевания?! Асфиксия – состояние плода, характеризующееся нарушением процесса дыхания у новорожденных или его отсутствие. Как результат организм ребенка перенасыщается углекислым газом, другими словами появляется кислородное голодание. Существует…
Как результат организм ребенка перенасыщается углекислым газом, другими словами появляется кислородное голодание. Существует…
Читать продолжение Аутизм у детей: общая характеристика заболевания
Аутизм означает сверх интровертность. Ребенок, страдающий аутизмом, имеет хроническое расстройство нервной системы, что делает его жизнь в обществе крайне сложной и дестабилизирующей. Для окружающих такой ребенок может казаться невоспитанным и избалованным, но на самом деле ему просто непонятны элементарные…
Читать продолжение Болезни маленьких детей
Все дети болеюи, и надо тщательно изучить все возможные заблолевания.
Насморк
Насморк у грудного ребенка опасен хотя бы тем, что ребенок не может нормально сосать грудь, если у него заложен нос. Самый простой способ борьбы с насморком – закапать в нос младенцу несколько…
Читать продолжение
Транзиторная лихорадка у новорожденных
Любой новорожденный ребенок проходит некий период адаптации к существованию в новых условиях. После рождения продолжают развиваться его органы, совершенствуются жизненные процессы, начинают взаимодействовать системы его организма. В этот период могут возникать особые физиологические состояния новорожденных детей, называемые в медицине еще пограничными. Как правило, они носят кратковременный характер, возникают лишь раз и затем почти никогда не повторяются, и, что самое главное, не представляют опасности для детского организма. Тем не менее, при определенных благоприятных для этого условиях такие состояния переходят в патологические и требуют лечения.
После рождения продолжают развиваться его органы, совершенствуются жизненные процессы, начинают взаимодействовать системы его организма. В этот период могут возникать особые физиологические состояния новорожденных детей, называемые в медицине еще пограничными. Как правило, они носят кратковременный характер, возникают лишь раз и затем почти никогда не повторяются, и, что самое главное, не представляют опасности для детского организма. Тем не менее, при определенных благоприятных для этого условиях такие состояния переходят в патологические и требуют лечения.
Одним их пограничных состояний у новорожденных является транзиторная лихорадка младенцев. Но об ее существовании, почему-то, знают немногие родители. Между тем, осведомленность может не только сохранить покой неопытной мамы, но и предотвратить вероятное ухудшение состояния малыша. Поговорим об этом?
Транзиторная лихорадка: причины
Транзиторной лихорадкой, как это нетрудно догадаться из названия термина, называют состояние, которое носит временный проходящий (транзиторный) характер и при котором повышается температура тела — резко, до высоких отметок (38-40оС). Подобное наблюдается не у всех младенцев. Разные статистические данные называют цифры от 0,5 до 17% всех новорожденных.
Подобное наблюдается не у всех младенцев. Разные статистические данные называют цифры от 0,5 до 17% всех новорожденных.
Транзиторная лихорадка развивается у младенцев: обычно, на 3-5 день жизни, когда наблюдается самая большая физиологическая потеря веса (между прочим, состояние тоже пограничное). Это является одной из вероятных причин развития транзиторной лихорадки: при похудении малыш теряет много влаги, вследствие чего поднимается температура. Следовательно, чем интенсивнее происходит снижение массы тела новорожденного, тем больше возрастает риск развития этого состояния. Но могут быть и другие причины.
В целом, медикам не удается установить истинных причин развития транзиторной лихорадки у младенцев. Некоторые из них считают, что способствовать процессу могут любые факторы, повышающие риск выведения из организма малыша жидкости и обезвоживания: неправильное вскармливание, нарушение правил ухода за новорожденным. Свою роль играет также незрелость центра терморегуляции младенцев. А некоторые исследователи отмечают еще и зависимость от пола ребенка: девочки более подвержены «беспричинной» лихорадке.
А некоторые исследователи отмечают еще и зависимость от пола ребенка: девочки более подвержены «беспричинной» лихорадке.
В группу риска попадают также ослабленные по разным причинам дети: недоношенные, с низким весом при рождении, перенесшие родовые травмы или какие-то заболевания малыши.
Относительно питания, то, по мнению некоторых врачей, лихорадка образуется с большей степенью вероятности, если ребенок получает богатое белками молозиво и при этом испытывает дефицит в жидкости. Если к тому же он находится в комнате, где очень жарко и сухо, или тепло одет/укутан, то все риски многократно возрастают.
Транзиторная лихорадка: что делать?
При резком и внезапном повышении температуры тела у новорожденного в первые дни его жизни главным образом следует установить причину лихорадки. Если она транзиторная, то почти всегда другие признаки недомогания отсутствуют, однако на какой-то период ребенок может терять аппетит и проявлять беспокойство.
Транзиторная лихорадка в большинстве случаев отступает через несколько часов после возникновения, в особенности, если за новорожденным был произведен правильный уход. В единичных случаях повышенная температура может сохраняться в течение 2-3 суток, но в таком случае ребенка уже необходимо показать педиатру: не исключено, что развивается какое-то заболевание, не имеющее никакого отношения к транзиторной лихорадке.
Как только Вы обнаружили, что у малыша поднялась температура, необходимо обеспечить ему достаточное поступление жидкости в организм. . Педиатры рекомендуют введение 5%-го раствора глюкозы, солевого раствора Рингера, изотонического раствора хлорида натрия, детского чая или простой кипяченой воды в количестве не более 10% от массы тела ребенка в сутки. В миллилитрах рекомендуют приблизительно 100-150 мл жидкости, но не более 200 мл. Очень важно, чтобы ребенок получал достаточное количество пищи, а потому следует уже с первых дней наладить правильное грудное вскармливание.
Также необходимо создать оптимальные микроклиматические условия в помещении, где пребывает младенец: температура воздуха не должна превышать 22оС, но лучше поддерживать ее в пределах 18оС, также следует повысить влажность воздуха, по крайней мере, до 50-70%.
Снимите с ребенка лишние одеяла и одежду. Тугое пеленание на этот период не рекомендовано: достаточно тонкого нательного белья (трикотажная кофточка с ползунками) и пеленки/одеялка по сезону.
Специально для nashidetki.net- Екатерина Власенко
Транзиторная лихорадка — Студопедия
Температура тела у новорожденных сразу после рождения колеблется от 37,7 до 38,2° при измерении в заднем проходе. Однако уже через 30—60 минут температура резко падает. У здоровых новорожденных это снижение не превышает 1,5—2,5°. У доношенных детей температура тела постепенно повышается и через 12—24 часа достигает 36—37°. В дальнейшем на протяжении первой недели у новорожденных иногда бывает кратковременное повышение температуры до 38—39°; чаще всего это наблюдается на 3—4-й день. Это так называемая преходящая или транзиторная лихорадка. Длится она около 2—3 часов и мало отражается на общем состоянии ребенка.
Однако уже через 30—60 минут температура резко падает. У здоровых новорожденных это снижение не превышает 1,5—2,5°. У доношенных детей температура тела постепенно повышается и через 12—24 часа достигает 36—37°. В дальнейшем на протяжении первой недели у новорожденных иногда бывает кратковременное повышение температуры до 38—39°; чаще всего это наблюдается на 3—4-й день. Это так называемая преходящая или транзиторная лихорадка. Длится она около 2—3 часов и мало отражается на общем состоянии ребенка.
Помощь:
1. Распеленать, накрыть одной легкой пеленкой.
2. Легкими движениями обтереть 40- градусным спиртом места проекции крупных сосудов (внутренняя поверхность бедра, живот, аксилярные ямки).
3. Дать питьевой раствор.
Нормальная температура восстанавливается тем скорее, чем раньше устанавливается достаточное и правильное питание; имеет значение также определенный температурный режим в комнате новорожденных.
У новорожденных детей теплорегуляция как химическая (т. е. регуляция теплообразования), так и физическая (т. е. регуляция отдачи тепла) функционально несовершенна главным образом в результате недоразвития тепловых центров головного мозга и ниже расположенных центров. Вследствие этого способность новорожденного ребенка сохранять постоянную температуру тела снижена. Температура то повышается, то понижается в зависимости от согревания и условий внешней среды. Так, сразу после родов у новорожденного температура падает, так как температура воздуха в родильном зале намного ниже, чем температура тела матери. С возрастом совершенствуется теплорегуляция и дети без труда переносят значительные колебания внешней температуры, сохраняя собственную температуру тела.
е. регуляция теплообразования), так и физическая (т. е. регуляция отдачи тепла) функционально несовершенна главным образом в результате недоразвития тепловых центров головного мозга и ниже расположенных центров. Вследствие этого способность новорожденного ребенка сохранять постоянную температуру тела снижена. Температура то повышается, то понижается в зависимости от согревания и условий внешней среды. Так, сразу после родов у новорожденного температура падает, так как температура воздуха в родильном зале намного ниже, чем температура тела матери. С возрастом совершенствуется теплорегуляция и дети без труда переносят значительные колебания внешней температуры, сохраняя собственную температуру тела.
Лабильность температуры требует особенно тщательного ухода за новорожденным, которого нужно всемерно оберегать как от охлаждения, так и от перегревания. Медицинская сестра должна знать, что охлаждение быстро ведет к снижению температуры, однако и перегревание ребенка (грелки, чрезмерное укутывание) способствует повышению температуры тела даже у доношенных.
Физиологическая желтуха
Появление желтушного окрашивания кожи вследствие увеличения концентрации билирубина в крови.
Билирубин — это вещество, высвобождающееся из эритроцитов при их распаде, выводится из организма печенью.
Эритроциты плода образуются в печени и имеют гемоглобин типа А. После рождения ребенка образование эритроцитов начинается в костном мозге, они имеют гемоглобин типа В, а внутриутробные эритроциты распадаются. Высвобождающийся билирубин выводится печенью. Однако, в условиях функциональной незрелости печени новорожденного этот процесс может замедляться и появляется желтуха.
Желтуха возникает на 3-й, реже на 4—5-й день жизни, быстро нарастает и к седьмому-десятому дню совершенно исчезает. . Физиологическая желтуха новорожденных не требует лечения.
При большей продолжительности желтухи, появление ее на 1- 2-й день жизни следует усомниться, действительно ли это физиологическая желтуха.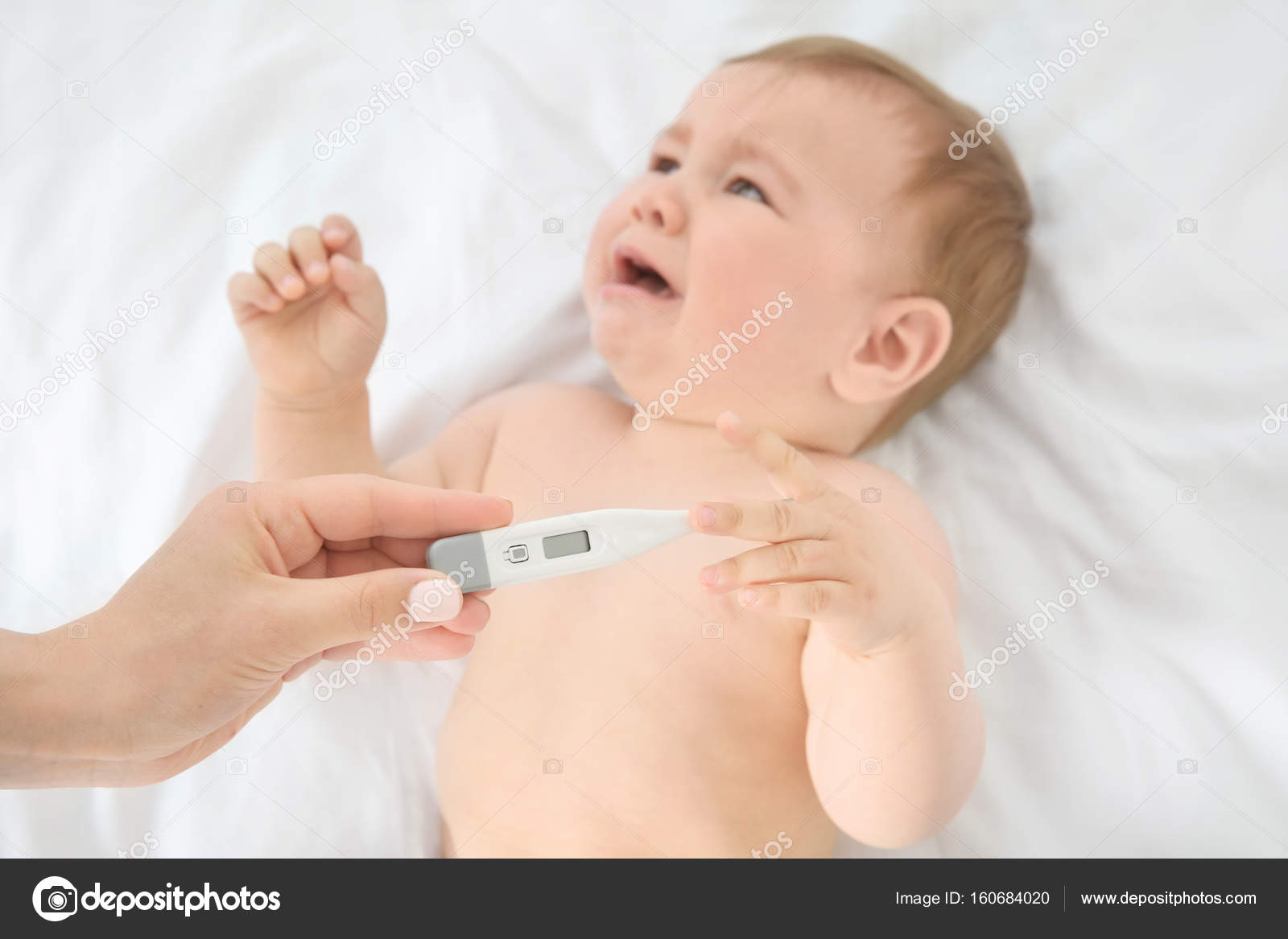 При физиологической желтухе цвет мочи и кала не меняется, общее состояние ребенка не нарушается.
При физиологической желтухе цвет мочи и кала не меняется, общее состояние ребенка не нарушается.
Половой криз
Приблизительно у 95% всех новорожденных независимо от пола ребенка увеличиваются молочные железы, достигая величины крупной горошины, а в редких случаях (приблизительно в 30%) —величины крупного лесного ореха. Кожа над железами большей частью не изменена, и только изредка может отмечаться легкое покраснение. Нагрубание желез появляется уже на 2—3-й день после рождения и постепенно исчезает в течение 2—3 недель.
Категорически запрещается выдавливать секрет, так как это может вызвать воспаление. Опухание молочных желез у новорожденных — явление физиологическое и никакого лечения не требует. На 6—7-й день жизни у новорожденных девочек могут появиться кровянисто-серозные или кровянисто-слизистые выделения из влагалища, у мальчиков может появиться небольшая отечность мошонки. Все эти изменения, по-видимому, происходят под влиянием циркулирующих в крови новорожденных эстрогенных гормонов, поступивших из материнской крови.
Изменение веса в период новорожденности. В течение первых 2—4 дней жизни новорожденный теряет в весе около 150—300 г, что составляет 6—9% веса. Эта потеря веса настолько закономерна, что получила название физиологической убыли веса. Она вызвана рядом причин:
1) недостаточным введением в первые дни после рождения воды и пищи;
2) выделением мекония и мочи;
3) потерей воды через кожу и легкие.
Первоначальный вес у здоровых, доношенных детей восстанавливается при правильном вскармливании и хорошем уходе к шестому-десятому дню.
При организации ухода за новорожденным следует помнить о склонности их к инфекционным заболеваниям.
Основными входными воротами для инфекции являются:
Кожа, так как она тонкая, богата кровеносными сосудами, легко ранимая, имеет высокую проницаемость.
Слизистая глаз и носа, желудочно-кишечного тракта так как она богата кровеносными сосудами, повышенно проницаемая, не развит мерцательный эпителий и местные факторы защиты.
Пупочная ранка, так как отсутствие эпителия в этой области, предлежание пупочных сосудов увеличивают возможность проникновения инфекции и быстрое ее распространение по всему организму.
Развитию инфекционного процесса способствует незрелость иммунных систем новорожденного.
Поэтому необходимо строго соблюдать асептику и антисептику при уходе за новорожденным.
Согласно Указу Президента России, живорожденным считается ребенок, родившийся на сроке беременности более 22 недель, с массой более 500 г, имеющий хотя бы единичные сердцебиения. Но такой ребенок является недоношенным, т. е. родившимся раньше срока.
А какой же ребенок является здоровым доношенным?
Здоровый доношенный ребенок — это ребенок, родившийся на сроке беременности 38 — 40 недель, имеющий внешние признаки доношенности, функционально зрелый, родившийся на сроке беременности более 38 недель с оценкой по шкале Апгар 8 — 10 баллов.
Физиологические состояния новорожденных: норма или патология? — Статьи
!
Появившись на свет, маленький человечек испытывает огромный стресс. Он проходит по родовым путям, что само по себе нелегко, да и роды могут быть не совсем удачными. Затем новорожденный попадает в мир, где не так комфортно, как в животе у мамы. Поэтому во время адаптации к окружающей среде у ребенка могут наблюдаться так называемые «физиологические состояния». Их еще называют переходными, так как они отражают переход малыша от внутриутробной жизни к внеутробной. Все эти состояния временные и исчезают с окончанием периода новорожденности (в течение первого месяца жизни) и лечения не требуют. Тем не менее молодых мам могут беспокоить изменения в состоянии малыша, потому важно суметь отличить физиологические состояния новорожденного от начинающейся болезни.
УХОД ЗА РЕБЕНКОМ ДО ОДНОГО ГОДА
Снижение массы тела
На 2-3 день жизни младенца вес его уменьшается на 5-10 процентов от веса при рождении — это физиологическая убыль массы тела. Ведь внутриутробно все питательные вещества кроха получал с кровью матери через пуповину. Чтобы адаптация к иному типу питания прошла более благоприятно для малыша, рекомендуется раннее прикладывание к груди (в первые 30 минут после родов). К 6-7 дню малыш восстанавливает свой первоначальный вес.
Транзиторная лихорадка
Одновременно с физиологической потерей в весе на 3-4 день жизни у новорожденного возникает транзиторная лихорадка. Причин этому переходному состоянию несколько. Это недостаточное поступление в организм ребенка жидкостей (в это время кроха еще получает молозиво, которое намного гуще «зрелого» молока и содержит большое количество белка). Также у малыша еще не отлажена система терморегуляции и кожа испаряет больше жидкости, чем организм получает с пищей и питьем. В результате возникает сухость кожи, слизистых и общее обезвоживание организма.
Проявляется транзиторная лихорадка повышением температуры тела до 38-40 градусов, ребенок становится возбужденным и беспокойным. Такое состояние продолжается 1-2 суток,
Транзиторная лихорадка что это такое
Температура тела у новорожденных сразу после рождения колеблется от 37,7 до 38,2° при измерении в заднем проходе. Однако уже через 30—60 минут температура резко падает. У здоровых новорожденных это снижение не превышает 1,5—2,5°. У доношенных детей температура тела постепенно повышается и через 12—24 часа достигает 36—37°. В дальнейшем на протяжении первой недели у новорожденных иногда бывает кратковременное повышение температуры до 38—39°; чаще всего это наблюдается на 3—4-й день. Это так называемая преходящая или транзиторная лихорадка. Длится она около 2—3 часов и мало отражается на общем состоянии ребенка.
1. Распеленать, накрыть одной легкой пеленкой.
2. Легкими движениями обтереть 40- градусным спиртом места проекции крупных сосудов (внутренняя поверхность бедра, живот, аксилярные ямки).
3. Дать питьевой раствор.
Нормальная температура восстанавливается тем скорее, чем раньше устанавливается достаточное и правильное питание; имеет значение также определенный температурный режим в комнате новорожденных.
У новорожденных детей теплорегуляция как химическая (т. е. регуляция теплообразования), так и физическая (т. е. регуляция отдачи тепла) функционально несовершенна главным образом в результате недоразвития тепловых центров головного мозга и ниже расположенных центров. Вследствие этого способность новорожденного ребенка сохранять постоянную температуру тела снижена. Температура то повышается, то понижается в зависимости от согревания и условий внешней среды. Так, сразу после родов у новорожденного температура падает, так как температура воздуха в родильном зале намного ниже, чем температура тела матери. С возрастом совершенствуется теплорегуляция и дети без труда переносят значительные колебания внешней температуры, сохраняя собственную температуру тела.
Лабильность температуры требует особенно тщательного ухода за новорожденным, которого нужно всемерно оберегать как от охлаждения, так и от перегревания. Медицинская сестра должна знать, что охлаждение быстро ведет к снижению температуры, однако и перегревание ребенка (грелки, чрезмерное укутывание) способствует повышению температуры тела даже у доношенных.
Физиологическая желтуха
Появление желтушного окрашивания кожи вследствие увеличения концентрации билирубина в крови.
Билирубин — это вещество, высвобождающееся из эритроцитов при их распаде, выводится из организма печенью.
Эритроциты плода образуются в печени и имеют гемоглобин типа А. После рождения ребенка образование эритроцитов начинается в костном мозге, они имеют гемоглобин типа В, а внутриутробные эритроциты распадаются. Высвобождающийся билирубин выводится печенью. Однако, в условиях функциональной незрелости печени новорожденного этот процесс может замедляться и появляется желтуха.
Желтуха возникает на 3-й, реже на 4—5-й день жизни, быстро нарастает и к седьмому-десятому дню совершенно исчезает. . Физиологическая желтуха новорожденных не требует лечения.
При большей продолжительности желтухи, появление ее на 1- 2-й день жизни следует усомниться, действительно ли это физиологическая желтуха. При физиологической желтухе цвет мочи и кала не меняется, общее состояние ребенка не нарушается.
Половой криз
Приблизительно у 95% всех новорожденных независимо от пола ребенка увеличиваются молочные железы, достигая величины крупной горошины, а в редких случаях (приблизительно в 30%) —величины крупного лесного ореха. Кожа над железами большей частью не изменена, и только изредка может отмечаться легкое покраснение. Нагрубание желез появляется уже на 2—3-й день после рождения и постепенно исчезает в течение 2—3 недель.
Категорически запрещается выдавливать секрет, так как это может вызвать воспаление. Опухание молочных желез у новорожденных — явление физиологическое и никакого лечения не требует. На 6—7-й день жизни у новорожденных девочек могут появиться кровянисто-серозные или кровянисто-слизистые выделения из влагалища, у мальчиков может появиться небольшая отечность мошонки. Все эти изменения, по-видимому, происходят под влиянием циркулирующих в крови новорожденных эстрогенных гормонов, поступивших из материнской крови.
Изменение веса в период новорожденности. В течение первых 2—4 дней жизни новорожденный теряет в весе около 150—300 г, что составляет 6—9% веса. Эта потеря веса настолько закономерна, что получила название физиологической убыли веса. Она вызвана рядом причин:
1) недостаточным введением в первые дни после рождения воды и пищи;
2) выделением мекония и мочи;
3) потерей воды через кожу и легкие.
Первоначальный вес у здоровых, доношенных детей восстанавливается при правильном вскармливании и хорошем уходе к шестому-десятому дню.
При организации ухода за новорожденным следует помнить о склонности их к инфекционным заболеваниям.
Основными входными воротами для инфекции являются:
Кожа, так как она тонкая, богата кровеносными сосудами, легко ранимая, имеет высокую проницаемость.
Слизистая глаз и носа, желудочно-кишечного тракта так как она богата кровеносными сосудами, повышенно проницаемая, не развит мерцательный эпителий и местные факторы защиты.
Пупочная ранка, так как отсутствие эпителия в этой области, предлежание пупочных сосудов увеличивают возможность проникновения инфекции и быстрое ее распространение по всему организму.
Развитию инфекционного процесса способствует незрелость иммунных систем новорожденного.
Поэтому необходимо строго соблюдать асептику и антисептику при уходе за новорожденным.
Согласно Указу Президента России, живорожденным считается ребенок, родившийся на сроке беременности более 22 недель, с массой более 500 г, имеющий хотя бы единичные сердцебиения. Но такой ребенок является недоношенным, т. е. родившимся раньше срока.
А какой же ребенок является здоровым доношенным?
Здоровый доношенный ребенок — это ребенок, родившийся на сроке беременности 38 — 40 недель, имеющий внешние признаки доношенности, функционально зрелый, родившийся на сроке беременности более 38 недель с оценкой по шкале Апгар 8 — 10 баллов.
Не нашли то, что искали? Воспользуйтесь поиском:
Любой новорожденный ребенок проходит некий период адаптации к существованию в новых условиях. После рождения продолжают развиваться его органы, совершенствуются жизненные процессы, начинают взаимодействовать системы его организма. В этот период могут возникать особые физиологические состояния новорожденных детей, называемые в медицине еще пограничными. Как правило, они носят кратковременный характер, возникают лишь раз и затем почти никогда не повторяются, и, что самое главное, не представляют опасности для детского организма. Тем не менее, при определенных благоприятных для этого условиях такие состояния переходят в патологические и требуют лечения.
Одним их пограничных состояний у новорожденных является транзиторная лихорадка младенцев. Но об ее существовании, почему-то, знают немногие родители. Между тем, осведомленность может не только сохранить покой неопытной мамы, но и предотвратить вероятное ухудшение состояния малыша. Поговорим об этом?
Транзиторная лихорадка: причины
Транзиторной лихорадкой, как это нетрудно догадаться из названия термина, называют состояние, которое носит временный проходящий (транзиторный) характер и при котором повышается температура тела — резко, до высоких отметок (38-40 о С). Подобное наблюдается не у всех младенцев. Разные статистические данные называют цифры от 0,5 до 17% всех новорожденных.
Пограничные состояния новорожденных. Что нужно знать молодым родителям. — ПолонСил.ру — социальная сеть здоровья
Переходные состояния новорожденных, или как их по-другому называют, транзиторные, рявляются результатом стрессового воздействия родов и влияния неблагоприятных факторов окружающей среды, в которую попадает ребенок после рождения. В зависимости от степени вредного воздействия на организм ребенка, эти состояния могут принимать патологические черты, протекать незаметно или вообще не проявляться при минимизации стрессовых факторов. Пограничных состояний существует множество. Одни проявляют себя, повергая в ужас новоиспеченных родителей, другие же проходят для них незаметно. Это касается особенностей обмена веществ, электролитов, особенностей работы различных органов и систем организма малыша. Хотелось бы остановиться на тех состояниях, которые могут вызвать тревогу родителей и требуют их внимания, поскольку именно от взрослых зависит как именно будут протекать эти транзитрные процессы и как скоро можно будет о них забыть.
ПОТЕРЯ МАССЫ ТЕЛА. Ребенок после рождения теряет 4-8% массы тела. Это происходит от того, что но начинает дышать, теряя влагу через легкие. У него происходит мочеиспускание, отходит меконий (первородный кал). Также ребенок тратит часть запасов энергии для поддержания постоянной температуры тела, что раньше ему не требовалось.
Вместе со всеми этими потерями малыш не получает достаточно пищи и жидкости с молозивом матери, так как лактация еще не установилась. Все это приводит к тому, что ребенок теряет массу тела, которая в 70% случаев восстанавливается к 10 дню жизни.
Действия родителей: контролировать вес ребенка и как можно часто прикладывать малыша к груди. В жаркое время года возможно дополнительное выпаивание водой в обьеме 6мл/кг на день жизни, ориентируясь на состояние ребенка .
ТРАНЗИТОРНАЯ ЛИХОРАДКА. У некоторых деток на 2-4 сутки может подняться температура тела даже до высоких цифр, причем общее самочувствие ребенка страдает незначительно. Это связано с перегрузкой новорожденного белком и недостатком жидкости в организме в связи с ее потерями.
Действия: наблюдение за состоянием ребенка, выпаивание. Малыша не следует кутать. Целесообразно вызвать педиатра для подтверждения транзиторного характера лихорадки.
ПРОСТАЯ ЭРИТЕМА. Эритема-это покраснение кожи, которое появляется у детей после удаления первородной смазки и купания. Окраска кожи может быть достаточно интенсивной и становится еще ярче на вторые сутки жизни. Затем кожа постепенно бледнеет и становится обычного цвета к конце первой недели. После этого появляется шелушение кожи, которое не вызывает дискомфорта и постепенно проходит.
Действия родителей: обязательные гигиенические процедуры. Смазывание складочек детским кремом или молочком. Воздерживаться от соблазна оторвать чешуйки раньше времени.
ТОКСИЧЕСКАЯ ЭРИТЕМА. К счастью, встречается не так часто, как простая. Токсическая эритема появляется на 3-5 день. На коже появляется сыпь, иногда очень обильная. Покрывает конечности, спину волосистую часть головы, минуя ладони, подошвы, слизистые оболочки. Высыпания проходят через 2-3 дня, не оставляя следов. Общее состояние малыша страдает только в случае обильных высыпаний. Такие проявления на коже новорожденного вызваны тем, что из кишечника в кровь начинают всасываться нерасщепленные вещества и эндотоксины первичной бактериальной флоры кишечника, вызывая аллергоидную реакцию.
Действия родителей: выпаивание, тщательный уход за кожей, возможно назначение противоаллергических препаратов для облегчения состояния ребенка.
Еще раз повторю, что это сотояние преходящее и никак не характеризует аллергический фон ребенка.
МИЛИА — это закрытые потовые железы. Выглядят они как белесые точки или прыщики с беловытой верхушкой. Распологаются на переносице, рыльях носа, единичные-на лбу, щеках. Со временем проходят.
Действия родителей: не трогать! не выдавливать!
ТРАНЗИТОРНАЯ ГИПЕРБИЛИРУБИНЕМИЯ НОВОРОЖДЕННЫХ. Состояние это заключается в повышении в крови малыша билирубина-желчного пигмента. У ребенка после рождения происходит массивное разрушение эритроцитрв, из которых высвобождается гем (входящий в состав гемоглобина), при расщиплении которого выделяется большое количество билирубина. Этот пигмент выводится с желчью, через почки и кишечник, но при превышении пороговых значений, уровень билирубина в крови начинает расти. Происходит прокрашивыние кожи малыша и его слизистых оболочек. Но если транзиторное повышение билирубина развивается у всех новорожденных, то желтуха-только у 60-70%. Нормальной желтуха считается, если она длиться не больше недели.
Действия родителей: Если уровень билирубина (о чем вам сообщит педиатр) не превышает допустимых значений, то никаких мер принимать не нужно. В отдельных случаях может потребоваться терапия, направленная на улучшение связывания и выведения билирубина.
ТРАНЗИТОРНЫЙ ПОЛОВОЙ КРИЗ. На первой недели жизни у детей не зависимо от пола может наблюдаться нагрубание молочных желез, которое может сопровождаться потемнением ареолы, выделением из сосоков. Нагрубание симметрично, не более 2 см в диаметре, безболезненно. У девочек возможны кровынистые выделения из влагалища, отечность низа живота, половых губ. У мальчиков-отечность мошенки, увеличение полового члена. Общее состояние не страдает. Симтомы обычно проходят спустя несколько дней. Такие проявления вызваны резким снижением эстрогена в организме новорожденного, и увеличением уровня пролактина, на что реагируют органы-мишени.
Действия родителей: при беспокойстве и болезненности, связанными с грудными железами можно приклыдывать сухое тепло. Выдавливать содержимое не рекомендуется, так как это может привести к воспалению с развитием мастита. При значительном увеличении желез с повышением температуры тела, необходимо обратиться к врачу.
Подводя итог и цитируя слова няни из известного всем мультфильма: «Скоро вы не узнаете своего ребенка», хотелось бы пожелать молодым родителям не терять самообладание. Ваш долгожданный малыш скоро приобретет приянтую округлость, чистую розовую кожу и станет похож на всех тех карапузов, которые радуют нас с картинок детских продуктов.
Транзиторная ишемическая атака: Часть I. Диагностика и оценка
Транзиторная ишемическая атака больше не считается доброкачественным явлением, а скорее критическим предвестником надвигающегося инсульта. Неспособность быстро распознать и оценить этот предупреждающий знак может означать упущенную возможность предотвратить стойкую инвалидность или смерть. 90-дневный риск инсульта после транзиторной ишемической атаки оценивается примерно в 10 процентов, причем половина инсультов происходит в течение первых двух дней после приступа.Риск 90-дневного инсульта еще выше, когда транзиторная ишемическая атака возникает в результате стеноза внутренней сонной артерии. Большинство пациентов, сообщающих о симптомах транзиторной ишемической атаки, следует направлять в отделение неотложной помощи. Пациенты, которые прибывают в отделение неотложной помощи в течение 180 минут с момента появления симптомов, должны пройти ускоренный сбор анамнеза и физикальное обследование, а также отдельные лабораторные тесты, чтобы определить, подходят ли они для тромболитической терапии. Первоначальное тестирование должно включать полный анализ крови с количеством тромбоцитов, протромбиновым временем, международным нормализованным соотношением, частичным тромбопластиновым временем, а также уровнями электролитов и глюкозы.Компьютерное томографическое сканирование головы должно быть выполнено немедленно, чтобы убедиться в отсутствии признаков кровоизлияния или образования в мозг. Преходящую ишемическую атаку можно ошибочно принять за мигрень, припадок, периферическую невропатию или тревогу.
Основываясь на более глубоком понимании ишемии головного мозга и введении новых вариантов лечения, рабочая группа предложила пересмотреть определение транзиторной ишемической атаки (ТИА) как «краткий эпизод неврологической дисфункции, вызванной очаговой ишемией головного мозга или сетчатки, с клиническими симптомами, как правило. продолжительностью менее часа и без признаков острого инфаркта.”1 (p1715) Это определение подчеркивает срочность признания ТИА важным предупреждением о надвигающемся инсульте и облегчения быстрой оценки и лечения ТИА для предотвращения постоянной ишемии мозга.
Эпидемиология
По оценкам, в Соединенных Штатах ежегодно происходит от 200 000 до 500 000 ТИА2. Одно исследование2 показало, что 25 процентов пациентов, обратившихся в отделение неотложной помощи с ТИА, имели побочные эффекты в течение 90 дней; 10 процентов случаев были инсультами, и подавляющее большинство инсультов закончились смертельным исходом или инвалидностью.3 Более 50 процентов всех нежелательных явлений произошло в течение первых четырех дней после ТИА. Примечательно, что из пациентов с ТИА, которые вернулись в отделение неотложной помощи с инсультом (10,5 процента), примерно у половины был инсульт в течение первых 48 часов после первоначальной ТИА. У 2,6% пациентов с ТИА госпитализация потребовалась из-за сердечных событий, включая застойную сердечную недостаточность, нестабильную стенокардию, остановку сердца и желудочковую аритмию.
Клиническая картина
Наиболее частые клинические проявления ТИА описаны в таблице 1.В общем, ТИА представляет собой скорее синдром, чем какой-либо один признак или симптом.
Отделение доврачебной помощи
Не существует надежного способа определить, представляет ли резкое начало неврологического дефицита обратимую ишемию без последующего повреждения головного мозга, или же ишемия приведет к необратимому повреждению мозга (например, инсульту). Следовательно, все пациенты с симптомами ТИА должны пройти ускоренное обследование.
Персонал офиса должен быть обучен тому, чтобы немедленно информировать семейного врача, если пациент звонит или проявляет симптомы, которые могут указывать на ТИА.Неврологические симптомы, которые нарастают с возрастающей частотой, продолжительностью или серьезностью, являются особенно опасными признаками надвигающегося инсульта.
Большинство пациентов с возможной ТИА следует немедленно отправлять в ближайшее отделение неотложной помощи. Если у них наблюдаются симптомы менее 180 минут, их следует отправить в отделение неотложной помощи, которое предложит острую тромболитическую терапию. Пациенты не должны сами ехать в больницу. Для ускорения оценки целесообразно активировать систему экстренной медицинской помощи 9-1-1 для транспорта.2,3
Просмотреть / распечатать таблицу
ТАБЛИЦА 1
Общие клинические проявления ТИА
| Зона поражения | Признаки и симптомы | Последствия |
|---|---|---|
Черепные нервы | Потеря зрения в один или оба глаза | Двусторонняя потеря может указывать на более опасное начало ишемии ствола мозга. |
Двоение в глазах | Если двоение в глазах незначительное, пациент может описать его как «нечеткое» зрение. | |
Вестибулярная дисфункция | Истинное головокружение можно описать скорее как ощущение вращения, чем неспецифическое головокружение. | |
Затруднения при глотании | Проблемы с глотанием могут указывать на поражение ствола мозга; если проблема с глотанием серьезная, может быть повышенный риск аспирации. | |
Двигательная функция | Односторонняя или двусторонняя слабость, поражающая лицо, руку или ногу | Двусторонние признаки могут указывать на более опасное начало ишемии ствола мозга. |
Сенсорная функция | Односторонняя или двусторонняя: либо снижение чувствительности (онемение), либо усиление ощущения (покалывание, боль) в лице, руке, ноге или туловище | Если сенсорная дисфункция возникает без других признаки или симптомы, прогноз может быть более благоприятным, но рецидивы высоки. |
Речь и язык | Невнятность слов или снижение речевой способности; трудности с произношением, пониманием или «нахождением» слов | Если речь сильно невнятная или лицевое слюноотделение слишком велико, существует повышенный риск аспирации. |
Письмо и чтение также могут быть нарушены. | ||
Координация | Неуклюжие руки, ноги или туловище; потеря равновесия или падение (особенно на одну сторону) при стоянии или ходьбе | Несогласованность конечностей, туловища или походки может указывать на ишемию мозжечка или ствола мозга. |
Непрерывная лихорадка, лихорадка неизвестного происхождения (лихорадка неизвестного происхождения)
Что такое непрерывная лихорадка?
A непрерывная лихорадка — температура тела выше 37.7C (100F), которая сохраняется в течение 24 часов или более. Хотя в это время могут наблюдаться колебания температуры тела, показания не возвращаются к нормальному диапазону. Острая лихорадка длится 4 дня или меньше, но может продолжаться до 7 дней при более тяжелых инфекциях. Хронические лихорадки обычно представляют собой рецидивирующие лихорадки, которые сохраняются в течение длительного периода времени.
Острая лихорадка может продолжаться в течение короткого промежутка времени, пока сохраняется, однако в большинстве случаев лихорадка носит эпизодический характер.Хроническая лихорадка перемежается с повторяющимися эпизодами повышения температуры тела, длящимися в течение нескольких часов, а затем уменьшающимися, чтобы вернуться снова в течение короткого периода времени. Напротив, непрерывная лихорадка не проходит.
Непрерывные показания лихорадки
- Нормальная температура тела = от 36,5 ° C (97,7F) до 37,7 ° C (100F)
- Лихорадка> 37,7 ° C (100F)
- Низкая температура <38,3 ° C (101F)
- Легкая лихорадка = От 38,3 ° C (101 ° F) * до 40 ° C (104 ° F)
- Высокая температура> 40 ° C (104 ° F)
* Температура выше 38.Уровень 3C (101F) у младенцев младше 3 месяцев считается высоким и требует неотложной медицинской помощи. См. Baby Fever.
Причины постоянной лихорадки
Инфекция
Большинство лихорадок вызывается инфекцией. Постоянная лихорадка может указывать на прогрессирующую тяжелую инфекцию и серьезные осложнения, такие как сепсис.
Травма
Продолжающаяся лихорадка также может указывать на повреждение центра терморегуляции в гипоталамусе (центральная лихорадка), который отвечает за поддержание заданной температуры тела.Продолжительное повышение температуры тела может быть результатом нарушения терморегуляторных функций, отвечающих за охлаждение тела.
Наркотики
Лихорадка, вызванная лекарственными препаратами, или непрерывная гипотермия, вызванная лекарственными средствами, наиболее вероятно из-за хронического использования лекарств для лечения заболеваний, злоупотребления запрещенными наркотиками из-за зависимости или неконтролируемого использования определенных лекарств, таких как потеря веса медикамент.
Неизвестная лихорадка
Неизвестная лихорадка может быть вызвана рядом причин, большинство случаев которых составляют инфекции.Неизвестная лихорадка, как правило, является неспецифической лихорадкой, что означает, что кроме повышенной температуры тела при проведении медицинских тестов и обследований не обнаруживается никаких других признаков, симптомов или отклонений. Лихорадка может быть острой или хронической.
Острая лихорадка неизвестного происхождения
В случае острой лихорадки вскоре после начала лихорадки могут развиться признаки и симптомы, что поможет поставить диагноз. Причина может быть самоограничивающейся и разрешаться спонтанно или может потребовать лечения.
Хроническая лихорадка неизвестного происхождения
Хроническая лихорадка, вызванная неизвестными причинами, называется лихорадкой неизвестного происхождения (FUO). Есть определенные критерии, определяющие лихорадку неизвестного происхождения. Поэтому важно проконсультироваться с врачом и пройти необходимые анализы, прежде чем определять хроническую лихорадку как лихорадку неизвестного происхождения.
- Хроническая лихорадка
- Стойкая лихорадка
- Низкая температура
- Легкая лихорадка
- Высокая температура
Лихорадка неизвестного происхождения
Лихорадка неизвестного происхождения или FU Хроническая лихорадка или по которой нельзя окончательно установить причину.Есть три критерия, которые определяют FUO, и это включает:
- постоянную или рецидивирующую температуру тела 38,3 ° C (101 ° F) или более,
- лихорадку, продолжающуюся более 3 недель,
- Нет окончательного диагноза причины лихорадка, несмотря на 3 дня стационарного лечения или 2 амбулаторных визита.
Неспецифические тесты на лихорадку
Диагноз конкретного заболевания ставится на основании клинических проявлений, которые представляют собой очевидные для врача признаки и симптомы, о которых сообщает пациент, а также история болезни.Обследование подтверждает диагноз и позволяет врачу оценить тяжесть состояния.
Присутствие лихорадки без других симптомов или неопределенных и преходящих симптомов называется неспецифической лихорадкой. В этом случае трудно поставить диагноз без дальнейшего исследования. Некоторые из исследований, которые могут быть рассмотрены в случае неспецифической лихорадки, включают:
- Подсчет лейкоцитов (WBC) и / или полный анализ крови (CBC)
- Анализ мокроты
- Посев из горла
- Анализ мочи
- Тест стула
- Люмбальная пункция
- Рентген грудной клетки
Другие тесты могут быть рассмотрены на основании медицинского, дорожного, профессионального, сексуального и семейного анамнеза пациента.Рекреационные привычки, употребление наркотиков (по рецепту / наркотическим средствам), образ жизни и питание, а также воздействие переносчиков (контакт животных / насекомых, укусы и укусы). Если после клинической оценки и исследований не может быть поставлен окончательный диагноз, лихорадку можно назвать лихорадкой неизвестного происхождения (FUO). Искусственная лихорадка — это когда пациент манипулирует показаниями температуры тела для регистрации более высоких уровней, чем есть на самом деле, и это должно быть исключено как возможная причина лихорадки неизвестного происхождения.
Причины лихорадки неизвестного происхождения
Инфекционные причины лихорадки неизвестного происхождения
Инфекция вызывается патогенными микроорганизмами. Это более частая причина лихорадки неизвестного происхождения.
- Абсцесс
- Особенно абсцессы брюшной полости, таза и зубов.
- Рассмотреть, есть ли в анамнезе травмы, гинекологические процедуры, перитонит, дивертикулез.
- Цитомегаловирус (CMV)
- Определите, есть ли в анамнезе переливание крови или ВИЧ-положительный.
- Вирус иммунодефицита человека (ВИЧ)
- Подумайте, не было ли в анамнезе рискованного поведения, например, нескольких сексуальных партнеров, незащищенного секса, внутривенного употребления наркотиков.
- См. Стадии ВИЧ / СПИДа.
- Эндокардит
- Воспаление внутренней оболочки сердца и сердечных клапанов. В случае FUO это обычно связано с инфекцией и называется инфекционным эндокардитом.
- Лихорадка, связанная с путешествиями
- Подумайте, есть ли история недавних путешествий.
- Список причин неспецифической лихорадки после путешествия см. В разделе «Лихорадка путешественника».
- Остеомиелит
- Воспаление кости из-за инфекции.
- Синусит
- Воспаление околоносовых пазух из-за инфекции.
- Туберкулез (ТБ) — особенно внелегочный ТБ.
- Прочие
- Грибковые инфекции
- Паразитарные инфекции
Ревматологические / аутоиммунные заболевания
Сюда входят воспалительные состояния, вызванные иммунной активностью организма в отношении собственных тканей.
- Болезнь Стилла взрослых
- Гигантоклеточный артериит (височный артериит)
- Воспалительное заболевание кишечника
- Узелковый полиартериит
- Ревматическая полимиалгия
- Реактивный артрит
- Ревматоидный артрит
- Системная красная волчанка (СКВ)
Неопластические / злокачественные новообразования
Сюда входят злокачественные опухоли.
- Рак толстой кишки
- Рак печени (гепатома)
- Лейкемия и миелома
- Лимфома
- Почечно-клеточный рак
- Рак желудка
- Рак поджелудочной железы
- Метастатический рак
Разное (другие причины)
- Цирроз алкогольный
- Лекарственная лихорадка
- Искусственная лихорадка — высокая температура тела из-за манипуляций со стороны пациента.
- Тромбоз глубоких вен (ТГВ)
- Панкреатит (воспаление поджелудочной железы)
- Воспалительное заболевание кишечника
- Семейная средиземноморская лихорадка (относится к синдрому периодической лихорадки при хронической лихорадке)
- Тиреотоксикоз (гипертиреоз) и тиреоидит
- Саркоидоз
Список литературы
- Лихорадка неизвестного происхождения.Merck
- Лихорадка вернувшихся путешественников. CDC
Медицинский центр Липпинкотт | Карманная карточка медсестры
войти в систему
.
