MedWeb — Сосуды
Сосуды
Сосуды
Непременное условие существования организма – циркуляция жидкостей по кровеносным сосудам, переносящим кровь, и лимфатическим сосудам, по которым движется лимфа
Осуществляет транспорт жидкостей и растворенных в них веществ (питательные, продукты жизнедеятельности клеток, гормоны, кислород и др.) сердечно-сосудистая система – важнейшая интегрирующая система организма. Сердце в этой системе выполняет роль насоса, а сосуды служат своеобразным трубопроводом, по которому все необходимое доставляется каждой клетке тела.
Кровеносные сосуды
Рис. 1. Кровеносные сосуды (схема): венула (синий цвет), капиллярная сеть, вена (синий цвет), артерия (красный цвет), артериола (красный цвет)
Среди кровеносных сосудов выделяют более крупные – артерии и более мелкие – артериолы, по которым кровь течет от сердца к органам, венулы и вены, по которым кровь возвращается к сердцу, и капилляры, по которым кровь переходит из артериальных сосудов в венозные (рис.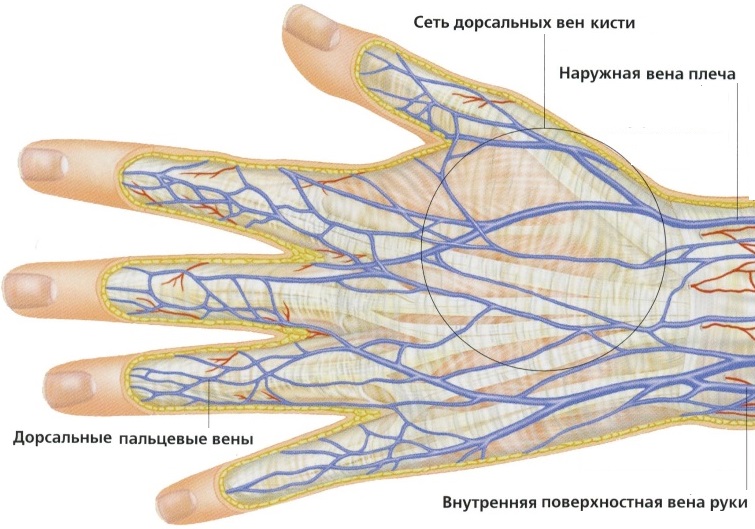 1). Наиболее важные обменные процессы между кровью и органами совершаются в капиллярах, где кровь отдает содержащиеся в ней кислород и питательные вещества окружающим тканям, а забирает из них продукты метаболизма. Благодаря постоянной циркуляции крови поддерживается оптимальная концентрация веществ в тканях, что необходимо для нормальной жизнедеятельности организма.
1). Наиболее важные обменные процессы между кровью и органами совершаются в капиллярах, где кровь отдает содержащиеся в ней кислород и питательные вещества окружающим тканям, а забирает из них продукты метаболизма. Благодаря постоянной циркуляции крови поддерживается оптимальная концентрация веществ в тканях, что необходимо для нормальной жизнедеятельности организма.
Кровеносные сосуды образуют большой и малый круги кровообращения, которые начинаются и заканчиваются в сердце. Объем крови у человека массой тела 70 кг равен 5–5,5 л (примерно 7% массы тела). Состоит кровь из жидкой части – плазмы и клеток – эритроцитов, лейкоцитов и тромбоцитов. Вследствие высокой скорости кругооборота ежесуточно по кровеносным сосудам протекает 8000–9000 л крови.
В разных сосудах кровь движется с разной скоростью. В аорте, выходящей из левого желудочка сердца, скорость крови наибольшая – 0,5 м/с, в капиллярах – наименьшая – около 0,5 мм/с, а в венах – 0,25 м/с. Различия в скорости течения крови обусловлены неодинаковой шириной общего сечения кровеносного русла в разных участках. Суммарный просвет капилляров в 600–800 раз превышает просвет аорты, а ширина просвета венозных сосудов примерно в 2 раза больше, чем артериальных. По законам физики, в системе сообщающихся сосудов скорость тока жидкости выше в более узких местах.
Суммарный просвет капилляров в 600–800 раз превышает просвет аорты, а ширина просвета венозных сосудов примерно в 2 раза больше, чем артериальных. По законам физики, в системе сообщающихся сосудов скорость тока жидкости выше в более узких местах.
Рис. 2. Строение стенки кровеносных сосудов: артерия, капилляр, вена
Стенка артерий толще, чем у вен, и состоит из трех оболочек слоев (рис. 2). Средняя оболочка построена из пучков гладкой мышечной ткани, между которыми расположены эластические волокна. Во внутренней оболочке, выстланной со стороны просвета сосуда эндотелием, и на границе между средней и наружной оболочками имеются эластические мембраны. Эластические мембраны и волокна образуют своеобразный каркас сосуда, придающий его стенкам прочность и упругость.
В стенке ближайших к сердцу крупных артерий (аорта и ее ветви) эластических элементов относительно больше. Обусловлено это необходимостью противодействовать растяжению массой крови, которая выбрасывается из сердца при его сокращении.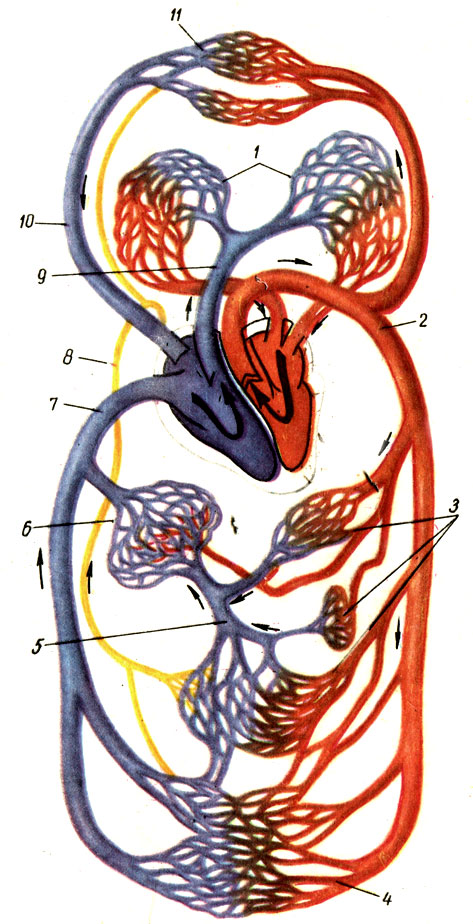 По мере удаления от сердца артерии делятся на ветви и становятся мельче. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, хорошо развита мышечная ткань. Под влиянием нервных раздражений такие артерии способны изменять свой просвет.
По мере удаления от сердца артерии делятся на ветви и становятся мельче. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, хорошо развита мышечная ткань. Под влиянием нервных раздражений такие артерии способны изменять свой просвет.
Стенки вен тоньше, но состоят из тех же трех оболочек. Поскольку в них значительно меньше эластической и мышечной ткани, стенки вен могут спадаться. Особенностью вен является наличие во многих из них клапанов, препятствующих обратному току крови. Клапаны вен представляют собой карманоподобные выросты внутренней оболочки.
Лимфатические сосуды
Сравнительно тонкую стенку имеют и лимфатические сосуды. В них также имеется множество клапанов, которые позволяют лимфе двигаться только в одном направлении – к сердцу.
Лимфатические сосуды и оттекающая по ним лимфа также относятся к сердечно-сосудистой системе. Лимфатические сосуды вместе с венами обеспечивают всасывание из тканей воды с растворенными в ней веществами: крупные белковые молекулы, капельки жира, продукты распада клеток, чужеродные бактерии и прочие. Самые мелкие лимфатические сосуды – лимфатические капилляры – замкнуты на одном конце и располагаются в органах рядом с кровеносными капиллярами. Проницаемость стенки лимфатических капилляров выше, чем у кровеносных капилляров, а диаметр их больше, поэтому те вещества, которые из-за крупных размеров не могут попасть из тканей в кровеносные капилляры, поступают в лимфатические капилляры. Лимфа по своему составу напоминает плазму крови; из клеток в ней содержатся только лейкоциты (лимфоциты).
Лимфатические сосуды вместе с венами обеспечивают всасывание из тканей воды с растворенными в ней веществами: крупные белковые молекулы, капельки жира, продукты распада клеток, чужеродные бактерии и прочие. Самые мелкие лимфатические сосуды – лимфатические капилляры – замкнуты на одном конце и располагаются в органах рядом с кровеносными капиллярами. Проницаемость стенки лимфатических капилляров выше, чем у кровеносных капилляров, а диаметр их больше, поэтому те вещества, которые из-за крупных размеров не могут попасть из тканей в кровеносные капилляры, поступают в лимфатические капилляры. Лимфа по своему составу напоминает плазму крови; из клеток в ней содержатся только лейкоциты (лимфоциты).
Образующаяся в тканях лимфа по лимфатическим капиллярам, а дальше по более крупным лимфатическим сосудам постоянно оттекает в кровеносную систему, в вены большого круга кровообращения. За сутки в кровь поступает 1200–1500 мл лимфы. Важно, что прежде чем оттекающая от органов лимфа попадет в кровеносную систему и смешается с кровью, она проходит через каскад лимфатических узлов, которые располагаются по ходу лимфатических сосудов. В лимфатических узлах чужеродные для организма вещества и болезнетворные микроорганизмы задерживаются и обезвреживаются, а лимфа обогащается лимфоцитами.
В лимфатических узлах чужеродные для организма вещества и болезнетворные микроорганизмы задерживаются и обезвреживаются, а лимфа обогащается лимфоцитами.
Расположение сосудов
Рис. 3. Венозная система
Рис. 3а. Артериальная система
Распределение сосудов в теле человека подчиняется определенным закономерностям. Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами. В составе этих сосудистых пучков проходят также лимфатические сосуды. Ход сосудов соответствует общему плану строения тела человека (рис. 3 и 3а). Вдоль позвоночного столба проходят аорта и крупные вены, в межреберных промежутках расположены отходящие от них ветви. На конечностях, в тех отделах, где скелет состоит из одной кости (плечо, бедро), имеется по одной главной артерии, сопровождаемой венами. Там, где в скелете две кости (предплечье, голень), идут и две главные артерии, а при лучевом строении скелета (кисть, стопа), артерии расположены соответственно каждому пальцевому лучу.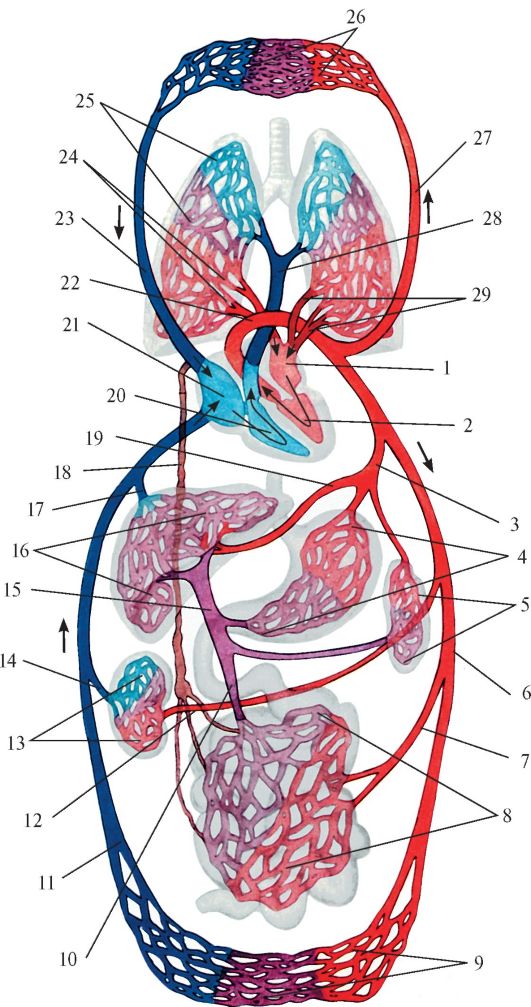 Сосуды направляются к органам по кратчайшему расстоянию. Сосудистые пучки проходят в укрытых местах, в каналах, образованных костями и мышцами, и только на сгибательных поверхностях тела.
Сосуды направляются к органам по кратчайшему расстоянию. Сосудистые пучки проходят в укрытых местах, в каналах, образованных костями и мышцами, и только на сгибательных поверхностях тела.
В некоторых местах артерии располагаются поверхностно, и их пульсация может быть прощупана (рис. 4). Так, пульс можно исследовать на лучевой артерии в нижней части предплечья или на сонной артерии в боковой области шеи. Кроме того, поверхностно расположенные артерии можно прижать к рядом лежащей кости для остановки кровотечения.
Рис. 4. Точки определения пульса
Как разветвления артерий, так и притоки вен широко соединяются между собой, образуя так называемые анастомозы. При нарушениях притока крови или ее оттока по основным сосудам анастомозы способствуют движению крови в различных направлениях и перемещению ее из одной области в другую, что приводит к восстановлению кровоснабжения. Это особенно важно в случае резкого нарушения проходимости основного сосуда при атеросклерозе, травме, ранении.
Самые многочисленные и тонкие сосуды – кровеносные капилляры. Диаметр их составляет 7–8 мкм, а толщина стенки, образованной одним слоем эндотелиальных клеток, лежащих на базальной мембране, – около 1 мкм. Через стенку капилляров осуществляется обмен веществ между кровью и тканями. Кровеносные капилляры находятся почти во всех органах и тканях (их нет только в самом наружном слое кожи – эпидермисе, роговице и хрусталике глаза, в волосах, ногтях, эмали зубов). Длина всех капилляров человеческого тела составляет примерно 100 000 км. Если их вытянуть в одну линию, то можно опоясать земной шар по экватору 2,5 раза. Внутри органа кровеносные капилляры соединяются между собой, образуя капиллярные сети. Кровь в капиллярные сети органов поступает по артериолам, а оттекает по венулам.
Микроциркуляция
Движение крови по капиллярам, артериолам и венулам, а лимфы по лимфатическим капиллярам получило название микроциркуляции, а сами мельчайшие сосуды (диаметр их, как правило, не превышает 100 мкм) – микроциркуляторного русла. Строение последнего русла имеет свои особенности в разных органах, а тонкие механизмы микроциркуляции позволяют регулировать деятельность органа и приспосабливать ее к конкретным условиям функционирования организма. В каждый момент работает, то есть открыта и пропускает кровь, только часть капилляров, другие же остаются в резерве (закрыты). Так, в покое могут быть закрытыми более 75% капилляров скелетных мышц. При физической нагрузке большинство из них открываются, так как работающая мышца требует интенсивного притока питательных веществ и кислорода.
Строение последнего русла имеет свои особенности в разных органах, а тонкие механизмы микроциркуляции позволяют регулировать деятельность органа и приспосабливать ее к конкретным условиям функционирования организма. В каждый момент работает, то есть открыта и пропускает кровь, только часть капилляров, другие же остаются в резерве (закрыты). Так, в покое могут быть закрытыми более 75% капилляров скелетных мышц. При физической нагрузке большинство из них открываются, так как работающая мышца требует интенсивного притока питательных веществ и кислорода.
Функцию распределения крови в микроциркуляторном русле выполняют артериолы, которые имеют хорошо развитую мышечную оболочку. Это позволяет им сужаться или расширяться, изменяя количество поступающей в капиллярные сети крови. Такая особенность артериол позволила русскому физиологу И.М. Сеченову назвать их «кранами кровеносной системы».
Изучение микроциркуляторного русла возможно лишь с помощью микроскопа. Именно поэтому активное исследование микроциркуляции и зависимости ее интенсивности от состояния и потребностей окружающих тканей стало возможным только в ХХ в. Исследователь капилляров Август Крог в 1920 г. был удостоен Нобелевской премии. В России существенный вклад в развитие представлений о микроциркуляции в 70–90-х годах внесли научные школы академиков В.В. Куприянова и А.М. Чернуха. В настоящее время, благодаря современным техническим достижениям, методы исследования микроциркуляции (в том числе с использованием компьютерных и лазерных технологий) широко применяются в клинической практике и экспериментальной работе.
Исследователь капилляров Август Крог в 1920 г. был удостоен Нобелевской премии. В России существенный вклад в развитие представлений о микроциркуляции в 70–90-х годах внесли научные школы академиков В.В. Куприянова и А.М. Чернуха. В настоящее время, благодаря современным техническим достижениям, методы исследования микроциркуляции (в том числе с использованием компьютерных и лазерных технологий) широко применяются в клинической практике и экспериментальной работе.
Артериальное давление
Важной характеристикой деятельности сердечно-сосудистой системы служит величина артериального давления (АД). В связи с ритмической работой сердца оно колеблется, повышаясь во время систолы (сокращения) желудочков сердца и снижаясь во время диастолы (расслабления). Наивысшее АД, отмечаемое во время систолы, называют максимальным, или систолическим. Наименьшее АД называют минимальным, или диастолическим. АД обычно измеряют в плечевой артерии. У взрослых здоровых людей максимальное АД в норме равно 110–120 мм рт.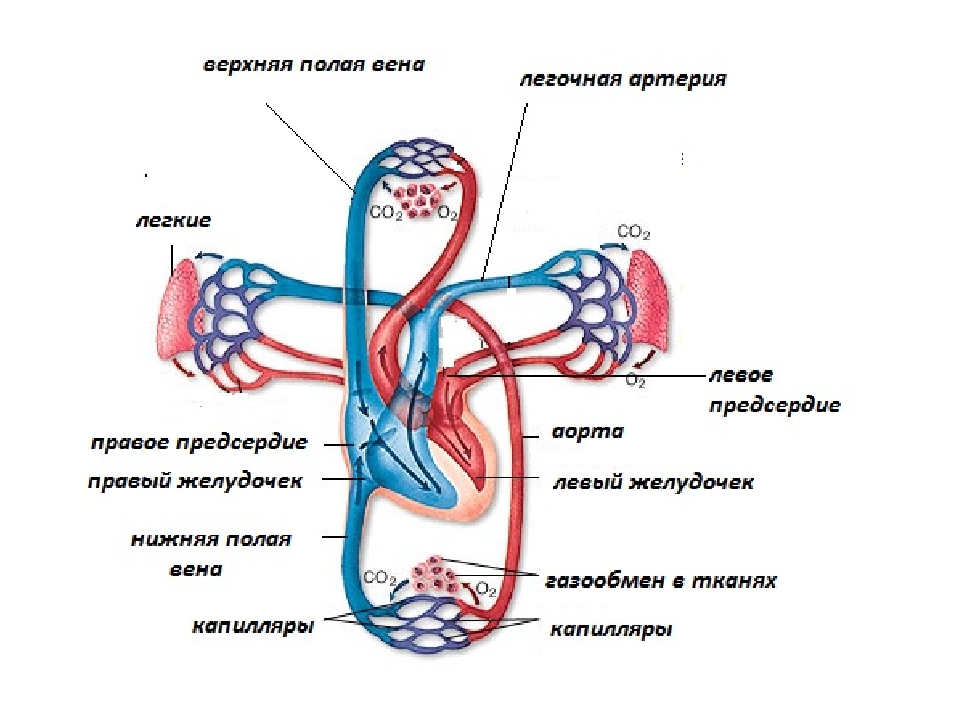 ст., а минимальное 70–80 мм рт.ст. У детей, вследствие большой эластичности стенки артерий, АД ниже, чем у взрослых. С возрастом, когда эластичность сосудистых стенок из-за склеротических изменений уменьшается, уровень АД повышается. При мышечной работе систолическое АД растет, а диастолическое не меняется или снижается. Последнее объясняется расширением сосудов в работающих мышцах. Уменьшение максимального АД ниже 100 мм рт.ст. называют гипотонией, а увеличение выше 130 мм рт.ст. – гипертонией.
ст., а минимальное 70–80 мм рт.ст. У детей, вследствие большой эластичности стенки артерий, АД ниже, чем у взрослых. С возрастом, когда эластичность сосудистых стенок из-за склеротических изменений уменьшается, уровень АД повышается. При мышечной работе систолическое АД растет, а диастолическое не меняется или снижается. Последнее объясняется расширением сосудов в работающих мышцах. Уменьшение максимального АД ниже 100 мм рт.ст. называют гипотонией, а увеличение выше 130 мм рт.ст. – гипертонией.
Уровень АД поддерживается сложным механизмом, в котором участвуют нервная система и различные вещества, переносимые самой кровью. Так, существуют сосудосуживающие и сосудорасширяющие нервы, центры которых расположены в продолговатом и спинном мозге. Имеется значительное количество химических веществ, под влиянием которых изменяется просвет сосудов. Часть этих веществ образуется в самом организме (гормоны, медиаторы, углекислый газ), другие поступают из внешней среды (лекарственные и пищевые вещества).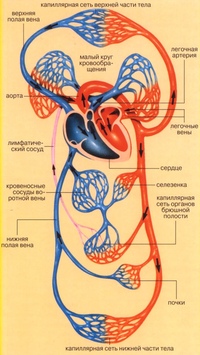 Во время эмоционального напряжения (гнев, страх, боль, радость) в кровь из надпочечников поступает гормон адреналин. Он усиливает деятельность сердца и суживает сосуды, АД при этом повышается. Так же действует гормон щитовидной железы тироксин.
Во время эмоционального напряжения (гнев, страх, боль, радость) в кровь из надпочечников поступает гормон адреналин. Он усиливает деятельность сердца и суживает сосуды, АД при этом повышается. Так же действует гормон щитовидной железы тироксин.
Каждому человеку следует знать, что его организм имеет мощные механизмы саморегуляции, при помощи которых поддерживается нормальное состояние сосудов и уровень АД. Это обеспечивает необходимое кровоснабжение всех тканей и органов. Однако надо обращать внимание на сбои в деятельности этих механизмов и с помощью специалистов выявлять и устранять их причину.
Автор: Ольга Гурова, кандидат биологических наук, старший научный сотрудник, доцент кафедры анатомии человека РУДН
В материале использованы фотографии, принадлежащие shutterstock.com
Общее строение кровеносных сосудов
Кровеносные сосуды подразделяются на:
артерии, несущие кровь от сердца в органы и ткани;
вены, по которым кровь от тканей и органов движется к сердцу;
микроскопические сосуды — самое многочисленное звено, расположенное между артериями и венами внутри органов и тканей и необходимое для обменных процессов.
Благодаря сердцу и кровеносным сосудам образуется большой и малый круг кровообращения, сосуды которых проникают всюду, за исключением эпителия кожи и слизистых, хрящей, ногтей, волос, роговицы и хрусталика глазного яблока, где питание осуществляется диффузно. Большой круг начинается восходящей аортой из левого желудочка, далее аорта разветвляется на многочисленные артерии, переходящие в органах и тканях в микроскопические сосуды, из которых формируются вены, последовательно они сливаются в верхнюю и нижнюю полую, впадающие в правое предсердие, где и заканчивается большой круг. Малый (легочный) круг начинается легочным стволом из правого желудочка, ствол распадается на правую и левую легочные артерии, которые после многократных разделений внутри легких на уровне ацинуса переходят в микрососуды. Из них формируются в конечном итоге четыре легочных вены (по две на каждое легкое), впадающие в левое предсердие. Парадокс кровообращения в малом круге состоит в том, что по артериям течет кровь, насыщенная углекислым газом (темная), а по венам — богатая кислородом (алая).
Артерии и вены имеют состав стенки:
наружная оболочка из рыхлой соединительной ткани, насыщенная нервами и мелкими сосудами (vasa vasorum) для питания стенки;
средняя оболочка из эластических, коллагеновых и гладкомышечных волокон кругового и спирального направления:
внутренняя оболочка из эндотелия с базальной мембраной, подэндотелиального слоя с внутренней эластической мембраной, фибробластами, волокнами и отдельными гладкими миоцитами.
Артерии в зависимости от распределения в средней оболочке эластических и мышечных волокон подразделяются на артерии эластического типа (аорта, легочной ствол), мышечно-эластического (сонные, подключичные, бедренные) и мышечного (мелкие и частично среднего калибра). В венах средняя оболочка обеднена мышечными волокнами и многие из них имеют продольное направление. Внутренняя оболочка вен образует многочисленные полулунные клапаны, препятствующие обратному току крови, особенно в венах конечностей.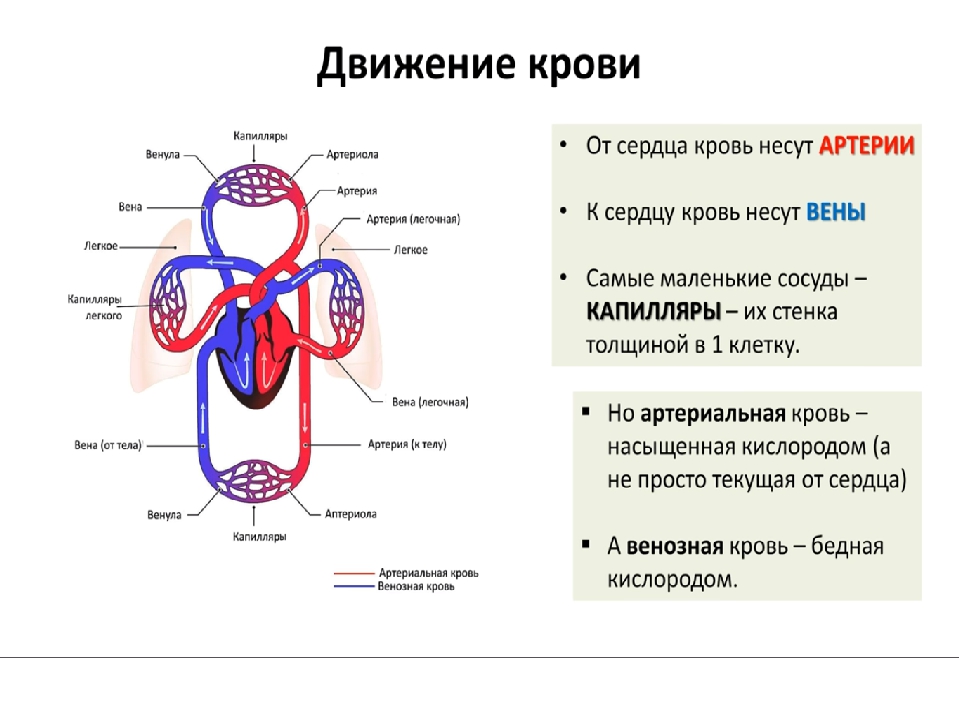 Полые, легочные, воротная, почечные и вены головы, шеи, внутренних органов клапанов не имеют, но в них либо увеличивается количество мышечных волокон в средней оболочке , либо по периметру вены находится рыхлая клетчатка, удерживающая просвет вены постоянно открытым. На движение крови по полым венам и их притокам сильно влияет присасывающее действие грудной клетки из-за отрицательного давления в плевральных полостях и правом предсердии, дыхательных движений диафрагмы и вспомогательных мышц. Для некоторых вен характерны расширения, именуемые луковицами (верхняя и нижняя луковицы внутренней яремной вены). В твердой оболочке головного мозга находятся венозные пазухи (синусы), возникшие за счет расщепления листков этой фиброзной оболочки. Изнутри синусы выстланы эндотелием.
Полые, легочные, воротная, почечные и вены головы, шеи, внутренних органов клапанов не имеют, но в них либо увеличивается количество мышечных волокон в средней оболочке , либо по периметру вены находится рыхлая клетчатка, удерживающая просвет вены постоянно открытым. На движение крови по полым венам и их притокам сильно влияет присасывающее действие грудной клетки из-за отрицательного давления в плевральных полостях и правом предсердии, дыхательных движений диафрагмы и вспомогательных мышц. Для некоторых вен характерны расширения, именуемые луковицами (верхняя и нижняя луковицы внутренней яремной вены). В твердой оболочке головного мозга находятся венозные пазухи (синусы), возникшие за счет расщепления листков этой фиброзной оболочки. Изнутри синусы выстланы эндотелием.
Закономерности расположения сосудов
Артерии и сопровождающие их вены направляются к органам по кратчайшему пути; подходят с медиальной стороны, расположенной ближе к источнику кровоснабжения — аорте.
Магистральные артерии и глубокие вены конечностей проходят с медиальной стороны от длинных трубчатых костей, артерии и вены окружают крупные суставы коллатеральными сетями.
Нисходящая аорта и нижняя полая вена идут вдоль позвоночного столба, опираясь на него и получая защиту.
Количество и топография органных артерий зависят не только от массы органа и строения, но и его закладки и функциональной значимости.
Магистральные артерии среднего калибра сопровождаются 1-3 глубокими венами.
Крупные артерии, вены вместе с рядом расположенными нервами формируют сосудисто-нервные пучки, окруженные фасциальным влагалищем и клетчаткой (Н. И. Пирогов).
Закономерности ветвления сосудов
Магистральный тип, — когда от основного ствола последовательно отходят боковые ветви.
Рассыпной тип, — когда основной ствол сразу разделяется на несколько мелких артерий, ветвление которых напоминает крону дерева.
Органная специфичность ветвления в паренхиматозных органах (легких, печени, почках) состоит в распределении сосудистых ветвей по долям, зонам, секторам, сегментам, субсегментам, долькам и структурно-функциональным единицам.
Органоспецифичность кольцеобразного или продольного ветвления с распределением по оболочкам характерна для полых органов, имеющих форму трубки.
В железы сосуды вступают по периметру органа, а внутри распределяются в соответствии с долевым и дольковым строением.
Анастомозирование (соединение) артериальных и венозных ветвей и веточек происходит с образованием сетей (сплетений), в которых возникают межсистемные и внутрисистемные связи между сосудами, принадлежащим разным системам или в пределах одной системы.
В ряде органов и частей тела имеет место сочетание межсистемных и внутрисистемных сосудистых анастомозов.
Образование анастомозов в виде замкнутых кругов (артериальный круг головного мозга, ладонные и подошвенные дуги и др.) более характерно для конечных частей тела.
Магистральными называют сосуды, которые отдельным стволом проходят через область или несколько областей, отдавая к органам висцеральные, а к стенкам туловища париетальные ветви.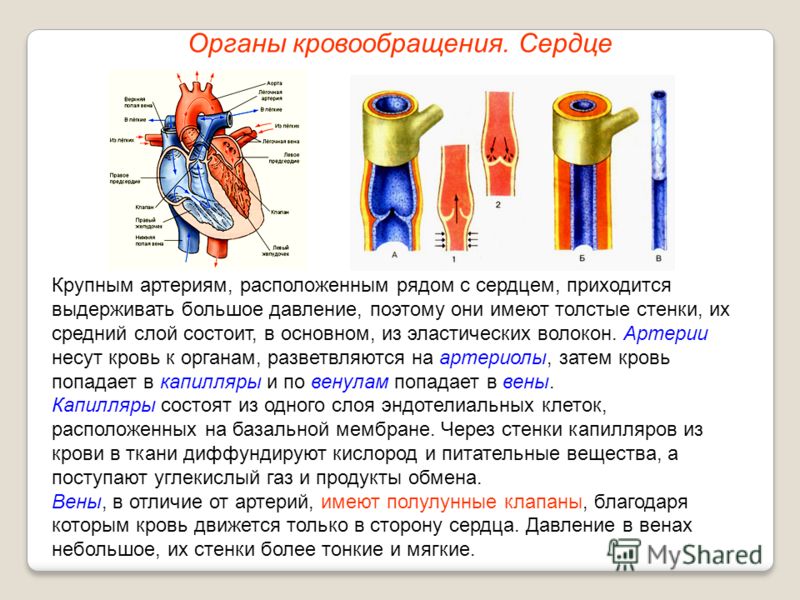 В качестве примеров можно привести общие сонные, подвздошные, бедренные, подключичные и другие артерии. Экстраорганные артерии и вены располагаются перед органами, а интраорганные в воротах и внутри органов, как то — общая и собственная печеночная артерия, брыжеечные артерии, их кишечные ветви и прямые кишечные артерии.
В качестве примеров можно привести общие сонные, подвздошные, бедренные, подключичные и другие артерии. Экстраорганные артерии и вены располагаются перед органами, а интраорганные в воротах и внутри органов, как то — общая и собственная печеночная артерия, брыжеечные артерии, их кишечные ветви и прямые кишечные артерии.
В зависимости от расположения вены могут быть поверхностными (в подкожной клетчатке) и глубокими (мышечные, органные), которые попарно или одиночно сопровождают артерии. Глубокие и поверхностные вены связываются анастомозами в виде прободающих вен. В ряде тазовых органов (мочевой пузырь, прямая кишка, матка и влагалище, семявыносящий проток) образуются венозные сплетения, что связано с вертикальным положением человека. Твердая мозговая оболочка путем расщепления своих листков образует специфические венозные сосуды — синусы (пазухи).
Кровеносные микроскопические сосуды включают пять структурных составляющих, последовательно переходящих одни в другие: артериолы, прекапилляры (артериальные капилляры), простые волосковые сосуды (капилляры), посткапилляры (венозные капилляры) и венулы.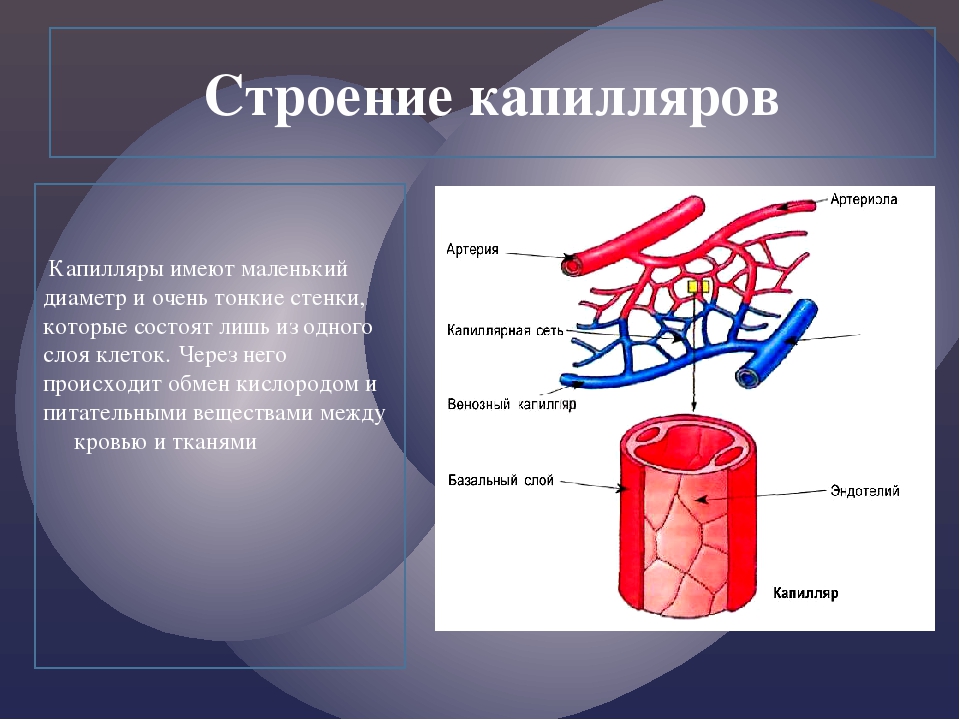 В капиллярном звене различается магистральный и сетевой типы строения, а венулы подразделяются на собирательные и мышечные. В стенке артериол и венул присутствуют по три оболочки, каждая из которых состоит из клеток, волокон и мембран. Стенка капилляров включает один клеточный и два волоконно-мембранных слоя.
В капиллярном звене различается магистральный и сетевой типы строения, а венулы подразделяются на собирательные и мышечные. В стенке артериол и венул присутствуют по три оболочки, каждая из которых состоит из клеток, волокон и мембран. Стенка капилляров включает один клеточный и два волоконно-мембранных слоя.
Микроскопические сосуды могут быть и органоспецифичными, например, чудесная артериальная сеть в почке (приносящая артериола, прекапилляры клубочка, выносящая артериола) и чудесная венозная сеть в печени (портальная венула, синусный капилляр, центральная венула). В эндокринных, иммунных органах широко распространены синусные капилляры с широким просветом до 40 и более мкм, крупными эндотелиальными клетками в стенке и щелями между ними.
Микроскопические сосуды образуют сплетения, сети в оболочках органов, в стенках выводящих протоков, вокруг и внутри структурно-функциональных образований органа. Однако возможно присутствие среди них шунтирующих соединений — прямых артериоло-венулярных анастомозов.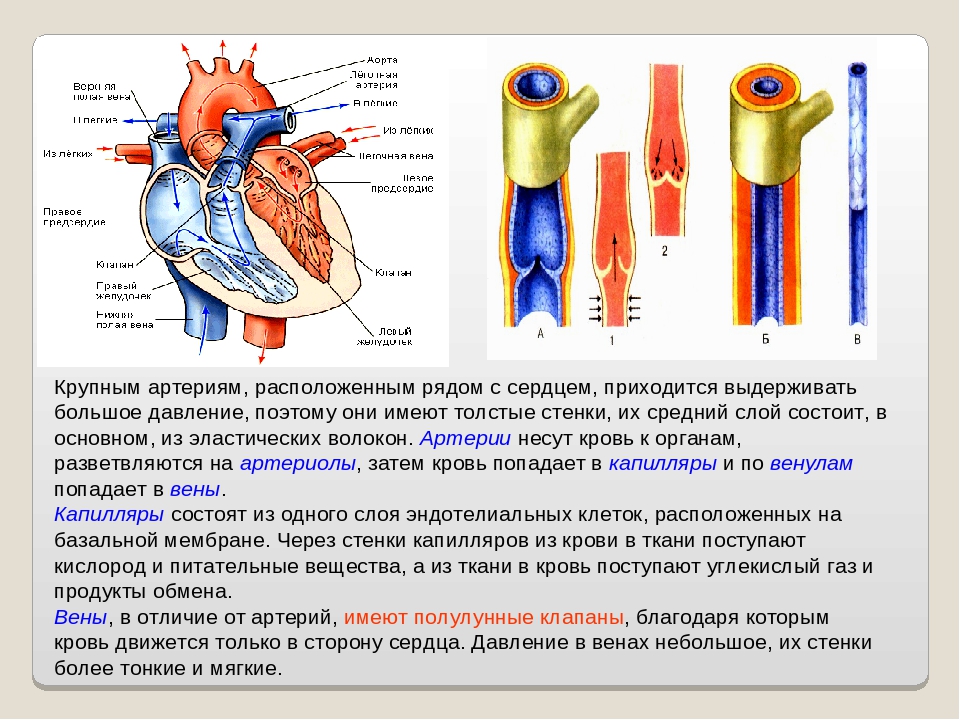 Работоспособное состояние микрососудов обеспечивается вегетативными нервами, стенкой самого сосуда, клетками и плазмой крови, особенно тромбоцитами и плазменными биохимическими соединениями, выполняющими ангиотрофическую, стимулирующую, ангиоспазменную и свертывающую функции.
Работоспособное состояние микрососудов обеспечивается вегетативными нервами, стенкой самого сосуда, клетками и плазмой крови, особенно тромбоцитами и плазменными биохимическими соединениями, выполняющими ангиотрофическую, стимулирующую, ангиоспазменную и свертывающую функции.
В микроциркуляторное русло входят следующие структурные компоненты:
кровеносные микрососуды с артериальным звеном – артериолами и прекапиллярами; волосковым, капиллярным звеном – мышечными, кожными и синусными капиллярами и венозным звеном – посткапиллярами и венулами, шунтирующей частью – артериоло-венулярными анастомозами;
лимфатические микрососуды – лимфокапилляры и постлимфокапиляры или преколлекторы;
промежутки, щели и каналы интерстициального пространства, ограниченные волокнами и аморфным веществом соединительной ткани.
Закономерности кровотока соответствуют основным положениям гидродинамики.
В замкнутой трубчатой системе сохраняется постоянство обменного расхода жидкости.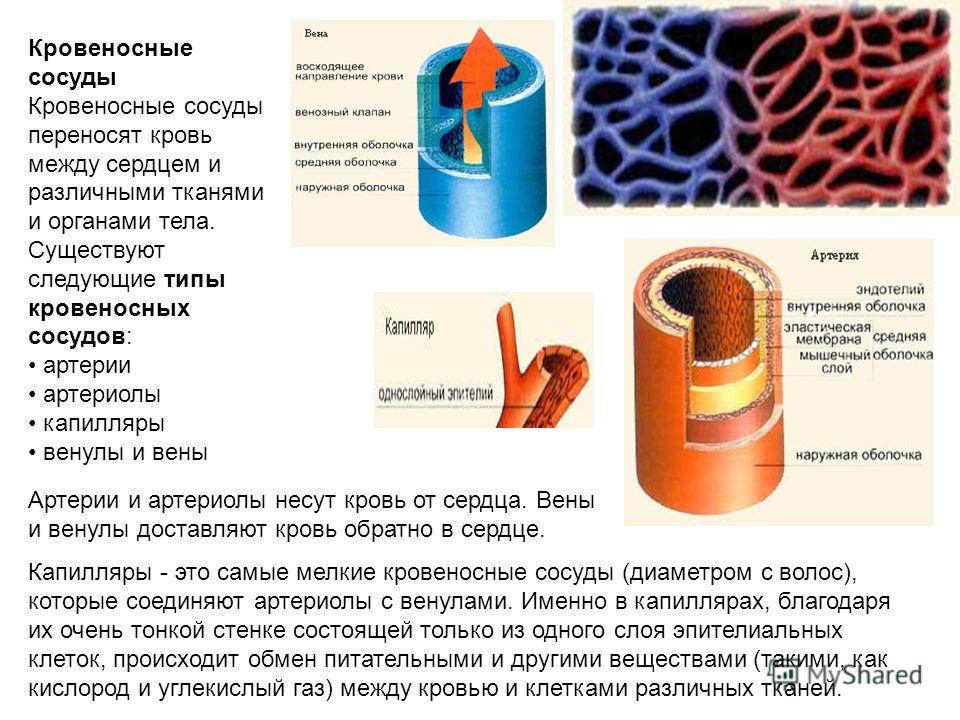
При суммарном изменении диаметра трубок изменяется и скорость движения жидкости.
Энергия определенного объема текущей жидкости складывается из гидростатического столба, его тяжести, статического давления на стенку трубки и динамического давления насосного выброса.
Кровь движется благодаря разности гидростатического и гидродинамического, онкотического давления между полостями сердца и сосудов, между микрососудами и тканями. Сокращение миокарда и мышечных оболочек сосудов, скелетных мышц, движения органов поддерживают и перераспределяют кровяное давление. В просвете сосудов и сердца формируется осевой и пристеночный кровоток, показатели которого изменяются в зависимости от калибра сосуда и объема сердечных камер, структурно-функционального состояния их стенок, а также скорости движения плазмы и форменных элементов крови.
Сединения артерий и вен
Анастомозы — соединения между сосудами — подразделяются среди кровеносных сосудов на артериальные, венозные, артериоло-венулярные. Они могут быть межсистемными, когда соединяются сосуды, принадлежащие разным артериям или венам; внутрисистемными, когда анастомозируют между собой артериальные или венозные ветви, относящиеся к одной артерии или вене. Межсистемные артериальные анастомозы организуются в виде замкнутых кругов или арок (аркад), например, артериальные круги мозга, кишечника, лопатки, артериальные дуги кисти и стопы. Анастомозы считаются более надежными из-за того, что в них соединяются артерии разных источников в замкнутую круговую систему. Менее надежные внутрисистемные анастомозы образуются в виде сетей, например, артериальные сети крупных суставов. И те, и другие способны обеспечить окольный, обходной (коллатеральный) путь кровотока как при разных функциональных состояниях, так и при закупорке или перевязке источника кровоснабжения.
Они могут быть межсистемными, когда соединяются сосуды, принадлежащие разным артериям или венам; внутрисистемными, когда анастомозируют между собой артериальные или венозные ветви, относящиеся к одной артерии или вене. Межсистемные артериальные анастомозы организуются в виде замкнутых кругов или арок (аркад), например, артериальные круги мозга, кишечника, лопатки, артериальные дуги кисти и стопы. Анастомозы считаются более надежными из-за того, что в них соединяются артерии разных источников в замкнутую круговую систему. Менее надежные внутрисистемные анастомозы образуются в виде сетей, например, артериальные сети крупных суставов. И те, и другие способны обеспечить окольный, обходной (коллатеральный) путь кровотока как при разных функциональных состояниях, так и при закупорке или перевязке источника кровоснабжения.
Межсистемные и внутрисистемные артериальные соединения возникают между артериями головы и шеи, между ветвями грудной и брюшной аорты, между артериями конечностей.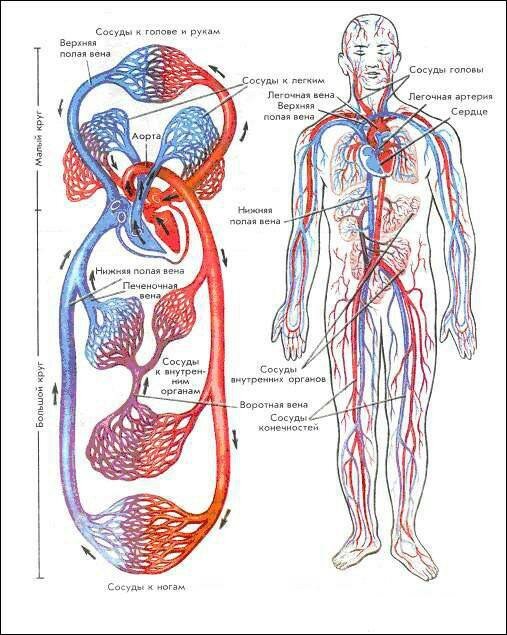 Они располагаются на поверхности и внутри органов, в стенках грудной и брюшной полостей, вокруг суставов и в толще мышц. Артериальный круг мозга находится на основании головного мозга и образуется задними мозговыми артериями из базилярной и позвоночных артерий подключичной системы, передними и средними мозговыми артериями из внутренней сонной (система общих сонных артерий). В круг мозговые артерии соединяют передние и задние соединительные ветви. Вокруг и внутри щитовидной железы образуются межсистемные анастомозы между верхними щитовидными артериями из наружной сонной и нижними щитовидными из щитошейного ствола подключичной артерии. Внутрисистемные анастомозы на лице возникают в области медиального угла глаза, где ангулярная ветвь лицевой артерии из наружной сонной соединяется с дорсальной артерией носа – ветвью глазничной артерии из внутренней сонной.
Они располагаются на поверхности и внутри органов, в стенках грудной и брюшной полостей, вокруг суставов и в толще мышц. Артериальный круг мозга находится на основании головного мозга и образуется задними мозговыми артериями из базилярной и позвоночных артерий подключичной системы, передними и средними мозговыми артериями из внутренней сонной (система общих сонных артерий). В круг мозговые артерии соединяют передние и задние соединительные ветви. Вокруг и внутри щитовидной железы образуются межсистемные анастомозы между верхними щитовидными артериями из наружной сонной и нижними щитовидными из щитошейного ствола подключичной артерии. Внутрисистемные анастомозы на лице возникают в области медиального угла глаза, где ангулярная ветвь лицевой артерии из наружной сонной соединяется с дорсальной артерией носа – ветвью глазничной артерии из внутренней сонной.
В стенках груди и живота анастомозы возникают между задними межреберными и поясничными артериями из нисходящей аорты, между передними межреберными ветвями внутренней грудной артерии (из подключичной) и задними межреберными из аорты; между верхней и нижней надчревными артериями; между верхними и нижними диафрагмальными артериями.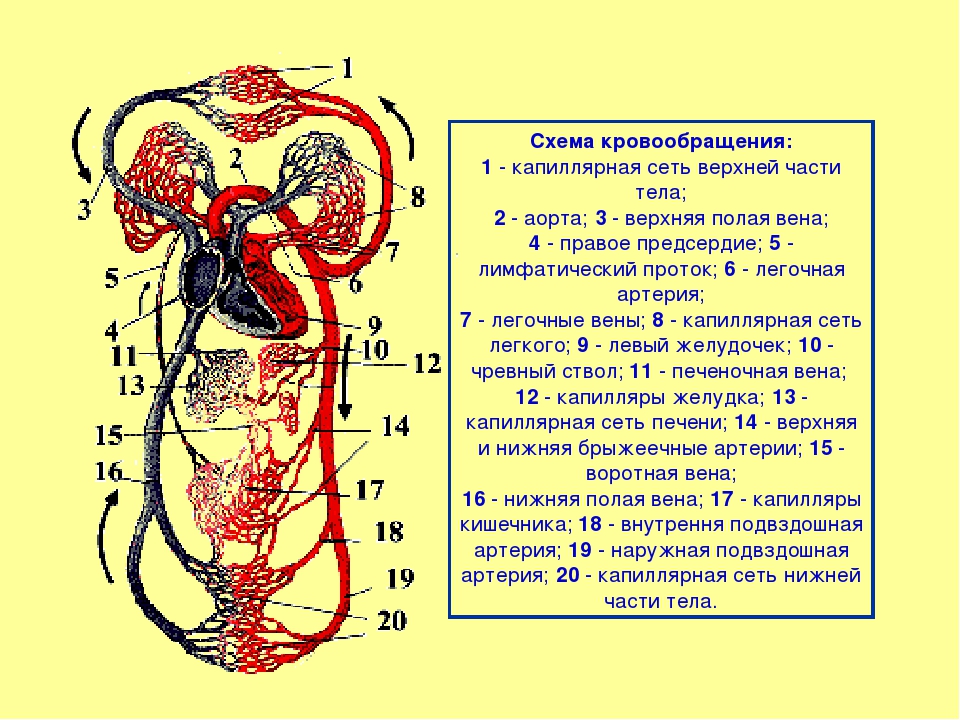 Немало и органных соединений, например, между артериями брюшной части пищевода и левой желудочной, между верхней и нижней панкреато-дуоденальными артериями и их ветвями в поджелудочной железе, между средней ободочной артерией из верхней брыжеечной и левой ободочной из нижней брыжеечной, между надпочечниковыми артериями, между прямокишечными артериями.
Немало и органных соединений, например, между артериями брюшной части пищевода и левой желудочной, между верхней и нижней панкреато-дуоденальными артериями и их ветвями в поджелудочной железе, между средней ободочной артерией из верхней брыжеечной и левой ободочной из нижней брыжеечной, между надпочечниковыми артериями, между прямокишечными артериями.
В области верхнего плечевого пояса формируется артериальный лопаточный круг благодаря надлопаточной (из щитошейного ствола) и огибающей лопатку артерии (из подмышечной). Вокруг локтевого и лучезапястного суставов находятся артериальные сети из коллатеральных и возвратных артерий. На кисти между собой связаны поверхностная и глубокая артериальные дуги пальмарными, дорсальными и межкостными артериями. В половой, ягодичной областях и вокруг тазобедренного сустава образуются анастомозы между подвздошными и бедренной артериями, благодаря подвздошно-поясничной, глубокой окружающей подвздошной, запирательной, ягодичных артерий. Возвратные большеберцовые и подколенные медиальные и латеральные артерии формируют сеть коленного сустава, лодыжечные — сеть голеностопного сустава. На подошве связываются глубокие плантарные ветви с подошвенной дугой при помощи латеральной плантарной артерии.
На подошве связываются глубокие плантарные ветви с подошвенной дугой при помощи латеральной плантарной артерии.
Между верхней и нижней полыми венами кава-кавальные анастомозы возникают за счет надчревных (верхней и нижней вен) в передней брюшной стенке, при помощи позвоночного венозного сплетения, непарной, полунепарной, поясничных и задних межреберных, диафрагмальных вен — в задней и верхней стенках живота. Между полыми и воротной венами образуются порто-кавальные анастомозы благодаря венам пищевода и желудка, прямой кишки, надпочечников, околопупочным венам и другим. Связи околопупочных вен из системы воротной вены печени с над- и подчревными венами из системы полых вен становятся при циррозах печени настолько заметными, что получили выразительное название «головы медузы».
Венозные сплетения органов: мочепузырное, маточно-влагалищное, прямокишечное тоже представляют один из видов венозных анастомозов. На голове поверхностные вены, диплоические вены черепа и синусы твердой мозговой оболочки анастомозируют при помощи эмиссарных вен (вены выпускницы).
Читайте также:
Кардиоангиология (учение о сердечно-сосудистой системе)
Кровь, циркулирующая в сосудистой системе, переносит питательные вещества от кишечника и кислород от легких к каждой клетке организма, где совершаются процессы окисления и усвоения. Продукты обмена веществ (метаболиты) из тканей также поступают в кровь и через органы выделения покидают организм. В крови содержатся необходимые для жизни гормоны и ферменты. Жизнь организма возможна в том случае, если будет осуществляться непрерывная доставка кровью необходимых питательных веществ и кислорода клеткам и столь же непрерывное удаление продуктов обмена и углекислоты. Питание, дыхание и выделение — необходимые функции клетки. Они немыслимы без постоянного перемещения веществ внутри организма, что осуществляется за счет кровеносной и лимфатической систем. Поэтому изучение путей проведения крови и лимфы — сосудов и сердца, осуществляющего перемещение крови по замкнутой системе трубок, является важным не только в теоретическом отношении, но и диктуется практическими запросами медицины. Это обусловлено тем фактом, что поражения различных звеньев сердечно-сосудистой системы патологическими процессами довольно часты. Иногда эти изменения настолько значительны, что необходимо проводить консервативное или оперативное лечение больных.
Это обусловлено тем фактом, что поражения различных звеньев сердечно-сосудистой системы патологическими процессами довольно часты. Иногда эти изменения настолько значительны, что необходимо проводить консервативное или оперативное лечение больных.
В настоящее время установлено, что в процессе развитая и жизнедеятельности человеческого организма сердечно-сосудистая система в зависимости от функций органов и систем непрерывно перестраивается структурно и функционально. Поэтому врачам различных специальностей необходимо знать морфологические и физиологические особенности сердца и кровеносных сосудов. Установить точный диагноз заболевания сердца, артерий или вен довольно сложно, так как эти нарушения многоплановы. Они могут выражаться в различных деструктивных поражениях клапанов, мышцы и кровеносных сосудов сердца, нарушении гемодинамики в крупных, средних и мелких артериальных и венозных сосудах, изменении проницаемости и иннервации сосудистой стенки и др. На развитие различных сосудистых заболеваний оказывают огромное влияние заболевания крови и ее реологические свойства, ибо сосуды и их содержимое находятся в тесных функциональных взаимоотношениях. Следовательно, строение сердца и кровеносных сосудов, распределение сосудов в органах, топография и проекции их на поверхность тела являются важным вопросом, необходимым в подготовке врача.
Следовательно, строение сердца и кровеносных сосудов, распределение сосудов в органах, топография и проекции их на поверхность тела являются важным вопросом, необходимым в подготовке врача.
Значение в кровообращении сердца, артерий, артериол, капилляров, венул, вен и степень их участия различны.
Сердце, ритмично сокращаясь, вызывает движение крови по артериям, капиллярам и венам. Капилляры и артериовенозные анастомозы соединяют артериальные и венозные сосуды. Обмен веществ и питание тканей совершаются путем проникновения через эндотелиальную стенку капилляров в ткани питательных веществ и кислорода. Из тканей в капилляры поступают различные метаболиты обмена.
Среди артерий и вен различают крупные магистральные сосуды: аорту, легочный ствол, верхнюю и нижнюю полые вены и более мелкие сосуды, являющиеся ветвями магистральных сосудов. Ветви магистральных сосудов разделяются на внеорганные и внутриорганные. Внеорганные сосуды идут от магистрального сосуда до места впадения в орган.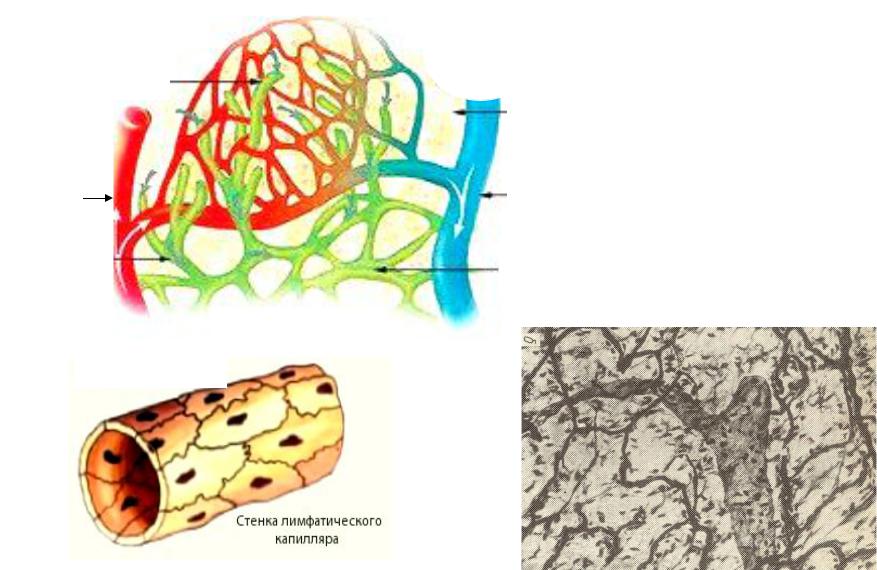 Как правило, внеорганные сосуды представлены не одним, а иногда несколькими стволами. Внутриорганные сосуды последовательно ветвятся на артерии 1-го, 2-го, 3-го, 4-го и 5-го порядка; последний порядок ветвления заканчивается артериолами. Число порядков ветвления артерии подвержено колебаниям. В некоторых органах, например в легких, почках и др., от внутриорганных артерий начинаются крупные ветви, названные сегментарными. Артериолы распадаются на капиллярную сеть, из которой формируются венулы, являющиеся началом венозной системы.
Как правило, внеорганные сосуды представлены не одним, а иногда несколькими стволами. Внутриорганные сосуды последовательно ветвятся на артерии 1-го, 2-го, 3-го, 4-го и 5-го порядка; последний порядок ветвления заканчивается артериолами. Число порядков ветвления артерии подвержено колебаниям. В некоторых органах, например в легких, почках и др., от внутриорганных артерий начинаются крупные ветви, названные сегментарными. Артериолы распадаются на капиллярную сеть, из которой формируются венулы, являющиеся началом венозной системы.
Вены формируются путем слияния венул в вены 1-го порядка. Вены 1-го порядка последовательно соединяются в вены 2-го, 3-го, 4-го, 5-го порядка и т. д. У человека общее число и суммарная емкость венозной системы в 3 — 4 раза больше, чем артерий. Это объясняется тем, что за единицу времени по артериям проходит больше крови, чем по венам. В результате вены не только выполняют функции проведения крови от периферии к сердцу, но и являются депо для венозной крови. Многие артерии конечностей и туловища чаще сопровождаются двумя венами или даже образуют венозное сплетение вокруг артерий. Характерным для артерий является уменьшение диаметра по мере их ветвления, а в венозной системе по мере слияния мелких вен формируются более крупные венозные сосуды.
Многие артерии конечностей и туловища чаще сопровождаются двумя венами или даже образуют венозное сплетение вокруг артерий. Характерным для артерий является уменьшение диаметра по мере их ветвления, а в венозной системе по мере слияния мелких вен формируются более крупные венозные сосуды.
Характерной особенностью сосудистой системы являются коллатерали. При хорошо развитых коллатералях и артериальных сплетениях в случаях нарушения кровообращения лучше обеспечивается кровоснабжение органов. Чем ближе к артериолам, капиллярам и венулам, тем больше выявляется в сосудистой системе артериоартериальных. артериоловенулярных и венозно-венозных анастомозов.
Артериоартериальные анастомозы представляют взаимные соединения артерий различного калибра, берущих начало из разных артериальных источников. Благодаря этим анастомозам возможны коллатеральные (обходные) пути кровоснабжения органа или части тела. Эти анастомозы хорошо выражены в сосудистых сплетениях около суставов, во внутренних органах (кишечник, сложные железы). Значительно развиваются коллатеральные сосуды в тех случаях, когда один из главных источников кровоснабжения органа тромбируется или длительно сдавливается. С целью компенсации притока крови к органу анастомозы кровеносных сосудов расширяются и устанавливают связь с другими сосудами, создавая дополнительные источники кровоснабжения.
Артериоловенулярные анастомозы преимущественно выявляются между артериолами и венами, представляя другую функциональную особенность, чем артериоартериальные анастомозы. Через артериоловенулярные анастомозы происходит быстрый переход крови (минуя капилляры) из артерий в вены. Наличие таких анастомозов является хорошим компенсаторным механизмом, обеспечивающим приспособляемость сосудистой системы к быстрому перераспределению крови в организме.
Венозно-венозные анастомозы имеются между венулами и более крупными венами. В результате этих соединений в толще органа или в клетчатке, окружающей орган, формируются венозные сплетения, выполняющие функцию депо крови.
Все звенья сосудистой системы (крупные стволы, экстраорганные и интраорганные сосуды, артериолы, капилляры и венулы) находятся в тесном функциональном единстве, устанавливаемом вегетативной нервной системой и гормонами эндокринного аппарата. Для этого в организме имеются очень чувствительные и тонкие механизмы регуляции кровяного давления. В зависимости от уровня обмена веществ поддерживается и определенное кровяное давление с необходимой емкостью сосудистой системы, с необходимым числом функционирующих капилляров. Зато в других органах, где обмен невысок, кровеносные сосуды сужены и капилляры запустевают. Такая постоянная регуляция кровообращения обеспечивается благодаря рефлекторной деятельности вегетативной части нервной системы. В стенке сосудов симпатические (сосудосуживающие) волокна образуют сплетения, которые иннервируют гладкие мышцы, вызывая их сокращение. При выключении или торможении симпатической иннервации расширяются кровеносные сосуды. Предполагается, что некоторые сосуды, помимо симпатической иннервации, иннервируются и сосудорасширяющими (парасимпатическими) волокнами, раздражение которых приводит к расширению кровеносных сосудов.
Импульсы, идущие из центральной нервной системы, формируются в сосудодвигательном центре, который функционирует под контролем импульсов, приходящих к сосудам по вегетативным нервам, и составляют рефлексы сердечно-сосудистой системы. Сосудодвигательный центр представляет функциональную совокупность нервных клеток стволовой части мозга, которые связаны с кровеносными сосудами афферентными нервными волокнами — баро-, хемо-, интеро- и экстерорецепторами. Периферический конец афферентного нервного волокна, например барорецептор, берет начало в стенках кровеносных сосудов (дуга аорты, грудная и брюшная аорта, место деления общей сонной артерии, легочная артерия, нижняя полая вена и др.). При повышении кровяного давления в кровеносных сосудах наступает раздражение нервных окончаний афферентных нервов, что приводит к рефлекторному снижению или повышению кровяного давления с помощью сосудорасширяющих или сосудосуживающих нервов.
В процессе жизнедеятельности происходят постоянные рефлекторные изменения работы сердца, что вызывает и рефлекторную перестройку тонуса сосудистой системы.
В стенках кровеносных сосудов заложены также афферентные волокна хеморецепторов, которые реагируют на присутствие в крови различных химических веществ и гормонов. При раздражении нервных окончаний хеморецепторов импульсы передаются в центральную нервную систему, откуда сосуды получают рефлекторный ответ в виде сосудосуживающего или сосудорасширяющего импульса. Помимо импульсов, исходящих из сердечнососудистой системы, возникают ответные рефлексы (сопряженные) при раздражении рецепторов, находящихся вне сердечно-сосудистой системы. Достигнув чувствительных центров, они переключаются на сосудодвигательный центр. Импульсы этого центра вызывают определенные функциональные изменения в сердечно-сосудистой системе.
161. Общая анатомия кровеносных сосудов, закономерности их расположения и ветвления. Магистральные, экстраорганные и внутриорганные сосуды. Возрастные изменения кровеносных сосудов.
К
сердечно-сосудистой системе относятся
сердце и кровеносные сосуды.
Сердечно-сосудистая система выполняет
функции транспорта крови, а вместе с
нею питательных и активизирующих
веществ к органам и тканям (кислород,
глюкоза, белки, гормоны, витамины и др.),
а от органов и тканей по кровеносным
сосудам (венам) переносятся продукты
обмена веществ. Кровеносные сосуды
отсутствуют лишь в эпителиальном покрове
кожи и слизистых оболочек, в волосах,
ногтях, роговице глазного яблока и
в суставных хрящах.
В
кровеносной системе выделяют сердце —
главный орган кровообращения, ритмические
сокращения которого обусловливают
движение крови. Сосуды, по которым кровь
выносится из сердца и поступает к
органам, называются артериями, а сосуды,
приносящие кровь к сердцу, — венами.
Сердце
—
четырехкамерный мышечный орган,
располагающийся в грудной полости.
Правая половина сердца (правое предсердие
и правый желудочек) полностью отделена
от левой его половины (левое предсердие
и левый желудочек). В правое предсердие
по верхней и нижней полым венам, а также
по собственным венам сердца поступает
венозная кровь. Пройдя через правое
предсердно-желудочковое отверстие, по
краям которого укреплен правый
предсердно-желудочковый (трехстворчатый)
клапан, кровь попадает в правый желудочек,
а из него — в легочный ствол, затем
по легочным артериям — в легкие. В
капиллярах легких, тесно прилежащих
к стенкам альвеол, происходит газообмен
между поступающим в легкие воздухом и
кровью. Обогащенная кислородом
артериальная кровь по легочным венам
поступает в левое предсердие. Пройдя
затем левое предсердно-желудочковое
отверстие, по краям которого прикрепляется
левый предсердно-желудочковый митральный
(двустворчатый) клапан, она попадает в
левый желудочек, а из него — в самую
большую артерию — аорту (рис. 25). Учитывая
особенности строения и функции сердца
и кровеносных сосудов, в теле человека
выделяют два круга кровообращения —
большой и малый.
Большой
круг кровообращения начинается
в левом желудочке, откуда выходит
аорта, и заканчивается в правом
предсердии, в которое впадают верхняя
и нижняя полые вены. По аорте и ее ветвям
артериальная кровь, содержащая кислород
и Обычно к капиллярной сети подходит
сосуд артериального типа (артериола),
а выходит из нее венула. В отношении
некоторых органов (почка, печень)
имеется отступление от этого правила.
Так, к клубочку почечного тельца подходит
артерия — приносящий сосуд, vds
dfferens.
Выходит
из клубочка также артерия — выносящий
сосуд, vas
efferens.
Капиллярную
сеть, вставленную между двумя однотипными
сосудами (артериями), называют артериальной
чудесной сетью, rete
mi—rablle
arteriosum.
По
типу чудесной сети построена капиллярная
сеть, находящаяся между междольковой
и центральной венами в дольке печени,
— венозная
чудесная сеть, rete
mirdbile
ve—nosum.
Малый
круг кровообращения начинается
в правом желудочке, из которого
выходит легочный ствол, и заканчивается
в левом предсердии, куда впадают легочные
вены. От сердца к легким (легочный ствол)
поступает венозная кровь, а к сердцу
(легочные вены) притекает артериальная
кровь. Поэтому малый круг кровообращения
называют также легочным.
От
аорты (или от ее ветвей) начинаются все
артерии большого круга кровообращения.
В зависимости от толщины (диаметра)
артерии условно подразделяются на
крупные, средние и мелкие. У каждой
артерии выделяют основной ствол и его
ветви.
Артерии,
кровоснабжающие
стенки тела, называются п а-риетальными
(пристеночными), артерии внутренних
органов — висцеральными (внутренностными).
Среди артерий выделяют также
внеорганные, несущие кровь к органу,
и внутриорганные, разветвляющиеся в
пределах органа и снабжающие его
отдельные части (доли, сегменты, дольки).
Многие артерии получают свое название
по названию органа, который они
кровоснабжают (почечная артерия,
селезеночная артерия). Некоторые артерии
получили свое название в связи с уровнем
их отхождения (начала) от более крупного
сосуда (верхняя брыжеечная артерия,
нижняя брыжеечная артерия), по названию
кости, к которой прилежит сосуд (лучевая
артерия), по направлению сосуда
(медиальная артерия, окружающая
бедро), а также по глубине расположения:
поверхностная или глубокая артерия.
Мелкие сосуды, не имеющие специальных
названий, обозначаются как ветви, rdmi.
На пути
к органу или в самом органе артерии
ветвятся на более мелкие сосуды. Различают
магистральный тип ветвления артерий и
рассыпной. При магистральном
типе имеются
основной ствол — магистральная
артерия и постепенно отходящие от нее
боковые ветви. По мере отхождения боковых
ветвей от магистральной артерии ее
диаметр постепенно уменьшается. Рассыпной
тип ветвления
артерии характеризуется тем, что
основной ствол (артерия) сразу
разделяется на две или большее количество
конечных ветвей, общий план ветвления
которых напоминает крону лиственного
дерева.
Выделяют
также артерии, обеспечивающие окольный
ток крови, в обход основного пути, —
коллатеральные
сосуды. При
затруднении движения по основной
(магистральной) артерии кровь может
течь по коллатеральным обходным сосудам,
которые (один или несколько) начинаются
или от общего с магистральным сосудом
источника, или от различных источников
и заканчиваются в общей для них
сосудистой сети.
Коллатеральные
сосуды, соединяющиеся (анастомозирую-щие)
с ветвями других артерий, выполняют
роль артериальных анастомозов. Различают
межсистемные
артериальные анастомозы—
соединения (соустья) между различными
ветвями разных артерий и внутрисистемные
анастомозы —
соединения между ветвями одной артерии.
Стенка
каждой артерии состоит из тг~х оболочек.
Внутренняя
оболочка, tunica
intima,
образован?
дотелием, базальной мембраной и
подэндотелиальным слоем. Опй отделяется
от средней оболочки внутренней
эластической мембраной. Средняя
оболочка, tunica
media,
образована
главным образом гладкомышеч-ными
клетками кругового (спирального)
направления, а также эластическими и
коллагеновыми волокнами. От наружной
оболочки ее отделяет наружная
эластическая мембрана. Наружная
оболочка (адвентиция), tunica
externa
(adventitia),
образована
рыхлой соединительной тканью. Она
содержит сосуды, питающие стенку артерии,
— сосуды сосудов, vasa
vasorum,
и
нер-в ы, пп.
vasorum.
Крупные
артерии, в средней оболочке которых
эластические волокна преобладают над
мышечными клетками, называют артериями
эластического типа (аорта,
легочный ствол). Наличие большого
количества эластических волокон
противодействует чрезмерному растяжению
сосуда кровью во время сокращения
(систолы) желудочков сердца. Эластические
силы стенок артерий, наполненных
кровью под давлением, также способствуют
продвижению крови по сосудам во время
расслабления (диастолы) желудочков,
т. е. обеспечивают непрерывное движение
— циркуляцию крови по сосудам большого
и малого (легочного) круга кровообращения.
Часть артерий среднего и все артерии
мелкого калибра являются артериями
мышечного типа. В
их средней оболочке мышечные клетки
преобладают над эластическими
волокнами. Третий тип артерий — артерии
смешанного типа (мышечно-эластического),
к которым относится большинство
средних артерий (сонная, подключичная,
бедренная и др.). Топография артерий не
беспорядочна, а закономерна (П. Ф.
Лесгафт). Артерии направляются к органам
по кратчайшему пути. Так, на конечностях
они идут по более короткой их сгибательной
поверхности, а не по более длинной
разгибательной; первыми ветвями аорты
являются венечные артерии, кровоснабжающие
рядом лежащее сердце. Основное значение
имеет не окончательное положение органа,
а место его закладки у зародыша. Так,
например, к яичку, которое закладывается
в поясничной области, по кратчайшему
пути направляется ветвь брюшной части
аорты — яичковая артерия. По мере
опускания яичка в мошонку вместе с ним
опускается и питающая его артерия,
начало которой у взрослого человека
находится на большом расстоянии от
яичка. Вместе с тем мошонка, которая
закладывается и развивается в
каудальных отделах тела зародыша,
кровоснабжается от ветвей рядом
проходящих артерий.
К
органам артерии подходят с внутренней
их стороны, обращенной к источнику
кровоснабжения — аорте или другому
крупному сосуду, а в орган артерия
или ее ветви в большинстве случаев
входят через его ворота, hilum.
Между
планом строения скелета и числом
магистральных артерий имеются определенные
соответствия. Позвоночный столб
сопровождает аорта, ключицу — одна
подключичная артерия. На плече (одна
кость) имеется одна плечевая артерия,
на предплечье (две кости — лучевая
и локтевая) — две одноименные артерии.
На пути
к суставам от магистральных артерий
отходят коллатеральные артерии, а
им навстречу — от нижележащих отделов
магистральных артерий — возвратные
артерии. Анастомози-руя между собой по
окружности суставов, они образуют
суставные артериальные сети,
обеспечивающие непрерывное кровоснабжение
сустава при движениях.
Количество
артерий, входящих в орган, и их диаметр
зависят не только от величины органа,
но и от его функциональной активности.
Закономерности
ветвления артерий в органах определяются
планом строения органа, распределением
и ориентацией в нем пучков соединительной
ткани. В органах, имеющих дольчатое
строение (легкое, печень, почка), артерия
вступает в ворота и далее ветвится
соответственно долям, сегментам и
долькам (рис. 27). К органам, которые
закладываются, например, в виде трубки
(кишечник, матка, маточные трубы), питающие
артерии подходят с одной стороны трубки,
а их ветви имеют кольцеобразное или
продольное направление (рис. 28). Войдя
в орган, артерии многократно ветвятся
до артериол.
Венулы,
являющиеся последним звеном
микроциркуляторного русла, сливаясь
между собой и укрупняясь, образуют вены.
Среди
вен различают мелкие, средние и крупные.
Стенка вен более тонкая, чем стенка
артерий. В ней, так же как и у артерий,
имеется три оболочки: внутренняя, средняя
и наружная. Мышечных клеток и
эластических волокон в средней оболочке
вены мало, поэтому стенки вен податливы
и на разрезе просвет вены не зияет.
Мелкие, средние и некоторые крупные
вены имеют венозные клапаны (заслонки),
valvuiae
venosae,
—
полулунные складки на внутренней
оболочке, которые обычно располагаются
попарно (рис. 29). Наибольшее количество
клапанов имеют вены нижних конечностей.
Клапаны пропускают кровь по направлению
к сердцу и препятствуют ее обратному
течению. Обе полые вены, вены головы и
шеи, почечные вены, воротная, легочные
вены клапанов не имеют. Венозные синусы,
в которые оттекает кровь от головного
мозга, располагаются в толще (расщеплениях)
твердой оболочки головного мозга и
имеют не-спадающиеся стенки, обеспечивающие
беспрепятственный ток крови из полости
черепа во внечерепные вены (внутренние
яремные).
В
зависимости от топографии и положения
вен в теле и органах их подразделяют на
поверхностные и глубокие. П о-верхностные
(подкожные) вены, venae
super
fiddles,
как
правило, следуют самостоятельно. Глубокие
вены, venae
profundae,
в
двойном количестве (попарно) прилежат
к одноименным артериям конечностей,
поэтому их называют сопровождающими
венами (вены-спутницы). Названия глубоких
вен
аналогичны
названиям артерий, к которым вены
прилежат (локтевая артерия — локтевая
вена, плечевая артерия — плечевая вена).
Непарными глубокими венами являются
внутренняя яремная, подключичная,
подмышечная, подвздошные (общая,
наружная, внутренняя), бедренная и
некоторые другие вены. Поверхностные
вены соединяются с глубокими венами с
помощью так называемых прободающих
вен, которые выполняют роль соустьев —
анастомозов. Соседние вены нередко
соединяются между собой многочисленными
анастомозами, образующими в совокупности
венозные сплетения, plexus
venosus,
которые
хорошо выражены на поверхности или в
стенках некоторых внутренних органов
(мочевой пузырь, прямая кишка). В целом
количество вен превышает количество
артерий.
Наиболее
крупными венами большого круга
кровообращения являются верхняя полая
вена и нижняя полая вена. В последнюю
впадают печеночные вены с их притоками.
Окольный ток крови осуществляется по
венам (коллатеральным), по которым
венозная кровь оттекает в обход основного
пути. Притоки одной крупной (магистральной)
вены соединяются между собой
внутрисистемными
венозными анастомозами. Между
притоками различных крупных вен
(верхняя и нижняя полые вены, воротная
вена) имеются межсистемные
венозные анастомозы (каво-ка-вальные,
каво-портальные, каво-кавопортальные),
являющиеся коллатеральными путями
(сосудами) тока венозной крови в обход
основных вен.
Стенки
кровеносных сосудов имеют обильную
чувствительную
(афферентную)
и двигательную
(эфферентную)
иннервацию.
В
стенках некоторых крупных сосудов
(восходящая часть аорты, дуга аорты,
место ветвления — бифуркация общей
сонной артерии на наружную и внутреннюю,
верхняя полая и яремная вены и др.)
особенно много чувствительных окончаний,
в связи с чем эти области называют
рефлексогенными зонами. Фактически
все кровеносные сосуды имеют обильную
иннервацию, играющую важную роль в
регуляции сосудистого тонуса и кровотока.
Возрастные
изменения
Сосуды
малого круга кровообращения. Артерии
и вены легких наиболее интенсивно
развиваются в первый год жизни ребенка,
что связано со становлением функции
дыхания, а также с постнатальной
облитерацией артериального (боталлова)
протока. В период полового созревания
отмечается новое усиление процесса
развития легочных сосудов. В 40—50 лет
артерии и вены легкого достигают
наибольших размеров.
Сосуды
большого круга кровообращения. После
рождения ребенка по мере увеличения
возраста окружность, диаметр, толщина
стенок артерий и их длина увеличиваются.
Изменяется также уровень отхождения
артериальных ветвей от магистральных
артерий и даже тип их ветвления. Диаметр
левой венечной артерии больше диаметра
правой венечной артерии у людей всех
возрастных групп. Наиболее существенные
различия в диаметре* этих артерий
отмечаются у новорожденных и детей
10—14 лет. У людей старше 75 лет диаметр
правой венечной артерии незначительно
больше, чем диаметр левой. Диаметр общей
сонной артерии у детей раннего возраста
равен 3—6 мм, а у взрослых составляет
9—14 мм; диаметр подключичной артерии
наиболее интенсивно увеличивается от
момента рождения ребенка до 4 лет. В
первые 10 лет жизни наибольший диаметр
из всех мозговых артерий имеет
средняя. В раннем детском возрасте
артерии кишечника почти все одинакового
диаметра. Разница между диаметром
магистральных артерий и диаметром их
ветвей 2-го и 3-го порядков вначале
невелика, однако по мере увеличения
возраста ребенка эта разница также
увеличивается. Диаметр магистральных
артерий растет быстрее, чем диаметр их
ветвей. В течение первых 5 лет жизни
ребенка диаметр локтевой артерии
увеличивается более интенсивно, чем
лучевой, но в дальнейшем диаметр лучевой
артерии превалирует. Увеличивается
также окружность артерий: так,
окружность восходящей аорты у
новорожденных равна 17—23 мм, в 4 года
— 39 мм, в 15 лет — 49 мм, у взрослых — 60 мм.
Толщина стенок восходящей аорты растет
очень интенсивно до 13 лет, а общей сонной
артерии стабилизируется после 7 лет.
Интенсивно нарастает и площадь просвета
восходящей аорты с 23 мм2
у новорожденных до 107,2 мм2
у двенадцатилетних, что согласуется с
увеличением размеров сердца и
сердечного выброса.
Длина
артерий возрастает пропорционально
росту тела и конечностей. Например,
длина нисходящей части аорты к 50 годам
увеличивается почти в 4 раза, при этом
длина грудной части нарастает быстрее,
чем брюшной. Артерии, кровоснабжаю-щие
мозг, наиболее интенсивно развиваются
до 3—4-летнего возраста, по темпам роста
превосходя другие сосуды; наиболее
быстро растет в длину передняя мозговая
артерия. С возрастом удлиняются также
артерии, кровоснабжающие внутренние
органы, и артерии верхних и нижних
конечностей. Так, у новорожденных и
детей грудного возраста нижняя брыжеечная
артерия имеет длину 5—6 см, а у взрослых
— 16—17 см.
Уровни
отхождения ветвей от магистральных
артерий у новорожденных и детей, как
правило, располагаются проксималь-нее,
а углы, под которыми отходят эти сосуды,
у детей больше, чем у взрослых. Меняется
также радиус кривизны дуг, образуемых
сосудами. Например, у новорожденных и
детей до 12 лет дуга аорты имеет больший
радиус кривизны, чем у взрослых.
Пропорционально росту тела и конечностей
и соответственно увеличению длины
их артерий происходит частичное
изменение топографии этих сосудов.
Чем старше человек, тем ниже располагается
дуга аорты: у новорожденных она выше
уровня I
грудного позвонка, в 17—20 лет — на уровне
II,
в 25—30 лет — На
уровне
III,
в 40—45 лет — на высоте IV
грудного позвонка, а у пожилых и старых
людей — на уровне межпозвоночного
диска, между IV
и V
грудными позвонками. Изменяется также
топография артерий конечностей. Например,
у новорожденного проекция локтевой
артерии соответствует переднемедиальному
краю локтевой кости, а лучевой —
переднемедиальному краю лучевой
кости. С возрастом локтевая и лучевая
артерии перемещаются по отношению
к срединной линии предплечья в латеральном
направлении, и у детей старше 10 лет эти
артерии располагаются и проецируются
так же, как и у взрослых. Проекции
бедренной и подколенной артерии в первые
годы жизни ребенка также смещаются в
латеральном направлении от срединной
линии бедра, при этом проекция бедренной
артерии приближается к медиальному
краю бедренной кости, а проекция
подколенной артерии — к срединной линии
подколенной ямки. Наблюдается изменение
топографии ладонных дуг. Поверхностная
ладонная дуга у новорожденных и детей
младшего возраста располагается
проксимальнее середины II
и III
пястных костей, у взрослых проецируется
на уровне середины III
пястной кости.
По мере
увеличения возраста происходит также
изменение типа ветвления артерий. Так,
у новорожденного тип ветвления венечных
артерий рассыпной, к 6—10 годам формируется
магистральный тип, который сохраняется
на протяжении всей жизни человека.
Вены.
С
возрастом увеличиваются диаметр вен,
площади их поперечного сечения и длина.
Так, например, верхняя полая вена в
связи с высоким положением сердца у
детей короткая. На первом году жизни
ребенка, у детей 8—12 лет и у подростков
длина и площадь поперечного сечения
верхней полой вены возрастают. У
людей зрелого возраста эти показатели
почти не изменяются, а у пожилых и
стариков в связи со старческими
изменениями структуры стенки этой вены
наблюдается увеличение ее диаметра.
Нижняя полая вена у новорожденного
короткая и относительно ш
20. Артериолы, венулы, капилляры — МГМСУ им. А.И. Евдокимова
20. Артериолы, венулы, капилляры
20. Артериолы, венулы, капилляры
Гистологический препарат №20
Капилляры, венулы, артериолы. Сосуды мягкой мозговой оболочки.
Увеличение малое и большое. Окраска гематоксилином и эозином.
Препарат тотальный, пленочный. Капилляр имеет диаметр немного больше эритроцита, поэтому эритроциты располагаются в нем цепочкой в один ряд. В стенке капилляра видны продольно расположенные вытянутые ядра эндотелиоцитов и небольшие плотные ядра адвентициальных клеток. Стенка венулы мягкой мозговой оболочки по строению не отличается от стенки капилляра. Разница заключается в ширине просвета. В венуле эритроциты помещаются в несколько рядов, придавая сосуду оранжевый цвет. Артериола отличается от капилляра и венулы наличием в ее стенке циркулярно расположенных гладких миоцитов, придающих артериоле поперечно-исчерченный вид.Найти:
- артериолу,
- капилляр,
- венулу.
В стенке каждого из трех сосудов обозначить ядра:
- эндотелиоцитов,
- адвенти-циальных клеток,
- гладких миоцитов (в артериолах),
- соединительную ткань между сосудами.
В препарате могут быть видны небольшие артерии и вены, которые необходимо
отличать от артериол и венул.
ВИДЕО I
Ситуационная задача 01-30
Дополнительная лекция
Кровеносные сосуды делятся на артерии различных типов (таблица I), вены (таблица II) и сосуды мироциркуляторного русла: артериолы, венулы, капилляры и АВА, соединяющие артериальное и венозное русло. Также могут быть «чудесные сети» — капилляры, соединяющие два одноименных сосуда, например, в клубочках почек. АВА соединяют артерии и вены, минуя-капиллярное русло.
Препарат №20 (Артериолы, венулы, капилляры)
Все сосуды имеют мезенхимное происхождение.
Строение стенки сосудов, степень развития оболочек и принадлежность к тому или иному типу зависит от условий гемодинамики и функции сосуда
Кровеносные капилляры. Самые тонкие и многочисленные сосуды. Их просвет может варьировать от 4,5 мкм в соматических капиллярах до 20 — 30 мкм в синусоидных. Это обусловлено как органными особенностями капилляров, так и функциональным состоянием. Встречаются еще более широкие капилляры — капиллярные вместилища — лакуны в пещеристых телах полового члена. Стенки капилляров резко истончены до трех тончайших слоев, что необходимо для обменных процессов. В стенке капилляров различают:
- внутренний слой, представленный эндотелиоцитами, выстилающими сосуд изнутри и расположенными на базальной мембране;
- средний — из отростчатых клеток-перицитов, находящихся в расщелинах базальной мембраны и участвующих в регуляции просвета сосуда.
- наружный слой представлен тонкими коллагеновыми и аргирофильными волокнами и адвентициальными клетками, сопровождающими снаружи стенку капилляров, артериол, венул.
Капилляры связывают артерии и вены.
Различают капилляры трех типов:
- капилляры соматического типа (в коже, в мышцах), их эндотелий нефенестрирован, базальная мембрана сплошная;
- капилляры висцерального типа (почки, кишечник), эндотелий их фенестрирован, но базальная мембрана непрерывна;
- синусоидные капилляры (печень, кроветворные органы), с большим диаметром (20 — З0 мкм), между эндотелиоцитами имеются щели, базальная мембрана прерывистая или может полностью отсутствовать, отсутствуют также структуры наружного слоя.
В микроциркуляторное русло кроме капилляров входят артериолы, венулы, а также артериоло-венулярные анастомозы.
Артериолы — наиболее мелкие артериальные сосуды. Оболочки в артерио-лах и венулах истончены. В артериолах имеются компоненты всех трех оболочек. Внутренняя представлена эндотелием, лежащим на базальной мембране, средняя — одним слоем гладких мышечных клеток, имеющих спиралевидное направление. Наружная оболочка образована адвентициальными клетками рыхлой соединительной ткани и соединительнотканными волокнами.
Венулы (посткапиллярные) имеют только две оболочки: внутреннюю с эндотелием и наружную — с адвентициальными клетками. Гладкие мышечные клетки в стенке сосуда отсутствуют.
Артериоло-венулярные анастомозы (ABA).
Различают истинные АВА — шунты, по которым сбрасывается артериальная кровь, и атипичные ABA — по-лушунты, по которым течет смешанная кровь. Истинные анастомозы подразделяются на неимеющие специальных устройств и анастомозы, снабженные специальными собирательными устройствами. К последним относят артериоловенулярные анастомозы эпителиодного типа, содержащие в средней оболочке клетки со светлой цитоплазмой. На их поверхности много нервных окончаний. Выделяют эти клетки ацетилхолин. Эти эпителиодные клетки способны набухать, а по мнению других авторов, сокращаются. В результате этого просвет сосуда закрывается. Анастомозы эпителиодного типа могут быть сложными (клубочковыми) и простыми. Сложные ABA эпителиодного типа отличаются от простых тем, что приносящая афферентная артериола делится на 2 — 4 ветви, которые переходят в венозный сегмент. Эти ветви окружены одной общей соединительнотканной оболочкой (например, в дерме кожи и гиподерме). Также встречаются анастомозы замечательного типа, у которых в подэндотелиальном слое в виде валиков имеются гладкие миоциты, выступающие в просвет и замыкающие его при своем сокращении. Большая роль принадлежит АВА в компенсаторных реакциях организма при нарушении кровообращения и развитии патологических процессов.
Методичка МГМСУ в формате PDF — скачать и читать со страницы 37 по 38 (Кровеносные капилляры.)
Методичка МГМСУ. Частная гистология.
Читать другие методички
Учебник «Частная гистология» В.Л.Быков страницы с 5 по 16 для самостоятельного изучения
Атлас. Ross. Histology. A text and atlas. 2011.(агл.) Страницы с 421 для самостоятельного изучения
Типы ветвления сосудов и их анастомозы — КиберПедия
Различают несколько типов ветвления сосудов.
1. Магистральный тип ветвления – от магистрального сосуда последовательно отходят боковые ветви, как, например, артерии, отходящие от аорты.
2. Дихотомический тип ветвления – магистральный сосуд делится на два равных сосуда, например, деление ствола легочной артерии.
3. Рассыпной тип ветвления – короткий магистральный сосуд резко делится на несколько крупных и мелких ветвей, что характерно для сосудов внутренних органов.
Сосуды часто соединяются друг с другом соединительными ветвями – анастомозами, которые выравнивают кровяное давление, регулируют и перераспределяют ток крови, образуют коллатерали. Анастомозы бывают нескольких типов. Широкое устье – анастомоз большого диаметра, соединяющий два крупных сосуда, например артериальный проток между аортой и легочным стволом. Артериальная дуга – объединяет артерии, идущие к одному и тому же органу, например пальцевые артерии. Артериальная сеть – сплетение концевых ветвей сосудов, например дорсальная сеть запястья. Если анастомозы объединяют ветви сосудов, идущих в разных плоскостях, образуется сосудистое сплетение, как в паутинной оболочке мозга. Чудесная сеть – разветвление по ходу сосуда с последующим объединением в одноименный сосуд, например разветвление приносящей артериолы почечного тельца на капилляры клубочка и последующее объединение их в выносящую артериолу. Объединение концевых участков артерии и вен – артериоловенулярные анастомозы приводят к выключению участков капиллярной сети и быстрому сбросу крови в венозное русло.
67. Анатомо-гистологическое строение сердца
Сердце — своеобразный насос, непрерывно перекачивающий кровь по кровеносным сосудам. Продольной перегородкой оно разделено на правую и левую половины, каждая из которых состоит из двух полостей — предсердия и желудочка (рис. 5). Кровь по венам входит в предсердия, а выходит по артериям из желудочков, имеющих толстые мышечные стенки. Переход крови из предсердий в желудочки, а из желудочков в артерии регулируется соединительнотканными образованиями называемыми клапанами, которые автоматически закрываются и не дают крови течь в обратном направлении.
На работу сердца влияет целый ряд факторов. При повышенной физической нагрузке и психических воздействиях (например, испуге) чаще сокращаются стенки предсердий и желудочков. Частота сокращений сердца у отдельных видов животных различна. В состоянии покоя у лошади она составляет 32 — 42 раза в минуту, у крупного рогатого скота, овец, свиней — 60 — 80, у кур — до 300 раз. Частоту сердечных сокращений можно определить по пульсу — периодическому расширению кровеносных сосудов.
Круги кровообращения. Существуют два круга кровообращения — большой и малый. Венозная кровь от всех внутренних органов собирается в две полые вены — левую и правую, впадающие в правое предсердие. Из правого предсердия венозная кровь порциями переходит в правый желудочек, а из него по легочной артерии поступает в легкие, где отдает через легочную ткань углекислый газ и насыщается кислородом. Насыщенная кислородом кровь по легочным венам поступает в левое предсердие. Участок системы кровообращения, по которому кровь проделывает путь от правого желудочка через легкие в левое предсердие, называется малым, или дыхательным, кругом. Назначение малого круга кровообращения — удаление углекислого газа из крови и насыщение ее кислородом.
Из левого предсердия кровь попадает в левый желудочек, а оттуда в самый крупный артериальный сосуд- аорту. От аорты отходят артерии, разветвляющиеся на более мелкие. Органы и ткани снабжаются кровью через мельчайшие кровеносные сосуды — артериальные капилляры, имеющие очень тонкие стенки. Капилляры буквально пронизывают все ткани тела животного. Отдавая кислород и принимая углекислый газ и продукты обмена веществ в клетках, кровь превращается в венозную и оттекает от тканей и органов сначала по венозным капиллярам, а далее по венам.
Из левого желудочка кровь, двигаясь по артериальным, а затем по венозным сосудам и, наконец, попадая в правое предсердие, проходит большой круг кровообращения. Назначение большого круга кровообращения — снабжение кровью, обогащенной кислородом и • питательными веществами, всех органов и тканей тела.
Поскольку кровь движется по замкнутой системе, она оказывает давление на стенки кровеносных сосудов, причем давление падает с удалением крови от левого желудочка. Например, давление в аорте составляет 180-150 мм рт. ст., в артериальных капиллярах — 15-25, а в полых венах оно равно нулю. Поэтому повреждение артерий, особенно крупных, где кровь течет под большим давлением, связано с опасностью, так как животное может потерять много крови.
68. Строение сердечной сумки, сердечный цикл, проходящая система сердца
Строение сердечной сумки
Это своеобразный замкнутый мешок, в который заключено сердце. Сумка состоит из двух листков. Внутренний листок срастается по всей поверхности с эпикардом. Наружный листок как бы покрывает сверху внутренний листок. Между внутренним и наружным листком имеется щелевидная полость – перикаридная полость,заполненнаяжидкостью.Самасумкаи жидкость, находящаяся в ней, выполняют защитную роль и уменьшают трение сердца при его работе. Сумка способствует фиксации сердца в определенном положении.
Сердечный цикл
Сердечный цикл — это период времени, в течении которого происходит полное сокращение и расслабление всех отделов сердца. Сокращение – систола, расслабление – диастола. Продолжительность цикла будет зависеть от частоты сердечных сокращений. В норме частота сокращений колеблется от 60 до 100 ударов в минуту, но средняя частота составляет 75 ударов в минуту. Чтобы определить длительность цикла делим 60с на частоту.(60с / 75 с=0,8с).
Сердечный цикл состоит из 3х фаз:
-систола предсердий – 0,1 с
-систола желудочка – 0,3 с
-общая пауза 0,4 с
Состояние сердца в конце общей паузы. створчатые клапаны находятся в открытом состоянии, полулунные клапаны закрыты и кровь поступает из предсердий в желудочки. К концу общей паузы желудочки наполнены на 70-80% кровью. Сердечный цикл начинается с
систолы предсердий. В это время происходит сокращение предсердий, что необходимо для завершения наполнения желудочков кровью. Именно сокращение миокарда предсердий и повышение давления крови в предсердиях – в правом до 4-6 мм рт ст, а в левом до 8-12 мм рт ст. обеспечивает нагнетание дополнительной крови в желудочки и систола предсердий завершает наполнение желудочков кровью. Кровь обратно поступать не может, так как сокращаются кольцевые мышцы. В желудочках будет находится конечный диастолический объем крови. В среднем он составляет 120-130 мл, но у людей занимающихся физической нагрузкой до 150-180 мл, что обеспечивает более эффективную работу, этот отдел переходит в состояние диастолы.
Проходящая система сердца
Для ритмической деятельности сердца важна проводящая система сердца – эта система состоит из комплекса мышечных клеток, образующих пучки и узлы и клетки проводящей системы отличаются от клеток рабочего миокарда – они бедны миофибриллами, богаты саркоплазмой и содержат высокое содержание гликогена. Эти особенности при световой микроскопии делают их более светлыми с малой поперечной исчерченностью и они были названы атипическими клетками.
В состав проводящей системы входят:
1. Синоатриальный узел (или узел Кейт-Фляка), расположенный в правом предсердии у места впадения верхней полой вены
2. Атриовентрикулярный узел( или узел Ашоф-Тавара), который лежит в правом предсердии на границе с желудочком — это задняя стенка правого предсердия
Эти два узла связаны внутрипредсердными трактами.
3. Предсердные тракты
— передний — с ветвью Бахмена (к левому предсердию)
— средний тракт (Венкебаха)
— задний тракт (Тореля)
4. Пучок Гисса (отходит от атриовентрикулярного узла. Проходит через фиброзную ткань и обеспечивает связь миокарда предсердия с миокардом желудочка. Проходит в межжелудочковую перегородку, где разделяется на правую и илевую ножку пучка Гисса)
5. Правая и левая ножки пучка Гисса (они идут вдоль межжелудочковой перегородки. Левая ножка имеет две ветви – переднюю и заднюю. Конечными разветвлениями будут являться волокна Пуркинье).
6. Волокна Пуркинье
В проводящей системе сердца, которая образована видоизмененными типами мышечных клеток, имеются три вида клеток. пейсмейкерные (P), переходные клетки и клетки Пуркинье.
1. P -клетки. Находятся в сино-артриальном узле, меньше в атриовентрикулярном ядре. Это самые мелкие клетки, в них мало т – фибрилл и митохондрий, т-система отсутствует, l. система развита слабо. Основной функцией этих клеток является генерация потенциала действия за счет врожденного свойства медленной диастолической деполяризации. В них происходит периодическое снижение мембранного потенциала, которое приводит их к самовозбуждению.
2. Переходные клетки осуществляют передачу возбуждения в области атривентрикуярного ядра. Они обнаруживаются между P клетками и клетками Пуркинье. Эти клетки вытянутой формы, у них отсутствует саркоплазматический ретикулум. Эти клетки облают замедленной скоростью проведения.
3. Клетки Пуркинье широкие и короткие, в них больше миофибрилл, лучше развит саркоплазматический ретикулум, T-система отсутствует.
69. Круги кровообращения взрослых животных
После рождения плода, с первым его вдохом, выключается плацентарное кровообращение и происходят коренные изменения в круге кровообращения, в результате чего устанавливается дефинитивное, или постоянное, кровообращение, типичное для взрослого животного.
Эти изменения сводятся к следующему. При вдыхании расширяется грудная клетка, а вместе с ней и лёгкие; в силу этого кровь из лёгочной артерии устремляется уже не в артериальный проток, а присасывается в капиллярную сеть лёгких. Из лёгких кровь по лёгочным венам направляется в левое предсердие где, следовательно, сильно повышается кровяное давление, в силу чего овальное отверстие в межпредсердной перегородке закрывается имеющимся в нём клапаном, который вскоре и прирастает к краям отверстия с левой стороны; таким образом оба предсердия разобщаются.
Через непродолжительное время зарастает и артериальный проток, превращаясь в артериальную связку. С выключением артериального протока давление крови в ветвях, отходящих от аорты, выравнивается и все части тела получают кровь под одинаковым первоначальным давлением.
С выключением плаценты запустевают пупочные артерии и вены, причём пупочные артерии, облитерируясь, превращаются в круглые связки мочевого пузыря, а непарная (к моменту рождения) пупочная вена—в круглую связку печени.
От венозного протока у собаки и рогатого скота остаётся на печени венозная связкасоединяющая воротную вену с каудальной полой веной. В конечном итоге и эти связки подвергаются сильной редукции, до полного их исчезновения.
B результате описанных изменений, происходящих после рождения, у взрослых животных устанавливаются два круга кровообращения.
В малом, или дыхательном, круге кровообращения венозная кровь из правого желудочка выносится лёгочной артерией в капилляры лёгких, где она подвергается окислению. Артериальная кровь из лёгких по лёгочным венам возвращается снова в сердце в левое предсердие и оттуда поступает в соответствующий желудочек.
В большом, или системном, круге кровообращения кровь из левого желудочка сердца выталкивается в аорту и разносится её разветвлениями по капиллярам всего тела, где она теряет кислород, питательные вещества и обогащается углекислым газом и продуктами жизнедеятельности клеток. Из капилляров тела венозная кровь собирается двумя крупными полыми венами—краниальной и каудальной—снова в сердце, в правое предсердие.
Происходящие после рождения плода коренные изменения в круге кровообращения не могут, конечно, не отразиться и на развитии самого сердца. Работа сердца при кровообращении плацентарном и постэмбриональном неодинакова, а отсюда возникает различие и в относительной величине сердца. Так, при плацентарном кровообращении сердцу приходится прогонять всю кровь через капилляры тела и, кроме того, через капилляры плаценты; после рождения плацентарная система капилляров выпадает, а кровь распределяется между лёгочным и системным кругами кровообращения. Таким образом, работа правого отдела сердца уменьшается, а левого, наоборот, возрастает, что влечёт за собой на первое время общее уменьшение всего сердца. Так, у новорождённых приматов на килограмм веса тела приходится 7,6 г веса сердца, спустя месяц—уже 5,1 г, черев два месяца—4,8 г, через четыре месяца—3,8 г. Затем сердце снова увеличивается, что, очевидно, можно поставить в связь с повышением движений детёныша, которые вызывают повышение нагрузки сердца. Такое возрастание веса продолжается до 15-го месяца, когда относительный вес сердца достигает 5 г на килограмм веса тела, сохраняя это отношение (с колебаниями до 6,13 г) в течение всей жизни. Из приведённых цифровых данных видно, что величина сердца теснейшим образом зависит от его работы. Это доказывается и экспериментально.
70. Особенности кровообращения у плода
В развитии кровеносных сосудов млекопитающих различают три системы: желточную, плацентарную и легочную. Желточная система кровообращения наиболее полно выражена у птиц и рептилий.
У млекопитающих желточный круг кровообращения сильно редуцирован и появляется почти одновременно с плацентарным, к которому переходит и кровотворная функция.
Зародыш млекопитающих в очень ранний период развития вступает в тесную связь с маткой посредством плаценты, через которую устанавливается плацентарное кровообращение. В плаценте возникает густая сосудистая сеть, от которой отходят пупочные вены, а от аорты к плаценте идут пупочные артерии. В сосудах плаценты кровь обращается всеми необходимыми для жизни веществами, через них происходит и удаление жидких и газообразных продуктов жизнедеятельности развивающегося зародыша, а затем и плода.
У плода из плаценты по прочной вене артериальная кровь переходит в воротную систему печени. Отсюда по печеночной вене она направляется в заднюю полую вену, которая несет венозную кровь от задней части туловища. В правом предсердии эта смешанная кровь не полностью сливается с венозной кровью, поступающей сюда из передней полой вены. Из правого предсердия большая часть смешанной крови через овальное окно поступает в левое предсердие, куда вливается и небольшое кол-во крови из легочных вен.
Из левого предсердия смешанная кровь попадает в левый желудочек, из него по аорте и отходящим от нее артериям доводится до каждой растущей части организма и до плаценты.
Часть крови, поступившей в правое предсердие, переходит в правый желудочек, откуда большая часть ее по легочной артерии и артериальному протоку поступает в аорту, а не в легкие. Таким образом, по легочной артерии в легкие доставляется сравнительно незначительное кол-во крови.
У плода действует в полной мере большой круг кровообращения (но кровь смешанная), в который включается плацентарное кровообращение, и лишь в очень незначительной степени функционирует малый круг кровообращения, не имеющий ещё того значения, которые он приобретает при легочном кровообращении у детеныша после рождения.
С рождением детеныша плацентарное кровообращение заменяется легочным. С разрывом пупочных сосудов и первым вдохом прекращается поступление крови из плаценты в пупочные вены, резко снижается давление крови в правом предсердии. Первый вдох сильно расширяет объем легких. В результате этого вся кровь из легочной артерии устремляется в легкие, минуя артериальный проток, а возвращаясь из легких большой массой по легочным венам, она повышает давление в левом предсердии при ослабленном давлении в правом предсердии. Это приводит к тому, что овальное отверстие закрывается клапаном, который затем прирастает к стенке предсердия.
Таким образом, устанавливаются два круга кровообращения – системный (большой), или трофический, и легочной (малый), или окислительный (дыхательный). Артериальный проток в дальнейшем запустевает и превращается в артериальную связку.
71. Артерии головы, шеи и грудной конечности
Артерии головы:
Основным сосудом, несущим кровь к голове, является общий ствол сонных артерий.Отойдя от плечеголовной артерии у рогатого скота и свиньи первым, а у лошади четвертым, общий ствол сонных артерий делится на две общие сонные артерии: правуюи левую.
Обе общие сонные артерии, направляясь вдоль шеи к голове, отдают ветви мускулам шеи, пищеводу, трахее, гортани, щитовидной железе.
Каждая сонная артерия в области затылочно-шейного сустава отдает внутреннюю сонную артерию, а сама переходит в наружную сонную артерию.
Внутренняя сонная артерия –у взрослого крупного рогатого скота редуцируется до слабого остатка, идущего от общей сонной артерии к разорванному отверстию в черепе.
Наружная сонная артерия –у всех животных является продолжением общей сонной артерии, отдает наружную челюстную артерию, ряд артерий к мозгу, к слюнной железе, к жевательным мускулам и, повернув под ухом в оральном направлении, переходит во внутреннюю челюстную артерию.
Внутренняя челюстная артерия –образует ветви, идущие к главному мозгу, к различным частям глаза, к коже и мускулам лба. Через отверстия в клинонебной ямке ее разветвления проходят в носовую и ротовую полости. Через подглазничный канал отходящая от внутренней челюстной артерии ветвь подходит к верхним зубам, к поверхности носа и верхней губы, а через нижнечелюстной канал проходит другая ее ветвь, которая васкуляризирует нижние зубы, нижнюю губу и поверхность подбородка.
Наружная челюстная артерия –отойдя от наружной сонной артерии, отдает ветви к языку, межчелюстному пространству и к слюнным железам. Перейдя через сосудистую вырезку с медиальной стороны на латеральную сторону нижней челюсти, она получает название лицевой артерии.
Лицевая артерия –перейдя на наружную поверхность головы, делится на ряд сосудов, снабжающих кровь всю лицевую поверхность головы.
Эту артерию прощупывают в сосудистой вырезке, когда обследуют пульс у крупных животных.
Артерии шеи:
Кровоснабжение обеспечивается ветвям» позвоночной, глубокой шейной и поперечной шейной артерий. Вены сопровождают одноимённые артерии. Область иннервируется добавочным, позвоночным и шейным спинномозговыми нервами. Вентральная область содержит трахею, шейную часть пищевода, яремную вену, щитовидную железу и зобную железу, сосудисто-нервный пучок Ш., в к-рый входят общая сонная артерия, внутр. яремная вена (у лошади отсутствует), трахеальный лимфатич. проток, краниальная, средняя и каудальная группы шейных лимфатич. узлов, блуждающий, симпатич. и возвратный нервы. Перечисленные органы покрыты кожей, поверхностной и глубокой фасциями, подкожной мышцей головы и четырьмя парами мышц: грудиночелюстной, грудинощитовидной, грулиноподъязычной и плечеподъязычной, к-рые образуют яремный жёлоб.
Артерии грудной конечности:
К грудным конечностям кровь проводится по подмышечным (подкрыльцовым) артериям, являющимся продолжением подключичных артерий.
Подмышечная артерия –в области плечевого сустава делится на подлопаточную и плечевую артерии.
Подлопаточная артерия –васкуляризирует мускулатуру и кожу в области лопатки.
Плечевая артерия –является основным магистральным артериальным сосудом свободной грудной конечности. Отдав несколько сосудов в области плеча и проксимального конца предплечья к расположенным здесь органам и продолжаясь ниже, она становится срединной артерией, которая переходит в пястные, а пястные в пальцевые артерии.
От дистального участка плечевой артерии отделяются ряд коротких и длинных сосудов, в том числе: лучеваяи локтеваяартерии. В области межкостного пространства предплечья плечевая артерия, отдав общую межкостную артерию –становитсясрединной артерией.
Срединная артерия –проходя по предплечью и запястью, отдает вместе с идущими параллельно лучевой, локтевой и общей межкостной артериями ветви к расположенным здесь мускулам, связкам, костям и коже.
В области запястья ветвями лучевой, локтевой и межкостной артерий формируется дорсальная сеть запястья –из которой выходят сравнительно слабые дорсальные пястные артерии.На волярной поверхности проксимального конца пясти теми же ветвями артерий (локтевой, лучевой и межкостной), образуются глубокие пястные волярные артерии.
Срединная артерия в области пясти получает название поверхностной волярной пястной артерии,которая у дистального конца пясти делится на пальцевые артерии.
Пальцевые артерии –приняв в себя глубокие волярные пястные артерии, доходят до пальцевых мякишей и копытной кости.
72. Ветвление грудной и брюшной аорты
Грудная аорта — проходит слева по вентральной поверхности тел грудных позвонков между листками средостения, справа от нее располагаются грудной лимфатический проток и правая непарная вена. От дорсальной стенки грудной аорты отходят метамерно парные межреберные артерии. Каждая из них следует вентрально вдоль каудального края ребра в его сосудистом желобе вместе с одноименной веной и нервом. От каждой межреберной артерии дорсально отходят: спинномозговые ветви, которые через позвоночное отверстие входят в позвоночный канал и кровоснабжают спинной мозг и его оболочки; дорсальные ветви разгибатели спины и кожу этой области.
На уровне шестого грудного позвонка от грудной аорты ответвляются бронхиальная и пищеводные артерии (у свиньи и собаки) или бронхиально-пищеводный ствол (у лошади и непостоянно у жвачных). Бронхиальная артерия кровоснабжает бронхиальное дерево, а пищеводная — разветвляется в стенке пищевода, а также в перикарде и средостении. У лошадей грудная аорта отдает также краниальную диафрагмальную артерию, разветвляющуюся в ножках диафрагмы.
В области последних грудных позвонков грудная аорта проходит через аортальное отверстие диафрагмы (между ее ножками у лошадей и свиней) или в левой ножке (у жвачных и плотоядных) в брюшную полость, где переходит в брюшную аорту.
Брюшная аорта — лежит вентрально от позвоночного столба слева от каудальной полой вены. На своем пути до входа в тазовую полость она отдает париетальные ветви в мышцы позвоночного столба, стенки брюшной полости и висцеральные ветви к внутренним органам брюшной полости. К париетальным ветвям относятся: парные каудальная диафрагмальная, брюшная, поясничные и окружная глубокая подвздошная артерии. Висцеральными ветвями брюшной аорты являются три непарных сосуда: чревная, краниальная и каудальная брыжеечная артерии, кровоснабжающие органы пищеварения, и парные — почечные, надпочечные, семенниковые (у самцов) или яичниковые (у самок) артерии.
Каудальная диафрагмальная артерия парная, ответвляется от брюшной аорты в области аортального отверстия диафрагмы и следует в ее ножки. Эта артерия отдает также ветви к надпочечникам (у крупного рогатого скота и свиней они чаще отходят от чревной артерии, у лошадей отсутствуют).
Парная краниальная брюшная артерия имеется только у свиней и плотоядных, отходит на уровне или позади краниальной брыжеечной артерии, кровоснабжает мышцы поясницы и живота.
73. Артерии тазовой полости и тазовой конечности
В тазовую полость и к тазовым конечностям кровь идет от брюшной аорты по внутренним и наружным подвздошным артериям.
Внутренняя подвздошная артерия –снабжает кровью органы тазовой полости , круп, хвост, половые органы. От одного из крупных её сосудов у самок отходит средняя маточная артерия –которая сильно развивается в период беременности.
Наружная подвздошная артерия –являетсяосновным сосудом, снабжающим кровью всю свободную тазовую конечность. Одна из сильных ее ветвей – глубокая бедренная артерия –отдает довольно крупный надчревносрамной ствол,который делится на каудальную надчревную и наружную срамную артерии. Каудальная надчревная артерия,направляясь краниально, отдает ветви для брюшных мускулов и анастомозирует с краниальной надчревной артерией. Наружная срамная артерия –образует у самцов слабую ветвь в мошонку.
У коров наружная срамная артерия сильно развита, направляется к вымени и называется выменной артерией.У высокомолочных коров ее диаметр достигает 20 мм. У основания вымени выменная артерия отделяет два крупных сосуда – краниальную и каудальную артерии основания вымени.Продолжаясь в оральном направлении под названием краниальной артерии вымени,она отдает в глубь вымени каудальную артерию вымени.В дальнейшем преимущественно от первой из них отходят крупные артерии цистерны вымени,образующие возле основания сосков анастомозы и переходящие в сосковые артерии.
Наружная подвздошная артерия, отдав глубокую бедренную артерию, выходит из тазовой полости через бедренный канал и называется бедренной артерией.
Бедренная артерия –васкуляризирует область бедра и на плантарной поверхности семенного сустава переходит в подколенную артерию. На своем пути бедренная артерия отделяет ряд сосудов, в том числе крупный ствол поверхностно идущей ясной – или подкожной бедра и голени,которая сильно развита у рогатого скота. В области заплюсны ясная артерия у рогатого скота делится на латеральную и медиальную плантарные(плюсневые) артерии,которые вместе с прободающими артериями формируют проксимальную и дистальную плантарные дуги. Последние дают плантарные пальцевые артерии –идущие до пальцевых мякишей и копытец.
Подколенная артерия –короткая и делится на заднюю большеберцовуюи переднюю большеберцовую.Последняя в области заплюсны называется дорсальной артерией стопы.Отдав прободающую заплюсневую артерию, она становится дорсальной плюсневой артерией.У рогатого скота от последней артерии отходит прободающая плюсневая артерия, после чего она становится общей дорсальной пальцевой артерией, которая делится затем на специальные дорсальные пальцевые артерии. Последние анастомозируют с плантарными пальцевыми артериями.
74. Основные вены большого круга кровообращения
Из органов кровь собирается в вены и оттекает от них, как правило, несколькими путями. Часто артерия сопровождается двумя венами, из которых одна лежит более поверхностно, а другая более глубоко. В результате венозное русло больше артериального почти в 2 раза и является своеобразным резервуаром, обеспечивающим депонирование крови, особенно в селезенке, кожном покрове, мышцах, печени и др. Глубокие вены обычно сопровождают одноименные артерии и образуют с ними и нервами сосудисто-нервные пучки. Подкожные вены лучше развиты на шее, на вентральной стенке туловища и конечностях. Между ними часты анастомозы, особенно в области суставов и дистальных звеньев конечностей. Обратному току крови в венах препятствуют клапаны кармашкообразные выросты интимы, отверстием направленные по ходу крови (к сердцу). Особенно многочисленны клапаны в венах дистальных звеньев конечностей и каудальной части тела. Однако их нет в венах диаметром меньше 1-1,5 мм, а также в венах головного и спинного мозга, в краниальной и каудальной полых венах, в воротной вене, в пещеристых телах пениса, в венах костей, копытной стенки, легких, почек, матки, вымени. Венозная кровь со всего организма, кроме сердца, собирается в 2 крупных сосуда: краниальную и каудальную полые вены.
Краниальная (передняя) полая вена – короткая (от 1-го ребра до правого предсердия), собирает кровь с головы, шеи, грудной клетки и грудных конечностей, принимая в себя ряд вен. В нее впадают парные двойные наружная и внутренняя яремные вены, собирающие кровь с головы и шеи. Эти вены лежат в яремном желобе вместе с сонной артерией между плечеголовной и грудиноголовной мышцами. Из наружных яремных вен берут кровь, в них вводят лекарственные вещества. С шеи и вентральной стенки грудной клетки кровь поступает по венам, одноименным с соответствующими артериями. С дорсальной и боковых стенок грудной клетки кровь поступает по непарной левой вене (у лошади по непарной правой). С грудных конечностей по подкожной вене кровь стекает в яремную вену, по подмышечной вене – в краниальную полую вену.
Каудальная (задняя) полая вена – начинается под 5-м поясничным позвонком, идет в краниальном направлении, ложится на печень, оставляя вдавление в ее тупом крае. Через сухожильный центр диафрагмы проходит в грудную полость, идет в средостении между долями легких и впадает в правое предсердие. По ходу каудальной полой вены в нее впадают вены, несущие кровь от задней половины организма: органов и стенок брюшной и тазовой полостей, тазовой конечности. От стенок и органов тазовой полости кровь собирается в общую и внутреннюю подвздошные вены. С тазовой конечности, каудальных отделов брюшной стенки, наружных половых органов и вымени кровь собирается в наружную подвздошную вену. С брюшной стенки и от внутренних органов (кроме органов пищеварения) кровь поступает в каудальную полую вену по венам, одноименным соответствующим артериям.
Из органов пищеварения и селезенки кровь собирается в воротную вену. Она входит в ворота печени и разветвляется в органе до капилляров, образуя чудесную венозную сеть печени. Эта сеть собирается в печеночные вены, которые открываются в каудальную полую вену.
От вымени кровь отводится в обе полые вены. В каудальную полую вену кровь идет по наружной срамной вене, через глубокую бедренную и наружную подвздошную. В краниальную полую вену – по подкожной брюшной вене, которая у коров называется молочной веной. При входе в грудную полость (на уровне 8-го ребра) она прободает брюшные мышцы и переходит во внутреннюю грудную вену, которая и вливается в краниальную полую вену. В месте прободения под кожей образуется отверстие, названное молочным колодцем. Оно глубокое, если вена идет одним стволом, и слабозаметное, если она разделяется на несколько рукавов.
75. Структура лимфатической системы, функции
Лимфатическая система — состоит из лимфатических узлов, лимфатических сосудов, лимфатических сплетений, лимфатических центров и лимфы.
Функции:
1. Лимфатическая система выполняет дренажную функцию — отводит в кровеносное русло избыток жидкости из тканей, резорбирует из тканей коллоидные растворы белковых веществ, а из кишечника жиры.
2. Лимфатическая система выполняет трофическую функцию, обеспечивая поступление питательных веществ от органов пищеварительной системы в кровь, поэтому лимфатические сосуды брыжейки хорошо развиты.
3. Кровообразовательная функция (лимфоцитопоэз) заключается в образовании в лимфатических узлах лимфоцитов, которые затем поступают в кровеносное русло.
4. Лимфатическая система выполняет роль биологического фильтра и очищает лимфу от посторонних частиц, микроорганизмов и токсинов, то есть осуществляет защитную функцию.
5. Иммунобиологическая функция осуществляется за счет образования плазматическими клетками антител в лимфатических узлах.
Анатомический состав лимфатической системы:
Лимфатическая система состоит из лимфатических капилляров, лимфатических сосудов, лимфатических протоков, лимфатических узлов и лимфы.
Лимфа — прозрачная жидкость желтоватого цвета, заполняющая лимфатические сосуды. В ее состав входят плазма и форменные элементы. Плазма лимфы сходна с плазмой крови, но отличается тем, что содержит продукты распада веществ тех органов и тканей, от которых она оттекает. Лимфа является важным посредником между тканями и кровью. В организме всего 80% жидкости, 2/3 из которой составляет лимфа.
Факторами движения лимфы являются: клапаны внутренней стенки лимфатических сосудов, внутритканевое давление, внутрибрюшное давление, сокращение мышц, пульсация кровеносных сосудов, давление фасций, работа желудочно-кишечного тракта и дыхательные движения.
Лимфатические капилляры состоят из одного слоя — эндотелия. В отличие, от кровеносных капилляров они имеют более крупный просвет, неравномерную толщину, способность легко растягиваться, слепые отростки в виде пальцев перчатки. Эндотелий капилляров срастается с соединительнотканными волокнами окружающих тканей, поэтому при повышении давления в тканях лимфатические капилляры сильно растягиваются. Лимфатические капилляры сопровождают кровеносные капилляры, их нет там, где нет кровеносных капилляров: в центральной нервной системе, в органах, построенных из ретикулярной ткани, в склере и хрусталике глазного яблока, плаценте. Между капиллярами существуют многочисленные анастомозы и лимфатические сплетения.
Лимфатические сосуды, кроме эндотелия, имеют интиму, медию и адвентицию. Медиа развита слабо, содержит гладкие мышечные клетки. Интима и эндотелий сосудов образуют кармашковые клапаны, позволяющие лимфе продвигаться только в одном направлении.
Лимфатические сосуды подразделяются на интра- и экстраорганные лимфатические сосуды. Интраорганные лимфатические сосуды мелкие, образуют большое количество анастомозов. Экстраорганные (отводящие) — крупнее, подразделяются на поверхностные (подкожные) и глубокие. Подкожные сосуды идут радиально от лимфатических узлов, а глубокие — проходят в сосудисто-нервных пучках.
К основным лимфатическим сосудам относятся: грудной проток с поясничной цистерной, лимфатический правый ствол, поясничные, кишечные и трахеальные протоки.
Грудной проток— начинается от слияния правого и левого поясничных стволов. Начальная часть грудного протока имеет расширение. Из брюшной полости он проходит в грудную полость через аортальное отверстие, где срастается с правой ножкой диафрагмы, которая своим сокращением способствует движению лимфы по протоку. В грудной полости проток располагается справа от грудной аорты под позвоночным столбом. Он вливается в краниальную полую вену. В краниальную часть грудного протока вливается левый бронхосредостенный
Сердце и сосудистая система
Сердце — это внутренний полый мышечный орган, расположенный внутри грудной клетки и включенный в перикард. Основание сердца напротив третьего ребра. Его вершина упирается в промежутки между пятым и шестым реберными хрящами. Вес сердца около 300 грамм у мужского и около 220 гр. в женском.
Сердце состоит из двух отдельных камер, разделенных перегородкой. Каждая из камер имеет две соединенные части: предсердие и желудочек.Атриовентрикулярные клапаны отделяют предсердия от желудочков.
Правое предсердие больше левого, но стенки левого предсердия толще правого. Правый желудочек имеет форму треугольника () с толстыми стенками. Правый желудочек — это передняя часть сердца. Левый желудочек длиннее и конуснее правого. Стенки левого желудочка в три раза толще, чем стенки правого. Клапаны расположены на входе и выходе каждого желудочка.
Мышечная структура слуха состоит из фиброзных тяжей, разделенных на две группы: первая — это фиброзные тяжи предсердий, а вторая — фиброзные тяжи желудочков.
Сосудистая система состоит из трех групп сосудов, артерий, вен и капилляров.
Сосуды, по которым кровь идет к тканям тела и от них, составляют общую систему. Их называют системными сосудами.
Легочная система образована сосудами, по которым кровь идет в легкие и из легких.
Портальная система образована венами, переходящими в печень
Большинство артерий состоит из трех слоев. Артерии расширяются и сокращаются одновременно с действием сердца.
-,. . . 300 220.
, г. :. .
,,,. (). -. ,. ,. .
, -, -.
, г.
,,. .
, г.
,
. .
III. Ответьте на вопросы:
1. Что такое сердце?
2. Где находится сердце?
3. Как устроено сердце?
4. Какой вес у сердца?
5. Что такое атриум?
6. Что такое желудочек?
7. Какие сосуды сосудистой системы вам известны?
IV.Скажите правда или ложь:
1. Вес сердца около 220 грамм у самца и около 300 гр. в женском.
2. Мышечная структура слуха состоит из фиброзных тяжей, разделенных на четыре группы.
3. Артерии расширяются и сокращаются одновременно с действием сердца.
4. Правый желудочек треугольной формы с толстыми стенками.
5. Сердце — наружный полый мышечный орган.
В.Закончите предложения:
1. Сердце состоит из .. .. …
2. Мышечная структура слуха состоит из. …
3. Сосудистая система состоит из .. .. …
4. Системные сосуды. . .
5. Артерии. …
VI. Грамматическое упражнение:
Найдите подходящее прилагательное и используйте его в правильной степени:
1. Сердца новорожденных бьются, чем сердца взрослых, примерно 70-190 ударов в минуту
2. Ишемическая болезнь сердца — это … тип болезни сердца в США
3. Сердце одно из. органы во всем теле человека.
4. Аорта — это… артерия тела, которая берет начало в левом желудочке.
5. Человеческое сердце — это мышца, призванная оставаться сильной и надежной в течение ста лет или.
6. Правый атриум .. чем левый, но стены левого атриума.чем у правильного.
7. Уменьшая факторы риска сердечно-сосудистых заболеваний, вы можете помочь своему сердцу остаться. дольше.
8. Сердце составляет более 0,5 процента от общей массы тела.
———————————————— ————————————————— ————-
большой, толстый, быстрый, обычный, маленький, важный, большой, длинный, здоровый
Системы кровообращения животных | Биология организма
Система кровообращения — это основной способ транспортировки питательных веществ и газов по телу.Простая диффузия обеспечивает некоторый обмен воды, питательных веществ, отходов и газов у животных, толщина которых составляет всего несколько слоев клеток; однако объемный поток — единственный метод, с помощью которого можно получить доступ ко всему телу более крупных и сложных организмов.
Система кровообращения варьируется от простых систем у беспозвоночных до более сложных систем у позвоночных. Простейшим животным, таким как губки (Porifera) и коловратки (Rotifera), не нужна система кровообращения, потому что диффузия обеспечивает адекватный обмен воды, питательных веществ и отходов, а также растворенных газов.Организмы, которые являются более сложными, но все же имеют только два слоя клеток в плане своего тела, такие как студни (Cnidaria) и гребневики (Ctenophora), также используют диффузию через свой эпидермис и внутрь через желудочно-сосудистый отсек. И их внутренние, и внешние ткани находятся в водной среде и обмениваются жидкостями путем диффузии с обеих сторон. Обмену жидкостей способствует пульсация тела медузы.
Простые животные, состоящие из одного слоя клеток, таких как (а) губка, или только нескольких слоев клеток, таких как (b) медузы, не имеют системы кровообращения.Вместо этого происходит обмен газов, питательных веществ и отходов путем диффузии.
Для более сложных организмов диффузия неэффективна для эффективного круговорота газов, питательных веществ и отходов через организм; поэтому развивались более сложные системы кровообращения. В открытой системе удлиненное бьющееся сердце проталкивает гемолимфу по телу, а мышечные сокращения помогают перемещать жидкости. Более крупные и сложные ракообразные, в том числе омары, развили артериальные сосуды, проталкивающие кровь через свое тело, а самые активные моллюски, такие как кальмары, развили замкнутую систему кровообращения и могут быстро перемещаться, чтобы поймать добычу.Замкнутые системы кровообращения характерны для позвоночных; однако существуют значительные различия в структуре сердца и кровообращении между различными группами позвоночных из-за адаптации в процессе эволюции и связанных с этим различий в анатомии. На рисунке ниже показаны основные системы кровообращения у некоторых позвоночных: рыб, земноводных, рептилий и млекопитающих.
(a) У рыб самая простая кровеносная система позвоночных: кровь течет однонаправленно от двухкамерного сердца через жабры, а затем и по всему телу.(б) У амфибий есть два пути кровообращения: один для насыщения крови кислородом через легкие и кожу, а другой — для доставки кислорода остальным частям тела. Кровь перекачивается из трехкамерного сердца с двумя предсердиями и одним желудочком. c) у рептилий также есть два пути кровообращения; однако кровь насыщается кислородом только через легкие. Сердце состоит из трех камер, но желудочки частично разделены, поэтому происходит некоторое смешение оксигенированной и деоксигенированной крови, за исключением крокодилов и птиц.(г) у млекопитающих и птиц самое эффективное сердце с четырьмя камерами, которые полностью разделяют насыщенную кислородом и дезоксигенированную кровь; он перекачивает только насыщенную кислородом кровь по телу и дезоксигенированную кровь в легкие.
Рыбы имеют один контур кровотока и двухкамерное сердце, которое имеет только одно предсердие и единственный желудочек. Предсердие собирает кровь, которая вернулась из тела, а желудочек перекачивает кровь к жабрам, где происходит газообмен и повторное насыщение кислородом крови; это называется жаберной циркуляцией.Затем кровь проходит через остальную часть тела, прежде чем вернуться в предсердие; это называется системным кровообращением. Этот однонаправленный поток крови создает градиент от оксигенированной до деоксигенированной крови по системному контуру рыбы. В результате ограничивается количество кислорода, который может достичь некоторых органов и тканей тела, что снижает общую метаболическую способность рыб.
У земноводных, рептилий, птиц и млекопитающих кровоток направлен по двум контурам: один через легкие и обратно к сердцу, что называется малым кровообращением, а другой — через остальную часть тела и его органы, включая мозг. (Систематическая циркуляция).У земноводных газообмен также происходит через кожу во время малого круга кровообращения и называется кожно-легочным кровообращением.
У амфибий трехкамерное сердце с двумя предсердиями и одним желудочком, а не двухкамерное сердце рыбы. Два предсердия (верхние камеры сердца) получают кровь из двух разных контуров (легких и систем), а затем происходит некоторое перемешивание крови в желудочке сердца (нижняя камера сердца), что снижает эффективность оксигенации.Преимущество такого расположения в том, что высокое давление в сосудах подталкивает кровь к легким и телу. Перемешивание смягчается за счет гребня внутри желудочка, который направляет богатую кислородом кровь через системную систему кровообращения и дезоксигенированную кровь в кожно-легочный контур. По этой причине земноводные часто описываются как имеющие двойное кровообращение.
Большинство рептилий также имеют трехкамерное сердце, подобное сердцу земноводных, которое направляет кровь в легочные и системные контуры.Однако желудочек более эффективно разделяется частичной перегородкой, что приводит к меньшему смешиванию оксигенированной и деоксигенированной крови. Некоторые рептилии (аллигаторы и крокодилы) являются наиболее «примитивными» животными, демонстрирующими четырехкамерное сердце. Крокодилы обладают уникальным механизмом кровообращения, когда сердце отводит кровь из легких в желудок и другие органы, например, во время длительных периодов погружения, когда животное ждет добычу или остается под водой, ожидая, пока добыча сгниет.Одна адаптация включает две основные артерии, которые выходят из одной и той же части сердца: одна доставляет кровь в легкие, а другая обеспечивает альтернативный путь к желудку и другим частям тела. Две другие адаптации включают отверстие в сердце между двумя желудочками, называемое отверстием Паниццы, которое позволяет крови перемещаться от одной стороны сердца к другой, и специализированную соединительную ткань, которая замедляет кровоток в легких.
У млекопитающих и птиц сердце полностью разделено на четыре камеры: два предсердия и два желудочка.Кислородная кровь полностью отделяется от деоксигенированной крови, что повышает эффективность двойного кровообращения и, вероятно, требуется для поддержания теплокровного образа жизни млекопитающих и птиц. Четырехкамерное сердце птиц и млекопитающих развилось независимо от трехкамерного сердца. Независимая эволюция одного и того же или подобного биологического признака называется конвергентной эволюцией .
Это видео дает обзор различных типов кровеносных систем у разных видов животных:
Приведенная ниже информация была адаптирована из OpenStax Biology 40.2
Гемоглобин отвечает за распределение кислорода и, в меньшей степени, углекислого газа по кровеносным системам человека, позвоночных и многих беспозвоночных. Но кровь — это больше, чем белки. Кровь — это термин, используемый для описания жидкости, которая движется по сосудам, и включает плазму (жидкую часть, которая содержит воду, белки, соли, липиды и глюкозу), а также клетки (красные и белые клетки) и фрагменты клеток, называемые тромбоцитами. . Плазма крови на самом деле является доминирующим компонентом крови и содержит воду, белки, электролиты, липиды и глюкозу.Клетки отвечают за перенос газов (эритроциты) и иммунный ответ (белый). Тромбоциты отвечают за свертывание крови. Межклеточная жидкость, окружающая клетки, отделена от крови, но в гемолимфе они объединены. У человека клеточные компоненты составляют примерно 45 процентов крови и 55 процентов жидкой плазмы. Кровь составляет 20 процентов внеклеточной жидкости человека и восемь процентов веса.
Кровь, как и кровь человека, показанная ниже, важна для регуляции систем организма и гомеостаза.Кровь помогает поддерживать гомеостаз, стабилизируя pH, температуру, осмотическое давление и устраняя избыточное тепло. Кровь поддерживает рост, распределяя питательные вещества и гормоны, а также удаляя отходы. Кровь играет защитную роль, транспортируя факторы свертывания и тромбоциты для предотвращения потери крови и транспортируя агенты, борющиеся с болезнями, или лейкоциты к местам инфекции.
Показаны клетки и клеточные компоненты крови человека. Красные кровяные тельца доставляют кислород клеткам и удаляют углекислый газ.Лейкоциты, включая нейтрофилы, моноциты, лимфоциты, эозинофилы и базофилы, участвуют в иммунном ответе. Тромбоциты образуют сгустки, предотвращающие потерю крови после травмы.
Красные кровяные тельца или эритроциты (erythro- = «красный»; -cyte = «клетка») — это специализированные клетки, которые циркулируют по телу, доставляя кислород клеткам; они образуются из стволовых клеток костного мозга. У млекопитающих эритроциты представляют собой небольшие двояковогнутые клетки, которые в зрелом возрасте не содержат ядра или митохондрий и имеют размер всего 7–8 мкм.У птиц и нептичьих рептилий ядро все еще сохраняется в красных кровяных тельцах.
Красный цвет крови обусловлен железосодержащим белком гемоглобином. Основная задача этого белка — переносить кислород, но он также переносит углекислый газ. Гемоглобин упакован в красные кровяные тельца из расчета около 250 миллионов молекул гемоглобина на клетку. Каждая молекула гемоглобина связывает четыре молекулы кислорода, так что каждый эритроцит несет один миллиард молекул кислорода.В пяти литрах крови человеческого тела содержится примерно 25 триллионов эритроцитов, которые могут нести до 25 секстиллионов (25 * 10 21 ) молекул кислорода в организме в любое время. У млекопитающих недостаток органелл в эритроцитах оставляет больше места для молекул гемоглобина, а недостаток митохондрий также препятствует использованию кислорода для метаболического дыхания. Только у млекопитающих есть безъядерные эритроциты, а у некоторых млекопитающих (например, верблюды) даже есть ядерные эритроциты.Преимущество ядросодержащих эритроцитов состоит в том, что эти клетки могут подвергаться митозу. Безъядерные эритроциты метаболизируются анаэробно (без кислорода), используя примитивный метаболический путь для производства АТФ и повышения эффективности транспорта кислорода.
Не все организмы используют гемоглобин в качестве средства переноса кислорода. Беспозвоночные, которые используют гемолимфу, а не кровь, используют разные пигменты для связывания с кислородом. Эти пигменты используют медь или железо для кислорода. У беспозвоночных есть множество других респираторных пигментов.Гемоцианин, сине-зеленый медьсодержащий белок, содержится в моллюсках, ракообразных и некоторых членистоногих. Хлорокруорин, железосодержащий пигмент зеленого цвета, встречается у четырех семейств полихет трубчатых червей. Гемеритрин, красный железосодержащий белок, содержится у некоторых многощетинковых червей и кольчатых червей. Несмотря на название, гемеритрин не содержит гемовой группы, и его способность переносить кислород мала по сравнению с гемоглобином.
У большинства позвоночных (а) гемоглобин доставляет кислород в тело и удаляет некоторое количество углекислого газа.Гемоглобин состоит из четырех белковых субъединиц, двух альфа-цепей и двух бета-цепей, а также группы гема, с которой связано железо. Железо обратимо связывается с кислородом и при этом окисляется с Fe2 + до Fe3 +. У большинства моллюсков и некоторых членистоногих (б) гемоцианин доставляет кислород. В отличие от гемоглобина, гемолимфа не переносится клетками крови, а свободно плавает в гемолимфе. Медь вместо железа связывает кислород, придавая гемолимфе сине-зеленый цвет. У кольчатых червей, таких как дождевые черви и некоторых других беспозвоночных, (c) гемеритрин переносит кислород.Как и гемоглобин, гемеритрин переносится в клетки крови и имеет связанное с ним железо, но, несмотря на свое название, гемеритрин не содержит гема.
Небольшой размер и большая площадь поверхности красных кровяных телец обеспечивают быструю диффузию кислорода и углекислого газа через плазматическую мембрану. В легких выделяется углекислый газ, а кровь забирает кислород. В тканях кислород выделяется из крови, а углекислый газ направляется обратно в легкие. Исследования показали, что гемоглобин также связывает закись азота (NO).NO является вазодилататором, который расслабляет кровеносные сосуды и капилляры и может помочь с газообменом и прохождением эритроцитов через узкие сосуды. Нитроглицерин, сердечное лекарство от стенокардии и сердечных приступов, превращается в NO, чтобы помочь расслабить кровеносные сосуды и увеличить поток кислорода через тело.
Характерной чертой красных кровяных телец является их гликолипидное и гликопротеиновое покрытие; это липиды и белки, к которым прикреплены молекулы углеводов. У людей поверхностные гликопротеины и гликолипиды в красных кровяных тельцах различаются у разных людей, продуцируя разные группы крови, такие как A, B и O.Средняя продолжительность жизни красных кровяных телец составляет 120 дней, за это время они расщепляются и перерабатываются в печени и селезенке фагоцитирующими макрофагами, типом белых кровяных телец.
Белые кровяные тельца, также называемые лейкоцитами (лейко = белые), составляют примерно один процент от объема клеток крови. Роль белых кровяных телец сильно отличается от роли красных кровяных телец: они в первую очередь участвуют в иммунном ответе, чтобы идентифицировать и нацеливать патогены, такие как вторгшиеся бактерии, вирусы и другие чужеродные организмы.Лейкоциты образуются постоянно; некоторые живут часами или днями, а некоторые живут годами.
Морфология белых кровяных телец значительно отличается от красных кровяных телец. Они имеют ядра и не содержат гемоглобина. Различные типы лейкоцитов идентифицируются по их микроскопическому виду после гистологического окрашивания, и каждый из них выполняет свою специализированную функцию. Две основные группы — это гранулоциты, которые включают нейтрофилы, эозинофилы и базофилы, и агранулоциты, которые включают моноциты и лимфоциты.
(a) Гранулоциты — включая нейтрофилы, эозинофилы и базофилы — характеризуются лопастным ядром и зернистыми включениями в цитоплазме. Гранулоциты обычно первыми реагируют при травме или инфекции. (b) Агранулоциты включают лимфоциты и моноциты. Лимфоциты, в том числе В- и Т-клетки, отвечают за адаптивный иммунный ответ. Моноциты дифференцируются в макрофаги и дендритные клетки, которые, в свою очередь, реагируют на инфекцию или травму.
Кровь должна свернуться для заживления ран и предотвращения чрезмерной кровопотери.Фрагменты мелких клеток, называемые тромбоцитами (тромбоцитами), притягиваются к месту раны, где они прикрепляются, за счет расширения множества выступов и высвобождения их содержимого. Это содержимое активирует другие тромбоциты, а также взаимодействует с другими факторами свертывания, которые превращают фибриноген, водорастворимый белок, присутствующий в сыворотке крови, в фибрин (не растворимый в воде белок), вызывая свертывание крови. Для работы многих факторов свертывания крови необходим витамин К, а дефицит витамина К может привести к проблемам со свертыванием крови.Многие тромбоциты сходятся и слипаются в месте раны, образуя тромбоцитарную пробку (также называемую фибриновым сгустком). Пробка или сгусток сохраняется в течение нескольких дней и останавливает потерю крови. Тромбоциты образуются в результате распада более крупных клеток, называемых мегакариоцитами. На каждый мегакариоцит образуется 2000–3000 тромбоцитов, при этом в каждом кубическом миллиметре крови присутствует от 150 000 до 400 000 тромбоцитов. Каждая пластинка имеет форму диска и имеет диаметр 2-4 мкм. Они содержат множество мелких пузырьков, но не содержат ядра.
(a) Тромбоциты образуются из крупных клеток, называемых мегакариоцитами. Мегакариоцит распадается на тысячи фрагментов, которые становятся тромбоцитами. (b) Тромбоциты необходимы для свертывания крови. Тромбоциты собираются на участке раны вместе с другими факторами свертывания, такими как фибриноген, с образованием фибринового сгустка, который предотвращает потерю крови и позволяет ране зажить.
Кровь из сердца разносится по телу сложной сетью кровеносных сосудов. Артерии забирают кровь из сердца.Основная артерия — это аорта, которая разветвляется на крупные артерии, по которым кровь поступает к разным конечностям и органам. К этим основным артериям относятся сонная артерия, по которой кровь поступает в мозг, плечевые артерии, по которым кровь поступает в руки, и грудная артерия, по которой кровь поступает в грудную клетку, а затем в печеночные, почечные и желудочные артерии для печени, почек. , и желудок соответственно. По подвздошной артерии кровь идет к нижним конечностям. Главные артерии расходятся на второстепенные артерии, а затем на более мелкие сосуды, называемые артериолами, чтобы проникнуть глубже в мышцы и органы тела.
Показаны основные артерии и вены человека. (кредит: модификация работы Марианы Руис Вильярреал)
Артериолы расходятся в капиллярные русла. Капиллярные русла содержат большое количество (от 10 до 100) капилляров, которые разветвляются между клетками и тканями тела. Капилляры — это трубки узкого диаметра, через которые могут проходить красные кровяные тельца в виде единого ряда, и они являются местом обмена питательными веществами, отходами и кислородом с тканями на клеточном уровне. Жидкость также проникает в интерстициальное пространство из капилляров.Капилляры снова сходятся в венулы, которые соединяются с второстепенными венами, которые, наконец, соединяются с основными венами, по которым кровь с высоким содержанием углекислого газа поступает обратно в сердце. Вены — это кровеносные сосуды, по которым кровь возвращается к сердцу. По основным венам кровь отводится от тех же органов и конечностей, что и по основным артериям. Жидкость также возвращается к сердцу через лимфатическую систему.
Структура различных типов кровеносных сосудов отражает их функцию или слои. Есть три различных слоя, или туники, которые образуют стенки кровеносных сосудов.Первая оболочка — это гладкая внутренняя выстилка из эндотелиальных клеток, которые контактируют с эритроцитами. Эндотелиальная оболочка переходит в эндокард сердца. В капиллярах этот единственный слой клеток является местом диффузии кислорода и углекислого газа между эндотелиальными клетками и эритроцитами, а также местом обмена посредством эндоцитоза и экзоцитоза. Движение материалов в области капилляров регулируется сужением сосудов, сужением кровеносных сосудов и расширением сосудов, расширением кровеносных сосудов; это важно для общей регуляции артериального давления.
Вены и артерии имеют еще две оболочки, окружающие эндотелий: средняя оболочка состоит из гладких мышц, а самый внешний слой — из соединительной ткани (коллагеновые и эластичные волокна). Эластичная соединительная ткань растягивается и поддерживает кровеносные сосуды, а слой гладких мышц помогает регулировать кровоток, изменяя сопротивление сосудов за счет сужения сосудов и расширения сосудов. Артерии имеют более толстые гладкие мышцы и соединительную ткань, чем вены, чтобы выдерживать более высокое давление и скорость недавно перекачиваемой крови.Вены имеют более тонкие стенки, так как давление и скорость потока намного ниже. Кроме того, вены структурно отличаются от артерий тем, что вены имеют клапаны, предотвращающие обратный ток крови. Поскольку вены должны работать против силы тяжести, чтобы кровь вернулась к сердцу, сокращение скелетных мышц помогает потоку крови обратно к сердцу.
Артерии и вены состоят из трех слоев: внешней оболочки наружной оболочки, средней оболочки средней оболочки и внутренней оболочки внутренней оболочки. Капилляры состоят из одного слоя эпителиальных клеток — внутренней оболочки.(кредит: модификация работы NCI, NIH)
В этом видео рассказывается о структуре и функциях различных типов кровеносных сосудов:
Кровь проталкивается через тело под действием качающегося сердца. С каждым ритмичным насосом кровь под высоким давлением и скоростью выталкивается от сердца, сначала по главной артерии — аорте. В аорте кровь движется со скоростью 30 см / сек. По мере того, как кровь движется в артерии, артериолы и, в конечном итоге, в капиллярное русло, скорость движения резко замедляется примерно до 0.026 см / сек, что в тысячу раз медленнее, чем скорость движения в аорте. Хотя диаметр каждой отдельной артериолы и капилляра намного уже, чем диаметр аорты, и, согласно закону непрерывности, жидкость должна проходить быстрее через трубку с меньшим диаметром, на самом деле скорость медленнее из-за общего диаметра всех объединенные капилляры намного больше диаметра отдельной аорты.
Медленная скорость прохождения через капиллярные русла, которые достигают почти каждой клетки в организме, способствует газообмену и обмену питательными веществами, а также способствует диффузии жидкости в межклеточное пространство.После того, как кровь прошла через капиллярное русло к венулам, венам и, наконец, к основным полым венам, скорость потока снова увеличивается, но все еще намного медленнее, чем первоначальная скорость в аорте. Кровь в основном движется по венам за счет ритмичного движения гладких мышц в стенке сосуда и за счет действия скелетных мышц при движении тела. Поскольку по большинству вен кровь должна перемещаться против силы тяжести, обратный ток крови по венам предотвращается с помощью односторонних клапанов.Поскольку сокращение скелетных мышц способствует венозному кровотоку, важно часто вставать и двигаться после длительного сидения, чтобы кровь не скапливалась в конечностях.
Белки и другие крупные растворенные вещества не могут покидать капилляры. Потеря водянистой плазмы приводит к образованию гиперосмотического раствора в капиллярах, особенно вблизи венул. Это приводит к тому, что около 85% плазмы, которая покидает капилляры, в конечном итоге диффундирует обратно в капилляры рядом с венулами.Оставшиеся 15% плазмы крови вытекают из межклеточной жидкости в близлежащие лимфатические сосуды. Жидкость в лимфе похожа по составу на межклеточную жидкость. Лимфатическая жидкость проходит через лимфатические узлы, прежде чем вернуться в сердце через полую вену. Лимфатические узлы — это специализированные органы, которые фильтруют лимфу, просачиваясь через лабиринт соединительной ткани, заполненной лейкоцитами. Лейкоциты удаляют инфекционные агенты, такие как бактерии и вирусы, чтобы «очистить» лимфу до того, как она вернется в кровоток.После того, как она «очищена», лимфа возвращается к сердцу под действием перекачки гладких мышц, работы скелетных мышц и односторонних клапанов, соединяющих возвращающуюся кровь около места соединения полых вен, входящих в правое предсердие сердца.
В этом видеоролике описывается функция лимфатической системы в сочетании с системой кровообращения (остановитесь в 5:40, когда начинается обсуждение иммунной функции):
| Срок | Определение | ||
| Срок | Определение | ||
Срок
| Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
Срок
| Определение | ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение
| ||
| Срок | Определение | ||
Перитонеальная полость и нейроваскуляризация брюшной полости
Анатомия: основной учебник, 1-е изд.
8. Брюшная полость и нейроваскуляризация брюшной полости
8.1 Брюшина и брюшная полость
Брюшина , тонкая прозрачная серозная оболочка, выстилает брюшно-тазовую полость. Париетальный и висцеральный слои брюшины окружают брюшную полость , которая содержит тонкую пленку серозной жидкости, которая облегчает движение внутренних органов во время пищеварения и дыхания (см. Рис.7.1 ).
8.1a Перитонеальные родственные связи
— Структуры в брюшной полости определяются в зависимости от их отношения к брюшине ( Таблица 8.1 ; Рис. 8.1 и 8.2 ).
• Внутрибрюшинные органы , почти полностью окруженные висцеральным слоем брюшины, подвешены в полости брюшины с помощью брыжейки , двойных слоев брюшины, которые прикрепляются к стенке тела.
• Экстраперитонеальные структуры расположены кзади или ниже брюшной полости.
○ В основном забрюшинные структуры лежат кзади от брюшной полости, не подвешены брыжейкой и обычно покрыты брюшиной только на своей передней поверхности.
○ Вторично забрюшинные структуры ранее были внутрибрюшинными структурами, которые стали прикрепляться к задней брюшной стенке, когда их брыжейка слилась с париетальной брюшиной задней брюшной стенки во время развития.
○ Подбрюшинные структуры включают органы малого таза, расположенные ниже брюшины.
Рис. 8.1 Брюшина и брыжейка
Красные и синие стрелки указывают расположение кровеносных сосудов.
Рис. 8.2 Перитонеальные взаимоотношения органов брюшной полости
Поперечный разрез брюшной полости, показывающий перитонеальные взаимоотношения органов брюшной полости. Вид сверху.
ТАБЛИЦА 8.1 Органы брюшной полости
Расположение | Органы | |
Внутрибрюшинные органы: Эти органы имеют брыжейку и полностью покрыты брюшиной. | ||
Полость брюшная | • Желудок • Тонкая кишка (тощая кишка, подвздошная кишка, часть верхней части двенадцатиперстной кишки) • Селезенка • Печень (за исключением голой области) • Желчный пузырь • Слепая кишка с червеобразным отростком (части переменного размера могут быть забрюшинными) • Толстая кишка (поперечная и сигмовидная) | |
Внебрюшинные органы: Эти органы либо не имеют брыжейки, либо утратили ее в процессе развития. | ||
Забрюшинное пространство | Преимущественно забрюшинное | • Почки • Надпочечные железы |
Вторично забрюшинное | • Двенадцатиперстная кишка (нисходящая, горизонтальная и восходящая) • Поджелудочная железа • Восходящая и нисходящая толстая кишка | |
— Органы, связанные с желудочно-кишечным трактом, являются внутрибрюшинными или вторично забрюшинными.Органы мочевыделительной системы забрюшинны.
8.1b Перитонеальные структуры
Большая часть внутренних органов брюшной полости несколько подвижна во время пищеварения и дыхания. Отражения брюшины, соединяющие органы со стенкой тела или с другими органами, предотвращают чрезмерное движение (например, скручивание), которое может нарушить нормальное функционирование. Эти отражения образуют брыжейку, сальник и перитонеальные связки.
— Брыжейка представляет собой двойной слой брюшины, который соединяет внутрибрюшинные органы с задней брюшной стенкой и пропускает сосуды и нервы (см. Рис.8.1 ). В брюшной полости есть три основных брыжейки ( Рис. 8.3 ):
• Брыжейка тонкой кишки , или «брыжейка», представляет собой веерообразный фартук брюшины, который подвешивает вторую и третью части (тощую кишку и подвздошную кишку) тонкой кишки.
• Поперечная мезоколон подвешивает поперечный отдел толстой кишки.
• Мезоколон сигмовидной кишки приостанавливает сигмовидную кишку толстой кишки в левом нижнем квадранте.
Рис. 8.3 Брыжейки брюшной полости
Вид спереди. Отражено: Большой сальник и поперечная ободочная кишка. Удалено: Внутрибрюшинная тонкая кишка.
— Сальник — это двойной слой брюшины, который соединяет желудок и двенадцатиперстную кишку с другим органом. Имеются два сальника ( рис. 8.4 и 8.5 ; см. Также рис. 9.1 ):
• Большой сальник , четырехслойный фартук брюшины, берет начало как двойной слой брюшины от большой кривизны желудка и проксимального отдела двенадцатиперстной кишки.Он задрапирован снизу, кпереди от спиралей тонкой кишки, а затем петлей поднимается вверх к его дистальному прикреплению на задней брюшной стенке.
○ Желудочно-ободочная связка — это часть большого сальника, которая прилегает к поперечной ободочной кишке ( Рис. 8.6 ).
Рис. 8.4 Большой и малый сальник
Открытый вид верхней части живота спереди. Стрелка указывает на сальниковое отверстие.
Рис.8,5 Структуры брюшины
A Сагиттальный разрез.
B Поперечный разрез, вид изнутри.
Рис.8.6 Сальниковая бурса in situ
Вид спереди. Разделено: Желудочно-ободочная связка. Втянуто: Печень. Отражено: Желудок.
○ Желудочно-селезеночная связка является латеральным продолжением большого сальника, который соединяет желудок с селезенкой и проходит через ветви селезеночной артерии ( Рис.8,7 ).
• Малый сальник , двойной слой брюшины, простирается от печени до желудка и проксимального отдела двенадцатиперстной кишки. Образован
○ гепатогастральная связка , между печенью и желудком, и
○ гепатодуоденальная связка , между печенью и двенадцатиперстной кишкой, которая окружает структуры портальной триады (воротная вена, печеночная артерия и желчный проток ) на своем свободном крае.
Рис. 8.7 Задняя стенка полости брюшины
Вид спереди. Удалено: Все внутрибрюшинные органы.
— Связки брюшины — это отражения брюшины, которые соединяют органы друг с другом или со стенкой тела. Они поддерживают положение органа и могут передавать его нервно-сосудистую систему. Отдельные связки обсуждаются в Разделах 9.2 до 9.4 с конкретными органами брюшной полости.
8.1c Нейроваскулярная сеть брюшины
Нервно-сосудистая сеть париетальной и висцеральной брюшины получена из разных источников.
— Нервно-сосудистая сеть париетальной брюшины формируется из сосудов и нервов стенки тела. Его чувствительность к боли, давлению и температуре хорошо локализуется (остро ощущается) через соматические нервы вышележащих мышц и кожи.
— Висцеральная брюшина получает свою нервно-сосудистую сеть от нижележащих органов.Вегетативные нервы опосредуют чувствительность к растяжению и химическому раздражению, но висцеральная брюшина не чувствительна к прикосновениям и температуре.
— Ощущение плохо локализовано и обычно относится к областям, которые отражают эмбриологическое происхождение нижележащего органа.
• Ощущение от структур передней кишки относится к эпигастральной области.
• Ощущение от структур средней кишки относится к пупочной области.
• Ощущение от структур задней кишки относится к лобковой области.
8.1d Отделения брюшной полости
— Полость брюшины разделена на два пространства:
• большой мешок , который включает всю брюшную полость, за исключением пространства, определенного как меньший мешок
• Сальниковая сумка (малый мешок ), которая представляет собой небольшое расширение брюшной полости, расположенное позади желудка и малого сальника ( , таблица 8.2, ; см. Также , рис.8,5 и 8,6 ). Он сообщается с большим мешком через единственное отверстие, сальниковое (сальниковое) отверстие ( Таблица 8.3 ).
ТАБЛИЦА 8.2 Границы сальниковой бурсы (Малый мешочек)
Направление | Граница | Углубление |
Передняя | Малый сальник, желудочно-ободочная связка | – |
низшая | Поперечная мезоколон | Нижняя выемка |
Улучшенный | Печень (с хвостатой долей) | Верхняя ниша |
Задний | Поджелудочная железа, аорта (брюшная часть), чревный ствол, селезенка a.и v., желудочно-селезеночная складка, левая надпочечная железа, левая почка (верхний полюс) | – |
Правый | Печень, луковица двенадцатиперстной кишки | – |
слева | Селезенка, желудочно-селезеночная связка | Селезеночный карман |
— прикрепления брюшины к стенке тела, которые образуются во время развития желудочно-кишечного тракта, далее разделяют большой мешок.Эти насадки могут влиять на поток жидкости внутри полости ( рис. 8.8 и 8.9 ).
• Поддиафрагмальное углубление между диафрагмой и печенью ограничено коронарными связками и разделено на правое и левое пространство серповидной связкой.
• Подпеченочное пространство находится между печенью и поперечной ободочной кишкой. Заднее продолжение этого пространства, гепаторенальный карман (гепаторенальный мешок, мешок Морисона), лежит между висцеральной поверхностью печени и правой почкой и надпочечниковой железой.Гепаторенальное углубление сообщается с правым поддиафрагмальным углублением.
• Супраколические отсеки и супраколические отсеки определяются прикреплением поперечной ободочной кишки к задней брюшной стенке, при этом супраколический отсек над местом прикрепления и инфраколический отсек под ним. Корень брыжейки тонкой кишки делит инфраколический отсек на правое и левое пространства.
• Параколические желоба , прилегающие к восходящей и нисходящей ободочной кишке, обеспечивают связь между супраколическим и инфраколическим отделами.
Рис. 8.8 Дренажные пространства внутри брюшной полости
Вид спереди.
ТАБЛИЦА 8.3 Границы сальникового отверстия
Связью между большим и малым мешками является сальниковое (сальниковое) отверстие (см. Стрелку на рис. 8.4 и 8,6 ). | |
Направление | Граница |
Передняя | Гепатодуоденальная связка с порталом v., собственно печеночная а. и желчный проток |
низшая | ДПК (верхняя часть) |
Задний | Нижняя полая вена, диафрагма (правая голень) |
Улучшенный | Печень (хвостатая доля) |
Перитонит и асцит
Бактериальное заражение брюшины после операции или разрыва воспаленного органа (двенадцатиперстная кишка, желчный пузырь, аппендикс) приводит к перитониту, воспалению брюшины.Он сопровождается сильной болью в животе, болезненностью, тошнотой и лихорадкой и может быть фатальным при распространении на всю брюшную полость. Это часто приводит к асциту, накоплению избыточной жидкости в брюшной полости из-за изменения градиентов концентрации, что приводит к потере капиллярной жидкости. Асцит также может сопровождать другие патологические состояния, такие как метастатический рак печени и портальная гипертензия. В этих случаях в брюшной полости может скапливаться много литров ацитической жидкости. Жидкость аспирируется путем парацентеза.Игла осторожно вводится в брюшную стенку, чтобы не попасть в мочевой пузырь и нижние эпигастральные сосуды.
Инфекции и абсцессы брюшины
Поток жидкости в брюшной полости может распространять внутрибрюшинные инфекции и определять места формирования брюшных абсцессов. Жидкость обычно скапливается в правом и левом поддиафрагмальных впадинах, хотя абсцессы чаще образуются на правой стороне из-за разрывов двенадцатиперстной кишки или аппендикса.Жидкость в супраколическом отделе, таком как поддиафрагмальные впадины и сальниковая сумка, может стекать в гепаторенальную впадину, нижнюю часть брюшной полости у пациента в положении лежа на спине. Следовательно, это частое место скопления гноя и образования абсцесса. В инфраколическом отделе параколические желоба направляют перитонеальную жидкость и инфекции в таз.
8,2 Нейроваскулярная сеть брюшной полости
8.2a Артерии брюшной полости ( Рис.8,9 )
— брюшная аорта снабжает внутренние органы брюшной полости и большую часть передней брюшной стенки.
• Он входит в брюшную полость в точке Т12 через отверстие аорты диафрагмы и спускается по позвоночному столбу слева от средней линии.
• Она заканчивается на уровне L4 позвонка, где разветвляется на две общие подвздошные артерии .
• Одиночная срединная крестцовая артерия возникает возле бифуркации.
Аневризма брюшной аорты
Аневризмы брюшной аорты (ААА) чаще всего возникают между почечными артериями и бифуркацией аорты. Маленькие аневризмы могут оставаться бессимптомными, но большие аневризмы можно пальпировать через брюшную стенку слева от средней линии. Разрыв АБА сопровождается сильной болью в животе, которая иррадирует в живот или спину. Смертность при разрыве аневризмы приближается к 90% из-за сильного кровотечения.
— Таблица 8.4 перечислены основные ветви брюшной аорты.
• Парные теменные (сегментарные) ветви кровоснабжают структуры задней брюшной стенки. К ним относятся нижняя диафрагмальная и поясничная артерия .
• Парные висцеральные ветви кровоснабжают органы забрюшинного пространства. Это средняя надпочечников, яичко или яичник и почечные артерии .
ТАБЛИЦА 8.4 Ветви брюшной аорты
Брюшная аорта дает начало трем основным непарным стволам (жирным шрифтом) и непарной срединной крестцовой артерии, а также шести парным ветвям. | ||
Ветвь брюшной аорты Ветви | ||
Нижняя диафрагмальная аа. (в паре) | Superior suprarenal aa. | |
Чревной ствол | Левый желудок a. | |
Селезенка а. | ||
Печень обыкновенная a. | Правильная печень a. | |
Правый желудок a. | ||
Гастродуоденальный а. | ||
Средняя надпочечная аа. (в паре) | ||
Верхняя брыжеечная а. | ||
Renal aa. (в паре) | Нижняя надпочечная аа. | |
Поясничный аа. (С 1-го по 4-й, парные) | ||
Яичников / яичников аа.(в паре) | ||
Нижняя брыжеечная а. | ||
Общая подвздошная кость аа. (в паре) | Наружная подвздошная кость a. | |
Внутренняя подвздошная кость a. | ||
Срединно-крестцовый a. | ||
Рис.8.9 Брюшная аорта
Женский живот, вид спереди. Удалено: Органов брюшины и брюшины.Брюшная аорта — это дистальное продолжение грудной аорты. Он входит в брюшную полость на уровне Т12 и разветвляется на общие подвздошные артерии на уровне L4.
• Три непарных висцеральных ветви снабжают кишечник и дополнительные органы желудочно-кишечного тракта:
1. Чревный ствол , короткий ствол, который выходит на T12 / L1 и снабжает брюшную полость передней кишки. Его ветви, селезенка , , левая желудочная и общая печеночная артерия , , анастомозируют друг с другом ( рис.8.10 и 8.11 ).
Рис. 8.10 Чревной ствол: желудок, печень и желчный пузырь
Вид спереди. Открыто: Малый сальник. Надрез: Большой сальник. Чревной ствол отходит от брюшной аорты примерно на уровне L1.
Рис. 8.11 Чревной ствол: поджелудочная железа, двенадцатиперстная кишка и селезенка
Вид спереди. Удалено: Желудок (тело) и малый сальник.
2. Верхняя брыжеечная артерия (SMA), которая начинается в L1, позади шейки поджелудочной железы. Он снабжает структуры средней кишки, и его основные ветви включают нижнюю панкреатодуоденальную , среднюю колику , правую колику и подвздошно-ободочную артерии , а также серию из тощей кишки и подвздошных ветвей ( Рис. . 8.12 ).
Рис. 8.12 Верхняя брыжеечная артерия
Вид спереди. Удалено частично: Желудок и брюшина. Примечание: Средняя колическая артерия усечена. Верхняя брыжеечная артерия отходит от аорты напротив L2.
3. нижняя брыжеечная артерия (IMA), которая начинается на L3 и имеет наименьший калибр из трех висцеральных стволов. Он снабжает задний кишечник левой коликой , сигмоидальной и верхней ректальной ветвью ( Рис. 8.13 ).
• Общие подвздошные артерии проходят по краю таза и заканчиваются разветвлением на две основные ветви (см. Рис. 8.9 ):
○ внутренняя подвздошная артерия , спускающаяся в таз
○ Наружная подвздошная артерия , которая отдает нижнюю эпигастральную и глубокую огибающую подвздошную артерию перед тем, как перейти в нижнюю конечность как бедренная артерия .
Рис.8.13 Нижняя брыжеечная артерия
Вид спереди. Удалено: Тощая кишка и подвздошная кишка. Отражено: Поперечная ободочная кишка. Нижняя брыжеечная артерия отходит от аорты напротив L3.
— важные анастомозы соединяют три непарных висцеральных ветви аорты и обеспечивают коллатеральное кровоснабжение органов кишечника ( Рис. 8.14 ).
• Чревный ствол и верхняя брыжеечная артерия анастомозируют в головке поджелудочной железы через панкреатодуоденальные артерии и в теле и хвосте поджелудочной железы через дорсальные артерии поджелудочной железы и нижние артерии поджелудочной железы .
• Верхняя брыжеечная и нижняя брыжеечные артерии анастомозируют рядом с местом соединения поперечной и нисходящей толстой кишки через среднюю и левую колические артерии. Маргинальная артерия проходит вдоль мезентериальной границы толстой кишки и соединяет подвздошно-ободочную, правую, среднюю и левую колические артерии (см. Рис. 8.13 ).
• Нижняя брыжеечная артерия анастомозирует с артериями прямой кишки через ее верхнюю ректальную артерию (см. Рис.10.18 ).
Рис. 8.14 Абдоминальные артериальные анастомозы
Три основных анастомоза обеспечивают перекрытие артериального кровотока для обеспечения адекватного кровотока в брюшной полости: (1) между чревным стволом и верхней брыжеечной артерией через панкреатодуоденальные артерии; (2) между верхней и нижней брыжеечными артериями через среднюю и левую колические артерии; и (3) между нижней брыжеечной и внутренней подвздошной артериями через верхнюю и среднюю или нижнюю ректальные артерии
8.2б Вены брюшной полости
— Нижняя полая вена (НПВ) получает кровь из забрюшинных и тазовых органов, стенок брюшной полости и таза, а также нижних конечностей ( Рис. 8.15 ).
• Он берет начало на уровне L5 позвонка, где сливаются общих подвздошных вен .
• Он поднимается вверх по правой стороне позвоночника, проходит кзади от печени и проникает через центральное сухожилие диафрагмы на уровне позвонка Т8, где входит в правое предсердие сердца.
— В таблице 8.5 перечислены притоки нижней полой вены.
ТАБЛИЦА 8.5 Притоки нижней полой вены
Нижний диафрагмальный vv. (в паре) | |
Hepatic vv. (3) | |
Suprarenal vv. (правая жила — прямой приток) | |
Renal vv.(в паре) | |
Яичко / яичник vv. (правая жила — прямой приток) | |
Восходящий поясничный vv. (в паре) | |
Общая подвздошная кишка vv. (в паре) | |
Срединно-крестцовый v. |
• Парные общие подвздошные вены дренируют наружные подвздошные вены , и внутренние подвздошные вены .
• Парные нижние диафрагмальные и поясничные вены дренируют заднюю брюшную стенку и диафрагму и сопровождают одноименные артерии.
• Вены забрюшинных органов включают правую и левую почечную вены , правую супраренальную вену и правую яичниковую или яичниковую вены (гонадную). Надпочечниковая и гонадная вены слева отводятся в левую почечную вену.
• Обычно три печеночных вены входят в НПВ из печени непосредственно под диафрагмой.
— Парные восходящие поясничные вены сообщаются с поясничными венами и являются продолжением непостоянных и полузиготных вен грудной клетки. Эти коммуникации между поясничными, восходящими поясничными, непарными и полузиготными венами функционируют как коллатеральные пути между нижней и верхней полыми венами (см. Рис. 3.6 )
Рис.8.15 Нижняя полая вена
Вид спереди. Удалено: Все органы, кроме почек и надпочечников.
— Печеночная воротная вена (обычно известная как воротная вена ), часть портальной системы печени , шунтирует богатую питательными веществами венозную кровь из капиллярных русел желудочно-кишечного тракта и связанных с ним органов в синусоиды печень ( фиг. 8.16 и 8.17 ).Эта кровь в конечном итоге попадает в нижнюю полую вену через печеночные вены.
— К притокам воротной вены относятся:
• Селезеночная вена , дренирующая селезенку, и верхняя брыжеечная вена , которая дренирует тонкую кишку и большую часть толстой кишки. Эти две вены соединяются за шейкой поджелудочной железы, образуя печеночную воротную вену.
• нижняя брыжеечная вена , дренирующая заднюю часть желудочно-кишечного тракта.Обычно он присоединяется к селезеночной вене, но может впадать прямо в воротную вену.
• Вены нижнего отдела пищевода, желудка, поджелудочной железы, двенадцатиперстной кишки и желчного пузыря
— Нормальные связи между системной (полой) венозной системой и портальной венозной системой, называемые портосистемными путями , могут аномально расширяться, когда возникает обструкция воротной вены или системного кровообращения (например, цирроз печени или беременность). Эти расширения наиболее заметны на ( рис.8,18 )
1. пищеводных вен ,
2. околопупочных вен через верхнюю и нижнюю надчревные вены брюшной стенки,
3. колических вен в забрюшинном пространстве и
4. вены прямой кишки прямой кишки и анального канала.
Рис. 8.16 Портальная вена: In situ
Вид спереди. Частично удалены: Желудок, поджелудочная железа и брюшина.
Рис. 8.17 Распределение воротной вены
По воротной вене происходит отток венозной крови из брюшно-тазовых органов, снабжаемой чревным стволом, верхними и нижними брыжеечными артериями.
Рис. 8.18 Портосистемные пути
Когда портальная система нарушена, воротная вена может отводить кровь от печени обратно в питающие вены, которые возвращают эту богатую питательными веществами кровь в сердце через полые вены.Красные стрелки указывают на реверсирование кровотока в (1) пищеводных венах, (2) околопупочных венах, (3) венах колики и (4) средних и нижних ректальных венах.
Портальная гипертензия и хирургические портокавальные шунты
Портальная гипертензия возникает вторично по отношению к заболеванию печени (например, циррозу) или тромбозу воротной вены. Повышенное сопротивление току крови в портальной системе заставляет портальную кровь через портокавальные анастомозы попадать в системный кровоток. Симптомы портальной гипертензии включают асцит, головку медузы (увеличение околопупочных вен на передней брюшной стенке), варикозное расширение вен прямой кишки (геморрой) и варикозное расширение вен пищевода.Симптомы можно облегчить путем хирургического создания портокавального шунта между воротной вене и системным кровотоком (воротная вена к нижней полой вене или селезеночная вена к левой почечной вене).
Варикозное расширение вен пищевода
Подслизистые вены пищевода отводятся выше системной системы (через непостоянные вены) и ниже портальной системы. Когда кровоток через воротную вену затруднен (как при портальной гипертензии), эти портосистемные анатомии позволяют крови из нижних отделов пищевода стекать в системные вены.Варикозное расширение вен пищевода, увеличенные в результате этого увеличенного кровотока, может разорваться, что приведет к сильному кровотечению.
8.2c Лимфодренаж брюшной полости
Лимфатические сосуды от брюшных стенок и внутренних органов обычно сопровождают артерии, кровоснабжающие эти области, и, в конечном итоге, стекают в хилезную цистерну (если имеется) или грудной проток.
— Цистерна хили (хилезная цистерна) представляет собой удлиненное, дольчатое, тонкостенное расширение, которое, если оно присутствует, дает начало грудному протоку.Он расположен справа от тела T12 позвонка и принимает поясничных и кишечных стволов (см. рис. 1.20 ).
— Группы поясничных лимфатических узлов дренируют все внутренние органы брюшной полости (за исключением небольшого сегмента печени) и большую часть брюшной стенки ( Рис. 8.19 ; Таблица 8.6 ).
• Преаортальные узлы , расположенные кпереди от брюшной аорты, получают лимфу из желудочно-кишечного тракта (до средней прямой кишки) и связанных с ним органов.Узлы, окружающие основание основных артерий, образуют претерминальные группы, такие как верхних и нижних брыжеечных узлов . Они стекают в чревных узлов , которые стекают в лимфатические стволы кишечника.
• Боковые узлы аорты (правый и левый поясничные узлы) лежат вдоль медиальной границы поясничных мышц, ножек диафрагмы и вдоль нижней полой вены. Они дренируют брюшную и тазовую стенки и внутренние органы забрюшинного пространства, включая яичники и семенники, и получают лимфу из общих подвздошных узлов, которые дренируют внутренние органы таза и нижнюю конечность.Дренаж из этих боковых узлов аорты образует поясничный ствол с каждой стороны.
• Ретроаортальные узлы , расположенные позади аорты, считаются периферическими узлами боковой группы аорты и не имеют определенной области дренажа.
• Общие подвздошные узлы дренажные органы таза и нижних конечностей.
Рис. 8.19 Лимфодренаж внутренних органов брюшной полости и таза
См. Таблица 8.6 для нумерации. Лимфодренаж из брюшной полости, таза и нижней конечности в конечном итоге проходит через поясничные лимфатические узлы (клинически: узлы аорты). Поясничные лимфатические узлы состоят из правого (полого) и левого боковых узлов аорты, преаортальных узлов и ретроаортальных узлов. Эфферентные лимфатические сосуды из поясничных и преаортальных узлов образуют поясничный и кишечный ствол соответственно. Поясничный и кишечный стволы оканчиваются цистерной хили.
ТАБЛИЦА 8.6 Лимфатические узлы брюшной полости
Нижний диафрагмальный I.n. | ||
поясничный I.n. | Преаортальный I.n. | Celiac I.n. |
Верхняя брыжеечная I.n. | ||
Нижняя брыжеечная I.n. | ||
Левая боковая аорта I.n. | ||
Правая боковая аорта (полая) I.п. | ||
Ретроаортальный I.n. | ||
Общая подвздошная кость I.n. | ||
Рис. 8.20 Нервы поясничного сплетения
Вид спереди.
A Поясничное сплетение на месте.
B Рассечение поясничного сплетения. Окно: большой поясничной мышцы.
8.2d Нервы брюшной полости
— Нижние межреберные нервы (T7 – T11) и подреберный нерв (T12) продолжаются в передне-нижнем направлении от своего положения на грудной стенке, чтобы иннервировать большую часть мышц и кожи переднебоковой брюшной стенки.
— Нервы поясничного сплетения , соматического нервного сплетения, образованного передними ветвями спинномозговых нервов T12 – L4, отходят от большой поясничной мышцы на задней брюшной стенке ( Рис. 8.20A и В ). Большинство нервов этого сплетения иннервируют нижнюю конечность (см. Раздел 15.4d и Таблица 15.1 ). Ветви, которые иннервируют брюшную стенку и паховую область, включают
• подвздошно-гипогастральные и подвздошно-паховые нервы (L1), которые иннервируют кожу и мышцы нижней передней брюшной стенки, а также кожу над паховой и лобковой областями;
• Генитофеморальный нерв (L1 – L2), генитальная ветвь которого иннервирует крематерную мышцу, окружающую семенной канатик и кожу над мошонкой и половыми губами; и
• короткие мышечные ветви (T12 – L4), иннервирующие мышцы задней брюшной стенки.
— Поясничные симпатические стволы , продолжение симпатических стволов в грудной клетке, спускаются вдоль латеральной стороны тел поясничных позвонков и отдают от трех до четырех поясничных чревных нервов , которые присоединяются к вегетативным сплетениям живота.
— Вегетативные сплетения образуются вдоль аорты и проходят вместе с основными брюшными артериями для иннервации внутренних органов брюшной полости ( Рис. 8.21 и Таблица 8.7 ; Рис.8.22 и Таблица 8.8 ). Сплетения содержат
• преганглионарные симпатические нервы, которые синапсируют в ганглиях, связанных со сплетениями. (Обратите внимание, что симпатические нервы, иннервирующие мозговое вещество надпочечников, являются исключением и не синапсами в этих ганглиях.) Преганглионарные симпатические нервы возникают из
.
○ грудные чревные нервы (T5 – T12) и
○ пояснично-внутренностные нервы (T11 – L2).
• преганглионарные парасимпатические нервы, которые проходят через сплетения и синапсы в ганглиях рядом с органом-мишенью.Они возникают из
○ блуждающие нервы (CN X), которые входят в брюшную полость в виде передних и задних стволов блуждающего нерва от пищеводного сплетения. Они кровоснабжают большую часть внутренних органов брюшной полости, включая пищеварительный тракт, за исключением его самого дистального сегмента (нисходящая ободочная кишка до анального канала).
○ тазовые чревные нервы (S2 – S4), которые восходят от таза, чтобы иннервировать нисходящую и сигмовидную кишку в брюшной полости. Они также иннервируют внутренние органы таза.
Рис.8.21 Вегетативные сплетения брюшной полости и таза
Вид брюшка самца спереди. Удалено: Брюшина и большая часть желудка.
Рис. 8.22 Симпатическая и парасимпатическая нервные системы брюшной полости и таза
A Симпатическая нервная система.
B Парасимпатическая нервная система.
Взаимодействие с другими людьми
SIU SOM Гистология CRR
SIU SOM Гистология CRR
Руководство по гистологии
Почки и мочевыводящие путиОсновной тканевый состав почки — это железа
с сильно модифицированными секреторными единицами и узкоспециализированными протоками.Почки
выводят мочу, полученную путем модификации фильтрата плазмы крови.[Обзор железистой организации см.
страничка с железками во вводной
ед.]Щелкните здесь или прокрутите вниз, чтобы продолжить это введение
к почка . Чтобы перейти непосредственно к определенным темам, см. Таблицу ниже.Обратите внимание, что это вспомогательный ресурс,
НЕ заменяет учебники или время, потраченное на изучение реальных образцов с
микроскоп. Если вы используете
это он-лайн учебное пособие, пожалуйста, обратитесь к своим учебникам
а также атласы и ресурсные сессии для более богатой и подробной информации.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Патология почек
КЛИНИЧЕСКИЙ
ПРИМЕЧАНИЕ: С клинической точки зрения почечная
тельце, вероятно, является наиболее важной гистологической особенностью
почка. Несколько патологических процессов мешают клубочковой
фильтрация и, таким образом, имеют решающее влияние на функцию почек. Диагностика
почечной патологии часто включает биопсию коркового вещества почек и тщательное обследование.
почечных телец.Несколько особых пятен
а также электронная микроскопия используются для выявления
детали базальных мембран клубочков, подоцитов и мезангиальных клеток.Внешние ссылки на WebPath
предоставить дополнительную информацию и изображения.
- WebPath
электронные микрофотографии почечной патологии
- «Минимальный
болезнь изменения (MCD) с стиранием отростков подоцитов стопы.»
Обратите внимание, что подоциты образуют непрерывную поверхность над капилляром; фильтрация
прорези отсутствуют.- «мембранный
гломерулонефрит с утолщенной базальной мембраной клубочка, содержащей
электронно-плотные отложения ».- WebPath
учебник по почек
кистозная болезнь.- WebPath
учебник по анализу мочи
(включая краткое описание того, как цилиндры мочевыводящих путей связаны с гломерулярным
и трубчатая функция)- Дополнительная патология почек при WebPath.
См. Также почечный
руководство по патологии [внешняя ссылка, Отдел
нефропатологии, Университет Северной Каролины в Чапел-Хилл]
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Обзор гистологии почек
Основной тканевый состав почки — это железа
с сильно модифицированными секреторными единицами и узкоспециализированными протоками.
Если вы не знакомы с основами гистологии
желез, вы можете найти страницу на
железы, чтобы быть полезными. Не пытайтесь овладеть всеми деталями.
Просто попытайтесь понять, как эпителиальные клетки образуют
основное строение секреторных единиц и протоков.
Типичная железа (альвеолы и протоки)
Основная масса типичной экзокринной железы,
такая как слюнная железа, состоит
секреторных эпителиальных клеток.Эти клетки образуют секреторные единицы,
называемые ацини, которые истощают их
секреторный продукт в разветвленное дерево протоков.В этом мультфильме оранжевого цвета
обозначает ацини, синий цвет обозначает
короткие «поперечно-полосатые» протоки,
где секреторный продукт концентрируется за счет активной реабсорбции, и
лавандровый цвет
указывает на междолевые и междолевые протоки, функция которых больше
пассивный.Почки (тельца и канальцы)
Напротив, секреторные единицы почек, называемые почечными
Тельца составляют относительно небольшую часть почки.
Основная часть почки состоит из узкоспециализированных канальцев,
которые соответствуют дереву протока типичной железы.Все вместе,
почечное тельце и связанный с ним каналец называются нефроном.В этом мультфильме оранжевых
цвет представляет собой почечные тельца,
синий цвет указывает на канальцы
каждого нефрона, функция которого аналогична функции поперечнополосатых протоков,
и лавандровый цвет
указывает на собирательные каналы, функция которых более пассивна.Типичная железистая альвеола
В типичной экзокринной железе каждая ацинус
использует сырье, поступающее с кровью, для производства секреторного продукта. По мере стекания продукта он может концентрироваться
поперечно-полосатый проток.Тельца почки
В почках каждая почечная
корпускула — это, по сути, просто сильно модифицированный секреторный ацинус.
Каждая тельца «выделяет» фильтрат плазмы крови, который стекает.
в связанный с ним почечный каналец.Канальцы почек
Почечные канальцы, в свою очередь, функционируют как преувеличенные
поперечно-полосатые каналы, модифицирующие фильтрат
путем реабсорбции всего, что не является отходом. Почечные канальцы имеют изогнутые
части, называемые извитыми канальцами, прямыми сегментами,
называемые петлями Генле, и собирая
воздуховоды.Локализованы различные аспекты реабсорбции фильтрата.
в этих разных сегментах.Кора и продолговатый мозг
Диаграмма не в масштабе. Миллионы нефроны упакованы в каждую почку.
Грубый разрез почки показывает, что внешняя кора имеет
несколько отличается текстура от более глубокого medulla .Эта разница
отражает расположение различных частей множества нефронов
которые составляют почки.
- кора головного мозга состоит из извитых канальцев
вместе с почечными тельцами.
- Костный мозг состоит из петель Генле и
сборные воздуховоды.
- Костный мозг можно разделить на «зоны»
или «полосы», видимые сильно, которые отражают структурные
дифференцировка канальцев, образующих петли
Генле.- В мозговом веществе есть замечательная интерстициальная среда,
гипертонический и плохо оксигенированный. (Проконсультируйтесь с вашими ресурсами по физиологии
для получения дополнительной информации.)
- Кора и мозговое вещество вместе составляют миллионы отдельных нефронов,
все упаковано вместе.
- Кора и продолговатый мозг окружают и отводят в полость таз ,
воронкообразное начало мочеточника.подобно
мочеточник, лоханка выстлана переходными
эпителий.
кора почек
мозгового вещества почки
почечная лоханка
В
Организация коры / мозгового вещества имеет большое функциональное значение, отраженное
в расположении почечных канальцев и сосудистой сети.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Доли и дольки
Каждая почка доля состоит из медуллярной пирамиды (примерно пирамидальной формы).
регион, который выступает в таз) и связанный с ним кору.
Лепестки видимы до брутто
обследование рассеченной почки.Области коры, которые разделяют
Медуллярные пирамиды одна от другой называются «колоннами Бертини».Почечная долька определяется как часть почки, содержащая
нефроны, обслуживаемые общим сбором
воздуховод.
L obules обычно незаметны даже для микроскопических
осмотр.
Дольки сосредоточены на «медуллярных лучах»,
пучки прямых канальцев (собирательные протоки
и петли Генле), которые напоминают субстанцию
мозгового вещества, но доходят до коры.
А
дополнительная группировка нефронов обеспечивается
распространение афферентных артериол из общего
междольковая артерия. Междольковый
артерия поднимается через кору между дольками
и посылает афферентные артериолы в близлежащие клубочки.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
нефрон
Нефрон — функциональная единица почки. Каждый
нефрон состоит из одного почечного тельца и связанного с ним
трубочка. Почка в целом состоит из множества
нефроны (миллионы) и связанные с ними кровеносные сосуды.
почечных телец — это участки, где
процесс мочеобразования начинается с фильтрата плазмы крови.
Почечные канальцы дифференцированы на несколько
сегменты. Щелкните любой сегмент канальца для получения более подробной информации .
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Почечное тельце
В
почечное тельце , пожалуй, самая отличительная микроскопическая особенность
почки.Почечные тельца производят фильтрат крови
плазма . (Подробнее об этой гломерулярной функции см. Ниже.
См. Также КЛИНИЧЕСКАЯ
ПРИМЕЧАНИЕ .)
(Тельца почек также могут называться «мальпигиановыми»
тельца «, после Марчелло Мальпиги,
кто ввел микроскопию в медицину).
Нажмите на картинку для увеличения.
Каждое почечное тельце состоит из нескольких частей. Щелкните любую функцию, чтобы
более подробную информацию или продолжайте вниз по странице.
- Капсула Боумена внешняя, эпителиальная
стенка тельца.
- Пространство Боумена, также называемое мочевым
пространство «, — это пространство внутри капсулы Боумена.
- Клубок — это заметный «маленький
мяч », занимающий большую часть тельца, состоящий из нескольких
отдельные элементы.
- Клубочковые капилляры
эндотелий имеет фенестрированный (дырявый) эндотелий.
- Подоциты эпителиальные
клетки, покрывающие капилляры клубочков.
- Непосредственно прилегает к каждому капилляру клубочка,
между подоцитами и эндотелием капилляров находится
фильтрующая мембрана (на этом
диаграмму).
- Мезангий — вспомогательный
ткань, состоящая из мезангиальных клеток и матрикса.
- Начало проксимального канальца —
«слив», уносящий жидкость из пространства Боумена.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Космос Боумена и капсула Боумена
Bowman’s
пространство , также называемое мочевым пространством , — это пространство внутри пространства Боумена.
капсула 90–260, окружающая петли и дольки клубочка.
Это пространство, в котором собирается фильтрат клубочковой плазмы, когда он
покидает капилляры через фильтрующую мембрану.
Капсула Боумена — это внешний эпителий, который покрывает капсулу Боумена.
космос . Этот эпителий простой
плоский, переходящий в кубовидную форму в проксимальном канальце.
Хотя
Капсула Боумена довольно очевидно простая
плоский эпителий, менее очевидно, что клубочки
также плотно обволакивает эпителий.Своеобразное строение подоцитов
затемняет тот факт, что это действительно эпителиальные клетки. Таким образом, Боумен
пространство полностью покрыто эпителием.
- Наружный, «париетальный» эпителий почечного тельца
капсула Боумена.
- Внутренний, «висцеральный» эпителий состоит из подоцитов.
Один из способов оценить важную эпителиальную конструкцию почечных телец
путем изучения развития плода. Нажмите
на диаграмме или изображении для просмотра серии микрофотографий развивающихся почечных телец.
Каждая почечная
тельце примерно сферической формы и имеет два « полюсов » на противоположных сторонах.
заканчивается.
С сосудистым полюсом связана юкстагломерулярная
сложный.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Клубочки
Гломерулус («маленький шарик») по сути является маленьким
узел капилляров и опорных структур, подвешенных внутри Боумена
капсула.Клубочки являются источником исходного фильтрата.
плазмы, которая в конечном итоге перерабатывается в мочу. С помощью этой функции
клубочки, возможно, являются наиболее важным компонентом нефрона.
Клубочки составляют несколько элементов. Нажмите на любую функцию
для получения более подробной информации или перейдите на страницу .
- Ячейки
- Внеклеточные материалы
дюйм
типичные гистологические образцы, часто бывает трудно различить отношения
среди этих элементов. Очень тонкие срезы (2 мкм
или меньше) намного лучше, чем обычные толстые (5-10 мкм) срезы.
Электронная микроскопия необходима для демонстрации функциональных деталей
например, капиллярные отверстия и фильтрующие щели подоцитов (проконсультируйтесь с вашим гистологом
текст или атлас, например, рисунки Родина 32-9, 32-10, 32-11 ).
Некоторые патологические процессы изменяют структуру клубочков
и тем самым препятствуют клубочковой фильтрации. Гистологическое исследование
деталей клубочков (включая электронную микроскопию) является стандартной практикой
для диагностики патологии почек.См. Примеры из WebPath :
- «Минимальный
болезнь изменения (MCD) с стиранием отростков подоцитов стопы ».
Обратите внимание, что подоциты образуют непрерывную поверхность над капилляром; фильтрация
прорези отсутствуют.
- «мембранный
гломерулонефрит с утолщенной базальной мембраной клубочка, содержащей
электронно-плотные отложения ».
Эндотелий капилляров клубочков
Вступительная записка о
капилляры.
В почке перфорирован эндотелий капилляров клубочков
с множеством мелких отверстий, или окончатый (от латинского fenestra ,
окно). Каждая эндотелиальная клетка имеет форму среза очень
дырявый швейцарский сыр, свернутый в цилиндр, чтобы получился сегмент капилляра.
Фенестрации слишком малы, чтобы пропускать клетки крови, но плазма
может свободно выходить из отверстий и попадать в фильтрацию
мембрана.
Капилляры почечных клубочков исключительно
дырявый. Хотя фильтрующая мембрана
задерживает клетки и белки плазмы, оставшуюся жидкость (воду, минеральные
ионов и малых молекул) свободно переходит в
пространство и, следовательно, вдоль почечных канальцев.
Проконсультируйтесь с вашим учебником по гистологии и / или атласом (например,
Rhodin, рисунок 32-9 , 32-10 и 32-11 ) для дополнительных
детали и электронные микрофотографии этих ячеек.
Фильтровальная мембрана
Непосредственно за пределами эндотелия капилляров находится фильтрация мембрана .Эта мембрана представляет собой слияние эндотелиальных
базальная мембрана с
базальная мембрана
клубочкового эпителия (подоцитов).
Патология: Что угодно
который забивает или утолщает фильтрующую мембрану, может мешать
прохождение жидкости и, следовательно, уменьшение скорости фильтрации.
См. WebPath.
Поскольку плазма проходит через отверстия капилляров,
вода, ионы и небольшие молекулы проходят через фильтрующую мембрану
в пространство Боумена, а белки сыворотки
задерживается в капиллярах. Снаружи фильтрующей мембраны
поддерживается подоцитами.
Фильтрат, который накапливается в пространстве Боумена, стекает в проксимальный
трубочка , и, следовательно, до петли Генле,
дистальный каналец и собирающий
воздуховод.В этих различных сегментах почечной
канальце фильтрат превращается в мочу, главным образом за счет реабсорбции
безотходных компонентов.
Фильтрующая мембрана не видна
на гистологических окрашенных H&E
образцы, но могут быть продемонстрированы с помощью PAS
или серебряное пятно. Электрон
микроскопия — лучший способ визуализировать фильтрующую мембрану.
Подоциты
Подоциты («клетки на ногах») являются необычными (один
можно сказать причудливые) эпителиальные клетки, поддерживающие фильтрацию
мембрана, не препятствуя потоку фильтрата. Каждый подоцит
стоит на разветвленных ножках, или «ножных отростках», которые
опираться на фильтрующую мембрану.Между
соседние ножки представляют собой щели, называемые фильтрационными щелями , которые позволяют
свободный проход фильтрата жидкости в пространство Боумена.
Эпителиальная природа подоцитов не очевидна
в зрелых почечных тельцах. Тем не менее, наблюдение за плодом
развитие показывает, что подоциты формируются из эпителиальной выстилки
капсулы Боумена.
В
Типичные гистологические препараты, ядра подоцитов имеют тенденцию быть овальными и
довольно эухроматический. Их можно узнать, потому что они выглядят больше
«эпителиальный», чем капиллярный
эндотелиальные клетки или мезангиальные клетки, и
потому что они лежат в непосредственной близости от
пространство (без промежуточных тканей).
Проконсультируйтесь с вашим учебником по гистологии и / или атласом (e.грамм.,
Rhodin, рисунок 32-9 , 32-10 и 32-11 ) для дополнительных
детали и электронные микрофотографии этих ячеек.
Патология: Что угодно
который закрывает фильтрационные щели или пространство Боумена
может помешать прохождению жидкости и, следовательно, снизить скорость
фильтрации.
Слияние соседних цветоножек может блокировать фильтрацию
(е.g., см. WebPath),
а также сокращение пространства Боумена, вызванное
пролиферация любого из типов клеток почечного тельца (подоцитов,
мезангиальные клетки, клетки капсулы Боумена, эндотелиальные клетки капилляров).
Эта диаграмма не в масштабе и не
показать фильтрующую мембрану.
Мезангиал
ячейки и матрица
Гломерулярные мезангиальные клетки незаметны и не поддаются описанию
клетки сконцентрированы к сосудистому полюсу клубочка.
Эти клетки производят мезангиальный матрикс и могут способствовать поддержанию
фильтрующей мембраны.
Ядра мезангиальных клеток иногда можно определить как маленькие,
ядра неправильной формы и довольно гетерохромные внутри клубочка.
Проконсультируйтесь с вашим учебником по гистологии и / или атласом (например, Rhodin,
рисунок 32-9 и 32-10 ) для дополнительных деталей и электроники
микрофотографии этих клеток.
Экстра-гломерулярные мезангиальные клетки, также называемые клетками лациса или клетками
Гурмагтиха, занимают пространство между клубочком и макулой
densa дистального канальца.
Мезангиальный матрикс — внеклеточный материал, который окружает
мезангиальные клетки. Помимо механической поддержки
клубочковые капилляры, функция мезангиального матрикса неизвестна.
мезангиальная матрица не видна на H&E
окрашенные гистологические препараты, но (как и при фильтрации
мембрана) визуализируется с помощью PAS
или серебряное пятно.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Трубочки
Почечные канальцы получают фильтрат плазмы из клубочков.
и перерабатывает его в мочу.
- Каждый каналец разделен на несколько специализированных сегментов.
- Различные аспекты реабсорбции фильтрата локализуются в разных
сегменты.
Функциональная дифференциация различных трубчатых сегментов связана с
с изменением строения эпителиальных клеток канальцев. Эта структурная
специализация, в свою очередь, отражается в микроскопическом виде канальцев.
Щелкните любую функцию для получения более подробной информации, или
продолжайте вниз по странице .
Проксимальный извитый канальец
Начальным сегментом канальца является проксимальный извитый канальец .
Он называется проксимальный , потому что он ближайший к начальной точке.
(почечное тельце) и извитые
потому что он закручивается (в отличие от прямых сегментов канальцев
образующие петлю Генле). Этот сегмент
почечных канальцев восстанавливает большую часть фильтрата крови в
перитубулярные капилляры, активно накачивая
мелкие молекулы из просвета канальцев попадают в интерстициальное пространство.
(Вода затем следует градиенту концентрации.)
Длина проксимального извитого канальца может быть в несколько раз больше
больше, чем у дистального извитого канальца,
поэтому участки проксимальных канальцев встречаются гораздо чаще, чем участки дистальных
канальцы на типичном гистологическом препарате коркового вещества почек.Эпителий начального нисходящего сегмента петли
Генле похож на проксимального извитого канальца, и
иногда называется pars recta проксимального канальца (в
в отличие от запутанной pars convoluta ).
Проксимальный извитый каналец выстлан простой
кубовидный эпителий, клетки которого имеют несколько характерных особенностей.
- Апикальный конец каждой ячейки имеет щеточную кайму из
микроворсинки.Это обеспечивает увеличенную площадь поверхности для размещения
мембранные каналы, отвечающие за абсорбцию в
клетки мелкими молекулами из фильтрата в канальцевом просвете.
- Кайма кисти редко видна в
обычные гистологические препараты, но клетки проксимальных канальцев имеют тенденцию
иметь нечеткие апикальные концы (в отличие от более определенных
апикальная граница клеток, составляющих дистальные канальцы
и сборные воздуховоды).
- Клетки содержат большое количество митохондрий.
в их цитоплазме, чтобы обеспечить энергию для перекачки ионов и молекул
против их градиента концентрации.
- Обилие митохондрий делает клетки
довольно сильно ацидофильный.
- Плазматические мембраны соседнего проксимального канальца
клетки широко переплетены.Это увеличивает базальный
площадь поверхности мембраны, доступная для откачки молекул из базального
конец каждой ячейки.
- Как следствие такой встречно-штыревой ячейки
мембраны, границы между соседними клетками проксимальных канальцев
незаметный (т.е. на срезе эпителий выглядит как сплошной
полоса цитоплазмы с ядрами, появляющимися через нерегулярные интервалы).
Проконсультируйтесь с вашим учебником по гистологии и / или атласом (например,
Rhodin, рисунок 32-13 и 32-14 ) для дополнительной информации
и электронные микрофотографии этих клеток.
Петля
Генле
Петля Генле — замечательный элемент почечного канальца, связанный
с замечательной функцией мозгового вещества почек в
сохранение воды.В основном петля помогает установить гипертонус .
физиологический раствор в мозговом веществе, который, в свою очередь,
позволяет в дальнейшем восстанавливать воду из коллектора
протоков (и связанная с ними концентрация мочи в собираемых
воздуховоды). Для дальнейшего объяснения этой функции см. Физиология
ресурсы, такие как противоток
обмен.Петля Генле состоит из нисходящей ветви , имеющей
начальный короткий толстый сегмент, за которым следует длинный тонкий сегмент и восходящий сегмент
конечность , имеющая тонкий сегмент, за которым следует толстый сегмент.
Дистальный извитый каналец
Дистальный извитый каналец продолжается в кору от
восходящая ветвь петли Генле. подобно
проксимальный извитый каналец, он называется
запутан , потому что крутится. Это дистальный
потому что это дальше «вниз по течению» от начальной точки,
почечное тельце.Этот сегмент
почечные канальцы продолжают возвращение полезных веществ из фильтрата
к крови в перитубулярных капиллярах,
подобно проксимальному извитому канальцу, активно
перекачивание небольших молекул из просвета канальцев в интерстициальный
Космос.
каждый
дистальный каналец возвращается к сосудистому полюсу
почечное тельце, из которого вырос канальец.
В этом месте находится особая область дистального канальца, называемая макулой.
densa ( macula densa = «плотное пятно», названное в честь
плотное скопление эпителиальных ядер в стенке дистального канальца)
который является частью юкстагломерулярного аппарата.
Перерезки дистальных извитых канальцев, как правило, относительно редки
на типичных гистологических препаратах коркового вещества почек, поскольку дистальные канальцы
обычно намного короче проксимальных канальцев.
Дистальный извитый каналец выстлан простой
кубовидный эпителий, клетки которого имеют несколько характерных особенностей.
- В отличие от проксимального извитого
канальца, апикальный конец каждой клетки дистального канальца не имеет
кисточка, хотя могут быть и отдельные микроворсинки.
Потому что большая часть «тяжелой работы» уже сделана.
в проксимальном канальце, клетки дистального канальца
не столь узкоспециализированы.
- Апикальные концы клеток дистальных канальцев имеют тенденцию
быть более четкими, чем проксимальные
клетки канальцев, придающие обычный вид более крупным,
более четкий просвет в каждом дистальном канальце.
- Клетки дистальных канальцев имеют высокую долю митохондрий
в их цитоплазме, чтобы обеспечить энергию для перекачки ионов и молекул
против их градиента концентрации.
- Однако клетки дистальных канальцев менее
специализированные, чем проксимальные канальцы.
У них меньше митохондрий и, следовательно, меньшая степень
ацидофилия.
- Плазматические мембраны соседних клеток дистального канальца
широко переплетены (как и проксимальные
канальцы). Это увеличивает площадь поверхности базальной мембраны.
доступны для откачки молекул из базального конца каждой клетки.
- Как следствие такой встречно-штыревой ячейки
мембраны, границы между соседними клетками дистальных канальцев
незаметный (т.е., в разрезе эпителий выглядит сплошным
полоса цитоплазмы с ядрами, появляющимися через нерегулярные интервалы).
Проконсультируйтесь с вашим учебником по гистологии и / или атласом (например,
Rhodin, рисунок 32-19 и 32-20 ) для дополнительной информации
и электронные микрофотографии этих клеток.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Macula densa / юкстагломерулярный аппарат (юкстагломерулярный
комплекс)
Юкстагломерулярный аппарат представляет собой комплекс структур, связанных
с сосудистым полюсом каждого почечного тельца.
Юкстагломерулярный аппарат состоит из двух основных компонентов:
- densa macula представляет собой участок плотно упакованного эпителиального
ядра клеток вдоль дистального извитого канальца,
прилегает к афферентной артериоле на
сосудистый полюс тельца, от которого
трубочка поднялась.Он может работать как датчик натрия и / или
концентрация хлоридов.
- Юкстагломерулярные клетки («клетки J-G») в стенке
афферентной артериолы специализируются
гладкомышечные клетки, содержащие секреторные гранулы, источник
гормон ренин .
- Обратитесь к учебнику по гистологии и / или атласу.
(е.g., Rhodin, рисунок 32-6 и 32-7 ) для дополнительных
детали и электронные микрофотографии этих ячеек.
- Юкстагломерулярная область также включает экстрагломерулярный мезангиальный
клетки, также называемые клетками lacis или клетками Goormaghtigh
Предполагается, что юкстагломерулярный аппарат участвует в
регуляция кровотока через капилляры клубочков (и, следовательно,
скорость образования мочи).
Коллекционирование
воздуховоды
Сборные каналы названы потому, что они «собирают» мочу.
из дистальных канальцев. Коллекторные каналы облицованы
простым кубовидным эпителием, который появляется
менее специализированный, чем проксимальный или дистальный
канальцы.Цитоплазма относительно чистая (т. Е. Не так сильно
эозинофильный) и границы клеток обычно четкие. Сборные воздуховоды
сливаются и становятся больше по мере продвижения по мозговому веществу,
поэтому разные размеры собирающих каналов могут наблюдаться на разных уровнях
в почках, причем наименьший — в коре головного мозга, а наибольший — в области таза.
- Эпителий собирательного протока обладает необычным физиологическим свойством регулируемого
проницаемость для воды (под контролем гипофиза
антидиуретический гормон, АДГ).Если водопроницаемость высокая ,
затем вода диффундирует через эпителий собирательного протока в гипертонический
интерстиция продолговатого мозга, в результате чего концентрация мочи в
воздуховод. Но если водопроницаемость низкая , то вода сохраняется.
с мочой и выводится из организма.
Собирающие протоки легко распознаются в мозговом веществе почек как относительно
большие канальцы, выстланные кубическим эпителием, в которых находятся эпителиальные клетки
относительно ясны (т.е., не такие эозинофильные, как проксимальные и дистальные канальцы)
и имеют четкие границы ячеек.
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Почечный
сосудистая сеть
дюйм
большинство органов особое расположение артерий, вен и капилляров
служит только для равномерного распределения крови по органу.в
почка, однако, расположение кровеносных сосудов имеет особое функциональное значение.
Поэтому здесь мы предлагаем более подробный, чем обычно, отчет о внутреннем состоянии органа.
расположение кровеносных сосудов. ( Нажмите здесь
для общего введения в сосуды. )
Раздаточные сосуды.
См. Клиническое примечание относительно хирургического значения
устройства почечных сосудов.
- Междолевые артерии и вены выходят из почечной
артерия и вена и восходящий путь между долями (как прилагательное междолевой
предполагает) от таза через продолговатый мозг
к коре.
- Дугообразные артерии и вены ответвляются от междолевой перемычки
сосуды и «арка» (как предполагает прилагательное дугообразный )
через границу между корой и мозговым веществом.
КЛИНИЧЕСКОЕ ПРИМЕЧАНИЕ: Interlobar и
дугообразные сосуды не заходят в кору. Следовательно, чтобы
минимизировать риск кровотечения при биопсии почек, игла для биопсии
следует направлять по касательной через кору, чтобы не повредить
один из этих более крупных сосудов.
- Межлобулярные артерии и вены восходят от дугообразной
сосуды и переходят в кору перпендикулярно
на поверхность почек.(Их также можно назвать « кортикальных
радиальные сосуды ».« Радиальный »описывает их
ориентация в коре. «Межлобулярный» относится к
почечные дольки, которые обычно незаметны.)В
некоторые из наших образцов почек, распределительные сосуды видны
атеросклероз.
Микроваскулярная сеть. Почка имеет
три отдельные капиллярные сети, каждая из которых выполняет свою функцию.
- Афферентные артериолы и капилляры клубочков
- Каждый
клубочки получают кровь от одного
афферентная артериола ( афферентная означает «входящая»
и относится к капиллярам клубочков).
афферентных артериол возникают из междольковых артерий.
Внутри каждого почечного тельца, клубочкового
капилляры выполняют критическую роль в экспрессии фильтрата
через стенку капилляра и фильтрующую мембрану.
Кровь, покидающая клубочки, сгущается из-за потери воды.
и другие компоненты (но большинство этих компонентов сразу
реабсорбируется из проксимального канальца в перитубулярные капилляры).
Стенка афферентной артериолы включает специализированную гладкую
клетки, которые вместе с макулой
densa дистального канальца содержат
юкстагломерулярный аппарат.
- Эфферентная артериола и перитубулярные капилляры
- Прямая ваза
- Vasa
recta («прямые сосуды») — пучки тонких сосудов
(но обычно больше, чем капилляры), по которым кровь
и из мозгового вещества.- Параллельное группирование артериального и венозного кровотока создает
противоток
обмен, чтобы кровоток не стирал солевой градиент
продолговатого мозга- Ваза прямой кишки в конечном итоге возвращает кровь в дугообразную форму
вены.
Межлобулярные артерии,
клубочки и перитубулярные капилляры.
Vasa recta
T OP
НА ЭТОЙ СТРАНИЦЕ / СОДЕРЖАНИЕ
ДЛЯ ЭТОЙ СТРАНИЦЫ / ИНДЕКС ИЗОБРАЖЕНИЯ ПОЧЕК .
Мочевыводящие пути
Состав тканей почечной лоханки , мочеточников, мочевого пузыря и уретры
сравнительно просто.
