причины, лечение, советы – статья
Такое расстройство дыхания, как тахипноэ транзиторного типа, возникает у только что появившихся на свет малышей. Бывает это при синдроме, который медики называют «влажными» легкими, когда внутриутробная жидкость задерживается в них.
Возникает данное состояние в первые 24 часа, может продолжаться только несколько часов. При этом малыш дышит часто, очень тяжело, с хрипами. От нехватки кислорода кожа имеет синий оттенок. Искусственная вентиляция легких в большинстве случаев не требуются.
У кого возникает транзиторное тахипноэ?
Таково рода учащенное дыхание свойственно детям, родившимся в срок, но при применении такой плановой технологии, как кесарево сечение. Также, это касается детей с острым недостатком кислорода интранатального типа. Вызвать такую ситуацию может избыточное применение медикаментозных препаратов для матери, что было необходимо в родах. Если мать страдает сахарным диабетом, тоже есть риск тахипноэ ребенка. Также, такая ситуация случается и при макросомии роженицы.
Если мать страдает сахарным диабетом, тоже есть риск тахипноэ ребенка. Также, такая ситуация случается и при макросомии роженицы.
Проблемы с дыханием бывают и при рождении недоношенных крох, и у малышей с недостаточной массой тела.
Клинические симптомы
Симптом, что относится к базовым, — это одышка. Она появляется сразу после рождения и увеличивается еще несколько часов. Затем, в конце первого дня, интенсивность ее постепенно снижается.
Это приводит к следующим симптомам.
- У малыша начинают напрягаться носовые крылья
- Западает грудина, а также межреберное пространство
- Появляется цианоз, шумные выдохи
Грудная клетка становится бочкообразного формата, легочные звуки делаются коробочными, мелкопузырчатые хрипы обильными. Как правило, все это длится меньше суток, правда проблемы с дыханием могут продержаться и до 3 суток, максимально до 5-ти дней.
Терапия
Иногда, когда случай сложный, может назначаться вспомогательная вентиляция на пару дней с применением 40-капроцентной кислородной смеси. Бывает, что приходится отсасывать содержимое воздухоносных путей.
При этом температурный режим должен быть рациональным. Медикаментозная терапия, как правило, не применяется. Таких детей в первые сутки не кормят. Прогноз болезни в 99% случаев весьма благоприятный.
Вам может быть интересно
Транзиторное тахипноэ новорожденных — причины, симптомы, диагностика и лечение
Транзиторное тахипноэ новорожденных — это форма дыхательной недостаточности у младенцев, которая возникает вследствие задержки резорбции легочной фетальной жидкости. Состояние чаще встречается у детей, рожденных путем кесарева сечения. Болезнь проявляется учащенным и шумным дыханием, цианозом, втяжением податливых мест грудной клетки. Для диагностики заболевания проводят рентгенографию ОГК, пульсоксиметрию, общеклинические и микробиологические исследования крови. Лечение предполагает кратковременную кислородотерапию, которая по показаниям может выполняться в режиме СИПАП.
Лечение предполагает кратковременную кислородотерапию, которая по показаниям может выполняться в режиме СИПАП.
Общие сведения
Транзиторное тахипноэ («влажное легкое») — распространенное состояние в неонатологии, которое встречается с частотой 5,7 случаев на 1000 беременностей, завершенных кесаревым сечением. При естественном родоразрешении вероятность развития синдрома намного ниже. Транзиторное дыхательное расстройство чаще выявляется у новорожденных мальчиков. Патологическое тахипноэ по клиническим признакам напоминает респираторный дистресс-синдром (РДС) и неонатальную пневмонию, о чем врач-неонатолог всегда должен помнить при постановке диагноза.
Транзиторное тахипноэ новорожденных
Причины
Основной этиологический фактор заболевания — проведение планового кесарева сечения, в ходе которого женщина минует процесс схваток, который важен для снижения количества легочной жидкости у плода. Риск развития транзиторного тахипноэ повышается при макросомии, врожденных пороках дыхательной системы, снижении гестационного возраста новорожденных. Факторы риска со стороны матери — наличие сахарного диабета, бронхиальной астмы и особенно их сочетание.
Факторы риска со стороны матери — наличие сахарного диабета, бронхиальной астмы и особенно их сочетание.
Патогенез
В норме у плода присутствует фетальная легочная жидкость, синтезируемая эпителиальными клетками нижних дыхательных путей. При рождении ребенка и его переходе на самостоятельное дыхание эта жидкость уже не нужна, поэтому начинается ее активное всасывание. Максимальная резорбция происходит во время схваток, когда повышается уровень катехоламинов и простагландинов.
При нарушении этого процесса в легких ребенка после кесарева сечения остается жидкость, которая мешает их нормальному расправлению и нарушает функцию дыхания. Снижаются показатели вентиляции и перфузии, в кровь поступает меньшее количество кислорода, нарастают явления гипоксии и гипоксемии, вследствие чего рефлекторно стимулируется дыхательный центр продолговатого мозга новорожденных и формируется транзиторная дыхательная недостаточность.
Симптомы
Транзиторное тахипноэ проявляется сразу после рождения ребенка.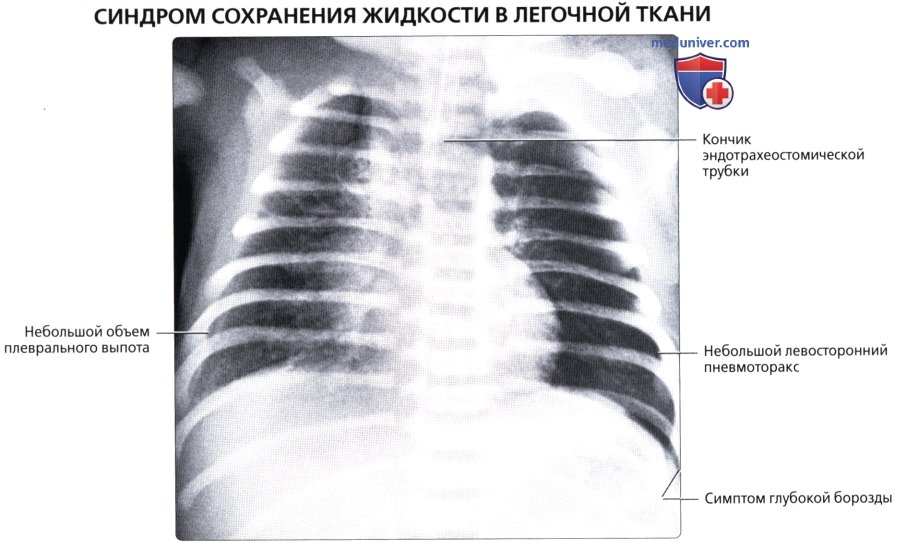 Основной признак — учащение дыхательных движений более 60 в минуту. Также младенец может издавать кряхтящие, хрипящие и стонущие звуки. При дыхании у новорожденных сильно раздуваются крылья носа, втягиваются межреберные промежутки и надключичные ямки. При выраженной гипоксии заметен синюшный оттенок кожи.
Основной признак — учащение дыхательных движений более 60 в минуту. Также младенец может издавать кряхтящие, хрипящие и стонущие звуки. При дыхании у новорожденных сильно раздуваются крылья носа, втягиваются межреберные промежутки и надключичные ямки. При выраженной гипоксии заметен синюшный оттенок кожи.
Осложнения
Иногда на фоне заболевания возникает пневмоторакс, который обусловлен чрезмерным растяжением тонкой альвеолярной стенки. При этом симптомы дыхательных расстройств усиливаются. При тяжелом транзиторном тахипноэ и наличии нескольких факторов риска у новорожденных может сформироваться персистирующая легочная гипертензия. Для нее характерно сужение легочных артериол и шунтирование крови справа налево.
Диагностика
Неонатолог получает ценную информацию при осмотре ребенка, подсчете частоты дыхания. Для объективной оценки степени дыхательных нарушений используются шкалы Сильвермана и Даунса. Врач принимает во внимание анамнез беременности, тип родоразрешения.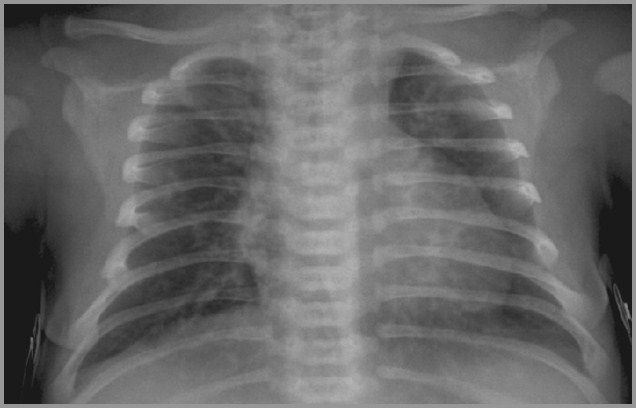 По клиническим проявлениям транзиторное нарушение дыхание напоминает РДС, сепсис, врожденную пневмонию, поэтому показаны дополнительные методы исследования:
По клиническим проявлениям транзиторное нарушение дыхание напоминает РДС, сепсис, врожденную пневмонию, поэтому показаны дополнительные методы исследования:
- Рентгенография ОГК. Патогномоничные признаки заболевания — расширение легких, тень жидкости в их периферических отделах и плевральных синусах, усиление бронхо-сосудистого рисунка. В отличие от РДС, транзиторное тахипноэ характеризуется отсутствием симптома «белых легких» и быстрым регрессом всех изменений.
- Пульсоксиметрия. Исследование сатурации артериальной крови необходимо, чтобы оценить выраженность расстройств дыхания у новорожденных детей. О патологии говорит показатель 93% и ниже, а при уменьшении сатурации менее 90% требуется неотложное проведение кислородной поддержки.
- Анализы крови. Показатели клинического и биохимического исследований обычно не выходят за пределы нормы, маркеры воспалительного процесса отсутствуют. Если у неонатолога возникают диагностические трудности, он назначает бактериологический посев, чтобы исключить септические состояния.

Лечение транзиторного тахипноэ новорожденных
При транзиторных расстройствах ребенку рекомендуется поддерживающее лечение в виде кислородотерапии. В большинстве случаев достаточно применения кислородной маски, но при серьезном нарушении дыхательной функции показана вентиляция с постоянным положительным давлением (СИПАП). В крайне редких случаях младенцам требуется подключение к ИВЛ. При сомнительных лабораторно-инструментальных данных дополнительно назначаются антибиотики для предупреждения инфекции.
Прогноз и профилактика
Транзиторное учащение дыхания характеризуется быстрым обратным развитием симптоматики при предоставлении кислородной поддержки. Спустя 2-3 дня состояние новорожденного приходит в норму. Осложнения патологии встречаются крайне редко, поэтому прогноз благоприятный. Профилактика состояния включает рациональную тактику ведения беременности у женщин с факторами риска, отказ от процедуры кесарева сечения, если для ее проведения отсутствуют абсолютные медицинские показания.
транзиторные состояния новорожденных | ЮУГМУ, Челябинск
Транзиторные состояния новорожденных.
Адаптация в период новорождённости — совокупность реакций организмов матери и ребёнка, направленных на поддержание физиологических констант. Переход к постнатальной жизни сопровождает множество изменений физиологических, биохимических, иммунологических и гормональных функций. Состояния, отражающие процесс адаптации к новым условиям жизни, называют переходными (пограничными, транзиторными, физиологическими). Пограничными эти состояния называют потому, что они возникают на границе двух периодов жизни (внутриутробного и внеутробного) и при определённых условиях могут приобретать патологические черты, приводя к заболеванию. Переход из одного состояния в другое достаточно сложен. Пограничные состояния развиваются не у каждого ребёнка, но знание их клинических и параклинических проявлений, лабораторных эквивалентов чрезвычайно важно для врача. Наиболее изученные переходные состояния новорождённых:
Наиболее изученные переходные состояния новорождённых:
• транзиторная гипервентиляция и особенности акта дыхания в раннем неонатальном периоде;
• транзиторное кровообращение;
• транзиторная гиперфункция желёз внутренней секреции;
• половой криз;
• транзиторная потеря первоначальной массы тела;
• транзиторное нарушение теплового баланса;
• транзиторные изменения кожных покровов;
• транзиторная гипербилирубинемия;
• транзиторный катар кишечника и дисбактериоз;
• транзиторные особенности метаболизма;
• транзиторные особенности раннего неонатального гемостаза и гемопоэза;
• пограничные состояния новорождённых, связанные с функцией почек.
1.Транзиторное тахипноэ
Первое дыхательное движение происходит по типу гаспс, характеризуется глубоким вдохом, затруднённым выдохом (инспираторная «вспышка») и наблюдается у здоровых доношенных детей в первые 3 ч жизни. Транзиторное тахипноэ нередко возникает у доношенных детей, родившихся в результате кесарева сечения, вследствие задержки резорбции фетальной жидкости в лёгких. Приступы апноэ недоношенных могут иметь место у ребёнка с низкой массой тела при рождении. Этот вид расстройства дыхания в ряде случаев служит симптомом неонатальной патологии (сепсиса, гипогликемии,
Приступы апноэ недоношенных могут иметь место у ребёнка с низкой массой тела при рождении. Этот вид расстройства дыхания в ряде случаев служит симптомом неонатальной патологии (сепсиса, гипогликемии,
внутричерепного кровоизлияния и др.) и требует проведения дополнительного обследования.
2.Транзиторное кровообращение.
Внутриутробно функционируют три шунта, облегчающие венозный возврат к плаценте, — венозный поток и два право-левых шунта, уменьшающие ток крови через лёгкие (овальное окно и артериальный проток). У плода кровь оксигенируется в плаценте, возвращается к плоду через пупочную вену, впадающую в воротную вену печени.
С первыми вдохами по времени совпадают глубокие изменения кровообращения новорождённого. Как только
устанавливается лёгочный кровоток, возрастает венозный возврат из лёгких, поднимается давление в левом предсердии.
Когда начинается воздушное дыхание, артерии пуповины спазмируются. Плацентарный кровоток уменьшается или прекращается, снижается возврат крови в правое предсердие. Происходит снижение давления в правом предсердии при одновременном его повышении в левом, поэтому овальное окно закрывается. Анатомическая облитерация отверстия происходит позже, через несколько месяцев или лет. Вскоре после рождения сопротивление кровотоку в большом круге кровообращения становится выше, чем в лёгких направление кровотока через открытый артериальный проток (ОАП) меняется, создавая шунт крови слева направо. Такое состояние циркуляции называют переходным кровообращением. Оно продолжается примерно сутки, затем артериальный проток закрывается. В течение этого периода возможно поступление крови как слева направо, так и наоборот. Наличием транзиторного кровообращения и возможностью право-левого шунта можно объяснить цианоз нижних конечностей у некоторых здоровых новорож — дённых в первые часы жизни. После рождения происходит лишь функциональное закрытие фетальных коммуникаций. Анатомическое закрытие артериального (боталлова) протока может происходить ко 2-8-й нед жизни. Анатомическое закрытие венозного протока начинается на 2-й и наиболее активно происходит на 3-й неделе.
Происходит снижение давления в правом предсердии при одновременном его повышении в левом, поэтому овальное окно закрывается. Анатомическая облитерация отверстия происходит позже, через несколько месяцев или лет. Вскоре после рождения сопротивление кровотоку в большом круге кровообращения становится выше, чем в лёгких направление кровотока через открытый артериальный проток (ОАП) меняется, создавая шунт крови слева направо. Такое состояние циркуляции называют переходным кровообращением. Оно продолжается примерно сутки, затем артериальный проток закрывается. В течение этого периода возможно поступление крови как слева направо, так и наоборот. Наличием транзиторного кровообращения и возможностью право-левого шунта можно объяснить цианоз нижних конечностей у некоторых здоровых новорож — дённых в первые часы жизни. После рождения происходит лишь функциональное закрытие фетальных коммуникаций. Анатомическое закрытие артериального (боталлова) протока может происходить ко 2-8-й нед жизни. Анатомическое закрытие венозного протока начинается на 2-й и наиболее активно происходит на 3-й неделе.
3. Транзиторный гипотиреоз.
Транзиторный гипотиреоз встречается у недоношенных детей, у детей с респираторным синдромом, сепсисом, гипотрофией, инфекционных заболеваниях и у детей от матерей с заболеванием щитовидной железы. Клинические симптомы транзиторного гипотиреоза неспецифичны: вялость, малоподвижность, гипотермия, мраморность кожи, затянувшаяся желтуха, плохой аппетит и низкая прибавка массы тела. Транзиторные нарушения функции щитовидной железы могут продолжаться от несколько дней до несколько месяцев.
Заместительную терапию тиреоидными гормонами проводят так же, как и при ВГ, но обычно к 3-месячному возрасту обнаруживаются признаки гипертиреоза (беспокойство, нарушение сна, тахикардия, потливость, учащение стула, отсутствие прибавки массы тела), сохраняющиеся при снижении дозы тиреоидных препаратов. Уровень ТТГ в крови на фоне лечения — низкий и не повышается при снижении дозы тироксина и отмене лечения. Коррекция дозы тиреоидных гормонов и их отмена должны проводиться под контролем содержания ТТГ и Т4 в крови. Если оно не изменяется, лечение, хотя бы минимальными дозами тиреоидных гормонов, следует продолжать до 1—2 лет с последующим (через 2—3 мес. после отмены) гормональным обследованием.
Если оно не изменяется, лечение, хотя бы минимальными дозами тиреоидных гормонов, следует продолжать до 1—2 лет с последующим (через 2—3 мес. после отмены) гормональным обследованием.
4. Половой криз.
Происходит у 2/3 новорождённых (чаще у девочек, редко у недоношенных). Развитие состояния связано с реакцией организма новорождённого на освобождение от материнских эстрогенов.
Нагрубание молочных желёз начинается с 3-4-го дня жизни. Степень нагрубания возрастает к 8-10-му дню жизни, затем стихает. Воспалительных изменений на коже нет, но возможна лёгкая гиперемия. Специального лечения не нужно, но при выраженном нагрубании и отделяемом из желёз бело-молочного цвета требуется обычный туалет, стерильное бельё, сухое тепло в виде тёплой стерильной повязки.
Десквамативный вулъвовагинит — обильное слизистое отделяемое серовато-белкового цвета из половой щели у девочек в первые 3 дня жизни, которое постепенно исчезает. Необходимы обычные гигиенические процедуры (подмывание, туалет).
Кровотечение из влагалища (метроррагия) возникает чаще на 4-7-й день жизни девочек, продолжается 1-2 дня. Объём кровотечения — до 1 мл. Специального лечения состояние не требует.
Милиа(mittia, comedones neonatorum) — бело-жёлтые узелки размером до 2 мм, расположенные на крыльях носа, переносице, в области подбородка, лба. Образования представляют собой сальные железы с выделением секрета и закупоркой выводных протоков. Специального лечения не требуют. Если возникают признаки лёгкого воспаления вокруг узелков, необходимо обрабатывать кожу 0,5% раствором калия перманганата.
5.Транзиторная потеря массы тела.
Транзиторная потеря первоначальной массы тела происходит у всех новорождённых в первые дни жизни и достигает максимальных значений к 3-4-му дню жизни. Максимальная убыль первоначальной массы тела у здоровых новорождённых обычно не превышает 6% (допустимы колебания в пределах 3-10%). Потеря массы тела более 10% у доношенного ребёнка свидетельствует о заболевании или о нарушении ухода за ним. У детей с низкой массой тела при рождении физиологическая убыль массы тела может достигать 14-15%. Убыль массы тела связана с отрицательным водным балансом, катаболической направленностью обмена веществ, потерей воды через кожу, лёгкие и с мочой. Восстановление массы тела у здоровых доношенных новорождённых обычно происходит к 6-8-му дню жизни, у недоношенных — в течение 2-3 нед. Дети, родившиеся с большой массой тела, также медленнее восстанавливают первоначальную массу.
У детей с низкой массой тела при рождении физиологическая убыль массы тела может достигать 14-15%. Убыль массы тела связана с отрицательным водным балансом, катаболической направленностью обмена веществ, потерей воды через кожу, лёгкие и с мочой. Восстановление массы тела у здоровых доношенных новорождённых обычно происходит к 6-8-му дню жизни, у недоношенных — в течение 2-3 нед. Дети, родившиеся с большой массой тела, также медленнее восстанавливают первоначальную массу.
6.Транзиторное нарушение теплового баланса.
Транзиторное нарушение теплового баланса возможно у новорождённых вследствие несовершенства процессов теплорегуляции, повышения или понижения температуры окружающей среды, неадекватной адаптации новорождённого. Особенность процесса теплорегуляции у новорождённых — высокая теплоотдача по отношению к теплопродукции.
Транзиторная гипертермия возникает обычно на 3-5-й день жизни. Температура тела может подняться до 38,5-39 °С. Способствует этому обезвоживание тела ребёнка, нарушения режима, перегревание (температура воздуха в палате для здоровых доношенных новорождённых выше 24 °С). Терапевтическая тактика сводится к физическому охлаждению ребёнка, назначению дополнительного питья в виде 5% раствора глюкозы в объёме 50-100 мл.
Терапевтическая тактика сводится к физическому охлаждению ребёнка, назначению дополнительного питья в виде 5% раствора глюкозы в объёме 50-100 мл.
Транзиторная гипотермия чаще возникает у недоношенных детей, в связи с ещё большей незрелостью процессов терморегуляции по сравнению с доношенными новорожденными. В связи с этим очень важно создание для новорождённого комфортного теплового режима(использование лучистого тепла).
7.Тразиторные изменения кожных покровов.
Транзиторные изменения кожных покровов происходят почти у всех новорождённых 1-й недели жизни.
Простая эритема или физиологический катар — реактивная краснота кожи после удаления первородной смазки, первого купания. Эритема усиливается на 2-е сутки, исчезает к концу 1-й недели жизни (у недоношенных детей — через 2-3 нед).
Физиологическое шелушение кожных покровов бывает крупнопластинчатым, метким или отрубевидным, возникает на 3-5-й день жизни у детей после простой эритемы. Обильное шелушение происходит у переношенных детей. Лечение не нужно, шелушение проходит самостоятельно.
Лечение не нужно, шелушение проходит самостоятельно.
Родовая опухоль — отёк предлежащей части вследствие венозной гиперемии, самостоятельно исчезающий в течение 1-2 дней. Иногда на месте родовой опухоли остаются мелкоточечные кровоизлияния (петехии), которые также исчезают самостоятельно.
Токсическая эритема возникает у многих новорождённых с 1-3-го дня жизни. На коже возникают эритематозные пятна или папулы на фоне эритемы. Эти высыпания обычно локализованы на лице, туловище и конечностях; исчезают уже через неделю. Состояние детей не нарушено. Лечения не требуется.
8.Транзиторная гипербилирубинемия.
Транзиторное повышение концентрации билирубина в крови после рождения связано с высокой скоростью образования билирубина за счёт физиологической полицитемии, малым сроком жизни эритроцитов, содержащих HbF, катаболической направленностью обмена веществ, снижением функциональной способности печени к выведению билирубина, повышенным повторным поступлением свободного билирубина (СБ) из кишечника в кровь.
Транзиторная гипербилирубинемия возникает у всех новорождённых в первые 3-4 дня жизни, достигая максимума на 5-6 сутки. У половины доношенных и большинства недоношенных детей состояние сопровождает физиологическая желтуха. При физиологической желтухе общий билирубин крови повышен за счёт непрямой фракции, в клиническом анализе крови отмечают нормальные значения гемоглобина, эритроцитов, ретикулоцитов.
9.Транзиторный катар кишечника.
Транзиторный катар кишечника (физиологическая диспепсия новорождённых, переходный катар кишечника) и транзиторный дисбактериоз — переходные состояния, развивающиеся у всех новорождённых. В момент рождения кожу и слизистые оболочки заселяет флора родовых путей матери. Дальнейшие источники инфицирования — руки персонала, воздух, предметы ухода, молоко матери. Выделяют следующие фазы бактериального заселения кишечника новорождённых:
• I фаза (10-20 ч после рождения) — асептическая;
• II фаза (3-5-й день жизни) — фаза нарастающего инфицирования, происходит заселение кишечника бифидобактериями, кокками, грибами и др. ;
;
• III фаза (конец 1-Й-2-Я неделя внеутробной жизни) — стадия трансформации, вытеснения других бактерий бифидофлорой, которая становится основой микробного пейзажа.
Молоко матери — ранний поставщик бифидофлоры, поэтому раннее прикладывание к груди матери защищает кишечник ребёнка от обильного заселения патогенной флорой. Расстройство стула наблюдается практически у всех новорождённых в середине 1-й недели жизни. Первородный кал (меконий) стерилен. На 3-й день появляется переходный стул с комочками, слизью, водянистым пятном на пелёнке. На 5-6-е сутки жизни стул кашицеобразный, жёлтый. Транзиторный дисбактериоз — физиологическое явление, но при несоблюдении санитарно-эпидемического режима, ИВ или дефектах ухода дисбактериоз может стать основой для присоединения вторичной инфекции.
10.Транзиторные особенности обмена веществ.
Катаболическая направленность обмена — переходное состояние, характерное для новорождённых первых 3 дней жизни, когда энергетическая ценность высосанного молока не покрывает даже потребности основного обмена.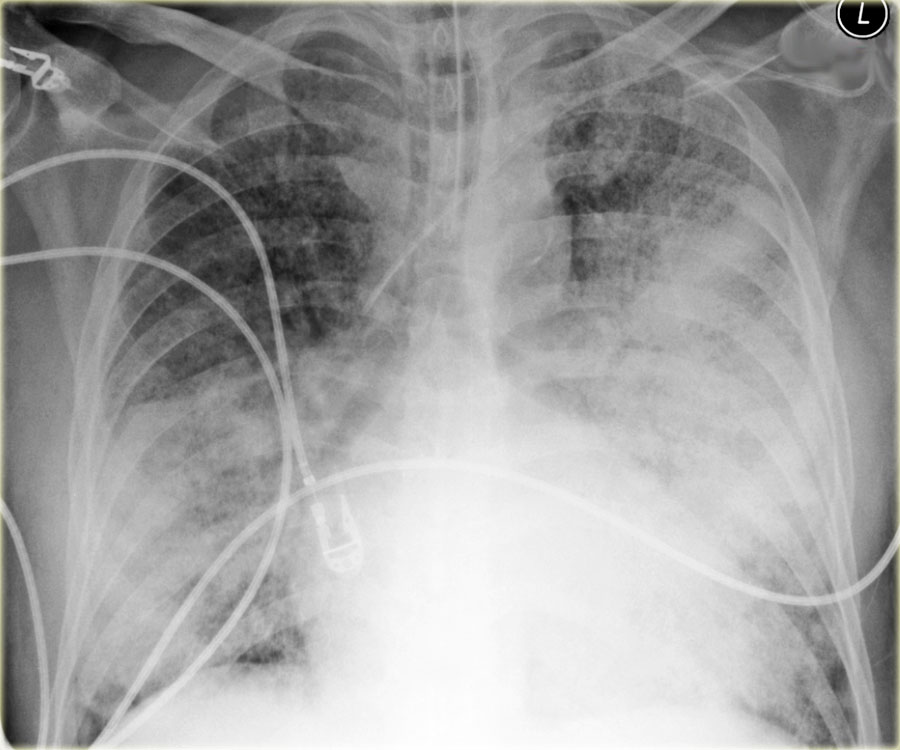
Катаболизму первых дней жизни способствует избыток глюкокортикоидов.
Гипогликемия — состояние, часто возникающее в период новорождённое™ (у 8-11% новорождённых). Критерием неонатальной гипогликемии принято считать содержание глюкозы в крови 2,2 ммоль/л и ниже. Минимальных значений уровень глюкозы в крови достигает на 3-4-е сутки жизни.
Транзиторный ацидоз — пограничное состояние, характерное для всех детей в родах. У здорового новорождённого ацидоз в первые дни жизни обычно компенсирован (рН 7,36), хотя дефицит оснований может достигать 6 ммоль/л. Критический порог дефицита оснований, при котором возможны серьёзные поражения ЦНС у новорождённых, составляет 14 ммоль/л.
Транзиторная гипокалъциемия и гипомагниемия — пограничные состояния, развивающиеся редко, тогда как снижение уровня кальция и магния в крови в первые 2 суток возможно у многих детей. К концу 1-х суток жизни концентрация кальция падает до 2,2-2,25 ммоль/л, магния — до 0,66-0,75 ммоль/л. Нормальные значения для всех возрастных групп: содержание общего кальция — 2,1-2,7 ммоль/л, ионизированного — 1,17-1,29 ммоль/л. К концу раннего неонатального периода нормализуется содержание кальция и магния в крови. Транзиторная гипокальциемия и гипомагниемия обусловлена функциональным гипопаратиреоидизмом в раннем неонатальном периоде.
К концу раннего неонатального периода нормализуется содержание кальция и магния в крови. Транзиторная гипокальциемия и гипомагниемия обусловлена функциональным гипопаратиреоидизмом в раннем неонатальном периоде.
11.Транзиторные состояния, связанные с нарушением функции почек.
- транзиторная протеинурия — у новорождённых первых дней жизни возникает вследствие увеличенной проницаемости эпителия клубочков, канальцев, капилляров;
- мочекислый диатез {могекислый инфаркт) развивается у трети детей 1-й недели жизни в результате отложения кристаллов мочевой кислоты в просвете собирательных трубочек. Причина —катаболическая направленность обмена веществ, распад большого количества клеток, преимущественно лейкоцитов,из ядер которых высвобождается много пуриновых и пиримидиновых оснований.
1.Транзиторное тахипноэ.
Первое
дыхательное движение происходит по
типу гаспс, характеризуется глубоким
вдохом, затруднённым выдохом (инспираторная
«вспышка») и наблюдается у здоровых
доношенных детей в первые 3 ч жизни.
Транзиторное тахипноэ нередко возникает
у доношенных детей, родившихся в
результате кесарева сечения, вследствие
задержки резорбции фетальной жидкости
в лёгких. Приступы апноэ недоношенных
могут иметь место у ребёнка с низкой
массой тела при рождении. Этот вид
расстройства дыхания в ряде случаев
служит симптомом неонатальной патологии
(сепсиса, гипогликемии, внутричерепного
кровоизлияния и др.) и требует проведения
дополнительного обследования.
2.Транзиторное кровообращение.
Внутриутробно
функционируют три шунта, облегчающие
венозный возврат к плаценте, — венозный
поток и два право-левых шунта, уменьшающие
ток крови через лёгкие (овальное окно
и артериальный проток). У плода кровь
оксигенируется в плаценте, возвращается
к плоду через пупочную вену, впадающую
в воротную вену печени.
С
первыми вдохами по времени совпадают
глубокие изменения кровообращения
новорождённого. Как только устанавливается
лёгочный кровоток, возрастает венозный
возврат из лёгких, поднимается давление
в левом предсердии.
Когда
начинается воздушное дыхание, артерии
пуповины спазмируются. Плацентарный
кровоток уменьшается или прекращается,
снижается возврат крови в правое
предсердие. Происходит снижение давления
в правом предсердии при одновременном
его повышении в левом, поэтому овальное
окно закрывается. Анатомическая
облитерация отверстия происходит позже,
через несколько месяцев или лет. Вскоре
после рождения сопротивление кровотоку
в большом круге кровообращения становится
выше, чем в лёгких направление кровотока
через открытый артериальный проток
(ОАП) меняется, создавая шунт крови слева
направо. Такое состояние циркуляции
называют переходным кровообращением.
Оно продолжается примерно сутки, затем
артериальный проток закрывается. В
течение этого периода возможно поступление
крови как слева направо, так и наоборот.
Наличием транзиторного кровообращения
и возможностью право-левого шунта можно
объяснить цианоз нижних конечностей у
некоторых здоровых новорож — дённых
в первые часы жизни. После рождения
происходит лишь функциональное закрытие
фетальных коммуникаций. Анатомическое
Анатомическое
закрытие артериального (боталлова)
протока может происходить ко 2-8-й нед
жизни. Анатомическое закрытие венозного
протока начинается на 2-й и наиболее
активно происходит на 3-й неделе.
3. Транзиторный гипотиреоз.
Транзиторный
гипотиреоз встречается у недоношенных
детей, у детей с респираторным синдромом,
сепсисом, гипотрофией, инфекционных
заболеваниях и у детей от матерей с
заболеванием щитовидной железы.
Клинические симптомы транзиторного
гипотиреоза неспецифичны: вялость,
малоподвижность, гипотермия,
мраморность кожи, затянувшаяся
желтуха, плохой аппетит и низкая
прибавка массы тела. Транзиторные
нарушения функции щитовидной железы
могут продолжаться от несколько
дней до несколько месяцев.
Заместительную
терапию тиреоидными гормонами проводят
так же, как и при ВГ, но обычно к 3-месячному
возрасту обнаруживаются признаки
гипертиреоза (беспокойство, нарушение
сна, тахикардия, потливость, учащение
стула, отсутствие прибавки массы тела),
сохраняющиеся при снижении дозы
тиреоидных препаратов. Уровень ТТГ в
Уровень ТТГ в
крови на фоне лечения — низкий и не
повышается при снижении дозы тироксина
и отмене лечения. Коррекция дозы
тиреоидных гормонов и их отмена должны
проводиться под контролем содержания
ТТГ и Т4 в крови. Если оно не изменяется,
лечение, хотя бы минимальными дозами
тиреоидных гормонов, следует продолжать
до 1—2 лет с последующим (через 2—3 мес.
после отмены) гормональным обследованием.
МКБ-10 код P22.1 | Транзиторное тахипноэ у новорожденного
ICD-10
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
ATC
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
DDD
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
Отделение патологии новорожденных и недоношенных детей — ПККБ1
Местонахождение: г. Владивосток, ул. Пологая, 21 (корп. Б)
Понедельник-пятница
с 8:00
до 16:00
Руководитель отделения:
- Погодаева Татьяна Викторовна — Заведующий отделением, к.м.н., анестезиолог — реаниматолог первой категории, неонатолог высшей категории
Специалисты:
- Бутрим Наталья Борисовна — Анестезиолог-реаниматолог, неонатолог, анестезиолог-реаниматолог первой категории, неонатолог
- Гречуха Мария Николаевна — Анестезиолог-реаниматолог, неонатолог, анестезиолог-реаниматолог второй категории, неонатолог высшей категории
- Романченко Елена Сергеевна — Анестезиолог-реаниматолог, неонатолог, анестезиолог-реаниматолог второй категории, неонатолог высшей категории
- Розанова Валерия Ярославовна — Анестезиолог-реаниматолог, неонатолог, анестезиолог-реаниматолог, неонатолог высшей категории
- Терентьева Вероника Игоревна — Анестезиолог-реаниматолог, неонатолог, анестезиолог-реаниматолог, неонатолог
- Кривошеева Ю.
 М. — Старшая медицинская сестра
М. — Старшая медицинская сестра
Информация о работе отделения ОПННД:
В отделении проводится обследование и лечение новорожденных с различными заболеваниями перинатального периода (Недоношенные дети с 32 недель, задержка внутриутробного развития, транзиторное тахипноэ, конъюгационная желтуха, гемолитическая болезнь новорождённых, гипоксически-ишемическое поражение ЦНС). В отделении имеются все условия для выхаживания недоношенных детей. Применяются современные протоколы выхаживания и лечения. Имеется широкий спектр диагностических методов обследования: ультразвуковое исследование головного мозга, сердца, органов брюшной полости и почек; рентгенография, комплексная лабораторная диагностика, скрининговые исследования на врожденные и наследственные заболевания. Проводятся консультации узких специалистов (по показаниям).
Что с собой для ребенка:
1. Памперсы.
2. Влажные салфетки.
3. Молокоотсос, иногда — силиконовые накладки на грудь.
4. Средства для ухода: детский крем, детское мыло, присыпка.
5. Одежда для малыша (по желанию).
Нажимая на кнопку «Отправить отзыв», Вы принимаете нашу политику конфиденциальности и даете
свое согласие на обработку персональных данных на условиях и для целей, указанных в ней
| Тематика | Число статей |
| Аварийное восстановление | 369 |
| Авиационная медицина | 25.624 |
| Авиация | 90.743 |
| Австралийское выражение | 9.071 |
| Австралия | 12 |
| Австрийское выражение | 21 |
| Австрия | 2 |
| Автоматика | 93.910 |
| Автоматическое регулирование | 983 |
| Автомобили | 66. 024 024 |
| Авторское право | 244 |
| Агрономия | 7 |
| Агрохимия | 10.624 |
| Аддитивные технологии и 3D-печать | 153 |
| Административное деление | 28 |
| Административное право | 359 |
| Азартные игры | 965 |
| Айкидо | 4 |
| Аккумуляторы | 84 |
| Акридология | 4 |
| Акробатика | 3 |
| Активный отдых и экстремальный спорт | 5 |
| Акупунктура | 9 |
| Акустика раздел физики | 1.711 |
| Акушерство | 459 |
| Албанский язык | 1 |
| Алгебра | 61 |
| Алжир | 7 |
| Алкалоиды | 132 |
| Аллергология | 164 |
| Альпинизм | 397 |
| Альтернативное урегулирование споров | 2. 679 679 |
| Алюминиевая промышленность | 2.172 |
| Американская фондовая биржа | 13 |
| Американский вариант английского языка | 7 |
| Американский футбол | 48 |
| Американское выражение не вариант языка | 28.461 |
| Амфибии и рептилии | 6.029 |
| Анатомия | 11.979 |
| Английский язык | 224 |
| Анестезиология | 255 |
| Антарктика | 186 |
| Антенны и волноводы | 8.741 |
| Антильские острова | 3 |
| Антимонопольное законодательство | 9 |
| Античность кроме мифологии | 443 |
| Антропология | 253 |
| Арабский язык | 661 |
| Арагон | 6 |
| Аргентина | 16 |
| Арго | 70 |
| Артиллерия | 6. 940 940 |
| Архаизм | 1.353 |
| Археология | 1.180 |
| Архивное дело | 158 |
| Архитектура | 15.263 |
| Астрология | 156 |
| Астрометрия | 29 |
| Астрономия | 7.872 |
| Астроспектроскопия | 8 |
| Астрофизика | 344 |
| Атомная и термоядерная энергетика | 13.419 |
| Аудиотехника | 13 |
| Аудит | 2.516 |
| Африка | 121 |
| Африканское выражение | 27 |
| Аэрогидродинамика | 17.514 |
| Аэродинамика | 245 |
| Аэропорты и управление водзушным движением | 195 |
| Аэрофотосъемка и топография | 29 |
| Базы данных | 1. 510 510 |
| Бактериология | 617 |
| Балет | 4 |
| Баллистика | 173 |
| Банки и банковское дело | 31.493 |
| Баскетбол | 711 |
| Бейсбол | 137 |
| Беларусь | 20 |
| Бельгийское выражение | 3 |
| Бережливое производство | 40 |
| Бетон | 163 |
| Библиография | 62 |
| Библиотечное дело | 208 |
| Библия | 2.821 |
| Бизнес | 73.440 |
| Бильярд | 414 |
| Биоакустика | 13 |
| Биогеография | 37 |
| Биология | 59. 845 845 |
| Биометрия | 98 |
| Бионика | 47 |
| Биотехнология | 3.724 |
| Биофизика | 218 |
| Биохимия | 5.876 |
| Биоэнергетика | 140 |
| Биржевой термин | 5.692 |
| Благотворительные организации | 31 |
| Бодибилдинг | 1 |
| Боевые искусства и единоборства | 17 |
| Боеприпасы | 13 |
| Бокс | 353 |
| Бондарное производство | 2 |
| Борьба | 113 |
| Борьба с вредителями | 324 |
| Борьба с коррупцией | 45 |
| Ботаника | 34. 869 869 |
| Бразилия | 16 |
| Британский вариант английского языка | 11 |
| Британское выражение не вариант языка | 4.703 |
| Бронетехника | 20.866 |
| Буддизм | 20 |
| Буквальное значение | 290 |
| Бурение | 21.058 |
| Бухгалтерский учет кроме аудита | 20.469 |
| Бытовая техника | 7.912 |
| Валютный рынок форекс | 39 |
| Валюты и монетарная политика кроме форекс | 789 |
| Вежливо | 21 |
| Вексельное право | 231 |
| Великобритания | 113 |
| Велосипеды кроме спорта | 1. 809 809 |
| Велоспорт | 49 |
| Венгерский язык | 16 |
| Венерология | 27 |
| Венесуэла | 1 |
| Вентиляция | 319 |
| Верлан | 2 |
| Вертолёты | 243 |
| Ветеринария | 2.925 |
| Ветроэнергетика | 5 |
| Взрывчатые вещества | 870 |
| Вибромониторинг | 361 |
| Видеозапись | 16 |
| Виноградарство | 191 |
| Виноделие | 1.028 |
| Вирусология | 690 |
| Внешняя политика | 1.102 |
| Внешняя торговля | 268 |
| Водные лыжи | 5 |
| Водные ресурсы | 523 |
| Водоснабжение | 3. 323 323 |
| Военная авиация | 801 |
| Военно-морской флот | 1.488 |
| Военный жаргон | 1.480 |
| Военный термин | 307.225 |
| Возвышенное выражение | 572 |
| Воздухоплавание | 812 |
| Волейбол | 20 |
| Волочение | 12 |
| Восклицание | 126 |
| Восточное выражение | 4 |
| Всемирная торговая организация | 224 |
| Вулканология | 113 |
| Вульгаризм | 318 |
| Выборы | 1.498 |
| Высокопарно | 321 |
| Высокочастотная электроника | 464 |
| Выставки | 132 |
| Вьетнамский язык | 6 |
| Вяжущие вещества | 1 |
| Гавайский | 29 |
| Газовые турбины | 3. 346 346 |
| Газоперерабатывающие заводы | 4.970 |
| Галантерея | 314 |
| Гальванотехника | 48 |
| Гандбол | 5 |
| Гастроэнтерология | 369 |
| Гватемала | 1 |
| ГДР история | 2 |
| Гельминтология | 135 |
| Гематология | 1.152 |
| Геммология | 6 |
| Генеалогия | 24 |
| Генетика | 12.651 |
| Генная инженерия | 823 |
| Геоботаника | 12 |
| География | 15.253 |
| Геодезия | 1.510 |
| Геология | 67. 965 965 |
| Геометрия | 368 |
| Геомеханика | 35 |
| Геоморфология | 186 |
| Геофизика | 16.891 |
| Геохимия | 165 |
| Геохронология | 27 |
| Геральдика | 326 |
| Германия | 56 |
| Герпетология вкл. с серпентологией | 219 |
| Гигиена | 196 |
| Гидравлика | 449 |
| Гидроакустика | 89 |
| Гидробиология | 2.755 |
| Гидрогеология | 187 |
| Гидрография | 681 |
| Гидрология | 9.998 |
| Гидрометрия | 66 |
| Гидромеханика | 79 |
| Гидропланы | 1 |
| Гидротехника | 217 |
| Гидроэлектростанции | 328 |
| Гимнастика | 65 |
| Гинекология | 1. 201 201 |
| Гипсокартон и сис-мы сухого строительства | 1 |
| Гироскопы | 2.333 |
| Гистология | 411 |
| Гляциология | 110 |
| Голландский нидерландский язык | 35 |
| Голубиные гонки | 1 |
| Гольф | 110 |
| Гомеопатия | 35 |
| Гонки и автоспорт | 11 |
| Горное дело | 47.408 |
| Горные лыжи | 145 |
| Городская застройка | 16 |
| Горюче-смазочные материалы | 448 |
| ГОСТ | 1.342 |
| Гостиничное дело | 1.123 |
| Государственный аппарат и госуслуги | 59 |
| Гравиметрия | 34 |
| Гражданско-процессуальное право | 42 |
| Гражданское право | 210 |
| Грамматика | 2.162 |
| Гребной спорт | 34 |
| Греческий язык | 1.067 |
| Грубо | 2.390 |
| Грузовой транспорт | 67 |
| Гэльский шотландский язык | 1 |
| Дактилоскопия | 84 |
| Дамбы | 4 |
| Даосизм | 1 |
| Датский язык | 21 |
| Двигатели внутреннего сгорания | 615 |
| Дегустация | 26 |
| Деловая лексика | 922 |
| Делопроизводство | 61 |
| Демография | 282 |
| Дербетский диалект | 1 |
| Деревообработка | 6.585 |
| Дерматология | 579 |
| Детали машин | 823 |
| Детская речь | 374 |
| Дефектоскопия | 124 |
| Дзюдо | 10 |
| Диалектизм | 8.997 |
| Диетология | 42 |
| Дизайн | 45 |
| Дипломатия | 33.420 |
| Дистанционное зондирование Земли | 20 |
| Дистилляция | 134 |
| Договоры и контракты | 31 |
| Документооборот | 150 |
| Домашние животные | 161 |
| Доменное производство | 26 |
| Доминиканская Республика | 1 |
| Дорожное движение | 680 |
| Дорожное дело | 13.320 |
| Дорожное покрытие | 136 |
| Дорожное строительство | 386 |
| Дорожный знак | 49 |
| Дословно | 4 |
| Древнегреческая и древнеримская мифология | 696 |
| Древнегреческий язык | 117 |
| Древнееврейский язык | 23 |
| Европейский банк реконструкции и развития | 24.924 |
| Евросоюз | 1.234 |
| Египтология | 601 |
| Единицы измерений | 576 |
| Жаргон | 4.142 |
| Жаргон наркоманов | 3.344 |
| Железнодорожный термин | 33.602 |
| Жестяные изделия | 11 |
| Живопись | 591 |
| Животноводство | 7.526 |
| Журналистика терминология | 921 |
| Заболевания | 398 |
| Занятость | 397 |
| Звукозапись | 72 |
| Звукоподражание | 162 |
| Звукорежиссура | 9 |
| Здравоохранение | 1.768 |
| Землеведение | 9 |
| Зенитная артиллерия | 230 |
| Значение 2 | 4 |
| Золотодобыча | 8.816 |
| Зоология | 8.542 |
| Зоотехния | 219 |
| Зубная имплантология | 4.510 |
| Зубчатые передачи | 936 |
| Иврит | 76 |
| Игрушки | 28 |
| Игры кроме спорта | 24 |
| Идиоматическое выражение | 15.155 |
| Идиш | 178 |
| Издательское дело | 647 |
| Измерительные приборы | 3.490 |
| Изоляция | 68 |
| ИКАО | 2 |
| Имена и фамилии | 4.749 |
| Иммиграция и гражданство | 55 |
| Иммунология | 19.210 |
| Имя | 3 |
| Имя собственное | 8.130 |
| Инвестиции | 5.104 |
| Индия | 57 |
| Индонезийское выражение | 16 |
| Инженерная геология | 295 |
| Инженерное дело | 100 |
| Иностранные дела | 3.195 |
| Инструменты | 1.052 |
| Интегральные схемы | 90 |
| Интернет | 6.495 |
| Информационная безопасность | 1.100 |
| Информационные технологии | 99.670 |
| Инфракрасная техника | 8 |
| Иран | 3 |
| Ирландский язык | 367 |
| Ирландское выражение | 6 |
| Ирония | 1.699 |
| Искусственный интеллект | 3.528 |
| Искусство | 3.175 |
| Ислам | 205 |
| Исландский язык | 12 |
| Испания | 2 |
| Испано-американский жаргон | 39 |
| Испанский язык | 305 |
| Исторические личности | 8 |
| История | 13.012 |
| Итальянский язык | 845 |
| Иудаизм | 14 |
| Ихтиология | 20.453 |
| Кабели и кабельное производство | 10.426 |
| Кадры | 1.712 |
| Казахстан | 19 |
| Калька | 22 |
| Каменные конструкции | 21 |
| Канада | 454 |
| Канадское выражение | 17 |
| Канализация и очистка сточных вод | 153 |
| Канцеляризм | 1.525 |
| Канцтовары | 11 |
| Карате | 12 |
| Карачаганак | 2.991 |
| Кардиология | 4.456 |
| Картография | 12.547 |
| Карточные игры | 1.149 |
| Карцинология | 33 |
| Карьерные работы | 102 |
| Каспий | 8.756 |
| Католицизм | 1.861 |
| Квантовая механика | 1.328 |
| Квантовая электроника | 120 |
| Керамика | 130 |
| Керамическая плитка | 9 |
| Кибернетика | 183 |
| Кинематограф | 10.149 |
| Киноосветительная аппаратура | 19 |
| Киносъёмочная аппаратура | 25 |
| Кинотехника | 90 |
| Кипр | 6 |
| Кирпич | 3 |
| Китай | 18 |
| Китайский язык | 796 |
| Классификация видов экон. деятельности | 288 |
| Классификация минералов | 5 |
| Климатология | 516 |
| Клинические исследования | 4.263 |
| Клише | 822 |
| Книжное/литературное выражение | 4.370 |
| Ковка | 15 |
| Кожевенная промышленность | 1.149 |
| Кокни рифмованный сленг | 2 |
| Коллекционирование | 5 |
| Коллоидная химия | 239 |
| Колумбия | 1 |
| Комиксы | 134 |
| Коммунальное хозяйство | 220 |
| Компьютерная графика | 690 |
| Компьютерная защита | 172 |
| Компьютерная томография | 17 |
| Компьютерные игры | 1.290 |
| Компьютерные сети | 17.470 |
| Компьютерный жаргон | 604 |
| Компьютеры | 22.490 |
| Конвертерное производство | 7 |
| Кондитерские изделия | 100 |
| Кондиционеры | 119 |
| Коневодство | 924 |
| Конный спорт | 282 |
| Консалтинг | 218 |
| Консервирование | 150 |
| Контекстуальное значение | 553 |
| Контроль качества и стандартизация | 14.167 |
| Конькобежный спорт | 14 |
| Кораблевождение | 1 |
| Коран | 4 |
| Корейский язык | 23 |
| Корма | 39 |
| Короткие текстовые сообщения | 11 |
| Корпоративное управление | 4.459 |
| Косметика и косметология | 1.780 |
| Космонавтика | 66.873 |
| Космос | 450 |
| Коста-Рика | 1 |
| Кофе | 20 |
| Красители | 255 |
| Красота и здоровье | 6 |
| Крахмально-паточная промышленность | 6 |
| Крикет | 1 |
| Криминалистика | 970 |
| Криминология | 7 |
| Криптография | 861 |
| Кристаллография | 671 |
| Куба | 1 |
| Кулинария | 10.614 |
| Культурология | 969 |
| Культы и прочие духовные практики | 2 |
| Кыргызстан | 30 |
| Лабораторное оборудование | 929 |
| Лазерная медицина | 946 |
| Лазеры | 2.436 |
| Лакокрасочные материалы | 509 |
| Ландшафтный дизайн | 68 |
| Ласкательно | 114 |
| Латиноамериканский сленг | 8 |
| Латиноамериканское выражение | 7 |
| Латынь | 3.094 |
| ЛГБТ | 40 |
| Легкая атлетика | 27 |
| Лесоводство | 39.215 |
| Лесозаготовка | 591 |
| Лесосплав | 66 |
| Лесохимия | 11 |
| Лимнология | 1 |
| Лингвистика | 15.936 |
| Линии электропередач | 15 |
| Литейное производство | 867 |
| Литература | 4.206 |
| Литология | 19 |
| Лифты | 143 |
| Логика | 644 |
| Логистика | 12.550 |
| Логопедия | 5 |
| Ложный друг переводчика | 7 |
| Лыжный спорт | 69 |
| Льдообразование | 267 |
| Магнетизм | 316 |
| Магнитная запись изображения | 5 |
| Магнитнорезонансная томография | 42 |
| Майкрософт | 25.967 |
| Макаров | 604.928 |
| Малайский язык | 15 |
| Малакология | 158 |
| Малярное дело | 98 |
| Маммология | 382 |
| Маори | 197 |
| Маркетинг | 3.437 |
| Маркшейдерское дело | 9 |
| Марокко | 1 |
| Мартеновское производство | 11 |
| Масложировая промышленность | 43 |
| Математика | 124.299 |
| Математический анализ | 329 |
| Материаловедение | 2.053 |
| Машиностроение | 7.116 |
| Машины и механизмы | 907 |
| Мебель | 710 |
| Медико-биологические науки | 330 |
| Медицина | 251.020 |
| Медицинская техника | 5.064 |
| Международная торговля | 276 |
| Международное право | 1.075 |
| Международное частное право | 14 |
| Международные отношения | 1.106 |
| Международные перевозки | 433 |
| Международный валютный фонд | 10.603 |
| Мексиканское выражение | 17 |
| Мелиорация | 444 |
| Менеджмент | 3.881 |
| Местное название | 34 |
| Металловедение | 469 |
| Металлообработка | 64 |
| Металлургия | 47.845 |
| Метеорология | 7.870 |
| Метрология | 11.770 |
| Метрополитен и скоростной транспорт | 559 |
| Механика | 15.683 |
| Механика грунтов | 21 |
| Микология | 514 |
| Микробиология | 1.684 |
| Микроскопия | 377 |
| Микроэлектроника | 13.413 |
| Минералогия | 2.754 |
| Мифология | 1.435 |
| Млекопитающие | 9.396 |
| Мобильная и сотовая связь | 1.063 |
| Мода | 751 |
| Молдавский язык | 2 |
| Молекулярная биология | 2.567 |
| Молекулярная генетика | 853 |
| Моликпак | 2.428 |
| Молодёжный сленг | 90 |
| Молочное производство | 472 |
| Монтажное дело | 250 |
| Морское право | 18 |
| Морской термин | 98.186 |
| Морфология | 3 |
| Мостостроение | 2.082 |
| Мотоциклы | 262 |
| Мрачно | 10 |
| Музеи | 245 |
| Музыка | 11.200 |
| Музыкальные инструменты | 81 |
| Мультимедиа | 7 |
| Мультфильмы и мультипликация | 223 |
| Мучное производство | 69 |
| Мясное производство | 4.091 |
| Навигация | 414 |
| Надёжность | 59 |
| Название компании | 3 |
| Название лекарственного средства | 2.286 |
| Название организации | 4.005 |
| Название произведения | 11 |
| Названия учебных предметов | 104 |
| Налоги | 4.364 |
| Нанотехнологии | 56.806 |
| Напитки | 308 |
| Народное выражение | 185 |
| НАСА | 54 |
| Наследственное право | 66 |
| Насосы | 815 |
| Настольные игры | 11 |
| Настольный теннис | 144 |
| НАТО | 2.510 |
| Научно-исследовательская деятельность | 1.441 |
| Научный термин | 11.512 |
| Неаполитанское выражение | 1 |
| Небесная механика | 6 |
| Неврология | 1.457 |
| Негритянский жаргон | 156 |
| Недвижимость | 1.741 |
| Нейролингвистика | 6 |
| Нейронные сети | 650 |
| Нейропсихология | 99 |
| Нейрохирургия | 137 |
| Нелинейная оптика | 4 |
| Немецкий язык | 506 |
| Неодобрительно | 1.228 |
| Неологизм | 486 |
| Неорганическая химия | 841 |
| Непрерывная разливка | 5 |
| Нефрология | 174 |
| Нефтегазовая техника | 19.058 |
| Нефтеперерабатывающие заводы | 9.064 |
| Нефтепромысловый | 13.432 |
| Нефть | 95.312 |
| Нефть и газ | 60.165 |
| Нидерланды | 1 |
| Новозеландское выражение | 143 |
| Норвежский язык | 12 |
| Нотариальная практика | 10.525 |
| Нумизматика | 112 |
| Нью-Йоркская фондовая биржа | 9 |
| Обмотки | 9 |
| Обогащение полезных ископаемых | 708 |
| Обработка данных | 1.710 |
| Обработка кинофотоматериалов | 21 |
| Образное выражение | 4.240 |
| Образование | 12.897 |
| Обувь | 1.363 |
| Общая лексика | 1.511.750 |
| Общее право англосаксонская правовая система | 96 |
| Общественное питание | 1.557 |
| Общественные организации | 652 |
| Общественный транспорт | 17 |
| Обществоведение | 135 |
| Огнеупорные материалы | 154 |
| Одежда | 3.257 |
| Океанология океанография | 5.755 |
| Окна | 40 |
| Окружающая среда | 5.459 |
| Онкология | 3.034 |
| ООН Организация Объединенных Наций | 7.021 |
| Операционные системы | 221 |
| Оптика раздел физики | 1.573 |
| Оптическое волокно | 57 |
| Оптометрия | 4 |
| Организационно-правовые формы компаний | 91 |
| Организация производства | 1.130 |
| Органическая химия | 2.594 |
| Оргтехника | 605 |
| Орнитология | 16.856 |
| Ортопедия | 279 |
| Оружие и оружейное производство | 10.744 |
| Оружие массового поражения | 11.184 |
| Отопление | 254 |
| Официальный стиль | 2.928 |
| Офтальмология | 2.109 |
| Оффшоры | 15 |
| Охота и охотоведение | 988 |
| Охрана труда и техника безопасности | 2.634 |
| Ошибочное или неправильное | 106 |
| Паблик рилейшнз | 748 |
| Палеоботаника | 32 |
| Палеозоология | 2 |
| Палеонтология | 949 |
| Палинология | 114 |
| Панама | 4 |
| Паразитология | 147 |
| Парапланеризм | 3 |
| Парапсихология | 108 |
| Парикмахерское дело | 474 |
| Парусные суда | 55 |
| Парусный спорт | 18 |
| Парфюмерия | 13.317 |
| Паспорт безопасности вещества | 383 |
| Патенты | 16.940 |
| Патология | 405 |
| Педагогика | 17 |
| Педиатрия | 392 |
| Пенитенциарная система | 7 |
| Переключатели | 99 |
| Переносный смысл | 31.242 |
| Переплётное дело | 44 |
| Персидский язык фарси | 73 |
| Перу | 9 |
| Петанк | 7 |
| Петрография | 649 |
| Печатные платы | 374 |
| Пивоварение | 580 |
| Письменная речь | 10 |
| Пишущие машинки, машинопись | 6 |
| Пищевая промышленность | 23.281 |
| Плавание | 83 |
| Планирование | 346 |
| Пластмассы | 4.465 |
| Поговорка | 1.574 |
| Погрузочное оборудование | 366 |
| Подводное плавание | 982 |
| Подводные лодки | 425 |
| Пожарное дело и системы пожаротушения | 11.641 |
| Полезные ископаемые | 164 |
| Полиграфия | 31.711 |
| Полимеры | 29.546 |
| Полинезийское выражение | 4 |
| Политика | 26.188 |
| Политэкономия | 385 |
| Полицейский жаргон | 31 |
| Полиция | 2.322 |
| Полупроводники | 756 |
| Польский язык | 25 |
| Порошковая металлургия | 144 |
| Португальский язык | 39 |
| Пословица | 17.248 |
| Почвоведение | 993 |
| Почта | 474 |
| Почтительно | 13 |
| Пошив одежды и швейная промышленность | 1.169 |
| Поэзия терминология | 471 |
| Поэтический язык | 2.717 |
| Пояснительный вариант перевода | 736 |
| Права человека и правозащитная деят. | 26 |
| Правоохранительная деятельность | 347 |
| Православие | 3 |
| Прагматика | 15 |
| Превосходная степень | 22 |
| Презрительно | 998 |
| Пренебрежительно | 447 |
| Прессовое оборудование | 62 |
| Преступность | 370 |
| Приводы | 155 |
| Прикладная математика | 644 |
| Природные ресурсы и охрана природы | 53 |
| Программирование | 133.055 |
| Программное обеспечение | 3.435 |
| Проекторы | 6 |
| Проигрыватели виниловых дисков | 37 |
| Производственные помещения | 559 |
| Производство | 20.192 |
| Производство спирта | 281 |
| Производство электроэнергии | 16 |
| Прокат металлургия | 4.053 |
| Промышленная гигиена | 116 |
| Промышленность | 2.276 |
| Просторечие | 1.398 |
| Противовоздушная оборона | 204 |
| Протистология | 31 |
| Профессиональный жаргон | 1.239 |
| Профсоюзы | 2.561 |
| Процессуальное право | 104 |
| Прыжки в высоту | 1 |
| Прыжки на батуте | 1 |
| Прыжки с парашютом | 143 |
| Прыжки с трамплина | 12 |
| Прядение | 52 |
| Прямой и переносный смысл | 1.280 |
| Психиатрия | 4.662 |
| Психогигиена | 38 |
| Психолингвистика | 246 |
| Психология | 19.337 |
| Психопатология | 160 |
| Психотерапия | 1.028 |
| Психофизиология | 163 |
| Птицеводство | 395 |
| Публицистический стиль | 229 |
| Публичное право | 368 |
| Пульмонология | 619 |
| Пуэрто-риканский диалект испанского языка | 11 |
| Пчеловодство | 512 |
| Радио | 3.043 |
| Радиоастрономия | 32 |
| Радиобиология | 51 |
| Радиогеодезия | 12 |
| Радиолокация | 1.578 |
| Разговорная лексика | 148.751 |
| Ракетная техника | 1.456 |
| Распределение энергии | 4 |
| Расстройства речи | 5 |
| Растениеводство | 1.269 |
| Расходометрия | 205 |
| Расширение файла | 16 |
| Реактивные двигатели | 1 |
| Регби | 11 |
| Региональные выражения не варианты языка | 114 |
| Регулирование движения | 85 |
| Редко | 8.568 |
| Резиновая промышленность | 380 |
| Реклама | 37.311 |
| Релейная защита и автоматика | 1.115 |
| Религия | 36.780 |
| Рентгенография | 232 |
| Рентгенология | 628 |
| Риторика | 4.561 |
| Ритуал | 2 |
| Робототехника | 10.252 |
| Россия | 266 |
| Ругательство | 1.619 |
| Рудные месторождения | 37 |
| Рукоделие | 240 |
| Румынский язык | 7 |
| Русский язык | 319 |
| Рыбалка хобби | 241 |
| Рыбоводство | 10.750 |
| Рыболовство промысловое | 2.750 |
| Садоводство | 793 |
| Санитария | 224 |
| Санный спорт | 2 |
| Санскрит | 48 |
| Сантехника | 272 |
| Сарказм | 63 |
| Сахалин А | 1.140 |
| Сахалин Р | 4.233 |
| Сахалин Ю | 1.475 |
| Сахалин | 31.185 |
| Сахарное производство | 85 |
| Сварка | 4.381 |
| Светотехника кроме кино | 793 |
| Связь | 7.969 |
| Северная Ирландия | 2 |
| Североамериканское выр. США, Канада | 34 |
| Сейсмология | 1.723 |
| Сейсмостойкость сооружений | 60 |
| Секс и психосексуальные субкультуры | 39 |
| Сексопатология | 258 |
| Селекция | 73 |
| Сельское хозяйство | 49.242 |
| Сенситометрия | 7 |
| Сестринское дело | 21 |
| Сигнализация | 194 |
| Силикатная промышленность | 11.104 |
| Силовая электроника | 168 |
| Синтоизм | 2 |
| Система наряд-допусков | 17 |
| Систематика организмов | 65 |
| Системы безопасности | 28.487 |
| Сказки | 158 |
| Скандинавская мифология | 123 |
| Скачки | 246 |
| Складское дело | 587 |
| Скорая медицинская помощь | 6 |
| Скульптура | 31 |
| Славянское выражение | 5 |
| Сленг | 63.543 |
| Слоистые пластики | 14 |
| Слуховые аппараты | 9 |
| Снабжение | 380 |
| Сниженный регистр | 545 |
| Сноуборд | 3 |
| Собаководство кинология | 1.549 |
| Собирательно | 2.162 |
| Советский термин или реалия | 925 |
| Современное выражение | 296 |
| Сокращение | 9.784 |
| Солнечная энергетика | 3.849 |
| Соматика | 238 |
| Сопротивление материалов | 215 |
| Социализм | 291 |
| Социальное обеспечение | 915 |
| Социальные сети | 248 |
| Социологический опрос | 10 |
| Социология | 6.015 |
| Союз-Аполлон | 3.098 |
| Спектроскопия | 1.362 |
| Спелеология | 2 |
| Специи | 51 |
| Спецслужбы и разведка | 2.171 |
| СПИД | 10 |
| Спичечное производство | 63 |
| Спорт | 21.670 |
| Спорттовары | 18 |
| Спутниковая связь | 51 |
| Средне-китайский | 16 |
| Средства индивидуальной защиты | 33 |
| Средства массовой информации | 14.458 |
| Станки | 604 |
| Старая орфография | 1 |
| Старомодное выходит из употребления | 28 |
| Старофранцузский | 3 |
| Статистика | 5.392 |
| Стеклоделие | 76 |
| Стеклотарная промышленность | 59 |
| Стерео | 8 |
| Стилистика | 95 |
| Стоматология | 26.697 |
| Стратиграфия | 58 |
| Страхование | 9.955 |
| Стрелковый спорт | 28 |
| Стрельба из лука | 28 |
| Строительная техника | 7 |
| Строительные конструкции | 991 |
| Строительные материалы | 1.866 |
| Строительство | 125.061 |
| Студенческая речь | 165 |
| Суда на воздушной подушке | 162 |
| Суда на подводных крыльях | 102 |
| Судебная лексика | 234 |
| Судебная медицина | 97 |
| Судостроение | 16.851 |
| Сухопутные силы | 70 |
| Сценарное мастерство | 11 |
| США | 1.449 |
| Сыроварение | 20 |
| Табачная промышленность | 452 |
| Табуированная обсценная лексика | 18.102 |
| Тавромахия | 1 |
| Тагмемика | 1 |
| Тайвань | 1 |
| Тайский язык | 12 |
| Таможенное дело | 936 |
| Танцы | 10 |
| Татарский язык | 3 |
| Театр | 2.559 |
| Текстильная промышленность | 46.824 |
| Тектоника | 108 |
| Телевидение | 3.879 |
| Телеграфия | 180 |
| Телекоммуникации | 90.612 |
| Телемеханика | 60 |
| Телефония | 1.584 |
| Тенгизшевройл | 7.530 |
| Теннис | 431 |
| Теория права | 66 |
| Тепличные технологии | 120 |
| Теплообменные аппараты | 189 |
| Теплопередача | 104 |
| Теплотехника | 14.693 |
| Теплоэнергетика | 65 |
| Тератология | 81 |
| Термодинамика | 86 |
| Техника | 545.516 |
| Типографика | 343 |
| Ткачество | 149 |
| Токсикология | 971 |
| Топография | 199 |
| Топология | 129 |
| Топоним | 272 |
| Торговая марка | 1.189 |
| Торговля | 3.814 |
| Торговый флот | 34 |
| Торпеды | 682 |
| Травматология | 217 |
| Трансплантология | 641 |
| Транспорт | 4.294 |
| Трансформаторы | 99 |
| Трибология | 371 |
| Трикотаж | 203 |
| Трубопроводная арматура | 175 |
| Трубопроводы | 4.802 |
| Трудовое право | 1.392 |
| Туннелестроение и проходческие работы | 32 |
| Турбины | 30 |
| Турецкий язык | 143 |
| Туризм | 3.719 |
| Турция | 1 |
| Тюремный жаргон | 320 |
| Тюркские языки | 10 |
| Тяжёлая атлетика | 12 |
| Увеличительно | 16 |
| Уголовное право | 1.949 |
| Уголовный жаргон | 304 |
| Уголь | 804 |
| Удобрения | 12 |
| Узкоплёночное кино | 4 |
| Украина | 56 |
| Украинский язык | 6 |
| Украинское выражение | 3 |
| Ультразвук | 14 |
| Уменьшительно | 461 |
| Университет | 819 |
| Уничижительно | 542 |
| Упаковка | 1.333 |
| Управление проектами | 1.227 |
| Управление рисками | 27 |
| Управление скважиной | 483 |
| Уровнеметрия | 154 |
| Урология | 604 |
| Уругвайский диалект испанского языка | 2 |
| Устаревшее | 37.787 |
| Устная речь | 39 |
| Утилизация отходов | 345 |
| Уфология | 68 |
| Уэльс | 9 |
| Фалеристика | 14 |
| Фамилия | 3 |
| Фамильярное выражение | 771 |
| Фантастика, фэнтези | 747 |
| Фармакология | 11.543 |
| Фармация | 5.970 |
| Федеральное бюро расследований | 14 |
| Фелинология | 4 |
| Ферментация | 4 |
| Фехтование | 97 |
| Фигурное катание | 193 |
| Физика металлов | 42 |
| Физика твёрдого тела | 249 |
| Физика | 10.086 |
| Физиология | 3.844 |
| Физиотерапия | 3 |
| Физическая химия | 979 |
| Филателия | 333 |
| Филиппины | 17 |
| Филология | 123 |
| Философия | 3.468 |
| Финансы | 24.756 |
| Финский язык | 53 |
| Фитопатология | 315 |
| Фольклор | 652 |
| Фонетика | 620 |
| Фортификация | 14 |
| Фотографическая запись звука | 1 |
| Фотография | 1.709 |
| Фотометрия | 2 |
| Фразеологизм | 10.203 |
| Французский язык | 2.210 |
| Фундаментостроение | 19 |
| Футбол | 2.386 |
| Хакерство | 39 |
| Хальцидология | 1 |
| Химическая номенклатура | 674 |
| Химическая промышленность | 720 |
| Химические волокна | 163 |
| Химические соединения | 966 |
| Химия | 66.059 |
| Хинди | 924 |
| Хирургия | 2.844 |
| Хлеб и хлебопечение | 342 |
| Хобби, увлечения, досуг | 193 |
| Хозйственное предпринимательское право | 135 |
| Хозяйственные общества и товарищества | 3 |
| Хоккей | 2.095 |
| Холодильная техника | 17.319 |
| Хореография | 37 |
| Христианство | 9.540 |
| Хроматография | 2.207 |
| Цветная металлургия | 157 |
| Цветоводство | 112 |
| Целлюлозно-бумажная промышленность | 2.114 |
| Цемент | 7.899 |
| Ценные бумаги | 1.024 |
| Центральная Америка | 2 |
| Церковный термин | 3.591 |
| Цинкование | 163 |
| Цирк | 69 |
| Цитаты, афоризмы и крылатые выражения | 2.025 |
| Цитогенетика | 40 |
| Цитология | 632 |
| Цифровая обработка звука | 14 |
| Цифровые и криптовалюты | 60 |
| Часовое дело | 276 |
| Чаты и интернет-жаргон | 42 |
| Черчение | 190 |
| Чешский язык | 9 |
| Чили | 7 |
| Шахматы | 18.849 |
| Шведский язык | 7 |
| Швейцарское выражение | 47 |
| Школьное выражение | 591 |
| Шотландия | 593 |
| Шотландское выражение | 1.168 |
| Шоу-бизнес индустрия развлечений | 254 |
| Штамповка | 23 |
| Шутливое выражение | 2.875 |
| Эволюция | 68 |
| Эвфемизм | 926 |
| Эзотерика | 204 |
| Эквадор | 1 |
| Экология | 43.299 |
| Эконометрика | 1.188 |
| Экономика | 132.645 |
| Экструзия | 29 |
| Электрические машины | 612 |
| Электричество | 2.107 |
| Электродвигатели | 17 |
| Электролиз | 4 |
| Электромедицина | 30 |
| Электрометаллургия | 30 |
| Электроника | 49.920 |
| Электронная почта | 140 |
| Электронная торговля | 17 |
| Электронно-лучевые трубки | 39 |
| Электротермия | 18 |
| Электротехника | 25.196 |
| Электротяга | 12 |
| Электрофорез | 48 |
| Электрохимия | 7.362 |
| Эмбриология | 362 |
| Эмоциональное выражение | 706 |
| Эндокринология | 332 |
| Энергетика | 60.568 |
| Энергосистемы | 4.750 |
| Энтомология | 14.605 |
| Эпидемиология | 217 |
| Эпистолярный жанр | 1 |
| Эскимосское выражение | 3 |
| Эсперанто | 7 |
| Эстонский язык | 1 |
| Этнография | 678 |
| Этнология | 1.011 |
| Этнопсихология | 10 |
| Этология | 187 |
| Ювелирное дело | 616 |
| Южная Америка | 29 |
| Южноафриканское выражение | 139 |
| Южнонидерландское выражение | 1 |
| Юридическая лексика | 121.230 |
| Ядерная физика | 2.464 |
| Ядерная химия | 50 |
| Ямайский английский | 67 |
| Япония | 6 |
| Японский язык | 240 |
| Яхтенный спорт | 2.198 |
| ASCII | 118 |
| Hi-Fi акустика | 919 |
| SAP технические термины | 7.504 |
| SAP финансы | 4.392 |
| SAP | 7.233 |
| Всего: | 7.847.260 |
Преходящее тахипноэ новорожденных — StatPearls
Непрерывное образование
Преходящее тахипноэ новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения. Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ. Это часто представляет собой серьезную диагностическую дилемму при лечении новорожденных с респираторной недостаточностью.В этом упражнении рассматривается оценка и лечение преходящего тахипноэ у новорожденных и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для затронутых пациентов.
Цели:
Опишите факторы риска преходящего тахипноэ у новорожденных.
Опишите состояние младенца с преходящим тахипноэ у новорожденного.
Опишите ведение преходящего тахипноэ у новорожденного.
Объясните важность улучшения координации между межпрофессиональной командой для улучшения ухода за пациентами, страдающими преходящим тахипноэ у новорожденных.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Преходящее тахипноэ новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения. Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ.В детских садах это часто представляет собой серьезную диагностическую дилемму при уходе за новорожденными с респираторной недостаточностью.
Этиология
Факторы риска для матери включают роды до завершения 39 недель беременности, кесарево сечение без родов, гестационный диабет и астму у матери. [1] [2]
Факторы риска для плода включают мужской пол, перинатальную асфиксию, недоношенность, малые для гестационного возраста и большие для новорожденных [3].
Эпидемиология
Заболеваемость обратно пропорциональна сроку гестации и затрагивает примерно 10% младенцев, родившихся между 33 и 34 неделями, примерно 5% — между 35 и 36 неделями и менее 1% — доношенных детей.[4] [5] [6]
Патофизиология
Легкое плода
- Легочный эпителий плода выделяет альвеолярную жидкость примерно на 6 неделе беременности. [7]
Хлорид-ионы в интерстиции проникают в легочные эпителиальные клетки посредством активного транспорта натрия, калия и хлорида в клетки (транспортер Na-K-2Cl), которые, в свою очередь, секретируются в альвеолы через различные хлоридные каналы.
- Натрий следует за ионами хлора через параклеточные пути, а вода транспортируется через клетки через аквапорин.[8] [9]
Объем легких плода поддерживается за счет гортани, которая действует как односторонний клапан, позволяя только отток жидкости.
Легкое новорожденного
Считается, что пассивное движение натрия через эпителиальные натриевые каналы (ENaC) является основным механизмом реабсорбции жидкости в легких плода с силами скворца и сдавливанием грудной клетки, играющими второстепенную роль в очищении.
- С началом родов материнский адреналин [10] и глюкокортикоиды активируют ENaC на апикальных мембранах пневмоцитов II типа.
- Натрий в альвеолах пассивно транспортируется через белки ENaC, которые, в свою очередь, активно транспортируются обратно в интерстиций насосом Na + / K + -ATPase. [11]
Создается осмотический градиент, который позволяет хлориду и воде следовать и абсорбироваться в легочную циркуляцию и лимфатические сосуды.
Анамнез и физические данные
Состояние проявляется в течение первых нескольких минут или часов после рождения.
Результаты физикального осмотра обычно включают признаки респираторного дистресса:
Тахипноэ (частота дыхания более 60 в минуту)
Расширение носа
Межреберные / подреберные / надгрудинные ретракции
ослабленные или нормальные дыхательные шумы при аускультации
Другие случайные результаты обследования:
Оценка
Продолжительность респираторного дистресс-синдрома является основным фактором, определяющим диагноз TTN.Если дистресс проходит в течение первых нескольких часов после родов, это можно обозначить как «отсроченный переход». Шесть часов — это произвольный интервал между «отложенным переходом» и TTN, потому что к этому времени у ребенка могут возникнуть проблемы с кормлением, и может потребоваться дальнейшее вмешательство. TTN обычно является диагнозом исключения, и, следовательно, любое тахипноэ, продолжающееся более 6 часов, требует обследования, чтобы исключить другие причины респираторного дистресса.
Обследование обычно включает:
Предуктальная и постдуктальная сатурация: для исключения дифференциального цианоза
Общий анализ крови (CBC), посев крови, C-реактивный белок (CRP), лактат для исключения сепсиса новорожденных
Анализ ABG может показать гипоксемию и гипокапнию из-за тахипноэ; гиперкапния — признак усталости или утечки воздуха.
- Рентген грудной клетки: может показать гиперинфляцию, заметные перихилярные сосудистые отметины, отек междолевых перегородок или жидкость в трещинах. [13] [14]
Другие исследования, которые следует рассмотреть:
Уровень аммиака в условиях летаргии и метаболического ацидоза для исключения врожденных нарушений метаболизма
Эхокардиография для исключения врожденных пороков сердца у пациентов с дифференциальным цианозом или стойким тахипноэ От 4 до 5 дней
Лечение / ведение
Учитывая, что TTN является самоограничивающимся состоянием, поддерживающая терапия является основой лечения.
- Правило 2 часов : Через два часа после начала респираторного дистресс-синдрома, если состояние ребенка не улучшилось или ухудшилось, или если требуемый FiO2 превышает 0,4 или рентген грудной клетки не соответствует норме, рассмотрите возможность перевода ребенка в центр с более высоким уровнем неонатальной помощи. [15]
Должен быть обеспечен рутинный уход в отделении интенсивной терапии, включая постоянный сердечно-легочный мониторинг, поддержание нейтральной тепловой среды, обеспечение внутривенного (внутривенного) доступа, контроль уровня глюкозы в крови и наблюдение на предмет сепсиса.
Респираторный
Кислородная поддержка может потребоваться, если пульсоксиметрия или ABG предполагают гипоксемию.
Кислородный вытяжной шкаф является предпочтительным начальным методом; однако также можно использовать назальную канюлю, CPAP.
Концентрация должна быть отрегулирована для поддержания насыщения кислородом на низком уровне 90 секунд.
Эндотрахеальная интубация и необходимость поддержки ЭКМО обычно нечасто, но всегда следует учитывать у пациентов с ухудшением респираторного статуса.
Следует повторить анализ газов артериальной крови (ГКК) и продолжить мониторинг пульсоксиметрии до исчезновения признаков респираторного дистресс-синдрома.
Питание
Респираторный статус новорожденных обычно определяет степень необходимой нутритивной поддержки.
Тахипноэ с частотой более 80 вдохов в минуту с связанной с этим повышенной работой дыхания часто делает небезопасным для младенца прием пищи через рот.
У таких младенцев не должно быть приема внутрь (NPO), а внутривенное (IV) введение жидкости следует начинать с 60-80 мл на кг в день.
Если респираторный дистресс разрешается, диагноз определен и частота дыхания составляет менее 80 вдохов в минуту; можно начинать энтеральное питание.
Энтеральное кормление всегда следует начинать медленно, постепенно увеличивая объем кормления до тех пор, пока тахипноэ полностью не исчезнет. рацемический адреналин [17] в TTN не показал значительных различий в продолжительности тахипноэ или продолжительности пребывания в больнице по сравнению с контрольной группой.
- Было показано, что сальбутамол (ингаляционный бета2-агонист) снижает продолжительность симптомов и время пребывания в больнице; однако необходимы дополнительные исследования, основанные на доказательствах, чтобы подтвердить его эффективность и безопасность.[18] [19]
Дифференциальный диагноз
Пневмония
Респираторный дистресс-синдром
Синдромы аспирации: меконий, кровь или околоплодные воды
Пневмоторакс
- пороки сердечного шунта с недостаточностью
Стойкая легочная гипертензия
Раздражение или заболевание центральной нервной системы (ЦНС): субарахноидальное кровоизлияние, гипоксико-ишемическая энцефалопатия
Врожденные нарушения обмена веществ
Врожденные пороки метаболизма грыжа, кистозно-аденоматоидные мальформации
слева
Прогноз
Общий прогноз отличный, большинство симптомов проходит в течение 48 часов после начала.
В некоторых случаях сообщалось о злокачественных TTN, при которых у пораженных новорожденных развивается стойкая легочная гипертензия из-за возможного повышения легочного сосудистого сопротивления из-за задержанной легочной жидкости [20].
Осложнения
Утечки воздуха и пневмоторакс — другие редкие осложнения.
Продольные исследования показали связь между TTN и последующим развитием астмы. [21] [22]
Жемчуг и другие проблемы
Что такое преходящее тахипноэ у новорожденных?
Преходящее тахипноэ новорожденных (TTN) — это состояние, которое вызывает проблемы с дыханием у новорожденных.До рождения у младенцев в легких есть жидкость. Жидкость обычно уходит при рождении ребенка. У некоторых младенцев жидкость уходит не так быстро, как следовало бы. Это вызывает TTN.
Мать, у которой диабет, астма или кесарево сечение без родов, с большей вероятностью родит ребенка с TTN.
Каковы симптомы ТТН?
Быстрое дыхание, более 60 вдохов в минуту
Жесткое дыхание: ноздри, широко открывающиеся, когда ребенок делает вдох, кожа и мышцы, которые выглядят так, как будто они прогибаются; хрюканье
Как лечится ТТН?
TTN обычно исчезает к тому времени, когда ребенку исполняется 3 дня.Пока этого не произойдет, врачи могут помочь ребенку получить достаточно кислорода и питания, если ему это необходимо. Лечение может включать:
Улучшение результатов медицинской бригады
Преходящее тахипноэ у новорожденных — обычное заболевание, наблюдаемое у новорожденных. Медицинские работники, включая медсестер интенсивной терапии, должны знать, что причина связана с накоплением жидкости в легких. С заболеванием обычно справляется группа специалистов, поскольку существует множество заболеваний, которые могут проявляться схожими симптомами.После постановки диагноза заболевание лечится консервативно с помощью кислорода, антибиотиков, а иногда и диуретиков. Прогноз для большинства младенцев отличный.
Вопросы для повышения квалификации / повторения
Ссылки
- 1.
- Бадран Э.Ф., Абдалгани М.М., Аль-Лавама М.А., Аль-Аммури И.А., Баша А.С., Аль-Казале Ф.А., Салех С.С., Аль-Катиб Ф.А., Хадер Ю.С. . Влияние факторов перинатального риска на частые респираторные заболевания новорожденных после 36 недель беременности.Saudi Med J. 2012 декабрь; 33 (12): 1317-23. [PubMed: 23232680]
- 2.
- Моррисон Дж. Дж., Ренни Дж. М., Милтон П. Дж. Заболеваемость респираторными заболеваниями новорожденных и способ родоразрешения в срок: влияние сроков планового кесарева сечения. Br J Obstet Gynaecol. 1995 Февраль; 102 (2): 101-6. [PubMed: 7756199]
- 3.
- Дэни С., Реали М.Ф., Бертини Г., Вихманн Л., Спаньоло А., Тангучи М., Рубальтелли Ф.Ф. Факторы риска развития респираторного дистресс-синдрома и преходящего тахипноэ у новорожденных.Итальянская группа неонатальной пневмологии. Eur Respir J. 1999 июл; 14 (1): 155-9. [PubMed: 10489844]
- 4.
- Zanardo V, Simbi AK, Franzoi M, Soldà G, Salvadori A, Trevisanuto D. Риск неонатальной респираторной заболеваемости и способ родоразрешения в срок: влияние времени планового кесарева сечения. Acta Paediatr. 2004 Май; 93 (5): 643-7. [PubMed: 15174788]
- 5.
- Касап Б., Думан Н., Озер Э., Татли М., Кумрал А., Озкан Х. Преходящее тахипноэ у новорожденных: прогностический фактор для длительного тахипноэ.Pediatr Int. 2008 Февраль; 50 (1): 81-4. [PubMed: 18279211]
- 6.
- Jain L. Заболеваемость респираторными заболеваниями у недоношенных новорожденных: профилактика лучше лечения! Am J Perinatol. 2008 Февраль; 25 (2): 75-8. [PubMed: 18214813]
- 7.
- Гуглани Л., Лакшминрусимха С., Райан Р.М. Преходящее тахипноэ новорожденного. Pediatr Rev. Ноябрь 2008; 29 (11): e59-65. [PubMed: 18977854]
- 8.
- Strang LB. Жидкость из легких плода: секреция и реабсорбция. Physiol Rev.1991, октябрь; 71 (4): 991-1016.[PubMed: 1924552]
- 9.
- Adamson TM, Brodecky V, Lambert TF, Maloney JE, Ritchie BC, Walker AM. Производство и состав легочной жидкости у эмбриона ягненка «внутриутробно». Aust J Exp Biol Med Sci. 1975 Февраль; 53 (1): 65-75. [PubMed: 1147855]
- 10.
- Brown MJ, Olver RE, Ramsden CA, Strang LB, Walters DV. Влияние адреналина и спонтанных родов на секрецию и абсорбцию легочной жидкости у плодов ягненка. J Physiol. 1983 ноя; 344: 137-52. [Бесплатная статья PMC: PMC1193830] [PubMed: 6655575]
- 11.
- Jain L. Клиренс альвеолярной жидкости в развивающихся легких и его роль в неонатальном переходном периоде. Clin Perinatol. 1999 сентябрь; 26 (3): 585-99. [PubMed: 10494466]
- 12.
- Йост Г.К., Young PC, Buchi KF. Значение хрипящего дыхания у младенцев, поступивших в благополучные детские ясли. Arch Pediatr Adolesc Med. 2001 Март; 155 (3): 372-5. [PubMed: 11231804]
- 13.
- Cleveland RH. Обновленная радиологическая информация о медицинских заболеваниях грудной клетки новорожденного. Pediatr Radiol. 1995; 25 (8): 631-7.[PubMed: 8570317]
- 14.
- Курл С., Хейнонен К.М., Киекара О. Первая рентгенограмма грудной клетки новорожденных с респираторным дистресс-синдромом при рождении. Клиника Педиатр (Phila). 1997 Май; 36 (5): 285-9. [PubMed:
- 55]
- 15.
- Hein HA, Ely JW, Lofgren MA. Респираторный дистресс-синдром новорожденных в общественной больнице: когда перевозить, когда оставлять. J Fam Pract. 1998 апр; 46 (4): 284-9. [PubMed: 9564369]
- 16.
- Kassab M, Khriesat WM, Anabrees J. Диуретики при преходящем тахипноэ у новорожденных.Кокрановская база данных Syst Rev.2015, 21 ноября; (11): CD003064. [Бесплатная статья PMC: PMC7144734] [PubMed: 265
]
- 17.
- Као Б., Стюарт де Рамирес С.А., Белфорт МБ, Хансен А. Адреналин для лечения преходящего тахипноэ у новорожденных. J Perinatol. 2008 Март; 28 (3): 205-10. [PubMed: 18200024]
- 18.
- Armangil D, Yurdakök M, Korkmaz A, Yiğit S., Tekinalp G. Ингаляционный бета-2 агонист сальбутамол для лечения преходящего тахипноэ у новорожденных. J Pediatr.2011 сентябрь; 159 (3): 398-403.e1. [PubMed: 21481414]
- 19.
- Ким М.Дж., Ю Дж.Х., Юнг Дж.А., Бюн С.И. Эффекты ингаляционного альбутерола при преходящем тахипноэ у новорожденных. Allergy Asthma Immunol Res. 2014 Март; 6 (2): 126-30. [Бесплатная статья PMC: PMC3936040] [PubMed: 24587948]
- 20.
- Лакшминрусимха С., Кеслер М. Стойкая легочная гипертензия новорожденного. Neoreviews. 2015 декабрь; 16 (12): e680-e692. [Бесплатная статья PMC: PMC4714607] [PubMed: 26783388]
- 21.
- Шаубель Д., Йохансен Х., Дутта М., Десмелес М., Беккер А., Мао Ю.Характеристики новорожденных как факторы риска дошкольной астмы. J Asthma. 1996; 33 (4): 255-64. [PubMed: 8707780]
- 22.
- Бирнкрант Д. Д., Пиконе С., Марковиц В., Эль Хвад М., Шен В. Х., Тафари Н. Ассоциация преходящего тахипноэ у новорожденных и детской астмы. Педиатр Пульмонол. 2006 Октябрь; 41 (10): 978-84. [PubMed: 16871596]
Преходящее тахипноэ у новорожденных — StatPearls
Продолжение образовательной деятельности
Преходящее тахипноэ у новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения. .Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ. Это часто представляет собой серьезную диагностическую дилемму при лечении новорожденных с респираторной недостаточностью. В этом упражнении рассматривается оценка и лечение преходящего тахипноэ у новорожденных и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для затронутых пациентов.
Цели:
Опишите факторы риска преходящего тахипноэ у новорожденных.
Опишите состояние младенца с преходящим тахипноэ у новорожденного.
Опишите ведение преходящего тахипноэ у новорожденного.
Объясните важность улучшения координации между межпрофессиональной командой для улучшения ухода за пациентами, страдающими преходящим тахипноэ у новорожденных.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Преходящее тахипноэ новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения.Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ. В детских садах это часто представляет собой серьезную диагностическую дилемму при уходе за новорожденными с респираторной недостаточностью.
Этиология
Факторы риска для матери включают роды до завершения 39 недель беременности, кесарево сечение без родов, гестационный диабет и астму у матери. [1] [2]
Факторы риска для плода включают мужской пол, перинатальную асфиксию, недоношенность, малые для гестационного возраста и большие для гестационных младенцев.[3]
Эпидемиология
Заболеваемость обратно пропорциональна сроку беременности и затрагивает примерно 10% младенцев, родившихся между 33 и 34 неделями, примерно 5% — между 35 и 36 неделями и менее 1% доношенных детей. [4] [5] [6]
Патофизиология
Легкое плода
- Легочный эпителий плода выделяет альвеолярную жидкость примерно на 6 неделе беременности. [7]
Хлорид-ионы в интерстиции проникают в легочные эпителиальные клетки посредством активного транспорта натрия, калия и хлорида в клетки (транспортер Na-K-2Cl), которые, в свою очередь, секретируются в альвеолы через различные хлоридные каналы.
- Натрий следует за ионами хлора через параклеточные пути, а вода транспортируется через клетки через аквапорин. [8] [9]
Объем легких плода поддерживается гортани, которая действует как односторонний клапан, позволяя только отток жидкости.
Легкое новорожденного
Считается, что пассивное движение натрия через эпителиальные натриевые каналы (ENaC) является основным механизмом реабсорбции жидкости в легких плода с силами скворца и сдавливанием грудной клетки, играющими второстепенную роль в очищении.
- С началом родов материнский адреналин [10] и глюкокортикоиды активируют ENaC на апикальных мембранах пневмоцитов II типа.
- Натрий в альвеолах пассивно транспортируется через белки ENaC, которые, в свою очередь, активно транспортируются обратно в интерстиций насосом Na + / K + -ATPase. [11]
Создается осмотический градиент, который позволяет хлориду и воде следовать и абсорбироваться в легочную циркуляцию и лимфатические сосуды.
Анамнез и физические данные
Состояние проявляется в течение первых нескольких минут или часов после рождения.
Результаты физикального осмотра обычно включают признаки респираторного дистресса:
Тахипноэ (частота дыхания более 60 в минуту)
Расширение носа
Межреберные / подреберные / надгрудинные ретракции
ослабленные или нормальные дыхательные шумы при аускультации
Другие случайные результаты обследования:
Оценка
Продолжительность респираторного дистресс-синдрома является основным фактором, определяющим диагноз TTN.Если дистресс проходит в течение первых нескольких часов после родов, это можно обозначить как «отсроченный переход». Шесть часов — это произвольный интервал между «отложенным переходом» и TTN, потому что к этому времени у ребенка могут возникнуть проблемы с кормлением, и может потребоваться дальнейшее вмешательство. TTN обычно является диагнозом исключения, и, следовательно, любое тахипноэ, продолжающееся более 6 часов, требует обследования, чтобы исключить другие причины респираторного дистресса.
Обследование обычно включает:
Предуктальная и постдуктальная сатурация: для исключения дифференциального цианоза
Общий анализ крови (CBC), посев крови, C-реактивный белок (CRP), лактат для исключения сепсиса новорожденных
Анализ ABG может показать гипоксемию и гипокапнию из-за тахипноэ; гиперкапния — признак усталости или утечки воздуха.
- Рентген грудной клетки: может показать гиперинфляцию, заметные перихилярные сосудистые отметины, отек междолевых перегородок или жидкость в трещинах. [13] [14]
Другие исследования, которые следует рассмотреть:
Уровень аммиака в условиях летаргии и метаболического ацидоза для исключения врожденных нарушений метаболизма
Эхокардиография для исключения врожденных пороков сердца у пациентов с дифференциальным цианозом или стойким тахипноэ От 4 до 5 дней
Лечение / ведение
Учитывая, что TTN является самоограничивающимся состоянием, поддерживающая терапия является основой лечения.
- Правило 2 часов : Через два часа после начала респираторного дистресс-синдрома, если состояние ребенка не улучшилось или ухудшилось, или если требуемый FiO2 превышает 0,4 или рентген грудной клетки не соответствует норме, рассмотрите возможность перевода ребенка в центр с более высоким уровнем неонатальной помощи. [15]
Должен быть обеспечен рутинный уход в отделении интенсивной терапии, включая постоянный сердечно-легочный мониторинг, поддержание нейтральной тепловой среды, обеспечение внутривенного (внутривенного) доступа, контроль уровня глюкозы в крови и наблюдение на предмет сепсиса.
Респираторный
Кислородная поддержка может потребоваться, если пульсоксиметрия или ABG предполагают гипоксемию.
Кислородный вытяжной шкаф является предпочтительным начальным методом; однако также можно использовать назальную канюлю, CPAP.
Концентрация должна быть отрегулирована для поддержания насыщения кислородом на низком уровне 90 секунд.
Эндотрахеальная интубация и необходимость поддержки ЭКМО обычно нечасто, но всегда следует учитывать у пациентов с ухудшением респираторного статуса.
Следует повторить анализ газов артериальной крови (ГКК) и продолжить мониторинг пульсоксиметрии до исчезновения признаков респираторного дистресс-синдрома.
Питание
Респираторный статус новорожденных обычно определяет степень необходимой нутритивной поддержки.
Тахипноэ с частотой более 80 вдохов в минуту с связанной с этим повышенной работой дыхания часто делает небезопасным для младенца прием пищи через рот.
У таких младенцев не должно быть приема внутрь (NPO), а внутривенное (IV) введение жидкости следует начинать с 60-80 мл на кг в день.
Если респираторный дистресс разрешается, диагноз определен и частота дыхания составляет менее 80 вдохов в минуту; можно начинать энтеральное питание.
Энтеральное кормление всегда следует начинать медленно, постепенно увеличивая объем кормления до тех пор, пока тахипноэ полностью не исчезнет. рацемический адреналин [17] в TTN не показал значительных различий в продолжительности тахипноэ или продолжительности пребывания в больнице по сравнению с контрольной группой.
- Было показано, что сальбутамол (ингаляционный бета2-агонист) снижает продолжительность симптомов и время пребывания в больнице; однако необходимы дополнительные исследования, основанные на доказательствах, чтобы подтвердить его эффективность и безопасность.[18] [19]
Дифференциальный диагноз
Пневмония
Респираторный дистресс-синдром
Синдромы аспирации: меконий, кровь или околоплодные воды
Пневмоторакс
- пороки сердечного шунта с недостаточностью
Стойкая легочная гипертензия
Раздражение или заболевание центральной нервной системы (ЦНС): субарахноидальное кровоизлияние, гипоксико-ишемическая энцефалопатия
Врожденные нарушения обмена веществ
Врожденные пороки метаболизма грыжа, кистозно-аденоматоидные мальформации
слева
Прогноз
Общий прогноз отличный, большинство симптомов проходит в течение 48 часов после начала.
В некоторых случаях сообщалось о злокачественных TTN, при которых у пораженных новорожденных развивается стойкая легочная гипертензия из-за возможного повышения легочного сосудистого сопротивления из-за задержанной легочной жидкости [20].
Осложнения
Утечки воздуха и пневмоторакс — другие редкие осложнения.
Продольные исследования показали связь между TTN и последующим развитием астмы. [21] [22]
Жемчуг и другие проблемы
Что такое преходящее тахипноэ у новорожденных?
Преходящее тахипноэ новорожденных (TTN) — это состояние, которое вызывает проблемы с дыханием у новорожденных.До рождения у младенцев в легких есть жидкость. Жидкость обычно уходит при рождении ребенка. У некоторых младенцев жидкость уходит не так быстро, как следовало бы. Это вызывает TTN.
Мать, у которой диабет, астма или кесарево сечение без родов, с большей вероятностью родит ребенка с TTN.
Каковы симптомы ТТН?
Быстрое дыхание, более 60 вдохов в минуту
Жесткое дыхание: ноздри, широко открывающиеся, когда ребенок делает вдох, кожа и мышцы, которые выглядят так, как будто они прогибаются; хрюканье
Как лечится ТТН?
TTN обычно исчезает к тому времени, когда ребенку исполняется 3 дня.Пока этого не произойдет, врачи могут помочь ребенку получить достаточно кислорода и питания, если ему это необходимо. Лечение может включать:
Улучшение результатов медицинской бригады
Преходящее тахипноэ у новорожденных — обычное заболевание, наблюдаемое у новорожденных. Медицинские работники, включая медсестер интенсивной терапии, должны знать, что причина связана с накоплением жидкости в легких. С заболеванием обычно справляется группа специалистов, поскольку существует множество заболеваний, которые могут проявляться схожими симптомами.После постановки диагноза заболевание лечится консервативно с помощью кислорода, антибиотиков, а иногда и диуретиков. Прогноз для большинства младенцев отличный.
Вопросы для повышения квалификации / повторения
Ссылки
- 1.
- Бадран Э.Ф., Абдалгани М.М., Аль-Лавама М.А., Аль-Аммури И.А., Баша А.С., Аль-Казале Ф.А., Салех С.С., Аль-Катиб Ф.А., Хадер Ю.С. . Влияние факторов перинатального риска на частые респираторные заболевания новорожденных после 36 недель беременности.Saudi Med J. 2012 декабрь; 33 (12): 1317-23. [PubMed: 23232680]
- 2.
- Моррисон Дж. Дж., Ренни Дж. М., Милтон П. Дж. Заболеваемость респираторными заболеваниями новорожденных и способ родоразрешения в срок: влияние сроков планового кесарева сечения. Br J Obstet Gynaecol. 1995 Февраль; 102 (2): 101-6. [PubMed: 7756199]
- 3.
- Дэни С., Реали М.Ф., Бертини Г., Вихманн Л., Спаньоло А., Тангучи М., Рубальтелли Ф.Ф. Факторы риска развития респираторного дистресс-синдрома и преходящего тахипноэ у новорожденных.Итальянская группа неонатальной пневмологии. Eur Respir J. 1999 июл; 14 (1): 155-9. [PubMed: 10489844]
- 4.
- Zanardo V, Simbi AK, Franzoi M, Soldà G, Salvadori A, Trevisanuto D. Риск неонатальной респираторной заболеваемости и способ родоразрешения в срок: влияние времени планового кесарева сечения. Acta Paediatr. 2004 Май; 93 (5): 643-7. [PubMed: 15174788]
- 5.
- Касап Б., Думан Н., Озер Э., Татли М., Кумрал А., Озкан Х. Преходящее тахипноэ у новорожденных: прогностический фактор для длительного тахипноэ.Pediatr Int. 2008 Февраль; 50 (1): 81-4. [PubMed: 18279211]
- 6.
- Jain L. Заболеваемость респираторными заболеваниями у недоношенных новорожденных: профилактика лучше лечения! Am J Perinatol. 2008 Февраль; 25 (2): 75-8. [PubMed: 18214813]
- 7.
- Гуглани Л., Лакшминрусимха С., Райан Р.М. Преходящее тахипноэ новорожденного. Pediatr Rev. Ноябрь 2008; 29 (11): e59-65. [PubMed: 18977854]
- 8.
- Strang LB. Жидкость из легких плода: секреция и реабсорбция. Physiol Rev.1991, октябрь; 71 (4): 991-1016.[PubMed: 1924552]
- 9.
- Adamson TM, Brodecky V, Lambert TF, Maloney JE, Ritchie BC, Walker AM. Производство и состав легочной жидкости у эмбриона ягненка «внутриутробно». Aust J Exp Biol Med Sci. 1975 Февраль; 53 (1): 65-75. [PubMed: 1147855]
- 10.
- Brown MJ, Olver RE, Ramsden CA, Strang LB, Walters DV. Влияние адреналина и спонтанных родов на секрецию и абсорбцию легочной жидкости у плодов ягненка. J Physiol. 1983 ноя; 344: 137-52. [Бесплатная статья PMC: PMC1193830] [PubMed: 6655575]
- 11.
- Jain L. Клиренс альвеолярной жидкости в развивающихся легких и его роль в неонатальном переходном периоде. Clin Perinatol. 1999 сентябрь; 26 (3): 585-99. [PubMed: 10494466]
- 12.
- Йост Г.К., Young PC, Buchi KF. Значение хрипящего дыхания у младенцев, поступивших в благополучные детские ясли. Arch Pediatr Adolesc Med. 2001 Март; 155 (3): 372-5. [PubMed: 11231804]
- 13.
- Cleveland RH. Обновленная радиологическая информация о медицинских заболеваниях грудной клетки новорожденного. Pediatr Radiol. 1995; 25 (8): 631-7.[PubMed: 8570317]
- 14.
- Курл С., Хейнонен К.М., Киекара О. Первая рентгенограмма грудной клетки новорожденных с респираторным дистресс-синдромом при рождении. Клиника Педиатр (Phila). 1997 Май; 36 (5): 285-9. [PubMed:
- 55]
- 15.
- Hein HA, Ely JW, Lofgren MA. Респираторный дистресс-синдром новорожденных в общественной больнице: когда перевозить, когда оставлять. J Fam Pract. 1998 апр; 46 (4): 284-9. [PubMed: 9564369]
- 16.
- Kassab M, Khriesat WM, Anabrees J. Диуретики при преходящем тахипноэ у новорожденных.Кокрановская база данных Syst Rev.2015, 21 ноября; (11): CD003064. [Бесплатная статья PMC: PMC7144734] [PubMed: 265
]
- 17.
- Као Б., Стюарт де Рамирес С.А., Белфорт МБ, Хансен А. Адреналин для лечения преходящего тахипноэ у новорожденных. J Perinatol. 2008 Март; 28 (3): 205-10. [PubMed: 18200024]
- 18.
- Armangil D, Yurdakök M, Korkmaz A, Yiğit S., Tekinalp G. Ингаляционный бета-2 агонист сальбутамол для лечения преходящего тахипноэ у новорожденных. J Pediatr.2011 сентябрь; 159 (3): 398-403.e1. [PubMed: 21481414]
- 19.
- Ким М.Дж., Ю Дж.Х., Юнг Дж.А., Бюн С.И. Эффекты ингаляционного альбутерола при преходящем тахипноэ у новорожденных. Allergy Asthma Immunol Res. 2014 Март; 6 (2): 126-30. [Бесплатная статья PMC: PMC3936040] [PubMed: 24587948]
- 20.
- Лакшминрусимха С., Кеслер М. Стойкая легочная гипертензия новорожденного. Neoreviews. 2015 декабрь; 16 (12): e680-e692. [Бесплатная статья PMC: PMC4714607] [PubMed: 26783388]
- 21.
- Шаубель Д., Йохансен Х., Дутта М., Десмелес М., Беккер А., Мао Ю.Характеристики новорожденных как факторы риска дошкольной астмы. J Asthma. 1996; 33 (4): 255-64. [PubMed: 8707780]
- 22.
- Бирнкрант Д. Д., Пиконе С., Марковиц В., Эль Хвад М., Шен В. Х., Тафари Н. Ассоциация преходящего тахипноэ у новорожденных и детской астмы. Педиатр Пульмонол. 2006 Октябрь; 41 (10): 978-84. [PubMed: 16871596]
Преходящее тахипноэ у новорожденных — StatPearls
Продолжение образовательной деятельности
Преходящее тахипноэ у новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения. .Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ. Это часто представляет собой серьезную диагностическую дилемму при лечении новорожденных с респираторной недостаточностью. В этом упражнении рассматривается оценка и лечение преходящего тахипноэ у новорожденных и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для затронутых пациентов.
Цели:
Опишите факторы риска преходящего тахипноэ у новорожденных.
Опишите состояние младенца с преходящим тахипноэ у новорожденного.
Опишите ведение преходящего тахипноэ у новорожденного.
Объясните важность улучшения координации между межпрофессиональной командой для улучшения ухода за пациентами, страдающими преходящим тахипноэ у новорожденных.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Преходящее тахипноэ новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения.Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ. В детских садах это часто представляет собой серьезную диагностическую дилемму при уходе за новорожденными с респираторной недостаточностью.
Этиология
Факторы риска для матери включают роды до завершения 39 недель беременности, кесарево сечение без родов, гестационный диабет и астму у матери. [1] [2]
Факторы риска для плода включают мужской пол, перинатальную асфиксию, недоношенность, малые для гестационного возраста и большие для гестационных младенцев.[3]
Эпидемиология
Заболеваемость обратно пропорциональна сроку беременности и затрагивает примерно 10% младенцев, родившихся между 33 и 34 неделями, примерно 5% — между 35 и 36 неделями и менее 1% доношенных детей. [4] [5] [6]
Патофизиология
Легкое плода
- Легочный эпителий плода выделяет альвеолярную жидкость примерно на 6 неделе беременности. [7]
Хлорид-ионы в интерстиции проникают в легочные эпителиальные клетки посредством активного транспорта натрия, калия и хлорида в клетки (транспортер Na-K-2Cl), которые, в свою очередь, секретируются в альвеолы через различные хлоридные каналы.
- Натрий следует за ионами хлора через параклеточные пути, а вода транспортируется через клетки через аквапорин. [8] [9]
Объем легких плода поддерживается гортани, которая действует как односторонний клапан, позволяя только отток жидкости.
Легкое новорожденного
Считается, что пассивное движение натрия через эпителиальные натриевые каналы (ENaC) является основным механизмом реабсорбции жидкости в легких плода с силами скворца и сдавливанием грудной клетки, играющими второстепенную роль в очищении.
- С началом родов материнский адреналин [10] и глюкокортикоиды активируют ENaC на апикальных мембранах пневмоцитов II типа.
- Натрий в альвеолах пассивно транспортируется через белки ENaC, которые, в свою очередь, активно транспортируются обратно в интерстиций насосом Na + / K + -ATPase. [11]
Создается осмотический градиент, который позволяет хлориду и воде следовать и абсорбироваться в легочную циркуляцию и лимфатические сосуды.
Анамнез и физические данные
Состояние проявляется в течение первых нескольких минут или часов после рождения.
Результаты физикального осмотра обычно включают признаки респираторного дистресса:
Тахипноэ (частота дыхания более 60 в минуту)
Расширение носа
Межреберные / подреберные / надгрудинные ретракции
ослабленные или нормальные дыхательные шумы при аускультации
Другие случайные результаты обследования:
Оценка
Продолжительность респираторного дистресс-синдрома является основным фактором, определяющим диагноз TTN.Если дистресс проходит в течение первых нескольких часов после родов, это можно обозначить как «отсроченный переход». Шесть часов — это произвольный интервал между «отложенным переходом» и TTN, потому что к этому времени у ребенка могут возникнуть проблемы с кормлением, и может потребоваться дальнейшее вмешательство. TTN обычно является диагнозом исключения, и, следовательно, любое тахипноэ, продолжающееся более 6 часов, требует обследования, чтобы исключить другие причины респираторного дистресса.
Обследование обычно включает:
Предуктальная и постдуктальная сатурация: для исключения дифференциального цианоза
Общий анализ крови (CBC), посев крови, C-реактивный белок (CRP), лактат для исключения сепсиса новорожденных
Анализ ABG может показать гипоксемию и гипокапнию из-за тахипноэ; гиперкапния — признак усталости или утечки воздуха.
- Рентген грудной клетки: может показать гиперинфляцию, заметные перихилярные сосудистые отметины, отек междолевых перегородок или жидкость в трещинах. [13] [14]
Другие исследования, которые следует рассмотреть:
Уровень аммиака в условиях летаргии и метаболического ацидоза для исключения врожденных нарушений метаболизма
Эхокардиография для исключения врожденных пороков сердца у пациентов с дифференциальным цианозом или стойким тахипноэ От 4 до 5 дней
Лечение / ведение
Учитывая, что TTN является самоограничивающимся состоянием, поддерживающая терапия является основой лечения.
- Правило 2 часов : Через два часа после начала респираторного дистресс-синдрома, если состояние ребенка не улучшилось или ухудшилось, или если требуемый FiO2 превышает 0,4 или рентген грудной клетки не соответствует норме, рассмотрите возможность перевода ребенка в центр с более высоким уровнем неонатальной помощи. [15]
Должен быть обеспечен рутинный уход в отделении интенсивной терапии, включая постоянный сердечно-легочный мониторинг, поддержание нейтральной тепловой среды, обеспечение внутривенного (внутривенного) доступа, контроль уровня глюкозы в крови и наблюдение на предмет сепсиса.
Респираторный
Кислородная поддержка может потребоваться, если пульсоксиметрия или ABG предполагают гипоксемию.
Кислородный вытяжной шкаф является предпочтительным начальным методом; однако также можно использовать назальную канюлю, CPAP.
Концентрация должна быть отрегулирована для поддержания насыщения кислородом на низком уровне 90 секунд.
Эндотрахеальная интубация и необходимость поддержки ЭКМО обычно нечасто, но всегда следует учитывать у пациентов с ухудшением респираторного статуса.
Следует повторить анализ газов артериальной крови (ГКК) и продолжить мониторинг пульсоксиметрии до исчезновения признаков респираторного дистресс-синдрома.
Питание
Респираторный статус новорожденных обычно определяет степень необходимой нутритивной поддержки.
Тахипноэ с частотой более 80 вдохов в минуту с связанной с этим повышенной работой дыхания часто делает небезопасным для младенца прием пищи через рот.
У таких младенцев не должно быть приема внутрь (NPO), а внутривенное (IV) введение жидкости следует начинать с 60-80 мл на кг в день.
Если респираторный дистресс разрешается, диагноз определен и частота дыхания составляет менее 80 вдохов в минуту; можно начинать энтеральное питание.
Энтеральное кормление всегда следует начинать медленно, постепенно увеличивая объем кормления до тех пор, пока тахипноэ полностью не исчезнет. рацемический адреналин [17] в TTN не показал значительных различий в продолжительности тахипноэ или продолжительности пребывания в больнице по сравнению с контрольной группой.
- Было показано, что сальбутамол (ингаляционный бета2-агонист) снижает продолжительность симптомов и время пребывания в больнице; однако необходимы дополнительные исследования, основанные на доказательствах, чтобы подтвердить его эффективность и безопасность.[18] [19]
Дифференциальный диагноз
Пневмония
Респираторный дистресс-синдром
Синдромы аспирации: меконий, кровь или околоплодные воды
Пневмоторакс
- пороки сердечного шунта с недостаточностью
Стойкая легочная гипертензия
Раздражение или заболевание центральной нервной системы (ЦНС): субарахноидальное кровоизлияние, гипоксико-ишемическая энцефалопатия
Врожденные нарушения обмена веществ
Врожденные пороки метаболизма грыжа, кистозно-аденоматоидные мальформации
слева
Прогноз
Общий прогноз отличный, большинство симптомов проходит в течение 48 часов после начала.
В некоторых случаях сообщалось о злокачественных TTN, при которых у пораженных новорожденных развивается стойкая легочная гипертензия из-за возможного повышения легочного сосудистого сопротивления из-за задержанной легочной жидкости [20].
Осложнения
Утечки воздуха и пневмоторакс — другие редкие осложнения.
Продольные исследования показали связь между TTN и последующим развитием астмы. [21] [22]
Жемчуг и другие проблемы
Что такое преходящее тахипноэ у новорожденных?
Преходящее тахипноэ новорожденных (TTN) — это состояние, которое вызывает проблемы с дыханием у новорожденных.До рождения у младенцев в легких есть жидкость. Жидкость обычно уходит при рождении ребенка. У некоторых младенцев жидкость уходит не так быстро, как следовало бы. Это вызывает TTN.
Мать, у которой диабет, астма или кесарево сечение без родов, с большей вероятностью родит ребенка с TTN.
Каковы симптомы ТТН?
Быстрое дыхание, более 60 вдохов в минуту
Жесткое дыхание: ноздри, широко открывающиеся, когда ребенок делает вдох, кожа и мышцы, которые выглядят так, как будто они прогибаются; хрюканье
Как лечится ТТН?
TTN обычно исчезает к тому времени, когда ребенку исполняется 3 дня.Пока этого не произойдет, врачи могут помочь ребенку получить достаточно кислорода и питания, если ему это необходимо. Лечение может включать:
Улучшение результатов медицинской бригады
Преходящее тахипноэ у новорожденных — обычное заболевание, наблюдаемое у новорожденных. Медицинские работники, включая медсестер интенсивной терапии, должны знать, что причина связана с накоплением жидкости в легких. С заболеванием обычно справляется группа специалистов, поскольку существует множество заболеваний, которые могут проявляться схожими симптомами.После постановки диагноза заболевание лечится консервативно с помощью кислорода, антибиотиков, а иногда и диуретиков. Прогноз для большинства младенцев отличный.
Вопросы для повышения квалификации / повторения
Ссылки
- 1.
- Бадран Э.Ф., Абдалгани М.М., Аль-Лавама М.А., Аль-Аммури И.А., Баша А.С., Аль-Казале Ф.А., Салех С.С., Аль-Катиб Ф.А., Хадер Ю.С. . Влияние факторов перинатального риска на частые респираторные заболевания новорожденных после 36 недель беременности.Saudi Med J. 2012 декабрь; 33 (12): 1317-23. [PubMed: 23232680]
- 2.
- Моррисон Дж. Дж., Ренни Дж. М., Милтон П. Дж. Заболеваемость респираторными заболеваниями новорожденных и способ родоразрешения в срок: влияние сроков планового кесарева сечения. Br J Obstet Gynaecol. 1995 Февраль; 102 (2): 101-6. [PubMed: 7756199]
- 3.
- Дэни С., Реали М.Ф., Бертини Г., Вихманн Л., Спаньоло А., Тангучи М., Рубальтелли Ф.Ф. Факторы риска развития респираторного дистресс-синдрома и преходящего тахипноэ у новорожденных.Итальянская группа неонатальной пневмологии. Eur Respir J. 1999 июл; 14 (1): 155-9. [PubMed: 10489844]
- 4.
- Zanardo V, Simbi AK, Franzoi M, Soldà G, Salvadori A, Trevisanuto D. Риск неонатальной респираторной заболеваемости и способ родоразрешения в срок: влияние времени планового кесарева сечения. Acta Paediatr. 2004 Май; 93 (5): 643-7. [PubMed: 15174788]
- 5.
- Касап Б., Думан Н., Озер Э., Татли М., Кумрал А., Озкан Х. Преходящее тахипноэ у новорожденных: прогностический фактор для длительного тахипноэ.Pediatr Int. 2008 Февраль; 50 (1): 81-4. [PubMed: 18279211]
- 6.
- Jain L. Заболеваемость респираторными заболеваниями у недоношенных новорожденных: профилактика лучше лечения! Am J Perinatol. 2008 Февраль; 25 (2): 75-8. [PubMed: 18214813]
- 7.
- Гуглани Л., Лакшминрусимха С., Райан Р.М. Преходящее тахипноэ новорожденного. Pediatr Rev. Ноябрь 2008; 29 (11): e59-65. [PubMed: 18977854]
- 8.
- Strang LB. Жидкость из легких плода: секреция и реабсорбция. Physiol Rev.1991, октябрь; 71 (4): 991-1016.[PubMed: 1924552]
- 9.
- Adamson TM, Brodecky V, Lambert TF, Maloney JE, Ritchie BC, Walker AM. Производство и состав легочной жидкости у эмбриона ягненка «внутриутробно». Aust J Exp Biol Med Sci. 1975 Февраль; 53 (1): 65-75. [PubMed: 1147855]
- 10.
- Brown MJ, Olver RE, Ramsden CA, Strang LB, Walters DV. Влияние адреналина и спонтанных родов на секрецию и абсорбцию легочной жидкости у плодов ягненка. J Physiol. 1983 ноя; 344: 137-52. [Бесплатная статья PMC: PMC1193830] [PubMed: 6655575]
- 11.
- Jain L. Клиренс альвеолярной жидкости в развивающихся легких и его роль в неонатальном переходном периоде. Clin Perinatol. 1999 сентябрь; 26 (3): 585-99. [PubMed: 10494466]
- 12.
- Йост Г.К., Young PC, Buchi KF. Значение хрипящего дыхания у младенцев, поступивших в благополучные детские ясли. Arch Pediatr Adolesc Med. 2001 Март; 155 (3): 372-5. [PubMed: 11231804]
- 13.
- Cleveland RH. Обновленная радиологическая информация о медицинских заболеваниях грудной клетки новорожденного. Pediatr Radiol. 1995; 25 (8): 631-7.[PubMed: 8570317]
- 14.
- Курл С., Хейнонен К.М., Киекара О. Первая рентгенограмма грудной клетки новорожденных с респираторным дистресс-синдромом при рождении. Клиника Педиатр (Phila). 1997 Май; 36 (5): 285-9. [PubMed:
- 55]
- 15.
- Hein HA, Ely JW, Lofgren MA. Респираторный дистресс-синдром новорожденных в общественной больнице: когда перевозить, когда оставлять. J Fam Pract. 1998 апр; 46 (4): 284-9. [PubMed: 9564369]
- 16.
- Kassab M, Khriesat WM, Anabrees J. Диуретики при преходящем тахипноэ у новорожденных.Кокрановская база данных Syst Rev.2015, 21 ноября; (11): CD003064. [Бесплатная статья PMC: PMC7144734] [PubMed: 265
]
- 17.
- Као Б., Стюарт де Рамирес С.А., Белфорт МБ, Хансен А. Адреналин для лечения преходящего тахипноэ у новорожденных. J Perinatol. 2008 Март; 28 (3): 205-10. [PubMed: 18200024]
- 18.
- Armangil D, Yurdakök M, Korkmaz A, Yiğit S., Tekinalp G. Ингаляционный бета-2 агонист сальбутамол для лечения преходящего тахипноэ у новорожденных. J Pediatr.2011 сентябрь; 159 (3): 398-403.e1. [PubMed: 21481414]
- 19.
- Ким М.Дж., Ю Дж.Х., Юнг Дж.А., Бюн С.И. Эффекты ингаляционного альбутерола при преходящем тахипноэ у новорожденных. Allergy Asthma Immunol Res. 2014 Март; 6 (2): 126-30. [Бесплатная статья PMC: PMC3936040] [PubMed: 24587948]
- 20.
- Лакшминрусимха С., Кеслер М. Стойкая легочная гипертензия новорожденного. Neoreviews. 2015 декабрь; 16 (12): e680-e692. [Бесплатная статья PMC: PMC4714607] [PubMed: 26783388]
- 21.
- Шаубель Д., Йохансен Х., Дутта М., Десмелес М., Беккер А., Мао Ю.Характеристики новорожденных как факторы риска дошкольной астмы. J Asthma. 1996; 33 (4): 255-64. [PubMed: 8707780]
- 22.
- Бирнкрант Д. Д., Пиконе С., Марковиц В., Эль Хвад М., Шен В. Х., Тафари Н. Ассоциация преходящего тахипноэ у новорожденных и детской астмы. Педиатр Пульмонол. 2006 Октябрь; 41 (10): 978-84. [PubMed: 16871596]
Преходящее тахипноэ у новорожденных — StatPearls
Продолжение образовательной деятельности
Преходящее тахипноэ у новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения. .Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ. Это часто представляет собой серьезную диагностическую дилемму при лечении новорожденных с респираторной недостаточностью. В этом упражнении рассматривается оценка и лечение преходящего тахипноэ у новорожденных и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированной помощи и улучшения результатов для затронутых пациентов.
Цели:
Опишите факторы риска преходящего тахипноэ у новорожденных.
Опишите состояние младенца с преходящим тахипноэ у новорожденного.
Опишите ведение преходящего тахипноэ у новорожденного.
Объясните важность улучшения координации между межпрофессиональной командой для улучшения ухода за пациентами, страдающими преходящим тахипноэ у новорожденных.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Преходящее тахипноэ новорожденных (TTN) — доброкачественное, самоограничивающееся состояние, которое может проявляться у младенцев любого гестационного возраста вскоре после рождения.Это вызвано задержкой выведения жидкости из легких плода после рождения, что приводит к неэффективному газообмену, респираторной недостаточности и тахипноэ. В детских садах это часто представляет собой серьезную диагностическую дилемму при уходе за новорожденными с респираторной недостаточностью.
Этиология
Факторы риска для матери включают роды до завершения 39 недель беременности, кесарево сечение без родов, гестационный диабет и астму у матери. [1] [2]
Факторы риска для плода включают мужской пол, перинатальную асфиксию, недоношенность, малые для гестационного возраста и большие для гестационных младенцев.[3]
Эпидемиология
Заболеваемость обратно пропорциональна сроку беременности и затрагивает примерно 10% младенцев, родившихся между 33 и 34 неделями, примерно 5% — между 35 и 36 неделями и менее 1% доношенных детей. [4] [5] [6]
Патофизиология
Легкое плода
- Легочный эпителий плода выделяет альвеолярную жидкость примерно на 6 неделе беременности. [7]
Хлорид-ионы в интерстиции проникают в легочные эпителиальные клетки посредством активного транспорта натрия, калия и хлорида в клетки (транспортер Na-K-2Cl), которые, в свою очередь, секретируются в альвеолы через различные хлоридные каналы.
- Натрий следует за ионами хлора через параклеточные пути, а вода транспортируется через клетки через аквапорин. [8] [9]
Объем легких плода поддерживается гортани, которая действует как односторонний клапан, позволяя только отток жидкости.
Легкое новорожденного
Считается, что пассивное движение натрия через эпителиальные натриевые каналы (ENaC) является основным механизмом реабсорбции жидкости в легких плода с силами скворца и сдавливанием грудной клетки, играющими второстепенную роль в очищении.
- С началом родов материнский адреналин [10] и глюкокортикоиды активируют ENaC на апикальных мембранах пневмоцитов II типа.
- Натрий в альвеолах пассивно транспортируется через белки ENaC, которые, в свою очередь, активно транспортируются обратно в интерстиций насосом Na + / K + -ATPase. [11]
Создается осмотический градиент, который позволяет хлориду и воде следовать и абсорбироваться в легочную циркуляцию и лимфатические сосуды.
Анамнез и физические данные
Состояние проявляется в течение первых нескольких минут или часов после рождения.
Результаты физикального осмотра обычно включают признаки респираторного дистресса:
Тахипноэ (частота дыхания более 60 в минуту)
Расширение носа
Межреберные / подреберные / надгрудинные ретракции
ослабленные или нормальные дыхательные шумы при аускультации
Другие случайные результаты обследования:
Оценка
Продолжительность респираторного дистресс-синдрома является основным фактором, определяющим диагноз TTN.Если дистресс проходит в течение первых нескольких часов после родов, это можно обозначить как «отсроченный переход». Шесть часов — это произвольный интервал между «отложенным переходом» и TTN, потому что к этому времени у ребенка могут возникнуть проблемы с кормлением, и может потребоваться дальнейшее вмешательство. TTN обычно является диагнозом исключения, и, следовательно, любое тахипноэ, продолжающееся более 6 часов, требует обследования, чтобы исключить другие причины респираторного дистресса.
Обследование обычно включает:
Предуктальная и постдуктальная сатурация: для исключения дифференциального цианоза
Общий анализ крови (CBC), посев крови, C-реактивный белок (CRP), лактат для исключения сепсиса новорожденных
Анализ ABG может показать гипоксемию и гипокапнию из-за тахипноэ; гиперкапния — признак усталости или утечки воздуха.
- Рентген грудной клетки: может показать гиперинфляцию, заметные перихилярные сосудистые отметины, отек междолевых перегородок или жидкость в трещинах. [13] [14]
Другие исследования, которые следует рассмотреть:
Уровень аммиака в условиях летаргии и метаболического ацидоза для исключения врожденных нарушений метаболизма
Эхокардиография для исключения врожденных пороков сердца у пациентов с дифференциальным цианозом или стойким тахипноэ От 4 до 5 дней
Лечение / ведение
Учитывая, что TTN является самоограничивающимся состоянием, поддерживающая терапия является основой лечения.
- Правило 2 часов : Через два часа после начала респираторного дистресс-синдрома, если состояние ребенка не улучшилось или ухудшилось, или если требуемый FiO2 превышает 0,4 или рентген грудной клетки не соответствует норме, рассмотрите возможность перевода ребенка в центр с более высоким уровнем неонатальной помощи. [15]
Должен быть обеспечен рутинный уход в отделении интенсивной терапии, включая постоянный сердечно-легочный мониторинг, поддержание нейтральной тепловой среды, обеспечение внутривенного (внутривенного) доступа, контроль уровня глюкозы в крови и наблюдение на предмет сепсиса.
Респираторный
Кислородная поддержка может потребоваться, если пульсоксиметрия или ABG предполагают гипоксемию.
Кислородный вытяжной шкаф является предпочтительным начальным методом; однако также можно использовать назальную канюлю, CPAP.
Концентрация должна быть отрегулирована для поддержания насыщения кислородом на низком уровне 90 секунд.
Эндотрахеальная интубация и необходимость поддержки ЭКМО обычно нечасто, но всегда следует учитывать у пациентов с ухудшением респираторного статуса.
Следует повторить анализ газов артериальной крови (ГКК) и продолжить мониторинг пульсоксиметрии до исчезновения признаков респираторного дистресс-синдрома.
Питание
Респираторный статус новорожденных обычно определяет степень необходимой нутритивной поддержки.
Тахипноэ с частотой более 80 вдохов в минуту с связанной с этим повышенной работой дыхания часто делает небезопасным для младенца прием пищи через рот.
У таких младенцев не должно быть приема внутрь (NPO), а внутривенное (IV) введение жидкости следует начинать с 60-80 мл на кг в день.
Если респираторный дистресс разрешается, диагноз определен и частота дыхания составляет менее 80 вдохов в минуту; можно начинать энтеральное питание.
Энтеральное кормление всегда следует начинать медленно, постепенно увеличивая объем кормления до тех пор, пока тахипноэ полностью не исчезнет. рацемический адреналин [17] в TTN не показал значительных различий в продолжительности тахипноэ или продолжительности пребывания в больнице по сравнению с контрольной группой.
- Было показано, что сальбутамол (ингаляционный бета2-агонист) снижает продолжительность симптомов и время пребывания в больнице; однако необходимы дополнительные исследования, основанные на доказательствах, чтобы подтвердить его эффективность и безопасность.[18] [19]
Дифференциальный диагноз
Пневмония
Респираторный дистресс-синдром
Синдромы аспирации: меконий, кровь или околоплодные воды
Пневмоторакс
- пороки сердечного шунта с недостаточностью
Стойкая легочная гипертензия
Раздражение или заболевание центральной нервной системы (ЦНС): субарахноидальное кровоизлияние, гипоксико-ишемическая энцефалопатия
Врожденные нарушения обмена веществ
Врожденные пороки метаболизма грыжа, кистозно-аденоматоидные мальформации
слева
Прогноз
Общий прогноз отличный, большинство симптомов проходит в течение 48 часов после начала.
В некоторых случаях сообщалось о злокачественных TTN, при которых у пораженных новорожденных развивается стойкая легочная гипертензия из-за возможного повышения легочного сосудистого сопротивления из-за задержанной легочной жидкости [20].
Осложнения
Утечки воздуха и пневмоторакс — другие редкие осложнения.
Продольные исследования показали связь между TTN и последующим развитием астмы. [21] [22]
Жемчуг и другие проблемы
Что такое преходящее тахипноэ у новорожденных?
Преходящее тахипноэ новорожденных (TTN) — это состояние, которое вызывает проблемы с дыханием у новорожденных.До рождения у младенцев в легких есть жидкость. Жидкость обычно уходит при рождении ребенка. У некоторых младенцев жидкость уходит не так быстро, как следовало бы. Это вызывает TTN.
Мать, у которой диабет, астма или кесарево сечение без родов, с большей вероятностью родит ребенка с TTN.
Каковы симптомы ТТН?
Быстрое дыхание, более 60 вдохов в минуту
Жесткое дыхание: ноздри, широко открывающиеся, когда ребенок делает вдох, кожа и мышцы, которые выглядят так, как будто они прогибаются; хрюканье
Как лечится ТТН?
TTN обычно исчезает к тому времени, когда ребенку исполняется 3 дня.Пока этого не произойдет, врачи могут помочь ребенку получить достаточно кислорода и питания, если ему это необходимо. Лечение может включать:
Улучшение результатов медицинской бригады
Преходящее тахипноэ у новорожденных — обычное заболевание, наблюдаемое у новорожденных. Медицинские работники, включая медсестер интенсивной терапии, должны знать, что причина связана с накоплением жидкости в легких. С заболеванием обычно справляется группа специалистов, поскольку существует множество заболеваний, которые могут проявляться схожими симптомами.После постановки диагноза заболевание лечится консервативно с помощью кислорода, антибиотиков, а иногда и диуретиков. Прогноз для большинства младенцев отличный.
Вопросы для повышения квалификации / повторения
Ссылки
- 1.
- Бадран Э.Ф., Абдалгани М.М., Аль-Лавама М.А., Аль-Аммури И.А., Баша А.С., Аль-Казале Ф.А., Салех С.С., Аль-Катиб Ф.А., Хадер Ю.С. . Влияние факторов перинатального риска на частые респираторные заболевания новорожденных после 36 недель беременности.Saudi Med J. 2012 декабрь; 33 (12): 1317-23. [PubMed: 23232680]
- 2.
- Моррисон Дж. Дж., Ренни Дж. М., Милтон П. Дж. Заболеваемость респираторными заболеваниями новорожденных и способ родоразрешения в срок: влияние сроков планового кесарева сечения. Br J Obstet Gynaecol. 1995 Февраль; 102 (2): 101-6. [PubMed: 7756199]
- 3.
- Дэни С., Реали М.Ф., Бертини Г., Вихманн Л., Спаньоло А., Тангучи М., Рубальтелли Ф.Ф. Факторы риска развития респираторного дистресс-синдрома и преходящего тахипноэ у новорожденных.Итальянская группа неонатальной пневмологии. Eur Respir J. 1999 июл; 14 (1): 155-9. [PubMed: 10489844]
- 4.
- Zanardo V, Simbi AK, Franzoi M, Soldà G, Salvadori A, Trevisanuto D. Риск неонатальной респираторной заболеваемости и способ родоразрешения в срок: влияние времени планового кесарева сечения. Acta Paediatr. 2004 Май; 93 (5): 643-7. [PubMed: 15174788]
- 5.
- Касап Б., Думан Н., Озер Э., Татли М., Кумрал А., Озкан Х. Преходящее тахипноэ у новорожденных: прогностический фактор для длительного тахипноэ.Pediatr Int. 2008 Февраль; 50 (1): 81-4. [PubMed: 18279211]
- 6.
- Jain L. Заболеваемость респираторными заболеваниями у недоношенных новорожденных: профилактика лучше лечения! Am J Perinatol. 2008 Февраль; 25 (2): 75-8. [PubMed: 18214813]
- 7.
- Гуглани Л., Лакшминрусимха С., Райан Р.М. Преходящее тахипноэ новорожденного. Pediatr Rev. Ноябрь 2008; 29 (11): e59-65. [PubMed: 18977854]
- 8.
- Strang LB. Жидкость из легких плода: секреция и реабсорбция. Physiol Rev.1991, октябрь; 71 (4): 991-1016.[PubMed: 1924552]
- 9.
- Adamson TM, Brodecky V, Lambert TF, Maloney JE, Ritchie BC, Walker AM. Производство и состав легочной жидкости у эмбриона ягненка «внутриутробно». Aust J Exp Biol Med Sci. 1975 Февраль; 53 (1): 65-75. [PubMed: 1147855]
- 10.
- Brown MJ, Olver RE, Ramsden CA, Strang LB, Walters DV. Влияние адреналина и спонтанных родов на секрецию и абсорбцию легочной жидкости у плодов ягненка. J Physiol. 1983 ноя; 344: 137-52. [Бесплатная статья PMC: PMC1193830] [PubMed: 6655575]
- 11.
- Jain L. Клиренс альвеолярной жидкости в развивающихся легких и его роль в неонатальном переходном периоде. Clin Perinatol. 1999 сентябрь; 26 (3): 585-99. [PubMed: 10494466]
- 12.
- Йост Г.К., Young PC, Buchi KF. Значение хрипящего дыхания у младенцев, поступивших в благополучные детские ясли. Arch Pediatr Adolesc Med. 2001 Март; 155 (3): 372-5. [PubMed: 11231804]
- 13.
- Cleveland RH. Обновленная радиологическая информация о медицинских заболеваниях грудной клетки новорожденного. Pediatr Radiol. 1995; 25 (8): 631-7.[PubMed: 8570317]
- 14.
- Курл С., Хейнонен К.М., Киекара О. Первая рентгенограмма грудной клетки новорожденных с респираторным дистресс-синдромом при рождении. Клиника Педиатр (Phila). 1997 Май; 36 (5): 285-9. [PubMed:
- 55]
- 15.
- Hein HA, Ely JW, Lofgren MA. Респираторный дистресс-синдром новорожденных в общественной больнице: когда перевозить, когда оставлять. J Fam Pract. 1998 апр; 46 (4): 284-9. [PubMed: 9564369]
- 16.
- Kassab M, Khriesat WM, Anabrees J. Диуретики при преходящем тахипноэ у новорожденных.Кокрановская база данных Syst Rev.2015, 21 ноября; (11): CD003064. [Бесплатная статья PMC: PMC7144734] [PubMed: 265
]
- 17.
- Као Б., Стюарт де Рамирес С.А., Белфорт МБ, Хансен А. Адреналин для лечения преходящего тахипноэ у новорожденных. J Perinatol. 2008 Март; 28 (3): 205-10. [PubMed: 18200024]
- 18.
- Armangil D, Yurdakök M, Korkmaz A, Yiğit S., Tekinalp G. Ингаляционный бета-2 агонист сальбутамол для лечения преходящего тахипноэ у новорожденных. J Pediatr.2011 сентябрь; 159 (3): 398-403.e1. [PubMed: 21481414]
- 19.
- Ким М.Дж., Ю Дж.Х., Юнг Дж.А., Бюн С.И. Эффекты ингаляционного альбутерола при преходящем тахипноэ у новорожденных. Allergy Asthma Immunol Res. 2014 Март; 6 (2): 126-30. [Бесплатная статья PMC: PMC3936040] [PubMed: 24587948]
- 20.
- Лакшминрусимха С., Кеслер М. Стойкая легочная гипертензия новорожденного. Neoreviews. 2015 декабрь; 16 (12): e680-e692. [Бесплатная статья PMC: PMC4714607] [PubMed: 26783388]
- 21.
- Шаубель Д., Йохансен Х., Дутта М., Десмелес М., Беккер А., Мао Ю.Характеристики новорожденных как факторы риска дошкольной астмы. J Asthma. 1996; 33 (4): 255-64. [PubMed: 8707780]
- 22.
- Бирнкрант Д. Д., Пиконе С., Марковиц В., Эль Хвад М., Шен В. Х., Тафари Н. Ассоциация преходящего тахипноэ у новорожденных и детской астмы. Педиатр Пульмонол. 2006 Октябрь; 41 (10): 978-84. [PubMed: 16871596]
Преходящее тахипноэ у новорожденного
ОБЗОР
: что нужно знать каждому практикующему врачу
Вы уверены, что у вашего пациента преходящее тахипноэ новорожденного? Каковы типичные проявления этого заболевания?
Преходящее тахипноэ новорожденных (TTN) является наиболее частой причиной респираторного дистресса у доношенных детей и часто поражает недоношенных детей.Пораженные пациенты могут также упоминаться как имеющие задержку фетальной легочной жидкости. TTN возникает в результате нарушения нормального неонатального перехода от внутриутробной жизни к дыханию воздухом. Младенцы, рожденные с помощью планового кесарева сечения, подвергаются значительно повышенному риску. Это диагноз исключения, который ставится только после исключения других причин респираторного дистресса у новорожденного. К наиболее частым симптомам относятся:
Тахипноэ (частота дыхания> 60 вдохов в секунду у новорожденного), развивающееся в первые несколько часов жизни
Повышенная работа дыхания, о чем свидетельствует расширение носа, втягивание его или кряхтение
Гипоксемия (обычно легкая)
Переходный период новорожденных
При рождении новорожденный должен перейти от плацентарного газообмена к легочному за считанные минуты.Однако во время самопроизвольных вагинальных родов процесс в эпителии легких продолжается в течение нескольких дней.
Во время развития легкое является секреторным органом, и секреция легочной жидкости плода необходима для нормального развития легких и способствует увеличению объема околоплодных вод.
За несколько дней до родов эпителий легких замедляет производство жидкости, постепенно превращаясь в абсорбирующую поверхность. Этот процесс зависит от натриевых каналов (ENac) в эпителии легких.Триггер этого переключения неизвестен, но хорошо задокументировано, что происходит активация гормональных путей (эндогенных кортикостероидов и катехоламинов), управляющих процессом. Это приводит к уменьшению объема легочной жидкости до родов примерно на 40%, а еще 20% удаляется во время родов. Остальная часть жидкости резорбируется сосудистой сетью и лимфатическими сосудами после воздействия растяжения и относительной гипероксии комнатного воздуха. Механические силы, такие как вагинальное сжатие, играют ограниченную роль в этом процессе.
Эти пути развития регулируются, поэтому недоношенность увеличивает риск отсроченного перехода.
Каковы последствия задержки клиренса легочной жидкости?
Задержанная жидкость вызывает рефлекторную дугу через дыхательный центр, что приводит к тахипноэ. Обычно у этих новорожденных учащенное, поверхностное дыхание, часто превышающее 100 вдохов в минуту. Работа дыхания обычно не увеличивается. Тахипноэ продолжается до тех пор, пока жидкость не будет выведена, но обычно проходит менее чем через 72 часа после рождения.У некоторых младенцев может развиться вторичная легочная гипертензия, и у них может быть более сложное клиническое течение с гипоксией / респираторным дистрессом, требующим дополнительной поддержки.
Какое другое заболевание / состояние имеет некоторые из этих симптомов?
Существует множество причин респираторного дистресса у новорожденного, которые требуют специального лечения и могут быть опасными для жизни. Хотя клинические проявления часто более серьезны, чем при TTN, они в значительной степени перекрываются.
• пневмония или сепсис
Бактериальные и вирусные причины у новорожденного; Общие патогены включают Streptococcus группы B (GBS), Listeria, Escherichia coli и вирус простого герпеса
Анамнез родов может выявить лихорадку у матери или тахикардию плода, но также может быть неспецифическим
Часто сопровождается системными признаками и симптомами
Рентгенограмма грудной клетки также неспецифична; долевые инфильтраты редко встречаются у новорожденных
• респираторный дистресс-синдром (РДС)
Дефицит поверхностно-активного вещества или болезнь гиалиновых мембран
В первую очередь болезнь недоношенных, но могут поражаться доношенные дети
Более выраженный респираторный дистресс с задержкой CO2
Рентген грудной клетки обычно имеет зернистый вид, воздушные бронхограммы и гипоаэрацию
• аспирационные синдромы
Аспирация мекония, аспирация крови или околоплодных вод
Должно быть подтверждено из истории болезни и рентгенологического исследования
Повышенный риск легочной гипертензии
• пневмоторакс
Утечка воздуха может быть результатом любой причины респираторного расстройства, включая TTN, но также может быть спонтанной или вторичной по отношению к поддержке положительным давлением
Рентген грудной клетки диагностический
• врожденные аномалии легкого / грудной клетки
Врожденная диафрагмальная грыжа (ВДГ), Врожденная аномалия легочных дыхательных путей (ВРАМ), Бронхолегочная секвестрация, другие
Если дистресс возникает в неонатальном периоде, часто требуется раннее хирургическое вмешательство.
Врожденные аномалии грудной стенки и гипоплазия легких часто проявляются в неонатальном периоде.
• легочная гипертензия
Отсутствие падения давления в легочных сосудах вызывает шунтирование справа налево и последующую гипоксию, которая часто бывает тяжелой.
Часто вторично по отношению к другой причине респираторной недостаточности; также может быть основной проблемой
• врожденный порок сердца
Возможна выраженная гипоксия с более легкой степенью респираторного дистресса, также может быть системное заболевание
Оксигенация обычно не улучшается или улучшается лишь незначительно при добавлении кислорода.
Рентген грудной клетки и ЭКГ могут помочь в диагностике. Эхокардиограмма диагностическая.
• метаболические нарушения
Гипокальциемия и гипогликемия
Метаболический ацидоз любой причины может привести к тахипноэ.
Церебральные причины тахипноэ часто связаны с алкалозом.
Что послужило причиной развития этой болезни в это время?
Клинический анамнез часто указывает на TTN. Многие связанные с этим факторы риска нарушают нормальный процесс родов или вызывают относительное нарушение зрелости у младенца.Диагноз чаще всего встречается у младенцев, рожденных путем планового кесарева сечения при отсутствии родов, хотя он может возникнуть у младенцев, родившихся после спонтанных родов, и у младенцев, родившихся естественным путем. Недоношенные дети (<36-6 / 7 недель) и недоношенные дети (37-38-6 / 7 недель) подвержены повышенному риску. Другие хорошо задокументированные факторы риска развития TTN включают отсутствие разрыва плодных оболочек, мужской пол, материнскую астму, материнский диабет и материнскую преэклампсию.
Какие лабораторные исследования следует запросить для подтверждения диагноза? Как следует интерпретировать результаты?
Первоначально может наблюдаться младенец с умеренным тахипноэ, без гипоксии и системно здоровый.Если тахипноэ сопровождается респираторной недостаточностью, продолжается более 6 часов или связано с другими симптомами, то показаны лабораторные исследования. Для выявления инфекционной этиологии необходимо сделать общий анализ крови (ОАК) с дифференциальной диагностикой и посев крови. Пациенты с TTN обычно имеют нормальный общий анализ крови без повышенного количества лейкоцитов или незрелых клеток. Полицитемия также может вызывать респираторный дистресс и, если она значительна, может потребоваться обменное переливание крови.
Если гипоксия развивается, требуя дополнительного кислорода, следует выполнить анализ газов артериальной крови (ГКК) для оценки оксигенации, вентиляции и выявления ацидоза.Серьезные нарушения оксигенации и вентиляции необычны для TTN, но могут возникать. Это также будет направлять дальнейшую терапию, такую как усиление респираторной поддержки или интубации.
У младенцев с длительным тахипноэ или факторами риска (например, у матери, страдающей диабетом), должны быть выполнены биохимический анализ и определение уровня глюкозы в крови.
Нет доступных тестов, подтверждающих диагноз TTN. Скорее, наводящий на размышления анамнез, нормальная лабораторная оценка, типичные результаты рентгенографии грудной клетки (см. Ниже) и, в конечном итоге, типичный курс с полным выздоровлением в течение 48-72 часов подтвердят диагноз.
Могут ли быть полезны визуализирующие исследования? Если да, то какие?
Рентгенограмма грудной клетки (РРГ) должна выполняться младенцам с подозрением на ТТН. Это необходимо для оценки других причин тахипноэ (например, анатомических аномалий, пневмоторакса, пневмонии). Типичные результаты также могут помочь подтвердить диагноз TTN. Обычно достаточно одной переднезадней пленки, хотя боковая пленка может быть полезной при идентификации пневмомедиастинума или пневмоторакса.Если состояние ребенка улучшается в течение следующих 24-72 часов, повторная визуализация не требуется.
На данном рентгенологическом исследовании (рис. 1) обнаружены многие из результатов, которые обычно наблюдаются при TTN, включая усиление перихилярной маркировки, полосатое помутнение, гиперинфляцию со сплющенными диафрагмами и остаточную плевральную жидкость в междолевых трещинах (см. Справа).
Рисунок 1.
Типичный рентген грудной клетки у младенца с TTN
Подтверждение диагноза
Не существует конкретных клинических алгоритмов диагностики или лечения TTN.Поддерживающая терапия является основой лечения с исключением, по возможности, других причин респираторного дистресса. Окончательный диагноз может быть поставлен только после исключения других причин тахипноэ и полного выздоровления пациента.
Если вы можете подтвердить, что у пациента преходящее тахипноэ новорожденных, какое лечение следует начать?
Поддерживающая терапия
Основой лечения TTN является поддерживающая терапия.Младенцы с изолированным тахипноэ без гипоксемии могут быть не в состоянии кормить и нуждаться в внутривенной гидратации, даже если респираторная поддержка не требуется. В общем, если тахипноэ не улучшилось к 6 часам жизни или есть какие-либо симптомы гипогликемии, следует начать внутривенное введение жидкости, содержащей декстрозу. Приготовление 10% раствора декстрозы без электролитов подходит для новорожденного в нулевой день жизни из расчета от 60 до 80 мл / кг / день. До выяснения диагноза TTN младенцев часто следует лечить антибиотиками.Ампициллин, который охватывает стрептококки и листерии группы B, обычно используется в сочетании с грамотрицательными агентами, такими как гентамицин.
В степени респираторной поддержки следует руководствоваться степенью заболевания. Само по себе тахипноэ может не требовать специального лечения. Следует использовать пульсоксиметрию и обеспечивать дополнительный кислород, чтобы поддерживать насыщение кислородом выше 90%. Это может быть обеспечено через носовую канюлю или кислородный колпак. С осторожностью следует использовать высокие уровни кислородной добавки, например, при помощи 100% кислородного вытяжного шкафа.
Младенцы с признаками дистресса, отличными от тахипноэ, такими как хрюканье или втягивание, или потребность в кислороде> 40% кислорода, должны быть обследованы с помощью анализа газов артериальной крови. Может потребоваться дополнительная поддержка, например, постоянное положительное давление в дыхательных путях через нос (NCPAP) или интубация. Этим младенцам также следует выполнить рентгенографию.
Пневмоторакс — редкое, но серьезное потенциальное осложнение ТТН. Если степень дискомфорта легкая, этого следует придерживаться.Исторически вымывание азотом захваченного воздуха с помощью 100% кислородного колпака использовалось для ускорения разрешения пневмоторакса. Этот метод изучен недостаточно. Учитывая известные опасности воздействия 100% кислорода, включая образование свободных радикалов и развитие ателектаза, сейчас это вызывает споры. Большие и симптоматические утечки воздуха могут потребовать декомпрессии иглы или установки плевральной дренажной трубки.
Специальные методы лечения
Никакие специфические методы лечения не считаются стандартом лечения TTN.Небольшие исследования, проведенные с применением Лазикса (перорально и внутривенно), показали увеличение потери веса, но не повлияли на продолжительность симптомов или потребность в респираторной поддержке. Знание о роли катехоламинов в клиренсе легочной жидкости привело к недавним пилотным исследованиям с использованием вдыхаемого адреналина и бета-2-агониста сальбутамола. Лечение адреналином не повлияло на результаты, но в пилотном исследовании ингаляционный сальбутамол снизил максимальную потребность в кислороде и продолжительность пребывания в небольшой группе пациентов. Необходимы дальнейшие исследования.
Какие побочные эффекты связаны с каждым вариантом лечения?
В типичных случаях ТТН легкой и средней степени тяжести, когда добавление жидкости внутривенно и ограниченное количество респираторной поддержки являются единственными необходимыми методами лечения, серьезные побочные эффекты возникают редко. Однако эти методы лечения требуют поступления в отделение интенсивной терапии, отделения от семьи и прерывания ранних отношений и кормления. Пока диагноз не станет ясным, младенцев часто лечат внутривенными антибиотиками, в которых, в конечном счете, нет необходимости.Прием, лечение и длительное пребывание в больнице требует значительных финансовых затрат, которые можно предотвратить, поскольку некоторых случаев TTN можно избежать.
В очень необычных случаях у новорожденных с клиническим анамнезом, лабораторными исследованиями и результатами рентгенографии грудной клетки, классическими для преходящего тахипноэ новорожденных, разовьется тяжелая гипоксемия, требующая значительной респираторной поддержки, включая интубацию. Интубация сопряжена с риском травмы гортани и голосовых связок и увеличивает риск последующей пневмонии.Воздействие высокой фракции вдыхаемого кислорода, даже при необходимости, может вызвать обострение воспаления легких, выработку свободных радикалов и, в конечном итоге, повысить риск хронических заболеваний легких.
Младенцы с этой тяжелой версией TTN также подвержены риску замедленного расслабления легочной сосудистой сети, что приводит к легочной гипертензии. Это можно лечить кислородом, вдыханием оксида азота и, в конечном итоге, экстракорпоральной мембранной оксигенацией (ЭКМО). ЭКМО требует антикоагуляции, и риск смертельного внутричерепного кровоизлияния у новорожденного составляет примерно 5%.
Каковы возможные исходы преходящего тахипноэ у новорожденных?
Прогноз преходящего тахипноэ у новорожденных в целом отличный, полное выздоровление ожидается у трех четвертей пострадавших младенцев к 48 часам жизни. Пребывание в больнице младенцев, получающих лечение от TTN, обычно на день или два дольше, чем для здоровых доношенных детей, но у младенцев с TTN не ожидается развития долгосрочных последствий болезни. Реже тахипноэ может быть продолжительным и требовать длительного пребывания в больнице.Младенцы, которым требуется длительная респираторная поддержка и назогастральное кормление, часто имеют слабые оромоторные навыки, хотя обычно это временное явление. Младенцы с TTN необычной степени тяжести, требующие интубации, значительной респираторной поддержки или даже терапии ЭКМО, могут иметь значительную остаточную болезнь легких в младенчестве и детстве.
Что вызывает это заболевание и как часто оно встречается?
Имеются ограниченные данные о точной частоте преходящего тахипноэ у новорожденных, но, по оценкам, оно затрагивает около 5/1000 (0.5%) доношенные дети. Заболеваемость среди лиц с факторами риска значительно выше. Это наиболее частая этиология респираторного дистресс-синдрома у доношенных новорожденных и вторая по частоте у недоношенных новорожденных. Заболеваемость на сроке 34 недели оценивается в 6,4%, частота снижается с увеличением гестационного возраста. На 39 неделе беременности предполагаемая частота TTN составляет всего 0,3% в сочетании для всех типов родов.
Плановое кесарево сечение — известный изменяемый фактор риска TTN на всех сроках беременности.Даже на 39 неделе частота TTN в этой популяции оценивается в 2,7%, что почти в десять раз больше, чем в целом. Существуют разногласия по поводу того, являются ли роды до кесарева сечения (вторичное кесарево сечение) защитными. У этих младенцев частота респираторных заболеваний находится на промежуточном уровне между младенцами, рожденными через естественные родовые пути, и младенцами, родившимися в плановом порядке.
Эпидемиологические данные свидетельствуют о генетическом вкладе в развитие преходящего тахипноэ у новорожденных.Наблюдается семейная группировка необъяснимых случаев TTN. Семейный анамнез астмы, особенно у матери, также связан с повышенным риском ее развития. Исследованные полиморфизмы генов сурфактантного белка B (SPB) и эпителиальных натриевых каналов (ENac) не были связаны, в то время как потеря функции полиморфизма бета-адренорецепторов наблюдалась все чаще у доношенных детей, у которых был диагностирован TTN. . Генетические исследования ограничены и в настоящее время доступны только на экспериментальной основе.
Как эти патогены / гены / воздействия вызывают болезнь?
Считается, что основным патофизиологическим фактором, связанным с TTN, является отсроченная резорбция легочной жидкости плода. Гормональные изменения, которые происходят до и во время самопроизвольных родов, играют ключевую роль в этом процессе. Повышенный уровень стероидных гормонов и циркулирующих катехоламинов приводит к усилению транскрипции генов и снижению деградации основных эпителиальных натриевых каналов (ENac), резорбции жидкости в легких плода и подготовке к дыханию.Практика, препятствующая самопроизвольным родам, например плановое кесарево сечение, задержит этот переход.
Другим причинным фактором замедленного выведения жидкости из легких плода является недоношенность. Системы, с помощью которых происходит выведение жидкости, регулируются в процессе развития, так что недоношенный ребенок не так хорошо подготовлен к реакции на роды. Обеспечение каналов ENac, которые играют критическую роль в резорбции жидкости, у недоношенных младенцев ниже, и со временем их необходимо увеличивать.Причины незрелости легких у доношенных детей, такие как материнский диабет и врожденная диафрагмальная грыжа, также связаны с задержкой клиренса легочной жидкости.
Генетический вклад также, вероятно, играет большую роль в том, что младенцы, рожденные в аналогичных обстоятельствах, имеют клинические симптомы и диагностированы TTN. Знания пока ограничены. Аномалии любого из генов, вовлеченных в начало родов, подготовку ребенка к родам или неонатальный переходный период, могут легко привести к развитию TTN.Поскольку сами роды плохо изучены, многие из этих генов еще не известны.
Другие клинические проявления, которые могут помочь в диагностике и лечении
У некоторых младенцев тахипноэ перемежается с эпизодами апноэ. Усталость дыхательных мышц была предложена как возможная причина, но исследований, подтверждающих такую связь, как правило, недостаточно. Младенцы с TTN могут иметь проблемы с началом перорального кормления и подвержены более высокому риску связанных с этим осложнений, таких как гипогликемия и выраженная физиологическая желтуха.
Какие осложнения вы можете ожидать от болезни или лечения болезни?
Так как болезнь часто проходит самостоятельно и не требует лечения, лечение не рекомендуется. Риски, связанные с высокой концентрацией кислорода и вентиляцией с положительным давлением, относительно редки, но могут вызвать значительную заболеваемость.
Доступны ли дополнительные лабораторные исследования; даже те, которые не широко доступны?
Периодически проводятся научные исследования, включающие генетическое тестирование или химию легких у пораженных младенцев, включая выработку сурфактанта.Ни одно из этих тестов в настоящее время не имеет клинической пользы.
Как можно предотвратить преходящее тахипноэ у новорожденных?
Одним из ключей к профилактике TTN является ограничение кесарева сечения, когда это возможно, и планирование плановых кесарева сечения, когда это будет сочтено необходимым, на 39 неделе беременности или после нее. Ретроспективные исследования ясно показали, что все роды с помощью кесарева сечения связаны с повышенным уровнем респираторных заболеваний новорожденных. Это не полностью устраняется присутствием родов до родов.При рассмотрении вопроса о первичном кесаревом сечении необходимо учитывать множество факторов, влияющих на здоровье матери и плода.
Роль пренатального бетаметазона, хорошо известного в улучшении заболеваемости из-за респираторного дистресс-синдрома у недоношенных детей, была оценена как потенциальное лечение TTN, особенно того, которое происходит после планового кесарева сечения. Пренатальное введение стероидов младенцам, родившимся в позднем недоношенном периоде (от 34 до 36-6 / 7 недель), не снижает риск респираторного дистресс-синдрома (RDS), хотя большинство исследований не позволяли оценить снижение TTN.Одно рандомизированное исследование было проведено в популяции терминальных больных. Было показано, что бетаметазон перед плановым кесаревым сечением снижает риск госпитализации в отделение интенсивной терапии по поводу респираторного дистресс-синдрома, но не снижает общую частоту госпитализации в отделение интенсивной терапии. Такая терапия может со временем стать стандартной практикой, но необходимо провести дополнительные исследования. Еще одно крупное исследование, спонсируемое Национальным институтом здоровья, оценивает роль антенатального бетаметазона при поздних преждевременных родах.
Какие доказательства?
Тита, А.Т., Лэндон, МБ, Спонг, СЮ.«Сроки планового повторного кесарева сечения при доношенных и неонатальных исходах». N Engl J Med. т. 360. 2009. С. 111-20. • Это когортное исследование неонатальных заболеваний у 13 528 доношенных новорожденных, рожденных после планового повторного кесарева сечения. Частота всех неонатальных заболеваний, включая респираторные осложнения, TTN и госпитализацию в отделение интенсивной терапии, была значительно выше у младенцев, родившихся на 37 и 38 неделях, по сравнению с надиром на 39-40 неделях. Частота TTN составила 4,8% на 37 неделе, 3,9% на 38 неделе и 2.7% через 39 недель (p для тренда <0,001). Эти данные подтверждают рекомендацию ACOG, в которой не рекомендуется проводить чисто плановое кесарево сечение до 39 недель беременности.
Хиббард, Ю.Ю., Уилкинс, И., Сан, Л. «Заболеваемость респираторными заболеваниями при поздних преждевременных родах». JAMA. т. 304. 2010. С. 419-25. • Сбор ретроспективных данных проводился по 233 844 родам, из которых 19 334 были недоношенными (LPT) новорожденными (от 34 до 36-6 / 7 недель), которые сравнивались с доношенными детьми. Показатели материнской заболеваемости и кесарева сечения без родов были выше у поздних недоношенных.Часты респираторные осложнения, чаще всего RDS (респираторный дистресс-синдром), за которым следует TTN, у которого OR 14,7 (11,7-18,4) на 34 неделе, 11,1 (9,1-13,6) на 35 неделе и 6,1 (5,1-7,4) на сроке. 36 недель по сравнению с младенцами, родившимися на сроке от 39 до 40 недель (все методы родоразрешения).
Тутдиби, Э., Грис, К., Бюхелер, М. «Влияние родов на исходы при преходящем тахипноэ у новорожденных: популяционное исследование». Педиатрия. т. 125. 2010. С. e577-83. • Данные, собранные из перинатальных и неонатальных баз данных, выявили 1423 доношенных ребенка (> 37 недель) с диагнозом TTN, что составляет 5 случаев.9/1000 населения. Влияние наличия или отсутствия родов изучалось путем сравнения младенцев, рожденных после первичного кесарева сечения (CD), с младенцами, родившимися после родов естественным путем или путем вторичного сечения. Риск TTN был значительно увеличен в группе CD; этот риск был дополнительно повышен у младенцев по сравнению с детьми, родившимися после 40 недель беременности. Младенцы с CD также имели повышенную тяжесть TTN, о чем свидетельствует более длительная потребность в кислороде (p <0,02) и повышенная частота механической вентиляции (p <0.002).
Силаси, М., Кунрод, Д.В., Ким, М., Драхман, Д. «Преходящее тахипноэ у новорожденного: защищают ли роды до кесарева сечения?». Am J Perinatol. т. 27. 2010. С. 797-802. • Исследование случай-контроль с использованием записей о рождении было проведено на 1600 младенцах, срок беременности от 35 до 41 недели, у 800 детей с диагнозом TTN. Кесарево сечение было связано с повышенным риском TTN [OR 2,58 (1,99 -3,36)], но это не компенсировалось наличием родов до кесарева сечения.
Статчфилд П., Уитакер Р., Рассел И. «Антенатальный бетаметазон и частота респираторного дистресс-синдрома новорожденных после планового кесарева сечения: прагматическое рандомизированное исследование». BMJ. т. 331. 2005. pp. 662 • В этом рандомизированном неслепом исследовании сравнивались результаты для младенцев, родившихся посредством планового кесарева сечения (после 37 недель), которые получали пренатальный бетаметазон, с группой плацебо, не получавшей этого. Средний срок беременности при родах составлял 38-3 / 7 недель. Бетаметазон снизил частоту госпитализаций в отделение интенсивной терапии по поводу респираторных осложнений (p = 0.02), но исследование было недостаточно мощным для выявления различий в конкретных диагнозах, таких как TTN и RDS. Однако общая частота госпитализаций в ОИТН по всем причинам не различалась между двумя группами. Заболевания чаще встречались в обеих группах на 37 и 38 неделях по сравнению с 39 неделями.
Армангил, Д., Юрдакок, М., Коркмаз, А. «Ингаляционный бета-2 агонист сальбутамол для лечения преходящего тахипноэ у новорожденных». J Pediatr. т. 159. 2011. С. 398-403. • В этом пилотном исследовании было рандомизировано 54 ребенка в возрасте 34–39 недель для лечения однократной дозой ингаляционного сальбутамола или солевого раствора плацебо.32 младенца получили лечение и были обследованы через четыре часа. Были обнаружены статистически значимые изменения частоты дыхания и доли вдыхаемого кислорода, а также более короткая продолжительность пребывания в больнице в группе лечения. В этом пилотном исследовании не было замечено значительных побочных эффектов, и авторы пришли к выводу, что необходимы более масштабные исследования.
Продолжающиеся споры относительно этиологии, диагностики и лечения
Во-первых, продолжаются дискуссии о высокой частоте кесарева сечения, как первичных, так и повторных, которые, несомненно, увеличили частоту TTN.Сторонники оперативных родов считают, что эти вмешательства уменьшили разрыв матки, мертворождение и асфиксию при рождении. Однако абсолютное количество этих, возможно, серьезных осложнений невелико по сравнению с гораздо более часто встречающимися осложнениями, такими как TTN. Неясно, где находится идеальный баланс для кесарева сечения и искусственных родов.
Во-вторых, многие центры предлагают раннюю и агрессивную респираторную поддержку кислородом / положительным давлением новорожденным с симптомами.Высокие концентрации кислорода, вводимые в вытяжных шкафах / палатках, могут привести к прогрессирующему ателектазу из-за вымывания азота из альвеолярных пространств. Существует дополнительный риск кислородного отравления свободными радикалами. Ателектаз можно предотвратить с помощью CPAP при использовании высоких концентраций кислорода (> 40%), но это связано с риском утечки воздуха.
Наконец, фундаментальные научные исследования показывают, что антенатальные стероиды должны улучшать клиренс легочной жидкости и способствовать неонатальному переходу, особенно в ситуациях, когда выброс эндогенных стероидов не произошел (как при плановом кесаревом сечении).Потребуются дополнительные исследования для оценки долгосрочных рисков воздействия стероидов на большое количество матерей и их плодов, прежде чем можно будет рекомендовать такое лечение.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Преходящее тахипноэ у новорожденных
Преходящее тахипноэ у новорожденных (TTN) — это термин, обозначающий легкое респираторное заболевание младенцев, которое начинается после рождения и длится около трех дней:
Считается, что всасывание жидкости плодом замедляется. легкие вызывает ТТН.Эта жидкость затрудняет поступление кислорода, и ребенок дышит быстрее, чтобы компенсировать это.
Только у небольшого процента всех новорожденных развивается TTN. Хотя недоношенные дети могут иметь TTN, большинство детей с этой проблемой являются доношенными. С большей вероятностью это заболевание разовьется у детей, рожденных путем кесарева сечения, потому что жидкость в легких не вытесняется, как при естественных родах.
Ниже приведены наиболее частые симптомы преходящего тахипноэ у новорожденных. Однако у каждого ребенка симптомы могут отличаться.Симптомы могут включать:
Ускоренное дыхание (более 60 вдохов в минуту)
Кряхтение при дыхании
Расширение ноздрей
Втягивание (втягивание ребер при дыхании)
Симптомы TTN могут напоминать другие состояния или проблемы со здоровьем. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Рентген грудной клетки часто используется для диагностики TTN. На рентгеновском снимке легкие имеют вид полосатых полос и кажутся чрезмерно раздутыми.Рентгеновские лучи — это диагностический тест, который использует невидимые лучи электромагнитной энергии для создания изображений внутренних тканей, костей и органов на пленке. Однако может быть трудно определить, является ли проблема ТТН или другим видом респираторной проблемы, например, респираторным дистресс-синдромом (также известным как болезнь гиалиновой мембраны). Часто TTN диагностируется, когда симптомы внезапно исчезают к третьему дню жизни.
Специфическое лечение преходящего тахипноэ новорожденного будет назначено врачом вашего ребенка на основании:
гестационного возраста вашего ребенка, общего состояния здоровья и истории болезни
Степень заболевания
Переносимость вашего ребенка для конкретных лекарств, процедур или терапии
Ожидания относительно течения состояния
Ваше мнение или предпочтения
Лечение может включать:
Дополнительный кислород, вводимый через маску на лицо ребенка или помещение ребенка под кислородный колпак
Анализы крови (для измерения уровня кислорода в крови)
Постоянное положительное давление в дыхательных путях.Механический дыхательный аппарат, который нагнетает непрерывный поток воздуха или кислорода в дыхательные пути, чтобы помочь держать крошечные дыхательные пути в легких открытыми.
Питание через зонд также может потребоваться, если частота дыхания ребенка слишком высока из-за риска аспирации пищи.
Как только TTN уходит, ребенок обычно быстро выздоравливает и не имеет повышенного риска дополнительных респираторных проблем или других хронических проблем.
Преходящее тахипноэ у новорожденных: история болезни, патофизиология, этиология
Hooper SB, Siew ML, Kitchen MJ, te Pas AB.Установление функциональной остаточной емкости у недышащего младенца. Semin Fetal Neonatal Med . 2013 декабря 18 (6): 336-43. [Медлайн].
Венкатеш В.К., Кацберг HD. Глюкокортикоидная регуляция генов эпителиальных натриевых каналов в легких плода человека. Am J Physiol . 1997, июль 273 (1, часть 1): L227-33. [Медлайн].
Hooper SB, Wallace MJ, Harding R. Амилорид блокирует ингибирование секреции жидкости в легких плода, вызванное AVP, но не асфиксией. J Appl Physiol . Январь 1993 г. 74 (1): 111-5.
Olver RE, Рамсден, Калифорния, Strang LB, Walters DV. Роль блокируемого амилоридом транспорта натрия в индуцированной адреналином реабсорбции жидкости в легких у плодов ягненка. J Physiol . 1986 июль 376: 321-40. [Медлайн].
Machado LU, Fiori HH, Baldisserotto M, Ramos Garcia PC, Vieira AC, Fiori RM. Дефицит сурфактанта при преходящем тахипноэ новорожденных. Дж. Педиатр .2011 Ноябрь 159 (5): 750-4. [Медлайн].
Силаси М., Кунрод Д.В., Ким М., Драхман Д. Преходящее тахипноэ у новорожденного: защищают ли роды до кесарева сечения ?. Am J Perinatol . 2010, 27 ноября (10): 797-802. [Медлайн].
Милнер А.Д., Сондерс Р.А., Хопкин И.Е. Влияние родоразрешения путем кесарева сечения на механику легких и объем легких у новорожденного человека. Арч Дис Детский . 1978 июль 53 (7): 545-8. [Медлайн].
Olver RE, Рамсден, Калифорния, Strang LB.Вызванные адреналином изменения в чистом объемном потоке жидкости в легких через эпителий легких плодов ягненка: доказательства активного транспорта натрия. J Physiol . 1981. 319: 38-39.
Brown MJ, Olver RE, Ramsden CA, Strang LB, Walters DV. Влияние адреналина и спонтанных родов на секрецию и абсорбцию легочной жидкости у плодов ягненка. J Physiol . 1983, ноябрь 344: 137-52. [Медлайн].
Demissie K, Marcella SW, Breckenridge MB, Rhoads GG.Материнская астма и преходящее тахипноэ новорожденных. Педиатрия . 1998 июл 102 (1, часть 1): 84-90. [Медлайн].
Schatz M, Zeiger RS, Hoffman CP, Saunders BS, Harden KM, Forsythe AB. Усиление преходящего тахипноэ новорожденных у матерей-астматиков. Ам Дж. Дис Чайлд . 1991 Февраль 145 (2): 156-8. [Медлайн].
Гундогду З. Влияние родственной астмы на новорожденных с преходящим тахипноэ новорожденных (ТТН). Clin Respir J . 2020 15 октября. [Medline].
Дербент А., Татли М.М., Дюран М., Тонбул А., Кафали Х., Акьол М. Преходящее тахипноэ новорожденного: влияние родов и типа родов при доношенной и преждевременной беременности. Arch Gynecol Obstet . 2011 Май. 283 (5): 947-51. [Медлайн].
Тутдиби Э., Грис К., Бюхелер М., Миссельвиц Б., Шлоссер Р.Л., Гортнер Л. Влияние родов на исходы при преходящем тахипноэ у новорожденных: популяционное исследование. Педиатрия . 2010 Март 125 (3): e577-83. [Медлайн].
Rocha GM, Flor-De-Lima FS, Guimaraes HA. Постоянное хрипящее дыхание после рождения. Минерва Педиатр . 2018 июн. 70 (3): 217-24. [Медлайн].
Bricelj K, Tul N, Lucovnik M, et al. Заболеваемость респираторными заболеваниями новорожденных при поздних преждевременных родах при беременности с гестационным сахарным диабетом и без него. J Matern Fetal Neonatal Med . 2017 30 февраля (4): 377-9.[Медлайн].
Keszler M, Carbone MT, Cox C, Schumacher RE. Тяжелая дыхательная недостаточность после планового повторного кесарева сечения: потенциально предотвратимое состояние, приводящее к экстракорпоральной мембранной оксигенации. Педиатрия . 1992, апр. 89 (4, часть 1): 670-2. [Медлайн].
Лием Дж.Дж., Хук С.И., Экума О., Беккер А.Б., Козырский А.Л. Преходящее тахипноэ у новорожденных может быть ранним клиническим проявлением симптомов свистящего дыхания. Дж. Педиатр .2007 Июль 151 (1): 29-33. [Медлайн].
Birnkrant DJ, Picone C, Markowitz W, El Khwad M, Shen WH, Tafari N. Ассоциация преходящего тахипноэ у новорожденных и детей с астмой. Педиатр Пульмонол . 2006 Октябрь 41 (10): 978-84. [Медлайн].
Kasap B, Duman N, Ozer E, Tatli M, Kumral A, Ozkan H. Преходящее тахипноэ у новорожденных: прогностический фактор для длительного тахипноэ. Педиатр Инт . 2008 Февраль 50 (1): 81-4. [Медлайн].
Ozkiraz S, Gokmen Z, Boke SB, Kilicdag H, Ozel D, Sert A. Лактат и лактатдегидрогеназа в прогнозировании тяжести преходящего тахипноэ у новорожденных. J Matern Fetal Neonatal Med . 2013 26 августа (12): 1245-8. [Медлайн].
Aydemir O, Aydemir C, Sarikabadayi YU, Altug N, Erdeve O, Uras N. Роль N-концевого натрийуретического пептида про-B-типа в плазме в прогнозировании тяжести преходящего тахипноэ у новорожденных. Early Hum Dev . 2012 май. 88 (5): 315-9. [Медлайн].
Oztekın O, Kalay S, Tayman C, Namuslu M, Celık HT. Уровни ишемии-модифицированного альбумина при преходящем тахипноэ у новорожденных. Am J Perinatol . 2015 30 февраля (2): 193-8. [Медлайн].
Copetti R, Cattarossi L. «Двойная точка легких»: ультразвуковой признак преходящего тахипноэ у новорожденных. Неонатология . 2007. 91 (3): 203-9. [Медлайн].
Мацуока М.В., да Роча СМС, Гибелли MABC, Николау С.М., де Карвалью В.Б., Сузуки Л. Использование ультразвука легких у новорожденных во время пандемии COVID-19. Бюстгальтеры Radiol . 2020 ноябрь-дек. 53 (6): 401-4. [Медлайн]. [Полный текст].
Hein HA, Ely JW, Lofgren MA. Респираторный дистресс-синдром новорожденных в общественной больнице: когда перевозить, когда оставлять. J Fam Pract . 1998 апр. 46 (4): 284-9. [Медлайн].
Као Б., Стюарт де Рамирес С.А., Белфорт МБ, Хансен А.Адреналин вдыхается для лечения преходящего тахипноэ у новорожденных. Дж Перинатол . 2008 марта, 28 (3): 205-10. [Медлайн].
Lewis V, Whitelaw A. Фуросемид при преходящем тахипноэ у новорожденных. Кокрановская база данных Syst Rev . 2002. (1): CD003064. [Медлайн].
Aslan E, Tutdibi E, Martens S, Han Y, Monz D, Gortner L. Преходящее тахипноэ новорожденных (TTN): роль полиморфизмов в генах, кодирующих бета-адренергические рецепторы (ADRB) ?. Acta Paediatr . 2008 Октябрь 97 (10): 1346-50. [Медлайн].
Ким М.Дж., Ю Дж.Х., Юнг Дж.А., Бён С.Ю. Эффекты ингаляционного альбутерола при преходящем тахипноэ у новорожденных. Allergy Asthma Immunol Res . 2014 марта 6 (2): 126-30. [Медлайн].
Kasap B, Duman N, Ozer E, Tatli M, Kumral A, Ozkan H. Преходящее тахипноэ у новорожденных: прогностический фактор для длительного тахипноэ. Педиатр Инт . 2008 Февраль 50 (1): 81-4.[Медлайн].
Dehdashtian M, Aletayeb M, Malakian A, Aramesh MR, Malvandi H. Клинический курс у младенцев с диагнозом преходящее тахипноэ у новорожденных: клиническое испытание, оценивающее роль консервативного по сравнению с традиционным лечением. J Chin Med Assoc . 2018 Февраль 81 (2): 183-6. [Медлайн]. [Полный текст].
Weintraub AS, Cadet CT, Perez R, DeLorenzo E, Holzman IR, Stroustrup A. Использование антибиотиков у новорожденных с преходящим тахипноэ у новорожденных. Неонатология . 2013. 103 (3): 235-40. [Медлайн].
Salama H, Abughalwa M, Taha S, Sharaf N, Mansour A. Преходящее тахипноэ у новорожденных: нужна ли эмпирическая антимикробная терапия ?. J Neonatal Perinatal Med . 2013. 6 (3): 237-41. [Медлайн].
Vaisbourd Y, Abu-Raya B, Zangen S, et al. Ингаляционные кортикостероиды при преходящем тахипноэ у новорожденных: рандомизированное плацебо-контролируемое исследование. Педиатр Пульмонол .2017 Август 52 (8): 1043-50. [Медлайн].
Алкан С., Озер Е.А., Ильхан О., Суткуоглу С., Татли М. Лечение поверхностно-активными веществами неонатальных респираторных заболеваний, отличных от респираторного дистресс-синдрома. J Matern Fetal Neonatal Med . 2015 28 января (2): 131-3. [Медлайн].
Бучибоина А., Ясани Б., Дешмук М., Патоле С. Стратегии лечения преходящего тахипноэ у новорожденных — систематический обзор. J Matern Fetal Neonatal Med .2017 30 июля (13): 1524-32. [Медлайн].
.

 М. — Старшая медицинская сестра
М. — Старшая медицинская сестра