Периартериит узелковый › Болезни › ДокторПитер.ру
Периартериит узелковый (periarteriitis nodosa; греч. peri вокруг + артерия + -itis; синоним: узелковый полиартериит, узелковый панартериит, системный некротизирующий васкулит) — воспалительное заболевание артерий среднего и мелкого калибра, сопровождающееся вторичным поражением органов и тканей. В патологический процесс вовлекаются преимущественно артерии мышечного типа, причем все их стенки (панартериит). Изменения артерий часто носят сегментарный характер и возникают в местах их разветвления. В наиболее тяжелых случаях болезни возможно образование аневризм, которые могут пальпироваться в виде узелков. Последствиями тяжелого панартериита могут быть инфаркты, кровоизлияния, рубцы.
Признаки
Для узелкового периартериита характерна системность клинических проявлений. Заболевание начинается, как правило, постепенно с общих симптомов, среди которых наиболее постоянны лихорадка, прогрессирующее похудание, мышечно-суставные боли. Лихорадка наблюдается у 95—100 % больных. Чаще она неправильного типа, не изменяется под действием антибиотиков, но быстро исчезает при применении кортикостероидов. Повышение температуры тела особенно выражено в начале заболевания, в дальнейшем при появлении органной патологии лихорадка, как правило, исчезает. Истощение почти патогномонично для узелкового. В ряде случаев масса тела уменьшается катастрофически (30—40 кг за несколько месяцев), а степень кахексии выше, чем при онкологических заболеваниях. Миалгии, в меньшей степени артралгии, встречаются у большинства больных в начале заболевания. Характерны боли в икроножных мышцах и крупных суставах.
Лихорадка наблюдается у 95—100 % больных. Чаще она неправильного типа, не изменяется под действием антибиотиков, но быстро исчезает при применении кортикостероидов. Повышение температуры тела особенно выражено в начале заболевания, в дальнейшем при появлении органной патологии лихорадка, как правило, исчезает. Истощение почти патогномонично для узелкового. В ряде случаев масса тела уменьшается катастрофически (30—40 кг за несколько месяцев), а степень кахексии выше, чем при онкологических заболеваниях. Миалгии, в меньшей степени артралгии, встречаются у большинства больных в начале заболевания. Характерны боли в икроножных мышцах и крупных суставах.
Описание
Этиология узелкового периартериита разнообразна. Основное значение придается аллергии к лекарственным препаратам, сывороткам, вакцинам, пищевой аллергии, холодовой аллергии, поллинозам и вирусной инфекции (в первую очередь вирусу гепатита В). Роль вируса гепатита В в этиологии узелкового периартериита подтверждается частым обнаружением в сыворотке крови больных поверхностного антигена этого вируса, а также морфологическими признаками гепатита вирусного или цирроза печени по результатам пункционной биопсии. Предполагается, что в возникновении узелкового периартериита играют роль и другие вирусы (вирус герпеса, цитомегаловирус).
Предполагается, что в возникновении узелкового периартериита играют роль и другие вирусы (вирус герпеса, цитомегаловирус).
Патогенез узелкового периартериита связывают с фиксацией циркулирующих иммунных комплексов в стенке сосудов. В состав иммунных комплексов входят антиген (вируса гепатита В или лекарственный гаптен), антитела к нему и комплемент. Поражение стенки сосуда сопровождается гиперкоагуляцией, вторичным тромбозом.
Среди органной патологии, свойственной узелковому периартерииту, выделяют пять основных синдромов, встречающихся наиболее часто и определяющих специфическую клиническую картину заболевания: поражение сосудов почек, органов и тканей брюшной полости, сердца, легких и периферической нервной системы.
Поражение сосудов почек встречается у 75—90 % больных. Появление клинических симптомов со стороны почек свидетельствует обычно о далеко зашедшем процессе. Наиболее типично развитие артериальной гипертензии, в большинстве случаев стабильной, упорного течения, иногда злокачественной, приводящей к тяжелой ретинопатии и даже потере зрения. В моче наблюдаются протеинурия (1—3 г в сутки), микрогематурия, изредка встречается макрогематурия. У отдельных больных происходит разрыв аневризматически расширенного сосуда с образованием околопочечной гематомы. Поражение почек имеет серьезное прогностическое значение и может привести в течение 1—3 лет к развитию почечной недостаточности.
В моче наблюдаются протеинурия (1—3 г в сутки), микрогематурия, изредка встречается макрогематурия. У отдельных больных происходит разрыв аневризматически расширенного сосуда с образованием околопочечной гематомы. Поражение почек имеет серьезное прогностическое значение и может привести в течение 1—3 лет к развитию почечной недостаточности.
Поражение сосудов органов и тканей брюшной полости нередко наблюдается уже в самом начале узелкового периартериита. Характерны боли в животе и диспептические явления. Боли носят, как правило, разлитой характер, они постоянные, упорные, нарастающие по своей интенсивности. Из диспептических явлений следует выделить диарею с частотой стула до 6—10 раз в сутки с примесью крови, слизи. Отмечаются анорексия, иногда тошнота, рвота. Нередко развивается перитонит в результате перфорации язв или гангрены кишечника. Возможны желудочно-кишечные кровотечения.
Поражение венечных сосудов сердца встречается у 50—70 % больных, но часто не сопровождается ангинозными болями. Характерно развитие инфарктов миокарда, преимущественно мелкоочаговых. Быстро прогрессирующий кардиосклероз приводит к нарушению ритма, проводимости и сердечной недостаточности.
Характерно развитие инфарктов миокарда, преимущественно мелкоочаговых. Быстро прогрессирующий кардиосклероз приводит к нарушению ритма, проводимости и сердечной недостаточности.
Поражение легких встречается примерно у трети больных и может проявляться бронхоспазмом и гиперэозинофилией, эозинофильными легочными инфильтратами. Особенно типично поражение сосудов легких с развитием так называемой сосудистой пневмонии, для которой характерны кашель со скудным количеством слизистой мокроты, изредка кровохарканье, нарастающие признаки дыхательной недостаточности. Рентгенологически в легких отмечаются резкое усиление сосудистого рисунка, напоминающее застойное легкое, инфильтрация легочной ткани, преимущественно в прикорневых зонах.
Поражение периферической нервной системы наблюдается у половины больных. Развивается асимметричный моно- или полиневрит. Характерны резкие боли, парестезии, реже парезы. Поражаются преимущественно нижние конечности. Иногда развивается картина полимиелорадикулоневрита с парезом кистей и стоп. Черепные нервы вовлекаются в процесс редко.
Черепные нервы вовлекаются в процесс редко.
У 15—30 % больных можно выявить узелковые образования по ходу сосудистых стволов, а также изменения кожи язвенно-некротического характера или по типу древовидного ливедо.Поражение периферических сосудов при узелковом периартериите может приводить к некрозу мягких тканей и развитию гангрены.
Известно несколько клинических вариантов узелкового периартериита: классический, астматический, кожно-тромбангиитический, моноорганный. Особым вариантом узелкового периартериита, встречающимся у детей, считают болезнь Кавасаки. Классический вариант узелкового периартериита характеризуется выраженной полисиндромностью проявлений, наличием всех наиболее типичных для заболевания симптомов: лихорадки, похудания, миалгий, поражения почек с артериальной гипертензией, полиневрита и т.д. Нередко в крови больных обнаруживают поверхностный антиген вируса гепатита В. Астматический вариант узелкового периартериита преобладает у женщин. На первое место в клинической картине выступает бронхоспазм, сопровождающийся гиперэозинофилией.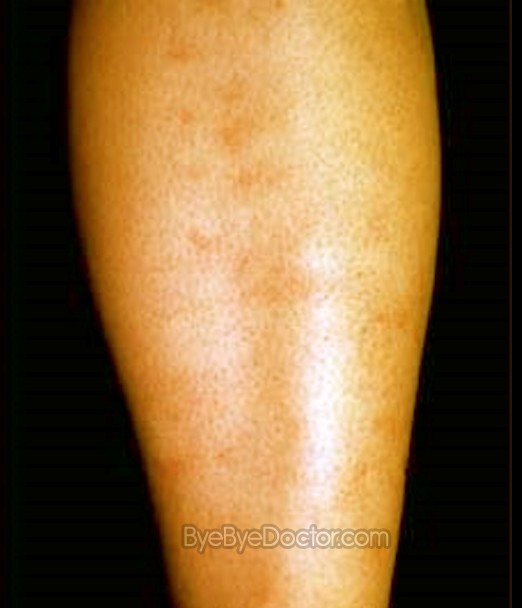 Кожно-тромбангиитическому варианту узелкового периартериита, наблюдающемуся у детей, свойственно изолированное или преимущественное поражение сосудов кожи и подкожной клетчатки. Отмечаются также лихорадка, миалгии, похудание. Признаки поражения сосудов внутренних органов отсутствуют или мало выражены. Для моноорганного варианта узелкового периартериита типична выходящая на первый план стойкая артериальная гипертензия, обусловленная поражением почечных сосудов. Вместе с тем могут обнаруживаться типичные кожные изменения, лихорадка, боли в суставах и мышцах.
Кожно-тромбангиитическому варианту узелкового периартериита, наблюдающемуся у детей, свойственно изолированное или преимущественное поражение сосудов кожи и подкожной клетчатки. Отмечаются также лихорадка, миалгии, похудание. Признаки поражения сосудов внутренних органов отсутствуют или мало выражены. Для моноорганного варианта узелкового периартериита типична выходящая на первый план стойкая артериальная гипертензия, обусловленная поражением почечных сосудов. Вместе с тем могут обнаруживаться типичные кожные изменения, лихорадка, боли в суставах и мышцах.
Диагностика
Диагноз узелкового периартериита устанавливают на основании анамнеза (лекарственная аллергия, персистирование вируса гепатита В), типичной полисиндромной клинической картины заболевания и результатов лабораторных исследований. Отмечаются нейтрофильный лейкоцитоз, повышение СОЭ, С-реактивного белка, a2-глобулинов и т.д. Эти показатели отражают главным образом степень активности процесса, диагностическая ценность их обычно невелика.
Лечение
Лечение направлено прежде всего на иммунные механизмы воспаления. Основными принципами лечения являются раннее его начало, совместное применение кортикостероидов и иммунодепрессантов, индивидуальный подбор препаратов и их доз. Наряду с патогенетической терапией необходимо применение средств, улучшающих микроциркуляцию и положительно влияющих на реологические свойства крови. Используется также симптоматическая терапия (гипотензивные, бронхоспастические, анальгетические и другие средства).
Прогноз, несмотря на значительный прогресс в лечении, остается достаточно серьезным. Он зависит главным образом от тяжести поражения почек и артериальной гипертензии, желудочно-кишечных осложнений.
© Медицинская энциклопедия РАМН
Узелковый полиартериит (болезнь куссмауля-мейера) трудный диагноз в практике врача-терапевта Текст научной статьи по специальности «Клиническая медицина»
КЛИНИЧЕСКИЙ СЛУЧАЙ
УДК 616. 13/14-002-056.43
13/14-002-056.43
УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ (БОЛЕЗНЬ КУССМАУЛЯ-МЕЙЕРА) — ТРУДНЫЙ ДИАГНОЗ В ПРАКТИКЕ ВРАЧА-ТЕРАПЕВТА
С.И. ЛОГВИНЕНКО1, О.А. ЕФРЕМОВА1 Л.С. ПРИДАЧИНА2, Э.А. ЩЕРБАНЬ1 А.В. РОМАНОВА1, АА СВИРИДОВ1
‘Белгородский государственный национальный исследовательский университет
2)МБУЗ «Городская больница №2» e-mail: [email protected]
Узелковый полиартериит (УП) относится к группе системных васкулитов, поражающих артерии мелкого и среднего калибра. Для него характерно воспаление сосудистой стенки с развитием аневризм и тромбозов. Длительное течение вовлекает в процесс сосуды всего организма, вызывая поражение почек, сердца, суставов, кожи, нервной системы, желудочно-кишечного тракта. Ранняя диагностика и правильное современное лечение позволяют достичь клинической ремиссии и повысить качество жизни таких пациентов, увеличить ее продолжительность.
Ключевые слова: узелковый полиартериит, некротизирующий панваскулит, ультразвуковая допплерография.
Системные васкулиты — гетерогенная группа заболеваний, основным морфологическим признаком которых является воспаление сосудистой стенки, а клинические проявления зависят от типа, калибра, локализации пораженных сосудов и активности системного воспаления. Пик заболеваемости приходится на возраст 46- 50 лет, мужчины болеют в 1,5 чаще, чем женщины. Началу болезни нередко предшествует инсоляция, вакцинация, роды, приём лекарственных препаратов (сульфаниламидов, препаратов йода, витаминов группы В). Большое значение в возникновении УП придают ИВУ-инфекции: 30- 70% больных УП инфицированы ИБУ с наличием в сыворотке крови маркёров репликации вируса. УП также может быть ассоциирован с инфекциями другими вирусами — ВИЧ, цитомегаловирусом, парвовирусом В-19, ИТЬУ-1, ИСУ. Основными патогенетическими механизмами считается отложение в сосудистой стенке иммунных комплексов (ИК), ведущее к активации системы комплемента и хемотаксису нейтрофилов, развитию фибриноидного некроза. Максимальным повреждающим действием обладают ИК, содержащие HBsAg и антитела
Максимальным повреждающим действием обладают ИК, содержащие HBsAg и антитела
к нему.
Сегментарный некротизирующий панваскулит артерий мышечного типа (чаще в области бифуркации) приводит к образованию множественных аневризм, сосудистому тромбозу (с развитием инфаркта почки), окклюзии поражённых сосудов. Разрыв аневризмы сопровождается массивным ре-троперитонеальным или интраперитонеальным кровотечением. Активация РААС вследствие ишемии почек приводит к артериальной гипертензии. Повреждение сосудов способствует гиперкоагуляции с образованием тромбов и развитию ДВС- синдрома. Решающее значение в диагностике УП принадлежит детальному обследованию пациента с выявлением патогномоничных симптомов. Необходимость ранней диагностики продиктована потребностью в агрессивной терапии до развития поражения жизненно важных органов.
Клиническая картина УП отличается значительным полиморфизмом: широко варьирует от вовлечения одного органа (например, кожи) до фульминантно протекающего полисиндромного заболевания. Клинические проявления УП, ассоциированного с ИБУ, и при его отсутствии сходны. Заболевание, как правило, начинается постепенно. Острое начало характерно для УП лекарственного генеза. Для ранней стадии типичны лихорадка с проливными потами, снижение массы тела, вплоть до прогрессирующей кахексии, миалгии (прежде всего в икроножных мышцах).
Клинические проявления УП, ассоциированного с ИБУ, и при его отсутствии сходны. Заболевание, как правило, начинается постепенно. Острое начало характерно для УП лекарственного генеза. Для ранней стадии типичны лихорадка с проливными потами, снижение массы тела, вплоть до прогрессирующей кахексии, миалгии (прежде всего в икроножных мышцах).
Поражение почек относится к прогностически неблагоприятным признакам, развивается вследствие вовлечения почечных артерий, редко клубочков почки. Наиболее частыми признаками поражения почек является умеренная протеинурия (<3 г/сут), микрогематурия. Макрогематурия наблюдается редко и позволяет предполагать развитие инфаркта почки (часто безболевого). Быстрое нарастание почечной недостаточности так же может быть связано с множественными инфарктами почек. Характерно развитие злокачественной АГ (с диастолическим давлением более 90 мм.рт.ст.), обусловленной васкулитом или инфарктом почки. АГ сопровождается типичными изменениями сердца (левожелудочковая недостаточность), глазного дна (ретинопатия, отек дисков зрительных нервов), развитием гипертонической энцефалопатии.
Поражение суставов встречается преимущественно в начале болезни, развивается артрит, как правило, недеформирующий, асимметричный, транзиторный, мигрирующий. Поражение кожи наиболее часто характеризуется сосудистой папуло-петехиальной пурпурой, реже буллезными и везикулезными высыпаниями, сетчатым ливедо. Возможно развитие инфарктов кожи и поражение периферических артерий конечностей, приводящее к ишемии дистальных фаланг пальцев вплоть до гангрены. Образование подкожных узелков диаметром 0,5- 2,0 см, расположенных по ходу сосудов (аневризматически измененные артерии) в настоящее время наблюдается редко. Периферическая нейропатия, как правило, связана с поражением ветвей берцовых нервов, реже — других нервных окончаний. Характерны асимметричные двигательные и чувствительные нарушения (множественный мононеврит или мононейропатия) в нижних конечностях с сильными болями и парестезиями. Поражение сердца может проявляться кардиомегалией, нарушениями ритма, развитием стенокардии или инфарком миокарда (чаще безболевым) вследствие васкулита коронарных сосудов. Поражение желудочно- кишечного тракта проявляется болями в животе, обычно обусловленными ишемией тонкого кишечника (иногда с клиникой острого живота вплоть до развития перитониальных явлений вследствие перфорации язв кишечника), тошнотой, рвотой. Возможно развитие желудочно -кишечных кровотечений, некротизирующего панкреатита или холецистита. Поражение печени проявляется её увеличением и изменением печёночных функциональных тестов, что может быть связано не с ИБУ-инфекцией, а с инфарктом печени или внутрипечёночной гематомой в результате разрыва внутрипечёночных сосудов. Поражение яичек (орхит, эпидидимит) обнаруживается при биопсии, в то же время клинически диагностируется редко.
Поражение желудочно- кишечного тракта проявляется болями в животе, обычно обусловленными ишемией тонкого кишечника (иногда с клиникой острого живота вплоть до развития перитониальных явлений вследствие перфорации язв кишечника), тошнотой, рвотой. Возможно развитие желудочно -кишечных кровотечений, некротизирующего панкреатита или холецистита. Поражение печени проявляется её увеличением и изменением печёночных функциональных тестов, что может быть связано не с ИБУ-инфекцией, а с инфарктом печени или внутрипечёночной гематомой в результате разрыва внутрипечёночных сосудов. Поражение яичек (орхит, эпидидимит) обнаруживается при биопсии, в то же время клинически диагностируется редко.
В общем анализе крови выявляют увеличение СОЭ, лейкоцитоз, тромбоцитоз, умеренную нормохромную анемию, присущую воспалительным заболеваниям, анемию при уремии или кровотечении. В общем анализе мочи определяют микрогематурию (редко макрогематурию, что позволяет предполагать развитие инфаркта почки), умеренную лейкоцитурию. Суточная протеинурия редко превышает 2- 3 г. В пробе Реберга обнаруживают снижение КФ, быстрое нарастание почечной недостаточности может быть обусловлено множественными инфарктами почек.
Суточная протеинурия редко превышает 2- 3 г. В пробе Реберга обнаруживают снижение КФ, быстрое нарастание почечной недостаточности может быть обусловлено множественными инфарктами почек.
У пациентов с предполагаемым диагнозом УП желательно проведение гистологического исследования, выявляющего характерную картину фокального некротизирующего артериита с клеточным инфильтратом смешанного характера в сосудистой стенке. Информативность биопсии достигает 30- 50%, существенно увеличиваясь при исследовании поражённого органа (болезненной мышцы, поражённых участков кожи). Наиболее информативна биопсия скелетной мышцы. При проведении биопсии внутренних органов у больных УП высок риск развития внутреннего кровотечения. Биопсия почки имеет важное значение для дифференциальной диагностики. При ультразвуковой допплерографии выявляют изменения в артериях почек (прежде всего стеноз). Ангиография позволяет обнаружить множественные микроаневризмы и стенозы отдельных участков артерий среднего калибра преимущественно в артериях почек, брыжейки, печени.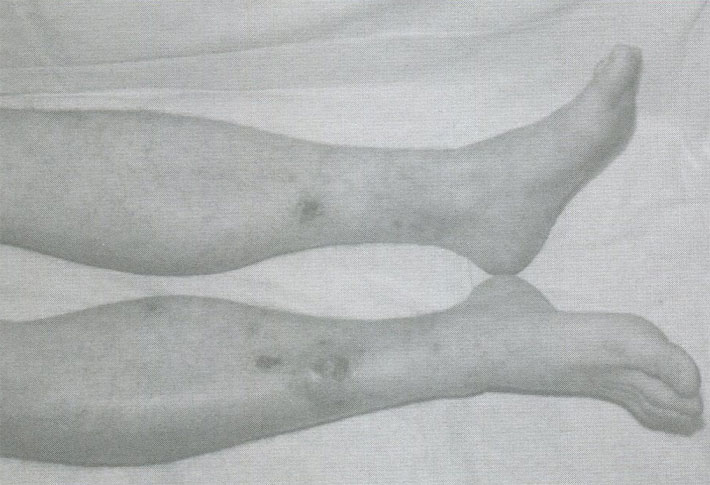 Эти изменения могут исчезать на фоне эффективного лечения.
Эти изменения могут исчезать на фоне эффективного лечения.
В качестве примера представляем клинический случай.
Больная С., 67 лет, поступила в кардиоревматологическое отделение городской клинической больницы №2 в феврале 2014 года с жалобами на тупые, давящие боли в икроножных мышцах, интенсивные боли и ограничение подвижности в суставах кистей, плечевых, коленных, голеностопных суставах, мигрирующего характера, купирующиеся НПВС, а также слабость, похудание за последний месяц на 5 кг, беспричинное повышение температуры до 37,8° С в течение последних 2-3 лет, периодически возникающие головные боли, шум в ушах, одышку при незначительной физической нагрузке, онемение нижних и верхних конечностей, стойкое повышение артериального давления до 160170/100 мм. рт. ст. в течение последнего месяца, непродолжительно снимающееся приемом гипотензивных препаратов. Из анамнеза известно, что длительное время беспокоят периодические боли в животе, лечилась по поводу гастрита, колита. Так же отмечает частые обострения хронического бронхита. В течение 20 лет находится на диспансерном учете по поводу артериальной гипертензии. В фев-
Так же отмечает частые обострения хронического бронхита. В течение 20 лет находится на диспансерном учете по поводу артериальной гипертензии. В фев-
рале 2013 года на фоне полного благополучия внезапно нарушилась чувствительность верхних и нижних конечностей. Обратилась за помощью в поликлинику, где были назначены сосудистые препараты, актовегин. 2 недели назад появились вышеперечисленные жалобы, была направлена в стационар для обследования и лечения.
При осмотре общее состояние средней степени тяжести, сознание ясное, кожные покровы бледные, влажные на ощупь, тургор снижен, на коже нижних конечностей livedo reticularis. Температура тела з8,2оС. Периферические лимфоузлы не пальпируются. Икроножные мышцы и мышцы плечевого пояса при пальпации болезненные, контрактур, атрофии нет, по ходу сосудов пальпируются множественные плотной консистенции узелки. Голени пастозные. Мелкие суставы кистей, плечевые, голеностопные суставы отечные умеренно болезненные, движения в них несколько ограничены. Дыхание через нос свободное, ЧДД 22 в минуту, при аускультации дыхание везикулярное, хрипов нет. Область сердца не изменена, границы сердца расширены влево. Тоны сердца приглушены, акцент II тона над аортой, ЧСС 100 в минуту, АД 170/90 мм.рт.ст. Язык влажный, чистый, живот обычной формы, мягкий, умеренно болезненный при пальпации в эпигастральной о околопупочной областях, симптомы раздражения брюшины отрицательные, печень выступает из-под края реберной дуги на 2 см. Селезенка не пальпируется. Стул нерегулярный, чередование поносов и запоров. Область почек визуально не изменена, симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное.
Дыхание через нос свободное, ЧДД 22 в минуту, при аускультации дыхание везикулярное, хрипов нет. Область сердца не изменена, границы сердца расширены влево. Тоны сердца приглушены, акцент II тона над аортой, ЧСС 100 в минуту, АД 170/90 мм.рт.ст. Язык влажный, чистый, живот обычной формы, мягкий, умеренно болезненный при пальпации в эпигастральной о околопупочной областях, симптомы раздражения брюшины отрицательные, печень выступает из-под края реберной дуги на 2 см. Селезенка не пальпируется. Стул нерегулярный, чередование поносов и запоров. Область почек визуально не изменена, симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное.
При обследовании:
• Общий анализ крови: эритроциты 2,3 х 1012/л, гемоглобин 60 г/л, ЦП 0,95, тромбоциты
283 х 109/л, лейкоциты 9,9 х 109/л, СОЭ 60 мм/час.
• Общий анализ мочи: белок 0,99 г/л, единичные эритроциты.
• Биохимический анализ крови: билирубин 14,2 мкмоль/л, холестерин 4,78 ммоль/л. СРБ
38,2 мг/л, АЛТ 18,6 ЕД/л, АСТ 20,5 ЕД/л, железо 13,9 мкмоль/л.
• ЭКГ: синусовый ритм, ГЛЖ, диффузные изменения в миокарде, нарушение внутрижелу-
дочковой проводимости.
• Рентгенография кистей, плечевых и голеностопных суставов: остеопороз, сужение сустав-
ной щели.
• Консультация невролога: нарушение чувствительности в нижних конечностях по полинев-
ритическому типу в виде «носков». Мышечная сила тыльного сгибания 4 балла (в норме 5 баллов). В позе Ромберга — сенситивная атаксия.
• Из-за выраженных болей в икроножных мышцах было решено провести биопсию кожи и
мышц голеней. При биопсии обнаружено:в препарате кожа с отеком дермы и очагами фибриноидного некроза. Продуктивные васкулиты. В одном из полей зрения артериола с фибриноидным некрозом стенки и крупноклеточной инфильтрацией, которая распространяется перивазально. Заключение: данная морфологическая картина может соответствовать узелковому полиартерииту.
• УЗИ органов брюшной полости: гепатомегалия.
• Анализ крови на HBsAg от 4. 02.2014г.: отрицательно.
• Артериография сосудов нижних конечностей: аневризмы и окклюзии артерий нижних ко-
нечностей.
При обследовании у пациентки обнаружены 8 критериев УП из 10.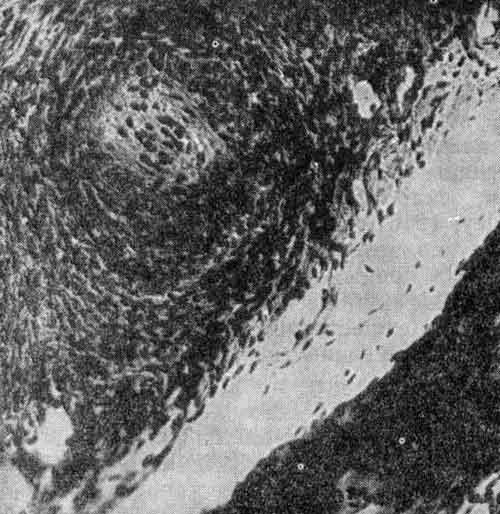
В результате проведенного обследования выставлен диагноз: узелковый полиартериит, подо-строе течение, активность II; в дебюте лихорадка, мышечно-суставной синдром, острая воспалительная восходящая полинейропатия. Гипертоническая болезнь II степени, 2 стадии, риск IV.
Была назначена терапия: метотрексат 10 мг в/м, пульс-терапия метилпреднизолоном по 500 мг/сут., 3 дня и перорально по 30 мг/сут., с постепенным снижением до поддерживающей дозы 4 мг/сут., фолиевая кислота по 1 таблетке 3 раза в день, курантил 0,025 по 1 таблетке 3 раза в день, пен-токсифиллин 5,0 в/в в 200,0 мл 0,9% физиологического раствора, эналаприл по 1 мг/2 раза в день, варфарин 2,5 мг под контролем МНО.
В результате проводимой терапии состояние больной улучшилось: уменьшились боли в суставах и икроножных мышцах, одышка, отеки на ногах, больная стала обслуживать себя.
Таким образом, узелковый полиартериит — тяжелое системное заболевание с разнообразными клиническими появлениями и вариантами начала и неблагоприятным прогнозом. Современные методы лечения в виде назначения цитостатиков и гормонов позволяют достичь клинической ремиссии и повысить качество жизни таких пациентов, увеличить ее продолжительность.
Литература
1. Ярыгин, Н.Е. Системные аллергические васкулиты / Н.Е. Ярыгин, В.А. Насонова, Р.Н. Потехина // М.: Медицина. — 1980. — С. 105 — 127.
2. Насонов, Е.Л. Ревматология: Клинические рекомендации. Системные васкулиты/ под редакцией академика РАМН Е.Л. Насонова. — М: ГЭОТАР — Медиа, 2005. — С. 203 — 213.
POLYARTERITIS NODOSA (KUSSMAUL-MAIER DISEASE) — THE DIFFICULT DIAGNOSIS IN THE PRACTICE OF PRACTITIONER
Polyarteritis nodosa refers to a group of systemic vasculitis affecting arteries of small and medium caliber. It is characterized by inflammation of the vascular wall with the development of aneurysms and thrombosis. Long duration of the process involves the whole body blood vessels, causing damage to the kidneys, heart, joints, skin, nervous system and gastrointestinal tract. Earlier diagnosis and proper and modern treatment can achieve the clinical remission and improve the quality of life of these patients, to increase its duration.
It is characterized by inflammation of the vascular wall with the development of aneurysms and thrombosis. Long duration of the process involves the whole body blood vessels, causing damage to the kidneys, heart, joints, skin, nervous system and gastrointestinal tract. Earlier diagnosis and proper and modern treatment can achieve the clinical remission and improve the quality of life of these patients, to increase its duration.
Key words: temporal arteriitis, necrotizing panangiitis, Doppler ul-2)Belgorod Regional Hospital №2 trasound.
S.I. LOGVINENKO1 О.А. ЕFREMOVA1 L..S .PRIDACHINA2 EA SHCHERBAN1 АЛ. ROMANOVA1 А.А. SVIRIDOV1
1Belgorod National Reserch University
e-mail: [email protected]
Узелковый полиартериит – непредвиденная пограничная парадоксальная неблагоприятная реакция у больной ревматоидным артритом, получавшей тофацитиниб | Муравьев
1. Salgado E, Maneiro JR, Carmona L, Gomez-Reino JJ. Safety profile of protein kinase inhibitors in rheumatoid arthritis: systematic review and meta-analysis. Ann Rheum Dis. 2014 May;73(5):871-82. doi: 10.1136/annrheumdis-2012-203116. Epub 2013 Apr 18.
Salgado E, Maneiro JR, Carmona L, Gomez-Reino JJ. Safety profile of protein kinase inhibitors in rheumatoid arthritis: systematic review and meta-analysis. Ann Rheum Dis. 2014 May;73(5):871-82. doi: 10.1136/annrheumdis-2012-203116. Epub 2013 Apr 18.
2. He Y, Wong AY, Chan EW, et al. Efficacy and safety of tofacitinib in the treatment of rheumatoid arthritis: a systematic review and meta-analysis BMC Musculoskelet Disord. 2013 Oct 18;14:298. doi: 10.1186/1471-2474-14-298.
3. Singh JA, Hossain A, Tanjong Ghogomu E,et al. Biologic or tofacitinib monotherapy for rheumatoid arthritis in people with traditional disease-modifying anti-rheumatic drug (DMARD) failure: a Cochrane Systematic Review and network meta-analysis (NMA). Cochrane Database Syst Rev. 2016 Nov 17; 11:CD012437.
4. Toussirot Г, Aubin F. Paradoxical reactions under TNF-а blocking agents and other biological agents given for chronic immune-mediated diseases: an analytical and comprehensive overview. RMD Open. 2016 Jul 15;2(2):e000239. doi: 10.1136/rmdopen-2015-000239. eCollection 2016.
Toussirot Г, Aubin F. Paradoxical reactions under TNF-а blocking agents and other biological agents given for chronic immune-mediated diseases: an analytical and comprehensive overview. RMD Open. 2016 Jul 15;2(2):e000239. doi: 10.1136/rmdopen-2015-000239. eCollection 2016.
5. Viguier M, Richette P, Bachelez H, et al. Paradoxical adverse effects of anti-TNF-alpha treatment: onset or exacerbation of cutaneous disorders. Expert Rev Clin Immunol. 2009 Jul;5(4):421-31. doi: 10.1586/eci.09.18.
6. Naranjo CA, Busto U, Sellers EM, et al. A method for estimating the probability of adverse drug reactions. Clin Pharmacol Ther. 1981 Aug;30(2): 239-45.
7. Rimar D, Alpert A, Starosvetsky E, et al. Tofacitinib for polyarteritis nodosa: a tailored therapy. Ann Rheum Dis.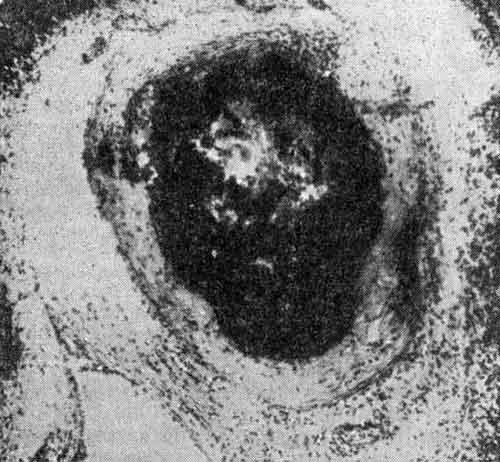 2016 Dec;75(12):2214-2216. doi: 10.1136/annrheumdis-2016-209330. Epub 2016 Aug 24.
2016 Dec;75(12):2214-2216. doi: 10.1136/annrheumdis-2016-209330. Epub 2016 Aug 24.
Диагностика васкулитов | Медицинский центр ЛМД
Васкулиты представляют собой широкий спектр заболеваний имеющих разнообразную природу. Среди них первичные васкулиты имеют аутоиммунную этиологию, а другие процессы являются вторичными по отношению к опухолям, инфекциям и коагулопатиям.
На основании классификации Chapel Hill 2012 года прервичные васкулиты делят по калибру пораженных сосудов и механизму иммунологического поражения. В основе патогенеза васкулитов крупных сосудов, к которым относятся аортоартериит Такаясу и височный артериит, лежит поражение сосудистой стенки, что обуславливает большую площадь вовлеченного эндотелия. Одной из причин воспаления сосудистой стенки является индукция антител к эндотелию (HUVEC). Синтез эндотелием провоспалительных цитокинов, прежде всего TNFa и IL-6, приводит к формированию выраженного острофазового ответа, выявление которого широко используется в диагностике васкулитов крупных сосудов. Так при аортоартерите Такаясу, височном артериите отмечаются чрезвычайно высокие уровни СРБ и значительно повышенные значения СОЭ.
Так при аортоартерите Такаясу, височном артериите отмечаются чрезвычайно высокие уровни СРБ и значительно повышенные значения СОЭ.
Узелковый полиартериит является редкой формой системных васкулитов. Он может развиться в течении 1 года после перенесенного вирусного гепатита В. Обычно представляет собой самолимитирующее заболевание, которое рецидивирует крайне редко. Несмотря на то, что морфологически он проявляется гранулематозным воспалением, сходным с гранулемами при микроскопическом полиангиите, антинейтрофильные антитела (АНЦА) и другие специфические серологические маркеры при классическом узелковом полиартериите отсуствуют. Обычно его обострение сопровождается гипокомплементемией (С3 и С4), а также увеличением концентраций острофазовых белков (СРБ). В сыворотке крови пациентов обычно обнаруживают признаки текущей инфекции гепатита В в виде наличия антигенов HBsAg и HBeAg.
Болезнь Кавасаки поражает преимущественно детей до 10 лет. Клинические проявления включают лихорадку, лимфаденопатию, кожную сыпь, характерное покраснение языка и слизистой рта, а также васкулит, поражающий коронарные артерии. Большая часть случае болезни Кавасаки возникает спорадически, однако описаны вспышки этого заболевания, которые указывают на ее инфекционный характер. Антиэндотелиальные антитела отмечаются у 90% пациентов при этом заболевании и коррелируют с его активностью.
Большая часть случае болезни Кавасаки возникает спорадически, однако описаны вспышки этого заболевания, которые указывают на ее инфекционный характер. Антиэндотелиальные антитела отмечаются у 90% пациентов при этом заболевании и коррелируют с его активностью.
Гранулематозные васкулитах мелких сосудов имеют ряд общих черт, к которым относят поражение почек по типу олигоиммунного экстракапиллярного гломерулонефрита с полулуниями, полиневрит и легочный капиллярит. Основным методом серологической диагностики гранулематозных васкулитов является обнаружение антинейтрофильных цитоплазматических антител (АНЦА). Антитела этого семейства реагируют с белками азурофильных гранул нейтрофильных гранулоцитов. Значение АНЦА в патогенезе и диагностике гранулематозных васкулитов, позволило выделить отдельную группу, обобщенных под названием АНЦА-ассоциированные васкулиты. К ним относятся гранулематоз Вегенера, синдром Чарг-Штраусса, микроскопический полиартериит, быстропрогрессирующий гломерулонефрит с полулуниями.
По аналогии с выявлением антинуклеарного фактора (АНФ), при флюоресцентной микроскопии для обнаружения АНЦА можно отметить несколько типов свечения цитоплазмы клеток. С помощью метода иммунофлюоресценции отмечается два основных типа свечения АНЦА – цитоплазматический (цАНЦА) и перинуклеарный (пАНЦА), которые зависят от клеточных мишеней нейтрофильных антитител, поэтому имеет важное значение в постановке диагноза. Каждому из типов свечения соответствуют свои антигенные мишени. Для описания типов свечения обычно используются сокращения – цАНЦА и пАНЦА. Кроме того, могут выявляться нетипичные варианты антинейтрофильных антител. Целесообразно выявлять АНЦА совместно с АНФ, так как последние могут маскировать АНЦА.
При цитоплазматическом типе свечения (цАНЦА) основным антигеном является протеиназа 3 (ПР-3), реже причиной становятся антитела к другим ферментам гранул, прежде всего белку BPI. При выявлении перинуклеарного типа иммунофлюоресценции (пАНЦА), несколько чаще выявляются антитела против миелопероксидазой (МПО) – основного микробицидного фермента азурофильных гранул, генерирующим кислородные радикалы. Реже выявляются антитела к другим ферментам нейтрофильных гранул, таких как лактоферрин, эластаза и каптепсин G. Кроме того, при исследовании антинейтрофильных антител нередко выявляются высокие титры антинуклеарного фактора, что требует уточнения серологического спектра с помощью дополнительных тестов. Для повышения чувствительности серологического обследования пациентов с системными васкулитам действующие международные рекомендации требуют одновременного использования иммунофлюоресцентного теста, а также выявления антител к протеиназе-3 и антител к миелопероксидазе (Антинейтрофильные антитела (АНЦА, аМПО и аПР3).
Реже выявляются антитела к другим ферментам нейтрофильных гранул, таких как лактоферрин, эластаза и каптепсин G. Кроме того, при исследовании антинейтрофильных антител нередко выявляются высокие титры антинуклеарного фактора, что требует уточнения серологического спектра с помощью дополнительных тестов. Для повышения чувствительности серологического обследования пациентов с системными васкулитам действующие международные рекомендации требуют одновременного использования иммунофлюоресцентного теста, а также выявления антител к протеиназе-3 и антител к миелопероксидазе (Антинейтрофильные антитела (АНЦА, аМПО и аПР3).
К известным антигенным мишеням АНЦА относят протеиназу-3, лизоцим, миелопероксидазу, лактоферрин, эластазу, белок BPI и катепсин G. Разработанная ИФА панель антигенов позволяет в одном тесте выявить антитела к 7 антигенам и полуколичественно исследовать содержание каждого из них (Антитела к антигенам цитоплазмы нейтрофилов).
К группе заболеваний АНЦА-ассоциированых васкулитов иногда относят синдром Гудпасчера, так как АНЦА могут отмечаться у 10-15% пациентов с этим заболеванием, совместно с антителами к базальной мембране клубочка (БМК), выявление которых являются основным лабораторным методом его диагностики. Хотя синдром Гудпасчера не является системным васкулитом, он проявляется геморраггическим альвеолитом и быстропрогрессирующим гломерулонефритом, который сложно отличить от АНЦА-ассоциированного поражения почек. В связи с этим, выявление АНЦА и антитела к базальной мембране почек обычно используется совместно.
Хотя синдром Гудпасчера не является системным васкулитом, он проявляется геморраггическим альвеолитом и быстропрогрессирующим гломерулонефритом, который сложно отличить от АНЦА-ассоциированного поражения почек. В связи с этим, выявление АНЦА и антитела к базальной мембране почек обычно используется совместно.
Иммунокомплексные васкулиты обусловлены образованием иммунных комплексов между аутоантителами и их антигенами в крови и сосудистой стенке. Иммунные комплексы, которые можно обнаружить в сыворотке крови называют циркулирующими иммунными комплексами (ЦИК). Предполагается, что снижение растворимости ЦИК приводит к их отложению в сосудистой стенке и развитию воспаления. Снижение растворимости при замедлении скорости кровотока и температуры приводит к тому, что иммунными комплексами поражаются преимущественно капилляры, прежде всего капилляры кожи. Криоглобулинемический васулит сопровождается появлением в крови криоглобулинов – резновидности ЦИК, которые преципитирую при температуре ниже 35-30 градусов Цельсия.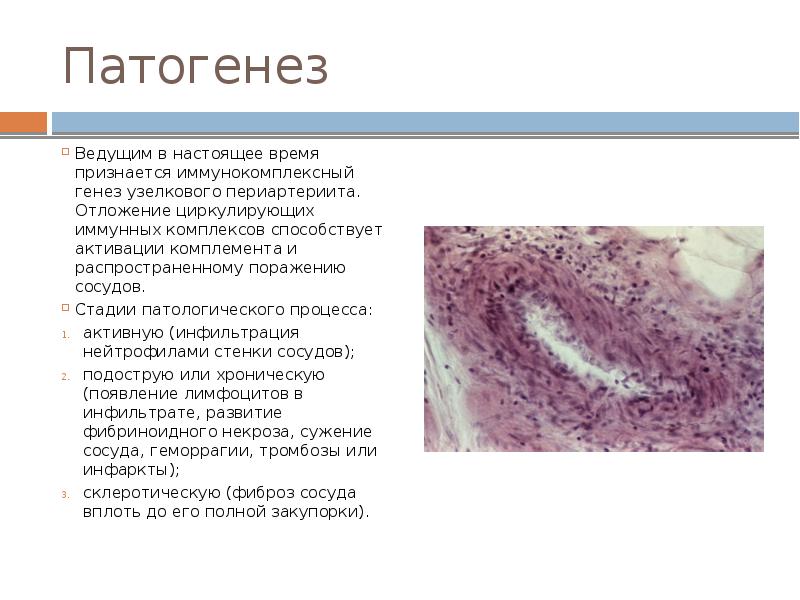 К сожалению тесты, направленные на прямое определение ЦИК очень не специфичны и не рекомендуются для практического использования и постановки диагноза.
К сожалению тесты, направленные на прямое определение ЦИК очень не специфичны и не рекомендуются для практического использования и постановки диагноза.
Другим механизмом поражения кожи являются антитела к С1q фактору комплемента, которые стабилизируют С3-конвертазу и приводят к активации комплемента в стенках мелких сосудах. Выявление повышенного содержания аутоантител к C1q у больного с кожным васкулитом указывает на диагноз гипокомплементемического васкулита. При системной красной волчанке обнаружение антител к C1q определяет риск гломерулонефрита. Увеличение содержания в динамике может отмечаться перед обострением волчаночного нефрита.
Отдельно выделяют методы позволяющие обнаружить отложения иммунных комплексов и комплемента непосредственно в пораженной ткани. Обнаружение отложений иммунных комплексов в ткани с помощью иммунофлюоресцентного исследования биопсии кожи позволяет объективизировать иммуннокомплексный процесс и обладает большей достоверностью, по сравнению с методами выявления ЦИК.
До недавнего времени отсутствие других диагностических подходов, кроме клинических и морфологических, в значительной мере затрудняло их выявление. Это нередко приводило к диагностическим ошибкам в связи с полиморфной клинической картиной и сходством симптоматики с системными заболеваниями соединительной ткани и другими неревматическими заболеваниями. Проведение иммунологического обследования на раннем этапе позволяет сократить время постановки окончательного диагноза и избавить от анализа зачастую неоднозначных клинических данных.
Диагностические тесты при васкулитах сосудов различного калибра | |
Крупных сосудов (воспалительные) | Антитела к эндотелию (HUVEC) Антинуклеарный фактор НEP-2 |
Средних сосудов (гранулематозные) | Антинейтрофильные антитела (АНЦА) Антитела к миелопирокседазе Антитела к протеиназе-3 Антитела к базальной мембране клубочка |
Мелких сосудов (иммунокомплексные) | Криоглобулины с активность РФ Антитела к фактору комплемента С1q Иммунофиксация парапротеинемий Биопсия кожи с иммунофлюоресцентным исследованием |
Другие методы: исследование факторов комплемента C3, C4, CH-50, серология вирусных инфекций (вирус гепатита С и гепатита В), иммуноглобулины сыворотки IgG, IgM, IgA | |
С более подробным описанием лабораторных тестов, использующихся для диагностики васкулитов, можно ознакомиться здесь.
Болезнь Бехчета (ББ) представляет собой системное аутоиммунное воспалительное заболевание, характеризующееся васкулитом и тромбозом артерий и вен всех размеров. Было показано, что развитие ББ ассоциировано с наличием у пациентов аллели B51 гена HLA (HLA-B51). Заболевание встречается во всех странах, но особенно распространено в регионах, располагавшихся в прошлом в области пролегания Шелкового пути. Заболеваемость ББ, таким образом, сильно варьирует и составляет 0,5 – 370 случаев на 100000 человек в год.
Для болезни Бехчета характерны системные проявления, которые могут затрагивать все системы и органы, что значительно усложняет постановку диагноза:
• Поражение кожных покровов и слизистых оболочек. Болезненные герпетиформные или афтозные язвы на слизистых и коже ротовой полости и половых органов являются характерным признаком ББ. Кроме этого, часто наблюдается узелковая эритема, а также изъязвления вне гениталий.
• Офтальмологические нарушения. Для ББ характерны следующие состояния, поражающие глаз: передний и задний увеит, гипопион, глаукома, синехии, васкулит и геморрагии сетчатки.
Для ББ характерны следующие состояния, поражающие глаз: передний и задний увеит, гипопион, глаукома, синехии, васкулит и геморрагии сетчатки.
• Неврологические нарушения. При ББ наблюдаются нарушения когнитивных функций и памяти, дизингибиция, судороги, ишемическое поражение головного мозга, менингоэнцефалит, лимфоцитарная инфильтрация оболочек мозга, демиелинизация.
• Васкулопатия. Васкулит артерий всех размеров, аневризмы легочных артерий, аневризмы крупных артерий, тромбозы артерий и вен, поверхностный тромбофлебит, синдром Бадда-Киари.
• Поражение суставов. Ассиметричная артропатия и артрит без деформаций встречается у 60% пациентов. Чаще всего наблюдается поражение коленных суставов, суставов пясти и запястья, голеностопных суставов и локтевых суставов.
• Поражение желудочно-кишечного тракта (ЖКТ). При ББ чаще всего поражается пищевод и илиоцекальная часть кишечника. Обнаруживаются изъязвления, которые гистологически схожи с паттерном поражения при воспалительных заболеваниях кишечника.
• Почки. При ББ может наблюдаться гломерулонефрит с развитием нефритического синдрома.
• Другие проявления. Перикардит, миокардит, эндокардит, плеврит также могут наблюдаться при ББ.
Отсутствие аллели HLA-B51 значительно снижает риск развития болезни Бехчета у пациента, но не исключает его полностью. У пациентов с критериально подтверждённой болезнью Бехчета, но без аллели HLA-B51 реже наблюдаются язвы на слизистых, увеит и поражение кожи.
HLA-B51 имеет 200 подтипов, из которых HLA-B51:01 является наиболее распространенным. Тестом выявляются большинство подтипов, но есть исключения (например подтип HLA-B51:05). Было показано, что у 70% пациентов с ББ обнаруживается ген HLA-B51, и носительство данного гена значительно увеличивает риск развития заболевания. Было показано, что у пациентов с ББ положительных на HLA-B51 чаще наблюдаются язвы на слизистых, увеит и поражение кожи.
Документы
Узелковый полиартериит (узелковый периартериит, узелковый полиангиит)
Узелковый полиартериит (узелковый периартериит, узелковый полиангиит) — заболевание артерий среднего и мелкого калибра сопровождающееся образованием аневризм и вторичным поражением органов и тканей.
Болезнь впервые описали Куссмауль и Мейер в 1866 г. как своеобразное поражение артерий, протекающее совместно с болезнью Брайта (острый гломерулонефрит) и быстро прогрессирующим мышечным параличом.
Это редкое заболевание: распространённость колеблется от 0,7 до 6,3 случаев на 100 тысяч населения. Мужчины болеют в 2,5 раза чаще; средний возраст заболевших — 38-43 года.
Причинами узелкового полиартериита
Точные причины развития заболевания не известны, но имеющиеся наблюдения позволяют сделать вывод, что заболевание может возникать после приема некоторых лекарственных средств
(препараты йода, висмута, сульфаниламиды, антибиотики) и введения сывороток. Большое значение в механизме запуска заболевания придают перенесенной вирусной инфекции: гепатит B и C; ВИЧ,
цитомегаловирус, парвовирус В19. В крови больных узелковым полиартериитом достаточно часто (в 30-80% случаев) в большом количестве
обнаруживают антиген гепатита В (HBsAg), а также ЦИК (циркулирующие иммунные комплексы), в состав которых он входит. Генетическая предрасположенность также играет определенную роль в развитии заболевания.
Генетическая предрасположенность также играет определенную роль в развитии заболевания.
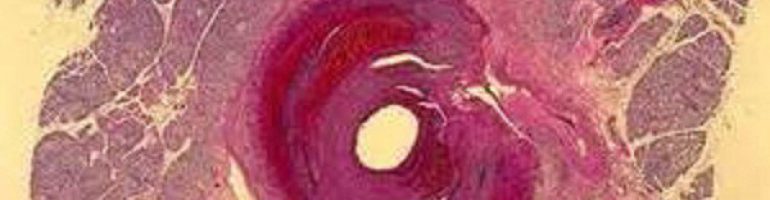
Для узелкового полиартериита характерно поражение артерий мышечного типа с развитием некротизирующего панваскулита; возможно образование аневризм.
Последствиями тяжёлого панваскулита могут быть инфаркты, кровоизлияния, рубцы. Повреждение сосудистой стенки приводит к агрегации тромбоцитов и эритроцитов,
гиперкоагуляции, развитию тромбозов и ДВС-синдрома (нарушение свертывания крови).
Симптомы узелкового полиартериита
В анамнезе у больных узелковым полиартеритом есть указания на перенесенный острый гепатит, сопровождающийся желтухой, контакт с больными вирусным гепатитом,
переливание крови, а также возникновение первых симптомов болезни после приема вышеуказанных лекарственных веществ. Заболеванию также предшествуют острые респираторные инфекции, переохлаждение, инсоляция,
вакцинация и психоэмоциональный стресс. Болезнь обычно развивается постепенно, реже отмечают острое начало (чаще — у больных лекарственным узелковым полиартериитом).
Клиническая картина складывается из общих проявлений заболевания и поражения отдельных органов.
Болезнь обычно развивается постепенно, реже отмечают острое начало (у больных лекарственным узелковым полиартериитом). Первые симптомы классического узелкового полиартериита — лихорадка, боли в мышцах, кожные высыпания и похудание.
Выраженность этих признаков может быть различной. Лихорадка занимает ведущее место в картине болезни. Она отличается неправильным типом, не поддается действию антибиотиков,
но быстро снижается при назначении глюкокортикоидов. В дальнейшем при развитии симптомов органных поражений температура тела нормализуется, так что упорством лихорадка отличается лишь
в самом начале болезни.
Больных в начале заболевания беспокоят миалгии (преимущественно в икроножных мышцах; их возникновение предшествует развитию невритов),
артралгии крупных суставов, реже развиваются артриты.
Характерно для заболевания похудение.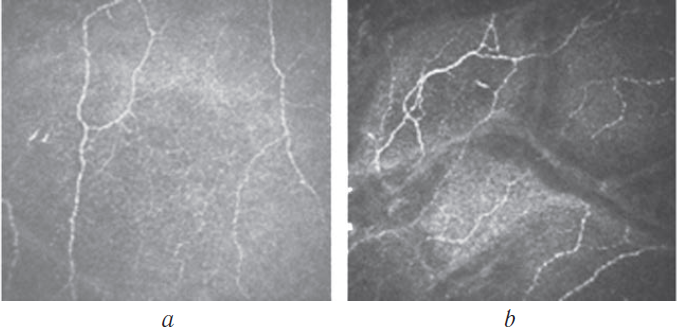 За несколько месяцев потеря массы тела может составлять 20-30 кг.
За несколько месяцев потеря массы тела может составлять 20-30 кг.
В части случаев в самом начале болезни и позднее можно отметить приступы сильных болей в животе без четкой локализации, иногда сопровождающиеся расстройством стула.
При дальнейшем развитии заболевания возникают симптомы поражения других органов. Возможно увеличение печени (иногда — в сочетании с увеличением селезенки), а также поражение поджелудочной железы,
имитирующее хронический панкреатит и реже — опухоль.
Почечный синдром, регистрируемый у 60-80% больных, может быть следствием поражения почечных артерий. Быстрое нарастание почечной недостаточности, как правило, связано с множественными,
обычно безболевыми инфарктами почек. У одной трети больных отмечают артериальную гипертензию (АГ), вызванную почечным васкулитом. Существование поражения почек — прогностически неблагоприятный признак.
Сердечно-сосудистый синдром (36-58% случаев) представлен артериальной гипертензией, кардиомегалией, коронариитом, нарушениями ритма сердца, стенокардией.
Возможны кожные проявления: узелки (аневризматическое изменение артерий у 15-20% заболевших), ретикулярная асфиксия ( пурпурный сетчатый сосудистый рисунок на коже ).
Реже наблюдается орхит, поражение ЦНС, лёгких (пневмонит).
Узелковый полиартериит — это прогрессирующее заболевание с различными вариантами течения — от медленно развивающегося до острых форм.
Благоприятное (доброкачественное) течение отмечают у больных с кожными поражениями без нарушения функций внутренних органов. У таких пациентов возможны рецидивы кожного васкулита с длительными ремиссиями (до 3-5 лет).
Медленно прогрессирующее течение без артериальной гипертензии регистрируют у половины больных. В клинической картине доминируют остаточные признаки периферических невритов и нарушения кровообращения в конечностях. Оптимальное медикаментозное лечение позволяет поддерживать удовлетворительное состояние больных до десяти лет и более. Часть из них сохраняют трудоспособность.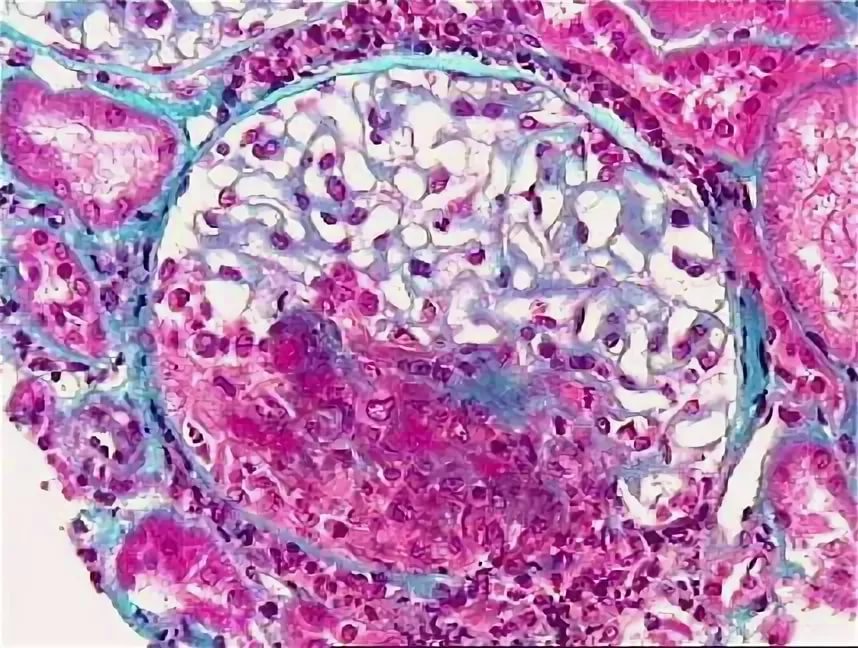
Рецидивирующее течение возможно при различных вариантах болезни. Обострения возникают при отмене лечения (глюкокортикоиды, цитостатические препараты) или снижении дозы лекарственных средств, а также после интеркуррентной инфекции, лекарственной аллергии и переохлаждения. Возникновение новых органных поражений существенно ухудшает прогноз.
Быстро прогрессирующее течение отмечают при тяжелом поражении почек со злокачественной АГ. Прогноз определяет быстрота развития почечной и сердечной недостаточности. Длительность заболевания при злокачественной АГ обычно не превышает 2-5 лет.
Острое течение с продолжительностью жизни от полугода до года в настоящее время регистрируют редко, что связано со своевременной диагностикой и ранним началом лечения. При остром течении отмечают множественное поражение внутренних органов с тяжелой нефропатией, быстро прогрессирующей почечной недостаточностью, тяжелым абдоминальным синдромом и кахексией.
Причиной смерти более чем у половины больных УП служит поражение почек с развитием ХПН или АГ. В 10-12% случаев причина смерти — церебральные расстройства, связанные с васкулитом головного мозга.
В 10-12% случаев причина смерти — церебральные расстройства, связанные с васкулитом головного мозга.
Сердечная недостаточность вследствие АГ служит причиной смерти 15% больных. Поражение ЖКТ (перфорация язв кишечника с перитонитом и кровотечением) приводит к смерти пациентов в 12-14% случаев. В ряде случаев смертельный исход наступает от осложнений медикаментозного лечения и инфекционных заболеваний (в том числе туберкулеза и сепсиса).
Для своевременной диагностики описанных поражений важны исследование периферической нервной системы, оценка поражения почек.
Проводят следующие лабораторно-инструментальные исследования.
- При общем анализе крови обнаруживают увеличение СОЭ, лейкоцитоз, тромбоцитоз; анемия бывает редко.
- Общий анализ мочи: умеренная (до 3 г/л) протеинурия, гематурия (чаще микрогематурия).
- Биохимический анализ крови: нарастание концентрации креатинина в сыворотке, снижение СКФ. При поражении печени превалируют признаки синдрома цитолиза.

- Иммунологические исследования проводят на наличие маркёров вирусов гепатита B или C (в том числе методом ИФА), наличие ДНК вируса гепатита B, РНК вируса гепатита C в сыворотке крови.
- При ангиографии брыжеечных или почечных артерий выявляют аневризмы или сегментарные стенозы.
- Биопсия тканей (один из наиболее достоверных методов диагностики) вдвое информативнее, если она проведена в участках поражённой кожи или болезненных мышц.
Диагноз узелкового полиартериита ставится на основании клинических симптомов заболевания и диагностических критериев. Диагностически значимыми клиническими симптомами узелкового полиартериита выступают следующие.
- Поражение почек.
- Вовлечение периферической нервной системы в виде асимметричного двигательного полиневрита.
- Абдоминальный синдром, проявляющийся болями в животе, диспептическими явлениями и нередко осложняющийся перфорацией язв кишечника, желудочно-кишечным кровотечением, некротизирующим панкреатитом или холециститом.

- Коронариит с развитием стенокардии или чаще безболевой формы инфаркта миокарда.
Критерии узелкового полиартериита.
- Потеря массы тела более 4 кг, не связанная с другими причинами.
- Ретикулярная асфиксия (Livedo reticularis) — кожный симптом, который состоит в том, что на поверхности кожи появляется пурпурный сетчатый сосудистый рисунок.
- Боль в яичках, не связанная с инфекцией, травмой или другими причинами.
- Миалгии (слабость или болезненность мышц нижних конечностей).
- Мононеврит, полиневропатия или сочетание мононевритов.
- Диастолическое АД более 90 мм рт.ст.
- Повышение концентрации мочевины сыворотки более 660 ммоль/л или креатинина более 132,5 мкмоль/л, не связанное с дегидратацией или обструкцией мочевых путей.
- Наличие маркёров вируса гепатита B в крови.
- Изменения, обнаруживаемые при артериографии: аневризмы или окклюзия висцеральных артерий, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболева ниями.

- Обнаружение при гистологическом исследовании артерий мелкого и среднего калибра гранулоцитарной и мононуклеарной инфильтрации стенок сосудов.
Для постановки диагноза необходимо обнаружение 4 критериев.
Узелковый полиартериит прежде всего следует дифференцировать с другими системными заболеваниями соединительной ткани.
Микроскопический полиангиит — некротизирующий васкулит, поражающий капилляры, венулы, артериолы, протекающий с наличием АНЦА в крови. Очень характерно развитие гломерулонефрита с поздним появлением мягкой АГ и быстропрогрессирующей почечной недостаточностью, а также некротизирующего альвеолита с лёгочным кровотечением.
Для гранулематоза Вегенера характерно наличие тканевой деструкции: изъязвлений слизистой оболочки полости носа, перфораций носовой перегородки, распада лёгочной ткани. Часто обнаруживают АНЦА.
Ревматоидный васкулит протекает с развитием трофических язв конечностей, полиневропатий. В постановке правильного диагноза помогает оценка суставного синдрома (эрозивный полиартрит с деформациями), обнаружение ревматоидного фактора.
В постановке правильного диагноза помогает оценка суставного синдрома (эрозивный полиартрит с деформациями), обнаружение ревматоидного фактора.
Инфаркты кожи, напоминающие таковые при узелковом полиартериите, могут возникать в результате эмболии при сепсисе, миксоме левого предсердия. Необходимо исключить сепсис до назначения иммуносупрессивной терапии предполагаемого узелкового полиартериита.
Сочетание полиневропатии, лихорадки, полиартрита можно обнаружить при болезни Лайма. Следует выяснить эпидемиологический анамнез (укус клеща, пребывание в природно-очаговой местности с мая по сентябрь). Для верификации диагноза необходимо обнаружение AT к боррелиям.
ЛЕЧЕНИЕ
Комплекс лечебных мероприятий включает:
- подавление воспаления, развившегося в результате отложения иммунных комплексов, и регуляцию (модулирование) иммунного ответа;
- нормализацию гемостаза в связи с развитием гиперкоагуляции;
- удаления из организма иммунных комплексов с целью предупреждения их отложения в сосудистую стенку;
- воздействие на отдельные резко выраженные синдромы.

При лечении учитывают степень активности патологического процесса а также преимущественное поражение тех или иных органов или систем.
К основным группам лекарственны препаратов, используемым при лечении узелкового полиартериита, относятся глюкокортикостероиды и цитостатики (циклофосфамид, азатиоприн), экстракорпоральные методы очищения крови (плазмаферез).
Глюкокортикоиды в сочетании с цитостатиками применяют для подавления иммунного воспаления и модулирования иммунного ответа.
Нормализацию нарушений гемостаза осуществляют с помощью гепарина натрия, а в дальнейшем — посредством антиагрегантов (дипиридамол или клопидогрел).
При наличии маркёров репликации вируса гепатита В показано назначение препаратов интерферона (рекомбинантный генно-инженерный интерферон) и ламивудина.
в сочетании с глюкокортикостероидами и плазмаферезом.
С целью улучшения процессов микроциркуляции периодически назначают сосудорасширяющие средства: внутрь — препараты никотиновой кислоты, парентерально — ксантинола никотинат.
При полиневритическом синдроме применяют физиотерапевтические методы лечения (продольный электрофорез с прокаином на нижние конечности) и витамины группы В в обычных дозах. Используют массаж и гидротерапию.
Комбинацию гипотензивных препаратов в достаточно высоких дозах с включением салуретиков применяют для нормализации артериального давления.
Хирургическое лечение показано при развитии почечной недостаточности (трансплантация почки) и тромбозе брыжеечных артерий. Следует заметить, что результаты трансплантации почек у больных узелковым полиартериитом не хуже, чем у пациентов, перенесших трансплантацию почек по поводу других заболеваний.
Наибольшую опасность представляют перфорация кишечника и развитие злокачественной артериальной гипертензии. Однако адекватное лечение значительно улучшает прогноз.
Литература
1. Внутренние болезни в 2-х томах: учебник / Под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова — 2010. — 1264 c.
— 1264 c.
2. Внутренние болезни: учебник. — 6-е изд., перераб. и доп. / В. И. Маколкин, С. И. Овчаренко, В. А. Сулимов. — 2012. — 768 с.
УЗЕЛКОВЫЙ ПЕРИАРТЕРИИТ • Большая российская энциклопедия
УЗЕЛКО́ВЫЙ ПЕРИАРТЕРИИ́Т (узелковый полиартериит, болезнь Кусмауля – Майера), заболевание из группы коллагеновых болезней. Характеризуется диффузным воспалением стенок артерий мышечного типа и артериол внутр. органов, кожи и мышц, очаговым ишемич. некрозом тканей и функциональной недостаточностью поражённых органов; наблюдается гл. обр. у мужчин ср. возраста. Впервые описано в 1866 нем. врачами А. Кусмаулем и Р. Майером (1824–88). Этиология У. п. разнообразна. Осн. значение придают аллергии к лекарственным препаратам, сывороткам, вакцинам, пищевой и пыльцевой аллергии, вирусной инфекции (гл. обр. вирусу гепатита В). Характерна системность поражений при У.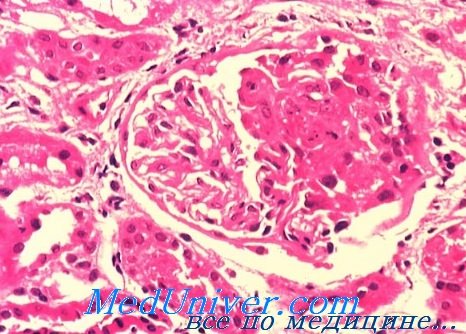 п. В начале болезни преобладают общие симптомы: лихорадка, резкое похудение, мышечно-суставные боли. Затем развивается органная патология, в которой выделяют 5 осн. видов: поражение сосудов почек; органов и тканей брюшной полости; сердца, лёгких и периферич. нервной системы. Поражение почек проявляется артериальной гипертензией, гематурией, ретинопатией, почечной недостаточностью. Для поражения сосудов органов и тканей брюшной полости характерны боли в животе, диспепсия (преим. диарея), возможны перитонит, желудочно-кишечные кровотечения. При поражении венечных сосудов сердца возникают мелкоочаговые инфаркты миокарда, аритмии, сердечная недостаточность. У. п. лёгких может проявляться бронхоспазмом, т. н. сосудистой пневмонией, дыхательной недостаточностью. Поражение периферич. нервов наблюдается у половины больных и проявляется невритами, резкими болями, парестезиями, парезами.
п. В начале болезни преобладают общие симптомы: лихорадка, резкое похудение, мышечно-суставные боли. Затем развивается органная патология, в которой выделяют 5 осн. видов: поражение сосудов почек; органов и тканей брюшной полости; сердца, лёгких и периферич. нервной системы. Поражение почек проявляется артериальной гипертензией, гематурией, ретинопатией, почечной недостаточностью. Для поражения сосудов органов и тканей брюшной полости характерны боли в животе, диспепсия (преим. диарея), возможны перитонит, желудочно-кишечные кровотечения. При поражении венечных сосудов сердца возникают мелкоочаговые инфаркты миокарда, аритмии, сердечная недостаточность. У. п. лёгких может проявляться бронхоспазмом, т. н. сосудистой пневмонией, дыхательной недостаточностью. Поражение периферич. нервов наблюдается у половины больных и проявляется невритами, резкими болями, парестезиями, парезами. У. п. периферич. сосудов может приводить к некрозу мягких тканей и развитию гангрены. Лечение: кортикостероиды, иммунодепрессанты (см. Иммунотропные средства), симптоматич. средства. См. также Васкулит.
У. п. периферич. сосудов может приводить к некрозу мягких тканей и развитию гангрены. Лечение: кортикостероиды, иммунодепрессанты (см. Иммунотропные средства), симптоматич. средства. См. также Васкулит.
Узелковый периартериит: причины, симптомы и лечение
Системное заболевание соединительной ткани, которое преимущественно поражает стенку мелких и средних сосудов артериального типа во внутренних органах, с развитием геморрагической сыпи на кожных покровах, периартериальных соединительнотканных разрастаний и многочисленными нарушениями висцеральных функций.
Частым симптомом узелкового периартериита являются нестерпимые боли в суставах и мышцах, атрофия мышечных волокон, фиброз крупных мышечных массивов конечностей.
Диагноз узелкового периартериита подтверждается микроскопическим исследованием образцов биоптатов кожи и мышц. Лечение узелкового периартериита консервативное, с превалирующим применением массивной терапии, угнетающей реактивность иммунной системы.
Эпидемиология
Среди других разновидностей системных васкулитов, узелковый периартериит составляет около 5% всех случаев, и протекает в кожной, мышечной и различных висцеральных формах (легочной, почечной, кишечной, сердечной), которые могут сопровождаться серьезными осложнениями, угрожающими жизни пациента с возможной тенденцией к инвалидизации.
Узелковым периартериитом поражается, в основном, население трудоспособного возраста, преимущественно, мужчины, в силу их конституционально повышенной активности иммунной системы. Заболевание носит хронический характер, протекает с аллергически отягощенными проявлениями в период обострения, значительно снижая трудоспособность и физические возможности больного.
Классификация
Узелковый периартериит протекает в нескольких существующих формах, разделяющихся в зависимости от склонности процесса к генерализации, определения поражения органов и систем, тяжести общего состояния пациента и сохранности больного в трудовом и физическом плане.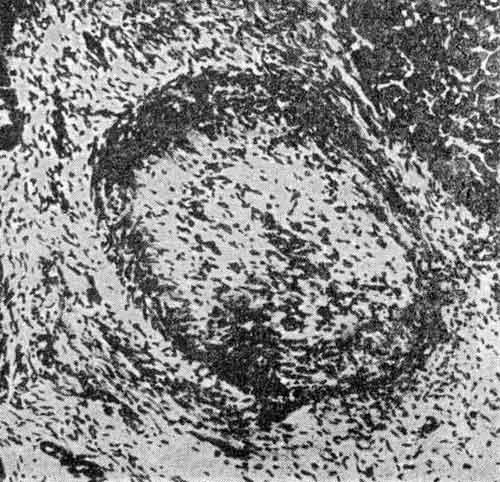
- Кожный вариант узелкового периартериита — форма узелкового периартериита, имеющая относительно доброкачественное течение. Протекает без задействования в процесс внутренних органов с преимущественным поражением артериол глубоких слоёв дермы с развитием петехиальной сыпи и пальпаторной болезненности кожных покровов. Пациенты с артериитами при кожной форме системного васкулита сохраняют трудоспособность, относительно благополучны в плане физической функциональности, не предъявляют жалоб на снижение функции конечностей, боли, ограничение способности к активным действиям.
- Астматическая форма узелкового периартериита — узелковый периартериит, при котором пациентов беспокоят спастический сухой кашель, ощущение царапания в груди, нехватку воздуха, тяжесть выдоха. Подобные изменения объясняются патологическими изменениями артерий респираторного дерева, их склерозированием и разрывами мелких ветвей, приводящих к атрофии внутренних слоёв бронхов и недостаточности поступления кислорода в организм.

- Вегето-тромботическая форма узелкового периартериита — объясняется аутоиммунные воспалением, которое развивается на внутренней оболочке артерии. На повреждения эндотелия реагирует свертывающая система крови: образуются микротромбозы артериол и сужения просвета артерий среднего диаметра, что приводит к гипоксических поражениям внутренних органов, преимущественно, сердца и почек. Эта форма периартериита склонна к медленному прогрессированию с нарастанием окклюзии почечных и венечных артерий, прогрессивному подъёму артериального давления, снижением фильтрационной функции почек, гипертрофией стенки желудочков сердца. Такие пациенты отмечают простреливающие невритоподобные боли в боках тела и конечностях, онемение пальцев, ощущение стягивания и покалывания внутри организма и в дистальных отделах конечностей.
При любой из форм узелкового периартериита возможны периоды прогрессирования с острыми болями в мышцах, высокими цифрами артериального давления, общей слабостью, желудочно- кишечными кровотечениями и образованием эрозий.
Функциональность пациента, в периоды обострения узелкового периартериита, значительно снижена, он требует постоянного контроля жизненных и функциональных показателей, профилактики развития молниеносного течения периартериита со злокачественной гипертензией, значительными неврологическими нарушениями, прогрессирующим ухудшением состояния, приводящим к летальному исходу уже через полгода после дебюта заболевания.
Причины
Достоверная причина узелкового периартериита до сих пор не ясна. Предполагается, что вызывать такой агрессивный иммунный ответ на собственные ткани может наличие в клетках единиц вирусов герпес-группы.
Провоцирующими факторами для развития узелкового периартериита выступают переохлаждение, гиперинсоляция (чрезмерное пребывание на открытом солнце), острые вирусные респираторные заболевания, вакцинация без уточнения иммунного статуса, введение инъекционных медикаментов без уточнения степени чувствительности к ним.
Предполагается и генетическая склонность к системным васкулитам, что аргументируется повторными случаями больных васкулитами в семьях, где уже встречался узелковый периартериит.
Симптомы
Узелковый периартериит включает в себя комплекс проявлений, которые легче всего характеризировать по группам, по мере тяжести их проявления:
- Кожно-ангиитические- эти проявления узелкового периартериита включают в себя побледнение кожи до оттенка мраморности, её сухость, нарушение турнира и эластичности. Кожа пациентов с таким васкулитом холодная, на ощупь похожа на смазанную парафином. Диагностически важным признаком является появление на коже венулярного рисунка — сетчатого ливедо, не исчезающего при надавливании и растягивании кожи. Характерно для периартериита образование узелков в районах костных выступов и суставных ямках ( подколенных и подмышечных).
- Неврологические — развитие полинейропатий и невритов в результате гипоксического повреждения крупных нервных стволов. Проявляется ощущением онемения в конечностях, ползанья мурашек, простреливающими резкими болями по ходу сосудисто- нервных пучков туловища. При злокачественном течении узелкового периартериита возможно поражение центральной нервной системы, с угнетением сознания вегето-висцеральными дисфункциями, развитием судорог;
- Патология мочевыделительной системы — проявляется нарушением работы фильтрационного барьера почки с появлением в моче белка, клеток красной крови и иммунной системы, вплоть до развития почечной недостаточности. Морфологически определяется наличие кистозного перерождения, участков некроза, ишемических инфарктов почек;
- Общие проявления — осложняют течение заболевания и включают в себя гектическую лихорадку, которая не снижается в ответ на введение
- жаропонижающих средств, но уменьшается при использовании гормонов глюкокортикостероидного ряда, общую слабость, тяжесть в теле, апатию;
- Сердечно-сосудистые проявления — клинически напоминают картину ишемической болезни сердца, и проявляются устойчивыми загрудинными болями, страхом смерти, нехваткой воздуха, посинением ногтевого ложа и красной каймы губ. Морфологически определяются аневризмы и узелки на коронарных артериях, участки микрокровоизлияний и некрозов;
- Мышечно- суставной синдром- проявляется выраженными острыми, скручивающими болями в мышцах и суставах, нарушения функционирования конечностей, развитием воспалительных изменений в суставных полостях ( артритов, синовиитов), фибротической атрофии мышц.
Диагностика
Верификация диагноза узелкового периартериита осуществляется с помощью микроскопического исследования кожных срезов на предмет периартериального разрастания соединительнотканных муфт и участков геморрагической сыпи. Дополнительно рекомендовано сканирующее магнитно-резонансное исследование на предмет выявления участков инфаркта во внутренних органах, степени стеноза артерий, а также выявления уровня антител к повреждённым клетках эндотелия и степени аутоиммунного ответа.
Лечение
При узелкового периартериите преимущество предоставляется массивной иммуносупрессивной терапии с использованием стероидных гормонов, цитостатиков, препаратов, подавляющих пролиферацию мезенхимальных клеток. Лечение принимается ежеквартально, курсами, до достижения стойкой ремиссии и ослабления симптомов. При тромботических осложнениях к лечению добавляют антитромботические препараты под контролем показателей коагулограммы. При осложнениях со стороны почек с явлениями уремии, рекомендовано проведение гемодиализа или гемосорбции для детоксикации организма.
Прогноз
При узелковом периартериите, прогноз не однозначный и во многом зависит от формы и скорости прогрессирования узелкового периартериита и добросовестности приема пациентом приписанной терапии.
Узелковый полиартериит (PAN): симптомы, лечение и исходы
Обзор
Что такое узелковый полиартериит (ПАН)?
Узелковый полиартериит (PAN) — редкое заболевание, которое возникает в результате воспаления кровеносных сосудов («васкулит»), вызывающего повреждение систем органов. Области, наиболее часто поражаемые PAN, включают нервы, кишечник, сердце и суставы.PAN также может влиять на кровеносные сосуды почек, что приводит к повышению артериального давления и нарушению функции почек.
Что такое васкулит?
Васкулит — это общий термин, обозначающий воспаление кровеносных сосудов. При воспалении кровеносный сосуд может ослабнуть и растянуться в размерах, что может привести к аневризмам, или стать настолько тонким, что разорвется, что приведет к кровотечению в ткани. Васкулит также может вызывать сужение кровеносных сосудов до полного закрытия, в результате чего органы становятся поврежденными из-за потери кислорода и питательных веществ, которые поступали с кровью.
PAN влияет исключительно на кровеносные сосуды среднего размера.
На кого влияет PAN?
PAN может встречаться у людей всех возрастов, от детей до пожилых людей, и, по-видимому, одинаково влияет на мужчин и женщин.
Симптомы и причины
Что вызывает узелковый полиартериит (ПАН)?
Причина PAN неизвестна.PAN не является формой рака, не заразен и обычно не встречается в семье. Данные исследовательских лабораторий убедительно подтверждают, что иммунная система играет важную роль в PAN, вызывая воспаление и повреждение кровеносных сосудов и тканей. PAN тесно связан с инфекцией гепатита B. С момента создания вакцины против гепатита B количество случаев PAN значительно снизилось.
Каковы симптомы узелкового полиартериита (PAN)?
Поскольку может быть задействовано множество различных систем органов, при ПАН возможен широкий спектр симптомов.Пациенты с ПАН могут в целом чувствовать себя плохо и утомленно, иметь лихорадку или потерять аппетит и вес. У них могут быть симптомы, связанные с участками поражения, такие как боль в мышцах и / или суставах, кожные язвы, которые могут проявляться в виде твердых болезненных узелков или язв, боль в животе или кровь в стуле, возникающие в результате поражения кишечного тракта, или одышка. дыхания или боли в груди от болезни, поражающей сердце. Высокое кровяное давление является обычным явлением при ПАН и обычно связано с васкулитом, снижающим приток крови к почкам.PAN может повлиять на нервы и вызвать ненормальные ощущения, онемение или потерю силы. Может присутствовать любая комбинация этих симптомов.
Диагностика и тесты
Как диагностируется узелковый полиартериит (PAN)?
Врач может заподозрить PAN на основании информации, полученной из различных источников, в том числе:
- История болезни для выявления симптомов PAN.
- Физикальное обследование для выявления участков поражения органов и исключения других заболеваний, которые могут иметь схожий вид.
- Анализы крови и мочи на предмет признаков, которые могут указывать на воспаление или участки поражения органов.
- Визуализирующие обследования, такие как рентген, компьютерная томография (КТ) или магнитно-резонансное сканирование (МРТ), могут выявить аномалии в пораженных областях.
При подозрении на диагноз PAN обычно проводят подтверждение диагноза путем получения артериограммы или биопсии.Артериограмма включает инъекцию красителя в кровоток, что позволяет визуализировать кровеносные сосуды и может показать аневризмы или сужение кровеносных сосудов, указывающие на васкулит. В зависимости от места поражения может быть выполнена биопсия пораженного участка, чтобы попытаться подтвердить наличие васкулита в ткани. Биопсия и артериограмма рекомендуются только для тех участков органов, в которых обнаружены отклонения от нормы при осмотре, лабораторных исследованиях или других типах визуализационных исследований.
Ведение и лечение
Как лечится узелковый полиартериит (ПАН)?
Лекарства, подавляющие иммунную систему, составляют основу лечения PAN. Существует множество иммунодепрессантов, которые используются при ПАН, каждое из которых имеет индивидуальные побочные эффекты.
Людей с PAN, у которых есть поражение критических систем органов, обычно лечат кортикостероидами, такими как преднизон или преднизолон, в сочетании с другими иммуносупрессивными препаратами, такими как циклофосфамид (Cytoxan®). Циклофосфамид назначают в высоких дозах для лечения определенных типов рака и поэтому иногда называют «химиотерапией». При лечении рака циклофосфамид убивает или замедляет рост быстро размножающихся раковых клеток. При васкулите циклофосфамид назначают в дозах от 10 до 100 раз ниже, чем те, которые используются для лечения рака.В этом случае его основной эффект заключается в том, чтобы влиять на поведение иммунной системы таким образом, чтобы это приводило к иммуносупрессии. В редких случаях люди, у которых нет проявлений, влияющих на нервную систему, сердце, почки, кишечник или другие признаки тяжелого заболевания, могут хорошо справиться с терапией только кортикостероидами.
Все иммунодепрессанты могут иметь побочные эффекты. Мониторинг побочных эффектов играет решающую роль в предотвращении или минимизации их возникновения.Каждое лекарство имеет уникальный профиль побочных эффектов, который составляет основу плана мониторинга. Тот факт, что человек с PAN может изначально переносить лечение, не гарантирует, что этот человек будет иметь такую же степень терпимости с течением времени. Это делает важным постоянный мониторинг, а в некоторых случаях мониторинг долгосрочных эффектов может быть важным даже после прекращения приема лекарств.
Цель лечения — устранить признаки воспаления, вызванного ПАН. Когда это достигается, это называется «ремиссией».«Когда становится очевидным, что болезнь улучшается, врачи постепенно снижают дозу кортикостероидов и в конечном итоге надеются полностью отменить ее. Когда используется циклофосфамид, его часто назначают только до момента ремиссии (обычно около 3-6 месяцев), после в это время его можно переключить на другой иммунодепрессант, такой как метотрексат или азатиоприн (Имуран®), для поддержания ремиссии.Продолжительность лечения поддерживающим иммунодепрессивным препаратом может варьироваться в зависимости от человека.В большинстве случаев его назначают как минимум в течение 1-2 лет, прежде чем будет рассмотрен вопрос о целесообразности постепенного снижения дозировки до прекращения приема.
У людей, у которых есть PAN-подобный васкулит, связанный с гепатитом B, противовирусные препараты, используемые для лечения гепатита, составляют важную часть лечения. Иммунодепрессанты часто назначаются изначально для контроля васкулита, но их можно отменить быстрее, чем в других условиях, чтобы дать антивирусным препаратам больше шансов контролировать инфекцию.
Перспективы / Прогноз
Каковы перспективы для пациентов с узловым полиартериитом (PAN)?
Поскольку PAN — редкое заболевание, точные статистические данные об общем результате являются приблизительными. В среднем после 5 лет болезни более 80% людей выживают после воздействия PAN.То, как поступают люди с PAN, сильно зависит от тяжести их болезни. Хотя PAN может быть внезапным и серьезным заболеванием, у многих людей с PAN все хорошо.
Наилучшая возможность минимизировать ущерб появляется тогда, когда лечение было начато незамедлительно и под тщательным наблюдением врача, знающего о PAN. Даже пациенты с наиболее тяжелой ПАН могут достичь ремиссии при своевременном лечении и тщательном наблюдении.
После достижения ремиссии возможно повторение ПАН (называемое «рецидивом»).Оценки частоты рецидивов ПАН сильно различаются, но составляют от 10 до 40%. Такие рецидивы могут быть похожи на те, которые испытывал человек во время постановки диагноза, или могут отличаться. Вероятность серьезного рецидива можно свести к минимуму, если своевременно сообщать о любых новых симптомах врачу, регулярно осматривать врача и проводить постоянный мониторинг с помощью лабораторных тестов. Подход к лечению рецидивов аналогичен подходу к лечению вновь диагностированного заболевания, ремиссия снова возможна для большинства людей с ПАН.
Узелковый полиартериит (PAN): симптомы, лечение и исходы
Обзор
Что такое узелковый полиартериит (ПАН)?
Узелковый полиартериит (PAN) — редкое заболевание, которое возникает в результате воспаления кровеносных сосудов («васкулит»), вызывающего повреждение систем органов.Области, наиболее часто поражаемые PAN, включают нервы, кишечник, сердце и суставы. PAN также может влиять на кровеносные сосуды почек, что приводит к повышению артериального давления и нарушению функции почек.
Что такое васкулит?
Васкулит — это общий термин, обозначающий воспаление кровеносных сосудов. При воспалении кровеносный сосуд может ослабнуть и растянуться в размерах, что может привести к аневризмам, или стать настолько тонким, что разорвется, что приведет к кровотечению в ткани.Васкулит также может вызывать сужение кровеносных сосудов до полного закрытия, в результате чего органы становятся поврежденными из-за потери кислорода и питательных веществ, которые поступали с кровью.
PAN влияет исключительно на кровеносные сосуды среднего размера.
На кого влияет PAN?
PAN может встречаться у людей всех возрастов, от детей до пожилых людей, и, по-видимому, одинаково влияет на мужчин и женщин.
Симптомы и причины
Что вызывает узелковый полиартериит (ПАН)?
Причина PAN неизвестна.PAN не является формой рака, не заразен и обычно не встречается в семье. Данные исследовательских лабораторий убедительно подтверждают, что иммунная система играет важную роль в PAN, вызывая воспаление и повреждение кровеносных сосудов и тканей. PAN тесно связан с инфекцией гепатита B. С момента создания вакцины против гепатита B количество случаев PAN значительно снизилось.
Каковы симптомы узелкового полиартериита (PAN)?
Поскольку может быть задействовано множество различных систем органов, при ПАН возможен широкий спектр симптомов.Пациенты с ПАН могут в целом чувствовать себя плохо и утомленно, иметь лихорадку или потерять аппетит и вес. У них могут быть симптомы, связанные с участками поражения, такие как боль в мышцах и / или суставах, кожные язвы, которые могут проявляться в виде твердых болезненных узелков или язв, боль в животе или кровь в стуле, возникающие в результате поражения кишечного тракта, или одышка. дыхания или боли в груди от болезни, поражающей сердце. Высокое кровяное давление является обычным явлением при ПАН и обычно связано с васкулитом, снижающим приток крови к почкам.PAN может повлиять на нервы и вызвать ненормальные ощущения, онемение или потерю силы. Может присутствовать любая комбинация этих симптомов.
Диагностика и тесты
Как диагностируется узелковый полиартериит (PAN)?
Врач может заподозрить PAN на основании информации, полученной из различных источников, в том числе:
- История болезни для выявления симптомов PAN.
- Физикальное обследование для выявления участков поражения органов и исключения других заболеваний, которые могут иметь схожий вид.
- Анализы крови и мочи на предмет признаков, которые могут указывать на воспаление или участки поражения органов.
- Визуализирующие обследования, такие как рентген, компьютерная томография (КТ) или магнитно-резонансное сканирование (МРТ), могут выявить аномалии в пораженных областях.
При подозрении на диагноз PAN обычно проводят подтверждение диагноза путем получения артериограммы или биопсии.Артериограмма включает инъекцию красителя в кровоток, что позволяет визуализировать кровеносные сосуды и может показать аневризмы или сужение кровеносных сосудов, указывающие на васкулит. В зависимости от места поражения может быть выполнена биопсия пораженного участка, чтобы попытаться подтвердить наличие васкулита в ткани. Биопсия и артериограмма рекомендуются только для тех участков органов, в которых обнаружены отклонения от нормы при осмотре, лабораторных исследованиях или других типах визуализационных исследований.
Ведение и лечение
Как лечится узелковый полиартериит (ПАН)?
Лекарства, подавляющие иммунную систему, составляют основу лечения PAN. Существует множество иммунодепрессантов, которые используются при ПАН, каждое из которых имеет индивидуальные побочные эффекты.
Людей с PAN, у которых есть поражение критических систем органов, обычно лечат кортикостероидами, такими как преднизон или преднизолон, в сочетании с другими иммуносупрессивными препаратами, такими как циклофосфамид (Cytoxan®). Циклофосфамид назначают в высоких дозах для лечения определенных типов рака и поэтому иногда называют «химиотерапией». При лечении рака циклофосфамид убивает или замедляет рост быстро размножающихся раковых клеток. При васкулите циклофосфамид назначают в дозах от 10 до 100 раз ниже, чем те, которые используются для лечения рака.В этом случае его основной эффект заключается в том, чтобы влиять на поведение иммунной системы таким образом, чтобы это приводило к иммуносупрессии. В редких случаях люди, у которых нет проявлений, влияющих на нервную систему, сердце, почки, кишечник или другие признаки тяжелого заболевания, могут хорошо справиться с терапией только кортикостероидами.
Все иммунодепрессанты могут иметь побочные эффекты. Мониторинг побочных эффектов играет решающую роль в предотвращении или минимизации их возникновения.Каждое лекарство имеет уникальный профиль побочных эффектов, который составляет основу плана мониторинга. Тот факт, что человек с PAN может изначально переносить лечение, не гарантирует, что этот человек будет иметь такую же степень терпимости с течением времени. Это делает важным постоянный мониторинг, а в некоторых случаях мониторинг долгосрочных эффектов может быть важным даже после прекращения приема лекарств.
Цель лечения — устранить признаки воспаления, вызванного ПАН. Когда это достигается, это называется «ремиссией».«Когда становится очевидным, что болезнь улучшается, врачи постепенно снижают дозу кортикостероидов и в конечном итоге надеются полностью отменить ее. Когда используется циклофосфамид, его часто назначают только до момента ремиссии (обычно около 3-6 месяцев), после в это время его можно переключить на другой иммунодепрессант, такой как метотрексат или азатиоприн (Имуран®), для поддержания ремиссии.Продолжительность лечения поддерживающим иммунодепрессивным препаратом может варьироваться в зависимости от человека.В большинстве случаев его назначают как минимум в течение 1-2 лет, прежде чем будет рассмотрен вопрос о целесообразности постепенного снижения дозировки до прекращения приема.
У людей, у которых есть PAN-подобный васкулит, связанный с гепатитом B, противовирусные препараты, используемые для лечения гепатита, составляют важную часть лечения. Иммунодепрессанты часто назначаются изначально для контроля васкулита, но их можно отменить быстрее, чем в других условиях, чтобы дать антивирусным препаратам больше шансов контролировать инфекцию.
Перспективы / Прогноз
Каковы перспективы для пациентов с узловым полиартериитом (PAN)?
Поскольку PAN — редкое заболевание, точные статистические данные об общем результате являются приблизительными. В среднем после 5 лет болезни более 80% людей выживают после воздействия PAN.То, как поступают люди с PAN, сильно зависит от тяжести их болезни. Хотя PAN может быть внезапным и серьезным заболеванием, у многих людей с PAN все хорошо.
Наилучшая возможность минимизировать ущерб появляется тогда, когда лечение было начато незамедлительно и под тщательным наблюдением врача, знающего о PAN. Даже пациенты с наиболее тяжелой ПАН могут достичь ремиссии при своевременном лечении и тщательном наблюдении.
После достижения ремиссии возможно повторение ПАН (называемое «рецидивом»).Оценки частоты рецидивов ПАН сильно различаются, но составляют от 10 до 40%. Такие рецидивы могут быть похожи на те, которые испытывал человек во время постановки диагноза, или могут отличаться. Вероятность серьезного рецидива можно свести к минимуму, если своевременно сообщать о любых новых симптомах врачу, регулярно осматривать врача и проводить постоянный мониторинг с помощью лабораторных тестов. Подход к лечению рецидивов аналогичен подходу к лечению вновь диагностированного заболевания, ремиссия снова возможна для большинства людей с ПАН.
Узелковый полиартериит (PAN): симптомы, лечение и исходы
Обзор
Что такое узелковый полиартериит (ПАН)?
Узелковый полиартериит (PAN) — редкое заболевание, которое возникает в результате воспаления кровеносных сосудов («васкулит»), вызывающего повреждение систем органов.Области, наиболее часто поражаемые PAN, включают нервы, кишечник, сердце и суставы. PAN также может влиять на кровеносные сосуды почек, что приводит к повышению артериального давления и нарушению функции почек.
Что такое васкулит?
Васкулит — это общий термин, обозначающий воспаление кровеносных сосудов. При воспалении кровеносный сосуд может ослабнуть и растянуться в размерах, что может привести к аневризмам, или стать настолько тонким, что разорвется, что приведет к кровотечению в ткани.Васкулит также может вызывать сужение кровеносных сосудов до полного закрытия, в результате чего органы становятся поврежденными из-за потери кислорода и питательных веществ, которые поступали с кровью.
PAN влияет исключительно на кровеносные сосуды среднего размера.
На кого влияет PAN?
PAN может встречаться у людей всех возрастов, от детей до пожилых людей, и, по-видимому, одинаково влияет на мужчин и женщин.
Симптомы и причины
Что вызывает узелковый полиартериит (ПАН)?
Причина PAN неизвестна.PAN не является формой рака, не заразен и обычно не встречается в семье. Данные исследовательских лабораторий убедительно подтверждают, что иммунная система играет важную роль в PAN, вызывая воспаление и повреждение кровеносных сосудов и тканей. PAN тесно связан с инфекцией гепатита B. С момента создания вакцины против гепатита B количество случаев PAN значительно снизилось.
Каковы симптомы узелкового полиартериита (PAN)?
Поскольку может быть задействовано множество различных систем органов, при ПАН возможен широкий спектр симптомов.Пациенты с ПАН могут в целом чувствовать себя плохо и утомленно, иметь лихорадку или потерять аппетит и вес. У них могут быть симптомы, связанные с участками поражения, такие как боль в мышцах и / или суставах, кожные язвы, которые могут проявляться в виде твердых болезненных узелков или язв, боль в животе или кровь в стуле, возникающие в результате поражения кишечного тракта, или одышка. дыхания или боли в груди от болезни, поражающей сердце. Высокое кровяное давление является обычным явлением при ПАН и обычно связано с васкулитом, снижающим приток крови к почкам.PAN может повлиять на нервы и вызвать ненормальные ощущения, онемение или потерю силы. Может присутствовать любая комбинация этих симптомов.
Диагностика и тесты
Как диагностируется узелковый полиартериит (PAN)?
Врач может заподозрить PAN на основании информации, полученной из различных источников, в том числе:
- История болезни для выявления симптомов PAN.
- Физикальное обследование для выявления участков поражения органов и исключения других заболеваний, которые могут иметь схожий вид.
- Анализы крови и мочи на предмет признаков, которые могут указывать на воспаление или участки поражения органов.
- Визуализирующие обследования, такие как рентген, компьютерная томография (КТ) или магнитно-резонансное сканирование (МРТ), могут выявить аномалии в пораженных областях.
При подозрении на диагноз PAN обычно проводят подтверждение диагноза путем получения артериограммы или биопсии.Артериограмма включает инъекцию красителя в кровоток, что позволяет визуализировать кровеносные сосуды и может показать аневризмы или сужение кровеносных сосудов, указывающие на васкулит. В зависимости от места поражения может быть выполнена биопсия пораженного участка, чтобы попытаться подтвердить наличие васкулита в ткани. Биопсия и артериограмма рекомендуются только для тех участков органов, в которых обнаружены отклонения от нормы при осмотре, лабораторных исследованиях или других типах визуализационных исследований.
Ведение и лечение
Как лечится узелковый полиартериит (ПАН)?
Лекарства, подавляющие иммунную систему, составляют основу лечения PAN. Существует множество иммунодепрессантов, которые используются при ПАН, каждое из которых имеет индивидуальные побочные эффекты.
Людей с PAN, у которых есть поражение критических систем органов, обычно лечат кортикостероидами, такими как преднизон или преднизолон, в сочетании с другими иммуносупрессивными препаратами, такими как циклофосфамид (Cytoxan®). Циклофосфамид назначают в высоких дозах для лечения определенных типов рака и поэтому иногда называют «химиотерапией». При лечении рака циклофосфамид убивает или замедляет рост быстро размножающихся раковых клеток. При васкулите циклофосфамид назначают в дозах от 10 до 100 раз ниже, чем те, которые используются для лечения рака.В этом случае его основной эффект заключается в том, чтобы влиять на поведение иммунной системы таким образом, чтобы это приводило к иммуносупрессии. В редких случаях люди, у которых нет проявлений, влияющих на нервную систему, сердце, почки, кишечник или другие признаки тяжелого заболевания, могут хорошо справиться с терапией только кортикостероидами.
Все иммунодепрессанты могут иметь побочные эффекты. Мониторинг побочных эффектов играет решающую роль в предотвращении или минимизации их возникновения.Каждое лекарство имеет уникальный профиль побочных эффектов, который составляет основу плана мониторинга. Тот факт, что человек с PAN может изначально переносить лечение, не гарантирует, что этот человек будет иметь такую же степень терпимости с течением времени. Это делает важным постоянный мониторинг, а в некоторых случаях мониторинг долгосрочных эффектов может быть важным даже после прекращения приема лекарств.
Цель лечения — устранить признаки воспаления, вызванного ПАН. Когда это достигается, это называется «ремиссией».«Когда становится очевидным, что болезнь улучшается, врачи постепенно снижают дозу кортикостероидов и в конечном итоге надеются полностью отменить ее. Когда используется циклофосфамид, его часто назначают только до момента ремиссии (обычно около 3-6 месяцев), после в это время его можно переключить на другой иммунодепрессант, такой как метотрексат или азатиоприн (Имуран®), для поддержания ремиссии.Продолжительность лечения поддерживающим иммунодепрессивным препаратом может варьироваться в зависимости от человека.В большинстве случаев его назначают как минимум в течение 1-2 лет, прежде чем будет рассмотрен вопрос о целесообразности постепенного снижения дозировки до прекращения приема.
У людей, у которых есть PAN-подобный васкулит, связанный с гепатитом B, противовирусные препараты, используемые для лечения гепатита, составляют важную часть лечения. Иммунодепрессанты часто назначаются изначально для контроля васкулита, но их можно отменить быстрее, чем в других условиях, чтобы дать антивирусным препаратам больше шансов контролировать инфекцию.
Перспективы / Прогноз
Каковы перспективы для пациентов с узловым полиартериитом (PAN)?
Поскольку PAN — редкое заболевание, точные статистические данные об общем результате являются приблизительными. В среднем после 5 лет болезни более 80% людей выживают после воздействия PAN.То, как поступают люди с PAN, сильно зависит от тяжести их болезни. Хотя PAN может быть внезапным и серьезным заболеванием, у многих людей с PAN все хорошо.
Наилучшая возможность минимизировать ущерб появляется тогда, когда лечение было начато незамедлительно и под тщательным наблюдением врача, знающего о PAN. Даже пациенты с наиболее тяжелой ПАН могут достичь ремиссии при своевременном лечении и тщательном наблюдении.
После достижения ремиссии возможно повторение ПАН (называемое «рецидивом»).Оценки частоты рецидивов ПАН сильно различаются, но составляют от 10 до 40%. Такие рецидивы могут быть похожи на те, которые испытывал человек во время постановки диагноза, или могут отличаться. Вероятность серьезного рецидива можно свести к минимуму, если своевременно сообщать о любых новых симптомах врачу, регулярно осматривать врача и проводить постоянный мониторинг с помощью лабораторных тестов. Подход к лечению рецидивов аналогичен подходу к лечению вновь диагностированного заболевания, ремиссия снова возможна для большинства людей с ПАН.
Узелковый полиартериит (PAN): симптомы, лечение и исходы
Обзор
Что такое узелковый полиартериит (ПАН)?
Узелковый полиартериит (PAN) — редкое заболевание, которое возникает в результате воспаления кровеносных сосудов («васкулит»), вызывающего повреждение систем органов.Области, наиболее часто поражаемые PAN, включают нервы, кишечник, сердце и суставы. PAN также может влиять на кровеносные сосуды почек, что приводит к повышению артериального давления и нарушению функции почек.
Что такое васкулит?
Васкулит — это общий термин, обозначающий воспаление кровеносных сосудов. При воспалении кровеносный сосуд может ослабнуть и растянуться в размерах, что может привести к аневризмам, или стать настолько тонким, что разорвется, что приведет к кровотечению в ткани.Васкулит также может вызывать сужение кровеносных сосудов до полного закрытия, в результате чего органы становятся поврежденными из-за потери кислорода и питательных веществ, которые поступали с кровью.
PAN влияет исключительно на кровеносные сосуды среднего размера.
На кого влияет PAN?
PAN может встречаться у людей всех возрастов, от детей до пожилых людей, и, по-видимому, одинаково влияет на мужчин и женщин.
Симптомы и причины
Что вызывает узелковый полиартериит (ПАН)?
Причина PAN неизвестна.PAN не является формой рака, не заразен и обычно не встречается в семье. Данные исследовательских лабораторий убедительно подтверждают, что иммунная система играет важную роль в PAN, вызывая воспаление и повреждение кровеносных сосудов и тканей. PAN тесно связан с инфекцией гепатита B. С момента создания вакцины против гепатита B количество случаев PAN значительно снизилось.
Каковы симптомы узелкового полиартериита (PAN)?
Поскольку может быть задействовано множество различных систем органов, при ПАН возможен широкий спектр симптомов.Пациенты с ПАН могут в целом чувствовать себя плохо и утомленно, иметь лихорадку или потерять аппетит и вес. У них могут быть симптомы, связанные с участками поражения, такие как боль в мышцах и / или суставах, кожные язвы, которые могут проявляться в виде твердых болезненных узелков или язв, боль в животе или кровь в стуле, возникающие в результате поражения кишечного тракта, или одышка. дыхания или боли в груди от болезни, поражающей сердце. Высокое кровяное давление является обычным явлением при ПАН и обычно связано с васкулитом, снижающим приток крови к почкам.PAN может повлиять на нервы и вызвать ненормальные ощущения, онемение или потерю силы. Может присутствовать любая комбинация этих симптомов.
Диагностика и тесты
Как диагностируется узелковый полиартериит (PAN)?
Врач может заподозрить PAN на основании информации, полученной из различных источников, в том числе:
- История болезни для выявления симптомов PAN.
- Физикальное обследование для выявления участков поражения органов и исключения других заболеваний, которые могут иметь схожий вид.
- Анализы крови и мочи на предмет признаков, которые могут указывать на воспаление или участки поражения органов.
- Визуализирующие обследования, такие как рентген, компьютерная томография (КТ) или магнитно-резонансное сканирование (МРТ), могут выявить аномалии в пораженных областях.
При подозрении на диагноз PAN обычно проводят подтверждение диагноза путем получения артериограммы или биопсии.Артериограмма включает инъекцию красителя в кровоток, что позволяет визуализировать кровеносные сосуды и может показать аневризмы или сужение кровеносных сосудов, указывающие на васкулит. В зависимости от места поражения может быть выполнена биопсия пораженного участка, чтобы попытаться подтвердить наличие васкулита в ткани. Биопсия и артериограмма рекомендуются только для тех участков органов, в которых обнаружены отклонения от нормы при осмотре, лабораторных исследованиях или других типах визуализационных исследований.
Ведение и лечение
Как лечится узелковый полиартериит (ПАН)?
Лекарства, подавляющие иммунную систему, составляют основу лечения PAN. Существует множество иммунодепрессантов, которые используются при ПАН, каждое из которых имеет индивидуальные побочные эффекты.
Людей с PAN, у которых есть поражение критических систем органов, обычно лечат кортикостероидами, такими как преднизон или преднизолон, в сочетании с другими иммуносупрессивными препаратами, такими как циклофосфамид (Cytoxan®). Циклофосфамид назначают в высоких дозах для лечения определенных типов рака и поэтому иногда называют «химиотерапией». При лечении рака циклофосфамид убивает или замедляет рост быстро размножающихся раковых клеток. При васкулите циклофосфамид назначают в дозах от 10 до 100 раз ниже, чем те, которые используются для лечения рака.В этом случае его основной эффект заключается в том, чтобы влиять на поведение иммунной системы таким образом, чтобы это приводило к иммуносупрессии. В редких случаях люди, у которых нет проявлений, влияющих на нервную систему, сердце, почки, кишечник или другие признаки тяжелого заболевания, могут хорошо справиться с терапией только кортикостероидами.
Все иммунодепрессанты могут иметь побочные эффекты. Мониторинг побочных эффектов играет решающую роль в предотвращении или минимизации их возникновения.Каждое лекарство имеет уникальный профиль побочных эффектов, который составляет основу плана мониторинга. Тот факт, что человек с PAN может изначально переносить лечение, не гарантирует, что этот человек будет иметь такую же степень терпимости с течением времени. Это делает важным постоянный мониторинг, а в некоторых случаях мониторинг долгосрочных эффектов может быть важным даже после прекращения приема лекарств.
Цель лечения — устранить признаки воспаления, вызванного ПАН. Когда это достигается, это называется «ремиссией».«Когда становится очевидным, что болезнь улучшается, врачи постепенно снижают дозу кортикостероидов и в конечном итоге надеются полностью отменить ее. Когда используется циклофосфамид, его часто назначают только до момента ремиссии (обычно около 3-6 месяцев), после в это время его можно переключить на другой иммунодепрессант, такой как метотрексат или азатиоприн (Имуран®), для поддержания ремиссии.Продолжительность лечения поддерживающим иммунодепрессивным препаратом может варьироваться в зависимости от человека.В большинстве случаев его назначают как минимум в течение 1-2 лет, прежде чем будет рассмотрен вопрос о целесообразности постепенного снижения дозировки до прекращения приема.
У людей, у которых есть PAN-подобный васкулит, связанный с гепатитом B, противовирусные препараты, используемые для лечения гепатита, составляют важную часть лечения. Иммунодепрессанты часто назначаются изначально для контроля васкулита, но их можно отменить быстрее, чем в других условиях, чтобы дать антивирусным препаратам больше шансов контролировать инфекцию.
Перспективы / Прогноз
Каковы перспективы для пациентов с узловым полиартериитом (PAN)?
Поскольку PAN — редкое заболевание, точные статистические данные об общем результате являются приблизительными. В среднем после 5 лет болезни более 80% людей выживают после воздействия PAN.То, как поступают люди с PAN, сильно зависит от тяжести их болезни. Хотя PAN может быть внезапным и серьезным заболеванием, у многих людей с PAN все хорошо.
Наилучшая возможность минимизировать ущерб появляется тогда, когда лечение было начато незамедлительно и под тщательным наблюдением врача, знающего о PAN. Даже пациенты с наиболее тяжелой ПАН могут достичь ремиссии при своевременном лечении и тщательном наблюдении.
После достижения ремиссии возможно повторение ПАН (называемое «рецидивом»).Оценки частоты рецидивов ПАН сильно различаются, но составляют от 10 до 40%. Такие рецидивы могут быть похожи на те, которые испытывал человек во время постановки диагноза, или могут отличаться. Вероятность серьезного рецидива можно свести к минимуму, если своевременно сообщать о любых новых симптомах врачу, регулярно осматривать врача и проводить постоянный мониторинг с помощью лабораторных тестов. Подход к лечению рецидивов аналогичен подходу к лечению вновь диагностированного заболевания, ремиссия снова возможна для большинства людей с ПАН.
Узелковый полиартериит | Сидарс-Синай
Обзор
Узелковый полиартериит вызывает опухание и воспаление участков среднего и внешнего слоев кровеносного сосуда. В конце концов ткани сосуда отмирают. Чаще всего это происходит, когда кровеносный сосуд разветвляется на два или более сосудов. Воспаление обычно начинается в среднем слое кровеносного сосуда среднего размера и распространяется на внешний и внутренний слои.
Воспаление и повреждение сосудов могут привести к образованию тромбов, которые могут блокировать кровоток по артерии, повреждая органы и ткани. Повреждение стенок кровеносных сосудов также может вызвать слабые места (аневризмы), которые выпирают из-за давления крови через сосуд и могут разорваться. Когда поврежденные участки заживают, в кровеносном сосуде могут остаться фиброзные узлы на внешней стенке сосуда.
Симптомы
Узелковый полиартериит имитирует многие заболевания.Узелковый полиартериит может быть похож на гиперчувствительный ангит, синдром Черга-Стросса, синдром Когана, болезнь Кавасаки и осложнения, связанные с зависимостью от метамфетамина, инфекциями гепатита B и C и другими заболеваниями печени.
Симптомы могут сильно различаться. Заболевание может протекать остро с повышением температуры тела и продолжаться длительное время; более легкие, но смертельные в течение нескольких месяцев; или проявляться как хроническая изнурительная болезнь.
Конкретные симптомы различаются в зависимости от того, где поражены участки артерий, насколько они серьезны, насколько сильно они влияют на кровообращение и каковы воздействия на различные органы.
Наиболее частые симптомы:
- Кровь в моче
- Лихорадка
- Высокое кровяное давление
- Высокий уровень белка в моче
- Онемение, покалывание или слабость кистей и стоп
- Боль в суставах, особенно больших
- Кожная сыпь с выступающими красновато-пурпурными пятнами и бугорками, которые можно прощупать вдоль пораженных артерий
- Боль в желудке, иногда с тошнотой, рвотой и кровавой диареей
- Набухание
- Слабость
- Похудание
Чаще всего поражаются сосуды почек, печени, сердца, желудка и кишечника.
Причины и факторы риска
В настоящее время неизвестно, что вызывает узелковый полиартериит. Могут быть задействованы различные факторы, включая защиту организма или иммунную систему. Другие факторы включают реакции на лекарства, такие как пенициллин, йодид и другие; вакцинации; бактериальные инфекции; и вирусные инфекции, такие как гепатит, грипп и ВИЧ.
Хотя болезнь может поражать людей любого возраста, обычно она впервые появляется у людей в возрасте от 40 до 50 лет.
Диагностика
Врач может заподозрить узелковый полиартериит, если у пациента наблюдается необъяснимая лихорадка, боли в желудке, почечная недостаточность или высокое кровяное давление. Состояние также можно заподозрить, если у пациента с нефритом или сердечным заболеванием есть необъяснимая боль в суставах, мышечная болезненность или слабость, узлы под кожей, лиловая кожная сыпь, боль в животе, руках или ногах или внезапно развивающееся высокое кровяное давление.
Врач исключит другие причины лихорадки или состояния, которое влияет на более чем одну систему организма одновременно.Не существует специального теста, который можно было бы провести для подтверждения узелкового полиартериита. Врач основывает свой диагноз на таких симптомах и тестах, как:
- Анализ крови
- Анализ мочи
- Взятие образца поражения артерии, близлежащей кожи, мышц или нервов (биопсия) для исследования под микроскопом
- Ангиография, показывающая аневризмы кровеносных сосудов среднего размера в области почек, печени и желудка
- Электромиография, которая измеряет электрические импульсы между нервами и мышцами.Это может помочь выбрать место для биопсии
Лечение
Если состояние является острым или хроническим, оно обычно заканчивается летальным исходом без лечения. Заболевание часто приводит к отказу сердца, почек или других жизненно важных организмов или к разрыву аневризмы.
Лечение может включать:
- Устранение лекарств, которые могут вызывать реакции
- Использование высоких доз кортикостероидов для предотвращения ухудшения состояния. Это может частично или полностью помочь примерно у одного из трех пациентов с узловым полиартериитом.Дозировка должна быть тщательно сбалансирована с учетом побочных эффектов, таких как высокое кровяное давление. Это особенно актуально, когда у пациента уже есть повреждение почек. Дозировка обычно снижается по мере улучшения симптомов.
- Лекарства, подавляющие защитную или иммунную систему организма. Их можно использовать отдельно или с кортикостероидами
- Меры для решения конкретных проблем, таких как высокое кровяное давление, задержка жидкости и т. Д.
- Операция, которая может потребоваться при кишечных или кишечных осложнениях
Узелковый полиартериит: история вопроса, патофизиология, этиология
Стэнтон М., Бхимджи С.С.Узелковый полиартериит. 2018, январь [Medline]. [Полный текст].
Озен С. Изменяющееся лицо узелкового полиартериита и некротического васкулита. Нат Ревматол . 2017 июн.13 (6): 381-386. [Медлайн].
Kussmaul A, Maier R. Ueber eine bisher nicht beschriebene eigenthümliche Arterienerkrankung (Узловой периартериит), die mit Morbus Brightii und quick fortschreitender allgemeiner Muskellähmung einhergeht. Dtsch Arch Klin Med .1866. 1: 484-518.
Форбесс Л., Банных С. Узелковый полиартериит. Rheum Dis Clin North Am . 2015. 41 (1): 33-46, vii. [Медлайн].
Matteson EL. История ранних исследований узелкового полиартериита. Центр по уходу за артритом . 1999 12 августа (4): 294-302. [Медлайн].
Дэвсон Дж., Болл Дж., Платт Р. Почки при узелковом периартериите. Q J Med . 1948 г., 17 июля (67): 175-202. [Медлайн].
Камень JH. Узелковый полиартериит. JAMA . 2 октября 2002 г. 288 (13): 1632-9. [Медлайн].
Лайтфут Р.В. Младший, Мишель Б.А., Блох Д.А., Хундер Г.Г., Цвайфлер, штат Нью-Джерси, МакШейн Д. Критерии классификации узелкового полиартериита, принятые в 1990 г. Американским колледжем ревматологии. Революционный артрит . 1990 августа 33 (8): 1088-93. [Медлайн].
Jennette JC, Falk RJ, Andrassy K. Номенклатура системных васкулитов.Предложение о международной конференции консенсуса. Революционный артрит . 1994 г., 37 (2): 187-92. [Медлайн].
Colmegna I, Мальдонадо-Кокко, JA. Повторный узелковый полиартериит. Curr Rheumatol Rep . 2005 7 августа (4): 288-96. [Медлайн].
Trepo C, Guillevin L. Узелковый полиартериит и внепеченочные проявления инфекции HBV: аргументы против аутоиммунного вмешательства в патогенез. J Аутоиммунный . 2001 Май.16 (3): 269-74. [Медлайн].
Mahr A, Guillevin L, Poissonnet M, Aymé S. Распространенность узелкового полиартериита, микроскопического полиангиита, гранулематоза Вегенера и синдрома Шерга-Штрауса в многоэтническом городском населении Франции в 2000 году: оценка «отлова-повторная поимка». Революционный артрит . 2004 15 февраля. 51 (1): 92-9. [Медлайн].
Guillevin L, Lhote F, Cohen P, Sauvaget F, Jarrousse B, Lortholary O, et al. Узелковый полиартериит, связанный с вирусом гепатита В.Проспективное исследование с длительным наблюдением за 41 пациентом. Медицина (Балтимор) . 1995 Сентябрь 74 (5): 238-53. [Медлайн].
Чжоу Ц., Ян Д., Омбрелло А.К., Завьялов А.В., Торо С.и др. Ранний инсульт и васкулопатия, связанные с мутациями в ADA2. N Engl J Med . 2014 6 марта. 370 (10): 911-20. [Медлайн].
Навон Элкан П., Пирс С.Б., Сегель Р., Уолш Т., Бараш Дж. И др. Мутантная аденозиндезаминаза 2 при васкулопатии узелкового полиартериита. N Engl J Med . 2014 6 марта. 370 (10): 921-31. [Медлайн]. [Полный текст].
Gonzalez Santiago TM, Zavialov A, Saarela J, Seppanen M, Reed AM, Abraham RS и др. Дерматологические особенности дефицита ADA2 при кожном узелковом полиартериите. Дерматол JAMA . 2015 г. 1. 151 (11): 1230-4. [Медлайн].
Caorsi R, Penco F, Grossi A, Insalaco A, Omenetti A и др. Дефицит ADA2 (DADA2) как нераспознанная причина раннего возникновения узелкового полиартериита и инсульта: многоцентровое национальное исследование. Энн Рум Дис . 2017 18 мая. [Medline].
Soufir N, Descamps V, Crickx B. Инфекция вируса гепатита С при кожном узелковом полиартериите: ретроспективное исследование 16 случаев. Дерматол Арки . 1999 августа. 135 (8): 1001-2. [Медлайн].
Саадун Д., Терьер В, Семун О, Сене Д., Мезоноб Т, Мюссет Л. и др. Узелковый полиартериит, ассоциированный с вирусом гепатита С. Центр лечения артрита (Хобокен) . 27 октября 2010 г. [Medline].
Hughes LB, Bridges SL Jr. Узелковый полиартериит и микроскопический полиангиит: этиологические и диагностические соображения. Curr Rheumatol Rep . 2002 г., 4 (1): 75-82. [Медлайн].
Somer T, Finegold SM. Васкулиты, связанные с инфекциями, иммунизацией и противомикробными препаратами. Clin Infect Dis . 1995 г., 20 (4): 1010-36. [Медлайн].
Патель Н, Патель Н, Хан Т, Патель Н, Эспиноза Л. Р..ВИЧ-инфекция и клинический спектр ассоциированных васкулитов. Curr Rheumatol Rep . 2011 декабря 13 (6): 506-12. [Медлайн].
Иманиши Х., Цурута Д., Осимо Т., Сова Дж., Мидзуно Н., Накагава К. и др. Кожный узелковый полиартериит, вызванный Mycobacterium tuberculosis. Дж Дерматол . 2012 августа 39 (8): 738-9. [Медлайн].
Вт RA, Муни Дж., Лейн С.Е., Скотт Д.Г. Ревматоидный васкулит: вымирает ?. Ревматология (Оксфорд) .2004 Июль 43 (7): 920-3. [Медлайн].
Накано Х, Оока С., Сибата Т, Огава Х, Ито Х, Такакува Й и др. Кожный узелковый полиартериит, связанный с HLA-B39-положительным недифференцированным спондилоартритом у японского пациента. Mod Rheumatol . 2012 Сентябрь 22 (5): 783-6. [Медлайн].
Pagnini I, Simonini G, Lippi F, Azzari C, Cimaz R. Кожный узелковый полиартериит и общий вариабельный иммунодефицит: связь, о которой ранее не сообщалось. Clin Exp Rheumatol . 2012 янв-фев. 30 (1 приложение 70): S169. [Медлайн].
Улего-Эрроз I, Готро-Минайя С., Мартинес-Саенс де Хубера Дж., Наранхо-Вивас Д., Фернендес-Эрнандес С., Муньис-Фонтан М. Сосуществование узелкового полиартериита и псориатического артрита у несостоявшегося ребенка: ассоциация полиартериита. nodosa и псориатический артрит. Eur J Pediatr . 2011 Сентябрь 170 (9): 1213-5. [Медлайн].
Хаслер П., Кистлер Х., Гербер Х.Васкулиты при волосисто-клеточном лейкозе. Семин Артрит Rheum . 1995 25 октября (2): 134-42. [Медлайн].
Амброзио М.Р., Рокка Б.Дж., Джинори А., Онорати М., Фаббри А., Кармеллини М. и др. Инфаркт почки, вызванный узловым полиартериитом у пациента с ангиоиммунобластной Т-клеточной лимфомой: отчет о клиническом случае и краткий обзор литературы. Диагностика . 2012 8 мая. 7:50. [Медлайн]. [Полный текст].
МакМахон Б.Дж., Хейворд В.Л., Темплин Д.В., Клемент Д., Ланье А.П.Узелковый полиартериит, ассоциированный с гепатитом В, у эскимосов Аляски: клинические и эпидемиологические особенности и долгосрочное наблюдение. Гепатология . 1989 января, 9 (1): 97-101. [Медлайн].
Selga D, Mohammad A, Sturfelt G, Segelmark M. Узелковый полиартериит при применении номенклатуры Chapel Hill — описательное исследование на десяти пациентах. Ревматология (Оксфорд) . 2006 Октябрь, 45 (10): 1276-81. [Медлайн].
Левин С.М., Хеллманн ДБ, Стоун Дж.Поражение желудочно-кишечного тракта при узелковом полиартериите (1986-2000): клинические проявления и исходы у 24 пациентов. Am J Med . 2002 г., 1. 112 (5): 386-91. [Медлайн].
Като А., Хамада Т., Мияке Т., Моризане С., Хираи Ю., Ямасаки О. и др. Клинические и лабораторные маркеры, связанные с рецидивом кожного узелкового полиартериита. Дерматол JAMA . 1 августа 2018 г. 154 (8): 922-926. [Медлайн].
Falcini F, La Torre F, Vittadello F, Rigante D, Martini G, Corona F и др.Клинический обзор и исходы в группе детей с узловым полиартериитом. Clin Exp Rheumatol . 2014 май-июнь. 32 (3 Дополн. 82): S134-7. [Медлайн].
Элефтериу Д., Диллон М.Дж., Туллус К., Маркс С.Д., Пилкингтон Калифорния, Робак Д.Д. и др. Системный узелковый полиартериит у молодых: опыт работы в одном центре более тридцати двух лет. Революционный артрит . 2013 Сентябрь 65 (9): 2476-85. [Медлайн].
Махмуд-Рао Х., Дин Т., Ганди Н.Гангренозные инфаркты пальцев в тяжелом случае узлового кожного полиартериита. BMJ Case Rep . 2017 г. 29 июня 2017 г .: [Medline].
Агарвал А., Бансал М., Пандей Р., Сваминатан С. Двустороннее субкапсулярное и околопочечное кровоизлияние как начальное проявление узелкового полиартериита. Медицинский работник . 2012. 51 (9): 1073-6. [Медлайн].
Баттула Н., Цапралис Д., Морган М., Мирза Д. Спонтанное кровоизлияние в печень и гемобилия как начальное проявление недиагностированного узелкового полиартериита. Ann R Coll Surg Engl . 2012 май. 94 (4): e163-5. [Медлайн].
Родитель Б.А., Чо С.В., Бак Д.Г., Налесник М.А., Гамблин ТЦ. Самопроизвольный разрыв аневризмы печеночной артерии, связанный с узелковым полиартериитом. Am Surg . 2010 декабрь 76 (12): 1416-9. [Медлайн].
Юче М., Давутоглу В., Сари И., Онат А.М. Узелковый полиартериит с множественными коронарными аневризмами, проявляющимися как острый инфаркт миокарда. Am J Med Sci .2011 Май. 341 (5): 409. [Медлайн].
Pagnoux C, Le Guern V, Goffinet F, Diot E, Limal N, Pannier E, et al. Беременности при системных некротических васкулитах: отчет о 12 женщинах и их 20 беременностях. Ревматология (Оксфорд) . 2011 Май. 50 (5): 953-61. [Медлайн].
Коюнджит И., Коюнку С., Мавили Э., Унал А., Токмак Т. Т., Силан Х. Необычная клиническая картина узелкового полиартериита: поражение подмышечной и плечевой артерий. Ren Fail . 2011. 33 (10): 1043-5. [Медлайн].
Guillevin L, Lhote F, Gayraud M, Cohen P, Jarrousse B, Lortholary O. Прогностические факторы при узелковом полиартериите и синдроме Чарджа-Стросса. Проспективное исследование с участием 342 пациентов. Медицина (Балтимор) . 1996, январь, 75 (1): 17-28. [Медлайн].
Гринштейн П., Максимилиано Л.С., Лукас Ю., Норберто Б. Узелковый полиартериит с некрозом гениталий. Urol Case Rep . 2020 ноябрь33: 101285. [Медлайн]. [Полный текст].
Fernandes SR, Коимбра IB, Costallat LT. Необычные признаки узелкового полиартериита: психоз и ангионевротический отек. Clin Rheumatol . 1998. 17 (4): 353-6. [Медлайн].
Ganeshanandan LR, Brusch AM, Dyke JM, McLean-Tooke APC. Узелковый полиартериит, изолированный в мышцах — серия случаев с обзором литературы. Семин Артрит Rheum . 2020 июн. 50 (3): 503-508. [Медлайн].
Гриффин JW.Васкулитные невропатии. Rheum Dis Clin North Am . 2001, 27 ноября (4): 751-60, vi. [Медлайн].
Розенберг М.Р., Паршли М., Гибсон С., Верник Р. Узелковый полиартериит центральной нервной системы. Вест Дж. Мед. . 1990 ноябрь 153 (5): 553-6. [Медлайн]. [Полный текст].
Haroon M, Bermingham N, Keohane C, Harney S. Узелковый полиартериит с клиническими и рентгенологическими признаками, указывающими на полимиозит. Ревматол Инт .2012 Апрель, 32 (4): 1079-81. [Медлайн].
Ян С.Н., Чо Н.С., Чой Х.С., Чой С.Дж., Юн Э.С., Ким Д.Х. Мышечный узелковый полиартериит. Дж. Клин Ревматол . 2012 августа 18 (5): 249-52. [Медлайн].
Филиппоне Э.Дж., Фой А., Галанис Т., Покуа М., Ньюман Э., Лаллас CD. Сегментарный артериальный медиолиз: отчет о 2 случаях и обзор литературы. Am J Kidney Dis . 2011 декабрь 58 (6): 981-7. [Медлайн].
Кермани Т.А., Хэм Е.К., Камиллери М.Дж., Уоррингтон К.Дж.Узловатый полиартериит васкулит в связи с использованием миноциклина: серия одноцентровых случаев. Семин Артрит Rheum . 2012 Октябрь 42 (2): 213-21. [Медлайн].
Безье М., Персо Г., Региаи З., Реми-Леру В., Чен Т., Дурлах А. [Некротические язвы ног, вызванные антагонистами витамина К: пять случаев]. Энн Дерматол Венереол . 2011 Октябрь 138 (10): 657-63. [Медлайн].
Хигучи Т., Сугимото Н., Хаяма М., Танака Е. Полезность 3D-КТ-ангиографии при узелковом полиартериите. Медицинский работник . 2012. 51 (11): 1449-50. [Медлайн].
Озчакар З. Б., Фитёз С., Йылдыз А. Е., Ялчинка Ф. Узелковый полиартериит в детском возрасте: диагностика с помощью неинвазивных методов визуализации. Clin Rheumatol . 2017. 36 (1): 165-171. [Медлайн].
Эрвье Б., Дюран С, Массо А, Понге Т, Хамиду М., Муссини Дж. М.. Использование биопсии мышц для диагностики системных васкулитов. Дж Ревматол . 2011 Март 38 (3): 470-4.[Медлайн].
Ricotti C, Kowalczyk JP, Ghersi M, Nousari CH. Диагностическая ценность гистопатологических методов отбора проб при кожных язвах, связанных с ПАН. Дерматол Арки . 2007 Октябрь 143 (10): 1334-6. [Медлайн].
Гейта Т.А., Хайри Н.А., Насраллах М.М., Хусейн Х. Субклиническое поражение почек при эссенциальном криоглобулинемическом васкулите и классическом узелковом полиартериите. Костный сустав . 2012 май. 79 (3): 274-80. [Медлайн].
Демиркая Е., Озен С., Писторио А., Галассо Р., Равелли А., Хасия Р. Показатели активности Бирмингемского васкулита и индекс степени распространенности васкулитов у детей. Clin Exp Rheumatol . 2012 янв-фев. 30 (1 приложение 70): S162-8. [Медлайн].
Campanilho-Marques R, Ramos F, Canhão H, Fonseca JE. Ремиссия, вызванная инфликсимабом при узелковом полиартериите у детей, резистентных к традиционной иммуносупрессии и ритуксимабу. Костный сустав . 2014 май. 81 (3): 277-8. [Медлайн].
Мацуо С., Хаяси К., Моримото Е., Като А., Сада К. Е., Ватанабе Н. и др. Успешное лечение рефрактерного узелкового полиартериита с помощью инфликсимаба. Медицинский работник . 2017. 56 (11): 1435-1438. [Медлайн]. [Полный текст].
Иноуэ Н., Симидзу М., Мизута М., Икава Ю., Ячи А. Рефрактерный узелковый кожный полиартериит: успешное лечение этанерцептом. Педиатр Инт .2017 июн.59 (6): 751-752. [Медлайн].
Акияма М., Канеко Ю., Такеучи Т. Тоцилизумаб для лечения узелкового полиартериита: систематический обзор литературы. Энн Рум Дис . 2020 9 сентября. [Medline].
Krusche M, Ruffer N, Kötter I. Лечение тоцилизумабом при рефрактерном узелковом полиартериите: описание случая и обзор литературы. Ревматол Инт . 2019 Февраль 39 (2): 337-344. [Медлайн].
Krusche M, Ruffer N, Schneider U, Meyer M, Burmester G, Kötter I.Лечение тоцилизумабом узелкового полиартериита. Ревматология (Оксфорд) . 2020 Октябрь 1. 59 (10): e63-e65. [Медлайн].
Seri Y, Shoda H, Hanata N, Nagafuchi Y, Sumitomo S, Fujio K и др. Случай рефрактерного узелкового полиартериита успешно лечится ритуксимабом. Mod Rheumatol . 2015 12 марта. 1-3. [Медлайн].
de Luna G, et al; Французская группа по изучению васкулита (FVSG). Плазмаферез для лечения тяжелых системных некротических васкулитов в повседневной клинической практике: данные Французской исследовательской группы по васкулиту. J Аутоиммунный . 2015 Декабрь 65: 49-55. [Медлайн].
Frohnert PP, Sheps SG. Долгосрочное катамнестическое исследование узелкового периартериита. Am J Med . 1967 июл.43 (1): 8-14. [Медлайн].
Gayraud M, Guillevin L, le Toumelin P, Cohen P, Lhote F, Casassus P. Долгосрочное наблюдение за узловым полиартериитом, микроскопическим полиангиитом и синдромом Чарджа-Стросса: анализ четырех проспективных исследований с участием 278 пациентов. Революционный артрит .2001 марта 44 (3): 666-75. [Медлайн].
Guillevin L, Mahr A, Cohen P, Larroche C, Queyrel V, Loustaud-Ratti V, et al. Краткосрочные кортикостероиды, затем ламивудин и плазмаферез для лечения узелкового полиартериита, связанного с вирусом гепатита B. Революционный артрит . 2004 15 июня. 51 (3): 482-7. [Медлайн].
Guillevin L, Lhote F, Leon A, Fauvelle F, Vivitski L, Trepo C. Лечение узелкового полиартериита, связанного с вирусом гепатита B, с помощью краткосрочной стероидной терапии, связанной с противовирусными средствами и обменом плазмы.Проспективное исследование с участием 33 пациентов. Дж Ревматол . 1993 20 февраля (2): 289-98. [Медлайн].
Guillevin L, Lhote F, Sauvaget F, Deblois P, Rossi F, Levallois D. Лечение узелкового полиартериита, связанного с вирусом гепатита B, с помощью интерферона-альфа и обмена плазмы. Энн Рум Дис . 1994 Май. 53 (5): 334-7. [Медлайн].
Erhardt A, Sagir A, Guillevin L, Neuen-Jacob E, Häussinger D. Успешное лечение узелкового полиартериита, связанного с вирусом гепатита B, с помощью комбинации преднизолона, альфа-интерферона и ламивудина. Дж Гепатол . 2000 Октябрь, 33 (4): 677-83. [Медлайн].
Вики Дж., Оливьери Дж., Пиццолато Дж., Сарасин Ф., Гильевин Л., Дайер Дж. М.. Успешное лечение узелкового полиартериита, связанного с вирусом гепатита B, комбинацией ламивудина и интерферона альфа. Ревматология (Оксфорд) . 1999 Февраль 38 (2): 183-5. [Медлайн].
Моллой П.Дж., Фридлендер Л., Ван Тиль DH. Комбинированное лечение инфекции HBV интерфероном, фамцикловиром и GM-CSF у человека с узловым периартериитом. Гепатогастроэнтерология . 1999 июль-август. 46 (28): 2529-31. [Медлайн].
де Ментон М., Мар А. Лечение узелкового полиартериита: современное состояние дел. Clin Exp Rheumatol . 2011 янв-фев. 29 (1 приложение 64): S110-6. [Медлайн].
Фернанда Ф., Серена С., Джустина Р., Антонелла Б., Алессандра Д., Алессио М. Лечение микофенолата мофетила у двух детей с тяжелым узловым полиартериитом, резистентным к иммунодепрессантам. Ревматол Инт . 2012 июл.32 (7): 2215-9. [Медлайн].
Берлит П. Диагностика и лечение церебральных васкулитов. Ther Adv Neurol Disord . 2010 января 3 (1): 29-42. [Медлайн]. [Полный текст].
Каваками Т., Сома Ю. Использование мизорибина у двух пациентов с упорным кожным узелковым полиартериитом. J Am Acad Dermatol . 2011 июн. 64 (6): 1213-4. [Медлайн].
Клюгер Н, Гийо Б., Бессис Д.Нодозный язвенный кожный полиартериит лечится микофенолятмофетилом и пентоксифиллином. J Dermatolog Treat . 2011 июн. 22 (3): 175-7. [Медлайн].
Узелковый полиартериит (PAN) | Васкулит UK
Профессор Алан Салама
Профессор нефрологии и почетный консультант нефролога Королевской бесплатной больницы Лондона
Февраль 2019
Что такое узелковый полиартериит?
Узелковый полиартериит (PAN) — очень редкое рецидивирующее васкулитное заболевание, поражающее кровеносные сосуды среднего размера, например, кровоснабжающие почки и кишечник.
Может поражать людей всех возрастов, хотя основные симптомы могут различаться у детей и взрослых. Мужчины и женщины страдают почти одинаково.
PAN был термином, впервые использовавшимся для описания различных форм васкулита, но с лучшим пониманием причин и ассоциаций заболевания мы теперь можем подклассифицировать состояние, что помогает в его лечении, определении вероятных исходов, консультировании пациентов и родственников и начало наиболее подходящего лечения.Возможно, эти подтипы действительно представляют собой разные заболевания, но с некоторыми сходными клиническими особенностями, которые возникают, когда кровеносные сосуды среднего размера повреждены различными биологическими факторами, и чем больше мы понимаем причины, тем лучше мы понимаем их взаимосвязь.
Каковы симптомы?
Это зависит от пораженной области и, как и большинство форм васкулита, может поражать любой орган тела, но общие симптомы включают потерю веса, мышечные боли, боли в суставах, кожную сыпь или узелки, боли в животе, иногда с кровью в стул, онемение или покалывание в руках или ногах.Реже могут возникнуть проблемы с глазами, затрудненное дыхание, боли в груди или боли в яичках. При определенных формах ПАН инсульты, возникающие в молодом возрасте, являются обычным явлением. Поражение почек и высокое кровяное давление также часто обнаруживаются, но могут протекать без симптомов.
Таблица: Общие симптомы ПАН у детей и взрослых в зависимости от частоты
| Симптомы | Взрослые | Дети | |||
| Наиболее часто | Поражение нервов | Кожа — высыпания, узелки, язвы | 6 | 6 | Лихорадка, боли в суставах, мышечные боли |
| Боли в суставах, лихорадка | Поражение нервов | ||||
| Реже | Боли в животе, высокое кровяное давление, повреждение почек | Потеря веса, Боль в животе, повреждение почек, высокое кровяное давление |
PAN Подтипы и ассоциации:
- Инфекции: PAN может быть связан с инфекцией вируса гепатита В и реже с другими вирусными инфекциями, такими как ВИЧ или гепатит С.В анамнезе могут быть известные заражения / носители этих инфекций.
- Генетические заболевания: PAN может быть связан с наследственными (генетическими) формами синдромов периодической лихорадки, в частности с состоянием, называемым семейной средиземноморской лихорадкой (FMF), которое особенно часто встречается у пациентов из Восточного Средиземноморья. В этой форме часто встречаются боли в животе, мышечные боли и кровотечение вокруг почек. Другие генетические заболевания, которые приводят к PAN-подобному заболеванию, обнаруживаются у пациентов с дефектами гена, называемого DAD2.В этой форме часто встречаются боли в суставах и инсульты.
Во всех этих генетических случаях в семейном анамнезе могут быть аналогичные проблемы, хотя не всегда у ближайших членов семьи (родителей, братьев и сестер, бабушек и дедушек), поскольку заболевание может передаваться по наследству рецессивно, поэтому иногда поколения могут пропускаться.
- Классический PAN: Те, у кого нет очевидной (известной в настоящее время) ассоциации, мы называем их классическими PAN.
- Кожный PAN: Это ограниченная форма PAN, которая, по крайней мере, первоначально ограничивается кожей . Кажется, что кожный PAN не часто приводит к более распространенному PAN, но могут быть некоторые ограниченные симптомы, помимо проблем с кожей. Некоторые формы кожного PAN могут быть связаны с воздействием определенных лекарств (таких как миноциклин, антибиотик)
- PAN, связанные с другими аутоиммунными ревматическими заболеваниями: васкулит средних сосудов может быть обнаружен при других ревматических заболеваниях, таких как синдром Шегрена и ревматоидный артрит, хотя это могут быть отдельные аутоиммунные заболевания у одного и того же пациента или проявления одного ревматического заболевания.
Таким образом, мы теперь уточняем, какая это может быть форма PAN, например, PAN, связанный с гепатитом B, FMF-PAN, классический-PAN или DAD2-PAN, и учитывая, что мы можем обнаружить новые ассоциации или причины в будущем.
PAN — всегда ANCA отрицательный, и обнаружение ANCA у пациента предполагает другую форму васкулита (см. ANCA-ассоциированный васкулит).
Кто пострадал?
Классический PAN чаще всего встречается в среднем возрасте, но это заболевание может быть у взрослых и детей.Многие из более старых серий, описывающих PAN, не смогли адекватно дифференцировать все новые формы и подтипы, поскольку они не были известны, за исключением PAN, связанного с гепатитом B. В результате то, что мы знаем об отдельных подтипах, по-настоящему ценится только сейчас.
Что вызывает PAN?
Причина классической или кожной ПАН пока не известна. Иммунная система пациента атакует стенку кровеносного сосуда. Почему поражаются определенные кровеносные сосуды и на определенных участках, и что провоцирует аутоиммунную атаку, до сих пор не ясно.У людей с PAN и вирусной инфекцией гепатита B причина повреждения кровеносных сосудов также не ясна. Лишь у очень небольшого числа людей с инфекцией гепатита B когда-либо развивается PAN, и лишь небольшая часть людей с PAN инфицированы гепатитом B. Эта форма PAN становится значительно реже в результате вакцинации и лечения инфекций гепатита B.
Диагностика
Как и при других типах васкулита, не существует единого диагностического теста.
Диагноз основывается на симптомах, описанных пациентом, физическом осмотре, различных лабораторных исследованиях (чтобы исключить другие причины симптомов и указать на PAN) и, возможно, биопсии пораженного участка. При генетических формах заболевания для постановки правильного диагноза требуются специальные генетические тесты.
Анализы крови покажут воспаление. Кровеносные сосуды в брюшной полости обычно поражаются, и ангиография (рентген кровеносных сосудов — см. Рисунок) может показать типичные результаты, которые помогают в постановке диагноза.Важно проверять пациентов с PAN на вирус гепатита B, ВИЧ и гепатит C, поскольку они могут потребовать отдельного лечения.
Лечение
Для классической PAN часто используются высокие дозы стероидов и циклофосфамид, чтобы контролировать воспаление. Под контролем лечение часто продолжается в течение 12 месяцев с использованием стероидов и других иммунодепрессантов, таких как азатиоприн, а затем у некоторых пациентов его можно прекратить. Рецидивы заболевания случаются, и в некоторых случаях может потребоваться более длительное лечение ремиссии.
Пациенты с инфекционными причинами нуждаются в специальном лечении конкретных инфекций с помощью противовирусных препаратов, обычно под наблюдением специалиста. Для определенных подтипов PAN могут быть другие специфические методы лечения — например, колхицин хорошо работает при подавлении воспаления при FMF-PAN, в то время как анти-TNF-терапия, иногда применяемая при ревматоидном артрите, наиболее эффективна при PAN, связанном с DAD2.
Лекарственные средства и побочные эффекты
Информацию об основных лекарствах, назначаемых при узелковом полиартериите, см .:
- Циклофосфамид
- Стероиды
- Блокада TNF
Для получения информации о других лекарствах, используемых для лечения васкулита, см. Глоссарий лекарств и побочных эффектов
Прогноз
При лечении прогноз в целом хороший.В большинстве случаев лечение можно прекратить через 12 месяцев. У некоторых пациентов заболевание рецидивирует, требуя более длительного лечения.
Ключевые моменты
- PAN — редкий тип васкулита
- Существует множество различных форм того, что мы называем PAN
- Известно, что он связан с различными другими состояниями, включая инфекцию вирусом гепатита B
- Лечение зависит от тяжести и подтипа PAN
Дополнительная литература
- Майкл Дж. Диллон, Деспина Элетериу, Пол А Броган: болезни сосудов среднего размера.Детская нефрология, 2010 г.
- Sonmez HE et al. Узелковый полиартериит: уроки из 25-летнего опыта Клиническая экспериментальная ревматология 2018 г.
- Карадаг и Джейн: повторение узлового полиартериита: обзор исторических подходов, субфенотипов и программы исследований Клиническая и экспериментальная ревматология 2018
и др.





