Объективное обследование сердечно-сосудистой системы
Объективное обследование сердечно-сосудистой системы
Верхушечный (левожелудочковый) толчок пальпируют при различных положениях пациента (стоя, лежа на спине, на левом боку с отведенной кверху и согнутой в локтевом суставе левой рукой).
Предварительно проводят осмотр левой половины грудной клетки. При выявлении видимой пульсации верхушечного толчка его пальпируют и оценивают его характеристики. При отсутствии видимой пульсации определяют верхушечный толчок сердца в вертикальном положении пациента. Для этого указательный, средний и безымянный пальцы правой руки врача помещают в четвертое, пятое и шестое межреберья соответственно, на уровне левой передней подмышечной линии (у женщин предварительно отводят левую молочную железу вверх и вправо), основание кисти должно быть обращено к грудине. Затем пальцы правой руки постепенно перемещают по направлению к левой границе сердца. После обнаружения пульсации руку переводят в вертикальное положение, указательный и средний палец кисти помещают в эту зону и определяют характеристики толчка (локализация, площадь, сила, высота, характер и резистентность). Пальпацию верхушечного толчка можно облегчить, наклонив туловище пациента вперед или проводя ее во время глубокого выдоха. В норме верхушечный толчок определяется в пятом межреберье на расстоянии 0,5-1,5 см кнутри от левой срединно-ключичной линии.
Затем пальцы правой руки постепенно перемещают по направлению к левой границе сердца. После обнаружения пульсации руку переводят в вертикальное положение, указательный и средний палец кисти помещают в эту зону и определяют характеристики толчка (локализация, площадь, сила, высота, характер и резистентность). Пальпацию верхушечного толчка можно облегчить, наклонив туловище пациента вперед или проводя ее во время глубокого выдоха. В норме верхушечный толчок определяется в пятом межреберье на расстоянии 0,5-1,5 см кнутри от левой срединно-ключичной линии.
Пальпацию сердечного (правожелудочкового) толчка лучше проводить в положении пациента лежа на спине. Предварительно осматривают грудную клетку в области абсолютной сердечной тупости. Если там обнаруживают пульсацию, проводят пальпацию и оценку характеристик толчка (локализация, площадь, сила, эпицентр пульсации). При отсутствии видимой пульсации осуществляют пальпацию, помещая (на выдохе больного) указательный, средний и безымянный пальцы правой руки врача соответственно в третье, четвертое и пятое межреберья слева от грудины между стернальной и парастернальной линиями. Сердечный толчок в норме можно прощупать у детей и взрослых с тонкой грудной клеткой в возрасте до 30 лет. Обычно он определяется в четвертом межреберье слева от грудины (область абсолютной тупости сердца) и имеет незначительную интенсивность.
Сердечный толчок в норме можно прощупать у детей и взрослых с тонкой грудной клеткой в возрасте до 30 лет. Обычно он определяется в четвертом межреберье слева от грудины (область абсолютной тупости сердца) и имеет незначительную интенсивность.
При пальпации пульса на лучевой артерии сначала проводят пальпацию на обеих руках, затем при симметричности продолжают пальпацию на одной руке. Кисть врача располагают таким образом, чтобы II-IV пальцы лежали на передней поверхности предплечья над артерией, а большой палец был прижат к тыльной стороне кисти. При пальпации пульса проводят оценку следующих его свойств: частота, ритм, наполнение и напряжение. В норме в состоянии покоя частота пульса составляет 60-80 уд/мин, пульс ритмичный, среднего (удовлетворительного) наполнения и напряжения.
Границы относительной тупости сердца определяются последовательно справа, сверху, слева до момента появления укорочения перкуторного звука. Они характеризуют размеры сердца.
Они характеризуют размеры сердца.
При определении правой границы относительной тупости сердца сначала выясняют высоту стояния правого купола диафрагмы по правой срединно-ключичной линии, которая влияет на положение сердца и соответствует нижним границам правого легкого. В норме высота стояния купола диафрагмы располагается на уровне шестого межреберья. После этого палец-плессиметр перемещают в четвертое межреберье и располагают вертикально, то есть параллельно ожидаемой границе по срединно-ключичной линии. Перкуссию ведут по межреберью в направлении края грудины. Границу отмечают по стороне пальца, обращенного в сторону ясного перкуторного звука. Правая граница относительной тупости сердца образована правым предсердием и в норме расположена в четвертом межреберье по правому краю грудины с максимальным удалением от него не более чем на 1,5 см.
При определении верхней границы относительной тупости сердца палец-плессиметр устанавливают в первое межреберье таким образом, чтобы его концевая фаланга располагалась по левой парастернальной линии. Перкуссию проводят сверху вниз по ребрам и межреберьям до появления притупленного звука. Границу отмечают по верхнему краю пальца-плессиметра, обращенного к ясному перкуторному звуку. Верхняя граница относительной тупости сердца образована ушком левого предсердия и в норме расположена в третьем межреберье по левой парастернальной линии.
Перкуссию проводят сверху вниз по ребрам и межреберьям до появления притупленного звука. Границу отмечают по верхнему краю пальца-плессиметра, обращенного к ясному перкуторному звуку. Верхняя граница относительной тупости сердца образована ушком левого предсердия и в норме расположена в третьем межреберье по левой парастернальной линии.
Перед установлением левой границы относительной тупости сердца необходимо определить верхушечный толчок, который служит ориентиром. Перкуссию начинают, отступая от него кнаружи на 2 см. В том случае, если левожелудочковый толчок обнаружить не удается, перкуссию проводят в пятом межреберье, начиная от передней подмышечной линии по направлению к грудине. Палец-плессиметр располагают параллельно искомой границе, проводят тихую перкуссию до появления притупления. Левую границу относительной тупости сердца отмечают по наружному краю пальца-плессиметра, обращенного к ясному перкуторному звуку. Она образована левым желудочком и в норме расположена в пятом межреберье на 0,5-1,5 см кнутри от левой срединно-ключичной линии, совпадая с верхушечным толчком.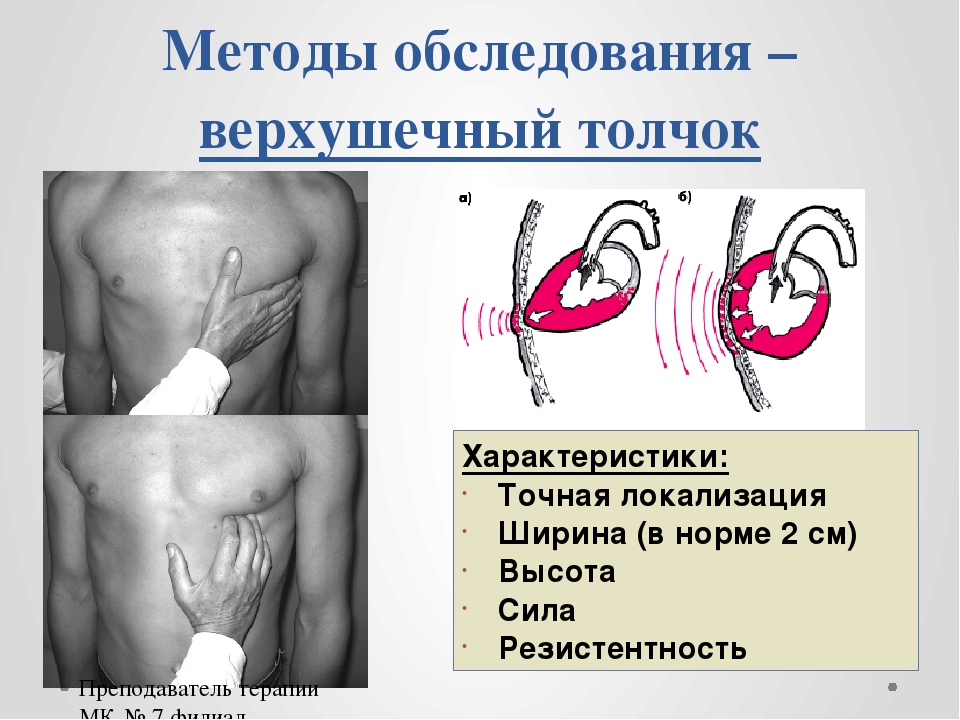
Границы сосудистого пучка определяют с помощью тихой перкуссии по концевой фаланге во втором межреберье справа и слева, установив палец-плессиметр параллельно краю грудины по срединно-ключичным линиям. Перкуссию проводят в сторону грудины до появления притупленного звука. Границы отмечают по наружному краю пальца-плессиметра, обращенного к ясному перкуторному звуку. В норме правая и левая границы сосудистого пучка расположены по соответствующим краям грудины, а размер его поперечника составляет 4,5-6 см.
Для аускультации сердца существуют соответствующие точки, выслушиваемые в определенной последовательности:
► 1-я точка — область верхушечного толчка или, при его отсутствии, в пятом межреберье на 1-1,5 см кнутри от левой срединно-ключичной линии;
► 2-я точка — второе межреберье справа от грудины;
► 3-я точка — второе межреберье слева от грудины;
► 4-я точка — основание мечевидного отростка;
► 5-я точка, или зона Боткина-Эрба, — третье и четвертое межреберья слева от грудины.
При необходимости можно выслушивать и другие точки околосердечной области. Аускультация сердца позволяет обнаружить два вида звуковых явлений — тоны и шумы, которые различаются по слуховому восприятию. В любом случае для характеристики того или иного звука мы должны определить:
► эпицентр звука;
► отношение к фазам сердечной деятельности;
► громкость или интенсивность;
► продолжительность.
При аускультации сердца здорового человека во всех точках обязательно выслушивают I и II тоны.
Измерение АД возможно как в домашних условиях, так и в условиях поликлиники или стационара (медсестрой или врачом). При этом наибольшую доказательную базу для диагностики и оценки эффективности проводимого лечения имеет измерение в условиях поликлиники (офисное). Перед процедурой измерения АД не рекомендуют употребление кофе или крепкого чая (менее чем за 1 ч до процедуры), курение, физическую или психоэмоциональную нагрузки (менее чем за 30 мин до процедуры), прием симпатомиметиков (в том числе назальных и глазных капель).
При первом измерении АД у пациента желательно определить его на обеих руках, поскольку полученные показатели могут отличаться друг от друга.
АД измеряют сидя, в удобной для пациента позе. Рука, на которой проводят измерение, должна быть расположена на столе, на уровне сердца. АД измеряют в покое, после не менее чем 5-минутного отдыха. Размер манжеты должен соответствовать размеру руки пациента. Перед наложением манжеты из нее предварительно необходимо выпустить воздух; край манжеты, к которому примыкает резиновая трубка, должен быть обращен книзу и располагаться на 2 см выше локтевой ямки. Манжету закрепляют таким образом, чтобы между ней и кожей можно было поместить один палец. Рука пациента (несколько согнутая в локтевом суставе) должна лежать на ровной поверхности, ладонь должна быть обращена вверх, мышцы руки должны быть расслаблены. Мембрану фонендоскопа прикладывают к локтевой ямке достаточно плотно, но без сильного давления.
При закрытом вентиле начинают нагнетать воздух в манжетку, создавая давление на 20 мм рт.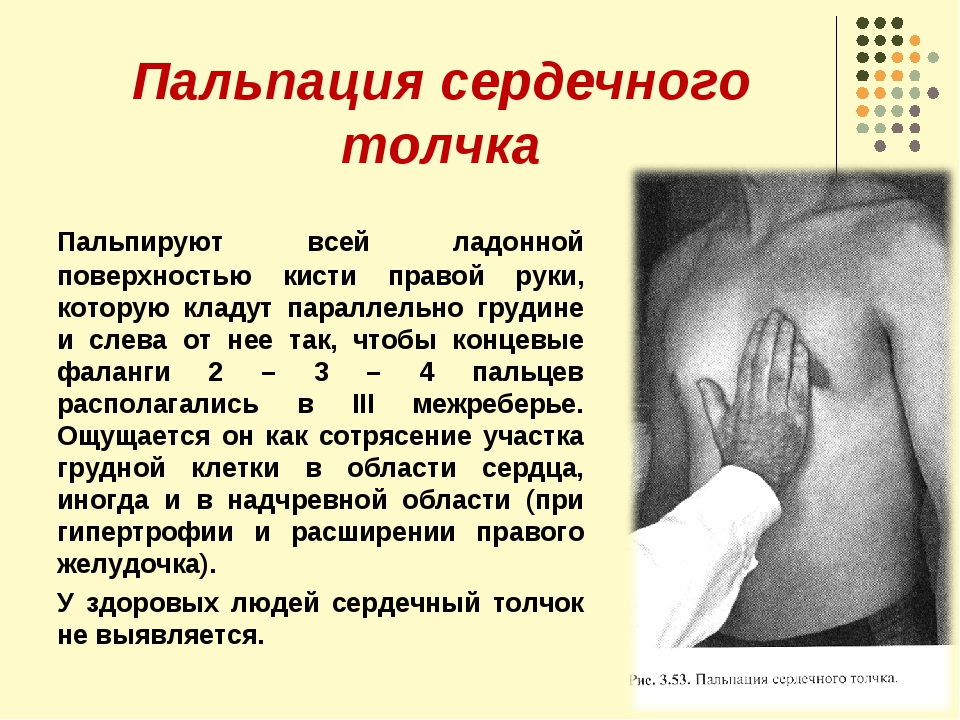 ст. выше того уровня, при котором исчезают все звуки на сосуде и перестает определяться пульс ниже места компрессии. Затем давление в манжете необходимо медленно (примерно со скоростью 2 мм рт.ст. в секунду) сбросить. Уровень АД, при котором появляются первые тоны, соответствует систолическому АД (1-я фаза тонов Короткова), а при котором тоны исчезают — диастолическому АД (5-я фаза тонов Короткова).
ст. выше того уровня, при котором исчезают все звуки на сосуде и перестает определяться пульс ниже места компрессии. Затем давление в манжете необходимо медленно (примерно со скоростью 2 мм рт.ст. в секунду) сбросить. Уровень АД, при котором появляются первые тоны, соответствует систолическому АД (1-я фаза тонов Короткова), а при котором тоны исчезают — диастолическому АД (5-я фаза тонов Короткова).
Для определения уровня АД выполняют не менее двух измерений с интервалом не менее 1 мин на каждой руке; за конечное значение АД принимают среднее значение двух-трех измерений.Источник: Поликлиническая терапия: учебник / под ред. Давыдкина И.Л., Щукина Ю.В. — 2-еизд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2020.
20.09.2020 | 16:46:48
Сайт является виртуальным хранилищем учебного материала медицинской направленности. Материалы, представленные на данном медицинском портале, были взяты из Интернета (находятся в свободном доступе), либо были присланы нам пользователями. Все материалы представлены исключительно в ознакомительных целях, права на материалы принадлежат их авторам и издательствам. Если Вы хотите пожаловаться на материалы сайта, пишите сюда Наверх
Материалы, представленные на данном медицинском портале, были взяты из Интернета (находятся в свободном доступе), либо были присланы нам пользователями. Все материалы представлены исключительно в ознакомительных целях, права на материалы принадлежат их авторам и издательствам. Если Вы хотите пожаловаться на материалы сайта, пишите сюда Наверх
Наверх
|
МЕТОДИКА Ладонь правой руки необходимо положить на область сердца так, чтобы ее основание находилось у левого края грудины, а верхушка пальцев — у передней подмышечной линии между IV и VI ребрами. Сначала определяют толчок всей ладонью, затем в месте его пульсации кончиками 2-х пальцев, поставленных перпендикулярно к поверхности грудной клетки. ДРУГИЕ ПУЛЬСАЦИИ При пальпации надчревной области рука врача может уловить пульсацию под мечевидным отростком или несколько ниже. В первом случае пульсация чаще всего обусловлена резко гипертрофированным правым желудочком и при глубоком вдохе выражена более отчетливо. Во втором — расширением брюшной аорты (или тонкой брюшной стенкой) и при глубоком вдохе становится менее отчетливой. При патологии сердца, в частности, недостаточности трехстворчатого клапана, выявляется пульсация печени.
|
верхушечный толчок 🎓²
верхушечный толчок — пульсация передней стенки грудной клетки в области прилегания верхушки сердца. Источник: Медицинская Популярная Энциклопедия … Медицинские термины
Толчок Верхушечный (Сердечный) (Apex Beat) — сокращение сердца во время систолы. Может чувствоваться или прослушиваться в левой половине груди между пятым и шестым ребрами. Источник: Медицинский словарь … Медицинские термины
Может чувствоваться или прослушиваться в левой половине груди между пятым и шестым ребрами. Источник: Медицинский словарь … Медицинские термины
ТОЛЧОК ВЕРХУШЕЧНЫЙ (СЕРДЕЧНЫЙ) — (apex beat) сокращение сердца во время систолы. Может чувствоваться или прослушиваться в левой половине груди между пятым и шестым ребрами … Толковый словарь по медицине
сердечный толчок куполообразный — верхушечный толчок, напоминающий подкатывание шара под пальпирующие пальцы; наблюдается при значительной гипертрофии левого желудочка … Большой медицинский словарь
сердечный толчок верхушечный — (i. с. apicalis) см. Верхушечный толчок … Большой медицинский словарь
сердечный толчок резистентный — (i. с. resistens) верхушечный толчок, оказывающий значительное сопротивление пальпирующей руке при надавливании; наблюдается при стенозе устья аорты … Большой медицинский словарь
Пульсация — I Пульсация (лат. pulsatio биение, удары) толчкообразные движения стенок сердца и сосудов, а также передаточные смещения прилежащих к сердцу и сосудам мягких тканей, возникающие в результате сокращений сердца. Понятие «пульсация» является более… … Медицинская энциклопедия
pulsatio биение, удары) толчкообразные движения стенок сердца и сосудов, а также передаточные смещения прилежащих к сердцу и сосудам мягких тканей, возникающие в результате сокращений сердца. Понятие «пульсация» является более… … Медицинская энциклопедия
Поро́ки се́рдца приобретённые — Пороки сердца приобретенные органические изменения клапанов или дефекты перегородок сердца, возникающие вследствие заболеваний или травм. Связанные с пороками сердца нарушения внутрисердечной гемодинамики формируют патологические состояния,… … Медицинская энциклопедия
Приобретённые пороки сердца — МКБ 10 I34.34. I37.37., I05.05. I … Википедия
Миокардиодистрофия — I Миокардиодистрофия Миокардиодистрофия (myocardiodystrophia; греч. mys, myos мышцы + kardia сердце + Дистрофия, синоним дистрофия миокарда) группа вторичных поражений сердца, основой которых являются не связанные с воспалением, опухолью или… … Медицинская энциклопедия
Перикардит — I Перикардит (pericarditis; анат. pericardium околосердечная сумка + itis) воспаление серозной оболочки сердца. В клинической практике к П. относят нередко и такие поражения Перикарда, в частности при заболеваниях крови и опухолях, которые в… … Медицинская энциклопедия
pericardium околосердечная сумка + itis) воспаление серозной оболочки сердца. В клинической практике к П. относят нередко и такие поражения Перикарда, в частности при заболеваниях крови и опухолях, которые в… … Медицинская энциклопедия
Серде́чный толчо́к — (ictus cordis) пальпируемое, а иногда видимое сотрясение участка передней стенки грудной клетки, вызванное сокращением сердца. Сердечный толчок верхушечный (i. c. apicalis) см. Верхушечный толчок. Сердечный толчок куполообразный верхушечный… … Медицинская энциклопедия
ПОРОКИ СЕРДЦА — – врожденные или приобретенные морфологические изменения клапанного аппарата, перегородок, стенок сердца или отходящих от него крупных сосудов, нарушающие передвижение крови внутри сердца или по большому и малому кругам кровообращения. Врожденные … Энциклопедический словарь по психологии и педагогике
ОСМОТР — (inspectio) больного представляет способ исследования, применяемый с незапамятных времен, как наиболее естественный, общедоступный и простой, но вместе с тем Очень надежный и во многих отношениях незаменимый. Один внимательный взгляд в си многих… … Большая медицинская энциклопедия
Один внимательный взгляд в си многих… … Большая медицинская энциклопедия
ПАЛЬПАЦИЯ — (от лат. palpatio ощупыва нно, прощупывание), метод исследования тела или органов при помощи осязания с целью обнаружения нек рых явлений в организме, а также изучения физ. свойств органов и топографических соотношений между ними. ■ П.… … Большая медицинская энциклопедия
Физиология сердца — Ветеринарная клиника нефрологии ВераВет. Ветеринар на дом
Строение сердца
Сердце — полый мышечный орган. Изнутри полости сердца (предсердия и желудочки) выстланы эндокардом — внутренней оболочкой сердца. Снаружи мышечный слой ( миокард) покрыт эпикардом – наружной оболочкой сердца . От органов грудной полости сердце отделено перикардом — сердечной сорочкой. Между эпикардом и перикардом находится перикардиальная полость, заполненная серозной жидкостью, предохраняющей сердце от трения с соседними органами. В сердце имеются два предсердия и два желудочка –левые и правые.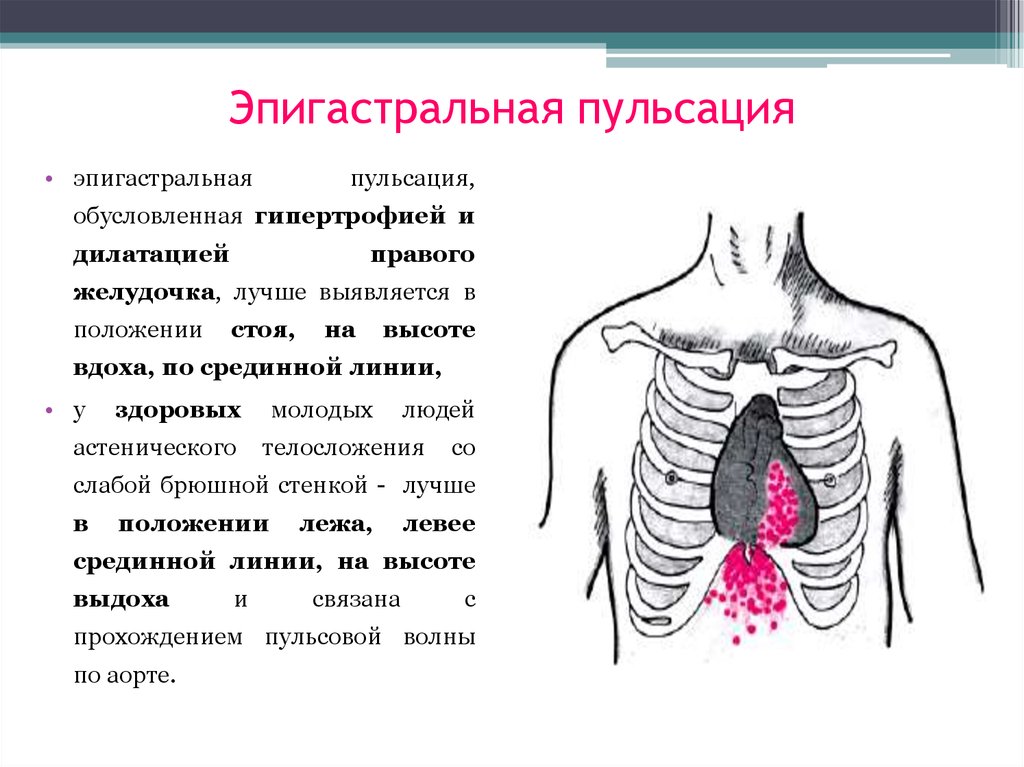 Кровеносные сосуды, впадающие в предсердие, называются венами. В правое предсердие впадают передняя и задняя полые вены, а в левое предсердие – легочные вены. Из левого желудочка начинается аорта, из правого – легочная артерия. Мышцы предсердий отделены от желудочков сухожильным кольцом, образующим атриовентрикулярную перегородку. В сердце имеются 4 клапана. Два из них атриовентрикулярные – находятся между предсердиями и желудочками. Левый атриовентрикулярный клапан имеет две соединительнотканные створки и называется двустворчатым, или митральным, правый атриовентрикулярный клапан — трехстворчатым..Еще два клапана – полулунные, или кармашковые — находятся между левым желудочком и аортой (аортальный клапан), между правым желудочком и легочной артерией (пульмональный клапан). Клапаны обеспечивают одностороннее движение крови в сердце.
Кровеносные сосуды, впадающие в предсердие, называются венами. В правое предсердие впадают передняя и задняя полые вены, а в левое предсердие – легочные вены. Из левого желудочка начинается аорта, из правого – легочная артерия. Мышцы предсердий отделены от желудочков сухожильным кольцом, образующим атриовентрикулярную перегородку. В сердце имеются 4 клапана. Два из них атриовентрикулярные – находятся между предсердиями и желудочками. Левый атриовентрикулярный клапан имеет две соединительнотканные створки и называется двустворчатым, или митральным, правый атриовентрикулярный клапан — трехстворчатым..Еще два клапана – полулунные, или кармашковые — находятся между левым желудочком и аортой (аортальный клапан), между правым желудочком и легочной артерией (пульмональный клапан). Клапаны обеспечивают одностороннее движение крови в сердце.
Сердечный цикл
Под сердечным циклом понимают последовательные чередования сокращения (систола) и расслабления (диастола) полостей сердца, в результате чего происходит перекачивание крови из венозного русла в артериальное.
В сердечном цикле выделяют три фазы: 1. Систола предсердий и диастола желудочков;
2. Диастола предсердий и систола желудочков;
3. Общая диастола предсердий и желудочков.
Сердечный толчок – это удар сердца о грудную клетку. Он обнаруживается при внешнем осмотре животного и пальпации с левой стороны грудной клетки. Сердечный толчок возникает вследствие того, что во время систолы желудочков сердце напрягается, становится более плотным и упругим, приподнимается( т. к. в грудной полости сердце как бы подвешено на крупных кровеносных сосудах) ,а у кошек и собак и слегка поворачивается вокруг своей оси, ударяясь о грудную стенку верхушкой ( верхушечный сердечный толчок). При клиническом осмотре животного обращают внимание на топографию сердечного толчка, на его силу и частоту.
Частота и ритм сердечных сокращений. Под частотой сокращений понимают количество сердечных циклов в 1 минуту. Частоту сокращений можно определить по числу сердечных толчков, т. е. систол желудочков в течение 1 минуты. Учащение сердечных сокращений – тахикардия, урежение — брадикардия.
е. систол желудочков в течение 1 минуты. Учащение сердечных сокращений – тахикардия, урежение — брадикардия.
Под ритмом сердечной деятельности понимают правильное согласование во время сердечных циклов. Сердечная деятельность может быть ритмичной (одинаковые интервалы) и неритмичной. Изменения сердечного ритма называют аритмиями. Аритмии могут быть физиологическими и патологическими. У здоровых животных физиологические аритмии наблюдаются во время дыхательного цикла и называются дыхательной аритмией. Физиологическая аритмия может быть у молодых животных (в период полового созревания). Оба вида аритмии не требуют специального лечения.
Тоны сердца — это звуки, которые возникают во время работы сердца. Основной источник звуковых явлений – работа клапанного аппарата, звуки возникают во время захлопывания клапанов . Тоны сердца можно услышать приложив к грудной клетке аппарат для прослушивания- стетоскоп или фонендоскоп. Прослушиваются тоны сердца в тех местах, где клапаны проецируются на поверхность грудной клетки. Эти четыре точки ( по количеству клапанов) называются точками наилучшей слышимости. При анализе сердечных тонов обращают внимание на их топографию , силу, частоту , ритмичность и наличие или отсутствие дополнительных- патологических – звуков, которые называются шумами. Исследование тонов сердца является основным клиническим методом изучения состояния клапанного аппарата сердца. Атриовентрикулярные клапаны захлопываются в начале систолы желудочков, а полулунные – в начале диастолы желудочков. Различают два основных тона сердца: первый (систолический), второй (диастолический).
Эти четыре точки ( по количеству клапанов) называются точками наилучшей слышимости. При анализе сердечных тонов обращают внимание на их топографию , силу, частоту , ритмичность и наличие или отсутствие дополнительных- патологических – звуков, которые называются шумами. Исследование тонов сердца является основным клиническим методом изучения состояния клапанного аппарата сердца. Атриовентрикулярные клапаны захлопываются в начале систолы желудочков, а полулунные – в начале диастолы желудочков. Различают два основных тона сердца: первый (систолический), второй (диастолический).
Первый тон – систолический, совпадает с систолой желудочков, он низкий, глухой, протяжный. Второй тон — диастолический, совпадает с началом диастолы желудочков, звук короткий, высокий, звонкий, отрывистый. Третий и четвертый тоны сливаются с основными при прослушивании и поэтому не различаются.
Электрокардиография
ЭКГ – это метод регистрации электрических потенциалов, возникающих при работе сердца. Запись биотоков сердца называется электрокардиограммой.
Запись биотоков сердца называется электрокардиограммой.
В ветеринарной практике для снятия ЭКГ применяют различные способы наложения электродов, или отведения.
Стандартный способ отведения биопотенциалов – наложение электродов на конечности:
1. Первое отведение: пясти левой и правой грудных конечностей – регистрируются потенциалы предсердий.
2. Второе отведение: пясть правой грудной и плюсна левой тазовой конечности — регистрируется возбуждение желудочков.
3. Третье отведение: пясть левой грудной и плюсна левой тазовой конечности — регистрируется отведение левого желудочка.
ЭКГ состоит из ровной изопотенциальной линии , которая соответствует потенциалу покоя, и пяти зубцов- P, Q ,R ,S ,T. Три зубца ( P, R ,T), идущие вверх от изопотенциальной линии, являются положительными, а два зубца ( Q , S) , направленные вниз от нее — отрицательными.
- Зубец R — сумма потенциалов предсердий . Возникает в период распространения возбуждения по предсердиям .

- Интервал P-Q — время прохождения возбуждения от предсердий к желудочкам.
- Зубец Q — возбуждение внутренних слоев мышцы желудочков, правой сосочковой мышцы, перегородки , верхушки левого и основания правого желудочков.
- Зубец R — распространение возбуждения на мышцы обоих желудочков.
- Зубец S — охват возбуждением желудочков.
- Интервал S-T отражает отсутствие разницы потенциалов в период , когда миокард охвачен возбуждением . В норме изопотенциален.
- Зубец Т — фаза восстановления (реполяризации ) миокарда желудочков.
- QRS- время, в течение которого возбуждение успевает полностью охватить мышцы желудочков.
- QRST- время возбуждения и восстановления миокарда желудочков.
- Интервал T-P-возбуждение в желудочках уже закончилось, а в предсердиях еще не началось .Называется электрической диастолой сердца .
- Интервал R-R (или Р-Р) соответствует полному циклу сердечной деятельности.

При анализе ЭКГ учитывают высоту зубцов, их направленность от изопотенциальной линии и продолжительность интервалов.
ЭКГ в комплексе с другими клиническими методами исследования применяется для диагностики заболеваний сердца, особенно таких , которые связаны с расстройством возбудимости проводимости сердечной мышцы.
Экстрасистолия нарушение ритма сердца – причины и способы лечения, диагностика в СПб
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного.
Экстрасистолия – это внеочередное преждевременное возбуждение сердца или его отделов, возникающее в эктопическом (необычном) очаге под влиянием патологического импульса. Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного. Экстрасистолы можно обнаружить более чем у 75% людей.
Обычно экстрасистолы ощущаются пациентом как сильный сердечный толчок с «провалом» или «замиранием» после него. Некоторые экстрасистолы могут возникать незаметно для больного. Экстрасистолы можно обнаружить более чем у 75% людей.
Экстрасистолия — причины развития
Причинами развития экстрасистолии могут быть как заболевания самого сердца: кардиосклероз, инфаркт миокарда, воспалительные заболевания сердечной мышцы, пороки сердца, так и болезни других органов и систем. Экстрасистолы могут возникать при заболеваниях желудочно-кишечного тракта, остеохондрозе позвоночника, эндокринных болезнях, артериальной гипертензии. Часто являются следствием чрезмерного употребления кофе, алкоголя, курения. Появление экстрасистол при приеме сердечных гликозидов — один из признаков передозировки принимаемого препарата. Заболевания нервной системы (нейроциркуляторные дистонии) также могут вносить свой вклад в возникновение этих нарушений ритма сердца. Экстрасистолы могут появиться и у здорового человека при чрезмерных физических и психических нагрузках.
Симптомы экстрасистолии
Пациент может предъявлять жалобы на «толчки» и сильные удары сердца, обусловленные энергичной внеочередной систолой желудочков после компенсаторной паузы, чувство «замирания» в груди, «кувыркания сердца», ощущение остановившегося сердца. Для пациентов, страдающих экстрасистолией функционального происхождения, более характерны симптомы невроза и дисфункции вегетативной нервной системы: тревога, бледность, потливость, страх, чувство нехватки воздуха. При органическом происхождении экстрасистол проявления обычно отсутствуют. Частые (особенно ранние и групповые) экстрасистолы приводят к снижению сердечного выброса, уменьшению мозгового, коронарного и почечного кровотока на 8—25 %. Из-за этого при стенозирующем атеросклерозецеребральных и коронарных сосудов могут возникать преходящие нарушения мозгового кровообращения, приступы стенокардии. Наличие желудочковых экстрасистол при сопутствующей кардиальной патологии может привести к желудочковой тахикардии и стать угрозой для жизни пациента.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях — позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия — лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция («прижигание») очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
В кабинете рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова необходимо обращаться:
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально).
 После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Левожелудочковый толчок, его характеристика, изменения в патологии. Сердечное дрожание. Диагностическое значение.
Верхушечный толчок — это ограниченная ритмичная пульсация, наблюдаемая в пятом межреберье кнутри от среднеключичной линии, в области верхушки сердца.
Для определения верхушечного толчка кладут ладонь правой руки на грудь обследуемого (у женщин предварительно отводят левую молочную железу вверх и вправо) основанием кисти к грудине, а пальцами к подмышечной области, между IV и VII ребрами. Затем мякотью концевых фаланг трех согнутых пальцев, поставленных перпендикулярно к поверхности грудной клетки, уточняют место толчка, продвигая их по межреберьям снаружи кнутри до того места, где пальцы при надавливании с умеренной силой начинают ощущать приподнимающие движения верхушки сердца. Если верхушечный толчок занимает значительный участок, то находят его границы, отыскивая самую нижнюю левую точку выпячивающегося участка, которую и считают местом расположения верхушечного толчка.
Если верхушечный толчок занимает значительный участок, то находят его границы, отыскивая самую нижнюю левую точку выпячивающегося участка, которую и считают местом расположения верхушечного толчка.
Ощупывание верхушечного толчка может быть облегчено при наклоне верхней половины туловища больного вперед или же пальпацией во время глубокого выдоха — в таком положении сердце теснее прилегает к грудной стенке.
В норме верхушечный толчок расположен в пятом межреберье, на 1—1,5 см кнутри от левой срединно-ключичной линии. При положении больного на левом боку толчок смещается влево на 3—4 см, а на правом боку — вправо на 1 — 1,5 см.
Стойкие смещения верхушечного толчка могут зависеть от изменения самого сердца или окружающих его органов. Так, при увеличении левого желудочка верхушечный толчок смещается влево до подмышечной линии и одновременно вниз в шестое и седьмое межреберья. При расширении правого желудочка толчок может также сместиться влево, так как левый желудочек оттесняется расширенным правым желудочком в левую сторону.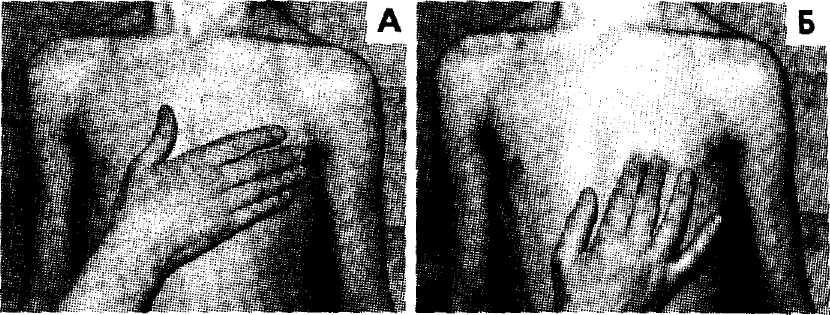 При врожденной аномалии положения сердца — расположении его справа (декстрокардия) верхушечный толчок смещается вниз и несколько вправо, занимая более вертикальное положение.
При врожденной аномалии положения сердца — расположении его справа (декстрокардия) верхушечный толчок смещается вниз и несколько вправо, занимая более вертикальное положение.
При наличии выпота или газа в правой плевральной полости верхушечный толчок соответственно смещается влево; плевроперикардиальные спайки и сморщивание легких вследствие разрастания в них соединительной ткани оттягивают сердце в больную сторону.
При левостороннем экссудативном плеврите и скоплении жидкости в полости перикарда верхушечный толчок исчезает. В норме в 7з случаев он не прощупывается, так как закрыт ребром.
В тех случаях, когда верхушечный толчок пальпируется, определяют следующие его свойства: ширину (или площадь), высоту, силу, резистентность. Под шириной верхушечного толчка понимают площадь той части грудной клетки, которая сотрясается под ударом верхушки сердца; в норме она равна 1—2 см. Если ширина верхушечного толчка больше 2 см, он называется разлитым, если меньше,— ограниченным. Наиболее частой и важной для диагностики причиной появления разлитого верхушечного толчка служит увеличение размеров сердца, особенно левого желудочка. Ширина верхушечного толчка может увеличиваться также при более тесном прилегании верхушки сердца к грудной стенке, при тонкой грудной клетке, широких межреберных промежутках, сморщивании нижнего края левого легкого, смещении сердца кпереди опухолью средостения и др. Уменьшение ширины (площади) верхушечного толчка наблюдается при ожирении или отечной подкожной клетчатке, узких межреберьях, эмфиземе легких, низком стоянии диафрагмы.
Наиболее частой и важной для диагностики причиной появления разлитого верхушечного толчка служит увеличение размеров сердца, особенно левого желудочка. Ширина верхушечного толчка может увеличиваться также при более тесном прилегании верхушки сердца к грудной стенке, при тонкой грудной клетке, широких межреберных промежутках, сморщивании нижнего края левого легкого, смещении сердца кпереди опухолью средостения и др. Уменьшение ширины (площади) верхушечного толчка наблюдается при ожирении или отечной подкожной клетчатке, узких межреберьях, эмфиземе легких, низком стоянии диафрагмы.
Высотой верхушечного толчка называется величина амплитуды колебания грудной стенки в области верхушки сердца. По высоте различают высокий и низкий верхушечный толчок. Как правило, при увеличении высоты возрастает и его ширина, и наоборот. Кроме того, высота верхушечного толчка зависит от силы сокращения сердца. При физической нагрузке, волнении, лихорадке, тиреотоксикозе, когда усиливаются сокращения сердца,
высота верхушечного толчка возрастает.
Сила верхушечного толчкаизмеряется тем давлением, которое оказывает верхушка сердца на пальпирующие пальцы. Как и первые два свойства, сила толчка зависит от толщины грудной клетки и близости расположения верхушки сердца к пальпирующим пальцам, но главным образом — от силы сокращения левого желудочка. Усиленный верхушечный толчок наблюдается при гипертрофии левого желудочка, причем при концентрической
гипертрофии сила толчка может возрастать и без увеличения его ширины.
Резистентность верхушечного толчка, определяемая при пальпации, позволяет получить представление о плотности самой сердечной мышцы. Плотность мышцы левого желудочка значительно увеличивается при его гипертрофии, и тогда говорят о резистентном верхушечном толчке. Таким образом, для гипертрофии левого желудочка характерен разлитой, высокий, усиленный, резистентный верхушечный толчок. При резкой гипертрофии левого желудочка, сочетающейся с его расширением, верхушка сердца приобретает конусообразную форму и ощущается рукой в виде плотного упругого купола (куполообразный толчок).
Сердечный толчок — это синхронное с верхушечным толчком, но более разлитое ритмичное содрогание всей области сердца. Он обусловлен пульсацией увеличенного правого желудочка, основная масса которого находится в проекции грудины. В норме сердечный толчок отсутствует
Дрожание грудной клетки («кошачье мурлыканье») отмечается над верхушкой сердца во время диастолы при митральном стенозе и над аортой — во время систолы при стенозе устья аорты. Механизм этого феномена можно объяснить образованием вихревых токов крови при прохождении через суженое отверстие митрального или аортального клапанов. Для его выявления необходимо положить руку плашмя на те точки, где принято выслушивать сердце.
Методы исследования сердечно-сосудистой системы у животных: общий осмотр и сердечный толчок
При заболеваниях сердца общий осмотр позволяет выявить ряд симптомов, которые являются показателями сердечно-сосудистой недостаточности у животных.
Общий осмотр: сердечно-сосудистая система
Травматический перикардит, к примеру, сопровождается угнетением, определенной позой, животные часто стоят из вытянутой шеей и опущенной головой или же широко расставленными передними конечностями. Такие больные животные часто избегают резких поворотов и движений. При вставании или дефекации они стонут.
Отеки при заболеваниях сердца у животных
Часто сопровождается такое состояние и отеками в межчелюстном пространстве, под грудиной, на животе. Эти отеки разлитые, безболезненные и холодные. При надавливании на отечные области образуется ямка, которая медленно потом выравнивается.
При миокардиодистрофии отеки развиваются медленно, чаще всего ночью, когда животное спит, а днем они уменьшаются. Также уменьшение отеков наблюдается при применении мочегонных и сердечных препаратов.
Цианоз кожи
Кроме того, у больных кардиомиодистрофией животных появляется цианоз кожи ушей, кончика хвоста, нижней области живота. У животных резко снижается мышечный тонус. Вследствие нарушения периферического кровообращения возникает рефлекторная необходимость в движениях, поэтому животные часто просто лежа двигают конечностями.
У животных резко снижается мышечный тонус. Вследствие нарушения периферического кровообращения возникает рефлекторная необходимость в движениях, поэтому животные часто просто лежа двигают конечностями.
При тяжелой сердечной недостаточности развивается отек периферических вен, что часто наблюдается при травматическом перикардите. Вены сильно наполнены и напряжены.
Кардиология животных: сердечный толчок
Сердечный толчок – это колебания грудной стенки при каждой систоле сердца, во время которого сердце смещается и дотрагивается до грудной стенки боковой поверхностью левого желудочка у большинства животных. У собак та некоторых пушных зверей сердце дотрагивается верхушкой. В этот момент наблюдается незначительное выпячивание грудной стенки.
Исследование грудного толчка у животных проводят осмотром и пальпацией сердечной области. Устанавливают его силу, место и распространенность. У больших животных он находится слева в 4-ом межреберье на 6 см ниже лини плеча, у собак и котов – слева в 5-ом межреберье, а справа – у 4-ом. У маленьких животных на легких отсутствует сердечная вырезка, поэтому сердечный толчок у них несколько диффузный и не имеет четкой локализации. У птиц его обнаруживают пальпацией обеих боковых частей грудной кости слева и справа.
У маленьких животных на легких отсутствует сердечная вырезка, поэтому сердечный толчок у них несколько диффузный и не имеет четкой локализации. У птиц его обнаруживают пальпацией обеих боковых частей грудной кости слева и справа.
Сердечный толчок должен быть умеренным по силе. Если он усиливается, то значит животное истощено, возбуждено или у него наблюдается гипертрофия и расширение сердца. Также усиление сердечного толчка бывает при интоксикации, горячке, в начальных стадиях миокардита. Самый сильный сердечный толчок обнаруживают при остром миокардите у животных и называют его «стукающим».
Снижение силы сердечного толчка наблюдается при ожирении, гиподинамии, снижении тонуса миокарда, экссудативном плеврите, миокардиофиброзе, эмфиземе, гидроперикарде и гидротораксе.
Как правило, сердечный толчок выслушивается на небольшой площади: у КРС – 5-7 см2; у коней – 4-5 см2; у коз и овец – 2-3 см2; у свиней – 2-4см2; у собак и кошек – 1-2см2. Такой сердечный толчок называют локализированным. Диффузным он может стать при таких заболеваниях животных, как гидроперикард, гидроторакс, плеврит и гипертрофия сердечной мышцы.
Диффузным он может стать при таких заболеваниях животных, как гидроперикард, гидроторакс, плеврит и гипертрофия сердечной мышцы.
Схожі статті по ветеринарії
Мітки: болезни КРСкардиологиякошкасобакафизиология животных
быстрых, медленных ударов и опасных симптомов
Обзор
Частота пульса может варьироваться от человека к человеку, но что считается нормальным? И когда частота пульса считается опасной? Читайте дальше, чтобы узнать больше.
Когда у вас слишком высокий пульс, это называется тахикардией. У взрослых частый сердечный ритм обычно определяется как частота сердечных сокращений более 100 ударов в минуту.
Однако то, что считается слишком быстрым, также может зависеть от вашего возраста и общего состояния здоровья.
Существует много разных типов тахикардии.Их классификация основана на их причине и части сердца, на которую они влияют. Тахикардия может быть временной.
Некоторые возможные причины тахикардии могут включать:
- основное заболевание
- беспокойство или стресс
- усталость
- чрезмерное потребление кофеина
- сильное потребление алкоголя
- дисбаланс электролитов
- лихорадка
- интенсивные или напряженные упражнения или физическая нагрузка.
 активность
активность - побочные эффекты от лекарств
- курение сигарет
- употребление определенных наркотиков (например, кокаина)
Когда у вас слишком медленный пульс, это называется брадикардией.Брадикардия обычно определяется как частота сердечных сокращений менее 60 ударов в минуту.
Для спортсменов и людей, которые регулярно тренируются, частота сердечных сокращений менее 60 ударов в минуту является нормальной и даже здоровой.
Некоторые возможные причины брадикардии включают:
Как упоминалось ранее, и тахикардия, и брадикардия могут быть индикаторами основного состояния здоровья. Если вы испытываете то же самое, возможно, у вас есть основное заболевание, требующее медицинского обследования и лечения.
Тахикардия может быть вызвана основным заболеванием, например:
Брадикардия может быть вызвана следующими состояниями:
Если у вас слишком высокая или слишком низкая частота сердечных сокращений в течение длительного периода времени, это может привести к различные потенциально серьезные осложнения для здоровья, в том числе:
Вам следует посетить врача, если ваш пульс постоянно превышает 100 ударов в минуту или ниже 60 ударов в минуту (и вы не спортсмен). Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если у вас еще нет врача.
Помимо частоты сердечных сокращений, вам следует обратить внимание на другие симптомы, такие как:
- одышка
- обморок
- головокружение или дурнота
- ощущение трепетания или сердцебиения в груди
- боль или дискомфорт в груди
Экстренные симптомы
Вы всегда должны обращаться за неотложной помощью при следующих симптомах:
- Боль в груди, длящаяся более нескольких минут
- затрудненное дыхание
- обморок
Ваш врач может использовать различные диагностические инструменты, которые помогут диагностировать ваше состояние, в том числе:
- Электрокардиограмма .Этот диагностический инструмент, также называемый ЭКГ или ЭКГ, использует небольшие электроды для записи электрической активности вашего сердца. Ваш врач может использовать собранную информацию, чтобы определить, способствуют ли сердечные аномалии вашему состоянию.

- Визуальные тесты. Визуализация может использоваться, чтобы оценить, есть ли какие-либо структурные аномалии в вашем сердце, которые могут способствовать вашему состоянию. Возможные визуализационные тесты могут включать эхокардиограмму, компьютерную томографию и МРТ.
- Лабораторные испытания. Ваш врач может назначить анализы крови, чтобы определить, вызвано ли ваше состояние чем-то, например, электролитным дисбалансом или заболеванием щитовидной железы.
После постановки диагноза ваш врач вместе с вами разработает план лечения и контроля вашего состояния.
В зависимости от результатов диагностических тестов ваш врач может направить вас к кардиологу. Кардиолог специализируется на лечении и профилактике заболеваний сердца и кровеносной системы.
Вы всегда должны стремиться заботиться о своем сердце.Это включает в себя такие вещи, как регулярные упражнения, соблюдение здоровой диеты и поддержание здорового веса.
Кроме того, вам следует регулярно посещать врача для медосмотра. Это не только хорошая практика, но и может помочь в раннем обнаружении таких вещей, как высокий уровень холестерина или отклонения от нормы артериального давления.
Если у вас уже есть болезнь сердца, вам следует внимательно следить за своим состоянием и придерживаться своего плана лечения. Принимайте все лекарства в соответствии с указаниями врача.Обязательно незамедлительно сообщайте о любых новых или ухудшающихся симптомах.
Вот несколько дополнительных профилактических советов, которые помогут сохранить ваше сердце здоровым и счастливым:
- Найдите способы уменьшить стресс. Примеры способов сделать это могут включать такие вещи, как йога или медитация.
- Ограничьте потребление кофеина. Использование слишком большого количества кофеина может привести к учащению пульса.
- Умерьте употребление алкоголя. Женщинам и мужчинам старше 65 следует пить только один раз в день.
 Мужчинам до 65 лет следует выпивать только два напитка в день.
Мужчинам до 65 лет следует выпивать только два напитка в день. - Бросить курить. Курение увеличивает частоту сердечных сокращений, а отказ от курения может помочь снизить его.
- Помните о побочных эффектах лекарств. Некоторые лекарства могут повлиять на частоту сердечных сокращений. Перед приемом лекарства всегда помните о возможных побочных эффектах.
Ваше сердце — это мышечный орган, который перекачивает богатую кислородом кровь и питательные вещества к тканям вашего тела. Мышцы сердца сокращаются и расслабляются, проталкивая кровь по кровеносным сосудам.
Вы можете ощущать движение крови по кровеносным сосудам как пульс.Это количество ударов вашего сердца за одну минуту. Подсчитано, что за 70 лет сердце человека может биться более 2,5 миллиардов раз!
Нормальная частота пульса в состоянии покоя для взрослых
Ваша частота пульса в состоянии покоя — это когда ваше сердце перекачивает минимальное количество крови, необходимое вашему организму, потому что вы находитесь в состоянии покоя. Нормальная частота пульса в состоянии покоя может варьироваться от человека к человеку, но для большинства взрослых она составляет от 60 до 100 ударов в минуту .
Нормальная частота пульса в состоянии покоя может варьироваться от человека к человеку, но для большинства взрослых она составляет от 60 до 100 ударов в минуту .
Нормальная частота пульса в состоянии покоя для детей
ЧСС у детей обычно выше, чем у взрослых.По данным Cleveland Clinic, нормальная частота пульса в состоянии покоя для ребенка в возрасте от шести до 15 лет составляет от 70 до 100 ударов в минуту.
На частоту сердечных сокращений в состоянии покоя могут влиять многие факторы, включая уровень физической активности. Фактически, у высококвалифицированных спортсменов частота пульса в состоянии покоя может составлять около 40 ударов в минуту!
Другие факторы, которые могут повлиять на частоту сердечных сокращений в состоянии покоя, включают:
- Возраст. Вы можете обнаружить, что ваша частота пульса в состоянии покоя снижается с возрастом.
- Температура. Ваш пульс может немного увеличиться, когда вы подвергаетесь воздействию высоких температур.

- Побочные эффекты лекарств. Например, лекарства, такие как бета-блокаторы, могут снизить частоту сердечных сокращений в состоянии покоя.
- Эмоции. Если вы беспокоитесь или возбуждены, ваш пульс может увеличиться.
- Масса. У людей с ожирением частота сердечных сокращений в состоянии покоя может быть выше. Это потому, что сердцу приходится больше работать, чтобы снабжать организм кровью.
- Расположение корпуса. Частота пульса может временно увеличиваться при переходе из положения сидя в положение стоя.
- Курение. У курильщиков чаще бывает пульс в состоянии покоя. Отказ от курения может помочь вернуть его.
Частота пульса в состоянии покоя может варьироваться от человека к человеку и зависеть от множества факторов. Нормальная частота пульса в состоянии покоя для взрослого человека составляет от 60 до 100 ударов в минуту.
И тахикардия, и брадикардия могут быть индикаторами других состояний здоровья. Если их не лечить, они могут привести к потенциально серьезным осложнениям со здоровьем.
Если их не лечить, они могут привести к потенциально серьезным осложнениям со здоровьем.
Если у вас постоянно слишком высокая или слишком низкая частота пульса, вам следует записаться на прием к врачу.
Что говорит вам ваш пульс
Ваш пульс как в покое, так и во время тренировки может показать ваш риск сердечного приступа и ваши аэробные способности.
Ваша бабушка могла называть ваше сердце «вашим тикером», но это прозвище оказалось неправильным.Здоровое сердце не бьется с ритмом часового механизма. Он ускоряется и замедляется, чтобы удовлетворить вашу меняющуюся потребность в кислороде, так как ваши действия меняются в течение дня. Что такое «нормальная» частота пульса, варьируется от человека к человеку. Однако необычно высокая частота пульса в состоянии покоя или низкая максимальная частота пульса могут указывать на повышенный риск сердечного приступа и смерти.
Люди могут просто проверить пульс в состоянии покоя. Это довольно просто сделать, и наличие информации может помочь в будущем.Рекомендуется время от времени измерять пульс, чтобы понять, что для вас нормально, и определить необычные изменения частоты или регулярности, которые могут потребовать медицинской помощи.
Это довольно просто сделать, и наличие информации может помочь в будущем.Рекомендуется время от времени измерять пульс, чтобы понять, что для вас нормально, и определить необычные изменения частоты или регулярности, которые могут потребовать медицинской помощи.
Ваш пульс в состоянии покоя
Когда вы находитесь в состоянии покоя, ваше сердце перекачивает наименьшее количество крови для обеспечения кислородом, в котором нуждается ваше тело. У большинства здоровых взрослых женщин и мужчин частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту. Тем не менее, в отчете Инициативы по охране здоровья женщин (WHI) за 2010 год указано, что частота пульса в состоянии покоя на нижнем конце этого диапазона может обеспечить некоторую защиту от сердечных приступов.Когда исследователи WHI изучили данные о 129 135 женщинах в постменопаузе, они обнаружили, что у тех, у кого самая высокая частота сердечных сокращений в состоянии покоя — более 76 ударов в минуту — на 26% выше вероятность сердечного приступа или смерти от него, чем у тех, у кого самая низкая частота сердечных сокращений в покое. —62 удара в минуту или меньше. Если ваш пульс в состоянии покоя постоянно превышает 80 ударов в минуту, вы можете обсудить со своим врачом, как ваш пульс и другие личные факторы влияют на риск сердечно-сосудистых заболеваний.
—62 удара в минуту или меньше. Если ваш пульс в состоянии покоя постоянно превышает 80 ударов в минуту, вы можете обсудить со своим врачом, как ваш пульс и другие личные факторы влияют на риск сердечно-сосудистых заболеваний.
Ваша максимальная частота пульса
Скорость, с которой бьется ваше сердце, когда оно работает изо всех сил, чтобы удовлетворить потребности вашего организма в кислороде, — это максимальная частота пульса. Максимальная частота пульса играет важную роль в определении вашей аэробной способности — количества кислорода, которое вы можете потреблять. Несколько крупных обсервационных исследований показали, что высокая аэробная способность связана с более низким риском сердечного приступа и смерти. Небольшое контролируемое испытание показало, что мужчины и женщины с легкими когнитивными нарушениями, которые повысили свои аэробные способности, также улучшили свои показатели в тестах на память и рассуждение.
Роль упражнения
Энергичные упражнения — лучший способ как снизить частоту пульса в состоянии покоя, так и повысить максимальную частоту пульса и аэробную способность. Поскольку невозможно поддерживать максимальную частоту пульса дольше нескольких минут, физиологи посоветовали установить процентное значение максимальной частоты пульса в качестве целевого значения во время тренировки. Если вы начинаете программу упражнений, вы можете установить целевую частоту на 50% от максимума и постепенно увеличивать интенсивность тренировки, пока не достигнете 70–80%.
Поскольку невозможно поддерживать максимальную частоту пульса дольше нескольких минут, физиологи посоветовали установить процентное значение максимальной частоты пульса в качестве целевого значения во время тренировки. Если вы начинаете программу упражнений, вы можете установить целевую частоту на 50% от максимума и постепенно увеличивать интенсивность тренировки, пока не достигнете 70–80%.
Однако, если вы не занимаетесь спортом регулярно, вам следует проконсультироваться с врачом, прежде чем устанавливать целевую частоту пульса. Некоторые лекарства, особенно бета-блокаторы, могут снизить частоту сердечных сокращений. Ваш врач может помочь вам установить реалистичные цели.
Как измерить пульс Хотя вы можете почувствовать, как ваша кровь перекачивается в нескольких местах — в шее, внутренней стороне локтя и даже в верхней части стопы, ваше запястье, вероятно, является наиболее удобным и надежным местом для измерения пульса. Сожмите вместе указательный и средний пальцы на запястье ниже жировой подушечки большого пальца. Слегка пощупайте, пока не почувствуете пульсацию. Если нажать слишком сильно, можно подавить пульс. Вероятно, вы сможете получить довольно точные показания, посчитав количество ударов за 15 секунд и умножив это число на четыре. Лучшее время для определения пульса в состоянии покоя — это первым делом утром, даже до того, как вы встанете с постели. Чтобы измерить максимальную частоту сердечных сокращений, измеряйте пульс сразу после тренировки как можно более интенсивно. |
Изображение: Peera_Sathawirawong / Getty Images
Поделиться страницей:
Заявление об отказе от ответственности:
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямых медицинских рекомендаций вашего врача или другого квалифицированного клинициста.
Никакой контент на этом сайте, независимо от даты, никогда не должен использоваться вместо прямых медицинских рекомендаций вашего врача или другого квалифицированного клинициста.
Пульс и частота пульса
Обзор
Какой у тебя пульс?
Ваш пульс — это ваша частота сердечных сокращений или количество ударов вашего сердца за одну минуту. Частота пульса варьируется от человека к человеку. Ваш пульс ниже, когда вы находитесь в покое, и учащается, когда вы тренируетесь (когда вы тренируетесь, организму требуется больше крови, богатой кислородом).Знание того, как измерить пульс, может помочь вам оценить свою программу упражнений.
Как измерить пульс
- Поместите кончики указательного, второго и третьего пальцев на ладони другого запястья ниже основания большого пальца.
 Или положите кончики указательного и второго пальцев на нижнюю часть шеи по обе стороны от трахеи.
Или положите кончики указательного и второго пальцев на нижнюю часть шеи по обе стороны от трахеи. - Слегка надавите пальцами, пока не почувствуете, как под пальцами пульсирует кровь. Возможно, вам придется слегка двигать пальцами вверх или вниз, пока не почувствуете пульсацию.
- Используйте часы с секундной стрелкой или посмотрите на часы с секундной стрелкой.
- Считайте удары, которые вы чувствуете, в течение 10 секунд. Умножьте это число на шесть, чтобы получить частоту сердечных сокращений (пульс) в минуту.
Подсчитайте свой пульс: _____ ударов за 10 секунд x 6 = _____ ударов в минуту
Что такое нормальный пульс?
Нормальная ЧСС в покое:
- Дети (6-15 лет) 70-100 ударов в минуту
- Взрослые (18 лет и старше) 60-100 ударов в минуту
Детали теста
Эрик Ван Итерсон, доктор медицинских наук, директор отделения кардиологической реабилитации клиники Кливленда, рассказывает о частоте сердечных сокращений и физических упражнениях.
Какая максимальная частота пульса?
Максимальная частота пульса — это максимальная частота пульса, достигнутая во время максимальной нагрузки. Один простой метод расчета вашей прогнозируемой максимальной частоты пульса использует эту формулу:
220 — ваш возраст = прогнозируемая максимальная частота пульса
Пример: прогнозируемая максимальная частота пульса для 40-летнего человека составляет 180 ударов в минуту.
Существуют и другие формулы, которые учитывают изменения максимальной частоты пульса в зависимости от возраста и пола. Если вы хотите узнать больше об этих более точных, но немного более сложных формулах, посетите эти ресурсы:
- Геллиш Р.Л., Гослин Б.Р., Олсон Р.Э., Макдональд А, Русси Г.Д., Муджил В.К.Продольное моделирование взаимосвязи между возрастом и максимальной частотой сердечных сокращений. Медико-спортивные упражнения. 2007 Май; 39 (5): 822-9. www.ncbi.nlm.nih.gov/pubmed/17468581
- Gulati M, Shaw LJ, Thisted RA, Black HR, Bairey Merz CN, Arnsdorf MF.
 Реакция сердечного ритма на нагрузочную пробу у бессимптомных женщин: ст. Женщины Джеймса вдохновляют проект. Тираж. 13 июля 2010 г .; 122 (2): 130-7. Epub 2010, 28 июня. Www.ncbi.nlm.nih.gov/pubmed/20585008
Реакция сердечного ритма на нагрузочную пробу у бессимптомных женщин: ст. Женщины Джеймса вдохновляют проект. Тираж. 13 июля 2010 г .; 122 (2): 130-7. Epub 2010, 28 июня. Www.ncbi.nlm.nih.gov/pubmed/20585008
Фактическая максимальная частота пульса наиболее точно определяется с помощью теста максимальной градуированной нагрузки под медицинским наблюдением.
Обратите внимание, что некоторые лекарства и медицинские условия могут влиять на частоту сердечных сокращений. Если вы принимаете лекарства или страдаете каким-либо заболеванием (например, сердечным заболеванием, высоким кровяным давлением или диабетом), всегда спрашивайте своего врача, не повлияет ли это на вашу максимальную / целевую частоту сердечных сокращений. В этом случае ваш врач или специалист по физическим упражнениям должен назначить диапазон вашей частоты пульса для упражнений.
Что такое целевая частота пульса?
- Вы получаете максимальную пользу и уменьшаете риски, когда тренируетесь в целевой зоне частоты пульса.
 Обычно это происходит, когда частота пульса (пульс) во время тренировки составляет от 60 до 80% от максимальной частоты пульса. В некоторых случаях ваш лечащий врач может уменьшить целевую зону пульса до 50%.
Обычно это происходит, когда частота пульса (пульс) во время тренировки составляет от 60 до 80% от максимальной частоты пульса. В некоторых случаях ваш лечащий врач может уменьшить целевую зону пульса до 50%. - В некоторых случаях могут быть полезны высокоинтенсивные интервальные тренировки (HIIT). Перед тем, как начать, следует обсудить это с врачом. При ВИИТ-упражнениях зоны частоты пульса могут превышать 85%.
- Обязательно проконсультируйтесь с лечащим врачом перед началом программы упражнений.Ваш поставщик медицинских услуг может помочь вам найти программу и целевую зону пульса, которые соответствуют вашим потребностям, целям и физическому состоянию.
- В начале программы упражнений вам может потребоваться постепенно повышать уровень до уровня, который находится в вашей целевой зоне частоты пульса, особенно если вы раньше не тренировались регулярно. Если упражнение кажется слишком тяжелым, притормозите. Вы снизите риск получения травмы и получите больше удовольствия от упражнения, если не будете пытаться переусердствовать!
- Чтобы узнать, тренируетесь ли вы в целевой зоне (от 60 до 80% максимальной частоты пульса), прекратите тренировку и проверьте свой 10-секундный пульс.
 Если ваш пульс ниже вашей целевой зоны (см. Ниже), увеличьте скорость упражнений. Если ваш пульс выше целевой зоны, уменьшите скорость упражнений.
Если ваш пульс ниже вашей целевой зоны (см. Ниже), увеличьте скорость упражнений. Если ваш пульс выше целевой зоны, уменьшите скорость упражнений.
Какая у вас целевая зона?
Целевые зоны частоты пульса по возрасту *
- Возраст: 20
- Зона целевой частоты пульса (ЧСС) (60-85%): ** 120-170
- Прогнозируемая максимальная ЧСС: 200
- Возраст: 25
- Зона целевой частоты пульса (ЧСС) (60-85%): 117 — 166
- Прогнозируемая максимальная ЧСС: 195
- Возраст: 30
- Зона целевой частоты пульса (ЧСС) (60-85%): 114 — 162
- Прогнозируемая максимальная ЧСС: 190
- Возраст: 35
- Зона целевой частоты пульса (ЧСС) (60-85%): ** 111 — 157
- Прогнозируемая максимальная ЧСС: 185
- Возраст: 40
- Зона целевой частоты пульса (ЧСС) (60-85%): 108 — 153
- Прогнозируемая максимальная ЧСС: 180
- Возраст: 45
- Зона целевой частоты пульса (ЧСС) (60-85%): 105 — 149
- Прогнозируемая максимальная ЧСС: 175
- Возраст: 50
- Зона целевой частоты пульса (ЧСС) (60-85%): 102-145
- Прогнозируемая максимальная ЧСС: 170
- Возраст: 55
- Зона целевой частоты пульса (ЧСС) (60-85%): 99 — 140
- Прогнозируемая максимальная ЧСС: 165
- Возраст: 60
- Зона целевой частоты пульса (ЧСС) (60-85%): 96 — 136
- Прогнозируемая максимальная ЧСС: 160
- Возраст: 65
- Зона целевой частоты пульса (ЧСС) (60-85%): 93 — 132
- Прогнозируемая максимальная ЧСС: 155
- Возраст: 70
- Зона целевой частоты пульса (ЧСС) (60-85%): 90 — 123
- Прогнозируемая максимальная ЧСС: 150
Ваши фактические значения (фактические значения определяются на основе поэтапного теста с физической нагрузкой)
* Эта диаграмма основана на формуле: 220 — ваш возраст = прогнозируемая максимальная частота пульса.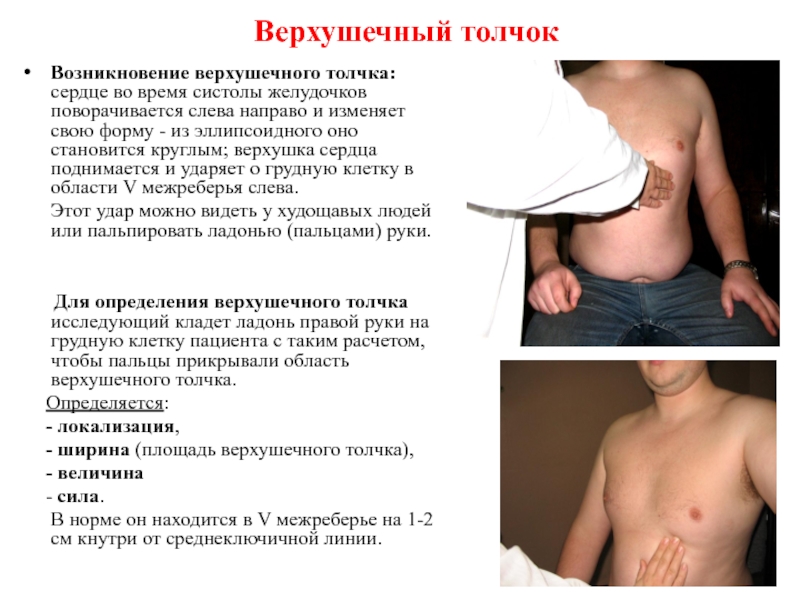
Ресурсы
Подробнее об упражнении
Нормальный пульс, измерение, максимальная и целевая частота пульса
Какая у вас частота пульса?
Ваша частота пульса , или пульс — это количество ударов вашего сердца за 1 минуту.Частота сердечных сокращений варьируется от человека к человеку. Он ниже, когда вы отдыхаете, и выше, когда вы тренируетесь.
Знание пульса поможет вам составить лучшую программу упражнений. Если вы принимаете сердечные препараты, ежедневная запись вашего пульса и отчет о результатах врачу могут помочь ему узнать, работает ли ваше лечение.
Зависимость артериального давления от частоты пульса
Ваша частота пульса не зависит от вашего артериального давления. Это сила вашей крови против стенок кровеносных сосудов.
Это сила вашей крови против стенок кровеносных сосудов.
Более частый пульс не обязательно означает более высокое кровяное давление. Когда ваше сердце ускоряется, например, когда вы тренируетесь, ваши кровеносные сосуды должны расширяться, чтобы пропускать больше крови.
Как измерить пульс?
На вашем теле есть несколько мест, где легче измерить пульс:
- Внутренняя сторона ваших запястий
- Внутренняя сторона ваших локтей
- Стороны шеи
- Верх стопы
Продолжение
Положите кончики указательного и среднего пальцев на кожу.Слегка нажмите, пока не почувствуете пульсацию крови под пальцами. Возможно, вам придется двигать пальцами, пока не почувствуете это.
Считайте удары, которые вы чувствуете в течение 10 секунд. Умножьте это число на шесть, чтобы получить частоту сердечных сокращений (или пульс) в минуту.
Что влияет на частоту сердечных сокращений?
Кроме упражнений, на частоту сердечных сокращений могут влиять следующие факторы:
- Погода.
 Ваш пульс может немного учащаться при повышении температуры и влажности.
Ваш пульс может немного учащаться при повышении температуры и влажности. - Встать. Он может всплывать примерно через 20 секунд после того, как вы впервые встанете из положения сидя.
- Эмоции. Стресс и тревога могут повысить частоту сердечных сокращений. Он также может повышаться, когда вы очень счастливы или грустны.
- Размер корпуса. У людей с тяжелым ожирением пульс может быть немного учащенным.
- Лекарства. Бета-адреноблокаторы замедляют сердечный ритм. Слишком большое количество лекарств от щитовидной железы может ускорить это.
- Кофеин и никотин. Кофе, чай и газированные напитки повышают частоту сердечных сокращений.Табак тоже.
Что такое нормальная частота пульса?
Нормальная частота пульса в состоянии покоя обычно составляет от 60 до 100 ударов в минуту. Ваш номер может отличаться. У детей частота пульса в состоянии покоя обычно выше, чем у взрослых.
Лучшее время для измерения пульса в состоянии покоя — это сразу после пробуждения утром, прежде чем вы начнете двигаться или принять кофеин.
Как снизить частоту пульса в состоянии покоя
Как правило, у людей, которые более физически развиты и менее подвержены стрессу, частота пульса в состоянии покоя ниже.Несколько изменений в образе жизни могут помочь вам его замедлить:
- Регулярно занимайтесь спортом. На некоторое время у вас учащается пульс, но со временем упражнения делают ваше сердце сильнее, поэтому оно работает лучше.
- Правильно питайтесь. Похудение может снизить частоту сердечных сокращений в состоянии покоя. Исследования показали, что частота сердечных сокращений ниже у мужчин, которые едят больше рыбы.
- Устойчивое напряжение. Выделите время, чтобы отключиться от электронных устройств и расслабиться каждый день. Также могут помочь медитация, тай-чи и дыхательные упражнения.

- Бросьте курить. Это одна из лучших вещей, которые вы можете сделать для общего здоровья.
Что такое максимальная частота пульса?
Ваша максимальная частота пульса в среднем является максимальной, которую может получить ваш пульс. Один из способов получить приблизительную оценку вашего прогнозируемого максимума — это вычесть ваш возраст из числа 220.
Например, прогнозируемая максимальная частота пульса 40-летнего человека составляет около 180 ударов в минуту.
Вы можете узнать свою фактическую максимальную частоту пульса с помощью дифференцированного теста с физической нагрузкой.Если вы принимаете лекарства или страдаете заболеванием, например сердечным заболеванием, высоким кровяным давлением или диабетом, спросите своего врача, следует ли вам скорректировать свой план упражнений, чтобы частота пульса не превышала определенное значение.
Что такое целевая частота пульса?
Вы получаете наибольшую пользу, когда выполняете упражнения в «целевой зоне частоты пульса». Обычно это когда частота пульса (пульс) составляет от 60% до 80% от максимальной. В некоторых случаях врач может снизить целевую зону пульса примерно до 50%.
Обычно это когда частота пульса (пульс) составляет от 60% до 80% от максимальной. В некоторых случаях врач может снизить целевую зону пульса примерно до 50%.
Проконсультируйтесь с врачом перед началом программы упражнений. Они могут помочь вам найти режим и целевую зону пульса, которые соответствуют вашим потребностям, целям и общему состоянию здоровья.
Продолжение
Когда вы начинаете программу упражнений, вам может потребоваться постепенно достичь целевой зоны частоты пульса, особенно если вы раньше не тренировались регулярно. Если упражнение кажется слишком тяжелым, притормозите. Вы снизите риск получения травмы и получите больше удовольствия от упражнения, если не будете пытаться переусердствовать.
Когда вы тренируетесь, сделайте перерыв и регулярно проверяйте свой пульс, чтобы узнать, находитесь ли вы в целевой зоне. Если ваш пульс ниже целевой зоны, увеличьте интенсивность тренировки.
Возраст | Целевая частота пульса (ЧСС) Зона (60% -80%) | Прогнозируемая частота пульса 9205195 9205 20 | 120-170 | 200 | |
25 | 117-166 | 114 | |||
35 | 111-157 | 185 | |||
40 | 108-153 | 108-153 | 175 | ||
50 | 102-145 9021 9 | 170 | |||
55 | 99-140 | 165 | |||
60 | 96-136 1600003 9057 | 96-136 1600003 | 93-132 | 155 | |
70 | 90-128 | 150 | |||
905 905 905 905 905 905 Ваши фактические значения | Макс. |
Что такое нормальная частота пульса? Узнайте, как проверить свой пульс
Узнайте о нормальной и нерегулярной частоте пульса и узнайте, как проверить свой собственный пульс.
Узнайте, как проверить свой пульс
Какой у вас пульс?
Когда ваше сердце бьется, оно заставляет кровь течь по вашему телу. Это сердцебиение можно почувствовать как «пульс» на запястье или шее.
Ваш пульс измеряется путем подсчета количества ударов вашего сердца за одну минуту.Например, если ваше сердце сокращается 72 раза за одну минуту, ваш пульс будет 72 удара в минуту (BPM). Это также называется вашим пульсом.
Нормальный пульс сокращается в устойчивом регулярном ритме. Однако у некоторых людей этот ритм неровный или «прыгает». Это называется нерегулярным пульсом.
Как вы измеряете пульс?
Пульс проще всего определить на запястье.
- Поверните руку ладонью вверх.
- Теперь поместите три средних пальца другой руки на запястье ниже основания большого пальца.
- Слегка нажмите, чтобы почувствовать пульс пальцами. Если вы ничего не чувствуете, нажмите немного сильнее.
Как проверить пульс (пульс)?
Вы можете измерить частоту сердечных сокращений вручную, проверив свой пульс. Выполните эти три шага.
- Найдите свой пульс на запястье (как описано выше).
- Подсчитайте каждый удар в течение 30 секунд.
- Удвойте количество подсчитанных ударов. Это ваша частота сердечных сокращений или пульс, измеряемая в ударах в минуту.
Также отметьте, равномерно или неравномерно бьется ваше сердце. Нормальное сердце бьется в устойчивом ритме, как часы, тик-так-тик.
Некоторым людям нравится использовать пульсометр для измерения пульса.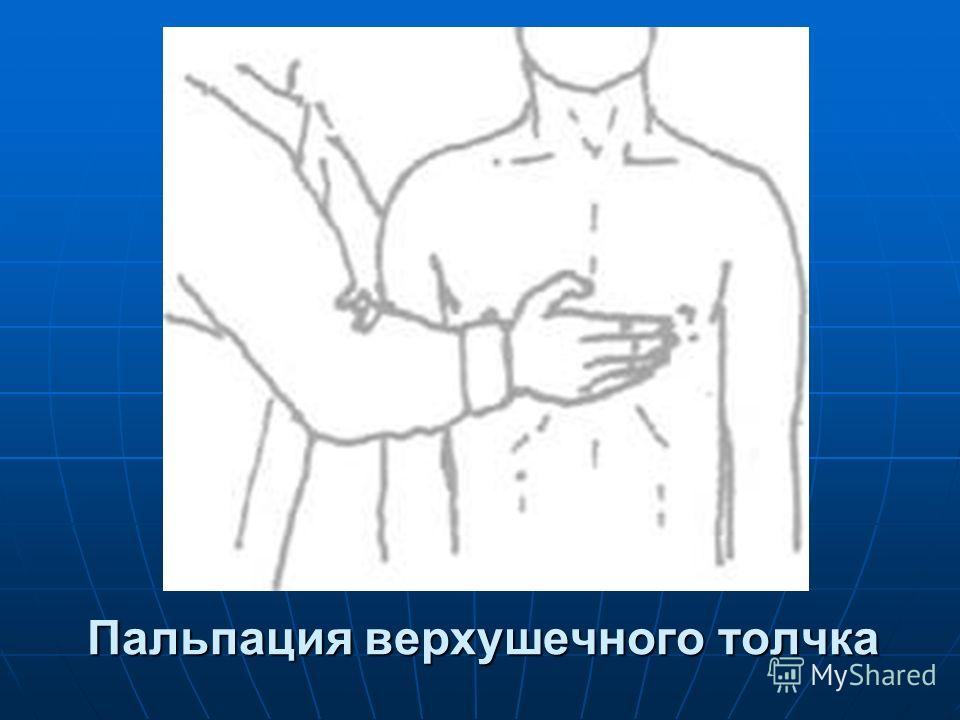 Эти мониторы часто входят в состав фитнес-трекеров, которые сейчас широко доступны в спортивных магазинах и других торговых точках.Однако их точность зависит от качества устройства.
Эти мониторы часто входят в состав фитнес-трекеров, которые сейчас широко доступны в спортивных магазинах и других торговых точках.Однако их точность зависит от качества устройства.
Что такое нормальная частота пульса?
Нормальная частота сердечных сокращений, когда вы не активны, составляет 60–100 ударов в минуту. Это называется частотой пульса в состоянии покоя. Если вы были активны, вам нужно подождать не менее пяти минут, прежде чем измерять пульс.
Когда вы активны, ваше сердце бьется быстрее, чтобы ваши работающие мышцы получали больше кислорода. Чем усерднее работает ваше тело, тем быстрее будет биться ваше сердце.Например, ваша частота пульса при беге на короткие дистанции будет намного выше, чем частота пульса при ходьбе. Если вы много тренируетесь, это нормально, если пульс достигает 160 ударов в минуту и более.
Есть и другие вещи, которые могут заставить ваше сердце биться чаще, например кофеин, никотин, легкие наркотики и некоторые виды лекарств (например, бета-блокаторы). Ваше сердце также будет биться быстрее, когда вы почувствуете сильные эмоции, такие как беспокойство или страх.
Ваше сердце также будет биться быстрее, когда вы почувствуете сильные эмоции, такие как беспокойство или страх.
Спортсмены или люди в хорошей физической форме могут иметь сердцебиение в состоянии покоя менее 60 ударов в минуту.
Что такое нерегулярный пульс?
Нерегулярный пульс — это когда сердце не бьется в регулярном, устойчивом ритме. Это также называется нерегулярной частотой сердечных сокращений или аритмией.
Если у вас нерегулярный пульс, вы можете заметить, что ваш пульс:
- кажется нерегулярным или «прыгает»
- учащается, даже когда вы отдыхаете
- иногда или большую часть времени кажется необычно медленным .
Почему это важно проверять?
Часто нерегулярный пульс безвреден.Тем не менее, важно, чтобы его проверил медицинский работник, потому что иногда это признак сердечного заболевания.
Самым распространенным видом нарушения сердечного ритма является фибрилляция предсердий (ФП), которая может повысить риск инсульта.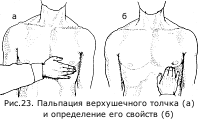 К счастью, если у вас ФП, есть лекарства, которые помогут снизить риск инсульта.
К счастью, если у вас ФП, есть лекарства, которые помогут снизить риск инсульта.
Ваш врач может провести простой тест, называемый ЭКГ (электрокардиограмма), чтобы дополнительно проверить ваш нерегулярный пульс.
Что такое учащенное сердцебиение?
Учащенное сердцебиение — это когда вы внезапно замечаете, что ваше сердце бьется, обычно нерегулярно.Иногда это чувствуется ушами или грудью, когда ложишься. Ваше сердцебиение может ощущаться:
- слишком быстро или медленно
- как будто оно трепещет
- как будто стучит или стучит.
Иногда можно почувствовать учащенное сердцебиение, и в большинстве случаев оно безвредно. Однако, если вы испытываете их регулярно, обратитесь к врачу.
Упражнения и частота пульса
Как и любой другой мышце, вашему сердцу необходимы упражнения, чтобы поддерживать его в форме и здоровье.Регулярные упражнения могут помочь снизить риск сердечных заболеваний и других заболеваний, таких как диабет.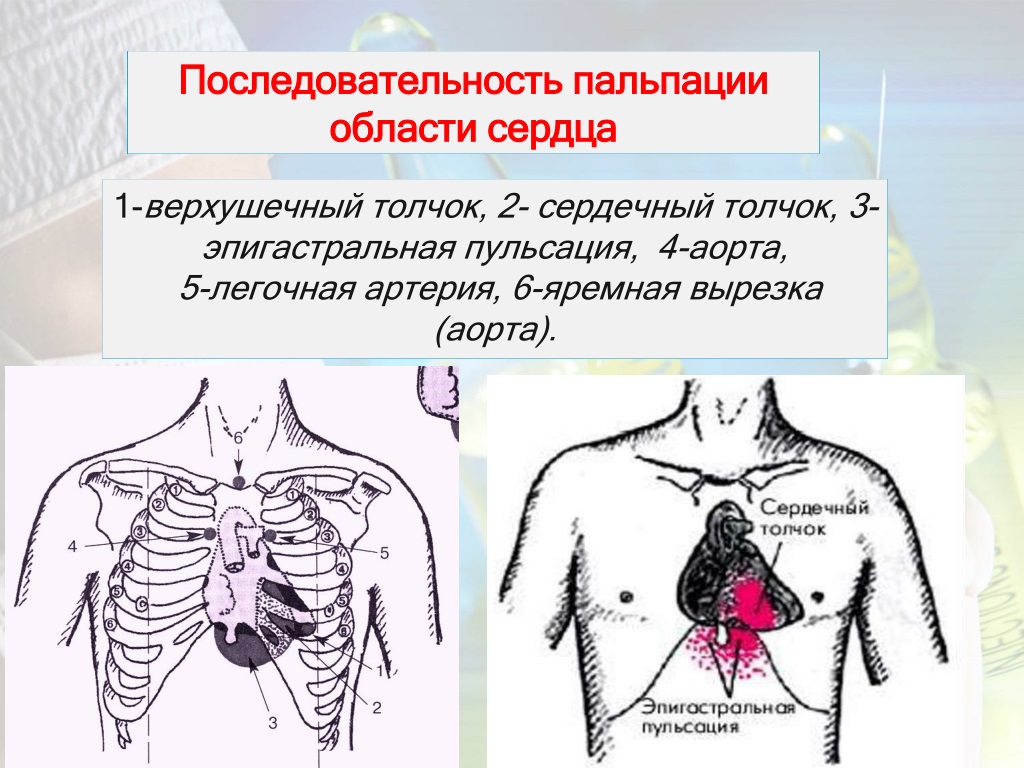
Чтобы сохранить здоровье сердца, вы должны стремиться выполнять 150 минут упражнений от низкой до умеренной интенсивности в неделю. Если у вас сердечное заболевание, поговорите со своим врачом о том, какие упражнения и целевые значения частоты пульса безопасны для вас.
Один из способов измерить интенсивность тренировки — это измерить частоту пульса. Для упражнений с низкой или средней интенсивностью частота пульса должна составлять от 50 до 70% от приблизительной максимальной частоты пульса.
Самый простой способ получить приблизительную максимальную частоту пульса (MHR) — это вычислить 220 — ваш возраст. Затем вам нужно рассчитать от 50 до 70% вашего MHR.
Например, если вам 40 лет:
- , ваша приблизительная максимальная частота пульса составляет: 220-40 = 180 ударов в минуту
- 50% вашего MHR составляет 180 X 0,5 = 90 ударов в минуту
- 70 % вашего MHF составляет 180 X 0,7 = 126 ударов в минуту.
Кроме того, вы можете использовать приведенную ниже таблицу частоты пульса, чтобы получить приблизительное представление.
Помните, что если вы принимаете лекарства, замедляющие частоту сердечных сокращений, возможно, вы не сможете достичь этих верхних значений частоты пульса, и цель должна состоять в том, чтобы тренироваться с частотой, которая заставляет вас слегка пыхтеть.
Таблица зон частоты пульса
Расчетная частота пульса для тренировки.
| Возраст | Приблизительная максимальная частота пульса (MHR) | Целевая частота пульса для упражнений с низкой и средней интенсивностью (50-70% от максимума для MHR) | |||
|---|---|---|---|---|---|
| 20 | 200 ударов в минуту 902 | 100 — 140 уд / мин | |||
| 30 | 190 уд / мин | 95 — 133 уд / мин | |||
| 40 | 180 уд / мин | 90 — 126 уд / мин | |||
| 17020 уд / мин | |||||
| 60 | 160 уд / мин | 80 — 112 уд / мин | |||
| 70 | 150 уд / мин | 75 — 105 уд / мин | |||
| 80 | 140 уд / мин | 7019 — — 140 уд / мин | 7019 — | 130 ударов в минуту | 65 — 91 ударов в минуту |
Прочтите о нерегулярных сердечных ритмах Как выполнять упражнения для здорового сердца
Что такое нормальная частота пульса? — Журнал Heart Matters
Обновлено 7 июля 2020 г.
Стоит ли беспокоиться, если у меня другая частота пульса?
Старшая кардиологическая медсестра Эмили МакГрат говорит:
Ваш пульс — это количество ударов вашего сердца в минуту.Нормальная частота пульса в состоянии покоя должна составлять 60–100 ударов в минуту, но она может меняться от минуты к минуте. Когда вы занимаетесь спортом, он может доходить до 130–150 или выше ударов в минуту — это нормально, потому что организму необходимо перекачивать по всему телу больше богатой кислородом крови.
Учащение пульса может быть вызвано целым рядом условий
Нет жесткого правила, но я бы побеспокоился о взрослых, если бы ваш пульс в состоянии покоя превышал 120. Если у вас также есть головокружение, обморок или учащенное сердцебиение, вам необходимы дополнительные анализы, поэтому запишитесь на прием к врачу.Учащенное сердцебиение, известное как тахикардия, может быть связано с рядом состояний, включая инфекцию, анемию или заболевание щитовидной железы, не обязательно болезнь сердца. Низкая частота пульса, ниже 60 ударов в минуту, называется брадикардией. Это может быть нормальным для некоторых людей, например спортсменов или тех, кто принимает такие лекарства, как бета-адреноблокаторы, но может указывать на проблемы с сердцем или другие проблемы, поэтому это должно быть осмотрено врачом.
Низкая частота пульса, ниже 60 ударов в минуту, называется брадикардией. Это может быть нормальным для некоторых людей, например спортсменов или тех, кто принимает такие лекарства, как бета-адреноблокаторы, но может указывать на проблемы с сердцем или другие проблемы, поэтому это должно быть осмотрено врачом.
Мы готовы предоставить вам информацию и поддержку по коронавирусу
Наш двухнедельный информационный бюллетень Heart Matters включает в себя последние новости о коронавирусе при заболеваниях сердца, а также о поддержке здорового питания, активности и эмоционального благополучия.
Я хочу зарегистрироваться
. Также важно проверять свой сердечный ритм. У людей с нерегулярным ритмом может быть фибрилляция предсердий — врач может легко ее проверить, или вы можете сами проверить пульс дома. Это повышает риск инсульта. Сгустки крови с большей вероятностью образуются в вашем сердце, и если один из них выкачивается из сердца и попадает в мозг, он прекращает кровоснабжение и вызывает инсульт.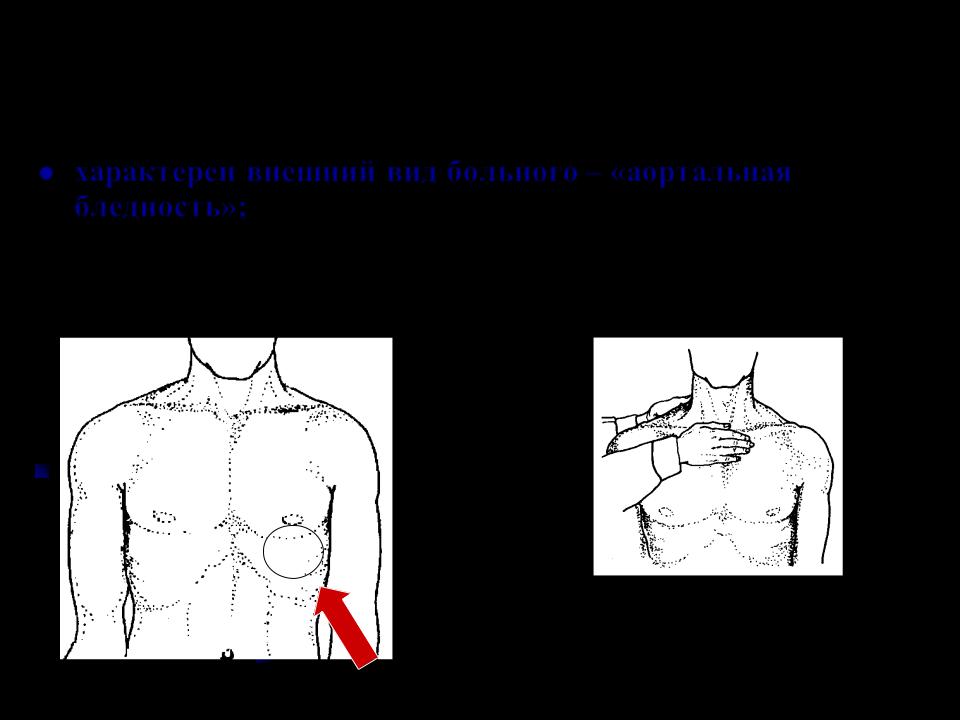 Прием антикоагулянтов может снизить этот риск. Если у вас появятся какие-либо новые симптомы или вы подозреваете, что у вас нерегулярный пульс, сообщите об этом своему врачу.
Прием антикоагулянтов может снизить этот риск. Если у вас появятся какие-либо новые симптомы или вы подозреваете, что у вас нерегулярный пульс, сообщите об этом своему врачу.
Познакомьтесь с экспертом
Старшая кардиологическая медсестра Эмили МакГрат работала медсестрой в области общей и кардиологической медицины, имея опыт работы в кардиологической реабилитации.
Как мне проверить пульс?
Вы можете проверить свой пульс, измерив пульс и посчитав, сколько раз ваше сердце бьется в минуту.
Ваша частота пульса зависит от того, что вы делаете — например, она будет медленнее, если вы спите, и быстрее, если вы тренируетесь.
Чтобы определить частоту пульса в состоянии покоя, вам необходимо отдохнуть не менее 5 минут, прежде чем проверять пульс.
Как определить пульс
Пульс можно измерить на запястье или шее.
Чтобы определить пульс на запястье:
- протяните одну руку ладонью вверх
- Прижмите первый (указательный) палец и средний палец другой руки к внутренней стороне запястья у основания большого пальца — не используйте большой палец, так как он имеет собственный пульс
- слегка надавите на кожу, пока не почувствуете пульс — если вы не можете его найти, попробуйте надавить немного сильнее или двигайте пальцами вокруг
Чтобы определить пульс на шее:
- надавите указательным и средним пальцами сбоку от шеи, прямо под челюсть и рядом с дыхательным горлом — не используйте большой палец
- слегка надавите на кожу, чтобы почувствовать пульс — если вы не можете его найти, попробуйте надавить немного сильнее или двигайте пальцами вокруг
Проверка пульса
Когда вы найдете свой пульс, либо:
- подсчитайте количество ударов, которые вы чувствуете за 60 секунд
- посчитайте число за 30 секунд и умножьте на 2
Это показывает вашу частоту сердечных сокращений — количество ударов вашего сердца в минуту (уд / мин).
Вы также можете проверить, регулярный или нерегулярный у вас пульс, ощущая его ритм в течение примерно 30 секунд. Очень часто случаются случайные нерегулярные сердцебиения, например, пропущенные сокращения.
Но если ваш пульс по-прежнему нерегулярный, это может быть признаком фибрилляции предсердий — нерегулярной и часто аномально высокой частоты сердечных сокращений. Это более вероятно, если вам 65 лет и старше.
Обратитесь к терапевту, если вас беспокоит пульс.
Какая нормальная частота пульса?
У большинства взрослых частота пульса в состоянии покоя составляет от 60 до 100 ударов в минуту.
Чем выше вы станете, тем ниже, вероятно, будет частота пульса в состоянии покоя. Например, у спортсменов частота пульса в состоянии покоя может составлять от 40 до 60 ударов в минуту или ниже.
Обратитесь к терапевту, чтобы проверить, если вы считаете, что ваш пульс постоянно выше 120 ударов в минуту или ниже 40 ударов в минуту, хотя это может быть просто нормальным для вас.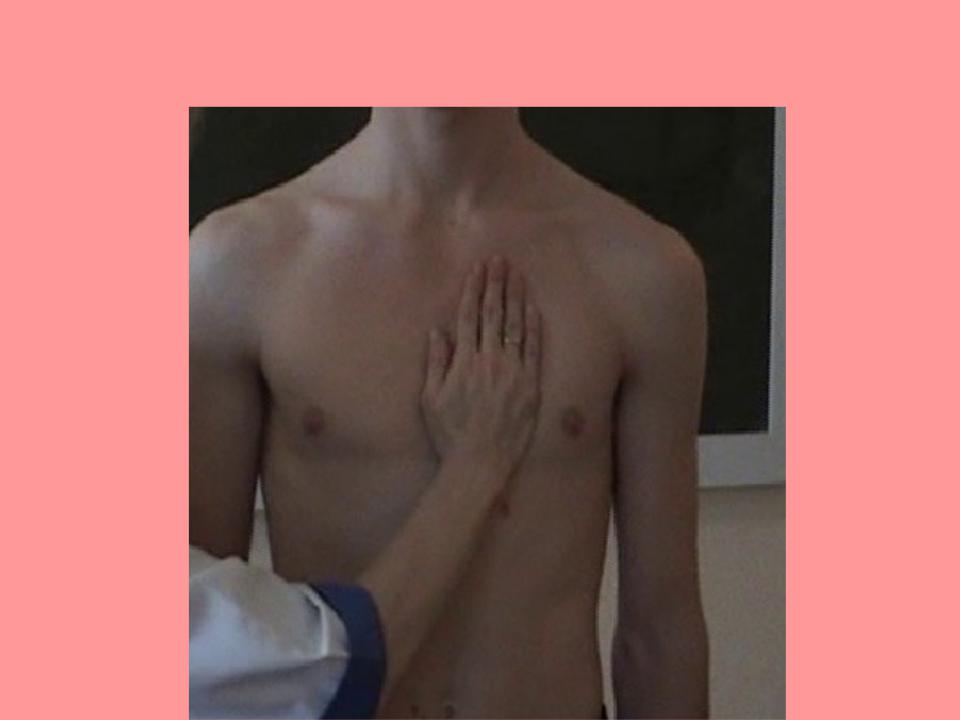
Посетите British Heart Foundation для получения дополнительной информации о проверке пульса.
Упражнения и ваш пульс
Если вы проверяете свой пульс во время или сразу после тренировки, это может указывать на ваш уровень физической подготовки.Пульсометр также полезен для записи вашего пульса во время отдыха и во время упражнений.
Аэробные упражнения, такие как ходьба, бег и плавание, являются хорошими видами упражнений, поскольку они увеличивают частоту сердечных сокращений и дыхания.
Узнайте больше о том, какой должна быть ваша частота пульса во время тренировки, от British Heart Foundation (PDF, 200 КБ).
Если вы раньше не тренировались или не тренировались какое-то время, посмотрите наш раздел Live Well, чтобы узнать о преимуществах упражнений и о том, сколько упражнений вам следует делать.
Дополнительная информация:
Последняя проверка страницы: 22 февраля 2018 г.

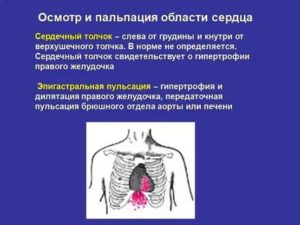
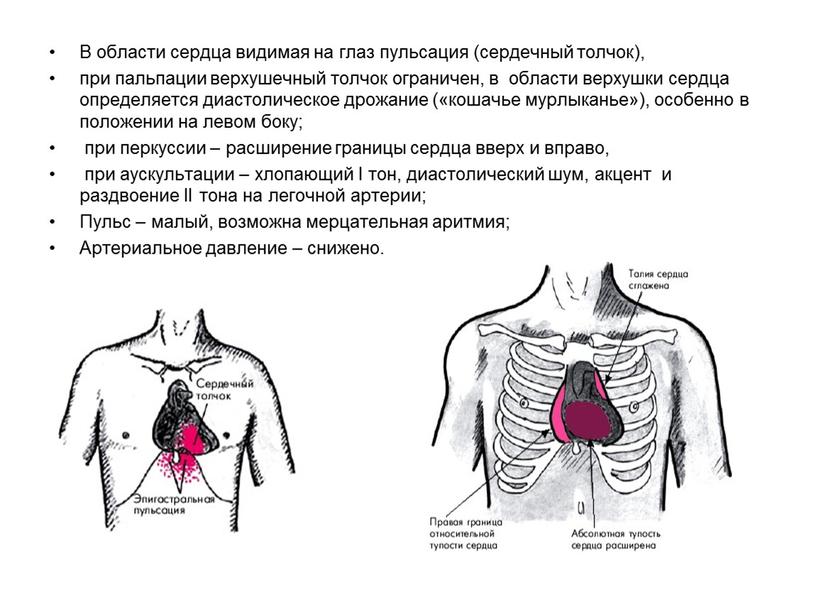

 При ослаблении работы сердца он становится ослабленным.
При ослаблении работы сердца он становится ослабленным.
 Пальпирующая рука врача улавливает изменение объема печени во всех направлениях, а пальцы несколько разъединяются.
Пальпирующая рука врача улавливает изменение объема печени во всех направлениях, а пальцы несколько разъединяются.
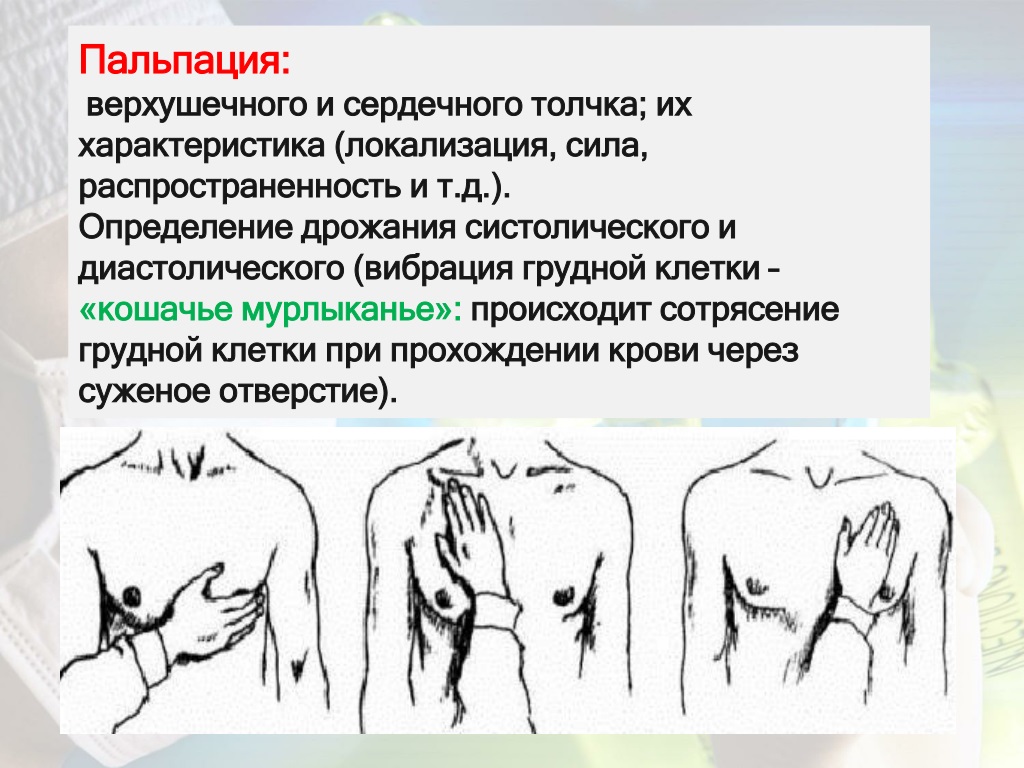
 После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц. активность
активность
 Мужчинам до 65 лет следует выпивать только два напитка в день.
Мужчинам до 65 лет следует выпивать только два напитка в день.
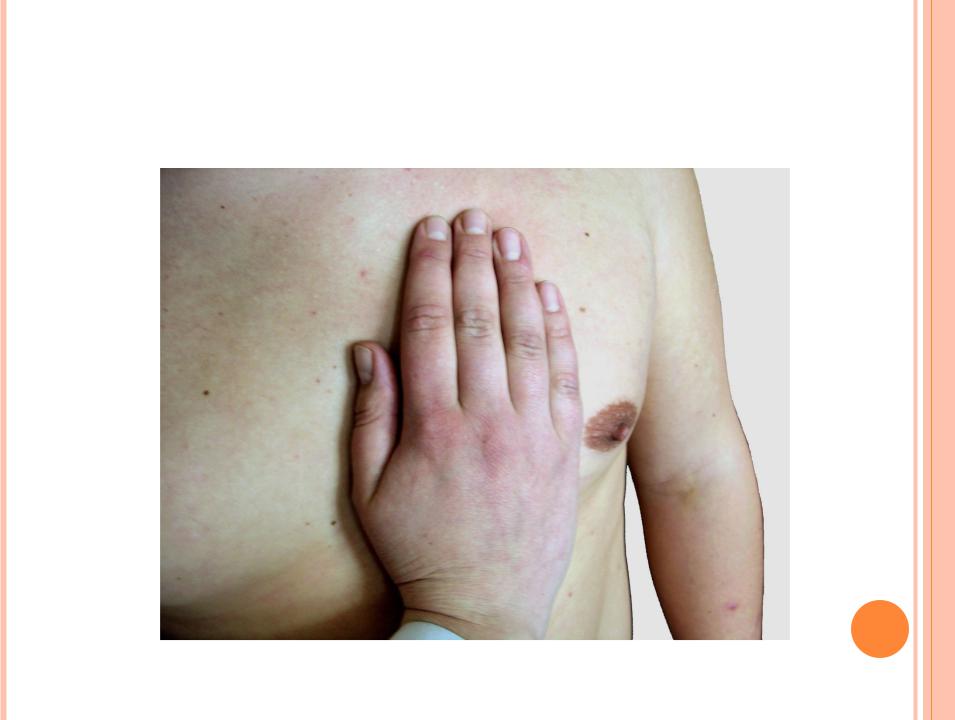
 Или положите кончики указательного и второго пальцев на нижнюю часть шеи по обе стороны от трахеи.
Или положите кончики указательного и второго пальцев на нижнюю часть шеи по обе стороны от трахеи. Реакция сердечного ритма на нагрузочную пробу у бессимптомных женщин: ст. Женщины Джеймса вдохновляют проект. Тираж. 13 июля 2010 г .; 122 (2): 130-7. Epub 2010, 28 июня. Www.ncbi.nlm.nih.gov/pubmed/20585008
Реакция сердечного ритма на нагрузочную пробу у бессимптомных женщин: ст. Женщины Джеймса вдохновляют проект. Тираж. 13 июля 2010 г .; 122 (2): 130-7. Epub 2010, 28 июня. Www.ncbi.nlm.nih.gov/pubmed/20585008 Обычно это происходит, когда частота пульса (пульс) во время тренировки составляет от 60 до 80% от максимальной частоты пульса. В некоторых случаях ваш лечащий врач может уменьшить целевую зону пульса до 50%.
Обычно это происходит, когда частота пульса (пульс) во время тренировки составляет от 60 до 80% от максимальной частоты пульса. В некоторых случаях ваш лечащий врач может уменьшить целевую зону пульса до 50%. Если ваш пульс ниже вашей целевой зоны (см. Ниже), увеличьте скорость упражнений. Если ваш пульс выше целевой зоны, уменьшите скорость упражнений.
Если ваш пульс ниже вашей целевой зоны (см. Ниже), увеличьте скорость упражнений. Если ваш пульс выше целевой зоны, уменьшите скорость упражнений. Ваш пульс может немного учащаться при повышении температуры и влажности.
Ваш пульс может немного учащаться при повышении температуры и влажности.
 HR:
HR: