Альтернирующие синдромы — презентация онлайн
К альтернирующим
синдромам пединкулярного
уровня
относится 5 синдромов: синдром
Вебера, синдром Монакова,
синдром Бенедикта, синдром
Клодта и синдром Нильсена.
Синдром Вебера—
сочетание периферического
поражения глазодвигательного нерва
на стороне очага с
контралатеральным пирамидным
гемипарезом. Синдром Вебера
наблюдается при внутристволовых и
внестволовых процессах.
Синдром Вебера чаще всего
возникает при ишемических
инсультах, реже — при глиомах
ствола и других органических
процессах.
Синдром Бенедикта —
сочетание поражения
глазодвигательного нерва
периферического характера на
стороне очага с хореоатетозом,
интенционным тремором и ригором
— на противоположной стороне.
Клинически указанный синдром
проявляется симптомами
глазодвигательного нерва и
проводниковыми экстрапирамидными и
мозжечковыми симптомами на
противоположной стороне. При
повреждении верхних отделов
продольного пучка возникает паралич
взгляда, глазные яблоки отклонены в
сторону повреждения. Если синдром
возникает в раннем детстве,
соответствующая повреждению половина
тела отстает в развитии.
Наиболее частой причиной поражения
является нарушение мозгового
кровообращения в бассейне задней
мозговой артерии ишемического
характера, кровоизлияние (вследствие
атеросклероза, сифилитического
поражения сосудов), солитарная
туберкулома в красном ядре, опухоли.
Синдром Монакова
— сочетание поражения
глазодвигательного нерва на
стороне очага с пирамидными,
экстрапирамидными и
чувствительными симптомами — на
противоположной локализации очага
половине тела..
Клинически этот синдром
характеризуется следующими
симптомами: на стороне очага —
поражение глазодвигательного
нерва, на противоположной стороне
— пирамидный гемипарез.
эстрапирамидные нарушения, иногда
— полная или диссоциированная
гемигипестезия и гомонимная
гемианопсия.
НИЖНИЙ СИНДРОМ КРАСНОГО
ЯДРА КЛОДТА
Нижний синдром красного ядра
Клодта — сочетание поражения
глазодвигательного нерва на стороне
очага с экстрапирамидным
гиперкинезом и мозжечковыми
симптомами в противоположных
конечностях.
Очаг поражения находится в
основании ножек мозга, дорсально
захватывает волокна
глазодвигательного нерва и
руброспинальный пучок, оставляя
пирамидный путь интактным
Синдром часто возникает при
поражении средней и задней
артериол красного ядра,
являющихся ветвями задней мозговой
артерии.
Этиологическим фактором чаще
всего является атеросклероз
таламорубральной артерии,
сифилитический эндартериит и другие
формы нейросифилиса.
СИНДРОМ НИЛЬСЕНА
Альтернирующий синдром
Нильсена — сочетание поражения
глазодвигательного нерва на
стороне очага с гиперкинезом или
асинергией в конечностях
противоположной стороны.
Клинические проявления синдрома
Нильсена имеют несколько вариантов.
Помимо наиболее часто
встречающегося варианта,
представленного выше, возможен
вариант так называемого синдрома
«пляшущих глаз» и синдрома
двустороннего снижения слуха
(вследствие поражения латеральной
петли).
Однако чаще всего окклюзия
основной артерии возникает в ее
дистальной части. На аутопсии в этих
случаях обнаруживают двустороннее
размягчение вентральной половины
моста в форме треугольника с
вершиной к покрышке. Сама
покрышка сохранена. Иногда
размягчение распространяется
кверху в вентральную часть среднего
мозга.
К альтернирующим синдромам
понтинного уровняотносится 6 синдромов.
Это синдромы Мийяра — Гублера и
Фовилля, Бриссо — Сикара и
Гасперини, Грене и Раймона —
Сестана.
Синдром Мийяра — Гублера
[син.: синдром Мийяра, синдром
Гублера; альтернирующая лицевая
гемиплегия] — сочетание поражения
лицевого (VII) нерва периферического
типа на стороне очага с центральным
гемипарезом (гемиплегией) — на
противоположной стороне.
Клинически данный синдром
характеризуется: на стороне очага —
периферическим характером
поражения лицевого (VII) нерва,
нередко с настоящим лагофтальмом,
но без нарушений вкуса, на
противоположной стороне —
проводниковые симптомы
(гемипарез).
Этиологическим фактором синдрома
являются атеросклероз, стеноз,
окклюзия или небольшое
кровоизлияние в бассейне одной из
ветвей основной артерии,
нейросифилис, реже — опухоли или
воспалительные процессы.
Синдром Фовилля —
сочетание поражения корешков и
ядер отводящего и лицевого (VI и
VII) черепных нервов, а также
заднего продольного пучка на
стороне очага с проводниковыми
симптомами (пирамидный
гемипарез, гемигипестезия) на
противоположной стороне.
Синдром проявляется клинически
параличом отводящего нерва
(сходящееся косоглазие),
периферическим параличом
лицевого нерва и наличием
«мостового» паралича взора в
сторону очага поражения,
сочетающихся с контрлатеральными
пирамидным гемипарезом
(гемиплегией) и гемигипестизией.
Некоторые авторы различают верхний и
нижний синдромы Фовилля.
Верхний синдром Фовиячя клинически
характеризуется гомолатеральным
параличом III нерва, сочетающимся с
контрлатеральным параличом половины
тела и центральным параличом лицевого
нерва.
Нижний синдром Фовилля; периферический
паралич VII, VI и III черепных нервов на
стороне поражения и контрлатеральная
гемиплегия.
Наиболее частой причиной
синдрома является нарушение
мозгового кровообращения
(ишемические размягчения) в
бассейне ветвей основной артерии.
Реже указанный синдром
наблюдается при опухолях,
воспалительных и
демиелинизирующих процессах.
СИНДРОМ БРИССО – СИКАРА
— сочетание признаков
раздражения клеток ядра лицевого
(VII) нерва на стороне очага с
центральным гемипарезом — на
противоположной стороне.
Клинически синдром характеризуется
лицевым гемиспазмом, к которому
постепенно присоединяется
периферический паралич лицевого
нерва в результате раздражения
патологическим процессом клеток
ядра лицевого нерва на стороне
очага и проводниковыми
симптомами— на противоположной
стороне вследствие поражения
пирамидного пути или медиальной
петли
Синдром возникает при
инфекционно-токсических и
очаговых ишемических
поражениях.
Синдром Гасперини —
сочетание поражения тройничного
(V). отводящего (VI), лицевого (VII) и
преддверно-улиткового (VIII) нервов
на стороне очага с расстройствами
чувствительности по
проводниковому типу на
противоположной очагу стороне.
Синдром Гасперини клинически
проявляется диссоциированными
нарушениями чувствительности на
половине лица, сходящимся
косоглазием (парез VI нерва),
поражением центра взора,
периферическим характером
поражения VII и VIII нервов на
стороне очага и проводниковыми
нарушениями чувствительности— на
противоположной.
Наиболее частой причиной
синдрома Гасперини является
ишемическое поражение в ветвях
основной артерии, а также
опухолевые и воспалительные
процессы, захватывающие
каудальную часть покрышки моста с
ядрами V, VI, VII и VIII черепных
нервов, задним продольным пучком
и чувствительным путем.
Синдром Грене —
сочетание диссоциированных
нарушений чувствительности на
лице, иногда с поражением и
жевательных мышц па стороне
патологического очага с
проводниковыми симптомами —
гемигипестезией — на
противоположной.
Клинически синдром Грене
проявляется альтернирующей
диссоциированной
анестезией. Наиболее частой
причиной синдрома являются
ишемические нарушения в
бассейне ветвей основ ной
артерии.
Синдром Раймона — Сестана
— сочетание паралича взора в
сторону очага, атаксии и хореоатетоза
на стороне очага с пирамидным
гемипарезом или гемигипестезией —
на противоположной.
Клинически синдром проявляется
гомолатеральным очагу параличом
взора (больной «смотрит на очаг»),
атаксией и хореоатетозом — на
тойже стороне, гемигипестезией,
с более выраженным нарушением
проприоцептивной
чувствительности, нежели
тактильной, и гемипарезом — на
противоположной.
Синдром возникает при
поражении верхнего отдела
покрышки моста, захватывающего
задний продольный пучок, пучки
Флексига, медиальную петлю или
пирамидные пути.
К альтернирующим
синдромам продолговатого
мозга относится 6 синдромов
— синдромы Джексона,
Авеллиса, Шмидта, Валленберга
— Захарченко, Бабинского —
Нажотга и Раймона.
Синдром Авеллиса —
сочетание поражения блуждающего
(X) и языкоглоточного (IX) нервов на
стороне очага с проводниковыми
симптомами (пирамидный гемипарез,
гсмигипестезия) — на
противоположной.
Клинически синдром проявляется
следующим образом: на стороне
поражения — паралич мышц
мягкого неба, глотки, голосовой
связки, приводящий к дисфонии,
дизартрии, дисфагии: на
противоположной стороне —
гемигипестезия, реже — гемипарез
(гемиплегия).
Наиболее частая причина синдрома
— сосудистый процесс,
воспалительные процессы,
интоксикации, при которых
избирательно поражается двойное
ядро и проходящий по соседству с
ним пирамидный путь и, иногда,
спиноталамические пути. Об
истинном синдроме Авеллиса можно
говорить только при поражении
двигательного ядра блуждающего
нерва.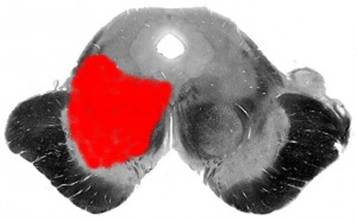
Синдром Бабинского —
Нажотта —
сочетание мозжечковых симптомов и
синдрома Горнера на стороне очага
с легкими проводниковыми
симптомами (диссоциированная
гемигипестезия, гемипарез) — на
стороне противоположной.
Клинически указанный синдром
проявляется: на стороне очага —
мозжечковые симптомы в результате
вовлечения в процесс гомолатеральной
нижней ножки мозжечка и
оливоцеребеллярных волокон,
поражение симпатических путей,
идущих из моста к ресничному узлу; на
противоположной очагу стороне —
проводниковые симптомы.
В большинстве случаев наступает остро,
инсультообразно, с головокружением, рвотой.
Чаще всего описанный синдром
встречается при тромбозе ветвей
позвоночной артерии
— заднеиижней позвоночной артерии,
недостаточности
вертебробазилярного
кровоснабжения, атеросклерозе,
гипертонической болезни. Первые
случаи синдрома Бабинского —
Нажотта были описаны при позднем
нейросифилисе.
Синдром Джексона
— сочетание поражения
подъязычного (XII) нерва на стороне
очага с гемипарезом (гемиплегией)
— на противоположной.
Клинически синдром Джексона
проявляется отклонением языка в
сторону на стороне очага и
наличием проводниковых
симптомов (гемипарез, гемиплегия
без спастичности) — на
противоположной.
Синдром Джексона возникает при
появлении очага в покрышке
продолговатого мозга и частично
— в базисе Наиболее часто
причина — размягчение в
результате стеноза или окклюзии
ветвей передней спинномозговой
артерии.
Синдром Валленберга —
Захарченко
— сочетание поражения IX, X и V
черепных нервов, мозжечковых и
симпатических путей на стороне очага
с проводниковыми симптомами
(диссоциированной
гемигапсстезией)— на
противоположной.
Клинически указанный синдром
складывается из следующих
симптомов: на стороне очага —
диссоциированная гемигапестезия
лица, синдром Горнера, свисание
небной занавески с явлениями
дисфагии, дисфонии, дизартрии,
мозжечковая атаксия, нистагм с
иитенционным тремором, на
противоположной стороне
— проводниковая диссоциированная
анестезия на туловище
и конечностях.
Синдром развивается остро,
реже — подостро.
Первыми симптомами являются
рвота, головокружение, нистагм,
пошатывание, вплоть до падения в
сторону повреждения.
Очаг поражения, обуславливающий
появление синдрома Валленберга —
Захарченко, локализуется в
заднелатеральном отделе покрышки
продолговатого мозга . Отсюда
анатомическое название этого
синдрома — «латеральный синдром
продолговатого мозга»,
«ретрооливарный синдром».
Наиболее частой причиной
описанного синдрома является
сосудистый процесс (ишемическое
размягчение) — тромбоз
задненижней мозжечковой артерии,
являющейся ветвью позвоночной
артерии, а также недостаточность
кровоснабжения в
вертебробазилярном бассейне.
СИНДРОМ РАЙМОНА
Альтернирующий синдром Раймоиа
— сочетание поражения тройничного
(V) нерва на стороне очага с
гемигипестезией на противоположной
стороне, обусловленное наличием
очага в нижних отделах покрышки
продолговатого мозга
Клинически синдром Раймона
характеризуется диссоциированной
гемигипестезией лица (иногда
частичной, по так называемому
«луковичному» тину) на стороне
очага и диссоциированной
проводниковой гемианестезией— на
противоположной.
Описано несколько вариантов этого
синдрома: иногда он представлен
только расстройством
поверхностной чувствительности —
альтернирующей, диссоциированной
гемигипестезией на лице и
туловище; в других случаях—
нарушениями суставно-мышечного
чувства.
Наиболее часто синдром Раймона
обусловлен окклюзией задней нижней
мозжечковой артерии или
атромботическим инфарктом в
бассейне последней при нарушении
кровообращения в бассейнах основной
или позвоночных артерий по
механизму мозговой сосудистой
недостаточности.
Синдром Сестана — Шене
— абортивная форма
альтернирующего синдрома
Бабинского — Нажотта
Клинически проявляется
следующими признаками:
гомолатеральные симптомы —
паралич IX и X нервов, синдром
Горнера —Клода Бернара.
гемиасинергия; контрлатеральные
симптомы — гемиплегия и
гемианалгезия.
Синдром Сестана — Шене возникает
при поражении латеральных отделов
покрышки продолговатого мозга
Многие авторы полагают, что синдром
Сестана — Шене является
комбинацией синдрома Авеллиса с
синдромом Горнера — Клода Бернара
и содержит в себе как элементы
синдрома Валленберга — Захарченко,
так и синдрома Бабинского —
Нажотта.
Синдром Шмидта
— сочетание поражения IX, X, XI и
XII черепных нервов на стороне
очага с проводниковыми
симптомами (гемипарез,
гемианестезия) — на
противоположной стороне.
Клинически проявляется параличом
(парезом) мягкого неба, голосовой
связки, мышц глотки и половины
языка, иногда сочетающимся с
наличием фибриллярных или
фасцикулярных подергиваний в этой
половине языка и с проводниковыми
симптомами (гемипарез,
гемигипестезия) — на
противоположной.
Наиболее частая причина —
сосудистый процесс в результате
нарушения кровообращения в
передней спинномозговой,
позвоночной или нижней задней
мозжечковой артерии. Реже
причиной синдрома является
опухоль около яремного отверстия.
Описываемые иногда в
качестве варианта этого синдрома
наличие поражения XII нерва,
гемиплегия и перекрестные
параличи не следует относить к
этому синдрому, т. к. при них очаг
разрушения очень большой.
Синдром поражения ствола мозга на разных участках. Альтернирующие синдромы (Вебера, Мийара-Гублера, Джексона).
Односторонние очаговые поражения половины ствола мозга сопров-я альтернир-ми синдромами: нарушением функций черепных нервов на стороне очага поражения и проводниковыми расстройствами на противоположной. При поражении среднего мозга: синдром Вебера (поражение в области ядер или волокон III нерва): симптомы поражения глазодвигательного нерва на стороне очага, контралатерально-центральная гемиплегия, центральный паралич мышц лица и языка. При поражении моста: Синдром Мийяра-Гюблера (поражение ядра или волокон VII нерва и пирамидного пути): периферический паралич мимической мускулатуры на противоположной стороне и центральная гемиплегия на противоположной стороне. При поражении продолговатого мозга: Синдром Джексона – поражение на уровне ядра подъязычного нерва: на стороне очага – периферический паралич мышц языка, контралатерально – центральная гемиплегия.
При поражении моста: Синдром Мийяра-Гюблера (поражение ядра или волокон VII нерва и пирамидного пути): периферический паралич мимической мускулатуры на противоположной стороне и центральная гемиплегия на противоположной стороне. При поражении продолговатого мозга: Синдром Джексона – поражение на уровне ядра подъязычного нерва: на стороне очага – периферический паралич мышц языка, контралатерально – центральная гемиплегия.
Основные структуры вегетативной нервной системы. Методы исследования ВНС.
ВНС регулирует все внутренние процессы организма: функции внутр. органов и систем, желез, кровеносных и лимфатических сосудов, гладкой и частично поперечно-полосатой мускулатуры, органов чувств. Обеспечивает гомеостаз организма. Выполняет адапционно-трофическую функцию – регуляцию обмена в-в. В ВНС имеются центральный (клетки и волокна, располог. в головном и спинном мозге) и периферический отделы. Выделяют симпатическую и парасимпатическую части. Их основное различие в особенностях функциональной иннервации и определяется отношением к средствам, воздействующим на ВНС. Симпатическая часть возбуждается адреналином, а парасим. – ацетилхолином. Тормозящее влияние на симпатии. оказывает эрготамин, а на парасим-ю – атропин. Исследование: 1) сосудистого тонуса и сердечной деятельности; 2) кожных вегетативных рефлексов – дермографизм, пиломаторный рефлекс «гусиная кожа»; 3) терморегуляции и потоотделения; 4) регуляции мочеиспускания и дефекации; 5) адаптированные для детской практики таблицы Н.А.Белоконь; 6) интегральные показатели (индекс Кердо, расчет интенсивного коэффициента Хильдебранта).
Альтернирующие синдромы
1.3. Этиология и патогенез Педункулярные альтернирующие синдромы
Синдром Вебера вентральный мезэнцефальный синдром наблюдается поражение ядер и корешков III пары ЧМН глазодвигательный нерв и пирамидного пути. На стороне поражения: птоз, мидриаз, расходящееся косоглазие, диплопия, нарушение аккомодации, экзофтальм. На противоположной стороне: центральный гемипарез, парез мышц лица и языка и гемигипестезия.
На противоположной стороне: центральный гемипарез, парез мышц лица и языка и гемигипестезия.
Синдром Клода дорсальный мезэнцефальный синдром, нижний синдром красного ядра возникает при поражении ядра глазодвигательного нерва, верхней мозжечковой ножки, красного ядра. На стороне поражения возникают птоз, расходящееся косоглазие, мидриаз, на противоположной — интенционный тремор и хореоформный рубральный гиперкинез.
Синдром Бенедикта отмечается при поражении ядер глазодвигательного нерва, красного ядра, красноядерно-зубчатых волокон, иногда медиальной петли. На стороне очага возникают птоз, расходящееся косоглазие, мидриаз, на противоположной стороне — гемиатаксия, дрожание века, гемипарез без симптома Бабинского.
Синдром Парино — паралич парез взора вверх, нарушение конвергенции, частичный двусторонний птоз, миоз, отсутствие фотореакций, нистагм. Развивается при двустороннем поражении покрышки и крыши среднего мозга в оральном отделе, на уровне переднего двухолмия. В патологический процесс вовлекаются центр вертикального движения глаз, верхний отдел заднего продольного пучка, задняя мозговая спайка. Основными причинами синдрома могут быть нарушения кровообращения в зоне задней мозговой артерии, опухоли ствола, пинеаломы, эпидемический энцефалит.
Синдром Нотнагеля возникает при сочетанном поражении ядер глазодвигательных нервов, верхней мозжечковой ножки, латеральной петли, красного ядра, пирамидного пути. На стороне очага отмечаются птоз, расходящееся косоглазие, мидриаз, с противоположной стороны — хореатетоидный гиперкинез, гемиплегия, паралич мышц лица и языка.
Страница не найдена |
Страница не найдена |
404. Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
293031
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
4.3. Альтернирующие синдромы при поражении ствола головного мозга
Читайте также
17. Проявления поражения основной, позвоночной артерий и артерий мозгового ствола и среднего мозга
17. Проявления поражения основной, позвоночной артерий и артерий мозгового ствола и среднего мозга
Проявления поражения основной, позвоночной артерий и артерий мозгового ствола и среднего мозга
Она дает ветви к мосту мозга (варолиеву мосту), мозжечку и продолжается двумя задними мозговыми артериями. Полной закупорке (тромбозу) артерии предшествуют многократные
ЛЕКЦИЯ № 7. Высшие мозговые функции. Речь, гнозис, праксис. Синдромы поражения коры больших полушарий головного мозга
ЛЕКЦИЯ № 7. Высшие мозговые функции. Речь, гнозис, праксис. Синдромы поражения коры больших полушарий головного мозга
1. Головной мозг и его структура
Головной мозг состоит из двух полушарий, которые разделены между собой глубокой бороздой, доходящей до мозолистого тела.
ЛЕКЦИЯ № 9. Кровоснабжение головного и спинного мозга. Синдромы нарушений васкуляризации в сосудистых бассейнах головного и спинного мозга
ЛЕКЦИЯ № 9. Кровоснабжение головного и спинного мозга. Синдромы нарушений васкуляризации в сосудистых бассейнах головного и спинного мозга
Кровоснабжение головного мозга осуществляется позвоночными и внутренними сонными артериями. От последней в полости черепа
2. Ушиб головного мозга
2. Ушиб головного мозга
Проявляется общемозговыми и стволовыми нарушениями в сочетании с очаговой симптоматикой, которая зависит от участка повреждения мозговой ткани.Симптомы возникают в результате ушиба мозговой ткани о внутреннюю стенку свода или основания черепа.
СДАВЛЕНИЕ ГОЛОВНОГО МОЗГА
СДАВЛЕНИЕ ГОЛОВНОГО МОЗГА
Сдавление головного мозга (compressio cerebri; син. компрессия головного мозга) — сочетание признаков повышенного внутричерепного давления с очаговыми неврологическими симптомами, обусловленное наличием в полости черепа объемного образования
компрессия головного мозга) — сочетание признаков повышенного внутричерепного давления с очаговыми неврологическими симптомами, обусловленное наличием в полости черепа объемного образования
Глава 29 ПСИХИЧЕСКИЕ РАССТРОЙСТВА ПРИ СИФИЛИТИЧЕСКОМ ПОРАЖЕНИИ МОЗГА (СИФИЛИС МОЗГА И ПРОГРЕССИВНЫЙ ПАРАЛИЧ)
Глава 29
ПСИХИЧЕСКИЕ РАССТРОЙСТВА ПРИ СИФИЛИТИЧЕСКОМ ПОРАЖЕНИИ МОЗГА (СИФИЛИС МОЗГА И ПРОГРЕССИВНЫЙ ПАРАЛИЧ)
Сифилитическая инфекция, как известно, поражает все органы и ткани, в том числе и головной мозг. В клинической психиатрии традиционно различают два отдельных
15.1. Цистицеркоз головного мозга
15.1. Цистицеркоз головного мозга
Цистицеркоз – паразитарное заболевание, возникающее при попадании в желудочно-кишечный тракт человека яиц свиного солитера (Taenia solium). Наиболее частой локализацией цистицерка у человека являются головной мозг, глаза, мышцы.
15.2. Эхинококкоз головного мозга
15.2. Эхинококкоз головного мозга
Эхинококкоз – паразитарное заболевание, редко поражающее нервную систему. Заражение происходит в случае попадания в желудочно-кишечный тракт человека яиц эхинококка – личиночной стадии небольшого ленточного червя (Taenia echinococcus), живущего
Ритмы головного мозга
Ритмы головного мозга
Ритмы головного мозга человека находятся в непрерывном взаимодействии с электромагнитными колебаниями окружающей среды.Каждое состояние сознания и тела человека определяется ритмами его мозговой деятельности. Мозг человека непрерывно
Мозг человека непрерывно
Повреждения головного мозга
Повреждения головного мозга
Для людей, перенесших в молодости травму головного мозга, риск заболеть болезнью Альцгеймера возрастает вдвойне. Это было доказано при обследовании ветеранов войны. Травма, после которой человек был без сознания в течение суток и затем
Томография головного мозга
Томография головного мозга
Компьютерная томография помогает оценить состояние головного мозга и получить информацию о наличии и локализации патологии. Как правило, такое обследование назначают при тяжелой форме гипертонии, когда велика угроза
Сотрясение головного мозга
Сотрясение головного мозга
Сотрясение головного мозга у школьников является наиболее частым видом травмы.Симптомокомплекс во время такой травмы развивается быстро, затем убывает вплоть до полного исчезновения.Обычно диагноз устанавливается на основании
Меридианы головного мозга (перикарда) и спинного мозга (тройного обогревателя)
Меридианы головного мозга (перикарда) и спинного мозга (тройного обогревателя)
Тот, кто более или менее знаком с литературой по китайской традиционной медицине, наверное, сразу обратил внимание на некоторое несоответствие в названиях данных меридианов. Дело в том, что в
Альтернирующие синдромы
Альтернирующие синдромы часто сопровождают одностороннее поражение ствола мозга. Альтернирующие синдромы характеризуются нарушением проводимости на стороне, противоположной очагу поражения и нарушениям функции черепных нервов на стороне поражения. Синдром Вебера возникает в случае поражения ядер или волокон глазодвигательного нерва. В этом случае развиваются симптомы поражения III пары черепных нервов на стороне очага повреждения, гемиплегия. Синдром Вебера сопровождается одновременным поражением корково-ядерных путей лицевого и подъязычного нервов, что проявляется центральным параличом мышц языка и лица. При синдроме Бенедикта очаг поражения располагается на том же уровне, что и при синдроме Вебера. При этом в патологический процесс вовлекается красное ядро и черная субстанция. Клинически синдром проявляется параличом глазодвигательных мышц периферического характера на стороне поражения и интенционным гемитремором на противоположной стороне. В случае наличия очага поражения более больших размеров происходит одновременное поражение волокон медиальной петли. В этом случае к клиническим проявлениям присоединяется нарушение чувствительности на противоположной стороне (поверхностная и глубокая). При данном синдроме нарушается координация движений, развивается гемигиперкинез, а также мышечная гипотония, что связано с поражением верхней ножки мозжечка. При синдроме Клода нарушается координация движений, развивается гемигиперкинез, а также мышечная гипотония, что связано с поражением верхней ножки мозжечка. Одновременно поражается ядро глазодвигательного нерва с развитием паралича мышц, им иннервируемых, периферического характера. Причиной синдрома Нотнагеля, приводящей к его возникновению, является одновременное поражение ядер третьей пары черепных нервов, верхних ножек мозжечка, латеральной петли, пирамидного пути, кортиконуклеарного пути. Клинически синдром Нотнагеля проявляется парезом глазодвигательных мышц периферического характера, атаксией на стороне поражения, двусторонним нарушением слуха, парезом мышц, иннервируемых лицевым и подъязычными нервами центрального характера.
Альтернирующие синдромы характеризуются нарушением проводимости на стороне, противоположной очагу поражения и нарушениям функции черепных нервов на стороне поражения. Синдром Вебера возникает в случае поражения ядер или волокон глазодвигательного нерва. В этом случае развиваются симптомы поражения III пары черепных нервов на стороне очага повреждения, гемиплегия. Синдром Вебера сопровождается одновременным поражением корково-ядерных путей лицевого и подъязычного нервов, что проявляется центральным параличом мышц языка и лица. При синдроме Бенедикта очаг поражения располагается на том же уровне, что и при синдроме Вебера. При этом в патологический процесс вовлекается красное ядро и черная субстанция. Клинически синдром проявляется параличом глазодвигательных мышц периферического характера на стороне поражения и интенционным гемитремором на противоположной стороне. В случае наличия очага поражения более больших размеров происходит одновременное поражение волокон медиальной петли. В этом случае к клиническим проявлениям присоединяется нарушение чувствительности на противоположной стороне (поверхностная и глубокая). При данном синдроме нарушается координация движений, развивается гемигиперкинез, а также мышечная гипотония, что связано с поражением верхней ножки мозжечка. При синдроме Клода нарушается координация движений, развивается гемигиперкинез, а также мышечная гипотония, что связано с поражением верхней ножки мозжечка. Одновременно поражается ядро глазодвигательного нерва с развитием паралича мышц, им иннервируемых, периферического характера. Причиной синдрома Нотнагеля, приводящей к его возникновению, является одновременное поражение ядер третьей пары черепных нервов, верхних ножек мозжечка, латеральной петли, пирамидного пути, кортиконуклеарного пути. Клинически синдром Нотнагеля проявляется парезом глазодвигательных мышц периферического характера, атаксией на стороне поражения, двусторонним нарушением слуха, парезом мышц, иннервируемых лицевым и подъязычными нервами центрального характера.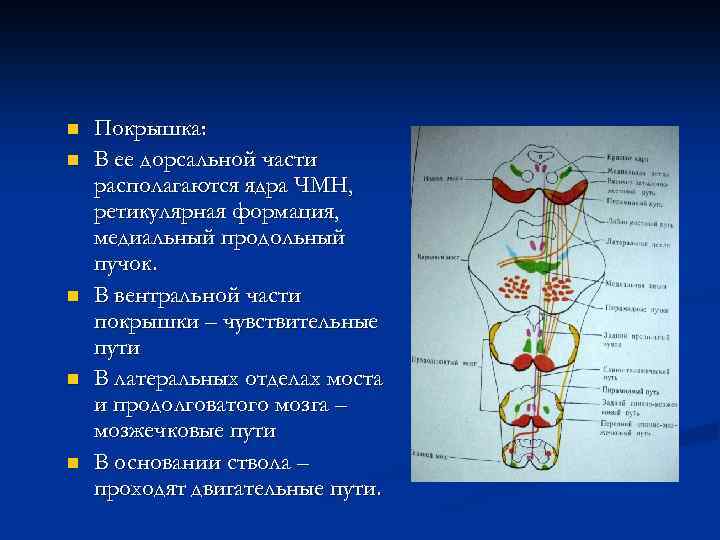 Синдром Мийяра-Гюблера возникает в случае поражения ядер или волокон лицевого нерва, а также пирамидного пути. Клинически синдром проявляется развитием паралича мимических мышц на стороне очага поражения периферического характера и развитием центральной гемиплегии на стороне, противоположной поражению. Синдром Фовелля возникает при поражении более обширном, чем при синдроме Мийяра-Гюблера. Одновременно поражается ядро или волокна отводящего нерва. Клинически синдром Фовелля характеризуется наличием всех проявлений синдрома Мийяра-Гюблера с присоединением к нему паралича отводящей мышцы глаза, что проявляется сходящимся косоглазием, диплопией и не доведением глазного яблока наружу. Синдромом Бриссо-Сикара поражаются волокна пирамидного пути, с одновременным раздражением ядер VII пары черепных нервов. Клинически синдром проявляется контралатеральным спастическим гемипарезом и спазмом мимических мышц лица на стороне поражения лицевого нерва. Синдром Раймона-Сестана развивается при одновременном поражении пирамидного пути, волокон заднего продольного пучка, медиальной петли, средней ножки мозжечка, а также центра взора, расположенного в мосту мозга. Клинически синдром проявляется атаксией, хореоатетоидными гиперкинезами, парезом взора, направленным в сторону очага, на противоположной стороне – гемианестезия и спастический гемипарез. Синдром Грене возникает в случае поражения ядра тройничного нерва, ответственного за поверхностную чувствительность, а также спиноталамического пути. Синдром проявляется нарушением болевой и температурной чувствительности на лице на стороне поражения, вплоть до полного ее выпадения. Нарушение чувствительности происходит по сегментарному типу. На противоположной стороне нарушается поверхностная чувствительность туловища и конечностей по проводниковому типу. Синдром Джексона развивается в результате поражения центральной нервной системы в области ядра XII пары черепных нервов. Клинически данный синдром проявляется параличом мышц языка периферического характера на стороне поражения и центральной гемиплегией на стороне, противоположной очагу.
Синдром Мийяра-Гюблера возникает в случае поражения ядер или волокон лицевого нерва, а также пирамидного пути. Клинически синдром проявляется развитием паралича мимических мышц на стороне очага поражения периферического характера и развитием центральной гемиплегии на стороне, противоположной поражению. Синдром Фовелля возникает при поражении более обширном, чем при синдроме Мийяра-Гюблера. Одновременно поражается ядро или волокна отводящего нерва. Клинически синдром Фовелля характеризуется наличием всех проявлений синдрома Мийяра-Гюблера с присоединением к нему паралича отводящей мышцы глаза, что проявляется сходящимся косоглазием, диплопией и не доведением глазного яблока наружу. Синдромом Бриссо-Сикара поражаются волокна пирамидного пути, с одновременным раздражением ядер VII пары черепных нервов. Клинически синдром проявляется контралатеральным спастическим гемипарезом и спазмом мимических мышц лица на стороне поражения лицевого нерва. Синдром Раймона-Сестана развивается при одновременном поражении пирамидного пути, волокон заднего продольного пучка, медиальной петли, средней ножки мозжечка, а также центра взора, расположенного в мосту мозга. Клинически синдром проявляется атаксией, хореоатетоидными гиперкинезами, парезом взора, направленным в сторону очага, на противоположной стороне – гемианестезия и спастический гемипарез. Синдром Грене возникает в случае поражения ядра тройничного нерва, ответственного за поверхностную чувствительность, а также спиноталамического пути. Синдром проявляется нарушением болевой и температурной чувствительности на лице на стороне поражения, вплоть до полного ее выпадения. Нарушение чувствительности происходит по сегментарному типу. На противоположной стороне нарушается поверхностная чувствительность туловища и конечностей по проводниковому типу. Синдром Джексона развивается в результате поражения центральной нервной системы в области ядра XII пары черепных нервов. Клинически данный синдром проявляется параличом мышц языка периферического характера на стороне поражения и центральной гемиплегией на стороне, противоположной очагу. Синдром Авеллиса является результатом одновременного поражения двойного ядра, общего для языкоглоточного и блуждающего нервов, либо волокон данных нервов и волокон пирамидного пути. Отмечается парезом мягкого неба, голосовых связок, нарушением глотания, речи, фонации, на стороне очага поражения. Рекомендуется санаторно-курортное лечение в санаториях в медицинским профилем: лечение заболеваний нервной системы: санатории «Сольвычегодск« (Архангельская область), «Янган-Тау« (Башкортостан), «Эльтон« (Волгоградская область), «Талги« (Дагестан), «Оболсуново« (Ивановская область), «Мальтинский« (Иркутская область) «Звенигород« (Московская область), Светлогорский центральный военный санаторий (Калининградская область), «Нижне-Ивкино« (Кировская область), «Серегово« (Республика Коми), санаторий имени А. П. Бородина (Костромская область), «Красноярское Загорье« (Красноярский край), «Алатырь» (Мордовия) и многие другие санатории Российской Федерации.
Синдром Авеллиса является результатом одновременного поражения двойного ядра, общего для языкоглоточного и блуждающего нервов, либо волокон данных нервов и волокон пирамидного пути. Отмечается парезом мягкого неба, голосовых связок, нарушением глотания, речи, фонации, на стороне очага поражения. Рекомендуется санаторно-курортное лечение в санаториях в медицинским профилем: лечение заболеваний нервной системы: санатории «Сольвычегодск« (Архангельская область), «Янган-Тау« (Башкортостан), «Эльтон« (Волгоградская область), «Талги« (Дагестан), «Оболсуново« (Ивановская область), «Мальтинский« (Иркутская область) «Звенигород« (Московская область), Светлогорский центральный военный санаторий (Калининградская область), «Нижне-Ивкино« (Кировская область), «Серегово« (Республика Коми), санаторий имени А. П. Бородина (Костромская область), «Красноярское Загорье« (Красноярский край), «Алатырь» (Мордовия) и многие другие санатории Российской Федерации.
Vi сосудистые заболевания нервной системы характерным признаком тромбоза внутренней сонной артерии является
Раздел VI.
СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ
НЕРВНОЙ СИСТЕМЫ
Характерным признаком
тромбоза внутренней сонной артерии
является:
Альтернирующий синдром
Валленберга-Захарченко
Альтернирующий синдром
Вебера (парез глазодвигательного нерва
и пирамидный синдром)
Альтернирующий
оптикопирамидный синдром
Сенсорная афазия
Все перечисленное
Закупорку
экстракраниального отдела позвоночной
артерии от закупорки интракраниального
ее отдела отличает наличие:
Классических
альтернирующих синдромов
Глазодвигательных
расстройств
Двигательных и
чувствительных нарушений
«Пятнистости»
поражения ствола по длиннику
Вестибуломозжечковых
нарушений
К симптомам, характерным
для поражения левой передней мозговой
артерии, относится:
Нарушение психики
Преобладание пареза
в ноге
Хватательный рефлекс
Апраксия левой руки
Все
перечисленное
Для поражения основного
ствола правой средней мозговой артерии
характерно наличие:
Левосторонней
гемианестезии
Левосторонней гемиплегии
Анозогнозии
Всего перечисленного
Для поражения задней
мозговой артерии характерно наличие:
Гомонимной
гемианопсии
Битемпоральной
гемианопсии
Биназальной гемианопсии
Концентрического
сужения полей зрения
Синдром
Валленберга-Захарченко (латеральный
медуллярный синдром) возникает при
закупорке:
Коротких циркулярных
артерий моста
Длинных циркулярных
артерий моста
Парамедианных артерий
моста
Нижней передней артерии
мозжечка
Нижней
задней артерии мозжечка
К структурам эфферентной
нервной регуляции мозгового кровообращения
относятся рецепторы:
Синокаротидной зоны
Магистральных мозговых
сосудов
Вазомоторных центров
ствола
Синокаротидной зоны
и магистральных мозговых сосудов
Магистральных
мозговых сосудов и вазомоторных центров
ствола
Главной
функцией миоген-ного механизма регуляции
мозгового кровообращения является
обеспечение постоянства:
Притока крови по
артериям мозга
Кровотока в системе
микроциркуляции
Оттока по интракраниальным
венам
Притока
крови по артериям мозга и кровотока в
системе микроциркуляции
Кровотока в системе
микроциркуляции и оттока по интракраниальным
венам
К гуморальным факторам
регуляции мозгового кровообращения
относятся:
Катехоламины
Пептиды
Липопротеины
Катехоламины
и пептиды
Пептиды и липопротеины
Симпатико-тоническая
форма вегетативнососудистой дистонии
характеризуется:
Дистальным акроцианозом
Потливостью
Тахикардией
Снижением температуры
тела
Диареей
В развитии недостаточности
кровоснабжения мозга при атеросклерозе
играют роль следующие факторы:
Пролапс митрального
клапана
Повышение фибринолитической
активности крови
Снижение активности
свертывающей системы крови
Стеноз
магистральных сосудов шеи
Все перечисленные
Очаговые поражения
головного мозга редко наблюдаются:
При узелковом
полиартериите Куссмауля Мейера
При неспецифическом
аортоартериите (болезни Такаясу)
При височном
артериите Хорто-на-Магата-Брауна
При облитерирующем
тромбангиите Винивартера-Бюргера
При гранулематозном
ангиите Вегенера
При шейном остеохондрозе
чаще поражается артерия:
Базилярная (основная)
Позвоночная
Внутренняя сонная
Наружная сонная
Затылочная
Решающим условием
адекватного коллатерального кровообращения
головного мозга при закупорке магистральных
артерий головы является состояние:
Тонуса и реактивности
сосудов
Реологических свойств
крови
Свертывающей-противосвертывающей
системы крови
Архитектоники
артериального круга мозга (виллизиева
круга)
Системной и центральной
гемодинамики
Диагноз дисциркуляторной
энцефалопатии устанавливают, если
имеются:
Субъективные жалобы,
возникающие чаще 1 раза в неделю на
протяжении последних 3 месяцев
Умеренные
когнитивные нарушения
Нестойкая рассеянная
церебральная микросимптоматика
Стойкая рассеянная
церебральная микросимптоматика
Стойкая очаговая
церебральная симптоматика
Субъективные
церебральные симптомы при начальных
проявлениях недостаточности кровоснабжения
мозга обычно появляются:
В утренние часы
В вечерние часы
После физической
нагрузки
После эмоционального
стресса
При условиях,
требующих усиления кровоснабжения
мозга
Для декомпенсации
начальных проявлений недостаточности
кровоснабжения мозга характерно:
Появление рассеянной
неврологической симптоматики
Увеличение
частоты и продолжительности эпизодов
субъективных церебральных симптомов
Появление очаговой
неврологической симптоматики
Верно все перечисленное
Симптомы начальных
проявлений недостаточности кровоснабжения
головного мозга обычно бывают:
Эпизодическими
Перманентными
Латентными
Эпизодическими и
перманентными
Эпизодическими и
патентными
Патогенетическим
фактором головной боли при начальных
проявлениях недостаточности кровоснабжения
головного мозга может быть:
Спазм артерий мозга
Гипотония и дилатация
артерий мозга
Гипотония и дилатация
вен мозга
Повышение напряжения
мышц мягких тканей головы
Верно все
перечисленное
Головокружение при
начальных проявлениях недостаточности
кровоснабжения головного мозга
обусловлено:
Дисциркуляцией в ветвях
внутренней сонной артерии
Дисциркуляцией в ветвях
наружной сонной артерии
Колебаниями давления
эндолимфы в улитке внутреннего уха
Дисциркуляцией
в артериях вертебробазилярного бассейна
Верно все перечисленное
Больным с начальными
проявлениями недостаточности
кровоснабжения мозга проводится терапия:
Дегидратирующими
средствами
Фибринолитическими
средствами
Антифибринолитическими
средствами
Вазоактивными
средствами
Антикоагулянтными
средствами
Верно все перечисленное
Для лечения тревоги
у больных с начальными признаками
недостаточности кровоснабжения мозга
применяется:
Нитразепам
Феназепам
Пимозид
Сиднокарб
Фенамин
Диагноз преходящего
нарушения мозгового кровообращения
устанавливают, если очаговая церебральная
симптоматика подвергается полному
регрессу в течение:
1 сут.
1
нед.
2
нед.
3
нед.
1 мес.
При лечении декомпенсаций
начальных проявлений недостаточности
кровоснабжения мозга противопоказаны:
Лекарственный
электрофорез на воротниковую зону
Электросон
Грязелечение
Бальнеотерапия
Аэроионотерапия
При начальных
проявлениях недостаточности кровообращения
мозга причиной инвалидности служит:
Цефалгический
симптомокомплекс
Снижение памяти
Вестибулярный
симптомокомплекс
Все перечисленное
Ничего из
перечисленного
Стадии дисциркуляторной
энцефалопатии выделяют на основании:
Степени утраты
трудоспособности
Изменения показателей
ЭЭГ и реоэнцефалографии
Выраженности психических
расстройств
Степени повышения
артериального давления
Степени
утраты трудоспособности и выраженности
психических расстройств
Диагноз инсульта с
обратимой неврологической симптоматикой
устанавливают, если очаговая церебральная
симптоматика подвергается полному
регрессу не позднее:
1
нед.
3
нед.
1 мес.
3 мес.
6 мес.
Декомпенсации
хронической дисциркуляторной энцефалопатии
способствуют:
Повторные эпизоды
нарушения ритма сердечной деятельности
Повторные эпизоды
колебания артериального давления
Повышение агрегационной
и коагуляционной активности крови
Повторные эпизоды
нарушения ритма сердечной деятельности
и Повторные эпизоды колебания артериального
давления
Повторные эпизоды
колебания артериального давления и
повышение агрегационной и коагуляционной
активности крови
Верно все
перечисленное
Для точной диагностики
патологической извитости позвоночных
артерий следует применить:
Реоэнцефалографию
Ультразвуковую
допплерографию
Ангиографию
Компьютерную томографию
Реоэнцефалографию и
ультразвуковую допплерографию
Ультразвуковую
допплерографию и компьютерную томографию
Для неврологических
проявлений вертебробазилярной
недостаточности характерно наличие:
Апатико-абулического
синдрома
Синдрома аутотопагнозии
Синдрома сенсомоторной
афазии
Вестибуломозжечкового
синдрома
Верно все перечисленное
При закупорке общей
сонной артерии находят на той же стороне:
Снижение пульсации
внутренней сонной артерии
Усиление пульсации
внутренней сонной артерии
Снижение пульсации
височной артерии
Усиление пульсации
височной артерии
Снижение
пульсации внутренней сонной артерии и
снижение пульсации височной артерии
Усиление пульсации
внутренней сонной артерии и усиление
пульсации височной артерии
При закупорке
внутренней сонной артерии находят на
той же стороне:
Снижение пульсации
наружной сонной артерии
Снижение пульсации
височной артерии
Усиление
пульсации наружной сонной артерии
Усиление пульсации
височной артерии
Снижение пульсации
наружной сонной артерии и Усиление
пульсации наружной сонной артерии
Усиление
пульсации наружной сонной артерии и
усиление пульсации височной артерии
Для бульбарного
синдрома при хронической недостаточности
мозгового кровообращения, в отличие от
псевдобульбарного, характерно наличие:
Дизартрии
Дисфонии
Дисфагии
Фибрилляции
языка
Симптомов орального
автоматизма
Псевдобульбарный
синдром развивается при сочетанном
поражении:
Пирамидных и мозжечковых
путей доминантного полушария
Пирамидных и мозжечковых
путей недоминантного полушария
Пирамидных и
экстрапирамидных путей доминантного
полушария
Пирамидных и
экстрапирамидных путей недоминантного
полушария
Пирамидных
путей доминантного и недоминантного
полушарий
При формулировании
диагноза острого сосудистого заболевания
головного мозга согласно классификации
НЦ неврологии РАМН на первое место
выносится:
Этиология сосудистого
процесса
Тип нарушения
мозгового кровообращения
Пораженный сосудистый
бассейн
Клинический синдром
Состояние трудоспособности
Отличием инфаркта в
бассейне передней артерии сосудистого
сплетения (передняя ворсинчатая артерия)
от инфарктов в бассейнах других мозговых
артерий служит отсутствие:
Гемиплегии
Гемианестезии
Афазии
Вазомоторных нарушений
в области парализованных конечностей
Гемианопсии
Препараты наперстянки
и строфанта при декомпенсации
дисциркуля-торной энцефалопатии
назначают:
Для нормализации
сердечного ритма
Для увеличения сердечного
выброса
Для улучшения коронарного
кровообращения
Для улучшения системной
гемодинамики
Для нормализации
сердечного ритма и для улучшения
коронарного кровообращения
Верно Для
увеличения сердечного выброса и для
улучшения системной гемодинамики
Антикоагулянты
при декомпенсации дисциркуляторной
энцефалопатии назначаются, если у
больного наблюдаются:
Повторные ишемические
атаки
Гиперкоагуляция
Высокие значения
артериального давления
Все перечисленное
Повторные
ишемические атаки и гиперкоагуляция
Для пролонгированной
терапии дисциркуляторной энцефалопатии
применяют следующие препараты:
Винпоцетин
Дигидроэрготоксин
Дипиридамол
Ацетилсалициловую
кислоту
Верно все перечисленное
Дипиридамол
и ацетилсалициловую кислоту
Для терапии
гипертонической энцефалопатии применяют
препараты следующих фармакологических
групп:
Ингибиторы
ангиотензинпревращающего фермента
Гиполипидемические
препараты
Антагонисты кальция
Ингибиторы
ангиотензинпревращающего фермента и
антагонисты кальция
Верно все перечисленное
К этиотропной терапии
атеросклеротической энцефалопатии
относится назначение:
Антигипертензивных
препаратов
Вазоактивных средств
Антиагрегантов
Антиоксидантов
Гиполипидемических
препаратов
Вторичная профилактика
дисциркуляторной энцефалопатии имеет
целью:
Предупреждение
прогрессирования сосудистого заболевания
Предупреждение
церебральных сосудистых кризов
Предупреждение инсульта
Верно все
перечисленное
Причиной преходящего
нарушения мозгового кровообращения
может быть:
Артерио-артериальная
микроэмболия
Спазм мозговых артерий
Тромбоз мозговых
артерий
Артерио-артериальная
микроэмболия и спазм мозговых артерий
Спазм
мозговых артерий
и
тромбоз мозговых артерий
Фармакотерапия
больных дисциркуляторной энцефалопатией
проводится с целью:
Улучшения церебральной
гемодинамики
Улучшения метаболизма
мозга
Регресса очаговой
церебральной симптоматики
Верно все перечисленное
Улучшения
церебральной гемодинамики и улучшения
метаболизма мозга
Симптоматику ишемии
в бассейне внутренней сонной артерии
от ишемии в вертебробазилярном бассейне
отличают:
Двоение в глазах
Альтернирующие синдромы
Двусторонние парезы
Атаксия
Оптико-гемиплегический
синдром
Главной причиной
церебральной ишемии при остром инфаркте
миокарда (кардиоцеребральный синдром)
является:
Повышение вязкости
крови
Повышение активности
свертывающей системы крови
Ухудшение реологических
свойств крови
Снижение
системного перфузионного давления
Повышение агрегации
форменных элементов крови
Подключичный синдром
обкрадывания возникает при закупорке:
Безымянной артерии
Проксимального отдела
подключичной артерии
Дистального отдела
подключичной артерии
Любого из перечисленных
участков артерий
Безымянной
артерии и проксимального отдела
подключичной артерии
Стволовая симптоматика
при подключичном синдроме обкрадывания
появляется или усиливается:
При глубоком вдохе
При повороте головы в
сторону поражения
При
упражнениях рукой на стороне поражения
При упражнениях рукой
на здоровой стороне
При всех перечисленных
действиях
Для фармакотерапии
преходящих нарушений мозгового
кровообращения на почве спазма мозговых
артерий предпочтительнее назначить:
а-адренергические
блокаторы
p-адренергические
блокаторы
Антагонисты кальция
Препараты ксантинового
ряда (эуфиллин, трентал)
а-адренергические
блокаторы и антагонисты кальция
p-адренергические
блокаторы и препараты ксантинового
ряда (эуфиллин, трентал)
Решающее влияние на
прогноз преходящего нарушения мозгового
кровообращения оказывает:
Адекватный уровень
артериального давления
Состояние вязкости и
текучести крови
Состояние свертывающей
системы крови
Сохранная
проходимость приводящих артерий
Продолжительность
эпизодов преходящей ишемии
Геморрагический
инфаркт головного мозга локализуется:
Только в белом веществе
Только в
сером веществе
Только в подкорковых
узлах
Возможна любая
локализация
К развитию тромбоза
мозговых артерий приводит:
Повышение вязкости
крови и агрегации тромбоцитов
Повышение коагуляционной
активности крови
Повышение фибринолитической
активности крови
Верно все перечисленное
Повышение
вязкости крови и агрегации тромбоцитов
и повышение коагуляционной активности
крови
С помощью
магнитно-резонансной томографии очаг
ишемического инсульта головного мозга
выявляется в следующие сроки после
начала заболевания:
Через 1 ч
Через 3 ч
Через 6 ч
К концу первых суток
Ишемический инсульт
без закупорки артерии возникает в
результате:
Недостаточного притока
крови в связи со снижением перфузионного
давления
Повышения вязкости и
ухудшения реологических свойств крови
Повышения осмолярности
крови
Повышения внутричерепного
давления
Недостаточного
притока крови в связи со снижением
перфузионного давления и повышения
вязкости и ухудшения реологических
свойств крови
Внутримозговое
«обкрадывание» очага ишемического
инсульта после введения вазодилататоров
наступает в результате:
Нарушения ауторегуляции
кровообращения в очаге
Спазма сосудов
пораженного участка мозга
Спазма сосудов
неповрежденных отделов мозга
Расширения
«здоровых» сосудов неповрежденного
отдела мозга
Раскрытия артериовенозных
анастомозов
«Обкрадывание»
здорового участка мозга в пользу
ишемического очага после введения
вазотонических средств происходит в
результате:
Сужения
«здоровых» сосудов неповрежденных
отделов мозга
Сужения сосудов
пораженного участка мозга
Расширения сосудов
пораженного участка мозга
Восстановления
ауторегуляции мозгового кровообращения
Восстановления
реактивности сосудов в очаге ишемии
Для I стадии синдрома
диссеминированного внутрисосудистого
свертывания характерно наличие:
Гипокоагуляции
Гиперкоагуляции
Внутрисосудистой
агрегации форменных элементов крови
Гиперкоагуляции
и внутрисосудистой агрегации форменных
элементов крови
Гипокоагуляции и
гиперкоагуляции
Для тромбоза мозговых
сосудов характерно:
Наличие в анамнезе
транзиторных ишемических атак
Постепенное нарастание
очаговой симптоматики
Малая выраженность
общемозговой симптоматики
Верно все
перечисленное
Для эмболии мозговых
артерий характерно:
Постепенное развитие
очаговой неврологической симптоматики
Внезапное
развитие очаговой симптоматики
Отек диска зрительного
нерва на стороне эмболии
Наличие общемозговой
симптоматики
Верно все перечисленное
Тромбоз основной
(базилярной) артерии проявляется:
Преимущественным
поражением варолиева моста
Корковой слепотой
Вегетативно-висцеральными
кризами
Преимущественным
поражением варолиева моста и корковой
слепотой
Верно все
перечисленное
При периферическом
парезе левого лицевого нерва, сходящемся
косоглазии за счет левого глаза,
гиперестезии в средней зоне Зельдера
слева, патологических рефлексах справа
очаг локализуется:
В левом
мосто-мозжечковом углу
В правом полушарии
мозжечка
В мосту мозга слева
В области верхушки
пирамиды левой височной кости
В ножке мозг
Показанием для
назначения дегидратирующих средств
при ишемическом инсульте являются:
Выраженность
общемозговой симптоматики
Гиповолемия
Гиперкоагулопатия
Все перечисленное
Вазоактивные средства
при ишемическом инсульте улучшают:
Церебральную гемодинамику
Водно-электролитный
баланс
Реологические состояния
крови
Церебральную
гемодинамику и реологические состояния
крови
Верно все перечисленное
Показанием к
гиперволемической гемодилюции при
ишемическом инсульте является наличие:
Анурии
Сердечной недостаточности
Артериального давления
ниже 120/60 мм рт.ст.
Артериального давления
свыше 200/100 мм рт.ст.
Гематокрита
45%
Фибринолитическая
терапия в виде внутривенной инфузии
при закупорке сосудов мозга целесообразна
не позднее следующего срока после начала
инсульта:
1-2 ч
3-4 ч
5-6 ч
7-8 ч
Антикоагулянты при
ишемическом инсульте противопоказаны
при наличии:
Артериального
давления свыше 200/100 мм рт.ст.
Заболеваний печени
Язвенной болезни
желудка
Артериального давления
свыше 200/100 мм рт.ст. и язвенной болезни
желудка
Верно все перечисленное
Критерием эффективной
гемодилюции в острой стадии ишемического
инсульта считают уровень гематокрита:
45-49%
36-44%
31-35%
25-30%
Наиболее эффективными
в лечении диссеминированного
внутрисосудистого свертывания являются:
Хлористый кальций и
викасол
е-аминокапроновая
кислота
Гепарин с антитромбином
Гепарин с замороженной
плазмой
Хлористый кальций и
викасол и е-аминокапроновая кислота
Гепарин с
антитромбином и гепарин с замороженной
плазмой
Антикоагулянтная
терапия при ишемическом инсульте
применяется для коррекции:
Метаболического ацидоза
Активации
протромбина и тромбина
Гиперпротеинемии
Гиперлипидемии
Верно все перечисленное
При гипертоническом
кровоизлиянии в мозг применение
антифибринолитиков (г-аминокапроновой
кислоты и др.) не показано, поскольку:
Высок риск повышения
артериального давления
Возможно значительное
повышение внутричерепного давления
Кровоизлияние
уже завершилось
Возможно усиление
менингеального синдрома
Верно все перечисленное
Компьютерная томография
выявляет зону гиподенсивности в очаге
ишемического инсульта через:
1 ч от начала заболевания
2 ч от начала заболевания
4 ч от начала заболевания
6 ч и более
от начала заболевания
Гипертоническое
кровоизлияние в полушарие мозга
сопровождается:
Сдавлением вещества
мозга и смещением ствола головного
мозга
Закупоркой артерий
основания мозга
Отеком вещества мозга
Сдавлением
вещества мозга и смещением ствола
головного мозга и отеком вещества мозга
Верно все перечисленное
Гиперосмолярный
синдром специфичен:
Для тромботического
инфаркта мозга
Для геморрагического
инфаркта мозга
Для кровоизлияния в
мозг
Для геморрагического
инфаркта мозга и для кровоизлияния в
мозг
Не специфичен
ни для чего из перечисленного
При
паренхиматозно-субарахноидальном
кровоизлиянии обязательным признаком
является:
Утрата сознания
Кровянистый ликвор
Смещение срединного
эхо-сигнала (М-эхо)
Очаговая неврологическая
симптоматика
Кровянистый
ликвор и очаговая неврологическая
симптоматика
Верно все перечисленное
При кровоизлиянии в
понтобульбарный отдел ствола мозга не
является обязательным:
Утрата сознания
Горметония и
децеребрационная ригидность
Атоническая геми — и
или тетраплегия
Утрата сознания и
горметония и децеребрационная ригидность
Утрата
сознания и атоническая геми — и или
тетраплегия
При кровоизлиянии в
мозжечок обязательным является наличие:
Утраты сознания,
гемипареза
Динамической атаксии
Нистагма
Утраты сознания,
гемипареза и динамической атаксии
Динамической
атаксии и нистагма
Синдром диссеминированного
внутрисосудистого свертывания
патогномоничен:
Для тромботического
инфаркта
Для нетромботического
инфаркта
Для геморрагического
инфаркта
Для кровоизлияния в
мозг
Ни для чего
из перечисленного
Горметонией называют
синдром, при котором наблюдается:
Генерализованная
гипотония мышц в сочетании с йарушением
ритма дыхания
Повышение мышечного
тонуса в сгибателях верхних конечностей
и разгибателях нижних конечностей
Повышение мышечного
тонуса в разгибателях верхних конечностей
и сгибателях нижних конечностей
Повторяющиеся
пароксизмы повышения мышечного тонуса
в разгибателях конечностей
Для субарахноидального
кровоизлияния обязательным признаком
являются:
Утрата сознания
Зрачковые расстройства
Нистагм
Менингеальный
синдром
Двусторонние пирамидные
патологические знаки
Для дегидратирующей
терапии гипертонического кровоизлияния
в мозг при артериальном давлении 230/130
мм рт.ст. и осмолярности крови выше 300
мосм/л следует выбрать:
Мочевину
Глюкокортикоиды
Маннитол
Лазикс
Суточная доза непрямого
антикоагулянта варфарина при длительной
антикоагулянтной терапии считается
адекватной при следующих значениях
МНО:
1,0-2,0
2,1-3,0
3,1-4,0
4,1-5,0
При субарахноидальном
кровоизлиянии у больного с выраженным
атеросклерозом не следует применять:
Анальгетики
Антифибринолитики
Дегидратационные
препараты
Спазмолитики
Антигипертензивные
средства
Больной со зрительной
агнозией:
Плохо видит окружающие
предметы, но узнает их
Видит предметы хорошо,
но форма кажется искаженной
Не видит
предметы по периферии полей зрения
Видит предметы, но не
узнает их
Плохо видит окружающие
предметы и не узнает их
Противопоказанием
к транспортировке в неврологический
стационар больного с гипертоническим
кровоизлиянием в мозг является:
Утрата сознания
Рвота
Психомоторное возбуждение
Отек легкого
Аневризма артерий
мозга диаметром 3 мм может быть
диагностирована с помощью:
Ангиографии
Реоэнцефалографии
Ультразвуковой
допплерографии
Компьютерной томографии
Радиоизотопной
сцинтиграфии
Больной с сенсорной
афазией:
Не может говорить и не
понимает обращенную речь
Понимает обращенную
речь, но не может говорить
Может говорить, но
забывает названия предметов
Не понимает обращенную
речь, но контролирует собственную речь
Не понимает
обращенную речь и не контролирует
собственную речь
Для клинических
проявлений кровоизлияния при разрыве
аневризм конвек-ситальных артерий
мозга, в отличие от проявлений разрыва
аневризм артерий на основании мозга,
характерны:
Утрата сознания
Головная боль
Появление
очаговых неврологических симптомов
Менингеальный синдром
Для неразорвавшейся
аневризмы супраклиноидной части
внутренней сонной артерии характерно
поражение:
Ill-VI черепные
нервы
VII, VIII пары черепных
нервов
IX, X пары черепных нервов
XI, XII пары черепных
нервов
При аневризме
внутренней сонной артерии в области
кавернозного синуса наблюдается:
Контралатеральная
гемиплегия
Гомонимная гемианопсия
Поражение
III — VI черепных нервов
Верно все перечисленное
При неразорвавшейся
аневризме основной артерии часто
наблюдается синдром:
Верхней глазничной
щели
Наружной стенки
кавернозного синуса
Поражения сильвиевой
борозды
Поражения шпорной
борозды
Мостомозжечкового
угла
У больных с
неразорвавшейся конвекситальной
артериовенозной аневризмой наблюдаются:.
Нарушения зрения
Глазодвигательные
расстройства
Менингеальные симптомы
Повышение внутричерепного
давления
Эпилептиформные
припадки
При разрыве
супратенториальной артериовенозной
аневризмы чаще, чем при разрыве
артериальной аневризмы, происходит:
Истечение крови в
цистерны основания мозга
Развитие менингеального
синдрома
Развитие асимметричной
гидроцефалии
Развитие
внутримозговой гематомы
Для инструментальной
диагностики спонтанного субарахноидального
кровоизлияния абсолютно необходимы
данные:
Ангиографии
Реоэнцефалографии
Ультразвуковой
допплерографии
Компьютерной
или магнитнорезонансной томографии
Радиоизотопной
сцинтиграфии
При альтернирующем
синдроме Мийяра-Гублера очаг находится:
В основании ножки мозга
В заднебоковом отделе
продолговатого мозга
В области
красного ядра
В основании нижней
части моста мозга
В гипоталамусе
Тромбоз глубоких
мозговых вен отличается от тромбоза
поверхностных мозговых вен наличием:
Общемозговых симптомов
Признаков застоя на
глазном дне
Признаков
поражения ствола головного мозга
Менингеального синдрома
Сочетание нарушения
глотания и фонации, дизартрии, пареза
мягкого нёба, отсутствия глоточного
рефлекса и тетрапареза свидетельствует
о поражении:
Ножек мозга
Моста мозга
Продолговатого мозга
Покрышки среднего
мозга
Гипоталамуса
Если течение
геморрагического инсульта осложняется
диссеминированным внутрисосудистым
свертыванием, дополнительно назначают:
а-токоферол и рутин
Фибринолизин и
калликреин-депо
8-аминокапроновую
кислоту
Гепарин и
замороженную плазму
Все перечисленное
Доза внутривенной
инфузии рекомбинантного тканевого
активатора плазминогена при закупорке
мозговой артерии эмболом или тромбом
согласно международным рекомендациям
считается адекватной при введении:
0,3 мг/кг массы тела
0,6 мг/кг массы тела
0,9 мг/кг массы тела
1,2 мг/кг
массы тела
Гемианестезия,
гемиатаксия, гемианопсия характерны
для поражения:
Бледного
шара
Хвостатого ядра
Красного ядра
Таламуса
Черного вещества
Для ишемии в верхнем
сосудистом бассейне спинного мозга
характерны:
Синдром внутричерепной
гипертензии
Вялый парез
рук и спастический парез ног
Синдром паралитического
ишиаса
Недержание мочи и кала
Синдром паралитического
ишиаса и недержание мочи и кала
Компьютерная томография
позволяет диагностировать гиперденсивные
участки геморрагических экстравазатов
при субарахноидальном кровоизлиянии
и кровоизлиянии в мозг спустя:
1 ч от начала
кровоизлияния
3 ч от начала кровоизлияния
6 ч от начала кровоизлияния
12 ч от начала кровоизлияния
24 ч от начала кровоизлияния
Окклюзия нижнего
сегмента брюшной аорты отличается от
ишемии в нижнем спинальном бассейне:
Нижней параплегией
Расстройством функции
тазовых органов
Проводниковыми
нарушениями чувствительности
Отсутствием
пульсации артерий ног
Всем перечисленным
Наиболее вероятной
причиной кровоизлияния в спинной мозг
является:
Гипертоническая болезнь
Атеросклероз
Сосудистая форма
нейролюэса
Спинальная
артериовенозная мальформация
Все перечисленное
При нарушении венозного
кровообращения в спинном мозге ишемии
чаще подвергаются:
Передние рога
Задние
рога и интрамедуллярная зона
Боковые рога
Передние канатики
Для лечения отека
мозга при инсульте эффективной дозой
маннитола считается:
0,5 г/кг массы тела
1,0 г/кг
массы тела
1,5 г/кг массы тела
2,0 г/кг массы тела
Синдром Вебера — StatPearls — Книжная полка NCBI
Продолжение образовательной деятельности
Синдром Вебера — это инсульт среднего мозга, характеризующийся перекрестной гемиплегией и дефицитом глазодвигательного нерва. Это упражнение рассматривает этиологию и основные неврологические данные у пациента с синдромом Вебера.
Цели:
Обобщить важность сотрудничества и коммуникации между межпрофессиональной командой для улучшения оказания помощи пациентам, пострадавшим от таких инсультов заднего кровообращения.
Опишите этиологию и характер неврологических изменений у пациентов с синдромом Вебера.
Просмотрите шаги для быстрого обследования и своевременного ведения пациента, тем самым обеспечивая наилучший клинический результат для пациента.
Обобщите комплексный подход к лечению таких пациентов для улучшения качества их жизни, а также для защиты их от повторяющихся инсультов.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Синдром Вебера был впервые описан английским врачом немецкого происхождения Германом Вебером у 52-летнего джентльмена, у которого развился левосторонний паралич третьего нерва с правосторонней гемиплегией, вызванный острым кровотечением в левой ножке головного мозга. . [1]
Синдром Вебера, классически описываемый как синдром инсульта среднего мозга и верхней чередующейся гемиплегии, вовлекает глазодвигательные пучки в межпедункулярных цистернах и ножке головного мозга, вызывая паралич ипсилатерального третьего нерва с контралатеральным гемипарезом.Чаще всего возникает в результате окклюзии ветви задней мозговой артерии.
Глазодвигательный (третий черепной) нерв состоит из двух основных моторных ядер, главного моторного ядра и дополнительного парасимпатического ядра. Главное моторное ядро расположено в тектальной части среднего мозга на уровне верхнего холмика и снабжает все экстраокулярные мышцы, за исключением латеральной прямой мышцы и верхних косых мышц [2], а также поднимающего пальпебры superioris. Дополнительное парасимпатическое ядро, также известное как ядро Эдингера-Вестфала, расположено кзади от основного двигательного ядра, и его постганглионарные волокна проходят через короткие ресничные нервы, чтобы снабжать сужающие зрачки радужной оболочки и цилиарные мышцы.
Нервные пучки затем проходят вперед и в латеральном направлении через красное ядро и сходятся в межпединкулярной ямке перед выходом из среднего мозга. Поскольку ядро и пучки распространяются по большой площади среднего мозга, поражения в среднем мозге могут проявляться как частичным, так и полным параличом третьего нерва. Поражения в нижней части среднего мозга поражают экстраокулярные мышцы, но щадят зрачки, в то время как поражения, затрагивающие как верхнюю, так и среднюю части среднего мозга, связаны с расширением зрачков.[2]
Этиология
Поражение вентромедиальной части среднего мозга приводит к синдрому Вебера. Средний мозг получает кровоснабжение от парамедианных ветвей мезэнцефалии (базилярных), перфорирующих ветвей на ножке (задняя мозговая артерия), а также от верхней мозжечковой артерии и хориоидальных артерий [3].
Изолированные инфаркты парамедианной мезэнцефалии и перфорирующих ветвей ножки являются наиболее частой причиной синдрома Вебера. [4] Менее распространенная этиология включает кровотечение, аневризмы, опухоли и демиелинизирующие заболевания.[4]
Предшествующая история гипертонии, диабета, гиперхолестеринемии часто связана с синдромом Вебера, как и другие инсульты.
В одной серии случаев изолированный инфаркт среднего мозга наблюдался только в 7,6% случаев, и большинство из них было связано с одновременным поражением других сосудистых областей вертебробазилярной системы. [3] Причины инфаркта среднего мозга были отнесены к категории по убыванию. порядок частоты в [3]
Кардиоэмболия
Тромбоз инситу
Эмболия большой артерии к артерии и
Внутреннее заболевание перфорационной ветви (лакунарный инфаркт миокарда)
Эпидемия
Изолированный инфаркт среднего мозга, вызывающий синдром Вебера, неизвестен, в основном он возникает в сочетании с инфарктом в других областях вертебробазилярной системы.Одно исследование показало, что изолированный инфаркт среднего мозга встречается только у 0,7% пациентов с инсультом заднего кровообращения [3]. История и физика
Пациенты с синдромом Вебера обращаются с опущением века, диплопией, связанной с контралатеральной частичной или полной слабостью верхней и нижней конечностей. Наличие перекрестного дефицита, сенсорного или моторного, наряду со случайной ассоциацией с атаксией (вовлечение красного ядра) и ригидностью паркинсонизма (вовлечение черной субстанции) являются характерными неврологическими признаками этого синдрома.[4]
При неврологическом обследовании высшие психические функции обычно нормальны и обычно не затрагиваются при изолированном синдроме Вебера. Может присутствовать птоз, и при открытии пораженного глаза глаз в основном смещается вниз и наружу из-за беспрепятственного действия верхней косой и латеральной прямых мышц.
Расширенные невосприимчивые зрачки могут возникать, если поражены как верхний, так и средний средний мозг, зрачки можно сохранить, если провоцирующее оскорбление затронуло только нижний средний мозг.Контралатеральная атаксия и иногда паркинсонический тип ригидности могут быть связаны со слабостью.
Халил и др. . сообщили о связи синдрома Вебера с параличом вертикального взора из-за поражения рострального интерстициального ядра медиального продольного пучка (riMLF) в среднем мозге, дорсальнее красного ядра [5].
Предполагается, что фасцикулярное расположение глазодвигательного нерва среднего мозга является зрачковым компонентом, экстраокулярным движением и подъемом века в этом рострокаудальном порядке. [6]
Оценка
Как и в каждом случае подозрения на инсульт, пациент должен сначала пройти тщательное неврологическое обследование и измерить шкалу инсульта Национального института здравоохранения (NIHSS). [7] Экстренный диагноз ставится с помощью срочной компьютерной томографии (КТ) головного мозга, поскольку она выполняется быстро и более доступна в большинстве центров. Однако, поскольку инсульт может распространяться на другие сосудистые территории в пределах вертебробазилярной системы, могут также потребоваться другие дополнительные радиологические методы, такие как магнитно-резонансная томография (МРТ), а также последовательности инсульта, ангиографические исследования и исследования перфузии.
Лечение / ведение
Немедленное лечение аналогично лечению других пациентов с инсультом с упором на проходимость дыхательных путей, дыхание и кровообращение, а также быстрое и полное неврологическое обследование.
Пациенты с изолированным синдромом Вебера в большинстве своем неврологически стабильны. Однако в сценариях, при которых имеется обширный инфаркт и существует риск распространения болезненного процесса, тромболитическая терапия может быть оправдана. [3] Нейрохирургическое лечение оправдано только в
случаях с массивным инфарктом заднего кровообращения, когда требуется экстренная декомпрессия задней черепной ямки
Установка внешнего желудочкового дренажа в случаях развивающейся гидроцефалии
В качестве дополнения к хирургическому лечению для опухоли и аневризмы, вызывающие синдром Вебера.
Помимо этого, наиболее важна поддерживающая терапия, включая раннюю мобилизацию, уход за мочевым пузырем и нутритивную поддержку.
Дифференциальный диагноз
Другие синдромы среднего мозга — это синдром Бенедикта, Клода и Нотнагеля.
Синдром Бенедикта, также называемый парамедианным синдромом среднего мозга, также вызывается повреждением покрышки среднего мозга и мозжечка. Он характеризуется наличием паралича глазодвигательного нерва и мозжечковой атаксии, включая тремор и непроизвольные хореоатетотические движения.
Синдром Клода похож на синдром Вебера в том, что он проявляется параличом ипсилатерального глазодвигательного нерва с контралатеральным гемипарезом, но также включает контралатеральную атаксию. Это происходит из-за поражения глазодвигательного нерва, красного ядра и конъюнктивы плеча.
Еще один известный синдром Вебера — это синдром Стерджа-Вебера (SWS), также называемый энцефалотригеминальным ангиоматозом, который представляет собой нейрокожный синдром с ангиомами, поражающими лептоменинги и кожу лица, обычно в офтальмологической (V1) и верхней (V2) области распространения тройничного нерва.Отличительной чертой SWS является расширение лицевых кожных вен, также известное как «пылающий невус» или «винное пятно» (PWS).
Еще один синдром Вебера — это синдром Клиппеля-Треноне-Вебера (KTWS), характеризующийся триадой винных пятен, варикозного расширения вен и гипертрофии костных и мягких тканей конечностей.
Прогноз
Прогноз зависит от этиологии синдрома Вебера. Раннее выявление, своевременное лечение, эффективная поддерживающая терапия для предотвращения осложнений и меры предосторожности для предотвращения повторения аналогичного инсульта являются наиболее важными факторами, определяющими неврологический исход у этих пациентов.
Осложнения
Синдром Вебера в десять раз чаще возникает в сочетании с инфарктом моста. Он был вовлечен как синдром средней территории заднего кровообращения почти у 50% пациентов [3]. Существует риск массивного инфаркта заднего кровообращения с грыжей миндалин и, в конечном итоге, смерти. Также может развиваться гидроцефалия.
После выздоровления после острого приступа строго рекомендуется ранняя мобилизация, чтобы избежать вторичных осложнений, таких как контрактуры, пролежни, аспирационная пневмония, тромбоз глубоких вен, тромбоэмболия легочной артерии и вторичные инфекции, такие как пневмония и инфекции мочевыводящих путей.Раннее обследование на дисфагию и, если есть какие-либо затруднения с глотанием, необходимо начать назогастральное кормление. Первостепенное значение имеет ранняя физиотерапия для восстановления двигательной силы, предотвращения спастичности и, таким образом, улучшения качества жизни [8].
Послеоперационный и реабилитационный уход
Пассивные упражнения на полный диапазон движений для парализованных конечностей следует начинать как можно раньше (в течение 24 часов, если возможно). Их следует направить к физиотерапевту или специализированной бригаде реабилитации после инсульта.
Клиническая картина, а не место инсульта, должна определять фокус реабилитации пациентов с инсультом ствола головного мозга. [9]
Как и в случае с другими пациентами, перенесшими инсульт, проводятся и другие реабилитационные мероприятия. У лежачих пациентов рекомендуется стандартный гепарин (5000 единиц подкожно дважды в день) или низкомолекулярный гепарин для предотвращения тромбоза глубоких вен и тромбоэмболии легочной артерии.
Ранняя тренировка мочевого пузыря с удалением постоянных катетеров, слабительные и размягчители стула также являются важными мерами, которые необходимо принять во внимание.
Консультации
Целостный подход к лечению должен быть реализован с консультацией
Сдерживание и обучение пациентов
Преходящие ишемические атаки (ТИА) в заднем круге кровообращения легко пропустить. Тромболитическая терапия также откладывается у пациентов с этими инсультами с увеличенным временем до иглы. Более того, существует трехкратный риск повторного инсульта в случаях вертебробазилярного стеноза. Таким образом, целесообразно повышать осведомленность пациентов о важных ранних особенностях инсульта заднего кровообращения.Эти пациенты нуждаются в срочном обследовании и лечении для предотвращения опасных для жизни осложнений. Этих пациентов необходимо как можно раньше направлять в инсультные отделения для вероятного раннего тромболизиса.
Жемчуг и другие проблемы
Временное окно для лечения базилярной окклюзии было увеличено до 24 часов, поскольку волокна белого вещества, образующие основной компонент ствола мозга, более устойчивы к ишемическому инсульту. Более того, обильные коллатерали также помогают минимизировать гибель нейронов.
Неотложная декомпрессия задней черепной ямки может спасти жизнь у некоторых пациентов с массивным инфарктом ствола мозга.
Улучшение результатов команды здравоохранения
Использование и обучение аббревиатуры FAST (опущенное лицо, слабость рук, затрудненная речь, время для вызова экстренных служб) получили широкую поддержку. [10] Вызов службы неотложной помощи (набрав 9-1-1 в США) при подозрении на инсульт следует особо подчеркнуть, поскольку использование службы неотложной помощи связано с более быстрой доставкой в отделение неотложной помощи (ED) и более высокими показателями лечения реперфузионной терапией.
Быстрое и подробное обследование по прибытии в отделение неотложной помощи, ранняя визуализация и коммуникация с бригадой по инсульту (для тромболизиса, если это возможно) должны строго соблюдаться.
Сестринский уход чрезвычайно важен для раннего выздоровления и реабилитации таких пациентов в виде ранней мобилизации, оптимального положения, нутритивной поддержки, вспомогательной физиотерапии и предотвращения вторичных осложнений.
Повышение квалификации / вопросы для повторения
Рисунок
Правое затылочное и височное лептоменингиальное усиление с увеличенным сосудистым сплетением у пациента с синдромом Стерджа-Вебера.Предоставлено Achint Singh
Ссылки
- 1.
- Silverman IE, Liu GT, Volpe NJ, Galetta SL. Перекрещенные параличи. Исходные синдромы ствола мозга Милларда-Габлера, Фовилла, Вебера и Раймонда-Цестана. Arch Neurol. 1995 июнь; 52 (6): 635-8. [PubMed: 7763214]
- 2.
- Nadeau SE, Trobe JD. Сохранение зрачка при глазодвигательном параличе: краткий обзор. Энн Нейрол. 1983 Февраль; 13 (2): 143-8. [PubMed: 6830173]
- 3.
- Мартин П.Дж., Чанг Х.М., Витик Р., Каплан Л.Р.Инфаркт среднего мозга: ассоциации и этиология в Регистре заднего кровообращения Медицинского центра Новой Англии. J Neurol Neurosurg Psychiatry. 1998 Март; 64 (3): 392-5. [Бесплатная статья PMC: PMC2169982] [PubMed: 9527158]
- 4.
- Ruchalski K, Hathout GM. Смесь болезней среднего мозга: краткий обзор анатомии и синдромологии среднего мозга для радиологов. Radiol Res Pract. 2012; 2012: 258524. [Бесплатная статья PMC: PMC3366251] [PubMed: 22693668]
- 5.
- Халил М., Малик Т.Г., Фарук К.Синдром Вебера с параличом вертикального взора. J Coll Врачи Surg Pak. 2009 Октябрь; 19 (10): 668-9. [PubMed: 19811724]
- 6.
- Саеки Н., Мурай Х., Майн С., Ямаура А. Расположение фасцикулов внутри глазодвигательного нерва МРТ-анализ инфаркта среднего мозга. J Clin Neurosci. 2000 Май; 7 (3): 268-70. [PubMed: 10833630]
- 7.
- Bai QK, Zhao ZG, Lu LJ, Shen J, Zhang JY, Sui HJ, Xie XH, Chen J, Yang J, Chen CR. Лечение ишемического инсульта с помощью внутривенного tPA более 4,5 часов под контролем несоответствия MRI DWI / T2WI было безопасным и эффективным.Stroke Vasc Neurol. 2019 Март; 4 (1): 8-13. [Бесплатная статья PMC: PMC6475081] [PubMed: 31105973]
- 8.
- Ноух А., Ремке Дж., Руланд С. Ишемический инсульт в области заднего кровообращения: обзор анатомии, клинических проявлений, диагностики и текущего лечения. Фронт Neurol. 2014; 5:30. [Бесплатная статья PMC: PMC3985033] [PubMed: 24778625]
- 9.
- Teasell R, Foley N, Doherty T., Finestone H. Клинические характеристики пациентов с инсультом ствола мозга, поступивших в реабилитационное отделение.Arch Phys Med Rehabil. 2002 Июль; 83 (7): 1013-6. [PubMed: 12098164]
- 10.
- Хасан Т.Ф., Рабинштейн А.А., Миддлбрукс Э.Х., Харанхалли Н., Силлиман С.Л., Мешия Дж.Ф., Таук Р.Г. Диагностика и лечение острого ишемического инсульта. Mayo Clin Proc. 2018 Апрель; 93 (4): 523-538. [PubMed: 29622098]
Симптомы, причины, диагностика и лечение
Синдром Вебера — это неврологическое заболевание, вызванное травмой среднего мозга, самого верхнего отдела ствола мозга. Обычно это вызвано инсультом (инфарктом), но в редких случаях синдром Вебера также может быть вызван опухолью головного мозга, травматическим повреждением или инфекцией.
Средний мозг уже является одной из самых маленьких областей мозга, и синдром Вебера влияет на функции, контролируемые небольшой частью этой области, включая движение глаз. Несмотря на то, что эта область мозга довольно мала, люди с синдромом Вебера могут испытывать несколько серьезных неврологических проблем.
Дейзи-Дейзи / Getty Images
Симптомы
Синдром Вебера может вызвать внезапную слабость и изменения зрения, обычно нечеткое или двоение в глазах и опущение век.Возможна также слабость мышц лица, рук и ног.
В случае инсульта движение глаз и функция век нарушаются на стороне инфаркта, со слабостью лица, руки и ноги на противоположной стороне. Например, удар слева повлияет на левую. глаз и правое лицо, рука и нога.
Сразу после инсульта симптомы могут быть наихудшими, поскольку может наблюдаться отек в стволе мозга и вокруг него, что усугубляет последствия события.
Как правило, тяжесть симптомов синдрома Вебера зависит от тяжести повреждения среднего мозга. В любом случае, если вы почувствуете симптомы, немедленно обратитесь за медицинской помощью.
Причины
Синдром Вебера указывает на травму левой, правой или обеих сторон среднего мозга. Инсульт обычно поражает только одну сторону, в то время как инфекция или травма могут поражать одну или обе стороны.
При инсульте у пациентов с синдромом Вебера обычно прекращается кровоток через левую или правую заднюю мозговую артерию, основные сосуды, снабжающие кровью средний мозг.Это прерывание может повредить третий черепной нерв, ключевой двигательный нерв, который помогает контролировать движение глаз и век.
Иногда, если прерывается крошечная ветвь задней мозговой артерии, тогда симптомы инсульта более легкие и менее обширные, чем если бы была прервана вся задняя мозговая артерия. Обычно при инсульте Вебера прерывается только ветвь артерии, хотя степень тяжести может быть разной.
Хотя причины, помимо инсульта, редки и недостаточно документированы, синдром Вебера может быть вызван травмой головного мозга, опухолью, инфекцией или какой-либо другой причиной, которая влияет на кровоток в среднем мозге.
Например, в одном отчете был показан синдром Вебера у пациента, который получил проникающее ранение среднего мозга. Другой отчет показал синдром Вебера у пациента, у которого развилась туберкулема, редкая и тяжелая форма туберкулеза головного мозга. Другой случай возник в результате аневризмы кровеносных сосудов среднего мозга.
В этих редких случаях синдром Вебера может быть диагнозом, который ставится после обследования и лечения начального заболевания. Излечится ли синдром Вебера в таких случаях, будет зависеть от конкретных обстоятельств.
Диагностика
Ваша медицинская бригада основывает ваш диагноз на основе видимых симптомов и медицинского осмотра, но определить синдром Вебера может быть непросто.
Одним из инструментов, который стал ключевым в диагностике инсульта среднего мозга, является диффузионно-взвешенная визуализация (DWI) , форма магнитно-резонансной томографии (МРТ). В одном исследовании комбинированные методы DWI улучшили частоту выявления инфаркта среднего мозга без дополнительных временных затрат.
Примечание: синдром Вебера — это , а не , как синдром Стерджа-Вебера, редкое заболевание, диагностируемое у новорожденных с аномальными кровеносными сосудами на лице, которые могут вызывать слабость, похожую на инсульт.
Лечение
Любая травма головного мозга требует неотложной медицинской помощи. По данным Центров по контролю и профилактике заболеваний (CDC), пациенты с инсультом, которые обращаются в больницу на машине скорой помощи, могут быть диагностированы и вылечены быстрее, чем те, кто не звонит в службу 911.
После первоначального лечения, направленного на устранение причины ваших симптомов, у большинства людей со временем наблюдается некоторое улучшение, поскольку отек и воспаление в головном мозге уменьшаются.
Ваш врач проведет выздоровление в зависимости от специфики вашего случая. Физиотерапия (ФТ) помогает стимулировать заживление черепно-мозговой травмы и, вероятно, станет ключевой частью лечения. Физическая нагрузка также может оптимизировать вашу способность двигать мышцами глаза (в дополнение к мышцам в других частях тела), несмотря на сохраняющееся повреждение мозга.
Восстановление может занять недели, месяцы или годы в зависимости от тяжести травмы среднего мозга и никогда не может быть полным. Ваш врач сможет посоветовать вам прогноз.
Слово Verywell
Если у вас синдром Вебера из-за инсульта, это означает, что у вас могут быть другие факторы риска инсульта. Тщательное медицинское обследование может определить, какие факторы риска инсульта у вас есть, чтобы вы могли внести необходимые изменения в образ жизни или принять лекарства, необходимые для предотвращения нового инсульта.
Если у вас синдром Вебера из-за другого заболевания или проблемы, связанной с мозгом, вы, вероятно, почувствуете улучшение своих симптомов, если другую проблему удастся решить.
Неврологическое обследование: Средний мозг: Поражения: Поражения сосудов
Пример случая: женщина 55 лет перенесла операцию на брюшной полости 2
за несколько недель до того, как внезапно заметила мужу, что видела двоится. Она
также почувствовала слабость в левой руке и ноге. Ее муж заметил, что ее
правое веко опущено.
В больнице она не спала, хорошо ориентировалась с нормальным
объем памяти. Общее физическое состояние было хорошим.Ее речь была членораздельной и
содержание было хорошим. Ее поля зрения были нормальными, но когда ее просили открыть
глаза правое веко не открылось полностью. Когда просят смотреть прямо перед собой
правый глаз был отклонен вправо. При попытке взглянуть сбоку налево
ответил только левый глаз. На просьбу свести глаза только левый глаз
был приведен, и только на левом глазу наблюдалось сужение зрачка. Только
левый глаз сужен в ответ на свет.
После улыбки обнаружилась небольшая слабость слева. Ей
небо поднято симметрично, рвотный рефлекс в норме, роговица и подергивание челюсти
ответы были нормальными. Язык выступал по средней линии.
Сила моторики в конечностях справа была нормальной, но
был уменьшен слева, особенно в руке, где был увеличенный
рефлекс двуглавой мышцы и сопротивление пассивному растяжению.
Сенсорное исследование было нормальным для лица и тела на обоих
стороны.
Пояснение —
Жалоба больного на слабость левой руки и ноги.
и подтверждением спастического пареза , наиболее выраженным в верхней
конечность , указывает на поражение кортикоспинального тракта либо на
высокий шейный уровень пуповины слева или где-то над пуповиной на
право. При обнаружении признаков черепных нервов (глазодвигательных) поражение
над шнуром справа.
Главный признак черепного нерва включает волокна правой
глазодвигательный нерв. Причина жалобы пациента на диплопию:
объясняется неврологическим обследованием, при котором правая медиальная прямая мышца
парализован при попытке взгляда сбоку влево и в конвергенции. Зрение
зрительных нервов в норме, но правый зрачок не
сужать на свет или при схождении. Это указывает на травму
парасимпатический компонент 3-го нерва в дополнение к волокнам, снабжающим
внешние мышцы глаза и века.Это помещает поражение в
средний мозг. Органолептическое исследование было нормальным, что указывало на то, что покрышка
средний мозг был сохранен. За исключением незначительной лицевой слабости черепного нерва
двигательные функции не изменились.
Эти симптомы указывают на место поражения голени головного мозга, вероятно, более медиально.
поскольку рука была поражена сильнее, чем нога, где глазодвигательные волокна
выход в межкелюстную ямку. Внезапное начало после операции на брюшной полости
предполагает сосудистый инфаркт.Суда, снабжающие этот район, являются короткими.
проникающие парамедианные ветви базилярной и задней церебральной
артерии.
Синдром Вебера — CheckOrphan
Обзор
Синдром Вебера (верхняя перемежающаяся гемиплегия) — это форма инсульта, характеризующаяся параличом глазодвигательного нерва и контралатеральным гемипарезом или гемиплегией. Это вызвано инфарктом среднего мозга в результате окклюзии парамедианных ветвей задней мозговой артерии или базилярной бифуркации перфорирующих артерий.Это поражение обычно одностороннее и поражает несколько структур среднего мозга, включая черную субстанцию, кортикоспинальный и кортикобульбарный тракты, а также волокна глазодвигательного нерва. Поврежденная черная субстанция вызывает контралатеральный паркинсонизм, потому что его дофаминергические проекции на базальные ганглии иннервируют моторное поле контралатерального полушария. Пораженные кортикоспинальные волокна вызывают контралатеральный гемипарез и типичные признаки верхних мотонейронов. Повреждение кортикобульбарного тракта вызовет затруднения с контралатеральными нижними мышцами лица и функциями подъязычного нерва.Пораженные волокна глазодвигательного нерва приводят к параличу ипсилатерального глазодвигательного нерва с опущенным веком и фиксированным широким зрачком, направленным вниз и наружу. Повреждение глазодвигательного аппарата, скорее всего, приведет к диплопии.
Симптомы
Синдром Вебера показан при рождении припадками, сопровождающимися большой родинкой винного пятна на лбу и верхнем веке одной стороны лица. Родинка может варьироваться по цвету от светло-розового до темно-фиолетового и возникает из-за переизбытка капилляров вокруг глазной ветви тройничного нерва, прямо под поверхностью лица.Также имеется аномалия развития кровеносных сосудов в мягкой мозговой оболочке, покрывающей мозг, на той же стороне головы, что и родинка. Это вызывает кальцификацию тканей и потерю нервных клеток в коре головного мозга. Неврологические симптомы включают судороги, которые начинаются в младенчестве и могут ухудшаться с возрастом. Судороги обычно возникают на стороне тела, противоположной родинке, и различаются по степени тяжести. С той же стороны может быть мышечная слабость. У некоторых детей будет задержка в развитии и умственная отсталость; примерно у 5% будет глаукома (повышенное внутриглазное давление), которая может присутствовать при рождении или развиваться позже.Повышенное давление внутри глаза может привести к увеличению глазного яблока и выпячиванию его из глазницы (буфтальм). Синдром Стерджа-Вебера редко поражает другие органы тела.
Прогноз
Хотя родинка и атрофия коры головного мозга могут протекать бессимптомно, у большинства младенцев в течение первого года жизни развиваются судорожные припадки. Вероятность интеллектуальных нарушений выше, если приступы начинаются в возрасте до 2 лет и не поддаются лечению.
Лечение
Лазерное лечение можно использовать для осветления или удаления родинки. Противосудорожные препараты могут использоваться для контроля приступов. Врачи рекомендуют ежегодно контролировать глаукому, а в более серьезных случаях может быть проведено хирургическое вмешательство. Следует рассмотреть вопрос о физиотерапии для младенцев и детей с мышечной слабостью. Педагогическая терапия часто назначается людям с умственной отсталостью или задержкой в развитии, но полного лечения задержек не существует.Операция на головном мозге, включающая удаление части мозга, пораженной заболеванием, может быть успешной в борьбе с приступами, так что у пациента есть только несколько припадков, которые намного менее интенсивны, чем до операции.
(PDF) Инфаркт среднего мозга, проявляющийся синдромом Вебера и центральным параличом лица: клинический случай
Преганглионарные парасимпатические волокна 3-го нерва
, которые транспортируются по нерву к нижней косой мышце
мышцы прибывают в цилиарный ганглий и оттуда. здесь появляются постганглионарные парасимпатические волокна
.Цилиарная мышца
и мышцы радужной оболочки иннервируются этими постганглионарными парасимпатическими волокнами
. Нервные волокна
поднимающей мышцы глазного яблока и волокна сужения зрачка
мышцы радужной оболочки расположены в поверхностном и дорсальном
положении на нерве, ретранслирующем цилиарный ганглий. До развития наружной офтальмоплегии
фиксированный расширенный зрачок часто является
первым признаком компрессии 3-го (глазодвигательного) нерва, а птоз
— вторым по этой анатомической характеристике (5).
Клиническим проявлением пациентов с изолированным
мезэнцефалическим инфарктом был ядерный или фасцикулярный
паралич глазодвигательного нерва и дефицит контралатеральной моторики (6,7).
У пациентов с изолированным мезэнцефалическим инфарктом клиническая картина
преобладала ядерным или фасцикулярным параличом третьего нерва
и дефицитом контралатеральной моторики (6,8).
С другой стороны, кортикобульбарный тракт (CBT) обычно
используется для описания пути, по которому проходят моторные волокна, иннервирующие
ядра черепных нервов, особенно тройничного, лицевого, гипоглобального-
солевых моторных ядер, неоднозначного ядра и спинномозговой аксессуар
ядро.Глазодвигательные, трохлеарные и отводящие ядра
не получают данных от CBT. Тела первичных
мотонейронов расположены в первичной моторной коре головного мозга (9).
Моторное ядро лицевого нерва, которое снабжает мышцы мимики
, расположено на уровне нижнего моста
, дорсолатерально в каудальном мосту (4). Волокна CBT, соединяющие
моторной коры с лицевым ядром, обеспечивают
сильно односторонней иннервации контрлатеральных нижних лицевых
мышц и двустороннюю иннервацию верхних лицевых мышц.
Лицевые волокна CBT спускаются в вентромедиальной области
crus cerebri, рядом с кортикоспинальным трактом (10).
Клинические проявления инфаркта среднего мозга в основном указывают на
локализацию поражения, но эти особенности не могут
всегда совпадать с классическими синдромами, описанными ранее в литературе
, точно так же, как наш случай, который мы представляем в
этот отчет (11).
Заболевание ветви задней мозговой артерии может быть вызвано
окклюзией артерии атеротромботической бляшкой
(4).В этих случаях артериальная гипертензия является основным фактором риска, как видно на примере
нашего пациента (10).
Kumral et al. представили топографическое и клиническое распределение
острых инфарктов заднего кровообращения с вовлечением
среднего мозга. Они описали четырех пациентов с синдромом Вебера
и центральным параличом лицевого нерва из-за изолированного инфаркта среднего мозга
вокруг вентромедиальной области голени у 41 пациента с
инфарктом мезэнцефалии.Это были единственные случаи в литературе
, идентичные нашему пациенту (6).
Некоторые незначительные инфаркты среднего мозга, которые привели к
локализованному параличу, подобному слабости единственной экстраокулярной мышцы
(12), изолированному параличу контралатеральной верхней прямой мышцы (13) ранее были продемонстрированы
. Были описаны некоторые интересные случаи, такие как наличие
паралича левого глазодвигательного нерва с нормальным зрачком и
правого гемипареза.В этом случае было продемонстрировано ишемическое поражение нижнего среднего мозга
, соответствующего двигательному ядру глазодвигательного нерва
(3).
Terao et al. сообщили о двух пациентах с контралатеральным центральным параличом
лицевого нерва и гемипарезом конечностей в результате
одностороннего вентромедиального инфаркта костного мозга (14). Согласно данным
этих случаев, они описали ход лицевого кортикобульбарного тракта
как состоящий из петлевых волокон, которые спускаются по крайней мере до медуллярного уровня
, а затем перекрещиваются.В другом исследовании с большей группой
(70 пациентов) они попытались дополнительно уточнить курс
и распределение кортикобульбарного тракта лица (10). Но авторы
не могли совпадать с параличом третьего нерва или синдромом Вебера
у этих пациентов с центральным параличом лицевого нерва.
Наконец, в этом отчете показан чрезвычайно редкий случай
перекрестной гемиплегии с параличом глазодвигательного и лицевого нерва, вызванный
инфарктом в верхней части среднего мозга, что подтверждено данными МРТ
.Еще одна интересная особенность, которую следует отметить в нашем отчете
, заключается в том, что пациент полностью выздоровел через шесть месяцев. Это
указывает на то, что у некоторых из этих пациентов может быть хороший прогноз.
Ссылки
1. Silverman IE, Liu GT, Volpe NJ et al. Перекрещенные параличи.
Оригинальные синдромы ствола мозга Милларда-Габлера, Фовилла, Вебера и
Раймонда-Цестана. Arch Neurol 1995; 52: 635-8. (Реферат) / (PDF)
2. Лю CT, Cremer CW, Logigian EL et al.Синдром среднего мозга Бенедикта,
Клод, Нотнагель — установление рекорда. Неврология 1992; 42: 1820-2.
3. Umasankar U, Huwez FU. Пациент с синдромом обратимого сохранения зрачка
Вебера. Neurol India 2003; 51: 388-9. (Аннотация) / (Полный текст) /
(PDF)
4. Хендельман WJ. Атлас функциональной нейроанатомии. 2-е издание CRC
Pres Taylor & Francis Group. 2006; С. 126.
5. Сандерленд С. Нейроваскулярные отношения и аномалии в основании
головного мозга.J Neurol Neurosurg Psychiatry 1948; 11: 243. (Полный текст) / (PDF)
6. Кумрал Э., Баюлкем Г., Акьол А. и др. Мезэнцефалические и связанные
инфаркты заднего кровообращения. Гладить. 2002; 33: 2224-31. (Резюме) /
(Полный текст) / (PDF)
7. Кормье П.Дж., Лонг Э.Р., Рассел Э.Дж. МРТ задней черепной ямки
инфарктов: сосудистые территории и клинические корреляты. Радиография
1992; 12: 1079-96. (Реферат) / (PDF)
8. Джонсон MH, Кристман CW.Инфаркт заднего кровообращения: анатомия,
патофизиология и клиническая корреляция. Семин УЗИ КТ МРТ.
1995; 16: 237-52. (Реферат)
9. Нольте Дж. Человеческий мозг: Введение в его функциональную анатомию,
Издание 5-е, Elsevier Health Science; стр. 461.
10. Терао С., Миура Н., Такеда А. и др. Ход и распределение лицевых волокон кортикобульбарного тракта
в нижней части ствола головного мозга. J Neurol Neurosurg
Psychiatry 2000; 69: 262-5.(Аннотация) / (PDF)
11. Ким Дж. С., Кан Дж. К., Ли С. А. и др. Изолированный или преобладающий глазодвигательный аппарат
nevre паралич как проявление инсульта ствола головного мозга. Гладить. 1993;
24: 581-6. (Резюме) / (Полный текст) / (PDF)
12. Квон Дж. Х., Квон С. С., Ан Х. С. и др. Изолированный паралич верхней прямой прямой кишки, вызванный
инфарктом контралатерального среднего мозга. Arch Neurol 2003; 60: 1633-5.
(Аннотация) / (Полный текст) / (PDF)
13. Терао С., Такацу С., Идзуми М. и др.Центральная слабость лица из-за
медиального инфаркта мозгового вещества: ход лицевых кортикобульбарных волокон.
J Neurol Neurosurg Psychiatry 1997; 63: 391-3. (Резюме) / (Полный текст) /
(PDF)
Архив нейропсихиатрии 2009; 46: 197-9
Nöropsikiyatri Ar ivi 2009; 46: 197-9
Alg’n et al.
Инфаркт среднего мозга с синдромом Вебера и центральным параличом лица: отчет о болезни 199
Синдромы инсульта и клиническое ведение | QJM: Международный медицинский журнал
«> Введение Синдром инсульта — это набор симптомов, который помогает определить, какая часть мозга была повреждена в результате инсульта. Самые ранние классические синдромы были описаны в 19 веке, и с тех пор было обнаружено много новых синдромов инсульта. Последние достижения в области нейровизуализации позволили подтвердить многие из классических синдромов инсульта, ранее описанных на клинической патологической основе или во время вскрытия. 1 Поскольку некоторые синдромы опасны для жизни, важно, чтобы врачи знали о различных индивидуальных клинических симптомах и признаках, возникающих в результате очаговых поражений, а также о сложных или множественных клинических проявлениях, которые могут возникать в результате многочисленных анатомических сосудистых синдромов. Существует большое количество хорошо описанных синдромов инсульта (вставка 1), но этот обзор будет посвящен некоторым редким, часто игнорируемым, но опасным для жизни синдромам с клиническим значением, встречающимся в клинической практике, а именно синдром ствола головного мозга, таламический синдром. , Синдром Горнера (HS), синдром чужой руки (AHS) и синдром острого спинного мозга. Вставка 1. Синдромы инсульта, распределенные по сосудистой территории Медуллярная артерия Синдром медиальной артерии Задняя церебральная артерия Задняя гемипарез односторонний затылочный медиальный синдром D Синдром Эйерина) «> Дорсолатеральный медуллярный синдром Валленберга Дорсолатеральный медуллярный синдром синдрома Валленберга, также известный как «синдром задней мозжечковой артерии» или «латеральный медуллярный синдром», является наиболее частым из инсультов ствола головного мозга (рис. 2a, b), при этом наиболее часто поражается средний мозговой слой. 10 Синдром возникает в результате повреждения спино- и тригемино-таламической систем с сохранением лемнисковых путей и характеризуется головокружением, ипсилатеральной гемиатаксией, дизартрией, птозом, миозом и гомолатеральным HS. Другие дефекты включают дисфонию и дисфагию (паралич IX – X нервов), а также нарушения движения глаз, такие как нистагм, латеропульсия и перекос. Этот синдром также может быть связан с центральной болью, и сообщалось о сердечно-сосудистых нарушениях, таких как ортостатическая гипотензия и сердечные аритмии. 11 Боковой медуллярный («Валленбергский») синдром в 25% случаев связан с хронической центральной болью в течение 6 месяцев после инфаркта. 4 Ипсилатеральная щека сама по себе или в сочетании с контралатеральными конечностями — это область, наиболее часто поражаемая болью, которая является постоянной, жгучей и часто усиливается холодом и механическими раздражителями. 4 Рисунок 2 Изображения МРТ Flair (a) и сагиттального T2 (b), показывающие установленный правый боковой инфаркт мозгового вещества (обозначены белыми стрелками). Рисунок 2 Изображения МРТ Flair (a) и сагиттального T2 (b), показывающие установившийся правый боковой инфаркт мозгового вещества (обозначены белыми стрелками). Средняя мозговая артерия Средняя мозговая артерия: полная Средняя мозговая артерия: верхний отдел Средний мозговой отдел Синдром Герстмана Атаксический гемипарез Задняя слепая артерия Задняя мозговая артерия: односторонняя 5 905 ) Синдром Вебера Алексия без аграфии Синдром таламической боли (синдром Дежерина – Русси) Передняя артерия y Синдром латерального моста (синдром Мари – Фуа) Задняя нижняя мозжечковая артерия Боковой медуллярный синдром (синдром Валленберга) Базилярная артерия Синдром заблокированной точки (Синдром Мари – Фуа) Синдром вентрального моста (синдром Реймонда) Синдром вентрального моста (синдром Милларда – Габлера) Синдром нижнего среднего моста 9057 Атаксический гемипарез Корковая слепота (синдром Антона) Медуллярный синдром (синдром Дежерина) Медуллярный синдром 90 568 Боковой медуллярный синдром (синдром Валленберга) Передняя спинномозговая артерия ASAS Задняя спинномозговая артерия PSAS Средняя мозговая артерия 905 Средняя мозговая артерия 905 Средняя мозговая артерия: верхний отдел Средняя мозговая артерия: нижний отдел Синдром Герстмана Атаксическая задняя гемипарез Синдром Балинта Корковая слепота (синдром Антона) Синдром Вебера Alexia без аграхии Синдром таламической боли (синдром Дежерина – Русси) Передняя нижняя мозжечковая артерия Синдром латерального моста (синдром Мари – Фуа) Синдром задней нижней мозжечковой артерии 905 ) Базилярная артерия Синдром блокировки Боковой понтинный синдром (синдром Мари – Фуа) Вентральный мостовой синдром (синдром Реймонда) синдром Вентрального моста (синдром Реймонда) (Синдром Милларда – Габлера) Синдром нижнего медиального моста (синдром Фовилля) Атаксический гемипарез Корковая слепота (синдром Антонина ) 1 медиальный Позвоночная артерия Медуллярный синдром (синдром Дежерина) Латеральный медуллярный синдром (синдром Валленберга) Передняя спинномозговая артерия AS Задняя спинальная артерия AS PSAS
Этот синдром возникает в результате инфаркта парамедианной области продолговатого мозга из-за окклюзии позвоночной или передней спинномозговой артерии или их мелких ветвей. 13 Высокая распространенность двигательной дисфункции у пациентов с этим синдромом объясняется поражениями, в основном расположенными в ростральном или верхнем мозговом слое. 10 , 14 Другие нарушения могут включать приподнятый нистагм, головокружение / головокружение и респираторные нарушения, особенно при обширных поражениях костного мозга, с двусторонним медиальным инфарктом мозгового вещества (MMI) или комбинированным MMI и латеральным инфарктом мозгового вещества (LMI). 14 Проблемы с дыханием при ММИ, вероятно, связаны с нарушением произвольного контроля дыхания, вторичным по отношению к кортикоспинальным поражениям. 11 Паралич контралатерального глотки — еще одна редкая ассоциация. 15 Точно так же нарушения мочевого пузыря в форме задержки или несдерживаемых сокращений могут быть формой проявления двустороннего поражения MMI. 11 В отличие от латерального медуллярного синдрома, медиальный медуллярный синдром имеет более высокую частоту двустороннего поражения и худший прогноз. 13
Синдром верхней мозжечковой артерии характеризуется ипсилатеральной мозжечковой атаксией, тошнотой и рвотой, невнятной (псевдобульберной) речью и потерей боли и температуры на противоположной стороне. Другие зарегистрированные признаки включают частичную глухоту, тремор верхней конечности, ипсилатеральную ГС и небный миоклонус. 8
«> Синдром «вершины базиляра»
Синдром верхней части базиляра (также известный как ростральный инфаркт ствола головного мозга) чаще всего возникает из-за эмбола, приводящего к ишемии таламуса с обеих сторон из-за окклюзии перфорационных сосудов и множественных инфарктов на территории основной артерии . 2 Синдром клинически проявляется в виде многочисленных комбинаций аномалий, состоящих из чередующейся безответственности, гиперсонливости, дезориентации, галлюцинаций и поведенческих аномалий, а также нарушений зрения, глазодвигательных и корковой слепоты. 2 , 28 — 30
Неотложное ведение синдромов ствола головного мозга аналогично лечению пациентов с другими поражениями ствола головного мозга, с первоначальным упором на поддержание проходимости дыхательных путей и адекватную оксигенацию. Легочные осложнения можно уменьшить с помощью физиотерапии грудной клетки, такой как упражнения на глубокое дыхание, частая смена положения, постуральный дренаж и отсасывание. Это в дополнение к предотвращению осложнений, которые могут возникнуть в результате неподвижности, затрудненного глотания и других черепных невропатий.
Язвы роговицы из-за нарушения закрытия глаз у пациентов с LIS можно лечить с помощью боковой тарзоррафии или ботулинической терапии. Электронные устройства могут использоваться для облегчения общения. 24
Был зарегистрирован случай значительного выздоровления после применения силденафила у пациента с LIS. 34 Пациентам с синдромом Ундина может потребоваться вспомогательная вентиляция легких. Проклятие Ундины обычно лечится с помощью искусственной вентиляции легких во время сна. 31
«>»> Таламические синдромы
Инфаркты таламуса составляют 11% вертебробазилярных инфарктов и обычно подразделяются на передние, парамедианные, нижнебоковые и задние инфаркты (рис. 3). 35 Поскольку таламус играет важную роль в создании ощущений, таламический удар является наиболее частым источником чисто сенсорного удара. 35
Рисунок 3
МРТ-изображение, показывающее небольшую очаговую область острого инфаркта, затрагивающую медиальную часть правого среднего мозга и распространяющуюся на медиальный таламус справа (указывает белая стрелка).
Рисунок 3
МРТ-изображение, показывающее небольшую очаговую область острого инфаркта, затрагивающую медиальную часть правого среднего мозга и простирающуюся до медиального таламуса справа (указывает белая стрелка).
«> Клиническое ведение Важно отличать разные типы постинсультной боли от CPSP, так как это может привести к различным стратегиям лечения.Несмотря на многочисленные рекомендации по лечению невропатической боли, существует несколько рекомендаций по лечению CPSP. Однако амитриптилин и ламотриджин рекомендованы в качестве препаратов первого ряда, а мексилетин, флувоксамин и габапентин — в качестве препаратов второго ряда. 45 , 46 Для кратковременного обезболивания у пациентов с трудноизлечимой болью с CPSP были рекомендованы лидокаин и пропофол. 45 Не было обнаружено значительного профилактического эффекта CPSP с амитриптилином у пациентов с острым таламическим инфарктом. 47 Нейростимуляционная терапия использовалась у пациентов с фармакорезистентным CPSP. 48 Было показано, что хирургическая абляция пораженной части таламуса с помощью стереотаксической таламотомии приносит облегчение. 49 Как и при всех синдромах хронической боли, психологические факторы могут играть важную роль в интенсивности боли. Таким образом, психологическое лечение, такое как обучение стратегиям выживания и поведенческая терапия, может быть полезным для пациентов с CPSP. Прогноз при центральных болевых синдромах плохой, без спонтанного исчезновения симптомов. «> Клинический менеджмент Как правило, лечение HS зависит от основной этиологии или причины. Не существует окончательного лечения этого синдрома, но важно выявить признаки и симптомы для ранней диагностики, чтобы быстро начать лечение, которое может предотвратить разрушительный глазной или полушарный инсульт. Кроме того, глазные осложнения, связанные с синдромом, заслуживают направления к офталологу. Возможное хирургическое лечение включает нейрохирургическое и сосудистое хирургическое лечение при расслоении / аневризме сонной артерии, связанном с аневризмой, соответственно.Точно так же операция может быть показана при опускании верхнего века при HS. 51 , 52 «> Клиническое ведение Несмотря на то, что фармакологического лечения АГЧ, основанного на доказательствах, не существует, в некоторых отчетах о случаях медикаментозного лечения используется антиагрегантный препарат тиклопидин. 54 , 56 , 62 Аналогичным образом сообщалось о применении амантадина для лечения поведения утилизации, особенно при фронтальном варианте руки пришельца. 63 Имеются ограниченные данные об использовании метилфенидата до 30 мг в день двойным слепым методом с контролем плацебо. 64 Окружающая среда пациента должна быть изменена, чтобы уменьшить утомляемость, наличие расположенных поблизости отвлекающих факторов и риска травм. 54 , 58 «> Синдром передней спинномозговой артерии ASAS является чрезвычайно редкой причиной острого инфаркта ишемического спинного мозга и чаще всего ассоциируется с расслоением аорты или как осложнение хирургического вмешательства на аорте, тромбоза или эмболии, на которые приходится повышенная частота. 37 , 70 , 71 ASAS характеризуется полным параличом с гиперестезией и гипоальгезией ниже уровня поражения, тогда как вибрация и чувство положения не нарушены из-за сохранения задних столбов (диссоциированная сенсорная обесценение). 37 ASAS имеет плохой прогноз для функционального восстановления, с шансом восстановления мышц только 10–20%, и даже у тех, у кого есть некоторое восстановление, наблюдается плохая сила мышц и координация. 69 Нейрогенная боль — это проблема переднего инфаркта позвоночника, которая развивается в гипоэстетической области через несколько месяцев. 37 , 72 Боль может быть диффузной, корешковой или поясной и обычно очень сильной. 37 Может присутствовать вегетативная дисфункция и проявляться в виде ортостатической или явной гипотензии, а также дисфункции кишечника или мочевого пузыря. 38 Точно так же дисфункция дыхания и нарушения дыхания во время сна являются редкими проявлениями, связанными с ASAS. 73 При поражении шейного отдела позвоночника могут наблюдаться нарушения дыхания. 74 ASAS имеет плохой прогноз для функционального восстановления, с шансом восстановления мышц всего 10–20%, и даже у тех, у кого есть некоторое восстановление, наблюдается плохая сила мышц и координация. 69 «> Синдром Брауна Секварда BSS определяется как поражение, которое вызывает ипсилатеральную проприоцептивную и моторную потерю и контралатеральную потерю чувствительности к боли и температуре ниже уровня поражения. 69 Пациенты с BSS обычно имеют благоприятный исход с хорошим неврологическим улучшением с течением времени. 69 «> Клиническое ведение Нет четких рекомендаций по лечению синдромов спинного мозга. 77 Общая медицинская помощь будет зависеть от тяжести ишемии спинного мозга. Пациенты с высоким уровнем инфаркта грудной клетки или шейки матки должны быть госпитализированы в отделение интенсивной терапии для тщательного наблюдения за жизненно важными показателями и неврологическим статусом. 68 В дополнение к реабилитационным мерам следует тщательно заботиться о функции кишечника и мочевого пузыря, а также о коже. «> Благодарности Авторы были поддержаны финансированием NHS Trust больниц Оксфордского университета (J.S.B.) и благотворительного фонда Генри Смита (R.L.C.). Конфликт интересов: Не объявлен. Мозг Окклюзия Окклюзия Окклюзия Препятствие Окклюзия Окклюзия Окклюзия Сосудистый
Поражения головного мозга
стволовые сосудистые поражения
передней спинномозговой артерии
вызывает медиально-медуллярный синдром, проявляясь нижним
перемежающаяся гемиплегия.
заднего нижнего мозжечка
артерия вызывает боковой
медуллярный синдром признака
голова.
парамедиан филиалов
базилярных артерий вызывает средний
перемежающаяся гемиплегия.
коротких окружных артерий
от базилярной артерии вызывает
мезэнцефалической ветви
задней мозговой артерии вызывает синдром Вебера
синдром Церебральный
Поражения кортикальных сосудов Окклюзия
передней сосудистой артерии
вызывает триаду:
передних мозговых артерий
может вызвать
нижняя конечность) Окклюзия
калькариновой артерии
вызывает гомонимную гемианопсию с макулярным
запасной ( Tunnel vison )
средней мозговой артерии
около начала его корковых ветвей вызывает
конечность и лицо.
