Деформация грудной клетки — причины, симптомы, диагностика и лечение
В зависимости от локализации выделяют нарушение формы передней, задней и боковых стенок грудной клетки. Выраженность деформации может быть различной: от почти незаметного косметического дефекта до грубой патологии, вызывающей нарушение работы сердца и легких. При врожденных деформациях, как правило, изменяется форма передней поверхности грудной клетки. Нарушение формы сопровождается недоразвитием грудины и мышц, отсутствием или недоразвитием ребер.
Воронкообразная деформация грудной клетки
Нарушение формы груди, обусловленное западением грудины, передних отделов ребер и реберных хрящей. Воронкообразная грудная клетка — самый распространенный порок развития грудины. Предполагается, что воронкообразная деформация возникает из-за генетически обусловленного изменения нормальной структуры хрящей и соединительной ткани. У детей с воронкообразной грудью часто наблюдаются множественные пороки развития, а в семейном анамнезе выявляются случаи аналогичной патологии у близких родственников.
Западение грудины при этом пороке развития приводит к уменьшению объема грудной полости. Резко выраженное нарушение формы груди вызывает искривление позвоночника, смещение сердца, нарушение работы сердца и легких, изменение артериального и венозного давления.
В травматологии выделяют три степени воронкообразной деформации:
- I степень. Глубина воронки менее 2 см. Сердце не смещено.
- II степень. Глубина воронки 2-4 см. Смещение сердца до 3 см.
- III степень. Глубина воронки 4 см и более. Сердце смещено более чем на 3 см.
Симптомы
У новорожденных и детей младшего возраста деформация мало заметна. Западение ребер и грудины усиливается во время вдоха (парадокс вдоха). По мере роста ребенка патология становится более выраженной и к 3 годам достигает максимума. Дети с этой врожденной патологией отстают в физическом развитии, страдают вегетативными расстройствами и частыми простудными заболеваниями.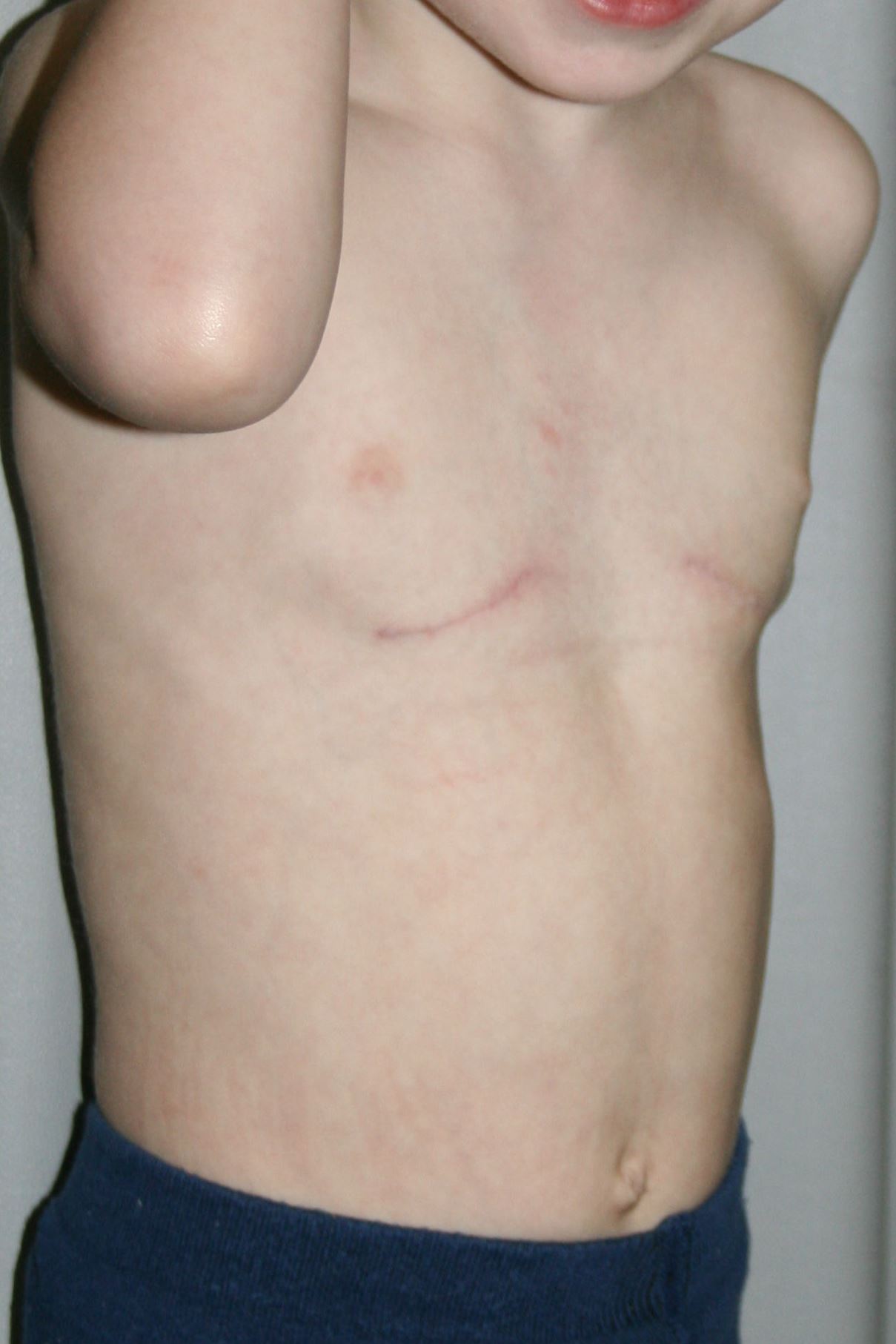
В последующем деформация становится фиксированной. Глубина воронки постепенно увеличивается, достигая 7-8 см. У ребенка развивается сколиоз и грудной кифоз. Выявляется уменьшение дыхательных экскурсий грудной клетки в 3-4 раза по сравнению с возрастной нормой. Нарастают нарушения со стороны сердечно-сосудистой и дыхательной системы.
С целью диагностики изменений сердца и легких, обусловленных деформацией грудной клетки, пациенту проводят целый комплекс обследований: рентгенографию легких, эхокардиографию, ЭКГ и др.
Лечение
Консервативная терапия при этой врожденной деформации грудной клетки неэффективна. При II и III степенях деформации показана оперативная реконструкция грудной клетки для создания нормальных условий для работы сердца и легких. Операции проводятся по достижении ребенком возраста 6-7 лет. Желаемого результата травматологам удается добиться только у 40-50% пациентов.
В последние годы для лечения этого порока развития используется метод двух магнитных пластин.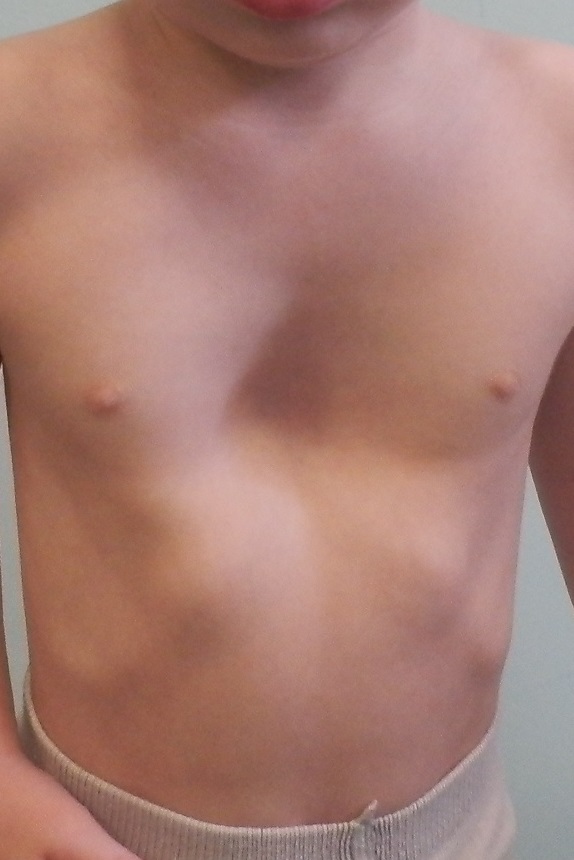 Одну пластинку имплантируют за грудину, вторую устанавливают снаружи на специальном корсете. Наружный магнит подтягивает внутреннюю пластинку кпереди, постепенно устраняя таки образом деформацию грудной клетки пациента.
Одну пластинку имплантируют за грудину, вторую устанавливают снаружи на специальном корсете. Наружный магнит подтягивает внутреннюю пластинку кпереди, постепенно устраняя таки образом деформацию грудной клетки пациента.
КТ ОГК. Воронкообразная деформация грудной клетки (грудина изогнута под углом).
Килевидная деформация грудной клетки (куриная грудь)
Патология обусловлена избыточным разрастанием реберных хрящей. Обычно разрастаются хрящи V-VII ребер. Грудина пациента выступает вперед, придавая груди характерную форму киля. Килевидная грудная клетка сопровождается увеличением переднезаднего размера грудной клетки.
По мере роста ребенка нарушение формы становится более выраженным, возникает значительный косметический дефект. Внутренние органы и позвоночник страдают незначительно. Сердце приобретает форму капли (висячее сердце). Пациенты предъявляют жалобы на одышку, быструю утомляемость, сердцебиение при физической нагрузке.
Операция показана только при нарушении функции внутренних органов и не проводится детям младше 5 лет.
Плоская грудная клетка
Обусловлена неравномерным развитием грудной клетки с уменьшением ее переднезаднего размера. Не вызывает изменений со стороны органов грудной полости.
Приобретенные деформации возникают в результате перенесенных заболеваний (рахита, костного туберкулеза, болезней легких и т.д.) Как правило, в процесс вовлекаются задняя и боковые поверхности грудной клетки.
Эмфизематозная грудная клетка
Развивается при хронической эмфиземе легких. Переднезадний размер грудной клетки увеличивается, грудь пациента становится бочкообразной. Уменьшение дыхательных экскурсий обусловлено заболеванием легких.
Паралитическая грудная клетка
Характеризуется уменьшением переднезаднего и бокового размера грудной клетки. Межреберные промежутки расширены, лопатки отстают от спины, ключицы хорошо выделяются. Отмечается ассиметричное западение под- и надключичных ямок и межреберных промежутков, асинхронное движение лопаток при дыхании.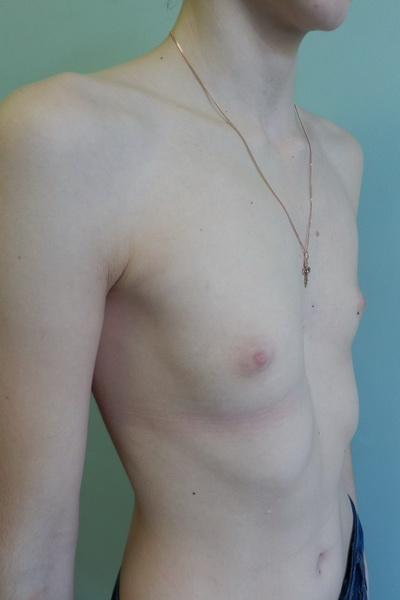 Патология обусловлена хроническими заболеваниям плевры и легких.
Патология обусловлена хроническими заболеваниям плевры и легких.
Ладьевидная грудная клетка
Возникает у пациентов с сирингомиелией. Характеризуется ладьевидным углублением в средней и верхней частях грудины.
Кифосколиотическая грудная клетка
Развивается в результате патологического процесса в позвоночнике, сопровождающегося выраженным изменением его формы, что подтверждается при рентгенографии и КТ позвоночника. Может возникать при туберкулезе позвоночника и некоторых других заболеваниях. Выраженная кифосколиотическая деформация вызывает нарушение работы сердца и легких. Плохо поддается лечению.
Деформация грудной клетки: причины и лечение
Причины деформации грудной клетки подразделяются на две группы – врожденные и приобретенные. Деформация может стать следствием (осложнением) ряда заболеваний позвоночника.
Среди основных причин деформации называют следующие:
- кифоз,
- сколиоз,
- хронические обструктивные заболевания легких,
- синдром марфана,
- аномалии остеогенеза,
- ахондроплазия,
- синдром Тернера,
- синдром Дауна,
- эмфизема,
- рахит,
- килевидная деформация,
- воронкообразная грудь,
- расщепление грудины,
- синдром Поланда,
- синдром Жена,
- врожденные аномалии ребра,
- астма,
- неполное сращение грудины плода,
- врожденное отсутствие грудной мышцы,
- болезнь Бехтерева,
- воспалительный артрит,
- остеомаляция
Как видим, в большинстве случаев деформация обусловлена генетическими причинами, ведущими к аномальному развитию верхнего отдела позвоночника, она развивается на фоне уже имеющихся аномалий и синдромов.
Генетические причины, в свою очередь, приводят к ассиметричному развитию костной и хрящевой тканей и вызывают развитие ассиметрии ребер и грудины, как следствие – выпуклость или вогнутость грудной клетки.
Сколиозы, туберкулезная инфекция костей, рахит, а также всевозможные травмы и повреждения, в том числе связанные и с профессиональной деятельностью человека, – относятся к причинам, которые вызывают приобретенную деформацию грудной клетки.
ВИДЫ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ
Наиболее часто встречаются два основных вида деформации грудной клетки – воронкообразная и килевидная формы.
Воронкообразная деформация грудной клетки (или «впалая грудь» или «грудь сапожника») – аномалия, при которой центральная часть грудной клетки как бы вдавлена внутрь и имеет вид углубления или воронки. Грудная клетка выглядит расширенной. О причинах возникновения аномалии нет единого мнения – некоторые специалисты считают, что этот дефект возникает во внутриутробном состоянии из-за чрезмерно быстрого роста реберного хряща, который вытесняет грудину кзади, и данная аномалия может быть вызвана чрезмерным внутриматочным давлением. Так или иначе, дефект проявляется при рождении или вскоре после рождения. Он может сочетаться с рахитом и несколькими синдромами аномального развития позвоночника и сердечной патологией, может быть выражен незначительно или сильным образом, с дополнительной ассиметрией грудины и хрящей.
Так или иначе, дефект проявляется при рождении или вскоре после рождения. Он может сочетаться с рахитом и несколькими синдромами аномального развития позвоночника и сердечной патологией, может быть выражен незначительно или сильным образом, с дополнительной ассиметрией грудины и хрящей.
Деформация часто прогрессирует по мере роста ребенка, в начальной форме не оказывая особого физиологического воздействия на младенцев или детей. Тяжесть дефекта оценивается с помощью разработанной системы оценок (например, по методу Халлера), которая дает понять, какого метода лечения требует болезнь.
Килевидная деформация также имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Она проявляется как выпирание, выпуклость или выпячивание грудной клетки, которое происходит из-за спектра деформаций со стороны костохондрального хряща и грудины. Дефект может быть асимметричным – ротация грудины с депрессией с одной стороны и выпиранием с другой стороны.
Килевидная деформация, по мнению ряда специалистов, является результатом избыточного разрастания ребер или остеохондральных хрящей. Может сочетаться с различными синдромами аномального развития позвоночника, сколиозами, пороками сердца.
Может сочетаться с различными синдромами аномального развития позвоночника, сколиозами, пороками сердца.
Синдром Поланда – это тяжелая патология развития грудной клетки. Она проявляется как её недоразвитие, как частичное или полное отсутствие грудных мышц на фоне отсутствия ребер или их неполного развития, недоразвития конечностей, сращения пальцев и других дефектов. При этом типе дефекта сердце и магистральные сосуды не защищены грудной клеткой, также может наблюдаться раздвоение или отсутствие мечевидного отростка.
ЧЕМ ОПАСНЫ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ
Помимо того, что асимметрия грудной клетки – это серьезный эстетический дефект, даже легкая его форма очень негативно сказывается на функциях внутренних органов. Даже если дефект нетяжелой формы, у новорожденных он нарушает работу внутренних органов – сердца, легких и, как следствие, приводит к отставанию в физическом развитии.
ЛЕЧЕНИЕ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ
В зависимости от тяжести деформации, склонности её к прогрессированию могут быть эффективны различные формы лечения – от современных консервативных методик в сочетании с медикаментозным воздействием до операции по реконструкции грудной клетки (последнее неизбежно, если у ребенка диагностирована тяжелая деформация грудной клетки, и только радикальное операционное вмешательство поможет добиться нормальных условий для работы внутренних органов).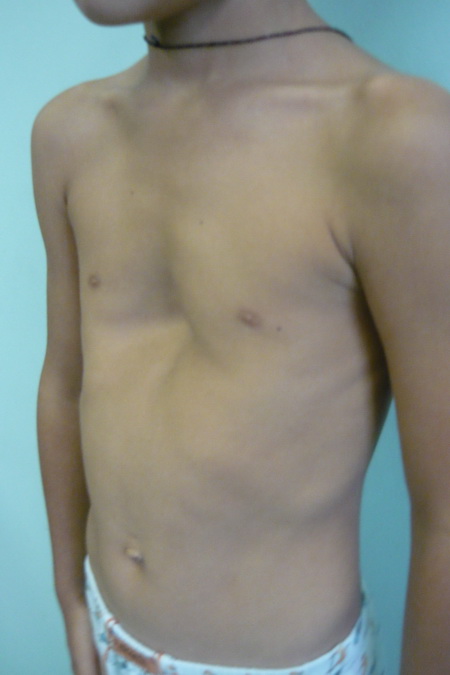
При незначительных проявлениях, на начальных стадиях развития деформации рекомендуются комплексы ЛФК, на которых пациент выполняет комплексы упражнений, направленных на укрепление мышечного корсета верхней части туловища. Комплекс упражнений подбирается только индивидуально.
Курсы ЛФК и массажи имеют, прежде всего огромное положительное значение в качестве профилактической меры воздействия на потенциально опасный недуг.
Большую эффективность для устранения нетяжелых форм недуга показывает занятие плаванием.
Медикаментозное лечение, как правило, направлено на устранение тех нарушений, которые образовались уже во внутренних органах вследствие патологии грудной клетки.
Если речь идёт о возможной деформации грудной клетки у плода, то в этом случае профилактика патологии может быть основана только на систематическом медицинском наблюдении беременной и контроле за развитием плода – предупредить развитие заболеваний позвоночника поможет своевременное обнаружение и лечение рахита.
В Центре восстановительной медицины в Набережных Челнах проводится диагностика и составляется план лечения пациентов с различного рода нарушениями, связанными с деформацией грудной клетки.
Цены курсового лечения и другие подробности, связанные с применением современных методик, можно узнать на сайте клиники или по телефону 8 (953) 482-66-62.
Аномалии грудины и деформация грудной клетки
Аномалии грудины могут самые разнообразные. Распространенные виды мы рассмотрим ниже.
Грудина визуализируется на снимках в боковой проекции, но обычно ее плохо видно в передне-задней или косой проекциях.
Аномалии сращения сегментов грудины
Аномалии сегментации грудины. Присутствуют верти кальная щель в середине рукоятки грудины и горизонтальная расщелина между I и II сегментами тела (стрелки).
Аномалии сращения сегментов грудины (фото выше) обычны наблюдают в сочетании с другими аномалиями, включая врожденные пороки сердца.
Сращение рукоятки грудины
Псориатический артрит с преимущественно эрозивными (а) и склеротическими (б) изменениями в синхондрозе рукоятки грудины (стрелки). Идентичные изменения возникают при анкилозирующем спондилите и редко при ревматоидном артрите.
Самая обычная аномалия — сращение синхондроза рукоятки грудины с синхондрозом между I и II сегментами тела грудины или без него. Сращение синхондроза рукоятки грудины также может быть конечным результатом:
- анкилозирующего спондилита,
- ревматоидного артрита,
- псориатического артрита,
- синдрома Рейтера,
- энтеропатического артрита,
- реконвалесценции после гиперпаратиреоза,
- дегенеративной болезни суставов,
- травмы,
- хирургического вмешательства,
- инфекции,
- флюороза,
- рецидивирующего полихондрита.
Те же состояния могут вызывать разрушение и склероз грудинного синхондроза (фото выше). Однако следует отметить тот факт, что некоторая неровность суставных поверхностей бывает и в норме.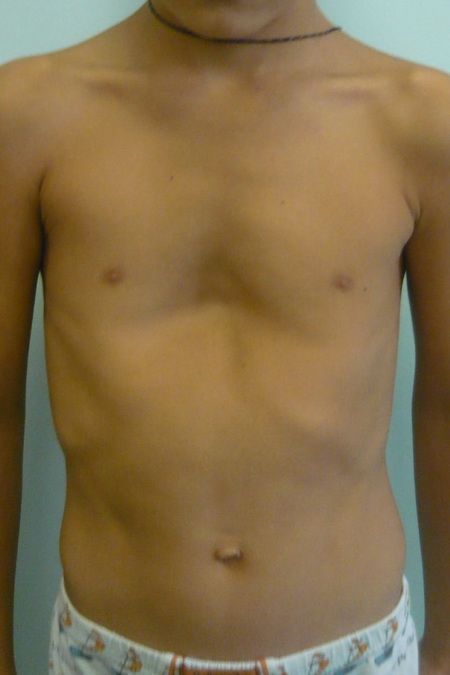
Дефект в теле грудины
Туберкулез грудины (заживший). Незначительно распространившееся остеолитическое поражение, окруженное склерозом. | Метастатическая аденокарцинома почки. Экспансивное остеолитическое поражение верхней части тела грудины. |
Неходжкинская лимфома. Преимущественно остеолитическая, плохо отграниченная деструкция рукоятки грудины с вовлечением синхондроза. | Доброкачественная остеохондрома грудины. Мягкотканное опухолевидное образование, проецирующееся по направлению к средостению (стрелка). Рентгенографическая картина неспецифична. |
Дефект в теле грудины может быть представлен аномалией сращения, если отверстие имеет гладкие кортикальные края. Склероз и размытость краев дефекта грудины являются признаками остеомиелита (гнойный или туберкулезный) или метастатической деструкции. Инфекционные поражения склонны иметь склерозированные края, тогда как картина метастазов и первичных опухолей сходна с таковой в других плоских костях (смотрите фото выше).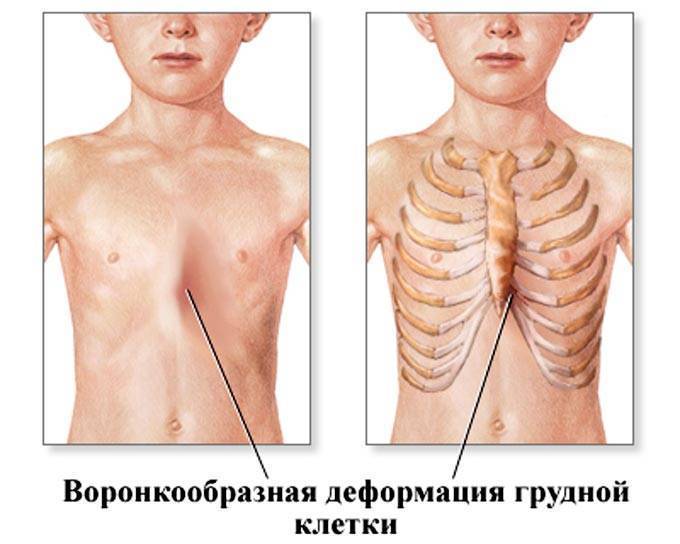
Мечевидный отросток часто рентгенопрозрачен или содержит только некоторое количество кальцифицированного хряща вместо костной ткани. Поэтому обычно он плохо визуализируется.
Щель грудины
Щель грудины обычно заметна клинически. Щель может быть расположена в верхней или нижней части грудины или даже быть полной. Нижние и полные щели грудины часто сочетаются с другими аномалиями (дефекты вентральной стенки брюшной полости, диафрагмы, перикарда и сердца).
Деформация грудной клетки
Воронкообразная деформация грудной клетки
Pectus excavatum в сочетании с синдромом Марфана. Пациент также имеет аневризму восходящей аорты.
Воронкообразная деформация грудины, называемая pectus excavatum, обычно бывает идиопатической и не сопровождается другими аномалиями, кроме астенического телосложения. Существует два основных типа pectus excavatum:
- глубокая деформация в центральной и дистальной частях грудины, в то время как рукоятка находится в нормальной позиции;
- широкая плоская деформация, которая также может вовлекать рукоятку.

Второй тип может влиять на функцию сердца. Оба типа могут демонстрировать смещение или увеличение тени сердца на снимке в прямой проекции. Pectus excavatum может сочетаться с:
- врожденными пороками сердца, синдромом Марфана (фото выше),
- синдромом систолического щелчка позднего систолического шума,
- врожденным искривлением большеберцовой кости,
- идиопатическим пролапсом митрального клапана,
- синдромом Элерса-Данлоса,
- несовершенным остеогенезом.
Перелом тела грудины (стрелка)
Может присутствовать сопутствующее выбухание рукоятки грудины. Деформации могут иметь травматическое происхождение (фото выше).
Килевидная деформация грудной клетки
Килевидная деформация грудной клетки, «голубиная грудь» или резкое выстояние грудины встречаются реже, чем pectus excavatum. Данная аномалия может наблюдаться в сочетании с:
- врожденным пороком сердца,
- мукополисахаридозом IV (синдром Моркио),
- синдромом Нунан (фенотип синдрома Тернера с нормальным кариотипом),
- врожденная спондило-эпифизарная дистазия.

Похожие медицинские статьи
Воронка грудной клетки: причины, симптомы, диагностика, лечение
Консервативное лечение воронковой грудной клетки
Лечебная физкультура, дыхательная гимнастика, массаж груди, физиотерапия, гипербирическая оксигенация, лечебное плавание не избавляют пациента от деформации грудной клетки, но необходимо проводить консервативные меры. В целях предотвращения прогрессирования деформации, укрепления мышечного каркаса и физического развития ребенка, предотвращения развития деформаций позвоночника, нормализации осанки, увеличения емкости легких.
[20], [21], [22], [23]
Хирургическое лечение воронкообразной грудной клетки
[24], [25], [26], [27], [28]
Показания к операции
Большинство врачей-ортопедов, занимающихся торакопластикой при воронкообразной деформации грудной клетки, придерживаются показаний к хирургическому запеканию, предложенных Г. А. Баировым (1982). Есть функциональные, ортопедические и косметические показания к оперативному вмешательству.
Есть функциональные, ортопедические и косметические показания к оперативному вмешательству.
- Показания к работе связаны с нарушением функции внутренних органов грудной полости.
- Ортопедические показания обусловлены необходимостью изменения нарушенной осанки и искривления позвоночника.
- Косметические показания связаны с наличием физического дефекта, нарушающего эстетику телосложения.
Применяя современные методы обследования и уделяя большое внимание психологическому статусу пациента. СРЕДНИЙ. Виноградов (2005) предложил показания и противопоказания к хирургическому лечению детей с деформациями грудной клетки, включая посттравматические и врожденные дефекты.
[29], [30], [31], [32], [33], [34]
Абсолютные показания к операции
- Воронкообразная деформация грудной клетки III и IV степени,
- Врожденные и приобретенные деформации грудной клетки, не вызывающие функциональных нарушений дыхательной и сердечно-сосудистой систем, но вызывающие нарушения психологического статуса пациента.

- Синдром Поланда, сопровождающийся костно-хрящевым дефектом грудной клетки и снижением в результате ее каркасных и защитных свойств.
- Врожденные трещины грудины у детей всех возрастных групп.
[35], [36], [37], [38]
Относительные показания к операции
- Деформации грудной клетки без дефектов костно-хрящевого каркаса грудной клетки, не вызывающие функциональных или психологических нарушений.
- Приобретенные деформации грудной клетки после травм, воспалительных заболеваний и хирургических вмешательств.
Несмотря на простоту и четкость показаний к хирургическому лечению воронкообразной грудной клетки, многие хирурги-ортопеды считают деформацию II-III степени с наличием функциональных нарушений основным показанием к операции.
[39], [40], [41], [42], [43], [44]
Противопоказания к хирургическому лечению
- Тяжелая сопутствующая патология центральной нервной, сердечно-сосудистой и дыхательной систем.

- Умственная отсталость средней, тяжелой и глубокой степени.
Нет четких рекомендаций по возрасту пациентов, которым требуется торакопластика при воронкообразной деформации клетки груди. В основном ортопеды приводят данные о хирургических вмешательствах у подростков, мотивируя это тем фактом, что у маленьких детей не выявляются функциональные отклонения.Воронкообразная грудная клетка имеет серьезные функциональные нарушения в пубертатном и подростковом возрасте, поскольку высокие компенсаторные возможности детского организма длительное время поддерживают близкие к норме дыхательные и сердечно-сосудистые функции. Это обстоятельство часто приводит к ошибочному выводу об отказе от операции у маленьких детей.
По мере совершенствования хирургического лечения пациентов с воронкообразной деформацией грудной клетки были предложены классификации по применяемым до сих пор хирургическим методам лечения.
Удобная для практического применения операция по деформации воронкообразной грудной клетки предложена В. И., Гераскиным и соавт. 1986), разделив методы торакопластики и фиксации грудинно-реберного комплекса на следующие группы.
И., Гераскиным и соавт. 1986), разделив методы торакопластики и фиксации грудинно-реберного комплекса на следующие группы.
1. Радикальная хирургия (торакопластика):
По способу мобилизации грудинно-реберного комплекса:
- субнаскулярная резекция деформированного реберного хряща, поперечный стернотомин;
- двойная хондротомия, поперечная стернотомия;
- Боковая хондротомия, Т-образная стернотомия
- комбинаций и других редких модификаций.
По способу стабилизации грудинно-пожарного комплекса;
- с использованием внешней тракции за грудину;
- с использованием внутренних металлических зажимов;
- , , , использование костных трансплантатов;
- без использования специальных фиксаторов грудинно-желчного комплекса.
2. Операции с поворотом грудинно-ядерного комплекса на 180:
.
- свободный оборот грудного ободка комплекс:
- — аннулирование комплекса молозива с сохранением верхней сосудистой ножки;
- переворот костномозгового комплекса при сохранении связи с мышцами живота.

3. Паллиативная хирургия:
Есть три наиболее распространенных способа мобилизации грудино-реберного комплекса с помощью воронкообразной грудной клетки.
- Субчастная резекция хряща ребер, поперечная стернотомия.
- Боковая хондротомия, Т-образная стернотомия.
- Двойная (парасгернадия и боковая) хондротомия, поперечная стернотомия.
[45], [46], [47], [48], [49], [50]
Послеоперационные осложнения воронкообразной грудной клетки
Наиболее частыми осложнениями после торакопластики являются гемоторакс (20.2%), нагноение кожной раны (7,8%), пневмоторакс (6,2%), подкожные гематомы (: i, 7%), послеоперационная пневмония (0,6%), плеврит (0,9%). Наряду с перечисленными осложнениями без статистического уточнения выделяют медиастинит, сепсис, остеомиелит грудины, фиксационную миграцию, вторичное кровотечение, некроз кожи, парез кишечника, гемоперикардит, перикардит, миокардит, келоидные рубцы.
В раннем послеоперационном периоде для своевременного выявления осложнений проводится мониторинг гемодинамики, дыхания, диуреза и общего состояния пациентов. Обычно после восстановления самостоятельного дыхания пациента переводят в реанимационное отделение, где проводят симптоматическое лечение воронкообразной грудной клетки в течение 3-5 дней. С первого дня назначают антибактериальное лечение. Многие хирурги считают обязательным дренирование загрудинного пространства с активной аспирацией по Редону в течение 3 дней. Полость грудной клетки дренируется полиэтиленовой трубкой. После перевода пациента в специализированное отделение назначается комплекс лечебной гимнастики и дыхательной гимнастики с целью улучшения функции кардиореспираторной системы.В этот же период А.Ф., Краснов и В.Н. Степнова по специально предложенной методике применяют гипербарическую оксигенацию в сочетании с физиотерапией и электростимуляцией дыхательных мышц.
Обычно после восстановления самостоятельного дыхания пациента переводят в реанимационное отделение, где проводят симптоматическое лечение воронкообразной грудной клетки в течение 3-5 дней. С первого дня назначают антибактериальное лечение. Многие хирурги считают обязательным дренирование загрудинного пространства с активной аспирацией по Редону в течение 3 дней. Полость грудной клетки дренируется полиэтиленовой трубкой. После перевода пациента в специализированное отделение назначается комплекс лечебной гимнастики и дыхательной гимнастики с целью улучшения функции кардиореспираторной системы.В этот же период А.Ф., Краснов и В.Н. Степнова по специально предложенной методике применяют гипербарическую оксигенацию в сочетании с физиотерапией и электростимуляцией дыхательных мышц.
Пациенты с воронкообразной грудью должны находиться в диспансере длительное время. Детей после хирургических вмешательств следует направлять на оздоровление в санаторий.
[51], [52], [53], [54], [55], [56], [57]
Эффективность лечебной воронки грудной
Воронкообразная грудная клетка после операции оценивается по следующей шкале: хорошо, удовлетворительно и неудовлетворительно.
- Хороший результат — отсутствие жалоб на косметический дефект, индекс Гижицкого (IG) 1,0, полное восстановление анатомической формы передней грудной стенки.
- Результат удовлетворительный — жалобы на остаточные деформации передней грудной стенки (небольшое вдавление или выпячивание грудины, локальное втягивание ребер), IG 0,8.
- Неудовлетворительный результат — жалобы на косметический дефект, возврат деформации к исходному значению, IG менее 0.7,
Наиболее эффективную и объективную оценку различных оперативных вмешательств по поводу воронкообразной деформации грудной клетки дает Ю.И. Поздникин, И.А. Комолкин.
Авторы на протяжении многих лет при устранении воронкообразной деформации грудной клетки использовали четыре различных хирургических метода:
- торакопластика по Г.И. Баирову;
- торакопластика по Н.И. Кондрашин;
- торакопластика по Палтии;
- туннельная хондротомия (Поздникин Ю.И.И Комолкин И.
 А.).
А.).
В связи со значительным эффективности и pathognomonicity, реконструктивная в сочетании опорно-двигательный аппарат пластика грудной клетки должна быть включена в таблице отдаленных результатов хирургического лечения больных с воронкой грудной деформацией в соответствии с A.F. Красновым и В.Н. Степнову.
Реконструктивное лечение воронкообразной грудной клетки — актуальная проблема ортопедии и торакальной хирургии. Зарубежные и отечественные хирурги предложили значительное количество достаточно эффективных методов хирургической коррекции, сочетающих сухожильно-мышечную пластику, костный трансплантат, фиксацию грудино-орбитального комплекса металлическими пластинами.Лечить воронку грудной клетки следует тем методом, который будет оптимальным с учетом физиологического состояния пациента.
Деформация грудной клетки воронковидная, килевидная и др.
Почему у детей деформация грудной клетки
Под деформацией грудной клетки следует понимать, что грудная клетка изменила свою форму по врожденным или приобретенным причинам, и это вызывает негативную реакцию на деятельность внутренних органов грудной полости, которые связаны с сердечно-сосудистой и дыхательной системами.
Это нарушает защитную функцию грудной клетки и роль каркаса.
Симптомы в виде косметических дефектов часто вызывают психологическую травму — ребенок начинает избегать друзей и становится замкнутым.
В конечном итоге это может привести к несбалансированному развитию и нарушению социальной адаптации пациента.
Классификация патологий
Согласно статистическому исследованию врожденная деформация встречается только у 2% всех рождений.Деформация грудной клетки у детей бывает:
- Грудная клетка Шумейкера (воронкообразная деформация грудной клетки) возникает из-за дефекта развития реберных хрящей. У новорожденных он почти незаметен (виден при глубоком вдохе), но болезнь прогрессирует и растущие края стягивают кость грудины внутрь, вызывая сдавливание и смещение сердца и магистральных сосудов. Отчетливо виден через 2-3 года. На фоне наличия в груди воронки на 8-10 см наблюдается искривление позвоночника и нарушения кровообращения.У мальчиков эта патология встречается в 3 раза чаще.
 Имеет три степени: первая — глубина воронки 2 см; второй — глубина кратера 2-4 см, сердце смещено на 3 см; третья — глубина более 4 см, смещение сердец более 3 см.
Имеет три степени: первая — глубина воронки 2 см; второй — глубина кратера 2-4 см, сердце смещено на 3 см; третья — глубина более 4 см, смещение сердец более 3 см. - Куриная или килевидная деформация наоборот возникает из-за сильного разрастания 5-7 реберных хрящей — грудина начинает выпирать вперед, как птичий киль. В дальнейшем отклонение серьезных нарушений работы внутренних органов не приносит, но пациенты часто жалуются на повышенную утомляемость и одышку.Косметический дефект выражен.
- Если брызги наблюдаются в переднезаднем направлении, то это плоская грудь. Вызывает задержку физического развития и частые простудные заболевания.
- Расщелина грудины — самая редкая из этих патологий, может быть полной или частичной. В детстве трещина увеличивается в размерах. Основная опасность заключается в отсутствии защиты сердца, а магистральные сосуды располагаются непосредственно под кожей. Постоянно существует риск травмы внутренних органов, пациенты часто отстают в физическом развитии.
 При этом виде патологии эффективна только операция.
При этом виде патологии эффективна только операция.
Деформации грудной клетки, приобретенные в жизненных процессах, разнообразны и зависят от причин, их вызывающих. Чаще всего возникают из-за эмфиземы (отека) легких:
- Грудь становится цилиндрической, края приобретают горизонтальную ориентацию, межреберные промежутки увеличиваются, расширяются в переднезаднем направлении. Это гипер-раздутый сундук.
- Паралитические — хронические заболевания плевры и легких, при которых разрастается фиброзная ткань, что происходит
уменьшение объема легких.Уменьшаются размеры груди, увеличиваются межреберные промежутки. Лезвия сильно развиты и асинхронно двигаются при дыхании.
- Ладьевидная — возникает при заболевании спинного мозга (сирингомиелия), в нем образуется полость и возникают нарушения чувствительности и двигательных функций. При данной патологии в верхней и средней части грудины образуется ладьевидное отверстие.
- При туберкулезе позвоночника, ревматоидном артрите вследствие сильного искривления позвоночника возникает кифосколиотическая грудная клетка.
 Эта патология трудно поддается лечению и вызывает серьезные сбои в работе сердца и легких.
Эта патология трудно поддается лечению и вызывает серьезные сбои в работе сердца и легких.
Причинами деформации грудной клетки могут быть такие как плохая генетика и алкоголь, болезнь, стресс, перенесенный на будущую маму на 6-10 неделе беременности, так как в этот период происходит формирование грудной клетки.
В группе риска по приобретенной деформации дети в период активного роста от 5 до 8 и от 11 до 15 лет.
Симптомы патологии
Ортопед Дикуль: «Пенни продукт — это №1 для восстановления нормального кровоснабжения суставов. Спина и суставы будут как в 18 лет, в день хватит мазать… Читать дальше
Врожденная деформация наиболее отчетливо проявляется в возрасте 3 лет. Втягивание грудины сбалансированное или несбалансированное.
Методы диагностики
Помимо внешнего осмотра, для определения степени смещения и выявления изменений во внутренних органах используются рентгенография грудной клетки, эхокардиография, электрокардиограмма и компьютерная томография.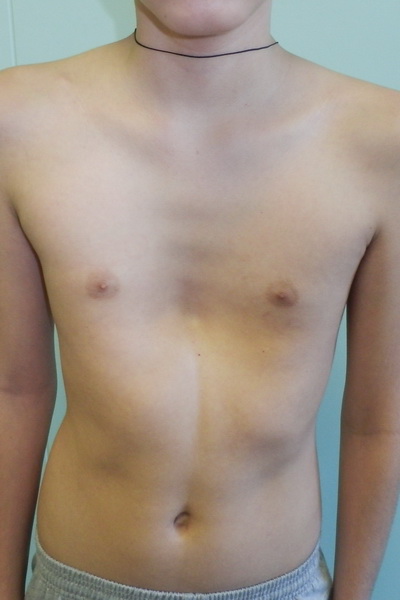
Лечение штаммов
Составление плана лечения полностью зависит от типа заболевания и его тяжести.
Изредка в самых простых случаях эффективна консервативная терапия.
Применить массаж, физиотерапию, тренажерный зал и бассейн.
Изменения в воронке
Если у ребенка воронкообразная деформация грудной клетки, на первом этапе лечения заболевания используют так называемый «вакуумный колокол», при котором над воронкой образуется зона отрицательного давления, приводящая к отсасыванию. воронки в обратном направлении.
Но имеет положительный эффект только в том случае, если у пациента достаточно податливые кости грудины. В остальных случаях применение хирургического вмешательства — под контролем по методике NASS.
Выполняется в возрасте 6-7 лет. Больному на протяжении 3-4 лет вводится через два разреза на груди пару металлических пластин, которые распрямляют грудину и заставляют ее правильно расти. После их удаления грудная клетка продолжает сохранять правильную форму.
Килевидная деформация
При килевидной деформации на ранних стадиях используют специальные корсеты.
В более старшем возрасте операция проводится из-за наличия косметических дефектов или неисправностей внутренних органов.
Плоский комод
Плоская грудная клетка, лечение консервативно.
Используется в бассейне, лечебной и дыхательной гимнастике.
Это позволяет увеличить форму коррекции мышц грудной клетки и дыхательной функции легких.
Но дефект остается видимым и может служить постоянным стрессовым фактором для пациентов, которые чувствовали бы себя хуже физически.
Расщелина грудины
Расщелина груди будет самой опасной патологией деформации.
Если операция проводится до 1 года, грудину частично иссекают и проводят ушивание по средней линии, что позволяет костям ребенка защелкнуться срастаться.
В более позднем возрасте проводится более сложная операция, при которой помимо резекции грудины с ребром из аутотрансплантатов производят расширение пространства грудной клетки.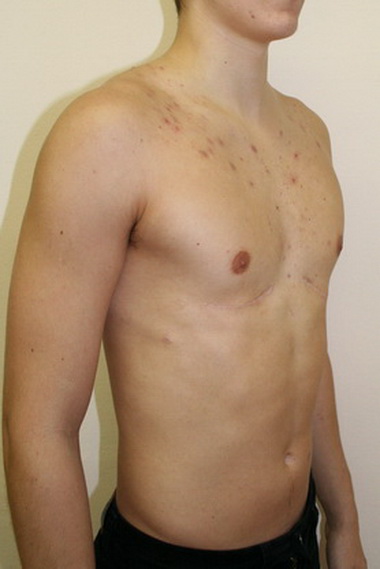 Вводится над титановой пластиной грудины.
Вводится над титановой пластиной грудины.
Осложнения
В основном это различные послеоперационные проблемы:
- гемоторакс — скопление крови в плевральной полости;
- нагноение кожных ран;
- пневмоторакс — скопление газов в плевральной полости;
- гематома подкожная;
- пневмония послеоперационная;
- плеврит — воспаление плевральных листков;
- возможен послеоперационный сепсис;
- парез кишечника;
- различные воспалительные процессы сердца.
Профилактика
Для того, чтобы у вашего ребенка был небольшой риск проблем с грудной клеткой, нужно внимательно следить за его здоровьем.
Для профилактики хронических заболеваний дыхательной системы. Чтобы избежать риска механических травм и ожогов грудной клетки.
Как только ребенок пошел в школу, необходимо задействовать весь возможный физический труд, чтобы привить ему любовь к спорту.
Упражнение направлено на укрепление позвоночника и обязательно должно включать подтягивания, упражнения на нижнюю и верхнюю часть живота.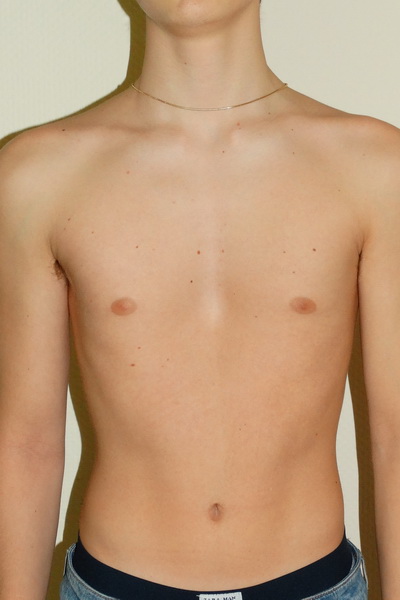
Эти упражнения будут поддерживать мышцы в тонусе и помогут избежать искривления грудной клетки.
Видео: Воронкообразная деформация грудной клетки
На видео показан пациент, у которого воронкообразная деформация грудной клетки, и полное излечение от болезни хирургическим вмешательством.
Хирургическая коррекция деформации грудной клетки
- Хирургия
- Хирургическая коррекция деформации грудной клетки
Хирургическая коррекция деформации грудной клетки (Funnel Chest; Pectus Excavatum and Pigeon Chest; Pectus Carinatum)
Хироши Иида, доктор медицинских наук,
, отделение хирургии грудной клетки, больница общего профиля Шонан Камакура, Япония,
Воронкообразная грудная клетка (pectus excatum) — наиболее частая врожденная деформация грудной клетки, встречающаяся примерно у 0.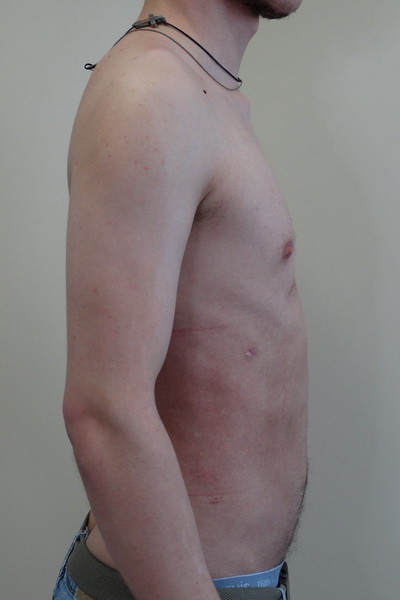 От 13 до 0,7% рождений. Пациенты с открытой грудной клеткой иногда жалуются на такие симптомы, как одышка при усилии, снижение выносливости, сердцебиение и боль в груди, а также на косметические или психологические нарушения. Взрослые пациенты, как правило, имеют больше жалоб, чем дети. В течение многих лет сообщалось об улучшении физиологических данных и симптомов после хирургической коррекции экскаваторной мышцы грудной клетки. Методы исправления pectus excatum являются предметом некоторых споров. Обычные методы, которые первоначально были описаны Равичем, включают потенциально серьезные инвазивные процедуры.Поскольку Nuss et al. описал новый метод восстановления pectus excatum у педиатрических пациентов с использованием грудной клетки, популярность этой операции возросла. Однако сообщалось о высокой частоте осложнений, связанных с этим методом. Мы представляем наши методы восстановления грудной клетки, при которых введение экзогенного материала не является обязательным.
От 13 до 0,7% рождений. Пациенты с открытой грудной клеткой иногда жалуются на такие симптомы, как одышка при усилии, снижение выносливости, сердцебиение и боль в груди, а также на косметические или психологические нарушения. Взрослые пациенты, как правило, имеют больше жалоб, чем дети. В течение многих лет сообщалось об улучшении физиологических данных и симптомов после хирургической коррекции экскаваторной мышцы грудной клетки. Методы исправления pectus excatum являются предметом некоторых споров. Обычные методы, которые первоначально были описаны Равичем, включают потенциально серьезные инвазивные процедуры.Поскольку Nuss et al. описал новый метод восстановления pectus excatum у педиатрических пациентов с использованием грудной клетки, популярность этой операции возросла. Однако сообщалось о высокой частоте осложнений, связанных с этим методом. Мы представляем наши методы восстановления грудной клетки, при которых введение экзогенного материала не является обязательным.
О наших пациентах
С июля 1993 г. по март 2014 г. 294 пациентам выполнено лечение деформации грудной клетки; все процедуры выполнял один хирург.Средний возраст составил 14,6 +/- 9,0, от 3 до 44 лет. Трое из пациентов одновременно прошли кардиологические операции. Показание к операции было определено путем визуального сравнения глубины и объема выемки со сжатым кулаком пациента. Если глубина и объем выемки превышали размер кулака пациента, пациента рекомендовали для хирургического вмешательства.
по март 2014 г. 294 пациентам выполнено лечение деформации грудной клетки; все процедуры выполнял один хирург.Средний возраст составил 14,6 +/- 9,0, от 3 до 44 лет. Трое из пациентов одновременно прошли кардиологические операции. Показание к операции было определено путем визуального сравнения глубины и объема выемки со сжатым кулаком пациента. Если глубина и объем выемки превышали размер кулака пациента, пациента рекомендовали для хирургического вмешательства.
Оперативная техника
Мы приняли два типа техник, оба из которых были модифицированы по сравнению с методом, описанным Wada et al.Поднятие грудино-реберного канала (SCE) использовалось у 283 пациентов, в группу, которая включала всех педиатрических пациентов и взрослых пациентов с относительно симметричными деформациями. Второй использованный метод — это оборот грудины (STO), который использовался у 11 взрослых пациентов с тяжелыми асимметричными деформациями. Мы сделали несколько модификаций для SCE, и STO сейчас не выполняется.
Стерно-реберная возвышенность (SCE)
У мужчин средний вертикальный разрез выполняли поверхностно по отношению к дефекту, а у пациенток — инфрамаммарный разрез с кривизной вверх в середине, чтобы уменьшить видимость рубца.Резецировали часть третьего или четвертого-седьмого реберных хрящей. Все культи хрящей были прикреплены к грудины хирургическими швами (рис. 1). Количество и длина резецированных хрящей определялась степенью деформации. В случае асимметричной деформации с каждой стороны резецировали разную длину и разное количество хрящей. Зафиксированные ребра тянули грудину в обе стороны, так что результирующая сила заставляла грудину подниматься кпереди.Треугольная резекция верхней передней части коры грудины, выполненная по методу Равича, не выполнялась. Грудина демонстрирует податливость без разрывов коры, особенно у педиатрических пациентов. Резецирована нижняя часть грудины ниже шестого хрящевого соединения. В большинстве случаев эта часть грудины не полностью окостенела и наклонена назад к позвонкам. Эта модификация позволила прикрепить шестой и седьмой реберные хрящи к нижней режущей поверхности грудины, заставляя эти хрящи тянуть грудину каудально.Результирующая сила подтягивала грудину вверх вентрально, в то время как выступающие реберные дуги, которые часто наблюдались у пациентов с воронкообразной грудью, опускались и исправлялись. Поскольку все культя хряща были закреплены, напряжения ребер пациента было достаточно, чтобы уплощить и зафиксировать грудину без экзогенных материалов и кортикальной остеотомии верхней части грудины, но не нарушило дыхание. У взрослых пациентов с тяжелой асимметричной деформацией для исправления деформации грудины делали косую бороздку в коре грудины.Мышцы закрепили в том положении, в котором они находились. Ремонт завершен ушиванием вышележащей кожи.
Эта модификация позволила прикрепить шестой и седьмой реберные хрящи к нижней режущей поверхности грудины, заставляя эти хрящи тянуть грудину каудально.Результирующая сила подтягивала грудину вверх вентрально, в то время как выступающие реберные дуги, которые часто наблюдались у пациентов с воронкообразной грудью, опускались и исправлялись. Поскольку все культя хряща были закреплены, напряжения ребер пациента было достаточно, чтобы уплощить и зафиксировать грудину без экзогенных материалов и кортикальной остеотомии верхней части грудины, но не нарушило дыхание. У взрослых пациентов с тяжелой асимметричной деформацией для исправления деформации грудины делали косую бороздку в коре грудины.Мышцы закрепили в том положении, в котором они находились. Ремонт завершен ушиванием вышележащей кожи.
Рис. 1
Основная хирургическая техника грудинно-реберного подъема (SCE). Резектирована область четвертого-седьмого реберных хрящей. (отмечены синим). Также была резецирована нижняя часть грудины ниже шестого хрящевого соединения.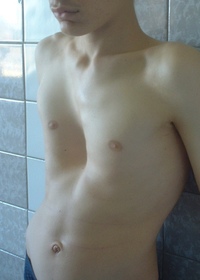 Затем все культя хряща прикрепляли к грудины с помощью плетеных полиэфирных нитей.
Затем все культя хряща прикрепляли к грудины с помощью плетеных полиэфирных нитей.
Грудной оборот (СТО)
STO использовался для взрослых пациентов, у которых стерна была сильно искажена и достаточно окостенела.Надрезы немного большей длины делали в основном на тех же участках, что и в SCE. Реберные хрящи разрезали посередине хряща, а также грудину разрезали на высоте второго или третьего межреберного промежутка. Затем из раны удалили нижнюю часть грудины с реберными хрящами и исправили деформацию. Нижнюю часть грудины перевернули и зафиксировали на верхней части грудины с нахлестом от 1 до 1,5 см. Была резецирована соответствующая длина каждого хряща, и все культя хряща были прикреплены к пластрону таким же образом, как это было достигнуто в SCE.СТО не проводилась более чем у 200 пациентов, включая взрослых. Он был заменен на модифицированный SCE.
Результаты операции
После выхода из наркоза в механической вентиляции не было необходимости, и все пациенты были немедленно возвращены из операционной в обычную палату, и ни одному из них не потребовалось переливание крови, за исключением двух пациентов, которым была проведена одновременная операция на сердце. Корректировали депрессию передней грудной стенки (рис.2-3), асимметричные грудные стенки изменились на симметричные (рис.4), выпуклые реберные дуги были исправлены (рис.5), в некоторых случаях сколиоз улучшился, а тени сердца, наблюдаемые на рентгенограмме грудной клетки, вернулись к средней линии (рис. . 6). Деформация грудной клетки значительно уменьшилась у всех пациентов. Ни у одного из пациентов не было удовлетворительных или плохих результатов. Послеоперационный вид грудной клетки у педиатрических пациентов, как правило, лучше, чем у взрослых. Рана была незаметной, и большинство пациентов сообщили, что удовлетворены раной и формой исправленной груди.Длина разреза составила 3,6 +/- 0,5 см у пациентов младше семи лет, 5,2 +/- 1,2 см у пациентов от 7 до 14 лет и 7,2 +/- 1,7 см у пациентов старше 14 лет.
Корректировали депрессию передней грудной стенки (рис.2-3), асимметричные грудные стенки изменились на симметричные (рис.4), выпуклые реберные дуги были исправлены (рис.5), в некоторых случаях сколиоз улучшился, а тени сердца, наблюдаемые на рентгенограмме грудной клетки, вернулись к средней линии (рис. . 6). Деформация грудной клетки значительно уменьшилась у всех пациентов. Ни у одного из пациентов не было удовлетворительных или плохих результатов. Послеоперационный вид грудной клетки у педиатрических пациентов, как правило, лучше, чем у взрослых. Рана была незаметной, и большинство пациентов сообщили, что удовлетворены раной и формой исправленной груди.Длина разреза составила 3,6 +/- 0,5 см у пациентов младше семи лет, 5,2 +/- 1,2 см у пациентов от 7 до 14 лет и 7,2 +/- 1,7 см у пациентов старше 14 лет.
Ни у одного из пациентов не развилась пневмония или какие-либо послеоперационные осложнения, угрожающие жизни. У одной взрослой пациентки развилась инфекция поверхностной раны в апикальной точке выпуклого инфрамаммарного разреза. У двух пациентов развился пневмоторакс, потребовался дренаж через зонд. Никаких других послеоперационных осложнений не наблюдалось, и повторных операций ни у одного из пациентов по каким-либо причинам не потребовалось.У педиатрических пациентов эпидуральная анальгезия не требовалась. При необходимости у взрослых пациентов пероральная анальгезия обеспечивалась до 7 послеоперационных дней. У педиатрических пациентов анальгезия была необходима только в течение 2-3 дней после операции. Мы полагаем, что ни у одного из пациентов не было остаточной боли.
У двух пациентов развился пневмоторакс, потребовался дренаж через зонд. Никаких других послеоперационных осложнений не наблюдалось, и повторных операций ни у одного из пациентов по каким-либо причинам не потребовалось.У педиатрических пациентов эпидуральная анальгезия не требовалась. При необходимости у взрослых пациентов пероральная анальгезия обеспечивалась до 7 послеоперационных дней. У педиатрических пациентов анальгезия была необходима только в течение 2-3 дней после операции. Мы полагаем, что ни у одного из пациентов не было остаточной боли.
Пациенты предподросткового возраста смогли вернуться к своей предоперационной повседневной деятельности в течение недели после операции, в то время как взрослым пациентам потребовалось немного больше времени. Нашим пациентам не нужно использовать защитную или корректирующую скобу.Наши пациенты вернулись в школу или на работу в течение одного месяца. Мы советуем нашим пациентам избегать контактных видов спорта в течение трех месяцев в качестве меры предосторожности, но в целом эти пациенты не испытывают ограничений на нормальную деятельность и не нуждаются в каких-либо последующих операциях. Ни у одного пациента за период наблюдения не наблюдалось серьезного ухудшения контура грудной клетки.
Ни у одного пациента за период наблюдения не наблюдалось серьезного ухудшения контура грудной клетки.
Рис. 2A
Грудная клетка мальчика 5 лет с экскаваторной грудной клеткой до операции.
Рис. 2B
Через шесть месяцев после грудино-реберного подъема (SCE).Длина раны 3,5 см. Контур груди нормальный.
Рис. 2C, D
КТ грудной клетки пациента рис. 3 до (C) и после (D) SCE.
Рис. 3A
Грудная клетка 22-летнего мужчины с синдромом Марфана до операции.
Рис. 3B
Шесть месяцев после оборота грудины (STO).
Рис. 4AB
КТ грудной клетки 4-летнего мальчика до (A) и после (B) SCE.Асимметричные грудные стенки преобразованы в симметричные.
Рис. 5A
Грудь 16-летнего мужчины. Видны выступающие реберные дуги.
Рис.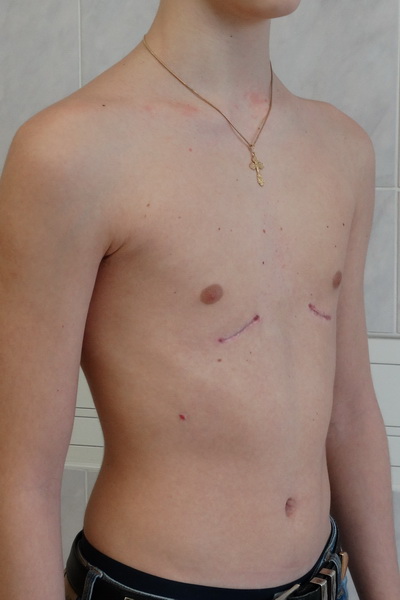 5B
5B
Через две недели после SEC. Исправлены выступающие реберные дуги.
Рис.6
Рентгеновский снимок грудной клетки пациента на Фиг.2 до (A) и после (B) SCE. Сердечная тень вернулась к средней линии, и сколиоз улучшился.
Теории и достоинства наших методов
Мы поняли, что, особенно у пациентов в подростковом возрасте, грудина довольно податлива и ее можно исправить без необходимости переворота или введения инородного тела.Грудина оттягивается латерально укороченными и повторно зашитыми реберными хрящами, и возникающая в результате сила поднимает грудину вентрально (рис. 7). Поскольку мы фиксируем культю всех хрящей, в то время как только часть нижних хрящей фиксируется методом Равича, эластичность каждого ребра и грудной стенки в целом помогает исправить деформацию грудной стенки и даже асимметричные деформации и выступающие реберные части. арки можно поправить. Ни у одного из наших пациентов не было серьезных осложнений, которые привели бы к длительному пребыванию в больнице, необходимости обширного амбулаторного лечения или повторной операции по какой-либо причине.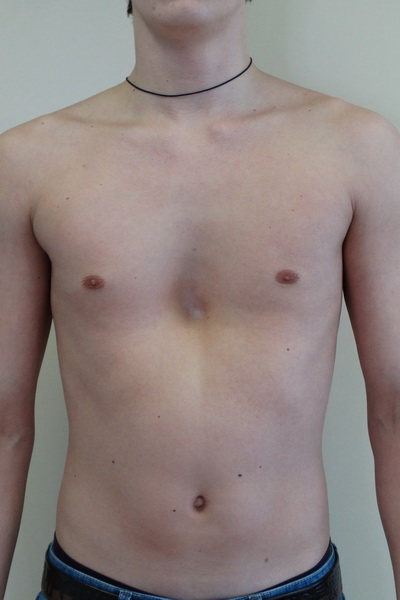 Ни один из наших пациентов не страдал от остаточной боли, которая мешала бы возобновлению их нормального участия в жизни общества. В последующей операции по удалению инородных тел также не было необходимости. В этих процедурах, поскольку участки хряща длиннее, чем в нормальной груди, были частично резецированы и прикреплены к грудины, рецидивы были редкими. Поскольку часть хрящей иссекается, а все культя фиксируется грудиной в наших методах, рост оставшихся хрящей и грудной клетки после операции не затрагивается.
Ни один из наших пациентов не страдал от остаточной боли, которая мешала бы возобновлению их нормального участия в жизни общества. В последующей операции по удалению инородных тел также не было необходимости. В этих процедурах, поскольку участки хряща длиннее, чем в нормальной груди, были частично резецированы и прикреплены к грудины, рецидивы были редкими. Поскольку часть хрящей иссекается, а все культя фиксируется грудиной в наших методах, рост оставшихся хрящей и грудной клетки после операции не затрагивается.
Мы использовали SCE или STO у пациентов всех возрастных групп и добились удовлетворительной хирургической коррекции, но мы считаем, по нескольким причинам, что наиболее подходящий возраст для этой процедуры — до полового созревания, а оптимальным диапазоном является возраст от четырех до семи лет. До начала полового созревания грудная клетка более податлива, у детей SCE обычно занимает менее двух часов, а у взрослых коррекция может занять более чем в два раза больше времени. Кроме того, после тридцати лет хрящ становится более жестким и ломким.Поскольку взрослые пациенты могут предъявлять больше жалоб, чем дети, перед операцией, мы считаем, что важно уменьшить структурное сжатие грудной клетки и обеспечить нормальный рост грудной клетки, а также хирургическое вмешательство, чтобы уменьшить потенциальное физическое и психологическое воздействие. Дети в рекомендуемом нами возрастном диапазоне достаточно эмоционально зрелы и с большей вероятностью ожидают положительных впечатлений от пребывания в больнице. Дети в этом возрасте также, как правило, достаточно молоды, чтобы не страдать от психологических нарушений, вызванных восприятием ненормального образа тела.
Кроме того, после тридцати лет хрящ становится более жестким и ломким.Поскольку взрослые пациенты могут предъявлять больше жалоб, чем дети, перед операцией, мы считаем, что важно уменьшить структурное сжатие грудной клетки и обеспечить нормальный рост грудной клетки, а также хирургическое вмешательство, чтобы уменьшить потенциальное физическое и психологическое воздействие. Дети в рекомендуемом нами возрастном диапазоне достаточно эмоционально зрелы и с большей вероятностью ожидают положительных впечатлений от пребывания в больнице. Дети в этом возрасте также, как правило, достаточно молоды, чтобы не страдать от психологических нарушений, вызванных восприятием ненормального образа тела.
Рис. 7
Грудина растягивается латерально укороченными и повторно зашитыми реберными хрящами (зеленый вектор), и результирующая сила поднимает грудину вентрально (красный вектор).
Истории воронкообразной коррекции грудной клетки
После Myer et al. сообщил о коррекции для pectus excatum в 1911 г., сообщалось о различных методах. Большинство традиционных техник восстановления pectus excatum были основаны на методах, описанных Ravitch, включая длинный разрез передней грудной стенки, резекцию деформированных реберных хрящей и разрыв коры грудины.Другие внесли несколько изменений в оперативные процедуры, такие как введение металлического стержня, который используется для стабилизации нижней части грудины. Такие процедуры можно использовать в любой возрастной группе, но они считаются инвазивными.
сообщил о коррекции для pectus excatum в 1911 г., сообщалось о различных методах. Большинство традиционных техник восстановления pectus excatum были основаны на методах, описанных Ravitch, включая длинный разрез передней грудной стенки, резекцию деформированных реберных хрящей и разрыв коры грудины.Другие внесли несколько изменений в оперативные процедуры, такие как введение металлического стержня, который используется для стабилизации нижней части грудины. Такие процедуры можно использовать в любой возрастной группе, но они считаются инвазивными.
Вада и др. Описали оборот грудины при pectus excatum в 1970 году. Мы адаптировали этот метод, чтобы сделать его менее инвазивным.
Революционная процедура, о которой впервые сообщил Нусс в 1998 году, была описана как минимально инвазивная пластика для педиатрических пациентов, поскольку этот подход не требует ни передней раны, ни разреза хряща или грудины.В этой процедуре металлический стержень помещается позади грудины через плевральные пространства и прикрепляется к ребрам.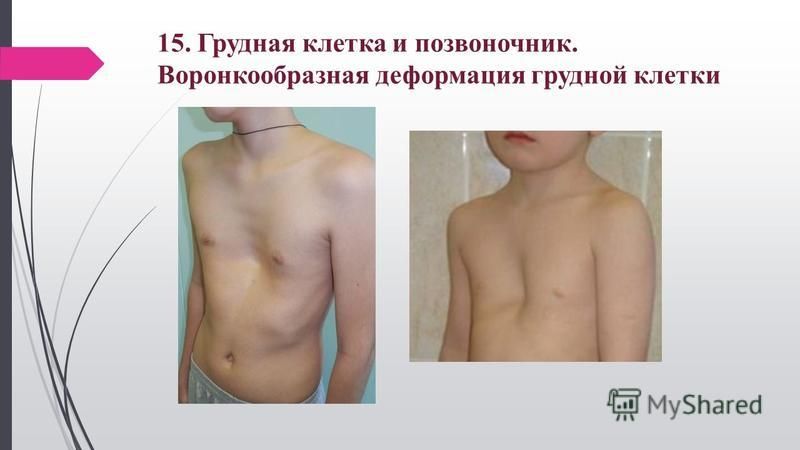 Процедура Нусса приобрела значительную популярность, но при этом сопряжена с относительно высоким уровнем заболеваемости. О миграции стержня сообщалось у 3,6-8,8% пациентов. Сообщалось о периоперационных и поздних осложнениях, включая инфекцию перекладины, пневмонию, плевральный выпот, гемоторакс, серому раны, некроз кожи, перикардит и даже перфорацию сердца. Повторная операция по поводу осложнений потребовалась у 4 пациентов.1-11%. Сильная боль — одно из неприятных осложнений процедуры Нусса. Седация и грудная эпидуральная анальгезия часто используются в течение нескольких дней после процедуры Нусса, а транзиторный синдром Горнера возник у 2/3 пациентов, получавших эпидуральную анальгезию. Некоторые пациенты страдали остаточной болью и нуждались в обезболивании в течение длительного времени. Мы полагаем, что осложнения, связанные с процедурой Нусса, могут быть вызваны введением металлического стержня, поскольку грудная клетка движется вместе с дыханием и движениями тела и растет годами, а ребра чувствительны к стрессу от стабилизации.
Процедура Нусса приобрела значительную популярность, но при этом сопряжена с относительно высоким уровнем заболеваемости. О миграции стержня сообщалось у 3,6-8,8% пациентов. Сообщалось о периоперационных и поздних осложнениях, включая инфекцию перекладины, пневмонию, плевральный выпот, гемоторакс, серому раны, некроз кожи, перикардит и даже перфорацию сердца. Повторная операция по поводу осложнений потребовалась у 4 пациентов.1-11%. Сильная боль — одно из неприятных осложнений процедуры Нусса. Седация и грудная эпидуральная анальгезия часто используются в течение нескольких дней после процедуры Нусса, а транзиторный синдром Горнера возник у 2/3 пациентов, получавших эпидуральную анальгезию. Некоторые пациенты страдали остаточной болью и нуждались в обезболивании в течение длительного времени. Мы полагаем, что осложнения, связанные с процедурой Нусса, могут быть вызваны введением металлического стержня, поскольку грудная клетка движется вместе с дыханием и движениями тела и растет годами, а ребра чувствительны к стрессу от стабилизации.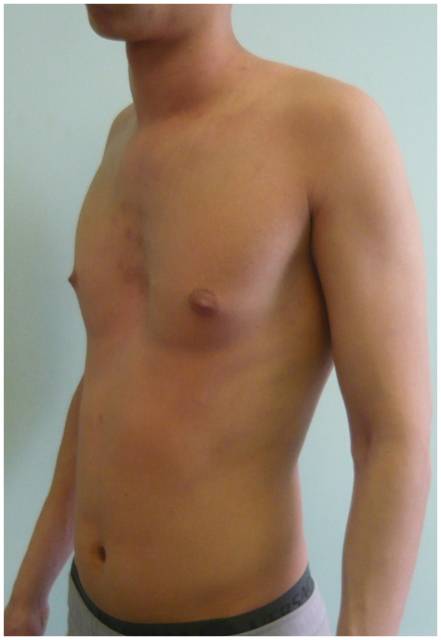 с металлическим стержнем.Кроме того, неизвестна степень физического и психического бремени, которое может быть связано с попаданием инородного тела в грудную клетку растущего недозрелого пациента. Поскольку большинство операций по удалению грудной клетки выполняется у молодых пациентов, а кандидаты на хирургическую коррекцию редко предъявляют опасные для жизни жалобы и могут поддерживать приемлемое качество жизни до операции, хирурги несут серьезную обязанность избегать риска осложнений, требующих длительного лечения. лечение или повторная операция.
с металлическим стержнем.Кроме того, неизвестна степень физического и психического бремени, которое может быть связано с попаданием инородного тела в грудную клетку растущего недозрелого пациента. Поскольку большинство операций по удалению грудной клетки выполняется у молодых пациентов, а кандидаты на хирургическую коррекцию редко предъявляют опасные для жизни жалобы и могут поддерживать приемлемое качество жизни до операции, хирурги несут серьезную обязанность избегать риска осложнений, требующих длительного лечения. лечение или повторная операция.
Выводы
У большинства пациентов был получен отличный послеоперационный контур грудной клетки, и ни у одного из наших пациентов не развилось серьезных осложнений, требующих длительной госпитализации или ограничения нормальной жизни. Мы считаем, что риск осложнений является одним из наиболее важных факторов при определении целесообразности серьезного хирургического вмешательства, особенно у педиатрических пациентов. Описанные здесь процедуры включают в себя резекцию хряща, но мы считаем, что наша методика представляет собой менее инвазивную и менее рискованную процедуру восстановления открытой грудной клетки.
О больнице общего профиля Сёнан Камакура
Госпиталь Сёнан Камакура Гнерал расположен в 50 км к югу от Токио. Все больничные расходы и хирургические расходы по операции с воронкообразной грудью оцениваются в десять тысяч долларов США, покрытых японской медицинской страховкой для жителей Японии.
Мы также открыты для иностранцев. Мы аккредитованы Joint Commission International.
Если возникнут дополнительные вопросы, обращайтесь к нам. (воронка @ shonankamakura.или.jp)
Список литературы
- Iida H, Sudo Y, Yamada Y, Matsushita Y, Eda K, Inoue Y. Непротезное хирургическое восстановление pectus excatum. Энн Торак Сург 2006; 82: 451-6.
- Мансур К.А., Турани В.Х., Одесси Е.А., Дарем М.М., Миллер Дж.И. мл., Миллер Д.Л. Тридцатилетний опыт лечения деформаций грудной клетки у взрослых. Энн Торак Сург 2003; 76: 391-5.
- Фонкалсруд EW, Данн JCY, Аткинсон JB. Ремонт деформаций экскаваторной мышцы: 30 лет опыта с 375 пациентами.
 Энн Сург 2000; 231: 443-8.
Энн Сург 2000; 231: 443-8. - Lacquet LK, Morshuis WJ, Folgering HT. Отдаленный результат после коррекции деформаций передней грудной стенки. J. Cardiovasc Surg 1998; 39: 683-8.
- Morshuis WJ, Folgering HT, Barentsz JO, Cox AL, van Lier HJ, Lacquet LK. Тренируйте кардиореспираторную функцию до и через год после операции по поводу пещеристой мышцы. J. Thorac Cardiovasc Surg 1994; 107: 1403-9.
- Ковалевски Дж., Броцки М., Дрянски Т., Золинский К., Коктыш Р. Pectus excatum: увеличение систолического, диастолического и ударного объемов правого желудочка после хирургического вмешательства.J. Thorac Cardiovasc Surg 1999; 118: 87-93.
- Чжао Л., Файнберг М.С., Гайдес М., Бен-Дов И. Почему снижается способность к физической нагрузке у субъектов с открытой грудной клеткой? Журнал Педиатр 2000; 136: 163-7.
- Равич ММ. Оперативное лечение открытой грудной клетки. Энн Торак Сург 1949; 129: 429-44.
- Дэвис Дж. Т., Вайнштейн С. Восстановление деформации грудной клетки: результаты подхода Равича в современную эпоху. Ann Thorac Surg 2004; 78: 421-6.
- Хеллер Дж. А. Младший, Шерер Л. Р., Тернер С. С., Коломбани П. М..Эволюция методов лечения pectus excatum на основе единого клинического опыта 664 пациентов. Энн Сург 1989; 209: 578-83.
- Nuss D, Kelly RE Jr, Croitoru DP, Katz ME. Десятилетний обзор минимально инвазивной техники коррекции pectus excatum. J Pediatr Surg 1998; 33: 545-52.
- Пак HJ, Ли SY, Ли CS. Осложнения, связанные с процедурой Nuss: анализ факторов риска и предлагаемые меры для предотвращения осложнений. J Pediatr Surg 2004; 39: 391-5.
- Croitoru DP, Kelly RE Jr, Горецкий MJ, Lawson ML, Swoveland B, Nuss D. Обновление опыта и модификации минимально инвазивной техники Nuss для восстановления pectus excatum у 303 пациентов. J Pediatr Surg 2002; 37: 437-45.
- Вада Дж., Икеда К., Исида Т., Хасегава Т. Результаты 271 операции на грудной клетке. Энн Торак Сург 1970; 10: 526-32.
- Касаги Ю., Хино Т. Оперативный метод воронки грудной клетки. В Wada J, ed. Деформации грудной клетки. Токио, Япония: Нанкодо, 1987: 96-105
- Iida H, T Sunazawa, Ishida K и др.: Хирургическое восстановление pectus excatum, не требующее экзогенных имплантатов, у 113 пациентов.Eur J Cardiothorac Surg. 37: 316-321 2010
- Iida H: Хирургическое лечение прямой мышцы живота. Gen Thorac Cardiovasc Surg 58: 55-61, 2010
Деформации грудной клетки: причины и следствия
ТОМ: 97, ВЫПУСК: 28, НОМЕР СТРАНИЦЫ: 36
Кэролайн Эмери, RGN, DipHealth Studies, медсестра предварительной госпитализации, Royal Brompton и Harefield NHS Trust
Деформации грудной клетки являются наиболее распространенными врожденными деформациями грудной стенки и более известны как «голубиная грудь» и «воронкообразная грудь».
Эти состояния влияют на пациентов психологически и социально, и некоторые жалуются на физические симптомы. Наиболее значимыми факторами таких деформаций являются возраст и выраженность пораженной области тела.
Заболеваемость деформациями грудной клетки составляет от одной до восьми на 1000 населения, и они чаще встречаются у мальчиков, чем у девочек. Корректирующая операция доступна тем, кто не может жить с формой груди, но лишь небольшая часть пациентов проходят ее.Из-за небольшого числа специализированных центров многие не получают правильных рекомендаций или достаточной информации.
В pectus excatum (воронкообразная грудная клетка) грудина вдавлена вогнутой формой, а в pectus carinatum (голубиная грудь) грудина выступает выпуклой формы (Saxena and Willital, 1999). Возможна асимметрия грудной клетки и поворот грудины. Деформация часто возникает из-за чрезмерного роста реберных хрящей, хотя причина этого неизвестна.
Заболевание часто заметно при рождении и становится более очевидным во время быстрого роста скелета в раннем подростковом возрасте. Опорно-аномалии, связанные с Pectus деформациями являются сколиоз и синдром Марфана.
Деформации грудной клетки были зарегистрированы как влияющие на сердечно-легочную функцию (Haller and Loughlin, 2000). Имеются также сообщения о пациентах, у которых наблюдается снижение выносливости и выносливости во время физических нагрузок (67%), частых респираторных инфекций (32%), боли в груди (8%) и астмы (7%) (Fonkalsrud et al, 2000).Однако признание этих симптомов остается весьма спорным.
Хотя физиологические последствия деформации грудной клетки остаются спорными, психологические трудности, с которыми сталкиваются пациенты, очевидны, однако опубликованной информации о них мало. Некоторые пациенты могут принять форму своей груди и жить счастливо. Это важно отметить, поскольку медицинские работники часто предполагают, что человек с физическим недостатком имеет негативное представление о себе (Anderson, 1982).
Но многие пациенты с деформацией грудной клетки действительно имеют отрицательное представление о себе и неуверенность в себе. Нежелание быть замеченным без рубашки во время плавания, участия в спортивных или общественных мероприятиях — распространенные комментарии. Важно отметить, что деформация грудной клетки может повлиять на все сферы жизни.
У пациентов старше 11 лет с воронкообразной грудью Einsiedel и Clausner (1999) обнаружили высокую степень самонаблюдения, мотивационные проблемы, беспокойство по поводу социальных контактов, депрессию и плохое мнение о своей внешности.По мере того, как пациенты становятся старше, их психологические проблемы могут усиливаться. Среди лиц в возрасте 18–35 лет Эйнзидель и Клауснер (1999) обнаружили чрезмерную зависимость от родительского дома, злоупотребление алкоголем и наркотиками, суицидальные наклонности и общую ипохондрию. При сколиозе, деформации с аналогичными косметическими эффектами, подростки подвергаются повышенному риску суицидальных мыслей и беспокойства по поводу развития тела и взаимодействия со сверстниками (Payne et al, 1997).
Чтобы понять, как пациенты с деформацией грудной клетки видят себя, важно понимать концепцию образа тела, самооценки и совладания.
Шильдер (1935) описал образ тела как «образ нашего тела, который мы формируем в уме, то есть способ, которым наше тело кажется нам самим». Несколько факторов делают проблемы, с которыми сталкиваются пациенты с деформациями грудной клетки, и способы их решения уникальными.
Фактор возраста
Резкие скачки роста приводят к заметной деформации к подростковому возрасту. Принятие сверстниками и соблюдение воспринимаемых норм важны для подростков и могут вызвать проблемы у людей с деформациями грудной клетки.Шильдер (1935) сказал, что образ тела динамичен — он меняется с возрастом. В подростковом возрасте пациент может четко осознавать форму своей груди, но когда у него есть карьера, семья и финансовые обязательства, он может меньше сосредотачиваться на своей уродстве.
Площадь корпуса
Общество и, в частности, средства массовой информации придают большое значение внешнему виду и телосложению, особенно среди подростков. Многие подростки с деформацией грудной клетки чувствуют себя неспособными носить короткие или открытые топы, так как они обнажают грудь, поэтому они часто маскируют свою деформацию, нося свободную одежду.
Шильдер (1935) подтвердил, что краткосрочные решения, такие как смена одежды, могут изменить образ тела. Принять инвалидность или уродство легче, если пораженная часть тела не является центральной для самооценки человека: если человек больше ценит интеллект, личность или отношения, чем физическую красоту, он или она с большей вероятностью адаптируются к инвалидность (Андерсон, 1982).
Отношение окружающих
Межличностные отношения и отношение других людей влияют на самооценку человека.Люди, особенно подростки, ищут свою идентичность не только изнутри, но и в других (Андерсон, 1982). Люди улавливают сигналы от других, чтобы помочь им определить себя.
Отношения и отношение к людям с ограниченными возможностями имеют особое значение. Некоторые родители считают, что деформация грудной клетки является частью человека и мало отличается, например, от цвета их волос или глаз. Другие, кажется, обращают внимание на уродство, тем самым усиливая беспокойство ребенка.Отношение родителей может повлиять на то, насколько хорошо дети справляются со своей деформацией, и может привести к тому, что они решат не делать операцию в более позднем возрасте.
Социально-экономические факторы
Образование, профессия, доход, социальный класс и статус, а также уровень ресурсов, доступных человеку с ограниченными возможностями, — все это факторы, которые могут повлиять на его самооценку. Многие молодые пациенты нуждаются в дополнительной информации о вариантах лечения деформации грудной клетки.
Хирургическая коррекция
Ravitch (1952) был первым хирургом, исправившим деформацию грудной клетки.Хирургическая коррекция таких деформаций сегодня предполагает низкую заболеваемость, небольшие затраты, минимальные ограничения и высокие шансы на улучшение симптомов. Fonkalsrud et al (2000) утверждают, что более 97% пациентов имеют очень хороший или отличный результат.
Уиллер и Фут (2000) утверждают, что по сравнению с США хирурги Великобритании видят мало пациентов с деформацией грудной клетки. Создается общее впечатление, что пациентам в Великобритании советуют «мириться» с этим. Большинству неверно говорят, что с возрастом оно улучшится; что уродство вызывает мало симптомов и является чисто косметической проблемой; и что операция опасна, минимально эффективна и ненужна.Фактически, менее 15% пациентов с деформацией грудной клетки перенесли операцию (Fonkalsrud et al, 2000).
Операция, проводимая в больницах Ройал Бромптон и Хэрфилд, представляет собой модифицированную процедуру Равича (1952). Пациент получает эпидуральную инфузию для снятия боли в течение 24-48 часов после операции и находится в отделении интенсивной терапии в первую послеоперационную ночь. Большинство пациентов отправляются домой через 3-5 дней.
Упражнения необходимы для успешного результата без побочных эффектов: они вызывают одышку, в результате чего легкие снова расширяются до своих прежних размеров и функций.Пациентам важно регулярно принимать обезболивающие, чтобы контролировать боль и делать упражнения. Однако следует избегать контактных видов спорта в течение как минимум трех-четырех месяцев, чтобы все кости зажили.
Послеоперационные осложнения возникают нечасто, но включают пневмоторакс, келоидные рубцы и дискомфорт со стороны грудины (Fonkalsrud and Bustorff-Silva, 1999).
Процедура Нусса — это минимально инвазивная техника, при которой одна или две изогнутые стальные стержни помещаются позади грудины, чтобы придать ей правильную форму.Этот метод был разработан недавно и постоянно оценивается. Результаты у очень маленьких пациентов обнадеживают. Engum et al (2000) предполагают, что это может стать предпочтительным методом операции на грудной клетке у пациентов в возрасте от 5 до 15 лет.
Операция по коррекции грудной клетки обычно проводится торакальными хирургами-специалистами, которые обязаны оперировать пациентов с опасными для жизни заболеваниями и расстройствами. Из-за финансовых ограничений в NHS и из-за того, что операция по коррекции грудной клетки часто рассматривается как косметическая, пациенты могут столкнуться с трудностями при проведении операции.
В связи с необходимостью принятия обоснованных решений о распределении ресурсов жизненно важно изучить психосоциальные результаты, удовлетворенность пациентов и качество жизни до и после хирургической коррекции деформаций грудной клетки.
Royal Brompton and Harefield NHS Trust проведет небольшое исследование для решения этих проблем. Растущий и оправданный спрос со стороны пациентов на дополнительную информацию побудил нас написать информационный буклет для пациентов и создать базу данных пациентов.В марте прошлого года мы запустили веб-сайт, который посещают несколько сотен человек в месяц. Мы также получаем несколько личных запросов каждую неделю от людей, которым нужна дополнительная информация и поддержка.
— Траст NHS Royal Brompton и Harefield: www.pectus.org
— Медицинский факультет Университета Джона Хопкинса: nabtt.org/pediatric_surgery/diseases/index.html
Деформация грудной клетки — RightDiagnosis.com
Деформация грудной клетки: введение
Деформация грудной клетки: Деформация или искажение нормального внешнего вида грудной клетки.См. Подробную информацию ниже для списка из 283
причины деформации грудной клетки , средство проверки симптомов, включая болезни и причины побочных эффектов лекарств.
» Отзыв Причины деформации грудной клетки:
Причины | Проверка симптомов »
Причины деформации грудной клетки:
Следующие медицинские условия являются одними из возможных
причины деформации грудной клетки.
Вероятно, есть и другие возможные причины, поэтому спросите своего врача.
о ваших симптомах.
См. Полный список из 283
причины деформации грудной клетки
» Отзыв Причины деформации грудной клетки:
Причины | Проверка симптомов »
Причины типов деформации грудной клетки:
Просмотрите причины этих более конкретных типов деформации грудной клетки:
См. Полный список из 14
типы деформации грудной клетки
Деформация грудной клетки: проверка симптомов
Ниже перечислены некоторые комбинации симптомов, связанных с деформацией грудной клетки, как указано в нашей базе данных.Посетите средство проверки симптомов,
добавлять и удалять симптомы и исследовать свое состояние.
Устройство проверки симптомов
Устройство проверки симптомов
См. Полный список от 501
Проверка симптомов деформации грудной клетки
Лечение деформации грудной клетки
Ознакомьтесь с дополнительной информацией о лечении деформации грудной клетки.
Истории пользователей о деформации грудной клетки
Истории из реальной жизни, связанные с деформацией грудной клетки:
Деформация грудной клетки: коморбидные симптомы
Некоторые сопутствующие или связанные медицинские симптомы
Деформация грудной клетки может включать следующие симптомы:
Просмотреть все сопутствующие симптомы деформации грудной клетки
Причины общих типов симптомов
Изучите причины этих более общих типов симптомов:
Изучите причины сопутствующих медицинских симптомов, таких как:
Причины симптомов, аналогичных деформации грудной клетки
Изучите причины этих симптомов, которые похожи на симптом деформации грудной клетки или связаны с ним:
Деформация грудной клетки: смерть
Узнайте больше о причинах и случаях смерти от деформации грудной клетки.
Деформация грудной клетки: исследования, связанные с врачами и специалистами
Другие способы найти врача или воспользоваться услугами врачей, терапевтов и специализированных онлайн-исследований:
Подробный перечень причин деформации грудной клетки
В приведенном ниже списке показаны некоторые из причин деформации грудной клетки, упомянутые в различных источниках:
Показать полный список из 283
причины деформации грудной клетки
Насколько распространены эти причины деформации грудной клетки?
Эта информация относится к общей распространенности и частоте этих заболеваний,
не к тому, насколько вероятно, что они являются реальной причиной деформации грудной клетки.Из 283
причины деформации грудной клетки, которые
Мы перечислили, у нас есть следующая информация о распространенности / заболеваемости:
- 3
причины — «очень распространенные» заболевания - 2
причины — «общие» болезни - 2
причины — «необычные» заболевания - 1
причины — «редкие» заболевания - 6
причины — «очень редкие» заболевания - 273
причины не имеют информации о распространенности.
См. Анализ распространенности 283
причины деформации грудной клетки
Состояние с перечнем медицинских симптомов: Деформация грудной клетки:
Следующий список условий
есть деформация грудной клетки или подобное
указан как симптом в нашей базе данных.Этот список, созданный компьютером, может быть неточным или неполным.
Всегда обращайтесь за консультацией к профессиональному врачу о причине
любого симптома.
Выберите из следующего алфавитного списка условий, которые
включите симптом деформации грудной клетки или выберите «Просмотреть все».
Символы
А
B
С
- Синдром камптодактилии, Гвадалахара, тип 1
… впалая грудь - Синдром камптодактилии, Гвадалахара, тип 2
… впалая грудь, голубиная грудь - Синдром камптодактилии, Гвадалахара тип 3
… впалая грудь, голубиная грудь - Камптодактилия, высокий рост и синдром потери слуха
… впалая грудь - Синдром CDG тип 1A
… pectus carinatum - Синдром Читаята-Мура-Дель Бигио
… впалая грудь - Хромосома 10, дистальная трисомия 10q
… впалая грудь - Хромосома 10, моносомия 10p
… впалая грудь, широкая грудь - Синдром делеции хромосомы 10p
… впалая грудь, широкая грудь - Синдром кольца хромосомы 12
… впалая грудь - Делеция хромосомы 12p
… Запала грудная клетка - Синдром делеции хромосомы 12p
… pectus excatum - Синдром дупликации хромосомы 15q
… pectus excatum - Хромосома 15q, трисомия
… Запала грудная клетка - Хромосома 17, делеция 17q23 q24
… pectus excatum - Хромосома 17q, частичная дупликация
… pectus carinatum - Хромосома 18, моносомия 18p
… Запала грудная клетка - Хромосома 18p минус синдром
… Запала грудная клетка - Хромосома 18q, частичная делеция
… pectus excatum - Делеция хромосомы 1q
… Широкая грудная клетка - Синдром трисомии хромосомы 2
… pectus excatum - Хромосома 2, трисомия 2p
… Запала грудная клетка - Синдром дупликации хромосомы 2p
… pectus excatum - Делеционный синдром хромосомы 2p16.1-p15
… впалая грудь - Хромосома 3, моносомия 3p2
… впалая грудь - Синдром делеции хромосомы 6p
… pectus excatum - Хромосома 7, моносомия 7q3
… впалая грудь - Хромосома 7, частичное удаление короткой руки
… запавшая грудь - Хромосома 7, частичная моносомия 7p
… впалая грудь - Синдром делеции хромосомы 7p
… pectus excatum - Рекомбинантный синдром хромосомы 8
… pectus excatum, аномальная грудина - Синдром трисомии хромосомы 8
… pectus carinatum - Хромосома 8, трисомия
… Pectus carinatum - Хромосома 8, трисомия 8q
… деформация грудной клетки - Синдром делеции хромосомы 8q
… широкая грудь - Хромосома 9, Тетрасомия 9p
… Pectus excatum, Pectus carinatum - Синдром хромосомы 9p тетрасомии
… pectus excatum, pectus carinatum - Синдром делеции хромосомы 9q
… pectus excatum - Врожденное нарушение гликозилирования типа 1А
… pectus carinatum - Врожденные нарушения гликозилирования типа Ia
… pectus carinatum - Врожденная СМА с артрогрипозом
… деформация грудной клетки - Краниофронтоназальная дисплазия
… аномалии грудной клетки - Краниофронтоназальный синдром
… Патологии грудной клетки - Краниофронтоназальный синдром Тип Тиби
… впалая грудь - Крипторхизм — арахнодактилия — умственная отсталость
… деформация грудной клетки
D
E
F
G
H
Я
Дж
К
L
M
N
O
-п.
R
S
- SCARF синдром
… pectus carinatum - Синдром Шварца-Джампеля
… pectus carinatum - Синдром семи точек
… деформации груди - Короткие стопорные пальцы
… впалая грудь - Деформация плеча и грудной клетки, врожденный порок сердца
… впалая грудь - Синдром дисморфии Симпсона
… Впавшая грудь - Синдром Симпсона-Голаби-Бемеля
… впалая грудь - Синдром Симпсона-Голаби-Бемеля, тип 1 (SGBS1)
… впалая грудь - Дисплазия скелета — умственная отсталость
… впалая грудь - Синдром Смита-Мартина-Додда
… pectus carinatum - Спинальная мышечная атрофия I типа с врожденными переломами костей
… впалая грудь - Расщепленная рука, расщепленная стопа гипоплазия нижней челюсти
… голубиная грудь - Спондилоэпиметафизарная дисплазия с множественными вывихами
… широкая грудная клетка - Спондилоэпифизарная дисплазия — брахидактилия и характерная речь
… впалая грудь - Спондилоэпифизарная дисплазия, врожденная
… pectus carinatum - Спондилометафизарная дисплазия по типу Козловского
… pectus carinatum - Расщелина грудины
… впалая грудь - Синдром Стиклера
… pectus carinatum - Синдром Стиклера, тип I
… pectus carinatum - Синдром Стиклера, тип II
… pectus carinatum - Синдром Стиклера, тип III
… pectus carinatum - Синдром Стиклера
… Pectus carinatum - Сульбактам — тератогенный агент
… впалая грудь - Сульфатидоз ювенильный, тип Остина
… искривление грудной клетки
T
U
Вт
Х
Z
Присоединяйтесь к форуму
Задайте или ответьте на вопрос о симптомах или заболеваниях в одном из наших
бесплатные интерактивные форумы пользователей.
Форумы по медицинским историям: Если у вас есть медицинская история, мы хотим ее услышать.
См. Список всех медицинских форумов
Классификация деформаций грудной клетки:
Подтипы деформации грудной клетки:
Pectus carinatum (76 причин), Pectus excatum (150 причин)
Заболевания, связанные с деформацией грудной клетки:
Симптомы со стороны грудной клетки (1355 причин), Симптомы деформации (1826 причин)
Симптомы, связанные с деформацией грудной клетки:
Симптомы со стороны грудной клетки (1355 причин), Боль в груди (1053 причины), Травма грудной клетки, Голубиная грудь, Впавшая грудь (150 причин), Расщелина грудины, Связанные с различными синдромами, Синдром Поланда, Синдром Юне, Кардиофациально-кожный синдром
Медицинские статьи о признаках и симптомах:
Статьи врачей и пациентов о симптомах и диагностике:
Эти общие медицинские статьи могут быть интересны:
См. Полный список премиальных статей о симптомах и диагностике
Резюме медицинских новостей о деформации грудной клетки
Наши новостные страницы содержат следующие сводки медицинских новостей о деформации грудной клетки и многих других заболеваниях:
Доказательные медицинские исследования деформации грудной клетки
Медицинские исследования, связанные с деформацией грудной клетки, включают:
Узнайте больше о доказательной медицине в базе данных TripDatabase.com
Другие способы исследования медицинских признаков и симптомов:
»Следующая страница: Причины деформации грудной клетки
Медицинские инструменты и изделия:
Инструменты и услуги:
Медицинские изделия:
Форумы и доски сообщений
- Задайте или ответьте на вопрос в досках:
Лучшие способы исправить вашу неровную грудь и грудь
Ваша грудь искривлена, неровная или асимметричная? Неровная грудь встречается чаще, чем вы думаете.Это может быть результатом относительно несложных причин, которые легко устранить, или может быть результатом состояния здоровья, требующего хирургического вмешательства или лечения.
Иногда неровные мышцы груди являются результатом доминирования или фаворитизма одной стороны вашего тела. Если вы правша и выполняете большую часть задач правой стороной, у вас с большей вероятностью разовьются более сильные или большие мышцы правой стороны груди.
Если ваша грудь неровная из-за доминирования или фаворитизма, хорошая новость в том, что ее можно улучшить с помощью упражнений.Во многих случаях вы можете проработать грудные мышцы — большую и малую грудные мышцы, — чтобы исправить дисбаланс грудной клетки.
Неровная грудь также может быть результатом состояния, при котором требуется медицинская помощь или операция.
Есть несколько состояний, которые могут вызвать неровную грудную клетку или грудную клетку. Они обычно присутствуют при рождении или развиваются со временем и часто лечатся хирургическими вмешательствами.
Pectus excatum
Pectus excatum или воронкообразная грудная клетка — это состояние, при котором ваша грудина впадает в грудь.Это наиболее распространенное нарушение развития, поражающее грудину. Считается, что Pectus carinatum, также известный как голубиная грудь, вызван аномальным ростом хряща между ребрами и грудиной. Это заставляет грудь выгибаться наружу. Это состояние обычно присутствует при рождении, но становится более очевидным по мере роста ребенка. Это происходит примерно у 1 из 1000 рождений.
Pectus arcuatum
Pectus arcuatum, или волна грудной клетки, является редким заболеванием, которое включает выступающую верхнюю часть грудины с вогнутой нижней грудиной.
Синдром Польши
Если вы родились с отсутствующими мышцами на одной стороне тела, у вас может быть синдром Польши. Синдром Поланда может вызвать неровность груди, а также недоразвитость рук или пальцев на пораженной стороне.
Сколиоз
Сколиоз — это аномальное искривление позвоночника. Это может вызвать вращение и компенсацию других частей вашего тела и сделать вашу грудь и плечи неровными. Лечение зависит от тяжести заболевания. В качестве лечения первой линии часто рекомендуются физиотерапия и скобы для спины.В более тяжелых случаях может потребоваться операция.
Люди не полностью симметричны. Если дисбаланс грудной клетки вызван неправильными методами тренировки или предпочтением одной руки над другой, методы его исправления или улучшения могут включать:
Упражнение для слабой стороны
Если вы постоянно используете одну сторону тела для подъема предметов или выполнения упражнений. повседневные дела, это может привести к тому, что ваша грудь станет неровной.
Постарайтесь использовать свою менее развитую сторону для подъема вещей, чтобы сбалансировать силу и состав мышц на этой стороне.Включайте руки и плечи на менее доминирующую сторону в более повседневные занятия.
Использование гантелей
Упражнения с гантелями могут помочь восстановить более слабую сторону груди. Гантели
- Жим гантелей от груди
- Жим от груди лежа
- Жим от груди стоя
- Жим от груди на наклоне
Практика йоги
Исследования показали, что ежедневные занятия хатха-йогой могут улучшить дыхательную способность ваших легких, улучшить гибкость грудь и увеличить мышечную силу.Регулярная практика йоги позволяет выполнять как упражнения для всего тела, так и целенаправленные упражнения на определенные группы мышц. Также было показано, что он улучшает осанку.
Создание сбалансированной программы тренировки груди
Если у вас есть привычка ходить в спортзал, вы на шаг впереди. Смешение тренировок для груди не только поможет вам сохранить интерес, но и поможет получить более четкую форму мышц груди и грудных мышц.
Если вы не посещаете тренажерный зал, вы можете помочь выровнять грудь, выполняя упражнения для груди с минимальным оборудованием дома, например:
Работа с личным тренером
Если вам сложно в тренажерном зале или дома вам может потребоваться личный тренер или попросить помощи у кого-то с опытом.



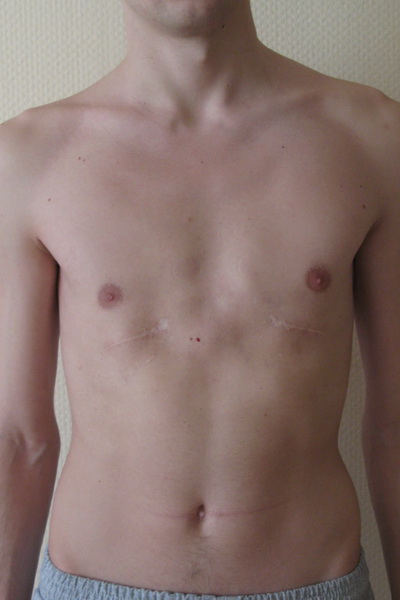


 А.).
А.).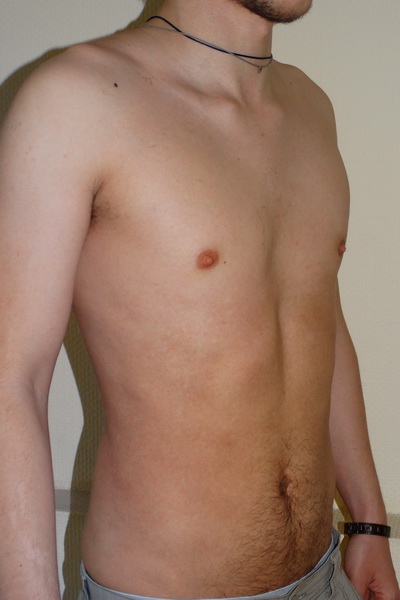 Имеет три степени: первая — глубина воронки 2 см; второй — глубина кратера 2-4 см, сердце смещено на 3 см; третья — глубина более 4 см, смещение сердец более 3 см.
Имеет три степени: первая — глубина воронки 2 см; второй — глубина кратера 2-4 см, сердце смещено на 3 см; третья — глубина более 4 см, смещение сердец более 3 см. При этом виде патологии эффективна только операция.
При этом виде патологии эффективна только операция.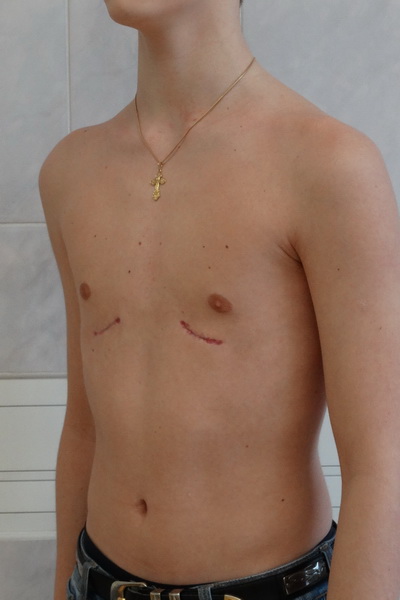 Эта патология трудно поддается лечению и вызывает серьезные сбои в работе сердца и легких.
Эта патология трудно поддается лечению и вызывает серьезные сбои в работе сердца и легких. Энн Сург 2000; 231: 443-8.
Энн Сург 2000; 231: 443-8.