Воспалительные заболевания органов малого таза
Больные с воспалительными заболеваниями составляют 60-65% всех гинекологических пациентов, при этом именно воспалительные заболевания органов малого таза являются самой частой причиной негормального бесплодия, эктопических беременностей, невынашивания беременности, различных заболеваний и пороков у плода. Ввиду актуальности проблемы, обусловлен выбор темы работы. Риск развития ВЗОМТ зависит от сексуальной активности женщины, частоты смены партнера, возраста, способа контрацепции, инвазивных гинекологических вмешательств. ВЗОМТ редко встречается во время беременности, в перименопаузальном и постменопауазальном периодах. Если же ВЗОМТ возникают у женщин этих групп, то наиболее часто являются вторичными или распространяющимся из других очагов интраабдоминального воспаления, к примеру, вследствие разрыва аппендикулярного абсцесса.
Поражение верхних отделов полового тракта при ВЗОМТ характеризуется чаще всего инфицированием клеток эндосальпингкса, который выстилают маточные трубы. Инфекция может ограничиваться трубами (сальпингит) или затрагивать также яичники (сальпингоофорит). Следствием инфекционного поражения является разрушение нормальной структуры и репродуктивных органов на макро-и микроуровне. Даже незначительный процесс может приводить к функциональным нарушениям. Выраженное воспаление, затрагивающее интраперитонеальные структуры, ведет к образованию тубоовариального абсцесса, что приводит к полному разрушению нормальной структуры и функции репродуктивных органов.
У 30-35% больных воспалительными заболеваниями женской половой сферы поражаются мочевые органы. В патологический процесс наиболее часто вовлекается мочевой пузырь. Эмбриогенетически это связано с общностью формирования влагалища и пузырьного треугольника, а также с налачием обширных сосудистых анастомозов между маткой и мочевым пузырем. Как правило, больные предъявляются жалобы на учащенные болезннное мочеиспускание, в моче обнаруживаются нейтрофилы, эритроциты и другие патологические примеси. Нередко возникают изменения в слизистой оболочке мочевого пузыря: она утрачивает блеск, сосудистый рисунок усиливается, развивается застойная гиперемия, возможен буллезный отек, который является предвестником перфорации абсцесса придатков матки в мочевой пузырь. У таких больных наблюдается тяжелая дизурия.
Нередко возникают изменения в слизистой оболочке мочевого пузыря: она утрачивает блеск, сосудистый рисунок усиливается, развивается застойная гиперемия, возможен буллезный отек, который является предвестником перфорации абсцесса придатков матки в мочевой пузырь. У таких больных наблюдается тяжелая дизурия.
При гнойной инфекции внутренних половых органов у 46-64% больных в патологический процесс вовлекаются почки, что обычно обусловлено двумя причинами: интоксикацией или механическим сдавливанием мочеточников. В острой стадии воспаления вследствие поступления в кровоток большого количества токсических продуктов белкового обмена, а также эндотоксинов грамотрицательных бактерий нарушается функциональная способность почек.
Основной спектр микроорганизмов, ответственных за возникновение воспалительных заболеваний верхнего отдела репродуктивного тракта представлен следующими возбудителями: хламидии, гонококки, микоплазмы, факультативная и облигатная анаэробная флора нижних отделов полового тракта и другие грамположительные и грамотрицательные анаэробные и аэробные бактерии.
Предполагается, что в начале патологического процесса лишь один инфекционный агент инициирует воспалительный процесс, изменяет функционирование локальных иммунных механизмов, подготавливает тем самым благоприятную почву для ассоциаций с другими микроорганизмами. Одной из причин формирования микстинфекций может являться неэффективность первоначальной эмпирической антибактериальной терапии. Неправильно подобранный препарат или препараты, не перекрывающий всего спектра возможных возбудителей ВЗОМТ или поддельный, не содержащий достаточного количества активного вещества, неверный режим дозирования, недостаточная кратность приема или продолжительность терапии, небрежность пациента в процессе лечения, все это может приводить лишь к формированию микробных ассоциаций, трудно поддающихся антибактериальной терапии.
До настоящего времени выбор тактики лечения воспалительных заболеваний придатков матки остается актуальной научной и практической проблемой. Широкое внедрение в клиническую медицину высокоэффективных антибактериальных препаратов, успехи эндоскопической хирургии, разработка новых технологий, инвазивных вмешательств, под контролем трансвагинальной эхографии и компьютерной томографии открыли новую эру в лечении воспалительных заболеваний маточных труб и яичников. Консервативная терапия воспалительного процесса всегда комплексная, с одной стороны она направлена на этиологию, а с другой – на те сложные и многогранные патогенические механизмы, которые составляют суть воспалительной реакции. Важнейшими из них с полным правом можно назвать нарушение иммунного гомеостаза, реологии крови, избыточную продукцию медиаторов и модуляторов воспаления. При поражении придатков матки имеется реальная возможность проведения этиотропного лечения, которое по своей сути тождественно антибиотикотерапии.
Широкое внедрение в клиническую медицину высокоэффективных антибактериальных препаратов, успехи эндоскопической хирургии, разработка новых технологий, инвазивных вмешательств, под контролем трансвагинальной эхографии и компьютерной томографии открыли новую эру в лечении воспалительных заболеваний маточных труб и яичников. Консервативная терапия воспалительного процесса всегда комплексная, с одной стороны она направлена на этиологию, а с другой – на те сложные и многогранные патогенические механизмы, которые составляют суть воспалительной реакции. Важнейшими из них с полным правом можно назвать нарушение иммунного гомеостаза, реологии крови, избыточную продукцию медиаторов и модуляторов воспаления. При поражении придатков матки имеется реальная возможность проведения этиотропного лечения, которое по своей сути тождественно антибиотикотерапии.
Поэтому при выборе терапии урогенитальной инфекции необходимо руководствоваться данными об эффективности антибактериальных препаратов, учитывать наличие полимикробной флоры, исключать элемент полипрагмазии.
Фторхинолоны характеризуются широким спектpoм действия и обладают высокой активностью против основных возбудителей, встречающихся в акушерско-гинекологической практике: грамположительных и грамотрицательных аэробных и анаэробных возбудителей, микобактерий, микоплазм, хламидий и др. Фторхинолоны оказывают системное действие при генерализованных инфекциях, обладают высокой биодоступностью при приеме внутрь и оптимальной фармакокинетикой, которая обеспечивает высокие бактерицидные и необходимые терапевтические концентрации препаратов в очаге инфекции. Высокие концентрации фторхинолопов определяются в органах брюшной полости и перитонеальной жидкости, легочной ткани, интерстициальной жидкости, а также в тканях женских половых органов. Фторхинолоны хорошо проникают в полиморфно-ядерные пейтрофилы, макрофаги, альвеолярные макрофаги, где их концентрации в 2-12 раз превышают внеклеточные. Активное проникновение фторхинолонов в клетки макроорганизма имеет важное значение при лечении инфекций с внутриклеточной локализацией (хламидийная и микоплазменная). Оптимальные фармакокинетические характеристики фторхинолонов (быстрое всасывание из желудочно-кишечного тракта, длительное пребывание в организме, хорошее проникновение в органы, ткани и клетки, элиминация почечным и внепочечным путем, большой объем распределения, низкое связывание с сывороточными белками) обеспечивают высокую эффективность препаратов при применении внутрь. Важной особенностью фторхинолонов является медленное развитие устойчивости по сравнению с другими классами антибиогиков. Фторхинолоны часто активны в отношении штаммов, устойчивых к другим классам антимикробных препаратов, в том числе и к традиционно применяющимся в урогипекологической практике. Фторхинолоны обладают’ выраженным постантибиотическим эффектом, относительно низкой токсичностью. Отмечена хорошая переносимость больными. Учитывая проблемы резистентности, необходимо сказать, что фторхинолоны — одна из наиболее динамично развивающихся Групп АБП.
Оптимальные фармакокинетические характеристики фторхинолонов (быстрое всасывание из желудочно-кишечного тракта, длительное пребывание в организме, хорошее проникновение в органы, ткани и клетки, элиминация почечным и внепочечным путем, большой объем распределения, низкое связывание с сывороточными белками) обеспечивают высокую эффективность препаратов при применении внутрь. Важной особенностью фторхинолонов является медленное развитие устойчивости по сравнению с другими классами антибиогиков. Фторхинолоны часто активны в отношении штаммов, устойчивых к другим классам антимикробных препаратов, в том числе и к традиционно применяющимся в урогипекологической практике. Фторхинолоны обладают’ выраженным постантибиотическим эффектом, относительно низкой токсичностью. Отмечена хорошая переносимость больными. Учитывая проблемы резистентности, необходимо сказать, что фторхинолоны — одна из наиболее динамично развивающихся Групп АБП.
Особенность действия
Мишенью действия фторхинолонов являются бактериальные топоизомеразы – топоизомераза IV и топоизомераза II (ДНК-гираза).
Тоноизомераза IV осуществляет разрезание на отдельные хромосомы формирующуюся в ходе репликации линейную молекулу ДНК. Одна из основных функций ДНК-гиразы заключается в снятии напряжения, возникающего впереди репликационной вилки в результате расплетения двойной спирали ДНК в ходе репликации. Ключевым моментом в действии фторхинолонов становится образование трехкомпонентного комплекса «бактериальная ДНК-фермент-фторхинолон», который предотвращает репликацию бактериальной ДНК, и в результате того, что топоизомеразы не обладают расщепляющей активностью, происходит разрушение молекулы ДНК. Уровень антибактериальной активности хинолонов определяется степенью их сродства к ферментам топоизомераз. Основное направление в совершенствовании фторхинолоновых препаратов — разработка соединений с большим сродством к топоизомеразам; главный механизм устойчивости к фторхинолонам — изменение структуры топоизомераз в результате мутаций в соответствующих генах, следствием чего являются аминокислотные замены в молекулах ферментов. Частота возникновения мутаций и формирование устойчивых штаммов возможны лишь в результате селекции на фоне действия препаратов. Считают, что такие фторхинолоны, как моксифлоксацин, обладающие приблизительно одинаковым сродством к обеим топоизомеразам, в наименьшей степени способствуют селекции устойчивости. Это связано с тем, что мутации для формирования устойчивого штамма должны произойти одновременно в генах обоих ферментов, вероятность же двух мутаций существенно ниже (10-7— 10-10), чем одиночных. Присоединение биоциклами новой группы в положении С7 предупреждает развитие активного эффлюкса, механизма резистентности к фторхинолонам. При этом моксифлоксацин сохраняет характерную для фторхинолонов высокую активность в отношении грамотрицательных бактерий. In vitro минимальная подавляющая концентрация моксифлоксацина для 90% выделенных штаммов С.trachomatis составляет 0,06-0,12 мг/л, М.hominis —0,06 мг/л, U. urealyticum — 0,25 мг/л, причем в отношении хламидий значения его минимальной подавляющей и минимальной бактерицидной концентрации совпадают.
Частота возникновения мутаций и формирование устойчивых штаммов возможны лишь в результате селекции на фоне действия препаратов. Считают, что такие фторхинолоны, как моксифлоксацин, обладающие приблизительно одинаковым сродством к обеим топоизомеразам, в наименьшей степени способствуют селекции устойчивости. Это связано с тем, что мутации для формирования устойчивого штамма должны произойти одновременно в генах обоих ферментов, вероятность же двух мутаций существенно ниже (10-7— 10-10), чем одиночных. Присоединение биоциклами новой группы в положении С7 предупреждает развитие активного эффлюкса, механизма резистентности к фторхинолонам. При этом моксифлоксацин сохраняет характерную для фторхинолонов высокую активность в отношении грамотрицательных бактерий. In vitro минимальная подавляющая концентрация моксифлоксацина для 90% выделенных штаммов С.trachomatis составляет 0,06-0,12 мг/л, М.hominis —0,06 мг/л, U. urealyticum — 0,25 мг/л, причем в отношении хламидий значения его минимальной подавляющей и минимальной бактерицидной концентрации совпадают.
В разных исследованиях in vitro были получены убедительные данные о высокой активности моксифлоксацина в отношении основных возбудителей ВЗОМТ. Так, его активность в отношении анаэробных микроорганизмов сопоставима с таковой у метронидазола и в зависимости от концентрации составляет 91-96%. При этом активность Авелокса против анаэробов оказалась в 16 раз выше, чем у таких широко применяемых антибиотиков, как ципрофлоксацин, офлоксацин и це-фокситин. В концентрации 0,5 мг/л активность моксифлоксацина в отношении к разным штаммам микоплазм достигает 100%. В клинических исследованиях ‘также доказана высокая эффективность моксифлоксацина против M.genitalium,даже в случае предшествующей неудачной терапии азитромицином или офлоксацином. По сравнению с другим представителем группы фторхинолонов — офлоксацином, моксифлоксацин оказался наиболее активным in vitro в отношении 44 изученных штаммов С. trachomatis [7]. Показано, что по активности в отношении хламидий моксифлоксацин превосходит ‘такие макролиды, как эритромицин и азитро-мицин. Авелокс на 40% связывается с белками плазмы (в основном с альбумином) и быстро распределяется по тканям, создавая бактерицидную концентрацию практически во всех системах организма и поддерживая ее в течение суток. Биодоступность моксифлоксацина при пероральном приеме составляет не менее 90%. После однократного применения максимальная концентрация в сыворотке крови достигается в среднем через 0,5-4 ч, период полувыведения — 12-14 ч, что обусловливает прием Авелокса 1 раз в сутки . Такой режим приема определяет высокий комплаенс. По обобщенным литературным данным, охватывающим более 5 тыс. пациентов, отмечена хорошая переносимость препарата.
trachomatis [7]. Показано, что по активности в отношении хламидий моксифлоксацин превосходит ‘такие макролиды, как эритромицин и азитро-мицин. Авелокс на 40% связывается с белками плазмы (в основном с альбумином) и быстро распределяется по тканям, создавая бактерицидную концентрацию практически во всех системах организма и поддерживая ее в течение суток. Биодоступность моксифлоксацина при пероральном приеме составляет не менее 90%. После однократного применения максимальная концентрация в сыворотке крови достигается в среднем через 0,5-4 ч, период полувыведения — 12-14 ч, что обусловливает прием Авелокса 1 раз в сутки . Такой режим приема определяет высокий комплаенс. По обобщенным литературным данным, охватывающим более 5 тыс. пациентов, отмечена хорошая переносимость препарата.
Согласно Европейским рекомендациям по диагностике и лечению ВЗОМТ 2012 г. моксифлоксацин является единственным антибиотиком, рекомендованным к применению в монотерапии ВЗОМТ легкой и средней степени тяжести.
Благодаря широкому спектру активности моксифлоксацина, действующего на большинство возбудителей заболеваний мочеполовой сферы, он может быть хорошей альтернативой традиционным двух-трехкомпонентным схемам лечения. При терапии неосложненных ВЗОМТ моксифлоксацин (400 мг 1 раз в сутки в течение 14 дней) сравним по клинической эффективности (на 96,6 и 98%) с комбинацией ципрофлок-сацина (500 мг однократно), доксициклина (100 мг 2 раза в сутки) и метронидазола (400 мг 3 раза в сутки) в течение 14 дней . При этом бактериологическая эффективность моксифлоксацина была выше, чем в группе сравнения (92,5 и 88,2% соответственно). Кроме этого, Авелокс дает клинически значимый постантибиотический эффект.
Данные многоцентрового двойного слепого рандомизированного клинического исследования MAIDEN, в ходе которого эффективность и переносимость моксифлоксацина в таблетках (в дозе 400 мг в сутки; п=275), назначаемого пациенткам с неосложненными ВЗОМТ в режиме монотерапии, сравнивали с широко применяемой в практике комбинацией офлоксацина (в дозе 400 мг 2 раза в сутки) и метронидазола (в дозе 500 мг 2 раза в сутки; п=289).
При равнозначной клинической и бактериологической эффективности обеих указанных схем монотерапия моксифлоксацином характеризовалась лучшим профилем безопасности и переносимости: количество побочных эффектов было меньшим, чем при использовании комбинации офлоксацина и метронидазола .
Профилактика ВЗОМТ представляет собой сложную многокпомпонентную задачу, для решения которой требуется создание комплексных целевых национальных и региональных программ.
Первичная профилактика воспалительных заболеваний органов таза включает широкий спектр социально-демографических, экономических, экологических и санитарно-просветительных мер, направленных на устранение причин развития патологического процесса и факторов, способствующих его возникновению.
Бесспорно, состояние общественного здоровья (терминология ВОЗ) во многом определяют социально-экономические условия как в стране в целом, так и в ее отдельных регионах. Кризисная экономическая ситуация, сложившаяся в России в последнее десятилетие, постепенное свертывание государственных социальных программ, неблагоприятный экологический фон оказали негативное влияние на здоровье населения страны, привели к повышению частоты инфекционных заболеваний вообще и острых воспалительных процессов в половых органах в частности . В связи с этим очевидно, что оздоровление экономики, создание широкомасштабных экологических и медико-социальных программ, подобных тем, что приняты в Европе в отношении СПИДа, туберкулеза, гонореи, будут способствовать снижению гинекологической заболеваемости.
Важнейшей составляющей первичной профилактики гнойных воспалительных заболеваний придатков матки является санитарно-просветительная работа, которую необходимо проводить в рамках единой программы ВОЗ как среди взрослого населения, так и (что особенно важно!) среди подростков. Основные мероприятия данной программы предусматривают
1) информирование населения о факторах риска распространения заболеваний, передаваемых половым путем;
- обучение подростков и супружеских пар основным гигиеническим правилам половой жизни;
- разъяснение необходимости ограничения числа половых партнеров и исключения половых контактов в период менструации;
- рекомендации по выбору оптимального метода контрацепции, снижающего риск заражения заболеваниями, передаваемыми половым путем
- разъяснение необходимости исключения половых контактов при наличии у одного из партнеров признаков возможного инфицирования;
- проведение консультаций об обязательном одновременном обследовании и лечении обоих половых партнеров;
- разъяснение необходимости применения презервативов (латекс-презервативов) при любом половом контакте в тех случаях, когда половые партнеры не соблюдают взаимно моногамных сексуальных отношений.

Данные литературы и результаты собственных исследований свидетельствуют о том, что одним из наиболее значимых факторов риска развития гнойных воспалительных заболеваний придатков матки является искусственное прерывание беременности. Учитывая это, рекомендуют всем пациенткам в раннем послеабортном периоде (через 2—4 ч после внутриматочного вмешательства) с профилактической целью назначать электрофорез меди (до 6 процедур). По мнению авторов, использование данной физиотерапевтической методики позволяет снизить частоту послеабортного эндометрита и как следствие острого сальпингита. Некоторые клиницисты считают целесообразным всем женщинам, входящим в группу риска развития послеабортных гнойно-септических осложнений, за 1—2 ч до внутриматочной манипуляции с профилактической целью назначать антибиотики широкого спектра действия. Данная терапия в сочетании с утеротоническими средствами может быть продолжена в течение еще 3—5 дней после аборта.
Важной профилактической мерой является обязательный контрольный осмотр всех женщин через 2 нед после искусственного прерывания беременности, включая „мини»- аборт. Врач должен убедиться в полном восстановлении нормального состояния матки и исключить возможные осложнения аборта, прежде всего инфекцию.
В отличие от первичной вторичная профилактика нацелена на раннее выявление заболевания, предупреждение его прогрессирования и рецидивирования, развития осложнений. Важнейшим направлением вторичной профилактики гнойного поражения маточных труб и яичников, наиболее действенным и перспективным ее методом является обязательная диспансеризация всех женщин, использующих внутриматочные контрацептивы, имеющих в анамнезе осложненные роды и аборты, чревосечения, страдающих хроническими воспалительными заболеваниями внутренних половых органов, перенесших острое воспаление придатков матки.
Неплохо было бы восстановить в нашей стране 5-групповую систему диспансерного наблюдения Назарова. Распределение женщин с воспалительными заболеваниями матки и придатков по группам осуществляется следующим образом:
- первая группа — здоровые женщины;
- вторая группа — женщины, у которых отмечаются остаточные проявления перенесенного воспалительного процесса (рубцово-спаечные изменения) без клинических симптомов.
 Таким пациенткам не требуется специальное лечение; гинекологические осмотры в данной группе проводятся 2 раза в год;
Таким пациенткам не требуется специальное лечение; гинекологические осмотры в данной группе проводятся 2 раза в год; - третья группа — больные, у которых наблюдается компенсированное течение заболевания. К этой группе относятся впервые заболевшие и выписанные из стационаров после выздоровления, больные с хроническим воспалительным процессом внутренних половых органов без нарушения менструального цикла и без опухолевидных образований придатков матки, у которых обострения воспаления отмечаются не чаще 1 раза в 2 года. Общая продолжительность диспансерного наблюдения за больными этой группы составляет 2 года;
- четвертая группа — больные, у которых отмечается субкомпенсированное течение заболевания. К этой группе относятся больные, у которых обострения хронического воспаления возникают чаще, чем 1 раз в год, наблюдаются расстройства менструального цикла и невралгия тазовых нервов. Длительность диспансерного наблюдения составляет 3 года. Больным этой группы необходимо ежегодное профилактическое лечение (в амбулаторных условиях), включающее витаминотерапию, лечебную гимнастику, физиотерапию (УФО зоны „трусов», ПеМП низкой частоты, импульсный ультразвук, диадинамические токи, электрофорез лекарственных веществ и др.). При наличии соответствующих показаний целесообразно санаторно-курортное лечение. Последовательное лечение больных в женской консультации позволяет снизить частоту обострений воспалительного процесса в 3 раза;
- пятую группу составляют больные, у которых наблюдаются декомпенсированное течение заболевания и стойкая утрата трудоспособности. Следует подчеркнуть, что при организации диспансерного наблюдения именно за больными этой группы крайне важна онкологическая настороженность.
В заключение необходимо отметить, что в связи с достигнутым прогрессом в разработке новых методов диагностики и лечения воспалительных заболеваний придатков матки необходимо постоянное усовершенствование знаний и повышение квалификации врачей-гинекологов.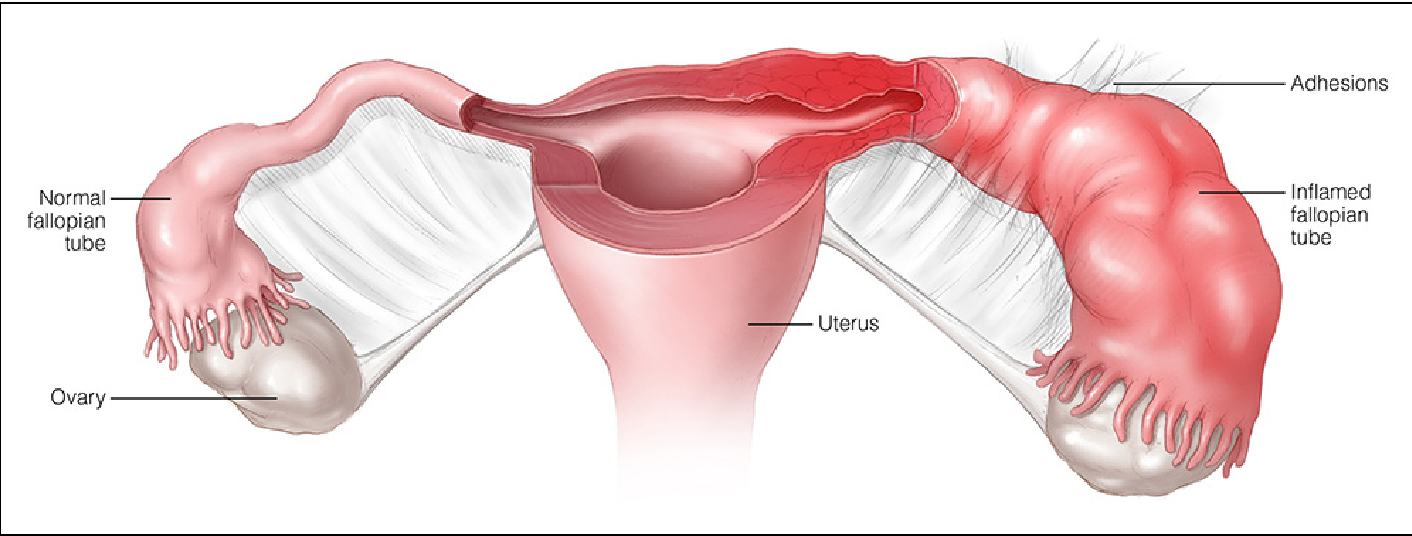 Это важнейшее условие успешной профилактики и терапии одного из самых распространенных и тяжелых гинекологических заболеваний.
Это важнейшее условие успешной профилактики и терапии одного из самых распространенных и тяжелых гинекологических заболеваний.
Источники:
- Голубев В. Л. Хирургическое лечение воспалительных заболеваний женских половых органов.
- Козлова В. И., Пухнер А. Ф. Вирусные, хламидийные и микоплаз-менные заболевания гениталий.
- Стрижаков А.Н., Подзолкова Н.М., Гнойные воспалительные заболевания придатков матки.
- Тихомиров А.Л., Рациональная терапия воспалительных заболеваний органов малого таза.
Воспалительные гинекологические заболевания — Клиника Мануфактура
Наверное, нет женщин, которые хоть раз в жизни не испытывали бы дискомфорт в области наружных половых органов: от зуда, покраснения и отека до боли и выделений с неприятным запахом. Это проявления воспалительного процесса, происходящего в половых органах, и который, кроме местного неприятного ощущения, приводит к развитию сложной патологии тканей и мочеполовой системы в целом.
Кольпит. Вульвит.
Распространенными диагнозами при озвученных выше симптомах является кольпит или вагинит (воспаление слизистой влагалища) и вульвит (воспаление наружных половых органов). Чаще всего они ассоциируются с попаданием инфекции в организм извне (через половые контакты или несоблюдение правил гигиены). Другие же причины — рост и размножение «местных» бактерий из-за падения иммунитета, стресс, гормональный сбой, нарушение микрофлоры кишечника, гастроэнтерологические болезни — часто остаются без должного внимания пациенток, а зря! Если воспалительные заболевания трудно лечатся, систематически повторяются и не связываются с попаданием инфекции извне, стоит делать комплексное обследование и искать первопричину нарушения флоры в организме, а не применять только местное лечение.
Диагностика
Для успешного лечения хронического или острого течения кольпита необходимо гинекологическое обследование, включающее исследование выделений влагалища бактериологическим, культуральным и серологическим методом. Мазок берется при осмотре у гинеколога или в лаборатории и позволяет определить возбудителя воспаления и его чувствительность к антибиотику.
Мазок берется при осмотре у гинеколога или в лаборатории и позволяет определить возбудителя воспаления и его чувствительность к антибиотику.
Дополнительно проводится исследование рН выделений из влагалища, который определяет характер выделений и устанавливает превосходящую флору влагалища.
Полное гинекологическое обследование включает в себя:
- кольпоскопию, которая позволяет определить состояние шейки матки, наличие патологических новообразований, эрозий и изменений, вызванных воспалительными процессами, и
- ультразвуковую диагностику, которая дает полную картину распространения острого или хронического воспалительного процесса на ткани внутренних половых органов: маточной полости, яичников и других.
Лечение
Лечение воспалительных заболеваний проводят консервативно, используя антибактериальные средства общего и местного действия, симптоматическую терапию. Обязательным является прохождение курса восстановления микрофлоры после применения противогрибковых, антибактериальных препаратов и антибиотиков. Желательным будет повторное лабораторное обследование для подтверждения успешности лечения после полного курса терапии.
!! Помните, лечение препаратами, которые вам назначали раньше или, которые помогли вашим подругам, которые имеют положительные отзывы в Интернете, может быть не только неэффективным, но и губительным, потому что маскирует воспалительный процесс и может привести к ухудшению состояния слизистой, вызвать эрозии и распространять воспаления на органы, расположенные выше. Лечение должно назначаться только после определения возбудителя заболевания и его устойчивости к лекарственным средствам.
Профилактика
Конечно же первым рецептом профилактики кольпита или вульвита будет соблюдение правил личной гигиены и гигиены половых отношений. И речь идет не только о регулярном душе и душе до полового акта.
Гинекологи советуют не злоупотреблять ежедневными прокладками и тампонами, частыми спринцеваниями, а также мылом и гелями, даже если они предназначены для мытья интимных зон. Современные средства гигиены способны нарушать естественный рН и микрофлору, и провоцировать избыточный рост отдельных природных бактерий, что и вызывает воспаление. Следует также избегать синтетического белья, которое по своей структуре плохо проветривается и не пропускает влагу, создавая идеальные условия для развития болезнетворных бактерий и грибков.
Современные средства гигиены способны нарушать естественный рН и микрофлору, и провоцировать избыточный рост отдельных природных бактерий, что и вызывает воспаление. Следует также избегать синтетического белья, которое по своей структуре плохо проветривается и не пропускает влагу, создавая идеальные условия для развития болезнетворных бактерий и грибков.
Неинфекционное воспаление требует, как уже отмечалось выше, комплексного подхода в лечении. Стоит уделить особое внимание питанию и состоянию эндокринной системы. Здоровая пища, обеспечивающая правильное функционирование кишечника и развитие здоровой микрофлоры, исключение из рациона сахара и избежания резких колебаний в частоте и количестве принимаемой пищи, является обязательной составляющей в комплексной терапии.
И конечно же систематическое обследование у гинеколога, даже при отсутствии каких-либо симптомов, является хорошей практикой ответственного отношения к своей жизни и здоровью, минимизирует длительность лечения и появление осложнений заболеваний.
Искренне желаем здоровья вам и вашим близким!
Воспалительные заболевания органов малого таза у женщин
Воспалительные заболевания органов малого таза у женщин занимают первое место в структуре всей гинекологической патологии.
Воспалительные заболевания могут быть вызваны патогенными или условно-патогенными микроорганизмами (при снижении или изменении иммунитета, длительном лечении антибиотиками и др). Однако наиболее часто причиной серьезного воспаления, требующего стационарного лечения становятся возбудители инфекций передающихся половым путем (ИППП).
Острое воспалительное заболевание органов малого таза – это всегда неотложное состояние требующее немедленного визита врачу гинекологу и нередко экстренной госпитализации. При возникновении воспалительных заболеваний в гинекологии крайне важна своевременная диагностика и вовремя начатое правильное лечение.
Последствием неадекватно пролеченного воспаления матки и придатков являются переход заболевания в хроническую форму, бесплодие, возникновение спаек и стойкого болевого синдрома снижающего качество жизни, привычное невынашивание беременности, дискомфорт при ведении половой жизни, а также нарушении менструальной функции.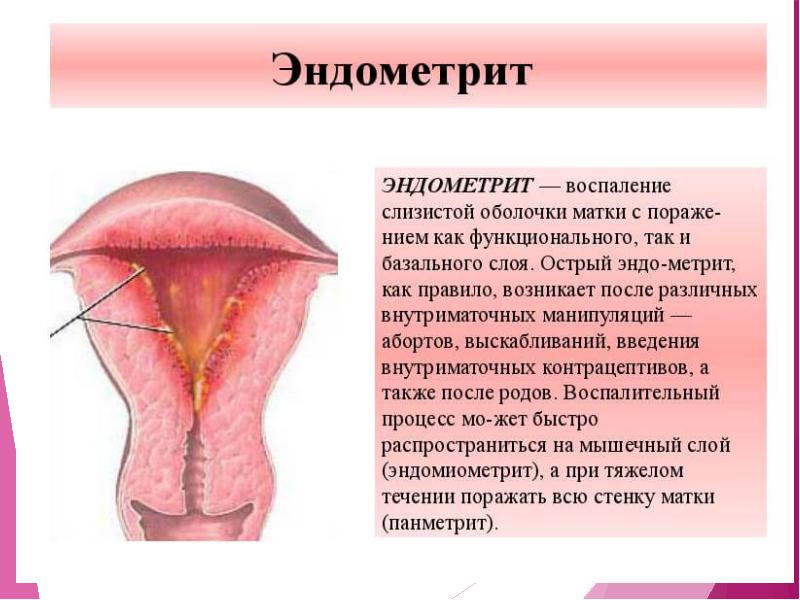
Симптомы воспалительных заболеваний не типичны и разнообразны, чаще всего острый воспалительный процесс проявляется болями в нижних отделах живота, различной интенсивности, повышением температуры тела, появлением гноевидных выделений из половых путей, тошнотой и рвотой, а также ухудшением общего самочувствия.
Из за отсутствия типичных симптомов зачастую диагноз ставится не вовремя и лечение начинается с опозданием. Поэтому крайне важно при появлении первых признаков заболевания незамедлительно обратится к врачу.
В нашем отделении мы круглосуточно проводим все виды диагностики (УЗИ, исследование бактериальных посевов и мазков, ПЦР на урогенитальные инфекции и пр.), а также консервативного и оперативного эндоскопического лечения острых и хронических воспалительных заболеваний матки и придатков.
Помимо этого в нашей клинике существует возможность проведения комплексного физиотерапевтического лечения и реабилитации, проведения лазеротерапии, внутривенных инфузий лекарственных препаратов амбулаторно, в условиях гинекологического отделения или стационаре одного дня.
Воспалительные заболевания / Акушерство и гинекология / Услуги / Услуги и цены / madez.ru
Воспаление женских половых органов
Распространенное заболевание в медицинской практике. Оно представляет серьезную угрозу для здоровья женщины и ставит под вопрос возможность будущего материнства.
Воспаление наружных женских органов и слизистых оболочек у женщин имеют инфекционную природу. Таким образом, организм реагирует на проникновение патогенных микроорганизмов и повреждение клеток. К самым распространенным воспалительным заболеваниям относят:
• вульвит;
• кольпит;
• цервицит;
• аднексит;
• сальпингит;
• оофорит;
Воспалительные заболевания женских половых органов вызываются инфекцией.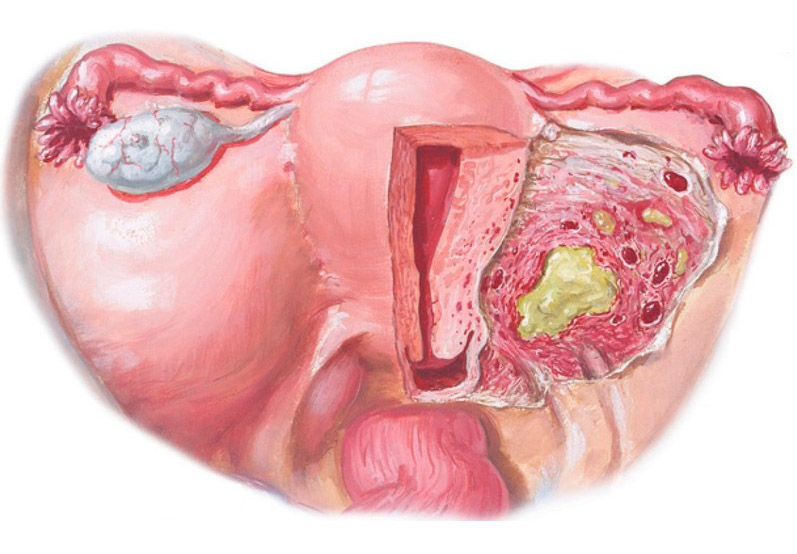 Однако это не значит, что она может проникнуть в организм только извне. В нашем организме «проживают» разные условно патогенные микроорганизмы:
Однако это не значит, что она может проникнуть в организм только извне. В нашем организме «проживают» разные условно патогенные микроорганизмы:
• стафилококки;
• стрептококки;
• кишечные палочки;
• грибковые организмы;
• микоплазматические бактерии;
• гарднереллы и др.
Диагностика воспалительных заболеваний в ООО «МАДЕЗ», как всегда, это комплекс мероприятий:
Гинекологический осмотр.
УЗИ органов малого таза.
Исследование мазков на степень чистоты.
Исследование мазков на половые инфекции.
Кольпоскопия
Посев на микрофлору
Лечение:
Лечение гинекологических воспалений женских органов — процесс нелегкий, но эффективный, главное не затягивать с началом лечения и не заниматься самолечением.
Если женщина самостоятельно начинает беспорядочно лечиться, это, как правило, приводит к хронизации процесса и к осложнениям:
Бесплодие.
Нарушение менструального цикла.
Риски развития внематочной беременности.
Восходящее инфицирование мочевыводящих путей.
Развития цистита.
НАПОМИНАЕМ, что любая АНТИБАКТЕРИАЛЬНАЯ терапия должна проходить под контролем врача!
В Центре лечение проводится комплексно:
Антибактериальная терапия с учетом вида патогенной микрофлоры.
Местное лечение – инстилляции, свечи и т.д.
Лазеротерапия аппарат «УЗОР»
Магнитотерапия – аппарат «Интрамаг»
Ультразвуковая терапия — аппарат «Гинетон»
Мероприятия, направленные на восстановление естественной флоры.
У нас — эффективное лечение воспалительного процесса у женщин независимо от стадии заболевания
Врачи имеет большой опыт в лечении воспалительных заболеваний половых органов у женщин.
Мы отдаем прерогативу щадящему лечению, т.к. порой последствия лечения воспалений с применением агрессивных антибиотиков приводят к не менее опасным проблемам со здоровьем.
Воспалительные заболевания органов малого таза
- Подробности
Опубликовано: 29 Апрель 2016
Просмотров: 2634
Автор статьи: Врач гинеколог Зебрина О.А.
Воспалительные заболевания органов малого таза.
Воспалительные заболевания органов малого таза (ВЗОМТ) – это обширная группа заболеваний, связанных с воспалением таких органов как матка, фаллопиевы трубы, яичники.Причины ВЗОМТ – возбудители инфекций, передающихся половым путем (ИППП), такие как Chlamydia trachomatis, Neisseria gonorrhoeae, Mycoplasma genitalium, анаэробы и другие микроорганизмы. ВЗОМТ – общая причина заболеваемости женщин. Они выявляются у одной пациентки из 60 в возрасте до 45 лет при осмотре врачом общей практики. Лечение, начатое с опозданием всего лишь на несколько дней, существенно повышает риск осложнений , которые обуславливают значительные затраты на лечение. ВЗОМТ могут быть представлены как одной нозологической формой (эндометрит, сальпингит, оофорит, тубоовариальный абсцесс, пельвиоперитонит), так и любыми их сочетаниями . Чаще всего воспалительный процесс в малом тазу имеет инфекционное происхождение. Часто, начавшись во влагалище, воспалительный процесс переходит выше — в матку и маточные трубы, яичники. Поэтому так важно своевременно и правильно лечить вульвовагинит, не дав ему развиться в более серьезные заболевания. Неспецифический (негоноррейный) воспалительный процесс вызывается патогенными (хламидии, спирохета, вирусы) и условно-патогенными микроорганизмами, то есть присутствующими в норме на слизистых половых органов и активизирующимися, например, при снижении иммунитета (стафилококки, стрептококки, кишечная палочка, грибы, микоплазма, гарднерелла и др). Чаще всего инфекция смешанная. ВЗОМТ могут возникать и при аллергии на какой-либо компонент спермы после незащищенного полового акта. Переохлаждение может стать причиной воспаления матки, придатков и яичников только косвенно, провоцируя снижение иммунитета, при котором ранее попавшие в половые пути микробы начинают интенсивно размножаться. Это же касается и приема лекарств, вызывающих гибель одних микроорганизмов и провоцирующих рост других. Также воспаление придатков и яичников могут спровоцировать осложненные роды, аборты, выскабливания, гистероскопия, внутриматочные контрацептивы,хронические эндокринные заболевания. Клинически ВЗОМТ характеризуются: болезненностью внизу живота , наличие патологических вагинальных или цервикальных выделений, лихорадкой (температура тела выше 38°С),патологическим вагинальным кровотечением ,выраженной диспареунией, чувствительностью или болезненностью шейки матки ,придатков при бимануальном вагинальном обследовании. Клиническая симптоматика ВЗОМТ не специфична. Предварительно установленный диагноз на основании клинических проявлений достоверен в 65–90% случаев по сравнению с лапароскопической диагностикой(она позваляет взять материал с маточных труб и Дугласова пространства, что дает возможность оценить тяжесть состояния ) . Другим методом при дифференциальной диагностике ВЗОМТ является ультразвуковое исследование органов малого таза(спомощью допплерсканирования можно выявить воспаленные и дилатированные маточные трубы и тубоовариальные образования). С целью предотвращения отдаленных последствий ВЗОМТ терапию следует начинать как можно раньше . Большое значение для профилактики ВЗОМТ имеет выявление и лечение гонореи и УГХ. Большинство больных ВЗОМТ могут лечиться в амбулаторных условиях, поскольку примерно в 60% случаев наблюдается субклиническое течение заболевания, в 36% – легкое или среднетяжелое и лишь в 4% – тяжелое . Для лечения ВЗОМТ применяют антибиотики.Однако антибиотикотерапия не может полностью устранить повреждения,которые уже произошли в репродуктивных органах женщины.
ВЗОМТ могут возникать и при аллергии на какой-либо компонент спермы после незащищенного полового акта. Переохлаждение может стать причиной воспаления матки, придатков и яичников только косвенно, провоцируя снижение иммунитета, при котором ранее попавшие в половые пути микробы начинают интенсивно размножаться. Это же касается и приема лекарств, вызывающих гибель одних микроорганизмов и провоцирующих рост других. Также воспаление придатков и яичников могут спровоцировать осложненные роды, аборты, выскабливания, гистероскопия, внутриматочные контрацептивы,хронические эндокринные заболевания. Клинически ВЗОМТ характеризуются: болезненностью внизу живота , наличие патологических вагинальных или цервикальных выделений, лихорадкой (температура тела выше 38°С),патологическим вагинальным кровотечением ,выраженной диспареунией, чувствительностью или болезненностью шейки матки ,придатков при бимануальном вагинальном обследовании. Клиническая симптоматика ВЗОМТ не специфична. Предварительно установленный диагноз на основании клинических проявлений достоверен в 65–90% случаев по сравнению с лапароскопической диагностикой(она позваляет взять материал с маточных труб и Дугласова пространства, что дает возможность оценить тяжесть состояния ) . Другим методом при дифференциальной диагностике ВЗОМТ является ультразвуковое исследование органов малого таза(спомощью допплерсканирования можно выявить воспаленные и дилатированные маточные трубы и тубоовариальные образования). С целью предотвращения отдаленных последствий ВЗОМТ терапию следует начинать как можно раньше . Большое значение для профилактики ВЗОМТ имеет выявление и лечение гонореи и УГХ. Большинство больных ВЗОМТ могут лечиться в амбулаторных условиях, поскольку примерно в 60% случаев наблюдается субклиническое течение заболевания, в 36% – легкое или среднетяжелое и лишь в 4% – тяжелое . Для лечения ВЗОМТ применяют антибиотики.Однако антибиотикотерапия не может полностью устранить повреждения,которые уже произошли в репродуктивных органах женщины. Из-за трудности в точном определении микроорганизмов,которые поражают репродуктивные органы,ВЗОМТ обычно лечаться по крайней мере двумя антибиотиками,которые является эффективными против широкого диапаза возбудителей инфекций.В комплекс лечения необходимо включать нестероидные противовоспалительные препараты (НПВП). Болезненные ощущения, являясь мощным стрессовым фактором, приводят к перераздражению лимбико–ретикулярных структур. Огромное значение должно придаваться восстановлению морфофункционального потенциала поврежденных тканей: коррекции метаболических нарушений и последствий ацидоза, восстановлению гемодинамики и активности рецепторного аппарата эндометрия. Данный этап лечения крайне важен, должен быть хорошо продуманным и достаточно продолжительным. Целесообразно проведение метаболической терапии, направленной на усиление тканевого обмена и устранение последствий гипоксии. С целью профилактики развития дисбактериоза в течение 10–14 дней возможно использование эу– и пробиотиков. При присоединении вирусной инфекции целесообразно использование интерферонов и иммуноглобулинов. Для улучшения микроциркуляции и оксигенации органов и тканей в комплекс лечения больных с ВЗОМТ необходимо включать антиагреганты и антикоагулянты. Методы профилактики: 1.Соблюдение правил личной гигиены 2.Закаливание, занятия спортом 3.Оптимизация режима дня и рациона 4.Упорядочение половых контактов 5.Использование адекватных методов контрацепции
Из-за трудности в точном определении микроорганизмов,которые поражают репродуктивные органы,ВЗОМТ обычно лечаться по крайней мере двумя антибиотиками,которые является эффективными против широкого диапаза возбудителей инфекций.В комплекс лечения необходимо включать нестероидные противовоспалительные препараты (НПВП). Болезненные ощущения, являясь мощным стрессовым фактором, приводят к перераздражению лимбико–ретикулярных структур. Огромное значение должно придаваться восстановлению морфофункционального потенциала поврежденных тканей: коррекции метаболических нарушений и последствий ацидоза, восстановлению гемодинамики и активности рецепторного аппарата эндометрия. Данный этап лечения крайне важен, должен быть хорошо продуманным и достаточно продолжительным. Целесообразно проведение метаболической терапии, направленной на усиление тканевого обмена и устранение последствий гипоксии. С целью профилактики развития дисбактериоза в течение 10–14 дней возможно использование эу– и пробиотиков. При присоединении вирусной инфекции целесообразно использование интерферонов и иммуноглобулинов. Для улучшения микроциркуляции и оксигенации органов и тканей в комплекс лечения больных с ВЗОМТ необходимо включать антиагреганты и антикоагулянты. Методы профилактики: 1.Соблюдение правил личной гигиены 2.Закаливание, занятия спортом 3.Оптимизация режима дня и рациона 4.Упорядочение половых контактов 5.Использование адекватных методов контрацепции
Причины воспалительных заболеваний органов малого таза у женщин.
Проблема воспалительных гинекологических заболеваний занимает важное место в деятельности врача акушера-гинеколога.Эти заболевания у гинекологических больных встречаются значительно чаще других заболеваний половых органов.
Значение воспалительных заболеваний особенно велико, так как известно, что они часто обостряются, приводя больных к нетрудоспособности и даже инвалидизации. Кроме того, воспалительные процессы половых органов нередко ведут к нарушениям менструальной функции, вызывают бесплодие, общую интоксикацию организма с вовлечением в патологический процесс нервной системы, печени, почек и других жизненно важных органов и систем.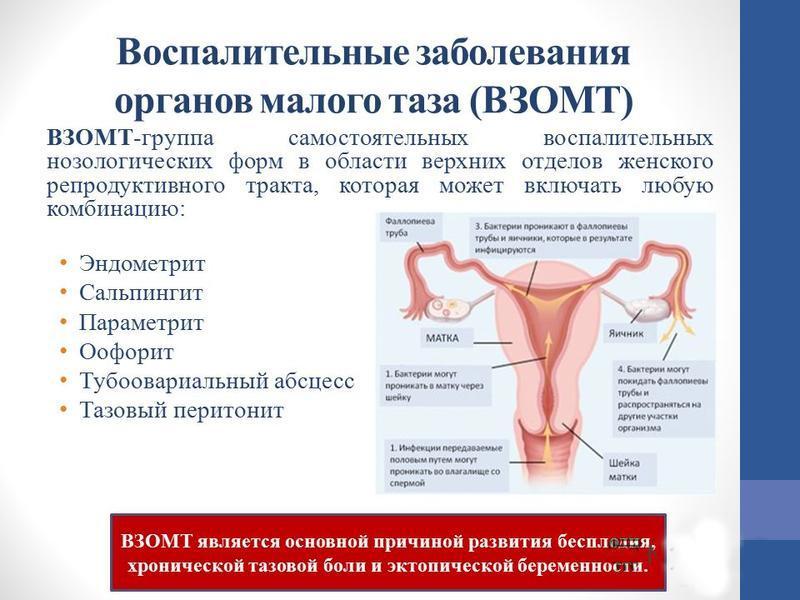
Причиной развития воспалительных заболеваний женских половых органов обычно являются микробные или вирусные возбудители.
Пути проникновения микробов в гениталии:
1. Половой — активный транспорт микробов из влагалища в вышележащие органы реализуется сперматозоидами и трихомонадами. Сперматозоиды обладают отрицательным зарядом, который является своеобразным рецептором для микробов.
2. Пассивный транспорт (самостоятельное распространение микробов и вирусов по половым органам)
3. Гематогенный транспорт (из других органов с током крови)
4. Лимфогенные (по лимфатической системе), например, из кишечника при гнойном аппендиците.
Факторы, способствующие распространению инфекции (провоцирующие факторы):
1. Переохлаждение, ослабление общих защитных сил организма в результате заболеваний других органов и систем
2. Физиологическое (менструация, роды) или искусственное (аборт, внутриматочные спирали, внутриматочные диагностические и лечебные вмешательства, операции на органах брюшной полости, ЭКО и др.) ослабление или повреждение защитных (барьерных) механизмов шейки матки.
3. Социальные факторы: хронические стрессовые ситуации, низкий уровень жизни (недостаточное и нерациональное питание, неблагоприятные условия жизни), хронический алкоголизм и наркомания
4. Поведенческие факторы: раннее начало половой жизни, высокая частота половых контактов, большое количество и частая смена половых партнеров при этом — использование гормональной, а не барьерной контрацепции, нетрадиционные формы половых контактов (орогенитальный, анальный), половые отношения во время менструации, частые спринцевания и самолечение, неправильное использование внутривлагалищных тампонов и др.
Начало заболевания часто связано со сменой полового партнера.
Специалисты классифицируют воспалительные заболевания женских половых органов по вызвавшим их возбудителям, по месту локализации, по давности и выраженности симптомов.
По виду возбудителя заболевания в гинекологии могут быть специфическими и неспецифическими:
1. Специфические воспаления вызваны инфекциями, передающимися половым путем. К ним относят ВИЧ, гонорею, герпес, трихомониаз, гонококк, трихомонаду, хламидиоз и другие. Иногда в качестве возбудителей могут выступать сразу несколько инфекций.
2. Неспецифические воспаления вызваны собственной флорой женщины, которая активизируется, если в организме произошли сбои: кишечной палочкой, стрептококком, стафилококком и др. В последние несколько лет все больше проблем доставляют женщинам вирусы и простейшие грибы, которые в обычном состоянии являются частью нормальной микрофлоры влагалища.
Как таковой разницы между специфическими и неспецифическими заболеваниями нет, зато есть общее правило —приступить к лечению сразу после появление первых симптомов.
По характеру воспаления могут быть острыми, подострыми, хроническими и обостренными:
1. Острое течение процесса возникает впервые и сопровождается яркими клиническими проявлениями.
2. Подострое также беспокоит женщину в первый раз, однако выражено не так явно.
3. Хроническое течение длится более четырех недель. Жалобы от пациентки на протяжении этого времени, как правило, отсутствуют и появляются лишь при обострении хронического процесса. Жалобы могут быть связаны и с уже наступившими осложнениями хронического процесса (нарушение менструальной функции, бесплодие, нарушение функции других органов и систем).
Течение воспалительного процесса зависит от характера возбудителя и особенностей защитных сил организма женщин. При срыве защитных сил организма может произойти распространение процесса (сепсис).
При срыве защитных сил организма может произойти распространение процесса (сепсис).
По месту поражения женские заболевания делятся на два типа — поражения верхнего и нижнего отделов гениталий:
I. Поражения верхнего отдела объединяют следующие болезни:
II. К поражениям нижнего отдела относится:
от менархе до менопаузы». Сателлитный симпозиум компании «Астеллас» uMEDp
Воспалительные заболевания органов малого таза являются распространенной патологией и представляют собой одну из наиболее серьезных проблем для здоровья женщин репродуктивного возраста. Своевременная профилактика и лечение могут предотвратить хронизацию этих заболеваний и снизить риск развития таких тяжелых осложнений, как бесплодие, внематочная беременность, гнойно-воспалительные патологии. Актуальные вопросы диагностики, терапии и профилактики воспалительных заболеваний органов малого таза обсуждались в рамках симпозиума, прошедшего при поддержке компании «Астеллас».
Профессор В.Н. Прилепская
Профессор Н.М. Подзолкова
Профессор А.А. Хрянин
К.м.н. М.Н. Костава
Воспалительные заболевания органов малого таза – современный взгляд на проблему
Заместитель директора по научной работе Научного центра акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, д.м.н., профессор Вера Николаевна ПРИЛЕПСКАЯ остановилась на вопросах эпидемиологии, диагностики и лечения воспалительных заболеваний органов малого таза (ВЗОМТ).
Несмотря на прогресс в области создания новых лекарственных препаратов и методов терапии, распространенность ВЗОМТ продолжает расти. Так, по данным Центра по контролю и профилактике заболеваний (Centers for Disease Control and Prevention), в США ежегодно регистрируют около 1 млн случаев ВЗОМТ. Каждая десятая женщина репродуктивного возраста страдает хроническим воспалением органов малого таза, и у каждой четвертой из них возникают осложнения.
Так, по данным Центра по контролю и профилактике заболеваний (Centers for Disease Control and Prevention), в США ежегодно регистрируют около 1 млн случаев ВЗОМТ. Каждая десятая женщина репродуктивного возраста страдает хроническим воспалением органов малого таза, и у каждой четвертой из них возникают осложнения.
В 2011 г. национальные институты здравоохранения США, Великобритании, Канады, Финляндии, Австралии провели совещание экспертов (клиницистов, эпидемиологов, микробиологов), чтобы выявить пробелы в исследованиях, клинической практике, которые препятствуют прогрессу в области диагностики, лечения и профилактики ВЗОМТ. По заключениям экспертов, наибольшие успехи в лечении ВЗОМТ за последние 20 лет были достигнуты на амбулаторном этапе. Это позволило существенно сэкономить средства здравоохранения на стационарных расходах и профилактике последующих осложнений. Были намечены перспективные направления работы. Среди них дальнейшая разработка методов неинвазивной диагностики, поиск биохимических маркеров для прогнозирования развития и исхода хронизации воспалительного процесса. Кроме того, было предложено оценивать эффективность антибактериальной терапии инфекций, вызванных не только хламидиями и гонококками, – самых опасных в отношении репродуктивной системы женщины, но и другими патогенными представителями микробной флоры, инициирующих ВЗОМТ1.
Основной причиной ВЗОМТ в большинстве случаев становятся инфекции, передаваемые половым путем (ИППП). По данным ретроспективного анализа исходов заболевания у 43 715 женщин с хламидийной инфекцией (Швеция), увеличение частоты ВЗОМТ, внематочной беременности и бесплодия коррелировало с ростом распространенности хламидийной инфекции2.
Перекрестное многоцентровое исследование (1999–2008) показало, что, несмотря на рост частоты диагностики хламидийной инфекции (на 188%), проведение этиотропной терапии снизило число госпитализаций по поводу ВЗОМТ и внематочной беременности на 36%. Таким образом, подтвердилась высокая эффективность скрининговых программ по раннему выявлению инфекционных заболеваний органов малого таза у женщин3.
Таким образом, подтвердилась высокая эффективность скрининговых программ по раннему выявлению инфекционных заболеваний органов малого таза у женщин3.
По статистическим данным Минздрава России за 2014 г., с заболеваемостью ИППП в целом по России с 2005 по 2012 г. наметился перелом. Быстрее других ИППП снижается уровень заболеваемости гонореей, медленно, но все-таки уменьшается распространенность хламидийной инфекции.
По данным исследований, по поводу ВЗОМТ к акушерам-гинекологам обращаются 47% девушек-подростков и 35% взрослых женщин4. Анализ динамики гинекологических заболеваний в нашей стране показал, что на первом месте в структуре ВЗОМТ стоят сальпингит и оофорит, на втором – нарушение менструального цикла, далее – эндометриоз и женское бесплодие.
Следует отметить, что в настоящее время наблюдается тенденция полимикробного синергизма в патогенезе ВЗОМТ. Бактериальный вагиноз и анаэробы играют существенную этиологическую роль в развитии ВЗОМТ, их осложнений и рецидивов. Следовательно, при лечении ВЗОМТ необходимо назначать препараты, эффективные в отношении анаэробов и микоплазм. Кроме того, надо учитывать такие характерные для современного этапа особенности течения ВЗОМТ, как резистентность инфекционного процесса к традиционной антибактериальной терапии, рост бета-лактамазных штаммов микроорганизмов, образование L-форм.
Основные (минимальные) диагностические критерии ВЗОМТ, на которые необходимо обращать особое внимание при обследовании пациентки, – это болезненность при пальпации в нижних отделах живота, в области придатков, болезненные тракции шейки матки. Дополнительные диагностические критерии – температура тела > 38 °С, лейкоцитоз, повышение СОЭ или уровня С-реактивного белка, патологические выделения из влагалища или шейки матки, лабораторное, иногда микробиологическое подтверждение цервикальной и вагинальной инфекций. К определяющим инструментальным критериям относятся биопсия, гистологические исследования эндометрия, трансвагинальная сонография, допплерометрия сосудов малого таза, магнитно-резонансная томография, лапароскопическое исследование.
Показаниями для начала антибактериальной терапии при ВЗОМТ являются в первую очередь клинические признаки заболевания, подтвержденные лабораторными данными. В европейских и американских рекомендациях отмечено, что эмпирическое лечение ВЗОМТ необходимо начинать у живущих половой жизнью женщин при наличии у них тазовой боли или боли внизу живота в сочетании с одним или более «минимальным» критерием, если остальных причин, кроме ВЗОМТ, выявить не удается.
Антибиотики следует назначать с учетом чувствительности к ним возбудителя. Сегодня в ходе микроскопических исследований у пациентов все чаще выявляется бета-лактамазная устойчивость кокковой флоры. При этом анаэробы устойчивы к клиндамицину, гонококки – к незащищенным аминопенициллинам (20%) и тетрациклинам (80%), кишечная палочка – к незащищенным аминопенициллинам (25–30%).
В клинической практике для лечения ВЗОМТ используются несколько классов антимикробных препаратов, как правило, в комбинациях. В российском национальном руководстве (2009)5 на амбулаторном этапе рекомендуются следующие терапевтические схемы лечения ВЗОМТ:
-
доксициклин 100 мг два раза + амоксициллин/клавуланат 500/125 мг три раза в сутки или 1000/200 мг два раза в сутки в течение 14 дней; -
доксициклин 100 мг два раза + цефтриаксон 250 мг в/м (цефотаксим 500 мг) в течение 14 дней; -
левофлоксацин 500 мг + метронидазол 500 мг два раза в течение 14 дней.
Следует отметить, что из соображений переносимости целесообразно использовать доксициклина моногидрат.
Таким образом, важнейшим компонентом лечения больных с ВЗОМТ является антибактериальная терапия. Наряду с адекватным выбором антибиотиков для лечения ВЗОМТ избежать развития осложнений позволит своевременная и правильная диагностика, основанная на результатах лабораторных и инструментальных исследований.
Современная фармакотерапия ВЗОМТ: от общих принципов к клиническим случаям
Актуальность проблемы лечения ВЗОМТ обусловлена не только ростом заболеваемости, но и серьезными социально-экономическими потерями во всем мире. Профессор, заведующая кафедрой акушерства и гинекологии Российской медицинской академии последипломного образования, д.м.н. Наталья Михайловна ПОДЗОЛКОВА напомнила, что исходом воспалительных заболеваний у женщин являются хроническое течение воспалительного процесса, синдром хронической тазовой боли, внематочная беременность, бесплодие.
На сегодняшний день подтверждена полимикробная этиология ВЗОМТ с преобладанием возбудителей, передаваемых половым путем: Neisseria gonorrhoeae (25–50%), Chlamydia trachomatis (25–30%), аэробно-анаэробные ассоциации (25–60%). Однако бесконтрольное применение антибиотиков уменьшает вероятность своевременного выявления инфекции, скрывает симптомы, вызванные первичным возбудителем. Его место занимают условно-патогенные аэробно-анаэробные бактерии, которые модифицируют клиническую картину заболевания, затрудняя диагностику истинной причины ВЗОМТ.
Существует связь между бессимптомно протекающим воспалительным процессом, подтвержденным гистологически, и бактериальным вагинозом. Наличие дисбиоза влагалища провоцирует формирование у условно-патогенных микроорганизмов, составляющих нормальную микросистему влагалища, патогенных свойств. Бактериальный вагиноз ассоциирован с повышенной восприимчивостью к заболеваниям, передающимся половым путем, в особенности ВИЧ, генитальному герпесу, гонорее, трихомониазу. У пациенток с бактериальным вагинозом отмечаются высокая частота инфекционных осложнений после гинекологических операций и повышенный риск развития ВЗОМТ.
Известно, что при бактериальном вагинозе создаются благоприятные условия для колонизации мочеполовой системы возбудителями ИППП. На фоне изменения экосистемы влагалища возможна активация латентно протекающих вирусных инфекций вследствие низкого потенциала и гипоксии тканей вагинального эпителия при высоком значении pH.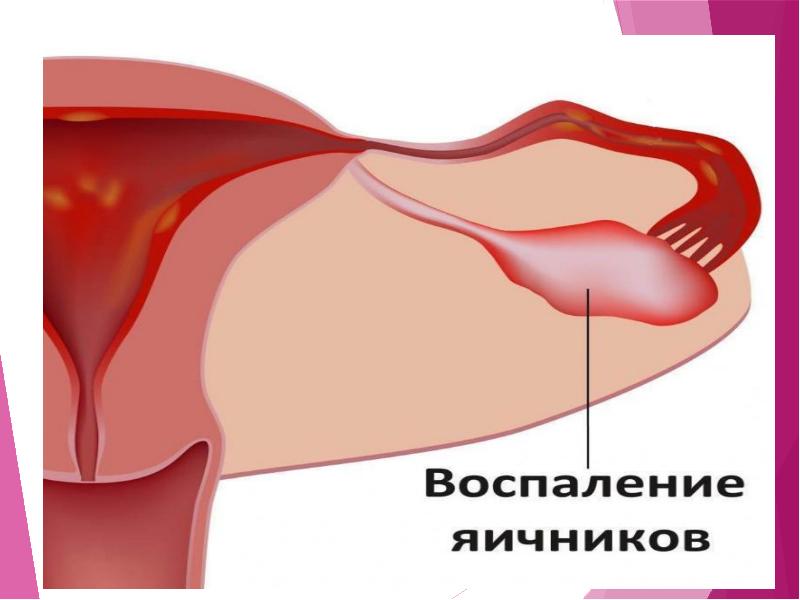
Врачи амбулаторной практики должны оценивать состояние влагалищного биотопа пациенток, особенно при рецидивирующих инфекциях. Проводя диагностику, не следует ограничиваться только минимальными критериями, поскольку наличие боли внизу живота или болезненных тракций в равной степени присуще, например, острому аппендициту, различным заболеваниям желудочно-кишечного тракта. Критериями, обладающими максимальной специфичностью при дифференциальной диагностике ВЗОМТ, являются данные ультразвукового исследования (УЗИ) органов малого таза и лапароскопии. УЗИ малого таза и брюшной полости используют для более точной локализации воспалений, выявления утолщения маточных труб, наличия в брюшной полости свободной жидкости или тубоовариального образования. Диагностическая лапароскопия позволяет взять материал с маточных труб и дугласова пространства, что дает возможность оценить тяжесть состояния. Этот метод широко используют для исключения иной патологии, особенно у подростков и при рецидивирующих формах ВЗОМТ.
Обнаружение ВЗОМТ легкого и среднетяжелого течения требует лечения амбулаторно или в стационаре дневного пребывания. В случае ухудшения тяжести воспалительного процесса, неэффективности проводимой терапии больную следует госпитализировать и назначить курс антибиотиков внутривенно (на пероральный прием переходят через 24 часа после стабилизации состояния), а также рассмотреть вопрос о хирургическом вмешательстве.
В основе успешного лечения ВЗОМТ лежит рациональная эмпирическая антибактериальная терапия, которая должна быть начата сразу после постановки диагноза для предупреждения отдаленных последствий. Оптимальная длительность антибиотикотерапии окончательно не установлена, однако в большинстве исследований она составляет 10–14 дней.
Антимикробные препараты должны перекрывать спектр наиболее вероятных возбудителей ВЗОМТ. Целесообразно также выбирать препараты с антианаэробной активностью. Причем любой режим терапии должен обеспечивать активность в отношении Neisseria gonorrhoeae и Chlamydia trachomatis в связи с невозможностью исключения их этиологической роли при рутинном обследовании.
При выборе режима антибиотикотерапии нужно учитывать такие факторы, как доступность, стоимость, предпочтения пациентов и данные антимикробной резистентности. Следует отметить, что прерывать лечение при наступлении клинического улучшения состояния пациентки нельзя, поскольку клиническое улучшение всегда опережает бактериологическое. Незаконченное лечение ВЗОМТ увеличивает вероятность развития рецидива и осложнений заболевания.
Сейчас существует много стандартов выбора антибактериальной терапии для лечения ВЗОМТ. В российском национальном руководстве 2009 г. к схемам первого ряда относят комбинацию цефалоспоринов III поколения (цефотаксим, цефтриаксон) с метронидазолом, назначение амоксициллина с клавулановой кислотой и др. В качестве альтернативных режимов лечения могут использоваться линкозамиды в комбинации с аминогликозидами II поколения, фторхинолоны. Учитывая высокий риск развития хламидийной инфекции, пациенткам одновременно рекомендовано назначение доксициклина или макролидов. В российских рекомендациях (2014) «Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике» в качестве основного режима терапии пациенткам с ВЗОМТ показано назначение амоксициллина + клавулановой кислоты (Флемоклав Солютаб®) 1000 мг два раза в сутки + доксициклина моногидрат (Юнидокс Солютаб®) 100 мг два раза в сутки в течение 14 дней6.
Одним из препаратов выбора в лечении ВЗОМТ по последним международным стандартам (Британская ассоциация сексуального здоровья и ВИЧ, Европейские рекомендации по лечению ВЗОМТ, рекомендации центров по контролю и профилактике заболеваний США по лечению заболеваний, передаваемых половым путем) является доксициклин.
Микробиологическая эффективность доксициклина доказана в многочисленных исследованиях, которые подтвердили активность доксициклина против большинства внутриклеточных возбудителей. При хламидийной инфекции доксициклин в дозировке 0,1 г два раза в сутки в течение семи дней достоверно превосходит азитромицин по микробиологической эффективности7.
Юнидокс Солютаб® – препарат, активное вещество которого представляет собой доксициклина моногидрат 100,0 мг в пересчете на доксициклин, – отличается лучшей переносимостью и благодаря нейтральной соли моногидрата не вызывает развитие язв пищевода по сравнению с доксициклина гидрохлоридом.
В заключение профессор Н.М. Подзолкова еще раз подчеркнула, что антибактериальная терапия должна проводиться препаратами, эффективно подавляющими наиболее распространенные возбудители ВЗОМТ, быть строго регламентированной по показаниям и продолжительности. Клинически неадекватная антибактериальная терапия может проявляться быстрой ранней прогрессией заболевания, персистирующей инфекцией, начальным улучшением, за которым следует ухудшение течения заболевания. Длительная антибиотикотерапия препаратами широкого спектра действия на фоне изменения иммунитета может стать причиной активации грибковой флоры, что требует проведения параллельной профилактики и лечения кандидоза. В этой связи врачам необходимо адекватно оценивать эффективность терапии, наблюдать за динамическими изменениями состояния пациентки, в случае необходимости прибегать к дополнительным методам исследований, а также принимать меры по восстановлению микрофлоры влагалища больной ВЗОМТ.
Микоплазменная инфекция в гинекологии: спорные вопросы
Более подробно роль микоплазменной и уреаплазменной инфекции в развитии ВЗОМТ рассмотрел профессор кафедры дерматовенерологии и косметологии лечебного факультета Новосибирского государственного медицинского университета, д.м.н., врач-дерматовенеролог Алексей Алексеевич ХРЯНИН.
Дискуссия между учеными по поводу роли микоплазм в развитии гинекологических заболеваний не прекращается. Среди литературных источников представлены работы, доказывающие возможную связь микоплазменной инфекции с плацентарной недостаточностью8, 9. В 20% случаев очень ранних преждевременных родов (23–32 недели беременности) у новорожденных обнаруживают бактериемию, вызванную генитальными микоплазмами10. Однако до настоящего времени не получено достаточного количества данных о причинной связи генитальных микоплазм (Mycoplasma hominis, Ureaplasma spp.) с рецидивирующими спонтанными абортами и невынашиванием беременности. В то же время при отягощенном акушерском анамнезе целесообразно проведение диагностических и лечебных мероприятий, направленных на выявление и эрадикацию потенциальных возбудителей ВЗОМТ.
Однако до настоящего времени не получено достаточного количества данных о причинной связи генитальных микоплазм (Mycoplasma hominis, Ureaplasma spp.) с рецидивирующими спонтанными абортами и невынашиванием беременности. В то же время при отягощенном акушерском анамнезе целесообразно проведение диагностических и лечебных мероприятий, направленных на выявление и эрадикацию потенциальных возбудителей ВЗОМТ.
Mycoplasma genitalium была открыта сравнительно недавно (в 1981 г.) и является мельчайшей из известных на сегодняшний день бактерий, ее геном составляет 580 kbp. Она причислена к абсолютным патогенам, поскольку вызывает поражения мочеполовых органов со значительными клиническими проявлениями. Доказана причинно-следственная связь между возбудителем и развитием заболевания. Так, Mycoplasma genitalium способна индуцировать ряд заболеваний репродуктивного тракта (уретрит, цервицит, аднексит, ВЗОМТ) и у мужчин, и у женщин.
В последние годы все чаще подчеркивается роль Mycoplasma genitalium в этиологии ВЗОМТ. Полагают, что эта инфекция может быть в 13–14% случаев ответственна за развитие ВЗОМТ, поэтому не следует недооценивать ее при лечении воспалительных заболеваний малого таза у женщин11. Пациенток из группы риска развития ВЗОМТ и их осложнений следует обследовать на наличие Mycoplasma genitalium даже в отсутствие симптоматики.
В исследовании с участием 125 женщин с острыми ВЗОМТ в 22% случаев была выявлена Mycoplasma genitalium и только в 14% случаев Chlamydia trachomatis и 7% случаев Neisseria gonorrhoeae12. Отмечено, что среди женщин с ВЗОМТ присутствие в эндометрии всех этих микроорганизмов в одинаково высокой степени ассоциировалось с развитием эндометрита13. После того как уреаплазмы были впервые идентифицированы, их классифицировали как несколько отличных серотипов, которые в свою очередь разделили на два биовара, или кластера. Биовар 1 стал Ureaplasma parvum, биовар 2 – Ureaplasma urealyticum.
Ureaplasma urealyticum – условно-патогенный микроорганизм, а Ureaplasma parvum – представитель нормальной флоры, причем обе разновидности у некоторых людей могут существовать одновременно.
Эксперты Всемирной организации здравоохранения (2006) на основании результатов исследований подтверждают роль уреаплазм, в частности Ureaplasma urealyticum, в развитии неспецифических негонококковых уретритов у мужчин и, возможно, ВЗОМТ. В то же время эксперты не считают доказанными физиологическую роль и клиническое значение генитальных микоплазм в развитии ВЗОМТ, за исключением Mycoplasma genitalium.
В ряде исследований изучена роль Mycoplasma hominis и Ureaplasma urealyticum в развитии патологии урогенитального тракта у женщин. Обнаружение этих микроорганизмов ассоциировано с инфекциями урогенитального тракта, такими как уретриты, цервициты, циститы, бактериальный вагиноз. Они могут являться этиологическим фактором в развитии послеродовых инфекций у матерей и новорожденных. В ходе исследований подтверждено, что на частоту выявления инфекции влияют менструальный цикл, беременность, использование вагинальной контрацепции14.
Перед практикующими врачами возникает вопрос: лечить ли женщин, у которых в мочеполовых путях обнаружены микоплазмы? Аргументом в пользу лечения является тот факт, что микоплазмы – возбудители негонококковых уретритов, цистита, хориоамнионита, могут быть причинами бесплодия, самопроизвольных абортов, перинатальной заболеваемости и смертности. Их обнаруживают у половых партнеров, у женщин с высокой сексуальной активностью. Доводом против лечения выступают такие факторы, как затрудненное доказательство этиологической роли инфекционного агента, отсутствие в ряде случаев клинических проявлений, отсутствие микроорганизмов у половых партнеров, обнаружение микроорганизмов в микрофлоре у девственниц.
Показанием к проведению лечения является наличие клинико-лабораторных признаков инфекционно-воспалительного процесса, при котором не обнаружены другие, более вероятные возбудители, такие как Chlamydia trachomatis, Neisseria gonorrhoeae, Mycoplasma genitalium, Trichomonas vaginalis. Кроме того, даже при отсутствии клинических признаков воспалительного процесса терапия показана при выявлении Mycoplasma hominis и/или Ureaplasma spp. у доноров спермы, лиц с диагнозом «бесплодие», женщин с невынашиванием беременности и перинатальными потерями в анамнезе. При отсутствии клинических проявлений с учетом риска развития осложнений или передачи инфекции другому лицу лечение больных с Mycoplasma genitalium является обязательным. Половые партнеры подлежат лечению при наличии у них клинической симптоматики и лабораторных признаков воспалительного процесса мочеполового тракта. При обнаружении Mycoplasma genitalium во время беременности необходимо назначать терапию для предотвращения осложнений течения беременности и развития ВЗОМТ.
Кроме того, даже при отсутствии клинических признаков воспалительного процесса терапия показана при выявлении Mycoplasma hominis и/или Ureaplasma spp. у доноров спермы, лиц с диагнозом «бесплодие», женщин с невынашиванием беременности и перинатальными потерями в анамнезе. При отсутствии клинических проявлений с учетом риска развития осложнений или передачи инфекции другому лицу лечение больных с Mycoplasma genitalium является обязательным. Половые партнеры подлежат лечению при наличии у них клинической симптоматики и лабораторных признаков воспалительного процесса мочеполового тракта. При обнаружении Mycoplasma genitalium во время беременности необходимо назначать терапию для предотвращения осложнений течения беременности и развития ВЗОМТ.
Согласно клиническим рекомендациям по ведению больных ИППП и урогенитальными инфекциями, схема лечения урогенитальных заболеваний, вызванных Mycoplasma hominis и Ureaplasma spp., включает применение доксициклина моногидрата в дозе 100 мг два раза в сутки в течение десяти дней. В лечении беременных, особенно с отягощенным акушерским анамнезом и установленной массивной микоплазменной колонизацией влагалища, используется джозамицин. Джозамицин назначается внутрь в дозе 500 мг три раза в день в течение десяти дней.
По мнению докладчика, самые активные антибиотики для элиминации всех видов микоплазм из группы макролидов – джозамицин, из тетрациклинов – доксициклина моногидрат.
Воспалительные заболевания влагалища и вульвы
Характеристике воспалительных заболеваний влагалища и вульвы и методам их лечения посвятила свое выступление к.м.н., врач акушер-гинеколог высшей категории Научного центра акушерства, гинекологии и перинатологии им. В.И. Кулакова Марина Нестеровна КОСТАВА.
Филогенетически слизистая вульвы, влагалища и шейки матки – единое целое. Имеется выраженная взаимосвязь биоценоза влагалища и вульвы, поэтому поражения вульвы, влагалища и шейки матки предшествуют развитию более тяжелых ВЗОМТ и становятся фоном для восходящей инфекции. Микробиоценоз влагалища здоровых женщин репродуктивного возраста представляет собой биотоп, в котором могут обитать множество видов различных бактерий и вирусов. Видовой состав микрофлоры влагалища включает преимущественно облигатные и факультативные анаэробы. Облигатные (непатогенные и условно-патогенные) анаэробы в обязательном порядке входят в состав нормальной микрофлоры, препятствуют развитию патогенных микробов, попавших во влагалище. Представители факультативных микроорганизмов достаточно часто встречаются у здоровых женщин. Нормальное состояние биоценоза влагалища обеспечивается сбалансированным количеством микроорганизмов, их состав зачастую очень индивидуален.
Микробиоценоз влагалища здоровых женщин репродуктивного возраста представляет собой биотоп, в котором могут обитать множество видов различных бактерий и вирусов. Видовой состав микрофлоры влагалища включает преимущественно облигатные и факультативные анаэробы. Облигатные (непатогенные и условно-патогенные) анаэробы в обязательном порядке входят в состав нормальной микрофлоры, препятствуют развитию патогенных микробов, попавших во влагалище. Представители факультативных микроорганизмов достаточно часто встречаются у здоровых женщин. Нормальное состояние биоценоза влагалища обеспечивается сбалансированным количеством микроорганизмов, их состав зачастую очень индивидуален.
Ведущее место в вагинальном микробиоценозе занимают лактобактерии. Множество разновидностей лактобактерий обеспечивают нормальное состояние влагалищной среды, поддерживают уровень нормальной микрофлоры и предотвращают развитие воспалительных процессов. Основными из них являются Lactobacillus crispatus, Lactobacillus brevis, Lactobacillus acidophilus. При нарушении нормального уровня микрофлоры, возникающем при появлении патологического инфекционного агента или при чрезмерном размножении существующих микроорганизмов, во влагалище создаются условия для развития неспецифических инфекционно-воспалительных заболеваний.
Основными возбудителями воспалительных процессов во влагалище признаны представители неспецифической флоры (облигатно-анаэробные и факультативно-анаэробные грамположительные бактерии) и специфические инфекции. К последним относят трихомониаз, хламидиоз, кандидоз, сифилис, гонорею, вирусы простого герпеса и папилломы человека и др.
Неспецифические вагиниты составляют 60% среди инфекционно-воспалительных нетрансмиссионных заболеваний влагалища, обусловленных действием условно-патогенных микроорганизмов (Escherichia coli, стрептококки, стафилококки и др.). Выделяют три типа неспецифических вагинитов – бактериальный, аллергический смешанного и атопического генеза.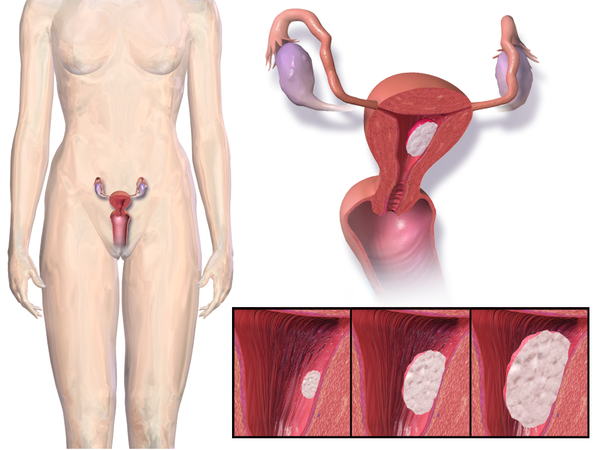
Условно-патогенные микроорганизмы, участвующие в воспалительном процессе, опасны чрезмерной активацией медиаторов воспаления макроорганизма. В этой связи длительно существующие неспецифические воспалительные процессы очень часто провоцируют развитие хронических цервицитов, которые в последующем не поддаются никакой медикаментозной терапии. Хронический воспалительный процесс – это открытые ворота для вируса папилломы человека, развития предраковых, раковых процессов за счет снижения локального иммунитета. При неспецифическом вагините отмечается дефицит иммуноглобулинов класса A, M, G.
Выделяются острая, подострая, хроническая (рецидивирующая) и субъективно асимптомная формы заболевания. Острая стадия неспецифического вагинита характеризуется выраженной гиперемией, отеком, петехиальными высыпаниями на слизистой оболочке влагалища и шейки матки. Процесс может сопровождаться выделениями: обильными или умеренными, серозными или гнойными, что обусловлено количеством лейкоцитов в экссудате. Подострая стадия проявляется гиперемией слизистой оболочки влагалища и шейки матки умеренно-выраженного характера, умеренными выделениями, стиханием болевых ощущений. В ряде случаев пациенты, перейдя в подострую стадию заболевания, решают прекратить лечение, считая себя здоровыми. В результате воспалительный процесс прогрессирует и переходит в хроническую стадию. На этом этапе отмечается незначительно выраженная гиперемия слизистой оболочки влагалища, умеренные выделения, зуд в области вульвы. Зуд бывает достаточно длительным, постоянным, пациентка начинает расчесывать поверхность вульвы, что может приводить к развитию дерматозов вульвы. При субъективно асимптомной форме неспецифического вагинита отмечается IV степень чистоты влагалищного содержимого, выраженная лейкоцитарная реакция и обильная бактериальная флора.
Морфологически чаще всего выделяют две формы воспаления влагалища: vaginitis simplex (серозно-гнойный вагинит) и vaginitis granularis (диффузный вагинит).
Серозно-гнойный вагинит – тяжелое гнойное воспаление, при котором слизистая оболочка резко утолщена, отечна, гиперемирована на всем протяжении, местами эрозирована, покрыта обильным гнойным отделяемым за счет повреждения многослойного плоского эпителия. При этом типе неспецифического вагинита могут образовываться эрозии на всей поверхности не только шейки матки, но и слизистой вульвы и влагалища. Пациенты жалуются в основном на боли в области наружных половых органов, усиливающиеся при ходьбе, мочеиспускании, обильные выделения, зуд. Выделения могут быть жидкими, водянистыми, гнойными, иногда пенистыми, могут становиться густыми и зловонными даже без наличия явного бактериального вагиноза за счет неспецифической микрофлоры. В тяжелых случаях могут появиться кровянистые выделения.
При хронической форме неспецифического вагинита длительно существующее поражение влагалища и вульвы способствует развитию выраженного воспаления области задней спайки и промежности, образованию трещин. Пациентки жалуются на выделения, зуд, чувство жжения, небольшие изъязвления в области вульвы и наружной трети влагалища, диспареунию.
Риск развития хронического воспаления повышают такие факторы, как частая смена полового партнера, инфекции, ИППП, несвоевременное обращение пациентки за гинекологической помощью, самолечение, неадекватная терапия вульвовагинита.
Хронические процессы приводят к дистрофическим изменениям в многослойном плоском эпителии, его повреждению, инфильтрации стромы лейкоцитами и лимфоцитами, развитию васкулитов, снижению выработки факторов локального и общего иммунитета, нарушению дифференциации клеток в процессе метаплазии. Таким образом, создается благоприятный фон для развития предрака и рака в области слизистой вульвы, влагалища и шейки матки.
Терапия неспецифических вульвовагинитов должна проводиться с учетом этиологических факторов, иначе через непродолжительный период времени может развиться рецидив заболевания.
На сегодняшний день отмечается неуклонный рост резистентности патогенных и условно-патогенных микроорганизмов к традиционным антибактериальным препаратам. В ряде исследований отмечены высокая устойчивость Enterobacteriaceae к фторхинолонам15, Enterococceae – к аминогликозидам16, повышение уровня резистентности Escherichia coli к левофлоксацину. Неоправданно широкое использование антибиотиков приводит к большому числу рецидивов заболеваний после применения комбинированных антибактериальных препаратов местного действия, усугублению дефицита лакто- и бифидофлоры влагалища.
Какая терапия – системная или местная комбинированная – имеет преимущества при неспецифическом вульвовагините? Результаты исследования продемонстрировали более высокую эффективность (лучшая эрадикация возбудителей заболевания) системной терапии такими препаратами, как Флемоклав Солютаб®, по сравнению с местной комбинированной терапией (неомицин, тернидазол, преднизолон и др.)17. Это обусловлено тем, что антибиотик широкого спектра действия, комбинированный препарат амоксициллина и клавулановой кислоты, ингибитора бета-лактамаз, Флемоклав Солютаб® активен в отношении грамположительных и грамотрицательных микроорганизмов, в том числе в отношении 100% устойчивых к метронидазолу анаэробов18. Комбинированный препарат Флемоклав Солютаб® доказал свою эффективность и безопасность, поэтому, по мнению М.Н. Коставы, его можно применять при лечении ВЗОМТ.
Заключение
Одним из этапов лечения больных с ВЗОМТ является адекватная антибактериальная терапия. При определении схемы лечения больных ВЗОМТ необходимо учитывать современные национальные и международные рекомендации, а также научно-исследовательские данные по резистентности возбудителей. Терапия подразумевает эмпирическое обеспечение элиминации патогенных микроорганизмов, включая хламидии, гонококки, трихомонады в нижних и верхних отделах половых органов.
Юнидокс Солютаб® (доксициклина моногидрат) – антибиотик широкого спектра действия из группы тетрациклинов. Препарат активен в отношении многих грамположительных и грамотрицательных микроорганизмов. Показаниями к применению препарата Юнидокс Солютаб® являются инфекционно-воспалительные заболевания, вызванные чувствительными к препарату микроорганизмами, в том числе инфекции мочеполовой системы. Согласно результатам исследований, доксициклин активен против большинства внутриклеточных возбудителей и рекомендован для лечения ВЗОМТ.
Флемоклав Солютаб® – комбинированный препарат амоксициллина и клавулановой кислоты – ингибитора бета-лактамаз. Клавулановая кислота обладает высокой тропностью к пенициллиназам, благодаря чему образует стабильный комплекс с ферментом, что предупреждает ферментативную деградацию амоксициллина под влиянием бета-лактамаз и расширяет спектр его действия. Поскольку препарат активен в отношении грамположительных и грамотрицательных микроорганизмов, включая штаммы, продуцирующие бета-лактамазы, он рекомендован к лечению инфекционно-воспалительных заболеваний нижних мочеполовых путей, ВЗОМТ.
Применение таких современных антибактериальных препаратов широкого спектра действия, как Юнидокс Солютаб® и Флемоклав Солютаб®, с учетом индивидуальных особенностей пациента является эффективным методом терапии ВЗОМТ.
Гендерные различия в воспалительных процессах могут объяснить худший прогноз для мужчин
Мы очень рады возможности ответить на комментарии Казимира и Дюшато относительно нашей статьи «Молекулярно-эпидемиологическая оценка недавнего возрождения инфекций, вызываемых вирусом паротита в Ирландии. , »Опубликовано в сентябрьском номере журнала Journal of Clinical Microbiology (2) за сентябрь 2010 г.
Потенциальные факторы, способствующие значительной предвзятости мужчин к острой вирусной инфекции паротита, о которой сообщалось в нашей недавней статье, предложены Казимиром и Дюшато в поддержку наших выводов. Основные обсуждаемые концепции включают ответ на вакцину, инфекцию, воспаление и аутоиммунитет, а возможные объяснения включают гормональные или генетико-хромосомные факторы.
Основные обсуждаемые концепции включают ответ на вакцину, инфекцию, воспаление и аутоиммунитет, а возможные объяснения включают гормональные или генетико-хромосомные факторы.
В литературе проясняются два момента. Во-первых, у мужчин не вырабатываются титры антител против эпидемического паротита в ответ на две дозы вакцинации против кори, эпидемического паротита и вируса краснухи (MMR), которые такие же высокие, как у женщин, что указывает на гендерные различия в гуморальных иммунных ответах (5). В настоящее время общепризнано, что иммунитет к вирусу паротита ослабевает, поэтому еще предстоит определить, демонстрируют ли мужчины более резкое снижение специфических антител к вирусу паротита, чем женщины.Наше исследование показало предвзятость мужчин к инфицированию вирусом паротита во всех изученных возрастных группах (данные не показаны), что позволяет предположить, что гормональный статус не играет роли. Во-вторых, несколько исследований группы Польши, в том числе исследования с участием близнецов, показали связь молекул лейкоцитарного антигена человека (HLA) с иммунными ответами, вызванными вакциной против эпидемического паротита, которые могут объяснять различия в реакциях, вызванных вакциной против эпидемического паротита (6).
Казимир и его коллеги (3) недавно рассмотрели влияние пола на продукцию цитокинов, участвующих в воспалении, изучая здоровых препубертатных мужчин, женщин и пациентов с синдромом Тернера, у которых есть генотип XO (X-моносомия).Интересно, что хотя все пациенты с синдромом Тернера — женщины, они показали мужской образец реактивности, что указывает на генетико-хромосомное влияние.
Преобладание женщин — обычная характеристика в случаях аутоиммунных заболеваний, которые, как предполагается, являются результатом комбинированного воздействия гормональных факторов и генетических факторов. Лучшим доказательством гормонального воздействия на аутоиммунитет являются исследования беременности: когда женщина беременна, активность заболевания снижается, но после родов происходит обострение болезни.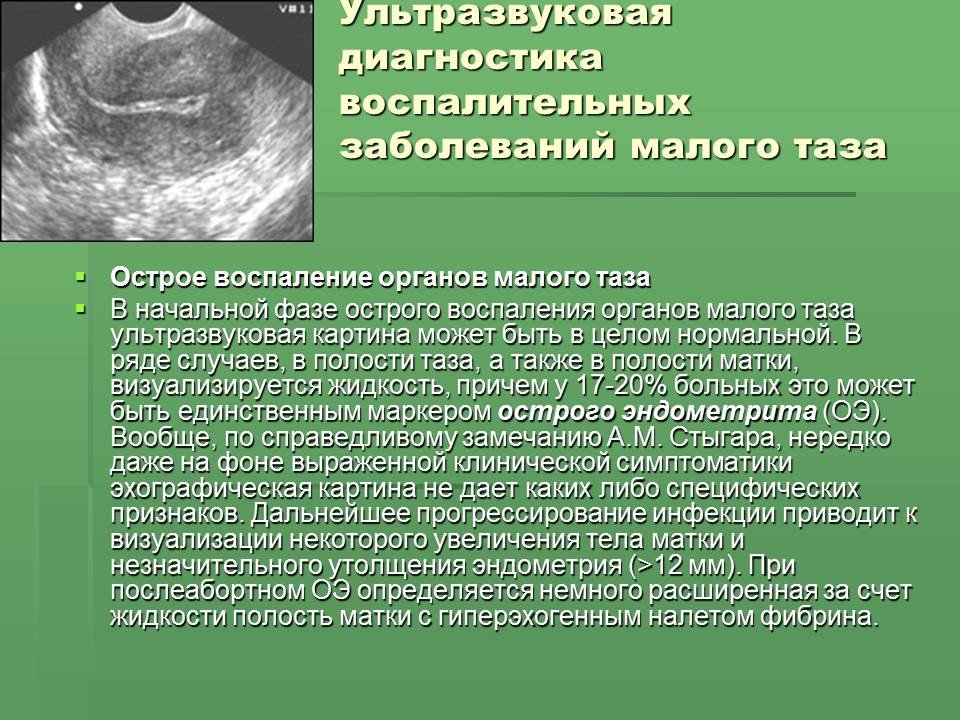 Также хорошо известно, что аллели главного комплекса гистосовместимости (MHC) связаны с восприимчивостью к большинству аутоиммунных заболеваний. Совсем недавно в нескольких сообщениях была обнаружена роль дозировки гена Х-хромосомы в аутоиммунитете через инактивацию и дупликацию (4). Кроме того, роль генов, расположенных на Х-хромосоме, в иммунной системе хорошо документирована при нескольких синдромах первичного иммунодефицита (1).
Также хорошо известно, что аллели главного комплекса гистосовместимости (MHC) связаны с восприимчивостью к большинству аутоиммунных заболеваний. Совсем недавно в нескольких сообщениях была обнаружена роль дозировки гена Х-хромосомы в аутоиммунитете через инактивацию и дупликацию (4). Кроме того, роль генов, расположенных на Х-хромосоме, в иммунной системе хорошо документирована при нескольких синдромах первичного иммунодефицита (1).
В заключение, углубление понимания генетических факторов, влияющих на иммунный ответ на вакцину, инфекционные агенты или воспалительные инсульты, позволит лучше понять механизмы разработки потенциальных персонализированных вакцин (5) и терапевтических подходов.
Что он делает с вашим телом
Воспаление. Скорее всего, вы слышали этот термин. В конце концов, это довольно модное слово в мире здоровья, связанное исследованиями со всем, от рассеянного склероза до болезни Альцгеймера, от сердечных заболеваний до рака и, да, даже тех сезонных насморков, от которых вы страдаете весной.
Но что это такое и что в первую очередь вызывает? Как узнать, являются ли эти боли или чувство летаргии просто результатом интенсивного занятия в тренажерном зале или чего-то более зловещего? И, если вы страдаете от воспаления в теле, игра окончена? Или есть шаги, которые вы можете предпринять, чтобы восстановить контроль и равновесие?
JGI / Джейми Гриль Getty Images
Это все популярные вопросы, которые возникают при поиске в Google — но зачем тратить время на поиск ответов в Интернете, если вы можете прочитать и найти все, что вам нужно знать о воспалении и о том, что оно делает с вашим телом, прямо здесь .Мы также собрали шесть советов экспертов о том, как это предотвратить. Простые.
Что такое воспаление в теле?
Когда дело доходит до воспаления, это история о двух половинах. Во-первых, у вас острое воспаление — когда такие симптомы, как боль, покраснение, отек, жар и неподвижность, возникают быстро и становятся серьезными за относительно короткий промежуток времени. Например, когда у вас болит горло, есть инфицированная царапина или травма лодыжки во время интенсивных упражнений.Воспаление должно уменьшиться через несколько дней или недель.
Например, когда у вас болит горло, есть инфицированная царапина или травма лодыжки во время интенсивных упражнений.Воспаление должно уменьшиться через несколько дней или недель.
Хроническое воспаление связано с такими состояниями, как рассеянный склероз, болезнь Альцгеймера, болезни сердца и рак
Во-вторых, у вас хроническое воспаление — это то, что обычно называют, когда вы слышите разговоры о «противовоспалительных диетах» и «воспалении, вызванном стрессом». Таким образом, хроническое воспаление является результатом длительного накопления определенного раздражителя или триггера и может длиться несколько месяцев и даже лет.Это может быть вызвано аутоиммунным заболеванием, которое случайно поражает здоровые ткани; когда организм не может успешно устранить причину острого воспаления; или при длительном воздействии раздражителя. И да, это включает пищевую непереносимость и аллергию.
«Воспаление — это попытка организма защитить себя, удалить вредные раздражители и начать процесс заживления», — говорит доктор Лиза Андерсон, получивший рейтинг Doctify. «В то время как острое воспаление — это здоровый процесс, так как конечным результатом является заживление, хроническое воспаление, напротив, может принести больше вреда, чем пользы, поскольку оно стимулирует иммунные клетки, которые могут атаковать здоровые участки тела и могут привести к нескольким заболеваниям, включая некоторые раки.’
К вашему сведению: с этого момента мы сосредоточимся на хроническом воспалении.
Как узнать, есть ли у вас воспаление в теле?
По словам доктора Андерсона, основными симптомами хронического воспаления являются:
- Боль в теле
- Усталость
- Депрессия и тревога
- Желудочно-кишечные проблемы
- Застой
- Частые инфекции
- Сухие глаза
- Одышка
- Кожные вспышки
- Увеличение веса / ожирение
При отсутствии лечения хроническое воспаление может привести к пародонтозу, атеросклерозу (образование бляшек в артериях), ревматоидному артриту, воспалительному заболеванию кишечника и симптомам диабета. «Очевидно, что это может иметь последствия для здоровья в долгосрочной перспективе», — говорит д-р Андерсон.
«Очевидно, что это может иметь последствия для здоровья в долгосрочной перспективе», — говорит д-р Андерсон.
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Некоторые люди подвержены более высокому риску хронического воспаления, чем другие. Наличие в семейном анамнезе аутоиммунных или хронических заболеваний, избыточный вес или ожирение, плохое питание и депрессия — все это увеличивает ваши шансы на заболевание.Если вы подозреваете, что у вас хроническое воспаление, запишитесь на индивидуальный сеанс к терапевту.
Что дальше? Скорее всего, они предложат вам анализ крови. «Тест на C-реактивный белок и тест СОЭ могут указывать на уровень хронического воспаления», — говорит д-р Андерсон. «Тогда состояние можно будет отслеживать и лечить, чтобы попытаться смягчить эту реакцию. Воспаление является актуальной областью исследований, поэтому новые методы лечения, такие как агенты, модифицирующие болезнь, все чаще заменяют более традиционные противовоспалительные препараты.’
Как уменьшить воспаление в организме?
1. Избегайте продуктов, вызывающих воспаление
Какие продукты вызывают воспаление? Подумайте о мясе, глютене, сахаре, алкоголе, насыщенных жирах и арахисе.
2. И восполняйте те, которые этого не делают.
Помимо средиземноморской диеты, рекомендованной доктором Андерсоном для предотвращения симптомов воспаления, Рози Миллен, также известная как «Мисс диетолог», раскрывает свои пять лучших антибиотиков. -Герои воспламенения:
- Ягоды.Например, черника и ежевика.
- Ананас. Этот фрукт содержит фермент бромелайн, который также обладает противовоспалительным действием.
- Сардины. Жирная рыба, такая как сардины, тунец, скумбрия и лосось, являются хорошими источниками незаменимых противовоспалительных жиров. Старайтесь есть не менее трех порций в неделю.
 Семена, в том числе конопля, лен, тыква и подсолнечник, а также орехи (миндаль, грецкие орехи, фундук, бразильский орех и пекан) — хорошая альтернатива, если вы не едите рыбу, и их можно легко перекусить.
Семена, в том числе конопля, лен, тыква и подсолнечник, а также орехи (миндаль, грецкие орехи, фундук, бразильский орех и пекан) — хорошая альтернатива, если вы не едите рыбу, и их можно легко перекусить. - Масло льняного семени холодного отжима. Поливайте салаты, чтобы усилить противовоспалительное действие.
- Травы. Ромашка и фенхель обладают противовоспалительным действием, поддерживают иммунную функцию и заживление.
- Вода. Жидкости доставляют лечебные питательные вещества к клеткам, где они необходимы, и удаляют продукты жизнедеятельности. Старайтесь выпивать восемь стаканов в день.
3. Регулярно занимайтесь спортом
Было доказано, что всего 20 минут оказывают противовоспалительное действие на организм.Кроме того, активный образ жизни поможет победить и другие триггеры — лишний вес и стресс. Бонус.
4. Сон
Выделите время и зафиксируйте его. Вот как можно заснуть, если вы боретесь с этим.
5. Не экономьте на гигиене полости рта
Регулярная чистка зубов щеткой и нитью может предотвратить заболевания пародонта, которые могут иметь связь с другими хроническими воспалительными заболеваниями.
6. Любите свой кишечник
Эти дружелюбные маленькие бактерии в вашем кишечнике были провозглашены героями во многих отношениях, и борьба с воспалениями — лишь еще одна область, в которой они преуспевают.Сделайте свою армию счастливой, добавив в свой рацион смесь пребиотиков и пробиотиков.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Борьба с воспалением — Harvard Health
Если вы когда-нибудь выкручивали колено, порезали палец или укусило насекомое, значит, вы не понаслышке сталкивались с воспалениями. Знакомые ощущения боли, покраснения, отека и тепла, возникающие в результате травмы или инфекции, являются отличительными признаками воспалительного процесса. Воспаление представляет собой важный механизм выживания, который помогает организму бороться с враждебными микробами и восстанавливать поврежденные ткани. Однако есть и другая сторона воспаления, которая может быть скорее вредной, чем полезной для здоровья человека. Существуют доказательства того, что воспаление, отчасти вызванное такими факторами, как ожирение, курение и малоподвижный образ жизни, способствует возникновению множества заболеваний.
Знакомые ощущения боли, покраснения, отека и тепла, возникающие в результате травмы или инфекции, являются отличительными признаками воспалительного процесса. Воспаление представляет собой важный механизм выживания, который помогает организму бороться с враждебными микробами и восстанавливать поврежденные ткани. Однако есть и другая сторона воспаления, которая может быть скорее вредной, чем полезной для здоровья человека. Существуют доказательства того, что воспаление, отчасти вызванное такими факторами, как ожирение, курение и малоподвижный образ жизни, способствует возникновению множества заболеваний.
Есть две формы воспаления: острое и хроническое.
Острое воспаление возникает быстро, обычно в течение нескольких минут, но обычно недолговечно. Многие из механизмов, которые срабатывают, чтобы уничтожить вторгшиеся микробы, переключают механизмы, чтобы убрать мертвые клетки и восстановить поврежденные. Этот цикл возвращает пораженный участок в состояние равновесия, и воспаление проходит в течение нескольких часов или дней.
Хроническое воспаление часто начинается с того же клеточного ответа, но переходит в длительное состояние, которое сохраняется в течение месяцев или лет, когда ответ иммунной системы не может устранить проблему.Кроме того, воспаление может оставаться активным даже после устранения первоначальной угрозы. В других случаях воспаление на низком уровне активируется даже тогда, когда нет явных травм или заболеваний. Без контроля иммунная система побуждает лейкоциты атаковать близлежащие здоровые ткани и органы, вызывая хронический воспалительный процесс, который играет центральную роль в некоторых из самых сложных заболеваний нашего времени, включая ревматоидный артрит, рак, болезни сердца, диабет и т. Д. астма и даже болезнь Альцгеймера.
В этом отчете будет изучена роль, которую хроническое воспаление играет в этих состояниях, а также будет предоставлена информация о широком спектре лекарств, доступных в настоящее время для облегчения симптомов. Выбор лекарств варьируется от простого аспирина, нестероидного противовоспалительного препарата, доступного уже более века, до лекарств, модифицирующих болезнь, и так называемых биопрепаратов, которые обещают более целенаправленное лечение.
Выбор лекарств варьируется от простого аспирина, нестероидного противовоспалительного препарата, доступного уже более века, до лекарств, модифицирующих болезнь, и так называемых биопрепаратов, которые обещают более целенаправленное лечение.
Образ жизни, диета и даже семейный анамнез играют роль в заболеваниях и состояниях, вызванных хроническим воспалением, и каждый из них будет обсуждаться по очереди.Понимание того, как хроническое воспаление влияет на здоровье, может улучшить разговор между вами и вашим врачом и ускорить лечение и профилактику.
Подготовлено редакторами Harvard Health Publishing при консультации Роберта Х. Шмерлинга, доктора медицины, члена-корреспондента медицинского факультета Гарвардской медицинской школы, отделения ревматологии, Старшего редактора Медицинского центра Бет Исраэль Диаконис, Harvard Health Publishing, 53 страницы (2020)
Гинекологические воспалительные заболевания — гинекология в медицинском центре ОН Клиник
Воспаление женских половых органов — распространенное заболевание в медицинской практике.Это представляет серьезную угрозу для здоровья женщины и ставит под сомнение вопрос о возможности будущего материнства.
Воспаление наружных женских органов и слизистых оболочек имеет инфекционную природу у женщин. Таким образом, организм реагирует на проникновение болезнетворных микроорганизмов и повреждение клеток. К наиболее частым воспалительным заболеваниям относятся:
- вульвит;
- кольпит;
- цервицит;
- аднексит;
- сальпинго;
- оофорит;
- эндометрит.
Воспалительные заболевания органов малого таза вызваны инфекцией. Однако это не значит, что он может проникать в организм только извне. В нашем организме «живут» различные условно-патогенные микроорганизмы:
- стафилококки;
- стрептококки;
- E. coli;
- грибковые организмы;
- Микоплазменные бактерии;
- гарднереллы и другие.

Встречаются на слизистых оболочках женских и мужских половых органов.Поэтому спровоцировать болезнь может даже банальное снижение иммунитета, после которого эти микроорганизмы выходят из «спячки» и начинают паразитировать.
Специфические воспалительные заболевания в гинекологии тоже не редкость. У женщин они могут быть вызваны аллергической реакцией на средства интимной гигиены или некоторые компоненты, входящие в состав спермы партнера.
Активное воспаление женских органов и симптомы вызваны:
- распущенность;
- генитальные инфекции;
- аборт;
- сильное переохлаждение;
- прием подозрительных лекарств без наблюдения врача;
- механическое повреждение эпителия и др.
Лечение — все о нелегкой борьбе
Лечение гинекологического воспаления женских органов — процесс непростой, но эффективный. Если женщина не начнет лечение или «отложит его», в ближайшее время она столкнется с серьезными осложнениями, в том числе с бесплодием.
Также последствия инфекционного воспалительного заболевания могут привести к нарушению менструального цикла, изменению анатомии матки и придатков, бесплодию и даже внематочной беременности. Если есть хоть малейший намек на воспалительные заболевания половых органов, следует немедленно оказать помощь.Помните, катастрофически велик риск возникновения опасных осложнений.
Как лечить воспаление женских половых органов и слизистых оболочек?
Медицинский персонал гинекологического отделения ОН Клиник имеет большой опыт лечения воспалительных заболеваний половых органов женщин. Мы отдаем предпочтение щадящему лечению, потому что иногда последствия лечения воспаления агрессивными антибиотиками приводят к не менее опасным проблемам со здоровьем.Воспаление наружных женских органов, лечение которого обязательно — серьезная опасность для всего организма!
В медицинском центре «ОН Клиник» женщине проводится лечение гинекологического воспаления с использованием физиотерапевтических процедур (лазеротерапия, ультразвук, магнитотерапия), а также полный комплекс необходимых мероприятий по восстановлению флоры влагалища после лечения.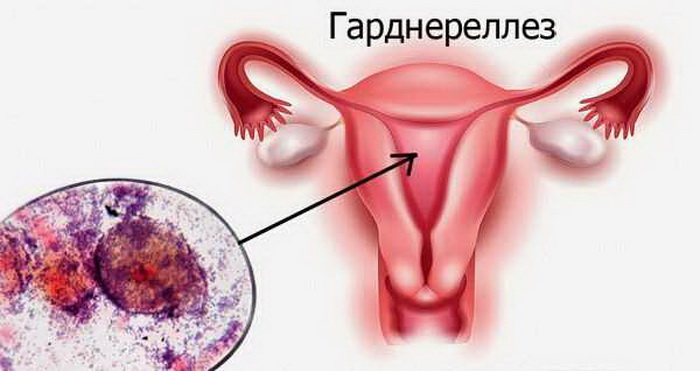 У нас есть эффективное лечение воспалительного процесса у женщин независимо от стадии заболевания!
У нас есть эффективное лечение воспалительного процесса у женщин независимо от стадии заболевания!
Симптомы — давайте определим
Воспалительные заболевания половых органов у женщин сопровождаются повышением температуры тела, появлением озноба и общим недомоганием.Признаки и симптомы воспаления женских органов легко определить методом диагностики и осмотров пациента. Они значительно изменяют показатели крови и биохимические показатели.
Также женские гинекологические воспалительные заболевания сопровождаются неприятными болевыми ощущениями внизу живота. Это вызывает у женщин серьезный дискомфорт независимо от степени и типа воспалительного заболевания. Причем конкретное выделение может происходить в продвинутых формах.Такие выделения при воспалении половых органов у женщин имеют стойкий нехарактерный запах и цвет.
Воспалительные процессы в гинекологии у женщин могут протекать в острой и хронической формах в зависимости от характера и типа заболевания. Если заболевание является хроническим процессом, его симптомы выражены не так ярко. Их легко обнаружить по изменениям в других системах организма и органов при медицинском исследовании.
С нашей помощью женщина сможет быстро и безболезненно избавиться от проблемы.Лечение в ON Clinic не навредит вашему здоровью и не повлияет на будущее потомство. Записаться на прием к врачу-гинекологу в ON Clinic просто — позвоните по телефону или запишитесь на прием онлайн. Ждем вас сегодня!
Воспалительные заболевания органов малого таза — причины
Воспалительное заболевание органов малого таза (ВЗОМТ) вызывается инфекцией, развивающейся в верхних отделах половых путей женщины.
В большинстве случаев заболевание вызвано бактериальной инфекцией, распространяющейся из влагалища или шейки матки (вход в матку) в матку, маточные трубы и яичники.
ВЗОМТ часто вызывается более чем одним типом бактерий, и врачам иногда бывает трудно определить, какие именно из них ответственны.
Это означает, что будет назначена комбинация антибиотиков для лечения различных бактерий.
Инфекции, передаваемые половым путем (ИППП)
Примерно в 1 из 4 случаев ВЗОМТ вызывается инфекцией, передающейся половым путем (ИППП), такой как хламидиоз, гонорея или микоплазма гениталий.
Эти бактерии обычно поражают только шейку матки, где их можно легко вылечить одной дозой антибиотика.
Но если их не лечить, существует риск попадания бактерий в верхние половые пути.
По оценкам, у 1 из 10 женщин с нелеченым хламидиозом может развиться ВЗОМТ в течение года.
Другие причины
Во многих случаях причина инфекции, приводящей к ВЗОМТ, неизвестна.
Иногда обычно безобидные бактерии, обнаруженные во влагалище, могут пройти через шейку матки в репродуктивные органы.
Хотя эти бактерии безвредны для влагалища, они могут вызывать инфекции в других частях тела.
Это наиболее вероятно, если:
Какие области могут быть заражены?
Если инфекция распространяется вверх от влагалища и шейки матки, это может вызвать воспаление:
- Выстилка матки (эндометрий)
- маточные трубы
- Ткань вокруг матки
- яичники
- Выстилка внутренней части живота (брюшины)
Карманы инфицированной жидкости, называемые абсцессами, также могут развиваться в яичниках и маточных трубах.
Кто подвергается наибольшему риску?
Любая женщина может получить ВЗОМТ, но у вас больше шансов получить его, если вы:
- иметь более 1 полового партнера
- иметь нового сексуального партнера
- имеют историю ИППП
- ранее имели PID
- младше 25 лет
- начал заниматься сексом в молодом возрасте
Последняя проверка страницы: 6 августа 2018 г.
Срок следующего рассмотрения: 6 августа 2021 г.
Воспалительное заболевание тазовых органов: предпосылки, патофизиология, этиология
Wiesenfeld HC, Hillier SL, Meyn LA, Amortegui AJ, Sweet RL.Субклинические воспалительные заболевания органов малого таза и бесплодие. Акушерский гинекол . 2012 июл.120 (1): 37-43. [Медлайн].
Ривлин М.Э., Хант Я. Разрыв тубовариального абсцесса. Необходима ли гистерэктомия? Акушерский гинекол . 1977 Ноябрь 50 (5): 518-22. [Медлайн].
Laohaburanakit P, Treevijitsilp P, Tantawichian T., Bunyavejchevin S. Разрыв тубовариального абсцесса на поздних сроках беременности. Отчет о болезни. Дж Репрод Мед . 1999 июн.44 (6): 551-5. [Медлайн].
De Temmerman G, Villeirs GM, Verstraete KL. Разрыв тубовариального абсцесса, вызывающий перитонит у женщины в постменопаузе. Сложный диагноз при визуализации. JBR-BTR . 2003 март-апрель. 86 (2): 72-3. [Медлайн].
Пауэрс К., Лазару Г., Грестон В. М., Михаил М. Разрыв тубовариального абсцесса передней брюшной стенки: клинический случай. Дж Репрод Мед . 2007 Март 52 (3): 235-7. [Медлайн].
Ворковски К.А., Берман С. Руководство по лечению заболеваний, передающихся половым путем, 2010. MMWR Recomm Rep . 2010 17 декабря. 59: 1-110. [Медлайн]. [Полный текст].
Patton DL, Wolner-Hanssen P, Zeng W., Lampe M, Wong K, Stamm WE, et al. Роль сперматозоидов в патогенезе сальпингита Chlamydia trachomatis на модели приматов. Секс Трансмиссия . 1993 июль-август. 20 (4): 214-9. [Медлайн].
Паавонен Я.Инфекции женских половых путей Chlamydia trachomatis: современное состояние. Энн Мед . 2012 Февраль 44 (1): 18–28. [Медлайн].
Тейлор Б.Д., Дарвилл Т., Феррелл Р.Э., Каммерер С.М., Несс Р.Б., Хаггерти К.Л. Варианты генов toll-подобных рецепторов 1 и 4 связаны с Chlamydia trachomatis у женщин с воспалительными заболеваниями органов малого таза. J Заразить Dis . 2012 15 февраля. 205 (4): 603-9. [Медлайн]. [Полный текст].
den Hartog JE, Ouburg S, Land JA, et al.Играют ли генетические черты хозяина в бактериальной сенсорной системе роль в развитии патологии маточных труб, ассоциированной с Chlamydia trachomatis, у женщин с субфертильными формами? BMC Infect Dis . 21 июля 2006 г. 6: 122.
[Рекомендации] Королевский колледж акушеров и гинекологов (RCOG). Ведение острых воспалительных заболеваний органов малого таза . Лондон (Великобритания): Королевский колледж акушеров и гинекологов (RCOG); 2008 Ноябрь [Полный текст].
Herzog SA, Althaus CL, Heijne JC, Oakeshott P, Kerry S, Hay P и др.Время прогрессирования от инфекции Chlamydia trachomatis до воспалительного заболевания органов малого таза: исследование с математическим моделированием. BMC Infect Dis . 2012 11 августа, 12:18. [Медлайн]. [Полный текст].
Hillis SD, Wasserheit JN. Скрининг на хламидиоз — ключ к профилактике воспалительных заболеваний органов малого таза. N Engl J Med . 1996 г. 23 мая. 334 (21): 1399-401. [Медлайн].
Крючок EW, Handsfield HH. Гонококковые инфекции у взрослых.Холмс К.К., Спарлинг П.Ф., Штамм В.Е. и др. ред. Болезни, передаваемые половым путем . 4-е издание. Нью-Йорк: McGraw Hill, Inc; 2008. 627-645.
Mylonas I. Инфекция женских половых органов, вызванная Chlamydia trachomatis: куда мы направляемся ?. Arch Gynecol Obstet . 2012 май. 285 (5): 1271-85. [Медлайн].
Росс JD. Является ли Mycoplasma genitalium причиной воспалительных заболеваний органов малого таза? Инфекция Dis Clin North Am . 2005 июня 19 (2): 407-13.[Медлайн].
Bjartling C, Osser S, Persson K. Mycoplasma genitalium при цервиците и воспалительных заболеваниях органов малого таза среди женщин в гинекологической амбулатории. Am J Obstet Gynecol . 2012 июн. 206 (6): 476.e1-8. [Медлайн].
Бравендер Т, Матсон, Южная Каролина. Подростки, ВМС, ВЗОМТ и энтерококк: отчет о двух случаях. Дж. Педиатр-Адолеск-Гинеколь . 2012 июн.25 (3): e73-4. [Медлайн].
Аван Б.И., Фатми З., Рашид С.Сравнение клинических и лапароскопических особенностей бесплодных женщин, страдающих генитальным туберкулезом (ТБ), воспалительными заболеваниями органов малого таза (ВЗОМТ) или эндометриозом. Дж. Пак Мед Ассо . 2001 ноябрь 51 (11): 393-9. [Медлайн].
Cherpes TL, Wiesenfeld HC, Melan MA, Kent JA, et al. Связь между воспалительным заболеванием органов малого таза, инфекцией Trichomonas vaginalis и положительной серологией на вирус простого герпеса 2 типа. Секс Трансмиссия . 2006. 33: 747-52.
Джарвис, Джорджия, Чанг, TL. Модуляция передачи ВИЧ Neisseria gonorrhoeae: молекулярные и иммунологические аспекты. Curr HIV Res . 2012 Апрель 10 (3): 211-7. [Медлайн].
Brunham RC, Kimani J, Bwayo J, Maitha G, Maclean I, Yang C и др. Эпидемиология Chlamydia trachomatis в основной группе болезней, передающихся половым путем. J Заразить Dis . 1996 Апрель 173 (4): 950-6. [Медлайн].
Бьяртлинг С., Оссер С., Джонссон А., Перссон К.Клинические проявления и эпидемиология нового генетического варианта Chlamydia trachomatis. Секс Трансмиссия . 2009 Сентябрь, 36 (9): 529-35. [Медлайн].
Киннунен А., Моландер П., Моррисон Р., Лехтинен М., Карттунен Р., Тийтинен А. и др. Хламидийный белок теплового шока 60 — специфические Т-клетки в воспаленной сальпингеальной ткани. Fertil Steril . 2002, январь 77 (1): 162-6. [Медлайн].
Makepeace BL, Watt PJ, Heckels JE, Christodoulides M.Взаимодействие Neisseria gonorrhoeae со зрелыми белками непрозрачности макрофагов человека влияет на выработку провоспалительных цитокинов. Заражение иммунной . 2001 Mar.69 (3): 1909-13. [Медлайн]. [Полный текст].
Haggerty CL, Totten PA, Tang G, Astete SG, Ferris MJ, Norori J, et al. Выявление новых микробов, связанных с воспалительными заболеваниями органов малого таза и бесплодием. Заражение, передающееся половым путем . 2016 Сентябрь 92 (6): 441-6. [Медлайн].
Балтик С.Новые микробы, связанные с воспалительными заболеваниями органов малого таза, бесплодием. Информация о здоровье Reuters. Доступно на http://www.medscape.com/viewarticle/859843. 4 марта 2016 г .; Доступ: 9 января 2017 г.
Чемпион JD, Пайпер Дж., Шайн Р.Н., Пердью СТ, Ньютон Э.Р. Женщины из числа меньшинств с заболеваниями, передающимися половым путем: сексуальное насилие и риск воспалительных заболеваний органов малого таза. Res Nurs Health . 2001 24 февраля (1): 38-43. [Медлайн].
Ness RB, Soper DE, Holley RL, Peipert J, Randall H, Sweet RL и др.Спринцевание и эндометрит: результаты исследования PID Assessment and Clinical Health (PEACH). Секс Трансмиссия . 2001 апр. 28 (4): 240-5. [Медлайн].
Ness RB, Hillier SL, Kip KE, Richter HE, Soper DE, Stamm CA, et al. Спринцевание, воспалительное заболевание органов малого таза и возникновение гонококковой и хламидийной генитальной инфекции в когорте женщин из группы высокого риска. Am J Epidemiol . 2005 15 января. 161 (2): 186-95. [Медлайн].
Куманс Э. Х., Кендрик Дж. С..Предотвращение неблагоприятных последствий бактериального вагиноза: программа общественного здравоохранения и повестка дня исследований. Секс Трансмиссия . 2001 Май. 28 (5): 292-7. [Медлайн].
Ness RB, Hillier SL, Kip KE, Soper DE, Stamm CA, McGregor JA и др. Бактериальный вагиноз и риск воспалительных заболеваний органов малого таза. Акушерский гинекол . 2004 Октябрь 104 (4): 761-9. [Медлайн].
Ness RB, Soper DE, Holley RL, Peipert J, Randall H, Sweet RL и др. Гормональная и барьерная контрацепция и риск заболеваний верхних отделов половых путей в исследовании PID Evaluation and Clinical Health (PEACH). Am J Obstet Gynecol . 2001 июл.185 (1): 121-7. [Медлайн].
Shelton JD. Риск клинического воспалительного заболевания органов малого таза, связанного с внутриматочной спиралью. Ланцет . 2001, 10 февраля. 357 (9254): 443. [Медлайн].
[Рекомендации] CDC, Workowski KA, Berman SM. Руководство по лечению болезней, передающихся половым путем, 2006. MMWR Recomm Rep . 4 августа 2006 г. 55 (RR-11): 1-94.
Келли Е.К., Рудинский SW.Внутриматочная контрацепция: актуальные научно обоснованные рекомендации. J Здоровье женщин-акушерок . 2007 сентябрь-октябрь. 52 (5): 505-7. [Медлайн].
Мейрик О. Внутриматочные спирали — инфекции верхних и нижних половых путей. Контрацепция . 2007. 06; 75 (6 Suppl /): S41-7.
Центры по контролю и профилактике заболеваний. Воспалительные заболевания органов малого таза — ВЗОМТ. Информационный бюллетень CDC. Доступно по адресу http://www.cdc.gov/std/pid/stdfact-pid.htm.Доступ: 9 декабря 2012 г.
Sufrin CB, Postlethwaite D, Armstrong MA, Merchant M, Wendt JM, Steinauer JE. Скрининг Neisseria gonorrhea и Chlamydia trachomatis при введении внутриматочной спирали и воспалительных заболеваниях органов малого таза. Акушерский гинекол . 2012 декабрь 120 (6): 1314-21. [Медлайн].
Viberga I, Odlind V, Lazdane G, Kroica J, Berglund L, Olofsson S. Микробиологический профиль женщин с воспалительными заболеваниями органов малого таза в связи с использованием ВМС. Инфекция Dis Obstet Gynecol . 2005 декабрь 13 (4): 183-90. [Медлайн]. [Полный текст].
Левгур М., Дювивье Р. Воспалительные заболевания тазовых органов после стерилизации маточных труб: обзор. Наблюдение за акушерскими гинеколами . 2000, январь, 55 (1): 41-50. [Медлайн].
Sutton MY, Sternberg M, Zaidi A, St Louis ME, Markowitz LE. Тенденции выписки из больниц при воспалительных заболеваниях органов малого таза и амбулаторных посещений, США, 1985–2001 гг. Секс Трансмиссия .2005 Декабрь 32 (12): 778-84. [Медлайн].
Ness RB, Smith KJ, Chang CC, Schisterman EF, Bass DC. Прогнозирование воспалительных заболеваний органов малого таза у молодых, одиноких, сексуально активных женщин. Секс Трансмиссия . 2006 марта 33 (3): 137-42. [Медлайн].
Sorbye IK, Jerve F, Staff AC. Уменьшение числа госпитализированных женщин с воспалительными заболеваниями органов малого таза в Осло за последнее десятилетие. Acta Obstet Gynecol Scand . 2005 Март 84 (3): 290-6.[Медлайн].
Всемирная организация здравоохранения. Инфекции, передающиеся половым путем. Доступно на http://www.who.int/mediacentre/factsheets/fs110/en/. Доступ: 2 февраля 2010 г.
Low N, Broutet N, Adu-Sarkodie Y, Barton P, Hossain M, Hawkes S. Глобальный контроль инфекций, передаваемых половым путем. Ланцет . 2006 декабрь 2. 368 (9551): 2001–16. [Медлайн].
Kamwendo F, Forslin L, Bodin L, Danielsson D. Программы по уменьшению воспалительных заболеваний органов малого таза — опыт Швеции. Ланцет . 1998. 351 Suppl 3: 25-8. [Медлайн].
Kamwendo F, Forslin L, Bodin L, Danielsson D. Снижение заболеваемости острым воспалительным заболеванием тазовых органов, связанным с гонореей и хламидиозом. 25-летнее исследование, проведенное в городской зоне центральной Швеции. Секс Трансмиссия . 1996 сентябрь-октябрь. 23 (5): 384-91. [Медлайн].
Баникарим C, Чако MR. Воспалительные заболевания органов малого таза у подростков. Адолеск Мед Клин . 2004 июн.15 (2): 273-85, viii. [Медлайн].
Zeger W, Holt K. Гинекологические инфекции. Emerg Med Clin North Am . 2003 21 августа (3): 631-48. [Медлайн].
Liou TH, Wu CW, Hao WR, Hsu MI, Liu JC, Lin HW. Риск инфаркта миокарда у женщин с воспалительными заболеваниями органов малого таза. Инт Дж. Кардиол . 2012 20 января [Medline].
Chen PC, Tseng TC, Hsieh JY, Lin HW. Связь между инсультом и пациентами с воспалительными заболеваниями органов малого таза: общенациональное популяционное исследование, проведенное на Тайване. Инсульт . 2011 июл.42 (7): 2074-6. [Медлайн].
Lin HW, Tu YY, Lin SY, Su WJ, Lin WL, Lin WZ, et al. Риск рака яичников у женщин с воспалительными заболеваниями органов малого таза: популяционное исследование. Ланцет Онкол . 2011 Сентябрь 12 (9): 900-4. [Медлайн].
Simms I, Stephenson JM, Mallinson H, Peeling RW, Thomas K, Gokhale R, et al. Факторы риска, связанные с воспалительными заболеваниями органов малого таза. Заражение, передающееся половым путем .2006 декабрь 82 (6): 452-7. [Медлайн]. [Полный текст].
Toth M, Patton DL, Esquenazi B, Shevchuk M, Thaler H, Divon M. Связь между Chlamydia trachomatis и аномальным маточным кровотечением. Ам Дж Репрод Иммунол . 2007 май. 57 (5): 361-6. [Медлайн].
Peipert JF, Ness RB, Blume J, Soper DE, Holley R, Randall H и др. Клинические предикторы эндометрита у женщин с симптомами и признаками воспалительного заболевания органов малого таза. Am J Obstet Gynecol .2001 Apr, 184 (5): 856-63; обсуждение 863-4. [Медлайн].
Molander P, Finne P, Sjoberg J, Sellors J, Paavonen J. Согласие наблюдателя с лапароскопической диагностикой воспалительных заболеваний органов малого таза с использованием фотографий. Акушерский гинекол . 2003 май. 101 (5, п. 1): 875-80. [Медлайн].
Risser WL, Risser JM, Benjamins LJ, Feldmann JM. Заболеваемость синдромом Фитц-Хью-Кертиса у подростков с воспалительными заболеваниями органов малого таза. Дж. Педиатр-Адолеск-Гинеколь .2007 июн.20 (3): 179-80. [Медлайн].
Sanfilippo JS. Тихая эпидемия хламидиоза: чего нам здесь не хватает ?. Дж. Педиатр-Адолеск-Гинеколь . 2008 21 октября (5): 231-2. [Медлайн].
Haggerty CL, Несс РБ. Новейшие подходы к лечению воспалительных заболеваний органов малого таза: обзор недавних рандомизированных клинических исследований. Clin Infect Dis . 2007 г., 1. 44 (7): 953-60. [Медлайн].
Тукева Т.А., Аронен Х.Дж., Карьялайнен П.Т., Моландер П., Паавонен Т., Паавонен Дж.МРТ при воспалительных заболеваниях органов малого таза: сравнение с лапароскопией и УЗИ. Радиология . 1999 Январь 210 (1): 209-16. [Медлайн].
Бернетт AM, Андерсон CP, Цванк Мэриленд. Лабораторно подтвержденная частота гонореи и / или хламидиоза при клинически диагностированных воспалительных заболеваниях органов малого таза и цервиците. Am J Emerg Med . 2012 Сентябрь 30 (7): 1114-7. [Медлайн].
Шуман С.А., Стюарт С.М., Бут Р.А., Смит С.Д., Уилкокс М.Н., Уилсон Дж. Д..Оценка наилучшего единственного образца для обнаружения хламидиоза у женщин с симптомами и без: диагностическое тестовое исследование. BMJ . 12 декабря 2012 г. 345: e8013. [Медлайн]. [Полный текст].
Тейлор-Робинсон Д., Стейси К.М., Дженсен Дж. С., Томас Б.Дж., Мандей ЧП. Дальнейшие наблюдения, в основном серологические, за группой женщин с воспалительными заболеваниями органов малого таза или без них. Int J STD AIDS . 2009 20 октября (10): 712-8. [Медлайн].
Thomassin-Naggara I, Darai E, Bazot M.Гинекологическая инфекция органов малого таза: какова роль визуализации ?. Диагностика интервалов изображений . 2012 июн. 93 (6): 491-9. [Медлайн].
Хорроу ММ. УЗИ воспалительных заболеваний органов малого таза. Ультразвук Q . 2004 г. 20 (4): 171-9. [Медлайн].
Goharkhay N, Verma U, Maggiorotto F. Сравнение дренажа под контролем КТ или УЗИ с сопутствующим внутривенным введением антибиотиков и только внутривенным антибиотиком при лечении тубо-яичниковых абсцессов. Ультразвуковой акушерский гинеколь . 2007 29 января (1): 65-9. [Медлайн].
Del Frate C, Girometti R, Pittino M, et al. Эндометриоз глубокого забрюшинного таза: внешний вид МРТ с лапароскопической корреляцией. Радиография . 2006. 26 (6): 1705-18.
Ромеро Р., Эспиноза Дж., Мазор М. Может ли инфекция / воспаление эндометрия объяснить неудачу имплантации, самопроизвольный аборт и преждевременные роды после экстракорпорального оплодотворения ?. Fertil Steril . 2004 Октябрь 82 (4): 799-804. [Медлайн].
Лю Б., Донован Б., Хокинг Дж. С., Нокс Дж., Сильвер Б., Гай Р. Улучшение соблюдения рекомендаций по диагностике и лечению воспалительных заболеваний органов малого таза: систематический обзор. Инфекция Dis Obstet Gynecol . 2012. 2012: 325108. [Медлайн]. [Полный текст].
Simms I, Vickers MR, Stephenson J, Rogers PA, Nicoll A. Национальная оценка диагностики, лечения и ведения ВЗОМТ в общей практике: Англия и Уэльс. Int J STD AIDS . 2000 июл.11 (7): 440-4. [Медлайн].
Shih TY, Gaydos CA, Rothman RE, Hsieh YH. Плохое соблюдение провайдером рекомендаций по лечению Центров по контролю и профилактике заболеваний при посещении отделений неотложной помощи США с диагнозом воспалительного заболевания органов малого таза. Секс Трансмиссия . 2011 Апрель 38 (4): 299-305. [Медлайн].
Scholes D, Stergachis A, Heidrich FE, Andrilla H, Holmes KK, Stamm WE. Профилактика воспалительных заболеваний органов малого таза путем скрининга на хламидийную инфекцию шейки матки. N Engl J Med . 1996 г. 23 мая. 334 (21): 1362-6. [Медлайн].
Трент М., Хаггерти К.Л., Дженнингс Дж. М., Ли С., Басс Д. К., Несс Р. Неблагоприятные исходы для репродуктивного здоровья подростков после воспалительного заболевания органов малого таза. Arch Pediatr Adolesc Med . 2011 Январь 165 (1): 49-54. [Медлайн].
Anschuetz GL, Asbel L, Spain CV, et al. Связь между усиленным скринингом на Chlamydia trachomatis и Neisseria gonorrhoeae и сокращением последствий среди женщин. J Здоровье подростков . 2012 июль 51 (1): 80-5. [Медлайн].
Целевая группа превентивных служб США. Доступны на . Скрининг на хламидийную инфекцию. Доступно на http://www.ahrq.gov/clinic/uspstf/uspschlm.htm. Доступ: 26 марта 2010 г.
Gift TL, Gaydos CA, Kent CK, Marrazzo JM, Rietmeijer CA, Schillinger JA, et al. Стоимость программы и экономическая эффективность скрининга мужчин на хламидиоз для предотвращения воспалительных заболеваний органов малого таза у женщин. Секс Трансмиссия . 2008, 35 ноября (11 приложение): S66-75. [Медлайн].
Ирвин К.Л., Мурман А.С., О’Салливан М.Дж., Сперлинг Р., Кестлер М.Э., Сото И. и др. Влияние инфекции вируса иммунодефицита человека на воспалительные заболевания органов малого таза. Акушерский гинекол . 2000 апр. 95 (4): 525-34. [Медлайн].
Mugo NR, Kiehlbauch JA, Nguti R, Meier A, Gichuhi JW, Stamm WE, et al. Влияние инфекции вируса иммунодефицита человека-1 на исход лечения острого сальпингита. Акушерский гинекол . 2006 апр. 107 (4): 807-12. [Медлайн].
Трент М., Эллен Дж. М., Уокер А. Воспалительные заболевания органов малого таза у подростков: оказание помощи в педиатрических амбулаторных условиях. Скорая педиатрическая помощь . 2005 21 июля (7): 431-6. [Медлайн].
Ness RB, Soper DE, Holley RL, et al. для исследователей исследования тазовых воспалительных заболеваний и клинического состояния здоровья (PEACH). Эффективность стратегий стационарного и амбулаторного лечения женщин с воспалительными заболеваниями органов малого таза: результаты рандомизированного исследования оценки воспалительных заболеваний органов малого таза и клинического состояния здоровья (PEACH). Am J Obstet Gynecol . 2001. 186: 929-37.
Savaris RF, Teixeira LM, Torres TG, Edelweiss MI, Moncada J, Schachter J. Сравнение цефтриаксона с азитромицином или доксициклином при воспалительных заболеваниях органов малого таза: рандомизированное контролируемое исследование. Акушерский гинекол . 2007 июл.110 (1): 53-60. [Медлайн].
Баккен И.Дж., Гадери С. Заболеваемость воспалительными заболеваниями органов малого таза в большой группе женщин, протестированных на Chlamydia trachomatis: последующее историческое исследование. BMC Infect Dis . 14 августа 2009 г. 9 (1): 130.
Bevan CD, Ridgway GL, Rothermel CD. Эффективность и безопасность азитромицина в качестве монотерапии или в сочетании с метронидазолом по сравнению с двумя стандартными схемами лечения множественными лекарственными препаратами для лечения острого воспалительного заболевания органов малого таза. J Int Med Res . 2003 янв-фев. 31 (1): 45-54. [Медлайн].
Bradshaw CS, Chen MY, Fairley CK. Сохранение Mycoplasma genitalium после терапии азитромицином. PLoS One . 2008. 3 (11): e3618. [Медлайн]. [Полный текст].
[Рекомендации] CDC. Обновление рекомендаций CDC по лечению заболеваний, передающихся половым путем, 2006 г. Фторхинолоны больше не рекомендуются для лечения гонококковых инфекций. MMWR Morb Mortal Wkly Rep . 13 апреля 2007 г. 56 (14): 332-6.
[Рекомендации] Центры по контролю и профилактике заболеваний (CDC). Обновление рекомендаций CDC по лечению заболеваний, передающихся половым путем, 2010 г .: оральные цефалоспорины больше не рекомендуются для лечения гонококковых инфекций. MMWR Morb Mortal Wkly Rep . 2012 10 августа; 61 (31) :. 590-4. [Медлайн]. [Полный текст].
CDC. Воспалительное заболевание тазовых органов (ВЗОМТ). Руководство по лечению заболеваний, передающихся половым путем, 2015 г. Доступно по адресу https://www.cdc.gov/std/tg2015/pid.htm. 4 июня 2015 г .; Дата обращения: 16 декабря 2016 г.
Trabert B, Waterboer T, Idahl A, Brenner N, Brinton LA, Butt J, et al. Антитела против Chlamydia trachomatis и риск рака яичников в двух независимых популяциях. J Национальный онкологический институт . 2018 21 мая. [Medline].
Бернетт AM, Андерсон CP, Цванк Мэриленд. Лабораторно подтвержденная частота гонореи и / или хламидиоза при клинически диагностированных воспалительных заболеваниях органов малого таза и цервиците. Am J Emerg Med . 2012 Сентябрь 30 (7): 1114-7. [Медлайн].
Ness RB, Hillier SL, Kip KE, Soper DE, Stamm CA, McGregor JA и др. Бактериальный вагиноз и риск воспалительных заболеваний органов малого таза. Акушерский гинекол .2004 Октябрь 104 (4): 761-9. [Медлайн].
Kreisel K, Torrone E, Bernstein K, Hong J, Gorwitz R. Распространенность воспалительных заболеваний тазовых органов у женщин репродуктивного возраста, имеющих сексуальный опыт — США, 2013-2014 гг. MMWR Morb Mortal Wkly Rep . 2017 27 января. 66 (3): 80-83. [Медлайн].
Заключительная рекомендация Хламидиоз и гонорея: скрининг. Целевая группа по профилактическим услугам США. Доступно по адресу https://www.uspreventiveservicestaskforce.org / Page / Document / RecommendedStatementFinal / chlamydia-and-gonorrhea-screening. Сентябрь 2014 г .; Дата обращения: 27 февраля 2019 г.
Peipert JF, Ness RB, Blume J, Soper DE, Holley R, Randall H и др. Клинические предикторы эндометрита у женщин с симптомами и признаками воспалительного заболевания органов малого таза. Am J Obstet Gynecol . 2001 Apr, 184 (5): 856-63; обсуждение 863-4. [Медлайн].
Bjartling C, Osser S, Persson K. Mycoplasma genitalium при цервиците и воспалительных заболеваниях органов малого таза среди женщин в гинекологической амбулатории. Am J Obstet Gynecol . 2012 июн. 206 (6): 476.e1-8. [Медлайн].
Руководство по лечению заболеваний, передающихся половым путем: воспалительные заболевания органов малого таза (ВЗОМТ). Центры по контролю и профилактике заболеваний. Доступно по адресу https://www.cdc.gov/std/tg2015/pid.htm. 4 июня 2015 г .; Дата обращения: 27 февраля 2019 г.
[Рекомендации] Charvériat A, Fritel X. [Диагностика воспалительных заболеваний органов малого таза: клинические, параклинические, визуализирующие и лапароскопические критерии.Рекомендации CNGOF и SPILF по воспалительным заболеваниям органов малого таза. Gynecol Obstet Fertil Senol . 2019 13 марта [Medline].
[Рекомендации] Cazanave C, de Barbeyrac B. [Воспалительные заболевания органов малого таза: микробиологический диагноз — Рекомендации CNGOF и SPILF по воспалительным заболеваниям органов малого таза]. Gynecol Obstet Fertil Senol . 2019 13 марта [Medline].
[Рекомендации] Ах-Кит X, Хоарау Л., Грэсслин О., Брун Дж. [Последующее наблюдение и консультирование после воспалительных заболеваний органов малого таза: Руководство по воспалительным заболеваниям тазовых органов CNGOF и SPILF]. Gynecol Obstet Fertil Senol . 2019 13 марта [Medline].
Воспаление и болезни сердца | Американская кардиологическая ассоциация
Понять риски воспаления
Хотя не доказано, что воспаление вызывает сердечно-сосудистые заболевания, воспаление часто встречается у пациентов с сердечными заболеваниями и инсультом и считается признаком атерогенной реакции. Важно знать, что такое воспаление и что оно может сделать с вашим сердцем.
«Подумайте о занозе в пальце или абсцессе на зубе», — сказала Донна Арнетт, доктор философии.D., заведующий кафедрой и профессор эпидемиологии Школы общественного здравоохранения Университета Алабамы в Бирмингеме и бывший президент Американской кардиологической ассоциации. «Наше тело начинает атаку с нашими лейкоцитами и химическими веществами, что приводит к покраснению и отеку, чтобы убить бактерии или избавить тело от злоумышленника».
Аналогичным образом, для сердечно-сосудистой системы факторы риска, такие как курение сигарет, высокое кровяное давление и холестерин ЛПНП (плохой), могут «повредить» сердце. В свою очередь, может развиться атеросклероз — накопление жировых отложений на внутренних стенках артерий.Это сужает артерии и увеличивает риск их закупорки.
Роль воспаления в сердечном приступе и инсульте
«Как именно воспаление играет роль в сердечном приступе и инсульте, остается предметом текущих исследований», — добавил Дипак Бхатт, доктор медицинских наук. налет в кровеносных сосудах ».
Бхатт — заведующий кардиологическим отделением Бостонской системы здравоохранения штата Вирджиния, директор Интегрированной интервенционной сердечно-сосудистой программы в Бригаме и женской больнице и Бостонской системе здравоохранения штата Вирджиния, а также доцент медицины Гарвардской медицинской школы.
«Организм воспринимает эту бляшку как ненормальную и чужеродную — она не принадлежит здоровому кровеносному сосуду», — сказал он. В ответ на это тело пытается отгородить бляшку от текущей крови. Однако при неправильном стечении обстоятельств эта бляшка может разорваться, а ее огороженное содержимое может вступить в контакт с кровью и вызвать образование тромба. »
Бхатт добавил: «Эта комбинация налета и сгустков крови вызывает большинство сердечных приступов и некоторых типов инсульта, если сгусток крови препятствует кровотоку к сердцу или мозгу.«
Заблокированная артерия сердца вызывает сердечный приступ. Заблокированная артерия в головном мозге или ведущая к нему вызывает ишемический инсульт.
Требуется дополнительная информация; снижение риска имеет решающее значение
Лекарства, снижающие уровень холестерина, называемые статинами, по-видимому, уменьшают воспаление артерий, но вопрос о том, связано ли это со снижением уровня холестерина или чем-то еще, обсуждается, сказал Бхатт.


 Таким пациенткам не требуется специальное лечение; гинекологические осмотры в данной группе проводятся 2 раза в год;
Таким пациенткам не требуется специальное лечение; гинекологические осмотры в данной группе проводятся 2 раза в год; Семена, в том числе конопля, лен, тыква и подсолнечник, а также орехи (миндаль, грецкие орехи, фундук, бразильский орех и пекан) — хорошая альтернатива, если вы не едите рыбу, и их можно легко перекусить.
Семена, в том числе конопля, лен, тыква и подсолнечник, а также орехи (миндаль, грецкие орехи, фундук, бразильский орех и пекан) — хорошая альтернатива, если вы не едите рыбу, и их можно легко перекусить.