ВПС — причины и факторы риска
Частота врожденных пороков сердца достаточна высока. У разных авторов оценка частоты встречаемости колеблется, но, в среднем, она составляет 0,8 — 1,2% от всех новорожденных. Из числа всех встречающихся пороков развития она составляет до 30%. Врожденные пороки сердца (ВПС) представляют собой весьма обширную и разнородную группу заболеваний, в которую входят как относительно легкие формы, так и состояния, несовместимые с жизнью ребенка. Основная масса детей погибает в течение первого года жизни (до 70-90%). После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей. Понятно, что это большая и серьезная проблема. Мы с вами рассмотрим только некоторые ее аспекты.
Прежде всего, какие причины могут приводить к рождению ребенка с ВПС. Некоторыми исследованиями показано, что существует определенная сезонность в рождении детей с ВПС. Например, есть данные, что открытый артериальный проток встречается преимущественно у девочек, родившихся во второй половине года, чаще всего с октября по январь. Мальчики с коарктацией аорты чаще рождаются в марте и апреле, наиболее редко — в сентябре и октябре. Бывают случаи, когда в определенной географической зоне рождается большое число детей с ВПС, что создает впечатление определенного рода эпидемии.
Мальчики с коарктацией аорты чаще рождаются в марте и апреле, наиболее редко — в сентябре и октябре. Бывают случаи, когда в определенной географической зоне рождается большое число детей с ВПС, что создает впечатление определенного рода эпидемии.
Сезонные колебания возникновения ВПС и т.н. эпидемии, скорее всего, связаны с вирусными эпидемиями, а также воздействие экологических факторов (в первую очередь, ионизирующей радиации), оказывающих тератогенное (т.е. неблагоприятное для плода) действие. Так, например, доказано тератогенное действие вируса краснухи. Есть предположение, что и вирусы гриппа, а также некоторые другие, могут иметь значение в возникновении ВПС, в особенности, если их действие приходится на первые 3 месяца беременности. Безусловно, одного лишь наличия вирусного заболевания еще недостаточно для того, чтобы у будущего ребенка развился порок сердца, однако при условии дополнительных факторов (тяжести вирусного, да и бактериального заболевания, наличия генетической предрасположенности к неблагоприятным реакциям на пусковое воздействие данного фактора) вирусный агент может оказаться решающим в плане формирования врожденного порока сердца у новорожденного.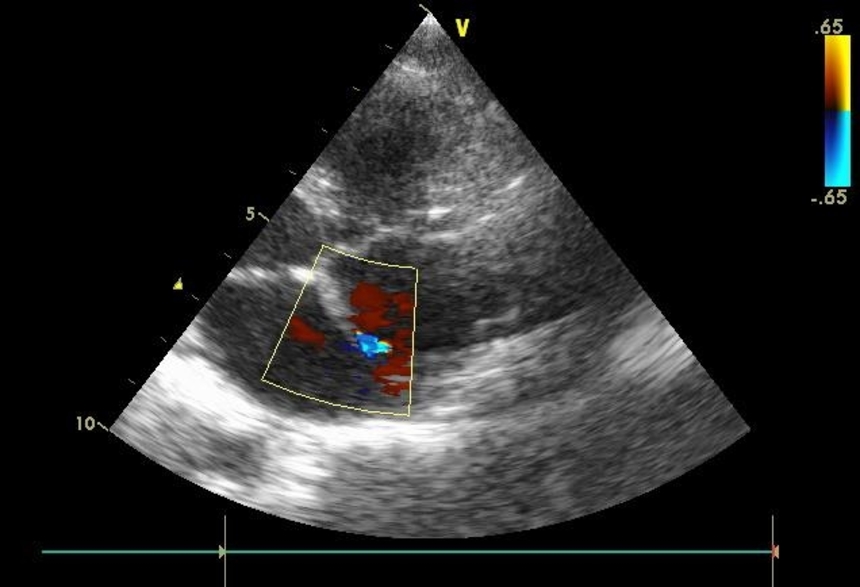
Определенную роль в возникновении ВПС играет хронический алкоголизм матери. У 29 — 50% таких матерей рождаются дети с ВПС. У матерей, болеющих системной красной волчанкой, часто рождаются дети с врожденной блокадой проводящих путей сердца. Недостаток питательных веществ не влияет на образование пороков сердца у людей. У женщин, страдающих диабетом или преддиабетом, чаще, чем у здоровых, рождаются дети с пороками сердца.
Обычно встречаются дефект межжелудочковой перегородки и транспозиция крупных сосудов. Особое значение имеет прием лекарственных препаратов во время беременности. В настоящее время абсолютно отказались от приема талидомида — этот препарат вызывал многочисленные врожденные уродства во время беременности (в том числе, и врожденные пороки сердца). Кроме того, тератогенным эффектом обладают алкоголь (вызывает дефекты межжелудочковой и межпредсердной перегородок, открытый артериальный проток), амфетамины (образуются чаще ДМЖП и транспозиция крупных сосудов), противосудорожные препараты — гидантоин (стеноз легочной артерии, коарктация аорты, открытый артериальный проток) и триметадион (транспозиция магистральных сосудов, тетрада Фалло, гипоплазия левого желудочка), литий (аномалия Эбштейна, атрезия трехстворчатого клапана), прогестагены (тетрада Фалло, сложные ВПС). Существует общее мнение, что наиболее опасными для развития ВПС являются первые 6-8 недель беременности. При попадании тератогенного фактора в этот промежуток наиболее вероятно развитие тяжелого или сочетанного врожденного порока сердца. Однако не исключена возможность менее комплексного поражения сердца либо некоторых его структур на любом этапе беременности. Несомненным фактором риска является наличие генетической предрасположенности. Дать точную количественную оценку риска рождения ребенка с ВПС может (да и то не всегда) только генетик в процессе проведении медико-генетического консультирования. Факторами риска рождения ребенка с ВПС таким образом являются: возраст матери, эндокринные нарушения у супругов, токсикозы в I триместре и угрозы прерывания беременности, мертворождения в анамнезе, наличие других детей с врожденными пороками развития, прием женщиной эндокринных препаратов для сохранения беременности и др.
Существует общее мнение, что наиболее опасными для развития ВПС являются первые 6-8 недель беременности. При попадании тератогенного фактора в этот промежуток наиболее вероятно развитие тяжелого или сочетанного врожденного порока сердца. Однако не исключена возможность менее комплексного поражения сердца либо некоторых его структур на любом этапе беременности. Несомненным фактором риска является наличие генетической предрасположенности. Дать точную количественную оценку риска рождения ребенка с ВПС может (да и то не всегда) только генетик в процессе проведении медико-генетического консультирования. Факторами риска рождения ребенка с ВПС таким образом являются: возраст матери, эндокринные нарушения у супругов, токсикозы в I триместре и угрозы прерывания беременности, мертворождения в анамнезе, наличие других детей с врожденными пороками развития, прием женщиной эндокринных препаратов для сохранения беременности и др.
Профилактика ВПС
Профилактика при ВПС может быть условно разделена на профилактику возникновения врожденных пороков сердца, профилактику неблагоприятного развития ВПС и профилактику осложнений врожденных пороков сердца.
Профилактика возникновения ВПС очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди контингента повышенного риска заболевания. Так, например, если 3 человека из одной семьи, состоящие в прямом родстве, имеют ВПС, то вероятность появления следующего случаю составляет 65-100%, и в таких случаях, понятно, беременность не рекомендуется. Нежелателен также брак между двумя людьми с ВПС. Кроме этого, необходимо тщательное наблюдение и исследование женщин, имевших контакт с вирусом краснухи или имеющих сопутствующую патологию, способную привести к развитию врожденных пороков сердца. Профилактика неблагоприятного развития ВПС в основном сводится к своевременному установлению порока, обеспечению надлежащего ухода за ребенком и определения оптимального метода коррекции порока (чаще всего, это хирургическая коррекция ВПС). Обеспечение необходимого ухода — очень важная часть в лечении и профилактике неблагоприятного развития. Почти до половины случаев смерти детей до 1-го года, во многом были обусловлены недостаточно адекватным и грамотным уходом за больным ребенком. Необходимо также отметить, что, за исключением критических случаев угрозы жизни ребенка, специальное лечение (в том числе, кардиохирургическое) должно проводиться не немедленно по выявлению порока, и не в самые ранние сроки, а в наиболее оптимальные сроки, которые зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
Необходимо также отметить, что, за исключением критических случаев угрозы жизни ребенка, специальное лечение (в том числе, кардиохирургическое) должно проводиться не немедленно по выявлению порока, и не в самые ранние сроки, а в наиболее оптимальные сроки, которые зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
Профилактика осложнений врожденных пороков сердца определяется прежде всего самими этими осложнениями. Грозным осложнением ВПС является, к примеру, бактериальный эндокардит, который может осложнить любой вид порока и может появиться уже в дошкольном возрасте. При некоторых видах пороков может развиться полицитемия («сгущение крови»), что может стать причиной частых головных болей, а также тромбозов и воспаления периферических сосудов и тромбоэмболии сосудов головного мозга. Нередки осложнения со стороны легких, начиная от частых респираторных заболеваний и до весьма серьезных осложнений со стороны легочных сосудов и легких.
Физическая нагрузка больных с врожденным пороком сердца.
Сердце у пациентов с врожденным пороком сердца даже в состоянии покоя испытывает увеличенную нагрузку, с которой часто не может справиться, что и приводит к развитию сердечной недостаточности. Прежде по этим причинам физическая активность всех детей с ВПС ограничивалась. Теперь подходы изменились. Не следует ограничивать подвижность детей с ВПС без особых оснований. Существует очень небольшое число ВПС, при которых требуется ограничение физической нагрузки, несмотря на то, что эти дети способны проявить значительное физическое усилие. Детям старшего возраста с не очень серьезным пороком даже не запрещается участие в спортивных играх и активном отдыхе. Ограничение по сути только одно: категорически запрещается участие в спортивных соревнованиях. При очень серьезных же пороках, как правило, тяжелое общее состояние больного само по себе не позволяет увеличивать физическую активность. С регулированием физической активности связан и выбор профессии.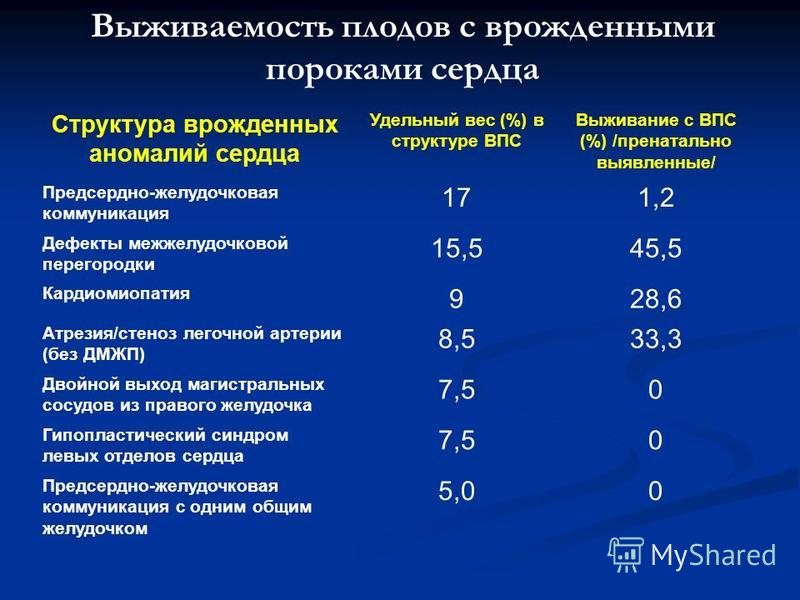
Необходимо принимать в этом случае во внимание также другие потенциально неблагоприятные факторы, например, плохое влияние высокой температуры при определенных пороках сердца. По этим соображением, при выборе профессии у этих больных необходимо учитывать мнение кардиолога. И последний нюанс, который хотелось бы затронуть — это беременность у женщин с врожденным пороком сердца. Эта проблема стоит сейчас достаточно остро, в силу своей сложности и, не такой уж малой распространенности, особенно после того как пролапсы митрального клапана стали причисляться к «малым порокам сердца» и на них стали распространяться приказы и распоряжения МЗ в отношении тактики ведения беременных женщин с ВПС.
В целом, за исключением анатомически и гемодинамически компенсированных пороков, при всех ВПС беременность связана с риском осложнений. Правда, все зависит от конкретного порока и степени компенсации. При некоторых ВПС (например, при дефекте межжелудочковой перегородки и стенозе аорты) увеличение нагрузки во время беременности может привести к развитию сердечной недостаточности.
При беременности повышена склонность к образованию сосудистых аневризм, вплоть до разрывов сосудистой стенки. У женщин с высокой легочной гипертензией чаще фиксируются выкидыши, тромбозы вен, и даже внезапная смерть. Поэтому вопрос в каждом случае решается индивидуально, и лучше решать его заблаговременно, так как кардиохирургическое вмешательство (в том числе, и для коррекции порока) во время беременности не показано.
Что такое врожденный порок сердца
(ВПС) – это анатомические изменения структур сердца. ВПС встречается у 8-10 из 1000 детей. В последние годы эта цифра растет (в основном за счет улучшения диагностики и, соответственно, увеличения частоты случаев распознавания ВПС).
Каковы причины ВПС?
Формирование сердца происходит на 2-8 неделе беременности, и именно в этот период развиваются пороки. Чаще всего порок – результат случайного нарушения развития сердца у плода, поэтому ребенок с пороком может родиться в любой семье. Иногда ВПС сочетаются с пороками развития других органов как компонент некоторых наследственных синдромов (алкогольного синдрома плода, синдрома Дауна и т.д.).
Иногда ВПС сочетаются с пороками развития других органов как компонент некоторых наследственных синдромов (алкогольного синдрома плода, синдрома Дауна и т.д.).
Пренатальная диагностика ВПС
К счастью, существует возможность предсказать рождение ребенка с ВПС. Для этого каждая женщина должна начиная с 11-й недели беременности проходить ультразвуковое исследование плода.
При обнаружении у плода ВПС родители получают сведения о предполагаемой жизнеспособности ребенка, тяжести его патологии, предстоящем лечении.
Что позволяет врачу заподозрить ВПС у новорожденного?
Существует ряд признаков, позволяющих сразу или через несколько дней после рождения предположить наличие у ребенка ВПС.
- Сердечные шумы
- Цианоз, или синюшность кожных покровов.
- Сердечная недостаточность, проявляющаяся повышением частоты сердечных сокращений, частоты дыхания, увеличением печени, отечностью.

- Спазм периферических сосудов: побледнение и похолодание конечностей, кончика носа.
Что может позволить родителям заподозрить у ребенка ВПС?
Тяжелые пороки сердца обычно распознаются уже в родильном доме. Однако если патология неявная, ребенка могут выписать домой. Что могут заметить родители? Если ребенок вялый, плохо сосет, часто срыгивает, синеет при крике или в момент кормления, частота сердечных сокращений у него выше 150 уд./мин., то непременно нужно обратить на это внимание педиатра.
Как подтверждается диагноз ВПС?
Если у врача появляются подозрения на наличие у ребенка порока сердца, основным методом инструментальной диагностики является ультразвуковое исследование сердца, или эхокардиография. Кроме УЗИ, ребенку с подозрением на ВПС сделают электрокардиограмму.
Врожденный порок сердца — не приговор!
Врожденные пороки сердца лечатся в основном хирургически.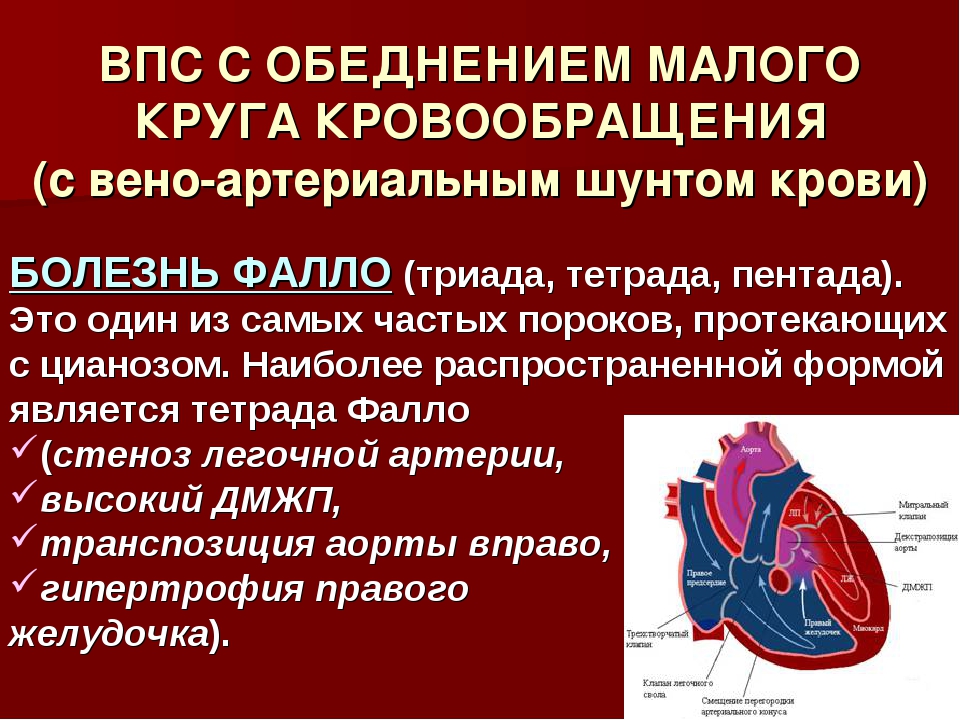 Как правило, после операции такие дети ничем не отличаются от сверсников. Чем раньше была проведена операция, тем больше шансов ребенок имеет на полноценную жизнь и развитие.
Как правило, после операции такие дети ничем не отличаются от сверсников. Чем раньше была проведена операция, тем больше шансов ребенок имеет на полноценную жизнь и развитие.
Высококлассные врачи ОКД «ЦД и ССХ» помогут в решении всех проблем, связанных с сердцем вашего ребенка.
В Медико-генетической консультации:
- генетики проконсультируют будущих родителей, желающих иметь здоровое потомство, оценят риск рождения ребенка с ВПС,
- специалисты ультразвуковой диагностики проведут ультразвуковое исследование плода у беременных.
В поликлинике ОКД:
- детские кардиологи, детские кардиохирурги обследуют ребенка, назначат лечение, поставят на диспансерный учет, при необходимости своевременно направят на операцию,
- специалисты функциональной диагностики проведут Эхо-кардиогрфию, электрокардиографию и другие обследования.
В кардиохирургическом отделении ОКД:
- детские кардиохирурги проведут оперативное лечение, в некоторых случаях возможно эндоваскулярное вмешательство (без разреза грудной клетки).

Перинатальный кардиологический центр
Отделение основано в августе 2002 г.
Основные направления клинической работы
В целях развития внутриутробной кардиологии в РФ, в ФГБУ «НМИЦССХ им. А.Н. Бакулева» Минздрава России, где накоплен колоссальный опыт диагностики и лечения врожденных пороков сердца у новорожденных, в течение последних ведется работа по внутриутробной диагностике кардиальной патологии.
В 2002 г., впервые в РФ, в ФГБУ «НМИЦССХ им. А.Н. Бакулева» Минздрава России создано отделение перинатальной кардиологии (Перинатальный кардиологический Центр). В центре работают высококвалифицированные врачи разных специальностей: кардиологи, акушеры–гинекологи, врачи ультразвуковой и функциональной диагностики. Их совместные усилия направлены на то, чтобы помочь женщинам с заболеваниями сердца выносить и родить здорового ребенка и сохранить жизнь новорожденным с врожденными пороками сердца.
Их совместные усилия направлены на то, чтобы помочь женщинам с заболеваниями сердца выносить и родить здорового ребенка и сохранить жизнь новорожденным с врожденными пороками сердца.
Виды операций, разработанных и внедрённых в отделении
максимально раннее исключение порока сердца у плода;
постановка точного диагноза и определение дальнейшей тактики ведения беременности;
решение вопроса о прерывании беременности на ранних сроках в случае выявления множественной патологии у плода;
выбор срока и способа родоразрешения в зависимости от конкретной патологии;
выбор способа кардиохирургического лечения новорожденного;
выявление причин возникновения кардиальной патологии у плода, лечение женщины и планирование последующей беременности.
Статистика
С 2002 г.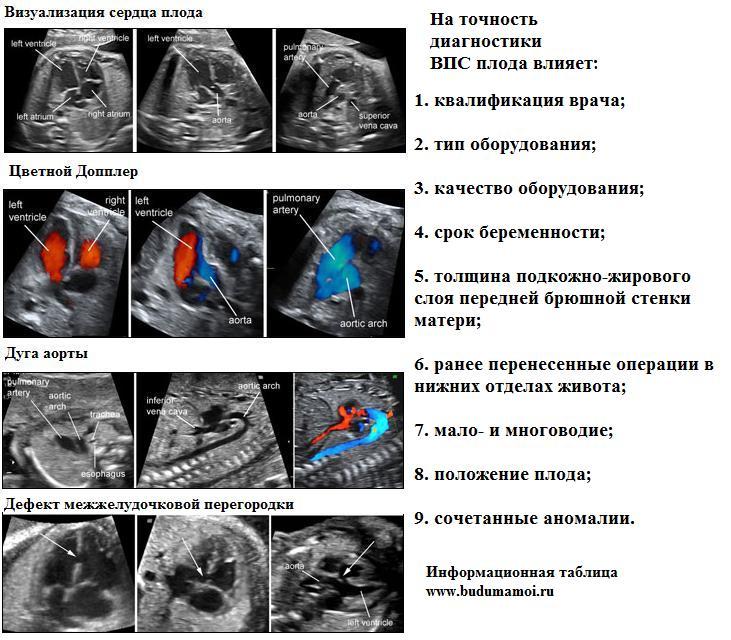 в отделении обследовано более 35 тысяч беременных женщин из Москвы, Московской области и всех регионов РФ.
в отделении обследовано более 35 тысяч беременных женщин из Москвы, Московской области и всех регионов РФ.
Условия пребывания в отделении
Перинатальный кардиологический центр оснащен самым современным диагностическим оборудованием. Ультразвуковое исследование плода производится на аппаратах, которые располагают набором специальных встроенных программ, позволяющих осуществлять максимально эффективную и, что не менее важно, безопасную внутриутробную диагностику. Используемые в этих программах мощности ультразвукового излучения не оказывают негативного влияния на развитие плода и здоровье будущей мамы.
Кардиомонитор — одна из новейших разработок в области фетального мониторирования, дает возможность наблюдать за изменениями сердечного ритма плода начиная уже с 24 недели беременности.
Широкий спектр анализов, направленных на выявление инфекционных возбудителей в организме беременной женщины, производится в современных лабораториях, оснащенных специальными высокочувствительными анализаторами.
В отделении работают 5 специалистов ультразвуковой диагностики, два кардиолога, три акушера-гинеколога.
Научная деятельность отделения
135 публикаций в российской и международной печати. 3 монографии. 9 кандидатских диссертаций и 3 докторские диссертации.
Подробнее об отделении
9. Перинатальный кардиологический центр — единственный в РФ специализированный перинатальный центр, где обследуются, наблюдаются, проходят амбулаторное и стационарное лечение беременные, имеющие сердечную патологию у себя и у своего будущего ребенка.
ПКЦ — единственный в РФ центр, где проводится ранняя эхокардиографическая диагностика ВПС и нарушений ритма у плода, начиная с 13–й недели беременности.
ПКЦ — единственный в РФ центр, где осуществляется диагностика и прицельное лечение плода с органическими нарушениями сердечного ритма.
ПКЦ — единственный в РФ центр, где проводится обучение внутриутробной диагностике патологии сердечно–сосудистой системы.
ПКЦ — единственный в РФ центр, где осуществляются телеконсультации, консилиумы, телесеминары и лекции по внутриутробной диагностике врожденных пороков сердца с регионами РФ.
Каждый год в России рождается почти 25 тысяч детей с врожденными пороками сердца (ВПС). Больше половины из них нуждаются в срочной операции, необходимой для спасения жизни новорожденного. Более 75% детей, которым не была вовремя проведена хирургическая операция, погибают, не дожив до одного года. Основная причина трагического исхода — позднее выявление порока, не оставляющее времени врачам и шансов ребенку и его родителям.
Когда можно узнать, что у ребенка ВПС
Квалифицированные специалисты, работающие на современной диагностической аппаратуре, могут обнаружить практически любой ВПС уже на 16-18 неделе беременности. Это позволяет правильно спланировать дальнейшую беременность, обеспечить прием родов в специализированном роддоме и, не торопясь и основательно, подготовить ребенка к операции в первые дни жизни. Эффект своевременной операции поразителен – 97% детей не только выживает, но и избавляется навсегда от этой болезни.
Это позволяет правильно спланировать дальнейшую беременность, обеспечить прием родов в специализированном роддоме и, не торопясь и основательно, подготовить ребенка к операции в первые дни жизни. Эффект своевременной операции поразителен – 97% детей не только выживает, но и избавляется навсегда от этой болезни.
Куда обратиться беременным
В настоящее время в России существует только одно лечебное учреждение, профессионально и успешно занимающееся этой проблемой – Перинатальный кардиологический Центр, является структурным подразделением ФГБУ «НМИЦССХ им. А.Н. Бакулева» Минздрава России. Руководитель Перинатального кардиологического Центра – кандидат медицинских наук Гасанова Рена Мамедовна.
Основными пациентками Центра являются здоровые беременные женщины, так как 90% детей с ВПС рождаются в благополучных семьях, не относящихся к группе высокого риска. Это семьи молодых и здоровых родителей, без вредных привычек и зависимостей, у которых не было веских оснований для опасения по поводу рождения больного ребенка.
У здоровых женщин врачи Центра исключат риск развития порока сердца у плода на 16-18 неделе беременности.
У беременных с высоким риском формирования порока сердца у плода (наличие у самой женщины врожденного и приобретенного порока сердца, в том числе и оперированного, а также, если в семье ранее рождались дети с пороками сердца) специалисты Центра могут выявить порок сердца у плода уже на 12-14 неделе.
Мы являемся единственным в России специализированным перинатальным центром, где по специальным медицинским программам наблюдаются, обследуются и лечатся беременные, имеющие заболевания сердца у себя или у своего будущего ребенка. Мы подробно информируем наших пациенток о способах, возможностях и реальных перспективах хирургического лечения ВПС после рождения малыша.
В Центре беременную женщину одновременно наблюдают кардиолог и акушер-гинеколог.
В обследовании используются передовые методики – прицельное исследование сердца плода, акушерское ультразвуковое обследование, кардиомониторинг, допплерометрия, лабораторно-инструментальное обследование матери для исключения инфекции у плода.
Если будущая мама решила сохранить беременность и побороться за своего ребенка, то наши врачи обязательно ей помогут. Сразу же после рождения, в роддоме, ребенка с ВПС проконсультирует опытный кардиолог Центра Бакулева, назначит правильное лечение, и при необходимости обеспечит его перевод в Центр им. А. Н. Бакулева для операции.
Врожденный порок сердца
Врожденные пороки сердца это целая группа заболеваний, при которых нарушаетсянормальная структура и строение сердца и сосудов, а как следствие, страдает и работа сердца как органа в целом. Врожденными же они называются потому, что их закладка происходит еще в утробе матери и ребенок появляется на свет уже с неправильно сформированным сердцем. Такое “неправильное” сердце неспособно эффективно выполнять свою главную функцию — функцию насоса, который доставляет кровь, насыщенную кислородом и питательными веществами, ко всем органам и тканям организма.
В результате такого состояния, называемого кардиологами сердечной недостаточностью, неизбежно страдает весь организм в целом. В нем нарушаются процессы обмена веществ и работа всех основных органов и систем, включая головной мозг, почки, органы пищеварения, мышцы и пр. В конечном итоге, без правильного лечения, такое состояние приводит к гибели организма. Именно поэтому проблема врожденных пороков сердца была и до сегодняшнего дня остается актуальной и крайне сложной проблемой современной медицины.
В нем нарушаются процессы обмена веществ и работа всех основных органов и систем, включая головной мозг, почки, органы пищеварения, мышцы и пр. В конечном итоге, без правильного лечения, такое состояние приводит к гибели организма. Именно поэтому проблема врожденных пороков сердца была и до сегодняшнего дня остается актуальной и крайне сложной проблемой современной медицины.
Данные статистики говорят о том, что сегодня более 2% детей рождаются с различными дефектами и аномалиями развития. Четвертую часть из них составляют врожденные пороки сердца. Таким образом, каждый 200–тый новорожденный ребенок имеет какой–либо дефект в строении сердца. При этом, почти в половине случаев это тяжелые и сложные пороки, при которых сохранить жизнь ребенка возможно только в том случае, если оказание специализированной помощи последует в первые дни или даже часы после его рождения.
Перинатальный кардиологический центр
Отделение основано в августе 2002 г.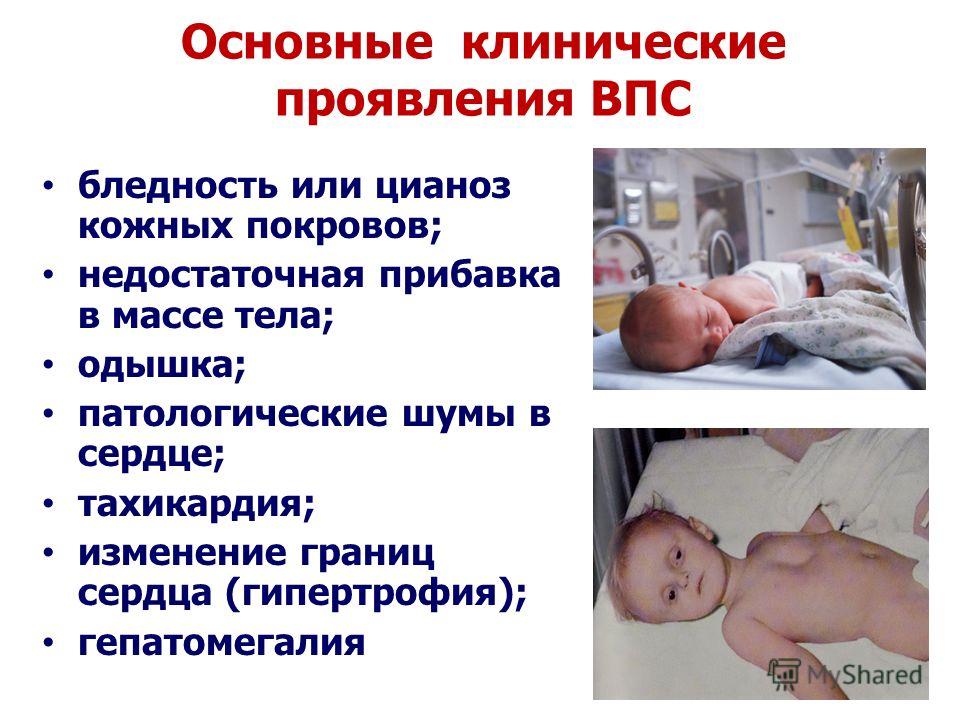
Основные направления клинической работы
В целях развития внутриутробной кардиологии в РФ, в ФГБУ «НМИЦССХ им. А.Н. Бакулева» Минздрава России, где накоплен колоссальный опыт диагностики и лечения врожденных пороков сердца у новорожденных, в течение последних ведется работа по внутриутробной диагностике кардиальной патологии.
В 2002 г., впервые в РФ, в ФГБУ «НМИЦССХ им. А.Н. Бакулева» Минздрава России создано отделение перинатальной кардиологии (Перинатальный кардиологический Центр). В центре работают высококвалифицированные врачи разных специальностей: кардиологи, акушеры–гинекологи, врачи ультразвуковой и функциональной диагностики. Их совместные усилия направлены на то, чтобы помочь женщинам с заболеваниями сердца выносить и родить здорового ребенка и сохранить жизнь новорожденным с врожденными пороками сердца.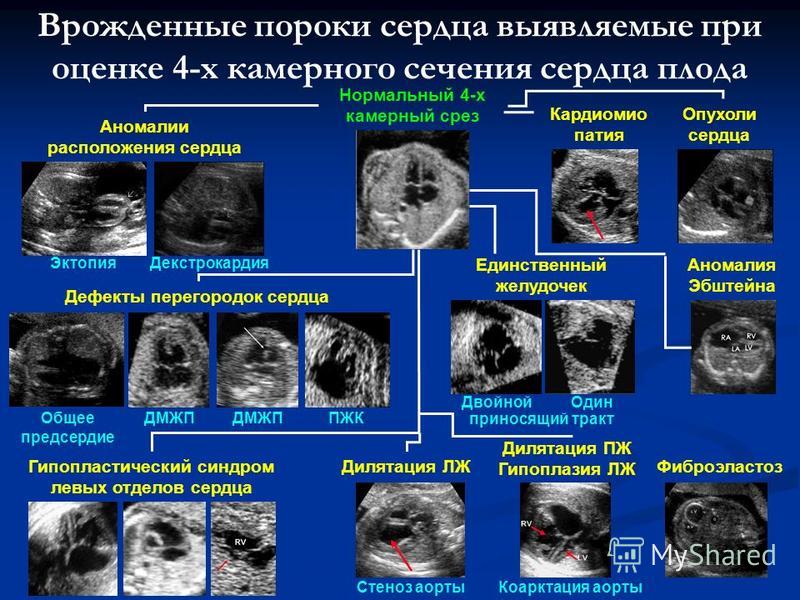
Виды операций, разработанных и внедрённых в отделении
максимально раннее исключение порока сердца у плода;
постановка точного диагноза и определение дальнейшей тактики ведения беременности;
решение вопроса о прерывании беременности на ранних сроках в случае выявления множественной патологии у плода;
выбор срока и способа родоразрешения в зависимости от конкретной патологии;
выбор способа кардиохирургического лечения новорожденного;
выявление причин возникновения кардиальной патологии у плода, лечение женщины и планирование последующей беременности.
Статистика
С 2002 г. в отделении обследовано более 35 тысяч беременных женщин из Москвы, Московской области и всех регионов РФ.
Условия пребывания в отделении
Перинатальный кардиологический центр оснащен самым современным диагностическим оборудованием. Ультразвуковое исследование плода производится на аппаратах, которые располагают набором специальных встроенных программ, позволяющих осуществлять максимально эффективную и, что не менее важно, безопасную внутриутробную диагностику. Используемые в этих программах мощности ультразвукового излучения не оказывают негативного влияния на развитие плода и здоровье будущей мамы.
Кардиомонитор — одна из новейших разработок в области фетального мониторирования, дает возможность наблюдать за изменениями сердечного ритма плода начиная уже с 24 недели беременности.
Широкий спектр анализов, направленных на выявление инфекционных возбудителей в организме беременной женщины, производится в современных лабораториях, оснащенных специальными высокочувствительными анализаторами.
В отделении работают 5 специалистов ультразвуковой диагностики, два кардиолога, три акушера-гинеколога.
Научная деятельность отделения
135 публикаций в российской и международной печати. 3 монографии. 9 кандидатских диссертаций и 3 докторские диссертации.
Подробнее об отделении
9. Перинатальный кардиологический центр — единственный в РФ специализированный перинатальный центр, где обследуются, наблюдаются, проходят амбулаторное и стационарное лечение беременные, имеющие сердечную патологию у себя и у своего будущего ребенка.
ПКЦ — единственный в РФ центр, где проводится ранняя эхокардиографическая диагностика ВПС и нарушений ритма у плода, начиная с 13–й недели беременности.
ПКЦ — единственный в РФ центр, где осуществляется диагностика и прицельное лечение плода с органическими нарушениями сердечного ритма.
ПКЦ — единственный в РФ центр, где проводится обучение внутриутробной диагностике патологии сердечно–сосудистой системы.
ПКЦ — единственный в РФ центр, где осуществляются телеконсультации, консилиумы, телесеминары и лекции по внутриутробной диагностике врожденных пороков сердца с регионами РФ.
Каждый год в России рождается почти 25 тысяч детей с врожденными пороками сердца (ВПС). Больше половины из них нуждаются в срочной операции, необходимой для спасения жизни новорожденного. Более 75% детей, которым не была вовремя проведена хирургическая операция, погибают, не дожив до одного года. Основная причина трагического исхода — позднее выявление порока, не оставляющее времени врачам и шансов ребенку и его родителям.
Когда можно узнать, что у ребенка ВПС
Квалифицированные специалисты, работающие на современной диагностической аппаратуре, могут обнаружить практически любой ВПС уже на 16-18 неделе беременности. Это позволяет правильно спланировать дальнейшую беременность, обеспечить прием родов в специализированном роддоме и, не торопясь и основательно, подготовить ребенка к операции в первые дни жизни. Эффект своевременной операции поразителен – 97% детей не только выживает, но и избавляется навсегда от этой болезни.
Это позволяет правильно спланировать дальнейшую беременность, обеспечить прием родов в специализированном роддоме и, не торопясь и основательно, подготовить ребенка к операции в первые дни жизни. Эффект своевременной операции поразителен – 97% детей не только выживает, но и избавляется навсегда от этой болезни.
Куда обратиться беременным
В настоящее время в России существует только одно лечебное учреждение, профессионально и успешно занимающееся этой проблемой – Перинатальный кардиологический Центр, является структурным подразделением ФГБУ «НМИЦССХ им. А.Н. Бакулева» Минздрава России. Руководитель Перинатального кардиологического Центра – кандидат медицинских наук Гасанова Рена Мамедовна.
Основными пациентками Центра являются здоровые беременные женщины, так как 90% детей с ВПС рождаются в благополучных семьях, не относящихся к группе высокого риска. Это семьи молодых и здоровых родителей, без вредных привычек и зависимостей, у которых не было веских оснований для опасения по поводу рождения больного ребенка.
У здоровых женщин врачи Центра исключат риск развития порока сердца у плода на 16-18 неделе беременности.
У беременных с высоким риском формирования порока сердца у плода (наличие у самой женщины врожденного и приобретенного порока сердца, в том числе и оперированного, а также, если в семье ранее рождались дети с пороками сердца) специалисты Центра могут выявить порок сердца у плода уже на 12-14 неделе.
Мы являемся единственным в России специализированным перинатальным центром, где по специальным медицинским программам наблюдаются, обследуются и лечатся беременные, имеющие заболевания сердца у себя или у своего будущего ребенка. Мы подробно информируем наших пациенток о способах, возможностях и реальных перспективах хирургического лечения ВПС после рождения малыша.
В Центре беременную женщину одновременно наблюдают кардиолог и акушер-гинеколог.
В обследовании используются передовые методики – прицельное исследование сердца плода, акушерское ультразвуковое обследование, кардиомониторинг, допплерометрия, лабораторно-инструментальное обследование матери для исключения инфекции у плода.
Если будущая мама решила сохранить беременность и побороться за своего ребенка, то наши врачи обязательно ей помогут. Сразу же после рождения, в роддоме, ребенка с ВПС проконсультирует опытный кардиолог Центра Бакулева, назначит правильное лечение, и при необходимости обеспечит его перевод в Центр им. А. Н. Бакулева для операции.
Врожденный порок сердца
Врожденные пороки сердца это целая группа заболеваний, при которых нарушаетсянормальная структура и строение сердца и сосудов, а как следствие, страдает и работа сердца как органа в целом. Врожденными же они называются потому, что их закладка происходит еще в утробе матери и ребенок появляется на свет уже с неправильно сформированным сердцем. Такое “неправильное” сердце неспособно эффективно выполнять свою главную функцию — функцию насоса, который доставляет кровь, насыщенную кислородом и питательными веществами, ко всем органам и тканям организма.
В результате такого состояния, называемого кардиологами сердечной недостаточностью, неизбежно страдает весь организм в целом. В нем нарушаются процессы обмена веществ и работа всех основных органов и систем, включая головной мозг, почки, органы пищеварения, мышцы и пр. В конечном итоге, без правильного лечения, такое состояние приводит к гибели организма. Именно поэтому проблема врожденных пороков сердца была и до сегодняшнего дня остается актуальной и крайне сложной проблемой современной медицины.
В нем нарушаются процессы обмена веществ и работа всех основных органов и систем, включая головной мозг, почки, органы пищеварения, мышцы и пр. В конечном итоге, без правильного лечения, такое состояние приводит к гибели организма. Именно поэтому проблема врожденных пороков сердца была и до сегодняшнего дня остается актуальной и крайне сложной проблемой современной медицины.
Данные статистики говорят о том, что сегодня более 2% детей рождаются с различными дефектами и аномалиями развития. Четвертую часть из них составляют врожденные пороки сердца. Таким образом, каждый 200–тый новорожденный ребенок имеет какой–либо дефект в строении сердца. При этом, почти в половине случаев это тяжелые и сложные пороки, при которых сохранить жизнь ребенка возможно только в том случае, если оказание специализированной помощи последует в первые дни или даже часы после его рождения.
Врач поставил Вашему ребенку диагноз
Если вашему ребенку поставили диагноз врожденный порок сердца, не стоит опускать руки, нужно узнать все способы поддержания здоровья таких детей, а также причины развития данного заболевания, пройти необходимое обследование, чтобы врач назначил соответствующее лечение.
Сердце человека состоит из четырех камер: правое предсердие (ПП) и правый желудочек (ПЖ), левое предсердие (ЛП) и левый желудочек (ЛЖ). Правые и левые отделы сердца между собой никак не сообщаются. В этом нет необходимости, так как они обеспечивают движение крови каждый по своему кругу. Левые отделы сердца отвечают за движение крови по большому кругу кровообращения. Из левого предсердия через левый желудочек в аорту (Ао) поступает артериальная кровь, богатая кислородом. Из аорты по многочисленным артериям, а потом и по капиллярам она разносится по всему организму, доставляя клеткам кислород. В свою очередь, «отработанная» организмом венозная кровь собирается в мелкие вены, которые сливаются в более крупные венозные сосуды – верхнюю и нижнюю полые вены (ВПВ и НПВ). Конечная точка путешествия венозной крови – правое предсердие. Оттуда через правый желудочек кровь попадает в легочную артерию (ЛА). Малый круг кровообращения проходит через легкие, где венозная кровь обогащается кислородом и вновь становится артериальной. Отток обновленной крови осуществляется по легочным венам (ЛВ), впадающим, в свою очередь, в левое предсердие.
Отток обновленной крови осуществляется по легочным венам (ЛВ), впадающим, в свою очередь, в левое предсердие.
Особенности кровообращения у плода и новорожденного
Находясь в утробе матери, плод не дышит самостоятельно и его легкие не функционируют. Кровообращение осуществляется через плаценту. Насыщенная кислородом кровь матери поступает к плоду через пуповину: в венозный проток, откуда через систему сосудов в правое предсердие. У плода между правым и левым предсердием имеется отверстие – овальное окно. Через него кровь попадает в левое предсердие, затем в левый желудочек, аорту – и ко всем органам плода. Малый круг кровообращения отключен. В легкие плода кровь поступает через артериальный проток – соединение между аортой и легочной артерией. Венозный проток, овальное окно и артериальный проток имеются только у плода. Они называются «фетальными сообщениями».
Когда ребенок рождается и пуповину перевязывают, схема кровообращения радикально изменяется.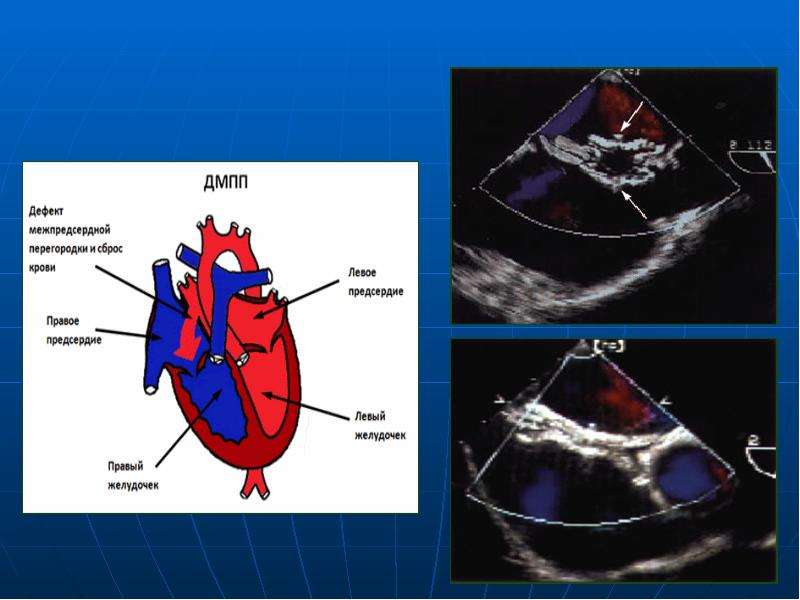 С первым вдохом ребенка его легкие расправляются, давление в сосудах легких снижается, кровь притекает в легкие. Малый круг кровообращения начинает функционировать. Фетальные сообщения больше не нужны ребенку и постепенно закрываются (венозный проток – в течение первого месяца, артериальный проток и овальное окно – через два-три месяца). В некоторых случаях своевременного закрытия не происходит, тогда у ребенка диагностируют врожденный порок сердца (ВПС).
С первым вдохом ребенка его легкие расправляются, давление в сосудах легких снижается, кровь притекает в легкие. Малый круг кровообращения начинает функционировать. Фетальные сообщения больше не нужны ребенку и постепенно закрываются (венозный проток – в течение первого месяца, артериальный проток и овальное окно – через два-три месяца). В некоторых случаях своевременного закрытия не происходит, тогда у ребенка диагностируют врожденный порок сердца (ВПС).
Иногда при развитии плода возникает аномалия и ребенок рождается с анатомически измененными структурами сердца, что также считается врожденным пороком сердца. Из 1000 детей с врожденными пороками рождается 8-10, и эта цифра увеличивается в последние годы (развитие и совершенствование диагностики позволяет врачам чаще и точнее распознавать пороки сердца, в том числе, когда ребенок еще в утробе матери).
«Синие» и «бледные» пороки сердца
Аномалии могут быть очень разнообразными, наиболее часто встречающиеся имеют названия и объединяются в группы. Например, пороки разделяют на «синие» (при которых кожные покровы ребенка синюшные, «цианотичные») и «бледные» (кожные покровы бледные). Для жизни и развития ребенка более опасны «синие» пороки, при которых насыщение крови кислородом очень низкое. К «синим» порокам относятся Тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии. К «бледным» порокам относятся дефекты перегородок – межпредсердной, межжелудочковой.
Например, пороки разделяют на «синие» (при которых кожные покровы ребенка синюшные, «цианотичные») и «бледные» (кожные покровы бледные). Для жизни и развития ребенка более опасны «синие» пороки, при которых насыщение крови кислородом очень низкое. К «синим» порокам относятся Тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии. К «бледным» порокам относятся дефекты перегородок – межпредсердной, межжелудочковой.
В некоторых случаях порок может частично компенсироваться за счет открытого артериального протока (в норме он закрывается, как только легкие ребенка расправляются с первым криком). Также у ребенка может недоразвиться клапан сердца – сформируется клапанный порок (наиболее часто, аортальный клапан или клапан легочной артерии).
Причины развития врожденного порока сердца
У плода формирование структур сердца происходит в первом триместре, на 2-8 неделе беременности. В этот период развиваются пороки, которые являются следствием наследственных генетических причин или воздействия неблагоприятных внешних факторов (например, инфекция или отравления). Иногда у ребенка имеется несколько пороков развития, в том числе и порок сердца.
Иногда у ребенка имеется несколько пороков развития, в том числе и порок сердца.
Риск рождения ребенка с врожденным пороком сердца очень высок, если:
— ранее у женщины были выкидыши или мертворожденные
— возраст женщины более 35 лет
— женщина во время беременности принимает алкоголь, психоактивные вещества (наркотики), курит
— в семье женщины есть история рождения детей с пороками или мертворождения
— женщина живет в экологически неблагоприятной местности (радиация, отравляющие вещества)
или работает на экологически неблагоприятном производстве
— во время беременности (особенно первые 2 месяца) женщина перенесла инфекционные, вирусные заболевания
— женщина принимала во время беременности лекарственные препараты
с тератогенным эффектом (приводящие к развитию уродств у плода) или
эндокринные препараты для сохранения беременности (гормоны).
Можно ли поставить диагноз ВПС у плода?
Возможность выявить у плода врожденный порок сердца существует, хотя ее нельзя назвать абсолютно информативной. Это зависит от многих причин, основные их которых — наличие высококлассной аппаратуры и квалифицированного специалиста, имеющего опыт перинатальной диагностики. Диагностика возможна начиная с 14-й недели беременности. Если при обследовании у плода выявляется аномалия развития, родителям сообщают о тяжести патологических изменений, возможностях лечения и о том, насколько будет ребенок жизнеспособен. Женщина может принять решение о прерывании беременности. Если есть надежда на успешные роды и лечение, женщина наблюдается у специалиста, роды принимают в специализированном роддоме (чаще всего женщине предлагают кесарево сечение).
Это зависит от многих причин, основные их которых — наличие высококлассной аппаратуры и квалифицированного специалиста, имеющего опыт перинатальной диагностики. Диагностика возможна начиная с 14-й недели беременности. Если при обследовании у плода выявляется аномалия развития, родителям сообщают о тяжести патологических изменений, возможностях лечения и о том, насколько будет ребенок жизнеспособен. Женщина может принять решение о прерывании беременности. Если есть надежда на успешные роды и лечение, женщина наблюдается у специалиста, роды принимают в специализированном роддоме (чаще всего женщине предлагают кесарево сечение).
Врожденный порок сердца у новорожденных
При рождении ребенка или в первые дни его жизни врачи могут заподозрить врожденный порок сердца.
На чем они основывают свои предположения?
— Шум в сердце. В первые несколько дней жизни ребенка шум в сердце нельзя расценивать как достоверный симптом врожденного порока сердца. Такого ребенка наблюдают, при сохранении шумов более 4-5 суток – обследуют.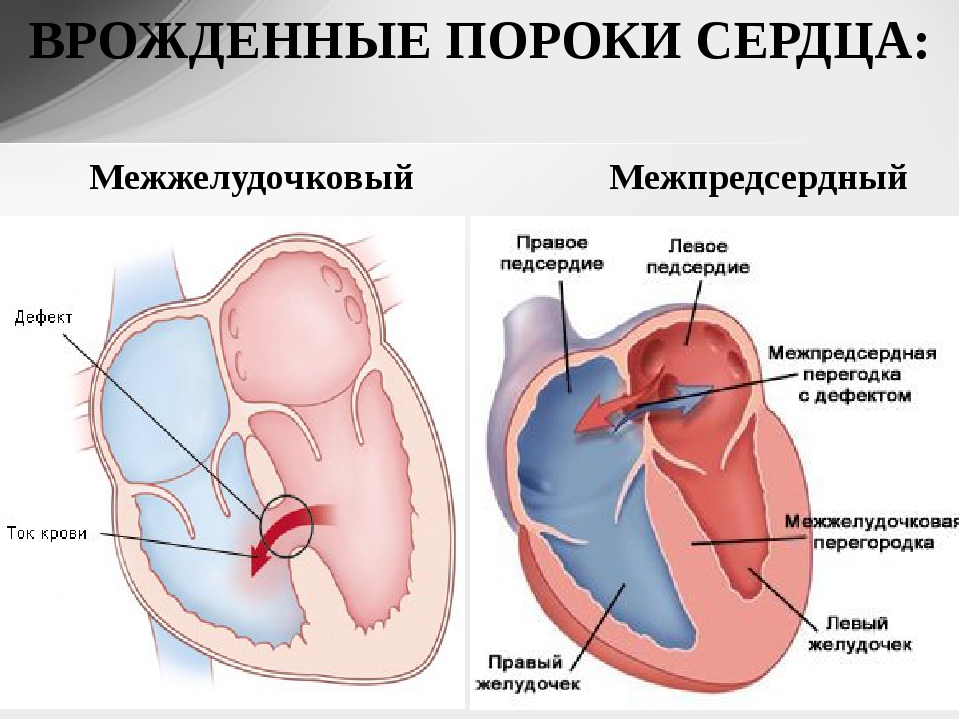 Само появление сердечного шума объясняется нарушением тока крови через сосуды и полости сердца (например, при наличии аномальных сужений, отверстий, резкой смены направления кровотока).
Само появление сердечного шума объясняется нарушением тока крови через сосуды и полости сердца (например, при наличии аномальных сужений, отверстий, резкой смены направления кровотока).
— синюшность кожных покровов (цианоз). В норме артериальная кровь богата кислородом и придает коже розовую окраску. Когда к артериальной крови примешивается бедная кислородом венозная кровь (в норме не происходит), кожа приобретает синюшный оттенок. В зависимости от типа порока цианоз может быть разной степени выраженности. Однако, врачам приходится уточнять причины цианоза, так как он может быть симптомом болезней органов дыхания и центральной нервной системы.
— проявления сердечной недостаточности. Сердце перекачивает кровь, работая как насос. Когда снижается насосная способность сердца, кровь начинает застаиваться в венозном русле, питание органов артериальной кровью снижается. Учащаются сердечные сокращения и дыхание, появляется увеличение печени и отечность, быстрая утомляемость и одышка. К сожалению, эти признаки очень трудно распознать у новорожденных. Высокая частота сердечных сокращений и дыхания наблюдается у маленьких детей в нормальном состоянии. Только при значительных отклонениях можно с достаточной уверенностью говорить о развитии у малыша сердечной недостаточности. Часто следствием развития сердечной недостаточности является спазм периферических сосудов, что проявляется похолоданием конечностей и кончика носа, их побледнением. Эти признаки помогают косвенно судить о недостаточности сердца.
К сожалению, эти признаки очень трудно распознать у новорожденных. Высокая частота сердечных сокращений и дыхания наблюдается у маленьких детей в нормальном состоянии. Только при значительных отклонениях можно с достаточной уверенностью говорить о развитии у малыша сердечной недостаточности. Часто следствием развития сердечной недостаточности является спазм периферических сосудов, что проявляется похолоданием конечностей и кончика носа, их побледнением. Эти признаки помогают косвенно судить о недостаточности сердца.
— нарушения электрической функции сердца (сердечного ритма и проводимости), проявляющиеся аритмиями и, иногда, потерей сознания. Врач может услышать неровное сердцебиение при аускультации (выслушивании фонендоскопом) или увидеть на записи электрокардиограммы.
Как сами родители могут заподозрить у ребенка врожденный порок сердца?
Если порок сердца приводит к серьезным нарушениям гемодинамики (кровотока), как правило, его диагностируют уже в роддоме. При отсутствии выраженных проявлений ребенка могут выписать домой. Родители могут заметить, что малыш вялый, плохо сосет и часто срыгивает, во время кормления и при крике — синеет. Может проявиться выраженная тахикардия (частота сердечных сокращений выше 150 ударов в минуту). В этом случае нужно обязательно сообщить о жалобах педиатру и пройти специальные обследования.
Родители могут заметить, что малыш вялый, плохо сосет и часто срыгивает, во время кормления и при крике — синеет. Может проявиться выраженная тахикардия (частота сердечных сокращений выше 150 ударов в минуту). В этом случае нужно обязательно сообщить о жалобах педиатру и пройти специальные обследования.
Подтверждение диагноза врожденного порока сердца
В настоящее время наиболее доступным, простым, безболезненным для ребенка и высокоинформативным методом диагностики пороков сердца является эхокардиография. Во время исследования с помощью ультразвукового датчика врач видит толщину стенок, размеры камер сердца, состояние клапанной системы и расположение крупных сосудов. Допплеровский датчик позволяет увидеть направления кровотока и измерить его скорость. Во время исследования можно выполнить снимки, подтверждающие заключение специалиста.
Также ребенку обязательно запишут электрокардиограмму. При необходимости более точного исследования (как правило, для определения тактики хирургического лечения порока) врач порекомендует зондирование сердца. Это инвазивная методика, для выполнения которой ребенок госпитализируется в стационар. Зондирование проводится врачем-рентгенхирургом в рентгеноперационной, в присутствии врача-анестезиолога, под внутривенным наркозом. Через прокол в вене или артерии специальные катетеры вводятся в сердце и магистральные сосуды, позволяя точно измерить давление в полостях сердца, аорте, легочной артерии. Введение специального рентген-контрастного препарата позволяет получить точное изображение внутреннего строения сердца и крупных сосудов (см. рисунок).
Это инвазивная методика, для выполнения которой ребенок госпитализируется в стационар. Зондирование проводится врачем-рентгенхирургом в рентгеноперационной, в присутствии врача-анестезиолога, под внутривенным наркозом. Через прокол в вене или артерии специальные катетеры вводятся в сердце и магистральные сосуды, позволяя точно измерить давление в полостях сердца, аорте, легочной артерии. Введение специального рентген-контрастного препарата позволяет получить точное изображение внутреннего строения сердца и крупных сосудов (см. рисунок).
Диагноз – не приговор. Лечение ВПС (врожденного порока сердца)
Современная медицина позволяет не только своевременно диагностировать, но и лечить врожденные пороки сердца. Лечением ВПС занимаются кардиохирурги. При выявлении порока, сопровождающегося серьезным нарушением гемодинамики, влияющего на развитие ребенка и угрожающего жизни малыша, операция проводиться как можно раньше, иногда в первые дни жизни ребенка. При пороках, которые не влияют значительно на рост и развитие ребенка, операция может проводиться позже. Выбор сроков операции определяется хирургом. Если ребенку рекомендовали хирургическое вмешательство и его не удалось выполнить своевременно (часто из-за отказа родителей, непонимания серьезности проблемы), у ребенка может начаться патологическое изменение гемодинамики, приводящее к развитию и прогрессированию сердечной недостаточности. На определенном этапе изменения становятся необратимыми, операция уже не поможет.
Выбор сроков операции определяется хирургом. Если ребенку рекомендовали хирургическое вмешательство и его не удалось выполнить своевременно (часто из-за отказа родителей, непонимания серьезности проблемы), у ребенка может начаться патологическое изменение гемодинамики, приводящее к развитию и прогрессированию сердечной недостаточности. На определенном этапе изменения становятся необратимыми, операция уже не поможет.
Отнеситесь внимательно к советам и рекомендациям врачей, не лишайте своего ребенка возможности расти и развиваться, не быть инвалидом на всю жизнь!
Операция при врожденных пороках сердца
Многие годы операции при врожденных пороках сердца выполнялись только на открытом сердце, с использованием аппарата искусственного кровообращения (АИК), который берет на себя функции сердца во время его остановки. Сегодня при некоторых пороках такой операции существует альтернатива – устранение дефекта структур сердца с помощью системы AMPLATZER.
Такие операции значительно безопаснее, не требуют раскрытия грудной клетки, не отличаясь по эффективности от «большой» хирургии.
Если операция выполнена своевременно и успешно, ребенок полноценно развивается и растет, и часто – навсегда забывает о существовании порока. После операции обязательным является наблюдение педиатра, контрольные эхокардиографические исследования. Дети с врожденными пороками сердца часто болеют простудными заболеваниями из-за снижения иммунитета, поэтому в послеоперационном периоде проводится общеукрепляющее лечение и ограничиваются физические нагрузки. В дальнейшем у многих детей эти ограничения снимают и даже разрешают посещать спортивные секции.
Если Вы считаете, что у Вашего ребенка есть проблемы с сердцем, то Вы можете пройти эхокардиографическое исследование и обратиться за консультацией к детскому кардиологу.
Статья была опубликована сотрудниками нашего Центра ранее на «Сибирском медицинском портале».
Врожденные пороки сердца у детей
Врожденный порок сердца — болезнь сердечных клапанов, при которых орган начинает работать неправильно. В результате врождённого изменения строения клапанного аппарата, сердечных перегородок, стенок или отходящих от сердца крупных сосудов наступает нарушение кровотока сердца. Заболевание может прогрессировать. В ряде случаев возможен летальный исход.
Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов, что составляет 30% от всех пороков развития. Они занимают первое место по смертности новорожденных и детей первого года жизни. После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей.
Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение.
Причины
- Вирус краснухи.
- Вирусы гриппа, а также некоторые другие, если их действие приходится на первые 3 месяца беременности.

- Бактериальные инфекции.
- Наличие генетической предрасположенности.
Симптомы
- Голубой или синюшный цвет кожи, губ, ушных раковин.
- Появление синюшной кожи при кормлении грудью, крике малыша.
- Побледнение кожи и похолодание конечностей (при «бледных пороках»).
- Шумы в сердце.
- Признаки сердечной недостаточности.
- Изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании (УЗИ сердца).
Конечно, при таких симптомах обеспокоенные родители немедленно обращаются к врачу, и порок сердца диагностируется в первые месяцы жизни ребенка, либо при рождении во время сопутствующих первых осмотров. Небольшие дефекты проявляют себя иногда только необычными шумами в сердце при прослушивании во время регулярных осмотров у детского врача.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного оборудования.
Хирургическое лечение является наиболее эффективным, причём операции зачастую делают новорожденным и детям от первого года жизни. Чаще всего вопрос о хирургическом лечении ставится еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах. Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок. Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Профилактика
Так как причины возникновения врождённых пороков сердца до сих пор мало изучены, сложно определить необходимые профилактические мероприятия, которые гарантировали бы предотвращение развития врождённых пороков сердца. Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
Подробнее о детской кардиологии в клинике «ЮгМед»
Диагноз до рождения | mgzt.ru
Проблема снижения перинатальной (внутриутробной и неонатальной) смертности, обусловленной патологией сердечно-сосудистой системы — одна из самых актуальных в медицинской практике. За последние 5 лет процент детей, родившихся с различными пороками развития, возрос с 6 до 9%, из которых 25% , врожденные пороки сердца (ВПС).
Ежегодно в России появляется на свет около 25 тыс. детей с ВПС, половина из них имеет критические пороки, при которых оказание кардиохирургической помощи показано в первые дни, а подчас в первые часы жизни ребенка. ВПС встречаются в 6,5 раза чаще хромосомных аномалий и в 4 раза чаще экстракардиальной патологии. Именно от пороков сердца умирает почти 60% детей до 1 месяца жизни и 25% до рождения, то есть внутриутробно.
Неуклонно растет частота жизнеугрожающих нарушений ритма у плода. За 5 лет она увеличилась с 3 до 7% и составляет 28 случаев на 1000 обследованных плодов. Аритмии обусловливают высокий процент внутриутробной (36%) и неонатальной (19%) смертности. ВПС и грубые нарушения ритма — это маркер множественных пороков развития у плода. При выявлении таких пороков сердца, как общий открытый атриовентрикулярный канал (ООАВК), общий артериальный ствол (ОАС), комбинированные ВПС, обязательно проведение генетической экспертизы, так как эти пороки в 50% сочетаются с генетической патологией и в 30% — с множественными пороками развития. Это те ситуации, когда показано прерывание беременности. И чем раньше будет установлена патология у плода, тем меньше физический и моральный ущерб для беременной женщины.
За 5 лет она увеличилась с 3 до 7% и составляет 28 случаев на 1000 обследованных плодов. Аритмии обусловливают высокий процент внутриутробной (36%) и неонатальной (19%) смертности. ВПС и грубые нарушения ритма — это маркер множественных пороков развития у плода. При выявлении таких пороков сердца, как общий открытый атриовентрикулярный канал (ООАВК), общий артериальный ствол (ОАС), комбинированные ВПС, обязательно проведение генетической экспертизы, так как эти пороки в 50% сочетаются с генетической патологией и в 30% — с множественными пороками развития. Это те ситуации, когда показано прерывание беременности. И чем раньше будет установлена патология у плода, тем меньше физический и моральный ущерб для беременной женщины.
Когда первое место не в почете
По социально-медицинской значимости патология сердечно-сосудистой системы занимает второе место среди врожденных пороков развития, по ургентности стоит на первом месте. С учетом внутриутробных смертей и ранних выкидышей удельный вес ВПС среди пороков развития достигает 39,5%. На фоне аритмий и сложных ВПС у плода увеличивается число экстренных родоразрешений путем операции кесарева сечения и серьезных осложнений у матери и ребенка.
На фоне аритмий и сложных ВПС у плода увеличивается число экстренных родоразрешений путем операции кесарева сечения и серьезных осложнений у матери и ребенка.
В то же время опыт зарубежных коллег показал, что грамотная организация пренатальной службы позволяет выявлять до рождения около 95% сердечной патологии.
Правильная тактика ведения беременных с кардиальной патологией у плода, включающая в себя своевременную и точную диагностику, тщательное динамическое наблюдение с оценкой анатомических, функциональных и гемодинамических параметров, адекватную медикаментозную терапию, помогает снизить летальность, частоту развития осложнений и улучшить результаты хирургической коррекции ВПС у новорожденных и детей первого года жизни на 50%.
В США и европейских странах (Норвегия, Франция, Германия и т.д.) всем женщинам на 18-22-й неделе беременности проводится эхокардиография плода для исключения кардиальной патологии. Такой подход способствовал тому, что в Западной Европе уровень внутриутробной диагностики ВПС на диспансерном этапе достигает 48%.
К сожалению, в нашей стране, пренатальная диагностика практически не развита, особенно в регионах РФ. Исследование сердца плода на уровне женских консультаций в большинстве случаев ограничивается визуализацией четырех камер сердца и оценкой только частоты сердечного ритма. На сегодняшний день по РФ на диспансерном уровне РФ выявляется только 8-10% ВПС.
До последнего времени не было единого протокола исследования сердечно-сосудистой системы плода. Вместе с тем именно внедрение стандартизированного подхода к проведению внутриутробной эхокардиографии, который был предложен американским колледжем акушерства, гинекологии и радиологии, повысило в США процент выявляемости ВПС у плода с 50 до 95%.
До сих пор бытует мнение, что выявление ВПС и тем более нарушений ритма у плода возможно лишь после 30-й недели беременности. В то время как все ВПС формируются в первом триместре и заподозрить грубый порок возможно уже на 13-14-й неделе.
По нашему мнению, исключать кардиальную патологию у плода посредством однократного проведения комплексного и квалифицированного эхокардиографического исследования необходимо всем беременным женщинам, а не только группе риска. За последние 10 лет увеличилось количество однократных мутаций, значительно расширился спектр возбудителей внутриутробной инфекции. Наши исследования показали, что не более 10% детей с ВПС рождаются в семьях «группы риска», 90% таких малышей появляются на свет в практически здоровых семьях, у которых не было основания обращаться в медико-генетические кабинеты и консультации, прицельно обследоваться на предмет наличия ВПС у плода.
За последние 10 лет увеличилось количество однократных мутаций, значительно расширился спектр возбудителей внутриутробной инфекции. Наши исследования показали, что не более 10% детей с ВПС рождаются в семьях «группы риска», 90% таких малышей появляются на свет в практически здоровых семьях, у которых не было основания обращаться в медико-генетические кабинеты и консультации, прицельно обследоваться на предмет наличия ВПС у плода.
Это подтверждают и зарубежные коллеги. В странах, в частности в Восточной Европе, где не используют обязательный эхокардиографи-ческий скрининг всех беременных, доля диагностированных пренатально ВПС составляет 17,9%, при рутинном однократном скрининге плода — 46%, при двух-трехкратном исследовании — 55,6%.
Нередко приходится сталкиваться с односторонним или принципиально неверным подходом при рассмотрении вопроса об исходе беременности, прогнозе для жизни и здоровья ребенка при той или иной конкретной сердечной патологии.
В России практически не разрабатывается проблема ранней диагностики нарушений ритма у плода как маркера множественной врожденной патологии. Не изучаются возможности трансплацентарной терапии нарушений ритма у плода, что делается в клиниках стран Европы, США, Бразилии.
Не изучаются возможности трансплацентарной терапии нарушений ритма у плода, что делается в клиниках стран Европы, США, Бразилии.
В то же время очевидно, что при критических пороках сердца и жизнеугрожающих аритмиях прогноз для ребенка прямо пропорционален экстренности и квалифицированности кардиологической и кардио-хирургической помощи.
Чем раньше, тем лучше
Большое количество детей поступает в кардиохирургические клиники РФ, и в первую очередь в Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева РАМН, лишь к концу первого года жизни, так как ранее порок был не диагностирован либо была дана неверная оценка его тяжести. Именно исходная тяжесть состояния, отсутствие адекватной терапии в первые сутки после рождения негативно влияют на результат хирургической коррекции и течение послеоперационного периода.
Опыт наших зарубежных коллег показал, что выявление порока до рождения ребенка часто определяет его дальнейшую судьбу. Итальянскими врачами во главе с D. Bonnet, А.Coltri, G. Butera проведен сравнительный анализ в двух группах новорожденных пациентов с таким сложным пороком, как простая форма транспозиции магистральных артерий. В первой группе диагноз был поставлен до рождения, во второй — после рождения.
Bonnet, А.Coltri, G. Butera проведен сравнительный анализ в двух группах новорожденных пациентов с таким сложным пороком, как простая форма транспозиции магистральных артерий. В первой группе диагноз был поставлен до рождения, во второй — после рождения.
Оказалось, что в случае выявления порока у плода специализированную помощь ребенок получал через 2 часа после рождения, до-операционная летальность равнялась 0, койко-день составил 24±11 дней, послеоперационная летальность — 6%.
Если же диагноз был поставлен после рождения, специализированная помощь оказывалась через 73±21 час, дооперационная летальность возросла до 6%, койко-день увеличился до 30±17 дней, послеоперационная смертность — до 10,6%. Во второй группе было больше таких гемодинамических осложнений, как метаболический ацидоз, полиорганная недостаточность, в том числе и после операций.
В целях развития внутриутробной кардиологии в РФ, в НЦССХ им. А.Н. Бакулева РАМН, где накоплен колоссальный опыт диагностики и лечения врожденных пороков сердца и нарушений ритма у новорожденных, в течение последних 10 лет ведется работа по внутриутробной диагностике кардиальной патологии. Здесь обследуются, наблюдаются, проходят амбулаторное и стационарное лечение беременные, имеющие сердечную патологию у себя и у своего будущего ребенка. Проводится эхокардиографическая диагностика ВПС и нарушений ритма у плода, начиная с 13-й недели беременности; осуществляется диагностика и прицельное лечение плода с органическими нарушениями сердечного ритма; проводится планирование беременности. Центр сердечно-сосудистой хирургии — единственное учреждение в РФ, где функционирует полноценная служба перинатальной кардиологии, которая включает в себя работу по внутриутробной диагностике и ведению беременности при кардиальной патологии плода и оказание специализированной кардиологической и кардиохирургической помощи после рождения ребенка. Эта работа осуществляется на базе 3 кардиохирургических отделений новорожденных и детских кардиологических отделений при ГКБ № 67 Москвы, где работают и консультируют врачи НЦССХ.
Здесь обследуются, наблюдаются, проходят амбулаторное и стационарное лечение беременные, имеющие сердечную патологию у себя и у своего будущего ребенка. Проводится эхокардиографическая диагностика ВПС и нарушений ритма у плода, начиная с 13-й недели беременности; осуществляется диагностика и прицельное лечение плода с органическими нарушениями сердечного ритма; проводится планирование беременности. Центр сердечно-сосудистой хирургии — единственное учреждение в РФ, где функционирует полноценная служба перинатальной кардиологии, которая включает в себя работу по внутриутробной диагностике и ведению беременности при кардиальной патологии плода и оказание специализированной кардиологической и кардиохирургической помощи после рождения ребенка. Эта работа осуществляется на базе 3 кардиохирургических отделений новорожденных и детских кардиологических отделений при ГКБ № 67 Москвы, где работают и консультируют врачи НЦССХ.
За 10 лет в НЦССХ им. А.Н.Бакулева проконсультировано свыше 7,5 тыс. беременных. Из них 79,9% женщин относились к группе повышенной предрасположенности к врожденной патологии. К сожалению, только у 15% пациенток направительный диагноз — ВПС у плода — был поставлен в женской консультации. В остальных случаях пороки сердца/фетальная аритмия впервые были заподозрены на уровне перинатальных центров и отделений патологии на базе роддомов. Срок беременности на момент исследования колебался от 14 до 40 недель (средний срок 25 ± 3 недели). 47% пациенток обследованы до 24-й недели беременности. Поэтому в НЦССХ им. А.Н. Бакулева проводятся обучающие семинары по внутриутробной диагностике патологии сердечно-сосудистой системы для докторов из регионов РФ, организуются телеконсультации и лекции. Кстати, организация ежегодных семинаров для врачей ультразвуковой диагностики и акушеров-гинекологов привела к тому, что направление беременных с подозрением на ВПС из регионов в НЦССХ увеличилось в 3 раза.
беременных. Из них 79,9% женщин относились к группе повышенной предрасположенности к врожденной патологии. К сожалению, только у 15% пациенток направительный диагноз — ВПС у плода — был поставлен в женской консультации. В остальных случаях пороки сердца/фетальная аритмия впервые были заподозрены на уровне перинатальных центров и отделений патологии на базе роддомов. Срок беременности на момент исследования колебался от 14 до 40 недель (средний срок 25 ± 3 недели). 47% пациенток обследованы до 24-й недели беременности. Поэтому в НЦССХ им. А.Н. Бакулева проводятся обучающие семинары по внутриутробной диагностике патологии сердечно-сосудистой системы для докторов из регионов РФ, организуются телеконсультации и лекции. Кстати, организация ежегодных семинаров для врачей ультразвуковой диагностики и акушеров-гинекологов привела к тому, что направление беременных с подозрением на ВПС из регионов в НЦССХ увеличилось в 3 раза.
Точность внутриутробной диагностики кардиальной патологии в нашем отделении составляет 98%, что соответствует лучшим мировым показателям.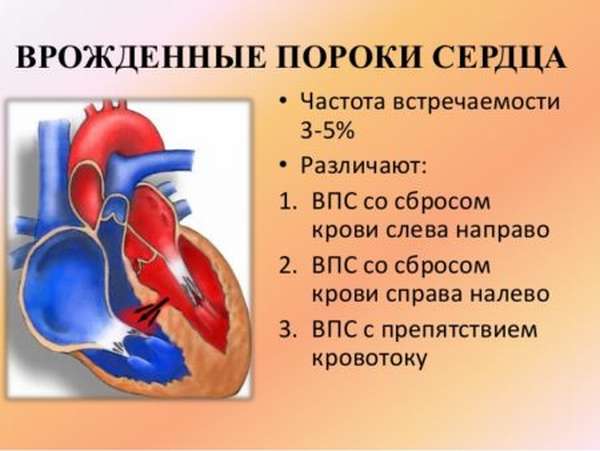 Исключение хромосомной патологии при ВПС у плода посредством инвазивной процедуры проводится на базе перинатального центра при ГКБ № 27 и Института генетики. Все случаи прерывания беременности подтверждаются секционно на базе отделений патанатомии при ДГКБ Св. Владимира и Морозовской ДГКБ, Московской медицинской академии им. И.М.Сеченова. Постнатальное подтверждение ВПС осуществляется с помощью прекардиальной эхокардиографии, трансэзофагеальной эхокардиографии, ЭКГ, холтеровского ЭКГ-мониторинга, ангиокардиографии, компьютерной томографии и интраоперационно.
Исключение хромосомной патологии при ВПС у плода посредством инвазивной процедуры проводится на базе перинатального центра при ГКБ № 27 и Института генетики. Все случаи прерывания беременности подтверждаются секционно на базе отделений патанатомии при ДГКБ Св. Владимира и Морозовской ДГКБ, Московской медицинской академии им. И.М.Сеченова. Постнатальное подтверждение ВПС осуществляется с помощью прекардиальной эхокардиографии, трансэзофагеальной эхокардиографии, ЭКГ, холтеровского ЭКГ-мониторинга, ангиокардиографии, компьютерной томографии и интраоперационно.
Единственный в своем роде
Пять лет назад, в июле 2002 г., в НЦССХ был создан перинатальный кардиологический центр (ПКЦ), единственный в своем роде. Его задачами являются: исключение порока сердца у плода, начиная с 13-й недели беременности; постановка точного диагноза и определение дальнейшей тактики ведения беременности и прогноза для ребенка; выбор места, срока и способа родоразрешения в зависимости от конкретной патологии; выявление причин возникновения кардиальной патологии у плода, лечение женщины и планирование последующей беременности.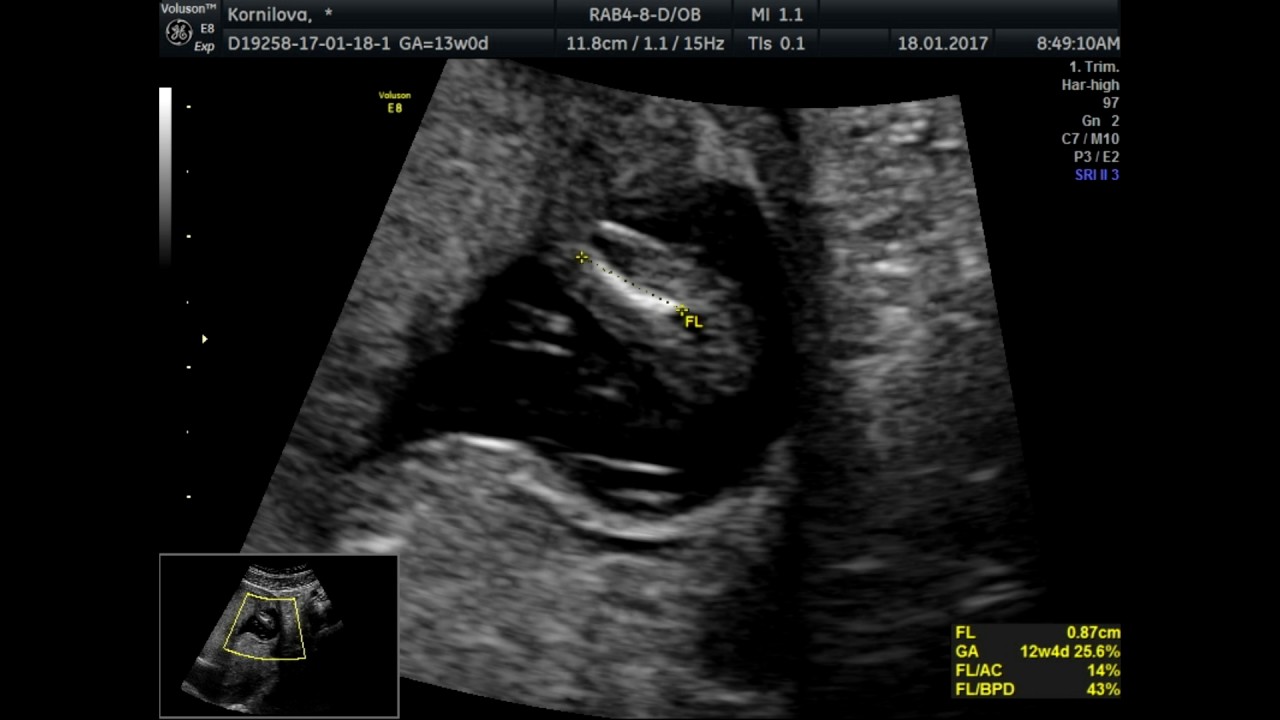 Мы осуществляем эхо-кардиографическую (ЭхоКГ) диагностику ВПС и НР у плода, начиная с 13-й недели беременности; проводим полное лабораторно-инструментальное обследование беременной и плода; практикуем совместное ведение беременности кардиологом и акушером-гинекологом при кардиальной патологии матери и плода в НЦССХ и на базе роддома при ГКБ № 67; амбулаторно и в условиях дневного стационара выявляем и лечим возможные осложнения беременности, выезжаем в лечебные учреждения Москвы и Московской области на роды и консультации беременных и новорожденных с ВПС. Максимально тесная совместная работа ведется с ГКБ № 67 Москвы. Все иногородние женщины наблюдаются стационарно в отделении патологии этого роддома. Здесь совместно с нашими врачами родоразрешаются беременные из Москвы, Московской области и регионов РФ с критическими ВПС и жизнеугрожающими аритмиями у плода. После рождения дети, не нуждающиеся в экстренном переводе в НЦССХ, помещаются в детские отделения этой больницы.
Мы осуществляем эхо-кардиографическую (ЭхоКГ) диагностику ВПС и НР у плода, начиная с 13-й недели беременности; проводим полное лабораторно-инструментальное обследование беременной и плода; практикуем совместное ведение беременности кардиологом и акушером-гинекологом при кардиальной патологии матери и плода в НЦССХ и на базе роддома при ГКБ № 67; амбулаторно и в условиях дневного стационара выявляем и лечим возможные осложнения беременности, выезжаем в лечебные учреждения Москвы и Московской области на роды и консультации беременных и новорожденных с ВПС. Максимально тесная совместная работа ведется с ГКБ № 67 Москвы. Все иногородние женщины наблюдаются стационарно в отделении патологии этого роддома. Здесь совместно с нашими врачами родоразрешаются беременные из Москвы, Московской области и регионов РФ с критическими ВПС и жизнеугрожающими аритмиями у плода. После рождения дети, не нуждающиеся в экстренном переводе в НЦССХ, помещаются в детские отделения этой больницы.
Конструктивная совместная работа по ведению беременных осуществляется с роддомами при ГКБ № 29, № 8, с Центром планирования семьи и брака, Научным центром акушерства, гинекологии и перинатологии Росмедтехнологий, перинатальным центром при роддоме № 27 Москвы.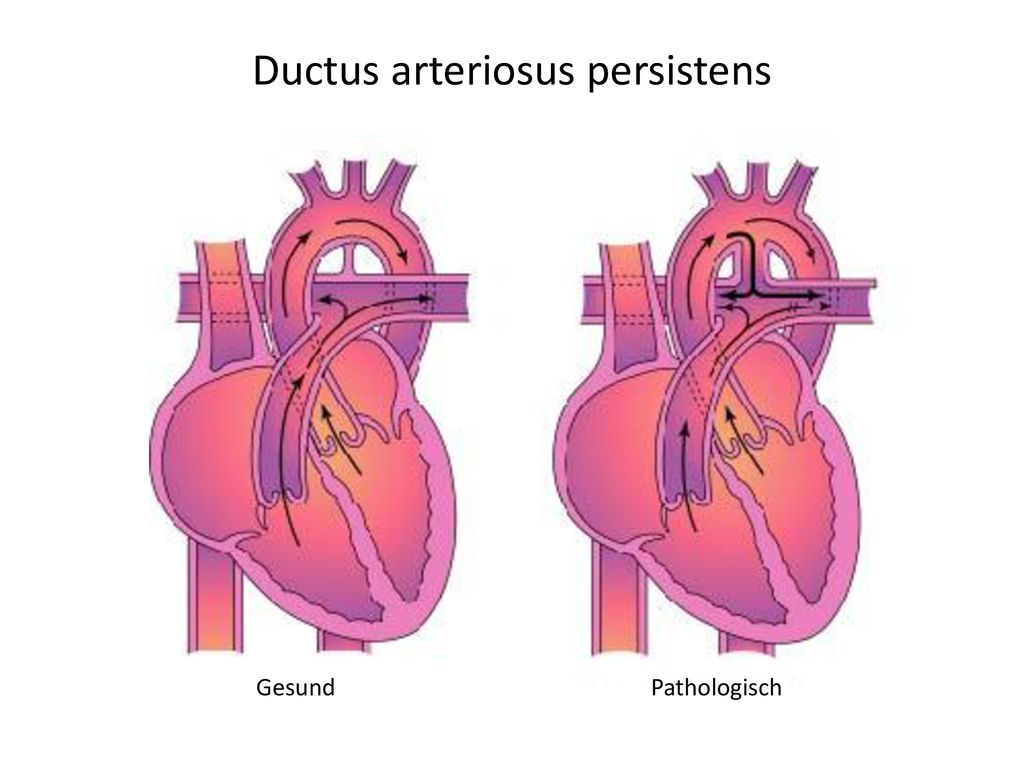 Учитывая отсутствие акушерского стационара при НЦССХ, врачи ПКЦ постоянно сотрудничают с различными женскими консультациями, перинатальными центрами, роддомами Москвы и регионов РФ. Среди наших пациентов 52% составляют жители столицы, 10% — Московской области и 38% — иногородние. Со второго полугодия 2006 г. консультируются женщины из всех регионов РФ и ближнего зарубежья. Диагностировано 1106 ВПС и нарушений ритма у плода. Среди множественных пороков развития экстракардиаль-ная патология встречалась в 34%, хромосомные абберации — в 15,9%.
Учитывая отсутствие акушерского стационара при НЦССХ, врачи ПКЦ постоянно сотрудничают с различными женскими консультациями, перинатальными центрами, роддомами Москвы и регионов РФ. Среди наших пациентов 52% составляют жители столицы, 10% — Московской области и 38% — иногородние. Со второго полугодия 2006 г. консультируются женщины из всех регионов РФ и ближнего зарубежья. Диагностировано 1106 ВПС и нарушений ритма у плода. Среди множественных пороков развития экстракардиаль-ная патология встречалась в 34%, хромосомные абберации — в 15,9%.
В целом пренатальная диагностика ВПС позволяет до рождения выявить до 90% экстракардиаль-ной патологии, до 91% генетической патологии (De Vore GR., 2000), в том числе около 44% приходится на ООАВК (Paladini D., Tartaglione A et al., 2000). В нашей серии наблюдений при ООАВК синдром Дауна встречался в 45%.
Спасенные жизни
Прооперировано 597 детей до 1 года жизни с пренатально установленным ВПС. Дети с пороками сердца, не требующими оперативного вмешательства, наблюдаются в НЦССХ, кардиологическом отделении ГКБ № 67, в поликлиниках по месту жительства. В основном это небольшие дефекты межжелудочковой перегородки, умеренные стенозы клапанов АО и ЛА, патология митрального клапана, опухоли сердца.
В основном это небольшие дефекты межжелудочковой перегородки, умеренные стенозы клапанов АО и ЛА, патология митрального клапана, опухоли сердца.
Средний показатель антенатальной смертности составил 1,8%, ранней неонатальной смертности, в том числе и послеоперационной, — 13,7%.
Спектр пренатально выявленных ВПС, приведших к смерти пациентов, сократился и изменился. В 1996 г. в эту группу входили такие ВПС, как синдром гипоплазии левых и правых отделов сердца, единственный желудочек, простая транспозиция магистральных артерий, общий артериальный ствол, общий открытый атриовентрикулярный канал, перерыв дуги аорты, атрезия ЛА. Начиная с 2004 г. основной ВПС, приводящий к летальному исходу как до, так и после операции, — синдром гипоплазии левых отделов сердца. (К сожалению, на сегодняшний день среди всех выявленных внутриутробно больных с СГЛС суммарная выживаемость не превышает 14-40%).
Такой прогресс объясняется максимально ранней постановкой точного диагноза, в случае выявления множественной патологии у плода, прерыванием беременности на ранних сроках. При сохранении беременности — проведением своевременной и квалифицированной терапии, стабилизирующей состояние плода и создающей благоприятный фон для специализированной помощи после рождения.
При сохранении беременности — проведением своевременной и квалифицированной терапии, стабилизирующей состояние плода и создающей благоприятный фон для специализированной помощи после рождения.
При наличии критического ВПС родоразрешение осуществляется в специализированном роддоме бригадой акушеров-гинекологов из НЦССХ, которые наблюдали женщину в течение всей беременности. К моменту рождения ребенка в родблок приезжает выездная кардиологическая бригада, уточняются диагноз, состояние и транспортабельность ребенка, оказывается необходимая специализированная помощь. Непосредственно из родблока через 3-4 часа новорожденный транспортируется в НЦССХ, где ему проводится оперативное вмешательство по жизненным показаниям.
Елена БЕСПАЛОВА,
заведующая перинатальным кардиологическим центром Начного центра сердечнососудистой хирургии им. А.Н.Бакулева РАМН, доктор медицинских наук.
Москва.
Определение плода по Merriam-Webster
fe · tus | \ ˈFē-təs \ : нерожденное или невылупившееся позвоночное, особенно после достижения базового структурного плана своего вида, а именно : развивающийся человек от обычно двух месяцев после зачатия до рождения — сравните чувство эмбриона 1a
Примеры
плод в a Приговор
Последние примеры в сети Производители лекарств и вакцин всегда неохотно включают беременных людей в начальные клинические испытания, опасаясь травмировать развивающийся плод или угрожать беременностью.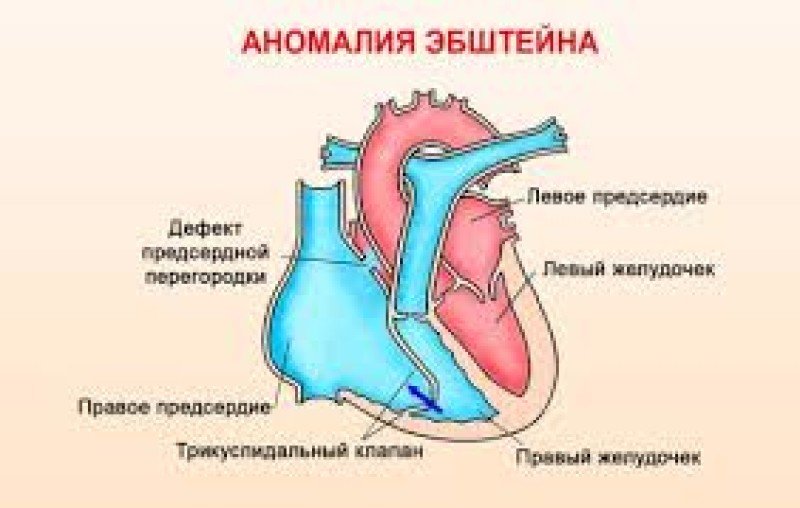 —
—
Хелен Брансуэлл, STAT , «Руководство для тех, кто может безопасно получить вакцину Pfizer / BioNTech Covid-19», 14 декабря 2020 г. По мере роста плода легкие женщины подвергаются большему давлению, что затрудняет дыхание.
—
Кэтрин Марфин, Dallas News , «Вот условия здоровья, которые могут подвергнуть вас высокому риску серьезного случая коронавируса», 10 декабря 2020 г. Лекарственный коктейль был протестирован с использованием вирусных частиц, созданных в лаборатории с использованием известных как клетки 293T, которые произошли из ткани почек плода , прерванного в 1970-х годах.-
Питер Фимрит, SFChronicle.com , «Исследование тканей плода, Дональд Трамп и наука, лежащая в основе политики», 16 октября 2020 г. пройти инвазивное ультразвуковое исследование и показать видео и аудио своего развивающегося плода перед прерыванием беременности.
—
The Salt Lake Tribune , «Святые последних дней чрезмерно представлены в законодательном собрании штата Юта, занимая 9 из каждых 10 мест», 14 января. 2021 г. За исключением вакцины против оспы, которая может вызвать редкую, но серьезную инфекцию плода , вакцины были безопасными и чрезвычайно полезными для беременных женщин и их детей.
2021 г. За исключением вакцины против оспы, которая может вызвать редкую, но серьезную инфекцию плода , вакцины были безопасными и чрезвычайно полезными для беременных женщин и их детей.
—
Anchorage Daily News , «Беременные женщины в агонии из-за того, что неизвестно о вакцинации против коронавируса», 2 января 2021 г. За исключением вакцины против оспы, которая может вызвать редкую, но серьезную инфекцию плода , вакцины были безопасными и чрезвычайно полезен для беременных женщин и их детей.-
BostonGlobe.com , «Беременные женщины в агонии из-за неизвестных о вакцинации против коронавируса», 1 января 2021 г. Использование клеток, полученных из ткани плода, в клинических исследованиях восходит к 1960-м годам, когда доктор Леонард Хейфлик, ученый из Wistar Институт в Филадельфии, штат Пенсильвания, создал клетки WI-38 из абортированного 4-месячного плода .
—
Chelsey Cox, USA TODAY , «Проверка фактов: вакцина COVID-19« морально приемлема », — заявляет Ватикан, но некоторые утверждают, что не хватает контекста», 29 декабря. 2020 Католическая церковь выступает против использования клеток, полученных из абортированного человеческого плода , которые в прошлом использовались в процессе разработки вакцины.
2020 Католическая церковь выступает против использования клеток, полученных из абортированного человеческого плода , которые в прошлом использовались в процессе разработки вакцины.
—
Марина Старлиф Райкер, ExpressNews.com , «Архиепископ Сан-Антонио прихожанам:« Нам нужно сделать прививки »», 16 декабря 2020 г.,
Эти примеры предложений автоматически выбираются из различных источников новостей в Интернете, чтобы отразить текущее использование слова «плод».«Мнения, выраженные в примерах, не отражают мнение компании Merriam-Webster или ее редакторов. Отправьте нам отзыв.
Подробнее
Первое известное использование
плода
14 век в значении, определенном выше
История и этимология
плода
Среднеанглийский, от латинского, акт вынашивания потомства; сродни латинскому плод только что родившийся, плодовитый — подробнее женский
Узнать больше о
плод
Процитируйте эту запись
«Плод.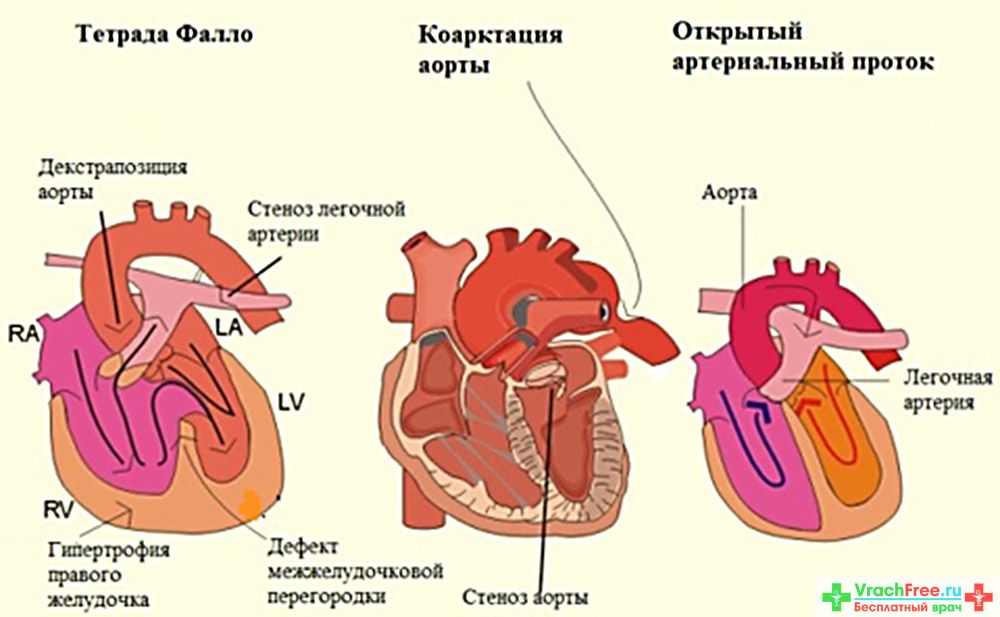 ” Словарь Merriam-Webster.com , Merriam-Webster, https://www.merriam-webster.com/dictionary/fetus. По состоянию на 14 февраля 2021 г.
” Словарь Merriam-Webster.com , Merriam-Webster, https://www.merriam-webster.com/dictionary/fetus. По состоянию на 14 февраля 2021 г.
MLA Chicago APA Merriam-Webster
Дополнительные определения для плодов
fe · tus | \ ˈFē-təs \
: животное еще не родилось и не вылупилось, но более развито, чем эмбрион
варианты:
или преимущественно британский плод \ ˈfēt- əs \ множественные зародыши или преимущественно британские зародыши или foeti \ ˈfēt- ˌī \
Медицинское определение
плода
: нерожденное или невылупившееся позвоночное животное, особенно после достижения базового структурного плана своего вида в частности : развивающийся человек от обычно двух месяцев после зачатия до рождения — сравните эмбрион
Комментарии к плод
Что побудило вас найти плод ? Расскажите, пожалуйста, где вы это читали или слышали (включая цитату, если возможно).
Как растет ваш плод во время беременности
Ячейка: Наименьший элемент конструкции в теле. Клетки — это строительные блоки для всех частей тела.
Клетки — это строительные блоки для всех частей тела.
Яйцо: Женская репродуктивная клетка, произведенная в яичниках и выпущенная из них. Также называется яйцеклеткой.
Эмбрион: Стадия развития, которая начинается при оплодотворении (соединение яйцеклетки и сперматозоидов) и длится до 8 недель.
Фаллопиевы трубы: Одна из пары трубок, по которым яйцеклетка проходит от яичника к матке.
Оплодотворение: Многоступенчатый процесс, объединяющий яйцеклетку и сперму.
Плод: Стадия человеческого развития после 8 полных недель после оплодотворения.
Гениталии: Половые или репродуктивные органы.
Гестационный возраст: Срок беременности женщины обычно указывается в неделях и днях.
Гормоны: Вещества, вырабатываемые в организме и контролирующие функции клеток или органов..jpg)
Экстракорпоральное оплодотворение (ЭКО): Процедура, при которой яйцеклетка удаляется из яичника женщины, оплодотворяется в лаборатории спермой мужчины, а затем переносится в матку женщины для наступления беременности.
Lanugo: Мягкие пушистые волосы, покрывающие тело плода.
Последний менструальный цикл (LMP): Дата первого дня последней менструации перед беременностью.LMP используется для оценки даты доставки.
Кислород: Элемент, которым мы вдыхаем для поддержания жизни.
Плацента: Орган, который обеспечивает питательными веществами плод и выводит его отходы.
Мошонка: Наружный половой мешок у мужчин, содержащий яички.
Сперма: Клетка, вырабатываемая в мужских яичках, которая может оплодотворять женскую яйцеклетку.
Поверхностно-активное вещество: Вещество, вырабатываемое клетками легких.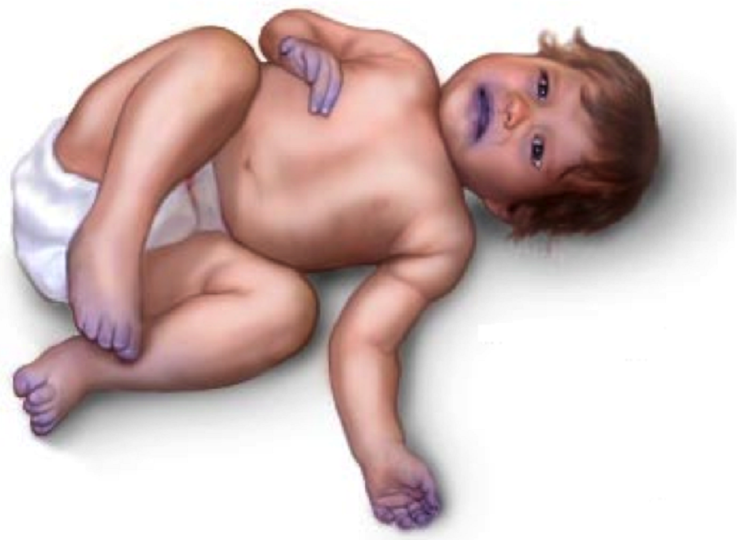 Это вещество помогает сохранить эластичность легких и не дает им разрушиться.
Это вещество помогает сохранить эластичность легких и не дает им разрушиться.
Яички: Парные мужские органы, вырабатывающие сперму и мужской половой гормон тестостерон. Также называется семенниками.
Триместры: 3-месячный период беременности. Их называют первым, вторым или третьим.
Ультразвуковое исследование: Тест, в котором звуковые волны используются для исследования внутренних частей тела. Во время беременности можно использовать УЗИ для проверки плода.
Матка: Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод. Также называется маткой.
Вагина: Трубчатая структура, окруженная мускулами. Влагалище выходит из матки наружу тела.
Как понять вашего будущего ребенка | Женская больница
Столько всего происходит во время беременности. Наши тела делают удивительные вещи во время этого путешествия, чтобы создать новую жизнь. Когда вы забеременеете, слизистая оболочка матки утолщается, а ее кровеносные сосуды расширяются, чтобы обеспечить питание вашего ребенка. По мере того как беременность прогрессирует, матка расширяется, чтобы освободить место для растущего ребенка. К тому времени, когда ваш ребенок родится, ваша матка будет во много раз больше обычного размера.
Когда вы забеременеете, слизистая оболочка матки утолщается, а ее кровеносные сосуды расширяются, чтобы обеспечить питание вашего ребенка. По мере того как беременность прогрессирует, матка расширяется, чтобы освободить место для растущего ребенка. К тому времени, когда ваш ребенок родится, ваша матка будет во много раз больше обычного размера.
Глоссарий
Амниотический мешок : Тонкостенный мешок, окружающий ребенка во время беременности. Мешок наполнен околоплодными водами, которые вырабатываются ребенком и амнионом (оболочка, покрывающая плодную сторону плаценты).Амниотический мешок защищает плод от травм и помогает регулировать его температуру.
Шейка матки: Нижняя часть матки, которая выступает во влагалище и открывается / расширяется при рождении. Шейка матки, состоящая в основном из фиброзной ткани и мышц, имеет круглую форму.
Яйцо : женская репродуктивная клетка, продуцируемая и высвобождающаяся из яичников; также называется яйцеклеткой.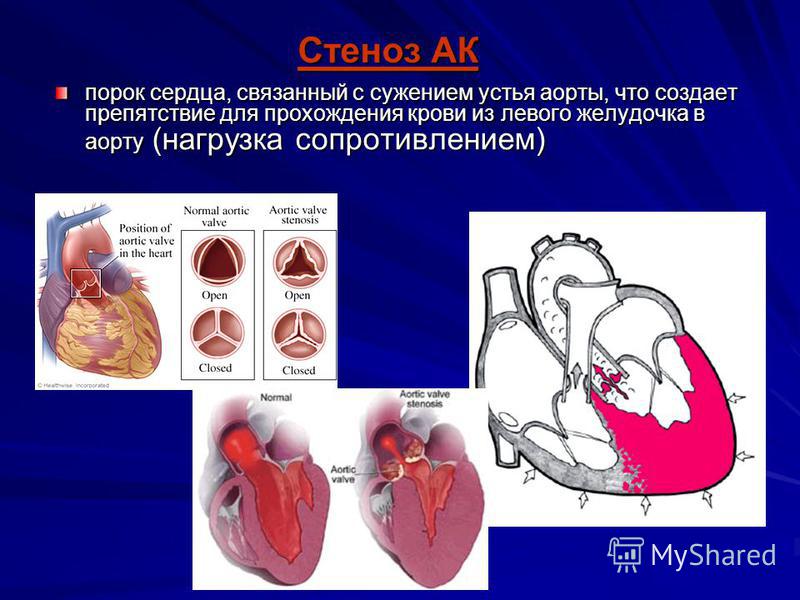
Оплодотворение : соединение яйцеклетки и спермы.
Плод : срок для нерожденного ребенка с восьмой недели после оплодотворения до рождения.
Плацента : Орган в форме лепешки, который растет только во время беременности и обеспечивает питание плода и выводит из него отходы.
Сперма : мужская клетка, которая вырабатывается в семенниках и может оплодотворять женскую яйцеклетку.
Пуповина : веревка, соединяющая ребенка с плацентой. Пуповина состоит из двух артерий и вены, которые переносят кислород и питательные вещества к плоду и отходы от ребенка.
Стенка матки : Стенка матки.
Матка (также называемая маткой) : Матка — это полый орган грушевидной формы, расположенный в нижней части живота женщины, между мочевым пузырем и прямой кишкой, который ежемесячно сбрасывает слизистую оболочку во время менструации. Когда оплодотворенная яйцеклетка (яйцеклетка) имплантируется в матку, ребенок там развивается.
Когда оплодотворенная яйцеклетка (яйцеклетка) имплантируется в матку, ребенок там развивается.
Влагалище : Часть женских гениталий за мочевым пузырем и перед прямой кишкой, которая образует канал, идущий от матки к вульве.Также называется родовым каналом.
определение плода в медицинском словаре
плод
[fe´tus] ( L. ) развивающееся потомство в матке, особенно нерожденное потомство в постэмбриональном периоде, который у человека длится от третьего месяца после оплодотворения до рождения. См. Также эмбрион.
Стадии роста плода определены достаточно четко. В конце первого месяца он вырос до микроскопических размеров. Через 2 месяца — чуть больше 2.5 см длиной, лицо сформировано, конечности сформированы частично. К концу третьего месяца он достигает 8 см в длину и весит около 30 г; его конечности, пальцы рук, ног и уши полностью сформированы, и его пол можно различить.
Через 4 месяца длина плода составляет около 20 см, а вес — более 200 г. Мать может чувствовать его движения, и обычно врач может слышать его сердцебиение. Брови и ресницы сформированы, а кожа розового цвета и покрыта тонкими волосами, называемыми лануго. К пятому месяцу жизни тело плода покрывается сыпообразным веществом (vernix caseosa), которое защищает его от водянистой среды.К концу пятого месяца он достигает 30 см в длину, весит 450 г и покрыт волосами на голове. К концу шестого месяца он достигает длины 35 см и веса 900 г, а кожа у него очень морщинистая.
Мать может чувствовать его движения, и обычно врач может слышать его сердцебиение. Брови и ресницы сформированы, а кожа розового цвета и покрыта тонкими волосами, называемыми лануго. К пятому месяцу жизни тело плода покрывается сыпообразным веществом (vernix caseosa), которое защищает его от водянистой среды.К концу пятого месяца он достигает 30 см в длину, весит 450 г и покрыт волосами на голове. К концу шестого месяца он достигает длины 35 см и веса 900 г, а кожа у него очень морщинистая.
Через 7 месяцев плод достигает 40 см в длину и весит более 1,3 кг, с большим количеством жира под кожей. У мужчин семенники опустились в мошонку. К концу восьмого месяца он достигает 45 см в длину, может весить 2,3 кг и имеет хорошие шансы на выживание, если родится в это время. К концу 9 месяцев средняя длина плода составляет 50 см, а средний вес — 3.2 кг. прил., прил. ф.
кальцинированный плод мертвый плод, кальцинированный внутриутробно; называется также литопедией.
плод in fe´tu маленький несовершенный плод, неспособный к самостоятельной жизни, содержащийся в теле другого плода.
мраморный плод младенец с тяжелой и драматической формой врожденного ихтиоза, проявляющейся гиперкератозом с жесткой кожей; смерть обычно наступает в первые шесть недель жизни.
мумифицированный плод мертвый плод, который высох и сморщился.
fetus papyra´ceus мертвый плод, сплющенный в результате прижатия к стенке матки живым близнецом.
паразитический плод у неравноправных близнецов, неполноценный несовершеннолетний плод, прикрепленный к более крупному, более полностью развитому плоду (аутосайт).
Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежному здоровью, седьмое издание. © 2003 Saunders, принадлежность Elsevier, Inc. Все права защищены.
fe · тус
, пл.
fe · tus · es
(fē’tŭs, fē’tŭs-ez), Избегайте неправильного множественного числа feti.
1. Нерожденный детеныш живородящего животного после эмбрионального периода.
Нерожденный детеныш живородящего животного после эмбрионального периода.
2. У человека продукт зачатия с конца восьмой недели беременности до момента рождения.
[Л. потомство]
Farlex Partner Medical Dictionary © Farlex 2012
плод
(fē′təs) n. пл. особей
1. Нерожденный детеныш живородящего позвоночного, имеющий основное структурное сходство со взрослым животным.
2. У людей, нерожденный детеныш с конца восьмой недели после зачатия до момента рождения, в отличие от более раннего эмбриона.
Медицинский словарь American Heritage® Copyright © 2007, 2004, компания Houghton Mifflin. Опубликовано компанией Houghton Mifflin. Все права защищены.
плод
Obstetris
1. Нерожденный ребенок, развивающийся в матке — после эмбриональной стадии, примерно от 7 до 8 недель до рождения.
2. Продукт зачатия с момента имплантации до родов; если родившийся или изгнанный плод жизнеспособен, он считается младенцем.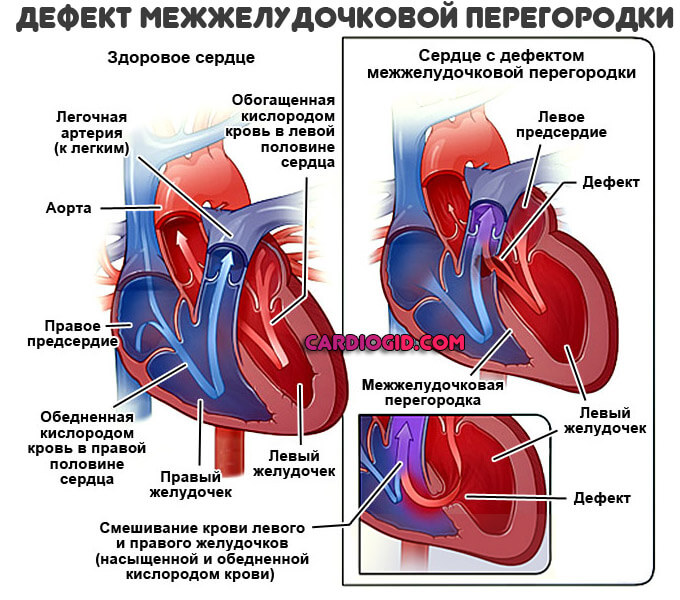 См. Плод Арлекина, Нежизнеспособный плод. Cf Embryo.
См. Плод Арлекина, Нежизнеспособный плод. Cf Embryo.
Краткий словарь современной медицины Макгро-Хилла. © 2002 McGraw-Hill Companies, Inc.
fe · tus
, pl. плодов (fē’tŭs, -ĕz)
1. Нерожденный детеныш живородящего животного после того, как он сформировался в матке.
2. У человека продукт зачатия с конца восьмой недели до момента рождения.
Синоним (ы): плод.
[L. потомство]
Медицинский словарь для профессий здравоохранения и медсестер © Farlex 2012
плод
Развивающийся человек примерно с восьмой или десятой недели жизни в утробе матери до момента рождения. У плода есть все узнаваемые внешние характеристики человека. В 10 недель плод составляет около 2,5 см от макушки до крупа.Лицо сформировано, но веки срослись. Мозг находится в примитивном состоянии и неспособен к какой-либо осмысленной форме сознания. К 3 месяцам длина плода составляет около 5 см (от макушки до крупа), а к 4 месяцам — около 10 см. На 6-м месяце плод достигает 20 см в длину и весит до 800 г. Выживание вне матки на данном этапе маловероятно. Большинство плодов весом более 2 000 граммов чувствуют себя хорошо при правильном использовании в ИНКУБАТОРЕ. От латинского плод , потомок. Распространенное написание «плод» неверно и используется только журналистами, которым следует знать лучше.
Выживание вне матки на данном этапе маловероятно. Большинство плодов весом более 2 000 граммов чувствуют себя хорошо при правильном использовании в ИНКУБАТОРЕ. От латинского плод , потомок. Распространенное написание «плод» неверно и используется только журналистами, которым следует знать лучше.
Медицинский словарь Коллинза © Роберт М. Янгсон 2004, 2005
Плод
Термин, используемый для описания развивающегося человеческого младенца от примерно третьего месяца беременности до родов. Термин «эмбрион» используется до третьего месяца.
Упоминается в: Тест на альфа-фетопротеин, ингибиторы ангиотензинпревращающего фермента, противогрибковые препараты, системные, противопротозойные препараты, противотуберкулезные препараты, врожденные дефекты, кофеин, образцы ворсинок хориона, врожденные пороки головного мозга, противоотечные средства, иммунотерапевтические препараты, иммунотерапевтические препараты , Бесплодие, Лекарства от бесплодия, Оральные контрацептивы, УЗИ органов малого таза, Беременность, Повторный выкидыш, Расщелина позвоночника, Сульфаниламиды,
Gale Encyclopedia of Medicine. Copyright 2008 The Gale Group, Inc. Все права защищены.
Copyright 2008 The Gale Group, Inc. Все права защищены.
fe · тус
, пл. плодов (fē’tŭs, -ĕz) Избегайте неправильного множественного числа feti .
У человека продукт зачатия с конца восьмой недели беременности до момента рождения.
[Л. потомство]
Медицинский словарь для стоматологов © Farlex 2012
Обсуждение пациентом плодов
В. Опасна ли ветряная оспа для моего плода? Я беременна и никогда раньше не болела ветряной оспой.Моей дочери 2 года, ветряная оспа до этого не болела и от нее не делали прививок. Если она заболеет ветряной оспой, может ли это быть опасным для меня или для плода?
А. возможно будет тогда полезно, если появится ветрянка, что у вас тогда отдельная комната при необходимости (карантин).
Я также советую вам ознакомиться с этой страницей ссылок:
и составить собственное мнение, прежде чем вы захотите продолжить какую-либо вакцинацию, вам следует проверить этот очень длинный список ссылок:
http: // www. aegis.ch/neu/links.html
aegis.ch/neu/links.html
внизу вы также найдете ссылки на английском языке. вакцинация вообще очень спорна / сомнительна и, вероятно, пора нам об этом узнать.
В. Опасен ли рентгеновский снимок для моего плода? Я упала во время беременности, меня отправили в скорую. Мне там сделали рентген, опасна ли радиация для моего плода?
A. Насколько мне известно, один рентгеновский снимок не может нанести вред вашему плоду, поскольку там недостаточно радиации, чтобы нанести ему вред.Если вы беспокоитесь, обратитесь к врачу.
В. Может ли плод слышать через матку? Моя жена хочет включить музыку для нашего ребенка и положить наушники на живот беременной женщины, чтобы он мог это услышать. Он действительно слышит музыку?
А. Да, он слышит. Исследования показывают, что с 5-го месяца беременности приятная и спокойная музыка может успокоить плод. Вы можете подвергать своего ребенка звукам, музыке и различным мелодиям на протяжении всей беременности.
Дополнительные обсуждения о Fetus
Этот контент предоставляется iMedix и регулируется Условиями iMedix.Вопросы и ответы не одобряются и не рекомендуются и предоставляются пациентами, а не врачами.
Рождение ребенка: этапы беременности
Для беременной женщины ощущение новой жизни, развивающейся в ее теле, — это удивительный опыт, даже если она не всегда может чувствовать себя лучше в некоторые моменты на этом пути.
Беременность может быть разной от женщины к женщине, и даже у одной и той же матери от одной беременности к другой. Некоторые симптомы беременности сохраняются в течение нескольких недель или месяцев, в то время как другие неудобства являются временными или затрагивают не всех женщин.
«Беременность — это долгий 10-месячный путь», — сказал доктор Дрейон Берч, акушер и гинеколог из больницы Magee-Womens при Медицинском центре Университета Питтсбурга.
Нормальная беременность обычно длится около 40 недель, считая с первого дня последней менструации женщины, то есть примерно за две недели до фактического зачатия.
Беременность делится на три триместра. Каждый из этих периодов длится от 12 до 13 недель.
В течение каждого триместра в организме беременной женщины, а также в развивающемся плоде происходят изменения, и краткое изложение этих изменений будет описано ниже.
Зачатие и имплантация
Примерно через две недели после начала менструации у женщины происходит овуляция, и ее яичники выделяют одну зрелую яйцеклетку. Яйцо можно оплодотворять в течение 12-24 часов после его выпуска, когда оно движется по фаллопиевой трубе к матке.
Если яйцеклетка встречает сперматозоид, попавший в маточную трубу, она объединяется в одну клетку. Этот процесс известен как оплодотворение или зачатие.
При оплодотворении пол плода уже определяется, в зависимости от того, получает ли яйцеклетка X или Y хромосому от сперматозоида.Если яйцеклетка получит Х-хромосому, ребенок будет девочкой; Y-хромосома означает, что ребенок будет мальчиком.
По данным клиники Кливленда, оплодотворенной яйцеклетке (или эмбриону) требуется от трех до четырех дней, чтобы переместиться к слизистой оболочке матки, где она прикрепляется или имплантируется к стенке матки.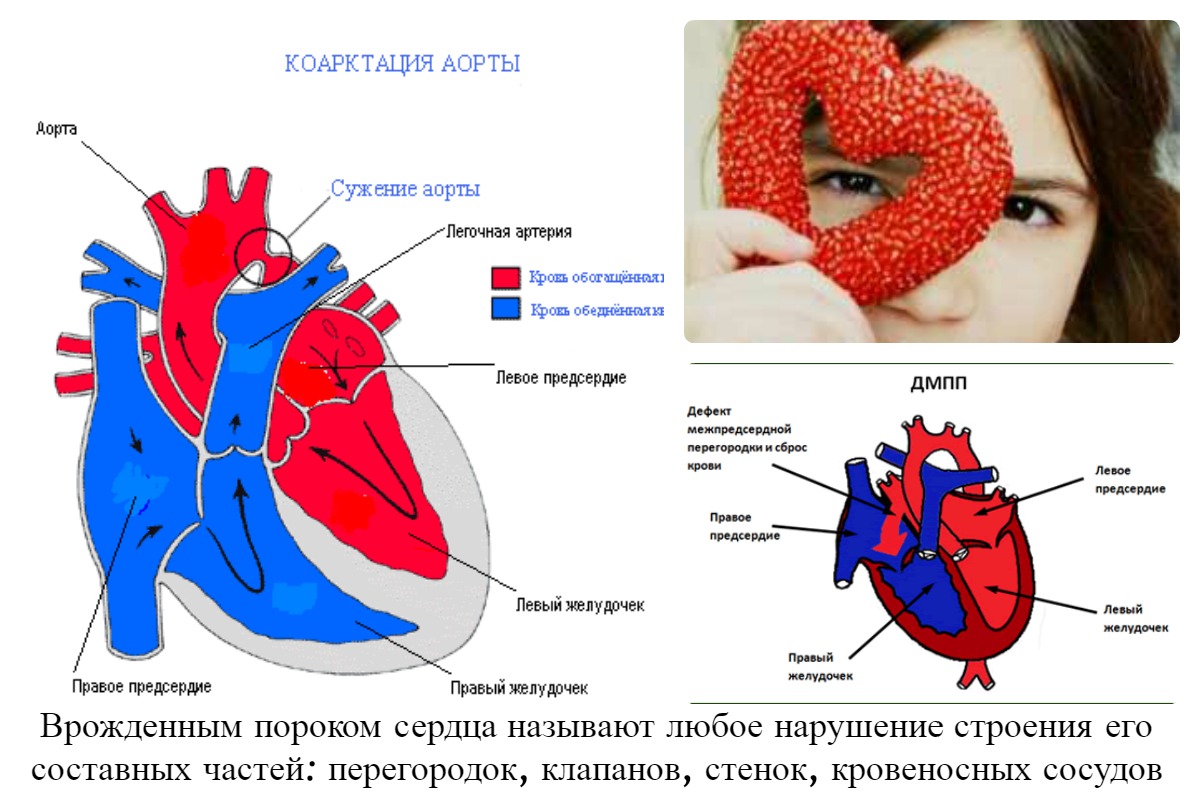 После имплантации эмбриона клетки начинают расти, в конечном итоге становясь плодом и плацентой — тканью, которая может транспортировать кислород, питательные вещества и гормоны из крови матери к развивающемуся плоду на протяжении всей беременности.
После имплантации эмбриона клетки начинают расти, в конечном итоге становясь плодом и плацентой — тканью, которая может транспортировать кислород, питательные вещества и гормоны из крови матери к развивающемуся плоду на протяжении всей беременности.
Первый триместр (1–12 недели) Изменения в организме матери
Женщина будет испытывать множество симптомов в течение первого триместра, поскольку она приспосабливается к гормональным изменениям во время беременности. В первые недели беременность может не проявляться внешне, но внутри происходит много изменений.
Например, хорионический гонадотропин человека (ХГЧ) — это гормон, который будет присутствовать в крови женщины с момента зачатия. Уровень ХГЧ можно определить в моче женщины примерно через неделю после задержки менструации, и именно поэтому женщина будет иметь положительный результат домашнего теста на беременность.
Другие гормональные изменения могут способствовать появлению симптомов беременности: Повышение уровня эстрогена и ХГЧ может быть причиной волн тошноты и рвоты, известных как утреннее недомогание, которые женщина обычно испытывает в течение первых нескольких месяцев беременности. Несмотря на название, утреннее недомогание может возникать в любое время дня.
Несмотря на название, утреннее недомогание может возникать в любое время дня.
Женщина также будет чувствовать себя более уставшей, чем обычно, в течение первого триместра — симптом, связанный с повышением уровня гормона прогестерона, который усиливает сонливость.Ей также может потребоваться более частое мочеиспускание, поскольку ее матка растет и давит на мочевой пузырь.
На ранних сроках беременности грудь женщины становится более нежной и опухшей, что является еще одним побочным эффектом повышения уровня гормонов беременности. Ее ареолы, кожа вокруг каждого соска, потемнеют и увеличатся.
Пищеварительная система беременной женщины может замедлиться, чтобы увеличить усвоение полезных питательных веществ. Но снижение подвижности пищеварительной системы может также вызвать такие распространенные жалобы, как изжога, запор, вздутие живота и газы, по данным Управления по женскому здоровью (OWH).
Многие части тела во время беременности будут работать тяжелее, в том числе женское сердце. Ее сердцебиение будет увеличиваться, чтобы перекачивать больше крови в матку, которая снабжает ею плод.
Ее сердцебиение будет увеличиваться, чтобы перекачивать больше крови в матку, которая снабжает ею плод.
По мере того, как к лицу женщины циркулирует больше крови, ее кожа приобретает более розовый цвет, описываемый как «сияние беременности».
Помимо физических изменений в теле женщины, она может также испытывать эмоциональные взлеты и падения в первые месяцы беременности и на протяжении всей беременности. Эти эмоции могут варьироваться от слезливости, перепадов настроения и забывчивости до страха, тревоги и возбуждения.
Развитие эмбриона / плода в первом триместре
Развивающийся ребенок называется эмбрионом с момента зачатия до восьмой недели беременности.
По данным Американского колледжа акушеров и гинекологов (ACOG), в течение первого месяца беременности начинают развиваться сердце и легкие, и начинают формироваться руки, ноги, головной, спинной мозг и нервы.
Эмбрион будет размером с горошину примерно через месяц беременности, сказал Берч. По его словам, примерно на втором месяце беременности эмбрион вырос до размеров фасоли. Кроме того, образуются щиколотки, запястья, пальцы и веки, появляются кости, начинают развиваться гениталии и внутреннее ухо.
По его словам, примерно на втором месяце беременности эмбрион вырос до размеров фасоли. Кроме того, образуются щиколотки, запястья, пальцы и веки, появляются кости, начинают развиваться гениталии и внутреннее ухо.
После восьмой недели беременности и до родов развивающийся ребенок называется плодом.
К концу второго месяца от восьми до десяти основных органов плода сформируются, сказал Берч. Он подчеркнул, что на этом этапе беременности чрезвычайно важно, чтобы беременные женщины не принимали вредные лекарства, например запрещенные.Первый триместр также является периодом большинства выкидышей и врожденных дефектов.
На третьем месяце беременности начинают расти кости и мышцы, появляются почки для будущих зубов, растут пальцы рук и ног. Начинает формироваться кишечник, а кожа становится почти прозрачной.
Второй триместр (13-27 недели) Изменения в организме матери
Ко второму триместру некоторые из неприятных последствий ранней беременности могут уменьшиться или исчезнуть, поскольку организм женщины приспосабливается к изменяющимся уровням гормонов. Может облегчиться сон и повыситься уровень энергии.
Может облегчиться сон и повыситься уровень энергии.
Тошнота и рвота обычно проходят и проходят, сказал Берч Live Science. Но по мере продолжения роста и развития плода могут появиться и другие симптомы.
Женщины ощущают большее давление в тазу, сказал Берч, добавив, что таз кажется тяжелым, будто что-то давит на него.
Более заметная шишка у ребенка появляется по мере того, как матка выходит за пределы таза женщины, и кожа на ее расширяющемся животе может чесаться при его растяжении, согласно OWH.
По словам Берча, по мере того, как плод становится больше и женщина набирает больше веса во время беременности в передней части тела, она также может испытывать боль в спине.
Где-то между 16-й и 18-й неделями беременности мать, впервые родившая ребенка, может почувствовать первые трепетные движения плода, известные как учащение, сказал Берч. Он объяснил, что если женщина уже рожала раньше, она, вероятно, почувствует, как плод пинается, извивается или поворачивается, еще раньше, потому что она знает, чего ожидать.
Двадцатая неделя обычно знаменует середину беременности женщины.
Берч поощряет своих пациенток совершать «полнолуние» — мини-отпуск или бегство на выходных — во втором триместре, и он сказал, что лучшее время для этого — примерно на 28 неделе беременности. В этот момент женщина, как правило, чувствует себя неплохо, риск выкидыша и преждевременных родов ниже, а некоторые медицинские работники могут не рекомендовать путешествовать самолетом после 36-й недели.
Развитие плода во втором триместре
Во втором триместре плод сильно растет и будет иметь длину от 3 до 5 дюймов, сказал Берч.Где-то между 18 и 22 неделями УЗИ может выявить пол ребенка, если родители хотят знать эту информацию заранее.
К четвертому месяцу беременности брови, ресницы, ногти и шея полностью формируются, а кожа становится морщинистой. Кроме того, в течение четвертого месяца руки и ноги могут сгибаться, почки начинают работать и вырабатывать мочу, а плод может глотать и слышать, согласно ACOG.
На пятом месяце беременности плод более активен, и женщина может чувствовать его движения.Плод также спит и просыпается по обычным циклам. Тонкие волосы (называемые лануго) и восковое покрытие (называемое верниксом) покрывают и защищают тонкую кожу плода.
К шестому месяцу беременности начинают расти волосы, начинают открываться глаза и стремительно развивается мозг. Хотя легкие полностью сформированы, они еще не функционируют.
Стадии беременности более девяти месяцев. (Изображение предоставлено: Dragana Gerasimoski Shutterstock)
Третий триместр (28-40 недели) Изменения в организме матери
Во время третьего триместра, когда увеличенная матка женщины давит на ее диафрагму, главную мышцу, участвующую в дыхании, она может чувствовать себя короткой. дыхания, потому что у легких меньше возможностей для расширения, согласно Johns Hopkins Medicine.Ее лодыжки, руки, ступни и лицо могут опухать, поскольку она задерживает больше жидкости и ее кровообращение замедляется.
Будущей маме нужно будет чаще писать, потому что на ее мочевой пузырь будет оказываться большее давление. У нее также могут быть более сильные боли в спине и бедрах и тазу, поскольку эти суставы расслабляются при подготовке к родам.
На ее лице могут появиться темные участки кожи, а на животе, бедрах, груди и спине могут появиться растяжки. Также она может заметить варикозное расширение вен на ногах.
По данным OWH, в третьем триместре из груди женщины может наблюдаться утечка молозива, желтой жидкости, когда она готовится к кормлению грудью. Ребенок опустится ниже живота.
Ложные схватки, известные как схватки Брэкстона-Хикса, могут начаться по мере приближения срока родов. «Инстинкт гнездования» может сработать, когда будущая мать и ее партнер защищают свой дом от ребенка, делают покупки для детей, готовят детскую и ждут их нового прибытия.
В последние недели беременности будет труднее найти удобное положение для сна, поэтому женщины могут сильно устать, сказал Берч.
По мере приближения родов, некоторым женщинам нравится быть беременным, в то время как другим может казаться, что они не могут дождаться, когда это закончится, сказал Берч.
Развитие плода в третьем триместре
По словам Берча, к седьмому месяцу беременности плод начинает дергаться и растягиваться и даже может реагировать на свет и звук, например на музыку. Глаза могут открываться и закрываться.
На восьмом месяце беременности плод очень быстро набирает вес. Кости затвердевают, но череп остается мягким и гибким, чтобы облегчить роды.По данным ACOG, формируются различные области мозга, и плод может икать.
Девятый месяц — это завершающий период беременности, и плод готовится к родам, поворачиваясь в положение головы вниз в тазу женщины. Легкие теперь полностью созрели, чтобы подготовиться к самостоятельной работе. Плод продолжает стремительно набирать вес.
Новое определение доношенной беременности — это когда ребенок рождается на сроке от 39 до 40 недель (раньше это было 37 недель), — сказал Берч.
Дополнительные ресурсы
Развитие вашего ребенка: первый триместр
С момента зачатия до момента родов ваш растущий ребенок проходит несколько стадий развития. Первая треть вашей беременности называется первым триместром. Это период с 1 по 12 или 13 недели беременности. Вот краткая информация о том, как ваш ребенок развивается в течение первого триместра.
Путь к улучшению здоровья
Беременность начинается, когда мужская спермой оплодотворяет женскую яйцеклетку.Поскольку вы не всегда знаете, когда произошло оплодотворение , врачи рассчитывают беременность на основе первого дня вашей последней менструации (LMP). Ваш врач отсчитает 40 недель от вашего LMP, чтобы оценить дату родов. Большинство родов происходит между 38 и 42 неделями. Если у вас есть УЗИ на ранних сроках беременности, ваш врач может вместо этого измерить ребенка, чтобы определить дату родов.
Ваш врач отсчитает 40 недель от вашего LMP, чтобы оценить дату родов. Большинство родов происходит между 38 и 42 неделями. Если у вас есть УЗИ на ранних сроках беременности, ваш врач может вместо этого измерить ребенка, чтобы определить дату родов.
После зачатия у вашего ребенка начинается период кардинальных изменений, известный как эмбриональная стадия .Этот этап длится с 5-й по 10-ю неделю беременности. На этом этапе ребенка называют эмбрионом.
На эмбриональной стадии происходят многочисленные изменения. Во-первых, клетки эмбриона (так называемые эмбриональные стволовые клетки) размножаются и развиваются. Они становятся сотнями различных типов клеток, необходимых для создания всего человеческого тела. Основные органы и части тела вашего ребенка начинают обретать форму.
Плацента формируется на эмбриональной стадии. Плацента забирает питательные вещества, кислород и воду из вашей крови и передает их вашему ребенку через пуповину . Он также удаляет отходы ребенка. Плацента отфильтрует большинство вредных веществ, которые могут присутствовать в вашем теле.
Плацента забирает питательные вещества, кислород и воду из вашей крови и передает их вашему ребенку через пуповину . Он также удаляет отходы ребенка. Плацента отфильтрует большинство вредных веществ, которые могут присутствовать в вашем теле.
На этой стадии также образуется амниотический мешок . Она наполнена околоплодными водами, которая окружает и защищает вашего ребенка в матке » rel=»tooltip»> .
Ниже приведены некоторые из основных моментов, возникающих на эмбриональной стадии.
- Нервная система. Это одна из первых вещей, которые нужно разработать. Сюда входит формирование головного и спинного мозга и нервов вашего ребенка.
- Сердце . На передней части эмбриона образуется S-образная трубка. Это станет сердцем вашего малыша. Сначала сердце не бьется, но вскоре оно начинает биться и перекачивать кровь из ранней формы.
- Лицо. Черты лица вашего ребенка начинают формироваться. Глаза и уши расположены по бокам головы и связаны с мозгом.Глаза движутся вперед на лице, а веки формируются, чтобы защитить развивающиеся глаза. Кусочки ткани » rel=»tooltip»> растут и соединяются вместе, образуя лоб, нос, щеки, губы и челюсть. Носовые ходы, рот и зубные зачатки образуют первые зубы ребенка. Также образуется язык со вкусовыми сосочками.
- Руки и ноги. Сначала ручки и ножки вашего ребенка начинаются как маленькие бутоны, которые прорастают по бокам эмбриона. По мере роста руки выглядят как лопасти, а ноги — как ласты.На конце каждой появляется гребень. Со временем они станут пальцами рук и ног вашего ребенка.
- Половые органы. Клетки образуются, чтобы стать яйцеклетками или сперматозоидами вашего ребенка. Влагалище вашего ребенка или пенис видны в конце эмбрионального периода.
 Однако еще слишком рано определять на УЗИ, мальчик у вас или девочка.
Однако еще слишком рано определять на УЗИ, мальчик у вас или девочка. - Мышцы и движение. Мышцы развиваются, и эмбрион начинает двигаться. Сначала он только подергивается и реагирует на прикосновения.Как только нервы и мышцы начинают работать вместе, ваш ребенок может намеренно двигаться.
К концу эмбриональной стадии на 10 неделе беременности ваш ребенок будет около 1 дюйма в длину. Это все еще слишком мало, чтобы вы могли почувствовать движения ребенка. Вы, вероятно, почувствуете их, начиная с середины второго триместра.
После эмбриональной стадии начинается стадия плода , и ваш ребенок называется плодом . Этот этап длится с 11-й недели до рождения.Ваш ребенок будет расти дольше и быстрее набирать вес.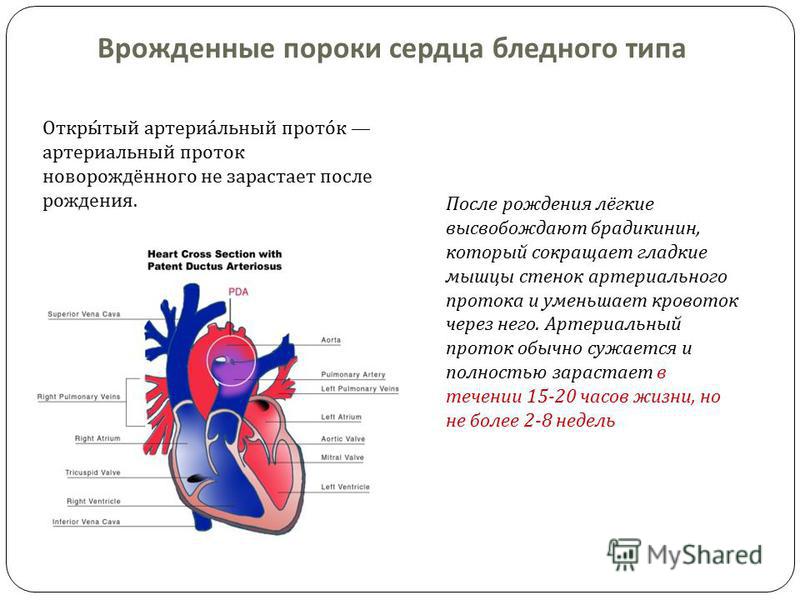 Его или ее органы и части тела будут продолжать развиваться. Начинают формироваться ногти на руках и ногах, и начинают работать почки. К концу первого триместра ваш ребенок утроится в длину и достигнет примерно 3 дюймов.
Его или ее органы и части тела будут продолжать развиваться. Начинают формироваться ногти на руках и ногах, и начинают работать почки. К концу первого триместра ваш ребенок утроится в длину и достигнет примерно 3 дюймов.
Что нужно учитывать
По мере того как ваш ребенок развивается в утробе матери, ваше тело тоже претерпевает множество изменений. Запишитесь на прием к врачу, если вы думаете или знаете, что беременны. Он или она сможет подтвердить вашу беременность.Ваш врач также поговорит с вами о развитии вашего ребенка и пренатальном уходе. Так много важного развития происходит в первом триместре. Важно не принимать никаких лекарств, не посоветовавшись предварительно с врачом.
Вопросы к врачу
- Я беременна?
- На каком сроке моя беременность?
- Какие недели вы считаете первым триместром?
- Какие изменения в образе жизни мне следует внести, чтобы поддержать развитие моего ребенка?
- Есть ли риски для ребенка или меня, о которых мне следует знать?
Ресурсы
Американская академия семейных врачей: изменения в организме во время беременности: первый триместр
Марш десятицентовиков: неделя беременности за неделей
Национальные институты здоровья, MedlinePlus: Развитие плода
Авторские права © Американская академия семейных врачей
Эта информация представляет собой общий обзор и может не относиться ко всем. Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Плод — определение, стадии и развитие
Определение плода
Развитие плода у человека происходит между эмбриональной стадией развития и рождением. Эта стадия начинается после 11 недель беременности, когда эмбрион начинает проявлять человеческие качества, и длится до рождения. Обычно можно наблюдать все основные органы и ткани; однако они еще не полностью развиты или должным образом не расположены в теле.
Стадии плода
На протяжении всего процесса развития плода растущий плод проходит три различных этапа, каждая из которых характеризуется определенными событиями.
2 ¼ до 4 месяцев
Когда эмбрион переходит на стадию развития плода, плацента становится функциональной. Плод обычно составляет 30 мм от макушки до крупа и весит примерно 8 г (показано ниже). К концу этого этапа плод составляет примерно 15 см. За это время можно наблюдать несколько органов, включая руки, ноги, сердце и мозг.Поджелудочная железа и печень начинают выделять жидкость. Кроме того, гениталии начинают формироваться, а голова выступает вперед, составляя почти половину тела плода. Плод также демонстрирует нерегулируемые движения, необходимые для легкого, мышц и неврологического развития.
За это время можно наблюдать несколько органов, включая руки, ноги, сердце и мозг.Поджелудочная железа и печень начинают выделять жидкость. Кроме того, гениталии начинают формироваться, а голова выступает вперед, составляя почти половину тела плода. Плод также демонстрирует нерегулируемые движения, необходимые для легкого, мышц и неврологического развития.
От 4 ¼ до 6 ¼ месяцев
В этот период развития плода мать начинает ощущать движения растущего плода, который вырастает примерно с 15 см до 38 см и к концу этого периода весит примерно 500 г. этап (показано ниже).На этом этапе формируются брови и ресницы, увеличивается развитие мышц и плод становится более активным, легкое продолжает развиваться с образованием альвеол. Кроме того, быстро развивается нервная система, проявляющаяся в развитии внутреннего уха, контроля над открыванием и закрытием век, а также другими телесными процессами. Гениталии полностью сформированы, и пол можно точно определить.
От 6 ½ до 9 ½ месяцев
На этой стадии плод начинает набирать вес по мере увеличения жировых отложений.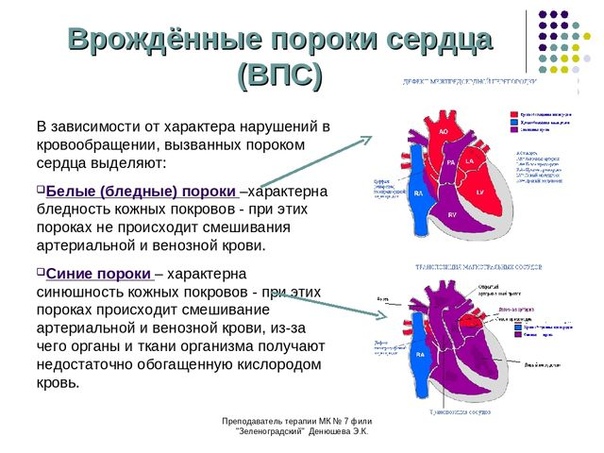 Легкие продолжают созревать и становятся способными к газообмену. Кроме того, на голове начинают густеть волосы и появляются зачатки груди. Плод считается доношенным примерно на 38 неделе (от 36 до 40 недель) беременности (показано ниже). Хотя плоды, родившиеся до 36 недель, могут выжить вне матки, для обеспечения выживания требуется медицинское вмешательство, особенно из-за недоразвития легких у недоношенных детей.
Легкие продолжают созревать и становятся способными к газообмену. Кроме того, на голове начинают густеть волосы и появляются зачатки груди. Плод считается доношенным примерно на 38 неделе (от 36 до 40 недель) беременности (показано ниже). Хотя плоды, родившиеся до 36 недель, могут выжить вне матки, для обеспечения выживания требуется медицинское вмешательство, особенно из-за недоразвития легких у недоношенных детей.
Викторина
1.Какое из следующих утверждений ВЕРНО:
A. Легкие — один из первых полностью созревающих органов у развивающегося плода.
B. Сердце — один из первых органов развивающегося плода.
C. Пол плода можно наблюдать уже с 13 недель.
D. Плод, родившийся на 37 неделе, имеет низкую вероятность выживания.
Ответ на вопрос № 1
B правильный. Сердце — один из первых органов развивающегося эмбриона, а легкие — один из последних органов, которые полностью созревают. Пол плода можно определить только после четвертого месяца, когда гениталии полностью сформированы. Поскольку доношенным считается срок от 36 до 40 недель, плод, родившийся на 37 неделе, вероятно, будет здоровым и сможет выжить за пределами матки.
Пол плода можно определить только после четвертого месяца, когда гениталии полностью сформированы. Поскольку доношенным считается срок от 36 до 40 недель, плод, родившийся на 37 неделе, вероятно, будет здоровым и сможет выжить за пределами матки.
2. Плод становится все более активным благодаря:
A. Повышенному неврологическому развитию
B. Повышенному развитию мышц
C. Повышенному развитию костей и конечностей
D. Все вышеперечисленное
Ответ на вопрос № 2
D правильный. По мере развития мозга и различных неврологических путей плод становится все более подвижным. Кроме того, развитие мышц во время развития плода приводит как к непроизвольным, так и к произвольным движениям, чтобы повысить мышечный тонус и подготовиться к будущему дыханию. Точно так же, когда развиваются конечности, руки и ноги, плод приобретает способность двигаться гораздо более сложным образом.



 Однако еще слишком рано определять на УЗИ, мальчик у вас или девочка.
Однако еще слишком рано определять на УЗИ, мальчик у вас или девочка.