причины, симптомы и методы лечения
Обновлена: 14-10-2019 2 4159
Привычный выкидыш — большая проблема в жизни некоторых женщин, большая беда. Почему происходит выкидыш на ранних сроках, и развитие плода самопроизвольно прерывается? Молодые женщины могут и не подозревать о внезапном прерывании беременности, считая свое состояние сбоем в менструальном цикле. Рассмотрим все возможные причины невынашивания беременности и способы их предотвращения.
Первый триместр беременности
Первые 12 недель после зачатия являются первым триместром беременности. В это время у плода формируются все жизненно важные органы. Но иногда организм матери решает отторгнуть новую жизнь, и происходит выкидыш. По сведению медиков каждая пятая женщина не вынашивает плод, многие об этом даже не подозревают.
Молодым женщинам нужно обратить внимание на задержку месячных, которые впоследствии отличаются обильным истечением крови и сильным болевым синдромом.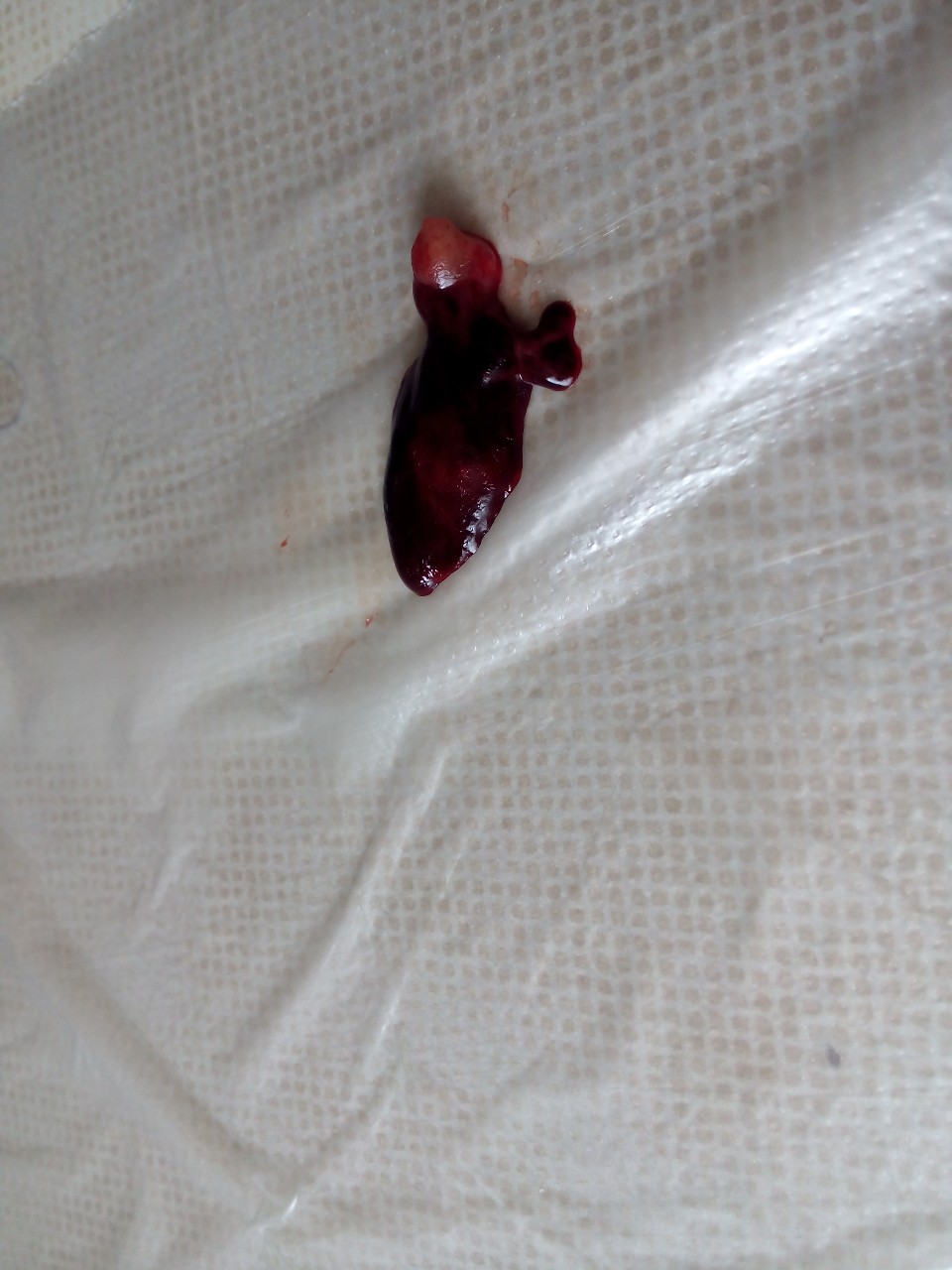 Именно это может свидетельствовать о том, что произошло отторжение плода. Многие женщины не реагируют на подобные симптомы и не обращаются к гинекологу, что является большой ошибкой.
Именно это может свидетельствовать о том, что произошло отторжение плода. Многие женщины не реагируют на подобные симптомы и не обращаются к гинекологу, что является большой ошибкой.
Обратите внимание на отделение нехарактерных больших кровяных сгустков во время обильного кровотечения: именно так и происходит выкидыш на ранних сроках. Если вы заметили отделение кровяного сгустка, напоминающего лопнувший пузырь, необходимо немедленно навестить гинекологический кабинет. Иногда происходит лишь частичное отделение плода, и женщине необходима чистка.
Причины прерывания беременности
Почему плод не развивается в теле матки и отторгается организмом? Причин может быть множество:
- организм не готов к обеспечению роста плода;
- генетические отклонения в организме матери;
- генетические нарушения у плода;
- гормональные нарушения у матери;
- резус-конфликт материнского организма и плода;
- хронические инфекции у матери;
- ранее проведенные аборты;
- прием лекарственных препаратов;
- возраст после 35 лет;
- механические травмы;
- нежелание иметь ребенка.

Итак, причины отторжения плода могут быть внутренними и внешними. Рассмотрим их подробно.
Внутренние причины
Недоразвитость репродуктивной системы
Инфантилизм матки — одна из причин самопроизвольного прерывания бере
Признаки и симптомы выкидыша на раннем сроке беременности
Самопроизвольное прерывание беременности — это выкидыш. Происходит на ранних сроках, до 10-12 недель, и причин у него может быть множество.
Диагноз «угроза прерывания беременности» ставят женщинам в положении в первом триместре.
Далее назначается стационарное лечение, направленное на сохранение плода.
Но иногда предпосылки не так просто выявить и вовремя понять, что существует угроза для будущего ребёнка.
Большое количество выкидышей происходит на первых неделях беременности, и изгнание плодного яйца совпадает с менструацией.
Тогда симптомы отсутствуют, и о самопроизвольном аборте женщина может даже не догадываться. На сроке 4, 5, 6 и более недель не заметить его нереально.
Зная о первых признаках и симптомах опасного явления, можно избежать гибели эмбриона, обратившись незамедлительно за врачебной помощью.
Первые признаки
Начавшийся выкидыш проявляет себя резким ухудшением самочувствия у беременной, тянущими ощущениями в нижней части живота, коричневатыми или красными выделениями. Но в некоторых случаях процесс происходит скрыто.
Предпосылками, угрожающими жизни будущего малыша, являются такие признаки у его матери, как:
- резкое или постепенное снижение веса при прежнем рационе питания;
- периодические ломящие боли в пояснице;
- спазмы в животе;
- расстройства пищеварения, в том числе, диарея;
- обильные слизистые выделения из половых путей непонятного происхождения.
При наличии этих признаков можно заподозрить у себя угрозу прерывания. А появление кровянистых выделений практически всегда указывают на высокую вероятность выкидыша. Если добавляется сюда ещё боль в животе — то нужно сразу звонить в скорую — скорее всего, ребёнка ещё удастся спасти.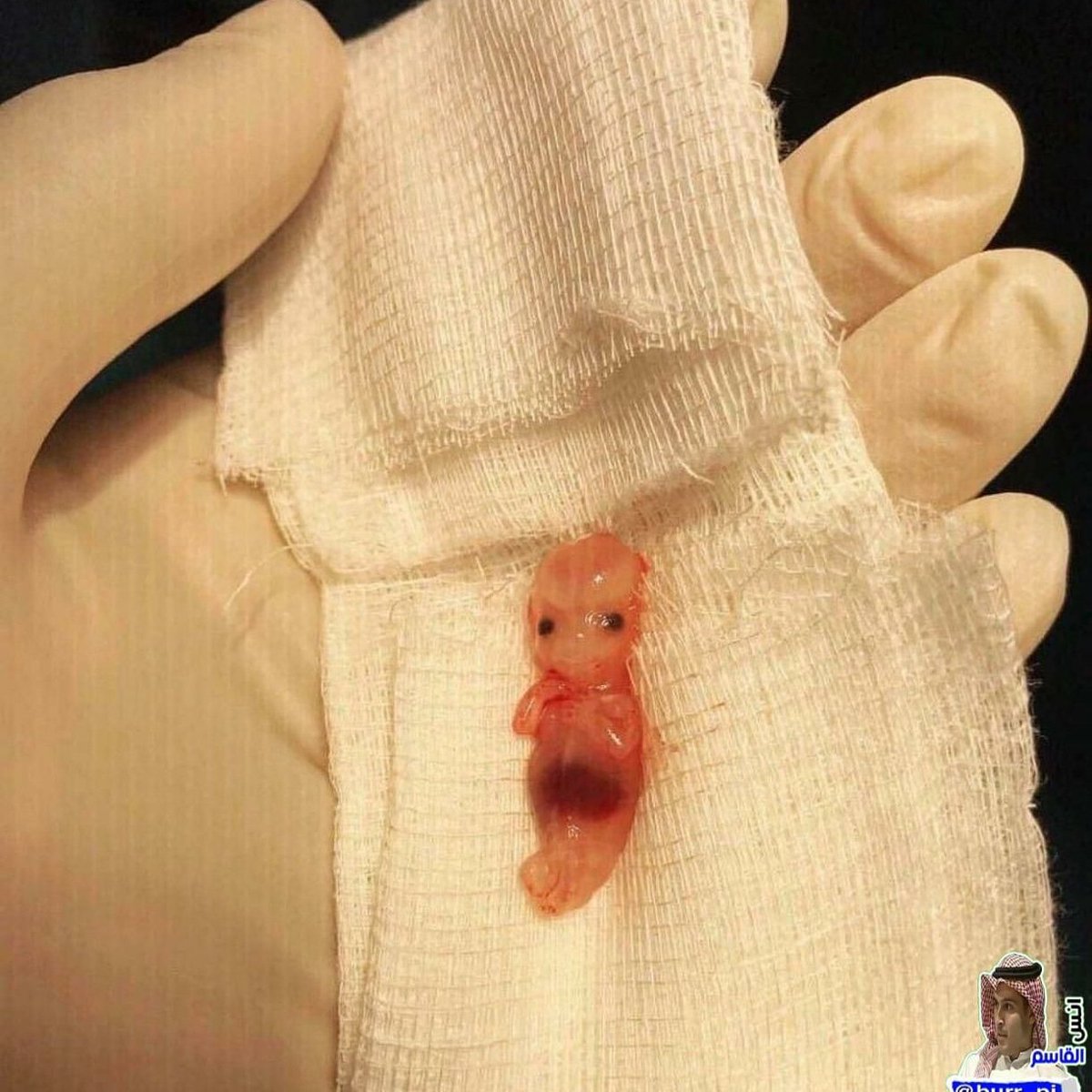
Сильное кровотечение указывает на патологические изменения негативного характера, и эмбрион уже погиб. Отторжение плодного яйца может происходить целиком, либо по частям. А иногда мёртвый эмбрион покидает тело матери спустя несколько суток после свершившегося факта гибели.
В любом случае женщине необходима срочная госпитализация, любое промедление очень опасно.
Стадии и симптомы
Каждая стадия процесса отторжения плодного яйца из тела матери сопровождается своими особенностями симптоматики.
Первая стадия
Острая угроза прерывания беременности. Всё начинается с ноющих и тянущих болей в нижнем участке живота, поясницы. Вскоре обнаруживаются кровянистые выделения на белье. Медлить ни в коем случае нельзя — пришло время в срочном порядке посетить гинеколога или позвонить в скорую помощь. Некоторые женщины находятся в таком состоянии всю беременность, и весь срок лежат «на сохранении».
Вторая стадия
Начало выкидыша. Боли становятся всё ощутимее, принимают схваткообразный характер.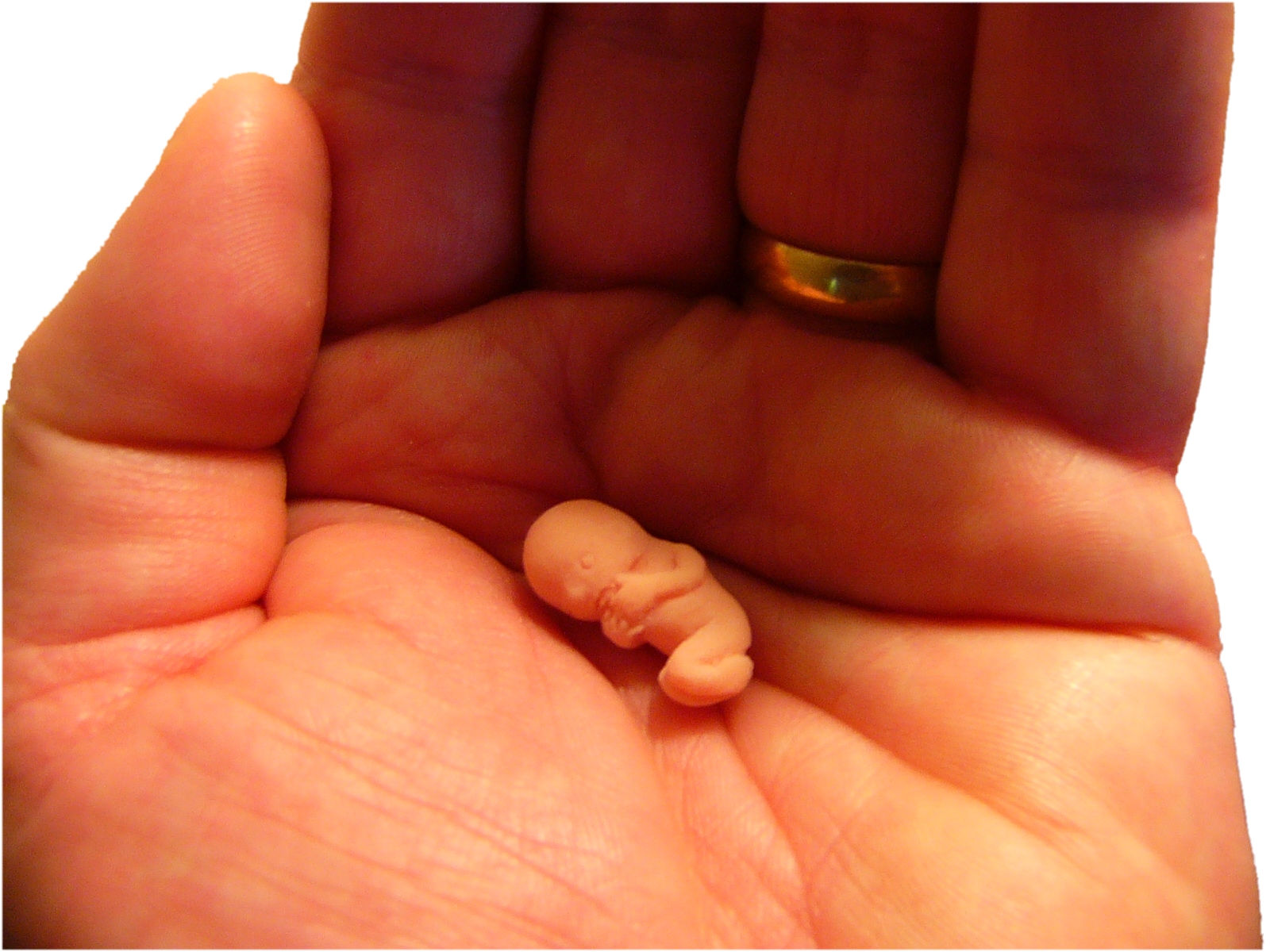 Выделения крови усиливаются во время движения женщины. Сюда же добавляется головокружение и непобедимое ощущение слабости и утомлённости. Шансы на спасение беременности ещё есть, но с условием, что будет произведена срочная госпитализация.
Выделения крови усиливаются во время движения женщины. Сюда же добавляется головокружение и непобедимое ощущение слабости и утомлённости. Шансы на спасение беременности ещё есть, но с условием, что будет произведена срочная госпитализация.
Третья стадия
Происходит сам процесс выкидыша. Боль в животе и пояснице становится очень сильной и резкой, кровопотери обильные. Именно на этой стадии фиксируется гибель плодного яйца.
Четвёртая стадия
Это уже совершившийся аборт. После полного изгнания эмбриона и всех его оболочек из полости матки, начинается сокращение органа, и кровотечение прекращается. Полный выкидыш обязательно должен быть подтверждён УЗИ.
Существует также такое явление, как неполный выкидыш. Эмбрион по каким-либо причинам погибает в полости матки, но его естественного удаления не происходит. Обычные признаки беременности у женщины пропадают, и начинает появляться головокружение, дурнота, «мушки» перед глазами.
Данное состояние также носит название замершей беременности и чрезвычайно опасно для женщины. Требуется хирургическое выскабливание маточной полости и удаление погибшего плодного яйца вместе с оболочками.
Требуется хирургическое выскабливание маточной полости и удаление погибшего плодного яйца вместе с оболочками.
Причины и факторы
Почему происходит так, что природа сама хочет уничтожить недавно созданную жизнь? На это существуют различные причины. В частности, такие:
- Хромосомные аномалии плода. Самая распространённая причина. Согласно статистике, самая частая причина самопроизвольных абортов — это генетические поломки эмбриона, по причине которых он становится нежизнеспособным и с тяжёлыми уродствами. Таким образом природа делает «естественный отбор».
- Резус-конфликт. Возникает, когда у отца и матери различные резус-факторы. Вследствие иммунологического конфликта женский организм прогоняет «чужака».
- Гормональные нарушения у беременной. Невынашивание беременности, особенно повторяющееся — это следствие недостатка прогестерона или избытка андрогена.
- Искусственные аборты в анамнезе.
- Психологические стрессы.
- Большие физические нагрузки.
 Беременным нельзя поднимать груз, вес которого превышает 5 кг, в противном случае возрастает риск отслоения плодного яйца.
Беременным нельзя поднимать груз, вес которого превышает 5 кг, в противном случае возрастает риск отслоения плодного яйца. - Плохое здоровье матери. Слабый организм матери не в состоянии обеспечить оптимальные условия для роста и развития будущего малыша, не выдерживает дополнительных нагрузок. Некоторые инфекционные болезни, подхваченные во время беременности (краснуха, грипп, ОРВИ).
- Лекарства и токсичные химикаты. Многие препараты могут проходить сквозь плаценту, они способны отравить ребёнка. Нельзя принимать никаких лекарств без консультации врача.
- Скрытые инфекции. Многие болезни половой сферы в состоянии повлиять на плод, даже те, о которых женщина может не знать (бессимптомное носительство).
Любой выкидыш, независимо от его причин, требует скорейшей госпитализации. Начавшееся изгнание плода не останавливают, если это замершая беременность. Во всех остальных случаях прикладывают все силы, чтобы спасти плод.
com/embed/I5nfx7wCzLA» frameborder=»0″ allowfullscreen=»allowfullscreen»/>
Автор статьи
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Написано статей
45
Отличная статья 0
Как происходит выкидыш на ранних сроках?
Как известно, такое явление как самопроизвольный выкидыш, в самом начале беременности происходит нередко. В большинстве случаев подобное наблюдается на очень малых сроках — 2-3 недели. Именно поэтому зачастую женщина еще не успевает узнать о том, что была беременна, а появившиеся кровянистые выделения принимает за несвоевременные менструальные выделения. Давайте подробнее рассмотрим это нарушение, для того чтобы каждая девушка представляла себе, как вообще происходит выкидыш на ранних сроках и по каким признакам его можно определить.
Как происходит самопроизвольный аборт?
Под данным термином в акушерстве принято понимать процесс, при котором происходит самостоятельное, внезапное прерывание беременности, сопровождающееся выбросом погибшего плода из маточной полости. Происходить данное осложнение беременности может вплоть до 20 недель беременности. После данного срока его называют мертворождением.
Происходить данное осложнение беременности может вплоть до 20 недель беременности. После данного срока его называют мертворождением.
Если же говорить непосредственно о том, как происходит выкидыш на ранних сроках беременности, то необходимо отметить, что сам данный процесс имеет несколько этапов.
Так в большинстве случаев все начинается с появления тянущих болей в нижней части живота. Со временем их интенсивность нарастает и нередко они приобретают острый, приступообразный характер. Вместе с тем женщина отмечает появление из влагалища крови. Данный этап в акушерстве называют угрозой прерывания беременности, т.к. при обращении в данный момент женщины за помощью, велика вероятность того, что сам выкидыш удастся предотвратить. На данном этапе матка остается в закрытом состоянии.
Следующий этап неизбежный или, как его еще называют, — необратимый выкидыш, характеризуется таким явлением, как отслоение плаценты. В результате этого плод начинает испытывать кислородное голодание. На данном этапе выкидыш остановить уже невозможно.
На данном этапе выкидыш остановить уже невозможно.
При неполном выкидыше врачи отмечают окончательное отслоение плаценты от стенок матки. При этом сам погибший плод остается еще внутри матки. Именно с данного времени начинается постепенное отделение его из маточной полости.
Только после того как мертвый плод вместе с последом полностью покинет матку, наступает следующий этап — полный выкидыш. Как правило, после этого врачи тщательно осматривают маточную полость и при необходимости удаляют остатки тканей.
Как понять, что произошел выкидыш?
Описанные выше этапы самопроизвольного аборта женщина может наблюдать не всегда. Как правило, на очень малых сроках, отмечаются лишь отдельные симптомы, по которым некоторые беременные даже могут и не понимать, что беременность прервалась.
Как привило симптомы такого процесса, при котором происходит выкидыш на раннем сроке, выглядят следующим образом:
- Появление кровянистых выделений из влагалища. В большинстве случаев в начале процесса они необильны.

- Болезненные ощущения в нижней части живота. Боль может быть как тянущего, ноющего, так и острого характера. При этом практически всегда она возникает приступами, что обусловлено началом сократительных движений самого маточного миометрия. Локализоваться она может, как слева, так и справа, отдавать в поясницу, промежность, область анального отверстия. При появлении подобной симптоматики необходимо срочно обращаться к врачу.
Таким образом, необходимо сказать, что каждая беременная женщина должна знать, как происходит самопроизвольный выкидыш на раннем сроке, чтобы при первых же его признаках обратиться за медицинской помощью. Ведь довольно часто удается сохранить беременность при своевременно проведенных терапевтических мероприятиях. Поэтому очень многое зависит от самой будущей мамы.
Первые симптомы выкидыша на раннем сроке беременности :: SYL.ru
Будущая мама всегда пристально следит за своим здоровьем. Она обращает внимание на любые изменения, которые могут повлечь за собой угрозу прерывания беременности. Но далеко не все знают, какие бывают симптомы выкидыша на раннем сроке.
Но далеко не все знают, какие бывают симптомы выкидыша на раннем сроке.
Когда это может случиться?
Чаще всего выкидыш происходит на сроке до 4 недель. В этот период о том, что произошло прерывание беременности, женщина может и не догадываться. У нее приходят обычные месячные, могут быть со сгустками. Чуть реже случается выкидыш в период с 8-й по 14-ю неделю. Но и после этого срока вам нужно внимательно относиться к своему здоровью. Ведь даже на 20-й неделе не всегда удается сохранить беременность. Но если говорить о выкидыше на ранних сроках, то он возможен до 18 недель. Позднее гибель плода является замершей беременностью.
Прямые признаки
Самым явным симптомом является появление крови на нижнем белье. Она может быть алого цвета или в виде коричневой мазни. Только нужно уметь различать угрозу и естественное отхождение крови в период прихода месячных. При появлении выделений обратите внимание на день. Если по вашему графику это начало менструального цикла, то переживать не стоит. Однако допустимо появление мазни лишь в первый месяц беременности. Если же у вас оплодотворение произошло более 5 недель назад, то можно говорить о том, что появились первые симптомы выкидыша на раннем сроке. Сопровождается мазня обычно болями в области поясницы и внизу живота.
Однако допустимо появление мазни лишь в первый месяц беременности. Если же у вас оплодотворение произошло более 5 недель назад, то можно говорить о том, что появились первые симптомы выкидыша на раннем сроке. Сопровождается мазня обычно болями в области поясницы и внизу живота.
Косвенные признаки
Симптомы выкидыша на раннем сроке могут быть косвенными. Заключаются они в слабости, повышении температуры и общем недомогании. Появляются эти признаки не у всех, но существует вероятность, что перед прерыванием беременности организм способен дать «сигнал», который позволяет будущей маме задуматься об обращении к врачу. Вы можете почувствовать тяжесть в конечностях, боль в спине. Иногда появляется тошнота как признак токсикоза. Обязательно обратите внимание, что если ранее вы чувствовали себя хорошо, а через некоторое время у вас появилось недомогание, то это тоже должно стать поводом для посещения доктора.
Страхи
Иногда симптомы выкидыша на раннем сроке сопровождаются страхами и внутренними переживаниями. Как считают психологи, возбуждение нервной системы происходит не из-за угрозы, а после появления первых признаков. То есть видит женщина на своем белье кровь. и у нее появляются осознанные страхи за своего малыша. Хотя некоторые мамы говорят о том, что симптомы были уже после странных внутренних переживаний.
Как считают психологи, возбуждение нервной системы происходит не из-за угрозы, а после появления первых признаков. То есть видит женщина на своем белье кровь. и у нее появляются осознанные страхи за своего малыша. Хотя некоторые мамы говорят о том, что симптомы были уже после странных внутренних переживаний.
Что делать?
Чтобы предотвратить начавшийся выкидыш, необходимо при появлении малейших признаков обратиться к врачу. Если вы протянете время, попытаетесь справиться народными средствами и остаться дома, то, скорее всего, потеряете ребенка. Только квалифицированная медицинская помощь поможет сохранить беременность без последствий для плода и матери. Угроза выкидыша, лечение которого необходимо проводить под строгим контролем специалиста, может повлиять на развитие малыша. Поэтому не думайте и не тратьте время впустую, в такие моменты оно работает против вас.
Ранний выкидыш: что делать и как справиться
С потерей беременности бывает очень трудно смириться. Помимо эмоционального потрясения для вас и ваших близких, вам могут быть трудно вынести физические симптомы. Здесь вы найдете информацию о том, что может вызвать выкидыш, и советы о том, где можно найти поддержку.
Помимо эмоционального потрясения для вас и ваших близких, вам могут быть трудно вынести физические симптомы. Здесь вы найдете информацию о том, что может вызвать выкидыш, и советы о том, где можно найти поддержку.
Что такое ранний выкидыш и насколько он распространен?
Врачи описывают ранний выкидыш как выкидыш, который происходит в первые 12 недель беременности (RCOG 2016a).После 12 недель и до 24 недель беременности это называется поздним выкидышем.
К сожалению, ранние выкидыши очень распространены (NICE 2018). Примерно каждая четвертая беременность заканчивается выкидышем, причем большинство выкидышей происходит в первые 12 недель беременности (Томми). Но независимо от того, когда во время беременности у вас случится выкидыш, вам, вероятно, понадобится некоторая поддержка, чтобы помочь вам смириться с тем, что произошло.
Что вызывает ранний выкидыш?
В большинстве случаев невозможно определить причину раннего выкидыша.Однако наиболее частой причиной считаются хромосомные проблемы или другие проблемы с развитием ребенка (NHS 2018). Эти проблемы обычно возникают во время оплодотворения. Чем старше беременная женщина, тем выше вероятность хромосомных аномалий, хотя они могут возникнуть в любом возрасте.
Эти проблемы обычно возникают во время оплодотворения. Чем старше беременная женщина, тем выше вероятность хромосомных аномалий, хотя они могут возникнуть в любом возрасте.
Хромосомные аномалии могут препятствовать развитию ребенка. У ребенка обычно 23 хромосомы от матери и 23 хромосомы от отца. Аномалии могут произойти, когда хромосом слишком много или слишком мало (NHS 2018), или из-за изменений в структуре хромосом.Когда это происходит, это может вызвать выкидыш.
Как я узнаю, что у меня выкидыш?
Симптомами раннего выкидыша часто являются кровотечение, сильные менструальные боли и судороги. Кровотечение может варьироваться от коричневых выделений до ярко-красных обильных кровотечений, включая тромбы (MA 2019, NHS 2018).
Кровотечение может продолжаться несколько дней или дольше. Вам может быть очень трудно понять, что происходит (MA 2019, MA nd, NHS 2018). Физический процесс выкидыша — это неприятный опыт, и вы обязательно будете расстроены, напуганы и беспомощны.
Тем не менее, на ранних сроках беременности часто наблюдаются кровянистые выделения или легкое кровотечение. Это не обязательно означает, что случился выкидыш. Всегда звоните своей акушерке или терапевту, если у вас кровотечение во время беременности.
Что мне делать, если я думаю, что у меня выкидыш?
Если у вас наблюдаются симптомы выкидыша, позвоните в отделение ранней беременности (EPU) вашей больницы, если оно есть. Обратитесь к Ассоциации отделений ранней беременности (AEPU), чтобы найти ближайший к вам EPU.
Если рядом с вами нет EPU, позвоните своему терапевту или в нерабочее время гинекологической службы вашей больницы (NICE 2019a, NHS 2018).Медицинский персонал сможет дать вам конкретный совет по телефону.
Если ваша беременность меньше шести недель и вы не испытываете невыносимой боли, вам могут посоветовать оставаться дома и следить за своими симптомами (NICE 2019a).
Если вы немного продвинетесь вперед, персонал больницы может попросить вас прийти в больницу для прохождения ультразвукового сканирования или других тестов (NICE 2019a, RCOG 2016a). Сонограф предложит провести сканирование с помощью ультразвуковой палочки, введенной во влагалище.Этот тип сканирования дает лучший обзор вашей матки (матки) и является безопасным. Это не должно вызывать у вас дискомфорта.
Сонограф предложит провести сканирование с помощью ультразвуковой палочки, введенной во влагалище.Этот тип сканирования дает лучший обзор вашей матки (матки) и является безопасным. Это не должно вызывать у вас дискомфорта.
Сканы и тесты проверит ваше здоровье и дадут вам четкий ответ о том, потеряна ли ваша беременность (NICE 2019a). По результатам сканирования врачи могут определить, есть ли у вас выкидыш, выкидыш или вероятность выкидыша (NICE 2019a). Для подтверждения вам может потребоваться несколько сканирований (NICE 2018, RCOG 2016a).
Потом тебя отправят домой отдыхать.Персонал больницы может предоставить вам круглосуточный номер телефона, по которому вы или ваш партнер можете позвонить в любое время, если у вас есть какие-либо вопросы или опасения по поводу того, что происходит (NICE 2019a, NICE 2019b, NICE 2018).
Между тем, вам понадобится много комфорта и поддержки со стороны вашего партнера, а также некоторые практические вещи, которые помогут вам в этом.
Вам понадобится хороший запас гигиенических прокладок super-plus, ночных или для беременных, чтобы поглотить любое кровотечение. Не используйте тампоны, так как они могут увеличить риск заражения (MA 2019).Вам также могут понадобиться обезболивающие, например парацетамол. Если ваш врач или команда EPU подтвердили, что у вас был выкидыш, вы также можете принять ибупрофен. Попросите вашего партнера или кого-то еще купить вам эти вещи, если у вас их нет.
Прижать к животу грелку, чтобы облегчить судороги. Если вы не можете справиться с сильными спазматическими болями, позвоните своему врачу или врачу и спросите, какие еще обезболивающие.
Что я могу сделать, чтобы остановить кровотечение?
К сожалению, как только выкидыш начался, вы или кто-либо еще не можете сделать ничего, чтобы его остановить (MA nd, RCOG 2016a).Если вы хотите лечь спать или хотите продолжить свой обычный распорядок, это нормально. Просто постарайтесь чувствовать себя комфортно, насколько это возможно.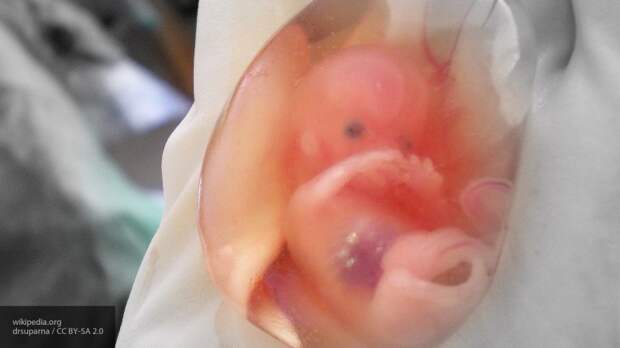 Отдых в постели вряд ли повлияет на происходящее (MA nd, McCall et al, 2013).
Отдых в постели вряд ли повлияет на происходящее (MA nd, McCall et al, 2013).
В положении лежа может возникнуть ощущение, что кровотечение замедляется или останавливается. Но, к сожалению, это происходит потому, что кровь собирается в верхней части влагалища и стекает вниз, когда вы встаете или идете в туалет (MA nd).
Что будет дальше?
Все, что вы можете сделать, это дать своему телу время привыкнуть и много отдыхать.Надеюсь, ваш партнер может быть рядом, чтобы утешить вас и присматривать за вами.
Если кровотечение не слишком сильное или если у вас нет боли, вам можно отдохнуть дома. Однако оставайтесь на связи со своим EPU, гинекологической службой в нерабочее время или врачом, чтобы они знали, что происходит (NICE 2019a).
Если ваш партнер не может быть с вами все время, возможно, кто-то еще может остаться с вами или быть готовым зайти и проверить вас. Это потому, что иногда прерывание беременности может привести к осложнениям.Если вы испытываете что-либо из следующего, позвоните в EPU или сразу же обратитесь в службу неотложной и неотложной помощи (A&E) (MA 2019, NICE 2018):
- Кровотечение становится очень сильным (замачивание более одной прокладки размером с беременную за час) , или вы плохо себя чувствуете или теряете сознание и не можете справиться с кровотечением.
 Это означает, что вы теряете слишком много крови.
Это означает, что вы теряете слишком много крови. - У вас односторонняя боль или болезненность в области живота, таза или кончика плеча, головокружение, учащенное сердцебиение или боль при посещении туалета.Это могут быть признаки внематочной беременности. Если у вас внематочная беременность, вам нужно будет быстро начать лечение в интересах вашего собственного здоровья (NICE 2018, NICE 2019a, NICE 2019b, RCOG 2016b).
- Вы чувствуете жар и общее недомогание, как будто у вас грипп, боль в животе, которая усиливается, или выделения из влагалища плохо пахнут. Это могут быть признаки инфекции (MA 2019).
Как долго продолжается кровотечение после выкидыша?
Кровотечение, вероятно, прекратится через неделю или 10 дней и обычно останавливается через две недели (NHS 2018, NICE 2019a, RCOG 2016a).Хотя, возможно, прошла неделя или две, вам все равно нужно позаботиться о себе, пока вы выздоравливаете физически и эмоционально.
Если кровотечение не прекратилось в течение двух недель, обратитесь в EPU или к врачу (NICE 2019b, RCOG 2016a). Кровотечение по истечении этого времени все еще может быть нормальным, но врач или медсестра должны проверить ваше здоровье (NICE 2019a).
Кровотечение по истечении этого времени все еще может быть нормальным, но врач или медсестра должны проверить ваше здоровье (NICE 2019a).
Продолжающееся кровотечение и боль могут означать, что в утробе матери остались некоторые ткани беременных. Кроме того, кровотечение может быть вызвано инфекцией слизистой оболочки матки.В обоих случаях вам потребуется последующее лечение, чтобы выздороветь.
Что я могу сделать, чтобы потом восстановиться?
Независимо от того, проходит ли выкидыш сам по себе или вам нужно дальнейшее лечение, вам и вашему партнеру нужно время, чтобы смириться с тем, что произошло. Даже если это происходит на очень ранних сроках беременности, не думайте, что вы не можете горевать.
Если вы выздоравливаете дома, через пару дней вы, возможно, захотите погулять. Тем не менее, вам, вероятно, понадобится как минимум несколько дней или больше отдыха (MA 2011).Посоветуйтесь с терапевтом по поводу отпуска по болезни. Ваш терапевт может предоставить вам подходящую записку для передачи вашему работодателю (Sands 2013).
Ваш EPU или терапевт предложит вам повторное посещение для проверки, если вы хотите его (NICE 2019a, NICE 2018). Вам также могут предложить повторное сканирование, чтобы подтвердить, что выкидыш завершился.
Если вы лечились в больнице, у вас может быть возможность провести поминальную службу, кремацию или похороны после выкидыша. Персонал больницы объяснит вам, какие варианты доступны вам.При желании можно расписаться в книге памяти больницы (Titherly 2017).
Дополнительная информация и поддержка
- Дополнительную информацию см. В нашей статье о том, как справиться с невынашиванием беременности.
- Если вам и вашему партнеру нужна дополнительная поддержка, совет или дополнительная информация, см. Полезные контакты в разделе «Выкидыш от А до Я».
- Вы также можете поговорить с другими людьми, пережившими прерывание беременности, в нашем дружелюбном и поддерживающем сообществе BabyCentre.
Последний раз рассмотрено: апрель 2020 г.
Список литературы
Алеман А., Альтхаб Ф., Белизан Дж. М. и др.2005. Постельный режим во время беременности для предотвращения выкидыша. Кокрановская база данных Syst Rev . 4: CD003576. www.ncbi.nlm.nih.gov
MA. 2011. Выкидыш и на рабочем месте. Справочник для работодателей. Ассоциация выкидышей.
MA. 2019. Ведение выкидыша: ваши возможности. Ассоциация выкидышей. www.miscarriageassociation.org.uk
MA. nd. Признаки и симптомы Ассоциация выкидышей. www.miscarriageassociation.org.uk
McCall CA, Grimes DA, Lyerly AD.2013. «Лечебный» постельный режим при беременности: неэтично и не подтвержден данными. Акушерский гинекол . 121: 1305-1308. www.ncbi.nlm.nih.gov
NHS. 2018. Выкидыш. NHS, Здоровье от А до Я. www.nhs.uk
NICE. 2019a. Внематочная беременность и выкидыш: диагностика и начальное лечение . Национальный институт здравоохранения и передового опыта. NG126. www. nice.org.uk
nice.org.uk
NICE. 2019b. Внематочная беременность и выкидыш: диагностика и начальное лечение .Информация для общественности. Национальный институт здравоохранения и передового опыта. NG126. www.nice.org.uk
NICE. 2018. Выкидыш. Национальный институт здравоохранения и передового опыта. Обзоры клинических знаний. cks.nice.org.uk
RCOG. 2016a. Ранний выкидыш . Информация для вас. Королевский колледж акушеров и гинекологов. www.rcog.org.uk
RCOG. 2016b. Внематочная беременность . Информация для вас. Королевский колледж акушеров и гинекологов.www.rcog.org.uk
Пески. 2013. Возвращение на работу после смерти ребенка. 3-е изд. Благотворительность по мертворождению и неонатальной смерти). www.sands.org.uk Titherly C. 2017. Потеря беременности и смерть ребенка: уход за горем и утратой. В: Macdonald S, Johnson G. eds. Акушерство Мэйса . 15 изд. Эдинбург: Эльзевир, 1109–1125.
Tommy’s. nd. Статистика выкидышей . Наше исследование. Томми. www.tommys.org
Наше исследование. Томми. www.tommys.org
Выкидыш — угроза — пропущенный — полный — септик
A Выкидыш — это потеря беременности на сроке менее 24 недель.Ранние выкидыши происходят в первом триместре (<12-13 недель) и встречаются чаще, чем поздние выкидыши, которые происходят на 13-24 неделе.
К сожалению, выкидыши относительно распространены и происходят в 20-25% беременностей. Они классифицируются по клиническим и ультразвуковым признакам (см. Приложение 1).
В этой статье мы рассмотрим факторы риска, клинические особенности и лечение выкидыша.
Факторы риска
факторов риска выкидыша включают:
- Возраст матери> 30-35 (в основном из-за увеличения хромосомных аномалий)
- Выкидыш в прошлом
- Ожирение
- Хромосомные аномалии (материнские или отцовские)
- Курение
- Аномалии матки
- Предыдущие операции на матке
- Антифосфолипидный синдром
- Коагулопатии
Рис. 1. Примеры структурных аномалий матки.А — Внутриматочные спайки, видимые при гистероскопии. B — Миома матки, видимая при лапароскопии. Оба эти фактора являются фактором риска выкидыша. [/ Caption]
1. Примеры структурных аномалий матки.А — Внутриматочные спайки, видимые при гистероскопии. B — Миома матки, видимая при лапароскопии. Оба эти фактора являются фактором риска выкидыша. [/ Caption]
Клинические особенности
Основным симптомом выкидыша является вагинальное кровотечение . Это может включать проходящие сгустки или продукты зачатия. Тем не менее, значительное количество выкидышей выявляется случайно на УЗИ.
Обильное кровотечение может привести к нестабильности гемодинамики, проявляющейся в головокружении, бледности и одышке.Кровотечение часто сопровождается надлобковой схваткообразной болью (аналогично первичной дисменорее).
Знаки экспертизы:
- Гемодинамическая нестабильность — бледность, тахикардия, тахиопноэ, гипотензия.
- Обследование брюшной полости — возможно вздутие живота с локализованными участками болезненности.

- Зеркало осмотр — оцените диаметр зева шейки матки и наблюдайте за любыми продуктами зачатия в цервикальном канале или в локальных областях кровотечения.
- Бимануальное исследование — оцените любую болезненность матки и любые придаточные образования или скопления (учитывая внематочную беременность).
Дифференциальная диагностика
Основные дифференциальные диагнозы, которые следует исключить при подозрении на выкидыш, включают:
- Внематочная беременность
- Гидатидиформный родинок
- Злокачественная опухоль шейки матки / матки
Рис. 2. Внематочная беременность — это беременность, имплантированная вне полости матки.[/ caption]
Расследования
В Великобритании пациенты с подозрением на выкидыш (положительный результат теста на беременность + вагинальное кровотечение +/- боль) должны быть обследованы в отделении оценки ранней беременности с доступом к сканирующему оборудованию и опытом в решении проблем ранней беременности.
Визуализация
Окончательный диагноз ставится с помощью трансвагинального ультразвукового исследования . Наиболее важным показателем для исключения выкидыша является сердечная деятельность плода.Это наблюдается трансвагинально на 5½ — 6 неделе беременности.
Беременность можно оценить по длине крупа коронки плода (CRL). Если CRL <7,0 мм и сердце плода не обнаружено, окончательный диагноз выкидыша не может быть поставлен - требуется повторное сканирование не менее чем через 7 дней.
Если полюс плода не виден, но внутриутробная беременность подтверждена с помощью гестационного мешка и желточного мешка, лечение зависит от среднего диаметра мешка (MSD) . Это получается путем измерения гестационного мешка в трех измерениях:
- Если> 25 мм, можно поставить диагноз неудачной беременности.
- Если <25 мм, необходимо организовать повторное сканирование через 10-14 дней.
Примечание: трансабдоминальное ультразвуковое исследование может быть выполнено, если ТВУЗИ неприемлемо для пациента или на более поздних сроках беременности. Однако чувствительность и специфичность не так хороши, и пациента следует проинформировать об этом.
Однако чувствительность и специфичность не так хороши, и пациента следует проинформировать об этом.
Рис. 3. Ультразвук плода с CRL 67 мм. Сердце видно, а биения нет — это невынашивание беременности.[/ caption]
Анализы крови
Если ультразвуковое исследование недоступно, может быть показан сывороточный b-HCG . Это не должно использоваться для диагностики жизнеспособной или нежизнеспособной беременности, но серийные измерения b-ХГЧ полезны для оценки возможности внематочной беременности.
Другие исследования, показанные при кровотечении у женщин:
- Общий анализ крови
- Группа крови и резус-статус
- Тройной тампон и CRP (если пирексиальный)
Управление
Существует три варианта окончательного лечения выкидыша, все из которых несут одинаковый риск инфицирования.
Независимо от типа лечения, если у пациента резус-отрицательный результат и срок гестации превышает 12 недель, ему требуется анти-D профилактика . Если их лечить хирургическим путем, независимо от срока беременности, они требуют анти-D (если RhD-ve).
Если их лечить хирургическим путем, независимо от срока беременности, они требуют анти-D (если RhD-ve).
Консерватор (Ожидаемый)
Консервативное управление позволяет продуктам зачатия (POC) проходить естественным путем. В это время пациенты должны иметь круглосуточный доступ к гинекологическим услугам.
- Преимущества : Может оставаться дома, без побочных эффектов лекарств, без анестезиологического или хирургического риска.
- Недостатки : непредсказуемое время, сильное кровотечение и боль во время прохождения POC, вероятность неудачи, требующая дальнейшего вмешательства и необходимость переливания.
- Последующее наблюдение : Некоторые подразделения организуют повторное сканирование через две недели. Другие назначат тест на беременность через 3 недели.
- Противопоказания : Инфекция, высокий риск кровотечения т.е. Коагулопатия, гемодинамическая нестабильность.

Медицинский
Медицинское лечение включает использование вагинального мизопростола (аналога простагландина) для стимуляции созревания шейки матки и сокращения миометрия.Обычно за 24-48 часов до введения вводят мифепристон.
- Преимущества : При желании пациент может быть дома, с круглосуточным доступом к гинекологическим услугам, без анестезиологического и хирургического риска.
- Недостатки : Побочные эффекты лекарств: рвота / диарея, сильное кровотечение и боль во время прохождения POC, вероятность необходимости экстренного хирургического вмешательства.
- Последующее наблюдение: Тест на беременность через 3 недели
Хирургический
Хирургическое лечение включает мануальную вакуум-аспирацию с местной анестезией, если <12 недель, или удаление задержанных продуктов зачатия (ERPC).
В ERPC пациент находится под общим наркозом, для визуализации шейки матки вводится расширитель, который расширяется, позволяя провести аспирационную трубку и удалить продукты зачатия. Пациенты обычно попадают в больницу в день процедуры и выписываются в тот же день.
Пациенты обычно попадают в больницу в день процедуры и выписываются в тот же день.
- Определенное показание : Гемодинамически нестабильная, инфицированная ткань, гестационная трофобластическая болезнь.
- Преимущества : Запланированная процедура (может помочь пациенту справиться с выкидышем), неосознанная во время процесса (пациент под общей анестезией).
- Недостатки : анестезиологический риск, инфекция (эндометрит), перфорация матки, кровотечение, синдром Ашермена, повреждение кишечника или мочевого пузыря, задержка продуктов зачатия.
Рис. 4 — Вакуумная аспирация; процедура, используемая при хирургическом лечении выкидыша. [/ caption]
Приложение 1 — Классификация выкидыша
| Тип | Клинический | Трансвагинальный USS | Менеджмент |
| Под угрозой | Легкое кровотечение +/- Боль Шейка матки закрыта | Жизнеспособная беременность |
|
| Неизбежно | Сильное кровотечение, сгустки, боль Шейка матки открыта | Внутренний зев шейки матки открыт Плод может быть жизнеспособным или нежизнеспособным |
|
| Пропущено | Бессимптомное течение или угроза выкидыша, текущие выделения, малые для фиников матка | Отсутствие пульсации сердца плода у плода с длиной крестца коронки> 7 мм * |
|
| Неполный | POC ** частично исключен — Sx невынашивания беременности или кровотечения / сгустков | Сохраненный POC с диаметром эндометрия A / P> 15 мм И доказательством того, что ранее была внутриутробная беременность (USS / клиническое удаление сгустков) |
|
| Complete | Hx кровотечения, выделения сгустков и POC и боли. Sx заселился / заселился сейчас. Sx заселился / заселился сейчас. | В матке нет очагов поражения, эндометрий имеет диаметр менее 15 мм И предшествующее доказательство внутриутробной беременности, например сканирование |
|
| Септик | Зараженные ВОС: лихорадка, озноб, болезненность матки, кровотечение / выделения, боль | Лейкоцитоз, повышенный уровень CRP + могут быть признаками полного или неполного выкидыша |
|
* Длина крестца коронки должна быть больше 7 мм, чтобы можно было точно прокомментировать пульсацию сердца плода
** POC — Продукты зачатия
Признаки и симптомы — Ассоциация выкидышей
Когда вы видите выкидыш, изображаемый по телевидению или в фильме, вы часто видите, как женщину внезапно одолевают мучительные боли, а затем она падает в луже крови. На самом деле это не то, что происходит с большинством женщин. Ниже мы поговорим о боли, кровотечении, кровянистых выделениях и других симптомах — и об отсутствии симптомов вообще.
На самом деле это не то, что происходит с большинством женщин. Ниже мы поговорим о боли, кровотечении, кровянистых выделениях и других симптомах — и об отсутствии симптомов вообще.
Боль, кровотечение или кровянистые выделения
Боль во время беременности не всегда означает наличие проблемы.
Некоторые женщины чувствуют дискомфорт при растяжении связок при растущем ребенке. Многие женщины испытывают боли в спине, особенно во время беременности. А боль в животе может быть из-за расстройства желудка или запора.
Но если вы беспокоитесь, особенно если у вас сильная боль в животе, односторонняя боль или боль в плечах, было бы разумно обратиться к терапевту и объяснить, что происходит. Это особенно важно, если у вас ранее была внематочная беременность.
Аналогичным образом, если вы испытываете боль при попытке опорожнить кишечник (пропускать движение), вы также можете спросить, могут ли вас направить на ультразвуковое сканирование, чтобы исключить возможность внематочной беременности.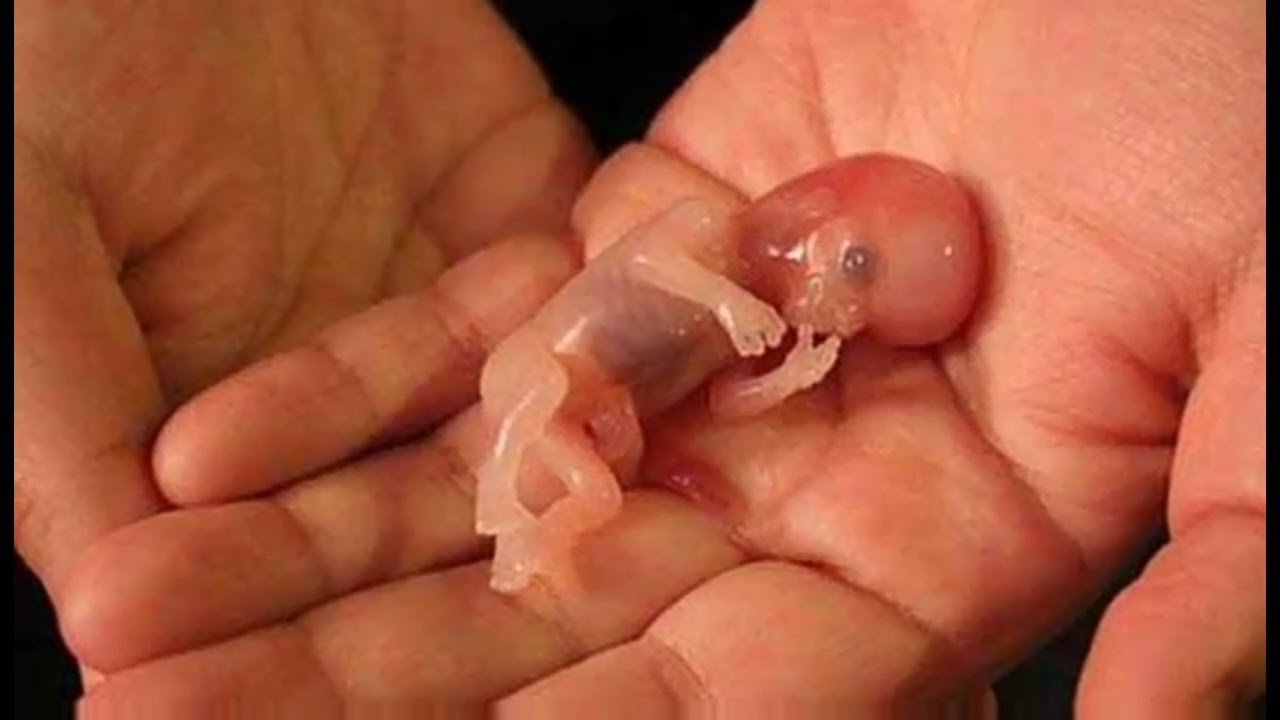
Кровотечение во время беременности может быть легким или обильным, темным или ярко-красным.Вы можете передать сгустки или «тягучие частицы». У вас может быть больше выделений, чем кровотечения. Или у вас может быть пятна , которое вы замечаете на своем нижнем белье или когда вытираетесь.
Кровянистые выделения или кровотечение могут быть непрерывными, а могут быть точечными, возможно, в течение нескольких дней или даже недель. Это не обязательно означает, что у вас выкидыш или выкидыш: одно исследование [1] женщин, посещающих отделение ранней беременности из-за кровотечения во время беременности, показало, что около половины из них имели продолжающуюся беременность.Поэтому, если у вас есть кровотечение или кровянистые выделения, вы все равно можете иметь здоровую беременность.
Как я могу узнать, что происходит?
Если у вас во время беременности появилось вагинальное кровотечение или кровянистые выделения, стоит сначала поговорить с вашим терапевтом. Он / она может направить вас в больницу на ультразвуковое сканирование, чтобы проверить, развивается ли беременность должным образом.
Он / она может направить вас в больницу на ультразвуковое сканирование, чтобы проверить, развивается ли беременность должным образом.
Во время пандемии коронавируса многие врачи общей практики испытывают серьезную нагрузку, поэтому вам, возможно, придется обратиться к 111, а не к своему терапевту.
Во многих больницах сейчас есть специализированные отделения ранней беременности или отделения неотложной гинекологии (EPU, EPAU, EPAC или EGU). Обычно им требуется направление к терапевту, но вы также можете напрямую связаться с ними для получения совета. Вы можете найти информацию о ближайшем к вам отделении ранней беременности здесь или просто связаться с ближайшей больницей, в которой есть родильные дома.
Во время пандемии коронавируса большинство отделений ранней беременности или неотложной гинекологии сначала проводят оценку пациентов по телефону, чтобы уменьшить количество людей, обращающихся в больницу.Четко и честно описывайте свои симптомы, чтобы они могли дать вам лучший совет о том, приходить или нет.
Если у вас острая, острая боль в животе , боль в плечах и / или боль при опорожнении кишечника, обратитесь к терапевту, EPU или акушерке или, при необходимости, обратитесь в отделение неотложной помощи. Скажите им, что вы беременны, и опишите свои симптомы, чтобы они могли организовать экстренное сканирование.
Если у вас ранее была внематочная беременность , попросите вашего терапевта или EPU провести раннее сканирование, чтобы убедиться, что ребенок находится в нужном месте.
Мой терапевт не направит меня на сканирование …
Если ваш терапевт не направит вас на сканирование, это может быть связано с тем, что еще слишком рано, чтобы увидеть даже здоровую беременность на сканировании (см. наш раздел об УЗИ). Это может быть связано с ограничениями на сканирование во время пандемии коронавируса. Но может случиться так, что он / она придерживается «выжидательного» подхода и советует вам оставаться дома и поднимать ноги, или оставаться в постели, или просто заниматься своими обычными делами.
Это может вас расстроить и даже напугать, особенно если вы сильно беспокоитесь:
- Если это ваша первая беременность, вы можете беспокоиться, потому что не знаете, что является нормальным, а что нет.
- Если у вас ранее была здоровая беременность, вы можете беспокоиться, потому что эта беременность не развивается таким же образом.
- И если вы ранее теряли ребенка, вы, вероятно, будете особенно беспокоиться из-за того, что произошло в прошлый раз.
Но мне действительно нужно сканирование…
Если вы хотите пройти сканирование из-за кровотечения или пятен, и вы не можете записаться на прием в отделение ранней беременности или неотложной гинекологии, вы можете обратиться в ближайшее отделение скорой помощи. Отдел скорой помощи.Имейте в виду, что вам может потребоваться долгое ожидание, и они не смогут отсканировать вас сразу же. Кроме того, пандемия коронавируса создает дополнительную нагрузку на многие службы NHS, включая службы экстренной помощи, и, если у вас нет очень сильного кровотечения или острой боли, лучше всего будет позвонить по телефону 111.
Если вам требуется сканирование для успокоения, вы можете решить пойти на частное сканирование (попробуйте ввести «сканирование на раннюю беременность» и название ближайшего города в вашу поисковую систему).Лучше всего убедиться, что они зарегистрированы в Комиссии по качеству обслуживания (CQC), если находятся в Англии, или придерживаются тех же стандартов, если в других странах. Некоторые частные клиники ограничивают количество посещений во время пандемии коронавируса, но большинство из них все еще работают.
Что мне делать?
Что бы вы ни делали — проходили сканирование, оставались в постели или продолжали свой обычный распорядок дня — это вряд ли повлияет на исход вашей беременности. К сожалению, если кровотечение вызвано выкидышем, очень маловероятно, что что-то можно сделать, чтобы остановить это.(Единственным исключением может быть кровотечение в последние несколько месяцев беременности).
Отдых в постели может замедлить кровотечение, но когда вы встаете, например, чтобы сходить в туалет, оно может начаться снова. Это не твоя вина — это просто сила тяжести. (Опять же, единственным исключением могут быть последние месяцы беременности.)
Это не твоя вина — это просто сила тяжести. (Опять же, единственным исключением могут быть последние месяцы беременности.)
Некоторые люди предпочитают отдыхать, другие продолжают свой обычный распорядок дня. Имеет смысл делать то, что кажется вам правильным.
Другие симптомы — или отсутствие…
У женщин часто возникают определенные симптомы на ранних сроках беременности: чувство или тошнота, усталость, болезненность груди, необходимость чаще ходить в туалет и т. Д.Но если у вас нет ни одного из этих симптомов — или если у вас есть, а затем они внезапно исчезают, — это не обязательно означает, что у вас может быть выкидыш.
С другой стороны — и это сбивает с толку — наличие всех этих симптомов не гарантирует, что все будет или будет хорошо. Разобраться в симптомах или их отсутствии может быть очень сложно.
Если вы не уверены или что-то вам не подходит, поговорите со своим врачом или свяжитесь с нами, чтобы обсудить ситуацию.
[1] Grant A., 1997, Исследование психологических реакций женщин сразу после самопроизвольного и угрожающего выкидыша Университетская больница Лидса, Сент-Джеймс, неопубликованная диссертация
Как диагностируется и лечится выкидыш?
Выкидыш, к сожалению, является обычным явлением, осложняя примерно 25 процентов беременностей. Другой термин для обозначения выкидыша — «самопроизвольный аборт». Справиться с этим может быть очень сложно, поэтому важно понимать, что у вас есть и чего ожидать.
Предупреждающие признаки выкидыша включают кровянистые выделения или вагинальное кровотечение, спазмы или прилив жидкости. Это сбивает с толку, потому что это может произойти и при нормальной, здоровой беременности. Поэтому важно поговорить со своим врачом или акушеркой, если вы заметили эти симптомы, чтобы узнать, требуется ли дальнейшее обследование.
Ранний выкидыш можно диагностировать несколькими способами. Можно сделать анализ крови, чтобы проверить уровень гормона беременности. Если этот уровень не увеличивается или не снижается в течение нескольких дней, это признак того, что беременность не развивается нормально.Также можно провести УЗИ, но это может оказаться бесполезным на очень ранних сроках беременности, поскольку развивающийся плод может быть слишком маленьким, чтобы его можно было увидеть. Наконец, может оказаться полезным медицинский осмотр, чтобы увидеть, расширена ли ваша шейка матки, и проверить наличие кровотечения.
Если диагностирован выкидыш, есть несколько вариантов лечения. Один из них — ничего не делать и позволить вашему телу завершить выкидыш самостоятельно. Это вариант, только если вы находитесь на ранних сроках беременности и у вас стабильное состояние здоровья (то есть кровотечение не является опасно сильным).
Другой вариант — принять лекарства, которые помогут матке сократиться и завершить выкидыш. Хотя это часто бывает успешным при ранних выкидышах, иногда требуется операция, если лекарство не работает или у вас начинается слишком сильное кровотечение. Наконец, расширение и кюретаж (или D&C) — это хирургический вариант лечения выкидыша. Это можно выбрать в первую очередь, или если ожидание или прием лекарства не работают. Поскольку каждый случай требует индивидуального подхода, важно вместе с врачом принять обоснованное решение о том, какой вариант подходит вам.
Многие женщины, переживая выкидыш, хотят знать, почему это произошло. Часто причина неизвестна, но когда у нас есть ответ, обычно это связано с хромосомной аномалией во время беременности, заболеванием матери (например, плохо контролируемый диабет ), аномальной анатомией матки, инфекцией или нарушение иммунной системы.
Скорбь у каждого выкидыша разная, и важно убедиться, что вы получаете необходимую поддержку в это трудное время.Обратитесь к своему врачу или акушерке за поддержкой и местными ресурсами, которые помогут вам пережить это трудное время.
Отзыв доктора Джен Линкольн, ноябрь 2018 г.
На вынос
- Выкидыш может осложнить примерно 25 процентов беременностей.


 Беременным нельзя поднимать груз, вес которого превышает 5 кг, в противном случае возрастает риск отслоения плодного яйца.
Беременным нельзя поднимать груз, вес которого превышает 5 кг, в противном случае возрастает риск отслоения плодного яйца.
 Это означает, что вы теряете слишком много крови.
Это означает, что вы теряете слишком много крови.

 Вероятность развития неполного / полного выкидыша
Вероятность развития неполного / полного выкидыша