Глава 14. БОЛЕЗНИ КОЖИ У НОВОРОЖДЕННЫХ
олигофрения, тетраили параплегия, гидроцефалия, микроцефалия), врожденный вывих бедра.
Дифференциальная диагностика: отличают от крапивницы, мастаци-
тоза, токсикодермии медикаментозной, меланодермии, пигментного и веррукозного невуса.
Лечение. Патогенетическое лечение не разработано: речь идет о симптоматическом лечении. Иногда применяют небольшие дозы кортикостероидов, а при развитии веррукозных изменений — тигазон (изотретиноин).
Акродерматит энтеропатический (болезнь Дамбольта–Клосса).
Наследуется по аутосомно-рецессивному типу, развивается преимущественно у детей в возрасте от 2–3 недель до 1–3 лет и старше. Причина — наследственное отсутствие цинк-связывающего фактора, который содержится в грудном молоке. По прекращению грудного вскармливания развивается цинк-дефицитное состояние: синдром мальабсорбции, непереносимость лактозы, цирроз печени.
Клиника. На коже вокруг естественных отверстий, на кистях, стопах, в области ягодиц, промежности, половых органов появляются симметрично расположенные эритематозно-отечные очаги с пузырями, гнойничками, эрозиями, корочками. Очаги имеют неправильные очертания, резкие границы. Высыпания нередко осложняются кандидозной инфекцией, блефаритом, стоматитом, глосситом, алопецией, дистрофией ногтей, отставанием в росте, психическими нарушениями, апатией. Наряду с кожей и слизистой оболочкой полости рта, поражается пищеварительный тракт, наблюдаются анорексия, спастические боли в животе, его вздутие, частый жидкий стул со слизью и неприятным запахом (стеаторея).
Течение заболевания тяжелое, с обострениями и ремиссиями. Без лечения заболевание может заканчиваться летальным исходом.
Дифференциальная диагностика проводится с врожденной пузырчаткой, детской экземой, кандидозом, авитаминозом.
Лечение. Назначают препараты цинка (окись цинка по 0,03–0,15 г в сутки, сульфат цинка по 0,05–0,25 г в сутки; иммунокорректоры, панзинорм или панкреатин, витаминно-микроэлементные комплексы — центрум, юникап М, нутривал. Важным моментом является полноценное и сбалансированное питание. Наружная терапия включает анилиновые красители, кремы и мази, содержащие антибиотики широкого спектра, антикандидозные препараты или гель Куриозин, крем Скинкап.
Важным моментом является полноценное и сбалансированное питание. Наружная терапия включает анилиновые красители, кремы и мази, содержащие антибиотики широкого спектра, антикандидозные препараты или гель Куриозин, крем Скинкап.
Наследственный буллезный эпидермолиз изложен в главе «Генодерматозы», пиодермии новорожденных — в главе «Пиодермии».
Кожные болезни новорожденных. От нуля до букваря
Кожные болезни новорожденных
Самая главная ваша задача в период новорожденности – обеспечить младенцу грудное вскармливание и правильный гигиенический уход, защищающий его от возникновения различных заболеваний. Ведь в первый месяц жизни малыши страдают в основном от заболеваний кожи.
Кожа – самый крупный орган человеческого организма, составляющий 1/12 часть от общего веса тела. Она выполняет многочисленные функции, в первую очередь являясь защитным органом, предохраняющим глубже лежащие ткани от физических и химических воздействий. Не случайно ее называют «крышей тела». Кожа играет теплорегулирующую роль, помогая организму поддерживать постоянную температуру тела, а также является органом дыхания и выделения. Заложенные в коже многочисленные рецепторы, воспринимающие раздражения из внешней среды, делают ее органом внешних чувств. Кожа принимает участие в образовании пигментов и витамина Д, а также в формировании иммунитета.
В коже различают три слоя: поверхностный – эпидермис, средний – собственно кожа, или дерма, и подкожно-жировая клетчатка.
Клетки наружного рогового слоя эпидермиса постоянно слущиваются и заменяются на новые. А самый глубокий слой эпидермиса – зародышевый, обеспечивает пополнение ороговевающих элементов. Эпидермис новорожденного очень тонкий и чувствительный, содержит намного больше влаги, чем кожа взрослого человека.
Дерма тоже отличается физиологической незрелостью и слабо связана с эпидермисом.
Подкожно-жировая клетчатка у новорожденных и грудных детей развита хорошо, содержит тугоплавкие плотные жиры, поэтому кожа у младенцев такая упругая.
Все слои кожи слабо связаны между собой и с подлежащими мышцами, и эта особенность способствует быстрому распространению инфекции не только вглубь, но и в отдаленные участки. Слабое развитие рогового слоя и низкая активность местного иммунитета делают кожу новорожденного легко ранимой, подверженной внешним воздействиям. Малая толщина кожи наряду с богатым кровоснабжением определяют ее высокую всасывающую способность. Это обстоятельство следует иметь в виду при использовании у грудничков различных кремов, мазей, спиртосодержащих растираний (например, при высокой температуре).
Защитная функция кожи ребенка первого года жизни в связи с ее анатомо-физиологическими и функциональными особенностями является недостаточной. А постоянный контакт с испражнениями, тесное соприкосновение с пеленками и трение одежды способствуют легкому возникновению раздражения и воспаления. Изменения на коже сопровождаются беспокойством ребенка и неблагоприятно отражаются на его общем состоянии, а присоединение бактериальной флоры вызывает инфекционные заболевания кожи.
Вот почему в первые дни после выписки из роддома внимание мамы должно быть приковано к состоянию кожи и пупочной ранки малыша.
Кожа новорожденного требует мягкого, но регулярного и тщательного ухода. В паховых складочках и в подмышечных впадинках еще осталась первородная смазка, которую вам хочется немедленно удалить. Не усердствуйте, чтобы не повредить нежной кожицы. Вся смазка смоется, как только вы начнете купать малютку.
У девочек в складках между большими и малыми половыми губами могут образоваться белые наложения, состоящие из слущенного эпителия. Эти излишества легко удаляются ватным тампоном, смоченным стерильным растительным маслом или рыбьим жиром.
На состояние кожи оказывает влияние одежда малютки: под пеленками, распашонками, подгузниками возникает более влажная и теплая среда, увеличивается активность микроорганизмов, возникает раздражение.
Тугое пеленание и тесная одежда усиливают трение между кожей и одеждой, особенно если кожа влажная.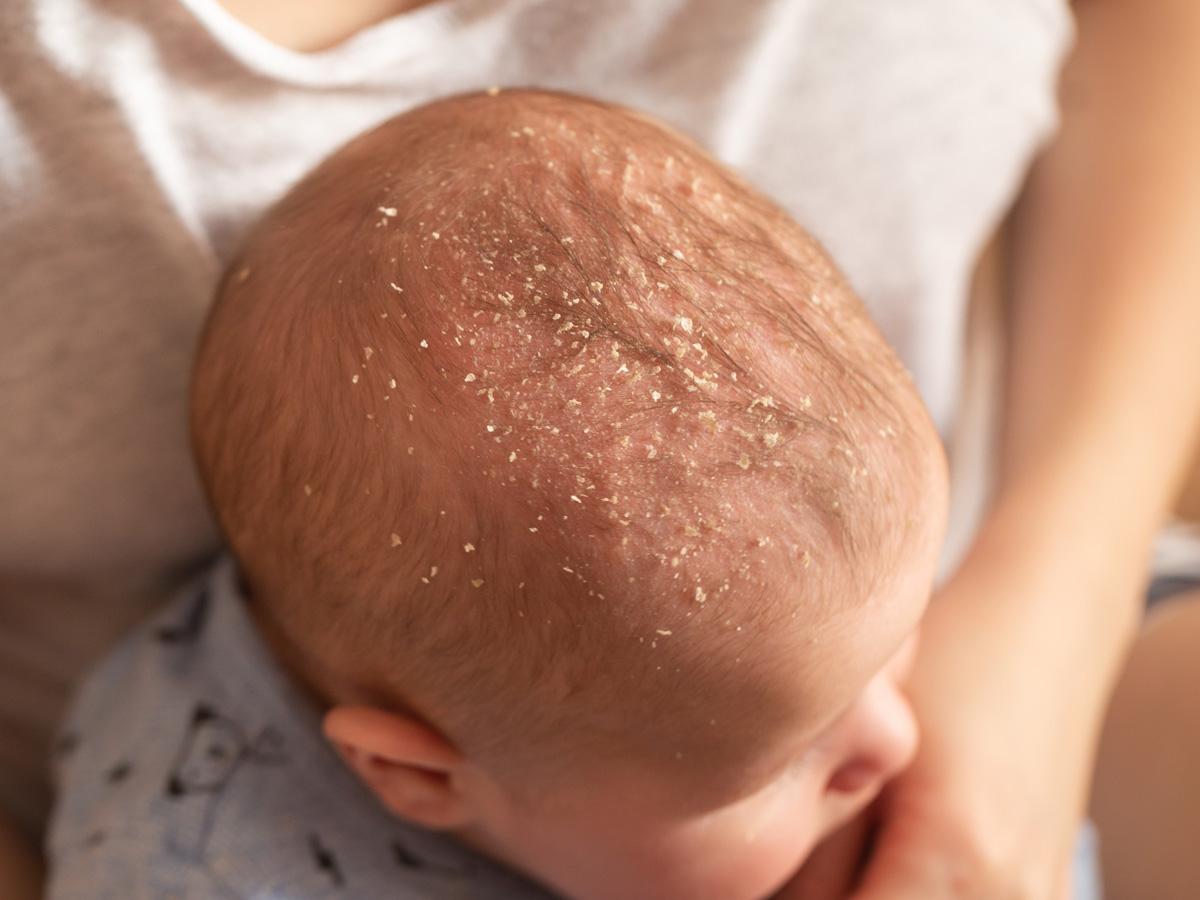 Многократное в течение суток воздействие мочи и кала способствует нарушению нормального состояния кожи, особенно в паховых и ягодичных областях, на внутренней поверхности бедер и на гениталиях. Появляется покраснение кожи, затем мелкие пузырьки, которые вскрываются, образуя мокнущую поверхность. Так развивается пеленочный дерматит. Малютку беспокоит зуд и жжение, особенно после мочеиспускания и дефекации. Он становится раздражительным, не берет грудь, плохо спит.
Многократное в течение суток воздействие мочи и кала способствует нарушению нормального состояния кожи, особенно в паховых и ягодичных областях, на внутренней поверхности бедер и на гениталиях. Появляется покраснение кожи, затем мелкие пузырьки, которые вскрываются, образуя мокнущую поверхность. Так развивается пеленочный дерматит. Малютку беспокоит зуд и жжение, особенно после мочеиспускания и дефекации. Он становится раздражительным, не берет грудь, плохо спит.
Поддержание чистоты кожи, частая смена подгузников и пеленок, воздушные ванны являются главными факторами, предупреждающими развитие болезни. После каждого мочеиспускания малыша надо насухо обтереть, а после действия кишечника подмыть теплой водой и, промокнув салфеткой, смазать складочки стерильным вазелиновым, растительным или специальным детским маслом (рыбьим жиром) или присыпать детской присыпкой (тонким слоем), которая поглощает влагу и снижает трение.
Пупочная ранка требует пристального внимания и тщательного ухода
Возникновению пеленочного дерматита способствует круглосуточное содержание младенца в одноразовых подгузниках. Получается своеобразный компресс, усиливающий раздражающее действие мочи и кала на нежную кожу ребенка. Если, несмотря на хороший уход, избежать пеленочного дерматита не удалось, принимайте меры к его устранению.
После подмывания малютки тщательно высушивайте все складочки и потаенные места нежными промокающими движениями. Дайте ему возможность побарахтаться голышом. Воздух оказывает хорошее лечебное действие, подсушивая мокнущие участки и улучшая кожное дыхание. Для подсушивания кожи можно воспользоваться феном, держа его на безопасном расстоянии, чтобы не допустить ожога нежной кожицы.
ВНИМАНИЕ: имея дело с мальчиком, следует соблюдать осторожность: выкладывайте малыша на животик, так как на поток теплого воздуха он может ответить «фонтаном», а попавшая на электроприбор струя способна вызвать короткое замыкание.
Помогут снять зуд и раздражение ванночки с отваром трав (ромашка, череда, чистотел, дубовая кора). Одну столовую ложку травы залить стаканом кипятка, дать настояться и влить полученный отвар в тазик с теплой водой.
Одну столовую ложку травы залить стаканом кипятка, дать настояться и влить полученный отвар в тазик с теплой водой.
Смягчают кожу и уменьшают раздражение ванночки с крахмалом: 3 столовые ложки крахмала размешать в холодной воде, заварить и полученный «клейстер» добавить в ванночку для купания.
Хорошее подсушивающее и дезинфицирующее действие оказывает окись цинка, которая входит в состав детских присыпок и различных мазей (паста цинковая, паста Лассара, мазь «Деситин»).
Пересмотрите свое отношение к одноразовым подгузникам. Избавляя маму от бесконечной стирки, это важное изобретение цивилизации при неправильном использовании может нанести ущерб здоровью ребенка.
Не держите малютку в подгузниках все 24 часа в сутки. Они незаменимы при посещении поликлиники, на прогулке, в длительной поездке. Но дома малыш имеет право на «беспамперсовое» содержание. При многократном мочеиспускании подгузник становится тяжелым и влажным компрессом, способствующим перегреванию и развитию патогенной флоры в половых органах и даже сращению малых половых губ. Грязный подгузник вызывает раздражение на нежной слизистой половых органов девочки, где появляются микротрещины, а затем воспалительный процесс, который может привести к сращению близко расположенных малых половых губ и закрытию половой щели. Чтобы ликвидировать последствия безграмотного использования одноразовых подгузников, приходится прибегать к оперативному вмешательству. Постоянное пребывание мальчика в одноразовых подгузниках способствует перегреванию яичек и возможному нарушению сперматогенеза. Для нормального функционирования яичкам требуется прохладная температура.
Если у ребенка жидкий стул, то длительное пребывание в одноразовом подгузнике приведет к раздражению кожи едким содержимым кишечника вплоть до химического ожога.
При использовании одноразовых подгузников соблюдайте следующие правила:
• меняйте подгузник до или сразу после кормления, после каждого испражнения, перед сном, сразу после пробуждения, перед выходом на прогулку. За сутки получится 4–6 переодеваний, а у новорожденных до 10 раз;
За сутки получится 4–6 переодеваний, а у новорожденных до 10 раз;
• подбирайте подгузники по размеру, руководствуясь при этом не только весом малыша, но и впитывающей способностью изделия. Если ребенок обильно мочится, и кожа под подгузником остается влажной, попробуйте подгузник большего размера;
• с другой стороны, не следует покупать подгузники «на вырост», так как резиночки не будут плотно прилегать к ножкам, и вам не удастся избежать протечек;
• храните «трусики-непромокашки» в сухом прохладном месте. Повышенная влажность в помещении снижает поглощающую способность изделия.
Если вы остаетесь убежденной сторонницей одноразовых подгузников, отдайте предпочтение современным моделям, выполненным на хлопковой основе из воздухопроницаемых материалов, с повышенной впитывающей и удерживающей способностью. Не последнее значение в выборе изделий имеет и качество застежек, дающее возможность застегивать подгузник несколько раз.
При недостаточном уходе за малышом, чрезмерном укутывании и перегревании на теле может появиться потница в виде мелких красных элементов на невоспаленной коже, иногда превращающихся в прозрачные пузырьки. Особого лечения потница не требует. Достаточно устранить причину повышенного потоотделения и наладить правильный уход за ребенком (гигиенические ванночки, туалет кожных складочек, особенно паховых и ягодичных, частая смена белья, воздушные ванны), и потница будет побеждена.
До полного заживления пупочной ранки не купайте ребенка в ванночке, ограничьтесь обмыванием его тельца теплой водой на пеленальном столике, а после «больших» дел подмойте теплой проточной водой над ванной.
Мальчика подмывают сзади наперед (спинкой кверху), а девочку – спереди назад (кверху животиком).
Чистая кожа хорошо дышит, увеличивая поступление кислорода в организм ребенка и улучшая обменные процессы.
Лицо и глаза ребенка ежедневно протирайте ватными тампонами или мягкой губкой, смоченными кипяченой водой.
Ватными фитильками аккуратно прочищайте носик и ушки, не стремитесь проникнуть глубоко, чтобы не причинить малютке боль.
Везикулопустулез, пузырчатка новорожденных, эксфолиативный дерматит, псевдофурункулез, пиодермия – все эти заболевания характеризуются появлением на коже младенца гнойничковой сыпи, мелкой или крупной, поверхностной или глубокой, склонной или не склонной к слиянию, и вызываются, как правило, патогенными стафилококками, реже – стрептококками. В тяжелых случаях множественные гнойные пузыри вскрываются, образуя обширные эрозивные поверхности, напоминающие ожог. Нередко на этом фоне развивается сепсис, представляющий серьезную угрозу для жизни. А начинается все с безобидного, казалось бы, гнойничка.
Омфалит – гнойное воспаление тканей в области пупочной ямки. Развивается в период заживления пупочной ранки в результате попадания бактериальной инфекции. Из пупка появляется гнойное отделяемое, кожа вокруг него краснеет и уплотняется, становится болезненной и горячей на ощупь. Пупочная ямка превращается в язвочку, окруженную плотным валиком. При надавливании на околопупочную область из ранки выделяется гной. Воспалительный процесс может захватить соседние участки и перейти во флегмону передней брюшной стенки, требующей госпитализации в хирургическое отделение.
От мамы требуется с первых дней обеспечить должный уход за пупочной ранкой, предупреждающий развитие осложнений. При выписке из роддома она чаще всего покрыта корочками, из-под которых сочится небольшое количество светлой жидкости.
Для обработки пупочной ранки необходимо иметь 3 %-ный раствор перекиси водорода, стерильную пипетку, 1 %-ный раствор бриллиантовой зелени и ватные палочки. Большим и указательным пальцами левой руки разведите края пупочной ранки и закапайте пипеткой перекись водорода. Появление пенящейся жидкости свидетельствует об очищении ранки от микроорганизмов. Ватной палочкой просушите не только поверхность пупка, но и его дно (это очень важно!).
Эту процедуру повторите 2–3 раза, тщательно просушивая пупок и освобождая его от корочек с помощью ватных палочек.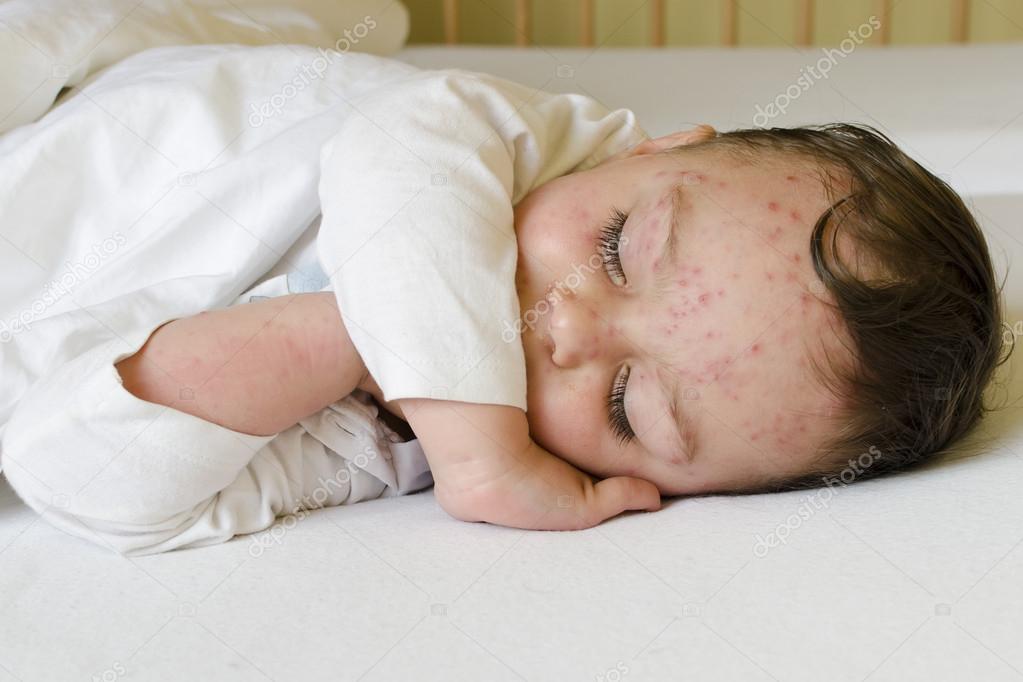 Под корочками в теплой и влажной среде вольготно живется микробам, поэтому надо лишить их укрытия. За один раз ликвидировать корочки не всегда удается, так как насильно отдирать их нельзя, это может привести к кровотечению, а размягченные перекисью водорода они довольно легко снимаются.
Под корочками в теплой и влажной среде вольготно живется микробам, поэтому надо лишить их укрытия. За один раз ликвидировать корочки не всегда удается, так как насильно отдирать их нельзя, это может привести к кровотечению, а размягченные перекисью водорода они довольно легко снимаются.
После тщательного просушивания донышка пупка и кожи вокруг него обработайте пупок зеленкой, так же разведя его края и смазывая дно пупка, складочки и кожу вокруг него. За 2–3 дня правильной обработки пупочная ранка заживает полностью и больше не требует ухода. Смазывание зеленкой лишь поверхности пупочной ранки ведет к различным неприятностям: мокнущий пупок, гнойное воспаление пупка и передней брюшной стенки вплоть до сепсиса.
Себорея новорожденных («чепец младенца») – образование сальных чешуек и корочек на волосистой части головы, иногда на лбу и бровях малыша. Их появление связано с повышенной функцией сальных желез в раннем возрасте. Если не удалять их своевременно, то чешуйки утолщаются, склеиваются между собой и образуют плотную корку, которая нарушает кожное дыхание, вызывает раздражение и мокнутие кожи, облегчая внедрение гноеродных бактерий.
Избавиться от чешуек нетрудно. На ночь смажьте их прокипяченным растительным маслом, вазелином или детским кремом, наденьте на головку чепчик. На следующий день перед купанием частым гребешком попробуйте вычесать размягченные чешуйки, после чего вымойте голову с мылом и опять поработайте гребешком, чтобы удалить оставшиеся наложения. Не всегда вы сможете удалить за один раз все корочки, поэтому процедуру придется повторить через 2–3 дня. Однако у некоторых детей корочки продолжают образовываться вновь и вновь, несмотря на идеальный уход. Повторное их образование является признаком экссудативного диатеза, а, следовательно, требует повышенного внимания к уходу за кожей.
Гемангиома. На коже новорожденного младенца нередко можно обнаружить сосудистую опухоль – гемангиому. Это врожденная патология, связанная с поражением кровеносных сосудов. Гемангиомы различаются по форме, по размерам и по течению. У одного ребенка она представляет собой маленькое красное пятнышко на одном уровне с кожей. А у другого гемангиома имеет ярко выраженную темно-лиловую окраску, выступает над поверхностью кожи и достигает значительных размеров. Поведение гемангиом непредсказуемо: появившись на любом участке тела, одни могут исчезать бесследно и самостоятельно, в то время как другие склонны к увеличению и разрастанию. Кроме чисто косметических дефектов и переживаний, гемангиомы могут доставлять и физические неудобства, если расположены на слизистых оболочках, на веках, на губах, на половых органах и в местах, подвергающихся частому травмированию: на шее, в области суставов. Кавернозные гемангиомы склонны к кровотечениям, особенно при травме, иногда подвергаются изъязвлению и инфицированию.
Это врожденная патология, связанная с поражением кровеносных сосудов. Гемангиомы различаются по форме, по размерам и по течению. У одного ребенка она представляет собой маленькое красное пятнышко на одном уровне с кожей. А у другого гемангиома имеет ярко выраженную темно-лиловую окраску, выступает над поверхностью кожи и достигает значительных размеров. Поведение гемангиом непредсказуемо: появившись на любом участке тела, одни могут исчезать бесследно и самостоятельно, в то время как другие склонны к увеличению и разрастанию. Кроме чисто косметических дефектов и переживаний, гемангиомы могут доставлять и физические неудобства, если расположены на слизистых оболочках, на веках, на губах, на половых органах и в местах, подвергающихся частому травмированию: на шее, в области суставов. Кавернозные гемангиомы склонны к кровотечениям, особенно при травме, иногда подвергаются изъязвлению и инфицированию.
Наблюдение за ходом развития гемангиомы осуществляет детский хирург, который и принимает решение о выборе метода лечения. Большинство гемангиом не требует специального вмешательства в свое естественное течение, так как не причиняют малышу никаких неприятностей и самостоятельно исчезают к 5-летнему возрасту, а иногда и на первом году жизни. Если гемангиома постоянно растет, часто травмируется и мешает нормальному функционированию органа, значит, с ней придется расстаться, не дожидаясь ее самоизлечения.
Наличие гемангиомы на лице у девочки нередко вызывает у родителей страдание и даже отчаяние. Не расстраивайтесь раньше времени. Современные методы хирургического и косметического лечения исправят ошибку природы и вернут вашей принцессе первозданную красоту.
Если раньше применялось хирургическое иссечение гемангиомы, то в настоящее время врачи располагают такими возможностями, которые дают хороший результат и не оставляют рубцов на коже. Выбор метода лечения зависит от размера опухоли, ее локализации и поведения. Наиболее распространены электрокоагуляция (прижигание), склерозирующая терапия – ведение специальных растворов, вызывающих спадение просвета капилляров и их запустевание, воздействие рентгеновских и лазерных лучей, компрессионная терапия.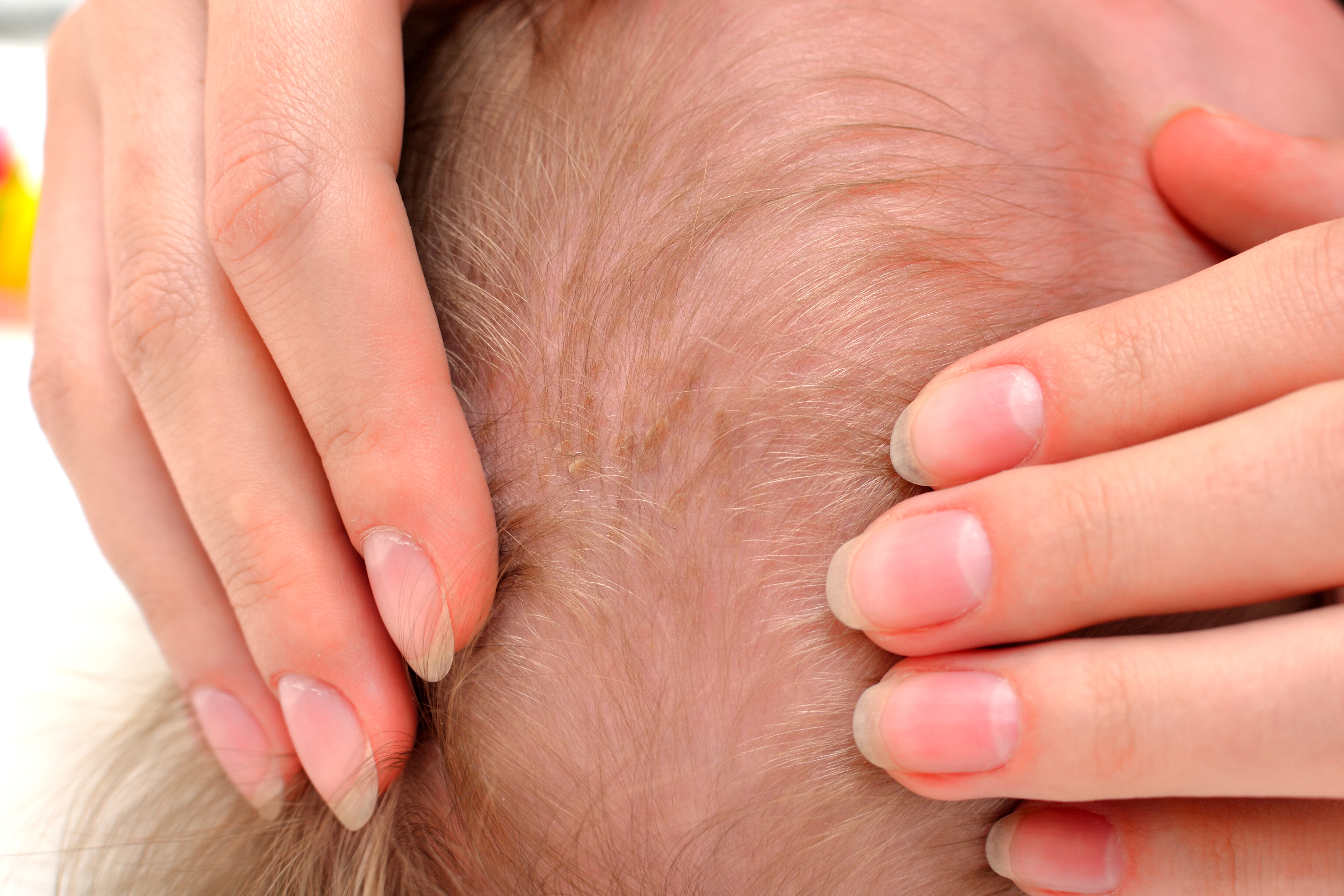 Иногда применяется сочетание нескольких методов для достижения наилучшего эффекта.
Иногда применяется сочетание нескольких методов для достижения наилучшего эффекта.
Пигментные пятна (невусы). Редкий ребенок появляется на свет свободным от родимых пятен, которые бывают очень разнообразными по размерам, цвету и локализации. На веках младенца, на лице и затылке на границе с ростом волос часто наблюдаются родимые пятна розового цвета, плоского характера и различные по форме. Как правило, они исчезают в течение нескольких месяцев самостоятельно. У детей, в семьях которых есть выходцы из Азии, на спинке и ягодичках обнаруживаются пятна серо-голубого цвета, напоминающие синяки, так называемые монголоидные пятна. Они не доставляют малышу ни малейшего неудобства и вскоре могут исчезнуть.
Беспокойство врачей вызывают пигментные пятна (невусы). Плоское светло-коричневое пятнышко, расположенное на спинке младенца, не вызовет у мамы огорчения, тогда как огромный участок черного цвета, к тому же еще покрытый волосами, способен лишить сна и душевного равновесия. Невус опасен своим перерождением в злокачественную опухоль кожи – меланому, поэтому подлежит хирургическому удалению. При обширной площади поражения операцию проводят в несколько этапов с использованием пересадки кожи.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Заболевания кожи у новорожденных — презентация онлайн
1. Заболевания кожи у новорожденных
• Все заболевания кожи и пупочной ранки можно разделить на две
большие группы:
• Неинфекционные заболевания:
• · Опрелости
• · Потница
• · Склередема, склерема.
• · Пупочная грыжа
• · Свищи пупка
• · Фунгус пупка
• Инфекционные заболевания (бактериальные, локализованные
гнойно-септические)
• · Везикулопустулез
• · Пузырчатка новорожденных
• · Эксфолиативный дерматит
• · Псевдофурункулез
• · Омфалит
• К генерализованным гнойно-септическим заболеваниям относится
сепсис новорожденных.
• Неинфекционные заболевания кожи
новорожденного ребенка:
• Потница. Представляет собой красную
мелкоточечную сыпь на туловище, шее, внутренних
поверхностях конечностей. Появляется в связи с
задержкой пота в выводных канальцах потовых
желез при перегревании ребенка или
недостаточном гигиеническом уходе за кожей.
Общее состояние ребенка не нарушается, То тела
нормальная. Элементы сыпи могут инфицироваться
с развитием пиодермий.
• Лечение заключается в устранении причины
повышенного потоотделения, проведении
гигиенических ванн с калия перманганатом,
отварами ромашки, календулы, череды ежедневно.
Опрелости. Возникновение опрелостей связано с дефектами ухода – редкая
смена подгузников и пеленок, нерегулярные гигиенические ванны и
подмывание, повторное использование подсушенных пеленок. У детей с
диатезом наблюдается склонность к быстро возникающим и упорным
опрелостям. Опрелости чаще располагаются в области ягодиц, половых
органов, а также в кожных складках. Различают три степени опрелости:
I. Умеренное покраснение кожи
II. Яркая краснота с большими эрозиями.
III. Яркая краснота и мокнутие в результате слившихся эрозий.
Опрелости с нарушением целостности кожных покровов могут
инфицироваться.
Лечение предусматривает смену подгузников и пеленание или переодевание
ребенка перед каждым кормлением, воздушные ванны, УФО. При гиперемии
кожи ее смазывают прокипяченным растительным маслом, жировым
раствором витамина А, детским кремом, используют дезинфицирующие и
защищающие кожу присыпки. Не разрешается одновременное
использование на одни и те же участки кожи присыпок и масел. При эрозиях
кожу обрабатывают 0,5% раствором резорцина, 1,25% раствором нитрата
серебра, болтушками с тальком. Рекомендуется в воду при проведении
гигиенических ванн добавлять отвар коры дуба, ромашки.
• Склередема и склерема.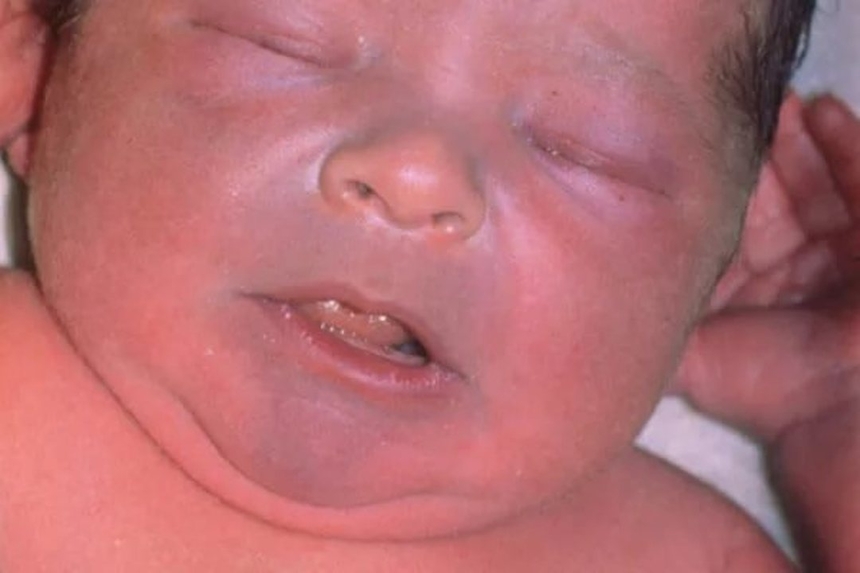 Это деревянистой плотности отеки кожи и
Это деревянистой плотности отеки кожи и
подкожной клетчатки. Чаще наблюдаются у недоношенных детей при
переохлаждении. При склередеме очаги уплотнения появляются на
голени, стопах, над лобком, на половых органах, могут захватывать и
другие участки тела. В отличие от склеремы не имеют наклонности к
генерализации. Кожа над очагом поражения напряжена, холодная на
ощупь, имеет цианотичный оттенок, в складку не собирается. При
надавливании пальцем остается углубление, исчезающее очень
медленно. Хороший уход и согревание ребенка приводят через
несколько недель к исчезновению уплотнений.
• Склерема характеризуется появлением диффузного уплотнения, чаще
в области мышц голени и на лице, далее распространяется на
туловище, ягодицы и конечности. Углубления при надавливании на
кожу не образуется. Пораженные участки кажутся атрофированными,
лицо маскообразное, движения в конечностях ограничены. То тела
пониженная. Дети вялые, сонливые, плохо берут грудь. Общее
состояние тяжелое.
• Для лечения ребенка помещают в кувез или обкладывают грелками,
применяют теплые ванны. Показаны сердечные средства,
кортикостероидные гормоны, оксигенотерапия. Прогноз
неблагоприятный.
• Неинфекционные заболевания пупка
новорожденного ребенка:
• Пупочная грыжа – это выпячивание в области
пупочного кольца, увеличивающееся при крике или
беспокойстве ребенка. При пальпации
определяется широкое пупочное кольцо. Состояние
ребенка не нарушается, но в случае ущемления при
небольших размерах и плотных краях пупочного
кольца возможны болевые реакции.
• Лечение,как правило, консервативное: Массаж
передней брюшной стенки, выкладывание ребенка
перед каждым кормлением на живот на 10-15
минут. При появлении резкого беспокойства под
контролем врача проводится вправление пупочной
грыжи в ванне с То воды 36-37о С. Необходимость в
оперативном лечении возникает редко.
• Свищи пупка бывают полные и неполные. Полные свищи
связаны с незаращением желточного протока, расположенного
между пупком и петлей кишки, или сохранением мочевого
протока, соединяющего мочевой пузырь с аллантоисом.
Неполные свищи возникают вследствие незаращения
дистальных отделов мочевого или желточного протоков.
• Свищи проявляются упорным мокнутием пупочной ранки.
Возможно выделение кишечного содержимого через
желточный проток или мочи через мочевой проток при полных
свищах. Вокруг пупка отмечается раздражение и мацерация
кожи. В случае наслоения инфекции отделяемое из пупочной
ранки приобретает гнойный характер.
• Для подтверждения диагноза проводят рентгенологическое
исследование и зондирование свищевого канала.
• Лечение оперативное.
• Фунгус пупка – грибовидное разрастание
грануляционной ткани на дне пупочной
ранки размером 1-3 см. в диаметре.
• Лечение. После обработки пупочной ранки
грануляции прижигают 5% раствором
нитрата серебра или ляписным
карандашом. В редких случаях возникает
необходимость оперативного лечения.
• Пиодермии.
• В структуре заболеваемости и смертности
новорожденных и детей раннего возраста
ведущее место занимают гнойно-септические
заболевания.
• Наиболее часто возбудителями являются:
• · Стафилококки
• · Стрептококки группы В
• · Кишечная палочка
• · Синегнойная палочка
• · Протей
• · Клебсиелла
• · Микробные ассоциации
• Везикулопустулёз – это гнойничковое заболевание кожи у
новорожденных или детей первых месяцев жизни. Является
наиболее частой формой локальной инфекции.
• Клинические проявления:
• · В естественных складках кожи, на туловище, волосистой части
головы, конечностях появляются мелкие поверхностно
расположенные пузырьки, наполненные в начале прозрачным
экссудатом (везикулы), а затем мутным гнойным содержимым
(пустулы).
• · Пузырьки вскрываются через 2-3 дня с момента появления,
образуя маленькие эрозии, и постепенно покрываются сухими
корочками (после заживления не оставляют рубцов).
• · Общее состояние ребенка, как правило, не страдает.
• Течение везикулопустулеза может осложниться развитием
инфильтратов и множественных абсцессов.
• Пузырчатка новорожденных представляет собой разновидность
пиодермии, которая развивается у новорожденного ребенка чаще на
3-5 день, реже на второй неделе жизни.
• Клинические проявления:
• · Внезапно на неизменной коже возникают множественные пузыри
округлой и овальной формы (до нескольких сантиметров в диаметре),
однокамерные, наполненные прозрачной желтоватой жидкостью,
которая в дальнейшем мутнеет. По консистенции пузыри вялые,
стенки их тонкие, они легко вскрываются, образуя ярко-красную
эрозию.
• · Локализация пузырей чаще на спине, животе, в области
подмышечных и паховых кожных складок.
• · Высыпания происходят толчками, поэтому сыпь носит полиморфный
характер.
• · Состояние ребенка тяжелое, выражена интоксикация, То тела
повышается до 38-39оС, ребенок становится вялым, отказывается от
груди, плохо прибавляет в массе тела.
• При своевременно начатом лечении выздоровление наступает через
2-3 недели, однако при неблагополучном течении заболевание может
закончиться сепсисом.
• Эксфолиативный дерматит – самая тяжелая форма
стафилококкового поражения кожи у новорожденного ребенка.
• Клинические проявления:
• · Вокруг пупка или рта появляется разлитая гиперемия, через
некоторое время происходит отслойка эпидермиса, при этом
обнажаются большие эрозированные участки. Зона поражения
постепенно увеличивается, и через 8-12 дней кожа
новорожденного приобретает вид обожженной (большие
участки гиперемии и эрозий).
• · Состояние тяжелое, выражены симптомы интоксикации,
отмечается высокая лихорадка, ребенок вялый, отказывается от
груди, плохо прибавляет в массе тела.
• · Часто присоединяются абсцессы, флегмоны.
• При своевременно начатом лечении выздоровление наступает
через 2-3 недели, однако при неблагополучном течении
заболевание может осложниться сепсисом.
• Псевдофурункулез – воспаление потовых желез. Заболевание
может начинаться с потницы, везикулопустулеза. Наиболее
часто поражается кожа волосистой части головы, задней
поверхности шеи, спины, ягодиц, конечностей (в местах
наибольшего трения и загрязнения).
• Клинические проявления:
• · На месте выводных протоков потовых желез появляются
подкожные уплотнения багрово-красного цвета до 1,5 см в
диаметре. В дальнейшем в центре воспалительного очага
появляется флюктуирующее гнойное содержимое, после
заживления остается рубец.
• · Состояние ребенка нарушено, отмечаются симптомы
интоксикации, периодически повышается То тела.
• · При наличии мелких множественных абсцессов кожи
увеличены регионарные лимфатические узлы.
• При своевременно начатом лечении выздоровление наступает
через 2-3 недели, однако при неблагополучном течении
заболевание может осложниться сепсисом.
• Омфалит – это воспалительный процесс в
области пупочной ранки. Пупочная ранка
представляет собой весьма удобные
входные ворота для проникновения
патогенных микроорганизмов.
• Выделяют три формы омфалита:
• · Катаральный омфалит
• · Флегмонозный (гнойный) омфалит
• · Некротический омфалит.
• Катаральный омфалит (мокнущий пупок) – развивается при
замедленной эпителизации пупочной ранки.
• Клинические проявления:
• · Пупочная ранка мокнет, выделяется серозное отделяемое, дно
ранки покрывается грануляциями, возможно образование
кровянистых корочек, отмечаются легкая гиперемия дна ранки
и умеренная инфильтрация пупочного кольца.
• · При затянувшемся процессе эпителизации на дне ранки может
появиться фунгус.
• · Состояние новорожденного, как правило, не нарушено, То тела
нормальная, пупочные сосуды не пальпируются.
• При своевременной диагностике и лечении заживление
пупочной ранки происходит в течение нескольких недель. При
неблагоприятном течении заболевания, возможно
распространение процесса на прилегающие к пупку ткани и
пупочные сосуды.
Гнойный (флегмонозный) омфалит – характеризуется распространением
воспалительного процесса на ткани вокруг пупочного кольца (подкожножировую клетчатку, пупочные сосуды) и выраженными симптомами
интоксикации. Гнойный омфалит может начаться с симптомов катарального
омфалита.
Клинические проявления:
· Кожа вокруг пупка гиперемирована, отечная, отмечается расширение
венозной сети на передней брюшной стенке.
· Пупочная ранка представляет собой язву, покрытую фибринозным налетом,
при надавливании из пупка выделяется гнойное содержимое.
· Пупочная область постепенно начинает выбухать над поверхностью живота,
т.к. в воспалительный процесс постепенно вовлекаются глубжележащие
ткани.
· Пупочные сосуды воспалены (утолщаются и прощупываются в виде жгутов).
· Состояние ребенка тяжелое, выражены симптомы интоксикации, он вялый,
плохо сосет грудь, срыгивает, повышается То тела до фебрильных цифр,
отсутствует прибавка в массе тела.
При этой форме омфалита состояние ребенка всегда расценивается, как
тяжелое, т.к. возможно метастазирование гнойных очагов и развитие сепсиса.
• Некротический омфалит встречается крайне
редко, является осложнением флегмонозного
у детей с низким иммунитетом.
• Клинические проявления:
• · Кожа вокруг пупка становится багровоцианотичного цвета.
• · Некроз тканей быстро распространяется на
все слои с образованием глубокой раны.
• · Состояние ребенка крайне тяжелое,
выражены симптомы интоксикации.
• Эта форма омфалита в большинстве случаев
заканчивается сепсисом.
• Основные принципы лечения новорожденных с локальными
формами гнойно-воспалительных заболеваний:
• 1. Детям с везикулопустулезом и катаральным омфалитом без
нарушения общего состояния и при правильно организованном уходе
лечение может проводиться в домашних условиях. Остальные формы
локализованных гнойно-септических заболеваний требуют
стационарного лечения.
• 2. Этиотропная терапия:
• · Везикулопустулез: обработать неповрежденную кожу вокруг
высыпаний 70% раствором этилового спирта, соблюдая правила
асептики, вскрыть и удалить везикулы и пустулы стерильным
тампоном, смоченным спиртом, содержимое больших пузырей
отсосать, используя одноразовый шприц, стенки пузыря срезать
стерильными ножницами, затем эрозированную поверхность
ежедневно обрабатывать бактерицидными препаратами (30%
раствор димексидина, раствор хлорфилипта, 1% водные растворы
бриллиантового зеленого или метиленового синего), орошать или
накладывать повязки со стафилококковым бактериофагом. При
осложненных формах проводится антибактериальная терапия в
сочетании с иммунокорригирующими средствами,
витаминотерапией, УФО.
• Псевдофурункулез: элементы обрабатываются
70% раствором этилового спирта,
накладываются повязки с 20% раствором
димексида или его мазью, по показаниям
хирургическое лечение, проводится
антибактериальное и общеукрепляющее
лечение, физиотерапевтические процедуры.
• · Катаральный омфалит: корочки с пупочной
ранки снимать 3% раствором перекиси
водорода, подсушивать 95о (70% раствором)
этилового спирта 2-3 раза в день.
• · Гнойный и некротический омфалит,
пузырчатка, эксфолиативный дерматит лечатся
в условиях стационара по всем принципам
лечения сепсиса.
• Сепсис новорожденных – это генерализованное
инфекционное заболевание, вызванное распространением
микроорганизмов из первичного очага в кровь и лимфу, затем в
различные органы и ткани, протекающее на фоне пониженного
или извращенного иммунитета. Заболеваемость сепсисом
составляет 0,1% у доношенных новорожденных и около 1% — у
недоношенных. В структуре младенческой смертности сепсис
занимает 3-4 место.
Этиология:
· Стрептококки
· Кишечная палочка
· Клебсиелла
· Синегнойная палочка
· Стафилококки
· Гемофильная палочка
· Протей
· Вирусно-микробные ассоциации
• Предрасполагающие факторы: 1. Факторы, нарушающие
(снижающие) противоинфекционные свойства естественных барьеров
— катетеризация пупочной и центральных вен, интубация трахеи, ИВЛ;
тяжелые респираторные вирусные заболевания, врожденные
дефекты, ожоги, травматизация в родах или при хирургических
вмешательствах; снижение кишечной резистентности при дисбактериозах кишечника. 2. Факторы, угнетающие иммунологическую
реактивность новорожденного — осложненный антенатальный
период, патология в родах, приводящая к асфиксии, внутричерепная
родовая травма, вирусные заболевания, наследственные
иммунодефицитные состояния, дефекты питания беременной. 3.
Факторы, увеличивающие риск массивной бактериальной
обсемененности ребенка и риск инфицирования госпитальной
флорой — безводный промежуток более 12 часов, неблагоприятная
санитарно-эпидемическая обстановка в родильном доме или
больнице (появляется возможность перекрестного инфицирования),
тяжелые инфекции у матери в момент родов или после. 4. Гнойновоспалительные заболевания в 1-ю неделю жизни. Особенно
чувствителен к инфекции ребенок в момент рождения и в первые дни
жизни, что связано с избытком глю-кокортикоидов в его крови,
транзиторным дисбиоценозом, формированием иммунологичес-кого
барьера слизистых оболочек и кожи, катаболической
направленностью обмена белков.
• Патогенез. Входными воротами инфекции
являются: пупочная ранка, травмированные кожа и
слизистые оболочки (на месте инъекций,
катетеризации, интубаций, зондов и др.), кишечник,
легкие, реже — среднее ухо, глаза, мочевыводящие
пути. В случаях, когда входные ворота инфекции не
установлены, диагностируют криптогенный сепсис.
Источником инфекции могут быть медперсонал и
больной ребенок. Путями передачи инфекции
являются родовые пути матери, руки персонала,
инструментарий, аппаратура, предметы ухода.
Выделяются такие основные звенья патогенеза
сепсиса: входные ворта, местный воспалительный
очаг, бактериемия, сенсибилизация и перестройка
иммунологической реактивности организма,
септицемия и септикопиемия.
Клиническая картина.
Предвестники сепсиса:
· Позднее отпадение пуповинного остатка
· Вялое заживление пупочной ранки
· Элементы гнойничков на коже
· Слизистые выделения из носа
· Отсутствие увеличения массы тела
· Затянувшаяся желтуха
• Ранние признаки сепсиса:
• · Общее беспокойство ребенка, сменяемое
вялостью
• · Бледность кожных покровов, цианоз
носогубного треугольника, акроцианоз
• · Частые срыгивания
• · Снижение аппетита, отказ от груди
• · Нарастающая интоксикация
• · Локальный гнойный очаг
• Признаки сепсиса в периоде разгара:
• · Кожа сухая, бледная с серовато-цианотичным оттенком. Затем
сухость кожи сменяется отечностью, пастозностью с участками
склеремы, снижается тургор тканей, могут появиться
множественные гнойнички или геморрагическая сыпь.
• · Непостоянство То тела (от субфебрильной до гектической).
• · Диспептические расстройства: упорные срыгивания, снижение
аппетита вплоть до анорексии, неустойчивый стул приводят к
падению массы тела
• · Изменения со стороны сердечно-сосудистой системы:
гипотензия, аритмия, расширение границ сердца, глухость
сердечных тонов, нарушение микроциркуляции (мраморность
кожи, симптом «белого» пятна), может развиться
коллаптоидное состояние.
• · Изменения со стороны дыхательное системы: одышка, апноэ.
• · Увеличение печени и селезенки.
• Различают две клинические формы сепсиса:
• · Септицемия – возникает в связи с массивным поступлением в
кровяное русло патогенных организмов, протекает без
видимых локальных гнойно-воспалительных очагов, имеет
острое течение. Характерны: выраженные симптомы
интоксикации, высокая лихорадка, бледность и цианоз кожных
покровов, диспептические расстройства, изменения сердечнососудистой системы, стремительное падение массы тела,
септический гепатит. Ребенок может погибнуть от септического
шока в течение короткого времени. Чаще наблюдается у
недоношенных детей.
• · Септикопиемия – характеризуется волнообразным течением в
связи с постоянным развитием в организме новых
метастатических очагов. Характерны: выраженные симптомы
интоксикации, признаки дыхательной и сердечно-сосудистой
недостаточности, постоянно появляющиеся новые гнойные
метастатические очаги в различных органах. Чаще развивается
у доношенных детей.
• Методы диагностики:
• 1. Клинический анализ крови.
• 2. Бактериологическое исследование крови,
ликвора и т.д.
• Прогноз при сепсисе зависит от
вирулентности возбудителя, состояния
иммунитета ребенка, своевременности и
адекватности терапии. Он остается
серьезным у детей из группы риска
(погибают в 15-30% случаев).
Основные принципы лечения сепсиса новорожденных:
1. Охранительный режим, по возможности отдельный стерильный бокс,
использовать стерильное белье.
2. Кормление ребенка грудным молоком, способ вскармливания по
состоянию.
3. Лекарственная терапия:
· Антибактериальные препараты: комбинация нескольких антибиотиков
разными путями введения (ампициллин с аминогликозидами или
цефалоспоринами). Смена курсов каждые 7-10 дней.
· Дезинтоксикационная терапия, поддержание ОЦК: плазма, 5% раствор
глюкозы, изотонические растворы электролитов, альбумин, реополиглюкин.
· Иммунокорригирующая терапия: специфический иммуноглобулин,
препараты крови, плазмы.
· Местное лечение пиемических очагов (омфалит, пиодермия и т.д.).
· Патогенетическая и симптоматическая терапия: ферменты, витамины,
сердечные препараты, биопрепараты, ангиопротекторы, дезагреганты,
антикоагулянты и т.д.
4. Физиотерапия: СВЧ, УВЧ и т.д.
5. Фитотерапия: лечебные ванны с настоями череды, ромашки, зверобоя,
отварами коры дуба, березовых почек.
Пузырчатка новорожденного | MedKontrol Мариуполь
Пузырчатка новорожденного – острое инфекционное заболевание кожи бактериального характера, которое проявляется высыпанием на коже в виде пузырей, наполненных гноем. Заболевание имеет склонность к быстрому распространению процесса на здоровые участки кожи и слизистые оболочки полости рта. Пузырчатка новорожденных в большинстве случаев вызывается стафилококком, реже – стрептококком.
Заболевание может протекать в двух формах. При доброкачественном течении пузырьки на коже в скором времени самостоятельно лопаются и засыхают. Такая пузырчатка легко поддается лечению. При злокачественной форме заболевания состояние ребенка вследствие инфекционного токсикоза тяжелое. Болезнь протекает со вспышками высыпания новых пузырьков. Пузырчатка в такой форме трудно поддается лечению. Спустя некоторое время после прекращения высыпаний может наступить рецидив. В особо тяжелых случаях возможен летальный исход.
Причины Паузырчатки новорожденного
Возбудителем заболевания в большинстве случаев является золотистый стафилококк. Источником инфекции может выступать мать новорожденного, которая перенесла в недавнем времени пиодермию или является бациллоносителем. Возможна также вина медперсонала, так как заболевание очень контагиозное. Распространение инфекции в родильном доме может произойти при недостаточной стерилизации белья. Это может приводить к вспышкам эпидемии.
Симптомы Пузырчатки новорожденного
Первые признаки заболевания появляются у новорожденных уже на 3-7 сутки жизни. У ребенка отмечается покраснение пораженных участков кожных покровов, высыпания в виде пузырьков с гнойным содержимым. Ребенок при этом раздражителен, отказывается от груди, у него повышается температура тела. Высыпания располагаются в основном в паховых складках, на конечностях, вокруг пупка, внизу живота. Пузырьки могут возникать на слизистых оболочках, а на месте лопнувших возникают красные ранки.
Лечение Пузырчатки новорожденного
В единичном случае заболевания ребенка необходимо изолировать от остальных. Ранки на коже необходимо обрабатывать раствором бриллиантового зеленого. При инфекционном токсикозе проводят дезинтоксикационные мероприятия. Любая форма пузырчатки новорожденных лечится только в стационарных условиях в отделении патологии новорожденных.
Из немедикаментозных методов лечения применяют УФО, ванночки с перманганатом калия, отварами трав – чистотела и ромашки.
Любая форма заболевания подразумевает прием антибиотиков. В тяжелых случаях прибегают к введению антистафилококкового иммуноглобулина человеческого или иммуноглобулина человеческого.
Прогноз доброкачественной пузырчатки новорожденного благоприятный, выздоровление наступит в течение 2-3 недель.
все, что необходимо знать » Медвестник
На сегодняшний день ихтиоз неизлечим. Однако состояние пациента можно улучшить при соблюдении им правил ежедневного ухода за кожей. Недостаточное очищение и увлажнение кожных покровов способствует прогрессированию заболевания и снижению качества жизни больного. Ихтиоз может сопровождаться не только поражением кожи, но и других органов и систем организма.
Классификация форм ихтиоза
- Врожденный ихтиоз несиндромальный: частота встречаемости такой формы – 1 на 300 тысяч новорожденных;
- Врожденный ихтиоз синдромальный: встречается 1 на 200 тысяч;
- Приобретенный ихтиоз: встречается 1 на 250 человек.
Врожденный ихтиоз несиндромальных форм бывает следующих типов:
- Ламеллярный ихтиоз;
- Вульгарный ихтиоз;
- Х-сцепленный рецессивный ихтиоз;
- Врожденная ихтиозиформная эритродермия;
- Эпидермолитический и поверхностный эпидермолитический ихтиоз.
Врожденные типы ихтиоза проявляются с рождения или в первые несколько месяцев жизни ребенка. Правильная терапия и грамотно подобранные средства ухода за кожей играют ключевую роль в течении заболевания.
Другие редкие типы: врожденная ретикулярная ихтиозиформная эритродермия, плод Арлекин, коллодийный плод и др.
Приобретенный ихтиоз – это группа заболеваний, в которую входят: изолированный вульгарный ихтиоз и вульгарный ихтиоз с сопутствующими симптомами (могут проявляться через несколько лет после рождения).
Врожденный ихтиоз (синдромальные формы) или врожденный ихтиоз с ассоциированными синдромами – это группа заболеваний, характеризующаяся поражением кожи, внутренних органов и систем организма. Это синдромы: KID синдром, CHILD синдром, Нетертона, Руда и др., которые характеризуются достаточно серьезными внекожными проявлениями, из-за чего качество жизни пациентов может быть снижено.
Всего существует порядка 40 типов ихтиоза с различной степенью тяжести и течением заболевания, что определяется процессом наследования мутированного гена от родителей к ребенку. При некоторых формах ихтиоза может наблюдаться эритродермия, образование пузырей, эрозий, трещин, что может приводить к инфицированию кожи. Больные ихтиозом могут страдать эпилепсией, ухудшением зрения, снижением слуха, нарушениями опорно-двигательного аппарата и замедлением физического и умственного развития.
Наследование ихтиоза
Разделяют 3 типа наследования ихтиоза:
- Аутосомно-рецессивное: болезнь проявляется только в том случае, если и мать, и отец являются носителями мутировавшего гена, но при этом этот дефектный ген не располагается в половых хромосомах Х и У. В таком случае вероятность рождения здорового ребенка 25%; в 50% ребенок будет носителем дефектного гена, а вероятность рождения больного ребенка составляет 25%. Мальчики и девочки болеют с одинаковой частотой.
- Аутосомно-доминантное: один из родителей имеет мутировавший ген, а другой здоров: этот признак будет наследоваться только в том случае, если дефектный ген не располагается в половых хромосомах Х и У. Дефектный ген может быть унаследован от любого из родителей. В таком случае вероятность рождения здорового ребенка 50%.
- Х-сцепленное рецессивное: мутировавший ген располагается на половой Х-хромосоме, заболевание может проявляться только в том случае, если другой Х-хромосомы с «нормальным» геном у человека нет. Поэтому при таком типе наследования болеют только мальчики, так как их набор хромосом ХУ. Девочки являются носителями дефектного гена, так как у девочек набор хромосом ХХ.
В случае, если отец здоров, а мать-носитель гена, у пары могут родиться здоровая дочь или дочь-носитель гена; сыновья могут родиться здоровыми, а могут родиться больными ихтиозом (вероятность 50/50).
Неправильная диагностика ихтиоза специалистами
Ихтиоз встречается редко, что затрудняет его распознавание среди других дерматозов. Детям подбирается неправильный уход и лечение, что приводит к ухудшению состояния кожи и инфицированию. Неверно поставленный диагноз может осложнить оказание помощи детям. Именно поэтому очень важно обучать врачей по всей стране, чтобы минимизировать риск неправильной диагностики из-за недостатка знаний. Обучение врачей повысит уровень медицинской помощи больным и улучшит качество их жизни.
Лечение ихтиоза
Ихтиоз неизлечим. В мировой практике не было случаев излечения. Пока не найден способ восстановления мутации в гене. Существует симптоматическая терапия, которая связана с лечением инфекционно-воспалительных осложнений местного и общего характера. Также важна профилактика: непрерывный и тщательный наружный уход за кожей в домашних условиях.
Лечение ихтиоза должно быть комплексным – в 2 этапа:
- Наружный уход за кожей и правильная ежедневная гигиена дома. От этого этапа зависит, насколько качественной будет жизнь ребенка и его здоровье. Сухая кожа требует ежедневного купания со специальными очищающими средствами и многократного нанесения увлажняющих кремов и лосьонов. Они смягчают кожу, уменьшают воспаление, зуд, жжение и болевые ощущения, но полностью их не исключают.
- Стационарное лечение: инфузионная терапия, направленная на коррекцию водно-электролитного обмена, терапия производными витамина A, при наличии инфицирования – системная антибактериальная терапия.
Необходимо ежегодное обследование ребенка и контроль всех его внутренних органов и систем.
Статистика больных ихтиозом
По мировой статистике, больной с ихтиозом рождается 1 на 30 тысяч новорожденных. В России нет точной статистики больных ихтиозом. По неофициальным данным, в нашей стране этим заболеванием в разных формах страдают не менее 3000 детей.
Продолжительность жизни
При ихтиозе продолжительность жизни зависит от типа заболевания. При некоторых летальный исход возможен в первый месяц жизни, при других – в первые 10 лет жизни. Пациенты с ихтиозом умирают от сопутствующих заболеваний и осложнений. Ввиду постоянного хронического воспалительного процесса на коже существует большой риск развития онкологии.
Психологическая помощь
Еще одной большой проблемой при ихтиозе является социализация детей, их взаимодействие и развитие в обществе. Не только из-за особенностей лечения и необходимости постоянного наблюдения за кожей, но и из-за того, что необычную кожу видно издалека, это отталкивает окружающих, особенно сверстников, таких детей не берут за руку, у них с трудом завязываются дружеские отношения. Часто бывает так, что семье такого особенного ребенка в целом тяжело находиться в общественных местах. Прохожие часто подходят с вопросами, советами, осуждениями и не тактичными замечаниями. Но не бывать в обществе нельзя, дети имеют право жить полноценной жизнью, и семьи в целом.
Организации, занимающиеся помощью больным ихтиозом
В мире существует 17 организаций, помогающих людям с ихтиозом в своих странах. В Великобритании, США, Германии, а также в Испании, Португалии, Франции, Норвегии, Швеции, Дании, Польше, Швейцарии, Финляндии, Италии, Канаде, Бразилии, Ирландии, Бельгии. В России благотворительный фонд «Дети-бабочки» – первая организация, которая начала системно оказывать всестороннюю помощь больным ихтиозом. Ежегодно в мае проходит месяц осведомленности об ихтиозе. Организации, занимающиеся помощью больным ихтиозом, расширяют знания о заболевании через социальные сети и СМИ. Устраивают благотворительные акции и ярмарки, увеличивают осведомленность среди людей об ихтиозе и оказывают помощь в жизни этим пациентам.
Как ухаживать за кожей новорожденного.
После выписки из роддома мама и малыш постепенно привыкают к распорядку дня. Ребенок должен хорошо есть и быть в тепле – это первое в списке. Не менее важен уход за кожей грудничка, которая очень нежная и чувствительная к внешним раздражителям. Чтобы адаптироваться к новой окружающей среде, крохе необходимо время и забота родителей. Химические вещества, отдушки, красители в одежде, моющие вызывают покраснение, появление опрелостей или сыпь. Как правильно ухаживать за кожей новорожденного, чтобы защитить ребенка от контактного дерматита, аллергии, других высыпаний?
Купание
Грудничок рождается с защитным покрытием, которое отслаивается в первую неделю. В этот период нет необходимости купать кроху или использовать детские лосьоны и кремы.
Полноценная ванна – это нормально с первых дней жизни младенца, главное − придерживаться правил:
— купайте малыша в теплой комнате.
— вода должна быть температуры тела: на ощупь 36-37 градусов.
— убедитесь, что необходимые вещи для процедуры в пределах досягаемости. — снимите украшения, которые могут поцарапать ребенка.
— держите новорожденного крепко, приподнимая голову над водой.
— не применяйте ватные палочки для чистки носа и ушей.
— чтобы вымыть лицо грудничка, используйте воду без мыла.
— никогда не оставляйте ребенка без присмотра во время купания, даже на мгновение.
— первые 2−3 месяца после рождения откажитесь от шампуня и мыла, которые могут вызывать аллергическую реакцию у малыша.
— если Вы все же используете детские средства для купания, убедитесь, что они мягкие, подходят для грудничков и не имеют запаха.
— после аккуратно укутайте кроху в хлопковое полотенце или специальный халат-уголок для новорожденных.
— комната, в которой младенец будет находиться после ванны, должна быть теплой, а кондиционеры и вентиляторы нужно отключить во избежание простуды.
Уход за пуповиной
К моменту выписки из роддома этот орган, который соединял маму и малыша все 9 месяцев беременности, начнет высыхать. Постепенно пуповина атрофируется и отпадет в течение 1-2 недель. До тех пор место ее крепления к животу новорожденного необходимо содержать в чистоте и сухости. Все, что нужно для этого – обычная вода. Нельзя тянуть ороговевшую часть, даже если она начинает отпадать. Процесс завершится сам по себе. Чтобы не повредить нежную кожу младенца, купите подгузники для новорожденных, на поясе которых есть выемка для незажившего пупка. Если вы используете обыкновенные пеленки, подверните край так, чтобы ткань не натирала животик. В некоторых случаях ребенку может понадобиться врач. Обратитесь к педиатру, если у ребёнка отмечается повышение температуры 38°C или выше одновременно с изменениями в области пупка: зона стала красной и опухшей; сочится желтый гной; чувствуется неприятный запах. Многих мам волнует появление небольших пятнышек крови на распашонке или пеленке, спальном месте ребенка. Незначительное кровотечение – это нормально.
Подгузники и пеленки
Чаще меняйте подгузники, как только заметите, что они мокрые или грязные. Если оставить его слишком долго, это может вызвать инфекции. Для гигиены новорожденного тщательно очищайте область гениталий после каждой смены подгузников. Подмывайте младенца под теплой проточной водой, чтобы предотвратить раздражение. Подождите несколько минут, чтобы кожа высохла на воздухе или осторожно протрите мягким полотенцем. Реже используйте детские салфетки, чтобы ухаживать за кожей новорожденного. Отдушки и спирт в них могут вызвать раздражение, стать причиной сыпи. Убедитесь, что вы покупаете памперсы в размере, который подходит грудничку. Если кожа ребенка в области подгузника раздражена, выберите другую марку или на время откажитесь от их использования. . Стирайте многоразовые памперсы и пеленки мягким моющим средством без запаха или чистой горячей водой. Большинство сыпей от подгузников на коже новорожденного не опасны, но некоторые могут быть признаком инфекции и нуждаются в уходе. Если кожа младенца сильно покраснела, зудит, вызывает боль, немедленно обратитесь к педиатру.
Что делать при проблемах с кожей
Первые месяцы после рождения у грудничка может появляться сыпь, раздражение, опрелости, которые кажутся родителям необычными.
Большинство из проблем с кожей у новорожденного не нуждаются в лечении:
— детские прыщи – мелкая красная сыпь на лице. Как правило, она исчезает со временем без вмешательства.
— милии – крошечные белые угри на лице ребенка.
— эритема – распространенная пятнистая сыпь, которая может поражать новорожденных. У некоторых выглядит как желтые или белые шишки, окруженные красным ореолом. Сыпь имеет тенденцию мигрировать по разным частям тела. Наиболее часто встречается на второй день жизни, но может появиться при рождении или в течение первых двух недель. Лечения не существует – эритема постепенно проходит сама по себе.
Экзема
Эта сыпь проявляется в виде красных выпуклостей, которые могут гноиться. Она обычно появляется на лбу, щеках или коже головы, иногда распространяется на другие части тела. В группу риска входят груднички, которые с рождения страдают аллергией или имеют генетическую склонность к заболеванию. При патологии рекомендуется использовать специальные увлажняющие средства: мази, кремы, масла. Не стоит долго купать грудничка при данном заболевании. При появлении аллергической сыпи обязательна консультация врача педиатра.
Опрелости
Причины возникновения:
— несвоевременная смена подгузника. Моча или испражнения в памперсе раздражают кожу новорожденного, провоцируя появление красных мокнущих пятен.
-бактериальная или дрожжевая инфекция. Прием антибиотиков может вызвать рост грибов рода Кандида. Обычно появляется вокруг половых органов и ягодиц младенца. Выглядит как красные пятнами с белесым налетом.
Как правильно ухаживать за кожей, чтобы предотвратить опрелости:
-не используйте часто многоразовые подгузники.
-откажитесь от талька: он сильно сушит кожу новорожденного.
-устраивайте воздушные получасовые ванны.
Потница
Тепловую сыпь вызывает перегрев тела. Она обычно заметна в складках кожи ребенка. Жаркая, влажная погода – благоприятное время для возникновения потницы. Чтобы избежать высыпаний, держите новорожденного в прохладе, оденьте его в свободную хлопчатобумажную одежду.
Контактный дерматит
Это заболевание развивается при соприкосновении кожи младенца с раздражителем. Сыпь появляется в местах контакта с аллергеном: металлические защелки на майках; красители в одежде; порошок при стирке; не подходящее мыло, шампунь; аллергия на используемое масло. Родителям надо проследить, после чего появляются высыпания, и устранить раздражитель. Для купания ребенка нужно использовать шампунь и мыло, которые не вызывают аллергии у новорожденного; гладить детскую одежду перед тем, как надеть. Для стирки используются специальные порошки или гели, не содержащие отдушек и красителей, одежду ребенка, постельное белье и одеяла стирают отдельно от предметов гардероба семьи.
Пиодермии у новорожденных — гнойные воспалительные заболевания кожи » Белая Калитва
Пиодермии — гнойные воспалительные заболевания кожи — могут возникать под влиянием разнообразных возбудителей (стафилококки, стрептококки, пневмококки, кишечная палочка, вульгарный протей, сибиреязвенная палочка и др.). К пиодермитам в узком смысле слова относятся заболевания, которые возникают в результате внедрения в кожу гноеродных кокков или пиококков (стафилококков и стрептококков).
Пиодермии могут быть как в качестве первичного заболевания, так и возникать вторично вследствие осложнений других дерматозов у новорожденных и грудных детей. По статистическим данным, пиодермиты составляют у детей 25— 60 % от всех кожных заболеваний. Они являются обычным осложнением каждого кожного заболевания, сопровождающегося зудом и нарушением целости эпидермиса у детей [Скрипкин Ю. К. и др., 19831.
Уже в первые часы после рождения и до 6—8-го дня жизни ребенка могут отмечаться высокие темпы обсеменения кожи и слизистых оболочек новорожденного патогенными стафилококками. Их можно обнаружить особенно в области пупка, несмотря на тщательное соблюдение санитарно-гигиенического режима в родильном доме. Эти новорожденные в большинстве случаев не заболевают, так как наличие возбудителя на коже и слизистых еще не достаточно для того, чтобы развилась пиодермия [Штейнлухт Л. А., Зверькова Ф. А., 1979].
Важными факторами, способствующими возникновению пиодермии, являются массивное инфицирование, вирулентность микробов, состояние иммунитета и наличие входных ворот для инфекции. Новорожденные дети начинают контактировать со стафилококками в момент, когда еще не произошло заселение их тела микробами-антагонистами. Функции защитных механизмов у новорожденных и грудных детей несовершенны. Пассивный иммунитет против стафилококков выражен слабо, титр антитоксинов в крови низок. Регионарные лимфатические узлы недостаточно реагируют на внедрение инфекции; ретикулоэндотелиальная система поглощает микроорганизмы, но очень медленно переваривает и разрушает их.
В первые месяцы жизни замедлены процессы синтеза иммунологически активных лимфоидных клеток (Т- и В-лимфоцитов, макрофагов), что обусловлено недостаточным корригирующим влиянием вилочковой железы. Установлено, что IgG, получаемый через плаценту от матери, полностью исчезает из крови ребенка к 6 мес жизни. Последующее их продуцирование происходит медленно, особенно IgG и IgA. Так как дети до 42 дня жизни не способны вырабатывать антитела, то стафилококковый процесс протекает особенно тяжело у новорожденных. Входными воротами инфекции у новорожденного являются область пупка, а также любые повреждения кожи, легко возникающие при выполнении гигиенических процедур (обмывание, пеленание, кормление и т. д.).
Способствуют заболеванию укутывание, перегревание — гипергидроз, потница, загрязнение кожи при недостаточном гигиеническом уходе. Возможно заражение плода антенатально, когда женщина во время беременности переносит какое-либо стафилококковое заболевание или имеет очаги хронической инфекции (кариозные зубы, хронический тонзиллит).
Интранатальное инфицирование чаще наблюдается при патологических родах, при наличие у рожениц урогенитальных заболеваний.
Основным этиологическим фактором внутрибольничнцх эпидемий септических заболеваний в родильных домах и в стационарах являются стафилококки фаготипов 80 и 80/81, стафилококки II и III фагогрупп.
В качестве предрасполагающих факторов в развитии пиодермии у детей раннего возраста необходимо всегда учитывать возможность общих нарушений в виде расстройств питания из-за нерационального вскармливания (чрезмерное употребление углеводов, при недостаточном поступлении белков и витаминов А, С, Bi, Be, РР), заболеваний желудочно-кишечного тракта.
Существенное значение имеют анатомо-физиологические особенности кожи, особенно у новорожденных и грудных детей. Так, некоторая незаконченность морфологической структуры кожи, нежность и рыхлость рогового слоя, непрочность связи эпидермиса и дермы вследствие слабости базальной мембраны и некоторой сглаженности сосочков дермы, прямое расположение протоков эккринных потовых желез и наличие полисахаридного комплекса в них, щелочная среда поверхности кожи и снижение защитных свойств ее, несовершенство процессов терморегуляции, повышенная влажность и абсорбционная способность кожи, лабильность коллоидно-осмотического состояния — все это является факторами, способствующими возникновению пиодермии у детей раннего возраста, особенно у новорожденных [Ю. К. Скрипкин и др., 1983].
Близкий контакт с больным пиодермитом — непосредственный или косвенный, также создает условия для перенесения вирулентных пиогенных кокков на кожу здоровых детей и приводит к заболеванию их пиодермией.
Заразительность пиодермии в общем невелика, но именно в детском возрасте встречаются наиболее контагиозные ее формы — эпидемический пемфигоид новорожденных и заразительное импетиго (Impetigo contagiosa). Необходимо всегда помнить, что частота пиодермии в раннем детском возрасте прямо пропорциональна недостаткам личной гигиены лиц, которые окружают детей и непосредственно заботятся о них.
Пиодермии наиболее опасны в период новорожденности, ибо у новорожденных детей отмечаются: 1) повышенная чувствительность к стафилококковой инфекции; 2) имеется наклонность к генерализации инфекции, 3) стафилококковая инфекция развивается как на коже, так и в ряде других органов, 4) может развиваться сепсис, 5) общая реакция организма остается еще измененной, в то время как высыпания на коже уже разрешились.
Везикулопустулез (син.: перипорит) встречается сравнительно часто у новорожденных. Появлению его нередко предшествует потница, развитию которой способствует перегревание ребенка (высокая температура окружающей среды, повышение температуры тела при различных общих или инфекционных заболеваниях и др.).
Сыпь и кожные заболевания у новорожденных
Обзор темы
Какие кожные заболевания являются наиболее распространенными у новорожденных?
У новорожденных очень часто появляется сыпь или другие кожные проблемы. У некоторых из них длинные имена, которые сложно произнести и которые звучат пугающе. Но большинство уйдет само через несколько дней или недель.
Вот некоторые особенности кожи вашего ребенка, которые вы можете заметить.
- Похоже на прыщики.
- У младенцев часто появляются прыщи на щеках, носу и лбу.Эти детские прыщи могут появиться в течение первых нескольких недель жизни и обычно проходят сами по себе в течение нескольких месяцев. Детские прыщи не имеют ничего общего с тем, будут ли у вашего ребенка проблемы с прыщами в подростковом возрасте.
- Крошечные белые пятна очень часто появляются на лице новорожденного в течение первой недели. Пятна называются милиами (скажем «МИЛ-э-э-э»). Иногда белые пятна появляются на деснах и нёбе (нёбе), где их называют жемчугом Эпштейна. Белые пятна проходят сами по себе через несколько недель и не причиняют вреда.
- Кожа ребенка покрыта пятнами.
- В течение первых или двух дней жизни у многих младенцев появляются безобидные красные пятна с крошечными шишками, которые иногда содержат гной. Это называется токсической эритемой (скажите «воздух-э-э-э-мах ТОК-шик-ум»). Он может появиться только на части тела или на большей части тела. Пятнистые участки могут появляться и исчезать, но обычно проходят сами по себе в течение недели.
- Сыпь, называемая пустулезным меланозом (скажем, «PUS-chuh-ler mel-uh-NOH-sis»), часто встречается у чернокожих детей.Сыпь безвредна и в лечении не нуждается. Это вызывает появление заполненных гноем прыщиков, которые могут открываться и образовывать темные пятна, окруженные дряблой кожей. Младенцы рождаются с ней, и обычно она проходит через несколько дней жизни. Иногда темные пятна могут сохраняться от нескольких недель до месяцев.
- При простуде у новорожденного могут появиться пятнистые кружевные высыпания на конечностях и туловище. Уберите ребенка из холодного источника, и сыпь, как правило, пройдет. Пятнистость обычно не возникает в возрасте старше 6 месяцев.
- У ребенка сыпь.
- У младенцев может появиться тепловая сыпь, иногда называемая потницей, когда они одеты слишком тепло или в очень жаркую погоду. Это красная или розовая сыпь, обычно обнаруживаемая на участках тела, покрытых одеждой. Он часто чешется и доставляет ребенку дискомфорт. Врачи называют эту сыпь потницей (скажите «мил-э-э-э-э-э-э»). Чтобы сыпь исчезла, уберите ребенка из теплой обстановки. Оденьте ребенка в легкую свободную одежду и примите прохладную ванну.Дополнительную информацию см. В разделе Тепловая сыпь.
- Сыпь от подгузников — это красная и болезненная кожа на ягодицах или половых органах ребенка, вызванная длительным ношением мокрых подгузников. Моча и стул могут вызывать раздражение кожи. Опрелость может возникнуть, когда младенцы спят много часов, не просыпаясь. Иногда инфекция, вызванная бактериями или дрожжами, может вызвать опрелость. Если у вашего ребенка сыпь от подгузников, постарайтесь, чтобы он или она оставались как можно более сухими. Дополнительную информацию см. В разделе Сыпь от подгузников.
- У многих младенцев появляется сыпь вокруг рта или на подбородке.Это вызвано слюнотечением и срыгиванием. Часто очищайте лицо ребенка, особенно после того, как он поел или срыгнул. Для получения дополнительной информации см. Тему «Срыгивание».
- Иногда на коже ребенка появляются крошечные красные точки.
- Вы можете заметить крошечные красные точки на коже новорожденного. Эти красные точки называются петехиями (скажем, «пух-ти-ки-глаз»). Это пятнышки крови, просочившиеся под кожу. Они вызваны травмой, полученной при протискивании через родовые пути.Они исчезнут в течение первой или двух недель.
- Кожа головы ребенка чешуйчатая.
- Многие дети получают так называемые колыбели. Эта чешуйчатая или покрытая корками кожа на макушке ребенка — это нормальное скопление липких кожных масел, чешуек и мертвых клеток кожи. В отличие от некоторых других высыпаний, колыбель можно лечить в домашних условиях шампунем или минеральным маслом. Колыбель обычно снимается к 1 году. Дополнительную информацию см. В теме Колпачок для люльки.
Какие родинки встречаются чаще всего?
Родинки бывают разных размеров, форм и цветов.Некоторые из них плоские, а некоторые образуют приподнятую область на коже. Большинство из них безвредны и не нуждаются в лечении. Они часто блекнут или исчезают по мере взросления ребенка.
- Пятна лосося, также называемые укусом аиста или поцелуями ангела, представляют собой плоские розовые пятна, которые появляются в основном на задней части шеи, верхних веках, верхней губе или между бровями. Большинство проходит к 2 годам, хотя пятна на шее сзади обычно сохраняются и во взрослом возрасте.
- Родинки — это коричневые шишки, которые могут возникать на любом участке тела.
- Пятна от кофе с молоком — это плоские коричневые родинки, обычно овальной формы. Они могут становиться больше и темнее, и ваш ребенок может получать их больше в детстве.
- Монгольские пятна — это гладкие, плоские, голубые или серо-голубые родинки, обычно на пояснице и ягодицах. Часто они похожи на синяки. Они очень распространены среди новорожденных с более темной кожей. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью.
- Пятна от портвейна при рождении имеют розово-красный цвет, а затем становятся более темными красно-пурпурными.Эти родинки образованы кровеносными сосудами, которые не развивались должным образом. Они могут быть большими. Легкие пятна от портвейна могут исчезнуть, но примерно половина из них становится больше по мере роста ребенка. Иногда они становятся толще и темнее.
- Гемангиомы (скажем, «хи-ман-джи-ох-мух») — это приподнятые синие, красные или фиолетовые родинки, образованные скоплением кровеносных сосудов любого размера и формы. Большинство из них растут около года, затем белеют и начинают усыхать.
Дополнительную информацию смотрите в теме Родинки.
А желтуха?
У многих новорожденных кожа и белки глаз имеют желтый оттенок. Это называется желтухой. У новорожденных желтуха обычно проходит сама по себе в течение недели и не требует лечения. Но в редких случаях желтуха усиливается и может вызвать повреждение головного мозга. Вот почему важно позвонить своему врачу, если вы заметили признаки ухудшения желтухи. Если вам кажется, что кожа или глаза вашего ребенка становятся более желтыми, или если ваш ребенок более устал или не ведет себя нормально, позвоните своему врачу.Дополнительную информацию см. В разделе «Желтуха у новорожденных».
Когда обращаться к врачу?
Всегда вызывайте врача, если у вас есть какие-либо проблемы, если ваш ребенок не ведет себя нормально или если на коже есть признаки инфицирования. Признаки могут включать:
- Усиление боли, отека или тепла в определенной области.
- Красные полосы, идущие от области.
- Гной.
- Увеличение лимфатических узлов в области шеи, подмышек или паха.
- Температура 100,4 ° F (38 ° C) или выше.
- Чрезвычайно суетливый малыш.
Проблема с кожей | Позвоните своему врачу, если: |
|---|---|
Сыпь от подгузников |
|
Родинки |
|
Волдыри |
|
Желтуха |
|
Если у вас есть сомнения по поводу того, какие лосьоны или другие продукты использовать для кожи вашего ребенка, поговорите с врачом вашего ребенка при следующем посещении. Не все кожные заболевания новорожденных требуют лосьонов и кремов.Обычно нет необходимости использовать лосьоны и другие продукты для здоровой кожи новорожденного.
Ссылки
Консультации по другим работам
- Американская педиатрическая академия (2009 г.). Первые дни вашего ребенка. В С. П. Шелов и др., Ред., «Уход за младенцем и маленьким ребенком: от рождения до 5 лет», 5-е изд., Стр. 125–130. Нью-Йорк: Бантам.
- Чанг МВт (2012 г.). Неонатальная, детская и подростковая дерматология. В LA Goldman et al., Eds., Дерматология Фитцпатрика в общей медицине, 8-е изд., т. 1. С. 1185–1203. Нью-Йорк: Макгроу-Хилл.
- Хабиф ТП (2010). Везикулярные и буллезные заболевания. В клинической дерматологии: Цветное руководство по диагностике и терапии, 5-е изд., Стр. 635–670. Эдинбург: Мосби.
- Миллер Дж. Х., Хеберт А. А. (2010). Гемангиомы. В MG Lebwohl et al., Ред., Лечение кожных заболеваний: комплексные терапевтические стратегии, 3-е изд., Стр. 289–291. Эдинбург: Сондерс Эльзевир.
Кредиты
Текущий по состоянию на:
27 мая, 2020
Автор: Healthwise Staff
Медицинский обзор:
Susan C.Ким, доктор медицины — педиатрия
Кэтлин Ромито, доктор медицины — семейная медицина
Джон Поуп, доктор медицины — педиатрия
По состоянию на 27 мая 2020 г.
Кожные заболевания у новорожденных
Детские прыщи
Вы можете подумать, что только подростки и молодые люди заболевают прыщами. Но ваш ребенок тоже может заболеть. Детские прыщи появляются в возрасте 2-3 недель из-за гормонов мамы. Прыщи безвредны и не оставляют шрамов. Просто оставьте их в покое и поддерживайте чистоту только водой.
Колпачок для колыбели
Колпачок для колыбели очень распространен, и, как следует из названия, вы обычно видите его на коже головы.В большинстве случаев он появляется в первые несколько недель после рождения. Оно улучшится само по себе, но может быть вылечено, если оно станет серьезным. Не забудьте позвонить в кабинет врача вашего ребенка и попросить поговорить с медсестрой, если вы считаете, что колыбель колыбели вашего ребенка ухудшается.
Экзема
(произносится: эк-сух-мух)
Экзема может начаться в первые несколько недель жизни или не начаться, пока ваш ребенок не подрастет. Экзема — это сухая кожа, которая становится красной и раздраженной, чаще всего на коже головы, лице, туловище, локтях, коленях или в области подгузников.Нанесите вазелин или увлажняющий лосьон без запаха, чтобы кожа не стала слишком сухой. Если кожа по-прежнему выглядит красной и раздраженной, обратитесь к врачу вашего ребенка и попросите поговорить с медсестрой.
Erythema Toxicum
(произносится: э-э-э-э-му токс-я-кум)
У половины новорожденных появляется эта сыпь, обычно в течение двух-трех дней после рождения. Сыпь сначала красная и приподнятая и может появиться на лице, руках или ногах. Это обычная детская сыпь. Он не теплый на ощупь и не вызывает никаких проблем.С этим ничего не нужно делать. Он уйдет в течение нескольких дней.
Тепловая сыпь
Вы можете увидеть эту сыпь, которую иногда называют «потницей», если ребенку станет слишком тепло. Вы можете заметить это на шее, подмышках и в области подгузников вашего ребенка. Это может вызвать зуд и дискомфорт у ребенка. Вы можете помочь, поддерживая ребенку комфортную температуру. В большинстве случаев потница проходит сама по себе через пару дней.
Желтуха
(произносится: jawn-dis)
Желтуха обычно проявляется в течение нескольких дней после рождения.Проявляется пожелтением кожи, губ и глаз. Многие дети возвращаются из больницы домой с небольшой желтухой. Но если ваш ребенок выглядит более желтым в глазах или на коже, плохо ест, не делает столько мокрых подгузников или ему трудно просыпаться, важно сразу же позвонить в кабинет врача вашего ребенка и попросить поговорить с медсестрой. .
Монгольские пятна
Эти серо-синие пятна обычно появляются в течение первого года жизни. Они могут выглядеть как большой синяк, но при этом не причиняют вреда.Они могут появиться на спине, ягодицах или ножках вашего ребенка. Эти пятна возникают из-за простой разницы в цвете кожи и совершенно безвредны. Они варьируются от размера булавочной головки до 6 дюймов в диаметре.
Сухая кожа новорожденного
Сухая кожа — обычное дело. Ваш ребенок был окружен жидкостью в вашей матке в течение нескольких месяцев. Вашему ребенку нужно время, чтобы привыкнуть к новому окружению. Ничего не надо делать. Сухая кожа вашего ребенка поправится сама по себе.
Белые шишки, называемые Milia
(произносится: mil-ee-uh)
Милии — это небольшие белые бугорки, которые часто встречаются на коже новорожденных.Милии обычно видны на лбу, щеках, носу и подбородке. Оставь их. Они уйдут сами по себе.
Для информации
Для получения дополнительной информации обратитесь в кабинет врача вашего ребенка.
Кожные заболевания новорожденных
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2009 г.
Введение
Везикулы (маленькие волдыри), пустулы (желтые пузыри), пузыри (большие волдыри), эрозии (язвы) и изъязвления в период новорожденности могут вызывать большое количество состояний.Наиболее частыми из них являются токсическая эритема новорожденных (также известная как «токсическая эритема новорожденных») и потница. Другие условия, которые следует учитывать, включают:
Токсическая эритема новорожденного
Сыпь, известная как токсическая эритема новорожденного, поражает 50% доношенных новорожденных, но редко встречается у недоношенных детей. Он возникает в первые несколько дней и проявляется разбросанными розовыми или красными пятнами, часто с папулами (небольшими шишками) и рубцами, рассеянными по лицу и остальному телу. Поражения временные.Токсическая эритема сохраняется на ладонях и подошвах. Это не беспокоит малыша. Он проходит спонтанно в течение одного-двух дней.
Преходящий неонатальный пустулезный меланоз может быть тяжелым вариантом токсической эритемы новорожденного, в которой присутствуют пустулы. Он присутствует при рождении.
При необходимости исследования микроскопия пустулы может выявить эозинофилы (тип лейкоцитов). Напротив, нейтрофилы (другой тип лейкоцитов) характерны для преходящего пустулезного меланоза новорожденных, который поражает только темнокожих детей.Возможно, будет целесообразно посеять очаги поражения на наличие бактерий, кандида и вируса герпеса.
Токсическая эритема новорожденного
Потница
Потница поражает около 15% новорожденных в теплом климате и возникает из-за закупорки (закупорки) потового протока. Если окклюзия поверхностная, пот скапливается чуть ниже рогового слоя (мертвые клетки на поверхности кожи), образуя прозрачные тонкостенные волдыри (miliaria cristallina). Немного более глубокая окклюзия приводит к появлению красных папул и пустул (красная потница или «потница»).
Потница чаще всего поражает лоб, шею, верхнюю часть туловища и окклюзионные области у младенцев в первые несколько недель жизни. После охлаждения и снятия окклюзионной одежды он уходит в течение нескольких дней.
Милии
Милиумы — это крошечные белые пятна, образовавшиеся из-за скопления пота в закупоренных порах. Около 50% младенцев имеют мили на лице, большинство из которых проходят в течение первых 4 недель жизни. Милии у новорожденных также могут возникать на твердом небе (узелки Бона) или на краях десен (жемчуг Эпштейна).Они также проходят спонтанно.
Милия
Волдыри при сосании и сосании
Волдыри при сосании возникают в результате интенсивного сосания младенцем в утробе матери. Неповрежденные волдыри или эрозии могут быть обнаружены на предплечье, запястье, руках или пальцах. Они рассасываются в течение нескольких дней.
«Волдыри» при сосании — это твердые вздутия на верхней губе, являющиеся гиперпластической реакцией на сосание.
Сосанный волдырь
Скин | Ясли для новорожденных | Кожа Stanford Medicine
| Ясли для новорожденных | Стэнфордская медицина
Лануго
Пушистая шерсть на плече — лануго.Хотя это в гораздо большей степени присутствует у недоношенных детей, доношенные дети также имеют различное количество лануго при рождении, как показано на этой фотографии.
фото Жанель Аби, MD
Обычный пилинг
Сухая, шелушащаяся, шелушащаяся кожа очень часто встречается у новорожденных.Хотя это может беспокоить родителей, оно не требует лечения и разрешится самопроизвольно.
фото Жанель Аби, MD
Обычный пилинг
Это еще один пример ребенка после свидания с сухой шелушащейся кожей.В день рождения кожа этого ребенка имела очень кожистый вид. Эта фотография была сделана на второй день, когда кожа высохла и шелушение было более заметным. Красные пятна на груди, правом предплечье и ногах — это токсическая эритема, не связанная с шелушением.
фото Жанель Аби, MD
Обычный пилинг
Руки и ступни — это наиболее частые места для наблюдения за шелушением.Часто связанные с младенцами после свиданий, у многих доношенных детей также наблюдается этот вид шелушения. У этого пациента кожа и ногти (посмотрите на миниатюру) окрашены в желтый цвет из-за присутствия мекония в утробе матери. Эта фотография была сделана через несколько часов после рождения, поэтому влажная кожа все еще видна. На следующий день кожа стала более сухой, и разница между очищенными и неочищенными участками руки стала менее заметной.
фото Жанель Аби, MD
Иктиоз
Напротив, этот вид пилинга не является нормальным.Обратите внимание, как кожа под очищенными участками становится красной и потрескавшейся, а пальцы правой руки кажутся отечными. У этого новорожденного была неосложненная беременность и роды, но это появление кожи в родильном зале побудило его перевести в отделение интенсивной терапии для дальнейшего обследования. Для этого ребенка Аквафор был обильно нанесен на кожу, и ребенок находился в изолете, чтобы минимизировать потери жидкости.
фото Жанель Аби, MD
Иктиоз
Это тот же младенец, что и на предыдущем фото.Здесь можно увидеть более глубокую трещину в области под подбородком. При работе с врожденным ихтиозом целесообразно участие как детских дерматологов, так и генетиков.
фото Жанель Аби, MD
Пигмент для нормальной кожи
Увеличение пигментации у основания ногтей свидетельствует о том, что этот афроамериканский младенец совершенно нормален.Когда цвет кожи родителей темный, общий оттенок кожи ребенка обычно намного светлее, чем у родителей при рождении. Однако в некоторых областях можно увидеть повышенный уровень меланина — вокруг ногтей, над спиралью наружного уха, вокруг пупка и над гениталиями.
фото Жанель Аби, MD
Альбинизм
Этот младенец родился в семье афроамериканцев.Хотя физикальный осмотр педиатра не отличался от других, за исключением общей гипопигментации, офталомолог отметил глазные симптомы, соответствующие окулокожному альбинизму. Они включали просвечивание радужной оболочки, светлого дна и сосудов, проходящих через желтое пятно. Нистагма не было при рождении, но он может присутствовать в этом состоянии, поскольку острота зрения часто низкая.
фото Жанель Аби, MD
Сланцево-серые пятна (монгольские пятна)
Эти темно-сине-серые поражения чаще всего наблюдаются у детей с более темной кожей.Крестец — наиболее часто поражаемая область. Эти поражения имеют тенденцию исчезать в течение нескольких лет, но могут не исчезнуть полностью. Никакой оценки не требуется. Их легко отличить от синяков по отсутствию других цветов, связанных с синяками: красного, фиолетового, зеленого, коричневого или желтого.
фото Жанель Аби, MD
Сланцево-серые пятна (монгольские пятна)
У этого ребенка более интенсивные и обширные поражения, но диагностика и лечение такие же.
фото Жанель Аби, MD
Сланцево-серые пятна (монгольские пятна)
Пятна серого цвета могут охватывать даже всю конечность.Важно уметь различать типичный вид пластыря даже в необычном месте, чтобы не заподозрить травму. В нашей детской также были замечены заплатки, затрагивающие одну ногу или окружающие обе лодыжки. Полезно занесение этих необычных родинок в медицинскую карту.
фото Жанель Аби, MD
Сланцево-серые пятна (монгольские пятна)
Это еще один нетипичный пример.Эти серо-серые пятна типичны по внешнему виду, но необычны по расположению, так как это почти всегда наблюдается на спине или конечностях.
фото Жанель Аби, MD
Сланцево-серые пятна (монгольские пятна)
Эта фотография была сделана примерно через 6 часов после рождения.В этом случае изначально предполагалось, что младенец получил синяк от родов, потому что эта рука находилась в положении на макушке головы. Однако однородный внешний вид и четкие границы несовместимы со свежим синяком.
фото Жанель Аби, MD
Патч с лососем
Розовые пятна посередине лба и над левым глазом — это пятна лосося.Также известный как простой невус или «поцелуи ангела», это распространенные пороки развития капилляров, которые присутствуют при рождении. Пятна на веках обычно бледнеют в течение нескольких месяцев. Поражения на глабели могут исчезнуть через несколько лет, и иногда их очертания можно увидеть во взрослом возрасте, особенно когда лицо покраснело.
фото Жанель Аби, MD
Патч с лососем
Это еще один новорожденный с пятнами лосося.Когда поражения присутствуют только на веках, их иногда принимают за синяки, но врач должен понимать, что веки находятся в очень защищенном положении. Хотя веки могут быть довольно отечными, синяки в этом месте были бы весьма необычными даже для ребенка с синяками в другом месте на лице.
фото Жанель Аби, MD
Патч с лососем
Вот третий пример.У этого пациента можно увидеть небольшие пятна над веками и около кончика носа в дополнение к большому пятну на лбу.
фото Жанель Аби, MD
Марка «Укус аиста»
Пятна лосося также могут быть обнаружены на затылке у новорожденных.Эти поражения, получившие прозвище «следы укусов аиста», со временем становятся менее интенсивными, но часто становятся заметными в зрелом возрасте.
фото Жанель Аби, MD
Портвейн Пятно
Напротив, эти врожденные розовые пятна представляют собой пятна портвейна.Обычно они более интенсивные и пурпурно-красного цвета, чем пятна лосося. В некоторых случаях, как показано здесь, пятно портвейна может затронуть большую поверхность. Обесцвечивание само по себе не является проблемой, но может указывать на основное заболевание. Пятна от портвейна на лице могут быть связаны с синдромом Стерджа-Вебера, а пятна на конечностях могут быть связаны с синдромом Клиппеля-Тренауне-Вебера, при котором может произойти чрезмерное разрастание конечностей.
фото Жанель Аби, MD
Портвейн Пятно
Поражения позвоночника также могут указывать на скрытый спинномозговой дисрафизм, поэтому следует рассмотреть возможность визуализации.Это тот же младенец, что и на предыдущем фото. Хотя поражение у этого младенца не локализовано на спине, было проведено ультразвуковое исследование позвоночника; это было нормально.
фото предоставлено родителями
Гипопигментированное пятно
Гипопигментированные пятна обычно очень тонкие и доброкачественные образования у новорожденных.У этого пациента пятно частично перекрывает серо-серое пятно (положение на 9 часов) на верхней части бедра.
Многие гипопигментированные пятна являются временными и вызваны аномальным локальным сужением сосудов, как у пациента, описанного выше. В этом случае поражение становилось более заметным при легком поглаживании кожи, но в остальном оно было почти незаметным.
Если важно отличить сужение сосудов от истинной гипопигментации, можно использовать лампу Вуда. Если существует аномалия пигмента, поражение будет выглядеть ярким под деревянной лампой, а участки аномальной вазоконстрикции будут такими же, как и окружающая кожа.
Пятна на листьях ясеня, связанные с туберозным склерозом, у новорожденных встречаются редко; обычно они появляются у детей старше 5 лет.
фото Жанель Аби, MD
Милия
Белые папулы на подбородке и щеках ребенка — это мили.Милии представляют собой заполненные кератином эпителиальные кисты, которые встречаются почти у 40% новорожденных. Спонтанное отшелушивание и разрешение ожидается в течение нескольких недель.
Родители иногда принимают эти поражения за неонатальные прыщи, но милиумы присутствуют при рождении и не имеют воспалительного компонента. Угри, даже если они вызваны материнскими гормонами, обычно не появляются до после 2-недельного возраста.
фото Жанель Аби, MD
Гиперплазия сальных желез
В отличие от милиумов, припухлости на носу у этого новорожденного представляют собой гиперплазию сальных желез.Поражения имеют более желтый цвет, чем мили, и являются результатом воздействия андрогенов у матери внутриутробно.
Иногда это называют «миниатюрным половым созреванием новорожденного», воздействие материнских гормонов может также вызвать вагинальное кровотечение «отдергивание» у девочек-младенцев и неонатальные прыщи.
Гиперплазия сальных желез — это доброкачественное заболевание, которое со временем проходит самопроизвольно. Никакой оценки не требуется.
фото Жанель Аби, MD
Токсичная эритема
Это «сыпь», наиболее часто наблюдаемая в питомнике.Поражения обычно начинаются на 1 или 2 день и увеличиваются в количестве в течение следующих нескольких дней, после чего происходит спонтанное разрешение примерно через неделю. Даже новорожденные с сотнями пятен не имеют симптомов и не нуждаются в дальнейшем обследовании.
фото Жанель Аби, MD
Токсичная эритема
При более близком рассмотрении можно увидеть типичное поражение.Центральная желтоватая папула окружена ореолом эритемы.
фото Жанель Аби, MD
Токсичная эритема
Еще один пример этой повсеместной сыпи.Более половины всех новорожденных в той или иной степени страдают этим заболеванием.
фото Жанель Аби, MD
Некроз подкожного жира
Это красное поражение — некроз подкожно-жировой клетчатки.При пальпации в подкожной клетчатке под областью покраснения обнаруживается плотный узелок, который свободно перемещается по отношению к костным структурам под ним.
Некроз подкожно-жировой клетчатки чаще встречается у младенцев, перенесших тяжелые роды, переохлаждение или перинатальную асфиксию.
Поражения обычно бессимптомны и разрешаются спонтанно в течение нескольких недель, обычно без рубцов или атропии.
Младенцам с обширными поражениями или почечной недостаточностью следует контролировать уровень кальция один или два раза в неделю.Гиперкальциемия, связанная с некрозом подкожно-жировой клетчатки, встречается редко, но является потенциально летальным осложнением.
фото Жанель Аби, MD
Раздражение кожи
Эти выпуклые желтые высыпания являются результатом раздражения кожи.У некоторых новорожденных будет особенно чувствительная кожа, и у них может развиться «сыпь» этого типа даже при отсутствии диареи или других известных причиняющих вред.
Рекомендуется симптоматический уход и хорошая гигиена подгузников (с тщательной сушкой перед заменой подгузника).
фото Жанель Аби, MD
Преходящий пустулезный меланоз новорожденных
Все обнаруженные здесь поражения соответствуют этому диагнозу.Отличительной чертой этой сыпи являются гиперпигментированные пятна, которые остаются (здесь на груди) после того, как рассосались хрупкие пустулы (видимые на мошонке и бедре).
Поскольку сыпь начинается в утробе матери, поражения могут быть на любой стадии при рождении.
Несмотря на вызывающее беспокойство появление покрытого пустулами новорожденного в родильном зале, оценка не требуется, если невоспалительные пустулы возникают в сочетании с гиперпигментированными пятнами у здорового ребенка.
фото Жанель Аби, MD
Преходящий пустулезный меланоз новорожденных
Спина младенца на предыдущем фото.Здесь меньше пустул, но больше гиперпигментированных пятен. Ожидается, что они исчезнут в течение нескольких месяцев. Пустулы хрупкие и держатся всего день или два.
фото Жанель Аби, MD
Преходящий пустулезный меланоз новорожденных
Этот младенец родился только с гиперпигментированными пятнами.Хотя этиология неизвестна, было замечено, что дети афроамериканского возраста чаще страдают этим заболеванием, что составляет до 4%. Ожидается спонтанное разрешение.
фото Жанель Аби, MD
Преходящий пустулезный меланоз новорожденных
Вот крупный план поражений, представленных на предыдущей фотографии.
фото Жанель Аби, MD
Преходящий пустулезный меланоз новорожденных
Это еще один ребенок с гиперпигментированными пятнами, типичными для неонатального пустулезного меланоза.На этой фотографии можно увидеть «чешуйчатый воротник», который часто окружает отдельные поражения (внимательно посмотрите на шею и левую подмышечную впадину / руку младенца).
фото Жанель Аби, MD
Петехии
Петехии впервые были отмечены у этого младенца в паху, где они наиболее многочисленны.При внимательном осмотре пятна также можно увидеть на животе и левой верхней части груди. Хотя петехии могут быть вызваны давлением во время родов, широко распространенные петехии заслуживают некоторой оценки; общий анализ крови и количество тромбоцитов у этого младенца были нормальными.
фото Жанель Аби, MD
Петехии
При побледнении живота обнаруживается больше петехий, чем можно было бы оценить при случайном осмотре.
фото Жанель Аби, MD
Петехии
Тот же младенец, что и на предыдущей фотографии, с большим количеством петехий, выделенных побледнением.
фото Жанель Аби, MD
Петехии
Другой младенец имеет петехии в основном вокруг подбородка, шеи и верхней части груди.Учитывая относительно локализованную область поражения в макушке новорожденного, оценка не проводилась. Они значительно улучшились в течение следующих 2 дней.
фото Жанель Аби, MD
Ушиб
У этого младенца были тяжелые роды, в результате чего он получил синяки на голове и левой руке.Этот снимок сделан на третий день жизни. К этому времени синяки значительно уменьшились по сравнению с рождением.
фото Жанель Аби, MD
Кутис мармората Конгенита телеангиэктазии
При первичном медицинском осмотре у этого младенца был обнаружен синяк на правой руке во время родов.Однако при ближайшем рассмотрении обесцвеченные участки также становятся вдавленными, что указывает на некоторую атрофию кожи.
Это врожденная черепно-мозговая травма, редкая врожденная аномалия сосудов. Представление, представленное здесь с поражением одной конечности, является наиболее распространенным. Сопутствующие дефекты могут возникать у 50% пораженных пациентов, но кожные поражения имеют тенденцию улучшаться со временем.
фото Жанель Аби, MD
Кутис мармората Конгенита телеангиэктазии
У другого пациента это темно-пурпурное поражение было замечено при первичном осмотре.Пятна от портвейна и синяки учитывались при дифференциальной диагностике, но изогнутая форма сделала эти возможности менее вероятными. Кроме того, есть предположение о появлении темных пятен эритемы от поражения на запястье.
См. Следующую фотографию для получения дополнительных сведений, которые помогли поставить диагноз врожденной телеангиэктазии кожицы.
фото Жанель Аби, MD
Кутис мармората Конгенита телеангиэктазии
При осмотре нижней части предплечья были отмечены пятнистые полосы эритемы.
Хотя пятнистость обычно возникает у новорожденных, подвергшихся воздействию низких температур, она временная (исчезает при повторном согревании) и носит более общий характер. Сравните пятнистый вид предплечья с нормальным внешним видом плеча, чтобы оценить разницу.
Эта фотография — хороший пример того, как это состояние получило свое название. Cutis marmorata — это термин, используемый для обозначения пятнистости кожи; в этом случае пятнистость является врожденной, телеангиэктатической разновидностью.
И снова ожидается, что кожные поражения со временем улучшатся, но за поражениями следует следить на предмет возможных изъязвлений.
фото Жанель Аби, MD
Крапчатый (Cutis Marmorata)
Ажурная эритема на бедре новорожденного с крапинками.Не путайте с cutis marmorata telangiectasia congenita, cutis marmorata (пятнистость) — временное и частое явление у новорожденных. Это особенно заметно, когда младенец замерз, и исчезает при нагревании. Пятна на этой фотографии мягкие.
фото Жанель Аби, MD
Ранняя гемангиома
В отделении для новорожденных обычно не наблюдается приподнятого красного цвета клубничной гемангиомы.Вместо этого обнаруживаются предшественники этих поражений. Хотя эта фотография несколько размыта, поражение на этой стадии содержит центральную область телеангиэктазии, окруженную ореолом бледности.
фото Жанель Аби, MD
Ранняя гемангиома
Это поражение гораздо более тонкое и совершенно плоское, но круглая бледная область с центральными сосудистыми отметинами все еще видна на плече этого новорожденного.
фото Жанель Аби, MD
Ранняя гемангиома
Этот пример немного более примечателен, чем предыдущий, но все же является незаметным открытием.Небольшая круглая бледная область на левой стороне живота ребенка (правая часть фотографии) — это гемангиома. В таком положении никаких проблем не предвидится. Поражения, расположенные в области хронического раздражения (область подгузников) или рядом с жизненно важными структурами (глаз), могут быть проблематичными и могут потребовать лечения, когда они растут и становятся приподнятыми, но обычно лучший косметический результат достигается, если поражение продолжает расти и развиваться. спонтанно.
фото Жанель Аби, MD
Врожденная гемангиома
Здесь показано гораздо более необычное проявление гемангиомы.Это сосудистое поражение на пятке присутствовало при рождении. Первоначально считалось, что это может быть гемангиоэндотелиома, поражение со злокачественным потенциалом. Однако в конце концов этот диагноз был исключен. У этого конкретного ребенка не развился синдром Касабаха-Мерритта, хотя это было проблемой, и поражение начало спонтанно разворачиваться примерно в 6-месячном возрасте.
фото Жанель Аби, MD
Врожденная гемангиома
Это еще одна достаточно большая врожденная гемангиома.В этом случае гемангиома имеет более глубокое, чем поверхностное поражение. Опять же, если не возникнут осложнения, лучший способ действий — это бдительное ожидание.
фото Жанель Аби, MD
Эпидермальный невус
Это поражение присутствовало при рождении.Первоначально высказывались опасения, что это группа пузырьков, но при тщательном осмотре поражение твердое и папулезное без каких-либо признаков воспаления. Это соответствует эпидермальному невусу. Со временем эпидермальные невусы обычно становятся более бородавчатыми и чешуйчатыми. Пациенты с эпидермальными невусами могут иметь связанные аномалии ЦНС, костей и глаз, но это более вероятно у пациентов с обширными поражениями. В остальном этот ребенок был здоров.
фото Жанель Аби, MD
Сальные невусы
Сальный невус (также известный как сальный невус Джадассона) представляет собой желто-оранжевое восковое галечное образование, присутствующее на лице или коже головы некоторых новорожденных.Волосяные фолликулы отсутствуют внутри самого поражения, но поражения на коже головы могут быть закрыты окружающими волосами, поэтому важно их тщательное обследование.
фото Жанель Аби, MD
Сальные невусы
Вот еще один пример сального невуса на боковом крае века.Значение этого открытия в первую очередь связано с тем фактом, что он чувствителен к андрогенам, вырабатываемым во время полового созревания, в результате чего поражение становится больше и больше похоже на бородавку, поэтому на этом этапе можно рассмотреть возможность планового удаления. Почти все изменения, которые происходят в этих поражениях, являются доброкачественными, но есть несколько сообщений о базальноклеточных карциномах у пожилых людей, поэтому наблюдение на протяжении всей жизни важно.
фото Жанель Аби, MD
Соединительный меланоцитарный невус
Вот типичный вид соединительного меланоцитарного невуса.Повреждение полностью плоское и имеет цвет от среднего до темно-коричневого. Он может присутствовать при рождении, как и у этого младенца. По мере роста ребенка он может немного приподняться, а при развитии внутрикожных меланоцитов может превратиться в сложный невус. Считается доброкачественным поражением.
фото Жанель Аби, MD
Соединительный меланоцитарный невус
Это менее типичный вид врожденного меланоцитарного невуса.При первичном осмотре центральная часть этого поражения выглядела шелушащейся (на этой фотографии видно минимальное шелушение). Также чаще бывает темный центр со светлым ободком, чем появление этого «ореола».
фото Жанель Аби, MD
Кафе Au Lait Spot
Пятна Cafe au lait светлее, чем меланоцитарные невусы, но они также могут быть врожденными пятнами.Они вызваны повышенным количеством меланина как в меланоцитах, так и в эпидермальных клетках, и их количество может увеличиваться с возрастом. Большинство детей с пятнами от кофе с молоком не страдают нейрофиброматозом, но наличие шести или более таких пятен диаметром более 0,5 см считается основным ключом к постановке диагноза.
фото Жанель Аби, MD
Кафе Au Lait Spot
Вот еще один пример кафе с молоком.Опять же у этого пациента пятно было изолированным физическим обнаружением, поэтому дальнейшая оценка не потребовалась.
фото Жанель Аби, MD
Кутис Аплазия
При осмотре этого младенца было выявлено 3 области аномалии — узелок под левым глазом, красная «экскорированная» область латеральнее узелка и безволосое круглое поражение перед ухом.Этиология узелка в настоящее время неизвестна, но было сочтено, что две другие области соответствуют аплазии кутиса. Аплазию кутиса часто связывают с трисомией 13, но она также может быть изолированной находкой у здорового новорожденного, как в данном случае.
фото Жанель Аби, MD
Сосание волдыря
Это поражение довольно типично для появления сосущего волдыря при рождении.Хотя волдырь, созданный младенцем, сосущим его конечность в утробе, может оставаться неповрежденным во время родов, часто он выглядит как плоская, покрытая струпьями, заживающая область (как показано здесь). Сосательные пузыри — это единичные поражения, которые возникают только в областях, доступных для рта младенца. Они доброкачественные и разрешаются спонтанно. Внешний вид и расположение поражения обычно достаточны для постановки диагноза, но если ребенок сосет сосет пораженный участок, диагноз является достоверным.
фото Жанель Аби, MD
Теги кожи
Эти бирки довольно типичны по внешнему виду, но расположены в весьма необычном месте.Оба были метками на ножке с очень тонкими ножками, хотя тот, что справа от ребенка, намного длиннее. Из-за узкого диаметра стебля было принято решение обрезать их ножницами, а не связывать.
фото Жанель Аби, MD
Теги кожи
Для удаления двух меток использовались острые стерильные ножницы.Это фото, сделанное сразу после процедуры, показывает отличный результат. Кровотечения из более длинной метки на правой стороне ребенка не было; Из пятна слева от ребенка было очень слабое кровотечение, но после кратковременного надавливания оно быстро прекратилось.
фото Жанель Аби, MD
Царапины на ногтях
У новорожденных ногти часто бывают зазубренными и острыми.Поскольку нормальное поведение новорожденного включает поднесение кулаков и рук к лицу, царапины на ногтях, нанесенные им самим, не являются редкостью.
У этого младенца на левой щеке пациента отчетливо видны две линейные царапины, но есть также несколько других видимых царапин (одна под правым глазом, одна на правой щеке, одна под правыми ноздрями и одна внутри ноздрей). левый ноздрей.
Чтобы предотвратить появление царапин, руки новорожденного часто покрывают длинными рукавами, рукавицами или носками.Ногти также можно аккуратно подстригать пилкой или кусачками (это легче всего сделать, когда ребенок спит).
фото Жанель Аби, MD
Пинцет Mark
Полукруглая красная отметина на правой щеке этого младенца — след щипцов.Когда для помощи при родах необходимы щипцы, этот тип поверхностных красных пятен иногда можно увидеть по бокам лица младенца. В большинстве случаев пятна представляют собой небольшие (<2 см) эритематозные полосы. Эти отметки не имеют последствий и исчезнут спонтанно. В редких случаях, когда кожа стерта, мазь с антибиотиком может облегчить заживление.
фото Жанель Аби, MD
Вакуумная марка
Вакуумная экстракция также может оставлять следы на голове младенца.Как правило, синяк похож на тот, который обычно возникает во время родов, за исключением того факта, что он четко ограничен. Однако в некоторых случаях кровоподтеки могут быть более серьезными из-за связанных с ними волдырей или слущивания кожи, или с лежащей в основе кефалогематомой или подлепестковым кровотечением. У этого младенца синяк довольно легкий, но его легко увидеть, поскольку он выходит за пределы линии роста волос спереди. Эта находка разрешилась спонтанно.
фото Жанель Аби, MD
Место для электрода на коже черепа
Когда электрод для кожи головы используется для внутреннего мониторинга перед родами, на том месте, где находился монитор, часто можно увидеть небольшую круглую корку.У этого ребенка место электрода на черепе — это слегка красная область с темным центром в центре фотографии, справа от части волос. Такое количество эритемы соответствует нормальному заживлению, но, поскольку это место является разрывом кожи, возможно инфицирование этой области (более светлые красные пятна на коже головы соответствуют синякам).
фото Жанель Аби, MD
детей до 2 лет: Медицинская энциклопедия MedlinePlus
ПОДВЕСКИ
Держите кожу сухой.Как можно быстрее меняйте влажные подгузники. По возможности дайте коже ребенка высохнуть на воздухе. Постирайте тканевые подгузники в мягком мыле и хорошо промойте. Избегайте использования пластиковых штанов. Избегайте раздражающих салфеток (особенно содержащих спирт) при чистке младенца.
Мази или кремы могут помочь уменьшить трение и защитить кожу ребенка от раздражения. Такие порошки, как кукурузный крахмал или тальк, следует использовать с осторожностью, так как младенец может их вдохнуть и вызвать повреждение легких.
Если у вашего ребенка дрожжевая сыпь от подгузников, врач пропишет для ее лечения крем.
ДРУГИЕ РАШИ
Тепловая сыпь или потница лучше всего лечить, создавая более прохладную и менее влажную среду для ребенка.
Порошки вряд ли помогут лечить тепловую сыпь, и их следует хранить в недоступном для младенцев месте, чтобы предотвратить случайное вдыхание. Избегайте мазей и кремов, потому что они согревают кожу и блокируют поры.
Токсическая эритема является нормальным явлением у новорожденных и проходит сама по себе через несколько дней. Для этого не нужно ничего делать.
Белые или прозрачные милиумы / потницы проходят сами по себе. Для этого не нужно ничего делать.
Для крапивницы поговорите со своим врачом, чтобы попытаться найти причину. Некоторые причины требуют рецептурных лекарств. Антигистаминные препараты могут помочь остановить зуд.
ДЕТСКИЕ АКНЕ
Обычное мытье — это все, что необходимо для лечения детских прыщей в большинстве случаев. Используйте обычную воду или мягкое детское мыло и купайте ребенка только каждые 2–3 дня. Избегайте лекарств от прыщей, используемых подростками и взрослыми.
КРЫШКА КОЛЫБКИ
Для колпачка-люльки вымойте волосы или кожу головы водой или мягким детским шампунем. Щеткой удалите чешуйки сухой кожи. Если это не удается легко удалить, нанесите масло на кожу головы, чтобы смягчить его. Колыбель люльки чаще всего исчезает к 18 месяцам. Если он не исчезает, заражается или если он не поддается лечению, проконсультируйтесь с вашим врачом.
ЭКЗЕМА
При проблемах с кожей, вызванных экземой, ключом к уменьшению высыпаний является уменьшение царапин и поддержание увлажнения кожи.
- Держите ногти ребенка короткими и наденьте на ребенка мягкие перчатки на ночь, чтобы не поцарапать.
- Следует избегать сушки мыла и всего, что в прошлом вызывало раздражение (включая пищу).
- Наносите увлажняющий крем или мазь сразу после ванны, чтобы избежать высыхания.
- Горячие или длинные ванны или пенные ванны могут сушить больше, и их следует избегать.
- Свободная хлопковая одежда поможет впитать пот.
- Проконсультируйтесь с врачом, если эти меры не помогают справиться с экземой (вашему ребенку могут потребоваться лекарства, отпускаемые по рецепту) или если на коже начинает появляться инфекция.
Хотя у большинства детей экзема вырастет, у многих будет чувствительная кожа во взрослом возрасте.
Распространенные сыпи и родинки у новорожденных
У многих новорожденных есть кожные заболевания. Некоторые рождаются с родинками. У некоторых появляется сыпь в первые несколько месяцев жизни. Большинство бугорков и пятен на коже ребенка безвредны и обычно проходят сами по себе.
Важно знать, какие высыпания и родинки встречаются чаще всего. Это поможет вам определить необычное заболевание, которое следует посетить врачу.
Путь к улучшению здоровья
У многих младенцев вскоре после рождения появляется сыпь. Большинство из них встречаются часто, и их можно лечить дома.
Распространенные высыпания у новорожденных
Детские прыщи
- Внешний вид: белые или красные прыщики на щеках, носу, подбородке или лбу вашего ребенка.
- Причина: Воздействие материнских гормонов в утробе матери.
- Уход на дому: Лечение не требуется. Он должен исчезнуть в течение нескольких недель или месяцев.
Милия
- Внешний вид: Крошечные белые шишки на носу или лице.
- Причина: Забиты сальники.
- Уход на дому: Лечение не требуется. Сальные железы откроются, и шишки исчезнут через несколько дней или недель
Подгузник сыпь
- Внешний вид: Красная и болезненная кожа на ягодице или гениталиях вашего ребенка.
- Причина: Обычно длительное пребывание в мокром или грязном подгузнике.
- Домашний уход: дайте ребенку высохнуть между сменами подгузников. Наносите крем или мазь от опрелостей при каждой смене подгузника.Часто меняйте подгузники. Избегайте использования кукурузного крахмала или других порошков. Младенцы могут вдохнуть их и повредить свои легкие .
Дрожжевая опрелость
- Внешний вид: Ярко-красная сыпь от подгузников, часто с более мелкими красными бугорками или пятнами по краям. Не проходит через 2–3 дня обычного домашнего ухода за подгузниками.
- Причина: грибковая инфекция , которая растет во влажных темных местах.
- Уход на дому: Нет. Это должно быть показано врачом.Обычно это лечится лекарствами.
Тепловая сыпь (потница)
- Внешний вид: Маленькие розовые или красные пятна на коже вашего ребенка. Обычно это происходит в областях, которые перегреваются и потеют, таких как шея, подмышки и область подгузников.
- Причина: перегрев из-за чрезмерной одежды или в жаркую погоду.
- Уход на дому: переместите ребенка в более прохладное место или снимите несколько слоев одежды. Вы можете дать ребенку прохладную ванну. Оденьте ребенка в свободную одежду.
Токсическая эритема
- Внешний вид: Плоские красные пятна без четких границ. У них могут быть маленькие белые или желтые точки в центре. Они редко появляются после того, как ребенку исполнится 5 дней.
- Причина: Неизвестно, но встречается почти у половины младенцев.
- Уход на дому: Лечение не требуется. Пятна обычно исчезают через несколько дней или недель.
Колпачок люльки
- Внешний вид: Толстые, желтые, твердые, чешуйчатые или жирные пятна на макушке головы ребенка.
- Причина: Нормальное скопление масла, чешуек и омертвевших клеток кожи.
- Уход в домашних условиях: Вымойте волосы ребенка мягким детским шампунем. Удалите чешуйки щеткой с мягкой щетиной. Для устойчивых чешуек втирайте минеральное масло в кожу головы ребенка, подождите несколько минут, затем расчешите волосы и промойте их шампунем.
Экзема
- Внешний вид: Красные пятна на сухой, чешуйчатой и зудящей коже.
- Причина: Сухая, чувствительная кожа. Часто это связано с аллергией.
- Домашний уход: Используйте мягкое мыло и увлажняющие средства для кожи вашего ребенка.Избегайте использования смягчителей ткани при стирке одежды. Давайте ребенку короткие теплые ванны только каждые 2–3 дня, чтобы не пересушить кожу.
Распространенные родинки новорожденных
Родинки — необычные пятна на коже. Они часто встречаются у младенцев. Обычно они безвредны, а некоторые блекнут или исчезают со временем.
Пятна лосося (также называемые «укусы аиста» или «поцелуи ангела»)
В основном они находятся на задней части шеи или между бровями. Это совокупность кровеносных сосудов, сосудов.Многие блекнут за несколько месяцев. Иногда, особенно на задней части шеи, они могут никогда не исчезнуть полностью.
Монгольские пятна
Эти гладкие плоские сине-серые пятна обычно появляются на нижней части спины или ягодицах. Это скопления пигментов, которые не попали в верхний слой кожи. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью. Они часто встречаются у темнокожих детей.
Кафе с молоком
Эти плоские коричневые отметины имеют овальную форму.Они могли стать больше или темнее. Ваш ребенок может получить больше, когда вырастет.
Пятна портвейна
Эти отметки образованы неправильно развившимися кровеносными сосудами. При рождении они розовые или красные, но приобретают более темный красно-фиолетовый цвет. Они могут быть большими. Более светлые могут поблекнуть. Другие могли стать больше, толще и темнее.
Гемангиомы
Эти выступающие родинки образованы скоплением кровеносных сосудов. Они различаются по размеру и форме.Они часто выглядят синими, красными или фиолетовыми. Большинство из них растут около года, а затем постепенно усыхают и увядают.
А как насчет
желтухи ?
Желтуха — это не сыпь, но она заметна через кожу. У новорожденных с желтухой кожа и белки глаз имеют желтый оттенок. Обычно это проходит через несколько дней после рождения. Это может вызвать проблемы со здоровьем, если станет достаточно плохо. Если ваш новорожденный пожелтел, немедленно обратитесь к врачу. Лечение желтухи заключается в помещении ребенка под специальный свет на несколько часов или дней.Младенцам с тяжелой желтухой может потребоваться лечение в больнице.
Что нужно учитывать
Большинство сыпи у новорожденных безвредны и проходят сами по себе. Но иногда сыпь — это симптом инфекции. Это может быть опасно для новорожденного. Позвоните своему врачу, если вы заметили у своего младенца какие-либо из следующих признаков или симптомов.
- Любая сыпь вместе с другими симптомами, такими как лихорадка , вялость , кашель, чрезмерная суетливость или плохое питание.
- Усиление боли, отека или тепла в области сыпи.
- Красные полосы, выходящие из области сыпи.
- Опухание лимфатических узлов шеи, подмышек или паха .
- Блистеры, заполненные жидкостью (особенно желтой непрозрачной жидкостью).
- Выделите красные или пурпурные точки (так называемые петехии) по всему телу, которые не светлеют от давления.
Вопросы к врачу
- Нормальна ли сыпь у моего ребенка?
- Что я могу сделать для лечения сыпи?
- Как долго будет держаться сыпь?
- Что я могу сделать, чтобы у моего ребенка снова не появилась эта сыпь?
- Есть ли какие-либо осложнения от этой сыпи, на которые следует обратить внимание?
- Почему у моего ребенка родинка?
- Если у меня есть родинка, будет ли у моего ребенка такая же в том же месте?
Ресурсы
Национальные институты здравоохранения, MedlinePlus: родимые пятна
Национальные институты здравоохранения, MedlinePlus: сыпь — дети до 2 лет
Авторские права © Американская академия семейных врачей
Эта информация представляет собой общий обзор и может не относиться ко всем.Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
(PDF) Частые кожные заболевания новорожденных
A. Patrizi et al.
86 Клиническая дерматология 2016; 4 (3-4): 82-86
Acne neonatorum можно спутать с неонатальным
головным пустулезом, высыпанием на лице, связанным с грибковым сапрофитом
, принадлежащим к виду Pityrosporum
(Malassezia), оба M.furfur и M.
sympodialis. Клинически это проявляется папулами,
papulopus tules или более крупными пустулами, окруженными
эритематозным ореолом, расположенным на щеках, подбородке,
лбу и туловище. В этих случаях местное лечение грибковыми препаратами против —
может привести к исчезновению поражений.
Неонатальные угри следует отличать от младенческих
угрей. Во-первых, неонатальная форма развивается раньше, от рождения
до первых 2-3 недель жизни, тогда как детские угри возникают на
позже.Более того, у детей младшего возраста угри появляются
с более воспаленными угревыми образованиями, включая открытые
и закрытые комедоны, а также папулы, пустулы,
и иногда узелки. Кроме того, детские угри связаны
с андрогенной гиперплазией сальных желез.
Как и неонатальные угри, детские угри обычно проходят спонтанное разрешение
в первые 6-12 месяцев жизни.
В некоторых случаях детские угри могут быть более стойкими
и даже вызывать рубцы, поэтому необходимо назначить лечение
.Папулы и пустулы хорошо реагируют на
местного пероксида бензоила или эритромицина или местного
третиноина в низких концентрациях (0,01% гель или 0,025% крем
) (2, 4, 5).
Пеленочный дерматит
Пеленочный дерматит (DD), также известный как пеленочная сыпь, представляет собой
распространенное раздражающее состояние кожи, затрагивающее область подгузника
. DD может варьироваться от легкой эритемы до эрозии кожи
или открытых ран со значительным дискомфортом
для ребенка и беспокойством для родителей.DD является одной из
наиболее частых причин для дерматологических консультаций
в младенчестве в США (6). Пеленочный дерматит
строго связан с окклюзией, теплом и
трением, вызываемым салфеткой, а также с прямым воздействием на кожу мочи, фекалий и микроорганизмов
. Более того, частота загрязнения подгузников,
диареи, продолжительное увлажнение из-за низкой частоты смены подгузников
и отсутствия защитного крема могут увеличить риск кожных заболеваний.Недоношенные новорожденные
подвержены более высокому риску из-за незрелости кожи
(6). Распространенность среди младенцев (1-12 месяцев) составляет
от 7 до 35%. Исследования распространенности в
больницах США и Великобритании показали, что распространенность среди
детей, носящих подгузники, составляет 16% (7).
Наиболее эффективное лечение DD — это профилактика,
, поэтому родители должны знать о правильном лечении —
, направленное на поддержку функции кожного барьера, и
, защищающее область от мочи и фекалий (8).
К сожалению, на сегодняшний день не опубликовано никаких международных руководств
о доступных доказательствах и рекомендациях для
практики профилактики DD. Терапия первой линии
состоит из продуктов, содержащих оксид цинка
, поскольку он недорогой, не вызывает жжения, антисептик
и вяжущее средство, с низким риском контактного дерматита
и играет важную роль в заживлении ран.
Омфалит
Новорожденные особенно подвержены инфицированию
пупка, иногда переходящему в омфалит.
Заболеваемость составляет 0,5–2% в США, но уровни заболеваемости
зависят от географического распределения
и гигиенических условий. Средний возраст
развивающихся омфалитов составляет 3,2 дня, поэтому большинство
случаев заболевания происходят вне больницы. После рождения девитализированная пуповина
представляет собой идеальный субстрат
для роста бактерий, а также обеспечивает прямой доступ
к кровотоку новорожденного.Бактериальная
колонизация пуповины, вызывающая омфалит, может варьировать
от эритемы с гнойными выделениями или без них и
окружающих уплотнений до тромбофлебита, целлюлита,
и некротического фасцита с повышенной смертностью.
Омфалит требует системного лечения антибиотиками, а
в наиболее тяжелых случаях — хирургической омфалэктомии.
Для ухода за пуповиной показаны различные вещества местного действия
, чтобы снизить риск инфицирования (8).В более поздних публикациях
оценивается, что нанесение отдельных антибактериальных агентов
на пуповину не дает явных преимуществ в условиях больницы или в странах с высоким уровнем ресурсов
, поскольку снижает колонизацию бактерий. может иметь непредвиденные последствия
выбора более вирулентных бактериальных штаммов. Тем не менее,
может быть полезным для младенцев, рожденных дома в странах с ограниченным ресурсом
, где высок риск омфалита и
связанных с ним последствий (8).
