Застойный сосок зрительного нерва » Журнал «Интенсивная терапия»
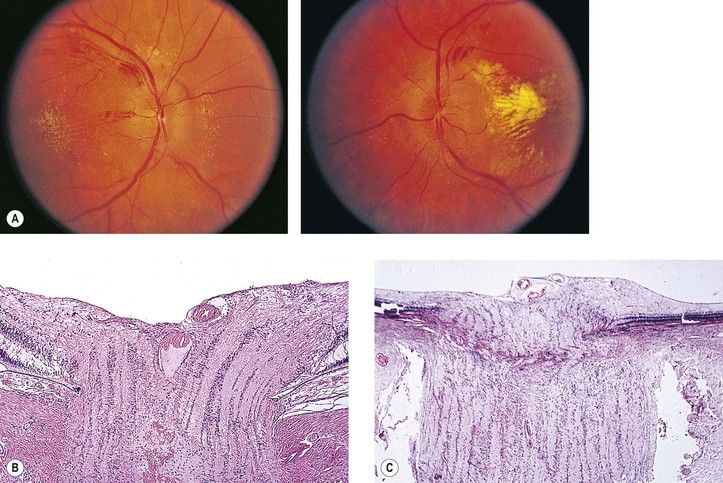
Застойный сосок зрительного нерва – это заболевание, при котором увеличенное давление в головном мозге сопровождается отеком и выстоянием в полость глаза зрительного нерва с последующей его возможной атрофией.
Это заболевание почти всегда поражает оба глаза.
Причиной этого недуга могут быть травма головы, абсцесс, опухоль головного мозга или кровоизлияние в нем, инфекция головного мозга или его оболочек, псевдоопухоль мозга, тромбоз кавернозного синуса или тяжелая гипертоническая болезнь.
Застойный сосок зрительного нерва (отек зрительного нерва) – является симптомом множества заболеваний, часто сопровождающихся повышением внутричерепного давления.
Длительное время отек зрительного нерва протекает бессимптомно.
Возможны приступы кратковременной потери зрения при резком повышении внутричерепного давления.
Также возникают симптомы повышенного внутричерепного давления:
• Головная боль.
• Тошнота.
• Рвота.
• Выраженный венозный рисунок на черепе.
• Расстройства сознания.
• Судороги.
В дальнейшем постепенно снижается центральное зрение.
Отек зрительного нерва можно выявить на профилактическом осмотре у офтальмолога, который должен проходить каждый человек раз в год.
При резкой головной боли, сопровождаемой помутнением или потерей зрения, следует вызвать бригаду «Скорой помощи».
Отек зрительного нерва диагностируется офтальмолога при осмотре глазного дна.
Рефрактометрия и кампиметрия позволяют оценить зрительную функцию.
Флуоресцентная ангиография подтверждает отек зрительного нерва, помогает оценить степень нарушений.
При постановке диагноза «отек зрительного нерва» требуется консультация невропатолога для выявления причины повышения внутричерепного давления.
Параллельно с лечением основного заболевания (может потребоваться как терапевтическое, так и хирургическое лечение) пациентам назначают препараты, улучшающие мозговое кровообращение и питание нервной системы (кавинтон, мексидол, ноотропил и т.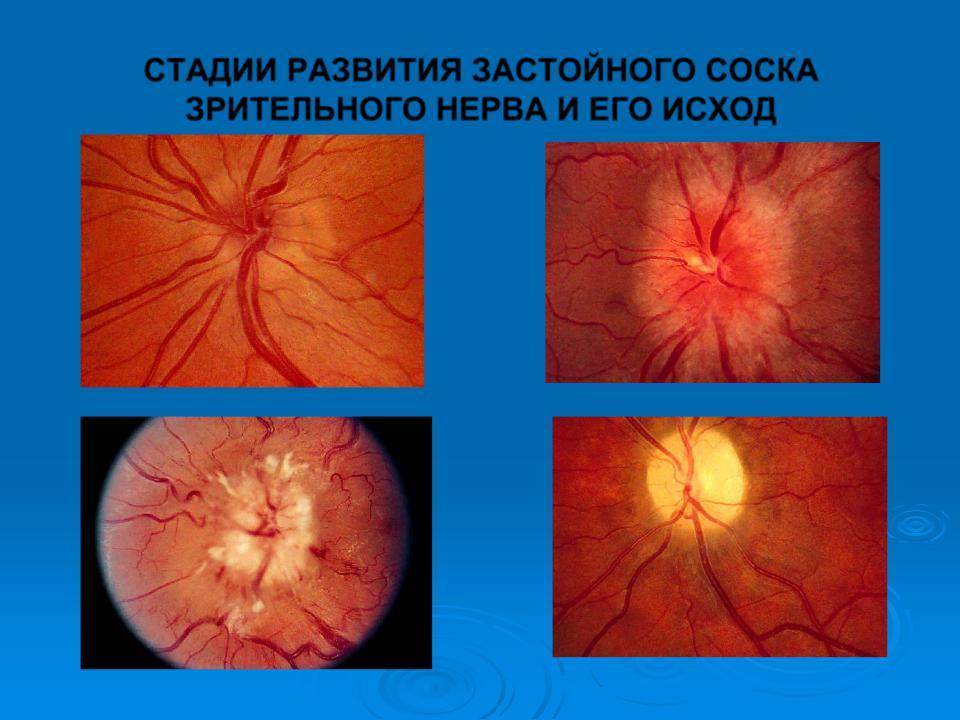 д.).
д.).
Болезни зрительного нерва глаза и их лечение в Махачкале
Зрительный нерв является одной из основных оболочек головного мозга, вынесенная на периферию. Начинается зрительный нерв глаза с сетчатки, проходит костный канал и заканчивается в задней доле головного мозга. Длина зрительного нерва глаза человека составляет 35 – 55 мм. Необходимо отметить, что болезней, которые поражают зрительный нерв, очень много, и они очень сложные, лечатся с большим трудом и с разной результативностью.
Виды болезней зрительного нерва
Основные заболевания, которые приводят к поражению зрительного нерва, и чаще всего встречаются в моей практике врача-офтальмолога медицинской клиники «Целитель» в Махачкале – это:
- инсульты;
- травмы;
- новообразования.
Если говорить непосредственно о болезнях зрительного нерва, то часто встречается такое заболевание, как застойный сосочек зрительного нерва. Это когда зрительный нерв выбухает в результате повышенного внутричерепного давления. Повышенное внутричерепное давление сопровождается и другими аномалиями зрительного нерва. Но при застое зрение долго остаётся высоким, и общее лечение, которое в таком случае проводится, приводит к тому, что чаще всего застойный сосок как бы становится на место.
Это когда зрительный нерв выбухает в результате повышенного внутричерепного давления. Повышенное внутричерепное давление сопровождается и другими аномалиями зрительного нерва. Но при застое зрение долго остаётся высоким, и общее лечение, которое в таком случае проводится, приводит к тому, что чаще всего застойный сосок как бы становится на место.
Также к заболеваниям зрительного нерва относится атрофия зрительного нерва. Это когда волокна зрительного нерва в каком-то количестве погибают, т. е. атрофируются. Чаще всего это сопровождается появлением скотом, т. е. слепых участков в поле зрения, где больной ничего не видит. В таких случаях проводится общее лечение вместе со специалистом-неврологом.
Помимо атрофии, в зрительном нерве встречаются ещё такие патологии, как невриты. Бывают просто невриты и невриты ретробульбарные. Они чаще всего носят воспалительный характер, и их лечение мы проводим вместе с неврологами противовоспалительного, противоотёчного характера. В таких случаях при своевременном лечении результаты бывают чаще всего хорошие.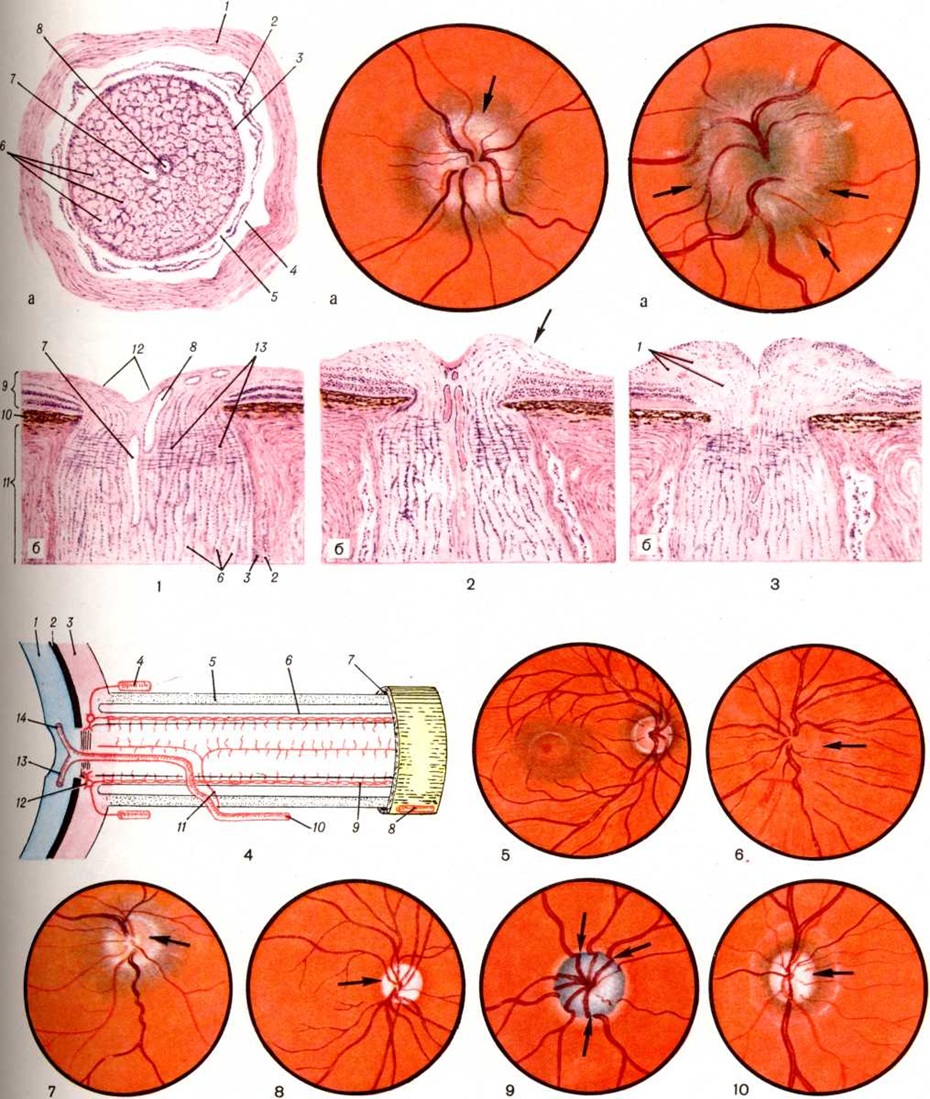
Ретробульбарные невриты – это воспаления зрительного нерва за глазом. Такие больные, как правило, не видят практически ничего, а на глазном дне тоже ничего особенного не наблюдается. И чаще всего только на фоне лечения мы узнаём, что это именно ретробульбарный неврит. Результаты лечения чаще всего, как и в предыдущем случае, положительные и хорошие.
Кроме этого, зрительные нервы часто сопровождают дистрофические заболевания. Такие патологии более характерны для пожилых людей. Лечение обычно противосклеротическое, сосудорасширяющее, общее, и также результаты бывают хорошие.
Берегите своё зрение
Зрительный нерв – это одна из самых основных оболочек глаза. Если этот нерв погибает, то зрение практически никогда не восстанавливается. Очень часто приходится наблюдать больных, которые не замечают, что постепенно теряют зрение. Бывает такое, что поражение зрительного нерва на одном глазу практически проходит бессимптомно. Потому что нет боли и второй глаз берёт функцию на себя.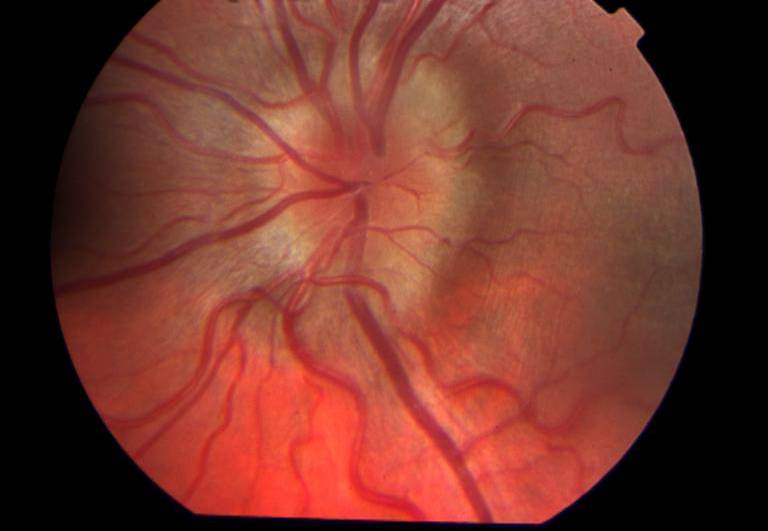
Поэтому, очень важно регулярно проверяться у врача-офтальмолога, провести грамотную и своевременную диагностику. В некоторых случаях, например, при выбухании зрительного нерва вследствие повышенного внутричерепного давления надо более детально обследовать именно головной мозг, сделать компьютерную томографию и в дальнейшем проводить лечение нейроокулиста совместно с нейрохирургами и неврологами.
Слово ЗАСТОЙНЫЙ — Что такое ЗАСТОЙНЫЙ?
Слово состоит из 9 букв:
первая з,
вторая а,
третья с,
четвёртая т,
пятая о,
шестая й,
седьмая н,
восьмая ы,
последняя й,
Слово застойный английскими буквами(транслитом) — zastoinyi
Значения слова застойный.
 Что такое застойный?
Что такое застойный?
Застойный сосок
Застойный сосок I Засто́йный сосо́к зрительного нерва (синоним застойный диск) — невоспалительный отек диска (соска) зрительного нерва, обусловленный в большинстве случаев повышением внутричерепного давления.
Медицинская эциклопедия
ЗАСТОЙНЫЙ СОСОК (Oedema papillae n. optici), отёк [отек] и венозный застой крови соска зрительного нерва. Бывает двусторонним и односторонним. Возникает при повышенном внутричерепном давлении, отёках [отеках]…
Ветеринарный энциклопедический словарь. — 1981
Застойный сосок (papilla oedematosa; син. застойный диск) невоспалительный отек диска зрительного нерва, в большинстве случаев обусловленный повышением внутричерепного давления.
Большой медицинский словарь.
— 2000
Застойные явления в легких
Застойные явления в легких В каком случае следует обращаться к врачу Если отмечается кашель или хрипы, произошло изменение вида мокроты, наблюдается озноб или повышение температуры.
med-lib.ru
ЗАСТОЙНЫЙ ДИСК ЗРИТЕЛЬНОГО НЕРВА
ЗАСТОЙНЫЙ ДИСК ЗРИТЕЛЬНОГО НЕРВА- невоспалительный отек диска зрительного нерва. Этиология: заболевания ЦНС, сопровождающиеся повышением внутричерепного давления. Патогенез…
med-lib.ru
Застойный сосок зрительного нерва
Застойный сосок зрительного нерва — (papilla oelematosa n. optici) — отёк соска зрительного нерва при повышении внутричерепного давления. Возникает при разных болезнях головного мозга…
Жмуров В.
А. Большой толковый словарь терминов по психиатрии
ЗАСТОЙНЫЙ СОСОК ЗРИТЕЛЬНОГО НЕРВА (лат. papilla oedematosa n. optici). Офтальмологический симптом, основной причиной которого является повышение внутричерепного давления.
Толковый словарь психиатрических терминов
Застойный сосок зрительного нерва (papilla oelematosa n. optici) — отёк соска зрительного нерва, возникающий при повышении внутричерепного давления. Возникает при разных болезнях головного мозга…
vocabulary.ru
Диск зрительного нерва застойный
Диск зрительного нерва застойный При офтальмоскопии выявляется, что диск зрительного нерва отечен, увеличен, может выступать в стекловидное тело, границы его размыты.
Неврология. Полный толковый словарь.
— 2010
Диск зрительного нерва застойный, осложненный
Диск зрительного нерва застойный, осложненный По Е.Ж. Трону (1966), это особая клиническая форма застойного диска зрительного нерва (см), при которой наряду с проявлениями внутричерепной гипертензии…
Неврология. Полный толковый словарь. — 2010
Русский язык
Засто́йный.
Орфографический словарь. — 2004
За/сто́й/н/ый.
Морфемно-орфографический словарь. — 2002
Примеры употребления слова застойный
Но может быть также результатом резкой общественной мутации: тогда советское прошлое обретает некрофильские черты живого трупа, завораживающего и отталкивающего, формирующего сегодняшний неосоветский застойный стиль.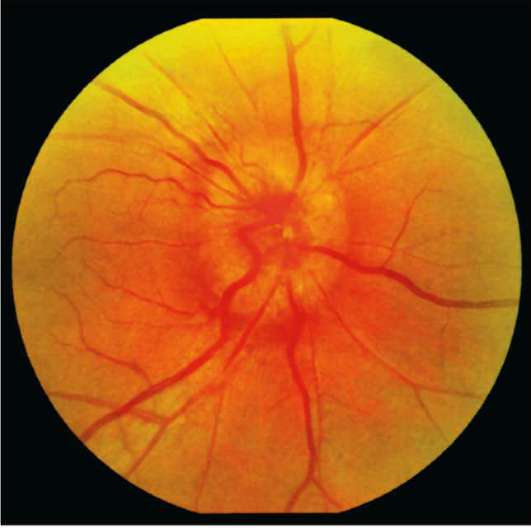
- застлать
- застоговать
- застойность
- застойный
- застой
- застолбивший
- застолбить
Папиллит — Викизнание… Это Вам НЕ Википедия!
Папиллит
(Stauungspapille — застойный сосочек) — заболевание внутриглазного конца зрительного нерва. Чаще всего и в наиболее резкой форме эта болезнь глаза встречается при опухолях головного мозга, значительно реже при абсцессах в мозгу, при воспалениях мозговых оболочек, при кровоизлияниях на основании черепа; односторонний папиллит наблюдается при опухолях глазницы. При опухолях мозга наблюдается преимущественно двухсторонний застойный сосочек. Иногда жалобы на расстройство зрения, при отсутствии всяких других симптомов, заставляют врача прибегнуть к офтальмоскопическому исследованию глазного дна; случайное открытие двухстороннего П. наводит врача на мысль о внутричерепном новообразовании. С другой стороны, подозрительные мозговые явления (жестокие и длительные головные боли, особенно в области затылка, обмороки и проч.) должны побудить к исследованию глазного дна, даже при отсутствии жалоб на зрение, ибо при наличности застойного сосочка острота зрения может долгое время оставаться нормальной. Предсказание при П. дурное: в большинстве случаев развивается в течение нескольких месяцев (иногда год и более) картина атрофии зрительного нерва и полная слепота; лишь в исключительных случаях зрение восстановляется; последний исход чаще возможен при сифилитическом поражении (гуммах в мозгу). Лечение должно быть направлено против основной болезни; при подозрении на сифилис показуется специфическое лечение. Временное улучшение зрения иногда получается от местных кровоотвлечений горчичников, сухих банок.
С другой стороны, подозрительные мозговые явления (жестокие и длительные головные боли, особенно в области затылка, обмороки и проч.) должны побудить к исследованию глазного дна, даже при отсутствии жалоб на зрение, ибо при наличности застойного сосочка острота зрения может долгое время оставаться нормальной. Предсказание при П. дурное: в большинстве случаев развивается в течение нескольких месяцев (иногда год и более) картина атрофии зрительного нерва и полная слепота; лишь в исключительных случаях зрение восстановляется; последний исход чаще возможен при сифилитическом поражении (гуммах в мозгу). Лечение должно быть направлено против основной болезни; при подозрении на сифилис показуется специфическое лечение. Временное улучшение зрения иногда получается от местных кровоотвлечений горчичников, сухих банок.
В. О — uй.
Начальный вариант статьи, взят из Большого энциклопедического словаря Брокгауза Ф.А., Ефрона И.А. http://www.cultinfo.ru/fulltext/1/001/007/121/[править]
Папиллит
(Stauungspapille — застойный сосочек) — заболевание внутриглазного конца зрительного нерва. Чаще всего и в наиболее резкой форме эта болезнь глаза встречается при опухолях головного мозга, значительно реже при абсцессах в мозгу, при воспалениях мозговых оболочек, при кровоизлияниях на основании черепа; односторонний папиллит наблюдается при опухолях глазницы. При опухолях мозга наблюдается преимущественно двухсторонний застойный сосочек. Иногда жалобы на расстройство зрения, при отсутствии всяких других симптомов, заставляют врача прибегнуть к офтальмоскопическому исследованию глазного дна; случайное открытие двухстороннего П. наводит врача на мысль о внутричерепном новообразовании. С другой стороны, подозрительные мозговые явления (жестокие и длительные головные боли, особенно в области затылка, обмороки и проч.) должны побудить к исследованию глазного дна, даже при отсутствии жалоб на зрение, ибо при наличности застойного сосочка острота зрения может долгое время оставаться нормальной. Предсказание при П. дурное: в большинстве случаев развивается в течение нескольких месяцев (иногда год и более) картина атрофии зрительного нерва и полная слепота; лишь в исключительных случаях зрение восстановляется; последний исход чаще возможен при сифилитическом поражении (гуммах в мозгу).
Чаще всего и в наиболее резкой форме эта болезнь глаза встречается при опухолях головного мозга, значительно реже при абсцессах в мозгу, при воспалениях мозговых оболочек, при кровоизлияниях на основании черепа; односторонний папиллит наблюдается при опухолях глазницы. При опухолях мозга наблюдается преимущественно двухсторонний застойный сосочек. Иногда жалобы на расстройство зрения, при отсутствии всяких других симптомов, заставляют врача прибегнуть к офтальмоскопическому исследованию глазного дна; случайное открытие двухстороннего П. наводит врача на мысль о внутричерепном новообразовании. С другой стороны, подозрительные мозговые явления (жестокие и длительные головные боли, особенно в области затылка, обмороки и проч.) должны побудить к исследованию глазного дна, даже при отсутствии жалоб на зрение, ибо при наличности застойного сосочка острота зрения может долгое время оставаться нормальной. Предсказание при П. дурное: в большинстве случаев развивается в течение нескольких месяцев (иногда год и более) картина атрофии зрительного нерва и полная слепота; лишь в исключительных случаях зрение восстановляется; последний исход чаще возможен при сифилитическом поражении (гуммах в мозгу). Лечение должно быть направлено против основной болезни; при подозрении на сифилис показуется специфическое лечение. Временное улучшение зрения иногда получается от местных кровоотвлечений горчичников, сухих банок.
Лечение должно быть направлено против основной болезни; при подозрении на сифилис показуется специфическое лечение. Временное улучшение зрения иногда получается от местных кровоотвлечений горчичников, сухих банок.
В. О — uй.
Шаблон:БЭСБЕ
Что это такое Папиллит. Энциклопедия
Пользователи также искали:
папиллит бдс,
папиллит фгдс,
папиллит глаза,
папиллит лечение,
папиллит лекарства,
папиллит стоматология,
папиллит языка,
папиллит желудка,
Папиллит,
папиллит,
папиллит языка,
папиллит желудка,
папиллит фгдс,
папиллит глаза,
папиллит лекарства,
папиллит бдс,
папиллит стоматология,
лекарства,
стоматология,
языка,
желудка,
фгдс,
глаза,
лечение,
папиллит лечение,
проктология.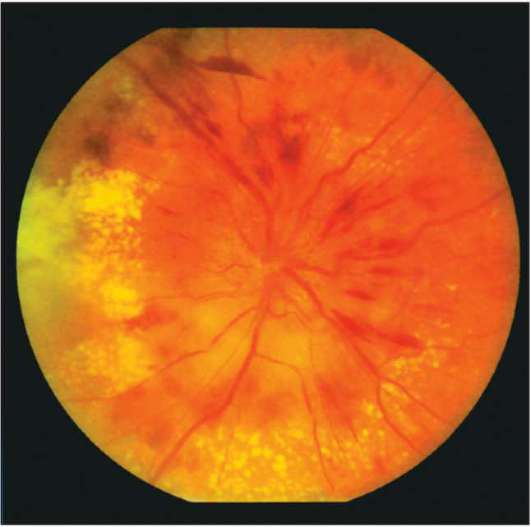 папиллит,
папиллит,
Информация об абсцессе века, полезные статьи медицинской клиники Невро-Мед
АМБЛИОПИЯ. Понижение остроты зрения без видимых органических изменений зрительного анализатора. Различают дисбинокулярную амблиопию — при содружественном, чаще монолатеральном, косоглазии вследствие торможения импульсов в кору от косящего глаза; рефракционную амблиопию — при аномалиях рефракции и астигматизме; обскурационную амблиопию — при врожденных или рано приобретенных помутнениях преломляющих сред глаза.
Симптомы. Низкая острота зрения после коррекции аномалий рефракции, устранения помутнений.
Лечение. Постоянное и длительное выключение лучше видящего глаза (окклюзия) в сочетании с дополнительной зрительной нагрузкой, световой и нейростимуляцией с использованием специальных приборов. Лечение проводится под наблюдением окулиста в специализированных детских учреждениях или кабинетах охраны зрения детей.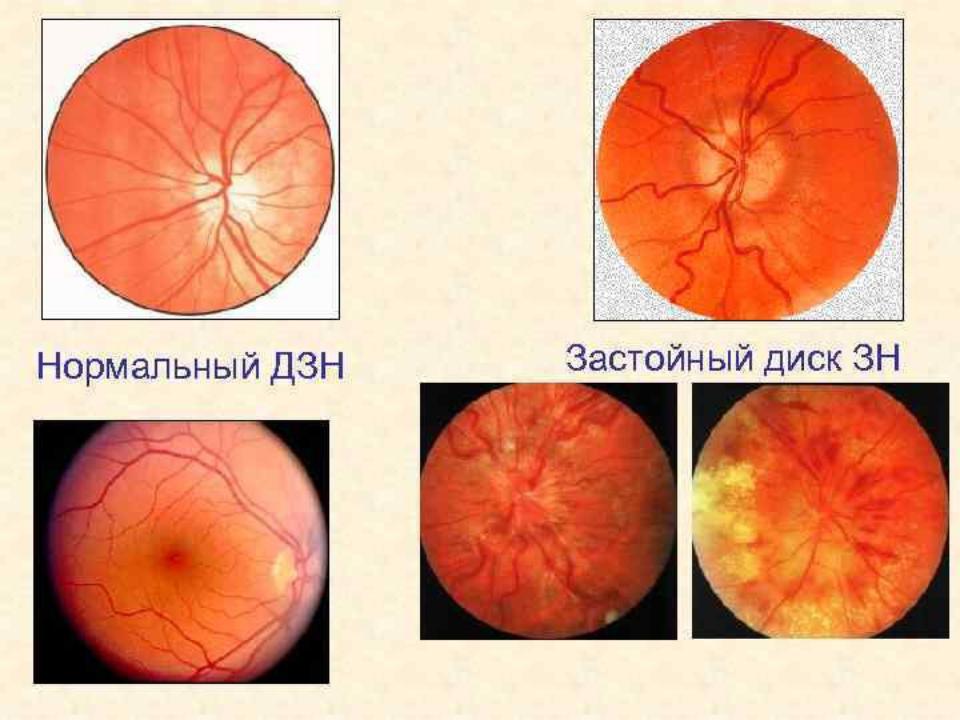
АСТИГМАТИЗМ. Неодинаковое преломление световых лучей в разных меридианах в одном глазу. В большинстве случаев астигматизм зависит от врожденной неправильной кривизны роговицы. Приобретенный астигматизм может появиться после заболеваний и травм глаза.
Симптомы. Низкая острота зрения, утомляемость при зрительной нагрузке. Сферические выпуклые и вогнутые стекла не улучшают зрение. Специальными методами исследования рефракции выявляется различная преломляющая способность вертикального и горизонтального меридианов роговицы.
Лечение. Назначаются очки с цилиндрическими или сфероцилиндрическими стеклами.
АККОМОДАЦИИ ПАРАЛИЧ. Причины: закапывания в глаз холинолитических средств (атропин, гоматропин, скополамин), заболевания центральной и периферической нервной системы, отравление колбасным и рыбным ядом; возникает также при дифтерии в период выздоровления.
Симптомы. Нарушение зрения на близком расстоянии, а у дальнозорких — и на дальнем расстоянии.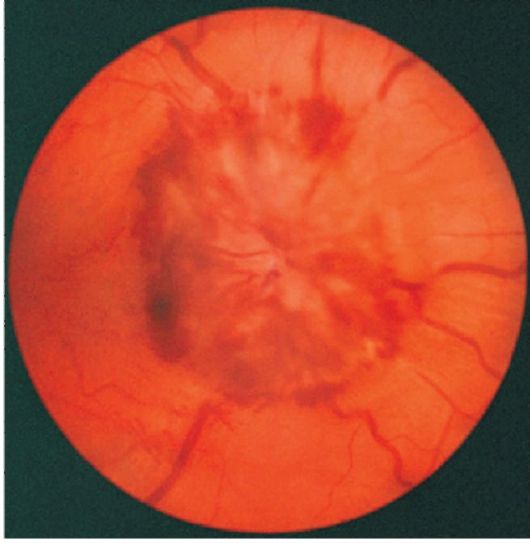 Зрачки могут быть расширены, не реагируют на свет.
Зрачки могут быть расширены, не реагируют на свет.
Лечение. После установления причины — лечение основного заболевания. Детям школьного возраста временно могут быть назначены очки +3 дптр для работы на близком расстоянии.
АККОМОДАЦИИ СПАЗМ. Патологическое состояние (спазм) ресничной мышцы, при котором возникают явления ложной близорукости. Причинами являются длительное напряжение аккомодации, действие на глаз очень яркого света.
Симптомы. Понижение остроты зрения при взгляде вдаль. При зрительной работе на близком расстоянии возникают быстрое утомление, боли в глазах, в области лба и висков.
Лечение. Проводится окулистом. Введение атропина с последующим исследованием рефракции и назначением очковой коррекции. Упражнения для укрепления ресничной мышцы.
Профилактика. Соблюдение гигиенических условий и правильного режима зрительной работы. Своевременное назначение очков.
АТРОФИЯ ЗРИТЕЛЬНОГО НЕРВА Развивается как следствие многих заболеваний, при которых имеются воспаление, отек, сдавление, повреждение, дегенерация волокон зрительного нерва или питающих его сосудов.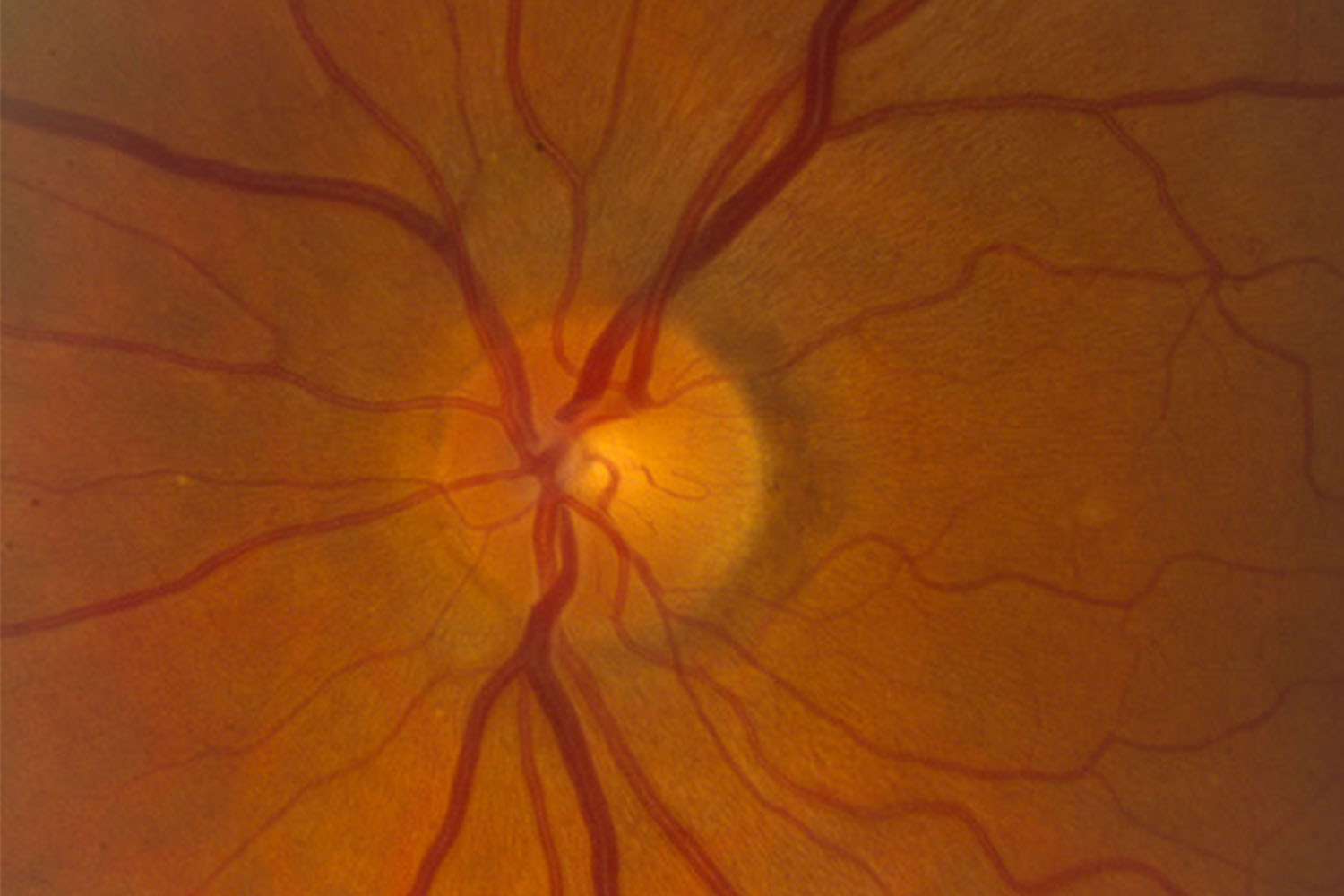
Симптомы. Снижение зрительных функций. При осмотре глазного дна выявляются побледнение диска зрительного нерва и резкое сужение сосудов. На высоте развития атрофии диск становится белым, иногда с сероватым или голубоватым оттенком.
Лечение. Сосудорасширяющие средства, ангио-протекторы, осмотерапия, витаминотерапия, нейрости-муляция.
АФАКИЯ. Отсутствие в глазу хрусталика после извлечения его при катаракте, реже — при ранении; возможна врожденная афакия.
Симптомы. Глубокая передняя камера, дрожание радужки, низкая острота зрения вдаль и вблизи. Зрение улучшается при использовании положительных очковых линз от +10 до +13 дптр.
Лечение. Коррекция очковыми линзами +10… + 13 дптр, контактные линзы (на роговицу), интрао-кулярные линзы (ИОЛ), кератофакия — операция по вставлению биологической линзы в слои роговицы.
БЛЕФАРИТ, Воспаление края век в виде простой, чешуйчатой или язвенной формы. Простой блефарит проявляется покраснением края век с пенистым отделяемым. Чешуйчатый блефарит — постоянно красные, утолщенные края век, кожа у корня ресниц покрыта мелкими сухими чешуйками, зуд. Язвенный блефарит — желтые гнойные корочки у корней ресниц. После удаления корочек на краях век остаются кровоточащие язвочки. В результате рубцевания отмечаются неправильный рост ресниц, прекращение их роста, заворот век.
Чешуйчатый блефарит — постоянно красные, утолщенные края век, кожа у корня ресниц покрыта мелкими сухими чешуйками, зуд. Язвенный блефарит — желтые гнойные корочки у корней ресниц. После удаления корочек на краях век остаются кровоточащие язвочки. В результате рубцевания отмечаются неправильный рост ресниц, прекращение их роста, заворот век.
Лечение. Устранение причины, вызывающей блефарит, регуляция деятельности желудочно-кишечного тракта, дегельментизация, мероприятия по общему оздоровлению организма. Местно: обезжиривание края век спиртом или спиртоэфирной смесью, массаж стеклянной палочкой с последующим смазыванием 1 % спиртовым раствором бриллиантового зеленого, систематические смазывания антибактериальными мазями, при отсутствии гнойных корочек — 0,5— 1 % гидрокортизоновой мазью.
БЛИЗОРУКОСТЬ (миопия). Несоразмерно сильная оптическая система глаза по отношению к размерам оси глаза. Параллельные лучи фокусируются перед сетчаткой, а на сетчатке изображение нечеткое.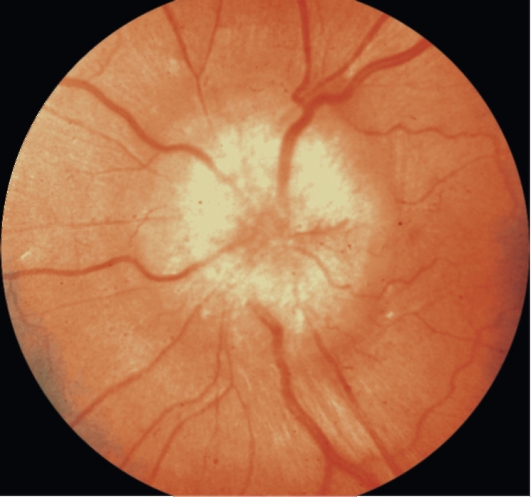 Плохое зрение вдаль, зрение вблизи хорошее. Развивается в период роста организма в школьные годы. Прогрес-сирование близорукости обычно заканчивается с завершением роста организма. Встречается злокачественная близорукость, которая увеличивается в течение всей жизни, при этом развиваются необратимые изменения в оболочках и средах глаза.
Плохое зрение вдаль, зрение вблизи хорошее. Развивается в период роста организма в школьные годы. Прогрес-сирование близорукости обычно заканчивается с завершением роста организма. Встречается злокачественная близорукость, которая увеличивается в течение всей жизни, при этом развиваются необратимые изменения в оболочках и средах глаза.
Коррекцию миопии осуществляют с помощью рассеивающих стекол. При назначении очков за основу принимают степень миопии, которую характеризует самое слабое минусовое стекло, дающее наилучшую остроту зрения. Во избежание применения минусовых стекол при ложной миопии рефракцию в детском и юношеском возрасте определяют в состоянии медикаментозной циклоплегии. При прогрессировании близорукости более чем на 1 дптр в год рекомендуются склероукрепляющие операции.
Профилактика. Устраняют ложную близорукость и предупреждают истинную. Рекомендуются общие меры по укреплению организма ребенка, ограничение зрительной нагрузки и правильное чередование труда и отдыха, своевременное применение склеро-пластических операций, систематические профилактические проверки остроты зрения.
ГЛАУКОМА ВРОЖДЕННАЯ. Заболевание, вызванное внутриутробной патологией. При этом нарушаются
пути оттока внутриглазной жидкости. Характеризуется повышением внутриглазного давления, растяжением оболочек глаза, атрофией и экскавацией диска зрительного нерва. Развивается гидрофталъм — растяжение и выпячивание глазного яблока.
Симптомы. Увеличение диаметра роговицы и ее помутнение, застойная инъекция сосудов глазного яблока; у детей старше 2 мес присоединяются светобоязнь, слезотечение. Повышение внутриглазного давления приводит к дальнейшему растяжению капсулы глаза, диаметр роговицы увеличивается до 16 мм и более, прогрессивно снижаются функции глаза вплоть до слепоты.
Лечение. Срочное хирургическое лечение, так как медикаментозное лечение неэффективно. При подозрении на врожденную глаукому ребенка необходимо срочно направить к окулисту.
ГЛАУКОМА ВТОРИЧНАЯ. Развивается в результате различных заболеваний глаз, блокирующих пути оттока внутриглазной жидкости.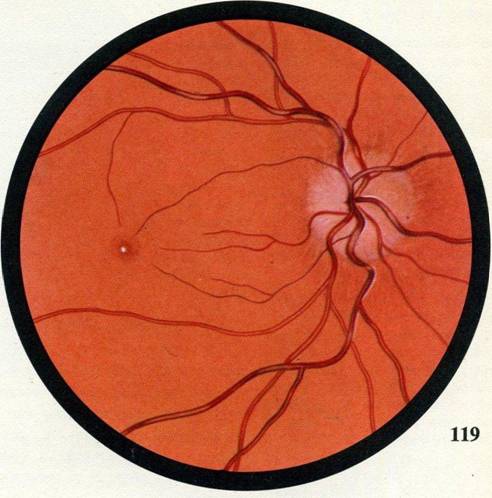 Повышение внутриглазного давления у детей до 3—5 лет приводит к растяжению глазного яблока, картине гидрофтальма. У более старших детей увеличения размеров глаза не наблюдается. Повышение давления ведет к атрофии зрительного нерва и слепоте.
Повышение внутриглазного давления у детей до 3—5 лет приводит к растяжению глазного яблока, картине гидрофтальма. У более старших детей увеличения размеров глаза не наблюдается. Повышение давления ведет к атрофии зрительного нерва и слепоте.
Лечение. Проводится окулистом. Необходима дегидратационная терапия (диакарб, 50 % раствор гли-церола, местно: 1 % водный раствор пилокарпина, акупрес — 0,25—0,5 % раствор) и др. При неэффективности медикаментозного лечения показано хирургическое вмешательство.
ДАКРИОАДЕНИТ ОСТРЫЙ. Воспаление слезной железы. Возникает чаще как осложнение гриппа, паротита, кори и других детских инфекций. Проявляется болью, гиперемией, инфильтрацией и отеком кожи в верхненаружном отделе орбиты. Глазная щель суживается. При оттягивании верхнего века видна увеличенная часть слезной железы. Иногда глазное яблоко смещается несколько книзу и кнутри, что вызывает двоение. Повышается температура тела, опухают околоушные железы.
Лечение.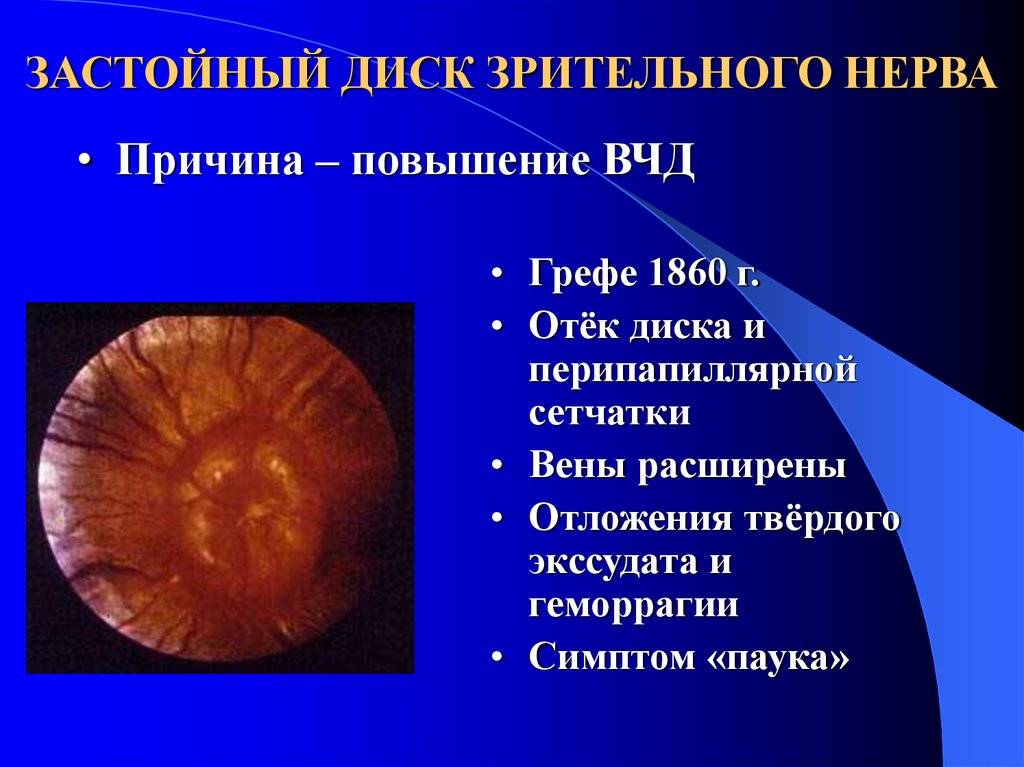 Внутрь: сульфаниламидные препараты, антибиотики; местно: тепло, УВЧ-терапия, антибиотики в виде парабульбарных инъекций.
Внутрь: сульфаниламидные препараты, антибиотики; местно: тепло, УВЧ-терапия, антибиотики в виде парабульбарных инъекций.
ДАКРИОЦИСТИТ НОВОРОЖДЕННЫХ. Воспаление слезного мешка. Причина — неполное раскрытие носослезного протока к моменту рождения. Проявляется слезостоянием, слизисто-гнойным отделяемым у внутреннего угла глаза. При надавливании на область слезного мешка из слезных точек выделяется гнойное содержимое.
Лечение. Массаж области слезного мешка в направлении сверху вниз для разрыва пленки и восстановления проходимости носослезного протока. Если проходимость не восстанавливается в течение недели, ребенка необходимо направить к окулисту для зондирования и промывания слезных путей.
ДАКРИОЦИСТИТ ХРОНИЧЕСКИЙ. Развивается при различных процессах в полости носа, приводящих к зарастанию или сужению носослезного протока. Может развиться вследствие нелеченого дакриоцистита новорожденных.
Симптомы. Постоянное слезотечение, усиливающееся на воздухе, гнойное отделяемое, покраснение конъюнктивы век и глазного яблока, более выраженное у внутреннего угла глаза.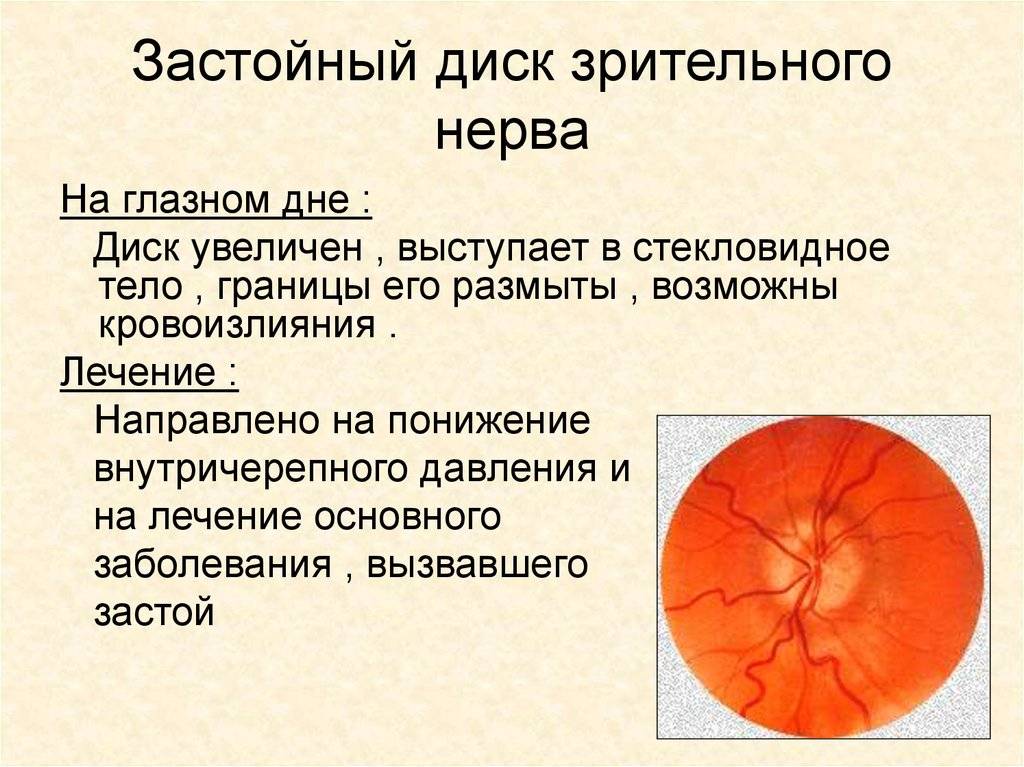 При надавливании на область слезного мешка из слезных точек выделяется гнойное или слизисто-гнойное содержимое.
При надавливании на область слезного мешка из слезных точек выделяется гнойное или слизисто-гнойное содержимое.
Лечение. Хирургическое — создают анастомоз между слезным мешком и полостью носа.
ДАЛЬНОЗОРКОСТЬ (гиперметропия). Несоразмерная, слабая оптическая система глаза по отношению к его длине. Почти все новорожденные дальнозорки. В результате роста глаза в течение первого десятилетия жизни у большинства детей формируется соразмерная рефракция — эмметропия. Однако у части детей вследствие задержки роста глаза дальнозоркость остается.
Симптомы. При слабой степени дальнозоркости (до 3 дптр) хорошее зрение вдаль и вблизи, при средней степени — утомление глаза при работе на близком расстоянии, при сильной (5—10 дптр) — плохое зрение вдаль и вблизи. Головные боли при зрительной работе на близком расстоянии. В связи с постоянным напряжением аккомодации стимулируется конвергенция, возникает несоответствие между ними, что может привести к развитию сходящегося косоглазия.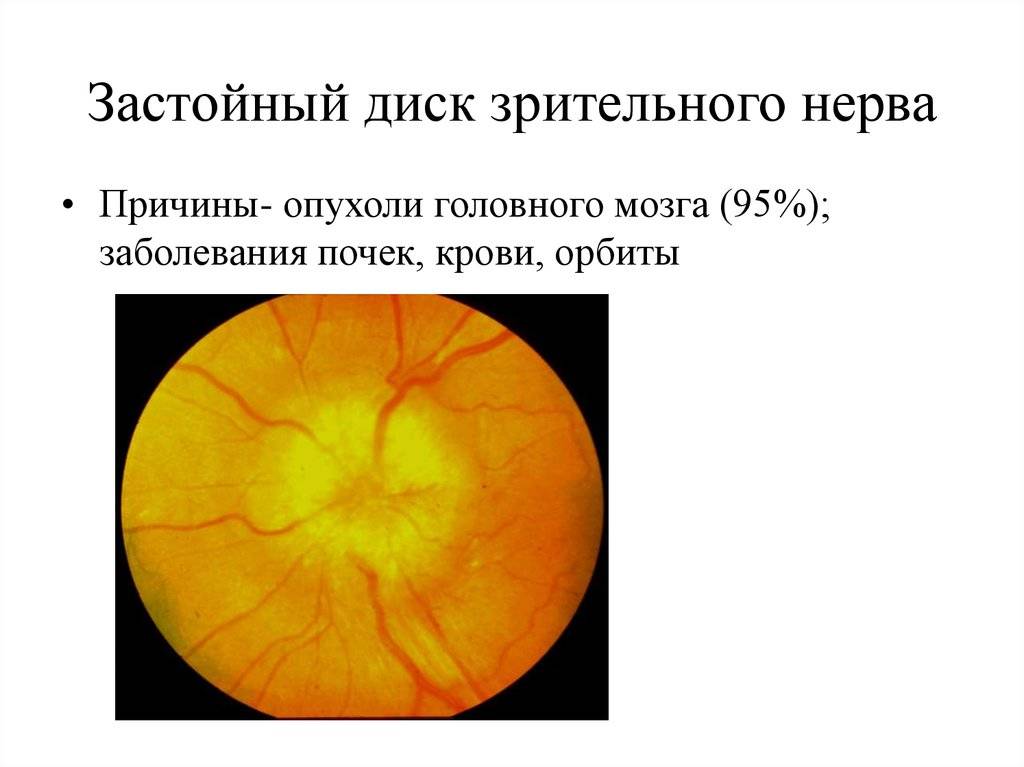
Лечение. После выключения аккомодации (ат-ропинизация) уточняют рефракцию и назначают собирательные линзы для постоянного ношения.
ЗАВОРОТ ВЕКА (врожденный, спастический). Аномалия положения века, при котором его свободный край на всем протяжении или частично обращен к глазному яблоку. Трение ресницы о роговицу вызывает ее раздражение, поверхностное воспаление.
Лечение. Незначительный спастический заворот устраняется оттягиванием века лейкопластырем, наложенным от края века к коже щеки. Стойкие спастические завороты устраняют хирургическим способом.
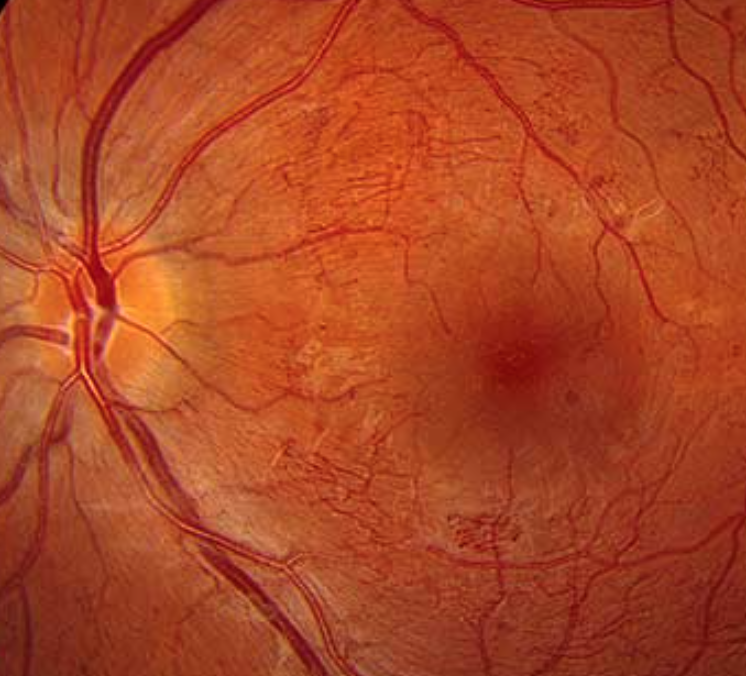
ЗАСТОЙНЫЙ СОСОК ЗРИТЕЛЬНОГО НЕРВА. Симптом повышенного внутричерепного давления от различных причин. Патологический процесс в орбите, нарушающий венозный отток, может привести к одностороннему застойному соску. Больные редко предъявляют жалобы, связанные с нарушением зрительных функций.
Диагноз. Устанавливается при исследовании глазного дна. Диск зрительного нерва увеличен и грибовидно выбухает в стекловидное тело. Сосуды сетчатки как бы взбираются на него, делая характерные изгибы. Цвет диска розовато-серый, границы его нечеткие. Вены резко расширены, артерии сужены. Длительное существование застойного диска приводит к снижению зрительных функций из-за сдавления нервных волокон.
Сосуды сетчатки как бы взбираются на него, делая характерные изгибы. Цвет диска розовато-серый, границы его нечеткие. Вены резко расширены, артерии сужены. Длительное существование застойного диска приводит к снижению зрительных функций из-за сдавления нервных волокон.
Лечение. Проводят лечение основного заболевания. После устранения причины, вызывающей явление застоя, офтальмоскопическая картина нормализуется в период от 2—3 нед до 1—2 мес.
ИНОРОДНЫЕ ТЕЛА РОГОВИЦЫ. Попадая в глаз, мелкие инородные тела или пристают к роговице, или внедряются в нее.
Симптомы. Ощущение засоренности глаз, слезотечение, светобоязнь, боль. Смешанная инъекция сосудов глазного яблока. На роговице — мелкое темное или серое образование, иногда с ободком помутнения вокруг.
Лечение. После закапывания в глаз 0,5—1 % раствора дикаина инородное тело, лежащее на поверхности, удаляют плотным влажным ватным тампоном. Если этим методом удалить не удается, то следует применить специальную иглу для удаления инородных тел (или инъекционную иглу). Инструмент подводят под соринку, вывихивают последнюю и удаляют. После этого необходимо закапать в глаз 30 % раствор сульфацил-натрия, заложить за нижнее веко 1 % синто-мициновую эмульсию или 5 % ксероформную мазь. Закапывание капель и закладывание мазей необходимо продолжать в течение 3—5 дней. Инородное тело, проникшее в глубокие слои роговицы, должен удалять окулист.
Инструмент подводят под соринку, вывихивают последнюю и удаляют. После этого необходимо закапать в глаз 30 % раствор сульфацил-натрия, заложить за нижнее веко 1 % синто-мициновую эмульсию или 5 % ксероформную мазь. Закапывание капель и закладывание мазей необходимо продолжать в течение 3—5 дней. Инородное тело, проникшее в глубокие слои роговицы, должен удалять окулист.
ИРИДОЦИКЛИТ. Воспаление переднего отдела сосудистой оболочки (радужка и ресничное тело). Основными причинами являются инфекционные заболевания, наличие гнойного очага в организме, тонзиллиты, кариозные зубы, ревматизм, неспецифический полиартрит. Ввиду общности кровоснабжения радужки и цилиарного тела изолированные воспалительные процессы встречаются редко.
Симптомы. Для воспаления радужной оболочки характерны светобоязнь, слезотечение. У детей старшего возраста возможны боли в глазу. Перикорнеаль-ная инъекция сосудов глазного яблока. Изменяется цвет радужки, рисунок ее стушеван вследствие отека и инфильтрации, зрачок узкий, реакция его на свет вялая. Вследствие образования спаек радужки с хрусталиком форма зрачка становится неправильной.
Вследствие образования спаек радужки с хрусталиком форма зрачка становится неправильной.
О воспалении ресничного тела можно судить по косвенным признакам: снижение зрения вследствие экссудации и помутнения стекловидного тела, снижение внутриглазного давления. Болезненность при пальпации глазного яблока соответственно зоне ресничного тела, выраженная у взрослых, у детей может отсутствовать.
Лечение. Общее лечение проводится соответственно этиологии иридоциклита. До уточнения этиологии необходима антибактериальная и неспецифическая противовоспалительная терапия (антибиотики, сульфаниламиды, бутадиен, индометацин). Местно: средства, расширяющие зрачок (1 % раствор атропина, 0,1 % раствор скополамина, 1 % раствор гоматропина, 0,1 % раствор адреналина).
Иридоциклит симпатический. Хронический иридо-циклит, возникающий в неповрежденном глазу при наличии проникающего ранения другого глаза, осложненного травматическим иридоциклитом. Заболевание
развивается не ранее чем через 2 нед после ранения.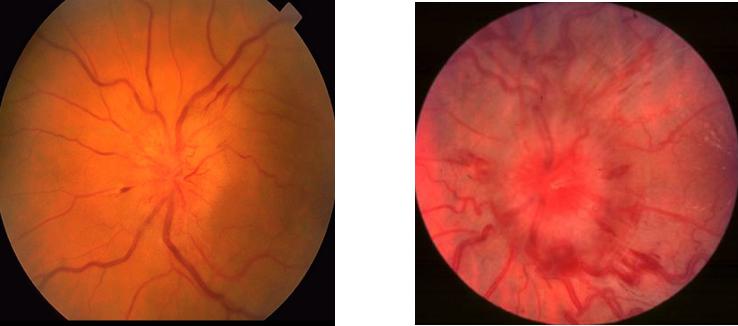 Появляются преципитаты на роговице, экссудат в передней камере и стекловидном теле, задние синехии, заращение зрачка. При неблагоприятном течении развивается субатрофия или даже атрофия глазного яблока, слепота.
Появляются преципитаты на роговице, экссудат в передней камере и стекловидном теле, задние синехии, заращение зрачка. При неблагоприятном течении развивается субатрофия или даже атрофия глазного яблока, слепота.
Лечение. Проводится окулистом. Назначают кортикостероиды, инъекции антибиотиков внутримышечно и под конъюнктиву, десенсибилизирующие средства, местно — инсталляции мидриатиков.
Профилактика. Своевременное удаление травмированного глаза с явлениями вяло текущего иридоциклита, не поддающегося лечению.
КАТАРАКТА. Помутнение хрусталика. Различают врожденные катаракты и приобретенные.
Диагноз. Ставится на основании осмотра области зрачка, предварительно расширенного с помощью лекарственных средств. Серый цвет области зрачка различной интенсивности и отсутствие красного свечения зрачка при исследовании в проходящем свете указывают на помутнение хрусталика. Субъективным симптомом является понижение зрения, степень снижения зависит от места расположения помутнения и интенсивности его.
Катаракты врожденные часто бывают двусторонними, иногда в комбинации с другими пороками развития глаза; осложняются косоглазием, нистагмом, амблио-пией. Могут быть наследственными или возникать в результате внутриутробной патологии.
Катаракты последовательные развиваются в результате заболевания всего организма (диабет, тетания и др.) или местных процессов (увеит, травмы и др.). Воздействие на хрусталик вредных агентов, рентгеновского, инфракрасного излучения, электрического тока также может привести к развитию катаракты.
Лечение. Хирургическое лечение показано при значительном снижении остроты зрения. Полное помутнение хрусталика при врожденной катаракте является показанием к хирургическому лечению в возрасте до 6 мес с последующей коррекцией (см. Афакия).
КЕРАТИТ. Воспаление роговицы. Проявляется светобоязнью, слезотечением, блефароспазмом. Сопровождается инъекцией сосудов вокруг роговицы, нарушается прозрачность роговицы — помутнения серого или желтовато-серого цвета, различные по форме, величине и глубине расположения.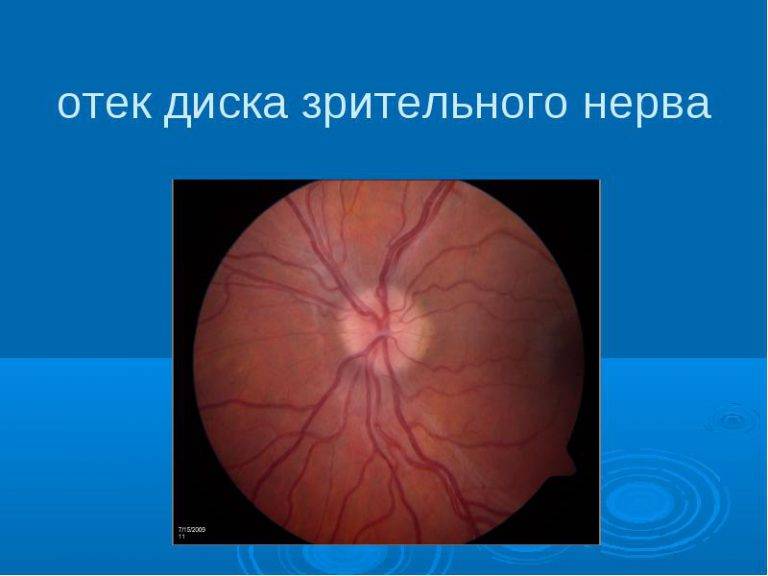 В зависимости от этиологии выделяют кератиты бактериальные, вирусные, токсико-аллергические, грибковые и дистрофические.
В зависимости от этиологии выделяют кератиты бактериальные, вирусные, токсико-аллергические, грибковые и дистрофические.
Особенностью кератитов бактериальных является желтовато-серый инфильтрат, который быстро изъязвляется, осложняется гнойным иридоциклитом, возможно гнойное расплавление роговицы.
Лечение. Частые закапывания 30 % раствора сульфацил-натрия и антибиотиков широкого спектра действия (0,25 % раствор левомицетина), закладывание мазей, эмульсий с антибиотиками (1 % синтомицино-вая эмульсия), софрадекс.
Кератит герпетический является характерным представителем вирусных кератитов. Особенностями его клинической картины являются серовато-белые очажки округлой, древовидной или ландкартообразной формы; чувствительность роговицы снижена. Герпетические кератиты протекают длительно, с рецидивами. Особенно тяжелое течение наблюдается у детей до 5 лет при нарушениях гуморального и клеточного иммунитета. Течение длительное — от 3—4 нед до 2 мес.
Лечение. Комплексное. Противовирусные средства: офтан-ИДУ, керецид, виролекс, зовиракс, мазь бонафтон, частые закапывания в глаз интерферона. Целесообразно сочетать воздействие на вирус с применением иммуномодуляторов (левамизол, дибазол и др.).
Кератит токсико-амергический (туберкулезно-аллергический, фликтенулезный). В поверхностных слоях роговицы, чаще в области лимба, появляются небольшие, округлой формы беловато-желтые инфильтраты — фликтены, возвышающиеся над поверхностью роговицы. Образование фликтен — это специфическая реакция роговицы на поступление продуктов распада ми-кобактерий туберкулеза. Количество и величина фликтен, так же как и их расположение, могут быть различными. К фликтене подходит пучок поверхностных сосудов. Появление фликтен сопровождается резким раздражением, дети прячутся от света, веки сжаты, у наружного угла глаза — болезненные трещины, веки отечны. Течение отличается разнообразием. Редко они рассасываются, не оставляя следа. Чаще изъязвляются с присоединением вторичной инфекции и постепенным замещением соединительной тканью, формированием рубца.
Чаще изъязвляются с присоединением вторичной инфекции и постепенным замещением соединительной тканью, формированием рубца.
Лечение. Общее лечение направлено на гипо-сенсибилизацию и укрепление организма ребенка. Местно: 30 % раствор сульфацил-натрия, 1 % раствор гидрокортизона или 0,1 % раствор дексаметазона, софра-декс, 1 % раствор атропина.
Кератит грибковый вызывается различными видами грибов, обитающих в конъюнктиве и слезных путях. Развивается обычно после повреждения роговичного эпителия инородными телами. На месте эрозии появляется серовато-белый очаг с крошковидной рыхлой поверхностью, окружен желтоватым окаймлением. Глубокие слои роговицы расслаиваются. Процесс распространяется по радиальным линиям на соседние участки. Заболевание длится неделями. Постепенно формируется обширное бельмо. Субъективные ощущения обычно слабо выражены.
Диагноз. Может быть подтвержден данными микроскопического исследования.
Лечение. Амфотерицин В в каплях или в виде парабульбарных инъекций, нистатин внутрь и в виде глазных капель. Хороший лечебный эффект дают криоаппликации и «туширование» язвы 5 % спиртовым раствором йода, диатермо- или гальванокаутером.
Хороший лечебный эффект дают криоаппликации и «туширование» язвы 5 % спиртовым раствором йода, диатермо- или гальванокаутером.
Кератиты дистрофические протекают без явлений светобоязни, слезотечения; раздражение глаза незначительное и не соответствует тяжести роговичных проявлений. Процесс начинается с помутнения и отека поверхностных слоев, повреждения и слущивания эпителия. При присоединении инфекции кератит приобретает гнойный характер.
Лечение. Направлено на улучшение трофики. Внутримышечно вводят АТФ. Местно: 0,01 % раствор цитраля, 0,02 % раствор рибофлавина, хинина гидрохлорид, 30 % раствор сульфацил-натрия.
КОНЪЮНКТИВИТ. Воспаление слизистой оболочки глаза. Чаще вызывается бактериальной и вирусной флорой и протекает обычно как острое заболевание.
Клиническая картина. Жалобы на остро развившееся чувство засоренности глаза, жжения, зуда. Резкое покраснение глаза, усиливающееся к периферии. В области нижнего свода — слизисто-гнойное отделяемое; конъюнктива век и глазного яблока отечна. Возможны мелкие кровоизлияния под конъюнктиву.
Возможны мелкие кровоизлияния под конъюнктиву.
Лечение. Промывание глаз 2 % раствором борной кислоты или слабо-розовым раствором (1 : 5000) перманганата калия с последующим закапыванием 30 % раствора сульфацил-натрия, 0,25 % раствора ле-вомицетина. На ночь за нижнее веко закладывать 1 % синтомициновую эмульсию.
Конъюнктивит фликтенулезный (скрофулезный). Относится к туберкулезно-аллергическим заболеваниям глаз. Чаще наблюдается у детей, страдающих туберкулезом шейных и бронхиальных лимфатических желез. На конъюнктиве или на лимбе появляются отдельные или множественные воспалительные узелки желтовато-розового цвета. Появление их на лимбе сопровождается сильной светобоязнью, слезотечением и блефа-роспазмом. Конъюнктива вокруг узелка гиперемиро-вана, с расширенной локальной сетью сосудов.
Конъюнктивит весенний. Наблюдается преимущественно у мальчиков, продолжается несколько лет, проявляется весной и летом и связан с повышением чувствительности организма к ультрафиолетовым лучам.
На конъюнктиве хряща, преимущественно верхнего века, появляются крупные плотные сосочки бледно-розового цвета. Такие же изменения возможны в области лимба, при этом отмечаются светобоязнь и сильный зуд.
Лечение. Десенсибилизирующее, общее и местное (хлорид кальция, димедрол, кортизон). Весной и летом рекомендуется ношение солнцезащитных очков.
Конъюнктивит гонорейный (гонобленнорея). У новорожденных заболевание возникает на 2—3-й день после рождения. Заражение происходит через родовые пути матери, больной гонореей.
Симптомы. Веки сильно опухают, становятся плотными. Конъюнктива резко гиперемирована, отечна, кровоточит. Отделяемое скудное, серозно-кровя-нистое. Через 3—4 дня веки становятся мягкими, появляется обильное гнойное отделяемое желто-зеленого цвета (при бактериологическом исследовании в мазках обнаруживается гонококк). Конъюнктива глазного яблока резко отечна. Возможна в этот период мацерация эпителия роговицы с возникновением тяжелых язв. Через 7—10 дней количество гноя и отек конъюнктивы уменьшаются, на конъюнктиве образуются складки и сосочки.
Через 7—10 дней количество гноя и отек конъюнктивы уменьшаются, на конъюнктиве образуются складки и сосочки.
Гонобленнорея детей имеет аналогичную симптоматику, заражение происходит от больной матери при несоблюдении правил личной гигиены.
Лечение. Общее лечение направлено на гипо-сенсибилизацию и укрепление организма, назначают большие дозы антибиотиков и сульфаниламидных препаратов. Местное лечение: гной постоянно удаляют с конъюнктивы ватным тампоном, смоченным раствором 1 : 5000 перманганата калия. В глаза закапывают 1 % раствор гидрокортизона или 0,1 % раствор дексамета-зона, 30 % раствор сульфацил-натрия. Проводят электрофорез 3 % раствора хлорида кальция.
Профилактика. У новорожденных проводится по методу Матвеева—Креде: сразу после рождения в конъюнктивальный мешок закапывают 2 % раствор нитрата серебра; применяется также 30 % раствор суль-фацил-натрия, который закапывают 3 раза в течение часа.
КОСОГЛАЗИЕ. Отклонение одной из зрительных осей от совместной точки фиксации с нарушением бинокулярного зрения.
Косоглазие бывает двух видов — содружественное и паралитическое. Отличительными признаками паралитического косоглазия являются отсутствие подвижности глазного яблока в сторону парализованной мышцы, двоение. Лечение проводит невропатолог. Возможно в дальнейшем оперативное вмешательство на мышцах.
Косоглазие содружественное развивается чаще в случае, если острота зрения одного глаза значительно ниже остроты зрения другого глаза вследствие аномалии рефракции или нарушения прозрачности преломляющих сред глаза, а также вследствие заболевания сетчатки и зрительного нерва. При дальнозоркости и близорукости отмечается несоответствие акта аккомодации и конвергенции, что приводит к отклонению одного из глаз в ту или другую сторону. Различают сходящееся косоглазие, которое развивается у детей 3—4 лет, как правило, с гиперметропической рефракцией и астигматизмом; расходящееся косоглазие появляется в школьном возрасте, когда начинает развиваться близорукость. Реже наблюдается косоглазие с вертикальным отклонением. Может косить постоянно один глаз — монолатеральное косоглазие или косят оба глаза — альтернирующее косоглазие. Монолатеральное косоглазие часто осложняется амблиопией (см.).
Может косить постоянно один глаз — монолатеральное косоглазие или косят оба глаза — альтернирующее косоглазие. Монолатеральное косоглазие часто осложняется амблиопией (см.).
Лечение. Направлено на восстановление бинокулярного зрения. Иногда оно восстанавливается при постоянном ношении очков, исправляющих аметропию — аккомодационное косоглазие. При низком зрении одного из глаз проводится лечение амблиопии (см.). При отсутствии амблиопии показаны ортопти-ческие упражнения на соответствующих приборах, направленные на развитие бинокулярных связей. Если эти методы лечения не устраняют косоглазия, показано хирургическое лечение, которое целесообразно проводить в возрасте 4—5 лет. После операции продолжают ортоптические упражнения в специальных кабинетах охраны зрения детей или специализированных детских учреждениях:
Профилактика. У детей раннего возраста, до 1,5 лет, выявляют аномалии рефракции, назначают очки для постоянного ношения, диспансерное наблюдение. Строгое соблюдение гигиены зрения.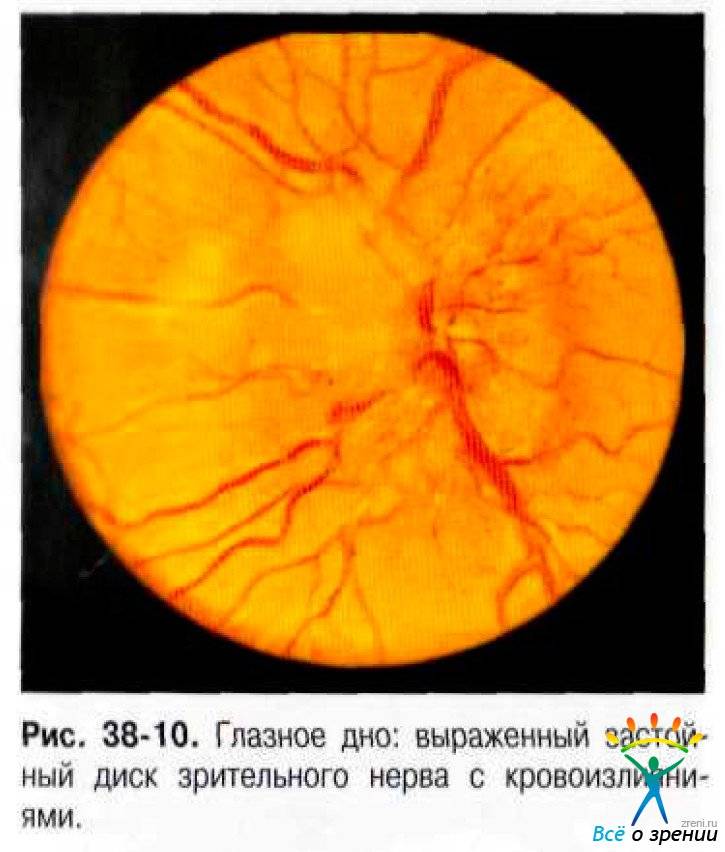
ЛАГОФТАЛЬМ (заячий глаз). Неполное смыкание век. Частая причина — паралич лицевого нерва, опухоли орбиты и др. Отсутствие рефлекторного смыкания век приводит к высыханию роговицы и конъюнктивы с развитием в них дистрофического и воспалительного процессов. Наблюдается упорное слезотечение.
Лечение. Проводят лечение основного заболевания. В конъюнктивальный мешок закладывают 1 % синтомициновую эмульсию, закапывают масляные капли, 30 % раствор сульфацил-натрия. При стойком паралитическом лагофтальме показано полное или частичное сшивание век.
МЕЙБОМИТ. Острое гнойное воспаление желез хряща век (мейбомиевых желез). Веко гиперемировано, отечное, болезненное. Гнойный очаг виден со стороны конъюнктивы, прорыв гноя происходит через конъюнктиву или через выводные протоки железы.
Лечение. Сухое тепло, УВЧ-терапия, закладывание за веко 1 % желтой ртутной мази, закапывание 30 % раствора сульфацил-натрия, 0,25 % раствора ле-вомицетина. При недостаточной эффективности консервативного лечения гнойник вскрывают со стороны конъюнктивы.
При недостаточной эффективности консервативного лечения гнойник вскрывают со стороны конъюнктивы.
НЕВРИТ ЗРИТЕЛЬНОГО НЕРВА. Воспалительное заболевание зрительного нерва. Развивается при острых и хронических инфекционных заболеваниях, воспалительных заболеваниях головного мозга и его оболочек, синуситах, отитах, заболеваниях глазного яблока, диабете, болезнях крови и др. Чаще резко снижается острота зрения, возможна болезненность при движении глазных яблок. Офтальмоскопическая картина неврита характеризуется гиперемией диска зрительного нерва, стушеванностью его границ, умеренным расширением артерий и извитостью вен. Легкие формы неврита под влиянием лечения быстро разрешаются: диск приобретает нормальный вид, зрительные функции восстанавливаются. При тяжелом течении процесс заканчивается вторичной атрофией зрительного нерва, что сопровождается стойким резким снижением остроты и сужением поля зрения.
Лечение. Проводится окулистом и невропатологом.
ОЖОГИ ГЛАЗ ТЕРМИЧЕСКИЕ. Вызываются воспламеняющимися горючими веществами, кипятком, кипящим маслом и др. При легких ожогах конъюнктива несколько гиперемирована, отечна. При тяжелых ожогах может быть некроз конъюнктивы с обнажением склеры. При ожогах роговицы наблюдаются светобоязнь, слезотечение и блефароспазм, слущивание эпителия, различной степени помутнение роговицы в зависимости от глубины поражения.
Вызываются воспламеняющимися горючими веществами, кипятком, кипящим маслом и др. При легких ожогах конъюнктива несколько гиперемирована, отечна. При тяжелых ожогах может быть некроз конъюнктивы с обнажением склеры. При ожогах роговицы наблюдаются светобоязнь, слезотечение и блефароспазм, слущивание эпителия, различной степени помутнение роговицы в зависимости от глубины поражения.
Лечение. В глаз закапывают 30 % раствор сульфацил-натрия, различные масляные капли (масло шиповника, облепиховое масло, ретинол). При тяжелых ожогах вводят под конъюнктиву аутокровь с антибиотиками, 1 % раствором аскорбиновой кислоты.
ОЖОГИ ГЛАЗ ХИМИЧЕСКИЕ. Вызываются действием кислот или щелочей. Щелочные ожоги опасны и протекают тяжелей, так как щелочь разжижает белки и проникает вглубь, оказывая разрушающее действие в течение нескольких дней.
Лечение. Первая помощь заключается в быстрейшем обильном промывании глаз струей воды и удалении всех частиц химического вещества. Затем закапывают 30 % раствор сульфацил- натрия и масляные капли. Ребенок должен быть направлен к окулисту.
Затем закапывают 30 % раствор сульфацил- натрия и масляные капли. Ребенок должен быть направлен к окулисту.
ОТЕК КВИНКЕ (ангионевротический отек). Характеризуется внезапным появлением и таким же быстрым исчезновением. Отек, как правило, односторонний, не сопровождается никакими субъективными ощущениями, развивается чаще на верхнем веке. В основе лежит аллергическая реакция. Аллергенами могут быть пищевые продукты, некоторые цветы и другие специфические или неспецифические раздражители, а также некоторые лекарственные и косметические средства.
Лечение. Устраняют основную причину. При аллергическом отеке назначают внутрь и парентерально десенсибилизирующие препараты. Местно применяют стероидные препараты в виде глазных капель и мазей.
ПТОЗ. Опущение верхнего века. Бывает частичным и полным, односторонним и двусторонним, врожденным и приобретенным. Птоз может зависеть от недостаточного развития или отсутствия поднимающей верхнее веко мышцы, поражения глазодвигательного или шейного симпатического нерва, а также может быть следствием поражения мышцы при травме глаза.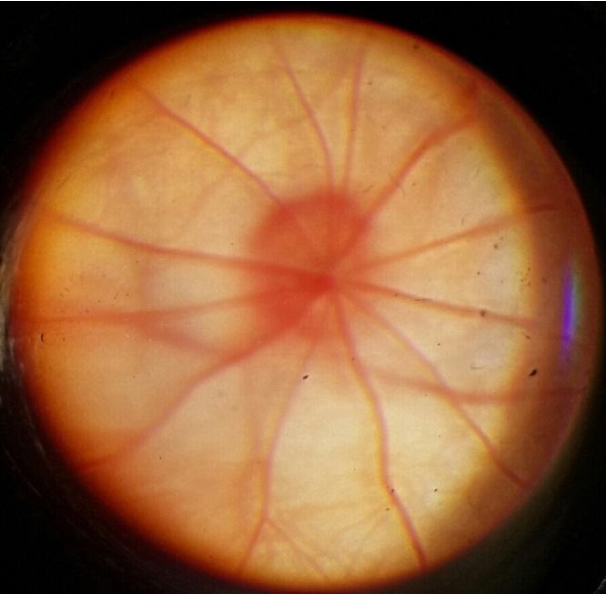 Прикрытие веком роговицы нарушает зрительные функции — развивается амблиопия (см.).
Прикрытие веком роговицы нарушает зрительные функции — развивается амблиопия (см.).
Лечение. Устранение причины птоза. При врожденном птозе и приобретенном, не поддающемся лечению, показано хирургическое лечение.
РЕТИНОБЛАСТОМА Злокачественное новообразование сетчатки, может быть двусторонним. Возникает у детей в раннем возрасте — до 2—4 лет. Начало заболевания незаметное, диагностируется только при офтальмоскопии. В развитой стадии появляется свечение зрачка — амавротический кошачий глаз; в дальнейшем отмечаются повышение внутриглазного давления, буф-тальм, прорастание опухоли в оболочки глаза и орбиту, полость черепа, метастазирование в лимфатические узлы, кости, мозг, печень и другие органы.
Лечение. Возможно ранняя энуклеация глазного яблока с последующей лучевой и химиотерапией. При двустороннем процессе для сохранения второго глаза применяются рентгено- и химиотерапия, фотокоагуляция.
В профилактике тяжелых исходов ретинобластомы решающее значение имеет раннее выявление опухоли при профилактических осмотрах органа зрения у детей первого года жизни.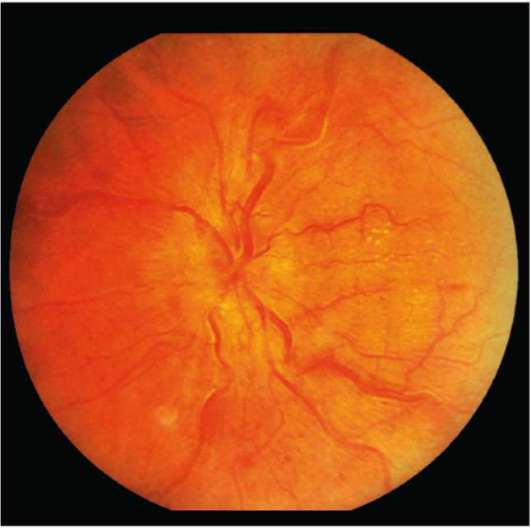
САРКОМА ГЛАЗНИЦЫ. Чаще круглоклеточная. Проявляется односторонним экзофтальмом и смещением глазного яблока. Процесс быстро прогрессирует, ограничивается подвижность глазного яблока, развиваются отек и гиперемия век и конъюнктивы.
Лечение. Хирургическое.
СКЛЕРИТ. Воспалительный процесс в склере и эписклеральной ткани. Возникает чаще на фоне туберкулеза, ревматизма, гриппа, заболеваний верхних дыхательных путей. Проявляется плотным болезненным инфильтратом, сопровождающимся глубокой или общей гиперемией с синюшным оттенком.
Лечение. Общее лечение: антибактериальная, противовоспалительная, десенсибилизирующая терапия; местно — 1 % гидрокортизоновая мазь, 1 % раствор атропина.
ТРАВМЫ ГЛАЗА И ЕГО ПРИДАТКОВ. По характеру повреждения необходимо различать ранения и тупые травмы глаза и его придатков. При ранениях век и глазного яблока необходимо установить глубину раны. Ранения век могут быть сквозные и несквозные, с повреждением или без повреждения слезных канальцев. Ранения глазного яблока могут быть непроникающими и проникающими — повреждение всех слоев капсулы глаза. Обязательно углубленное обследование с целью выявления инородных тел.
Ранения глазного яблока могут быть непроникающими и проникающими — повреждение всех слоев капсулы глаза. Обязательно углубленное обследование с целью выявления инородных тел.
Лечение. Первая помощь: инсталляция в конъ-юнктивальную полость дезинфицирующих средств (30 % раствор сульфацил-натрия, 0,25 % раствор ле-вомицетина и др.), удаление инородных тел из конъ-юнктивальной полости, введение столбнячного анатоксина, бинокулярная повязка.
Хирургическая обработка должна осуществляться в условиях специализированного глазного отделения: удаление внутриглазных инородных тел и реконструкцию поврежденных структур необходимо выполнять по возможности одномоментно. Последующее лечение направлено на профилактику развития инфекции: общая и местная антибактериальная (антибиотики, сульфаниламиды), противовоспалительная (бутадион, индометацин и др.), десенсибилизирующая (димедрол, гидрокортизон, дексаметазон и др.), общеукрепляющая терапия.
Тупая травма глаза, конггузия.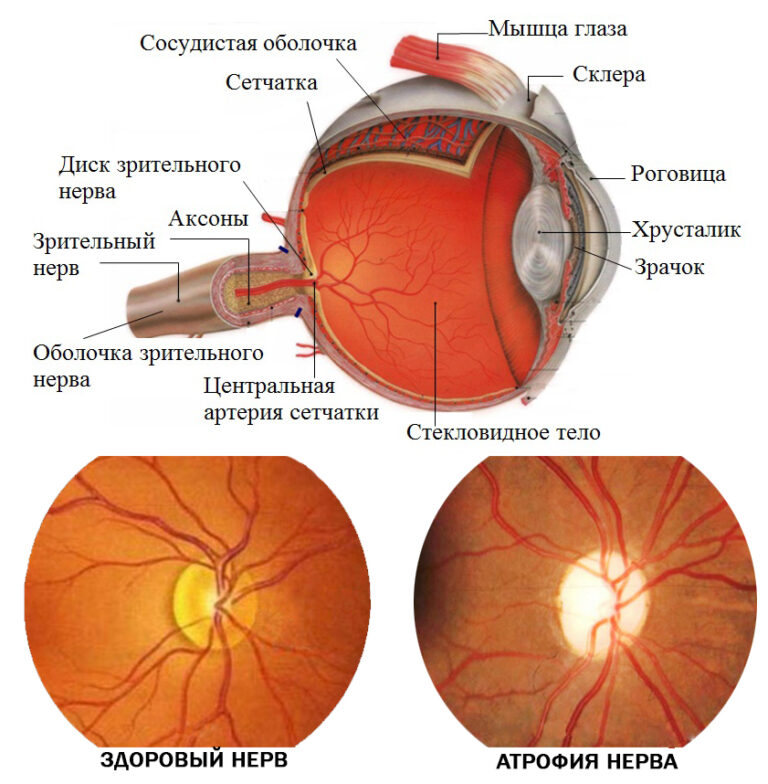 Признаками тупой травмы могут быть кровоизлияния, отек, разрывы тканей. Гематомы век, которые возникают спустя несколько часов или даже дней после травмы (симптом очков), могут свидетельствовать о переломе костей основания черепа. Подкожная эмфизема указывает на повреждение стенок орбиты и проникновение воздуха из придаточных пазух носа. При контузиях глазного яблока повреждаются в той или иной степени все его оболочки и структуры. В зависимости от степени их повреждения и состояния зрительных функций определяют тяжесть травмы.
Признаками тупой травмы могут быть кровоизлияния, отек, разрывы тканей. Гематомы век, которые возникают спустя несколько часов или даже дней после травмы (симптом очков), могут свидетельствовать о переломе костей основания черепа. Подкожная эмфизема указывает на повреждение стенок орбиты и проникновение воздуха из придаточных пазух носа. При контузиях глазного яблока повреждаются в той или иной степени все его оболочки и структуры. В зависимости от степени их повреждения и состояния зрительных функций определяют тяжесть травмы.
Лечение. Первая помощь: холод на область глаза, кровоостанавливающая (викасол, дицинон), дегидратационная (диакарб, мочевина, 20 % раствор глюкозы), сосудоукрепляющая (аскорутин, 10 % раствор
хлорида кальция) терапия. В последующем — рассасывающая и симптоматическая терапия. При снижении зрения — обследование и лечение у окулиста.
ТРАХОМА. Хронический инфекционный керато-конъюнктивит, сопровождающийся диффузной воспалительной инфильтрацией подслизистой ткани с образованием фолликулов (трахоматозных зерен) с исходом в рубцевание.
Возбудителем трахомы является хламидия трахомы.
Клиническая картина. Инкубационный период 7—14 дней. Начало заболевания незаметное, реже острое, с явлениями конъюнктивита, гиперемией и инфильтрацией верхней переходной складки. С развитием процесса инфильтрация и количество фолликулов увеличиваются. Процесс распространяется на хрящ, верхнее веко становится тяжелым, опускается — развивается трахоматозный птоз. В дальнейшем процесс распространяется на конъюнктиву глазного яблока, которая утолщается, мутнеет; возможны образование фолликулов на полулунной складке, папиллярная гиперплазия. Все эти изменения характерны для I стадии трахомы. Во II стадии наблюдаются распад фолликулов, замещение их соединительной тканью — образование рубцов; в III стадии — распространенное рубцевание конъюнктивы при наличии в ней остаточных явлений воспалительной инфильтрации и фолликулов. Четвертая стадия — законченное рубцевание конъюнктивы без воспалительных явлений, клиническое выздоровление.
Характерным для трахомы является трахоматозный паннус — поверхностное диффузное сосудистое воспаление роговицы. Процесс начинается с появления инфильтратов у верхнего края роговицы, в которые врастают конъюнктивальные сосуды; процесс распространяется вниз, доходит до центра роговицы, может захватить всю роговицу. Исход с многообразными последствиями в результате рубцевания слизистой оболочки: симблефарон — сращение конъюнктивы века с конъюнктивой глазного яблока, трихиаз — неправильный рост ресниц, заворот век, искривление хряща.
Диагноз. Ставится на основании клинической картины и выявления специфических внутриэпители-альных включений в соскобах с конъюнктивы.
Лечение. При трахоме I, II и III стадий 1 % тетрациклиновую мазь закладывают за веки 4—5 раз в день в течение 2—3 мес. При переходе III стадии в IV мазь закладывают 2 раза в день. Мазь 1 % дибио-мициновую закладывают за веки 1 раз в сутки на ночь в течение нескольких месяцев. В упорных случаях местное медикаментозное лечение сочетается с применением сульфаниламидных препаратов в возрастных дозах 4 раза в день в течение недели. Если фолликулы не имеют тенденции к обратному развитию, то медикаментозная терапия сочетается с выдавливанием трахоматозных фолликулов, которое проводится через 2— 3 нед после начала лечения.
Если фолликулы не имеют тенденции к обратному развитию, то медикаментозная терапия сочетается с выдавливанием трахоматозных фолликулов, которое проводится через 2— 3 нед после начала лечения.
ФЛЕГМОНА ГЛАЗНИЦЫ. Диффузное гнойное воспаление орбитальной подкожной клетчатки с последующими явлениями некроза.
Клиническая картина. Возникает остро, развивается бурно, в течение нескольких часов: появляется сильная головная боль, высокая температура тела, озноб, замедляется пульс; могут присоединиться мозговые явления.
Веки резко отечны, гиперемированы, раскрыть их не удается даже при большом усилии. Конъюнктива отечна и может ущемляться между веками. Глаз резко выступает вперед, его подвижность ограничена или полностью утрачена. Зрение значительно снижено из за вовлечения в процесс зрительного нерва. Возможны невриты, застойные диски, тромбоз центральной вены сетчатки с последующей атрофией диска зрительного нерва.
Лечение. Показано широкое вскрытие глазницы по нижненаружному краю на глубину 4 см. В разрез вводят турунду, смоченную антибиотиками или гипертоническим раствором натрия хлорида, которую ежедневно меняют. Внутрь, внутримышечно, а в тяжелых случаях внутривенно и внутриартериально вводят антибиотики широкого спектра действия в больших дозах, сульфаниламиды.
В разрез вводят турунду, смоченную антибиотиками или гипертоническим раствором натрия хлорида, которую ежедневно меняют. Внутрь, внутримышечно, а в тяжелых случаях внутривенно и внутриартериально вводят антибиотики широкого спектра действия в больших дозах, сульфаниламиды.
ФЛЕГМОНА СЛЕЗНОГО МЕШКА (острый дакриоцистит). Чаще возникает в результате обострения хронического дакриоцистита.
Клиническая картина. В области слезного мешка появляются гиперемия, отек и резкая болезненность. Отек распространяется на веки, прилежащие участки носа и щеки. Флегмона сопровождается повышением температуры тела, головной болью, общим недомоганием. Через несколько дней инфильтрат размягчается, в центре формируется абсцесс.
Лечение. В разгар воспаления назначают общее лечение с применением антибактериальных средств. Местное лечение: сухое тепло, УВЧ-терапия, кварцевое облучение. При формировании абсцесса производят его вскрытие с дренированием и промыванием антибиотиками.
ХАЛАЗИОН. Хроническое пролиферативное воспаление хряща века вокруг мейбомиевых желез. Представляет собой плотное образование различной величины, не спаянное с неизмененной кожей. Конъюнктива в области халазиона гиперемирована, утолщена.
Лечение. Инъекции 1 % суспензии гидрокортизона в толщу века; 1 % желтая ртутная мазь в течение 2 нед. При неэффективности — иссечение со стороны конъюнктивы.
ХОРИОРЕТИНИТ. Воспалительный процесс в сетчатке и собственно сосудистой оболочке глаза. Наиболее частыми причинами являются ревматизм, ток-соплазмоз, туберкулез. Заболевание может протекать малозаметно для больного, так как не сопровождается болевыми ощущениями и внешними признаками воспаления глаза. Расстройство зрения зависит от расположения очага. При очаге в центре глазного дна больной обращает внимание на снижение центрального зрения, отмечаются мерцания и вспышки перед глазом, искажение предметов, появляется темное пятно. Диагноз ставят на основании осмотра глазного дна.
Лечение. Проводят лечение основного заболевания.
ЯЧМЕНЬ. Острое гнойное воспаление волосяного мешочка и сальной железы у корня ресницы.
Клиническая картина. На ограниченном участке края века — болезненная припухлость, гиперемия с отеком кожи и конъюнктивы век. Нередко отмечаются припухание и болезненность регионарных лимфатических узлов, повышение температуры тела. На 2—3-й день инфильтрат гнойно расплавляется, верхушка припухлости приобретает желтоватый цвет. На 3—4-й день головка ячменя прорывается, наружу выделяется гной, после чего воспалительные явления стихают. Ячмени могут рецидивировать.
Лечение. В начальной стадии иногда достаточно смазывать кожу в месте инфильтрации 2—3 раза 70 % спиртом. Показаны инсталляции 30 % раствора сульфацил-натрия или растворов антибиотиков; сухое тепло, УВЧ-терапия, 1 % желтая ртутная мазь. Внутрь назначают сульфаниламиды, салицилаты. При абсце-дировании тепловые процедуры противопоказаны.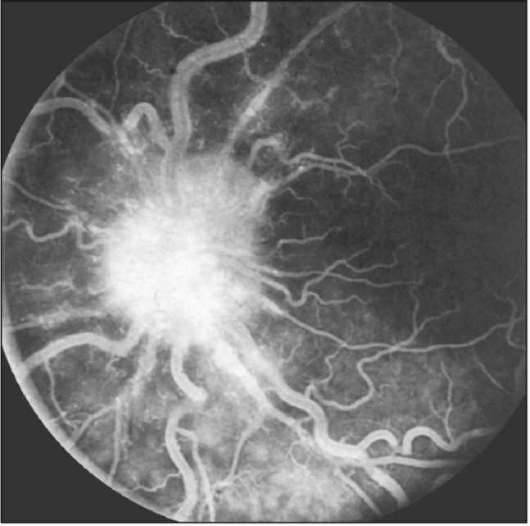 Выдавливание недопустимо ввиду возможности распространения инфекции в орбиту и полость черепа.
Выдавливание недопустимо ввиду возможности распространения инфекции в орбиту и полость черепа.
При рецидивирующих ячменях необходимо общее обследование больного; проводят общеукрепляющее лечение.
Детская офтальмология_Тейлор Д — Стр 17
166
Памятка 18.1.
Псевдоотек диска зрительного нерва
1. Миелиновые нервные волокна.
2. Друзы.
3. Гиперметропия.
4. Миопия.
5. Инфильтрация диска зрительного нерва.
6.Косое положение диска зрительного нерва.
•расширение слепого пятна и, при потере нерв ных волокон, появление соответствующих де фектов в поле зрения;
•пульсация вен как опосредованный признак нормального внутричерепного давления;
•при выраженных проявлениях отека диска зрительного нерва возникают кровоизлияния, в основном оскольчатой формы, инфаркт нервных волокон и деформация макулярной области по типу «звезды» (рис. 18.9 и 18.10).
Симптомы отека диска зрительного нерва
Отек диска зрительного нерва протекает бес симптомно до тех пор, пока отсутствуют сосуди стые или неврологические осложнения, высту пающие также в роли симптомов внутричерепной патологии.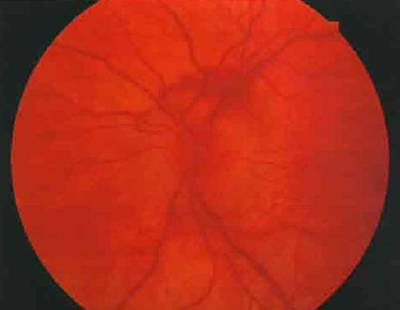
1.Дефекты заполнения хориоидальных сосу дов. Это вторичное состояние, как правило, асимметричное, выражающееся в потемнении и появлении пелены перед глазами, особенно при вертикальном положении больного и далекозашедшей гидроцефалии.
2.Отеку сетчатки сопутствуют искажение зре ния, потеря цветового восприятия.
3.Симптоматично расширение слепого пятна.
Тактика ведения
Клиническое исследование включает проверку остроты зрения, цветового зрения, полей зрения, зрительных вызванных потенциалов (ЗВП) и неврологическую оценку. У больных детского возраста особую важность приобретает исследо вание симптомов зрительных расстройств и го ловной боли для уточнения характера изменений и степени их выраженности.
Меры по снижению повышенного внутричереп ного давления обычно включают неврологическое исследование, позволяющее выявить соответст вующую патологию (опухоли, менингиальная ин фильтрация, менингиты и т.д.), и измерение внут ричерепного давления посредством люмбальной пункции или транскраниального датчика.
Рис. 18 . 9 . Отек диска зрительного нерва у больного с ней рофиброматозом и хиазмальной глиомой. Приподнятость диска зрительного нерва, расширение вен и капилляров, кровоизлияния, а также нежная экссудация, особенно вы ражены в верхнем и нижнем полюсах. Функциональным проявлением является гемианопия. Отечные волокна иг рают вспомогательную роль в сохранении интактной на зальной части поля зрения. Горизонтальный пучок в этой зоне атрофичен из-за потери нервных волокон и практиче ски лишен набухания. Верхняя часть диска зрительного нерва также атрофична и прикрыта волокнами с интактного назального поля, что создает видимость отечности
Рис. 1 8 . 1 0 . Выраженный отек диска зрительного нерва с проминенцией, кровоизлияниями, экссудацией и форми рованием фигуры «звезды» в макулярной области. Расши рение вен и появление ватообразных очагов на диске зри тельного нерва
Отек зрительного нерва (отек зрительного нерва): симптомы, причины, лечение
Отек зрительного нерва — это отек зрительного нерва, который соединяет глаз и мозг. Этот отек является реакцией на повышение давления в мозгу или вокруг него, которое может иметь множество причин.
Этот отек является реакцией на повышение давления в мозгу или вокруг него, которое может иметь множество причин.
Часто это предупреждающий знак серьезного заболевания, требующего внимания, например опухоли головного мозга или кровоизлияния. Но иногда давление и припухлость нельзя связать с конкретной проблемой. В этом случае есть другие способы уменьшить отек.
Если не лечить, отек диска зрительного нерва может привести к потере зрения.
Причины
Сеть нервов, крови и жидкости вашего мозга плотно прилегает к вашему черепу. Поскольку пространство ограничено, когда ткани набухают, что-то растет или жидкости больше, чем обычно, давление внутри повышается и, в свою очередь, может вызвать отек диска зрительного нерва. Это может произойти из-за:
Продолжение
Вы также можете получить отек диска зрительного нерва как побочный эффект приема или прекращения приема некоторых лекарств, в том числе:
Когда нет очевидной причины для высокого давления внутри черепа, состояние называется идиопатической внутричерепной гипертензией (IIH).
Это случается примерно с 1 из 100 000 человек, но в 20 раз чаще встречается у полных женщин в детородном возрасте. По мере роста показателей ожирения растет и частота ИИГ. Кроме того, внезапное увеличение массы тела на 5–15% увеличивает шансы, независимо от вашего начального веса.
Точная связь с лишним весом не ясна. Возможно, жир на животе увеличивает давление в груди и запускает цепную реакцию в мозгу.
Симптомы и осложнения
У вас может не быть никаких симптомов на ранней стадии отека диска зрительного нерва.Ваш врач может обнаружить это, когда увидит опухоль зрительного нерва во время обычного осмотра глаз.
Продолжение
По мере развития у вас, вероятно, будут проблемы со зрением, обычно на оба глаза. Часто бывает нечеткое зрение или двоение в глазах, а также потеря зрения на несколько секунд за раз. Другие симптомы — головная боль, тошнота и рвота.
Продолжение
При IIH некоторые из этих симптомов более заметны.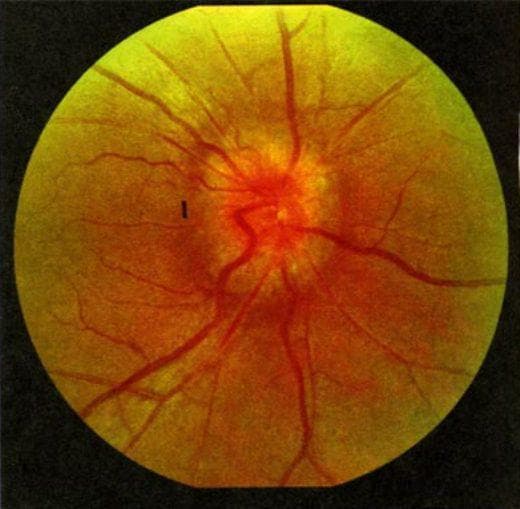 Вы можете испытывать головную боль каждый день и ощущать ее с обеих сторон головы.Головные боли не всегда могут быть одинаковой интенсивности, но они усиливаются по мере того, как вы их получаете. Вы можете услышать пульсацию в голове.
Вы можете испытывать головную боль каждый день и ощущать ее с обеих сторон головы.Головные боли не всегда могут быть одинаковой интенсивности, но они усиливаются по мере того, как вы их получаете. Вы можете услышать пульсацию в голове.
Без лечения отек диска зрительного нерва может привести к серьезным проблемам со зрением, начиная с потери периферического или бокового зрения. На более поздних стадиях ваше зрение может полностью затуманиться. Некоторые люди слепнут на один или оба глаза.
Диагноз
Офтальмологи используют инструмент, называемый офтальмоскопом, чтобы заглянуть внутрь задней части глаза и диагностировать отек диска зрительного нерва.Визуализирующий тест, такой как МРТ, может предоставить более подробную информацию и, возможно, показать, что вызывает давление в вашем мозгу. Позже с помощью МРТ можно оценить эффективность лечения.
Ваш врач может назначить вам люмбальную пункцию, также известную как спинномозговая пункция. Этот тест измеряет давление спинномозговой жидкости, которая проходит через головной и спинной мозг. Дальнейшие анализы образца этой жидкости могут помочь диагностировать инфекцию или опухоль.
Дальнейшие анализы образца этой жидкости могут помочь диагностировать инфекцию или опухоль.
Лечение
Если тесты выявляют проблему со здоровьем, ее лечение должно также вылечить отек диска зрительного нерва.Например, вам могут потребоваться антибиотики при инфекции головного мозга, операция по дренированию абсцесса или удаление опухоли или лекарство для растворения тромба.
Ваш врач может заменить проблемное лекарство.
В противном случае ваши симптомы, скорее всего, будут определять ваше лечение. При небольшом отеке диска зрительного нерва и отсутствии симптомов врач может просто продолжать осматривать вас и проводить регулярные анализы, чтобы как можно скорее выявить проблемы со зрением.
Если врачи исключают опасную для жизни причину отека диска зрительного нерва, они могут порекомендовать снижение веса и мочегонное средство (водные таблетки), называемое ацетазоламидом.Этот препарат помогает снизить давление в вашей голове, уменьшая количество жидкости в вашем теле, а также количество жидкости, производимой вашим мозгом.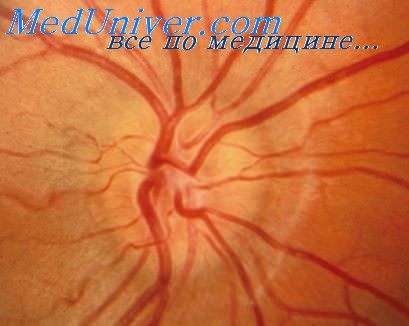
Продолжение
Вы можете принять обезболивающее от головной боли. Топирамат (топамакс), используемый при мигрени и судорогах, также помогает некоторым людям похудеть и снижает давление внутри черепа.
Продолжение
Удаление спинномозговой жидкости часто облегчает давление и симптомы. Иногда, чтобы изменить ситуацию, достаточно жидкости, необходимой для тестирования.Или ваш врач может захотеть сделать регулярную спинномозговую пункцию, чтобы снизить давление.
Если, несмотря на все эти усилия, ваше зрение ухудшается, существуют различные виды операций на головном мозге для снижения давления и защиты зрительного нерва.
Если ваш врач не найдет конкретную причину и вы не вылечите ее успешно, отек диска зрительного нерва может вернуться.
Отек зрительного нерва: причины, симптомы и лечение
Отек зрительного нерва — серьезное заболевание, при котором зрительный нерв в задней части глаза опухает.Симптомы могут включать нарушения зрения, головные боли и тошноту.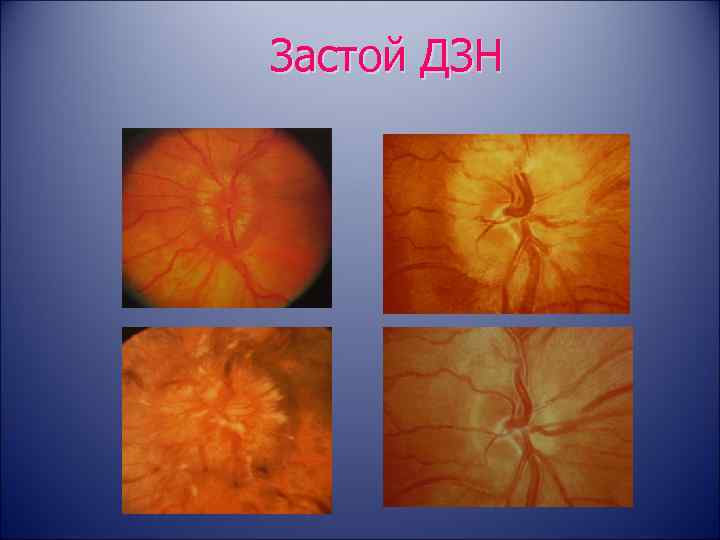
Отек зрительного нерва возникает, когда в головном мозге или вокруг него возникает давление, которое вызывает отек зрительного нерва. Очень важно определить причину отека диска зрительного нерва, который может быть опасным для жизни. Это может произойти в одном или обоих глазах.
В этой статье описывается, что такое отек диска зрительного нерва, а также его симптомы и способы лечения.
Краткие сведения об отеке диска зрительного нерва:
- Состояние лечится по-разному, в зависимости от его причины.
- Если не лечить, может произойти необратимое повреждение зрения.
- Серьезная проблема в головном мозге может привести к опуханию зрительного нерва, что может привести к головным болям и визуальным изменениям.
Поделиться на PinterestСуществует множество потенциальных причин отека диска зрительного нерва, и некоторые из них могут быть неочевидными.
Зрительный нерв — это пучок волокон, который передает визуальную информацию между сетчаткой и мозгом. Область, где зрительный нерв входит в заднюю часть глазного яблока, называется зрительным диском.
Область, где зрительный нерв входит в заднюю часть глазного яблока, называется зрительным диском.
Мозг и зрительный нерв окружены спинномозговой жидкостью (CSF), что помогает сохранять их стабильность и защищать от повреждений при резких движениях.
Отек зрительного нерва возникает, когда на зрительный нерв оказывается повышенное давление со стороны головного мозга и спинномозговой жидкости.
Это вызывает набухание нерва, когда он входит в глазное яблоко через диск зрительного нерва.
Есть несколько серьезных заболеваний, которые могут вызвать это повышенное давление, в том числе:
- травма головы
- воспаление головного мозга или окружающих тканей
- очень высокое кровяное давление, известное как гипертонический криз
- инфекция в мозг
- опухоль головного мозга
- кровотечение в головном мозге
- закупорка крови или спинномозговой жидкости в головном мозге
- аномалии черепа
Идиопатическая внутричерепная гипертензия (IIH) описывает редкое состояние, при котором организм производит слишком много спинномозговой жидкости. Это приводит к повышению давления в головном мозге.
Это приводит к повышению давления в головном мозге.
Симптомы ИИГ обычно включают головные боли, нарушения зрения и звон в ушах.
Точная причина этого состояния неизвестна и не связана с каким-либо заболеванием или травмой головного мозга.
ИИГ часто поражает молодых полных женщин. Это также может быть связано с лекарствами, такими как литий, некоторые антибиотики, лечение гормонами щитовидной железы и кортикостероиды.
Поделиться в PinterestХирургия обычно рекомендуется только в том случае, если изменение образа жизни или лекарства не помогают.
Лечение отека диска зрительного нерва зависит от причины.
Когда вызвано IIH
В случае IIH общие методы лечения включают потерю веса, диету с низким содержанием соли и лекарства, такие как ацетазоламид, фуросемид или топирамат.
Операция обычно рассматривается только в том случае, если изменение образа жизни и лекарства не помогли.
При возникновении опухолей, травмы головы или инфекции
Определенные основные состояния требуют более серьезного лечения.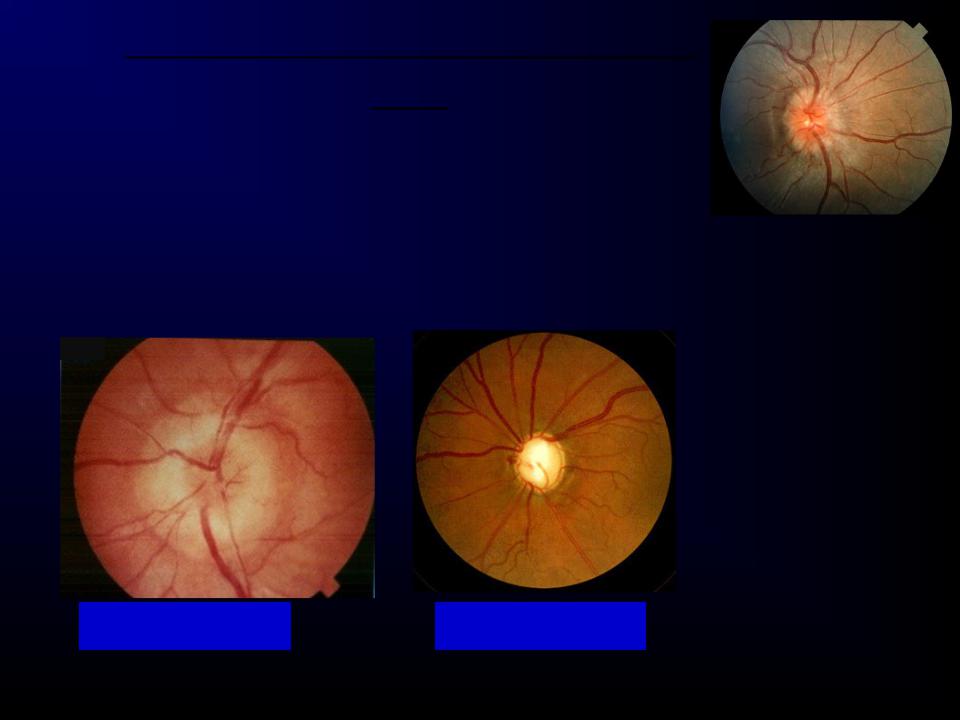 Например, опухоль головного мозга, кровотечение в головном мозге, сгусток крови или некоторые другие состояния головного мозга часто требуют хирургического вмешательства.
Например, опухоль головного мозга, кровотечение в головном мозге, сгусток крови или некоторые другие состояния головного мозга часто требуют хирургического вмешательства.
Типы используемых хирургических процедур зависят от условий, которые необходимо исправить.
Инфекции, с другой стороны, обычно лечат антибиотиками или противовирусными препаратами.
Когда вызвано высоким кровяным давлением
В редких случаях отек диска зрительного нерва может быть вызван чрезвычайно высоким кровяным давлением, например, более 180/120.
Когда у человека такое высокое кровяное давление, это называется гипертоническим кризом и требует неотложной медицинской помощи. В этих случаях необходимо снизить артериальное давление, чтобы избежать более серьезных повреждений. Это будет означать лечение в отделении неотложной помощи и реанимации.
Лечение других причин
Существует множество других медицинских проблем и состояний, которые могут привести к повышению давления внутри мозга.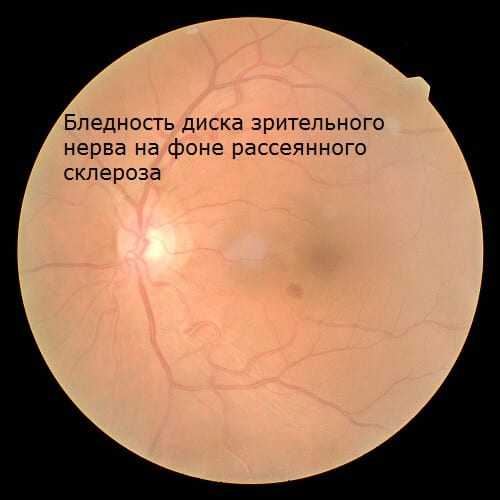
Специалисты по головному мозгу и глазам могут помочь определить наилучшие варианты лечения в зависимости от диагностированного состояния.
Поскольку повышение давления внутри мозга является причиной отека диска зрительного нерва, симптомы могут включать:
- головные боли
- тошноту
- рвоту
- нарушения зрения, включая двоение в глазах
- звон в ушах, часто пульс -like
Поделиться на PinterestВрач или оптик может диагностировать отек диска зрительного нерва с помощью офтальмоскопа, чтобы осмотреть глаз.
Вначале врач, подозревающий, что у человека может быть отек диска зрительного нерва, проведет полное физическое обследование глаз и нервной системы.
Для диагностики обычно используется инструмент, называемый офтальмоскопом, инструмент, напоминающий ручку с освещенным колесиком на конце.
Офтальмоскоп используется для осмотра задней части глаза через зрачок. Для этого может потребоваться расширение глаза, когда в глаз закапываются капли, чтобы зрачок стал больше.
Врач осмотрит диск зрительного нерва на предмет каких-либо аномалий, например, он смещен со своего места или выглядит более размытым, чем обычно. Эти изменения могут указывать на опухоль зрительного нерва.
В более тяжелых случаях на сетчатке могут появиться пятна крови. Также можно провести тесты для оценки любых изменений цветового зрения, потери зрения или двоения в глазах, наряду с оценкой визуальной точности.
При обнаружении признаков отека диска зрительного нерва потребуется сканирование мозга. Они могут включать магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ).
Также могут потребоваться анализы крови и люмбальная пункция или тест, который берет образец спинномозговой жидкости из позвоночного канала.
Во всех случаях жизненно важно определить причины повышения давления, которое влияет на мозг.
Отек диска зрительного нерва — признак того, что мозг находится под повышенным давлением, которое никогда не бывает нормальным. Выявление причины такого изменения давления — необходимый шаг к лечению отека диска зрительного нерва.
Выявление причины такого изменения давления — необходимый шаг к лечению отека диска зрительного нерва.
Для правильной диагностики и лечения потребуются различные тесты, а также помощь специалистов по глазам и мозгу, чтобы определить, как лучше всего управлять этим заболеванием.
Отек зрительного нерва: причины, симптомы и лечение
Отек зрительного нерва — серьезное заболевание, при котором зрительный нерв в задней части глаза опухает.Симптомы могут включать нарушения зрения, головные боли и тошноту.
Отек зрительного нерва возникает, когда в головном мозге или вокруг него возникает давление, которое вызывает отек зрительного нерва. Очень важно определить причину отека диска зрительного нерва, который может быть опасным для жизни. Это может произойти в одном или обоих глазах.
В этой статье описывается, что такое отек диска зрительного нерва, а также его симптомы и способы лечения.
Краткие сведения об отеке диска зрительного нерва:
- Состояние лечится по-разному, в зависимости от его причины.

- Если не лечить, может произойти необратимое повреждение зрения.
- Серьезная проблема в головном мозге может привести к опуханию зрительного нерва, что может привести к головным болям и визуальным изменениям.
Поделиться на PinterestСуществует множество потенциальных причин отека диска зрительного нерва, и некоторые из них могут быть неочевидными.
Зрительный нерв — это пучок волокон, который передает визуальную информацию между сетчаткой и мозгом. Область, где зрительный нерв входит в заднюю часть глазного яблока, называется зрительным диском.
Мозг и зрительный нерв окружены спинномозговой жидкостью (CSF), что помогает сохранять их стабильность и защищать от повреждений при резких движениях.
Отек зрительного нерва возникает, когда на зрительный нерв оказывается повышенное давление со стороны головного мозга и спинномозговой жидкости.
Это вызывает набухание нерва, когда он входит в глазное яблоко через диск зрительного нерва.
Есть несколько серьезных заболеваний, которые могут вызвать это повышенное давление, в том числе:
- травма головы
- воспаление головного мозга или окружающих тканей
- очень высокое кровяное давление, известное как гипертонический криз
- инфекция в мозг
- опухоль головного мозга
- кровотечение в головном мозге
- закупорка крови или спинномозговой жидкости в головном мозге
- аномалии черепа
Идиопатическая внутричерепная гипертензия (IIH) описывает редкое состояние, при котором организм производит слишком много спинномозговой жидкости.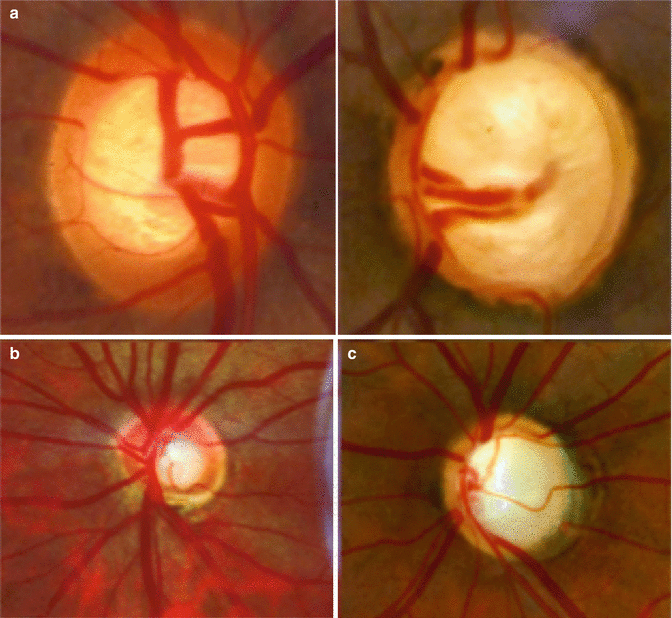 Это приводит к повышению давления в головном мозге.
Это приводит к повышению давления в головном мозге.
Симптомы ИИГ обычно включают головные боли, нарушения зрения и звон в ушах.
Точная причина этого состояния неизвестна и не связана с каким-либо заболеванием или травмой головного мозга.
ИИГ часто поражает молодых полных женщин. Это также может быть связано с лекарствами, такими как литий, некоторые антибиотики, лечение гормонами щитовидной железы и кортикостероиды.
Поделиться в PinterestХирургия обычно рекомендуется только в том случае, если изменение образа жизни или лекарства не помогают.
Лечение отека диска зрительного нерва зависит от причины.
Когда вызвано IIH
В случае IIH общие методы лечения включают потерю веса, диету с низким содержанием соли и лекарства, такие как ацетазоламид, фуросемид или топирамат.
Операция обычно рассматривается только в том случае, если изменение образа жизни и лекарства не помогли.
При возникновении опухолей, травмы головы или инфекции
Определенные основные состояния требуют более серьезного лечения. Например, опухоль головного мозга, кровотечение в головном мозге, сгусток крови или некоторые другие состояния головного мозга часто требуют хирургического вмешательства.
Например, опухоль головного мозга, кровотечение в головном мозге, сгусток крови или некоторые другие состояния головного мозга часто требуют хирургического вмешательства.
Типы используемых хирургических процедур зависят от условий, которые необходимо исправить.
Инфекции, с другой стороны, обычно лечат антибиотиками или противовирусными препаратами.
Когда вызвано высоким кровяным давлением
В редких случаях отек диска зрительного нерва может быть вызван чрезвычайно высоким кровяным давлением, например, более 180/120.
Когда у человека такое высокое кровяное давление, это называется гипертоническим кризом и требует неотложной медицинской помощи. В этих случаях необходимо снизить артериальное давление, чтобы избежать более серьезных повреждений. Это будет означать лечение в отделении неотложной помощи и реанимации.
Лечение других причин
Существует множество других медицинских проблем и состояний, которые могут привести к повышению давления внутри мозга.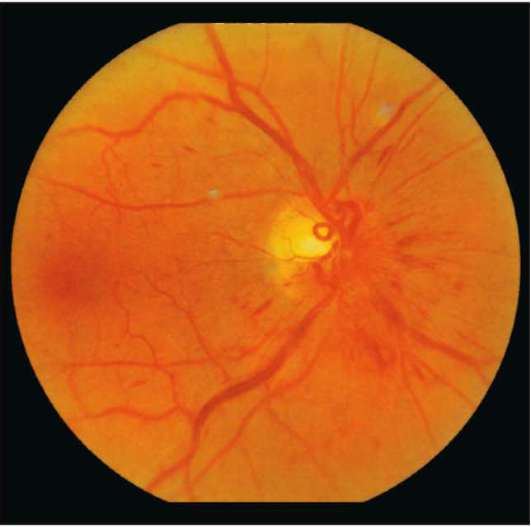
Специалисты по головному мозгу и глазам могут помочь определить наилучшие варианты лечения в зависимости от диагностированного состояния.
Поскольку повышение давления внутри мозга является причиной отека диска зрительного нерва, симптомы могут включать:
- головные боли
- тошноту
- рвоту
- нарушения зрения, включая двоение в глазах
- звон в ушах, часто пульс -like
Поделиться на PinterestВрач или оптик может диагностировать отек диска зрительного нерва с помощью офтальмоскопа, чтобы осмотреть глаз.
Вначале врач, подозревающий, что у человека может быть отек диска зрительного нерва, проведет полное физическое обследование глаз и нервной системы.
Для диагностики обычно используется инструмент, называемый офтальмоскопом, инструмент, напоминающий ручку с освещенным колесиком на конце.
Офтальмоскоп используется для осмотра задней части глаза через зрачок. Для этого может потребоваться расширение глаза, когда в глаз закапываются капли, чтобы зрачок стал больше.
Врач осмотрит диск зрительного нерва на предмет каких-либо аномалий, например, он смещен со своего места или выглядит более размытым, чем обычно. Эти изменения могут указывать на опухоль зрительного нерва.
В более тяжелых случаях на сетчатке могут появиться пятна крови. Также можно провести тесты для оценки любых изменений цветового зрения, потери зрения или двоения в глазах, наряду с оценкой визуальной точности.
При обнаружении признаков отека диска зрительного нерва потребуется сканирование мозга. Они могут включать магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ).
Также могут потребоваться анализы крови и люмбальная пункция или тест, который берет образец спинномозговой жидкости из позвоночного канала.
Во всех случаях жизненно важно определить причины повышения давления, которое влияет на мозг.
Отек диска зрительного нерва — признак того, что мозг находится под повышенным давлением, которое никогда не бывает нормальным. Выявление причины такого изменения давления — необходимый шаг к лечению отека диска зрительного нерва.
Выявление причины такого изменения давления — необходимый шаг к лечению отека диска зрительного нерва.
Для правильной диагностики и лечения потребуются различные тесты, а также помощь специалистов по глазам и мозгу, чтобы определить, как лучше всего управлять этим заболеванием.
Набухание диска зрительного нерва (включая отек папиллоэдема)
Предпосылки
[1, 2]
Набухание диска зрительного нерва может быть вызвано рядом состояний, включая отек зрительного нерва.Термин папиллоэдема относится конкретно к отеку диска зрительного нерва, вызванному повышенным внутричерепным давлением (ВЧД). Пациенты с отеком диска зрительного нерва обычно имеют признаки или симптомы повышенного ВЧД.
Не все опухоли диска зрительного нерва являются отеком диска зрительного нерва. Необходим тщательный сбор анамнеза и обследование, чтобы отличить отек зрительного нерва от других причин отека диска зрительного нерва, таких как окклюзия центральной артерии сетчатки или вены, врожденные аномалии и неврит зрительного нерва.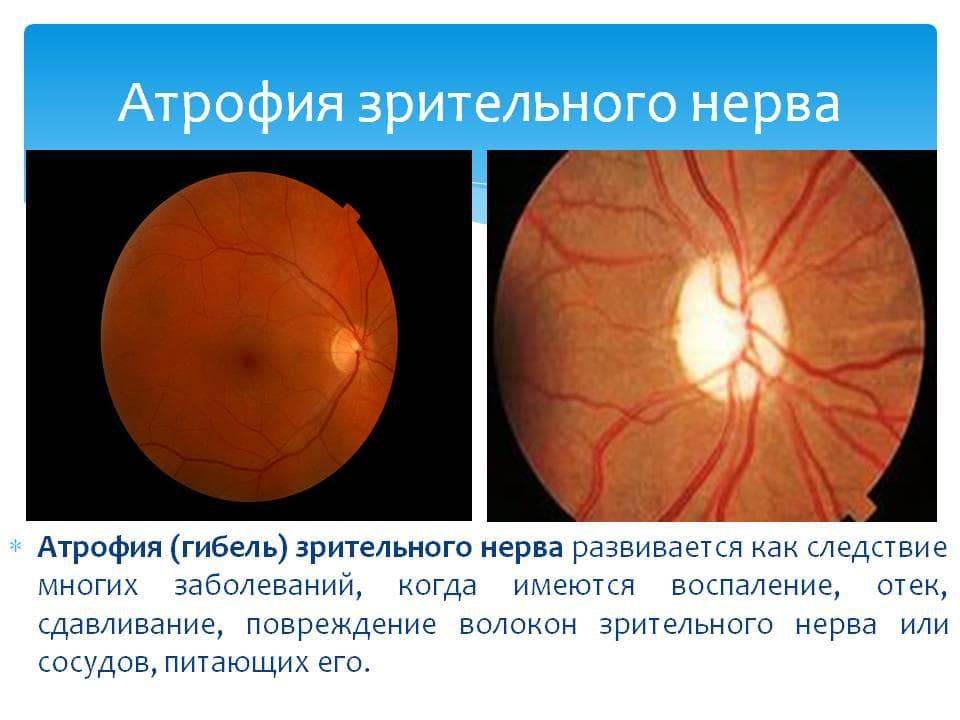
Набухание диска зрительного нерва отличается от атрофии диска зрительного нерва, которая относится к потере нервных волокон в головке зрительного нерва и приводит к бледности диска.См. Также отдельную статью о зрительной атрофии.
Причины отека зрительного нерва
[3]
Наиболее частыми причинами отека зрительного нерва являются неартериальная передняя ишемическая нейропатия зрительного нерва (35%), неврит зрительного нерва (31%) и внутричерепная патология (14%).
- Односторонний отек диска зрительного нерва с большей вероятностью вызван демиелинизирующим невритом зрительного нерва, неартериальной передней ишемической оптической невропатией, окклюзией вены сетчатки и диабетической папиллопатией.
- Двусторонний отек, скорее всего, вызван отеком диска зрительного нерва, токсической оптической невропатией и злокачественной гипертензией.
Более полный список причин можно разделить на:
Внутричерепные состояния
- Причины повышенного ВЧД:
- Опухоль.

- Травма головного мозга.
- Внутримозговое или субдуральное кровоизлияние.
- Церебральное воспаление / инфекция.
- Церебральный абсцесс.
- Идиопатическая внутричерепная гипертензия (псевдоопухоль головного мозга), состояние с повышенным давлением спинномозговой жидкости и отсутствием массового поражения.
- Дыхательная недостаточность.
- Мальформация Киари.
- Острая горная болезнь и высотный отек мозга.
- Болезнь Лайма.
- Некоторые лекарства были связаны с повышенным ВЧД — например, тетрациклин, миноциклин, литий, изотретиноин, налидиксовая кислота и кортикостероиды (как при приеме, так и при отмене).
Состояние зрительного нерва
- Неврит зрительного нерва.
- Оптическая нейропатия:
- Артериальная ишемическая оптическая нейропатия (гигантоклеточный артериит).
- Неартериальная передняя ишемическая оптическая нейропатия.

- Токсическая оптическая нейропатия (например, отравление метанолом).
- Компрессионная оптическая нейропатия (например, заболевание щитовидной железы).
- NB : врожденные аномалии дисков зрительного нерва могут выглядеть опухшими.
- Инфильтрация диска саркоидом, глиомой, лимфомой.
Сосудистые причины
- Окклюзия вены сетчатки.
- Окклюзия артерии сетчатки.
- Злокачественная гипертензия.
- Острый лимфолейкоз (через инфильтрацию сосудов сетчатки незрелыми лимфоцитами).
Состояние, поражающее глазное яблоко
- Глаукома: окклюзия центральной вены.
- Длительные периоды невесомости.
- Пан или задний увеит.
- Задний склерит.
- Синдром Ирвина-Гасса (см. Отдельную статью о макулярном отеке).
- Инфильтрация или воспаление (например, саркоид, лейкемия).
- Удержание углекислого газа.

- Парагипотиреоз.
- Уремия.
Оценка отека зрительного нерва
При обследовании опухшего диска зрительного нерва особое внимание уделяется признакам, которые могут подтвердить диагноз отека зрительного нерва. При подозрении на это следует срочно подтвердить или опровергнуть специализированным обследованием. В отдельной статье «Осмотр глаза» подробно описан методика фундоскопии и исследования функции зрительного нерва.
Анамнез
- Полный системный, неврологический и офтальмологический анамнез.
- В частности, проверьте симптомы, указывающие на повышенное ВЧД. Спросите о любых головных болях, их характеристиках и связанных с ними симптомах (например, тошнота / рвота, ухудшение при пробуждении, кашле и наклонах ± пульсирующий шум в ушах, все это может указывать на повышенное ВЧД). См. Также отдельную статью о повышенном внутричерепном давлении.
Обследование диска
- Перед расширением зрачков проверьте наличие относительного афферентного зрачкового дефекта (RAPD) — см.
 «Оценка функции зрительного нерва» ниже.Это полезный знак во многих условиях.
«Оценка функции зрительного нерва» ниже.Это полезный знак во многих условиях. - Осмотрите край диска: определите, есть ли на нем четкие сегменты или он вздут со всех сторон. Изолированная область «отека» на самом деле может быть миелинизацией нервных волокон вокруг нервной головки.
- Pallor предлагает дополнительный диапазон условий (сравните с другой стороной). Если опухоль сильная, может быть трудно отличить диск от фона сетчатки.
- Обратите внимание на спонтанную венозную пульсацию: можно увидеть в венах, выходящих из зрительного нерва.Это также отсутствует у 20% здоровых пациентов.
- Осмотрите остальную часть глазного дна на предмет других значимых результатов (например, бледности, кровотечений, ненормального вида сосудистой сети).
- Всегда проверяйте оба глаза.
Оценка функции зрительного нерва
- Проверьте остроту зрения (VA) с помощью таблицы Снеллена.
- Проверьте RAPD с помощью теста с качающимся фонариком:
- Осмотрите темную комнату, используйте яркий источник света и попросите пациента смотреть вдаль (например, на дальнюю стену), чтобы избежать физиологического сужения зрачка и увеличьте шансы обнаружить ненормальный ответ.

- Быстро направьте источник света от одного глаза к другому.
- Обычно оба зрачка должны резко сужаться, когда свет падает на один из глаз.
- При наличии RAPD стимуляция нормального глаза вызывает резкое сужение обоих зрачков, но когда свет падает на больной глаз, оба зрачка расширяются. Расширение, вызванное отводом света от нормального глаза, перевешивает слабое сужение, возникающее из-за попадания света на больной глаз — вот почему его называют афферентным дефектом относительного афферентного зрачка.(Афферентный дефект зрачка возникает там, где есть критическое поражение зрительного нерва или перерезка зрительного нерва: тогда пациент ослеп на этот глаз — «все черное, когда я закрываю свой здоровый глаз», и ни один зрачок не сужается, когда светит свет. пораженная сторона).
- Осмотрите темную комнату, используйте яркий источник света и попросите пациента смотреть вдаль (например, на дальнюю стену), чтобы избежать физиологического сужения зрачка и увеличьте шансы обнаружить ненормальный ответ.
- Проверьте ухудшение цвета (дисхроматопсия) с помощью тестов Исихары: сначала прикройте здоровый глаз и пролистайте книгу, позволяя примерно пять секунд на число; затем сравните с другим глазом.
 Если буклета нет, попросите пациента сравнить цвет ярко-красного предмета.Десатурация красного цвета является ранним признаком заболевания зрительного нерва.
Если буклета нет, попросите пациента сравнить цвет ярко-красного предмета.Десатурация красного цвета является ранним признаком заболевания зрительного нерва. - Оцените чувствительность к яркости: посветите светом в каждый глаз и попросите пациента сравнить яркость.
- Поля зрения для конфронтации, особенно для поиска увеличенного слепого пятна.
- Оценить неврологическую систему и черепные нервы.
Исследование отека диска зрительного нерва
[4]
- Неотложная нейровизуализация; МРТ с усилением гадолиния идеальна.
- Дальнейшие исследования могут включать магнитно-резонансную венографию (MRV) для проверки венозных синусов головного мозга, люмбальную пункцию для проверки давления открытия, биохимию и микробиологию спинномозговой жидкости, а также флюоресцентную ангиографию глазного дна.
- Ультрасонография или когерентная томография сетчатки в спектральной области (предоставляет данные для формирования трехмерного изображения) могут играть роль в диагностике отека папилломы, особенно в дифференцировке от псевдопапиллоэдемы.
 [5, 6]
[5, 6]
Причины отека диска зрительного нерва
[7]
Папиллоэдема
[2, 8]
Отек зрительного нерва — это отек диска зрительного нерва, возникающий в результате повышения ВЧД: поэтому он почти всегда двусторонний. Оболочка зрительного нерва непрерывна с субарахноидальным пространством, поэтому повышенное ВЧД передается в субарахноидальное пространство, окружающее зрительный нерв.Передний конец зрительного нерва довольно резко останавливается у глаза. Давление предотвращает ток аксонов обратно по нерву, вызывая отек и выступание оптического нерва на его головке в глазное яблоко.
Время развития отека папилломы зависит от причины. Могут пройти недели, если рост ВЧД медленный и мягкий, но он может произойти в течение дня, если ВЧД повышается внезапно и сильно. Если имеется атрофия зрительного нерва, то отек сосочка будет незначительным или отсутствовать даже при повышенном ВЧД.
Пациенты с подозрением на отек папилломы должны считаться имеющими внутричерепное образование, пока не будет доказано обратное. Визуализация головного мозга и орбит является обязательной, также может быть проведена люмбальная пункция, если визуализация в норме. Не у всех пациентов с повышенным ВЧД развивается отек диска зрительного нерва — это зависит от локализации и размера опухоли, а у младенцев с открытыми родничками он может не возникнуть вообще. Пациенты, у которых ранее был отек диска зрительного нерва, также могут не развить его в будущем.
Визуализация головного мозга и орбит является обязательной, также может быть проведена люмбальная пункция, если визуализация в норме. Не у всех пациентов с повышенным ВЧД развивается отек диска зрительного нерва — это зависит от локализации и размера опухоли, а у младенцев с открытыми родничками он может не возникнуть вообще. Пациенты, у которых ранее был отек диска зрительного нерва, также могут не развить его в будущем.
Презентация
- В ранних случаях может быть несколько визуальных симптомов, хотя симптомы повышенного ВЧД включают головную боль (хуже при пробуждении, напряжении и наклонах), тошноту и рвоту.
- Гиперметропия может увеличиваться из-за изменения формы задней части глаза. При хроническом течении может наблюдаться нечеткость зрения и, в конечном итоге, периферическая или полная потеря поля зрения.
- В отличие от других форм отека диска, VA не нарушается изначально, но на более поздних стадиях может наблюдаться увеличение размера слепого пятна.

- Тяжелый отек диска зрительного нерва может вызвать кратковременные эпизоды потери зрения, особенно при вставании стоя (временное затемнение зрения).
- При параличе VI черепного нерва может возникнуть диплопия.
- Возможна травма головы.
- Рассмотреть эссенциальную внутричерепную гипертензию. 90% случаев приходится на женщин детородного возраста с повышенным ИМТ, принимающих комбинированные оральные контрацептивы.
Результаты осмотра
Следующие данные свидетельствуют о папиллоэдеме:
- Глазные находки :
- Отек диска — обычно двусторонний, иногда асимметричный).
- Венозное нагрубание (обычно первый признак отека зрительного нерва).
- Отсутствует венозная пульсация (может отсутствовать при отеке зрительного нерва).
- Кровоизлияние над диском зрительного нерва или рядом с ним.
- Размытие оптических полей.
- Возвышение диска зрительного нерва — если диск значительно опух, может быть трудно сфокусироваться на нем целиком одновременно.

- Радиальные линии сетчатки (линии Патона), расходящиеся от диска.
- Дефекты поля зрения — например, увеличенное слепое пятно.
- VA — может оставаться относительно нетронутым при легком или умеренном отеке зрительного нерва и при многих других причинах отека зрительного нерва.
- Нарушение цветового зрения, снижение насыщенности красного цвета.
- Может иметь РАПД или паралич VI черепного нерва.
- Системные данные :
- Неврологические признаки в зависимости от причины повышенного ВЧД.
Классификация отека папилломы
[9, 10]
Существует несколько предложенных классификаций, из которых шкала Фризена (основанная на наблюдении) является одной из наиболее широко принятых классификаций степени тяжести.Эта шкала классифицирует отек зрительного нерва по внешнему виду границ диска зрительного нерва, диаметру и степени выступа головки зрительного нерва, появлению близлежащих кровеносных сосудов и глазного бокала, а также по признакам разрушения сетчатки и нервных волокон сетчатки вблизи диска:
- Стадия 0 — нормальный диск зрительного нерва : размытие носового, верхнего и нижнего полюсов обратно пропорционально диаметру диска.
 Слой лучевых нервных волокон (NFL) без извилистости NFL. Редкое обскурация крупного кровеносного сосуда, обычно на верхнем полюсе.
Слой лучевых нервных волокон (NFL) без извилистости NFL. Редкое обскурация крупного кровеносного сосуда, обычно на верхнем полюсе. - 1 стадия — очень ранний отек папилломы : затемнение носовой границы диска. Нет возвышения границ диска. Нарушение нормального радиального расположения NFL с сероватой непрозрачностью, подчеркивающей пучки NFL. Нормальный височный край диска. Тонкий сероватый ореол с височной щелью (лучше всего видно при непрямой офтальмоскопии). Концентрические или радиальные ретрохориоидальные складки.
- 2 стадия — ранний отек папилломы : затемнение всех границ. Повышение носовой границы.Полный перипапиллярный венчик.
- 3 стадия — умеренный отек зрительного нерва : затемнение всех границ. Увеличенный диаметр головки зрительного нерва. Затенение одного или нескольких сегментов крупных кровеносных сосудов, выходящих из диска. Перисосочковый венчик имеет неправильную внешнюю кайму с пальцеобразными расширениями.

- Стадия 4 — заметный отек папилломы : поднятие всей нервной головки. Затемнение всех границ. Перипапиллярный ореол. Полное затемнение на диске сегмента крупного кровеносного сосуда.
- Стадия 5 — тяжелый отек зрительного нерва : выпячивание куполообразной формы, представляющее собой расширение головки зрительного нерва вперед. Перипапиллярный ореол узкий, плавно отграниченный. Может присутствовать полное затемнение сегмента крупного кровеносного сосуда. Облитерация глазного бокала.
Опухоли глаза и зрительного нерва
Глиомы зрительного нерва и менингиомы оболочки зрительного нерва являются основными опухолями зрительного нерва. Меланоцитома зрительного нерва встречается редко. Если зрительный нерв сдавлен или инфильтрирован, может возникнуть отек и ухудшиться зрение.
См. Также отдельную статью «Опухоли глаза и зрительного нерва».
- Презентация :
- Снижение зрения.

- Может жаловаться на диплопию, если движение земного шара ограничено.
- Большие поражения также могут вызывать эпифору (слезотечение) и дискомфорт в результате проптоза.
- Иногда красные глаза из-за закупорки кровеносных сосудов.
- Постепенное безболезненное затуманивание или затемнение зрения (редко опухоль может кровоточить, вызывая внезапную потерю зрения).
- Менингиомы также могут вызывать экзофтальм и ипсилатеральный расширенный зрачок, который не реагирует на прямую световую стимуляцию, но может сокращаться при согласованной световой стимуляции.
- Дети могут иметь косоглазие.
- Менингиомы оболочки зрительного нерва иногда вызывают вызванный взором амавроз.
- Симптомы неврита зрительного нерва могут совпадать.
- Глазные находки :
- ВА снижается на более поздних стадиях и может быть РАПД.
- Обследование может выявить плохой VA, потерю цветового зрения, потерю поля зрения, отек диска зрительного нерва или атрофию зрительного нерва.

- Движение глаз может быть ограничено.
- Если опухоль большая, возможен проптоз ± ограничение движений глаз.
- Признаки обычно односторонние, если нет хиазмального поражения.
- Системные данные :
- Зависит от характера поражения.
Неврит зрительного нерва
Это относится к воспалению зрительного нерва, которое может возникнуть в результате демиелинизирующих или инфекционных процессов.Головка зрительного нерва иногда бывает опухшей и обычно бледной. См. Также отдельную статью «Острый неврит зрительного нерва».
Демиелинизирующий неврит зрительного нерва [11]
- Презентация :
- Подострое монокулярное нарушение зрения (двусторонние симптомы необычны).
- Также может быть легкий дискомфорт в области глазного яблока, особенно при движении глаза.
- Демиелинизирующий неврит зрительного нерва может возникать изолированно, но чаще является частью системной проблемы, которая может включать рассеянный склероз (РС), болезнь Девика (которая характеризуется двусторонним невритом зрительного нерва) и болезнь Шильдера.

- Глазные выводы :
- Пониженная ВА.
- РАПД.
- Бледность диска зрительного нерва.
- Дисхроматопсия.
- Дефекты поля зрения (чаще всего высотные или дугообразные).
- Могут присутствовать параличи III, IV и VI черепных нервов.
- VA часто возвращается в течение нескольких недель (в 85% случаев до 6/12 или лучше), но другие функции часто остаются ненормальными, и легкое RAPD может сохраняться.
- Системные данные :
- Это зависит от того, где произошла демиелинизация.
- Дополнительные примечания :
- Существует тесная связь между невритом зрительного нерва и рассеянным склерозом:
- У 16% пациентов с невритом зрительного нерва, но при нормальном МРТ-сканировании, в течение пяти лет развивается рассеянный склероз.
- 50% пациентов с невритом зрительного нерва будут иметь демиелинизирующие поражения на МРТ.

- В 70% установленных случаев рассеянного склероза будут доказательства предыдущего эпизода неврита зрительного нерва.
- Риск развития последующего рассеянного склероза у пациента с невритом зрительного нерва увеличивается с:
- Начало зимой.
- HLA-DR2 положительный.
- Ухудшение симптомов при повышении температуры тела (упражнения, горячая ванна — феномен Ухтоффа).
Параинфекционный неврит зрительного нерва
- Презентация :
- Тяжелая потеря зрения, обычно двусторонняя, через 1-3 недели после вирусной инфекции (например, корь, свинка, ветряная оспа, коклюш, железистый высокая температура).
- Дети болеют чаще, чем взрослые, и это может произойти после иммунизации.
- Могли быть и другие неврологические явления: головные боли, атаксия или судороги.
- Находки из глаза :
- Диск может быть опухшим или нормальным.

- Системные данные :
- Могут быть признаки менингоэнцефалита.
- Дополнительные примечания :
- Самопроизвольное полное восстановление зрения является обычным явлением — меньшинство пациентов будут нуждаться в системных стероидах, если потеря зрения серьезная.
Инфекционный неврит зрительного нерва
Различные инфекционные организмы могут вызывать воспаление головки зрительного нерва. К ним относятся:
- Вирус ветряной оспы :
- Первичный неврит зрительного нерва встречается редко, если не нарушен иммунитет.
- Вторичный неврит зрительного нерва возникает в результате распространения вируса в месте острого некроза сетчатки.
- Пациенты получают внутривенное (в / в) противовирусное лечение.
- См. Отдельную статью о ветряной оспе.
- Инфекции носовых пазух :
- Иногда прямое распространение инфекции (возможно, из-за дефектов стенки пазух) или окклюзионного васкулита может развиваться после сфеноэтмоидального синусита.

- Пациенты жалуются на сильные головные боли и периодические эпизоды односторонней потери зрения.
- Лечение проводится системными антибиотиками, но также может потребоваться хирургическое дренирование носовых пазух.
- См. Отдельную статью о синусите.
- Лихорадка кошачьих царапин :
- Эта самоизлечивающаяся инфекция имеет хороший прогноз с выздоровлением зрения в течение 1–4 недель после начала противомикробной терапии.
- См. Отдельную статью о болезни кошачьих царапин.
- Болезнь Лайма :
- Может развиться неврит зрительного нерва.
- Периферические неврологические проявления могут имитировать рассеянный склероз.
- Курс цефтриаксона внутривенно — тактика выбора.
- См. Отдельную статью о болезни Лайма.
- Сифилис :
- Острый неврит зрительного нерва может развиваться как на первичной, так и на вторичной стадиях.

- Вовлечение может быть односторонним и двусторонним.
- См. Отдельную статью о сифилисе.
Ишемическая передняя оптическая нейропатия
[8]
Неартеритическая
Неартеритическая передняя ишемическая оптическая нейропатия — это частичный или тотальный инфаркт головки зрительного нерва из-за окклюзии задних цилиарных артерий. Пациенты, как правило, относятся к возрастной группе от 45 до 65 лет, и предрасполагающие факторы включают гипертонию, диабет, гиперхолестеринемию, коллагеновые сосудистые заболевания, синдром антифосфолипидных антител, внезапные эпизоды гипотонии и операцию по удалению катаракты.
- Презентация :
- Внезапная безболезненная монокулярная потеря зрения (часто обнаруживается при пробуждении).
- Результаты :
- 70% пациентов имеют снижение VA от умеренного до тяжелого.
- Большинство из них имеют дефект поля зрения (обычно высотный).

- Дисхроматопсия пропорциональна уровню нарушения зрения.
- Бледный отечный диск.
- Общее ведение после направления :
- Липиды и глюкоза натощак; исключение аутоиммунных заболеваний.
- Ультразвуковое исследование сонной артерии с допплером для исключения источника эмболии.
- Устранение факторов риска сердечно-сосудистых заболеваний.
- Прогноз :
- У большинства пациентов не наблюдается дальнейшего снижения ВА, но у 30–50% в течение нескольких месяцев или лет возникает та же проблема в парном глазу.
- Неартериальная передняя ишемическая оптическая нейропатия никогда не возникает в одном и том же глазу дважды.
Артериит (гигантоклеточный артериит)
См. Также отдельную статью о гигантоклеточном артериите.
Гигантоклеточный артериит включает гранулематозное воспаление сосудов, затрагивающих эластичные ткани средней и адвентициальной тканей. Существует склонность к височным, глазным, задним цилиарным и позвоночным артериям.
Существует склонность к височным, глазным, задним цилиарным и позвоночным артериям.
- Презентация :
- Хромота челюсти.
- Болезненность кожи головы.
- Боль в шее.
- Недомогание ,.
- Болезненность височной артерии.
- Визуальное уменьшение или потеря.
- Возраст старше 55 лет.
- Эпизоды fugax амавроза могут возникать до инфаркта головки зрительного нерва.
- Пациенты могут также жаловаться на мигание света и периокулярную боль.
- Результаты :
- ВА может быть нормальным.
- Бледный или опухший диск зрительного нерва.
- Височная артерия может быть извитой и болезненной.
- Первичное лечение при подозрении на диагноз :
- Гигантоклеточный артериит требует неотложной медицинской помощи — неспособность правильно диагностировать и лечить может привести к серьезному ухудшению зрения одного или обоих глаз.

- Прогноз :
- Хороший, если лечение начато вовремя.
- Потеря зрения необратима, но быстрое лечение может спасти другой глаз.
Токсические и пищевые оптические невропатии
Эти состояния могут вызывать отек зрительного нерва на ранних стадиях. Токсические невропатии относительно редко встречаются в развитом мире и в основном связаны со специфическими лекарствами, профессиональным воздействием, метанолом, этиленгликолем, дисульфирамом или злоупотреблением табаком и алкоголем.Однако в развивающихся странах пищевая оптическая нейропатия встречается гораздо чаще, особенно в регионах, страдающих от голода. Оба пола и все расы в равной степени подвержены этому заболеванию, и все возрасты восприимчивы. Преобладающей причиной пищевой оптической невропатии считается дефицит витаминов группы B. Люди с пагубной анемией также подвержены риску из-за нарушения способности абсорбировать витамин B12 из кишечного тракта.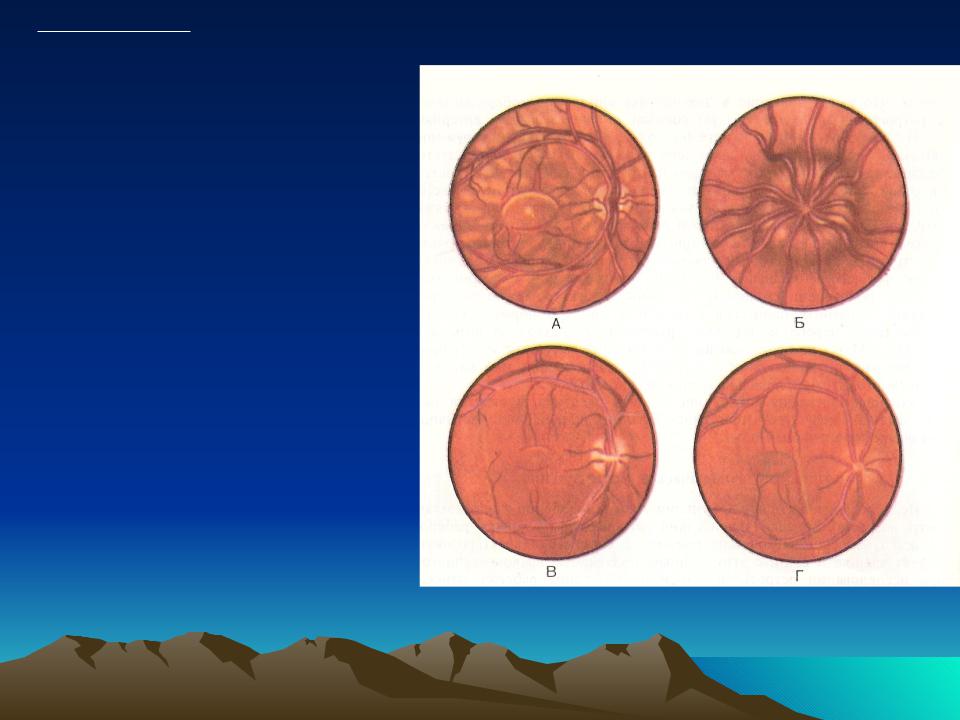
- Презентация :
- Потеря зрения двусторонняя, симметричная, безболезненная, постепенная и прогрессирующая.
- Дисхроматопсия, особенно снижение насыщенности красного цвета, является частым ранним признаком.
- Потеря VA может начаться с нечеткости или помутнения в точке фиксации с последующим постепенным снижением.
- Потеря зрения может привести к полной слепоте, но потеря более 20/400 случается редко, за исключением случая приема метанола.
- Периферическое зрение обычно сохраняется, так как потеря обычно связана с центральной или цекоцентральной скотомой.
- Результаты :
- Ученики обычно демонстрируют нормальную реакцию на свет и стимуляцию вблизи.
- Диск зрительного нерва на ранних стадиях может казаться нормальным, опухшим или гиперемированным. При гиперемии также могут присутствовать дисковые кровотечения.
- Продолжающееся повреждение зрительного нерва приводит к развитию атрофии зрительного нерва, которая обычно рассматривается как временная бледность диска зрительного нерва.

- Лечение :
- Это продиктовано причиной расстройства.
- Прогноз :
- Это переменный, в зависимости от причины и степени.
- ВА обычно восстанавливается раньше, чем цветное зрение.
Ускоренная (злокачественная) гипертензия
См. Отдельную статью «Экстренные случаи гипертонии».
- Презентация :
- Может протекать бессимптомно.
- Пониженная ВА.
- Эпизоды временной потери зрения.
- Находки из глаза :
- Ослабление артериол (медная проводка).
- Артериовенозное перещипывание (сужение вен при прохождении через них артерий).
- Признаки утечки сосудов (кровотечения и экссудаты).
- Отек диска возникает при очень высоком кровяном давлении.
- Системные данные :
- Очень высокое кровяное давление (обычно более 200 мм рт.
 Ст. Систолическое и / или диастолическое 100 мм рт. Ст.).
Ст. Систолическое и / или диастолическое 100 мм рт. Ст.). - Дополнительные примечания :
- Злокачественная гипертензия требует неотложной медицинской помощи.
- Это одна из наиболее частых причин отека диска зрительного нерва. [12]
- Хотя основной целью лечения является снижение артериального давления, это следует делать постепенно, так как резкое падение может спровоцировать закупорку сосудов.
Окклюзия центральной вены сетчатки
См. Отдельную статью «Окклюзия вены сетчатки».
- Презентация :
- Может быть ишемическим или неишемическим.
- Окклюзия центральной вены сетчатки приводит к задержке и застою крови, что приводит к генерализованному отеку (включая дисковый).
- Безболезненное снижение ВА, от очень легкого до глубокого.
- Это монокуляр, но может быть поврежден парный глаз.
- Редко пациенты жалуются на тупой дискомфорт и покраснение глаз.

- Глазные признаки :
- Легкое или тяжелое, внезапное или прогрессирующее (в течение нескольких недель) снижение ВА.
- В тяжелом состоянии также может присутствовать RAPD.
- Расширенные извитые вены.
- Диффузные кровоизлияния в сетчатку.
- Отек диска.
- Позже может возникнуть гиперемия конъюнктивы.
- Системные данные :
- Признаки сердечно-сосудистых заболеваний.
- Другие причины включают нарушения свертывания крови, дискразию крови, парапротеинемии, васкулиты, системную красную волчанку и прием пероральных противозачаточных таблеток.
- Дополнительные примечания :
- Пациенты, как правило, лечатся консервативно в отношении глаз.
- Необходимо приложить усилия для устранения основных предрасполагающих факторов.
- Некоторым пациентам через несколько месяцев после этого будет полезна флюоресцентная ангиография и лазерное лечение.

- Прогноз для восстановления зрения плохой, особенно при ишемической форме.
Диабетическая папиллопатия
- Презентация :
- Прогрессирующая монокулярная потеря зрения.
- Глазные данные :
- Умеренное снижение ВА (6/12 или выше).
- Набухание диска может быть односторонним или двусторонним.
- Дефекты поля зрения (общее сужение или скотома), ± RAPD и дисхроматопсия.
- Системные данные :
- Доказательства периферической диабетической васкулопатии.
- Дополнительные примечания :
- Существуют некоторые разногласия относительно лечения и выжидания.
- Спонтанное разрешение часто происходит в течение нескольких месяцев.
- Пациенты должны находиться под наблюдением на предмет признаков другой ретинопатии или макулопатии.
Оптическая нейропатия Лебера
- Презентация :
- Односторонняя, острая, тяжелая, безболезненная потеря зрения.

- Поражает второй глаз в течение двух месяцев.
- Обычно поражает мужчин в возрасте от 20 лет (редко — женщин в возрасте 10–60 лет).
- Пациенты могут иметь семейный анамнез, так как это наследственное заболевание.
- Находки из глаза :
- Расширенные капилляры на (опухшей) поверхности диска.
- Дефекты поля зрения (скотома).
- Системные данные :
- Дополнительные примечания :
- Прогноз в целом плохой, хотя у небольшого числа пациентов будет определенная степень выздоровления в течение нескольких месяцев или лет.
Эти другие отдельные статьи могут предоставить дополнительную полезную информацию:
Pseudopapilloedema
Pseudopapilloedema — очевидный отек диска из-за лежащего в основе доброкачественного процесса.Это может быть связано с коллоидными телами (друзами), захороненными в головке зрительного нерва, необычным углом наклона диска или небольшим диском, из которого выходят нейроны с остаточной миелиновой оболочкой.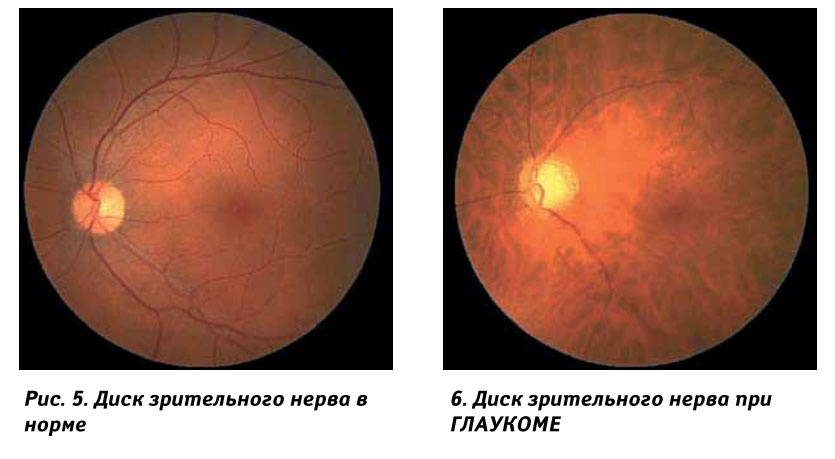
- Презентация :
- Пациенты обычно протекают бессимптомно, и обнаружение происходит случайно.
- Друзы могут иногда вызывать прогрессирующую потерю периферического зрения (и, в редких случаях, центрального зрения).
- Глазные находки :
- Явный отек диска (часто двусторонний) при отсутствии каких-либо других результатов.
- Маленькие диски могут выглядеть «переполненными», когда сосуды разрастаются, как букет цветов.
- Остаточная миелиновая оболочка часто ограничивается только одной частью диска.
Состояние следует рассматривать как истинный отек диска зрительного нерва, пока не будет доказано обратное. Вышеуказанные исследования должны помочь в постановке диагноза. Ультразвуковое сканирование глаза может выявить друзы; это можно подтвердить с помощью оптической когерентной томографии (ОКТ). [13]
Ведение
Если есть подозрение на отек зрительного нерва (т.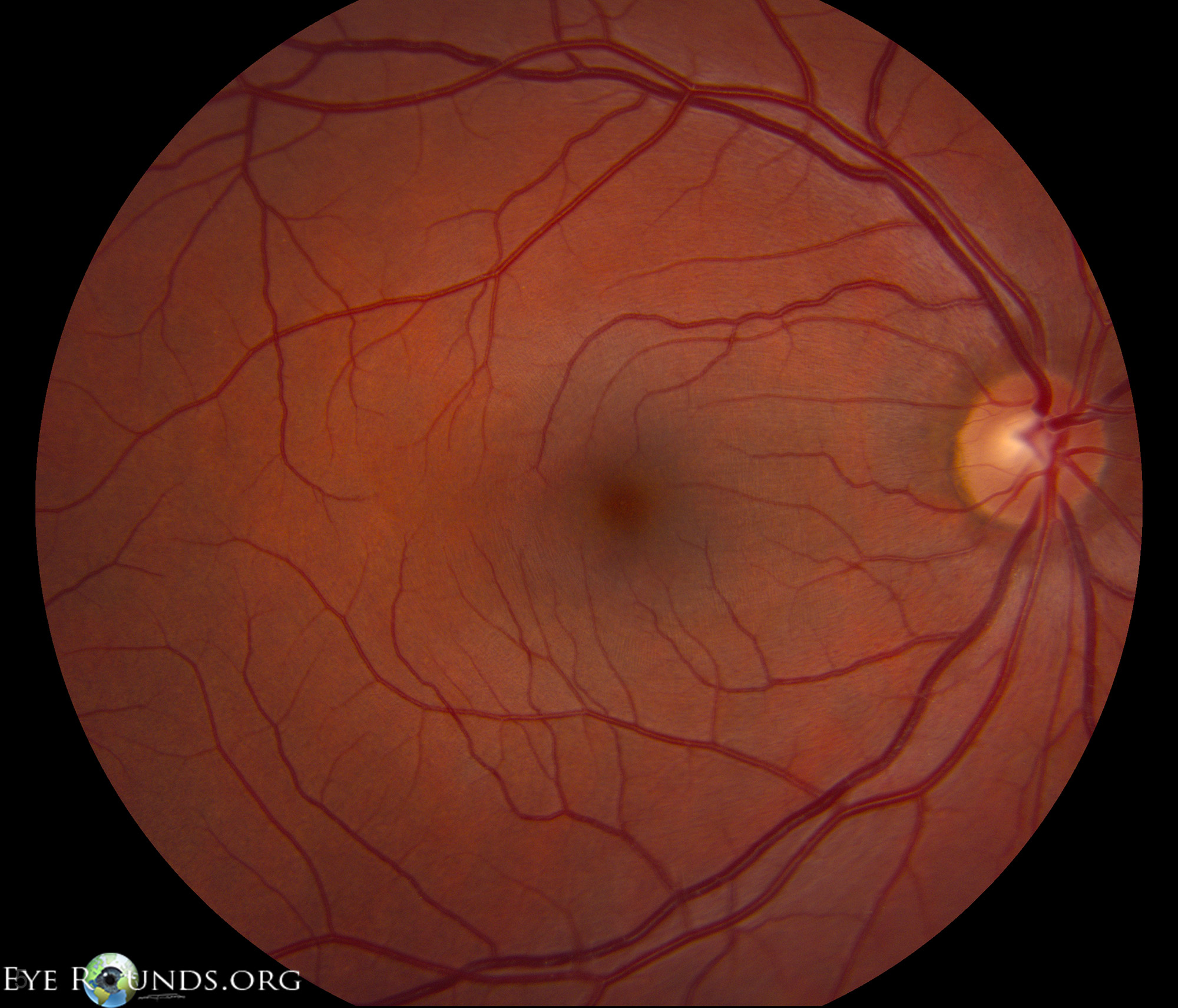 Е. Диск зрительного нерва, возникающий из-за повышенного ВЧД), необходимо срочно исключить внутричерепное образование.
Е. Диск зрительного нерва, возникающий из-за повышенного ВЧД), необходимо срочно исключить внутричерепное образование.
Отек диска зрительного нерва, который не считается отеком диска зрительного нерва, следует направлять в зависимости от тяжести симптомов.
Все пациенты с очевидным отеком зрительного нерва должны пройти офтальмологическое обследование, и, если альтернативный диагноз не ясен, разумно предположить, что опухший диск является отеком диска зрительного нерва, пока не будет доказано обратное. В конечном итоге необходимо устранить первопричину.
Примеры отека диска зрительного нерва
Скачать PDF
Дифференциальный диагноз опухшего диска может быть обширным.Вот 4 наглядных примера.
При различных причинах от инфекционных до сосудистых и злокачественных опухоль зрительного нерва является важным, но часто загадочным признаком. А зрение пациента — или жизнь — может зависеть от своевременного диагноза. Какие шаги следует предпринять, чтобы установить диагноз? Четыре нейроофтальмолога представили поучительные примеры из своей собственной практики. Они также предоставили общие рекомендации по проведению обследования, советы по различению псевдопапильдемы и истинного отека диска зрительного нерва (см. «Реально ли это?») И краткий обзор одностороннего и двустороннего отека диска (см. «Краткое руководство по дифференциальной диагностике»). Диагностика »).
Какие шаги следует предпринять, чтобы установить диагноз? Четыре нейроофтальмолога представили поучительные примеры из своей собственной практики. Они также предоставили общие рекомендации по проведению обследования, советы по различению псевдопапильдемы и истинного отека диска зрительного нерва (см. «Реально ли это?») И краткий обзор одностороннего и двустороннего отека диска (см. «Краткое руководство по дифференциальной диагностике»). Диагностика »).
Хорошая проверка
Когда вы начнете собирать полный неврологический и офтальмологический анамнез, спросите конкретно о любых головных болях, сказали эксперты. Другие советы:
- Не расширяйте зрачки пациента, пока не определите, присутствует ли относительный афферентный дефект зрачка (RAPD).
- Обратите внимание на периметр диска, ищите помутнение слоя нервных волокон сетчатки с затемнением сосудов сетчатки, лежащих над краем диска.
- Обратите внимание на цвет диска и аномальную сосудистую сеть.

- Если у вас есть четкое изображение, обратите внимание на спонтанную венозную пульсацию.
- Осмотрите второй глаз для сравнения.
- Чтобы оценить функцию зрительного нерва, проверьте остроту зрения, цветовое зрение и контрастную чувствительность.
- Сделайте автоматический тест поля зрения (VF), чтобы найти увеличенное слепое пятно.
- Оценить неврологическую систему и черепные нервы пациента.
Корпус 1
Острая односторонняя потеря зрения с болью
Предоставлено М. Тариком Бхатти, MD
История и экзамен
34-летняя женщина обратилась с жалобой на 3-дневное снижение зрения в левом глазу, связанное с глазной болью, которая усиливалась, когда она двигала глазом. В анамнезе у нее не было серьезных медицинских, глазных или неврологических проблем, и она не принимала никаких лекарств. Полный обзор систем был отрицательным; в частности, она не болела в последнее время и не контактировала с домашними или одичавшими кошками.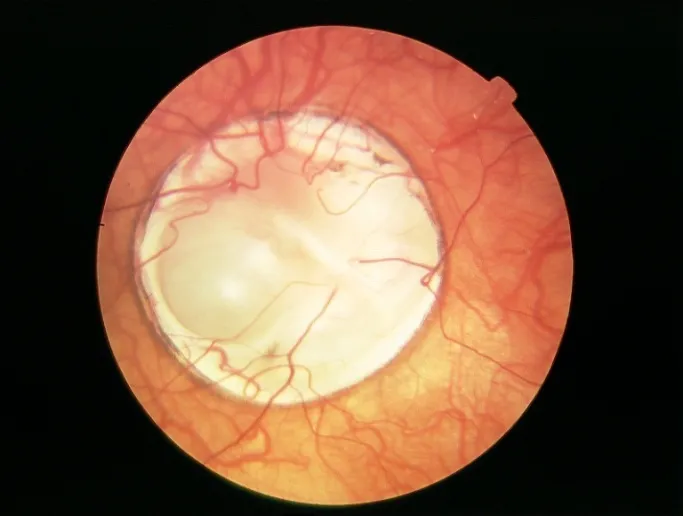
Обследование показало, что ее острота зрения (ОЗ) на правом глазу была 20/20, а на левом — считая пальцы. У нее был левый РАПД, и она не могла идентифицировать ни одну из цветных пластинок своим левым глазом. Обследование с помощью щелевой лампы и ее внутриглазное давление (ВГД), подвижность глаза и функция черепных нервов были нормальными. При осмотре расширенного глазного дна правый глаз был нормальным, но левый зрительный нерв опух.
Клинический курс и результат
Учитывая возраст пациента и симптомы, мы заподозрили острый воспалительный демиелинизирующий неврит зрительного нерва (ОН).Острая НА характеризуется острой или подострой, чаще всего односторонней болезненной потерей зрения; дисхроматопсия; RAPD; и дефект VF. 1 Примечательно, что почти у двух третей пациентов с ОН зрительный нерв выглядит нормально (т. Е. Ретробульбарный ВКЛ).
Диагностическое обследование включало рутинные анализы крови и магнитно-резонансную томографию (МРТ) глазницы и черепа с контрастированием, чтобы определить, есть ли какие-либо аномалии самого зрительного нерва или структур вблизи нерва.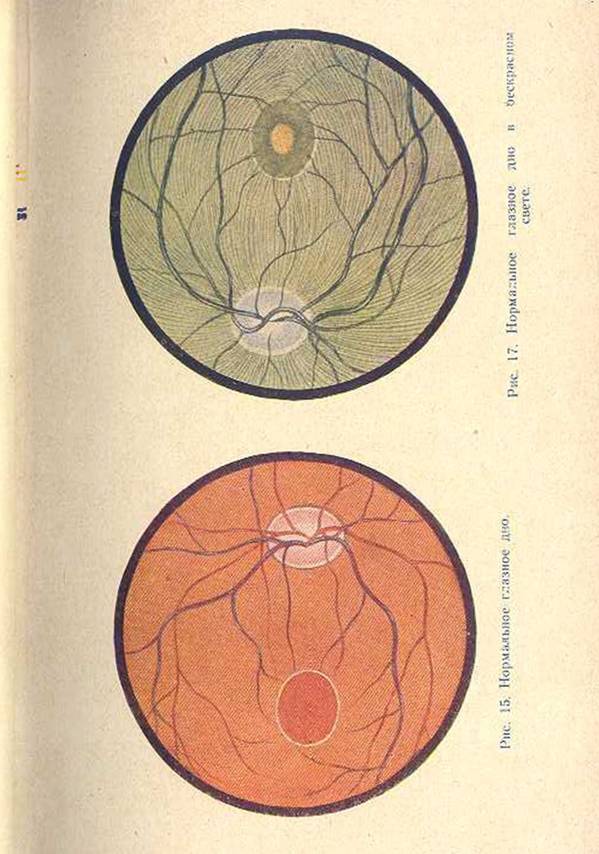 Орбитальная МРТ показала усиление зрительного нерва; кроме того, на МРТ черепа были обнаружены множественные поражения белого вещества.
Орбитальная МРТ показала усиление зрительного нерва; кроме того, на МРТ черепа были обнаружены множественные поражения белого вещества.
Пациенту назначен метилпреднизолон в высокой дозе внутривенно (1 г в сутки) в течение 3 дней; за этим последовал пероральный прием преднизона (1 мг / кг в день) в течение 11 дней, а затем 4-дневное снижение. Внутривенный метилпреднизолон ускоряет восстановление зрения после ОН, но не влияет на отдаленные результаты лечения. Визуальный прогноз в большинстве случаев отличный, независимо от того, лечится ли пациент кортикостероидами. 2 В этом случае зрение пациента восстановилось в течение 6 недель.
Наличие поражений белого вещества на МРТ-сканировании — самый надежный предиктор развития рассеянного склероза (РС). 2 Если результаты МРТ головного мозга пациента не соответствуют норме (1 или более поражений), риск развития рассеянного склероза в 15 лет составляет примерно 70%. Напротив, если МРТ головного мозга в норме (0 повреждений), 15-летний риск развития рассеянного склероза снижается до 25%. 3
3
Первый эпизод неврологических симптомов, который длится не менее 24 часов и вызван воспалением и демиелинизацией в одном или нескольких участках центральной нервной системы, называется клинически изолированным синдромом (CIS), а пациенты CIS с аномальным МРТ считаются рекомендуется начать лечение лекарственным средством, изменяющим заболевание, чтобы отсрочить начало рассеянного склероза. 2 Я обсудил с ней значение результатов МРТ пациентки. Ей начали принимать β-интерферон, и на сегодняшний день у нее не было других неврологических эпизодов.
Окончательный диагноз
Воспалительный демиелинизирующий неврит зрительного нерва с высоким риском РС по данным МРТ черепа
Ключевые моменты
- Острая потеря зрения из-за оптической невропатии у молодых людей чаще всего возникает из-за ON.
- Визуальный прогноз отличный с ВКЛ.
- Оценка риска РС основана на МРТ головного мозга.
- Рассмотрите возможность лечения пациентов из группы высокого риска (аномалии МРТ) лекарственными средствами, модифицирующими болезнь.

Корпус 2
Двусторонняя потеря зрения с головной болью
Предоставлено Лией Леви, MD
История и экзамен
16-летняя девочка без проблем со здоровьем, за исключением индекса массы тела (ИМТ) 30, у которой болела голова. Она рассказала нам, что ее зрение стало нечетким в течение нескольких недель, но она отрицала какие-либо нарушения зрения или пульсирующие синяки.
При первичном осмотре ее некорректированная VA составляла 20/25 + в правом глазу и 20/25 в левом, не улучшалась с отверстием. Цветовое зрение (Харди-Рэнд-Риттлер) составляло 5/6 в правом глазу и 4,5 / 6 в левом. Тестирование VF показало заметно увеличенное слепое пятно на каждом глазу. Не было РАПД. Пациент был ортофорическим во всех положениях взгляда, с полной вентиляцией. Обследование с помощью щелевой лампы и ее ВГД были нормальными. В каждом глазу был выраженный отек диска.
Клинический курс и результат
Пациент был отправлен на срочное МРТ, которое не показало аномалий головного мозга, таких как опухоль или гидроцефалия.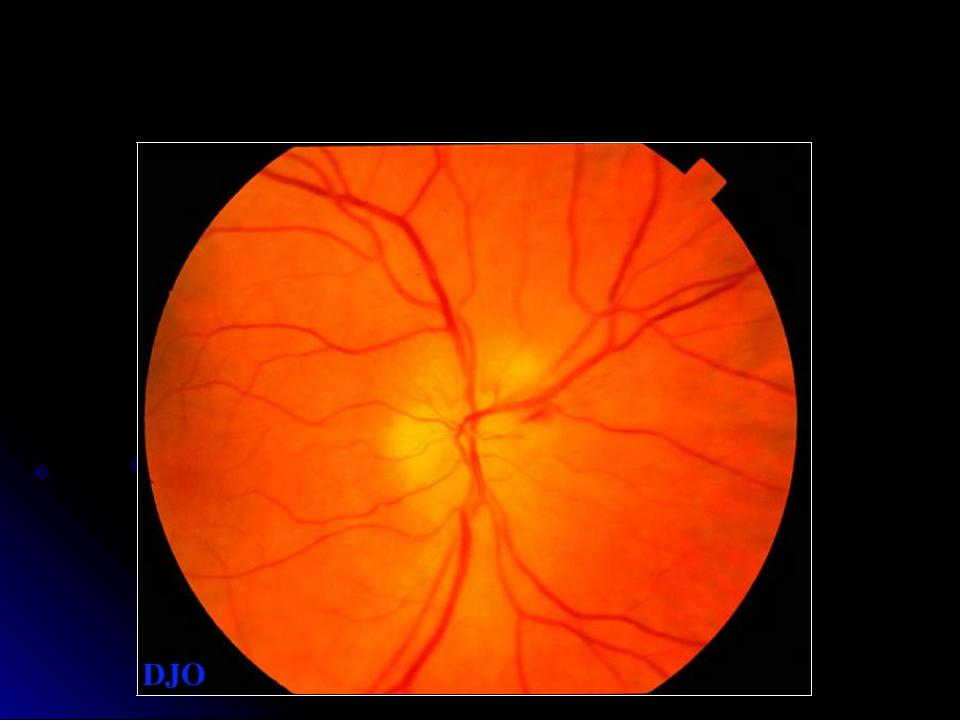 Было увеличено количество спинномозговой жидкости (CSF) вокруг обоих зрительных нервов с уплощением задней поверхности глобусов. Магнитно-резонансная венография (MRV) не выявила тромбоза венозного синуса. Люмбальная пункция показала давление открытия 43 см H 2 O и нормальный состав ликвора.
Было увеличено количество спинномозговой жидкости (CSF) вокруг обоих зрительных нервов с уплощением задней поверхности глобусов. Магнитно-резонансная венография (MRV) не выявила тромбоза венозного синуса. Люмбальная пункция показала давление открытия 43 см H 2 O и нормальный состав ликвора.
Пациенту был поставлен диагноз идиопатическая внутричерепная гипертензия (IIH), и он начал принимать ацетазоламид в дозе 500 мг два раза в день; Кроме того, ей посоветовали похудеть. По мере наблюдения за ней симптомы исчезли, и ее клинические данные улучшились.Прием ацетазоламида был уменьшен и окончательно прекращен через 6 месяцев после первого обращения пациента. Контрольный осмотр примерно через 2 месяца показал остроту зрения 20/20, цветовое зрение 6/6 и нормальный тест на ФЖ в каждом глазу без отека диска зрительного нерва.
Хотя клинические проявления у молодой женщины с избыточным весом соответствовали ИИГ, этот диагноз не следует ставить до исключения других причин двустороннего отека диска зрительного нерва, включая массовые поражения головного мозга; тромбоз венозного синуса; и воспалительные, инфильтративные и инфекционные причины.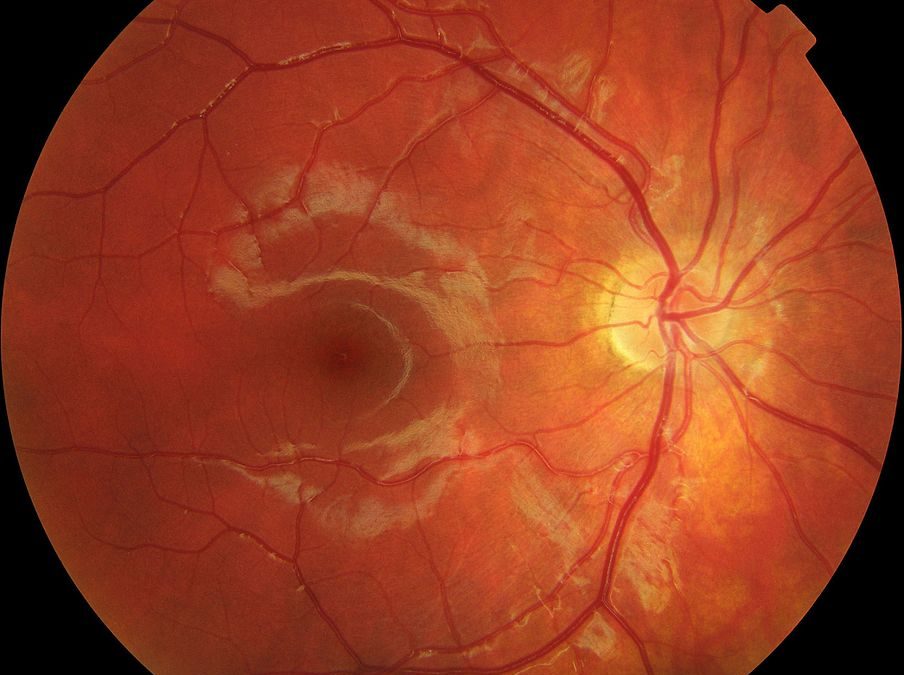 Пациенту необходимо пройти нейровизуализацию, включая МРТ и MRV, а также люмбальную пункцию. ЦСЖ должен быть нормальным, если не считать повышенного давления открытия. Если демографическая группа не является типичной женщиной с избыточным весом, анамнез должен быть направлен на выявление известных причин повышенного внутричерепного давления, таких как прием некоторых лекарств или сопутствующих заболеваний. 4
Пациенту необходимо пройти нейровизуализацию, включая МРТ и MRV, а также люмбальную пункцию. ЦСЖ должен быть нормальным, если не считать повышенного давления открытия. Если демографическая группа не является типичной женщиной с избыточным весом, анамнез должен быть направлен на выявление известных причин повышенного внутричерепного давления, таких как прием некоторых лекарств или сопутствующих заболеваний. 4
Окончательный диагноз
Идиопатическая внутричерепная гипертензия
Ключевые моменты
- Диагноз ИИГ невозможно поставить без нейровизуализации, включая МРТ и MRV, и поясничную пункцию, которая показывает повышенное давление открытия как единственную аномалию.
- В большинстве случаев лечение наиболее переносимой дозой ацетазоламида приводит к разрешению. 5
- ИИГ протекает тяжелее, и риск потери зрения выше у пациентов с ИМТ более 40. 6
Корпус 3
Острая односторонняя потеря зрения без боли
Предоставлено Энтони С. Арнольдом, MD
Арнольдом, MD
История и экзамен
Мужчина 64 лет проснулся с нарушением зрения в нижнем поле зрения левого глаза за 3 дня до консультации с нами.У него не было головной боли, боли при движениях глаз или других системных симптомов, и его зрение оставалось стабильным в течение этого 3-дневного периода. В анамнезе была гиперлипидемия и системная гипертензия.
Обследование показало, что его острота зрения на правый глаз составляла 20/20, а на левом — 20/40. Присутствовал левый РАПД. При обследовании переднего сегмента, моторики глаза и черепных нервов все в норме. При расширении глазного дна была выявлена прозрачная среда, нормальный правый диск зрительного нерва со структурно полной конфигурацией и без чашечки, а также левый диск зрительного нерва с аналогичной структурой, с сегментарным отеком диска и парапапиллярным пламенным кровоизлиянием в сетчатку.Количественная периметрия выявила нижний высотный дефект VF левого глаза; правый глаз был нормальным.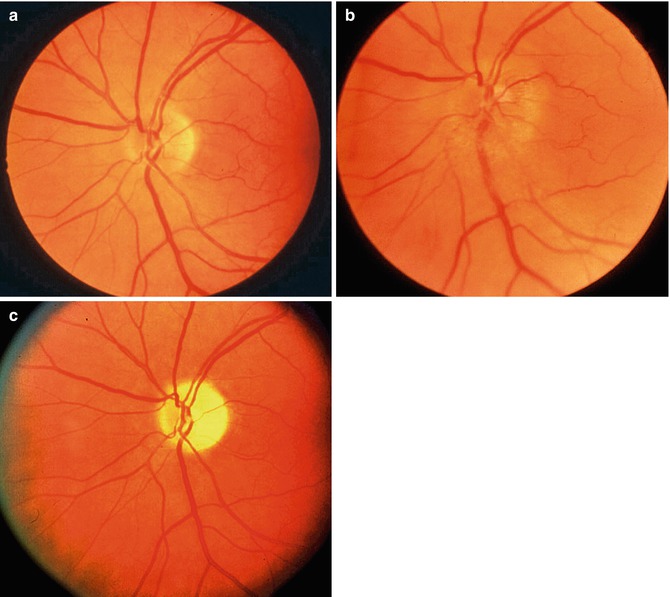
Клинический курс и результат
Основываясь на относительно остром начале безболезненной потери нижней фибрилляции желудочков с признаками отека и дисфункции зрительного нерва у пациента с известными васкулопатическими факторами риска, мы поставили предварительный диагноз неартериальной передней ишемической оптической нейропатии (NAION). 7 Хотя не было симптомов, указывающих на гигантоклеточный артериит, мы заказали скрининговые тесты на васкулит, скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ).Все были в норме, у последних 2 измерялось 26 мм / час и 0,4 мг / л соответственно. Обычно мы не проводим МРТ головного мозга в типичных случаях NAION.
Пациент был направлен к терапевту для оценки контроля над известными ему факторами риска и выявления других факторов, таких как диабет и обструктивное апноэ во сне. 8 Мы предупредили, что ему следует избегать чрезмерных ночных доз гипотензивных препаратов, которые могут усугубить ночную гипотензию и, возможно, усилить дальнейшую ишемию диска зрительного нерва.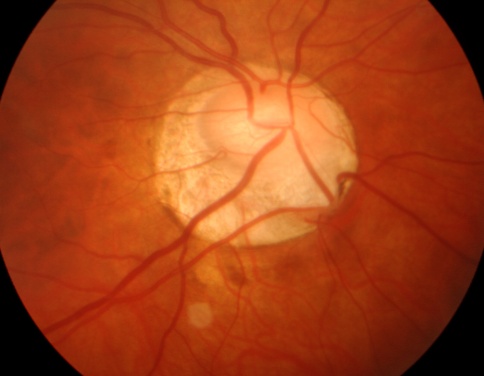 Мы рекомендовали начать терапию низкими дозами аспирина 80 мг / день в надежде снизить риск поражения парного глаза. Через 6 месяцев VA у пациента улучшилась до 20/25, а дефект VF показал небольшое улучшение.
Мы рекомендовали начать терапию низкими дозами аспирина 80 мг / день в надежде снизить риск поражения парного глаза. Через 6 месяцев VA у пациента улучшилась до 20/25, а дефект VF показал небольшое улучшение.
Не существует доказанной эффективной терапии NAION. 7 У большинства пациентов сохраняется стабильная VA и VF после начального эпизода потери зрения, хотя меньшая часть (от 25% до 40%) демонстрирует некоторую степень ухудшения в течение первых 4-6 недель после начала.Рецидив на одном и том же глазу относительно редок и в большинстве исследований встречается в 5% или менее. Во время последующего наблюдения около 40% пациентов спонтанно улучшаются по крайней мере на 3 линии остроты зрения Снеллена. 9 Эту особенность необходимо учитывать при оценке эффективности нескольких недавно предложенных методов лечения, включая кортикостероиды и другие интравитреальные соединения, такие как ингибиторы VEGF и потенциальные нейропротективные агенты.
Вовлеченность товарищеского глаза оценивается примерно у 15% пациентов в течение 5 лет.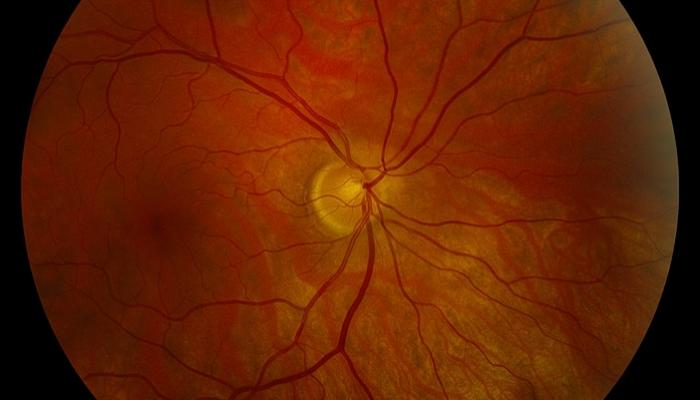 Имеются ограниченные данные о том, что низкие дозы аспирина могут снизить этот показатель, 10 с дополнительной потенциальной пользой в виде снижения риска других сердечно-сосудистых событий.
Имеются ограниченные данные о том, что низкие дозы аспирина могут снизить этот показатель, 10 с дополнительной потенциальной пользой в виде снижения риска других сердечно-сосудистых событий.
Окончательный диагноз
Неартеритическая передняя ишемическая оптическая нейропатия
Ключевые моменты
- NAION — наиболее распространенная острая оптическая нейропатия у пациентов старше 50 лет.
- Клинические признаки включают RAPD, отек диска зрительного нерва с пламенным кровотечением и потерю VF в нижней части высоты.
- Гигантоклеточный артериит необходимо исключить.
- Не существует доказанной эффективной терапии, но пациенты обычно остаются стабильными, с 40% -ным уровнем спонтанного улучшения.
- Низкие дозы аспирина могут быть полезны для снижения риска поражения парного глаза.
Это реально? Дифференциация истинного отека диска зрительного нерва и псевдо-отека диска зрительного нерва важна для того, чтобы избежать ненужных анализов. Критическое открытие. Набухание слоя нервных волокон, которое размывает края диска и перипапиллярные сосуды, является признаком отека диска зрительного нерва. 1 Закопанные друзы также вызывают приподнятие диска и размытие его края, но их можно отличить по отсутствию гиперемии, отсутствию микрососудистых аномалий поверхности диска и четко видимым сосудам сетчатки по краю диска. 2 Дополнительные исследования, такие как ультразвук, автофлуоресценция, фотография без красного, флуоресцентная ангиография или компьютерная томография, могут быть необходимы для дифференциации псевдосенсорного отека от истинного отека диска зрительного нерва, сказал доктор Бхатти. Большинство пациентов с псевдосенсорным отеком не имеют визуальных симптомов, но это также может иметь место и для некоторых пациентов с истинным отеком диска зрительного нерва. Доктор.Бхатти предоставил краткий справочник по особенностям отека диска зрительного нерва и псевдосенсорного диска: Отек диска зрительного нерва. Результаты включают помутнение нервных волокон сетчатки с обскурацией кровеносных сосудов сетчатки, гиперемию диска, потерю спонтанной венозной пульсации (давление открытия> 250 мм H 2 O у взрослых и> 280 мм H 2 O у детей), вздутие вен , кровоизлияния, экссудаты, ватные пятна, периферические складки сетчатки и облитерация центральной чашечки. Псевдосенсорный отек. Обнаружены аномальный паттерн ветвления кровеносных сосудов от зрительного нерва, признаки спонтанной венозной пульсации, отсутствие затемнения кровеносных сосудов сетчатки, отсутствие экссудатов, ватных пятен и, в редких случаях, кровоизлияния. ___________________________ 1 http://eyewiki.aao.org/Papilledema. Доступ 30 июля 2015 г. 2 http://eyewiki.aao.org/Optic_nerve_head_drusen. По состоянию на 30 июля 2015 г. |
Корпус 4
Острая односторонняя потеря зрения без боли
Предоставлено Валери А. Пурвин, MD
История и экзамен
16-летний мальчик обратился с жалобой на безболезненную потерю зрения на левый глаз в течение недели. В целом он был здоров; однако за 3 недели до потери зрения у него появились боли в мышцах и поднялась температура. Это разрешилось без лечения в течение недели.
При осмотре ОПА в левом глазу 20/400.У него также было заметно ухудшенное цветовое зрение и следы RAPD. Тестирование VF на его левом глазу показало большую центральную скотому, а левый диск зрительного нерва был заметно опухшим.
Все находки в правом глазу пациента были нормальными, включая внешний вид диска зрительного нерва, но под макулой было одно хориоретинальное белое пятно.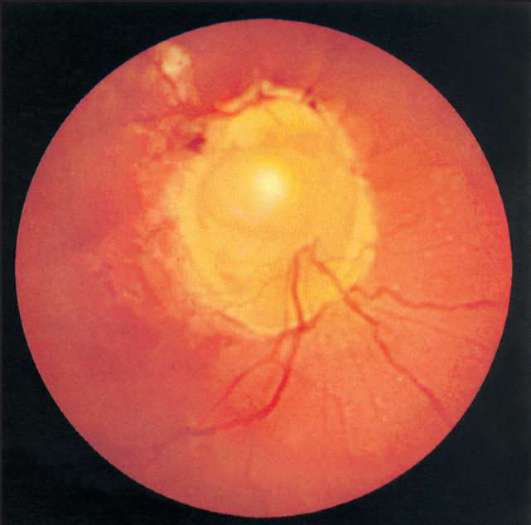
Дальнейший допрос показал, что пациент недавно приобрел котенка и получил несколько царапин, играя с ним.
Клинический курс и результат
Две недели спустя отек левого диска зрительного нерва у пациента уменьшился, но теперь появились твердые экссудаты с центром в макуле, которые образовали звездную фигуру.Обзор его лабораторных исследований выявил повышенные титры Bartonella henselae (IgG 1: 1024 и IgM 1:20).
Основываясь на клинических характеристиках пациента и результатах дополнительных исследований, мы диагностировали нейроретинит кошачьих царапин (НР). Хотя его первоначальная презентация наводила на мысль о «садовом разнообразии», было несколько клинических особенностей, указывающих на правильный диагноз. Во-первых, отсутствие боли в глазах было бы необычным для ON, которое сопровождается болью примерно в 90% случаев.Во-вторых, ON относительно редко встречается у мужчин-подростков, так как обычно поражает женщин в возрасте от 20 до 35 лет. Наконец, величина его потери зрения (большая) была непропорциональна RAPD (след). Это последнее открытие указывало на то, что большая часть его потери зрения была вызвана макулопатией, а не дисфункцией зрительного нерва, несмотря на выраженный отек диска зрительного нерва. Такое сочетание результатов вполне типично для НР.
Наконец, величина его потери зрения (большая) была непропорциональна RAPD (след). Это последнее открытие указывало на то, что большая часть его потери зрения была вызвана макулопатией, а не дисфункцией зрительного нерва, несмотря на выраженный отек диска зрительного нерва. Такое сочетание результатов вполне типично для НР.
Больная получила курс ципрофлоксацина (500 мг 2 раза в сутки) в течение 10 дней.Через шесть месяцев после начала его VA вернулась к 20/25, а его цветовое зрение и VF были нормальными. Макула показала некоторую неравномерность пигмента; внешний вид диска зрительного нерва был нормальным.
Окончательный диагноз
Нейроретинит от кошачьих царапин
Ключевые моменты
- NR характеризуется острой односторонней потерей зрения с центральной потерей зрения и выраженным отеком диска зрительного нерва. Характерная макулярная звездчатая фигура характерна, но для ее развития требуется от 9 до 12 дней. 11-13
- Хотя NR может быть вызван рядом инфекционных агентов, в Соединенных Штатах наиболее частой причиной является болезнь кошачьих царапин.

- В большинстве случаев НР от кошачьих царапин поражает детей или молодых людей, и им предшествуют системные симптомы, включая лихорадку, боль в горле, головную боль и миалгию.
- Визуальный прогноз в целом отличный, независимо от лечения. Тем не менее, часто назначают курс антибиотиков.
Краткое руководство по дифференциальной диагностикеОТЕК ДИСКОВЫЙ ДВУСТОРОННИЙ Доктор Бхатти предложил запомнить 6 M:
ОДНОСТОРОННИЙ ДИСКОВЫЙ ОТДЕЛ
|
1 Voss E et al. T ее Adv Neurol Disord. 2011; 4 (2): 123-134.
T ее Adv Neurol Disord. 2011; 4 (2): 123-134.
2 Abou Zeid N, Bhatti MT. Невролог . 2008; 14 (4): 207-223.
3 Группа изучения неврита зрительного нерва. Arch Neurol. 2008; 65 (6): 727-732.
4 Friedman DI et al. Неврология. 2013; 81 (13): 1159-1165.
5 NORDIC Идиопатическая внутричерепная гипертония Письменный комитет исследовательской группы. JAMA. 2014; 311 (16): 1641-1651.
6 Szewka AJ et al. J Neuroophthalmol. 2013; 33 (1): 4-8.
7 Миллер Н.Р., Арнольд А.С. Глаз. 2015; 29 (1): 65-79.
8 Bilgin G et al. J Neuroophthalmol. 2013; 33 (3): 232-234.
9 Newman NJ et al. Am J Ophthalmol. 2002; 134 (3): 317-328.
10 Kupersmith MJ et al. J Neuroophthalmol. 1997; 17 (4): 250-253.
11 Purvin V et al. J Neuroophthalmol. 2011; 31 (1): 58-68.
12 Гаури Р.Р., Ли АГ. Surv Ophthalmol.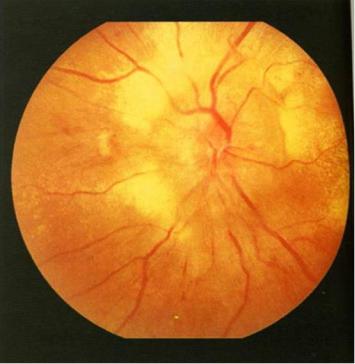 1998; 43 (3): 270-274.
1998; 43 (3): 270-274.
13 Golnick KC et al. Am J Ophthalmol. 1994; 118 (2): 145-151.
___________________________
ПОДРОБНЕЕ НА ВСТРЕЧИ: «Примеры использования ОКТ для диагностики неизвестных причин потери зрения» будет охватывать использование ОКТ для диагностики отека диска зрительного нерва и псевдопапильдема. Представлено в понедельник, 16 ноября, 9: 00-11: 15, в Sands Expo / Venetian, Murano 3205. Подробную информацию можно найти на сайте www.aao.org/programsearch .
Знакомство с экспертамиЭнтони С. Арнольд, доктор медицины Профессор офтальмологии и руководитель отделения нейроофтальмологии в Институте Stein Eye в Лос-Анджелесе. Раскрытие соответствующей финансовой информации: Нет. M. Tariq Bhatti, MD Профессор офтальмологии, профессор неврологии и руководитель нейроофтальмологии в Университете Дьюка в Дареме, Северная Каролина Соответствующие финансовые раскрытия: Novartis: C, L. Leah Levi, MD Директор нейроофтальмологии в Scripps Clinic в Ла-Хойя, Калифорния Соответствующая финансовая информация: Нет. Валери А. Пурвин, доктор медицины Клинический профессор офтальмологии и неврологии Медицинского центра Университета Индианы и руководитель отделения нейроофтальмологии в Глазном институте Среднего Запада в Индианаполисе. Раскрытие соответствующей финансовой информации: Нет. Полное раскрытие информации и ключ к раскрытию информации см. Ниже. |
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.
Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie. - Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.
Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.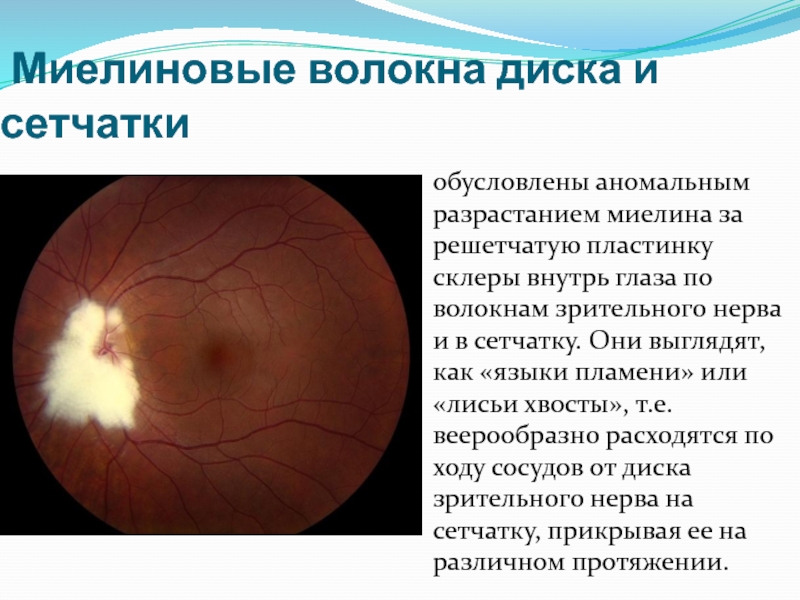 Например, сайт
Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Отек диска зрительного нерва — EyeWiki
Запишитесь на конкурс резидентов и стипендиатов
Принять участие в Международном конкурсе офтальмологов
Сайладжа Д. Сарагадам, Нита Бхат, MBBS, MS, Эндрю Го Ли, доктор медицины, Эдмонд Дж.Фитцгиббон, доктор медицины, Гай В. Джиравутиворавонг, доктор медицины, магистр медицины, Нагам Аль-Зубиди, доктор медицины, Сураб Дешмук, MBBS, DNB и Шрути Хариш Биндиганавиле, MBBS, MS
Назначенный статус Ожидается обновление
Дана Альбрейки, MBBS FRCSC, 10 декабря 2019 г.
Отек зрительного нерва — это отек зрительного нерва (ов) из-за повышенного внутричерепного давления. Чаще всего проявляется двусторонним, но также может быть асимметричным или односторонним.
Болезнь
Отек зрительного нерва относится к отеку диска зрительного нерва из-за повышенного внутричерепного давления (ВЧД)].Его следует отличать от отека диска зрительного нерва, вызванного другими причинами, который называют просто «отеком диска зрительного нерва». Отек диска зрительного нерва следует также отличать от псевдо-отека диска зрительного нерва, такого как друзы диска зрительного нерва. Поскольку основной причиной отека диска зрительного нерва является повышенное внутричерепное давление (ВЧД), это тревожный признак, который может предвещать такие явления, как опухоль головного мозга, воспаление ЦНС или идиопатическая внутричерепная гипертензия (ИВГ).
Этиология
Как отмечалось выше, отек диска зрительного нерва возникает из-за повышения внутричерепного давления по любой причине.Нормальное ВЧД обычно составляет менее 250 мм водяного столба при измерении манометром в положении лежа. Отек зрительного нерва возникает в результате ортоградного застоя аксоплазматического потока в головке зрительного нерва, что приводит к отеку нерва из-за повышенного внутричерепного давления, давящего на нерв позади глаза. Продолжительное давление может привести к потере аксонов и возможной атрофии зрительного нерва, вторичной по отношению к внутринейрональной ишемии, что в конечном итоге приведет к потере зрения. [1] При атрофии зрительного нерва отек практически отсутствует даже при продолжающемся повышении внутричерепного давления, так как нет волокон, которые можно было бы набухать.Повышенное внутричерепное давление может быть вызвано (1) поражением, занимающим пространство, таким как опухоль или кровоизлияние, (2) уменьшением оттока спинномозговой жидкости из-за закупорки (обструктивная гидроцефалия) или снижения абсорбции (инфекция, кровотечение, тромбоз венозного синуса или обструкция венозного оттока). ), (3) идиопатической внутричерепной гипертензией (IIH, также называемой псевдоопухолью головного мозга), (4) редко из-за повышенной продукции спинномозговой жидкости, например, опухолью сосудистого сплетения, и, наконец, уменьшением объема черепа (краниосиностоз).Время развития отека диска зрительного нерва может составлять недели, если внутричерепное давление повышается медленно и незначительно, но резкие и быстрые изменения давления могут вызвать появление отека диска зрительного нерва в течение дня.
Продолжительное давление может привести к потере аксонов и возможной атрофии зрительного нерва, вторичной по отношению к внутринейрональной ишемии, что в конечном итоге приведет к потере зрения. [1] При атрофии зрительного нерва отек практически отсутствует даже при продолжающемся повышении внутричерепного давления, так как нет волокон, которые можно было бы набухать.Повышенное внутричерепное давление может быть вызвано (1) поражением, занимающим пространство, таким как опухоль или кровоизлияние, (2) уменьшением оттока спинномозговой жидкости из-за закупорки (обструктивная гидроцефалия) или снижения абсорбции (инфекция, кровотечение, тромбоз венозного синуса или обструкция венозного оттока). ), (3) идиопатической внутричерепной гипертензией (IIH, также называемой псевдоопухолью головного мозга), (4) редко из-за повышенной продукции спинномозговой жидкости, например, опухолью сосудистого сплетения, и, наконец, уменьшением объема черепа (краниосиностоз).Время развития отека диска зрительного нерва может составлять недели, если внутричерепное давление повышается медленно и незначительно, но резкие и быстрые изменения давления могут вызвать появление отека диска зрительного нерва в течение дня.
Факторы риска
Факторами риска отека диска зрительного нерва являются факторы, повышающие внутричерепное давление. Это включает в себя объемные поражения, такие как опухоль или субаррахноидальное кровоизлияние, снижение абсорбции спинномозговой жидкости, изменение динамики спинномозгового кровотока через желудочки (например, обструкция 4-го желудочка) или, в редких случаях, увеличение кровотока спинномозговой жидкости.
Общая патология
Отек диска зрительного нерва с отеком нейронов, расширением вен. Отмечается застой аксоплазматического кровотока и отек нервной головки.
Фундоскопия, выявляющая отек диска (обычно двусторонний, если только один диск не атрофичен) на фоне повышенного внутричерепного давления, является ключом к диагностике. Другие диагностические инструменты включают ультразвуковое исследование, флюроэсцеиновую ангиографию, компьютерную томографию или магнитно-резонансную томографию. При представлении возможности отека диска зрительного нерва первым подходом является визуализация, чтобы исключить объемное поражение.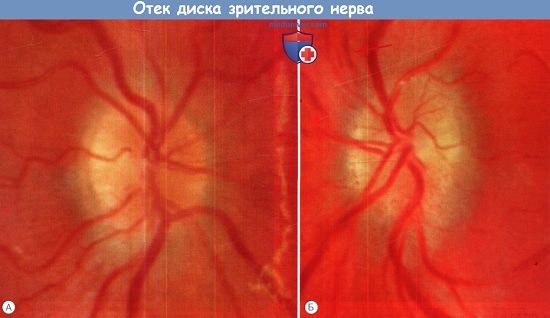 Лучше всего это сделать с помощью МРТ, а сопутствующий MRV может помочь исключить тромбоз венозного синуса. Иногда на МРТ отмечается сильный отек диска зрительного нерва в виде уплощения склеры возле зрительного нерва и даже приподнятого участка на головке диска. Для подтверждения диагноза повышенного внутричерепного давления проводится люмбальная пункция с открытием давления и отправкой жидкости на цитологию и посев.
Лучше всего это сделать с помощью МРТ, а сопутствующий MRV может помочь исключить тромбоз венозного синуса. Иногда на МРТ отмечается сильный отек диска зрительного нерва в виде уплощения склеры возле зрительного нерва и даже приподнятого участка на головке диска. Для подтверждения диагноза повышенного внутричерепного давления проводится люмбальная пункция с открытием давления и отправкой жидкости на цитологию и посев.
Внешний вид диска
Если присутствует спонтанная венозная пульсация, это говорит о том, что ВЧД, вероятно, невысокое в настоящее время, однако ВЧД могло быть высоким раньше просто из-за суточных колебаний внутричерепного давления.
Ранний отек диска зрительного нерва — гиперемия диска, возможно, с расширенными капиллярами диска. Помутнение и отек слоя нервных волокон (NFL). Размытые края диска. Венозные пульсации отсутствуют. Более тяжелая форма отека диска зрительного нерва будет иметь возвышение диска и помутнение NFL, закрывающее сосуды диска.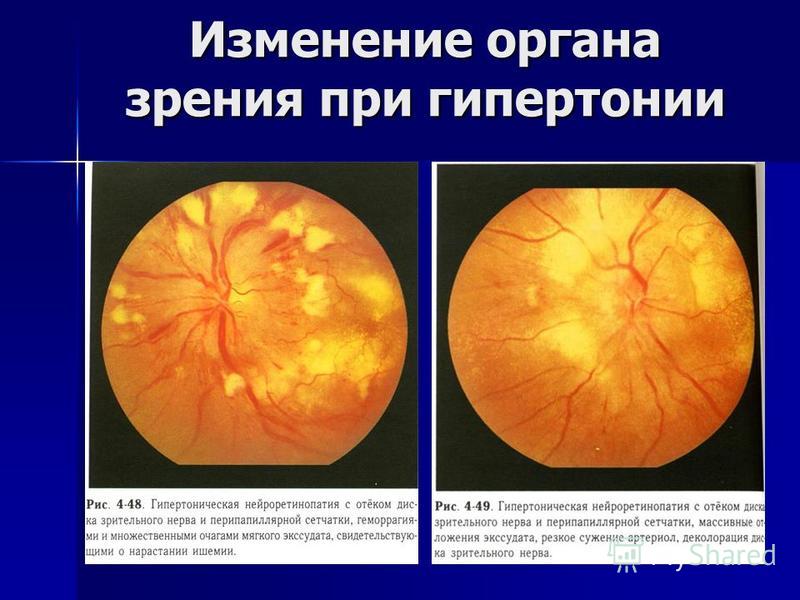 Могут быть расширенные вены, кровоизлияния в диск, пятна ваты или твердый экссудат. При серьезной утечке межпозвоночного диска можно увидеть звезду желтого пятна, которая более заметна на стороне диска желтого пятна.Позже могут появиться ретинохророидальные складки, называемые линиями Патона. При хроническом течении отека диска зрительного нерва выявляют все вышеперечисленное плюс начало бледности диска и уменьшение отека диска с потерей аксонов. Иногда могут отмечаться оптоцилиарные шунты. Вследствие отека диска диска зрительного нерва могут наблюдаться пигментные изменения РПЭ вокруг диска, глиоз диска и остаточные хроидальные складки.
Могут быть расширенные вены, кровоизлияния в диск, пятна ваты или твердый экссудат. При серьезной утечке межпозвоночного диска можно увидеть звезду желтого пятна, которая более заметна на стороне диска желтого пятна.Позже могут появиться ретинохророидальные складки, называемые линиями Патона. При хроническом течении отека диска зрительного нерва выявляют все вышеперечисленное плюс начало бледности диска и уменьшение отека диска с потерей аксонов. Иногда могут отмечаться оптоцилиарные шунты. Вследствие отека диска диска зрительного нерва могут наблюдаться пигментные изменения РПЭ вокруг диска, глиоз диска и остаточные хроидальные складки.
| Система оценки отека диска зрительного нерва (шкала Фрисена) [2] |
|---|
| Стадия 0 — Нормальный зрительный диск Размытие носового, верхнего и нижнего полюсов обратно пропорционально диаметру диска.Слой лучевых нервных волокон (NFL) без извилистости NFL. Редкое затемнение крупного кровеносного сосуда, обычно на верхнем полюсе. |
| Стадия 1 — Очень ранний отек диска зрительного нерва Затемнение носовой границы диска. Нет возвышения границ диска. Нарушение нормального радиального расположения NFL с сероватая непрозрачность, подчеркивающая пучки нервных волокон . Нормальный височный край диска. Тонкий сероватый ореол с височной щелью (лучше всего видно при непрямой офтальмоскопии). Концентрические или радиальные ретрохориоидальные складки. |
| Стадия 2 — Ранний отек диска зрительного нерва Скрытие всех границ. Повышение носовой границы. Полный перипапиллярный ореол. |
| Стадия 3 — умеренный отек зрительного нерва Затемнение всех границ. Увеличенный диаметр головки зрительного нерва. Затенение одного или нескольких сегментов крупных кровеносных сосудов уходит с диска. Перипапиллярный нимб — неправильная внешняя бахрома с пальцевидными расширениями. |
Стадия 4 — выраженный отек диска зрительного нерва Поднятие всей нервной головки.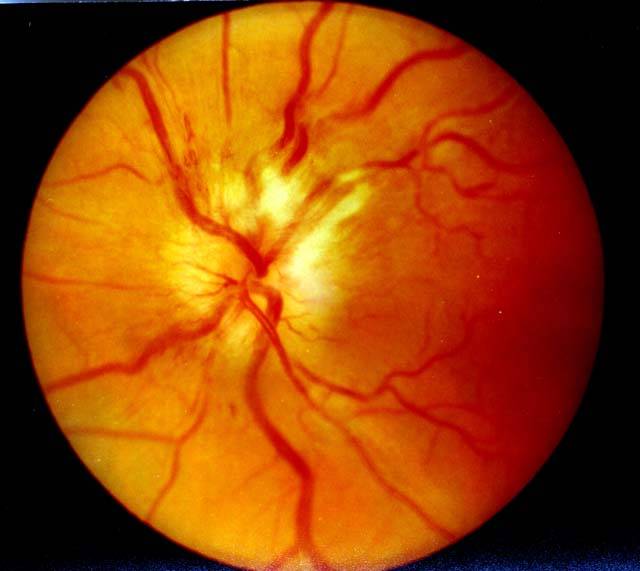 Затемнение всех границ. Перипапиллярный ореол. Полное затемнение на диске сегмента мажорной Затемнение всех границ. Перипапиллярный ореол. Полное затемнение на диске сегмента мажорнойкровеносный сосуд. |
| Стадия 5 — тяжелый отек зрительного нерва Куполообразные выпячивания, представляющие собой расширение головки зрительного нерва вперед. Перипапиллярный ореол узкий, плавно отграниченный. Может присутствовать полное затемнение сегмента крупного кровеносного сосуда.Облитерация глазного бокала. |
Примеры:
Легкий отек диска зрительного нерва
Умеренный отек диска зрительного нерва
Тяжелый отек диска зрительного нерва
Разрешенный отек диска зрительного нерва (пост-шунт)
История
Головная боль типична и часто усиливается при пробуждении или в позе (хуже в положении лежа и лучше при вставании).
Полезно спросить о лекарствах, которые могут вызвать повышение внутричерепного давления (например, тетрациклины, витамин А и его производные, литий, стероиды — особенно изменения в количестве принимаемых стероидов и отмена стероидов).
Осмотр
В дополнение к обычному офтальмологическому осмотру, включающему поля зрения, следует проверить артериальное давление, чтобы исключить гипертоническую болезнь (т.е. «злокачественную гипертензию»), которая может имитировать отек диска зрительного нерва. Исследование окулярной моторики может выявить односторонний или двусторонний паралич 6-го нерва как нелокализационные признаки повышенного внутричерепного давления.
Неврологическое обследование может быть целесообразным для исключения другого очагового неврологического дефицита.
Симптомы и признаки повышения внутричерепного давления
Головная боль часто возникает при повышении внутричерепного давления и часто усиливается по утрам. Тошнота и рвота отмечаются при повышении внутричерепного давления, особенно при резком повышении давления. Это усугубляется натуживанием, кашлем или наклоном. Пульсово-синхронный шум в ушах может быть следствием усиленного кровотока в стенозированных венозных синусах головного мозга.Потеря поля зрения (обычно изначально увеличенный размер слепого пятна) может происходить остро (т. Е. Молниеносно) или медленно прогрессировать. Пациент может отмечать короткие периоды потери зрения, длящиеся секунды, которые называются временными затемнениями зрения. Они часто наблюдаются при вставании или изменении положения. Из-за сокращения осевой длины может возникнуть гиперметропический сдвиг рефракции. Повышенное внутричерепное давление приводит к увеличению спинномозговой жидкости (CSF) в расширенной оболочке зрительного нерва и уплощению задней поверхности глаза.Повышенное внутричерепное давление может привести к слышимости сосудистых шумов, свистящих звуков или пульсирующего шума в ушах. Длительный отек диска зрительного нерва может привести к серьезной потере периферического поля зрения и, если его не лечить, может прогрессировать с поражением центрального зрения. Повышенное внутричерепное давление также может привести к параличу черепных нервов, обычно параличу отводящего нерва в качестве нелокализационной находки. Считается, что длинный ход 6-го черепного нерва сдавлен повышенным давлением спинномозговой жидкости.
Клинический диагноз
Диагностические процедуры
- Флюоресцентная ангиография может обнаружить утечку диска при истинном отеке диска зрительного нерва, в отличие от окрашивания диска без утечки при псевдопапильдеме.Кроме того, автофлуоресценция или ультразвуковое сканирование B могут выявить псевдосочковый отек (например, друзы диска зрительного нерва).
- Образы стереодисков могут быть полезны для отслеживания состояния диска с течением времени.
- Формальная (обычно автоматизированная) периметрия обычно показывает увеличенные слепые пятна и дефекты поля зрения типа слоя нервных волокон. При тяжелом хроническом отеке диска зрительного нерва может наблюдаться ухудшение периферического поля зрения, которое в конечном итоге может затронуть центральное зрение. Острые молниеносные случаи могут сопровождаться значительным снижением поля зрения или остроты зрения, и их следует лечить в срочном порядке.
- Визуализирующее исследование ЦНС (КТ или МРТ с контрастированием) для выявления массового поражения центральной нервной системы.
- МР-венография (MRV) или CTV также должна быть рассмотрена для поиска тромбоза венозного синуса.
- Люмбальная пункция (выполняется после того, как визуализация не демонстрирует риска образования грыжи) для документирования повышенного ВЧД и поиска неопластических, инфекционных или воспалительных причин. Как минимум, достигается давление открытия, а также глюкоза, белок, количество клеток и дифференциальная культура.
Дифференциальная диагностика
Отек диска зрительного нерва следует отличать от отека диска зрительного нерва и анонимно приподнятых дисков, таких как скрытые друзы, наклонный диск, гипопластический диск.
Кроме того, опухоль диска зрительного нерва иная этиология включают:
- Внутриглазное воспаление, вызывающее отек диска зрительного нерва (например, саркоидоз, токсоплазмоз, ВКХ, другие увеиты)
- Окклюзия центральной вены сетчатки
- Неврит зрительного нерва
- Диабетическая папиллопатия
- Гипертонический отек диска
- Неартеритическая ишемическая оптическая нейропатия
- Инфильтративная оптическая нейропатия и опухоли (лимфома, лейкемия)
- Компрессионная оптическая нейропатия (менингиома оболочки зрительного нерва)
- Задний склерит
- Офтальмопатия щитовидной железы
Необходимо устранить основную причину повышенного внутричерепного давления.При наличии образования первичная терапия должна быть направлена на это поражение (например, хирургическое вмешательство). Если лекарственные препараты (тетрациклины, аналоги витамина А и т. Д.) Считаются причиной, их следует прекратить. Пациенты с легкой формой отека диска зрительного нерва должны контролироваться на предмет дефектов поля зрения с помощью формальной периметрии, поскольку пациенты могут быть не в состоянии их распознать.
Лекарства используются для снижения внутричерепного давления за счет увеличения абсорбции спинномозговой жидкости или снижения выработки спинномозговой жидкости. Используемые диуретики включают ацетальзоламид (диамокс — ингибитор карбоангидразы) и фуросемид (Lasix).Топирамат также показал некоторую пользу при использовании при ИИГ. В целом, однако, поскольку стероиды (особенно при изменении дозировки или отмене) также являются причиной повышения ВЧД, мы обычно не рекомендуем стероиды при ИБГ. Серийные люмбальные пункции обычно не рекомендуются в качестве лечения ИБГ, но могут использоваться для лечения внутричерепной гипертензии, если пациентка не подходит для медикаментозной терапии, беременна или страдает повышенным ВЧД, связанным с криптококковым менингитом.
Недавние клинические испытания (e.g., Idiopathic Intracranial Hypertension Trial (IIHT)) оказали сильную поддержку безопасному и эффективному использованию ацетазоламида в сочетании со снижением веса при эффективном лечении IIH и улучшении отека диска зрительного нерва у этих пациентов с легкой потерей зрения. [3]
Лечебная терапия
Ингибиторы карбоангидразы (ацетазоламид) и снижение веса являются терапией первой линии при ИБГ, но могут применяться у пациентов с повышенным ВЧД другой этиологии. Фуросемид (Лазикс) и топирамат считаются препаратами второго ряда при ИБГ, но могут быть полезны пациентам с непереносимостью ацетазоламида.
Хирургия
Для устранения причины повышенного ВЧД может быть выполнено хирургическое вмешательство (например, хирургическая резекция внутричерепной опухоли). Процедуры отвода спинномозговой жидкости (например, вентрикулоперитонеальное (VP) и пояснично-перитонеальное (LP) шунты) могут позволить жидкости CSF дренировать и нормализовать ICP у пациентов с гидроцефалией или с ИБГ. Фенестрация оболочки зрительного нерва — может рассматриваться как односторонняя, так и двусторонняя, если зрение находится под угрозой. Стентирование дурального венозного синуса также может быть рассмотрено для пациентов с повышенным ВЧД и градиентом давления в венозном синусе.
Осложнения
Сообщалось о хирургических осложнениях, включая недостаточность шунта, разрыв или инфекцию при шунтировании спинномозговой жидкости или потерю зрения, связанную с хирургической травмой в области фенестрации зрительного нерва.
Прогноз
Хронический отек диска зрительного нерва приводит к потере аксонов с сужением поля зрения, потере вещества диска и, в конце концов, потере остроты зрения в центре. Пациенты (особенно с ИБГ) должны наблюдаться для предотвращения потери зрения.
- ↑ Ли А., Риги М., Аль-Марзуки С., Морган М.Отек зрительного нерва: эпидемиология, этиология и клиническое ведение 2015; 7-47. Доступно по адресу https://doi.org/10.

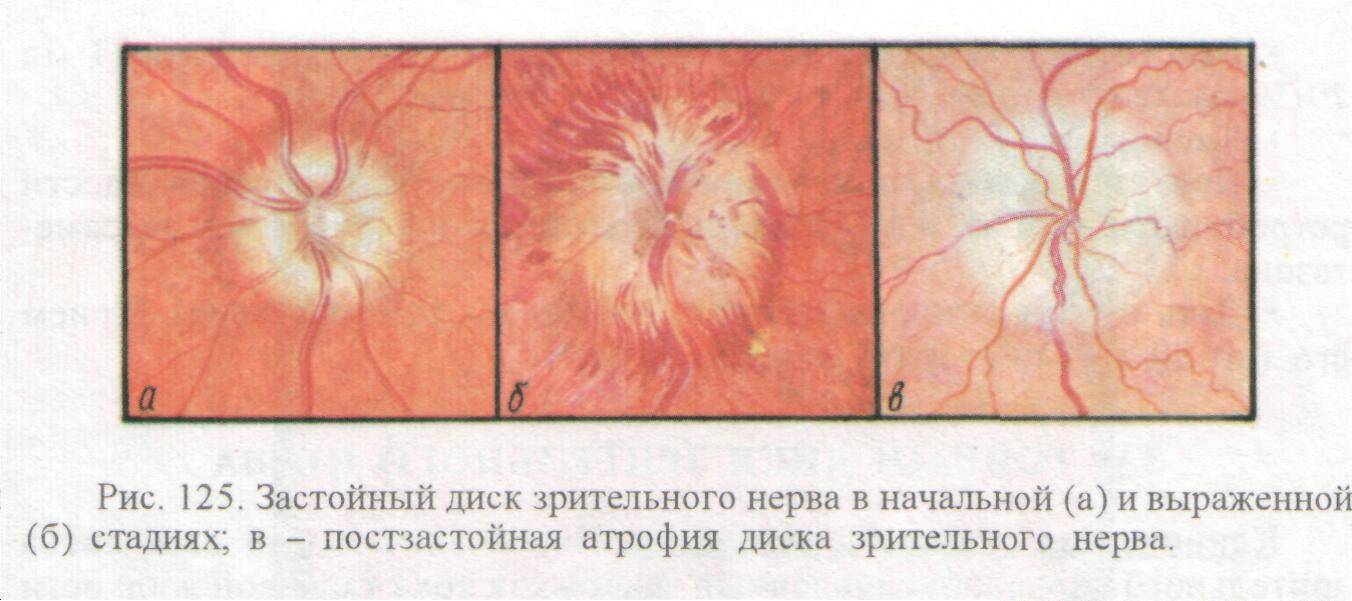 — 2000
— 2000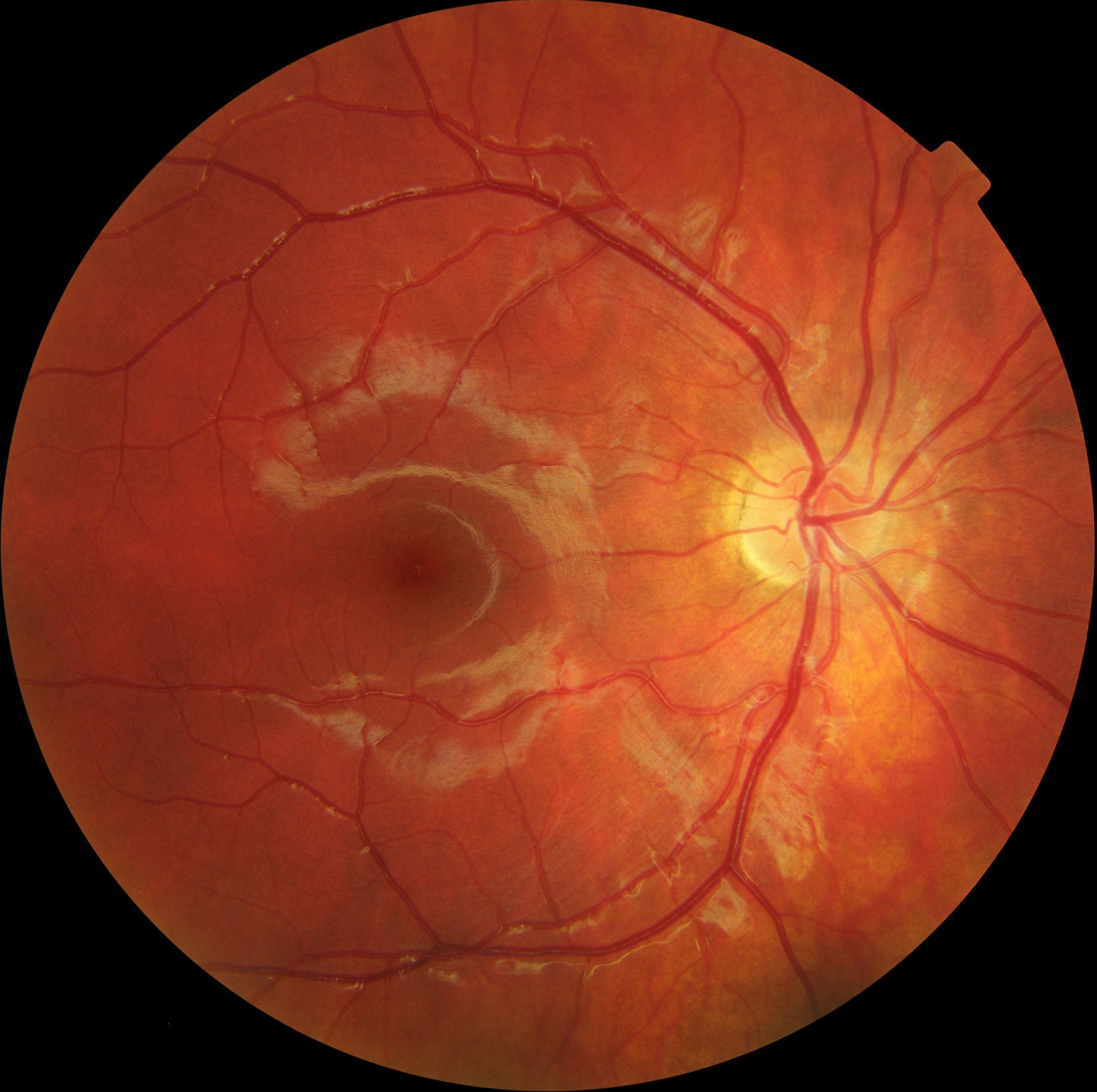 А. Большой толковый словарь терминов по психиатрии
А. Большой толковый словарь терминов по психиатрии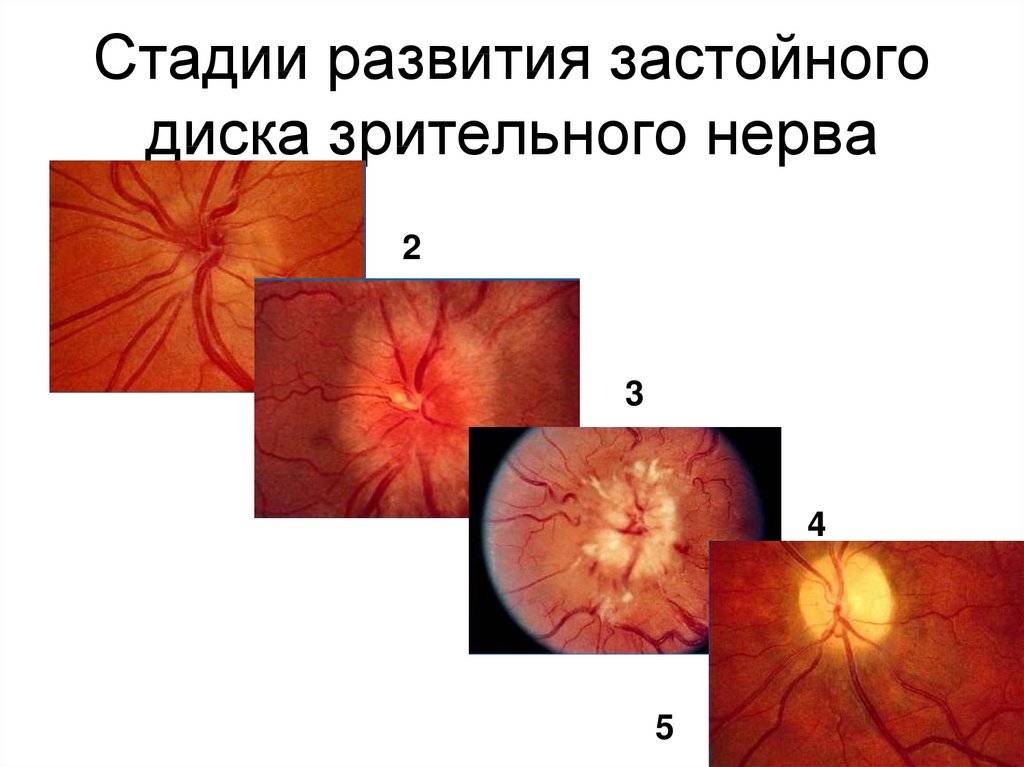 — 2010
— 2010
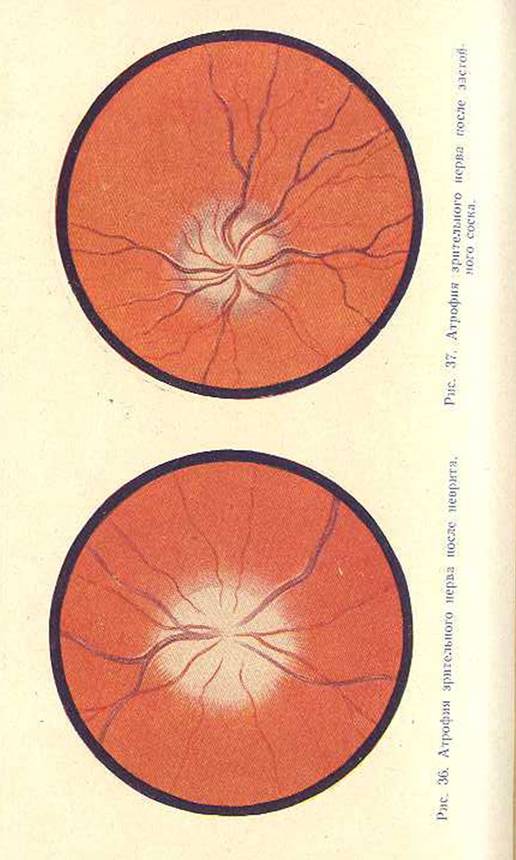
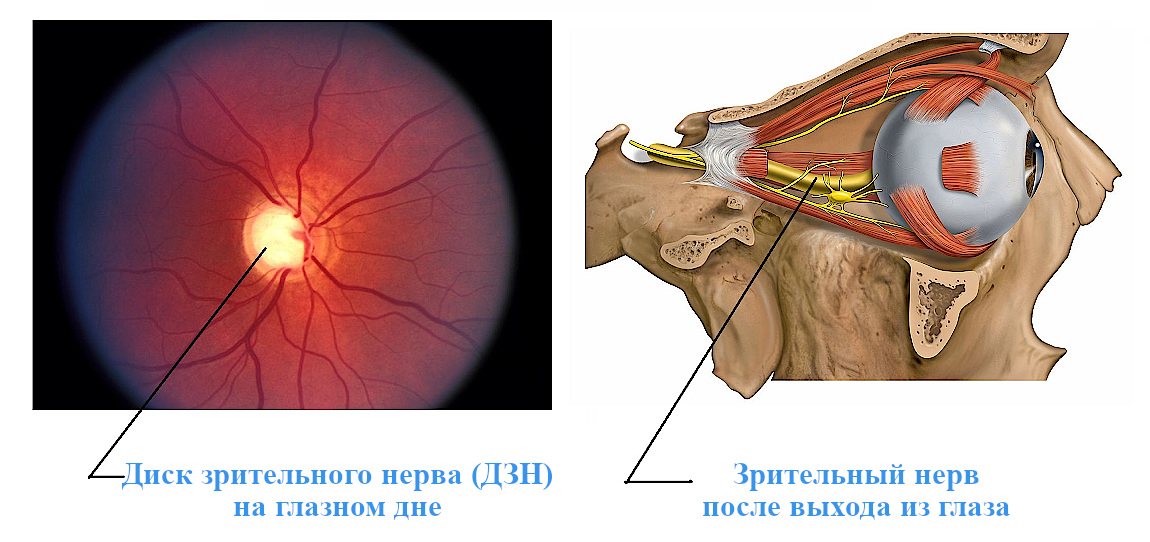
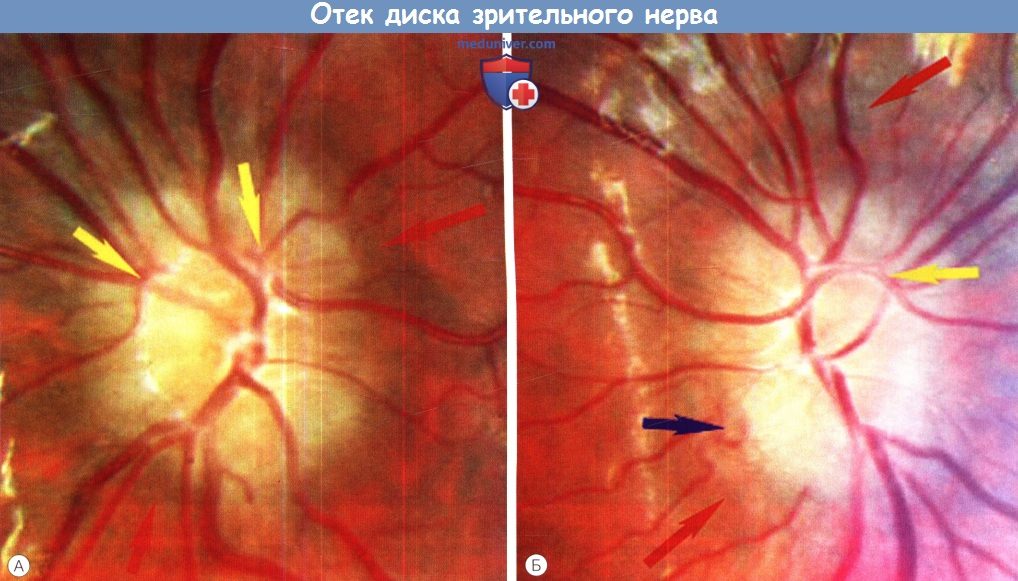
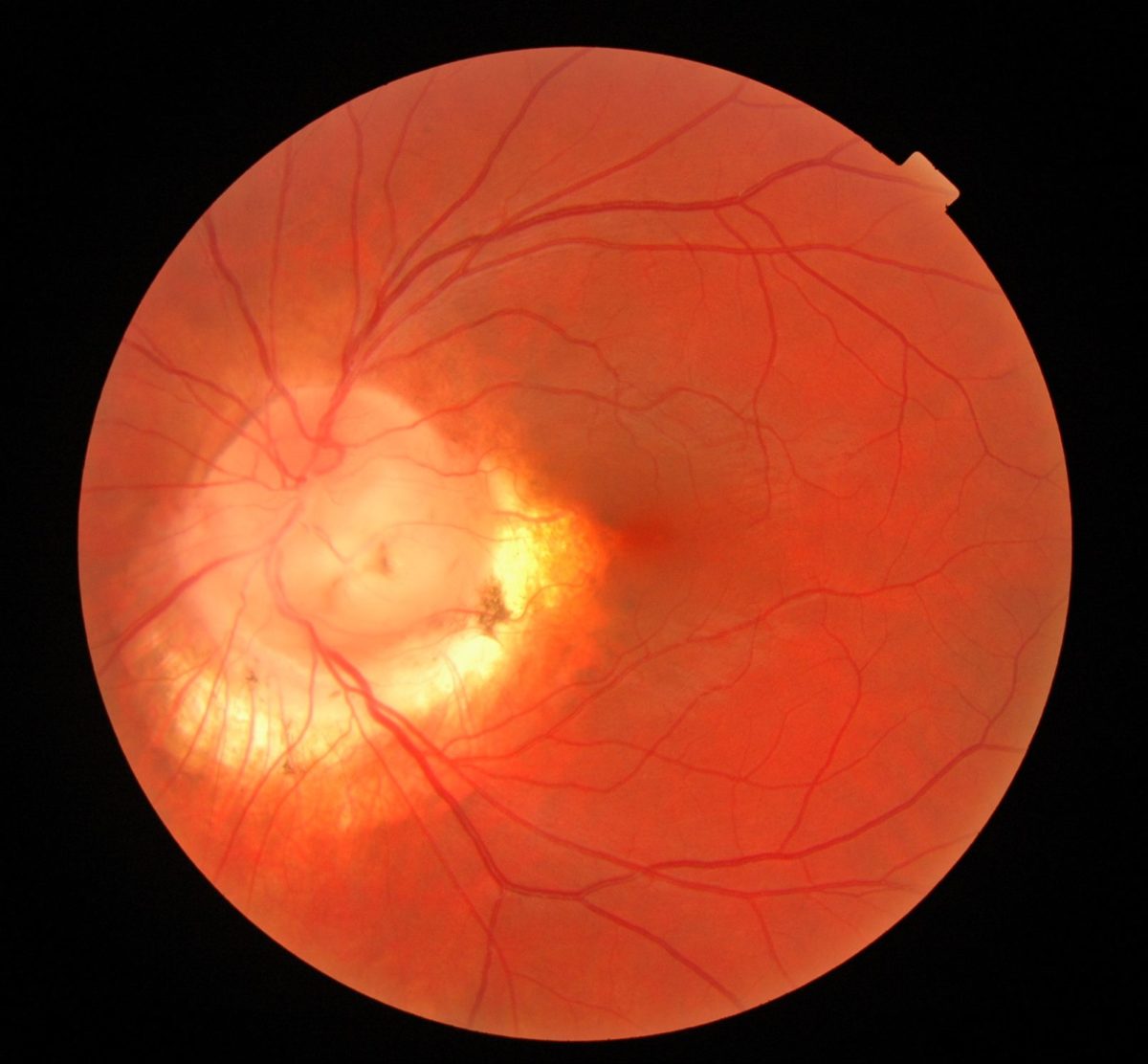 «Оценка функции зрительного нерва» ниже.Это полезный знак во многих условиях.
«Оценка функции зрительного нерва» ниже.Это полезный знак во многих условиях.
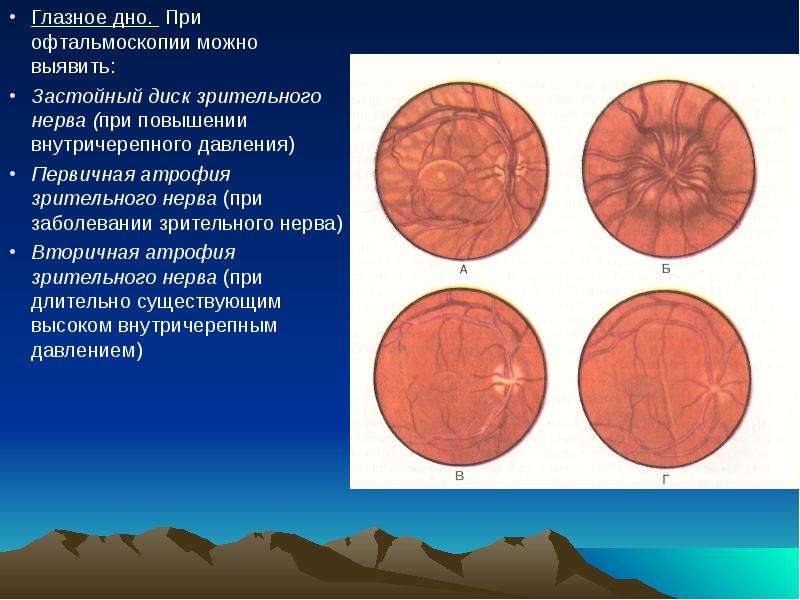 Если буклета нет, попросите пациента сравнить цвет ярко-красного предмета.Десатурация красного цвета является ранним признаком заболевания зрительного нерва.
Если буклета нет, попросите пациента сравнить цвет ярко-красного предмета.Десатурация красного цвета является ранним признаком заболевания зрительного нерва. [5, 6]
[5, 6] 
 Слой лучевых нервных волокон (NFL) без извилистости NFL. Редкое обскурация крупного кровеносного сосуда, обычно на верхнем полюсе.
Слой лучевых нервных волокон (NFL) без извилистости NFL. Редкое обскурация крупного кровеносного сосуда, обычно на верхнем полюсе.
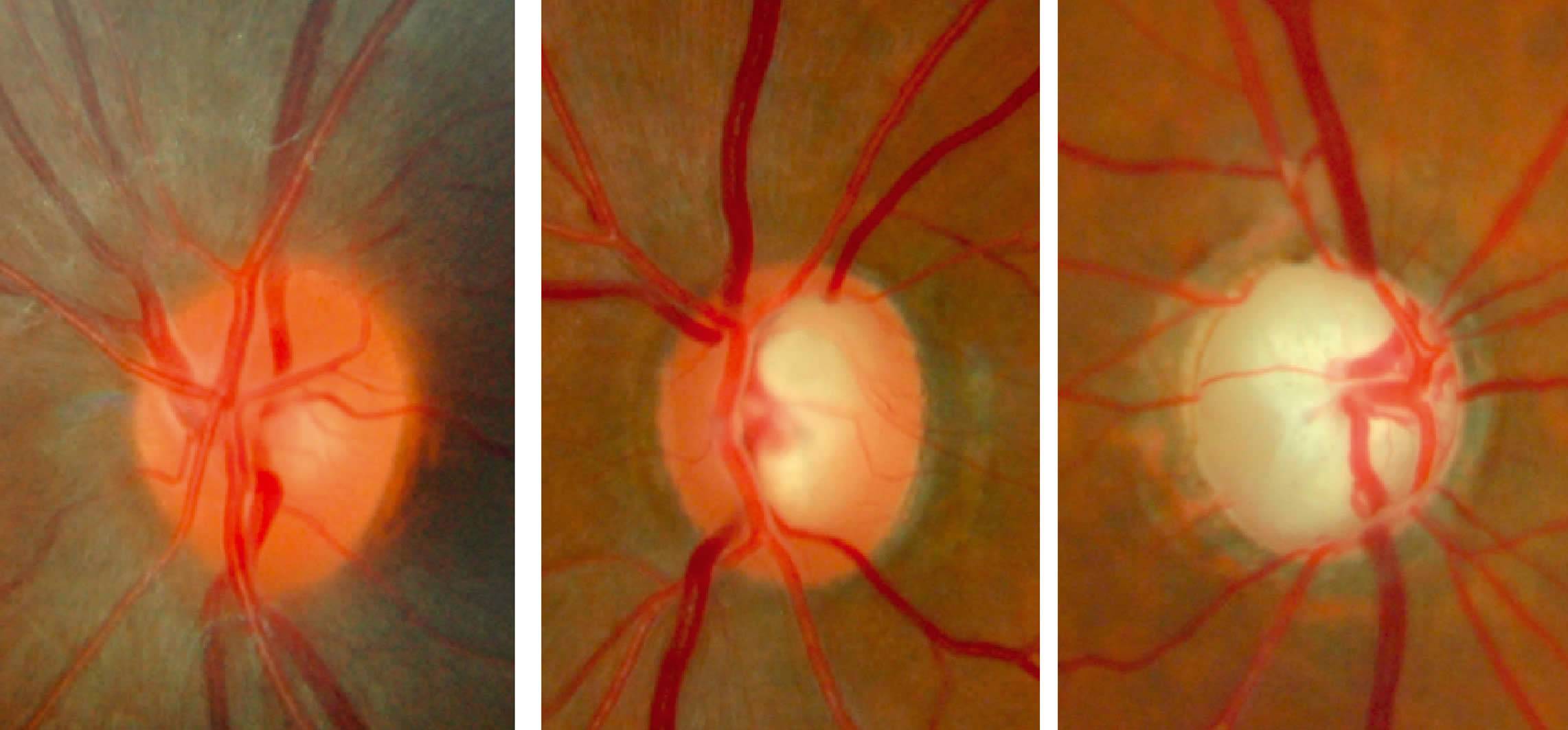
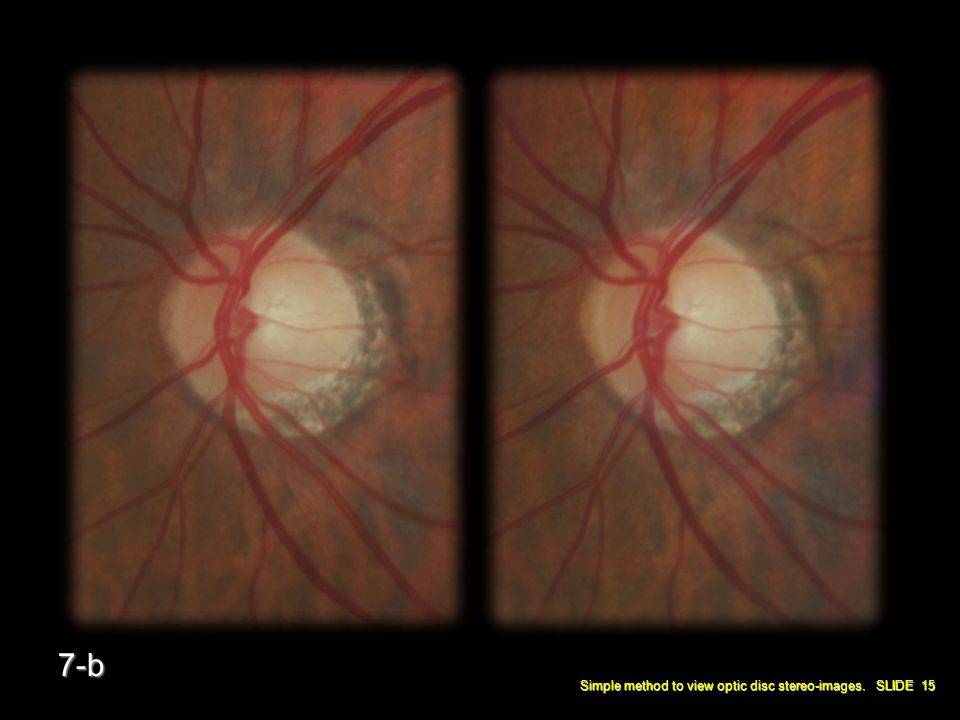




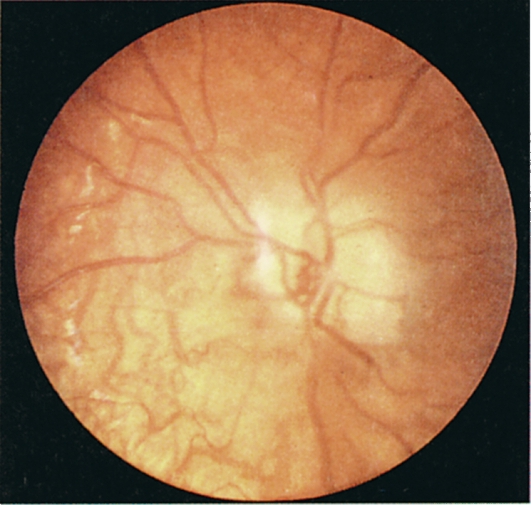
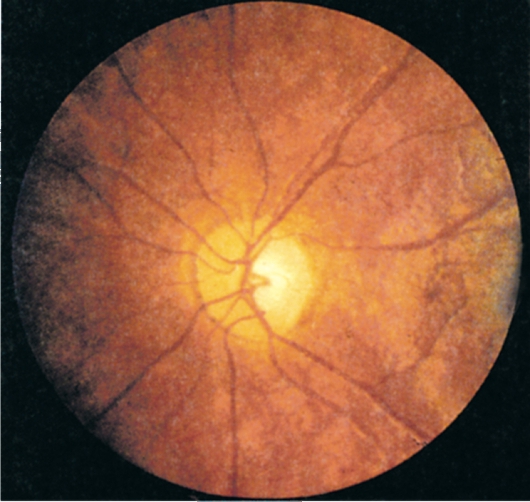


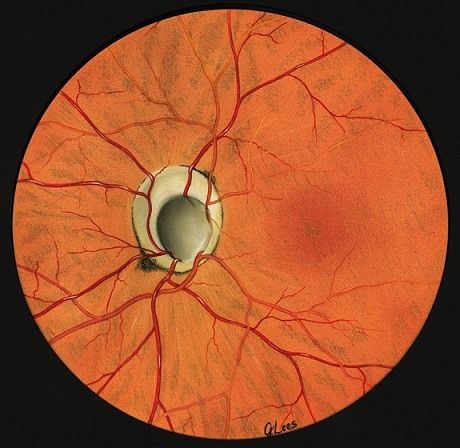 Ст. Систолическое и / или диастолическое 100 мм рт. Ст.).
Ст. Систолическое и / или диастолическое 100 мм рт. Ст.).

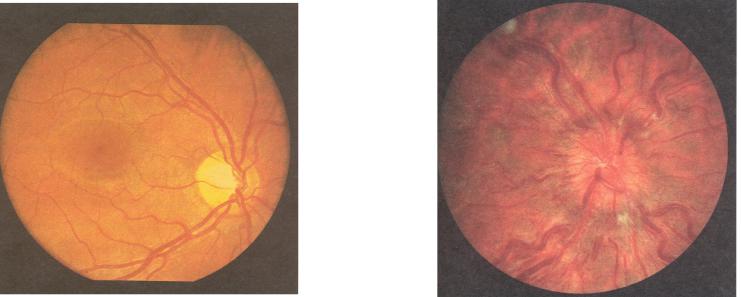

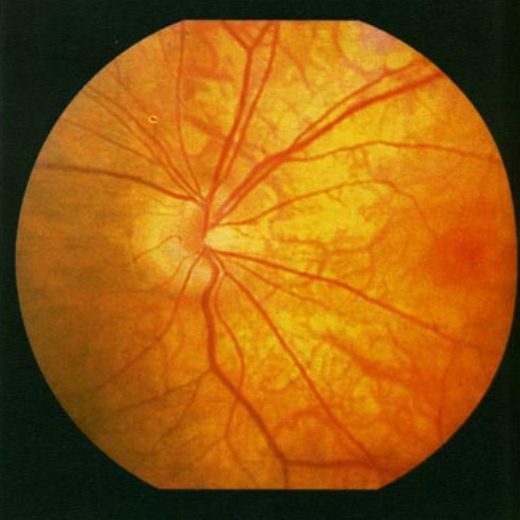
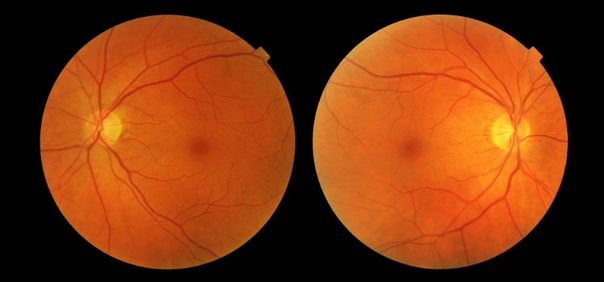 — сказал Бхатти. В то время как отек диска зрительного нерва — это отек диска, вторичный по отношению к повышению внутричерепного давления, псевдосонический отек — доброкачественное заболевание, которое часто возникает из-за друзы диска зрительного нерва.
— сказал Бхатти. В то время как отек диска зрительного нерва — это отек диска, вторичный по отношению к повышению внутричерепного давления, псевдосонический отек — доброкачественное заболевание, которое часто возникает из-за друзы диска зрительного нерва.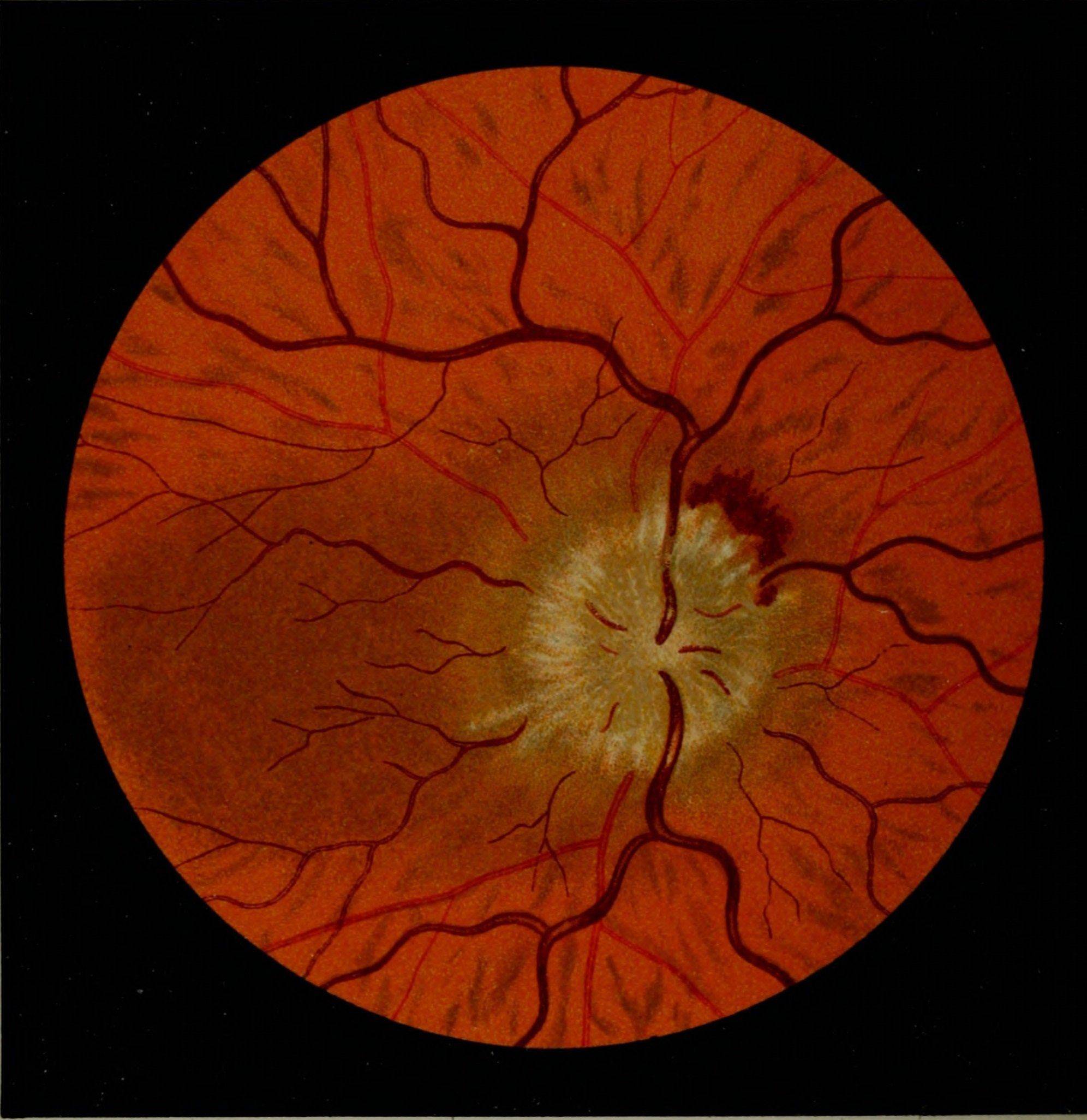 Псевдосенсорный отек может быть односторонним или двусторонним, но во многих случаях отек диска зрительного нерва бывает двусторонним. 1,2
Псевдосенсорный отек может быть односторонним или двусторонним, но во многих случаях отек диска зрительного нерва бывает двусторонним. 1,2