Сколько должен есть малыш? — Беллакт
Каждая молодая мама волнуется — хватает ли молочка ее малышу? Особенно выражены эти переживания в первые дни после родов, когда лактация еще не установилась и идет процесс привыкания малыша и мамы друг другу. Бабушки-прабабушки твердо говорят о «режиме» питания и советуют прикладывать к груди строго по часам, а подруги советуют прикладывать «по первому требованию». Как же правильно — и чтобы малыш наедался, и чтобы не дать лишнего?
Режим новорожденного ребенка очень своеобразен — первые 2 часа после рождения младенец бодрствует, а последующие 22 часа — спит. Первое — и самое важное — прикладывание к груди должно проходить в первые 30 минут после рождения. Это очень важно для дальнейшего становления лактации. Первые капли молока, выделяющиеся из груди, содержат большое количество белков, защитных факторов, гормонов. Учитывая объем желудка новорожденного малышу достаточно в первые дни 2-3 мл молозива для обеспечения полноценной жизнедеятельности.
Для становления полноценной лактации детские диетологи советуют прикладывать ребенка к груди «по первому требованию» — как только малыш закапризничает, начнет шевелить губками в поиске соска. Постепенно, к 2-3 месяцам у матери устанавливается полноценная лактация, молока вырабатывается каждый раз столько, сколько требуется младенцу, и устанавливается своеобразный режим — малыш просит есть каждые 2-2,5 −3 часа. С возрастом эти периоды увеличиваются и количество кормлений составляет от 5 до 8 раз в сутки.Это не означает кормить «по часам», но следует стараться выдерживать определенные промежутки времени, для того, чтобы переварилась предыдущая порция пищи, успело выработаться молочко у мамы, между кормлениями при этом обеспечивается достаточно продолжительный сон или бодрствование-игра.
В зависимости от полноценности лактации, в том числе и от того, насколько питательно грудное молоко, малыш может просить есть и ночью. Педиатры приветствуют ночные кормления, т.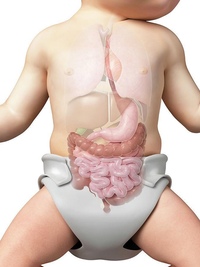 к. это также способствует выработке молока.
к. это также способствует выработке молока.
Если малыш выдерживает ночной перерыв и спокойно спит, не следует его будить специально. Надо отдохнуть и маме: помните, что именно во время сна у женщины действует пролактин, отвечающий за выработку молока.
В возрасте 4-5 месяцев, когда наступает время введения первого прикорма, надо постепенно перевести малыша на 5-ти разовое кормление, что поможет легче вводить новые продукты питания. Примерно с 2-х месяцев уже мама понимает, о чем плачет малыш — он может быть голоден, может быть мокрым, ему неудобно лежать, он хочет, чтобы его взяли на руки и спели песенку или просто поговорили. Поэтому рекомендация «кормить по требованию» касается, в основном малышей первых двух месяцев жизни.
Дети, находящиеся на искусственном вскармливании, должны кормиться «по часам», т.к. в этом случае можно легко перекормить малыша и вызвать срыв работы его желудочно-кишечного тракта.
Продолжительность каждого кормления определяет малыш — как только ребенок наедается, он отпускает сосок. Здоровому ребенку для полного опорожнения груди достаточно 10-15 минут. Но бывают ситуации с более «тугой» грудью, «ленивыми» малышами — в таком случае время сосания можно продлить до 20 минут. Прикладывание к груди более 20 минут часто ведет к травмированию соска, что, в свою очередь, вызывает боль при прикладывании ребенка и может привести к снижению лактации.
Признаки достаточной лактации: ребенок между кормлениями спокойный, выдерживает не менее 2-2,5 часов, прибавка массы за неделю не менее 125 г, малыш достаточно мочится — смена подгузников не менее 8 раз в сутки.
Как наладить пищеварение новорожденного — Статьи о детском питании от педиатров и экспертов МАМАКО
Срыгивания, газики, колики, жидкий стул — нередкие нарушения пищеварения у новорожденного ребенка. Родители буквально теряют сон из-за этих проблем. Как устроена пищеварительная система новорожденного, почему возникают кишечные расстройства и как улучшить пищеварение грудничков на грудном вскармливании с помощью молочной смеси и продуктов прикорма, рассказывает Алла Анатольевна Щербакова, к. м. н., врач высшей категории, врач-педиатр клиники «Мать и дитя».
м. н., врач высшей категории, врач-педиатр клиники «Мать и дитя».
— Алла Анатольевна, расскажите, пожалуйста, как устроена пищеварительная система новорожденного.
Грудной ребенок — это ребенок первых 12 месяцев жизни.
Идеальное питание первых шести месяцев — исключительно грудное молоко.
— В России врачи в вопросах вскармливания детей придерживаются критериев Всемирной организации здравоохранения. ВОЗ считает лучшим питанием для грудного ребенка материнское молоко.
Производители сухих молочных смесей стремятся к тому, чтобы их продукты были максимально похожи на грудное молоко.
Много лет назад полагали, что пищеварительный тракт ребенка стерилен. Сейчас считается, что микробиота новорожденного по составу приближена к материнской микробиоте, а заселение желудочно-кишечного тракта происходит со временем. Вместе с грудным молоком ребенок получает инфекционные микробиологические агенты, антитела мамы, макрофаги и другие элементы, которые защищают его от инфекций.
Особенности пищеварительной системы у детей грудного возраста
- Слюна — малыш рождается с незрелой слюной, ее мало. Слюноотделение начинается в возрасте 2,5—3 месяцев. Слюна младенца отличается от слюны детей старшего возраста.
- Желудок — шарообразной формы, расположен немного вертикально. Поскольку ребенок находится в горизонтальном положении, пища в желудке не задерживается так долго, как у взрослых, и быстрее проходит через пищевод.
- Кишечник — относительно длиннее, чем у взрослых, поэтому возникают так называемые младенческие запоры. Бывает, что ребенок опорожняется после каждого кормления — и это норма. Стул у младенца не такой переваренный, как у взрослого, состоит из комочков или более жидкий.
— Какие еще особенности пищеварения грудничка важно знать маме?
— Пищеварительная система грудного ребенка устроена так, чтобы получать жидкую пищу. Мамино молоко — более естественное питание ребенка, оно максимально отвечает его потребностям и особенностям пищеварения. Грудное молоко меняется в зависимости от возраста ребенка, времени суток, предыдущего кормления, времени года и питания мамы.
Мамино молоко — более естественное питание ребенка, оно максимально отвечает его потребностям и особенностям пищеварения. Грудное молоко меняется в зависимости от возраста ребенка, времени суток, предыдущего кормления, времени года и питания мамы.
— Алла Анатольевна, у грудничка встречаются различные проблемы с пищеварением. Расскажите о некоторых из них.
ИКОТА
— Икота — это ритмичное сокращение диафрагмы, возникающее из-за раздражения диафрагмального нерва. У маленьких детей икота бывает чаще, чем у взрослых, и она не влияет на их состояние. Ребенок начинает икать еще во внутриутробный период.
- Икота в утробе матери. Причина — малыш глотает околоплодные воды, и желудок наполняется, раздражая диафрагмальный нерв.
- Икота у новорожденных. Наиболее частые причины — заглатывание воздуха, перекармливание — переполненный желудок раздражает нерв, что приводит к сокращению диафрагмы и икоте.
Совет маме: если малыш долго икает, можно взять его на ручки и подержать вертикально или положить на животик — когда икота не связана с кормлением.
СРЫГИВАНИЯ И РВОТА
— Срыгивания — это рефлекс. Так ребенок избавляется от воздуха, который заглотил, или от лишнего объема съеденного. Срыгивания происходят из-за физиологических особенностей строения желудка и пищевода. Прекращаются срыгивания, когда малыш начинает самостоятельно сидеть (формируется запирающий отдел желудка, орган приобретает форму сердца, ребенок перестает срыгивать).
Совет маме: вы не должны слишком беспокоиться об этом, огромная доля новорожденных — 90 % — срыгивает. Но если есть настораживающие признаки, обратитесь к врачу, чтобы проверить, все ли в порядке.
Срыгивания у грудничков должны вызывать беспокойство:
- когда их объем больше половины съеденного;
- когда ребенок срыгивает после каждого кормления;
- когда ребенок срыгивает и плохо набирает вес;
- когда содержимое срыгивания имеет желтый цвет.

Важно! Следует отличать срыгивания от рвоты. Рвота — это состояние, когда под большим давлением из ребенка выплескивается большой объем содержимого желудка. Рвота у ребенка первых месяцев жизни — всегда повод для обращения к врачу!
ЗАПОР
— Запор — это отсутствие самостоятельного стула более трех дней. Отмечается у каждого второго новорожденного. Самостоятельный стул чаще формируется, когда ребенок начинает получать первый прикорм, активно переворачиваться и двигаться. Если стул у ребенка достаточный, то все в порядке.
Причины запора
- Недостаточное питание у детей первого полугодия жизни. Так называемый голодный запор возникает, когда ребенок получает мало еды и ему нечем опорожняться. Такое состояние сопровождается небольшой прибавкой веса, беспокойством ребенка, он просит есть. Решение — голодного ребенка нужно докормить.
- Недостаточное количество пищевых волокон в прикорме детей второго полугодия жизни. Решение — врач корректирует рацион ребенка, в том числе для того, чтобы избежать приема лекарственных препаратов.
Совет маме: не нужно допаивать младенца на грудном вскармливании. Истории о том, что вода — первая помощь при запоре у грудных детей, — это миф!
ПОНОС, ДИАРЕЯ
— Понос — это жидкий частый стул. Главные симптомы — ребенок опорожняется после каждого кормления, объем дефекации большой, ребенок не прибавляет вес. Понос — чаще всего медицинская проблема, связанная с инфекцией, нарушением кишечного всасывания или пищевой аллергией.
ГАЗЫ
— Газики у новорожденного появляются на 2—3 неделе жизни ребенка, когда кишечник начинает заселяться микробиотой, продуцирующей газы. Процессы в кишечнике приобретают бродильный характер, газы приводят к вздутию кишечника и болям при кормлении.
Газики у грудничка — симптомы и признаки:
- ребенок беспокоится, плохо берет грудь;
- ребенок поджимает ножки к груди, краснеет и плачет;
- боль может возникать приступами, чаще вечером;
- ребенок может быстро успокаиваться или никак не успокаиваться;
- проходят газы приблизительно к 2—3 месяцам.

Читайте также: как помочь новорожденному при коликах
Газики у новорожденного — как помочь и что делать
- Использовать по назначению врача лекарственные препараты, которые меняют поверхностное натяжение пузырей и делают их маленькими. Маленькие пузыри газов не вздувают кишечник и не вызывают болевого синдрома.
- Сделать массаж животика — малышу иногда помогает отвлекающая терапия, ему приятно, когда мама гладит по животику, боль становится менее чувствительной.
— Какую роль играет в нормализации пищеварения ребенка на грудном или смешанном вскармливании питание мамы?
— Питание мамы влияет на пищевую аллергию. В грудное молоко попадают нутриенты, которые мама получает из питания. Они могут вызвать пищевую аллергию в том случае, если ребенок не переносит какие-то продукты.
— Чем кормить, чтобы улучшить/нормализовать пищеварение?
— Когда мама не может кормить грудью и ребенок нуждается в искусственном вскармливании, то искусственную питательную формулу должен подбирать врач. Ребенок с жалобами будет получать лечебное питание, ребенок без жалоб — обычную питательную смесь. В кормлении здоровых детей может быть использована питательная смесь для комфортного пищеварения МАМАКО® Premium.
Если у ребенка второго полугодия жизни понос — скорее всего, это кишечная инфекция, и ее должен лечить врач. Если у ребенка старше года, который переходит на общий стол, запор, понос, рвота, тошнота, непереваривание какого-либо продукта, запах изо рта — это проблема, которую должен разрешить педиатрический прием у врача.
— Какую роль играют в нормализации пищеварения детские смеси?
— В питании здоровых детей первых месяцев жизни могут быть использованы смеси на козьем молоке и на коровьем молоке. При этом козий белок новорожденными усваивается легче.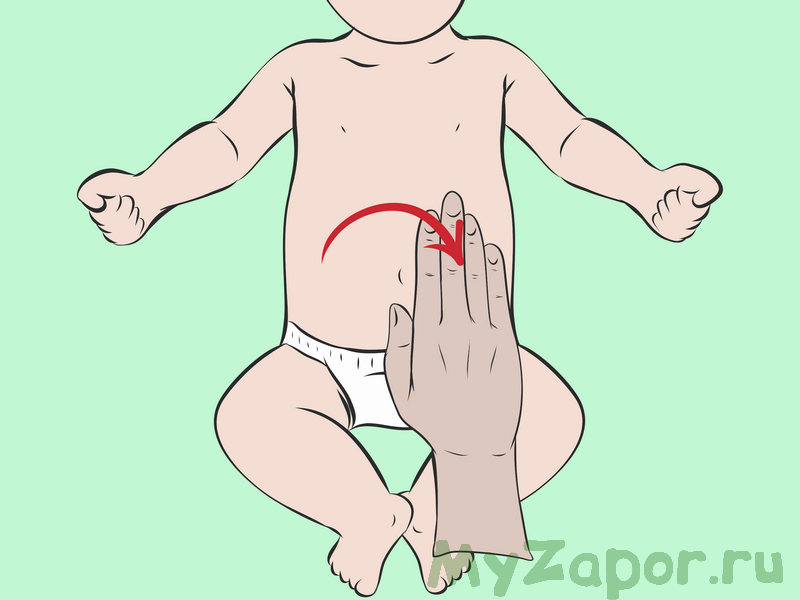
Если у ребенка проблемы с пищеварением (запоры, срыгивания, небольшая прибавка веса, рвота), то по назначению врача смесь должна быть специальная, лечебная.
— Алла Анатольевна, сегодня много шума вокруг пальмового масла. Прокомментируйте, пожалуйста, его роль в детском питании.
— Споры возникают, потому что многие производители в своей линейке имеют продукты и смеси с пальмовым маслом и без него. В любом случае в сухих молочных смесях должна быть жировая составляющая, которая стремится повторить состав грудного молока и должна удовлетворять потребности ребенка в жирах. Если нет пальмового масла, в смеси должен быть другой источник пальмитиновой кислоты, но это тема отдельной беседы.
Формула смеси нового поколения: МАМАКО® Premium для комфортного пищеварения
- Без пальмового масла
- Без рапсового масла
- Молочные липиды козьего молока
- Смесь растительных масел
- Пре- и пробиотики
- 5 нуклеотидов
- IQ-комплекс с лютеином
— Какое влияние оказывают на пищеварение новорожденного пре- и пробиотики?
— Пробиотики — это «хорошие» живые микроорганизмы, которые входят в состав сухих молочных смесей.
Пребиотики — это сахара, которые помогают приживаться, расти и размножаться бактериям. Пребиотики входят в состав грудного молока, а производители сухих молочных смесей стремятся приблизиться к маминому молоку.
— Алла Анатольевна, перейдем к роли прикорма в нормализации пищеварения. Когда вводить в рацион ребенка молочные каши, фруктовые пюре и овощные крем-супы?
— ВОЗ считает идеальным сроком для введения первого прикорма 6 месяцев. Это лучшее время: у ребенка появляется пищевой интерес, он начинает следить за тем, как едят родители, стремится взять что-то рукой и с удовольствием пробует.
Совет маме: перед традиционным прикормом стоит ввести педагогический прикорм, чтобы познакомить ребенка с новыми вкусами и развить интерес ко «взрослой» еде — разрешите малышу лизнуть незнакомую пищу, пососать из нимблера, облизать измазанные пальцы.
Общие правила введения прикорма
- Для первого прикорма лучше использовать монопродукт (один овощ, кашу из одного злака).
- Сначала дается прикорм, потом питание доводится до нужного объема (мама дает грудь или бутылочку с сухой молочной смесью).
- Если ребенок может сидеть, то кормить его нужно сидя, если сидеть не может, то полулежа.
Таблица: прикорм для ребенка первого года жизни
Злаковый прикорм: каши на воде и на молоке | Овощной прикорм: овощи белого и зеленого цвета | Фруктовый прикорм: фруктово-творожное пюре |
|---|---|---|
Рекомендовано в качестве первого прикорма: если у ребенка дефицит веса или он получает сухую молочную смесь. | Рекомендовано в качестве первого прикорма: если ребенок хорошо прибавляет вес. | Рекомендовано для докармливания ребенка первого и второго года жизни: для разнообразия и формирования вкусовых пристрастий, аппетита. |
Когда давать прикорм грудному ребенку | ||
На завтрак | На обед | На полдник |
Прикорм при грудном и искусственном вскармливании | ||
Безглютеновая каша — рисовая, гречневая, кукурузная; низкоглютеновая каша — овсяная | Кабачки, цветная капуста, брокколи, шпинат в виде пюре или крем-супа | Фруктовое пюре на творожке без сахара, творог с фруктами |
Как вводить прикорм ребенку — последовательность введения продуктов | ||
Начинать с безглютеновой монокаши на воде; если все в порядке на третий день, можно вводить молочные каши, в том числе на козьем молоке. После — пробовать комбинации каш. Важно! Для детей первого года жизни глютеновые каши (пшеничная, манная) не подходят и не рекомендованы в качестве прикорма. | Объем полноценного кормления овощами — 150 г в день. Объем овощного супа изначально дополняется овощами, затем мясным пюре. Важно! Овощной крем-супчик ребенку второго полугодия жизни можно давать как полноценное блюдо. | Норма творога для ребенка до двух лет — 50 г в день. Важно! Объем кормления не может быть полностью заменен фруктовым творожком. Ребенка нужно докормить грудью или предложить ему сухую молочную смесь. |
Злаковый прикорм: каши на воде и на молоке | Рекомендовано в качестве первого прикорма: если у ребенка дефицит веса или он получает сухую молочную смесь. | Когда давать прикорм грудному ребенку — На завтрак | Прикорм при грудном и искусственном вскармливании | Как вводить прикорм ребенку — последовательность введения продуктов Начинать с безглютеновой монокаши на воде; если все в порядке на третий день, можно вводить молочные каши, в том числе на козьем молоке. После — пробовать комбинации каш. Важно! Для детей первого года жизни глютеновые каши (пшеничная, манная) не подходят и не рекомендованы в качестве прикорма. |
Овощной прикорм: овощи белого и зеленого цвета | Рекомендовано в качестве первого прикорма: если ребенок хорошо прибавляет вес. | Когда давать прикорм грудному ребенку — На обед | Прикорм при грудном и искусственном вскармливании | Как вводить прикорм ребенку — последовательность введения продуктов Объем полноценного кормления овощами — 150 г в день. Объем овощного супа изначально дополняется овощами, затем мясным пюре. Важно! Овощной крем-супчик ребенку второго полугодия жизни можно давать как полноценное блюдо. |
Фруктовый прикорм: фруктово-творожное пюре | Рекомендовано для докармливания ребенка первого и второго года жизни: для разнообразия и формирования вкусовых пристрастий, аппетита. | Когда давать прикорм грудному ребенку — На полдник | Прикорм при грудном и искусственном вскармливании | Как вводить прикорм ребенку — последовательность введения продуктов Норма творога для ребенка до двух лет — 50 г в день. Важно! Объем кормления не может быть полностью заменен фруктовым творожком. Ребенка нужно докормить грудью или предложить ему сухую молочную смесь. |
Читайте также: «Введение прикорма»
Новорожденный ребенок первых 28 дней жизни не нуждается ни в чем другом, кроме грудного молока. Для ребенка первых шести месяцев лучшим питанием является мамино молоко. Нарушение пищеварения у новорожденных может быть вызвано незрелостью пищеварительной системы, особенностями питания кормящей мамы и объемом питания. В случае проблем у грудного ребенка со стороны желудочно-кишечного тракта маме лучше всего обратиться к врачу. Здоровый ребенок на искусственном вскармливании может постоянно получать сухую молочную смесь для комфортного пищеварения на козьем молоке МАМАКО® Premium.
врач-педиатр
Алла Анатольевна Щербакова
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Пищеварение новорожденных. Особенности пищеварения грудничков
Пока малыш ждет появления на свет в утробе матери, его пищеварительная система находится в состоянии бездействия. Эмбрион получает питание через плаценту. Как только ребенок рождается, возникает необходимость получения питательных веществ традиционным для человека способом — через рот. В сознании малыша уже заложен сосательный рефлекс, однако его нужно «запустить». Именно поэтому так важно раннее (в идеале в первые полчаса жизни) прикладывание малыша к материнской груди. Если первой дать новорожденному соску, то мышцы полости рта запомнят именно её форму и сформируется так называемое «сосковое» сосание. В дальнейшем при кормлении грудью у мамы возникнут проблемы — ребенок будет травмировать соски или вовсе откажется от груди.
Как наладить пищеварение у грудничка?
Объем желудка новорожденного составляет всего 30 мл. Когда малыш начнет расти, будет увеличиваться и вместимость желудка — в возрасте 1 месяца она составит уже около 100 мл, в 3 месяца — 150 мл, в полгода — 2000 мл, к 1 года — 250 мл. Маме нужно понимать, что нельзя переполнять столь маленький орган. Перекармливание повлечет за собой растягивание стенок желудка и будет способствовать перееданию в дальнейшем.
Грудное молоко (а в первые дни молозиво, более сытное, с высоким содержанием белка, очень энергетически ценное) — идеальная пища для ребенка. 10 мл молозива за одно кормление в первые дни жизни полностью удовлетворит потребность новорожденного в еде. Вместе с молоком в организм малыша попадают антитела ко многим инфекционным заболеваниям (тем, что переболела за свою жизнь мама). Таким образом ребенок получает своеобразную прививку. Кроме того, молоко — это самая легкоусваиваемая и легкоперевариваемая пища. Это важно, так как процесс пищеварения у новорожденных только формируется, и ферментов для переваривания пищи в желудке вырабатывается очень мало.
#PROMO_BLOCK#
Одной из важных составляющих пищеварительного процесса является слюна. У новорожденного из-за слабого развития слюнных желез в полости рта, её мало. Сухая слизистая оболочка очень восприимчива к мелким повреждениям и инфицированию. Кроме того, антитела (иммуноглобулины класса А), которые её защищают, в первый месяц жизни не вырабатываются совсем. Поэтому у малышей очень часто развивается молочница. С взросление выработка слюны будет возрастать, а вот глотательный рефлекс сформируется не сразу, поэтому в 3–4 месяца у ребенка будет наблюдаться частое слюнотечение. Чтобы слюна не раздражала кожу, её нужно периодически вытирать.
Желудок у маленьких детей расположен горизонтально до тех пор, пока ребенок не начнет ходить. Пища в нём задерживается в среднем 2,5–3 часа. Это нужно учитывать при организации промежутков в кормлении. Искусственные смеси перевариваются дольше, чем грудное молоко — в среднем 3–4 часа.
Кишечник новорожденного очень длинный, а мышцы внутренних органов пока еще слабые. Именно поэтому у детей первых 3 месяцев жизни часто случаются запоры. Позже стул нормализуется. Обычно дети первых месяцев жизни опорожняют кишечник 2–4 раза в сутки. К концу первого года нормальным считается 1–2 раза в день. Будьте готовы к тому, что в первые два дня жизни из кишечника младенца выйдет густой первородный кал очень темного цвета. Это меконий — он скапливался в организме малыша на протяжении всего внутриутробного развития.
Гастроскопия желудка у ребенка, подготовка и противопоказания к исследованию – МЕДСИ
Оглавление
Гастроскопия детям назначается с целью исследования желудка, пищевода, а в некоторых случаях еще и двенадцатиперстной кишки. Проводится диагностика путем поэтапного визуального осмотра слизистых поверхностей верхнего отдела ЖКТ (желудочно-кишечного тракта). Обеспечить качественное обследование позволяет современное специализированное оборудование экспертного класса. Детская гастроскопия выполняется с использованием гибких эндоскопов, которые представляют собой подвижные трубки диаметром от 0,5 до 1,3 см.
Детская гастроскопия выполняется с использованием гибких эндоскопов, которые представляют собой подвижные трубки диаметром от 0,5 до 1,3 см.
В зависимости от применяемой технологии и объемов исследования различают 3 вида диагностики:
- ФГС. Стандартная фиброгастроскопия направлена на оценку состояния исключительно пищевода и полости желудка. Ее назначают в большинстве случаев для общей диагностики при подозрениях на различные заболевания верхнего отдела ЖКТ
- ФГДС. Фиброгастродуоденоскопия позволяет провести осмотр еще и двенадцатиперстной кишки
- ВЭГДС. Видеоэзофагогастродуоденоскопия представляет собой современный вариант проведения обследования. Он позволяет врачу зафиксировать все полученные данные на диске или флеш-накопителе, архивировать их, передать другим специалистам для совместного ведения пациента и постоянного контроля его состояния (в том числе для наблюдения в динамике, оценки эффективности проведенного ранее лечения, целесообразности применения различных препаратов и др.)
Показания к проведению гастроскопии и ограничения по возрасту
Основные показания к обследованию разделяют на плановые и экстренные. Первые определяются при наличии систематически повторяющихся симптомов заболеваний. Также плановая диагностика проводится при наблюдении за патологией, которая уже была обнаружена ранее.
Ее назначают при:
- Пороках развития желудочно-кишечного тракта
- Болях в животе
- Выявленных заболеваниях поджелудочной железы, желудка, желчевыводящих путей и иных органов
- Наличии новообразований в пищеводе, двенадцатиперстной кишке и др.
- Систематической рвоте или постоянном срыгивании (рефлюксе) у новорожденных
- Невозможности употребления пищи (ощущении комка в области пищевода)
- Отрыжке и изжоге
- Потере веса или недостаточной его прибавке
Экстренное обследование назначается при острых состояниях, которые требуют неотложного вмешательства с целью стабилизации состояния ребенка.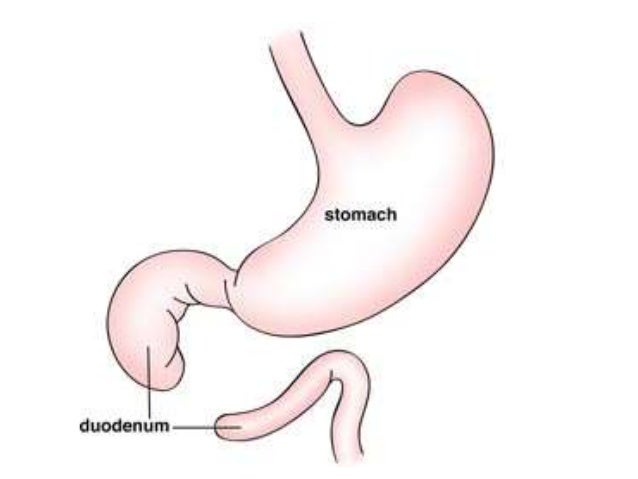
К ним относят:
- Желудочные кровотечения
- Подозрения на наличие в желудке или пищеводе посторонних предметов
- Пороки развития у новорожденных
- Острую кишечную непроходимость и др.
Важно! При наличии медицинских показаний гастроскопия желудка и иных органов может быть выполнена даже новорожденному ребенку. Обследование является относительно безопасным и при правильном проведении в условиях медицинского учреждения не наносит вреда даже самым маленьким пациентам.
При этом следует понимать, что диагностика является неприятной и может спровоцировать целый ряд болезненных ощущений. Это может стать причиной серьезного стресса у малыша. Поэтому назначать данное обследование тогда, когда имеются какие-либо альтернативы, не следует.
Детям до 3 лет гастроскопия обычно проводится под наркозом (в состоянии медикаментозного сна). Процедура проходит безболезненно и без выраженного дискомфорта. Обычно ребенок быстро забывает о ней. Это обусловлено тем, что во время обследования применяются специальные препараты, которые обеспечивают полное обезболивание и расслабление. При этом ребенок слышит все просьбы врача и может выполнять их.
Гастроскопия ребенку, которому уже исполнилось 3 года, и в более старшем возрасте может проводиться и без седации. Достаточно применить местную анестезию. Большая часть малышей хорошо переносит процедуру, не испытывая серьезных эмоциональных потрясений.
Важно! Особенности обследования в обязательном порядке согласуются с родителями или другими законными представителями маленького пациента. Врачи всегда готовы идти навстречу и подбирать подходящие варианты выполнения диагностики, чтобы достичь ее максимальной безопасности, эффективности и точности.
Проведение процедуры
Во время гастроскопии ребенок располагается на левом боку. Используемый для проведения процедуры гибкий эндоскоп максимально удобен и для врача, и для самого пациента, которому не приходится принимать особое положение (ротовое отверстие, глотка и пищевод должны располагаться на одной прямой). При этом все манипуляции становятся еще и менее травматичными даже для самых маленьких.
При этом все манипуляции становятся еще и менее травматичными даже для самых маленьких.
Перед введением конец гастроскопа сгибается. Это позволяет придать ему форму, которая на 100% соответствует изгибу ротоглотки. Прибор фиксируется в определенном положении с помощью специальных управляющих рычагов и вводится в глотку. После этого ребенок совершает простое глотательное движение. Благодаря ему нижний сфинктер глотки раскрывается и прибор погружается в пищевод.
О правильности введения можно судить по таким признакам, как отсутствие у ребенка кашля и свободное дыхание. Для облегчения прохождения гастроскопа по пищеводу и для получения высококачественного изображения под небольшим давлением в организм подается воздух. Его объем строго дозируется, что позволяет предотвратить сильное раздувание внутренних органов, провоцирующее не только неприятные ощущения, но и боль.
Обычно процедура занимает 15-20 минут. Благодаря этому сделать гастроскопию можно даже подвижному, активному ребенку. Родителям нужно лишь правильно подготовить чадо, рассказав ему о том, что манипуляции не являются болезненными и волноваться просто не о чем.
Подготовка к процедуре
Исследование проводится на голодный желудок. Ребенку не дают пищу за 8-12 часов до обследования. У младенцев время голодания не должно превышать 6 часов. Если гастроскопия детям проводится в экстренном порядке, вся съеденная пища предварительно удаляется с помощью зонда.
Важно! За 2-3 дня до плановой диагностики следует исключить из рациона ребенка продукты, которые тяжело перевариваются. Последний прием пищи должен состоять из легкоусвояемых продуктов, которые имеют жидкую или кашицеобразную форму.
Детей в сознательном возрасте обязательно следует настраивать на прохождение процедуры. Родителям необходимо объяснить маленьким пациентам важность диагностики, рассказать о том, что исследование поможет выявить болезнь и избавить от боли и иного дискомфорта.
Важно! За 30 минут до процедуры ребенку делают укол атропина. Дозировка всегда подбирается с учетом возраста. Родителям следует сообщить врачу о наличии у малыша врожденных или приобретенных патологий сердечно-сосудистой системы. При некоторых отклонениях атропин противопоказан.
Способ обезболивания также подбирается в соответствии с возрастом, индивидуальными особенностями пациента, тяжестью его состояния и видом диагностики (плановая или экстренная). Анестезия не используется при обследовании детей от рождения до 2 лет. Если гастроскопия требуется ребенку с 3 месяцев до 6 лет, целесообразно проводить ее под наркозом (седацией). Такое обследование является максимально безопасным.
Преимущества проведения диагностики в МЕДСИ
- Опытные врачи-эндоскописты. Наши специалисты повышают квалификацию, проходя обучение в России и за границей. Врачи работают аккуратно и точно
- Современное оборудование экспертного класса. Инновационные установки позволяют зафиксировать малейшие изменения в желудочно-кишечном тракте. Специалисты используют эндоскопическую технику последнего поколения с функцией узкоспектрального освещения и увеличительной эндоскопией
- Возможности для проведения комплексной диагностики. При необходимости одновременно могут выполняться гастроскопия и колоноскопия
- Комфортные условия выполнения процедуры. Наши специалисты аккуратны и внимательны по отношению ко всем пациентам. Они стараются сгладить любой дискомфорт, что позволяет даже самым маленьким легко перенести процедуру
- Возможности для диагностики во сне. Гастроскопия детям в нашей клинике проводится с использованием быстродействующих и безопасных препаратов. Они не наносят вреда организму маленьких пациентов, но устраняют все неприятные ощущения во время процедуры
Если вы хотите, чтобы гастроскопия ребенку в год или в другом возрасте была проведена в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Наш специалист запишет вас на диагностику в удобное время.
Наш специалист запишет вас на диагностику в удобное время.
Как помочь младенцу, страдающему срыгиванием пищи? – Aptaclub.ee
Что такое гастроэзофагеальный рефлюкс, или срыгивание пищи?
Во время еды пища поступает по пищеводу в желудок. В стенке пищевода находятся слои мышц, которые, сжимаясь и расслабляясь, способствуют продвижению пищи в желудок по пищеводу (это волнообразное движение называется перистальтикой). В месте перехода пищевода в желудок находится круглая мышца, которая называется нижним пищеводным сфинктером. Нижний пищеводный сфинктер расслабляется, когда в него поступает пища, благодаря чему пища поступает в желудок, а затем сжимается, чтобы пища и желудочный сок не вытекли обратно в пищевод.
Если нижний сфинктер не закрывается полностью, время от времени содержимое желудка может вытекать обратно в пищевод.
Этот процесс наблюдается у всех людей, но в особенности у детей. По большей части наблюдать за этим процессом невозможно, т.к. он происходит в нижней части пищевода
Ретроградное продвижение содержимого желудка в пищевод называется гастро- эзофагеальным рефлюксом.
Когда происходит срыгивание пищи?
В течение первых месяцев жизни младенцы после еды вместе с воздухом срыгивают молоко. Это называется срыгиванием пищи. Причиной являются анатомические особенности младенцев (короткий пищевод, маленький желудок). Срыгивание пищи наблюдается у младенцев, независимо от того, пьют ли они молоко из бутылки или питаются грудным молоком.
Чаще всего срыгивание пищи наблюдается у младенцев до достижения ими 4 — 6-месячного возраста
В этом возрасте подобное явление наблюдается у каждого второго ребенка как минимум один раз в день. Начиная с шести месяцев, срыгивание пищи уменьшается. По мере того, как ребенок растет, угол между желудком и пищеводом меняется, в результате чего рефлюкс наблюдается все реже. Более чем у 50% младенцев срыгивание пищи прекращается по достижении 10 месяцев, у 80% детей — к 18 месяцам, а у 98% — к двум годам.
Каким образом происходит срыгивание пищи?
Если срыгивание пищи наблюдается у ребенка, у которого хороший аппетит и набор веса, и у него отсутствуют симптомы других заболеваний, речь идет о простой форме рефлюкса (проявлением которого как раз и является только лишь срыгивание пищи). Частоту срыгиваний и их обилие могут уменьшить более частое срыгивание во время еды и низкая активность после еды.
Гастроэзофагеальный рефлюкс может превратиться в гастроэзофагеальную рефлюксную болезнь, которая в тяжелых случаях может вызвать воспаление пищевода. Это случается лишь у небольшого числа младенцев. Симптомами заболевания являются отказ от еды, плач, активное искривление спины и шеи (как будто младенец страдает от боли), кашель и откашливание во время еды и срыгивания, сильная рвота или рвота фонтаном, частый кашель и очень низкий прирост в весе.
Чаще всего рефлюксная болезнь наблюдается у пациентов с неврологическими нарушениями. Это вызывает постоянное срыгивание после еды, в результате чего у ребенка могут возникнуть проблемы с ростом и питанием, неприязнь к пище и ее употреблению через рот, воспаления в пищеводе, может добавиться воспаление легких, одышка и воспаление верхних дыхательных путей.
В течение первых месяцев жизни срыгивание пищи (гастроэзофагеальный рефлюкс) также может быть признаком пищевой аллергии или непереносимости каких-либо продуктов
В этом случае наиболее квалифицированную помощь Вам смогут оказать семейный врач и педиатр (гастроэнтеролог или аллерголог).
Доказано, что у детей, которые питаются грудным молоком, тяжелые случаи рефлюкса наблюдаются реже, чем у детей, употребляющих молочную смесь. Молоко матери прекрасно усваивается, и желудок ребенка опорожняется от него в два раза быстрее, чем от молочной смеси. Это очень важно, т.к. медленное опорожнение желудка с большей долей вероятности способствует срыгиванию содержимого желудка. Материнское молоко меньше раздражает пищевод, чем молочная смесь.
Как помочь младенцу и уменьшить срыгивание пищи?
При простой форме рефлюкса, которая проявляется в виде срыгивания пищи, не нужно использовать специальные густые молочные смеси.
Детей, которые питаются грудным молоком, следует и дальше кормить грудным молоком, т.к. подобная пища уменьшает срыгивание, а также риск его возникновения в будущем.
Попытайтесь уменьшить количество раздражающих факторов и сохранить спокойную атмосферу во время кормления ребенка. Комната ребенка должна быть тихой и спокойной, без яркого света. Можно включить в комнате успокаивающую музыку.
Попробуйте покормить ребенка, когда он в сонном состоянии.
Чаще будите малыша, чтобы кормить его маленькими порциями, т.к. таким образом ему будет легче переваривать пищу. Между приемами пищи должно проходить 2 — 3 часа.
Ночью ребенок может находиться недалеко от родителей.
Чаще ласкайте и обнимайте ребенка.
Регулярно купайте ребенка в ванне с теплой водой.
Во время кормления и после этого держите ребенка в вертикальном положении. После каждых 30 — 60 мл молока вызывайте у него отрыжку. После кормления ребенок примерно полчаса должен находиться в вертикальном положении на груди или на плече родителя. Не сажайте ребенка в этот момент на стул, т.к. сопутствующее давление на живот может усугубить срыгивание.
Нельзя перекармливать ребенка, и следует прекратить кормить ребенка, как только он потерял интерес к пище.
Если у Вас возникло подозрение в том, что срыгивание пищи может быть связано с пищевой аллергией или непереносимостью пищи, попытайтесь определить, какие продукты в меню матери и ребенка могут вызывать рефлюкс/срыгивание. Одним из наиболее распространенных факторов, вызывающих рефлюкс, являются молочные продукты в рационе матери.
 Если ребенок не питается грудным молоком, и имеется подозрение, что реакцию может вызывать молочная смесь, проконсультируйтесь с педиатром. Родителям не рекомендуется экспериментировать с различными молочными смесями без консультации с врачом. Причину реакции можно установить проще и точнее, если мать ведет дневник своего питания.
Если ребенок не питается грудным молоком, и имеется подозрение, что реакцию может вызывать молочная смесь, проконсультируйтесь с педиатром. Родителям не рекомендуется экспериментировать с различными молочными смесями без консультации с врачом. Причину реакции можно установить проще и точнее, если мать ведет дневник своего питания.Частоту срыгиваний может уменьшить густая молочная смесь. Обязательно проконсультируйтесь с педиатром до того, как вносить какие-либо изменения в меню младенца. Соски на бутылках для младенцев, которые пьют густую молочную смесь, должны быть с достаточно большими отверстиями, но не настолько большими, чтобы пища могла внезапно вылиться в рот ребенка, и ребенок мог захлебнуться. Детям, страдающим частым срыгиванием, врач может посоветовать использовать специальные смеси (они обозначены буквами AR (антирефлюкс)). Перед тем, как давать ребенку густую смесь, родители должны проконсультироваться с врачом о том, нужно ли это ребенку.
Обязательно проконсультируйтесь с педиатром до того, как вносить какие-либо изменения в меню младенца
Когда малышу нужна медицинская помощь?
Следует обязательно отправиться с ребенком на прием к врачу, если у ребенка наблюдается частое срыгивание пищи (рефлюкс), а также следующие симптомы заболевания:
кровянистые испражнения, тяжелая диарея, постоянная рвота или рвота с кровью;
многократное воспаление легких;
ребенок плохо набирает вес;
ребенок плачет дольше двух часов;
отказ от еды и питья в течение длительного периода;
массивная рвота после каждого приема пищи;
изменения в поведении, ребенок постоянно сонный, много спит, реакция замедленная.
Брошюра составлено совместно с гастроэнтерологом латышской детской больницы доктором Инитой Каже.
Важная информация!
Грудное молоко — это самая лучшая пища для ребенка. Она питает, защищает и развивает! Можно отучать ребенка от груди при помощи бутылочных смесей. Молочные смеси Aptamil используются только в том случае, если мать не может или не хочет кормить ребенка грудью. Молочная смесь используются только лишь по рекомендации врача, акушерки, медсестры или аптекаря.
Московские врачи вылечили новорожденного с перегородкой между желудком и двенадцатиперстной кишкой — Агентство городских новостей «Москва»
Московские врачи вылечили новорожденного с перегородкой между желудком и двенадцатиперстной кишкой
19.02.2020 14:32
Теги:
Дети
, больницы
, Здоровье
, Врачи
, здравоохранение
, медицина
, Операции
, Москва
Врачи Морозовской детской городской клинической больницы (ДГКБ) департамента здравоохранения Москвы вылечили новорожденного мальчика с редкой патологией — мембраной между желудком и двенадцатиперстной кишкой. Об этом Агентству городских новостей «Москва» сообщили в пресс-службе столичного Депздрава.
«Мальчика, которому после рождения исполнилось 17 дней, в Морозовскую ДГКБ доставила бригада скорой помощи. Состояние ребенка врачи-неонатологи оценили как тяжелое — он срыгивал после каждого кормления, из-за чего сильно потерял в весе — 200 г от рождения. Для восстановления водно-электролитного баланса ребенку начали внутривенно вводить специальные вещества — это позволило стабилизировать состояние новорожденного. Врачи решили провести дополнительное обследование малышу — рентгенографию с введением водорастворимого рентгеноконтрастного препарата по желудочно-кишечному тракту, а также осмотр пищевода, желудка и двенадцатиперстной кишки с помощью микрокамер (эзофагогастродуоденоскопия). Специалисты диагностировали мембрану желудка. Анатомически она представляет собой перегородку между желудком и двенадцатиперстной кишкой», — говорится в сообщении.
По словам детского хирурга, обладателя звания «Московский врач» Михаила Рехвиашвили, которого цитирует пресс-служба, врожденная мембрана желудка — редкая патология, сложность ее диагностики заключается в отсутствии специфических симптомов, характерных для данного заболевания.
«После предоперационной подготовки ребенку выполнили лапароскопическую операцию, которая подтвердила локальное сужение, не пропускающее нагнетаемый воздух в желудок, в месте перехода антрального отдела желудка в пилорический. На заднебоковой стенке желудка была обнаружена расположенная полукольцом мембрана. Мы иссекли мембрану, наложили швы на слизистую желудка, в тощую кишку ввели зонд для кормления и ушили желудок в поперечном направлении. Операция длилась около полутора часов», — сказал Рехвиашвили.
В пресс-службе столичного Депздрава добавили, что в послеоперационном периоде в течение четырех суток ребенок находился в реанимации, затем врачи удалили зонд.
«Рентгеноконтрастное исследование подтвердило полное восстановление работы желудка. Мальчик был переведен в неонатологическое отделение, где находился вместе с мамой. Мама снова смогла кормить ребенка грудью. Объем кормления постепенно увеличился до физиологической нормы. Ребенок полностью усваивал питание и начал прибавлять в весе. На десятый день после хирургического вмешательства с прибавкой в весе 670 г от веса поступления малыша выписали домой», — заключили в департаменте здравоохранения Москвы.
Рубрика:
Общество
Ссылка на материал: https://www.mskagency.ru/materials/2974813
6 ВОПРОСОВ О ГАСТРОСКОПИИ У РЕБЕНКА
Специально для журнала «Счастливые родители» кандидат медицинских наук, детский хирург, врач-эндоскопист высшей категории, заместитель главного врача по хирургии детской больницы №9 им. Г.Н. Сперанского Евгений Александрович Рыжов написал статью о фиброэзофагогастродуоденоскопии (ФЭГДС), в если говорить простым языком – гастроскопии. В каком возрасте проводят это исследование детям? Можно ли ФЭГДС делать ребенку под наркозом? Как правильно подготовить маленького человека?
Гастроскопия – это визуальный осмотр стенок пищевода, желудка и двенадцатиперстной кишки при помощи фиброэндоскопа (гибкого эндоскопа), который вводится в желудок через рот в пищевод и далее в желудок. Современные эндоскопы, представляют из себя гибкую трубку, на конце которой находится миниатюрная камера.
1. С КАКОГО ВОЗРАСТА МОЖНО ДЕЛАТЬ ДЕТЯМ ГАСТРОСКОПИЮ?
Исследование назначает лечащий врач. Современная эндоскопическая аппаратура позволяет проводить фиброгастроскопию новорожденным, начиная с первого дня жизни. Показания к ФЭГДС: боль в животе, тошнота, рвота, отсутствие аппетита у ребенка, заболевания желудка и пищевода – гастриты, эзофагиты, дуодениты, язва.
2. КАК ПОДГОТОВИТЬСЯ К ИССЛЕДОВАНИЮ?
Гастроскопия проводится натощак, поэтому последний прием пищи должен быть не менее чем за восемь часов до процедуры. Если ребенок маленький, то можно давать ему пить чистую воду в небольшом количестве, но за 2–3 часа до исследования надо выдержать паузу. С собой ничего брать не нужно, все необходимым для исследования вас обеспечат на месте.
3. ФЭГДС ЛУЧШЕ ПРОВОДИТЬ ПОД ОБЩИМ НАРКОЗОМ ИЛИ ОТКАЗАТЬСЯ ОТ НЕГО?
Если есть возможность, то лучше обойтись без анестезии. Стандартное диагностическое исследование у опытного врача занимает всего 1–3 минуты и не приводит ни к каким негативным ощущениям после него. Использование наркоза предполагает подготовку к нему (включающим сбор анализов), проведение, восстановление. Анестезия показана только в тех случаях, когда у детей есть особенности поведения или ФЭГДС сопряжена с какой-то манипуляцией (например, биопсия или удаление инородного тела).
РЕБЕНКА МОЖНО НЕМНОГО ПРИДЕРЖАТЬ ВО ВРЕМЯ ИССЛЕДОВАНИЯ, НО ЕСЛИ ОН ГИПЕРАКТИВНЫЙ, НЕРВНИЧАЕТ, И ТРЕБУЮТСЯ ЗНАЧИТЕЛЬНЫЕ УСИЛИЯ, ЧТОБЫ ОН ПОЛЕЖАЛ СПОКОЙНО, ТО ЛУЧШЕ ПРОВЕСТИ ГАСТРОСКОПИЮ ПОД ОБЩИМ НАРКОЗОМ.
Исследование под наркозом возможно в любом возрасте: как новорожденным, так и детям постарше. Но только по показаниям!
4. КАКОВЫ РИСКИ ПРОВЕДЕНИЯ ПРОЦЕДУРЫ ПОД ОБЩИМ НАРКОЗОМ?
В настоящее время благодаря современному оборудованию и совершенным методикам анестезиологические риски практически сведены к нулю, но использовать наркоз необходимо только в тех случаях, когда он показан и необходим.
5. КАК ПОДГОТОВИТЬСЯ К ИССЛЕДОВАНИЮ?
Самое главное – это психологическая подготовка, ребенку нужно постараться объяснить, что с ним будут делать, для чего, как и сколько это времени займет. Не пугайте, создайте приятную обстановку, посмотрите вместе мультфильмы перед визитом к врачу. Как правило, персонал старается проводить исследования в зоне психологического комфорта пациента. В некоторых случаях во время процедуры мама или папа могут побыть рядом, подержать ребенка за руку, успокоить, разговаривая с ним.
6. КАК ПЕРЕЖИТЬ ГАСТРОСКОПИЮ?
Это не больно. Правда, у некоторых детей, как и у взрослых, бывает повышенный рвотный рефлекс. В этом случае тяжелее провести процедуру, поэтому иногда применяются местные анестетики. Обычно стараемся обойтись без них. Как правило, после стандартного исследования ребенку достаточно выпить воды и съесть что-то вкусное, чтобы ушли неприятные ощущения. А после применения местного анестетика, дискомфорт при глотании может сохраняться в течение 30–40 минут.
http://www.parents.ru/article/6-voprosov-o-gastroskopii-u-rebenka/
11 Общие состояния у новорожденных
Некоторые физические состояния являются обычным явлением в течение первых двух недель после рождения. Если вы заметили у своего ребенка что-либо из следующего, обратитесь к педиатру:
Вздутие живота
Живот у большинства младенцев обычно выпирает, особенно после обильного кормления. Однако между кормлениями они должны быть мягкими. Если живот вашего ребенка опух и тверд, и если у него не было дефекации более одного-двух дней или у него рвота, позвоните своему педиатру.Скорее всего, проблема связана с газами или запором, но это также может указывать на более серьезную проблему с кишечником.
Родовые травмы
Младенцы могут получить травмы во время родов, особенно если роды длительные или трудные, или когда дети очень большие. В то время как новорожденные быстро восстанавливаются после некоторых из этих травм, другие сохраняются. Иногда бывает сломана ключица, которая быстро заживает. Через несколько недель на месте перелома может образоваться небольшая шишка, но не беспокойтесь; это признак того, что формируется новая кость, чтобы залечить травму, и скоро она будет как новая.
Мышечная слабость — еще одна распространенная родовая травма во время родов, вызванная давлением или растяжением нервов, прикрепленных к мышцам. Эти мышцы, обычно ослабленные на одной стороне лица, плече или руке, обычно возвращаются в норму через несколько недель. А пока попросите педиатра показать вам, как кормить грудью и держать ребенка на руках, чтобы ускорить его заживление.
Голубой младенец
У младенцев могут быть слегка синие или фиолетовые руки и ступни, что обычно нормально. Если их руки и ноги слегка посинели от холода, они должны вернуться к розовому цвету, как только станут теплыми.Иногда лицо, язык и губы могут немного посинеть, когда новорожденный сильно плачет, но как только она успокоится, ее цвет должен быстро вернуться к норме. Однако стойкая синяя окраска кожи является признаком того, что сердце или легкие не работают должным образом. и ребенок не получает достаточно кислорода в крови. Немедленная медицинская помощь необходима.
Необычный стул
Меконий. После родов медперсонал будет следить за первым мочеиспусканием и дефекацией вашего ребенка, чтобы убедиться, что у него нет проблем с этими важными задачами.Это может быть отложено на двадцать четыре часа и более. Первые два испражнения будут черными или темно-зелеными и очень слизистыми. Это меконий, вещество, которое наполняет кишечник младенца еще до его рождения. Если у вашего ребенка не выделяется меконий в течение первых сорока восьми часов, требуется дальнейшее обследование, чтобы убедиться, что в нижнем отделе кишечника нет проблем.
Кровь в стуле. Иногда у новорожденных появляется небольшое количество крови в кишечнике. Если это происходит в течение первых нескольких дней, это обычно означает, что у младенца появилась небольшая трещина в анусе от стула.Как правило, это безвредно, но даже в этом случае сообщите педиатру о любых признаках крови, чтобы подтвердить причину, поскольку есть и другие причины, требующие дальнейшего обследования и лечения.
Кашель
Если ребенок пьет очень быстро, он может кашлять и шипеть; но этот тип кашля должен прекратиться, как только она станет привычным распорядком кормления. Это также может быть связано с тем, насколько сильно или быстро уходит молоко кормящей мамы. Если она постоянно кашляет или регулярно давится во время кормления, обратитесь к педиатру.Эти симптомы могут указывать на основную проблему в легких или пищеварительном тракте.
Чрезмерный плач
Все новорожденные плачут, часто без видимой причины. Если вы убедились, что ваш ребенок накормлен, отрыгивает, согревает и одет в чистую пеленку, лучшей тактикой, вероятно, будет держать его и говорить или петь с ней, пока она не остановится. Невозможно испортить малышку в этом возрасте, уделяя ей слишком много внимания. Если это не сработает, заверните ее
уютно в одеяле или попробуйте другие способы, которые могут помочь
успокойте своего малыша.
Вы привыкнете к плачу вашего ребенка. Если это когда-либо звучит странно — например, крик боли — или если это продолжается необычно долго, это может означать медицинскую проблему. Позвоните педиатру и спросите совета.
Следы от щипцов
Когда щипцы используются во время родов, они могут оставлять красные следы или даже поверхностные царапины на лице и голове новорожденного. Обычно они исчезают в течение нескольких дней. Иногда в одной из этих областей появляется плотная плоская шишка из-за незначительного повреждения ткани под кожей, но и она обычно проходит в течение двух месяцев.
Желтуха
Кожа многих нормальных, здоровых новорожденных имеет желтоватый оттенок, известный как
желтуха. Это вызвано накоплением билирубина в крови ребенка. Легкая желтуха безвредна. Однако, если уровень билирубина продолжает расти и не лечится, это может привести к травме головного мозга. Желтуха чаще встречается у новорожденных, находящихся на грудном вскармливании, чаще всего у тех, кто плохо кормит грудью; Кормящие матери должны кормить грудью не менее восьми-двенадцати раз в день, чтобы вырабатывать достаточно молока и поддерживать низкий уровень билирубина.
Желтуха сначала появляется на лице, затем на груди и животе и, наконец, в некоторых случаях на руках и ногах. Белки глаз также могут быть желтыми. Большинство больниц в настоящее время регулярно проверяют новорожденных на желтуху через двадцать четыре часа после рождения с помощью безболезненного портативного экспонометра. Если педиатр подозревает, что желтуха может присутствовать — в зависимости от цвета кожи, возраста ребенка и других факторов — он может назначить анализ кожи или крови для окончательной диагностики состояния. Если желтуха развивается до того, как ребенку исполнится двадцать четыре часа, для постановки точного диагноза всегда требуется анализ на билирубин.Если вы заметили внезапное усиление желтухи, когда ваш ребенок находится дома, обратитесь к педиатру.
Вялость и сонливость
Каждый новорожденный большую часть времени проводит во сне. Если она просыпается каждые несколько часов, хорошо ест, кажется довольной и часть дня бодрствует, то в остальное время спать совершенно нормально. Но если она редко бодрствует, не просыпается сама для кормления или кажется слишком уставшей или не заинтересованной в еде, вам следует проконсультироваться со своим педиатром. Эта летаргия — особенно если это внезапное изменение ее обычного поведения — может быть симптомом серьезного заболевания.
Респираторный дистресс
Вашему ребенку может потребоваться несколько часов после рождения, чтобы сформировать нормальный режим дыхания, но тогда у него больше не должно возникнуть проблем. Если кажется, что она дышит необычным образом, чаще всего это связано с закупоркой носовых ходов. Использование солевых капель для носа с последующим отсасыванием слизи из носа шприцем с грушей может решить проблему; оба доступны без рецепта.
Однако, если у вашего новорожденного появляются какие-либо из следующих предупреждающих знаков, немедленно сообщите об этом своему педиатру:
Учащенное дыхание (более шестидесяти вдохов за одну минуту), хотя помните, что младенцы обычно дышат быстрее, чем взрослые
Втягивание (втягивание мышц между ребрами при каждом вдохе так, что ребра выступают наружу)
Расширение носа
Кряхтение при дыхании
Стойкая синяя окраска кожи
Пуповина проблемы со шнуром
Кровотечение из пуповины. Как ты
Ухаживая за пуповиной вашего ребенка, вы можете заметить несколько капель крови на подгузнике примерно в то время, когда культя отпадет. Это нормально. Но если пуповина активно кровоточит, немедленно обратитесь к врачу. Если культя инфицирована, потребуется лечение. Хотя инфекции пуповины встречаются редко, вам следует обратиться к врачу, если вы заметили что-либо из следующего:
Зловонные желтоватые выделения из пуповины
Красная кожа вокруг основания пуповины
Плач, когда вы коснуться шнура или кожи рядом с ним
Пупочная гранулема. Иногда вместо полного высыхания пуповина образует гранулему или небольшую покрасневшую массу рубцовой ткани, которая остается на пупке после того, как пуповина отпала. Эта гранулема будет вытекать светло-желтоватую жидкость. Это состояние обычно проходит примерно через неделю, но в противном случае вашему педиатру может потребоваться сжечь (прижечь) гранулематозную ткань.
Пупочная грыжа. Если кажется, что область пуповины вашего ребенка выходит наружу, когда он плачет, возможно, у него
пупочная грыжа — небольшое отверстие в мышечной части брюшной стенки, которое позволяет ткани выпирать при повышенном давлении в брюшной полости (т.э., плачет). Это не серьезное заболевание, и обычно оно проходит само в течение первых двенадцати-восемнадцати месяцев. (По неизвестным причинам у афроамериканских младенцев часто требуется больше времени для заживления.) В том маловероятном случае, если отверстие не заживает к 3–5 годам, возможно, отверстие потребует хирургического вмешательства. Не кладите ленту или монету на пупок. Это не поможет при грыже и может вызвать кожную сыпь.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Советы для первых двух недель грудного вскармливания
В первые дни после рождения ребенка у новой кормящей мамы много забот. Мама нередко задается вопросом, как кормить грудью новорожденного и вырабатывает ли она достаточно молока для своего малыша. Молозиво, или первое молоко, которое появляется в первые дни после рождения, может показаться не таким уж большим, но оно наполнено питательными веществами и антителами, которые обеспечивают идеальное питание для ребенка.Несмотря на то, что количество небольшое (примерно чайная ложка на кормление в первые 24 часа, а к концу первой недели до 16,5 унций в 24 часа), крошечный желудок вашего ребенка вбирает как можно больше и все еще преимущества этого жидкого золота.
Помните, что каждое путешествие по грудному вскармливанию индивидуально, и ваше путешествие может отличаться от вашего опыта друзей или даже от того, что было с предыдущими детьми. Но если вам интересно, на что обратить внимание в первые дни после рождения ребенка, вот несколько идей, чего ожидать:
Как правило, в первую неделю ребенку следует кормить грудью 8-10 раз в день, так как это помогает вашему организму вырабатывать больше молока.Это принцип «предложение = спрос»: чем больше кормят грудных детей, тем больше молока вырабатывает мама.
При кормлении грудью новорожденного лучше позволить ребенку определить, когда закончилось кормление, а не прекращать его раньше, поскольку младенцы кормят с разной скоростью. Ваш ребенок либо оторвется от груди, либо заснет, чтобы подать сигнал о том, что он закончил прием пищи.
К сроку от 10 дней до 2 недель после рождения ваш ребенок должен восстановить потерянный вес при рождении. Средняя прибавка в весе в течение первых 4 месяцев жизни составляет от 5 до 7 унций в неделю.Как всегда, проконсультируйтесь с врачом, если вас беспокоит скорость набора веса вашего ребенка.
В целом, если ваш ребенок получает достаточно грудного молока, он должен внешне выглядеть здоровым, быть активным, внимательным и довольным.
Примерно к 5 дню после рождения у ребенка должно быть не менее 6 влажных подгузников и 3 желтых стула в день. Это будет продолжаться примерно первые 6 месяцев.
Может показаться, что вам нужно учитывать это, когда вы кормите новорожденного грудью, но не паникуйте — аксессуары, такие как подушка для беременных и кормящих, могут помочь вам найти удобное положение для кормления, а простые инструменты, такие как приложение MyMedela, помогут вам отслеживать эти важные статистика прямо со своего смартфона, чтобы вы могли быть уверены, что ваш ребенок здоров и процветает, пока он продолжает расти!
Четверг Совет: у новорожденных маленький живот! | La Leche League Canada
Само собой разумеется, что у очень маленьких людей будет очень маленький желудок, однако многие взрослые удивляются, когда узнают об ограниченной емкости желудка новорожденного.
Вот несколько фактов, которые могут помочь вам (или окружающим) лучше представить, что может вместить животик ребенка:
До рождения ребенок никогда не чувствует голода, так как его постоянно кормят через плаценту. После рождения частые небольшие кормления помогают ребенку перейти к прерывистому режиму кормления. Чтобы облегчить этот переход грудью ребенка, мать выдает небольшое количество молока (молозива) на 1 день.
Живот новорожденного не растягивается. Занген и др. (2001) обнаружили, что в первый день стенка желудка новорожденного твердая и не растягивается.К 3 дню желудок начинает легче расширяться, чтобы удерживать больше молока. Интересно, что на 3-5 день у большинства матерей объем молока начинает увеличиваться.
Когда грудное вскармливание идет должным образом, ребенок ест более эффективно. В ответ на это у матери увеличивается выработка молока, и ребенок получает больше молока, что побуждает ее более эффективно питаться. Предложение следует за спросом
День 1: живот ребенка вмещает 5-7 мл (1-1,4 чайных ложки) за раз. Мать вырабатывает около 37 мл (одна унция) молока / молозива в первые 24 часа.Вместимость желудка новорожденного зависит от веса при рождении, однако различия не существенны.
1-я неделя: при частых кормлениях производство молока увеличивается примерно до 280-576 мл (10-19 унций) в день к 7-му дню. Теперь желудок ребенка может вмещать 30-59 мл (1-2 унции) во время кормления к концу кормления. неделя.
2-я и 3-я неделя: при частых кормлениях количество молока у матери продолжает расти. Теперь желудок ребенка может вмещать 59-89 мл (2-3 унции) во время кормления, а ребенок принимает 591-750 мл (20-25 унций) в день.
4-я и 5-я недели: младенцы теперь будут получать в среднем 89-118 мл (3-4 унции) за одно кормление, а ежедневное потребление молока будет в диапазоне 750-1035 мл (25-35 унций) в день.
В один месяц большинство матерей будут производить почти столько молока, сколько когда-либо понадобится их ребенку. Поскольку по мере взросления младенцы темпы роста замедляются, им по-прежнему требуется примерно такое же количество грудного молока в день в возрасте от одного месяца до шести месяцев. За это время режим кормления изменится, даже если объем потребления в течение дня останется почти таким же.
У некоторых людей возникают проблемы с визуализацией емкости желудка, поэтому использование обычных предметов может помочь прояснить ее:
День 1: 5-7 мл размером с большой мрамор или вишню
День 3: 22-27 мл размером с мяч для пинг-понга или грецкий орех
Одна неделя: 45-60 мл размером с абрикос или сливу
Один месяц: 80-150 мл — это размер большого куриного яйца
Размер желудка взрослого человека эквивалентен мягкому мячу или размеру вашего собственного кулака, сжатого в состоянии покоя, и имеет объем 1–4 литра.
Когда кто-то спрашивает вас, почему ваш новорожденный кормит грудью не менее 10-12 раз за 24 часа, и предполагает, что ваше молоко не заполняет его животик, у вас теперь есть некоторая информация, которая поможет им понять, что частые кормления по собственному графику ребенка — это именно то, что нужно ее животику и вашему молоку.
Если у вас есть какие-либо вопросы или опасения по поводу количества молока или других проблем с грудным вскармливанием, обратитесь к руководителю
Миф о размере желудка новорожденного: это НЕ 5-7 мл
Написано Джоди Сегрейв-Дейли, RN, IBCLC
Как ветеран отделения интенсивной терапии, медсестра и консультант по грудному вскармливанию, я ухаживал за тысячами младенцев и кормил их года.При работе в детском саду особого ухода за детьми всегда кормили в соответствии с их весом и совокупными потерями, чтобы определить их потребности в калориях для количества потребляемой пищи и оптимального питания. Например, доношенных детей, которые поступают в отделение интенсивной терапии из-за осложнений, связанных с недостаточным количеством молозива, немедленно кормят в зависимости от их веса, обычно примерно 60-80 мл / кг / день (обычно 15-30 мл) каждые 2-3 часа. . Когда новорожденные кормятся по требованию, они обычно охотно принимают увеличенные объемы пищи и демонстрируют удовлетворение от кормления и комфорт. Почему некоторые младенцы переносят голодание до начала обильной молочной продуктивности, а другие — нет?
Это противоречит большому количеству неклинических дискуссий, которые вы прочитаете в Интернете в множестве групп мамочек о потребностях ребенка в питании, которые предполагают, что это в основном основано на размере живота . Итак, что такое факт, а что вымысел?
Калорийность и количество корма для грудного молока, смеси и молозива
Наука говорит нам, что зрелый грудное молоко в среднем составляет около d 20 калорий на унцию (~ 30 мл ) и формула также содержит примерно 20 калорий на унцию .Таким образом, их количество калорий на миллилитр (мл) в среднем одинаково. Молозиво , ключевое вещество, которое придает пассивный материнский иммунитет новорожденному в первые несколько дней жизни, если мать кормит грудью, содержит меньше жиров и углеводов, чем эти два, и содержит около 17 калорий на унцию. (~ 30 мл) (Гатри, 1989).
Имея это в виду, текущие протоколы больничного кормления для новорожденных, находящихся на искусственном вскармливании, варьируются от кормления 10-30 мл для новорожденных весом менее 6 фунтов каждые 2-3 часа и кормления новорожденных весом более 6 фунтов по 10-30 мл каждые 3 часа. часов в первый день жизни.
Но в соответствии с недавно обновленным Протоколом о добавках Академии медицины грудного вскармливания, они предлагают кормить исключительно грудным вскармливанием детей 2-10 мл за одно кормление, и они ссылаются на размер желудка младенца согласно устаревшим исследованиям (1992 и 1920) для отражения объема всасывания . Как видите, для кормления это существенно меньше, чем указано в текущих клинических протоколах больниц. Они также говорят, что окончательных исследований нет, и количество вводимой добавки должно отражать нормальное количество доступного молозива, размер желудка младенца, а также возраст и размер младенца.Потребление на 2-й день после родов обычно выше, чем на 1-й день по сравнению с потребностью ребенка в калориях. Основываясь на ограниченных доступных исследованиях, предполагаемое потребление грудного молока для здоровых доношенных детей должно составлять на основе сигналов удовлетворенности , несмотря на их рекомендации. К сожалению, эта информация вносит дополнительную путаницу, которая уже существует для родителей.
К счастью, они говорят, что необходимы исследования для создания основанных на фактах руководящих принципов в отношении соответствующих объемов добавок для конкретных условий и того, различается ли это для молозива по сравнению с детской смесью.Конкретные вопросы включают следующее:
Должен ли объем не зависеть от веса младенца или объема на килограмм? Должны ли добавки компенсировать совокупные потери, как мы делаем в яслях и в отделении интенсивной терапии?
Многие популярные образовательные ресурсы по грудному вскармливанию для молодых матерей также ссылаются на неточную информацию, сообщая матерям, что размер желудка составляет 5-7 мл в первый день. Это изображение матери, которая родила на этой неделе в больнице доброжелательного отношения к ребенку.Представьте себе ее замешательство, когда ее ребенку потребовалось дополнительное количество добавок для предотвращения осложнений, и n o можно было объяснить ей, почему ее ребенок может спокойно переносить больше молока, чем то, чему ее учили в этом информационном буклете.
Буклет по грудному вскармливанию для матерей в больнице BFHI.
Почему разница в объеме смеси для новорожденных и новорожденных, находящихся на грудном вскармливании, несмотря на одинаковое количество калорий? Почему больницы могут кормить ребенка 10-30 мл в первый день, если размер их желудка предположительно не превышает 7 мл? И откуда взялось нынешнее представление о размере живота новорожденного (а вместе с ним и об «оптимальном» количестве калорий)? Я решил выяснить.
Миф о размере живота новорожденного: откуда он взялся?
Я начал свое исследование в неклинической шляпе и обратился в Google, поскольку именно сюда мои пациенты обычно обращаются в первую очередь. Когда я поискал в Google размеры живота новорожденных, там было более 868 тысяч ссылок! Меня привели к множеству визуальных образов, изображающих размер живота новорожденного. Одними из самых популярных изображений были модели мяча живота , которые консультанты по грудному вскармливанию носят на шнурках, чтобы визуально показать молодым мамам, насколько велик размер живота их новорожденного .”
Я, , не верил, зная, что наши самые надежные эксперты по грудному вскармливанию носили и использовали, с гордостью могу сказать, очень неточную информацию. Я быстро начал понимать, что модели «бусинки живота» — прибыльный товар!
Снова надев клиническую шляпу, я погрузился в науку, которая стоит за этими шарами живота. В журнале Journal of Human Lactation 2008 года я нашел опубликованную статью, в которой раскрыто совершенно другое применение y для моделей брюшного шара.
Мраморные / шариковые модели часто используются для представления объема желудка новорожденного; однако их точность не была определена:
«Измерение емкости желудка младенцев предпринималось более 100 лет. Точные объемы нельзя стандартизировать, но данные показывают, что анатомическая вместимость желудка и физиологическая вместимость желудка сильно различаются ». Кроме того, «Важно отметить, что из-за большого диапазона объемов кормления в день 1 (1.1-20.4 мл) и день 3 (13,1-103,3 мл), и причины этих различий неясны, может быть лучше просто признать, что объемы кормления сильно различаются, как и вместимость желудка , не очень хорошо подходят для визуального представления, учитывая наши текущие знания ».
Несмотря на эту квалификацию, новые мамы завалены изображениями, где есть серия бутылочек с молоком, изображающих размер желудка младенца в зависимости от дня после рождения, иногда сравниваемого с фруктами или шариками и шариками разного размера.Мать прислала нам эту фотографию, которая была в ее больничной палате после рождения ребенка. Она также получила неточную информацию и думала, что ее ребенку, которого кормили смесью , требовалось всего 5 мл при каждом кормлении.
Я продолжил поиск дополнительных ресурсов и нашел более недавнее исследование в 2013 году от Nils J. Bergman, который опубликовал это исследование, в котором говорится:
«Недостаточно данных об оптимальных интервалах кормления новорожденных, с широкий спектр практик.Емкость желудка может определять частоту кормления. Был проведен поиск в литературе исследований, в которых сообщалось об объемах или измерениях емкости желудка до или после рождения. Было найдено шесть статей, предполагающих, что объем желудка при рождении составлял 20 мл ».
Я также обнаружил, что это исследование показывает размер желудка младенца.
По словам д-ра Бергмана, «существует разумный консенсус относительно количества молока, необходимого для доношенных новорожденных в день. Приведенные цифры варьируются от 150 до 160 мл / кг / день.Это означает, что в среднем новорожденному весом 3 кг или 6,6 фунта требуется 450–480 мл или 16 унций молока в день. При 66 калорий / дл это примерно 100-106 кал / кг / день, что является опубликованной суточной потребностью в калориях для новорожденного. Этот общий объем может подаваться меньшими объемами чаще или большими объемами реже, 2 унции каждые 3 часа или 1,3 унции каждые 2 часа.
Его статья выдвигает гипотезу о том, что интервал кормления должен составлять 20 мл каждые 1 час, предполагая, что желудок опорожняется только один раз в час.Однако практическое клиническое применение этого интервала кормления быстро приведет к истощению матери и новорожденного из-за недостатка сна и повышенному риску послеродовой депрессии, прекращения кормления грудью и даже удушья из-за того, что мать засыпает вместе с новорожденным во время грудного вскармливания. Кроме того, его интервал кормления не учитывает, что желудок фактически опорожняется во время кормления, и, следовательно, емкость кормления новорожденного превышает 20 мл. Емкость и удовлетворение от еды фактически зависят от высвобождения гормонов CCK и амилина, которые замедляют опорожнение желудка и сигнализируют мозгу о прекращении приема пищи.Клинический опыт специалистов в области здравоохранения показал, что даже однодневные новорожденные могут спокойно переносить 15-30 мл за одно кормление. 30-60 мл каждые 2-3 часа на самом деле полностью удовлетворяют дневную потребность новорожденного в калориях и, следовательно, предотвращают осложнения, связанные с голоданием.
Вот еще один ресурс в журнале Pediatric Surgery Journal , описывающий анатомию желудка новорожденного, включая размер 30 мл при рождении:
Меня как давнюю медсестру отделения интенсивной терапии и IBCLC всегда беспокоило то, почему матери учили, что объем желудка их новорожденного ребенка, находящегося на исключительно грудном вскармливании, составляет всего 5-7 мл в первый день.Опорожнение желудка — это непрерывное движение в тонкую кишку, которое позволяет объему молока быть больше 5-7 мл каждые 2-3 часа в соответствии с рекомендациями. Желудок — мышечный орган, и его биологическая функция заключается в удерживании пищи и жидкости перед попаданием в двенадцатиперстную кишку. Да, некоторые дети, находящиеся на исключительно грудном вскармливании, после рождения находятся в состоянии голодания из-за ограниченного количества молозива, производимого некоторыми матерями. Но у некоторых из этих детей будут развиваться осложнения из-за недостаточного потребления, потому что родителей не учат определять признаки, чтобы предотвратить их.
Но, как профессионалы, мы должны обновлять наши образовательные ресурсы и выявлять детей, которым может потребоваться своевременное кормление до начала обильной молочной продуктивности. Для матерей, которые хотят кормить исключительно грудью, должно быть доступно донорское молоко, чтобы они могли использовать их, если необходимы добавки. Чтобы младенцы могли в полной мере пользоваться преимуществами грудного вскармливания, их необходимо безопасно кормить при каждом кормлении.
Итак, как часто дети, находящиеся на исключительно грудном вскармливании, должны есть?
На этот вопрос нет единого правильного ответа, потому что у каждого ребенка разный вес и уникальные потребности в калориях.Только благодаря весу ребенок весом 6,6 фунтов имеет средний размер желудка 20 мл в день 1 и ему потребуется 40 мл или 1,3 унции грудного молока или смеси каждые 2 часа для удовлетворения своих основных метаболических потребностей или 60 мл каждые 3 часа. Но младенцев также следует кормить по сигналу младенца, чтобы они были удовлетворены. Другими словами, если ваш ребенок плачет и плачет после кормления грудью, необходимо немедленное медицинское обследование, чтобы убедиться, что ребенок не страдает от недостаточного потребления грудью при исключительно грудном вскармливании.Если медицинское обследование не доступно сразу, особенно до того, как появилось молоко и / или пока ребенок теряет вес, может потребоваться добавка до медицинского обследования, чтобы предотвратить серьезные осложнения недостаточного кормления.
Как видите, пора отказаться от моделей живота и обновить наши образовательные ресурсы по грудному вскармливанию. Наши младенцы рассчитывают на то, что мы будем кормить их, удовлетворяя их метаболические потребности с помощью достаточного количества молока и используя самые лучшие и самые современные методы кормления младенцев.
Дополнительные ресурсы см. Ниже:
Журнал детской анатомической хирургии
Нормальная анатомия плода в третьем триместре — ультразвуковые видео: брюшная полость:
Гатри, Хелен Эндрюс. Вводное питание. Сент-Луис: Times Mirror / Mosby College Pub., 1989
Уверенность в грудном вскармливании и измерение количества потребляемого молока
Рекомендации Американской академии педиатрии по грудному вскармливанию
Полезное руководство по безопасному кормлению грудных детей от Американской академии педиатрии.
Полезный обзор кормления детей первого месяца жизни от Американской академии педиатрии.
Feed Your Baby—When Supplementing Saves Breastfeeding and Lives
Нормальная лактация человека; устранение разрыва
КАК ВЫ МОЖЕТЕ ПОДДЕРЖИТЬ ФРС НАИЛУЧШУЮ
Есть много способов поддержать миссию Фонда «Федеральная резервная система». Пожалуйста, рассмотрите возможность внесения вклада следующими способами:
- Присоединяйтесь к группе лучших волонтеров Федерального резерва, чтобы помочь нам обратиться к поставщикам акушерских услуг, чтобы они могли консультировать молодых матерей о важности безопасного вскармливания младенцев.
- Сделайте пожертвование в Фонд Fed is Best. Мы используем средства от пожертвований для покрытия расходов на наш веб-сайт, рекламу в социальных сетях, печать и почтовые расходы для медицинских работников и больниц. Мы не принимаем пожертвования от компаний, занимающихся грудным или искусственным вскармливанием, и 100% ваших пожертвований идет на эти операционные расходы. Вся работа фонда осуществляется за счет безвозмездной и волонтерской работы его сторонников.
- Делитесь историями и посланием Фонда «Федеральный резерв» из уст в уста, публикуя сообщения на своей странице в социальных сетях и отправляя наши ресурсы будущим мамам, которых вы знаете.Поделитесь письмом предвыборной кампании Fed is Best со всеми, кого вы знаете.
- Напишите письмо своим поставщикам медицинских услуг и больницам о Фонде Fed is Best. Напишите им об осложнениях при кормлении, которые могли возникнуть у вашего ребенка.
- Распечатайте наше письмо поставщикам акушерских услуг и отправьте их местным акушерам, акушеркам, семейным врачам, оказывающим акушерскую помощь, и больницам.
- Напишите местным избранным должностным лицам о том, что происходит с новорожденными в больницах, и попросите правовой защиты новорожденных от недостаточного кормления и прав матери на честное информированное согласие относительно рисков недостаточного кормления грудных детей.
- Присылайте нам свои истории. Поделитесь с нами своими успехами, своей борьбой и всем остальным. Каждая история спасает другого ребенка от того же самого и учит другую маму, как правильно кормить ребенка. Каждый голос вносит свой вклад в изменение.
- Отправьте нам сообщения поддержки. Мы работаем каждый божий день, чтобы сделать кормление младенцев безопасным и поддерживающим на каждые матери и ребенка. Ваши сообщения поддержки поддерживают нас всех.
Пожертвовать в Fed is Best
Большое спасибо от основателей Fed is Best Foundation!
Нравится:
Нравится Загрузка…
Как успокоить боль в животе вашего малыша или малыша
Когда у вашего малыша расстроен животик, вы хотите быстро решить эту проблему. Точно знать, как помочь, может быть непросто, поскольку они не могут сказать вам, почему это больно. Узнайте, что может быть причиной боли в животе у вашего ребенка или малыша, и как вы можете помочь им успокоить живот.
Симптомы
Ваш малыш может сказать вам, что у него болит животик, если он показывает один или несколько из следующих признаков:
- Действует суетливо или сварливо
- Не спит и не ест
- Плачет чаще, чем обычно
- Диарея
- Рвота
- Проблемы с неподвижностью (извивающиеся или напрягающие мышцы)
- На лицах появляется боль (зажмуривание глаз, гримаса)
Боли в животе — обычное явление для детей.К счастью, они обычно не вызваны чем-то серьезным. Однако они могут быть болезненными, поэтому хорошо иметь успокаивающие стратегии.
Причины
Это может произойти по многим причинам.
Колики обычно возникают у детей младше 3 месяцев. Врачи не знают, почему у младенцев возникают колики, но считают, что это может вызвать болезненное сужение кишечника. У вашего ребенка могут быть колики, если он:
- Плачет больше днем или вечером
- Плачет не менее 3 часов в течение 3 дней в неделю или чаще не менее 3 недель
- прижимает ноги к груди, когда плачет
- Пропускает много газа
Продолжение
Стратегия успокоения: Каждый ребенок индивидуален, но есть варианты, которые вы можете попробовать:
- Пеленать ребенка в одеяло.
- Держите ребенка и ходите или качайте его.
- Используйте белый шум для отвлечения внимания.
- Предложите соску.
Но не всякий плач — это колики. Обратитесь к врачу, если ваш ребенок много плачет и ему не становится лучше или у него есть другие симптомы, такие как диарея, лихорадка или плохое питание.
Также берегите себя. Постоянный шум и стресс плачущего ребенка могут утомить даже самого терпеливого родителя. Попросите партнера или опекуна вмешаться, когда вам понадобится перерыв.
Газ. У младенцев колики и газы часто идут рука об руку. Их новая пищеварительная система все еще отрабатывает изгибы по мере роста. Газ может исходить от:
- Глотание воздуха
- Проблемы с перевариванием смеси или некоторых продуктов
- Проблемы с грудным молоком, когда мама ест определенные продукты
Продолжение
Успокаивающие стратегии: Если вы кормите ребенка грудью, поговорите с их врач по поводу продуктов, которые вы едите.Возможно, вам удастся решить проблему, отказавшись от продуктов, которые, кажется, беспокоят вашего ребенка. Если они принимают смесь, спросите своего врача, может ли помочь переход на другую смесь.
Продолжение
Запор. Это может повредить, когда маленькие системы работают. Если ваш ребенок может выкарабкаться только твердый, сухой стул или совсем не испражняется, у него запор.
Вот некоторые из причин возникновения запора:
- Задержка кишечника
- Недостаточное употребление продуктов, богатых клетчаткой, таких как фрукты и овощи
- Недостаточное употребление воды
- Изменения в диете или распорядке дня
- Прием некоторых лекарств
- Аллергия на молоко
Хотя это может произойти и у младенцев, чаще возникает, когда ребенок начинает есть твердую пищу.
Имейте в виду, что младенцы нормально напрягаются и кряхтят, пытаясь покакать. Для них даже нормально сделать перерыв в несколько дней между дефекациями, если в остальном они в порядке.
Успокаивающие стратегии: Лучший способ успокоить запор в животе — это снова запустить дефекацию. Есть несколько способов помочь наладить дела:
- Дайте ребенку, в зависимости от его возраста, 1 или 2 чайные ложки сока чернослива.
- Не давайте вам детское питание, которое может вызвать запор, например молоко и сыр.
- Убедитесь, что ваш ребенок двигается.
- Сделайте перерыв в приучении к туалету.
Продолжение
Не давайте ребенку слабительное, пока не посоветуетесь с врачом.
Рефлюкс . Младенцы с рефлюксом (изжогой) испытывают чувство жжения от желудочного сока, возвращающегося обратно в пищевод. Иногда у младенцев с рефлюксом наблюдается расстройство пищеварения, называемое ГЭРБ (гастроэзофагеальная рефлюксная болезнь). Признаки включают:
- Отказ от еды
- Икота
- Рвота или удушье
- Сильный кашель, особенно ночью
- Свистящее дыхание
- Частые ушные инфекции
- Хрипы в груди
- Сильная рвота или срыгивание
- Плохая прибавка в весе
Успокаивающие стратегии: Если вас беспокоит рефлюкс, обратитесь к врачу вашего ребенка.Врач может порекомендовать различные позы для кормления, которые позволят ребенку оставаться в вертикальном положении и не допустить попадания кислоты в пищевод. Есть также лекарства, которые может прописать ваш врач, которые убирают желудочную кислоту и ускоряют его опорожнение. Многие младенцы преодолевают проблемы с рефлюксом к 1 годам.
Когда обращаться к врачу
Если боль в животе у вашего ребенка возникает очень быстро или не проходит, обратитесь к педиатру. Их врач особенно захочет узнать, есть ли у вашего ребенка другие симптомы, например:
- Рвота
- Лихорадка 100.4 или выше
- Головная боль
- Боль в горле
- Диарея, которая длится несколько дней или более
Продолжение
Это могут быть признаки инфекций, например:
- Стрептококковая ангина, которая очень редко встречается у младенцев
- Инфекция мочевыводящих путей (наиболее часто встречается у девочек в возрасте от 1 до 5 лет)
- Гастроэнтерит
- Ротавирус
- Salmonella
- E. coli
- Campylobacter
- Шигеллез
К другим менее частым причинам боли в желудке относятся:
. . Если боль находится в центре живота вашего ребенка, а затем перемещается вправо, это может означать проблемы с аппендиксом. Это редко случается у детей младше 5 лет.
Кишечная непроходимость. Это редко, но иногда между 8-14 месяцами часть кишечника вашего ребенка может проскользнуть в другую часть и заблокировать ее. Ваш врач может использовать рентген, чтобы диагностировать проблему. Клизма или операция разблокируют его.
Паразит. Ваш врач может проверить образец стула вашего ребенка, чтобы узнать, виноваты ли паразиты.Паразитов можно лечить противопаразитарными препаратами.
Понимание объема желудка новорожденного — коллектив материнства
Многие считают, что неестественные пропорции молока необходимы для кормления новорожденного.
Я хотел бы представить себе, что на самом деле необходимо, чтобы наполнить животик новорожденного в первые несколько дней жизни.
Новорожденный не испытывает жажды или голода при рождении; в первые послеродовые часы плацента увлажняет ребенка.Золотой час новорожденного сразу после рождения предназначен для соединения, обучения тому, как есть из утробы матери, и для начала употребления великолепного молозива, которое является прекрасным с лечебной и питательной точки зрения.
Сколько это уже много? Размер желудка может быть разным у каждого ребенка. Их молочная способность может различаться в зависимости от срока беременности и размера ребенка. Средняя емкость желудка новорожденного составляет около 7 мл, учитывая, что 30 мл — это 1 унция. В первые два дня жизни для хорошего самочувствия малыша достаточно 2-15 мл кормления.
Когда младенцам дают 30-60 мл искусственного молока и предполагается, что они потребляют это чрезмерное количество, это неестественная и нереальная пропорция для их желудков.
Просто чтобы вы визуализировали животик ребенка…
Возраст: 1 д.
Объем желудка: 5-7 мл
Сопоставимый объект: лесной орех, наперсток, стеклянный мрамор, ноготь большого пальца
Возраст: 3 дн.
Объем желудка: 22-27 мл (около унции)
Сопоставимый объект: чайная ложка, молочный шарик, большой стеклянный мрамор.
Возраст: 10 дн.
Вместимость желудка: 45-60 мл (1.5-2 унции)
Сопоставимый объект: орех, мяч для гольфа, мерная ложка для кофе
Кормление в больших количествах в первые несколько дней жизни может вызвать нагрузку на незрелые почки новорожденного. Вот почему молозиво — это молоко небольшого объема, идеально дозируемое. Наше тело знает, что нужно нашим детям. Им доверяйте!
—————
Заявление об отказе от ответственности:
Anticipation and Beyond прилагает все разумные усилия для предоставления точной, актуальной и основанной на доказательствах информации в целях обучения и консультирования.Вся информация, которая написана для блогов, публикаций в социальных сетях и веб-сайтов, должна использоваться только в образовательных и информационных целях. Все данные и инструкции от Anticipation and Beyond не должны быть предназначены для замены или замены профессиональных или медицинских рекомендаций вашего поставщика медицинских услуг. Направляйте все заботы, вопросы и проблемы со здоровьем вашей семьи своему врачу.
Предоставленная информация не может быть применима к каждой ситуации.Программа «Предвкушение и не только» преследует две цели: консультировать и обучать новые семьи. Первая цель состоит в том, чтобы научить родителей множеству доступных им вариантов и альтернатив. Вторая мотивация — побудить семьи копать глубже и исследовать себя с помощью надежных источников, которые помогут лучше понять их новое путешествие.
Живот | Ясли для новорожденных | Stanford Medicine
Брюшная полость | Ясли для новорожденных | Стэнфордская медицина
Диастаз прямой кишки
Вертикальная выпуклость по средней линии живота может быть замечена у многих новорожденных при повышении внутрибрюшного давления.На этой фотографии можно увидеть тень сбоку от выпуклости, поднимающуюся вверх по левой стороне живота, начиная с пупочного зажима. Диастаз прямых мышц живота вызван относительной слабостью фасции между двумя прямыми мышцами живота. Это не грыжа и не патология. Со временем это исчезнет.
фото Janelle Aby, MD
Диастаз прямой кишки
Другой новорожденный имеет более выраженный диастаз прямых мышц живота.Спонтанное разрешение все еще ожидается.
фото Janelle Aby, MD
Linea Nigra
Темная линия по средней линии у этого ребенка — черная линия.Это довольно частая находка у новорожденных, особенно с более пигментированной кожей. На наличие черной линии, по-видимому, влияет гормональный фон, поскольку это часто наблюдается и у беременных женщин. Это совершенно безвредно.
фото Janelle Aby, MD
Linea Nigra
Вот еще один пример черной линии.

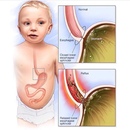



 Если ребенок не питается грудным молоком, и имеется подозрение, что реакцию может вызывать молочная смесь, проконсультируйтесь с педиатром. Родителям не рекомендуется экспериментировать с различными молочными смесями без консультации с врачом. Причину реакции можно установить проще и точнее, если мать ведет дневник своего питания.
Если ребенок не питается грудным молоком, и имеется подозрение, что реакцию может вызывать молочная смесь, проконсультируйтесь с педиатром. Родителям не рекомендуется экспериментировать с различными молочными смесями без консультации с врачом. Причину реакции можно установить проще и точнее, если мать ведет дневник своего питания.