Как заболевания глаз связаны с кардиологией, эндокринологией и неврологией, какие заболевания влияют на остроту зрения
Как кардиолог, эндокринолог и невролог предупреждают о заболеваниях глаз
«Глаза – это зеркало души» – так об этом органе отзываются романтики. Врачи с этим мнением согласны, но больше углубляются в физиологию. Согласно одному из медицинских исследований поражения глаз неразрывно связаны с кардиологическими,
эндокринологическими и неврологическими заболеваниями. Расскажем, как это возможно.
Кардиология: сердце под прицелом
При болезнях сердца, кроме осмотра кардиолога, необходима консультация офтальмолога. Он должен провести оценку состояния сосудов сетчатки, а при наличии показаний (например, при признаках глаукомы) измерить внутриглазное давление. Это необходимо для уточнения диагноза, определения стадии и корректировки схемы лечения сердечно-сосудистых заболеваний. Но игра не проходит в одни ворота, поэтому офтальмологи тоже иногда выявляют признаки сердечно-сосудистых патологий. Часто это помогает предотвратить жизнеопасные осложнения – вовремя заметить заболевания, о которых пациент и не подозревал, и своевременно назначить кардиологическое лечение.
Топ-3: какие заболевания сердца влияют на остроту зрения?
Гипертоническая болезнь
Повышенное артериальное давление опасно тем, что способно незаметно разрушать глазное дно. Степень поражений зависит от стадии гипертонии. Для начальной фазы характерны функциональные сосудистые расстройства – это гипертоническая ангиопатия сетчатки. Хорошая новость – при своевременном лечении глазное дно еще может восстановиться. На следующей стадии, которой соответствует стойкое повышенное артериальное давление, наблюдаются органические изменения сосудов глазного дна – гипертонический ангиосклероз.
В этом случае происходит видимое уплотнение стенки сосудов. При дальнейшем прогрессировании заболевания наступает стадия гипертонической ангиоретинопатии и нейроретинопатии. В патологический процесс вовлекается и сетчатка, и зрительный нерв. Отмечаются резкое нарушение цветовосприятия, падение центрального зрения и сужение поля зрения. В результате нейроретинопатии может развиться атрофия зрительного нерва, характеризующаяся необратимым снижением остроты зрения. Лечение гипертензивных изменений глазного дна сводится в первую очередь к коррекции артериального давления.
В патологический процесс вовлекается и сетчатка, и зрительный нерв. Отмечаются резкое нарушение цветовосприятия, падение центрального зрения и сужение поля зрения. В результате нейроретинопатии может развиться атрофия зрительного нерва, характеризующаяся необратимым снижением остроты зрения. Лечение гипертензивных изменений глазного дна сводится в первую очередь к коррекции артериального давления.
Ревматизм
Помимо поражения соединительной ткани, при ревматизме страдают сосуды, в том числе сосуды глаза. Чаще всего это приводит к воспалению сосудистой оболочки глаза – васкулитам и ретиноваскулитам, которые могут закончиться некрозом сосудистой стенки глаза. Лечение этих заболеваний длительное и комплексное. Но только если оно начато своевременно (совместно с ревматологом), может запуститься обратный процесс и зрение улучшится.
Атеросклероз
Врачи предупреждают, что атеросклероз является причиной тромбоза сосудов сетчатки, который характеризуется постепенным снижением остроты зрения. Этот процесс происходит очень медленно, поэтому занимает много времени. Полная потеря зрения происходит крайне редко, в том случае, если совсем не проводилось лечение. Чтобы адекватно оценить степени развития заболевания и выбрать правильную тактику лечения, важно обратиться за помощью и к кардиологу, и к офтальмологу.
Эндокринология: смотри в оба!
Самое серьезное осложнение сахарного диабета со стороны глаз – это диабетическая ретинопатия – поражение сетчатки. Заболевание характеризуется сосудистыми изменениями, наблюдается отек центральной зоны сетчатки, обуславливающий снижение центрального зрения. Помимо этого, может развиться вторичная глаукома.
Еще одна патология, поражающая орган зрения, – эндокринная офтальмопатия. Она имеет иммунологическое происхождение и влияет, с одной стороны, на функционирование щитовидной железы, а с другой – на глаза. В результате у человека развивается выпячивание глазного яблока и появляется косоглазие. Также одним из симптомов является диплопия – двоение изображения.
Также одним из симптомов является диплопия – двоение изображения.
Игнорирование заболевания приводит к развитию таких осложнений, как язва роговицы, неподвижность глазного яблока и снижение остроты зрения вследствие атрофии зрительного нерва.
Помимо терапии ведущего заболевания, лечение диабетической ретинопатии и эндокринной офтальмопатии включает в себя большое количество офтальмологических методик. В некоторых случаях может быть показана хирургия.
Неврология: отношение «часть – целое»
Диск зрительного нерва – это кусочек головного мозга, выведенный наружу. Благодаря этому офтальмолог может посмотреть, что «происходит у человека в голове», буквально через глаза. Поэтому иногда офтальмологи просят пациента посетить невролога, а неврологи, в свою очередь, не могут обойтись без консультации офтальмолога, чтобы уточнить диагноз.
Иногда офтальмологи просят пациента посетить невролога, а неврологи, в свою очередь, не могут обойтись без консультации офтальмолога, чтобы уточнить диагноз
Самыми частыми симптомами неврологических патологий являются резкое снижение остроты зрения, сужение или выпадение полей зрения. Все это может сигнализировать об инсульте или рассеянном склерозе. Пациентам c такими жалобами необходимо пройти развернутое офтальмологическое обследование, включающее в себя офтальмоскопию для оценки состояния глазного дна и диска зрительного нерва. Аналогичная диагностика потребуется, если пациента беспокоит впервые возникшая выраженная головная боль или непрерывно прогрессирующая головная боль на протяжении нескольких месяцев, сопровождающаяся тошнотой, возможно, рвотой, снижением остроты зрения, болью в глазных яблоках, мерцанием «мушек» или ощущением тумана в глазах. Благодаря такому обследованию врач сможет исключить объемное образование или кисты головного мозга. Таким образом, полноценное и качественное лечение неврологических нарушений должно проходить только в тандеме невролога и офтальмолога.
Подготовлено Самарской офтальмологической клиникой и компанией «Роскошное зрение»
Названы негативно влияющие на зрение продукты | Новости | Известия
Диетологи перечислили продукты, бесконтрольное употребление которых может нанести глазам непоправимый вред. Список приводит газета «АиФ».
Перечень возглавил белый хлеб, поскольку в нем нет никаких полезных витаминов, зато много рафинированного крахмала. Он негативным образом влияет на поджелудочную — заставляет ее вырабатывать больше инсулина, что способствует развитию близорукости.
В одном ряду с белым хлебом стоят другие «быстрые углеводы» — это булочки, сладости, макароны и рафинированный рис. Они также вызывают повышенную выработку инсулина, к тому же разрушают сетчатку глаза. Особенно опасна невоздержанность в потреблении быстрых углеводов для людей старше 40 лет.
Далее в списке опасных для глаз продуктов — кофе. В небольших количествах этот темный напиток приносит пользу, однако если выпивать больше 2–3 чашек в день, это может плохо повлиять на глаза. Кофе сужает сосуды, тем самым нарушая кровообращение глаз.
Также за сужение сосудов ответственен алкоголь. Помимо этого, спиртное воздействует на те участки коры головного мозга, которые влияют на зрительное восприятие человека. Частые пьянки могут даже вызвать атрофию зрительного нерва.
Плохо влияет как на организм в целом, так и на зрение в частности так называемая мусорная еда: бургеры и хот-доги, чипсы, сухарики, сладости, газировка, соусы с большим количеством пищевых добавок и красителей.
Опасно для зрения и употребление соли в больших количествах. Она задерживает выведение жидкости из организма и может повысить внутриглазное давление, что может вызвать даже катаракту.
Не только вредные продукты могут привести к проблемам со зрением. В рационе человека важно наличие всех необходимых глазам веществ и витаминов. Так, нервный тик означает нехватку витамина B6, жжение и быстрая утомляемость свидетельствуют о дефиците B2. Если глаза слезятся, необходим витамин B12, а при ухудшении восприятия цвета поможет витамин А. Если от яркого света режет глаза, то, возможно, не хватает цинка.
Если глаза слезятся, необходим витамин B12, а при ухудшении восприятия цвета поможет витамин А. Если от яркого света режет глаза, то, возможно, не хватает цинка.
Полезными для глаз считаются продукты, содержащие витамины А и Е, калий, фосфор, железо. Также рекомендуется употреблять в пищу чернику, спаржу, брюссельскую капусту, листовой салат, шпинат и кукурузу.
Ранее в мае медики предупредили об опасности синего света от светодиодов. По их мнению, синий свет от этих ламп разрушает сетчатку глаза и нарушает естественные ритмы сна.
ЧИТАЙТЕ ТАКЖЕ
Снижение зрения, слуха
Какое МРТ сделать при снижении зрения и/или слуха?
Многие считают, что снижение слуха, зрения, памяти происходит только с возрастом, и что страдают от этих симптомов лица пожилого возраста. Но современная реальность такова, что эти неприятные симптомы болезни могут проявляться и у лиц средней возрастной группы.
Симптомами каких заболеваний могут быть снижение зрения и слуха?
1. Одно из самых распространенных заболеваний, среди симптомов которого есть и снижение зрения, и снижение слуха – это остеохондроз шейных позвонков. Нарушается мобильность шейных позвонков, а разрастание тканей остеофитов (позвоночных отростков) приводит к пережатию нервов и кровеносных сосудов, питающих ткани головного мозга. Это приводит к развитию так называемого синдрома позвоночной артерии, при котором нарушается кровоснабжение определенных участков мозга, что, в свою очередь вызывает приступы головокружения и гипоксии.
В числе симптомов синдрома позвоночной артерии отмечают:
-
приступы головной боли, локализованные в затылочной области; -
нарушения слуха – шум в ушах, одностороннее снижение слуха; -
нарушения зрения – боль и мушки перед глазами, снижение остроты зрения, пелена перед глазами; -
головокружения, возникающие при резких движениях головой и изменении положения тела в пространстве.
МРТ шейного отдела позвоночника и его сосудов помогут врачу-специалисту установить точный диагноз и назначить грамотное лечение.
2. Причиной снижения зрения могут являться и системные заболевания. Такие эндокринные заболевания, как аденома гипофиза, Базедова болезнь, сахарный диабет могут вызывать ухудшение зрения.
Основным методом диагностики аденомы гипофиза является МРТ, позволяющая выявить опухоль, а также оценить ее положение в турецком седле и взаимоотношения с окружающими структурами мозга, прежде всего хиазмой и зрительными нервами.
3. Злокачественные образования и наличие метастаз в прилегающие структуры также может вызывать потерю зрения и слуха. В этом случае МРТ считают наиболее информативным методом диагностики.
МРТ глазных орбит, например, дает исчерпывающее представление о форме, глубине и распространении новообразований и воспалений. С его помощью можно точно локализовать опухоли в орбите глаза, зрительном нерве, глазном яблоке, мышцах глаза, тахиазме и интракраниальных структурах. Этот метод исследования позволяет специалистам в деталях оценить состояние всех структур глаза, а также состояние системы его кровоснабжения и мягких тканей, артерий и вен глаз.
При обнаружении у себя таких симптомов, как снижение зрения и потеря слуха, не тяните визит к врачу. Своевременное выявление заболевания дает больше шансов для полного выздоровления.
Телефон в Сыктывкаре: (8212) 21-81-95
Телефон в Ухте: (8216) 76-79-20
Возврат к списку
Ухудшение памяти и снижение зрения оказались предвестниками ишемического инсульта
Вслух.ру
15 декабря 2019, 09:51
Тюменские нейрохирурги ОКБ № 2 спасли 43-летнего тюменца от ишемического инсульта. По информации пресс-службы ОКБ № 2, в ходе диспансеризации у мужчины, переехавшего в Тюмень с севера региона, врачи выявили закупорку тромбом одной из внутренних сонных артерий.
Это привело к тому, что кровь не поступала в головной мозг, из-за кислородного голодания у пациента ухудшились память и внимание, снизилось зрения на одном глазу и, в перспективе все это могло обернуться обширным ишемическим инсультом.
После осмотра и дополнительных исследований пациента госпитализировали ОКБ № 2. Поражён оказался участок артерии длиной около шести сантиметров, поэтому реконструировать сосуд было невозможно. В итоге тюменцу выполнили высокотехнологичную операцию — хирургическим путём через небольшое отверстие в черепе соединили ветвь наружной сонной артерии со средней мозговой артерией и таким образом направили кровоток в обход закупоренного сосуда.
По словам нейрохирурга Сергея Дерябина, наложение микрососудистого шва — это один из технически сложных моментов в операции. Кровеносные сосуды диаметром около миллиметра врачи соединяют под микроскопом при помощи микроинструментов.
В результате сложной операции кровоснабжение головного мозга восстановилось, к пациенту постепенно вернулось зрение, прошли и другие неприятные симптомы хронической ишемии. В настоящее время он выписан из стационара и находится на амбулаторном наблюдении.
В ОКБ № 2 отмечают, что методику наложения микрососудистого анастомоза они применяют с 2017 года. За это время операция выполнена 40 пациентам. Во всех случаях благодаря искусственно созданным сосудистым «мостикам» пациенты избавились от сопутствующих гипоксии головного мозга проблем.
Фото ekaterinburg.bezformata.com
Не забывайте подписываться на нас в Telegram и Instagram.
Никакого спама, только самое интересное!
Три анализа при ухудшении зрения
Три анализа при ухудшении зрения
Фото: Алексей БУЛАТОВ
А для тех, кто не успел к эфиру, мы напоминаем о самых интересных темах программы.
Если вы внезапно стали хуже видеть, перед тем как идти к офтальмологу, пройдите эти тесты.
1. Сдайте кровь на уровень сахара
Сахарный диабет поражает сосуды. А глаз кровоснабжается очень активно, при этом сосуды, питающие его, крошечные. Поэтому при повреждении их диабетом человек начинает хуже видеть, у него перед глазами как будто слепые пятна, как если бы он смотрел через грязное стекло. А офтальмолог при изучении глазного дна обнаружит, что оно в микрокровоизлияниях — разрушенные избыточным сахаром сосуды легко рвутся.
А глаз кровоснабжается очень активно, при этом сосуды, питающие его, крошечные. Поэтому при повреждении их диабетом человек начинает хуже видеть, у него перед глазами как будто слепые пятна, как если бы он смотрел через грязное стекло. А офтальмолог при изучении глазного дна обнаружит, что оно в микрокровоизлияниях — разрушенные избыточным сахаром сосуды легко рвутся.
Изменения происходят и в хрусталике: при избытке сахара он становится мутным.
Сахарный диабет в начале заболевания протекает совершенно бессимптомно, и больные даже не подозревают о его наличии. Между тем в запущенном состоянии диабет может привести к инвалидности. В числе первых явных признаков диабета как раз и будет ухудшение зрения.
2. Измерьте уровень артериального давления (АД)
При нелеченой гипертонии из-за повышенного давления кровеносные сосуды, в том числе сосуды глаз, постоянно находятся в спазмированном состоянии. Повышенное АД делает стенки сосудов твердыми, хрупкими, неэластичными. Со временем они разрушаются. Зрение падает.
Нормальным считается АД не выше 140/90. Но повышенное давление протекает совершенно бессимптомно, и люди часто годами не подозревают, что у них гипертония.
3. МРТ головного мозга
Необходимо понять, нет ли опухоли гипофиза. Это, кстати, довольно нередкий диагноз.
Железа гипофиз прилегает вплотную к зрительному перекресту — месту, где пересекаются зрительные нервы, идущие затем к разным глазам. Если появляется опухоль гипофиза, она давит на перекрест, ведь в черепной коробке нет пустых мест, там все пригнано до миллиметров. Передавленный нерв хуже передает сигналы глазам, человек начинает хуже видеть.
Причем это ухудшение — специфическое: нарушаются, сужаются поля зрения, чаще всего выпадает боковое зрение.
! Все эти анализы не отменяют необходимости похода к офтальмологу. Они послужат врачу ориентиром при установке диагноза и дальнейшему направлению вас к другим специалистам. А вам сэкономят время на диагностику.
А вам сэкономят время на диагностику.
Смотрите «Жить здорово!» с понедельника по пятницу в 9.50, Первый.
Что могут рассказать глаза о вашем мозге?
Глазное дно пациента с окклюзией центральной вены сетчатки. Это одно из осложнений гипертонической болезни!
Человеческое зрение – это многоступенчатый процесс, в котором задействованы не только все структуры глаза, но и зрительные пути, проходящие через весь головной мозг. Именно они обеспечивают нам способность видеть и перерабатывать зрительную информацию. И, в свою очередь, глаз является своеобразным «окном», через которое специалист может «заглянуть» в мозг и выявить проблемы зрения, связанные с нервной системой.
Некоторые заболевания глаз не очень существенно влияют на качество жизни пациента, в то время как другие – могут привести к необратимой потере зрения или поставить под угрозу жизнь человека. Иногда проблема ограничивается только зрительным нервом или нервной системой, а иногда, напротив, бывает связана с общим состоянием здоровья.
Оценить состояние пациента с точки зрения неврологии и офтальмологии в целом способен врач узкой специальности – нейроофтальмолог. Он исследует состояние сетчатки, зрительных нервов, хиазмы (где частичный перекрест зрительных волокон), зрительных проводящих путей, устанавливает взаимосвязь причины нарушения зрения с изменениями в ЦНС.
Нейроофтальмолог, кандидат медицинских наук, главный врач офтальмологического центра «Мой взгляд» Ольга Кузьмичева
– Нейроофтальмология – важное направление в диагностике правильной работоспособности центральной нервной системы, так как небольшие изменения в функционировании зрительных нервов могут привести к серьезным последствиям и отразиться на здоровье всего организма, – рассказывает нейроофтальмолог, кандидат медицинских наук, член общества EUNOS (Европейского Нейро–Офтальмологического Общества), главный врач офтальмологического центра «Мой взгляд» Ольга Кузьмичева. – Это поистине бесценная помощь дает возможность неврологам и нейрохирургам назначать пациентам более эффективное лечение.
– Это поистине бесценная помощь дает возможность неврологам и нейрохирургам назначать пациентам более эффективное лечение.
Если у вас наблюдаются проблемы с сетчаткой глаза, зрительным нервом и проводящими путями нервной системы, то вам нужно записаться на прием к нейроофтальмологу, который проведет полноценное обследование, даст подробную консультацию и назначит необходимое лечение.
ЧТО ПОТРЕБУЕТСЯ ВАМ ВО ВРЕМЯ ОСМОТРА?
В отличие от консультации у других специалистов, к приему у нейроофтальмолога вам придется подготовиться заранее. Во время визита вам необходимо иметь с собой:
– данные предыдущих осмотров,
– выписки из истории болезни,
– заключение невропатолога,
– результаты анализов и заключения КТ– и МРТ– сканирования, МРТ– ангиографии сосудов головного мозга.
Также возьмите с собой полный список лекарств, которые вы принимаете – в нем должны быть указаны не только названия препаратов, но и назначенные дозировки.
Во время осмотра нейроофтальмолог, скорее всего, закапает вам в глаза специальные расширяющие зрачки капли. Пациентам желательно быть без личного автомобиля и захватить с собой солнцезащитные очки, женщинам лучше приходить на обследование без макияжа. Эффект от капель может длиться от нескольких часов до 2–х суток (это зависит от индивидуальных особенностей организма).
Нисходящая атрофия зрительного нерва. Нерв погиб вследствие ишемического инсульта.
ВСЕСТОРОННЕЕ ИССЛЕДОВАНИЕ ДЛЯ НАИБОЛЕЕ ТОЧНОГО ДИАГНОЗА
– Осмотр у нейроофтальмолога является одним из наиболее полных и всесторонних врачебных обследований и весьма важным компонентом диагностики функций центральной нервной системы, – рассказывает Ольга Викторовна. – Это связано с тем, что зрительные пути пронизывают весь головной мозг, и, в каком бы его участке ни возникли патологические изменения, это проявится клинически либо зрительными, либо глазодвигательными, либо зрачковыми нарушениями или характерными изменениями на глазном дне.
По словам специалиста, осмотр может занять около двух часов. Врач попросит вас описать существующую проблему и рассказать полную историю болезни (включая историю предыдущих госпитализаций, операций, перенесенных серьезных заболеваний, наличие аллергии, заболеваний у родственников).
Чтобы доктор мог всецело изучить клиническую картину, разработан особый алгоритм нейроофтальмологического обследования, в которое входит:
1. Исследование зрительных функций (острота зрения, тесты на форию и бинокулярное зрение, цветоощущение, исследование поля зрения – периферического и на цвета).
2. Исследование глазодвигательной функции.
3. Исследование электрической чувствительности и электрической лабильности зрительных нервов.
4. Исследование глазного дна, включая осмотр на фундус–камере, для регистрации наличия или отсутствия признаков отека, воспаления, атрофии, сосудистых нарушений в сетчатке и зрительном нерве. Эту процедуру в клинике «Мой взгляд» проводят с помощью гибридной фундус–камеры СХ–1 (Canon, Япония), которая позволяет исследовать и фотографировать глазное дно как на узкие, так и на широкие зрачки пациента. Офтальмологический центр «Мой взгляд» – единственная в области клиника, которая проводит данное обследование.
5. Оптическая когерентная томография диска зрительного нерва с анализом ганглиозных клеток сетчатки. Обследование проводится на томографе нового поколения SOCT Copernicus+. Эта уникальная диагностическая сканирующая методика позволяет получать трехмерные изображения с микронным разрешением.
6. УЗИ глазного яблока в случае, когда офтальмоскопия глазного дна затруднена, например, при мутной роговице или зрелой катаракте. В клинике «Мой взгляд» УЗИ глазного яблока выполняется методом В–сканирования, т.е. двухмерной эхографии.
7. Консультация нейроофтальмолога (подробные рекомендации от врача и заключение об осмотре).
– Важен каждый параметр этого алгоритма, – объясняет Ольга Кузьмичева, – но еще более значима комплексная интерпретация выявленных отклонений, так как она отражает представление о том, в какой части мозга обнаружены патологические изменения и как организм на них отреагировал.
Возможности клиники «Мой взгляд» позволяют не только обнаружить начальные проявления многих заболеваний, но и указать область головного мозга, в которой происходит патологический процесс. После осмотра нейроофтальмолог обсудит с вами диагноз (или предварительный диагноз), а также необходимость дополнительных обследований и план лечения.
Застойный диск зрительного нерва у пациента с опухолью головного мозга.
ВМЕСТО ПОСЛЕСЛОВИЯ
По словам врачей, спектр патологий в нейроофтальмологии довольно широк: рассеянный склероз, миастения, болезнь Альцгеймера, опухоли головного мозга, последствия инсульта и нейроинфекционных заболеваний. А поскольку из государственных лечебных учреждений Рязанской области единственная ставка врача–нейроофтальмолога существует только в ОКБ, то востребованность в специалистах этого профиля у пациентов колоссальная. В клинике «Мой взгляд» вам не придется месяцами ждать консультации врача, а потом толкаться в очередях. Чтобы попасть на прием к нейроофтальмологу (или любому другому доктору), вам необходимо записаться на удобное для вас время и прийти, выполнив все указанные выше рекомендации.
Ваша главная задача – своевременно рассказать о проблемах со зрением специалистам. А врачи–офтальмологи клиники «Мой взгляд» помогут вам сохранить здоровье глаз и избавиться от сопутствующих заболеваний.
ВАЖНО!
Уважаемые читатели, если у вас имеется хотя бы одна из перечисленных жалоб, вам необходим осмотр нейроофтальмолога:
– туман в глазах и ухудшение бокового зрения;
– один глаз стал хуже видеть;
– двоение предметов;
– опущение верхнего века;
– появилось косоглазие;
– зрачки глаз разного размера.
Вам требуется динамическое наблюдение нейроофтальмолога, если у вас имеются:
– заболевания зрительного нерва;
– травмы глаз и их последствия;
– врожденные пороки развития глаз;
– нарушение зрения как следствие гидроцефалии, повышения внутричерепного давления;
– воспалительные заболевания ЦНС;
– опухоли головного мозга;
– цереброваскулярные болезни;
– мигрень;
– эпилепсия;
– болезни движения: пирамидные и экстрапирамидные расстройства;
– системные атрофии ЦНС, нервно–мышечные болезни и многие другие.
Лицензия ЛО–62–01–001452 от 30 октября 2015 г.
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
На правах рекламы
Влияние кровенаполнения сосудов головного мозга на гемодинамику глаза и течение глаукомного процесса | Кунин
1. Балалин С.В., Фокин В.П. О роли внутриглазного давления в диагностике и лечении первичной открытоугольной глаукомы. Клиническая офтальмология 2010; 4: 113-115.
2. Егоров Е.А., Астахов Ю.С., Щуко А.Г. Национальное руководство (путеводитель) по глаукоме для поликлинических врачей. Москва, Столичный бизнес, 2008; 136 c
3. Еричев В.П. Ранняя диагностика глаукомы: не существует простых и надежных решений. В кн.: Глаукома: проблемы и решения. Москва: 2004; 43-46
4. Нестеров А.П. Глаукома. Москва: Медицина; 2008; 357 с
5. Анисимова С.Ю. Роль индивидуального давления в мониторинге глаукомного процесса. Глаукома 2009; (Прил.) 1: 4
6. Астахов Ю.С., Акопов Е.Л., Нефедова Д.М. Сосудистые факторы риска развития первичной открытоугольной глаукомы. Клиническая офтальмология 2008; 9(2): 68-69.
7. Кацнельсон Л.А. Реография глаза. Москва; 1977. 117 c
8. Краснов М.М. О внутриглазном кровообращении при глаукоме. Вестник офтальмологии 1998; 114(5): 5-7
9. Кунин В.Д. Состояние кровоснабжения глаз у больных первичной глаукомой с нормальным давлением. Вестник офтальмологии 2003; 1: 10-13
Вестник офтальмологии 2003; 1: 10-13
10. Flammer J., Orgu I.S., Costa V.P., et al. The impact of ocular blood flow in glaucoma. Prog Retin Eye Res 2002; 21(4): 359-393
11. Мамиконян В.Р., Казарян Э.Э., Козлова И.В. Исследование пульсового глазного кровотока в диагностике и мониторинге первичной открытоугольной глаукомы. Глаукома 2008; 3: 21-25
12. Stefan C., Cucea R., Popescu A., Serban M. Vascular risk factors in glaucoma. Oftalmologia 1998; 45(4): 37-44
13. Лазаренко В.И., Комаровских Е.Н. Результаты исследований гемодинамики глаза и головного мозга у больных первичной открытоугольной глаукомой. Вестник офтальмологии 2004; 1: 32-35.
14. Шмырева В.Ф., Мостовой Е.Н. Гемодинамика зрительного нерва и сетчатки при нестабилизированной глаукоме с нормальным внутриглазным давлением. Вестник офтальмологии 1997; 6: 7-9.
15. Kaiser H.J., Schoetzau A., Flammer J. Blood flow velocities of the extraocular vessels in patients with high tension and normal-tension primary open-angle glaucoma. Am J Ophthalmol 1997; 123(3): 320-327.
16. Степанова Е.А., Лебедев О.И., Матненко Т.Ю. Оценка кровоснабжения сосудов глаза и орбиты при различных вариантах течения глаукомы. Глаукома 2005; 1: 13-15.
17. Комаровских Е.Н., Лазаренко В.И. Новые методы исследования гемодинамики глаза и головного мозга у больных первичной открытоугольной глаукомой. Вестник офтальмологии 2002; 3(3): 129-130.
18. Кунин В.Д. Кровоснабжение глаз у больных стабилизированной и нестабилизированной глаукомой с нормализованным внутриглазным давлением. Клиническая офтальмология 2002; 3(1): 33-36
19. Bonomi L., et al. Vascular risk factor for primary open-angle glaucoma. Ophthalmology 2000; 107(7): 1287-1293
20. Бакшинский П.П. Контактная лазерная допплеровская флоуметрия как новый метод исследования глазной микроциркуляции у больных первичной глаукомой. Глаукома 2005; 1: 3-9
21. Котляр К.Е. Методы исследования гемодинамики глаза. Клиническая физиология зрения. Москва. 2006; 639-739
22. Flammer J., Emre M., Orgu S., Gugleta K. Ocular blood flow alteration in glaucoma is related to systemic vascular dysregulation. Br J Ophthalmol 2004; 88(5): 662-666
23. Шмырева В.Ф., Петров С.Ю., Антонов А.А., Стратонников А.А., Савельева Т.А., Шевчик С.А., Рябова А.В., Урываев Ю.В. Исследование метаболизма тканей переднего отрезка глаза по уровню оксигенации гемоглобина в венозном русле при первичной открытоугольной глаукоме. Глаукома 2008; 3: 3-10
24. Петров С.Ю. Лимфатическая система глаза. Глаукома. Журнал НИИ ГБ РАМН 2011; 3: 58-62
25. Курышева Н.И., Винецкая М.И., Еричев В.П., Артамонов В.П. О проницаемости барьера кровь-водянистая влага при первичной открытоугольной глаукоме. Вестник офтальмологии 1998; 1: 10
26. Егорова И.В., Шамшинова А.М., Еричев В.П. Функциональные методы исследования в диагностике глаукомы. Вестник офтальмологии 2001; 6: 38
Егорова И.В., Шамшинова А.М., Еричев В.П. Функциональные методы исследования в диагностике глаукомы. Вестник офтальмологии 2001; 6: 38
Глаза и инсульт: визуальные аспекты цереброваскулярных заболеваний
Врач может использовать знания об этих анатомических ориентирах и их соответствующем кровоснабжении для клинической локализации инсульта с участием зрения, распознавая влияние их дисфункции на клиническое обследование8.
Монокулярная потеря зрения из-за прехиазмальной ишемии
Прехиазмальная потеря зрения может быть вызвана ишемией сетчатки, вторичной по отношению к окклюзии кровоснабжения глазной артерии.9 Предшествующие симптомы невизуального инсульта часто включают TMVL.9 Более 75% этих пациентов испытывают ассоциированное снижение остроты зрения.3 Lavallée и др. провели проспективное когортное исследование и пришли к выводу, что ишемия была причиной 93,3% транзиторной ишемии пациенты клиники атаки (TIA) с TMVL.10
Ишемия сетчатки может возникать либо временно, как амавроз фугакс (AF), либо постоянно из-за окклюзии ветвей артерии сетчатки (BRAO), окклюзии центральной артерии сетчатки (CRAO), 9 или, в редких случаях, окклюзии глазной артерии.Любой из них может привести к необратимой потере зрения со снижением остроты зрения или дефицитом поля зрения.11 CRAO можно распознать путем визуализации патогномоничного «вишнево-красного пятна» в макуле (рис. 2).
Рисунок 2
Фотография глазного дна при окклюзии центральной артерии сетчатки (CRAO). CRAO приводит к генерализованному отеку сетчатки, щадя зрительный нерв, который поддерживается отдельным кровоснабжением. При осмотре обнаружено «вишнево-красное пятно» (стрелка). Вишнево-красное пятно — оптическая иллюзия. Макула не более красная; отек окружающих его нервных волокон окрашивает его в бледный цвет, в результате чего макула, которая имеет относительно меньше нервных волокон и, следовательно, меньше набухающей ткани, становится относительно красной.
Ишемия сетчатки включена в определение ТИА в соответствии с рекомендациями Американской кардиологической ассоциации / Американской ассоциации по инсульту. 12 13 5-летняя частота возникновения эмболии сетчатки составляет 0,9%, а распространенность — 1,3%, по данным Beaver Dam Eye. Исследование (BDES), крупное популяционное когортное исследование с участием 4926 пациентов.14 BDES обнаружило, что бессимптомные пациенты с эмболиями сетчатки имеют повышенный риск смерти, связанной с инсультом (отношение рисков (HR) = 2,61, 95% доверительный интервал (CI) 1). .С 12 по 6,08) по сравнению с пациентами без эмболии сетчатки.14 Lauda и др. провели ретроспективное исследование и пришли к выводу, что острый инфаркт головного мозга произошел у 23% из 213 пациентов с CRAO или BRAO, что является значительным открытием, учитывая, что потеря зрения была единственной симптоматикой. симптом у 90% этих пациентов.
Преходящая бинокулярная потеря зрения (TBVL) возникает не из-за прехиазмального окклюзионного процесса, а скорее из-за позвоночно-базилярной ишемии.11 TBVL вызывает одноименные дефекты поля зрения и является таким же предупреждающим признаком инсульта, как и фибриллатин предсердий (AF).11
Битемпоральная гемианопсия, вызванная хиазмальной ишемией
Хиазмальные инсульты редки из-за богатого притока коллатерального кровообращения, обеспечиваемого Виллисовым кругом к перекрезу зрительных нервов. 3). Также могут возникать атипичные проявления, такие как Shelton и др. , сообщающие о случае правой височной потери зрения с полной потерей контралатерального монокулярного зрения, так называемой соединительной скотоме.Последующая визуализация показала передний хиазмальный инфаркт.15 Fabian и др. приводят случай пациента, у которого была соединительная скотома в результате инфаркта правого хиазмального и зрительного нерва после замены аортального клапана.
Рисунок 3
Поле зрения Хамфри, показывающее битемпоральную гемианопсию.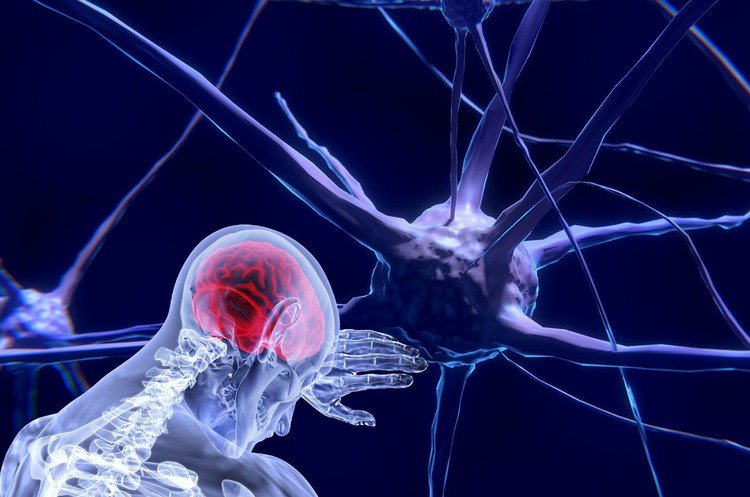 Поля зрения представлены левым глазом слева и правым глазом справа, что противоположно тому, как просматривается КТ или МРТ. Таким образом, временные поля представлены латерально.Битемпоральная гемианопсия обычно соответствует вертикальному меридиану и подразумевает хиазм как место поражения.
Поля зрения представлены левым глазом слева и правым глазом справа, что противоположно тому, как просматривается КТ или МРТ. Таким образом, временные поля представлены латерально.Битемпоральная гемианопсия обычно соответствует вертикальному меридиану и подразумевает хиазм как место поражения.
Гомонимная гемианопсия, вызванная постхиазмальной ишемией
Постхиазмальные инсульты возникают вторично по отношению к ишемии в LGB, оптическом излучении или затылочной доле и могут проявляться секторанопией, квадрантанопией или гемианопсией, конгруэнтными или несовместимыми.
Несоответствующая потеря поля зрения из-за инфаркта зрительного тракта и бокового коленчатого тела
Несовместимые дефекты поля зрения могут возникать из-за зрительного тракта и ишемии LGB.4 6 Неполное повреждение зрительного тракта и пространственное распространение зрительных волокон в оптическом тракте может привести к несоответствующей контралатеральной гомонимной гемианопсии (HH) .6 Более характерная картина секторной атрофии зрительного нерва, приводящая к бледности ипсилатерального височного диска и клиновидной формы контралатерального диска. может также наблюдаться бледность 6 17
LGN состоит из шести слоев4. Ипсилатеральная информация сетчатки обрабатывается в слоях 2, 3 и 5.4. Контралатеральная информация сетчатки обрабатывается в слоях 1, 4 и 6.4 Парвоцеллюлярные слои (3, 4, 5 и 6) опосредуют восприятие цвета. 4 6 Расположение тела латерального коленчатого тела в зоне водораздела увеличивает ишемическую уязвимость в периоды гипоперфузии. 18 Обширное повреждение LGN проявляется как полный HH.6 Medial LGB инфаркт. проявляется как клиновидный HH.5 Форма полу-песочных часов на горизонтальной средней линии поля зрения является следствием горизонтальной клиновидной одноименной секторанопии.6 Tsuda et al сообщили о случае 81-летнего мужчины с диабет, проявляющийся несоответствием левой клиновидной ГГ, вторичным по отношению к инфаркту правой ЛГБ.5 de Vries и др. сообщают о случае 89-летней женщины с симптомами правого поля зрения в виде шариков золотистого цвета с зелеными границами с последующим развитием сеткообразного узора, состоящего из черных точек, расположенных симметрично по горизонтали. и вертикально.4 Последующая МРТ показала подострый LGN и вентролатеральный лакунарный инфаркт таламуса.
сообщают о случае 89-летней женщины с симптомами правого поля зрения в виде шариков золотистого цвета с зелеными границами с последующим развитием сеткообразного узора, состоящего из черных точек, расположенных симметрично по горизонтали. и вертикально.4 Последующая МРТ показала подострый LGN и вентролатеральный лакунарный инфаркт таламуса.
Нарушение зрения, вызванное двусторонним инфарктом LGB, встречается редко.10 Силва и др. приводят случай 10-летней девочки с потерей поля зрения из-за тяжелой гипоперфузии, вызванной диареей.18 МРТ продемонстрировала двусторонние геморрагические поражения LBG.18 Lefèbvre et al также описывают случай двустороннего инфаркта LGB, вторичного по отношению к гипоперфузии, у 31-летней женщины, которая испытала индуцированный амоксициллином анафилактический шок. дефицит поля зрения с острой двусторонней потерей зрения и дисхроматопсией.
Несоответствующая ГГ или квадрантанопия из-за инфаркта оптического излучения
Поражения переднего оптического излучения могут вызвать несоответствующие контралатеральные гомонимные гемианоптические или квадрантанопические нарушения поля зрения с наклонными границами и связанным с ними гемипарезом.6 Полный HH производится с окклюзией как LPChA, так и AChA.
Квадрантанопия — потеря зрения, возникающая в одном и том же квадранте поля зрения бинокулярно. Комбинированная верхняя или нижняя квадрантанопия с сохранением горизонтального меридиана возникает в результате проксимальных окклюзий AChA.4 Исключительная верхняя или нижняя квадрантанопия возникает в результате окклюзии ветви AChA.4 Контралатеральная гомонимная верхняя квадрантанопия, так называемые дефекты типа « пирожок в небе », 6 возникает при инфаркте височной доли с вовлечением петли Мейера19 с возможными сопутствующими симптомами судорог, дефицита памяти и рецептивной афазии.6 Контралатеральная гомонимная нижняя квадрантанопия (пирог на полу) возникает при инфаркте теменной доли, вовлекающем теменное оптическое излучение19 и связанный с ним геминеглект.
Конгруистическая гомонимная гемианопсия, вызванная инфарктом затылочной доли
У 8–25% пациентов, перенесших инсульт, может развиться потеря поля зрения.1 Инсульт является наиболее частым причинным фактором Hh29 и, соответственно, HH является наиболее распространенной формой потери поля зрения после инсульта.20 Rowe et al провели проспективное многоцентровое когортное исследование, в котором участвовали 915 пациентов, перенесших инсульт, и пришли к выводу, что полное HH (54%) представляет собой наиболее частый тип потери поля зрения, за которым следует частичный HH (19.5%), верхняя или нижняя квадрантанопия (15,2%), сужение поля зрения (9,2%), скотомы (5,1%) и двусторонняя гемианопсия / корковая слепота (1,7%). наибольший процент случаев (69,7%). 19 Третье ретроспективное исследование оценило 220 пациентов с черепно-мозговой травмой (ЧМТ) или церебральным сосудистым поражением, а также пришло к выводу, что HH (47,5%) имеет наибольшую частоту встречаемости дефектов поля зрения, с рассеянные и неоднородные дефекты, каждый из которых составляет 20% дефектов поля зрения.21 год
Конгруэнтный HH преимущественно вызван поражениями затылочных долей (54%), за которыми следуют оптические излучения (33%), зрительный тракт (6%), LGN (1%). 1 В одном большом ретроспективном обзоре, соответственно, было обнаружено, что затылочные доли и Оптическое излучение также определяло наиболее часто поражаемые области — 45,0% и 32,2% соответственно19.
Ишемия PCA может привести к конгруэнтным поражениям затылочной доли (рис. 4) .19 Повышенная конгруэнтность возникает при поражениях, возникающих более кзади в зрительном пути из-за конвергенции в затылочной доле.6 Поражения затылочных долей могут вызывать дефекты поля, сохраняющие макулярный покров, когда центр поля зрения остается неизменным. Двойное кровоснабжение от ЗПМ и верхней височно-затылочной сильвиевой артерии является одной из причин сохранения макулы (19).
Рисунок 4
Поля зрения и МРТ с диффузионно-взвешенной визуализацией, показывающая инфаркт затылочной области. Поля зрения Хамфри (вверху) показывают частичный соответствующий дефект нижнего правого поля. МРТ с диффузионным взвешиванием (внизу) показывает острый инфаркт левого затылочного полюса.Поля зрения коррелируют с точки зрения локализации радиологического дефекта.
Поля зрения Хамфри (вверху) показывают частичный соответствующий дефект нижнего правого поля. МРТ с диффузионным взвешиванием (внизу) показывает острый инфаркт левого затылочного полюса.Поля зрения коррелируют с точки зрения локализации радиологического дефекта.
Корковая слепота из-за двустороннего инфаркта затылочной доли
Корковая слепота свидетельствует о двусторонней ишемии затылочной доли.19 Ассоциированная агнозия корковой слепоты известна как синдром Антона. слепота, локализующая поражение в заднем зрительном пути.
Эфферентная дисфункция зрения из-за поражений вне афферентных зрительных путей
Другие формы нарушения зрения из-за поражений за пределами зрительного пути включают птоз, диплопию, межъядерную офтальмоплегию (INO), полуторный синдром, паралич взора , саккадические вторжения, нарушение плавного преследования и нистагм.
Птоз
Чистый инфаркт среднего мозга представляет собой небольшое количество инсультов (0,6–2,3%). 22 Парамедианный инфаркт среднего мозга может проявляться как ипсилатеральный птоз.22 Инфаркт фасцикулярно-глазного аппарата также может вызвать изолированный односторонний птоз без офтальмоплегии или ограничения сужения зрачка. Sugawara и др. сообщают о случае изолированного левостороннего птоза без офтальмоплегии и головокружения у 59-летнего мужчины с гипертонией, сахарным диабетом, дислипидемией и глаукомой.22 МРТ выявила острый парамедианный инфаркт среднего мозга слева.
Острое начало двустороннего птоза включает оба поднимающих пальпебры верхнее, что подразумевает повреждение непарного центрального каудального ядра по средней линии.8 22 Центральное каудальное ядро, подъядро глазодвигательного ядра в среднем мозге, опосредует двусторонние поднимающие верхнее пальпебное ядро 22 Khandker et al. al описывают случай острой горизонтальной диплопии и двустороннего птоза у 69-летнего мужчины с гипертонией, неконтролируемым сахарным диабетом, дислипидемией и дегенерацией желтого пятна. 8 Обследование показало двусторонний птоз и левую INO. 8 МРТ показала результаты, соответствующие подостром ишемическому инсульту с вовлечением ядра глазодвигательного нерва и медиального продольного пучка (MLF) .8
8 Обследование показало двусторонний птоз и левую INO. 8 МРТ показала результаты, соответствующие подостром ишемическому инсульту с вовлечением ядра глазодвигательного нерва и медиального продольного пучка (MLF) .8
Нарушение моторики глаз
У большого числа пациентов, перенесших инсульт, развиваются нарушения моторики глаз или нарушения выравнивания, 23 проявляющиеся как диплопия, INO, полуторный синдром, как параличи / парез, включая взгляд, саккадическое преследование или плавное преследование. 24–26 В одном ретроспективном исследовании было проанализировано 220 записей пациентов с инсультом или черепно-мозговой травмой (ЧМТ), чтобы определить частоту глазодвигательных нарушений, и прийти к выводу, что косоглазие и паралич III черепного нерва были наиболее частыми.27
Повреждение глазодвигательного нерва характеризуется птозом, параличом взгляда и мидриазом из-за денервации верхних пальцев, поднимающих пальпебры, цилиарного тела, сужений зрачков, верхней прямой мышцы живота, нижней прямой мышцы живота, медиальной прямой мышцы и нижних косых экстраокулярных мышц.8 Пациенты с инсультом, которые у глазодвигательного паралича часто есть другие неврологические симптомы, такие как гемипарез или дисфункция мозжечка. Изолированный паралич глазодвигательного нерва часто подразумевает другой механизм, такой как компрессия или диабетическое микрососудистое повреждение.Когда паралич глазодвигательного нерва вызван повреждением кортикоспинального тракта перед перекрестом волокон в продолговатом мозге, результирующая комбинация паралича ипсилатерального третьего нерва и контралатерального гемипареза известна как синдром Вебера, локализующийся в инфаркте среднего мозга. Другой механизм глазодвигательного паралича, сосудистый, но сдавливающий, — это аневризма задней соединительной артерии (PComm). Расширяющаяся аневризма в PComm вызывает сжатие глазодвигательного нерва.Поскольку волокна зрачка являются внешними по отношению к моторным волокнам глаза, компрессия приводит к анизокории с расширенным зрачком до или одновременно с диплопией и офтальмопарезом.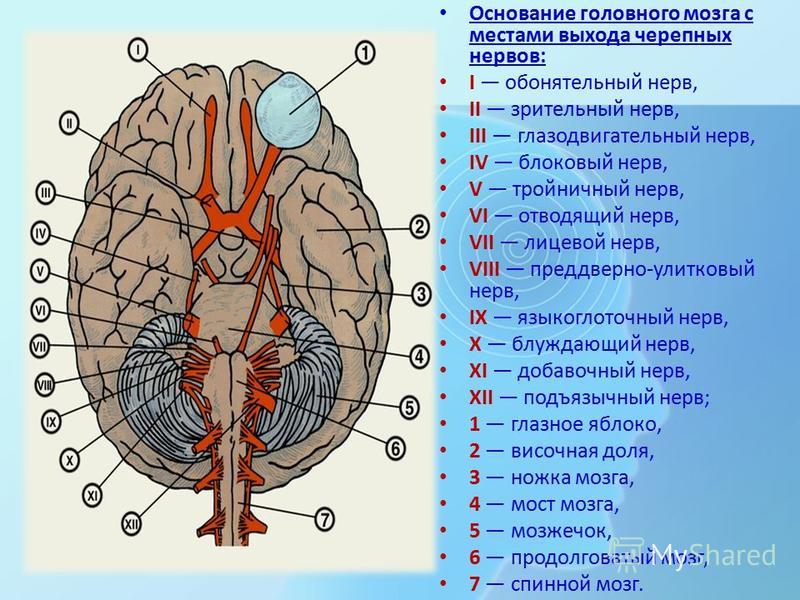 Это так называемое «правило ученика». Напротив, микрососудистый паралич третьего нерва, который поражает самые внутренние двигательные волокна преимущественно до волокон зрачка, не должен вызывать «раздутый зрачок» или приводить к значительной анизокории, непропорциональной двигательной недостаточности.
Это так называемое «правило ученика». Напротив, микрососудистый паралич третьего нерва, который поражает самые внутренние двигательные волокна преимущественно до волокон зрачка, не должен вызывать «раздутый зрачок» или приводить к значительной анизокории, непропорциональной двигательной недостаточности.
Диплопия одинаково встречается при правостороннем и левостороннем ударах.23 Диплопия может быть следствием горизонтального или вертикального смещения глаз, 26 либо параличом третьего, четвертого или шестого черепных нервов (рис. 5), либо перекосом. 28 Проспективное многоцентровое обсервационное когортное исследование, проведенное Роу и др. обнаружили, что у 16,5% пациентов с постинсультным смещением глаза наблюдалась диплопия.
Рисунок 5
Паралич шестого нерва. На этом изображении пациента просят посмотреть вправо. Его правый глаз не отводит, а левый — нормально.Это типично для паралича отводящего нерва (шестого нерва).
Нарушение горизонтального сопряженного взгляда
Парез горизонтального взгляда является признаком повреждения ядра шестого нерва моста с вовлечением горизонтального центра взора, парапонтинной ретикулярной формации (PPRF) .26 Двусторонний горизонтальный паралич взгляда встречается редко и характерен для инфарктов мостовидного отдела позвоночника. .29
INO является преимущественно односторонним и характеризуется нарушением горизонтального сопряженного взгляда с нарушением ипсилатеральной аддукции и сопутствующим контралатеральным горизонтальным отводящим взглядом нистагмом.Конвергенция сохраняется в INO и является ключевым диагностическим элементом в отличии INO от паралича третьего нерва.8 У пациентов в возрасте шестого десятилетия и старше инсульт в MLF является наиболее частой причиной INO8.
Синдром полутора, впервые описанный Фишером в 1967 г., 29 характеризуется ипсилатеральным параличом горизонтального взгляда и ограничением контралатерального приведения. 29–31 Синдром восьми с половиной, впервые описанный в 1998 г. Эггенбергером. , характеризуется полуторным синдромом и ипсилатеральным параличом лицевого нерва.29 Синдром восьми с половиной вызван поражением дорсальной покрышки каудального моста с участием PPRF, MLF (полуторный синдром), ядра и пучка лицевого нерва (ипсилатеральный паралич лицевого нерва) .32 Bocos -Portillo и др. описывают случай 81-летнего мужчины с гипертонией, сахарным диабетом и дислипидемией, который поступил с левым INO, горизонтальным параличом левого взора и левым параличом лицевого нерва.32 Диффузионно-взвешенная визуализация (DWI) согласовывалась с ишемический инсульт тыльной части моста моста.32 Felicio et al. сообщают о случае 73-летнего мужчины с диабетом, у которого был обнаружен двусторонний горизонтальный паралич взгляда и связанная с ним правосторонняя периферическая гемиплегия лица.29 МРТ выявила ограничение диффузии в средней линии надкрылий моста.29 Utku et al. al описывают случай 43-летней женщины с двусторонним горизонтальным параличом взгляда и двусторонней лицевой гемиплегией.33 Последующая МРТ показала парамедианное поражение надкрылий среднего отдела моста.
Дефекты зрения
Нарушение удержания взгляда может проявляться в результате повреждения интерстициального ядра Кахаля, предположительного гипоглоссального ядра или медиальных вестибулярных ядер.26 Полный паралич взгляда может быть результатом дорсального каудального моста или двустороннего парамедиального инфаркта среднего мозга – таламуса.26 Полные вертикальные параличи, параличи взгляда вверх и вниз являются данными, свидетельствующими о двусторонних ростральных интерстициальных поражениях MLF (riMLF ).31 Изолированный паралич понижения взгляда может возникать при двусторонних медиокаудальных поражениях riMLF. , в то время как изолированный паралич взгляда вверх может возникнуть в результате односторонних поражений мезенфальной ретикулярной формации.
Вертикальный взгляд поддерживается третьим и четвертым черепными нервами и нарушается при инфарктах среднего мозга и таламуса.26 Синдром Парино может возникать в результате инсульта дорсального среднего мозга и характеризуется нарушением восходящих саккад и преследования, диссоциацией на свету и конвергентно-ретракционным нистагмом26. 30 Втягивание век, известное здесь как признак Коллиера, также связано с синдромом Парино.30
Саккады
Произвольные горизонтальные саккады — это произвольные быстрые движения глаз, обычно опосредуемые лобными долями. И кортикальный инфаркт, и инфаркт ствола мозга могут привести к дефектам саккад. Левая лобная доля способствует горизонтальной саккаде вправо с активацией правой латеральной прямой мышцы живота и левой медиальной прямой мышцы живота.30 Поражение левой лобной доли приводит к временному параличу правого взгляда и предпочтению левого взгляда, который разрешается, когда PPRF берет на себя контроль за саккадами.30 Гиперметрические саккады в сторону пораженной стороны и сопутствующие гипометрические саккады в сторону контралатеральной стороны могут возникать при инфаркте ствол мозга и мозжечок.31
Нарушение плавного преследования
Погоня — это визуальное отслеживание медленно движущихся целей.30 Нарушение плавного преследования может быть вызвано ипсилатеральными затылочно-теменными поражениями.30 Правая затылочно-теменная область опосредует правое горизонтальное движение преследования с активацией правой латеральной прямой мышцы живота и левой медиальной прямой мышцы живота.30 Одновременный саккадический паралич и нарушение плавного преследования могут быть вызваны ипсилатеральным поражением PPRF.30 Инфаркт мозжечка с вовлечением червя, особенно в небный язычок (долька). IX) и пирамида червя (долька VIII), также могут мешать плавному преследованию34. 35 Pierrot-Deseilligny и др. сообщают о случае 80-летней женщины, у которой было нарушено плавное преследование.36 МРТ выявила инфаркт червя мозжечка, дольки с VI по X) .36
Нистагм
Двунаправленный горизонтальный нистагм может возникать при задне-нижнем мозговом ударе с большей амплитудой по направлению к ипсилатеральной стороне поражения.31 Восходящий нистагм может возникать при инсульте мозжечка с вовлечением верхнего червя 31
Оценка дефектов зрения при инсульте
О проблемах со зрением у пациентов, перенесших инсульт, часто не сообщают. Когда они распознаны, прогноз зависит от симптомов, о которых сообщают пациенты, а также от результатов дополнительных тестов.24 Крайне важно исследовать симптомы, о которых сообщают пациенты, поскольку инсульт может вызывать визуальные симптомы без объективных количественных признаков нарушения зрения.24 Соответственно, у пациентов, перенесших инсульт без визуальных симптомов, иногда обнаруживалось объективное нарушение зрения.24 Rowe et al провели многоцентровое проспективное исследование 799 специалистов по оценке зрения от мультидисциплинарных инсультных бригад и пришли к выводу, что 92% пациентов, перенесших инсульт, имели нарушение зрения, несмотря на то, что только 42% мультидисциплинарных инсультных бригад сообщили об объективных результатах глазных нарушений.37 В случаях отсутствия глазных нарушений направление к специалистам основывалось на подозрении на нарушение зрения, такое как пренебрежение, закрытие одного глаза и компенсация головы37.
Скрининг нарушений зрения при инсульте
Скрининг включает стандартизированную оценку зрения и моторики глаз. Существующие методы скрининга постинсультных нарушений зрения не обеспечивают всесторонней оценки нарушений зрения и, кроме того, недостаточной чувствительности из-за того, что они полагаются на симптомы инсульта, сообщаемые самими пациентами. Инструменты скрининга по шкале тяжести инсульта на догоспитальном этапе включают потерю поля зрения как компонент.39 Тем не менее, Лос-Анджелесская моторная шкала, гемипарез, трехпозиционная шкала инсульта и догоспитальная шкала тяжести инсульта в Цинциннати не учитывают потерю поля зрения в своей оценке. 39 Телеб и др. разработали новый инструмент для скрининга на случай возникновения окклюзии крупных сосудов. , названный Vision, Aphasia and Neglect (VAN), и включает тестирование поля зрения как фактор в процессе скрининга.39 Авторы пришли к выводу, что VAN был на 100% чувствительным и 90% специфичным в их одноцентровом исследовании, состоящем из 62 активаций штрих-кода.39
Ханна и др. выполнили систематический обзор для определения эффективности инструментов скрининга постинсультных нарушений зрения, включая NIHSS, батарею функциональных нарушений, скрининговый тест на восприятие трудотерапии, оценку пренебрежения Саннибрук, деление пополам и чтение текста. пришли к выводу, что существующие инструменты обеспечивают неполную оценку нарушения зрения после инсульта, и рекомендовали дополнительно провести исследования и разработку единого стандартизированного комплексного инструмента для лечения нарушений зрения после инсульта.38
Ишемия сетчатки как показание для скрининга нейровизуализации инсульта
Рекомендации Американской кардиологической ассоциации / Американской ассоциации по инсульту (AHA / ASA) рекомендуют немедленную нейровизуализацию пациентов с ишемией сетчатки 40, учитывая, что это может быть одним из предикторов инсульта. 12 Нейровизуализация проводится для выявления сопутствующей церебральной ишемии. Следует изучить основные факторы риска инсульта, включая сахарный диабет, гипертонию, гиперлипидемию, ишемическую болезнь сердца и употребление табака.28 DWI рекомендован Lee и соавт. для пациентов с ишемией сетчатки.41 Lavallée и соавт. пришли к выводу, что 20% их пациентов с транзиторными ишемическими визуальными симптомами имели основные факторы риска рецидива инсульта.10 Авторы также обнаружили, что примерно один У трети их пациентов с возможным или окончательным ТИА или инсультом и сопутствующим латеральным ГГ также были факторы риска источника эмболии.10 У 23% пациентов с латеральным ГГ была обнаружена фибрилляция предсердий [2].В 5 раз больше, чем у пациентов без преходящих визуальных симптомов, и более чем в шесть раз больше, чем у пациентов с другими преходящими визуальными симптомами.10 Lauda и др. обнаружили, что 18,2% пациентов с ишемией сетчатки испытывали рецидивную ишемию сосудов через 1 месяц наблюдения наверх.9 Helenius и др. обнаружили, что 71% пациентов с TMVL имели одновременный тихий инфаркт головного мозга.40 BDES выступает за дальнейшее обследование для контроля гипертонии и возможного предотвращения смерти, связанной с инсультом, бессимптомных гипертонических пациентов с эмболами сетчатки.14
Стеноз сонной артерии является основным фактором риска инсульта и встречается у 4,1% в общей популяции.42 Обнаружено исследование Европейской группы оценки лизиса глаза (EAGLE), рандомизированное контролируемое проспективное многоцентровое исследование с участием 84 пациентов. что у 40% их пациентов с CRAO был ипсилатеральный стеноз сонной артерии 70% или больше.42 Таким образом, авторы рекомендуют визуализацию сонной артерии для пациентов с CRAO.42
Оценка диагноза острого изолированного паралича глазной моторики
Не существует окончательных рекомендаций по диагностической оценке острого изолированного паралича моторики глаза.В то время как острый изолированный глазно-моторный паралич может наблюдаться после инсульта, другие этиологии, такие как гигантоклеточный артериит, новообразования, воспаление и апоплексия гипофиза, также могут вызывать ту же симптоматику.28 Некоторые проспективные исследования рекомендуют раннее проведение МРТ у пожилых пациентов с острыми изолированными окулярными мононевропатиями. в то время как другие исследования поддерживают только 3–6-месячный период наблюдения из-за низкой доходности, стоимости и неопределенного неблагоприятного исхода28. В отсутствие спонтанного разрешения после периода наблюдения, МРТ более определенно оправдана.28 год
Связь между задней мозговой артерией и потерей зрения — NovaVision
Различные типы нарушений зрения могут возникать после инсульта или другой черепно-мозговой травмы из-за повреждения определенных областей зрительной коры или ее соединительной нейронной сети. Поскольку наши зрительные нервы проходят по всей длине нашего мозга, неудивительно, что инсульт может повлиять на зрение пострадавшим по-разному. Помимо того, где нанесен ущерб, тип инсульта в целом может определить, может ли ваше зрение ухудшиться в будущем.Инсульт случается, когда артерии, по которым кровь, содержащая кислород, поступает в мозг, блокируются или начинают кровоточить. Зная больше об инсультах, особенно тех, которые влияют на заднюю мозговую артерию (или ЗМА), и о том, как это напрямую связано со зрением пациента, можно лучше подготовить вас к обсуждению выздоровления с врачом.
Изображение любезно предоставлено http://www.slideshare.net/steveppowers/psych21-bloa-localisation-of-brain-function-exterior-structure
Первичная зрительная кора головного мозга отвечает за первоначальную обработку зрительной информации мозгом.Первичная зрительная кора получает информацию через нейронный путь, который простирается от части мозга, известной как таламус, который передает информацию непосредственно от зрительного нерва в задней части глаза.
Чем отличается инсульт PCA?
Инсульты по задней мозговой артерии встречаются реже, чем инсульты с вовлечением переднего кровообращения. Задняя мозговая артерия выходит из верхней части базилярной артерии и питает медиальную затылочную долю, а также нижнюю и медиальную височные доли.
Изображения любезно предоставлены https://patienteducation.osumc.edu/Documents/PCA-stroke.pdf
Как это связано с потерей зрения?
Зрение — это основная функция затылочной доли, поэтому инсульты, поражающие заднюю мозговую артерию, обычно вызывают нарушение зрения, особенно гемианопсию. Хотя другие типы инсульта также могут приводить к нарушениям зрения, если основным признаком пациента является потеря зрения, он, вероятно, перенес инсульт PCA.
Выжившие, перенесшие этот тип инсульта, могут сообщать о неспособности видеть одним глазом. Чтобы подтвердить, что проблема действительно в этом, врачи обычно просят обследуемого обследовать каждый глаз индивидуально и оценивать зрение в каждом из четырех квадрантов. Это обычная практика, потому что, хотя пациенты, перенесшие инсульт правой части мозга, могут сообщать о плохом зрении на левый глаз, на самом деле у них наблюдается дефицит зрения, влияющий на левую часть поля зрения обоих глаз.
Затылочная доля
Чтобы полностью понять, почему инсульт задней мозговой артерии так сильно влияет на ваше зрение, вы также должны понимать важность и функцию затылочной доли. Эта часть мозга является нашим основным центром зрения, но каждая доля получает визуальную информацию. По словам доктора Карла Гарбуса, оптометриста из Института реабилитации нейровидения в Санта-Кларите, Калифорния, и президента Ассоциации нейрооптометрической реабилитации, или NORA, «почти каждая основная область получает информацию от зрения.Это означает, что инсульт может вызвать некоторые нарушения зрения, такие как плохая зрительная память, снижение баланса, снижение восприятия глубины и проблемы с чтением, и это лишь некоторые из них ».
Затылочная доля особенно важна для правильного восприятия того, что видят ваши глаза. Эта часть нашего мозга должна работать быстро, чтобы обрабатывать быструю информацию, которую посылают наши глаза. Подобно тому, как височная доля воспринимает слуховую информацию, затылочная доля воспринимает визуальную информацию, чтобы мы могли ее понять.Если ваша затылочная доля повреждена или повреждена, обработка визуальных сигналов становится чрезвычайно сложной.
Мы надеемся, что возможность провести образованное и информированное обсуждение с вашим доктором стало самым важным выводом из сегодняшнего блога. Важно знать, что и офтальмологи, и оптометристы могут диагностировать проблемы со зрением, но реабилитация зрения более вероятна в оптометрической практике. Для получения дополнительной информации о видах терапии, доступных для восстановления зрения и компенсации зрения, обращайтесь к нам в любое время.
Глазной инсульт: симптомы, риски и лечение
Глаза, как и все органы тела, зависят от притока богатой кислородом крови.
У них есть нервы и ткани, которые посылают в мозг сигналы для создания визуального образа. Одна из этих важных тканей — сетчатка, которая находится в задней части глаза.
Сетчатка играет решающую роль в посылке визуальных сигналов в мозг, и она содержит мелкие и крупные артерии и вены, по которым кровь движется к сердцу и от него.
Эта кровь необходима для зрения, а закупорка кровеносных сосудов сетчатки может навсегда повлиять на зрение и привести к слепоте.
Глазной инсульт, также известный как окклюзия артерии сетчатки, вызван сгустком или сужением кровеносных сосудов сетчатки. Кровоток сетчатки прерывается и, если его не лечить, может привести к необратимому повреждению сетчатки и потере зрения.
Поделиться на Pinterest Окклюзия артерии сетчатки или глазной удар — это нарушение кровотока в сетчатке.
Во время инсульта глаза вены или артерии сетчатки перестают работать должным образом. Они блокируются сгустком или сужением кровеносного сосуда.
Подобно мозговому инсульту, когда кровь в мозг уменьшается или отключается, сетчатка глаза теряет кровоснабжение. Кровь и жидкость могут вылиться на сетчатку и вызвать отек. И сетчатка, и зрение человека могут быстро выйти из строя.
Существует несколько различных типов глазных ударов в зависимости от пораженного кровеносного сосуда:
- Окклюзия центральной вены сетчатки (CRVO): основная вена сетчатки блокируется.
- Окклюзия центральной артерии сетчатки (CRAO): Центральная артерия сетчатки блокируется.
- Окклюзия ответвленной вены сетчатки (BRVO): маленькие вены сетчатки блокируются.
- Окклюзия ответвленной артерии сетчатки (BRAO): мелкие артерии сетчатки блокируются.
Есть ли у меня риск инсульта?
У некоторых людей риск инсульта может быть выше, чем у других. Факторы риска аналогичны факторам риска обычного инсульта.
Те, у кого в личном или семейном анамнезе были следующие состояния, могут иметь более высокий риск:
Американская академия офтальмологии утверждает, что люди в возрасте 60 лет могут иметь самый высокий риск инсульта глаза, особенно мужчины.
Поделиться на PinterestВнезапное изменение зрения или потеря зрения могут быть симптомом глазного инсульта.
Глазной удар обычно безболезнен. Внезапное изменение зрения или потеря зрения на один глаз часто являются первым признаком глазного инсульта.
Потеря зрения может повлиять на весь глаз или быть более тонкой, чем это. Некоторые люди теряют только периферическое зрение или имеют слепые пятна или «плавающие помутнения». Также возможно нечеткое или искаженное зрение. Изменения зрения могут начинаться слабо, а затем ухудшаться в течение нескольких часов или дней.
Церебральный инсульт, который влияет на приток крови к мозгу, также может вызвать внезапную потерю зрения или изменения зрения. По этой причине любые внезапные изменения зрения требуют неотложной медицинской помощи.
Чем дольше не лечить инсульт, тем больше вероятность того, что пораженные органы будут необратимо повреждены.
Внезапная потеря зрения требует неотложной медицинской помощи.
Чтобы диагностировать глазной инсульт, врачам, возможно, придется провести тесты, чтобы увидеть сетчатку глаза. К ним могут относиться:
- Расширение глаз с помощью капель, чтобы легче было видеть сетчатку.
- Использование красителя и камеры для съемки сетчатки, известной как флюоресцентная ангиография. Краситель вводится через руку и позволяет врачу более четко видеть вены и артерии сетчатки.
- Проверка давления внутри глаза с помощью вдоха воздуха.
- Исследование с помощью щелевой лампы, при котором используются глазные капли, специальный свет и микроскоп для исследования внутренней части глаза.
- Тесты зрения, такие как чтение глазных диаграмм и проверка бокового или периферического зрения.
Эти тесты безболезненны и проводятся глазным врачом, известным как офтальмолог.
Лечение глазного инсульта следует проводить как можно скорее, чтобы минимизировать повреждение сетчатки. Варианты лечения включают:
- лекарства, растворяющие сгустки крови
- процедура, которая помогает отвести сгусток от сетчатки
- расширение артерий сетчатки вдыхаемым газом
Людям также может потребоваться долгосрочное наблюдение помощь при лечении сердечных заболеваний или проблем с кровеносными сосудами, которые могли способствовать инсульту.
Поделиться на Pinterest Проверка холестерина и артериального давления, а также регулярные физические упражнения могут помочь предотвратить инсульт.
Проведение анализов на сердечные заболевания — ключевая часть предотвращения инсульта. Это может включать регулярные проверки уровня холестерина и артериального давления, а также обсуждение других факторов риска сердечных заболеваний, таких как семейный анамнез, диета и образ жизни.
Факторы риска сердечных заболеваний играют определенную роль в риске инсульта. В статье в журнале Eye говорится, что 64 процента людей имели по крайней мере один новый недиагностированный фактор риска сердечных заболеваний, который был обнаружен после перенесенного им инсульта.Самым большим фактором для этих людей был высокий холестерин.
В целом, для поддержания здоровья кровеносных сосудов и предотвращения глазного инсульта людям следует:
- регулярно заниматься спортом; Руководство по физической активности для американцев рекомендует 2,5 часа в неделю
- придерживаться здоровой для сердца диеты, включая много фруктов, овощей, цельнозерновых и ненасыщенных жиров
- работать с диетологом, как рекомендовано для некоторых людей
- избегать или прекратить курение
- работать с врачом для лечения других заболеваний, таких как диабет
Долгосрочные перспективы для людей с глазным инсультом могут сильно различаться.Это зависит от тяжести инсульта, успеха лечения и пораженных артерий или вен.
В статье в журнале Eye , как упоминалось выше, было обнаружено, что 80 процентов людей, перенесших глазной инсульт, имели значительную потерю зрения — 20/400 или хуже.
В некоторых случаях зрение может частично восстановиться со временем. Исследование, опубликованное в Американском офтальмологическом журнале , показало, что потеря зрения может улучшиться у многих людей, в зависимости от типа перенесенного глазного инсульта.
Авторы говорят, что определение типа инсульта является важным фактором того, насколько хорошо человек сможет впоследствии видеть.
Заключение
Ведение здорового образа жизни полезно не только для сердца. Это может улучшить общее состояние здоровья и снизить риск таких проблем, как глазной инсульт и потеря зрения.
Каковы визуальные симптомы инсульта задней мозговой артерии (ЗМА)?
Автор
Эрек К. Хелсет, доктор медицины Научный сотрудник, Сосудистая и интервенционная неврология, Медицинский факультет Орегонского университета здоровья и науки
Эрек К. Хелсет, доктор медицины, является членом следующих медицинских обществ: Американская академия неврологии
Раскрытие: Ничего не раскрывать .
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Helmi L Lutsep, MD Профессор и заместитель председателя кафедры неврологии Медицинского факультета Орегонского университета здоровья и науки; Заместитель директора Центра инсульта OHSU
Хелми Л. Луцеп, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия неврологии, Американская ассоциация инсульта
Раскрытие информации: Medscape Neurology Редакционный консультативный совет: Комитет по рассмотрению инсульта, CREST2; Консультативный совет врачей Coherex Medical; Клинические испытания национального лидера и руководящего комитета, Bristol Myers Squibb.
Благодарности
Алистер М. Бьюкен, доктор медицинских наук, магистр медицины и гуманитарных наук Профессор, руководитель отдела медицинских наук, Оксфордский университет, Великобритания
Раскрытие: Ничего не раскрывать.
Майкл Д. Хилл, доктор медицины Медицинский директор, инсультное отделение, доцент неврологии, отделение клинической неврологии, больница Предгорья, Университет Калгари, Канада
Майкл Д. Хилл, доктор медицины, является членом следующих медицинских обществ: Медицинская ассоциация Альберты; Американская академия неврологии; Американский колледж врачей; Американская ассоциация инсульта; Канадская медицинская ассоциация; и Королевский колледж врачей и хирургов Канады
Раскрытие: Ничего не раскрывать.
Томас Кент, доктор медицины Профессор и директор отдела исследований и образования по инсульту, кафедра неврологии, Медицинский колледж Бейлора; Заведующий неврологией, Медицинский центр по делам ветеранов Майкла Э. Дебейки
Томас Кент, доктор медицины, является членом следующих медицинских обществ: Американской академии неврологии, Американской неврологической ассоциации, Нью-Йоркской академии наук, Королевского медицинского общества, Sigma Xi и Совета по инсульту Американской кардиологической ассоциации
Раскрытие: Ничего не раскрывать.
Говард С. Киршнер, доктор медицины Профессор неврологии, психиатрии, слуха и речи, заместитель председателя кафедры неврологии медицинского факультета Университета Вандербильта; Директор Центра инсульта Вандербильта; Директор программы службы лечения инсультов реабилитационной больницы имени Вандербильта Столлуорта; Персонал-консультант, отделение неврологии, Медицинский центр по делам ветеранов Нашвилла
Говард С. Киршнер, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неврологии, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Американская неврологическая ассоциация, Американское общество нейрореабилитации, Национальная ассоциация инсультов, Phi Beta Kappa и Медицинская ассоциация Теннесси
Раскрытие: Ничего не раскрывать.
Консуэло Т Лоренцо, доктор медицины Физиатр, отделение физической медицины и реабилитации, Реабилитационный центр Алегент Хелс Иммануэль
Консуэло Т. Лоренцо, доктор медицины, является членом следующих медицинских обществ: Американская академия физической медицины и реабилитации
Раскрытие: Ничего не раскрывать.
Кристофер Луццио, доктор медицины Доцент кафедры неврологии Висконсинского университета в Мэдисонской школе медицины и общественного здравоохранения
Кристофер Луццио, доктор медицины, является членом следующих медицинских обществ: Американская академия неврологии
Раскрытие: Ничего не раскрывать.
Элизабет А. Моберг-Вольф, доктор медицины Медицинский директор, Ассоциация педиатрической реабилитационной медицины
Элизабет А. Моберг-Вольф, доктор медицины, является членом следующих медицинских обществ: Американской академии церебрального паралича и медицины развития и Американской академии физической медицины и реабилитации
Раскрытие информации: Medtronic Neurological None Говорит и преподает
Ричард Сальсидо, доктор медицины Председатель, Эрдман, профессор реабилитации, факультет физической медицины и реабилитации, Медицинский факультет Пенсильванского университета
Ричард Сальсидо, доктор медицины, является членом следующих медицинских обществ: Американской академии медицины боли, Американской академии физической медицины и реабилитации, Американского колледжа врачей, Американской медицинской ассоциации и Американского общества параплегии
.
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Инсульт глаза: окклюзия артерии сетчатки
Подобно инсульту в головном мозге, это происходит, когда кровоток блокируется в сетчатке, тонком слое ткани глаза, который помогает вам видеть. Это может вызвать нечеткое зрение и даже слепоту.
Артерии переносят кровь к сетчатке от сердца. Без кровотока клетки сетчатки не получают достаточно кислорода. Они могут начать умирать в течение нескольких минут или часов. Глазной инсульт — это неотложная ситуация. Если вас не лечить сразу, вы можете навсегда повредить свое зрение.
Причины
Обычно закупорка происходит из-за тромба. Сгусток может образовываться в сетчатке или перемещаться туда из другой части тела. Закупорка также может произойти после того, как кусок жирового налета закупорит артерию.
Если у вас есть заболевание, поражающее кровеносные сосуды, в том числе диабет, высокое кровяное давление, высокий уровень холестерина или сердечные заболевания, это может повысить вероятность инсульта.
Другие факторы, повышающие вероятность окклюзии артерии сетчатки, включают:
Симптомы
Основным признаком глазного инсульта является резкое изменение зрения. Почти всегда это происходит только в одном глазу. Обычно вы не чувствуете боли.
Вы можете заметить:
- Полная или частичная потеря зрения
- Невозможно видеть стороной
- Расплывчатое или искаженное зрение
- Слепые пятна
Самый распространенный тип инсульта называется окклюзией центральной артерии сетчатки.Это может оставить у вас мало полезного видения. Вы можете увидеть движение руки, но не более того. В редких случаях ваше зрение может вернуться само. Если у вас менее серьезная закупорка мелких артерий, ваше зрение может вернуться в норму примерно в 80% случаев.
Диагноз
Врач осмотрит ваши глаза и спросит о вашей истории болезни. Они могут попросить вас прочитать глазную карту. Также закапают капли в глаза, чтобы открыть зрачки, и с помощью офтальмоскопа проверят сетчатку на предмет закупорки или кровотечения.
Продолжение
У вас также могут быть другие тесты:
Тест поля зрения. Вы смотрите в машину и нажимаете кнопку каждый раз, когда видите свет. Он проверяет, не потеряли ли вы периферическое зрение, то есть то, что вы видите боковыми глазами.
Щелевая лампа. Вы сидите перед специальным микроскопом. Он направляет вам в глаза узкую полоску света, чтобы врач мог найти что-нибудь необычное.
Флуоресцентная ангиография. Ваш врач вводит вам в руку безвредный краситель.Он перемещается по кровотоку к сетчатке. Специальная камера делает снимки вашего глаза, чтобы показать, какие кровеносные сосуды заблокированы.
Оптическая когерентная томография. Вы получаете капли для расширения зрачков. Затем аппарат сканирует ваши глаза, чтобы получить детальное изображение сетчатки.
Если ваш врач считает, что закупорку вызвал сгусток из другой части тела, он может предложить другие тесты для поиска проблем в ваших артериях и сердце. Они также могут назначить анализы крови, чтобы проверить наличие нарушений свертываемости и уровня холестерина.
Процедуры
Считаются минуты, чтобы сохранить зрение после инсульта глаза. Вы можете избежать длительной травмы, если врачи устранят закупорку центральной артерии и восстановят кровоток в течение 90–100 минут. Но через 4 часа засорение может навсегда испортить ваше зрение.
Ваш врач может попробовать одну или несколько из следующих процедур:
Массаж глаз. Ваш врач помассирует закрытое веко пальцем, чтобы удалить сгусток.
Углекислый газ-кислород. Вы вдыхаете смесь углекислого газа и кислорода, чтобы усилить приток крови к сетчатке. Он также расширяет артерии.
Парацентез. Специалист с помощью маленькой иглы удаляет несколько капель жидкости из передней части глаза. Это снижает давление, что может увеличить кровоток в сетчатке.
Лекарства. Вы можете принимать лекарства для разрушения тромбов или для снижения давления в глазах. К ним относятся препараты, применяемые при глаукоме, такие как ацетазоламид (Диамокс).
Профилактика
Обычно инсульт возникает из-за другого заболевания, например, высокого кровяного давления или диабета.Так что держите под контролем уровень холестерина, артериального давления и сахара в крови. Если у вас диабет, проверяйте глаза ежегодно.
Аневризма головного мозга | Johns Hopkins Medicine
Каковы симптомы аневризмы головного мозга?
О наличии аневризмы головного мозга можно не узнать, пока она не разорвется. Большинство аневризм головного мозга протекает бессимптомно и имеет небольшой размер (менее 10 миллиметров или менее четырех десятых дюйма в диаметре). Аневризмы меньшего размера могут иметь меньший риск разрыва.
Однако иногда симптомы могут возникать перед разрывом из-за небольшого количества крови, которая может вытечь. Это называется «дозорным кровоизлиянием» в мозг. Некоторые аневризмы являются симптоматическими, потому что они давят на соседние структуры, такие как нервы глаза. Они могут вызвать потерю зрения или уменьшение движений глаз, даже если аневризма не разорвалась.
Симптомы неразорвавшейся аневризмы головного мозга включают следующее:
Первым признаком аневризмы головного мозга чаще всего является субарахноидальное кровоизлияние (САК), вызванное разрывом аневризмы.Это может вызвать такие симптомы, как:
Быстрое начало «самой страшной головной боли в моей жизни»
Жесткая шея
Тошнота и рвота
Изменения психического статуса, например сонливость
Боль в определенных областях, например в глазах
Расширенные ученики
Потеря сознания
Высокое кровяное давление
Потеря равновесия или координации
Чувствительность к свету
Боль в спине или ноге
Проблемы с определенными функциями глаз, носа, языка и / или ушей, которые контролируются одним или несколькими из 12 черепных нервов
Кома и смерть
Симптомы аневризмы головного мозга могут напоминать другие проблемы или заболевания.Всегда консультируйтесь со своим врачом для постановки диагноза.
Каковы факторы риска аневризмы головного мозга?
Унаследованные факторы риска, связанные с формированием аневризмы, могут включать следующее:
Дефицит альфа-глюкозидазы. Полный или частичный дефицит фермента, необходимого для расщепления гликогена и его преобразования в глюкозу.
Дефицит альфа-1-антитрипсина. Наследственное заболевание, которое может привести к гепатиту и циррозу печени или эмфиземе легких.
Артериовенозная мальформация (АВМ). Аномальное соединение между артерией и веной.
Коарктация аорты. Сужение аорты. Это главная артерия, идущая от сердца.
Синдром Элерса-Данлоса. Заболевание соединительной ткани (реже).
Семейный анамнез аневризм
Женский пол
Фиброзно-мышечная дисплазия. Артериальное заболевание неизвестной причины, которое чаще всего поражает средние и крупные артерии у женщин молодого и среднего возраста.
Наследственная геморрагическая телеангиэктазия. Генетическое заболевание кровеносных сосудов, при котором наблюдается тенденция к образованию кровеносных сосудов без капилляров между артерией и веной.
Синдром Клайнфельтера. Генетическое заболевание у мужчин, при котором присутствует дополнительная Х-половая хромосома.
Синдром Нунана. Генетическое заболевание, вызывающее аномальное развитие многих частей и систем тела.
Поликистоз почек (ПБП). Генетическое заболевание, характеризующееся ростом многочисленных кист, заполненных жидкостью в почках. PCKD — наиболее распространенное медицинское заболевание, связанное с мешковидными аневризмами.
Туберозный склероз. Тип нейрокожного синдрома, при котором опухоли могут расти внутри головного и спинного мозга, органов, кожи и костей скелета.
Приобретенные факторы риска, связанные с формированием аневризмы, могут включать следующее:
Пожилой возраст
Употребление алкоголя (особенно запой)
Атеросклероз. Наращивание налета (состоящего из отложений жировых веществ, холестерина, продуктов жизнедеятельности клеток, кальция и фибрина) во внутренней выстилке артерии
Курение сигарет
Употребление запрещенных наркотиков, таких как кокаин или амфетамин
Высокое кровяное давление
Травма головы
Инфекция
Хотя эти факторы риска увеличивают риск для человека, они не обязательно вызывают заболевание.У некоторых людей с одним или несколькими факторами риска заболевание никогда не разовьется, в то время как у других развивается болезнь, и факторы риска неизвестны. Знание ваших факторов риска любого заболевания может помочь вам сориентироваться в правильных действиях. К ним относятся изменение поведения и наблюдение за заболеванием.
Диагностика аневризмы головного мозга
Аневризма головного мозга часто обнаруживается после ее разрыва или случайно во время диагностического обследования, такого как компьютерная томография (КТ), магнитно-резонансная томография (МРТ) или ангиография, которые выполняются по другим причинам.
В дополнение к полной истории болезни и физическому осмотру диагностические процедуры аневризмы головного мозга могут включать:
Церебральная ангиография . Это позволяет получить изображение кровеносных сосудов головного мозга для выявления проблем с сосудами и кровотоком. Процедура включает в себя введение катетера (маленькой тонкой трубки) в артерию ноги и его продвижение вверх к кровеносным сосудам головного мозга. Через катетер вводят контрастный краситель и делают рентгеновские снимки кровеносных сосудов.
Компьютерная томография (компьютерная томография или компьютерная томография). Это визуальный тест, при котором используются рентгеновские лучи и компьютер для получения подробных изображений тела. КТ показывает детали костей, мышц, жира и органов. КТ-сканирование более детализировано, чем обычная рентгенография, и может использоваться для обнаружения аномалий и помощи в определении местоположения аневризмы, а также при ее разрыве или утечке. КТ-ангиограмма (КТА) также может быть получена на компьютерной томографии, чтобы посмотреть на сосуды.
Магнитно-резонансная томография (МРТ). Диагностическая процедура, которая использует комбинацию больших магнитов, радиочастоты и компьютера для получения подробных изображений органов и структур внутри тела. МРТ использует магнитные поля для обнаружения небольших изменений в тканях головного мозга, которые помогают определить местонахождение и диагностировать аневризму.
Магнитно-резонансная ангиография (МРА). Неинвазивная диагностическая процедура, в которой используется комбинация магнитно-резонансной технологии (МРТ) и внутривенного (IV) контрастного красителя для визуализации кровеносных сосудов.Контрастный краситель делает кровеносные сосуды непрозрачными на МРТ-изображении, что позволяет врачу визуализировать оцениваемые кровеносные сосуды.
Лечение аневризмы головного мозга
Аневризмы головного мозга лечат одним или несколькими из следующих методов, в зависимости от расположения и размера аневризмы, а также от того, разорвалась она или нет, а также от индивидуальных потребностей пациента:
Заболевание сонной артерии | Сосудистый центр
Лекарства и изменения образа жизни
Пациентам с сужением сонной артерии, инсультом или ТИА в анамнезе следует бросить курить, придерживаться здоровой для сердца диеты и регулярно заниматься спортом.Врачи также могут прописать лекарства, которые помогают контролировать высокое кровяное давление, снижают уровень холестерина в крови и блокируют функцию тромбоцитов.
Хирургическое лечение: эндартерэктомия
Тяжелая закупорка сонной артерии (более 60%) может быть исправлена хирургическим лечением, называемым каротидной эндартерэктомией. Во время этой процедуры на шее делается разрез, удаляется налет и кровоток возвращается в норму. Процедура имеет высокий процент успеха. Большинство пациентов идут домой на следующий день и быстро возвращаются к своей обычной деятельности.
Эндоваскулярное восстановление: стенты
Стентирование сонной артерии также используется для лечения заболеваний сонной артерии. Он включает размещение катетера в паховой артерии через небольшой разрез на коже. Баллон продвигается к шее, где он надувается, расширяя стенку артерии. Затем устанавливают трубчатый металлический стент, чтобы артерия оставалась открытой и циркулировал кровь. Пациенты обычно остаются в больнице на один-два дня и быстро возвращаются к нормальной деятельности.
Новейший вариант: TCAR
Реваскуляризация транскаротидной артерии или TCAR — это первая эндоваскулярная или гибридная операция на сонной артерии, результаты которой эквивалентны или лучше, чем при традиционной хирургической эндартерэктомии сонной артерии. UC Davis Health была первой системой здравоохранения в регионе Сакраменто, которая была названа Центром передового опыта TCAR. При использовании TCAR стенты перемещаются на меньшее расстояние, поскольку процесс начинается с катетера, вводимого чуть выше ключицы, а не паха.Кроме того, специальное устройство временно меняет направление кровотока в сонной артерии, поэтому материал, разрыхленный во время процесса, перемещается от мозга к более крупным сосудам нижних конечностей. Это значительно снижает вероятность инсульта, связанного с лечением, и занимает до половины времени по сравнению с традиционными процедурами.

