Обструктивный бронхит у ребенка: симптомы и методы лечения
07 февраля 2019
Аверьянова Света

Болеть любым типом бронхита крайне неприятно и опасно для детей раннего возраста. Обструктивный бронхит характеризуется не только воспалением слизистой, кашлем и вязкой мокротой, но и сужением бронхиальных просветов. Малышам трудно дышать, спать, они ощущают боль в груди и горле. Что делать и как лечить обструктивный бронхит у ребенка, расскажем подробнее.
Из этой статьи вы узнаете
Причины возникновения
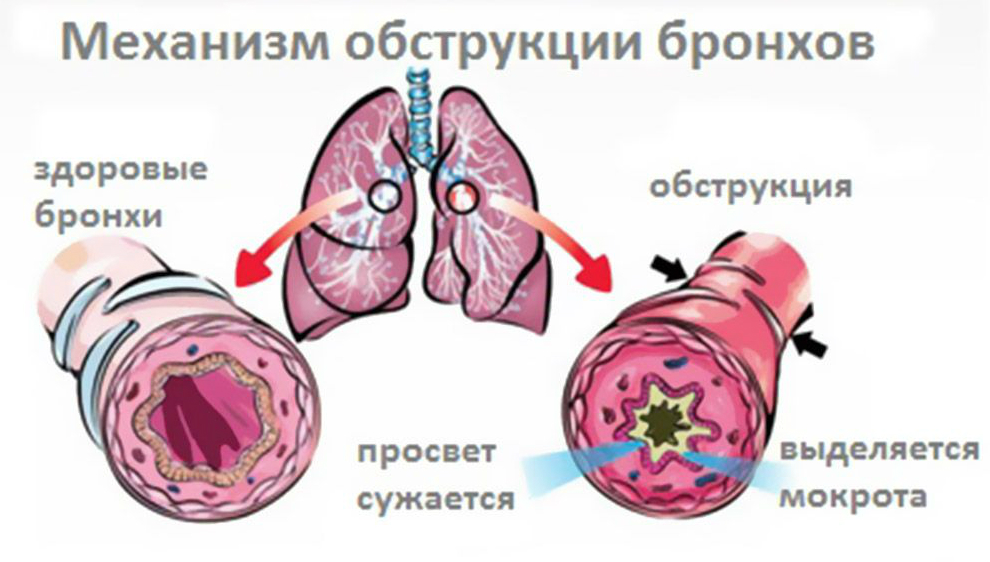
Прежде чем говорить о причинах болезни, нужно понимать, что такое бронхит с обструктивным синдромом. Это распространенное в детском возрасте заболевание, связанное с отеком слизистой, спазмом бронхов и повышенным отделением вязкой мокроты.
Возникает как самостоятельное патологическое состояние или как осложнение острого, аллергического бронхита, ОРВИ. Обструкция развивается из-за бронхоспазма, когда мокрота становится очень вязкой, нарушается откашливание.
Секрет скапливается в проходах. Реснички на ткани бронхов не могут функционировать в нормальном режиме, в результате начинается отек – бронхиальный просвет сужается. Ребенок испытывает кислородную недостаточность, дышит с трудом, появляется одышка и асфиксия.
В этиологии бронхитов у детей с обструктивным синдромом первое место занимают вирусные инфекции:
- парагрипп III типа;
- грипп;
- рино-, адено-, энтеровирусы.
Реже обструктивный бронхит у детей провоцируется плесневыми грибками. Бактериальную природу выявить затруднительно, и ее влияние на отек стенок дыхательных путей спорно.
Большую роль в провокации обструкций играют аллергии.
Сюда входят все типы непереносимостей: пищевые, лекарственные, к пыли, аллергии на шерсть кошек, растений. Поэтому дети с аллергическими дерматитами, диатезами, конъюнктивитами и ринитами аллергической природы болеют обструктивным типом воспаления бронхов на 40–50% чаще.
Кроме прямых виновников (вирусов и аллергий) отека стенок бронхиального просвета, педиатры и пульмонологи выделяют несколько косвенных факторов, провоцирующих склонность к этой болезни у детей раннего возраста:
- избыточный вес малыша;
- сниженный иммунитет;
- опухолевые процессы в дыхательной системе, отекшие органы сдавливают бронхи;
- пассивное курение;
- функциональные патологии ЖКТ, печени, почек;
- проживание в районе с плохой экологией;
- недоношенность;
- отказ от ГВ на ранних сроках.
Вот, что рассказывает об этом доктор Комаровский:
Рецидивирующие обструктивные бронхиты встречаются у детей с хроническими тонзиллитами, кариесом, синуситами и глистами. У таких малышей инфекция концентрируется в ротовой полости, носоглотке – микробы легко расселяются на слизистую горла, органов дыхательной системы.
Интересно! С точки зрения психосоматики многие болезни начинаются с нервных потрясений и переживаний. Обструктивный бронхит чаще встречается у детей авторитарных родителей. Малыши обеспечены хорошим уходом, но им не хватает ласки и тепла, мамы и папы не обращают внимания на их желания и душевные потребности. Обструкции характерны для замкнутых личностей с повышенной мнительностью, заниженной самооценкой.
Сложность патогенеза и определения этиологии обструктивного бронхита делает этот недуг центральным для изучения медицинскими институтами. Ученые заметили следующий факт: пневмонии на фоне обструктивного бронхита возникают крайне редко. Это отличает его от простого (острого) воспаления бронхов.
На заметку! Иногда пульмонологи, аллергологи и педиатры используют следующие термины для обозначения бронхита с обструктивным синдромом: астматический или спастический. Но эти названия опираются на дыхательные трудности маленьких пациентов при отеке, не отражая весь спектр симптомов недуга.
Симптомы и признаки
Основными признаками обструктивного бронхита считаются:
Набор симптомов зависит от степени тяжести протекания болезни, первично или повторно регистрируется обструкция. У детей от рождения до 3 лет признаки проявляются ярче, тяжелая стадия с отеком тканей и спазмом наступает быстро.
На заметку! Бронхиальная астма, эмфизема легких, бронхообструкции – самые распространенные последствия обструктивного бронхита. Заболевания носят хронический характер, остаются с человеком навсегда.
Диагностика
Определить обструктивный бронхит на основе осмотра, опроса родителей и прослушивания грудной клетки больного нельзя. Недуг схож по внешним признакам с другими заболеваниями, например с простым бронхитом. Для уверенности в поставленном диагнозе педиатру и пульмонологу необходимы результаты лабораторных, аппаратных исследований маленького пациента.
Анализы крови
Клинический, биохимический и общий анализ крови. Проверяются лейкоциты и СОЭ, если их значения повышены, есть воспалительный процесс. Биохимия крови необходима для выявления осложнений.
Рентген
Помогает увидеть степень поражения бронхов, легких, локализацию воспаления, сужение бронхиального прохода, исключить или подтвердить пневмонию.
Бронхоскопия
Необходима для исключения нахождения в дыхательной системе инородного тела, туберкулеза, опухолей, хронических болезней дыхательной системы.
Легочная функциональная проба
Или спирометрия. Это тест на дыхание, измеряющий объем удерживаемого воздуха в легких.
Пульсометрия
Помогает определять количество кислорода в крови у больного. Делается с помощью датчика. Назначается доктором, если есть выраженный цианоз.
Аллергопробы
Потребуются для выявления виновника обструкции, если природа бронхита аллергическая.
Лабораторная и аппаратная диагностика нужна доктору и для того, чтобы не спутать обструктивный бронхит с другими заболеваниями.
Это муковисцидоз, стенозирующий ларинготрахеит, острое воспаление бронхов. Распознавать заболевания нужно по комплексу показаний и признаков.
На заметку! Обструктивный бронхит не может передаваться окружающим. Опасными считаются вирусы и бактерии при остром простом бронхите, поэтому больной может оставаться в доме, в больнице не изолированно.
Когда требуется госпитализация
Везти ребенка в больницу при обструктивном бронхите нужно, если заметили следующие симптомы критичных состояний:
- Сильная интоксикация. У малыша слабость, высокая температура, тошнота и рвота при кашле более 3 дней. Это может означать, что недуг имеет вирусную природу. По классификации бронхитов такой тип болезни лечится труднее других.
- Есть одышка. Высокая частота дыхания сохраняется даже в покое. В норме годовалый младенец дышит не более 40 раз за минуту во сне. Если количество вдохов-выдохов больше, ехать к врачу нужно обязательно.
- Выраженный акроцианоз. При недостатке кислорода у детей синеет носогубный треугольник, ногти, кожа лица становится бледной.
- Кашель сохраняется больше 3 недель. Нужно проводить дополнительное обследование, исключать осложнения. Делать это лучше в стационаре.
- В груди прослушиваются хрипы и свист. Это яркий симптом обструкции. Детей до 3 лет при таких признаках бронхита желательно госпитализировать.
- В мокроте есть кровавые сгустки. Это симптом осложнений обструктивного бронхита и поражения легочной, бронхиальной ткани. Крайне опасное состояние.
Лечение обструктивного бронхита, конечно, возможно и в домашних условиях, но при отсутствии положительной динамики развития болезни, ухудшении самочувствия и других признаках осложнений правильно будет лечь в стационар.
Терапия под круглосуточным наблюдением доктора помогает предотвратить пневмонию, дыхательную недостаточность, хронические состояния.
Лечение

Терапия обструктивного бронхита – это система мер по борьбе с болезнью. Комплексный подход к лечению крайне важен при данном заболевании. Родителям и врачам нужно устранить спазм бронхов, снять отек и воспаление дыхательной системы, разжижить мокроту, вывести патологический секрет наружу. Дополнительно потребуются меры борьбы с сопутствующими состояниями и инфекциями: боль в горле, ринит, конъюнктивит, снижение иммунитета.
Лечение обструктивного бронхита невозможно без приема медикаментов, ингаляций, физиотерапевтических процедур. Остановимся на каждом этапе лечения подробнее.
Медикаментозное лечение
Включает в себя прием следующих препаратов:
Противокашлевые препараты
Помогают бороться с вязкой мокротой, вылечивать сухой кашель и снимают спазм бронхов. Детям назначают «Амбробене», «Лазолван», «Джосет», «Аскорил», «Флавамед». Пить нужно не менее 7–10 суток, дозировка рассчитывается по весу и возрасту ребенка.
Важно! Использовать противокашлевые медикаменты при обструктивном бронхите запрещено. Они усиливают рефлекс, приводят к закупорке бронхов вязкой мокротой.
Антибиотики
Применяются при выраженных воспалительных процессах в бронхах бактериальной природы, сильной интоксикации, гипертермии более 3 дней, гнойной мокроте. Врач назначит уколы или таблетки: «Цефтриаксон», «Амоксициллин», «Флемоксин Солютаб», «Азитромицин», «Эритромицин», «Доксициклин».
Важно! Не прекращайте прием противомикробных медикаментов до полного прохождения курса лечения. Отказ от антибиотиков заранее, при кажущемся улучшении состояния, уменьшении кашля, приведет к рецидиву. Сколько колоть и пить антибиотики, сообщит лечащий врач.
После курса антибиотиков при бронхите, а лучше во время приема противомикробных пейте «Линекс», бифидумбактерин для восстановления микрофлоры кишечника.
Противовирусные
Устраняют вирусные инфекции. Показаны на начальном этапе лечения. Это «Орвирем», «Гриппферон», «Арбидол».
Жаропонижающие
Снимают лихорадку, жар, помогают бороться с воспалением. Детям до 3 лет подходят сиропы и таблетки для растворения в воде. Это «Нурофен», «Ибуклин Юниор», парацетамол, свечи «Цефекон». Если гипертермия будет держаться на высоком уровне более 3 дней, сообщите педиатру, многие медикаменты от жара нельзя давать дольше 3 суток.
Препараты для снятия бронхоспазма
Используются в виде ингаляций. Детям младшего возраста показаны процедуры с «Беродуалом», школьникам – таблетированные формы и сиропы «Эуфиллин», «Теопэк», «Эреспал».
Антигистаминные медикаменты
Устраняют аллергическую природу обструкции. Это капли «Зиртек», «Зодак», таблетки «Лоратадин», «Кларитин», супрастин.
Кортикостероиды
Схема назначается врачом при сильной обструкции и асфиксии. Принимаются ингаляционно с физраствором. Среди эффективных препаратов можно выделить «Пульмикорт», преднизолон в тяжелых случаях.
Витаминные комплексы
Выбирайте таблетки и сиропы с селеном.
Он помогает эффективно бороться с инфекцией, работа иммунитета усилится.
Капли в нос
Морская вода используется для очистки носовых проходов, назальные капли – для подсушивания слизистой. Купите в аптеке «Називин», «Виброцил».
Физиопроцедуры
При обструктивном бронхите эффективен прием препаратов с помощью ингалятора. Ребенку полезны процедуры с «Амброксолом», «Лазолваном», травяными настоями (ромашка, мята, душица). Нельзя применять горячие пары ингаляции при температуре и одышке.
При затяжном кашле полезны физиопроцедуры УВЧ, лазер, электрофорез. В острый период их использование малоэффективно.
Важно! Использовать горчичники, ингаляции маслами, спиртовые компрессы при обструкции запрещено. Они провоцируют спазм бронхов.
Когда мокрота становится менее вязкой и начинает отходить, можно пользоваться вибромассажем для устранения кашля, освобождения бронхов от патологического секрета. Ребенка нужно постучать по спинке, погладить по груди, размять мышцы торса и попросить покашлять. Во время массажа при бронхите малыш должен лежать так, чтобы голова была ниже туловища.
Еще один вариант устранения нехватки кислорода и восстановления дыхания – детская гимнастика по Стрельниковой. Также нужно задувать свечи, надувать шарики, выдувать мыльные пузыри, делать усиленный выдох.
С детьми всех возрастов можно посещать соляную пещеру. Процедуры вдыхания паров морской соли уменьшают отеки слизистой, являются отличным средством профилактики ХОБЛ, астматических бронхитов.
Народные методы

Самодельные лекарства из натуральных компонентов принимайте для лечения остаточного кашля, повышения тонуса организма, когда разница между начальным периодом болезни и этапом выздоровления будет хорошо заметна.
В острый период народные методы лечения бронхита лучше не использовать, особенно для аллергичных детей.
- Отвар первоцвета весеннего. Потребуется корень травы. 1 ст. л. первоцвета заваривают стаканом кипятка, ставят на баню. Через 30 минут снимают, процеживают, можно пить по ложке 3 раза в день. Это отхаркивающее средство.
- Имбирный чай. Натрите корень на мелкой терке и залейте кипятком. Достаточно настоять 10 минут, можно пить сразу в теплом виде. Если нет аллергии на мед, добавьте 1 ч. л. в напиток.
- Для ингаляций, не боясь последствий для грудничков, можно заваривать отхаркивающий сбор трав. Это мать-и-мачеха, анис, можжевельник, душица, мята, медуница. На стакан кипятка возьмите по 1 ч. л. травы.
- Мазь со свиным салом. Сало растопите, добавьте в него мед. Натирайте грудь малыша на ночь.
Профилактика
Болеть обструктивным бронхитом в возрасте до 3 лет особенно опасно. Родители должны всячески ограждать малыша от этого недуга. Воспользуетесь следующими рекомендациями по профилактике бронхитов:
- Укрепляйте иммунитет с рождения младенца. Закаливайте, кормите грудью не менее 1 года, много времени проводите на улице.
- Вовремя лечите простуды. ОРВИ, ОРЗ часто заканчиваются осложнениями, бронхит в их числе. Если не запускать терапию инфекций, избежать воспалений бронхов вполне возможно.
- Учите малыша соблюдать гигиенические правила. Мыть руки перед едой и после улицы он должен сам без подсказки взрослых, сделайте это обязательной процедурой.
- Следите за диетой. Насыщайте рацион витаминами и минералами.
- Предупреждайте заражение вирусами и инфекциями. Маленьких детей держите подальше от заразных родственников.
- Для лечения используйте современные методы, на народные средства надейтесь при легких простудах и недомоганиях.
- В доме, где есть младенец, должен быть небулайзер. Ингалятор при хронических бронхитах и частых ОРВИ незаменим.
- Делайте прививки. Обязательно проходите вакцинацию от пневмонии и бронхитов. Прививка «Превенар» есть в обязательном протоколе (календаре) вакцин для детей до 3 лет. Она помогает не заражаться инфекциями и болеть гораздо легче.
- Ответственно подходите к беременности. У курящих родителей или мам, работающих на вредном производстве, чаще рождаются дети с предрасположенностью к ХОБЛ, астме. Минимизируйте вдыхание табачного дыма, загрязненного воздуха в период вынашивания плода.
Поставьте перед собой такую задачу – оттягивать первую встречу с воспалением бронхов у детей как можно дальше, предотвращать запущение недуга до хронического состояния.
Советы родителям по уходу за ребенком

Для вылечивания обструктивного бронхита крайне важно соблюдать рекомендации по уходу за ребенком и содержанию жилья. Родителям нужно:
- Проветривать квартиру 3–4 раза в сутки.
- Увлажнять воздух в доме. При аллергиях и хронических формах бронхитов использовать увлажнитель нужно постоянно.
- Отключить или убавить батареи в отопительный сезон. Температура воздуха в помещении должно быть на уровне 18–20°С. Так ребенку дышать легче.
- Делать влажную уборку каждый день. Пыль, шерсть животных попадают на слизистую горла, носа, болезнь обостряется.
- Не использовать дома и около больного средства с резким запахом – освежители воздуха, краски, лаки.
- Обильно поить малыша. Жидкость разжижает мокроту, помогает ее выходу из бронхов.
- Организовать постельный режим на 3–4 дня от начала болезни. Бронхит у детей протекает тяжело, ослабляет организм. Минимизируйте количество посетителей больного, наладьте спокойную обстановку в семье.
- Обратите внимание на питание. Продолжайте грудное вскармливание, кормите детей более старшего возраста 4–6 раз в день дробно небольшими порциями. Организуйте молочную, овощную и фруктовую диету. От сладкого, соленого, кислого придется отказаться. Готовьте тушеные блюда.
- Нельзя давать аллергенные продукты. Исключите из меню всю пищу, которую малыш не переносит.
- Когда температура снизится до нормы, можно гулять с ребенком по 20–30 минут 2–3 раза в день. Избегайте излишне кутать малыша. Если на улице мороз ниже 15°С, ливень и ветер, от прогулки откажитесь.
- Купать ребенка при обструктивном бронхите нужно осторожно. Если есть повышенная температура, подмывайте под краном попу, мойте руки и лицо. Если лихорадки нет, можно купать в теплой воде 5–10 минут, но позаботиться об отсутствии сквозняков после выхода из ванной. Голову мыть нельзя.
- Если лечите обструктивные бронхит на дому, обязательно посещайте доктора в поликлинике.
- Корректируйте терапевтический курс, если симптомы долго не проходят.
- Слушать грудную клетку ребенка и вести историю болезни желательно ежедневно, чтобы вовремя заметить ухудшение состояния, проявление осложнений.
- Оказывайте экстренную помощь, когда малыш задыхается, вызывайте скорую при сильной обструкции незамедлительно.
- Остаточный кашель лечите без медикаментов дренажным массажем и упражнениями из дыхательной гимнастики.
Получив представление о том, что такое обструктивный бронхит у ребенка и что делать, чтобы избежать последствий, вы сможете правильно провести терапию опасной болезни. Но лучше не лечить, а предотвращать предрасположенность к хроническим недугам дыхательной системы еще на этапе планирования и вынашивания младенца.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/obstruktivnij_bronhit_u_rebenka.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Поделиться с друзьями:
Обструкция у детей | Чайка
Бронхиальная обструкция — это затруднение дыхания с удлиненным выдохом и свистящими хрипами. Бронхообструкция — это не самостоятельное заболевание, а симптом, который может возникать при разных состояниях. Наиболее частые причины обструкции — обструктивный бронхит, бронхиальная астма, реже обструкция возникает при гастроэзофагеальном рефлюксе, инородном теле бронхов, муковисцидозе и других заболеваниях.
Исследования показывают, что к возрасту трех лет каждый третий ребенок перенес хотя бы одну бронхообструкцию. Чаще всего, к возрасту 13–14 лет, дети перерастают это состояние.
В основе развития бронхообструктивного синдрома лежит несколько механизмов:
- спазм гладких мышц в стенке бронха;
- отек стенки бронха;
- выделение вязкой слизи в просвет бронха (мокроты).
В результате происходит сужение просвета дыхательных путей, что проявляется затруднением дыхания, одышкой, тяжелым малопродуктивным кашлем, иногда свистящими хрипами. Дыхательные пути у детей устроены таким образом, что при воздействии триггерных факторов обструкция случается чаще, чем у взрослых.
Триггеры для развития бронхообструкции можно разделить на две основные группы:
- Вирусные инфекции. Обострения случаются на фоне ОРВИ, у ребенка могут также присутствовать такие симптомы — насморк, кашель, повышение температуры.
- Мультитриггерные обструкции. Факторами провокации может быть вдыхание табачного дыма, резких запахов, физическая нагрузка. Симптомов ОРВИ при этом может не быть.
Необходимо обратиться к врачу, если при очередной вирусной инфекции у ребенка появились такие симптомы:
- упорный навязчивый кашель;
- затруднение дыхания;
- увеличение частоты дыхания;
- свистящие хрипы.
На приеме доктор сможет оценить степень выраженности бронхиальной обструкции и предложить соответствующую терапию. Как правило, она включает ингаляции специальными лекарственными препаратами — бронхолитиками.
Большинство бронхообструкций можно лечить дома — для этого нужен компрессорный небулайзер. Однако в случае тяжелых форм может потребоваться госпитализация и более серьезная терапия — введение глюкокортикостероидов (гормонов) и подача кислорода.
Распространенные заблуждения о бронхообструкции
1. Это астма?
Вовсе не обязательно. Действительно, рецидивирующие бронхообструкции — сигнал о возможном развитии бронхиальной астмы, и доктор обязательно обратит на это внимание, чтобы не пропустить момент для назначения дополнительных тестов. Однако частота вирус-индуцированных обструкций снижается с возрастом, и у большинства детей проходит по достижении 13–14 лет.
2. Может, не долечили и пора принимать антибиотики?
Нет. Антибиотик действует лишь на бактериальную инфекцию. Если ее нет, то нет смысла в применении антибиотика. Не нужно впустую давать ребенку серьезное лекарство.
3. Может, проблемы с иммунитетом и нужны иммуномодуляторы?
Нет. Доказательной медицине неизвестны никакие полезные эффекты этой группы препаратов. Это потраченное впустую время и деньги, и к тому же — риск развития аллергических реакций.
4. Помогут ли антигистаминные препараты?
Нет. Использование противоаллергических препаратов не помогает справиться с обструктивным бронхитом.
5. Может ли помочь физиотерапия?
Нет данных об эффективности физиопроцедур при лечении обструктивного бронхита.
6. Доктор назначил гормоны. Мне кажется, это опасно для ребенка.
Следует понимать, что те побочные эффекты от приема глюкокортикостероидов, которых обычно опасаются родители (синдром Кушинга или ожирение, привыкание, хрупкость костей, раннее половое созревание), связаны с длительным приемом системных глюкокортикостероидов, которые тем или иным образом (при приеме внутрь, уколах в мышцу или вену) попадают в кровеносную систему организма. Ингаляционные препараты, которые могут назначить при определенном течении и частоте возникновения бронхообструкций, действуют местно. Они попадают в легкие, а процент попадания препаратов в кровеносную систему ничтожно мал и не может вызвать этих побочных эффектов.
7. Что делать, если бронхообструкции продолжают возникать?
При определенной частоте возникновения обструктивных бронхитов доктор может направить пациента к пульмонологу (врачу, занимающемуся заболеваниями дыхательной системы). Пульмонолог может предложить дополнительное исследование – функции внешнего дыхания. На основании его вместе с оценкой частоты и степени выраженности эпизодов бронхообструкции врач может проверить диагноз бронхиальная астма и принять решение о назначении ингаляционных кортикостероидов на длительный срок. Иногда, если пациент в силу возраста или индивидуальных особенностей не может выполнить это исследование правильно, эти препараты назначаются эмпирически — пробно, с оценкой эффективности на срок от одного до трех месяцев.
Своевременное обращение к врачу позволит правильно поставить диагноз и подобрать подходящую терапию.
лечение кашля и симптомы, отзывы
В детской практике часто встречаются болезни, которые провоцируют тяжёлое дыхание. Главным симптомом является кашель, чаще всего он появляется от выраженного сужения в бронхах.

Что такое бронхит?
 К дыхательной системе относятся бронхи, они выглядят в виде трубок, они связывают трахею с тканью лёгких.
К дыхательной системе относятся бронхи, они выглядят в виде трубок, они связывают трахею с тканью лёгких.
При дыхании воздух попадает в органы дыхания с помощью целой сети трубочек.
На конце этих трубочек есть специальный мешочек – это альвеола, она помогает передать кислород в кровь.
Воспаление бронхов, а также выделение большого количества слизи в просвет органа наблюдается при бронхите.
Тяжёлая болезнь может быть самостоятельным проявлением, но зачатую бронхит появляется после ОРЗ или простуды.
Среди провокаторов болезни выделяется два основных компонента – табачный дым вместе с пылью. Для ослабленного организма достаточно пассивного курения, чтобы образовалось воспаление лёгких.
От чего случаются бронхоспазмы?
Заболевание бронхоспазм относится к патологическому состоянию. В это время нарушается проходимость бронхов, перестаёт нормально работать лёгочная вентиляция, не отходит отток бронхиального секрета. Из-за негативных изменений в органах, а также тканях образуется нехватка кислорода, пациент ощущает удушье.
Нередко взрослые и дети страдают тяжёлым видом патологии – аллергическим бронхоспазмом. Он развивается, если организм остро реагирует на внешние и внутренние аллергены.
Среди возбудителей редко выделяются несколько главных веществ:
 попадание пыли;
попадание пыли;- распространение пыльцы;
- раздражителем является шерсть;
- кроме этого вызывает аллергию перхоть;
- пух, и даже волосы;
- а также пищевые аллергены;
- среди химических возбудителей выделяется краска, кроме этого порошок вместе с моющими средствами;
- лекарственные препараты также могут вызвать недуг.
В отличие от детей у женщин и мужчин чаще встречается бронхоспазм.
Патология появляется по основным причинам:
- после возникновения бронхиальной астмы;
- от хронических болезней лёгких;
- часто недуг появляется у курильщиков и алкоголиков;
- у людей, страдающих повышенной аллергической реактивностью;
- болезнь возникает из-за плохой экологической атмосферы;
- нередко недуг появляется от негативных эмоций.
Причины бронхита у детей
Бронхит у ребёнка развивается от основных провоцирующих факторов:
 Одна из причин – переохлаждение. Появление недуга в первые месяцы жизни говорит о несовершенстве терморегуляции. Нельзя одевать ребёнка слишком легко перед выходом на улицу, если перед этим он находился в помещении ниже 18-19 градусов. В этом случае появится переохлаждение. При большом кутании у малыша появится чрезмерное потоотделение. Влажная кожа очень нежная, достаточно постоять вспотевшим на сквозняке, и тут же можно подхватить бронхит.
Одна из причин – переохлаждение. Появление недуга в первые месяцы жизни говорит о несовершенстве терморегуляции. Нельзя одевать ребёнка слишком легко перед выходом на улицу, если перед этим он находился в помещении ниже 18-19 градусов. В этом случае появится переохлаждение. При большом кутании у малыша появится чрезмерное потоотделение. Влажная кожа очень нежная, достаточно постоять вспотевшим на сквозняке, и тут же можно подхватить бронхит.- Другой причиной является прорезывание зубов. На появившиеся симптомы кашля родители не обращают внимания, им кажется это нормальный процесс при прорезывании зубов. По мнению врачей от болезни надо избавиться, просто происходит взаимосвязь между двумя процессами. У ребёнка наблюдается затрата энергии, при этом страдать начинают иммунные механизмы, в бронхах наблюдается скопление слизи. Если наблюдается воспалительный процесс вместе со всеми признаками, это, скорее всего, бронхит.
 Среди причин выделяются острые респираторные болезни. Они составляют 80%, из-за которых развивается заболевание. У детей до года наблюдается поражение органов дыхания вследствие размножения бактериальной флоры. Провокаторами становятся вирусы гриппа, а также парагриппа. Семейство аденовирусов относится к возбудителям недуга. Перечисленные микробы поедают эпителий бронхов. При этом у слизистой оболочки отсутствует защита. В этом случае наблюдается присоединение вторичной бактериальной инфекции. При нормальных условиях она способна поселиться в просвет бронхов, при этом не происходит нарушений. Среди бактерий различают стрептококки, а также стафилакокки, пневмококки и гемофильная палочка.
Среди причин выделяются острые респираторные болезни. Они составляют 80%, из-за которых развивается заболевание. У детей до года наблюдается поражение органов дыхания вследствие размножения бактериальной флоры. Провокаторами становятся вирусы гриппа, а также парагриппа. Семейство аденовирусов относится к возбудителям недуга. Перечисленные микробы поедают эпителий бронхов. При этом у слизистой оболочки отсутствует защита. В этом случае наблюдается присоединение вторичной бактериальной инфекции. При нормальных условиях она способна поселиться в просвет бронхов, при этом не происходит нарушений. Среди бактерий различают стрептококки, а также стафилакокки, пневмококки и гемофильная палочка.
У детей проявляется три основных вида заболевания по международной классификации:
- Наличие острого бронхита, который вызывает сильное воспаление оболочек органа.
- Появление острого обструктивного заболевания – из-за него происходит изменение слизистой.
- Сильный бронхиолит – мелкие бронхи подвержены влиянию воспалительного процесса.
У этих заболеваний разный фактор развития, болезнь претерпевает различные степени тяжести, у них разное лечение. У детей наблюдается проявление вирусного заболевания. Болезнь ребёнок приобретает воздушно-капельным путём во время кашля или чихания.
Не избежать фактора, при котором дети пользуются деталями от игрушек и подносят их ко рту. На элементах есть инородные тела, они после прикосновения к слизистой является первым возбудителем бронхита.
Заболевание появляется от раздражения бронхов, к примеру, это может быть вдыхание химических веществ. После этого появляется аллергическая реакция, губительно действующая на слизистую оболочку органов дыхания.
Часто наблюдается у детей после тяжёлой простуды, а также гриппа или инфекций – острый бронхит. Недуг не отличается от простудного заболевания, но протекает долго и сложно.
Симптомы обструктивного бронхита у детей
У ребёнка симптомы болезни носят специфический характер, поэтому бронхит легко определить и вылечить. Признаки появляются внезапно, у них молниеносное прогрессирование. С каждой минутой заметно, как плохо становится пациенту.
Среди угрожающих признаков выделяется целая группа симптомов:
 После активной прогулки днём у ребёнка в ночное время резко проявляется заболевание;
После активной прогулки днём у ребёнка в ночное время резко проявляется заболевание;- Малыш становится беспокойным. Если маленьким деткам не исполнилось одного года, они не перестают плакать, у детей старшего возраста бессонница, они ворочаются;
- Дыхание становится клокочущим. От большинства родителей можно услышать, что у чада на груди, словно гармошка появилась;
- Хрипы становятся свистящими, их можно услышать на расстоянии. После проведения аускультации чётко слышно наличие влажных мелкопузырчатых хрипов, которые занимают всю поверхность лёгких и с двух сторон.
- В акте дыхания наблюдается появление одышки, при которой участвует вспомогательная мускулатура. В этом случае происходит втягивание межрёберных промежутков, а также при дыхании наблюдается движение живота. Заметно, как грудная клетка не теряет состояние постоянного вдоха, ребёнок не может нормально выдохнуть, ему приходится все время дополнительно напрягаться.
- Наблюдается проявление кашля вместе с началом обструкции. Когда она сильно выражена, кашель немного становится меньше, но после устранения обструкции, он вновь усиливается. В таком случае наблюдается выделение мокроты.
- Кроме того, что происходит сильная дыхательная недостаточность, а также проявление тахикардии, кожные покровы приобретают синий цвет.
Диагностика
После появления первых признаков такой болезни, как обструктивный бронхит, ребёнка должен осмотреть педиатр. Ему надо провести клинический осмотр, а затем дополнительно обследовать организм маленького пациента. Благодаря подобным тестам можно выявить степень тяжести, а также основную причину болезни.
Диагностику проводят следующим методом:
 Врач слушает дыхание ребенка;
Врач слушает дыхание ребенка;- Необходимо взять анализ крови. По количеству лейкоцитов, а также ускорению СОЭ, можно определить наличие воспалительного процесса. Если в лейкоцитарной формуле по наличию изменений и существенных сдвигов определяется вирусная либо бактериальная болезнь.
- Изучить биохимию крови. Благодаря этому определяется наличие осложнений, они проявляются при различных нарушениях крови. Их используют, чтобы благополучно провести дифференциальную диагностику.
- Провести рентгенографию органов, находящихся в грудной клетке. Методом пользуются у детей, которым исполнился один год. Благодаря этому исследованию можно выявить, в какой степени происходит сужение бронхов, а также наличие остальных дополнительных болезней.
- Использовать спирометрию. С помощью неё можно выявить функциональные нарушения. Врачи, по показаниям форсированного вдоха, а также выдоха, могут определить, в какой степени находится бронхиальная обструкция.
- Выявление аллергенов с помощью специальных лабораторных тестов. Они помогут выявить причину, которая вызвала обструкцию у ребёнка в сопровождении с аллергической формой заболевания.
Чем опасен обструктивный бронхит для детей?
Такое заболевание, как бронхит, можно вылечить и в домашних условиях, но если он будет протекать с обструктивным синдромом надо обратить внимание на ребёнка, а затем наблюдать за ним даже в ночное время суток.
Обратиться за помощью к врачу надо, если обнаружено несколько симптомов:
- При наличии признаков обструктивного бронхита у ребёнка, которому не исполнилось 12 месяцев;
- Наблюдается усиление кашля, а также наличие признаков одышки, а также акроцианоза. Нормальным явлением считается ровное дыхание без сбоев, при обнаружении прерывания или неравномерности входов или выдохов, значит, появилась патология. Акроцианоз сопровождается посинением ногтей, а также носогубной складки.
- Основная болезнь может сопровождаться общей интоксикацией организма, появляется тошнота, а также рвота, температура тела повышается, человек чувствует слабость, стул становится нарушенным.
При проведении лечения бронхита в домашних условиях, обязательно надо посоветоваться с врачом. Только специалисту удаётся провести тщательное наблюдение, установить лекарственные средства, которые не обладают опасностью. При возможности специалист расскажет, как правильно использовать народные средства.
Бронхит с обструкцией может послужить осложнением в виде бронхиальной астмы, а также пневмонии. Эти патологии относятся к серьёзным болезням, они могут привести к смерти маленького пациента.
Последствия и осложнения
От появления частых обструктивных бронхитов могут появиться стойкие нарушения в области дыхания у ребёнка. Если иммунитет снижен, в течение короткого промежутка времени возникают новые обострения.
При несвоевременной диагностике и некачественном лечении в дальнейшем наблюдается развитие осложнений:
 После стойкой бронхиальной обструкции при отсутствии лечения появляется бронхиальная астма, часто наблюдается аллергическая реакция, воздействующая на сужение просвета.
После стойкой бронхиальной обструкции при отсутствии лечения появляется бронхиальная астма, часто наблюдается аллергическая реакция, воздействующая на сужение просвета.- Вследствие длительного, а также надсадного кашля появляются бронхоэктазы. Патология становится провокатором увеличения дистальных участков бронхов, в итоге появляются дополнительные полости. Бронхоэктазы вызывают одышку, протекающей с нарастанием дыхательной недостаточности. Чтобы устранить эту патологию необходимо хирургическое вмешательство.
Надо знать! Когда обструктивный бронхит переходит в стадию обострения, появившийся бактериальной инфекцией, часто воспалительный процесс распространяется на лёгкие. Подобные случаи приводят к пневмониям либо абсцессам, которые нарушают хорошее самочувствие малыша. Устранить гнойные образования может интенсивное лечение антибиотиками.
Когда необходимо срочно обращаться к врачу?
После появления первых симптомов обструктивного бронхита надо срочно обратиться к специалисту.
Все неблагоприятные проявления болезни можно вылечить после раннего назначения медикаментозных с помощью медикаментозных средств. Они помогут предотвратить развитие хронизации.
Лечащий врач назначает препараты, устраняющие болезнь и способствующие быстрому отхождению мокроты.
Лечение обструктивного бронхита у детей
Различными методами терапии устраняют неблагоприятные симптомы. После того, как врач осмотрит маленького пациента, он назначит соответствующее лечение, даже разработает специальную схему, которая не отступает от клинических рекомендаций.
Врачи имеют свой алгоритм действий, он разработан по медицинскому направлению и способен устранить определённый вид болезни.
Обструктивный бронхит устраняют следующими препаратами:
- Средствами, которые содержат муколитическое действие. Благодаря действию этих средств густая мокрота разжижается, а затем легко отходит бронхолёгочному дереву. В детской практике используют препараты, созданы на основе аброксола. Принимать надо в соответствии с возрастом, на протяжении 7-10 дней 2-3 раза в день.
Среди них выделяются средства:- Амбромене;
- Лазолван;
- Флавамед.

Лазолван

Амбробене

Флавамед
- Применение жаропонижающих препаратов. Их надо употреблять, если температура превышает 38 градусов. Малышам дают лекарства, у которых в основе парацетамол. Не используют в течение долго периода. Иногда на эти средства появляется аллергия. Использование бронходилатирующих препаратов. Они помогают устранить закупорки, образовавшиеся в бронхах, а потом улучшить дыхание. Более эффективными считаются аэрозоли и ингаляции. Спустя 10-15 минут можно наблюдать действие препаратов.
- Обструктивный бронхит лечат антибиотиками, имеющими широкий спектр действий. У них выражено блокирующее влияние, с помощью которого препараты способны уничтожить разные группы микроорганизмов, возбуждающие бронхит.
Для лечения детей назначают следующие средства:- Аугментин;
- Амоксиклав;
- Цефтриаксон.

Амоксиклав

Цефтриаксон

Аугментин
- Применение комбинированных средств, которые в своём составе имеют бронхолитики, а также антихолинэргические лекарства. В зависимости от возраста ребёнка надо определить правильную кратность, а также дозировку ингаляций. Часто препаратом пользуются не более 3-4 раз в сутки.
- Назначение антигистаминных средств. Они способны устранить неблагоприятные симптомы, которые возникли на фоне аллергических формах болезни. Препарат используют не более 1-2 раза в сутки, рекомендуется применять в первой половине дня. Лечение проводят в течение 7-10 дней. При выявлении тяжёлого течения болезни надо увеличить лечение на 2-3 недели.
Детям назначают лекарства:- Лоратадин;
- Кларитин;
- Супрастин.

Кларитин

Лоратадин

Супрастин
- Использование витаминных комплексов, имеющих в составе селен. Вещества помогают устранить интоксикацию. Витаминный комплекс обогащён биологически активными элементами, которые способны устранить инфекцию в организме малыша, а также улучшить работу иммунитета.
Физиотерапия
Среди физиопроцедур выделяется эффективностью электрофорез и лазер, но они помогают на начальной стадии болезни.
В домашних условиях используют компрессы на основе картофеля, либо гречки или соли.
Детям, которым не исполнилось 3 лет, не применяют согревающие средства, такие как горчичники или разогревающие мази. Они могут вызвать спазмы в органах дыхания.
Массаж
Для облегчения выведения мокроты часто пользуются массажем и лечебной гимнастикой. Специалист назначает определённый вид массажа и упражнений.
Дыхательная гимнастика
После того, как острый процесс уменьшился, можно использовать дыхательную гимнастику. С самого начала болезни должно пройти 5-6 дней, потом надо заниматься упражнениями.
Нормализовать работу органов дыхательной системы можно с помощью правильной последовательности дыхания. Гимнастика способна устранить неблагоприятные симптомы.
Отток мокроты улучшится после того, как будет резкий и кроткий вдох во время упражнений. Выдохнуть надо медленно, а потом плавно. Во время этой процедуры надо посчитать до 5. В комплексе упражнений есть 3-4 повтора. Занятие проводить каждый день.
Режим дня
При обнаружении высокой температуры ребёнку нужен постельный режим, если ее нет, малыш может вести обычный образ жизни. В это время не надо участвовать в активных играх, они провоцируют отдышку, в итоге общее состояние ухудшится.
По мнению знаменитого ведущего и педиатра, доктора Е.О. Комровского, во время лечения надо устраивать прогулки на свежем воздухе, но надо соблюдать основные правила:
- Не гулять, когда на улице сильный мороз или погода ветряная.
- Надо избегать кутания, ребёнка надо одеть в соответствии с погодными условиями.
- Не гулять на трассах или проезжих дорогах, на больного ребёнка может осесть пыль и вызвать аллергию.
- Не водить на детскую спортивную площадку, во время бега или прыжка, может появиться одышка.
Диета
 Для малышей старшего возраста устанавливают дробное питание, в день надо питаться не менее 5-6 раз.
Для малышей старшего возраста устанавливают дробное питание, в день надо питаться не менее 5-6 раз.- Рацион маленького пациента должен состоять из разных белковых продуктов. Среди ингредиентов используют телятину, а также крольчатину или курицу, можно рыбу.
- В меню больного ребёнка должны присутствовать постные сорта. Если употреблять жирные продукты, они плохо будут усваиваться слабым организмом.
- В качестве дополнительных продуктов надо использовать крупы и овощи. Белковые блюда легко заменить кисломолочными продуктами. Их употребляют на полдник или на второй ужин.
Важно знать! Ребёнок, больной обструктивным бронхитом должен питаться полезными веществами, а также витаминами. В острый период болезни грудничков не надо отстранять от естественного кормления. Защитные антитела малышу поступят вместе с молоком матери. Вещества способны быстро избавиться от инфекции, которая вызывала бронхит.
Гигиена жилища
Для обработки помещений надо использовать специальные увлажняющие препараты. Нормальное дыхание нарушает излишне сухой воздух. В любой комнате с помощью увлажнителей можно создать благоприятный микроклимат.
Лечение народными средствами
Разрешёнными методами и способами являются следующие:
 Использование прополиса. Перед процедурой надо вещество положить в морозилку, а потом измельчить с помощью тёрки. 100 мл сливочного масла растопить и смешать с прополисом, ингредиенты перемешать, чтобы они растворились. Пациент должен принимать смесь перед приёмом еды. Дозировка составляет 10 г, готовую смесь запить тёплым молоком.
Использование прополиса. Перед процедурой надо вещество положить в морозилку, а потом измельчить с помощью тёрки. 100 мл сливочного масла растопить и смешать с прополисом, ингредиенты перемешать, чтобы они растворились. Пациент должен принимать смесь перед приёмом еды. Дозировка составляет 10 г, готовую смесь запить тёплым молоком.- Применение компресса с использованием мёда. Взять одинаковое количество муки, а также горчицы и мёда, и из этих ингредиентов приготовить лепёшку. На верхнюю часть груди надо положить компресс и обмотать тёплой тканью.
- Использование лекарственных трав в виде ингаляций. Болезнь можно устранить специальными сборами трав. В качестве эффективных трав используют чабрец вместе с душицей, а также аптечную ромашку и шалфей. Готовый отвар можно заправить мёдом или прополисом.
Профилактика
Появление болезни такой, как обструктивный бронхит, можно избежать с помощью мер профилактики:
- Малыш не должен общаться с больными пациентами.
- После прогулки ребёнок должен мыть руки, перед приёмом пищи мыть руки антибактериальным мылом.
- В доме, где находится ребёнок, запрещено курить, чтобы избежать появления аллергических реакций.
- Нельзя с ребёнком ходить в общественные места, где собираются курильщики.
- Использовать прививки, они способны оградить маленького пациента от серьёзного заболевания.
Отзывы
Отзывы о лечении:
Заключение
Обструкция лёгких, особенно у детей, является серьёзным заболеванием, приводящим к детальному исходу.
Внешнее проявление болезни важно изучить, затем срочно обратиться за помощью к врачу и вовремя оказать помощь ребёнку. В этом случае лечение протекает быстро, а также в лёгкой форме, не образуя осложнений.
Родители должны проводить профилактические меры, чтобы не допустить появление бронхита у малыша.
![]()
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
![]()
Бронхиальная обструкция у детей: причины, симптомы, лечение, признаки
Воспалительное заболевание слизистой оболочки бронхов, характеризующееся отеком, гиперсекрецией и периодическим бронхоспазмом. Склонность к рецидивам. Возможен переход в бронхиальную астму.
До достижения ребенком возраста 3 лет это состояние, возникающее на фоне ОРВИ, именуется обструктивным бронхитом. У большинства детей к 3 годам такие эпизоды проходят. Если свистящее дыхание отмечается у ребенка с выраженной аллергией в возрасте старше 3 лет, то это называют бронхиальной астмой. Такой ребенок должен пройти аллергологическое обследование. О диагнозе бронхиальная астма также свидетельствует степень аллергической сенсебилизации (заметное повышение иммуноглобулина Е), частота и тяжесть приступов, а также их возникновение вне ОРВИ. Однако даже в этом случае родители должны знать, что с возрастом эти приступы могут исчезать (происходят гормональные перестройки в организме).
Если при бронхиальной астме (при наличии аллергии к какому-то веществу) приступ может быть относительно быстро купирован (прекращен), то при обструктивном бронхите полная ликвидация свистящего дыхания и сухих хрипов в бронхах наступает, как правило, не сразу (через несколько дней).
Сядьте рядом с ребенком и посчитайте частоту его дыханий за 1 минуту для оценки эффективности лечебных мероприятий (до и после лечения) и уже после этого начинайте снимать приступ.
Симптомы и признаки бронхиальной обструкции у детей
- сухой кашель;
- крупнопузырчатые хрипы, крепитация;
- экспираторная одышка, тахипноэ;
- часто — рвота и боли в животе;
- неудовлетворительное самочувствие;
- субфебрильная температура, лихорадка;
- цианоз.
Лечение, первая помощь при бронхиальной обструкции у детей
- Инфузионное лечение.
- Возможно муколитики (только ограниченная эффективность).
- Иногда — глюкокортикоидные препараты внутрь или внутривенно.
- В некоторых случаях — теофиллин. При гипоксемии — оксигенотерапия.
Первый эпизод бронхиальной обструкции, как правило, страшно пугает родителей и является причиной госпитализации ребенка, что, в общем, оправданно, принимая во внимание душевное состояние родителей, отсутствие у них опыта и знаний, а также отсутствие ингалятора (небулайзера) и бронхорасширяющих препаратов в домашней аптечке.
При следующем эпизоде лучше обойтись без госпитализации ребенка, а родители должны научиться грамотно действовать в подобной ситуации. Если у вашего ребенка возник эпизод бронхиальной обструкции, то вы должны учесть, что он с высокой степенью вероятности может повториться в будущем. Во избежание повторных госпитализаций вам необходимо не только научиться бороться с этим состоянием, но и иметь специально укомплектованную домашнюю аптечку.
Во время приступа первым делом необходимо дать доступ свежему воздуху в помещение, где находится ребенок.
Вначале сделайте ингаляцию с бронхорасширяющим препаратом в возрастной дозе через небулайзер. У детей до 3 лет с этой целью применяют беродуал в каплях с физиологическим раствором, у более старших — вентолин (не разводят).
Через 10-15 минут, когда частота дыханий уменьшится и ребенок откашляется, очень хорошо сделать ингаляцию с местным (топическим) глюкокортикоидом — пульмикортом (будесонид). Назначение этого препарата, его дозу и кратность приема также согласуйте с лечащим врачом. Гормоны-кортикостероиды наиболее эффективно снимают бронхоспазм, но вопрос о необходимости их назначения решается педиатром. Бояться их не надо. На догоспитальном этапе они назначаются, к сожалению, очень редко, хотя их раннее назначение часто позволяет избежать излишних госпитализаций.
Необходимо помнить (об этом было сказано ранее), что в основе отхаркивающих мероприятий — интенсивное питье. Из отхаркивающих препаратов при бронхиальной обструкции обычно назначают амброксол (лазольван), внутрь или в ингаляциях.
Периодически контролируйте число дыханий, если ребенку стало легче и одышка снизилась или ликвидировалась, продолжайте выполнять назначения врача, если ребенку не становится легче — необходима госпитализация.
Бронхорасширяющие средства выпускаются в аэрозольных упаковках (астмопент, сальбутамол, беротек, вентолин, беродуал). Но считается, что ингаляции через небулайзер — эффективнее. Их применение у взрослых или детей старшего возраста не вызывает проблем. Нужно выдохнуть воздух, на фоне глубокого вдоха пару раз «пшикнуть» аэрозолем (нажать на клапан аэрозольного баллона в перевернутом виде, т. е. распылителем вниз) и ненадолго задержать дыхание. Эффект наступает очень быстро и проявляется облегчением дыхания, более влажным кашлем и уменьшением одышки (периодически нужно считать число дыханий в минуту). Действие аэрозолей не очень продолжительно, при необходимости процедуру следует повторить. Некоторые из этих препаратов (сальбутамол) выпускаются и в таблетках, но, как показывает практика, применение аэрозолей эффективнее и имеет меньше побочных эффектов.
Детям до года отхаркивающие средства обычно не назначают. Детям-аллергикам не рекомендуются растительные препараты.
А вот маленьких детей довольно трудно заставить вдохнуть препарат. Дело в том, что малыши при нажатии на клапан аэрозольного баллончика инстинктивно задерживают дыхание и проглатывают лекарство. Доза препарата, используемого в аэрозолях, недостаточна для приема внутрь, и ожидаемый эффект не наступает. Как же ребенка обмануть? Для этого в аптеках продается специальный тубус «спейсор», в котором накапливаются аэрозоли. Он надевается на баллончик, и через него дышит ребенок.
А что делать, если спейсора нет? Тогда делаем так. Один из взрослых садится на стул с ребенком на коленях, обнимает его за плечи одной рукой так, чтобы малыш не мог двигать руками, а другую руку кладет ему на лоб, чтобы ограничить движения головы. Второй взрослый плотно приставляет к носу и рту ребенка свернутый трубочкой журнал или газету, а с другой стороны импровизированного тубуса — аэрозольный баллончик и несколько раз подряд «пшикает» им. Далее баллончик быстро убирают и прикрывают отверстие ладонью.
Ребенок после рефлекторной задержки дыхания на время «пшиканья» начинает активно вдыхать лекарственную смесь. Передозировки не произойдет, потому что часть лекарства оседает на стенках тубуса и выходит при кашле и дыхании наружу. Вместо газеты лучше использовать пластмассовую бутылку с обрезанным донышком (срез выкроить по форме лица и обклеить лейкопластырем, чтобы не повредить кожу). В горлышко бутылки вставляется аэрозольный баллончик. Такой тубус («спейсор») нужно хранить в аптечке с вложенным в него баллончиком с препаратом.
Существуют и другие препараты, обладающие бронхо-расширяющим эффектом, применение которых в настоящее время ограничено. Это эфедрин, к которому быстро развивается привыкание, солутан — комплексный отхаркивающий и слегка расширяющий бронхи препарат, на основе эфедрина и лекарственных трав — тоже может вызывать кожные аллергические сыпи.
Действующим началом эуфилина является теофиллин (аминофиллин), который добывается из чая. Считается, что в стакане крепкого свежезаваренного чая содержится столько же теофиллина, сколько его имеется в таблетке эуфиллина (таблетки по 0,15 г, что равно 150 мг). В последнее время эуфиллин перестал широко применяться из-за недостаточной эффективности, однако при отсутствии других бронхорасширяющих средств его можно дать внутрь однократно до приезда врача в разовой дозе из расчета 4-6 Мг на килограмм веса. Для примера, годовалому ребенку с весом 10 кг следует дать 1/4 таблетки по 0,15 мг однократно.
Какие препараты не нужно давать при бронхиальной обструкции
Следует помнить, что лекарство с названием «бронхолитин» не расширяет бронхи! Оно тормозит кашель, а необходимо, чтобы ребенок откашлял вязкую густую мокроту.
При первом подозрении на бронхиальную обструкцию немедленно вызовите врача!
Антигистаминные препараты (димедрол, супрастин, тавегил, фенкарол, диазолин, кларитин и др.) также не назначают при бронхиальной обструкции. Хотя в основе бронхоспазма лежит аллергия, антигистаминные препараты не влияют на этот механизм. Эти лекарства сушат слизистые (например, при аллергическом насморке), а ребенку нужны отхаркивающие препараты. И поэтому в аннотации супрастина, вложенной в коробочку с таблетками, указано: «При обструктивных состояниях не назначать!»
Полученная родителями информация нисколько не исключает необходимости осмотра ребенка педиатром. Просто помните, что грамотная доврачебная помощь быстро облегчит страдания ребенка и уменьшит вероятность госпитализации.
Если ваш ребенок имеет склонность к бронхиальной обструкции и ему выставлен диагноз астматический бронхит или бронхиальная астма, всегда есть надежда, что в подростковом возрасте эти явления могут исчезнуть. Однако вероятность этого выше при правильном образе жизни, соблюдении элиминационных режимов, регулярном наблюдении у врача-аллерголога, а также санации носоглотки при малейшем подозрении на неблагополучие со стороны ЛОР-органов (у таких детей часто отмечается стойкое затруднение носового дыхания из-за наличия аллергического ринита).
Уход
- Приподнятое положение верхней части тела. Увлажнение вдыхаемого воздуха. Наблюдение задыханием, пульсом.
- Подача кислорода в соответствии с врачебным назначением, наблюдение при помощи пульсоксиметра.
- Физиотерапия.
Обструктивный бронхит у детей: симптомы, лечение и причины
Одним из распространенных заболеваний дыхательных путей у детей является бронхит, характеризующийся многократными рецидивами. Причем 20 % от всех заболеваний бронхитом имеют синдром обструкции, вызывающий бронхиальный отек и дыхательную недостаточность.
Для того чтобы избежать серьезных осложнений, нужно, обнаружив первые симптомы болезни, обратиться к специалисту и начать своевременное лечение.
В данной статье мы расскажем о том, почему проявляется обструктивный бронхит у детей, каковы его симптомы, сколько длится это заболевание, как лечить болезнь не только средствами традиционной медицины, но и народными методами.
- Симптомы заболевания
- Последствия обструктивного бронхита
- Виды заболевания
- Лечение заболевания
- Режим ребенка
- Медикаментозное лечение
- Дополнительное лечение
- Лечение заболевания народными средствами
- Профилактика болезни
Специфика заболевания
Обструктивный бронхит у детей чаще всего возникает в возрасте до 5 лет, что связано с их анатомическими особенностями :
- в этом возрасте ребенок редко может правильно откашливаться,
- иммунная система еще до конца не развита.
Обструктивный бронхит
Ниже перечислены распространенные причины данного заболевания:
- Проживание в сыром помещении, регулярные переохлаждения, пребывания на сквозняках.
- Частые заболевания ОРВИ, гриппом, ОРЗ, острый бронхит.
- Пассивное курение.
- Аллергический синдром.
- Ослабленный иммунитет.
- Отягощенная наследственность.
Симптомы заболевания
Нередко симптомы обструктивного бронхита у детей проявляются уже на 2 день после того, как развился острый вид болезни. Наличие заболевания помогут определить следующие признаки:
- изнуряющий приступообразный кашель, во время которого совсем не выделяется мокрота. Чаще всего кашель проявляется по утрам,
 при дыхании слышны свистообразные хрипы, усиливающиеся во время быстрого выдоха,
при дыхании слышны свистообразные хрипы, усиливающиеся во время быстрого выдоха,- отсутствие аппетита,
- головные боли, мешающие спокойному сну,
- одышка, которая вызывает затрудненный вдох,
- высокая температура,
- приступы удушья, сопровождающиеся кашлем и затрудненным вдохом,
- насморк,
- боль в горле.
Последствия обструктивного бронхита
Если своевременно не обратить внимание на первые симптомы и не начать скорое лечение, то возникает риск развития осложнений, влияющих на качество жизни, порой приводящих к развитию инвалидности:
 Хроническое течение заболевания. Данная форма у детей встречается довольно редко и влечет за собой следующие симптомы:
Хроническое течение заболевания. Данная форма у детей встречается довольно редко и влечет за собой следующие симптомы:- влажный кашель с обильными выделениями густой мокроты, при запущенном варианте с кровяными включениями,
- сильные головные боли,
- сильно повышенная температура.
Рецидивирующий бронхит встречается чаще и схож с хроническим, однако имеет менее выраженные признаки.
- Пневмония. Чаще всего развивается у детей до 3 лет, поскольку у них не развита откашливающая функция. У малышей происходит застой мокроты, который затрагивает ткани легких, возникают симптомы дыхательной недостаточности. Если своевременно не лечить болезнь, то она может быть опасна для жизни ребенка.
 Аритмия. При данном осложнении сердце не справляется со своей функцией, наблюдается недостаток кислорода, приводящий к ослаблению сердечной мышцы, застою крови, нарушению кислотно-щелочного баланса, дефициту питательных веществ.
Аритмия. При данном осложнении сердце не справляется со своей функцией, наблюдается недостаток кислорода, приводящий к ослаблению сердечной мышцы, застою крови, нарушению кислотно-щелочного баланса, дефициту питательных веществ.- Астма. Аллергический вид обструктивного бронхита нередко приводит к данному осложнению. У малыша возникает одышка, удушье, кашель.
- Обструкция бронхов, затрудняющая выход воздуха из организма, приводит к отеку слизистой.
- Эмфизиема легкого. В результате нарушения вентилирования бронхов происходит нарушение газообмена в легких, которые утрачивают свою эластичность. Ребенок при выдохе не может полностью вытолкнуть воздух наружу, какая-то часть остается в легком. Во время следующего вдоха легкое растягивается, происходит нарастание ткани, увеличивается давление на бронхи. Наблюдается одышка даже при спокойном состоянии.
 Синусит. В связи с анатомическими особенностями детей, воспалительные заболевания, помимо бронхов, затрагивают уши, нос. Чаще всего развивается синусит, проявляющийся в заложенности носа и выделении из него слизи густой консистенции.
Синусит. В связи с анатомическими особенностями детей, воспалительные заболевания, помимо бронхов, затрагивают уши, нос. Чаще всего развивается синусит, проявляющийся в заложенности носа и выделении из него слизи густой консистенции.- Отит в качестве последствий обструктивного бронхита развивается не так часто.
Виды заболевания
Обструктивный бронхит у детей имеет следующие виды, отличающиеся друг от друга причиной, вызвавшей заболевание, и некоторыми признаками:
- Аллергический, который развивается из-за воздействия аллергенов, пыльцы растений, шерсти животных, лекарственных препаратов, пищевых добавок. Аллергический вид может проявиться после ОРЗ, ОРВИ, чаще всего возникает осенью и весной. Отличается частотой своих проявлений, нередко возникает до 2 раз в месяц. Аллергический бронхит часто приводит к астме,
 Острый развивается благодаря вирусному воздействию. Острый вид заболевания приводит к нарушению вентиляции легких, к затрудненному прохождению воздуха по дыхательным путям. Некоторых родителей интересует, сколько времени длится острый вид болезни. Если лечение начато своевременно, то вылечить заболевание можно уже спустя 2-3 недели, причем изменения, произошедшие в дыхательной системе, носят обратимый характер,
Острый развивается благодаря вирусному воздействию. Острый вид заболевания приводит к нарушению вентиляции легких, к затрудненному прохождению воздуха по дыхательным путям. Некоторых родителей интересует, сколько времени длится острый вид болезни. Если лечение начато своевременно, то вылечить заболевание можно уже спустя 2-3 недели, причем изменения, произошедшие в дыхательной системе, носят обратимый характер,- Рецидивирующий проявляется у детей, часто болеющих ОРЗ и ОРВИ. Родителям нужно насторожиться, если ребенок хоть раз перенес острый обструктивный бронхит, поскольку он характеризуется рецидивами. Рецидивирующий бронхит отличается тяжестью заболевания и нередко требует госпитализации в стационар. Рецидивирующий вид может приводить к развитию бронхиальной астмы.
Диагностика, терапия и меры профилактики заболевания
Обструктивный бронхит диагностируется на основании осмотра ребенка. Врач обращает внимание на такие симптомы, как кашель, повышенная температура тела, наличие хрипов. У больного ребенка прослушиваются сухие и влажные хрипы, регистрируется более длительный и глубокий выдох.
 После выяснения картины заболевания, специалист обычно назначает следующие дополнительные исследования:
После выяснения картины заболевания, специалист обычно назначает следующие дополнительные исследования:
- анализ крови,
- анализ мокроты,
- спирометрию,
- рентгенографию,
- аллергические пробы.
Лечение заболевания
Лечение обструктивного бронхита у детей в домашних условиях разрешено только для старшего дошкольного возраста, малыши до 3 лет с данным диагнозом должны наблюдаться в стационаре. Лечение предполагает комплекс специальных мероприятий и средств.
Режим ребенка
Важную роль, облегчающую состояние ребенка, играет режим, который включает в себя:
- соблюдение постельного режима. Рекомендуется только при остром состоянии, после того, как малышу становится легче, его не нужно удерживать в постели. Рекомендуется с ним выходить на улицу, желательно гулять подальше от оживленных трасс. Единственное, на что нужно обращать внимание родителям, – чтобы ребенок не играл в активные игры,
 диетическое питание, исключающее острую, жирную и соленую пищу. Малышу будут полезны обогащенные витаминами легкие блюда,
диетическое питание, исключающее острую, жирную и соленую пищу. Малышу будут полезны обогащенные витаминами легкие блюда,- повышенное употребление жидкости помогает разжижать мокроту, выводить токсины, снижать температуру. Следует избегать сладких и кислых напитков. Лучше ребенку давать некислые морсы, компоты, щелочную минеральную воду,
- ежедневная уборка, регулярное проветривание, увлажнение воздуха значительно облегчат дыхание малыша,
- в период заболевания необходимо ограничить контакт детей с домашними животными, коврами, синтетическими изделиями.
Медикаментозное лечение
Лечить заболевание медицинскими препаратами можно только под наблюдением врача, самолечение опасно для жизни и здоровья ребенка. Чаще всего специалисты назначают:
- Противовирусные средства: Генферон, Виферон.
 Антибиотики: Цефазолин, Макропен, Сумамед.
Антибиотики: Цефазолин, Макропен, Сумамед.- Муколитики: Амброксол, Лазолван, Мукалтин, Амбробене.
- Ингаляции: Сальбутамол, Беродуал.
- Препараты на основе теофиллина: Эуфиллин, Теофиллин.
- Антигистаминные средства: Зиртек, Супрастин, Тавегил.
- Гормональные препараты: Пульмикорт.
Необходимо помнить, что ребенка младше 3 лет лечить муколитиками нельзя, поскольку у него не сформирована откашливающая функция.
Дополнительное лечение
Лечение данного серьезного заболевания включает следующие мероприятия, которые облегчают симптомы заболевания у ребенка и усиливают действие лекарств:
 ингаляции: рекомендуется делать при помощи небулайзера, используя Физраствор, Лазолван, Амброксол, Беродуал,
ингаляции: рекомендуется делать при помощи небулайзера, используя Физраствор, Лазолван, Амброксол, Беродуал,- дренажный массаж помогает лучшему отхождению мокроты,
- физиолечение способствует разжижению мокроты, снятию воспаления,
- дыхательная гимнастика также позволяет избавиться от мокроты.
Совет: для избавления от мокроты можно задувать свечку или надувать воздушный шарик.
Лечение заболевания народными средствами
Лечить болезнь можно также народными средствами. Важно помнить, что лечить ребенка с их помощью нужно только после консультации с врачом.
 Классические способы терапии народными средствами:
Классические способы терапии народными средствами:
- аппликации, приготовленные при помощи горчицы, меда, алоэ,
- можно приготовить из отварного лука кашицу, добавив 4 ст. л. меда и 2 ст. л. сахара. Принимать по 1 ч. л. Трижды в день,
- из горячего картофельного пюре приготовить лепешку, немного остудить и положить на спинку ребенку, укутав сверху теплой простыней.
Профилактика болезни
Избежать повторного проявления обструктивного бронхита поможет несложная профилактика:
 Регулярная влажная уборка комнаты, где спит ребенок.
Регулярная влажная уборка комнаты, где спит ребенок.- Ограничение контакта с аллергеном.
- Защита от резких запахов.
- Ежедневные прогулки в отдаленных от дорог местах.
- Полноценное питание.
- Соблюдение режима дня.
- Закаливание.
Обструктивный бронхит у ребенка является серьезным заболеванием, однако, вполне излечимым. Обнаружив его первые признаки, нужно срочно обратиться к специалисту для назначения грамотного лечения, что позволит избежать осложнений.
 Загрузка…
Загрузка…
симптомы и первые признаки, лечение традиционными и народными средствами
Обструктивный бронхит у детей представляет серьезную опасность для здоровья. Дыхательные нарушения, которые развиваются при этом заболевании, нарушают доставку кислорода к органам и тканям. Возникший в раннем возрасте бронхит быстро развивается и за короткий срок может привести к угрожающему жизни состоянию.
Содержание
Открытьполное содержание
[ Скрыть]
Особенности заболевания
Обструктивным бронхитом называется воспаление слизистых оболочек бронхов, которое сопровождается резким сужением их стенок. Это нарушает процесс прохождения воздуха по дыхательным путям, что приводит к затруднению вдоха и выдоха. Специалисты утверждают, что с обструкцией протекают четверть бронхитов у маленьких детей.
Острая форма обычно беспокоит детей до трех лет. Она развивается в результате заражения респираторно-вирусным заболеванием. В редких случаях возникают бронхиты другого происхождения. У детей в три года и старше обструкцию бронхов вызывают микоплазмы, хламидии, простейшие внутриклеточные, которые распространяются на бронхи и другие ткани.
Патологический процесс развивается под воздействием нескольких механизмов:
- скопление в бронхиальном просвете густой слизи;
- утолщение стенок бронхов, их резкое сужение;
- отек слизистой оболочки;
- спазматическое сокращение мышц и сдавливание отекшими тканями дыхательных путей.
У младенцев спазмы происходят редко, у них в большей степени развивается отечность тканей. Хотя, если бронхит имеет аллергическую природу, то может присутствовать и спазм.
Причины возникновения
Развитию воспалительного процесса способствуют особенности детского организма, несформированный иммунитет. К провоцирующим факторам, способным вызвать патологию можно отнести:
- Переохлаждение организма. У младенцев несовершенна терморегуляция организма. Если одевать ребенка легко и держать в помещении с температурой ниже 18 градусов, то может возникнуть переохлаждение. Если надеть теплую одежду и малыш вспотеет, то даже небольшой сквозняк приведет к развитию бронхита у грудничка.
- Прорезывание зубов. Многие родители кашель при прорезывании зубов воспринимают, как вполне естественный процесс. Но отсутствие лечения может привести к развитию бронхита, ведь во время прорезывания зубов организм тратит на это много сил, иммунитет снижается.
- Респираторные заболевания. Главные причины развития бронхита – вирусные инфекции. Это вирусы гриппа, парагриппа, риносинцитиальный вирус и другие. Они негативно воздействуют на эпителий бронхов. Он становится беззащитным перед бактериями, которые в нормальном состоянии обитают в просвете бронхов и не вызывают нарушений. Вызвать болезнь может пневмококк, стрептококк, гемофильная палочка и другие.


У маленьких детей риск развития болезни повышает тот факт, что они берут в рот игрушки и другие предметы, на которых могут быть бактерии. Они раздражают слизистую и вызывают бронхит. Вдыхание запахов химических веществ может вызвать аллергию, которая приведет к поражению бронхов.
Формы и симптоматика
Различают инфекционный и острый обструктивный аллергический бронхит, которые имеют похожие симптомы. Отличить эти два случая можно, если у ребенка кто-то из ближайших родственников страдает астмой, или присутствовала аллергия ранее. Также различают формы по данным исследований, которые укажут на наличие аллергической реакции.
Инфекционный бронхит имеет признаки простуды. При аллергическом бронхите нет таких проявлений, но они могут возникнуть при контакте с аллергеном. В анализе крови при этом наблюдается повышение иммуноглобулина Е.
Острый обструктивный бронхит начинает развиваться так:
- Повышается температура тела. Появляется насморк, кашель, общая слабость.
- Когда развивается бронхиальная непроходимость, появляются трудности с дыханием при выдохе, а постепенно и при вдохе.
- Происходит увеличение частоты дыхания, при это можно услышать свист и шум.
- Из-за одышки ребенок может делать до 50 вдохов в минуту, а у месячного ребенка их может быть больше.
- Кожный покров бледнеет, и синеет участок кожи вокруг рта.
- Беспокоит сухой кашель, сопровождающийся незначительным выделением очень вязкой мокроты.
- Дети старшего возраста могут страдать от ангины и вторичного присоединения бактериальной инфекции.


При развитии заболевания у младенцев, его трудно отличить от ранних проявлений бронхиальной астмы и других болезней. У многих детей астма начиналась как обструктивный бронхит, который мог рецидивировать при каждом эпизоде простуды.
Диагностика
Как вылечить заболевание решают педиатр и пульмонолог. Если подозревают аллергическую форму бронхита, то может понадобиться консультация аллерголога. Часто заболевание развивается с синуситом, поэтому могут направить ребенка к отоларингологу.
Постановка диагноза состоит из:
- Сбора анамнеза. Специалистом изучается история болезни ребенка: необходимо сообщить обо всех симптомах, возникавших ранее заболеваниях, принимаемых препаратах.
- Прослушивания дыхательных шумов. При бронхите врач может услышать удлиненный вдох и сухие хрипы со свистами.
- Рентгена. Для исключения других диагнозов.
- Посева мокроты. Исследование позволяет определить тип возбудителя болезни.
- Спирометрии. Предназначена для оценки состояния ФВД (функции внешнего дыхания). Такую процедуру можно проводить, если ребенку больше 5 лет.
Только после получения результатов этих исследований лечащий врач может поставить диагноз и назначить подходящую терапию.
Чем опасен и как передается?
У детей заболевание может привести к серьезным последствиям: развитию бронхиальной астмы, пневмонии и дыхательной недостаточности. В последнем случае, если своевременно не будет оказана помощь, ребенок может погибнуть. Инфекция распространяется воздушно-капельным путем. Поэтому, если в доме кто-то простудился, желательно ограничивать его контакты с ребенком.
Как лечить бронхит?
Опасно проводить лечение болезни самостоятельно, терапия должна осуществляться под наблюдением врача. Если ребенок новорожденный, ему месяц, год, то независимо от состояния, его госпитализируют. В возрасте 2-3 лет легкая форма патологии может лечиться и дома. При наличии остро развивающейся обструкции, в условиях стационара проводят терапию:
- когда наблюдается общая интоксикация организма;
- появляется одышка, акроцианоз и другие симптомы дыхательной недостаточности.
Лечение бронхита включает такие шаги:
- Диета. Необходимо исключить все продукты, вызывающие аллергию, рекомендовано дробное диетическое питание, обильное питье. Если ребенок грудной, то этих правил должна придерживаться мама.
- Лечебный режим. Если присутствует температура, нельзя выводить малыша на улицу. Когда состояние стабилизируется, можно выходить на воздух, на короткое время.
- Массаж. Этот метод хорошо помогает в восстановительный период. Ребенка кладут на живот и делают поглаживающие и постукивающие движения снизу вверх к позвоночнику. При остром течении не применяется.


Медикаментозная терапия
- Препараты для отхаркивания и от кашля. Препарат назначается врачом в зависимости от вида кашля: при сухом используют Стоптуссин, для разжижения мокроты АЦЦ, Лазолван и другие.
- Ингаляции. Один из самых эффективных методов. Популярностью пользуется средство Пульмикорт.
- Противовирусные и иммуномодулирующие средства. Часто назначают таблетки для укрепления иммунитета.
- Антибиотики используют с 2-3 дня развития болезни. Применяют их не менее пяти дней. При негативной реакции или отсутствии эффекта препарат могут заменить.
Народные средства
Практикуют также лечение бронхита народными средствами, но это можно делать только под присмотром врача. Методы позволяют предотвратить рецидив и ускоряют процесс выздоровления. Популярны такие рецепты:
- Калина с медом. 200 грамм ягод заливают половиной стакана воды и добавляют мед (200 грамм). Варят пока не испарится жидкость и дают по пол-чайной ложке раз в час. После облегчения состояния разрешено уменьшить количество приемов до четырех в день. Но если ребенок на грудном вскармливании этот вариант не подходит, ведь возможна аллергия на мед.
- Лук варят два часа, после этого пропускают через мясорубку и добавляют 4 ложки меда. Все перемешивают и дают по пол-ложки раз в час.
-

 Калина и мед
Калина и мед
-

 Вареный лук с медом
Вареный лук с медом
Чтобы не возник рецидивирующий бронхит важна профилактика. Необходимо одевать ребенка по погоде, следить, чтобы в рацион входили все необходимые витамины и микроэлементы. Регулярно проводите влажную уборку помещения, часто гуляйте на свежем воздухе, укрепляйте иммунитет.
Видео «Что нужно знать о бронхите»
Как оказать ребенку помощь и что делать при обнаружении первых симптомов, смотрите в видео.
причины, симптомы, особенности лечения, возможные осложнения

Обструктивный бронхит у маленьких детей считается одним из самых опасных заболеваний и по степени тяжести уступает лишь пневмонии.
Характерными проявлениями такой патологии являются малопродуктивный кашель, свистящее дыхание и дистанционные хрипы.
Чаще всего обструктивный бронхит диагностируется именно в детском возрасте, и связано это с тем, что у малышей слишком узкие просветы в бронхах.
Содержание статьи
Что такое обструктивный бронхит
Родителям необходимо знать, что такое обструктивный бронхит у ребенка, поскольку такая патология считается очень опасной.
У пациента нарушается отхождение мокроты, и обусловлено это следующими изменениями в организме:
- спазмы бронхиальных мышц;
- повышение вязкости мокроты, то есть она становится трудноотделимой;
- количество вырабатываемой слизи увеличивается;
- развивается отечность слизистых оболочек, а дыхательные пути сильно сужаются.
Особую опасность такое заболевание представляет для малышей в возрасте 1-2 лет, у которых еще недостаточно развит кашлевой рефлекс. При сильном приступе они могут просто задохнуться.
Классификация

Различают несколько форм обструктивного бронхита, которые часто диагностируются в детском возрасте:
- Острый обструктивный бронхит. Такая форма патологии развивается на фоне вирусной инфекции, проникшей в детский организм. Первые признаки становятся заметными спустя несколько дней после начала ОРВИ либо гриппа. Острый обструктивный бронхит у маленьких детей сопровождается появлением изматывающего кашля с хрипами и нарушением дыхания.
- Хронический, или рецидивирующий бронхит.Чаще всего такая форма патологии является последствием плохо вылеченного острого бронхита. Характерными проявлениями являются приступы кашля по утрам, усиленное потоотделение, незначительный подъем температуры тела и быстрая утомляемость. Хронический обструктивный бронхит может обостряться у ребенка несколько раз в год по причине сильного переохлаждения организма.
- Аллергический обструктивный бронхит. Такая форма патологии носит приступообразный характер и развивается при тесном контакте организма с аллергеном. Признаками такого обструктивного бронхита у детей являются ринит и усиленное слезотечение, но температура тела при этом не повышается.
Любой вид обструктивного бронхита представляет серьезную опасность для маленького ребенка, особенно в том случае, если он протекает в тяжелой форме.
Начинать лечение необходимо сразу же после постановки диагноза, что позволит избежать развития многих осложнений.
Причины и механизм развития обструктивного бронхита у детей

Специалистами достаточно часто диагностируется обструктивный бронхит у детей, и причины такой патологии могут быть следующие:
- аллергические реакции;
- герпетическая инфекция;
- хламидиоз и микоплазмоз;
- аденовирусы;
- вирусные инфекции;
- глисты.
Часто обструкция бронхов развивается у младенцев, рожденных раньше положенного срока.
Кроме этого, выделяют факторы риска, при которых повышается вероятность обструкции:
- пассивное курение;
- наследственная предрасположенность;
- узость просвета дыхательных путей;
- слабость мышц дыхательной системы;
- врожденные аномалии бронхолегочной системы;
- слабая эластичность каркаса бронхиального дерева;
- снижение иммунитета;
- недостаток витамина Д в организме;
- искусственное вскармливание.
На развитие обструктивного бронхита в детском возрасте влияют и неблагоприятные условия, в которых проживает ребенок. Спровоцировать патологию может повышенная влажность в помещении, грибок на стенах и плохая экологическая обстановка в регионе.
Обструкция при бронхите развивается по следующему механизму:
- В слизистые оболочки бронхов проникает патогенный микроорганизм, что становится причиной развития местной воспалительной реакции.
- Под влиянием бактерий и вирусов иммунная система начинает производить большое количество интерлейкинов-1 — медиаторов воспаления. В результате увеличивается проницаемость стенок сосудов, отекают слизистые оболочки и появляются нарушения микроциркуляции в бронхах.
- Повышается количество вырабатываемой слизи, и изменяются ее свойства. Она становится менее текучей и более вязкой.
- Возникают проблемы с дренажной функцией бронхиального дерева, что вызывает накопление мокроты в дыхательных путях. Результатом этого становится создание идеальных условий для последующего размножения патогенных микроорганизмов.
- Увеличивается реактивность бронхов, и развивается бронхоспазм.
- При обструкции бронхов нарушается дыхание, и следствием этого становится недостаточное поступление кислорода в ткани и внутренние органы.
Специфические и неспецифические признаки

Основным признаком обструктивного бронхита у детей является сильный кашель, который беспокоит даже в ночное время.
В самом начале развития болезни он сухой и непродуктивный, но со временем производство секрета повышается, и слизь становится более густой. Сухой кашель переходит во влажный, и в некоторых случаях он достигает такой силы, что вызывает рвоту.
Характерным признаком обструктивного бронхита является одышка, которая становится более заметной по мере прогрессирования заболевания. В большинстве случаев при такой патологии маленькие дети не могут нормально дышать и начинают сильно кашлять.
Появление одышки в состоянии покоя служит признаком того, что у больного развилась хроническая обструктивная болезнь легких либо эмфизема.
Громкий свистящий звук на выдохе становится слышен окружающим, а при тяжелой форме заболевания он появляется даже при вдохе. Это обусловлено сильным воспалением бронхов и сужением респираторных путей.
Кроме кашля и одышки, выделяют следующие симптомы обструктивного бронхита у маленьких детей:
- покраснение горла;
- свистящее дыхание;
- хрипы;
- вздутие грудной клетки;
- насморк;
- повышение температуры тела.
Неспецифическими признаками обструктивного бронхита считаются следующие проявления:
- снижение аппетита либо его полное отсутствие;
- постоянная сонливость и слабость;
- учащенное сердцебиение;
- болевые ощущения в области груди;
- судорожный синдром;
- усиленное потоотделение;
- рвота;
- посинение кожных покровов рук и лица;
- учащенное дыхание.
Опасность заболевания кроется в том, что оно быстро прогрессирует. У ребенка развивается обструкция при бронхите, что становится причиной кислородного голодания и даже удушья.
Возможные осложнения

Обструктивный бронхит опасен тем, что при отсутствии эффективного лечения он может перейти в хроническую форму с обострениями до нескольких раз в год.
Последствиями такого заболевания являются воспаление легких и бронхиальная астма.
Кроме этого, при частых обструктивных бронхитах у ребенка возможно нарушение работы сердца и развитие хронической гипоксии, что негативно сказывается на его общем развитии.
Диагностика

При подозрении на обструктивный бронхит ребенку назначается общий анализ крови, по результатам которого оценивают его состояние.
Рост СОЭ и повышенная концентрация лейкоцитов свидетельствуют о том, что в организме протекает серьезный воспалительный процесс.
Диагностика патологии включает проведение следующих исследований:
- цитологический анализ мокроты;
- рентгенография грудной клетки;
- бронхоскопия;
- легочная функциональная проба;
- пульсоксиметрия.
Комплекс диагностических мероприятий подбирается с учетом выраженности признаков обструкции и возраста больного.
Лечение
Лечение обструктивного бронхита у маленьких детей до года проводится лишь в условиях стационара. После 2 лет разрешается проводить терапию в домашних условиях, но лишь при удовлетворительном состоянии ребенка.
Схему лечения при обструктивном бронхите у детей должен подбирать исключительно врач.
Коварство патологии кроется в том, что хронический бронхит может перейти в обструктивную болезнь легких. При этом заболевании нарушаются функции легких и появляются трудности с дыханием.
Состояние ребенка ухудшается, его организм становится восприимчивым к инфекционным заболеваниям.
Питание и режим

При воспалении бронхов у ребенка необходимо пересмотреть его питание. Диета при обструктивном бронхите у детей должна быть гипоаллергенной, лучше всего отдавать предпочтение молочно-растительной пище.
Кроме этого, рекомендуется готовить овощные супы и каши на воде.
Необходимо употреблять как можно больше жидкости, что позволяет уменьшить вязкость слизи.
Соблюдение питьевого режима способствует выведению из дыхательных путей мокроты, благодаря чему останавливается размножение патогенных микроорганизмов. Пить лучше всего минеральную воду без газа, соки, компоты и отвары из шиповника.
Во время болезни необходимо соблюдать постельный режим. Важными моментами лечения считаются увлажнение воздуха, ежедневная уборка комнаты и ее обязательное проветривание.
Медикаментозная терапия

При обструктивном бронхите у детей лечение может проводиться следующими препаратами:
- Бронхорасширяющие средства. С их помощью удается расширить дыхательные пути и уменьшить отек слизистой. Ребенок начинает дышать более свободно, исчезает свист, болевой синдром и дискомфорт.
- Кортикостероиды. Детям с такой патологией может назначаться краткий курс кортикостероидной терапии, что позволяет облегчить дыхание и купировать воспалительный процесс. Кортикостероиды являются мощным противовоспалительным средством, и их введение в организм с помощью ингаляций позволяет облегчить сильный кашель.
- Муколитики. Препараты этой группы способствуют разжижению скопившейся мокроты, что облегчает ее откашливание.
- Антибиотики. Такие препараты при обструктивном бронхите назначаются при присоединении бактериальной инфекции. Дозировка препарата зависит от возраста больного, и подбирает ее исключительно врач.
- Жаропонижающие препараты. С их помощью удается снизить высокую температуру тела. Кроме того, некоторые из препаратов этой группы обладают обезболивающим эффектом.
Для очистки и увлажнения слизистой оболочки носовой полости могут назначаться назальные капли с солевым раствором. К помощи сосудосуживающих средств разрешается прибегать при отеке евстахиевой трубы, и использоваться их можно не более 7 суток.
Ингаляции

Введение бронхорасширяющих препаратов с помощью небулайзера позволяет быстро справиться с обструкцией.
При лечении острого обструктивного бронхита у детей ингаляцию в течение суток рекомендуется проводить 1-3 раза, в зависимости от выраженности клинической картины заболевания.
Дозировку лекарственного средств подбирает специалист с учетом возраста больного.
Массаж

При лечении обструктивного бронхита у ребенка с помощью массажа удается ускорить выведение скопившейся мокроты из органов дыхания. Маленьким детям с таким диагнозом рекомендуется проводить вибрационный массаж.
Для этого пациента необходимо положить животиком на подушку таким образом, чтобы голова находилась ниже спины. Во время массажа кончиками пальцев либо ребром ладони нужно постукивать по спине ребенка.
Лучше всего такую процедуру проводить не сразу после кормления, а спустя несколько часов.
В более старшем возрасте можно делать постуральный дренаж. Для этого следует утром, сразу после пробуждения, повиснуть головой вниз на кровати, ладонями упереться в пол и находиться в таком положении не более 20 минут.
Дыхательная гимнастика
Лечение при обструктивном бронхите у детей включает проведение дыхательной гимнастики. Упражнения, которые улучшают проходимость бронхиального дерева, могут выполнять даже дети до 3 года.
Можно предложить имитировать надувание губами воздушного шарика, задуть свечку либо выполнять носом глубокие вдохи.
Народные средства

Как лечить обструктивный бронхит у детей, необходимо узнать у врача. В качестве дополнения к основной терапии разрешается использовать средства народной медицины.
Можно предложить больному отвары из трав, которые помогают смягчить горло и справиться с сильным кашлем. Хороший эффект дают средства, приготовленные на основе душицы, ромашки и мать-и-мачехи.
Очистить дыхательные пути от слизи и укрепить легкие можно с помощью тимьяна. Для приготовления средства необходимо отварить небольшое количество сушеного растения и настаивать не менее 10 минут.
Смесь следует процедить, смешать с медом и предложить выпить ребенку.
Можно делать ванны с сульфатом магния, которые помогают снять сужение бронхов и очистить тело от токсинов. Необходимо в воду добавить 2 чашки сульфата магния и посадить в такую ванну ребенка на полчаса.
При лечении бронхита не нужно давать народные средства, которые подавляют кашель. Необходимо, чтобы ребенок откашливал скопившуюся мокроту, что ускорит его выздоровление.
Прогноз

При своевременной диагностике и эффективном лечении удается полностью вылечить обструктивный бронхит у ребенка и избежать развития осложнений.
Однако патология может носить рецидивирующий характер и заканчиваться тяжелыми последствиями.
К группе риска относятся дети, которые склонны к аллергическим реакциям. При частых рецидивах такая патология, как обструктивный бронхит, может перейти в астму.
Профилактика
Профилактика развития обструктивного бронхита у детей включает предупреждение вирусных инфекций, в том числе и путем вакцинации.
Кроме этого, необходимо:
- повышать иммунитет организма;
- своевременно лечить простудные заболевания и ОРВИ;
- придерживаться правильного режима дня;
- следить за питанием ребенка и сделать его полноценным и разнообразным.
В помещении необходимо поддерживать температуру воздуха на уровне 18-21 градуса и следить за влажностью. Нужно оградить малыша от контакта с аллергенами, избегать посещения многолюдных мест во время эпидемии и как можно чаще гулять на свежем воздухе.
Как узнать, есть ли у вашего ребенка непроходимость кишечника
Переваренные частицы пищи должны пройти не менее 25 футов по кишечному тракту, прежде чем новые отходы попадут в ваш организм. Эти отходы постоянно находятся в движении. Однако нарушение пищеварения может положить этому конец. Кишечная непроходимость возникает при закупорке тонкого или толстого кишечника. Засорение, частичное или полное, препятствует прохождению жидкости или переваренной пищи.
Если возникает непроходимость пищеварительной системы, за местом закупорки накапливаются пища, жидкости, желудочные кислоты и газы.Если нарастает достаточное давление, кишечник может лопнуть. Это вызывает утечку вредного содержимого желудка в брюшную полость.
Существует множество потенциальных причин обструкции пищеварительного тракта. Во многих случаях этого состояния нельзя избежать. Ранняя диагностика и лечение жизненно важны. Оставленная без внимания кишечная непроходимость может быть смертельной. 
Симптомы непроходимости кишечника
Обструкция пищеварительного тракта вызывает множество неприятных симптомов, в том числе:
- сильное вздутие живота
- Боль в животе
- снижение тяги
- тошнота
- рвота
- запор
- понос
- Сильные спазмы в животе
- вздутие живота.
Некоторые симптомы могут зависеть от расположения препятствия. Например, рвота является ранним признаком непроходимости тонкого кишечника. Это имеет тенденцию происходить через более длительное время, если у вас есть непроходимость в толстом кишечнике. Частичная непроходимость может привести к диарее, а полная непроходимость — к запору.
Непроходимость кишечника также может вызвать высокую температуру, если часть стенки кишечного тракта действительно разорвалась.
Причины непроходимости кишечника
Пищеварительная блокада является результатом либо чего-то, препятствующего работе кишечника (механическая непроходимость), либо неправильной работы кишечного тракта (паралитическая непроходимость кишечника). Существует ряд причин непроходимости кишечника:
.
- ущемленная грыжа, которая возникает, когда часть тонкой кишки выступает через брюшную стенку
- воспалительное заболевание, такое как болезнь Крона, при котором опухоль и рубцовая ткань вызывают сужение кишечника.
- Спайки или рубцовая ткань в результате предыдущей операции на брюшной полости
- Рак толстой кишки, при котором рост блокирует кишечник
- Тяжелый запор от болезни Паркинсона, приводящий к поражению кишечника
- Камни в желчном пузыре, которые могут давить на ваш кишечник и препятствовать циркуляции его содержимого
- заворот, который представляет собой завихрение или узел в кишечнике
- инвагинация, которая возникает, когда одна область вашего кишечного тракта разрушается в другую
- Потребление посторонних вещей, что необычно
- паралитическая кишечная непроходимость, состояние, которое часто возникает после абдоминальной хирургии, при котором ваш кишечник на мгновение перестает сокращаться и перемещать его содержимое.
Согласно руководству Merck, от 10 до 20 процентов непроходимости тонкой кишки происходит из-за удушения пищеварения. Это может вызвать быстрое развитие гангрены в толстой кишке.
Обструкция пищеварительного тракта у детей
Непроходимость кишечника у младенцев обычно возникает из-за инфекций, заболеваний органов и снижения кровотока в кишечнике (удушения). Некоторые дети заболевают желудочным гриппом. Это может вызвать воспаление кишечника.
По данным KidsHealth, инвагинация кишечника является наиболее частой неотложной абдоминальной ситуацией у детей в возрасте 2 лет и младше. Это происходит, когда одна часть кишечника разрушается или скользит в другую. В результате кишечник блокируется.
У младенцев сложно выявить любой тип пищеварительной непроходимости, потому что он не может объяснить свои симптомы. Вместо этого родители должны наблюдать за своими детьми на предмет изменений и симптомов, которые могут указывать на закупорку. Примеры включают:
- вздутие живота
- ребенок подтягивает колени примерно к груди
- сонный
- лихорадка
- кряхтение от боли
- Стул с кровью, известный как стул из смородинового желе
- очень громкий крик
- рвота, особенно желчноподобная, желто-зеленая
- слабость.
Если вы наблюдаете эти симптомы или другие изменения у своего ребенка, обратитесь за медицинской помощью. Непроходимость кишечника требует неотложной медицинской помощи. Согласно KidsHealth, когда ребенок получает лечение в течение 24 часов после появления симптомов, он обычно полностью выздоравливает.
Когда обращаться к врачу
Непроходимость пищеварительного тракта всегда считается неотложной медицинской ситуацией, даже если на самом деле она не извергалась.
Обратитесь за неотложной помощью, если у вас есть симптомы обструкции пищеварительной системы, особенно если вы недавно перенесли операцию на брюшной полости.Если вы испытываете вздутие живота, сильный запор или нервную анорексию, немедленно обратитесь за медицинской помощью.
Диагностика непроходимости кишечника
Сначала ваш врач спросит у вас историю болезни и проведет медицинский осмотр. Они могут обнаружить препятствие, послушав вашу брюшную область с помощью стетоскопа. Ваш врач также может увидеть, что ваша область живота сильно опухла или что в этой области есть опухоль.
Ваш врач будет использовать компьютерную томографию и рентгеновские снимки брюшной полости, чтобы найти место обструкции и определить ее причину.Если непроходимость остается в толстом кишечнике, врач может провести колоноскопию (гибкую световую трубку), чтобы осмотреть кишечник. Рентген можно сделать после того, как вам поставили клизму, в которой для контраста используется барий или краситель Hypaque. Это помогает получить четкое представление о толстой кишке.
Лечение непроходимости кишечника
Кишечная непроходимость — это неотложная медицинская ситуация, требующая немедленной медицинской помощи. Не пытайтесь лечить проблему дома.Соответствующее лечение зависит от типа пищеварительной непроходимости.
Первоначально через нос или рот можно провести универсальную трубку для удаления жидкости и газа. Это снимет вздутие живота.
При обструкции пищеварительного тракта требуется хирургическое вмешательство. Вам будут вводить жидкости внутривенно в течение 6-8 часов. Внутривенное введение жидкости облегчает обезвоживание за счет восстановления уровня электролитов и помогает избежать шока во время операции. Эта терапия обычно проводится в поликлинике или другом квалифицированном медицинском учреждении.
Если ткань пораженной части кишечного тракта действительно отошла, ваш косметический хирург выполнит резекцию, чтобы удалить мертвую ткань, и запишется на два здоровых конца кишечного тракта.
Средства, отпускаемые по рецепту
Хотя рецептурные лекарства не могут лечить саму обструкцию, они могут помочь уменьшить вашу тошноту до тех пор, пока не будут выполнены дополнительные вмешательства. Примеры лекарств, которые может прописать ваш врач, включают:
- антибиотики для уменьшения инфекции
- противорвотное средство от рвоты
- обезболивающее.
Вы не должны игнорировать симптомы непроходимости кишечника или пытаться лечить кишечную непроходимость в домашних условиях.
Перспективы непроходимости кишечника
Если оставить без присмотра, непроходимость пищеварительной системы может привести к отмиранию ткани пораженной части кишечного тракта. Это может вызвать отверстие или перфорацию в стенке кишечного тракта, серьезную инфекцию и шок.
В целом прогноз вашего состояния зависит от его причины.Хотя многие случаи обструкции пищеварительного тракта поддаются лечению, другие причины, такие как рак, требуют длительного лечения и отслеживания.
.
Обструкция лоханочно-мочеточникового перехода (UPJ) | Бостонская детская больница
- Оплатите счет
- Портал для пациентов MyChildren
- Международные посетители
- Способы помощи
- Карьера
- Пожертвовать
- Пожертвовать
- Пациентам
- Для профессионалов здравоохранения
- Программы и услуги
- Условия и лечение
- Исследовательская работа
- новаторство
.
Обструкция дыхательных путей | Симптомы и причины
- Оплатите счет
- Портал для пациентов MyChildren
- Международные посетители
- Способы помощи
- Карьера
- Пожертвовать
- Пожертвовать
- Пациентам
- Для профессионалов здравоохранения
- Программы и услуги
- Условия и лечение
- Исследовательская работа
- новаторство
.
Детская врожденная обструкция лоханочно-мочеточникового перехода
Обструкция лоханочно-мочеточникового перехода — это закупорка в области, которая соединяет почечную лоханку (часть почки) с одной из трубок (мочеточников), по которым моча поступает в мочевой пузырь. Обструкция лоханочно-мочеточникового перехода обычно возникает, когда ребенок все еще растет в утробе матери. Это называется врожденным заболеванием (присутствует с рождения).
Что вызывает обструкцию лоханочно-мочеточникового перехода?
Чаще всего закупорка возникает, когда соединение между мочеточником и почечной лоханкой не развивается нормально и вызывает накопление мочи, что может повредить почки.Состояние также может быть вызвано неправильным расположением кровеносного сосуда над мочеточником, что приводит к изгибу мочеточника. У детей старшего возраста и взрослых обструкция лоханочно-мочеточникового перехода может быть вызвана рубцовой тканью, инфекцией, предшествующим лечением закупорки или камнями в почках. Обструкция лоханочно-мочеточникового перехода является наиболее часто диагностируемой причиной обструкции мочевыводящих путей у детей. В настоящее время его обычно диагностируют во время пренатальных ультразвуковых исследований. В некоторых случаях заболевание проявляется только после рождения.У детей может быть образование в брюшной полости, инфекция мочевыводящих путей или боль в животе или боку.
Симптомы обструкции лоханочно-мочеточникового перехода
Симптомов может не быть. При появлении симптомов они могут включать:
- Боль в животе, спине или боку (боль в боку)
- Кровавая моча (гематурия)
- Шишка в брюшной полости (образование в брюшной полости)
- Инфекция мочевыводящих путей (может включать инфекция почек, при которой наблюдается лихорадка)
- Плохой рост у младенцев (задержка развития)
- Рвота
Обследования и анализы
Ультразвук во время беременности может выявить проблемы с почками у еще не родившегося ребенка.Обследования после рождения могут включать:
- Ультразвуковое исследование почек — почти всегда проводится для определения степени расширения или растяжения почек.
- Ядерное сканирование почек
- Цистоуретрограмма при мочеиспускании
- Электролиты
- BUN
- Креатинин
Лечение обструкции лоханочно-мочеточникового перехода
В наиболее тяжелых случаях обструкции лоханочно-мочеточникового перехода может потребоваться хирургическое вмешательство в раннем возрасте. операция.В большинстве случаев хирургическое вмешательство не требуется, но необходимо периодически проверять, пока непроходимость не исчезнет.
Требуется регулярное обследование, чтобы убедиться, что почка все еще функционирует должным образом. Если функция почек ухудшается или обструкция ухудшается, может быть рекомендовано хирургическое вмешательство.
Операция по устранению закупорки обеспечивает нормальный отток мочи и может выполняться открытыми методами (разрез) или лапароскопическими методами.Оба метода называются пиелопластикой и включают удаление аномальной части мочеточника и его повторное соединение с почкой для обеспечения нормального оттока мочи.
Открытая операция проводится в любом возрасте и включает разрез сбоку или сзади, чтобы добраться до почки и удалить закупорку, а затем восстановить мочеточник.
Лапароскопическая хирургия, минимально инвазивный метод, теперь может использоваться в любом возрасте и обычно включает в себя помощь роботизированной хирургии для помощи в деликатном ремонте.Показатели успеха у обоих одинаковы, но дети, перенесшие лапароскопическую процедуру, обычно могут вернуться домой раньше (на один день) и быстрее вернуться к нормальной активности.
Для отвода мочи из почки до выздоровления пациента можно установить трубку, называемую стентом. Нефростомическая трубка, которая вводится в бок пациента для слива мочи, также может понадобиться в течение короткого времени после операции. Этот тип трубки также можно использовать для лечения тяжелых инфекций перед операцией.
Перспективы (Прогноз)
Ранняя диагностика и лечение обструкции лоханочно-мочеточникового перехода может помочь сохранить функцию почек в будущем.Обструкция лоханочно-мочеточникового перехода, диагностированная до рождения или сразу после рождения, может улучшиться сама по себе.
Большинство пациентов чувствуют себя хорошо, без долгосрочных последствий. У тех, кому поставлен диагноз в более позднем возрасте, может произойти значительное повреждение почек. Текущие варианты лечения обеспечивают хорошие долгосрочные результаты. Пиелопластика обеспечивает максимальный долгосрочный успех в тяжелых случаях непроходимости.
В тяжелых случаях быстрое снятие давления с почки (декомпрессия почек) сразу после родов может значительно улучшить функцию почек.
Педиатры разработают план ухода, который наилучшим образом отвечает потребностям каждого ребенка.
Возможные осложнения
Необратимая потеря функции почек является возможным осложнением нелеченой обструкции лоханочно-мочеточникового перехода. Даже после лечения пораженная почка может подвергаться повышенному риску инфицирования или образования камней в почках.
Источник : http://www.nlm.nih.gov/medlineplus/ency/article/001267.htm
,

 попадание пыли;
попадание пыли; Одна из причин – переохлаждение. Появление недуга в первые месяцы жизни говорит о несовершенстве терморегуляции. Нельзя одевать ребёнка слишком легко перед выходом на улицу, если перед этим он находился в помещении ниже 18-19 градусов. В этом случае появится переохлаждение. При большом кутании у малыша появится чрезмерное потоотделение. Влажная кожа очень нежная, достаточно постоять вспотевшим на сквозняке, и тут же можно подхватить бронхит.
Одна из причин – переохлаждение. Появление недуга в первые месяцы жизни говорит о несовершенстве терморегуляции. Нельзя одевать ребёнка слишком легко перед выходом на улицу, если перед этим он находился в помещении ниже 18-19 градусов. В этом случае появится переохлаждение. При большом кутании у малыша появится чрезмерное потоотделение. Влажная кожа очень нежная, достаточно постоять вспотевшим на сквозняке, и тут же можно подхватить бронхит. Среди причин выделяются острые респираторные болезни. Они составляют 80%, из-за которых развивается заболевание. У детей до года наблюдается поражение органов дыхания вследствие размножения бактериальной флоры. Провокаторами становятся вирусы гриппа, а также парагриппа. Семейство аденовирусов относится к возбудителям недуга. Перечисленные микробы поедают эпителий бронхов. При этом у слизистой оболочки отсутствует защита. В этом случае наблюдается присоединение вторичной бактериальной инфекции. При нормальных условиях она способна поселиться в просвет бронхов, при этом не происходит нарушений. Среди бактерий различают стрептококки, а также стафилакокки, пневмококки и гемофильная палочка.
Среди причин выделяются острые респираторные болезни. Они составляют 80%, из-за которых развивается заболевание. У детей до года наблюдается поражение органов дыхания вследствие размножения бактериальной флоры. Провокаторами становятся вирусы гриппа, а также парагриппа. Семейство аденовирусов относится к возбудителям недуга. Перечисленные микробы поедают эпителий бронхов. При этом у слизистой оболочки отсутствует защита. В этом случае наблюдается присоединение вторичной бактериальной инфекции. При нормальных условиях она способна поселиться в просвет бронхов, при этом не происходит нарушений. Среди бактерий различают стрептококки, а также стафилакокки, пневмококки и гемофильная палочка. После активной прогулки днём у ребёнка в ночное время резко проявляется заболевание;
После активной прогулки днём у ребёнка в ночное время резко проявляется заболевание; Врач слушает дыхание ребенка;
Врач слушает дыхание ребенка; После стойкой бронхиальной обструкции при отсутствии лечения появляется бронхиальная астма, часто наблюдается аллергическая реакция, воздействующая на сужение просвета.
После стойкой бронхиальной обструкции при отсутствии лечения появляется бронхиальная астма, часто наблюдается аллергическая реакция, воздействующая на сужение просвета. Для малышей старшего возраста устанавливают дробное питание, в день надо питаться не менее 5-6 раз.
Для малышей старшего возраста устанавливают дробное питание, в день надо питаться не менее 5-6 раз. Использование прополиса. Перед процедурой надо вещество положить в морозилку, а потом измельчить с помощью тёрки. 100 мл сливочного масла растопить и смешать с прополисом, ингредиенты перемешать, чтобы они растворились. Пациент должен принимать смесь перед приёмом еды. Дозировка составляет 10 г, готовую смесь запить тёплым молоком.
Использование прополиса. Перед процедурой надо вещество положить в морозилку, а потом измельчить с помощью тёрки. 100 мл сливочного масла растопить и смешать с прополисом, ингредиенты перемешать, чтобы они растворились. Пациент должен принимать смесь перед приёмом еды. Дозировка составляет 10 г, готовую смесь запить тёплым молоком. при дыхании слышны свистообразные хрипы, усиливающиеся во время быстрого выдоха,
при дыхании слышны свистообразные хрипы, усиливающиеся во время быстрого выдоха, Хроническое течение заболевания. Данная форма у детей встречается довольно редко и влечет за собой следующие симптомы:
Хроническое течение заболевания. Данная форма у детей встречается довольно редко и влечет за собой следующие симптомы: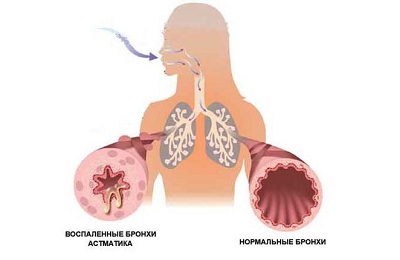 Аритмия. При данном осложнении сердце не справляется со своей функцией, наблюдается недостаток кислорода, приводящий к ослаблению сердечной мышцы, застою крови, нарушению кислотно-щелочного баланса, дефициту питательных веществ.
Аритмия. При данном осложнении сердце не справляется со своей функцией, наблюдается недостаток кислорода, приводящий к ослаблению сердечной мышцы, застою крови, нарушению кислотно-щелочного баланса, дефициту питательных веществ. Синусит. В связи с анатомическими особенностями детей, воспалительные заболевания, помимо бронхов, затрагивают уши, нос. Чаще всего развивается синусит, проявляющийся в заложенности носа и выделении из него слизи густой консистенции.
Синусит. В связи с анатомическими особенностями детей, воспалительные заболевания, помимо бронхов, затрагивают уши, нос. Чаще всего развивается синусит, проявляющийся в заложенности носа и выделении из него слизи густой консистенции.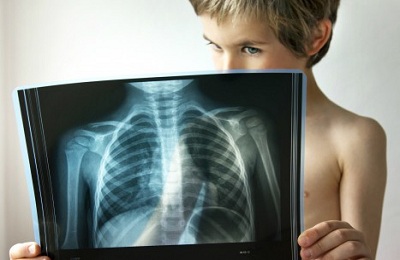 Острый развивается благодаря вирусному воздействию. Острый вид заболевания приводит к нарушению вентиляции легких, к затрудненному прохождению воздуха по дыхательным путям. Некоторых родителей интересует, сколько времени длится острый вид болезни. Если лечение начато своевременно, то вылечить заболевание можно уже спустя 2-3 недели, причем изменения, произошедшие в дыхательной системе, носят обратимый характер,
Острый развивается благодаря вирусному воздействию. Острый вид заболевания приводит к нарушению вентиляции легких, к затрудненному прохождению воздуха по дыхательным путям. Некоторых родителей интересует, сколько времени длится острый вид болезни. Если лечение начато своевременно, то вылечить заболевание можно уже спустя 2-3 недели, причем изменения, произошедшие в дыхательной системе, носят обратимый характер, диетическое питание, исключающее острую, жирную и соленую пищу. Малышу будут полезны обогащенные витаминами легкие блюда,
диетическое питание, исключающее острую, жирную и соленую пищу. Малышу будут полезны обогащенные витаминами легкие блюда, Антибиотики: Цефазолин, Макропен, Сумамед.
Антибиотики: Цефазолин, Макропен, Сумамед. ингаляции: рекомендуется делать при помощи небулайзера, используя Физраствор, Лазолван, Амброксол, Беродуал,
ингаляции: рекомендуется делать при помощи небулайзера, используя Физраствор, Лазолван, Амброксол, Беродуал, Регулярная влажная уборка комнаты, где спит ребенок.
Регулярная влажная уборка комнаты, где спит ребенок.
