распространенные симптомы болезней и возможное лечение
Для прочтения нужно: 3 мин.
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний разнообразны — проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке описать все многообразие и структуру заболеваний такого сложного и самого большого человеческого органа, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы постараемся систематизировать все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Поэтому мы постараемся систематизировать все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками и другими;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями — туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Экзантемы острого инфекционного происхождения
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают шесть инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов).
- Скарлатина (бета-гемолитический стрептококк группы А).
- Краснуха (тогавирус).
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3, 4-го типов), энтеровирусы Коксаки и ECHO.
- Инфекционная эритема (парвовирус В19).
- Детская розеола — внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6, 7-го типов).
Дифференциация указанных так называемых первичных экзантем — тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждений, — представлена ниже в двух таблицах — по картине сыпи можно предварительно постановить тот или иной диагноз (см. табл. 1 и 2)
Таблица 1. Клиническая картина инфекционных болезней с сыпью.
Клиническая картина инфекционных болезней с сыпью.
1 Продром — период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация.
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами — сыпью, все же они могут проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с различными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и так далее) они обязательно присутствуют и выражены, при других (краснуха, мононуклеоз и другие) — проявляются не всегда.
Гнойничковые заболевания кожи у детей
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду — в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи — ссадины, царапины, микротравмы, трещины, — и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
Достаточно небольшого повреждения кожи — ссадины, царапины, микротравмы, трещины, — и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита, гнойничкового воспаления волосяной воронки или всего фолликула.
- Фурункулеза, локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер.
- Карбункула, багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней.
- Гидраденита, гнойного воспаления потовых желез, часто в подмышечных впадинах.

- Импетиго, поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей.
- Сухой стрептодермии, поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног и оставляющих после себя временную депигментацию кожи.
- Эктимы, глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей, помимо специфической антибактериальной терапии, почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы в зависимости от возбудителя: стафилодермии, стрептодермии и стрептостафилодермии, — которые, в свою очередь, подразделяются на поверхностные и глубокие формы.
Наиболее частые микозы у детей
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации — например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы, где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Malassezia furfur (Pityrosporum ovale)[1]. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи — размером с ладонь.
- Дерматофитии в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schoenleinii).

- Кандидоз, который вызывается дрожжеподобными грибами Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела.
- Глубокие микозы в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) — в России встречаются достаточно редко, но имеют тенденцию к учащению.
- Псевдомикозы в виде эритразмы (Corynebacterium minutissimum) или актиномикоза (Actinomyces israelii), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Вирусные дерматозы у детей
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не приводят к поражению центральной нервной системы.
- Простой герпес, вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39–40°С и высыпанием пузырьков в пораженных местах кожи.
- Бородавки, которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже — подошвенные бородавки (HPV-1,2,4).
 Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда требуется соответствующее квалифицированное лечение у дерматолога. В любом случае заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов.
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами.
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения.
- Кожные высыпания у детей на фоне изменений нервной системы.

- Болезни сальных и потовых желез у детей.
- Гипо- и гипервитаминозы.
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и других).
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Паразитарные поражения кожи у детей
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие регулярно действующие крупные социальные группы. Приведем некоторые заболевания.
- Педикулез. Вызывается головной (Pediculus Humanus Capitis), платяной (Pediculus Humanus Corporis) или лобковой (Phthirus Pubis) вошью и проявляется в виде зуда различной интенсивности от укусов насекомых (в зависимости от разновидности паразита), которые питаются кровью своего хозяина, откладывая и приклеивая яйца к волосам или складкам одежды.
 Распространено заблуждение, что вшами можно заразиться от животных, — это не так, поскольку эти паразиты могут жить исключительно на теле человека.
Распространено заблуждение, что вшами можно заразиться от животных, — это не так, поскольку эти паразиты могут жить исключительно на теле человека. - Чесотка. Вызывается внутрикожным паразитирующим чесоточным клещом Sarcoptes scabiei hominis черепахообразной формы и проявляется за счет проделывания самками этого паразита в эпидермисе ходов и вентиляционных отверстий для доступа кислорода к отложенным в коже личинкам, которые затем выбираются на ее поверхность.
- Демодикоз. Обусловлен наличием в устьях волосяных фолликул клещей угревой железницы Demodex folliculorum. Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum нередко обнаруживаются на абсолютно здоровой или излишне жирной коже[2].
- Лейшманиоз кожный. Вызывается простейшими одноклеточными жгутиковыми микроорганизмами лейшманиями (Leishmania tropica).
 Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным «утешением» при этом заболевании является тот факт, что после излечения у детей, как правило, остается стойкий иммунитет на всю жизнь[3].
Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным «утешением» при этом заболевании является тот факт, что после излечения у детей, как правило, остается стойкий иммунитет на всю жизнь[3].
Лечение указанных видов поражений кожи специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергическая сыпь у детей
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность;
- инфекционные заболевания;
- патологически стерильные условия быта или разведение грязи и сырости в квартире;
- неправильное питание с множеством искусственных добавок;
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и прочим;
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.

Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей.
- Контактный дерматит бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и прочее) и биологической природы (фотодерматит — когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств.
- Атопический дерматит (АтД). Сегодня проявление симптомов этого заболевания в возрастной период до семи лет может достигать 80%[4], конечно, это не означает, что четверо из пяти детей больны им в хронической форме. Наследственность имеет решающую роль в развитии этого заболевания: при обоюдном здоровье родителей риск болезни ребенка составляет 10–20%, если этим заболеванием страдает один из родителей — вероятность заболевания ребенка доходит до 45–55%, если и мать, и отец столкнулись с АтД, риск появления болезни у детей увеличивается до 60–80%[5].
 В дерматологии выделяется три фазы развития заболевания: младенческая — до двух лет, детская — от двух до 13 лет, подростковая и взрослая — старше 13 лет[6]. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АтД обычно очень длительное.
В дерматологии выделяется три фазы развития заболевания: младенческая — до двух лет, детская — от двух до 13 лет, подростковая и взрослая — старше 13 лет[6]. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АтД обычно очень длительное. - Токсидермия. Ее отличие от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке. Причинами болезни могут выступать природные раздражители (растения, насекомые), а также холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла — это тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства.
 Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно. - Экзема — хроническое рецидивирующее заболевание, сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Сильное кожное воспаление и зуд приводят к расчесам, нарушающим защитные свойства кожи и открывающим «входные ворота» для бактериальной или грибковой инфекции. После ее присоединения течение заболевания ухудшается, лечение затрудняется. Поскольку до визита к врачу бывает сложно разобраться, появилась ли вторичная инфекция, в аптечке хорошо иметь комбинированный препарат, способный воздействовать и на воспаление и зуд, и на инфекцию. Такое средство обычно содержит антибиотик и противогрибковый агент местного действия, а также какой-либо глюкокортикостероид (например, естественный человеческий гидрокортизон), который может быстро купировать воспаление и зуд.
Кожные высыпания у детей на фоне изменений нервной системы
Неинфекционным заболеваниям кожи, как правило, свойственно несколько причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
- Кожный зуд, или ощущение потребности в расчесывании кожи, — предположительно, видоизмененное чувство боли, сопровождающееся слабым раздражением нервных рецепторов на коже, или результат биологических ядов при укусах насекомых, при подъеме на большую высоту и раздражении барорецепторов. Механизм зуда не изучен до конца, но он может быть и навязчивой идеей, и объективной потребностью успокоить рецепторы.
- Нейродермит и Лишай Видаля — хроническое воспалительное заболевание кожи с выраженными покраснениями и утолщениями кожного покрова и склонностью к образованию папул (узелков) на его поверхности. Диффузный (нелокализованный) нейродермит почти невозможно отличить от атопического дерматита, особенно на заключительной стадии последнего.

- Детская почесуха, или пруриго, или строфулюс, обычно развивается у детей в возрасте от полугода до пяти лет и является следствием аллергического статуса родителей. Проявляется в форме ярко-розовых отечных элементов в виде уртикария (как при крапивнице), трансформирующихся в зудящие «узелки» (папулы) с «сумочками» (везикулами) на вершине. Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное вскармливание, также причиной могут стать появление глистов, развитие заболеваний желудочно-кишечного тракта, прием лекарственных средств.
- Псориаз — хроническое кожное заболевание нейрогенного и аутоиммунного характера, проявляющееся в форме равномерной папулообразной сыпи, которая постепенно сливается в плоские крупные красно-розовые бляшки, покрывающиеся рыхлыми серебристо-белыми чешуйками. Отдельные виды псориаза, хотя и редко, но все же встречаются у детей.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре.
- Себорея, или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а также при неправильных питании и гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale.
- Угри обыкновенные, или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез, в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов.
- Потница возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках.
 В целом это безобидное заболевание, вылечиваемое устранением дефектов гигиены, при помощи различных средств, например настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
В целом это безобидное заболевание, вылечиваемое устранением дефектов гигиены, при помощи различных средств, например настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций. - Гипергидроз, в отличие от потницы, не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (таких как туберкулез, ревматизм), плоскостопии и прочих, обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.
Итак, дерматологические болезни бывают инфекционного и неинфекционного характера. Но и во втором случае возможно присоединение инфекции. Иными словами, любой дерматит может быть осложнен вторичной инфекцией через попадание вредоносных агентов на поврежденную расчесами кожу.
*** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на декабрь 2020 года.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Амелёхин Леонид Александрович Ответственный редактор
Заболевания кожи — лечение грибковых заболеваний кожи головы, лица, стоп
directions
Самым большим органом человека является кожа. Она не только защищает и покрывает мышцы, кости и внутренние органы, но и регулирует температуру тела, участвует в водно-солевом обмене, депонировании крови. Состояние организма может сказываться на кожных покровах, волосах и ногтях. При подозрении на кожное заболевание необходимо быстро сделать все исследования, чтобы своевременно приступить к лечению.
Врачи-специалисты
Старшая медицинская сестра
Медицинская сестра
Медицинская сестра эндоскопического кабинета
Врач-терапевт
Медицинская сестра процедурной
Анализ на коронавирус методом ПЦР. Результат в течение 3-х дней
Результат в течение 3-х дней
Наши клиники в Санкт-Петербурге
Медицентр Юго-Запад
Пр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону
+7 (812) 640-55-25
Строение кожи:
- Эпидермис.
 Он является самым верхним слоем и содержит в себе меланин, отвечающий за цвет кожи.
Он является самым верхним слоем и содержит в себе меланин, отвечающий за цвет кожи. - Дерма. В её составе находятся коллагеновые и эластиновые волокна.
- Подкожно-жировая клетчатка включает в себя жировые скопления и соединительную ткань. Её физиологическая функция заключается в хранении и накоплении питательных веществ.
Причиной возникновения кожных заболеваний могут послужить вирусные инфекции, повреждения кожи, ЗППП, наследственность и нарушения в обмене веществ.
Виды кожных заболеваний
Бородавки – в основном доброкачественные новообразования кожи в виде узелка или сосочка.
Фурункул или чирей – гнойно-некротическое воспаление волосяного мешочка. Причиной возникновения является загрязнение, микротравмы кожи.
Герпес – вирусное заболевание с характерными высыпаниями пузырьков на коже.
Лишай включает в своё понятие группу заболеваний кожи различной этиологии.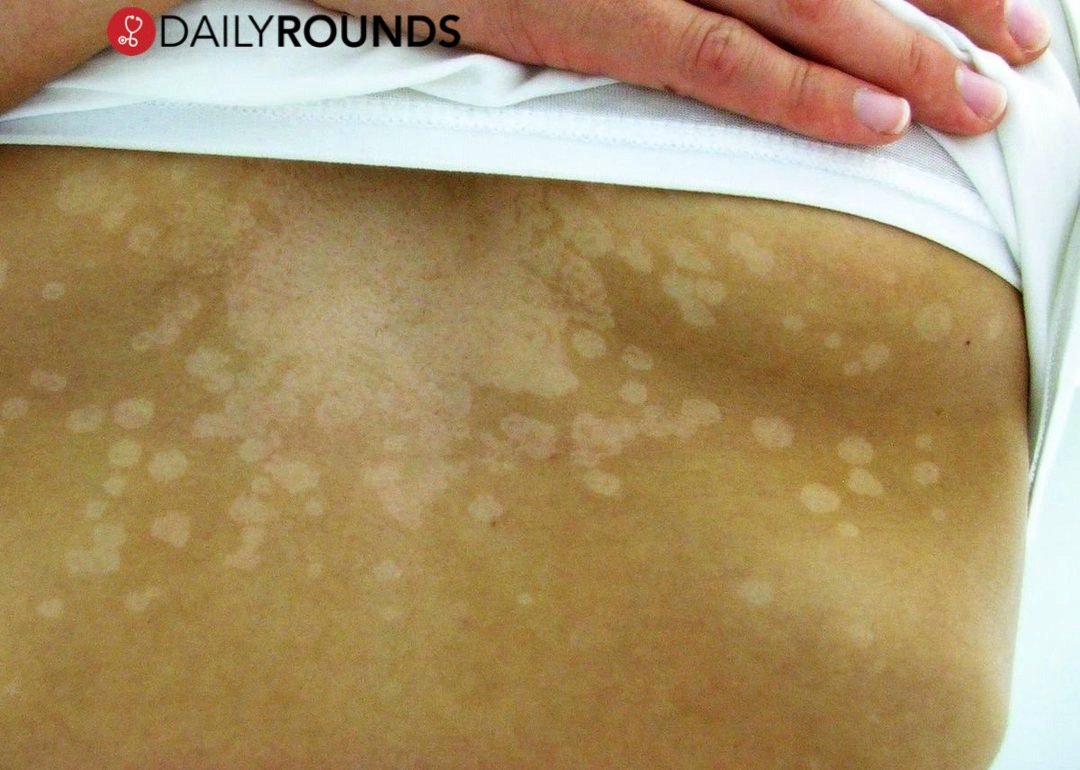 При нём на коже появляются мелкие зудящие узелки. Различают следующие виды заболевания:
При нём на коже появляются мелкие зудящие узелки. Различают следующие виды заболевания:
- Опоясывающий лишай – вирусное заболевание с высыпаниями и сильным болевым синдромом. Возбудителем является вирус ветряной оспы. Он может скрываться в нервных клетках и спустя долгое время после попадания в них активироваться, вызывая воспаление. Спустя 2-4 недели организм исцеляет себя сам.
- Разноцветный лишай – грибковая инфекция эпидермиса. Симптомы: мелкие пятна на теле с чёткими границами, усиленная потливость, зуд. Может развиваться при наличии предрасполагающих факторов: избыточное потоотделение; несоблюдение личной гигиены и мацерация (пропитывание жидкостью и набухание кожи) влажных участков тела; индивидуальная предрасположенность; нарушение процессов отмирания рогового слоя эпителия; снижение общего иммунитета; наличие хронической патологии (туберкулез, сахарный диабет, вегетососудистая дистония и др.
- Розовый лишай – инфекционное, не передающееся другим людям заболевание кожи, относящееся к инфекционно-аллергической группе.
 В группе риска находятся люди с низким иммунитетом.
В группе риска находятся люди с низким иммунитетом. - Стригущий лишай – инфекционное заболевание, передающееся при непосредственном контакте с больным человеком или животным. Симптомами заболевания являются множественные красные и розовые пятна по всему телу. После лечения в помещении, где проживал больной человек, необходимо провести уборку со специальным раствором, часто мыть тело и голову, менять нижнее бельё и носки.
- Псориаз — это хроническое неинфекционное заболевание. Болезнь вызывает образование больших красных сухих пятен, приподнятых над поверхностью кожи. Сопровождается болью и сильным кожным зудом. Данный вид заболевание кожи зачастую встречается у больных ВИЧ-инфекцией или СПИДом. Постановка диагноза у специалиста не вызывает затруднений, так как он основывается на характерном для заболевания внешнем виде. При тяжёлом, прогрессирующем псориазе могут быть обнаружены отклонения в анализе крови, что обусловлено возникновением воспалительного аутоиммунного заболевания.

- Микроспория в основном является заразной болезнью животных, однако может передаваться и человеку. Вызывает поражение не только кожного, но и волосяного покрова.
Чесотка представляет собой заразное чесоточное заболевание, вызываемое микроскопическим паразитом. Характерными признаками чесотки является зуд, сыпь и возникновение гнойничков в результате расчёсывания. Как правило, заболевание носит сезонный характер, и пик его приходится на осень и зиму. Передаётся чесотка во время прямого контакта с больным (кожа-кожа), преимущественно половым путём.
Крапивница – кожное заболевание, характеризующееся появлением сильно зудящих, приподнятых бледно-розовых волдырей. Может проявляться в виде реакции на раздражитель, либо быть симптомом более серьёзного заболевания. Имеет острую и хроническую формы.
Экзема — это хроническое или острое воспалительное заболевание кожи. Оно не заразно, но имеет нервно-аллергическую природу. Характеризуется сыпью, зудом и склонно к повторным появлениям. Болезнь может возникать под воздействием как внешних, так и внутренних (различные заболевания) факторов.
Характеризуется сыпью, зудом и склонно к повторным появлениям. Болезнь может возникать под воздействием как внешних, так и внутренних (различные заболевания) факторов.
Демодекс – железничный клещ. Обитает в протоках сальных желёз и волосяных фолликулах, и приводит к выпадению волос, бровей, ресниц, развитию угревой сыпи. Он считается условно-патогенным микроорганизмом ввиду того, что обитает на коже лица и у здоровых людей. Под влиянием различных заболеваний происходит активация и увеличение в количестве. Признаками размножения железничных клещей являются зуд кожи, тяжесть в глазах, воспаление век.
Методы исследования заболеваний кожи
При диагностике кожных заболеваний кроме внешнего осмотра могут применяться различные методы, чтобы поставить точный диагноз:
- Осмотр под лампой Вуда. При исследовании используются ультрафиолетовые лучи, пропущенные через специальное стекло. Волоски, поражённые различными видами заболеваний кожи, будут по-разному высвечиваться.

- Цитологическое исследование проводится для того, чтобы выявить акантолитические клетки, которые могут вызывать развитие истинной пузырчатки (пемфигус).
- Мазки сдаются для обнаружения возбудителя.
- Биопсия кожи.
Помимо всего этого проводится анализ крови на онкомаркёры и выявление инфекций различного происхождения. Чем раньше будет выявлена причина возникновения кожного заболевания, тем быстрее начнётся лечение, и как следствие, наступит выздоровление.
Лечение
Лечение кожных заболеваний проводится в несколько этапов:
- Сбалансированное лечебное питание;
- Насыщение организма витаминами и антибиотиками;
- Усиление общего иммунитета организма;
- Присыпки, мази, компрессы;
- Тепловые процедуры;
- Ультрафиолетовое облучение крови;
- Криотерапия;
- Фитотерапия.

При появлении первых симптомов заболеваний кожи следует немедленно обратиться к врачу-дерматологу.
831,1285,757,755,1300,1305
Дашкина Альфия Рашитьевна
26.12.2020
18:55
medi-center.ru
Хочу поблагодарить терапевта Дерешовского Александра Сергеевича за внимательность, ответственность, и главное, за эффективность лечения! Александр Сергеевич был на связи все время, подробно и доступно все объяснял и отвечал на вопросы.
Спасибо, Александр Сергеевич, за Ваш профессионализм и отношение к пациентам!
Антон Иванов
21.12.2020
17:50
medi-center.ru
Огромная благодарность неврологу Соловьёву Даниилу Петровичу! Настоящий доктор, побольше бы таких докторов!
Кириличев Кирилл Александрович
03. 12.2020
12.2020
10:44
medi-center.ru
Хочу поблагодарить терапевта Дерешовского Александра Сергеевича, за профессионализм и внимательность к пациенту. Именно этими качествами должен обладать настоящий Врач.
Доктор всегда был на связи, проявлял интерес к самочувствию и готов был ответить на любой поставленный мной вопрос. Побольше бы таких специалистов в такое непростое для всех время.
Наблюдаюсь у многих врачей по разным направлениям в отделении А. Поликарпова, все очень нравится, но всем беременным и не только-хочу посоветовать прекрасного врача-гинеколог Гиндрюк Василий Васильевич. Настоящий профессионал, все четко и по делу, всегда выслушает, подскажет, укажет, успокоит(если что)! После родов планирую наблюдаться, как у гинеколога, только у него! Спасибо ему большое!
Добрый вечер, хочу выразить благодарность клинике на Охтинской аллее, прикрепились с мужем по ОМС, всегда чисто, приятный персонал, приветливый, внимательный, всегда подскажет и ответит на любой вопрос, врачи специалисты в своем деле, принимают в назначенное время, без очередей.
Добрый день! Хочу поблагодарить врача-кардиолога Сахартова Дмитрия Борисовича. Ходим с сыном не один год к этому специалисту. Квалифицированный врач, приветливый и доброжелательный. Умеет деликатно общаться со своими пациентами, очень внимательный. Все должным образом объясняет и дает нужные рекомендации. Очень понравилось, что можно быстро пройти ЭКГ и УЗИ сердца, после чего врач сразу делает расшифровку и дает подробную понятную выписку на руки. Если Вы ищите хорошего кардиолога, вы его найдете в «Медицентре» на Аллее Поликарпова 6, к2. Сахартов Дмитрий Борисович — замечательный врач, всем рекомендую и советую!
Заразные кожные болезни
- Подробности
- Опубликовано 09.09.2020 03:55
Заразные кожные болезни
К заразным кожным заболеваниям относятся распространенные паразитарные и грибковые заболевания: чесотка, педикулез, микозы (грибковые заболевания кожи).
Распространению заразных заболеваний способствует миграции населения, увеличение контактов людей, скученность и большая плотность населения, некоторые социальные причины, недостаточная просвещенность людей о болезни, а также немаловажную роль играет самолечение.
Даже чистоплотный человек может привезти чесоточных клещей или вшей из командировки. Заражение может произойти в поезде, гостинице, а дети чаще всего заболевают в лагерях, во время туристических походов, летом на даче.
Чесотка
Это заразное кожное заболевание, вызываемое микроскопическими клещами, которые «живут» в верхнем слое кожи — эпидермисе. Заражение чесоткой происходит в процессе длительных контактов с заболевшим, через рукопожатия, ношение его одежды, особенно нижнего белья, пользование одной постелью, не соблюдении правил личной гигиены.
Первым симптомом болезни является кожный зуд, усиливающийся в ночное время, когда клещ проявляет наибольшую жизненную активность. На коже больного появляются мелкие парные высыпания розового цвета и расчесы, вначале в местах излюбленной локализации (бедра, живот, межпальцевые складки кистей). Если больной не обращается своевременно к врачу, высыпания распространяются на всю поверхность туловища и конечностей. Нередко присоединяется гнойничковая инфекция.
При чесотке недопустимо заниматься самолечением. Даже после курса амбулаторного лечения иногда случаются рецидивы заболевания. Оказать квалифицированную помощь способен только врач.
Микроспория
Следующая категория заразных болезней кожи связана с грибковой инфекцией. Одним из наиболее часто встречающихся заболеваний является микроспория, или, как ее называют в быту, «стригущий лишай». Чаще всего им страдают дети. Источниками заражения могут быть больные котята, кошки, щенки, реже — взрослые собаки. Особенность заболевания является сезонный характер — чаще микроспорией болеют с августа по октябрь.
Клиническая картина характеризуется появлением на коже круглых, красных пятен, правильной формы с поверхностным шелушением. Отшелушившиеся чешуйки заразны.
Некоторые родители усугубляют ситуацию, не подозревая об этом, — купают больного ребенка, способствуя распространению спор грибка по его телу. В результате возникают десятки новых очагов.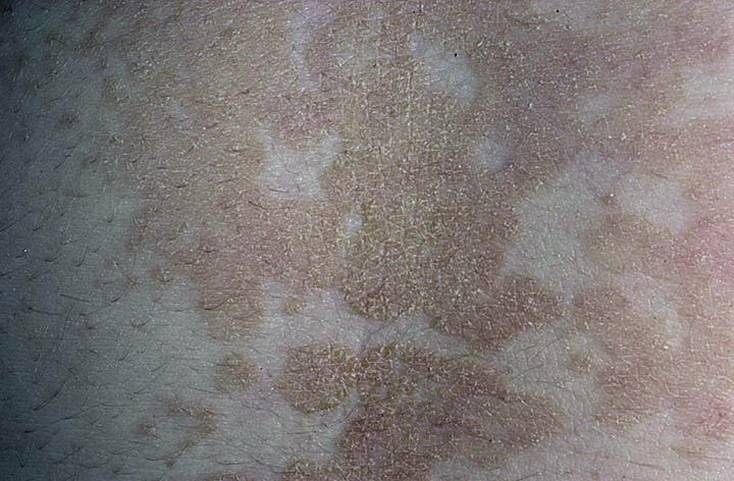 Если не начать лечение немедленно, инфекция с гладкой кожи переносится на голову, поражая волосы, которые, теряя жизнеспособность, ломаются, оставляя «пеньки» длиной от 0,5 до 1 см. Отсюда и название — «стригущий лишай».
Если не начать лечение немедленно, инфекция с гладкой кожи переносится на голову, поражая волосы, которые, теряя жизнеспособность, ломаются, оставляя «пеньки» длиной от 0,5 до 1 см. Отсюда и название — «стригущий лишай».
Вшивость (педикулез)
Это заразное паразитарное заболевание, вызываемое вшами. Различают три вида вшей: головную, платяную и лобковую. Заражение чаще всего происходит при тесном бытовом контакте или использовании вещей больного.
При укусе вшей возникает сильный зуд, что, в свою очередь, приводит к появлению множественных линейных расчесов, которые могут осложняться вторичной инфекцией. При лобковом педикулезе характерно наличие на местах укусов сыпи с красновато-синеватым оттенком.
Лечение педикулеза и чесотки у каждого конкретного больного должно осуществляться одновременно с противоэпидемическими мероприятиями (дезинсекция головных уборов, одежды, постельных принадлежностей и помещения и др.)
Уничтожение насекомых производится антипаразитарными средствами.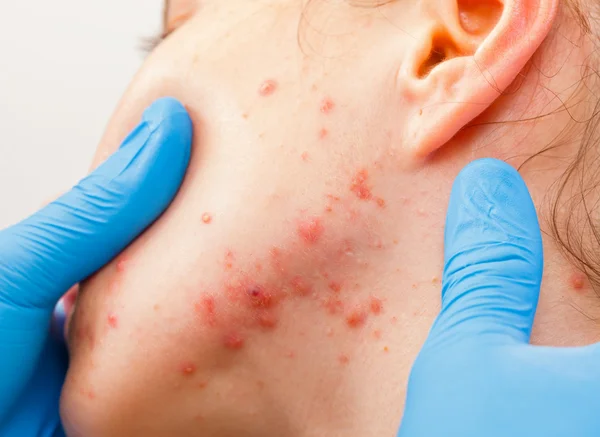
При подозрении на наличие заразного кожного заболевания необходима консультация дерматолога!
ОСТОРОЖНО! ЗАРАЗНЫЕ КОЖНЫЕ ЗАБОЛЕВАНИЯ! — БСМП Гродно
Подходит к концу летняя пора, горожане возвращаются после отпусков, летних каникул, проведённых вдали от дома. Ежегодно в конце августа-начале сентября отмечается подъём заболеваемости заразными кожными болезнями (чесотка и микроспория), заражение которыми зачастую происходит за пределами г.Гродно.
С целью своевременного выявления больных чесоткой и микроспорией в учреждениях дошкольного, общего среднего образования, средних специальных и высших учебных заведениях в начале учебного года проводятся массовые профилактические медицинские осмотры.
Основная цель профилактических медосмотров – своевременное выявление больных заразными кожными болезнями и недопущение их распространения в организованных детских коллективах.
Чесотка – самое распространённое заразное кожное заболевание. Болезнь вызывается особым видом клеща, который паразитирует на коже человека.
Болезнь вызывается особым видом клеща, который паразитирует на коже человека.
Заражение чесоткой происходит путем непосредственного контакта с больным человеком, а также через его нательное и постельное белье, одежду, полотенце, мочалку, перчатки и другие личные вещи.
Заболевание развивается обычно через 7-14 дней после заражения. Характерными симптомами чесотки являются интенсивный зуд, усиливающийся по ночам, парно-узелковые элементы сыпи на коже.
Сыпь расположена на сгибательных поверхностях верхних и нижних конечностей, в межпальцевых складках кистей, на туловище, особенно в области пояса, живота, в подмышечной, паховой области.
В настоящее время часто встречаются стертые формы чесотки, при которых появляются только незначительное высыпания на коже живота, ягодиц. Встречаются больные чесоткой со слабовыраженным зудом или вовсе без него.
Как защитить себя от заражения чесоткой?
- регулярно, не реже одного раза в неделю, мыться в бане, душе или ванной со сменой нательного и постельного белья;
- не пользоваться чужим полотенцем, постельным бельем, одеждой, мочалкой, перчатками, игрушками и другими личными вещами;
- постоянно содержать в чистоте руки, ногти;
- регулярно проводить уборку жилых помещений.

Все члены семьи заболевшего, а также лица, проживающие в одной комнате (блоке общежития), должны пройти осмотр у врача-дерматолога и профилактическое лечение чесотки.
Микроспория–самое распространенное грибковое заболевание кожи.
Источниками заболевания являются больные животные, в основном кошки.
У большинства кошек очаги микроспории определяются в виде участков облысения на коже мордочки, вокруг рта и носа, на наружных поверхностях ушных раковин, передних и задних лапках, на хвосте. Источником заражения людей также могут стать собаки, хомяки и морские свинки.
Заражение микроспорией происходит от больных животных, а также при непосредственном контакте здорового человека с больным (через одежду, постель, головные уборы, расчески).
На коже в месте внедрения гриба появляются шелушащиеся округло-овальные пятна розово-красного цвета с резко отграниченными от здоровой кожи краями, которые быстро увеличиваются в размерах. Чаще очаги микроспории располагаются на лице, шее, груди, верхних и нижних конечностях
Чаще очаги микроспории располагаются на лице, шее, груди, верхних и нижних конечностях
Если возбудитель болезни попадает на волосистую часть головы, то волосы становятся хрупкими и обламываются на одном уровне, производя впечатление подстриженных ножницами.
Как защитить себя от заражения микроспорией?
- если Вы погладили домашнего котенка или щенка, поиграли с ним, надо сразу же вымыть руки с мылом;
- исключить контакт с безнадзорными животными; объяснять детям, что контакт с безнадзорными животными опасен для их здоровья;
- прежде чем приютить в квартире животных, их необходимо обследовать в ветлечебнице;
- при покупке животного у частных лиц требуйте справку об осмотре животного ветврачом;
- при первых признаках заболевания у животного необходимо сразу же обратиться к ветеринарному врачу, а при заболевании членов семьи – к врачу-дерматовенерологу.
Не занимайтесь самолечением!
Государственное учреждение
«Гродненский зональный центр гигиены и эпидемиологии»
2019 год
Ильинская больница — современный амбулаторно-госпитальный центр :: Специфичные кожные заболевания у детей первого года жизни
У детей первого года жизни
имеются особенности структуры кожи.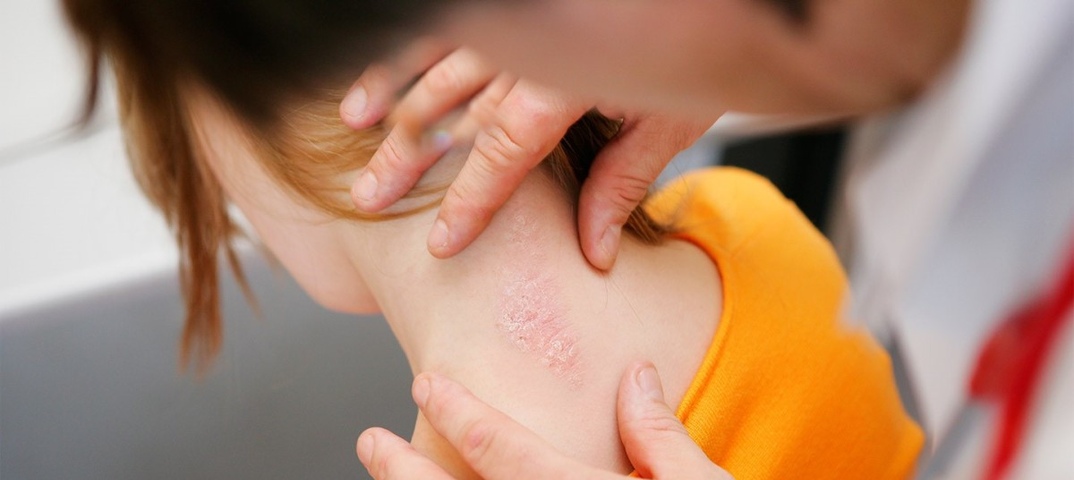 Анатомическая, функциональная особенность
Анатомическая, функциональная особенность
их кожи способствует очень быстрому появлению потертостей, раздраженией и
распространению инфекции. Поэтому кожные заболевания у них часты. Кроме
специфических заболевания кожи, присущих только детям первого года жизни, у них
могут быть точно такие же дерматологические заболевания, как у более старших
детей и у взрослых.
- Прыщики новорожденного
Кожные заболевания могут
возникать с первого месяца жизни и проявляются в виде различных высыпаний.
Сначала они появляются в основном на лице в виде точек и называются милии. Причина
в том, что на фоне материнских гормонов у детей образуется закупорка сальных и
потовых желез. К месяцу прыщики распространяются по всему лицу. Их ещё называют
«прыщики новорожденных», а в народе говорят – «ребёнок цветет».
Ребёнок часто трогает свое лицо и
сдирает закупоренные поры. В них попадает инфекция с кожи, образуются прыщики.
Они не имеют никакого отношения к аллергии. В этом возрасте у ребёнка она возникает
редко. Кроме того, аллергические высыпания никогда не выбирают локализацию – не
возникают только на лице, или только на шее, или на верхней части груди.
Аллергические проявления возникают по всей коже, и в этом их главное отличие.
- Себорейные корки
Характерным заболеванием для
детей первого года жизни являются себорейные корки. Это выделения сальных желез
около волосяных луковиц на бровях и волосистой части головы. Они появляются в 2
месяца и уходят в 6-7 месяцев. Себорейные корки требуют только обработки: смягчения,
увлажнения, небольшого вычесывания – причем не гребёнкой, а руками — после
мытья, когда у ребёнка распарена кожа. Эти состояния не представляют никакой
опасности.
- Пеленочный дерматит
У ребёнка первого года жизни
особая кожа. На ней часто образуются разнообразные потёртости, особенно когда кожа
трётся об одежду, или ножки трутся друг о друга.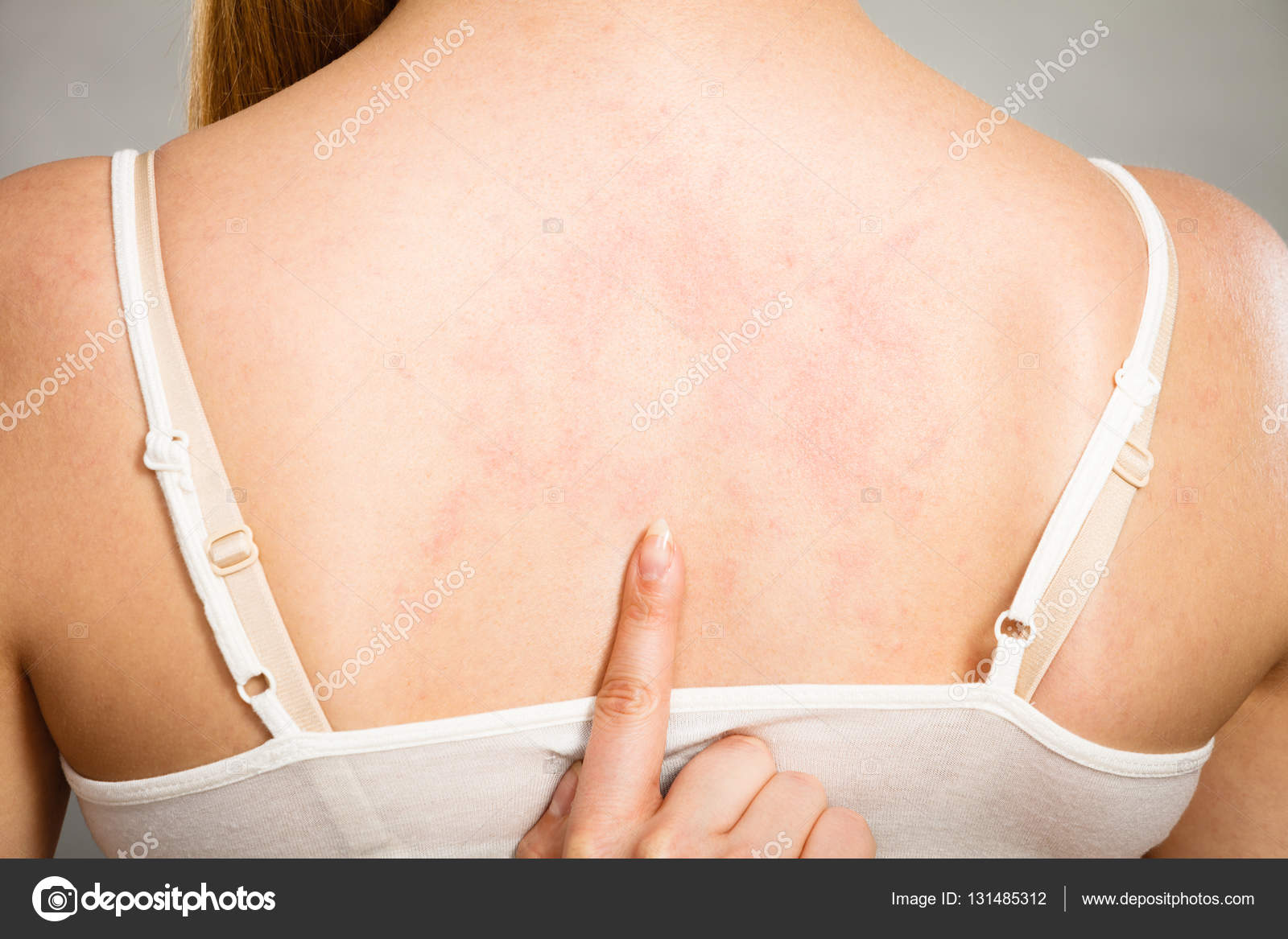 Эти потёртости надо сразу
Эти потёртости надо сразу
обработать для того, чтобы туда не попадала инфекция.
Наиболее часто различные высыпания,
потертости, раздражения и инфицирования возникают в области промежности.
По-другому это называется «пеленочный дерматит»: то, что возникает под
подгузником, когда его неправильно используют. Данное заболевание возникает у
детей с первых дней жизни. Ребёнку больно, родители тревожатся. Тут требуется консультация
педиатра. Родителям надо обсудить с ним вопросы выбора и использования
подгузников и лечения различных стадий пелёночного дерматита.
Пелёночный дерматит – одна из
самых частых причин обращения к педиатру во всём мире. Но он легко лечится, не
требует сложных процедур. Необходимо лишь создать барьер от последующей
инфекции, поддерживать оптимальную влажность, наносить средства, которые имеют
нейтральный рН, уменьшить болевую составляющую. Ведущий ребенка педиатр должен
обучить родителей способам ухода за кожей в области подгузника, методам лечения
пеленочного дерматита.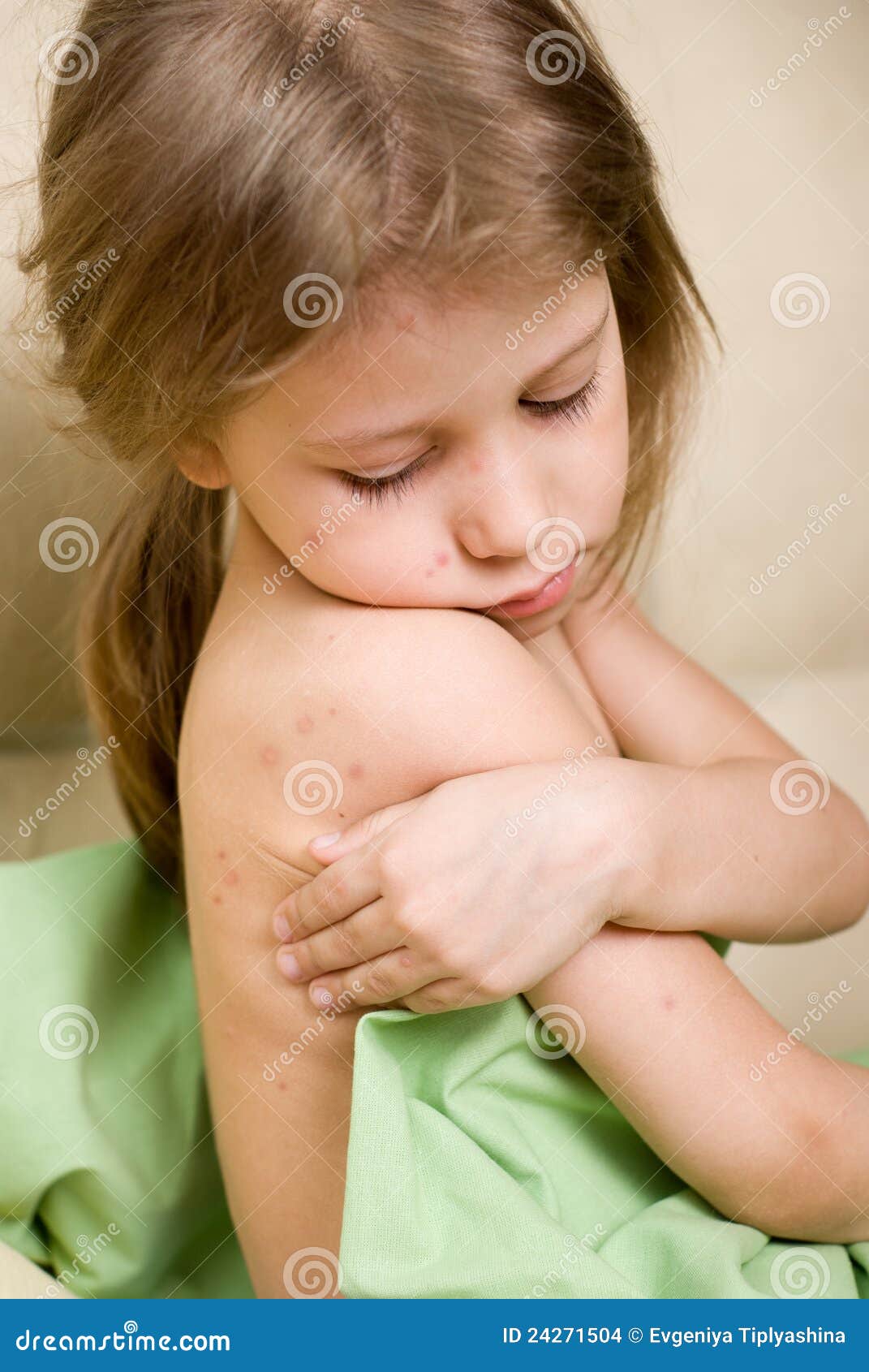 Для того, чтобы лечение было эффективным, необходим
Для того, чтобы лечение было эффективным, необходим
осмотр кожи — требуется оценить стадию пеленочного дерматита, степень
повреждения кожи и возможное присутствие инфекционного агента.
- Атопический дерматит
Атопия – вид аллергии, не
связанной с определённым аллергеном. Грубо говоря, это аллергия на любое
воздействие. Наиболее часто она проявляется выраженной гиперемией
(покраснением), отеком, зудом и высыпаниями. Появляется атопический дерматит в
очень раннем возрасте, буквально с первых месяцев жизни. Часто такой дерматит возникает
при непереносимости белка коровьего молока. В первую очередь это касается
детей, которые получают искусственное питание или мало грудного молока, но при
этом потребляют много продуктов, содержащих белок коровьего молока. В отличие от
прыщиков новорожденного, высыпания атопического дерматита появляются по всему
телу в виде ожоговых поверхностей, особенно в подколенной и голеностопной
областях, в шейных складках и в области промежности.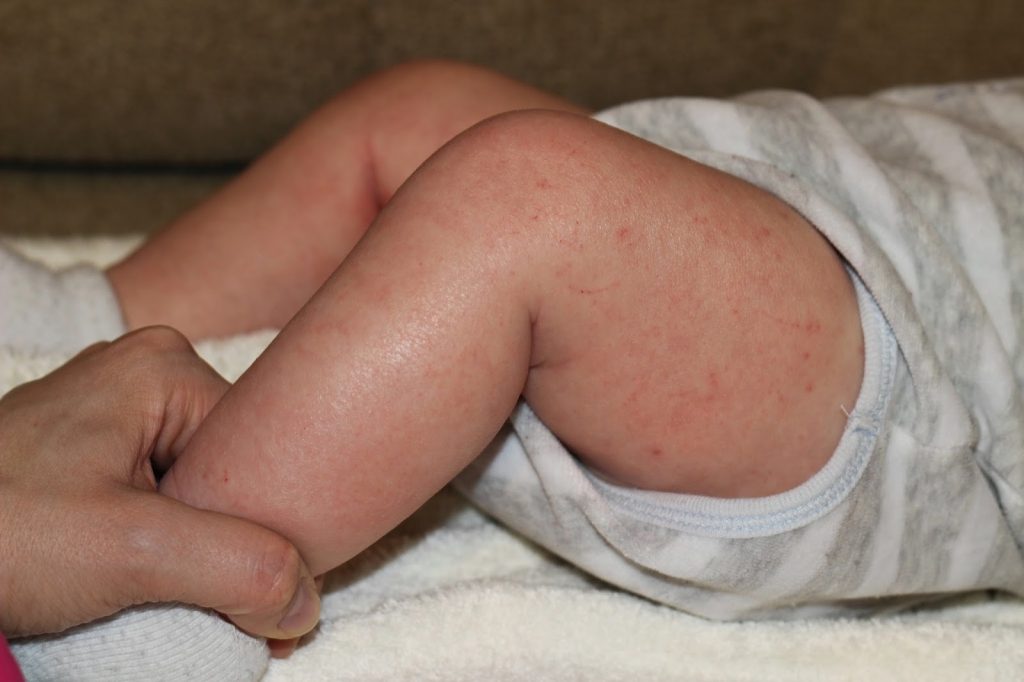
Проявления этого заболевания
возникают у детей, которые склонны к атопическому процессу. Обычно это крупные
дети с так называемой лимфатической конституцией, которые быстро прибавляют в весе.
Атопический дерматит может быть двух
видов: пищевой и контактный. Первый связан с особенностями питания. В этом
случае педиатр должен оценить, что ест мама и выработать для неё диету. Рацион
мамы не должен быть скудным! В этом случае у нее нарушаются обменные процессы,
и молоко тоже становится скудным. В идеале необходимо постараться точно
определить пищевой аллерген. Диетой матери должен заниматься квалифицированный врач-педиатр,
иногда совместно с врачом-аллергологом.
Причиной атопии также может быть и
воздействие внешнего раздражителя при контактном взаимодействии. Такая атопия возникает
на стиральные порошки или на некоторые атмосферные проявления. Например,
известно, что у некоторых детей атопия может быть реакцией на холод, воду,
изменения погодных условий – то есть буквально на любой раздражитель.
Лечение атопического дерматита у
детей первого года жизни проводится педиатром, и только в случае отсутствия
эффекта обращаются к дерматологу и аллергологу. Атопические проявления могут
быть длительными и переходить в нейродермиты, экземы и другие состояния.
Поэтому лечением детей старшего возраста чаще всего занимаются совместно
педиатры и дерматологи.
- Наблюдение детей
первого года жизни в Ильинской больнице
Педиатр — это первая линия защиты семьи. Педиатры Ильинской
больницы контролируют развития ребенка, проводят коррекцию функциональных
расстройств и лечение заболеваний. Мы консультируем родителей по основным
волнующим семью вопросам – вскармливание, оценка физического и психомоторного
развития, вакцинопрофилактика, даем советы в рамках программы «Уход в целях
развития».
В Ильинской больнице мы придерживаемся
международно-признанной позиции: ребенку дополнительные консультации нужны
только при выявлении педиатром неблагополучия, или в случае его сомнений по
какому-либо вопросу.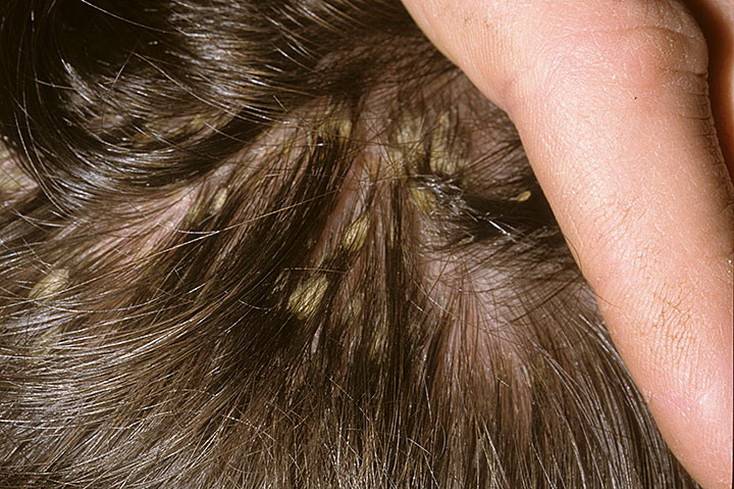 Сроки осмотра ребенка врачами узкого профиля определяются
Сроки осмотра ребенка врачами узкого профиля определяются
объективной надобностью для ребенка, а не просто условными периодами его жизни.
ОГБУЗ «Кожно-венерологический диспансер»
Осень и кожные болезни
Приход осени сопровождается не только похолоданием и частыми дождями. Ещё в это время обостряются всевозможные хронические заболевания, в частности, заболевания кожи. В это время происходит снижение иммунитета. Потому что проходит время фруктов, оздоровительных поездок и солнца. Можно сказать, что организм впадает в депрессию на физиологическом уровне. И в первую очередь из кожных заболеваний обостряется псориаз. В течении болезни чётко отмечается сезонность. Псориаз хорошо реагирует на солнце, летом его проявления уменьшаются, а осенью число обратившихся к врачам-дерматологам существенно возрастает. В течении болезни чётко отмечается сезонность. Псориаз хорошо реагирует на солнце, летом его проявления уменьшаются (однако при «слишком интенсивном» отдыхе на курорте обострение случается из-за элементарного ожога кожи), а осенью — сразу после сезона отпусков — число обратившихся к нам больных существенно возрастает. Помимо правильно назначенного лечения при этом заболевании необходимо соблюдать здоровый образ жизни и правильный уход.
В течении болезни чётко отмечается сезонность. Псориаз хорошо реагирует на солнце, летом его проявления уменьшаются (однако при «слишком интенсивном» отдыхе на курорте обострение случается из-за элементарного ожога кожи), а осенью — сразу после сезона отпусков — число обратившихся к нам больных существенно возрастает. Помимо правильно назначенного лечения при этом заболевании необходимо соблюдать здоровый образ жизни и правильный уход.
Другим чрезвычайно частым заболеванием, особенно актуальным для детей и также имеющим чёткую сезонность, является атопический дерматит. Это зудящие высыпания, располагающиеся на коже сгибательных поверхностей рук или ног, туловище, шее, лице. Обострения отмечаются и весной, и осенью. Многие годы это состояние рассматривали как аллергическое заболевание, однако открытия последних лет показали, что ключевое значение для развития заболевания имеет генетически обусловленное нарушение барьерных структур кожи, которые начинают пропускать в кожу аллергенные вещества, и в ответ на них вторично развивается аллергическое воспаление.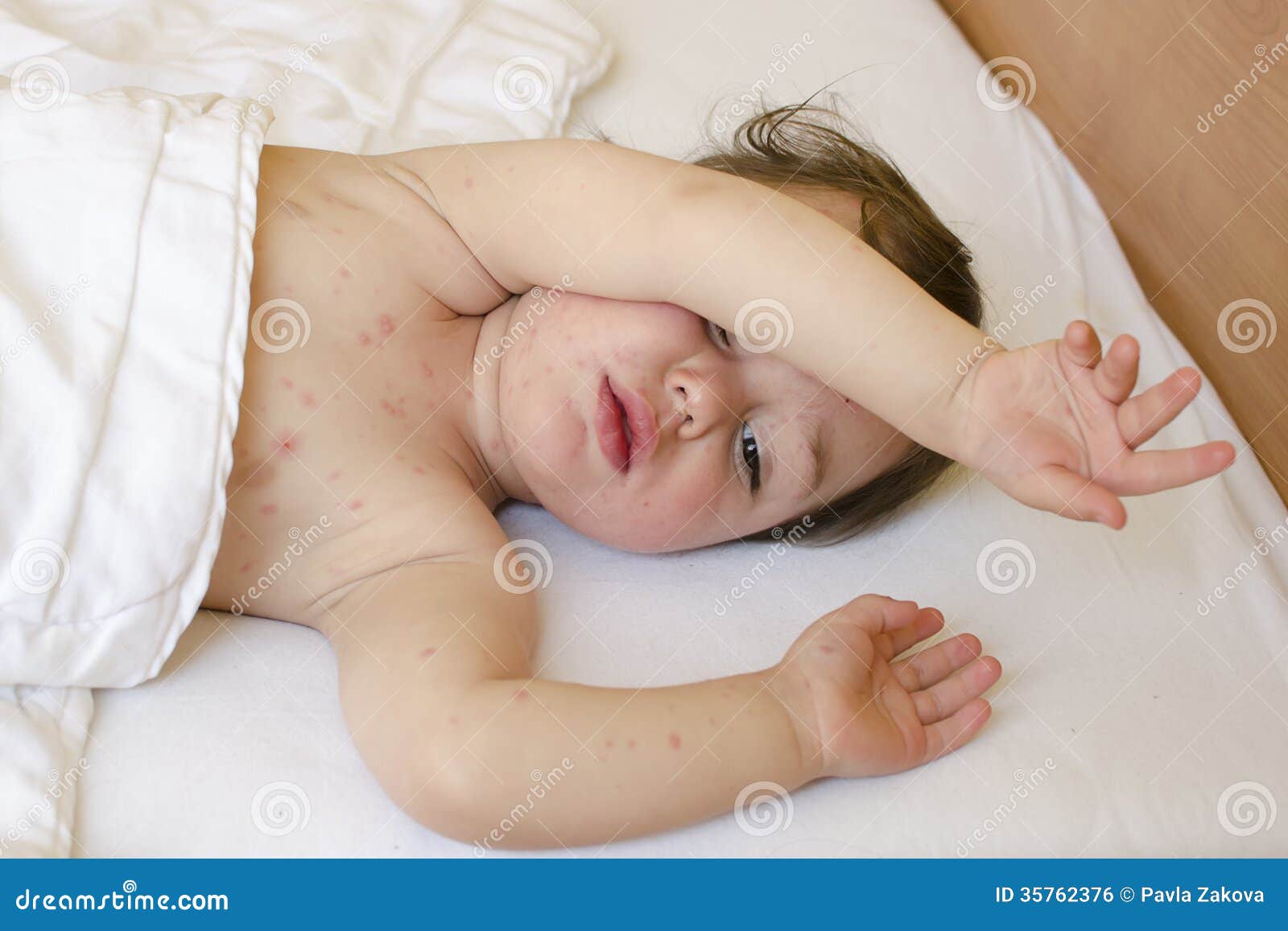 И поэтому основу лечения должен составлять правильный уход за кожей, который по мере необходимости дополняется лечебными средствами. Важное значение имеет и стресс — а для детей он может быть связан с началом учебного года.
И поэтому основу лечения должен составлять правильный уход за кожей, который по мере необходимости дополняется лечебными средствами. Важное значение имеет и стресс — а для детей он может быть связан с началом учебного года.
Традиционно осенью «просыпается» и экзема.
Узнать всё о правильном уходе и мерах, помогающих предотвратить или смягчить обострения хронических дерматологических заболеваний, в том числе сезонные, можно как на приёме у дерматолога, так и в рамках специально проводимых школ «Здоровья» для больных атопическим дерматитом, псориазом, экземой например, на базе ОГБУЗ «Кожновенерологическом диспансере» г. Белгорода в отделениях стационара.
Инфекции кожи — ПроМедицина Уфа
Инфекции кожи делят на бактериальные, вирусные, грибковые и паразитарные. К ним относятся такие заболевания, как: чесотка, бородавки, герпес, грибковые заболевания, лишаи и т.д.
Для развития болезни недостаточно только возбудителя инфекции. Для его активной деятельности и размножения необходимы определенные условия, например, ослабление иммунной системы. Если человек обладает сильным иммунитетом, заболевания может и не быть.
Для его активной деятельности и размножения необходимы определенные условия, например, ослабление иммунной системы. Если человек обладает сильным иммунитетом, заболевания может и не быть.
Причины
Инфекция — одна из ведущих причин кожных заболеваний. Инфекция размножается, вызывая воспалительную реакцию. Кроме того, любая инфекция выделяет в организм токсины, которые и нарушают работу органов-фильтров. Токсины, выделяемые инфекциями, являются первичными и агрессивными аллергенами. Наличие инфекций в организме значительно повышает аллергическую компоненту. Органы, ответственные за дезинтоксикацию (печень, почки, лимфатическая система) при огромном количестве токсинов перестанут справляться со своей работой, полноценно выполнять свои функции. По сути, кожные болезни – это патологический путь чрескожного выведения токсинов из организма.
Виды кожных инфекций и их симптомы
Чесотка — характерным признаком является зуд в ночное время, который не дает уснуть и очень раздражает. Также чесотку можно распознать по небольшим чешущимся прыщикам и серой линии, отходящей от них – это ход клеща.
Также чесотку можно распознать по небольшим чешущимся прыщикам и серой линии, отходящей от них – это ход клеща.
Бородавки. По сути, они представляет собой доброкачественную опухоль, причиной которой становится вирус папилломы человека (ПВЧ). Бородавки бывают нескольких видов: обычные, остроконечные кондиломы, подошвенные, плоские и старческие. Это заболевание очень распространено.Представляют собой кожные новообразования, чаще небольшие. Хотя иногда могут сливаться и разрастаться до внушительных размеров.
Герпес. В данном случае идет речь о герпесе 1-го типа. Существуют также другие типы вирусов герпеса, но они уже не относятся к кожным заболеваниям, а больше воздействуют на внутренние органы.
Итак, вирус герпеса 1-го типа (или вирус простого герпеса) – это инфекция, которая живет практически в каждом из нас. По статистике 9 из 10 человек на земле заражены герпесом. Первые симптомы: на губах или около носа можно увидеть маленькие язвочки. В первые часы кожа начинает припухать и немного болит, доставляя дискомфорт. Симптомы обострившегося вируса герпеса, помимо кожных проявлений, могут напоминать обычную простуду – слабость, жар и пр.
Симптомы обострившегося вируса герпеса, помимо кожных проявлений, могут напоминать обычную простуду – слабость, жар и пр.
Грибковые заболевания. Грибков, которые, попадая на кожу, волосы и ногти человека, вызывают их изменение, огромное количество. Заразиться грибковой инфекцией можно, как и другими кожными заболеваниями, при контакте с носителем (в том числе и животными), при пользовании общими предметами гигиены, обуви, а также в банях и бассейнах, то есть там, где тепло и сыро, особенно если присутствуют механические повреждения кожи.
Симптомами грибковых заболеваний могут стать: зуд, жжение, покраснение, шелушение, мокнутие, трещины, отслаивание чешуек, образование круглых бляшек с шелушащимся приподнятым ободком, изменение цвета и текстуры ногтя, появление четко ограниченных очагов на волосистой поверхности кожи, в которой волосы становятся тусклыми, ломкими и, в конце концов, выпадают, появление черных пятен, сильная себорея или перхоть.
Лишаи. Это заболевания, которые также могут вызываться вирусными микроорганизмами и грибами. К инфекционным разновидностям относятся стригущий, розовый, разноцветный (или отрубевидный). Общим признаком этих заболеваний является сыпь в виде шелушащихся бляшек измененного цвета и совершенно различного размера, вызывающих зуд.
К инфекционным разновидностям относятся стригущий, розовый, разноцветный (или отрубевидный). Общим признаком этих заболеваний является сыпь в виде шелушащихся бляшек измененного цвета и совершенно различного размера, вызывающих зуд.
Многоформная экссудативная эритема. Инфекционное заболевание с острым течением. Сезонная форма развивается чаще весной или осенью. Вызывается инфекцией на фоне простудных факторов.
Токсикоаллергическая форма возникает в связи с интоксикацией организма медикаментами или после вакцинации (чаще у детей).
Обе формы характеризуются кожными высыпаниями в виде розоватых пятен или слегка возвышающихся папулл. По их середине могут появляться пузырьки, наполненные серозным, а иногда, кровянистым содержимым. Заболевание также сопровождается общим недомоганием, лихорадкой. Нередко ощущается боль в горле и суставах.
Остиофолликулит или стафилококковое импетиго. Возбудителем чаще является золотистый стафилококк. Основной причиной болезни является нарушение правил гигиены, повышенная потливость. Характеризуется появлением на коже небольших полукруглых высыпаний, заполненных гнойным содержимым. Их размер – примерно, с булавочную головку. По центру гнойника находится волосок.
Характеризуется появлением на коже небольших полукруглых высыпаний, заполненных гнойным содержимым. Их размер – примерно, с булавочную головку. По центру гнойника находится волосок.
Сопровождается болезненными ощущениями в области дислокации высыпаний. При отсутствии адекватного лечения, инфекция может распространиться вглубь эпидермиса, провоцируя развитие фолликулита, появление фурункулов.
Пиодермии. Широкая группа гнойничковых заболеваний, возбудителем которых являются бактерии: стрептококки, стафилококки и патогенные грибки.
Основным симптомом являются фолликулы, появляющиеся преимущественно на коже лица, спины, груди, подмышками и коже головы. Если своевременно не обратиться за помощью к врачу, велик риск развития сепсиса – состояния, опасного для жизни.
Актиномикоз. Бактериальное заболевание кожи с хроническим течением.
Основным симптомом является появление под кожей плотного бугристого новообразования (инфильтрата), который состоит из нескольких слившихся вместе узелков.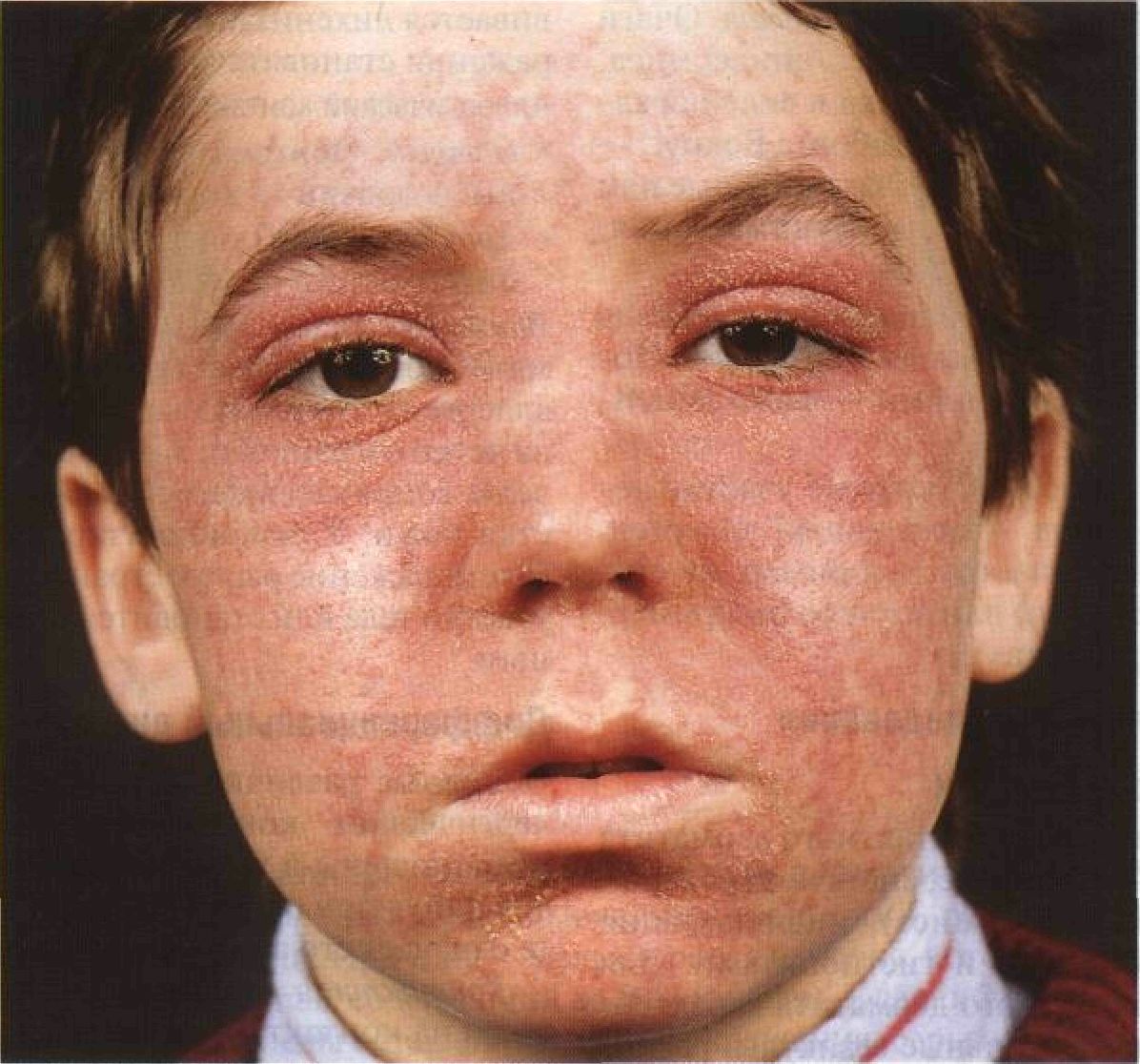 Кожа на этом участке приобретает синюшно-красноватый оттенок. С развитием заболевания инфильтрат прорывается, образуя свищи из которых выделяется гнойное содержимое.
Кожа на этом участке приобретает синюшно-красноватый оттенок. С развитием заболевания инфильтрат прорывается, образуя свищи из которых выделяется гнойное содержимое.
Молочница или дрожжевой стоматит – часто диагностируется у новорожденных или ослабленных детей. Характеризуется появлением белой пленочки (налета) на слизистой ротовой полости.
Диагностика
В диагностике болезней кожи особенно важно обнаружить скрытые инфекции, которые лишают иммунную систему возможности нормально функционировать. Также оценивается состояние внутренних органов, нарушение работы которых может вызывать кожные заболевания.
Поэтому обследование при кожных заболеваниях состоит из тщательно выверенного списка анализов и обследования у врачей другой специализации (например, косметолог-дерматолог), которые призваны не просто обнаружить заболевания кожи (часто это можно сделать и невооруженным глазом), а выявить истинные причины всех имеющихся в организме расстройств. При таком системном подходе проведенного лечения бывает достаточно, чтобы избавить пациента от болезни кожи надолго, а часто и на всю жизнь.
Лечение
Терапия инфекционных заболеваний проводится комплексно. Условно все лечение делится на несколько этапов, которые зависят от установленного диагноза и индивидуальных особенностей организма каждого пациента.
Применяют различные методики лечения: медикаментозные препараты, в том числе, антибиотики разных групп. Также используют гомеопатические средства, методы фито и физиотерапии. В определенных случаях эффективны процедуры криотерапии. В зависимости от заболевания, может понадобиться ультрафиолетовое облучение крови. Кроме того, назначают препараты, улучшающие работу внутренних органов, усиливающие иммунную систему.
Для наружного применения используют определенные мази, гели, болтушки и кремы. В качестве дополнительного лечения используют эффективные народные средства.
Лечение обычно проводится амбулаторно, хотя в особенно тяжелых случаях больному показано направление в стационар.
Заболевания кожи в детстве | Центр дерматологии и рака кожи Флориды
Необъяснимые высыпания, шишки или покраснение могут вызывать тревогу, когда они неожиданно появляются у вашего ребенка./nginx/o/2017/04/05/6522125t1h5d7e.jpg) Дети испытывают многие из тех же кожных заболеваний, что и взрослые, и часто можно увидеть, как проблемы с кожей развиваются в те годы, когда иммунная система все еще развивается. Кроме того, дети подвергаются большему воздействию микробов и других детей, чем взрослые, и этот контакт способствует быстрому и легкому распространению вирусной и грибковой сыпи среди детей.
Дети испытывают многие из тех же кожных заболеваний, что и взрослые, и часто можно увидеть, как проблемы с кожей развиваются в те годы, когда иммунная система все еще развивается. Кроме того, дети подвергаются большему воздействию микробов и других детей, чем взрослые, и этот контакт способствует быстрому и легкому распространению вирусной и грибковой сыпи среди детей.
Флоридские центры дерматологии и рака кожи представляют некоторые из наиболее распространенных кожных заболеваний, которые могут развиться у вашего ребенка, а также признаки и симптомы, на которые следует обратить внимание.
Детская сыпь и кожные заболевания
Младенцы склонны к развитию множественных кожных заболеваний в течение первых месяцев или лет их жизни. У новорожденных более чувствительная кожа, чем у взрослых, незрелый кожный барьер и слаборазвитая иммунная система, что делает их уязвимыми для кожных раздражителей и факторов окружающей среды.Общие детские состояния включают:
- Пеленочный дерматит.
 Это также называется опрелостью и проявляется в виде красной раздраженной сыпи на ягодицах. Это вызвано влажными или нечасто меняемыми подгузниками.
Это также называется опрелостью и проявляется в виде красной раздраженной сыпи на ягодицах. Это вызвано влажными или нечасто меняемыми подгузниками. - Колпачок люльки. Также вызывает себорейный дерматит, он выглядит как грубая, желтоватая, чешуйчатая сыпь на коже головы. Обычно он проходит самостоятельно через несколько месяцев.
- Тепловая сыпь. Это выглядит как красная теплая сыпь, иногда с крошечными волдырями, распространяющимися по пораженному участку.Тепловая сыпь может быть вызвана теплой погодой, закупоркой потовых желез, плотным пеленанием или одеждой или чрезмерным одеванием.
Экзема (атопический дерматит)
Экзема обычно проявляется в детстве и чаще встречается у детей с семейной историей аллергии или астмы. Хотя экзема является хроническим заболеванием, которое нельзя вылечить, многие дети перерастают частые обострения, когда становятся взрослыми. Экзема может вызвать появление сухих, красных, чешуйчатых, зудящих и воспаленных участков кожи на любом участке тела. У детей обычно появляются признаки и симптомы за коленями и в локтевых складках.
У детей обычно появляются признаки и симптомы за коленями и в локтевых складках.
Стригущий лишай
Стригущий лишай — это распространенная грибковая кожная инфекция, которая легко распространяется среди детей при контакте кожи с кожей и при совместном использовании личных вещей, таких как полотенца, спортивное снаряжение и расчески. У многих детей стригущий лишай также развивается при ходьбе босиком по общественным бассейнам, поскольку грибок размножается в теплой и влажной среде. Стригущий лишай вызывает образование красных, зудящих, чешуйчатых пятен на коже в форме кольца.Инфекция чаще всего поражает стопы (стопы спортсмена), пах (зуд спортсменов), тело и кожу головы. У детей стригущий лишай кожи головы может привести к появлению залысин.
Вирусные кожные высыпания
Существует несколько вирусных инфекций, вызывающих у детей кожную сыпь, в том числе:
- Ветряная оспа
- Корь
- Краснуха
- Пятая болезнь
- Розеола
- Руки, ноги и Болезнь полости рта
Сыпь — обычное заболевание кожи у детей, и причину сыпи невозможно определить и диагностировать только по внешнему виду. Родителям важно отметить все другие признаки и симптомы, которые испытывает ваш ребенок вместе с сыпью. Некоторые высыпания легче распознать, чем другие — например, ветряная оспа характеризуется характерными зудящими красными шишками или волдырями по всему телу. Другие высыпания бывает труднее идентифицировать, но обратите внимание на следующие отличительные признаки:
Родителям важно отметить все другие признаки и симптомы, которые испытывает ваш ребенок вместе с сыпью. Некоторые высыпания легче распознать, чем другие — например, ветряная оспа характеризуется характерными зудящими красными шишками или волдырями по всему телу. Другие высыпания бывает труднее идентифицировать, но обратите внимание на следующие отличительные признаки:
- Пятое заболевание наиболее распространено среди детей школьного возраста. Инфекция начинается с гриппоподобных симптомов, за которыми следует характерная сыпь «пощечина», названная так потому, что она похожа на след от пощечины на щеках.Сыпь может распространяться по всему телу.
- Розеола наиболее распространена среди детей в возрасте от 6 месяцев до 2 лет. Инфекция начинается с лихорадки, а когда температура спадает, появляется сыпь на туловище, спине, руках и ногах.
- Заболевания рук, ног и рта распространены среди детей младше 5 лет. Инфекция вызывает жар, боль в горле, язвы во рту и красную сыпь на руках и ногах.
 Иногда сыпь также может поражать колени, локти, ягодицы и область гениталий.
Иногда сыпь также может поражать колени, локти, ягодицы и область гениталий.
Вирусные инфекции, подобные перечисленным выше, чрезвычайно заразны и могут передаваться через контакт с кожей, с телесными жидкостями или через совместное использование предметов личной гигиены.
Бородавки
Бородавки вызываются вирусной инфекцией, и они чаще встречаются у детей, чем у взрослых. Бородавки — это безвредные безболезненные кожные образования, которые появляются на руках и пальцах. Как и другие вирусные инфекции, бородавки заразны и могут передаваться от кожи к коже и от совместного использования предметов личной гигиены. Дети также могут распространять на себя новые бородавки, прикоснувшись к уже имеющимся.
Центры дерматологии и рака кожи Флориды занимаются лечением распространенных кожных заболеваний
Мы лечим все состояния кожи, волос и ногтей.Если вы заметили у себя или своего ребенка необычный рост, сыпь или поражение, наша опытная команда профессионалов поставит точный диагноз и поможет вам составить индивидуальный план лечения. Мы также можем дать полезные советы по уходу за детской кожей. Свяжитесь с нами сегодня, чтобы назначить консультацию или встречу.
Мы также можем дать полезные советы по уходу за детской кожей. Свяжитесь с нами сегодня, чтобы назначить консультацию или встречу.
Заболевания кожи у детей: профилактика и лечение
Жаннет Уик, доктор медицинских наук, магистр делового администрирования, FASC
Когда в аптеку приходят пациенты с проблемами кожи, фармацевт может помочь и родителю, и ребенку
Кожа — это больше, чем просто красивая обертка — это физический барьер для защиты наших органов и компонент врожденного иммунного ответа. 1 Детские кожные проблемы, которые распространены и проявляются множеством интересных способов (Таблица 1 2 ), могут причинять боль пациентам и их семьям. Некоторые из них быстро поддаются лечению. Другие более упрямы.
Родители могут прибыть в аптеку в сопровождении «опрометчивого» ребенка и спросить фармацевта, поможет ли безрецептурный продукт или им нужно обратиться к врачу. Фармацевты часто борются с дерматологическими симптомами, но базовое понимание общих проблем кожи у детей может помочь им помочь пациентам прямо в аптеке, когда это возможно, и целесообразно направить других.
Первая профилактика
Любое обсуждение кожных заболеваний у детей следует начинать с пребывания на солнце, потому что его избегание — лучший, но не самый простой способ защитить детскую кожу. Людям необходимо некоторое время на солнце, чтобы стимулировать выработку витамина D. Если мы переусердствуем, солнечное ультрафиолетовое излучение (УФИ — компонент солнечного воздействия) может сначала вызвать солнечный ожог, а позже — меланому и базальноклеточную карциному. УФР также является иммунодепрессивным, что может быть важным фактором, способствующим развитию рака кожи и инфекционных заболеваний.
Трудно предсказать, сгорят ли люди, проводя время на открытом воздухе, и насколько сильно. Географическое положение, генетика, основные заболевания и использование лекарств будут влиять на результат. Кожа остается незрелой, по крайней мере, в течение первых 2 лет жизни. Дерматологические изменения, вызванные УФИ, могут начать накапливаться уже в первое лето жизни.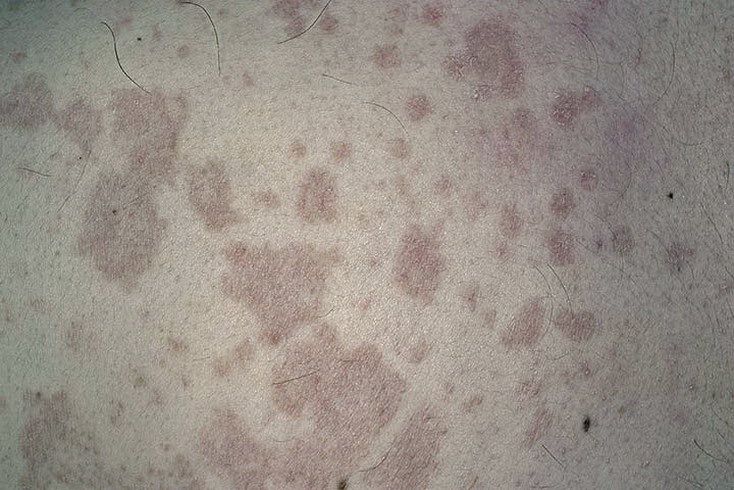 Защита от солнца (Таблица 2 1 ) должна начинаться с рождения и продолжаться на протяжении всей жизни. 1
Защита от солнца (Таблица 2 1 ) должна начинаться с рождения и продолжаться на протяжении всей жизни. 1
У 83% американских детей возникают солнечные ожоги каждое лето, и до 13% получают ожоги каждые летние выходные. 3-6 Фармацевтам необходимо опровергнуть мнение о том, что все мы выглядим «здоровее с загаром», и высказывать решительные возражения против использования соляриев. Кроме того, они должны посоветовать родителям регулярно и щедро наносить солнцезащитный крем своим детям (и себе).
Если ребенок обгорел на солнце, безрецептурный ацетаминофен, ибупрофен или напроксен могут облегчить боль и снизить температуру. Рекомендуйте легкие увлажняющие гели, чтобы кожа оставалась увлажненной, но избегайте жирных кремов, потому что трение может вызвать раздражение кожи.Безрецептурные кремы с гидрокортизоном могут снимать воспаление и раздражение. Предложите использовать пакеты со льдом, холодные компрессы или овсяные ванны, чтобы облегчить зуд и дискомфорт.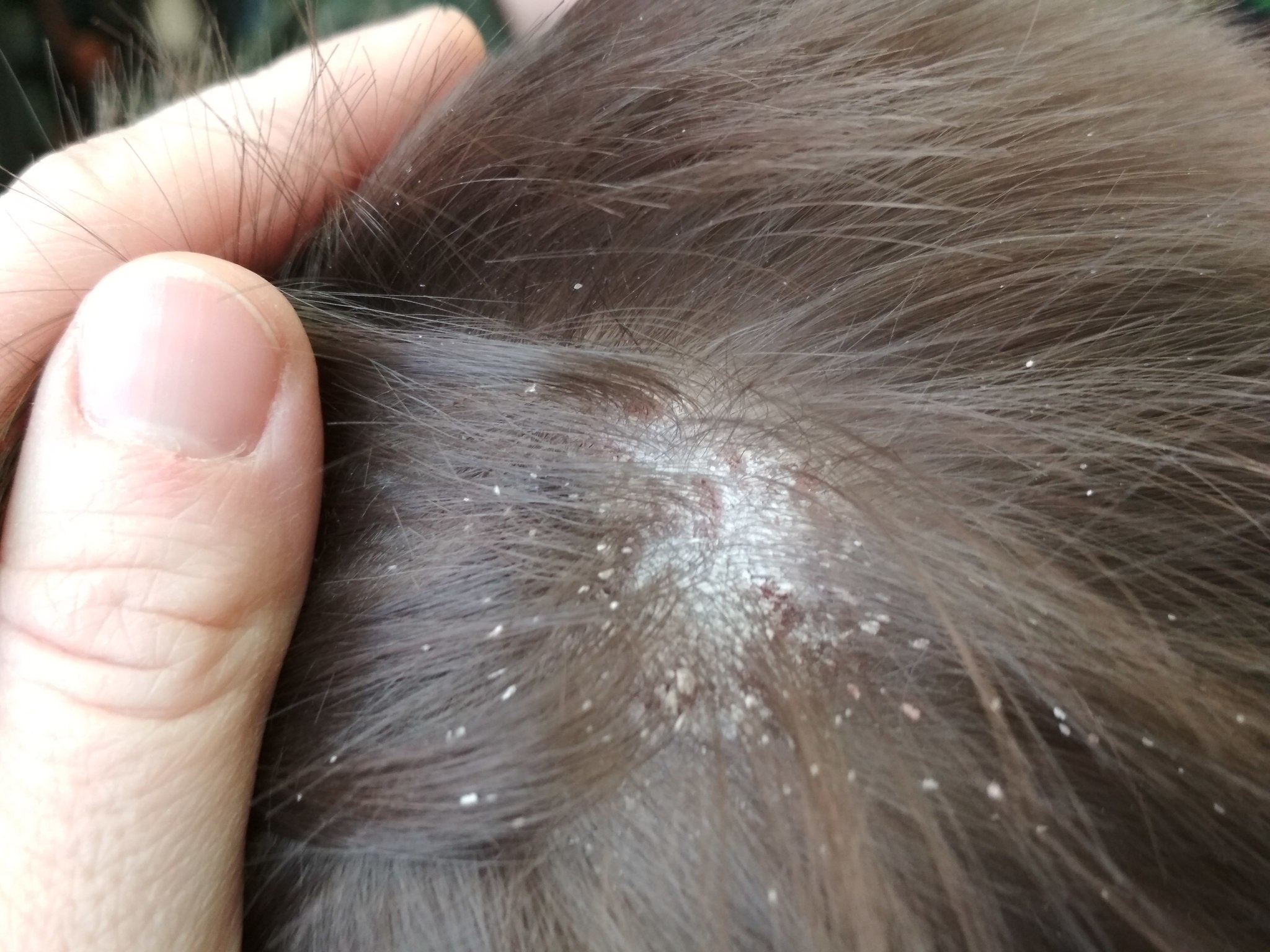
Beyond Sunburn
Выявление конкретного состояния кожи начинается со сбора исторической информации. Основные вопросы включают:
- Когда и как это началось?
- Как долго это длилось?
- Изменилось ли это со временем?
- Есть ли какие-либо другие местные или системные симптомы, такие как зуд, боль или жар?
- Вы пробовали какие-нибудь домашние средства, и если да, что произошло?
Поцелуй бактерий
Импетиго — это бактериальная инфекция.Колонизация бета-гемолитическими стрептококками группы А или золотистым стафилококком вызывает небуллезное импетиго после незначительной травмы кожи. Он начинается с небольших пузырьков или пустул, которые разрываются и образуют корку медового цвета. Новые поражения появляются быстро. Поражения под областью подгузника могут осложниться грибковыми инфекциями или грамотрицательными бактериями.
У детей, обычно в возрасте от 2 до 5 лет, может развиться буллезное импетиго.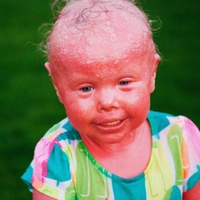 Его вялые пузыри развиваются из эпидермолитического токсина, продуцируемого S aureus .Без лечения он может прогрессировать до целлюлита, постстрептококкового острого гломерулонефрита и суперинфекции начального поражения. Направление к врачу важно, так как местный мупироцин является эффективным, но отпускаемым по рецепту лекарством. Важно соблюдать режим приема мупироцина. Системные антибиотики (пенициллины, устойчивые к пенициллиназе, эритромицин, цефалоспорин или клиндамицин) являются эффективными альтернативами. 1
Его вялые пузыри развиваются из эпидермолитического токсина, продуцируемого S aureus .Без лечения он может прогрессировать до целлюлита, постстрептококкового острого гломерулонефрита и суперинфекции начального поражения. Направление к врачу важно, так как местный мупироцин является эффективным, но отпускаемым по рецепту лекарством. Важно соблюдать режим приема мупироцина. Системные антибиотики (пенициллины, устойчивые к пенициллиназе, эритромицин, цефалоспорин или клиндамицин) являются эффективными альтернативами. 1
Прогулка по парку?
Если папулы и бляшки, которые масштабируются и вызывают сильный зуд, являются первичной жалобой пациента, подозревают экзему.Существует множество форм экземы, наиболее распространенными из которых являются атопическая, контактная, себорейная, застойная и фотоконтактная. Экзема также может возникать при утолщении кожи в результате расчесывания и трения (простой хронический лишай) или из-за дефицита ниацина или рибофлавина.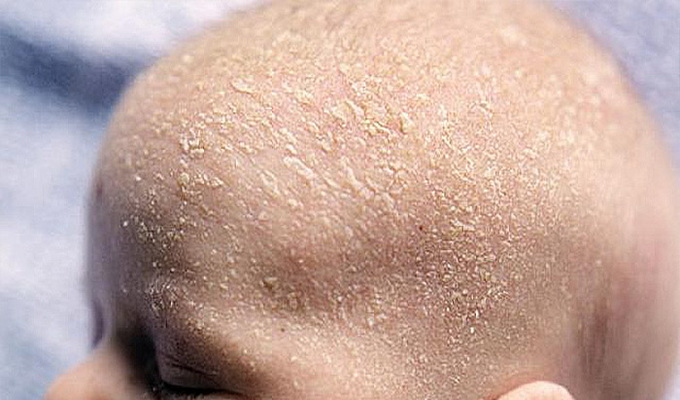 Для постановки точного диагноза необходимо направление к врачу.
Для постановки точного диагноза необходимо направление к врачу.
Дети попадают в самые разные ситуации и часто заболевают контактным дерматитом. Ядовитый плющ, например, представляет собой аллергический контактный дерматит.Как и другие формы аллергического контактного дерматита, он вызывается прямым контактом кожи с веществом, которое организм распознает как инородное. Эта сыпь может появиться позже — иммунологическая реакция замедленной гиперчувствительности вызывает воспаление — и у пациентов может быть больше шансов развить симптомы на более тонких поверхностях кожи.
Люди часто ошибочно полагают, что ядовитый плющ распространяется или заразен. Ядовитый плющ может выглядеть так, как будто он распространяется, но на самом деле он извергается в разное время на разных частях тела, в зависимости от ряда факторов, таких как толщина кожи и время воздействия.Избегать растений ядовитого плюща — это разумно, но если они подвергаются воздействию, необходимо выстирать всю одежду, иначе олеорезин будет еще больше загрязнять кожу — пораженного человека и кого-либо еще, если они дотронутся до одежды.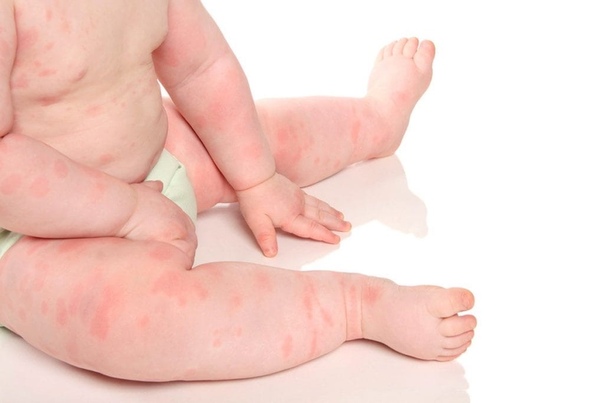 Лечение в основном симптоматическое, включая местные кортикостероиды, холодные компрессы и лосьон с каламином. Пациенты с тяжелым аллергическим контактным дерматитом нуждаются в снижении дозы пероральных кортикостероидов и направлении к врачу, выписавшему рецепт. Никель и резина также являются обычными кожными аллергенами и вызывают экземоподобную зудящую чешуйчатую сыпь. 1,7
Лечение в основном симптоматическое, включая местные кортикостероиды, холодные компрессы и лосьон с каламином. Пациенты с тяжелым аллергическим контактным дерматитом нуждаются в снижении дозы пероральных кортикостероидов и направлении к врачу, выписавшему рецепт. Никель и резина также являются обычными кожными аллергенами и вызывают экземоподобную зудящую чешуйчатую сыпь. 1,7
Контактный дерматит не имеет иммунологического компонента и вызывается прямым поражением тканей. В зависимости от типа раздражителя, продолжительности воздействия и атопической предрасположенности ребенка он может проявляться в виде зуда, боли или эритематозных папул и везикул. Позже возможно появление трещин и трещин на пораженной поверхности кожи. Часто причиной является воздействие воды и моющих средств. Если можно идентифицировать осадитель, пациенты могут его избежать. Здесь также лечение симптоматическое с помощью кремов, лосьонов и мазей с кортикостероидами. 8
Атопический дерматит
Приблизительно от 10% до 20% детей, обычно в младенческом или раннем детском возрасте, заболевают атопическим дерматитом. Заболеваемость быстро растет, и эксперты связывают это с генетическими факторами (кожная иммунная дисфункция) и окружающей средой. 9
Заболеваемость быстро растет, и эксперты связывают это с генетическими факторами (кожная иммунная дисфункция) и окружающей средой. 9
Атопический дерматит возникает в результате повышенного уровня пролиферации клеток IgE и Th2 и Th3, которые вызывают перепроизводство цитокинов.10 Это хроническое воспалительное состояние отрицательно влияет на качество жизни из-за своих симптомов и интенсивного режима лечения.Симптомы включают атопию, зуд и экзему, часто сопровождающиеся аллергическим ринитом или астмой. Зуд сильный, и у детей появляются эритематозные, шелушащиеся папулы и бляшки. Эти поражения становятся хроническими и утолщаются от трения и царапин.
Направление к дерматологу имеет решающее значение. Помимо увлажнения кожи, периодических местных кортикостероидов и устранения провоцирующих раздражителей, пациенту могут периодически потребоваться системные кортикостероиды при острых кризах.Крем пимекролимуса или мазь такролимуса могут помочь. Могут использоваться фототерапия, гамма-интерферон или внутривенный иммуноглобулин. 10 Пероральные антигистаминные препараты могут облегчить симптомы.
10 Пероральные антигистаминные препараты могут облегчить симптомы.
Бич прыщей
Почти у каждого ребенка развиваются вульгарные угри, обычно в возрасте от 8 до 9 лет и до двадцати лет. Акне — это результат действия Propionibacterium acnes, который способствует выработке липазы, протеазы и хемотаксического фактора. Внутренние факторы влияют на иммунологический ответ пациента.Внешние факторы (включая трение, солнечный свет, химические вещества и некоторые косметические средства) могут усугубить акне. 1,11
Воспалительные папулы, пустулы, узелки, кисты и невоспалительные, открытые (черные точки) и закрытые (белые точки) комедоны лечат по-разному. Кремы, гели или растворы с ретиноидами для местного применения предпочтительны для лечения комедонов. Предупредить пациентов о светочувствительности и возможности начального обострения акне. Улучшение может занять до 3 месяцев. 11
Местное применение пероксида бензоила — первый шаг при воспалительном акне. Если улучшение неадекватное, обратитесь к врачу, выписавшему клиндамицин или эритромицин для местного применения. 11,12
Если улучшение неадекватное, обратитесь к врачу, выписавшему клиндамицин или эритромицин для местного применения. 11,12
Пероральные антибиотики (тетрациклин, миноциклин, доксициклин, эритромицин) или пероральный изотретиноин можно использовать / рекомендовать, если воспалительные акне тяжелые. Пациенты нуждаются в хорошем консультировании при использовании пероральных препаратов, особенно при использовании изотретиноина. 11,13
У некоторых девушек-подростков прием пероральных контрацептивов, содержащих норгестимат или дроспиренон и этинилэстрадиол, может уменьшить угревую сыпь.Также могут использоваться низкие дозы кортикостероидов и ингибиторов андрогенов (спиронолактон). 11,13
Реакции на лекарства
У многих детей возникают аллергические реакции на лекарства. Приблизительно у 2,5% детей, получающих лекарственные препараты, и до 12% детей, получающих лечение антибиотиками, наблюдается кожная реакция на лекарства.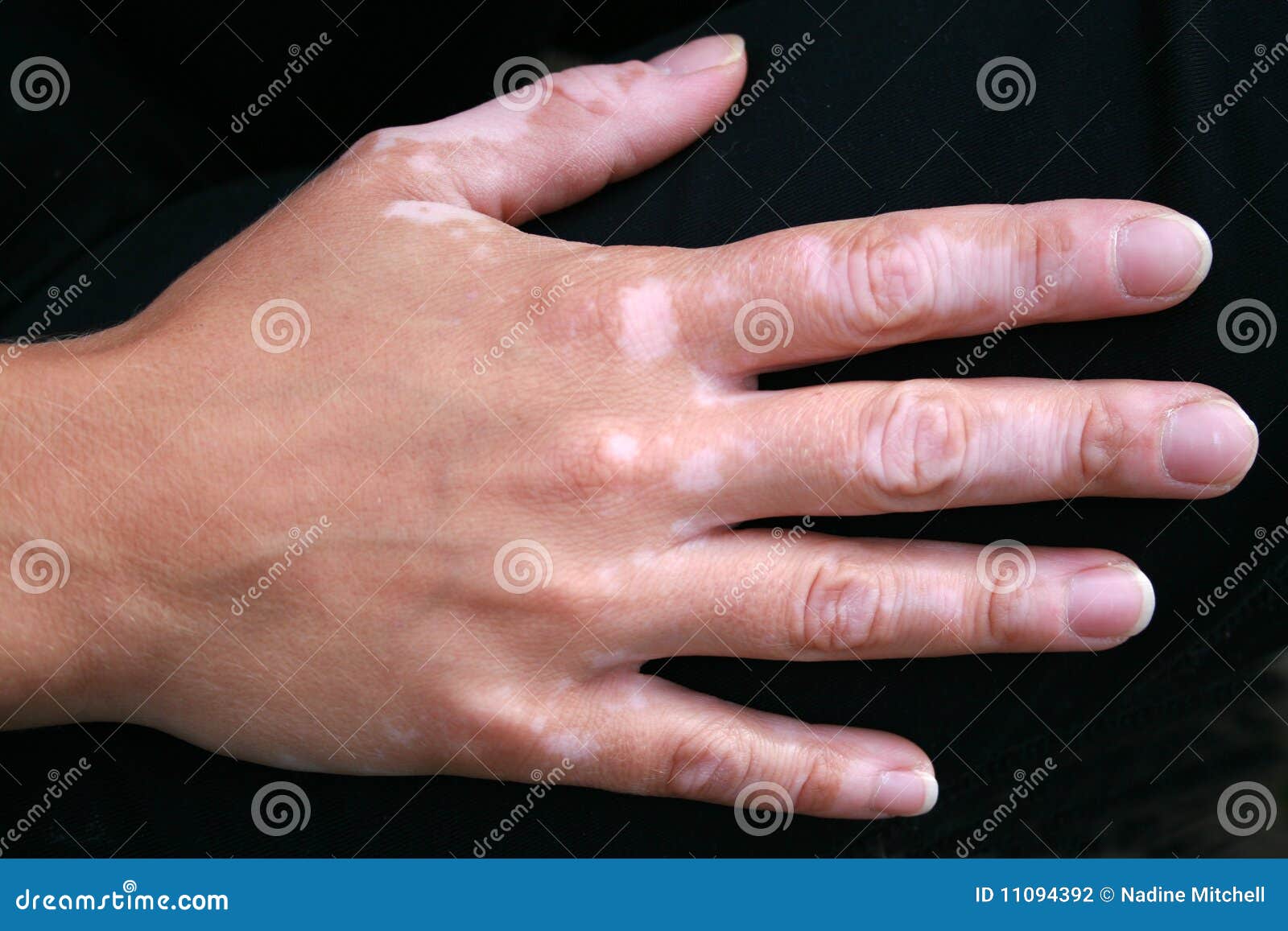 14-16 Простые лекарственные высыпания обычно «расцветают» в течение недели или двух после начала приема лекарств. У детей обычно нет лихорадки.Как правило, высыпания представляют собой зудящие эритематозные волдыри. Иногда присутствует ангионевротический отек. Фоточувствительность, результат взаимодействия препарата или его метаболитов со световой энергией, также является обычным явлением.
14-16 Простые лекарственные высыпания обычно «расцветают» в течение недели или двух после начала приема лекарств. У детей обычно нет лихорадки.Как правило, высыпания представляют собой зудящие эритематозные волдыри. Иногда присутствует ангионевротический отек. Фоточувствительность, результат взаимодействия препарата или его метаболитов со световой энергией, также является обычным явлением.
В серьезных случаях тяжелые реакции проявляются в виде многоформной эритемы, синдрома Стивенса-Джонсона и токсического эпидермального некролиза, которые начинаются с образования волдырей или пузырей. Во всех случаях лечение начинается с прекращения действия возбудителя. Легкие случаи обычно разрешаются в течение 2 недель. Могут быть полезны антигистаминные и противозудные препараты местного действия.
Фармацевты должны направлять всех детей, у которых есть реакции на лекарства, к педиатру. Тяжелые реакции гиперчувствительности требуют неотложной помощи. Позже будет благоразумно подтвердить, что кожная реакция была побочной реакцией на лекарство, записать это в истории болезни ребенка и побудить родителей сделать это также. Это позволяет избежать воздействия в дальнейшем. 17
Это позволяет избежать воздействия в дальнейшем. 17
Заключение
Многие кожные проблемы в детстве незначительны, и их можно лечить с помощью безрецептурных препаратов.Другие более сложны и могут потребовать рецептурных препаратов или другого лечения. Фармацевты могут найти в Интернете фотографии наиболее распространенных и поддающихся лечению высыпаний. Иногда лучшее вмешательство — это обратиться к лечащему врачу, выписывающему рецепты. PT
Г-жа Вик — старший фармацевт-исследователь в Национальном институте рака, Национальные институты здравоохранения, Бетесда, Мэриленд. Выраженные взгляды принадлежат автору, а не правительству.
Проблемы с кожей у детей до пяти лет в сельской больнице на юге Эфиопии
Реферат
Цель
Изучить распространенность кожных заболеваний у детей до 5 лет, которые посещали сельскую больницу в Южной Эфиопии.
Методы
Проспективное перекрестное исследование было проведено с 26 января по 20 февраля 2015 года с участием детей в возрасте до 5 лет, которые посещали сельскую больницу Гамбо в Западном Арси региона Оромия, Эфиопия.
Результаты
Всего было включено 324 ребенка (59,6% мальчиков), средний возраст которых составлял 16,4 месяца. Всего 147 детей [45,4%; 95% доверительный интервал ( CI ): 40,0–50,8%] в возрасте до 5 лет имел проблемы с кожей, из которых 101 (68,7%) обратился за консультацией по этой причине. Остальные 46 (31,3%) обращались за консультацией по поводу общей проблемы со здоровьем, и дерматологическое состояние было вторичным обнаружением во время физического обследования. У 93 детей (28,7%; 95% ДИ : 20–33,8%) это было основным заболеванием, а у 54 детей (16.5%; 95% CI : 13,0–21,1%) это было сопутствующее заболевание. Наиболее частым дерматологическим заболеванием была чесотка ( n = 44, 13,6%; 95%, CI : 10,3–17,7%). Импетиго было диагностировано у 32 детей (9,9%; 95% CI : 7,1–13,3%), из которых 23 (71,9%) имели осложненное импетиго. Девятнадцать детей (5,9%; 95% CI : 3,8–9,0%) страдали экземой, 10 (3,1%) имели экзему, связанную с другими состояниями.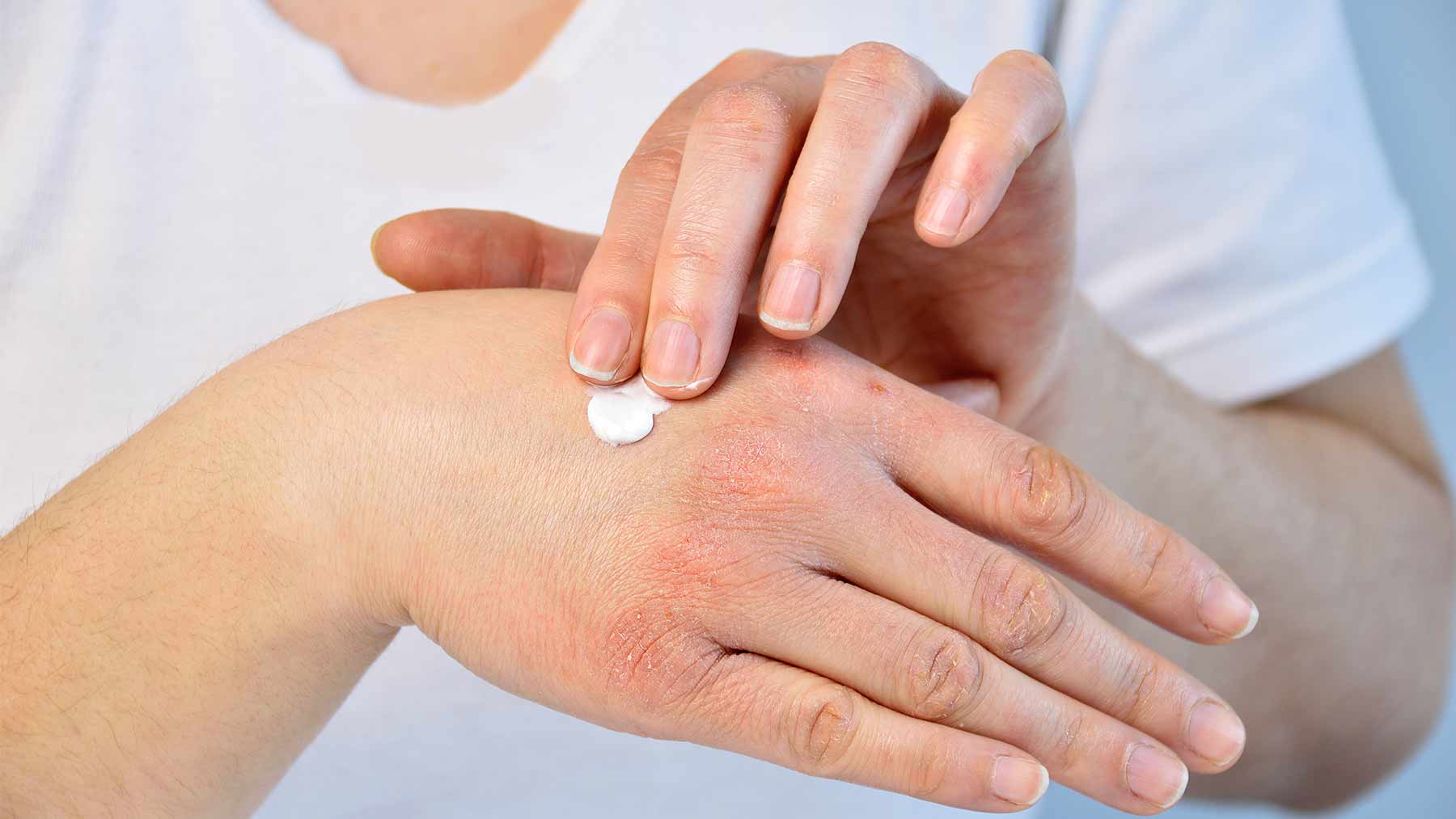 Следующими наиболее частыми кожными проблемами были микоз ( n = 9; 2.8%), инфицированная рана и язва ( n = 7; 2,2%) и ожоги ( n = 6; 1,9%).
Следующими наиболее частыми кожными проблемами были микоз ( n = 9; 2.8%), инфицированная рана и язва ( n = 7; 2,2%) и ожоги ( n = 6; 1,9%).
Выводы
Проблемы с кожей, в основном чесотка, импетиго и экзема, были обычным явлением у маленьких детей, посещавших сельскую больницу на юге Эфиопии. Детей до 5 лет необходимо тщательно обследовать, чтобы исключить кожные заболевания, особенно чесотку.
Ключевые слова
Дети
До пяти лет
Кожные проблемы
Чесотка
Импетиго
Рекомендуемые статьиЦитирующие статьи (0)
Просмотреть аннотацию
Copyright © 2016 Hainan Medical University.Производство и хостинг компанией Elsevier B.V.
Рекомендуемые статьи
Цитирующие статьи
Распространенные состояния детской кожи: симптомы и причины
Кожа ребенка чувствительна и легко подвержена воздействию тепла, бактерий, слюны и многого другого. Служба детской дерматологии Женской и детской больницы KK (KKH) делится симптомами и причинами различных кожных заболеваний.
Служба детской дерматологии Женской и детской больницы KK (KKH) делится симптомами и причинами различных кожных заболеваний.
Кожные заболевания — это не просто косметическая проблема.«Кожа — самый большой орган тела, и ее функции очень важны для здоровья других систем органов», — говорит д-р Марк Кох Жан Аан, руководитель и консультант Службы детской дерматологии.
КК Женская и детская больница (ККХ), член
Группа SingHealth.
Кожа является важным барьером, предотвращающим чрезмерную потерю жидкости и минералов в организме. Он защищает от инфекций и препятствует всасыванию токсичных веществ. Это также помогает регулировать тепло тела.
Состояние кожи ребенка может быть вызвано множеством факторов, например жарой, холодом, грибком, бактериями, слюнотечением, аллергией или длительным контактом с влажным подгузником.К счастью, большинство кожных заболеваний у детей недолговечны и со временем проходят сами по себе. Однако в более тяжелых случаях для решения проблемы могут потребоваться кремы и мази, местные стероиды и пероральные препараты.
Однако в более тяжелых случаях для решения проблемы могут потребоваться кремы и мази, местные стероиды и пероральные препараты.
Общие кожные заболевания у младенцев
Тепловая сыпь
Тепловая сыпь, также известная как потница или потница, представляет собой тип сыпи, которая возникает у новорожденных, потому что их потовые железы не полностью развиты и легко блокируются. Это особенно распространено в жарком влажном климате, например в Сингапуре.
«Вместо испарения пот остается под кожей, вызывая воспаление и сыпь», — объясняет д-р Кох.
- Симптомы: Маленькие, от красного до прозрачного, точечные бугорки, обычно на закрытых участках, таких как спина и ягодицы.
- Причины:
- Чрезмерное потоотделение из-за жаркой погоды
- Слишком теплая одежда для ребенка или толстое пеленание
- Одевание ребенка тканями, которые не позволяют поту испаряться нормально
- Высокая температура
- Густые кремы и мази, блокирующие потовые протоки
Сыпь под подгузником
Сыпь под подгузником, также известная как пеленочный дерматит, поражает 35 процентов детей в определенный момент их первого года жизни.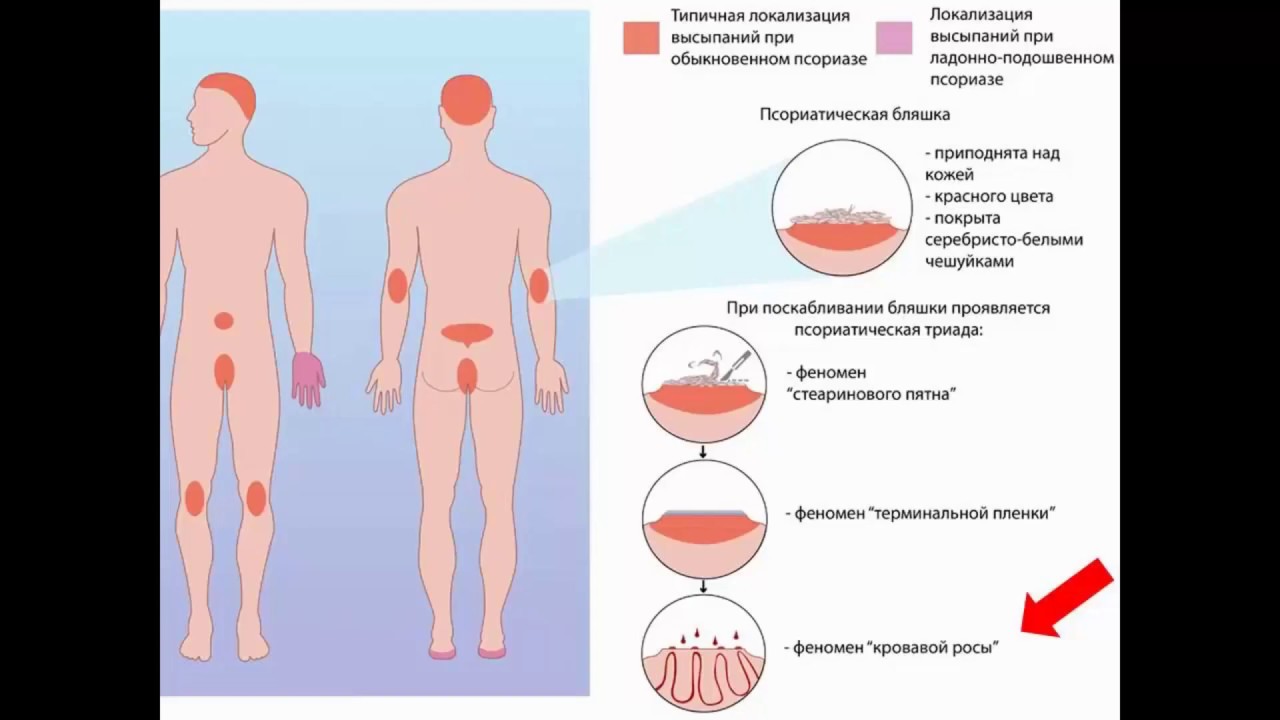 Пик заболеваемости приходится примерно на 9-12 месяцев.
Пик заболеваемости приходится примерно на 9-12 месяцев.
- Симптомы: Красная чешуйчатая сыпь на участках кожи, закрытых пеленками.
- Причины:
- Продолжительный контакт с мочой и калом
- Избыточная влажность от длительного использования подгузников
- Трение ткани или липкой ленты
- Вторичная инфекция, вызванная бактериями или грибком / дрожжами
Колпачок люльки
Колпачок люльки, также известный как себорейный дерматит обычно проявляется в течение первых нескольких недель жизни и может повторяться в течение 4-6 месяцев.
«Колыбель возникает из-за чрезмерного роста нормального кожного грибка / дрожжей, вторичного по отношению к стимуляции материнскими гормонами, когда ребенок еще находится в утробе матери. Однако у некоторых младенцев это может быть ранним признаком атопического дерматита или атопической экземы », — говорит д-р Кох.
- Симптомы: Чешуйчатые пятна от розового до красного цвета на коже черепа.
 Иногда поражаются и другие участки тела, например шея, подмышки и пах. Области могут быть с жирной кожей, покрытой шелушащимися белыми или желтыми чешуйками.
Иногда поражаются и другие участки тела, например шея, подмышки и пах. Области могут быть с жирной кожей, покрытой шелушащимися белыми или желтыми чешуйками. - Причины:
- Аномальное производство масла в сальных железах и волосяных фолликулах
- Дрожжевые / бактериальные инфекции
Атопическая экзема
Атопическая экзема, также известная как атопический дерматит, является наиболее распространенным заболеванием кожи, поражающим взрослых и детей, включая младенцы. Он поражает до 20 процентов детей школьного возраста в Сингапуре, и у большинства пациентов симптомы проявляются в течение первого года жизни.
«У большинства детей с экземой состояние улучшается по мере взросления.Однако через несколько месяцев или даже лет заболевание может повториться. При хорошем контроле многие пациенты с экземой могут вести здоровый и активный образ жизни », — говорит д-р Кох.
- Симптомы: Пятна красной, зудящей, грубой и сухой кожи, обычно на щеках ребенка и в суставах рук и ног.

- Причины: Точная причина атопической экземы неизвестна. Атопическая экзема — это иммунная реакция, имеющая генетическую основу и передаваемая в семьях. Дополнительные факторы, которые могут действовать как триггеры или ухудшать состояние, включают:
- Факторы окружающей среды, такие как высокие температуры, клещи домашней пыли, вирусные инфекции, вакцинация
- Аллергены, такие как мыло, кремы, моющие средства
Прочтите, чтобы узнать о вариантах лечения этих распространенных кожных заболеваний ребенка.
Ссылка: S13
(PDF) Распространенные кожные проблемы у детей
Однако множественные большие КАЛМ могут быть признаком нейрофиброматоза
(рис. 12) или других синдромов, таких как синдром МакКьюна-
Олбрайта, Ватсона и других редких синдромов [36].
Системный подход к гипо- и гиперпигментированным
расстройствам представлен на рис. 13 и 14.
13 и 14.
В заключение, дерматологические проблемы обычны в педиатрической практике
, и поэтому педиатрам
важно распознавать и лечить общие кожные заболевания.Системный подход
необходим для постановки правильного диагноза
и управления.
Конфликт интересов Нет.
Роль источника финансирования Нет.
Список литературы
1. Tunnessen WW Jr. Обзор кожных заболеваний, наблюдаемых в педиатрических
клиниках общего профиля и дерматологии. Pediatr Dermatol. 1984; 1: 219–22.
2. Венк С., Итин PH. Эпидемиология детской дерматологии и
аллергологии в регионе Аргау, Швейцария.Pediatr Dermatol.
2003; 20: 482–7.
3. Нанда А., Аль-Хасави Ф., Альсалех К.А. Проспективное обследование педиатрических
пациентов клиники атриальной дерматологии в Кувейте: анализ 10 000
случаев. Pediatr Dermatol. 1999; 16: 6–11.
4. Сардана К., Махаджан С., Саркар Р., Мендиратта В., Бхушан П. , Коран
, Коран
Р. В. и др. Спектр кожных заболеваний у индийских детей.
Pediatr Dermatol. 2009; 26: 6–13.
5. Картикеян К., Таппа Д.М., Дживанкумар Б.Образец педиатрических больниц
матос в специализированном центре в Южной Индии. Indian Pediatr. 2004. 41: 373–7.
6. Sacchidanand S, Sahana MS, Asha GS, Shilpa K. Образец педиатрических
дерматозов в специализированном центре. Индийский J Pediatr. 2012. DOI: 10.1007 /
s12098-013-0904-8.
7. Сардана К., Манчанда В., Раджпал М., Гарг В.К., Чаухан Д.С. Бактериальная
пиодермия у детей и варианты лечения, включая лечение
внебольничных метициллин-резистентных Staphylococcus aureus.
Int J Dermatol. 2007. 46: 309–13.
8. Сетураман Г., Манчини А.Дж. Неонатальные кожные заболевания и врач скорой помощи
. Clin Ped Emer Med. 2008; 9: 200–9.
9. Хэй RJ. Чесотка и пиодермия — диагностика и лечение. Дерматол
Тер. 2009; 22: 466–74.
10. Шмидт Э., Левитт Дж. Дерматологические инвазии. Int J Dermatol.
Шмидт Э., Левитт Дж. Дерматологические инвазии. Int J Dermatol.
2012; 51: 131–41.
11. Diamantis SA, Morrell DS, Burkhart CN. Детские инвазии.
Pediatr Ann. 2009. 38: 326–32.
12. Карри Б. Дж., Маккарти Дж. С.. Перметрин и ивермектин от чесотки. N
Engl J Med. 2010; 362: 717–25.
13. Burkhart CG, Burkhart CN. Безопасность и эффективность педикулицидов от
головных вшей. Экспертное мнение Drug Saf. 2006; 5: 169–79.
14. Möhrenschlager M, Seidl HP, Ring J, Abeck D. Pediatric tinea
capitis: Распознавание и лечение. Am J Clin Dermatol.
2005; 6: 203–13.
15.Померанц AJ, Sabnis SS. Tinea capitis: эпидемиология, диагностика и лечение
. Педиатрические препараты. 2002; 4: 779–83.
16. Келли Б.П. Поверхностные грибковые инфекции. Pediat Rev.2012; 33: e22–37.
17. Boull C, Groth D. Обновление: лечение кожных вирусных бородавок у
детей. Pediatr Dermatol. 2011; 28: 217–29.
18. Bruggink SC, Eekhof JA, Egberts PF, van Blijswijk SC, Assendelft
Bruggink SC, Eekhof JA, Egberts PF, van Blijswijk SC, Assendelft
WJ, Gussekloo J. Бородавки передаются в семьях и школах.
Педиатрия. 2013; 131: 928–34.
19. Сетураман Г., Ричардс К.А., Хиремагалор Р.Н., Вагнер А.
Эффективность импульсного лазера на красителе при лечении стойких бородавок
у детей. Dermatol Surg. 2010; 36: 58–65.
20. Браун Дж., Джаннигер К.К., Шварц Р.А., Сильверберг Н.Б. Детство
контагиозный моллюск. Int J Dermatol. 2006; 45: 93–9.
21. Лоретт Г. Себорейный дерматит у ребенка. Энн Дерматол Венереол.
2004; 131: 123–5.
22. Гупта А.К., Мадзия С.Е., Батра Р. Этиология и лечение
Себорейный дерматит. Дерматология. 2004. 208: 89–93.
23. Эйхенфилд Л.Ф., Эллис С.Н., Манчини А.Дж., Паллер А.С., Симпсон Э.Л.
Атопический дерматит: обновление эпидемиологии и патогенеза. Семин
Cutan Med Surg. 2012; 31: S3–5.
24. Крафчик БР. Атопический дерматит. В: Schachner LA, Hansen RC, eds.
Детская дерматология. Нью-Йорк: Мосби Эльзевьер; 2011. С. 851–
6.
25. Блюм-Пейтави У., Мец М. Атопический дерматит у детей:
Лечение зуда. J Eur Acad Dermatol Venereol. 2012; 26:
С2–8.
26. Саркар Р., Мишра К., Гарг В.К. Лихорадка с сыпью у ребенка в Индии.
Indian J Dermatol Venereol Leprol. 2012; 78: 251–62.
27. Баттегай Р., Итин С., Итин П. Дерматологические признаки и симптомы кори
: серия проспективных случаев и сравнение с литературой.
Дерматология.2012; 224: 1–4.
28. Шарма В.К., Сетураман Г. Неблагоприятные кожные реакции на лекарственные препараты:
Обзор. J Postgrad Med. 1996; 42: 15–22.
29. Шарма В.К., Сетураман Г., Кумар Б. Кожные побочные эффекты
реакции: Клиническая картина и возбудители — 6-летняя серия из
Чандигарх, Индия. J Postgrad Med. 2001; 47: 95–9.
30. Алхалифа А., Альсантали А., Ван Э., МакЭлви К.Дж., Шапиро Дж.
Обновление очаговой алопеции: Часть II. Уход.J Am Acad Dermatol.
Уход.J Am Acad Dermatol.
2010; 62: 191–202.
31. Аттон А.В., Таннессен У.В. мл. Облысение у детей: наиболее частые причины
мес. Pediatr Rev.1990; 12: 25–30.
32. Тай Ю.К., Леви М.Л., Метри Д.В. Трихотилломания в детстве: Дело
серии
и обзор. Педиатрия. 2004; 113: e494–8.
33. Лечить J. Узорчатая пигментация у детей. Pediatr Clin North Am.
2010; 57: 1121–9.
34. Сетураман Г., Дюран-Маккинстер С. Генетические нарушения пигментации —
ций.В: Schachner LA, Hansen RC, eds. Детская дерматология.
Нью-Йорк: Мосби Эльзевьер; 2011. С. 408–17.
35. Сильверберг NB. Обновленная информация о детском витилиго. Curr Opin Pediatr.
2010; 22: 445–52.
36. Шах К.Н. Диагностическое и клиническое значение кофе с молоком
макул. Pediatr Clin North Am. 2010; 57: 1131–53.
390 Indian J Pediatr (апрель 2014 г.) 81 (4): 381–390
Детские кожные заболевания и обезображивание & nbsp | & nbsp Американская ассоциация кожи
Alopecia Areata
Гнездная алопеция приводит к потере волос на коже головы, бровях и других областях, и от нее страдают более четырех миллионов человек в США.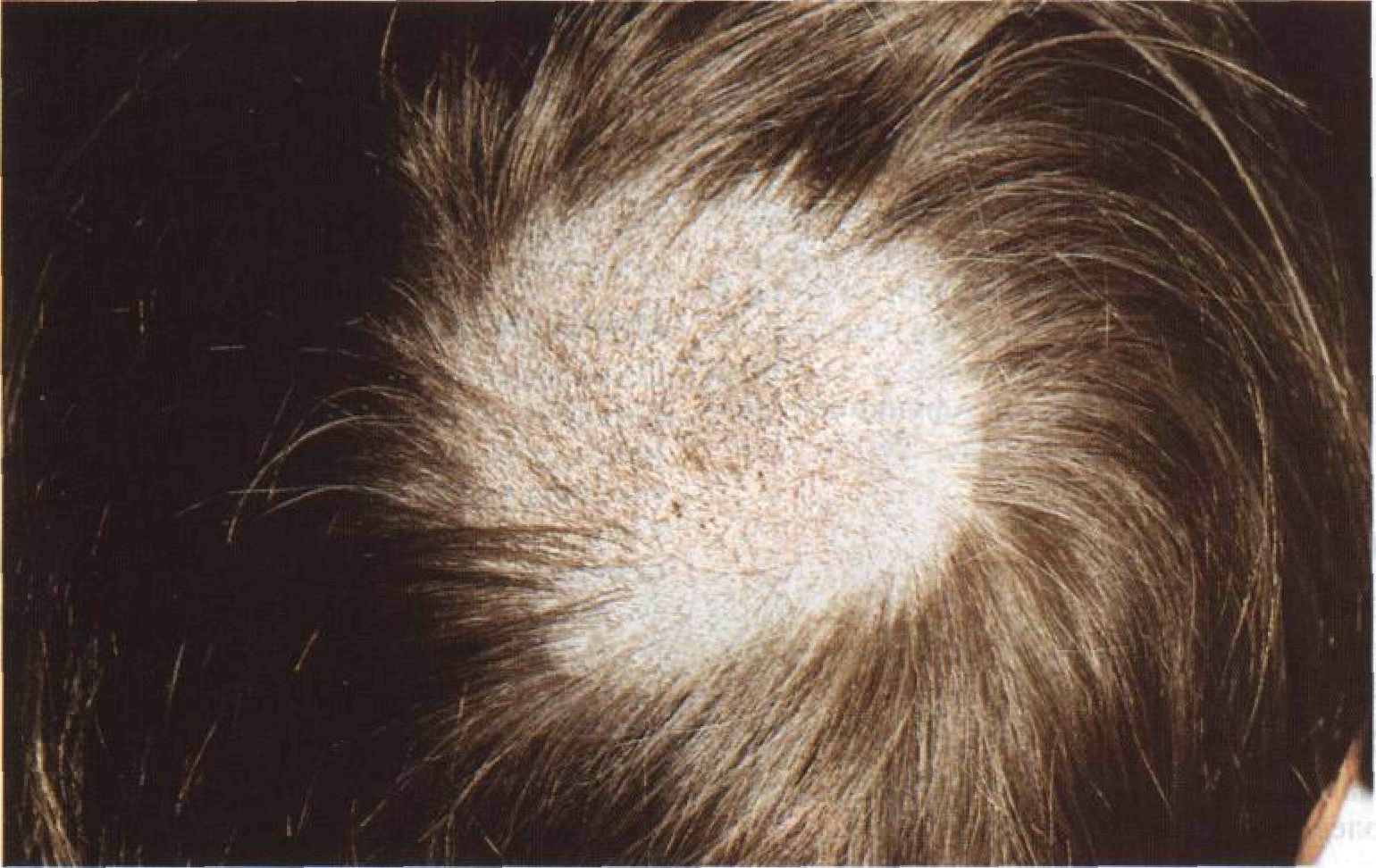 S. Он появляется у мужчин и женщин любого возраста, но обычно начинается в детстве.
S. Он появляется у мужчин и женщин любого возраста, но обычно начинается в детстве.
Состояние похоже на подавление волосяного фолликула (клеток и тканей, вызывающих рост волос), при котором пораженный участок перестает производить волосы. Степень варьируется от нескольких голых участков до выпадения волос на всем теле. Волосяные фолликулы остаются живыми, и волосы могут вырасти снова, но дальнейшее выпадение может повториться.
Влияние наследственных и экологических факторов на очаговую алопецию до сих пор не изучено.Лечение может помочь, особенно в легких случаях, но ни одно из них не является универсальным.
Для получения дополнительной информации посетите следующие веб-сайты:
Атопический дермитит (экзема)
Атопический дерматит (известный также как «атопическая экзема») — это заболевание, характеризующееся хроническим воспалением кожи. Кожа пациента с атопическим дерматитом становится сухой, красной, шелушащейся и очень зудящей.
Чаще всего поражает кожу на изгибных поверхностях суставов (например, внутренние стороны локтей и коленей), но может поражаться любая поверхность тела. Он также имеет тенденцию к развитию кожных инфекций, вызванных бактериями, которые являются нормальными обитателями кожи. Кожа пациентов с атопическим дерматитом может легко раздражаться мылом, аллергенами окружающей среды и иногда некоторыми продуктами, которые не представляют опасности для нормальной кожи.
Он также имеет тенденцию к развитию кожных инфекций, вызванных бактериями, которые являются нормальными обитателями кожи. Кожа пациентов с атопическим дерматитом может легко раздражаться мылом, аллергенами окружающей среды и иногда некоторыми продуктами, которые не представляют опасности для нормальной кожи.
Атопический дерматит часто сопровождается другими атопическими заболеваниями, такими как сенная лихорадка, астма и конъюнктивит. Это семейное и хроническое заболевание, и возможны периоды ремиссии, даже годы.
Атопический дерматит поражает примерно 20% детей и 2-3% взрослых в промышленно развитых странах, а его распространенность в Соединенных Штатах резко возросла за последние сорок лет.Атопический дерматит часто путают с псориазом, особенно в старших возрастных группах.
Хотя не существует лекарства от атопической экземы и ее причины еще недостаточно изучены, ее можно довольно эффективно лечить с помощью комбинации профилактических мер и лекарственной терапии. К ним относятся увлажняющие кремы, а также противовоспалительные препараты местного и системного действия, которые обычно дают временное облегчение при болезни. Изменения в диете не оказались полезной стратегией для пациентов.
К ним относятся увлажняющие кремы, а также противовоспалительные препараты местного и системного действия, которые обычно дают временное облегчение при болезни. Изменения в диете не оказались полезной стратегией для пациентов.
Более подробную информацию о болезни и группах поддержки можно найти на следующих сайтах:
- Национальная ассоциация экземы
4460 Redwood Hwy., Ste. 16-D
San Rafael, CA 94903-1953
415.499.3474 / 800.818.7546
Факс: 415.472.5345
http://www.nationaleczema.org
[email protected]
Для получения дополнительной информации посетите следующие веб-сайты:
Буллезный эпидермолиз (EB)
Буллезный эпидермолиз (БЭ) — это группа наследственных заболеваний, при которых кожа и слизистые оболочки настолько нежны, что легчайшее прикосновение может вызвать болезненные пузыри.БЭ поражает примерно двух из каждых 100 000 младенцев, при этом высокий уровень травматизма.
Формы БЭ варьируются от сезонного раздражения рук и ног до внешних и внутренних волдырей на 75 процентах тела.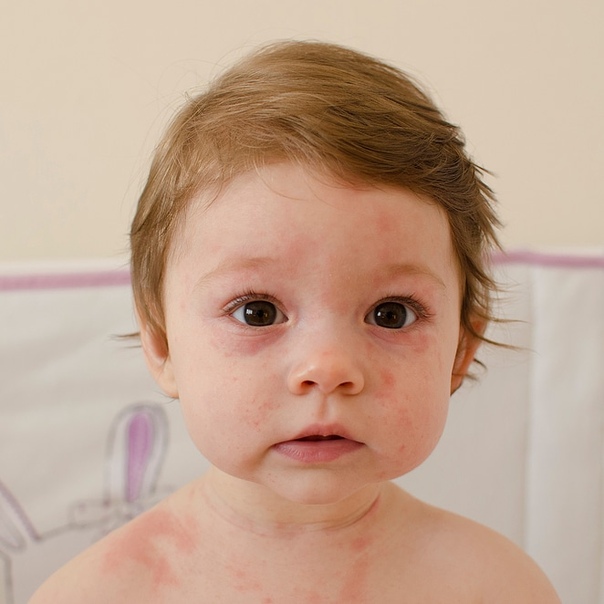 Развиваются язвы и рубцовая ткань, что приводит к серьезным осложнениям, которые могут привести к общему истощению, раку и преждевременной смерти.
Развиваются язвы и рубцовая ткань, что приводит к серьезным осложнениям, которые могут привести к общему истощению, раку и преждевременной смерти.
Для получения дополнительной информации посетите следующие веб-сайты:
Гемангиома
Гемангиома — это опухоль кровеносных сосудов, которая проявляется в виде масс от красного до синего цвета в первые четыре недели жизни, чаще всего у недоношенных детей.Эти опухоли угрожающе быстро растут в первый год, а затем постепенно исчезают в течение следующего десятилетия. Фаза быстрого роста может вызвать такие проблемы, как нарушение зрения, а гемангиомы могут оставлять рубцы.
Для получения дополнительной информации посетите следующие веб-сайты:
Итиоз
Ихтиоз — это группа генетических заболеваний разной степени тяжести, характеризующихся сухой, утолщенной, шелушащейся кожей. По оценкам дерматологов, существует не менее 20 разновидностей, наиболее часто встречающихся у каждого из 250 человек, но некоторые формы встречаются довольно редко.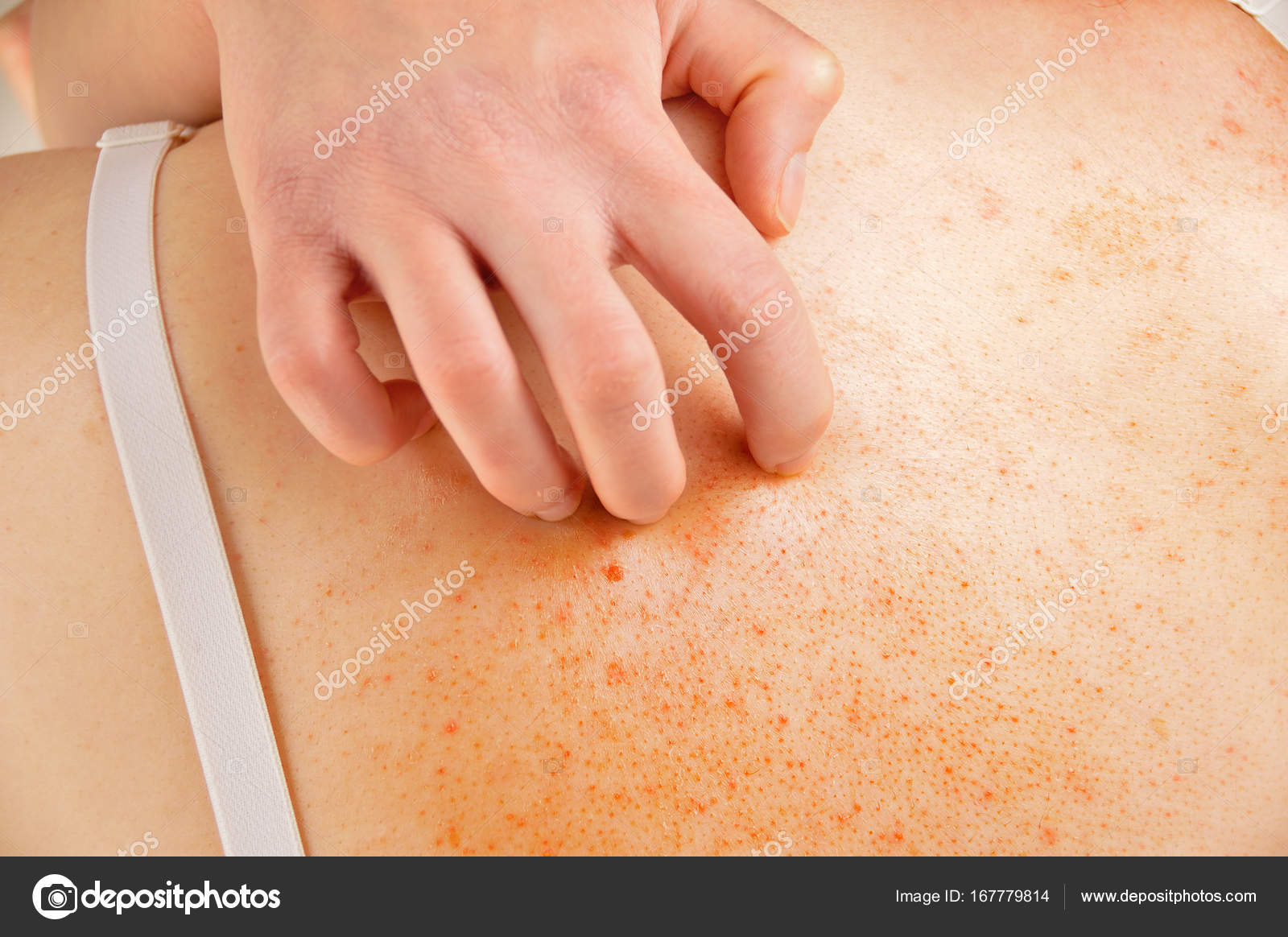
Ихтиоз вызывается генетическим дефектом. В некоторых случаях признаки очевидны при рождении, а в других симптомы проявляются в течение первого года жизни ребенка.
Во всех случаях ихтиоз вызывает скопление клеток кожи в внешних слоях кожи, часто сопровождающееся чрезмерной потерей влаги. По мере высыхания утолщенная кожа сжимается, трескается и образует чешуйки.
Жесткость препятствует движению, кожа подвержена истиранию, что может привести к инфекции.В крайних случаях все тело покрыто широкими темными чешуйками, разделенными глубокими трещинами.
Физические, медицинские и косметические проявления ихтиоза наиболее очевидны в детстве. Масштабирование может подавлять рост и двигательные способности, и ребенок склонен к насмешкам, изоляции и заниженной самооценке.
Для получения дополнительной информации посетите следующие веб-сайты:
Большинство кожных поражений при первичной педиатрической помощи можно лечить с помощью теледерматологии
Аннотация
Фон
Теледерматология — это инструмент, обеспечивающий точную диагностику, которому с течением времени уделяется все больше внимания. Его можно использовать для сортировки при оказании первичной медико-санитарной помощи для лечения кожных заболеваний, улучшая доступ и сокращая время на лечение хирургических, тяжелых или даже смертельных заболеваний.
Его можно использовать для сортировки при оказании первичной медико-санитарной помощи для лечения кожных заболеваний, улучшая доступ и сокращая время на лечение хирургических, тяжелых или даже смертельных заболеваний.
Цели
Нашей основной целью было оценить долю поражений педиатрических пациентов, которые можно лечить с помощью теледерматологии при оказании первичной медицинской помощи. Во-вторых, мы хотели оценить десять наиболее частых кожных заболеваний, наиболее распространенные методы лечения и направления теледерматологов на биопсию, к дерматологу в присутствии или в центр первичной медико-санитарной помощи.
Методы
Поперечное ретроспективное исследование с участием 6 879 человек и 10 126 поражений было проведено теледерматологией с промежуточным накоплением в течение одного года в городе Сан-Паулу, Бразилия. Если бы сделанные фотографии были достаточно качественными, теледерматолог диагностировал, лечил и сориентировал каждое поражение (если возможно) и выбирал один из трех вариантов направления: направить на биопсию, к дерматологу в присутствии врача или оставить под наблюдением первичного звена.
Результаты
В рамках программы
Teledermatology удалось сохранить 62% поражений в учреждении первичной медико-санитарной помощи, 37% были направлены к дерматологам и 1% — на биопсию, что позволило сократить среднее время ожидания визита в присутствии на 78%.У пациентов в возрасте 0–2 лет преобладали поражения, связанные с экземой и доброкачественными врожденными образованиями. В возрасте от 3 до 12 лет основной причиной жалоб по-прежнему была экзема, а также бородавки и моллюски. В возрасте 13–19 лет наиболее серьезной проблемой были прыщи, за которыми следовали атопический дерматит, невусы и бородавки. Чаще всего применялись смягчающие средства.
Заключение
Teletriage обратился к 63% поражений без необходимости посещения врача, что позволяет предположить, что теледерматология может управлять распространенными заболеваниями и оптимизировать дерматологические консультации для наиболее серьезных, хирургических или сложных кожных заболеваний, сокращая среднее время ожидания для них.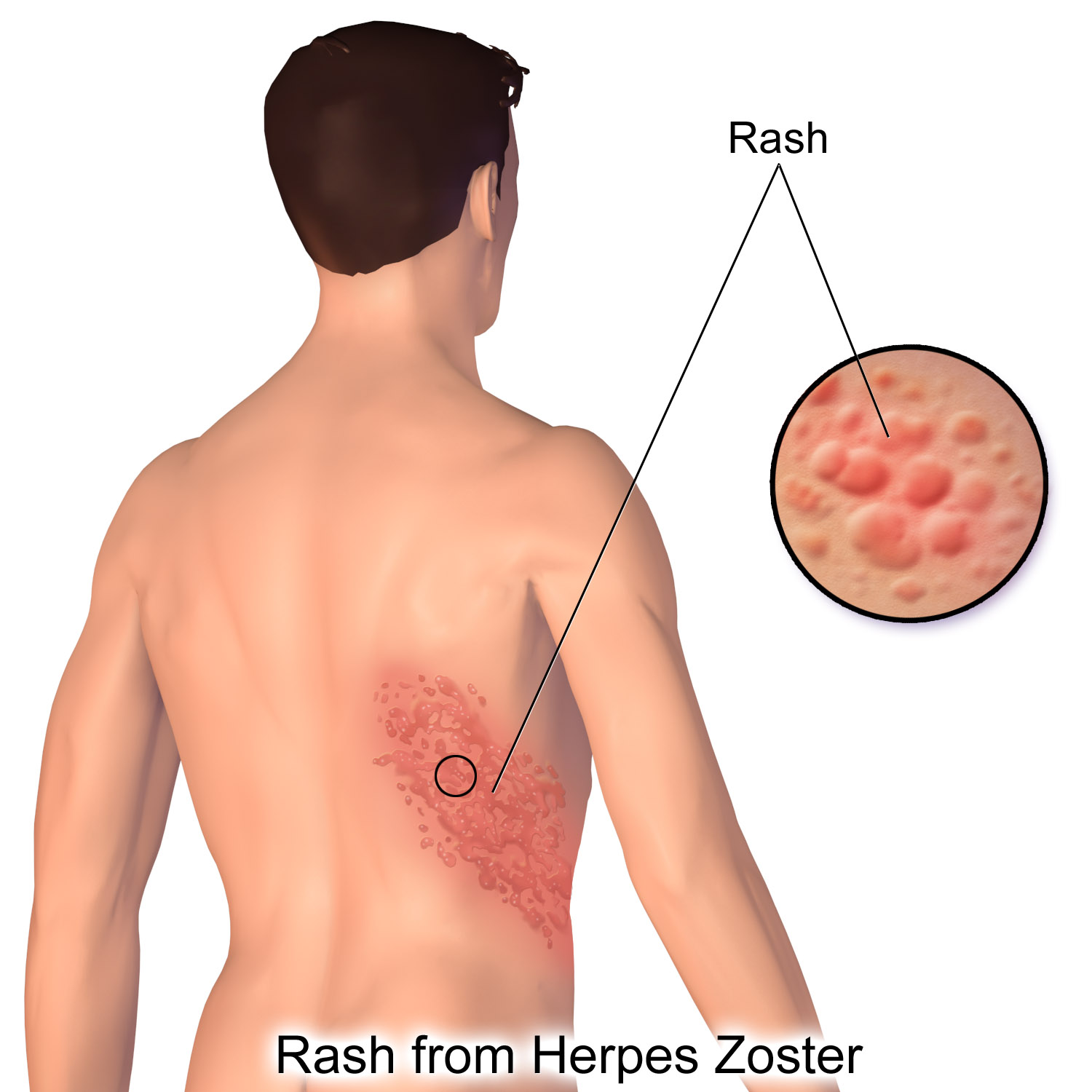
Образец цитирования: Джавина Бьянки М., Сантос А.П., Кордиоли Э. (2019) Большинство кожных поражений при первичной педиатрической помощи можно лечить с помощью теледерматологии. PLoS ONE 14 (12):
e0225479.
https://doi.org/10.1371/journal.pone.0225479
Редактор: Мауро Пикардо, Дерматологический институт Сан-Галликано, ИТАЛИЯ
Поступило: 20 мая 2019 г .; Одобрена: 5 ноября 2019 г .; Опубликован: 2 декабря 2019 г.
Авторские права: © 2019 Giavina Bianchi et al.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Все соответствующие данные находятся в рукописи и ее файлах вспомогательной информации.
Финансирование: Авторы не получали специального финансирования на эту работу.
Конкурирующие интересы: Авторы заявили, что конкурирующих интересов не существует.
Введение
Теледерматология (TD) — это медицинский инструмент, который все больше и больше используется во всем мире, главным образом потому, что дерматология делает упор на визуальную диагностику. В реальном времени (RT) или с промежуточным хранением (SF) являются наиболее распространенными типами доставки изображений. В SF-TD данные и изображения пациента собираются и отправляются дерматологу на анализ в более позднее время. В RT-TD пациенты и врачи передают данные и изображения из разных мест в живом формате [1].Многие исследования показали улучшение доступа к специализированной помощи с использованием метода промежуточного хранения, который обеспечивает точный диагноз и сокращает время до лечения при высокой степени удовлетворенности пациентов [2].
Типичные кожные заболевания, такие как атопический дерматит легкой степени, угри, грибковые инфекции и другие, являются распространенными заболеваниями, с которыми можно справиться в рамках службы первичной медицинской помощи. Однако это случается нечасто, потому что профессионалы недостаточно подготовлены для диагностики или сортировки кожных заболеваний.Отсутствие профессиональной медицинской специализации на уровне первичной медико-санитарной помощи может привести к ненужному направлению к дерматологам. Если не хватает дерматологов, это создает ситуацию, когда приемы заполняются пациентами, не нуждающимися в особом уходе, что может ограничить доступность посещений для тех, кто нуждается [3].
В городе Сан-Паулу проживает около 12 миллионов жителей [4], и 58% из них зависят исключительно от государственной системы здравоохранения [5]. Примеры общественного здравоохранения в Бразилии — муниципальные, государственные и федеральные.Государственное муниципальное здравоохранение отвечает за большую часть первичной медико-санитарной помощи.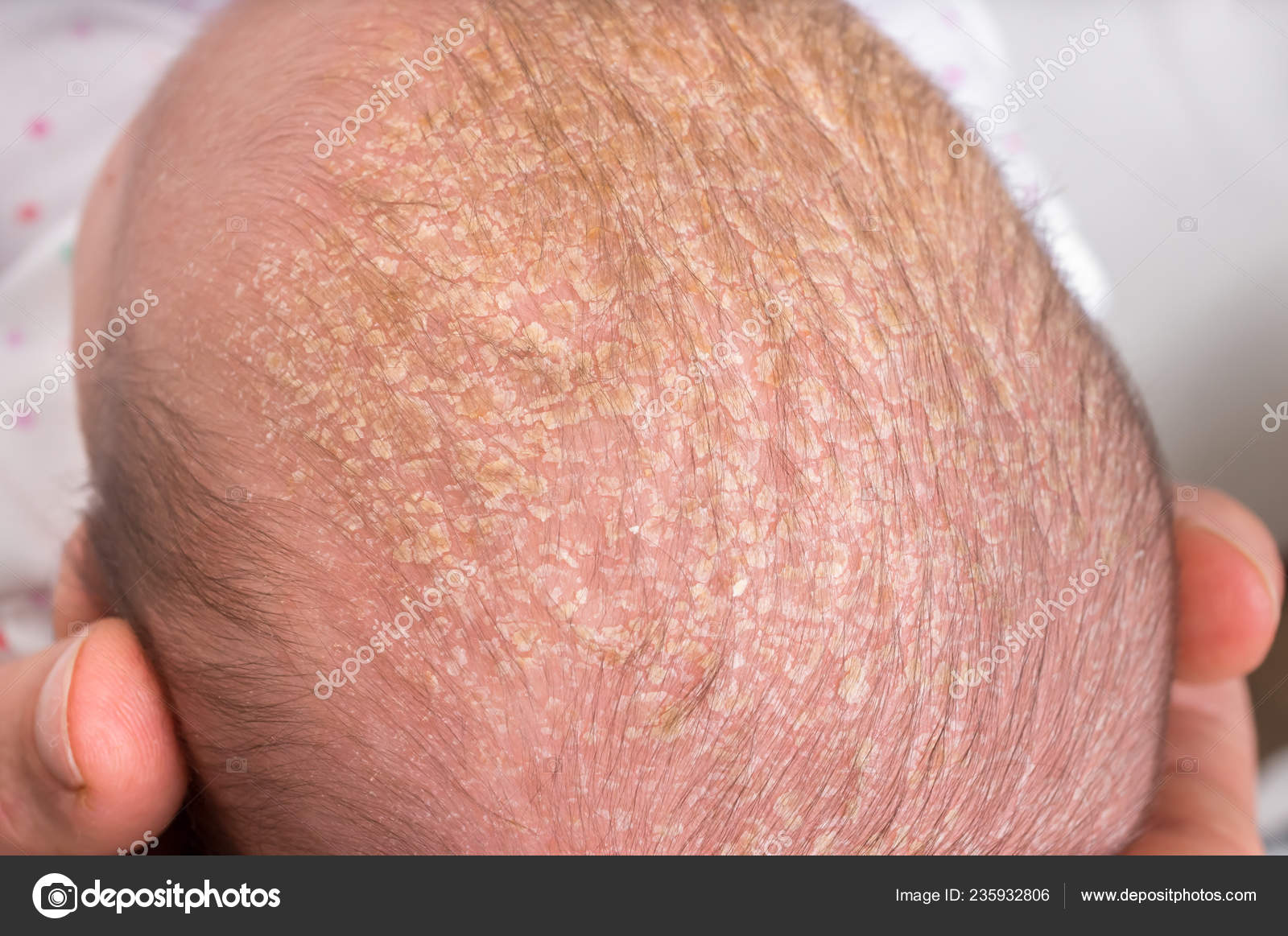 В городе Сан-Паулу существует большой спрос на публичную консультацию дерматолога. К июлю 2017 года его ждали 57 832 человека, что могло занять до года. По этой причине муниципальный департамент здравоохранения решил реализовать проект теледерматологии совместно с больницей Исраэлита Альберта Эйнштейна, большой частной городской больницей. Обоснование проекта заключалось в следующем: если бы врач общей практики мог управлять некоторыми не такими сложными заболеваниями при поддержке теледерматолога, было бы доступно больше посещений дерматолога, что сократит время ожидания для тех пациентов, которые действительно нуждаются в дерматологической помощи в присутствии.
В городе Сан-Паулу существует большой спрос на публичную консультацию дерматолога. К июлю 2017 года его ждали 57 832 человека, что могло занять до года. По этой причине муниципальный департамент здравоохранения решил реализовать проект теледерматологии совместно с больницей Исраэлита Альберта Эйнштейна, большой частной городской больницей. Обоснование проекта заключалось в следующем: если бы врач общей практики мог управлять некоторыми не такими сложными заболеваниями при поддержке теледерматолога, было бы доступно больше посещений дерматолога, что сократит время ожидания для тех пациентов, которые действительно нуждаются в дерматологической помощи в присутствии.
Также для общественного здравоохранения крайне важно знать распространенность и лечение наиболее распространенных заболеваний, находящихся в центре внимания первичной медико-санитарной помощи, чтобы политики могли их решать или даже предотвращать. Наше исследование было основной целью определить долю поражений педиатрических пациентов, которые можно лечить в рамках первичной медицинской помощи с помощью теледерматологии, избегая посещения дерматологов на месте, и, во-вторых, мы оценили частоту, лечение и направления наиболее распространенных кожных поражений.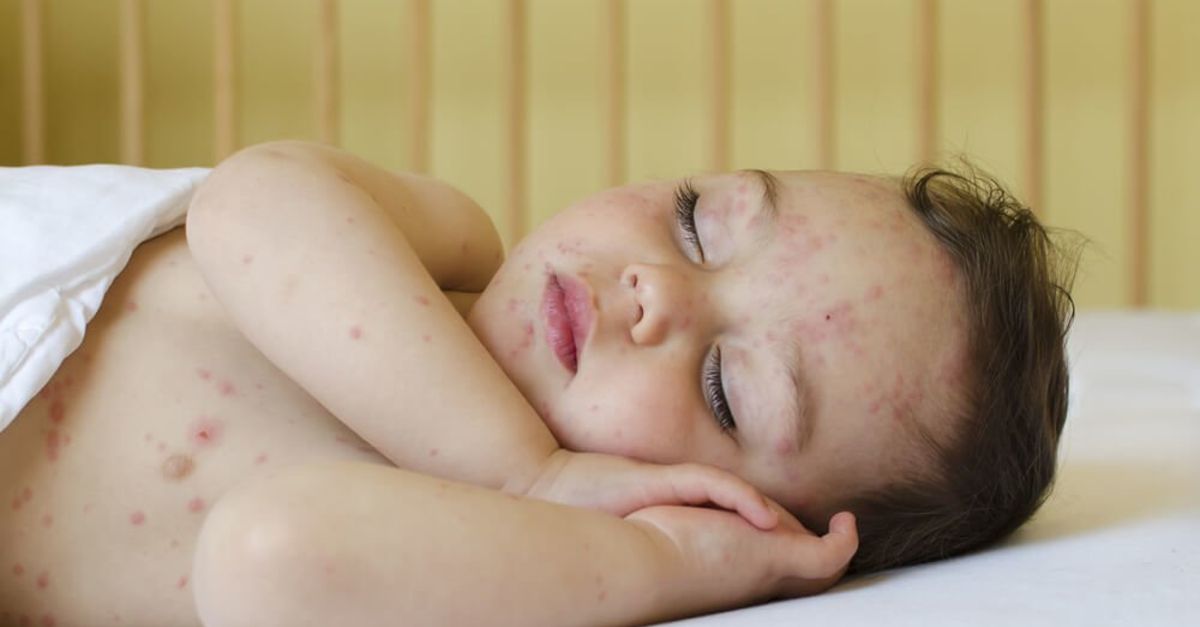 у детей и подростков, участвовавших в этом проекте.Обе цели были достигнуты в этом исследовании.
у детей и подростков, участвовавших в этом проекте.Обе цели были достигнуты в этом исследовании.
Пациенты и методы
Это исследование было одобрено больницей им. Альберта Эйнштейна и муниципальным комитетом по этике (CAAE: 97126618.6.3001.0086) и соответствует этическим стандартам проведения экспериментов на людях и Хельсинкской декларации. Перед доступом к данным данные были полностью анонимными, и IRB отказался от требования информированного согласия. Это была перекрестная ретроспективная когорта, проведенная в городе Сан-Паулу, где 14925 человек в возрасте до 19 лет ждали встречи с дерматологом в июле 2017 года.Муниципальное управление здравоохранения совместно с больницей Исраэлита Альберта Эйнштейна разработало платформу и приложение для мобильных устройств, которые медицинские работники будут использовать для фотографирования с помощью цифровой камеры и загрузки их вместе с краткой историей болезни и данными пациентов. Все данные были собраны и загружены на платформу, доступ к которой имеют только дерматологи, нанятые для этого проекта, с использованием защищенного онлайн-процесса. Пациенты из списка ожидания были обзваны государственной службой здравоохранения и были назначены на прием в одну из трех государственных городских больниц, которым разрешено осуществить проект.С июля 2017 года по июль 2018 года тринадцать дерматологов работали с сортировкой пациентов, и им сначала нужно было решить, являются ли сделанные фотографии поражений удовлетворительными для диагностических целей. В противном случае они бы выбрали поле «плохое фото» на платформе и направили пациента на личный прием к дерматологу. Если фотография хорошего качества, они должны сформулировать наиболее вероятную диагностическую гипотезу и выбрать один из трех вариантов направления для каждого оцениваемого поражения: 1) непосредственно на биопсию (и после этого пациент вернется на прием к дерматологу с результатом), 2) к дерматологу или 3) обратно к педиатру в отделении первичной медико-санитарной помощи с наиболее вероятным диагнозом и лечением и / или ориентацией, как продолжить исследование или лечение поражения.
Пациенты из списка ожидания были обзваны государственной службой здравоохранения и были назначены на прием в одну из трех государственных городских больниц, которым разрешено осуществить проект.С июля 2017 года по июль 2018 года тринадцать дерматологов работали с сортировкой пациентов, и им сначала нужно было решить, являются ли сделанные фотографии поражений удовлетворительными для диагностических целей. В противном случае они бы выбрали поле «плохое фото» на платформе и направили пациента на личный прием к дерматологу. Если фотография хорошего качества, они должны сформулировать наиболее вероятную диагностическую гипотезу и выбрать один из трех вариантов направления для каждого оцениваемого поражения: 1) непосредственно на биопсию (и после этого пациент вернется на прием к дерматологу с результатом), 2) к дерматологу или 3) обратно к педиатру в отделении первичной медико-санитарной помощи с наиболее вероятным диагнозом и лечением и / или ориентацией, как продолжить исследование или лечение поражения. Если у одного и того же пациента было более одного поражения с разными направлениями, направление на биопсию будет преобладать над обращением к дерматологу, которое будет преобладать над обратным направлением к педиатру. Все пациенты, посетившие проект, были включены в это исследование. Чтобы лучше проанализировать эту популяцию, мы разделили ее на 0–2 года, 3–12 лет и 13–19 лет. В проекте участвовали только дерматологи, сертифицированные Бразильским советом дерматологии, чтобы снизить вероятность диагностической ошибки при теледерматологии.В нашем муниципальном отделении первичной медико-санитарной помощи прямое обследование на предмет грибковой инфекции не проводится. По этой причине подозрительные случаи поверхностных грибковых инфекций подвергаются противогрибковому лечению в качестве терапевтического теста, а затем повторно оцениваются. При подозрении на глубокие грибковые инфекции теледерматолог направит пациента к биопсийному / дерматологу и не будет лечить его / ее до подтверждения патогена. Все статистические расчеты были выполнены с использованием двуххвостого хи-квадрата с поправочным тестом Йетса с помощью Graph Prism 6.0 программное обеспечение.
Если у одного и того же пациента было более одного поражения с разными направлениями, направление на биопсию будет преобладать над обращением к дерматологу, которое будет преобладать над обратным направлением к педиатру. Все пациенты, посетившие проект, были включены в это исследование. Чтобы лучше проанализировать эту популяцию, мы разделили ее на 0–2 года, 3–12 лет и 13–19 лет. В проекте участвовали только дерматологи, сертифицированные Бразильским советом дерматологии, чтобы снизить вероятность диагностической ошибки при теледерматологии.В нашем муниципальном отделении первичной медико-санитарной помощи прямое обследование на предмет грибковой инфекции не проводится. По этой причине подозрительные случаи поверхностных грибковых инфекций подвергаются противогрибковому лечению в качестве терапевтического теста, а затем повторно оцениваются. При подозрении на глубокие грибковые инфекции теледерматолог направит пациента к биопсийному / дерматологу и не будет лечить его / ее до подтверждения патогена. Все статистические расчеты были выполнены с использованием двуххвостого хи-квадрата с поправочным тестом Йетса с помощью Graph Prism 6.0 программное обеспечение.
Результаты
1) Пациенты и поражения
Из 14 925 пациентов в возрасте от 0 до 19 лет, ожидающих консультации дерматолога в городе Сан-Паулу, в этом проекте приняли участие 6 879 человек (46%), и было получено 6 588 направлений. В таблице 1 представлены демографические данные пациентов. Во всех исследуемых возрастах женщин было больше, чем мужчин, ожидающих консультации дерматолога. С увеличением возраста показатель присутствия увеличился с 37% в возрасте 0–2 лет до 47% в других возрастных группах.Пациенты, направленные к дерматологу из-за низкого качества фотографий, составили 1,4%, а небольшая часть данных о пациентах пропала из-за технических проблем (0,4%).
Таблица 1. Количество сфотографированных поражений и лиц в возрасте от 0 до 19 лет, ожидающих консультации дерматолога, и тех, кто участвовал в проекте теледерматологии, в зависимости от возраста и пола с июля 2017 года по июль 2018 года в городе Сан-Паулу.
https://doi.org/10.1371/journal.pone.0225479.t001
Всего было сфотографировано 10 658 очагов и проведено 10 126 диагностик. Среднее количество сфотографированных поражений на человека составляло 1,6 (таблица 1).
Кровотечение присутствовало только в 16% поражений, но зуд был относительно обычным явлением: 45–55% в зависимости от возраста, более часто он встречается у лиц в возрасте 3–12 лет. Поражения, направленные к дерматологу из-за низкого качества фотографий, составили 0,9%, а отсутствие данных из-за технических проблем — 0.5%.
2) Направления и наиболее частые заболевания
Что касается пациентов, то направление к педиатру первичного звена было у 54%, к дерматологу в присутствии 45% и непосредственно на биопсию в 1%. Если проанализировать поражения, то количество обращений к педиатру первичного звена составило 62%, к дерматологу, работающему в присутствии врача, — 37%, а непосредственно к биопсии — 1%. (Рисунок 1). Использование теледерматологии сократило среднее время ожидания визита дерматолога с 6,7 до 1,5 месяцев во время проекта (сокращение на 78%).
Рис. 1. Распределение поражений и пациентов в возрасте 0–19 лет, которые участвовали в проекте теледерматологии, направленных на биопсию, дерматологу и обратно к педиатру, в зависимости от возраста и пола, с июля 2017 года по июль 2018 года в городе Сан-Паулу. .
https://doi.org/10.1371/journal.pone.0225479.g001
Наиболее частые причины обращения за консультацией для мужчин и женщин в возрасте до 19 лет показаны на рис. 2. Частота заболеваний варьировалась в зависимости от возраста.Среди пациентов в возрасте 0–2 лет наиболее частым кодом поражения по МКБ-10 был атопический дерматит (АД) для обоих полов. Мальчики пострадали больше, чем девочки, но без статистических различий. Другие жалобы, часто связанные с БА, белым отрубьем и ксерозом, также были очень частыми, в сумме 37%. Другой частой причиной обращения к врачу были доброкачественные опухоли, такие как гемангиомы, врожденные невусы и гамартомы (бородавчатый невус, сальный невус, пятно с молоком и spilus nevi), на которые вместе с приобретенным меланоцитарным невусом приходилось почти 20% случаев.Гемангиомы статистически чаще встречались у девочек, чем у мальчиков (p = 0,0002). Инфекционные причины, такие как контагиозный моллюск и импетиго, составляют около 5–6%, а себорейный дерматит завершает первую десятку кодов МКБ-10 с 3% поражений.
В возрасте от 3 до 12 лет AD сохраняла первую позицию в списке, так как связанные состояния: белый лишай, ксероз и волосяной кератоз в сумме составляют 40%. В этом возрасте врожденные пороки развития уже не вызывали жалоб. Только приобретенный меланоцитарный невус был среди основных жалоб — 3%.Инфекционные вирусные заболевания, такие как моллюски и бородавки, значительно увеличились (15%), а импетиго продолжало оставаться 10 -й наиболее частой причиной посещений, около 2%. Себорейный дерматит по-прежнему составляет 3%, а расстройства пигментации, такие как витилиго и поствоспалительная гиперпигментация, начинают появляться как частые причины обращения к врачу, около 5%.
У людей в возрасте от 13 до 19 лет акне — самая большая жалоба, почти 30%. AD опускается на второе место с 6%.Белый лишай и ксероз также снизились примерно наполовину, но вместе с волосяным кератозом остаются в первой десятке причин. Невусы и себорейный дерматит сохранили почти одинаковый процент, а моллюск исчез из десяти самых частых жалоб. А вот бородавки остались, хотя и реже. Поствоспалительная гиперпигментация в этот период усиливается, и грибковые инфекции, такие как Tinea Versicolor, становятся частым поводом для консультаций (3–4%).
Наиболее частые поражения, обращенные к биопсии, дерматологу и обратно к педиатру первичного звена, показаны на рис.Биопсия была выбрана только в 1% случаев. Доброкачественные опухоли были наиболее частой причиной: меланоцитарный невус, доброкачественное новообразование, такое как мягкая фиброма, акрохордон, пиогенная гранулема, эпидермоидная киста и врожденные меланоцитарные невусы — всего 27 случаев. Однако это было указано только в небольшом проценте (около 3% или меньше). Единственной ситуацией, когда у подозреваемого на доброкачественное образование было больше направлений на биопсию, была пиогенная гранулема с 21%. Для злокачественных опухолей, таких как меланома, вторая по частоте биопсия очага поражения, она указывалась каждый раз (100%).Биопсия бородавки также проводилась редко (0,6%). Нитидный лихен был третьим по частоте заболеванием, подвергавшимся биопсии, с 4 случаями в 25% случаев.
Рис. 3. Наиболее частые поражения, отправленные на биопсию, дерматологам и обратно к педиатру, у пациентов в возрасте 0–19 лет, участвовавших в проекте теледерматологии, в зависимости от возраста и пола с июля 2017 года по июль 2018 года в городе Сан-Паулу.
https://doi.org/10.1371/journal.pone.0225479.g003
Направление к дерматологу было получено в 37% случаев.Акне и АД были частыми причинами, но только у 35% и 28% соответственно. Инфекционные заболевания, которые часто требуют лечения на дому, такие как бородавки и моллюски, были отправлены дерматологам почти в 90% случаев. Доброкачественные образования, такие как меланоцитарный невус и эпидермоидная киста, были отправлены специалисту в 52% и 34% случаев. Витилиго, очаговая алопеция и псориаз были частыми заболеваниями, обращенными к дерматологу (74%, 69% и 64% соответственно).
Теледерматологи отправляли пациентов обратно к педиатрам в 62% всех случаев.При угревой сыпи и AD примерно в 70% случаев и> 85% при белом лишайнике, ксерозе, себорейном дерматите, гиперпигментации, поствоспалительной гиперпигментации, Tinea Versicolor и импетиго. Самым значительным исключением был меланоцитарный невус: только 44% обращений к врачам были возвращены.
3) Лечение
Мы также провели поиск наиболее частых методов лечения, назначаемых теледерматологами (рис. 4). Все продукты из первой десятки были актуальными. Смягчающие средства были наиболее частым назначением в 32% всех случаев.Комбинированные кортикостероиды местного действия составили 29%, противогрибковые препараты местного действия — 12%, противоугревые средства местного действия — 11%, солнцезащитный крем — 9% и антибиотики местного действия — 4%.
Рис. 4. Список наиболее часто выписываемых теледерматологами рецептов пациентам в возрасте 0–19 лет, которые участвовали в проекте теледерматологии с июля 2017 года по июль 2018 года в городе Сан-Паулу.
https://doi.org/10.1371/journal.pone.0225479.g004
Обсуждение
На наш взгляд, присутствие 47% лиц, приглашенных для участия в этом проекте, было разумным.TD все еще очень нова в нашей стране как для пациентов, так и для врачей, и такой новаторский проект, как этот, с участием значительного числа людей, был сложной задачей. Наша работа по TD позволила охватить большую когорту и практически любой тип кожных заболеваний. Большинство статей TD посвящены одному заболеванию (меланома) или классу заболеваний (злокачественные опухоли) [6–8]. Таким образом, мы нашли наше исследование очень интересным и новаторским.
Большинство поражений не кровоточили, но зуд был частым, почти в 50% случаев.Подавляющее большинство образований, сфотографированных в нашем проекте, не требовали личного посещения дерматолога (63%). Это доказывает, что большинство кожных заболеваний в нашем учреждении первичной медико-санитарной помощи имеют невысокую сложность и, следовательно, могут быть надлежащим образом устранены в первичной медико-санитарной помощи. Этот вывод подтверждает осуществимость и важность теледерматологии в этом контексте, помогая педиатрам управлять такими состояниями и оптимизируя медицинские часы и затраты, особенно в государственной системе. Среднее время ожидания посещения дерматолога в присутствии дерматолога было сокращено на 78% за время реализации проекта (с 6.От 7 до 1,5 месяцев). Наш проект теледерматологии оказался четко определенным, структурированным, масштабируемым процессом со стандартизованным сбором и справедливым уходом, который может способствовать демократизации доступа к дерматологии для малообеспеченных пациентов. Другое исследование с 850 консультациями показало, что у 50% пациентов направление к дерматологу не требовалось [3]. Отказ от личных консультаций с дерматологами в случаях частых и поддающихся лечению заболеваний с помощью теледерматологии может оптимизировать доступ к более серьезным, хирургическим или сложным заболеваниям, которые требуют присутствия дерматолога.Одним из важных ограничений нашей работы является вероятность ошибки и предвзятости в диагностике теледерматологии, хотя многие статьи подтверждают высокий уровень согласия между теледерматологией и дерматологией в присутствии пациента [6–9].
Большинство направлений на биопсию были доброкачественными, но только в небольшой их части (1–25% в зависимости от предполагаемого диагноза), но 100% всех лиц с подозрением на злокачественные образования пошли на биопсию. Распространенные заболевания, такие как акне и атопический дерматит, не нуждаются в подтверждении биопсии для лечения.При типичных поражениях этой процедуры также можно было избежать из-за трудностей, присущих возрасту: более молодым пациентам может потребоваться седация или общая анестезия, что сопряжено с риском, а дети, в большинстве случаев, не участвуют в процедуре. превращая это в стрессовую ситуацию для них и их близких.
Направления к дерматологам направлялись в основном для лечения инфекционных заболеваний, таких как бородавки и моллюски, а также состояний, требующих последующего наблюдения, таких как витилиго, псориаз и очаговая алопеция.Вероятно, большинство случаев угревой сыпи и атопического дерматита, обращенных к дерматологам, были от средней до тяжелой, поскольку подавляющее большинство случаев этих двух заболеваний было отправлено обратно педиатру после рассмотрения. Доброкачественные новообразования, такие как невусы и кисты, также были направлены к дерматологу, в основном потому, что желательно осмотреть все невусы с помощью дерматоскопии (которая не была доступна в нашем проекте). Если бы мы включили его в проект, количество обращений было бы намного меньше [10].В случае кист дерматологи обучены пальпировать такие поражения, поэтому в некоторых случаях теледерматология может показаться недостаточной.
Диагностика телететрии у детей в возрасте 0–12 лет в основном ассоциировалась с атопическим дерматитом и часто ассоциированными кожными заболеваниями, такими как белый питириаз и ксероз (32%). Другими причинами были доброкачественные поражения, такие как меланоцитарный невус и врожденные пороки развития (гемангиомы, бородавчатый невус, сальный невус, пятна кофе с молоком) и инфекционные заболевания, такие как бородавки и моллюски.В подростковом возрасте основной причиной жалоб (28%) были прыщи, наряду с БА, меланоцитарными невусами, поствоспалительной гиперпигментацией и бородавками. Когда мы сравниваем наши данные с другими исследованиями распространенности, атопический дерматит был около 20% у детей до 12 лет и у 6% подростков, как показали другие исследования [11,12]. Белый лишай также является очень распространенным явлением, в нашем исследовании он составляет 4–10% всех сфотографированных поражений, что сопоставимо с другим исследованием, в котором участвовало 4–7% школьников в Турции [13].Это же исследование показало, что невусы являются одними из наиболее частых дерматозов, около 60–70% [13]. Меланоцитарные невусы были основной причиной телеконсультации у 4–7% участников нашего проекта в возрасте до 19 лет. Другое исследование телетрансляции показало, что невусы являются 14% причиной для консультации [14]. Согласно одному исследованию [15], гемангиомы являются распространенной опухолью младенчества, и ее распространенность, вероятно, составляет около 5%. Наш проект показал, что гемангиомы составляли 13% жалоб у девочек и 5% у мальчиков в возрасте от 0 до 2 лет, что было статистически значимым (p = 0.002), в пропорции почти 3: 1, что по литературным данным [16].
Поперечное исследование, проведенное в школах, показало, что бородавки имеют распространенность от 2 до 20% у детей [17]. Мы встречаем около 6–8% у детей 3–12 лет и 3–5% в возрасте 13–19 лет. Метаанализ Molluscum contagiosum предполагает точечную распространенность у детей в возрасте 0–16 лет на уровне 5–11% [18]. В нашем исследовании это было 3% и 8% случаев у детей 0–2 и 3–12 лет соответственно.Хотя истинная распространенность поствоспалительной гиперпигментации неизвестна, она широко распространена среди IV-VI типов по Фитцпатрику, но не так широко среди пациентов европеоидной расы [19]. По нашим данным, 2–5% жалоб у детей от 3 до 19 лет. В нескольких обширных исследованиях сообщалось о распространенности прыщей у подростков от 81 до 95% у молодых мужчин и от 79 до 82% у молодых женщин [20]. Наш проект обнаружил, что прыщи были примерно 30% причин, по которым проводились телеконсультации. Около 6% школьников показали ксероз в одном исследовании [13] и 7%, 5% и 3% детей в возрасте 0–2, 3–12 и 13–19 лет в нашем исследовании.
Что касается лечения, то список лекарств, доступных исследуемому населению, приведен в таблице S1. Всем задействованным врачам было рекомендовано использовать как можно больше только лекарств из этого списка, если они будут бесплатными для пациентов и большинство из них не смогут их купить в противном случае. Результаты показывают важность смягчающих средств при кожных заболеваниях, назначаемых в 1/3 случаев. Наряду с другими исследованиями, подтверждающими это, мы могли бы предложить педиатрам регулярно прописывать их большинству пациентов в качестве лечения и профилактики распространенных кожных заболеваний, таких как БА и ксероз [21,22].Кортикостероиды низкой активности были вторым наиболее назначаемым препаратом, но кортикостероиды средней и высокой активности также играли важную роль, попадая в первую десятку списка. Крем или шампунь с кетоконазолом при поверхностных грибковых инфекциях и себорейном дерматите очень часто рекомендовали в качестве перекиси бензоила при акне. Солнцезащитный крем необходим в Бразилии, особенно при поствоспалительной гиперпигментации у людей с темной кожей. Лекарства, содержащие антибиотики, также вошли в первую десятку, в основном для лечения вторичных инфицированных поражений или импетиго.
В дерматологии существуют ограничения на использование телететрии. Тот факт, что вы можете получить несколько фотографий частей тела и головы и не исследовать тело в целом, делает диагностику более сложной задачей. Кроме того, нельзя сделать некоторые важные впечатления, которые помогут подтвердить диагноз, например, ощупывание текстуры кожи или выполнение простых тестов (например, витрокомпрессия). Однако мы показали, что невозможность пальпировать поражение не является главной проблемой для теледерматологов, которые после работы с TD стали намного увереннее в теледерматологии [10].
Пациенты, включенные в этот проект, были направлены к дерматологам своими педиатрами, и если они не были направлены к дерматологу лицом к лицу в рамках проекта Teletriage, пациенты возвращались к своим педиатрам, которые получали информацию, рекомендации и руководство для этого. беспорядок. Таким образом, не было случая, чтобы пациент не находился под наблюдением врача, и мы считаем, что этот факт вселял в нас больше уверенности в том, что потенциально серьезные, опасные для жизни или редкие заболевания не игнорируются.Кроме того, если возникала какая-либо другая проблема, всегда была возможность снова направить пациента к дерматологу. Иногда, помимо письменного беспокойства, которое побудило педиатра направить пациента во время фотосъемки, родители могли спонтанно попросить медицинского техника включить некоторые другие поражения, которые иногда возникали, и теледерматологи также рассматривали эти жалобы.
Выводы
Теледерматология вылечила 63% поражений без необходимости посещения дерматолога, 62% из них оставил их собственный терапевт и направил 1% непосредственно на биопсию.Лишь 37% поражений были направлены к дерматологам, что позволило оптимизировать консультации при наиболее серьезных, хирургических или сложных кожных заболеваниях, которые требуют присутствия дерматолога. Его использование сократило среднее время ожидания для этих более поздних пациентов с 6,7 месяцев до 1,5 за время проекта (сокращение на 78%). Теледерматология не ставит своей целью заменить личный визит к дерматологу, но она оказалась эффективным инструментом для сортировки и лечения менее сложных дерматозов совместно с педиатром первичной медико-санитарной помощи.
Частота кожных заболеваний различалась в зависимости от возраста. В возрасте от 0 до 2 лет наряду с доброкачественными врожденными образованиями преобладали поражения, связанные с экземой. В возрасте от 3 до 12 лет основной причиной жалоб по-прежнему была экзема, а также бородавки и моллюски. В возрасте 13–19 лет наиболее серьезной проблемой были прыщи, за которыми следовали БА, невусы и бородавки. Наиболее назначаемый продукт был смягчающим в 1/3 случаев.
Благодарности
Авторы хотели бы поблагодарить Ракель Мачадо де Соуза за ее помощь в исследованиях.
Ссылки
- 1.
Heffner VA, Lyon VB, Brousseau DC, Holland KE, Yen K. Прямая теледерматология по сравнению с личными визитами: сравнение в детской теледерматологической клинике. J Am Acad Dermatol. 2009. 60 (6): 956–61. pmid: 19362751 - 2.
О’Коннор Д.М., Еврей О.С., Перман М.Дж., Кастело-Социо, Лос-Анджелес, Уинстон Ф.К., МакМахон П.Дж. Диагностическая точность детской теледерматологии с использованием фотографий, предоставленных родителями: рандомизированное клиническое испытание. JAMA Dermatol.2017; 153 (12): 1243–8. pmid: 29141082 - 3.
Ранджани П., Карла Б., Тони М. Инициатива теледерматологии по расширению доступа для пациентов общинных медицинских центров. New England Journal of Medicine Catalyst [Интернет]. 2019. Доступно по адресу: https://catalyst.nejm.org/teledermatology-access-community-health/. - 4.
БИГС [Интернет]. PANORAMA SÃO PAULO [цитировано 7 сентября 2019 г.]. Доступно по ссылке: https://cidades.ibge.gov.br/brasil/sp/sao-paulo/panorama - 5.
IPEA 2016 [Интернет].Rede Brasil Atual [цитируется 7 сентября 2019 г.]. Доступно по адресу: https://www.redebrasilatual.com.br/saude/2016/10/no-estado-de-sao-paulo-25-milhoes-de-pacientes-dependem-do-sus-1016.html - 6.
Kroemer S, Frühauf J, Campbell TM, Massone C, Schwantzer G, Soyer HP и др. Мобильная теледерматология для скрининга опухолей кожи: диагностическая точность телеоценки клинических и дерматоскопических изображений с использованием сотовых телефонов. Br J Dermatol. 2011. 164 (5): 973–9. pmid: 21219286 - 7.
Феррандис Л., Руис-де-Касас А., Мартин-Гутьеррес Ф. Дж., Пераль-Рубио Ф., Мендес-Абад С., Риос-Мартин Дж. Дж. И др.Влияние теледерматологии на прогноз пациентов с меланомой кожи. Arch Dermatol. 2012. 148 (9): 1025–8. pmid: 22986852 - 8.
Брюс А.Ф., Мэллоу Дж. А., Тике Л. А.. Использование теледермоскопии для точного выявления раковых поражений кожи у взрослого населения: систематический обзор. J Telemed Telecare. 2018; 24 (2): 75–83. pmid: 28056600 - 9.
Пак Х., Триплетт, Калифорния, Линдквист, Дж. Х., Грамбов, СК, Уитед, Джей. Телемедерматология с промежуточным хранением приводит к клиническим результатам, аналогичным традиционным клиническим результатам.J Telemed Telecare. 2007. 13 (1): 26–30. pmid: 17288655 - 10.
Джавина Бьянки М., Сантос А., Кордиоли Э. Восприятие дерматологами полезности и ограничений теледерматологии после исследования 55 000 поражений. J Telemed Telecare. 2019: 1357633X19864829. - 11.
Spergel JM. Эпидемиология атопического дерматита и атопического марша у детей. Immunol Allergy Clin North Am. 2010. 30 (3): 269–80. pmid: 20670812 - 12.
Смех Д., Иштван Дж. А., Тофте С. Дж., Ханифин Дж. М..Распространенность атопического дерматита у школьников штата Орегон. J Am Acad Dermatol. 2000. 43 (4): 649–55. pmid: 11004621 - 13.
Улудаг А., Кылыч С.О., Исик С., Хайдар Эртекин Ю., Текин М., Джевичи С. и др. Распространенность кожных заболеваний у детей младшего и среднего школьного возраста в Чанаккале, Турция: исследование на уровне сообщества. Постэпы Дерматол Алергол. 2016; 33 (3): 176–81. pmid: 27512351 - 14.
Чен Т.С., Голдайн М.Э., Матес Е.Ф., Фриден И.Дж., Гиллиам А.Э. Детская теледерматология: наблюдения на основе 429 консультаций.J Am Acad Dermatol. 2010. 62 (1): 61–6. pmid: 19926163 - 15.
Kilcline C, Frieden IJ. Детские гемангиомы: насколько они распространены? Систематический обзор медицинской литературы. Pediatr Dermatol. 2008. 25 (2): 168–73. pmid: 18429772 - 16.
Зайфферт А., Шнайдер М., Рёсслер Дж., Лариш К., Пфайфер Д. Заболеваемость, схемы лечения и затраты на здравоохранение при детской гемангиоме: результаты ретроспективного анализа немецкой базы данных. Pediatr Dermatol. 2017; 34 (4): 450–7.pmid: 28675551 - 17.
Килкенни М., Маркс Р. Описательная эпидемиология бородавок в обществе. Australas J Dermatol. 1996. 37 (2): 80–6. pmid: 8687332 - 18.
Олсен Дж. Р., Галлахер Дж., Пиге В., Фрэнсис Н. А.. Эпидемиология контагиозного моллюска у детей: систематический обзор. Fam Pract. 2014. 31 (2): 130–6. pmid: 24297468 - 19.
Кауфман Б.П., Аман Т., Алексис А.Ф. Поствоспалительная гиперпигментация: эпидемиология, клиническая картина, патогенез и лечение.Am J Clin Dermatol. 2018; 19 (4): 489–503. pmid: 29222629 - 20.
Скроза Н., Толино Е., Мамбрин А., Зубер С., Бальдуцци В., Марчезелло А. и др. Акне у взрослых и прыщи у подростков: ретроспективное исследование 1167 пациентов. J Clin Aesthet Dermatol. 2018; 11 (1): 21–5. pmid: 29410726 - 21.
Волленберг А., Барбарот С., Бибер Т., Кристен-Заеч С., Делеуран М., Финк-Вагнер А. и др. Европейские рекомендации по лечению атопической экземы (атопического дерматита) у взрослых и детей, основанные на консенсусе: часть II.



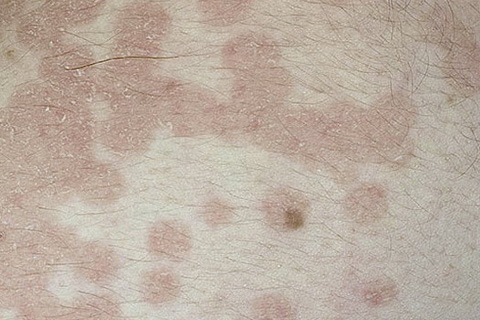 Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.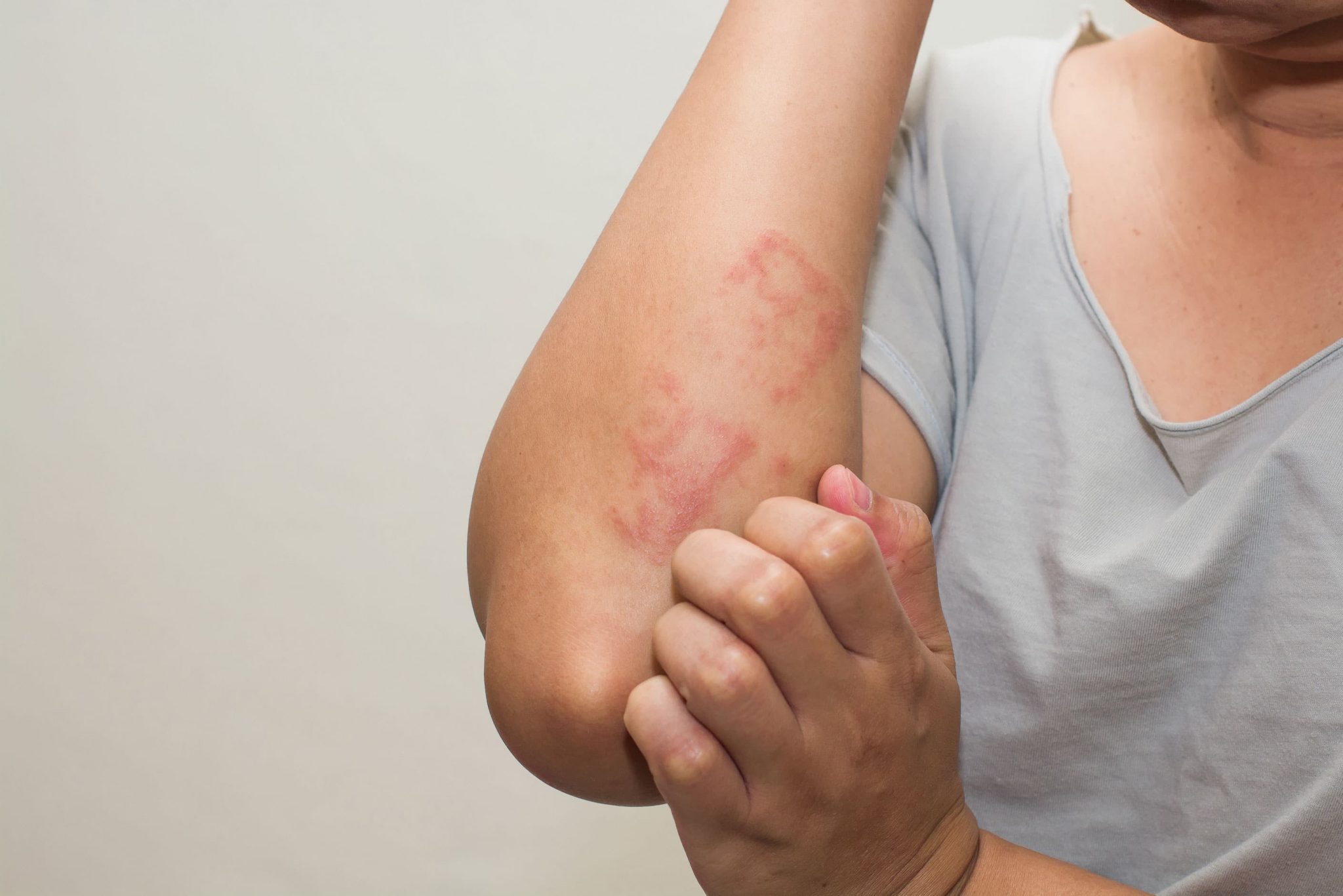
 Распространено заблуждение, что вшами можно заразиться от животных, — это не так, поскольку эти паразиты могут жить исключительно на теле человека.
Распространено заблуждение, что вшами можно заразиться от животных, — это не так, поскольку эти паразиты могут жить исключительно на теле человека.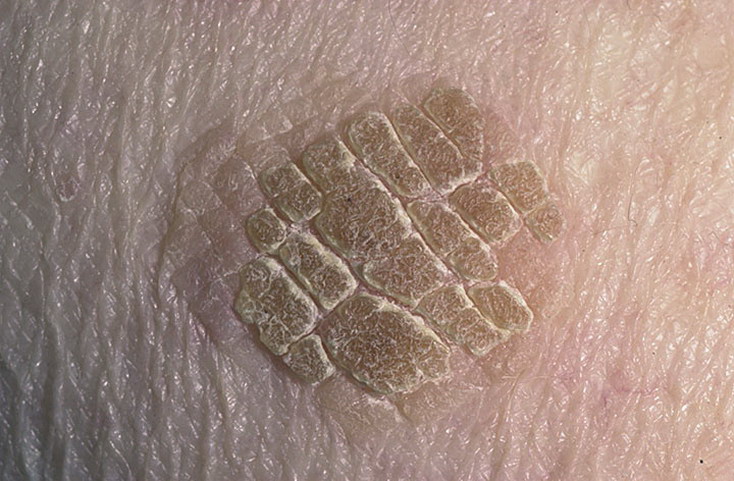 Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным «утешением» при этом заболевании является тот факт, что после излечения у детей, как правило, остается стойкий иммунитет на всю жизнь[3].
Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным «утешением» при этом заболевании является тот факт, что после излечения у детей, как правило, остается стойкий иммунитет на всю жизнь[3].
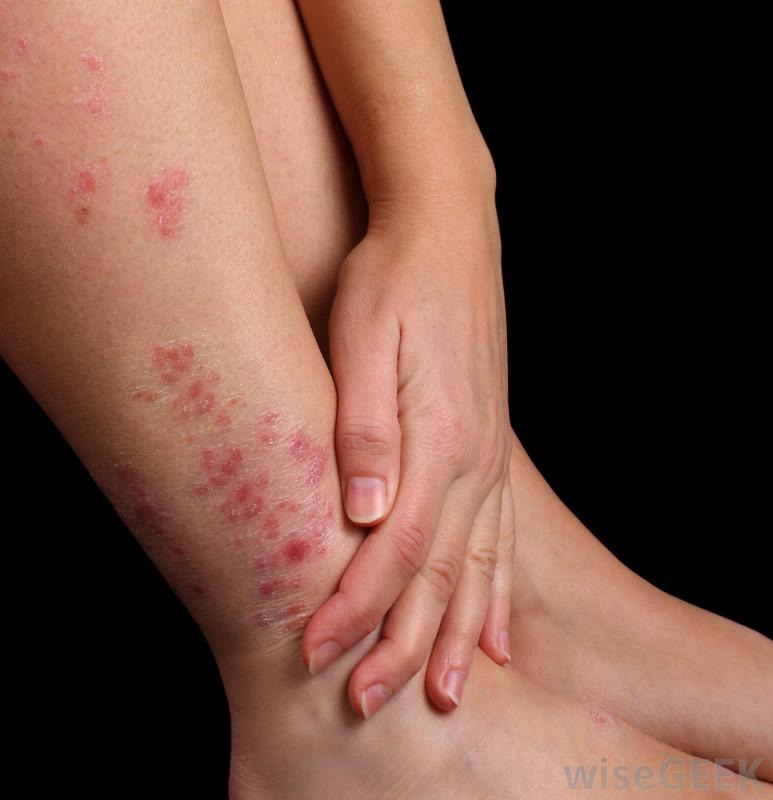 В дерматологии выделяется три фазы развития заболевания: младенческая — до двух лет, детская — от двух до 13 лет, подростковая и взрослая — старше 13 лет[6]. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АтД обычно очень длительное.
В дерматологии выделяется три фазы развития заболевания: младенческая — до двух лет, детская — от двух до 13 лет, подростковая и взрослая — старше 13 лет[6]. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АтД обычно очень длительное. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
 В целом это безобидное заболевание, вылечиваемое устранением дефектов гигиены, при помощи различных средств, например настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
В целом это безобидное заболевание, вылечиваемое устранением дефектов гигиены, при помощи различных средств, например настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.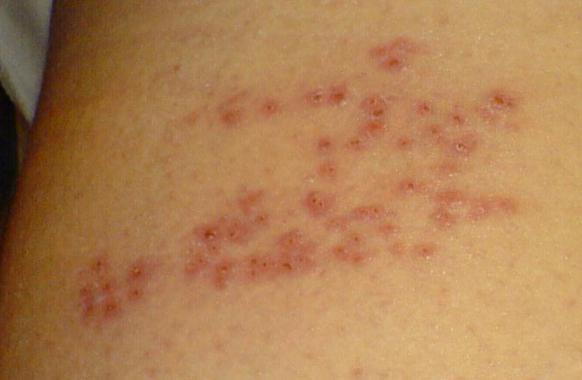 Он является самым верхним слоем и содержит в себе меланин, отвечающий за цвет кожи.
Он является самым верхним слоем и содержит в себе меланин, отвечающий за цвет кожи. В группе риска находятся люди с низким иммунитетом.
В группе риска находятся люди с низким иммунитетом.

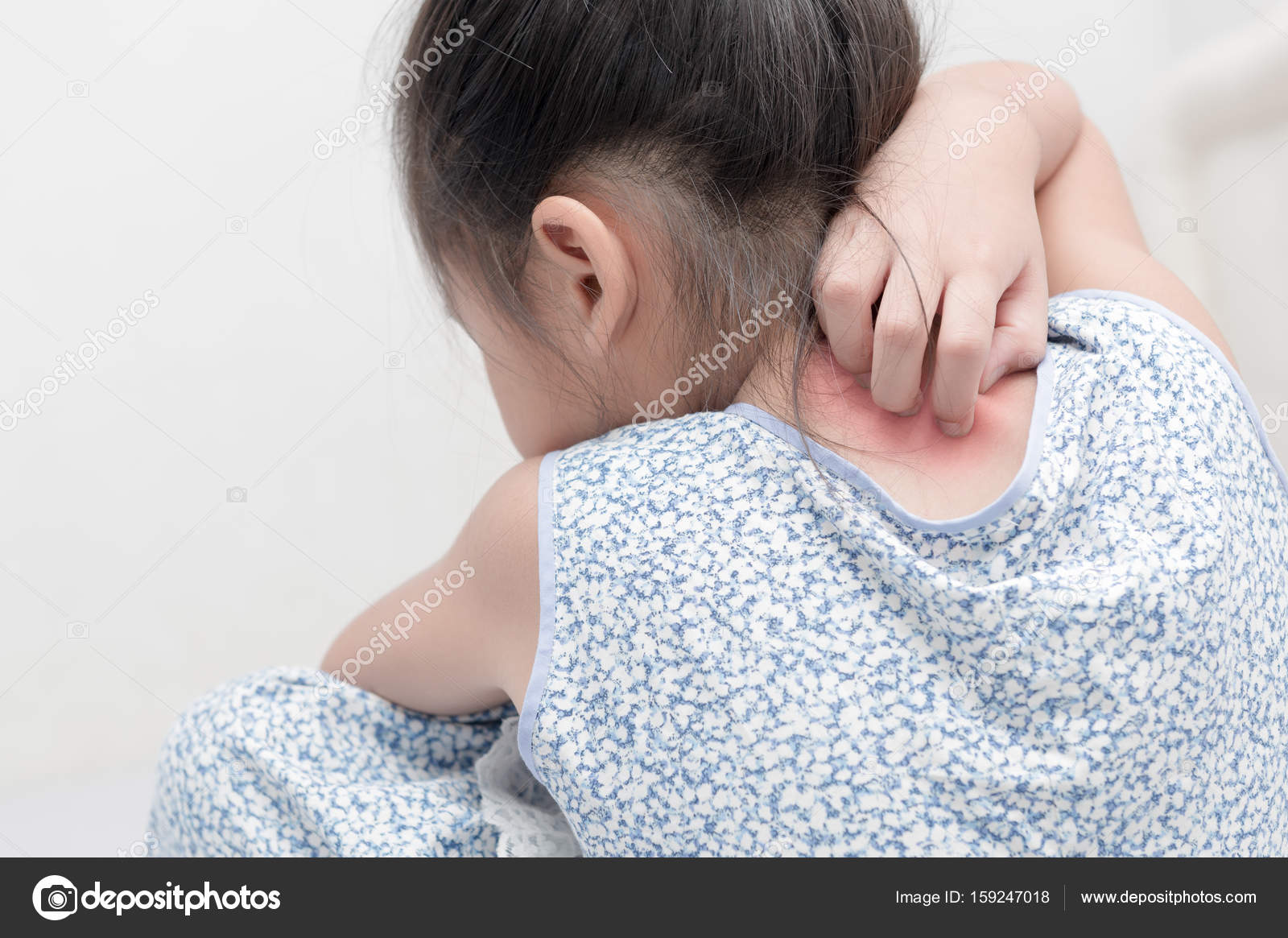

 Это также называется опрелостью и проявляется в виде красной раздраженной сыпи на ягодицах. Это вызвано влажными или нечасто меняемыми подгузниками.
Это также называется опрелостью и проявляется в виде красной раздраженной сыпи на ягодицах. Это вызвано влажными или нечасто меняемыми подгузниками. Иногда сыпь также может поражать колени, локти, ягодицы и область гениталий.
Иногда сыпь также может поражать колени, локти, ягодицы и область гениталий.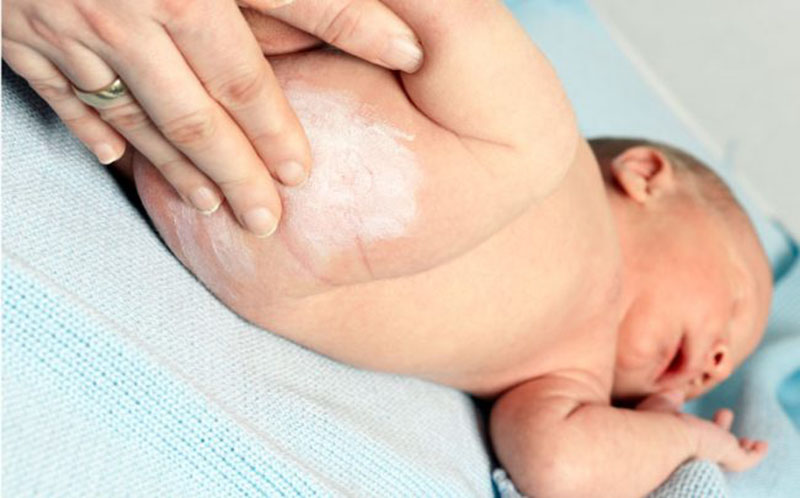 Иногда поражаются и другие участки тела, например шея, подмышки и пах. Области могут быть с жирной кожей, покрытой шелушащимися белыми или желтыми чешуйками.
Иногда поражаются и другие участки тела, например шея, подмышки и пах. Области могут быть с жирной кожей, покрытой шелушащимися белыми или желтыми чешуйками.