Диагностика и лечение заболеваний мочевыделительной системы у детей в Москве
Заболевания почек у детей достаточно распространены: их частота составляет примерно 11% от общего числа детских заболеваний. Несмотря на то, что осмотр нефролога не входит в число обязательных во время диспансеризации детей, в Клиническом госпитале на Яузе можно получить консультацию специалиста по всем вопросам, связанным с заболеваниями почек и мочевыводящих путей.
Нефрологи часто направляют ребенка на дополнительное обследование у других специалистов (гинекологи, урологи, хирурги, кардиологи). Тесное взаимодействие врачей в рамках Клинического госпиталя на Яузе позволяет обеспечить маленьким пациентам полный спектр необходимых обследований и консультаций.
Особенности развития выделительной системы у детей
При рождении масса почек составляет всего около 12 грамм. Учитывая, что у взрослого человека масса этого органа достигает 150 грамм, почка увеличивается в размерах примерно в 10 раз, и рост органа продолжается примерно до 30-летнего возраста. В первый год жизни активно растут мочевыводящие пути, формируется жировая капсула почки, меняется толщина стенок сосудов почек.
У детей в сравнении со взрослыми (в пересчете на массу и объем тела) выделяется больше мочи, а мочеиспускание происходит чаще. Это связано с возрастными особенностями водного обмена, а также с большим содержанием углеводов в рационе детей. Реакция мочи (более кислая или более щелочная) также зависит от особенностей рациона — потребление большого количества белка делает реакцию мочи кислой, большого количества углеводов — более щелочной. Кроме того, у детей в норме в моче обнаруживается белок (у взрослых белка в моче быть не должно).
Наиболее часто встречающиеся патологии мочевыделительной системы у детей
Недержание мочи. Произвольное выделение мочи, которое ребенок не контролирует, характерно для младенцев и детей младшего возраста. Постепенно ребенок учится регулировать процесс мочеиспускания, однако в возрасте до 10 лет у детей случаются эпизоды ночного недержания мочи (энурез). Нередко он сочетается с другими патологиями — циститом, пиелонефритом. К сожалению, энурез сам по себе вызывает психологический дискомфорт у ребенка, который затрудняет выздоровление. Обычно ночной энурез связан с очень крепким сном, дневной и смешанный — с определенными неврологическими проблемами. В лечении энуреза принимают участие нефрологи, урологи, психологи, неврологи и другие специалисты. В рамках лечения в первую очередь налаживают питьевой режим, также пациентам с различными нарушениями показан прием препаратов.
Нередко он сочетается с другими патологиями — циститом, пиелонефритом. К сожалению, энурез сам по себе вызывает психологический дискомфорт у ребенка, который затрудняет выздоровление. Обычно ночной энурез связан с очень крепким сном, дневной и смешанный — с определенными неврологическими проблемами. В лечении энуреза принимают участие нефрологи, урологи, психологи, неврологи и другие специалисты. В рамках лечения в первую очередь налаживают питьевой режим, также пациентам с различными нарушениями показан прием препаратов.
Изменение количества мочи. Нередко родители обращают внимание на то, что ребенок стал мочиться мало (олигурия) или наоборот слишком много (полиурия). Олигурия может быть связана с различными патологиями почек, сосудистыми нарушениями. Полиурия характерна, в частности, для сахарного диабета, нарушений гормональной регуляции, ряда синдромов. Если вы обратили внимание на изменение количества мочи, сообщите об этом врачу.
Изменение цвета мочи. В норме моча у ребенка светлая, прозрачная. Цвет мочи может меняться при приеме определенным продуктов (например, свекла окрашивает мочу в красноватый цвет, ревень и спаржа — в зеленоватый), а также препаратов. Однако родители могут обратить внимание на изменения, не связанные с рационом или приемом лекарств. Так, появление в моче осадка, гноя может говорить о перерождении ткани почки. Красный цвет мочи говорит о попадании в нее крови, бурый цвет свидетельствует о желтухе и т.д. Об этих изменениях обязательно надо сообщить врачу и обследовать ребенка.
Вульвит. Это заболевание характеризуется острым или рецидивирующим воспалением слизистых оболочек наружных половых органов у девочек. Воспаление может распространяться и на влагалище, тогда говорят о вульвовагините. У девочек в возрасте до 10 лет эти заболевания занимают первое место среди патологий мочеполовой системы. По природе вульвовагиниты могут быть инфекционными и неинфекционными, и от этого зависит их лечение, в рамках которого большое внимание уделяется гигиене половых органов.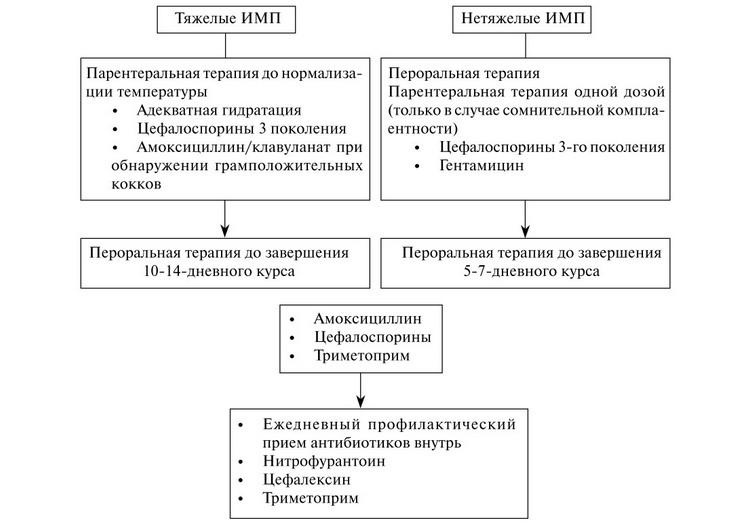
Баланопостит. Заболевание, при котором начинается воспаление головки полового члена и крайней плоти. У детей это заболевание бывает чаще, чем у взрослых мужчин, что связано с физиологическим фимозом у мальчиков. Развитию баланопостита способствует ожирение, авитаминоз, травмирование тесным бельем, переохлаждение и другие факторы. В лечении большую роль играет тщательное соблюдение гигиены, также применяются специальные мази.
Инфекции мочевыводящих путей. Заболевание может касаться почек, мочеточников, мочевого пузыря, уретры. Таким образом, к инфекциям мочевыводящих путей относятся цистит, уретрит пиелонефрит и другие заболевания. Нередко ими страдают дети в возрасте до 3 лет. Вызывать воспаления могут бактерии, грибы, они могут быть следствиями инфекционных заболеваний. Чаще всего возбудителем инфекционного заболевания является кишечная палочка. В зависимости от локализации, патология может проявляться повышением температуры, дизурией и т.д. Для диагностики у ребенка берется бактериологический посев мочи, основное лечение состоит в приеме антибиотиков.
Дисметаболические нефропатии. Это патологии почек, которые связаны с нарушением обмена веществ, когда из организма усиленно выводятся определенные соли. Это имеет негативные последствия как для всего организма, так и конкретно для почек. Как отмечают педиатры, нарушения обмена веществ в целом встречаются примерно у 30% детей. Главная задача лечения — нормализовать диету и питьевой режим ребенка.
Диагностика и лечение патологий мочевыделительной системы у детей в Клиническом госпитале на Яузе
Диагностика нефрологических заболеваний у детей начинается с анализов мочи, которые выполняются собственной лабораторией Клинического госпиталя на Яузе. Далее могут быть назначены:
- УЗИ почек
- УЗИ мочевого пузыря и мочевыводящих путей
- КТ и МРТ почек
- консультации у нефролога, уролога, гинеколога и других специалистов
Лечение заболеваний мочевыводящей системы у детей может осуществляться как амбулаторно, так и в условиях стационара. Это зависит от характера патологии и особенностей течения заболевания. Врачи педиатрического отделения Клинического госпиталя на Яузе разрабатывают индивидуальные программы лечения и используют наиболее щадящие методы, позволяющие добиться наилучшего результата в каждом конкретном случае.
Это зависит от характера патологии и особенностей течения заболевания. Врачи педиатрического отделения Клинического госпиталя на Яузе разрабатывают индивидуальные программы лечения и используют наиболее щадящие методы, позволяющие добиться наилучшего результата в каждом конкретном случае.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой группу микробно-воспалительных заболеваний органов мочевой системы: почек, мочеточников, мочевого пузыря, уретры.
Причины
Тип микробной флоры, которая стала причиной развития инфекционного поражения мочевыводящих путей у детей, зависит от пола и возраста ребенка, условий инфицирования, состояния микробиоценоза кишечника и качества работы иммунитета. Чаще всего заболевание возникает на фоне энтеробактерий, реже – клебсиелл, протей, энтерококков, синегнойной палочки, стафилококка и стрептококка. Чаще всего острые инфекции мочевыводящих путей у детей обычно вызываются одним видом патогенной микрофлоры, однако при частых рецидивах и пороках развития мочевой системы часто выявляются микробные комбинации.
Инфекции мочевыводящих путей у детей могут возникать на фоне урогенитального хламидиоза, микоплазмоза и уреаплазмоза и сочетаться с вульвитом, вульвовагинитом, баланопоститом. Грибковые поражения мочевыводящих путей часто развиваются у ослабленных детей, а также недоношенных, страдающих гипотрофией, иммунодефицитными состояниями и анемией. Предположительно, вирусная инфекция является фактором, способствующим наслоению бактериальной инфекции.
Триггерами инфекции мочевыводящих путей у детей могут являться состояния, сопровождающиеся нарушением уродинамики, такие как нейрогенный мочевой пузырь, мочекаменная болезнь, дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, пиелоэктазия, гидронефроз, поликистоз почек, дистопия почки, уретероцеле, фимоз у мальчиков и синехии половых губ у девочек. Довольно часто инфекции мочевыводящих путей у детей могут развиваться на фоне таких заболеваний пищеварительного тракта, как дисбактериоз, запор, колит, кишечные инфекции. К факторам, повышающим вероятность развития патологии, относят обменные нарушения.
К факторам, повышающим вероятность развития патологии, относят обменные нарушения.
Занос инфекции в мочевые пути может быть обусловлен недостаточной гигиеной наружных половых органов, неправильной техникой подмывания ребенка, лимфогенным и гематогенным путями при проведении медицинских манипуляций.
Симптомы
Клиническая картина инфекции мочевыводящих путей у ребенка зависят от локализации микробно-воспалительного процесса, периода и тяжести заболевания. Рассмотрим признаки наиболее частых инфекций мочевыводящих путей у детей – пиелонефрита, цистита и асимптомной бактериурии.
Пиелонефрит у детей протекает с развитием фебрильной температуры, озноба, симптомов интоксикации и развития частого срыгивания, рвоты, диареи, явлений нейротоксикоза, менингеальной симптоматики. У ребенка отмечается появление болей в поясничной области или животе, при этом у малыша отмечается положительный симптом поколачивания. В раннем возрасте инфекции верхних отделов мочевыводящих путей могут маскироваться под пилороспазм, диспепсические расстройства, острый живот, у детей старшего возраста – под гриппоподобный синдром.
Цистит у детей проявляется дизурическими расстройствами, частыми и болезненными мочеиспусканиями малыми порциями. При этом полного одномоментного опорожнения мочевого пузыря не достигается, возможны случаи недержания мочи. У детей грудного возраста цистит часто сопровождается появлением задержки мочи. Для цистита типичными является появление болей и напряжения в надлобковой области и повышение температуры до субфебрильных цифр.
Развитию асимптомной бактериурии больше подвержены девочки. Эта форма инфекции мочевыводящих путей у детей не сопровождается развитием никаких субъективных клинических признаков, в связи с чем ее выявление возможно только при лабораторном обследовании.
Диагностика
Оценка тяжести инфекционного поражения мочевыводящих путей у детей требует комплексного подхода. Заподозрить наличие данного заболевания позволяет выявление в общем анализе мочи лейкоцитурии, бактериурии, протеинурии, иногда – гематурии. Для более точной диагностики проводится исследование мочи по Нечипоренко, проба Зимницкого, бактериологический посев мочи, а также назначаются общий и биохимический анализы крови. Также для подтверждения диагноза может потребоваться назначение ультразвукового и эндоскопического исследования почек и мочевого пузыря.
Для более точной диагностики проводится исследование мочи по Нечипоренко, проба Зимницкого, бактериологический посев мочи, а также назначаются общий и биохимический анализы крови. Также для подтверждения диагноза может потребоваться назначение ультразвукового и эндоскопического исследования почек и мочевого пузыря.
Лечение
В основе лечения инфекций мочевыводящих путей у детей лежит использование антибактериальной терапии. Также может потребоваться применение нестероидных противовоспалительных и десенсибилизирующих средств, антиоксидантов и фитотерапии.
Профилактика
Первичная профилактика инфекции мочевыводящих путей у детей основывается на соблюдении правил личной гигиены, санации хронических очагов инфекции, устранении факторов риска.
Инфекции мочевыводящих путей у детей: отвечаем на вопросы родителей
Статья в формате PDF.
Понимание родителями необходимости проведения той терапии, которая была назначена врачом их ребенку, – важный фактор формирования доверия к специалисту и повышения комплайенса при лечении любого заболевания. Ведь в таком случае родители становятся союзниками педиатра, строго следя за выполнением его назначений и не забывая о своевременных контрольных обследованиях. Вместе с тем практикующие педиатры очень хорошо знают, как сложно бывает порой объяснить родителям, подавляющее большинство которых не имеют медицинского образования, суть заболевания их ребенка, его причины и возможные последствия для здоровья, а также убедить их в правильности выбранной тактики обследования и лечения. Поэтому мы решили попробовать дать своего рода «эталоны» ответов на типичные вопросы, которые задают на приеме у педиатра родители маленьких пациентов с наиболее распространенными в педиатрической практике инфекционными заболеваниями, выбрав темой данной публикации такую актуальную клиническую проблему, как инфекции мочевыводящих путей (ИМП). Кратко сформулировать эти вопросы нам помогла врач-педиатр Медицинского центра Into-Sana (г. Киев) Анастасия Олеговна Лазаренко, а ответить на них мы постарались на основании современных клинических рекомендаций по лечению ИМП у детей, данных клинических исследований публикаций авторитетных экспертов. Надеемся, что этот материал будет полезен педиатрам и семейным врачам в их практической работе.
Кратко сформулировать эти вопросы нам помогла врач-педиатр Медицинского центра Into-Sana (г. Киев) Анастасия Олеговна Лазаренко, а ответить на них мы постарались на основании современных клинических рекомендаций по лечению ИМП у детей, данных клинических исследований публикаций авторитетных экспертов. Надеемся, что этот материал будет полезен педиатрам и семейным врачам в их практической работе.
«Как собрать мочу на анализ, если ребенок еще носит подгузники и сам не просится на горшок?»
Это можно сделать очень просто: сегодня в аптеках продаются специальные медицинские мочеприемники для детей раннего возраста – одноразовые стерильные полиэтиленовые емкости, которые вполне доступны по цене. Выпускаются мочеприемники, специально предназначенные для девочек и для мальчиков. Мочеприемник имеет отверстие, вокруг которого нанесен липкий слой для крепления к коже. Девочкам мочеприемник крепится на половые губы, а чтобы собрать мочу у мальчиков, нужно вложить пенис внутрь мочеприемника и прикрепить его к коже лобка и яичек. Мочеприемник отклеивается легко и совершенно безболезненно для малыша. После того как моча собрана и мочеприемник отклеен, вам нужно просто надрезать его уголок и вылить содержимое в стерильную емкость. Кстати, стерильные емкости для сбора мочи также можно приобрести в аптеке.
«Зачем вы направляете мою дочку на консультацию к детскому гинекологу, если у нее всего лишь цистит? Она же еще совсем маленькая…»
Консультация детского гинеколога необходима, потому что у части девочек причиной учащенного болезненного мочеиспускания и наличия значительного количества лейкоцитов в моче является локальное воспаление гениталий – вульвит. Цистит чаще возникает именно у девочек в связи с анатомическими особенностями: короткий и широкий мочеиспускательный канал способствует легкости инфицирования при воспалительных заболеваниях половых органов. Кроме того, у маленьких девочек местным очагом хронического воспалительного процесса и источником восходящего инфицирования мочевыводящих путей могут быть также синехии – сращения малых половых губ. Детский гинеколог только визуально осмотрит наружные половые органы и в случае выявления синехий или вульвита даст рекомендации по их лечению.
Детский гинеколог только визуально осмотрит наружные половые органы и в случае выявления синехий или вульвита даст рекомендации по их лечению.
«Доктор, вы сказали, что у моего ребенка острый пиелонефрит. Это значит, что у него теперь всю жизнь будут больные почки?»
При остром пиелонефрите действительно поражается как чашечно-лоханочная система почки, так и ее паренхима (собственно почечная ткань). Но при условии неукоснительного соблюдения вами назначенного ребенку лечения, а затем профилактики и регулярного дальнейшего обследования со сдачей анализов мочи ребенок полностью выздоровеет, а при отсутствии анатомических аномалий и нарушений уродинамики вероятность того, что острый пиелонефрит повторится, будет снижена до минимума.
«Принимать Цефикс внутрь в виде суспензии? А этот препарат нам точно поможет без уколов и капельниц?»
На сегодняшний день в Украине, как и в Европе, при лечении пиелонефрита у детей предлагается использовать всего три группы антибиотиков: цефалоспорины (предпочтительнее III поколения), защищенные аминопенициллины и аминогликозиды (при преобладании грамположительной флоры). Цефикс представляет собой современный цефалоспориновый антибиотик именно III поколения, который обладает высокой активностью в отношении основных возбудителей ИМП. Действующим веществом препарата Цефикс является цефиксим, применение которого как цефалоспорина III поколения рекомендуется в руководствах по лечению ИМП в США и странах Европейского Союза, в частности – в последних рекомендациях Европейской ассоциации урологов (EAU), изданных в 2015 г. Хотя помимо антибиотиков из группы цефалоспоринов при лечении пиелонефрита у детей можно применять амоксициллина клавуланат или аминогликозиды, в большинстве случаев предпочтение все же отдается назначению пероральных цефалоспоринов III поколения (Цефикс), поскольку при их применении реже возникают побочные реакции.
Что же касается приема суспензии внутрь, без парентерального введения, то современные пероральные цефалоспорины, такие как Цефикс, столь же эффективны, как и антибиотики той же группы, вводимые парентерально.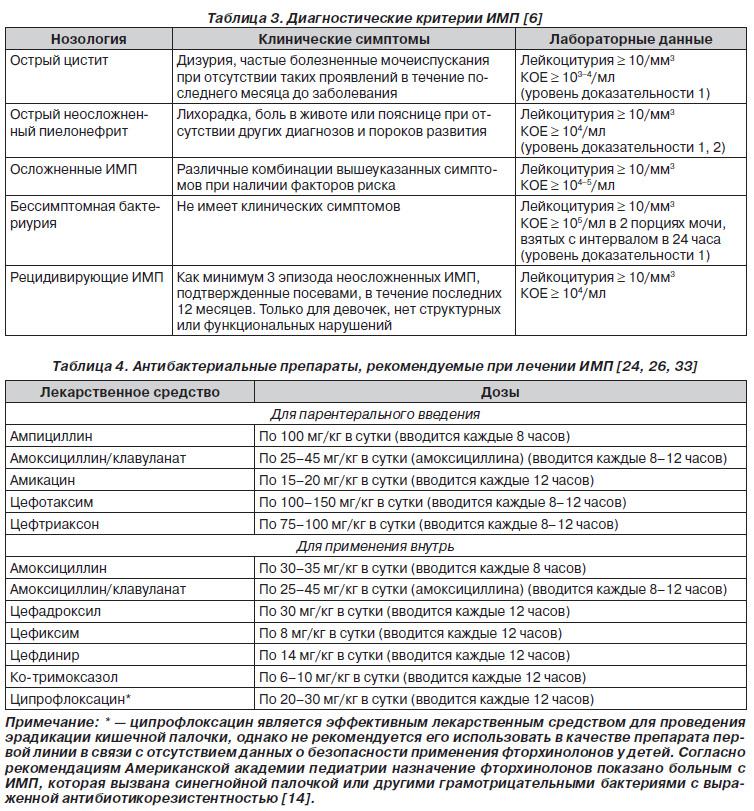 Это доказано в многочисленных клинических исследованиях. Цефикс быстро всасывается в желудочно-кишечном тракте и создает наиболее высокие концентрации, необходимые для реализации его бактерицидного эффекта, именно в моче. Прием препарата внутрь дает возможность избежать болезненных ощущений и психологической травмы, с которой сопряжено выполнение инъекций у маленького ребенка, а также избежать риска осложнений, связанных с инъекционным путем введения препарата (инфильтраты, абсцессы и пр.). Максимально возможное сокращение частоты назначения антибиотиков в форме инъекций при удовлетворительном общем состоянии пациента – одна из ключевых тенденций современной педиатрической практики в развитых странах мира. Цефикс в форме суспензии специально создан для применения детьми и имеет приятный клубничный вкус.
Это доказано в многочисленных клинических исследованиях. Цефикс быстро всасывается в желудочно-кишечном тракте и создает наиболее высокие концентрации, необходимые для реализации его бактерицидного эффекта, именно в моче. Прием препарата внутрь дает возможность избежать болезненных ощущений и психологической травмы, с которой сопряжено выполнение инъекций у маленького ребенка, а также избежать риска осложнений, связанных с инъекционным путем введения препарата (инфильтраты, абсцессы и пр.). Максимально возможное сокращение частоты назначения антибиотиков в форме инъекций при удовлетворительном общем состоянии пациента – одна из ключевых тенденций современной педиатрической практики в развитых странах мира. Цефикс в форме суспензии специально создан для применения детьми и имеет приятный клубничный вкус.
«Как правильно приготовить эту суспензию дома?»
Цефикс выпускается во флаконах, содержащих порошок для оральной суспензии. Приготовить ее очень просто. Сначала нужно перевернуть флакон и встряхнуть его (чтобы распушить порошок). Затем в два приема добавить во флакон кипяченую холодную воду до указанной отметки. Каждый раз при добавлении воды взбалтывайте флакон, чтобы в результате образовалась однородная суспензия. Через 5 мин после приготовления суспензию уже можно применять. Перед каждым приемом нужно тщательно встряхивать флакон с готовой суспензией. Готовую суспензию следует хранить в холодильнике. Она пригодна к использованию в течение 14 дней после приготовления, что в точности соответствует максимальной длительности курса антибиотикотерапии при ИМП.
«Принимать этот антибиотик целых 14 дней? Это же очень долго…»
Да, у вашего ребенка пиелонефрит, который расценивается как тяжелая ИМП. Для того чтобы его полностью вылечить, длительность приема антибиотиков, согласно последним рекомендациям Европейской ассоциации урологов (2015) по лечению ИМП у детей, должна составлять не менее 10-14 дней. Если бы это была легкая ИМП (цистит), то можно было бы ограничиться 5-7-дневным курсом лечения. Но при пиелонефрите мы обязаны провести более длительный курс антибактериальной терапии, чтобы избежать развития хронического пиелонефрита. Более того, после окончания приема антибиотика ребенку будет необходимо длительно принимать уроантисептики или специальные фитопрепараты с профилактической целью.
Если бы это была легкая ИМП (цистит), то можно было бы ограничиться 5-7-дневным курсом лечения. Но при пиелонефрите мы обязаны провести более длительный курс антибактериальной терапии, чтобы избежать развития хронического пиелонефрита. Более того, после окончания приема антибиотика ребенку будет необходимо длительно принимать уроантисептики или специальные фитопрепараты с профилактической целью.
«Мой ребенок ужасно боится уколов. У него просто истерика при виде медсестры в манипуляционном кабинете, и нам так тяжело находиться в больнице… Нам никак нельзя побыстрее выписаться домой?»
Поскольку острый пиелонефрит сопровождался выраженной интоксикацией и повышением температуры тела до высоких значений, ребенка обязаны были госпитализировать и назначить антибиотик из группы цефалоспоринов III поколения (цефтриаксон) для парентерального введения. Но мы делаем это ненадолго: инъекции будут проводиться буквально 3-4 дня, а затем при условии улучшения общего состояния и снижения температурной реакции можно будет перейти на прием антибиотика из той же группы цефалоспоринов III поколения (например, препарата Цефикс в виде суспензии) внутрь. Это так называемая ступенчатая антибиотикотерапия – подход к лечению, который сегодня широко используется в развитых странах мира при различных бактериальных инфекциях. Поэтому, как только будет достигнута клиническая эффективность стартовой антибиотикотерапии, то есть улучшится общее состояние ребенка и нормализуется температура тела, он будет переведен на пероральный прием препарата и делать инъекции больше не придется. На сегодняшний день в лечении ИМП у детей, в том числе при применении описанного подхода ступенчатой антибиотикотерапии, прекрасно зарекомендовал себя препарат Цефикс. Его можно будет принимать в течение еще 7-10 дней уже дома, заканчивая курс лечения амбулаторно. Естественно, это будет возможно при неукоснительном соблюдении вами режима назначенного лечения и постоянном контакте с лечащим врачом. В таком случае вы должны осознавать свою ответственность за здоровье ребенка и четко понимать, что успех лечения пиелонефрита напрямую зависит от соблюдения необходимой длительности антибиотикотерапии и рекомендованного режима дозирования препарата.
В таком случае вы должны осознавать свою ответственность за здоровье ребенка и четко понимать, что успех лечения пиелонефрита напрямую зависит от соблюдения необходимой длительности антибиотикотерапии и рекомендованного режима дозирования препарата.
«Конечно же, мы будем лечиться. А это может опять повториться? Что нам нужно сделать, чтобы ребенок больше не болел пиелонефритом?»
В подавляющем большинстве случаев при адекватном лечении и отсутствии значимых факторов риска развития рецидива острая ИМП заканчивается выздоровлением. Однако вероятность рецидива все же существует. Поэтому после завершения диагностического обследования, целью которого является в том числе обнаружение возможных факторов риска рецидива ИМП именно у вашего ребенка, будут даны индивидуальные рекомендации по профилактике. Как правило, с целью профилактики рецидивов сегодня рекомендуется длительный прием уроантисептиков или стандартизированных фитопрепаратов.
«Как часто мы теперь должны сдавать анализы мочи, чтобы убедиться, что с ребенком точно все в порядке?»
После перенесенного эпизода ИМП (острый пиелонефрит, острый цистит) необходимо наблюдение за ребенком в течение трех лет. В первые 3 мес наблюдения при остром пиелонефрите и после обострения хронического пиелонефрита общий анализ мочи проводится 1 раз в 10 дней, в течение 1-го года – ежемесячно, далее – 1 раз в 3 мес. Кроме того, после перенесенного острого пиелонефрита общий анализ мочи целесообразно делать при любом эпизоде заболевания, сопровождающемся повышением температуры тела выше 38 °С, даже если при этом присутствуют катаральные явления, поскольку их наличие вовсе не исключает сопутствующей ИМП.
ВРАЧУ НА ЗАМЕТКУ
Подготовила Елена Терещенко
СТАТТІ ЗА ТЕМОЮ Педіатрія
30. 03.2021
03.2021
Онкологія та гематологія
Урологія та андрологія
Новий погляд на поширені проблеми в галузі онкоурології
Найактуальніші та найновіші рекомендації стосовно діагностики та лікування злоякісних новоутворень нирки та сечовивідних шляхів були розглянуті під час науково-практичної конференції «Рак нирки та сечових шляхів – update». Захід відбувся 18 грудня 2020 р. в онлайн-форматі за підтримки Національного інституту раку (НІР), Спілки онкоурологів України, Центру сучасної урології та Міністерства охорони здоров’я України. Свої доповіді представили провідні фахівці в галузі онкоурології, хіміо- та променевої терапії. Захід став частиною безперервного професійного розвитку лікарів….
28.03.2021
Гастроентерологія
Педіатрія
Неінвазивні біомаркери у діагностиці запальних захворювань кишечнику у дітей
Запальні захворювання кишечнику (ЗЗК) – група хронічних рецидивуючих захворювань, які виникають унаслідок невідповідності імунної відповіді на кишкові коменсальні мікроорганізми у генетично схильних осіб, що призводить до запальної реакції з формуванням виразок у шлунково-кишковому тракті (ШКТ). В останні роки як патогенетичні механізми розглядають роль мікробіому, підвищеної проникності слизової оболонки кишечнику, оксидативного стресу й епігенетики [1].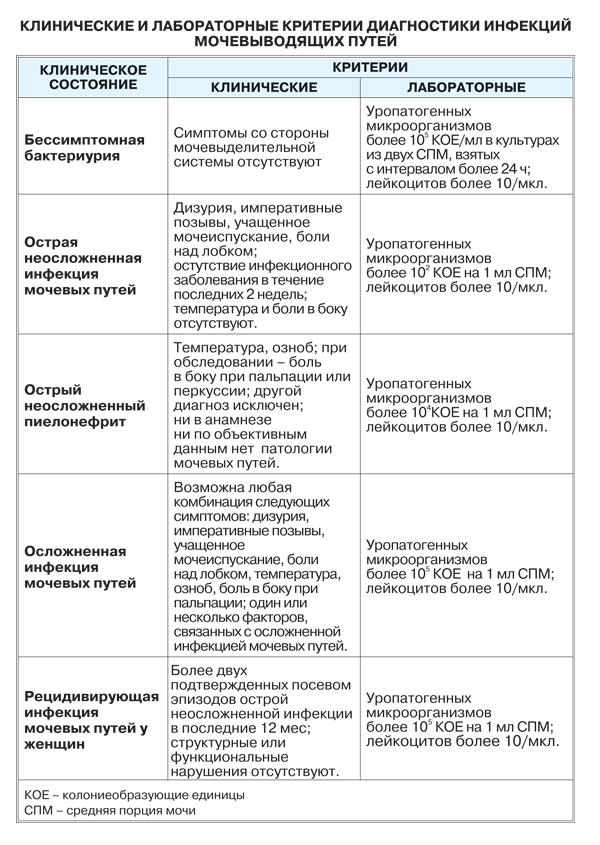 До ЗЗК належать такі захворювання, як виразковий коліт (ВК) та хвороба Крона (ХК). …
До ЗЗК належать такі захворювання, як виразковий коліт (ВК) та хвороба Крона (ХК). …
24.03.2021
Педіатрія
Коректна доза препарату як ключовий фактор ефективної терапії
Дитяча популяція характеризується значними анатомо-фізіологічними відмінностями між особами різного віку (недоношеними та доношеними новонародженими, дітьми раннього, шкільного віку, підлітками та юнаками). Спектр лікарських форм та доз медичних препаратів, які можуть застосовуватися у пацієнтів різних вікових категорій, є дуже широким. Зокрема, доза одного препарату для дорослого пацієнта та малюка може відрізнятися у 50 разів. Тому завжди існує потреба у розробці лікарських засобів для дітей із урахуванням концентрації, інтенсивності дії препарату та можливості застосування різних доз….
24.03.2021
Педіатрія
Клінічне значення визначення фракції оксиду азоту у повітрі, що видихається
Проблема алергії у дітей та дорослих із кожним роком стає все більш гостро в Україні та світі. У розвинених країнах майже 40% людей страждають від алергічного риніту (L. M. Wheatley, A. Togias, 2015), атопічний дерматит турбує приблизно 20% населення (S.F. Thomsen, 2014), 6% мають алергію на один або більше продуктів харчування (S.H. Sicherer, H.A. Sampson, 2014). Окремо слід виділити бронхіальну астму (БА) – захворювання, яке суттєво впливає на якість життя. …
M. Wheatley, A. Togias, 2015), атопічний дерматит турбує приблизно 20% населення (S.F. Thomsen, 2014), 6% мають алергію на один або більше продуктів харчування (S.H. Sicherer, H.A. Sampson, 2014). Окремо слід виділити бронхіальну астму (БА) – захворювання, яке суттєво впливає на якість життя. …
Госпиталь Сант Жоан де Деу
Отделение детской урологии клиники Госпиталь Сант Жуан де Деу входит в состав хирургического отделения и имеет более чем 30-летний опыт лечения заболеваний почек и мочевыводящих путей. Среди областей, представляющих особый интерес, — лечение нейрогенного мочевого пузыря, комплекса экстрофии-эписпадии, нарушений полового развития (DSD), минимально инвазивная хирургия при лечении обструктивных уропатий и оперативное лечение гипоспадии. В настоящее время треть всей детской хирургии приходится на урогенитальные патологии.
Наш Госпиталь является ведущим центром национального уровня как по количеству пациентов, так и по сложности случаев. Мы обладаем государственной аттестацией CSUR в области экстрофии мочевого пузыря/эписпадии, которая делает наше отделение детской урологии ведущим центром государственного уровня.
Мы являемся первопроходцами в применении метода минимально инвазивной хирургии пиелоуретерального стеноза и везикоуретерального рефлюкса у пациентов детского возраста, благодаря чему обладаем обширным опытом и показателем успешных случаев лечения 90%. В 75% уропатий, требующих хирургического восстановления, мы используем минимально инвазивные методы как у новорожденных, так и у детей и подростков.
Для лечения дисфункций мочевого пузыря мы располагаем отделением уродинамики, в котором трудятся высококвалифицированные врачи и медсестры. Помимо проведения обследования в присутствии родителей, для каждого пациента предлагается лечение.
Помимо проведения обследования в присутствии родителей, для каждого пациента предлагается лечение.
Совместно с нефрологическим отделением мы осуществляем лечение пациентов, страдающих хронической почечной недостаточностью, посредством проведения трансплантации почек, когда это возможно. Помимо этого мы принимаем участие в лечении обструкций нижнего отдела мочеиспускательного канала у плода в сотрудничестве с отделением медицины плода клиники.
ИНФЕКЦИЯ МОЧЕВОЙ СИСТЕМЫ У ДЕТЕЙ И ПОДРОСТКОВ | Громова
1. Лоймана Э., Цыгин А. Н., Саркисян А. А. Детская нефрология: практич. рук. М. : ЛитТерра. 2010. 400 с.
2. Вялкова А. А., Гриценко В. А. Инфекция мочевой системы у детей: современные аспекты этиологической диагностики и лечения // Рос. Вестник перинатологии и педиатрии. 2017. № 62 (1). С. 99-108.
3. Игнатова М. С. Детская нефрология. М. : Мед. информ. агентство, 2011. 696 с.
4. Инфекция мочевыводящих путей у детей : клинич. рек. Союза педиатров России. 2017. 24 с.
5. Clinical practice guideline from American Academy of pediatrics. Urinary Tract Infection: Clinical Practice Guideline forthe Diagnosis and Management of the Initial UTI in Febrile Infants and Children 2 to 24 Months // Pediatrics. 2011. V. 128. № 3. P. 593-610.
6. Korbel L., Howell M., Spencer J. D. The clinical diagnosis and management of urinary tract infections in children and adolescents // Paediatr Int Child Health. 2017. № 37 (4). Р. 273-279.
7. Ammenti A., Cataldi L., Chimenz R. et al. Febrile urinary tract infections in young children: recommendations for the diagnosis, treatment and follow-up // Acta Paediatr. 2012. V. 10. P.451-457.
Ammenti A., Cataldi L., Chimenz R. et al. Febrile urinary tract infections in young children: recommendations for the diagnosis, treatment and follow-up // Acta Paediatr. 2012. V. 10. P.451-457.
8. Dore´-Bergeron M. J., Gauthier M., Chevalier I. et al. Urinary tract infections in 1- to 3-month-old infants: ambulatory treatment with intravenous antibiotics // Pediatrics. 2009. V. 124. P. 16-22.
9. Aiyegoro O. A., Igbinosa O. O., Ogunmwonyi I. N., Odjadjare E. E., Igbinosa O. E. and Okoh A. I. Incidence of urinary tract infections (UTI) among children and adolescents in Ile-Ife, Nigeria // African journal of microbiology. 2016. V. 6. № 7. Р. 13-19.
10. Toffolo A., Ammenti A., Montini G. Long-term clinical consequences of urinary tract infections during childhood: A review // Acta Pædiatr. 2012. V. 101. P. 1018-1031.
11. Grabe M., Bjerklund-Johansen T. E., Botto H. et.al. Guidelines on Urological Infections, European Association of Urology Urological infections. EAU, 2014. P. 126.
12. Аляев Ю. Г., Глыбочко П. В., Пушкарь Д. Ю. Российские клинические рекомендации. М. : ГЭОТАР-Медия, 2016. 496 с.
13. Иванова И. Е. Современные принципы диагностики, лечения и профилактики инфекции мочевой системы у детей // Здравоохранение Чувашии. 2014. № 2. С. 73-85.
14. Stein R., Dogan H. S., Hoebeke P. et al. Urinary Tract Infections in Children: EAU/ESPU Guidelines // European urology. 2015.V. 67. Р. 546-558.
15. Козловский А. А. Инфекция мочевой системы у детей: современный взгляд на проблему // Мед. новости. 2014. № 4. С. 6-11.
Козловский А. А. Инфекция мочевой системы у детей: современный взгляд на проблему // Мед. новости. 2014. № 4. С. 6-11.
16. Громова Г. Г. Сравнительная клинико-лабораторная и бактериологическая характеристика параметров мочевого тракта у детей, больных пиелонефритом, и группы риска по его развитию // Вестник СурГУ. Медицина. 2013. № 3. С. 43-50.
17. Амбулаторная нефрология. Амбулаторная педиатрия / под. ред. А. А. Баранова, Т. В. Сергеевой. М. : Союз педиатров России, 2009. 156 с.
18. Вялкова А. А., Зыкова Л. С., Бухарин О. В. и др. Характеристика изолированной бактериурии у детей // Нефрология. 2012. Т. 16. № 3. С. 89-92.
19. Захарова И. Н., Мумладзе Э. Б., Вороненко О. А. и др. Инфекция мочевых путей у детей: что нужно знать педиатру и нефрологу // Мед. совет. 2015. № 14. С. 114-118.
20. Рекомендации Европейского общества урогенитальной радиологии (European Sosiety for Urogenital Radiology) по безопасному применению контрастных средств (dthcbz 9). 2015. 48 с.
21. DeMuri G. P., Wald E. R. Imaging and antimicrobial prophylaxis following the diagnosis of urinary tract infection in children // Pediatr Inf Dis J. 2008. V. 27 (6). P. 553-554.
22. Torres M., Moayedi S. Gynecologic and other infections in pregnancy // Emerg Med Clin North Am. 2012. Vol. 30 (4). P. 869-884.
23. Вечникова О. Н., Никольская И. Г., Бычкова Н. В. Инфекция мочевыводящих путей при беременности. М., 2016. 56 с.
М., 2016. 56 с.
24. Громова Г. Г., Верижникова Л. Н. Сопряженность изменений параметров микробиоценоза кишечника и мочевого тракта при инфекции мочевой системы у детей // Вестник СурГУ. Медицина. 2013. № 1. С.16-20.
Гидронефроз
Детская урология занимается диагностикой и лечением болезней и пороков мочеполовой и мочевыводящей систем у детей.
На сегодняшний день, по экспертным оценкам, каждый четвертый ребенок в Российской Федерации имеет урологические проблемы.
Именно детская урология нацелена на раннее выявление патологий и их лечение. Всем родителям надо помнить, что они должны быть очень внимательны к здоровью своих детей, ведь многие урологические заболевания зачастую начинаются без каких-либо явных симптомов. Если в раннем, детском возрасте своевременно не вылечить заболевания органов мочеполовой системы, то во взрослой жизни человек, может столкнуться с необратимыми процессами, которые лечить уже будет дорого и сложно, а иногда и невозможно.
Вашему ребёнку поставили диагноз: гидрорнефроз?
Предлагаем Вам краткий, но очень подробный обзор этого заболевания. Его подготовили сотрудники Детского уроандрологического отделения НИИ урологии имени Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Вступление
Изменения развивающиеся на фоне обструкции мочевых путей приводят к нарушению функции чашечно-лоханочной системы и мочевых путей, что увеличивает риск развития инфекционных осложнений, камнеобразования и ведет к развитию острой или хронической почечной недостаточности.
Признаки сужения прилоханочного отдела мочеточника могут выявляться у детей во всех возрастных группах. В настоящее время с развитием ультразвуковой диагностики и проведением мониторинга состояния плода на ранних стадиях беременности удается выявлять данную патологию еще внутриутробно. Расширение лоханки и чашечек на ранних стадиях беременности наблюдается довольно часто у 1:800 плодов.
Расширение лоханки и чашечек на ранних стадиях беременности наблюдается довольно часто у 1:800 плодов.
К моменту родов расширение чашечно-лоханочной системы (ЧЛС) выявляют в два раза реже у 1:1500 новорожденных. Однако диагноз гидронефроз подтверждается только у трети из этих детей. Операции, по поводу гидронефроза, занимают первое место среди хирургических вмешательств, при пороках развития верхних мочевых путей у детей. Обструкция пиелоуретерального сегмента в 2-3 раза чаще встречается у мальчиков. Более часто поражается левая почка. В 15–25% случаев заболевание носит двусторонний характер.
Причины
Причины обструкции пиелоуретерального сегмента можно разделить на две группы:
— наружные;
— внутренние.
К внутренним факторам относятся непротяженный стеноз сегмента мочеточника, либо сегментарная дисплазия мочеточника, что приводит к нарушению перистальтики в данной области.
Внешние причины встречаются реже, включают в себя такие виды патологии как аберрантный сосуд, фиброзные тяжи, изгиб мочеточника в области пиелоуретерального сегмента. При пренатальном скрининге такие аномалии встречаются редко, около 5% наблюдений.
Классификация
Для определения степени гидронефроза используется международная классификация, выделяющая 4 стадии гидронефроза:
Гидронефроз 1ст – расширение почечной лоханки
Гидронефроз 2ст – расширение почечной лоханки и чашечек
Гидронефроз 3ст – расширение лоханки, чашечек и истончение паренхимы до ½.
Гидронефроз 4ст – расширение лоханки и чашечек с истончением паренхимы более ½.
Клиническая картина
Симптомов, характерных для гидронефроза, нет. Клинические проявления обструкции пиелоуретерального сегмента многообразны и в определенной степени зависят от возраста ребенка. Основные клинические проявления гидронефроза – болевой синдром, изменения в анализах мочи и синдром пальпируемой опухоли в брюшной полости. Боли носят разнообразный характер – от ноющих тупых до приступов почечной колики. Боль обычно локализуется в области пупка, лишь дети старшего возраста жалуются на боль в поясничной области.
Боли носят разнообразный характер – от ноющих тупых до приступов почечной колики. Боль обычно локализуется в области пупка, лишь дети старшего возраста жалуются на боль в поясничной области.
В общем анализе мочи могут встречаться такие нарушения как лейкоцитурия, бактериурия (при присоединении пиелонефрита). Пальпируемое образование в боковых отделах живота частый симптом гидронефроза у детей до года. Нередко обструкция пиелоуретерального сегмента проявляется симптомами присоединившейся инфекции. Реже у грудных детей с данной патологией наблюдается гематурия, рецидивирующая рвота и задержка физического развития.
У детей старшего возраста обструкция пиелоуретерального сегмента наиболее часто проявляется симптомами инфекции мочевыводящих путей. Наличие таких симптомов как лихорадка, тошнота, рвота, боли в спине, указывают на необходимость урологического обследования детей. Симптомы обструкции пиелоуретерального сегмента могут напоминать заболевания желудочно-кишечного тракта, в таких случаях урологические заболевания порой не распознаются на протяжении длительного времени.
Дети с тяжелыми аномалиями органов и систем любой локализации, должны как можно раньше подвергаться ультразвуковому обследованию, поскольку высока частота сопутствующих аномалий почек и, в частности, обструкции лоханочно-мочеточникового сегмента.
Методы исследования
Основными методами диагностики гидронефроза у детей являются: ультразвуковое исследование, экскреторная урография, нефросцинтиграфия (динамическая, статическая), цистография.
Ультразвуковое исследование почек прекрасный метод как для скринингового, так и диагностического обследования пациентов. Данным методом можно выявить расширение чашечно-лоханочной системы почки у детей любого возраста. Главным преимуществом метода является его безопасность.
У младенцев первых месяцев жизни необходимо проводить дифференциальный диагноз гидронефроза с пиелоэктазией или функциональным расширением ЧЛС, которое исчезает самостоятельно в течении 3-6 мес.
С целью дифференциальной диагностики функциональных нарушений и механической обструкции большое значение имеет ультрасонография с лазиксом при достаточной водной нагрузке.
Признаками органической обструкции считают:
1. Расширение чашечно-лоханочной системы более 30 % от исходного размера в течение более 60 мин.
2. Появление болевого синдрома, тошноты и рвоты.
3. Уменьшение скорости почечного кровотока и повышение на 15% индекса сопротивления на фоне лазиксной нагрузки.
4. Признаки гипертрофии контрлатеральной почки.
Следующим этапом обследования является выполнение экскреторной урографии. На снимках пораженная почка выглядит плотнее нормальной из-за замедленного тока мочи в канальцах, усиленной реабсорбции воды в нефронах и скопления контрастного вещества в канальцах («большая белая почка»).
К одним из дополнительных методов диагностики относится мультиспиральная компьютерная томография с контрастированием. Данный вид исследования применяется при недостаточной информативности экскреторной урографии.
Однако также, как и экскреторная урография компьютерная томография не дает информации в отношении функционального состояния почек.
Важную роль в диагностике гидронефроза занимает нефросцинтиграфия. Классическая методика исследования позволяет не только определить уродинамику верхних мочевых путей, но и в процентном соотношении определить сохранность почечной функции.
Неотъемлемым этапом обследования является цистография, поскольку при высоких степенях рефлюкса также возникает расширение лоханки и перегиб мочеточника в области лоханочно-мочеточникового сегмента.
Показания к операции
Показанием к оперативному лечению гидронефроза являются:
— признаки снижения функции почки по данным статической нефросцинтиграфии в сочетании с нарушением уродинамики по данным экскреторной урографии и динамической нефросцинтиграфии
— снижение раздельной функции почек на более чем 10% при исследованиях в динамике
— увеличение переднезаднего размера лоханки при УЗИ
— расширение чашечно-лоханочной системы соответствующая III и IV степени, согласно определению Общества фетальной урологии.
— истончение паренхимы почки по сравнению с возрастной нормой и в динамике
Стоит отметить, что большинство случаев пренатально диагностированного одностороннего гидронефроза будут либо оставаться стабильными, либо улучшаться спонтанно. И лишь в некоторых случаях потребуется оперативное лечение. Поэтому пациентов с расширением чашечно-лоханочной системы почки целесообразно тщательно наблюдать на амбулаторном этапе путем проведения УЗИ, при ухудшении состояния выполнять изотопную ренографию.
В большинстве случаев следует отказаться от операций в первые недели и месяцы жизни ребенка, для проведения качественной дифференциальной диагностики гидронефроза с морфофункциональной незрелостью лоханочно-мочеточникового сегмента и избежать неоправданного оперативного вмешательства.
У 95% пациентов с гидронефрозом возможно отложить операцию до 6-10-ти месячного возраста без угрозы снижения функции почки при тщательном динамическом наблюдении за ребенком. Конечно, существуют исключения, и в таких случаях используют либо временное отведение мочи пункционной нефростомой или проводят открытую пластику лоханочно-мочеточникового сегмента.
Методы лечения
Существует множество способов коррекции пиелоуретерального сегмента при гидронефрозе. Основной принцип операций – создание широкого соустья лоханки и мочеточника для обеспечения адекватного пассажа мочи. Золотым стандартом в лечении гидронефроза у детей до сегодняшнего дня остается резекционная пиелопластика по методике Андерсена–Хайнса, так как ее успешные результаты составляют более 96%. Данная операция может выполнятся из открытого или лапароскопического доступа. Также восстановить проходимость по мочеточнику возможно с использованием эндоскопических методик (бужирование, баллонная дилатация и эндотомия (внутреннее рассечение)).
Открытые операции
Открытая пиелопластика в течение многих лет является стандартом для лечения пациентов со стриктурой лоханочно-мочеточникового сегмента. Как и любое открытое оперативное вмешательство, традиционная пластика лоханочно-мочеточникового сегмента имеет свои преимущества и недостатки.
Как и любое открытое оперативное вмешательство, традиционная пластика лоханочно-мочеточникового сегмента имеет свои преимущества и недостатки.
К недостаткам данного метода лечения относятся выраженный болевой синдром в послеоперационном периоде, связанный с рассечением большого мышечного массива, что может приводить к длительным послеоперационным болям, мышечной гипотрофии из-за денервации, протяженный послеоперационный рубец и относительно более длительные сроки реабилитации.
Эндоскопические операции
Для лечения стриктур лоханочно-мочеточникового сегмента и других отделов мочеточника применяют бужирование, баллонную дилатацию и эндотомию (внутреннее рассечение).
Все эти эндоскопические процедуры очень привлекательны из-за короткого операционного времени и длительности пребывания в стационаре, в сравнении с открытой пиелопластикой. Тем не менее, по своей результативности уступают открытой пиелопластики по методике Андерсон-Хайнса. В частности, успех лечения больных с первичной стриктурой лоханочно-мочеточникового сегмента для эндоскопических процедур от 62 до 79,7 %. Однако метод эндопиелотомии достаточно безопасен для лечения гидронефроза при рецидиве стриктуры.
Противопоказанием к данным методам относятся обширный периуретеральный фиброз, геморрагический диатез, маленький диаметр мочеточника, не позволяющий установить эндопиелотомический стент, и протяженная (> 2 см) стриктура мочеточника.
Возможные осложнения эндоскопических методов лечения связаны с осуществлением чрескожного доступа к почке (инфекция и кровотечение) и рассечением мочеточника (травма мочеточника, рецидивная стриктура, некроз, отрыв мочеточника, и кровотечение) возникают с частотой 1-25,7%.
Эндовидеохирургические операции
Лапароскопическая пиелопластика дает возможность выполнять ту же хирургическую процедуру, что и при открытой операции, при этом позволяет улучшить косметический эффект, значительно снизить уровень послеоперационной боли и уменьшить период реабилитации.
На сегодняшний день эффективность лапароскопической пиелопластики сопоставима с таковыми результатами при открытой операции.
К числу особенностей эндовидеохирургической методики относится вероятность конверсии – интраоперационный переход на открытый доступ, причины которой различны. Основной способ снижения частоты конверсий — полноценное обследование и отбор больных на операцию, выполнение данных операций квалифицированными хирургами.
Все видеоэндоскопические операции проводят в специально оборудованных операционных (рис.1) с использованием специальных технических средств и инструментария.
Для выполнения пиелопластики лапароскопическим доступом используются миниатюрные детские эндоскопические инструменты диаметром 3мм, 5 мм.
Кроме выполнения самой операции большое значение отводится дренированию почки в после операционном периоде. Средние сроки дренирования почки после лапароскопических операций от 4 до 8 недель.
Дренирование почки после операции может осуществляться путем установки внутренних (внутренний стент) или наружных трубок (уретеропиелостома, нефростома, пиелостома). Основным недостатком внутреннего дренирования является необходимость в проведении наркоза для удаления стента у детей, также при наличии внутреннего стента могут возникать рефлюкс по стенту (заброс мочи из мочевого пузыря в почку), симптомы нижних мочевых путей.
Рис. 1 Операционная с эндовидеохирургическим комплексом
Использование наружных, и в частности уретеро-пиелостомических стентов (рис. 2), позволяют избежать многих недостатков внутреннего дренирования, поскольку дистальный конец уретеро-пиелостомического стента может быть установлен до средней трети мочеточника (рис. 3), что позволяет избежать травмы уретеро-везикального соустья и развития симптомов нижних мочевых путей.
Рис. 2 Уретеропиелостомический стент.
Наружные, уретеро-пиелостомические стенты могут быть удалены в амбулаторных условиях без наркоза.
Короткий участок стента с отверстиями в мочеточнике, завиток в лоханке, часть стента без отверстий выходит через лоханку на кожу.
Рис. 3. Схема положения уретеропиелостомического стента.
Где можно вылечить детские урологические заболевания?
Детское уроандрологическое отделение НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина – филиала ФГБУ «НМИЦ радиологии» Минздрава России является ведущим отделением института, в котором работают высококвалифицированные специалисты – д.м.н., профессор РУДИНЮрий Эдвартович и к.м.н. МАРУХНЕНКО Диомид Витальевич, врачи отделения, средний и младший медицинский персонал.
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Моква, 8 (499) 110 — 40 — 67
Диагностика и лечение инфекций мочевыводящих путей у детей
1. Williams GJ,
Вэй Л,
Ли А,
Craig JC.
Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev..
2006; (3): CD001534 ….
2. Zorc JJ,
Левин Д.А.,
Platt SL,
и другие.;
Многоцентровая исследовательская группа RSV-SBI Совместного исследовательского комитета педиатрической неотложной медицинской помощи Американской академии педиатрии.Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у младенцев с лихорадкой. Педиатрия .
2005. 116 (3): 644–648.
3. Группа разработки рекомендаций по ИМП, Медицинский центр детской больницы Цинциннати. Основанное на фактических данных руководство по медицинскому ведению первой инфекции мочевыводящих путей у детей в возрасте 12 лет и младше. http://www.cincinnatichildrens.org/svc/alpha/h/health-policy/uti.htm. По состоянию на 18 октября 2010 г.
4. Hansson S,
Брандстрём П.,
Джодал У,
Ларссон П.Низкое количество бактерий у младенцев с инфекциями мочевыводящих путей. Дж Педиатр .
1998. 132 (1): 180–182.
5. Rushton HG.
Инфекции мочевыводящих путей у детей. Эпидемиология, оценка и управление. Педиатрическая клиника North Am .
1997. 44 (5): 1133–1169.
6. Heldrich FJ,
Бароне М.А.,
Шпиглер Э.
ИМП: диагностика и оценка у педиатрических пациентов с симптомами. Clin Pediatr (Phila) .
2000. 39 (8): 461–472.
7. Шейх Н.,
Morone NE,
Лопес Дж,
и другие.
У этого ребенка инфекция мочевыводящих путей? JAMA .
2007. 298 (24): 2895–2904.
8. Дик П.Т.,
Фельдман В.
Рутинная диагностическая визуализация для инфекций мочевыводящих путей у детей: систематический обзор. Дж Педиатр .
1996. 128 (1): 15–22.
9. Якобсон Ш.,
Эклёф О,
Эрикссон К.Г.,
Линс ЛЕ,
Тидгрен Б,
Винберг Дж.Развитие артериальной гипертензии и уремии после пиелонефрита в детском возрасте: срок наблюдения 27 лет. BMJ .
1989. 299 (6701): 703–706.
10. Zorc JJ,
Кидду Д.А.,
Шоу К.Н.
Диагностика и лечение инфекций мочевыводящих путей у детей. Clin Microbiol Ред. .
2005. 18 (2): 417–422.
11. Беррокаль Т,
Лопес-Перейра П.,
Арджонилла А,
Гутьеррес Х.
Аномалии дистального отдела мочеточника, мочевого пузыря и уретры у детей: эмбриологические, рентгенологические и патологические особенности. Радиография .
2002. 22 (5): 1139–1164.
12. Piepsz A,
Тамминен-Мёбиус Т,
Райнерс С,
и другие.
Пятилетнее исследование медикаментозного или хирургического лечения детей с тяжелым пузырно-мочеточниковым рефлюксом, обнаруженными при обнаружении димеркаптоянтарной кислоты. Международная группа по изучению рефлюкса в Европе. Eur J Pediatr .
1998. 157 (9): 753–758.
13. Даунс СМ.
Технический отчет: инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Подкомитет мочевыводящих путей Комитета по улучшению качества Американской академии педиатрии. Педиатрия .
Подкомитет мочевыводящих путей Комитета по улучшению качества Американской академии педиатрии. Педиатрия .
1999; 103 (4): e54.
14. Практический параметр: диагностика, лечение и оценка начальной инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Американская академия педиатрии. Комитет по улучшению качества. Подкомитет по инфекциям мочевыводящих путей [опубликованные исправления появляются в «Педиатрии». 1999; 103 (5 pt 1): 1052, Педиатрия. 1999; 104 (1 pt 1): 118, и педиатрия.2000; 105 (1 pt 1): 141]. Педиатрия .
1999; 103 (4 ч. 1): 843–852.
15. Национальный центр сотрудничества по охране здоровья женщин и детей. Инфекции мочевыводящих путей у детей. Диагностика, лечение и длительное ведение. Август 2007 г. Лондон, Великобритания: Королевский колледж акушеров и гинекологов; 2007.
16. Huicho L,
Кампос-Санчес М,
Аламо К.
Метаанализ скрининговых тестов мочи для определения риска инфекции мочевыводящих путей у детей Pediatr Infect Dis J .2002. 21 (1): 1–1188.
17. Etoubleau C,
Reveret M,
Бруэ Д,
и другие.
Переход от мешка к катетеру для сбора мочи у детей, не умеющих пользоваться туалетом, с подозрением на инфекцию мочевыводящих путей: парное сравнение посевов мочи. Дж Педиатр .
2009. 154 (6): 803–806.
18. Американский колледж радиологии. Критерии соответствия ACR: инфекция мочевыводящих путей — ребенок. http://www.acr.org/SecondaryMainMenuCategories/quality_safety/app_criteria/pdf/ExpertPanelonPediatricImaging/UrinaryTractInfectionChildDoc10.aspx. По состоянию на 30 июля 2010 г.
19. Michael M,
Ходсон Э.М.,
Крейг JC,
Мартин С,
Мойер В.А.
Краткосрочная и стандартная пероральная антибактериальная терапия острой инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev .
2003; (1): CD003966.
20. Тран Д,
Мучант Д. Г.,
Г.,
Aronoff SC.
Сравнение краткосрочной и длительной антимикробной терапии неосложненных инфекций нижних мочевыводящих путей у детей: метаанализ 1279 пациентов. Дж Педиатр .
2001. 139 (1): 93–99.
21. Керен Р,
Чан Э.
Метаанализ рандомизированных контролируемых исследований по сравнению краткосрочной и длительной антибактериальной терапии инфекций мочевыводящих путей у детей. Педиатрия .
2002; 109 (5): E70.
22. Хоберман А,
Вальд ER,
Хики RW,
и другие.
Пероральная терапия по сравнению с начальной внутривенной терапией инфекций мочевыводящих путей у маленьких детей с лихорадкой. Педиатрия .1999. 104 (1 pt 1): 79–86.
23. Комитет по инфекционным болезням. Применение системных фторхинолонов. Педиатрия .
2006. 118 (3): 1287–1292.
24. Ходсон Е.М.,
Уиллис Н.С.,
Craig JC.
Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev .
2007; (4): CD003772.
25. Конвей PH,
Cnaan A,
Заутис Т,
Генри Б.В.,
Grundmeier RW,
Керен Р.
Рецидивирующие инфекции мочевыводящих путей у детей: факторы риска и связь с профилактическими противомикробными препаратами. JAMA .
2007. 298 (2): 179–186.
26. Montini G,
Ригон Л,
Zucchetta P,
и другие.;
IRIS Group.
Профилактика после первой лихорадочной инфекции мочевыводящих путей у детей? Многоцентровое рандомизированное контролируемое исследование не меньшей эффективности. Педиатрия .
2008. 122 (5): 1064–1071.
27. Гарин Э.Х.,
Olavarria F,
Гарсия Ньето V,
Валенсиано Б,
Кампос А,
Молодой Л.
Клиническое значение первичного пузырно-мочеточникового рефлюкса и мочевой антибиотикопрофилактики после острого пиелонефрита: многоцентровое рандомизированное контролируемое исследование.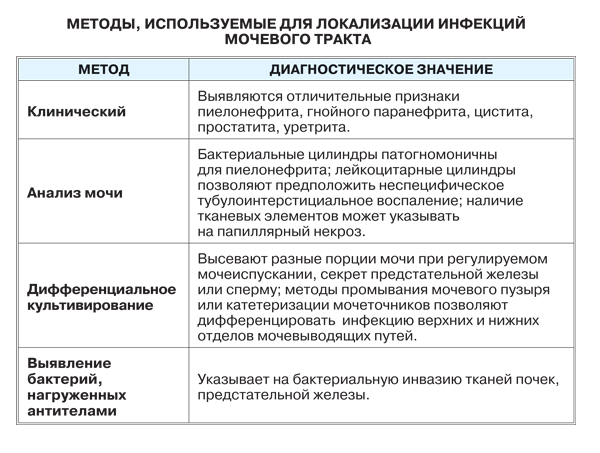 Педиатрия .
Педиатрия .
2006. 117 (3): 626–632.
28. Wald ER.
Пузырно-мочеточниковый рефлюкс: роль антибиотикопрофилактики. Педиатрия .
2006; 117 (3): 919–922.
29. Pennesi M,
Траван Л,
Ператонер L,
и другие.;
Профилактика Северо-Восточной Италии в группе изучения VUR.
Эффективна ли антибиотикопрофилактика у детей с пузырно-мочеточниковым рефлюксом для предотвращения пиелонефрита и почечных рубцов? Рандомизированное контролируемое исследование. Педиатрия .
2008; 121 (6): e1489 – e1494.
30. Лёнинг-Бауке В.
Недержание мочи и инфекции мочевыводящих путей и их разрешение при лечении хронических запоров в детском возрасте. Педиатрия .
1997. 100 (2 pt 1): 228–232.
31. Jepson RG,
Craig JC.
Клюква для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev .
2008; (1): CD001321.
32. Сингх-Гревал Д.,
Макдесси Дж.,
Крейг Дж.Обрезание для профилактики инфекции мочевыводящих путей у мальчиков. Арч Дис Детский .
2005. 90 (8): 853–858.
Лечение инфекций мочевого пузыря у детей
Как медицинские работники лечат инфекции мочевого пузыря у детей?
Инфекции мочевого пузыря у детей лечат антибиотиками — лекарством, борющимся с бактериями.
Лекарства
Какой антибиотик принимает ваш ребенок, зависит от возраста, аллергии на антибиотики и типа бактерий, вызывающих ИМП.Дети старше 2 месяцев обычно принимают антибиотик внутрь — в виде жидкости или жевательной таблетки.
Ваш ребенок может пойти в больницу для внутривенного введения антибиотиков, если ребенку меньше 2 месяцев или у него рвота. Лекарства внутривенно вводятся через вену.
Ваш ребенок должен начать чувствовать себя лучше через день или два, но важно принимать каждую дозу антибиотика вовремя и допивать все лекарства.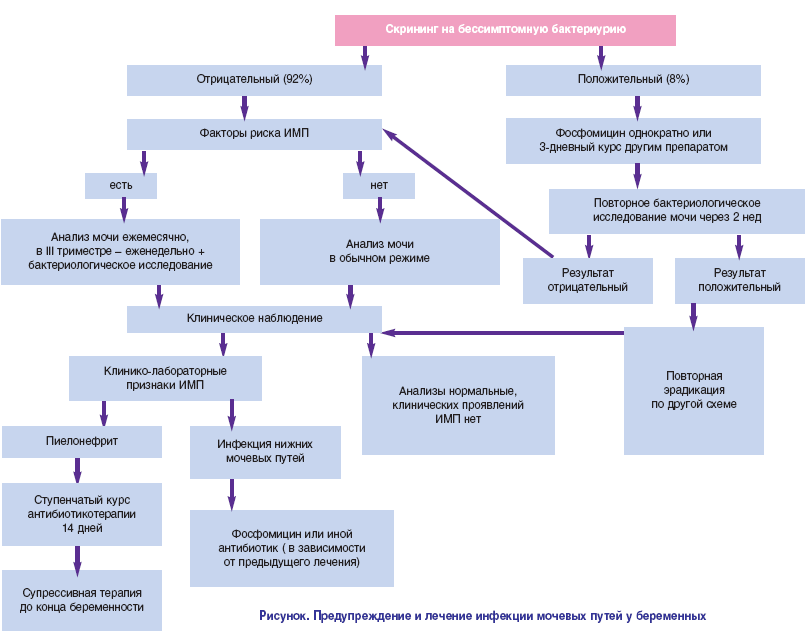 Инфекция может вернуться, если ваш ребенок перестанет принимать антибиотик слишком рано.
Инфекция может вернуться, если ваш ребенок перестанет принимать антибиотик слишком рано.
Продолжительность лечения зависит от
- насколько серьезна инфекция
- исчезнут ли у ребенка симптомы и инфекция
- Были ли у ребенка повторные инфекции мочевого пузыря
- , есть ли у ребенка пузырно-мочеточниковый рефлюкс или другая проблема с мочевыводящими путями
Домашние процедуры
Детям следует пить много жидкости и часто мочиться, чтобы ускорить заживление. Лучше всего пить воду. Спросите своего лечащего врача, сколько жидкости следует пить ребенку.
Грелка на спине или животе ребенка может облегчить боль, вызванную инфекцией почек или мочевого пузыря.
Как я могу помочь своему ребенку предотвратить инфекцию мочевого пузыря?
Употребление достаточного количества жидкости, правильная ванная комната и привычки пользоваться подгузниками, носить свободную одежду и лечиться от сопутствующих проблем со здоровьем могут помочь предотвратить ИМП у ребенка или подростка.
Убедитесь, что ваш ребенок пьет достаточно жидкости
Употребление большего количества жидкости может помочь вывести бактерии из мочевыводящих путей.Поговорите с врачом о том, сколько жидкости следует пить ребенку и какие напитки лучше всего предотвратить повторение ИМП.
Обильное питье может помочь облегчить или предотвратить инфекции мочевого пузыря у детей. Лучше всего вода.
Соблюдайте правила гигиены и пеленания
Некоторые дети просто недостаточно часто мочатся. Детям следует часто мочиться и тогда, когда они впервые почувствуют потребность в мочеиспускании. Бактерии могут размножаться и вызывать инфекцию, если моча слишком долго остается в мочевом пузыре.Воспитатели должны часто менять подгузники у младенцев и детей ясельного возраста и должны хорошо очищать область гениталий. Лучше всего использовать мягкие очищающие средства, которые не раздражают кожу.
Ваш ребенок должен всегда вытираться спереди назад после мочеиспускания или дефекации. Этот шаг наиболее важен после дефекации, чтобы предотвратить попадание бактерий в уретру и мочевой пузырь.
Этот шаг наиболее важен после дефекации, чтобы предотвратить попадание бактерий в уретру и мочевой пузырь.
Избегайте запоров
Твердый стул может давить на мочевыводящие пути и блокировать отток мочи, позволяя бактериям размножаться.Помогая ребенку регулярно опорожняться, можно предотвратить запор.
Носить свободную одежду
Пусть дети носят хлопковое нижнее белье и свободную одежду, чтобы воздух оставался сухой в области уретры.
Лечение связанных со здоровьем проблем
Когда мочевой пузырь у ребенка работает не так, как должен — это называется дисфункциональным мочеиспусканием, — лечение может помочь мочевому пузырю работать лучше и предотвратить повторные инфекции. Мышцы, контролирующие мочеиспускание, могут не синхронизироваться.Или мочевой пузырь вашего ребенка может быть гиперактивным или малоактивным.
Медицинские работники могут лечить эти типы проблем с мочевым пузырем с помощью лекарств, изменения поведения или и того, и другого. Дети часто со временем вырастают из этих проблем с мочевым пузырем естественным путем.
Если у вашего ребенка пузырно-мочеточниковый рефлюкс, закупорка мочевыводящих путей или анатомическая проблема, обратитесь к детскому урологу или другому специалисту. Лечение этих состояний может помочь предотвратить повторные инфекции мочевого пузыря.
Диабет и другие состояния здоровья могут увеличить риск инфекции мочевого пузыря.Спросите у медицинского работника вашего ребенка, как снизить риск развития инфекции мочевого пузыря.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, созданный NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Сола П. Гринфилда, доктора медицины, FAAP, FACS, Государственный университет Нью-Йорка в Медицинской школе Буффало; Джеффри М. Саланд, доктор медицины, MSCR, Медицинская школа Икана в г. Синай
Рекомендации по подходу, критерии госпитализации, младенцы младше 8 недель с фебрильными инфекциями мочевых путей
Хендерсон Д. Аномальное сканирование после ИМП повышает риск образования почечных рубцов у детей. Medscape Medical News . 4 августа 2014 г. [Полный текст].
Shaikh N, Craig JC, Rovers MM, et al. Идентификация детей и подростков с риском почечного рубца после первой инфекции мочевыводящих путей: метаанализ с индивидуальными данными пациентов. Педиатр JAMA . 2014 4 августа [Medline].
[Рекомендации] Подкомитет по инфекциям мочевыводящих путей; Руководящий комитет по повышению качества и управлению. Инфекция мочевыводящих путей: клиническое руководство по диагностике и лечению первичной ИМП у фебрильных младенцев и детей от 2 до 24 месяцев. Педиатрия . 2011 28 августа. [Medline].
Финнелл С.М., Кэрролл А.Е., Даунс С.М. Технический отчет — Диагностика и лечение начальной ИМП у младенцев и детей раннего возраста с лихорадкой. Педиатрия . 2011 сентябрь 128 (3): e749-70. [Медлайн].
Zaffanello M, Malerba G, Cataldi L, Antoniazzi F, Franchini M, Monti E, et al. Генетический риск рецидивирующих инфекций мочевыводящих путей у людей: систематический обзор. Дж. Биомед Биотехнология .2010. 2010: 32 1082. [Медлайн]. [Полный текст].
Шон Э.Дж., Колби С.Дж., Рэй Г.Т. Обрезание новорожденных снижает частоту и стоимость инфекций мочевыводящих путей в течение первого года жизни.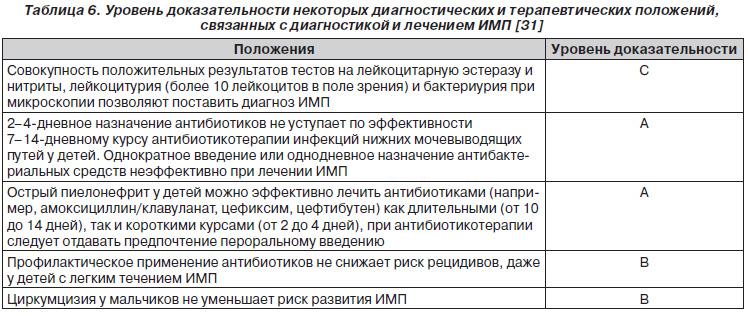 Педиатрия . 2000 апр. 105 (4, часть 1): 789-93. [Медлайн].
Педиатрия . 2000 апр. 105 (4, часть 1): 789-93. [Медлайн].
Shaikh N, Morone NE, Bost JE, Farrell MH. Распространенность инфекции мочевыводящих путей в детстве: метаанализ. Pediatr Infect Dis J . 2008 апр. 27 (4): 302-8. [Медлайн].
Hoberman A, Chao HP, Keller DM, Hickey R, Davis HW, Ellis D. Распространенность инфекции мочевыводящих путей у младенцев с лихорадкой. Дж. Педиатр . 1993 июл.123 (1): 17-23. [Медлайн].
Даунс СМ. Технический отчет: инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Подкомитет мочевыводящих путей Комитета по улучшению качества Американской академии педиатрии. Педиатрия . 1999 апр.103 (4): e54. [Медлайн].
Национальные институты здравоохранения, Национальный институт диабета, болезней органов пищеварения и почек, Бетесда, Мэриленд. Система данных по почкам США, USRDS 2005 (2005) Годовой отчет: Атлас терминальной стадии почечной недостаточности в США. Доступно на http://www.usrds.org/atlas05.aspx. Доступ: 29 июля 2013 г.
Harambat J, van Stralen KJ, Kim JJ, Tizard EJ. Эпидемиология хронической болезни почек у детей. Педиатр Нефрол .2012 марта, 27 (3): 363-73. [Медлайн]. [Полный текст].
Zorc JJ, Levine DA, Platt SL, Dayan PS, Macias CG, Krief W и др. Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у младенцев с лихорадкой. Педиатрия . 2005 сентябрь 116 (3): 644-8. [Медлайн].
Shaikh N, Morone NE, Lopez J, Chianese J, Sangvai S, D’Amico F и др. У этого ребенка инфекция мочевыводящих путей? ЯМА . 2007 26 декабря. 298 (24): 2895-904.[Медлайн].
2007 26 декабря. 298 (24): 2895-904.[Медлайн].
[Руководство] Комитет по повышению качества, Подкомитет по инфекциям мочевыводящих путей, Американская академия педиатрии. Практический параметр: Диагностика, лечение и оценка начальной инфекции мочевыводящих путей у фебрильных младенцев и детей раннего возраста. Доступно по адресу http://aappolicy.aappublications.org/cgi/content/full/pediatrics;103/4/843. Доступ: 30 июля 2013 г.
Прентисс КА, Ньюби П.К., Винчи Р.Дж. Девушка-подросток с симптомами мочеиспускания: диагностическая проблема для педиатра. Скорая педиатрическая помощь . 2011, 27 сентября (9): 789-94. [Медлайн].
Schroeder AR, Chang PW, Shen MW, Biondi EA, Greenhow TL. Диагностическая точность анализа мочи на инфекцию мочевыводящих путей у младенцев. Педиатрия. 2015 июн 135 (6): 965-71. [Медлайн].
Laidman J. Эффективный начальный скрининг теста с помощью щупа для ИМП у младенцев. Medscape Medical News . 1 мая 2014 г. [Полный текст].
Glissmeyer EW, Korgenski EK, Wilkes J, et al.Скрининг на инфекцию мочевыводящих путей у младенцев с лихорадкой. Педиатрия . 2014 28 апреля. [Medline].
Girardet P, Frutiger P, Lang R. Инфекции мочевыводящих путей в педиатрической практике. Сравнительное исследование трех диагностических инструментов: дип-слайдов, бактериоскопии и лейкоцитурии. Педиатр . 1980. 9 (5-6): 322-37. [Медлайн].
Goldsmith BM, Campos JM. Сравнение тест-полосок мочи, микроскопии и посева для выявления бактериурии у детей. Clin Pediatr (Phila) . 1990, апрель, 29 (4): 214-8. [Медлайн].
Андерсон Дж.Д., Чемберс Г.К., Джонсон Х.В. Применение тест-полосок мочи на лейкоциты и нитриты для лечения детей с нейрогенным мочевым пузырем. Диагностика Microbiol Infect Dis . 1993 июл.17 (1): 29-33. [Медлайн].
Craver RD, Abermanis JG. Анализ мочи только с помощью щупа для отделения неотложной помощи у детей. Педиатр Нефрол . 1997 июн.11 (3): 331-3.[Медлайн].
Шоу К.Н., Макгоуэн К.Л., Горелик М.Х., Шварц Дж.С. Скрининг на инфекцию мочевыводящих путей у младенцев в отделении неотложной помощи: какой анализ лучше? Педиатрия . 1998 июн.101 (6): E1. [Медлайн].
Анад ФЮ. Простой метод отбора проб мочи, требующих посева. Энн Сауди Мед . 2001 янв-март. 21 (1-2): 104-5. [Медлайн].
Бачур Р., Харпер МБ. Надежность анализа мочи для прогнозирования инфекций мочевыводящих путей у маленьких детей с лихорадкой. Arch Pediatr Adolesc Med . 2001, январь, 155 (1): 60-5. [Медлайн].
Майкл М., Ходсон Э.М., Крейг Дж. К., Мартин С., Мойер В. А.. Краткосрочная и стандартная пероральная антибактериальная терапия острой инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2003. CD003966. [Медлайн].
Lunn A, Holden S, Boswell T, Watson AR. Автоматическая микроскопия, тест-полоски и диагностика инфекций мочевыводящих путей. Арч Дис Детский .2010 Март 95 (3): 193-7. [Медлайн].
Смолкин В., Корен А., Раз Р., Колоднер Р., Сакран В., Халеви Р. Прокальцитонин как маркер острого пиелонефрита у младенцев и детей. Педиатр Нефрол . 2002 июн. 17 (6): 409-12. [Медлайн].
2002 июн. 17 (6): 409-12. [Медлайн].
Никфар Р., Хотай Г., Атаи Н., Шамс С. Полезность экспресс-теста на прокальцитонин для диагностики острого пиелонефрита у детей в отделении неотложной помощи. Педиатр Инт . 2009 г. 6 июля.[Медлайн].
Bressan S, Andreola B, Zucchetta P, Montini G, Burei M, Perilongo G и др. Прокальцитонин как предиктор рубцевания почек у младенцев и детей раннего возраста. Педиатр Нефрол . 2009, 24 июня (6): 1199-204. [Медлайн].
Ван Дж., Скуг С.Дж., Хулберт В.К., Казале А.Дж., Гринфилд С.П., Ченг Е.Ю. и др. Раздел «Реакция урологии на новые рекомендации по диагностике и лечению ИМП». Педиатрия . 2012 апр. 129 (4): e1051-3.[Медлайн].
Куигли Р. Диагностика инфекций мочевыводящих путей у детей. Curr Opin Pediatr . 2009 21 апреля (2): 194-8. [Медлайн].
Lin DS, Huang FY, Chiu NC, Koa HA, Hung HY, Hsu CH и др. Сравнение количества лейкоцитов на гемоцитометре и стандартных анализов мочи для прогнозирования инфекций мочевыводящих путей у младенцев с лихорадкой. Pediatr Infect Dis J . 2000 марта 19 (3): 223-7. [Медлайн].
Lin DS, Huang SH, Lin CC, Tung YC, Huang TT, Chiu NC, et al.Инфекция мочевыводящих путей у детей младше восьми недель с лихорадкой. Педиатрия . 2000 фев. 105 (2): E20. [Медлайн].
Кази Б.А., Буффон Г.Дж., Ревелл П.А., Чандрамохан Л., Даулин М.Д., Круз А.Т. Характеристики анализов мочи для диагностики инфекций мочевыводящих путей у детей. Am J Emerg Med . 2013 Сентябрь 31 (9): 1405-7. [Медлайн].
Ценг MH, Лин WJ, Lo WT, Wang SR, Chu ML, Wang CC. Устраняет ли нормальный DMSA выполнение цистоуретрографии при мочеиспускании при обследовании маленьких детей после их первой инфекции мочевыводящих путей? Дж. Педиатр . 2007 Январь 150 (1): 96-9. [Медлайн].
Merguerian PA, Sverrisson EF, Herz DB, McQuiston LT. Инфекции мочевыводящих путей у детей: рекомендации по профилактике и оценке антибиотиками.Доказательный подход. Curr Urol Rep . 2010 марта, 11 (2): 98-108. [Медлайн].
Карпентер М.А., Хоберман А., Матту Т.К., Мэтьюз Р., Керен Р., Чесни Р.В. и др. Исследование RIVUR: профиль и исходные клинические ассоциации детей с пузырно-мочеточниковым рефлюксом. Педиатрия . 2013 июл.132 (1): e34-45. [Медлайн]. [Полный текст].
Спенсер Дж. Д., Бейтс К. М., Махан Дж. Д., Ниланд М. Л., Стейкер С. Р., Хейнс Д. С. и др. Точность и риски для здоровья цистоуретрограммы при мочеиспускании после фебрильной инфекции мочевыводящих путей. Дж. Педиатр Урол . 2012 г. 8 (1): 72-6. [Медлайн].
McDonald A, Scranton M, Gillespie R, Mahajan V, Edwards GA. Цистоуретрограммы при мочеиспускании и инфекции мочевыводящих путей: сколько ждать ?. Педиатрия . 2000 апр. 105 (4): E50. [Медлайн].
Mahant S, To T, Friedman J. Время проведения цистоуретрограммы при мочеиспускании при исследовании инфекций мочевыводящих путей у детей. Дж. Педиатр . 2001 Октябрь 139 (4): 568-71.[Медлайн].
Ходсон Э.М., Уиллис Н.С., Крейг Дж. Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev . 17 октября 2007 г. CD003772. [Медлайн].
Hoberman A, Wald ER, Hickey RW, Baskin M, Charron M, Majd M и др.Пероральная терапия по сравнению с начальной внутривенной терапией инфекций мочевыводящих путей у маленьких детей с лихорадкой. Педиатрия . 1999 июл.104 (1, часть 1): 79-86. [Медлайн].
Schnadower D, Kuppermann N, Macias CG, et al. Лихорадочные младенцы с инфекциями мочевыводящих путей с очень низким риском побочных эффектов и бактериемии. Педиатрия . 2010 декабрь 126 (6): 1074-83. [Медлайн].
Шейх Н., Маттоо Т.К., Керен Р., Иванова А., Цуй Г., Мокси-Мимс М. и др.Раннее лечение антибиотиками при лихорадочной инфекции мочевыводящих путей у детей и почечных рубцах. Педиатр JAMA . 2016 25 июля. [Medline].
Garcia J. Febrile ИМП: раннее лечение снижает риск почечного рубца. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/866819. 29 июля 2016 г .; Доступ: 1 августа 2016 г.
Weisz D, Seabrook JA, Lim RK. Присутствие нитритов в моче является значимым прогностическим фактором восприимчивости детских инфекций мочевыводящих путей к цефалоспоринам первого и третьего поколений. J Emerg Med . Июль 2010. 39 (1): 6-12.
Хоберман А.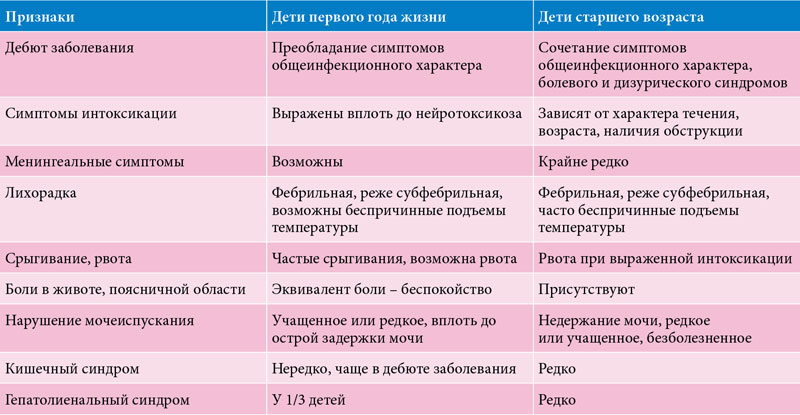 , Керен Р. Антимикробная профилактика инфекции мочевыводящих путей у детей. N Engl J Med . 2009 29 октября. 361 (18): 1804-6. [Медлайн].
, Керен Р. Антимикробная профилактика инфекции мочевыводящих путей у детей. N Engl J Med . 2009 29 октября. 361 (18): 1804-6. [Медлайн].
Montini G, Rigon L, Zucchetta P, Fregonese F, Toffolo A, Gobber D и др. Профилактика после первой лихорадочной инфекции мочевыводящих путей у детей? Многоцентровое рандомизированное контролируемое исследование не меньшей эффективности. Педиатрия .2008 ноябрь 122 (5): 1064-71. [Медлайн].
Garin EH, Olavarria F, Garcia Nieto V, Valenciano B, Campos A, Young L. Клиническое значение первичного пузырно-мочеточникового рефлюкса и мочевой антибиотикопрофилактики после острого пиелонефрита: многоцентровое рандомизированное контролируемое исследование. Педиатрия . 2006 Март 117 (3): 626-32. [Медлайн].
Pennesi M, Travan L, Peratoner L, Bordugo A, Cattaneo A, Ronfani L, et al. Эффективна ли антибиотикопрофилактика у детей с пузырно-мочеточниковым рефлюксом для предотвращения пиелонефрита и почечных рубцов? Рандомизированное контролируемое исследование. Педиатрия . 2008 июнь 121 (6): e1489-94. [Медлайн].
Mattoo TK. Показаны ли профилактические антибиотики после инфекции мочевыводящих путей? Curr Opin Pediatr . 2009 21 апреля (2): 203-6. [Медлайн]. [Полный текст].
Craig JC, Simpson JM, Williams GJ, Lowe A, Reynolds GJ, McTaggart SJ, et al. Антибиотикопрофилактика и рецидивирующие инфекции мочевыводящих путей у детей. N Engl J Med . 2009 29 октября. 361 (18): 1748-59.[Медлайн].
Williams G, Craig JC. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2011 16 марта. 3: CD001534. [Медлайн].
2011 16 марта. 3: CD001534. [Медлайн].
Целевая группа Американской академии педиатрии по обрезанию. Заявление о правилах обрезания. Педиатрия . 2012 Сентябрь 130 (3): 585-6. [Медлайн].
Ferrara P, Romaniello L, Vitelli O, Gatto A, Serva M, Cataldi L.Клюквенный сок для профилактики рецидивирующих инфекций мочевыводящих путей: рандомизированное контролируемое исследование у детей. Сканд Дж Урол Нефрол . 2009. 43 (5): 369-72. [Медлайн].
Джепсон Р.Г., Уильямс Дж., Крейг Дж. Клюква для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 17 октября 2012 г. 10: CD001321. [Медлайн].
Bryce A, Hay AD, Lane IF, Thornton HV, Wootton M, Costelloe C. Глобальная распространенность устойчивости к антибиотикам при инфекциях мочевыводящих путей у детей, вызванных Escherichia coli, и связь с рутинным использованием антибиотиков в первичной медико-санитарной помощи: систематический обзор и мета- анализ. BMJ . 2016 15 марта. 352: i939. [Медлайн].
Следователи РИВУРа. Противомикробная профилактика у детей с пузырно-мочеточниковым рефлюксом. N Engl J Med . 2014 г. 4 мая. [Medline].
Хьюитт И.К., Пеннеси М., Морелло В., Ронфани Л., Монтини Дж. Антибиотикопрофилактика почечного рубца, связанного с инфекцией мочевыводящих путей: систематический обзор. Педиатрия . 2017 май. 139 (5): 762-6. [Медлайн].
Цименатос Л., Махаджан П., Даян П.С., Витале М., Линакис Дж. Г., Блумберг С. и др.Точность анализа мочи на инфекции мочевыводящих путей у фебрильных младенцев 60 дней и младше. Педиатрия . 2018 г., 141 (2): [Medline].
2018 г., 141 (2): [Medline].
Selekman RE, Shapiro DJ, Boscardin J, Williams G, Craig JC, Brandström P, et al. Устойчивость к уропатогенам и профилактика антибиотиками: метаанализ. Педиатрия . 142 (1) июля 2018: [Medline].
Медицинских архивов | инсайт медицинское издательство
Импакт-фактор журнала: 1.0 *; ICV: 84,60
Архив медицины (ISSN: 1989-5216) предназначен для публикации научных статей, обзоров и кратких сообщений в области медицинских исследований. Это международный журнал открытого доступа с контролируемым качеством, рецензируемый и рецензируемый. Архивы медицины публикуют отчеты об исследованиях и статьи о различных исследовательских процессах, таких как протоколы исследований, пилотные исследования и предварительные протоколы.
Журнал является новым, привлекательным, открытым и рецензируемым медицинским периодическим изданием, призванным служить платформой как для ветеранов, так и для исследователей амперметров с их новаторскими работами, если они технически правильны и научно мотивированы.Тематические области включают исследования в области иммунологии, анестезии, сердечно-сосудистой медицины, комплементарной медицины, стоматологии и оральной медицины, патологии, фармакологии и терапии, дерматологии, респираторной медицины, ревматологии, лекарств и лекарств, уха, носа и горла / отоларингологии, неотложной медицины, инфекционные болезни, неврология, питание и обмен веществ, акушерство и гинекология, эндокринология, гастроэнтерология, генетика, гериатрическая медицина, гематология, онкология, офтальмология, педиатрия, психиатрия, радиология, почечная медицина, фармакогнозия, сексуальное здоровье, урология, эпидемиология, этнические исследования, здоровье политика, гигиена труда, медицинское образование, юридическая и судебная медицина, экологическая медицина и общественное здравоохранение, разработка и тестирование лекарств на безопасность, законодательство в области лекарственных средств и безопасность.
Отправьте рукопись в виде приложения к электронному письму в редакцию по адресу [электронная почта защищена] (или) через Интернет https://www.imedpub.com/submissions/archives-medicine.html
Медицинская визуализация
Медицинская визуализация — это метод и процесс создания визуальных представлений частей тела, тканей или органов для использования в клинической диагностике; включает рентгеновские методы, магнитно-резонансную томографию, однофотонную и позитронно-эмиссионную томографию и ультразвук.Медицинская визуализация, особенно рентгеновское обследование и ультразвуковое исследование, имеет решающее значение в любом медицинском учреждении и на всех уровнях здравоохранения.
Связанные журналы медицинской визуализации
Международный журнал клинической и медицинской визуализации, Клиническая и медицинская биохимия: открытый доступ, визуализация и интервенционная радиология, методы медицинской диагностики, BMC Medical Imaging, журнал медицинской визуализации, Открытый журнал медицинской визуализации, Международный журнал медицинских изображений, медицинской визуализации и радиологии , Журнал медицинской визуализации и радиационных наук
Неотложная медицина
Неотложная медицина — это медицинская специальность и медицинская практика, занимающаяся диагностикой и лечением непредвиденных заболеваний или травм, требующих немедленной медицинской помощи.Роль врача неотложной помощи заключается в оценке; лечить, принимать или выписывать любого пациента, который обращается за медицинской помощью, в любое время дня и ночи.
Журналы по неотложной медицинской помощи
Доказательная медицина и практика, Журнал неотложной медицины, Журнал неотложной медицины, Американский журнал неотложной медицины, Европейский журнал неотложной медицины, Американский журнал неотложной медицины, Академическая неотложная медицина и Международный журнал неотложной медицины.
Лабораторная медицина
Лабораторная медицина также называется клинической патологией. В лабораторной медицине патологоанатомы проводят анализы образцов пациентов (обычно крови или мочи) в нескольких различных областях.
В лабораторной медицине патологоанатомы проводят анализы образцов пациентов (обычно крови или мочи) в нескольких различных областях.
Связанные журналы лабораторной медицины
Анналы клинических и лабораторных исследований, La Prensa Medica, метаболизм лекарств и токсикология, фармацевтика и исследования доставки лекарств, лекарственная интоксикация и детоксикация: новые подходы, журнал лабораторной и клинической медицины, африканский журнал лабораторной медицины, журналы патологии и лабораторной медицины, Международный журнал патологии и лабораторной медицины, Архив патологии и лабораторной медицины, Архив «Корейского журнала лабораторной медицины», Журнал медицинской лаборатории и диагностики, клинической химии и лабораторной медицины
Внутренняя медицина
Медицинская специальность, занимающаяся диагностикой и лечением взрослых.Внутренняя медицина охватывает широкий спектр состояний, влияющих на внутренние органы тела — сердце, легкие, печень и желудочно-кишечный тракт, почки и мочевыводящие пути, головной мозг, позвоночник, нервы, мышцы и суставы.
Родственные журналы по внутренней медицине
Внутренняя медицина: открытый доступ, Международный журнал совместных исследований в области внутренней медицины и общественного здравоохранения, Общая медицина: открытый доступ, Медицинская и хирургическая патология, Журнал внутренней медицины, Журнал внутренней медицины, Европейский журнал внутренней медицины, Журнал общей внутренней медицины, Открытый журнал внутренней медицины, Каспийский журнал внутренней медицины, Египетский журнал внутренней медицины, Корейский журнал внутренней медицины, Американский журнал внутренней медицины, Европейский журнал отчетов о случаях внутренней медицины
Психосоматическая медицина
Психосоматическая медицина — это междисциплинарная область медицины, изучающая взаимосвязь социальных, психологических и поведенческих факторов с телесными процессами и качеством жизни людей и животных. Психосоматическая медицина дает возможность «удержать» большую часть вашей медицинской и хирургической подготовки и эффективно использовать ее.
Психосоматическая медицина дает возможность «удержать» большую часть вашей медицинской и хирургической подготовки и эффективно использовать ее.
Родственные журналы по психосоматической медицине
Судебная психология, Психотерапия и психологические расстройства, Аномальная и поведенческая психология, Прикладная и реабилитационная психология: открытый доступ, Психосоматическая медицина, Журнал психосоматических исследований, Журнал психосоматической медицины, Международный колледж психосоматической медицины, Академия психосоматической медицины, Корейский журнал психосоматической медицины, Журнал психологии и исследований мозга и Acta Psychopathologica.
Кардиология
Кардиология — это отрасль медицины, изучающая сердце и его болезни. Сфера деятельности включает медицинскую диагностику и лечение врожденных пороков сердца, ишемической болезни сердца, сердечной недостаточности.
Родственные журналы по кардиологии
Клиническая и экспериментальная кардиология, сердечно-сосудистая патология: открытый доступ, идеи детской кардиологии, Международный журнал сердечно-сосудистых исследований, Американский журнал кардиологии, журнал интервенционной кардиологии, Международный журнал кардиологии, кардиологии и сердечно-сосудистой медицины, журнал кардиологии, Британский журнал кардиологии , Европейский журнал профилактической кардиологии, Греческий журнал кардиологии, клинической кардиологии, Кардиологический журнал
Неврология
Неврология — это медицинская специальность, занимающаяся диагностикой и лечением заболеваний нервной системы, в том числе головного и спинного мозга и нервов.Научное изучение нервной системы, особенно в отношении ее структуры, функций и аномалий.
Связанные журналы неврологии
Понимание нейрохирургии, неврологии и нейрофизиологии, нейропсихиатрии, детской неврологии и медицины, журнала неврологии, нейрохирургии и психиатрии, журнала когнитивной нейропсихологии, журнала неврологических наук и журнала неврологии Неврологические науки, Европейский журнал неврологии, Анналы Индийской академии неврологии, Журнал сравнительной неврологии, Журнал детской неврологии, Канадский журнал неврологических наук, Открытый журнал неврологии
Общая медицина
Медицинская специальность, занимающаяся диагностикой и лечением взрослых. Общая медицина охватывает широкий спектр состояний, поражающих внутренние органы тела — сердце, легкие, печень и желудочно-кишечный тракт, почки и мочевыводящие пути, головной мозг, позвоночник, нервы, мышцы и суставы.
Общая медицина охватывает широкий спектр состояний, поражающих внутренние органы тела — сердце, легкие, печень и желудочно-кишечный тракт, почки и мочевыводящие пути, головной мозг, позвоночник, нервы, мышцы и суставы.
Родственные журналы по общей медицине
Общая медицина: открытый доступ, Внутренняя медицина: открытый доступ, Международный журнал совместных исследований в области внутренней медицины и общественного здравоохранения, Медицинская и хирургическая патология, Отчеты по общей хирургии, Международный журнал общей медицины, Журнал общей внутренней медицины, Европейский журнал общей медицины , Открытый журнал общей и внутренней медицины, Открытая медицина.
Медицина легких и реанимации
Pulmonary and Critical Care Medicine (PCCM) стремится оказывать помощь тяжелобольным пациентам и пациентам с заболеваниями легких. Pulmonary and Critical Care Medicine обладает клиническими и исследовательскими знаниями по широкому кругу заболеваний, включая астму, ХОБЛ, интенсивную терапию, муковисцидоз, интерстициальную болезнь легких, рак легких.
Связанные журналы по легочной медицине и реанимации
Легочная и респираторная медицина, Хроническая обструктивная болезнь легких: открытый доступ, Качество первичной медико-санитарной помощи, Первичная медико-санитарная помощь: открытый доступ, Американский журнал респираторной и интенсивной терапии, Европейский респираторный журнал, The Lancet Respiratory Medicine, European Respiratory Review, Респираторные исследования, респирология , BMC Pulmonary Medicine, Current Opinion in Pulmonary Medicine, Current Opinion in Pulmonary Medicine, Детская пульмонология, Легочная фармакология и терапия
Токсикология и терапия
Токсикология — это научное исследование побочных эффектов, которые возникают у живых организмов из-за химических веществ, а терапия — это отрасль, которая занимается конкретно лечением болезней, а также искусством и наукой исцеления.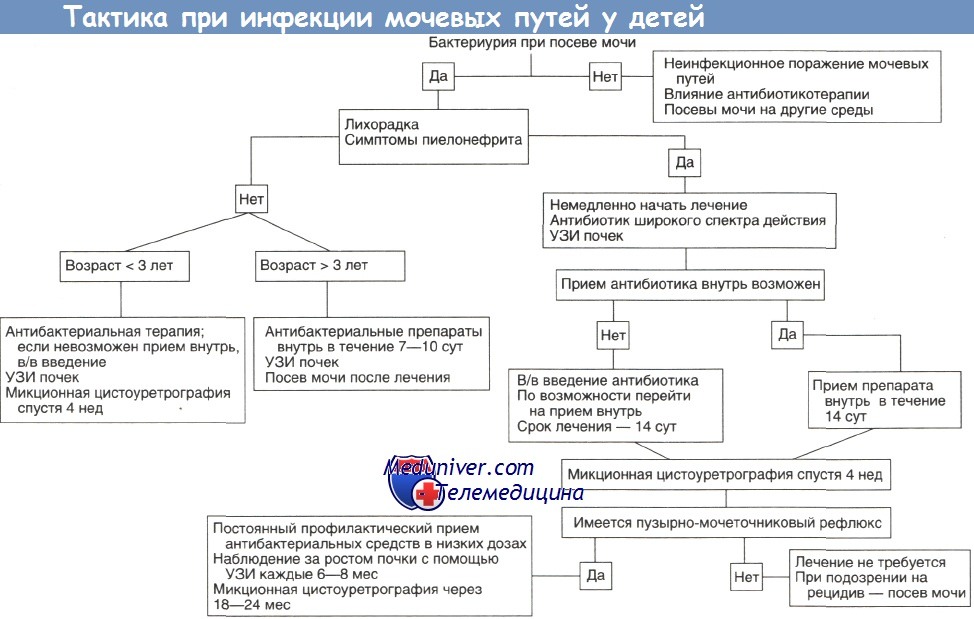
Связанные журналы токсикологии и терапии
Медицинская токсикология и клиническая судебная медицина, метаболизм лекарств и токсикология, судебная токсикология и фармакология, экологическая и аналитическая токсикология, Азиатский журнал фармакологии и токсикологии, легочная фармакология и терапия, BMC Pharmacology and Toxicology кафедры фармакологии и клинической токсикологии, Международный журнал фармакологии и токсикологии, Farmacologia Y Toxicologia, терапевтическая фармакология и клиническая токсикология
Педиатрия
Педиатрия — это отрасль медицины, которая занимается здоровьем младенцев, детей и подростков и их возможностью полностью раскрыть свой потенциал во взрослом возрасте.Он касается развития, ухода и болезней детей.
Родственные журналы по педиатрии
Интервенционная педиатрия, Педиатрия и терапия, Неотложная педиатрическая помощь и медицина: Открытый доступ, Клиническая педиатрическая дерматология, Журнал педиатрии, Журнал педиатрии, Итальянский журнал педиатрии, Индийский журнал педиатрии, Индийская педиатрия, Педиатрическая помощь, Международная педиатрия, Журнал Педиатрическое здравоохранение, Журнал педиатрического ухода, Журнал педиатрических инфекционных заболеваний, Клиническая педиатрия, Журнал тропической педиатрии
Аллергические заболевания
Аллергия возникает, когда иммунная система реагирует на безвредные вещества в окружающей среде.иммунная система производит вещества, известные как антитела. Эти антитела защищают нас от нежелательных захватчиков, которые могут заразить вас или вызвать инфекцию.
Родственные журналы по аллергическим заболеваниям
Аллергия и терапия, Архивы воспаления, Клиническая и клеточная иммунология, Исследования иммуномов, Журнал аллергии и клинической иммунологии, Международная иммунология, Журнал иммунологических исследований, Циникальная иммунология и аллергия, Американский журнал иммунологии, Журнал иммунологии, Иммунология BMC, Журнал клинической иммунологии
Ускоренное лечение инфекций мочевыводящих путей у детей
ИЗОБРАЖЕНИЕ: Лейкоциты в моче под микроскопом. посмотреть еще
посмотреть еще
Кредит: Юго-западный медицинский центр UT
, ДАЛЛАС, 8 марта 2021 г. — Исследование, проведенное Юго-Западным университетом штата Юго-Запад и исследователи детского здоровья, определяют параметры количества лейкоцитов, которые должны присутствовать в моче детей в различных концентрациях, чтобы предположить инфекцию мочевыводящих путей (ИМП). Результаты, опубликованные недавно в Pediatrics , могут помочь ускорить лечение этого распространенного состояния и предотвратить потенциально пожизненные осложнения.
ИМП вызывают до 7 процентов лихорадок у детей в возрасте до 24 месяцев и являются частой причиной обращения в отделения неотложной помощи. Однако, по словам руководителя исследования Шахида Надима, доктора медицины, доцента педиатрии в UTSW, а также врача отделения неотложной помощи и детского нефролога Детского медицинского центра Далласа, эти бактериальные инфекции у младенцев и детей ясельного возраста может быть трудно диагностировать, поскольку их симптомы схожи с другие состояния, вызывающие лихорадку.
Если диагностика задерживается, объясняет он, ИМП может перерасти в серьезную инфекцию, которая может вызвать долгосрочные последствия.Например, рубцевание почек, связанное с ИМП, в более позднем возрасте связывают с гипертонией и хроническим заболеванием почек.
Чтобы диагностировать ИМП, врачи должны посеять образец мочи и дождаться роста контрольных бактерий в чашке Петри, содержащей питательные вещества. Однако, по словам Надима, этот процесс может занять до двух дней, что откладывает лечение. Следовательно, он и другие врачи обычно полагаются на анализ мочи на белок, связанный с лейкоцитами, известный как лейкоцитарная эстераза (LE), а затем подтверждают наличие лейкоцитов — признак иммунной активности — путем поиска их в моче под воздействием микроскоп.
У детей, добавляет он, количество белых кровяных телец может сильно варьировать, причем некоторые из этих изменений могут быть вызваны различной концентрацией в моче. Таким образом, неизвестно, какой порог количества лейкоцитов следует использовать для начала лечения подозрения на ИМП на основе концентрации в моче.
Таким образом, неизвестно, какой порог количества лейкоцитов следует использовать для начала лечения подозрения на ИМП на основе концентрации в моче.
Чтобы определить эти параметры, Надим и его коллеги провели поиск в медицинских картах детей младше 24 месяцев, которые были доставлены в отделение неотложной помощи Детского медицинского центра в период с января 2012 года по декабрь 2017 года с подозрением на ИМП, и у них были оба анализа мочи, в которых их Оценивали концентрацию в моче и наличие LE и лейкоцитов, а также посев мочи.В ходе поиска был обнаружен 24 171 пациент, 2 003 из которых были диагностированы с ИМП на основании посева мочи.
Используя удельный вес своей мочи — плотность мочи по сравнению с водой, измерение, которое служит суррогатом концентрации — и количество лейкоцитов, присутствующих в поле зрения мощного микроскопа, исследователи определили точки отсечения. для трех групп концентрации в моче: при низких концентрациях в моче детям необходимо всего три белых кровяных тельца, чтобы заподозрить ИМП; для умеренных концентраций это число было шесть; а для высоких концентраций — восемь.
Для каждой из этих групп концентрации лейкоцитарная эстераза оставалась постоянной, говорит Надим, что позволяет предположить, что это хороший спусковой механизм для анализа мочи на наличие лейкоцитов.
Знание того, сколько лейкоцитов обычно присутствует в образцах мочи в различных концентрациях у детей с ИМП, может помочь врачам начать лечение этих инфекций до того, как они получат результаты посева мочи, добавляет он, облегчая пациентам и их родителям и предотвращая осложнения.
«Чем раньше мы начнем лечение, тем лучше будет для этих маленьких пациентов», — говорит Надим. «Наши результаты добавляют дополнительную информацию в инструментарий врачей для принятия этого решения».
###
Другие исследователи из UTSW / Детского здравоохранения, которые участвовали в этом исследовании, включают Мохамеда Бадави, Олувасеун Оке, Лору М. Филкинс, Джейсона Ю. Парк и Халима М. Хеннеса.
Филкинс, Джейсона Ю. Парк и Халима М. Хеннеса.
Заявление об ограничении ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! участвующими учреждениями или для использования любой информации через систему EurekAlert.
| Острый синусит 1, 2 | Синусит может быть вызван вирусами или бактериями, и антибиотики не гарантируют помощь, даже если возбудитель является бактериальным. | Галитоз, утомляемость, головная боль, снижение аппетита, но большинство результатов физикального обследования неспецифичны и не позволяют отличить бактериальную причину от вирусной. Бактериальный диагноз может быть установлен на основании наличия одного следующих критериев:
Визуализирующие обследования больше не рекомендуются для неосложненных случаев. | Если установлена бактериальная инфекция:
|
| Острый средний отит (AOM) 3-5 |
| Для окончательного диагноза требуется либо
АОМ не следует диагностировать у детей без выпота в среднем ухе (на основании пневматической отоскопии и / или тимпанометрии). |
|
| Фарингит 4, 6 |
|
|
|
| Простуда или неспецифическая инфекция верхних дыхательных путей (URI) 4,7 |
|
|
|
| Бронхиолит 8 |
|
|
|
| Инфекции мочевыводящих путей (ИМП) 8, 9 |
|
|
|
Инфекции мочевыводящих путей у детей
Ваш ребенок может получить инфекцию мочевыводящих путей, когда бактерии попадают в мочевыводящие пути и размножаются.
Что такое детские инфекции мочевыводящих путей (ИМП)?
Мочевыводящие пути состоят из двух почек, двух мочеточников, уретры и мочевого пузыря. Почки фильтруют жидкие отходы из крови и отправляют их через мочеточники, которые представляют собой узкие трубки, в мочевой пузырь, где они хранятся.
Мочевой пузырь вашего ребенка представляет собой полый орган в форме треугольника. Когда мочевой пузырь опорожняется, моча выходит из организма через уретру.
Инфекция мочевыводящих путей — это инфекция мочевыводящих путей, включая мочевой пузырь, мочеточники и почки. Их обычно диагностируют с помощью анализа мочи или посева мочи.
В большинстве случаев инфекции мочевыводящих путей легко поддаются лечению вашим детским врачом. Однако у некоторых детей есть проблемы с почками, из-за которых они часто болеют инфекциями мочевыводящих путей.Если ваш ребенок страдает множественными инфекциями мочевыводящих путей или фебрильными инфекциями мочевыводящих путей, сообщите об этом урологу. Эти симптомы вызывают большую тревогу и могут потребовать дополнительных исследований.
Каковы признаки и симптомы детских инфекций мочевыводящих путей (ИМП)?
Дети по-разному переносят инфекции мочевыводящих путей. Симптомы аналогичны симптомам других состояний, поэтому важно обратиться за медицинской помощью, когда ваш ребенок испытывает эти симптомы.
К наиболее тревожным симптомам относятся жар, рвота и боль в боку.Другие симптомы включают болезненное мочеиспускание, надлобковую боль, жжение при мочеиспускании или изменение привычек к мочеиспусканию.
Симптомы у младенцев могут включать:
- Боль и / или ощущение полноты в животе
- Диарея
- Лихорадка
- Раздражительность
- Моча с сильным запахом
- Рвота
- Похудание или отсутствие прибавки в весе
Симптомы у детей старшего возраста могут включать:
- Дискомфорт над лобковой костью
- Боль в пояснице или нижнем тазу
- Недержание мочи
- Гематурия (кровь в моче)
- Мутная моча
- Моча с сильным запахом
- Боль, жжение или затруднение при мочеиспускании
- Частое мочеиспускание, позывы к мочеиспусканию или мочеиспускание только небольшими количествами
- Усталость
- Плохой аппетит
Симптомы, которые могут указывать на то, что инфекция распространилась на почки, включают:
- Озноб и тряска
- Высокая температура
- Тошнота
- Рвота
- Сильная боль в животе
- Боль в боку или спине
- Покрасневшая, красная или теплая кожа
Как диагностируются детские инфекции мочевыводящих путей (ИМП)?
Врач может заподозрить, что у вашего ребенка инфекция мочевыводящих путей, после изучения симптомов вашего ребенка и проведения физикального обследования.Затем врач вашего ребенка проверит мочу вашего ребенка, прежде чем лечить инфекцию.
Скорее всего, врач вашего ребенка будет использовать анализ мочи или анализ образца мочи вашего ребенка, чтобы проверить наличие признаков инфекции, таких как лейкоциты. Образец мочи также будет отправлен в лабораторию для посева — теста, чтобы определить, есть ли в моче бактерии или другие микробы.
Возможно, вам придется помочь или посоветовать вашему ребенку собрать образец мочи в стерильный контейнер. Если ребенок очень маленький, лечащий врач вашего ребенка может взять образец через специальный съемный контейнер, который плотно прилегает к коже ребенка, или с помощью катетера, тонкой трубки, вставленной в уретру вашего ребенка.
В редких случаях вашему ребенку может потребоваться ультразвуковое исследование почек и мочевого пузыря. Тест безболезненный и неинвазивный. Технолог направляет зонд по почке снаружи, который создает высокочастотные звуковые волны, которые отражаются от почки, формируя изображение на видеоэкране.
После того, как инфекция вашего ребенка пройдет, врачам может потребоваться провести тесты для определения причины инфекции или частых инфекций, которые могут указывать на проблемы с почками.Эти тесты могут включать:
Эти и другие тесты помогают врачам находить и лучше лечить проблемы с почками и мочевыводящими путями вашего ребенка, которые вызывают частые инфекции мочевыводящих путей, а также инфекции и заболевания почек.
Каковы причины детских инфекций мочевыводящих путей (ИМП)?
Микроорганизмы, вызывающие инфекции мочевыводящих путей, обычно являются бактериями. Большинство из них живут в толстой кишке, иногда прикрепляются к уретре и попадают в мочевыводящие пути. Затем эти микробы попадают в мочевой пузырь и, возможно, в почки, и начинают размножаться.
Хотя инфекции мочевыводящих путей иногда называют инфекциями мочевого пузыря, они могут поражать любую часть мочевыводящих путей. Инфекции мочевыводящих путей у детей обычно поражают мочевой пузырь.
Мочевыводящие пути обычно являются стерильной средой, но бактерии могут проникать в нее по разным причинам, включая
- Заболевание мочевыводящих путей, называемое пузырно-мочеточниковым рефлюксом, при котором моча попадает в мочеточники и почки
- Заболевания головного мозга или нервной системы, затрудняющие опорожнение мочевого пузыря
- Врожденные дефекты или изменения со временем в структуре мочевыводящих путей
- Недостаточное мочеиспускание в течение дня
- У девочек вытирание сзади наперед, а не спереди назад после посещения туалета.Вытирая сзади наперед, бактерии могут передаваться из заднего прохода в уретру.
Инфекции мочевыводящих путей очень распространены у детей. Поскольку у них более короткие мочевыводящие пути, девочки более подвержены инфекциям, чем мальчики. Дети младше 3–5 лет менее подвержены инфекциям мочевыводящих путей, чем дети старшего возраста. Эти инфекции также чаще встречаются у детей с частичной или полной закупоркой мочевыводящих путей.
Как лечатся детские инфекции мочевыводящих путей (ИМП)?
Если у вашего ребенка инфекция мочевыводящих путей, иногда называемая инфекцией мочевого пузыря, проблема не является серьезной.Тем не менее, вы должны показать своего ребенка врачу, чтобы убедиться, что у него облегчены симптомы и что инфекция не распространяется на его почки.
Большинство инфекций мочевыводящих путей лечат антибиотиками. Однако более важно предотвратить инфекции мочевыводящих путей. Такие вещи, как частое мочеиспускание, обильное питье, соблюдение гигиены и лечение запоров.

 1
1  В рекомендациях Американской академии педиатрии. 3
В рекомендациях Американской академии педиатрии. 3  Простуды обычно длятся около 10 дней.
Простуды обычно длятся около 10 дней.