Острая ревматическая лихорадка и хроническая ревматическая болезнь сердца > Клинические протоколы МЗ РК
Сокращения, используемые в протоколе:
АЛТ –аланинаминотрансфераза
АСТ –аспартатаминотрансфераза
АСЛО-антистрептолизин -0
АТ –антитела
БГСА – β-гемолитический стрептококк группы А
ГКС –глюкокортикостероиды
ИАПФ- ингибиторы ангиотензин превращающего фермента
К+ -калий
ЛС –лекарственные средства
НПВП -нестероидные противовоспалительные препараты
Na+ -натрий
ОАК -общий анализ крови
ОАМ -общий анализ мочи
ОРЛ — острая ревматическая лихорадка
РПС — ревматические пороки сердца
РФ- ревматоидный фактор
ОГК-обзорная рентгенограмма грудной клетки
СОЭ -скорость оседания эритроцитов
СКВ –системная красная волчанка
СРБ -С-реактивный белок
ХРБС – хроническая ревматическая болезнь сердца
ЦНС –центральная нервная система
УЗИ ОБП -ультразвуковое исследование органов брюшной полости
ФГДС -фиброгастродуоденоскопия
ЭКГ –электрокардиография
ЭХО-КГ –эхокардиография
Список разработчиков протокола:
1) Турдалин Нурлан Бостыбаевич- ГКП на ПХВ «Городской ревматологический центр» Управления здравоохранения города Алматы, директор, главный внештатный ревматолог МЗСРРК, кандидат медицинских наук.
2) Есиркепова Гулнара Серикалиевна – ГКП на ПХВ «Городской ревматологический центр» Управления здравоохранения города Алматы, заместитель директора по медицинской части, главный внештатный ревматолог Управления здравоохранения города Алматы.
3) Габдулина Гулжан Хамзенична – Казахский Национальный Медицинский Университет им. Асфендиярова С.Д., кандидат медицинских наук, доцент кафедры общей врачебной практики №1.
4) Аубакирова Бакыт Амантаевна- главный внештатный ревматолог г.Астана, руководитель Городского ревматологического центра при Городской поликлинике №7 Управления здравоохранения г.Астаны.
5) Сарсенбайулы Мукан Сарсенбаевич — главный внештатный ревматолог Восточно-Казахстанской области.
6) Смагулова Газиза Ажмагиевна-Руководитель кафедры пропедевтики внутренних болезней и клинической фармакологии Западно-Казахстанского государственного медицинского университета им.М.Оспанова г.Актобе, доцент, кандидат медицинских наук, клинический фармаколог.
Конфликт интересов: отсутствует.
Список рецензентов:
1) Исаева Бакытшолпан Габдулхакимовна – доктор медицинских наук, профессор РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой общей врачебной практики с курсом геронтологии и гериатрии, ревматолог.
Условия пересмотра: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Список использованной литературы по определению шкалы уровня доказательности основных лекарственных средств:
1. Бензилпенициллин
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
2.Амоксициллин + клавулоновая кислота
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
3.Цефуроксим
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.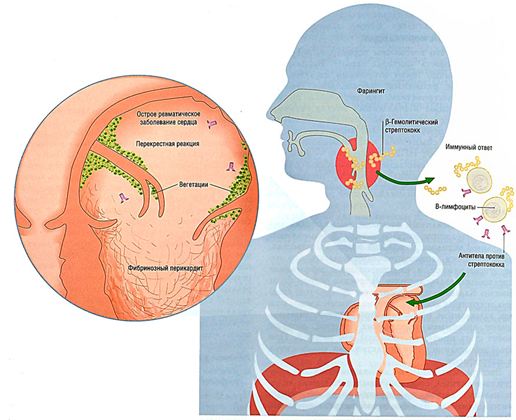 pdf
pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
Available from: http://www.bmj.com/content/351/bmj.h4443.long
4.Цефексим
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
5.Линкомицин
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
om the German rheumatological database. J Rheumatol 2000, 27: 613-622.
8) Ogrendik M.Treatment of ankylosing spondylitis with moxifloxacin. South Med J. 2007 Apr;100(4):366-70.
6.Азитромицин
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
7.Бензатина бензилпенициллин (экстенциллин)
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
8.Бензатина бензилпенициллин
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3. pdf
pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
7) Webb RH, Grant C, Harnden A. Acute rheumatic fever. BMJ 2015; 351:h4443. Available from: http://www.bmj.com/content/351/bmj.h4443.long
Available from: http://www.bmj.com/content/351/bmj.h4443.long
9.Метилпреднизолон
1) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
2) Antoinette Cilliers , Alma J Adler and Haroon Saloojee. Anti-inflammatory treatment for carditis in acute rheumatic fever. Cochrane Database of Systematic Reviews. Online Publication Date: May 2015. Available from: http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD003176.pub3/full
10.Преднизолон
1) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
2) Antoinette Cilliers , Alma J Adler and Haroon Saloojee. Anti-inflammatory treatment for carditis in acute rheumatic fever. Cochrane Database of Systematic Reviews. Online Publication Date: May 2015. Available from: http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD003176.pub3/full
11. Диклофенак
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
12.Ацеклофенак
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
13.Нимесулид
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
14.Лорноксикам
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
15.Эторикоксиб
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
16.Мелоксикам
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from:
https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
Circulation 2009; 119:1541. Available from: http://circ.ahajournals.org/content/119/11
4) Rheumatic fever and rheumatic heart disease. Report of a WHO expert consultation. Last published: 2004. Available from: http://apps.who.int/iris/bitstream/10665/42898/1/WHO_TRS_923.pdf
5) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
6) Albert DA, Harel L, Karrison T. The treatment of rheumatic carditis: a review and meta-analysis. Medicine (Baltimore). 1995 Jan;74(1):1-12. Available from: http://www.ncbi.nlm.nih.gov/pubmed/7837966
17.Трамадол
1) Michael M. Ward, Atul Deodhar, Elie A. Akl, Andrew Lui, Joerg Ermann, et al. American College of Rheumatology/Spondylitis Association of America/Spondyloarthritis Research and Treatment Network 2015 Recommendations for the Treatment of Ankylosing Spondylitis and Nonradiographic Axial Spondyloarthritis. Arthritis & Rheumatology. DOI 10.1002/ART.39298 VC 2015, American College Of Rheumatology. Available from: http://www.rheumatology.org/Portals/0/Files/Recommendations%20for%20the%20Treatment%20of%20Ankylosing%20Spondylitis.pdf
2) P Mandl, V Navarro-Compán, L Terslev, P Aegerter, D van der Heijde, M A D’Agostino, X Baraliakos, S J Pedersen, A G Jurik, E Naredo, C Schueller-Weidekamm, U Weber, M C Wick, P A C Bakker, E Filippucci, P G Conaghan, M Rudwaleit, G Schett, J Sieper, S Tarp, H Marzo-Ortega, M Østergaard. EULAR recommendations for the use of imaging in the diagnosis and management of spondyloarthritis in clinical practice. Ann Rheum Dis 2015;74:1327-1339 doi:10.1136/annrheumdis-2014-206971
18. Ацетилсалициловая кислота
Ацетилсалициловая кислота
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
5) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
19.Дипиридамол
1) Hassouna A., Allam H., Awad A and Hassaballah F. Standard versus low-level anticoagulation combined to low-dose dipyridamole after mitral valve replacement. Cardiovascular surgery (London, England), 2000, 8(6), 491. Available from: http://www.ncbi.nlm.nih.gov/pubmed/10996106
Cardiovascular surgery (London, England), 2000, 8(6), 491. Available from: http://www.ncbi.nlm.nih.gov/pubmed/10996106
20.Гепарин
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
5) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
21. Эноксапарин натрия
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
5) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
22. Надропарин кальция
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
5) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
23. Варфарин
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www. rhdaustralia.org.au/arf-rhd-guideline
rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
5) Jane A. Steer, Theresa Lamagni, Brendan Healy, Marina Morgan, Matthew Dryden et al. Guidelines for prevention and control of group A streptococcal infection in acute healthcare and maternity settings in the UK. Journal of Infection; 2012;64(1):1–18. Available from: http://www.sciencedirect.com/science/article/pii/S0163445311005354
24.Пентоксифиллин
1) Brie D, Sahebkar A, Penson PE, Dinca M, Ursoniu S, Serban MC, Zanchetti A, Howard G, Ahmed A, Aronow WS, Muntner P, Lip GY, Wong ND, Rysz J, Banach M; Lipid, Blood Pressure Meta-analysis Collaboration (LBPMC) Group. Effects of pentoxifylline on inflammatory markers and blood pressure: a systematic review and meta-analysis of randomized controlled trials. J Hypertens. 2016 Aug 10. Available from:http://www.ncbi.nlm.nih.gov/pubmed/27512972
25.Каптоприл
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation. org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
26.Эналаприл
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
27.Фозиноприл
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
28.Дилтиазем
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
29.Верапамил
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
30.Амлодипин
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
31.Метопролол
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ. ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
32.Карведилол
1) Alabed S, Sabouni A, Al Dakhoul S, Bdaiwi Y, Frobel-Mercier AK. Beta-blockers for congestive heart failure in children. Cochrane Database of Systematic Reviews 2016, Issue 1. Art. No.: CD007037. DOI: 10.1002/14651858.CD007037.pub3.17. New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
33.Бисопролол
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
34.Валсартан
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
35. Дигоксин
1) Hood, Jr. WB, Dans AL, Guyatt GH, Jaeschke R, McMurray JJV. Digitalis for treatment of heart failure in patients in sinus rhythm. Cochrane Database of Systematic Reviews 2014, Issue 4. Art. No.: CD002901. DOI: 10.1002/14651858.CD002901.pub3.
36.Фуросемид
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
37.Гидрохлортиазид
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR. 0000000000000029
0000000000000029
38.Торасемид
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
39.Спиринолактон
1) New Zealand Guidelines for Rheumatic Fever Diagnosis, Management and Secondary Prevention of Acute Rheumatic Fever and Rheumatic Heart Disease: 2014 Update . Available from: http://www.heartfoundation.org.nz/uploads/HF2227A_Rheumatic_Fever_Guideline_v3.pdf
2) The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease (2nd edition). RHD Australia; National Heart Foundation of Australia; Cardiac Society of Australia and New Zealand. Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
Last published: 2012. Available from: https://www.rhdaustralia.org.au/arf-rhd-guideline
3) Sean Beggs, Gregory Peterson, Anna Tompson. Antibiotic use for the Prevention and Treatment of Rheumatic Fever and Rheumatic Heart Disease in Children. Report for the 2nd Meeting of World Health Organization’s subcommittee of the Expert Committee of the Selection and Use of Essential Medicines. Geneva, 29 September to 3 October 2008. Available from:
http://www.who.int/selection_medicines/committees/subcommittee/2/RheumaticFever_review.pdf
4) Nishimura, RA et al. 2014 AHA/ACC Valvular Heart Disease Guideline. 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. A Report of the American College of Cardiology/ American Heart Association Task Force on Practice Guidelines. Circulation. 2014;129:1-96. Available from: http://circ.ahajournals.org/content/early/2014/02/27/CIR.0000000000000029
Приложение 2 к клиническому протоколу и диагностики лечения
Соотношение кодов МКБ-10 и МКБ-9
Ревматическая лихорадка — справочник болезней — ЗдоровьеИнфо
Цели лечения для ревматической лихорадки – полное уничтожение β-гемолитических стрептококков группы А в организме, облегчение симптомов, контроль над воспалением и предотвращение рецидивов заболевания.
Лечение острой ревматической лихорадки включает:
- Антибиотики. Детский врач назначит пенициллин или другой антибиотик, чтобы полностью уничтожить β-гемолитических стрептококков группы А, которые могут оставаться в организме вашего ребенка.
После того, как ваш ребенок завершил полный курс лечения антибиотиками, врач начнет еще один курс антибиотиков для профилактики рецидивов острой ревматической лихорадки. Это профилактическое лечение, как правило, продолжается до тех пор, пока вашему ребенку не исполнится, по крайней мере, 21 год. Если острая ревматическая лихорадка развивается у старшего подростка, он может продолжать прием антибиотиков и после 20 лет, чтобы полностью пройти минимум пятилетний курс профилактического лечения.
Людям, перенесшим ревматическое поражение сердца, может быть рекомендовано профилактическое лечение антибиотиками в течение долгого времени или даже пожизненно.
- Противовоспалительное лечение. Врач назначит обезболивающие препараты, такие как аспирин или напроксен (Анапрокс, Напросин, другие), чтобы уменьшить воспаление, лихорадку и боль. Если симптомы тяжелы или ваш ребенок не реагирует на противовоспалительные препараты, врач может назначить кортикостероиды, такие как преднизолон.
- Противосудорожные препараты. Если непроизвольные движения при хорее Сиденгема значительно выражены, ваш врач может назначить противосудорожные препараты, такие как вальпроевая кислота (Депакин) или карбамазепин (Карбатрол, Экветро, другие)
Лечение хронических больных
Обсудите с врачом, какое долгосрочное лечение и последующее наблюдение потребуются вашему ребенку. Повреждение сердца может никак не проявляться в течение многих лет после острой ревматической лихорадки. Ребенок должен знать, какое заболевание он перенес и, когда станет взрослым, должен будет рассказать об этом своему врачу.
Образ жизни и народные средства
Ваш врач может порекомендовать постельный режим для вашего ребенка и может попросить вас ограничить его деятельность до тех пор, пока воспаление, боль и другие симптомы не уменьшатся. Если есть воспалительное поражение сердца, ваш врач может назначить ребенку строгий постельный режим длительностью от нескольких недель до нескольких месяцев, в зависимости от степени тяжести воспаления.
Санаторно-курортное лечение детей с острой ревматической лихорадкой
САНАТОРНО-КУРОРТНОЕ ЛЕЧЕНИЕ ДЕТЕЙ С ОСТРОЙ РЕВМАТИЧЕСКОЙ ЛИХОРАДКОЙ
Яцков С.А., Акулова Л.К.
ФКУЗ «Детский санаторий «Быково» МВД России
Московская область пос. Быково
Быково
Острая ревматическая лихорадка является генерализованным заболеванием, охватывающим все органы и системы детского организма. Исходя из особенностей течения этой болезни, в нашей стране нашел признание этапный метод лечения, в системе которого санаторное звено играет важную роль.
Наиболее эффективной и полезной для больного с острой ревматической лихорадкой в санатории является комплексная профилактика стрептококковых, хронических очагов инфекции, ревматогенных факторов внешней среды.
С помощью лечебно- оздоровительного режима в сочетании с дифференцированным двигательным режимом, лечебной физкультурой, закаливанием, медикаментозным и физиотерапевтическим лечением стабилизируется равновесие детского организма, восстанавливается его физическая и умственная работоспособность.
Эту задачу успешно выполняет ФКУЗ «Детский санаторий «Быково» МВД России. Ежегодно в нем оздоравливается 800-900 детей от 7 до 15 лет. Срок пребывания детей от 30 до 45 дней.
Детский санаторий расположен в климатической курортной зоне Московской области. Наличие хвойного, лесного массива способствует успешному лечению ревматизма, заболеваний сердечно-сосудистой системы и органов дыхания.
Современным требованиям организации лечебно- диагностической помощи отвечают функционирующие в санатории кабинеты: лечебной физкультуры, физиотерапии, кислородного коктейля, функциональной диагностики, кабинет ультразвуковой диагностики, клинико- биохимическая лаборатория, рентген- кабинет, стоматологический кабинет, ЛОР кабинет, водолечебница, спортивные площадки и сооружения для климатолечения.
В нашем лечебном учреждении создается индивидуальный режим для каждого ребенка.
С 2006 – 2011гг получили лечение 38 человек с острой ревматической лихорадкой (табл. №1), из которых 78,9% приехали из р. Дагестан.
Из табл. №2 следует, что у 84,2% детей больных острой ревматической лихорадкой не имели порока сердца, у 15,8% при поступлении в санаторий наблюдались сформированные пороки сердца, из них 83,3% детей имели недостаточность митрального клапана, 16,7% — комбинированные порок.
Из экстракардиальных симптомов отмечается полиартрит и артралгии.
В зависимости от выраженности суставного синдрома применяем ДУФ облучение, ДМВ терапию, ультразвуковую терапию, а также электрофарез различных препаратов и другие физиотерапевтические процедуры.
Дети поступают с симптомами общей интоксикации: бледностью кожных покровов, плохим аппетитом, пониженного питания. Нередко жалуются на повышенную утомляемость, артралгии, боли в области сердца.
В виду того, что на местах выявлению и лечению очаговой инфекции уделяется недостаточное внимание, дети имеют множественные очаги хронической инфекции. Наиболее частой локализацией хронической стрептококковой инфекции являются миндалины. А между острой ревматической лихорадкой и заболеваниями носоглотки и миндалин, а также кариесом зубов имеется тесная связь.
Однако очаги хронической инфекции могут иметь и другую локализацию: желчевыводящие пути, придаточные пазухи носа. Лечение хронических очагов инфекции комплексное. Наряду с общеукрепляющей терапией (правильный режим дня, рациональное питание, лечебная физкультура с использованием природных условий) проводим консервативное лечение хронического тонзиллита: промывание лакун миндалин антисептиками, полоскание и орошение зева отварами трав, растворами ротокана, фурациллином. Применяем физиотерапевтические методы СМВ, УВЧ, УЗТ, электрофорез и ингаляции с лекарственными веществами, местное облучение тубус — кварцем.
Учитывая, что у этих детей имеет место аутоиммунный процесс, снижение иммунитета, назначаем витамины группы В и витамин С.
Кариес зубов является частым заболеванием у детей и может неблагоприятно повлиять на течение ревматического процесса. Своевременная санация зубов является важнейшей мерой борьбы с перекрестной инфекцией. В нашем санатории осуществляется 100% санация полости рта.
Систематическое закаливание — водные процедуры, гимнастика, умеренное пользование солнцем, пребывание на свежем воздухе — повышает устойчивость организма к заболеванию.
Чтобы не допустить рецидива острой ревматической лихорадки, повысить сопротивляемость организма ребенка: неукоснительно выдерживается правильный режим дня, обеспечивается полноценный сон, длительное пребывание на свежем воздухе, полноценное лечебное питание, лечебная физкультура, водолечение, а часто и медикаментозное лечение.
Лечебная физкультура занимает важное место в комплексном санаторном лечении. ЛФК включает: ежедневные занятия утренней гимнастикой, лечебную гимнастику, терренкуры, игры. В зависимости от заболевания и состояния ребенка назначаются группы ЛФК: индивидуальные занятия, сердечно-сосудистая, дыхательная, корригирующая, общая.
Продолжительность занятий лечебной гимнастикой 30-35 минут.
Одной из задач врача санатория является воспитание у ребенка необходимости занятий лечебной физкультурой.
В системе закаливания широко используются естественные природные факторы: воздух, вода, солнечное излучение. В санатории дети находятся на воздухе летом практически весь день, зимой 3-3,5 часа. Дневной сон летом проводится при открытых окнах, зимой – при открытых форточках, что дает возможность продлить время пребывания на свежем воздухе.
Большое внимание уделяется режиму проветривания, поддержанию нормальной температуры воздуха в помещениях (+220), соответствующей сезону и погодным условиям, одежде детей.
Воздушные ванны проводятся во время зарядки, занятий лечебной физкультурой. Вначале применяем воздушные ванны с частичным обнажением тела, постепенно увеличивая площадь обнаженной поверхности (руки, ноги, верхняя половина туловища). Продолжительность воздействия тоже постепенно увеличивается от 5 до 20-30 минут. Начинаем проведение процедур лишь при отсутствии ветра и при температуре воздуха в тени не ниже +200. При прохладной погоде, а также зимой воздушные ванны проводим в помещении и на верандах.
Летом обливание ног с целью закаливания сочетается с мытьем их после прогулки – ноги дети моют теплой водой с мылом и обливают водой соответствующей температуры. Душ проводится только в жаркие дни.
Душ проводится только в жаркие дни.
После перенесенных заболеваний, протекающих без осложнений, дети освобождаются от закаливания на 5-10 дней, в каждом конкретном случае вопрос о закаливании решает лечащий врач индивидуально.
Сон – наиболее полный отдых, обеспечивающий восстановление работоспособности клеток коры головного мозга. Для больных детей полноценный сон приобретает значение лечебного фактора. Продолжительность ночного сна составляет 10 часов, дневного – 2 часа.
Рациональное лечебное питание – основной компонент лечебного режима, который обеспечивает повышение биологической сопротивляемости больных детей за счет введения в меню животных белков, молочных продуктов, яиц, растительных жиров, овощей, фруктов. В санатории шестиразовый прием пищи.
Всем детям на фоне бициллинопрофилактики проводим антиревматическую, общеукрепляющую терапию. Все дети получают физиолечение, кислородный коктейль, массаж. Комплексное лечение дополняем занятиями с психологом, аутотренингом, точечным массажем, фитотерапией. Общее состояние детей улучшается. Мы не наблюдали ни одного случая с обострением ревматического процесса. С улучшением выписано 97,4 % детей, 2,6 % детей — без перемен (это ребенок с декомпенсированным хроническим тонзиллитом и консервативные методы течения тонзиллита желаемого результата не дают), табл. № 3.
Дети в условиях нашего санатория получают лечение и подключаются к школьным занятиям. Режим обучения уменьшенный – по 3-4 урока в день, длительностью 30 минут каждый. Обучение проводится таким образом, что остается достаточно времени для прогулок, для проведения разнообразных и интересных внешкольных занятий и развлечений, достаточно времени для сна и отдыха, экскурсий, литературных вечеров, кружковой работы, художественной самодеятельности.
Одной из главных задач является создание у детей бодрого, жизнерадосного настроения и уверенности в своем выздоровлении. При выявлении скрытой активности процесса ребенку рекомендуем повторное санаторно-курортное лечение, что является одним из факторов профилактики рецидивирования и прогрессирования острой ревматической лихорадки.
Индивидуально подобранный комплекс физиопроцедур, медикаментозного лечения, водолечения, а также богатый кислородом воздух, пешеходные прогулки, занятия в тренажерном зале и на открытой площадке — основные факторы для восстановления сил, получения заряда бодрости и энергии.
После проведенного лечения дети реже болеют простудными заболеваниями, реже обостряются их основные недуги, повышается и психоэмоциональный статус.
Литература:
Баранов А.А., Баженова Л.К.Детская ревматология: Руководство для врачей. М. Медицина – 2002.
Белоконь Н.А., Кубергер М. И.. Болезни сердца и сосудов у детей. Руководство для врачей в 2 томах // М.Медицина. — 1987.
Беляков В.Д.. Сюрпризы стрептококковой инфекции // Вестн. Росс. акад. наук. — 1996. -№ 11.
Беляева Л.М., Хрусталева Е.К. Колупаева Е.А Острая ревматическая лихорадка. Детская кардиология и ревматология. Практическое руководство. Под редакцией Л.М. Беляевой. Москва — 2011г.
Воронцов И.М. Ревматизм у детей: старое и новое // Лечащий врач.- 2003г- № 2
Ермолина Л.М., Стрюк. Р.И. Ревматические болезни. Руководство для врачей. Книга 1. — 2010.
Кардиология и ревматология детского возраста. Том 3. Под ред. Самсыгиной Г.А., Щербаковой М.Ю. Москва. — 2009.
Таблица 1. Распределение больных детей с острой ревматической лихорадкой по полу и возрасту
Пол | Возраст | ||
мальчики | девочки | 8- 10лет | 11-15лет |
16 | 22 | 9 | 29 |
Таблица 2. Характеристика поражений сердца у детей с острой ревматической лихорадкой
Характеристика поражений сердца у детей с острой ревматической лихорадкой
| Характер поражений сердца | Число детей % | Абсолютное кол-во детей |
1 | Без поражения сердца | 84,2% | 32 |
2 | С поражением сердца | 15,8% | 6 |
| Из них: |
|
|
| Недостаточность митрального клапана компенсированная | 83,3% | 5 |
| Комбинированные пороки сердца компенсированные | 16.7 % | 1 |
Таблица 3. Эффективность санаторно-курортного лечения детей с ревматизмом
Значительное улучшение | Улучшения | Без перемен | Ухудшение |
55% | 42,4% | 2,6% | — |
Сведения об авторах :
Яцков Сергей Андреевич – начальник ФКУЗ «Детский санаторий «Быково» МВД России», полковник внутренней службы, тел. 8 (495) 501-34-11
Акулова Людмила Константиновна – врач-кардиолог ФКУЗ «Детский санаторий «Быково» МВД России», тел. 8 (495) 501-34-11
Лорадка острая ревматическая
Лорадка острая ревматическая
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани с вовлечением в патологический процесс сердца и суставов, инициируемое -гемолитическим стрептококком группы А, возникающее у генетически предрасположенных людей. Широко распространённый на практике термин ревматизм в настоящее время употребляют для обозначения патологического состояния, объединяющего острую ревматическую лихорадку и ревматическую болезнь сердца.
Статистические данные. Заболеваемость: 2,1 на 100 000 населения в 2001 г. Частота ревматических пороков сердца в России составляет 0,17%. Преобладающий возраст — 8–15 лет.
Этиология. -Гемолитический стрептококк группы А, «ревматогенные» серотипы М3, М5, М18, М24. М-протеин на мембране стрептококка имеет антигенные детерминанты, сходные с компонентами сердечной мышцы, мозга и синовиальных оболочек.
Генетические аспекты. Аг D8/17 B-лимфоцитов выявляют у 75% больных ОРЛ.
Патогенез • За избирательное поражение клапанов сердца и миокарда с развитием иммунного асептического воспаления ответственны противострептококковые АТ, перекрёстно реагирующие с тканями сердца (молекулярная мимикрия) • М-протеин обладает свойствами «суперантигена», вызывающего активацию Т- и В-лимфоцитов без предварительного процессинга Аг-презентирующими клетками и взаимодействия с молекулами класса II главного комплекса гистосовместимости.
Клиническая картина
• Начало заболевания. Более чем в половине случаев через 2–4 нед после перенесённой стрептококковой носоглоточной инфекции возникают лихорадка, асимметричные боли в суставах, боли в области сердца, одышка, сердцебиение. У остальных больных дебют протекает как моносиндром (кардит, артрит или хорея) • Повторная атака протекает с симптомами кардита.
• Артралгии и ревматический полиартрит (80% пациентов) — типичный реактивный синовит с выпотом жидкости в полость сустава, отёчностью и покраснением периартикулярных тканей, иногда с выраженной болью, болезненностью и ограничением активных и пассивных движений. Характерные признаки:
•• поражение крупных суставов (коленных [чаще всего], голеностопных, локтевых, плечевых и намного реже — лучезапястных) •• симметричность поражения •• мигрирующий, летучий характер артрита •• полная обратимость суставного синдрома, отсутствие изменений на рентгенограммах, восстановление функций суставов •• у детей признаки артрита, как правило, полностью исчезают, а у взрослых можно наблюдать персистирующее течение, ведущее к развитию синдрома Жакку (безболезненной деформации кистей рук с ульнарной девиацией без воспалительных явлений в суставах и без нарушения функций сустава) •• при ревматизме, чаще при повторных атаках, нередко возникает не артрит, а полиартралгия.
• Лихорадка (90%).
• Подкожные узелки (10% пациентов) размером от зерна до горошины с локализацией в периартикулярных тканях могут появиться в период острой ревматической лихорадки. Эти узелки не беспокоят больных, они безболезненны, кожа над ними не изменена. Инволюция узелков происходит в период от нескольких дней до нескольких недель. Наблюдают только у детей.
• Кольцевидная эритема — бледные розовато-красные пятна в диаметре до 5–7 см с чёткими, не всегда ровными краями. Характерны локализация на коже груди, живота, спины и конечностей, спонтанное исчезновение и (редко) рецидивирование. Возникает менее чем у 5% пациентов. Узловатая (нодозная) эритема для ревматизма не характерна.
• Хорея возникает у 10–15% пациентов, чаще у девочек, через 1–2 мес после перенесённой стрептококковой инфекции. Представляет собой хаотические непроизвольные подёргивания конечностей и мимической мускулатуры. Характерно полное исчезновение симптоматики во сне.
• Ревматический кардит (ревмокардит) может быть первичным (первая атака) и возвратным (повторные атаки), с формированием клапанного порока или без него. Клинические симптомы ревмокардита:
•• Кардиалгия. Характерны продолжительные колющие, ноющие боли в области сердца, обычно без иррадиации. При перикардите боли связаны с дыханием, усиливаются в горизонтальном положении.
•• В большинстве случаев отмечают увеличение сердца, не всегда выявляемое физикально. Рекомендуют проводить рентгенографию органов грудной клетки.
•• Аритмии как проявление миокардита ••• Синусовая тахикардия (100 и более в минуту), регистрируемая в покое ••• Фибрилляция предсердий возникает, как правило, при появлении признаков стенозирования митрального клапана ••• Желудочковые (редко) или наджелудочковые экстрасистолы ••• Атриовентрикулярная блокада с удлинением интервала P–Q свыше 0,2 с или появлением периодов Венкебаха (Самойлова–Венкебаха).
•• Снижение звучности первого тона на верхушке сердца, появление третьего тона и шумов. Нежный дующий систолический шум с тенденцией к нарастанию интенсивности и проводимый в подмышечную область — симптом митрального вальвулита. Протодиастолический шум вдоль левого края грудины — признак аортального вальвулита.
•• Признаки застойной сердечной недостаточности редко наблюдают при первичном ревмокардите, намного чаще они сопутствуют возвратному ревмокардиту.
• Острая ревматическая лихорадка длится 6–12 нед. Хронического или непрерывно-рецидивирующего течения не существует.
Лабораторные данные • Увеличение СОЭ, повышение титров антистрептолизина О, АТ к ДНКазе в титре более 1:250 • При бактериологическом исследовании мазка из зева обнаруживают -гемолитический стрептококк группы А.
Инструментальные данные • ЭКГ • Рентгенография органов грудной клетки • ЭхоКГ.
Дифференциальная диагностика • Реактивные артриты • Болезнь Лайма • Инфекционный эндокардит • Вирусный (Коксаки В) миокардит • Пролапс митрального клапана • Функциональные сердечные шумы.
Критерии диагноза Киселя–Джонса–Нестерова (пересмотренные в 1992 г.) • Большие критерии: •• кардит •• полиартрит •• хорея •• кольцевидная эритема •• подкожные узелки • Малые критерии: •• клинические симптомы (лихорадка, суставные боли) •• лабораторные изменения (увеличение СОЭ, появление СРБ, удлинение интервала Р–Q •• Дополнительные признаки: положительные посевы с миндалин на -гемолитический стрептококк группы А, увеличение титров антистрептолизина-О и/или других противострептококковых АТ.
Наличие двух больших или одного большого и двух малых критериев в сочетании с обязательным наличием дополнительных признаков позволяет считать достоверным диагноз острой ревматической лихорадки.
Несмотря на наличие проверенных временем критериев, диагноз ОРЛ продолжает оставаться проблемой, поскольку отдельные критерии (лихорадка, СОЭ и др.) не специфичны, а подкожные узелки и кольцевидную эритему наблюдают редко.
ЛЕЧЕНИЕ
Тактика ведения. При острой ревматической лихорадке показана госпитализация, постельный режим, диета с низким содержанием соли и богатая витаминами и белком. Основа лекарственного лечения — антибактериальная и противовоспалительная терапия.
Лекарственное лечение • Антибактериальная терапия •• Бензилпенициллин 1,5–4 млн ЕД/сут для подростков и 400–600 000 ЕД/сут для детей в течение 10–14 дней с последующим переходом на бензатин бензилпенициллин или бензатин бензилпенициллин+бензилпенициллин прокаина •• При аллергии к пенициллинам следует выбрать макролид: рокситромицин детям 5–8 мг/кг/сут, взрослым по 150 мг 2 р/сут, кларитромицин детям 7,5 мг/кг/сут, взрослым по 250 мг 2 р/сут. Следует помнить, что к эритромицину в настоящее время возрастает резистентность стрептококка.
• НПВС в течение 3,5–4 мес (во время лечения необходимо периодически проводить исследования крови, мочи, функциональные пробы печени) •• Диклофенак по 50 мг 3 р/сут.
• Назначение ГК наиболее обосновано при панкардите. Одна из схем лечения — преднизолон 20–30 мг/сут до клинического эффекта, затем постепенное снижение дозы за 20–30 дней.
Профилактика
• Первичная профилактика: рациональное лечение стрептококковых заболеваний ротоглотки в течение 10 дней •• Аминопенициллины ••• амоксициллин по 750 мг/сут детям, 1500 мг/сут взрослым •• Цефалоспорины ••• цефалексин детям при массе тела <40 кг — 25–50 мг/кг/сут, взрослым 250–500 мг 2–4 р/сут (суточная доза 1–2 г) ••• цефаклор детям 20 мг/кг 3 р/сут, взрослым 750 мг 3 р/сут ••• цефуроксим детям по 125–250 мг 2 р/сут, взрослым по 0,25–0,5 г 2 р/сут •• Макролиды ••• рокситромицин детям 5–8 мг/кг/сут, взрослым по 150 мг 2 р/сут •• Пенициллины с ингибиторами -лактамаз ••• амоксициллин + клавулановая кислота (взрослым 375 мг 3 р/сут) в течение 10 дней.
• Вторичная профилактика показана пациентам, перенёсшим острую ревматическую лихорадку, с целью предотвращения рецидивов. Наилучшие результаты даёт круглогодичная бициллинопрофилактика (бензатин бензилпенициллин по 600 000–1200 000 ЕД (детям), 2400 000 ЕД (взрослым) 1 раз в 3 нед. Бензатин бензилпенициллин+бензилпенициллин прокаина по 1500 000 ЕД 1 раз в 10–12 дней. Длительность вторичной профилактики •• не менее 5 лет после последней достоверной ревматической атаки для больных, перенёсших острую ревматическую лихорадку без кардита •• более 5 лет — для больных, перенесших ревматический кардит •• при рецидивах пожизненно.
• Профилактика инфекционного эндокардита на фоне сформированного ревматического порока сердца при проведении каких-либо хирургических вмешательств (экстракция зуба, аборт, полостные операции) — см. Эндокардит инфекционный.
Синоним. Болезнь Сокольского–Буйо.
Сокращения. ОРЛ — острая ревматическая лихорадка.
МКБ-10 • I00 Ревматическая лихорадка без упоминания о вовлечении сердца • I01 Ревматическая лихорадка с вовлечением сердца
Публикации в СМИ
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани с вовлечением в патологический процесс сердца и суставов, инициируемое -гемолитическим стрептококком группы А, возникающее у генетически предрасположенных людей. Широко распространённый на практике термин ревматизм в настоящее время употребляют для обозначения патологического состояния, объединяющего острую ревматическую лихорадку и ревматическую болезнь сердца.
Статистические данные. Заболеваемость: 2,1 на 100 000 населения в 2001 г. Частота ревматических пороков сердца в России составляет 0,17%. Преобладающий возраст — 8–15 лет.
Этиология. -Гемолитический стрептококк группы А, «ревматогенные» серотипы М3, М5, М18, М24. М-протеин на мембране стрептококка имеет антигенные детерминанты, сходные с компонентами сердечной мышцы, мозга и синовиальных оболочек.
Генетические аспекты. Аг D8/17 B-лимфоцитов выявляют у 75% больных ОРЛ.
Патогенез • За избирательное поражение клапанов сердца и миокарда с развитием иммунного асептического воспаления ответственны противострептококковые АТ, перекрёстно реагирующие с тканями сердца (молекулярная мимикрия) • М-протеин обладает свойствами «суперантигена», вызывающего активацию Т- и В-лимфоцитов без предварительного процессинга Аг-презентирующими клетками и взаимодействия с молекулами класса II главного комплекса гистосовместимости.
Клиническая картина
• Начало заболевания. Более чем в половине случаев через 2–4 нед после перенесённой стрептококковой носоглоточной инфекции возникают лихорадка, асимметричные боли в суставах, боли в области сердца, одышка, сердцебиение. У остальных больных дебют протекает как моносиндром (кардит, артрит или хорея) • Повторная атака протекает с симптомами кардита.
• Артралгии и ревматический полиартрит (80% пациентов) — типичный реактивный синовит с выпотом жидкости в полость сустава, отёчностью и покраснением периартикулярных тканей, иногда с выраженной болью, болезненностью и ограничением активных и пассивных движений. Характерные признаки:
•• поражение крупных суставов (коленных [чаще всего], голеностопных, локтевых, плечевых и намного реже — лучезапястных) •• симметричность поражения •• мигрирующий, летучий характер артрита •• полная обратимость суставного синдрома, отсутствие изменений на рентгенограммах, восстановление функций суставов •• у детей признаки артрита, как правило, полностью исчезают, а у взрослых можно наблюдать персистирующее течение, ведущее к развитию синдрома Жакку (безболезненной деформации кистей рук с ульнарной девиацией без воспалительных явлений в суставах и без нарушения функций сустава) •• при ревматизме, чаще при повторных атаках, нередко возникает не артрит, а полиартралгия.
• Лихорадка (90%).
• Подкожные узелки (10% пациентов) размером от зерна до горошины с локализацией в периартикулярных тканях могут появиться в период острой ревматической лихорадки. Эти узелки не беспокоят больных, они безболезненны, кожа над ними не изменена. Инволюция узелков происходит в период от нескольких дней до нескольких недель. Наблюдают только у детей.
• Кольцевидная эритема — бледные розовато-красные пятна в диаметре до 5–7 см с чёткими, не всегда ровными краями. Характерны локализация на коже груди, живота, спины и конечностей, спонтанное исчезновение и (редко) рецидивирование. Возникает менее чем у 5% пациентов. Узловатая (нодозная) эритема для ревматизма не характерна.
• Хорея возникает у 10–15% пациентов, чаще у девочек, через 1–2 мес после перенесённой стрептококковой инфекции. Представляет собой хаотические непроизвольные подёргивания конечностей и мимической мускулатуры. Характерно полное исчезновение симптоматики во сне.
• Ревматический кардит (ревмокардит) может быть первичным (первая атака) и возвратным (повторные атаки), с формированием клапанного порока или без него. Клинические симптомы ревмокардита:
•• Кардиалгия. Характерны продолжительные колющие, ноющие боли в области сердца, обычно без иррадиации. При перикардите боли связаны с дыханием, усиливаются в горизонтальном положении.
•• В большинстве случаев отмечают увеличение сердца, не всегда выявляемое физикально. Рекомендуют проводить рентгенографию органов грудной клетки.
•• Аритмии как проявление миокардита ••• Синусовая тахикардия (100 и более в минуту), регистрируемая в покое ••• Фибрилляция предсердий возникает, как правило, при появлении признаков стенозирования митрального клапана ••• Желудочковые (редко) или наджелудочковые экстрасистолы ••• Атриовентрикулярная блокада с удлинением интервала P–Q свыше 0,2 с или появлением периодов Венкебаха (Самойлова–Венкебаха).
•• Снижение звучности первого тона на верхушке сердца, появление третьего тона и шумов. Нежный дующий систолический шум с тенденцией к нарастанию интенсивности и проводимый в подмышечную область — симптом митрального вальвулита. Протодиастолический шум вдоль левого края грудины — признак аортального вальвулита.
•• Признаки застойной сердечной недостаточности редко наблюдают при первичном ревмокардите, намного чаще они сопутствуют возвратному ревмокардиту.
• Острая ревматическая лихорадка длится 6–12 нед. Хронического или непрерывно-рецидивирующего течения не существует.
Лабораторные данные • Увеличение СОЭ, повышение титров антистрептолизина О, АТ к ДНКазе в титре более 1:250 • При бактериологическом исследовании мазка из зева обнаруживают -гемолитический стрептококк группы А.
Инструментальные данные • ЭКГ • Рентгенография органов грудной клетки • ЭхоКГ.
Дифференциальная диагностика • Реактивные артриты • Болезнь Лайма • Инфекционный эндокардит • Вирусный (Коксаки В) миокардит • Пролапс митрального клапана • Функциональные сердечные шумы.
Критерии диагноза Киселя–Джонса–Нестерова (пересмотренные в 1992 г.) • Большие критерии: •• кардит •• полиартрит •• хорея •• кольцевидная эритема •• подкожные узелки • Малые критерии: •• клинические симптомы (лихорадка, суставные боли) •• лабораторные изменения (увеличение СОЭ, появление СРБ, удлинение интервала Р–Q •• Дополнительные признаки: положительные посевы с миндалин на -гемолитический стрептококк группы А, увеличение титров антистрептолизина-О и/или других противострептококковых АТ.
Наличие двух больших или одного большого и двух малых критериев в сочетании с обязательным наличием дополнительных признаков позволяет считать достоверным диагноз острой ревматической лихорадки.
Несмотря на наличие проверенных временем критериев, диагноз ОРЛ продолжает оставаться проблемой, поскольку отдельные критерии (лихорадка, СОЭ и др.) не специфичны, а подкожные узелки и кольцевидную эритему наблюдают редко.
ЛЕЧЕНИЕ
Тактика ведения. При острой ревматической лихорадке показана госпитализация, постельный режим, диета с низким содержанием соли и богатая витаминами и белком. Основа лекарственного лечения — антибактериальная и противовоспалительная терапия.
Лекарственное лечение • Антибактериальная терапия •• Бензилпенициллин 1,5–4 млн ЕД/сут для подростков и 400–600 000 ЕД/сут для детей в течение 10–14 дней с последующим переходом на бензатин бензилпенициллин или бензатин бензилпенициллин+бензилпенициллин прокаина •• При аллергии к пенициллинам следует выбрать макролид: рокситромицин детям 5–8 мг/кг/сут, взрослым по 150 мг 2 р/сут, кларитромицин детям 7,5 мг/кг/сут, взрослым по 250 мг 2 р/сут. Следует помнить, что к эритромицину в настоящее время возрастает резистентность стрептококка.
• НПВС в течение 3,5–4 мес (во время лечения необходимо периодически проводить исследования крови, мочи, функциональные пробы печени) •• Диклофенак по 50 мг 3 р/сут.
• Назначение ГК наиболее обосновано при панкардите. Одна из схем лечения — преднизолон 20–30 мг/сут до клинического эффекта, затем постепенное снижение дозы за 20–30 дней.
Профилактика
• Первичная профилактика: рациональное лечение стрептококковых заболеваний ротоглотки в течение 10 дней •• Аминопенициллины ••• амоксициллин по 750 мг/сут детям, 1500 мг/сут взрослым •• Цефалоспорины ••• цефалексин детям при массе тела <40 кг — 25–50 мг/кг/сут, взрослым 250–500 мг 2–4 р/сут (суточная доза 1–2 г) ••• цефаклор детям 20 мг/кг 3 р/сут, взрослым 750 мг 3 р/сут ••• цефуроксим детям по 125–250 мг 2 р/сут, взрослым по 0,25–0,5 г 2 р/сут •• Макролиды ••• рокситромицин детям 5–8 мг/кг/сут, взрослым по 150 мг 2 р/сут •• Пенициллины с ингибиторами -лактамаз ••• амоксициллин + клавулановая кислота (взрослым 375 мг 3 р/сут) в течение 10 дней.
• Вторичная профилактика показана пациентам, перенёсшим острую ревматическую лихорадку, с целью предотвращения рецидивов. Наилучшие результаты даёт круглогодичная бициллинопрофилактика (бензатин бензилпенициллин по 600 000–1200 000 ЕД (детям), 2400 000 ЕД (взрослым) 1 раз в 3 нед. Бензатин бензилпенициллин+бензилпенициллин прокаина по 1500 000 ЕД 1 раз в 10–12 дней. Длительность вторичной профилактики •• не менее 5 лет после последней достоверной ревматической атаки для больных, перенёсших острую ревматическую лихорадку без кардита •• более 5 лет — для больных, перенесших ревматический кардит •• при рецидивах пожизненно.
• Профилактика инфекционного эндокардита на фоне сформированного ревматического порока сердца при проведении каких-либо хирургических вмешательств (экстракция зуба, аборт, полостные операции) — см. Эндокардит инфекционный.
Синоним. Болезнь Сокольского–Буйо.
Сокращения. ОРЛ — острая ревматическая лихорадка.
МКБ-10 • I00 Ревматическая лихорадка без упоминания о вовлечении сердца • I01 Ревматическая лихорадка с вовлечением сердца
Острая ревматическая лихорадка у детей
АО «Медицинский университет Астана»
Острая ревматическая лихорадка у
детей
Подготовила : Альпейсова М
586 ОМ
Проверил : Халмантаев К.А
Астана 2017
План :
1.Острая
ревматическая
лихорадка (ОРЛ)
2. Факторы риска ОРЛ
3. Этиология
4. Классификация ОРЛ
5.
рекомендации
лечению
Общие
по
Острая ревматическая
лихорадка (ОРЛ)
– постинфекционное осложнение тонзилита
(ангины)
или
фарнгита,
вызванное
βгемолитическим стрептококком группы А
(БГСА), в виде системного воспалительного
заболевания соединительной ткани, которое
развивается у предрасположенных лиц главным
образом молодого (7-15 лет) возраста в связи с
аутоиммунным ответом организма на антигены
БГСА и перекрестной реактивностью со
схожими аутоантигенами поражаемых тканей
человека
ЗДМУ
Хроническая ревматическая
болезнь сердца (ХРБС)
— заболевание, характеризующееся
поражением сердечных клапанов в
виде поствоспалительного краевого
фиброза клапанных створок или
порока сердца (недостаточность и/или
стеноз), сформировавшегося после
перенесенной острой ревматической
лихорадки
ЗДМУ
5. Факторы риска ОРЛ
возраст 7-15 лет;
наследственность;
недоношенность;
врожденные
аномалии
соединительной
ткани,
несостоятельность
коллагеновых
волокон;
неблагоприятные
условия
труда
или
проживания в помещении с повышенной
влажностью, низкой температурой воздуха.
ЗДМУ
Этиология
ОРЛ развивается после перенесенной
ангины или фарингита, вызванных
«ревматогенными» штаммами βгемолитического стрептококка группы А,
для которых характерна высокая
контагиозность.
Наиболее «ревматогенны» штаммы с
наличием М-протеина (специфический
белок в составе клеточной стенки
стрептококка) в их составе типа
М1,М3,М5,М6,М14,М18,М19,М24,М27,М29
(всего – 90 разновидностей М-протеина).
ЗДМУ
Доказательства роли βгемолитического стрептококка
Хронологическая связь развития
заболевания и его повторных атак с
стрептококковыми инфекциями носоглотки
Стойкое повышение титров АСЛО, АСГ,
АСК в сыворотке больных
Высокая превентивная эффективность
адекватной антибиотикотерапии Астрептококковых тонзиллитов или
фарингитов
ЗДМУ
8. Патогенез
Развитие ОРЛ определяется:
1. Прямым токсическим повреждением
миокарда «кардиотропными» БГСА
ферментами.
2. Иммунным ответом на БГСА-антигены,
приводящим к синтезу
противострептококковых антител,
перекрестно реагирующих с антигенами
поражаемых тканей человека(«феномен
молекулярной мимикрии»)
ЗДМУ
9. Формирование антигенной мимикрии
Специфические продукты (токсины) стрептококка
–стрептолизин, гиалуронидаза, протеиназа,
эритрогенный токсин- обладают цитотоксичными
и иммунореактивными свойствами, обуславливая
дестукцию тканей, продукцию антитоксических
антител, снижение фагоцитоза
Циркулирующие АТ поражают
микроциркуляторное русло с развитием
деструктивно-продуктивного васкулита.
Образуются АТ, перекрестно реагирующие с
антигенами стрептококка и тканями
Развивается аутоиммунный процесс с
повреждением соединительной ткани
ЗДМУ
10. Схема ревматического процесса
Эксудативноальтеративные
изменения (мукоидное
набухание, фибриноидный
некроз)
Образование
специфической
гранулемы
(периваскулярно
в интерстиции миокарда,
эндокарда, клапанов)
Эволюция
гранулемы
в течение 3-6 мес
с образованием
рубцовой ткани
ЗДМУ
Классификация ОРЛ
(ассоциация ревматологов России, 2003 год)
Клинические
варианты
1.Острая
ревматическая
лихорадка
2.Рецидивирующая
(повторная)
ревматическая
лихорадка
Клинические
проявления
основные
Дополнительные
Кардит
Лихорадка
Артрит
Артралгии
Хорея
АбдомиКольцевид- нальный
ная эритема синдром
Подкожные Серозиты
ревматические
узелки
Исход
Выздоровление
Сердечная
недостаточность
(СН), ФК
СН: 0, І,
ІІА,ІІБ,ІІІ
ФК: 0, I,
II, III, ІV,
ХРБС
ЗДМУ
12. Примеры формулировки диагнозов
Острая ревматическая лихорадка: кардит
(митральный вальвулит), мигрирующий
полиартрит, НК I (ФК I)
Острая ревматическая лихорадка: хорея,
НК 0 (ФК 0)
Повторная ревматическая лихорадка: кардит,
сочетанный митральный порок сердца,
НК IIА (ФК II).
Хроническая ревматическая болезнь сердца:
комбинированный митрально-аортальный порок
сердца, НК II Б (ФК II)
ЗДМУ
13. Ревматический полиартрит
Ведущий симптом 2/3 случаев первой атаки ОРЛ.
Поражаются коленные, голеностопные,
лучезапястные и локтевые суставы
Боли в суставах нередко настолько выражены, что
приводят к нарушению подвижности.
Боли сопровождаются припухлостью суставов за
счет синовиита и поражения периартикулярных
тканей.
В 10-15% случаев полиартралгии.
Ревматическому полиартриту свойственна
доброкачественность, летучесть воспалительных
поражений с переменным, часто симметричным –
олигоартрит, реже моноартрит.
Ревматический артрит, как правило сочетается с
ревмокардитом или хореей.
ЗДМУ
Особенности ревматического полиартрита
• вовлечение в процесс крупных и средних суставов,
чаще коленных и голеностопных, лучезапястных и
локтевых;
• диссоциация
между
скудными
клиническими
данными и резко выраженной
субъективной
симптоматикой
–
мучительными
болями
в
пораженных суставах, особенно при движениях;
• симметричность поражения;
• летучесть;
• отсутствие деформации;
• быстрое обратное развитие патологического
процесса (на фоне противовоспалительной терапии
боли исчезают в течении нескольких дней или даже
часов)
ЗДМУ
15. Ревмокардит
Главный синдром ОРЛ, определяющий
тяжесть течения заболевания и его исход.
Могут поражаться все оболочки сердца, но
основное проявление кардита — миокардит
Ранние симптомы миокардита
Изменение ЧСС
Расширение границ сердца
(преимущественно влево)
Ослабление 1-го тона на верхушке
Ритм галопа
Систолический шум в 5-й точке и на
верхушке (свидетельствует о вальвулите)
ЗДМУ
16. Систолический шум, являющийся отражением митральной регургитации, —
Систолический шум, являющийся
отражением митральной регургитации, ведущий симптом ревматического вальвулита
по характеру длительный, дующий;
разной интенсивности, не зависит от перемены
положения тела и фазы дыхания;
связан с 1 тоном;
занимает большую часть систолы;
лучше всего выслушивается в области
верхушки сердца;
обычно проводится в левую подмышечную
область
ЗДМУ
Изменения на ЭКГ
Нарушения ритма в виде тахи- или брадиаритмии,
экстрасистолия, миграция водителя ритма
Нарушение атриовентрикулярной проводимости
(удлинение интервала Р-R)
Изменения зубца Т незначительны, он может быть
умеренно сглаженным или высоким заостренным
в левых грудных отведениях
Снижение вольтажа QRS свидетельствует о
тяжести процесса
На ФКГ:
Уменьшение амплитуды 1 тона на верхушке
Увеличение амплитуды 3 и 4 тонов
Функциональный систолический шум (связан с 1
тоном, среднечастотный)
ЗДМУ
18. Перикардит
Обычно сочетается с мио- и
эндокардитом и рассматривается как
проявление полисерозита
Виды ревматического перикардита:
Фибринозный
Экссудативный
ЗДМУ
19. Пентада малой хореи:
Непроизвольные дистальные
гиперкинезы
Мышечная гипотония
Расстройство координации
Вегетативная дисфункция
Психопатические проявления
ЗДМУ
Проба Филатова – симптом «глаз и
языка»
Симптом Черни – втягивание живота на
высоте вдоха вместо выпячивания его
Проба Иогихеса – больной и врач
потягивают руки на встречу друг к
другу, ребенок повторяет движения за
врачом
Симптом «дряблых плеч», «перочинного
ножа», «складной руки» — выявление
мышечной гипотонии
Выявление нарушения координации –
пальценосовая, коленно-пяточная
пробы, проба Ромберга, нарушение
ротации
ЗДМУ
21. Поражение кожи
Кольцевидная эритема – бледно-розовые
неяркие высыпания в виде тонкого ободка с
четким наружным и менее выраженным
внутренним контуром, не возвышающиеся над
поверхностью кожи, не исчезают при
надавливании. Нестойкий характер, нет
субъективных ощущений
Ревматические узелки – округлые, плотные,
малоподвижные, безболезненные образования
величиной от просяного зерна до фасоли с
локализацией в подкожной клетчатке, фасциях,
апоневрозах, по периосту, суставных сумках, в
области разгибательных поверхностей
суставов. Встречаются при тяжелом течении и
сохраняются 1-2 месяца
ЗДМУ
22. Клиника повторной атаки РЛ
Повторной атаке обычно предшествует
новый эпизод стрептококковой инфекции
Начало острое, при развитии хореи –
подострое её течение
Каждая новая атака повторяет предыдущую
по клинике и активности
Усугубляются проявления кардита по
сравнению с прошлой атакой, усиливается
сила шума или появляются новые в связи с
вовлечением других клапанов в
патологический процесс
Прогрессирует сердечная недостаточность
ЗДМУ
Критерии активности ревматического
процесса
Высокая активность (ІІІ степень) – миокардит,
перикардит,
полиартрит,
пневмония.
Лабораторные
показатели: нейтрофильный
лейкоцитоз – 10-12 · 10/9 г/л, СОЭ – выше 40
мм/ч, СРБ – 3-4плюса, ά-2-глобулины – 13-14%,
γ-глобулины – 25%, серомукоиды – 0,2-0,6, ДФА
– 0,25 – 0,5 ЕД, АСЛ-О и АСК – выше
контрольных показателей в 3-5 раз.
ЗДМУ
Умеренная активность (ІІ степень) – умеренные
клинические проявления (симптомы кардита,
субфебрилитет, полиартрит или полиартралгии).
Лабораторные
показатели:
нейтрофильный
лейкоцитоз – 10·10/9 г/л, СОЭ – 20-30 мм/ч, СРБ –
1-2плюса, ά-2-глобулины – 11-13%, γ-глобулины
–22- 25%, серомукоиды – 0,2-0,6, ДФА – 0,25 – 0,3
ЕД, АСЛ-О и АСК – выше контрольных
показателей в 1,5-2 раза.
Минимальная (І степень) – без ярких клинических
проявлений,
лабораторные
показатели
повышены незначительно или на верхней
границе нормы
ЗДМУ
25. Диагностические критерии ОРЛ
(критерии Киселя Джонса в модификации АРР*, 2003)
Большой критерий
Кардит
Полиартрит
Хорея
Кольцевидная
эритема
Подкожные
ревматические
узелки
Малый
критерий
Клинические:
-арталгия;
-лихорадка.
Лабораторные:
-повышение
острофазовые
реактанты:
СОЭ, СРБ.
Удлинение
интервала РR
на ЭКГ
Данные подтверждающие
инфекцию β–гемолитическим
стрептококкам группы А
Позитивная Астрептококковая культура,
выделенная из зева, или
положительный тест
быстрого определения Астрептококкового антигена.
Повышение или
повышающиеся титры
противострептококковых
антител.
* Ассоциация ревматологов России
ЗДМУ
Дифференциальный диагноз
При нечеткой связи стрептококовой
инфекции с кардитом небходимо исключить
вирусный миокардит (Коксаки В)
Пролапс митрального клапана (особенно
при синдроме гипермобильности суставов)
Инфекционный эндокардит и миксома
сердца.
Реактивные артриты, связанные с
кишечной и урогенитальной инфекцией.
Болезнь Лайма-артрит, кардит,поражения
ЦНС и кожи, возбудителем которой
является Borrelia burgdorferi.
ЗДМУ
27. Общие рекомендации по лечению
Госпитализация с соблюдением постельного режима в
течение первых 3 нед. болезни, если отсутствует
кардит. В случае наличия у больного артрита, кардита
— постельный и полупостельный режим отменяют
только после ликвидации клинических признаков
активности сердечной недостаточности и снижении
показателей СОЭ 25 мм/ч и СРБ (-), сохраняющихся в
течение 2 нед.
Назначают диету с ограничением поваренной соли и
углеводов, богатую белком (не менее 1 г на 1 кг массы
тела больного), витаминами и калием.
Лечение ОРЛ- комплексное, складывающиеся из
этиотропной, патогенетической и симптоматической
терапии, а также реабилитационных мероприятий.
ЗДМУ
Этапы лечения
1-й – госпитальный
2-й – местный санаторий (санация
хронических очагов инфекции, ЛФК,
метаболическая терапия, вторичная
профилактика) для достижения полной
ремиссии
3-й – диспансерное наблюдение в
поликлинике для профилактики повторных
атак и прогрессирования болезни
ЗДМУ
Этиотропная терапия
Направлена на эрадикацию БГСА.
Назначают препараты пенициллина.
Детям: бензилпенициллин, 400-600 тыс. ЕД в
сутки в/м в 4 введениях в течение 10 дней.
Подросткам: бензилпенициллин, 1,5-4 млн ЕД
в сутки в 4 введениях в течении 10 дней.
При непереносимости: макролиды или
оральные формы цефалоспоринов
ЗДМУ
30. Патогенетическая терапия
Основные цели:
-Подавление активности ревматического
процесса.
-Предупреждение у больных первичным
ревмокардитом формирования порока
сердца.
преднизолон 0,7-0,8мг/кг/сут внутрь в 1 прием
утром после еды, в течении 2 нед ,затем дозу
постепенно снижают на 2,5мг каждые 57дней.Вплоть до полной отмены.
После отмены ГКС: диклофенак внутрь 2-3
мг/кг/сут в 3 приема 1,5-2 мес.
При угрозе формирования порока, затяжном
течении – аминохинолиновые препараты
ЗДМУ
31. Симптоматическая терапия
Аспартат калия и магния 3-6 таб. в сут. в 3
приема 1мес. Инозин 0,6-1,2 г в сут. 1мес.
Нандролон 1мл в/м еженедельно, 10
инъекций на курс. Кокарбоксилаза,
крэнзим, липоевая кислота
Сердечные гликозиды
Лечение хореи: фенобарбитал, витамины
группы В, вальпроат натрия
ЗДМУ
Терапия застойной СН
Диуретики петлевые (фуросемид),
тиазидные (гидрохлортиазид),
калийсберегающие (спиронолактон).
Блокаторы кальциевых каналов
(амлодипин).
Бета-адреноблокаторы (метопролол)
Сердечные гликозиды (дигоксин)
ЗДМУ
Список основной литературы (создание списка
2015г).
1. Патофизиология : учеб. / П. Ф. Литвицкий. — 4-е изд.,
испр. и доп. — М. : ГЭОТАР — Медиа, 2009. — 496 с. + эл.
опт. диск (CD-ROM). – 647 экз.
2. Патофизиология : учебник : в 2 т. / П.Ф. Литвицкий. —
5-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — Т.
1. — 624 с. : ил. См. ссылку (ЭБС)
3. Патофизиология : учебник : в 2 т. / П.Ф. Литвицкий. —
5-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — Т.
2. — 792 с. : ил. См. ссылку (ЭБС)
Ревматизм у детей | ОАО Санаторий «Джинал»
Ищенко Татьяна Владимировна, кандидат медицинских наук
С появлением антибиотиков детский ревматизм перестал быть одним из самых распространенных заболеваний среди детей. До появления антибактериальной методики лечения болезнь выявляли у пяти малышей из тысячи. Применение терапевтического курса антибиотиков снизило заболеваемость ревматизмом у детей в 1000 раз.
Однако проблема ранней диагностики и профилактики этого непростого заболевания остается и в наши дни. Нередко врачи попросту не выявляют его в неострой фазе. А вот острую ревматическую лихорадку (ОРЛ) уже ни с чем другим не спутаешь. В таких случаях диагноз ставят однозначный.
Симптомы и причины развития ревматизма у детей
Аутоиммунная реакция организма – причина развития ревматического синдрома. Иммунная система ошибочно атакует антителами соединительную и хрящевые ткани, сердечную мышцу и другие органы. Причина такого сбоя в иммунитете – разрушение клеток крови стрептолизином, вырабатываемым стрептококковой инфекцией.
Важно знать первые симптомы ревматизма у детей и вовремя обратиться к ревматологу, а не к гастроэнтерологу и прочим специалистам, поскольку симптоматика бывает схожа с отравлением, ОРЗ и другими распространенными детскими болезнями.
-
Заболевание обычно развивается из обостренной ангины (фарингита) или отита. В некоторых редких случаях причиной может стать даже кариес или фурункул.
-
Наиболее уязвимы перед детским ревматизмом в возрасте 6-15 лет. У дошкольников острая ревматическая лихорадка встречается крайне редко.
-
Спустя несколько недель (от 1 до 5) после выздоровления от ангины у ребенка может резко подняться температура до 40°С, а также появиться боли в голове и суставах.
-
Под кожным покровом нередко появляются болезненные при нажатии уплотненные узелки.
Разновидности детского ревматизма
-
Острая ревматическая лихорадка. ОРЛ бьет по суставам и провоцирует развитие у детей реактивного артрита. Отек, покраснения и постоянные боли в коленях и лодыжках – главные симптомы. Болевой синдром снимается ацетилсалициловой кислотой, но велика вероятность его возвращения спустя 2-6 дней.
Опасность ОРЛ кроется в большой вероятности ошибочного диагноза. Температура спала, боль прошла, и врачи считают это обычными детскими заболеваниями, связанными с ОРЗ и развитием организма ребенка. Но отсутствие лечения ревматизма приводит к серьезным проблемам с сердцем.
-
ОРЛ и сердечная симптоматика. Отдышка, кашель и учащенный пульс, а иногда и в комплексе с болью в животе и рвотой – признаки острой ревматической лихорадки с поражением сердца. Они могут проявиться спустя несколько недель после перенесенной ангины.
Многие родители и даже врачи списывают такие симптомы ОРЛ на отравление, но промедление может привести к серьезным нарушениям в сердечной мышце. Нужно незамедлительно обратиться к ревматологу и кардиологу.
-
Ревматическая хорея. Спустя несколько месяцев (от 2 до 5) после перенесенного фарингита и полного выздоровления могут появиться подергивания мышц на лице, ногах и руках.
Поскольку ангина была сравнительно давно, то родители не склонны связывать эти симптомы с перенесенным заболеванием и не упоминают его при обращении к врачу. Со временем тик становится все более заметным. Этот вид детского ревматизма чаще встречается среди девочек.
Ранняя диагностика
Для постановки диагноза ОРЛ необходимо совпадение критериев заболевания в одном из следующем соотношений:
-
двух основных;
-
одного основного и двух второстепенных;
-
трех второстепенных.
Основные критерии:
-
подергивание;
-
воспаление сердечных оболочек;
-
воспаление суставов;
-
под кожей плотные узелки;
-
красные волдыри.
Второстепенные:
-
температура тела более 38,5°С;
-
боли в суставах;
-
повышенная СОЭ и АСЛО, увеличение реактивного белка.
Лечение ревматизма у детей
Устранение стрептококковой инфекции – главный путь к лечению ОРЛ. Необходимо предпринять необходимые меры как можно раньше.
-
При болях в горле ребенку нужно сделать анализ на стрептококки.
-
Если антибиотики назначили поздно, начинается ОРЛ и для снятия болей назначают ацетилсалициловую кислоту с антибактериальной терапией. Болевой синдром снимается также Панадолом и Нурофеном.
-
Назначенные препараты имеют побочное действие, поэтому важен контроль врача.
-
При отсутствии облегчения в течение суток приема аспирина, нужно срочно вызвать скорую помощь.
Санаторий «Джинал» обладает современной лечебно-профилактической базой для лечения детского ревматизма традиционными и бальнеологическими методиками в условиях целебного климата Кавминвод.
Подробная информация
о проживании в санатории по телефону
+7 (87937) 2-18-85
Детская ревматическая лихорадка: предпосылки, патофизиология, эпидемиология
Parks T, Smeesters PR, Steer AC. Стрептококковая инфекция кожи и ревматический порок сердца. Curr Opin Infect Dis . 2012 Апрель 25 (2): 145-53. [Медлайн].
Гарсия А.Ф., Ямага К.М., Шафер Л.А., Боллт О., Там Е.К., Каннингем М.В. и др. Эпитопы сердечного миозина, распознаваемые аутоантителами при острой и выздоравливающей ревматической лихорадке. Pediatr Infect Dis J . 2016 июн 3.[Медлайн].
Пикеринг LK. Ревматическая лихорадка. Красная книга 2009: Отчет Комитета по инфекционным болезням . 28 изд. Деревня Элк-Гроув, штат Иллинойс: Американская академия педиатрии; 2009. 616-628.
Veasy LG, Wiedmeier SE, Orsmond GS и др. Возрождение острой ревматической лихорадки в межгорной зоне США. N Engl J Med . 1987, 19 февраля. 316 (8): 421-7. [Медлайн].
Breda L, Marzetti V, Gaspari S, Del Torto M, Chiarelli F, Altobelli E.Популяционное исследование заболеваемости и клинических характеристик ревматической лихорадки в Абруццо, Центральная Италия, 2000-2009 гг. J Педиатр . 2012 май. 160 (5): 832-836.e1. [Медлайн].
Бхатиа С., Тарик А. Характеристики и временные тенденции у пациентов с диагнозом «острая ревматическая лихорадка» в США с 2001 по 2011 годы. Джам Колл Кардиол . 2016 апрель. 67: 1892.
Orün UA, Ceylan O, Bilici M, Karademir S, Ocal B, Senocak F.Острая ревматическая лихорадка в регионе Центральной Анатолии в Турции: 30-летний опыт работы в одном центре. Eur J Pediatr . 2012 Февраль 171 (2): 361-8. [Медлайн].
Seckeler MD, Hoke TR. Мировая эпидемиология острой ревматической лихорадки и ревматической болезни сердца. Clin Epidemiol . 2011 22 февраля. 3: 67-84. [Медлайн]. [Полный текст].
[Рекомендации] Рекомендации по диагностике ревматической лихорадки. Критерии Джонса, обновление 1992 г.Специальная группа авторов Комитета по ревматической лихорадке, эндокардиту и болезни Кавасаки Совета по сердечно-сосудистым заболеваниям у молодежи American Heart Asso. JAMA . 1992, 21 октября, 268 (15): 2069-73. [Медлайн].
[Рекомендации] Комитет Американской кардиологической ассоциации по ревматической лихорадке, эндокардиту и болезни Кавасаки Совета по сердечно-сосудистым заболеваниям у молодежи. Пересмотр критериев Джонса для диагностики острой ревматической лихорадки в эпоху допплеровской эхокардиографии: научное заявление Американской кардиологической ассоциации. Тираж . 2015 г. 19 мая. 131 (20): 1806-18. [Медлайн].
Парубий М.Г., Карапетис-младший. Ревматическая лихорадка у детей коренных народов Австралии. J Педиатр, здоровье детей . 2010. 46: 527-533.
Bas HD, Baser K, Yavuz E, Bolayir HA, Yaman B, Unlu S. Сдвиг в балансе регуляторных Т- и Т-хелперных клеток 17 при ревматической болезни сердца. Дж. Исследование Мед. . 2014 Январь 62 (1): 78-83. [Медлайн].
Eriksson JG, Kajantie E, Phillips DI, Osmond C, Thornburg KL, Barker DJ.Истоки развития хронической ревматической болезни сердца. Ам Дж Хум Биол . 2013 сен-окт. 25 (5): 655-8. [Медлайн].
Марихон Э., Оу П, Селермайер Д.С., Феррейра Б., Мокумби А.О., Яни Д. и др. Распространенность ревматической болезни сердца, выявленная при эхокардиографическом обследовании. N Engl J Med . 2007 августа 2. 357 (5): 470-6. [Медлайн].
Beaton A, Aliku T, Okello E, Lubega S, McCarter R, Lwabi P. Полезность портативной эхокардиографии для ранней диагностики ревматической болезни сердца. J Am Soc Echocardiogr . 2014 27 января (1): 42-9. [Медлайн].
Годоун Дж., Лу Дж. К., Битон А., Соболь С., Мирембе Дж., Санья Р. и др. Сравнение портативной эхокардиографии и аускультации для выявления ревматической болезни сердца. Педиатрия . 2015 апр. 135 (4): e939-44. [Медлайн].
[Рекомендации] Ременьи Б., Уилсон Н., Стир А., Феррейра Б., Кадо Дж., Кумар К. Критерии Всемирной федерации сердца для эхокардиографической диагностики ревматической болезни сердца — руководящие принципы, основанные на доказательствах. Нат Рев Кардиол . 2011. 9 (5): 297-309. [Медлайн].
Робертсон К.А., Волминк Ю.А., Майози Б.М. Антибиотики для первичной профилактики острой ревматической лихорадки: метаанализ. BMC Cardiovasc Disord . 2005 31 мая. 5 (1): 11. [Медлайн].
Даджани А.С., Тауберт К.А., Уилсон В. и др. Профилактика бактериального эндокардита. Рекомендации Американской кардиологической ассоциации. Тираж . 1997 г. 1. 96 (1): 358-66.[Медлайн].
Райамаджи А., Шарма Д., Шакья У. Сравнение первого эпизода и рецидивирующей острой ревматической лихорадки: чем отличается ?. Педиатр Инт . 2009 Апрель, 51 (2): 269-75. [Медлайн].
Якуб М.А., Диллон Дж., Кришна Мурти П.С., Пау К.К., Нордин М.Н. Является ли ревматическая этиология предиктором неблагоприятного исхода в нынешнюю эпоху восстановления митрального клапана? Современные отдаленные результаты восстановления митрального клапана при ревматическом пороке сердца. евро J Cardiothorac Surg .2013 Октябрь 44 (4): 673-81. [Медлайн].
Кэрри Армстронг. Рекомендации AHA по профилактике ревматической лихорадки, диагностике и лечению острого стрептококкового фарингита. Американский семейный врач . 2010.
[Рекомендации] Wilson W, Taubert KA, Gewitz M, et al. Профилактика инфекционного эндокардита: рекомендации Американской кардиологической ассоциации: рекомендации Комитета по ревматической лихорадке, эндокардиту и болезням Кавасаки, Совета по сердечно-сосудистым заболеваниям у молодежи и Совета по клинической кардиологии, Совета по сердечно-сосудистой хирургии и анестезии, Американской кардиологической ассоциации, и Междисциплинарная рабочая группа по исследованию качества медицинской помощи и результатов. J Am Dent Assoc . 2008, январь 139 Дополнение: 3S-24S. [Медлайн].
Абернети М., Басс Н., Шарп Н. и др. Допплерэхокардиография и ранняя диагностика кардита при острой ревматической лихорадке. Aust N Z J Med . 1994 24 октября (5): 530-5. [Медлайн].
Асбар FR, Гарви М.А., Снайдер Л.А. и др. Обсессивно-компульсивные симптомы у пациентов с хореей Сиденхема. Биологическая психиатрия . 2005 May 1. 57 (9): 1073-6. [Медлайн].
Carapetis JR, McDonald M, Уилсон, штат Нью-Джерси. Острая ревматическая лихорадка. Ланцет . 2005 9-15 июля. 366 (9480): 155-68. [Медлайн].
Тираж. Естественное течение ревматической лихорадки и ревматической болезни сердца. Десятилетний отчет о совместном клиническом исследовании АКТГ, кортизона и аспирина. Тираж . 1965 Сентябрь 32 (3): 457-76. [Медлайн].
Котран Р.С., Кумар В., Коллинз Т. Ревматическая лихорадка. Патологическая основа болезни Роббинса . 6-е изд. WB Saunders Co; 1999. 570-73.
Даджани А., Тауберт К., Ферриери П. и др. Лечение острого стрептококкового фарингита и профилактика ревматической лихорадки: заявление для медицинских работников. Комитет по ревматической лихорадке, эндокардиту и болезни Кавасаки Совета по сердечно-сосудистым заболеваниям у молодежи, США. Педиатрия . 1995, октябрь 96 (4, часть 1): 758-64. [Медлайн].
Эллис Н.М., Ли Й., Хильдебранд В. и др.Мимикрия Т-клеток и эпитопная специфичность перекрестно-реактивных клонов Т-клеток ревматической болезни сердца. Дж Иммунол . 2005 15 октября. 175 (8): 5448-56. [Медлайн].
Fae KC, Oshiro SE, Toubert A, et al. Как аутоиммунная реакция, вызванная молекулярной мимикрией между стрептококковым M-белком и белками сердечной ткани, приводит к поражениям сердца при ревматической болезни сердца. J Аутоиммунный . 2005 24 марта (2): 101-9. [Медлайн].
Guilherme L, Fae K, Oshiro SE, Kalil J.Молекулярный патогенез ревматической лихорадки и ревматической болезни сердца. Эксперт Рев Мол Мед . 2005 8 декабря. 7 (28): 1-15. [Медлайн].
Гильерме Л., Рамасауми Р., Калил Дж. Ревматическая лихорадка и ревматическая болезнь сердца: генетика и патогенез. Scand J Immunol . 2007 авг-сен. 66 (2-3): 199-207. [Медлайн]. [Полный текст].
Karademir S, OGuz D, Senocak F, et al. Толметин и салицилатная терапия при острой ревматической лихорадке: сравнение клинической эффективности и побочных эффектов. Педиатр Инт . 2003 Декабрь 45 (6): 676-9. [Медлайн].
Mukhopadhyay S, Varma S, Gade S, Yusuf J, Trehan V, Tyagi S. Регуляторная недостаточность Т-клеток при ревматической болезни сердца: предварительное обсервационное исследование. J Сердечный клапан Dis . 2013 22 января (1): 118-25. [Медлайн].
Нарула Дж., Вирмани Р., Редди К.С. Ревматическая лихорадка. Американский регистр патологий . Вашингтон, округ Колумбия: 1999.
Swedo SE, Леонард Х.Л., Гарви М. и др.Случай детских аутоиммунных психоневрологических расстройств, связанных со стрептококковыми инфекциями. Am J Psychiatry . 1998 ноя. 155 (11): 1592-8. [Медлайн].
Walker KG, Lawrenson J, Wilmshurst JM. Психоневрологические двигательные расстройства, вызванные стрептококковой инфекцией. Dev Med Детский Neurol . 2005 ноябрь 47 (11): 771-5. [Медлайн].
Ревматическая лихорадка и ревматическая болезнь сердца
Ревматическая лихорадка — это воспалительное заболевание, вызванное стрептококковой инфекцией горла группы А.Он влияет на соединительную ткань тела, вызывая временный болезненный артрит и другие симптомы.
В некоторых случаях ревматическая лихорадка вызывает длительное повреждение сердца и его клапанов. Это называется ревматической болезнью сердца.
Ревматическая лихорадка возникает в результате редкого штамма стрептококковой ангины, который не лечится антибиотиками достаточно быстро или вообще. Врачи не знают, почему этот редкий штамм стрептококка вызывает это воспалительное заболевание. Вероятно, это связано с тем, что антитела (особые белки в крови, которые атакуют стрептококк) по ошибке также атакуют здоровые клетки, такие как сердечные мышцы и клетки клапанов, а также ткани суставов, головного мозга и кожи, вызывая реакцию, которая приводит к воспалению.
Стрептококковая ангина чаще всего встречается у детей школьного возраста, равно как и ревматическая лихорадка. Ревматическая лихорадка была основной причиной инвалидности и смерти детей в Соединенных Штатах до 1960 года. Сегодня ревматическая лихорадка не является распространенным явлением в Соединенных Штатах, потому что большинство людей имеют доступ к пенициллину и другим антибиотикам. Тем не менее, это все еще происходит в этой стране и остается основной причиной ранней смерти в странах с менее развитыми системами здравоохранения.
Существует также генетический фактор ревматической лихорадки.Члены некоторых семей имеют гораздо больше шансов заболеть этим заболеванием, и в настоящее время исследователи пытаются понять, почему.
Ревматическая лихорадка может вызвать:
- Кардит: воспаление сердечной мышцы и сердечной ткани. Кардит может вызвать учащенное сердцебиение, утомляемость, одышку и непереносимость физических упражнений. Это самый серьезный из симптомов, который может иметь долгосрочные последствия для здоровья. Кардит встречается примерно у 50 процентов больных ревматической лихорадкой
- Артрит: опухоль, покраснение и боль в суставах, особенно в коленях, лодыжках, локтях и запястьях.Это частый симптом, который встречается примерно у 70 процентов людей, страдающих ревматической лихорадкой
- Пятнистая сыпь без зуда
- Подкожные узелки: крошечные твердые образования под кожей
- Лихорадка
- Хорея: непроизвольное движение конечностей. Это чаще встречается у женщин (ранее называлось «танец Святой Виты»)
Не существует единого теста для диагностики ревматической лихорадки. Врач вашего ребенка может использовать модифицированные критерии Джонса, чтобы определить, есть ли у вашего ребенка ревматическая лихорадка.Ребенок должен показать доказательства перенесенной стрептококковой инфекции через посев из горла или анализ крови, а также лабораторные исследования, которые показывают воспаление в организме. Эти тесты в сочетании с другими физическими данными и признаками поражения сердца помогают врачам поставить диагноз.
Врач вашего ребенка также может назначить электрокардиограмму (ЭКГ) и / или эхокардиограмму (УЗИ сердца). ЭКГ проводится для выявления аномальной электропроводности через сердце; эхокардиограмма проводится для выявления утечек в сердечных клапанах, жидкости в мешочке вокруг сердца или нарушения функции сердечной мышцы.
Пенициллин, аспирин и другие лекарства используются для лечения ревматизма. Детям также придется годами оставаться на низких дозах пенициллина, чтобы снизить риск рецидива. Очень важно предотвратить повторение из-за риска большего повреждения сердца.
Кардит, или воспаление сердечной мышцы и тканей, является наиболее серьезным результатом ревматической лихорадки. У некоторых детей кардит не развивается, в то время как у других развивается легкий кардит, который может не вызвать проблем в будущем.
У детей, у которых развивается тяжелый кардит, воспаление приводит к рубцеванию и необратимому повреждению сердца, особенно сердечных клапанов. Чаще всего повреждается митральный клапан, который контролирует поток крови между верхней левой камерой сердца и нижней левой камерой сердца. Аортальный клапан, который отправляет кровь из левой нижней камеры в тело, является следующим наиболее часто поражаемым сердечным клапаном. Утечка сердечных клапанов — наиболее частая находка.
В более поздние годы закупорка митрального клапана может произойти из-за рубцевания. Если какой-либо клапан начинает сильно протекать, может потребоваться операция по его ремонту или замене. Обычно в этом нет необходимости до достижения взрослого возраста, но в тяжелых случаях необходима операция в молодости.
Детям и подросткам, страдающим серьезным ревматическим заболеванием сердца, необходимо будет регулярно посещать кардиолога до конца своей жизни. Врач будет контролировать работу сердца, чтобы в случае возникновения проблем их можно было решить как можно быстрее.
Ревматическая лихорадка | KidsHealth NZ
Ключевые моменты, которые следует помнить о ревматической лихорадке
Содержание этой страницы предназначено для родителей / опекунов детей с ревматической лихорадкой и ревматической болезнью сердца. Для получения информации о профилактике ревматизма см. Боль в горле на этом веб-сайте.
- ревматическая лихорадка — тяжелое заболевание
- часто начинается с боли в горле, вызванной стрептококковыми бактериями
- без лечения ангина может вызвать ревматизм
- ревматическая лихорадка может вызвать повреждение сердца — это называется ревматической болезнью сердца
- очень важно, чтобы ваш ребенок больше не заболел ревматической лихорадкой
- лучший способ предотвратить повторный приступ ревматической лихорадки у вашего ребенка — это регулярно делать ему инъекции пенициллина вовремя.
Что такое ревматическая лихорадка?
Ревматическая лихорадка — серьезное заболевание, которое может вызвать повреждение сердца вашего ребенка, а также отек и боль в бедрах, коленях, лодыжках, локтях и запястьях.Вы также можете заметить кожную сыпь, жар или резкие движения. Со временем большинство этих симптомов исчезнут, но любое повреждение сердца вашего ребенка может быть необратимым.
Как мой ребенок заболел ревматической лихорадкой?
Ревматическая лихорадка часто начинается с боли в горле, вызванной стрептококковыми бактериями.
Без лечения ангина может вызвать ревматизм.
Ревматическая лихорадка может повредить ваше сердце. Это называется ревматической болезнью сердца.
Как ревматическая лихорадка может повлиять на сердце моего ребенка?
Сердце — это насос с 4 камерами (комнатами) и 4 клапанами.Сердечный клапан действует как дверь с односторонним движением. Это гарантирует, что кровь, перекачиваемая сердцем, течет только в одном направлении. Если ревматическая лихорадка повреждает сердечные клапаны, это называется ревматической болезнью сердца. Когда ваш врач прислушивается к сердцу вашего ребенка, он может услышать дополнительные звуки, называемые шепотом. Шумы часто являются нормальным явлением для нездоровых детей, но иногда они могут быть признаком того, что кровь течет в неправильном направлении через негерметичный клапан.
Что делать, если ревматическая болезнь сердца вызывает негерметичность сердечных клапанов?
Не у всех с ревматической лихорадкой будет повреждение сердечного клапана, но людям с сильно поврежденными сердечными клапанами может потребоваться операция на сердце.
Когда ревматическая лихорадка повреждает сердечный клапан вашего ребенка, его сердце не может нормально перекачивать кровь, и он может чувствовать:
- одышка в положении лежа
- необходимость спать с большим количеством подушек
- более выраженная одышка, чем другие, при выполнении того же упражнения
- одышка при бездействии
- недостаток энергии
Какие шаги к выздоровлению после ревматической лихорадки?
Что происходит в больнице?
Во время пребывания вашего ребенка в больнице ему предстоит пройти множество анализов.К ним относятся анализы крови и эхокардиограмма, чтобы проверить сердце вашего ребенка. Лечение болезненных суставов — это покой и обезболивание. Вашему ребенку будет назначен пенициллин, чтобы избавиться от стрептококковых бактерий. Перед выпиской им сделают первую инъекцию пенициллина. В зависимости от симптомов и результатов анализов у вашего ребенка может потребоваться отдых в больнице в течение нескольких недель или месяцев. Детям с сильно поврежденными сердечными клапанами может потребоваться операция на сердце.
Что происходит, когда мой ребенок идет домой?
Очень важно, чтобы ваш ребенок больше не заболел ревматической лихорадкой.Это может нанести еще больший вред их сердцу.
Ваши врачи сообщат вам, сколько времени вашему ребенку нужно будет отдыхать, когда он вернется домой. Как только ваш врач скажет, что для вашего ребенка безопасно снова вести активный образ жизни, важно, чтобы он начал регулярно заниматься спортом и вести здоровый образ жизни.
При надлежащем уходе и регулярных инъекциях пенициллина большинство людей, перенесших ревматизм, ведут нормальный образ жизни. Пенициллин — лучший антибиотик для предотвращения ревматической лихорадки.Если ваш ребенок не может принимать пенициллин, ваш врач обсудит с вами другое лечение.
Очень важно, чтобы ваш ребенок больше не заболел ревматической лихорадкой. Любая ангина может привести к ревматической лихорадке, которая может нанести еще больший вред сердцу.
Чтобы ваш ребенок не заболел стрептококком, который может снова вызвать ревматизм, убедитесь, что ему регулярно делают инъекции пенициллина. Поговорите с медсестрой об организации инъекций пенициллина вашему ребенку, чтобы узнать, что лучше всего подойдет вам.
Как мой ребенок может оставаться здоровым после выздоровления от ревматической лихорадки?
Как ваш ребенок может избежать повторной ревматической лихорадки?
Вашему ребенку потребуется инъекция пенициллина каждые 28 дней.
Лучший способ предотвратить ревматизм — это вовремя регулярно делать ребенку инъекции пенициллина. Пенициллин убивает стрептококковые бактерии, вызывающие ревматическую лихорадку, предотвращая дальнейшее повреждение сердечных клапанов вашего ребенка.
Вашему ребенку будут вводить пенициллин:
- каждые 28 дней
- в мышце в области ягодиц или бедра
- от вашей участковой медсестры, участковой медсестры или медсестры
Инъекции пенициллина могут быть болезненными. Медсестры могут использовать обезболивающие (местный анестетик), отвлекающие маневры и другие способы минимизировать боль.
Медсестра может прийти к вам домой или в школьную клинику, чтобы сделать инъекцию. Есть также поликлиники по месту жительства.
Как долго будут необходимы инъекции пенициллина?
Вашему ребенку необходимо будет делать инъекции каждые 28 дней в течение как минимум 10 лет или до 21 года, в зависимости от того, что дольше. В некоторых случаях, особенно если у вашего ребенка повреждение сердечного клапана, ему может потребоваться продолжить инъекции пенициллина в течение более длительного времени.
Никогда не прекращайте лечение пенициллином, не посоветовавшись предварительно с врачом вашего ребенка, так как ваш ребенок может снова заболеть ревматической лихорадкой.Это может привести к большему повреждению их сердечных клапанов. Не забудьте сообщить медсестре вашего ребенка, если вы переезжаете, уезжаете за границу, в отпуск или уезжаете. Вашему ребенку может потребоваться ранняя инъекция, или его медсестра может организовать для него инъекции в другом месте.
Советы по запоминанию инъекций пенициллина
- впишите это в свой календарь
- попросите медсестру написать вам напоминание
- попросите свою семью / ванау помочь вам запомнить
- напишите напоминание на свой холодильник
Если вы забыли сделать инъекцию, позвоните медсестре и договоритесь о том, чтобы сделать следующую инъекцию как можно скорее.
Почему вам нужно сообщать людям, что у вашего ребенка ревматическая лихорадка?
Сообщите каждому врачу, стоматологу или стоматологу, что у вашего ребенка ревматическая лихорадка.
Сердечные клапаны, поврежденные ревматической болезнью сердца, могут иногда инфицироваться во время определенных операций и стоматологических операций. Вашему ребенку могут потребоваться дополнительные антибиотики, чтобы защитить свое сердце. Вот почему важно не забывать сообщать каждому врачу, стоматологу или стоматологу, что у вашего ребенка ревматическая лихорадка, до того, как ему будут выполнены какие-либо медицинские процедуры или операции.
Попросите вашего врача принести копию бумажника с карточкой от ревматической лихорадки. В нем содержится важная информация о ревматической лихорадке вашего ребенка. Вы должны показать его любому стоматологу, стоматологу или врачу, прежде чем они начнут лечить вашего ребенка.
У стоматолога
Крошечные насекомые во рту есть у каждого. Эти насекомые обычно безвредны, но иногда, когда стоматолог работает с зубами вашего ребенка, насекомые могут попасть в его кровоток. Если они достигают сердца вашего ребенка, микробы могут еще больше повредить сердечные клапаны.Это называется эндокардитом.
Ваш ребенок может позаботиться о своих зубах и помочь избежать заражения:
- имеют собственную зубную щетку — не позволяйте никому делиться
- чистить зубы дважды в день фторсодержащей зубной пастой
- не есть сладкую еду и напитки слишком часто
- стоматологический осмотр каждые 6 месяцев
Острая ревматическая лихорадка у детей: опыт в больнице Хасана II в Фесе, Марокко
Реферат
Рассмотренная проблема
Острая ревматическая лихорадка (ОРЛ) является серьезной проблемой общественного здравоохранения в таких развивающихся странах, как Марокко.Это исследование было проведено для выяснения клинических проявлений и лабораторных особенностей пациентов с ОПН в городе Фес.
Методы
Ретроспективное исследование проводилось с 2009 по 2015 год в педиатрическом отделении университетской больницы Хасана II в Фесе. Всего было включено 209 детей (<18 лет) с диагнозом ОПН на основе модифицированных критериев Джонса.
Результаты
Средний возраст больных ОПН составил 11 лет. Соотношение полов мужчина / женщина составляло 0,9. Наиболее представленной возрастной категорией была группа от 5 до 15 лет.На долю без образования приходилось 2,9%, и чаще всего это была начальная школа (58,9%). Городское проживание было обнаружено в 84,2% случаев, и большинство пациентов с кардитом и без него были госпитализированы зимой и осенью соответственно. Случаи ОПН с кардитом зарегистрированы у 53,1%, без кардита — у 46,9%. В этих двух группах артрит был основным критерием, наиболее представленным, а артралгия — второстепенным критерием, наиболее представленным. В анамнезе ангина была обнаружена при ОПН с кардитом (51.3%) больше, чем ОПН без кардита (35,7%). Пенициллин А был наиболее назначенным антибиотиком в двух группах. Наиболее частым поражением клапанов сердца среди случаев ОПН с кардитом была митральная регургитация (62,1%). Среди заболевших этой группы было 3 смертельных случая.
Заключение
ARF продолжает возникать в Марокко, несмотря на прогресс, достигнутый в социально-экономическом развитии страны, часто связанный с тяжелым поражением сердца.
Ключевые слова
Дети
Критерии Джонса
Ревматическая лихорадка
Поражения клапанов
Рекомендуемые статьиЦитирующие статьи (0)
Полный текст
© 2020 Опубликовано Elsevier, подразделением RELX India, Pvt.Ltd от имени INDIACLEN.
Рекомендуемые статьи
Цитирующие статьи
Острая ревматическая лихорадка: диагностика и начальное лечение
Объективы CME
По завершении этой статьи вы сможете:
- Обсудите признаки и симптомы острой ревматической лихорадки.
- Опишите диагностику и схемы лечения антибиотиками при острой ревматической лихорадке.
- Обсудите критерии Джонса для диагностики острой ревматической лихорадки и то, чем они отличаются от международных рекомендаций.
Информация CME
Дата первоначального выпуска: 1 августа 2016 г. Дата последней проверки: 15 июля 2016 г. Дата прекращения действия: 1 августа 2019 г.
Аккредитация: EB Medicine аккредитована Советом по аккредитации непрерывного медицинского образования (ACCME) для обеспечения непрерывного медицинского образования врачей.Эта деятельность была спланирована и реализована в соответствии с Основными направлениями и политикой ACCME.
Кредитное обозначение: EB Medicine присваивает этому прочному материалу максимум 4 кредита AMA PRA Category 1 ™. Врачи должны претендовать только на заслугу, соизмеримую со степенью их участия в этой деятельности.
Аккредитация ACEP: Педиатрическая клиника неотложной медицинской помощи также одобрена Американским колледжем врачей неотложной помощи на 48 часов кредита категории I ACEP на годовую подписку.
Аккредитация AAP: Эта деятельность по непрерывному медицинскому образованию была рассмотрена Американской академией педиатрии и является приемлемой для получения не более 48 кредитов AAP в год. Эти кредиты могут быть использованы для получения награды AAP CME / CPD, доступной для стипендиатов и кандидатов в члены Американской академии педиатрии.
Аккредитация AOA: Практика неотложной педиатрической медицины имеет право на получение до 48 кредитных часов Американской остеопатической ассоциации категории 2A или 2B в год.
Другая специальность CME: Эта деятельность CME, включенная в 4 балла, дает право на получение 2 баллов CME по инфекционным заболеваниям и 0,25 балла CME по фармакологии, в зависимости от требований вашего штата и учреждения.
Оценка потребностей: Потребность в данной образовательной деятельности была определена в результате опроса медицинского персонала, в том числе редакционной коллегии данного издания; обзор данных о заболеваемости и смертности от CDC, AHA, NCHS и ACEP; и оценка предшествующей деятельности врачей неотложной помощи.
Целевая аудитория: Этот прочный материал предназначен для врачей скорой медицинской помощи, фельдшеров, практикующих медсестер и ординаторов.
Цели: По завершении этого упражнения вы должны уметь: (1) продемонстрировать принятие медицинских решений, основанное на убедительных клинических данных; (2) экономически эффективно диагностировать и лечить наиболее важные презентации; и (3) описать наиболее распространенные судебно-медицинские ошибки по каждой затронутой теме.
Обсуждение исследовательской информации: В рамках журнала преподаватели могут представлять исследовательскую информацию о фармацевтических продуктах, которая не соответствует маркировке, утвержденной Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов. Информация, представленная в рамках этой деятельности, предназначена исключительно для непрерывного медицинского образования и не предназначена для пропаганды использования каких-либо фармацевтических продуктов не по назначению.
Раскрытие информации для преподавателей: Политика EB Medicine заключается в обеспечении объективности, сбалансированности, независимости, прозрачности и научной строгости во всех образовательных мероприятиях, спонсируемых CME.Ожидается, что все преподаватели, участвующие в планировании или реализации спонсируемой деятельности, будут раскрывать аудитории любые соответствующие финансовые отношения и помогать в разрешении любого конфликта интересов, который может возникнуть в результате этих отношений. I В соответствии со всеми основами, стандартами и руководящими принципами ACCME, всем преподавателям, участвующим в этом мероприятии CME, было предложено заполнить полное заявление о раскрытии информации. Получена следующая информация: д-р Ханна, д-р Лю, д-р Холландер, д-р Лейбович, д-р.Велла, доктор Ван, доктор Дамилини и их связанные стороны не сообщают о существенном финансовом интересе или других отношениях с производителем (ами) любого коммерческого продукта (ов), обсуждаемого в этой обучающей презентации.
Коммерческая поддержка: Этот выпуск Emergency Medicine Practice не получал коммерческой поддержки.
Кредит заработка: два удобных метода: (1) Перейдите на сайт www.ebmedicine.net/CME и щелкните заголовок статьи.(2) Отправьте по почте или факсу форму ответа и оценки CME (прилагаемую к вашим выпускам за июнь и декабрь) в EB Medicine.
Требования к аппаратному и программному обеспечению: Вам понадобится Macintosh или ПК для доступа к онлайн-архивным статьям и тестированию CME.
Дополнительные политики: Дополнительные правила, включая наше заявление о конфликте интересов, источник финансирования, заявление об информированном согласии и заявление о правах человека и животных, можно найти на сайте www.ebmedicine.net/policies.
Острая ревматическая лихорадка — Презентация — Менеджмент
Введение
Острая ревматическая лихорадка (ОРЛ) — системное заболевание, которое возникает у некоторых людей через 2-4 недели после фарингита из-за перекрестной реактивности с бета-гемолитическим стрептококком группы А ( GAS ), также называемым . Streptococcus pyogenes .
Эпидемиология
- 4 миллиона детей во всем мире
- 94% случаев приходится на развивающиеся страны
- Наиболее часто встречается в тропических странах без сезонных колебаний
- Чаще встречается у женщин
Патофизиология
Streptococcus pyogenes представляет собой грамположительных кокков и продуцирует два цитолитических токсина: стрептолизин O и S .
Ревматогенные штаммы GAS содержат М белков в своей клеточной стенке и являются иммуногенными. В-клетки стимулируются для выработки анти-М белка антител против инфекции, которые также перекрестно реагируют с другими тканями, например. что сердца (вызывает ревматический порок сердца), головного мозга , суставов и кожи , что приводит к совокупности мультиорганных признаков и симптомов. Это также усугубляется производством активированных перекрестно-реактивных Т-клеток.
Факторы риска
- Дети и молодежь
- Бедность
- Переполненные и плохие гигиенические места
- Семейный анамнез ревматической лихорадки
- В-клетки D8 / 17 Антиген-положительность
Клинические характеристики
Пересмотренный вариант диагностики Джонса Критерии (ниже) описывают ключевые клинические признаки, которые могут присутствовать. В дополнение к этому, вы можете узнать из анамнеза, что у них недавно было ангины или скарлатины .Кроме того, при тяжелой острой ревматической недостаточности при осмотре может быть слышен сердечный шум , и чаще всего поражается митральный клапан .
Требования к диагностике
Положительный результат посева из горла на β-гемолитический стрептококк группы A или повышенный титр антистрептолизина O (ASO) или антидезоксирибонуклеазы B (анти-DNASE B).
И
2 основных критерия OR 1 основной и 2 второстепенных критерия присутствуют для первоначальной ОПН.(Те же критерии для повторной ОРД плюс также могут быть всего 3 второстепенными критериями)
Основные критерии (SPECS)
- Хорея Сиденхэма
- Полиартрит
- Erythema marginatum (рисунок 1: больше примеров на сайте dermnetnz)
- Кардитис
- Подкожные узелки
Второстепенные критерии (CAPE)
- CRP или ESR — реагент острой фазы с повышенным содержанием
- Артралгия
- Пирексия / лихорадка
- ЭКГ — удлиненный интервал PR
* Суставные (артрит или артралгия) и сердечные (кардиит или удлиненный интервал PR) проявления могут учитываться только один раз, а не дважды, как основной или второстепенный критерий.
* Незначительные вариации критериев для популяции высокого риска
Рис. 1. Маргинальная эритема [/ caption]
Дифференциальная диагностика
Thera — это многочисленные дифференциальные диагнозы ОРЛ, но ниже приведены примеры нескольких дифференциальных диагнозов и их отличительных особенностей.
| Септический артрит |
|
| Реактивная артропатия |
|
| Инфекционный эндокардит |
|
| Миокардит |
|
Расследования
- Крови: СОЭ, СРБ, FBC (WBC),
- Посев крови для исключения сепсиса
- Тест быстрого обнаружения антигенов
- Посев из горла: может быть отрицательным к моменту появления симптомов ревматической лихорадки
- Антистрептококковая серология : титры ASO и анти-DNASE B
- ЭКГ : удлиненный интервал PR
- CXR при подозрении на кардит: при острой сердечной недостаточности может наблюдаться острая сердечная недостаточность из-за повреждения клапана
- Эхокардиография
Ведение
Первичное ведение пациентов с подтвержденной ревматической лихорадкой
- Антибиотики e.грамм. бензатин бензилпенициллин (выбор 1 st из-за его свойств длительного действия, служит цели эрадикации ГАЗ и вторичной профилактики), феноксиметилпенициллин, амоксициллин. При подтвержденной аллергии на пенициллин альтернативы включают цефалоспорины (избегать при IgE-опосредованной аллергии на пенициллин и анафилаксии), макролиды и клиндамицин (4)
- Аспирин или НПВП, например напроксен или ибупрофен
- Оценка на замену аварийного клапана
- При тяжелом кардите (e.грамм. застойная сердечная недостаточность или 3 блокада сердца степени) могут потребоваться глюкокортикоиды и диуретики
Окончательное и долгосрочное лечение
Вторичная профилактика с внутримышечным введением бензатин-бензилпенициллина каждые 3-4 недели, перорального феноксиметилпенициллина два раза в день, перорального сульфадиазина ежедневно или перорального азитромицина (при аллергии на пенициллин) (4)
Осложнения и прогноз
- 2% населения могут получить необратимое повреждение клапанов сердца и хронический ревматический порок сердца
- При лечении ОПН должна исчезнуть в течение 2 недель , но для полного разрешения воспаления сердца могут потребоваться месяцы, и, таким образом, у пациентов часто возникает рецидив в течение этого времени
Ссылки
| [1] | [онлайн].Доступно: http://bestpractice.bmj.com |
| [2] | [онлайн]. Доступно: emedicine.medscape.com |
| [3] | Комитет Американской кардиологической ассоциации по ревматической лихорадке, эндокардиту и болезни Кавасаки Совета по сердечно-сосудистым заболеваниям у молодежи. Пересмотр критериев Джонса для диагностики острой ревматической лихорадки в эпоху допплеровской эхокардиографии: научное заявление Американской кардиологической ассоциации. Тираж.2015 19 мая; 131 (20): 1806-18. |
| [4] | Профилактика ревматической лихорадки, диагностика и лечение острого стрептококкового фарингита: научное заявление Комитета по ревматической лихорадке, эндокардиту и болезням Кавасаки Американской кардиологической ассоциации Совета по сердечно-сосудистым заболеваниям у молодежи, Междисциплинарного совета по функциональной геномике и трансляционной биологии, и Междисциплинарный совет по качеству лечения и исследованиям результатов: одобрен Американской академией педиатрии.Тираж. 2009 24 марта; 119 (11): 1541-51. |
Острая ревматическая лихорадка и ревматическая болезнь сердца
Gewitz, M. H. et al. . Пересмотр критериев Джонса для диагностики острой ревматической лихорадки в эпоху допплеровской эхокардиографии: научное заявление Американской кардиологической ассоциации. Тираж 131 , 1806–1818 (2015). В редакции Критериев Джонса 2015 г. впервые представлены различные критерии для условий низкой и высокой заболеваемости.
Артикул
PubMed
Google Scholar
Денни, Ф. В., Ваннамейкер, Л. В., Бринк, В. Р., Раммелкамп, К. Х. младший и Кастер, Э. А. Профилактика ревматической лихорадки; лечение предшествующей стрептококковой инфекции. J. Am. Med. Доц. 143 , 151–153 (1950).
Артикул
CAS
PubMed
Google Scholar
Столлерман, Г.Х., Русофф, Дж. Х. и Хиршфельд, I. Профилактика против стрептококков группы А при ревматической лихорадке; применение разовых ежемесячных инъекций бензатин пенициллина G. N. Engl. J. Med. 252 , 787–792 (1955).
Артикул
CAS
PubMed
Google Scholar
Карапетис, Дж. Р. Суровая реальность ревматической болезни сердца. Eur. Сердце J. 36 , 1070–1073 (2015).
Артикул
PubMed
Google Scholar
Куинн Р.W. Всесторонний обзор тенденций заболеваемости и смертности от ревматической лихорадки, стрептококковой инфекции и скарлатины: снижение ревматической лихорадки. Ред. Заражение. Дис. 11 , 928–953 (1989). В этом документе описывается первая попытка количественно оценить глобальное бремя болезней, вызванных ОРЛ. Хотя в эти оценки не вошли многие данные из развивающихся стран, этот документ заложил основу для последующих оценок бремени болезней.
Артикул
CAS
PubMed
Google Scholar
Карапетис, Дж.Р., Стир, А. С., Малхолланд, Э. К. и Вебер, М. Глобальное бремя стрептококковых заболеваний группы А. Lancet Infect. Дис. 5 , 685–694 (2005). В этой статье представлена наиболее точная попытка количественно оценить глобальное бремя болезней, вызванных инфекциями ГАЗ, включая ОРЛ и РБС. Это исследование оказалось ключевым для пропагандистских усилий, а также выявило серьезные пробелы в данных, особенно по развивающимся странам.
Артикул
PubMed
PubMed Central
Google Scholar
Мюррей, К.J. и др. . Годы жизни с поправкой на инвалидность (DALY) для 291 болезни и травмы в 21 регионе, 1990–2010 годы: систематический анализ для исследования глобального бремени болезней 2010. Lancet 380 , 2197–2223 (2012).
Артикул
PubMed
PubMed Central
Google Scholar
ГББ 2013 Смертность и причины смерти Соавторы. Глобальная, региональная и национальная смертность от всех причин и причин смерти с разбивкой по возрасту и полу от 240 причин смерти, 1990–2013 гг .: систематический анализ для исследования «Глобальное бремя болезней», 2013 г. Ланцет 385 , 117–171 (2015).
Артикул
Google Scholar
Global Burden of Disease Study 2013 Соавторы. Глобальная, региональная и национальная заболеваемость, распространенность и годы, прожитые с инвалидностью для 301 острого и хронического заболевания и травмы в 188 странах, 1990–2013 гг .: систематический анализ для исследования глобального бремени болезней 2013 г. Lancet 386 , 743–800 (2015). В исследовании ГББ была предпринята попытка обновить оценки бремени RHD, и это одна из многих статей этого исследования. Методология продолжает совершенствоваться, поэтому оценки все еще недостаточно надежны, но большинство исследователей в сообществе RHD считают, что оценки ГББ приближают нас к пониманию истинного бремени RHD.
Артикул
PubMed
PubMed Central
Google Scholar
Лоуренс Дж. Г., Карапетис Дж.Р., Гриффитс, К., Эдвардс, К. и Кондон, Дж. Р. Острая ревматическая лихорадка и ревматическая болезнь сердца: заболеваемость и прогрессирование в Северной территории Австралии, 1997–2010 гг. Circulation 128 , 492–501 (2013 г. ).
Артикул
PubMed
Google Scholar
Парнаби, М. Г. и Карапетис, Дж. Р. Ревматическая лихорадка у детей коренных австралийцев. J. Paediatr. Здоровье детей 46 , 527–533 (2010).
Артикул
PubMed
Google Scholar
Rothenbuhler, M. et al . Активный эпиднадзор за ревматической болезнью сердца в эндемичных регионах: систематический обзор и метаанализ распространенности среди детей и подростков. Lancet Glob. Здравоохранение 2 , e717 – e726 (2014).
Артикул
PubMed
Google Scholar
Якуб Васеф, С.З. Гендерные различия при системной красной волчанке. Генд. Med. 1 , 12–17 (2004).
Артикул
PubMed
Google Scholar
Diao, M. et al. . Беременность у женщин с сердечными заболеваниями в Африке к югу от Сахары. Arch. Кардиоваск. Дис. 104 , 370–374 (2011).
Артикул
PubMed
Google Scholar
Say, L. и др. . Глобальные причины материнской смертности: систематический анализ ВОЗ. Lancet Glob. Здравоохранение 2 , e323 – e333 (2014).
Артикул
PubMed
Google Scholar
Сома-Пиллэй, П., Макдональд, А. П., Матива, Т. М., Баккер, Дж. Л. и Макинтош, М. О. Сердечные заболевания у беременных: четырехлетний аудит в Академической больнице Претории. S. Afr. Med. J. 98 , 553–556 (2008).
CAS
PubMed
Google Scholar
Сони, Х. и др. . Материнский и перинатальный исход при ревматическом пороке сердца. Внутр. J. Gynaecol. Акушер. 80 , 9–14 (2003).
Артикул
CAS
Google Scholar
Стир, А. К., Карапетис, Дж. Р., Нолан, Т. М. и Шэнн, Ф. Систематический обзор распространенности ревматической болезни сердца у детей в развивающихся странах: роль факторов окружающей среды. J. Paediatr. Здоровье ребенка 38 , 229–234 (2002).
Артикул
CAS
PubMed
Google Scholar
Браун А., Макдональд М. И. и Кальма Т. Ревматическая лихорадка и социальная справедливость. Med. J. Aust. 186 , 557–558 (2007).
PubMed
Google Scholar
Риаз, Б. К. и др. . Факторы риска ревматической болезни сердца в Бангладеш: исследование случай – контроль. J. Health Popul. Nutr. 31 , 70–77 (2013).
Артикул
PubMed
PubMed Central
Google Scholar
Куинн Р. В. Эпидемиология стрептококковых инфекций группы А — их изменение частоты и степени тяжести. Yale J. Biol. Med. 55 , 265–270 (1982).
CAS
PubMed
PubMed Central
Google Scholar
Джейн Р., Бейкер, М. и Венугопал, К. Острая ревматическая лихорадка, связанная с теснотой домохозяйств в развитой стране. Pediatr. Заразить. Дис. J. 30 , 315–319 (2011).
Артикул
PubMed
Google Scholar
Окелло, Э. и др. . Социально-экономические и экологические факторы риска среди пациентов с ревматической болезнью сердца в Уганде. PLoS ONE 7 , e43917 (2012).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Карапетис, Дж.Р. и Карри, Б. Дж. Ревматическая лихорадка в популяции с высокой заболеваемостью: важность моноартрита и субфебрильной лихорадки. Arch. Дис. Детский 85 , 223–227 (2001).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Гордис, Л. Эффективность программ комплексной помощи в профилактике ревматической лихорадки. N. Engl. J. Med. 289 , 331–335 (1973).
Артикул
CAS
PubMed
Google Scholar
Бах, Дж.F. и др. . 10-летняя образовательная программа по ревматической лихорадке на двух французских островах Карибского моря. Lancet 347 , 644–648 (1996).
Артикул
CAS
PubMed
Google Scholar
Нордет П., Лопес Р., Дуэнас А. и Сармиенто Л. Профилактика ревматической лихорадки и ревматической болезни сердца и борьба с ними: опыт Кубы. Cardiovasc. J. Afr. 19 , 135–140 (2008).
CAS
PubMed
PubMed Central
Google Scholar
Омурзакова Н.А. и др. . Высокая заболеваемость ревматической лихорадкой и ревматической болезнью сердца в республиках Средней Азии. Внутр. J. Rheum. Дис. 12 , 79–83 (2009).
Артикул
PubMed
Google Scholar
Бен-Пази, Х., Стоунер, Дж. А. и Каннингем, М.Аутоантитела к рецептору дофамина коррелируют с симптомами хореи Сиденхама. PLoS ONE 8 , e73516 (2013).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Brimberg, L. и др. . Поведенческие, фармакологические и иммунологические аномалии после воздействия стрептококков: новая модель хореи Сиденхама на крысах и связанных с ней психоневрологических расстройств. Нейропсихофармакология 37 , 2076–2087 (2012).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Кокс, К. Дж. и др. . Человеческое моноклональное аутоантитело из Sydenham chorea нацелено на дофаминергические нейроны трансгенных мышей и сигнализирует о рецепторе дофамина D2: влияние на заболевание человека. J. Immunol. 191 , 5524–5541 (2013).
Артикул
CAS
PubMed
Google Scholar
Каннингем, М.W. Ревматическая лихорадка, аутоиммунитет и молекулярная мимикрия: соединение стрептококков. Внутр. Rev. Immunol. 33 , 314–329 (2014).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Эллис, Н. М. Дж., Ли, Ю., Хильдебранд, В., Фишетти, В. А. и Каннингем, М. В. Мимикрия Т-клеток и эпитопная специфичность перекрестно-реактивных клонов Т-клеток от ревматической болезни сердца. J. Immunol. 175 , 5448–5456 (2005).
Артикул
CAS
PubMed
Google Scholar
Fae, K. C. et al . Мимикрия в распознавании пептидов сердечного миозина клонами Т-клеток внутри очага поражения от ревматической болезни сердца. J. Immunol. 176 , 5662–5670 (2006). Ссылки 33 и 34 описывают исследование перекрестно-реактивных клонов Т-клеток из крови и сердца пациентов с ревматическим кардитом и описывают идентификацию перекрестной реактивности Т-клонов с сердечным миозином человека и стрептококковым М-белком группы А.
Артикул
CAS
PubMed
Google Scholar
Галвин, Дж. Э., Хемрик, М. Е., Уорд, К. и Каннингем, М. В. Цитотоксические моноклональные антитела от ревматического кардита реагируют с эндотелием человека: последствия для ревматической болезни сердца. J. Clin. Вкладывать деньги. 106 , 217–224 (2000).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Хасби, Г., ван де Рейн, И., Забриски, Дж. Б., Абдин, З. Х. и Уильямс, Р. С. Антитела, реагирующие с цитоплазмой нейронов субталамического и хвостатого ядер при хореи и острой ревматической лихорадке. J. Exp. Med. 144 , 1094–1110 (1976).
Артикул
CAS
PubMed
Google Scholar
Кирван, К. А., Кокс, К. Дж., Сведо, С. Э. и Каннингем, М. В. Тубулин является нейрональной мишенью аутоантител при хорее Сиденхема. J. Immunol. 178 , 7412–7421 (2007).
Артикул
CAS
PubMed
Google Scholar
Кирван, К. А., Сведо, С. Е., Хойзер, Дж. С. и Каннингем, М. В. Мимикрия и опосредованная аутоантителами передача сигналов нейронных клеток при хорее Сиденхема. Nat. Med. 9 , 914–920 (2003). Это исследование человеческих моноклональных антител, полученных из хореи Сиденхама, показало, что антитела при хорее обладают перекрестной реактивностью с углеводным антигеном группы А N-ацетил-β- D -глюкозамином и антигенами мозга, такими как лизоганглиозид, и могут изменять сигнальную активность культуры нейрональных клеток человека.Вместе эти данные предоставили убедительные доказательства роли перекрестной реактивности между стрептококками группы А и тканями мозга и молекулярной мимикрии в этом проявлении ARF.
Артикул
CAS
PubMed
Google Scholar
Кирван, К. А., Сведо, С. Е., Курахара, Д. и Каннингем, М. В. Мимикрия стрептококков и опосредованная антителами передача клеточных сигналов в патогенезе хореи Сиденхема. Аутоиммунитет 39 , 21–29 (2006).
Артикул
CAS
PubMed
Google Scholar
Krisher, K. & Cunningham, M. W. Myosin: связь между стрептококками и сердцем. Наука 227 , 413–415 (1985). Используя моноклональные антитела от мышей, иммунизированных стрептококковыми стенко-мембранными антигенами группы А, это исследование показало, что антитела против стрептококков группы А реагировали как с сердечными, так и с стрептококковыми антигенами, и что сердечным антигеном-мишенью был миозин.Таким образом, это исследование впервые показало роль перекрестной реактивности и молекулярной мимикрии в ARF.
Артикул
CAS
PubMed
Google Scholar
Леманн, П. В., Форстхубер, Т., Миллер, А. и Серкарц, Э. Э. Распространение аутоиммунитета Т-клеток на криптические детерминанты аутоантигена. Nature 358 , 155–157 (1992).
Артикул
CAS
PubMed
Google Scholar
Шихман, А.Р. и Каннингем, М. В. Иммунологическая мимикрия между N -ацетил-бета-D-глюкозамином и пептидами цитокератина. Доказательства микробного ответа антикератиновых антител. J. Immunol. 152 , 4375–4387 (1994).
CAS
PubMed
Google Scholar
Сверлик, Р. А., Каннингем, М. В. и Холл, Н. К. Моноклональные антитела, перекрестно реагирующие со стрептококками группы А и нормальной и псориатической кожей человека. J. Invest. Дерматол. 87 , 367–371 (1986).
Артикул
CAS
PubMed
Google Scholar
Столлерман Г. Х. Ревматическая лихорадка в 21 веке. Clin. Заразить. Дис. 33 , 806–814 (2001).
Артикул
CAS
PubMed
Google Scholar
Визи, Л. Г. и др. . Временная ассоциация появления мукоидных штаммов Streptococcus pyogenes с сохраняющейся высокой заболеваемостью ревматической лихорадкой в Юте. Педиатрия 113 , 168–172 (2004).
Артикул
Google Scholar
Макдональд М., Карри Б. Дж. И Карапетис Дж. Р. Острая ревматическая лихорадка: разрыв в цепи, соединяющей сердце с горлом? Lancet Infect. Дис. 4 , 240–245 (2004).
Артикул
PubMed
Google Scholar
Бессен, Д. Э. и др. . Противопоставление молекулярной эпидемиологии стрептококков группы А, вызывающих тропические и нетропические инфекции кожи и горла. J. Infect. Дис. 182 , 1109–1116 (2000).
Артикул
CAS
PubMed
Google Scholar
Erdem, G. и др. . Стрептококковые изоляты группы А, временно связанные с острой ревматической лихорадкой на Гавайях: отличия от континентальной части США. Clin. Заразить. Дис. 45 , e20 – e24 (2007).
Артикул
PubMed
Google Scholar
Смейстерс, П. Р. и др. . Различия между бельгийской и бразильской группой A Streptococcus Эпидемиологический ландшафт. PLoS ONE 1 , e10 (2006).
Артикул
PubMed
PubMed Central
Google Scholar
Рулевой, А.С. и др. . Острая ревматическая лихорадка и ревматическая болезнь сердца на Фиджи: проспективное наблюдение, 2005–2007 гг. Med. J. Aust. 190 , 133–135 (2009).
PubMed
Google Scholar
Поттер, Э. В. и др. . Связь острой ревматической лихорадки с острым гломерулонефритом в Тринидаде. J. Infect. Дис. 125 , 619–625 (1972).
Артикул
CAS
PubMed
Google Scholar
Зульке, Л. и др. . Характеристики, осложнения и пробелы в научно обоснованных вмешательствах при ревматической болезни сердца: Глобальный реестр ревматических заболеваний сердца (исследование REMEDY). Eur. Сердце J. 36 , 1115–1122 (2015).
Артикул
PubMed
Google Scholar
Тауэрс, Р. Дж. и др. . Обширное разнообразие Streptococcus pyogenes в удаленной человеческой популяции отражает передачу в глобальном масштабе, а не локализованную диверсификацию. PLoS ONE 8 , e73851 (2013).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Брайант П. А., Робинс-Браун Р., Карапетис Дж. Р. и Кертис Н. Некоторые люди, иногда. Восприимчивость к острой ревматической лихорадке. Тираж 119 , 742–753 (2009).
Артикул
PubMed
Google Scholar
Мессиас Причина, I.J., Schafranski, M.D., Jensenius, J.C. & Steffensen, R. Связь между полиморфизмом гена связывающего маннозу лектина и ревматической болезнью сердца. Гум. Иммунол. 67 , 991–998 (2006).
Артикул
CAS
PubMed
Google Scholar
Ramasawmy, R. et al . Связь полиморфизма гена маннозы-связывающего лектина, но не манноз-связывающей сериновой протеазы 2, с хронической тяжелой аортальной регургитацией ревматической этиологии. Clin. Вакцина Иммунол. 15 , 932–936 (2008).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Messias-Reason, I. J., Schafranski, M. D., Kremsner, P. G. & Kun, J. F. Ficolin 2 ( FCN2 ) функциональный полиморфизм и риск ревматической лихорадки и ревматической болезни сердца. Clin. Exp. Иммунол. 157 , 395–399 (2009).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Бердели, А., Celik, H.A., Ozyürek, R., Dogrusoz, B. & Aydin, H.H. TLR-2 Полиморфизм гена Arg753Gln тесно связан с острой ревматической лихорадкой у детей. J. Mol. Med. (Берл.) 83 , 535–541 (2005).
Артикул
CAS
Google Scholar
Йи, А. М., Фан, Х. М., Зунига, Р., Салмон, Дж. Э. и Мушер, Д. М. Связь между аллотипом FcγRIIa-R131 и бактериемической пневмококковой пневмонией. Clin. Заразить. Дис. 30 , 25–28 (2000).
Артикул
CAS
PubMed
Google Scholar
Сеттин, А., Абдель-Хади, Х., Эль-Баз, Р. и Сабер, И. Полиморфизмы генов TNF -α -308 , IL-10 -1082 , IL-6 −174 и IL-1Ra VNTR , связанные с восприимчивостью и тяжестью ревматической болезни сердца. Pediatr.Кардиол. 28 , 363–371 (2007).
Артикул
CAS
PubMed
Google Scholar
Азеведо, П. М. и др. . Полиморфизм гена антагониста рецептора интерлейкина-1 ( IL1RN ), возможно, связан с тяжестью ревматического кардита в бразильской когорте. Цитокин 49 , 109–113 (2010).
Артикул
CAS
PubMed
Google Scholar
Эрнандес-Пачеко, Г. и др. . Полиморфизм промотора фактора некроза опухоли-α у мексиканских пациентов с ревматической болезнью сердца. J. Autoimmun. 21 , 59–63 (2003).
Артикул
CAS
PubMed
Google Scholar
Ramasawmy, R. et al . Ассоциация полиморфизмов в промоторной области фактора некроза опухоли-α с клиническими исходами ревматической лихорадки. Мол. Иммунол. 44 , 1873–1878 (2007).
Артикул
CAS
PubMed
Google Scholar
Саллакчи, Н. и др. . Полиморфизм TNFα G-308A связан с ревматической лихорадкой и коррелирует с увеличением продукции TNFα. J. Autoimmun. 25 , 150–154 (2005).
Артикул
CAS
PubMed
Google Scholar
Камаль, Х. и др. . Трансформирующие полиморфизмы C-509T и T869C гена фактора роста β1 как возможные факторы риска ревматической болезни сердца в Египте. Acta Cardiol. 65 , 177–183 (2010).
Артикул
PubMed
Google Scholar
Chou, H. T., Chen, C. H., Tsai, C. H. и Tsai, F. J. Связь между полиморфизмами C-509T и T869C гена трансформирующего фактора роста β1 и ревматической болезнью сердца. Am. Heart J. 148 , 181–186 (2004).
Артикул
CAS
PubMed
Google Scholar
Düzgün, N., Думан, Т., Хайдардедеоглу, Ф. Э. и Туткак, Х. Цитотоксический полиморфизм антигена-4, ассоциированный с Т-лимфоцитами, у пациентов с ревматической болезнью сердца. Тканевые антигены 74 , 539–542 (2009).
Артикул
CAS
PubMed
Google Scholar
Махарадж, Б., Хаммонд, М. Г., Аппаду, Б., Лири, В. П. и Пудифин, Д. Дж. Антигены HLA-A, B, DR и DQ у чернокожих пациентов с тяжелой хронической ревматической болезнью сердца. Тираж 76 , 259–261 (1987).
Артикул
CAS
PubMed
Google Scholar
Монплезир, Н., Валетт, И. и Бах, Дж. Ф. Антигены HLA в 88 случаях ревматической лихорадки, наблюдавшейся на Мартинике. Тканевые антигены 28 , 209–213 (1986).
Артикул
CAS
PubMed
Google Scholar
Донади, Э.A., Smith, A.G., Louzada-Júnior, P., Voltarelli, J.C. и Nepom, G.T. Профили HLA класса I и класса II пациентов с хореей Сиденхема. J. Neurol. 247 , 122–128 (2000).
CAS
PubMed
Google Scholar
Аюб, Э. М., Барретт, Д. Дж., Макларен, Н. К. и Кришер, Дж. П. Ассоциация лейкоцитарных антигенов гистосовместимости человека класса II с ревматической лихорадкой. Дж.Clin. Вкладывать деньги. 77 , 2019–2026 (1986).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Эрнандес-Пачеко, Г. и др. . Аллели MHC класса II у мексиканских пациентов с ревматической болезнью сердца. Внутр. J. Cardiol. 92 , 49–54 (2003).
Артикул
PubMed
Google Scholar
Джингхан, Б. и др. . HLA, группы крови и секреторный статус у пациентов с установленной ревматической лихорадкой и ревматической болезнью сердца. Тканевые антигены 27 , 172–178 (1986).
Артикул
CAS
PubMed
Google Scholar
Озкан, М. и др. . Антигены HLA у турецкой расы с ревматической болезнью сердца. Тираж 87 , 1974–1978 (1993).
Артикул
CAS
PubMed
Google Scholar
Анастасиу-Нана, М.И., Андерсон, Дж. Л., Карлквист, Дж. Ф. и Нанас, Дж. Н. HLA-DR-типирование и оценка субпопуляции лимфоцитов при ревматической болезни сердца: поиск факторов иммунного ответа. Am. Heart J. 112 , 992–997 (1986).
Артикул
CAS
PubMed
Google Scholar
Раджапакс, К. Н., Халим, К., Аль-Орейни, И., Аль-Ножа, М., и Аль-Аска, А. К. Генетический маркер ревматической болезни сердца. Br. Харт Дж. 58 , 659–662 (1987).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Guilherme, L., Weidenbach, W., Kiss, M. H., Snitcowdky, R. & Kalil, J. Ассоциация антигенов лейкоцитов человека класса II с ревматической лихорадкой или ревматической болезнью сердца у населения Бразилии. Тираж 83 , 1995–1998 (1991).
Артикул
CAS
PubMed
Google Scholar
Visentainer, J.E. и др. . Связь HLA-DR7 с ревматической лихорадкой у населения Бразилии. J. Rheumatol. 27 , 1518–1520 (2000).
CAS
PubMed
Google Scholar
Гедес, Ю. и др. . Связи HLA класса II с ревматической болезнью сердца более очевидны и устойчивы среди клинически однородных пациентов. Тираж 99 , 2784–2790 (1999).
Артикул
PubMed
Google Scholar
Станевича, В. и др. . Ассоциации HLA класса II с ревматическим пороком сердца среди клинически однородных пациентов у детей в Латвии. Arthritis Res. Ther. 5 , R340 – R346 (2003).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Olmez, U. и др. . Связь антигенов HLA класса I и класса II с ревматической лихорадкой в турецком населении. Сканд. J. Rheumatol. 22 , 49–52 (1993).
Артикул
CAS
PubMed
Google Scholar
Гильерме, Л., Кёлер, К. Ф. и Калил, Дж. Ревматическая болезнь сердца: опосредование сложных иммунных событий. Adv. Clin. Chem. 53 , 31–50 (2011).
Артикул
CAS
PubMed
Google Scholar
Йошиноя, С. и Поуп, Р. М.Обнаружение иммунных комплексов при острой ревматической лихорадке и их связь с HLA-B5. J. Clin. Вкладывать деньги. 65 , 136–145 (1980).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Каплан М. Х., Боланде Р., Ратика Л. и Блэр Дж. Присутствие связанных иммуноглобулинов и комплемента в миокарде при острой ревматической лихорадке. N. Engl. J. Med. 271 , 637 (1964).
Артикул
CAS
PubMed
Google Scholar
Робертс, С. и др. . Патогенетические механизмы ревматического кардита: фокус на клапанный эндотелий. J. Infect. Дис. 183 , 507–511 (2001).
Артикул
CAS
PubMed
Google Scholar
Гринфилд, Дж. Г. и Вольфсон, Дж. М. Патология хореи Сиденхема. Ланцет 2 , 603–606 (1922).
Артикул
Google Scholar
Куинн, А., Косанке, С., Фишетти, В. А., Фактор, С. М. и Каннингем, М. В. Индукция аутоиммунного порока сердца с помощью рекомбинантного стрептококкового белка М. Заражение. Иммун. 69 , 4072–4078 (2001).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Таранта, А.И Столлерман, Г. Х. Связь хореи Сиденхема с инфекцией стрептококками группы А. Am. J. Med. 20 , 170–175 (1956).
Артикул
CAS
PubMed
Google Scholar
Мидор-Вудрафф, Дж. Х. и др. . Сравнение распределений мРНК дофаминовых рецепторов D1 и D2 в головном мозге крыс. Нейропсихофармакология 5 , 231–242 (1991).
CAS
PubMed
Google Scholar
Лотан Д. и др. . Поведенческие и нервные эффекты внутристриарной инфузии антистрептококковых антител у крыс. Brain Behav. Иммун. 38 , 249–262 (2014).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Hoffman, K. L., Hornig, M., Yaddanapudi, K., Jabado, O. & Lipkin, W. I. Модель нервно-психических расстройств, связанных с β-гемолитической стрептококковой инфекцией группы A. J. Neurosci. 24 , 1780–1791 (2004).
Артикул
CAS
PubMed
Google Scholar
Перлмуттер, С. Дж. и др. . Терапевтический плазмаферез и внутривенное введение иммуноглобулина при обсессивно-компульсивном расстройстве и тиках в детском возрасте. Ланцет 354 , 1153–1158 (1999).
Артикул
CAS
PubMed
Google Scholar
Гарви, М.А., Снайдер, Л. А., Лейтман, С. Ф., Верден, Р., Сведо, С. Е. Лечение хореи Сиденхама с помощью внутривенного иммуноглобулина, плазмафереза или преднизона. J. Child Neurol. 20 , 424–429 (2005).
Артикул
PubMed
Google Scholar
Бараш, Дж., Маргалит, Д. и Матитиау, А. Лечение кортикостероидами у пациентов с хореей Сиденхема. Pediatr. Neurol. 32 , 205–207 (2005).
Артикул
PubMed
Google Scholar
Cardoso, F., Maia, D., Cunningham, M.C. & Valenca, G. Лечение хореи Sydenham кортикостероидами. Mov. Disord. 18 , 1374–1377 (2003).
Артикул
PubMed
Google Scholar
Fusco, C., Ucchino, V., Frattini, D., Pisani, F. & Della Giustina, E. Лечение острых и хронических кортикостероидов десяти пациентов с паралитической формой хореи Сиденхема. Eur. J. Paediatr. Neurol. 16 , 373–378 (2012).
Артикул
PubMed
Google Scholar
Паз, Дж. А., Сильва, К. А. и Маркес-Диас, М. Дж. Рандомизированное двойное слепое исследование с преднизоном при хорее Сиденхема. Pediatr. Neurol. 34 , 264–269 (2006).
Артикул
PubMed
Google Scholar
Уокер, А.Р. и др. . Ревматическая хорея: связь с системными проявлениями и ответ на кортикостероиды. J. Pediatr. 151 , 679–683 (2007).
Артикул
CAS
PubMed
Google Scholar
Ядданапуди, К. и др. . Пассивный перенос антител, индуцированных стрептококками, воспроизводит поведенческие нарушения на мышиной модели аутоиммунных психоневрологических расстройств, связанных со стрептококковой инфекцией. Мол. Психиатрия 15 , 712–726 (2009).
Артикул
CAS
PubMed
Google Scholar
Лотан Д., Каннингем М. и Джоэл Д. Лечение антибиотиками ослабляет поведенческие и нейрохимические изменения, вызванные воздействием на крыс группировки стрептококкового антигена. PLoS ONE 9 , e101257 (2014).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Каннингем, М.W. Патогенез стрептококковых инфекций группы А. Clin. Microbiol. Ред. 13 , 470–511 (2000).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Забриски, Дж. Б. Миметические отношения между стрептококками группы А и тканями млекопитающих. Adv. Иммунол. 7 , 147–188 (1967).
Артикул
CAS
PubMed
Google Scholar
Забриски, Дж.Б. и Фреймер, Е. Х. Иммунологические отношения между стрептококками группы А и мышцами млекопитающих. J. Exp. Med. 124 , 661–678 (1966).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Забриски, Дж. Б., Хсу, К. К. и Сигал, Б. С. Сердечно-реактивные антитела, ассоциированные с ревматической лихорадкой: характеристика и диагностическое значение. Clin. Exp. Иммунол. 7 , 147–159 (1970).
CAS
PubMed
PubMed Central
Google Scholar
Cunningham, M. W. Streptococcus и ревматическая лихорадка. Curr. Opin. Ревматол 24 , 408–416 (2012).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Гольдштейн, И., Халперн, Б. и Роберт, Л.Иммунологическая связь между полисахаридом стрептококка А и структурными гликопротеинами сердечного клапана. Nature 213 , 44–47 (1967).
Артикул
CAS
Google Scholar
Даддинг, Б. А. и Аюб, Э. М. Устойчивость антител к стрептококкам группы А у пациентов с ревматическим пороком клапанов. J. Exp. Med. 128 , 1081–1098 (1968).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Макнамара, К. и др. . Неровности и нестабильности спиральной спирали в стрептококке группы A M1 необходимы для вирулентности. Наука 909 , 1405–1408 (2008).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Эллис, Н. М. Дж. и др. . Подготовка иммунной системы к сердечным заболеваниям: взгляд на стрептококки группы А. J. Infect. Дис. 202 , 1059–1067 (2010).
Артикул
CAS
PubMed
Google Scholar
Гортон Д. Э. и др. . Эпитопы сердечного миозина для мониторинга прогрессирования ревматической лихорадки. Pediatr. Заразить. Дис. J. 30 , 1015–1016 (2011).
Артикул
PubMed
PubMed Central
Google Scholar
Каннингем, М. В., Антоне, С. М., Смарт, М., Лю, Р.& Kosanke, S. Молекулярный анализ человеческого сердечного миозина перекрестно реактивных В- и Т-клеточных эпитопов стрептококкового белка M5 группы А. Заражение. Иммун. 65 , 3913–3923 (1997).
CAS
PubMed
PubMed Central
Google Scholar
Cunningham, M. W. и др. . Антитела человека и мыши, перекрестно реагирующие со стрептококковым белком М, и миозин распознают последовательность GLN-LYS-SER-LYS-GLN в белке М. J. Immunol. 143 , 2677–2683 (1989).
CAS
PubMed
Google Scholar
Faé, K. C. et al . CXCL9 / MIG опосредует привлечение Т-клеток к поражениям клапанной ткани у пациентов с хронической ревматической болезнью сердца. Воспаление 36 , 800–811 (2013).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Дейл, Дж.Б., Пенфаунд, Т. А., Чанг, Э. Ю. и Уолтон, В. Дж. Новая 30-валентная вакцина на основе М-белка вызывает перекрестные опсонические антитела против невакцинных серотипов стрептококков группы А. Вакцина 29 , 8175–8178 (2011).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Мартинс, Т. Б. и др. . Комплексный анализ ответа антител на стрептококковые и тканевые антигены у пациентов с острой ревматической лихорадкой. Внутр. Иммунол. 20 , 445–452 (2008).
Артикул
CAS
PubMed
Google Scholar
Тандон, Р. и др. . Возвращаясь к патогенезу ревматической лихорадки и кардита. Nat. Rev. Cardiol. 10 , 171–177 (2013).
Артикул
CAS
PubMed
Google Scholar
Динкла, К. и др. . Streptococcus pyogenes рекрутирует коллаген через поверхностно связанный фибронектин: новый механизм колонизации и уклонения от иммунитета. Мол. Microbiol. 47 , 861–869 (2003).
Артикул
CAS
PubMed
Google Scholar
Лукомский, С. и др. . Идентификация и характеристика гена scl , кодирующего фактор вирулентности внеклеточного белка группы A Streptococcus , сходный с человеческим коллагеном. Заражение. Иммун. 68 , 6542–6553 (2000).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Лукомский С. и др. . Идентификация и характеристика второго внеклеточного коллагеноподобного белка, полученного группой A Streptococcus : контроль продукции на уровне трансляции. Заражение. Иммун. 69 , 1729–1738 (2001).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Гэлвин, Дж.E. и др. . Индукция миокардита и вальвулита у крыс Lewis различными эпитопами сердечного миозина и его последствия при ревматическом кардите. Am. J. Pathol. 160 , 297–306 (2002). Это исследование mAb от ревматического кардита человека объясняет мимикрию между стрептококковыми антигенами группы А и сердечными клапанами и миокардом. Специфические перекрестно-реактивные антигены включали углевод группы А и α-спиральные белки, такие как кардиальный миозин в миокарде и ламинин в эндокарде клапана.
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Chopra, P., Narula, J., Kumar, A. S., Sachdeva, S. & Bhatia, M. L. Иммуногистохимическая характеристика узелков Ашоффа и воспалительных инфильтратов эндомиокарда в придатках левого предсердия у пациентов с хронической ревматической болезнью сердца. Внутр. J. Cardiol. 20 , 99–105 (1988).
Артикул
CAS
PubMed
Google Scholar
Чопра, П.И Нарула, Дж. П. Особенности ревматических вегетаций при остром ревматическом кардите с помощью сканирующего электронного микроскопа. Внутр. J. Cardiol. 30 , 109–112 (1991).
Артикул
CAS
PubMed
Google Scholar
Робертс, С. и др. . Иммунные механизмы при ревматическом кардите: фокус на клапанный эндотелий. J. Infect. Дис. 183 , 507–511 (2001).
Артикул
CAS
PubMed
Google Scholar
Ашофф, Л.Сокращение миокарда. Верх. Dtsch. Путь. Ges. 8 , 46–53 (1906).
Google Scholar
Мартинс, К. де О. и др. . Определенные протеомные профили митрального клапана при ревматической болезни сердца и миксоматозной дегенерации. Clin. Med. Insights Cardiol. 8 , 79–86 (2014).
PubMed Central
Google Scholar
Гильерме, Л. и др. . Молекулярные доказательства антиген-зависимых иммунных ответов при поражениях сердца у пациентов с ревматической болезнью сердца. Внутр. Иммунол. 12 , 1063–1074 (2000).
Артикул
CAS
PubMed
Google Scholar
Гильерме, Л. и др. . Ревматическая болезнь сердца: провоспалительные цитокины играют роль в прогрессировании и поддержании клапанных поражений. Am. J. Pathol. 165 , 1583–1591 (2004).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Дилипан Т. и др. . Устойчивый антигенспецифический ответ Т-клеток Th27 на Streptococcus группы A зависит от IL-6 и интраназального пути заражения. PLoS Pathog. 7 , e1002252 (2011).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Перец, М. и др. . Различные пути бактериальной инфекции индуцируют долгоживущие клетки памяти Th2 и короткоживущие клетки Th27. Nat. Иммунол. 11 , 83–89 (2010).
Артикул
CAS
PubMed
Google Scholar
Ван Б. и др. . Индукция TGFβ1 и TGFβ1-зависимой преобладающей дифференцировки Th27 стрептококковой инфекцией группы А. Proc. Natl Acad. Sci. США 107 , 5937–5942 (2010).
Артикул
PubMed
Google Scholar
Бас, Х. Д. и др. . Сдвиг в балансе регуляторных Т- и Т-хелперов 17 при ревматическом пороке сердца. J. Invest. Med. 62 , 78–83 (2014).
Артикул
CAS
Google Scholar
Уивер, К. Т., Хаттон, Р. Д., Манган, П. Р. и Харрингтон, Л. Е. Цитокины семейства IL-17 и растущее разнообразие эффекторных клонов Т-клеток. Annu. Rev. Immunol. 25 , 821–852 (2007).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Пек А. и Меллинс Е. Д. Неустойчивый баланс: клетки Th27 в защите хозяина. Заражение. Иммун. 78 , 32–38 (2010).
Артикул
CAS
PubMed
Google Scholar
Гильерме, Л. и др. . Проникающие в сердце человека клоны Т-клеток от пациентов с ревматической болезнью сердца распознают как стрептококковые, так и сердечные белки. Тираж 92 , 415–420 (1995).
Артикул
CAS
PubMed
Google Scholar
Кирван, К. А., Гальвин, Дж. Э., Хилт, С., Косанке, С. и Каннингем, М. В. Идентификация кардиопатогенных эпитопов стрептококкового М-белка при экспериментальном аутоиммунном вальвулите. J. Cardiovasc. Перевод Рез. 7 , 172–181 (2013).
Артикул
PubMed
PubMed Central
Google Scholar
Визи, Л. Г. и Тани, Л. Ю. Новый взгляд на острую ревматическую митральную регургитацию. Cardiol. Молодой 15 , 568–577 (2005).
Артикул
PubMed
Google Scholar
Джонс Т. Д. Диагноз ревматической лихорадки. J. Am. Med. Доц. 126 , 481–484 (1944).
Артикул
Google Scholar
[Авторы не указаны.] Критерии Джонса (пересмотренные) для руководства при диагностике ревматической лихорадки. Тираж 69 , 204A – 208A (1984).
[Авторы не указаны.] Рекомендации по диагностике ревматической лихорадки. Критерии Джонса, обновление 1992 г. Специальная группа авторов Комитета по ревматической лихорадке, эндокардиту и болезни Кавасаки Совета по сердечно-сосудистым заболеваниям у молодых Американской кардиологической ассоциации. JAMA 268 , 2069–2073 (1992).
[Авторы не указаны.] Критерии Джонса (измененные) для руководства при диагностике ревматической лихорадки; отчет Комитета по стандартам и критериям для программ помощи. Тираж 13 , 617–620 (1956).
[Авторы не указаны.] Критерии Джонса (пересмотренные) для руководства при диагностике ревматической лихорадки. Тираж 32 , 664–668 (1965).
Австралия (Группа написания ARF / RHD), Национальный кардиологический фонд Австралии и Кардиологическое общество Австралии и Новой Зеландии. Австралийское руководство по профилактике, диагностике и лечению острой ревматической лихорадки и ревматической болезни сердца, 2-е изд. (Школа медицинских исследований Мензиса, 2012 г.).
Визи, Л. Г., Тани, Л. Й. и Хилл, Х. Р. Устойчивость острой ревматической лихорадки в межгорной зоне США. Дж.Педиатр. 124 , 9–16 (1994).
Артикул
CAS
PubMed
Google Scholar
Визи, Л. Г. и др. . Возрождение острой ревматической лихорадки в межгорной зоне США. N. Engl. J. Med. 316 , 421–427 (1987).
Артикул
CAS
PubMed
Google Scholar
Виджаялакшми, И., Вишнупрабху, Р. О. и Читра, Н. Эффективность эхокардиографических критериев диагностики кардита при острой ревматической лихорадке. Cardiol. Молодой 18 , 586–592 (2008).
Артикул
PubMed
Google Scholar
Нарула Дж. И Каплан Э. Л. Эхокардиографическая диагностика ревматической лихорадки. Ланцет 358 , 2000 (2001).
Артикул
CAS
PubMed
Google Scholar
Абернети, М. и др. . Допплерэхокардиография и ранняя диагностика кардита при острой ревматической лихорадке. Aust. N. Z. J. Med. 24 , 530–535 (1994).
Артикул
CAS
PubMed
Google Scholar
Фигероа, Ф. Э. и др. . Проспективное сравнение клинического и эхокардиографического диагноза ревматического кардита: длительное наблюдение за пациентами с субклиническим заболеванием. Сердце 85 , 407–410 (2001).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Minich, L., Tani, L. Y. & Pagotto, L. T. Допплеровская эхокардиография различает физиологическую и патологическую «тихую» митральную регургитацию у пациентов с ревматической лихорадкой. Clin. Кардиол. 20 , 924–926 (1997).
Артикул
CAS
PubMed
Google Scholar
Падмавати, С.И Гупта, В. Переоценка критериев Джонса: опыт Индии. N. Z. Med. J. 101 , 391–392 (1988).
CAS
PubMed
Google Scholar
Перейра, Б.А.Ф. и др. . Критерии Джонса и недостаточная диагностика ревматической лихорадки. Indian J. Pediatr. 74 , 117–121 (2007).
Артикул
PubMed
Google Scholar
Национальный кардиологический фонд Новой Зеландии и Кардиологическое общество Австралии и Новой Зеландии. Основанные на фактах, передовые методы Новозеландские рекомендации по ревматической лихорадке 1. Диагностика, лечение и вторичная профилактика (Национальный кардиологический фонд Новой Зеландии, 2006).
Национальный кардиологический фонд Австралии (Рабочая группа по разработке рекомендаций РФ / РЖС) и Кардиологическое общество Австралии и Новой Зеландии. Диагностика и лечение острой ревматической лихорадки и ревматической болезни сердца в Австралии — научно обоснованный обзор (Национальный фонд сердца Новой Зеландии, 2006 г.).
Окелло, Э. и др. . Сердечно-сосудистые осложнения у пациентов с впервые выявленным ревматическим заболеванием сердца в больнице Мулаго, Уганда. Cardiovasc. J. Afr. 24 , 80–85 (2013).
Артикул
PubMed
Google Scholar
Сингх П. И., Карапетис Дж. Р., Буадромо Э. М., Самберкар П. Н. и Стир А. С. Высокое бремя ревматической болезни сердца, обнаруженное при вскрытии на Фиджи. Cardiol. Молодой 18 , 62–69 (2008).
Артикул
PubMed
Google Scholar
Гордис, Л., Лилиенфельд, А. и Родригес, Р. Исследования в области эпидемиологии и предотвращения ревматической лихорадки. I. Демографические факторы и частота острых приступов. J. Chronic Dis. 21 , 645–654 (1969).
Артикул
CAS
PubMed
Google Scholar
Гловер, Дж.А. Милрой читает лекции о заболеваемости ревматическими заболеваниями. Ланцет 215 , 499–505 (1930).
Артикул
Google Scholar
Салмонд, К., Крэмптон, П. и Аткинсон, Дж. NZDep2006 Индекс депривации (Министерство здравоохранения, 2007).
Google Scholar
Кердемелидис, М., Леннон, Д. Р., Арролл, Б., Торф, Б.И Джарман Дж. Первичная профилактика ревматической лихорадки. J. Paediatr. Здоровье детей 46 , 534–548 (2010).
Артикул
PubMed
Google Scholar
Ирлам, Дж., Майози, Б. М., Энгель, М. и Газиано, Т. А. Первичная профилактика острой ревматической лихорадки и ревматической болезни сердца с помощью пенициллина у южноафриканских детей с фарингитом: анализ экономической эффективности. Circul. Кардиоваск.Qual. Результаты 6 , 343–351 (2013).
Артикул
Google Scholar
Леннон, Д., Стюарт, Дж., Фаррелл, Э., Палмер, А. и Мейсон, Х. Профилактика острой ревматической лихорадки в школах: групповое рандомизированное исследование в Новой Зеландии. Pediatr. Заразить. Дис. J. 28 , 787–794 (2009).
Артикул
PubMed
Google Scholar
LeMarechal, F., Martnot, A., Duhamel, A., Pruvost, I. & Dubos, F. Стрептококковый фарингит у детей: метаанализ клинических правил принятия решений и их клинических переменных. BMJ Open 3 , e001482 (2013).
Артикул
Google Scholar
Катандзаро Ф. Дж., Раммелькамп К. Х. младший и Чамовиц Р. Профилактика ревматической лихорадки путем лечения стрептококковых инфекций. N. Engl. J. Med. 259 , 53–57 (1958).
Артикул
CAS
PubMed
Google Scholar
Басс, Дж. У., Краст, Ф. У., Ноулз, К. Р. и Онуфер, К. Н. Стрептококковый фарингит у детей. Сравнение четырех схем лечения пенициллином G бензатином внутримышечно. JAMA 235 , 1112–1116 (1976).
Артикул
CAS
PubMed
Google Scholar
Леннон, Д.Р., Фаррелл, Э., Мартин, Д. Р. и Стюарт, Дж. М. Амоксициллин один раз в день по сравнению с пенициллином V два раза в день при β-гемолитическом стрептококковом фарингите. Arch. Дис. Детский 93 , 474–478 (2008).
Артикул
CAS
PubMed
Google Scholar
Клегг, Х. В. и др. . Лечение стрептококкового фарингита приемом амоксициллина один раз в сутки по сравнению с приемом два раза в сутки: исследование не меньшей эффективности. Pediatr. Заразить. Дис. J. 25 , 761–767 (2006).
Артикул
PubMed
Google Scholar
Паркс, Т., Смистерс, П. Р. и Стир, А. С. Стрептококковая инфекция кожи и ревматическая болезнь сердца. Curr. Opin. Заразить. Дис. 25 , 145–153 (2012).
Артикул
PubMed
Google Scholar
Мартин Д.Р., Восс, Л. М., Уокер, С. Дж. И Леннон, Д. Острая ревматическая лихорадка в Окленде, Новая Зеландия: спектр ассоциированных стрептококков группы А отличается от ожидаемого. Pediatr. Заразить. Дис. J. 13 , 264–269 (1994).
Артикул
CAS
PubMed
Google Scholar
Уильямсон, Д. А. и др. . Анализ М-белка изолятов Streptococcus pyogenes , связанных с острой ревматической лихорадкой в Новой Зеландии. J. Clin. Microbiol. 53 , 3618–3620 (2015).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Манемба Дж. И Майози Б. М. Пенициллин для вторичной профилактики ревматической лихорадки. Кокрановская база данных Syst Rev. 3 , CD002227 (2002).
Google Scholar
Томпкинс, Д. Г., Боксербаум, Б.И Либман Дж. Долгосрочный прогноз пациентов с ревматической лихорадкой, регулярно получающих бензатин-пенициллин внутримышечно. Тираж 45 , 543–551 (1972).
Артикул
CAS
PubMed
Google Scholar
Таранта А. Факторы, влияющие на рецидив ревматической лихорадки. Annu. Rev. Med. 18 , 159–172 (1967).
Артикул
CAS
PubMed
Google Scholar
Bland, E.F. & Duckett Jones, T. Ревматическая лихорадка и ревматическая болезнь сердца; 20-летний отчет о 1000 пациентах, наблюдаемых с детства. Тираж 4 , 836–843 (1951).
Артикул
CAS
PubMed
Google Scholar
Ash, R. Ревматическая инфекция в детстве; Наблюдение от 15 до 20 лет. Am. J. Dis. Детский 76 , 46–52 (1948).
Артикул
CAS
PubMed
Google Scholar
Уилсон, М.G. & Lubschez, R. Долголетие при ревматической лихорадке; на основе опыта 1042 детей, наблюдаемых в течение 30 лет. J. Am. Med. Доц. 138 , 794–798 (1948).
Артикул
CAS
PubMed
Google Scholar
Лю, Х. С., Ву, М. Х., Ван, Дж. К., Ву, Ф. Ф. и Ву, Ю. Н. Долгосрочный исход пациентов с ревматической лихорадкой, получающих профилактику бензатин пенициллина G каждые три недели по сравнению с каждые четыре недели. J. Pediatr. 125 , 812–816 (1994).
Артикул
CAS
PubMed
Google Scholar
Спинетто, Х., Леннон, Д. и Хорсбург, М. Профилактика рецидивов ревматической лихорадки: программа 28-дневного приема пенициллина под руководством медсестры в зоне высокой эндемичности. J. Paediatr. Здоровье детей 47 , 228–234 (2011).
Артикул
PubMed
Google Scholar
Тубриди-Кларк, М.И Карапетис, Дж. Р. Субклинический кардит при ревматической лихорадке: систематический обзор. Внутр. J. Cardiol. 119 , 54–58 (2007).
Артикул
PubMed
Google Scholar
Араужо, Ф. Д., Гуларт, Э. М. и Мейра, З. М. Прогностическое значение клинических и допплеровских эхокардиографических данных у детей и подростков со значительным ревматическим пороком клапанов. Ann. Педиатр. Кардиол. 5 , 120–126 (2012).
Артикул
PubMed
PubMed Central
Google Scholar
Пекпак, Э. и др. . Ревматический немой кардит: эхокардиографический диагноз и прогноз долгосрочного наблюдения. Pediatr. Int. 55 , 685–689 (2013).
Артикул
PubMed
Google Scholar
Ремени Б., и др. . Заявление о позиции Всемирной федерации сердца по профилактике ревматической болезни сердца и борьбе с ней. Nat. Rev. Cardiol. 10 , 284–292 (2013).
Артикул
CAS
PubMed
Google Scholar
Пелахо, К. Ф., Лопес-Бенитес, Дж. М., Торрес, Дж. М. и де Оливейра, С. К. Приверженность вторичной профилактике и рецидив заболевания у 536 бразильских детей с ревматической лихорадкой. Pediatr. Ревматол. Интернет J. 8 , 22 (2010).
Артикул
PubMed
PubMed Central
Google Scholar
Таделе, Х., Mekonnen, W. & Tefera, E. Ревматический митральный стеноз у детей: более ускоренное течение у пациентов к югу от Сахары. BMC Cardiovasc. Disord. 13 , 95 (2013).
Артикул
PubMed
PubMed Central
Google Scholar
Фонд сердца Новой Зеландии. Новозеландские рекомендации по ревматической лихорадке: диагностика, лечение и вторичная профилактика острой ревматической лихорадки и ревматической болезни сердца: обновление 2014 г. Фонд сердца Новой Зеландии [онлайн], (2014). Это научно обоснованное руководство, подчеркивающее важность госпитализации пациентов с ОПН для облегчения эхокардиографии, обучения и начала вторичной профилактики.
Нисимура Р. А. и др. . Руководство AHA / ACC от 2014 года по ведению пациентов с пороком клапанов сердца: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Тираж 129 , e521 – e643 (2014).
PubMed
Google Scholar
Saxena, A. et al. . Распространенность и исход субклинической ревматической болезни сердца в Индии: исследование RHEUMATIC (использование ревматического эхо-сигнала сердца и мониторинг актуарных тенденций у детей в Индии). Сердце 97 , 2018–2022 (2011).
Артикул
PubMed
Google Scholar
Уэбб Р.Х. и др. . Оптимизация эхокардиографического скрининга ревматической болезни сердца в Новой Зеландии: не все клапанные заболевания являются ревматическими. Cardiol. Молодой 21 , 436–443 (2011).
Артикул
PubMed
Google Scholar
Паар, Дж. А. и др. . Распространенность ревматической болезни сердца у детей и молодежи в Никарагуа. Am. J. Cardiol. 105 , 1809–1814 (2010).
Артикул
PubMed
PubMed Central
Google Scholar
Бхайя, М., Панвар, С., Бенивал, Р. и Панвар, Р. Б. Высокая распространенность ревматической болезни сердца, обнаруживаемой с помощью эхокардиографии, у школьников. Эхокардиография 27 , 448–453 (2010).
Артикул
PubMed
Google Scholar
Карапетис, Дж. Р. и др. .Оценка протокола скрининга с использованием аускультации и портативной эхокардиографии для выявления бессимптомной ревматической болезни сердца у школьников Тонги. Nat. Clin. Практик. Кардиоваск. Med. 5 , 411–417 (2008).
Артикул
PubMed
Google Scholar
Марихон, Э. и др. . Распространенность ревматической болезни сердца, выявленная при эхокардиографическом обследовании. N. Engl. J. Med. 357 , 470–476 (2007).
Артикул
CAS
PubMed
Google Scholar
Битон, А. и др. . Эхокардиографический скрининг на ревматический порок сердца у школьников Уганды. Тираж 125 , 3127–3132 (2012).
Артикул
PubMed
Google Scholar
Робертс, К., Колкухун, С., Стир, А., Ремени, Б. и Карапетис, Дж.Скрининг ревматической болезни сердца: современные подходы и противоречия. Nat. Rev. Cardiol. 10 , 49–58 (2013).
Артикул
CAS
PubMed
Google Scholar
Миранда, Л. П., Камаргос, П. А., Торрес, Р. М. и Мейра, З. М. Распространенность ревматической болезни сердца в государственной школе Белу-Оризонти. Arq. Бюстгальтеры. Кардиол. 103 , 89–97 (2014).
PubMed
PubMed Central
Google Scholar
Робертс К.В., Браун, А. Д., Магуайр, Г. П., Аткинсон, Д. Н. и Карапетис, Дж. Р. Полезность аускультативного скрининга для выявления ревматической болезни сердца у детей из групп высокого риска на Северной территории Австралии. Med. J. Aust. 199 , 196–199 (2013).
Артикул
PubMed
Google Scholar
Zuhlke, L. & Mayosi, B. M. Эхокардиографический скрининг субклинической ревматической болезни сердца остается инструментом исследования, ожидающим изучения влияния на прогноз. Curr. Кардиол. Отчет 15 , 343 (2013).
Артикул
PubMed
Google Scholar
Ремени Б. и др. . Критерии Всемирной федерации сердца для эхокардиографической диагностики ревматической болезни сердца — руководящие принципы, основанные на фактических данных. Nat. Rev. Cardiol. 9 , 297–309 (2012). В этой статье представлены рекомендации по результатам допплеровской и двумерной эхокардиографии, которые согласуются с RHD.Критерии основаны на консенсусе международного экспертного мнения и имеющихся доказательствах и имеют решающее значение для стандартизации диагностики в различных центрах.
Артикул
PubMed
PubMed Central
Google Scholar
Робертс, К. и др. . Эхокардиографический скрининг ревматической болезни сердца у австралийских детей высокого и низкого риска. Тираж 129 , 1953–1961 (2014).
Артикул
PubMed
Google Scholar
Битон, А. и др. . Польза портативной эхокардиографии для ранней диагностики ревматической болезни сердца. J. Am. Soc. Эхокардиогр. 27 , 42–49 (2014).
Артикул
PubMed
Google Scholar
Битон, А. и др. . Полезность портативной эхокардиографии для ранней диагностики ревматической болезни сердца: полевое исследование. Eur. Сердце J. Cardiovasc. Визуализация 16 , 475–482 (2015).
Артикул
PubMed
PubMed Central
Google Scholar
Тани, Л. Ю. Эхокардиографический скрининг ревматической болезни сердца. Тираж 129 , 1912–1913 (2014).
Артикул
PubMed
Google Scholar
Колкухун, С. М. и др. .Эхокардиографическое обследование в условиях ограниченных ресурсов: пограничный ревматический порок сердца может быть нормальным вариантом. Внутр. J. Cardiol. 173 , 284–289 (2014).
Артикул
CAS
PubMed
Google Scholar
Битон, А. и др. . Скрытая ревматическая болезнь сердца: исходы через 2 года после эхокардиографического обнаружения. Pediatr. Кардиол. 35 , 1259–1267 (2014).
Артикул
PubMed
Google Scholar
Бхайя, М., Beniwal, R., Panwar, S. & Panwar, R.B. Два года наблюдения подтверждают эхокардиографические критерии для диагностики и скрининга ревматической болезни сердца в бессимптомных популяциях. Эхокардиография 28 , 929–933 (2011).
Артикул
PubMed
Google Scholar
Колкухун, С. М. и др. . Пилотное исследование эхокардиографического скрининга на ревматический болезнь сердца под руководством медсестры на Фиджи — новый подход в условиях ограниченных ресурсов. Cardiol. Молодой 23 , 546–552 (2013).
Артикул
PubMed
Google Scholar
Кейн, А. и др. . Эхокардиографическое обследование на ревматический порок сердца: возраст имеет значение. Внутр. J. Cardiol. 168 , 888–891 (2013).
Артикул
PubMed
Google Scholar
Манджи Р. А. и др. .Анализ экономической эффективности стратегий профилактики ревматической болезни сердца. Эксперт Rev. Pharmacoecon. Результаты Рез. 13 , 715–724 (2013).
Артикул
PubMed
Google Scholar
Катандзаро, Ф. Дж. и др. . Роль стрептококка в патогенезе ревматической лихорадки. Am. J. Med. 17 , 749–756 (1954).
Артикул
CAS
PubMed
Google Scholar
Фонд сердца Новой Зеландии.Новозеландские рекомендации по ревматической лихорадке 1: диагностика, лечение и вторичная профилактика. Фонд сердца Новой Зеландии [онлайн], (2006).
Картер, М. Э., Байуотерс, Э. Г. и Томас, Г. Т. Ревматическая лихорадка, леченная пенициллином в бактерицидной дозе в течение шести недель. Отчет о небольшом контролируемом исследовании. Br. Med. J. 1 , 965–967 (1962).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Мортимер Э.A. Jr и др. . Влияние пенициллина на острую ревматическую лихорадку и порок сердца. N. Engl. J. Med. 260 , 101–112 (1959).
Артикул
PubMed
Google Scholar
Марковиц, М. и Гордис, Л. Ревматическая лихорадка. Major Probl. Clin. Педиатр. 11 , 1–309 (1972).
Артикул
CAS
PubMed
Google Scholar
Альберт, Д.А., Харел Л. и Каррисон Т. Лечение ревматического кардита: обзор и метаанализ. Медицина (Балтимор) 74 , 1–12 (1995).
Артикул
CAS
Google Scholar
Cilliers, A., Manyemba, J., Adler, A. J. и Saloojee, H. Противовоспалительное лечение кардита при острой ревматической лихорадке. Кокрановская база данных Syst. Ред. 6 , CD003176 (2012). Этот систематический обзор подтверждает, что не существует основанного на доказательствах лечения, которое изменяет исход кардита при ОПН.
Google Scholar
Рабочая группа по ревматической лихорадке Совета медицинских исследований Великобритании и Подкомитет главных исследователей Американского совета по ревматической лихорадке и врожденным порокам сердца Американской кардиологической ассоциации. Лечение острой ревматической лихорадки у детей — совместное клиническое исследование A.C.T.H., кортизона и аспирина. Тираж 11 , 343–377 (1955).
Артикул
Google Scholar
Восс, Л. М. и др. . Внутривенный иммуноглобулин при острой ревматической лихорадке: рандомизированное контролируемое исследование. Тираж 103 , 401–406 (2001).
Артикул
CAS
PubMed
Google Scholar
Азеведо П. М., Перейра Р. Р. и Гильерме Л. Понимание ревматической лихорадки. Rheumatol. Int. 32 , 1113–1120 (2012).
Артикул
PubMed
Google Scholar
Нисимура Р. А. и др. . Руководство AHA / ACC от 2014 года по ведению пациентов с пороком клапанов сердца: отчет Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. J. Am. Coll. Кардиол. 63 , e57 – e185 (2014). Эта статья представляет собой четкое руководство, в котором указывается, что показания к кардиохирургии у взрослых основаны на обширных данных о лечении взрослых с пороком клапанов сердца.
Артикул
PubMed
Google Scholar
Андерсон, Ю., Уилсон, Н., Николсон, Р. и Финукейн, К. Фульминантная митральная регургитация из-за разрыва сухожильных хорд при острой ревматической лихорадке. J. Paediatr. Здоровье ребенка 44 , 134–137 (2008).
Артикул
PubMed
Google Scholar
Finucane, K. & Wilson, N.Приоритеты кардиохирургии при ревматическом пороке сердца. Glob. Сердце 8 , 213–220 (2013).
Артикул
PubMed
Google Scholar
Кардосо, Ф., Варгас, А. П., Оливейра, Л. Д., Герра, А. А. и Амарал, С. В. Стойкая хорея Сиденхема. Mov. Disord. 14 , 805–807 (1999).
Артикул
CAS
PubMed
Google Scholar
Genel, F., Арсланоглу, С., Уран, Н. и Сайлан, Б. Хорея Сиденхама: клинические данные и сравнение эффективности схем вальпроата натрия и карбамазепина. Brain Dev. 24 , 73–76 (2002).
Артикул
PubMed
Google Scholar
Дауд А. С., Заки М., Шакир Р. и аль-Салех К. Эффективность вальпроата натрия при лечении хореи Сиденхама. Неврология 40 , 1140–1141 (1990).
Артикул
CAS
PubMed
Google Scholar
Pena, J., Mora, E., Cardozo, J., Molina, O. & Montiel, C. Сравнение эффективности карбамазепина, галоперидола и вальпроевой кислоты при лечении детей с хореей Сиденхама: клиническая картина наблюдение 18 пациентов. Arq. Neuropsiquiatr. 60 , 374–377 (2002).
Артикул
PubMed
Google Scholar
Хэшкес, П.J. и др. . Напроксен как альтернатива аспирину для лечения артрита ревматической лихорадки: рандомизированное исследование. J. Pediatr. 143 , 399–401 (2003).
Артикул
CAS
PubMed
Google Scholar
Узиэль, Ю. и др. . Применение напроксена в лечении детей с ревматической лихорадкой. J. Pediatr. 137 , 269–271 (2000).
Артикул
CAS
PubMed
Google Scholar
Карапетис, Дж.Р., Макдональд, М. и Уилсон, Н. Дж. Острая ревматическая лихорадка. Lancet 366 , 155–168 (2005).
Артикул
PubMed
Google Scholar
Всемирная организация здравоохранения. Отчет консультации экспертов ВОЗ по ревматической лихорадке и ревматической болезни сердца (ВОЗ, 2001).
Уилсон, Н., Восс, Л. М. и Нейтце, Дж. М. в Труды Второго Всемирного конгресса по детской кардиологии и кардиохирургии (ред. Imai, Y.& Momma, K.) 971–972 (Futura Publishing Co., 1998).
Google Scholar
Уолш В. Ф. Медицинское лечение хронической ревматической болезни сердца. Heart Lung Circ. 19 , 289–294 (2010).
Артикул
PubMed
Google Scholar
Нисимура Р. А. и др. . Обновление рекомендаций ACC / AHA 2008 по порокам сердца: целенаправленное обновление по инфекционному эндокардиту: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям, одобренным Обществом сердечно-сосудистых анестезиологов, Обществом сердечно-сосудистой ангиографии и вмешательств, и Общество торакальных хирургов. J. Am. Coll. Кардиол 52 , 676–685 (2008).
Артикул
PubMed
Google Scholar
Cheung, M. M., Sullivan, I. D., de Leval, M. R., Tsang, V. T. & Redington, A. N. Оптимальное время процедуры Росс при лечении хронической недостаточности аорты у молодых. Cardiol. Янг 13 , 253–257 (2003).
Артикул
PubMed
Google Scholar
Джентлс, Т.L. и др. . Нормализованный конечный систолический объем и резерв до нагрузки позволяют прогнозировать желудочковую дисфункцию после операции по поводу аортальной регургитации независимо от размера тела. JACC Cardiovasc. Визуализация 5 , 626–633 (2012).
Артикул
PubMed
Google Scholar
Ремени Б., и др. . Повышенная долговременная выживаемость при ревматическом восстановлении митрального клапана по сравнению с заменой у молодых. World J. Pediatr. Congenit. Heart Surg. 4 , 155–164 (2013).
Артикул
PubMed
Google Scholar
Джентлз, Т. Л., Финукейн, А. К., Ремени, Б., Керр, А. Р. и Уилсон, Н. Дж. Функция желудочков до и после операции по поводу изолированной и комбинированной регургитации у молодых. Ann. Грудной. Surg. 100 , 1383–1389 (2015).
Артикул
PubMed
Google Scholar
Энрикес-Сарано, М., Акинс, К. В. и Ваганян, А. Митральная регургитация. Ланцет 373 , 1382–1394 (2009).
Артикул
PubMed
Google Scholar
ДиБардино, Д. Дж. и др. . Четыре десятилетия опыта восстановления митрального клапана: анализ дифференциальных показаний, техническая эволюция и отдаленные результаты. J. Thorac. Кардиоваск. Surg. 139 , 76–83; обсуждение 83–74 (2010).
Артикул
PubMed
Google Scholar
Antunes, M. J., Magalhaes, M. P., Colsen, P. R. & Kinsley, R.H. Вальвулопластика при ревматическом поражении митрального клапана. Хирургическая проблема. J. Thorac. Кардиоваск. Surg. 94 , 44–56 (1987).
CAS
PubMed
Google Scholar
Сэдлер Л. и др. . Исходы беременности и сердечные осложнения у женщин с механическими клапанами, биопротезами и гомотрансплантатами. BJOG 107 , 245–253 (2000).
Артикул
CAS
PubMed
Google Scholar
Группа WHOQOL. Оценка качества жизни Всемирной организации здравоохранения (WHOQOL): позиционный документ Всемирной организации здравоохранения. Soc. Sci. Med. 41 , 1403–1409 (1995).
Артикул
Google Scholar
ду Насименто Мораес, А.Качество жизни, связанное со здоровьем у детей с ревматическими заболеваниями сердца: надежность бразильской версии шкалы кардиологических модулей инвентаризации качества жизни детей. Health Qual. Результаты жизни 11 , 198 (2013).
Артикул
Google Scholar
Арафа, М., Захер, С., Эль-Довати, А. и Мониб, Д. Качество жизни родителей детей с сердечными заболеваниями. Health Qual. Результаты жизни 6 91 (2008).
Артикул
PubMed
PubMed Central
Google Scholar
Эссавей М., Бахгат З. и Кассем Х. Качество жизни детей школьного возраста с ревматической лихорадкой, связанное со здоровьем. J. Egypt Publ. Health Associ. 85 , 205–222 (2010).
Google Scholar
Wark, E., Hodder, Y., Woods, C. & Maguie, G. Воздействие пилотной программы скрининга ревматических заболеваний сердца на пациентов и здоровье. J. Paediatr. Здоровье детей 49 , 297–302 (2013).
Артикул
PubMed
Google Scholar
Пилигрим, Т. и др. . Протокол популяционного исследования распространенности ревматической болезни сердца и сердечно-сосудистых исходов среди школьников в Непале. BMJ Open 2 , e001320 (2012).
Артикул
PubMed
PubMed Central
Google Scholar
Коеч, М.И Нджено, Т. Восприятие родителей, чьи дети страдают ревматическим заболеванием сердца, в специализированной больнице, Кения. Bas. Res. J. Med. Clin. Sci. 3 , 67–73 (2014).
Google Scholar
Атнафе, Л. Опыт замужних женщин с ревматической болезнью сердца. Диссертация, Аддис-Абебский университет (2011).
Харрингтон, З., Томас, Д., Карри, Б. и Балканхоуи, Дж.Проблемы с восприятием несоблюдения правил профилактики ревматической лихорадки в отдаленной общине аборигенов. Med. J. Aust. 184 , 514–517 (2006).
PubMed
Google Scholar
Petricca, K., Mamo, Y., Haileamlk, A., Seid, E. & Parry, E. Препятствия на пути к эффективному последующему лечению ревматической болезни сердца в Джимме, Эфиопия: анализ обоснованной теории опыт пациента. Эфиопский J.Health Sci. 19 , 39–44 (2009).
Google Scholar
Джонсон Т. Д. и др. . Путь 5 × 5 к контролю ревматических болезней сердца: результаты третьего форума по ревматическим болезням сердца. Glob. Сердце 10 , 75–78 (2014).
Артикул
Google Scholar
Гильерме, Л. и Калил, Дж. Ревматическая лихорадка и ревматическая болезнь сердца: клеточные механизмы, ведущие к аутоиммунной реактивности и заболеванию. J. Clin. Иммунол. 30 , 17–23 (2010).
Артикул
PubMed
Google Scholar
Майози Б. и др. . Декларация Дракенсберга о борьбе с ревматической лихорадкой и ревматической болезнью сердца в Африке. S. Afr. Med. J. 96 , 246 (2006).
PubMed
Google Scholar
Картикеян, Г. и др. . Обоснование и дизайн Глобального реестра ревматических заболеваний сердца: исследование REMEDY. Am. Сердце J. 163 , 535–540 (2012).
Артикул
PubMed
PubMed Central
Google Scholar
Министерство здравоохранения и благополучия семьи и правительство Индии Раштрия Бал Свастья Карьякрам. Услуги по проверке здоровья детей и раннему вмешательству в рамках NRHM. Национальная миссия здравоохранения [онлайн], (2013).
Нисимура Р. А. и др. . Руководство AHA / ACC от 2014 г. по ведению пациентов с пороком клапанов сердца: краткое содержание: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. J. Am. Coll. Кардиол. 63 , 2438–2488 (2014).
Артикул
PubMed
Google Scholar
Моран, М. и др. .Исследования и разработки по забытым болезням: сколько мы на самом деле тратим? PLoS Med. 6 , e30 (2009).
Артикул
PubMed
Google Scholar
Дейл, Дж. Б. и др. . Стрептококковые вакцины группы А: путь к ускоренному развитию. Вакцина 31 , B216 – B222 (2013).
Артикул
CAS
PubMed
Google Scholar
Герино, М.Т. и др. . У трансгенных мышей HLA класса II развивается безопасный и продолжительный иммунный ответ против StreptInCor, кандидата на вакцину против стрептококка группы А. Вакцина 29 , 8250–8256 (2011).
Артикул
CAS
PubMed
Google Scholar
Энгель, М. Э., Стандер, Р., Фогель, Дж., Адейемо, А. А. и Майози, Б. М. Генетическая предрасположенность к острой ревматической лихорадке: систематический обзор и метаанализ исследований близнецов. PLoS ONE 6 , e25326 (2011).
Артикул
CAS
PubMed
PubMed Central
Google Scholar
Fae, K. C. et al . PDIA3, HSPA5 и виментин, белки, идентифицированные с помощью 2-DE в клапанной ткани, являются антигенами-мишенями для периферических и инфильтрирующих сердце Т-клеток от пациентов с хронической ревматической болезнью сердца.
