Вирусный Гастроэнтерит (Дети 2–5 Лет)
В большинстве случаев причиной диареи и рвоты у детей является вирус. Это вирусный гастроэнтерит. Многие люди называют это «желудочным гриппом», но он не имеет никакого отношения к гриппу. Этот вирус поражает желудок и кишечный тракт. Заболевание длится от 2 до 7 дней. Диарея означает жидкий или водянистый стул, который отличается от обычных испражнений ребенка.
У ребенка также могут быть следующие симптомы:
Боль или спазмы в животе
Тошнота
Рвота
Потеря контроля над испражнениями
Температура и озноб
Кровь в стуле
Основная опасность этого заболевания в том, что оно приводит к обезвоживанию. Это потеря организмом большого количества воды и минеральных солей. В таких случаях потери жидкости организмом необходимо восполнить. Это делается раствором для пероральной регидратации. Эти растворы можно приобрести в аптеках и большинстве продовольственных магазинов без рецепта.
Антибиотики для данного заболевания неэффективны.
Уход в домашних условиях
Следуйте указаниям вашего детского врача.
Если вы даете лекарства своему ребенку:
Не применяйте безрецептурные препараты от диареи, если только их не прописал врач.
От боли и температуры можно использовать ацетаминофен или ибупрофен. Или же другое лекарство в соответствии с предписаниями.
Аспирин в качестве жаропонижающего средства противопоказан детям до 18 лет. Его прием может привести к серьезным нарушениям работы печени и опасному для жизни состоянию, называемому синдромом Рейе.
Чтобы предотвратить распространение болезни:
Помните, что мыло и дезинфицирующее средства на основе спирта — лучший способ предотвратить распространение инфекции.
Мойте руки до и после ухода за своим больным ребенком.
Чистите туалет после каждого использования.
Утилизируйте загрязненные подгузники в герметичном контейнере.

Оградите ребенка от общения с другими, пока лечащий врач не разрешит.
Мойте руки до и после приготовления пищи.
Мойте руки и посуду после использования разделочных досок, столешниц и ножей, которые были в контакте с сырыми продуктами.
Храните сырое мясо вдали от приготовленных и готовых к употреблению продуктов.
Имейте в виду, что люди с диареей или рвотой не должны готовить пищу для других.
Как правильно поить и кормить
Основной целью при лечении рвоты или диареи является предотвращение обезвоживания. Для этого ребенку следует часто потреблять жидкости небольшими порциями.
Имейте в виду, что жидкость сейчас важнее пищи. За раз необходимо давать небольшое количество жидкости, особенно если у ребенка возникают спазмы в желудке или рвота.
При поносе: Если вы даете молоко ребенку и понос не прекращается, откажитесь от молока. В некоторых случаях молоко может усилить понос.
 Если это произойдет, используйте раствор для пероральной регидратации. Исключите яблочный сок, газированную воду, спортивные или другие подслащенные напитки. Напитки с сахаром могут усилить понос.
Если это произойдет, используйте раствор для пероральной регидратации. Исключите яблочный сок, газированную воду, спортивные или другие подслащенные напитки. Напитки с сахаром могут усилить понос.При рвоте: Начните с раствора для пероральной регидратации комнатной температуры. Давайте 1 чайную ложку (5 мл) каждые 5 минут. Даже если у ребенка рвота, продолжайте давать раствор. Большая часть жидкости будет поглощена, несмотря на рвоту. Через 2 часа без рвоты начинайте с небольшого количества молока или смеси и других жидкостей. Увеличьте количество в зависимости от переносимости. Не давайте ребенку простую воду, молоко, смесь или другие жидкости до тех пор, пока рвота не прекратится. По мере уменьшения рвоты давайте больше раствора для пероральной регидратации. Увеличьте промежуток между приемами. Продолжайте до тех пор, пока у ребенка не появится моча и пропадет жажда (не будет никакого интереса к питью). Если рвоты не было в течение 4 часов, возобновите кормление твердой пищей.
 После 24 часов без рвоты возобновите нормальное питание.
После 24 часов без рвоты возобновите нормальное питание.Постепенно можно возобновить нормальный рацион ребенка по мере улучшения его самочувствия. Не заставляйте ребенка есть, особенно если у него боль в желудке или спазмы. Не кормите ребенка за раз большими порциями, даже если он голоден. Табачный дым может ухудшить самочувствие ребенка. Со временем ребенку можно давать больше пищи при условии ее переносимости. Продукты, которые разрешены, включают зерновые, картофельное пюре, яблочный соус, пюре из бананов, крекеры, сухой тост, рис, овсянку, хлеб, лапшу, крендель, супы с рисом или лапшой и приготовленные овощи.
Если симптомы возвращаются, вернитесь к простой или нулевой лечебной диете.
Последующее наблюдение
Наблюдайтесь у своего педиатра или следуйте его указаниям. Если взят анализ кала или мазок на посев, обратитесь к врачу для получения результатов в соответствии с указаниями.
Звоните 911
Звоните 911, если у ребенка есть какие-либо из этих симптомов:
Затрудненное дыхание
Спутанность сознания
Чрезвычайная сонливость или потеря сознания
Проблемы с ходьбой
Быстрый пульс
Боль в груди
Скованность затылочных мышц
Судороги
Когда обращаться за медицинской помощью
В следующих случаях необходимо незамедлительно обратиться к врачу:
Боль в животе усиливается
Постоянная боль в нижней правой части живота
Повторяющаяся рвота после первых 2 часов приема жидкости
Эпизодическая рвота на протяжении более 24 часов
Продолжительный сильный понос на протяжении более 24 часов
Кровь в стуле или рвотных массах
Сниженная способность к пероральному приему пищи
Потемнение или отсутствие мочи в течение 6–8 часов у детей старшего возраста, от 4 до 6 часов для малышей
Капризы или плач, когда ребенка не получается успокоить
Необычная сонливость
Новые высыпания на коже
Понос длится более 10 дней
Температура (см.
 «Температура и дети» ниже)
«Температура и дети» ниже)
Температура и дети
Всегда используйте цифровой термометр, чтобы измерить температуру ребенка. Никогда не используйте ртутный термометр.
Для младенцев и малышей используйте ректальный термометр должным образом. Ректальный термометр может случайно прорвать отверстие (перфорировать) в прямой кишке. Он также может переносить микробы из стула. Для правильного использования всегда следуйте указаниям производителя. Если вы чувствуете себя некомфортно, измеряя ректальную температуру, используйте другой метод. На приеме у педиатра, сообщите ему, какой метод вы использовали для определения температуры у ребенка.
Рекомендации относительно температуры. Ушная температура неточна до 6 месяцев. Не измеряйте оральную температуру, пока вашему ребенку не исполнится 4 года.
Младенцы до 3 месяцев:
Узнайте у врача, как правильно измерять температуру.
Ректальная или лобная (временная артерия) температура 38 °C (100,4 °F) или выше или по указанию врача
Температура подмышки 37,2 °C (99 °F) или выше либо по указанию врача
Ребенок в возрасте от 3 до 36 месяцев:
Ректальная, лобная (височная артерия) или ушная температура 38,9 °C (102 °F) или выше либо по указанию врача
Температура подмышки 38,3°C (101°F) или выше либо по указанию врача
Ребенок любого возраста:
Повторная температура 40 °C (104 °F) или выше или по указанию врача
Температура, которая держится более 24 часов у ребенка в возрасте до 2 лет.
 Или температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше.
Или температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше.
Дети от 0 до 5 лет. Когда надо срочно вести ребенка к врачу?
Мы все очень волнуемся, когда заболевает ребенок; в том числе боимся, что его непременно отправят в больницу. А детская больница, как известно, дело такое: попадешь с одним, выйдешь — с другим. Именно поэтому мамы часто отказываются от госпитализации или откладывают визит к врачу, надеясь, что болезнь отступит сама, иные предпочитают онлайн-консультации на форумах и советы бабушек и подруг.
К счастью для всех мам, в большинстве случаев современная медицина позволяет поставить диагноз и оказать необходимую помощь очень быстро, прибегая к госпитализации лишь в крайнем случае. Примерно как в известном сериале с Хью Лори — и МРТ, и все нужные анализы, и КТ, и, что самое главное — грамотные врачи-педиатры и узкопрофильные специалисты. К сожалению, такой набор есть не во всех поликлиниках, но в одном месте в Москве есть точно — в отделении неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, где врачам требуется обычно не более 2 часов, чтобы установить точный диагноз, взяв всех необходимые анализы и быстро получив их результаты, стабилизировать ребенка и отправить его домой, если нет угрозы для жизни и показаний для экстренной госпитализации.
Если вы понимаете, что ваш ребенок нуждается в оперативной консультации специалиста, но по каким-то причинам откладываете визит к врачу, если боитесь, что ребенка тут же от-правят в больничную палату «для уточнения диагноза», или ему не окажут должного внимания, просто приезжайте в отделение неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России. Здесь сразу делают все необходимые исследования и оказывают ребенку помощь максимально качественно и быстро. Ежегодно в отделении получают помощь более 3000 детей, и только 2% из них врачи госпитализируют в круглосуточный стационар. Остальных отправляют домой после проведения всех необходимых процедур с соответствующими рекомендациями, или будут наблюдать несколько дней в дневном стационаре. Отделение принимает детей без предварительной записи, работает по ОМС, ДМС и на коммерческой основе.
Если вашему ребенку от 0 до 5 лет, не пренебрегайте визитами к врачу, потому что ваш ребенок входит в группу риска. Именно на этот возраст приходится большинство серьезных заболеваний, которые хорошо изучены медициной, прекрасно лечатся, но требуют оперативного врачебного вмешательства. Татьяна Владимировна Куличенко, заведующая отделением неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, доктор медицинских наук, врач-педиатр высшей категории, эксперт ВОЗ, рассказала о том, в каких случаях стоит незамедлительно обращаться к специалистам детям младшего возраста (речь идет о детях первых 5 лет жизни).
Татьяна Владимировна Куличенко, заведующая отделением неотложной педиатрии ФГАУ «НМИЦ здоровья детей» Минздрава России, доктор медицинских наук, врач-педиатр высшей категории, эксперт ВОЗ, рассказала о том, в каких случаях стоит незамедлительно обращаться к специалистам детям младшего возраста (речь идет о детях первых 5 лет жизни).
Высокая температура (лихорадка)
Для начала важно определиться с тем, что такое лихорадка с точки зрения врача. Лихорад-ка – это повышение температуры тела до более чем 38 ºС, если измерение производится ректально (предпочтительно, так как это самый надежный способ определить температуру тела у любого человека), и более чем 37,5 ºС, если измерение производится в подмышеч-ной впадине.
Не всякая повышенная температура – очень плохой признак, но с детьми до трех лет лучше перестраховаться и обратиться к врачу максимально быстро. Законодательных «сроков терпения» нет; ждать три дня, как обычно говорят педиатры, не надо: все самые тяжелые инфекции развиваются очень быстро и могут быть угрожающими с первых часов болезни. Чем быстрее вы обратитесь к специалисту, тем будет лучше. Осмотр ребенка, инструментальные и лабораторные исследования помогут понять причину лихорадки и быстро стабилизировать состояние ребенка.
Чем быстрее вы обратитесь к специалисту, тем будет лучше. Осмотр ребенка, инструментальные и лабораторные исследования помогут понять причину лихорадки и быстро стабилизировать состояние ребенка.
Если просто повышенная температура кажется вам недостаточной причиной для обращения к врачу, то обратите внимание на симптомы интоксикации:
- Ребенок отказывается пить (не есть, а именно пить).
- Наблюдается вялость и сонливость, трудно установить глазной контакт с ребенком (не-которые педиатры говорят про таких больных «ребенок смотрит в себя»).
Если у ребенка вместе с повышением температуры тела стала появляться какая-то сыпь на коже, то к врачу надо идти немедленно.
Кашель
Кашель – достаточно частый симптом у детей. Именно из-за того, что он кажется обычным, «понятным» признаком болезни, родители часто пропускают момент своевременного обра-щения к врачу. Кашель может быть вызван не только проблемами с органами дыхательной системы. Он может сигнализировать о неполадках в работе сердечно-сосудистой или пищеварительной систем. Его может вызвать даже серная пробка в ухе. Пока не устраните причину, симптом не исчезнет!
Он может сигнализировать о неполадках в работе сердечно-сосудистой или пищеварительной систем. Его может вызвать даже серная пробка в ухе. Пока не устраните причину, симптом не исчезнет!
Незамедлительно везите ребенка к врачу, если:
- Ребенку меньше 6 месяцев (неважно, есть ли у него лихорадка и другие симптомы).
- У ребенка ночной кашель.
- У ребенка кашель до рвоты.
- Кашель не проходит больше 3 недель.
- Кашель «лающего» характера, такой кашель часто сопровождается осиплостью голоса и шумным дыханием.
Затруднения дыхания
Любое затруднение дыхания может быть жизнеугрожающим симптомом, особенно у детей первого года жизни. Как понять, что дыхание затруднено у младенца: при вдыхании видно втяжение по краю реберной дуги (ребенок как бы сильно втягивает живот при дыхании). За-труднение дыхания у детей старшего возраста можно заметить, если отсутствует плавность речи: ребенок не может говорить длинными предложениями (как правило, это обструктивный бронхит или астматические состояния).
Незамедлительно везите ребенка к врачу, если заметили у него признаки затрудненного дыхания, особенно если дыхание кряхтящее, стонущее или вы слышите хрипы или свисты при дыхании даже на расстоянии.
Рвота, диарея (понос, жидкий стул)
Эти симптомы часто связаны с простыми и известными всем нам состояниями, которые обусловлены крайне неприятными, но в современных условиях при правильном лечении не угрожающими жизни кишечными инфекциями. Но если ребенка не выпаивать специальными растворами для регидратации, не восполнять правильно объем потерь жидкости, то рвота и разжиженный стул опасны тем, что приводят к быстрому обезвоживанию и электролитным нарушениям из-за потери воды и солей.
Случается, что разжиженный стул не является серьезной проблемой, если это случилось, например, один раз. Если вы наблюдаете его чаще 3 раз за сутки – это повод бить тревогу, особенно если вы заметили первые признаки обезвоживания:
- Уменьшение частоты и объема мочеиспусканий.
 Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу!
Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу! - Сухость кожи и слизистых оболочек: стало меньше слез, слюны, кожа стала сухой и непривычно дряблой.
- Жажда.
Когда нужно незамедлительно везти ребенка к врачу:
- Ребенок отказывается от питья (не хочет пить, несмотря на то, что очень обезвожен).
- Ребенок перестает мочиться (перерыв больше 5 часов).
- Ребенок вялый, капризный, не интересуется игрушками (даже если нет температуры).
- «Западают» глаза или родничок (такое бывает редко, но это грозный симптом).
- Появилась кровь в стуле (даже если нет поноса).
Кожные высыпания
Сыпь на коже всегда не является нормой. Если сыпь сопутствует повышению температуре, это всегда повод для срочного обращения к врачу. Есть дети, у которых диагностированы кожные заболевания (например, атопический дерматит или псориаз), в таком случае роди-тели обычно уже обучены, как вести себя при усилении сыпи или обострении кожного про-цесса. Тогда надо отправиться к доктору, если предпринятые рекомендованные вам ранее меры оказываются неэффективными – и вы, скорее всего, пойдете к аллергологу или дер-матологу, т.е. к известному вам узкому специалисту. Но если сыпь появилась впервые, если высыпания не связаны с понятными провоцирующими факторами, это повод обратиться к врачу. Далеко не все сыпи являются признаком тяжелой болезни, но четкий диагноз специалиста успокоит вас и позволит быстро справиться с проблемой.
Тогда надо отправиться к доктору, если предпринятые рекомендованные вам ранее меры оказываются неэффективными – и вы, скорее всего, пойдете к аллергологу или дер-матологу, т.е. к известному вам узкому специалисту. Но если сыпь появилась впервые, если высыпания не связаны с понятными провоцирующими факторами, это повод обратиться к врачу. Далеко не все сыпи являются признаком тяжелой болезни, но четкий диагноз специалиста успокоит вас и позволит быстро справиться с проблемой.
Боли
Боль всегда симптом тревоги, которым организм человека сигнализирует об опасности. Ин-тенсивный и нарастающий болевой симптом, всегда является поводом для обращения к специалисту. Помните, что если у ребенка «режутся зубки» — это может быть причиной ка-призности и раздражительности ребенка, но в подавляющем большинстве случаев не вызывает повышения температуры выше 37,5*С или сильной боли. Поэтому не стоит списывать появившиеся симптомы на прорезывание зубов.
Как понять, что ребенку больно:
- Ребенок плачет, не успокаивается.

- Немотивированная возбудимость.
- Беспокойство (ребенок не может найти покоя, удобного положения).
Травмы головы и потеря сознания
Очень часто родители обращаются к врачу, только когда травма оставляет следы (гемато-ма, отечность). Если ребенок упал с некоторой высоты (даже если вы не видели, чем имен-но он ударился) или он ударился головой, не поленитесь сразу съездить к специалисту. Не всякая травма головы может пройти бесследно, а, главное, вы можете не видеть внутренние повреждения, случившиеся при травме.
Эпизод потери сознания, «обмякания» или судороги всегда являются поводом для обраще-ния к врачу безотлагательно.
Подробнее об отделении неотложной педиатрии ФГАУ «НМИЦ здоровья детей» вы можете прочитать на официальном сайте >>>
Диарея (понос) у детей
Очень часто у детей встречается такое расстройство пищеварения, как диарея, иначе говоря, понос. Спектр причин возникновения данного заболевания весьма и весьма широк. Но прежде чем переходить к ним, следует знать норму кратности стула у детей разных возрастов.
Но прежде чем переходить к ним, следует знать норму кратности стула у детей разных возрастов.
Итак, для грудничков, рацион которых составляет молоко матери, нормой является пять – шесть раз в сутки. Как правило, стул является кашицеобразным и однородным, имеет желтый цвет, в нем отсутствуют прожилки крови и слизь.
Для малышей-искусственников первого года жизни норма – не более четырех раз в сутки. Стул может иметь коричневатый оттенок. У детей до двух лет стул бывает не чаще двух раз в сутки. Имеет коричневый цвет. Нормой для старших детей является один раз в сутки.
Из-за физиологических особенностей пищеварительного тракта у детей острые расстройства пищеварения являются довольно частым явлением. В результате поноса у ребенка может развиться обезвоживание. Кроме того, может нарушиться электролитный баланс в его организме.
Возникновение поноса может быть вызвано, как вирусными, так и бактериальными инфекциями, а также может быть связано с прохождением курса антибиотиков. Кроме того, существуют хронические и функциональные поносы. В любом случае, следует незамедлительно обратиться к педиатру, потому как понос может являться первым признаком весьма грозного заболевания – дизентерии.
Кроме того, существуют хронические и функциональные поносы. В любом случае, следует незамедлительно обратиться к педиатру, потому как понос может являться первым признаком весьма грозного заболевания – дизентерии.
Лечение поноса у детей следует начинать незамедлительно. И еще до прихода врача родителям следует позаботиться о том, чтобы ребенок получал большое количество воды орально. В любом случае, если началась диарея у детей лечение ее должно осуществляться только специалистами. Педиатр Медицинского центра «Академик» г. Искитима обязательно поможет вашему малышу выздороветь. Здесь крайне важна ранняя диагностика и выявление причин заболевания, потому как понос может повлечь за собой не только потерю воды в организме ребенка, но и таких жизненно важных элементов, как минералов, электролитов и белков. При поносе у детей могут проявляться такие симптомы, как боли в животе, лихорадочное состояние, судороги, рвота, потеря сознания.
Также родителям следует обеспокоиться и в том случае, если понос возникает у совершенно здорового ребенка практически после каждого приема пищи. В этом случае необходимо обратить внимание на рацион питания ребенка, особенно в возрасте до четырех лет, и категорически исключить газированную воду, торты, пряники, конфеты и печенье, а также снизить употребление фруктовых соков. Педиатр Медицинского центра «Академик» г. Искитима поможет подобрать правильный рацион для вашего ребенка, найдет причину расстройств желудочно-кишечного тракта. После проведения обследования может понадобиться и ограничение в молоке, клетчатке и жирах. Педиатр МЦ «Академик» г. Искитима может назначить препараты ферментной группы. Кроме того, могут назначаться лекарственные средства, снимающие боль, а также препараты, нормализующие кратность стула в сутки.
В этом случае необходимо обратить внимание на рацион питания ребенка, особенно в возрасте до четырех лет, и категорически исключить газированную воду, торты, пряники, конфеты и печенье, а также снизить употребление фруктовых соков. Педиатр Медицинского центра «Академик» г. Искитима поможет подобрать правильный рацион для вашего ребенка, найдет причину расстройств желудочно-кишечного тракта. После проведения обследования может понадобиться и ограничение в молоке, клетчатке и жирах. Педиатр МЦ «Академик» г. Искитима может назначить препараты ферментной группы. Кроме того, могут назначаться лекарственные средства, снимающие боль, а также препараты, нормализующие кратность стула в сутки.
Во избежание острой диареи родителям нельзя забывать о необходимости прививать своим детям навыки соблюдения гигиенических требований.
Запишитесь на прием к педиатру Медицинского центра «Академик»
по телефону
8-(383-43) 44-0-77
или через сайт
Записаться на прием
Диарея у детей с онкологическими заболеваниями
Что такое диарея?
Оценка диареи у детей с онкологическими заболеваниями
При оценке диареи учитываются:
- Частота дефекации (количество эпизодов за день)
- Вид стула (мягкий, жидкий, водянистый)
- Недержание (неспособность контролировать опорожнение кишечника)
- Необходимость вставать в туалет ночью или прерывать занятия в дневное время
Врачи будут также оценивать следующие признаки и симптомы:
- Жар
- Боль и спазмы
- Слабость или головокружение
- Ректальное кровотечение или кровь в стуле
- Тошнота и рвота
- Масса тела и баланс жидкостей в организме
Врач назначит лабораторные анализы крови для оценки форменных элементов крови, уровня электролитов и состояния почек.
Могут взять анализы кала для проверки на наличие вирусов или бактерий. Чаще всего диарею вызывают ротавирус, аденовирус, норовирус, а также бактерии видов Salmonella, Campylobacter, Shigella и Clostridioides difficile. Инфекционная диарея может потребовать другого подхода к лечению.
Врачи также оценят вероятность того, что диарея вызвана другими причинами, например лекарствами, диетой и ситуационными причинами.
Изредка при диарее назначают визуализирующие исследования для изучения состояния органов желудочно-кишечного тракта.
Диарея и запор — частые проблемы при лечении рака. Врач может попросить семью описать внешний вид стула пациента по специальной шкале.
Проблемы со здоровьем из-за диареи
Диарея может угрожать жизни больного. К проблемам, вызванным диареей, относятся:
- Обезвоживание
- Недостаточность питания
- Нарушение электролитного баланса
- Почечная недостаточность
Иногда из-за диареи приходится откладывать химиотерапию и другое лечение до тех пор, пока симптомы не станут менее выраженными.
Причины диареи у детей с онкологическими заболеваниями
По мере продвижения пищи по ЖКТ из нее всасывается вода и питательные вещества. Отходы удаляются из организма в виде стула. Кишечник выделяет пищеварительные соки и слизь, чтобы расщеплять пищу и облегчать ее передвижение. В пищеварительном тракте также обитают бактерии, помогающие расщеплять пищу. Иногда, если вода не всасывается или если выделений слишком много, стул становится слишком жидким. Лекарства могут изменить баланс бактерий в кишечнике. Повышение подвижности кишечника также может привести к более быстрому прохождению стула. Диарею может вызвать изменение или нарушение какого-либо из процессов пищеварения.
К факторам, которые могут быть причиной диареи при лечении рака, относятся:
Диарея, вызванная химиотерапией
Диарея — распространенный побочный эффект химиотерапии. Иногда ее так и называют — «диарея, вызванная химиотерапией» (chemotherapy-induced diarrhea, CID). Химиотерапия может вызывать диарею по нескольким причинам. Иногда при химиотерапии повреждается слизистая оболочка кишечника. Некоторые препараты нарушают водный баланс в кишечнике. Жидкость не всасывается надлежащим образом, либо увеличивается выработка кишечных соков или слизи. Из-за химиотерапии могут также нарушаться процессы всасывания питательных веществ или работы пищеварительных ферментов в кишечнике.
Иногда при химиотерапии повреждается слизистая оболочка кишечника. Некоторые препараты нарушают водный баланс в кишечнике. Жидкость не всасывается надлежащим образом, либо увеличивается выработка кишечных соков или слизи. Из-за химиотерапии могут также нарушаться процессы всасывания питательных веществ или работы пищеварительных ферментов в кишечнике.
У детей с онкологическими заболеваниями диарею часто вызывают такие лекарственные препараты, как иринотекан, доцетаксел, фторурацил, дазатаниб, иматиниб, пазопаниб, сорафениб и сунитиниб.
Какие препараты для лечения рака вызывают диарею?
Диарея может быть побочным эффектом других обычных лекарств, применяемых в лечении детского рака. Это может происходить по разным причинам. Некоторые лекарства нарушают баланс между «хорошими» и «плохими» бактериями в желудке и кишечнике. Другие лекарства влияют на расщепление пищи, всасывание и выделение жидкости.
К лекарствам, вызывающим диарею, относятся антибиотики, такие как ампициллин, амоксициллин, амоксициллин/клавуланат, цефиксим, цефподоксим, клиндамицин и эритромицин. Размягчители стула, слабительные, антациды с магнием, хлорид калия и ингибиторы протонного насоса также могут вызывать диарею.
Лучевая терапия и диарея
Облучение брюшной полости, спины или таза может вызывать диарею. Облучение вызывает гибель быстрорастущих клеток, в том числе тех, которые выстилают кишечник. Это явление называется лучевым энтеритом. Он сопровождается тошнотой, рвотой, спазмами, повышенной утомляемостью и диареей. Стул может быть водянистым, содержать примесь слизи или крови. Обычно лучевой энтерит ослабевает через 2-3 недели после завершения лечения, но симптомы могут сохраняться в течение 12 недель и дольше. У некоторых пациентов диарея может длиться еще дольше или даже проявляться затем на протяжении жизни.
Факторы, увеличивающие риск диареи при лучевой терапии:
- Более высокая доза и частота облучения
- Большая площадь облучения, затрагивающая кишечник
- Одновременное проведение лучевой терапии и химиотерапии
Для лечения диареи, вызванной облучением, используют такие препараты, как лоперамид и октреотид.
Другие причины диареи
Лечение диареи у детей с онкологическими заболеваниями
Диарея может вызывать серьезные проблемы, в особенности при раке. Важно, чтобы семья пациента и медицинский персонал вместе заботились об устранении имеющихся у ребенка симптомов. Лечение диареи включает применение противодиарейных препаратов и коррекцию диеты. Необходим прием жидкости в достаточном количестве, чтобы не допустить обезвоживания. При тяжелой диарее или невозможности самостоятельно пить достаточное количество жидкости могут потребоваться внутривенные вливания.
Противодиарейные препараты
Лекарства от диареи выписываются с учетом тяжести состояния и известной или предполагаемой причины. Лекарства, которые могут быть выписаны при диарее у детей с онкологическими заболеваниями, — лоперамид (Имодиум®) и антибиотики. Для лечения некоторых особых случаев диареи могут использоваться атропин и октреотид.
Иногда врач может рекомендовать пробиотики. Однако детям с онкологическими заболеваниями принимать пробиотики можно только под контролем врача.
Лечение диареи основывается на индивидуальных потребностях пациента, и врачи подбирают лечение исходя из каждого конкретного случая.
Что можно есть при диарее
Чтобы облегчить состояние при диарее, врачи могут предложить изменить диету пациента: сделать порции меньше, употреблять легкую пищу и исключить напитки, содержащие кофеин. Иногда пациентам с диареей рекомендуют так называемую диету BRAT (Bananas, Rice, Applesauce, and Toast — бананы, рис, яблочное пюре и тосты). Однако в такой пище мало важных питательных веществ, поэтому диету можно применять только несколько дней или столько времени, сколько рекомендуют врачи. Могут быть рекомендованы другие виды пищи, например овсянка, зерновые хлопья с малым содержанием сахара, крекеры, макароны без соуса и мягкие фрукты без кожуры, например персики или груши. Чтобы вернуться к твердой пище и увеличить прием жидкости, хорошо подойдут супы на мясном бульоне с отварными овощами и нежирным мясом.
Некоторые продукты усугубляют диарею. Так действуют пряная или жирная пища, молоко и молочные продукты, сырые фрукты и овощи, сухофрукты, некоторые фруктовые соки, еда с большим содержанием жиров или сахара, кофеин.
В случае диареи при РТПХ пищевые ограничения могут быть более жесткими.
Советы по организации питания при диарее:
- Пейте много воды, чтобы избежать обезвоживания. Пейте воду или не содержащие кофеина и большого количества сахара напитки, например Pedialyte® или спортивные напитки с малым содержанием сахара.
- Ешьте малыми порциями, медленно, хорошо пережевывайте.
- Выбирайте мягкую пищу, которая не будет раздражать желудок.
- Избегайте алкоголя и кофеина.
- Ешьте меньше продуктов с нерастворимой клетчаткой, таких как цельные фрукты и овощи с кожурой и семенами. Растворимая клетчатка в овсянке, яблочном пюре, бананах и некоторые добавки с клетчаткой могут помочь закрепить жидкий стул.
- Избегайте пищи, которая усиливает газообразование и спазмы.
 Это бобы, брокколи, цветная капуста, капуста и газированные напитки.
Это бобы, брокколи, цветная капуста, капуста и газированные напитки. - Предлагайте больному пищу, богатую калием: бананы, картофель, абрикосы и персики.
Диарея
Диарея является второй по значимости причиной смерти детей в возрасте до пяти лет — ежегодно от нее умирает 525 тысяч детей. Диарея может длиться несколько дней и может выводить из организма воду и соли, необходимые для выживания. В прошлом основными причинами смерти, связанной с диареей, в большинстве случаев были дегидратация и потеря жидкости. В настоящее возрастающая доля всех случаев смерти, связанных с диареей, приходится на другие причины, такие как септические бактериальные инфекции. Наибольшему риску заболевания диареей с угрозой для жизни подвергаются дети, страдающие от недостаточности питания или люди, имеющие ослабленный иммунитет.
Диарея определяется как неоформленный или жидкий стул три или более раз в день (или чаще чем обычно для конкретного человека). Частый оформленный стул не является диареей. Неоформленный, «пастообразный» стул детей, находящихся на грудном вскармливании, также не является диареей. Обычно диарея является симптомом инфекции кишечного тракта, которая может быть вызвана различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты или питьевую воду или от человека человеку в результате ненадлежащей гигиены.
Неоформленный, «пастообразный» стул детей, находящихся на грудном вскармливании, также не является диареей. Обычно диарея является симптомом инфекции кишечного тракта, которая может быть вызвана различными бактериями, вирусами и паразитами. Инфекция распространяется через загрязненные пищевые продукты или питьевую воду или от человека человеку в результате ненадлежащей гигиены.
Мероприятия по профилактике диареи, включая обеспечение безопасной питьевой воды, использование улучшенной санитарии и мытье рук с мылом, могут способствовать снижению риска заболевания. Диарея лечится с помощью оральных регидратационных солей (ОРС) — это смесь чистой воды, соли и сахара. Кроме того, дополнительный курс лечения 20 мг таблетками цинка на протяжении 10-14 дней позволяет сократить продолжительность диареи и улучшить результаты.
Существует три клинических типа диареи:
- острая водянистая диарея — продолжается несколько часов или дней и включает холеру;
- острая кровавая диарея — также называется дизентерией; и
- устойчивая диарея — продолжается 14 и более дней.

Масштабы заболеваемости диареей
Диарея является одной из основных причин детской смертности и заболеваемости в мире. Она развивается, в основном, в результате потребления загрязненных пищевых продуктов и воды. Во всем мире около 780 миллионов человек не имеют доступа к улучшенной воде и 2,5 миллиарда человек не имеет доступа к основным средствам санитарии. В развивающихся странах широко распространена диарея, вызываемая инфекцией.
В странах c низким уровнем доходов дети в возрасте до трех лет болеют диареей, в среднем, три раза в год. Каждый раз дети лишаются питания, необходимого для их развития. В результате диарея является одной из основных причин недостаточности питания, а дети, страдающие от недостаточности питания, с большей вероятностью заболевают диареей.
Дегидратация
Самой значительной угрозой, создаваемой диареей, является обезвоживание или дегидратация. Во время диареи вода и электролиты (натрий, хлор, калий и бикарбонат) выводятся из организма вместе с жидким стулом, рвотой, потом, мочой и дыханием. Дегидратация происходит в том случае, если эти потери не возмещаются.
Дегидратация происходит в том случае, если эти потери не возмещаются.
Существуют три степени дегидратации.
- Тяжелая дегидратация (как минимум, два из следующих признаков):
- заторможенность/бессознательное состояние;
- запавшие глаза;
- больной не может пить или пьет плохо;
- после щипка кожа очень медленно ( ≥2 секунд) возвращается в первоначальное состояние.
- Умеренная дегидратация:
- беспокойное поведение, раздражительность;
- запавшие глаза;
- больной пьет с жадностью, испытывает жажду.
- Дегидратации нет (недостаточно признаков для причисления к умеренной или тяжелой дегидратации).
Причины
Инфекция: Диарея является симптомом инфекций, вызываемых широким рядом бактерий, вирусов и паразитов, большинство из которых распространяется через загрязненную фекалиями воду. Инфекции наиболее распространены там, где имеется нехватка чистой воды для питья, приготовления пищи и личной гигиены. Двумя наиболее распространенными возбудителями диареи — как умеренной, так и тяжелой — в странах с низким уровнем дохода являются ротавирус и бактерия Escherichia coli . Другие патогены, такие как cryptosporidium и shigella, также могут иметь значимость. Необходимо также учитывать этиологические модели, характерные для конкретной местности.
Двумя наиболее распространенными возбудителями диареи — как умеренной, так и тяжелой — в странах с низким уровнем дохода являются ротавирус и бактерия Escherichia coli . Другие патогены, такие как cryptosporidium и shigella, также могут иметь значимость. Необходимо также учитывать этиологические модели, характерные для конкретной местности.
Недостаточность питания: Умирающие от диареи дети часто страдают от сопутствующей недостаточности питания, которая делает их более уязвимыми. Каждый случай заболевания диареей, в свою очередь, усугубляет их недостаточность питания. Диарея является одной из основных причин недостаточности питания среди детей в возрасте до пяти лет.
Источник: Особое беспокойство вызывает вода, загрязненная человеческими фекалиями, например, из сточных вод, отстойников и уборных. Фекалии животных также содержат микроорганизмы, которые могут вызывать диарею.
Другие причины: Диарея может также распространяться от человека человеку, что усугубляется ненадлежащей личной гигиеной. Пищевые продукты являются еще одной значительной причиной диареи в случаях, если они приготовляются или хранятся в негигиенических условиях. Небезопасное хранение и обращение с водой в домашнем хозяйстве также является важным фактором. Рыба и морепродукты из загрязненной воды также могут вызывать эту болезнь.
Пищевые продукты являются еще одной значительной причиной диареи в случаях, если они приготовляются или хранятся в негигиенических условиях. Небезопасное хранение и обращение с водой в домашнем хозяйстве также является важным фактором. Рыба и морепродукты из загрязненной воды также могут вызывать эту болезнь.
Профилактика и лечение
Основные меры для профилактики диареи включают следующие:
- доступ к безопасной питьевой воде;
- улучшенные средства санитарии;
- мытье рук с мылом;
- исключительное грудное вскармливание ребенка в течение первых шести месяцев жизни;
- надлежащую личную гигиену и гигиену пищевых продуктов;
- санитарное просвещение в отношении путей распространения инфекций;
- вакцинацию против ротавирусной инфекции.
Основные меры для лечения диареи включают следующие:
- Регидратация: с помощью раствора оральных регидратационных солей (ОРС). ОРС — это смесь чистой воды, соли и сахара, которая может быть безопасно приготовлена в домашних условиях.
 Лечение такой смесью стоит несколько центов. ОРС впитываются в тонком кишечнике и замещают воду и электролиты, выведенные из организма с фекалиями.
Лечение такой смесью стоит несколько центов. ОРС впитываются в тонком кишечнике и замещают воду и электролиты, выведенные из организма с фекалиями. - Добавки цинка: добавки цинка уменьшают продолжительность диареи на 25% и приводят к уменьшению объема стула на 30%.
- Регидратация через внутривенные капельницы в случае острой дегидратации или шокового состояния.
- Пищевые продукты, богатые питательными веществами: замкнутый круг недостаточности питания и диареи можно разорвать благодаря кормлению детей пищевыми продуктами, богатыми питательными веществами (включая грудное молоко), во время диареи и последующего кормления выздоровевших детей питательными продуктами (включая исключительное грудное вскармливание детей в течение первых шести месяцев жизни).
- Консультирование со специалистом здравоохранения, в частности в отношении ведения стойкой диареи, при наличии крови в стуле или при появлении признаков дегидратации.
Деятельность ВОЗ
ВОЗ работает с государствами-членами и другими партнерами по следующим направлениям:
- содействие проведению национальной политики и осуществлению инвестиций, поддерживающих ведение случаев заболевания диареей и ее осложнений, а также расширению доступа к безопасной питьевой воде и санитарии в развивающихся странах;
- проведение научных исследований с целью разработки и тестирования новых стратегий по доставке медицинских услуг в этой области;
- создание потенциала для проведения профилактических мероприятий, включая санитарию, улучшение источников воды, а также обработку воды и ее безопасное хранение в домашних хозяйствах;
- разработка новых мероприятий в области здравоохранения, таких как иммунизация против ротавирусной инфекции;
- содействие в подготовке работников здравоохранения, особенно на уровне отдельных сообществ.

симптомы и лечение (памятка для родителей)
Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены. Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа.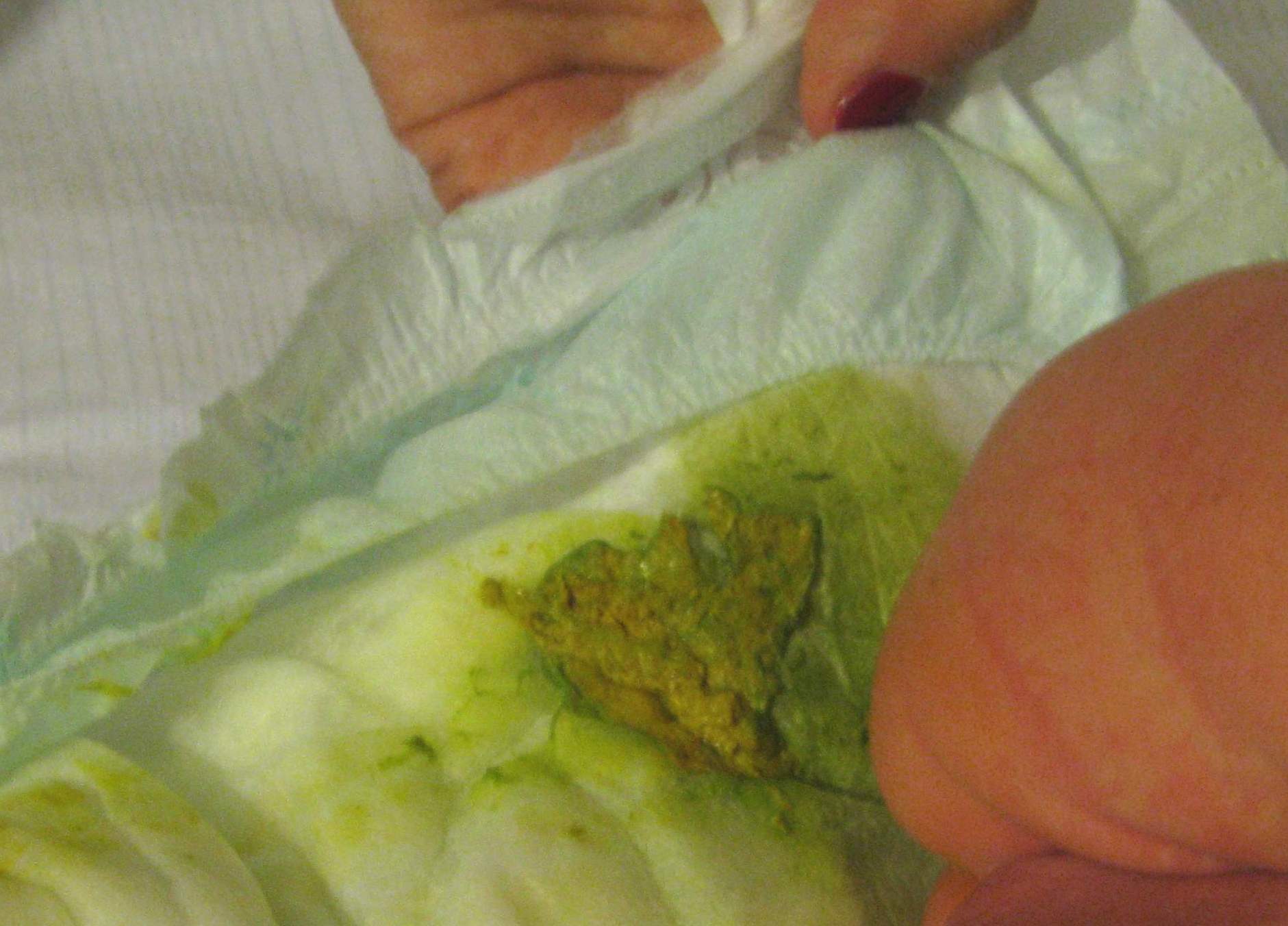 Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты. У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции — ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит. ..) проводят профилактику бактериальных осложнений.
..) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Про кишечные инфекции | Советы педиатра (Первый год жизни малыша)
Про кишечные инфекции
Мы неумолимо приближаемся к теплым солнечным дням — времени поездок на море, в деревню к бабушке, времени песочниц, времени фруктов-овощей, и к сожалению — времени, когда наши дети чаще всего подвержены кишечным инфекциям.
Несколько важных акцентов для мамы:
Острые кишечные инфекции у детей – заболевание опасное. И тем опаснее, чем младше ребенок. Ежегодно, ОКИ уносят жизни сотен тысяч детей. Коварство этих болезней в том, что для лечения просто нужна вода. Регидратация (восполнение потерь воды) и диетотерапия – основа лечения всех ОКИ, и большинство смертей происходит в странах, живущих в условиях дефицита чистой питьевой воды.
Ключевой симптом при ОКИ – диарея (лат. – истекаю) или, проще говоря, понос. Если ещё понятнее: организм теряет воду и обезвоживается. Этот симптом — диарея, будет всегда присутствовать при острых кишечных инфекциях, в то время как остальные – температура, боль в животе, метеоризм, рвота и д, могут присутствовать все, а могут быть выражены в той или иной степени.
Возбудители ОКИ микроорганизмы: вирусы, микробы, простейшие. К маленькому ребенку, находящемуся на грудном вскармливании они попадают через рот. Чаще всего контактно-бытовым путем — с рук матери, упала игрушка, пустышка, подняли — дали ребенку.
Попав в ЖКТ возбудитель начинает активно размножаться и выделять токсин, который “ парализует» часть клеток кишечника, выводит их из строя, блокирует каналы, по которым эти клетки “впускали” в организм воду из кишечника.
И что происходит? Вся вода, которую ребенок пьет — проходит транзитом. Это один из способов зловредного микробного воздействия. Второй заключается в том, что кишечник — это трубка, в стенке которой находятся мышечные волокна. Токсины возбудителей ОКИ действуют так, что эти волокна сокращаются быстро — быстро (кишечник урчит, то, что мы и называем — усиление перистальтики) и быстро-быстро прогоняет воду к выходу, не дав всосаться в тех отделах кишечника, которые еще не повреждены микробом. И третий механизм – непосредственно повреждение слизистой. Отчего ферменты оказываются сломанными, свергнутым. Так происходит, например, с ферментом лактазой — она обеспечивает усвоение молочного сахара — лактозы из молока. Если фермент не работает теперь организм не может усваивать лактозу.
И что же? Это все пройдет? Восстановится? Снова вернутся на свое место ферменты?
В большинстве случаев, при легких и среднетяжелых инфекциях все полностью восстановится за 1-2 недели. С рядом болезней организм справится самостоятельно! Иммунитет не дремлет. Только надо за тот период, пока главное не дать малышу обезводиться. Повторюсь. Возмещение потери воды и солей, и диетотерапия — это основа лечения ОКИ!
В ряде случаев понадобится тяжёлая артиллерия – дать специфическую антимикробную терапию, позволяющую победить возбудителя. Понятно, что самолечением при диарее заниматься не стоит. Вы в любом случае обратитесь к врачу. Но дело в том, что маленькие дети способны обезводится ещё до прихода врача. Особенно если понос сопровождается рвотой и температурой. Температура, тоже уводит из организма воду.
Как возмещать воду?
Вы примерно видите, сколько потерял с рвотой и поносом — столько нужно и дать выпить. Как это сделать, спросите вы? Если его все время рвет, или тут же все оказывается в подгузнике? Жидкость даем дробно. Если поить с чашки и он выпьет полную чашку — не сомневайтесь, его тут же стошнит. Поэтому, нужно взять чайную ложку и выпаивать. Под мультик. Каждые пять минут по ложке. Глоток, снова глоток. Организм не тратит свои ресурсы на то, чтобы стошнить глоток. И эти 5 мл жидкости усвоятся. Чем выпаивать? Организм теряет не только воду, но и соли. Поэтому специальными глюкозо-солевыми растворами лучше всего. Если вы ждете врача и нет возможности отлучиться из дома в аптеку — ромашковый или фенхелевый чай, можно пакетированный, можно гранулированный, но в составе не должно быть лактозы или же просто слабозаваренный чай. Все зависит от ваших возможностей — вдруг вы в деревне у бабушки, 50 км от райцентра, нет аптеки — тогда детскую питьевую воду, кипяченую воду.
Если поить с чашки и он выпьет полную чашку — не сомневайтесь, его тут же стошнит. Поэтому, нужно взять чайную ложку и выпаивать. Под мультик. Каждые пять минут по ложке. Глоток, снова глоток. Организм не тратит свои ресурсы на то, чтобы стошнить глоток. И эти 5 мл жидкости усвоятся. Чем выпаивать? Организм теряет не только воду, но и соли. Поэтому специальными глюкозо-солевыми растворами лучше всего. Если вы ждете врача и нет возможности отлучиться из дома в аптеку — ромашковый или фенхелевый чай, можно пакетированный, можно гранулированный, но в составе не должно быть лактозы или же просто слабозаваренный чай. Все зависит от ваших возможностей — вдруг вы в деревне у бабушки, 50 км от райцентра, нет аптеки — тогда детскую питьевую воду, кипяченую воду.
— Детям постарше — компот из сухофруктов.
— У ребенка на грудном вскармливании сохраняется грудное вскармливание. Это обязательно. Это и регидратация и диетотерапия. Это мощный набор защитных компонентов грудного молока. Единственное что может понадобиться – ферментация сцеженной порции молока перед кормлением специальными ферментами, снижающими лактозную нагрузку. Если ребенок отказывается от груди — не может сосать, тогда сцеживать и опять же с ложки давать.
Единственное что может понадобиться – ферментация сцеженной порции молока перед кормлением специальными ферментами, снижающими лактозную нагрузку. Если ребенок отказывается от груди — не может сосать, тогда сцеживать и опять же с ложки давать.
— Если ребенок на искусственном вскармливании — смесь на период ОКИ лучше будет заменить на смесь низко- либо безлактозную. Правильнее всего это будет сделать, выбрав смесь в ассортиментной линейке того производителя, которым пользуетесь. Варианты включения безлактозной смеси в рацион ребенка с ОКИ подскажет ваш педиатр. Все зависит от формы тяжести и длительности болезни. В некоторых случаях необходимо заменить часть рациона, иногда перейти полностью и сохранить безлактозную смесь еще на неделю-две восстановительного периода после инфекции -это то время в течении которого полностью восстановится фермент лактаза в кишечнике. После этого можно будет постепенно вернуться к привычному молочному рациону.
Все предыдущие моменты касались восполнения жидкости и молочного компонента питания.
А как же деткам постарше, у которых прикормы или же общий стол?
Это как раз тот момент, когда прикормы промышленного производства будут просто как нельзя кстати. Они и есть основа диетотерапии. Если ребенок их получает — продолжаем. Это безмолочные, безглютеновые каши, мясные пюре, овощное из брокколи. Соки можно убрать, а вот фруктовое пюре — особенно черника — оставить в рационе.
Если вы ушли на общий стол, во время кишечных инфекций скоррегируйте его диету с учетом продуктов прикорма промышленного производства. Режим питания при ОКИ меняется – ребенок ест дробно, маленькими порциями – философия та же, как и при восполнении жидкости – чтобы не стошнил и чтобы не прошло транзитом по кишечнику. Поэтому пищу даем дробно, часто, маленькими порциями, в подогретом виде.
Ориентировочная диета:
(Этот режим очень ориентировочный. Если ваш ребенок ест в час по чайной ложке – и это единственный способ его накормить, значит кормим так, чтоб усвоил – каждый час)
6. 00—7.00 Первый завтрак — грудное молоко или заменитель грудного молока (смесь),
00—7.00 Первый завтрак — грудное молоко или заменитель грудного молока (смесь),
10.00—11.00 Второй завтрак — каша безмолочная густая, чай ромашка
13.00—14.00 Обед — овощное пюре + мясное пюре, чай фенхель
16.00—17.00 Полдник — грудное молоко или заменитель грудного молока
19.00—20.00 Первый ужин — каша на воде и фруктовое пюре, компот из сухофруктов (после 12 мес)
22.00—23.00 Второй ужин — грудное молоко или заменитель грудного молока, или кисломолочный продукт.
Полезные советы:
- — В отпуск с маленьким ребенком берите привычное ему детское питание, не факт, что удастся там, куда вы едете, найти такое же.
- — В деревне у бабушки не пользуйтесь колодезной водой (даже кипяченой!). Берите детскую воду с собой или уточните, сможете ли купить там.
- — Здесь же, в деревне не рискуйте пробовать коровье молоко, даже если «вот пришло время — пора- почти годик — вас же как-то вырастили!»
- — Не отлучайте от груди летом, во время отпуска и поездок
- — Овощи и фрукты после того как помыли в идеале сполоснуть горячей водой из чайника.

- Дата публикации: 29.04.2019
- Поделиться:
Как лечить диарею у детей — Здоровье детей
Ничто не может замедлить веселье ребенка или помешать его семейным планам больше, чем диарея. Диарея — обычное заболевание, которое возникает, когда в стуле содержится слишком много воды.
«Ободочная кишка предназначена для поглощения воды, так что стул имеет форму и консистенцию. Иногда стул поглощает слишком много воды, что приводит к диарее», — объясняет Лорен Лазар, доктор медицины, детский гастроэнтеролог с детским здоровьем и доцент Университета штата Калифорния. Юго-западный.«Если у вашего ребенка жидкий или жидкий стул хотя бы три или более раз в день, это, вероятно, диарея».
Лучшее лечение диареи вашего ребенка может зависеть от ее причины, но есть способы облегчить симптомы диареи. Узнайте, как лечить диарею у детей, в том числе советы по противодиарейным лекарствам, домашним средствам и лучшим продуктам, которые можно давать вашему ребенку.
Что может вызвать диарею у детей?
Обычно диарея у детей считается «острой», то есть длится от нескольких дней до недели.Наиболее частой причиной острой диареи является какая-либо инфекция, вирусная, бактериальная или паразитарная.
Помимо проблем с желудком, диарея у детей может быть вызвана и другими причинами, в том числе:
Хроническая диарея — это диарея, которая длится более 2-4 недель и встречается реже. Как и острая диарея, она может быть вызвана бактериальной, вирусной или паразитарной инфекцией. Хроническая диарея также может быть вызвана основным воспалением в организме, генетическими или аутоиммунными состояниями, такими как целиакия или воспалительное заболевание кишечника, или функциональными расстройствами желудочно-кишечного тракта, такими как синдром раздраженного кишечника.
Что я могу дать своему ребенку, чтобы остановить диарею?
Обычно лекарства для лечения диареи у детей не нужны. В большинстве случаев острая инфекционная диарея прекратится, когда организм избавится от инфекции.
В большинстве случаев острая инфекционная диарея прекратится, когда организм избавится от инфекции.
«Диарея похожа на кашель, когда вы простужены. Ваш кишечник пытается избавиться от всего плохого, — объясняет доктор Лазар. — Если вы замедляете работу кишечника с помощью антидиарейного лекарства во время инфекционной диареи, вы удерживая инфекцию внутри ».
Если диарея вашего ребенка длится более нескольких дней, посоветуйтесь с педиатром, чтобы определить причину и лучшее лечение.В случае хронической диареи ваш врач может посоветовать изменить диету, лекарства или другое продолжающееся лечение.
Информация о лекарстве от диареи для детей
- Как правило, антибиотики не используются для лечения инфекционной диареи у детей.
- Всегда проконсультируйтесь с врачом, прежде чем давать ребенку безрецептурные лекарства от диареи, такие как Имодиум и Пепто-Бисмол.
- При некоторых типах инфекционной диареи могут быть полезны пробиотики.
 Вы можете купить пробиотики без рецепта в жидкой форме или в форме таблеток.Обязательно покупайте версию «для детей». Проконсультируйтесь с врачом перед использованием пробиотиков, если ваш ребенок младше 3 лет.
Вы можете купить пробиотики без рецепта в жидкой форме или в форме таблеток.Обязательно покупайте версию «для детей». Проконсультируйтесь с врачом перед использованием пробиотиков, если ваш ребенок младше 3 лет. - Не давайте детям младше 3 лет какие-либо лекарства без предварительной консультации с врачом.
Какие домашние средства от диареи у детей?
Не существует одного конкретного продукта питания, питья или домашнего средства, которое остановило бы диарею вашего ребенка. Лучшее лечение диареи вашего ребенка — поддерживающая терапия. Чтобы облегчить симптомы диареи, сосредоточьтесь на:
- Обеспечение водного баланса вашего ребенка
- Предлагает разнообразные питательные продукты
- Выявление триггеров или проблемных продуктов
«При диарее организм теряет соли и электролиты, поэтому очень важно помочь вашему ребенку оставаться гидратированным», — говорит доктор.Лазарь. «Избегайте сока и других сладких напитков».
«Избегайте сока и других сладких напитков».
Чтобы ребенок с диареей оставался гидратированным, предложите ему много жидкости, например:
- Вода
- Бульон или суп
- Растворы электролитов для детей в жидкой или морозильной форме
- Спортивные напитки, такие как Gatorade или Powerade (выбирайте сорта с низким содержанием сахара)
Чем кормить ребенка, страдающего диареей?
Если у вашего ребенка диарея, важно кормить его здоровой, хорошо сбалансированной диетой в дополнение к большому количеству жидкости.В прошлом врачи рекомендовали диету BRAT (бананы, рис, яблочное пюре и тосты) в качестве решения, которое поможет детям с диареей. Сейчас многие врачи не рекомендуют ее.
«Диета BRAT носит ограничительный характер и не обязательно помогает остановить диарею», — объясняет доктор Лазар. «Вместо этого мы рекомендуем детям продолжать придерживаться полноценной и всесторонней диеты, поскольку есть доказательства того, что кишечник заживает, когда ребенок накормлен «.
Для младенцев и детей, находящихся на грудном вскармливании, грудное молоко по-прежнему является прекрасным вариантом питания при диарее.«Грудное молоко легко усваивается и содержит больше питательных веществ, чем растворы электролитов», — говорит доктор Лазар. Однако родителям следует иметь в виду, что младенцы, особенно новорожденные, очень восприимчивы к обезвоживанию с диареей, поэтому, если вы заметите какие-либо изменения в организме ребенка характер стула, обратитесь к педиатру.
В некоторых случаях диареи педиатр вашего ребенка может предложить диету без молока или с низким содержанием сахара — на краткосрочной основе. Если диарея вашего ребенка не проходит, попробуйте вести дневник питания.У некоторых людей определенные продукты могут вызвать диарею. Например, некоторые пациенты с синдромом раздраженного кишечника замечают, что жирная, сахарная или острая пища, как правило, вызывает проблемы. У некоторых детей глютен или молочные продукты могут вызвать диарею. Если вы чувствуете, что определенная пища вызывает у вашего ребенка проблемы, запишите это и обсудите с врачом.
Если вы чувствуете, что определенная пища вызывает у вашего ребенка проблемы, запишите это и обсудите с врачом.
Остановят ли клетчатка или определенные продукты диарею у моего ребенка?
Клетчатка часто используется для регулирования дефекации и может применяться как при запоре, так и при диарее, в зависимости от типа клетчатки в пище.Пектин, вещество, встречающееся в природе в пище, также может использоваться для сгущения стула. Определенные продукты, богатые клетчаткой, могут помочь замедлить диарею вашего ребенка. Продукты с высоким содержанием клетчатки, которые могут помочь при диарее, включают:
- Яблоки (без кожицы)
- Бананы
- Ячмень
- Овес
- Фасоль
- Горох
- Сладкий картофель (без кожицы)
Обсудите с врачом, можно ли давать ребенку пищевые добавки с клетчаткой.
Когда мне следует показать ребенка врачу при диарее?
Если у ребенка диарея, позвоните врачу:
- Моложе 6 месяцев
- Кровь в стуле
- Имеет признаки обезвоживания (низкий диурез, отсутствие слез, отсутствие слюны во рту, чрезмерная сонливость или низкий уровень активности).

- Рвота
- Имеет высокую температуру, которая не проходит с помощью лекарств от лихорадки
- Вздутие живота (отек или увеличение)
- В анамнезе проводила операции на брюшной полости
- Симптомы длятся более 2–3 дней
«Даже если ваш ребенок остается гидратированным, я бы порекомендовал обратиться к педиатру, если диарея не улучшится через два или три дня — просто чтобы убедиться, что никаких других оценок не требуется», — рекомендует докторЛазарь.
Подробнее о детской диарее и гастроэнтерологии
Отделение детской гастроэнтерологии Детского здравоохранения предлагает специализированные программы, помогающие детям и их семьям управлять широким спектром желудочно-кишечных заболеваний. Узнайте больше о нашей программе GI, услугах и поддержке, которые мы предлагаем детям и семьям.
Зарегистрироваться
Следите за новостями о здоровье, которые важны для ваших детей. Подпишитесь на рассылку новостей здоровья детей и получайте больше советов прямо на свой почтовый ящик.
Подпишитесь на рассылку новостей здоровья детей и получайте больше советов прямо на свой почтовый ящик.
Взаимодействие с другими людьми
Как лечить диарею у младенцев и детей раннего возраста
Диарея никогда не бывает хорошей вещью, но для младенца или малыша она может быть очень плохой — даже опасной для жизни.
Если приступ жидкого водянистого стула длится более суток, маленькие дети подвергаются риску обезвоживания — потери основных жидкостей, содержащих соли и другие минералы, необходимые для правильного функционирования организма.Частый жидкий стул и повторяющаяся рвота также могут вызывать беспокойство.
Многие отпускаемые без рецепта (OTC) продукты могут принести облегчение взрослым и детям старшего возраста. Но давать младенцу или малышу один из этих противодиарейных продуктов может быть вредно, — говорит Бенджамин Ортис, доктор медицины, педиатр из Управления педиатрической терапии Управления по контролю за продуктами и лекарствами.
«Самый важный аспект лечения диареи — это знать признаки обезвоживания и предпринимать шаги по регидратации ребенка», — говорит Ортис.
Признаки обезвоживания
Ранние признаки обезвоживания у младенцев и детей раннего возраста включают
- сердцебиение быстрее, чем обычно
- Сухость губ, рта и языка
- без слез при плаче
- Без мокрых подгузников в течение 3 часов и более
Позже, в процессе обезвоживания, у ребенка может быть
- впавшие глаза, щеки или мягкое пятно на макушке
- сонливость и раздражительность
Сильное обезвоживание может вызвать судороги, кому, органную недостаточность и, в редких случаях, смерть.
Регидратация
«Легкая диарея — это дискомфорт, но не опасна, если ребенок может продолжать пить жидкость и придерживаться обычной диеты», — говорит Ортис. Младенцам следует продолжать давать грудное молоко или их обычную смесь. Если диарея сохраняется или возникает часто, может потребоваться изменение диеты и лечение растворами для пероральной регидратации.
Растворы для пероральной регидратации, также называемые растворами электролитов, помогают восполнить потерю воды и солей во время диареи, и они могут быть легче усваиваются, чем обычная диета ребенка.Они часто бывают в жидкой форме или в форме эскимо и с разными вкусами. Некоторые распространенные продукты для регидратации — это Pedialyte, Naturalyte, Enfalyte и CeraLyte. Вы можете найти эти безрецептурные продукты в аптеках и некоторых розничных магазинах.
«Вначале постарайтесь побудить ребенка выпить как можно больше раствора для пероральной регидратации или придерживаться обычной диеты, даже несколько унций каждые 15–30 минут — хорошо», — говорит Ортис. «Но если у вашего ребенка постоянная рвота и он не может ничего удерживать, позвоните своему педиатру или обратитесь в скорую помощь.«Рвота ускорит обезвоживание.
Избегайте использования домашних средств от диареи, таких как кипяченое молоко или рисовый отвар. «Спортивные напитки также не рекомендуются маленьким детям», — говорит Ортис. «В них, как правило, содержится дополнительный сахар, чтобы помочь спортсменам во время высоких физических нагрузок, но они не подходят для замены жидкости. Продукты и жидкости с более высоким содержанием сахара, такие как сок, печенье, пирожные и газированные напитки, могут способствовать диарее, втягивая больше жидкости в кишечник, в результате чего избыток жидкости и сахара быстро выходит на другой конец.”
«В них, как правило, содержится дополнительный сахар, чтобы помочь спортсменам во время высоких физических нагрузок, но они не подходят для замены жидкости. Продукты и жидкости с более высоким содержанием сахара, такие как сок, печенье, пирожные и газированные напитки, могут способствовать диарее, втягивая больше жидкости в кишечник, в результате чего избыток жидкости и сахара быстро выходит на другой конец.”
Ортис также отмечает: «Прелесть продуктов для пероральной регидратации в том, что в них содержится ровно столько сахара, чтобы обеспечить абсорбцию натрия, калия и воды, не вызывая при этом большего количества поноса».
Родители должны обсудить любые опасения по поводу ухудшения симптомов или риска обезвоживания с педиатром своего ребенка, добавляет Ортис.
Что нужно знать о лекарствах, отпускаемых без рецепта
Не используйте безрецептурные противодиарейные лекарства у маленьких детей, если это не рекомендовано врачом вашего ребенка, — говорит Ортис. Продукты для снятия диареи, такие как Pepto-Bismol и Kaopectate, содержат висмут, магний или алюминий, которые могут быть вредными для младенцев и детей ясельного возраста, поскольку они могут быстро накапливаться в организме маленьких детей.
Продукты для снятия диареи, такие как Pepto-Bismol и Kaopectate, содержат висмут, магний или алюминий, которые могут быть вредными для младенцев и детей ясельного возраста, поскольку они могут быстро накапливаться в организме маленьких детей.
Эти продукты можно использовать у детей старшего возраста, но сначала проконсультируйтесь с педиатром или прочтите упаковку, чтобы узнать направление. На упаковке Пепто-Бисмола рекомендуется проконсультироваться с врачом перед тем, как давать детям до 12 лет. А на упаковке Имодиума рекомендуется проконсультироваться с врачом перед тем, как давать детям до 6 лет.
Когда обращаться к врачу
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), детям с любым из следующих симптомов следует обращаться к врачу:
- Признаки обезвоживания
- диарея более 24 часов
- лихорадка 102 градуса и выше
- табуреты черные и дегтеобразные
- Стул, содержащий кровь или гной
Кровь редко появляется в стуле младенцев и детей, — говорит Ортис. «То, что в стуле выглядит как кровь, может быть раздражением аноректальной области, вызывающим кровотечение кожи. Он выглядит как ярко-красная кровь, которая находится на стуле ». Ваш педиатр может посоветовать крем для облегчения, если это происходит.
«То, что в стуле выглядит как кровь, может быть раздражением аноректальной области, вызывающим кровотечение кожи. Он выглядит как ярко-красная кровь, которая находится на стуле ». Ваш педиатр может посоветовать крем для облегчения, если это происходит.
Причины диареи
Острая диарея (возникает быстро, тяжелая, но непродолжительная) обычно вызвана бактериальной, вирусной или паразитарной инфекцией, согласно NIDDK.
Ротавирус, вирус, вызывающий воспаление желудка и кишечника, был основной причиной острой диареи в США.S. children до введения вакцины в 2006 г. FDA лицензировало две ротавирусные вакцины для предотвращения этой инфекции. Жидкая вакцина вводится перорально младенцам в возрасте от 6 до 32 недель сериями из двух или трех доз, в зависимости от того, какая из двух вакцин используется.
Вакцина, как и любое лекарство, может вызвать серьезные аллергические реакции или другие серьезные проблемы. Некоторые исследования показали небольшое увеличение случаев инвагинации — редкой, но серьезной непроходимости кишечника — у младенцев после вакцинации против ротавируса. Но риск серьезного вреда от вакцины очень мал, и польза от нее превышает этот риск. По данным Центров по контролю и профилактике заболеваний, вакцинация против ротавируса сократила количество младенцев, нуждающихся в неотложной помощи или госпитализации по поводу ротавирусной болезни, примерно на 85 процентов.
Но риск серьезного вреда от вакцины очень мал, и польза от нее превышает этот риск. По данным Центров по контролю и профилактике заболеваний, вакцинация против ротавируса сократила количество младенцев, нуждающихся в неотложной помощи или госпитализации по поводу ротавирусной болезни, примерно на 85 процентов.
Хроническая (продолжающаяся или повторяющаяся) диарея или диарея, длящаяся более одной недели, может быть связана с другими проблемами. «Если вы считаете, что у вашего ребенка хроническая диарея, обратитесь к педиатру», — говорит Ортис.
к началу
Детская диарея | Причины, симптомы и лечение
Что вызывает острую диарею у детей?
- Инфекция кишечника (гастроэнтерит) является частой причиной:
- Вирус является частой причиной инфекционной диареи в Великобритании. Иногда это просто «один из этих микробов».
 Различные вирусы легко передаются от человека к человеку при тесном контакте или когда инфицированный человек готовит пищу для других.Например, заражение вирусом ротавируса является наиболее частой причиной диареи у детей в Великобритании. Почти каждый ребенок в Великобритании заражен ротавирусной инфекцией до достижения 5-летнего возраста. Аденовирус — еще одна частая причина.
Различные вирусы легко передаются от человека к человеку при тесном контакте или когда инфицированный человек готовит пищу для других.Например, заражение вирусом ротавируса является наиболее частой причиной диареи у детей в Великобритании. Почти каждый ребенок в Великобритании заражен ротавирусной инфекцией до достижения 5-летнего возраста. Аденовирус — еще одна частая причина. - Пищевое отравление (употребление пищи, зараженной микробами, называемыми микробами), в некоторых случаях вызывает диарею. Инфекция пищевого отравления обычно вызывается микробом, называемым бактерией. Распространенными примерами являются виды бактерий, называемые Campylobacter , Salmonella и Escherichia coli (обычно сокращенно до E.coli ). Яды (токсины), вырабатываемые бактериями, также могут вызывать пищевое отравление. Другая группа микробов, называемых паразитами, также может быть причиной пищевого отравления.
- Вода, загрязненная бактериями или другими микробами, является еще одной частой причиной инфекционной диареи, особенно в странах с плохой санитарией.

- Вирус является частой причиной инфекционной диареи в Великобритании. Иногда это просто «один из этих микробов».
- Неинфекционные причины внезапной (острой) диареи у детей встречаются редко. Например, воспаление кишечника (колит), непереносимость пищи и различные редкие заболевания кишечника.Диарея у малышей — частая причина стойкой (хронической) диареи у маленьких детей.
Остальная часть этой брошюры касается только инфекционных причин острой диареи. Щелкните ссылки на другие брошюры, в которых содержится более подробная информация о некоторых микробах, вызывающих инфекционную диарею.
Каковы симптомы острой инфекционной диареи у детей?
Симптомы могут варьироваться от легкого расстройства желудка в течение одного или двух дней с легкой диареей до сильной водянистой диареи в течение нескольких дней или дольше.Диарея означает жидкий или водянистый стул (фекалии), обычно не реже трех раз в 24 часа. При некоторых инфекциях в стуле могут появляться кровь или слизь.
Спастические боли в животе — обычное явление. Боли могут уменьшаться каждый раз, когда проходит диарея. Также может развиться тошнота (рвота), высокая температура (лихорадка), ломота в конечностях и головная боль.
Также может развиться тошнота (рвота), высокая температура (лихорадка), ломота в конечностях и головная боль.
Понос часто длится 3-5 дней, иногда дольше. Это часто продолжается в течение нескольких дней после прекращения рвоты. Слегка жидкий стул может продолжаться (сохраняться) в течение недели или около того, прежде чем вернется нормальный режим.Иногда симптомы длятся дольше.
Симптомы нехватки жидкости в организме (обезвоживание)
Диарея и рвота могут вызвать обезвоживание. Немедленно обратитесь за медицинской помощью, если вы подозреваете, что у вашего ребенка наблюдается обезвоживание. Легкое обезвоживание является обычным явлением, и его обычно легко и быстро исправить, выпив много жидкости. Сильное обезвоживание может привести к летальному исходу, если его быстро не лечить, потому что органам тела требуется определенное количество жидкости для нормального функционирования.
- Симптомы обезвоживания у детей включают:
- Небольшое количество мочи.

- Сухость во рту.
- Сухой язык и губы.
- Меньше слез при слезах.
- Запавшие глаза.
- Слабость.
- раздражительность или недостаток энергии (вялость).
- Симптомы тяжелого обезвоживания у детей включают:
- Сонливость.
- Кожа бледная или в крапинку.
- Холодные руки или ноги.
- Очень мало мокрых подгузников.
- Быстрое (но часто поверхностное) дыхание.
Примечание : сильное обезвоживание требует неотложной медицинской помощи.
Обезвоживание у детей с внезапной (острой) диареей более вероятно у:
- Младенцы в возрасте до 1 года (и особенно дети до 6 месяцев). Это связано с тем, что младенцам не нужно терять много жидкости, чтобы терять значительную часть общей жидкости организма.
- Младенцы в возрасте до 1 года с низкой массой тела при рождении, которые не достигли своего веса.
- Ребенок на грудном вскармливании, который перестал кормить грудью во время болезни.

- Любой младенец или ребенок, который мало пьет во время кишечной инфекции (гастроэнтерита).
- Любой младенец или ребенок с тяжелой диареей и рвотой. (В частности, если у них было шесть или более диарейных стула и / или рвота три или более раз за предыдущие 24 часа.)
Нужны ли моему ребенку какие-либо анализы?
У большинства детей диарея обычно протекает в легкой форме и проходит через несколько дней без какого-либо лечения, кроме обильного питья.Часто вам не нужно будет водить ребенка к врачу или обращаться за медицинской помощью.
Однако в некоторых случаях вам может потребоваться обратиться за медицинской помощью для вашего ребенка (см. Ниже). В этом случае врач может задать вам следующие вопросы:
- Недавние поездки за границу.
- Был ли ваш ребенок в контакте с кем-то с похожими симптомами.
- Принимал ли ваш ребенок недавно антибиотики.
- Был ли ваш ребенок недавно госпитализирован.
Это необходимо для поиска возможной причины диареи. Обычно они осматривают вашего ребенка на наличие признаков нехватки жидкости в организме (обезвоживания). Они могут проверить свою температуру и частоту сердечных сокращений. Они также могут осмотреть живот вашего ребенка на предмет нежности.
Обычно они осматривают вашего ребенка на наличие признаков нехватки жидкости в организме (обезвоживания). Они могут проверить свою температуру и частоту сердечных сокращений. Они также могут осмотреть живот вашего ребенка на предмет нежности.
Обычно тесты не нужны. Однако в некоторых случаях врач может попросить вас взять образец стула (фекалий) у вашего ребенка — например:
- Если ваш ребенок особенно плохо себя чувствует.
- Если у вашего ребенка стул с кровью.
- Если ваш ребенок госпитализирован.
- При подозрении на пищевое отравление.
- Если ваш ребенок недавно выезжал за границу.
- Если симптомы вашего ребенка не улучшаются.
Затем образец стула можно исследовать в лаборатории, чтобы определить причину инфекции.
Когда мне следует обратиться за медицинской помощью?
Как уже упоминалось, у большинства детей с диареей есть легкие симптомы, которые проходят через несколько дней.Важно следить за тем, чтобы у них было много питья. Во многих случаях вам не нужно обращаться за медицинской помощью. Однако вам следует обратиться за медицинской помощью в следующих ситуациях (или если есть какие-либо другие симптомы, которые вас беспокоят):
Во многих случаях вам не нужно обращаться за медицинской помощью. Однако вам следует обратиться за медицинской помощью в следующих ситуациях (или если есть какие-либо другие симптомы, которые вас беспокоят):
- Если вашему ребенку меньше 6 месяцев.
- Если у вашего ребенка есть основное заболевание (например, проблемы с сердцем или почками, диабет, преждевременные роды в анамнезе).
- Если у вашего ребенка высокая температура (жар).
- Если вы подозреваете, что в организме развивается нехватка жидкости (обезвоживание) (см. Ранее).
- Если ваш ребенок кажется сонным или растерянным.
- Если ваш ребенок болен (рвота) и не может удерживать жидкость.
- Если при диарее или рвоте есть кровь.
- Если у вашего ребенка сильная боль в животе (животе).
- Инфекция, обнаруженная за границей.
- Если у вашего ребенка серьезные симптомы или вы чувствуете, что его состояние ухудшается.
- Если симптомы у вашего ребенка не проходят (например, рвота более 1-2 дней или диарея, которая не проходит через 3-4 дня).

Как лечить инфекционную диарею у детей?
Диарея часто проходит в течение нескольких дней или около того, поскольку иммунная система ребенка обычно способна избавиться от инфекции. Детей обычно можно лечить дома. Иногда требуется госпитализация при тяжелых симптомах или развитии осложнений.
Жидкости для предотвращения нехватки жидкости в организме (обезвоживание)
Вы должны поощрять вашего ребенка пить много жидкости. Цель — предотвратить обезвоживание.Жидкость, потерянную в случае болезни (рвоты) и / или диареи, необходимо восполнить. Ваш ребенок должен продолжать свою обычную диету и пить обычные напитки. Кроме того, их также следует поощрять пить больше жидкости. Однако избегайте фруктовых соков и газированных напитков, так как они могут усугубить диарею.
Дети младше 6 месяцев подвержены повышенному риску обезвоживания. Вам следует обратиться за медицинской помощью, если у них разовьется внезапная (острая) диарея. Следует поощрять грудное вскармливание или кормление из бутылочки как обычно. Вы можете обнаружить, что потребность вашего ребенка в корме увеличивается. Вам также могут посоветовать давать дополнительные жидкости (воду или напитки для регидратации) между кормлениями.
Вы можете обнаружить, что потребность вашего ребенка в корме увеличивается. Вам также могут посоветовать давать дополнительные жидкости (воду или напитки для регидратации) между кормлениями.
Врач может посоветовать напитки для регидратации детям с повышенным риском обезвоживания (кто это может быть, см. Выше). Они изготавливаются из пакетиков, которые можно приобрести в аптеке или по рецепту. Вам должны быть даны инструкции о том, сколько давать. Напитки для регидратации обеспечивают идеальный баланс воды, солей и сахара. Небольшое количество сахара и соли помогает воде лучше всасываться (усваиваться) из кишечника в организм.Смеси соли и сахара домашнего приготовления используются в развивающихся странах, если напитки для регидратации недоступны, но их нужно готовить с осторожностью, поскольку слишком много соли может быть опасно для ребенка. Напитки для регидратации дешевы, легко доступны в Великобритании и являются лучшим лечением для вашего ребенка.
Если у вашего ребенка рвота, подождите 5-10 минут, а затем снова начните давать напитки, но более медленно (например, по ложке каждые 2-3 минуты). Использование шприца может помочь детям младшего возраста, которые не могут делать глотки.
Использование шприца может помочь детям младшего возраста, которые не могут делать глотки.
Примечание : если вы подозреваете, что у вашего ребенка обезвоживание или обезвоживание, вам следует срочно обратиться к врачу.
Жидкости для лечения обезвоживания
Если у вашего ребенка умеренное обезвоживание, его можно лечить, дав ему напитки для регидратации. Внимательно прочтите инструкцию, чтобы узнать, как приготовить напитки и сколько давать. Сумма может зависеть от возраста и веса вашего ребенка. Если напитки для регидратации недоступны по какой-либо причине, продолжайте давать ребенку воду, разбавленный фруктовый сок или другую подходящую жидкость.Если вы кормите грудью, продолжайте это в течение этого времени. Важно, чтобы ваш ребенок прошел регидратацию до того, как он будет есть твердую пищу.
Иногда ребенку может потребоваться госпитализация для лечения, если он обезвожен. Лечение в больнице обычно включает введение раствора для регидратации через специальную трубку, называемую назогастральным зондом. Эта трубка проходит через нос вашего ребенка, спускается вниз по горлу и прямо в желудок. Альтернативное лечение — это жидкости, вводимые непосредственно в вену (внутривенные жидкости).
Эта трубка проходит через нос вашего ребенка, спускается вниз по горлу и прямо в желудок. Альтернативное лечение — это жидкости, вводимые непосредственно в вену (внутривенные жидкости).
Ешьте как можно более нормально после лечения любого обезвоживания.
Коррекция обезвоживания является первоочередной задачей. Однако, если у вашего ребенка нет обезвоживания (в большинстве случаев) или после того, как обезвоживание было устранено, посоветуйте ему придерживаться обычной диеты. Не морите ребенка голодом при диарее. Раньше это советовали, но теперь известно, что это неверно. Итак:
- Младенцы на грудном вскармливании должны продолжать находиться на грудном вскармливании, если они будут его принимать. Обычно это будет в дополнение к напиткам для дополнительной регидратации (описанным выше).
- Детей, находящихся на искусственном вскармливании , следует кормить обычным полноценным кормом, если они его принимают. Опять же, это обычно будет в дополнение к дополнительным напиткам для регидратации (описанным выше).

- Дети постарше — время от времени предлагайте им немного еды. Однако, если он или она не хочет есть, это нормально. Напитки — самое важное, и еда может подождать, пока к ним вернется аппетит.
Лекарства обычно не требуются
Лекарства от диареи обычно не назначают детям младше 12 лет.Они кажутся привлекательными средствами, но их небезопасно давать детям из-за возможных серьезных осложнений. Однако вы можете дать парацетамол или ибупрофен, чтобы облегчить высокую температуру (жар) или головную боль. Дополнительную информацию см. В отдельной брошюре «Лекарство от диареи».
Если симптомы тяжелые или продолжаются (сохраняются) в течение нескольких дней или более, врач может попросить образец диареи. Его отправляют в лабораторию на предмет заражения микробов (бактерий, паразитов и т. Д.). Иногда необходимы антибиотики или другие методы лечения, в зависимости от причины инфекции.
Могут ли возникнуть осложнения?
Осложнения инфекционной диареи у детей в Великобритании редки. Они более вероятны у очень маленьких детей. Они также более вероятны, если у вашего ребенка текущее (хроническое) заболевание, такое как диабет, или если его иммунная система каким-либо образом ослаблена. Например, если они длительно принимают стероидные препараты или проходят курс химиотерапии от рака. Возможные осложнения:
Они более вероятны у очень маленьких детей. Они также более вероятны, если у вашего ребенка текущее (хроническое) заболевание, такое как диабет, или если его иммунная система каким-либо образом ослаблена. Например, если они длительно принимают стероидные препараты или проходят курс химиотерапии от рака. Возможные осложнения:
- Недостаток жидкости (обезвоживание) и солевой (электролитный) дисбаланс в организме .Это наиболее частое осложнение. Это происходит, если вода и соли, которые теряются со стулом (фекалиями) вашего ребенка или когда он болен (рвота), не заменяются достаточным количеством жидкости. Если ваш ребенок хорошо пьет, то это маловероятно или, скорее всего, будет легким и скоро выздоровеет, когда ваш ребенок будет пить.
- Реактивные осложнения . В редких случаях другие части тела могут отреагировать на инфекцию кишечника. Это может вызвать такие симптомы, как воспаление кожи, воспаление глаз (конъюнктивит или увеит) или воспаление суставов (артрит).
 Реактивные осложнения возникают нечасто, если причиной диареи является вирус.
Реактивные осложнения возникают нечасто, если причиной диареи является вирус. - Распространение инфекции на другие части тела вашего ребенка, такие как кости, суставы или мозговые оболочки, окружающие головной и спинной мозг. Это редко. Если это все же происходит, то более вероятно, что диарея вызвана Salmonella spp. инфекционное заболевание.
- Синдром стойкой диареи может (редко) развиваться.
- Синдром раздраженного кишечника иногда вызывается приступом инфекционной диареи.
- Непереносимость лактозы иногда может возникать в течение определенного периода времени после инфекционной диареи. Это явление известно как вторичная или приобретенная непереносимость лактозы. Эпизод диареи может повредить слизистую оболочку кишечника вашего ребенка. Это приводит к нехватке химического вещества (фермента), называемого лактазой, которое необходимо для того, чтобы помочь организму переваривать содержащийся в молоке сахар, называемый лактозой.
 Непереносимость лактозы приводит к вздутию живота, болям в животе (животу), ветру и водянистому стулу после употребления молока. Состояние улучшается, когда инфекция проходит и слизистая оболочка кишечника заживает.
Непереносимость лактозы приводит к вздутию живота, болям в животе (животу), ветру и водянистому стулу после употребления молока. Состояние улучшается, когда инфекция проходит и слизистая оболочка кишечника заживает. - Гемолитико-уремический синдром — редкое осложнение. Обычно это связано с диареей, вызванной определенным типом инфекции E. coli — E. coli O157. Это серьезное заболевание, при котором наблюдается анемия, низкое количество тромбоцитов в крови и почечная недостаточность. В случае выявления и лечения большинство детей выздоравливают хорошо.
- Недоедание может быть следствием некоторых кишечных инфекций. В основном это риск для детей в развивающихся странах.
Предотвращение распространения инфекции среди других
Диарейные инфекции могут очень легко передаваться от человека к человеку.Поэтому вам и вашему ребенку необходимо принять меры, чтобы попытаться уменьшить этот шанс.
Если у вашего ребенка понос, будьте особенно осторожны при мытье рук после смены подгузников и перед приготовлением, сервировкой или приемом пищи. В идеале используйте жидкое мыло в теплой проточной воде, но лучше любое мыло, чем никакое. Тщательно вытрите руки после мытья. Детям старшего возраста, когда у них диарея, рекомендуется следующее:
В идеале используйте жидкое мыло в теплой проточной воде, но лучше любое мыло, чем никакое. Тщательно вытрите руки после мытья. Детям старшего возраста, когда у них диарея, рекомендуется следующее:
- Регулярно очищайте используемые туалеты дезинфицирующим средством.Кроме того, очищайте ручку смыва, сиденье унитаза, краны раковины, поверхности ванных комнат и дверные ручки не реже одного раза в день горячей водой с моющим средством. Следует использовать одноразовые чистящие салфетки (или салфетки только для туалета).
- Если необходимо использовать горшок, наденьте перчатки, когда будете обращаться с ним, слейте содержимое в унитаз, затем вымойте горшок горячей водой с моющим средством и дайте ему высохнуть.
- Убедитесь, что ваш ребенок вымыл руки после посещения туалета. В идеале они должны использовать жидкое мыло в теплой проточной воде, но любое мыло лучше, чем никакого.После стирки тщательно просушите.
- Если одежда или постельное белье загрязнены, сначала удалите стул (фекалии) в унитаз.
 Затем постирайте в отдельной стирке при максимально высокой температуре.
Затем постирайте в отдельной стирке при максимально высокой температуре. - Не позволяйте ребенку делить полотенца и фланелевые полотенца.
- Не позволяйте им помогать готовить еду для других.
- Им следует не ходить в школу, детские сады и т. Д., По крайней мере, в течение 48 часов после последнего эпизода диареи или болезни (рвоты). Иногда это время может быть больше при определенных инфекциях.Если вы не уверены, посоветуйтесь со своим врачом.
- Если известно (или предполагается), что причиной диареи является микроб под названием Cryptosporidium spp., Вашему ребенку не следует плавать в бассейнах в течение двух недель после последнего приступа диареи.
Можно ли предотвратить инфекционную диарею у детей?
Рекомендации, приведенные в предыдущем разделе, в основном направлены на предотвращение распространения инфекции среди других людей. Но даже когда мы не контактируем с кем-то, кто страдает инфекционной диареей, правильное хранение, приготовление и приготовление пищи и соблюдение правил гигиены помогают предотвратить заражение инфекцией. В частности, всегда мойте руки и учите детей мыть их:
В частности, всегда мойте руки и учите детей мыть их:
- После посещения туалета (и после смены подгузников).
- Перед тем, как прикасаться к еде. А также между обращением с сырым мясом и едой, готовой к употреблению. (На сыром мясе могут быть микробы (бактерии).)
- После садоводства.
- После игр с домашними животными (здоровые животные могут переносить определенные вредные бактерии).
Известно, что простая мера регулярного и правильного мытья рук сильно влияет на вероятность развития кишечных инфекций и диареи.
Вам также следует принять дополнительные меры в странах с плохими санитарными условиями. Например, избегайте воды и других напитков, которые могут быть небезопасными, и избегайте мытья продуктов в небезопасной воде.
Грудное вскармливание также защищает. У детей, находящихся на грудном вскармливании, гораздо меньше вероятность развития инфекционной диареи по сравнению с детьми, вскармливаемыми из бутылочки.
Иммунизация
Как упоминалось ранее, ротавирус является наиболее частой причиной инфекционной диареи у детей. Есть эффективная вакцина против ротавируса.В Великобритании было принято решение регулярно вакцинировать детей от ротавируса. С сентября 2013 года стали доступны капли (перорально) для предотвращения ротавирусной инфекции, наряду с другими обычными вакцинациями. Эти капли назначают в возрасте 2 и 3 месяцев.
Есть эффективная вакцина против ротавируса.В Великобритании было принято решение регулярно вакцинировать детей от ротавируса. С сентября 2013 года стали доступны капли (перорально) для предотвращения ротавирусной инфекции, наряду с другими обычными вакцинациями. Эти капли назначают в возрасте 2 и 3 месяцев.
Диарея | Бостонская детская больница
Что такое диарея?
Диарея определяется как водянистый стул, учащенное опорожнение кишечника или и то, и другое. В большинстве случаев диарея у детей длится не более нескольких дней и проходит сама по себе.Эти кратковременные (или острые) случаи диареи обычно связаны с бактериальными или вирусными инфекциями.
В других случаях диарея может длиться неделями — это называется хронической диареей. Хроническая диарея также может быть вызвана такими инфекциями, как лямблии, но более вероятно, что она вызвана хроническим заболеванием, таким как синдром раздраженного кишечника, или воспалительным состоянием, таким как язвенный колит, болезнь Крона или целиакия.
Хроническая диарея у детей может указывать на более серьезные проблемы со здоровьем.Если у вашего ребенка диарея более нескольких дней, проконсультируйтесь с врачом. При легкой диарее обычно можно подождать, пока ребенку выздоровеет. и используйте домашние средства ухода.
Согласно данным Национального института здоровья, вы должны позвонить своему врачу, если у вашего новорожденного (младше 3 месяцев) диарея. Также позвоните своему врачу, если у вашего ребенка:
- кровь, слизь или гной в стуле
- более восьми стульев за восемь часов
- рвота, продолжающаяся более 24 часов
- лихорадка и диарея продолжительностью более двух-трех дней
- Боль в животе или спазмы в животе
- диарея, которая развивается в течение недели после поездки за пределы США или после похода (диарея может быть вызвана бактериями или паразитами, требующими лечения)
- диарея, которая продолжает возвращаться, или если ваш ребенок худеет
- гораздо меньше активности, чем обычно (совсем не сидит или не смотрит по сторонам)
Тяжелая или хроническая диарея может указывать на серьезное заболевание, и важно проконсультироваться с лечащим врачом вашего ребенка, если симптомы сохраняются или влияют на повседневную деятельность. Выявить причину проблемы может быть сложно.
Выявить причину проблемы может быть сложно.
Немедленно обратитесь за медицинской помощью, если у вашего ребенка появляются признаки обезвоживания:
- сухость и липкость во рту
- Отсутствие мочи в течение шести часов
- без слез при плаче
- запавшие глаза
Каковы симптомы диареи?
Ниже приведены наиболее частые симптомы диареи. Однако каждый ребенок может испытывать симптомы по-разному. Тяжелая или хроническая диарея может указывать на серьезное заболевание, поэтому важно проконсультироваться с лечащим врачом вашего ребенка, если какие-либо или все из следующих симптомов сохраняются:
- спазмы
- Боль в животе
- вздутие живота
- тошнота
- срочно нужно в туалет
- лихорадка
- стул с кровью
- обезвоживание
- недержание мочи
Симптомы диареи могут напоминать другие состояния или медицинские проблемы. Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Каковы причины диареи у детей?
Диарея у детей может быть вызвана рядом состояний, включая следующие:
- бактериальная инфекция
- вирусная инфекция
- пищевая непереносимость или аллергия
- паразитов
- реакция на лекарства
- Заболевание кишечника, например воспалительное заболевание кишечника
- Функциональное расстройство кишечника, такое как синдром раздраженного кишечника
- Результат операции на желудке или желчном пузыре
Многие люди страдают «диареей путешественника», вызванной бактериальной инфекцией или паразитом, или даже пищевым отравлением.
Как мы лечим диарею
Отделение гастроэнтерологии, гепатологии и питания Бостонской детской больницы входит в первую детскую больницу по версии U.S. News & World Report . В нашу команду входят лучшие врачи и клиницисты для детей, которые могут помочь с диагностикой и лечением различных заболеваний желудочно-кишечного тракта, включая проблемную или хроническую диарею. Детям, страдающим хронической диареей с генетической причиной — также называемой врожденной энтеропатией, — квалифицированные врачи нашей Программы врожденной энтеропатии могут предложить всестороннюю оценку и лечение.
Детям, страдающим хронической диареей с генетической причиной — также называемой врожденной энтеропатией, — квалифицированные врачи нашей Программы врожденной энтеропатии могут предложить всестороннюю оценку и лечение.
Диагностика и лечение диареи у детей
Диарея — очень распространенная проблема. Почти у каждого ребенка в жизни был хотя бы один эпизод инфекционного вирусного гастроэнтерита (например, ротавируса или норовируса), отмеченный лихорадкой, рвотой и водянистой диареей. Хотя в большинстве случаев диарея проходит самостоятельно, важно понимать, когда необходимо обследование, когда медицинское обследование и жидкостная поддержка могут быть полезны, а также когда подозревать хроническую проблему, требующую специализированного обследования и эндоскопии для поиска причины и направления конкретного лечения. будь то лекарства или специальные диеты и добавки.
Ключевые вопросы для истории болезни
Есть несколько ключевых вопросов, которые могут лучше всего помочь клиницистам выяснить, что не так и что может понадобиться, чтобы помочь:
- Мы уверены, что это диарея? Диарея определяется как повышенная текучесть стула и отхождение чрезмерного количества стула.
 Традиционные определения диареи — это количество стула, превышающее ~ 200 граммов / день у детей старшего возраста и 10 граммов / килограмм / день у младенцев или детей ясельного возраста.При диарее стул обычно выделяется не менее трех раз в день. Для пациентов с небольшим объемом, но жидким стулом, особенно если есть загрязнения, становится важным исключить диарею из-за переполнения (см. Ниже), а у детей старшего возраста — проверить, действительно ли жидкий стул имеет место.
Традиционные определения диареи — это количество стула, превышающее ~ 200 граммов / день у детей старшего возраста и 10 граммов / килограмм / день у младенцев или детей ясельного возраста.При диарее стул обычно выделяется не менее трех раз в день. Для пациентов с небольшим объемом, но жидким стулом, особенно если есть загрязнения, становится важным исключить диарею из-за переполнения (см. Ниже), а у детей старшего возраста — проверить, действительно ли жидкий стул имеет место.
- Стул кровоточит? Это важно, поскольку может указывать на то, что в тонком или толстом кишечнике имеется значительное воспаление. Вообще говоря, кровавый понос очевиден и не требует подтверждения с помощью гваякового теста.Подтверждение необходимо, если цвет не является ярко-красным, или если история болезни или физический осмотр не соответствуют описанию стула. Если диарея возникла недавно, причиной обычно является бактериальная инфекция. Другие важные причины кровавой диареи включают аллергию у младенцев и воспалительные заболевания кишечника при хронической диарее.
 Детей, которые выглядят больными (см. Ниже), следует срочно направлять в отделение неотложной помощи для хирургического обследования, соответствующих лабораторных исследований и поддержки жидкости / электролита.
Детей, которые выглядят больными (см. Ниже), следует срочно направлять в отделение неотложной помощи для хирургического обследования, соответствующих лабораторных исследований и поддержки жидкости / электролита.
- Есть ли температура? Во многих случаях знание того, что есть лихорадка, обнадеживает, поскольку причина, скорее всего, носит инфекционный характер, большинство инфекций являются вирусами, и большинство вирусных инфекций проходят самостоятельно. Однако у младенцев, детей с постоянными внутривенными катетерами и пациентов с ослабленной иммунной системой лихорадка может указывать на связанное или не связанное с этим опасное для жизни инфекционное заболевание, и ее следует незамедлительно обследовать и лечить.
- Может ли это быть диарея переполнения? Может показаться нелогичным, что значительный запор может вызвать диарею.И клиницистам легко забыть об этой важной концепции: хроническая ректосигмоидная фекальная пробка может вызвать диарею из-за того, что вновь образованный стул «просачивается» вокруг твердой пробки.
 Лечение заключается в устранении дефектов пероральными, а иногда и ректальными смягчителями и стимуляторами.
Лечение заключается в устранении дефектов пероральными, а иногда и ректальными смягчителями и стимуляторами.
- Как долго длится диарея? Считается, что хроническая диарея длится более 14 дней. Диарейные состояния, которые проходят менее чем за 14 дней, обычно вызваны инфекциями, которые купируются самостоятельно.Наиболее острая диарея проходит в течение недели. Нет необходимости в тревоге, если выздоровление несколько отсрочено, так как слизистой оболочке кишечника может потребоваться несколько дней для восстановления полноценной функции после значительного инфекционного энтерита. К хронической диарее следует относиться серьезно, и ее следует обследовать в клинике с полным анамнезом и физическим обследованием, а также, при необходимости, с направленными лабораторными исследованиями.
- Продолжается ли диарея всю ночь? Это обычно считается признаком чрезмерной секреции, не связанной с приемом пищи.Чаще всего это указывает на продолжающееся воспаление, вызывающее секрецию жидкости и / или воспалительную экссудацию.
 Когда это хроническое заболевание, необходимо дальнейшее обследование.
Когда это хроническое заболевание, необходимо дальнейшее обследование.
- Есть ли признаки системного заболевания? Беспокойство, когда дети кажутся больными, — почти здравый смысл. Особо опасные состояния могут проявляться в виде диареи с тревожными системными проявлениями, такими как сильная боль в животе, тахикардия, летаргия и бледность кожи. В соответствующем клиническом контексте потенциальные виновники могут включать псевдоаппендицит, вызванный Yersinia entercolitica , энтероколит Гиршпрунга ( болезнь Гиршпрунга ), инвагинация , псевдомембранозный гемолитический колит .
- Есть проблема с ростом? Наиболее клинически значимые хронические диареи, требующие лечения, проявляются в снижении набора веса и роста. Когда сохраняется прибавка в весе и росте, нас может гораздо меньше беспокоить серьезная проблема.
- Какая диета? Помимо непереносимости лактозы, хороший диетический анамнез может быть почти диагностическим.
 Например, «соковыжималка» возникает из-за чрезмерного употребления яблочного сока и других фруктовых соков, богатых сорбитом.Менее очевидны диеты, обогащенные простыми и сложными рафинированными углеводами (крекеры, печенье, чипсы, изюм, фруктовые рулеты, йогуртовые леденцы), что может быть связано с функциональной диареей или диареей «малышей». Если диарея возникла точно в то время, когда была подана еда, это редко может указывать на проблему с перевариванием сахара и крахмала.
Например, «соковыжималка» возникает из-за чрезмерного употребления яблочного сока и других фруктовых соков, богатых сорбитом.Менее очевидны диеты, обогащенные простыми и сложными рафинированными углеводами (крекеры, печенье, чипсы, изюм, фруктовые рулеты, йогуртовые леденцы), что может быть связано с функциональной диареей или диареей «малышей». Если диарея возникла точно в то время, когда была подана еда, это редко может указывать на проблему с перевариванием сахара и крахмала.
- Пациент — младенец? Младенцы младше 6 месяцев более склонны к опасному быстрому обезвоживанию.Мы предлагаем обследовать младенцев на предмет признаков гиповолемии в течение дня после развития диареи, особенно при сопутствующей рвоте.
- Принимаете антибиотики недавно или сейчас? Антибиотики являются основным фактором риска инфицирования C. difficile , хотя важно понимать, что инфекции могут возникать и без недавнего воздействия антибиотиков.
 Некоторые антибиотики сами по себе вызывают диарею, например, клавулановая кислота, эритромицин и азитромицин.
Некоторые антибиотики сами по себе вызывают диарею, например, клавулановая кислота, эритромицин и азитромицин.
- Повторяющиеся серьезные или необычные инфекции? Некоторые хронические диареи связаны с синдромами иммунодефицита, такими как иммунодисрегуляция, полиэндокринопатия, энтеропатия и синдром Х-сцепления (IPEX).
Тревоги при медосмотре
Медицинский осмотр может помочь в диагностике диарейных состояний, выявлении недоедания и, конечно, состояния гидратации. Некоторые особенности, на которые стоит обратить внимание, включают:
- Мышечное истощение : Посмотрите на виски и ягодицы. Это классически описывается при целиакии, но любая значительная мальабсорбция может вызвать дефицит безжировой массы тела и, следовательно, указывать на хроническое состояние, влияющее на усвоение питательных веществ.
- Сыпь : Тяжелая экзема связана с IPEX, в то время как сыпь от подгузников, периоральная и акральная сыпь могут указывать на дефицит витаминов и минералов, таких как цинк.
 Пищевые высыпания обычно указывают на хроническую проблему с абсорбцией или чрезмерную потерю. Очень ограниченные диеты также могут привести к появлению пищевой сыпи, например, связанной с дефицитом витамина С.
Пищевые высыпания обычно указывают на хроническую проблему с абсорбцией или чрезмерную потерю. Очень ограниченные диеты также могут привести к появлению пищевой сыпи, например, связанной с дефицитом витамина С. - Бледность : Истинная бледность, которую лучше всего оценить, исследуя конъюнктиву, ногтевые ложа или десны, может указывать на анемию.Железодефицитная анемия является наиболее распространенной анемией, связанной с хронической диареей, и указывает на потерю железа с калом в результате кровотечения и / или плохой абсорбции из верхних отделов кишечника. В любом случае дефицит железа, несмотря на адекватную диету, свидетельствует о нетривиальном хроническом диарейном расстройстве.
- Болезненность : Болезненность, более чем легкая или умеренная и имеющая воспроизводимый очаг, должна вызывать беспокойство по поводу хирургического, желчного или панкреатического процесса. Такое открытие, особенно у маленьких детей и младенцев, требует немедленного обследования в отделении неотложной помощи.

Полезные лабораторные исследования
Лабораторные исследования используются для определения инфекционной причины диареи, оценки нарушений электролитного баланса и поиска конкретных первопричин или признаков мальабсорбции. Некоторые ключевые моменты:
- Когда НЕ нужны лабораторные анализы для ребенка с диареей? Лабораторные исследования почти всегда не нужны при острой диарее у хорошо гидратированных младенцев старшего возраста и детей. Для здоровых детей дома с острой некровавой диареей обычно не нужны посев стула и вирусов или другие анализы.
- Какие лабораторные исследования СЛЕДУЕТ выполнять при диарее? Пациентам с острой кровавой диареей следует проводить посев на бактериальный стул, включая оценку инфекции C. difficile . Диарея у пациентов, получающих или недавно отменявших системные антибиотики, должна быть проверена на C. difficile . Любой пациент с хронической диареей, который ест глютен-содержащую пищу (пищу с пшеницей, ячменем или рожью), должен быть проверен на целиакию с помощью общих антител IgA и IgA к трансглутаминазе.
 При хронической диарее с признаками мальабсорбции решающее значение имеют лабораторные исследования, которые обычно включают оценку сывороточных белков, витаминов, воспалительных маркеров, электролитов и трансаминаз, а также анализ стула на предмет наличия мальабсорбции.
При хронической диарее с признаками мальабсорбции решающее значение имеют лабораторные исследования, которые обычно включают оценку сывороточных белков, витаминов, воспалительных маркеров, электролитов и трансаминаз, а также анализ стула на предмет наличия мальабсорбции.
Лечение диареи у детей
Лечение диареи обычно является поддерживающим, что означает, что мы даем соответствующие жидкости и питание без специальной терапии, направленной на первопричину. Это почти всегда все, что нужно при острой диарее.
- Чего НЕ нужно делать : Ограниченные диеты, такие как диета BRAT (хлеб, рис, яблоки, тосты), не помогают и могут усугубить диарею в зависимости от того, сколько «яблок» дано. Лучше придерживаться нормальной диеты с адекватным питанием с правильным балансом жиров, белков и углеводов.
- Hydration : Растворы для пероральной регидратации, такие как Pedialyte, являются стандартными для регидратации и поддержания гидратации у маленьких детей с диареей.
 Дети старшего возраста должны пить много воды вместе с обычным питанием.
Дети старшего возраста должны пить много воды вместе с обычным питанием. - Избегание лактозы : Часто в этом нет необходимости. Однако, если у конкретного пациента развивается диарея от продуктов, содержащих лактозу, разумно ограничить лактозу в течение двух-четырех недель. Особые рекомендации важны, потому что отказ от лактозы часто путают с отказом от молочного белка. Может оказаться полезным совет диетолога.
- Пробиотики : На рынке представлено множество пробиотических продуктов.Хотя исследования показали, что пробиотики могут помочь сократить продолжительность болезни при острой диарее, польза от них скромная, и по сравнению с бременем затрат и планирования приема препарата конечная ценность не очевидна. Тем не менее, они в целом безопасны и подходят для лечения родителей.
- Лоперамид : Лоперамид — это противодиарейный препарат, который замедляет моторику и, вероятно, снижает секрецию. Это лекарство подходит для некоторых состояний, таких как синдром короткой кишки или диарея путешественника.
 Однако в большинстве случаев в этом нет необходимости и с большей вероятностью могут возникнуть осложнения.
Однако в большинстве случаев в этом нет необходимости и с большей вероятностью могут возникнуть осложнения. - FODMAP-диета : Диета с ферментируемыми олиго-, ди- и моносахаридами и полиолами (FODMAP) может быть полезна для детей с функциональной диареей, такой как синдром раздраженного кишечника, или функциональной диареей у детей младшего возраста. Идея состоит в том, чтобы избегать веществ, которые могут ферментироваться в молекулы, которые могут вызвать осмотическую диарею или вызвать секрецию. При рассмотрении диеты FODMAP заручитесь официальной помощью диетолога, так как семьям может быть трудно избегать продуктов, содержащих такие вещества, без посторонней помощи.
Когда обращаться к детскому гастроэнтерологу
Гастроэнтерологи могут быть наиболее полезными в диагностике и лечении пациентов с хронической диареей. Для детей, которые растут нормально и с большей вероятностью страдают функциональной диареей или синдромом раздраженного кишечника, лучше всего подойдет первичная медико-санитарная помощь. Часто возникают вопросы о необходимости проведения колоноскопии, эндоскопии, проверки дыхания или специализированных лабораторных исследований. В этих случаях целесообразно обратиться к гастроэнтерологу, который может помочь семье или пациенту понять, нужны ли эти процедуры или тесты и когда они нужны.
Часто возникают вопросы о необходимости проведения колоноскопии, эндоскопии, проверки дыхания или специализированных лабораторных исследований. В этих случаях целесообразно обратиться к гастроэнтерологу, который может помочь семье или пациенту понять, нужны ли эти процедуры или тесты и когда они нужны.
Когда есть опасения по поводу следующего:
- воспалительное заболевание кишечника
- глютеновая болезнь
- Синдромы иммунодефицита
- Панкреатическая недостаточность
- мальабсорбционная или клинически значимая хроническая диарея
- Гастроэнтерит аллергический
- изнурительная функциональная боль с диареей или без нее
имеет смысл сотрудничать с гастроэнтерологом, чтобы можно было провести специализированное тестирование и междисциплинарную оценку для подтверждения диагноза и начала лечения, направленного на заболевание.
Дэниел С. Камин, доктор медицины , директор отдела стационарных консультаций в Бостонской детской больнице Отделение гастроэнтерологии, гепатологии и питания .
Помогите своим пациентам узнать больше о диарее и других желудочно-кишечных заболеваниях с помощью нашей дополнительной электронной книги «Когда боль в животе — это не просто боль в животе?» доступны для скачивания на сайте bostonchildrens.орг / живот.
Диарея, 11 лет и младше
Сколько вам лет?
Менее 3 месяцев
Менее 3 месяцев
От 3 до 5 месяцев
От 3 до 5 месяцев
От 6 месяцев до 3 лет
От 6 месяцев до 3 лет
От 4 до 11 лет
От 4 до 11 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, яичкам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас есть симптомы .

- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам может потребоваться дважды пройти через этот инструмент сортировки (один раз как «мужской», а второй — как «женский»). Это гарантирует, что инструмент задает вам правильные вопросы.
У вашего ребенка боль в животе, которая не проходит после дефекации?
При диарее обычно возникают схваткообразные боли, которые проходят после дефекации. Но если боль постоянная, может быть другая проблема.
Ваш ребенок кажется больным?
Больной ребенок, вероятно, не будет вести себя нормально. Например, ребенок может быть более возбужденным, чем обычно, или не хотеть есть.
Как вы думаете, насколько болен ваш ребенок?
Сильно болен
Ребенок очень болен (хромает и не реагирует)
Болен
Ребенок болен (сонливее, чем обычно, не ест и не пьет, как обычно)
Есть ли у вашего ребенка проблемы с питьем, чтобы восполнить жидкость, которую он или она проиграла?
Маленьких глотков жидкости обычно недостаточно. Ребенку необходимо иметь возможность принимать и удерживать много жидкости.
Ребенку необходимо иметь возможность принимать и удерживать много жидкости.
Да
Невозможно пить достаточно жидкости
Нет
Могу пить достаточно жидкости
Сколько крови?
Более нескольких капель. Кровь смешивается со стулом, а не только на поверхности.
Более нескольких капель крови на стуле или подгузнике
Несколько капель на стуле или подгузнике
Несколько капель крови в стуле или подгузнике
Как вы думаете, у вашего ребенка высокая температура?
Вы измеряли температуру вашего ребенка?
Это единственный способ убедиться, что у ребенка этого возраста нет температуры.Если вы не знаете температуру, безопаснее всего предположить, что у ребенка лихорадка, и его нужно осмотреть врачу. Любая проблема, вызывающая жар в этом возрасте, может быть серьезной. Ректальная температура является наиболее точной. Также можно измерить температуру в подмышечных впадинах.
Это 38 ° C (100,4 ° F) или выше при ректальном приеме?
Это подмышечная температура 37,5 ° C (99,5 ° F) или выше.
Да
Температура не менее 38 ° C (100,4 ° F) при ректальном измерении
Нет
Температура не менее 38 ° C (100.4 ° F) ректально
Считаете ли вы, что у вашего ребенка жар?
Вы измеряли температуру вашего ребенка?
Насколько высока температура? Ответ может зависеть от того, как вы измерили температуру.
Высокая: 40 ° C (104 ° F) или выше, орально
Высокая температура: 40 ° C (104 ° F) или выше, орально
Умеренная: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F), перорально
Умеренная лихорадка: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F), перорально
Легкая: 37,9 ° C (100,3 ° F) или ниже, перорально
Легкая лихорадка: 37.9 ° C (100,3 ° F) или ниже, орально
Как вы думаете, насколько высока температура?
Умеренная
По ощущениям лихорадка умеренная
Легкая или низкая
По ощущениям лихорадка легкая
Как долго у вашего ребенка была лихорадка?
Менее 2 дней (48 часов)
Лихорадка менее 2 дней
От 2 дней до менее 1 недели
Лихорадка более 2 дней и менее 1 недели
1 неделя или дольше
Лихорадка в течение 1 недели и более
Есть ли у вашего ребенка проблемы со здоровьем или принимает ли лекарство, ослабляющее его или ее иммунную систему?
Да
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Нет
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Есть ли у вашего ребенка дрожащий озноб или очень сильное потоотделение?
Озноб — это сильная, сильная форма дрожи. Сильное потоотделение означает, что пот льется с ребенка или пропитывается его или ее одеждой.
Сильное потоотделение означает, что пот льется с ребенка или пропитывается его или ее одеждой.
Да
Озноб или сильное потоотделение
Нет
Озноб или сильное потоотделение
Лихорадка приходит и уходит?
Путешествовал ли ваш ребенок в другую страну за последние 6 недель?
Был ли у вашего ребенка обильный стул каждые 1-2 часа и дольше 4 часов?
Да
Большой стул каждые 1-2 часа в течение более 4 часов
Нет
Большой стул каждые 1-2 часа в течение более 4 часов
Обильный стул каждые 1-2 часа в течение более чем 8 часов?
Да
Большой стул каждые 1-2 часа в течение более 8 часов
Нет
Большой стул каждые 1-2 часа в течение более 8 часов
У вашего ребенка было 6 или более крупных жидких стульев за 12 часов ?
Да
6 или более крупных жидких стульев за 12 часов
Нет
6 или более крупных жидких стульев за 12 часов
Болеет ли ваш ребенок диабетом?
Диабет вашего ребенка выходит из-под контроля, потому что ваш ребенок болен?
Да
Диабет зависит от болезни
Нет
На диабет влияет болезнь
Помогает ли план контролировать уровень сахара в крови вашего ребенка?
Да
План лечения диабета работает
Нет
План лечения диабета не работает
Как быстро он выходит из-под контроля?
Быстро (в течение нескольких часов)
Уровень сахара в крови быстро снижается
Медленно (в течение нескольких дней)
Уровень сахара в крови медленно снижается
Диарея приходит и уходит?
У вашего ребенка чаще бывает диарея?
Да
Более частые эпизоды диареи
Нет
Более частые эпизоды диареи
Был ли у вашего ребенка диарея то и дело, более 1 месяца?
Да
Периодическая диарея более 1 месяца
Нет
Периодическая диарея более 1 месяца
Считаете ли вы, что лекарство может вызывать диарею?
Подумайте, началась ли диарея после того, как ваш ребенок начал принимать новое лекарство или более высокую дозу лекарства.
Да
Лекарство может вызывать диарею
Нет
Лекарство может вызывать диарею
Принимал ли ваш ребенок антибиотики в последние 2 недели?
Многие антибиотики могут вызывать диарею.
Да
Антибиотик за последние 2 недели
Нет
Антибиотик за последние 2 недели
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой уход может вам понадобиться. К ним относятся:
- Ваш возраст .Младенцы и пожилые люди обычно заболевают быстрее.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете .
 Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их. - Недавние события со здоровьем , такие как операция или травма.Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали).
 Вам может понадобиться помощь раньше.
Вам может понадобиться помощь раньше.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры у детей:
- Заболевания, такие как диабет, муковисцидоз, серповидно-клеточная анемия и врожденные пороки сердца.
- Стероидные лекарства, которые используются для лечения различных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Химиотерапия и лучевая терапия рака.
- Отсутствие селезенки.
То, что вы ищете, — это изменение обычных привычек кишечника вашего ребенка .
- Диарея означает, что у ребенка стул более жидкий, чем обычно.

- Запор означает, что у ребенка меньше стула, чем обычно.
У каждого ребенка разные привычки кишечника. То, что «нормально» для одного ребенка, может быть ненормальным для другого.Например:
- Многие новорожденные испражняются не менее 1–2 раз в день. К концу первой недели у них может быть от 5 до 10 дефекаций в день. У них может быть стул после каждого кормления.
- К 6-недельному возрасту ваш ребенок может перестать опорожнять кишечник каждый день. Обычно это не проблема, если ребенок чувствует себя комфортно и растет, как ожидалось, и пока стул не твердый.
- Примерно к 4 годам у ребенка нормально опорожняться 3 раза в день или всего 3 раза в неделю.
Любое место в этих пределах можно считать нормальным, если эта привычка является нормальной или обычной для вашего ребенка.
младенцы могут быстро обезвоживаться , когда они теряют жидкость из-за таких проблем, как рвота или жар.
Симптомы обезвоживания могут варьироваться от легких до тяжелых. Например:
- Ребенок может быть суетливым или капризным (легкое обезвоживание), или ребенок может быть очень сонным и трудно просыпаться (сильное обезвоживание).
- У ребенка может быть немного меньше мочи, чем обычно (легкое обезвоживание), или ребенок может вообще не мочиться (сильное обезвоживание).
Вы можете получить обезвоживание , когда теряете много жидкости из-за таких проблем, как рвота или жар.
Симптомы обезвоживания могут варьироваться от легких до тяжелых. Например:
- Вы можете чувствовать усталость и раздражительность (легкое обезвоживание), или вы можете чувствовать себя слабым, не бдительным и неспособным ясно мыслить (сильное обезвоживание).

- Вы можете выделять меньше мочи, чем обычно (легкое обезвоживание), или совсем не мочиться (сильное обезвоживание).
Сильное обезвоживание означает:
- Ребенок может быть очень сонным, и его трудно просыпаться.
- У ребенка может быть очень сухость во рту и очень сухие глаза (без слез).
- У ребенка могут не быть мокрые подгузники в течение 12 и более часов.
Умеренное обезвоживание означает:
- У ребенка могут не остаться мокрые подгузники в течение 6 часов.
- У ребенка может быть сухость во рту и сухость глаз (меньше слез, чем обычно).
Легкое обезвоживание означает:
- Ребенок может выделять немного меньше мочи, чем обычно.

Сильное обезвоживание означает:
- Рот и глаза ребенка могут быть очень сухими.
- Ребенок может мало или совсем не мочиться в течение 12 часов и более.
- Ребенок может казаться не внимательным или неспособным ясно мыслить.
- Ребенок может быть слишком слабым или у него кружится голова, чтобы стоять.
- Ребенок может потерять сознание.
Умеренное обезвоживание означает:
- Ребенок может испытывать гораздо большую жажду, чем обычно.
- Рот и глаза ребенка могут быть суше, чем обычно.
- Ребенок может мало или совсем не мочиться в течение 8 и более часов.
- У ребенка может кружиться голова, когда он или она встает или садится.

Легкое обезвоживание означает:
- Ребенок может испытывать большую жажду, чем обычно.
- Ребенок может выделять меньше мочи, чем обычно.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Младенец вообще не реагирует на то, что его держат, трогают или говорят.
- Младенца трудно разбудить.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.

- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Озноб.
Температура немного меняется в зависимости от того, как вы ее измеряете. Для детей до 11 лет здесь представлены диапазоны высокой, средней и легкой температуры в зависимости от того, как вы измерили температуру.
Перорально (внутрь) температура
- Высокая: 40 ° C (104 ° F) и выше
- Умеренная: 38 ° C (100.От 4 ° F) до 39,9 ° C (103,9 ° F)
- Легкая: 37,9 ° C (100,3 ° F) и ниже
Сканер лба (височный) обычно имеет температуру от 0,3 ° C (0,5 ° F) до 0,6 ° C (1 ° F) ниже, чем температура во рту.
Ухо или ректальная температура
- Высокая: 40,5 ° C (104,9 ° F) и выше
- Умеренная: от 38,5 ° C (101,3 ° F) до 40,4 ° C (104,7 ° F)
- Легкая: 38,4 ° C (101,1 ° F) и ниже
Подмышка (подмышечная) температура
- Высокая: 39.8 ° C (103,6 ° F) и выше
- Умеренное: от 37,8 ° C (100 ° F) до 39,7 ° C (103,5 ° F)
- Легкое: 37,7 ° C (99,9 ° F) и ниже
Примечание. Для детей до 5 лет ректальная температура является наиболее точной.
Младенец, который очень болен :
- Может быть вялым и гибким, как тряпичная кукла.

- Может вообще не реагировать на то, что вас обнимают, трогают или разговаривают.
- Может быть, трудно проснуться.
Младенец болен (но не очень болен):
- Может быть более сонным, чем обычно.
- Не разрешается есть или пить столько, сколько обычно.
План болезни для людей с диабетом обычно включает такие вещи, как:
- Как часто проверять уровень сахара в крови и каков целевой диапазон.
- Следует ли и как регулировать дозу и время приема инсулина или других лекарств от диабета.
- Что делать, если у вас проблемы с приемом пищи или жидкости.
- Когда звонить врачу.
План разработан, чтобы помочь контролировать диабет, даже если вы больны. Когда у вас диабет, проблемы могут вызвать даже незначительные заболевания.
Когда у вас диабет, проблемы могут вызвать даже незначительные заболевания.
Во время болезни диабет легко выходит из-под контроля. Из-за болезни:
- Уровень сахара в крови может быть слишком высоким или слишком низким.
- Возможно, вы не сможете принимать лекарство от диабета (если у вас рвота или у вас проблемы с приемом пищи или жидкости).
- Возможно, вы не знаете, как изменить время или дозу лекарства от диабета.
- Возможно, вы недостаточно едите или пьете недостаточно жидкости.
Если вы не уверены, высокая ли температура у ребенка, средняя или легкая, подумайте об этих проблемах:
При высокой температуре :
- Ребенку очень жарко.
- Это, вероятно, одна из самых высоких температур, которые когда-либо были у ребенка.

С средней лихорадкой :
- Ребенку тепло или жарко.
- Вы уверены, что у ребенка высокая температура.
При легкой температуре :
- Ребенку может стать немного тепло.
- Вы думаете, что у ребенка жар, но не уверены.
Кровь в стуле может поступать из любого участка пищеварительного тракта, например из желудка или кишечника. В зависимости от того, откуда идет кровь и как быстро она движется, она может быть ярко-красной, красновато-коричневой или черной, как смола.
Небольшое количество ярко-красной крови на стуле или на туалетной бумаге часто возникает из-за легкого раздражения прямой кишки.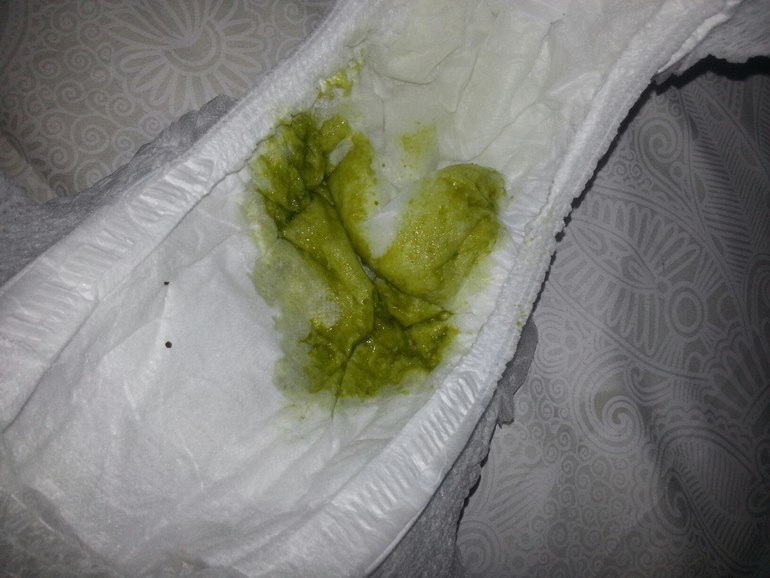 Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.
Например, это может произойти, если вам нужно сильно напрячься, чтобы опорожнить стул, или если у вас геморрой.
Некоторые лекарства и продукты питания могут влиять на цвет стула . Лекарства от диареи (такие как Пепто-Бисмол) и таблетки железа могут сделать стул черным. Употребление большого количества свеклы может вызвать красный цвет стула. Употребление продуктов с черным или темно-синим пищевым красителем может сделать стул черным.
Если вы принимаете аспирин или другое лекарство (называемое разжижителем крови), предотвращающее образование тромбов, это может вызвать появление крови в стуле. Если вы принимаете антикоагулянт и в стуле постоянно кровь, обратитесь к врачу, чтобы обсудить симптомы.
Многие лекарства, отпускаемые по рецепту и без рецепта, могут вызывать диарею. Вот несколько примеров:
- Антибиотики.

- Антидепрессанты.
- Антациды.
- Ингибиторы протонной помпы, такие как омепразол (Прилосек) и лансопразол (Превацид).
- Лекарства, применяемые для лечения рака (химиотерапия).
Обратитесь за помощью сейчас
На основании ваших ответов вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.

Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может скоро потребоваться медицинская помощь . Без медицинской помощи проблема, вероятно, не исчезнет.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Запишитесь на прием
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может понадобиться помощь раньше.

Диарея, 12 лет и старше
Боль в животе, 11 лет и младше
Диарея малышей | Детская больница CS Mott
У здоровых детей младшего возраста может быть диарея, не связанная с инфекцией и / или основным заболеванием, называемая диареей малышей, или неспецифической диареей детства.Диарея у детей раннего возраста обычно возникает у детей в возрасте от 6 месяцев до 5 лет и чаще всего встречается у детей в возрасте 2–4 лет. Стул может быть жидким, водянистым и частым, более трех раз в день. Обычно диарея возникает в течение дня, но до 25 процентов детей с диареей в раннем возрасте испражняются и ночью. Стул может выглядеть коричневым, зеленым или желтым и может содержать непереваренные кусочки пищи. У ребенка с диареей в раннем возрасте обычно НЕ бывает боли в животе, рвоты, потери веса или плохого набора веса.
Причины диареи у малышей
Пища и жидкость могут быстрее перемещаться по кишечному тракту ребенка, так что у кишечника остается меньше времени для поглощения желчи, воды и сахара обратно в кровеносные сосуды с поверхности кишечника. Избыток желчи в стуле может придать ему желтый или зеленый цвет. Избыток воды и непереваренного сахара в кишечнике приводит к частому жидкому стулу. Продукты с высоким содержанием неперевариваемой клетчатки, такие как овощи и фрукты, могут казаться «цельными» или непереваренными в стуле.Бактерии в толстой кишке питаются избыточным непереваренным сахаром, создавая больше жидкости и газа в качестве побочного продукта. Это также способствует жидкому или «взрывному» стулу и газообразованию.
Избыток желчи в стуле может придать ему желтый или зеленый цвет. Избыток воды и непереваренного сахара в кишечнике приводит к частому жидкому стулу. Продукты с высоким содержанием неперевариваемой клетчатки, такие как овощи и фрукты, могут казаться «цельными» или непереваренными в стуле.Бактерии в толстой кишке питаются избыточным непереваренным сахаром, создавая больше жидкости и газа в качестве побочного продукта. Это также способствует жидкому или «взрывному» стулу и газообразованию.
Маленькие дети часто разборчивы в еде, предпочитая продукты с высоким содержанием сахара. Диета с высоким содержанием определенных сахаров может вызвать диарею у малышей или способствовать ей.
Как узнать, есть ли у моего ребенка понос в раннем детском возрасте?
Запишитесь на прием к педиатру, если у вашего ребенка частый жидкий стул, длящийся более двух недель.Перед визитом подумайте о том, чтобы вести письменный журнал стула вашего ребенка в течение как минимум одной недели. Каждый день записывайте частоту и постоянство дефекации вашего ребенка, а также ведите дневник с указанием типов продуктов и напитков, которые он или она потребляет. Это поможет вашему врачу поставить диагноз диареи малыша или решить, требуется ли дальнейшее обследование для поиска других причин диареи. Помните, что если диагноз диареи у малышей ставится после консультации с педиатром, это не считается болезнью, а скорее безобидным состоянием детства.Подавляющее большинство детей перерастают диарею малышей со временем и / или при соблюдении диетических вмешательств.
Каждый день записывайте частоту и постоянство дефекации вашего ребенка, а также ведите дневник с указанием типов продуктов и напитков, которые он или она потребляет. Это поможет вашему врачу поставить диагноз диареи малыша или решить, требуется ли дальнейшее обследование для поиска других причин диареи. Помните, что если диагноз диареи у малышей ставится после консультации с педиатром, это не считается болезнью, а скорее безобидным состоянием детства.Подавляющее большинство детей перерастают диарею малышей со временем и / или при соблюдении диетических вмешательств.
Если у ребенка кровь в стуле, рвота, плохая прибавка или потеря веса, боль в животе, отказ от еды / питья или лихорадка, позвоните своему врачу, чтобы обсудить его как можно скорее. Эти «красные флажки» указывают на то, что происходит нечто более серьезное, чем диарея малышей, и может потребоваться дальнейшее обследование и / или лечение.
Советы по борьбе с диареей у малышей
- Избегайте сливового, грушевого и яблочного сока, которые содержат много неперевариваемого сахара, называемого сорбитолом.

- Избегайте продуктов и напитков, содержащих кукурузный сироп с высоким содержанием фруктозы.
- Ограничьте потребление сока до менее 4 унций в день. Вместо этого выпейте воду или молоко.
- Избегайте продуктов с искусственными подсластителями (может иметь ярлык «диетический» или «легкий»).
- Убедитесь, что в рацион входят полезные жиры, такие как орехи или ореховое масло, яйца, молочные жиры и растительные масла.
- Если у вашего ребенка возникает раздражение кожи на ягодицах из-за частого жидкого стула, промойте кожу теплой водой, используйте мазь для подгузников на основе оксида цинка и дайте ребенку время без подгузников, когда кожа подвергается воздействию воздуха, если /когда возможно.
Дополнительные ресурсы:
Диарея у малышей (gikids.org)
Написано Хейли Ниф, MD
Обновлено в январе 2020 г.
.


 После 24 часов без рвоты возобновите нормальное питание.
После 24 часов без рвоты возобновите нормальное питание. «Температура и дети» ниже)
«Температура и дети» ниже) Или температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше.
Или температура, которая держится 3 дня у ребенка в возрасте 2 лет и старше. Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу!
Если ваш ребенок не мочился 5 часов – срочно обратитесь к врачу!
 Это бобы, брокколи, цветная капуста, капуста и газированные напитки.
Это бобы, брокколи, цветная капуста, капуста и газированные напитки.
 Лечение такой смесью стоит несколько центов. ОРС впитываются в тонком кишечнике и замещают воду и электролиты, выведенные из организма с фекалиями.
Лечение такой смесью стоит несколько центов. ОРС впитываются в тонком кишечнике и замещают воду и электролиты, выведенные из организма с фекалиями.

 Вы можете купить пробиотики без рецепта в жидкой форме или в форме таблеток.Обязательно покупайте версию «для детей». Проконсультируйтесь с врачом перед использованием пробиотиков, если ваш ребенок младше 3 лет.
Вы можете купить пробиотики без рецепта в жидкой форме или в форме таблеток.Обязательно покупайте версию «для детей». Проконсультируйтесь с врачом перед использованием пробиотиков, если ваш ребенок младше 3 лет.
 Различные вирусы легко передаются от человека к человеку при тесном контакте или когда инфицированный человек готовит пищу для других.Например, заражение вирусом ротавируса является наиболее частой причиной диареи у детей в Великобритании. Почти каждый ребенок в Великобритании заражен ротавирусной инфекцией до достижения 5-летнего возраста. Аденовирус — еще одна частая причина.
Различные вирусы легко передаются от человека к человеку при тесном контакте или когда инфицированный человек готовит пищу для других.Например, заражение вирусом ротавируса является наиболее частой причиной диареи у детей в Великобритании. Почти каждый ребенок в Великобритании заражен ротавирусной инфекцией до достижения 5-летнего возраста. Аденовирус — еще одна частая причина.



 Реактивные осложнения возникают нечасто, если причиной диареи является вирус.
Реактивные осложнения возникают нечасто, если причиной диареи является вирус. Непереносимость лактозы приводит к вздутию живота, болям в животе (животу), ветру и водянистому стулу после употребления молока. Состояние улучшается, когда инфекция проходит и слизистая оболочка кишечника заживает.
Непереносимость лактозы приводит к вздутию живота, болям в животе (животу), ветру и водянистому стулу после употребления молока. Состояние улучшается, когда инфекция проходит и слизистая оболочка кишечника заживает. Затем постирайте в отдельной стирке при максимально высокой температуре.
Затем постирайте в отдельной стирке при максимально высокой температуре. Традиционные определения диареи — это количество стула, превышающее ~ 200 граммов / день у детей старшего возраста и 10 граммов / килограмм / день у младенцев или детей ясельного возраста.При диарее стул обычно выделяется не менее трех раз в день. Для пациентов с небольшим объемом, но жидким стулом, особенно если есть загрязнения, становится важным исключить диарею из-за переполнения (см. Ниже), а у детей старшего возраста — проверить, действительно ли жидкий стул имеет место.
Традиционные определения диареи — это количество стула, превышающее ~ 200 граммов / день у детей старшего возраста и 10 граммов / килограмм / день у младенцев или детей ясельного возраста.При диарее стул обычно выделяется не менее трех раз в день. Для пациентов с небольшим объемом, но жидким стулом, особенно если есть загрязнения, становится важным исключить диарею из-за переполнения (см. Ниже), а у детей старшего возраста — проверить, действительно ли жидкий стул имеет место. Детей, которые выглядят больными (см. Ниже), следует срочно направлять в отделение неотложной помощи для хирургического обследования, соответствующих лабораторных исследований и поддержки жидкости / электролита.
Детей, которые выглядят больными (см. Ниже), следует срочно направлять в отделение неотложной помощи для хирургического обследования, соответствующих лабораторных исследований и поддержки жидкости / электролита. Лечение заключается в устранении дефектов пероральными, а иногда и ректальными смягчителями и стимуляторами.
Лечение заключается в устранении дефектов пероральными, а иногда и ректальными смягчителями и стимуляторами. Когда это хроническое заболевание, необходимо дальнейшее обследование.
Когда это хроническое заболевание, необходимо дальнейшее обследование. Например, «соковыжималка» возникает из-за чрезмерного употребления яблочного сока и других фруктовых соков, богатых сорбитом.Менее очевидны диеты, обогащенные простыми и сложными рафинированными углеводами (крекеры, печенье, чипсы, изюм, фруктовые рулеты, йогуртовые леденцы), что может быть связано с функциональной диареей или диареей «малышей». Если диарея возникла точно в то время, когда была подана еда, это редко может указывать на проблему с перевариванием сахара и крахмала.
Например, «соковыжималка» возникает из-за чрезмерного употребления яблочного сока и других фруктовых соков, богатых сорбитом.Менее очевидны диеты, обогащенные простыми и сложными рафинированными углеводами (крекеры, печенье, чипсы, изюм, фруктовые рулеты, йогуртовые леденцы), что может быть связано с функциональной диареей или диареей «малышей». Если диарея возникла точно в то время, когда была подана еда, это редко может указывать на проблему с перевариванием сахара и крахмала. Некоторые антибиотики сами по себе вызывают диарею, например, клавулановая кислота, эритромицин и азитромицин.
Некоторые антибиотики сами по себе вызывают диарею, например, клавулановая кислота, эритромицин и азитромицин. Пищевые высыпания обычно указывают на хроническую проблему с абсорбцией или чрезмерную потерю. Очень ограниченные диеты также могут привести к появлению пищевой сыпи, например, связанной с дефицитом витамина С.
Пищевые высыпания обычно указывают на хроническую проблему с абсорбцией или чрезмерную потерю. Очень ограниченные диеты также могут привести к появлению пищевой сыпи, например, связанной с дефицитом витамина С.
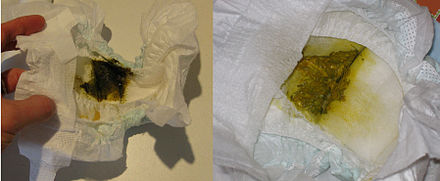 При хронической диарее с признаками мальабсорбции решающее значение имеют лабораторные исследования, которые обычно включают оценку сывороточных белков, витаминов, воспалительных маркеров, электролитов и трансаминаз, а также анализ стула на предмет наличия мальабсорбции.
При хронической диарее с признаками мальабсорбции решающее значение имеют лабораторные исследования, которые обычно включают оценку сывороточных белков, витаминов, воспалительных маркеров, электролитов и трансаминаз, а также анализ стула на предмет наличия мальабсорбции. Дети старшего возраста должны пить много воды вместе с обычным питанием.
Дети старшего возраста должны пить много воды вместе с обычным питанием. Однако в большинстве случаев в этом нет необходимости и с большей вероятностью могут возникнуть осложнения.
Однако в большинстве случаев в этом нет необходимости и с большей вероятностью могут возникнуть осложнения.
 Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их./imgs/2018/04/24/07/2159164/1940de18fa6495cde9904d049a54466aad0dc25d.jpg) Вам может понадобиться помощь раньше.
Вам может понадобиться помощь раньше.







