Самопроизвольный выкидыш | «СМ-Клиника»
Самопроизвольный выкидыш — самостоятельное прерывание беременности до достижения плодом сроков жизнеспособности. Различают ранние и поздние самопроизвольные выкидыши — ранние происходят на при сроке беременности до 12 недель, поздние — до 22 недель. Прерывание беременности в более поздние сроки называют преждевременными родами. Самопроизвольный выкидыш — самое частое осложнение беременности, его частота составляет до 20 % от всех наступивших и уточненных беременностей.
Причины самопроизвольного выкидыша
- Гормональные нарушения. Наиболее частой гормональной причиной, провоцирующей сампроизвольный выкидыш, является недостаток прогестерона — гормона , синтезируемого желтым телом яичника в ранние сроки беременности. В более поздние сроки (после 12 недель беременности) прогестерон вырабатывается плацентой. Основная цель прогестерона при беременности — снижение тонуса миометрия и предотвращение отторжения плодного яйца.
 При дефиците прогестерона мышцы матки становятся легко возбудимы, возникает гипертонус миометрия — угроза прерывания беременности. Причины снижения уровня прогестерона многообразны — нарушение процесса овуляции, дефект формирования желтого тела, нарушение формирования плаценты, нарушения кровообращения в малом тазу и т.д. При раннем выявлении данной причины угроза прерывания легко корректируется препаратами прогестерона.
При дефиците прогестерона мышцы матки становятся легко возбудимы, возникает гипертонус миометрия — угроза прерывания беременности. Причины снижения уровня прогестерона многообразны — нарушение процесса овуляции, дефект формирования желтого тела, нарушение формирования плаценты, нарушения кровообращения в малом тазу и т.д. При раннем выявлении данной причины угроза прерывания легко корректируется препаратами прогестерона. - Вторым по частоте гормональным фактором, провоцирующим самопроизвольный выкидыш, является гиперандрогения — повышенный уровень мужских половых гормонов. Избыточный уровень андрогенов при беременности подавляет синтез прогестерона и эстрогенов, повышая тем самым риск прерывания беременности.
- Нарушение баланса гормонов щитовидной железы — гипотиреоз, либо тиреотоксикоз также могут существенно повышать вероятность неблагоприятного исхода беременности.
- Генетические аномалии являются частыми причинами ранних самопроизвольных выкидышей.
 В таких случаях у формирующегося эмбриона регистрируется неправильный набор хромосом. Аномальный хромосомный набор может стать как следствием генетических нарушений одного из родителей, так и результатом единичной случайной мутации, произошедшей под влиянием вредных факторов среды Большинство хромосомных нарушений приводит к тяжелым порокам развития внутренних органов плода и являются несовместимыми с жизнедеятельностью, и в таких случаях в силу вступает естественный отбор, всеми силами способствуя прерыванию подобной беременности. Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя.
В таких случаях у формирующегося эмбриона регистрируется неправильный набор хромосом. Аномальный хромосомный набор может стать как следствием генетических нарушений одного из родителей, так и результатом единичной случайной мутации, произошедшей под влиянием вредных факторов среды Большинство хромосомных нарушений приводит к тяжелым порокам развития внутренних органов плода и являются несовместимыми с жизнедеятельностью, и в таких случаях в силу вступает естественный отбор, всеми силами способствуя прерыванию подобной беременности. Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя.
- Инфекционные причины. Наибольшую опасность для беременности представляют вирусные инфекции, особенно если беременная женщина во время беременности перенесла из впервые в жизни. К таким инфекциям относится вирус простого герпеса 1 и 2 типов, краснуха, цитомегаловирус, токсоплазмоз. Значительно повышают риск прерывания беременности и инфекции, передающиеся половым путем — хламидиоз, микоплазмоз, некоторые виды уреаплазменной инфекции и т. д. Осложненное течение респираторных вирусных инфекций, особенно вируса гриппа, также могут привести к неблагоприятному завершению беременности.
- Анатомические факторы. Нарушение анатомии матки приводят к деформации полости матки, тем самым нарушая процесс имплантации плодного яйца; а в случае наступления беременности механически воздействуют на плодное яйцо, нарушая его развитие. К таким анатомическим факторам относятся врожденные аномалии развития матки — седловидная матка с деформацией полости, перегородки в матке, двурогая матка.
 Наиболее частым приобретенным анатомическим фактором, способствующим самопроизвольному выкидышу, является миома матки. Наибольшей опасности подвергаются женщины с миоматозными узлами больших размеров (более 5 см), множественными и аномально расположенными узлами (шеечная, перешеечная локализация), а также с миоматозными узлами, деформирующими полость матки.
Наиболее частым приобретенным анатомическим фактором, способствующим самопроизвольному выкидышу, является миома матки. Наибольшей опасности подвергаются женщины с миоматозными узлами больших размеров (более 5 см), множественными и аномально расположенными узлами (шеечная, перешеечная локализация), а также с миоматозными узлами, деформирующими полость матки. - Анатомическим фактором, повышающим вероятность самопроизвольного выкидыша в поздние сроки является патология шейки матки — цстмико — цервикальная недостаточность, процесс, когда укорочение и открытие шейки матки происходит раньше срока предполагаемых родов.
- Аутоимунные, гемостазиологические нарушения. Наличие аутоиммунных заболеваний (процессов, когда собственная иммунная система выделяет антитела против своих органов и тканей) достоверно повышает риск неблагоприятных исходов беременности на ранних и поздних сроках.
Что делать, если беременность завершилась самопроизвольным выкидышем? В первую очередь, важен позитивный настрой на последующую беременность. Достижения современной медицины позволяют справится со всеми причинами и последствиями выкидыша, и, после определенной подготовки, выносить и родить здорового малыша.
Достижения современной медицины позволяют справится со всеми причинами и последствиями выкидыша, и, после определенной подготовки, выносить и родить здорового малыша.
- Сразу после случившегося самопроизвольного выкидыша необходимо пройти курс антибактериальной терапии, который всегда назначается в таких случаях гинекологом. Цель приема данных препаратов — профилактика инфекционных осложнений в органах малого таза после перенесенного вмешательства.
- Контрацепция. После перенесенного выкидыша не рекомендуется планировать следующую беременность минимум 3 месяца, оптимальный же срок контрацепции — полгода. При отсутствии противопоказаний лучшим способом контрацепции являются гормональные препараты — помимо высочайшей контрацептивной эффективности они позволяют восстановить нарушенный гормональный фон после прервавшейся беременности.
- Комплексное обследование. Перед планированием следующей беременности необходимо установить причину самопроизвольного выкидыша, и устранить ее.
 Для этого необходимо пройти комплексное обследование, составить план которого индивидуально в зависимости от ситуации вам поможет опытный и квалифицированный врач — гинеколог. В план данного обследования всегда входит полный инфекционный скрининг, исследование гормонального фона, выявление аутоимунных и гемостазиологических нарушений. У супружеских пар старше 35 лет проводится генетическое исследование — определение кариотипа с консультацией генетика. Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая.
Для этого необходимо пройти комплексное обследование, составить план которого индивидуально в зависимости от ситуации вам поможет опытный и квалифицированный врач — гинеколог. В план данного обследования всегда входит полный инфекционный скрининг, исследование гормонального фона, выявление аутоимунных и гемостазиологических нарушений. У супружеских пар старше 35 лет проводится генетическое исследование — определение кариотипа с консультацией генетика. Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая.
Британские ученые выяснили, кто «виноват» в выкидыше
Научная группа из Имперского колледжа Лондона считает, что именно сперма «диктует здоровье беременности». Об этом сообщается в журнале Clinical Chemistry.
По оценкам врачей, около 10-20% беременностей в мире заканчиваются самопроизвольными выкидышами. Но и это число может не соответствовать действительности. Чаще беременность прерывается так рано, что женщина даже не успевает понять, что была беременна.
Согласно формулировке World Health Organisation, выкидыш – это самопроизвольное прерывание беременности, в результате которого эмбрион или плод весом 500 грамм и менее погибает. Это, как правило, соответствует от 20 до 22 и меньше неделям беременности плода.
«Привычные выкидыши» определяются как последовательная потеря двух или более беременностей до 24 недель беременности.
До сих пор считалось, что «ответственность» за неудачную беременность и, в частности, за повторяющиеся (привычные) выкидыши лежит на женщине.
У 1-5% женщин остается неясной причина, почему у нее происходит выкидыш за выкидышем. Есть некоторые факторы, которые, как считают врачи, увеличивают риск – пожилой возраст матери, гормональные заболевания (сахарный диабет, заболевания щитовидной железы), иммунологические причины, инфекционные болезни, социальные факторы. Но значение мужчины, как фактора риска, не указывался.
Новое исследование британского Имперского колледжа показало, что выкидыш может быть результатом и мужских проблем.
«Традиционно врачи искали причину повторных выкидышей у женщин. Здоровье мужчин и роль анализа спермы в оценке выкидыша не рассматривались», – говорит доктор Чанна Джаясена.
В исследование включили 110 мужчин.
50 мужчин были пациентами клиники Святой Марии в Лондоне, которые проходили лечение по причине бесплодия пары. У всех партнерш этих мужчин беременность прерывалась в сроке до 24 недель более трех раз.
Вторая группа состояла из 60 мужчин-добровольцев, в паре у которых беременность развивалась без отклонений.
Провели стандартный анализ спермы и тест фрагментации ДНК, оценивающий качество сперматозоидов и фертильности у мужчин из обеих групп.
Оказалось, что процент поврежденной ДНК в сперматозоидах и количество молекул активных форм кислорода в сперме у мужчин из первой группы выше, чем у мужчин из второй группы. Именно реактивные формы кислорода, по мнению ученых, стали причиной повреждения ДНК.
В норме эти молекулы служат защитой для сперматозоидов от бактерий. В повышенной концентрации – приводят к оксидативному стрессу, то есть повреждению клетки в результате окисления.
В повышенной концентрации – приводят к оксидативному стрессу, то есть повреждению клетки в результате окисления.
Одной из причин повышенной выработки активных форм кислорода назвали ожирение. Нарушение жирового обмена жиров приводит к повышенной генерации активных форм кислорода, которые повреждают клеточные компоненты.
Не исключали и другие факторы риска, способствующие мужскому бесплодию. Это возраст мужчины (чем старше, тем фертильность ниже), хронические заболевания, экология и социальные факторы.
«Теперь мы понимаем, что оба партнера способствуют повторному выкидышу. Мы можем надеяться получить более четкое представление о проблеме и начать искать пути обеспечения большего количества беременностей, заканчивающихся рождением здорового ребенка», – заявила доктор Чанна Джаясена.
Повторный выкидыш может быть связан с плохим качеством спермы
Многократные выкидыши могут быть связаны с низким качеством спермы мужчины, выяснили учёные из Имперского колледжа Лондона. Специалисты изучили качество спермы 50 мужчин, у партнёрш которых произошло три и более выкидышей подряд.
Специалисты изучили качество спермы 50 мужчин, у партнёрш которых произошло три и более выкидышей подряд.
Согласно статистике, только в Великобритании повторные выкидыши случаются примерно у одной из 50 пар. Повторным выкидышем считается последовательное самопроизвольное прерывание беременности три и более раза подряд, происходящее на сроке до 20 недель вынашивания малыша.
Считалось, что повторный выкидыш связан с проблемами со здоровьем женщины. Например, речь может идти об инфекциях и иммунных проблемах.
Между тем в последнее время стало появляться всё больше работ, указывающих на влияние другого «игрока»: сперму. Так, более ранние работы показали, что именно она важна при формировании плаценты, имеющей решающее значение для снабжения плода кислородом и питательными веществами.
«Традиционно врачи, ища причины повторного выкидыша, уделяли внимание женщинам. Здоровье мужчин и качество их спермы не анализировалось», – рассказывает ведущий автор недавней работы доктор Чанна Джайасена (Channa Jayasena).
Специалисты решили это исправить. В рамках недавнего исследования команда проанализировала качество спермы полусотни мужчин, являвшихся пациентами Клиники повторного выкидыша при больнице святой Марии в Лондоне.
Затем они сравнили результаты с данными анализа здоровой спермы 60 мужчин-добровольцев, у чьих партнёрш не было зафиксировано повторных выкидышей.
Оказалось, что сперматозоиды мужчин из первой группы имели в два раза больше повреждений ДНК в сравнении со сперматозоидами из контрольной группы.
Как предполагают учёные, такие повреждения ДНК могли быть порождены активными формами кислорода (АФК). Речь идёт о молекулах, создаваемых клетками в семенной жидкости для защиты сперматозоидов от бактерий и инфекций. Однако АФК в высокой концентрации могут нанести значительный ущерб половым клеткам.
Результаты исследования показали, что сперма мужчин, у чьих партнёрш был зарегистрированы повторные выкидыши, имела в четыре раза больше АФК в сравнении с контрольной группой.
На сегодняшний день специалисты изучают причины возникновения такого большого количества этих молекул.
«Ни у одного из обследованных мужчин не было найдено какой-либо инфекции, например, хламидиоза, который, как мы знаем, может повлиять на качество спермы. Возможно, что в предстательной железе могут оставаться и другие бактерии от предыдущих инфекций, которые задерживаются в простате. Всё это может привести к постоянно высокому уровню активных форм кислорода», – рассуждает Джайасена.
Кроме того, он указывает на другой важный фактор – ожирение. Появляется всё больше данных о том, что избыточный вес также может ухудшать качество спермы. Возможно, что большое количество жира в организме может способствовать увеличению содержания активных форм кислорода.
Собственно, по этой причине специалисты также проанализировали метаболические процессы мужчин и определили их вес и уровни холестерина. Результаты показали, что пациенты из группы повторных выкидышей имели чуть больше избыточного веса в сравнении с мужчинами из контрольной группы.
К слову, мужчины, у чьих партнёрш регистрировались повторные выкидыши, также были чуть старше контрольной группы: их средний возраст составил 37 лет в сравнении с 30 годами у контрольной группы.
Исследователи сейчас изучают вопрос, влияют ли перечисленные факторы на уровни АФК.
«Хотя это и небольшое исследование, оно помогает понять, куда нам двигаться дальше. Если мы подтвердим в дальнейшей работе, что высокие уровни активных форм кислорода в сперме увеличивают риск выкидыша, мы сможем разработать методы лечения, которые снижают их содержание и увеличивают вероятность здоровой беременности», – комментирует результаты работы Джайасена.
Результаты исследования представлены в научном издании Clinical Chemistry.
Ранее авторы проекта «Вести.Наука» (nauka.vesti.ru) рассказывали о тесте, который поможет спрогнозировать выкидыш. Также мы писали, что качество мужской спермы улучшает ежедневное употребление орехов и использование безвредного типа трусов. К слову, оценить качество своей спермы любой мужчина может при помощи смартфона.
К слову, оценить качество своей спермы любой мужчина может при помощи смартфона.
Угроза выкидыша
Угроза выкидыша
Выкидышем именуют произвольное прерывание беременности на сроке до двадцати двух недель. При угрозе выкидыша матка будущей матери, которая на ранних сроках должна быть расслаблена, приходит в тонус и может вытолкнуть плод. В современном мире врачи все чаще ставят девушкам диагноз угрозы выкидыша, а по статистике 20 процентов беременностей заканчиваются произвольным прерыванием и гибелью плода.
Существует несколько основных причин из-за которых у беременной может произойти выкидыш, таких как:
• Генетические дефекты у плода
• Постоянные стрессы
• Падения и травмы
• Гормональные сбои в организме будущей матери
• Воспаление мочеполовой системы женщины
• Повышенная температура
• Последствия абортов
• Резус-конфликт (происходит, когда у беременной резус-фактор крови бывает отрицательный, а у плода положительный)
Признаком возможной угрозы выкидыша может быть:
1. Кровотечение маточное
Кровотечение маточное
Бывает обильным или незначительным, случается внезапно и может продолжаться долго, либо прекратиться мгновенно. Может повториться через некоторое время и иметь цвет от алого до насыщенного красного.
2. Спазмы, возникающие в нижней части живота
Боль может быть тянущей или схваткообразной, появится внезапно.
Обнаружив эти симптомы следует немедленно прилечь и вызвать скорую помощь. При грамотной своевременной медицинской помощи можно сохранить беременность. Специалист определить причину возникновения угрозы и назначит прием лекарственных препаратов. Как правило, всем женщинам назначают в первую очередь успокоительные препараты и спазмолитики для расслабления мускулатуры матки. При гормональных нарушениях назначают лекарственные препараты с содержанием аналога гормона прогестерона. В случае каких-либо генетических нарушений у плода беременность сохранить практически невозможно. Чаще всего при угрозе выкидыша ложиться в стационар нет необходимости, достаточно соблюдать рекомендации лечащего врача и принимать назначенные им препараты для снижения тонуса матки.
Избежать угрозы выкидыша можно при правильном поведении на ранних сроках беременности. Следует в первую очередь исключить физические нагрузки, занятия спортом, поднятие тяжестей и меньше заниматься бытовыми делами. Также на некоторое время нужно исключить половую жизнь и стрессовые ситуации. Спать нужно не менее девяти часов в сутки, и во избежание проблем с кишечником правильно питаться. Прямая кишка располагается рядом с маткой, поэтому при частых запорах она может начать сокращаться и создать угрозу выкидыша. Играйте вместе с drift casino и срывайте крупный джекпоты.
Выкидыш на раннем сроке — симптомы и как предотвратить
Под термином «Выкидыш на раннем сроке» понимается самопроизвольный аборт, который происходит в первые 6-8 недель беременности. Он может произойти до 20 недель беременности по связанным с естественными состояниями представительницы прекрасного пола причинам. По статистике, логический итог каждой пятой беременности – выкидыш. Впрочем, достаточно часто женщина к моменту отторжения плода организмом даже еще не знает о том, что она была беременна.
Кроме того, выявлена любопытная закономерность: чаще, чем естественная, заканчивается выкидышем беременность, вызванная искусственно. К примеру, экстракорпоральное оплодотворение, к сожалению, далеко не всегда приводит к благополучному вынашиванию беременности и появлению на свет в срок малыша.
Почему может произойти выкидыш на раннем сроке?
Вот наиболее распространенные причины, каждая из которых существенно увеличивает угрозу выкидыша:
- наличие у будущей матери некоторых инфекционных заболеваний, а также ЗППП;
- интоксикация организма женщины по различным причинам, в том числе вследствие ее проживания в экологически неблагоприятном регионе;
- всевозможные нарушения обменных процессов в организме;
- гормональные сбои, в том числе – спровоцированные нарушением работы щитовидной железы;
- различные новообразования в матке и другие ее, а также шейки матки, патологии;
- ведение будущей матерью далекого от здорового образа жизни.
 Может включать в себя употребление алкоголя, курение, прием психотропных и наркотических средств, а также неправильное питание;
Может включать в себя употребление алкоголя, курение, прием психотропных и наркотических средств, а также неправильное питание; - ожирение;
- нарушения иммунного статуса;
- кардиологические заболевания;
- сахарный диабет;
- слишком ранний для вынашивания беременности или, напротив, чрезмерно зрелый возраст пациентки в разы увеличивает угрозу выкидыша;
- всевозможные патологии хромосом и генов;
- длительное пребывание в стрессе или сильная психоэмоциональная травма у женщины.
Сроки выкидыша могут зависеть в том числе от наличия у пациентки генетической предрасположенности к невынашиванию беременности. Наконец, часто его конкретная причина так и остается не выясненной до конца.
Симптомы выкидыша
Беременной женщине необходимо срочно обратиться за медицинской помощью в случае появления у нее следующих тревожных признаков:
- кровотечение из влагалища;
- мажущие выделения из половых путей.
 Могут иметь как светло-розовый, так и интенсивно-красный или коричневатый оттенок;
Могут иметь как светло-розовый, так и интенсивно-красный или коричневатый оттенок; - судороги;
- сильные боли в области поясницы;
- боль в животе и т.д.
Все вышеперечисленные признаки могут оказаться симптомами выкидыша. Своевременно оказанная квалифицированная медицинская помощь – залог сохранения беременности.
Жизнь после выкидыша
Если женщине не удалось выносить беременность – выкидыш на раннем сроке перечеркнул все ее планы – то ей необходимо успокоиться и принять все меры по предотвращению подобных осложнений в будущем. Обычно акушеры-гинекологи рекомендуют планировать новую беременность не ранее чем через полгода после выкидыша. За это время женщине необходимо пройти обследование и выяснить, есть ли у нее в организме какая-либо патология, которая могла повлечь за собой прерывание беременности. Это могут быть различные ЗППП и инфекционные болезни. При наличии хронических заболеваний, могущих спровоцировать самопроизвольный аборт, необходимо бросить все силы на их лечение.
Врачи-гинекологи соответствующего отделения нашей частной клиники в Рязани помогут выяснить, что могло стать причиной выкидыша, а также вынесут рекомендации по подготовке к беременности. Они обычно включают в себя подходящий для женщины комплекс физических упражнений, богатый всеми необходимыми для вынашивания здорового малыша рацион, отсутствие стрессов и меры по поддержанию нормального индекса массы тела. Не можете прийти в себя или забеременеть после выкидыша? Обращайтесь в «ОН КЛИНИК в Рязани» — здесь Вам обязательно помогут!
Разорвать завесу молчания: Гинеколог о выкидыше
О выкидыше предпочитают не говорить. Доктор Кристин Бендиксон, специалистка в сфере репродуктологии и фертильности, заявляет, что завесу молчания с этой темы пора снять. Общество сейчас больше открыто к проблемам женской фертильности, но о выкидышах говорят намного меньше чем, скажем, об абортах или суррогатном материнстве. Это болезненная тема, но это не значит, что нам не стоит знать о физических причинах и следствиях выкидыша.
Что это?
Выкидыш — это потеря беременности сроком до 20 недель, то есть выкидыш происходит в первом триместре и начальной части второго. Более распространенным является выкидыш в первом триместре, самое большое число — в первые 13 недель. Беременность может прекратиться в любой момент, иногда даже через несколько дней после начала, а женщина может об этом догадаться, если менструация наступила позже. Часто ранние выкидыши наступают через пару недель после позитивного теста на беременность, медики называют это «биохимической беременностью», когда во время ультразвукового исследования еще ничего не видно. Поэтому для женщин единственный путь узнать, что вот это кровотечение и есть выкидыш, — сделать анализ мочи или крови.
Как это проявляется?
Когда выкидыш происходит в первом триместре, но чуть позже, чем в описанных выше случаях, то он может проявляться так:
- кровотечение и спазмы;
- внезапное исчезновение признаков беременности.
То есть бывает так, что женщина чувствует себя прекрасно, но во время УЗИ признаки беременности врачом не обнаруживаются. Если же ульразвуковое обследование показывает, что все в порядке, беременность есть и развивается, но у вас кровотечение и спазмы — есть угроза выкидыша. Однако стоит помнить, что вагинальное кровотечение бывает в 20-30% беременностей. Если кровянистые выделения незначительны и длятся пару дней, то риск выкидыша не увеличивается. Если кровотечение серьезное, то выкидыш уже в процессе и, к сожалению, остановить этот процесс невозможно. Часто выкидыш завершается без какого-либо врачебного вмешательства. Но иногда кровотечение никак не останавливается или оно очень интенсивно — тогда нужно обращаться за помощью, возможно вам понадобится хирургическое вмешательство. Если же никаких симптомов выкидыша нет, но ультразвук показывает, что беременность замерла, тогда нужно будет решить, как действовать: фармакологическим или хирургическим путем.
Если же ульразвуковое обследование показывает, что все в порядке, беременность есть и развивается, но у вас кровотечение и спазмы — есть угроза выкидыша. Однако стоит помнить, что вагинальное кровотечение бывает в 20-30% беременностей. Если кровянистые выделения незначительны и длятся пару дней, то риск выкидыша не увеличивается. Если кровотечение серьезное, то выкидыш уже в процессе и, к сожалению, остановить этот процесс невозможно. Часто выкидыш завершается без какого-либо врачебного вмешательства. Но иногда кровотечение никак не останавливается или оно очень интенсивно — тогда нужно обращаться за помощью, возможно вам понадобится хирургическое вмешательство. Если же никаких симптомов выкидыша нет, но ультразвук показывает, что беременность замерла, тогда нужно будет решить, как действовать: фармакологическим или хирургическим путем.
Насколько распространен выкидыш?
Вы не поверите, насколько это распространенное явление, к сожалению. Одна из четырех беременностей заканчивается выкидышем. Думаю, причина в том, что женщины редко говорят о таком опыте. В то же время выкидыш может быть большим испытанием, потому что это событие изолирует вас от других людей: выкидыш часто ассоциируют с чувством стыда или вины. Женщины часто обвиняют самих себя, думая, что они могли чем-то спровоцировать потерю ребенка. На самом деле, действия женщины, — например, секс с партнером, загрузка на работе, ношение тяжестей, — редко являются настоящими причинами выкидыша.
Думаю, причина в том, что женщины редко говорят о таком опыте. В то же время выкидыш может быть большим испытанием, потому что это событие изолирует вас от других людей: выкидыш часто ассоциируют с чувством стыда или вины. Женщины часто обвиняют самих себя, думая, что они могли чем-то спровоцировать потерю ребенка. На самом деле, действия женщины, — например, секс с партнером, загрузка на работе, ношение тяжестей, — редко являются настоящими причинами выкидыша.
Свежие новости
Почему это происходит?
Одной из причин являются хромосомные аномалии эмбриона. Многие женщины думают, что это с маткой что-то не так, если она отвергает эмбрион, но намного чаще причиной является аномалия самого эмбриона. В отличии от яичников, матка с возрастом не очень меняется, но у женщин могут с возрастом «найтись» полипы, фибромы, а бывает и от рождения аномально расположенная/загнутая матка, поэтому если у вас случился выкидыш — постарайтесь разобраться в его причинах вместе с вашим врачом.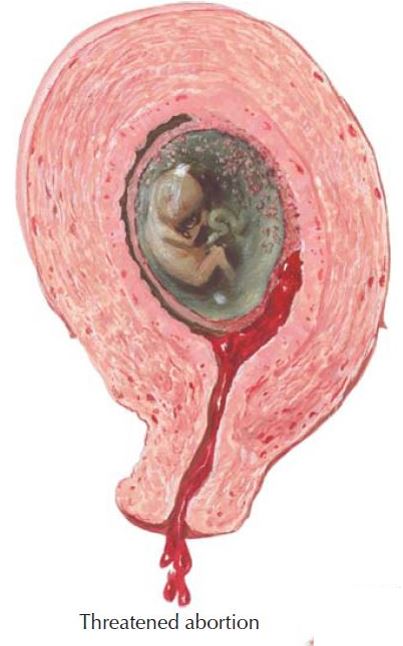
Некоторые гормональные расстройства тоже могут быть ответственны за выкидыш, например, болезни щитовидной железы, повышенный уровень пролактина, поликистоз яичников или диабет, плюс проблемы со свертываемостью крови и разные генетические аномалии.
Чем чаще у женщины бывает выкидыш, тем выше шанс, что есть какая-то из этих проблем со здоровьем. Поэтому, мы уверены, что хромосомные аномалии эмбриона — причина 60% выкидышей.
Как предотвратить выкидыш?
Если вы будете поддерживать свое здоровье, то снизите возможность выкидыша. Слишком маленький вес, ожирение, курение, алкоголь — все это повышает риск выкидыша. Точно так же, как большое количество кофеина, плохая экология. Хочу акцентировать внимание на марихуане, потому что ее легализуют то там, то тут: есть научные исследования, которые указывают, что марихуана снижает фертильность как у мужчин, так и у женщин.
Что касается возраста — это фундаментальный фактор. Риск выкидыша удваивается в возрасте 35-40 лет, а в возрасте 45 лет около половины беременностей заканчиваются выкидышем. Это происходит потому, что чем старше женщина, тем выше возможность хромосомных аномалий у эмбриона, а именно они и провоцируют, в основном, выкидыш.
Это происходит потому, что чем старше женщина, тем выше возможность хромосомных аномалий у эмбриона, а именно они и провоцируют, в основном, выкидыш.
Что делать после выкидыша?
Тут все зависит от того, как долго продлилась ваша беременность: было кровотечение или нет. В любом случае лучше советоваться с врачом. Если это не «просто более обильно кровотечение» в первые недели, то вам могут назначить выскабливание, ту процедуру, которую делают при аборте, иначе вы рискуете получить некроз и заражение крови.
Если ваша цель — забеременеть, то после выкидыша ваше тело вернется к нормальному менструальному циклу тогда, когда из организма выйдет гормон беременности — и это тоже зависит от срока беременности. Если вы забеременеете сразу же, это абсолютно не значит, что риск выкидыша новой беременности увеличивается. Но лучше, конечно, подождать, когда пройдет полный новый цикл. Однако ждать больше трех месяцев нет смысла женщинам старше 35 лет, ведь их фертильность угасает не по дням, а по часам. Лучше всего, конечно, пытаться забеременеть снова, когда вы чувствуете себя готовой морально и физически. Знайте, что если у вас был выкидыш, то в 85% случаев с вашей следующей беременностью все будет в порядке. Если у вас было два выкидыша подряд (а это случается только с 5% женщин), у вас 75% возможности доносить следующую беременность до благополучного завершения.
Лучше всего, конечно, пытаться забеременеть снова, когда вы чувствуете себя готовой морально и физически. Знайте, что если у вас был выкидыш, то в 85% случаев с вашей следующей беременностью все будет в порядке. Если у вас было два выкидыша подряд (а это случается только с 5% женщин), у вас 75% возможности доносить следующую беременность до благополучного завершения.
Что касается эмоциональных последствий выкидыша, то вы должны позволить себе оплакать это. Не преуменьшайте своей боли, не отгораживайтесь от других, принимайте их помощь и поддержку.
Источник: goop.com
Фото: Kersti K
— Читайте также: Ребенок, которого не было
Причины невынашивания беременности | Статьи информационные | Медиацентр
Невынашивание беременности – разрешение от бремени раньше нормального срока, часто осложненное гибелью плода. До 22 недели невынашивание называется самопроизвольным абортом или выкидышем.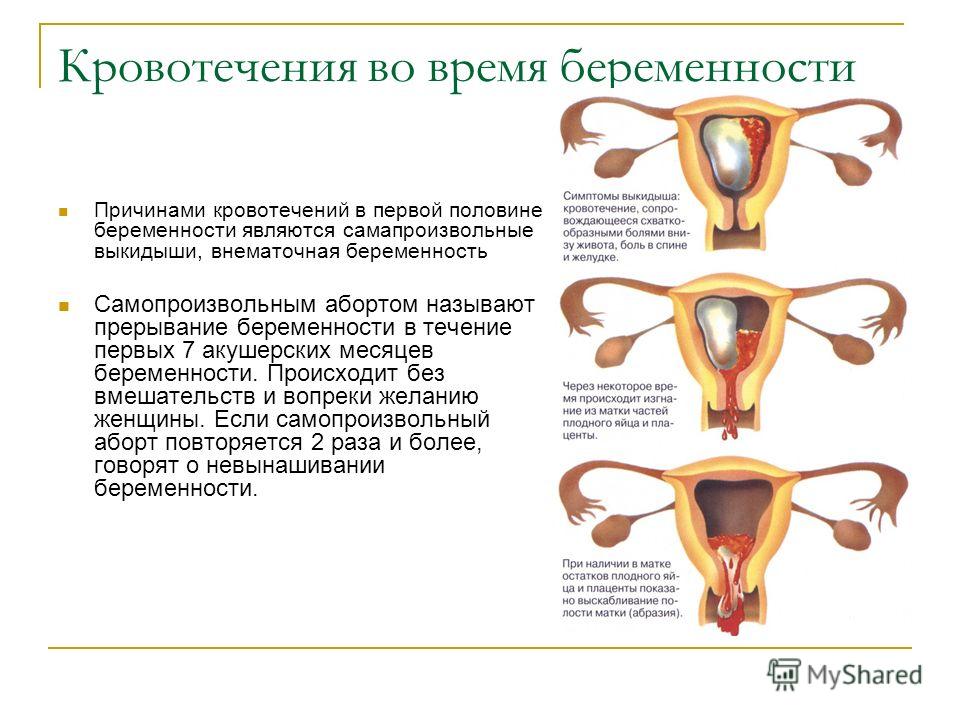 После 25 недели это считается преждевременными родами; дети, появившиеся на свет после этого срока, имеют шанс на выживание при условии надлежащего ухода и медицинской помощи. В целом, выживание плода в период от 22 до 28 недели зависит от состояния здоровья матери, веса плода, качества медицинской помощи и других факторов.
После 25 недели это считается преждевременными родами; дети, появившиеся на свет после этого срока, имеют шанс на выживание при условии надлежащего ухода и медицинской помощи. В целом, выживание плода в период от 22 до 28 недели зависит от состояния здоровья матери, веса плода, качества медицинской помощи и других факторов.
Выкидыш на ранних сроках
По статистике, примерно 20% беременностей заканчивается выкидышем. Причем зачастую этого не замечает сама женщина: для нее это выглядит, как небольшая задержка месячных и чуть более обильное кровотечение. Так бывает, когда плодному яйцу не удается закрепиться в матке.
Но даже при закреплении яйца беременность может прерваться. Вот список наиболее частых причин выкидыша на ранних сроках:
- генетические аномалии плода;
- патологии развития половых органов матери;
- инфекции и ЗППП в скрытой и открытой форме;
- резус-конфликт матери и плода;
- сбои в гормональной системе;
- чрезмерное физическое напряжение;
- сильный стресс;
- употребление алкоголя, других стимулирующих веществ;
- употребление сильнодействующих лекарственных препаратов;
- физические факторы — удары, сильные сотрясения, прыжки, падение.

Если выкидыш на ранних сроках не вызван внешними факторами, это не стоит рассматривать как трагедию. Это природный механизм, который предотвращает развитие нежизнеспособного плода. Но для матери это однозначный сигнал заняться своим здоровьем: обследовать половые органы, гормональную систему, сдать анализы на инфекции, и так далее.
Прерывание беременности на поздних сроках
В случае преждевременных родов есть шанс сохранить жизнь и здоровье и ребенку, и матери. Но чем раньше появляется на свет новорожденный, тем этот шанс меньше. Преждевременные роды могут спровоцировать все те же причины, что приводят к выкидышу на ранней стадии беременности. Дополнительные факторы риска:
- если у женщины ранее были преждевременные роды;
- если преждевременные роды случались у матери или у бабушки;
- многоплодная беременность;
- маленький перерыв после предыдущих родов;
- тяжелая патология развития плода;
- тяжелое заболевание матери.

Как определить, что происходит прерывание беременности
Вот симптомы, при которых надо немедленно обратиться к врачу:
- резкая, часто тянущая боль внизу живота;
- кровянистые выделения, красные или коричневые;
- повышение температуры;
- головокружение, слабость;
- для поздних сроков – схватки, отхождение пробки.
Ждать, пока симптомы пройдут сами, ни в коем случае нельзя!
Что делать для сохранения беременности
В идеале, заботиться о сохранении беременности надо начинать до ее наступления. Вылечить инфекции, посетить гинеколога и эндокринолога, избегать стресса, дозировать физическую нагрузку, избавиться от вредных привычек. Но понятно, что так бывает редко, и об этом поздно сожалеть в момент угрозы выкидыша.
Если угроза выкидыша возникла на раннем сроке беременности:
- вызвать врача;
- убрать вредные внешние факторы, когда это возможно;
- принять успокоительное на растительной основе;
- расслабиться.

Если срок большой и начались преждевременные роды, то кроме устранения вредных внешних факторов и успокоительного, стоит согласиться на госпитализацию. В стационарных условиях легче пройти обследование, выявить причину проблемы и определить меры предосторожности.
Если беременность удалось сохранить, то в дальнейшем надо не только избегать стрессов и нагрузок, но возможно, добавить медикаментозное лечение – фолиеву кислоту, препараты на растительной основе, и так далее.
Что вызывает выкидыш?
Выкидыш — это потеря беременности до 24 недель, когда большинство развивающихся младенцев не смогут выжить вне матки.
Выкидыш — обычное явление, происходящее примерно в 25% беременностей, обычно в первые 12 недель беременности. У некоторых женщин случается повторный выкидыш, то есть потеря трех или более беременностей одна за другой. Однако такое случается редко и бывает только у 1% пар.
Основным признаком выкидыша является вагинальное кровотечение, за которым, возможно, следуют боль и спазмы в нижней части живота. Тем не менее, вагинальное кровотечение относительно часто возникает в первом триместре беременности и не всегда означает выкидыш.
Тем не менее, вагинальное кровотечение относительно часто возникает в первом триместре беременности и не всегда означает выкидыш.
Во многих случаях причину выкидыша установить невозможно, и многое остается неизвестным относительно того, почему это происходит. Поэтому многие женщины, у которых произошел выкидыш, никогда не узнают, почему они потеряли ребенка, даже после того, как было проведено расследование.
Выкидыш в первом триместре
Выкидыш в первом триместре — это выкидыш, который происходит в течение первых 12 недель беременности.Если в этот период происходит выкидыш, он обычно вызван аномалией развития из-за проблем с хромосомами плода. Примерно три четверти выкидышей происходят в течение первого триместра.
Хромосомы — это блоки дезоксирибонуклеиновой кислоты (ДНК), которые несут инструкции, которые контролируют развитие ребенка и определяют его индивидуальные особенности. Иногда проблема может возникнуть во время зачатия, и тогда плод получает слишком много или слишком мало хромосом. В этом случае плод не может нормально развиваться, и беременность заканчивается выкидышем. Эта проблема вряд ли повторится, и это не означает, что у матери или отца неправильные хромосомы.
В этом случае плод не может нормально развиваться, и беременность заканчивается выкидышем. Эта проблема вряд ли повторится, и это не означает, что у матери или отца неправильные хромосомы.
Еще одним фактором, который может привести к выкидышу в первом триместре, является проблема с плацентой. Плацента — это структура, которая связывает кровоснабжение матери и ее ребенка, и проблемы с развитием этого органа могут привести к выкидышу.
Факторы риска
Существует несколько факторов, которые увеличивают риск выкидыша в течение первого триместра, и к ним относятся следующие
- Возраст матери — у женщин в возрасте до 30 лет выкидыш происходит примерно в 10% случаев, у женщин в возрасте от 35 до 39 лет этот показатель составляет 20%, а у женщин старше 45 лет — больше. чем 50%.
- Кофеин — употребление более 200 мг кофеина в день может увеличить риск выкидыша
- Алкоголь — Употребление более двух единиц алкоголя в неделю также увеличивает риск
- Ожирение
- Курение во время беременности
- Злоупотребление наркотиками во время беременности
Выкидыш во втором триместре
Выкидыш во втором триместре беременности — это выкидыш, который происходит на 14-й и 26-й неделе беременности и иногда вызван проблемами со здоровьем матери или инфекцией, поразившей ребенка. Редко это вызвано слишком ранним расширением шейки матки во время беременности.
Редко это вызвано слишком ранним расширением шейки матки во время беременности.
Долговременные сопутствующие заболевания, которые могут повысить риск выкидыша во втором триместре, включают следующее:
- Диабет
- Болезнь почек
- Тяжелая гипертензия
- Сверхактивная или недостаточная щитовидная железа
- Волчанка
- Целиакия
Примеры инфекций, которые могут увеличить риск, включают следующее:
- Цитомегаловирус
- Бактериальный вагиноз
- Краснуха
- Хламидиоз
- Гонорея
- Малярия
- Сифилис
- ВИЧ
Другие факторы, которые могут привести к выкидышу во втором триместре, включают пищевое отравление, прием некоторых лекарств и аномальное строение матки.
Пищевое отравление
Пищевое отравление в результате употребления зараженной пищи может увеличить риск выкидыша. Примеры включают сальмонеллу, вызванную употреблением сырых или частично приготовленных яиц; токсоплазмоз, вызванный употреблением недоваренного инфицированного мяса, особенно свинины, оленины или баранины, и листериоз, вызванный употреблением непастеризованных молочных продуктов, таких как стильтона. Будущим мамам следует избегать употребления этих продуктов.
Будущим мамам следует избегать употребления этих продуктов.
Лекарства
Лекарства, повышающие риск выкидыша в этот период, включают ретиноиды, мизопростол, метотрексат и нестероидные противовоспалительные препараты.Прежде чем принимать какие-либо лекарства, будущие мамы должны проконсультироваться со своим врачом, фармацевтом или акушеркой.
Проблемы с маткой
Аномалии матки могут увеличить риск выкидыша во втором триместре, и примеры включают матку неправильной формы с ограниченным пространством и наросты в матке, называемые миомами.
Повторный выкидыш
Часто, когда у женщины случается выкидыш, она опасается, что у нее случится выкидыш, если она снова забеременеет.Однако в большинстве случаев выкидыши происходят разово. Примерно в 1% случаев женщины переживают повторный выкидыш, и более 60% из этих женщин в конечном итоге вынашивают беременность до полного срока.
Дополнительная литература
Причин выкидышей и мертворождений
После потери беременности большинство пар хотят получить ответы. Многие люди задаются вопросом, произошла ли потеря из-за чего-то, что они сделали, или можно было как-то предотвратить выкидыш или мертворождение.
Многие люди задаются вопросом, произошла ли потеря из-за чего-то, что они сделали, или можно было как-то предотвратить выкидыш или мертворождение.
Обычно ответ на этот вопрос отрицательный. Выкидыш и мертворождение редко происходят по чьей-либо вине, а иногда выкидыш — это даже предопределенный исход во время зачатия.
Несмотря на то, что мы знаем, что потеря беременности обычно не происходит из-за чего-либо, что сделала мать (или отец), врачи не всегда могут объяснить, почему они действительно случаются.
Что вызывает выкидыш?
Спорадические разовые потери беременности часто вызваны случайными хромосомными аномалиями у развивающегося ребенка.Медицинское сообщество широко признает это объяснение. Во многих случаях врачи принимают это как объяснение по умолчанию для первого выкидыша — не без оснований, учитывая, что у большинства пар нормальная беременность продолжается после одного выкидыша.
В большинстве случаев беременность, потерянная в результате выкидыша, связана с хромосомными проблемами, такими как лишние хромосомы или отсутствие хромосом, из-за которых беременность перестает развиваться и в конечном итоге выкидывается.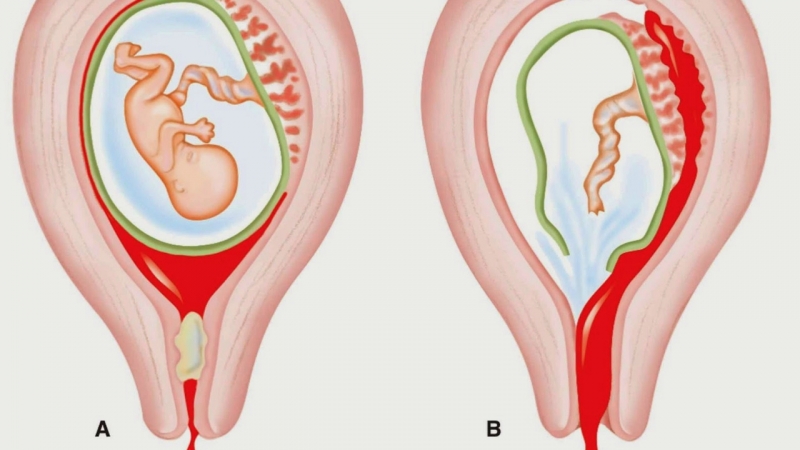 Поскольку хромосомные дефекты обычно являются случайными, разовыми явлениями, большинство врачей не начинают тестирование на причины выкидыша после первого выкидыша.
Поскольку хромосомные дефекты обычно являются случайными, разовыми явлениями, большинство врачей не начинают тестирование на причины выкидыша после первого выкидыша.
Выкидыш из-за хромосомных дефектов может быть у любого, независимо от возраста, но наибольший риск возникновения этой конкретной проблемы наблюдается у матерей в возрасте 35 лет и старше.
Хотя хромосомные аномалии являются наиболее частой причиной выкидыша, есть и другие причины, которые могут привести к выкидышу. К ним относятся:
Чем раньше произойдет выкидыш во время беременности, тем больше вероятность, что это связано с хромосомной проблемой. Выкидыши во втором триместре встречаются реже, чем в первом триместре.
Согласно Американскому колледжу акушеров и гинекологов, два выкидыша квалифицируются как повторные выкидыши, а после трех повторных выкидышей рекомендуется пройти тестирование. Примерно у одного процента женщин случаются повторные выкидыши.
Примерно в 25–50% случаев врачи могут найти причину повторных выкидышей, и женщина может получить лечение во время следующей беременности. Но примерно в 50–75% случаев тесты не выявляют причину. Но даже при повторяющихся выкидышах женщина может снова забеременеть, и при этом статистические шансы на нормальную беременность выше, чем при другой потере.
Но примерно в 50–75% случаев тесты не выявляют причину. Но даже при повторяющихся выкидышах женщина может снова забеременеть, и при этом статистические шансы на нормальную беременность выше, чем при другой потере.
Широко признанные причины повторных выкидышей включают следующее:
Что вызывает мертворождение?
Мертворождение (потеря беременности после 20-й недели) обычно происходит по причинам, отличным от предыдущих выкидышей, хотя хромосомные ошибки у ребенка могут вызвать мертворождение.
Другими частыми причинами мертворождения являются недостаточность шейки матки, проблемы с плацентой, инфекции, нарушения свертываемости крови у матери и аномалии матки.
Поддержка после выкидыша или мертворождения
Ваш врач должен предоставить вам информацию о том, нужно ли вам пройти тестирование на факторы риска и причины потери беременности.Независимо от причины, если у вас был выкидыш или мертворождение, обязательно ищите эмоциональную поддержку у друзей и родственников или ищите группы поддержки, если у вас нет адекватной структуры поддержки. Вы не должны проходить через это в одиночку.
Вы не должны проходить через это в одиночку.
причин выкидыша во втором триместре
Выкидыш во втором триместре — это потеря беременности, которая происходит между 13 неделями 0 дней и 20 неделями 0 дней беременности. Частота потери во втором триместре до 20 недель составляет менее 1%.(По истечении этого времени потерю более точно классифицируют как мертворождение или неонатальную смерть.) Независимо от времени, вполне естественно, что когда происходит такое событие, получение ответов является естественным.
Причины выкидыша во втором триместре могут быть разными, но в большинстве случаев прерывание беременности происходит не из-за чьих-либо действий. Часто даже ваш врач не может объяснить, почему это произошло.
Хромосомные аномалии
Хромосомные аномалии, такие как трисомия, являются основной причиной почти всех форм потери беременности.Выкидыши во втором триместре вызваны этими аномалиями примерно в четверти случаев. Пренатальное тестирование могло дать вам представление о возможности этого, но это не всегда так.
В отличие от потери беременности в первом триместре, выкидыш во втором триместре с меньшей вероятностью вызван хромосомной аномалией. В целом, около трети потерь во втором триместре являются результатом генетической аберрации.
Врожденные пороки
Врожденные врожденные дефекты — это те, которые часто передаются по наследству, но также могут быть вызваны инфекцией во время беременности или воздействием определенных тератогенных (вызывающих дефект) лекарств, химических веществ или токсинов.Врожденные дефекты, такие как пороки развития сердца или мозга у развивающегося ребенка, могут сделать вашу беременность нежизнеспособной.
В зависимости от типа и тяжести врожденного порока ваш врач может диагностировать любые потенциальные проблемы с помощью ультразвука. Другие могут быть обнаружены во время обычных пренатальных обследований.
Проблемы с плацентой
Одна из таких проблем называется отслойкой плаценты. Если ваша плацента — структура, которая прикреплена к стенке матки и дает питательные вещества вашему ребенку через пуповину — внезапно отслаивается от стенки матки, прежде чем вы будете готовы родить, это может помешать развивающемуся ребенку заболеть. необходимые питательные вещества и кислород.
необходимые питательные вещества и кислород.
Симптомы отслойки плаценты включают вагинальное кровотечение, боль в животе, сокращения матки, спазмы и боли в спине в течение последних 12 недель беременности.
Цервикальная недостаточность
Цервикальная недостаточность, также известная как некомпетентная шейка матки, означает, что ваша шейка матки ослаблена и слишком рано начинает расширяться и открываться.
Некоторые женщины испытывают цервикальную недостаточность после тяжелых родов или после процедуры на шейке матки, такой как процедура электрохирургического удаления петли (LEEP), лазерная абляция или конизация холодным ножом.У других заболевание развивается из-за врожденных пороков развития матки.
Симптомы цервикальной недостаточности включают боль в спине, вагинальное кровотечение, спазмы в животе, давление в области таза и выделения из влагалища, как правило, между 14 и 20 неделями беременности. Некоторые протекают совершенно бессимптомно.
Инфекции, вызывающие выкидыши
Инфекция матки — еще одна возможная причина выкидыша, хотя это более частая причина в развивающихся странах, чем в Соединенных Штатах.Тем не менее, любая нелеченная или тяжелая инфекция матки может спровоцировать самопроизвольное прерывание беременности, в том числе:
- Бактериальный вагиноз
- Хламидиоз
- Гонорея
- Трихомониаз
- Вирусный вагинит
Плохо контролируемые хронические состояния
Хронические заболевания у матери также могут увеличить риск потери беременности. Во многих случаях риск увеличивается, если болезнь не контролируется с помощью лекарств или образа жизни.Другие хронические состояния несут в себе риск потери беременности в зависимости от их степени тяжести. Примеры включают:
- Аутоиммунные заболевания, такие как склеродермия и антифосфолипидный синдром
- Диабет
- Гипертония (высокое кровяное давление)
- Синдром поликистозных яичников (СПКЯ)
- Заболевание щитовидной железы
Риск может быть еще выше у курящих женщин, страдающих ожирением или имеющих гормональные проблемы.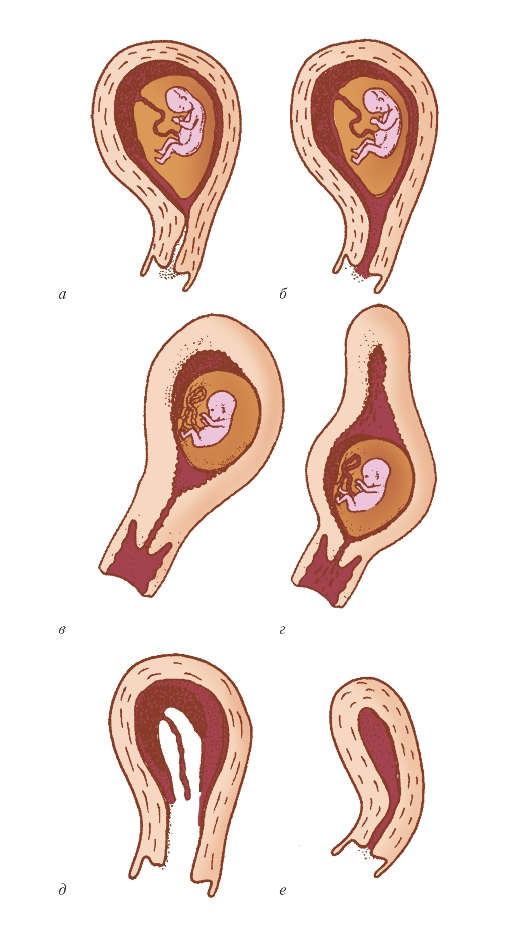
Тромбофилия во время беременности
Тромбофилия — это повышенный риск образования тромбов в кровеносных сосудах, таких как вены и артерии, что может быть связано с генетической аномалией или проблемой с вашей иммунной системой, например, при волчанке.Это может вызвать проблемы с плацентой и пуповиной. Во время беременности тромбофилию иногда лечат с помощью разжижающих кровь препаратов или аспирина в низких дозах.
Симптомы тромбофилии включают боль, отек и болезненность в ноге, обычно в икре, а также красную или теплую кожу (особенно в задней части ноги ниже колена).
Травма живота
Любая травма, такая как автомобильная авария, падение или удар в живот, может нанести вред как вам, так и вашему развивающемуся ребенку и потенциально вызвать выкидыш.
В машине всегда пристегивайтесь ремнем безопасности, помещая поясной ремень под матку и протягивая плечевой ремень между грудями. Избегайте тяжелых физических нагрузок, которые могут привести к потере равновесия. Постарайтесь не позволять детям хулиганить с вами, если вы можете этого избежать.
Постарайтесь не позволять детям хулиганить с вами, если вы можете этого избежать.
Если вы стали жертвой домашнего насилия, позвоните по телефону 1-800-799-SAFE, национальной горячей линии по вопросам домашнего насилия.
Употребление наркотиков и алкоголя
Кокаин и метамфетамин особенно связаны с выкидышем.Исследования показали, что употребление запрещенных препаратов связано с низкой массой тела при рождении, преждевременными родами, отслойкой плаценты и смертью плода. Алкоголь также упоминается как причина потери беременности не только в первом, но и во втором триместре.
Согласно исследованию Копенгагенского университета, легкое употребление алкоголя (определяемое как 1-2 порции напитка в неделю) увеличивает вероятность выкидыша во втором триместре на 70%.
Неизвестные причины выкидыша
Иногда невынашивание беременности происходит без видимой причины, и, как бы врач ни исследовал, причину невозможно найти.Каким бы печальным это ни было, это случается, и гораздо чаще, чем можно подумать.
Более того, наличие выкидыша во втором триместре само по себе является фактором риска последующих выкидышей во втором триместре. Хотя у некоторых женщин причина может быть идентифицирована (например, недостаточность шейки матки или дефекты матки), другие остаются загадкой.
Согласно исследованию Пенсильванского университета, женщин, перенесших выкидыш во втором триместре, было 10.Вероятность повторных выкидышей во втором триместре в 8 раз выше, чем у женщин, родивших раньше в срок.
Слово Verywell
Если у вас была потеря во втором триместре и вы снова беременны, проконсультируйтесь с врачом на ранних сроках беременности, если может потребоваться дополнительный контроль. Выкидыш из-за предыдущей беременности не обязательно означает, что женщина находится в группе высокого риска, так как у большинства женщин беременность остается здоровой.
Причины, признаки и симптомы потери беременности
Потеря беременности — душераздирающий поворот событий, но он очень, очень распространен. Вот ответы на ваши вопросы о выкидышах.
Вот ответы на ваши вопросы о выкидышах.
Что такое выкидыш?
Выкидыш, известный на медицинском жаргоне как самопроизвольный аборт, — это неожиданное завершение беременности на сроке до 20 недель. Во время выкидыша эмбрион или плод самопроизвольно выбрасываются из матки, но еще не могут жить во внешнем мире.
После 20 недель потеря плода называется мертворождением, а не выкидышем.
Тот факт, что выкидыш часто происходит на ранних сроках беременности, не означает, что выкидыш не является болезненным для будущих родителей.Что важно помнить: выкидыш — , а не ваша вина. И хотя многие родители могут не говорить открыто о том, чтобы иметь такой, знайте, что это случается гораздо чаще, чем вы думаете. Читайте дальше, чтобы узнать больше о причинах и типах, а также о факторах риска.
Что происходит, если у вас выкидыш?
Во время выкидыша эмбрион или плод самопроизвольно выходят из матки до 20-й недели беременности. У вас будут симптомы, включая сильное кровотечение и спазмы в животе, иногда в течение нескольких дней или дольше.
Каковы признаки и симптомы выкидыша?
Симптомы выкидыша могут различаться от женщины к женщине и даже могут быть совершенно разными, если у одной женщины с течением времени происходит несколько выкидышей. Но наиболее частыми признаками являются:
- Спазмы или боль в нижней части спины или живота
- Сильное кровотечение, возможно со сгустками или тканями, которое похоже на период
- Более легкое кровотечение, которое продолжается более трех дней
- A исчезновение каких-либо признаков беременности, которые вы испытывали, таких как тошнота и болезненность груди
Имейте в виду, кратковременные легкие кровянистые выделения обычно совершенно нормальны — и нет причин для немедленного беспокойства.Но если вы проходите через подушечку больше часа или кровотечение длилось более трех дней, сразу же обратитесь к врачу.
Что вызывает выкидыш?
Выкидыши не связаны с умеренными физическими нагрузками, падениями, сексом, стрессом на работе, ссорами с супругом или утренним недомоганием. Скорее, выкидыш — это просто биологический способ прервать беременность, которая не идет нормально.
Скорее, выкидыш — это просто биологический способ прервать беременность, которая не идет нормально.
Потеря эмбриона или плода и его изгнание из матки может быть вызвано многими факторами, от генетических дефектов растущего ребенка до иммунных реакций организма матери.Фактически, около половины всех ранних выкидышей связаны с аномальными хромосомами.
Часто причина выкидыша вообще никогда не определяется. И почти во всех случаях мать не сделала ничего плохого, чтобы вызвать выкидыш, или могла бы сделать иначе, чтобы предотвратить его.
Насколько часто бывают выкидыши?
Гораздо чаще, чем вы думаете: по оценкам исследователей, от 10 до 20 процентов беременностей заканчиваются выкидышем. Но даже это число может быть заниженным, поскольку многие выкидыши происходят так рано, что они остаются незамеченными и ошибочно принимаются за нормальные месячные.
Даже если вы не слышали, чтобы у кого-то из вашей семьи или группы друзей случился выкидыш, скорее всего, кто-то из вашего близкого окружения пережил выкидыш. Поэтому, если у вас случился выкидыш, знайте, что вы точно не одиноки.
Поэтому, если у вас случился выкидыш, знайте, что вы точно не одиноки.
Хотя вы, возможно, слышали, что некоторые люди говорят, что выкидыши сегодня более распространены, чем в прошлом, на самом деле они всегда были обычным явлением — просто теперь их можно обнаруживать чаще из-за появления доступных, раннее домашнее тестирование на беременность.
Когда чаще всего случаются выкидыши?
- Ранние выкидыши происходят в первом триместре и составляют 80 процентов всех выкидышей. Многие из них происходят в первые недели беременности, часто еще до того, как женщина узнает о своей беременности. В течение первого триместра во время вашей беременности многое происходит: клетки эмбриона начинают делиться, образуя органы, эмбрион имплантируется в боковую часть матки, плацента должна устанавливать связь между кровотоком вашего и вашего ребенка, а ваша иммунная система нуждается привыкнуть к новому зародышу внутри себя.Все это означает, что есть много шагов, которые могут пойти не так, как надо, и привести к выкидышу.

- Поздние выкидыши встречаются гораздо реже, случаются у 6 из 1000 беременностей и происходят в период между концом первого триместра и 20-й неделей. Они также с большей вероятностью вызваны проблемами с плацентой или шейкой матки, воздействием токсинов или здоровье матери.
Типы невынашивания беременности
В зависимости от того, когда и почему это произошло, существует ряд различных типов выкидыша.Вот некоторые из наиболее распространенных:
- Химическая беременность. Многие ранние выкидыши известны как химическая беременность, что означает, что яйцеклетка была оплодотворена, но никогда не имплантирована в матку. Хотя химическая беременность вызывает повышение уровня гормона беременности ХГЧ, что дает положительный результат теста на беременность, УЗИ не покажет ни плаценты, ни гестационного мешка. Однако из-за того, что химическая беременность наступает так рано, без теста на беременность она обычно остается незамеченной для матери.

- Зараженная яйцеклетка. Оплодотворенная яйцеклетка, которая прикрепляется к стенке матки и начинает развивать плаценту (которая производит ХГЧ) до того, как перестает расти, — это пораженная яйцеклетка или пустой гестационный мешок, который можно увидеть на УЗИ.
- Угроза выкидыша. Если практикующий врач подозревает — в любой момент до 20 недель — что сильное кровотечение указывает на вероятность выкидыша, он или она может диагностировать угрозу выкидыша. В этом случае выкидыша на самом деле еще не было; сердцебиение плода все еще можно услышать во время УЗИ.Фактически, более половины женщин с угрозой выкидыша продолжают иметь здоровую доношенную беременность, следуя указаниям своего лечащего врача, который может порекомендовать отдых или лекарства, чтобы предотвратить выкидыш.
- Неизбежный выкидыш. Если у женщины сильное кровотечение и медицинский осмотр показывает, что шейка матки открыта, выкидыш называется «неизбежным».
 Это означает, что это уже происходит — открытая шейка матки — это то, как организм естественным образом выталкивает ткани из беременности — и, к сожалению, это невозможно остановить.
Это означает, что это уже происходит — открытая шейка матки — это то, как организм естественным образом выталкивает ткани из беременности — и, к сожалению, это невозможно остановить. - невынашивание беременности. Иногда у женщин случаются выкидыши без кровотечения, известные как невынашивание беременности. В этих случаях вы не узнаете, что у вас случился выкидыш, до следующего дородового визита, когда ультразвуковое исследование не сможет определить сердцебиение плода.
Хотя следующие осложнения технически не считаются выкидышем, они все же являются потерей беременности:
- Внематочная беременность. При внематочной беременности эмбрион имплантируется, но не в нужном месте; обычно он имплантируется в маточную трубу или шейку матки вместо матки.Спазмы и кровотечение, вызванные внематочной беременностью, похожи на обычные признаки выкидыша, но они могут привести к еще более серьезным осложнениям, если эмбрион разорвется, оторвав область, в которую он неправильно имплантировал.
 Чтобы исключить внематочную беременность, всегда проверяйте кровотечение и спазмы на ранних сроках беременности у практикующего врача.
Чтобы исключить внематочную беременность, всегда проверяйте кровотечение и спазмы на ранних сроках беременности у практикующего врача. - Молярная беременность. Когда яйцеклетка, в которой отсутствуют некоторые части, а именно генетический материал, оплодотворяется спермой, она может начать превращаться в массу кист в матке.Хотя клетки никогда не начинают развиваться в плод, они могут вызвать повышение уровня гормонов беременности, заставляя женщину думать, что она беременна на короткое время, хотя эти беременности всегда заканчиваются выкидышем.
Как диагностировать выкидыш?
Если вы испытываете какие-либо из вышеперечисленных симптомов, позвоните своему врачу. Он или она оценит кровотечение, а затем, возможно, измерит ваш уровень ХГЧ (гормона), проверит, открыта ли ваша шейка матки (она должна быть закрыта во время беременности), проведет УЗИ, чтобы найти здоровый гестационный мешок и плаценту, и послушать плод сердцебиение.Результаты этих тестов помогут вашему врачу определить, не было ли у вас выкидыша.
В редких случаях выкидыш может быть диагностирован неправильно. Если у вас кровотечение и ваш врач не может определить сердцебиение плода — что иногда может быть непросто даже при здоровой беременности — есть небольшая вероятность того, что он или она могут диагностировать выкидыш, когда эмбрион все еще процветает. Однако, если вы остановите кровотечение и по-прежнему сохраняете симптомы беременности, повторное УЗИ, на котором, как мы надеемся, слышно сердцебиение, может подтвердить, что ваш ребенок все еще здоров.
Что происходит после выкидыша
Если ваша шейка матки начала расширяться, но у вас нет кровотечения или боли, ваш врач может диагностировать у вас несостоятельность шейки матки и выполнить серкляж, то есть зашивание шейки матки, чтобы предотвратить поздний выкидыш.
Примерно две из трех женщин, у которых произошел выкидыш, имеют полный выкидыш. Другими словами, все содержимое матки, включая не только плод, но и плаценту, и всю дополнительную слизистую оболочку матки, выводится естественным путем самостоятельно. Этот процесс может занять до двух недель.
Этот процесс может занять до двух недель.
Примерно у трети женщин части беременности (называемые врачами «задержанными продуктами зачатия») остаются в матке. Чтобы организм смог восстановиться и возобновить нормальный менструальный цикл, необходимо опорожнить матку.
Ваш терапевт, скорее всего, начнет с прописывания лекарства, которое поможет вашему организму очистить матку. Возможно, вам придется принимать это лекарство более одного раза. Примерно в 25% случаев лекарства не работают, и вашему врачу нужно будет провести операцию, называемую дилатацией и выскабливанием, или D&C.
После выкидыша вам также необходимо принять дополнительные меры предосторожности, в том числе не вставлять что-либо во влагалище в течение двух недель, чтобы предотвратить инфекцию.
Факторы риска
Несмотря на то, что выкидыши распространены в любой группе женщин во всем мире, есть несколько факторов, которые могут повысить ваш риск:
- Возраст. Исследования показали, что у матерей старшего возраста выше вероятность выкидыша — скорее всего, потому, что их яйцеклетки и сперма их партнеров с большей вероятностью имеют аномальные хромосомы.
 Примерно каждая третья беременность после 40 лет заканчивается выкидышем.
Примерно каждая третья беременность после 40 лет заканчивается выкидышем. - Уровни витаминов. Исследователи обнаружили, что дефицит витамина D и витамина B12 может увеличить риск выкидыша у женщины. Другие витамины, такие как витамин А, действуют противоположно: высокие уровни могут быть опасны во время беременности. Прием витаминов для беременных и проверка уровня витаминов у врача могут помочь снизить эти риски. Обратите внимание, что помимо витаминов для беременных, большинство исследований не показали, что витаминные добавки вообще влияют на вероятность выкидыша.
- Необработанный дисбаланс щитовидной железы. Гормоны щитовидной железы влияют на все тело и могут изменять уровни других гормонов, включая те, которые играют роль при беременности. И гипотиреоз, и гипертиреоз связаны с риском выкидыша. Большинство поставщиков медицинских услуг проверяют уровень щитовидной железы у женщины на протяжении всей беременности, особенно если у нее в прошлом были диагностированы проблемы с щитовидной железой.

- Избыточный или недостаточный вес. Женщины с ожирением или женщины с ИМТ 30 или выше имеют значительно более высокий риск выкидыша.Точно так же женщины с ИМТ до 18 более склонны к выкидышу.
- Курение или употребление алкоголя. Как нынешние, так и бывшие курильщики имеют повышенный риск выкидыша по сравнению с людьми, которые никогда не курили. Исследования также показали, что высокий уровень потребления алкоголя во время зачатия как мамой, так и папой может повысить вероятность выкидыша. Если вы беременны или пытаетесь забеременеть, это прекрасное время, чтобы бросить курить и сократить употребление алкоголя.
- Некоторые ИППП. Инфекции, передаваемые половым путем, включая сифилис и некоторые формы вирусного гепатита, могут сделать женщину более склонной к выкидышу.
- Миома матки больших размеров. Эти доброкачественные опухоли, которые чрезвычайно часто встречаются у женщин с возрастом, могут вызывать осложнения беременности, включая повышенный риск выкидыша, если они особенно большие, в определенных областях матки или если они начинают расти в ответ на гормоны беременности.

- Хронические болезни. Беременные женщины с заболеванием почек, аутоиммунными заболеваниями, синдромом поликистозных яичников (СПКЯ) и диабетом имеют более высокий, чем обычно, риск выкидыша. Если у вас есть одно из этих состояний, ваша беременность может быть классифицирована как группа высокого риска, и вам нужно будет больше встречаться с вами и наблюдать, чем другим женщинам, чтобы помочь справиться с болезнью и обеспечить безопасность вашего растущего ребенка.
- Лекарства. Врачи рекомендуют беременным женщинам избегать приема ряда безрецептурных лекарств, включая обычные болеутоляющие, во время беременности.Многие из них вызывают врожденные дефекты, но некоторые также связаны с выкидышами.
- Экологические токсины и опасности. Было обнаружено, что воздействие свинца, ртути, органических растворителей и ионизирующего излучения увеличивает риск выкидыша. Эти токсины, скорее всего, не найдены в вашем доме, но иногда они присутствуют на рабочих местах сельскохозяйственных предприятий или промышленных предприятий.
 Хотя уровни, необходимые для воздействия на беременность, скорее всего, вызовут у вас и заметные неблагоприятные побочные эффекты, если вас беспокоит воздействие, поговорите со своим врачом.
Хотя уровни, необходимые для воздействия на беременность, скорее всего, вызовут у вас и заметные неблагоприятные побочные эффекты, если вас беспокоит воздействие, поговорите со своим врачом. - Интервал между беременностями. Повторная беременность менее чем через шесть месяцев после вашей последней доношенной беременности может лишь немного повысить риск выкидыша, хотя доказательства неоднозначны. Поскольку такой короткий интервал между беременностями может привести к другим осложнениям, включая преждевременные роды, лучше дать матке более длительное время для восстановления.
Имейте в виду, конечно, что большинство этих факторов риска приводят лишь к очень незначительному увеличению риска выкидыша — один стакан вина до того, как вы узнаете, что вы беременны, или отсутствие витаминов для беременных в течение нескольких дней — это не значит. о чем следует беспокоиться.И у многих женщин, у которых нет ни одного из этих факторов риска, все еще случаются выкидыши.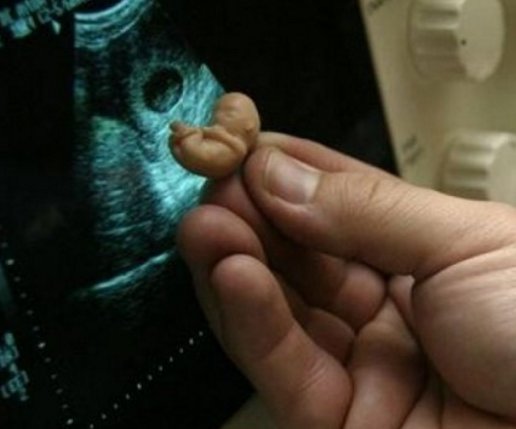 Помните также, что многие известные по слухам факторы риска на самом деле вообще не связаны с вашими шансами на выкидыш. Например, если у вашей мамы был один или два выкидыша, это не означает, что у вас тоже будет один выкидыш.)
Помните также, что многие известные по слухам факторы риска на самом деле вообще не связаны с вашими шансами на выкидыш. Например, если у вашей мамы был один или два выкидыша, это не означает, что у вас тоже будет один выкидыш.)
Предотвращение выкидыша
Большинство выкидышей предотвратить невозможно. Поэтому, если ваш лечащий врач не диагностировал конкретный фактор риска, такой как дисбаланс щитовидной железы или нарушение свертывания крови, он или она, как правило, порекомендует просто вести здоровый образ жизни, который включает:
- Контроль хронических состояний до зачатия
- Поддержание набора веса в здоровом диапазоне
- Прием витаминов для беременных, которые включают фолиевую кислоту и другие витамины группы B; исследования показали, что у некоторых женщин возникают проблемы с зачатием и / или поддержанием беременности из-за дефицита фолиевой кислоты или витамина B12, который можно лечить соответствующими добавками
- Принятие мер по предотвращению и лечению таких инфекций, как ИППП
- Воздержание от сигарет и алкоголь
- Принимаю только те лекарства, которые получили зеленый свет от вашего практикующего врача
Что делать, если у меня было более одного выкидыша?
Если у вас было два или три выкидыша, ваш акушер-гинеколог, вероятно, проведет обширное обследование, чтобы выяснить, сможет ли он или она найти причину.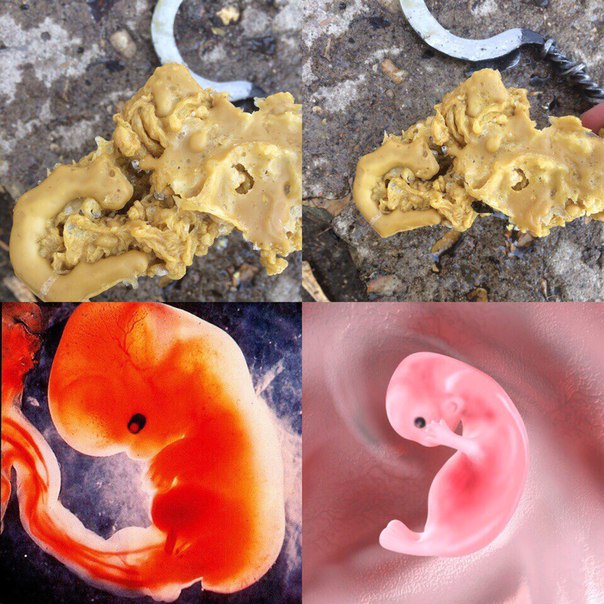 Примерно в половине случаев ваш врач не сможет найти ни одной причины, по которой у вас было несколько выкидышей. Но иногда он или она может обнаружить нелеченную проблему со здоровьем, такую как аутоиммунное заболевание, когда иммунная система матери атакует эмбрион, проблему щитовидной железы, деформированную матку или одно из немногих очень редких заболеваний, которые могут заставить ваше тело отказаться от беременности.
Примерно в половине случаев ваш врач не сможет найти ни одной причины, по которой у вас было несколько выкидышей. Но иногда он или она может обнаружить нелеченную проблему со здоровьем, такую как аутоиммунное заболевание, когда иммунная система матери атакует эмбрион, проблему щитовидной железы, деформированную матку или одно из немногих очень редких заболеваний, которые могут заставить ваше тело отказаться от беременности.
Вы и ваш партнер можете пройти обследование на нарушение свертываемости крови; некоторые женщины вырабатывают антитела, которые атакуют их собственные ткани, вызывая тромбы, которые могут закупоривать материнские кровеносные сосуды, питающие плаценту.Ультразвук, МРТ или КТ могут быть выполнены на вашей матке, ваша полость матки может быть оценена с помощью гистероскопии, а сам выкидыш можно проверить на хромосомные аномалии.
Если ваш врач определит одну из этих причин, он или она сможет помочь снизить ваши шансы на выкидыш в будущем с помощью лечения, в том числе хирургического вмешательства по исправлению шейных или маточных проблем и лекарств для управления гормональным дисбалансом.
Хорошие новости: у большинства женщин, у которых случился выкидыш (даже более одного), в конечном итоге вынашивается здоровая беременность, хотя вам, возможно, придется по-другому вести беременность в будущем.По данным Американского колледжа акушеров и гинекологов (ACOG), даже после двух или более смертей подряд около 65 процентов женщин вынашивают следующую беременность до срока.
Ресурсы по поддержке выкидышей
Будь то первый или пятый выкидыш, после выкидыша важно заботиться как о своем теле, так и о душе. После выкидыша посоветуйтесь со своим врачом и дайте себе время скорбеть. Затем, когда будете готовы, найдите кого-нибудь, с кем можно поговорить, будь то группа поддержки или друг, который прошел через то же самое.Открытый обмен чувствами с партнером тоже может помочь. Помните: вы в этом вместе.
Кроме того, вам могут быть полезны следующие ресурсы:
Множественный выкидыш — РЕШЕНИЕ: Национальная ассоциация бесплодия
Вот некоторые из наиболее распространенных причин, которые могут привести к множественному выкидышу:
Генетические проблемы
Генетические проблемы, приводящие к аномалиям развивающегося плода, могут быть основной причиной выкидыша.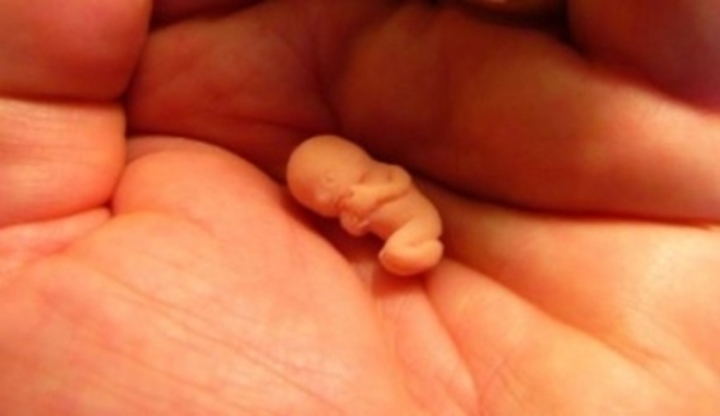 Любой из партнеров или даже оба могут быть генетически предрасположены к передаче аномалии плоду.Одно исследование сообщает, что 50–60% всех выкидышей в первые три месяца беременности происходят из-за хромосомных аномалий.
Любой из партнеров или даже оба могут быть генетически предрасположены к передаче аномалии плоду.Одно исследование сообщает, что 50–60% всех выкидышей в первые три месяца беременности происходят из-за хромосомных аномалий.
Аномальный уровень гормонов
Выкидыш также может произойти, если слизистая оболочка матки недостаточно развита. Конечным результатом является риск того, что оплодотворенная яйцеклетка окажется не в лучших условиях для имплантации и питания. Это может быть связано с аномальным уровнем гормонов. Женщины с проблемами щитовидной железы и надпочечников и женщины с диабетом обычно подвергаются более высокому риску выкидыша из-за гормонального дисбаланса.Кроме того, повышенный уровень пролактина также может нарушить нормальное развитие слизистой оболочки матки.
Структурные проблемы
Структурные проблемы или форма матки могут вызвать выкидыш, обычно из-за того, что мешает имплантации оплодотворенной яйцеклетки. Миома матки — это незлокачественные новообразования в стенке матки. Фибромы могут вызывать бесплодие, если они блокируют отверстие фаллопиевых труб или если их положение влияет на нормальное функционирование слизистой оболочки матки.Перегородка (фиброзная стенка, разделяющая полость матки) может стать причиной плохой имплантации и легкого прерывания беременности. Другой причиной структурных проблем является воздействие DES, в результате чего матка Т-образной формы также способствует потере беременности.
Фибромы могут вызывать бесплодие, если они блокируют отверстие фаллопиевых труб или если их положение влияет на нормальное функционирование слизистой оболочки матки.Перегородка (фиброзная стенка, разделяющая полость матки) может стать причиной плохой имплантации и легкого прерывания беременности. Другой причиной структурных проблем является воздействие DES, в результате чего матка Т-образной формы также способствует потере беременности.
Проблемы шейки матки
Другой причиной выкидыша является «несостоятельность шейки матки», что означает, что шейная мышца ослаблена и не может оставаться закрытой, когда развивающийся плод растет и достигает определенного веса, что оказывает давление на шейное отверстие.
Инфекции
Такие инфекции, как немецкая корь (краснуха), простой герпес, уреаплазма, цитомегаловирус и хламидиоз, могут влиять на развитие плода и в некоторых случаях приводить к выкидышу.
Факторы окружающей среды
Токсины окружающей среды, с которыми вы можете столкнуться в окружающем воздухе, также могут привести к повреждению плода или выкидышу, особенно если вы регулярно подвергаетесь воздействию после 20 недель беременности.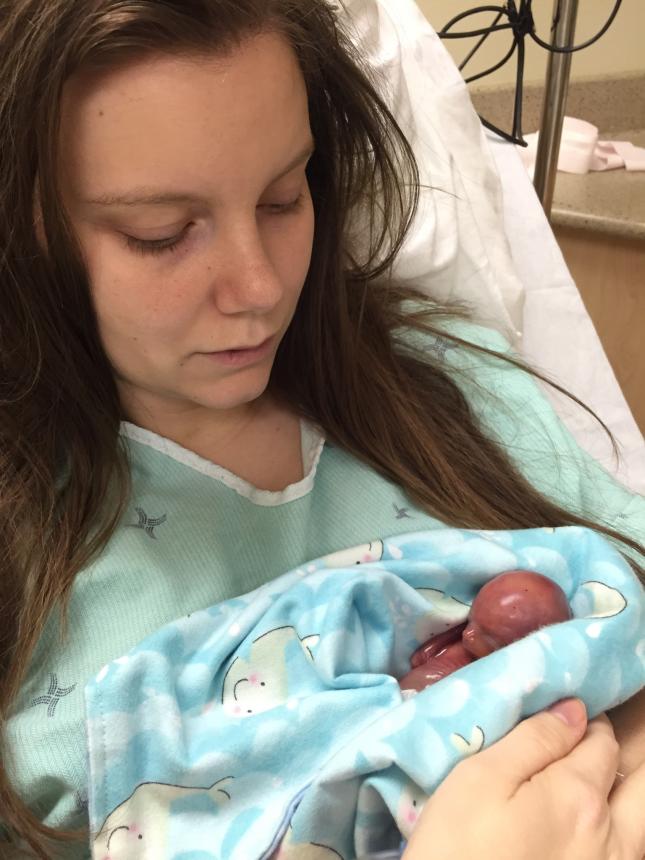 Исследования также показывают, что употребление марихуаны, табака, кофеина и алкоголя может повлиять на развитие плода и привести к выкидышу.Большинство врачей предлагают женщинам ограничить или избегать их употребления во время беременности.
Исследования также показывают, что употребление марихуаны, табака, кофеина и алкоголя может повлиять на развитие плода и привести к выкидышу.Большинство врачей предлагают женщинам ограничить или избегать их употребления во время беременности.
Иммунологические причины
Одной из категорий иммунологических проблем, которые могут вызвать выкидыш, являются антифосфолипидные антитела. Анализы крови используются для определения наличия этих антител. Если есть, можно использовать лекарство, которое помогает разжижать кровь. Возможные варианты: детский аспирин (81 мг) в день, часто начиная с овуляции и заканчивая беременностью, и / или гепарин, препарат, вводимый путем инъекции и используемый для разжижения крови.Другая категория иммунологических причин выкидыша — это те, которые препятствуют нормальной защитной реакции женщины на эмбрион.
Рецидивирующая потеря беременности | Центр репродуктивной медицины и репродуктивной медицины
Выкидыши являются обычным явлением, они происходят в 15-20% всех беременностей, обычно в первом триместре (до 13 недель). Один или даже два выкидыша сами по себе не указывают на бесплодие в будущем. Тем не менее, они могут оставить пациентов обеспокоенными и поставить под сомнение их способность к живорождению.
Один или даже два выкидыша сами по себе не указывают на бесплодие в будущем. Тем не менее, они могут оставить пациентов обеспокоенными и поставить под сомнение их способность к живорождению.
Более чем в половине случаев пары будут иметь здоровых детей без посторонней помощи после потери двух беременностей. Однако вы можете более внимательно изучить возможные причины, если у вас не было живорождения и было два или более выкидыша.
Виды выкидыша
Причин выкидыша много, но обычно их делят на две группы: ранние и поздние.
Рецидивирующие ранние выкидыши (в течение первого триместра) чаще всего происходят из-за генетических или хромосомных проблем эмбриона, при этом 50-80% спонтанных выкидышей имеют ненормальное количество хромосом.Структурные проблемы матки также могут играть роль в раннем выкидышах.
Рецидивирующий поздний выкидыш может быть результатом аномалий матки, аутоиммунных проблем, несостоятельности шейки матки или преждевременных родов.
В поисках причины
История повторных выкидышей требует обследования и лечения. В Центре репродуктивной медицины и репродуктивной медицины Вашингтонского университета мы проводим ряд тестов как на матери, так и на отце, а также на тканях плода, если это применимо.Эти тесты могут включать:
- Анатомические исследования / сонография (УЗИ или HSG / рентген)
- Обследование на аутоиммунные расстройства (при 3 и более поражениях)
- Тестирование на инсулинорезистентность, диабет и другие эндокринопатии, связанные с щитовидной железой и гипофизом
- Хромосомное исследование продуктов зачатия после потерь (мы можем проверить ДНК плода на предметных стеклах, фиксированных формалином, если у вас уже был выкидыш)
- Исследования свертывания крови (* указаны только при личном или близком семейном анамнезе венозной тромбоэмболии)
- Хромосомное тестирование родителей, ищущих сбалансированные транслокации
Что вызывает повторную потерю беременности?
Хотя часто причины выкидыша не очевидны, у многих пациенток третья беременность протекает успешно. Даже после двух выкидышей вероятность того, что ваша третья беременность закончится рождением живого, составляет 65%.
Даже после двух выкидышей вероятность того, что ваша третья беременность закончится рождением живого, составляет 65%.
Однако, если причина обнаружена, ее можно легко исправить, и обнаружение причины на этом этапе может предотвратить дальнейшие потери и эмоциональный стресс. После двух выкидышей у вас наблюдается так называемая повторяющаяся потеря беременности, и вам может быть полезно пройти диагностическое обследование, указанное выше, чтобы выяснить, есть ли причина, по которой у вас выкидыш.
Цель вышеупомянутых исследований — найти причину выкидышей, но в 50-75% случаев результаты тестирования возвращаются к норме без какого-либо очевидного ответа.
Генетический (эмбрион или родители)
Случайные хромосомные аномалии эмбриона являются обычным явлением и составляют 50-80% всех потерь в первом триместре. Однако бывают случаи, когда некоторые хромосомные аномалии передаются неоднократно, что может способствовать потере многоплодной беременности. Если у вас было две или более потери, вам и вашему партнеру следует рассмотреть вопрос о кариоптипе, чтобы проверить сбалансированную транслокацию. Вероятность обнаружения сбалансированной транслокации у любого из родителей составляет 4%.
Вероятность обнаружения сбалансированной транслокации у любого из родителей составляет 4%.
В некоторых случаях повторной потери беременности можно рассмотреть возможность экстракорпорального оплодотворения с предимплантационным генетическим тестированием.Логика состоит в том, что потеря, вероятно, связана с хромосомно аномальным эмбрионом, поэтому выбор хромосомно нормального эмбриона увеличит мои шансы на живорождение. Это очень индивидуальный подход, и его следует рассмотреть после консультации с врачом.
Аномалии матки
Около 15% всех повторных выкидышей вызваны структурными проблемами матки. Патологии матки могут быть чем-то, с чем вы родились (врожденными), например, двойной маткой, маткой, разделенной стенкой (перегородка матки), или другими менее распространенными врожденными проблемами.
У некоторых женщин также есть проблемы с миомами или полипами. Это новообразования, которые могут возникнуть в любом месте матки, что может не повлиять на беременность или вызвать проблемы.
Внутриутробное рубцевание также может привести к выкидышу. Хорошая новость заключается в том, что с большинством этих проблем можно справиться до зачатия с помощью хирургического вмешательства, что увеличивает ваши шансы на здоровую беременность. Правильная оценка имеет решающее значение, чтобы увидеть, существует ли такая проблема.
Эндокринные проблемы
Эндокринные проблемы, требующие исследования, включают заболевание щитовидной железы и гипофиза, диабет или синдром поликистозных яичников.
Дефект лютеиновой фазы (ДФЛ) предполагает, что собственная женщина неоптимальна, что приводит к выкидышу. Лечение первой линии для пациентов с LFD — это препараты для индукции овуляции, такие как цитрат кломифена.
В прошлом была популярна прогестероновая терапия; однако существует немного исследований, которые демонстрируют пользу эмпирической терапии прогестероном, если вообще есть. Информированный подход — всегда лучший шаг в оценке потенциальных эндокринных проблем.
Аутоиммунные заболевания: синдром антифосфолипидных антител
Иммунологические проблемы возникают, когда мать вырабатывает антитела, которые косвенно вызывают свертывание крови в кровеносных сосудах, которые приводят к развитию плода.Плод лишается питательных веществ и умирает в утробе матери, вызывая выкидыш.
Можно сделать несколько анализов крови, чтобы проверить эту проблему, если вы потерпели 3 или более потерь. Существует лечение этого состояния с помощью аспирина или гепарина (антикоагулянт). Если ваш врач рекомендует ежедневную терапию аспирином, вы, вероятно, будете использовать низкую дозу аспирина (81 миллиграмм в день).
Гепарин — антикоагулянт, который часто назначают для предотвращения проблем со свертыванием крови. Вам следует обсудить со своим врачом все краткосрочные и долгосрочные риски, связанные с гепарином во время беременности.Эту терапию следует использовать только тогда, когда она действительно оправдана.
Считается, что нарушения свертываемости крови больше не вызывают повторной потери беременности, однако пациенты с личным или семейным анамнезом тромбов (например, в конечностях или легких) должны проходить тестирование на определенные нарушения свертывания крови. Это сложный и запутанный вопрос, и специалист определит, какое тестирование подходит.
Это сложный и запутанный вопрос, и специалист определит, какое тестирование подходит.
Факторы окружающей среды
Воздействие определенных химических веществ, лекарств, рентгеновских лучей и т. Д.может также увеличить риск выкидыша. Некоторые из этих факторов связаны с работой, а другие могут быть связаны с образом жизни. Чрезмерное употребление алкоголя или кофеина, а также курение (из первых рук и из вторых рук) одним из партнеров может повлиять на исход беременности. Ожирение связано с повышенным риском выкидыша.
Поощрение
Часто причины множественных выкидышей неизвестны. Даже после двух выкидышей вероятность того, что ваша третья беременность будет благополучной, составляет 65%.Обращение к врачу, специализирующемуся на повторных выкидышах, важно, чтобы они смогли разобраться в корне проблемы.
Мы здесь, чтобы помочь. Позвоните нам, чтобы назначить встречу сегодня.
314-286-2400
Что вызывает выкидыш? | Признаки выкидыша
Что такое выкидыш?
Выкидыш — это потеря эмбриона или плода до достижения 20-недельной беременности. Эта потеря чаще происходит в течение первых трех месяцев беременности.Хотя об этом нечасто говорят, выкидыш на самом деле довольно распространен и, вероятно, затронет многих из нас прямо или косвенно.
Эта потеря чаще происходит в течение первых трех месяцев беременности.Хотя об этом нечасто говорят, выкидыш на самом деле довольно распространен и, вероятно, затронет многих из нас прямо или косвенно.
Сколько беременностей заканчиваются выкидышем?
Будь то страдание, вызванное прерыванием беременности, или стигматизация репродуктивного здоровья женщин, выкидыш — это не то, о чем мы говорим открыто. Однако реальность такова, что потеря беременности затрагивает многих из нас и может иметь ряд причин.
Существует связь между возрастом и частотой невынашивания беременности.Фактически, у женщин до 30 лет каждая десятая беременность заканчивается выкидышем, а у женщин старше 30 лет вероятность выкидыша в два раза выше. После того, как женщина достигнет 45-летнего возраста, вероятность ее возникновения возрастает до 5 из 10 беременностей, закончившихся выкидышем.
Стоит помнить, что выкидыш может произойти случайно и в любом возрасте. Фактически, выкидыш может быть даже более распространенным, чем предполагают приведенные выше цифры, поскольку женщины, которые не знают, что они беременны, могут пережить ранний выкидыш и принять его за менструальное кровотечение. Если у вас уже есть нерегулярные периоды, вероятность невынашивания выкидыша может быть выше.
Если у вас уже есть нерегулярные периоды, вероятность невынашивания выкидыша может быть выше.
Мы знаем, что многие люди испытывают горе, шок и целый ряд эмоций после потери беременности, и об этом может быть сложно говорить. Каждая женщина захочет воспринимать произошедшее по-своему. Однако посещение профессионального психолога или беседа с друзьями и семьей может быть полезной частью процесса горевания.
В Natural Cycles мы считаем, что когда речь заходит о женском здоровье, не должно быть таких вещей, как стигма или неприятные разговоры.Выкидыш затрагивает очень многих из нас, и мы хотим признать, что это часть пути к фертильности для многих женщин и их партнеров.
Причины выкидыша
В большинстве случаев выкидыш случается из-за проблем с развитием плода. В развитии ребенка должно происходить множество процессов, иногда они не запускаются или в них есть отклонения. Потеря беременности почти никогда не бывает вызвана действиями матери, такие вещи, как упражнения, секс или легкие травмы, не вызывают выкидыша.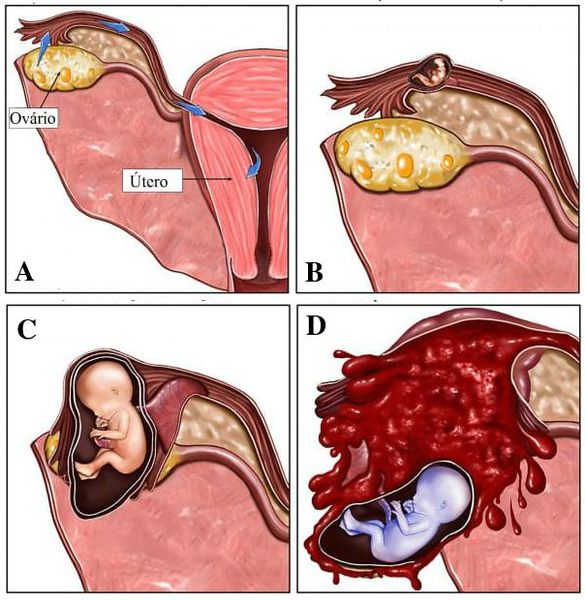
На ранних сроках беременности выкидыш может быть вызван образованием оплодотворенной яйцеклетки с ненормальным количеством хромосом (или генов). К сожалению, нет ничего, что можно было бы сделать, чтобы предсказать или предотвратить этот тип потери беременности. Проблемы с развитием плаценты (органа, связывающего ребенка с кровоснабжением матери) также могут вызвать выкидыш на ранних сроках беременности.
Определенные состояния, такие как диабет или гипотиреоз, также могут увеличить вероятность выкидыша на более поздних сроках беременности, равно как и серьезная инфекция или травма.Женщины с ослабленной шейкой матки также могут быть более подвержены выкидышу, и есть некоторые данные, позволяющие предположить, что у женщин с синдромом поликистозных яичников (СПКЯ) также может быть больше шансов потерять беременность, но у большинства женщин с этими состояниями действительно есть здоровые беременность.
Поздний выкидыш может произойти после трех месяцев беременности, если есть аномалии в матке матери. Женщины, у которых было два выкидыша подряд, также с большей вероятностью испытают потерю при будущих беременностях, и их может попросить провести дополнительные тесты их врачом.Однако у многих женщин случается выкидыш, и они продолжают беременность до полного срока.
Женщины, у которых было два выкидыша подряд, также с большей вероятностью испытают потерю при будущих беременностях, и их может попросить провести дополнительные тесты их врачом.Однако у многих женщин случается выкидыш, и они продолжают беременность до полного срока.
Типы выкидыша
Выкидыш подразделяется на несколько категорий. Типы выкидыша:
Угроза выкидыша
Не все угрозы выкидыша заканчиваются выкидышем. Несмотря на легкие спазмы и вагинальное кровотечение, шейка матки остается закрытой, и в половине случаев беременность протекает нормально. Другая половина случаев прогрессирует до неизбежного выкидыша, заканчивающегося невынашиванием беременности.
Неизбежный выкидыш
В этих случаях увеличивается вагинальное кровотечение и открывается шейка матки. На этом этапе выкидыш становится неизбежным, и беременность прерывается.
Неполный выкидыш
Часть тканей проходит через влагалище, но часть может оставаться внутри матки. В этих случаях может потребоваться последующее лечение для удаления оставшейся ткани.
В этих случаях может потребоваться последующее лечение для удаления оставшейся ткани.
Полный выкидыш
Вся ткань выходит из матки через влагалище, и никакого последующего лечения для удаления оставшейся ткани не требуется.
Пропущенный выкидыш
Пропущенный выкидыш может не иметь непосредственных физических признаков. Для подтверждения потери беременности может потребоваться УЗИ. В большинстве случаев ткань проходит сама по себе, но в некоторых случаях может потребоваться лечение.
Признаки и симптомы выкидыша
Распространенными признаками и симптомами выкидыша являются вагинальное кровотечение и спазмы. Если вы измеряете базальную температуру тела, вы также можете заметить ее понижение, которое происходит при снижении уровня гормона прогестерона.Этот гормон необходим для подготовки организма к беременности, а также для имплантации оплодотворенной яйцеклетки в матку и для развития эмбриона на ранних сроках беременности.
Во многих случаях выкидыш нельзя предотвратить, но если вы испытываете какие-либо симптомы выкидыша или замечаете какие-либо отклонения в менструальном цикле или беременности, вам следует как можно скорее проконсультироваться с врачом.

 При дефиците прогестерона мышцы матки становятся легко возбудимы, возникает гипертонус миометрия — угроза прерывания беременности. Причины снижения уровня прогестерона многообразны — нарушение процесса овуляции, дефект формирования желтого тела, нарушение формирования плаценты, нарушения кровообращения в малом тазу и т.д. При раннем выявлении данной причины угроза прерывания легко корректируется препаратами прогестерона.
При дефиците прогестерона мышцы матки становятся легко возбудимы, возникает гипертонус миометрия — угроза прерывания беременности. Причины снижения уровня прогестерона многообразны — нарушение процесса овуляции, дефект формирования желтого тела, нарушение формирования плаценты, нарушения кровообращения в малом тазу и т.д. При раннем выявлении данной причины угроза прерывания легко корректируется препаратами прогестерона.  В таких случаях у формирующегося эмбриона регистрируется неправильный набор хромосом. Аномальный хромосомный набор может стать как следствием генетических нарушений одного из родителей, так и результатом единичной случайной мутации, произошедшей под влиянием вредных факторов среды Большинство хромосомных нарушений приводит к тяжелым порокам развития внутренних органов плода и являются несовместимыми с жизнедеятельностью, и в таких случаях в силу вступает естественный отбор, всеми силами способствуя прерыванию подобной беременности. Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя.
В таких случаях у формирующегося эмбриона регистрируется неправильный набор хромосом. Аномальный хромосомный набор может стать как следствием генетических нарушений одного из родителей, так и результатом единичной случайной мутации, произошедшей под влиянием вредных факторов среды Большинство хромосомных нарушений приводит к тяжелым порокам развития внутренних органов плода и являются несовместимыми с жизнедеятельностью, и в таких случаях в силу вступает естественный отбор, всеми силами способствуя прерыванию подобной беременности. Как правило, сначала происходит гибель, а затем отторжение плодного яйца из полости матки, что проявляется обильными кровянистыми выделениями. Причины хромосомных аномалий у эмбриона многочисленны — к ним относятся воздействие каких-либо неблагоприятных факторов воздействующих на организм в момент оплодотворения яйцеклетки — прием лекарственных препаратов, инфекционные процессы, влияние вредных факторов окружающей среды, радиация, употребление наркотиков и алкоголя.
 Наиболее частым приобретенным анатомическим фактором, способствующим самопроизвольному выкидышу, является миома матки. Наибольшей опасности подвергаются женщины с миоматозными узлами больших размеров (более 5 см), множественными и аномально расположенными узлами (шеечная, перешеечная локализация), а также с миоматозными узлами, деформирующими полость матки.
Наиболее частым приобретенным анатомическим фактором, способствующим самопроизвольному выкидышу, является миома матки. Наибольшей опасности подвергаются женщины с миоматозными узлами больших размеров (более 5 см), множественными и аномально расположенными узлами (шеечная, перешеечная локализация), а также с миоматозными узлами, деформирующими полость матки. Для этого необходимо пройти комплексное обследование, составить план которого индивидуально в зависимости от ситуации вам поможет опытный и квалифицированный врач — гинеколог. В план данного обследования всегда входит полный инфекционный скрининг, исследование гормонального фона, выявление аутоимунных и гемостазиологических нарушений. У супружеских пар старше 35 лет проводится генетическое исследование — определение кариотипа с консультацией генетика. Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая.
Для этого необходимо пройти комплексное обследование, составить план которого индивидуально в зависимости от ситуации вам поможет опытный и квалифицированный врач — гинеколог. В план данного обследования всегда входит полный инфекционный скрининг, исследование гормонального фона, выявление аутоимунных и гемостазиологических нарушений. У супружеских пар старше 35 лет проводится генетическое исследование — определение кариотипа с консультацией генетика. Остальные пункты дообследования составляются гинекологом индивидуально в зависимости от особенностей каждого конкретного случая.
 Может включать в себя употребление алкоголя, курение, прием психотропных и наркотических средств, а также неправильное питание;
Может включать в себя употребление алкоголя, курение, прием психотропных и наркотических средств, а также неправильное питание; Могут иметь как светло-розовый, так и интенсивно-красный или коричневатый оттенок;
Могут иметь как светло-розовый, так и интенсивно-красный или коричневатый оттенок;


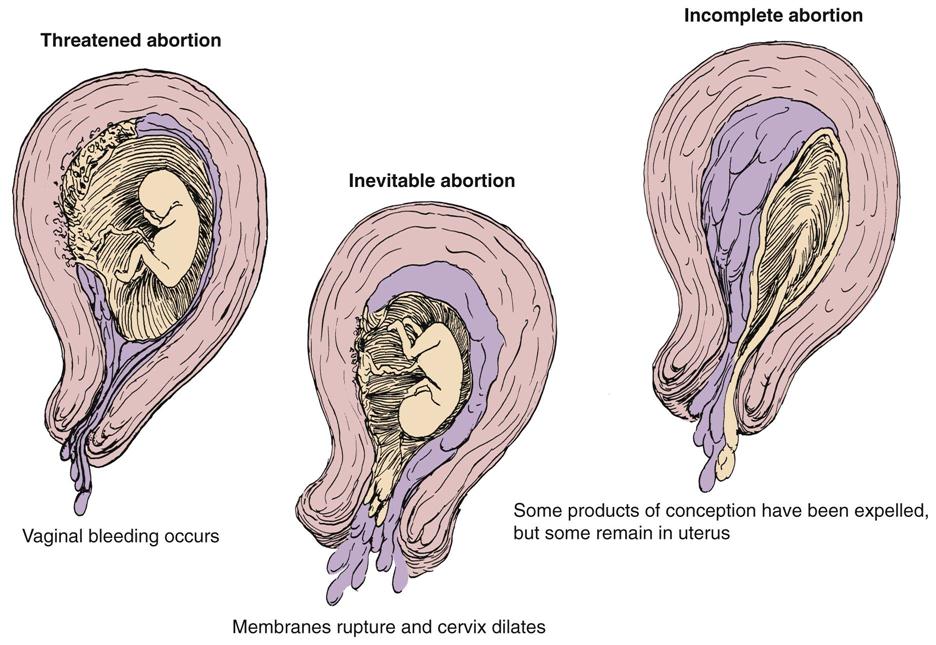
 Это означает, что это уже происходит — открытая шейка матки — это то, как организм естественным образом выталкивает ткани из беременности — и, к сожалению, это невозможно остановить.
Это означает, что это уже происходит — открытая шейка матки — это то, как организм естественным образом выталкивает ткани из беременности — и, к сожалению, это невозможно остановить. Чтобы исключить внематочную беременность, всегда проверяйте кровотечение и спазмы на ранних сроках беременности у практикующего врача.
Чтобы исключить внематочную беременность, всегда проверяйте кровотечение и спазмы на ранних сроках беременности у практикующего врача. Примерно каждая третья беременность после 40 лет заканчивается выкидышем.
Примерно каждая третья беременность после 40 лет заканчивается выкидышем.
 Хотя уровни, необходимые для воздействия на беременность, скорее всего, вызовут у вас и заметные неблагоприятные побочные эффекты, если вас беспокоит воздействие, поговорите со своим врачом.
Хотя уровни, необходимые для воздействия на беременность, скорее всего, вызовут у вас и заметные неблагоприятные побочные эффекты, если вас беспокоит воздействие, поговорите со своим врачом.