причины и лечение, кремы и мази для грудничков, симптомы экземы на руках и лице, монетовидная, Капоши и вирусная формы
Распространенность аллергических заболеваний у детей в настоящее время растет с каждым днем. Неблагоприятные симптомы могут возникнуть как у новорожденных, так и у подростков. В этой статье поговорим об экземе у детей.
Что это такое?
Острая воспалительная аллергическая реакция, которая возникает в кожных слоях при попадании в них специфических аллергенов, называется экземой. Неблагоприятные симптомы болезни могут развиться у ребенка в любом возрасте. Обычно самое тяжелое течение наблюдается у грудничка.
Для развития экземы у малыша необходима особая предрасположенность. Ученые доказали, что у малышей, чьи родители страдают различными аллергическими патологиями, риск заболеть экземой превышает среднестатистические значения заболеваемости более, чем на 40%. Если аллергия есть и у папы и мамы одновременно, то вероятность данного заболевания у малыша возрастает до 60%. Такая наследственная особенность обусловлена особым функционированием иммунной системы у аллергиков.
Некоторые специалисты используют другой термин в отношении данного заболевания. Они считают, что более правильно у детей раннего возраста говорить о наличии не экземы, а «экссудативного дерматита». При данном состоянии повышена местная чувствительность кожи к различным специфичным аллергенам, снижена сопротивляемость организма ко многим инфекциям, а также имеется повышенная склонность к образованию воспалительного экссудата.
Обычно врачи регистрируют случаи экземы у самых маленьких пациентов. В более старшем возрасте заболеваемость несколько снижается. Развитию заболевания способствуют самые разнообразные факторы. К ним относятся: наличие у малыша сахарного диабета, иммунодефицитных состояний, патологии в работе щитовидной железы, имеющиеся хронические заболевания желудочно-кишечного тракта, аллергические болезни.
В более старшем возрасте заболеваемость несколько снижается. Развитию заболевания способствуют самые разнообразные факторы. К ним относятся: наличие у малыша сахарного диабета, иммунодефицитных состояний, патологии в работе щитовидной железы, имеющиеся хронические заболевания желудочно-кишечного тракта, аллергические болезни.
Лечением и диагностикой данного заболевания занимаются детские аллергологи и дерматологи.
Причины
К появлению у ребенка заболевания приводят самые разнообразные причинные факторы. На сегодняшний день единой причины болезни не существует. В некоторых случаях причинные факторы могут воздействовать одновременно, что приводит к появлению различных клинических форм заболевания у одного и того же ребенка.
Врачи выделяют несколько основных причин, ведущих к появлению неблагоприятных симптомов на коже у малышей:
- Наследственность. Все гены, которые кодируют склонность к повышенной аллергизации, на сегодняшний день не установлены. Однако статистически доказано, что в семьях, где у близких родственников есть аллергические заболевания, экзема у детей возникает в два раза чаще.
- Патологические состояния нейрогуморальной регуляции. Обычно эти состояния возникают в результате различных патологий и сбоев в работе нервной системы. В некоторых случаях симптомы экземы возникают у малыша после сильного психоэмоционального потрясения или стресса. К ним относятся: частые переезды на новое место жительства, развод родителей, смерть близкого родственника (особенно в раннем возрасте).
- Повышенная индивидуальная чувствительность кожи. Это состояние не является патологией.
 Обычно высокая восприимчивость кожных покровов к действию различных веществ имеется у некоторых малышей уже с рождения. Эти детки, как правило, обладают светлой и нежной кожей, которая склонна к появлению покраснения и любым раздражениям.
Обычно высокая восприимчивость кожных покровов к действию различных веществ имеется у некоторых малышей уже с рождения. Эти детки, как правило, обладают светлой и нежной кожей, которая склонна к появлению покраснения и любым раздражениям. - Иммунодефицитные состояния. Могут быть врожденными и приобретенными. Нарушенная работа иммунной системы способствует яркому течению аллергических реакций с появлением многочисленных симптомов, которые приносят малышу выраженный дискомфорт. Довольно часто иммунодефицитные патологии возникают у недоношенных малышей и деток, имеющих многочисленные хронические заболевания.
- Вторичные очаги хронической инфекции. Наличие инфекционного процесса в организме всегда является «бомбой замедленного действия». При снижении иммунитета в результате воздействия неблагоприятных факторов внешней среды активизируется рост микробной флоры, что способствует появлению у ребенка клинических признаков экземы.
- Повышенная склонность к любым аллергическим реакциям.
 В этом случае попавший в детский организм аллерген легко вызывает у ребенка каскад воспаления, при котором развивается экссудативный отек, а на коже появляются специфические воспалительные элементы.
В этом случае попавший в детский организм аллерген легко вызывает у ребенка каскад воспаления, при котором развивается экссудативный отек, а на коже появляются специфические воспалительные элементы. - Неправильное проведение гигиенического ухода, особенно у новорожденных. Использование средств, содержащих красители и химические отдушки, способно вызывать появление на коже ребенка специфических высыпаний.
- Искусственное вскармливание. Быстрый отказ от грудного кормления часто приводит к снижению пассивного иммунитета у малыша. Неправильно подобранная адаптированная смесь, которая не может компенсировать поступление в детский организм всех необходимых для его роста и развития питательных веществ, вызывает у ребенка повышенную склонность к образованию аллергических реакций.
Виды
Врачи выделяют несколько клинических форм данной патологии. Такое различие вызвано разными причинами, которые приводят к их появлению. Каждая клиническая форма экземы имеет свои отличительные особенности и преимущественную локализацию. В лечении и диагностике таких патологий также имеются некоторые различия.
Такое различие вызвано разными причинами, которые приводят к их появлению. Каждая клиническая форма экземы имеет свои отличительные особенности и преимущественную локализацию. В лечении и диагностике таких патологий также имеются некоторые различия.
Существует несколько клинических форм:
- Монетовидная. Вызывает у ребенка появление на коже вытянутых бляшек, которые по форме и средним размерам напоминают монету. Обычно кожные высыпания локализуются на спине, на ягодицах, на ногах. Снаружи кожные бляшки покрыты несколькими слоями ороговевших чешуек, которые легко отслаиваются с поверхности при любом прикосновении к ним. Чаще данная форма встречается в более старшем возрасте.
- Вирусная. Провоцируют появление неблагоприятных симптомов различные вирусы.
 Часто виновниками заболевания становятся знакомые многим родителям болезнетворные возбудители гриппа, ветряной оспы, краснухи, простого и опоясывающего герпеса и других. Высыпания могут быть расположены на самых различных участках тела: на щеке, на спине, на подбородке, на локтях и других анатомических зонах. Для устранения неблагоприятных симптомов требуется обязательное включение в схему лечения противовирусных и иммуномодулирующих лекарственных средств.
Часто виновниками заболевания становятся знакомые многим родителям болезнетворные возбудители гриппа, ветряной оспы, краснухи, простого и опоясывающего герпеса и других. Высыпания могут быть расположены на самых различных участках тела: на щеке, на спине, на подбородке, на локтях и других анатомических зонах. Для устранения неблагоприятных симптомов требуется обязательное включение в схему лечения противовирусных и иммуномодулирующих лекарственных средств. - Мокнущая. Характеризуется появлением больших пузырьков, внутри которых находится серозная жидкость. Эти кожные образования легко поддаются травматизации с истечением экссудата, поэтому и называются «мокнущими». Часто неблагоприятные признаки встречаются у полуторогодовалых малышей. Преимущественная локализация — на руках, ягодицах, нижних конечностях.
- Микробная.
 Вызывается различными микроорганизмами. Развитию неблагоприятных клинических симптомов предшествует выраженное снижение иммунитета. Проявляется возникновением на коже красных воспалительных кожных высыпаний. Для устранения клинических признаков болезни требуется проведение комплексного лечения.
Вызывается различными микроорганизмами. Развитию неблагоприятных клинических симптомов предшествует выраженное снижение иммунитета. Проявляется возникновением на коже красных воспалительных кожных высыпаний. Для устранения клинических признаков болезни требуется проведение комплексного лечения. - Герпетическая. К развитию данной клинической формы приводит инфицирование различными подтипами вируса герпеса. Характеризуется образованием на коже пузырьков, наполненных серозно-кровянистой жидкостью. Эти образования могут легко травмироваться и изъязвляться. Заболевание может протекать с достаточно тяжелым течением и значительно ухудшает самочувствие ребенка.
- Бактериальная. Также называется микробной. К развитию данной клинической формы, как не трудно догадаться, приводит инфицирование различными бактериями. Пик заболеваемости приходится на возраст от двух до шести месяцев после рождения малыша. Для устранения неблагоприятных симптомов заболевшим малышам назначаются современные антибиотики, обладающие системным широким спектром действия.

- Герпетиформная или экзема Капоши. Развивается вследствие инфицирования вирусом герпеса 8 типа. Протекает у малышей, особенного раннего возраста, достаточно тяжело. Характеризуется появлением на коже многочисленных кожных высыпаний, которые легко превращаются в эрозии. При экземе Капоши увеличиваются периферические лимфатические узлы и сильно повышается температура тела.
- Себорейная. Причина данной патологии пока точно не установлена. Эта форма характеризуется появлением шелушащихся желтых бляшек, которые обычно располагаются на лице, волосистой части головы и реже — на других анатомических зонах. Часто появление перхоти у малышей может быть следствием наличия у ребенка себорейной экземы.
Кожные высыпания могут сопровождаться небольшим зудом.
Симптомы
Начальная стадия экземы у всех малышей одинакова — на коже появляются различные кожные высыпания. Выраженность симптомов может быть разной. Это во многом зависит от исходного состояния ребенка, наличия у него сопутствующих хронических заболеваний и иммунодефицита, а также в каком возрасте развивается заболевание. Появление на коже высыпаний обычно приводит родителей в настоящий ужас. Предаваться панике не стоит! При появлении первых неблагоприятных клинических признаков очень важно сразу же обратиться к врачу.
Доктор проведет клинический осмотр, в ходе которого сможет установить — присутствуют ли у ребенка признаки экземы или это другое заболевание, протекающее со сходными симптомами.
Наличие большого количества клинических вариантов заболевания обуславливает разнообразие различных форм кожных высыпаний.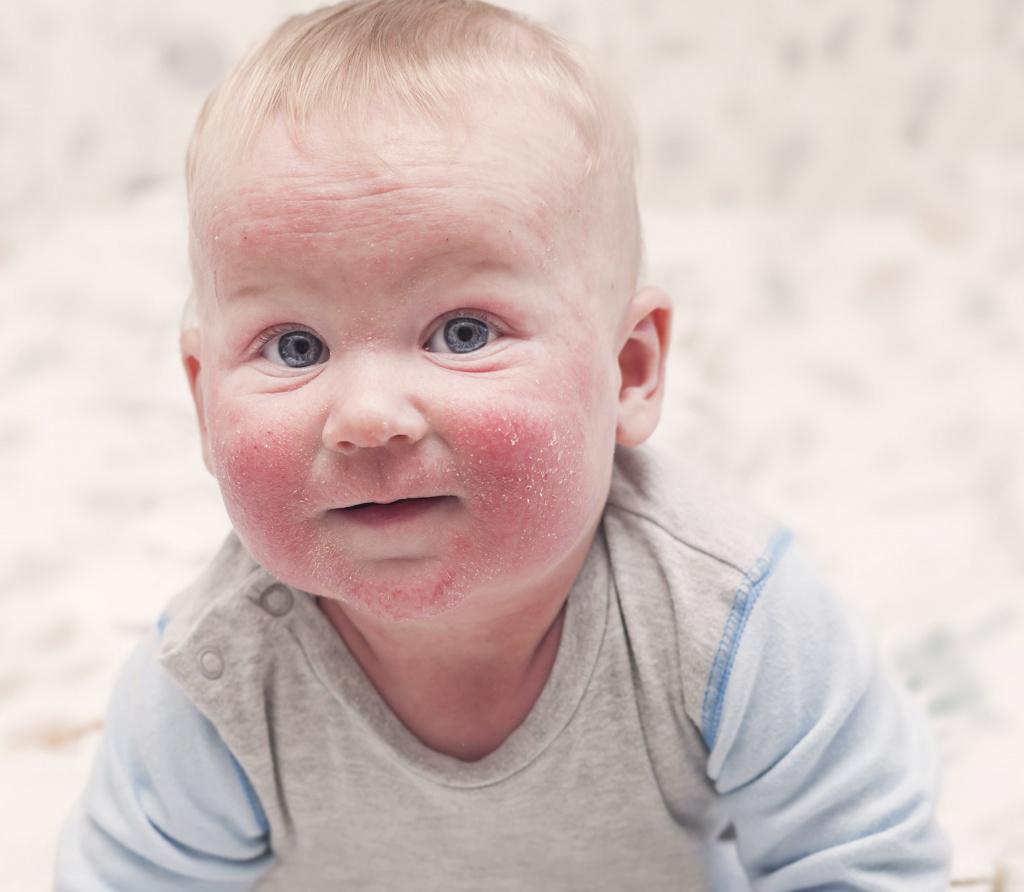 Так, некоторые формы экзем протекают с появлением на коже ярких красных пятен. Они могут достигать в размере от ½ до нескольких сантиметров. На ощупь пятна горячие. Ребенок может чувствовать выраженный кожный зуд.
Так, некоторые формы экзем протекают с появлением на коже ярких красных пятен. Они могут достигать в размере от ½ до нескольких сантиметров. На ощупь пятна горячие. Ребенок может чувствовать выраженный кожный зуд.
Частые расчесывания поврежденных участков кожи приводят к тому, что в ее поверхностные слои легко попадает вторичная бактериальная флора. Это значительно усугубляет прогноз течения заболевания. Кожные высыпания могут нагнаиваться с истечением гноя наружу. Для устранения этого неблагоприятного симптома требуется обязательное назначение антибиотиков. При тяжелом течении они назначаются посредством внутривенного или внутримышечного введения.
Во время всего острого периода заболевания заболевший ребенок выглядит очень плохо. У малыша появляется слабость и апатичность. Ребенок меньше играет со своими любимыми игрушками, может избегать контакта с другими детьми и даже родителями. Выраженный зуд кожных покровов нарушает поведение малыша. Ребенок становится более капризным.
Выраженный зуд кожных покровов нарушает поведение малыша. Ребенок становится более капризным.
Часто заболевшие детки плохо спят. При экземе нарушается продолжительность как дневного, так и ночного сна. Они могут часто просыпаться среди ночи в связи с сильным зудом воспаленных кожных покровов. У некоторых малышей нарушается аппетит. Груднички могут отказываться от грудных кормлений.
В некоторых случаях течение экземы у малышей может быть хроническим. Тогда оно характеризуется сменой периодов обострения и нестойкой ремиссии. Обычно неблагоприятные симптомы появляются вновь в холодный период года или после сильного психоэмоционального стресса. Отмечались отдельные случаи, когда клинические признаки экземы появлялись у ребенка-аллергика после проведения возрастной вакцинации.
Обычно выраженность симптомов к трем годам постепенно уменьшается.
Экзема может иметь и легкое течение. В этой ситуации на коже появляются лишь небольшие покраснения, которые обычно даже не зудят. После острого периода заболевания такие кожные элементы полностью исчезают, а кожные покровы вновь приобретают здоровый внешний вид. Чаще всего подобные высыпания появляются у малыша после мытья, при прорезывании зубов, во время активных и чрезмерно интенсивных занятий в школе, после добавления в пищу новых незнакомых ранее продуктов питания. Эти клинические признаки не приносят ребенку выраженного дискомфорта и по истечении нескольких дней проходят самостоятельно.
С клинической точки зрения, у детей чаще всего встречаются микробная и себорейная виды экзем. У малышей с сильной чувствительностью кожи к действию различных аллергенов наблюдается тенденция к массовому появлению кожных высыпаний, а также к их сливанию в огромные участки.
У малышей с сильной чувствительностью кожи к действию различных аллергенов наблюдается тенденция к массовому появлению кожных высыпаний, а также к их сливанию в огромные участки.
Прогноз заболевания в большинстве случаев условно благоприятный, так как имеется склонность к хронизации процесса. Лишь у ослабленных деток с экземой могут появиться весьма неблагоприятные осложнения.
Существуют также довольно редко встречаемые виды экзем. К ним относятся: варикозная и посттравматическая. При варикозной форме воспалительные изменения кожи появляются в области вен нижних конечностей. Эта клиническая форма связана с наличием у ребенка индивидуальных нарушений трофики вен, а также избыточной чувствительностью к воздействию разнообразной бактериальной флоры. Варикозная экзема сопровождается появлением на коже различных мокнущих язв, которые плохо эпителизируются.
Даже после заживления на коже могут достаточно долго оставаться остаточные изменения. Обычно они проявляются в виде повышенной сухости и истончения кожных покровов. На некоторых участках появляется сильное шелушение, которое исчезает через несколько месяцев.
Посттравматическая экзема появляется после различных травм, ожогов и открытых повреждений кожных покровов.
Лечение
Терапией различных видов экземы занимаются детские аллергологи и дерматологи. Если заболевание возникло по причине какого-либо хронического заболевания, то могут потребоваться дополнительные консультации врачей других специальностей — гастроэнтеролога, стоматолога или отоларинголога.
Назначение тактики лечения проводится только после проведения всех необходимых анализов, которые позволяют уточнить степень выраженности клинических проявлений, а также устанавливают тяжесть заболевания. Схема терапии экземы включает в себя назначение целого комплекса различных терапевтических методов. Лечение заболевания обычно проводится в острый период болезни.
Схема терапии экземы включает в себя назначение целого комплекса различных терапевтических методов. Лечение заболевания обычно проводится в острый период болезни.
Во время ремиссии врачи рекомендуют проходить реабилитацию и санаторно-курортное лечение, способствующее более длительной ремиссии.
В лечении заболевания применяются следующие методы:
- Нормализация режима дня. В дневном распорядке заболевшего ребенка обязательно должен присутствовать дневной отдых – не менее трех часов. Ночью малыш должен спать не менее 8-9 часов, груднички — больше. Это помогает иммунной и нервной системе работать более продуктивно, а малышу быстрее восстанавливаться.
- Соблюдение гипоаллергенной диеты.
 Из рациона питания малыша-аллергика исключаются все высокоаллергенные продукты. К ним относятся: сладости, шоколадные батончики, цитрусовые, морепродукты, тропические фрукты и ягоды. Если у ребенка есть индивидуальная невосприимчивость молочного белка или непереносимость глютена, то из его меню также исключается любая пища, содержащая эти компоненты. Соблюдать гипоаллергенную диету малышу следует в течение всей жизни.
Из рациона питания малыша-аллергика исключаются все высокоаллергенные продукты. К ним относятся: сладости, шоколадные батончики, цитрусовые, морепродукты, тропические фрукты и ягоды. Если у ребенка есть индивидуальная невосприимчивость молочного белка или непереносимость глютена, то из его меню также исключается любая пища, содержащая эти компоненты. Соблюдать гипоаллергенную диету малышу следует в течение всей жизни. - Местное лечение. Для устранения воспалений на коже подойдут примочки с 2%-ной борной кислотой, 0,25%-ным раствором амидопирина, 0,25%-ным раствором нитрата серебра и другие. Применять их следует по рекомендации врача. При тяжелом и стойком течении заболевания применяются различные гормональные мази и крема. К ним относятся лекарственные средства, на основе преднизолона и дексаметазона.
- Назначение антибиотиков. Эти лекарственные средства применяются для лечения микробной экземы, а также при вторичном инфицировании бактериальной флорой других кожных высыпаний.
 Подбор антибиотика проводится с учетом возраста ребенка, его веса, а также наличия у малыша хронических сопутствующих заболеваний, которые могут стать относительным противопоказанием для назначения этих препаратов.
Подбор антибиотика проводится с учетом возраста ребенка, его веса, а также наличия у малыша хронических сопутствующих заболеваний, которые могут стать относительным противопоказанием для назначения этих препаратов. - Системное назначение лекарств. Применяется при тяжелом течении заболевания или при неэффективности ранее проведенного лечения. Хорошим противовоспалительным действием обладают антигистаминные средства. К ним относятся: Супрастин, Кларитин, Лоратадин и другие. Дозировки, кратность применения и длительность курса выбираются лечащим врачом исходя из индивидуального исходного самочувствия ребенка.
- Использование щадящих средств бытовой химии и специальной детской косметики. Для проведения гигиенических ежедневных процедур для малышей, страдающих различными формами аллергии, следует использовать нежные средства. Они не должны содержать сильных отдушек и красящих добавок, которые могут вызывать на коже ребенка появление новых аллергических высыпаний.

- Назначение иммуномодулирующей терапии. Проводится по строгим показаниям всем малышам, имеющим признаки иммунодефицита. В качестве лечения используются как таблетированные, так и инъекционные формы лекарственных средств. Длительность лечения обычно составляет 10-14 дней. В течение года обычно проводится 2-3 курса такой терапии.
В следующем выпуске передачи доктора Комаровского вы узнаете много полезной информации о лечении экземы, а также других детских кожных заболеваний.
фото, лечение, причины и симптомы
Детская экзема относится к заболеваниям дерматологического класса, характерными признаками которого, являются пятнисто-папулезные высыпания. Ее развитие может наблюдаться уже в первые недели жизни ребенка, в некоторых случаях месяцы. Тем не менее, возможна реализация такой симптоматики и в старшем возрасте. Природа сыпи — экссудативный диатез, в редких случаях — врожденные патологии нервной или эндокринной систем.
Ее развитие может наблюдаться уже в первые недели жизни ребенка, в некоторых случаях месяцы. Тем не менее, возможна реализация такой симптоматики и в старшем возрасте. Природа сыпи — экссудативный диатез, в редких случаях — врожденные патологии нервной или эндокринной систем.
Содержание статьи:
Разновидности и атипичные формы
В зависимости от первопричин возникновения и основных симптомов, образующих патогенные очаги, детскую экзему разделяют на несколько клинических форм. Каждая из них отличается не только характером сыпи, но и преимущественной локализацией.
Часто диагностируются случаи истинной экземы. В первую очередь высыпания локализуются на щеках, позже распространяются на естественные складки рук и ног. Первоначальные признаки — образование красных или более темных тонов пятен, с мелкой папулезной сыпью, подверженной самостоятельному вскрытию. Пузырьки источают серозное содержимое, смешанное с некоторым количеством экссудата.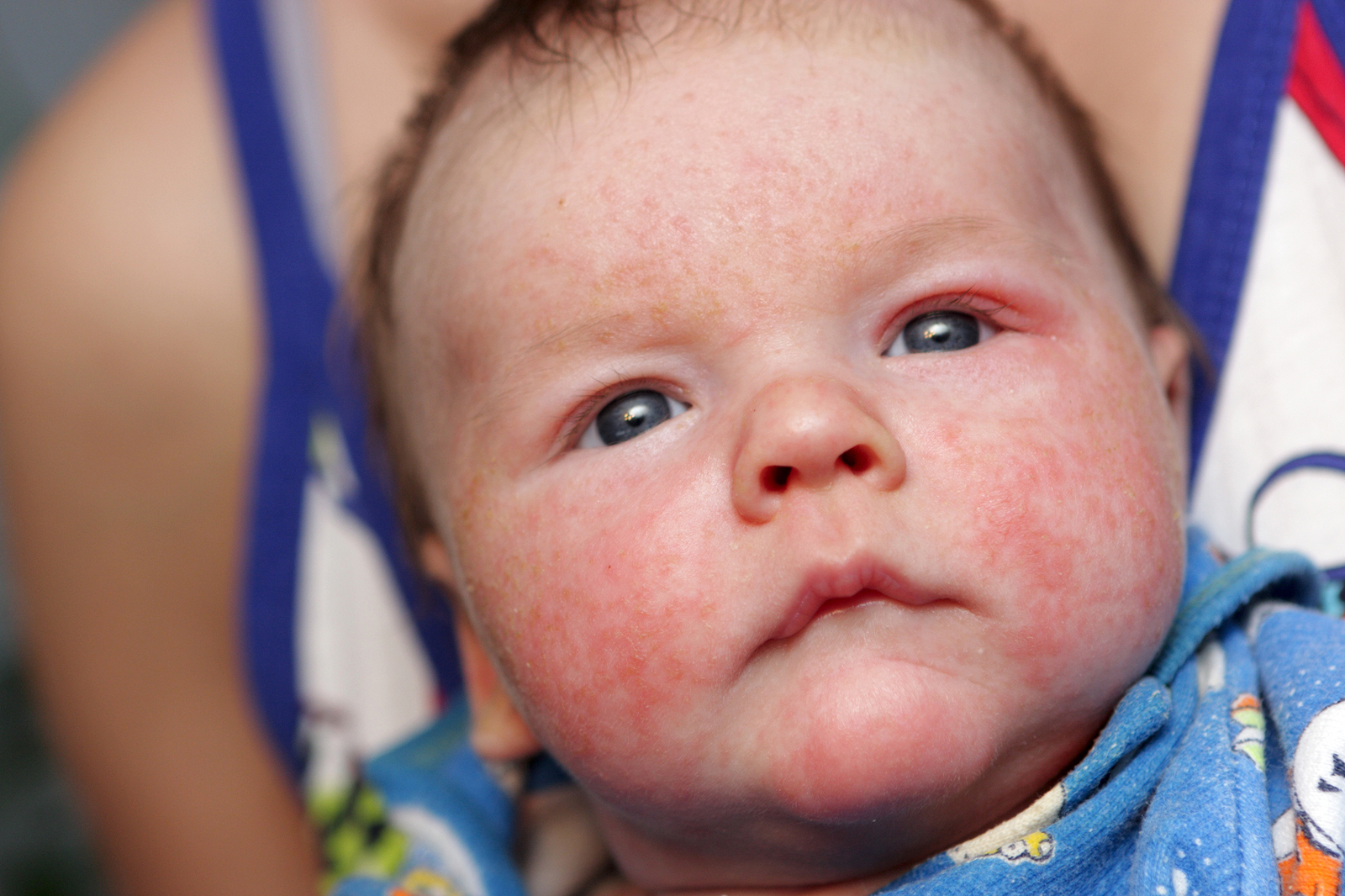 На их месте формируются мелкие эрозивные раны. При подсыхании, язвочки образуют корки.
На их месте формируются мелкие эрозивные раны. При подсыхании, язвочки образуют корки.
Монетовидная форма — проявляется у ребенка на дерме в виде круглых бляшек, напоминающих монету (диаметр 1-3 см). В большинстве случаев очаги фиксируются на спине, ягодицах и ногах. Наружное покрытие высыпаний охарактеризовано наслоением нескольких слоев роговых пластин, с краевым отторжением и легким удалением при механическом воздействии. Такой вид проявляется у старшей возрастной категории детей.
Провокатором появления неблагоприятных признаков у вирусного типа выступают разные болезнетворные возбудители инфекций или осложнения после них — грипп, ветрянка, краснуха, классический или опоясывающий герпес. Любые анатомические зоны подвержены высыпаниям, однако чаще первоначальные проявления реализуются на щеках, подбородке или локтях.
При вирусной этиологии экземы в терапевтический курс обязательно включают противовирусные препараты и иммуномодуляторы.
Для мокнущего вида характерно появление высоких острых папул с содержанием серозной жидкости. Избыточно секретируемый подкожный экссудат источается из патогенных участков, вследствие чего, они постоянно находятся во влаге, что не дает возможности в полной мере реализовать репаративный механизм. Такие признаки в большей степени присущи полуторагодовалым малышам. Месторасположения сыпи — верхние и нижние конечности, ягодицы.
Избыточно секретируемый подкожный экссудат источается из патогенных участков, вследствие чего, они постоянно находятся во влаге, что не дает возможности в полной мере реализовать репаративный механизм. Такие признаки в большей степени присущи полуторагодовалым малышам. Месторасположения сыпи — верхние и нижние конечности, ягодицы.
Клинические проявления микробного типа, вызваны различными патогенными микроорганизмами. В основном такая форма встречается у детей с недостаточными иммунными резервами и приходится на период от двух до шести месяцев, после рождения. На коже возникает гиперемия, которая прогрессируя, становится более яркой и обширной. Пораженный эпидермальный слой шелушится и обретает четкие очертания. Позже на пятнах образуются пузырьки, которые самостоятельно вскрываются и сопровождаются сильным жжением и зудом. В процессе регенерации на этих местах появляются корочки. В этом случае обязательно применяется противомикробная терапия в виде антибиотиков с широким спектром действий.
Себорейный дерматоз характеризуется формированием жирных бляшек желтого оттенка, наслаиваемых на эпидермисе волосистых анатомических зон. В большей части патогенез проявляется на лице и голове малыша, редко — на остальных участках. Первоначальные признаки — биопсирующий зуд и шелушения, которые при расчесывании легко отпадают и похожи на перхоть.
Герпетиформная (экзема Капоши) — развивается на фоне инфицирования одним из видов герпеса.
Этот недуг обладает наиболее сложными патологическими процессами:
- В инкубационном периоде (3-5 дней) у ребенка появляется слабость и сонливость.
- Далее все симптомы более интенсивны: повышенная температура тела — 38-40 °С, высыпания на дерме, увеличение лимфоузлов на затылке, под челюстью и на шее. Кожа лица при этом становится красной и визуализируется отечность. Температурные показатели снижаются незначительно, даже при включении в терапию жаропонижающих средств.
- Появляются пузырьковые высыпания — папулы, наполненные серозным содержанием, однако присутствуют еще и примеси крови.
 Позже они трансформируются в везикулы. Локализуются новообразования на лице, волосяных участках головы, кистях рук и предплечьях. Нечасто сыпь располагается на стопах, ягодицах и туловище.
Позже они трансформируются в везикулы. Локализуются новообразования на лице, волосяных участках головы, кистях рук и предплечьях. Нечасто сыпь располагается на стопах, ягодицах и туловище. - Новообразования легко поддаются травмированию и в последующем этапе развития переходят в эрозивные изъязвления, с кровоточащими углублениями, нередко сливающимися друг с другом и, образующими обширные очаги поражения. Они покрываются коркой темно-коричневого оттенка, которая спустя 7-14 дней отторгается и отпадает.
Если меры по устранению симптомов не были приняты, болезнь прогрессирует и обостряется. Регистрируется синдром интоксикации, с тахикардией и отдышкой. В редких случаях могут быть судороги. Этот тип заболевания показывает одну из самых сложных клинических картин у ребенка.
Большая часть больных (до 95%) на герпетиформную экзему Капоши — дети с синдромом атопического дерматита, реже — остальными дерматозами хронической группы. Регистрируются сезонные кризы в период поздней осени, зимы и ранней весной.
Основная статья: Виды экземы
Причины возникновения
Причиной появления экземы у ребенка могут послужить самые различные факторы. В некоторых случаях благоприятными условиями для развития болезни могут служить сразу несколько эндогенных показателей.
Причины появления экземы у детей:
- Генетическая предрасположенность. В первую очередь подвержены дети в цепочке ДНК, которых расположен мутированный ген, предопределяющий склонность к аллергическим реакциям.
- Расстройство гуморально-метаболической координации. Такая патология наблюдается при регулятивной дисфункции нервной системы. Фиксируются случаи возникновения экземы у детей после перенесенных эмоциональных потрясений или пережитых стрессовых ситуаций. Такие расстройства обнаруживают у детей, часто меняющих место жительство, в неполных семьях, после смерти близкого человека и т.д.
- Высокая чувствительность кожных покровов — мгновенная аллергическая реакция.
 Как правило, у таких детей белая кожа, склонная к моментальным проявлениям в виде диатеза или покраснений при контактировании с раздражителем.
Как правило, у таких детей белая кожа, склонная к моментальным проявлениям в виде диатеза или покраснений при контактировании с раздражителем. - Нарушение иммунологической реактивности. Наследственный или приобретенный иммунодефицит провоцирует более тяжелые реакции организма на аллерген. Такой патологии подвержены недошенные дети или, имеющие хронические заболевания.
- Очаги вторичного инфицирования. Некоторые инфекции сочетаются, а иногда и связаны этиологией. При таких комплектациях, микробная флора существенно усиливает патологическое воздействие на организм малыша, что и объясняет, появление симптомов экземы.
- Искусственное вскармливание. Отказ матери от грудного кормления, а соответственно, и от передачи иммунных антител, провоцирует снижение устойчивости внутренней среды грудничка и ее способности бороться с инфекционными агентами. Также некорректно подобранная молочная смесь, которая не насыщает должным образом всеми необходимыми микроэлементами, что может способствовать выработке специфических антител классов иммуноглобулинов G и E (IgG, IgE).

- Неправильно подобранные средства по уходу. Кожа новорожденного наиболее подвержена действию различных химических веществ, входящих в косметические средства гигиены.
Первые месяцы после рождения, ребенка необходимо купать исключительно в отваре череды или ромашки. Дерматологи не советуют применять до месяца любые гигиенические средства, кроме травяных настоев.
Симптомы
Проявляющаяся клиническая картина экземы у детей достаточно схожа с другими видами дерматита.
Распознать недуг можно по следующим признакам:
- верхний слой дермы покрывается красными пятнами, визуализируется процесс воспаления с припухлостью затронутых участков;
- начальная локализация — лицо и волосистая часть головы, с возможной дальнейшей генерализацией на другие анатомические зоны;
- новообразования в виде небольших узелков и папул;
- сильный зуд и жжение;
- поверхность с интенсивным отторжением омертвевших клеток;
- мокнутие;
- после вскрытия папул образуются корки;
- существенная потеря в весе из-за сниженного аппетита;
- сниженный тургор и бледность кожи;
- частый плач и раздражительность.

Вне зависимости от вида экземы, очаговые поражения имеют четко очерченные края. Обычно, в вечерний и ночной периоды зуд становится интенсивнее, и ребенок начинает расчесывать сыпь до образования кровоточащих ран.
Переходя в хроническую форму, болезни свойственно рецидивировать при не благоприятных обстоятельствах: холодный сезон, период авитаминоза, стрессов и т.д.
Фото детской экземы: как выглядит
Детские этапы заболевания имеют аналогичный набор признаков, как и у взрослых. На острой стадии сыпь формируется быстро, с обширными зонами поражения и сопровождается сильным зудом. Весь цикл развития папулы проходят в ускоренном режиме, вследствие их вскрытия формируются корочки, после чего все симптомы начинают утихать.
Для подострого этапа характерна сыпь с синюшным оттенком и умеренный зуд.
Основная статья: Как выглядит экзема
Диагностика
Дифференцирование экземы с другими сходными патологиями кожи осуществляется на основе:
- Данных анамнеза.
 Исследуются недавно перенесенные заболевания не только ребенком, но и контактирующих с ним лиц.
Исследуются недавно перенесенные заболевания не только ребенком, но и контактирующих с ним лиц. - Физикальные мероприятия. На первичном осмотре регистрируется характер высыпаний и увеличение лимфатических узлов.
- УЗД исследование. Фиксируется гепатомегалия, нечасто — спленомегалия.
- Результатов лабораторных анализов. В общем анализе крови определяют гипохромию эритроцитов, повышенное содержание лейкоцитов, дефицит (при герпетиформной экземе) или повышенное количество эозинофилов.
- Специфической диагностики. Пробы Тцанка позволяют установить категорию болезнетворных агентов при соскобе со дна везикул. Тест на полимерную цепную реакцию (ПЦР) помогает определить точную группу вируса. Иммуноферментный анализ фиксирует завышенный титр IgM в четыре или более раза.
Основой для постановки точного диагноза является совокупная картина клинических проявлений и результатов исследований.
Лечение детской экземы
Детский экссудативный диатез подлежит комплексному лечению с непрерывной поэтапностью терапии.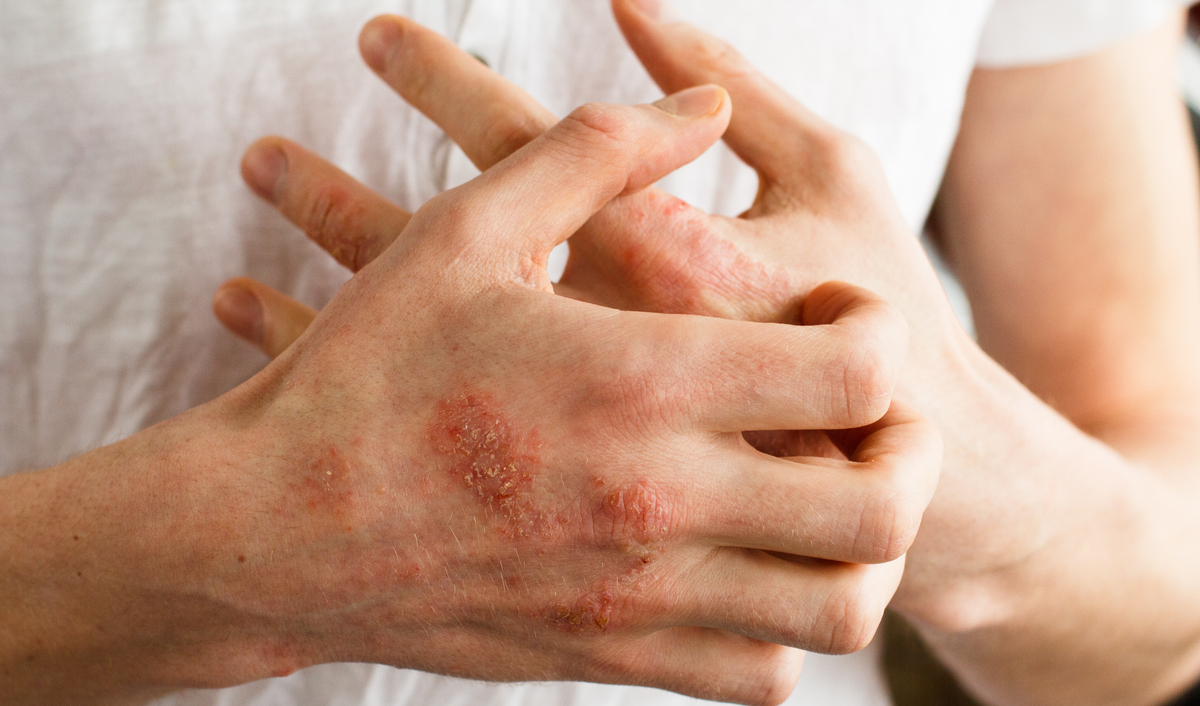 К каждому пациенту необходим индивидуальный подход в процессе составления лекарственных схем с учетом возраста и веса малыша.
К каждому пациенту необходим индивидуальный подход в процессе составления лекарственных схем с учетом возраста и веса малыша.
Изначально ребенок подлежит госпитализации, далее, при улучшении самочувствия, требуется регулярное посещение поликлинического отделения. Сразу после устранения всех симптомов желательно размещение в специализированном санатории.
Применяются следующие методики:
- соблюдение диетического питания;
- медикаментозная терапия;
- физиотерапия;
- средства народной медицины.
При правильно подобранной терапии, средняя продолжительность лечении достигает трех недель.
Физиотерапия
Для усиления санации инфекционных очагов и действия медикаментов, а также, если зарегистрированы инфекции хронического ряда, ЛОР-органов, бронхолегочной, пищеварительной или мочеполовой систем применяются:
- электрофорез,
- пелоидотерапия (при заболеваниях ЖКТ),
- фонофорез,
- ультрафиолетовое облучение,
- магнитотерапия.

Мази
Определение конкретных мазевых составов для осуществления местного лечения зависит от стадии болезни и возрастной категории пациента. Дозировка средств подбирается с максимальной предосторожностью, т.к. требуется смазывание обширных участков, что способно замедлить обменные процессы и ухудшить общее состояние ребенка.
При регрессирующей форме врач прописывает Ихтиоловую мазь (10%) смешанную в равных пропорциях с препаратом Преднизолон (0,5%).
После подсыхания мокнутия подключают кортикостероидный мазевый препарат: Кортизол, Локакортен-виоформ или Флуоцинолона ацетонид. Нередко используется чередование кортикостероидных составов с комплексной мазью на основе Нафталана, Димедрола, Анестезина и АСД.
Основная статья: Мази и крема от экземы
Примочки
Хорошую результативность показывают примочки с жидкостью Бурова, азотнокислым серебром или аппликации с одноосновной кислотой Льюиса. Их прикладывают только на мокнущие области до четырех раз в сутки.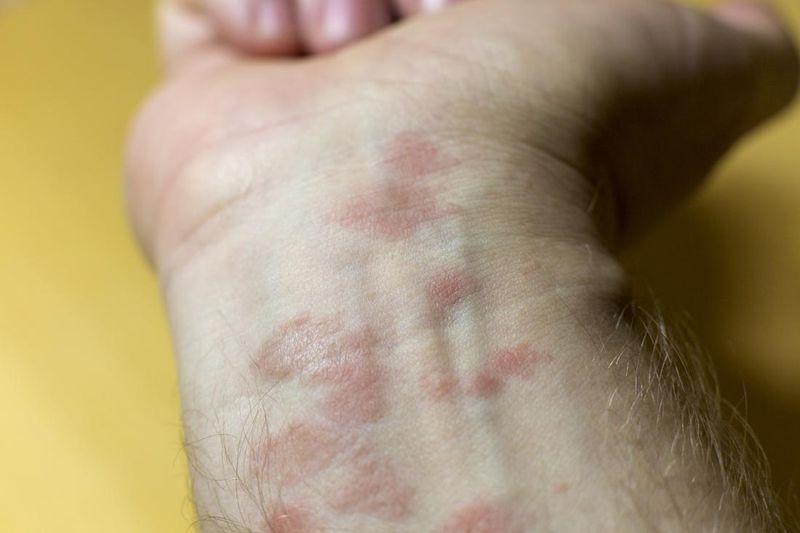
Таблетки
Медикаментозная терапия состоит из следующих групп препаратов:
- Антигистаминные средства: Тавегил, Диазолин, Кларитин.
- Антибиотики. Применяются только при диагнозе микробной экземы или при вторичном инфицировании: Доксициклин, Ампициллин, Эритромицин. Возможно использование комплексного подхода, когда наряду с оральной антибактериальной терапией используется и местная терапия.
- Витаминотерапия: Супрадин, Центрум, Пиковит.
- Регидратанты при обезвоживании: Регидрон, Humana Elektrolyt.
Основная статья: Таблетки от экземы
Диета
Корректно подобранное питание оказывает противоаллергическое действие и способствует существенному улучшению общего состояния малыша. Во время криза, первые трое суток должна соблюдаться молочная диета. Исключаются сладкие и острые блюда. Если не выявлен причинный аллерген из рациона удаляют все продукты с высокой степенью аллергизации.
Если в процессе постановки диагноза были выявлены сопутствующие патологии ЖКТ, диетическое меню строится с учетом этого фактора.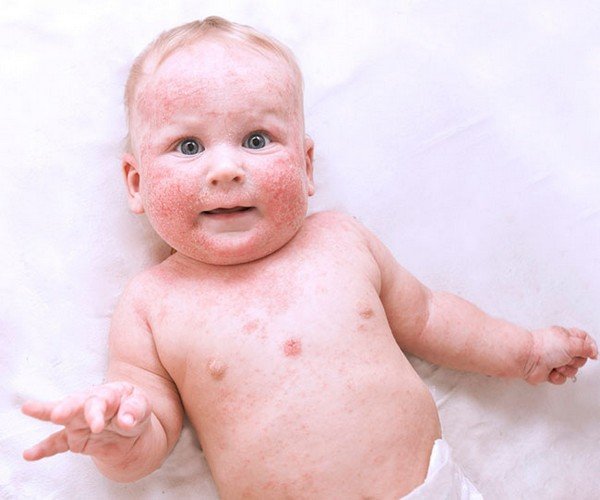 При истинной экземе определяется усиленный массостат и белковый дефицит, а при себорейном — нарушение соотношения между различными фракциями белков. Так для первой группы детей меню будет с увеличенным содержанием жиров и белков на 10-15%, а для второй — увеличивают суточную норму только растительных жиров.
При истинной экземе определяется усиленный массостат и белковый дефицит, а при себорейном — нарушение соотношения между различными фракциями белков. Так для первой группы детей меню будет с увеличенным содержанием жиров и белков на 10-15%, а для второй — увеличивают суточную норму только растительных жиров.
Количественные показатели углеводов будут компенсированы посредством овощей и фруктов, с гипоаллергенной структурой. Также дополнительно вводится ксилит, снижающий уровень сахара в сыворотке крови.
Если ребенок на грудном вскармливании всех пищевых рекомендаций должна придерживаться кормящая мать.
Основная статья: Диета и питание при экземе
Лечение народными средствами в домашних условиях
Из средств народной медицины применяются травяные отвары:
- зверобоя,
- череды,
- календулы.
Лекарственные травы можно приобрести в аптеке. Для приготовления отвара рекомендуется использовать пропорции указанные в инструкции для каждой используемой травы в отдельности.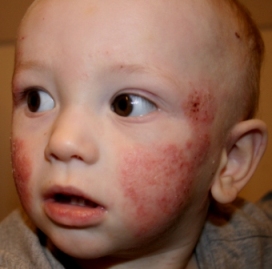 Все они помогают уменьшить воспаления, оказывают антибактериальное и успокоительное действие во время водных процедур.
Все они помогают уменьшить воспаления, оказывают антибактериальное и успокоительное действие во время водных процедур.
Основная статья: Лечение экземы народными средствами
Рекомендации
Поскольку заболевание достаточно быстро переходит в хроническую форму при появлении первых симптомов нельзя самостоятельно предпринимать меры по лечению ребенка. За помощью нужно обращаться только к врачу.
Для предотвращения обширных очагов с механическим повреждением кожи, на руки грудничков обязательно одевают специальные рукавички или носочки из легкой хлопковой ткани.
Основная статья: Лечение экземы
Профилактика
К мерам первоочередной профилактики у детей относятся:
- Здоровый образ жизни обоих родителей.
- Соблюдение личной и общей жилищной гигиены.
- Внутриутробная профилактика аллергических дерматозов (соблюдение рекомендаций в питании будущей матери).
Вторичные меры предполагают:
- Раннюю диагностику детей, входящих в группу риска.

- Составление корректного и своевременного плана лечения.
- Рациональное применение наружной терапии.
- Регулярные воздушные ванны при использовании пеленания для предотвращения опрелостей в естественных складках ребенка.
Всем детям с сухими кожными покровами в ежедневном уходе необходимо использовать увлажняющие средства, в состав которых входят эмоленты.
Осложнения и последствия
При диагностировании экземы Капоши у большинства детей часто наблюдается жидкий стул, возможна рвота. Поэтому необходимо отслеживать состояние ребенка и вовремя принимать соответствующие меры по восполнению водно-солевого баланса. Такая форма заболевания может дать осложнения в виде: гнойничковых высыпаний, менингита, сепсиса. Наиболее опасны проявления у детей младшего возраста — до года.
Нечасто фиксируются опасные осложнения с летальным исходом (15%): отеки шейных тканей, аритмия, пневмония.
Заразна ли и как передается
Экзема не является заразным заболеванием и чаще всего возникает вследствие аллергических реакций или фактора наследственности.
Основная статья: Заразна ли экзема
Видео про экзему
В сюжете раскрыты основные проблемы, связанные с определением детской экземы и составлением корректного плана лечения. Помимо этого, опытный врач-дерматолог рассказывает о лечении болезни у будущих мам и профилактических мерах.
Прогноз
Большая часть случаев экземы у детей определяется вследствие неправильного применения мер гигиены. И ошибок при составлении питания в период беременности или во время приобщения ребенка к общему столу. Уделяя внимание таким деталям можно избежать аллергодерматозов, которые в дальнейшем могут формировать очаги экземы.
Экзема. Причины, симптомы, признаки, диагностика и лечение патологии :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Экзема является острым или хроническим воспалительным заболеванием, поражающим кожу и склонное к рецидивам (повторное заболевание). Экзема не является контагиозной болезнью, то есть не передается от человека к человеку. Главным симптомом экземы является полиморфная сыпь (сочетание различных типов сыпи) в сочетании с зудом.
Экзема является одной из самых распространенных болезней кожи. Согласно статистике экзема встречается в 35 – 40% случаев среди всех кожных заболеваний. Причиной экземы могут послужить как внутренние факторы — состояние нервной системы, различные заболевания внутренних органов, наследственная предрасположенность, так и некоторые внешние факторы — термические, химические и биологические воздействия. Чаще всего внутренние и внешние факторы сочетаются.
Чаще всего внутренние и внешние факторы сочетаются.
Интересные факты
- Термин «экзема» до середины XIX века употреблялся для обозначения самых различных кожных заболеваний.
- Причиной экземы может стать длительный стресс.
- В случае если экземой больны оба родителя, то у ребенка данное заболевание проявится с вероятностью 55 — 60%.
- При экземе наблюдаются нарушения в работе некоторых органов эндокринной системы.
- Чаще всего экземой болеют люди с положительным резус-фактором.
- Профессиональная экзема может возникать в результате воздействия на организм человека различных химических веществ.
Как работает иммунная система в норме?
Нарушение в иммунном ответе является одной из главных причин возникновения экземы. Иммунная система представляет собой систему органов, которые способны защищать организм человека от разнообразных заболеваний.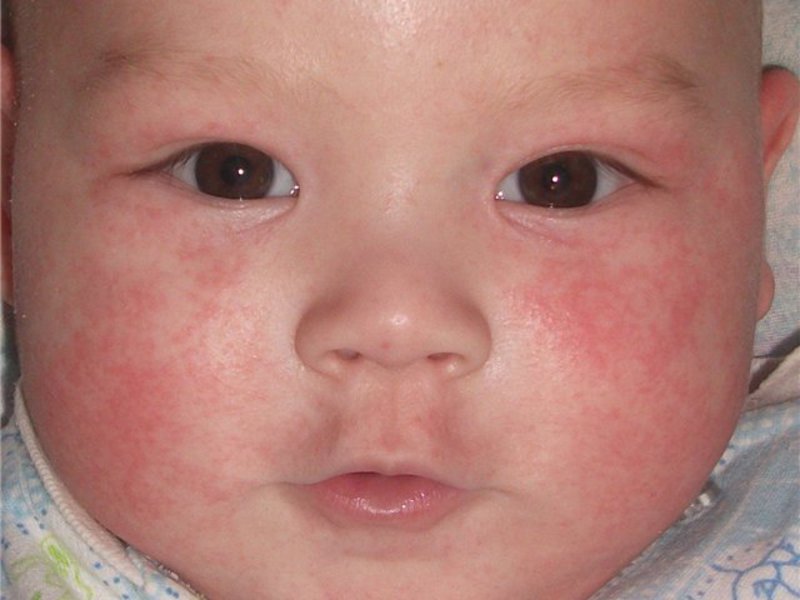 В норме реакция человеческого организма на какой-либо антиген (фрагмент чужеродного белка) должна быть количественно и качественно адекватной. Такая реакция иммунной системы называется нормергической. В зависимости от типа антигена организм определяет, насколько выраженным должен быть иммунный ответ, чтобы как можно быстрее нейтрализовать патогенную (болезнетворную) бактерию, вирус, инородное тело, токсическое вещество или раковую клетку.
В норме реакция человеческого организма на какой-либо антиген (фрагмент чужеродного белка) должна быть количественно и качественно адекватной. Такая реакция иммунной системы называется нормергической. В зависимости от типа антигена организм определяет, насколько выраженным должен быть иммунный ответ, чтобы как можно быстрее нейтрализовать патогенную (болезнетворную) бактерию, вирус, инородное тело, токсическое вещество или раковую клетку.
Иммунная система человека способна обнаруживать и нейтрализовать чужеродные агенты различными путями.
Выделяют следующие типы иммунитета:
Врожденный иммунитет
Врожденный иммунитет в отличие от приобретенного эволюционно появился намного раньше. Врожденный иммунитет отвечает за мгновенное распознавание чужеродных агентов в первые несколько часов после их попадания в организм человека. Врожденный иммунитет имеет меньшую точность и определяет не конкретные специфические антигены, а целые классы антигенов, которые характерны для болезнетворных микроорганизмов (РНК вирусов, полисахариды, входящие в состав клеточной стенки и др.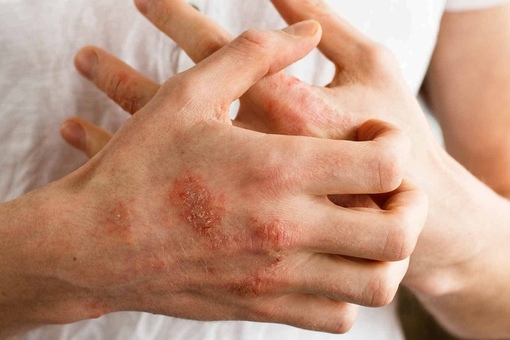 ).
).
Выделяют следующие компоненты врожденного иммунитета:
- Нейтрофильные гранулоциты. Нейтрофильные гранулоциты (нейтрофилы) являются представителями белых кровяных клеток (лейкоцитов). Нейтрофилы являются самыми многочисленными представителями лейкоцитов. Данные клетки, являясь микрофагами, способны фагоцитировать (поглощать и переваривать) некоторые относительно мелкие чужеродные клетки. После фагоцитоза нейтрофильные гранулоциты, как правило, погибают и при этом высвобождают определенные биологически активные вещества, которые способны повреждать клеточную стенку микроорганизмов, а также усиливать воспалительный процесс. Нейтрофилы способствуют проникновению в очаг некоторых других иммунных клеток организма (хемоатрактивное свойство).
- Макрофаги. Макрофаги, или гистофагоциты, являются «профессиональными» фагоцитами и способны эффективно поглощать различные патогенные микроорганизмы.
 Макрофаги в отличие от нейтрофилов участвуют в некоторых сложных иммунных процессах. Гистиоциты соединительной ткани, альвеолярные макрофаги (находятся в легочной ткани), перитонеальные макрофаги (располагаются в стенке брюшины), купферовские клетки печени – все эти специфические макрофаги, выполняют свои функции в различных тканях организма.
Макрофаги в отличие от нейтрофилов участвуют в некоторых сложных иммунных процессах. Гистиоциты соединительной ткани, альвеолярные макрофаги (находятся в легочной ткани), перитонеальные макрофаги (располагаются в стенке брюшины), купферовские клетки печени – все эти специфические макрофаги, выполняют свои функции в различных тканях организма. - Интерфероны. Интерфероны представляют собой специальные белки, которые синтезируются при попадании в организм вирусной инфекции. Именно благодаря интерферонам организм человека эффективно борется с вирусами, блокируя их размножение внутри клеток. Также интерфероны способны стимулировать иммунный ответ (активирует иммунопротеасому). Существуют три типа интерферонов – α, β и γ. Каждый тип интерферона вырабатывается различными клетками организма человека.
- Лизоцим. Лизоцим является ферментом, который содержится в кожных покровах, а также слизистых оболочках и обладает антибактериальным действием. Лизоцим эффективно разрушает бактериальную клеточную стенку за счет гидролиза белка муреина (расщепление основного белка клеточной стенки бактерии). Особо эффективен лизоцим в борьбе с грамположительными бактериями, в стенках которых содержится большое количество муреина.
- Система комплемента. Система комплемента представляет собой белковый комплекс, который постоянно циркулируют в кровеносном русле. Система комплемента выполняет важную функцию в регуляции иммунного ответа. Существует несколько путей активации данной системы – альтернативный, классический и лектиновый. Вне зависимости от типа активации системы комплемента образовавшиеся в дальнейшем опсонизирующие компоненты (различные вещества, которые способны связывать бактерии) покрывают поверхность болезнетворных микроорганизмов и тем самым способствуют фагоцитозу. Стоит отметить, что система комплимента является компонентом не только врожденного, но и приобретенного иммунитета.
- Медиаторы воспалительного процесса. Медиаторы воспалительного процесса – это биологически активные вещества, которые высвобождаются в очаге поражения и участвуют в различных воспалительных механизмах. Главными представителями медиаторов воспаления являются эйкозаноиды (простагландины, лейкотриены, тромбоксаны) и цитокины (интерлейкины). Простагландины участвуют в местном повышении температуры в очаге воспалении, а также в расширении (дилатация) сосудов, что приводит к повышенному приливу артериальной крови (гиперемия). Лейкотриены обладают хемоатрактивным действием и ускоряют миграцию лейкоцитов. Интерлейкины являются регуляторами воспалительного процесса и в зависимости от типа обладают провоспалительным или противовоспалительным действием.
Приобретенный иммунитет
Приобретенный иммунитет является более специфичным, нежели врожденный. Данный тип иммунитета предполагает наличие иммунологической памяти, которая обеспечивает запоминание каждого чужеродного микроорганизма по уникальной антигенной структуре. Столь сложные механизмы осуществимы, благодаря особым «клеткам памяти». В случае если микроорганизм вторично попадает в макроорганизм (организм человека), то данные клетки памяти помогают быстро обнаружить чужеродного агента, а также нейтрализовать его.
Выделяют следующие компоненты приобретенного иммунитета:
- Т-лимфоциты. Т-лимфоциты являются разновидностью обычных лимфоцитов, которые проходят дифференциацию в тимусе. Т-лимфоциты отвечают за клеточный иммунитет. Предшественники лимфоцитов подвергаются отбору, в ходе которого остаются лишь те клетки, которые в дальнейшем смогут защищать организм. Также Т-лимфоциты активируют макрофаги и В-лимфоциты. В ходе дифференциации лимфоциты могут осуществлять различную роль в процессе иммунного ответа.
Т-киллеры
Т-киллеры представляют собой разновидность Т-лимфоцитов, главной задачей которых является нейтрализация поврежденных клеточных структур собственного организма. Т-киллеры уничтожают те клетки, которые поражены различными вирусами и бактериями, а также опухолевые клетки. Данные клетки являются основным звеном антивирусного приобретенного иммунитета.
Т-хелперы
Т-хелперы отвечают за адаптивный иммунный ответ. Т-хелперы участвуют в активации Т-киллеров, В-лимфоцитов, моноцитов (самый активный фагоцит в периферической крови). Также Т-хелперы способны вырабатывать некоторые интерлейкины, которые участвую в воспалительном процессе. Данные лимфоциты в зависимости от чужеродного агента регулируют реакцию приобретенного и врожденного иммунитета.
Т-супрессоры
Т-супрессоры являются главными регуляторными клетками иммунной системы. Т-супрессоры способны контролировать продолжительность и степень выраженности иммунного ответа за счет регуляции функций Т-хелперов и Т-киллеров. Данная разновидность Т-лимфоцитов синтезирует специфический фактор, который регулирует и в случае надобности подавляет иммунный ответ.
- В-лимфоциты. В-лимфоциты представляют собой немногочисленную группу лимфоцитов, отвечающих за гуморальный иммунитет (иммунный ответ осуществляется за счет растворимых в крови белков). Антиген микроорганизма при связывании с соответствующим антителом (иммуноглобулин, который имеет высокую специфичность к определенному антигену) на поверхности В-лимфоцита приводит к его дифференциации до плазматических клеток. Главной задачей антител является быстрая активация иммунного ответа на вторичное попадание чужеродного агента (распознавание и нейтрализация). Некоторые В-лимфоциты могут превращаться в В-клетки памяти.
В случае если иммунный ответ протекает в количественно или качественно неадекватной форме, то происходит повреждение собственных тканей организма. Данный патологический иммунный ответ называется гиперчувствительностью.
Изменение кожи при экземе возникает вследствие реакции гиперчувствительности замедленного типа (аллергическая реакция IV типа). Данная реакция происходит при попадании в макроорганизм различных чужеродных веществ.
Веществами, которые могут вызвать реакцию гиперчувствительности организма, являются:
- Химические вещества обладают сильным ирритативным (раздражающим) и сенсибилизирующим (повышают чувствительность организма к данным химическим веществам) действием. Контакт с некоторыми металлами (никель, хром, кобальт), а также с некоторыми продуктами химической и легкой промышленности (формальдегиды, минеральные масла, формалин) может стать причиной возникновения экзематозного поражения кожи.
- Лекарственные препараты в некоторых случаях могут способствовать развитию экземы. Сопутствующим фактором может стать как неправильно подобранные антибактериальные препараты, так и неверный способ их применения.
- Микробные антигены , попав в организм человека, активируют иммунную систему. При хроническом течении болезни микробные антигены могут становиться причиной возникновения экземы.
Вышеупомянутые вещества способны проникать в организм человека через кожный покров в виде неполных антигенов (гаптенов). В коже данные гаптены образуют комплекс гаптен-белок-носитель, который захватывается клетками Лангерганса (внутриэпидермальные макрофаги). Далее гаптен трансформируется в полную форму антигена, которая представляется Т-хелперам в коже, что и инициирует реакцию гиперчувствительности замедленного типа. Главная роль отводится Т-хелперам 1, которые при распознавании антигена выделяют целый ряд провоспалительных медиаторов (интерлейкин-1, интерлейкин-2, фактор некроза опухоли, γ-интерферон). Также наблюдается избирательный дефицит иммуноглобулинов (дисгаммаглобулинемия). Было выявлено, что у больных экземой уровень иммуноглобулинов G и E значительно увеличен, в то же время наблюдается дефицит иммуноглобулина M. В большинстве случае количество Т-лимфоцитов снижено в основном за счет фракции Т-хелперов, а количество В-лимфоцитов увеличено.
Снижение иммунитета в сочетании с бактериальной инфекцией приводит к хроническому воспалению в коже (в эпидермисе и дерме). В ходе данного воспалительного процесса образуются патологические иммунные структуры, которые способны повреждать собственные клетки, что ведет к образованию аутоантигенов (фрагменты клеток организма, которые распознаются как чужеродные). Аутоантигены, в свою очередь, приводят к формированию аутоантител (антитела, которые специфичны к аутоантигенам). В конечном итоге вследствие реакции гиперчувствительности замедленного типа возникает выраженный воспалительный процесс, который характеризуется зудом, отеком, а также артериальной гиперемией (переизбытком крови в сосудах).
Причины экземы
Экзема является полиэтиологическим заболеванием (имеет целый ряд причин). Помимо патологической иммунной реакции, существуют другие причины, которые приводят к экзематозному поражению кожи.
Основными причинами экземы являются:
- генетическая предрасположенность;
- нарушение гормонального фона;
- нарушение деятельности центральной нервной системы;
- заболевания кожи;
- профессиональные факторы.
Генетическая предрасположенность
Генетическая предрасположенность приводит к различным нарушениям в регуляции работы иммунной и нервной системы. Чаще всего отмечают мультифакториальный тип наследования (заболевание обуславливается действием нескольких дефектных генов и факторов окружающий среды). Если у одного из родителей выявлено данное заболевание, то вероятность заболеть экземой у ребенка составляет около 40%. При заболевании двух родителей вероятность возрастает до 60%. Было доказано, что наиболее выраженная симптоматика выявляется у больных экземой, в крови которых обнаружены изоантигены А, М и N (внутривидовые антигены). Также было замечено, что чаще всего данному кожному заболеванию подвергаются люди с положительным резус-фактором.
Стоит отметить, что у лиц с генетической предрасположенностью уровень выработки простагландинов в несколько раз превышает норму, что, в свою очередь, приводит к синтезу в больших количествах медиаторов, которые аллергической реакции (гистамин, серотонин и другие).
Нарушение гормонального фона
Нередко при экземе наблюдаются различные нарушения в работе эндокринной системы. Как правило, данные нарушения выявляются в работе щитовидной железы и надпочечников.
Выделяют следующие нарушения в работе эндокринной системы:
- Повышение уровня тиреотропного гормона (ТТГ), который вырабатывает гипофиз (один из центральных органов эндокринной системы), приводит к повышению уровня тироксина и трийодтиронина, так как тиреотропный гормон напрямую регулирует функцию щитовидной железы. Такое патологическое состояние эндокринной системы может приводить к вторичному гипертиреозу (вторичное эндокринное заболевание, возникает вследствие нарушения работы гипофиза). Гипертиреоз приводит к существенному нарушению в работе сердечно-сосудистой системы, центральной нервной системы, желудочно-кишечного тракта. Также наблюдаются изменения в тонусе сосудов кожи, а именно — постоянная вазодилатация (расширение просвета сосудов за счет релаксации гладкой мускулатуры кровеносных стенок). Данные изменения в тонусе кожных сосудов создают благоприятные условия для выхода повреждающих провоспалительных медиаторов из кровяного русла в кожу.
- Повышение уровня трийодтиронина (гормон Т3)является одним из показателей, который используется в лабораторной диагностике экземы. Трийодтиронин является главной биологической активной формой гормонов щитовидной железы. Повышение уровня трийодтиронина приводит к гипертиреозу. Данный гормон усиливает общий метаболизм, повышает теплообразование, что ведет к чрезмерной потливости, приводит к тахикардии (увеличение числа сердечных сокращений выше 90 уд/мин) и гипертонии (повышение артериального давления). При данной патологии могут наблюдаться тошнота и рвота, а также нарушение стула (запор или диарея). Гипертиреоз у женщин может вызывать нарушение в менструальном цикле вплоть до аменореи, а у мужчин – снижение потенции. В контексте экземы трийодтиронин способствует повышению проницаемости кровеносных сосудов, что облегчает миграцию цитотоксических комплексов (белковые комплексы, которые способны повреждать не только чужеродные антигены, но и собственные клетки) из поверхностных сосудов кожи в эпидермис (самый поверхностный слой кожи).
- Повышение уровня адренокортикотропного гормона (АКТГ)является следствием нарушения работы гипофиза. В норме за выработку АКТГ ответственны клетки передней доли гипофиза (аденогипофиз). Адренокортикотропный гормон отвечает за регуляцию выработки и секреции гормонов надпочечников, а именно – кортизола, кортикостерона и кортизона (глюкокортикоиды). Глюкокортикоиды обладают антиаллергическим и противовоспалительным действием, а также снижают воздействие адреналина и норадреналина (катехоламины), которые в большом количестве вырабатываются в стрессовых ситуациях. Также глюкокортикоиды способны уменьшать выработку провоспалительных медиаторов Т-лимфоцитов (иммунорегулирующее действие). Данные положительные эффекты наблюдаются при относительно низкой концентрации глюкокортикоидов в крови. В том случае, когда уровень глюкокортикоидов в крови превышает нормальные значения в несколько раз, то наблюдается противоположное действие – глюкокортикоиды оказывают на организм человека иммунодепрессивное действие (подавление иммунной системы).
- Повышение уровня кортизола является прямым следствием повышения уровня адренокортикотропного гормона. Кортизол, как и другие глюкокортикоиды, участвует в развитии стрессовых реакций. При нормальном уровне кортизол имеет иммуностимулирующее действие, а при повышенном уровне – иммунодепрессивное. Также повышение уровня кортизола может приводить к ожирению, синдрому поликистозных яичников, а также к серьезным поражениям печени – гепатит, цирроз, стеатоз (жировая инфильтрация печени).
Нарушение деятельности центральной нервной системы
Нарушение деятельности центральной нервной системы является частым сопутствующим фактором в развитии экземы. Работа центральной нервной системы крайне тесно связана с работой иммунной системы и в случае, если одна из них дает сбой, то другая испытывает серьезную нагрузку. В конечном счете, это приводит к различным функциональным изменениям. У больных часто наблюдается преобладание безусловных рефлексов над условными. Также происходит нарушение баланса между деятельностью симпатической и парасимпатической нервной системы с преобладанием последней.
Нарушение деятельности центральной нервной системы может возникать вследствие частых стрессовых ситуаций. На первом этапе (стадия инициации) происходит выброс большого количества адреналина и норадреналина, что в значительной мере повышает энергообеспечение организма. На втором этапе (стадия резистентности) происходит выброс глюкокортикоидов, которые отвечают за приспособительные и защитные реакции в организме. Третий этап (стадия истощения) наступает при длительном действии стрессового фактора. На данном этапе происходит снижение выработки глюкокортикоидов. Также наблюдается значительное истощение энергетических запасов, что ведет к различным клеточным повреждениям. Одним из таких видов повреждений является оксидативный стресс (окислительный стресс). В ходе данного процесса образуются свободные радикалы (нестабильные молекулы), которые запускают целый каскад механизмов, что в конечном итоге приводит к высвобождению большого числа медиаторов воспаления (лейкотриены, тромбоксаны, простагландины).
Заболевания кожи
Заболевания кожи нередко становятся пусковым механизмом возникновения экземы, особенно в раннем детском возрасте.
Экзема может возникать на фоне следующих заболеваний:
- Атопический дерматит представляет собой аллергический дерматит с хроническим течением. Данное кожное заболевание развивается у лиц с генетической предрасположенностью. Атопический дерматит склонен к рецидивирующему течению. Данное заболевание характеризуется возникновением реакции гиперчувствительности при попадании в организм определенных аллергенов. Для этого типа дерматита характерны экссудативные (пузырьки или гнойнички) и/или лихеноидные высыпания (сыпь напоминает лишай). Как правило, атопический дерматит появляется уже в детском возрасте (в 2 – 3 месяца). Стоит отметить, что для атопического дерматита характерна сезонная зависимость – обострения наблюдаются в зимнее время года.
- Экссудативный диатез является генетически обусловленной предрасположенностью на попадание в организм различных типов аллергенов (пищевые, бытовые, медикаментозные). Экссудативный диатез может проявить себя сразу же после рождения, но наиболее выраженная симптоматика приходится на 2 – 3 месяц жизни ребенка. Данное заболевание проявляется в виде опрелости кожи. Чаще всего поражается волосистая часть кожи. При экссудативном диатезе кожа покрывается светлой коркой в области щек, бровей и волосистой части головы. Нередко происходит увеличение лимфатических узлов. Дети, у которых диагностируют экссудативный диатез, склонны к воспалению слизистых оболочек носа и бронхов, а также к пневмонии и бронхиальной астме. Стоит отметить, что к пяти годам симптоматика экссудативного диатеза ослабевает.
Профессиональные факторы
Профессиональные факторы представляют собой химические вещества в виде газов, паров, дыма, а также различных частиц в жидком и твердом агрегатном состоянии. Данные вещества могут встречаться в химической, фармацевтической, легкой, металлургической и полиграфической промышленностях. Химические вещества могут попадать в организм различными путями.
Существуют три основных пути проникновения химических веществ в организм:
- Ингаляционный путь характеризуется попаданием химических веществ в организм человека через дыхательную систему. Попав в альвеолы (пузырьковидные структуры легких, в которых происходит процесс газообмена), данные вещества очень быстро проникают в кровеносное русло за счет большой площади альвеолярной поверхности. Некоторые химические вещества могут начинать всасываться в верхних дыхательных путях, хотя большинство из них проникают в организм именно через альвеолы. Нерастворимые в воде вещества в верхних дыхательных путях могут удаляться ресничками мерцательного эпителия носовых ходов. В небольшом количестве химические вещества способны проникать со слюной в желудочно-кишечный тракт.
- Пероральный путь реализуется при попадании химических веществ в ротовую полость. Далее они способны всасываться на различных участках желудочно-кишечного тракта. В большинстве случаев всасывание происходит в желудке и тонком кишечнике. Скорость всасывания зависит от химических и физических свойств химических веществ, от кислотности желудочного или кишечного сока, от экспозиции (время воздействия) и дозы, а также от общего состояния организма.
- Чрескожный путьпроникновения в организм возможен только для тех веществ, которые растворимы в жирах. Водорастворимые вещества практически не проникают в организм из-за кожного сала, которое вырабатывают кожные железы и которое покрывает весь кожный покров. Поступление химических веществ чрескожным путем может быть обусловлено микротравматизмом кожи.
Стоит отметить, что длительное воздействие данных профессиональных факторов на кожу рабочего может привести к возникновению профессиональной экземы.
Следующие химические вещества могут способствовать возникновению профессиональной экземы:
- хром;
- никель;
- кобальт;
- свинец;
- марганец;
- формальдегид;
- парафенилендиамин;
- формалин;
- эпоксидные смолы;
- смазочно-охлаждающие жидкости.
Симптомы экземы
Симптомы экземы могут несколько различаться в зависимости от клинической формы заболевания. Стоит отметить, что каждая клиническая форма экземы вызывается сочетанием определенных внутренних и внешних факторов.
Выделяют следующие клинические формы экземы:
- истинная экзема;
- микробная экзема;
- дисгидротическая экзема;
- себорейная экзема;
- профессиональная экзема;
- детская экзема.
Истинная экзема
Истинная (идиопатическая) форма экземы проявляется в виде отека и сильного покраснения кожи (эритема). В дальнейшем кожа покрывается мелкими папуловезикулами (пузырьки и узелки). Папуловезикулы быстро вскрываются и на их месте появляются точечные эрозии. Данные точечные эрозии принято называть «серозными колодцами», так как из глубины данных эрозий выделяется серозный экссудат (воспалительная жидкость). Каждый такой серозный колодец приводит к образованию сильно мокнущего участка кожи. Через некоторое время серозный экссудат, который излился на поверхность кожи, подсыхает, что приводит к образованию желто-сероватой корочки, под которой начинается процесс эпителизации (формирование эпителия на месте повреждения). Стоит отметить, что стадии развития воспалительного процесса имеют волнообразный характер, что проявляется в виде истинного полиморфизма. Истинный полиморфизм характеризуется одновременным появлением на коже различных элементов сыпи (эритема, пузырьки, узелки, эрозии, чешуйки, корочки).
Острое начало воспалительного процесса с течением времени переходит в хроническое течение и экзематозное поражение кожи может продолжаться годами. Хроническое течение данного заболевания приводит к уплотнению пораженных сегментов кожи, усилению кожного рисунка, а также к возникновению усиливающейся инфильтрации (образование под кожей уплотнений вследствие воспалительного процесса). Помимо этого больных беспокоит зуд и сильное шелушение. Стоит отметить, что для хронического течения экземы также характерен истинный полиморфизм.
Экзематозное поражение кожи, как правило, начинается с области стоп, кистей и лица. Очаги поражения не имеют обособленных и четких границ. Чаще всего процесс переходит на кожу туловища, а также верхних и нижних конечностей. Кожная сыпь чаще всего имеет симметричный характер. Нередко зуд различной интенсивности приводит к развитию невротических нарушений, что нередко проявляется в виде нарушения сна. Постепенно воспалительный процесс идет на спад. Мокнущие участки кожи покрываются корочками, чешуйками, что сопровождается шелушением. Также характерно появление гипопигментированных и гиперпигментированных пятен (пятна светлого и темного цвета), которые в дальнейшем разрешаются. В некоторых случаях в роговом слое эпителия могут образовываться трещины, а на ладонях и подошвах стоп могут появляться мозолистые образования, в которых тоже нередко образуются трещины. Экзематозное поражение кожи может осложняться присоединением стафилококковой или стрептококковой инфекции (стафилодермия и стрептодермия).
Микробная экзема
Микробная экзема возникает при сенсибилизации (чувствительности) организма к бактериальным и грибковым антигенам. Микробная экзема может развиваться в местах с хроническими очагами гнойного поражения кожи, а также в случае микротравматизма кожи (инфицированные раны, трофические язвы, свищи, царапины, порезы, ссадины). Зоны поражения, как правило, расположены ассиметрично. Кожная сыпь может располагаться на любых участках, но в большинстве случае микробная экзема поражается кожу нижних конечностей.
Микробная экзема проявляется эритемой, узелками, пузырьками и эрозиями. Очаги поражения хорошо отграничены от здоровой кожи. Также воспалительные очаги могут отличаться по размерам. Элементы микробной экземы располагаются крайне близко друг от друга, что предопределяет отсутствие здоровой кожи на месте поражения. Каждый очаг сверху образован массивными наслоениями гнойных корочек. Воспалительный процесс сопровождается зудом разной интенсивности.
Выделяют следующие разновидности микробной экземы:
- Монетовидная (нуммулярная, бляшечная) экзема приводит к образованию сферических очагов поражения, размер которых не превышает 1 – 2 см. Монетовидные очаги имеют четкие границы. Для данной разновидности микробной экземы характерно наличие эритемы, невыраженного отека, а также появление в большом количестве серозных и гнойных корочек на поверхности пораженной кожи. В большинстве случаев бляшечная экзема поражает кожу верхних конечностей, но порой воспалительный процесс может иметь и генерализованный характер. Очень часто монетовидная экзема возникает на фоне хронической инфекции или паразитарной болезни. При прогрессирующем течении монетовидная экзема способна трансформироваться в истинную. Стоит отметить, что монетовидная экзема склонна к возникновению рецидивов, а также является резистентной в отношении к провидимой терапии.
- Паратравматическая или околораневая экзема локализуется в области послеоперационных шрамов. Чаще всего паратравматическая экзема появляется после операций по поводу переломов костей, остеосинтеза (соединение костных отломков при помощи фиксирующих приспособлений), а также при неправильном наложении гипсовой повязки. Данная разновидность экземы проявляется в виде островоспалительной эритемы, узелков и гнойничков. Также на поверхности очагов поражения образуются тонкие корки. В некоторых случаях участки кожи подвергаются склерозированию (замещение функциональных клеток эпидермиса на соединительную ткань).
- Варикозная экзема возникает на фоне варикозного расширения вен нижних конечностей (варикозная болезнь). Сопутствующими факторами могут служить различные травмы, мацерация кожного покрова при наложении перевязочной повязки (пропитывание ткани и ее набухание), некорректная обработка варикозных язв голени, повышенная чувствительность к некоторым лекарственным препаратам. Очаги поражения имеют четкие границы. Локализуется варикозная экзема в нижней трети голени, рядом с варикозными язвами и участками склерозированной кожи.
- Сикозиформная экзема является следствием сикоза (хроническое воспаление волосяных фолликул). Очаги поражения локализуются не только на волосистой части, но и могут выходить за ее пределы. Чаще всего сикозиформная экзема поражает кожу верхней губы, бороды, подмышек и паховую зону. Сикозиформная экзема проявляется зудом, образованием серозных колодцев, лихенификацией кожи (утолщение кожи).
- Экзема сосков в большинстве случаев возникает у кормящих женщин. Причиной может стать микротравматизм сосков при вскармливании ребенка. Также в некоторых случаях экзема сосков может возникать вследствие осложнения чесотки. В области поражения появляется невыраженная эритема, серозные и геморрагические корки, шелушение, а иногда трещины и гнойнички. Как правило, поражаются оба соска. Лечение данной формы экземы проводится глюкокортикоидами.
Дисгидротическая экзема
Дисгидротическая экзема локализуется на коже ладоней и подошвах стоп. Характеризуется слабой эритемой, появлением в очагах поражения пузырьков, которые или эродируют или, подсыхая, образуют серозные и гнойные корочки. В некоторых случаях происходит слияние пузырьков в крупные пузыри. С течением времени дисгидротическая экзема может поражать кожу кистей рук, голени и бедер. В этом случае дисгидротическая экзема трансформируется в истинную форму экземы. Стоит отметить, что данная форма экземы очень часто приводит к трофическим изменениям ногтей.
Себорейная экзема
Себорейная экзема развивается на фоне себореи (поражение кожи вследствие повышенной выработки кожного сала). Себорейная экзема поражает себорейные места – волосистую часть головы, межлопаточную область, грудь, носогубные и носощечные складки, ушные раковины. Себорейная экзема приводит к образованию в очагах поражения шелушащихся пятен и мелких гнойничков желто-серого цвета. Данные высыпания, в конечном счете, сливаются и формируют кольцевидные или гирляндообразные образования. Больные часто жалуются на зуд, который в некоторых случаях является первым симптомом заболевания. Хронический воспалительный процесс в области волосистой части головы чаще всего приводит к диффузной алопеции (интенсивное выпадение волос головы).
Профессиональная экзема
Профессиональная экзема возникает вследствие сенсибилизации организма различными производственными факторами. Профессиональная экзема характеризуется появлением эритемы, отека тканей, узелковых высыпаний, которые в дальнейшем могут подвергаться эрозии или высыхать с образованием серозных корочек. Для профессиональной экземы характерно наличие выраженного зуда. Стоит отметить, что после прекращения контактирования с химическими веществами данный вид экземы может разрешиться самостоятельно.
Детская экзема
Детская экзема в отличие от истинной экземы характеризуется выраженным экссудативным процессом (накопление в местах поражения большого количества воспалительного выпота). Детская экзема до 3 лет является одной из самых встречаемых форм дерматозов (собирательное название болезней кожи и ее придатков). Предрасполагающими факторами может быть сложное течение беременности, наличие у матери различных заболеваний эндокринной системы, а также хронических очагов инфекции. Детская экзема чаще всего обнаруживается у детей, которых с раннего возраста перевели на искусственное питание.
Детская экзема характеризуется выраженностью аллергических реакций, что приводит к обильным высыпаниям, и склонностью к слиянию пузырьков в крупные пузыри. Самыми частыми клиническими формами у детей являются идиопатическая, микробная и себорейная экзема. Иногда детская экзема может приводить к импетиго (гнойничковое заболевание вызванное стафилококком или стрептококком). Стоит отметить, что в случае присоединения вирусной инфекции может произойти внезапная «экземная» смерть.
Общие симптомы экземы
| Симптом | Механизм возникновения | Внешнее проявление |
| Полиморфная сыпь | Волнообразный характер воспалительного процесса приводит к одновременному появлению на пораженных участках кожи различных элементов сыпи (эритема, пузырьки, узелки, эрозии, чешуйки, корочки). | |
| Эритема | Проявляется вследствие воспалительного процесса. Некоторые медиаторы воспаления способны приводить к расширению кровеносных сосудов, что и ведет к появлению эритемы. | |
| Зуд | Является прямым следствием повышения активности Т-лимфоцитов. Данные клетки атакую не только чужеродные, но и клетки собственного организма. Также они выделяют ряд цитотоксических биологически активных веществ, которые и вызывают зуд. | |
| Шелушение и сухость кожи | Проявляется вследствие временного стихания воспалительного процесса, что приводит к подсыханию кожи, а также образованию чешуек, которые впоследствии начинают шелушиться. | |
| Нарушение сна | Происходит вследствие выраженного зуда, который усиливается в ночное время и не дает человеку заснуть. Нарушение сна может порой приводить к бессоннице. |
Диагностика экземы
Диагностика экземы основывается на анамнезе заболевания (сбор необходимой информации при медицинском опросе), а также на наличии вышеупомянутых признаков и симптомов.
Наличие следующих симптомов указывает на экзематозное поражение кожи:
- полиморфная сыпь;
- эритема кожи;
- зуд;
- шелушение и сухость кожи.
В некоторых сомнительных случаях для подтверждения диагноза необходимо провести гистологическое исследование (взятие биоптата с последующим исследованием ткани). Гистологическая картина для экземы любой формы является однотипной. Видоизменения зависят лишь от остроты воспалительного процесса. Для острого течения экземы характерен паракератоз в эпидермисе (нарушение процесса ороговения), очаговый спонгиоз (межклеточный отек в шиповатом слое эпидермиса), а также отек сосочкового слоя дермы (один из двух функциональных слоев дермы). При хроническом течении наблюдается массивный гиперкератоз (усиление процесса ороговения), паракератоз, акантоз (утолщение шиповатого слоя эпидермиса), периваскулярные инфильтраты (большое скопление клеток вокруг сосудов), которые состоят из гистиоцитов (клетки соединительной ткани) и лимфоцитов.
Лечение экземы
Лечение экземы проводится в зависимости от клинической формы экземы, а также от причин, которые привели к данному заболеванию. Диагностирование и подбор схемы лечения должно проводиться только врачом-дерматологом. В некоторых случаях врач может назначить некоторые дополнительные методы обследования.
Немедикаментозное лечение должно предусматривать полное исключение контактов с аллергенами, химическими веществами, а также неспецифическими факторами, которые способны приводить к обострению данного кожного заболевания. Также необходимо избегать контакта с водой, особенно в остром периоде течения экземы.
Больным рекомендуется придерживаться молочно-растительной диеты. В пищу можно употреблять вареное мясо, компоты, овощи и некоторые фрукты. Стоит исключить употребление в пищу цитрусовых, так как в некоторых случаях данные фрукты способны вызывать обострение болезни. Также следует отказаться от приема алкогольных напитков, соленой, острой и перченой пищи, консервированных изделий и маринадов.
Стоит отметить, что больные экземой должны постоянно находиться на учете у врача-дерматолога и периодически его посещать. Это связано с тем, что длительный прием некоторых медицинских препаратов способен вызывать очень серьезные побочные эффекты (глаукома, аллергия, вторичные инфекции, атрофия кожи и др.). Также только специалист может продлить курс лечения.
Выделяют следующие типы лечения экземы:
- препараты системного действия;
- препараты наружного действия;
- физиотерапевтические методы лечения.
Препараты системного действия
Препараты системного действия позволяют проводить коррекцию гормонального фона, уменьшать воспалительный процесс, устранять зуд, а также способствуют уменьшению интенсивности кожных высыпаний.
В большинстве случаев больным вне зависимости от клинической формы экземы назначают прием антигистаминных препаратов. Данные медикаменты снижают выраженность аллергических реакций и устраняют зуд.
Антигистаминные препараты для лечения экземы
| Название препарата | Форма выпуска | Механизм действия | Способ применения |
| Клемастин | Таблетки | Подавляет развитее аллергической реакции. Уменьшает отек тканей за счет блокирования Н1-гистоминовых рецепторов. Способствует устранению зуда. Обладает местным обезболивающим действием. | Внутрь, до еды по 1 мг два раза в сутки. |
| Диазолин | Драже | Подавляет развитие аллергических реакций. Снижает отек слизистых оболочек. Обладает слабым обезболивающим эффектом. | Внутрь, после еды или во время еды. Детям с 13 лет и взрослым по 0,1 г 2 – 3 раза в сутки. |
| Хлоропирамин | Таблетки | Тормозит развитие аллергических реакций. Обладает невыраженным снотворным и успокаивающим эффектом. | Внутрь, во время приема пищи. Взрослым по 25 – 50 мг четыре раза в сутки. Детям от 7 до 14 лет по 12,5 мг трижды в день. |
| Семпрекс | Капсулы | Снижает выраженность аллергических процессов. Устраняет отек тканей. | Внутрь, по 8 мг трижды в день. |
| Фенкарол | Таблетки | Связываясь с Н1-гистоминовыми рецепторами, блокирует их и снижает концентрацию гистамина в тканях. Устраняет отек и зуд. | Внутрь, после приема пищи. Взрослым по 25 – 50 мг трижды в день. |
| Лоратидин | Таблетки | Является блокатором Н1-гистоминовых рецепторов длительного действия. Блокирует высвобождение некоторых медиаторов воспаления. | Детям старше 10 лет и взрослым – по 10 мг один раз в сутки. |
| Цетиризин | Таблетки, покрытые оболочкой | Снижает выраженность аллергических процессов. Подавляет выработку гистамина. Тормозит высвобождение медиаторов воспаления. Уменьшает степень проницаемости сосудистой стенки. Устраняет отек тканей. | Внутрь, по 10 мг один раз в день. |
В некоторых случаях уместно назначить курс витаминотерапии. Однако следует помнить, что данная группа препаратов может вызывать аллергические реакции и усугублять течение экземы, поэтому необходимо тщательно проследить за общим состоянием больного после первого приема данных медикаментов.
Витаминотерапия для лечения экземы
| Название препарата | Форма выпуска | Механизм действия | Способ применения |
| Витамин В1 | Таблетки, покрытые оболочкой | Участвует во многих ферментных реакциях. Обладает антиоксидантным эффектом. Участвует в белковом, углеводном и липидном обмене. | Внутрь, после еды по 10 мг 2 – 4 раза в день. Курс лечения составляет 30 — 35 дней. |
| Витамин В6 | Таблетки | Принимает участие в обмене определенных аминокислот. Участвует в липидном обмене. | Внутрь по 25 – 30 мг дважды в день. Курс лечения составляет 60 дней. |
| Витамин С | Драже | Ускоряет процесс регенерации в тканях. Укрепляет иммунитет. Участвует в различных биохимических реакциях. Улучшает работу щитовидной железы. Принимает участие в регуляции реакций иммунной системы. | Внутрь, после приема пищи. Взрослым по 0,05 – 0,1 г трижды в день, а детям по 0,05 – 0,07 г |
Симптомы и методики лечения экземы у детей − почему все новые продукты надо вводить в рацион с осторожностью?
Эту статью проверила и отредактировала врач-педиатр Шушлебина Ольга Александровна.
Экзема — острое или хроническое аллергическое заболевание кожи, возникает при негативном воздействии внутренних и внешних факторов. Характеризуется появлением сильного зуда и специфической сыпи. Само слово ЭКЗЕМА произошло от греческого Ekzeо, что значит «вскипаю».
Причиной появления экземы у младенцев может являться контакт с синтетическими материалами, средствами для ухода, употребление в пищу определенных продуктов, лекарственных веществ.
Большую роль играет наследственная предрасположенность. При заболевании одного из родителей (преимущественно матери) вероятность развития экземы у ребенка составляет около 40%, при наличии заболевания у обоих родителей – 50-60%.
Важное значение в развитии экземы имеет патология желудочно-кишечного тракта, нарушение работы печени и желчного пузыря, дискинезии, нарушения пищеварения и всасывания. Барьерная функция кишечника нарушается, что приводит к всасыванию в кровь недостаточно переваренных продуктов, в том числе нерасщепленного белка (именно белок коровьего молока является одной из главных провокаторов развития экземы у малышей).
Причины заболевания до конца не изучены. Многие ученые считают основной причиной детской экземы внешнее воздействие на организм ребенка, а другие считают, что болезнь активизируется по ряду внутренних факторов.
Приступ возможен в результате сильных стрессов и эмоциональных переживаний ребенка, а также снижения иммунных сил.
Детская экзема у новорожденных может быть вызвана введением прикормов, так как некоторые компоненты в продуктах питания могут вызвать негативную реакцию иммунной системы.
Виды экземы
Экземой могут страдать не только дети, но и взрослые. Выделяют следующие формы заболевания:
- экзема истинная;
- экзема микробная;
- экзема себорейная;
- экзема детская;
- экзема профессиональная.
Каждая из этих видов может быть острой и хронической.
Острая стадия заболевания характеризуется появлением покраснений и отечности кожи, формированием пузырьков (везикул). Наряду с угасанием сыпи происходит образование новых элементов, поэтому для истинной экземы характерны как свежие элементы сыпи, так и угасающие.
Хроническая стадия заболевания характеризуется усилением кожного рисунка пораженного участка, шелушения, сухости. Постоянными признаками экземы являются зуд, усиливающийся при обострении заболевания, жжение, болезненность в очагах поражения.
Ребенок проявляет беспокойство, которое может сопровождаться ухудшением аппетита, сна.
Истинная экзема характеризуется пузырьками (везикулами), покраснением, мокнутием, серозными корочками. Границы очагов при истинной экземе нечеткие. Процесс симметричный, чаще располагается на лице и конечностях (кисти, подошвы, часто сыпь появляется на разгибательных поверхностях, на локтевых и коленных сгибах). Происходит чередование участков здоровой и пораженной кожи («архипелаг островов»). Нередко процесс осложняется присоединением инфекции.
Микробная экзема проявляется аналогичной сыпью, но она покрыта гнойными и серозными корками, после снятия которых обнажается поверхность с мокнутием в виде «колодцев». Границы очагов четкие. Высыпания сопровождаются интенсивным зудом. К микробной экземе относится себорейная экзема, которая чаще начинается на волосистой части головы. Очаги поражения обычно локализуются в заушных областях и на шее, не имеют четких границ, сопровождаются мокнутием и образованием себорейных корок желтоватого или грязно-серого цвета, выраженным зудом.
Области проявления экземы
Экзематозные проявления у детей чаще затраивают следующие области.
Ягодицы
При экзематозных высыпаниях на ягодицах маленький пациент ведет себя беспокойно, пораженный участок сильно чешется, присутствует жжение и покраснение. Экзема на попе напоминает потницу, диатез и другие заболевания кожи, поэтому требуется обязательная консультация с врачом.
На руках
Экзема на руках у детей чаще всего наблюдается до 5 лет. Характерными симптомами являются гиперемированные кожные высыпания, водянистые пузырьки, которые постепенно распространяются по всей поверхности кисти и могут присутствовать на локтях. Нередко у ребенка экземы сопровождаются присоединением вторичного инфицирования, что обусловлено расчесами и проникновением патогенных микроорганизмов через раневую поверхность. В дальнейшем волдыри покрываются твердым струпом.
На ногах
Экзема на ногах у ребенка чаще всего возникает у детей подросткового возраста. Экзематозные проявления доставляют сильный дискомфорт пациенту от соприкосновения с бельем и постоянного травмирования пораженной области.
На лице
Экзема на лице у ребенка ярко выражена. На эритематозной стадии щеки
выглядят как ярко-красные пятна с четкой границей. Пораженный участок блестящий и горячий на ощупь. Мелкие водянистые пузырьки, вскрываясь, образовывают мокнущий участок, который сильно чешется. По мере подсыхания поверхность эритематозных высыпаний покрывается желтой корочкой, которая может растрескиваться, а в особо запущенных случаях и кровоточить.
Диагностика и лечение
Для определения неосложненной экземы может быть достаточно визуального осмотра. В остальных случаях может потребоваться более детальное обследование:
- общий и биохимический анализы крови;
- для уточнения экзематозной формы выполнение теста с использованием аллергических реагентов;
- забор содержимого пузырьков для выявления вида бактериального инфицирования.
В тяжелых случаях возможно проведение гистологического исследования биоптата (ткани, клетки). По показаниям назначаются консультации других специалистов — эндокринолога, аллерголога, гастроэнтеролога.
Комплексное лечение экземы у детей напрямую зависит от возрастной категории пациента, формы заболевания и тяжести симптоматики:
- В раннем возрасте проведение агрессивной терапии не предусматривается и основными способами воздействия на пораженные участки тела являются наружные средства (кремы, гели, мази), которые оказывают антигистаминное, противозудное и противовоспалительное воздействие.
- В случае необходимости (при тяжелом развитии симптоматики) рекомендуется лечить экзему глюкокортикостероидными средствами, но только коротким курсом и под наблюдением лечащего врача, так как эти препараты обладают рядом побочных проявлений.
- Когда новорожденный малыш находится исключительно на грудном вскармливании, необходима корректировка питания матери. Следует исключить продукты с высокой аллергенностью (цитрусовые, яйца, жирное молоко, сыры). После ограничений в питании матери экзематозные высыпания быстро нейтрализуются, и специфического лечения не требуется.
Болезнь не представляет угрозы для жизни маленького пациента, однако несвоевременное лечение детской экземы приводит к частым рецидивам и присоединению вторичных инфекций в результате расчесов пораженной области.
Несмотря на относительную безопасность и отсутствие контактной передачи экземы, игнорировать такие проявления нельзя. От своевременного обращения к врачу зависит состояние ребенка. При соблюдении всех рекомендаций, а также выполнении профилактики, прогноз на выздоровление благоприятный.
Загрузка…
что это такое, как она выглядит, симптомы и лечение
Современный человек сталкивается не только с простудными заболеваниями и недугами внутренних органов. Дискомфорт в жизни ему приносят и кожные заболевания. Одним из наиболее распространённых является экзема. Собой она представляет воспаление кожного покрова аллергической природы. Характерной особенностью этого заболевания является высокая склонность к возникновению рецидивов. Главным симптомом, по которому специалисты определяют данную инфекцию, является сыпь. Также признаком поражения кожи этим неприятным заболеванием является и зуд. Еще одним симптомом недуга является жжение, возникшее на кожном покрове.
Статистические данные, которыми специалисты располагают на настоящий момент, позволяют уверенно заявлять о том, что 40% всех кожных заболеваний приходится именно на экзему. В большинстве случаев возникновение этого недуга происходит в детском возрасте. С годами болезнь трансформируется и приобретает хроническую форму, что часто происходит в условиях неправильного лечения.
Когда у человека появляется эта болезнь, то он отмечает негативные изменения на коже. Она приобретает сухость, появляется краснота, больного начинает беспокоить постоянный зуд. Помимо этого на кожном покрове возникают трещины. Следует сказать, что практически на любом участке тела может появиться это заболевание. Отметим, что чаще всего его обнаруживают на руках и на ногах.
Классификация
Большое количество факторов может провоцировать возникновение на кожном покрове у человека такого недуга, как экзема. В зависимости от причины, которая поспособствовала его возникновению, а также расположения участков и характера проявления заболевания, специалисты выделяют несколько видов экземы:
- истинная;
- микробная;
- микотическая;
- себорейная;
- профессиональная.
Классификация экземы
Причины возникновения
Лечение этого недуга осложняется часто из-за того, что многие не знают, как выглядит экзема и какие причины могут вызвать ее появление. Одной из частых причин, которая провоцирует развитие экземы, являются нервные расстройства. Кроме этого, возникнуть экзема может и вследствие нарушений, возникших в работе эндокринной системы. Спровоцировать появление этого кожного заболевания могут и инфекции, которые у человека протекают в хронической форме. Заболевания ЖКТ также могут стать причиной появления экземы у человека.
Можно выделить сразу несколько видов этого недуга, которые влияют на причины возникновения заболевания:
- Форма, при которой внешние и внутренние факторы своим воздействием провоцируют появление болезни. К числу первых принято относить ткани, изготовленные из синтетических материалов, а также химические вещества и красители. К числу внутренних факторов относят наследственную предрасположенность больного, а кроме этого, заболевания эндокринной системы, а также болезни ЖКТ.
- Себорейная — ее развитие начинается после того, как оказавшийся в организме человека микроб (стафилококк) ведет активную деятельность на фоне нарушений, возникших в работе эндокринной и системы пищеварения.
- Микробная — ее возникновение происходит на фоне поражения кожного покрова гнойничками и микозами, а также вследствие варикозного расширения вен. Отметим, что инфицирование ожогов тоже может спровоцировать развитие экземы.
- Профессиональная – её возникновение происходит вследствие воздействия химических раздражителей на кожные покровы человека.
Если говорить о главной причине, которая приводит к появлению экземы, то таковой следует считать аллергическую реакцию организма человека на пищевой продукт. Часто заболевание возникает и вследствие воздействия на кожный покров раздражителя из внешней среды.
Симптомы экземы
Симптомы экземы у ребенка, как и у взрослого, могут быть самыми разными и во многом зависят от типа заболевания. Необходимо отметить, что существует ряд общих признаков, которые присутствуют у каждого типа этого кожного заболевания. К их числу можно отнести:
- участок ограниченного воспаления, возникший на кожном покрове человека. Характерной его особенностью является наличие покраснения. В отдельных случаях при развитии заболевания возникает посинение кожи и чисто внешне она выглядит утолщенной;
- на участке воспаления возникает сыпь. В зависимости от вида возникшей экземы у сыпи могут отмечаться свои особенности;
- возникает кожный зуд, который может беспокоить человека постоянно, тем самым привнося дискомфорт в его повседневную жизнь и негативным образом влияя на сон;
- при вскрытии пузырьков возникают ранки, которые приносят болезненные ощущения. Также часто возникают трещины;
- повышение температуры тела у больного отмечается в периоды, когда случается обострение заболевания;
- когда воспаление успокаивается, кожа становится более сухой. Она начинает терять свою эластичность, а на воспаленном участке кожного покрова появляются трещины.
Периоды обострения являются характерной особенностью недуга, развивающегося в хронической форме. Он протекает с активной гиперемией, а, помимо этого, высыпаниями, которые дополняются капельным мокнутием.
Начальная стадия развития экземы
На начальной стадии заболевание имеет различные проявления в зависимости от типа возникшего недуга.
Микробная
При развитии этой разновидности экземы участок воспаления локализуется вокруг ссадин и царапин, а также трофических язв и свищей. Когда на коже появляются воспалительные очаги, которые резко очерчены, то это можно считать началом болезни. На этих участках появляются серопапулы, гнойные корки. В начале развития микробной экземы человек ощущает жжение, которое носит выраженную форму и сопровождается зудом.
Себорейная
У пациентов с экземой этого вида при обследовании на начальной стадии обычно обнаруживают липофильный дрожжевой грибок в очагах поражения. Отметим, что нейроэндокринные расстройства, которые присутствуют у больного человека, также могут приводить к развитию болезни.
Такие характерные признаки экземы у ребенка, как воспаление и зуд, при развитии себорейной разновидности недуга незначительные. Четкие очертания имеют границы участков, на которых возник экзематозный очаг. Довольно часто патология распространяется и на волосистую часть головы. В этом случае происходит активное образование перхоти. Волосы у людей, которые страдают от такой формы экземы, меняются в худшую сторону. Они становятся жирными. Их оттенок меняется на тусклый. Вдобавок к этому волосы склеиваются.
Истинная
Эта разновидность кожного заболевания на начальной стадии локализуется главным образом на лице, а также тыльных частях кистей. В острые периоды развития этого недуга многочисленными являются высыпания, возникающие на воспаленном кожном покрове. Когда воспаленные пузырьки вскрываются, на их месте возникают точечные эрозии небольшого размера, из которых выделяется серозная жидкость. Эта разновидность кожного заболевания сопровождается сильным зудом. Довольно часто возникает вторичная инфекция, которая осложняет протекание экземы.
Профессиональная
На участках кожного покрова, которым часто приходится контактировать с веществом, вызывающим раздражение, обычно и появляются очаги этой разновидности экземы. Симптомы заболевания такие же, как и в случае с истинной разновидностью недуга.
У человека, который столкнулся с этой разновидностью экземы, начинает возникать кожный зуд. Кроме этого его кожа на воспаленном участке начинает краснеть. Все это дополняется появлением пузырьков, которые через некоторое время вскрываются и образуют корочки. Обострение недуга происходит при каждом новом контакте с раздражающим веществом.
Чем лечить экзему у ребенка?
Для каждого пациента дерматолог при лечении этого кожного заболевания подбирает индивидуально схему лечения, принимая во внимание тип заболевания, а также степень выраженности воспалительного процесса. Наряду с этим, не упускаются из виду и особенности пациента.
В настоящий момент имеется немало вариантов, которые используются специалистами при лечении экземы. Чаще всего дерматологами назначается:
- На срок до шести месяцев пациент должен соблюдать гипоаллергенную диету. Она предполагает внесение серьезных изменений в рацион питания. Из него исключаются копченые продукты, а также соления и острые блюда. Кроме того, запрет накладывается на употребление специй, консервов и шоколада. Больному нельзя употреблять алкогольные напитки и цитрусовые. Он должен полностью перейти на употребление молочно-растительной пищи.
- Полностью исключается контакт с аллергенами. Пациент должен прекратить пользоваться косметическими и моющими средствами. Необходимо заменить одежду и не использовать предметы гардероба, изготовленные из искусственных волокон. Для защиты кожных покровов, на которых возникли воспаления, необходимо носить повязки, для того чтобы избежать излишней инсоляции, воздействия ветра и снега, а также холодного воздуха. Помимо этого, в качестве рекомендации назначается отказ от приема водных процедур.
- Проведение лечения сопутствующих недугов, а кроме этого, санация очагов инфекции хронической формы.
- Прием медицинских препаратов. Дерматологом обычно назначаются противоаллергические лекарственные средства. К их числу относится Супрастин, Зиртек и Эриус. Также назначаются препараты для снятия зуда, а в качестве успокоительного средства выписываются валериана, пустырник и различные сборы с успокаивающим эффектом. Помимо этого больной должен принимать малые транквилизаторы, витамины группы B, А, Е, Р. Дополнительно назначаются препараты кальция.
- Местное лечение. Оно предполагает использование вяжущих и дезинфицирующих примочек, а также растворов и кремов. Если экзема развивается продолжительное время, то в этом случае дерматолог может назначить гормональные препараты. Часто выписываются Гидрокортизон, Лоринден С, Фторокорт.
Факторы раздражения кожи, такие как грязь, солнечное излучение, а также различные паразиты должны быть устранены. Только в этом случае можно обеспечить максимальную эффективность процесса лечения.
Во время болезни ребенок должен питаться полноценно и в его рационе должно присутствовать достаточное количество белка, минералов и витаминов. В свой рацион больному необходимо включать также большое количество аминокислот и микроэлементы. Особенно важны в период лечения цинк, сера и кобальт. Лечение экземы у ребенка необходимо начинать как можно раньше. Определяясь со схемой лечения, специалист должен принимать во внимание и стадию развития кожного недуга.
Заключение
Среди кожных заболеваний экзема является наиболее распространенным. Когда она появляется у человека, его жизнь меняется в худшую сторону. В ней появляется дискомфорт, а также различные неприятные ощущения. Он не может спокойно работать, отдыхать и даже спать. Поэтому необходимо при появлении первых признаков этого кожного недуга у ребенка обратиться к врачу за квалифицированной помощью.
Следует понимать, что чем раньше будет начато лечение, тем более коротким будет этот процесс. Дерматолог, к которому обязательно должен обратиться пациент при обнаружении симптомов экземы, проведет осмотр и с учетом очага поражения, а также состояния здоровья пациента, назначит ему необходимую схему лечения. Следование всем рекомендациям и прием назначенных препаратов является единственной возможностью снова стать здоровым человеком.
причины и лечение — LishayaNet.ru
От экземы, проявляющейся в виде сыпи и покраснений кожного покрова, застраховаться невозможно. Она относится к распространенному виду заболеваний и может проявляться в раннем возрасте, доставляя массу неудобств, беспокойства для новорождённых малышей и детей старшего возраста.
Своевременное лечение опасного кожного заболевания позволяет исключить развитие осложнений, непоправимых последствий, улучшить состояние ребёнка и избавить его от мучений. Экзема у детей чаще всего проявляется на лице, конечностях, животе. Опасность дерматологической патологии заключается в существовании огромной вероятности развития рецидивов.
Причины заболевания
Детская экзема может возникать по причине негативного воздействия ряда внутренних и внешних факторов. К ним относятся:
- отсутствие должного лечения инфекционных и вирусных болезней;
- диагностирование патологий эндокринной системы, дисфункции кишечника и других органов ЖКТ, дисбактериоза, гельминтоза;
- выявление недостатка или переизбытка витаминов в организме грудных малышей, а также детей старшего возраста;
- аллергические проявления на прием медикаментозных препаратов, продуктов питания, синтетические или шерстяные предметы одежды, а также отсутствие организации сбалансированного питательного рациона у кормящей матери;
- стрессовые ситуации, которые приводят к сбою в работе формирующейся и неустойчивой нервной системы;
- использование некачественных средств гигиены, косметики, чистящих и моющих средств по уходу за ребенком, его посудой, одеждой;
- снижение иммунитета;
- генетическая предрасположенность, повышающая риск развития дерматологической патологии у детей в несколько раз.
Важно! Детская экзема нередко развивается на фоне диатеза или атопического дерматита.
Признаки болезни
Дерматологическая патология на лице, конечностях, других частях детского тела отличается характерными симптомами. Они сигнализируют о необходимости срочного обращения за помощью квалифицированного специалиста. Отсутствие своевременного проведения лечебных процедур приводит к ухудшению состояния маленьких пациентов. Экзема у грудничка или ребенка старшего возраста определяется по внешним признакам. В их перечень внесены:
- покраснение пораженных болезнью участков эпидермиса;
- появление сыпи у ребенка на лице, руках, ногах, животе, шее и других частях тела;
- образование водянистых пузырей, мокнущих зон, корочек на кожном покрове;
- шелушение слоя дермы и появление чувства зуда, жжения;
- общее недомогание ребенка, повышенная нервозность, раздражительность, плаксивость;
- беспокойный сон и снижение аппетита;
- повышение температуры тела;
- распространение высыпаний на здоровые участки кожного покрова.
Такие симптомы экземы на руках ребенка или других участках его тела указывают на наличие дерматологической проблемы, требующей незамедлительного решения. Лечение назначается только врачом. Самостоятельное применение лекарственных средств, рецептов народной медицины по совету родственников, знакомых, коллег может привести к ухудшению самочувствия маленького пациента и необходимости его госпитализации.
Разновидности болезни
Экзема у новорождённых и детей старшего возраста классифицируется по внешним признакам. Дерматологи отмечают следующие виды болезни:
- Истинный тип экземы относится к наиболее распространенной разновидности патологии, поражающей детский организм. Процесс появления высыпаний отличается определенной последовательностью и симметричностью мест их локализации. На местах лопнувших пузырьков с серозным содержимым формируются вторичные морфологические элементы в виде точечных эрозий, покрытых корочками или чешуйками.
- Экзема у ребенка себорейного типа отличается появлением высыпаний на участках тела с большим количеством сальных желез, включая кожный покров головы, лица, ушей, грудины, между лопатками. Возникает чувство зуда и жжения различной интенсивности. Очаги поражения имеют вид бляшек, сформированных из пятен, папул, шелушащихся участков эпидермиса и имеющих кольцевидные или гирляндообразные очертания.
- Микробная экзема у детей появляется после инфицирования стафилококками, стрептококками ссадин, ран на кожном покрове, отличается склонностью к разрастанию очагов в виде высыпаний ассиметричного вида. Стремительное развитие патологии приводит к нагноению пораженных экземой участков эпидермиса, имеющих сплошную мокнущую поверхность.
- Вирусный тип детской экземы считается тяжелым видом дерматологической патологии. Наряду с высыпаниями, появляется тошнота и отечность пораженных тканей, поднимается температура тела, фиксируется интоксикация организма. Не исключается риск инфицирования окружающих людей.
- Атопический тип экземы возникает на фоне проявления аллергических реакций на продукты питания, предметы одежды, косметические и моющие средства, лекарственные препараты. Кожа отличается повышенной сухостью, появляются слои чешуек. Устранение аллергена является залогом эффективного лечения экземы атопического типа.
- Микотический тип дерматологического заболевания возникает из-за заражения поверхностного слоя эпидермиса грибком. Его лечение относится к трудновыполнимым задачам.
- Сухая экзема, которую в медицинском мире называют дерматитом, развивается из-за сухости кожи. Пониженный уровень влажности окружающего пространства является основной причиной его развития.
- Дисгидротический тип патологии развивается на фоне генетической предрасположенности, дисфункции иммунной и эндокринной системы. Поражение тканей, происходящее в глубоких слоях эпидермиса, основано на появлении интенсивного зуда в местах формирования пузырьков с серозным содержимым прозрачного цвета, диаметром до 5 мм.
Все виды детской экземы отличаются острой, подострой и хронической стадией развития.
Лечение болезни
Лечение экземы у детей осуществляется после назначений дерматолога. Врач после сбора анамнеза, визуального осмотра кожного покрова ребенка определяет разновидность заболевания и факторы, спровоцировавшие ее развитие. Схема лечения включает:
- поведение медикаментозной терапии, основанной на приеме антибактериальных, противовоспалительных, антигистаминных, седативных, противозудных аптечных средств, иммуномодуляторов, витаминных комплексов, препаратов с кальцием;
- применение мазей, кремов, гелей, действие которых направлено на снятие симптомов патологии;
- санаторно-курортное лечение;
- организация гипоаллергенного питательного рациона для ребенка и кормящей матери;
- исключение контактов с синтетическими тканями и средств для стирки, не предназначенных для ухода за детской одеждой;
- проведение физиотерапевтических процедур в виде УФ-облучения, УВЧ, фонофореза с гидрокортизоном;
- создание температурного режима и уровня влажности в помещении, где находится ребенок, в соответствии с требованиями санитарных норм и правил;
- использование после согласования с лечащим врачом отваров ромашки, череды, пустырника, валерианы, боярышника для купания, примочек и компрессов;
- постоянное выполнение правил ухода за ребенком, включая регулярное подстригание ногтей и выполнение гигиенических процедур.
Родители обязаны всегда помнить о том, что самостоятельно лечить кожные заболевания категорически запрещено. И только строгое соблюдение рекомендаций, советов дерматолога является залогом успешного решения проблемы детской экземы.
Экзема и развитие ребенка | Атопический дерматит и СДВГ
Экзема и психическое здоровье
Исследования показывают, что дети с экземой, особенно атопическим дерматитом, чаще страдают депрессией и тревожностью. Они с большей вероятностью будут подвергаться издевательствам в школе и социальной изоляции из-за ограничений активности из-за болезни.
Некоторые симптомы депрессии у детей включают:
- Раздражительность или гнев
- Непрерывное чувство печали и безысходности
- Социальная изоляция
- Изменения аппетита и сна
- Вспышки или плач
- Сложность концентрации
- Низкая энергия, усталость
Не у всех детей есть эти симптомы.Если вы подозреваете, что ваш ребенок страдает депрессией, поговорите с врачом или педиатром-психиатром.
Подробнее о проблемах психического здоровья у детей.
Изменения настроения, включая тревогу и депрессию, являются побочными эффектами монтелукаста, лекарства от астмы. Если ваш ребенок принимает монтелукаст и испытывает симптомы депрессии / беспокойства, немедленно обратитесь к своему врачу.
Подробнее о состояниях, связанных с экземой.
Экзема и поведение вашего ребенка
Симптомы экземы могут выходить за рамки физических факторов и влиять на поведение вашего ребенка.Почти 30% детей с атопическим дерматитом испытывают нарушение сна пять или более ночей в неделю, что может привести к дневной сонливости, раздражительности, невнимательности и капризности.
Вы можете помочь своему ребенку уснуть, контролируя симптомы экземы с помощью регулярного купания и увлажнения, а также использования безрецептурных и / или рецептурных препаратов в соответствии с рекомендациями вашего врача.
СДВГ и экзема
Исследования показывают, что у детей с экземой повышен риск развития синдрома дефицита внимания и гиперактивности (СДВГ).
Симптомы СДВГ включают:
- Трудно удерживать концентрацию, отвлекаться от задачи
- Отсутствие организационных навыков
- Гиперактивность
- Принятие поспешных решений, которые могут нанести вред
Если у вашего ребенка проявляются эти симптомы, обратитесь к врачу.
Причины, симптомы и профилактика
Перейти к:
У Чарли были красные раны на руках и чешуйчатые красные высыпания на локте.У него был зуд, и он хотел почесаться, но вспомнил, что говорила его мама: «Почешите его, и он останется». Чарли так сильно хотел, чтобы это ушло! Его экзема была диагностирована, когда ему было семь лет. Сейчас ему девять лет, и он принимает лекарства от высыпаний. Он также ведет строгий образ жизни, чтобы предотвратить обострения.
Чарли не одинок.
Около 20% детей в мире страдают той или иной формой экземы. MomJunction расскажет вам об экземе у детей, ее причинах и способах борьбы с ней.
Что такое экзема?
Экзема — это типичное состояние, при котором кожа тела и волосистой части головы становится зудящей и красной, вызывая частое расчесывание. Экзема НЕ заразна, а это значит, что ваш ребенок может безопасно общаться со своими братьями и сестрами или друзьями. Читайте дальше, чтобы узнать о причинах, симптомах этого состояния и о том, как справиться, чтобы оно никоим образом не сказалось негативно на жизни вашего ребенка.
Самым распространенным типом экземы является атопический дерматит, напоминающий аллергию. Это чаще встречается у детей, чем у взрослых.
К другим типам экземы относятся:
- Контактный дерматит
- Экзема рук
- Дисгидротическая экзема
- Застойный дерматит
- Нейродермит
- Нуммулярная экзема
В то время как большинство этих типов кожи также могут вызывать покраснение привести к появлению волдырей и шелушению кожи.
Причины экземы у детей:
Точная причина экземы не известна даже сегодня. Однако врачи могут сказать вам, что это состояние само по себе не является аллергией, а часто является результатом других аллергий, включая пищевую.Хотя ученые не могут найти связь между пищевой аллергией и атопическим дерматитом, исследования показывают, что около 37% детей с экземой страдают пищевой аллергией (1).
Кроме того, если в вашей семье есть случаи сенной лихорадки или астмы помимо аллергии, есть все шансы, что ваш ребенок может страдать от этого состояния из-за генетического состава. Ниже приведены некоторые причины экземы у детей:
- Генетическое заболевание
- Атопический дерматит — кожное заболевание, также известное как детская экзема
- Факторы окружающей среды (тепло, холод, влажность)
- Аллергены, такие как пыль, пыльца, шерсть животных, и пищевые аллергены
- Астма
- Чрезмерные климатические условия, такие как жара и влажность
- Эмоциональный стресс
Признаки и симптомы экземы у детей:
Исследования показывают, что от 10 до 20% младенцев и детей страдают экземой (2 ).Симптомы в основном проявляются в течение первых пяти лет жизни вашего ребенка. После этого состояние скорее всего резко уменьшится или даже исчезнет.
Вот некоторые признаки и симптомы, на которые следует обратить внимание у вашего ребенка, чтобы знать, если это экзема:
- Зудящая, сухая и красная кожа
- Небольшие шишки на щеках, лбу или коже головы
- Сыпь, распространяющаяся на конечности, часто в складках локтей, коленей или лодыжек.
- Красные, покрытые коркой и открытые поражения, которые видны на коже любой части тела
- Круглые и приподнятые чешуйчатые высыпания, которые часто вызывают зуд
- Частые расчесывания для уменьшения зуда
Обычно экзема исчезает вместе с вашим ребенок становится старше.Ваш ребенок может столкнуться с этим заболеванием в начале полового созревания во время гормонального сдвига в подростковом возрасте.
Профилактика экземы у детей:
Выявление симптомов и триггеров и эффективное лечение экземы с первой вспышки очень полезно. Если у вашего ребенка заболевание развивается из-за аллергенов и факторов окружающей среды, рекомендуется избегать его, понимая, что его вызывает.
Убедитесь, что вашего ребенка как можно дольше держат подальше от:
- Пыльца
- Остатки животных
- Средства по уходу за кожей, которые не подходят для кожи
- Пищевые триггеры (иногда у вашего ребенка может быть аллергия на определенные продукты, которые вызывает сыпь)
- Триггеры одежды (определенная одежда не подходит для чувствительной кожи вашего ребенка)
- Частое потоотделение из-за перенапряжения или переодевания
- Мыло, особенно ароматное, может быть одним из триггеров, которые могут вызвать обострения экземы.Выбирайте мягкое мыло для купания с успокаивающими кожу ингредиентами.
Диагностика экземы у детей:
Симптомы экземы варьируются от ребенка к ребенку, что затрудняет диагностику состояния в домашних условиях. Фактически, врачи могут также спутать это с другими кожными заболеваниями, такими как псориаз и себорейный дерматит (колыбель). Также нет специальных тестов для диагностики экземы.
Диагноз обычно начинается с истории болезни ребенка, чтобы узнать о любых аллергиях, а затем из истории болезни семьи.Врач задаст вопросы об окружающей среде ребенка, чтобы определить, что вызывает обострения, если таковые имеются. Иногда они могут попросить вас удалить аллергены из рациона вашего ребенка на некоторое время, избегая таких аллергенов, как молоко, яйца, соя, арахис и орехи, чтобы увидеть, не вызвана ли сыпь каким-либо из них.
В дополнение к этому, врач осмотрит сыпь и определит, нет ли признаков утолщения кожи. Они также могут спросить о продолжительности высыпания. Для дальнейших исследований врач может порекомендовать анализ крови, пластырь и укол, проводимый аллергологом.
Лечение экземы у детей:
Врач может прописать кремы и мази для местного применения вместе с антибиотиками, в зависимости от тяжести состояния. Некоторые из методов лечения экземы включают:
- Кортикостероиды местного действия (кортизон или стероидные кремы)
- Нестероидные мази, используемые вместе со стероидами местного применения
- Антигистаминные препараты (для контроля зуда)
- УФ-свет (тяжелая экзема у детей; это делается под наблюдением дерматолога)
Существует множество кремов и увлажняющих средств, которые можно использовать при экземе.Но поскольку это индивидуальное заболевание, не существует универсального лечения для всех. Вместо того, чтобы искать лучший крем от экземы для детей, поищите крем, который лучше всего подходит для вашего ребенка, учитывая симптомы.
Примечание. Кремы и мази следует использовать в соответствии с предписаниями врача. Их нельзя покупать без рецепта. Кроме того, крем для местного применения, рекомендованный для одного ребенка, нельзя наносить другому, независимо от того, насколько схоже его состояние.
Домашние средства от экземы у детей
Применение стероидных кремов и других кремов местного действия необходимо для лечения сыпи на коже во время вспышки экземы.Помимо лечения, использование некоторых домашних лечебных трав может помочь облегчить симптомы, особенно зуд, и предотвратить обострения.
1. Пробиотики / йогурт
Пробиотики очень полезны для здоровья кожи. Кроме того, это полезные бактерии, которые необходимы для предотвращения размножения вредных бактерий и ухудшения состояния. Йогурт — отличный пробиотик. Он также сохраняет тело прохладным и предотвращает обострения.
- Одна-две чашки йогурта каждый день могут быть полезны для кожи.
- Вы также можете нанести йогурт на пораженные участки кожи, чтобы уменьшить зуд или жжение.
2. Куркума
Куркума является антибактериальным средством и одним из лучших лечебных трав при кожных инфекциях.
- Смешайте куркуму с кокосовым, оливковым маслом или маслом жожоба и сделайте пасту.
- Для облегчения нанесите на инфицированный участок кожи.
3. Масла
Одним из симптомов экземы является сухость кожи, которая вызывает зуд и раздражение.Итак, необходимо максимально увлажнять его. Вот несколько травяных масел, которые вы можете использовать, чтобы облегчить ребенку зуд.
- Льняное масло обладает противовоспалительным действием, а также богато омега-3 жирными кислотами, что делает его отличным увлажняющим средством. Аккуратно нанесите его на руки, ступни, лицо и другие участки кожи, пораженные сыпью, чтобы держать экзему под контролем.
- Кунжутное масло богато витамином Е, который помогает сохранять кожу увлажненной.Нанесите масло на кожу, затем используйте немного порошка куркумы и оставьте на час, прежде чем смыть. Хотя масло сохраняет кожу увлажненной, куркума помогает бороться с бактериями.
- Кокосовое масло обладает противогрибковыми свойствами, а также обладает лечебными свойствами, которые помогают бороться с дрожжевыми грибками на коже, вызывающими экзему. Регулярное применение кокосового масла может поддерживать увлажнение кожи и предотвращать распространение инфекции на другие части тела.
- Масло жожоба — еще одно замечательное лечебное средство на травах от экземы.Не все масла работают от экземы, степень тяжести которой может варьироваться от человека к человеку. Если кокосовое масло вам не подходит, попробуйте масло жожоба, которое больше похоже на жидкий воск. Кроме того, молекулярная структура масла аналогична молекулярной структуре натуральной сыворотки нашей кожи, что позволяет ему легко проникать в кожу.
4. Морской спрей
В случае экземы с мокнущими высыпаниями кожа уже влажная, и увлажнение не поможет. Сушка кожи — лучший вариант.Домашний морской спрей поможет высушить кожу и уменьшить выделение жидкости. Если вы не живете рядом с океаном, вот как можно приготовить морскую струю дома.
- В чашку кипяченой или дистиллированной воды добавьте одну столовую ложку морской соли и хорошо перемешайте.
- Добавьте в эту смесь щепотку хлопьев магния или английской соли. Добавьте несколько капель эфирных масел, например, лавандового.
Храните его в стеклянной банке или пульверизаторе и регулярно распыляйте на кожу.Вы также можете использовать ватный диск, чтобы нанести раствор на зараженные участки.
5. Экстракт виноградных косточек
Виноградные косточки богаты антиоксидантами и обладают противовоспалительным и антибактериальным действием, что помогает уменьшить покраснение и зуд. Его можно принимать внутрь или наносить на кожу, в зависимости от того, что рекомендует травник.
6. Лист черники
Лист черники также обладает противовоспалительными свойствами и может применяться при высыпаниях для заживления кожи.Если у вас нет доступа к листьям черники, вы можете найти лосьоны и кремы, сделанные из экстракта. Помимо уменьшения инфекции, листья также могут помочь предотвратить любые вторичные инфекции, вызванные бактериями.
7. Сандал
Сандал или Чандан (в Индии) оказывает успокаивающее действие на кожу. Используйте воду или масло, чтобы сделать пасту из сандалового дерева и нанести ее на сыпь для облегчения. Смешивание сандалового дерева со щепоткой камфоры также может помочь уменьшить зуд, хотя камфора может быть не идеальной для младенцев и детей младшего возраста.
8. Магниевые ванны
Хотя замачивание в воде может быть не лучшим решением для всех детей с экземой, некоторым детям могут быть полезны магниевые ванны. Добавьте в детскую ванночку ложку хлопьев магния и морской соли, чтобы заживить кожу. Если купание не помогает, используйте вместо него магниевое масло.
9. Алоэ вера
Один из лучших растительных ингредиентов для здоровья кожи, алоэ вера обладает охлаждающими свойствами, которые работают на восстановление кожи и регенерацию омертвевших кожных тканей.Нанесите гель алоэ вера на инфицированную кожу для достижения наилучших результатов.
10. Овсянка
Витамин Е — важное питательное вещество, необходимое для здоровья кожи. Овсянка богата этим витамином и может помочь в лечении кожи, пораженной экземой. Обжарьте овес и присыпьте его порошком. Смешайте это с одним из эфирных масел и нанесите на инфицированные участки, чтобы заживить кожу и уменьшить воспаление.
11. Управление уровнем влажности
Один из наиболее эффективных способов справиться с экземой в любом возрасте — вымыть ребенка / ребенка чистым мылом без запаха и в течение минуты после стирки промокнуть ребенка насухо и нанести на него неароматизированное мыло. ароматный, чистый увлажняющий крем для удержания влаги.
Другие лечебные травы, которые вы можете попробовать, включают витамин Е, мускатный орех, лечебную мазь и ромашковый чай. Вы также можете попробовать дать ребенку продукты на основе желатина и печеночный жир трески, чтобы облегчить симптомы экземы.
Некоторые важные указания для родителей:
Как родитель, вы должны позаботиться о нескольких вещах, чтобы ваш ребенок мог избавиться от экземы более эффективным способом.
Личная гигиена вашего ребенка очень важна. Ежедневно следите за соблюдением чистоты и хорошим уходом за кожей.
- Одежду следует стирать в мягких моющих средствах, чтобы состояние не ухудшалось из-за триггеров.
- Остерегайтесь таких тревожных сигналов, как повышение температуры, тепло вокруг пораженных участков и гнойные шишки и волдыри. Об этом следует немедленно сообщить врачу.
- Здоровый образ жизни и хорошая гигиена помогают справиться с экземой. Склонность к царапинам следует ограничить, чтобы ваш ребенок полностью вылечился. Поговорите со своим семейным специалистом, чтобы узнать больше о вашем ребенке.
В дополнение к этим мерам предосторожности вы также должны давать своему ребенку здоровую диету, состоящую из овощей и фруктов, полезных для кожи. Помимо восьми распространенных аллергенов (арахис, соя, яйца, молоко, рыба, моллюски, древесные орехи и пшеница), избегайте любых продуктов, на которые у вашего ребенка может быть аллергия, чтобы предотвратить обострения.
Некоторые люди жалуются, что употребление цитрусовых, таких как клубника, апельсины и помидоры, также ухудшает их состояние. Ваш аллерголог может помочь вам определить, какие продукты помогают вашему ребенку, а какие нет.
Хотя вы не можете предотвратить экзему, обычно ее можно контролировать.
Как помочь ребенку справиться с экземой? Поделитесь с нами своим опытом.
Рекомендуемые статьи
Экзема у детей — что вам нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое экзема у детей?
Экзема, или атопический дерматит, представляет собой зудящую красную кожную сыпь.Часто встречается у детей в возрасте от 2 месяцев до 5 лет. У вашего ребенка больше шансов заболеть экземой, если он также страдает астмой или аллергией. Вспышки могут случиться в любое время года, но чаще встречаются зимой. У вашего ребенка могут быть обострения на всю оставшуюся жизнь.
Каковы признаки и симптомы экземы у детей?
У вашего ребенка могут быть участки сухой, красной, зудящей кожи. У него также могут быть шишки или волдыри, которые покрываются коркой или источают прозрачную жидкость. У него могут быть участки кожи толстые, чешуйчатые, твердые и похожие на кожу.Он также может быть раздражительным и испытывать трудности со сном из-за зуда.
Что вызывает экзему у детей?
Все, что увеличивает сухость или вызывает у ребенка желание почесаться, является спусковым крючком. Триггеры могут вызвать обострение экземы. Ниже перечислены общие триггеры:
.
- Некоторые мыла, шампуни и моющие средства могут раздражать кожу вашего ребенка. Спросите у врача, какие мягкие моющие средства использовать.
- Перхоть домашних животных и другие аллергены , например пылевые клещи, могут ухудшить симптомы у вашего ребенка.Пыльца, плесень и сигаретный дым также могут раздражать его кожу.
- Частые ванны или душ могут вызвать сухость и зуд кожи.
Как диагностируется экзема у детей?
Медицинский работник осмотрит вашего ребенка. Сообщите ему, если у вашего ребенка или членов семьи в анамнезе была сухая кожа, астма или аллергия. Скажите ему, если вы знаете, что вызывает сыпь у вашего ребенка. Не существует тестов для диагностики экземы. Лечащий врач вашего ребенка может проверить вашего ребенка на наличие аллергии, чтобы выяснить, вызывают ли они симптомы.
Как лечится экзема у детей?
Нет лекарства от экземы. Цель лечения — уменьшить зуд и боль вашего ребенка и увлажнить его кожу. Его симптомы должны улучшиться после 3 недель лечения. Вашему ребенку может понадобиться любое из следующего:
- Лекарства , например иммунодепрессанты, помогают уменьшить зуд, покраснение, боль и отек. Их можно давать в виде крема или таблеток. Ему также могут назначить антигистаминные препараты, чтобы уменьшить зуд, или антибиотики, если у него кожная инфекция.
- Фототерапия или ультрафиолетовое излучение может помочь излечить кожу вашего ребенка. Ее еще называют светотерапией.
Как я могу справиться с экземой у моего ребенка?
- Уменьшает царапины. Симптомы вашего ребенка ухудшаются, когда он чешется. Подстригайте ему ногти коротко, чтобы он не порвал кожу, когда царапает. Пока он спит, надевайте хлопковые перчатки или варежки на руки.
- Держите кожу ребенка влажной. Вотрите лосьон, крем или мазь в кожу ребенка.Сделайте это сразу после ванны или душа, когда его кожа еще влажная. Спросите у лечащего врача, что и как часто следует использовать. Не используйте лосьон, содержащий спирт, потому что он может высушить кожу вашего ребенка.
- Используйте влажные повязки, как указано. Это помогает влаге проникать в кожу вашего ребенка. Это также может помешать вашему ребенку почесаться.
- Позвольте вашему ребенку принимать ванну или душ не более 10 минут. Используйте мягкое мыло. Научите его аккуратно промокать кожу насухо.
- Выбирайте одежду из хлопка. Оденьте ребенка в свободную одежду из хлопка или его смесей. Избегайте шерсти.
- Используйте увлажнитель для увлажнения воздуха в доме.
- Используйте мягкое мыло и моющее средство. Спросите у врача, какое мягкое мыло, моющие средства и шампуни лучше всего подходят для вашего ребенка. Не используйте кондиционер для белья.
- Спросите своего лечащего врача о тесте на аллергию , если экзему у вашего ребенка трудно контролировать.Тесты на аллергию могут помочь выявить аллергены, раздражающие кожу вашего ребенка. Лечащий врач вашего ребенка может посоветовать вам, как уменьшить воздействие этих аллергенов на вашего ребенка.
Когда мне следует немедленно обратиться за помощью?
- У вашего ребенка поднялась температура или появились красные полосы на руке или ноге.
- Сыпь у вашего ребенка становится все более опухшей, красной или теплой.
Когда мне следует связаться с лечащим врачом моего ребенка?
- Большая часть кожи вашего ребенка красная, опухшая, болезненная и покрыта чешуей.
- При сыпи у вашего ребенка появляются кровянистые болезненные корки.
- На коже вашего ребенка появляются волдыри, из которых сочится белый или желтый гной.
- Ваш ребенок часто просыпается ночью, потому что у него чешется кожа.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Соглашение об уходе
Вы имеете право помогать планировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какое лечение вы хотите для своего ребенка.Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc., защищенной авторским правом.или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Узнайте больше об экземе у детей
Нет лекарства от атопической экземы, но лечение может облегчить симптомы.Многие дети обнаруживают, что с возрастом их симптомы естественным образом улучшаются.
Основные методы лечения атопической экземы:
- смягчающие средства (увлажнители) — используются каждый день, чтобы предотвратить высыхание кожи
- Кортикостероиды для местного применения — кремы и мази, используемые для уменьшения отека и покраснения во время обострений
Другие методы лечения включают в себя местное применение пимекролимуса или такролимуса при экземе на чувствительных участках, не отвечающих на более простое лечение, антигистаминные препараты от сильного зуда, перевязки или специальные костюмы для тела, позволяющие заживать под ними, или более мощные процедуры, предлагаемые дерматологом (специалистом по коже) .
Ниже описаны различные методы лечения атопической экземы.
Самостоятельная помощь
Помимо упомянутых выше методов лечения, есть вещи, которые вы можете предпринять самостоятельно, чтобы облегчить симптомы и предотвратить дальнейшие проблемы.
Постарайтесь уменьшить урон от царапин
Экзема часто вызывает зуд, и может возникнуть соблазн почесать пораженные участки кожи. Но расчесывание обычно повреждает кожу, что само по себе может вызвать повторное возникновение экземы.
В результате хронического расчесывания кожа постепенно превращается в кожистые участки.Глубокое расчесывание также вызывает кровотечение и увеличивает риск инфицирования кожи или образования рубцов.
По возможности старайтесь уменьшить царапины. Вместо этого вы можете попробовать осторожно потереть кожу пальцами. Если у вашего ребенка атопическая экзема, варежки от царапин могут помешать ему поцарапать кожу.
Держите ногти короткими и чистыми, чтобы свести к минимуму повреждение кожи от случайных царапин. Прикрывайте кожу легкой одеждой, чтобы не повредить ее от привычных царапин.
Избегайте триггеров
Ваш фармацевт вместе с вами установит, что может вызвать обострение экземы, хотя состояние может улучшаться или ухудшаться без очевидной причины.
Как только вы узнаете свои триггеры, вы можете попытаться избежать их. Например:
- Если определенные ткани вызывают раздражение кожи, избегайте их ношения и придерживайтесь мягкой, тонкой ткани или натуральных материалов, таких как хлопок
- , если жара усугубляет экзему, в комнатах дома должно быть прохладно, особенно в спальне.
- избегайте использования мыла или моющих средств, которые могут повредить вашу кожу — вместо этого используйте заменители мыла
Хотя у некоторых людей с экземой есть аллергия на клещей домашней пыли, пытаться избавиться от них в доме не рекомендуется, так как это может быть сложно и нет четких доказательств того, что это помогает.
Подробнее о профилактике аллергии.
Диетические изменения
Некоторые продукты, такие как яйца и коровье молоко, могут вызывать симптомы экземы. Однако вам не следует вносить существенные изменения в свой рацион, не посоветовавшись предварительно с фармацевтом или терапевтом.
Может быть вредно исключать эти продукты из своего рациона, особенно для маленьких детей, которым необходимы кальций, калории и белок из этих продуктов.
Если ваш терапевт подозревает, что у вас пищевая аллергия, вас могут направить к диетологу (специалисту по диете и питанию), который поможет разработать способ избежать употребления продуктов, на которые у вас аллергия, и при этом убедиться, что вы все равно получаете все питание вам нужно.
Кроме того, вас могут направить к больничному специалисту, например, к иммунологу, дерматологу или педиатру.
Если вы кормите грудью ребенка с атопической экземой, проконсультируйтесь с врачом, прежде чем вносить какие-либо изменения в свой обычный рацион.
Смягчающие вещества
Смягчающие средства — это увлажняющие процедуры, которые наносятся непосредственно на кожу, чтобы уменьшить потерю воды и покрыть ее защитной пленкой. Их часто используют для лечения сухих или шелушащихся кожных заболеваний, таких как атопическая экзема.
Помимо того, что они делают кожу менее сухой, они также могут иметь умеренное противовоспалительное действие и могут помочь уменьшить количество обострений.
Выбор смягчающего средства
Доступны несколько различных смягчающих средств. Возможно, вам придется попробовать несколько, чтобы найти тот, который вам подходит. Вам также могут посоветовать использовать смесь смягчающих средств, например:
- мазь для очень сухой кожи
- крем или лосьон для менее сухой кожи
- смягчающее средство для использования вместо мыла
- смягчающее средство для добавления в воду в ванне или для душа
- одно смягчающее средство для лица и рук, а другое для тела
Разница между лосьонами, кремами и мазями заключается в количестве масла, которое они содержат.Мази содержат больше всего масла, поэтому они могут быть довольно жирными, но они наиболее эффективны для удержания влаги в коже.
Лосьоны содержат наименьшее количество масла, поэтому они не жирные, но могут быть менее эффективными. Кремы где-то посередине.
Если вы использовали какое-то смягчающее средство в течение некоторого времени, со временем оно может стать менее эффективным или может начать раздражать вашу кожу.
В этом случае ваш фармацевт сможет порекомендовать другой продукт, который вам больше подходит.Лучшее смягчающее средство — это то, от которого вы чувствуете себя счастливым каждый день.
Как использовать смягчающие средства
Используйте смягчающее средство постоянно, даже если у вас нет симптомов. Многие люди считают полезным держать отдельные запасы смягчающих средств на работе или в школе или ванну в ванной и одну в гостиной.
Для применения смягчающего средства:
- использовать большую сумму
- не втирайте — разгладьте по коже в том же направлении, в котором растут волосы
- после ванны или душа осторожно промокните кожу насухо и нанесите смягчающее средство, пока кожа еще влажная, чтобы сохранить влагу в
Вы должны использовать смягчающее средство не реже двух раз в день, если можете, или чаще, если у вас очень сухая кожа.
Во время обострения чаще наносите обильное количество смягчающего средства, но не забывайте обрабатывать воспаленную кожу местным кортикостероидом, так как смягчающих средств, используемых самостоятельно, недостаточно, чтобы контролировать это.
Не кладите пальцы в емкость со смягчающим средством — вместо этого используйте ложку или дозатор с помпой, так как это снижает риск заражения. И никогда не делитесь своим смягчающим средством с другими людьми.
Кортикостероиды местного действия
Если ваша кожа болит и воспаляется, ваш фармацевт может порекомендовать кортикостероид местного действия (наносимый непосредственно на кожу), который может уменьшить воспаление в течение нескольких дней.
Кортикостероиды для местного применения могут быть назначены с разной силой действия, в зависимости от тяжести атопической экземы и пораженных участков кожи.
Они могут быть очень легкими (например, гидрокортизон), умеренными (например, бутират клобетазона) или даже более сильными (например, мометазон).
Если вам нужно часто принимать кортикостероиды, регулярно посещайте своего терапевта, чтобы он мог проверить эффективность лечения и правильное их количество.
Как применять местные кортикостероиды
Не бойтесь наносить средство на пораженные участки, чтобы контролировать экзему.Если врач не дал иных указаний, следуйте инструкциям в информационном буклете для пациента, который прилагается к вашему лекарству. Это даст подробную информацию о том, сколько нужно применить.
Большинству людей придется применять его только один раз в день, поскольку нет никаких доказательств того, что его более частое применение приносит пользу.
При использовании местного кортикостероида:
- сначала нанесите смягчающее средство и в идеале подождите около 30 минут, пока смягчающее средство впитается в кожу, или применяйте кортикостероид в другое время дня (например, на ночь)
- нанесите рекомендуемое количество кортикостероидов для местного применения на пораженный участок
- продолжайте использовать его до 48 часов после исчезновения обострения, чтобы устранить воспаление под поверхностью кожи.
Иногда ваш врач может предложить использовать кортикостероиды для местного применения реже, но в течение более длительного периода времени.Это сделано для предотвращения обострений.
Иногда это называют «лечением на выходных», когда человек, который уже справился со своей экземой, каждые выходные принимает кортикостероиды местного действия на проблемных участках, чтобы не допустить повторной активности.
Побочные эффекты
Кортикостероиды для местного применения могут вызывать легкое покалывание в течение менее минуты при их применении.
В редких случаях они также могут вызывать:
- истончение кожи — особенно если сильные стероиды используются не в тех местах, например, на лице, слишком долго (например, несколько недель)
- изменений цвета кожи — обычно это осветление кожи после многих месяцев использования ve
Крем от экземы | Симптомы и лечение экземы для лица, рук, кожи головы, глаз и ушей
Вылечиться — это просто, как 1, 2, 3!
1. Начать консультацию
Заполните короткую консультацию на основе анкеты.
2. Наши терапевты прописывают
Наши врачи общей практики, зарегистрированные в Великобритании, проверяют, как правило, в течение 24 часов.
3. Лечение выполнено
Ваши лекарства отправляются в незаметной упаковке.
Каковы причины экземы?
Точные причины атопической экземы неизвестны, но она чаще возникает у людей, склонных к аллергии, а также у тех, кто страдает другими проблемами, такими как астма и сенная лихорадка.Было установлено, что экзема передается по наследству, поэтому генетика играет определенную роль в том, подействует ли это заболевание на вас или нет. Если у вас есть гены, предрасполагающие к экземе, это может быть вызвано аллергенами в окружающей среде, такими как пыль, клещи домашней пыли или пыльца. Во многих случаях некоторые виды продуктов питания могут действовать как аллергены, вызывающие экзему: молоко, яйца, орехи и пшеница являются распространенными виновниками.
Однако аллергены — это еще не все, поскольку экзема также может быть вызвана другими факторами, включая холодную погоду, грубую одежду, жесткое мыло, чрезмерное мытье, стресс и сильное потоотделение.В целом, похоже, что распространенность экземы увеличивается. Это может быть связано с изменениями в образе жизни или окружающей среде, в которой мы живем, но относительная важность каждого фактора не ясна.
Как лечится экзема?
Экзему нельзя вылечить, но многие люди просто перерастают ее. Однако когда вы страдаете от экземы, это может вызывать физический и эмоциональный дискомфорт, поэтому хорошо, что существуют эффективные методы лечения, которые помогут контролировать симптомы.Сервис Pharmacy2U Online Doctor может предоставить широкий спектр рецептурных препаратов, если это необходимо. Предлагаемые процедуры обсуждаются ниже:
Смягчающие средства. Это увлажняющие процедуры, которые успокаивают кожу, уменьшая сухость, растрескивание и зуд. Смягчающие средства часто используются для контроля симптомов и, как правило, представлены в виде кремов, мазей, лосьонов или добавок для ванн. Лучшая форма для вас будет зависеть от вашей кожи и тяжести симптомов экземы, но в целом мази лучше всего подходят для очень сухой кожи (хотя они наиболее жирные в использовании).Смягчающие вещества также полезны в качестве замены мыла, которое может сильно сушить кожу.
Сервис Pharmacy2U Online Doctor предлагает большие пакеты следующих смягчающих средств:
E45 Ланолин безводный
Кортикостероиды для местного применения. Это стероидные кремы и мази, которые наносятся на кожу, чтобы уменьшить покраснение и воспаление во время обострения. Стероиды различаются по силе действия. Небольшие упаковки мягких стероидов, таких как гидрокортизон и эумоват, можно купить без рецепта, но большие упаковки, более сильные стероиды и стероиды с другими ингредиентами для борьбы с инфекциями доступны только по рецепту.
Кортикостероиды для местного применения, отпускаемые по рецепту
Понимание симптомов и причин экземы
Тиа: Это было ужасно. Моя кожа буквально раскололась.
Татьяна: Меня спрашивали, а ты обгорел?
Жа Жа: Было так больно, что я промыла его горячей водой, потому что на данный момент я забыла о боли.
Миллионы людей в США страдают хронической формой экземы. Вот три их истории.
Жа Жа: Меня зовут Жа Жа.
Татьяна: Меня зовут Татьяна.
Тиа: Меня зовут Тиа. У меня экзема вокруг рта, вокруг глаз, на ушах, вокруг шеи, на этих трех пальцах и на руке.
Татьяна: Сыпь покрывает около 60% моего тела.
Жа Жа: У меня сейчас ноги горят от царапины прошлой ночью.
Тиа: Будет чесаться, ты будешь чесаться, он снова будет чесаться, ты будешь чесаться. Как будто зуд не прекращается.
Zsa Zsa: Получать экзему где угодно — это плохо, но я думаю, что одно из худших мест — это когда она поражает мое лицо.Вы знаете, это то, что люди видят в вас. Были времена, когда везде были пятна. Я выгляжу как монстр!
Тиа: Я думаю, они всегда смотрят.
Татьяна: В детстве я чувствовала себя инопланетянкой.
Тиа: Что у тебя на руке? Вы что-то поймали?
Татьяна: Не хотела встречаться. Я не хотела никаких парней.
Тиа: Если камера выходит, я не хочу быть в кадре.
Жа Жа: Я бы просто сидел в своей каморке и не выходил на улицу и не видел людей.
Татьяна: Я вообще никогда не хотела работать. Я думал, если они увидят мою экзему, это повлияет на мое положение на работе.
Жа Жа: Я столько всего пробовала для лечения экземы. Козье мыло, мыло ши, кокосовое мыло.
Тиа: Нанесение кремов, лосьонов и всех этих различных мазей, которые дает вам ваш врач, в ту минуту, когда вы перестанете, это снова возвращается.
Жа Жа: Я имею в виду, кто бы мог подумать, что проблема с кожей изнуряет? Знаешь, но это больше, чем просто царапина.Это действительно навязчиво. Это почти как иностранный захватчик, который проникает в мое тело и просто берет верх. Как будто что-то просто пробивается сквозь мою кожу. Не знаю, откуда это.
Наиболее распространенным типом экземы является хроническое заболевание, называемое атопическим дерматитом. Высыпания на поверхности вызваны сверхактивной иммунной системой и аномальным кожным барьером.
Тиа: О нет. Я никогда, никогда не знал этого. Никто, у кого экзема, не думает о подкожном состоянии, по крайней мере, я не думала.
Татьяна: Я всегда думала, что это внешняя проблема. Теперь это имеет больше смысла, потому что это внутренняя проблема.
Zsa Zsa: Это своего рода новое открытие для меня, заставляет меня чувствовать, что я не одинок. С моей стороны будет больше работы, потому что я не просто жертва.
Поговорите со своим врачом об атопическом дерматите.
Обнаженная экзема
eczemaexposed.com
.

 Обычно высокая восприимчивость кожных покровов к действию различных веществ имеется у некоторых малышей уже с рождения. Эти детки, как правило, обладают светлой и нежной кожей, которая склонна к появлению покраснения и любым раздражениям.
Обычно высокая восприимчивость кожных покровов к действию различных веществ имеется у некоторых малышей уже с рождения. Эти детки, как правило, обладают светлой и нежной кожей, которая склонна к появлению покраснения и любым раздражениям. В этом случае попавший в детский организм аллерген легко вызывает у ребенка каскад воспаления, при котором развивается экссудативный отек, а на коже появляются специфические воспалительные элементы.
В этом случае попавший в детский организм аллерген легко вызывает у ребенка каскад воспаления, при котором развивается экссудативный отек, а на коже появляются специфические воспалительные элементы. Часто виновниками заболевания становятся знакомые многим родителям болезнетворные возбудители гриппа, ветряной оспы, краснухи, простого и опоясывающего герпеса и других. Высыпания могут быть расположены на самых различных участках тела: на щеке, на спине, на подбородке, на локтях и других анатомических зонах. Для устранения неблагоприятных симптомов требуется обязательное включение в схему лечения противовирусных и иммуномодулирующих лекарственных средств.
Часто виновниками заболевания становятся знакомые многим родителям болезнетворные возбудители гриппа, ветряной оспы, краснухи, простого и опоясывающего герпеса и других. Высыпания могут быть расположены на самых различных участках тела: на щеке, на спине, на подбородке, на локтях и других анатомических зонах. Для устранения неблагоприятных симптомов требуется обязательное включение в схему лечения противовирусных и иммуномодулирующих лекарственных средств. Вызывается различными микроорганизмами. Развитию неблагоприятных клинических симптомов предшествует выраженное снижение иммунитета. Проявляется возникновением на коже красных воспалительных кожных высыпаний. Для устранения клинических признаков болезни требуется проведение комплексного лечения.
Вызывается различными микроорганизмами. Развитию неблагоприятных клинических симптомов предшествует выраженное снижение иммунитета. Проявляется возникновением на коже красных воспалительных кожных высыпаний. Для устранения клинических признаков болезни требуется проведение комплексного лечения.

 Из рациона питания малыша-аллергика исключаются все высокоаллергенные продукты. К ним относятся: сладости, шоколадные батончики, цитрусовые, морепродукты, тропические фрукты и ягоды. Если у ребенка есть индивидуальная невосприимчивость молочного белка или непереносимость глютена, то из его меню также исключается любая пища, содержащая эти компоненты. Соблюдать гипоаллергенную диету малышу следует в течение всей жизни.
Из рациона питания малыша-аллергика исключаются все высокоаллергенные продукты. К ним относятся: сладости, шоколадные батончики, цитрусовые, морепродукты, тропические фрукты и ягоды. Если у ребенка есть индивидуальная невосприимчивость молочного белка или непереносимость глютена, то из его меню также исключается любая пища, содержащая эти компоненты. Соблюдать гипоаллергенную диету малышу следует в течение всей жизни.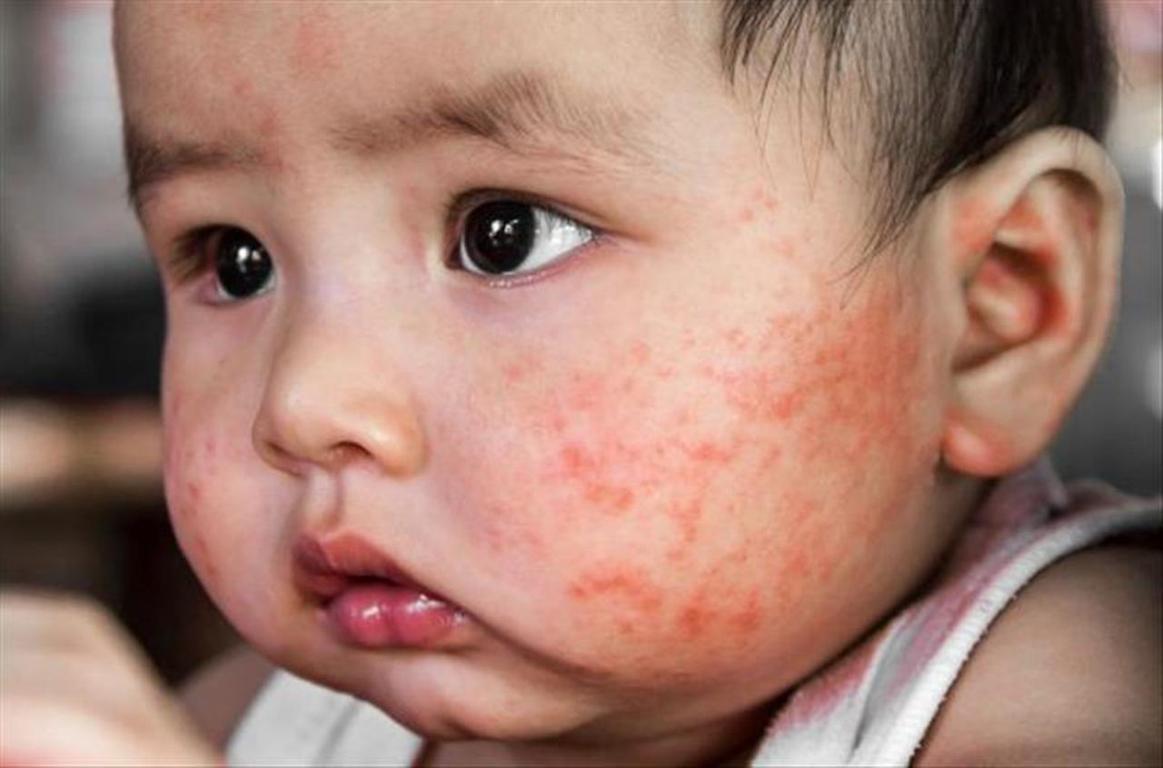 Подбор антибиотика проводится с учетом возраста ребенка, его веса, а также наличия у малыша хронических сопутствующих заболеваний, которые могут стать относительным противопоказанием для назначения этих препаратов.
Подбор антибиотика проводится с учетом возраста ребенка, его веса, а также наличия у малыша хронических сопутствующих заболеваний, которые могут стать относительным противопоказанием для назначения этих препаратов.
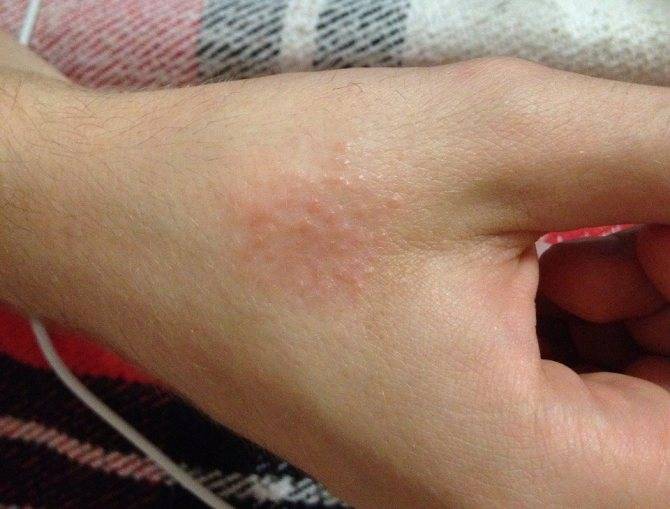 Позже они трансформируются в везикулы. Локализуются новообразования на лице, волосяных участках головы, кистях рук и предплечьях. Нечасто сыпь располагается на стопах, ягодицах и туловище.
Позже они трансформируются в везикулы. Локализуются новообразования на лице, волосяных участках головы, кистях рук и предплечьях. Нечасто сыпь располагается на стопах, ягодицах и туловище.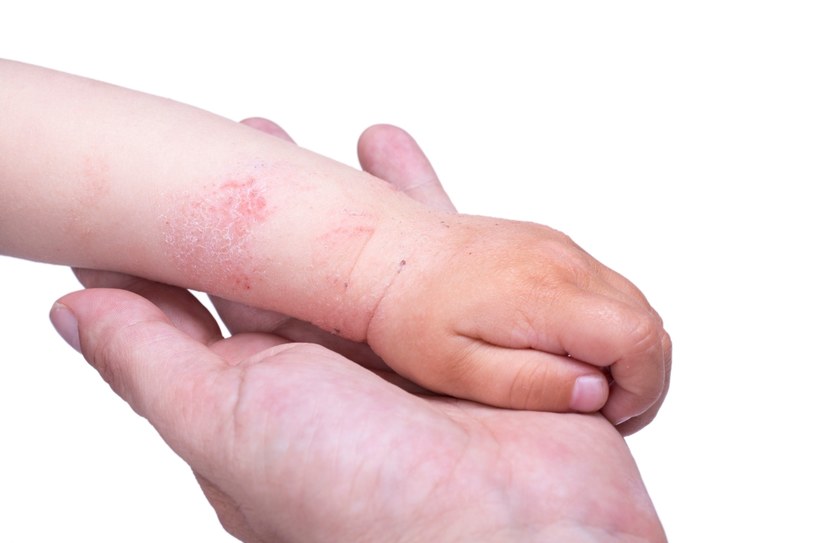
 Как правило, у таких детей белая кожа, склонная к моментальным проявлениям в виде диатеза или покраснений при контактировании с раздражителем.
Как правило, у таких детей белая кожа, склонная к моментальным проявлениям в виде диатеза или покраснений при контактировании с раздражителем.

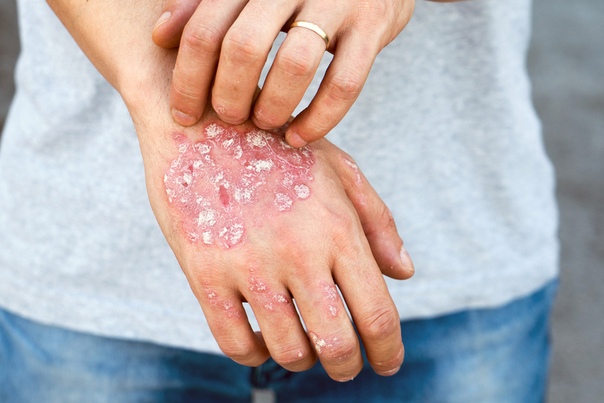 Исследуются недавно перенесенные заболевания не только ребенком, но и контактирующих с ним лиц.
Исследуются недавно перенесенные заболевания не только ребенком, но и контактирующих с ним лиц.
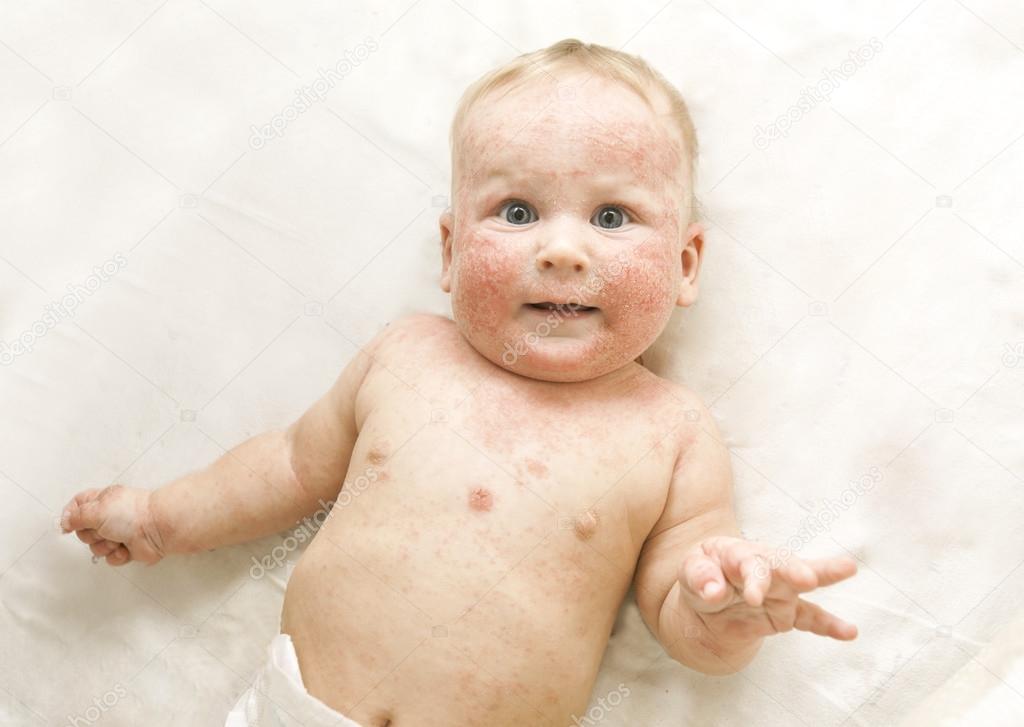
 Макрофаги в отличие от нейтрофилов участвуют в некоторых сложных иммунных процессах. Гистиоциты соединительной ткани, альвеолярные макрофаги (находятся в легочной ткани), перитонеальные макрофаги (располагаются в стенке брюшины), купферовские клетки печени – все эти специфические макрофаги, выполняют свои функции в различных тканях организма.
Макрофаги в отличие от нейтрофилов участвуют в некоторых сложных иммунных процессах. Гистиоциты соединительной ткани, альвеолярные макрофаги (находятся в легочной ткани), перитонеальные макрофаги (располагаются в стенке брюшины), купферовские клетки печени – все эти специфические макрофаги, выполняют свои функции в различных тканях организма.