ВИЧ-инфекция у детей. Сколько живут дети с ВИЧ-инфекцией?
Сохранение и продление жизни детей с ВИЧ-инфекцией напрямую зависит от раннего выявления и лечения данного заболевания. Своевременное начало приёма антиретровирусной терапии среди новорожденных и детей предотвращает раннюю смерть. В нашей статье Вы узнаете об особенностях протекания ВИЧ-инфекции у детей, лечении и прогнозах.
Передача ВИЧ-инфекции среди детей
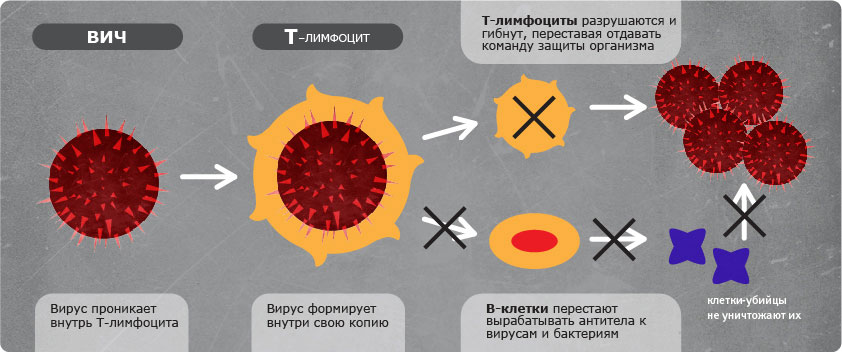
Вирус иммунодефицита человека (ВИЧ) — это вирусная инфекция, которая постепенно разрушает определенные лейкоциты в организме и вызывает синдром приобретенного иммунодефицита (СПИД).
Чаще всего, новорожденные дети заражаются ВИЧ-инфекцией:
- от инфицированной матери во время беременности или родов;
- через материнское молоко.
Дети, рожденные с ВИЧ-инфекцией, почти всегда заражаются от матери. Передача ВИЧ в таких случаях происходит либо во время беременности, либо во время родов (так называемая вертикальная передача ВИЧ или передача от матери к ребенку).
Вирус также может передаваться с грудным молоком. Приблизительно от 12 до 14% младенцев, не инфицированных при рождении, заражаются ВИЧ-инфекцией во время кормления грудью ВИЧ-инфицированной матери. Чаще всего, заражение ВИЧ новорожденного ребенка происходит в первые несколько недель или месяцев жизни, но может произойти и позже.
У подростков заражение ВИЧ-инфекцией происходит также, как и у взрослых. Чаще всего, передача ВИЧ происходит во время незащищенного полового контакта.
В очень редких случаях ВИЧ передается при попадании инфицированной крови на кожу. Однако, почти во всех подобных случаях поверхность кожи была повреждена царапинами или открытыми язвами.
ВИЧ не передается через:
- пищу;
- воду;
- слюну;
- сиденье унитаза;
- предметы домашнего обихода;
- социальный контакт дома, на работе или в школе.
Симптомы и особенности протекания ВИЧ-инфекции у детей
Дети, рожденные с ВИЧ-инфекцией, редко имеют симптомы в течение первых нескольких месяцев, даже если они не получали антиретровирусную терапию. По данным исследований, только у 20% новорожденных с ВИЧ-инфекцией, которые не получают лечение, проявляются симптомы ВИЧ в течение первого или второго года жизни. У оставшихся же 80% детей, не принимающих антиретровирусную терапию, симптомы ВИЧ могут возникнуть только в возрасте 3 лет, а иногда и после 5 лет.
Симптомы ВИЧ-инфекции у детей варьируются в зависимости от возраста ребенка. Симптомы ВИЧ-инфекции, приобретенные в подростковом возрасте, аналогичны симптомам у взрослых.
Симптомы ВИЧ у детей, не получающих лечение
Общие симптомы ВИЧ-инфекции у детей, не принимающих лечение, включают:
- замедленный рост и задержка в созревании;
- вздутие живота;
- увеличение лимфатических узлов;
- периодическую диарею;
- пневмонию;
- легочные инфекции;
- увеличение селезенки или печени;
- оральный дрозд (грибковая инфекция во рту, которая характеризуется белыми пятнами на щеках и языке; поражения могут вызывать болевые ощущения).
Иногда у детей повторяются эпизоды бактериальных инфекций, таких как инфекция среднего уха (средний отит), синусит, бактерии в крови (бактериемия) или пневмония.
Различные симптомы и осложнения могут появиться, когда иммунная система ребенка ухудшается. Приблизительно у одной трети ВИЧ-инфицированных детей развивается воспаление легких (лимфоидный интерстициальный пневмонит) с кашлем и затрудненным дыханием.
Дети, рожденные с ВИЧ-инфекцией, обычно имеют по крайней мере один эпизод пневмонии. Эта серьезная оппортунистическая инфекция может возникать уже в возрасте от 4 до 6 недель, но чаще всего встречается в возрасте от 3 до 6 месяцев у детей с врожденной ВИЧ-инфекцией. По статистике, более 50% не леченных детей, инфицированных ВИЧ, в какой-то момент заболевают пневмонией. Пневмоцистная пневмония является основной причиной смерти среди детей и взрослых со СПИДом.
У значительного числа ВИЧ-инфицированных детей прогрессирующее поражение головного мозга вызывает нарушения в физическом и умственном развитии. До 20% ВИЧ-инфицированных детей, не получающих лечение, постепенно теряют социальные навыки и мышечный контроль.
Анемия (низкий уровень эритроцитов) часто встречается у ВИЧ-инфицированных детей и приводит к тому, что они становятся слабыми и легко утомляются. Приблизительно у 20% детей развиваются проблемы с сердцем, такие как учащенное или нерегулярное сердцебиение или сердечная недостаточность.
У детей с ВИЧ, не получающих лечение, зачастую развиваются воспаление печени (гепатит) или воспаление почек (нефрит).
Онкологические заболевания редко встречается у детей со СПИДом, но неходжкинская лимфома и лимфома головного мозга могут встречаться несколько чаще, чем у не инфицированных детей. Саркома Капоши распространена среди ВИЧ-инфицированных взрослых, но очень редко встречается у ВИЧ-инфицированных детей.
Симптомы ВИЧ у детей, принимающих лечение
При приеме антиретровирусной терапии у детей с ВИЧ-инфекцией могут отсутствовать какие-либо симптомы ВИЧ. Хотя бактериальная пневмония и другие бактериальные инфекции (такие как бактериемия и рецидивирующий средний отит) встречаются гораздо чаще именно у ВИЧ-инфицированных детей, оппортунистические инфекции и задержка в развитии встречаются гораздо реже у детей, принимающих соответствующее лечение.
Несмотря на то, что антиретровирусная терапия значительно снижает влияние расстройств головного и спинного мозга, у детей, получающих лечение от ВИЧ-инфекции, наблюдается рост поведенческих проблем, проблем развития и когнитивных расстройств. Неясно, вызваны ли эти проблемы самой ВИЧ-инфекцией, лекарствами, используемыми для лечения, или другими биологическими, психологическими и социальными факторами, которые распространены среди ВИЧ-инфицированных детей.
Поскольку антиретровирусная терапия позволяет детям и взрослым прожить долгую и полноценную жизнь, у большего числа людей все же развиваются долгосрочные осложнения ВИЧ-инфекции. Эти осложнения включают ожирение, болезни сердца, диабет и заболевания почек. Эти осложнения, по-видимому, связаны как с самой ВИЧ-инфекцией, так и с побочными эффектами некоторых антиретровирусных препаратов.
Диагностика детей с ВИЧ-инфекцией
Диагностика ВИЧ-инфекции у детей начинается с выявления ВИЧ-инфекции у беременных женщин с помощью обычного пренатального скрининга крови.
Для детей в возрасте до 18 месяцев стандартные анализы крови взрослых на наличие антител или антигенов к ВИЧ не помогают, потому что кровь младенца, рожденного от ВИЧ-инфицированной матери, почти всегда содержит антитела к ВИЧ, прошедшие через плаценту, даже если ребенок не инфицирован.
Таким образом, для окончательной диагностики ВИЧ-инфекции у детей в возрасте до 18 месяцев проводятся специальные анализы крови, называемые тестами на амплификацию нуклеиновых кислот. Эти тесты обнаруживают генетический материал (ДНК или РНК), используя тесты полимеразной цепной реакции (ПЦР). Тест подтверждает инфекцию, если обнаруживают генетический материал ВИЧ в крови ребенка.
Для младенцев, рожденных от ВИЧ-инфицированных матерей, вирусное диагностическое тестирование обычно проводится в течение первых 2 дней жизни, в возрасте от 1 до 2 месяцев и в возрасте от 4 до 6 месяцев. Диагноз ВИЧ-инфекции можно поставить с помощью двух положительных вирусологических тестов, полученных из разных образцов крови.
Для детей старше 18 месяцев и подростков могут использоваться те же анализы крови, которые назначаются для диагностики ВИЧ-инфекции у взрослых. Обычно это анализы крови, которые проводятся для поиска антител и антигенов ВИЧ (например, анализ крови методом ИФА).
Лечение
ВИЧ-инфицированные дети получают практически такое же лечение, что и взрослые. Как правило, лечение состоит из комбинации антиретровирусных препаратов, включающей:
два нуклеозидных ингибитора обратной транскриптазы (НИОТ) + ингибитор протеазы или ингибитор интегразы.
Иногда ненуклеозидный ингибитор обратной транскриптазы назначается с двумя НИОТ.
Однако не все лекарства, используемые для взрослых, подходят маленьким детям, отчасти из-за того, что некоторые препараты не выпускаются в жидкой форме.
В целом, у детей развиваются те же виды побочных эффектов, что и у взрослых, но, как правило, с гораздо меньшей скоростью.
Врач следит за эффективностью лечения, регулярно измеряя количество вируса, присутствующего в крови (вирусная нагрузка) и количество CD4 + клеток у ребенка. Увеличение количества вируса в крови может быть признаком того, что вирус развивает резистентность к лекарствам или что ребенок не принимает лечение. В таком случае может потребоваться изменение схемы назначенных препаратов.
Для постоянного отслеживания состояния ребенка и прогресса в лечении, необходимо регулярно посещать лечащего врача и сдавать анализы крови на вирусную нагрузку ВИЧ раз в 3-4 месяца. Другие анализы крови и мочи сдаются раз в полгода-год.
Сколько живут дети с ВИЧ-инфекцией?
Очень важный вопрос, интересующий всех родителей — сколько живут дети с ВИЧ-инфекцией? На сегодняшний день, благодаря антиретровирусной терапии, большинство детей, рожденных с ВИЧ-инфекцией, доживают до зрелого возраста, создают семьи и рожают новых детей.
Тем не менее, когда ВИЧ-инфекция у детей сопровождается оппортунистическими инфекциями, особенно пневмоцистной пневмонией, прогноз может быть плохим, если антиретровирусная терапия не окажется успешной. Пневмоцистная пневмония вызывает смерть у 5-40% детей, получавших лечение, и почти у 100% детей, не получавших лечение.
Прогноз также не обнадеживающий для детей, у которых ВИЧ выявляется на ранней стадии (в течение первой недели жизни) или у которых развиваются симптомы на первом году жизни.
Неизвестно, будет ли сама ВИЧ-инфекция или антиретровирусная терапия, предоставляемая ВИЧ-инфицированным детям в критические периоды роста и развития, вызывать дополнительные побочные эффекты, которые появляются в более позднем возрасте, поскольку первая волна детей, рожденных с ВИЧ-инфекцией и получавших лечение, только сейчас достигаю совершеннолетия.
На сегодняшний день не существует лекарства от ВИЧ-инфекции, и пока неизвестно, возможно ли полное излечение от данной болезни. Однако известно, что ВИЧ-инфекция является подавляемой и, что при своевременном и правильном лечении, ВИЧ-инфицированные дети могут прожить долгую и полноценную жизнь.
ВИЧ-инфекция у детей > Клинические протоколы МЗ РК
РГП на ПХВ «Республиканский центр развития здравоохранения»
Министерства здравоохранения и социального развития Республики Казахстан
ВИЧ-инфекция – инфекционная болезнь, развивающаяся в результате многолетнего персистирования в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (ВИЧ), характеризующаяся медленно-прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (СПИД) [1].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: ВИЧ-инфекция у детей
Код протокола:
Коды МКБ -10:
B24 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), неуточненная;
B23 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде других состояний;
B22 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде других уточненных болезней;
B21 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде злокачественных новообразований;
B20 Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ), проявляющаяся в виде инфекционных и паразитарных болезней.
Сокращения, используемые в протоколе:
3TC – ламивудин
AZT ZDV –зидовудин
CD4 – T-лимфоциты, несущие на своей поверхности рецепторы CD4
COBI – кобицистат
ddI – диданозин
DRV – дарунавир
DRV/c – дарунавир, бустированный кобицистатом
DRV/r – дарунавир, бустированный ритонавиром
DTG – долутегравир
EFV – эфавиренз
ETV – этравирин
FTC – эмтрицитабин
HBcAg – ядерный антиген вируса гепатита B
HBsAg – поверхностный антиген вируса гепатита B
HLA-B*5701 аллель 5701 локуса B главного комплекса гистосовместимости человека
IgG – иммуноглобулин G
IgM – иммуноглобулин M
LPV/r – лопинавир, бустированный ритонавиром
MVC – маравирок
NVP – невирапин
RAL – ралтегравир
RPV – рилпивирин
RTV – ритонавир
TDF – тенофовир
TPV – типранавир
АВС – абакавир
АЛТ – аланинаминотрансфераза
АРВП – антиретровирусный препарат
АРТ – антиретровирусная терапия
АСТ – аспартатаминотрансфераза
ВГD – вирус гепатита D
ВГВ – вирус гепатита B
ВГС – вирус гепатита С
ВИЧ – вирус иммунодефицита человека
ВН – вирусная нагрузка – количество копий РНК ВИЧ в 1 мл плазмы
ВСВИ – воспалительный синдром восстановления иммунитета
ДНК – дезоксирибонуклеиновая кислота
ЖКТ – желудочно-кишечный тракт
ИИ – ингибиторы интегразы ВИЧ
ИП – ингибиторы протеазы ВИЧ
ИП/р – ингибитор протеазы, усиленный ритонавиром
ИФА – иммуноферментный анализ
ИХА – иммунохроматографический анализ
МАК – микобактериум авиум комплекс
МНО – международное нормализованное отношение
НИОТ – нуклеозидные/нуклеотидные ингибиторы обратной транскриптазы
ННИОТ – ненуклеозидные ингибиторы обратной транскриптазы
ОИ – оппортунистические инфекции
ПМЛ – прогрессирующая многоочаговая лейкоэнцефалопатия
ПЦР – полимеразная цепная реакция
РНК – рибонуклеиновая кислота
СПИД – синдром приобретенного иммунодефицита
ЦМВ – цитомегаловирус
ЦНС – центральная нервная система
ЭКГ – электрокардиограмма, электрокардиография
Дата разработки протокола: 2015 год.
Категории пациентов: дети.
Пользователи протокола: инфекционисты, неонатологи, педиатры, врачи общей практики, фтизиатры, пульмонологи, гастроэнтерологи, невропатологи, врачи клинической лабораторной диагностики, клинические фармакологи.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза / эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
ВИЧ-инфекция у ребенка | Дети ждут
Первая информация о ВИЧ-инфекции появилась в середине 80-х годов и в первые годы после её обнаружения получила название СПИД — синдром приобретённого иммунного дефицита. По современным данным, в настоящее время в мире насчитывается около 40 миллионов больных. Стремительное распространение и неизлечимость этого заболевания снискали ему славу «чумы ХХ века». В настоящее время, хотя речь об излечивании ВИЧ-инфекции пока не идет, вовремя поставленный диагноз и грамотное лечение может на неопределенно долгий срок отодвинуть развитие ВИЧ-инфекции до стадии СПИДа, а стадию СПИД сделать обратимой, а значит, сохранить больному жизнь и ее качество.
Большинство случаев заражения младенцев и малолетних детей ВИЧ-инфекцией связаны с ее передачей от матери к ребенку. Младенцы и малолетние дети могут быть заражены ВИЧ-инфекцией во время беременности, родов, а также при кормлении грудью. Обычно будущие матери проходят двукратный скрининг на выявление ВИЧ-инфекции во время беременности. Если результатов обследований нет, то рожать направляют в специализированные роддома (например, в инфекционную больницу им. Боткина в Москве).
Все дети, рожденные от ВИЧ-серопозитивных матерей, получают антитела к вирусу через плаценту. Однако только у 15-23% этих детей в последующем диагностируется ВИЧ-инфекция. Материнские антитела сохраняются до 2-х лет, и окончательно определить, инфицирован ли ребенок, можно лишь через 18 месяцев после его рождения. После родов ребенок ВИЧ-инфицированной женщины ставится на учет в детскую поликлинику с диагнозом «Неокончательный тест на ВИЧ», где наблюдается до исчезновения материнских антител к ВИЧ, с периодичностью 1 раз в 3 месяца на первом году жизни и 1 раз в 6 месяцев после года. Если по достижении 2-х лет вирус у ребенка не обнаружен – он снимается с учета. Он ЗДОРОВ!
Диагноз «ВИЧ-инфекция» выставляется ребенку, у которого в крови методом ПЦР обнаружены РНК ВИЧ и имеются клинические проявления ВИЧ-инфекции.
Анализы, которые сдают ВИЧ-инфицированные дети, — иммунный статус (количество клеток СD4) и вирусная нагрузка.
Однако у детей иммунная система сформировалась еще не до конца, поэтому результаты этих анализов у них отличаются от результатов взрослых людей. Например, в норме иммунный статус детей гораздо выше, чем у взрослых. У ВИЧ-положительных малышей вирусная нагрузка может увеличиться до крайне высокого уровня (более 1 миллиона копий/мл) и постепенно снижаться в течение первых лет жизни. Используя анализ на иммунный статус и вирусную нагрузку, можно судить о развитии заболевания у детей.
Спектр оппортунистических инфекций (заболеваний, не свойственных людям с нормальной иммунной системой) у детей с ВИЧ практически такой же, как и у взрослых, за исключением того, что отличается показатель относительной вероятности их возникновения. Цитомегаловирус и токсоплазмоз отмечаются реже. Бактериальные инфекции случаются чаще и фактически составляют основную форму вторичных инфекций. Пневмоцистная пневмония (ПП), оральный и эзофагиальный кандидоз, атипичные микоплазменные инфекции и заражение кишечными простейшими микроорганизмами составляет основную массу небактериальных осложнений среди ВИЧ-положительных детей; диагностирование и лечение таких нарушений проходит так же, как у взрослых.
У детей с ВИЧ-инфекцией отмечается задержка психомоторного развития, отмечается гипотрофия, часто анемия. Около 50% их них рождаются с низким весом (менее 2500 г) и явлениями морфофункциональной незрелости. Примерно у 80% детей отмечается неврологическая симптоматика (гипертензионно-гидроцефальный синдром, синдром нервно-рефлекторной возбудимости, синдром двигательных нарушений), абстинентный синдром. ВИЧ-положительные дети медленнее развиваются и половое созревание у них начинается позже.
Только Ваш лечащий врач решает, когда можно начинать терапию!
Если у ребенка есть ВИЧ-ассоциированные заболевания или его иммунный статус быстро снижается, а вирусная нагрузка растет, следует назначать терапию. Врачи ориентируются на те показатели, о которых речь говорилась выше, чтобы определить, когда начинать лечение. Если, по их расчетам, риск появления СПИДа у ребенка в следующем году от 10% и больше — рекомендуется начинать терапию.
При лечении ВИЧ-инфицированных детей должны использоваться комбинации антиретровирусных препаратов. Единственный случай, когда применяется монотерапия, это шестинедельный профилактический курс у ребенка от ВИЧ-инфицированной матери.
При правильно подобранной терапии в течение 1 месяца достигается снижение количества РНК ВИЧ до неопределяемых значений. В большинстве случаев дети переносят препараты удовлетворительно. Из побочных эффектов отмечается: снижение аппетита, тошнота, диарея, анемия.
Соблюдать гигиену в доме и приучить к этому ребенка: проветривать, делать влажные уборки, часто мыть руки, приучить малыша не брать в руки мусор.
Организовать режим и диету ребенку — полноценно питаться, гулять на свежем воздухе и хорошо отдыхать.
Следить за ротовой полостью ребенка — чистить ему зубы и приучить к этому его самого, если во рту появились язвочки — обратиться к врачу.
Избегать любых инфекций и немедленно обращать к врачу при любых подозрительных признаках заболевания.
Выполнять все требования врача по лечению: вовремя и правильно давать ребенку лекарства; не отменять терапию самостоятельно — это может вызвать развитие устойчивости ВИЧ к лекарствам; советуйтесь с врачом, если появились побочные эффекты.
ВИЧ не передается при бытовых контактах. Дети с ВИЧ-инфекцией не опасны другим:
- при чихании и кашле,
- при пребывании в одном помещении,
- при укусах насекомых,
- при пользовании общим бельем и полотенцами,
- при объятиях и рукопожатиях (кожа является естественным барьером для ВИЧ),
- при проведении медицинских манипуляций, в парикмахерских, если соблюдаются все условия дезинфекции и стерилизации.
При поступлении в дошкольные образовательные заведения или школу от родителей не требуется сообщать диагноз ребенка администрации образовательного учреждения. Ни одно официальное лицо (включая директора образовательного учреждения, руководителя районного или городского отдела образования, воспитателей и педагогов и т.д.) не имеет права требовать от родителей справки о наличии или отсутствии у ребенка ВИЧ-инфекции или принуждать родителей к объявлению диагноза ребенка.
Право на сохранение в тайне медицинского диагноза, в том числе диагноза «ВИЧ-инфекция», предусмотрено законодательством не случайно. Население в целом и работники образования в частности недостаточно информированы о ВИЧ-инфекции, а неверные представления о природе заболевания и необоснованные опасения заразиться ВИЧ широко распространены. Информирование руководителя и персонала учебного заведения о наличии у ребенка ВИЧ-инфекции возможно только в добровольном порядке! Сегодня в большинстве стран мира дети, живущие с ВИЧ, ходят в обычные детские сады, учатся в обычных школах, отдыхают вместе с остальными детьми на обычных курортах и в летних лагерях.
За годы распространения эпидемии ВИЧ-инфекции нигде в мире, в том числе и в России, не было зарегистрировано ни одного случая передачи вируса от одного ребенка другому в условиях детского сада или школы.
Право на сохранение в тайне медицинского диагноза, в том числе диагноза «ВИЧ-инфекция», предусмотрено законодательством. ВИЧ-инфицированные дети являются инвалидами детства, получают денежное пособие и определенные законом РФ льготы.
ВИЧ-инфицированные дети пожизненно наблюдаются в специализированных центрах, где бесплатно получают необходимое обследование и лечение.
Достижения современной медицины позволяют лечить таких детей и дать возможность им жить полной, здоровой жизнью. А кроме этого, им необходима наша поддержка, доброта, любовь и, главное, им нужна заботливая семья!
Симптомы ВИЧ у детей: стадии и диагностика коварной болезни
ВИЧ-инфекция – это настоящий бич современного мира. Она распространена по всему земному шару, поражает молодую, трудоспособную часть населения планеты.
Опасность заключается еще и в том, что часто люди не подозревают про наличие у них этого заболевания, и, являясь его носителем, способствуют дальнейшему его распространению.
К сожалению, ВИЧ диагностируется не только у взрослых, но и у новорожденных – чаще всего он передается малышу от матери. Если родительница «наградила» ребенка инфекцией или он получил ее другим способом, то первые симптомы ВИЧ проявляются, в среднем, до 3 лет жизни.
В случае, когда заболевание стремительно развивается до одного года, малыш погибает через несколько месяцев.
При заражении ребенка в более позднем возрасте период инкубации, то есть скрытый, длится 5 лет, а продолжительность жизни может оказаться после этого около трех лет, если не принять меры.
Почему развивается ВИЧ
ВИЧ – так сокращенно называют состояние, вызванное вирусом иммунодефицита человека. Оно сопровождается снижением иммунитета, и, на фоне этого, развитием разных инфекций, злокачественных опухолей и т.д.
Распространителем данного вируса может быть человек, больной СПИДом (синдромом приобретенного иммунодефицита, спровоцированного ВИЧ-инфекцией), или его носитель. В природе источником данного вируса являются шимпанзе.
Вирус в организме человека может находиться несколько лет, при этом не вызывая никаких симптомов. СПИД – это последняя стадия заболевания. Она характеризуется появлением различных осложнений, которые, в конечном итоге, приводят к смерти.
Возбудитель содержится во всех биологических жидкостях организма: крови, слюне, слезах, грудном молоке, ликворе, секрете половых желез. Попадая в организм человека, вирус иммунодефицита разрушает клетки, отвечающие за иммунитет: лимфоциты, макрофаги. Размножаясь, он вызывает их гибель, затем внедряется в кровь, и с ее током попадает в другие части и системы организма.
Поначалу организм человека способен компенсировать потери, формируя новые клетки. Но со временем силы его теряются, иммунная система истощается, и инфицированный становится восприимчивым к различным инфекциям. Именно они и вызывают смерть при СПИДе.
Основные пути передачи:
- половой,
- с кровью —, инъекции, переливание крови, стоматологические вмешательства, салонные манипуляции (пирсинг, татуировки, маникюр),
- от зараженной матери плоду,
Риск развития заболевания увеличивается у людей с нетрадиционной ориентацией, наркозависимых лиц.
Как происходит инфицирование новорожденных
Ребенок заражается ВИЧ в таких случаях:
- внутриутробно —, через плаценту, шейку матки или оболочки плода,
- вследствие физиологических родов, особенно, если имеет место разрез промежности,
- во время грудного вскармливания через зараженное молоко,
- через необработанные инструменты, повреждения кожных покровов,
- во время манипуляций, связанных с кровью —, пересадка органов, переливание крови.
Чем раньше ребенок инфицируется, тем тяжелее и стремительнее протекает заболевание.
Очень важно, чтобы ВИЧ-инфицированная мама принимала во время беременности соответствующую специфическую терапию. Это снизит риск заболевания ребенка до минимальных показателей.
Первые признаки и более поздние
Вирус иммунодефицита человека стремительно размножается в крови, но при попадании в окружающую среду разрушается через 20 минут. Также данный возбудитель чувствителен к высоким температурам: при 60° его свойства значительно снижаются, а при 80° он погибает.
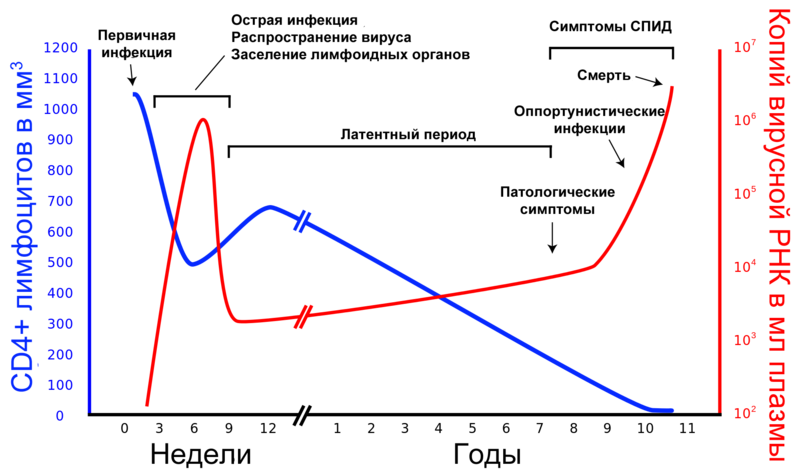
Инкубационный период, то есть время от момента внедрения вируса в организм и до развития первых признаков проявления ВИЧ-инфекции, колеблется от пары месяцев до 10 лет. Все зависит от того, в каком возрасте ребенок был инфицирован. После инкубационного периода заболевания начинает развиваться достаточно быстро.
Общие симптомы ВИЧ на ранней стадии у детей имеют такие проявления:
- Повышение температуры тела. Ее значения могут быть как до 38°, так и выше. Это ответная реакция организма на внедрение вирусов, ведь он привык, что при высоких градусах они погибают. Но только не в этом случае. Гипертермия может сохраняться до 4 недель.
- Увеличение лимфоузлов.
- Повышенное потоотделение.
- Увеличение в размерах печени и селезенки.
- Респираторные явления, сыпь.
- Изменения в анализах крови.
- Часто ранним проявлением ВИЧ у детей становится нейроСПИД, то есть нарушения нервной системы. Исходя из того, какой ее отдел вовлечен в процесс, различают:
- при нарушениях ЦНС: энцефалопатия: характеризуется снижением способности к запоминанию, нарушением движений, слабостью мышц, мелкими их сокращениями, снижением настроения, вялостью, быстрой утомляемостью.
- энцефалит- заболевание начинается со слабовыраженных симптомов: забывчивость, нарушения движений, слабость мышц, скудные эмоции. Затем присоединяются подъем температуры тела до высоких показателей, потеря сознания, судороги.
- менингит —, на первом плане – головные боли, реже бывает тошнота, рвота. Характерно повышение температуры, снижение массы тела, быстрая утомляемость. Могут развиться мышечные симптомы: невозможность привести голову к груди, мышечная скованность.
- при поражении спинного мозга наблюдаются миелопатии —, они проявляются слабостью в ногах, которая сначала сменяется частичной, а затем и полной обездвиженностью. Появляются сбои в работе органов таза, снижением чувствительности,
- при поражении периферических отделов нервной системы развиваются полинейропатии —, обездвиженность, уменьшение объема мышц конечностей с обеих сторон.
У новорожденных признаки поражения отделов нервной системы могут проявляться от 2 месяцев. К основным признакам относят:
- судороги,
- повышенный тонус рук, ног как в покое, так и при движении,
- несогласованность мышечных движений,
- задержка психического развития, недоразвитие отделов мозга.
Ранние признаки у детей могут отсутствовать, и болезнь начинает проявляться сразу с первой стадии.
Основные симптомы ВИЧ у детей разных возрастов практически одинаковы, но есть и некоторые особенности.
Новорожденные с ВИЧ-инфекцией, как правило, рождаются раньше срока или с маленькой массой тела. Также характерно наличие внутриутробной инфекции: герпес, цитомегаловирус и другие. Впоследствии эти дети плохо набирают массу. Характерен и внешний вид ребенка: выпяченный лоб, укороченный нос, косоглазие или их выпячивание, голубой оттенок склер, пухлые губы, четко выраженная ямка над ними, дефекты развития: волчья пасть, заячья губа.
Другие признаки вируса иммунодефицита могут появиться у детей, зараженных внутриутробно или во время родов, в период от 3 до 9 месяцев.
К таким симптомам относят:
- Нарушения умственного и физического развития: такие дети поздно начинают ходить, сидеть, уровень психомоторного развития также не соответствует норме.
- Плохой набор массы тела, низкая прибавка в росте.
- Лимфаденопатия —, увеличение лимфатических узлов.
- Повышение температуры тела до 38°.
- Увеличение печени, селезенки.
- Поражение кожи: грибковые, бактериальные инфекции, дерматиты, высыпания в виде пузырьков.
- Инфекции полости рта в виде афтозного стоматита. Он проявляется в виде язвочек на слизистой оболочке.
- Нарушения в работе сердца, почек, органов дыхания.
- Сбои в работе пищеварительной системы: плохой аппетит, тошнота, рвота, вздутие живота.
- Нарушения со стороны ЦНС.
- Такие дети очень часто болеют инфекционными заболеваниями, которые протекают тяжело и длительно.
- В редких случаях развиваются онкозаболевания.
- Изменения в анализах крови: анемия, снижение уровня лейкоцитов и тромбоцитов.
Данные симптомы характерны и для детей старшего возраста. Пути заражения для них могут быть трансплантация органов, переливание крови, инъекции, половые контакты.
Люди с ВИЧ-инфекцией живут в среднем 10 лет. Надо отметить, что существуют люди, невосприимчивые к вирусу ВИЧ благодаря наличию у них определенного иммуноглобулина А.
Стадии болезни
Как уже упоминалось, первая стадия ВИЧ у детей носит скрытый характер и может длиться до 10 лет.
Также она имеет название хронической лимфаденопатии, так как основным ее признаком является увеличение лимфоузлов. Она имеет генерализованный характер – увеличиваются, как минимум, 2 группы узлов, причем расположенных до пояса: в области подбородка, около и за ушами, над и под ключицей, на затылке и в области шеи. Но также в процесс могут вовлекаться паховые, бедренные, подколенные лимфоузлы, их размеры достигают 1см, поражаются симметрично с двух сторон. При прощупывании узлов боль отсутствует. Они не связаны с близлежащими тканями, кожа над ними не изменена.
При появлении данных симптомов стоит исключить развитие других патологических процессов.
Главным критерием является стойкая лимфаденопатия – на протяжении 3 месяцев. Данный признак является одним из основных симптомов ВИЧ-инфекции.
Также для этой стадии характерны поднятие температуры, потливость, недомогание, слабая прибавка в весе.

2 стадия заболевания или острая стадия характеризуется резко выраженными признаками.
К симптомам острой стадии ВИЧ относят:
- Постоянная гипертермия, увеличение лимфоузлов.
- Ночная потливость.
- Расстройства пищеварительной системы —, тошнота, рвота, понос.
- Резкое похудение.
- Дети часто болеют инфекционными заболеваниями: бронхит, пневмония, отит, ОРВИ.
- Грибковые, бактериальные поражения кожи, слизистых: сыпь, стоматиты, гнойные элементы.
- Нарушения работы нервной системы: менингит, энцефалит, слабоумие.
- Заражение крови.
Заключительная стадия болезни – собственно СПИД, сопровождается поражением всех органов и систем, тяжелыми заболеваниями кожи и слизистых, внушительной потерей веса за счет сбоев в работе пищеварения, присоединением вторичной инфекции.
Ведущие симптомы последней стадии ВИЧ-инфекции —, оппортунистические и онкозаболевания, то есть такие, которые развиваются в виде присоединенной инфекции при ВИЧ вследствие сниженного иммунитета. Это могут быть инфекции, вызванные вирусом герпеса, Эпштейна Бара, цитомегаловирусом, а также туберкулез, пневмонии.
У детей из данных заболеваний наиболее часто встречаются:
- Пневмоцистная пневмония. Поражает детей 1 года жизни. Возбудителем являются пневмоцисты. Характеризуется заболевание образованием инфильтратов в легких и сопровождается такими симптомами:
- навязчивый непродуктивный кашель,
- повышение температуры,
- учащенное дыхание,
- слабость, повышенное потоотделение ночью.
- Интерстициальная пневмония. Данное заболевание характерно только для детского возраста, начинается незаметно и имеет вялотекущее течение. Имеет неинфекционную природу. Сопровождается образованием инфильтратов из клеток иммунной системы. Основные симптомы:
- одышка, быстрое нарастание дыхательной недостаточности,
- кашель без выделения мокроты,
- признаки нехватки кислорода.
Из онкозаболеваний у детей может развиваться саркома Капоши и опухоли мозга, но это бывает крайне редко.
Течение конечной стадии СПИД довольно тяжелое. Смерть ребенка наступает от присоединенной инфекции.
Диагностика
Диагностику детей на наличие ВИЧ можно проводить еще во внутриутробном периоде. Для этого исследуют околоплодную жидкость или берут биопсию хориона. Но эти методы достаточно травматичны.
Подтверждение наличия заболевания у новорожденных детей, рожденных от ВИЧ-позитивных матерей, затруднено. Все дело в том, что при рождении в их крови содержатся материнские антитела, которые исчезают только к 18 месяцам, и только в редких случаях они могут уходить раньше. В связи с этим установить или опровергнуть диагноз этим детям можно не ранее, чем в 1.5 года.
В настоящее время существует метод ПЦР, который позволяет выделить ДНК вируса. Это довольно чувствительный способ, благодаря которому можно проводить обследование уже в первые двое суток после рождения. Если результат обследования положительный, его повторяют в 1-2 месяца.
Второй позитивный результат подтверждает наличие ВИЧ-инфекции в таких случаях:
- если 1 результат был отрицательный, а второй положительный, это также свидетельствует о наличии инфекции,
- если первые 2 обследования дали негативный результат, следующее проводится в возрасте 4 месяцев уже другими методами —, иммуноферментного анализа и иммунного блотинга,
- если диагноз не подтверждается, его проводят в 6, 9, 12, 15, 18 месяцев. При негативных результатах 2 раза подряд диагноз снимается.
У детей постарше ВИЧ может быть выявлен через 2 недели, 3 и 9 месяцев после инфицирования.
Лабораторные тесты – это первое, на чем основывается постановка диагноза ВИЧ-инфекции. Но также здесь играют роль:
- клинические проявления,
- сбор данных, указывающих на возможность заражения,
- данные рентгенологического исследования, МРТ.
Постановка диагноза СПИД не может основываться на единичном обследовании. Для этого необходим ряд тестов с определенным интервалом времени. Также не стоит забывать о возможности ложнопозитивной реакции. В основном это происходит из-за ошибок в проведении теста. Поэтому доверять следует только проверенным лабораториям и не проводить тест на дому, хотя возможен и такой вариант.
Лечение
Несмотря на большое количество исследований, посвященным СПИДу, лекарство от него, к сожалению, так и не найдено.
Но существует антиретровирусная терапия, которая способна предотвратить развитие заболевания у детей, рожденных от ВИЧ-позитивных матерей. Данные препараты замедляют размножение вируса.
Условием положительного лечения является прием комплекса таких препаратов беременными женщинами и ребенком после рождения.
У зараженных детей лечение ВИЧ сводится к терапии сопутствующих заболеваний, к симптоматическому лечению.
СПИД – тяжелое и смертельное заболевание. И вдвойне печальней, когда оно поражает младшие слои населения. Поэтому противостояние этому недугу должно начинаться, прежде всего, с профилактики и распространению знаний о нем.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Инфекционный мононуклеоз | Лимфоаденопатия, ангина, гепатолиенальный синдром, лихорадка | Проведение теста Пауля-Буннеля. Общий анализ крови, биохимический анализ крови. | Длительность не более 1 мес., преобладает системное увеличение лимфоузлов. Положительный тест Пауля-Буннеля. В крови атипичные мононуклеары более 10%. |
| Краснуха | Увеличение затылочных лимфоузлов, экзантема | ИФА, ПЦР | Эпиданамнез, кратковременность симптомов, поражаются только затылочные лимфоузлы. Антитела к вирусу краснухи в нарастающем титре. |
| Токсоплазмоз | Энцефалит, лимфоаденопатия, гепатомегалия, желтуха, экзантема. | Бактериология, серология, РСК, РНИФ, кожная проба | Эпиданамнез, хориоретинит, кальцификаты в головном мозге, висцеральные поражения. Положительные результаты бактериологических, серологических, РСК, РНИФ исследований. |
| Острыйменингоэнцефалит (вирусной, бактериальной этиологии). | Менингеальный, энцефалический синдром, полиомиелитоподобный синдром | Микробиология, серология, вирусология, иммунофлюоресцентный метод диагностики | Эпиданамнез, более четко очерчена клиническая картина, при бактериальных неменингококковых менингитах — наличие очагов инфекции. Положительные результаты лабораторных исследований. |
| Аденовирусная инфекция | Лихорадка, назофарингит, лимфаденит | Вирусология, серология, иммунофлюоресцентное исследование, гемограмма. | Эпиданамнез, острое течение, лимфаденит преимущественно регионарных лимфоузлов. Вирусология, серология с нарастанием титра АТ, положительный результат иммунофлюоресцентное исследования. |
| Энтеровирусная инфекция | Лихорадка, экзантема, полиадения, гепатолиенальный синдром, энцефалит. | Серологические методы исследования. | Герпангина, диарея, лимфаденит менее выражен. Серология в нарастающем титре. |
| Сепсис | Лихорадка, интоксикация, полиорганность проявлений, экзантема, менингит, отит, синусит, пневмонии. | Выделение возбудителя из крови и др. материала. | Наличие первичного очага (кожа, легкие, кишечник и др.). Выделение возбудителя из крови и др. материала, отрицательный тест на ВИЧ-АТ, гипогаммаглобулинемия, нормальное количество СД-4. |
| Хронический вирусный гепатит | Снижение аппетита, увеличение печени, селезенки, полиадения, желтуха. | Обследование на наличие маркеров ВГ. | Связь с перенесенным вирусным гепатитом, симптоматика выражена умеренно, полиорганность не характерна. Маркеры ВГ (А, В, С, Д) в сыворотке крови, снижение СД-8, уровень СД-4 нормальный. |
| Кишечная инфекция, сальмонеллез (генерализованная форма). | Диарея, потеря массы, лихорадка, интоксикация, наличие очагов в других органах (менингит, пневмония) | Посевы кала, крови, серология (РПГА) | Генерализованные формы развиваются только у детей первых месяцев жизни Преморбидный фон отягощен, чаще внутрибольничная инфекция . Положительные посевы кала, крови, серология (РПГА) |
| Глистные инвазии. | Снижение аппетита, вялость, снижение массы тела, диарея, полиадения. | Обследование кала, дуоденального содержания, мокроты, мочи на наличие гельминтов. | Эпидемиология, синдром мальабсорбции не характерен. Обнаружение личинок гельминтов в кале, дуоденальном содержимом, мокроте, моче. |
| Туберкулез | Полиадения, интоксикация, поражение легких, ЦНС, лихорадка, потеря массы тела, слабость, гепатолиенальный синдром. | Бактериологические исследования биоматериала, Rg- исследование легких, туберкулиновые пробы. | Эпиданамнез, наличие первичного комплекса в легких. Бактериология — выделение БК из мокроты, Rg- исследование легких (очаги, каверны). Положительные туберкулиновые пробы. |
| Эпидемический паротит и паротиты другой этиологии. | Увеличение околоушных слюнных желез. | Серологические исследования. Rg — логические методы исследования. | При эпидпаротите: возникает остро, проходит в течении 10 дней, могут вовлекаться другие слюнные железы, орхиты, панкреатиты. При опухоли, слюннокаменной болезни — процесс односторонний. Серологические исследования с нарастанием титра антител (РНГА). Изменения в легких. |
причины, симптомы, диагностика, методы лечения и профилактика : Labuda.blog

Синдром приобретенного иммунодефицита стал одной из главных медицинских проблем 20 века. Это заболевание провоцирует вирус, который приводит к угнетению иммунной системы человека. Не обходит стороной инфекция и детей. ВИЧ у ребенка имеет свои особенности течения и терапии, которые и рассмотрим далее.
Почему начинается развитие заболевания?
Источником заражения является больной СПИДом человек или носитель вируса. Особенность микроорганизма такова, что на протяжении нескольких лет он может находиться в организме и не провоцировать появление негативных симптомов.
СПИД – это завершающая стадия болезни, которая приводит к серьезным осложнениям и летальному исходу. Вирус можно обнаружить в любой биологической жидкости, проникая в здоровый организм ребенка, он вызывает гибель клеток, отвечающих за иммунитет.

На первых этапах организм справляется, компенсируя потери выработкой новых клеток. Но так продолжается не всегда, иммунная система ВИЧ инфицированных детей сильно истощается и организм становится восприимчивым к любым инфекциям, которые и приводят к смерти.
Как происходит заражение детей?
Для организма ребенка или взрослого опасен не сам вирус, а те последствия, к которым он приводит. Передача ВИЧ ребенку может осуществляться следующими способами:

Чем раньше происходит заражение, тем тяжелее протекает ВИЧ инфекция у детей.
Выявление вируса у детей
Постановка точного диагноза осуществляется только после полного обследования, которое включает следующие анализы:

Врачи должны учитывать тот факт, что метод ИФА не позволяет обнаружить инфекцию в первых полгода после ее проникновения в организм. В этот период иммунная система еще пытается бороться, поэтому необходимы повторные исследования через 3 и 6 месяцев, если есть подозрение на заражение.
Первые симптомы заражения
После внедрения вируса в организм начинается инкубационный период. Может пройти от нескольких месяцев до 10 лет до того момента, когда появятся первые симптомы ВИЧ у ребенка. Все зависит от возраста инфицирования.
После окончания инкубационного этапа заболевание развивается стремительно. Если дети ВИЧ-положительные, то симптомы можно наблюдать следующие:
- Температура тела более 38 градусов. Такие показатели могут держаться до нескольких недель. Так организм реагирует на вирусы.

- Лимфоузлы увеличиваются.
- Начинается усиленное потоотделение.
- На УЗИ печень и селезенка увеличены в размерах.
- Может появиться сыпь по телу.
- Появляются изменения в анализах.
Если у детей ВИЧ инфекция, то часто наблюдаются нарушения со стороны нервной системы. В зависимости от вовлечения разных отделов отмечаются:
У грудничков признаки поражения нервной системы наиболее отчетливо становятся заметными к 2 месяцам:
Симптомы ВИЧ у ребенка в любом возрасте практически одинаковы, но можно выделить некоторые особенности.
Если новорожденный родился с этой инфекцией, то, как правило, это происходит раньше срока или младенец отстает по весу от своих сверстников. Также для инфицированных детей ВИЧ внутриутробно характерны герпес или цитомегаловирусная инфекция. Можно отметить характерные внешние признаки: нос укороченный, большой лоб, косоглазие, пухлые губы, дефекты развития.
У детей, зараженных во время прохождения по родовым путям, симптомы часто появляются ближе к полугоду:
Если ребенок родился здоровым, ВИЧ проник в организм позже, то среди симптомов кроме увеличения лимфоузлов, повышения температуры часто наблюдается присоединение следующих заболеваний:
Симптомы ВИЧ у детей в любом возрасте проявляются в поведении. Ребенок плохо спит, теряет аппетит, наблюдается апатия, плохое настроение.
Ребенок от ВИЧ родителей
Если вирус иммунодефицита присутствует в организме родителей, то это совсем не означает, что малыш также родится больным. В 98% случаев рождаются от больных ВИЧ здоровые дети, благодаря современным методам терапии. Если женщина является носительницей вируса или больной СПИДом, то беременность обязательно надо планировать.
Риск рождения больного малыша повышается, если:
Чтобы снизить вероятность заражения, будущим мамочкам с ВИЧ инфекцией делают чаще всего кесарево сечение.
Принципы лечения
Современные возможности медицины, к большому сожалению, не позволяют полностью избавить пациента от страшной болезни. Можно только на некоторое время нормализовать состояние и сдержать размножение вируса.
Если ребенок родился ВИЧ инфицированным или приобрел заболевание уже после рождения, то для оказания помощи опираются на следующие принципы лечения:
- Проведение антиретровирусной терапии. Если имеются сопутствующие вторичные заболевания, спровоцированные подавленным иммунитетом, то требуется симптоматическое лечение.
- Терапия назначается только после приема у специалиста по лечению СПИДа и с согласия родителей или законных представителей.
Для успешной терапии важно следовать следующим правилам:
Антиретровирусную терапию детям назначают при наличии определенных показаний, но малышам первого года жизни это делают в обязательном порядке. В старшем возрасте показаниями к такому лечению являются:
Проведение антиретровирусной терапии
Основной метод лечения при подтверждении ВИЧ инфекции – это ВААРТ. Для повышения результативности применяется комбинация из нескольких препаратов. Одно лекарство чаще всего используют в профилактических целях или для тех детей, какие ВИЧ статус имеют неопределенный.
Медицина имеет в арсенале большое количество эффективных препаратов, чаще всего между собой комбинируются следующие:
Если малыш рождается инфицированным, то с 1-1,5 месяцев начинается профилактика пневмонии. Назначают младенцу:
Вместе с перечисленными лекарственными средствами назначаются еще и другие:
Но назначение этих препаратов требует соблюдения осторожности и постоянного контроля над состоянием ребенка, так как терапия чревата развитием многих побочных реакций: нейропатия, патологии желудочно-кишечного тракта.
Лечение ВИЧ инфекции проводится под постоянным контролем состояния иммунной системы ребенка. Важно параллельно осуществлять профилактику присоединения вторичных инфекций и развития новообразований.
Если у здорового ребенка условно-патогенные микроорганизмы практически не вызывают развития заболеваний, то ВИЧ инфицированные или больные СПИДом имеют ослабленную иммунную систему, которая не в состоянии им противостоять. При их появлении терапия сопровождается подбором препарата с учетом природы возбудителя.

Терапия также всегда проводится с применением не только специализированным антивирусных препаратов, но и назначаются:
Врачи отмечают, что лечение в детском возрасте тем будет успешнее, чем раньше оно начато. Но родители должны понимать, что здоровье их ребенка и продолжительность жизни полностью зависит от соблюдения всех врачебных рекомендаций. Надо быть готовыми к тому, что придется длительное время принимать лекарственные средства, а может и всю жизнь. Кроме этого, соблюдать режим дня, придерживаться определенной диеты.
Как предупредить рождение больного ребенка от инфицированной женщины?
ВИЧ профилактика детям должна начинаться задолго до рождения малыша, если у будущей мамочки имеется заболевание или она является носительницей вируса. Риск передачи развивающемуся малышу составляет около 15% и во время первого триместра он гораздо выше в связи с еще не окрепшей плацентой.
Больная женщина может родить здорового ребенка, если будет соблюдать ряд рекомендаций:
- До 2-2,5 месяцев беременности пройти курс химиотерапии.
- Принимать антиретровирусные препараты, которые назначит доктор. Обычно с 14 и до 34 недели назначают прием «Ретровира» в количестве 100 мг 5 раз в день.
- Регулярно посещать консультацию и сдавать анализы, чтобы отследить динамику развития младенца и не допустить анемию.

Врачебные меры во время родов
Женщинам, являющимся носительницами ВИЧ инфекции, не запрещено рожать естественным путем, но не рекомендуется применять различные методики родовспоможения: акушерские щипцы или вакуум-аспирацию. На практике врачи не желают рисковать, учитывая, что ВИЧ передается детям в момент прохождения по родовым путям, делают кесарево сечение.
За час до предполагаемого времени рождения малыш, будущей мамочке выдается препарат «Зидовудин». Во время родовой деятельности вводится внутривенно капельным путем «Ретровир» из расчета 2 мг на килограмм веса женщины.
Все врачи и медицинские сестры, принимающие роды и впоследствии ухаживающие за младенцем, должны иметь халат, маску и перчатки.
Что предпринимается сразу после родов
Новорожденного малыша от мамы не изолируют, но грудное вскармливание категорически запрещено. Молозиво может содержать вирусные частицы и стать причиной заражения. После родов рекомендуется следующее:

Вакцинирование детей от инфицированных матерей
Иммунизация младенцев от больных матерей еще нужнее, чем для здоровых деток. Она позволит укрепить иммунитет и повысить его устойчивость к опасным инфекциям. Для вакцинации используют следующие препараты:
Врачи должны тщательно отслеживать реакции детского организма после вакцинации.
Рекомендации для родителей, имеющих детей с положительным ВИЧ статусом
При появлении на свет больного ребенка или при заражении уже после рождения на плечи родителей ложится большая ответственность. От их поведения будет зависеть многое в состоянии малыша. Соблюдение некоторых принципов поможет продлить ребенку жизнь:
- Обязательна постановка на учет в центре по лечению СПИДа и в местной поликлинике.
- Посещать врача необходимо для осмотра каждые три месяца.
- ВИЧ-инфицированные дети наблюдаются у фтизиатра и невролога.
- Регулярно сдается анализ на иммунный статус и вирусную нагрузку.
- Каждые 6 месяцев делается реакция Манту.
- Раз в полгода сдается биохимический анализ крови, мочи, измеряется уровень сахара.
- Родители должны учитывать, что калорийность рациона ВИЧ-инфицированных детей должна быть увеличена на 30%. Питание должно быть рациональным и сбалансированным с содержанием всех нужных витаминов и минералов.
- Все прививки должны делаться в соответствии с графиком. Он может меняться только лечащим врачом при наличии для этого показаний.
Родители должны рассказать в доступной форме ребенку о том, что ВИЧ стал теперь неотъемлемой частью его жизни. Он должен об этом знать, чтобы правильно бороться с инфекцией и выполнять все рекомендации врачей.
Не стоит акцентировать внимание на негативе, надо дать понять малышу, что вы всегда будете рядом с ним и поддержите его в любой ситуации. ВИЧ не передается при бытовых контактах, поэтому такие дети могут посещать обычные детские сады и школы. Но с этим не все просто, к сожалению, в нашем обществе пренебрежительно относятся к больным СПИДом.
Несмотря на то, что СПИД и ВИЧ инфекция не поддаются окончательному излечению, своевременное обращение к специалистам и эффективная терапия улучшат состояние маленького пациента.
Дети с ВИЧ: ответы на важные вопросы
Детей с ВИЧ усыновляют и берут под опеку всё чаще и чаще.
Что нужно знать о диагнозе родителям и детям? Памятка благотворительного фонда Дети +.
Дети с ВИЧ
Достижения современной медицины позволяют ВИЧ-положительным детям жить полной и здоровой жизнью. Как и всем детям, им, прежде всего, нужна заботливая и любящая семья, которая поможет им расти и становиться взрослыми.
Развитие ВИЧ-инфекции у детей проходит иначе, чем у взрослых. Это имеет значение и для наблюдения, и для ухода и лечения ребенка. Врач, предоставляющий медицинскую помощь должен обладать знаниями и опытом для лечения наиболее юных людей, живущих с ВИЧ. У малышей, инфицированных ВИЧ во время беременности или родов, развитие ВИЧ-инфекции может проходить быстрее, и без лечения достаточно велик риск того, что ребенок серьезно заболеет уже в первые годы жизни. Также ВИЧ-положительные дети медленнее развиваются и половое созревание у них начинается позже, однако в целом ВИЧ-положительные дети развиваются нормально.
Наблюдение за ВИЧ-инфекцией у детей
Как и для взрослых, главные анализы для детей, живущих с ВИЧ, — иммунный статус (количество клеток СD4) и вирусная нагрузка. Тем не менее, у детей иммунная система еще не до конца сформировалась и результаты этих анализов у них отличаются от результатов у взрослых. В норме иммунный статус детей гораздо выше, чем у взрослых. Среднее количество клеток CD4 у шестимесячного ребенка — 3 000 клеток/мл, у годовалого — 1 500 клеток/мл, а у детей до шести лет — около 1 000 клеток/мл. В возрасте от шести до двенадцати лет иммунный статус детей стабилизируется и становится таким же как у взрослых.
У ВИЧ-положительных малышей вирусная нагрузка может увеличиться до крайне высокого уровня (более 1 миллиона копий/мл) и постепенно снижаться в течение первых лет жизни. Точная причина этого неясна. Это отличает детей от взрослых, чья вирусная нагрузка в норме снижается до относительно низкого уровня (около 20 000 копий/мл) в течение первых месяцев после инфицирования ВИЧ.
Используя анализ на иммунный статус и вирусную нагрузку можно судить о развитии заболевания у детей, хотя это гораздо сложнее, чем у взрослых. Врачи рассчитывают риск того, что ребенок заболеет, учитывая их возраст, иммунный статус и вирусную нагрузку.
Антиретровирусная терапия для детей
Антиретровирусные препараты могут использоваться для лечения ВИЧ-инфекции у детей. Хотя действие этих препаратов на детей изучено хуже, чем на взрослых, сейчас существует уже достаточно много данных. Тем не менее, как и у взрослых, у детей терапия может быть связана с неприятными побочными действиями и для ее эффективности терапию необходимо правильно принимать.
Для лечения детей существует меньше препаратов, чем для взрослых. Среди маленьких детей терапия может предотвратить болезнь и смерть в течение первых 18 месяцев жизни. Терапия также эффективна для более старших детей, многие из которых смогли прожить многие годы и стать подростками благодаря лечению. В странах, где начала применяться терапия, смертность среди ВИЧ-положительных детей снизилась более, чем на 80%.
Так же как и в отношении взрослых, решение о начале терапии для ребенка принимается индивидуально. Тем не менее, если у ребенка есть ВИЧ-ассоциированные заболевания, или его иммунный статус быстро снижается, а вирусная нагрузка растет, следует назначать терапию. Врачи ориентируются на те показатели, о которых речь говорилась выше, чтобы определить, когда начинать лечение. Если по их расчетам риск появления СПИДа у ребенка в следующем году от 10% и больше — рекомендуется начало терапии.
Антиретровирусная терапия должна назначаться детям до того, как их иммунная система будет значительно повреждена и они станут уязвимы перед серьезными, угрожающими жизни заболеваниями. Для взрослых этот момент обычно наступает при иммунном статусе ниже 200 клеток/мл. Для детей цифры могут быть иными. Для детей в возрасте до 12 месяцев, иммунный статус 750 клеток/мл равен «взрослым» 200. Для детей от года до пяти — эта цифра составляет 500 клеток/мл. После шести лет, как и у взрослых, о серьезном повреждении иммунной системы говорит иммунный статус от 200 клеток/мл и ниже. Некоторые врачи используют в качество основного ориентира процентное количество клеток CD4.
Дозировки антиретровирусных препаратов у детей отличаются от дозировок для взрослых. Дозы могут возрастать со временем, так как они назначаются в соответствии с весом ребенка. Обычно детям назначают те же препараты, что и взрослым, но не в виде таблеток, а в виде жидкости. Детям также могут потребоваться более высокие дозы, чем взрослым, потому что организм детей усваивает препараты быстрее. Для некоторых детей может быть необходимым назначение четырех препаратов, а не трех, как обычно назначается взрослым, так как у этих детей может быть очень высокая вирусная нагрузка. Обычная комбинация — три нуклеозидных ингибитора обратной транскриптазы и один ненуклеозидный ингибитор обратной транскриптазы. Это означает, что если первый режим терапии окажется неудачным, ребенку могут назначить комбинацию с ингибитором протеазы. Ненуклеозидные ингибиторы обратной транскриптазы являются более предпочтительными для детей, так как они выпускаются в жидких формулах, которые нормальны на вкус, и не вызывают тошноты и диареи.
Побочные эффекты
Антиретровирусные препараты могут вызвать неприятные побочные эффекты, включая липодистрофию — изменение распределения жировой ткани. Липодистрофия чаще встречается у более взрослых детей, вероятно из-за того, что они принимают препараты более длительное время. Побочные эффекты, такие как общее плохое самочувствие, или диарея могут вызвать дополнительные проблемы у детей. Как и в случае со взрослыми, если терапия привела к серьезным побочным эффектам, необходимо сменить препараты на другие, если существует такая возможность.
По счастью, существуют данные о том, что большинство побочных эффектов реже встречаются у детей, а если они и происходят, дети переживают их легче, чем взрослые. До сих пор неизвестно, почему это происходит. Возможно, что у детей реже встречаются особенности образа жизни, которые могут ухудшить побочные эффекты, например курение и алкоголь.
Соблюдение режима терапии
Для правильной работы антиретровирусные препараты должны приниматься строго по расписанию, по крайней мере в 95% случаев. У многих взрослых возникают проблемы с соблюдением схемы приема лекарств, а у детей трудностей может быть даже больше. Дети могут не хотеть принимать лекарства с неприятным вкусом, или им может быть сложно принимать лекарство только натощак или вместе с едой. По счастью, рядом с детьми обычно всегда есть взрослый человек, который следит за тем, чтобы они принимали лекарства вовремя. Чтобы обеспечить правильный прием препаратов, тщательно продумайте, как схема лечения вашего ребенка отразиться на вашем собственном образе жизни, и жизни всей вашей семьи. Составьте четкий план, который обеспечит прием лекарств по расписанию. Не забудьте, что ваше собственное здоровье имеет ничуть не меньшее значение. Если вы также принимаете антиретровирусные препараты, составьте план, который поможет вам делать это правильно.
Не существует универсальных советов относительно того, как обеспечить правильный прием терапии ребенком. Вместо этого существуют отдельные стратегии, в соответствии с возрастом ребенка. Например, для детей до года, можно вводить препарат через трубочку прямо в желудок. Сейчас разрабатываются режимы терапии для приема терапии один раз в день, которые могут помочь детям более старшего возраста. Для того, чтобы дать лекарство малышу, некоторые родители пользуются шприцом без иглы, так как это позволяет ввести препарат в глотку ребенка, не касаясь его языка.
Более старшим детям часто помогает общение с другими детьми, которые регулярно принимают лекарства. Проблемы, связанные с с соблюдением режима лечения, будут меняться со временем. Например, ребенок может захотеть поужинать у друзей или остаться у них ночевать. Необходимо будет следить, чтобы у ребенка всегда были дозы препаратов при себе. Также ребенку может быть сложно принимать препараты, когда он с друзьями, так как те будут расспрашивать о том, что это.
Для того, чтобы справиться с такими ситуациями, нужно планировать их заранее. Однако и с этим могут быть сложности. Например, можно попросить другого взрослого проследить, чтобы ребенок принял препараты, но это может привести к необходимости раскрыть его ВИЧ-статус. Вероятно, необходимо будет обсуждать такие ситуации с лечащим врачом ребенка, который может подсказать, как можно с ними справиться.
Прививки
Обязательно обсудите с врачом прививки ребенка. Хотя в общем вакцинации безопасны для детей с ВИЧ, им нельзя давать живые вакцины. Это значит, что ребенку противопоказаны: прививка БЦЖ против туберкулеза, живая вакцина против полиомиелита, или прививка против желтой лихорадки. Существует альтернативная прививка против полиомиелита, которая не является живой. Детям с ВИЧ обязательно нужны прививки против кори, свинки и краснухи, так как такая инфекция как корь может нанести серьезный вред иммунной системе.
Детские болезни
Корь и ветрянка могут привести к тяжелым осложнениям у ВИЧ-положительных детей и необходимо немедленно обратиться к врачу при подозрении на эти инфекции.
Социальные вопросы
ВИЧ-положительные дети могут жить нормальной, и при адекватном лечении, здоровой жизнью. Тем не менее, как и ВИЧ-положительные взрослые они сталкиваются с предрассудками общества, переживают печаль, утрату, боятся болезни и смерти. Нет однозначного правильного совета о том, как помочь ребенку справиться с этими трудностями. В большинстве случаям родителям понадобиться помощь социального работника или психотерапевта, специализирующегося на работе с детьми. Помимо психологов, другие специалисты, с которыми может встречаться ваш ребенок, — врачи, медсестры, могут оказывать дополнительную поддержку.
Отвечая на вопросы
Предоставление ребенку информации о ВИЧ — это необходимый и длительный процесс. В большинстве случаев ребенок уже в раннем возрасте хочет знать, зачем они с мамой ходят в больницу, зачем ему анализы крови и лекарства. В раннем возрасте многие родители рассказывают о «плохих клетках», которые убивают «хорошие клетки» в крови, и для борьбы с которыми нужны лекарства. Или о вирусах, которые как «маленькие жучки». Это позволяет обсуждать вопросы здоровья с совсем маленьким ребенком, не называя ВИЧ, а также предоставлять основную информацию о заболевании и сохранении здоровья.
К младшему подростковому возрасту необходимо откровенно и как можно полнее поговорить с ребенком о ВИЧ. Это позволит ребенку контролировать вопросы своего здоровья. Это также уменьшить страхи и тревожность, и поможет ребенку почувствовать независимость, поддержать свою самооценку. Также возможно, что ребенка будут расспрашивать о том, зачем он ходит к врачу, чем он болеет и т. д. Рассказывая ребенку о его заболевании, нужно также обсудить, что он будет отвечать на такие вопросы.
Существующие психологические исследования показывают, что желательно, чтобы к 12-13 годам ребенок уже знал, что у него ВИЧ, и понимал, что это значит, какие анализы он сдает и что за препараты принимает. Обычно к этому времени ребенок хочет принимать участие в обсуждении вопросов, связанных со своим лечением, и активно участвовать в принятии важных решений, связанных с ВИЧ.
Вырастая с ВИЧ
В мире все больше и больше детей, которые были инфицированы ВИЧ при рождении, вырастают и становятся подростками. В некоторых странах в клиниках, специализирующихся на ВИЧ, появляются подростковые кабинеты, в которых работают педиатры, наблюдавшие этих детей еще новорожденными. Детям с ВИЧ приходится справляться с новыми эмоциональными и социальными проблемами, становясь взрослыми. Необходимо заранее думать о том, подростковый возраст может быть особенно «трудным возрастом» для ребенка, живущего с ВИЧ. И вероятно, он станет еще одним вызовом, которые придется преодолеть семьям, в которых живут ВИЧ-положительные дети.

основных концепций — ВИЧ у младенцев и детей — ключевые группы населения
Принципы антиретровирусной терапии у детей
Было показано, что антиретровирусная терапия значительно снижает заболеваемость, смертность и количество госпитализаций среди детей с ВИЧ в Соединенных Штатах. [27,28,29,30] Крупное клиническое испытание, в котором рандомизированы младенцы в возрасте от 6 до 12 недель с ВИЧ для получения Ранняя антиретровирусная терапия по сравнению с отложенной терапией (на основе критериев, связанных с CD4) обнаружила снижение смертности на 75% при использовании более агрессивной политики раннего лечения младенцев.[30] Исследования на детях продемонстрировали преимущества более раннего начала антиретровирусной терапии при более высоком уровне CD4, включая улучшение иммунного ответа, уменьшение провирусных резервуаров и более быстрое восстановление роста. [30,31,32,33,34] Подобно взрослым. , продолжающаяся репликация вируса у детей, как полагают, вызывает стойкое воспалительное состояние, которое увеличивает риск развития не связанных со СПИДом осложнений, таких как заболевание почек, рак, заболевание печени и сердечно-сосудистые заболевания. [35,36] Некоторые исследования показали, что инициирование Антиретровирусная терапия связана со снижением системного воспаления, снижением риска кардиомиопатии и улучшением нейрокогнитивных исходов.[37,38,39]
Рекомендации, когда начинать антиретровирусную терапию
С учетом данных, касающихся связи начала антиретровирусной терапии с преимуществами для иммунитета, роста и нервного развития у детей, в Руководстве по АРВ для детей теперь рекомендуется быстрое начало антиретровирусной терапии для всех детей, независимо от возраста, числа CD4 или уровня РНК ВИЧ. 40] Для детей младше 12 месяцев безотлагательное начало антиретровирусной терапии имеет решающее значение, поскольку они подвергаются наибольшему риску ускоренного прогрессирования ВИЧ-инфекции, клинического заболевания и смерти.[40] Для бессимптомных детей старшего возраста данные о рисках и преимуществах немедленной антиретровирусной терапии более ограничены. Поскольку антиретровирусная терапия, начатая в молодом возрасте, будет длиться всю жизнь, одновременное устранение препятствий для приверженности и оценка социальной поддержки особенно важны для предотвращения развития устойчивости к антиретровирусным препаратам, которая ограничит возможности выбора в будущем. Соответственно, в период сразу после начала антиретровирусной терапии может потребоваться регулярное и частое наблюдение за ребенком и опекуном (ами).[40]
Рекомендуемые схемы антиретровирусной терапии для начальной терапии
Подобно рекомендациям о том, когда начинать антиретровирусную терапию, рекомендации по предпочтительным и альтернативным схемам лечения зависят от возраста ребенка или особых обстоятельств. [41] Для детей, не получавших антиретровирусную терапию, в педиатрических руководствах по АРВ рекомендуется использовать схему из трех препаратов, которая включает основную цепь двухнуклеозидных ингибиторов обратной транскриптазы (НИОТ) и третий якорный препарат, который состоит из усиленного ингибитора протеазы (ИП), ненуклеозида. ингибитор обратной транскриптазы (ННИОТ) или ингибитор переноса цепи интегразы (ISTI) (таблица 2).[41] Среди вариантов первого ряда при выборе конкретной схемы следует принимать во внимание результаты тестирования лекарственной устойчивости, сложность дозирования (включая потребности в пище), вкусовые качества, индивидуальные предпочтения пациента и / или семьи. В настоящее время ведутся серьезные дискуссии и продолжаются исследования относительной эффективности, стойкости и токсичности (в частности, влияния на рост и метаболические параметры) использования ИП или ННИОТ в качестве якорного лекарственного средства в педиатрической схеме [42,43,44,45]. , 46]. Переносимость и чистый профиль ингибиторов переноса цепи интегразы делают этот класс особенно привлекательным для лечения педиатрической ВИЧ.Рекомендации в отношении конкретных предпочтительных и альтернативных схем лечения часто меняются по мере того, как становятся доступными данные о фармакокинетике и безопасности для младенцев и детей новых антиретровирусных препаратов.
Информация об антиретровирусных препаратах для использования в педиатрии
Для многих одобренных антиретровирусных препаратов FDA установило ограничения по возрасту или весу, основанные на ограниченных доступных данных в педиатрической популяции. Хотя стартовые схемы для детей и подростков обычно состоят из нескольких избранных из наиболее изученных схем, гораздо более ограниченная база фактических данных дает информацию о сборе схем спасения.Педиатрические руководства по АРВ-препаратам содержат отличный сборник информации о педиатрических антиретровирусных препаратах, который включает обзор статуса одобрения FDA антиретровирусных препаратов для детей, конкретных форм, лекарственных взаимодействий, токсичности и рекомендаций по дозировке для педиатрических пациентов разного возраста. [47] Педиатрические рекомендации по АРВ-препаратам не включают тенофовир DF ни в один из предпочтительных 2-НИОТ у детей до 12 лет из-за опасений по поводу токсичности костей, особенно с учетом того, что у детей с перинатальным ВИЧ-инфекцией минеральная плотность кости уже снижена.[41,48,49,50] Педиатрические руководства по АРВ-препаратам регулярно обновляются по мере появления новых данных о дозировке и безопасности антиретровирусных препаратов для младенцев и детей, а также об изменении статуса одобрения FDA. [47]
Соблюдение режима антиретровирусной терапии
Плохая приверженность к антиретровирусной терапии снижает вероятность вирусологического подавления, увеличивает риск развития мутаций лекарственной устойчивости и вирусологической неудачи, ограничивает варианты лечения в будущем и может привести как к прогрессированию заболевания, так и к вторичной передаче.Хотя порог приверженности, связанный с успешным вирусологическим подавлением, варьируется в зависимости от конкретного препарата, а также от индивидуальных характеристик пациента, неоптимальная приверженность обычно приводит к худшим результатам. Дети с ВИЧ часто сталкиваются с трудностями при соблюдении режима лечения из-за сложных схем дозирования, типичного поведения, соответствующего возрасту (малыши, подростки), зависимости от взрослого, обеспечивающего уход, надежного лечения и социальных проблем в семье, таких как употребление психоактивных веществ или бездомность.[51] В педиатрических рекомендациях по АРВ-препаратам особое внимание уделяется использованию схем антиретровирусной терапии с уменьшенным количеством таблеток и частотой приема один раз в день, когда это возможно, для улучшения приверженности. Кроме того, рекомендуется, чтобы поставщики услуг контролировали соблюдение режима лечения при каждом посещении. [52] Эти стратегии разделены на три категории: (1) стратегии начального вмешательства, (2) стратегии лечения и (3) стратегии последующего вмешательства [52]. Для обеспечения приверженности педиатрические рекомендации по АРВ рекомендуют регулярный мониторинг вирусной нагрузки и, по крайней мере, еще один показатель приверженности лечению (таблица 3).[52]
Управление антиретровирусной токсичностью
Дети, получающие антиретровирусную терапию в течение всей жизни, должны находиться под наблюдением на предмет как острых, так и хронических побочных эффектов, которые потенциально могут затрагивать различные системы органов. [53,54,55] Это особенно важно, поскольку становятся доступными новые варианты антиретровирусного лечения, которые не имеют длительного действия. послужной список использования в педиатрии. В педиатрических руководствах по АРВ-препаратам собраны справочные таблицы потенциальных побочных эффектов, связанных с различными антиретровирусными препаратами, и в этих рекомендациях представлены подробные сводки по следующим типам побочных эффектов: токсичность для центральной нервной системы; дислипидемия; желудочно-кишечные эффекты; гематологические эффекты; печеночные события; инсулинорезистентность, бессимптомная гипергликемия и сахарный диабет; лактоацидоз; липодистрофия, липогипертрофия и липоатрофия; нефротоксические эффекты; остеопения и остеопороз; сыпь и реакции гиперчувствительности.[55] Последствия длительного воздействия (в младенчестве или детстве) антиретровирусных препаратов остаются областью активных исследований, и неясно, изменится ли ожидаемая продолжительность жизни людей, которые доживают до взрослого возраста с перинатально приобретенным ВИЧ. [49]
.
Менеджмент и профилактика — курс педиатрии
00:00
Если мы подозреваем ВИЧ, мы должны диагностировать и лечить все оппортунистические инфекции этого пациента.
имеют. Обычно мы должны пытаться использовать комбинированную антиретровирусную терапию, АРТ или ВААРТ.
00:15
Это означает, что пациенты будут получать не менее 3 активных антиретровирусных препаратов как минимум от 2 разных
классы препаратов.Причина, по которой мы лечим этот вирус таким образом, заключается в том, что с помощью монотерапии
вирус может мутировать и очень быстро стать устойчивым. Помните, что в активно зараженном
отдельные, буквально миллиарды копий делаются каждый день, и шансы стойкого
формы намного выше при монотерапии. Итак, существует много разных классов ВИЧ.
лекарства, и я хочу пройти их в целом.У нас есть ингибиторы входа, ингибиторы слияния,
ненуклеозидные ингибиторы обратной транскриптазы, нуклеозидные ингибиторы обратной транскриптазы,
ингибиторы интегразы и ингибиторы протеаз. Все эти препараты действуют на разных этапах
вирусной репликации, и вы можете увидеть здесь несколько примеров, которые предотвращают определенные стадии
жизненный цикл этого вируса по мере его роста в организме человека.Итак, давайте переживем болезнь
осложнения нелеченого и пролеченного ВИЧ. Так, при нелеченом ВИЧ пациенты могут получить P. jirovecii
которую мы раньше называли пневмонией PCP, они могут заразиться ЦМВ, ВПГ, они могут получить бактериальные инфекции,
грибковые инфекции, а чаще туберкулез. При лечении ВИЧ мы беспокоимся о побочных эффектах.Примеры
могут быть побочные эффекты от приема лекарств, у них могут быть тошнота, сыпь, реакции гиперчувствительности,
нейропсихиатрические симптомы, липодистрофия может возникнуть в результате побочных эффектов лекарств
и у пациентов может развиться устойчивость к лекарствам, возвращая их в категорию нелеченных.
02:03
Таким образом, жизнь этих пациентов может быть довольно сложной.При соответствующем уходе длительное
прогноз при ВИЧ отличный. Это непростая жизнь, но сейчас ожидаемая продолжительность жизни в США
Штаты неплохие. Есть определенные вещи, которые _____ лучшая выживаемость и лучшая
жизнь с точки зрения пациентов с ВИЧ. Возможно, наиболее важным является раннее выявление и лечение.
02:32
Если пациентам поставить ранний диагноз и начать лечение на ранней стадии, они с большей вероятностью смогут прожить долгую жизнь.
и продуктивная жизнь.Пациенты с меньшей иммуносупрессией, как правило, имеют лучшую выживаемость.
вероятность, так что это случается раньше в болезни. Пациенты, соблюдающие терапию, будут
как правило, живут долго, и подросткам иногда очень трудно привлечь их на борт
относительно соответствия. Поэтому консультирование и обсуждение с этими детьми невероятно важны.03:06
Чем ниже ваша вирусная нагрузка, тем больше вероятность того, что вы выживете. Итак, давайте поговорим о
как мы предотвращаем ВИЧ. Новорожденным лучше, когда в каждом штате есть законы,
вместо того, чтобы соглашаться на тестирование.Обычно это означает, что в
Соединенные Штаты, где беременные матери собираются пройти тест на ВИЧ и должны подписать
специальный лист бумаги. Это можно сделать. В других штатах пациенты приходят в больницу, чтобы увидеть
для их общего дородового ухода, и им предлагают тестирование на ВИЧ в той же фразе, что и им
предложили все свои другие тесты, которые происходят во время беременности.Они могут решить не заразиться ВИЧ
протестированы, это их право, но предлагается в результате обычного скрининга. В результате есть
не лишняя подпись. В штатах с отказом от тестирования вместо тестирования ставки
тестирование на беременность на ВИЧ намного выше, и если мы сможем проверить женщин, они с большей вероятностью
знать их статус на момент доставки, чтобы предотвратить передачу вируса.В
В нескольких штатах, таких как Нью-Йорк, Иллинойс, Коннектикут, Род-Айленд, есть обязательные новорожденные
скрининг. Это означает, что тестирование ребенка при рождении обязательно, если есть
врачу недоступны тесты для матери. Это происходит прямо при рождении, а затем, если
ребенок положительный, лечение ВИЧ начато.В штатах, где это происходит, пренатальное тестирование фактически
поднимается намного выше. Вероятно, это связано с тем, что в офисе акушер говорит: «Мы
проверить вас на ВИЧ », и мать говорит:« Я не уверена, хочу ли я », а он говорит:« Хорошо, но если
вы этого не сделаете, ребенка все равно будут проверять », и тогда почти все матери скажут:« О,
ну в таком случае, просто проверь меня.»Это позволяет нам действительно понять, что происходит
на. Мы должны лечить беременных, чтобы снизить вирусную нагрузку при рождении. Лечение беременных
женщины резко снижают уровень инфицирования новорожденных с 25% до менее 2%. В разработке
в странах с большей бедностью мы рекомендуем продолжать грудное вскармливание.Эта
потому что уровень смертности от голода может быть выше, чем уровень передачи ВИЧ
через грудное вскармливание. Помните, что большая часть вертикальной передачи происходит в процессе рождения,
не через грудное вскармливание. Однако в Соединенных Штатах, где есть альтернативы,
доступны для бедных людей, таких как Вик, мы не рекомендуем кормить грудью ВИЧ-положительных женщин
потому что в этом случае есть легкие альтернативы детскому питанию.Итак, в каждой стране есть
различный подход к тому, рекомендуется ли грудное вскармливание, в зависимости от имеющихся ресурсов
людям относительно обеспечения формулы. Теперь профилактика ВИЧ среди подростков и взрослых — это
немного другое. Для этого мы должны рекомендовать использование презервативов, и мы должны предоставлять их.
советы всем подросткам и взрослым независимо от их убеждений и обстоятельств, наличие
использования презервативов имеет решающее значение для снижения бремени ВИЧ среди населения.Дополнительно у нас должно быть
рутинный скрининг. Опять же, если пациент знает о своем ВИЧ-статусе, вероятность того, что он
фактически распространяет болезнь. Они с большей вероятностью будут использовать презервативы, и они
скорее всего, не поделятся иглами. Поэтому осознание своего статуса критически важно. Сейчас
в Америке каждый четвертый взрослый или подросток с ВИЧ не знает о своем заболевании и
эти люди ответственны за более чем половину новых инфекций.Мы можем делать это
через программы по работе с населением, и это то, что важно для нас, чтобы мы могли финансировать
и иметь программы работы с населением. Итак, это мой обзор детской ВИЧ и ВИЧ в целом.
07:21
Спасибо за ваше время.
.
злоупотреблений в отношении детей, затронутых ВИЧ / СПИДом в Индии
Жестокое обращение с детьми, затронутыми ВИЧ / СПИДом в Индии
Карта
Глоссарий ..
I. Резюме ..
II. Справочная информация ..
ВИЧ / СПИД в Индии
Государственные органы, ответственные за
Дети, пострадавшие от ВИЧ / СПИДа
НАКО и Государственный контроль над СПИДом
Общества
Прочие ответственные государственные органы
Финансирование борьбы с ВИЧ / СПИДом в Индии
Системы образования и здравоохранения Индии
Система здравоохранения Индии…
Система образования Индии …
III. Дискриминация в отношении детей, пострадавших от ВИЧ / СПИДа
Нарушения права на
Наивысший достижимый уровень здоровья
Дискриминация со стороны здравоохранения
Провайдеры
Недоступная медицинская помощь
Недоступность
основных лекарственных средств и оборудования
Доступ к
Антиретровирусная терапия
Отсутствие
Психологическая и эмоциональная помощь детям, затронутым ВИЧ / СПИДом
Внутреннее и международное право
Право на наивысший достижимый уровень здоровья
Шармила А.
Нарушения права на образование
Отказ в доступе в школу
Ящиков
Дети, исключенные из школы
Бенси и
Бенсон
Другие кейсы
Дискриминационное обращение в школе
Другие препятствия на пути к образованию
Рави К.
Школьные сборы
и сопутствующие расходы
Внутреннее и международное право
Право на образование
Гендерная дискриминация и рост
Уязвимость детей, затронутых ВИЧ / СПИДом
Ответ правительства на
Дискриминация детей, пострадавших от ВИЧ / СПИДа
Международное и внутреннее право и
Политика в отношении дискриминации
Действия правительства по решению
Дискриминация104
Признание
задачи
Официальный
Ответы на случаи дискриминации
Борьба с дискриминацией с
Информация109
Образование
Дети о ВИЧ / СПИДе
Образование
Профессионалы и общественность
Сунита Б.и Nisha B.122
IV. Защита детей-сирот и других уязвимых детей 126
Дети, нуждающиеся в уходе:
Свидетельства детей и родителей129
Lalita R.129
Свидетельства других детей132
Другие уязвимые дети 140
Дети улицы141
Дети, работающие в секс-индустрии142
Работающие дети144
Ответственность государства за
Дети, нуждающиеся в заботе и защите 149
Международное и внутреннее право
Framework150
Официальный отказ от сиротства из-за СПИДа
и сироты, живущие с ВИЧ / СПИДом155
Вред институционализации 158
Учреждения, отказывающиеся от ВИЧ-положительных
Детский159
Альтернативы институционализации 164
В.Рекомендации 169
Рекомендации относительно
Дискриминация 169
Дополнительные рекомендации относительно
Здоровье274
Дополнительные рекомендации относительно
Образование174
Дополнительные рекомендации относительно
Защита детей-сирот и других уязвимых детей175
VI. Заключение .. 177
Приложение .. 179
Благодарности 205
На этой карте не показаны штаты Чхаттисгарх,
Джаркханд и Уттаранчал, которые были созданы в 2000 году.
СПИД: приобретенный иммунитет
синдром дефицита
Антиретровирусное лечение: медицинское
лечение с использованием препаратов, которые борются с ВИЧ, а не только оппортунистических
симптомы ВИЧ. Эти препараты не лечат ВИЧ, но в случае успеха могут
введены, замедляют и даже практически останавливают распространение ВИЧ в
тело. Это снижает восприимчивость к другим заболеваниям и позволяет дольше и
лучшее качество жизни. Однако в Индии препараты не назначают до
клетки иммунной системы ребенка (количество CD4) падают ниже определенного уровня или
у ребенка серьезные симптомы.
Далит : буквальное значение
«сломанные» люди, Далит — это термин, впервые введенный доктором Б. Р. Амбедкаром, одним из
архитекторы индийской конституции 1950 года и уважаемый лидер далитов
движение. Его подхватило в 1970-х годах Движение далитов-пантер, которое
организован, чтобы требовать прав для «неприкасаемых», и теперь широко используется
правозащитники. «Неприкасаемые» — это те, кто находится внизу или падает
вне кастовой системы Индии.В административном языке теперь используется термин
«зарегистрированные касты», в то время как правозащитники и население в целом
употребляют термин «далиты».
ВИЧ: человек
вирус иммунодефицита
NACO: National AIDS
Контрольная организация, автономный орган в составе Министерства здравоохранения и
За благосостояние семьи отвечает за осуществление мер правительства по борьбе с ВИЧ / СПИДом
профилактика и контроль.
НПО: неправительственные
организация
Оппортунистическая инфекция:
любая инфекция или состояние, которое использует ослабленный иммунитет
система, чтобы вызвать болезнь.Они могут включать относительно распространенные инфекции, которые
может причинить незначительный вред здоровому человеку или не причинить ему никакого вреда.
Постконтактная профилактика
(PEP): короткий курс антиретровирусных препаратов, которые могут снизить риск
заражение ВИЧ в результате случайного контакта или контакта на рабочем месте или изнасилования.
Профилактика передачи матери ребенку
передача: термин, относящийся к программам, направленным на сокращение ВИЧ
передача во время беременности и родов, а также при грудном вскармливании, большинство
часто включает короткий курс антиретровирусных препаратов для матери
и новорожденный, что значительно снижает риск этой передачи.Индийский
правительство и другие организации также используют фразу «передача от родителей ребенку»,
подчеркивая тот факт, что другой родитель часто участвует в том, что
мать ВИЧ-инфицирована.
Зарегистрированные касты: список
социально обездоленных («неприкасаемых») каст, подготовленных правительством Великобритании.
в 1935 году. Список каст был призван увеличить представительство
члены запланированной касты в законодательном органе, на государственной службе и в
поступление в университет.Этот термин также используется в конституции и различных
законы.
Запланированные племена: список
коренных племен, которые имеют право на то же
компенсационное обращение в качестве зарегистрированных каст.
Шестилетний учитель Ану П.
отправила ее домой из детского сада в 2003 году, посоветовав старшей сестре рассказать
ей «пожалуйста, не приходи снова в школу». Ее дедушка, у которого
ухаживал за Ану и ее братьями и сестрами с тех пор, как их родители умерли от СПИДа, объяснил:
«Учитель не разрешил ей пойти в школу, потому что она считает, что Ану ВИЧ-инфицирован.
Я считаю, что другие родители разговаривали между собой, поэтому учитель
сказал, что она не должна приходить «. Ее дед сказал нам, что он боится, что если он
— возразил, старшая сестра Ану тоже может быть выслана. Рядом частный
врач сказал семье Ану не приводить девушку в его клинику, «потому что если вы
сделай, другие люди не придут ». Причина, по которой мужчина дал, сказал ее дядя, была
из-за ВИЧ. Шестидесятишестилетняя бабушка Ану брала ее с собой
пешком до государственной больницы, но расстояние стало слишком большим, чтобы она могла
ходить, объяснил ее дедушка.
Шармила А., 10 лет, была
ВИЧ-положительная и потеряла обоих родителей из-за СПИДа. она
Она сказала, что перестала ходить в школу в четвертом классе. «Когда я ходил в школу,
Я сидел отдельно от других детей, на последнем коврике. Я сидел один. Другой
дети хотели быть со мной, но учитель говорил им не играть с
мне. Она сказала: «Эта болезнь распространится и на вас, так что не играйте с
ее ». Когда Шармила заболела туберкулезом, она начала путешествовать примерно в четырех
пять часов, чтобы добраться до государственной больницы за бесплатной медицинской помощью.Однако,
больница не предоставляла антиретровирусные препараты, и ее здоровье не
улучшить. Шармила умерла в январе 2004 года.
Каннаммал П. положил
дочь в приюте, когда она перестала заботиться обо всех своих
дети, сказала она нам.
Вскоре после этого ее мужу был поставлен диагноз ВИЧ. Она вернулась в
приют и обратился к ним за помощью. Вместо этого, по ее словам, «они попросили ребенка
пройти тестирование, а затем они хотели, чтобы она ушла.. . . Несмотря на мольбы к
школьные власти, они сказали: «Извините, пожалуйста, найдите другое место. Мы не
бесплатно забрать ее ». Тест ее дочери на ВИЧ, по ее словам, был отрицательным.
*****
миллионов индийцев, в том числе
как минимум сотни тысяч детей, живущих с иммунодефицитом человека
вирус / синдром приобретенного иммунодефицита (ВИЧ / СПИД). Еще много детей
в противном случае серьезно пострадал от растущей эпидемии в Индии — когда они
вынуждены уйти из школы, чтобы ухаживать за больными родителями, вынуждены работать
возмещают доход своих родителей или осиротели (потеряв одного или обоих родителей из-за
СПИД).
Тем не менее, дети, затронутые ВИЧ / СПИДом,
включая тех, кто живет с этим заболеванием, в индийских
политический ответ правительства на разрушительную эпидемию страны. Дети
пострадавшие от ВИЧ / СПИДа подвергаются дискриминации в сфере образования и здравоохранения
услуги, лишенные ухода из детских домов, и вытесненные на улицы и в
наихудшие формы детского труда. Гендерная дискриминация делает девочек более уязвимыми
к передаче ВИЧ и затрудняет получение медицинской помощи.Много
детей, особенно наиболее уязвимых, а также профессионалов, которые
для них не получают информацию о ВИЧ, необходимую для защиты
сами или бороться с дискриминацией. В этом отчете документируются злоупотребления в отношении детей Индии, затронутых ВИЧ / СПИДом, и содержится призыв к правительству Индии признать их
тяжелое положение и принять немедленные меры для защиты их от дискриминации и
эксплуатация.
Во всех штатах Индии есть
сообщили о случаях СПИДа, и по крайней мере в шести штатах, по данным правительства,
ВИЧ / СПИД распространился за пределы лиц, считающихся «высокорисковым», на людей.
численность населения.Особенно среди детей раннего возраста перинатальная передача
наиболее распространенный источник; однако чи
.

