Профилактика желудочно-кишечных заболеваний у детей и подростков
Профилактика желудочно-кишечных заболеваний у детей и подростков.
Заболевания пищеварительной системы занимают значительное место в общей структуре детской заболеваемости во всем мире, отмечается также тенденция к их учащению. Многие хронические заболевания пищеварительной системы берут свое начало в детском возрасте, и поэтому становится очевидной значимость для педиатров профилактики, своевременного выявления и лечения этих заболеваний.
Питание, как фактор, воздействующий на состояние здоровья человека, играет огромную роль в процессе формирования гастроэнтерологической патологии.
В первую очередь следует отметить характер вскармливания ребенка на первом году жизни, имеющий существенное влияние на последующее здоровье. Искусственное и раннее смешанное вскармливание на первом году жизни, играют значительную роль в патогенезе гастроэнтерологических заболеваний
Факторами риска в развитии гастро-энтерологической патологии являются:
- несоблюдение режима и качества питания,
- недостаточное использование свежих овощей и фруктов,
- еда всухомятку, частое употребление острых, пряных, копченых блюд,
- недостаточное пребывание на свежем воздухе,
- недостаточность занятий физической культурой и спортом,
- нервно–психические перегрузки и длительные отрицательные эмоции, порой приводящие к невротическим состояниям,
- неудовлетворительный микроклимат в семье, чаще всего связанный с алкоголизмом родителей,
- неудовлетворительные жилищно–бытовые условия, скученность, отсутствие своего угла,
- неполная семья (чаще всего – отсутствие отца), что является зачастую и причиной низкого экономического статуса семьи).

- вредные привычки: курение, употребление алкогольных напитков
Следует также иметь в виду, что именно функциональная патология лежит в основе многих органических заболеваний пищеварительной системы детей и взрослых, поэтому ее своевременная коррекция может успешно препятствовать такому развитию процесса.
Продолжает возрастать роль инфекционного фактора в развитии хронической патологии пищеварительной системы. Доказана определяющая роль хеликобактерной инфекции в развитии гастродуоденальной патологии, вирусной — в развитии хронического гепатита, грибковой — в развитии холецистита и поражения кишечника.
Большинство воспалительных и деструктивных процессов в пищеварительных органах имеет инфекционное начало: гельминтозы, инвазия простейшими, наличие множественных кариозных зубов и хронических очагов инфекции в носоглотке, является постоянным источником микробной инвазии и сенсибилизации организма. Это требует обоснованного и целенаправленного назначения этиотропной терапии, которая, наряду с патогенетической, определяет успех лечения.
Все больший удельный вес в патологии детского возраста занимают аномалии развития и положения пищеварительных органов. В учащении этой патологии большое значение имеет отягощенная наследственность. Именно аномалии развития и положения пищеварительных органов нередко лежат в основе развития многих функциональных и органических заболеваний, что определяет важность их своевременного выявления и необходимость соответствующей коррекции.
Профилактическое направление включает в себя следующие моменты:
- грудное вскармливание
- формирование здорового образа жизни,
- негативного отношения к табакокурению, алкоголизму, наркомании, токсикомании, игромании,
- коррекция режима дня, щадящее питание,
- устранение психотравмирующих ситуаций,
- закаливающие мероприятия,
- лечебно–физкультурный комплекс,
- активный образ жизни,
- санация ЛОР–органов, санация полости рта,
- лечение невротических состояний,
- лечение глистных инвазий,
- восстановительное лечение после перенесенных острых кишечных заболеваний, лечение аллергических заболеваний, анемии.

Практически каждый день педиатры сталкиваются с заболеваниями органов пищеварения у детей. К сожалению, не каждому больному ребенку удается попасть на консультацию к специалисту-гастроэнтерологу; в большинстве случаев диагностические и лечебные вопросы решаются участковым врачом.
Руководитель нашего учреждения стремимся к тому, чтобы в нашей, хоть и небольшой поликлинике, высококвалифицированная помощь детям была доступна каждому. Постепенно этот вопрос решается, в Центре с января 2013года работает детский гастроэнтеролог Линник Надежда Юрьевна, прошедшая обучение в ведущих центральных клиниках г. Москвы. Она готова прийти на помощь, как участковым педиатрам, так и родителям. С радостью ждем вас у нас по адресу г. Ставрополь ул Воронежская 14А МБУЗ « Центр общей врачебной (семейной) практики».
Зав. педиатрическим отделением Я.А. Юхтенко
Актуальность проблемы
В условиях сформировавшейся в последнее десятилетие негативной динамики показателей общественного здоровья населения именно дети и подростки становятся одной из наиболее социально уязвимых групп населения, а их здоровье – предметом специального рассмотрения, содержанием многих правовых документов, постановлений, программ, рекомендаций международных, государственных органов и общественных организаций.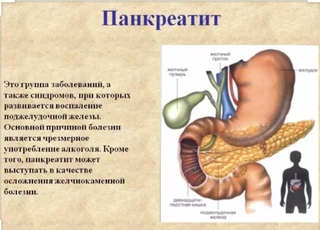 Особую тревогу вызывают показатели здоровья подростков, до 70% которых имеют хроническую патологию, социально обусловленные и социально значимые заболевания[2,3].С 2002 по 2010 г. отмечен рост распространенности болезней органов пищеварения среди подростков от 15 до 18 лет – в 1,7 раза[1], а болезни верхних отделов занимают значительный удельный вес среди всей патологии желудочно–кишечного тракта. Вопросы профилактики гастроэнтерологическихзаболеваний среди детей и подростков тесно смыкаются с вопросами раннего выявления и определения факторов риска формирования данной патологии для разработки научно обоснованных методов первичной, вторичной и третичной профилактики.
Особую тревогу вызывают показатели здоровья подростков, до 70% которых имеют хроническую патологию, социально обусловленные и социально значимые заболевания[2,3].С 2002 по 2010 г. отмечен рост распространенности болезней органов пищеварения среди подростков от 15 до 18 лет – в 1,7 раза[1], а болезни верхних отделов занимают значительный удельный вес среди всей патологии желудочно–кишечного тракта. Вопросы профилактики гастроэнтерологическихзаболеваний среди детей и подростков тесно смыкаются с вопросами раннего выявления и определения факторов риска формирования данной патологии для разработки научно обоснованных методов первичной, вторичной и третичной профилактики.
Изучение факторов риска верхних отделов желудочно–кишечного тракта средиподростков позволит более эффективно провести профилактические и лечебные мероприятия на ранних стадиях развития заболеваний, предупредить формирование осложненных формзаболеваний. Особую остроту данной проблемы подчеркивает низкий социальный статус подростков, их ограниченные материальные возможности, недостаточная материальная поддержка родителей.Многие подростки воспитываются в социально–неблагополучных семьях.
Особую остроту данной проблемы подчеркивает низкий социальный статус подростков, их ограниченные материальные возможности, недостаточная материальная поддержка родителей.Многие подростки воспитываются в социально–неблагополучных семьях.
Учитывая вышеизложенное, целью исследования является определение факторов рисказаболеваний верхних отделов желудочно–кишечного тракта (ЖКТ) у подростков –для выделения групп риска и высокого риска и последующего проведения комплекса медицинскойпрофилактики.
Материал и методы исследования
Под нашим наблюдением находилось 224 подростка от 15 до 18 лет, из них 112 подростков с патологией верхних отделов пищеварительного тракта (основная группа–1), а 112 – подростки, не имеющие заболевания ЖКТ (контрольная группа –2). Обе группы идентичны по возрастно–половому составу, уравновешены по принципу «копия–пара». Диагностика патологии ЖКТ осуществлялась на основании стандартных критериев: анамнез, клиническая симптоматика, общеклинические, биохимические исследования крови и мочи, исследование кала на яйца глист и простейшие. На основе анкетирования, интервьюирования и анализа медицинской документации нами изучены социально–гигиенические, экономические, медико–биологические факторы, способствующие формированию заболевания у подростков. Информативная ценность факторов риска рассчитывалась в баллах [4].
Обе группы идентичны по возрастно–половому составу, уравновешены по принципу «копия–пара». Диагностика патологии ЖКТ осуществлялась на основании стандартных критериев: анамнез, клиническая симптоматика, общеклинические, биохимические исследования крови и мочи, исследование кала на яйца глист и простейшие. На основе анкетирования, интервьюирования и анализа медицинской документации нами изучены социально–гигиенические, экономические, медико–биологические факторы, способствующие формированию заболевания у подростков. Информативная ценность факторов риска рассчитывалась в баллах [4].
Результаты исследования и обсуждение
К социально–гигиеническим отнесены факторы, определяющие образ жизни семьи и подростка. Питание, как фактор, воздействующий на состояние здоровья человека, играет огромную роль в процессе формирования гастроэнтерологической патологии. Несоблюдение режима и качества питания имело место у 33 (29,5%) подростков основной группы, у 11 (9,8%) контрольной (3,0 балла).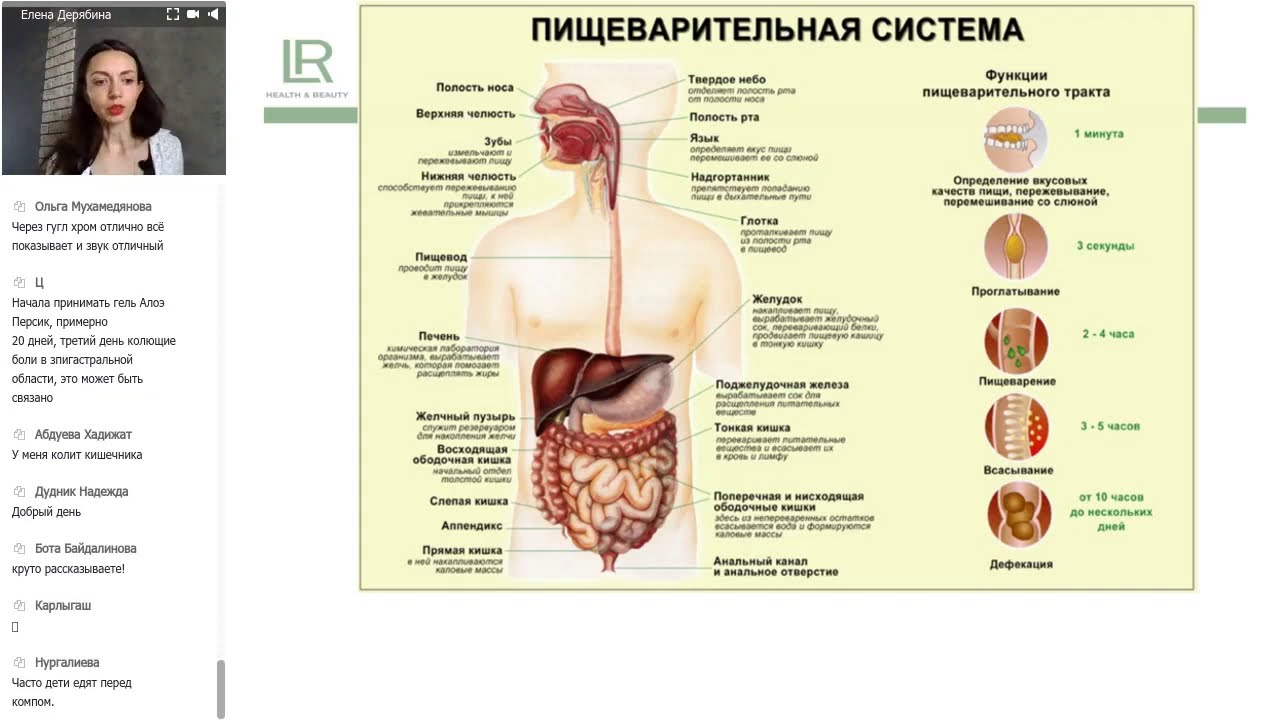 Недостаточное использование свежих овощей и фруктов в питании установлено у 21 (18,7%) подростка основной группы, у 10 (8,9%) контрольной (2,0 балла). Еда всухомятку чаще наблюдалась у подростков с заболеваниями верхних отделов пищеварительного тракта – 23 (20,5%), у 11 здоровых (9,8%) (2,0 балла). Частое употребление острых, пряных, копченых блюд наблюдалось у 20 (17,8%) подростков основной группы и у 9 (8,0%) контрольной (2,0 балла).
Недостаточное использование свежих овощей и фруктов в питании установлено у 21 (18,7%) подростка основной группы, у 10 (8,9%) контрольной (2,0 балла). Еда всухомятку чаще наблюдалась у подростков с заболеваниями верхних отделов пищеварительного тракта – 23 (20,5%), у 11 здоровых (9,8%) (2,0 балла). Частое употребление острых, пряных, копченых блюд наблюдалось у 20 (17,8%) подростков основной группы и у 9 (8,0%) контрольной (2,0 балла).
Гипокинезия, недостаточное пребывание на свежем воздухе, недостаточность занятий физической культурой и спортом выявлены у 21 (18,7%) подростка 1 группы и у 10 подростков 2 группы (2,0 балла).Нервно–психические перегрузки и длительные отрицательные эмоции, порой приводящие к невротическим состояниям, установлены почти у каждого 5–6 подростка – 20 (17,8%) основной группы и у 9 (8,0%) контрольной.Неудовлетворительный микроклимат в семье, чаще всего связанный с алкоголизмом родителей (отца), имел место у 17 (15,2%) подростков 1 группы, соответственно у 5 (4,5%) подростков 2 группы.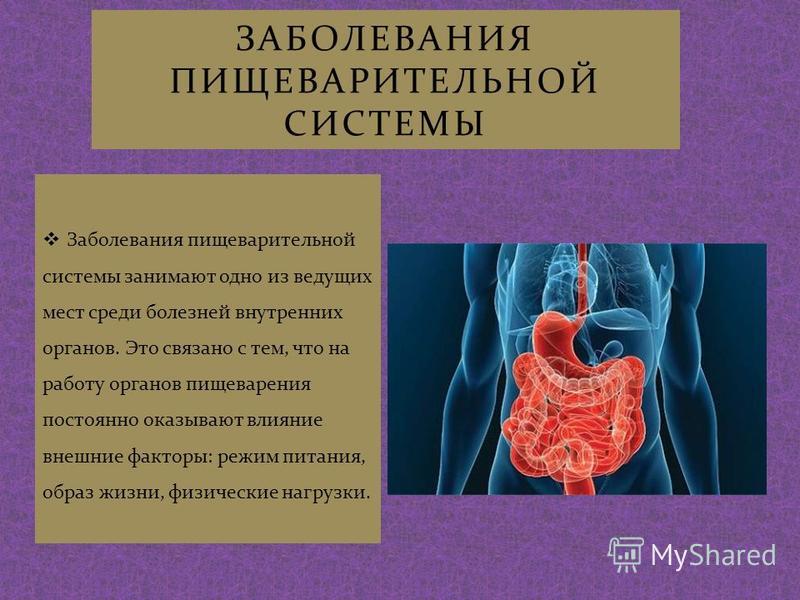 Неудовлетворительные жилищно–бытовые условия, скученность, отсутствие своего угла, помещения (комнаты) установлены у 27 (24,1%) 1 группы и у 15 (13,4%) 2 группы подростков (1,8 балла).Неполная семья (чаще всего – отсутствие отца) установлена у 11 (9,8%), что является зачастую и причиной низкого экономического статуса семьи у 13 (11,6%) подростков 1 группы, во второй группе соответственно 5 (4,5%) и 6 (5,3%) (2,0 балла).
Неудовлетворительные жилищно–бытовые условия, скученность, отсутствие своего угла, помещения (комнаты) установлены у 27 (24,1%) 1 группы и у 15 (13,4%) 2 группы подростков (1,8 балла).Неполная семья (чаще всего – отсутствие отца) установлена у 11 (9,8%), что является зачастую и причиной низкого экономического статуса семьи у 13 (11,6%) подростков 1 группы, во второй группе соответственно 5 (4,5%) и 6 (5,3%) (2,0 балла).
Из медико–биологических факторов следует отметить характер вскармливания ребенка на первом году жизни, имеющий существенное влияние на последующее здоровье. Искусственное и раннее смешанное вскармливание на первом году жизни установлены у 44 (39,3%) пациентов 1 группы, у 15 (13,4%) 2 группы подростков (3,0 балла).Перенесенные кишечные инфекции – вирусный гепатит и острая дизентерия в анамнезе имели большое значение в процессе формирования заболеваний верхних отделов пищеварительного тракта у 11 (9,8%) подростков 1 группы, у 5 (4,5%) 2 группы (2,0 балла).
Глистная инвазия и лямблиоз упоминались в анамнезе соответственно у 19 (17,0%) подростков 1 группы и у 7 (6,2%) подростков 2 группы (2,7 балла). По мнению большинства исследователей, инфекции желудочно–кишечного тракта и гельминтозы, инвазия простейшими являются ведущими, специфическими факторами риска в развитии гастроэнтерологических заболеваний, что находит подтверждение и в наших исследованиях. Причем инвазия лямблиозом существенно меняла клиническую картину заболевания, нередко сопровождаясь выраженными вегетативными и невротическими расстройствами, поражением кожных покровов в виде различных высыпаний, зуда. У подростков чаще определялись юношеские угри, что существенно влияло на их психоэмоциональное состояние, снижало самооценку и качество жизни.
По мнению большинства исследователей, инфекции желудочно–кишечного тракта и гельминтозы, инвазия простейшими являются ведущими, специфическими факторами риска в развитии гастроэнтерологических заболеваний, что находит подтверждение и в наших исследованиях. Причем инвазия лямблиозом существенно меняла клиническую картину заболевания, нередко сопровождаясь выраженными вегетативными и невротическими расстройствами, поражением кожных покровов в виде различных высыпаний, зуда. У подростков чаще определялись юношеские угри, что существенно влияло на их психоэмоциональное состояние, снижало самооценку и качество жизни.
Наличие множественных кариозных зубов у 10 (8,9%) и хронических очагов инфекции в носоглотке у 7 (6,2%) подростков 1 группы является постоянным источником микробной инвазии и сенсибилизации организма, играющих значительную роль в патогенезе гастроэнтерологических заболеваний. В контрольной группе множественный кариес зубов выявлен у 3 (2,7%) и хронические очаги инфекции в носоглотке у 4 (3,6%) подростков (соответственно 3,3 и 1,75 балла).
Наследственная отягощенность по гастроэнтерологическим заболеваниям со стороны матери установлена у 34 (30,3%), со стороны отца – у 20 (17,8%) подростков 1 группы. Как видно, характер наследственной отягощенности со стороны матери был выражен сильнее. У подростков контрольной группы наследственная отягощенность со стороны матери по гастроэнтерологическим заболеваниям составила 15 (13,4%) и 10 (8,9%) со стороны отца (соответственно в баллах 2,3 и 2,0). Нельзя не упомянуть о патогенетической роли так называемых вредных привычек среди подростков, которые наносят значительный вред здоровью, подрывают и без того недостаточный уровень материального обеспечения, резко снижая качество жизни и питания.
Так, нами установлено, что более четверти подростков с заболеваниями верхних отделов пищеварительного тракта, имеют вредные привычки, из них курят 25 (22,3%), употребляют пиво–алкогольные напитки 10 (8,9%). В контрольной группе курят 8 (7,1%) подростков и употребляют пиво–алкогольные напитки 3 (2,7%), соответственно 3,0 и 3,3 балла. Выявленная информация о значимости факторов риска позволила разработать критерии для выявления риска возникновения заболеваний верхних отделов желудочно–кишечного тракта у подростков по сумме набранных баллов.В 1 группу (низкого риска) входили подростки, у которых общая сумма набранных баллов по факторам риска не превышала 5; во 2–ю группу (среднего риска) входили подростки с суммой баллов от 5 до 10 и сочетанием 2–3 факторов риска; 3–я группа – высокого риска – включала детей с суммой набранных баллов 10,0 и более и сочетанием не менее 4–х неблагоприятно действующих факторов.Подростки высокого риска привлекают наибольшее внимание, так как профилактические и лечебно–оздоровительные мероприятия, проведенные у них своевременно и целенаправленно, обладают наибольшей эффективностью по предупреждению формирования у них хронических заболеваний органов пищеварения.
Выявленная информация о значимости факторов риска позволила разработать критерии для выявления риска возникновения заболеваний верхних отделов желудочно–кишечного тракта у подростков по сумме набранных баллов.В 1 группу (низкого риска) входили подростки, у которых общая сумма набранных баллов по факторам риска не превышала 5; во 2–ю группу (среднего риска) входили подростки с суммой баллов от 5 до 10 и сочетанием 2–3 факторов риска; 3–я группа – высокого риска – включала детей с суммой набранных баллов 10,0 и более и сочетанием не менее 4–х неблагоприятно действующих факторов.Подростки высокого риска привлекают наибольшее внимание, так как профилактические и лечебно–оздоровительные мероприятия, проведенные у них своевременно и целенаправленно, обладают наибольшей эффективностью по предупреждению формирования у них хронических заболеваний органов пищеварения.
Комплекс мероприятий по оздоровлению детей и подростков из группы риска по заболеваниям органов пищеварения включает в себя организационные, профилактические и лечебные направления. Среди организационных мероприятий необходимо выделить следующие моменты:
Среди организационных мероприятий необходимо выделить следующие моменты:
Профилактическое направление включает в себя следующие моменты:
- Формирование здорового образа жизни у подростков, негативного отношения к табакокурению, алкоголизму, наркомании, токсикомании, игромании, коррекция режима дня, щадящее питание,
устранение психотравмирующих ситуаций, закаливающие мероприятия,
лечебно–физкультурный комплекс, физиотерапевтические методы профилактики.
Активный образ жизни, борьба с гипокинезией. - Среди лечебных мероприятий следует отметить следующие:
санация ЛОР–органов,санация полости рта, лечение невротических состояний, лечение глистных инвазий,восстановительное лечение после перенесенных ОРВИ,острых кишечных заболеваний, лечение аллергических заболеваний, анемии, иммунодепрессивных состояний, постоянный прием поливитаминных препаратов и эссенциальных микроэлементов.
Нами на протяжении года проведены лечебно–оздоровительные мероприятия у 35 подростков группы высокого риска.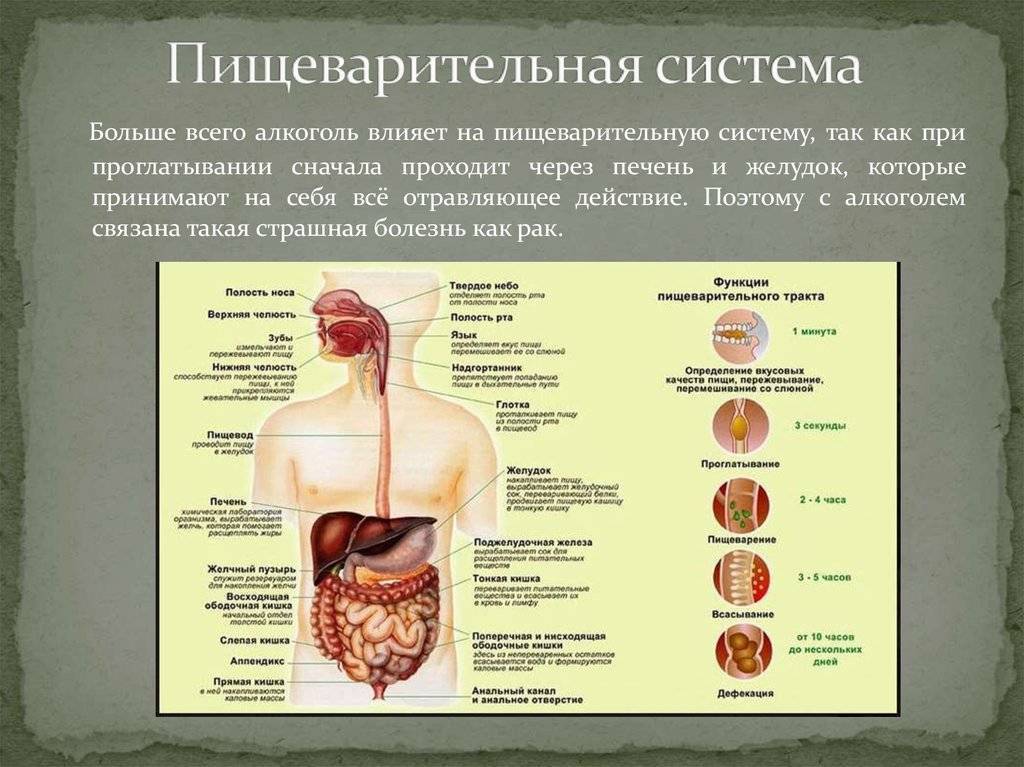 Для оценки эффективности первичной профилактики в конце года проводилось повторное анкетирование, и вновь подсчитывалась сумма баллов и количество факторов риска, что позволило отнести подростков в группы низкого, среднего или высокого риска.
Для оценки эффективности первичной профилактики в конце года проводилось повторное анкетирование, и вновь подсчитывалась сумма баллов и количество факторов риска, что позволило отнести подростков в группы низкого, среднего или высокого риска.
Результаты исследования показали, что в группе высокого риска осталось лишь 19 подростков, так как они перешли в группы среднего и низкого риска, а часть подростков была снята с учета. Соответственно показатель эффективности оздоровления составил 45,7%.
Таким образом, изучение факторов риска формирования заболеваний верхних отделов пищеварительного тракта среди подростков позволило разработать комплекс лечебно–оздоровительных мероприятий с целью проведения первичной профилактики данной категории заболеваний.
Проведение лечебно–оздоровительных мероприятий и диспансерное наблюдение подростков в группе высокого риска позволило существенно уменьшить ее и значительно сократить вероятность развития хронических заболеваний верхних отделов ЖКТ.
В условиях сформировавшейся в последнее десятилетие негативной динамики показателей общественного здоровья населения именно дети и подростки становятся одной из наиболее социально уязвимых групп населения, а их здоровье – предметом специального рассмотрения, содержанием многих правовых документов, постановлений, программ, рекомендаций международных, государственных органов и общественных организаций [1]. Особую тревогу вызывают показатели здоровья подростков, до 70% которых имеют хроническую патологию, социально обусловленные и социально значимые заболевания [2,3].
С 1992 по 2002 г. отмечен рост распространенности болезней органов пищеварения средиподростков от 15 до 18 лет – в 1,7 раза [4], а болезни верхних отделов занимают значительный удельный вес среди всей патологии желудочно–кишечного тракта.
Вопросы профилактики гастроэнтерологических заболеваний среди детей и подростковтесно смыкаются с вопросами раннего выявления и определения факторов рискаформирования данной патологии для разработки научно обоснованных методов первичной, вторичной и третичной профилактики.
Изучение факторов риска верхних отделов желудочно–кишечного тракта средиподростков – учащихся средне–специальных профессионально–технических учебных заведений (СПТУ) города с развитой промышленностью позволит более эффективно провести профилактические и лечебные мероприятия на ранних стадиях развития заболеваний, предупредить формирование осложненных форм заболеваний.
Особую остроту данной проблемы подчеркивает низкий социальный статус учащихся, их ограниченные материальные возможности, недостаточная материальная поддержка родителей (или их отсутствие), проживание в условиях общежития или на квартире. Многие учащиеся СПТУ воспитываются в социально–неблагополучных семьях.
Учитывая вышеизложенное, целью исследования является определение факторов рисказаболеваний верхних отделов желудочно–кишечного тракта (ЖКТ) у подростков – учащихся СПТУ города с развитой промышленностью для выделения групп риска и высокогориска и последующего проведения комплекса медицинской профилактики.
Под нашим наблюдением находилось 224 подростка от 15 до 18 лет – учащихся СПТУ различного профиля, их них 112 подростков с патологией верхних отделовпищеварительного тракта (основная группа–1), а 112 – подростки, не имеющие заболевания ЖКТ (контрольная группа –2). Обе группы идентичны по возрастно–половому составу, уравновешены по принципу «копия–пара». Диагностика патологии ЖКТ осуществлялась на основании стандартных критериев: анамнез, клиническая симптоматика, общеклинические, биохимические исследования крови и мочи, УЗИ органов брюшной полости, ЭФГДС, копрологические исследования, исследование кала на яйца глист и простейшие.
На основе анкетирования, интервьюирования и анализа медицинской документации нами изучены социально–гигиенические, экономические, медико–биологические факторы, способствующие формированию заболевания у подростков.
Информативная ценность факторов риска рассчитывалась в баллах [5,6].
К социально–гигиеническим отнесены факторы, определяющие образ жизни семьи и подростка. Питание, как фактор, воздействующий на состояние здоровья человека, играет огромную роль в процессе формирования гастроэнтерологической патологии. Несоблюдение режима и качества питания имело место у 33 (29,5%) подростков основной группы, у 11 (9,8%) контрольной (3,0 балла). Недостаточное использование свежих овощей и фруктов в питании установлено у 21 (18,7%) подростка основной группы, у 10 (8,9%) контрольной (2,0 балла). Еда всухомятку чаще наблюдалась у подростков с заболеваниями верхних отделов пищеварительного тракта – 23 (20,5%), у 11 здоровых (9,8%) (2,0 балла). Частое употребление острых, пряных, копченых блюд наблюдалось у 20 (17,8%) подростков основной группы и у 9 (8,0%) контрольной (2,0 балла).
Гипокинезия, недостаточное пребывание на свежем воздухе, недостаточность занятий физической культурой и спортом выявлены у 21 (18,7%) подростка 1 группы и у 10 подростков 2 группы (2,0 балла).
Нервно–психические перегрузки и длительные отрицательные эмоции, порой приводящие к невротическим состояниям, установлены почти у каждого 5–6 подростка – 20 (17,8%) основной группы и у 9 (8,0%) контрольной.
Неудовлетворительный микроклимат в семье, чаще всего связанный с алкоголизмом родителей (отца), имел место у 17 (15,2%) подростков 1 группы, соответственно у 5 (4,5%) подростков 2 группы. Неудовлетворительные жилищно–бытовые условия, скученность, отсутствие своего угла, помещения (комнаты) установлены у 27 (24,1%) 1 группы и у 15 (13,4%) 2 группы подростков (1,8 балла).
Неполная семья (чаще всего – отсутствие отца) установлена у 11 (9,8%), что является зачастую и причиной низкого экономического статуса семьи у 13 (11,6%) подростков 1 группы, во второй группе соответственно 5 (4,5%) и 6 (5,3%) (2,0 балла).
Из медико–биологических факторов следует отметить характер вскармливания ребенка на первом году жизни, имеющий существенное влияние на последующее здоровье. Искусственное и раннее смешанное вскармливание на первом году жизни установлены у 44 (39,3%) пациентов 1 группы, у 15 (13,4%) 2 группы подростков (3,0 балла).
Перенесенные кишечные инфекции – вирусный гепатит и острая дизентерия в анамнезе имели большое значение в процессе формирования заболеваний верхних отделов пищеварительного тракта у 11 (9,8%) подростков 1 группы, у 5 (4,5%) 2 группы (2,0 балла).
Глистная инвазия и лямблиоз упоминались в анамнезе соответственно у 19 (17,0%) подростков 1 группы и у 7 (6,2%) подростков 2 группы (2,7 балла). По мнению большинства исследователей, инфекции желудочно–кишечного тракта и гельминтозы, инвазия простейшими являются ведущими, специфическими факторами риска в развитии гастроэнтерологических заболеваний, что находит подтверждение и в наших исследованиях. Причем инвазия лямблиозом существенно меняла клиническую картину заболевания, нередко сопровождаясь выраженными вегетативными и невротическими расстройствами, поражением кожных покровов в виде различных высыпаний, зуда. У подростков чаще определялись юношеские угри, что существенно влияло на их психоэмоциональное состояние, снижало самооценку и качество жизни.
Наличие множественных кариозных зубов у 10 (8,9%) и хронических очагов инфекции в носоглотке у 7 (6,2%) подростков 1 группы является постоянным источником микробной инвазии и сенсибилизации организма, играющих значительную роль в патогенезе гастроэнтерологических заболеваний. В контрольной группе множественный кариес зубов выявлен у 3 (2,7%) и хронические очаги инфекции в носоглотке у 4 (3,6%) подростков (соответственно 3,3 и 1,75 балла).
Наследственная отягощенность по гастроэнтерологическим заболеваниям со стороны матери установлена у 34 (30,3%), со стороны отца – у 20 (17,8%) подростков 1 группы. Как видно, характер наследственной отягощенности со стороны матери был выражен сильнее. У подростков контрольной группы наследственная отягощенность со стороны матери по гастроэнтерологическим заболеваниям составила 15 (13,4%) и 10 (8,9%) со стороны отца (соответственно в баллах 2,3 и 2,0).
Нельзя не упомянуть о патогенетической роли так называемых вредных привычек среди подростков, которые наносят значительный вред здоровью, подрывают и без того недостаточный уровень материального обеспечения, резко снижая качество жизни и питания.
Так, нами установлено, что более четверти учащихся СПТУ с заболеваниями верхних отделов пищеварительного тракта, имеют вредные привычки, из них курят 25 (22,3%), употребляют пиво–алкогольные напитки 10 (8,9%). В контрольной группе курят 8 (7,1%) подростков и употребляют пиво–алкогольные напитки 3 (2,7%), соответственно 3,0 и 3,3 балла.
Выявленная информация о значимости факторов риска позволила разработать критерии для выявления риска возникновения заболеваний верхних отделов желудочно–кишечного тракта у подростков по сумме набранных баллов.
В 1 группу (низкого риска) входили подростки, у которых общая сумма набранных баллов по факторам риска не превышала 5; во 2–ю группу (среднего риска) входили подростки с суммой баллов от 5 до 10 и сочетанием 2–3 факторов риска; 3–я группа – высокого риска – включала детей с суммой набранных баллов 10,0 и более и сочетанием не менее 4–х неблагоприятно действующих факторов.
Подростки высокого риска привлекают наибольшее внимание, так как профилактические и лечебно–оздоровительные мероприятия, проведенные у них своевременно и целенаправленно, обладают наибольшей эффективностью по предупреждению формирования у них хронических заболеваний органов пищеварения.
Комплекс мероприятий по оздоровлению детей и подростков из группы риска по заболеваниям органов пищеварения включает в себя организационные, профилактические и лечебные направления.
Среди организационных мероприятий необходимо выделить следующие моменты:
• Выделение среди подростков групп высокого риска;
• Составление индивидуального плана по устранению выявленных факторов риска;
• Оснащение медицинских кабинетов физиотерапевтическим оборудованием, травами, лекарственными препаратами;
• Обучение медицинского персонала проведению лечебно–оздоровительного комплекса;
• Санитарно–просветительная работа с подростками и их родителями;
• Воспитание санитарно–гигиенических навыков у подростков и членов их семей.
Профилактическое направление включает в себя следующие моменты:
• Формирование здорового образа жизни у подростков, негативного отношения к табакокурению, алкоголизму, наркомании, токсикомании, игромании, распространению среди молодежи гедонистической идеологии
• Коррекция режима дня
• Щадящее питание
• Устранение психотравмирующих ситуаций
• Закаливающие мероприятия
• Лечебно–физкультурный комплекс
• Физиотерапевтические методы профилактики
• В летнее время пребывание на природе, за городом
• Активный образ жизни, борьба с гипокинезией
• Употребление национальных кисломолочных продуктов: кумыса, бузы, корота, кисломолочного биолакта, бифидумбактерина и т.д.
Среди лечебных мероприятий следует отметить следующие:
• санация ЛОР–органов
• санация полости рта
• лечение невротических состояний
• лечение глистных инвазий, лямблиоза
• восстановительное лечение после перенесенных ОРВИ, острых кишечных заболеваний
• лечение аллергических заболеваний, анемии, иммунодепрессивных состояний
• постоянный прием поливитаминных препаратов и эссенциальных микроэлементов.
Нами на протяжении года проведены лечебно–оздоровительные мероприятия у 35 подростков группы высокого риска.
Для оценки эффективности первичной профилактики в конце года проводилось повторное анкетирование, и вновь подсчитывалась сумма баллов и количество факторов риска, что позволило отнести подростков в группы низкого, среднего или высокого риска. Результаты исследования показали, что в группе высокого риска осталось лишь 19 подростков, так как они перешли в группы среднего и низкого риска, а часть подростков была снята с учета. Соответственно показатель эффективности оздоровления составил 45,7%.
Таким образом, изучение факторов риска формирования заболеваний верхних отделов пищеварительного тракта среди подростков – учащихся средне–специальных профессионально–технических учебных заведений (СПТУ) города с развитой промышленностью позволило разработать комплекс лечебно–оздоровительных мероприятий с целью проведения первичной профилактики данной категории заболеваний.
Проведение лечебно–оздоровительных мероприятий и диспансерное наблюдение подростков в группе высокого риска позволило существенно уменьшить ее и значительно сократить вероятность развития хронических заболеваний верхних отделов желудочно–кишечного тракта.
КМСД и заболевания ЖКТ у детей
Солтан М.М., кандидат медицинских наук, медицинский центр «Здрава», г. Минск
Система пищеварения представляет собой сложный пищеварительный конвейер, от слаженной работы которого в значительной мере зависит состояние ребенка и его здоровье. Несмотря на четко выраженное анатомо-физиологическое деление пищеварительного тракта на отделы, пищеварительный процесс является единым, целостным, между деятельностью отдельных органов существуют тесные взаимосвязи. Расстройство функций одного из отделов пищеварительного тракта может повлечь за собой нарушение функции других органов. Возрастные изменения строения пищеварительной системы и ее функций неразрывно связаны с особенностями жизнедеятельности организма на каждом из этапов своего развития, с энергетическими и пластическими потребностями, с особенностями питания.
Основной функцией системы пищеварения является переваривание и всасывание пищевых веществ, однако пищеварительная система выполняет и другие важные функции, среди которых можно выделить
- моторную и сопряженную с ней транзиторно-эвакуаторную
- секреторную и экскреторную, которые регулируют постоянство внутренней среды организма и гомеостаз энтеральной среды
- эндогенного пищеварения и утилизации эндогенных веществ за счет гидролиза и последующего всасывания эндогенных субстратов и метаболитов, секретирующихся в просвет кишки
- метаболическую, осуществляя трансформацию и биосинтез веществ не только из экзогенных субстратов, которые транспортируются через нее в процессе всасывания, но также и эндогенных, поступающих в слизистую оболочку из сыворотки крови, а также в просвет кишки в результате секреции
- защитную, в которой важную роль играют эпителиальный и слизистый барьеры, а также активно участвует иммунная система слизистой оболочки и другие факторы защиты
- регуляторную, которая осуществляется с помощью субстратного, нервного и эндокринного регулирования, обеспечивая взаимосвязь различных звеньев пищеварительного процесса, ассимиляции и метаболизма пищевых субстратов
Все эти функции желудочно-кишечного тракта тесно связаны между собой и направлены для осуществления основной цели – оптимизации процессов пищеварения и всасывания пищевых веществ, которые необходимы для обеспечения энергетических потребностей жизнедеятельности организма, физической активности и роста ребенка.
Пищеварительная система — сложная и вместе с тем хорошо организованная и устойчивая система, которая обладает широкими возможностями быстрой адаптации к различным изменениям в окружающей среде. Менее адаптивна пищеварительная система ребенка, поскольку она находится в процессе развития. Кроме того, у детей можно наблюдать индивидуальную скорость развития тех или иных функций пищеварительной системы, которые могут отставать или опережать средние значения, характерные для конкретного возраста.
Нормальная работа пищеварительной системы зависит от обеспечения её питательными веществами, энергетическими субстратами и кислородом. Несмотря на то, что через желудочно-кишечный тракт проходит огромный поток как экзогенных, так и эндогенных пищевых веществ, снабжение всех его отделов энергетическими и пластическими субстратами осуществляется из крови. Поэтому любое нарушение системного или периферического кровообращения не только может вызвать трофические нарушения в органах пищеварения, но также нарушить или полностью блокировать всасывание пищевых веществ.
Для функционирования такого сложного и отлаженного механизма, каким является система пищеварения, необходимы совершенные механизмы регуляции, которые представлены и многократно продублированы на уровне нервной, гормональной и субстратной регуляции и способны работать в автономном режиме. В желудочно-кишечном тракте существует достаточно совершенная система гормональной регуляции, которая настроена и адаптирована к определенному типу и режиму питания.
Важная роль принадлежит субстратной регуляции пищеварения, поэтому любые изменения химического состава рациона, его объема, осмолярности, рН и др. вызывают изменения в системе команд, подаваемых на рецепторный аппарат пищеварения. Нарушения нервной регуляции, прежде всего, влияют на моторику органов пищеварения. Таким образом, поломки в работе системы регуляции лежат в основе развития многих заболеваний органов пищеварения.
Традиционно все патологические состояния, возникающие в любой системе человеческого организма, подразделяют на органические и функциональные. Органическая патология связана с повреждением структуры того или иного органа, степень выраженности которого может колебаться в самых широких пределах от грубой аномалии до тонкой энзимопатии. При функциональных нарушениях указанных повреждений не находят, а возникающие изменения лежат вне пораженного органа и связаны с измененной регуляцией нарушенной функции.
Заболевания органов пищеварения достаточно широко распространены в человеческой популяции. У детей они занимают ведущее место в структуре соматической патологии детского возраста и находятся на первом месте в структуре хронической патологии у детей 0-17 лет (в Республике Беларусь). За последние 20 лет распространенность заболеваний органов пищеварения у детей выросла на 30 % и, по данным разных авторов, составляет от 79,3 до 100 на 1000 детского населения.
Среди заболеваний органов пищеварения ведущее место занимает гастродуоденальная патология, а также функциональные расстройства и воспалительные заболевания желче-выводящих путей. В современных условиях хронические заболевания гастродуоденальной области и билиарной системы имеют раннее начало (начинаются уже в дошкольном возрасте) и в последующем принимают непрерывно-рецидивирующее течение, значительно снижая качество жизни детей и подростков.
По данным российских исследователей, на диспансерном учете в детской поликлинике с заболеваниями органов пищеварения состоят только 7,9% детей в возрасте 1,5-7 лет, что в 5,9 раза ниже показателей по данным активной диагностики (различные заболевания диагностированы у 47,1+3,5% детей этого возраста).
В целом, болезни органов пищеварения возникают как результат взаимодействия генетических факторов и среды обитания. Определенную роль в этом отношении играет и экология. Неблагоприятная экология усугубляет наследственную предрасположенность, усиливает влияние отрицательных семейных факторов, что приводит к более частому возникновению и более тяжелому течению заболеваний органов пищеварения.
Ухудшение экологической обстановки, увеличение частоты аллергических заболеваний, режим повышенных нервно-психических нагрузок, испытываемых в детском коллективе, малоподвижный образ жизни, несбалансированность питания и нарушение режима в настоящее время рассматриваются как основные факторы, которые приводят к росту частоты заболеваний пищеварительного тракта. За последние 10 лет существенно возросла роль нервно-психического фактора в формировании патологии органов пищеварения. Психосоматический генез гастроэнтерологических болезней прослеживается в той или иной степени у 40-50% больных.
У детей существуют возрастные периоды, когда вероятность возникновения проблем со стороны органов пищеварения гораздо выше. Так, повышение заболеваемости органов пищеварения у детей отмечается в возрасте 5-6 и 9-12 лет, т.е. в периоды наиболее интенсивных морфофункциональных изменений в детском организме, когда вследствие неравномерного роста и созревания отдельных органов и систем возникают диспропорции роста и дисфункция органов.
Установлено, что до 30% выявленных в эти возрастные периоды заболеваний являются не чем иным, как функциональными расстройствами, из которых более половины бесследно проходит без какого-либо лечения. В то же время часть функциональных нарушений при условии постоянного воздействия на ребенка неблагоприятных факторов внешней среды прогрессирует и переходит в хронический процесс. Соответственно, удельный вес функциональных нарушений системы пищеварения с возрастом у детей снижается, и одновременно нарастает частота органических заболеваний, в структуре которых на первом месте находятся гастродуодениты, на втором — заболевания кишечника, на третьем — заболевания гепатобилиарной системы. Таким образом, отношение к функциональным заболеваниям должно быть достаточно серьезным, а лечение — адекватным.
Как было указано выше, из органических заболеваний органов пищеварения у детей чаще всего встречается хронический гастродуоденит (воспалительно-дистрофическое поражение слизистой оболочки желудка и двенадцатиперстной кишки), причины развития которого многообразны.
На современном этапе большой научный и практический интерес представляют данные о роли Helicobacter pylori, как одной из основных причин развития и прогрессирования гастродуоденальной патологии. Среди детей с хроническими заболеваниями желудка и 12-перстной кишки инфицированность Helicobacter pylori составляет до 81% при хронических гастритах и 90-100% при эрозивно-язвенных поражениях гастродуоденальной зоны.
Роль Helicobacter pylori объясняется тем, что под его влиянием развивается атрофия слизистой оболочки и / или происходит развитие кишечной метаплазии или дисплазии, что повышает риск появления злокачественных процессов. В последнее время уже у новорожденных детей Helicobacter pylori обнаруживается в 5,4% случаев, а к 13-15 годам инфицированность достигает 58-72 %.
Кроме того, в развитии гастродуоденитов имеют значение иммунологические нарушения (20%) и токсическое поражение различными веществами (5%). Предрасполагающими к заболеванию гастродуоденитом являются такие факторы, как отягощенный наследственный анамнез, качество и количество пищи, сухоедение, употребление приправ, пряностей, нерегулярность питания (1-2 раза в день), наличие пищевой аллергии.
Приобретенные неинфекционные (воспалительные) заболевания органов пищеварения у детей отличаются полиморфизмом и склонностью к генерализации патологического процесса и имеют некоторые особенности (в отличие от взрослых), которые затрудняют своевременную диагностику и соответственно адекватное лечение:
- часто стертое начало
- у большинства сразу приобретают хроническое, рецидивирующее или латентное течение
- обострения выражены неярко (субклинически)
- характеризуются клиническим разнообразием: дополнительно к болевому, диспепсическому, интоксикационному синдромам возможно появление задержки развития
- нередким является вовлечение в патологический процесс сопряженных органов
- сочетание воспалительных и функциональных изменений органов желудочно-кишечного тракта (встречается у 2 / 3 детей)
Для диагностики органических и функциональных заболеваний органов пищеварения первостепенное значение имеет анализ жалоб, наследственный анамнез, знание и учет анатомо-физиологических особенностей желудочно-кишечного тракта ребенка, а также лабораторное и инструментальное обследования. Основная сложность в диагностике функциональных нарушений заключается в необходимости исключить всю возможную органическую патологию. Лишь после этого можно с уверенностью говорить о функциональном характере заболевания.
Использование инструментальных методов обследования в детской гастроэнтерологии является отдельной темой, в связи с небезопасностью многих методов для пациента и ограниченной информативностью.
Диагностика целого ряда хронических заболеваний желудочно-кишечного тракта стала возможной после внедрения в медицинскую практику эндоскопии и эндоскопической биопсии. Эндоскопии у детей доступны все органы пищеварительного тракта: пищевод, желудок, начальные и терминальные отделы тонкой и все отделы толстой кишки, желчевыводящие пути, печень. Морфологическое исследование слизистой оболочки, взятой при проведении эндоскопического исследования (биопсия), позволяет установить диагноз таких заболеваний, как гастрит, дуоденит, целиакия, неспецифический язвенный колит, болезнь Крона и др., определять степень выраженности хронического воспаления и его активность, контролировать лечение.
Не умаляя высокой диагностической ценности эндоскопических исследований, следует помнить, что все они являются инвазивными методами – и у детей, особенно в сочетании с наркозом и другими способами анестезии, всегда таят угрозу осложнений.
В детской гастроэнтерологии также используется широкий комплекс современных лучевых диагностических методов исследования, в основном рентгенологический, ультразвуковой и компьютерная томография.
Рентгенологический метод и компьютерная томография являются основными и решающими в диагностике врожденных аномалий, пороков развития пищеварительной трубки и приобретенных органических поражений органов пищеварения (новообразования, послеязвенные деформации и др.), а также в выявлении осложнений язвенной болезни (пенетрация, стенозирование, перфорация). Минусом данных методов исследования является облучение обследуемого, которое может быть больше или меньше в зависимости от технических характеристик аппаратуры и сложности самого обследования.
Одним из ведущих методов в детской гастроэнтерологии на сегодняшний день является ультразвуковое исследование (УЗИ). Физиологичность, доступность, безвредность и отсутствие противопоказаний делают УЗИ скрининговым, достаточно информативным методом, уточняющим структурные изменения органов брюшной полости у детей. Однако достоверность получаемой информации зависит от качества получаемого изображения (на что влияют технические характеристики аппаратуры и подготовка пациента к исследованию) и уровня квалификации персонала, работающего с аппаратурой. Кроме того, не все органы пищеварительного тракта могут быть качественно визуализированы с помощью УЗИ. Так при обследовании поджелудочной железы, по данным зарубежных авторов, чувствительность УЗИ составляет 78%, а специфичность 89%, что необходимо учитывать при интерпретации результатов исследования.
Из лабораторных методов исследования чаще всего используются всевозможные биохимические методы исследования функции печени и поджелудочной железы, для проведения которых требуется венозная кровь.
Учитывая вышеописанные ограничения в использовании у детей современных диагностических методов, перспективным для диагностики заболеваний органов пищеварения у детей (особенно дошкольного возраста) является использование КМСД. База данных КМСД содержит информацию о маркерах заболеваний (воспалительных, дегенеративных, онкологических) всех отделов желудочно-кишечного тракта, начиная с ротовой полости и заканчивая прямой кишкой (в общей сложности более 273 маркеров).
КМСД позволяет дифференцировать острые заболевания от хронических, функциональные от органических, что в свою очередь влияет на тактику ведения пациента и подбор рекомендаций. Наличие маркеров онкологических заболеваний ЖКТ дает возможность врачу своевременно заподозрить данную группу заболеваний у обратившегося и направить его для подтверждения диагноза и дальнейшего лечения к онкологам.
С помощью КМСД можно диагностировать инфицированность Helicobacter pylori и контролировать эффективность проведенной эрадикации. При диагностике острого заболевания органов пищеварения есть возможность с помощью КМСД установить этиологию (вирусы, бактерии, простейшие, грибы). Всего около 480 маркеров. Кроме того, КМСД позволяет проводить диагностику гельминтозов (около 230 маркеров), что является актуальной проблемой в детском возрасте.
В профилактике (как первичной, так и вторичной) заболеваний органов пищеварения основное значение имеет не медикаментозное лечение, а фактор питания, включающий тщательный санитарный контроль за организацией общественного питания, а также индивидуальные меры профилактики (соблюдения режима питания; исключение переедания, употребления жирной, острой, соленой, копченой пищи, сладкой газированной воды; щадящий способ приготовления пищи; контроль за сроками годности и составом продукции; отказ от употребления фастфуда и пр.). Важную роль в профилактике гастроэнтерологических заболеваний играют режим труда и отдыха, лечение сопутствующих заболеваний (прежде всего санация хронических очагов инфекции в носоглоточной области; санация полости рта; лечение невротических и аллергических состояний).
При помощи КМСД можно составить оптимальную индивидуальную диету для ребенка с заболеваниями органов пищеварения. Используя базы лекарственных препаратов, биологически активных веществ и фитотерапии, можно подобрать комплементарные аллопатические, гомеопатические препараты, биологически активные добавки, лекарственные растения.
Учитывая многофакторность гастроэнтерологических заболеваний, целесообразно проведение комплексного обследования с помощью КМСД для выявления поражения разных систем, которые могут быть первичными или вторичными по отношению к заболеваниям органов пищеварения. Во время обследования можно провести коррекцию выявленных нарушений. Поскольку профилактика заболеваний органов пищеварения должна носить комплексный характер и включать меры, способные воздействовать на организм долговременно, то специалисты центра дают рекомендации и по изменению образа жизни, быта и привычек человека, имеющего то или иное заболевание органов пищеварения.
Таким образом, вопросы ранней диагностики, лечения и профилактики заболеваний органов пищеварения у детей представляют собой сложную медико-социальную проблему, в решении которой может помочь использование КМСД.
Заболевания пищеварительной системы
13 октября 2020
По статистике, среди обращений к терапевтам до 40% составляют именно проблемы с органами пищеварения. Одни из самых распространенных и коварных болезней — это именно заболевания пищеварительной системы.
Причинами расстройства системы пищеварения являются:
- Врожденные либо наследственные заболевания.
- Неправильное питание.
- Попадание в организм человека возбудителей болезни.
- Стрессы. Неблагоприятное психоэмоциональное состояние может спровоцировать образование или возобновление болезней ЖКТ.
Спровоцировать заболевания ЖКТ могут экзогенные, эндогенные, а также генетические факторы.
Экзогенные. К таким первичным причинам заболевания относят:
- прием пищи всухомятку,
- употребление очень горячих блюд,
- злоупотребление различными специями и пряностями,
- чрезмерное употребление алкоголя,
- курение,
- употребление недоброкачественной пищи,
- отсутствие режима питания,
- торопливый прием пищи, вследствие которого еда плохо пережевывается, а, следовательно, и усваивается организмом,
- дефекты жевательного аппарата человека,
- бесконтрольный прием лекарств (особенно это касается салицилатов и гормонов),
- неблагоприятную экологическую обстановку.
К болезням, вызванным экзогенными факторами, относятся гастрит и энтерит, колит, язва желудка и двенадцатиперстной кишки, желчнокаменная болезнь, а также дискинезия и цирроз печени.
Эндогенные — вторичными (или эндогенными) причинами заболеваний ЖКТ являются такие болезни как сахарный диабет и анемия, ожирение и гиповитаминозы, различные заболевания почек и легких, стрессы.
Заболевания, спровоцированные эндогенными факторами, это гепатиты и холецистит, панкреатит и энтеробиоз.
Генетические. К данной группе относятся генетические факторы, а также аномалии развития, среди которых пороки развития пищевода и доброкачественные опухоли (причем и пищевода, и желудка), диагностированное аномальное развитие поджелудочной железы (например, кистозный фиброз непосредственно поджелудочной железы), а также врожденная гипоплазия поджелудочной железы.
Следует отметить, что чаще всего заболевания ЖКТ возникают при сочетании как эндогенных, так и экзогенных факторов.
Профилактика заболеваний пищеварительной системы
Многие заболевания пищеварительной системы могут вернуться, если не заниматься их профилактикой даже после успешного лечения. Обращайтесь к врачу вовремя, что бы вас ни беспокоило – в этой теме нечего стыдиться, так же, как и в любых других болезнях.
Важно следить за питанием, менять пищевые привычки, придерживаться рекомендованной диеты. Нельзя допускать перекусов на бегу, питаться однообразной пищей. Если с этим возникают проблемы, можно проконсультироваться с диетологом и психологом.
Не менее важно избегать вредных привычек, особенно алкоголя. Он не только подтачивает здоровье печени, но и провоцирует избыточное выделение кислоты в желудке.
Хотя стрессы напрямую никак не связаны с пищеварением, они оказывают огромное негативное влияние. Иногда часть проблем с пищеварением решается вовсе не лечением желудка или кишечника.
Профилактика заболеваний желудочно-кишечного тракта — ГБУЗ «Городская больница №4 г. Сочи» МЗ КК
Опубликовано .
Заболевания желудочно-кишечного тракта встречаются у всех групп населения, и являются одними из наиболее распространенных в сравнении с патологиями других органов. Статистические данные свидетельствуют о том, что около 95% населения в той или иной степени нуждается в регулярных консультациях гастроэнтеролога.
Разные заболевания имеют различные предрасполагающие факторы, например, группой риска по язвенной болезни являются мужчины в возрасте 20-40 лет, а злокачественные новообразования встречаются чаще у людей старше 50 лет. Кроме того, имеет значение пол человека: раковые заболевания в 2 раза чаще встречаются у мужчин, а патологии секреторного аппарата ЖКТ в 3-5 раз чаще развиваются у женщин. К группе риска по заболеваниям желудочно-кишечного тракта относятся и люди, имеющие отягощенную наследственность по таким патологиям.
Симптомы заболеваний ЖКТ очень многообразны и напрямую зависят от того, какой именно орган поражен. К общим признакам, сопровождающим патологии пищеварительной системы, относятся: боль в животе различной интенсивности и локализации, отсутствие аппетита, отрыжка и изжога, тошнота и рвота, похудание, расстройства стула, общая слабость, метеоризм.
Основные причины, которые провоцируют развитие патологий ЖКТ: избыточный вес, курение, злоупотребление алкоголем, неправильное питание и нарушение его режима, стрессы, заболевание сахарным диабетом, злоупотребление газированными напитками и кофе, низкая физическая активность, инфекционные поражения организма.
Профилактика заболеваний желудочно-кишечного тракта
1) Соблюдайте условия питания и его режим. Полезным будет частое питание, разделенное на мелкие порции. Нежелательно пропускать приемы пищи, особенно завтраки. Перед едой обязательно необходимо тщательно мыть руки и все те продукты, которые не будут подвергнуты тепловой обработке. Это обезопасит ваш организм от проникновения в него болезнетворных микроорганизмов.
2) Соблюдайте правильный рацион питания. Полезным будет снижение употребления жареной, жирной, копченой, пересоленной еды. Кроме того, необходимо увеличить в рационе содержание клетчатки (овощи и фрукты, хлеб с отрубями, каши). Употребляйте как можно больше грубоволокнистой пищи, свежих салатов, старайтесь использовать при готовке меньше уксуса и подобных ему компонентов.
3) Избегайте переедания. Питайтесь в меру, помните, что стандартная порция пищи не должна превышать 300-400 мл, если ее представить в жидком состоянии. С другой стороны, нельзя заставлять себя голодать, питаться необходимо упорядоченно и правильно.
4) Контролируйте массу своего тела. Если вы имеете избыточный вес, то необходимо попытаться похудеть. Помните, что делать это нужно правильно:
снижение веса не должно составлять более 0,5 кг для женщин и 1 кг для мужчин в неделю.
5) Откажитесь от алкоголя полностью или сведите его потребление к минимуму. Максимальная безопасная доза употребления алкоголя составляет не более 30 мл этанола для мужчин и 20 мл для женщин в день. Помните также, что некачественные алкогольные напитки содержат различные красители, химические компоненты, избыточное количество сахара, консерванты и ароматизаторы. Все эти вещества пагубно влияют на пищеварительную систему. Потребляйте только натуральные, чистые и качественные алкогольные напитки, а лучше откажитесь от них вовсе.
6) Откажитесь от курения. При воздействии на организм никотина не существует «нормальной» или минимальной дозы. Чтобы действительно снизить уровень патологического воздействия смол и никотина на органы пищеварения, необходимо отказаться от курения полностью.
7) Научитесь справляться со стрессовыми ситуациями. Старайтесь не нервничать, гуляйте, отдыхайте и полноценно высыпайтесь. Подобные меры не только улучшат состояние пищеварительной системы, но и укрепят ваше здоровье в целом.
8) При сахарном диабете необходимо тщательно контролировать заболевание. Не пренебрегайте рекомендациями вашего лечащего врача, правильно питайтесь, внимательно следите за самочувствием и контролируйте содержание сахара в крови. При появлении болезненных ощущений в желудочно-кишечном тракте необходимо немедленно проконсультироваться со своим врачом с целью предотвращения развития осложнений.
9) Ограничьте употребление газированных напитков и кофе. Безопасная доза кофе составляет в день 300-400 мл готового натурального напитка (2-3 кофейные чашки). Газированных напитков также необходимо пить как можно меньше. Желательно ограничиться одним стаканом за день или полностью от них отказаться.
10) Больше двигайтесь. В норме интенсивная двигательная активность взрослого человека должна составлять минимум 150 минут в неделю. При недостаточности этого показателя постарайтесь его повысить, например, занявшись спортом.
Ни для кого не секрет, что пищеварительный тракт играет очень важную роль в жизнедеятельности организма. С его помощью мы получаем витамины, микроэлементы, белки, жиры, углеводы, клетчатку и полезные кислоты. Часть из них служит строительным материалом для клеток, обеспечивает нас энергией. Другие вещества способствуют бесперебойному функционированию органов и систем. Поэтому заболевания ЖКТ могут не только нарушить нормальный ритм жизни человека, но и серьезно отразиться на его здоровье.
ПАМЯТКА ДЛЯ НАСЕЛЕНИЯ
Профилактика заболеваний желудочно-кишечного тракта (ЖКТ)
Желудочно-кишечный тракт — это система органов, куда поступает и где расщепляется пища, откуда всасываются вещества, необходимые для жизнедеятельности организма, и выводятся не усвоившиеся остатки пищи.
Если желудочно-кишечный тракт работает слаженно, как конвейер, и питание сбалансировано, то человеку обеспечено хорошее самочувствие и работоспособность, он редко болеет, быстро справляется с заболеваниями, у него хороший эмоциональный и физический тонус.
Статистика показывает, что больше девяноста процентов городского населения во всем мире страдают теми или иными заболеваниями ЖКТ. Между тем, более половины людей, с заболеваниями желудочно-кишечного тракта, даже не подозревают о них. Это происходит по той причине, что большинство заболеваний до определенного времени не дают знать о себе, так как организм подавляет их при помощи иммунитета. А когда организм становится неспособен справляться с развивающимся заболеванием, начинают проявляться первые симптомы. К сожалению, в большинстве случаев только после появления симптомов человек решает, что пришло время обратиться за помощью к специалисту. А ведь всего лишь элементарная профилактика помогает предупредить многие заболевания ЖКТ. Причинами заболеваний ЖКТ могут являться – нарушение режима питания, привычка питаться всухомятку, перекусами или фаст-фудом (блюдами быстрого питания: гамбургер, сэндвич, хот-дог, пицца, шаурма, картофель фри и др.), употребление сладких газированных напитков и алкоголя, жареного, острого и т.д. Питание человека должно быть разнообразным и соответствующим затрачиваемой энергии. Кроме того, необходимо всегда помнить о соотношении между такими питательными веществами, как белки, жиры и углеводы.
Причиной расстройства процесса пищеварения может быть соблюдение строгих диет для похудения. При любом нарушении пищеварительного процесса необходимо проконсультироваться у специалиста. Своевременное посещение специалиста в области гастроэнтерологии даст возможность предупредить обострение заболевания и переход его в хроническую форму. Стресс может настолько крепко быть связан с функционированием желудочно-кишечного тракта, что любое мало-мальски сильное переживание будет отражаться на работе кишечника. Выделяют даже такое явление, как медвежья болезнь, когда перед каким-то важным событием в жизни у человека возникает запор. Или, к примеру, перед важным мероприятием может наблюдаться противоположное расстройство кишечника – диарея. Всему виной в таких случаях переживания. Профилактика заболеваний ЖКТ и нарушений процесса пищеварения предполагает умение эффективно бороться со стрессами. Стрессовые кишечные проблемы, как правило, носят преходящий характер, поэтому с ними можно бороться при помощи приема натуральных успокоительных препаратов, например, настойки пустырника или корней валерианы. Между тем, если такие расстройства начинают возникать регулярно, никакие успокоительные не помогут. Другая мера профилактики заболеваний ЖКТ – это налаживание сбалансированного режима питания. Это не означает, что из рациона питания следует исключить все вредные продукты питания, но предельно сократить их количество стоит постараться. При изменении рациона питания необходимо следить за проявлением возможных признаков кишечных заболеваний – отрыжка и изжога, тошнота и бурление в животе. Причиной возникновения группы симптомов – накопления газов в животе, урчания и метеоризма, нерегулярного стула – может служить чрезмерное напряжение гладкой мускулатуры кишечникам, усугубленное нарушением кишечной микрофлоры. Для установления конкретного возбудителя проводится ряд специфических гастроэнтерологических исследований.
Сохранение здоровья – это, прежде всего, ваша забота. Берегите и любите себя. При первых тревожных симптомах, не откладывая, обратитесь к специалисту, который либо избавит вас от беспокойства, либо вовремя назначит необходимое обследование и лечение.
Памятка для населения
Запор. Способы решения проблемы
Запор является самым распространенным нарушением функции кишечника, которым в России страдает около 70% людей старшего возраста. Функциональный запор часто выявляется и у детей, по данным статистики, в лечении нуждаются до 30% российских детей.
Запор — это не шутки. Иногда это болезненно. Причиной инертности кишечника могут быть дефицит волокон в диете, недостаточное количество жидкости, стресс, лекарственные препараты, или недостаток физических упражнений. Ниже мы рассмотрим все эти факторы и способы, как улучшить положение.
Достаточно ли вы пьете? Первое, что надо сделать человеку, страдающему запорами — это проверить свою диету. Основными пунктами меню для борьбы с запорами являются диетические волокна и жидкость. Необходимо большое количество и того и другого, чтобы стул был мягким и свободно проходил через толстую кишку. Сколько же жидкости и сколько волокон требуется? В рационе каждого взрослого человека должно быть минимум 6 — 8 стаканов жидкости. Подходит любая жидкость, но лучше всего вода.
Ешьте больше клетчатки. Взрослым рекомендуется поглощать ежедневно 20—35 г диетических волокон, 30 г тем, кто страдает запорами. Откуда берутся волокна? Источником диетических волокон являются сложные углеводы: цельные зерна, фрукты и овощи. Если тщательно выбирать еду, совсем не трудно получать ежедневно 30 г волокон: 1/2 чашки зеленого горошка, например, даст 5 г, 1 маленькое яблоко — 3 г, а тарелка отрубей — целых 13г. Больше всего волокон содержится в сваренных бобах, черносливе, инжире, изюме, кукурузных хлопьях, овсяной крупе, грушах и орехах, но увеличивайте количество волокон постепенно, чтобы вас не мучили газы.
Займитесь спортом. Вы знаете, что физические упражнения полезны для сердца, а знаете ли вы, что они полезны и для работы кишечника? Регулярные упражнения имеют тенденцию бороться с запорами, заставляя пищу быстрее двигаться по кишечнику.
Посмейтесь, как следует. Хороший душевный смех может помочь при запоре двумя путями. Он массирует кишечник, что благоприятствует перевариванию, и, кроме того, помогает освободиться от стресса.
Принимать ли слабительное? Имеющиеся в широкой продаже слабительные средства обычно выполняют свое предназначение, но к ним очень быстро кишечник привыкает, а запор может усугубиться. Знайте, что разные слабительные действуют по-разному. Во многих аптеках, рядом с химическими слабительными, вы найдете другую категорию с отметкой «естественные» или «растительные» слабительные средства. Основным ингредиентом этих препаратов является растолченное семя псиллиум (семя подорожника блошиного). Это суперконцентрированная форма волокон, к которым в отличие от химических слабительных средств нельзя привыкнуть, и, в общем, она безопасна даже при длительном пользовании. Проблема многих слабительных средств с псиллиумом состоит в том, что они довольно дорогие. Но можно приготовить средство самому, помолоть 2 части псиллиума с 1 частью льняных отрубей и 1 частью овсяных отрубей (все это можно купить), смешать ингредиенты с водой и принимать каждый вечер около 21 часа.
Время от времени ищите быстрого облегчения. Если вы действительно чувствуете себя очень плохо, ничто не прочистит ваш кишечник так быстро, как клизма или свечи. Для редкого использования они очень подходят. Однако, при частом обращении к ним вы рискуете заполучить ленивую толстую кишку. Делайте клизмы только с чистой водой или с физиологическим раствором, но никогда не пользуйтесь мыльным раствором, так как он может вызвать раздражение. А когда идете в аптеку за свечами, выбирайте только с глицерином.
Пересмотрите свои лекарства и добавки. Существует целый ряд лекарств, которые могут вызвать или усугубить запор. Среди общеизвестных виновников — антациды, содержащие алюминий или кальций, антигистаминные препараты, лекарства от болезни Паркинсона, добавки кальция, мочегонные, наркотики, снотворные и антидепрессанты.
Ешьте понемногу. Человеку со спастической толстой кишкой следует избегать обильной пищи, которая растягивает кишечный тракт и таким образом усугубляет запор.
Будьте осторожны с травами. Существует множество трав для борьбы с запорами. Особенно хорошо используются сок алоэ, сиена, ревень медицинский, каскара саграда, корень одуванчика и семя подорожника. Некоторые, например, каскара саграда могут быть очень эффективны, но следует с ней быть осторожным, так как возможно привыкание кишечника.
Не напрягайтесь. Как бы ни было это соблазнительно, не старайтесь избавиться от запора ценой невероятных усилий. Это неразумно: вы рискуете заполучить геморрой и анальные трещины, а это не только больно, но может, кроме того, усугубить запор, сузив анальное отверстие. К тому же напряжение может повысить артериальное давление и снизить частоту сердцебиения.
Альтернативный путь: Обходите скользкое масло
«Исключите из своей диеты все растительные масла, отжатые из овощей, оливок, сои, и, возможно, хронические запоры будут меньше беспокоить вас. Проблема с растительными маслами заключается в том, что они образуют в желудке пленку, которая затрудняет переваривание углеводов и белков в тонкой кишке. Адекватное переваривание задерживается до 20 часов, вызывая образование газов и токсинов, которые накапливаются в толстой кишке. Но эти же масла в своих естественных формах, например в орехах, авокадо, кукурузе, освобождаются постепенно, не образуя никаких масляных пленок, задерживающих пищеварение и вызывающих запор. Эти масла, являются здоровыми и питательными компонентами диеты.
Памятка для населения
ЗАПОР. Профилактика и лечение
Диета, слабительные средства, фитотерапия, физические упражнения для усиления перистальтики.
Диета
- Ешьте продукты с лёгким слабительным эффектом — это хлеб чёрный или пшеничный грубого помола, кисломолочные продукты, овощные соки, фрукты и овощи (свежие, кислые, сухие), пшено, гречневая крупа, неочищенное растительное масло. В последнем, кстати, нет холестерина. Он содержится только в животных жирах.
- Жидкости — минимум полтора литра в день.
- Не употребляйте продукты газообразующие ( бобовые, капусту, шпинат, щавель, редьку, редис), содержащие эфирные масла (лук, чеснок) и скрепляющие ( крепкий чай, какао, красное вино, чернику, рис, кисели).
- Ешьте 4-5 раз в день, как можно меньше подвергая пищу обработке.
- Используйте уникальные слабящие свойства клетчатки! Ешьте пшеничные отруби, льняное семя, морскую капусту во всех видах — там её много. Начните с 2 ч.л. отрубей; залейте их кипятком на 1 час, потом слейте воду и ешьте вместе с едой (или за 3 часа до еды). Если эффекта нет, увеличивайте дозу до 6 ложек в день, а когда стул наладится — снова снижайте.
- Обратитесь к растительным препаратам — экстракт или настойка жостера, корень ревеня, корень солодки, слабительные чаи. Однако не увлекайтесь! Даже принимая растительные препараты, следует делать перерывы, иначе возникнет зависимость от них и ваш кишечник никогда больше не сможет работать сам. Используйте их только как искру зажигания для вашего «мотора».
- Принимайте сидячие тёплые ванны с самомассажем живота (по 5 минут через день), тёплые хвойные ванны (по 20 минут через день).
- Займитесь посильным спортом, ведите активный образ жизни. Если много нервничаете – принимайте валериану, меньше курите и откажитесь от кофе.
Слабительные средства
Отвары и кисели из отрубей с медом.
По утрам натощак пить по стакану воды с соком лимона и одной чайной ложкой меда.
Смесь 1. Ошпаренные и промытые сухофрукты (какие есть) замочить с вечера. Утром добавить просушенные на сковороде молотые отруби, молотую проросшую пшеницу, мед – по вкусу. Есть натощак по 1-2 столовой ложке.
При хронических запорах (и гастрите) 100 г толстых листьев алоэ смешать со 100 г меда. Принимать по чайной ложке 3 раза в день за 20 минут до еды в течение трех недель.
Смесь 2: Ошпарить и тщательно промыть примерно равные части (полчашки) изюма, чернослива без косточек, сухих яблок, фиников, инжира, кураги или урюка без косточек. Все провернуть через мясорубку. Добавить в смесь по полчашки молотого льняного семени, жидкого меда, молотых орехов и все тщательно перемешать в вязкую массу вместе со слизистым настоем льняного семени, приготовленного отдельно. Массу сложить в банку с крышкой и хранить в холодильнике. Есть утром натощак, днем за полчаса до обеда и на ночь, перед сном. Сначала по чайной ложке, а если эффекта не будет, то по десертной.
Смесь 3. Одну-две чайных ложки льняного семени залить с вечера ½ стакана холодной воды. Утром добавить тертое яблоко или тертую морковь, промытый и пропаренный изюм, мед по вкусу. Есть натощак по 1-2 столовой ложки.
Смесь 4. 1 чайную ложку льняного семени замочить на ночь ½ стакана холодной воды. Утром смешать с простоквашей, медом и соком — по вкусу. Пить натощак по полстакана.
При хронических запорах (и гастрите) 100 г толстых листьев алоэ смешать со 100 г меда. Принимать по чайной ложке 3 раза в день за 20 минут до еды в течение трех недель.
Фитотерапия
10 г плодов аниса обыкновенного поместить в эмалированную посуду, заварить 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., затем настоять 20 мин. и процедить; принимать жидкую часть настоя по 1/4 стакана 3—4 раза в день как слабительное средство.
20 г облиственных верхушек почечуйной травы (горец почечуйный) заварить в эмалированной посуде 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., затем настоять 1—2 часа и процедить; принимать жидкую часть настоя по 2 столовые ложки 4—5 раз в день.
20 г плодов жостера слабительного поместить в эмалированную посуду, заварить 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., затем настоять 2 часа и процедить; принимать жидкую часть настоя по 1/2 стакана 2—3 раза в день.
15 г облиственных верхушек зверобоя продырявленного заварить в эмалированной посуде 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., после чего настоять 45 мин. и процедить; жидкую часть настоя принимать по 1 чайной ложке 6 раз в день.
Столовую ложку плодов крыжовника обыкновенного поместить в эмалированную посуду, заварить 200 мл кипятка, накрыть крышкой и кипятить на плите на медленном огне 15 мин., затем охладить, процедить, к жидкой части отвара добавить по вкусу сахар; принимать по 1/4 стакана 4 раза в день.
10 г измельченных корней левзеи сафлоровидной залить в бутыле (емкостью 0,5 л) 100 мл 40% питьевого спирта (водки), закрыть пробкой и настоять 1 месяц; принимать настойку по 30—40 капель с 1/2 стакана кипяченой воды 3 раза в день.
2 чайные ложки измельченных корней одуванчика лекарственного залить 200 мл холодной кипяченой воды, настоять 8 часов, процедить; принимать жидкую часть настоя по 1/4 стакана 4 раза в день перед приемом пищи.
15 г плодов тмина обыкновенного заварить в эмалированной посуде 200 мл кипятка, накрыть и кипятить на плите при слабом нагреве 15 мин., затем настоять 1—2 часа и процедить; принимать жидкую часть настоя по 1 столовой ложке 3 раза в день
Предупреждение. Если вы принимаете слабительные таблетки, помните, что допустимы только травяные, но не солевые: они не безвредны для почек.
Физические упражнения для усиления перистальтики
1. Ритмично напрягать брюшной пресс. Подтягивать с силой бедра к животу (активно или пассивно).
2. Сидя: движения косца – повороты туловища влево и вправо, помогая одновременно взмахом обеих рук в стороны.
3. Выдохнуть наполовину воздух, втянуть с силой живот и резко вытолкнуть его обратно. Делать это упражнение, сидя или лежа по 10 раз за один прием. Перевести дыхание и повторить цикл 5-10 раз.
4. Внешний массаж сигмовидной кишки: резко пальпировать точку в 5-7 см левее пупка. Делать по 30-40 сильных толчков кряду.
О проведении Дня здоровья на тему
«Скажем «Нет!» вредной еде!»
3 сентября 2016 года ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края организует очередной День здоровья, который проводится в рамках Дня профилактики заболеваний желудочно-кишечного тракта под девизом «Скажем «Нет!» вредной еде!». День здоровья проводится с целью профилактики заболеваний органов пищеварения, пропаганды принципов здорового образа жизни. Показательный День здоровья с участием краевых специалистов пройдет в Староминском районе. В ходе Дня здоровья, организуемого совместно с районной администрацией и при участии прессы, будут проведены диагностические исследования, консультации, лекции, пропагандистские и праздничные мероприятия.
В современном мире в связи с частым стрессом и неправильным питанием всё больше людей сталкиваются с проблемами желудочно-кишечного тракта. Дешевые еда, фаст-фуд, чипсы и прочие «радости жизни» не только не полезны, но и действительно вредны организму. В результате, всё больше людей страдают заболеваниями органов пищеварения.
Очень важно следить за состоянием желудка и кишечника, так как они составляют основу пищеварительной системы. Если происходит сбой в работе кишечника, то это может проявиться в таких явлениях как повышенный метеоризм, изменения в цвете стула, дисбактериоз, запоры или диарея. Во всех этих случаях понятно, что в организме произошел сбой и следует не затягивать обращение к врачу.
Чтобы этого не произошло, нужно придерживаться некоторых правил:
Важно каждый день выпивать от 1,5 до 3 литров воды. Именно чистой, не газированной воды, а не чая, кофе, сока и т.д. Это жидкости, которые не компенсируют потерю воды организмом. Не стоит забывать про стакан воды утром, перед завтраком и за полчаса до еды в течение дня — это улучшает пищеварение и помогает вывести все неблагоприятные вещества из организма.
Спиртные напитки необходимо исключить! Алкоголь наносит значительный вред органам пищеварения.
Не употребляйте пищу быстрого приготовления! Фаст-фуды негативно влияют на желудок, а также на кишечник, убивая благоприятную микрофлору.
Жареное, острое и соленое – конкретный враг вашего желудка. Нужно свести к минимуму их употребление, которое отрицательно сказывается на пищеварении. Лучше готовить пищу на пару, варить или запекать.
Сильнодействующие препараты нужно принимать только на сытый желудок, иначе существует большой риск заработать гастрит, а ведь это боль и дискомфорт в животе.
Старайтесь уделять время для отдыха и полноценного сна. Определите свой режим сна, желательно спать не менее 8 часов.
Пищеварительный тракт играет очень важную роль в жизнедеятельности организма. С его помощью мы получаем витамины, микроэлементы, белки, жиры, углеводы, клетчатку и полезные кислоты. Часть из них служит строительным материалом для клеток, обеспечивает нас энергией. Другие вещества способствуют бесперебойному функционированию органов и систем. Поэтому заболевания ЖКТ могут нарушить нормальный ритм жизни человека и серьезно отразиться на его здоровье.
ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края.
Профилактика заболеваний органов пищеварения
Болезни пищеварительной системы наиболее распространены и, пожалуй, приносят больше всего страданий. Отметим, что здоровье органов пищеварения во многом зависит от образа жизни.
В ритме города человек не успевает правильно питаться и следить за тем, какие продукты он употребляет в пищу. А также пагубное влияние вредных привычек отражается на системе пищеварения, вследствие чего, уже в молодом возрасте многим знакомо такое заболевание как гастрит.
Одними из самых первых признаков заболевания органов пищеварения являются изжога, желтый налет на языке, периодические боли в брюшной полости. Всегда стоит помнить, что лёгкие недомогания просто устранить, но они в итоге могут привести к более серьезным заболеваниям, таким как язва и рак. Всегда нужно следить и своевременно обращать внимание на следующие симптомы:
— боли в районе груди, изжога, отрыжка с неприятным запахом могут быть первыми сигналами развития гастрита и язвы;
— о нарушении микрофлоры кишечника с дальнейшими проявлениями дисбактериоза может свидетельствовать урчание в животе, расстройство кишечника, изжога и боли в брюшной полости;
— для начала развития инфекционных заболеваний характерны тошнота (возможно, рвота), боли в желудке, газообразование;
— о воспалении слизистой кишечника можно судить по коликам, урчанию в животе и жидкому стулу;
— частые запоры (стул реже одного раза в день) говорят о несбалансированности питания и малоподвижном образе жизни.
Появление симптоматики часто игнорируется, что приводит к запусканию воспалительных процессов. Впрочем, болезнь всегда проще предупредить, чем вылечить, поэтому стоит отметить основные способы предотвращения заболеваний ЖКТ. Правильное питание и размеренный образ жизни – главный метод предотвращения серьезных заболеваний желудочно-кишечного тракта.
Питание. Приемы пищи должны проходить в одно время, небольшими порциями, чтобы не нагружать организм. Следует всегда оценивать свои энергозатраты, не переедать.
Правильная кулинарная обработка и хранение позволит избежать появления инфекционных заболеваний кишечника. Приготовленную пищу лучше всего употреблять в теплом виде, чтобы не раздражать слизистую желудка. Холодным считается блюдо температурой около 10 градусов, горячим — от 60 градусов Цельсия.
При заболеваниях желудка и кишечника дневной рацион должен состоять из вареной или приготовленной на пару пищи, исключающей наличие животных жиров. Все кислые и острые продукты также следует полностью убрать из рациона до полного выздоровления.
Для поддержания работы кишечника и желудка в нормальном состоянии необходимо полностью отказаться от алкоголя в любых проявлениях.
Гигиена. Банальное мытье рук, о котором мы слышим с детства – мощнейший инструмент защиты от бактерий. Ежедневная гигиена полости рта необходима так же, как и свежий воздух.
Режим дня. Старайтесь избегать стрессов и перенапряжения — они могут спровоцировать активизацию старого хронического процесса. Стоит отметить, что при хронических заболеваниях необходимо вовремя обращаться за помощью к врачу.
После приема пиши, никогда не следует сразу ложиться. Во время еды нужно тщательно пережевывать пишу, не отвлекаясь на разговоры.
Соблюдение этих простых правил поможет вам предупредить такие острые заболевания, как гастрит, панкреатит, язва и облегчить хронические формы.
Заведующая рентгеновским отделением
О.Н.Андрианова
Заболевания желудочно-кишечного тракта (ЖКТ) — Поликлиника №1
Заболевания желудочно-кишечного тракта (ЖКТ): как распознать врага вовремя?
В пищеварении участвует десяток органов, которые размельчают пищу, усваивают питательные вещества и выводят из организма лишнее. Это система «полного цикла» — от поглощения пищевых продуктов и их переработки до удаления непереваренных остатков. Крайне важно, чтобы каждый ее элемент работал четко и не давал сбоев.
Как устроен желудочно-кишечный тракт человека
Процесс пищеварения чем-то напоминает спуск с горки в аквапарке. Начало пути — ротовая полость, где еда пережевывается, измельчается, перемешивается со слюной и превращается в мягкий пищевой комок.
Это интересно
Слизистая оболочка ротовой полости имеет рецепторы, помогающие распознавать вкус, температуру и консистенцию пищи. Эти датчики передают сигналы в мозг, который включает в работу слюнные, фундальные и поджелудочную железы.
Далее следует глотка — воронкообразный канал, в котором пересекаются пищеварительный и дыхательный пути.
Путешествие еды продолжается в пищеводе — мышечной трубке цилиндрической формы длиной 22–25 см. Верхний и нижний пищеводные сфинктеры на концах служат клапанами, не позволяющими пище попасть обратно в полость рта.
Желудок — мешкообразный мышечный орган, соединяющий пищевод с двенадцатиперстной кишкой (ДПК). Он похож на котел, в котором пища накапливается, перемешивается до пастообразной массы и переваривается под действием желудочного сока. Сок желудка состоит из ферментов и соляной кислоты, в силу чего имеет выраженную кислотность (около 1,5–2,0 pH). Желудочный сок расщепляет белки и другие химические соединения, после чего они транспортируются в тонкий кишечник для окончательного переваривания и усвоения.
Длина тонкой кишки, состоящей из двенадцатиперстной, тощей и подвздошной кишки и занимающей большую часть брюшной полости, — около 4,5 м. Тонкий кишечник содержит железы, вырабатывающие кишечный сок для основного переваривания пищи и всасывания питательных веществ в кровь.
Толстая кишка — нижняя часть кишечника, в которой происходит всасывание воды, электролитов, клетчатки и оформление непригодных пищевых остатков в кал. Толстая кишка имеет длину 1,5 м и подразделяется на слепую, ободочную и прямую кишку. Прямая кишка — конечный отдел пищеварительного тракта — заканчивается отверстием (анусом). Служит для накопления кала и опорожнения кишечника. Здесь заканчивается «небывалое путешествие» — переработанные остатки пищи покидают организм.
В пищеварении также участвуют поджелудочная железа, почки, надпочечники, желчный пузырь и печень.
Поджелудочная железа располагается в тесном соседстве с желудком и двенадцатиперстной кишкой. Она выделяет панкреатический сок, способствующий полноценному перевариванию пищи и протеканию обменных процессов.
Печень принимает участие в обмене липидов, витаминов, белков и углеводов, синтезирует белки крови: глобулины, альбумины и фибриноген. Орган участвует в иммунологических реакциях.
Функции желчного пузыря — хранить и подавать по мере необходимости концентрированную желчь, которая постоянно вырабатывается клетками печени. Желчь принимает непосредственное участие в пищеварении человека и выступает своеобразным антибактериальным средством.
Стоит упомянуть и о роли в пищеварении почек и надпочечников, относящихся к системе мочевыделения. Они обрабатывают воду, поступившую из толстой кишки, фильтруя ее на пригодную для нужд организма и на мочу, содержащую ненужные примеси и подлежащую выведению.
На каждом из этапов прохождения еды по желудочно-кишечному тракту возможны сбои, приводящие к неполному усвоению пищи, проблемам с выведением отработанного материала и грозящие развитием патологий ЖКТ.
Среди причин проблем с пищеварительной системой лидирует неправильное питание, имеющее различные формы. Это переедание и употребление тяжелой пищи, недоедание и голодание, нерегулярность в приемах пищи, перекусы на скорую руку, скудность и несбалансированность рациона. На ЖКТ отрицательно влияют плохо очищенная вода, вредные пищевые добавки.
Другие факторы: плохая экология, стрессы, вредные условия труда, пагубные привычки, врожденная предрасположенность, аутоиммунные заболевания и сбои в эндокринной системе, побочное воздействие лекарств (антибиотиков, противовоспалительных, обезболивающих, гормональных препаратов), нарушение санитарных норм при приготовлении и употреблении пищи, способное вызвать инфекционные заболевания и заражение паразитами.
Сбои в пищеварительной системе негативно влияют на весь организм, снижают иммунитет, нарушают обмен веществ, проводят к ухудшению внешнего вида кожи, ломкости волос и ногтей. Они чреваты онемением конечностей, болями в мышцах и костях, нарушением сна.
Возможные осложнения для сердечно-сосудистой системы: гипертония, аритмия, стенокардия, риск инсульта и инфаркта. На фоне заболеваний ЖКТ могут развиться анулярный стоматит, глоссит, кровоточивость десен, экзема, нейродермит. При запущенных формах болезней ЖКТ возможно поражение гипофиза, надпочечников, половых желез, щитовидной железы.
Болезни ЖКТ: о чем говорит статистика
Заболевания желудочно-кишечного тракта относятся к числу наиболее часто встречающейся патологии в мире.
Медицинская статистика Смертность от гастроэнтерологических причин в России занимает третье место после сердечно-сосудистых и онкологических болезней и составляет порядка 0,08% (80 случаев на 100 000 человек). Ежегодно фиксируется прирост летальных исходов в среднем на 0,003%.
Мужчины на 38% чаще становятся жертвами болезней ЖКТ, что связано как с неконтролируемым потреблением алкоголя, так и с поздним обращением за медицинской помощью.
Среди смертоносных гастроэнтерологических заболеваний свыше 45% занимают болезни печени, вызванные алкоголем. Мужчин погибает вдвое больше, чем женщин (соотношение 16:7). Острый панкреатит и другие заболевания поджелудочной железы — причина смерти 17% пациентов гастроэнтеролога. Смерть от перитонита вследствие разрыва желчного пузыря составляет менее 1%.
Летальные болезни кишечника вызываются запущенными формами воспалений и прободений (нарушением целостности, образованием отверстий) стенок тонкой и толстой кишки. В частности, аппендицитом (воспалением слепой кишки) обусловлено до 4% всех смертей, связанных с ЖКТ. Столько же приходится на инфаркт (некроз, омертвение) кишечника.
Несмотря на широкую распространенность, язва желудка и ДПК является причиной смерти не более чем в 10% в гастроэнтеральной группе.
Из не летальных заболеваний ЖКТ лидирует хронический гастрит. От него страдает до 80–90% пациентов в мире, чему способствует патогенная бактерия Helicobacter pylori, вызывающая воспаления слизистой желудка. В развивающихся странах инфицированность хеликобактерией у людей в возрасте от 40 лет достигает 95%.
В России присутствие Helicobacter pylori в желудке отмечается по разным данным у 62–94% взрослых пациентов.
Последствие гастрита — язва желудка обнаруживается у каждого 15-го жителя Земли. В нашей стране статистика оптимистичнее — болен только 1 из 40 россиян. Мужчины «зарабатывают» язву в 2–4 раза чаще, чем женщины.
Распространенность гастроэзофагеальной рефлюксной болезни (ГЭРБ) достигает среди взрослого населения 50%. Симптомы заболевания отмечаются одинаково часто как у мужчин, так и у женщин.
Дуоденит — часто встречающаяся болезнь двенадцатиперстной кишки, с которой сталкивается 5–10% пациентов. У мужчин она диагностируется вдвое чаще из-за злоупотребления алкоголем и неправильного образа жизни.
Относительно часты и колиты — воспалительные заболевания стенок толстого кишечника. Причиной болезни являются патогенные микробы (стрептококки, стафилококки, кишечная палочка).
Аппендицит (воспаление слепой кишки) встречается у 30% россиян.
У каждого десятого мужчины и каждой четвертой женщины, обратившейся с жалобами на боли в животе, диагностируется хронический холецистит (желчнокаменная болезнь).
Среди детского и взрослого населения распространен дисбактериоз — дисбаланс микрофлоры кишечника, приводящий к нарушению работы пищеварительной системы.
Симптомы наиболее распространенных заболеваний ЖКТ
Типичные признаки патологий ЖКТ: изжога (жжение от заброса содержимого желудка в пищевод), метеоризм и стеноз кишечника (вздутие, вызванное скоплением газов в кишечнике), отрыжка (выход газов из желудка или пищевода), тошнота и рвота, проблемы со стулом (запор или диарея), неприятный запах изо рта, появление налета на языке.
Реже встречаются: дисфагия (нарушение глотания, сопровождающееся болью и чувством остановки пищевого комка), примеси в кале (кровь, слизь, остатки непереваренной пищи), отек языка, горечь во рту, кожный зуд и другие аллергические реакции. Заболевания единого патогенеза имеют как общие, так и специфические признаки.
Заболевания желудка
Боли в подложечной (эпигастральной) области и диспептический синдром (отрыжка кислым, изжога, рвота и тошнота) могут указывать на ряд заболеваний желудка, пищевода и ДКП.
При язвенной болезни, представляющей собой рану стенки ДКП или желудка, присутствуют резкие периодические боли в левом подреберье, слабость, диарея, рвота, кровавые примеси в кале.
Сходным образом проявляются воспалительные процессы желудка (гастрит) и двенадцатиперстной кишки (дуоденит). Заболевания сопровождаются острыми, ноющими или тянущими болями в верхней части живота, тошнотой, рвотой, проблемами со стулом. Больные испытывают чувство переполненного желудка и тяжесть в животе даже при малом потреблении пищи.
Грыжа пищевода также отдается болями в эпигастральной области при смене позы и после приема пищи. Также возможно появление болей в спине и опоясывающей боли. У 20% пациентов (преимущественно старше 60 лет), отмечаются боли в области сердца на фоне сопутствующих кардиологических заболеваний.
Кишечник часто страдает и от воспалительных процессов, инфекционных поражений. Воспаления толстого и тонкого кишечника (энтерит и колит) сопровождаются расстройством стула (до 15 раз в сутки). Во время дефекации и сразу после нее пациент испытывает резкую слабость, головокружение, тошноту, падение давления. Отмечается вздутие живота, холодный пот, дрожание конечностей, тахикардия, а также громкое урчание, шум плеска и болезненность при пальпации.
Признаки парапроктита, или абсцесса (гнойного воспаления) прямой кишки — это сильные боли в области прямой кишки или промежности. На фоне увеличения гнойника в размерах боли усиливаются, позывы на дефекацию становятся мучительными, повышается температура, возможен озноб.
Дисбактериоз проявляется нарушением стула, вздутием живота, схваткообразными болями, диспепсическими расстройствами и аллергическими реакциями (зуд и высыпания на коже).
Геморрою (варикозному расширению вен прямой кишки) свойственно кровотечение или мазание кровью после акта дефекации, выпадение геморроидальных узлов через анальное отверстие и болезненность при опорожнении кишечника, продолжающаяся еще некоторое время (при ходьбе, в сидячем и лежачем положении).
Симптоматика аппендицита определяется возрастом пациента, областью расположения аппендикса в брюшной полости и наличием осложнений. Характерны тупая боль в правом боку, слабость и головная боль, которая может сопровождаться болью в ногах, тошнота в сочетании с однократной рвотой, частый жидкий стул, температура в пределах 38 градусов.
Нельзя упускать из вида и одну из самых распространенных и между тем загадочных патологий — синдром раздраженного кишечника (СРК), сопровождающийся спазмами в животе, нарушением стула, болезненным вздутием. СРК оказывает негативное влияние на весь организм: пациент жалуется на головную боль, бессонницу, повышенную утомляемость, учащенное сердцебиение даже в полном покое. По мнению большинства специалистов, СРК имеет психосоматическую природу и появляется вследствие стресса, сильной эмоциональной перегрузки. Однако для избавления от проблемы важно не только прийти в душевное равновесие, но и применить комплексное медикаментозное лечение. Одним из решений может стать прием препаратов висмута, оказывающих одновременно бактерицидное, противовоспалительное и защитное действие.
Болезни печени
Острый гепатит С (воспалительное вирусное поражение печени) отмечается целым спектром признаков. Среди них: слабость, снижение аппетита и работоспособности, нарушение сна, отвращение к еде, ощущение тяжести в животе, боль в крупных суставах, появление сыпи, повышение температуры тела, потемнение мочи, пожелтение кожных покровов (отсюда народное название болезни — желтуха).
Первыми признаками цирроза печени являются: ощущение переполненного живота, снижение работоспособности, боль в правом подреберье, ощущение переполненности желудка, кровоточивость десен и носовые кровотечения, повышение температуры, метеоризм, тошнота, рвота.
Болезни желчного пузыря и желчевыводящих путей
Признаки холецистита (воспаленного желчного пузыря) — острая боль в правом подреберье, вздутие кишечника, приступы тошноты и рвоты. Боль усиливается при глубоком вдохе во время прощупывания зоны желчного пузыря. Многие пациенты отмечают незначительное повышение температуры.
Болезни поджелудочной железы
У больных панкреатитом нередки жалобы на появление острой боли в животе, что сопровождается тошнотой и рвотой с желудочным соком, слизью, желчью и т.д. Также присутствуют вздутие живота, сухость во рту, отрыжка. На левом боку и в области пупка нередко появляются синюшные пятна.
Большинство распространенных и опасных для жизни заболеваний желудочно-кишечного тракта вызвано воспалительными процессами на фоне бактериальной или вирусной инфекции. Пищеварение — это единая взаимосвязанная система и заболевания ее органов могут последовательно развиться по принципу домино. Исток лавины проблем зачастую находится в желудке, который мы ежедневно подвергаем испытанию на прочность. Поэтому в лечении патологий ЖКТ эффективен комплексный подход с использованием гастропротекторных (защитных) и антисептических желудочно-кишечных препаратов.
synlab: Болезни органов пищеварения
К наиболее частым заболеваниям желудочно-кишечного тракта (ЖКТ) в детском возрасте относятся гастродуодениты, эзофагиты, язвенная болезнь желудка и ДПК. Не редко причиной обращения к врачу служат функциональные заболевания: диспепсия, синдром раздраженного кишечника, дисфункции желчевыводящей системы.
Детей беспокоят боли, чувство тяжести в животе, тошнота, рвота, отрыжка, изжога, могут быть запоры или наоборот, неустойчивый стул.
Слаженная работа всех отделов ЖКТ регулируется нейрогуморальной системой с помощью нервных и гормональных механизмов. Весной и осенью, в период метеорологической нестабильности, происходит дестабилизация этих механизмов, что приводит к обострению заболевания. Однако такая сезонность встречается не всегда, довольно часты зимние обострения, а вот в летнее время обострения бывают крайне редко.
Заболевания ЖКТ возникают не у всех. У большинства пациентов имеется наследственная предрасположенность. Причиной гастродуоденитов и язв может быть инфекция- хеликобактериоз. Заразиться можно пищевым путем (когда едят из одной тарелки), через использование общей посуды, а также через поцелуи. Ребенок чаще всего инфицируется в семье, где есть носитель хеликобактера. Возникновению болезней ЖКТ способствуют наличие очагов хронической инфекциии (кариес, гайморит, тонзиллит и др.), лямблиоз, глистная инвазия. Стрессы, отрицательные эмоции, гормональные перестройки (например, в подростковом возрасте), прием некоторых лекарств ( ибупрофен, аспирин, преднизолон), курение ( в том числе пассивное), нарушение режима питания( еда в сухомятку, большие перерывы между приемами пищи, переедание, употребление пищи, раздражающей желудок) прямо или опосредованно могут привести к повреждению и воспалению слизистой оболочки различных отделов ЖКТ.
При возникновениии жалоб ребенка нужно показать врачу. Врач определит, не являются ли данные симптомы признаками острой ситуации (отравление, кишечная инфекция, хирургическая патология и др.) и назначит, если потребуется, нужный объем диагностических исследований. Кроме общеизвестных общих анализов крови и мочи, вероятно, будут назначены УЗИ органов брюшной полости, биохимический анализ крови, исследования на паразитозы и гельминтозы. Эндоскопическиие обследования — фиброгастродуаденоскопия (ФГДС), колоноскопия — назначают детям по строгим показаниям, часто в условиях стационара. При проведении эндоскопии доктор осматривает состояние слизистой оболочки пищевода, желудка, кишечника; обязательно берет биопсию. Только на основании данных биопсии выставляются диагнозы гастродуоденит, целиакия, язвенный колит, болезнь Крона.
Если у ребенка уже имеется хроническое заболевание ЖКТ, он обычно состоит на диспансерном учете у педиатра, наблюдается гастроэнтерологом не менее 2-х раз в год. Весной и осенью таким детям показано назначение противорецидивного лечения (медикаментозного, физеотерапевтического). Кроме того, рекомендуется строгая сбалансированная диета, достаточный сон, нормализация режима дня.
Детский организм очень пластичен, имеет огромный восстановительный потенциал.
При своевременном обращении к врачу некоторые хронические заболевания полностью излечиваются, другие-входят в стадию стойкой ремиссии, что улучшает качество жизни ребенка и его родителей.
Врачи-педиатры СИНЛАБ помогут провести необходимое Вам лабораторное и инструментальное обследование и лечение. Всегда с любовью к Вашему ребенку!
Пищеварительные расстройства у детей | Детская гастроэнтерология
Педиатры и гастроэнтерологи MaineHealth являются экспертами в области диагностики и лечения расстройств пищеварения у детей.
Что такое расстройства пищеварения у детей?
Расстройство пищеварения — это проблема со здоровьем желудочно-кишечного тракта. Эти расстройства могут мешать повседневному функционированию и влиять на развитие ребенка. Педиатры и гастроэнтерологи MaineHealth заботятся о детях с широким спектром нарушений пищеварения, таких как:
- Боль в животе
- Целиакия
- Колит
- Запор
- Болезнь Крона
- Эзофагит
- Проблемы с кормлением или отсутствие роста
- Пищевая аллергия
- Болезни желчного пузыря
- Желудочно-кишечное кровотечение
- Гастропарез
- ГЭРБ, или гастроэзофагеальная рефлюксная болезнь
- Болезнь Гиршпрунга
- Синдром раздраженного кишечника
- Воспалительная болезнь кишечника
- Псевдообструкция кишечника
- Болезнь печени
- Нарушения моторики
- Болезни поджелудочной железы
- Язвенная болезнь
- Полипы
- Ожирение
- Синдром короткой кишки
Признаки и симптомы расстройства пищеварения могут включать:
- Боль в животе
- Тошнота
- Рвота
- Диарея
- Запор
- Вздутие живота
- Кровотечение
- Проблемы с аппетитом
Поговорите со своим врачом, если вы обеспокоены тем, что у вашего ребенка расстройство пищеварения.
Как обнаруживаются расстройства пищеварения?
Педиатр или семейный врач вашего ребенка может помочь диагностировать и лечить проблемы с пищеварением. Врач вашего ребенка также может направить вас к детскому гастроэнтерологу — специалисту, который имеет дополнительную подготовку по диагностике и лечению расстройств пищеварения у детей. Он или она может назначить анализы, которые помогут диагностировать расстройство пищеварения. Тесты на проблемы с пищеварением могут включать:
- Колоноскопия
- Эндоскопия верхних отделов ЖКТ
- Капсульная эндоскопия
- УЗИ
- Гибкая ректороманоскопия
- Биопсия
- Анализы крови
- КТ
Как лечат расстройства пищеварения?
Лечение зависит от диагноза, но варианты включают:
- Консультации по питанию и диетические изменения
- Лекарство
- Хирургия
- Глотательная терапия
Медицинские программы и ресурсы при расстройствах пищеварения
В MaineHealth мы предлагаем специализированный уход за детьми с нарушениями пищеварения через Maine Medical Partners — Pediatric Speciality Care и Детскую больницу Барбары Буш:
- Аэродигестивная клиника при проблемах дыхательных путей, легких и желудочно-кишечного тракта
- Детская клиника кистозного фиброза при детской больнице Барбары Буш
- Обратный отсчет до программы Healthy ME — для семей, которые обеспокоены весом и здоровьем своего ребенка
Тяжелые расстройства пищеварения в детстве: обзор
«У меня болит животик» — это слышит каждый родитель.Но если кажется, что ваш ребенок все время жалуется на проблемы с желудком, возможно, у него серьезное расстройство пищеварения.
У этих состояний разные причины, но у них много общих симптомов:
Если у вашего ребенка часто бывают эти симптомы, первым делом следует обратиться к врачу. Диагноз поможет вам узнать, как улучшить самочувствие вашего ребенка.
Вот некоторые распространенные тяжелые расстройства пищеварения у детей.
Эозинофильные желудочно-кишечные расстройства (EGID)
EGID — наиболее распространенное из них называется эозинофильным эзофагитом — это расстройства, которые возникают в результате избыточного содержания белых кровяных телец в пищеварительном тракте вашего ребенка.Это вызывает воспаление и отек, что может вызвать боль и дискомфорт. У них также могут быть проблемы с глотанием.
Нет лекарства от EGID, но такие лекарства, как стероиды, могут снизить количество лейкоцитов в кишечнике и облегчить симптомы. Врач может посоветовать исключить определенные продукты, которые могут вызывать аллергические реакции, или другие специальные диеты. В тяжелых случаях может потребоваться использование зонда для кормления.
Целиакия
У детей с глютеновой болезнью наблюдается серьезная реакция, когда они едят глютен, белок пшеницы, ячменя и ржи.Это заболевание может повредить тонкий кишечник и помешать организму вашего ребенка усваивать питательные вещества из пищи.
Следование безглютеновой диете — единственное лечение целиакии. Скорее всего, это остановит повреждение кишечника и поможет излечить все, что уже произошло.
Воспалительное заболевание кишечника (ВЗК)
ВЗК обычно возникает у детей старшего возраста или подростков. Он включает два основных расстройства пищеварения:
Кровянистые или водянистые фекалии и боль в животе являются общими симптомами обоих.ВЗК также могут замедлить рост вашего ребенка или задержать половое созревание. И язвенный колит, и болезнь Крона могут вызывать боли в суставах, раздражение глаз, камни в почках, заболевания печени, а также слабость или хрупкость костей.
Цель лечения ВЗК — как можно дольше избавиться от симптомов. Врач может назначить изменение диеты и лекарства. Если симптомы язвенного колита серьезны, вашему ребенку может потребоваться госпитализация или операция.
Intussusception
Эта непроходимость кишечника возникает, когда одна часть кишечника складывается в другую.Чаще всего встречается у маленьких детей.
Инвагинация вызывает боль, отек и внезапную усталость и может даже вызвать разрыв кишечника. Это может произойти в любом месте кишечника. Причина неизвестна.
Лечение обычно начинается с использования жидкой или воздушной клизмы, чтобы попытаться отодвинуть кишечник. Это не требует хирургического вмешательства и обычно работает. В противном случае вашему ребенку, вероятно, потребуется операция.
Volvulus
Эта неотложная медицинская помощь возникает, когда кишечник вашего ребенка перекручивается вокруг себя, блокируя поток отходов.В некоторых случаях также прекращается кровоснабжение. Чтобы исправить это, потребуется операция, но после этого у большинства детей будет нормальный рост и здоровье.
Синдром короткой кишки
При этом заболевании у ребенка недостаточно кишечника, чтобы хорошо усваивать питательные вещества и жидкости. Некоторые дети рождаются с недостающими частями; другим сделали операцию по удалению части кишечника. Другие причины синдрома короткой кишки:
- Болезнь Крона
- Инвагинация
- Заблокированный кровеносный сосуд, который может замедлить кровоток в кишечнике
- Травма кишечника
- Рак
Продолжение
Диарея обычно бывает самый частый симптом.Синдром короткой кишки может привести к таким проблемам, как недоедание, обезвоживание, камни в почках и сильная опрелость.
Помочь в лечении может изменение диеты, а иногда и внутривенное или зондирование. Лекарства могут облегчить симптомы и замедлить прохождение пищи через пищеварительную систему вашего ребенка, поэтому питательные вещества лучше усваиваются. Иногда требуется хирургическое вмешательство.
Детские болезни 1. Проблемы с желудочно-кишечным трактом | Учебная статья
Автор: J. W. L. Puntis FRCP, FRCPCH
На этой неделе мы начинаем новую серию статей о детских болезнях.В первой статье обсуждаются распространенные желудочно-кишечные расстройства
Во второй статье рассматриваются инфекции
Рвота, диарея и боль в животе — частые симптомы желудочно-кишечных расстройств в детстве. Во многих случаях такие заболевания проходят самостоятельно, быстро разрешаются без серьезных признаков основного заболевания. Однако некоторые аспекты истории болезни должны вызывать беспокойство и вызывать необходимость направления к врачу. В первую очередь это будет врач общей практики (GP), который, в свою очередь, направит небольшую часть детей в больницу для получения заключения педиатра или детского гастроэнтеролога.К указателям для беспокойства относятся:
- Хроничность симптомов (сохранение в течение более двух недель)
- Связанная потеря веса или плохой рост
- Плохой сон / ночное бодрствование
- Периодическое нарушение нормальной деятельности (например, пропуск школы)
- Семья История желудочно-кишечных заболеваний с аналогичными симптомами (например, пилорический стеноз, целиакия, воспалительное заболевание кишечника, пептические язвы)
Рвота в младенчестве
Posseting Posseting, «невинная рвота» и «срыгивание» — это все термины, используемые для повторяющегося, легкого срыгивания небольшого количества молока в рот после кормления.Это происходит почти всегда в первые месяцы жизни, и, по определению, ребенок здоров и процветает. Гастроэзофагеальная рефлюксная болезнь (ГОРД или ГОР) (перемещение содержимого желудка в пищевод) — это термин, обозначающий срыгивание, которое причиняет вред младенцу (см. На обороте). Обладание проходит со временем, как и ГФ в большинстве случаев, обычно в течение первого года жизни. Основным механизмом у грудного ребенка является незрелость механизма желудочно-пищеводного сфинктера.
Младенцу, находящемуся на искусственном вскармливании, требуется приблизительно 150 мл / кг / день смеси для кормления в течение первых четырех месяцев жизни. Техника кормления важна для предотвращения срыгивания. Ребенку нельзя давать слишком много молока или позволять глотать много воздуха во время кормления. Заглатывание воздуха происходит, если положение ребенка при кормлении слишком вертикальное, так что бутылочка находится горизонтально, а молоко и воздух втягиваются в рот при сосании. Постоянное ношение, требующее смены одежды и постельного белья, воспринимается некоторыми семьями как серьезная проблема, даже если младенец может быть здоровым.Во многих случаях все, что необходимо, — это успокоить родителей и сделать смесь более густой. 1
Продукт под названием Enfamil AR (Mead Johnson; AR означает «против срыгивания») представляет собой сбалансированную по питательным веществам молочную смесь, в которой 30 процентов углеводов содержится с использованием рисового крахмала, что дает более высокую вязкость, чем стандартные смеси для младенцев. В клинических исследованиях было показано, что это полезно для уменьшения срыгивания. Гевискон для младенцев является альтернативным средством лечения срыгивания, но он имеет высокое содержание натрия и не рекомендуется без медицинского наблюдения детям в возрасте до одного года.
Гастроэзофагеальный рефлюкс
Признаки, указывающие на GOR (т. Е. Патологическую регургитацию), включают:
- Плохой набор веса (возможно, из-за срыгивания значительного количества молока)
- Отказ от корма или боль при кормлении (возможно, из-за изжоги) или эзофагит)
- Рвота с прожилками крови (может быть признаком эзофагита)
- Рецидивирующий кашель, свистящее дыхание или удушье (возможно, из-за аспирации)
- Эпизоды апноэ (возможно, из-за блуждающего рефлекса, вызванного кислотным рефлюксом)
Оккультный GOR (то есть патологическая регургитация в пищевод без рвоты) может проявляться как колики, которые реагируют на антирефлюксную терапию.Младенцы с ГФ должны быть обследованы их терапевтом, который может начать лечение прокинетическими агентами и блокаторами h3 в дополнение к загустителям корма. 2
Хотя положение для сна на животе было предпочтительным для младенцев с ГФ, это противоречит «совету спать снова», который теперь дается для снижения риска детской смерти. Было показано, что укладывание ребенка на левый бок является подходящей альтернативой.
Было принято лечить GOR прокинетическими агентами. Однако цизаприд связан с важными лекарственными взаимодействиями и сердечной аритмией и противопоказан недоношенным детям в течение первых трех месяцев жизни из-за непредсказуемой фармакокинетики. 3
Цизаприд способствует опорожнению желудка и увеличивает давление нижнего сфинктера пищевода. При подтверждении (при эндоскопии) или подозрении на эзофагит также назначается лечение для подавления секреции желудочного сока.
Цель лечения — обратить вспять или предотвратить перечисленные выше осложнения. Отсутствие реакции на лечение или продолжающееся беспокойство родителей являются причинами для направления к педиатру больницы. Затем исследования могут включать исследование бария для определения анатомии и визуализации рефлюкса, круглосуточный мониторинг pH с использованием чувствительного к кислоте зонда для количественного определения рефлюкса кислоты в нижний отдел пищевода и эндоскопию верхнего отдела желудочно-кишечного тракта для оценки эзофагита.Если, несмотря на оптимальное лечение, развиваются осложнения ГФ, необходимо хирургическое вмешательство (фундопликация) для улучшения компетентности сфинктера. 4
Другие причины рвоты
«Нервная рвота» — это болезнь, которая сочетается с другими поведенческими симптомами младенческого стресса и нарушения взаимодействия родителей и младенцев. 5 Механизм может заключаться в передаче родительского беспокойства младенцу с последующим неблагоприятным воздействием на моторику желудочно-кишечного тракта (аналогично плохому самочувствию перед экзаменом).Синдром младенческой руминации — еще одно функциональное расстройство рвоты, которое возникает, когда лицо, осуществляющее уход, эмоционально отстранено, не может ощущать потребности ребенка и не реагирует на его или ее сигналы. 5 Ребенок учится засовывать содержимое желудка в рот с целью самостимуляции. Важным моментом является то, что повторяющаяся рвота может указывать на фундаментальные проблемы во взаимоотношениях родителей и детей, а не на основное заболевание. Кроме того, постоянная рвота может быть искусственной и является хорошо задокументированным проявлением синдрома Мюнхгаузена по доверенности. 6
Рвота метательными снарядами — молоко, буквально брызгающее ногами изо рта ребенка, — развивающаяся примерно в двухнедельном возрасте, свидетельствует о гипертрофическом стенозе привратника. Требуется срочное направление в педиатрическое отделение больницы для дальнейшего обследования. Если диагноз подтвердится, необходима операция (пилоромиотомия). Братья и сестры и потомки пострадавших детей имеют повышенный риск этого состояния. Риск достигает около 20 процентов у первенца матери, которая сама пострадала.
Рвота никогда не окрашивается желчью при стенозе привратника. Наличие желчи в рвоте указывает на механическую непроходимость кишечника и требует срочного хирургического обследования.
Дети любого возраста, перенесшие ранее абдоминальную операцию по любой причине (например, аппендэктомию), подвергаются повышенному риску развития непроходимости из-за слипания петель кишечника (закупорка спаек).
Колики
Ребенок с коликами кричит от боли и подтягивает колени к животу.Обычно это происходит в период с первых трех недель жизни до трех-четырех месяцев жизни, часто вечером. Крик может быть высоким, и ребенок может быть безутешным, с повторяющимися приступами, которые происходят в течение нескольких часов, пока внезапно не прекратятся. Детские колики — распространенная проблема, и младенцы, находящиеся на грудном вскармливании, кажутся такими же склонными, как и младенцы на искусственном вскармливании. 7
Этиология остается неизвестной, но возможны следующие объяснения:
- Болезненные сокращения кишечника вызваны непереносимостью белка коровьего молока (см. Ниже), непереносимостью лактозы или избытком газа
- Нарушение взаимодействия родителей и младенцев приводит к поведенческим расстройствам проявляется как колики
- Колики представляют собой крайний край нормального спектра плача
- Колики — это обычное проявление этиологически различных образований, которые трудно различить клинически
Несмотря на то, что колики проходят спонтанно, у большинства младенцев проявляются симптомы бесплатно к четырем-пяти месяцам, было изучено множество различных методов лечения.Систематический обзор стандартных вмешательств был проведен Лукассеном и его коллегами 8 , которые оценили 27 контролируемых клинических испытаний. Устранение белка коровьего молока было эффективным, когда в качестве заменителя молока использовалась гипоаллергенная гидролизованная протеиновая смесь, но не при использовании соевого молока. Лечение дицикломином было эффективным, но нежелательным из-за серьезных побочных эффектов, включая апноэ, обмороки, судороги, гипотонию и кому. Совет родителям уменьшить стимуляцию ребенка оказался полезным, в то время как совет увеличить ношение и удержание не уменьшил плач.Симетикон не продемонстрировал никаких преимуществ. В подавляющем большинстве случаев колики проходят спонтанно со временем и при поддержке родителей.
Wind
Младенцы обычно глотают воздух во время кормления. Ректальный ветер будет расценен некоторыми родителями как чрезмерный, а другими — как нормальный. Когда корма принимаются слишком медленно или слишком быстро, количество проглатываемого воздуха может увеличиваться. Возможно, что это может привести к вздутию желудка и дискомфорту у некоторых младенцев, но «ветер» — неточное объяснение многих симптомов, включая плач, возникающий по разным причинам.
Грудное вскармливание очень полной грудью или разрешение ребенку сосать одну грудь слишком долго, так что больше не остается молока, способствует глотанию воздуха. Для младенца, находящегося на искусственном вскармливании, следует проверить соску, чтобы убедиться, что отверстие не слишком велико и не слишком мало. Когда бутылочка для кормления перевернута, должна быть стабильная последовательность капель, почти достаточно быстрая, чтобы получить непрерывный поток молока. После приготовления бутылочку с кормом не следует сильно встряхивать, так как это будет задерживать пузырьки воздуха, которые ребенок затем проглатывает.Существует мало доказательств, если таковые имеются, чтобы предположить, что хриплая вода полезна для облегчения симптомов ветра.
Нижняя язва
Острицы ( Enterobius vermicularis ) вызывают у детей анальный зуд. Инфекция может быстро распространяться между членами семьи путем прямой передачи яйцеклеток от человека к человеку. Зуд на дне обычно является единственным симптомом и возникает в основном ночью, когда взрослые самки откладывают яйца в перианальной области. Яйцеклетки можно обнаружить, наложив прозрачную липкую ленту на перианальную кожу и исследуя ее под микроскопом.Иногда можно увидеть взрослых червей, выходящих из анального канала или на коже перианальной области; в этом случае нет сомнений в диагнозе. Мебендазол — препарат выбора в дозе 100 мг для взрослых и детей старше двух лет. Целесообразно лечить всю семью и давать вторую дозу через две-четыре недели после первой.
Дневное и ночное раздражение заднего прохода также может быть вызвано местной стрептококковой инфекцией. Кожа вокруг ануса красная и воспаленная, из анального канала могут быть выделения гнойной слизи.Диагноз подтверждается положительным посевом на стрептококки группы А из кожного мазка. Инфекцию следует лечить трехнедельным пероральным приемом пенициллина, и этот курс, возможно, потребуется повторить.
Запор
Простое определение запора — «затрудненное отхождение твердого стула». Запор — частая жалоба в детстве. Всякий раз, когда прямая кишка достаточно растянута со стулом, она стимулирует дефекацию, подавляя внутренний анальный сфинктер, позволяя стулу попасть в анальный канал и выйти из него.
При запоре скопление твердого объемного стула в прямой кишке вызывает ее вздутие, а при длительном запоре прямая кишка может быть значительно увеличена (мегаректум). В этой ситуации ректальная чувствительность снижается, и происходит дальнейшая задержка стула. При сильной задержке стула возникает недержание кала или загрязнение из-за перетекания водянистого или рыхлого фекального материала вокруг твердого, объемного стула в прямую кишку.
Когда запор начинается в младенчестве, вряд ли можно будет обнаружить серьезную патологию. 9 Напротив, запор у новорожденного должен повышать вероятность нарушения нервного питания кишечника (болезнь Гиршпрунга), особенно если выход мекония задерживается после первых 24 часов жизни или структурные аномалии, такие как неперфорированный задний проход, анальный стеноз, или эктопический анус. Поэтому запор в первые дни или недели жизни явно требует направления в больницу, обычно к детскому хирургу.
Младенцам, страдающим запорами, можно предлагать пить кипяченую воду или разбавленный свежий апельсиновый сок между кормлениями, при этом смесь не должна быть чрезмерно концентрированной.Чрезмерное употребление коровьего молока у малышей может быть причиной запора. Следует поощрять сбалансированную диету, содержащую фрукты и овощи. Для смягчения стула можно назначить осмотическое слабительное, такое как лактулоза. Если эти меры оказались безуспешными, каждую ночь следует давать стимулирующее слабительное, например Сенокот. Чтобы восстановить нормальную привычку кишечника, также могут потребоваться поведенческие вмешательства. Часто это не более чем посещение туалета после еды (использование желудочно-колического рефлекса) и использование звездных карт для положительного усиления дефекации, но это также может распространяться на полную психологическую оценку семьи.
У большинства детей раннего возраста прогноз отличный. 10,11 Запор, не поддающийся лечению, связанный с неспособностью нормально развиваться или чрезмерным беспокойством родителей, требует направления в больницу.
Острая диарея
Диарею можно определить как частое выделение водянистого стула. Во время кратковременных приступов острой диареи основной риск для ребенка — обезвоживание и связанное с ним нарушение электролитного баланса. Младенцы в возрасте до шести месяцев подвергаются наибольшему риску обезвоживания, потому что у них увеличиваются незаметные потери жидкости и при кормлении смесью они получают большую осмотическую нагрузку и высокую нагрузку растворенными веществами в почках.
Причины острой диареи Острое недомогание и диарея обычно имеют инфекционное происхождение. Возбудители чаще всего являются вирусными (например, ротавирус, аденовирус, агент Norwalk), но могут быть бактериальными (например, сальмонелла, шигелла, кампилобактер, E. coli) или протозойными (например, Giardia lamblia). Довольно часто никакие возбудители не могут быть выделены из стула у детей, госпитализированных с диареей. Следует помнить, что у детей раннего возраста внекишечный сепсис может вызвать острую болезнь и диарею.В то время как неспособность диагностировать инфекцию верхних дыхательных путей может быть неважной, отсутствие менингита, проявляющегося как «гастроэнтерит», может иметь разрушительные последствия.
Признаки беспокойства, которые должны указывать на диагноз, отличный от острого вирусного гастроэнтерита, включают:
- Обычно нездоровый ребенок
- Боль в животе (возможная хирургическая проблема, например, аппендицит или инвагинация)
- Кровянистый стул (возможная инвагинация или гемолитико-уремический синдром)
Ведение Самым важным принципом ведения ребенка с острой диареей является предотвращение или коррекция обезвоживания и связанного с ним электролитного нарушения, а также поддержание или возобновление адекватного приема пищи.Нет никакой роли противодиарейной лекарственной терапии, такой как лоперамид, которая просто маскирует основную потерю жидкости. На основании открытия, что глюкоза стимулирует транспорт натрия в тонком кишечнике, растворы глюкозы и электролитов (GES) стали широко доступными. Такие заменители, как домашняя соль и сахарные растворы, заведомо неточны, а популярные безалкогольные напитки гиперосмолярны и могут спровоцировать осмотическую диарею. В Европе рекомендуются GES, содержащие около 60 ммоль / л натрия (например, Dioralyte или Dioralyte Relief, которые содержат рисовую пудру, а не глюкозу). 12 К сожалению, до сих пор часто бывает так, что детям, госпитализированным с гастроэнтеритом, не предлагали GES дома. 13
С большинством детей можно безопасно обращаться в обществе, но должен быть более низкий порог для госпитализации младенцев в возрасте до шести месяцев. Часто принимается небольшое количество жидкости, даже если рвота (из-за застоя желудка) была заметным симптомом.
Требования к поддерживающей жидкости составляют 100 мл / кг в сутки для первых 10 кг веса тела, добавляются к 50 мл / кг / день для следующих 10 кг, добавляются к 20 мл / кг / день для остаточной массы тела.Эти требования следует дополнить, если у ребенка частый или обильный водянистый стул или рвота, на дополнительные 10 мл / кг на стул / рвоту.
Детей с гастроэнтеритом не нужно «голодать» во время болезни. 14 Нормальные кормовые смеси можно вводить после начального четырехчасового периода регидратации. Кормление грудью следует продолжать через фазы регидратации и поддерживающей терапии. У детей, отлученных от груди, нормальные жидкости и твердую пищу можно повторно вводить после регидратации.Если после повторного введения кормов наблюдается стойкая диарея, следует учитывать непереносимость лактозы или белка коровьего молока.
Соображения, которые побудят терапевта организовать госпитализацию, включают:
- Признаки обезвоживания или неуверенность в состоянии гидратации (например, у ребенка с ожирением)
- Рвота GES или невозможность соблюдать рекомендации по пероральной регидратации в любых случаях. причина (часто плохие социальные обстоятельства)
- Сохранение или рецидив диареи
- Предполагаемые хирургические условия
- Кратковременная обильная диарея в анамнезе
- Существующее ранее заболевание, которое может ухудшиться с диареей (например, диабет)
Хроническая диарея
Хроническая диарея, длящаяся более двух недель, особенно связанная с потерей веса, требует обследования в больнице.Существует длительный дифференциальный диагноз, который включает целиакию (чувствительная к глютену энтеропатия) и воспалительное заболевание кишечника (например, болезнь Крона, язвенный колит). Семейный анамнез этих состояний должен повысить диагностические подозрения.
Диарея у малышей обычно возникает на втором году жизни и связана с непереваренной пищей, такой как горох и морковь, в стуле. Ребенок здоров, нормально растет. Считается, что это связано с быстрым прохождением через кишечник и иногда возникает после инфекционного гастроэнтерита.Высокое потребление сладких напитков или фруктовых соков может усугубить этот вид диареи, в то время как увеличение потребления жиров с пищей может иметь положительный эффект. В медикаментозном лечении нет необходимости, хотя лоперамид может помочь там, где «что-то нужно делать», например, у ребенка, которого исключают из яслей.
Непереносимость белка коровьего молока
Неблагоприятные реакции на съеденные продукты вызывают широкий спектр симптомов и заболеваний. 15 Непереносимость белка коровьего молока (CMPI) является наиболее часто встречающейся пищевой непереносимостью у детей и затрагивает около двух лет.5 процентов младенцев, вскармливаемых смесью. 16 CMPI — это клинический синдром или синдромы, возникающие в результате сенсибилизации отдельного ребенка к одному или нескольким белкам коровьего молока. У детей может развиться экзема, респираторные или желудочно-кишечные симптомы (рвота, диарея, колики, задержка роста, запор), обычно в течение первых шести месяцев жизни.
Симптомы могут проявляться остро, имитируя острый инфекционный гастроэнтерит, или могут развиваться незаметно. Белки коровьего молока могут быть обнаружены в грудном молоке многих матерей, что, вероятно, объясняет, почему около 0.У 5% детей, находящихся на исключительно грудном вскармливании, развивается CMPI. У детей, находящихся на грудном вскармливании, заболевание может проявиться после введения детской смеси, и очень иногда наблюдается анафилактическая реакция.
Диагноз CMPI основывается в основном на клиническом анамнезе, и широко используются следующие критерии:
- Определенное исчезновение симптомов после каждого из двух исключений коровьего молока и продуктов из коровьего молока из рациона
- Повторение идентичных симптомов после одного проблема и
- Исключение непереносимости лактозы и случайного инфицирования
Удаление белка коровьего молока из рациона приведет к заметному клиническому улучшению, обычно в течение нескольких недель после изменения диеты.Многие дети переносят повторное введение коровьего молока к 18-месячному возрасту.
Боль в животе
Боль в животе, повторяющаяся в течение не менее трех месяцев и достаточно сильная, чтобы мешать нормальной деятельности, наблюдается примерно у 10 процентов школьников. В исследованиях, проведенных Апли более 30 лет назад, определенную причину можно было найти только у одного из 10 пострадавших детей. 17 Описанная боль различалась по локализации, характеру и интенсивности, а клинические описания, сделанные Апли, предполагали, что они были неоднородной группой пациентов.Дальнейшее подтверждение этой гетерогенности последовало за использованием новых диагностических методов (таких как эндоскопия), которые выявили более высокую долю пациентов с распознаваемым органическим заболеванием, чем в исследованиях Апли. К ним относятся скрытый гастроэзофагеальный рефлюкс, нарушение моторики тонкого кишечника, гастрит, дуоденит и мальабсорбция углеводов. Хотя было обнаружено, что гастрит, ассоциированный с H. pylori, часто встречается у детей, которым проводится эндоскопия (тщательно отобранная группа), существует мало доказательств того, что он является важной причиной повторяющейся боли в животе. 18
Несмотря на более тщательное исследование, у многих детей с повторяющейся болью в животе все еще не будет выявлено явное отклонение от нормы, которое четко объясняет боль. Тупая и ноющая боль в околопупочной области у здорового в целом ребенка, подверженного стрессам в школе или в семье, требует небольшого исследования и больших заверений. Некоторые дети и подростки жалуются на дискомфорт в нижней части живота, схваткообразную боль и увеличение количества газов в качестве основных симптомов, 19 , часто отвечающих стандартизированным критериям, используемым у взрослых для диагностики синдрома раздраженного кишечника. 20
Лечение мебеверином или маслом перечной мяты в некоторых случаях помогает облегчить симптомы. Хотя реальность боли не должна подвергаться сомнению для тех, кого нельзя легко успокоить, часто бывает полезно привлечь коллег по клинической психологии, чтобы изучить некоторые из окружающих эмоциональных проблем. Это делается с целью разработки стратегий выживания как для ребенка, так и для опекунов, а не для «лечения» боли. Болезненное поведение в семье является очень важным фактором, определяющим, насколько разрушительной может быть боль в животе, и, как указал Апли, болезненные дети, как правило, происходят из неблагополучных семей.Сведение к минимуму влияния симптомов на посещаемость школы имеет жизненно важное значение из-за долгосрочных последствий академической неуспеваемости, и для достижения этой цели требуется тесное взаимодействие с учителями.
Диспепсия
Боль, необычная по локализации, характеру или интенсивности, требует более тщательного исследования. Боль в верхней части живота или диспепсия (не существует согласованного определения) — частый симптом у детей, который также представляет собой ряд различных этиологий. Сопутствующие симптомы, требующие исследования, включают повторяющуюся рвоту, ночные боли, боль, связанную с приемом пищи, анорексию / потерю веса, изжогу, кислотный рефлюкс в рот, тошноту, отрыжку, раннее насыщение и семейный анамнез язвенной болезни.
Гепато-билиарные заболевания, воспалительные заболевания кишечника, целиакия, панкреатит и мальабсорбция углеводов можно легко исключить с помощью простых тестов. Эндоскопия верхних отделов желудочно-кишечного тракта оправдана, если результаты этих исследований окажутся отрицательными, чтобы исключить гастроэзофагеальный рефлюкс, язвенную болезнь, гастрит или дуоденит.
Синдром циклической рвоты
Дети с синдромом циклической рвоты имеют повторяющиеся, самоограниченные эпизоды трудноизлечимой тошноты и рвоты, разделенные бессимптомными интервалами.Среди школьников распространенность может достигать 19/1000. 21
Циклическую рвоту иногда также называют «периодическим синдромом», «абдоминальной мигренью» и «абдоминальной эпилепсией», что отражает путаницу в отношении лежащей в основе этиологии и отсутствие диагностических лабораторных или радиологических маркеров. Расстройство может сохраняться от месяцев до многих лет. Эпизоды рвоты обычно длятся от шести до 48 часов и в среднем случаются от восьми до 12 раз в год. Приступы обычно стереотипны в отношении времени начала, продолжительности и интервалов между приступами рвоты. 22
Диагноз требует исключения других состояний, включая нарушения обмена веществ, надпочечниковую недостаточность (болезнь Аддисона), хронический синусит, эпилепсию, опухоль головного мозга, обструктивную уропатию, воспалительные заболевания верхних отделов желудочно-кишечного тракта и мальротацию кишечника (аномалия развития это может привести к перекручиванию и перегибу кишечника).
Ведение может включать незамедлительную госпитализацию для внутривенной гидратации (при тяжелой и продолжительной рвоте), поскольку в прошлом были случаи смерти от истощения жидкости и электролитов.Хотя противорвотные препараты часто кажутся неэффективными, иногда помогает ондансетрон, антагонист 5-HT3, который действует на триггерные зоны хеморецепторов и желудочно-кишечный тракт. Пероральный эритромицин в начале приступа или профилактическое использование b-адреноблокаторов, ципрогептадина, пизотифена и амитриптилина может уменьшить приступы у некоторых людей, как и фенобарбитон.
После обычных обследований постановка положительного диагноза синдрома циклической рвоты и объяснение состояния имеет решающее значение для дальнейшего лечения.Наблюдается явное совпадение с другими расстройствами, и 62 процента детей имеют семейный анамнез синдрома раздраженного кишечника, а 40 процентов — семейный анамнез мигрени.
Как и мигрень, циклическую рвоту, вероятно, лучше всего рассматривать как результат дисфункции органов, а не физического или психического заболевания. Эмоциональные триггеры, как положительные, так и отрицательные, часто играют роль в инициировании приступов. Таким образом, исследование задействованных психосоциальных факторов может быть терапевтически полезным, хотя ребенка не следует относить к категории страдающих психосоматическим расстройством.
Выводы
Симптомы желудочно-кишечного расстройства часто встречаются у детей и часто представляют собой самоограниченные состояния, такие как острый инфекционный гастроэнтерит. Соответствующее лечение этого состояния с помощью глюкозы и электролитной терапии в домашних условиях может предотвратить осложнения и госпитализацию.
Во многих других ситуациях роль безрецептурных лекарств относительно мала, хотя быстрое лечение запора слабительными средствами может предотвратить развитие более давних проблем.
Функциональные расстройства кишечника, вызывающие боль в животе, жидкий стул или рвоту, относительно распространены и могут быть трудно поддаются лечению. Детям со стойкими симптомами, мешающими росту или нормальной деятельности, требуется медицинское обследование для исключения более серьезного основного заболевания.
Д-р Пунтис является старшим преподавателем кафедры педиатрии и здоровья детей в Университете Лидса и консультантом детского гастроэнтеролога Детского центра, больница общего профиля в Лидсе
Кредит на обучение: 2
Эта статья составляет основу вопросов в рамках PJ / Фармацевтический колледж Кредит на обучение по схеме
Ссылки
| 1.Vandenplas Y, Belli D, Cadranel S, Cucchiara S, Dupont C, Heymans H, Polanco I. Диетическое лечение срыгивания — рекомендации рабочей группы. Acta Paediatr 1998; 87: 462-8. |
| 2. Лечение гастроэзофагеального рефлюкса у детей. Наркотики Ther Bull 1997; 35: 77-80. |
| 3. цизаприд (препульсид): риск аритмий. Curr Prob Pharmacovig 1998: 24: 11. |
| 4.Kiely E. Хирургия гастроэзофагеального рефлюкса. Arch Dis Child 1990; 65: 1291-2. |
| 5.Флейшер Д. Нарушения функциональной рвоты в младенчестве: невинная рвота, нервная рвота и синдром младенческой рвоты. Журнал Педиатр 1994; 125: S84-94. |
| 6.Hyman PE. Хроническая кишечная псевдообструкция в детском возрасте: успехи в диагностике и лечении. Scand J Gastroenterol 1995; 30 Suppl 213: 39-4616. |
| 7. Барр RG. Колики. В: Walker WA, Durie PR, Hamilton JR, Walker-Smith JA, Watkins JB, редакторы. Заболевания желудочно-кишечного тракта у детей: патофизиология, диагностика и лечение.Мосби: Сент-Луис, 1996: 241-50. |
| 8. Lucassen PLB, Assendelft WJJ, Gubbels JW, van Eijk JTM, van Geldrop WJ, Knuistingh Neven A. Эффективность лечения детской колики: систематический обзор. BMJ 998; 316: 1563-9. |
| 9. Ленинг-Бауке В. Запор в раннем детстве: характеристики пациентов, лечение и долгосрочное наблюдение. Кишечник 1993; 34: 1400-4. |
| 10. Галлахер Б., Вест Д., Пунтис Дж.В.Л., Стрингер М.Д. Характеристики детей в возрасте до пяти лет, направленных в больницу с запором: проспективное исследование в течение одного года.Int J Clin Prac 1998; 52: 165-7.? |
| 11. Эльшимы Н., Галлахер Б., Вест Д., Стрингер М.Д., Пунтис Д.В.Л. Исход у детей в возрасте до пяти лет с запорами: проспективное последующее исследование. Int J Clin Pract 2000; 54: 25-7. |
| 12. Бут I, Кунья Феррейра Р., Дежо Дж. Ф., Фартинг М., Гуандалани С., Хоэкстра Х и др. Рекомендации по составу пероральных регидратационных растворов для детей Европы. Отчет рабочей группы ESPGAN. J Pediatr Gastroenterol Nutr 1992; 14: 113-5. |
| 13. Конвей С.П., Филипс Р.Р., Пандей С. Поступление в больницу с гастроэнтеритом. Arch Dis Child 1990; 65: 579-84. |
| 14. Уокер-Смит Дж. А., Сандху Б. К., Изолаури Е., Банчини Дж., Ван Кайли-Бертран М., Диас Дж. А. и др. Рекомендации по кормлению при детском гастроэнтерите. J Pediatr Gastroenterol Nutr 1997; 24: 619-20. |
| 15. Фергюсон А. Определения и диагностика пищевой непереносимости и пищевой аллергии: консенсус и разногласия. J Pediatrics 1992; 121: S7-11. |
| 16.H? St A. Аллергия на белок коровьего молока и непереносимость в младенчестве. Детская аллергия и иммунол, 1995; 5: Suppl 5. |
| 17. Апли Дж. Ребенок с болями в животе. Лондон: Blackwell Scientific Publications, 1975. |
| 18. Макартур К., Сондерс Н., Фельдман В. Helicobacter pylori, гастродуоденальная болезнь и повторяющиеся боли в животе у детей. JAMA 1995; 273: 729-34. |
| 19.Hyams JS, Treem WR, Justinich CJ, Davis P, Shoup M, Burke G.Характеристика симптомов повторяющихся болей в животе у детей: сходство с синдромом раздраженного кишечника. J Pediat Gastroent Nutr 1995; 20: 209-14. |
| 20. Томпсон В.Г., Дотевалл Г., Дроссман Д.А., Хитон Д.В., Круис В. Синдром раздраженного кишечника: рекомендации по диагностике. Гастроэнтерол Int 1989; 2: 92-5. |
| 21.Флейшер Д.Р., Матар М. Синдром циклической рвоты: отчет о 71 случае и обзор литературы. J Pediat Gastroent Nutr 1993; 17: 361-9. |
| 22.Абу-Арафех I, Рассел Г. Синдром циклической рвоты у детей: популяционное исследование. J Pediat Gastroent Nutr 1995; 21: 454-8. |
Correction ( PJ , 22 июля 2000, p144)
Номера страниц для ссылки 6 должны были быть 39-46, а для ссылки 10 должны быть 165-7.
Функциональные расстройства желудочно-кишечного тракта у детей и подростков
Обзор
Функциональные желудочно-кишечные расстройства часто встречаются у детей и подростков с жалобами на боли в животе.Наш мозг и наши желудочно-кишечные тракты тесно связаны («связь разума и тела»). Функциональные состояния желудочно-кишечного тракта возникают из-за комбинации повышенной чувствительности желудочно-кишечного тракта с изменениями моторики или движения пищеварительной системы. Наш желудок и кишечник постоянно перемещают пищу, и некоторые люди чувствуют это сильнее, чем другие. Это как если бы из их желудочно-кишечного тракта увеличили «громкость». Когда их мозг получает эти ощущения, его реакция может изменить движение желудочно-кишечного тракта.Эти состояния распространены, иногда передаются в семьях и обычно встречаются у людей, которые в остальном здоровы. У детей это означает, что они хорошо растут, имеют нормальные лабораторные и рентгенологические результаты и не имеют «тревожных симптомов», таких как кровь в стуле, потеря веса или лихорадка.
Наиболее частым функциональным заболеванием ЖКТ у детей является функциональная боль в животе. Дети с этим заболеванием обычно испытывают периодические боли в середине живота. Боль может быть сильной и обычно приводит к тому, что ребенок пропускает школу и другие занятия.После сбора подробного анамнеза и проведения физического обследования, чтобы увидеть, соответствует ли картина функциональной боли в животе и не указывает ли она в другом направлении, врач может порекомендовать скрининговые тесты. В зависимости от ситуации они могут включать в себя базовые анализы крови, мочи и стула, а также визуализацию брюшной полости (например, УЗИ или рентген). Если эти тесты в норме (как ожидается при функциональной боли), медицинские работники могут сосредоточиться на облегчении боли и возвращении ребенка к его / ее нормальной деятельности.Мы ищем обычные вещи, которые могут усугубить функциональную боль, такие как запор, стресс и различные продукты или добавки в рационе. Если пациент будет вести дневник симптомов, а также отмечать, что он ел и пил, что делал каждый день и как выглядел их стул, это может быть действительно полезным и помогает ребенку чувствовать себя частью команды вместе с его / ее родителями и врачом . Есть много разных вещей, которые можно сделать, чтобы помочь ребенку почувствовать себя лучше, и процесс начинается с того, что ребенок и родители понимают диагноз и знают, что, хотя боль настоящая и часто сильная, это «безопасное» состояние. .
Когда боль или дискомфорт в животе уменьшаются со стулом или связаны с изменением частоты или консистенции стула, мы называем это синдромом раздраженного кишечника (СРК). У пациентов с этим заболеванием в стуле может быть слизь (но не кровь), и они могут чувствовать вздутие живота. Иногда они испытывают острую потребность в дефекации при стрессе, например, перед выступлением или тестом. Когда присутствует диарея, мы обычно хотим быть уверены, что в стуле нет инфекции и нет большого количества подслащенных прозрачных жидкостей, которые могут вызывать или ухудшать симптомы.
Когда боль возникает в верхней части живота и не связана с изменениями стула, используется термин «функциональная диспепсия». Если ребенок принимает лекарства, называемые «НПВП», также известные как нестероидные противовоспалительные препараты (такие как ибупрофен, Motrin ™, Aleve ™ и Advil ™), может быть полезно прекратить или уменьшить их, так как они могут усиливать боль. Иногда детям с диспепсией назначают курс кислотоснижающих препаратов, но если проблема не исчезнет, врач может провести обследование («верхняя эндоскопия» или «EGD»), чтобы выявить язвы, кислотный рефлюкс и инфекции желудка.
Методы лечения функциональных желудочно-кишечных расстройств различаются в зависимости от того, какой симптом больше всего поражает пациента. Сюда могут входить лекарства для уменьшения или увеличения движения стула по кишечному тракту, уменьшения кислотности желудка, уменьшения кишечного спазма, изменения состава бактерий в кишечнике или уменьшения ощущений желудочно-кишечного тракта, которые достигают мозга. Существуют также важные немедицинские методы лечения, такие как методы релаксации, биологическая обратная связь, самогипноз и специальные диеты.По мере проведения дополнительных исследований варианты лечения меняются. Все это, а также тот факт, что каждый пациент индивидуален, означает, что лучше всего обсудить этот выбор с врачом вашего ребенка.
Если вы считаете, что у вашего ребенка может быть одно из этих состояний, поговорите со своим врачом. Вы также можете получить дополнительную информацию на www.gikids.org.
Автор (ы) и дата (ы) публикации
Клэр М. Уилсон, доктор медицины, Медицинский центр Провиденс, Аляска, Анкоридж, штат AK, Джонатан С.Evans, MD, FACG, Nemours Children’s Clinic, Джэксонвилл, Флорида, и Марша Х. Кей, MD, FACG, Cleveland Clinic, Кливленд, Огайо, — опубликовано в июле 2013 г.
Вернуться к началу
Распространенные проблемы с желудком и кишечником у детей
Жалобы со стороны живота у детей могут иметь множество потенциальных причин, большинство из которых не опасны, но некоторые (например, аппендицит) могут быть опасными для жизни. По этой причине необходимо внимательно следить за всеми проблемами с животом и относиться к ним с осторожностью.Чтобы помочь родителям определить наилучший курс действий при расстройстве живота у их ребенка, я обобщил наиболее распространенные причины расстройств желудка и кишечника у детей и подростков, а также способы их лечения. В конце я рассмотрю несколько «красных флажков», которые должны побудить родителей обратиться за медицинской помощью.
Изжога (рефлюксная болезнь)
Симптомы изжоги довольно часто встречаются у детей и подростков, от 3 до 5 процентов всех подростков страдают рефлюксной болезнью.Дискомфорт в груди и верхней части живота возникает, когда кислое содержимое желудка скользит вверх по пищеводу, вызывая раздражение и жжение. Рефлюкс вызывается снижением прочности клапана (сфинктера пищевода), который закрывает пищевод от желудка, или ожирением (которое увеличивает давление в желудке). Диета также может вызывать приступы изжоги.
Лечение рефлюксной болезни
Если ваш ребенок склонен к симптомам рефлюкса, вы можете сделать несколько вещей, чтобы уменьшить частоту его проблем, прежде чем прибегать к лекарствам.Например, если определенные продукты вызывают изжогу (например, кислая или жирная пища), то их постоянный отказ — хороший первый шаг. Имейте в виду, что положение тела может сильно повлиять на вероятность срыгивания. Поощряйте ребенка не есть перед сном и не ложиться после обильной еды. Поднятие изголовья кровати ребенка также может уменьшить поступление содержимого желудка в пищевод. Если у вашего ребенка избыточный вес или ожирение, снижение веса может решить его или ее проблемы с рефлюксом.
Если эти изменения образа жизни не помогают справиться с изжогой вашего ребенка, есть три вида безрецептурных лекарств, которые могут быть полезны. Каждый из них лечит изжогу по-своему, поэтому обязательно выберите тот (и), который работает лучше всего. В некоторых случаях облегчение может быть достигнуто путем одновременного приема более одного лекарства. Перед тем, как предложить какое-либо лекарство своему ребенку или подростку, обязательно внимательно ознакомьтесь с этикеткой с фактами о лекарствах .
- Антациды — действуют, нейтрализуя кислотные свойства содержимого желудка, так что они вызывают меньше раздражения, если выходят за пределы его жесткой оболочки.Активные ингредиенты антацидов включают гидроксид алюминия и гидроксид магния (для детей от 12 лет и старше) и карбонат кальция (одобрен для детей от 2 лет и старше).
- Блокаторы гистаминовых рецепторов (h3) — работают, не давая желудку вырабатывать кислоту. Активные ингредиенты блокаторов h3 включают: циметидин, ранитидин, фамотидин и низатидин. Эти лекарства показаны детям от 12 лет и старше; спросите врача о лечении детей до 12 лет.
- Ингибиторы протонной помпы — эти лекарства недоступны для детей младше 18 лет, а этикетки, отпускаемые без рецепта, предназначены только для взрослых. Они снижают кислотность желудка, блокируя крошечные кислотные насосы на стенке слизистой оболочки желудка. Активные ингредиенты ИПП включают: омепразол, омепразол с бикарбонатом натрия и лансопразол.
Запор
Запор — очень распространенная проблема, на которую приходится от 3 до 5 процентов всех посещений педиатра.Хотя люди часто считают запор синонимом твердого стула, медицинское определение запора является более конкретным и должно включать два или более из следующих симптомов (возникающих не реже одного раза в неделю в течение двух месяцев) у ребенка старше четырех лет. :
- Две или менее дефекации в неделю
- Минимум один эпизод недержания кала в неделю
- В анамнезе сохраняющаяся поза или чрезмерная задержка стула по воле
- Болезненный или жесткий стул в анамнезе
- Наличие большого калового образования в прямой кишке
- В анамнезе стул большого диаметра, который может загораживать туалет
Запор может быть вызван диетой с низким содержанием клетчатки, болезненной дефекацией (из-за которой ребенок избегает дефекации), пищевой непереносимостью, приемом лекарств и дисфункцией кишечника (связанной с различными заболеваниями).
Способы лечения, которые могут быть полезны при лечении запоров, включают: регулярные упражнения, повышенное потребление жидкости, диету с высоким содержанием клетчатки, отказ от коровьего молока и изменение поведения (например, регулярные перерывы в туалет).
Безрецептурные препараты, которые обычно используются для лечения запоров, включают: размягчители стула, слабительные (четыре типа), клизмы и суппозитории.
- Размягчители стула — предотвращают чрезмерное затвердевание стула, вводя в него скользкую субстанцию, пока она образуется.Действующим веществом смягчителей стула является докузат. Проконсультируйтесь с врачом по поводу лечения детей младше 2 лет.
- Слабительные:
- Осмотические слабительные — забирают воду из других тканей тела в кишечник, чтобы сделать стул более влажным. Для детей наиболее часто используемые слабительные включают полиэтиленгликоль, гидроксид цитрата магния и лактулозу. Проконсультируйтесь с врачом по поводу лечения детей до 17 лет.
- Смазочные слабительные — покройте стул масляным слоем, чтобы он не высыхал.Минеральное масло является наиболее распространенным примером слабительного лубриканта и может использоваться перорально или ректально. Проконсультируйтесь с врачом по поводу лечения детей до 6 лет.
- Стимулирующие слабительные — стимулируют кишечник, увеличивая его сокращения, ускоряя перемещение стула по кишечнику. Сенна (производное коры дерева) и бисакодил используются при более тяжелых детских запорах. Проконсультируйтесь с врачом по поводу лечения детей до 6 лет.
- Маслообразователи (клетчатка) — Слабительные, образующие объем, поглощают жидкость в кишечнике и набухают, образуя мягкий, объемный стул.Затем кишечник обычно стимулируется наличием объемной массы. Некоторыми ингредиентами слабительных, формирующих объем, являются псиллиум (обратитесь к врачу для детей до 6 лет) и поликарбофил (обратитесь к врачу для детей до 3 лет).
- Клизмы и свечи вымывают стул из кишечника (клизмы) или стимулируют кишечник к сокращению (суппозитории). Наиболее распространенные активные ингредиенты, используемые в клизмах и суппозиториях для детей и подростков с тяжелым запором, включают: клизмы с минеральным маслом (до 2 лет не использовать), солевые клизмы (до 2 лет не использовать) и суппозитории с бисакодилом.Спросите врача о лечении детей до 6 лет.
Red Flag Review
Хотя большинство случаев изжоги, запора и диареи не опасны, важно внимательно следить за признаками и симптомами, которые могут потребовать немедленной медицинской помощи. К ним относятся:
- Сильная боль в животе . Это может быть вызвано опасными для жизни заболеваниями, такими как аппендицит. Немедленно позвоните своему врачу, если у вашего ребенка сильная боль в животе.
- Кровь в рвоте. Особенно большие суммы. Ознакомьтесь с этим полезным руководством по оказанию первой помощи при рвоте у детей.
- Кровь в стуле . Кровь может быть от ярко-красной до черной.
- Опасное обезвоживание. Может включать высокую температуру, продолжающуюся много дней, обильную диарею, учащенное сердцебиение, головокружение при стоянии, снижение тургора кожи (тонус, упругость), сухость во рту, снижение диуреза, отсутствие слез, необычно глубокое дыхание, вялость и тургор. / или раздражительность.
- Опасность проглатывания токсичных веществ . Если вы считаете, что ваш ребенок мог употреблять токсичное бытовое вещество, немедленно позвоните на горячую линию Центра борьбы с отравлениями: 1-800-222-1222.
Детские желудочно-кишечные заболевания — Детская больница Джонса Хопкинса
Johns Hopkins All Children’s Nutrition предлагает специализированные консультации по различным заболеваниям, связанным с желудочно-кишечным трактом.
Мы работаем с вашим врачом GI, а также с другими специалистами для решения таких проблем, как: целиакия, гиперлипидемия, воспалительное заболевание кишечника, синдром раздраженного кишечника, синдром короткой кишки и кормление через зонд (включая диету с добавлением G-зонда).
Мы предоставим вам индивидуальный план, который будет включать обширное обучение по конкретному заболеванию. При необходимости мы предоставим вам меню и полное руководство по рекомендованным продуктам или продуктам, которых следует избегать, а также при необходимости добавим добавки.В зависимости от состояния здоровья может быть рекомендована конкретная энтеральная формула, а также рецепт, чтобы обеспечить все питательные вещества, а также витамины и минералы.
После первоначальной оценки мы будем следить за тем, чтобы помочь с адекватным ростом, корректировкой кормления / меню и ответить на любые вопросы, которые могут возникнуть в связи с каждым заболеванием.
Целиакия
Целиакия — это пищеварительное заболевание, вызванное потреблением белковой глютена, который в основном содержится в продуктах, содержащих пшеницу, ячмень или рожь.Иммунная реакция в тонком кишечнике запускается, когда пациенты с глютеновой болезнью потребляют глютен, вызывая повреждение внутренней поверхности тонкого кишечника, и из-за этого некоторые питательные вещества могут не всасываться.
В Детской больнице Джонса Хопкинса наши специализированные диетологи предоставят вам образование и предоставят инструменты для лечения заболевания вашего ребенка. Будет предоставлена исчерпывающая информация о том, какие продукты можно или нельзя есть. Кроме того, мы научим вас читать этикетки на продуктах и на что обращать внимание на ингредиенты.Будут тщательно контролироваться рост и развитие, а также признаки дефицита питательных веществ. При необходимости будут рекомендованы соответствующие добавки для предотвращения недостатков
Пункты питания
Чтобы записаться на прием, позвоните нам по телефону 727-767-4835. Чтобы записаться на прием, вам потребуется письменное направление от вашего врача.
Гиперлипидемия
Гиперлипидемия — это состояние, при котором жировой профиль (липидная панель) ненормален или повышен.Это может включать: высокий уровень холестерина, высокий уровень триглицеридов или их комбинацию.
В Детской больнице Джона Хопкинса наши специализированные диетологи проконсультируют вас и дадут советы, которые помогут снизить ваш повышенный липидный профиль. Мы предоставим вашему ребенку индивидуальный план, который поможет снизить его / ее лабораторные показатели, учитывая их симпатии и антипатии. Будут контролироваться рост и развитие, а также лабораторные значения и вес
Воспалительное заболевание кишечника
Воспалительное заболевание кишечника (ВЗК) — это общий термин, используемый для описания двух заболеваний: язвенного колита и болезни Крона.Оба заболевания вызывают повреждение слизистой оболочки кишечного тракта. Нарушение роста — распространенная проблема у детей / подростков с ВЗК. Причины плохого роста — низкое потребление калорий, плохое усвоение питательных веществ и взаимодействие лекарств с питательными веществами. Правильное питание может улучшить рост детей / подростков с ВЗК.
В Детской больнице Джонса Хопкинса наши специализированные диетологи предоставят вам образование и предоставят инструменты для лечения заболевания вашего ребенка. Будет предоставлена подробная информация о том, что делать в случае воспаления и что делать при ремиссии.Будут тщательно контролироваться рост и развитие, а также признаки дефицита питательных веществ. При необходимости будут рекомендованы соответствующие добавки для предотвращения недостатков
Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — это заболевание, которое приводит к болям в животе и спазмам, изменениям дефекации и другим симптомам. При IBS структура кишечника не аномальна, как при IBD.
В Детской больнице Джонса Хопкинса наши специализированные диетологи предоставят вам образование и предоставят инструменты для лечения и лечения заболеваний и симптомов вашего ребенка.Мы составим индивидуальный план диеты в зависимости от индивидуальных особенностей каждого пациента. Рост и развитие будут тщательно контролироваться, и планы будут соответственно корректироваться.
Синдром короткой кишки
Синдром короткой кишки — это заболевание, вызванное тяжелым кишечным заболеванием или удалением частей тонкой кишки. В результате питательные вещества не усваиваются должным образом (мальабсорбция), и может возникнуть дефицит.
В Детской больнице Джонса Хопкинса наши специализированные диетологи предоставят вам образование и предоставят инструменты для лечения заболевания вашего ребенка.При необходимости мы добавим добавки, чтобы предотвратить дефицит каких-либо питательных веществ и избежать мальабсорбции. При необходимости наши диетологи предоставят рекомендации по полному парентеральному питанию и / или зондовому питанию. Рост и развитие будут тщательно контролироваться, и планы будут соответственно корректироваться.
Кормление через трубку
Питание через зонд (энтеральное питание) — это внешний источник питания через зонд по нескольким причинам, в том числе: задержка роста, недостаточный набор веса и / или трудности с глотанием / жеванием.Питание через зонд может быть временным или пожизненным.
В Детской больнице Джонса Хопкинса мы расскажем вам о подходящей смеси, необходимой для того, чтобы ваш ребенок продолжал адекватно расти и развиваться. Рецепт и режим кормления будут определяться или корректироваться и контролироваться на предмет соответствия. Мы поможем вам решить любые проблемы с толерантностью и подходящей формулой. Если возможно, мы можем предоставить костюмированный рецепт из смеси ингредиентов, который потенциально поможет предотвратить рвоту и рефлюкс.
Дети и функциональные проблемы желудочно-кишечного тракта
Большинство заболеваний желудочно-кишечного тракта (ЖКТ) делятся на две категории: органические заболевания и функциональные синдромы. Органические заболевания имеют поддающиеся измерению физиологические изменения, такие как повреждение ворсинок, вызванное глютеном при целиакии, и воспаление кишечника, обнаруживаемое при болезни Крона. Функциональные расстройства желудочно-кишечного тракта, такие как синдром раздраженного кишечника (СРК), функциональная диспепсия и функциональная боль в животе, могут вызывать симптомы, которые часто изнуряют, но в настоящее время они не связаны с каким-либо физическим повреждением.Эти функциональные симптомы могут быть особенно стрессовыми для детей, поскольку они менее способны справляться с проблемами желудочно-кишечного тракта, а также могут быть сложными для их родителей, когда врачи не могут определить органическую причину дискомфорта или боли их ребенка.
Распространенность СРК у детей
По оценкам исследователей, 13-20% канадцев страдают СРК, и исследования показывают, что он может быть столь же распространен у детей, как и у взрослых. Одно исследование с участием 345 детей показало, что 22.6% из них имели СРК по диагностическим критериям ROME III. Эти дети чаще страдали СРК с преобладанием запора и имели родителей с СРК или матерей, страдающих депрессией. Они также обнаружили, что более 80% детей, которые соответствовали критериям СРК, также соответствовали критериям функциональной диспепсии. 1
Функциональная боль в животе и психическое здоровье
Дети с функциональными проблемами желудочно-кишечного тракта также могут страдать от психических расстройств, таких как тревога и депрессия.Хотя часто неясно, что развивается первым, это может быть самодвижущийся цикл. Болезненное опорожнение кишечника может усилить тревожность и без того напряженного ребенка, что приведет к тому, что он будет избегать туалета, приведет к учащению эпизодов запоров и болей в животе, что приведет к еще большему страху и избеганию и т.
В исследовании 2013 года, опубликованном в журнале Pediatrics , 2 исследователя отслеживали 332 ребенка с функциональной абдоминальной болью (FAP) и 147 детей в качестве контрольных субъектов до раннего взросления.При последующем наблюдении 41% детей, у которых был ФАП в начале исследования, соответствовали стандартным критериям функциональных расстройств ЖКТ (СРК и функциональная диспепсия) как взрослые. Около 62% этих участников имели тревожное расстройство в какой-то момент во время исследования, по сравнению с 43% участников, у которых был ФАП в детстве, но у которых не было функционального расстройства ЖКТ при последующем наблюдении, и только 20% из тех, кто был в контрольной группе. Исследование предполагает, что у детского беспокойства и функциональной боли в животе может быть связанная причина, и эта тревога, которая начинается в детстве, наряду с ФАП, часто продолжается во взрослом возрасте, даже если боль в животе проходит.
Другое исследование (проведенное посредством телефонных интервью с родителями 105 детей) показало, что 40% детей с проблемами тревожности имели симптомы функционального расстройства желудочно-кишечного тракта по сравнению с 6% в контрольной группе. 3
Процедуры
Лечение функциональных нарушений ЖКТ может включать лечение симптомов и консультирование. Важно подчеркнуть, что, хотя функциональные желудочно-кишечные заболевания не связаны с органическими заболеваниями, эти дети испытывают настоящую боль.
Одно недавнее исследование 78 детей с СРК показало, что тримебутин малеат, релаксант гладких мышц, используемый при СРК у взрослых, также эффективен для молодежи и одобрен для пациентов старше 12 лет. 1
Требуются дальнейшие исследования потенциальной пользы психологических методов лечения проблем с желудочно-кишечным трактом не потому, что они «все в вашей голове», а потому, что текущие данные показывают, что тревога и депрессия могут оказывать физическое воздействие на кишечник. Одно недавнее исследование показало, что когнитивно-поведенческая терапия, которая помогает детям с тревожными проблемами рассматривать нейтральные ситуации как не угрожающие, и уменьшать страх, поощряя здоровые ситуации (например,(например, школа, общение или посещение туалета) также снижает функциональную боль в животе. 4 Исследователи оптимистично настроены, что эта терапия также может помочь тревожным детям с функциональными запорами.
Лечение функциональных состояний желудочно-кишечного тракта антидепрессантами помогает некоторым взрослым. Однако специалисты не рекомендуют эти методы лечения детям, поскольку они подвержены повышенному риску побочных эффектов, таких как суицидальные мысли. 5
Обратитесь к семейному врачу, если ваш ребенок жалуется на частые боли в животе, и обратите внимание на признаки беспокойства и депрессии.
Впервые опубликовано в выпуске информационного бюллетеня Inside Tract® 188 — 2013
Изображение предоставлено: © Bigstockphoto.com/Olga Sweet
1. Карабулут Г.С. и др. . Заболеваемость синдромом раздраженного кишечника у детей с использованием критериев Рима III и влияние лечения тримебутином. Журнал нейрогастроэнтерологии и моторики . 2013; 19 (1): 90-93.
2. Shelby GD et al . Функциональная боль в животе в детстве и долгосрочная уязвимость к тревожным расстройствам. Педиатрия . 2013; 132: 475-482.
3. Waters AM et al . Функциональные желудочно-кишечные симптомы у детей с тревожными расстройствами. Журнал аномальной детской психологии . 2013; 41: 151-163.
4. Леви Р.Л. и др. . Когнитивно-поведенческая терапия для детей с функциональной болью в животе и их родителей уменьшает боль и другие симптомы. Американский журнал гастроэнтерологии 2010; 105: 946–956.
5. Tan E et al . Антидепрессанты при функциональных желудочно-кишечных расстройствах у детей. Канадский семейный врач . 2013; 59: 263-4.
.