Синусовая брадикардия
Синусовая брадикардия — это синусовый ритм с частотой сердечных сокращений в покое 60 ударов в минуту или менее. Лишь у небольшого числа людей появляются какие-либо симптомы до тех пор, пока пульс не упадет до 50 и менее ударов в минуту.
Частота синусовой брадикардии неизвестна, учитывая, что большинство случаев синусовой брадикардии представляют собой вариант норма.
Обычно синусовая брадикардия является случайной находкой у здоровых людей, особенно у молодых людей, спортсменов или же регистрируется во время сна. Другие причины синусовой брадикардии связаны с повышением тонуса блуждающего нерва.
Физиологические причины повышения тонуса блуждающего нерва включают брадикардию, наблюдаемую у спортсменов. Патологические причины включают заболевании сердца (инфаркт миокарда, ревматизм, вирусный миокардит), отравления, прием различных медикаментов, электролитные расстройства, инфекции (дифтерия), апноэ во сне, гипогликемию, гипотиреоз, повышение внутричерепного давления.
К наиболее распространенным лекарственным препаратам, вызывающим брадикардию, относятся сердечные гликозиды, бета-блокаторы, блокаторы кальциевых каналов, препараты лития, фентанил, клонидин. В меньшей степени брадикардию вызывают антиаритмические препараты 1 класса, амиодарон.
Синусовая брадикардия наблюдается и после бариатрической операции. Ежегодно проводится около 121 000 бариатрических хирургических процедур. Есть сообщения о синусовой брадикардии после значительной потери веса, связанной с проведенной операцией, но систематических исследований до настоящего времени пока не проводилось.
Синусовая брадикардия также может быть вызвана синдромом слабости синусового узла (СССУ), который связан с нарушением способности синусового узла генерировать и/или передавать потенциал действия. СССУ объединяет целый спектр аритмий, включающий в себя синусовую брадикардию, отказ синусового узла (Sinus arrest), синоатриальную блокаду и пароксизмальные наджелудочковые тахиаритмии, сменяющиеся периодами брадикардии и/или асистолии (синдром тахи-бради). Синдром слабости синусового узла чаще всего возникает у пожилых пациентов с сопутствующим сердечно-сосудистым заболеванием.
Синдром слабости синусового узла чаще всего возникает у пожилых пациентов с сопутствующим сердечно-сосудистым заболеванием.
Симптомами синусовой брадикардии могут являться беспричинная слабость и усталость, головокружение, одышка, боли в грудной клетке, расстройства когнитивных функций, эмоциональная лабильность. При нарастании брадикардии церебральная симптоматика становится более выраженной (появление или усиление головокружений, мгновенные провалы в памяти, парезы, «проглатывание» слов, бессонница, снижение памяти). К наиболее частым жалобам относят ощущение головокружения, резкой слабости, вплоть до обморочных состояний (приступы Морганьи-Эдемса-Стокса). Обмороки кардиальной природы характеризуются отсутствием ауры и судорог.
Лабораторные исследования могут быть полезны, если предполагать, что причина брадикардии связана с электролитными нарушениями, приемом медикаментов или отравлением. В случаях синдрома слабости синусового узла рутинные лабораторные исследования редко имеют большую ценность. Разумные скрининговые исследования могут включать определение уровня электролитов, глюкозы, гормонов щитовидной железы, тиреотропного гормона, сердечных тропонинов, различные токсикологические тесты.
На ЭКГ при синусовой брадикардии регистрируется рубец Р (нормальный с точки зрения формы и амплитуды), а наличие синусовой брадикардии само по себе не вызывает изменений комплекса QRS и зубца Т.
Последствия и прогноз при синусовой брадикардии связаны с ее этиологией, а именно:
-
У пациентов с синусовой брадикардией, связанной с токсическим воздействием того или иного вещества (медикамента или токсина), прогноз является хорошим в случае прекращения указанного воздействия (например, прекращения приема лекарственного вещества, вызвавшего подобное нарушение).
-
Пациенты с синдромом слабости синусового узла имеют относительно плохой прогноз 5-летней выживаемости (в диапазоне от 47 до 69%). Однако неясно, является ли этот уровень смертности следствием факторов, присущих самой брадикардии, или же является следствием заболевания сердца как такового.
 У пациентов с синдромом слабости синусового узла может развиться мерцательная аритмия, которая поддается медикаментозной терапии и не потребует установки кардиостимулятора.
У пациентов с синдромом слабости синусового узла может развиться мерцательная аритмия, которая поддается медикаментозной терапии и не потребует установки кардиостимулятора.
Подходы к лечению
На догоспитальном этапе необходимо обеспечить наличие венозного доступа, кислородотерапию, мониторирование ЭКГ. В редких случаях даже на догоспитальном этапе может потребоваться чрескожная стимуляция сердца. При симптоматической синусовой брадикардии (например, при синкопальном состоянии) может потребоваться внутривенное введение аторопина.
В отделении неотложной помощи принципы и методы лечения схожи с теми, что применяются на догоспитальном этапе (мониторное наблюдение, введение аторопина, постановка временного электрокардиостимулятора (ЭКС).
У гемодинамически стабильных пациентов основное внимание должно быть направлено на определение причины брадикардии.
При СССУ медикаментозная терапия мало эффективна – хотя атропин временно помогает некоторым пациентам, устраняя или уменьшая брадикардию, большинство из них в конечном итоге нуждаются в установке ЭКС. Взрослым пациентам с устойчивой синусовой брадикардией показана кардиостимуляция, если есть симптоматика, которая является результатом синусовой брадикардии. Абсолютным показанием для постановки ЭКС являются приступы Морганьи-Адама-Стокса (даже однократно в анамнезе), брадикардия менее 40 уд/мин и/или паузы более 3 сек, наличие признаков коронарной недостаточности, симптоматическая синусовая брадикардия, возникающая в результате необходимой лекарственной терапии.
У пациентов с синусовой брадикардией, вторичной по отношению к приему сердечных гликозидов, бета-блокаторов или блокаторов кальциевых каналов, простое прекращение приема препарата наряду мониторированием ЭКГ часто является единственно необходимым методом лечения, но иногда даже в таких случаях может потребоваться внутривенное введение атропина или временная кардиостимуляция.
Лечение постинфекционной брадикардии обычно требует установки постоянного электрокардиостимулятора (ЭКС).
У пациентов с гипотермией, кардиостимуляция и введение аторопина обычно не рекомендуются. Согревающие меры в данном случае являются основой терапии. Синусовая брадикардия может наблюдаться у пациентов, перенесших терапевтическую гипотермию. Лечение может включать вазопрессоры, атропин и ЭКС.
Апноэ во сне и связанная с этим брадикардия обычно лечится снижением веса, носовым положительным давлением в дыхательных путях (BiPAP) и иногда хирургическим вмешательством: операции, расширяющее дыхательные пути путем смещения челюстей относительно друг друга (ортогнатические операции на лицевом скелете) или же увулопалатопластика.
Как только состояние пациента стабилизируется, стационарная помощь должна быть направлена на выявление причины синусовой брадикардии.
Статья добавлена 10 декабря 2019 г.
Брадикардия сердца: что это такое?
Брадикардия – вид аритмии, при которой частота сердечных сокращений менее 60 ударов в минуту. При выраженной брадикардии (частота сердечных сокращений меньше 40 ударов в минуту), ведущей к развитию сердечной недостаточности, может потребоваться операция по установке электрокардиостимулятора. В основе брадикардии, независимо от причины, лежит нарушение способности синусового узла вырабатывать электрические импульсы (с частотой выше 60 в минуту), либо неадекватное их распространение по проводящим путям. Редкий сердечный ритм при брадикардии приводит к недостаточному кровоснабжению и кислородному голоданию органов и тканей, в последствие чего, нарушая их полноценное функционирование.
Причины брадикардии
Экстракардиальная форма брадикардии (брадикардия, связанная с нарушениями, не связанными с заболеваниями сердца) может развиваться при:
- нейроциркуляторной дистонии
- неврозах с вегетативной дисфункцией
- давлении на каротидный синус (синус, который находится на шее)
- надавливании на глазные яблоки
- повышенном внутричерепном давлении (при менингите, ушибе мозга, субарахноидальном кровоизлиянии, отеке или опухоли мозга)
- язвенной болезни желудка и 12-перстной кишки.

Причинами органической формы брадикардии (связанная с заболеваниями сердца):
- инфаркт миокарда
- миокардиодистрофии
- миокардит
- кардиосклероз.
Токсическая форма брадикардии развивается при следующих состояниях:
- сепсис
- гепатит
- уремия
- брюшной тифом
- отравление фосфорорганическими соединениями
- замедляющих процессы автоматизма и проведения в сердечной мышцы (гиперкальциемия или выраженная гиперкалиемия)
Симптомы брадикардии
К симптомам брадикардии можно отнести:
- головокружение
- слабость
- полуобморочные и обморочные состояния
- усталость
- затрудненное дыхание
- боли в груди
- колебания артериального давления
- нарушение концентрации внимания и памяти
- кратковременные расстройства зрения
- эпизоды спутанного мышления
В чем ее опасность
В связи с ослаблением сократительной функции миокарда и замедлением кровообращения, в первую очередь реагирует головной мозг, который испытывает гипоксию (кислородное голодание). Поэтому брадикардия может приводить к приступам потери сознания, судорогам, которые могут продолжаться от нескольких секунд до 1 минуты. Это одно из самых опасных состояний при брадикардии, которое требует оказания неотложных медицинских мероприятий. При несвоевременной и правильно оказанной помощи, может наступить остановка дыхательной деятельности.
Диагностика брадикардии
При диагностике брадикардии используют:
- физикальные методы диагностики (осмотр, пальпация, перкуссия, аускультацмя)
- электрокардиографическое исследование
- суточное мониторирование ЭКГ
- УЗИ сердца
- нагрузочная велоэргометрия
- чреспищеводное электрофизиологическое исследование проводящих путей сердца.
 С помощью проведения данного обследования можно определить органический или функциональный характер имеет брадикардия.
С помощью проведения данного обследования можно определить органический или функциональный характер имеет брадикардия.
Еще одним способом выявления аритмии является измерение давления при помощи электронного тонометра. В современных электронных тонометрах, а также тонометрах Microlife, присутствует датчик измерения пульса.
Лечение брадикардии
Функциональная и умеренная брадикардия, которая не сопровождается клиническими проявлениями, терапии не требует.
При органической, экстракардиальной, токсической формах брадикардии проводится лечение основного заболевания.
При проявлениях гемодинамических нарушений (слабости, головокружениях) проводится назначение следующих препаратов:
- препараты красавки
- корня женьшеня
- экстракта элеутерококка
- изопреналина
- эфедрина
- кофеина
Показаниями к обязательному лечению брадикардии служит:
- развитие стенокардии
- артериальной гипотонии
- обмороков
- сердечной недостаточности
- желудочковой аритмии
Возникновение приступа Морганьи—Адамса—Стокса (ишемия головного мозга при внезапном уменьшении сердечного выброса, обусловленном нарушениями ритма сердца или снижением частоты сердечных сокращений) требует консультации кардиохирурга и решения вопроса об имплантации электрокардиостимулятора – искусственного водителя ритма, который вырабатывает электрические импульсы с нужной частотой.
Неотложная помощь при брадикардии
Действовать нужно быстро, особенно если присутствуют сразу несколько симптомов, и обязательно вызвать «скорую помощь».
Пока ожидаете «скорую помощь» нужно:
-
уложить на спину, подложив валик под ноги, чтобы они находились немного выше, чем сердце.
-
если среди симптомов наблюдается боль в области сердца, можно дать нитроглицерин. Этот препарат действует быстро, уже через 5 минут наступит облегчение. -
можно принять некоторые медикаменты (экстракт белладонны). Данный препарат подойдет тем, у кого симптомы приступы брадикардии появились впервые. Две таблетки препараты нужно измельчить и высыпать под язык. Но действие проявится не так скоро, как от нитроглицерина, и проявится только через минут 30. -
тем, у кого приступы случаются часто и имеются сердечно-сосудистые заболевания,
можно принимать изадрин – препаратдействует в течение 10 минут, но для его приема необходима консультация врача.
Профилактика брадикардии
Своевременное устранение экстракардиальных причин. Лечение органических поражений сердца. Уменьшение токсических воздействий на миокард, а также правильный подбор дозировок лекарственных средств позволят предотвратить развитие брадикардии.
Лечение Аритмии
что такое аритмия?
Аритмия – это нарушение ритма сердца, а именно нормальной частоты и/или последовательности сердечных сокращений. В зависимости от частоты сердечных сокращений аритмию различают:
Тахикардия
– повышенная частота сердечных сокращений (более 90-100 ударов в минуту у взрослого человека).
Брадикардия
– пониженная частота сердечных сокращений (менее 60 ударов в минуту в состоянии покоя).
Нарушения сердечного ритма – аритмия – довольно частая патология в практике кардиолога.
В чем причины аритмии?
Происходит это в том случае, когда очаги возбуждения, которые инициируют сердечные сокращения возникают нерегулярно, располагаются атипично, или имеется препятствие для их нормального прохождения по миокарду. Нередко встречается сочетание этих факторов.
Причины аритмии можно условно разделить на две группы: кардиологические и функциональные. Спровоцировать нарушение сердечного ритма могут различные заболевания сердечно-сосудистой системы, а также расстройства нервного, эндокринного и вегетативного типа, интоксикации, черепно-мозговые травмы. А также виновниками аритмии может стать стресс, кофеин, алкоголь или недостаток сна.
аритмия развивается при следующих нарушениях:
- усиление, угнетение или полное подавление активности синусового узла;
- повышение активности очагов автоматизма низшего порядка; укорочение и удлинение рефракторного периода;
- снижение или полное прекращение проводимости по проводящей системе или сократительному миокарду;
- патологическое проведение импульса в направлении, противоположном нормальному (ретроградное проведение), или по путям, в нормальных условиях не функционирующим.
- Большая часть аритмий обусловлена возникновением в сердце патологической циркуляции волны возбуждения.
разновидности аритмии:
Синусовая тахикардия. Главным в области миокарда – образования электро-импульсов – является синусовый узел. Когда человек болен синусовой тахикардией, частота сокращения сердечной мышцы превышает 90 ударов в минуту. Синусовая тахикардия объясняется сильными нагрузками, эмоциональным перенапряжением, повышением температуры при простудных заболеваниях, также она может возникать от сердечных заболеваний и всех вышеперечисленных причин появления аритмии.
Синусовая брадикардия. Она проявляется в виде уменьшения частоты сердечных сокращения, часто ниже 60ти. Брадикардия может проявляться и у здоровых, тренированных людей, во время покоя или сна. Брадикардию могут сопровождать гипотония, сердечные заболевания, а вызывать пониженая функция щитовидной железы. При данном заболевании пациент ощущает дискомфорт в области сердца, общую слабость и головокружение.
Синусовая аритмия. Неправильное чередование сердечных ударов. Этот вид аритмии чаще всего наблюдается у детей и подростков. Синусовая аритмия функционально может быть связанна с дыханием. Во время вдоха сердечные сокращения учащаются, а на выдохе уменьшаются. Такая дыхательная аритмия не оказывает влияние на самочувствие и, как правило, не требует лечения. При диагностике такого вида аритмии используется задержка дыхания, во время которого аритмия исчезает.
Этот вид аритмии чаще всего наблюдается у детей и подростков. Синусовая аритмия функционально может быть связанна с дыханием. Во время вдоха сердечные сокращения учащаются, а на выдохе уменьшаются. Такая дыхательная аритмия не оказывает влияние на самочувствие и, как правило, не требует лечения. При диагностике такого вида аритмии используется задержка дыхания, во время которого аритмия исчезает.
Экстрасистолия. Это внеочередное сокращение мышцы сердца. У здоровых людей могут наблюдаться редкие экстрасистолы, они могут быть вызваны разными заболеваниями, а также вредными привычками. Ощущаться аритмия может сильными толчками в области сердечной мышцы или в виде замирания.
Пароксизмальная тахикардия. Пароксизмальная тахикардия – это правильная работа сердца, но с частым ритмом биения. Таким образом, частота биения сердца может достигать 140–240 ударов в минуту. Такой вид тахикардии возникает и пропадает внезапно. Симптомы: усиленное сердцебиение, повышенное потоотделение, а также слабость.
Мерцание предсердий. Заболевание создает беспорядочное сокращение отдельных мышечных волокон, в то время как предсердие не сокращается полностью, желудочки начинают сокращаться неритмично с частотой примерно от 100 до 150 ударов в минуту. При «трепетании» предсердий они начинают сокращаться всё быстрее, частота сокращений бывает от 250 до 300 ударов в минут. Такое состояние часто наблюдается у людей с болезнями и пороком сердца, а также заболеваниями щитовидной железы и при алкоголизме, из-за полученной травмы от электричества или при передозировке некоторых лекарств.
Симптоматика: неожиданная остановка сердца, пульс не прощупывается, потеря сознания, хриплое дыхание, возможны судороги, расширенные зрачки. Первая и неотложная помощь человеку в таком состоянии заключается в немедленном наружном непрямом массаже сердца и искусственном дыхании.
Блокады сердца. При этом виде аритмии замедляется и прекращается проведение импульсов по всем структурам миокарда. Характеризующим признаком блокад является периодическое пропадание пульса, блокады могут быть как полными, так и неполными. Полные блокады часто сопровождаются понижением частоты сердечных сокращений. От них часто бывают обмороки и судороги. А полная поперечная блокада может вызвать сердечную недостаточность и даже внезапную смерть.
Характеризующим признаком блокад является периодическое пропадание пульса, блокады могут быть как полными, так и неполными. Полные блокады часто сопровождаются понижением частоты сердечных сокращений. От них часто бывают обмороки и судороги. А полная поперечная блокада может вызвать сердечную недостаточность и даже внезапную смерть.
Лечение аритмии
Временами приступы аритмий бывают даже у абсолютно здоровых людей. Редкие эпизоды аритмий, не вызывающих ухудшение самочувствия, не нуждаются в лечении. Лечение подбирается в зависимости от типа аритмии и ее степени.
Борьба с аритмией предпалагает смену образа жизни, а именно:
Сокращение потребления кофеина, алкоголя
Отказ от курения
Научится управлять стрессом
Также врач может выписать медицинские препараты
БОЛЕЕ КООРДИНАЛЬНЫЕ МЕТОДЫ ЛЕЧЕНИЯ ПОДРАЗУМЕВАЮТ:
- Искусственный водитель ритма сердца
- Имплантация кардиовертера-дефибриллятора
- Катетерная абляция
причины, симптомы, виды, осложнения, диагностика, лечение
23 Декабря 2011 г.
Брадикардия: как избавиться от опасной аритмии сердца
Брадикардия – вид аритмии (нарушения ритма биения сердца), при которой частота сердечных сокращений составляет менее 60 ударов в минуту. У тренированных спортсменов брадикардия может встречаться как вариант нормы. Однако чаще редкий ритм является признаком какой-либо сердечной патологии.
Симптомы брадикардии
- Полумобморочные состояния, приступы потери сознания или головокружения во время урежения пульса.
- Артериальная гипертензия, нестабильное АД.
- Повышенная утомляемость даже после незначительной физической нагрузки.
- Хроническая недостаточность кровообращения.
- Стенокардия напряжения и покоя в сочетании с урежением ритма сердца.
- Слабость.
- Холодный пот.

- Боли в области сердца.
- Одышка (нехарактерный симптом).
Ярко выраженная брадикардия (менее 40 ударов в минуту) – очень опасное состояние, способное стать причиной развития сердечной недостаточности, в связи с чем пациенту может потребоваться операция по имплантации электрокардиостимулятора.
Причины развития брадикардии
Основная причина брадикардии — изменения в работе сердца, препятствующие распространению электрического импульса из синусового узла, заставляющего сердце сокращаться. Причина может быть в нарушении работы самого синусового узла, что влечет за собой нарушение сердечного ритма (брадикардия, тахикардия, аритмия).
Факторы развития брадикардии
- Склеротические изменения миокарда — мышечного слоя сердца, затрагивающие синусовый узел.
- Повышенный тонус парасимпатической нервной системы.
- Повышенное внутричерепное давление (при отеке мозга, опухоли, менингите, кровоизлиянии в мозг).
- Действие некоторых лекарственных препаратов для лечения сердечно-сосудистых заболеваний (бета-блокаторы, антиаритмики и др.).
- Токсические отравления свинцом, никотином.
- Гипотиреоз — снижение функции щитовидной железы.
- Голодание.
- Возрастные изменения в сердце.
- Заболевания сердечно-сосудистой системы (атеросклероз коронарных сосудов , ИБС, кардиосклероз, инфаркт, эндокардит, миокардит, постинфарктные рубцы и др.).
- Нарушение обмена минеральных веществ и электролитов, участвующих в проведении электрических импульсов в сердце.
- Обструктивное апноэ (остановка дыхания во время сна).
- Инфекционные и воспалительные заболевания (ревматизм, системная красная волчанка).
- Гемохроматоз (накопление железа в органах и тканях).
- Некоторые заболевания, не связанные с работой сердечно-сосудистой системы (брюшной тиф, желтуха и др.
 ).
).
Виды брадикардии
- Абсолютная брадикардия – урежение ЧСС (частоты сердечных сокращений) носит постоянный характер, не зависит от условий, в которых находится больной.
- Относительная брадикардия – урежение ЧСС при определенных состояниях (после физической нагрузки, на фоне заболеваний — лихорадки, черепно-мозговой травмы, при тифе, менингите), отставание учащения пульса от повышения температуры тела. В эту же группу можно отнести «брадикардию спортсменов» – урежение ЧСС у хорошо тренированных людей при выполнении ими определенных физических упражнений.
- Умеренная брадикардия – чаще всего отмечается у детей, страдающих дыхательной аритмией при глубоком вдохе, во время сна, при холоде. От брадикардии следует отличать брадисфигмию — редкий пульс при нормальной ЧСС.
- Экстракардиальная вагусная брадикардия – наблюдается у больных, страдающих неврологическими заболеваниями, болезнями внутренних органов, заболеваниях почек (нефрит), при микседеме и др. заболеваниях.
- В зависимости от причин, вызвавших брадикардию, различают физиологическую и патологическую брадикардию. Патологическая брадикардия представлена двумя основными формами – синусовой брадикардией и брадикардией при блокадах сердца.
Осложнения брадикардии
Изредка брадикардия может возникать и у здоровых людей. Умеренная степень брадикардии не опасна и не вызывает серьезных нарушений в работе сердечно-сосудистой системы.
Однако если приступы брадикардии повторяются, это может привести к недостатку кровоснабжения и кислородному голоданию органов и тканей, в результате чего их полноценное функционирование нарушается. Острый дефицит кислорода может вызвать синдром Морганьи–Адамса–Стокса, при котором происходит резкая потеря сознания.
Более серьезным осложнением брадикардии является истощение миокарда – сердечной мышцы, наступающее в результате фибрилляции желудочков сердца.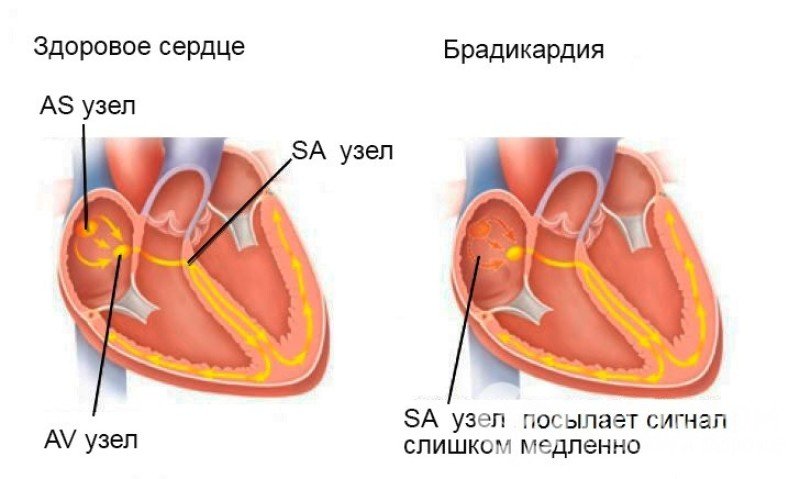 Со временем возможен разрыв сердечной мышцы (инфаркт миокарда) и летальный исход.
Со временем возможен разрыв сердечной мышцы (инфаркт миокарда) и летальный исход.
Диагностика брадикардии
- ЭКГ сердца.
- Суточное холтеровское мониторирование ЭКГ.
- ЭхоКГ сердца.
- Рентген грудной клетки.
- Нагрузочные пробы ЭКГ: велоэргометрия или тредмил-тест.
- Чреспищеводное исследование проводящей системы сердца.
Лечение брадикардии
Лечение брадикардии в ГУТА КЛИНИК начинается с правильной диагностики – ведь от установления точной причины заболевания и зависит успешный исход лечения. Если на фоне урежения ЧСС никакие заболевания, которые могли вызвать брадикардию, не диагностированы, а симптомы заболевания отсутствуют, то лечение брадикардии не проводится
- Если замедление ЧСС вызвано какими-либо заболеваниями, например, развитием гипотиреоза или дисбаланса электролитов, как правило, для стабилизации пульса бывает достаточно устранить эту проблему.
- Если брадикардия является следствием приема каких-либо лекарственных препаратов, лечащий врач порекомендует уменьшить дозу, либо назначит аналог принимаемого препарата, не вызывающий изменений со стороны ЧСС. Если по каким-либо причинам принять данные меры возможным не представляется, пациенту может быть рекомендована имплантация кардиостимулятора.
Независимо от причины заболевания, лечение брадикардии заключается в том, чтобы довести ЧСС до того уровня, при котором кровоснабжение организма будет достаточным. Невылеченная брадикардия или ее неверное лечение способно привести к довольно серьезным последствиям – от обмороков и общего ухудшения самочувствия до пароксизмов и летального исхода.
Диагностика брадикардии в ГУТА КЛИНИК проводится на самом современном оборудовании экспертного уровня, а лечение осуществляют высококвалифицированные врачи кардиологи, кандидаты медицинских наук и врачи высшей квалификационной категории, регулярно совершенствующие свои знания и обменивающиеся опытом с зарубежными коллегами.
Многие наши специалисты прошли стажировку и подготовку в крупнейших специализированных медицинских центрах Европы и США, имеют ряд научных публикаций по диагностике и лечению сердечно-сосудистых заболеваний, в т.ч. и брадикардии.
Лечение брадикардии в ГУТА КЛИНИК проводится индивидуально в зависимости от возраста пациента, симптоматики, особенностей течения заболевания, формы брадикардии и других индивидуальных показателей. В активе кардиологов ГУТА КЛИНИК – сотни успешно вылеченных пациентов с самыми разными формами брадикардии, в том числе и осложненными.
Ваше сердце в надежных руках!
СИНУСОВАЯ БРАДИКАРДИЯ
Синусовая брадикардия
– это сердечная аритмия, характеризующаяся снижением частоты сокращений сердца ниже
минимального предела — 60 ударов в минуту.
Само
слово «брадикардия» происходит от объединения двух греческих терминов, в данном
случае «брадис», что означает «медленный»
и «кардио», что означает «сердце». Таким образом, брадикардия означает
буквально «медленное сердце». Слово «синус» относится к месту возникновения
аритмии, то есть к синусовому узлу предсердий.
Причины
Синусовая брадикардия может иметь физиологическое или
патологическое происхождение. Наиболее распространенными физиологическими
причинами синусовой брадикардии являются сон и увеличение блуждающего тонуса.
Ночью человеческое сердце имеет тенденцию замедлять частоту
сокращений естественным образом, потому что потребности органов и тканей тела в
крови ниже.
Увеличение блуждающего тонуса – это классическое последствие
спортивных тренировок. У спортсменов, которые практикуют виды спорта
длительного продолжения (бег, плавание, велоспорт и т.п.), основной сердечный
ритм медленнее, чем у других людей. Так, например, профессиональные
велосипедисты записывают ритм сердца сразу после пробуждения, и он составляет
30 – 35 ударов в минуту.
Факторами, которые чаще всего приводят к синусовой
брадикардии с патологическим значением, являются: дисфункция синусового узла,
переохлаждение, гипотиреоз, синдром Ромелда, анорексия, синдром обструктивного
апноэ во сне.
Точные статистические данные относительно количества лиц с
синусовой брадикардией не известны. Это объясняется тем, что во многих случаях
замедление синусового ритма имеет физиологическое значение и не вызывает
никаких клинических проявлений.
Симптомы
Синусовая
брадикардия в своей физиологической форме, как правило, проблем не вызывает. В
случае же патологической формы, она отвечает за:
-
гипотонию;
-
периферические отеки;
-
цианоз;
-
одышку и боли в груди;
-
головокружение и обморочные состояния.
Также синусовая брадикардия
ведет к снижению периферической перфузии. Это вызывает бледность, низкую
температуру конечностей, уменьшение диуреза.
Некоторые условия, вызывающие синусовую брадикардию, могут
привести к появлению дополнительных симптомов и признаков. Так, например,
гипотиреоз сопряжен с мышечными судорогами, запорами, увеличением массы тела,
сухостью кожи, истончением волос и чувствительностью к низким температурам.
Осложнения
В тяжелых случаях синусовой брадикаридии может
возникнуть состояние удара, которое включает в себя акцентуацию бледности,
гипотермии, почечной недостаточности, умственной путаницы, а также снижение
уровня сознания и отек легких.
Диагностика
Для постановки правильного и окончательного диагноза
синусовой брадикардии в патологической форме ключевое значение имеет
электрокардиограмма. Однако другие виды исследований, лабораторные тесты помогают,
прежде всего, определить причины состояния. А точное описание причин необходимо
для терапевтических целей, поскольку они позволяют кардиологам подобрать
наиболее эффективное лечение.
Среди лабораторных тестов, которые могли бы пролить свет на
происхождение синусовой брадикардии, следует отметить следующие анализы крови: на электролиты, уровень глюкозы, кальция, магния, гормоны
щитовидной железы.
Лечение
Физиологическая синусовая брадикардия в лечении не
нуждается, поскольку не представляет собой угрозы. При патологической форме
синусовой брадикардии лечение зависит от причины, вызвавшей состояние. Среди
возможных терапевтических методов наиболее распространены: введение атропина и
установка кардиостимулятора. (Кардиостимулятор представляет собой небольшое
электронное устройство, способное нормализировать сердечные сокращения через
освобождение электрических импульсов.)
При
наличии вышеуказанных симптомов Вы можете обратиться к своему семейному доктору
или кардиологу МЦ «Парацельс», чтобы пройти соответствующие диагностические
тесты и получить своевременную и квалифицированную помощь.
%PDF-1.6
%
1 0 obj
> /Metadata 3 0 R /Outlines 15 0 R /Pages 174 0 R /StructTreeRoot 181 0 R /Type /Catalog >>
endobj
2 0 obj
/CreationDate (D:20200811073730Z) /Creator (Microsoft Word 2016) /ModDate (D:20200811214146+03’00’) /Producer (www.ilovepdf.com) >>
endobj
3 0 obj
>
stream
application/pdf
2020-08-11T07:37:30ZMicrosoft® Word 20162020-08-11T21:41:46+03:002020-08-11T21:41:46+03:00www.ilovepdf.comuuid:2928f0ec-ad46-4e53-ab2f-d84814b48638uuid:54cfba68-faed-44d9-961b-0ad1550cf665
endstream
endobj
4 0 obj
>
stream
x\K#Wѣa6 Yp YA>>6\ L&!??ՒJ:Ϝ;gn[-U}.VAE%UjSYm_YeNye@9Ver|
причины, симптомы, лечение в Москве – Консультация и обследование при аритмии – Кардиология в Клинике № 1
Обследование и лечение
В состоянии покоя человеческое сердце сокращается 60-80 раз в минуту. Во время сна эта цифра уменьшается, в момент активных физических нагрузок или стресса может временно увеличиться.
Сердечный ритм – это синхронность сокращений и расслаблений четырех камер сердца. Любой ритм, который отличается от нормального синусового, является нарушенным. В некоторых случаях – это временное явление, и сердце самостоятельно справляется с устранением дефекта, возвращаясь к нормальному режиму работу. Однако в большинстве случаев нарушенный ритм – это серьезная проблема, которая моет привести к еще более серьезным осложнениям – инфаркту.
Записаться на прием к специалисту, без очередей, в удобное время
+7 (495) 641-06-06
Записаться
Причины развития заболевания
Причины нарушения сердечного ритма – это врожденные патологии в сердечной систем или следствие структурных изменений проводимости электрических импульсов в результате различных факторов – кардиологических заболевания, электролитного дисбаланса, проблем с щитовидной железой или вегетативных нарушений.
Важно понимать, что в зависимости от типа ритмических нарушений, различают:
- Тахикардию – учащенный ритм
- Брадикардию – замедленный ритм
В большинстве случаев нарушение сердечного ритма возникает на фоне других кардиологических проблем, например, ишемической болезни, врожденных и приобретенных пороков клапанов сердца, синдрома Вольфа Паркинсона Уайта, или WPW-синдрома, миокардита, артериальной гипертензии, эндокринных патологий, нарушенного водно-электролитного баланса в организме человека.
Факторами, которые могут способствовать сбою ритма сердца, являются:
- Сильный стресс;
- Длительная нервозность или состояние тревожности;
- Чрезмерное употребление кофеина;
- Отравление токсинами;
- Длительный прием некоторых медикаментов – гормонов, антидепрессантов;
- Злоупотребление алкоголем.
Симптомы нарушенного сердечного ритма
Заподозрить, что сердце работает неправильно, можно по таким симптомам, как:
- Учащенное сердцебиение.
- Сонливость.
- Постоянная общая слабость мышц.
- Спутанные мысли на фоне значительного ухудшения памяти.
- Боль или дискомфорт в области грудной клетки.
- Обмороки и предобморочное состояние.
- Стенокардия.
- Головная боль и головокружение.
Записаться на прием к специалисту, без очередей, в удобное время
+7 (495) 641-06-06
Записаться
Виды нарушений сердечного ритма
Все нарушения сердечного ритма можно разделить на тахикардию и брадикардию. Наиболее частые патологии в этих классах следующие:
Мерцательная аритмия, или фибрилляция предсердий, патология при которой общий ритм сердца в норме, но предсердия сокращаются более 300-700 раз в секунду. В результате кровь из желудочков не успевает полностью выбрасываться, развиваются застойные процессы, могут образоваться тромбы.
Экстрасистолия – общее название аритмий, которые характеризуются учащенными сокращениями (внеочередными сокращениями) желудочков, предсердий или всего сердца.
Наджелудочковая тахикардия – внеочередные импульсы/сокращения возникающие в предсердиях.
Вертикулярная аритмия – внеочередные импульсы/сокращения возникающие в сердечных желудочках.
- Брадикардия –
Атриовентрикулярная блокада – проблемы возникают в процессе проведения импульса от предсердия к желудочку, в результате чего сердечный ритм замедляется.
Синоатриальная блокада – проблемы возникают в процессе проведения импульса от предсердия к желудочку на участке соединения атриовентрикулярного и синусового узла.
Синдром слабости синусового узла – патологии синусового узла приводят к поочередному возникновению брадикардии и тахикардии.
К какому врачу обратиться?
Сердечный ритм – один из основных показателей кардиологического здоровья. Если ритм нарушается в любую из сторон – замедление или учащение – есть повод незамедлительно отправиться на консультацию к кардиологу, пройти диагностику и при необходимости – лечение.
Диагностика
Диагностировать наличие нарушенного ритма сердца и правильно классифицировать его тип, помогают современные методы неинвазивных аппаратных исследований:
Также для подтверждения диагноза и его уточнения может потребоваться проведение ЭФИ. Это разновидность инвазивной диагностики, которая проводится пациенту под наркозом и предполагает введение электродных катетеров в сердечную полость.
Записаться на прием к специалисту, без очередей, в удобное время
+7 (495) 641-06-06
Записаться
Лечение
- Медикаментозное лечение
Пациенту может быть назначено комплексное лечение, основанное на пероральном или инъекционном приеме антиаритмических препаратов. К ним относят бета-блокаторы, блокаторы кальциевых и калиевых каналов, антагонисты кальция.
- Кардиоверсия медикаментозная или электрическая
Электрокардиоверсия проводится пациенту под наркозом и представляет собой воздействие на сердце разрядом тока от фибриллятора.
- Катетерная абляция
Патологический участок в желудочке или предсердии обрабатывается через введенный в сердце катетер для устранения очага аритмии.
- Установка кардиостимулятора
Пациенту имплантируется микроприбор, который будет поддерживать нормальный ритм сокращения желудочков и предсердий сердца.
Записаться на консультацию к кардиологу
Кардиологи частного Многопрофильного Медицинского Центра «Клиника №1» в Москве приглашают пациентов с проблемами сердечного ритма на диагностику и лечение. У нас используются передовые технологии, которые опробованы и отточены в каждодневном применении.
Каждый вздох и каждое движение, из которых состоит наша жизнь, мы делаем, благодаря работе сердца. Если вы чувствуете, что что-то пошло не так, испытываете симптомы нарушения сердечного ритма, срочно обращайтесь к лучшим кардиологам – возможности и опыт которых позволяют оказывать действенную помощь. Выбирайте удобный формат записи на платный прием к врачу – по телефону или с помощью онлайн формы. Уточнить цену и график приема конкретного специалиста можно на сайте «Клиники №1».
г. Москва, ул. Краснодарская, дом. 52, корп. 2
+7 (495) 152-33-19
Работаем в будние дни и выходные с 8.00 до 21.00
Цены на консультацию и прием врача кардиолога
|
Название |
Стоимость |
|---|---|
|
Измерение АД |
60,00 |
|
Консультация после МРТ/МСКТ |
540,00 |
|
Первичная консультация пульмонолога |
1800,00 |
|
Первичный прием кардиолога (консультация) |
1800,00 |
|
Первичный приём ревматолога |
1800,00 |
|
Повторная консультация пульмонолога |
960,00 |
|
Повторный прием кардиолога |
960,00 |
|
Повторный приём ревматолога |
960,00 |
|
Предоперационное обследование кардиологом (приём врача, ЭКГ, расшифровка) |
2460,00 |
|
Расшифровка ЭКГ |
600,00 |
|
Снятие ЭКГ |
360,00 |
|
Суточное мониторирование АД |
2400,00 |
|
Суточное мониторирование ЭКГ по Холтеру |
3000,00 |
|
ЭКГ с нагрузкой |
1950,00 |
Брадикардия | Johns Hopkins Medicine
Что такое брадикардия?
Брадикардия — это разновидность нарушения сердечного ритма или аритмии. Это происходит, когда сердце бьется очень медленно — менее 60 ударов в минуту.
Нормальное сердцебиение начинается с электрического импульса от синусового узла , небольшой области в правом предсердии сердца (правая верхняя камера). Электричество проходит через сердце и заставляет мышцы сокращаться от 60 до 100 раз в минуту.
Каковы симптомы брадикардии?
Иногда брадикардия протекает бессимптомно, и врачу может не потребоваться ее лечение. У других может возникнуть следующее:
- Обморок (обморок)
- Головокружение
- Слабость или утомляемость
- Нарушение сна
Младенцы с брадикардией могут проявлять сонливость и отсутствие интереса к кормлению.
Что вызывает брадикардию?
У некоторых детей и пожилых людей, а также спортсменов и людей, часто занимающихся спортом, может быть низкая частота пульса в состоянии покоя, что не является заболеванием.К другим, более серьезным причинам брадикардии относятся реакции на лекарства, пожилой возраст, сердечные заболевания и другие недуги.
Синдром слабости синусового узла
Синдром слабости синусового узла возникает, когда синусовый узел — естественный кардиостимулятор сердца — не запускает каждое сердцебиение. Он вызывает некоторые сердечные сокращения, но не все, поэтому частота сердечных сокращений медленная и нерегулярная. Синдром слабости синусового узла чаще встречается у пожилых людей, но может возникнуть в любом возрасте.
Факторы риска синдрома слабости синусового узла включают:
- Лекарства от кровяного давления
- Возраст старше 70 лет
- Предыдущая операция на сердце
- Атеросклероз
Блок сердца
Блокада сердца возникает, когда электрический сигнал, сокращающий предсердия (верхние камеры сердца), не всегда проходит в желудочки (нижние камеры).
- A Блок сердца 2: 1 означает, что на каждые два сокращения предсердий приходится только одно сокращение желудочков.
- Полная блокада сердца означает отсутствие связи между верхними и нижними камерами сердца. К счастью, сердце оборудовано двумя резервными «кардиостимуляторами» внутри желудочков.
- Врожденная блокада сердца присутствует при рождении.
Факторы риска сердечной блокады включают:
- Перенесенное сердечное заболевание или инфаркт
- Воздействие определенных токсинов <
- Некоторые лекарства, включая дигиталис
- Болезнь Лайма
Другие причины брадикардии
Как диагностируется брадикардия?
Брадикардию иногда можно диагностировать в кабинете врача с помощью электрокардиограммы (ЭКГ или ЭКГ).Но когда брадикардия случается нечасто, обычная ЭКГ может быть нормальной. Если это так, ваш врач может дать вам монитор ЭКГ для ношения дома, который будет записывать ваш сердечный ритм с течением времени. К ним относятся:
Как лечится брадикардия?
- Лечение любых сопутствующих заболеваний
- При сердечном приступе лекарства, стимулирующие сердцебиение
- Установка кардиостимулятора под ключицу, который подает регулярные электрические импульсы по тонким, очень прочным проводам, прикрепленным к сердцу
Узнайте больше об аритмиях или посетите Центр электрофизиологии и аритмии Джонса Хопкинса.
Симптомы, причины и лечение брадикардии
Что такое брадикардия?
Брадикардия — это более медленная, чем обычно, частота сердечных сокращений. Один из наиболее распространенных типов — синусовая брадикардия, при которой частота сердечных сокращений ниже 60 ударов в минуту. Ваше сердце обычно сокращается от 60 до 100 ударов в минуту. Если у вас брадикардия, ваш пульс будет менее 60 ударов в минуту (BPM). Если ваше сердце не перекачивает в организм достаточно богатой кислородом крови при каждом сокращении, брадикардия может стать серьезной проблемой.Но для некоторых людей медленное сердцебиение не вызывает симптомов или осложнений.
Брадикардия считается относительно распространенным явлением для некоторых групп людей. Брадикардия может быть обычным явлением для многих физически активных взрослых, у которых частота сердечных сокращений в состоянии покоя ниже 60 ударов в минуту без каких-либо негативных последствий. Ваш пульс также может упасть ниже 60 ударов в минуту во время глубокого сна. Пожилые люди также более склонны к брадикардии.
Baptist Health известен передовыми, превосходными услугами по уходу за пациентами с сердечными заболеваниями, а также диагностикой, лечением и лечением брадикардии.Вы по достоинству оцените своевременные встречи и внимательное отношение к вашим заботам в позитивной и дружеской атмосфере. В Baptist Health у вас есть доступ к самой обширной, многопрофильной команде специалистов в регионе и к инновационным методам лечения, в том числе к многим, доступным только в рамках специализированных клинических испытаний. Мы делаем все возможное, чтобы продемонстрировать максимальную заботу о тех, кто доверяет нам свое здоровье.
Признаки и симптомы брадикардии
Симптомы брадикардии возникают, если медленный сердечный ритм вызывает недостаточный приток крови к мозгу, и могут включать:
- Усталость
- Головокружение
- Легкомысленность
- Одышка
- Боль или сердцебиение в груди
- Замешательство или проблемы с концентрацией внимания
- Обмороки или обмороки
Насколько серьезна брадикардия?
Серьезность брадикардии зависит от ваших личных обстоятельств.Частота пульса ниже 60 ударов в минуту характерна для молодых людей, пожилых людей в хорошей форме и людей, которые спят. Но если медленное сердцебиение приводит к описанным выше симптомам, то вам необходимо обратиться к врачу.
Диагноз брадикардии
Чтобы диагностировать брадикардию, мы задаем вопросы о вашей истории болезни и проводим медицинский осмотр. Затем мы используем передовые диагностические процедуры и технологии для эффективной диагностики, информирования о лечении и тщательного мониторинга состояния. Общие диагностические процедуры для брадикардии могут включать:
- Анализ крови: Анализы крови проверяют уровни определенных жиров, холестерина, сахара и белка в крови, которые могут указывать на брадикардию и другие сердечные заболевания.
- Электрокардиограмма (ЭКГ) : Этот тест измеряет электрическую активность сердца и может помочь определить, увеличены ли части сердца, перегружены или повреждены. Электрические токи сердца регистрируются от 12 до 15 электродов, прикрепленных к рукам, ногам и груди с помощью липкой ленты.
- ЭКГ диагностирует брадикардию только тогда, когда пациент находится в кабинете врача. Для долгосрочного мониторинга мы можем назначить одно из следующего:
- Монитор событий: Это портативное устройство для ЭКГ записывает частоту сердечных сокращений при нажатии кнопки.Его можно носить в течение нескольких недель или до появления симптомов.
- Монитор Холтера: Это портативное устройство ЭКГ непрерывно регистрирует сердечный ритм и используется в течение 24–48 часов при нормальной активности.
- Вставной кардиомонитор LINQ: Этот беспроводной, мощный и небольшой вставной кардиомонитор идеально подходит для пациентов, испытывающих нечастые симптомы, требующие длительного наблюдения или постоянного лечения.
Причины брадикардии
Причины брадикардии варьируются от образа жизни до других типов сердечных заболеваний.Если брадикардия возникает в результате сердечного заболевания, она вызвана повреждением сердечной ткани из-за сердечного заболевания. Факторы, повышающие риск развития сердечных заболеваний, также увеличивают риск брадикардии. Следовательно, брадикардию могут вызывать:
- Ишемическая болезнь сердца
- Использование сильного алкоголя
- Высокое кровяное давление
- Психологический стресс или тревога
- Рекреационное употребление наркотиков
- Апноэ сна
- Курение
- Апноэ сна
- Курение
Факторы риска брадикардии
Факторы риска, которые могут способствовать брадикардии, включают:
- Возраст: Мужчины и женщины в возрасте 65 лет и старше, скорее всего, будут иметь медленное сердцебиение, которое требует лечения.
- Врожденный порок сердца: Проблемы со структурой или функцией сердца, присутствующие при рождении, могут вызвать замедление сердечного ритма.
- Электролитный дисбаланс: Любое нарушение минерального баланса организма, включая кальций, хлорид, магний, фосфат, калий и натрий, может привести к замедлению или нерегулярности сердечного ритма.
- Инфекция сердца: Определенные бактерии, вирусы и паразиты могут инфицировать сердечную мышцу, вызывая воспаление и повреждения, приводящие к нерегулярной частоте сердечных сокращений.
- Предыдущие сердечные приступы: Сердечные приступы могут ослабить сердечную мышцу или вызвать проблемы с ее электрической системой.
- Низкий уровень щитовидной железы: Чрезмерно низкий уровень гормонов щитовидной железы может вызвать замедление сердечного ритма.
- Лекарства от других сердечных заболеваний: Некоторые лекарства для лечения высокого кровяного давления или других сердечных заболеваний, такие как бета-блокаторы, антиаритмические средства и дигоксин (при сердечной недостаточности), могут вызывать брадикардию.
Профилактика брадикардии
Хотя некоторые факторы риска брадикардии, такие как возраст и врожденные пороки сердца, невозможно контролировать, наиболее эффективным способом предотвращения брадикардии является снижение риска развития сердечных заболеваний.Выполните следующие действия, чтобы предотвратить брадикардию.
- Контроль стресса: Избегайте ненужного стресса и научитесь здоровым способам справляться с повседневным напряжением.
- Не кури: Если вы уже курите и не можете бросить курить, спросите своего врача о программах и стратегиях, которые помогут вам избавиться от этой привычки.
- Не употребляйте легкие наркотики: Если вы употребляете наркотики, поговорите со своим врачом о программах лечения.
- Физические упражнения и здоровое питание: Регулярно занимайтесь физической активностью и придерживайтесь диеты с низким содержанием жиров, богатой фруктами, овощами и цельнозерновыми продуктами.
- Проходите регулярные осмотры: Регулярно проходите медосмотр и, если у вас появляются новые или изменяющиеся симптомы, обращайтесь к врачу.
- Если вы пьете, делайте это умеренно: Возможно, вам придется избегать употребления алкоголя, если у вас есть определенные условия. Обратитесь за советом к своему врачу. Ограничьте потребление, если вы можете употреблять алкоголь.
- Держите артериальное давление и холестерин под контролем: Измените образ жизни, перечисленные выше, и принимайте лекарства в соответствии с предписаниями.
- Поддерживайте здоровый вес: Делайте упражнения и соблюдайте здоровую сбалансированную диету, чтобы поддерживать нормальный вес.
- Наблюдать и лечить существующее сердечное заболевание: Разберитесь в своем плане лечения. Принимайте лекарства в соответствии с указаниями. И немедленно сообщайте о новых или ухудшающихся симптомах.
Прогноз брадикардии
Прогноз зависит от причины брадикардии. Некоторые состояния можно вылечить или лечить с помощью лекарств, изменения образа жизни и регулярного наблюдения.Другим может потребоваться кардиостимулятор или имплантируемый кардиовертер-дефибриллятор.
Лечение и восстановление брадикардии
Лечение брадикардии зависит от ее причины, наличия сердечного заболевания и тяжести ваших симптомов.
Лекарства от брадикардии
Многие лекарства, в том числе те, которые прописаны при других сердечных заболеваниях, могут вызывать брадикардию. Ваш врач проверит, какие лекарства вы уже принимаете, снизит дозы или предложит альтернативные методы лечения, которые могут исправить проблемы с низкой частотой сердечных сокращений.Пациентам с брадикардией можно назначать следующие виды лекарств:
- Бета-блокаторы
- Обезболивающее
Имплантируемый кардиовертер-дефибриллятор
Это устройство с батарейным питанием, помещенное под кожу, отслеживает частоту сердечных сокращений. При обнаружении аномального сердечного ритма устройство произведет электрический разряд, чтобы восстановить нормальное сердцебиение. ИКД нового поколения могут иметь двойную функцию, которая включает в себя способность служить кардиостимулятором.Функция кардиостимулятора будет стимулировать сердцебиение, если частота пульса будет слишком низкой.
Кардиостимулятор
Это небольшое устройство с батарейным питанием может обнаруживать аномальную частоту сердечных сокращений и испускать электрические импульсы, которые стимулируют ваше сердце биться с нормальной частотой. Его помещают под кожу возле ключицы во время небольшой хирургической процедуры. От устройства к сердцу проходит провод.
Лечение основных состояний
Если у вас обнаружено такое заболевание, как гипотиреоз, нарушение баланса электролитов или апноэ во сне, ваш врач будет лечить это состояние, помимо брадикардии, для восстановления нормальной частоты сердечных сокращений.
Осложнения брадикардии
В некоторых случаях брадикардия не вызывает симптомов или осложнений. Если брадикардия достаточно значительна, чтобы вызвать симптомы, к осложнениям могут относиться:
- Частые обмороки (обмороки): Если сердце не перекачивает в мозг достаточно богатой кислородом крови, могут возникнуть обмороки и травмы, связанные с падением.
- Сердечная недостаточность: Когда сердце не может эффективно перекачивать богатую кислородом кровь к остальным частям тела, симптомы влияют на различные системы организма.
- Внезапная остановка сердца или смерть: Недостаточный кровоток может вызвать остановку сердечных сокращений, что приведет к потере сознания. Также может останавливаться дыхание. Это редкое осложнение и обычно наблюдается в крайних случаях.
Просто синусовая брадикардия или что-то более серьезное?
Бессимптомная 5-летняя девочка обратилась с жалобой на брадикардию во время планового осмотра ребенка. Дальнейшая оценка выявила глубокую синусовую брадикардию, двунаправленную желудочковую тахикардию, вызванную физической нагрузкой, и наджелудочковую тахикардию.Эхокардиограмма показала тяжелые трабекулы в
миокард левого желудочка. Представление этого пациента предполагало катехоламинергическую полиморфную желудочковую тахикардию и некомпактность левого желудочка. Генетическое тестирование выявило мутации в сердечном рецепторе рианодина (RyR2), кальсеквестроне (CASQ2) и тайтине (TTN). Ее эффективно лечили бета-блокадой для подавления тахиаритмий и имплантацией кардиостимулятора для лечения брадикардии.
1. Введение
Хотя брадикардия не редкость у детей [1], глубокая синусовая брадикардия встречается редко и требует обследования.Общие причины синусовой брадикардии у детей включают повышенный тонус блуждающего нерва, гипотиреоз, гипотермию, надпочечниковую недостаточность и повышенное внутричерепное давление. Унаследованные аритмии и кардиомиопатии также могут вызывать брадикардию. Катехоламинергическая полиморфная желудочковая тахикардия (КПЖТ) — редкое наследственное заболевание. Пациенты с CPVT обычно имеют нормальное строение сердца и проявляются желудочковыми аритмиями, вызванными стрессом или физической нагрузкой, которые могут привести к обморокам, судорогам или внезапной смерти.Исходная электрокардиограмма (ЭКГ) часто кажется нормальной, но может показывать синусовую брадикардию. Как и CPVT, некомпактность левого желудочка (LVNC) встречается редко. Это форма кардиомиопатии, которая характеризуется гипертрабекулированием миокарда и может быть связана с дисфункцией желудочков, дилатацией камеры, аритмиями и структурными врожденными пороками сердца [2]. LVNC — это все более узнаваемая форма кардиомиопатии, которая очень неоднородна по своим клиническим проявлениям. Пациенты могут протекать полностью бессимптомно, у других — застойная сердечная недостаточность или внезапная смерть.В следующем случае рассказывается об оценке и лечении молодой бессимптомной девочки, у которой была синусовая брадикардия, у которой была обнаружена индуцированная физической нагрузкой двунаправленная ЖТ и гипертрабекулированный левый желудочек (ЛЖ).
2. Дело
Пятилетняя девочка поступила в кабинет педиатра для планового осмотра здорового ребенка. У нее не было симптомов, и ее развитие было нормальным. Родители сообщили, что она участвовала во всех мероприятиях, но была не так активна, как ее братья и сестры. Лекарств она не принимала.Она никогда не была госпитализирована или перенесла операцию. Ее обследование отличалось только брадикардией с частотой сердечных сокращений (ЧСС) 52 удара в минуту (уд / мин). У нее были нормальные вес, рост и артериальное давление, без признаков тиромегалии. Оба родителя были здоровы, как и старшая сестра и младший брат девочки. В семейном анамнезе не было врожденных пороков сердца, судорог, обмороков, ранней внезапной смерти или членов семьи, нуждающихся в кардиостимуляторах или дефибрилляторах.
ЭКГ пациента показала синусовый ритм 50-60 ударов в минуту с нормальным PR, QRS и скорректированными интервалами QT (QTc) (рис. 1).Из-за брадикардии был проведен холтеровский монитор для оценки вариабельности сердечного ритма. Монитор показал синусовую брадикардию со средней ЧСС 59 ударов в минуту и минимум 37 ударов в минуту. Задержки атриовентрикулярной (АВ) проводимости не было, реполяризация была нормальной. При частоте более 110–120 ударов в минуту наблюдались частые полиморфные преждевременные сокращения желудочков (ЖЭ) и бигеминии с пробегами неустойчивой двунаправленной желудочковой тахикардии (ЖТ) при 211 ударов в минуту, что подозрительно для клинического диагноза CPVT.Кроме того, были также отмечены кратковременные приступы наджелудочковой тахикардии (СВТ) со скоростью 220 ударов в минуту (рис. 2). Родители сообщили, что их дочь в это время была активна и не имела никаких симптомов.
Эхокардиограмма, выполненная для оценки анатомии и функции сердца, выявила в целом нормальное сердце с нормальным размером камеры ЛЖ и систолической функцией, но с тяжелыми трабекулами в верхушке ЛЖ, что свидетельствует о ЛЖЯ. Магнитно-резонансная томография сердца показала аналогичный некомпактный миокард в верхушке ЛЖ с нормальным размером и функцией камеры ЛЖ и без других аномалий.Первоначальные лабораторные исследования, включая базовый метаболический профиль, маркеры воспаления, общий анализ крови, а также тесты функции печени и щитовидной железы, были в пределах нормы. Пациент прошел тест на беговой дорожке с нагрузкой (ЭТТ) для оценки индуцируемых аритмий в контролируемых условиях. У нее был синусовый ритм 55–70 ударов в минуту в покое, а при ЧСС выше 110 ударов в минуту развились полиморфные ЖЭ и бигеминии (рис. 3 (а)). ЭТТ была прекращена через 7 минут (мин) из-за сложной желудочковой эктопии, хотя у девочки не было симптомов.ЖЭ исчезли через 1 минуту восстановления, когда ее ЧСС упала ниже 100 ударов в минуту.
Первоначально считалось, что терапия бета-блокаторами предотвращает тахиаритмию, но из-за выраженной исходной брадикардии было начато лечение антиаритмическими препаратами блокатора натриевых каналов класса 1С (флекаинид). Повторная ЭТТ не показала снижения ЖЭ во время упражнений. Поэтому прием флекаинида был прекращен, и было начато исследование бета-блокаторов с эсмолола (скорость инфузии 250 мкг / кг / мин). Этот внутривенный (IV) бета-блокатор короткого действия был выбран, чтобы его можно было немедленно прекратить, если ее базлеиновая брадикардия обострилась или бета-блокатор привел к нарушению гемодинамики.Повторная ЭТТ показала частоту вращения пазухи покоя 50-60 ударов в минуту и пиковую ЧСС 118 ударов в минуту через 9,5 минут упражнений. Редкие ЖЭ были отмечены при физической нагрузке и полностью подавлены на пике ЧСС (рис. 3 (б)). Из-за возможного обострения основной брадикардии при терапии бета-блокаторами ей был имплантирован двухкамерный эпикардиальный кардиостимулятор, и ей начали принимать пероральный блокатор β длительного действия, надолол (1,0 мг / кг / день). Сразу после операции у нее были перемежающиеся ЖЭ и легкая гипертензия, которые разрешились повышением надолола до 2.0 мг / кг / сут. Перед имплантацией кардиостимулятора велась длительная дискуссия относительно субстрата ее аритмии и возможного размещения имплантируемого кардиовертера-дефибриллятора (ИКД) для первичной профилактики. Так как у нашего пациента в анамнезе не было обмороков и он продемонстрировал отличный ответ на бета-блокаду, было принято решение не имплантировать ИКД для первичной профилактики.
Повторная ЭТТ, проведенная через 6 недель после имплантации кардиостимулятора, показала, что частота синусового узла в состоянии покоя составила 70 ударов в минуту, а максимальная ЧСС — 117 ударов в минуту через 10 минут упражнений.Отмечены редкие одиночные мономорфные ЖЭ при полном подавлении физических упражнений на пике ЧСС. Она сообщила о легкой утомляемости во время повседневной активности, и ее кардиостимулятор был перепрограммирован на ответную частоту, чтобы обеспечить более физиологичный пульс при повседневной деятельности. При последующем 5-месячном наблюдении у нее улучшилась утомляемость, не было сердцебиения или обморока. Она продолжала принимать надолол с ограничениями в физических упражнениях. Ее монитор Холтера показал, что синус чередуется с предсердной стимуляцией с хорошим эффектом бета-блокады и отсутствием желудочковых аритмий.Эхокардиограмма без изменений.
Тестирование гена-кандидата проводилось в связи с наличием аритмий в анамнезе. Панель с синдромом удлиненного интервала QT не выявила никаких болезнетворных мутаций. Микроматрица для панкардиомиопатии, разработанная для выявления мутаций в генах, связанных с кардиомиопатией и CPVT, выявила три мутации: рецептор рианодина (RyR2) Arg169Gln, кальсеквестрон (CASQ2) Asp398del и тайтин (TTN) Lys4455Arg. Все это были единичные нуклеотидные изменения, приводящие к миссенс-мутациям.
3.Обсуждение
У этой бессимптомной 5-летней девочки была брадикардия и частота сердечных сокращений ниже первого процентиля для этого возраста [3]. ЭКГ показала синусовую брадикардию без задержки AV-проведения и нормального интервала QTc. Желудочковые аритмии с двунаправленной желудочковой тахикардией наблюдались во время физических нагрузок. Ее эхокардиограмма и МРТ сердца показали, что LVNC с нормальным размером и функцией ЛЖ. Результаты генетического тестирования выявили миссенс-мутации в RyR2, CASQ2 и TTN.Двунаправленная ЖТ — это редкая форма ЖТ, характеризующаяся чередующейся морфологией QRS в одном и том же отведении ЭКГ. Двунаправленная ЖТ, индуцированная физической нагрузкой, была описана при редких формах синдрома удлиненного интервала QT, LQT5 и LQT7 (синдром Андерсена-Тавила), и оба из них могут иметь QTc покоя в пределах нормы [4].
О двунаправленной ЖТ, вызванной физической нагрузкой, также сообщалось в CPVT. Клинические случаи ХПЖТ были описаны еще в 1975 г. [5]. Позже была описана триада тяжелых желудочковых тахиаритмий, вызванных физической нагрузкой или эмоциями, типичная картина двунаправленной желудочковой тахикардии с нормальной ЭКГ покоя и структурно нормальное сердце [6].Клинические аритмии нашего пациента также включали синусовую брадикардию в покое и предсердные аритмии, вызванные физической нагрузкой, которые были описаны ранее у пациентов с CPVT [7–9]. Хотя средний возраст появления симптомов у пациентов с CPVT составляет 7–9 лет, сообщалось о событиях, угрожающих жизни, у значительно более молодых пациентов, а также при синдроме внезапной детской смерти [10]. Родители пациентки сообщили, что у их дочери была несколько снижена выносливость по сравнению с ее братьями, сестрами и сверстниками.Вероятно, легкая непереносимость упражнений у этой девочки была вызвана эпизодами ЖТ, приводившими к снижению сердечного выброса, которые исчезли спонтанно, когда она прекратила упражнения.
Если не лечить, CPVT имеет высокие показатели заболеваемости и смертности. Примерно 30% пострадавших испытывают по крайней мере одну остановку сердца, и до 80% страдают обмороками [11]. Бета-блокада — это начальное лечение CPVT. Однако было показано, что флекаинид является эффективным средством лечения [12, 13]. Первоначально мы выбрали флекаинид для нашей пациентки из-за ее выраженной исходной брадикардии, которая могла бы усугубиться бета-блокадой.Однако флекаинид не подавлял эктопию желудочков, вызванную физической нагрузкой. Несмотря на техническую сложность, этот 5-летний пациент прошел тест на беговой дорожке с нагрузкой во время внутривенной инфузии эсмолола, чтобы оценить эффективность терапии бета-блокаторами. Первоначально мы выбрали инфузию бета-адреноблокаторов короткого действия, чтобы иметь возможность быстро прекратить прием антиаритмических препаратов в случае симптоматической брадикардии или гипотонии. После доказательства эффективности подавления аритмии с помощью в / в бета-блокады пациентке был назначен бета-блокатор длительного действия (надолол), и был имплантирован кардиостимулятор из-за ее исходной брадикардии.До этого было продолжительное обсуждение рисков и преимуществ имплантируемого кардиовертера-дефибриллятора. Чрескожная имплантация ИКД затруднена у молодых пациентов из-за ограничений по размеру и возможности эрозии устройства и венозной окклюзии. Подкожные решетки и эндокардиальные отведения, помещенные эпикардиально или подкожно, успешно использовались, но эти положения отведений, как правило, имеют более высокие пороги дефибрилляции, и срок службы батареи может быть уменьшен. Имплантация ИКД у детей связана с несоответствующим электрошоком, нарушением функции электрода и депрессией пациента [14–17].
Мутации в RyR2 и CASQ2, двух генах, регулирующих внутриклеточный метаболизм кальция, были связаны с CPVT. Мутации RyR2 наследуются по аутосомно-доминантному типу и составляют 50–55% генотип-положительных случаев CPVT [18, 19]. Мутации в CASQ2, аутосомно-рецессивное наследование, составляют 1-2% мутаций CPVT [20]. Интересно, что мутации RyR2 и CASQ2 могут быть ответственны за кардиомиопатии [21, 22]. Мутация RyR2 нашего пациента (Arg169Gln) представляет собой замену одного нуклеотида, приводящую к миссенс-мутации.Эта мутация была описана ранее у пациента с клиническим CPVT [23], и она расположена в консервативном домене белка RyR2, который может иметь решающее значение для взаимодействия белков.
Интересно, что мутация CASQ2 нашего пациента была зарегистрирована у двух пациентов с LVNC, но не была отделена от клинического заболевания в описанных семьях. Кроме того, эта мутация вызывает делецию в рамке считывания от второй до последней аминокислоты белка CASQ2 и не считалась патологической.
Хотя у нашей пациентки изначально были аритмии, вызванные физической нагрузкой, которые соответствовали CPVT, у нее не было структурно нормального сердца. Ее сильно травмированный LV предполагал кардиомиопатию LVNC с сохраненной функцией LV и без расширения камеры. LVNC — редкая форма кардиомиопатии, ранее называемая губчатым миокардом. Основываясь на нашем текущем понимании патофизиологии этой сущности, сердечная недостаточность и опасные для жизни аритмии, по-видимому, являются наиболее значительными клиническими проявлениями.У нашего пациента не было известных мутаций, вызывающих LVNC. У нее была обнаружена мутация TTN (Lys4455Arg). TTN кодирует большой саркомерный белок тайтин, и мутации TTN участвуют в сердечных и скелетных миопатиях. Мутации усечения TTN являются частой причиной дилатационной кардиомиопатии [24]. Однако мутация TTN нашей пациентки не была мутацией усечения, и неясно, играет ли эта мутация роль в ее несокращении миокарда.
4. Заключение
Это уникальное проявление брадикардии, предсердных и желудочковых аритмий, вызванных физической нагрузкой, и аномального миокарда у молодой и относительно бессимптомной девочки.Ее тахиаритмии были подавлены терапией бета-блокаторами, а брадикардия купирована имплантацией кардиостимулятора. Были обнаружены мутации в RYR2, CASQ1 и TTN, и неясно, привели ли одна или несколько из этих мутаций к фенотипу брадикардии, двунаправленной ЖТ, СВТ и LVNC, вызванной физической нагрузкой. Несомненно, существует вероятность того, что первичная мутация может быть изменена другими мутациями, обнаруженными у этой молодой девушки. Роль генетических дефектов и их модифицирующих генов в проявлении кардиомиопатий и наследственных аритмий является областью интенсивных исследований.Дальнейшее кардиологическое обследование и генетическое тестирование членов семьи могут быть полезны для понимания спектра этого заболевания. Раскрытие сложного взаимодействия между множественными мутациями в критических сердечных генах, обнаруженных у этой пациентки, может обеспечить дальнейшее понимание этиологии ее смешанного фенотипа аритмий и структурных заболеваний сердца.
Ассоциация педиатрической кардиологии Хьюстона
Термин брадикардия означает медленное сердцебиение.Нормальная электрическая проводимость в сердце ребенка связана с выработкой электричества в синусовом узле в верхней правой части сердца. Затем электричество проходит через оба предсердия к атриовентрикулярному узлу в середине сердца. Отсюда электричество распространяется через оба желудочка. Когда электричество проходит через желудочки, сердечная мышца сокращается.
Что такое брадикардия?
Брадикардия означает просто медленное сердцебиение. Нормальная частота сердечных сокращений у детей довольно сильно варьируется в зависимости от возраста и уровня активности.У нормального подростка частота сердечных сокращений в состоянии покоя обычно составляет от 60 до 100 ударов в минуту. При активности частота сердечных сокращений может достигать 200 ударов в минуту. Во время сна частота сердечных сокращений может иногда снижаться до 30-40 ударов в минуту.
Причины брадикардии
Наиболее частой причиной брадикардии у детей и подростков является синусовая брадикардия. Это просто означает, что синусовый узел запускается медленно. В большинстве случаев синусовая брадикардия является нормальной физиологической реакцией.Например, у здорового спортсмена в хорошей физической форме частота пульса в состоянии покоя может быть низкой. Кроме того, частота сердечных сокращений обычно снижается во время отдыха или сна. Аномальная синусовая брадикардия у детей встречается довольно редко и чаще всего возникает после операции на сердце. Это также может рассматриваться как вторичная проблема у младенцев, особенно недоношенных.
Другие причины брадикардии включают определенные формы AV-блокады. При АВ-блокаде второй степени передача электричества от верхней части сердца к нижней части сердца периодически блокируется.При полной блокаде сердца или полной атриовентрикулярной блокаде передача электричества от предсердий к желудочкам полностью прерывается. При полной блокаде сердца какая-то другая область ниже AV-узла должна взять на себя ответственность за выработку электричества для сердца. Обычно это происходит гораздо медленнее, чем обычно, что приводит к брадикардии.
Симптомы брадикардии
У большинства детей с синусовой брадикардией отсутствуют какие-либо симптомы.Аномальные брадикардии, например, вызванные дисфункцией синусового узла или полной блокадой сердца, могут проявляться рядом различных симптомов. Часто ребенок может чувствовать себя чрезмерно утомленным или утомленным. Это может быть хуже во время упражнений или активности. Иногда могут возникать обмороки или обмороки. У детей младшего возраста частые или ухудшающиеся кошмары могут быть признаком значительной брадикардии.
Лечение брадикардии
Лечение брадикардии зависит от первопричины.Физиологическая брадикардия у ребенка вообще не требует лечения. Патологическая брадикардия, например, связанная с полной блокадой сердца, часто требует кардиостимулятора.
Синусовая брадикардия — педиатрические кардиологи
Синусовый узел — это кардиостимулятор сердца. Он отвечает за генерацию электрических импульсов, которые заставляют сердечную мышцу сокращаться. Синусовая брадикардия означает более медленную, чем обычно, частоту сердечных сокращений.
Синусовый узел очень тщательно регулируется мозгом.Во время нормальной активности скорость работы синусового узла поддерживается в соответствии с метаболическими потребностями организма. Нервная система организма стимулирует синусовый узел работать быстрее во время повышенной активности, например, во время упражнений. Точно так же скорость активирования синусового узла замедляется во время пониженной скорости метаболизма, например, во время сна.
Синусовая брадикардия просто означает более медленную, чем обычно, частоту сердечных сокращений. Во многих случаях синусовая брадикардия является ожидаемым открытием.Например, типичная частота сердечных сокращений нормального взрослого человека составляет от 60 до 90 ударов в минуту. Однако у большинства нормальных взрослых бывают периоды во время сна, когда их пульс может опускаться до 40, а иногда и медленнее. Это называется синусовой брадикардией, но во время сна это совершенно нормальное и ожидаемое обнаружение.
Во многих случаях ребенок может быть направлен на осмотр детского кардиолога по поводу низкой частоты сердечных сокращений, чтобы определить, является ли это отклонением от нормы. К счастью, действительно патологическая синусовая брадикардия у детей встречается довольно редко.Фактически, первичная сердечная причина патологической синусовой брадикардии у детей встречается крайне редко. Чаще всего это обнаруживается у детей, перенесших операцию на открытом сердце, особенно у детей, перенесших операцию на ткани около синусового узла. Если ткань синусового узла повреждается или раздражается, он может срабатывать медленнее, чем обычно, что приводит к синусовой брадикардии. Это можно увидеть в определенных типах хирургии с участием предсердия, например, с помощью процедур Mustard или Senning для транспозиции магистральных артерий или процедуры Fontan для пациентов с гипоплазией левого сердца или другими формами одиночных желудочков.
В редких случаях первичная синусовая брадикардия может быть проявлением какого-либо инфекционного или воспалительного процесса в сердце. Точно так же синусовая брадикардия может быть вызвана диффузным заболеванием электрической системы сердца.
В большинстве случаев синусовая брадикардия у детей и подростков является либо физиологической, либо вторичной по отношению к другим процессам за пределами сердца. Физиологическая синусовая брадикардия чаще всего встречается у здоровых спортсменов в хорошей физической форме. Спортивные тренировки создают более эффективное сердце, поэтому ему не нужно биться так быстро во время отдыха.Многие здоровые спортивные старшеклассники обычно имеют частоту пульса в состоянии покоя в пределах 50, а иногда и ниже.
Вторичная синусовая брадикардия вызвана чем-то вне сердца. Это чаще всего наблюдается у младенцев и младенцев, особенно недоношенных. Такие проблемы, как гастроэзофагеальный рефлюкс, апноэ или незрелый контроль дыхания, могут стимулировать большой нерв, называемый блуждающим нервом. Это может вызвать рефлекторное замедление пульса. Обычно эти эпизоды относительно недолговечны.
Поскольку физиологическая синусовая брадикардия — это нормальное явление, она не требует никакого лечения. Вторичная брадикардия может потребовать лечения основной причины. Первичная синусовая брадикардия требует лечения, если у пациента есть симптомы или есть другие проблемы. Обычно это требует установки постоянного кардиостимулятора.
Офтальмологические бета-адреноблокаторы у пожилых людей
US Pharm. 2016; 41 (10): 15-17.
S inus bradycardia, , также известная как брадиаритмия , с медицинской точки зрения определяется как синусовый ритм с частотой сердечных сокращений в покое < 60 ударов в минуту (BPM) у взрослых. 1 Часто протекает бессимптомно и может быть вызвано дисфункцией синусового узла (SND) — чаще всего наблюдается у пожилых пациентов с сопутствующим сердечно-сосудистым заболеванием или диабетом — или некоторыми лекарствами, включая бета-адреноблокаторы (т. Е. Бета-адреноблокаторы). ). 1,2 Хотя обычно назначаются при сердечно-сосудистых заболеваниях, бета-блокаторы, содержащиеся в местных офтальмологических препаратах, обычно используемых для лечения глаукомы, могут вызывать брадикардию или увеличивать ее риск у лиц, страдающих особыми заболеваниями или принимающих некоторые другие лекарства.Фармацевты могут выявить тех, кто находится в группе риска, и помочь в тщательном наблюдении за пациентами, чтобы свести к минимуму потенциально опасные для жизни побочные эффекты, связанные с этими препаратами.
Брадикардия: причины, симптомы и осложнения
Синусовая брадикардия обычно не вызывает симптомов ( ТАБЛИЦА 1 ), пока частота сердечных сокращений не упадет ниже 50 ударов в минуту; при симптомах может вызвать головокружение, утомляемость, слабость и, в очень низкой степени, обморок. 1 Причины синусовой брадикардии, которые часто возникают случайно у здорового человека, включают следующее:
Дисфункция синусового узла: Чаще всего СНД вызывает нарушение способности синусовый узел для генерации или передачи потенциала действия на предсердия.Состояния, которые часто возникают у пожилых людей, могут способствовать такому нарушению проводимости (, ТАБЛИЦА 2, ), включая возрастное повреждение ткани миокарда, гипертензию, гипотиреоз и прием некоторых лекарств. 3 SND следует непредсказуемым течением и связан с рядом состояний, вызывающих физиологически несоответствующую частоту предсердий. 2 Хотя у некоторых пациентов СНД проявляется в результате электрического ремоделирования, вызванного периодами фибрилляции предсердий (ФП), у других развивается прогрессирующее структурное ремоделирование предсердий, которое вызывает оба состояния вместе. 4 У лиц с ФП установка кардиостимулятора будет регулировать сердечный ритм у пациентов, у которых проявляются немедикаментозные церебральные симптомы (например, головокружение, обмороки), вторичные по отношению к желудочковой паузе; У пациентов с ФП и симптоматической брадикардией, вызванной лекарственными препаратами, перед установкой кардиостимулятора возбудитель удаляется. 5
Лекарства: Лекарства, наиболее часто вызывающие брадикардию, включают терапевтические и сверхтерапевтические дозы гликозидов наперстянки, бета-блокаторов и блокаторов кальциевых каналов; другие сердечные препараты включают антиаритмические средства I класса и амиодарон.Широкий спектр других препаратов, включая литий, паклитаксел, толуол, диметилсульфоксид (ДМСО), местный офтальмологический ацетилхолин, фентанил, альфентанил, суфентанил, резерпин и клонидин, также могут вызывать брадикардию. 1
Другие причины: Такие состояния, как гипотермия, гипогликемия и апноэ во сне, и, реже, дифтерия, ревматическая лихорадка и вирусный миокардит могут вызывать брадикардию. 1
Осложнения нелеченой брадикардии различаются и зависят от степени снижения частоты сердечных сокращений, локализации проблемы с проводимостью и типа повреждения ткани миокарда. 3 Возможные осложнения брадикардии включают частые обмороки, сердечную недостаточность и внезапную остановку сердца или внезапную смерть. 3 Пациентам пожилого возраста с сердечными заболеваниями и необъяснимыми обмороками рекомендуется пройти электрофизиологическое исследование. 5 Следует отметить, что теофиллин и гидралазин — это варианты, которые используются для увеличения частоты сердечных сокращений у здоровых молодых пациентов с брадикардией без обморока. 2
Офтальмологические бета-адреноблокаторы: симптоматическая брадикардия
Большинство препаратов, используемых для лечения глаукомы ( ТАБЛИЦА 3; Ресурсы для пациентов ), которые обычно считаются болезнью стареющего глаза, находятся в офтальмологической форме местного применения и могут вызывают многочисленные нежелательные системные эффекты у пожилых людей. 6 Хотя часто считается, что местное введение офтальмологических препаратов защищает от вредных системных эффектов, в действительности примерно 80% лекарственного средства в офтальмологических продуктах всасывается системно, и метаболизм первого прохождения предотвращается. 7 Хотя системная концентрация после введения местных бета-адреноблокаторов низкая по сравнению с концентрацией, достигаемой пероральными бета-адреноблокаторами, хорошо известно, что местная терапия может вызывать побочные эффекты со стороны сердечно-сосудистой, дыхательной системы, центральной нервной системы и метаболизма. 8,9
Местное применение офтальмологического тимолола широко назначается при лечении глаукомы либо отдельно, либо в комбинации офтальмологических препаратов, многие из которых были запущены относительно недавно. 7 Офтальмологический тимолол может вызывать серьезные побочные эффекты, такие как симптоматическая брадикардия, различные нарушения проводимости в сердце, ортостатическая гипотензия, обмороки и падения, которые могут быть особенно неприятными для ослабленных пожилых людей. 7
Несмотря на доказательства, связывающие использование местных бета-адреноблокаторов с брадикардией, одно крупное исследование пожилых пациентов — когорта госпитализированных с брадикардией — со средним возрастом 82 года показало, что совместное применение офтальмологических бета-блокаторов с лекарствами, которые могут вызывать или обострение брадикардии (например, пероральные бета-адреноблокаторы, блокаторы кальциевых каналов, дигоксин и антиаритмические препараты) является обычным явлением. 10 Исследователи отметили, что брадикардия является потенциальным нежелательным явлением после начала приема тимолола, и рекомендовали медицинским работникам тщательно изучить анамнез пациента перед выбором режима лечения глаукомы ( ТАБЛИЦА 3 ).В качестве средства сведения к минимуму побочных эффектов и избежания госпитализаций после начала лечения необходимо тщательное наблюдение с помощью местного неселективного офтальмологического препарата с бета-адреноблокаторами. 10 Ранее исследователи обнаружили, что 36% лиц с глаукомой, которым вводили блокатор кальциевых каналов верапамил, принимали совместно офтальмологический тимолол, что является противопоказанием, которое может усугубить брадикардию. 11,12
Льюис обнаружил, что здоровые пожилые добровольцы, получавшие левобунолол, показали значительно более низкую среднюю частоту сердечных сокращений во время упражнений и в период восстановления после упражнений по сравнению с людьми, получавшими бетаксолол или плацебо. 13 Отчеты о случаях также содержат доказательства брадикардии, вызванной левобунололом. 14 Далее, Chun et al показали, что местное введение левобунолола может вызвать обморок, брадикардию и синоатриальную блокаду первой степени. 15 Было обнаружено, что одним из наиболее часто назначаемых топических препаратов первой линии для снижения внутриглазного давления является тимолол, и в отчетах о случаях брадикардия приписывается местному тимололу, как сообщается, из-за системной абсорбции. 16,17
Пратт и др. Указывают, что для повышения осведомленности об этих потенциальных нежелательных явлениях необходимы вмешательства с участием лиц, назначающих лекарства. 10 Исследователи отмечают, что большинство препаратов от глаукомы назначаются офтальмологами, в то время как побочные эффекты могут лечиться врачами первичной медико-санитарной помощи; Несомненно, возникнут проблемы в отношении того, как бороться с этими побочными эффектами лекарственных препаратов на протяжении всего периода оказания медицинской помощи. 10 Чтобы оптимизировать уход за пациентами за счет улучшения коммуникации между офтальмологами, терапевтами, фармацевтами и пациентами относительно истории сердечных заболеваний и лечения глаукомы, исследователи подчеркивают необходимость сотрудничества между специалистами. 10 Они резюмируют, что брадикардия является потенциальным нежелательным явлением после начала приема тимолола; Практикующие врачи должны тщательно изучить историю болезни пациента — с учетом сопутствующих заболеваний — перед выбором режима лечения глаукомы и внимательно следить за пациентами после начала лечения глазными каплями с неселективными бета-блокаторами для местного применения, чтобы свести к минимуму побочные эффекты и потенциально избежать госпитализации. 10,11
Токсичность бета-блокаторов
Бета-блокада — один из токсических системных (бета-блокирующих) эффектов местного офтальмологического тимолола, который, как было установлено, сильнее и дольше сохраняется у пожилых людей. 10 Тяжелая токсичность бета-адреноблокаторов определяется как брадикардия с сопутствующей гипотонией и шоком (систолическое артериальное давление <80 мм рт. Ст., Частота сердечных сокращений <60 ударов в минуту). Помимо прямых эффектов блокады бета-адренорецепторов, токсичность может быть результатом других механизмов, включая блокаду натриевых и кальциевых каналов, центрально опосредованную депрессию сердца и изменение энергетического метаболизма сердечных миоцитов. 18
При токсичности бета-блокаторов целью терапии является восстановление перфузии систем критических органов за счет увеличения сердечного выброса; это может быть достигнуто за счет улучшения сократимости миокарда, увеличения частоты сердечных сокращений или того и другого. 19 Из-за возможности быстрого ухудшения только бессимптомные пациенты, наблюдаемые в течение 6 часов, должны считаться стабильными для перевода; если интенсивное наблюдение или терапия недоступны, нестабильного пациента следует перевести в ближайший медицинский центр с необходимыми возможностями для оказания помощи, включая врача-токсиколога. 19 Подробное обсуждение лечения токсичности бета-блокаторов см. В ссылке 19.
Заключение
Местные офтальмологические агенты с бета-блокаторами являются эффективными средствами лечения глаукомы; однако они часто могут быть нераспознанной причиной брадикардии у ослабленных пожилых людей и людей с сердечными заболеваниями. 14 Фармацевты должны привлекать пациентов и лиц, ухаживающих за ними, таким образом, чтобы получить полные списки лекарств, включая все офтальмологические препараты местного действия, которые могут быть упущены из виду, с целью минимизировать побочные эффекты и потенциально избежать госпитализаций.
ССЫЛКИ
1. Ливингстон MW. Синусовая брадикардия. Medscape.com. Обновлено 18 декабря 2015 г. http://emedicine.medscape.com/article/760220-overview?src=refgatesrc1#showall.По состоянию на 14 сентября 2016 г.
2. Mitchell LB. Дисфункция синусового узла (синдром слабости синусового узла). Merckmanual.com. Последний полный обзор / редакция — июль 2015 г. www.merckmanuals.com/professional/cardiovascular-disorders/arrhythmias-and-conduction-disorders/sinus-node-dysfunction. Проверено 13 сентября 2016 г.
3. Брадикардия. Mayoclinic.org. 7 мая 2014 г. www.mayoclinic.org/diseases-conditions/bradycardia/basics/causes/con-20028373. Проверено 12 сентября 2016 г.
4. Джон Р.М., Кумар С. Синусовый узел и предсердные аритмии. Тираж . 2016; 133 (19): 1892-1900.
5. Aronow WS. Сердечные аритмии. В: Fillit HM, Rockwood K, Woodhouse K, ред. Учебник гериатрической медицины и геронтологии Броклхерста . 7-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2010: 327-337.
6. Новак Г.Д., О’Доннелл М.Дж., Моллой Д.В. Новые препараты от глаукомы для гериатрической популяции: эффективность и безопасность. Дж. Ам Гериатр Соц . 2002; 50 (5): 956-962.
7. Mäenpää J, Pelkonen O. Кардиологическая безопасность офтальмологического тимолола. Мнение эксперта, лекарство Saf . 2016; 31: 1-13.
8. Валиа Х.С., Валиа СС, Эмануэль М.Э. Синдром слабости синусового узла, связанный с местной инстилляцией малеата тимолола. J Pharmacol Pharmacother . 2011; 2 (4): 300-302.
9. Гербер С.Л., Кантор Л.Б., Братер округ Колумбия. Системные лекарственные взаимодействия с местными лекарствами от глаукомы. Серв офтальмол . 1990; 35: 205-218.
10. Пратт Н.Л., Рамзи Е.Н., Калиш Эллетт Л.М. и др. Связь офтальмологического тимолола и госпитализации по поводу брадикардии .Дж. Офтальмол . 2015; 2015: 567387. Epub 22 марта 2015 г.
11. Roughead EE, Kalisch LM, Pratt NL, et al. Лечение глаукомы у людей с сопутствующими заболеваниями: не так просто, как кажется. Ophthalmic Epidemiol. 2012; 19 (2): 74-82.
12. Pringle SD, MacEwen CJ. Тяжелая брадикардия из-за взаимодействия глазных капель тимолола и верапамила. BMJ. 1987; 294 (6565): 155-156.
13. Lewis SE. Контролируемое сравнение сердечно-сосудистых эффектов 0,25% -ного офтальмологического раствора левобунолола и бетаксолола 0.25% офтальмологическая суспензия. Дж Глаукома . 1994; 3 (4): 308-314.
14. Lin L, Wang Y, Chen Y, Liu M. Брадиаритмия, вызванная местным применением раствора левобунолола гидрохлорида. Клин Интервал Старения . 2014; 9: 1741-1745.
15. Чун Дж. Г., Бродский М. А., Аллен Б. Дж.. Обморок, брадикардия и атриовентрикулярная блокада, связанные с местным офтальмологическим лечением левобунололом. Am Heart J . 1994; 127 (3): 689-690.
16. Ангита М., Торрес Ф., Хименес Д. и др. [Брадиаритмии, вызванные приемом офтальмологического тимолола.Отчет о 3 случаях. Ред. Esp Cardiol . 1992; 45 (1): 71-73.
17. Валиа Х.С., Валиа СС, Эмануэль М.Э. Синдром слабости синусового узла, связанный с местной инстилляцией малеата тимолола. J Pharmacol Pharmacother . 2011; 2 (4): 300-302.
18. Брубахер-младший. Бета-адреноблокаторы. В: Hoffman RS, Howland MA, Lewin NA, et al, eds. Чрезвычайные токсикологические ситуации Голдфрэнка . 10-е изд. Нью-Йорк, Нью-Йорк: образование Макгроу-Хилл; 2015.
19. Шарма А. Токсичность бета-адреноблокаторов. Medscape.com. Обновлено: 2 мая 2016 г.
http://emedicine.medscape.com/article/813342-overview#showall. Проверено 12 сентября 2016 г.
20. Радхакришнан Р. Адренергические антагонисты. В: Whalen K, ed. Фармакология . 6-е изд. Филадельфия, Пенсильвания: Уолтерс Клувер; 2015: 95-106.
21. Epocrates.com. Epocrates Plus, версия 15.12.1. Обновлено 23 июня 2016 г. Проверено 20 сентября 2016 г.
22. Семла Т.П., Бейзер Дж. Л., Хигби Мэри. Справочник по дозировке для пожилых людей . 20-е изд. Хадсон, Огайо: Lexicomp; 2015 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Брадикардия: Низкий пульс | Американская кардиологическая ассоциация
Брадикардия — это слишком медленный сердечный ритм. То, что считается слишком медленным, может зависеть от вашего возраста и физического состояния. Например, пожилые люди более склонны к брадикардии.
Как правило, для взрослых частота пульса в состоянии покоя менее 60 ударов в минуту (ударов в минуту) квалифицируется как брадикардия.
Но есть исключения. Во время глубокого сна частота сердечных сокращений может упасть ниже 60 ударов в минуту. А у физически активных взрослых (и спортсменов) частота сердечных сокращений в состоянии покоя часто ниже 60 ударов в минуту.
Просмотрите анимацию брадикардии.
Причины брадикардии
Причины брадикардии включают:
- Проблемы с синоатриальным (СА) узлом, который иногда называют естественным кардиостимулятором сердца
- Проблемы в проводящих путях сердца, из-за которых электрические импульсы не проходят должным образом от предсердий к желудочкам
- Нарушения обмена веществ, такие как гипотиреоз (низкий уровень гормона щитовидной железы)
- Поражение сердца в результате сердечного приступа или сердечного приступа
- Некоторые сердечные препараты, которые могут вызывать брадикардию как побочный эффект
Симптомы брадикардии
Слишком низкая частота сердечных сокращений может вызвать недостаточный приток крови к мозгу.Симптомы брадикардии включают:
- Усталость или слабость
- Головокружение или дурноту
- Путаница
- Обмороки (или почти обмороки)
- Одышка
- Затруднения при выполнении
- Остановка сердца (в крайних случаях)
Осложнения брадикардии
При отсутствии лечения тяжелая или продолжительная брадикардия может вызвать:
Лечение брадикардии
Пограничная или случайная брадикардия может не требовать лечения.

 У пациентов с синдромом слабости синусового узла может развиться мерцательная аритмия, которая поддается медикаментозной терапии и не потребует установки кардиостимулятора.
У пациентов с синдромом слабости синусового узла может развиться мерцательная аритмия, которая поддается медикаментозной терапии и не потребует установки кардиостимулятора. С помощью проведения данного обследования можно определить органический или функциональный характер имеет брадикардия.
С помощью проведения данного обследования можно определить органический или функциональный характер имеет брадикардия.

 ).
).